МРТ печени — что показывает, когда нужен контраст, где сделать
Особую роль играет магнитно-резонансная томография в диагностике заболеваний печени. Чувствительность МРТ в выявлении очаговых поражений не уступает в настоящее время компьютерной томографии. Несомненным преимуществом метода является его очень высокая специфичность. Даже без введения контрастного вещества достигаются хорошие результаты диагностики в выявлении абсцессов, кист, гемангиом и узловой гиперплазии.
Печень – орган, обеспечивающие метаболические процессы в организме. С ее участием происходит превращение одних веществ в другие. Другая его важная функция – барьерная, заключается в нейтрализации ядовитых веществ, попадающих в организм.
Из-за своей барьерной функции печень подвергается большим нагрузкам, что часто приводит к различным ее заболеваниям. Наиболее часто диагностируются:
- абсцессы органа;
- цирротические изменения;
- новообразования доброкачественного и злокачественного характера;
- дистрофические изменения;
- гепатиты вирусной и не только природы;
- фиброз — замещение здоровых клеток соединительной тканью и другие.
Показания к исследованию
Направление на сканирование печени с помощью МРТ обычно выдает врач гепатолог или гастроэнтеролог. Основаниями для направления на томографию могут быть симптомы патологии органа: жалобы на боли в области правого подреберья, снижение аппетита, пожелтение глазных белков, потемнение мочи и т.д.
Также исследование может быть назначено в следующих случаях:
- при подозрении на злокачественное новообразование в тканях печени или ближайших к ней органах;
- диагностирована гепатомегалия (увеличение органа в размерах), причиной которой стала болезнь или если причина неизвестна;
- для уточнения данных других диагностических методов;
- есть основания подозревать, что в органе образовались камни или солевые отложения, мешающие течению нормальных процессов;
- для уточнения этиологии гепатита и последствия этого заболевания для органа;
- ранее был диагностирован рак печени и существует угроза метастатического поражения близлежащих органов;
- оценка эффективности проводимого лечения, например, после химиотерапии или хирургического вмешательства;
- оценка состояния печени при циррозе и прочее.
С помощью МРТ не только диагностируют заболевания, но и контролируют ход лечения.
Что показывает МРТ печени?
Магнитно-резонансная томография – исследование, в ходе которого оцениваются не только структура печени, но также и кровеносное русло, желчевыводящие пути. Комплексная оценка позволяет врачам наиболее точно диагностировать заболевание и делать выводы о его причинах, чтобы полноценно вести лечение.
МРТ покажет такие заболевания, как:
- гемангиомы
Это небольшие доброкачественные новообразования, которые на снимках выглядят в виде гипоинтенсивных очагов. При контрастировании контрастное вещество с периферии будет вымываться, это позволит провести дифференцировку со злокачественными новообразованиями.
- узловая очаговая гиперплазия;
Вторая по частоте возникновение доброкачественная опухоль печени. На снимках выглядит как одиночное или множественное образование, имеющее выраженную капсулу с четкими и ровными контурами.
- гемосидероз;
Заболевание связано с избыточным накоплением железа в печеночных тканях. На снимках орган будет гипоинтенсивным, так как железо – ферромагнетик.
- цирротические изменения;
Цирроз – смертельное, не поддающееся лечению заболевание, которое с помощью МРТ можно выявить на ранних стадиях и тем самым значительно продлить продолжительность жизни. Магнитно-резонансная томография покажет, что доля печени справа уменьшена в сравнении с нормой, а хвостатая доля и латеральный сегмент, напротив, увеличены. В структуре паренхимы будут видны диффузные гипоинтенсивные очаги.
МРТ при циррозе позволяет также оценить состояние портальной вены, которая также поражается при этом заболевании. По снимкам можно судить о наличии в ней застоя, повышении давления.
- абсцессы;
Абсцесс на МРТ будет выглядеть, как округлое образование, эхогенность (интенсивность окрашивания на снимке) которого может варьироваться в зависимости от стадии процесса. Контуры обычно нечеткие.
- кисты и другте;
Кисты на МРТ печени видны в виде образований с четкими контурами. Эхогенность также может варьироваться в зависимости от разновидности кисты.
Когда проводится МРТ печени с контрастом?
МРТ с контрастом назначается пациентам, у которых обнаружено новообразование в печени, но точно установить его природу по каким-то причинам не удается. С помощью применения контраста удается с точностью в почти 100% дифференцировать злокачественное новообразования от доброкачественного.
Еще одно показание для МРТ печени с контрастом – это наличие каких-либо симптомов поражения органа в сочетании с отсутствием объективных данных других ранее проведенных исследований. Поскольку метод обладает высокой точностью, с его помощью удается выявить даже совсем маленькие новообразования или незначительные изменения в органе.
Контрастирование позволяет установить наиболее точный диагноз, а от этого зависит и эффективность лечения!
Подготовка
МРТ печени – процедура, которая обычно не требует сложной подготовки. За 24 часа до исследования из рациона пациента исключаются газообразующие продукты. Непосредственно перед исследованием в течение 2-3 часов пищу не рекомендуется принимать вовсе.
Порядок проведения
Пациент, придя в кабинет, снимает все металлические предметы и ложится на томографический стол, который помещается внутрь аппарата.
В ходе исследования человек не испытывает неприятных ощущений, спокойно лежа в аппарате в течение получаса. В некоторых случаях может возникнуть приступ клаустрофобии, но бороться с ним можно, разговаривая с врачом с помощью специального микрофона, вмонтированного в устройство.
Иногда исследование продлевают до 1-1,5 часов, если необходимо получить более точные сведения. Важно в течение всего этого времени сохранять неподвижность, чтобы снимки были качественными.
Если МРТ проводят с контрастированием, то перед процедурой пациенту в вену вводят контрастное вещество, что является одним из этапов подготовки к исследованию.
Преимущества метода
Главное преимущество МРТ печени в том, что процедура полностью безопасна для человеческого организма и высокоинформативна. Исследование назначают не только детям в любом возрасте, но и беременным женщинам, что говорит о высокой безопасности магнитно-резонансной томографии. В ходе диагностики на пациента не действуют рентгеновские лучи или другие вредные для организма излучения.
Что лучше МРТ или КТ печени?
Один из альтернативных методов диагностики – это компьютерная томография. При КТ на тело пациента воздействуют рентгеновскими лучами, из-за чего его применение не всегда возможно на ранних стадиях заболевания, чтобы не спровоцировать его прогрессирование.
КТ также является менее информативным методом диагностики, несмотря на то, что зачастую проводится с контрастом. Наиболее точные данные компьютерная томография дает при объемных поражениях органа. Ее назначают при следующих заболеваниях:
- сильное увеличение органа в объеме и массе;
- массивное поражение тканей печени цирротическими изменениями;
- обнаружены новообразования;
- есть постоянное и продолжительное ощущение дискомфорта или боли в области печени.
Что лучше МРТ печени или УЗИ?
УЗИ – одно из рутинных исследований, которые назначаются всем пациентам с патологиями брюшной полости. Если данных, полученных после проведения УЗИ врачу достаточно для постановки диагноза, он ограничится только этим диагностическим исследованием. Если для постановки диагноза информации будет слишком мало, дополнительно для оценки состояния печени могут быть проведены КТ и МРТ.
Сравнивать по эффективности УЗИ и МРТ нецелесообразно, так как МРТ никогда не назначается в качестве исследования первого уровня, в отличие от УЗИ.
Ультразвуковая диагностика поможет врачу, сэкономив средства пациента, диагностировать простые заболевания или, если пациент страдает клаустрофобией, получить хоть какие-то данные для постановки диагноза. МРТ в свою очередь позволит уточнить диагноз в сомнительных случаях, определить наличие новообразования и его природу.
МРТ печени – эффективный, но все еще довольно дорогой метод обследования, назначающийся пациентам в спорных случаях, когда диагноз не совсем ясен. Методика обладает высокой разрешительной способностью, что позволяет использовать ее для диагностики онкологии на ранних стадиях.
Данная статья содержит только общие сведения, не является научным материалом и не должна рассматриваться в качестве замены рекомендаций врача.
УЗИ брюшной полости или МРТ — что выбрать?
Вопрос, о том, что лучше — УЗИ или МРТ брюшной полости, — может показаться действительно сложным. Первый способ диагностики не раз доказывал свою эффективность, но все-таки считается устаревшим. Второй метод современный и предлагает более точные результаты. В то же время ультразвуковое обследование доступно практически в каждой районной поликлинике бесплатно, тогда как МРТ относится к категории платных услуг.
Что же выбрать? Подробнее рассмотрим преимущества и недостатки каждого метода и попробуем разобраться, в каких обстоятельствах следует предпочесть УЗИ, а когда не обойтись без МРТ.

Ультразвуковая диагностика
Для УЗИ применяется аппарат, который показывает состояние внутренних органов при помощи ультразвуковых волн. Проникая внутрь, такие волны отражаются от тканей и позволяют сформировать на мониторе компьютера послойное изображение обследуемой зоны, по которому врач определяет наличие или отсутствие патологий. Вся процедура обычно не занимает более 10–15 минут, и результаты можно узнать сразу.
Изучение брюшной полости с применением ультразвуковой диагностики выявляет нарушения в работе печени, поджелудочной железы, желчного пузыря и селезенки на той стадии, когда патологии уже начали оказывать негативное воздействие на структуру тканей перечисленных органов.
Ультразвуковое исследование является эффективным инструментом, позволяющим обнаружить воспалительные процессы, кистозные образования в органах, доброкачественные и злокачественные опухоли. С его помощью можно увидеть распространение раковых клеток за пределы органов и провести диагностику аппендицита по наличию свободной жидкости в брюшной полости. Методика применяется для гинекологических и акушерских исследований.

Ультразвук практически не имеет противопоказаний и может использоваться для беременных женщин и для детей. К числу недостатков этого метода исследования можно отнести его низкую информативность для постановки диагноза на ранних стадиях заболеваний. Как уже отмечалось выше, УЗИ показывает серьезные нарушения в работе органов брюшной полости, но не может опознать онкологию на начальном этапе развития.
Кроме того, часто точность результатов ультразвукового исследования во многом зависит от опыта и квалификации врача. В некоторых случаях применение УЗИ для диагностики может оказаться совершенно неэффективным, например, для пациентов с ожирением.
Еще одной особенностью рассматриваемой методики является необходимость готовиться к процедуре. Перед исследованием рекомендуется на 3 дня воздержаться от пищи, вызывающей вздутие живота, и принимать ферментные лекарственные препараты, которые назначает врач на консультации. Это может быть Фестал, Активированный уголь или другое средство, которое порекомендует доктор. Самым важным правилом в подготовке является соблюдение 12-часового перерыва между процедурой и последним приемом пищи. Если его нарушить, результаты диагностики будут неточными.
Преимущества и недостатки МРТ
МРТ, или магнитно-резонансная томография, представляет собой методику исследования, при которой состояние внутренних органов изучается путем получения серии их пошаговых срезов в трех плоскостях. В процессе МРТ измеряется электромагнитный отклик ядер атомов в клетках (в основном водорода) при взаимодействии с радиочастотными импульсами, которые создает постоянное магнитное поле. По причине того, что в тканях содержится неодинаковое количество водорода, на итоговых снимках можно увидеть четкую дифференциацию структуры органов брюшной полости.

Во время процедуры пациент помещается в томограф, корпус которого является постоянным магнитом, генерирующим магнитное поле необходимой напряженности. Расположенные в томографе принимающие катушки получают информацию от возбужденных радиочастотными излучениями атомов водорода при сканировании организма пациента и передают их для обработки на мощный компьютер. Этот компьютер, в свою очередь, на основании полученных данных синтезирует изображение изучаемого органа и выводит его на фото.
Время выполнения процедуры сканирования составляет примерно 40 минут, и ее результаты, в отличие от УЗИ, можно будет получить только через несколько часов.
Томография является высокоинформативной диагностической методикой, и при ее использовании можно не только обнаружить значительные патологии, которые показывает УЗИ, но и распознать многие болезни на начальных стадиях развития, когда они еще сравнительно легко поддаются лечению. Чаще всего методика гарантирует хороший результат в определении диагноза для пациентов с неясной клинической картиной заболевания. Кроме того, магнитно-резонансный метод считается незаменимым для оценки эффективности результатов лечения, а также для контроля изменений после хирургических операций.
В отличие от УЗИ, для МРТ существует ряд ограничений, соблюдение которых обязательно. В первую очередь использование этого метода диагностики во время первого триместра беременности возможно только в тех случаях, когда существует угроза жизни пациентки, а ультразвук не дает достаточной информации для лечения.
МРТ запрещается применять, если у пациента установлен кардиостимулятор или имеются послеоперационные пластины, коронки и другие металлические предметы в организме. В связи с тем, что в процессе сканирования нельзя двигаться, от томографии следует отказаться в ситуациях, когда пациент находится в тяжелом бессознательном состоянии и не может сохранять неподвижное положение. С этой особенностью методики связан еще один ее недостаток, который заключается в необходимости использования общего наркоза для обследования детей.
Что лучше?
Теперь, когда мы более подробно ознакомились с особенностями обеих методик диагностики, их достоинствами и недостатками, можно сделать выводы. Несмотря на то что УЗИ не является такой же точной методикой, как МРТ, его использование эффективно для подтверждения диагноза, когда клиническая картина вполне понятна. МРТ применяется, когда у врача возникают сомнения относительно точности диагноза.
Нельзя не отметить, что лечащий врач никогда не ставит диагноз, основываясь только на одном способе диагностики. Для подбора программы лечения необходимо провести внимательный осмотр области живота пациента, замерить пульс, изучить результаты анализов (главным образом крови), динамику их изменения и многое другое.
Поэтому, если у вас возникли подозрения на наличие заболеваний органов брюшной полости, следует незамедлительно идти к врачу. Пытаться решить проблему, обратившись в платный кабинет УЗИ или МРТ и выбрав лекарство в зависимости от полученного результата, не только неэффективно, но и опасно. Правильно интерпретировать результаты ультразвуковой и магнитно-резонансной диагностики может только опытный врач. По этой же причине принимать решение о том, какое исследование лучше сделать для постановки диагноза — УЗИ или МРТ, — должен специалист.
Мрт или узи печени что лучше — Здоровье и печень
 Сотни поставщиков везут лекарства от гепатита С из Индии в Россию, но только M-PHARMA поможет вам купить софосбувир и даклатасвир и при этом профессиональные консультанты будут отвечать на любые ваши вопросы на протяжении всей терапии.
Сотни поставщиков везут лекарства от гепатита С из Индии в Россию, но только M-PHARMA поможет вам купить софосбувир и даклатасвир и при этом профессиональные консультанты будут отвечать на любые ваши вопросы на протяжении всей терапии.Магнитно-резонансная томография – универсальный диагностический способ. Применяется способ для изучения различных частей организма. Основывается манипуляция на действии магнитных волн. Часто пациентам назначают проведение МРТ печени. Обследование может рекомендоваться как для диагностики, так и профилактики. Методика не входит в список обязательных для ежегодного прохождения. Зачастую манипуляция назначается именно для диагностики. Обследование может рекомендоваться для уточнения характера новообразования. Также процедура зачастую назначается в качестве дифференциальной диагностики.

МРТ печени не входит в число обязательных ежегодных обследований
В этой статье вы узнаете:
Содержание статьи:
Когда нужно выполнить МРТ
Обследование проводится только при присутствии показаний. Предварительно пациенту нужно будет проконсультироваться с доктором. Врач определит необходимость резонансной томографии для изучения функциональности печени.
МРТ печени – дорогая манипуляция. Не включена в список скрининговых обследований. Обычно манипуляция осуществляется для уточнения полученных иными исследованиями данных. Показания к магнитной томографии представлены в таблице.
| Показания | Осуществление МРТ требуется при: • паразитарных поражениях; • воспалительных отклонениях в печеночной ткани; • желтухе неустановленной этиологии; • сужении желчных ходов; • отклонениях формирования печени или желчевыводящих путей; • циррозном поражении; • отклонениях кровотока в органе; • существенном возрастании печени в размерах; • недавнем получении травм для оценки вероятных осложнений и степени поражения; • подозрении на появление абсцессов; • формировании опухолей разного характера; • желании оценить эффективность назначенного лечения. |
| Симптоматика | Прибегнуть к МРТ следует при наличии следующих патологических симптомов: • боли в печени неясной этиологии; • болезненное ощущение в правом подреберье; • дискомфорт в верхней части живота; • тошнота и рвотный рефлекс; • пожелтение кожного покрова; • зуд кожного покрова. |
МРТ для обследования печени также требуется для уточнения сомнительного диагноза. Также к исследованию может потребоваться прибегнуть в качестве подготовки перед хирургическим вмешательством.
Магнитная томография также необходима для контроля эффективности подобранного лечения. При надобности терапия будет подкорректирована.
Нужна ли подготовка к процедуре
Магнитная томография – универсальное диагностическое обследование. Исследование не нуждается в специфической подготовке. Может требоваться незначительное ограничение в приеме пищи. Обычно последняя трапеза должна быть совершена не позже чем за 5 часов до диагностики.

При сильном волнении необходимо принять успокоительное, рекомендованное врачом
Самое важное, что нужно сделать, – снять любые металлические элементы. В ином случае на месте их соприкосновения с кожным покровом сформируется ожог. Помимо этого, снимки будут неинформативными, а аппарат может выйти из строя. С себя нужно снять любые украшения и конструкции. Выкладываются электронные устройства. Надеваются бахилы непосредственно перед входом в кабинет.
Пациент перед обследованием не должен переживать. В крайнем случае при волнении требуется принять успокоительное лекарственное средство. Медикамент подбирается доктором исходя из индивидуальных особенностей пациента.
Только при выполнении всех рекомендаций диагностика будет высокоинформативной.
Как проводится МРТ
Диагностика осуществляется в горизонтальном положении. На пациента надевают стерильный медицинский халат. МРТ печени показывает орган посрезово. Основывается диагностика на функционировании мощных магнитных полей. Атомы водорода откликаются и посылают ответные сигналы. Именно благодаря этому формируются посрезовые изображения. При обследовании пациенту фиксируют голову, руки и грудь. Это нужно для того, чтобы сохранить неподвижность.
Обследование безвредно и безболезненно. Больной при диагностике находится на кушетке аппарата. Кольцо устройства вращается вокруг требуемой области. Некоторым заболевшим могут разрешить привести родственников или близких, которые будут стоять около томографа и поддерживать морально. Такое исключение обычно делается для детей и людей с клаустрофобией.

Во время обследования пациент находится неподвижно в горизонтальном положении
При МРТ медицинские работники находятся в соседнем помещении. Доктора наблюдают за происходящим через специальное маленькое окошко. При необходимости части тела, которые не требуют обследования, будут накрыты специальными защитными полотнами.
Когда используют контраст
Действие контрастного вещества направлено на улучшение визуализации. Средство подсвечивает на снимках ткани и органы. Это облегчит магнитное обследование. Благодаря этому можно будет, например, определить характер новообразования.
Именно контраст дает возможность посмотреть, как распространился патологический процесс. Особенную ценность обследование представляет при наличии рака. Контрастирование помогает найти метастазирование.
Контрастирование отнимает большее количество времени. Обычно процедура длится около часа. Это связано с тем, что после введения вещества пациент должен полежать около 20 минут. Это нужно для распространения средства по организму. Только после этого начинается магнитная томография.

Диагностика с применением контрастного вещества позволяет выявить характер новообразований в печени
Какие элементы изучает врач
МРТ печени исследуется в комплексе со всей брюшной полостью. Это позволяет получить полную картину об имеющемся патологическом процессе. Самостоятельно такой орган не изучается.
В комплексе с печенью МРТ изучает:
- селезенку;
- желудочно-кишечный тракт;
- желчевыводящие пути;
- панкреатические протоки;
- сосуды;
- лимфатические узлы;
- кровеносные сосуды;

Во время МРТ, помимо печени, обследуется и селезенка
- поджелудочную железу;
- структуры поясничной области;
- почки;
- надпочечники;
- мочеполовую систему.
Благодаря комплексному обследованию МРТ дает шанс обнаружить заболевания не только печени, но и соседних органов.
Что показывает МРТ
По посрезовым снимкам печени можно определить состояние органа. Помимо этого, доктора выявляют очаги поражения. При диагностике врачи устанавливают локализацию болезни. Также визуализация направлена на оценку желчевыводящих путей.

В ходе диагностики можно выявить жировое перерождение печени
МРТ при исследовании печени направлена на изучение следующих показателей:
- подтверждение или опровержение воспалительных, гнойных или опухолевых процессов, а также определение степени их распространенности;
- обнаружение перерождения нормальных клеток в жировые;
- обнаружение камней в желчевыводящих протоках;
- локализация повреждений после разнообразных травм;
- аномалии строения внутреннего органа.
Именно при МРТ определяется возможность трансплантации органа другому человеку.
Обычно диагностика рекомендуется для опровержения следующих заболеваний:
- цирроз печени;
- рак;
- панкреатит.
Магнитная томография также обязательна для прохождения в качестве подготовки перед предстоящим хирургическим вмешательством. При назначении диагностики игнорировать исследование нельзя. Иногда обследование не имеет альтернативных способов и является единственным шансом для своевременного обнаружения заболевания и начала лечения патологии.

МРТ помогает подтвердить или опровергнуть цирроз печени
Опасно ли обследование
Зачастую пациенты побаиваются проходить магнитную томографию. Есть мнение, что обследование представляет опасность и способно спровоцировать формирование злокачественных опухолей. Такое мнение считается ошибочным.

В отличие от традиционной рентгенографии МРТ не оказывает лучевой нагрузки на организм. Это значит, что томографию магнитную можно проходить такое количество раз, которое требуется. Диагностика не сопровождается ухудшением самочувствия.
Большую опасность представляет томография с контрастом. Однако это не значит, что от обследования нужно отказываться. При правильной подготовке и отсутствии противопоказаний диагностика будет полностью безопасной.
В видео рассказывается о том, что такое МРТ печени:
Когда от МРТ придется отказаться
При наличии противопоказаний от МРТ следует отказаться. В ином случае высок риск столкновения с разными побочными эффектами. Не рекомендуется прохождение магнитной томографии при:
- аллергии на контрастное вещество;
- подозрении на беременность и 1-м триместре вынашивания ребенка;
- почечной недостаточности;
- крайней стадии клаустрофобии;
- невозможности лежать на протяжении всей диагностики неподвижно;
- некоторых психических отклонениях.
При противопоказаниях придется прибегнуть к альтернативным способам обследования.
Источник: infouzi.ru
Читайте также
Что лучше узи или мрт печени — Лечим печень
 Сотни поставщиков везут лекарства от гепатита С из Индии в Россию, но только M-PHARMA поможет вам купить софосбувир и даклатасвир и при этом профессиональные консультанты будут отвечать на любые ваши вопросы на протяжении всей терапии.
Сотни поставщиков везут лекарства от гепатита С из Индии в Россию, но только M-PHARMA поможет вам купить софосбувир и даклатасвир и при этом профессиональные консультанты будут отвечать на любые ваши вопросы на протяжении всей терапии.Вопрос, о том, что лучше — УЗИ или МРТ брюшной полости, — может показаться действительно сложным. Первый способ диагностики не раз доказывал свою эффективность, но все-таки считается устаревшим. Второй метод современный и предлагает более точные результаты. В то же время ультразвуковое обследование доступно практически в каждой районной поликлинике бесплатно, тогда как МРТ относится к категории платных услуг.
Что же выбрать? Подробнее рассмотрим преимущества и недостатки каждого метода и попробуем разобраться, в каких обстоятельствах следует предпочесть УЗИ, а когда не обойтись без МРТ.

Ультразвуковая диагностика
Для УЗИ применяется аппарат, который показывает состояние внутренних органов при помощи ультразвуковых волн. Проникая внутрь, такие волны отражаются от тканей и позволяют сформировать на мониторе компьютера послойное изображение обследуемой зоны, по которому врач определяет наличие или отсутствие патологий. Вся процедура обычно не занимает более 10–15 минут, и результаты можно узнать сразу.
Изучение брюшной полости с применением ультразвуковой диагностики выявляет нарушения в работе печени, поджелудочной железы, желчного пузыря и селезенки на той стадии, когда патологии уже начали оказывать негативное воздействие на структуру тканей перечисленных органов.
Ультразвуковое исследование является эффективным инструментом, позволяющим обнаружить воспалительные процессы, кистозные образования в органах, доброкачественные и злокачественные опухоли. С его помощью можно увидеть распространение раковых клеток за пределы органов и провести диагностику аппендицита по наличию свободной жидкости в брюшной полости. Методика применяется для гинекологических и акушерских исследований.

Ультразвук практически не имеет противопоказаний и может использоваться для беременных женщин и для детей. К числу недостатков этого метода исследования можно отнести его низкую информативность для постановки диагноза на ранних стадиях заболеваний. Как уже отмечалось выше, УЗИ показывает серьезные нарушения в работе органов брюшной полости, но не может опознать онкологию на начальном этапе развития.
Кроме того, часто точность результатов ультразвукового исследования во многом зависит от опыта и квалификации врача. В некоторых случаях применение УЗИ для диагностики может оказаться совершенно неэффективным, например, для пациентов с ожирением.
Еще одной особенностью рассматриваемой методики является необходимость готовиться к процедуре. Перед исследованием рекомендуется на 3 дня воздержаться от пищи, вызывающей вздутие живота, и принимать ферментные лекарственные препараты, которые назначает врач на консультации. Это может быть Фестал, Активированный уголь или другое средство, которое порекомендует доктор. Самым важным правилом в подготовке является соблюдение 12-часового перерыва между процедурой и последним приемом пищи. Если его нарушить, результаты диагностики будут неточными.
Преимущества и недостатки МРТ
МРТ, или магнитно-резонансная томография, представляет собой методику исследования, при которой состояние внутренних органов изучается путем получения серии их пошаговых срезов в трех плоскостях. В процессе МРТ измеряется электромагнитный отклик ядер атомов в клетках (в основном водорода) при взаимодействии с радиочастотными импульсами, которые создает постоянное магнитное поле. По причине того, что в тканях содержится неодинаковое количество водорода, на итоговых снимках можно увидеть четкую дифференциацию структуры органов брюшной полости.

Во время процедуры пациент помещается в томограф, корпус которого является постоянным магнитом, генерирующим магнитное поле необходимой напряженности. Расположенные в томографе принимающие катушки получают информацию от возбужденных радиочастотными излучениями атомов водорода при сканировании организма пациента и передают их для обработки на мощный компьютер. Этот компьютер, в свою очередь, на основании полученных данных синтезирует изображение изучаемого органа и выводит его на фото.
Время выполнения процедуры сканирования составляет примерно 40 минут, и ее результаты, в отличие от УЗИ, можно будет получить только через несколько часов.
Томография является высокоинформативной диагностической методикой, и при ее использовании можно не только обнаружить значительные патологии, которые показывает УЗИ, но и распознать многие болезни на начальных стадиях развития, когда они еще сравнительно легко поддаются лечению. Чаще всего методика гарантирует хороший результат в определении диагноза для пациентов с неясной клинической картиной заболевания. Кроме того, магнитно-резонансный метод считается незаменимым для оценки эффективности результатов лечения, а также для контроля изменений после хирургических операций.
В отличие от УЗИ, для МРТ существует ряд ограничений, соблюдение которых обязательно. В первую очередь использование этого метода диагностики во время первого триместра беременности возможно только в тех случаях, когда существует угроза жизни пациентки, а ультразвук не дает достаточной информации для лечения.
МРТ запрещается применять, если у пациента установлен кардиостимулятор или имеются послеоперационные пластины, коронки и другие металлические предметы в организме. В связи с тем, что в процессе сканирования нельзя двигаться, от томографии следует отказаться в ситуациях, когда пациент находится в тяжелом бессознательном состоянии и не может сохранять неподвижное положение. С этой особенностью методики связан еще один ее недостаток, который заключается в необходимости использования общего наркоза для обследования детей.
Что лучше?
Теперь, когда мы более подробно ознакомились с особенностями обеих методик диагностики, их достоинствами и недостатками, можно сделать выводы. Несмотря на то что УЗИ не является такой же точной методикой, как МРТ, его использование эффективно для подтверждения диагноза, когда клиническая картина вполне понятна. МРТ применяется, когда у врача возникают сомнения относительно точности диагноза.
Нельзя не отметить, что лечащий врач никогда не ставит диагноз, основываясь только на одном способе диагностики. Для подбора программы лечения необходимо провести внимательный осмотр области живота пациента, замерить пульс, изучить результаты анализов (главным образом крови), динамику их изменения и многое другое.
Поэтому, если у вас возникли подозрения на наличие заболеваний органов брюшной полости, следует незамедлительно идти к врачу. Пытаться решить проблему, обратившись в платный кабинет УЗИ или МРТ и выбрав лекарство в зависимости от полученного результата, не только неэффективно, но и опасно. Правильно интерпретировать результаты ультразвуковой и магнитно-резонансной диагностики может только опытный врач. По этой же причине принимать решение о том, какое исследование лучше сделать для постановки диагноза — УЗИ или МРТ, — должен специалист.
Source: kiwka.ru
Мы в соц.сетях:
Что лучше узи или мрт печени — Лечим печень
 Сотни поставщиков везут лекарства от гепатита С из Индии в Россию, но только M-PHARMA поможет вам купить софосбувир и даклатасвир и при этом профессиональные консультанты будут отвечать на любые ваши вопросы на протяжении всей терапии.
Сотни поставщиков везут лекарства от гепатита С из Индии в Россию, но только M-PHARMA поможет вам купить софосбувир и даклатасвир и при этом профессиональные консультанты будут отвечать на любые ваши вопросы на протяжении всей терапии.Вопрос, о том, что лучше — УЗИ или МРТ брюшной полости, — может показаться действительно сложным. Первый способ диагностики не раз доказывал свою эффективность, но все-таки считается устаревшим. Второй метод современный и предлагает более точные результаты. В то же время ультразвуковое обследование доступно практически в каждой районной поликлинике бесплатно, тогда как МРТ относится к категории платных услуг.
Что же выбрать? Подробнее рассмотрим преимущества и недостатки каждого метода и попробуем разобраться, в каких обстоятельствах следует предпочесть УЗИ, а когда не обойтись без МРТ.

Ультразвуковая диагностика
Для УЗИ применяется аппарат, который показывает состояние внутренних органов при помощи ультразвуковых волн. Проникая внутрь, такие волны отражаются от тканей и позволяют сформировать на мониторе компьютера послойное изображение обследуемой зоны, по которому врач определяет наличие или отсутствие патологий. Вся процедура обычно не занимает более 10–15 минут, и результаты можно узнать сразу.
Изучение брюшной полости с применением ультразвуковой диагностики выявляет нарушения в работе печени, поджелудочной железы, желчного пузыря и селезенки на той стадии, когда патологии уже начали оказывать негативное воздействие на структуру тканей перечисленных органов.
Ультразвуковое исследование является эффективным инструментом, позволяющим обнаружить воспалительные процессы, кистозные образования в органах, доброкачественные и злокачественные опухоли. С его помощью можно увидеть распространение раковых клеток за пределы органов и провести диагностику аппендицита по наличию свободной жидкости в брюшной полости. Методика применяется для гинекологических и акушерских исследований.

Ультразвук практически не имеет противопоказаний и может использоваться для беременных женщин и для детей. К числу недостатков этого метода исследования можно отнести его низкую информативность для постановки диагноза на ранних стадиях заболеваний. Как уже отмечалось выше, УЗИ показывает серьезные нарушения в работе органов брюшной полости, но не может опознать онкологию на начальном этапе развития.
Кроме того, часто точность результатов ультразвукового исследования во многом зависит от опыта и квалификации врача. В некоторых случаях применение УЗИ для диагностики может оказаться совершенно неэффективным, например, для пациентов с ожирением.
Еще одной особенностью рассматриваемой методики является необходимость готовиться к процедуре. Перед исследованием рекомендуется на 3 дня воздержаться от пищи, вызывающей вздутие живота, и принимать ферментные лекарственные препараты, которые назначает врач на консультации. Это может быть Фестал, Активированный уголь или другое средство, которое порекомендует доктор. Самым важным правилом в подготовке является соблюдение 12-часового перерыва между процедурой и последним приемом пищи. Если его нарушить, результаты диагностики будут неточными.
Преимущества и недостатки МРТ
МРТ, или магнитно-резонансная томография, представляет собой методику исследования, при которой состояние внутренних органов изучается путем получения серии их пошаговых срезов в трех плоскостях. В процессе МРТ измеряется электромагнитный отклик ядер атомов в клетках (в основном водорода) при взаимодействии с радиочастотными импульсами, которые создает постоянное магнитное поле. По причине того, что в тканях содержится неодинаковое количество водорода, на итоговых снимках можно увидеть четкую дифференциацию структуры органов брюшной полости.

Во время процедуры пациент помещается в томограф, корпус которого является постоянным магнитом, генерирующим магнитное поле необходимой напряженности. Расположенные в томографе принимающие катушки получают информацию от возбужденных радиочастотными излучениями атомов водорода при сканировании организма пациента и передают их для обработки на мощный компьютер. Этот компьютер, в свою очередь, на основании полученных данных синтезирует изображение изучаемого органа и выводит его на фото.
Время выполнения процедуры сканирования составляет примерно 40 минут, и ее результаты, в отличие от УЗИ, можно будет получить только через несколько часов.
Томография является высокоинформативной диагностической методикой, и при ее использовании можно не только обнаружить значительные патологии, которые показывает УЗИ, но и распознать многие болезни на начальных стадиях развития, когда они еще сравнительно легко поддаются лечению. Чаще всего методика гарантирует хороший результат в определении диагноза для пациентов с неясной клинической картиной заболевания. Кроме того, магнитно-резонансный метод считается незаменимым для оценки эффективности результатов лечения, а также для контроля изменений после хирургических операций.
В отличие от УЗИ, для МРТ существует ряд ограничений, соблюдение которых обязательно. В первую очередь использование этого метода диагностики во время первого триместра беременности возможно только в тех случаях, когда существует угроза жизни пациентки, а ультразвук не дает достаточной информации для лечения.
МРТ запрещается применять, если у пациента установлен кардиостимулятор или имеются послеоперационные пластины, коронки и другие металлические предметы в организме. В связи с тем, что в процессе сканирования нельзя двигаться, от томографии следует отказаться в ситуациях, когда пациент находится в тяжелом бессознательном состоянии и не может сохранять неподвижное положение. С этой особенностью методики связан еще один ее недостаток, который заключается в необходимости использования общего наркоза для обследования детей.
Что лучше?
Теперь, когда мы более подробно ознакомились с особенностями обеих методик диагностики, их достоинствами и недостатками, можно сделать выводы. Несмотря на то что УЗИ не является такой же точной методикой, как МРТ, его использование эффективно для подтверждения диагноза, когда клиническая картина вполне понятна. МРТ применяется, когда у врача возникают сомнения относительно точности диагноза.
Нельзя не отметить, что лечащий врач никогда не ставит диагноз, основываясь только на одном способе диагностики. Для подбора программы лечения необходимо провести внимательный осмотр области живота пациента, замерить пульс, изучить результаты анализов (главным образом крови), динамику их изменения и многое другое.
Поэтому, если у вас возникли подозрения на наличие заболеваний органов брюшной полости, следует незамедлительно идти к врачу. Пытаться решить проблему, обратившись в платный кабинет УЗИ или МРТ и выбрав лекарство в зависимости от полученного результата, не только неэффективно, но и опасно. Правильно интерпретировать результаты ультразвуковой и магнитно-резонансной диагностики может только опытный врач. По этой же причине принимать решение о том, какое исследование лучше сделать для постановки диагноза — УЗИ или МРТ, — должен специалист.
Source: kiwka.ru
Мы в соц.сетях:
Что лучше узи или томография печени — Печень и анализы
В мировом сообществе распространенность ГЦР очень велика. По данным M. Prokop, ГЦР составляет до 90% всех случаев новообразований печени. Для гепатоцеллюлярного рака характерна распространенность в определенных регионах мира. Там, где высока заболеваемость гепатитом В или С, также высока встречаемость злокачественных опухолей печени. Наиболее часто рак печени, выявить который, как правило, возможно уже на ранних стадиях, встречается у жителей Китая, у жителей африканского континента и Азии (до 150 случаев на 100000 человек). Промежуточные показатели заболеваемости – в Южной Америке (Аргентина, Чили) – до 10 случаев на 100000 населения, низкие – в США (до 3 случаев на 100000 человек). Намного более часто болеют мужчины – до 8 раз. Первые признаки рака печени у женщин выявляются в группах риска (у лиц, принимающих лекарственные препараты, оказывающие токсическое действие на печень, а также у лиц, подверженных постоянным интоксикациям в связи с их работой). Возрастной пик заболеваемости приходится на период 40-70 лет.
Содержание статьи:
Факторы развития ГЦР
Чаще всего возникновению рака предшествует цирроз печени (до 90% всех случаев). В чем разница между этими двумя понятиями? Цирроз – это замещение нормальной печеночной паренхимы нетипичной – соединительной – тканью, сам по себе не является онкопатологией, однако считается значимым предрасполагающим моментом в ее развитии. Цирроз может быть как алкогольным, так и обусловленным гепатитом B или C. Имеет значение воздействие канцерогенных факторов, химикатов: сиказина (токсическое вещество, содержащееся в некоторых видах пальмового масла), афлатоксина (токсин, вырабатываемый грибками – аспергиллами), торотраста (контрастное вещество, применявшееся на заре рентгенодиагностики). Пациенты с наследственной патологией (болезнь Вильсона-Коновалова, гемохроматоз, тирозиноз) также в группе риска по заболеваемости ГЦР. Возможно также возникновение опухоли печени у пациентов, подвергшихся облучению (в т. ч. после аварии на ЧАЭС и других объектах).
Лечится ли рак печени
В настоящее время применяются несколько видов успешного лечения рака печени. При небольших узлах (до 2 см), выявленных с помощью КТ или МРТ, хирурги применяют радикальное удаление опухоли. При узлах больших размеров, а также при множественном поражении, применяется радиочастотная абляция — разрушение опухоли специальными высокочастотными волнами, а также трансплантация печени. Трансплантация печени при раке — это сложная операция, которая все более успешно применяется в России в крупных хирургических центрах. При опухолях крупных размеров применяют паллиативные методы лечения, такие как трансартериальная химиоэмболизация (ХЭПА), а также медикаментозные методы (нексавар, сорафениб).
Классификация ГЦР по системе TNM
TNM – международная система классификации опухолей, в основе которой лежит определение размеров первичного узла (Tumor), степени инвазии рядом расположенных тканей, наличие патологически измененных опухолью ближайших и отдаленных лимфоузлов (Nodus), а также наличия либо отсутствия метастазирования в отдаленные органы (кости, печень, легкие и т. д.) – Metastasis.
Мы хотим представить вам классификацию рака печени по системе TNM, модифицированную в 1997 г. международной организацией по контролю над заболевамостью раком (Union for International Cancer Control, UICC).
Стадия T | Характеристики опухолевого узла на данной стадии |
T1 | Образование меньше 2 см наибольшим размером, без признаков прорастания в окружающие ткани. |
T2 | Опухоль меньше 2 см наибольшим размером, с сосудистой инвазией. Либо больше 2 см без инвазии сосудов, либо множественные объемные образования не более 2 см в поперечнике в одной доле печени, без инвазии сосудов. |
T3 | Узел больше 2 см любым размером с инвазией сосудов. |
T4 | Множественные объемные образования как минимум 2 долей печени либо опухоль с прорастанием в воротную (или печеночную) вену, или опухоли с прорастанием в окружающие ткани. |
Стадия N | Характеристика лимфатических узлов на данной стадии |
N0 | Нет патологически измененных лимфатических узлов вблизи образования (в т.ч. в воротах печени, селезенки). |
N1 | Выявлены регионарные патологически измененные лимфоузлы. |
N2 | Выявлены регионарные и отдаленные (парааортальные, паховые и другие) лимфоузлы с признаками опухолевой инвазии. |
Стадия M | Характеристика вторичных очагов |
M0 | Нет отдаленных метастазов (например, в легкие). |
M1 | Выявлены отделанные метастазы (хотя бы один). |
Методика компьютерной томографии при диагностике рака печени
Стандартом визуализации рака печени при КТ является выполнение исследования с контрастированием в артериальную и венозную фазу, т. к. опухоль зачастую трудно различима при обычных (нативных, без контраста) сканах. С этой целью используются неионные контрастные средства – ультравист, йодгексол, омнипак и др., вводимые в вену локтевого сгиба либо иную вену при помощи инжектора. Обычно для «прокрашивания» опухоли необходимо 1,0-1,2 мл контрастного средства, содержащего 300 мг йода на 1 мл в пересчете на 1 кг веса пациента, либо 0,8-1,0 мл средства, содержащего 370 мг йода на 1 мл (например, ультравист-370). Так, пациенту весом 60 кг в среднем необходимо ввести около 60 мл раствора. Скорость введения составляет 3-4 мл/сек, при условии, что введение происходит через катетер с широким просветом (с розовой либо зеленой маркировкой канюли). Использование узких катетеров с желтой маркировкой недопустимо, т. к. можно повредить вену и спровоцировать экстравазацию контраста – инфильтрацию подкожной клетчатки и возникновение болезненного уплотнения вместе введения.
Вначале выполняется обычное спиральное сканирование без контраста, оценивается размеры, структура, локализация опухолевого узла. Затем вводится контрастное вещество и через 10-20 секунд выполняется вторая серия сканов в спиральном режиме – в артериальную фазу. Еще через 30-40 секунд сканирование вновь повторяется – это венозная фаза. В некоторых случаях полезно также бывает выполнить отсроченное сканирование через 5-10 минут – с целью проследить «вымывание» контраста из ткани новообразования. Существует также специальный протокол исследования, позволяющий оценить параметры кровотока в образовании – КТ-перфузия. Хорошо себя зарекомендовала КТ с липиодолом, однако ввиду своей сложности и инвазивности (контраст нужно вводить непосредственно в лимфатический сосуд), а также возможности множественных побочных действий, в т. ч. жировой эмболии сосудов, это исследование не используется широко. Рак печени успешно диагностируется также с помощью МРТ.
Рак печени – симптомы и проявление
При компьютерной томографии рак печени имеет крайне вариабельные проявления и симптомы. КТ признаки рака печени следующие. До контрастирования можно выявить одно либо несколько очагов в печени, которые могут быть изоденсными (одинаковой плотности с паренхимой печени), гиподенсными (низкой плотности). В очагах могут обнаруживаться плотные кальцинаты, а также локальные включения жировой ткани, некрозы, участки фиброза, «клубки» сосудов.
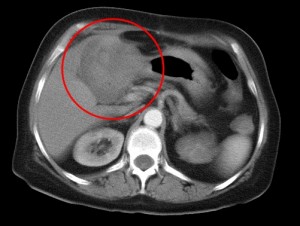
КТ позволяет достоверно диагностировать рак печени: как видно на скане в артериально-паренхиматозную фазу, опухолевый узел, обладающий инвазивным ростом, прорастает в правую и левую долю печени, а также в стенку желчного пузыря в области дна и тела.
Часто ГЦР, особенно маленькие узлы, на фоне жировой инволюции не обнаруживается при нативной КТ. Маленькие узлы, которые можно выявить, имеют размер 5-15 мм в поперечнике. Они четко очерчены, отделены от окружающих тканей. Иногда удается выявить более плотную часть опухоли по периферии, в центре обычно находится зона некроза и распада.
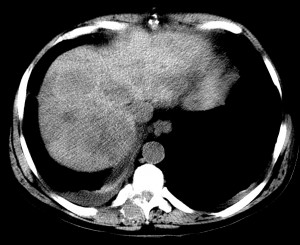
Пример первично-множественного рака печени, изображение с искусственной высокой контрастностью (нативное исследование). Виден центральный узел большего размера, вокруг которого сгруппированные меньшие узлы — внутрипеченочные метастазы. В данном случае крайне затруднительна дифференциальная диагностика с метастазами рака другой локализации, например, кишечника. По системе TNM – T4, операцией такой рак печени не лечится, показана лишь химиотерапия с целью временной стабилизации процесса.
Большие узлы ГЦР имеют типичную структуру, обусловленную чередованием солидного компонента, кист, кальцинатов, зон некроза, а также наличием артериальных сосудов. В большинстве случаев такие узлы имеют капсулу. Рак печени можно обладать экспансивным ростом (отодвигая и сдавливая рядом расположенные ткани) или инфильтративным ростом (прорастая в ткани и разрушая их). Часто большие опухолевые узлы прорастают в какую-либо ветвь печеночной вены либо воротной вены. Для них также характерно наличие небольших вторичных очагов в ткани печени, которые представляют собой гематогенные отсевы.
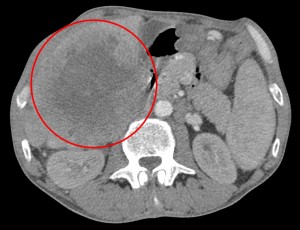
Большой опухолевый узел. Пример рака печени на КТ у ликвидатора аварии на ЧАЭС.
Гиперденсные (гиперваскулярные) раки выглядят в виде плотного образования неоднородной структуры, в артериальную фазу в значительной мере усиливаются, становятся хорошо видимыми питающие их артерии. Дифференциальную диагностику таких опухолей нужно проводить с аденомами, гемангиомами, а также ФНГ (фиброзной нодулярной гиперплазией). Такие раки имеют тенденцию разрываться, в результате возникшего кровотечения пациент может погибнуть.
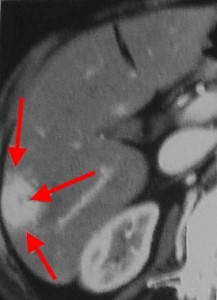
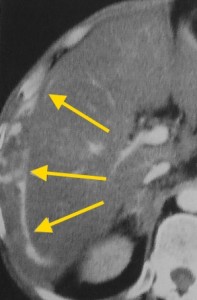
На изображениях: пример гиперваскулярного рака печени (слева), отмечен красными стрелками; справа желтыми стрелками отмечена кровь по краю печени в результате разрыва ГЦР.
Дифференциальная диагностика рака печени
При анализе данных КТ всегда нужно иметь в виду, что некоторые очаговые образования печени могут быть похожими на рак печени. Неопытный врач может спутать разные состояния и поставить неверный диагноз. Патология, с которой необходимо дифференцировать ГЦР, это:
1) Гемангиома печени. Для уточнения заключения помогает отсроченное сканирование (через 10-20 минут после введения контраста), визуализация сосудистых лакун.
2) Гепатоцеллюлярная аденома. Большие аденомы могут иметь такую же структуру, что и ГЦР, содержат включения жира, некрозы, кистозные полости, кальцинаты. Однако для аденом характерен медленный рост экспансивного типа (без инвазии), отсутствие внутрипеченочных метастазов.
3) ФНГ. При фокальной нодулярной гиперплазии КТ-картина может быть схожей с таковой при раке печени. Иногда отличить эти заболевания только по данным КТ-исследования невозможно – необходима биопсия.
4) Метастазы. В некоторых случаях на мысль о вторичных опухолях может навести множественность поражения органа и выявление первичного очага. Однако опытный рентгенолог, обладающим большим опытом в диагностике болезней печени, как правило, достоверно различает первичный рак и вторичные метастатические очаги.
Другие злокачественные новообразования печени
Фиброламеллярный рак (ФЛР) обычно выявляется у молодых мужчин на фоне полного благополучия, в цирротически не измененной печени, без сопутствующего гепатита B или C. Компьютерная томография при фиброламеллярном раке выполняется с целью оценить резектабельность образования, определить стадию TNM. При нативном исследовании ФЛР выглядит как внутрипеченочный очаг, имеющий большие размеры – от 5 см и больше, и четкие края. Данный очаг имеет плотность ниже плотности нормальной печеночной паренхимы, дольчатую структуру и – особенность – центральный участок фиброза «звездчатой» формы. В артериальную фазу опухоль незначительно усиливается в периферических отделах, при этом центральная часть не меняет свою плотность.
Холангиокарцинома (ХАГ) – злокачественное новообразование из эпителия желчных протоков. При КТ можно увидеть неравномерное утолщение стенки протока на фоне существенного его расширения. Образование накапливает контраст и долго остается гиперденсным – это отличительный признак холангиокарциномы.
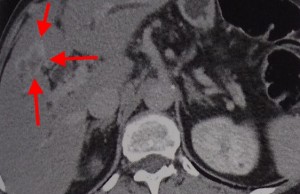
Пример холангиокарциномы при компьютерной томографии. Стрелками выделены участки опухоли, накапливающие контрастное вещество в отсроченную фазу.
Гепатобластома чаще всего выявляется в детском возрасте (3-5 лет). При КТ-исследовании выглядит как гиподенсный очаг большого размера, занимающий большую часть площади среза. Примерно 1/5 часть всех гепатобластом характеризуются наличием множественных очагов. Структура гепатобластомы неоднородна — она может включать в себя зоны некроза, кальцинаты, соединительную ткань. Дифференциальная диагностика проводится с ГЦР, ФЛР, метастазами.
Ангиосаркома печени — редко встречающаяся опухоль из стенок печеночных сосудов. Потенциал ее злокачественности крайне низкий. Встречается чаще у молодых женщин до 40 лет, при КТ проявляется в виде множественных кистозных очагов, имеющих четкие границы, склонных к слиянию и образованию полиморфных псевдокист. Проявляется симптомом «мишени» за счет неравномерного накопления контраста при наличии по периферии зоны, лишенной сосудов.
Лимфома печени крайне редко встречается в качестве первичной опухоли, обычно выявляется при системных заболеваниях – например, лимфогранулематозе. КТ-картина в целом неспецифична – могут быть выявлены гиподенсные либо изоденсные узлы различного размера, а также определяется увеличение ближайших лимфатических узлов.
Недифференцированная эмбримонально-клеточная саркома печени – злокачественное новообразование из саркоматозных клеток. Выглядит как киста большого размера, в некоторых случаях содержащая перегородки. Однако, несмотря на свою низкую плотность, в действительности является солидной, мягкотканной. Резко усиливается при контрастировании (по периферии), дифференциальная диагностика с кистозным вариантом ГЦР крайне затруднительна.
Второе мнение рентгенолога в выявлении опухолей печени
В ряде случаев при выявлении какого-либо образования в печени бывает очень трудно достоверно судить, чем же оно является на самом деле – раком, аденомой, гемангиомой, регенераторным узлом либо иным образованием. Определиться с заключением об опухоли печени позволяет внимательный анализ данных КТ, МРТ или УЗИ в совокупности с клиническими симптомами и данными других анализов (биохимический анализ крови, онкомаркеры и т.п.).
Если у вас или ваших лечащих врачей есть сомнения в характере образования печени, всегда можно получить Второе мнение опытного рентгенолога, работающего в специализированном хирургическом центре. Такое мнение всегда необходимо, ведь оно помогает не только подтвердить или опровергнуть диагноз рак печени, но и дает более подробное описание снимков КТ или МРТ. Заключение, выполненное по передовым европейским стандартам ECR, будет более понятно специализированному хирургу.
Подобную экспертную расшифровку КТ и МРТ печени можно получить в Национальной телерадиологической сети — Всероссийской системе дистанционных консультаций врачей-радиологов. Достаточно загрузить файлы с диска через собственный компьютер, и в течение 24 часов будет выполнен независимый анализ результатов исследования. Второе мнение по КТ печени— это способ удостовериться в правильности диагноза, или решить спорные диагностические случаи.
Василий Вишняков, врач-радиолог

Кандидат медицинских наук, член Европейского общества радиологов
Источник: teleradiologia.ru
Читайте также
УЗИ брюшной полости или МРТ
- Содержимое:
- В каких случаях лучше всего провести УЗИ
- Когда без томографии не обойтись
- Что лучше МРТ или УЗИ
Среди всех методов современной диагностики особенно популярными являются уже традиционные Узи брюшной полости или МРТ, более новый и точный метод исследования. Существует ли разница между ними? В каких случаях стоит выбрать исследование с помощью ультразвука, а когда лучше всего провести томографию?
 УЗИ брюшной полости
УЗИ брюшной полостиВ каких случаях лучше всего провести УЗИ брюшной полости
Исследование с помощью ультразвука выявляет серьезные нарушения в работе внутренних органов, когда они уже стали оказывать негативное влияние на структуру ткани. Эти новообразования хорошо видны во время обследования. Также такой способ помогает выявить внутренние кровотечения и опухоли. Чаще всего такую диагностику следует проводить в случае необходимости в подтверждении поставленного диагноза. Его также назначают, когда необходимо срочно рассмотреть состояние больших органов брюшной полости. Чаще всего с его помощью проводят локальное исследование, только одного органа. Его назначают в следующих случаях:
- Гинекологическое обследование.
- Осмотр состояния желудка, почек и других органов.
- Акушерское обследование.
Решая, что лучше УЗИ или МРТ брюшной полости, следует в первую очередь принять во внимание основную цель диагностических манипуляций. Если они проводятся с целью подтверждения диагноза, или патологические изменения стали очевидными, то УЗИ будет качественным и быстрым методом. Также его лучше всего назначать, когда причина плохого самочувствия пациента и его клиническая картина ясна.
Если требуется провести общее исследование брюшной полости с целью установить причины недомогания, необходим более точный метод диагностики. В таком случае, УЗИ не может гарантировать точных результатов, поэтому назначается томография.
 МРТ брюшной полости
МРТ брюшной полостиКогда без томографии не обойтись
Томография помогает получить детализированную и точную клиническую картину здоровья внутренних органов. С его помощью можно определить причину недомоганий пациента, в том случае если поставить точный диагноз с помощью других методов диагностики не представляется возможным. Причем наиболее весомым преимуществом такого метода является возможность выявить проблему еще на ранней стадии, что существенно влияет на шансы пациента на выздоровление. Это метод исследования назначают в следующих случаях:
- Подтверждение или исключение диагноза.
- Профилактические меры для предотвращения возможного онкологического заболевания.
- Обширное обследование брюшной полости.
- Необходимость в получении точного диагноза.
Выбирая, что сделать УЗИ брюшной полости либо МРТ следует учесть необходимость в получении точных результатов обследования. Даже самый опытный медработник при проведении ультразвукового исследования может сделать ошибку. Результаты томографического обследования обрабатываются с помощью компьютера, что практически исключает вероятность упущений со стороны врача.
Что лучше МРТ или УЗИ?
Магнитно-резонансная томография является лучшим способом общего обследования состояния пациента. Для его проведения необходимо правильно подготовить пациента, а также предъявляются определенные требования, выполнение которых является необходимым. А именно:
- Отсутствие металлических предметов. Процедура запрещается для пациентов с вставленными коронками, протезами, сделанными из стали.
- Использование кардиостимуляторов. Воздействие магнитных импульсов приводит к тому, что такие приборы сбиваются с ритма.
- Необходимость какое-то время оставаться в неподвижности. Для получения точных снимков следует оставаться на одном месте длительное время, что часто является проблемой для детей и инвалидов.
Все эти требования не являются необходимыми для того чтобы провести обследование с помощью ультразвука. Поэтому решая, что лучше УЗИ или МРТ брюшной полости следует ответить на следующие вопросы:
- Существуют ли противопоказания. Некоторые виды диагностики с помощью томографии могут потребовать использования специальных маркеров, которые могут спровоцировать приступ аллергии. Такое исследование также не рекомендуется проводить людям, которые имеют металлические протезы или используют кардиостимуляторы.
- Необходимость в получении точных результатов. Убедится в отсутствии онкологических новообразований можно с помощью томографии. УЗИ не может обнаружить их, особенно если опухоль находится на ранней стадии. Анализы исследования с помощью ультразвука, часто зависят от профессионализма самого врача. МРТ более точно показывает клиническую картину.
- Стоимость. В среднем проведение томографии обойдется в два – три раза дороже, чем аналогичная диагностическая процедура, но уже с помощью ультразвука.
- Время проведения. Анализы после сеанса томографии (длится около 40 минут), будут готовы в течение нескольких часов. УЗИ проходит за 10-15 минут, результаты обычно готовы сразу же.
Еще одним важным фактором, который может повлиять на принятие решения, являются рекомендации лечащего врача, обычно лучше прислушиваться к его мнению в этом вопросе.
