причины, симптомы, лечение и прогноз
Содержание статьи:
Если образуется тромб в брюшной полости, в нижней части самой большой аорты, питающей внутренние органы и ноги, создается препятствие для кровотока. Такое явление способно спровоцировать нарушение работы всех систем и привести к гибели человека.
Этиология тромбоза брюшной аорты
 Во время развития патологии наблюдается скопление на внутренней стенке артерии сгустков крови. Это приводит к частичной или к полной закупорке ее просвета. Спровоцировать подобное явление способны разные факторы. Среди них самыми распространенными считаются:
Во время развития патологии наблюдается скопление на внутренней стенке артерии сгустков крови. Это приводит к частичной или к полной закупорке ее просвета. Спровоцировать подобное явление способны разные факторы. Среди них самыми распространенными считаются:
- замедление общего кровотока;
- повреждение внутренней стенки аорты;
- предрасположенность к нарушениям свертываемости крови.
Еще одна причина заболевания – сбой в работе липидного обмена. Он приводит к возникновению жировых бляшек в просвете сосуда. Постепенно размеры отложений увеличиваются. Их покрышки изъявляются. На поверхности скапливаются сгустки крови.
Есть и неспецифические факторы-провокаторы. Один из них – аутоиммунное повреждение эндотелия – слоя, выстилающего внутренние стенки артерии. Чаще все в этом случае тромб формируется в зоне деления аорты на две подвздошные ветки, питающие органы малого таза и нижние конечности.
Клиническая картина
 Формирование заболевания может протекать по-разному. В зависимости от степени и стадии развития патологии, выделяют острое и хроническое течение. Первое диагностируется, когда просвет большого сосуда перекрывается полностью. Тяжесть заболевания определяется локализацией тромба. Развитие патологии может спровоцировать:
Формирование заболевания может протекать по-разному. В зависимости от степени и стадии развития патологии, выделяют острое и хроническое течение. Первое диагностируется, когда просвет большого сосуда перекрывается полностью. Тяжесть заболевания определяется локализацией тромба. Развитие патологии может спровоцировать:
- некроз кишки;
- инфаркт почек, селезенки, печени.
Перекрытие просвета на уровне печеночной и верхней брыжеечной артерии становится причиной нарушения функций желудка. Описываемая форма заболевания имеет свои характерные признаки. К основным симптомам острой фазы тромбоза брюшной аорты можно отнести:
- боль в животе, возникающую неожиданно;
- тяжелое состояние пациента;
- отсутствие напряжения мышц брюшного пресса;
- непроизвольную дефекацию;
- жидкий стул;
- резкое ухудшение самочувствия через шесть часов;
- падение артериального давления;
- учащение сердцебиения;
- развитие паралитической непроходимости кишечника.
Если резкая боль возникает с левой стороны, где-то в подреберье, усиливается при глубоком вдохе или кашле, можно заподозрить инфаркт селезенки. При пальпации врач выявляет наличие шуршащего шума при трении передней стенки брюшины. Анализ крови показывает высокое содержание тромбоцитов и низкий уровень лейкоцитов.
При инфаркте печени резкая боль возникает с правой стороны в подреберье. Кожные покровы желтеют, все тело зудит. Подобные симптомы имеет и печеночная колика. Врач для установки диагноза должен дифференцировать обе патологии.
При повреждении почек острый болевой синдром формируется в нижней части спины. Быстро развивается недостаточность органа, резко уменьшается количество выделяемой мочи. Если она есть, то с примесями крови.
Когда тромб перекрывает артерию, питающую нижние конечности, наблюдается снижение чувствительности ног, утрачивается их подвижность. У пациента падает температура тела, кожные покровы становятся бледными. Под коленом и в области лодыжки отсутствует пульс. При отказе от лечения тромбоэмболии брюшной аорты начинается гангрена.
Симптомы хронического течения
 Развитие клинической картины зависит от объема поражения аорты. Когда ее просвет закрывается только на десять процентов, общую систему кровоснабжения начинает поддерживать дополнительный коллатеральный кровоток. Поэтому видимые проявления отсутствуют, что затрудняет постановку диагноза.
Развитие клинической картины зависит от объема поражения аорты. Когда ее просвет закрывается только на десять процентов, общую систему кровоснабжения начинает поддерживать дополнительный коллатеральный кровоток. Поэтому видимые проявления отсутствуют, что затрудняет постановку диагноза.
Первые симптомы появляются, когда присутствует длительная недостаточность кровоснабжения. В этом случае страдает кишечник, почки и нижние конечности. У каждой формы патологии свои симптомы. Ишемия кишечника проявляет себя следующим образом:
- После обильной еды в животе возникает резкая боль, которая одновременно отдается в поясницу, затылок и левую часть грудной клетки. Она самостоятельно проходит спустя два-три часа после еды.
- Пациента преследует синдром дисфункции тракта. Периодически возникает ощущение тяжести и переполнения, формируется легкая тошнота, поносы чередуются с запорами, рвота приносит явное облегчение. В таком состоянии больной сознательно начинает отказываться от еды, поэтому быстро худеет.
- В области двенадцатиперстной кишки возможно образование вторичной язвы.
- На фоне перечисленных дисфункций формируется астения. Она выражается в виде слабости, снижения работоспособности.
- Постепенно накатывает депрессия.
Для ишемии почек характерно стойкое повышение артериального давления. Тонометр показывает больше 140/90 мм рт.ст. Подобное состояние опасно тем, что может спровоцировать инфаркт или инсульт.
Если пациент жалуется на появление жгучей боли в икрах, в ягодицах, в нижней части спины, онемение в стопе, похолодание ног и при этом наблюдается возникновение перемежающейся хромоты, можно заподозрить частичное перекрытие просвета брюшной аорты в области перехода на подвздошные артерии.
Диагностика
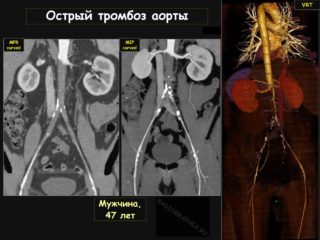 Выявить заболевание очень сложно. Симптоматика схожа с проявлениями острых патологий брюшной полости. Искать причины недомогания должен опытный специалист. После первичного осмотра и сбора анамнеза он изучает результаты общего анализа крови. При наличии тромбоза расшифровка показывает понижение лейкоцитов и повышение тромбоцитов, усиление скорости оседания эритроцитов и увеличение количества незрелых ферментов.
Выявить заболевание очень сложно. Симптоматика схожа с проявлениями острых патологий брюшной полости. Искать причины недомогания должен опытный специалист. После первичного осмотра и сбора анамнеза он изучает результаты общего анализа крови. При наличии тромбоза расшифровка показывает понижение лейкоцитов и повышение тромбоцитов, усиление скорости оседания эритроцитов и увеличение количества незрелых ферментов.
Обязательно назначается УЗИ органов, расположенных в забрюшинном пространстве. Точно определить тромбоз брюшной аорты помогает ангиография кровеносных сосудов. При помощи катетера вводится в центральный сосуд контрастное вещество, после чего производится ряд рентгеновских снимков. Они позволяют выявить локализацию патологического процесса и степень его выраженности.
Методы терапии
Для лечения тромбоза крупных артерий используются:
- Лекарственные средства, действие которых помогает расширять сосуды и снимать рефлекторные спазмы.
- Антикоагулянты, понижающие свертываемость крови.
- Новокаиновые блокады, а после них обезболивающие препараты.
Для избавления от кислородной недостаточности больного помещают в специальные барокамеры с чистым кислородом под высоким давлением.
Если во время диагностики обнаруживается закупорка половины просвета сосуда, вводят литические медикаменты через катетер, подведенный к месту образования тромба. К операции прибегают, когда выявляется острое течение или при быстром развитии гангрены. Во время ее проведения хирургически удаляется сгусток.
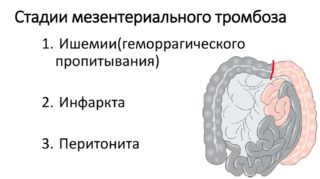
Острая форма патологии имеет три стадии развития: ишемия, инфаркт, перитонит. Если удается диагностировать заболевание на первых двух этапах, пациенту можно помочь полностью восстановиться. Если диагностический поиск затягивается, стадия перитонита становится необратимой, больной погибает.
Тромбоз брюшной полости: симптомы, причины развития, лечение
Закупорка сосудов или тромбоз брюшной полости возникает в результате чрезмерной вязкости крови или механического повреждения стенки сосуда. Незначительная ишемия приводит к функциональным расстройствам органов брюшины. Острое нарушение кровообращения вызывает симптомы, представляющие опасность для жизни пациента.
Спровоцировать тромбоэмболию может курение или употребление продуктов, богатых холестерином.
Причины развития
Тромбоз сосудов в брюшной полости возникает в результате чрезмерной активности свертывающей системы крови. Это обеспечивается за счет чрезмерной ее вязкости и механичного повреждения стенки артерий или вен. В результате на внутренней эндотелиальной стенке образуется сгусток крови, который отрывается и закупоривает сосуд, препятствуя нормальному току крови. Этому может также способствовать избыточная клейкость эритроцитов.
Спровоцировать возникновения тромбоза сосудов брюшной полости может воздействие на организм человека таких предрасполагающих факторов:
- атеросклероз;
- курение;
- употребление алкоголя;
- неправильное питание;
- присутствие в пище избыточного количества вредного холестерина;
- малоподвижный образ жизни;
- застой крови в малом тазу;
- варикозное расширение вен нижних конечностей;
- гормональные сбои;
- кишечные инфекции.
Основные симптомы
 При такой патологии после еды человек может чувствовать интенсивную боль в животе.
При такой патологии после еды человек может чувствовать интенсивную боль в животе.Степень клинических проявлений при закупорке сосудов и развитии ишемии зависит от уровня недостаточности кровообращения. Также симптоматика варьируется, от того, какая артерия поражена. При незначительной и хронической оклюзии возникают сильные боли в брюшной полости после обильного приема пищи. Пациента беспокоит постоянное чувство переполнения кишечника, диспепсия, тошнота, рвота. Могут чередоваться диареи с запорами, что приводит к дистрофии и снижению массы тела. При длительном течении патологии возникает язвенная болезнь желудка и двенадцатиперстной кишки, появляется постоянное чувство усталости и снижается общая работоспособность. Если страдает сосудистое русло, кровоснабжающие почки, то у больного возникает артериальная гипертензия, развивающаяся в результате избыточного выделения ангиотензина.
Если тромбоз и нарушение кровотока носит острый характер, то они могут привести к развитию у пациента таких опасных последствий:
- некроз части кишечника;
- инфаркт почек;
- поражение печени;
- перитонит;
- сепсис;
- смертельный исход.
При развитии острого тромбоза сосудов брюшной полости у пациента развивается такая клиническая симптоматика:
 Если патология развивается в острой форме, то ЧСС у человека может возрасти на фоне снижения АД.
Если патология развивается в острой форме, то ЧСС у человека может возрасти на фоне снижения АД.- резкие и сильные боли в животе;
- отсутствие защитного мышечного напряжения брюшной полости;
- частые позывы к дефекации и жидкий стул;
- падение АД и повышение частоты сердечных сокращений;
- возможное улучшение самочувствия через 6 часов;
- ухудшение состояния с развитием перитонита и паралитической непроходимости кишечника.
Диагностические процедуры
Заподозрить тромбоз сосудов брюшной полости можно по наличию у пациента характерной клинической симптоматики. Для подтверждения диагноза используют различные инструментальные и лабораторные методы. Важно сдать общий и биохимический анализ крови, провести коагулограмму и исследование образца мочи. Могут наблюдаться признаки гиперкоагуляции со значительным сгущением крови и увеличением количества форменных элементов по отношению до плазмы. Также проводиться ультразвук с допплерографией сосудов брюшной полости. Это помогает визуализировать тромб и вовремя устранить причину ишемии.
Вернуться к оглавлениюКак дополнительный метод используется магнитно-резонансная томография и ангиография.
Лечение при тромбозе брюшной полости
Терапия патологии должна быть комплексной и направленной на устранение основной причины нарушения кровообращения. Важно изъять или растворить тромб. С этой целью назначают фибринолитики, антиагреганты и антиторомбоксанты. Если сделать это консервативно не удается, то прибегают к оперативному вмешательству. Проводится эндоскопическая процедура. По сосудам направляют к эмболу специальный катетер. После этого по нему к месту назначения вводится разжижающее кровь вещество, оно растворяет кровяной сгусток, после чего кровообращение восстанавливается. Для предотвращения повторного развития тромбоза сосудов брюшной полости важно вести здоровый образ жизни, заниматься активными видами спорта и правильно питаться. Нужно проводить своевременную терапию атеросклероза и варикозного расширения вен, если эти заболевания присутствуют.
Тромбоз брюшной аорты — симптомы тромба в брюшной полости
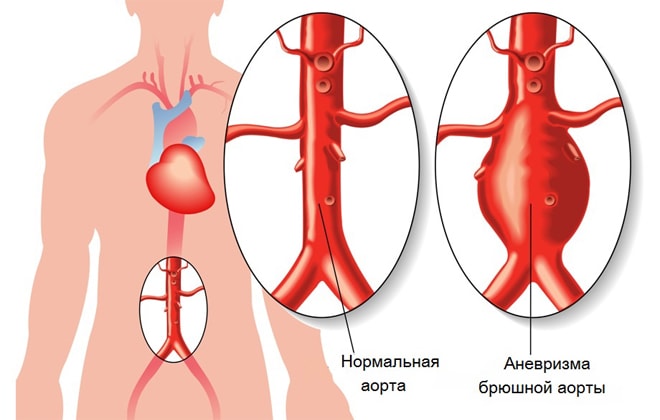
Тромбоз брюшной аорты – тяжелая патология, сопряженная с высокой летальностью и инвалидизацией. Развивается полная или частичная закупорка крупной артерии в результате образования тромботических масс на ее стенке. Патология встречается у мужчин и женщин среднего и пожилого возраста. Актуальность проблемы представлена тем, что на начальных этапах болезни клиническая картина смазана и приводит к неверному направлению в тактике лечения у смежных специалистов. Знание основных причин и симптомов болезни позволит снизить вероятность тромбоза и предотвратит запущенность процесса.
Причины


Закупорка артерии возникает как следствие образования на эндотелии (внутренней стенке) сосуда тромба. В отличие от эмболии, тромботические массы образовываются непосредственно в области брюшной аорты.
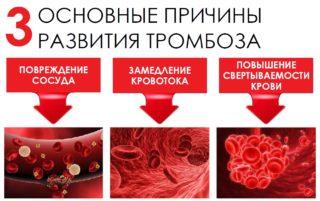
Для того чтобы начался процесс формирования кровяного сгустка, должна возникнуть совокупность таких состояний, как:- Замедление кровотока.
- Повреждение внутренней стенки сосуда.
- Склонность к повышенной «клейкости» тромбоцитов.
Основным повреждающим фактором является образование атеросклеротической бляшки на эндотелии сосуда. При нарушении липидного обмена на стенках образуются жировые отложения в виде пятен и полос. Постепенно нарастая, они формируют бляшки различных размеров. Покрышка атеросклеротической бляшки может изъязвляться. При этом запускается процесс тромбообразования.
Второй по значимости, но очень редкой причиной повреждения сосудистой стенки является неспецифический аортоартериит. Происходит аутоиммунное повреждения эндотелия.
Чаще всего тромб образуется в области бифуркации, где аорта делится на две подвздошные артерии, которые питают органы малого таза и конечности. От нее кровь идет к почкам и органам, которые находятся в полости брюшины – кишечнику, печени, селезенке.
В зависимости от степени и стадии развития тромбоза, клинически выделяется хроническое и острое течение патологии.
Симптомы хронического течения

 Клиническая картина, которая развивается при закупоривании просвета брюшной части аорты, зависит от степени окклюзии, наличия коллатерального кровообращения, уровня поражения. При образовании тромба параллельно происходит спазм стенок артерии, что усугубляет ситуацию.
Клиническая картина, которая развивается при закупоривании просвета брюшной части аорты, зависит от степени окклюзии, наличия коллатерального кровообращения, уровня поражения. При образовании тромба параллельно происходит спазм стенок артерии, что усугубляет ситуацию.При сужении просвета сосуда более чем на 10% начинает подключаться дополнительный коллатеральный кровоток, что еще больше затрудняет постановку диагноза. Также стоит учитывать, что если произошел тромбоз нижней брыжеечной артерии, то верхняя берет всю нагрузку на себя, при обратной ситуации этого не происходит.
Наиболее часто при неполной окклюзии аорты в брюшной полости страдают кишечник, почки и нижние конечности.
При длительной ишемии (недостаточном кровоснабжении) кишечника могут наблюдаться такие симптомы, как:- приступы «брюшной жабы» — сильной боли в области живота после обильной еды, которая отдает в поясницу, затылок, шею, левую часть грудной клетки и стихает через 2-3 часа;
- синдром дисфункции кишечника, который проявляется как тягостное чувство переполнения, тошнота, рвота, чередование диареи и запоров;
- алиментарная дистрофия – снижение массы тела, обусловленное сознательным отказом от еды из-за постоянной кишечной дисфункции;
- образование вторичной язвы в области луковицы двенадцатиперстной кишки;
- астения, которая выражается в снижении работоспособности, утомляемости и слабости;
- депрессия.
При затруднении кровоснабжения почек одним из наиболее ярких клинических симптомов является артериальная гипертензия, которая носит злокачественный характер.
При поражении брюшной аорты в области бифуркации с переходом на подвздошные артерии возникает синдром перемежающейся хромоты. Он выражается в появлении жгучих интенсивных болей в икрах, спине, ягодицах (высокая перемежающаяся хромота), чувстве усталости. Возникает такой симптомокомплекс после ходьбы по ровной поверхности. Отмечаются боли в стопе, онемение, похолодание конечности, трофические нарушения.
Острое течение

 Такое течение тромбоза брюшной аорты происходит при полном ее перекрытии, при этом, в зависимости от локализации процесса, могут произойти: некроз кишки, инфаркт почек, селезенки, печени. Чаще всего встречается тромбоз на уровне почечной и верхней брыжеечной артерии, снабжающей кровью желудочно-кишечный тракт.
Такое течение тромбоза брюшной аорты происходит при полном ее перекрытии, при этом, в зависимости от локализации процесса, могут произойти: некроз кишки, инфаркт почек, селезенки, печени. Чаще всего встречается тромбоз на уровне почечной и верхней брыжеечной артерии, снабжающей кровью желудочно-кишечный тракт.При поражении кишечника различают три последовательные стадии: ишемия, инфаркт и разлитой перитонит. Если помощь оказана в первые 2 стадии, то прогноз для пациента удовлетворительный. Если же диагностический поиск затягивается, то на стадии перитонита процесс необратим с возможным летальным исходом.
Основные симптомы, позволяющие заподозрить острую окклюзию:- сильнейшие боли в животе, возникшие неожиданно;
- несоответствие тяжести состояния и отсутствие напряжения мышц брюшного пресса;
- частый, жидкий стул, непроизвольное опорожнение кишечника;
- резкое улучшение самочувствия через 6 часов;
- падение давления, учащение сердцебиений;
- внезапное ухудшение состояния с развитием паралитической непроходимости кишечника.
При инфаркте селезенки возникает резкая боль в подреберье слева, которая усиливается при кашле и глубоком вдохе. Ладонью определяется шуршащий шум трения брюшины. В анализе крови преобладают сниженные лейкоциты и высокие тромбоциты.
Инфаркт печени сопровождается болью в правом подреберье. Появляется желтуха и зуд кожи. Процесс очень трудно дифференцировать от печеночной колики.
При повреждении почек возникает интенсивная боль в спине, преходящая артериальная гипертензия. Быстро развивается острая недостаточность почек с резким уменьшением количества мочи и появлением в ней крови при нормальном состоянии мочевыводящих путей.
При отсутствии кровоснабжения нижних конечностей возникает нарушение чувствительности, их обездвиженность. Происходит снижение температуры и бледность кожи. Отмечается отсутствие пульса под коленом или в области лодыжки. На этом фоне быстро развивается гангрена ног.
Образование тромба в брюшной аорте чревато опасными для жизни состояниями. Без своевременной оперативной помощи возможен летальный исход или потеря органа. Трудности установления диагноза связаны с тем, что тромбоз может протекать под маской «острого живота» или других болезней – холецистита, панкреатита, гипертонии. Поэтому очень важна настороженность врача и пациента, страдающего атеросклерозом.
Тромбоз брюшной аорты признаки
Опасность пристеночного тромбоза сердца и аорты
Особенности разновидности
По виду связи тромба с сосудистой стенкой выделяют несколько разновидностей. Окклюзивный тромбоз определяется полным перекрытием просвета вены или артерии, пристеночный – только части, а флотирующий характеризуется высокой вероятностью отрыва. Несмотря на то, что пристеночный тромб нарушает кровообращение не полностью, он не менее опасен, чем тот, который полностью закупоривает сосуд.
Чаще всего эта разновидность заболевания поражает крупные сосуды, а также камеры и клапаны сердца. При этом существует два возможных варианта развития событий. Либо сформированный сгусток будет оставаться изначальных размеров, и не будет представлять весомой опасности, либо он будет расти и непосредственно угрожать жизни и здоровью.
При склонности к тромбозам пристеночные сгустки могут формироваться группами, постепенно разрастаясь по сосудистой стенке и наслаиваясь друг на друга. Опасность этой разновидности состоит еще и в том, что при профилактической диагностике, если не знать что тромб есть, можно не заметить его, если он начал формироваться недавно. При отсутствии адекватного лечения сгусток будет расти, пока полностью не закупорит сосуд, чем может вызвать летальный исход. Симптомы при этом могут проявить себя только в остром состоянии, когда может помочь только операция.

Тромб в сердце
Чаще всего пристеночные тромбы локализуются именно в структурных элементах сердца, в частности, в левом желудочке. Особенностью такого расположения является то, что сгусток может стать как следствием, так и причиной сердечно-сосудистых заболеваний, например, инфаркта миокарда или инсульта. Если же сгусток оторвется, то через аорту – самый крупный сосуд в организме, снабжающий кровью все органы – может попасть в любой участок кровеносной сети и вызвать эмболию.
Наиболее опасна ТЭЛА – тромбоэмболия легочной артерии, которая с большой вероятностью может привести к летальному исходу.
Значительную опасность представляют тромбы, прикрепленные к стенке тонкой ножкой, в результате чего они постоянно находятся в движении под действием кровотока. Такие сгустки обычно являются одиночными, они локализуются на перегородке между левым и правым предсердием и постепенно растут, достигая внушительных размеров. Возникновение пристеночных тромбов на ножке почти всегда связано с воспалительными заболеваниями внутренней оболочки сердца (эндокарда).
Диагностика этой разновидности кровяных сгустков в структурных элементах сердца весьма затруднительна, поскольку симптомы в большинстве случаев не проявляют себя, а видимые врачом изменения могут указывать и на другие патологии. Постановка диагноза осложняется еще и тем, что нередко пристеночный тромб в сердце сочетается с органическими поражениями, в результате чего ошибочно диагностируется совершенно другое заболевание. Зачастую при обследовании тромбоз элементов сердца путают с пороком.
Причины пристеночного тромбоза в сердце
Тромбы образуются при сочетании трех предрасполагающих факторов – повреждения сосудистой стенки, замедления скорости кровотока и повышенной свертываемости (триада Вирхова). При таких условиях тромбоциты (элементы крови, отвечающие за формирование сгустков) более склонны к слипанию. Чаще всего тромб формируется в месте повреждения стенки, поскольку она становится шероховатой.
Тромбоз сердца может возникнуть по следующим причинам:
- врожденная или приобретенная недостаточность сердечных клапанов;
- обширный инфаркт миокарда и осложнения после него;
- гипертоническая болезнь – стойкое повышение артериального давления;
- атеросклероз – хроническое заболевание артерий, сопровождающееся отложениями холестерина;
- аневризма сердца – истончение и выбухание участка миокарда;
- нарушение сердечного ритма, как правило, при мерцательной аритмии.
Тромб образуется не у всех пациентов с подобными заболеваниями, патологический процесс может быть вызван провоцирующими факторами. Риск пристеночного тромбоза увеличивается с возрастом, причем больше всего ему подвержены женщины с климактерическим синдромом. Также на возникновение заболевания влияет избыточный вес, вредные привычки, беременность и перенесенные операции на крупных сосудах. Нередко тромбоз развивается под действием гормональных препаратов, например, оральных контрацептивов (противозачаточных таблеток).
Характерные симптомы
Клиническая картина заболевания будет отличаться в зависимости от того, является ли тромб полностью неподвижным, или он прикреплен к стенке ножкой. В первом случае симптомы не беспокоят большинство пациентов, болезнь протекает скрыто. Иногда может возникать одышка, нехватка воздуха или учащенное сердцебиение, все это является следствием кислородного голодания клеток в связи с затрудненным кровообращением.
Если же имеет место пристеночный тромб на ножке, то симптомы будут отличаться. У пациента может часто возникать головокружение, возможны и обмороки. Если же такой сгусток полностью закроет собой просвет, наблюдается бледность или синюшность кожи, возникает удушье, понижение артериального давления и учащение сердцебиения. При этом пульс практически не прощупывается, а без своевременных действий эмболия может привести к летальному исходу.
Диагностика пристиченочного тромба в сердце проводится только в ходе рентгенологического исследования. В большинстве случаев обнаружение этой патологии является случайным и происходит во время планового прохождения медицинского обследования. Нередко диагностика становится возможной только при непосредственной эмболии. Неутешительным фактом является то, что обнаружение пристеночного тромбоза во многих случаях является секционной находкой, то есть выявляется патологоанатомами при вскрытии.
При рассмотрении макропрепарата в лабораторных условиях наблюдается сохраненная форма органа, но размер и масса увеличены за счет тромба.
Возможные риски
Человек может жить с тромбом в сердце и даже не подозревать об этом, однако это заболевание негативно сказывается на состоянии всего организма, поскольку в той или иной мере нарушается кровообращение. Клетки получает меньшее количество кислорода и питательных веществ, чем должны, возникает гипоксия. Если же тромб оторвется, то через аорту сможет попасть в любую часть кровеносной сети. Если он располагался в левом предсердии или желудочке, то может попасть в головной мозг, вызвав ишемический инсульт. Сгусток, располагавшийся в правом отделе сердца, может попасть в легочную артерию, спровоцировав клиническую смерть или летальный исход.
При этом лечение пристеночного тромба в этом случае затруднено, поскольку используемые обычно препараты зачастую не оказывают должного эффекта. Полную гарантию излечения может дать только операция, но тромб в сердце чаще всего образуется у пожилых людей, а любое хирургическое вмешательство может стоить им жизни. Если этот метод невозможен, то применяют терапию антикоагулянтами, дезагрегантами и вспомогательными лекарствами, улучшающими отток жидкостей из тканей.
Тромб в брюшной аорте
Пристеночный тромб в аорте брюшной полости стоит на втором месте по локализации заболевания после структурных элементов сердца. Этот сосуд является продолжением грудной аорты, он располагается на уровне поясницы по левую сторону от срединной линии. Благодаря ее многочисленным ответвлениям кровью снабжаются все органы брюшной полости.
Пристеночный тромб в брюшной аорте чаще всего располагается в месте ее бифуркации, то есть разветвления на подвздошные артерии, поэтому при крупных размерах он может закупорить не только сам сосуд, но и его ветви. Особенностью патологии является то, что она развивается очень медленно, и часть пациентов не ощущает тревожащих симптомов. При этом длительное формирование тромба дает возможность кровеносной системе сформировать коллатерали, то есть обходные пути, «запасные» сосуды, предназначенные для сохранения функции питания клеток и тканей.
Чаще всего причиной возникновения тромба в этой области является аневризма – патологическое расширение брюшной части аорты и выпячивание ее стенки. Также патология может возникнуть из-за атеросклеротического повреждения сосудов, сопровождающегося липидными отложениями и сужением просвета. Другие причины тромбоза брюшной аорты возникают крайне редко.
Симптомы заболевания не всегда проявляют себя, но возможная клиническая картина выглядит следующим образом:
- общая слабость, повышенная утомляемость;
- боли и усталость в ногах, особенно после физических нагрузок и рабочего дня;
- хромота, возникающая и проходящая без явных причин;
- проблемы с потенцией у мужчин.
Диагностика в этом случае хоть и легче, чем выявление патологии в области сердца, но все же правильный диагноз ставится не всегда. Обследование в большинстве случаев проводится при помощи УЗИ с датчиком Допплера и ангиографии – рентгена с предварительным введением в кровь контрастирующих веществ.
При рассмотрении макропрепарата обнаруживаются серовато-красные массы с неровной структурой.
Лечение пристеночного тромбоза брюшной аорты проводится по стандартной схеме, в большинстве случаев болезнь удается купировать консервативным методом. При возникновении экстренных ситуаций и осложнений, угрожающих жизни пациента, проводится хирургическое вмешательство.
Хронический и острый тромбоз брюшной аорты
Содержание
Тромбоз брюшной аорты – тяжелая патология, сопряженная с высокой летальностью и инвалидизацией. Развивается полная или частичная закупорка крупной артерии в результате образования тромботических масс на ее стенке. Патология встречается у мужчин и женщин среднего и пожилого возраста. Актуальность проблемы представлена тем, что на начальных этапах болезни клиническая картина смазана и приводит к неверному направлению в тактике лечения у смежных специалистов. Знание основных причин и симптомов болезни позволит снизить вероятность тромбоза и предотвратит запущенность процесса.

Закупорка артерии возникает как следствие образования на эндотелии (внутренней стенке) сосуда тромба. В отличие от эмболии, тромботические массы образовываются непосредственно в области брюшной аорты.
Для того чтобы начался процесс формирования кровяного сгустка, должна возникнуть совокупность таких состояний, как:
- Замедление кровотока.
- Повреждение внутренней стенки сосуда.
- Склонность к повышенной «клейкости» тромбоцитов.
Основным повреждающим фактором является образование атеросклеротической бляшки на эндотелии сосуда. При нарушении липидного обмена на стенках образуются жировые отложения в виде пятен и полос. Постепенно нарастая, они формируют бляшки различных размеров. Покрышка атеросклеротической бляшки может изъязвляться. При этом запускается процесс тромбообразования.
Второй по значимости, но очень редкой причиной повреждения сосудистой стенки является неспецифический аортоартериит. Происходит аутоиммунное повреждения эндотелия.
Чаще всего тромб образуется в области бифуркации, где аорта делится на две подвздошные артерии, которые питают органы малого таза и конечности. От нее кровь идет к почкам и органам, которые находятся в полости брюшины – кишечнику, печени, селезенке.
В зависимости от степени и стадии развития тромбоза, клинически выделяется хроническое и острое течение патологии.
Симптомы хронического течения
 Клиническая картина, которая развивается при закупоривании просвета брюшной части аорты, зависит от степени окклюзии, наличия коллатерального кровообращения, уровня поражения. При образовании тромба параллельно происходит спазм стенок артерии, что усугубляет ситуацию.
Клиническая картина, которая развивается при закупоривании просвета брюшной части аорты, зависит от степени окклюзии, наличия коллатерального кровообращения, уровня поражения. При образовании тромба параллельно происходит спазм стенок артерии, что усугубляет ситуацию.
При сужении просвета сосуда более чем на 10% начинает подключаться дополнительный коллатеральный кровоток, что еще больше затрудняет постановку диагноза. Также стоит учитывать, что если произошел тромбоз нижней брыжеечной артерии, то верхняя берет всю нагрузку на себя, при обратной ситуации этого не происходит.
При затруднении кровоснабжения почек одним из наиболее ярких клинических симптомов является артериальная гипертензия, которая носит злокачественный характер.
При поражении брюшной аорты в области бифуркации с переходом на подвздошные артерии возникает синдром перемежающейся хромоты. Он выражается в появлении жгучих интенсивных болей в икрах, спине, ягодицах (высокая перемежающаяся хромота), чувстве усталости. Возникает такой симптомокомплекс после ходьбы по ровной поверхности. Отмечаются боли в стопе, онемение, похолодание конечности, трофические нарушения.
Острое течение
 Такое течение тромбоза брюшной аорты происходит при полном ее перекрытии, при этом, в зависимости от локализации процесса, могут произойти: некроз кишки, инфаркт почек, селезенки, печени. Чаще всего встречается тромбоз на уровне почечной и верхней брыжеечной артерии, снабжающей кровью желудочно-кишечный тракт.
Такое течение тромбоза брюшной аорты происходит при полном ее перекрытии, при этом, в зависимости от локализации процесса, могут произойти: некроз кишки, инфаркт почек, селезенки, печени. Чаще всего встречается тромбоз на уровне почечной и верхней брыжеечной артерии, снабжающей кровью желудочно-кишечный тракт.
При поражении кишечника различают три последовательные стадии: ишемия, инфаркт и разлитой перитонит. Если помощь оказана в первые 2 стадии, то прогноз для пациента удовлетворительный. Если же диагностический поиск затягивается, то на стадии перитонита процесс необратим с возможным летальным исходом.
Основные симптомы, позволяющие заподозрить острую окклюзию:
- сильнейшие боли в животе, возникшие неожиданно;
- несоответствие тяжести состояния и отсутствие напряжения мышц брюшного пресса;
- частый, жидкий стул, непроизвольное опорожнение кишечника;
- резкое улучшение самочувствия через 6 часов;
- падение давления, учащение сердцебиений;
- внезапное ухудшение состояния с развитием паралитической непроходимости кишечника.
При инфаркте селезенки возникает резкая боль в подреберье слева, которая усиливается при кашле и глубоком вдохе. Ладонью определяется шуршащий шум трения брюшины. В анализе крови преобладают сниженные лейкоциты и высокие тромбоциты.
При повреждении почек возникает интенсивная боль в спине, преходящая артериальная гипертензия. Быстро развивается острая недостаточность почек с резким уменьшением количества мочи и появлением в ней крови при нормальном состоянии мочевыводящих путей.
При отсутствии кровоснабжения нижних конечностей возникает нарушение чувствительности, их обездвиженность. Происходит снижение температуры и бледность кожи. Отмечается отсутствие пульса под коленом или в области лодыжки. На этом фоне быстро развивается гангрена ног.
Образование тромба в брюшной аорте чревато опасными для жизни состояниями. Без своевременной оперативной помощи возможен летальный исход или потеря органа. Трудности установления диагноза связаны с тем, что тромбоз может протекать под маской «острого живота» или других болезней – холецистита, панкреатита, гипертонии. Поэтому очень важна настороженность врача и пациента, страдающего атеросклерозом.
Симптомы тромбоза брюшной аорты и способы его лечения
Тромбоз брюшной аорты — это тяжелое заболевание, которое связано с инвалидизацией или даже летальным исходом. Болезнь сопровождается постепенным образованием мельчайших частиц в кровяном русле, которые препятствуют нормальному кровотоку.
Факторы риска
В нормальном состоянии кровь беспрепятственно протекает по венозному и артериальному руслу, перенося кислород и питательные вещества к функционирующим внутренним органам и тканям, а также вымывая различные продукты распада. Сосудистый тромбоз может развиваться, если:
- уменьшается быстрота кровотока в некоторых местах — при сосудистом атеросклерозе, недостаточности сердца, варикозе;
- увеличивается густота крови вследствие дисбаланса разных биологических веществ — повышается уровень низкоплотных липопротеидов при атеросклерозе, изменяется белковый состав сыворотки крови при воспалительных процессах;
- внутри стенок кровеносных сосудов появляются атеросклеротические поражения и воспаления, сужающие сосуд — эндокардит, разные формы артериитов, аневризма кровеносных сосудов и сердечной мышцы;
- увеличивается свертываемость крови вследствие отсутствия или недостаточности факторов свертывания;
- наблюдается агглютинация (слипание) тромбоцитов — обострение инфаркта миокарда, сепсис, интоксикация, обширные ожоги и травмы.
Заболевание способно поразить вены и артерии.
Признаки тромбоза находятся в прямой зависимости от расположения тромба, который перекрывает кровеносный сосуд. Такие патологии, как инсульт и инфаркт миокарда, развиваются вследствие тромбоза мозговых и коронарных сосудов. Тромбоз глазной сетчатки может привести к потере зрительной функции.
Тромб, локализующийся в брюшной аорте, чаще всего находится в бифуркации (участке разветвления). При этом он закупоривает не только брюшную аорту, но и подвздошные артерии. Учитывая постепенное развитие заболевания, кровообращение может долгое время компенсироваться благодаря вспомогательным кровеносным сосудам.

Пациенты могут в течение нескольких лет жаловаться на боли и слабость в нижних конечностях и нарушенную эрекцию, а при осмотре врач диагностирует тромбоз. Если болезнь не лечить, то спустя 8-10 лет можно столкнуться с гангреной.
Тромбоз брыжеечных сосудов провоцирует существенный дискомфорт в брюшной полости, реже — в зоне поясницы и пупка.
При долгом недостаточном кровоснабжении кишечника развивается такая симптоматика:
- острая боль в животе после еды, причем она может отдавать в поясницу, шею, грудную клетку и затылок;
- нарушение работы кишечника, сопровождающиеся запорами, поносами, рвотой и тошнотой;
- уменьшение веса, связанное с ухудшением аппетита;
- депрессивные расстройства;
- слабость и пониженная работоспособность.
В более тяжелых случаях может наблюдаться существенное ухудшение состояния больного вплоть до потери сознания.
Как вылечить
Консервативная терапия тромбообразования должна начинаться при любых подозрениях на подобный диагноз. Нужно также учитывать, что не во всех больницах делают ангиографию кровеносных сосудов. Для этой цели пациента могут направить в специализированное отделение или сосудистый центр. При этом могут использоваться такие терапевтические методики и средства:
- медикаменты, расширяющие сосуды и снимающие рефлекторные спазмы;
- средства-антикоагулянты, понижающие свертываемость крови;
- новокаиновые блокады;
- средства обезболивающего действия;
- введение литических медикаментов через катетер, который подведен к месту образовавшегося тромба.
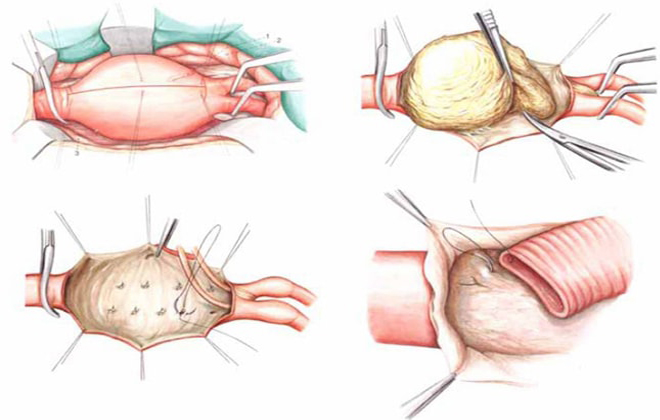
К операции прибегают в экстренном или плановом порядке при наличии или быстром развитии гангрены. Также существуют методики тромбоэктомии, при которых тромб полностью удаляется.
Профилактика заболевания сведена к предотвращению развития сосудистых болезней, своевременной диагностике и терапии пороков сердца при любых отклонениях. Кроме того, пациентам из группы риска желательно соблюдать особую диету, исключающую продукты с животными жирами и насыщенную фруктами и овощами.
Дополнительно желательно отказаться от алкоголя, курения и тщательно контролировать массу тела.
Источники: http://flebdoc.ru/tromb/pristenochnyy.html, http://varicozinfo.ru/tromby/tromboz-bryushnoj-aorty.html, http://krov.expert/zabolevaniya/tromboz-bryushnoy-aorty.html
симптомы, причины, лечение и профилактика
Тромбоз – развитие патологического состояния, при котором происходит закупорка сосудистого русла, образовавшимися плотными частицами – тромбами, нарушая гемостаз. Прикрепляясь к стенке сосуда, они разрастаются, закупоривают просвет сосуда. Нарушается реология, гемостаз, в конечном итоге функции органов.
Международная классификация болезней 10 пересмотра (код по МКБ 10) включает тромбоз в один список с флебитами и эмболиями. В зависимости от локализации им присваивается отдельный код. Различие между тромбом и другими эмболами включает этиология, патогенез.
Медицинская литература при описании острого тромбоза присоединяет к слову тромбоз термин «прижизненный». Если тромбоз носит посмертный характер, по его формированию патанатомия может определить время наступления смерти.
В каких условиях образуются тромбы
Если у человека нормальные здоровые сосуды, гемостаз, реология, – кровь свободно перемещается по сосудистому руслу, транспортирует по организму кислород и питательные вещества, забирая от них токсины и перенося их в печень и почки.
Этиология и патогенез развития тромбоза включает факторы, которые отражает классификация МКБ 10, дающая отдельный код каждому диагнозу.
- При сердечной, сосудистой недостаточности, атеросклерозе сосудов органов, нижних конечностей, врожденных, приобретённых пороках сердца, аортального клапана, варикозной болезни нарушается реология и гемостаз. Важную роль играет гипертония.


Гипертония у пациента
- Нарушение баланса свертывающей системы крови приводит к её повышению. При атеросклерозе, в крови повышается концентрация липопротеидов низкой плотности, развивается гипертония. При воспалительных процессах в крови повышается содержание общего белка плазмы, страдает реология крови, гемостаз.
- При заболеваниях кроветворных органов этиология, патогенез включает дисбаланс клеточных элементов крови, нарушенный гемостаз.
- В крови повышается содержание крупномолекулярного белка фибрина.
- При поражении сосудистой стенки нижних конечностей происходит её повреждение, воспаление. Это может быть эндартериит, флебиты, аневризмы сосудов, сердца. У больных при сахарном диабете частым осложнением процесса бывает тромбоз стента, который возможно проверить и определить на УЗИ. Проверить диагноз, патогенез может коагулограмма, маркеры воспаления.
- Постепенный механизм развития дисбаланса компонентов свертывающей системы крови, как показывает коагулограмма и маркеры свертывания, нарушает гемостаз, выступает как важная причина тромбоза.
- Патогенез, механизм развития острых тяжелых состояний способствует процессам агглютинации тромбоцитов. Это может быть острый инфаркт миокарда, травмы, обширные ожоги, сепсис, нарушенный гемостаз.
- Провоцировать патогенез нарушения свертываемости может гормональный сдвиг. Часто тромбоз сосудов нижних конечностей, малого таза развивается у женщины во время беременности, родов, операции кесарева сечения или если она принимает гормональные противозачаточные средства, содержащие большое количество эстрогенов, прогестерона.


Тромбоз сосудов ног
- После операции на сосудах возможно вторичное осложнение в области протеза – тромбоз стента. Показан длительный прием таблеток детралекс. Народная медицина рекомендует прополис.
- Тромбоз может быть следствием перелома кости, обменных нарушений, при сахарном диабете, беременности.
Патогенетические механизмы
Патогенез включает вены ног, артериальное русло. Венозные тромбозы (тромбофлебит ног) встречаются часто при сахарном диабете. Пусковым механизмом возникновения тромбофлебита ног является инфекционно – воспалительное поражение сосудов, последствия перелома, противозачаточные средства, гипертония, нарушенный гемостаз. Часто это происходит при приобретённых пороках аортального клапана, развитии аневризмы аорты, где нарушается реология. Главное, чем опасен тромбоз – риск возникновения эмболии лёгочного ствола.
Много мелких тромбов образуется при геморрагическом шоке, синдроме диссеминированного внутрисосудистого свертывания. В развитии тромбоза ног играет роль генетическая обусловленность. В генетических, клинических исследованиях выявлен полиморфизм, предрасполагающий к тромбозам в гетерозиготной форме. Эмбологенные тромбозы происходят как остро и внезапно, так и постепенно, – зависит от причины, вызвавшей болезнь. В механизм развития тромбоза включена способность организма сопротивляться, компенсаторные возможности венозного клапана ног. Не стоит сбрасывать со счетов такие показатели, как иммунная защита организма, гемостаз, состояние нейроэндокринной системы, гипертония, противозачаточные средства, реология крови.

Тромбы в нижних конечностях
Если происходит нарушение регуляции одной из этих систем организма, риск развития тромбоза, тромбоэмболии, повышается в разы, в частности, при сахарном диабете. Это влечёт за собой состояния, представляющие угрозу для жизни человека. Часто тромбоз нижних конечностей сопровождает беременность, роды путем кесарева сечения, противозачаточные средства.
Формирование тромба начинается с образования на сосудистой стенке толстой пленки из нитей фибрина. Образуется в местах на сосудистой стенке, где произошло нарушение целостности, повреждение инфекционным, токсическим агентом, часто в области аортального, венозного клапана ног. К образовавшейся фибриновой пленке адгезируется много тромбоцитов. Это обусловлено тем, что они имеют электрический заряд, противоположный электрическому заряду фибрина. К образующемуся конгломерату присоединяются лейкоциты, выделяющие в кровь биологически активные вещества – простагландины, лейкотриены. Присоединяются также эритроциты. Это образует многослойные конгломераты. Постепенно тромб в сосудах нижних конечностей увеличивается в размерах, его плотность возрастает. Тромб может образоваться в области сосудистого протеза.
Красные артериальные или венозные тромбы развиваются при медленной скорости кровотока в определённом участке сосуда ног (около венозного клапана), повышенном свертывании крови. Чтобы избежать развития тромбоза, врачи рекомендуют принимать таблетки детралекс, его аналоги.
Если многослойное образование формируется в течение длительного времени, оно может постепенно самопроизвольно распадаться – процесс реваскуляризации. Он устраняет закупорку, восстанавливает нормальную проходимость кровеносного сосуда ног, и можно обойтись без резекции, установки протеза.
Клиника тромбоза
Клинические исследования показали, что клинические симптомы тромбоза можно выявить, если нарушение кровотока превышает 10% от нормального кровотока в области аортального клапана. Степень выраженности, клинические симптомы, виды тромбоза зависят от того, какой сосуд поражен, каково клиническое значение тромбоза для внутренних органов пациента. Это учитывает классификация МКБ 10.
Тромбоз артерий
Если развился окклюзионный тромбоз коронарных артерий, церебральных сосудов, могут развиваться симптомы инфаркта миокарда, клиника ишемического инсульта. Если патологический процесс захватывает сосуды сетчатки глаза, это может вызвать последствия тромбоза – потеря зрения различной степени тяжести – от частичной до полной.
Тромбоз аорты
Это патологическое состояние дебютирует при снижении скорости кровотока в сердечных камерах, в области клапана сердца. Может быть обусловлено наличием у пациента порока аортального клапана, наличием мерцательной аритмии. Вследствие нарушения и повышения давления в русле сосуда, аортального клапана, образующийся тромб выталкивается в просвет аорты.
Если проявляется аневризм аорты, относящийся к врожденным порокам развития, это благоприятный фактор для образования тромба в области дуги аорты, даже если пациент регулярно принимает курсами таблетки детралекс, его аналоги.
Если тромб разросся до значительных размеров, он может полностью перекрыть просвет аорты, что приведет к мгновенной смерти. Если тромб имеет небольшие размеры, он может постепенно оторваться от сосудистой стенки, протолкнуться в сосуды, снабжающие другие органы – брюшная аорта, почечная, печёночная артерии, подвздошные артерии.
Отличия тромбоза от эмболии
Отличить симптомы тромбоза и эмболии артерии возможно по времени развития патологического процесса. Эмбол отличается внезапностью развития клинической картины.
В отличие от эмболов, артериальные или венозные тромбы развиваются постепенно, клиника протекает в некоторых случаях хронически. Имеется резерв времени для проведения терапевтических мероприятий. Полезно принимать в этом случае таблетки детралекс, их аналоги.

Эмболия нижних конечностей
Тромбоз брюшной аорты
Если образование тромба произошло в брюшной аорте, чаще клиника локализуется в области бифуркации. Происходит окклюзионный тромбоз брюшной аорты, подвздошных артерий (код по МКБ 10 – I74.0). Поскольку факторы, провоцирующие заболевание, развивались постепенно, это дает возможность организму подключить компенсаторные факторы, образовать много коллатеральных сосудов. Пациенты на протяжении ряда лет не осознают происходящих изменений, не жалуются на боли в области нижних конечностей, слабость, повышенную утомляемость. Со временем проявляется перемежающаяся хромота нижних конечностей. У мужчин развивается половая слабость. Улучшить состояние пациента могут таблетки детралекс, их аналоги.
При обращении с жалобами, хирург обнаруживает побледнение кожных покровов нижних конечностей. Характерны симптомы отсутствия пульса на артериях, кровоснабжающих стопы пациента, трофические нарушения. Если терапия не начата вовремя, не устранены патогенные факторы, спустя 7-8 лет развивается гангрена нижних конечностей.
Тромбоз брыжеечных (мезентериальных) артерий
Острый тромбоз брыжеечных вен и артерий характеризует появление сильной боли в области живота, резкая слабость. Реже симптомы ограничиваются болью в области пупка, поясничной области. Дополнительные симптомы, характеризующие тромбоз брыжеечных вен – рвота, понос с кровью, вздутие кишечника. В первые часы заболевания живот мягкий. Со временем развивается картина разлитого перитонита, при осмотре обнаруживается выраженный мышечный дефанс.

Мезентериальные артерии
У пациента перестаёт отходить стул, газы, не удается прослушать кишечные шумы. На фоне рефлекторного раздражения брюшины распознаются явления сердечной недостаточности, увеличивается частота сердечных сокращений, падает артериальное давление, нарушается реология крови. Далее развивается инфаркт стенок кишечника с развитием её некроза, что часто ведёт трагические исходы.
Тромбоз почечной артерии
При этой разновидности тромбоза можно распознать инфаркт почек. По аналогии с инсультом в головном мозге, инфаркт почек носит геморрагический, либо ишемический характер. Пациент предъявляет жалобы на резкую боль в области поясницы. В моче наблюдаются примеси крови, артериальное давление повышается.
Тромбоз венозной сети
Тромбоз бедренной вены выражается сильной болью, отечностью ног, недостаточностью венозного клапана. Кожа ноги синеет, становится блестящей, натянутой, наблюдаются тяжесть, распирание в пораженной области тела от стопы до паховой области. Повышается температура тела, развиваются трофические язвы.
Илеофеморальный или тромбоз подвздошной вены и бедренной длительное время трудно распознать без яркой клинической симптоматики. Для лечения тромбофлебита применяют прополис.
Принципы терапии
Если у пациента заподозрен флотирующий тромб, необходима терапия, влияющая на факторы свертывания крови, а также противовоспалительная терапия, в частности, прополис. Если провести достоверную диагностику нельзя, распознать диагноз может коагулограмма, другие маркеры свёртывания. Пациенту назначается постельный режим, нельзя совершать резких движений.
В перечень консервативных мероприятий при тромбозе входят:
- Введение спазмолитиков, чтобы избавиться от рефлекторного спазма тромбированного сосуда, вызывающего флотирующий тромб. Можно применять прополис местно.


Инъекция спазмолитика
- Снижение свёртываемости крови с помощью антикоагулянтов, вводимых внутривенно, или даются внутрь, как того требует инструкция по применению. Для контроля периодически делается коагулограмма, берется кровь на маркеры воспаления.
- Вводятся средства для снятия болевого синдрома, воспаления, проводятся новокаиновые блокады в области перелома. В частности, назначаются таблетки детралекс, курантил или аналоги, прополис.
- Чтобы компенсировать гипоксию тканей, назначается пребывание в барокамере с кислородом под повышенным давлением. Кислород вводят пациенту подкожно. Необходимо соблюдать режим и покой после процедуры.
- Одним из радикальных методов помощи является введение через катетер к области, где расположен флотирующий тромб, спазмолитических препаратов, средств, растворяющих тромб. Такое средство применяют в случаях, когда флотирующий тромб в области перелома тела трубчатой кости еще свежий, не слишком плотный. Местно можно употребить прополис.
- Для лечения воспалительных явлений в сосудах применяются таблетки детралекс, инструкция по применению которых рекомендует длительный прием с целью профилактики, лечения тромбофлебитов, а также прополис. Показаниями к применению таблетки детралекс служат острые, хронические флебиты, тромбофлебиты.
- Хирургические методы лечения – удаление тромба (тромбэктомия), резекция аорты с пластикой сосуда, терапия перелома. Чтобы остановить подвздошно-бедренный тромбоз, не допустить флотирующий тромб в нижнюю полую вену, устанавливаются специальные кава-фильтры в просвете вены.
В послеоперационном периоде стоит соблюдать лечебный режим, контролировать свертываемость крови, чтобы избежать осложнения в районе протеза – тромбоз стента. Важно соблюдать постельный режим. Лечить тромбоз магистральных вен стоит также оперативным путём.
Пристеночный тромбоз радикальных методов вмешательства не требует, стоит контролировать его состояние во избежание флюктуации, отрыва тромба.
Консервативная терапия включает прием средства, как таблетки детралекс, курантил, их аналоги, прополиса на протяжении 4 месяцев. Лечить трофические язвы можно консервативными способами – местно, системными препаратами, такими, как прополис.
Профилактика
Чтобы предотвратить тромбоз, стоит вовремя лечить, корректировать хроническое заболевание сердца, сосудов. Следует соблюдать режим питания, придерживаться диеты с ограничением количества животного жира, соли, пряностей. В рационе должно быть достаточно растительных продуктов.
Важное значение имеет полноценный режим дня, отдых, питание, контроль массы тела, дозированные физические нагрузки, отказ от пагубных пристрастий. При проведении оперативных вмешательств, в частности кесарева сечения, чтобы предотвратить осложнения, стоит бинтовать ногу от стопы до паха эластичным бинтом. С осторожностью принимать противозачаточные средства.
При первых признаках недомогания важно вовремя обратиться к врачу, чтобы была проведена терапия, рекомендации по профилактике. Регулярно назначается коагулограмма, отражающая основные маркеры свертывания. Эффективным средством профилактики считаются таблетки детралекс, курантил. В народной медицине используют прополис.
Тромбоз аорты брюшной полости лечение
Тромбоз сосудов брюшной полости
Закупорка сосудов или тромбоз брюшной полости возникает в результате чрезмерной вязкости крови или механического повреждения стенки сосуда. Незначительная ишемия приводит к функциональным расстройствам органов брюшины. Острое нарушение кровообращения вызывает симптомы, представляющие опасность для жизни пациента.

Спровоцировать тромбоэмболию может курение или употребление продуктов, богатых холестерином.
Причины развития
Тромбоз сосудов в брюшной полости возникает в результате чрезмерной активности свертывающей системы крови. Это обеспечивается за счет чрезмерной ее вязкости и механичного повреждения стенки артерий или вен. В результате на внутренней эндотелиальной стенке образуется сгусток крови, который отрывается и закупоривает сосуд, препятствуя нормальному току крови. Этому может также способствовать избыточная клейкость эритроцитов.
Спровоцировать возникновения тромбоза сосудов брюшной полости может воздействие на организм человека таких предрасполагающих факторов:
- атеросклероз;
- курение;
- употребление алкоголя;
- неправильное питание;
- присутствие в пище избыточного количества вредного холестерина;
- малоподвижный образ жизни;
- застой крови в малом тазу;
- варикозное расширение вен нижних конечностей;
- гормональные сбои;
- кишечные инфекции.
Вернуться к оглавлению
Основные симптомы
Степень клинических проявлений при закупорке сосудов и развитии ишемии зависит от уровня недостаточности кровообращения. Также симптоматика варьируется, от того, какая артерия поражена. При незначительной и хронической оклюзии возникают сильные боли в брюшной полости после обильного приема пищи. Пациента беспокоит постоянное чувство переполнения кишечника, диспепсия, тошнота, рвота. Могут чередоваться диареи с запорами, что приводит к дистрофии и снижению массы тела. При длительном течении патологии возникает язвенная болезнь желудка и двенадцатиперстной кишки, появляется постоянное чувство усталости и снижается общая работоспособность. Если страдает сосудистое русло, кровоснабжающие почки, то у больного возникает артериальная гипертензия, развивающаяся в результате избыточного выделения ангиотензина.
Если тромбоз и нарушение кровотока носит острый характер, то они могут привести к развитию у пациента таких опасных последствий:
- некроз части кишечника;
- инфаркт почек;
- поражение печени;
- перитонит;
- сепсис;
- смертельный исход.
При развитии острого тромбоза сосудов брюшной полости у пациента развивается такая клиническая симптоматика:
 Если патология развивается в острой форме, то ЧСС у человека может возрасти на фоне снижения АД.
Если патология развивается в острой форме, то ЧСС у человека может возрасти на фоне снижения АД.
- резкие и сильные боли в животе;
- отсутствие защитного мышечного напряжения брюшной полости;
- частые позывы к дефекации и жидкий стул;
- падение АД и повышение частоты сердечных сокращений;
- возможное улучшение самочувствия через 6 часов;
- ухудшение состояния с развитием перитонита и паралитической непроходимости кишечника.
Вернуться к оглавлению
Диагностические процедуры
Заподозрить тромбоз сосудов брюшной полости можно по наличию у пациента характерной клинической симптоматики. Для подтверждения диагноза используют различные инструментальные и лабораторные методы. Важно сдать общий и биохимический анализ крови, провести коагулограмму и исследование образца мочи. Могут наблюдаться признаки гиперкоагуляции со значительным сгущением крови и увеличением количества форменных элементов по отношению до плазмы. Также проводиться ультразвук с допплерографией сосудов брюшной полости. Это помогает визуализировать тромб и вовремя устранить причину ишемии.
Как дополнительный метод используется магнитно-резонансная томография и ангиография.
Лечение при тромбозе брюшной полости
Терапия патологии должна быть комплексной и направленной на устранение основной причины нарушения кровообращения. Важно изъять или растворить тромб. С этой целью назначают фибринолитики, антиагреганты и антиторомбоксанты. Если сделать это консервативно не удается, то прибегают к оперативному вмешательству. Проводится эндоскопическая процедура. По сосудам направляют к эмболу специальный катетер. После этого по нему к месту назначения вводится разжижающее кровь вещество, оно растворяет кровяной сгусток, после чего кровообращение восстанавливается. Для предотвращения повторного развития тромбоза сосудов брюшной полости важно вести здоровый образ жизни, заниматься активными видами спорта и правильно питаться. Нужно проводить своевременную терапию атеросклероза и варикозного расширения вен, если эти заболевания присутствуют.
Опасность пристеночного тромбоза сердца и аорты
Особенности разновидности
По виду связи тромба с сосудистой стенкой выделяют несколько разновидностей. Окклюзивный тромбоз определяется полным перекрытием просвета вены или артерии, пристеночный – только части, а флотирующий характеризуется высокой вероятностью отрыва. Несмотря на то, что пристеночный тромб нарушает кровообращение не полностью, он не менее опасен, чем тот, который полностью закупоривает сосуд.
Чаще всего эта разновидность заболевания поражает крупные сосуды, а также камеры и клапаны сердца. При этом существует два возможных варианта развития событий. Либо сформированный сгусток будет оставаться изначальных размеров, и не будет представлять весомой опасности, либо он будет расти и непосредственно угрожать жизни и здоровью.
При склонности к тромбозам пристеночные сгустки могут формироваться группами, постепенно разрастаясь по сосудистой стенке и наслаиваясь друг на друга. Опасность этой разновидности состоит еще и в том, что при профилактической диагностике, если не знать что тромб есть, можно не заметить его, если он начал формироваться недавно. При отсутствии адекватного лечения сгусток будет расти, пока полностью не закупорит сосуд, чем может вызвать летальный исход. Симптомы при этом могут проявить себя только в остром состоянии, когда может помочь только операция.

Тромб в сердце
Чаще всего пристеночные тромбы локализуются именно в структурных элементах сердца, в частности, в левом желудочке. Особенностью такого расположения является то, что сгусток может стать как следствием, так и причиной сердечно-сосудистых заболеваний, например, инфаркта миокарда или инсульта. Если же сгусток оторвется, то через аорту – самый крупный сосуд в организме, снабжающий кровью все органы – может попасть в любой участок кровеносной сети и вызвать эмболию.
Наиболее опасна ТЭЛА – тромбоэмболия легочной артерии, которая с большой вероятностью может привести к летальному исходу.
Значительную опасность представляют тромбы, прикрепленные к стенке тонкой ножкой, в результате чего они постоянно находятся в движении под действием кровотока. Такие сгустки обычно являются одиночными, они локализуются на перегородке между левым и правым предсердием и постепенно растут, достигая внушительных размеров. Возникновение пристеночных тромбов на ножке почти всегда связано с воспалительными заболеваниями внутренней оболочки сердца (эндокарда).
Диагностика этой разновидности кровяных сгустков в структурных элементах сердца весьма затруднительна, поскольку симптомы в большинстве случаев не проявляют себя, а видимые врачом изменения могут указывать и на другие патологии. Постановка диагноза осложняется еще и тем, что нередко пристеночный тромб в сердце сочетается с органическими поражениями, в результате чего ошибочно диагностируется совершенно другое заболевание. Зачастую при обследовании тромбоз элементов сердца путают с пороком.
Причины пристеночного тромбоза в сердце
Тромбы образуются при сочетании трех предрасполагающих факторов – повреждения сосудистой стенки, замедления скорости кровотока и повышенной свертываемости (триада Вирхова). При таких условиях тромбоциты (элементы крови, отвечающие за формирование сгустков) более склонны к слипанию. Чаще всего тромб формируется в месте повреждения стенки, поскольку она становится шероховатой.
Тромбоз сердца может возникнуть по следующим причинам:
- врожденная или приобретенная недостаточность сердечных клапанов;
- обширный инфаркт миокарда и осложнения после него;
- гипертоническая болезнь – стойкое повышение артериального давления;
- атеросклероз – хроническое заболевание артерий, сопровождающееся отложениями холестерина;
- аневризма сердца – истончение и выбухание участка миокарда;
- нарушение сердечного ритма, как правило, при мерцательной аритмии.
Тромб образуется не у всех пациентов с подобными заболеваниями, патологический процесс может быть вызван провоцирующими факторами. Риск пристеночного тромбоза увеличивается с возрастом, причем больше всего ему подвержены женщины с климактерическим синдромом. Также на возникновение заболевания влияет избыточный вес, вредные привычки, беременность и перенесенные операции на крупных сосудах. Нередко тромбоз развивается под действием гормональных препаратов, например, оральных контрацептивов (противозачаточных таблеток).
Характерные симптомы
Клиническая картина заболевания будет отличаться в зависимости от того, является ли тромб полностью неподвижным, или он прикреплен к стенке ножкой. В первом случае симптомы не беспокоят большинство пациентов, болезнь протекает скрыто. Иногда может возникать одышка, нехватка воздуха или учащенное сердцебиение, все это является следствием кислородного голодания клеток в связи с затрудненным кровообращением.
Если же имеет место пристеночный тромб на ножке, то симптомы будут отличаться. У пациента может часто возникать головокружение, возможны и обмороки. Если же такой сгусток полностью закроет собой просвет, наблюдается бледность или синюшность кожи, возникает удушье, понижение артериального давления и учащение сердцебиения. При этом пульс практически не прощупывается, а без своевременных действий эмболия может привести к летальному исходу.
Диагностика пристиченочного тромба в сердце проводится только в ходе рентгенологического исследования. В большинстве случаев обнаружение этой патологии является случайным и происходит во время планового прохождения медицинского обследования. Нередко диагностика становится возможной только при непосредственной эмболии. Неутешительным фактом является то, что обнаружение пристеночного тромбоза во многих случаях является секционной находкой, то есть выявляется патологоанатомами при вскрытии.
При рассмотрении макропрепарата в лабораторных условиях наблюдается сохраненная форма органа, но размер и масса увеличены за счет тромба.
Возможные риски
Человек может жить с тромбом в сердце и даже не подозревать об этом, однако это заболевание негативно сказывается на состоянии всего организма, поскольку в той или иной мере нарушается кровообращение. Клетки получает меньшее количество кислорода и питательных веществ, чем должны, возникает гипоксия. Если же тромб оторвется, то через аорту сможет попасть в любую часть кровеносной сети. Если он располагался в левом предсердии или желудочке, то может попасть в головной мозг, вызвав ишемический инсульт. Сгусток, располагавшийся в правом отделе сердца, может попасть в легочную артерию, спровоцировав клиническую смерть или летальный исход.
При этом лечение пристеночного тромба в этом случае затруднено, поскольку используемые обычно препараты зачастую не оказывают должного эффекта. Полную гарантию излечения может дать только операция, но тромб в сердце чаще всего образуется у пожилых людей, а любое хирургическое вмешательство может стоить им жизни. Если этот метод невозможен, то применяют терапию антикоагулянтами, дезагрегантами и вспомогательными лекарствами, улучшающими отток жидкостей из тканей.
Тромб в брюшной аорте
Пристеночный тромб в аорте брюшной полости стоит на втором месте по локализации заболевания после структурных элементов сердца. Этот сосуд является продолжением грудной аорты, он располагается на уровне поясницы по левую сторону от срединной линии. Благодаря ее многочисленным ответвлениям кровью снабжаются все органы брюшной полости.
Пристеночный тромб в брюшной аорте чаще всего располагается в месте ее бифуркации, то есть разветвления на подвздошные артерии, поэтому при крупных размерах он может закупорить не только сам сосуд, но и его ветви. Особенностью патологии является то, что она развивается очень медленно, и часть пациентов не ощущает тревожащих симптомов. При этом длительное формирование тромба дает возможность кровеносной системе сформировать коллатерали, то есть обходные пути, «запасные» сосуды, предназначенные для сохранения функции питания клеток и тканей.
Чаще всего причиной возникновения тромба в этой области является аневризма – патологическое расширение брюшной части аорты и выпячивание ее стенки. Также патология может возникнуть из-за атеросклеротического повреждения сосудов, сопровождающегося липидными отложениями и сужением просвета. Другие причины тромбоза брюшной аорты возникают крайне редко.
Симптомы заболевания не всегда проявляют себя, но возможная клиническая картина выглядит следующим образом:
- общая слабость, повышенная утомляемость;
- боли и усталость в ногах, особенно после физических нагрузок и рабочего дня;
- хромота, возникающая и проходящая без явных причин;
- проблемы с потенцией у мужчин.
Диагностика в этом случае хоть и легче, чем выявление патологии в области сердца, но все же правильный диагноз ставится не всегда. Обследование в большинстве случаев проводится при помощи УЗИ с датчиком Допплера и ангиографии – рентгена с предварительным введением в кровь контрастирующих веществ.
При рассмотрении макропрепарата обнаруживаются серовато-красные массы с неровной структурой.
Лечение пристеночного тромбоза брюшной аорты проводится по стандартной схеме, в большинстве случаев болезнь удается купировать консервативным методом. При возникновении экстренных ситуаций и осложнений, угрожающих жизни пациента, проводится хирургическое вмешательство.
Тромбоз сосудов – что это за болезнь?
Тромбоз — это заболевание, характеризующееся постепенным образованием внутри сосудистого русла мелких частиц, которые, найдя удобное место, принимаются за построение «плотины», перекрывающей кровоток. Тромбоз рассматривается в Международной классификации болезней (МКБ-10) в одном разделе с эмболиями, им присвоен класс от I74.0 до I74.9 в зависимости от локализации. Действительно, разница между тромбозом и эмболиями состоит не в вызываемых последствиях, а в материалах, из которых строятся эти образования, и скорости проявления клинических симптомов (от начала до полного перекрытия сосуда).
Условия тромбообразования
В норме кровь свободно течет по артериальному и венозному руслу, принося к работающим органам питательные вещества, кислород и вымывая все продукты распада тканей. Тромбоз сосудов развивается, если:
- снижается скорость кровотока на отдельных участках — при сердечной недостаточности, пороках сердца, выраженном атеросклерозе артериальных сосудов, варикозном расширении вен;
- повышается «густота» крови за счет нарушения баланса содержания различных биологических компонентов — растет концентрация липопротеидов низкой плотности при атеросклерозе, нарушается белковый состав крови при воспалении, изменяется соотношение между клетками крови при заболеваниях кроветворных органов, увеличивается количество крупных белковых молекул фибрина;
- внутри сосудистой стенки образуются элементы воспаления, атеросклеротические изменения, приводящие к сужению сосуда — любые артерииты, эндокардит, аневризма сердца и сосудов;
- повышается свертываемость крови из-за отсутствия достаточного количества факторов свертывания;
- происходит слипание (агглютинация) тромбоцитов — при любом шоковом состоянии (острый инфаркт миокарда, обширная травма или ожог, выраженная интоксикация организма, сепсис).
Болезнь может возникнуть, как в артериальных сосудах, так и в венах. Венозный тромбоз (тромбофлебит) наиболее часто встречающееся заболевание, начинается с инфекционного воспаления стенки вены. Особенно опасно появление пристеночного тромба в предсердии при пороке сердца, в аорте при развитии аневризмы. Мелкие множественные тромбы образуются в капиллярах при шоковых состояниях, обильном кровотечении.
Причины тромбоза возникают внезапно при острых заболеваниях или спустя некоторое время. Это зависит от способности организма отстаивать свои нормальные физиологические свойства, качества иммунитета. Здесь нельзя исключить достаточную приспособительную реакцию нервной и эндокринной систем. При нарушенных процессах регуляции деятельности сосудов в связи с заболеваниями головного мозга, изменением гормонального фона последствия тромбоза становятся непредсказуемыми, формируются быстро, приводят к опасным для жизни состояниям.
Тромбоз артерий начинается с образования фибринной пленки в месте повреждения, к ней притягиваются и «прилипают» тромбоциты крови, потому что они обладают противоположным электрическим зарядом. Затем присоединяются лейкоциты, эритроциты и повторные пластинки фибрина. Тромб растет постепенно, уплотняется. Различают:
- красный тромб — возникает при замедленном течении крови и быстром свертывании;
- белый — образуется при достаточно быстром кровотоке и низкой свертываемости.
При длительном образовании слоистого тромба он может самопроизвольно распадаться. Этот процесс называется реваскуляризацией или восстановлением проходимости сосуда. Установлено, что клинические симптомы в случае тромбоза проявляются, если нарушено от 10% до половины нормального кровоснабжения. Это зависит от степени жизненной важности сосуда.
Клинические проявления тромбоза зависят от локализации тромба, перекрывающего сосуд. Такие заболевания, как острый инфаркт миокарда и инсульт возникают при тромбозе коронарных и соответственно мозговых сосудов. Тромбоз сосудов сетчатки глаза вызывает потерю зрения.
Тромбоз аорты начинается с замедления тока крови в сердечных полостях при пороках сердца, мерцательной аритмии. Затем тромб проталкивается в самый крупный сосуд — аорту. При аневризме аорты также создаются благоприятные условия для тромбоза в области дуги. Дальнейшее зависит от величины тромба: если он достиг достаточно больших размеров, наступает полное перекрытие сосуда и мгновенная смерть. При сравнительно небольших размерах тромб способен оторваться и переместиться в другие крупные сосуды (брюшную аорту, подвздошную артерию, почечную или селезеночную артерию).
Тромб в брюшной аорте чаще располагается в месте разветвления (бифуркации). Кроме брюшной аорты, он закупоривает подвздошные артерии. Постепенное развитие болезни дает возможность к достаточной компенсации кровообращения за счет вспомогательных сосудов (коллатералей). Больные несколько лет жалуются на слабость и боли в ногах, перемежающуюся хромоту, у мужчин нарушается эрекция. Во время осмотра хирург отмечает бледность кожи ног, отсутствие пульса на артериях стопы. До развития гангрены есть 8-10 лет.
Тромбоз мезентериальных (брыжеечных) сосудов вызывает сильные боли в животе, реже только в области пупка и в пояснице. Одновременно появляется вздутие живота, рвота пищей, желчью, иногда с кровью, понос с кровью. В начале заболевания живот мягкий, в дальнейшем врач находит напряженные мышцы, симптомы нарастающего перитонита. Стул отсутствует, газы не выделяются, кишечные шумы не прослушиваются. Параллельно усиливается сердечная недостаточность, падает артериальное давление, увеличивается тахикардия. Это состояние можно назвать инфарктом кишечника с некрозом стенки. Для оперативного вмешательства остаются считанные часы.
Тромбоз почечных артерий также можно назвать инфарктом органа, а по аналогии с инсультом он бывает ишемическим или геморрагическим. Больного беспокоят резкие боли в области поясницы. В отличие от почечнокаменной болезни они не отдают вниз живота и промежность, нет резей и нарушения мочеиспускания. Возможно повышение артериального давления, кровь в моче. Почка увеличивается в объеме, болезненна при пальпации. В тяжелых случаях возникает рвота, задержка стула, вздутие живота, падение артериального давления.
Тромботическая закупорка селезеночной артерии вызывает ишемический инфаркт селезенки. Он проявляется внезапной резкой болью в левом подреберье, отдающей в левое плечо, напряжением брюшной стенки. Боли усиливаются при дыхании. Пальпируется увеличенная болезненная селезенка. Повышается температура тела. Поскольку селезенка является кроветворным органом, в анализе крови могут находиться бластные (незрелые) форменные элементы.
Диагностика
Диагностика болезни очень сложна, симптомы похожи на другие заболевания органов брюшной полости, сердца. Косвенно можно судить о наклонности к тромбированию по биохимическим и общим анализам крови. УЗИ крупных сосудов покажет изменение конфигурации, плотные стенки.
Главный способ — ангиография, введение в центральный сосуд контрастного вещества с проведением серии снимков для контроля распределения по всем зональным сосудам.
Консервативное лечение тромбоза начинается при подозрении на этот диагноз. Дело в том, что не все хирургические клиники могут позволить ангиографию сосудов. Для этого пациент должен находиться в сосудистом центре или специализированном отделении. Назначаются:
- препараты, способствующие расширению и снятию рефлекторного спазма сосуда;
- антикоагулянты для снижения свертываемости крови внутрь и внутривенно;
- обезболивающие средства, новокаиновые блокады;
- для компенсации кислородной недостаточности используются барокамеры с высоким содержанием кислорода, подкожное введение газа;
- один, из пограничных методов, введение через катетер, подведенный к тромбу, литических препаратов в большой дозе с целью добиться растворения тромба. Это возможно только при «свежем», не уплотненном тромбе.
Профилактика
Профилактика тромбообразования сводится к предупреждению хронических сердечно-сосудистых заболеваний (гипертонической болезни, атеросклероза, ревматизма, инфаркта и инсульта), своевременному выявлению и лечению пороков сердца, нарушений ритма. Диета с соблюдением требований по отказу от животных жиров, достаточным количеством овощей и фруктов имеет большое значение в предотвращении тяжелых последствий тромбоза.
Необходимость полноценного отдыха, контроль над весом, отказ от курения, посильные физические нагрузки в любом возрасте должны стать равноценными составляющими любого лечения.
Своевременная консультация сосудистого хирурга поможет поставить диагноз и начать правильную терапию.
Источники: http://etovarikoz.ru/tromboobrazovanie/vidy/tromboz-bryushnoy-polosti.html, http://flebdoc.ru/tromb/pristenochnyy.html, http://serdec.ru/tromboz
Эмболии и тромбозы брюшной аорты и периферических артерий (стр. 1 из 3)
МИНИСТЕРСТВО ЗДРАВООХРАНЕНИЯ УКРАИНЫ
ЛУБЕНСКОЕ МЕДИЦИНСКОЕ УЧИЛИЩЕ
РЕФЕРАТ
По АНГИОЛОГИИ
НА ТЕМУ: Эмболии и тромбозы брюшной аорты и периферических артерий
Выполнила:
студентка группы Ф-31
Тинякова Лена
Лубны 2009
Эмболии и тромбозы брюшной аорты и периферических артерий
Эмбологенные и тромботические поражения аорты и переферических артерий приводят к резкому нарушению регионарного кровообращения и имеют ряд общих закономерностей в развитии патологического процесса, как только магистральное артериальное русло оказывается внезапно блокированным. Между тем эмболия (от греч. embole — вбрасывание, вторжение) как патологический процесс принципиально отличается от острого тромбоза, также являющегося следствием (осложнением) ряда заболеваний. Это различие становится понятным, если учесть, что эмбол (т.е. постороннее для крови тело, чаше всего тромб, оторвавшаяся от интимы атеросклеротическая бляшка и др.), устремляясь с мощным потоком крови, внедряется в просвет артерии, причем на участке с малоизмененной, здоровой сосудистой стенкой. Нарушение общего и регионарного кровотока в таком случае является «внезапным», что приводит к быстрому изменению кислородной ситуации в тканях, ранее не подготовленных к быстро прогрессирующей гипоксии. Резкое увеличение периферического сопротивления сосудистого русла при эмболии крайне неблагоприятно сказывается на состоянии энергетического режима миокарда, вынужденного увеличить работу на его преодоление. Мы намеренно подчеркнули эти особенности патогенеза эмболии аорты и артерий с тем, чтобы показать основное отличие эмболии от тромботической непроходимости: острый тромбоз, как правило, возникает на участке с патологически измененной стенкой. Ему предшествует длительный патологический процесс с постепенным стенозированием участка аорты или артерии вследствие атеросклероза, реже неспецифического аорто-артериита и других заболеваний. Отличие от эмболии состоит в том, что блокирование артериального русла, ранее стенозированного патологическим процессом не оказывается для тканей конечностей столь «внезапным» и не создает для них столь критической кислородной ситуации — энергетический обмен в тканях при таком течении патологического процесса успевает» перестроиться для обеспечения жизнеспособности клетки в условиях гипоксии. Кроме того, постепенное стенозирование артерии приводит к увеличению перфузионного давления на коллатерали и их развитию. Эти основные механизмы компенсации нарушенного кровообращения при остром тромбозе оказываются более состоятельными, чем при эмболии, что обусловливает во многом различия в течении и прогнозе заболеваний.
Эмболию нельзя рассматривать лишь как механическую закупорку просвета артерии. Вопросы этиологии и патогенеза эмбологенных поражений большого круга кровообращения детально изложены в ряде монографий, перечень которых приведен в конце данного раздела. Здесь мы лишь кратко напомним основные механизмы, участвующие в развитии патологического процесса, развивающегося при эмболии, подчеркнем роль отдельных факторов, предопределяющих тяжесть и особенности течения эмболии и имеющих важное значение в решении ряда тактических вопросов в лечении этой группы больных. Среди ряда заболеваний, которые могут осложниться эмболией аорты и артерии, но частоте в настоящее время конкурируют два: ревматизм, комбинированный митральный порок (чаще с преобладанием стенозирования митрального отверстия) и атеросклероз, атеросклеротический кардиосклероз. При том и другом заболевании основным источником тромботических поражений с последующим отрывом тромба и развитием эмболии являются левые камеры сердца. Тромбозу способствуют нарушения ритма сердца, в частности мерцательная аритмия, нередко осложняющая течение заболевания. Тромбы вегетируют на створках клапана, папиллярных мышцах и в полости левого ушка. Почти 90% больных, поступающих в стационары по поводу эмбологенных поражений аорты и артерий конечностей, страдают либо ревматизмом, либо атеросклеротическим кардиосклерозом с нарушениями сердечного ритма. Значительно реже эмболия осложняет течение инфаркта миокарда, может быть вызвана отрывом тромбов из аневризмы грудного или брюшного отдела аорты или бляшки при атероматозе последней. В.С. Савельев и И.И. Затевахин (1974) указывают на другие возможные источники эмболии: тромбозы, опухолевые поражения легочных вен, тромбозы в системе верхней, нижней полых вен при наличии дефекта межпредсердной или межжелудочковой перегородки.
Эмбол «заклинивает» артерию в том месте, где диаметру сосуда становится меньше диаметра самого эмбола. Ответом на внезапное раздражение мощного рецепторного поля в стенке блокированной артерии является выраженный спазм артерий на стороне поражения, а нередко эта рефлекторная реакция захватывает и сосуды контрлатеральной конечности. Выше упоминалось значение внезапного блокирования peгионарного сосудистого русла, как фактора, увеличивающего общее сосудистое сопротивление и затрудняющего условия деятельности сердца, как правило пораженного основным заболеванием (ревматизм, атеросклеротический кардиосклероз, инфаркт миокарда и др.) Эти моменты вполне объясняют внезапное ухудшение общего состояния, которое также усугубляется неспецифическим нейрогуморальным ответом на болевую реакцию (стресс) еще до развития метаболических осложнений, вызванных нарастанием ишемии конечности. Для краткости изложения многочисленных факторов, влияющих; на течение ишемии, представим их в схеме (рис. 2).