Гипербилирубинемия — причины, диагностика и лечение
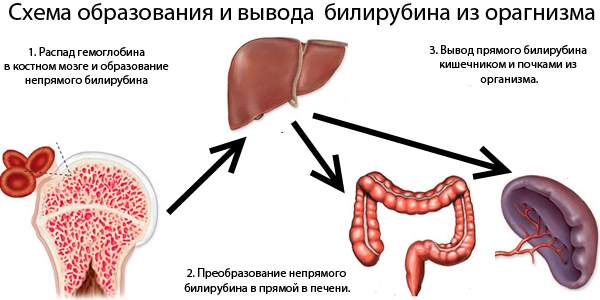
Гипербилирубинемия (ГБН) – это не самостоятельное заболевание, а лабораторный синдром, возникающий при многих нозологических формах. Билирубин – это пигмент желтого цвета, который образуется из гемоглобина эритроцитов, подвергшихся разрушению ретикуло-эндотелиальной системой (синусоиды селезенки). Затем он метаболизируется печенью и экскретируется с желчью. Его повышение подтверждает наличие у пациента истинной желтухи. Определение концентрации фракций билирубина (неконъюгированного, конъюгированного) оказывает помощь в установлении происхождения желтухи (надпеченочной, печеночной, подпеченочной).
Причины гипербилирубинемии
Гипербилирубинемия практически всегда свидетельствует о патологии. Однако есть исключения. Например, причиной гипербилирубинемии может быть длительное голодание (дефицит альбумина, клеточных белков-переносчиков), применение лекарственных препаратов, вызывающих конкурентное торможение захвата гепатоцитами билирубина (рентгеноконтрастные вещества, средства для лечения гельминтозов).
У новорожденных причиной гипербилирубинемии является физиологическая желтуха, развивающаяся вследствие незрелости ферментных систем метаболизма билирубина. Причины патологической гипербилирубинемии следующие (перечислены в порядке частоты развития):
- Болезни печени. Наиболее частая причина гипербилирубинемии. Разрушение мембран гепатоцитов приводит к высвобождению билирубина и его попаданию в кровоток. Это происходит при любых инфекционных поражениях печени (вирусных, бактериальных, протозойных гепатитах), алкогольном, аутоиммунном гепатите, циррозе.
- Заболевания желчевыводящих путей. Вторая по частоте причина гипербилирубинемии. В результате внутрипеченочного и внепеченочного холестаза, который наблюдается при холецистите, желчнокаменной болезни, холангите, повышается проницаемость желчных капилляров. Под действием высокого гидростатического давления билирубин диффундирует в кровеносные сосуды.
- Гемолитические анемии (ГА). При усиленном разрушении эритроцитов (гемолизе) в крови нарастает количество свободного билирубина. Это характерно как для врожденных (наследственный микросфероцитоз, серповидно-клеточная анемия, талассемии), так и для приобретенных гемолитических анемий (пароксизмальная ночная гемоглобинурия, аутоиммунные, лекарственные ГА).
- Наследственные энзимопатии. Генетически обусловленные дефекты ферментов печеночного метаболизма билирубина приводят к нарушению его захвата гепатоцитами, конъюгации с глюкуроновой кислотой или секреции в желчь. Данная группа болезней носит название доброкачественные гипербилирубинемии (синдром Жильбера, Криглера-Найара, Дабина-Джонса).
- Метаболические расстройства. Это редкие наследственные заболевания, поражающие паренхиму печени, при которых в кровь попадает связанный билирубин. К ним относятся гемохроматоз, болезнь Вильсона-Коновалова, лизосомные болезни накопления (болезнь Гоше, Нимана-Пика).
- Патология верхних отделов ЖКТ. Некоторые болезни органов пищеварения (псевдотуморозный панкреатит, опухоль поджелудочной железы, стеноз большого дуоденального сосочка) могут создавать механическое препятствие оттоку желчи за счет сдавления желчных протоков, тем самым приводя к их переполнению, диффузии желчного пигмента в капилляры.
Патогенез
Особенности патогенеза (механизмов возникновения) гипербилирубинемии определяются причиной. Свободный (непрямой, неконъюгированный) билирубин плохо растворяется в воде, но зато обладает высокой липофильностью, т.е. хорошо растворяется в жирах. Поэтому он может взаимодействовать с фосфолипидами клеточных мембран, особенно клеток головного мозга, благодаря чему проникает через гематоэнцефалический барьер, где разобщает процессы окислительного фосфорилирования и снижает синтез АТФ.
Этим объясняется токсичность свободного билирубина для клеток нервной системы. Наиболее ярко это проявляется у новорожденных детей. Билирубин способен окрашивать кожные покровы, видимые слизистые, мочу, а также кал в характерный желтый или темно-коричневый цвет. При длительном холестазе, вызывающем увеличение концентрации связанного билирубина, может нарушаться катаболизм, экскреция холестерина, что ведет к его накоплению в крови, прогрессированию атеросклероза.
Классификация
В зависимости от того, какая фракция желчного пигмента увеличена, различают:
- Непрямую гипербилирубинемию. Повышен неконъюгированный (не связанный) билирубин. Причиной являются патологии, вызывающие надпеченочную желтуху ‒ гемолитические анемии, доброкачественные гипербилирубинемии.
- Прямую гипербилирубинемию. Сопровождается увеличением уровня конъюгированного (связанного) билирубина. Причиной выступают болезни, приводящие к печеночно-клеточной и подпеченочной желтухе. Наиболее частые из них ‒ это вирусный, алкогольный гепатит, холецистит.
Отдельно выделяется билирубиновая энцефалопатия (ядерная желтуха). Она встречается при гемолитической болезни новорожденных, причиной которой является несовместимость эритроцитарных антигенов (резус-конфликт) матери и плода. Данное заболевание очень тяжелое, оно характеризуется поражением подкорковых ядер, коры головного мозга и требует немедленного лечения.
Симптомы гипербилирубинемии
Накопление желтого пигмента в коже, слизистых оболочках, биологических жидкостях приводит к изменению их окраски, что является основным симптомом гипербилирубинемии. Желтушность склер – наиболее ранний признак, он возникает, когда концентрация билирубина превышает нормальные показатели в 2 раза. Также рано начинают окрашиваться нёбо, задняя часть языка. Кожа приобретает желтый цвет при уровне выше 80-85 мкмоль/л.
При разных заболеваниях наблюдается неодинаковая интенсивность окрашивания кожи, различные ее оттенки. Так, например, при гемолитических анемиях кожа и слизистые имеют слабый лимонно-желтый цвет, кал становится темным. При заболеваниях печени кожа приобретает оранжево-желтую, а моча — темную окраску. При патологии желчевыводящих путей накапливающийся в коже билирубин окисляется до биливердина, что придает ей яркий зелено-желтый цвет, а кал, напротив, из-за нарушения оттока желчи становится светлым («ахоличный кал»). В случае длительного холестаза билирубин в коже начинает усиливать ее пигментацию, из-за чего она становится темной.
Остальные симптомы зависят от причины, вызвавшей гипербилирубинемию. У пациентов с гемолитическими анемиями наблюдается лихорадка (вследствие пирогенной активности свободного билирубина), увеличение селезенки, анемичный синдром – бледность кожи, учащение сердцебиения, снижение артериального давления. При болезнях печени и ЖП пациентов часто беспокоит тяжесть или тупая боль в правом подреберье, приступы желчной колики, нестерпимый кожный зуд.
У больных доброкачественными гипербилирубинемиями в клинической картине преобладает астеновегетативный синдром (общая слабость, сонливость, ухудшение концентрации внимания). У взрослых, в отличие от новорожденных, несмотря на высокую концентрацию желчного пигмента, энцефалопатия не развивается.
Осложнения
Наиболее частые и опасные осложнения связаны не с самой гипербилирубинемией, а с причиной, ее вызвавшей. Тяжелые неблагоприятные последствия гипербилирубинемии возникают у новорожденных при ядерной желтухе. Глубокое повреждение подкорковых ядер и коры больших полушарий головного мозга без своевременного лечения могут привести к нейросенсорной тугоухости, судорогам, а в некоторых случаях, к летальному исходу. Из-за ухудшения экскреции холестерина в желчь возрастает его плазменная концентрация, в результате чего ускоряется процесс формирования атеросклеротической бляшки. Это повышает риск инфаркта миокарда, ишемического инсульта.
Диагностика
Профиль специалиста, который курирует пациента с гипербилирубинемией, определяется вызвавшей ее причиной. Чаще всего такими больными занимаются гастроэнтерологи, гематологи. При обследовании больного внимательно осматриваются кожные покровы, слизистые оболочки глаз, рта, проводится пальпация живота на предмет гепатоспленомегалии, симптомов поражения желчных путей (Мерфи, Ортнера, Кера). Для выяснения причины гипербилирубинемии назначается дополнительное обследование, включающее:
- Лабораторные исследования. В общем анализе крови оценивается уровень эритроцитов, гемоглобина, в мазке крови изучается морфология эритроцитов. В биохимии крови определяются значения фракций билирубина, печеночных трансаминаз, щелочной фосфатазы, гамма-глутамилтранспептидазы. Проверяются показатели обмена железа (ферритин, трансферрин). В анализе мочи измеряется концентрация уробилина, билирубина. С помощью ИФА выявляются антитела к антигенам вирусов гепатита A, B, C, аутоиммунные антитела (ANCA, AMA).
- Инструментальные исследования. На УЗИ органов брюшной полости обнаруживается увеличение, диффузные изменения паренхимы печени, наличие камней, утолщение стенок желчного пузыря. При гемолитической анемии значительно выражена спленомегалия. При некоторых патологиях желчных протоков, поджелудочной железы на ретроградной панкреатохолангиографии отмечаются участки стеноза, расширения протоков.
- Провокационные пробы. Для диагностики доброкачественных гипербилирубинемий, вызванных генетическими дефектами энзимов метаболизма билирубина, проводятся специальные пробы (проба с 48 часовым голоданием, внутривенным введением раствора никотиновой кислоты, бромсульфалеина). При повышении уровня билирубина более, чем на 50%, проба считается положительной.
Дифференциальный диагноз гипербилирубинемии можно проводить по ее основному клиническому проявлению – желтухе. Желтушное окрашивание кожи возможно при употреблении в пищу большого количества продуктов, богатых каротином (моркови, тыквы, авокадо), приеме некоторых лекарственных препаратов (акрихина). Основной отличительный признак «псевдожелтухи» от истинной состоит в том, что склеры остаются неокрашенными.
Лечение гипербилирубинемии
Консервативная терапия
Для нормализации показателей желчного пигмента необходимо бороться с причиной гипербилирубинемии. В зависимости от состояния пациента, он может проходить лечение как амбулаторно, так и в стационаре. Чаще всего таких больных госпитализируют в гастроэнтерологическое отделение. Применяются следующие методы лечения:
- Диета. При заболевании печени и желчного пузыря любой этиологии назначается стол №5 по Певзнеру, при котором питание должно быть частым, малыми порциями. Обязательно исключается алкоголь, жирные, жареные блюда, копчености. Следует избегать употребления продуктов, вызывающих спазм желчного пузыря (помидоры, орехи).
- Непосредственное снижение билирубина в крови. Для лечения ГБН очень эффективная фототерапия ультрафиолетовыми лампами. Под действием УФ-лучей свободный билирубин, накапливаемый в коже, становится водорастворимым, благодаря чему быстро выводится из организма через почки. При неэффективности данного лечения прибегают к переливанию плазмы или крови. Для снижения концентрации непрямого билирубина при доброкачественной ГБН применяется фенобарбитал.
- Противовирусное лечение. Для лечения вирусных гепатитов применяются лекарственные препараты, подавляющие жизнедеятельность вируса гепатита – пелигированный интерферон-альфа, ламивудин, рибавирин. Для лечения гепатита С эффективна трехкомпонентная терапия с энтекавиром.
- Лечение холестаза. При многих заболеваниях, сопровождающихся застоем желчи, необходимо использование медикаментов, стимулирующих желчную экскрецию. Это ЛС, содержащие желчные кислоты (урсодезоксихолевая кислота, аллохол, холензим), растительные желчегонные препараты (кориандр, календула, тысячелистник), секвестранты ЖК (холестирамин).
- Предотвращение гемолиза. Для лечения гемолитических анемий применяются глюкокортикостероиды, внутривенное введение иммуноглобулина, гидроксимочевина. Для лучшей стабилизации мембран эритроцитов назначается постоянный прием фолиевой кислоты.
Хирургическое лечение
Основной метод лечения желчнокаменной болезни и калькулезного холецистита – это оперативное удаление желчного пузыря (лапароскопическая холецистэктомия). В случае безуспешности консервативных методов лечения гемолитической анемии прибегают к удалению селезенки (спленэктомии). Опухоли поджелудочной железы или 12-перстной кишки, вызывающие сдавление протоков, также подлежат оперативному удалению.
Прогноз и профилактика
Прогноз и продолжительность жизни при гипербилирубинемии определяется причиной, т.е. основным заболеванием. Например, гемолитическая болезнь новорожденных, вирусные гепатиты B, C, некоторые формы гемолитических анемий (гемоглобинопатии) характеризуются высокой частотой летального исхода. Доброкачественные гипербилирубинемии, хронический холецистит, напротив, имеют благоприятный прогноз, никак не влияют на продолжительность жизни.
Для профилактики гипербилирубинемии следует ограничить употребление алкоголя, жирной пищи. Резус-отрицательным беременным женщинам для предотвращения развития ГБН вводится антирезусный иммуноглобулин (анти-D-иммуноглобулин).
Гипербилирубинемия у новорожденных и взрослых: что это такое
Гипербилирубинемией называется заболевание, возникающее из-за ускоренного распада гемоглобина и проявляющееся изменением сыворотки крови и повышением концентрации билирубина.

Причин развития патологии чаще всего две:
- Первой является избыточный синтез билирубина, возникающий на фоне острой моментальной гибели эритроцитов.
- Вторая, в соответствии с теорией развития гипербилирубинемии, основана на существовании ряда определенных патологий, при которых происходит нарушение метаболизма билирубина в печени и возникают затруднения с выведением продуктов распада.
Следовательно, повышение любой билирубиновой фракции дает все основания считать причиной развития гипербилирубинемии этиопатогенетические факторы.
Конъюгационная гипербилирубинемия
Этиопатогенетическая классификация гипербилирубинемии основывается на принципе установления билирубиновой фракции, оказывающей влияние на увеличение уровня общего сывороточного билирубина.
Появление конъюгационной гипербилирубинемии характеризуется повышением концентрации прямой билирубиновой фракции, возникшим на фоне нарушения процесса удаления билирубина из организма.
Данная патология развивается в том случае, если у пациента имеются какие-либо органические изменения в структуре гепато-билиарной системы: образуются конкременты в просвете желчных путей, происходят диффузные и узловые изменения печени.
Также она возникает, если больной в течение длительного времени принимает гормональные препараты.
Неконъюгированная гипербилирубинемия
Причиной появления неконъюгированной гипербилирубинемии является процесс усиленного гемолиза эритроцитов, при котором повышается синтезирование непрямой фракции билирубина.
Подобным изменениям, согласно статистике, в первую очередь, подвержены новорожденные, у которых диагностирована гемолитическая анемия. У взрослых неконъюгированная гипербилирубинемия возникает из-за воздействия токсических и ядовитых веществ.

Симптомы гипербилирубинемии
- Повышение уровня билирубина в крови проявляется изменением окраски кожных покровов на лимонно-желтый цвет. Изначально изменения возникают на слизистых оболочках ротовой полости, конъюнктиве и глазных белках, которые приобретают яркий желтый оттенок. Однако стоит отметить, что происходят подобные трансформации только в том случае, если содержание билирубина увеличивается в разы.
- Если гипербилирубинемия возникла на фоне патологий печени и органов билиарной системы, то кроме пожелтения кожи у больного появляется характерный зуд кожных покровов, особенно в ночной период. Повышенная концентрация билирубина и продуктов его метаболизма негативно влияют на центральную нервную систему, из-за чего почти у 100% больных возникают симптомы астеновегетативного симптомокомплекса: повышенная утомляемость, пониженная физическая активность, сонливость и, в особо тяжелых ситуациях, различные степени нарушения сознания.
- У больных с печеночным видом гипербилирубинемии кроме патогномоничных симптомов, подтверждающих повышение уровня билирубина, появляются характерные признаки поражения печени: ощущение тяжести и дискомфорта в правом подреберье, постоянно присутствующий горький привкус во рту, приступы изжоги и тошноты, а в моменты обострения – неукротимой рвоты.
- Подпеченочная форма гипербилирубинемии также обладает рядом характерных клинических черт: выраженным астено-невротическим синдромом, изменением окраски и консистенции стула, в котором появляется большое количество жировых вкраплений.
- Характерными признаками клинических и патоморфологических видов гипербилирубинемии являются потемнение мочи и посветление кала, чаще всего наблюдающиеся при печеночной или подпеченочной форме гипербилирубинемии.
Гипербилирубинемия у новорожденных

Функциональная гипербилирубинемия
Период новорожденности считается самым опасным временем с точки зрения возникновения симптомов доброкачественной гипербилирубинемии всех форм, спровоцировать которые могут генетические энзимопатии.
Так как повышенная концентрация билирубина у только что родившегося младенца не отмечается появлением структурных изменений и функциональных нарушений печени, а клинических симптомов холестаза и гемолиза у него просто нет, все отклонения от нормы истолковываются как «функциональная гипербилирубинемия».
Клинически функциональная гипербилирубинемия начинает проявляться на второй-третий день после рождения. Такая форма болезни характеризуется постепенным желтушным окрашиванием кожи от головы до ног.
Явной симптоматическая картина становится только при критическом повышении уровня билирубина, из-за чего появляются признаки патологических изменений структур центральной нервной системы.

Транзиторная гипербилирубинемия
Транзиторная гипербилирубинемия новорожденных, которую специалисты зачастую называют физиологическим вариантом, выделяется медиками в отдельную категорию.
Встречающаяся у всех малышей в период новорожденности, она не сопровождается болезненными ощущениями и никаким образом не отражается на здоровье ребенка.
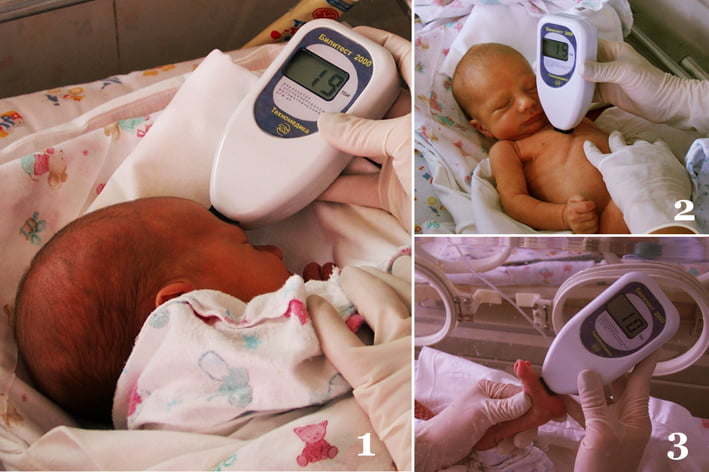
Несмотря на то, что транзиторная гипербилирубинемия проходит без последствий, показатели билирубина у новорожденных следует держать под постоянным контролем. В настоящее время для этого пользуются современным анализатором гипербилирубинемии – инновационным аппаратом, который позволяет достаточно быстро установить степень концентрации всех фракций билирубина.
Проведя соответствующий скрининг, врач сможет исключить вероятность возникновения тяжелой формы гипербилирубинемии, способной спровоцировать появление симптомов энцефалопатии.
У детей, родившихся в положенные сроки, гипербилирубинемия, возникающая из-за слабого развития ферментативных систем, не дающих возможности в полной мере выводить продукты распада фетального гемоглобина, протекает благоприятно.
Современными практикующими педиатрами была выявлена зависимость показателей билирубина у новорожденных от грудного вскармливания: после того, как малыш получал порцию материнского молока, концентрация билирубина в его крови резко возрастала. Однако данные наблюдения не являются показаниями для прекращения кормления грудью.
К тревожным симптомам, которые свидетельствуют о развитии гипербилирубинемии, можно отнести:
- немотивированную вялость и апатию младенца,
- потерю интереса к кормлению и вялый процесс сосания.
Если к ним присоединяется ригидность затылочных мышц и опистотонус, возникает подозрение, что развивается тяжелое поражение оболочек головного мозга, способное, в случае неоказания неотложной медикаментозной помощи, привести к смерти.
Глубокую степень нарушения сознания, проявляющуюся отсутствием реакции на световые, болевые и температурные раздражители, врачи-педиатры относят к признакам необратимого поражения ЦНС новорожденного малыша.

Если высокий уровень билирубина в крови новорожденного не сопровождается тяжелыми нарушениями его здоровья — показания к проведению любых терапевтических процедур отсутствуют.
- Концентрацию билирубина снижают, используя ультрафиолетовые ванны, которые позволяют в кратчайшие сроки вывести билирубин из организма.
- Переливание крови проводят только в случае критического повышения уровня билирубина, превыщающего 120 мкмоль/л.
Медицинской статистикой зафиксирован факт роста заболеваемости гипербилирубинемией у младенцев, имеющих родовые травмы с сопутствующим возникновением кефалогематом. Повышение уровня билирубина в таких случаях обусловлено массивным разрушением эритроцитов, которые находятся в составе гематомы.
Для такой формы гипербилирубинемии характерна высокая концентрация непрямой фракции, корректировать которую можно переливанием эритроцитарной массы.
Лечение взрослых пациентов
Гипербилирубинемия является патологическим состоянием, лечение которого требует этиологического обоснования. Вылечить гипербилирубинемию можно, если устранить фоновое заболевание.
- Если симптомы гипербилирубинемии появились у человека в первый раз, требуется провести комплексное обследование пациента. В дальнейшем, лечить его нужно в условиях медицинского учреждения, имеющего гастроэнтерологический профиль.
- Корректировать медикаментами не требуется только доброкачественную гипербилирубинемию, так как, если больной будет четко соблюдать основные рекомендации врача и изменит свое пищевое поведение, его состояние нормализуется.
- Больному с гипербилирубинемией, возникшей на фоне патологии гепатобилиарной системы, также потребуется свести к минимуму физические и психоэмоциональные перегрузки организма.
Лечение гипербилирубинемии медикаментами может быть этиопатогенетическим, симптоматическим и профилактическим.
- Так как продукты метаболизма билирубина отравляют токсинами весь человеческий организм, особенно ЦНС, первоочередной задачей специалиста становится проведение адекватной дезинтоксикации больного с использованием препаратов, входящих в группу антиоксидантов: «Цистамина» (суточная доза 0,2 г) и «Токоферола» (суточная доза 50 мг) перорально.
- Если у больного уровень билирубина в крови достиг критической отметки и появились признаки токсического поражения головного мозга (симптомы энцефалопатии), требуется проведение парентеральной дезинтоксикационной терапии: сочетание «Инсулина» (4 ЕД подкожно) с 40% раствором глюкозы (40 мл внутривенно).
- При диагностировании иммунновоспалительного варианта гипербилирубинемии, который возникает на фоне массивных диффузных изменений паренхимы печени, требуется провести краткий курс глюкокортикостероидного лечения «Преднизолоном» (30 мг) перорально в течение 14 дней.
- Так как паренхиматозная гипербилирубинемия чаще всего грозит возникновением тяжелых геморрагических осложнений, больным в целях профилактики следует принимать «Викасол» (суточная доза 0, 015 г) перорально или в виде внутримышечных инъекций.
- Облегчить кожный зуд, зачастую сопровождающий холестатическую форму желтухи, можно средствами наружного применения: больному рекомендуют обтираться камфорным спиртом и принимать уксусные ванны.
- Снизить концентрацию желчных кислот в сыворотке крови можно с помощью лекарственных препаратов, способных связывать желчные кислоты в тонком кишечнике, например, «Холестирамина» (суточная доза 2г). Хорошего эффекта можно добиться и с помощью проведения дуоденального зондирования и использования желчегонных препаратов, например, «Холисала» (суточная доза 15 мл перорально). Однако проводить подобные терапевтические мероприятия можно только в том случае, если у больного не наблюдаются признаки желтухи механического типа.
Если повышенная концентрация билирубина обусловлена механической обтурацией просвета желчных путей, устранить дефект получится только хирургическим путем — проведением холецистэктомии лапароскопическим методом.
Автор статьи врач-инфекционист, гепатолог
© 2019. Все права защищены.
Транзиторная гипербилирубинемия — Печень и её здоровье
Транзиторные состояния новорожденных.
Адаптация в период новорождённости — совокупность реакций организмов матери и ребёнка, направленных на поддержание физиологических констант. Переход к постнатальной жизни сопровождает множество изменений физиологических, биохимических, иммунологических и гормональных функций. Состояния, отражающие процесс адаптации к новым условиям жизни, называют переходными (пограничными, транзиторными, физиологическими). Пограничными эти состояния называют потому, что они возникают на границе двух периодов жизни (внутриутробного и внеутробного) и при определённых условиях могут приобретать патологические черты, приводя к заболеванию. Переход из одного состояния в другое достаточно сложен. Пограничные состояния развиваются не у каждого ребёнка, но знание их клинических и параклинических проявлений, лабораторных эквивалентов чрезвычайно важно для врача. Наиболее изученные переходные состояния новорождённых:
• транзиторная гипервентиляция и особенности акта дыхания в раннем неонатальном периоде;
• транзиторное кровообращение;
• транзиторная гиперфункция желёз внутренней секреции;
• половой криз;
• транзиторная потеря первоначальной массы тела;
• транзиторное нарушение теплового баланса;
• транзиторные изменения кожных покровов;
• транзиторная гипербилирубинемия;
• транзиторный катар кишечника и дисбактериоз;
• транзиторные особенности метаболизма;
• транзиторные особенности раннего неонатального гемостаза и гемопоэза;
• пограничные состояния новорождённых, связанные с функцией почек.
1.Транзиторное тахипноэ
Первое дыхательное движение происходит по типу гаспс, характеризуется глубоким вдохом, затруднённым выдохом (инспираторная «вспышка») и наблюдается у здоровых доношенных детей в первые 3 ч жизни. Транзиторное тахипноэ нередко возникает у доношенных детей, родившихся в результате кесарева сечения, вследствие задержки резорбции фетальной жидкости в лёгких. Приступы апноэ недоношенных могут иметь место у ребёнка с низкой массой тела при рождении. Этот вид расстройства дыхания в ряде случаев служит симптомом неонатальной патологии (сепсиса, гипогликемии,
внутричерепного кровоизлияния и др.) и требует проведения дополнительного обследования.
2.Транзиторное кровообращение.
Внутриутробно функционируют три шунта, облегчающие венозный возврат к плаценте, — венозный поток и два право-левых шунта, уменьшающие ток крови через лёгкие (овальное окно и артериальный проток). У плода кровь оксигенируется в плаценте, возвращается к плоду через пупочную вену, впадающую в воротную вену печени.
С первыми вдохами по времени совпадают глубокие изменения кровообращения новорождённого. Как только
устанавливается лёгочный кровоток, возрастает венозный возврат из лёгких, поднимается давление в левом предсердии.
Когда начинается воздушное дыхание, артерии пуповины спазмируются. Плацентарный кровоток уменьшается или прекращается, снижается возврат крови в правое предсердие. Происходит снижение давления в правом предсердии при одновременном его повышении в левом, поэтому овальное окно закрывается. Анатомическая облитерация отверстия происходит позже, через несколько месяцев или лет. Вскоре после рождения сопротивление кровотоку в большом круге кровообращения становится выше, чем в лёгких направление кровотока через открытый артериальный проток (ОАП) меняется, создавая шунт крови слева направо. Такое состояние циркуляции называют переходным кровообращением. Оно продолжается примерно сутки, затем артериальный проток закрывается. В течение этого периода возможно поступление крови как слева направо, так и наоборот. Наличием транзиторного кровообращения и возможностью право-левого шунта можно объяснить цианоз нижних конечностей у некоторых здоровых новорож — дённых в первые часы жизни. После рождения происходит лишь функциональное закрытие фетальных коммуникаций. Анатомическое закрытие артериального (боталлова) протока может происходить ко 2-8-й нед жизни. Анатомическое закрытие венозного протока начинается на 2-й и наиболее активно происходит на 3-й неделе.
3. Транзиторный гипотиреоз.
Транзиторный гипотиреоз встречается у недоношенных детей, у детей с респираторным синдромом, сепсисом, гипотрофией, инфекционных заболеваниях и у детей от матерей с заболеванием щитовидной железы. Клинические симптомы транзиторного гипотиреоза неспецифичны: вялость, малоподвижность, гипотермия, мраморность кожи, затянувшаяся желтуха, плохой аппетит и низкая прибавка массы тела. Транзиторные нарушения функции щитовидной железы могут продолжаться от несколько дней до несколько месяцев.
Заместительную терапию тиреоидными гормонами проводят так же, как и при ВГ, но обычно к 3-месячному возрасту обнаруживаются признаки гипертиреоза (беспокойство, нарушение сна, тахикардия, потливость, учащение стула, отсутствие прибавки массы тела), сохраняющиеся при снижении дозы тиреоидных препаратов. Уровень ТТГ в крови на фоне лечения — низкий и не повышается при снижении дозы тироксина и отмене лечения. Коррекция дозы тиреоидных гормонов и их отмена должны проводиться под контролем содержания ТТГ и Т4 в крови. Если оно не изменяется, лечение, хотя бы минимальными дозами тиреоидных гормонов, следует продолжать до 1—2 лет с последующим (через 2—3 мес. после отмены) гормональным обследованием.
4. Половой криз.
Происходит у 2/3 новорождённых (чаще у девочек, редко у недоношенных). Развитие состояния связано с реакцией организма новорождённого на освобождение от материнских эстрогенов.
Нагрубание молочных желёз начинается с 3-4-го дня жизни. Степень нагрубания возрастает к 8-10-му дню жизни, затем стихает. Воспалительных изменений на коже нет, но возможна лёгкая гиперемия. Специального лечения не нужно, но при выраженном нагрубании и отделяемом из желёз бело-молочного цвета требуется обычный туалет, стерильное бельё, сухое тепло в виде тёплой стерильной повязки.
Десквамативный вулъвовагинит — обильное слизистое отделяемое серовато-белкового цвета из половой щели у девочек в первые 3 дня жизни, которое постепенно исчезает. Необходимы обычные гигиенические процедуры (подмывание, туалет).
Кровотечение из влагалища (метроррагия) возникает чаще на 4-7-й день жизни девочек, продолжается 1-2 дня. Объём кровотечения — до 1 мл. Специального лечения состояние не требует.
Милиа(mittia, comedones neonatorum) — бело-жёлтые узелки размером до 2 мм, расположенные на крыльях носа, переносице, в области подбородка, лба. Образования представляют собой сальные железы с выделением секрета и закупоркой выводных протоков. Специального лечения не требуют. Если возникают признаки лёгкого воспаления вокруг узелков, необходимо обрабатывать кожу 0,5% раствором калия перманганата.
5.Транзиторная потеря массы тела.
Транзиторная потеря первоначальной массы тела происходит у всех новорождённых в первые дни жизни и достигает максимальных значений к 3-4-му дню жизни. Максимальная убыль первоначальной массы тела у здоровых новорождённых обычно не превышает 6% (допустимы колебания в пределах 3-10%). Потеря массы тела более 10% у доношенного ребёнка свидетельствует о заболевании или о нарушении ухода за ним. У детей с низкой массой тела при рождении физиологическая убыль массы тела может достигать 14-15%. Убыль массы тела связана с отрицательным водным балансом, катаболической направленностью обмена веществ, потерей воды через кожу, лёгкие и с мочой. Восстановление массы тела у здоровых доношенных новорождённых обычно происходит к 6-8-му дню жизни, у недоношенных — в течение 2-3 нед. Дети, родившиеся с большой массой тела, также медленнее восстанавливают первоначальную массу.
6.Транзиторное нарушение теплового баланса.
Транзиторное нарушение теплового баланса возможно у новорождённых вследствие несовершенства процессов теплорегуляции, повышения или понижения температуры окружающей среды, неадекватной адаптации новорождённого. Особенность процесса теплорегуляции у новорождённых — высокая теплоотдача по отношению к теплопродукции.
Транзиторная гипертермия возникает обычно на 3-5-й день жизни. Температура тела может подняться до 38,5-39 °С. Способствует этому обезвоживание тела ребёнка, нарушения режима, перегревание (температура воздуха в палате для здоровых доношенных новорождённых выше 24 °С). Терапевтическая тактика сводится к физическому охлаждению ребёнка, назначению дополнительного питья в виде 5% раствора глюкозы в объёме 50-100 мл.
Транзиторная гипотермия чаще возникает у недоношенных детей, в связи с ещё большей незрелостью процессов терморегуляции по сравнению с доношенными новорожденными. В связи с этим очень важно создание для новорождённого комфортного теплового режима(использование лучистого тепла).
7.Тразиторные изменения кожных покровов.
Транзиторные изменения кожных покровов происходят почти у всех новорождённых 1-й недели жизни.
Простая эритема или физиологический катар — реактивная краснота кожи после удаления первородной смазки, первого купания. Эритема усиливается на 2-е сутки, исчезает к концу 1-й недели жизни (у недоношенных детей — через 2-3 нед).
Физиологическое шелушение кожных покровов бывает крупнопластинчатым, метким или отрубевидным, возникает на 3-5-й день жизни у детей после простой эритемы. Обильное шелушение происходит у переношенных детей. Лечение не нужно, шелушение проходит самостоятельно.
Родовая опухоль — отёк предлежащей части вследствие венозной гиперемии, самостоятельно исчезающий в течение 1-2 дней. Иногда на месте родовой опухоли остаются мелкоточечные кровоизлияния (петехии), которые также исчезают самостоятельно.
Токсическая эритема возникает у многих новорождённых с 1-3-го дня жизни. На коже возникают эритематозные пятна или папулы на фоне эритемы. Эти высыпания обычно локализованы на лице, туловище и конечностях; исчезают уже через неделю. Состояние детей не нарушено. Лечения не требуется.
8.Транзиторная гипербилирубинемия.
Транзиторное повышение концентрации билирубина в крови после рождения связано с высокой скоростью образования билирубина за счёт физиологической полицитемии, малым сроком жизни эритроцитов, содержащих HbF, катаболической направленностью обмена веществ, снижением функциональной способности печени к выведению билирубина, повышенным повторным поступлением свободного билирубина (СБ) из кишечника в кровь.
Транзиторная гипербилирубинемия возникает у всех новорождённых в первые 3-4 дня жизни, достигая максимума на 5-6 сутки. У половины доношенных и большинства недоношенных детей состояние сопровождает физиологическая желтуха. При физиологической желтухе общий билирубин крови повышен за счёт непрямой фракции, в клиническом анализе крови отмечают нормальные значения гемоглобина, эритроцитов, ретикулоцитов.
9.Транзиторный катар кишечника.
Транзиторный катар кишечника (физиологическая диспепсия новорождённых, переходный катар кишечника) и транзиторный дисбактериоз — переходные состояния, развивающиеся у всех новорождённых. В момент рождения кожу и слизистые оболочки заселяет флора родовых путей матери. Дальнейшие источники инфицирования — руки персонала, воздух, предметы ухода, молоко матери. Выделяют следующие фазы бактериального заселения кишечника новорождённых:
• I фаза (10-20 ч после рождения) — асептическая;
• II фаза (3-5-й день жизни) — фаза нарастающего инфицирования, происходит заселение кишечника бифидобактериями, кокками, грибами и др.;
• III фаза (конец 1-Й-2-Я неделя внеутробной жизни) — стадия трансформации, вытеснения других бактерий бифидофлорой, которая становится основой микробного пейзажа.
Молоко матери — ранний поставщик бифидофлоры, поэтому раннее прикладывание к груди матери защищает кишечник ребёнка от обильного заселения патогенной флорой. Расстройство стула наблюдается практически у всех новорождённых в середине 1-й недели жизни. Первородный кал (меконий) стерилен. На 3-й день появляется переходный стул с комочками, слизью, водянистым пятном на пелёнке. На 5-6-е сутки жизни стул кашицеобразный, жёлтый. Транзиторный дисбактериоз — физиологическое явление, но при несоблюдении санитарно-эпидемического режима, ИВ или дефектах ухода дисбактериоз может стать основой для присоединения вторичной инфекции.
10.Транзиторные особенности обмена веществ.
Катаболическая направленность обмена — переходное состояние, характерное для новорождённых первых 3 дней жизни, когда энергетическая ценность высосанного молока не покрывает даже потребности основного обмена.
Катаболизму первых дней жизни способствует избыток глюкокортикоидов.
Гипогликемия — состояние, часто возникающее в период новорождённое™ (у 8-11% новорождённых). Критерием неонатальной гипогликемии принято считать содержание глюкозы в крови 2,2 ммоль/л и ниже. Минимальных значений уровень глюкозы в крови достигает на 3-4-е сутки жизни.
Транзиторный ацидоз — пограничное состояние, характерное для всех детей в родах. У здорового новорождённого ацидоз в первые дни жизни обычно компенсирован (рН 7,36), хотя дефицит оснований может достигать 6 ммоль/л. Критический порог дефицита оснований, при котором возможны серьёзные поражения ЦНС у новорождённых, составляет 14 ммоль/л.
Транзиторная гипокалъциемия и гипомагниемия — пограничные состояния, развивающиеся редко, тогда как снижение уровня кальция и магния в крови в первые 2 суток возможно у многих детей. К концу 1-х суток жизни концентрация кальция падает до 2,2-2,25 ммоль/л, магния — до 0,66-0,75 ммоль/л. Нормальные значения для всех возрастных групп: содержание общего кальция — 2,1-2,7 ммоль/л, ионизированного — 1,17-1,29 ммоль/л. К концу раннего неонатального периода нормализуется содержание кальция и магния в крови. Транзиторная гипокальциемия и гипомагниемия обусловлена функциональным гипопаратиреоидизмом в раннем неонатальном периоде.
11.Транзиторные состояния, связанные с нарушением функции почек.
- транзиторная протеинурия — у новорождённых первых дней жизни возникает вследствие увеличенной проницаемости эпителия клубочков, канальцев, капилляров;
- мочекислый диатез {могекислый инфаркт) развивается у трети детей 1-й недели жизни в результате отложения кристаллов мочевой кислоты в просвете собирательных трубочек. Причина —катаболическая направленность обмена веществ, распад большого количества клеток, преимущественно лейкоцитов,из ядер которых высвобождается много пуриновых и пиримидиновых оснований.
Источник: www.chelsma.ru
Читайте также
симптомы, причины и лечение болезни

Болезни печени
Билирубин — это пигмент, 80% которого формируется из гемоглобина разрушенных эритроцитов. В физиологических условиях он проходит ряд преобразований. Повышенное количество этого вещества в организме получило название гипербилирубинемии. Это состояние служит маркером многих заболеваний и приводит к появлению симптомов, основным из которых считается желтуха. Возникновение увеличенной концентрации билирубина в крови требует тщательной диагностики и выявления главной причины.
1
Что такое билирубин и гипербилирубинемия
Билирубин — это пигмент, который образуется в селезенке, красном костном мозге, а также из гемоглобина разрушенных эритроцитов (80%). Выделяют прямую и непрямую разновидности, а также конъюгированную и неконъюгированную. Они образуются на разных этапах переработки вещества в организме.
Нормальный уровень билирубина в крови взрослого человека составляет 8–20,5 мкмоль/л. Содержание прямого вещества не должно превышать 16,5, а неконъюгированного — не более 5,1. Соотношение прямой фракции к непрямой составляет 3:1.
Нарушение на определенном этапе синтеза билирубина приводит к повышению его количества в крови, что получило название гипербилирубинемия.

Фиброз печени: что это такое, формы и лечение
2
Причины развития
Исходя из того, на каком моменте произошел сбой обмена пигмента, можно выделить 3 группы причин развития гипербилирубинемии.
В литературе встречаются аналогичные формы желтух. Это объясняется тем, что данный симптом всегда является признаком гипербилирубинемии.

Синдром Жильбера – симптомы, диагностика и лечение
2.1
Надпеченочный этап
Основные причины:
- Гемолитическая и серповидноклеточная анемия.
- Эритробластоз новорожденных.
- Талассемия.
- Переливание несовместимой крови.
- Вирусные инфекции (корь, краснуха, эпидемический паротит).
- Малярия.
- Укусы ядовитых змей.
- Токсическое воздействие мышьяка, фосфора, сульфаниламидных препаратов.
Происходит усиленное разрушение эритроцитов, в результате чего образуется избыточное количество непрямого билирубина.

Дисфункция сфинктера Одди: симптомы, формы и способы лечения
2.2
Печеночный
Основные причины:
- Гепатит.
- Цирроз печени.
- Гепатоцеллюлярный рак.
- Алкогольные и лекарственные поражения органа.
- Инфекционный мононуклеоз.
- Первичный склерозирующий холангит.
- Холестатический гепатоз при беременности.
- Амилоидоз печени.
Происходит нарушение захвата непрямого билирубина клетками печени и выделение конъюгированного в желчные протоки. Из-за этого в крови наблюдается повышение обеих фракций вещества.
2.3
Подпеченочный
Основные причины:
- Желчнокаменная болезнь.
- Закрытие желчевыводящих путей глистами.
- Холангит.
- Рубцовое сужение протоков и сдавление их опухолью головки поджелудочной железы.
- Рак желчного пузыря и протоков.
Нормальное попадание конъюгированного билирубина в кишечник затруднено, вследствие чего он забрасывается в кровь. Из-за этого отмечается повышение уровня вещества за счет прямой фракции.
3
Клиническая картина
Нарушение обмена вещества отражается на состоянии больного.
Основным признаком повышенного содержания билирубина в организме является желтуха (иктеричность). Она развивается при концентрации вещества выше 50 мкмоль/л. Пигмент накапливается в коже, слизистых оболочках, склере глаз, на твердом небе, в результате чего эти участки становятся желтого цвета. Такая окраска может приобретать бледный, яркий или даже зеленовато-желтый оттенок.
Существует такое понятие, как ложная желтуха, которую следует отличать от истинной, имеющей патологическое происхождение. Первая чаще возникает в том случае, когда человек употребляет большое количество каротинсодержащих продуктов и соков (морковь, апельсин и т. д.). В отличие от истинной, при ней слизистые оболочки не окрашиваются.
Помимо желтухи, при нарушении обмена билирубина и повышении его концентрации в крови могут отмечаться такие симптомы:
- Ахоличный кал. Цвет испражнений из-за недостатка поступления в них стеркобилина теряет свою характерную темно-коричневую окраску и становится белым.
- Изменение окраса мочи. В урине отмечается накопление прямого билирубина, из-за чего она становится темной, напоминая пиво.
Эти признаки наиболее характерны для подпеченочной группы причин.
Поскольку гипербилирубинемия возникает при различных патологиях, а не является отдельным заболеванием, то симптомы, которые с ней связаны, чаще всего протекают на фоне других признаков основного недуга:
- Боли в животе, правом подреберье.
- Зуд кожи.
- Тошнота, рвота, снижение аппетита.
- Головокружения и обмороки.
- Слабость, быстрая утомляемость.
- Бледность кожи, покраснение ладоней, кровоизлияния.
Если на основании симптомов можно предположить о наличии гипербилирубинемии у пациента, то установить ее причину, полагаясь только на клиническую картину, сложно. Для этого доктор назначает ряд обследований:
- УЗИ органов брюшной полости.
- КТ и МРТ.
- Эндоскопическая ретроградная холангиопанкреатография.
- Биохимический и клинический анализ крови.
- Серологические реакции для определения вирусов гепатита и антител к ним.
- Исследования на яйца гельминтов.
4
Доброкачественная гипербилирубинемия
Существует ряд болезней, при которых отмечается стойкая или переменная желтуха, но при этом отсутствуют признаки поражения печени, задержки желчевыделения и разрушения эритроцитов. Они получили название доброкачественных гипербилирубинемий. К таким патологиям относятся:
- Синдром Жильбера. Это наследственный дефект фермента глюкоронилтрансферазы, который осуществляет превращение непрямого билирубина в конъюгированный, из-за чего происходит повышение уровня первого в крови.
- Синдром Дабина-Джонсона. Отмечается нарушение выделения прямого билирубина с желчью, из-за чего конъюгированная фракция преобладает над непрямой.
- Синдром Криглера-Наджара. Обусловлен абсолютной неспособностью печени превращать неконъюгированный пигмент в связанный.
- Синдром Ротора. Происходит снижение захвата клетками печени непрямого билирубина и связывания его глюкуроновой кислотой.
Все эти синдромы имеют ряд основных признаков:
- Обусловлены наследственностью.
- Пожелтение склер отмечается редко, носит переменный характер.
- Наблюдается частичная иктеричность ладоней, подошв, паховой области и носогубного треугольника.
- Присутствуют тошнота, отсутствие аппетита.
- Наблюдаются быстрая утомляемость, снижение внимания, слабость, склонность к депрессиям.
- Могут отмечаться боль в правом подреберье и увеличение печени.
С целью дифференцировать заболевания между собой необходимо провести оценку по ряду критериев:
| Признак | Синдром Жильбера | Синдром Криглера-Наджара | Синдром Дабина-Джонсона | Синдром Ротора |
| Начало заболевания | Подростковый и молодой возраст | Новорожденные | Подростковый и молодой возраст | Детский возраст |
| Гипербилирубинемия | Преобладание непрямого | Только неконъюгированный | Преимущественно прямой | |
| Билирубин в моче | — | + | — | |
| Бромсульфалеиновая проба | Нормальный, сниженный или повышенный клиренс | Норма | Позднее повторное увеличение конъюгированного красителя в крови | Увеличивается задержка красителя в крови через 45 минут |
| Холецистография | Норма | Желчные пути не заполняются или заполняются недостаточно с опозданием (независимо от способа введения красителя) | Желчные пути не заполняются после внутривенного введения контраста | |
| Состояние ткани печени | Норма или активация клеток Купфера и наличие пигмента в печеночных клетках | Норма или незначительные проявления жировой дистрофии клеток органа | Большое количество грубозернистого пигмента в гепатоцитах | Норма |
5
Транзиторная форма
Данная разновидность гипербилирубинемии характерна для новорожденных. Она развивается на 2–3-й день жизни малыша и самостоятельно исчезает на 7–10-е сутки. Сопровождается это состояние только появлением иктеричности, без сопутствующих нарушения функций внутренних органов.
Транзиторная желтушность формируется из-за того, что у таких детей происходит усиленный распад эритроцитов и образуется большое количество непрямого билирубина, но активность фермента глюкоронилтрансферазы недостаточна, чтобы переработать избыток неконъюгированной разновидности в прямую.
Неполноценное кормление грудным молоком может вызвать тяжелую форму гипербилирубинемии, а увеличение частоты употребления ребенком этого продукта предотвращает появление транзиторной желтухи.
Это состояние считается абсолютно физиологичным и не требует оказания помощи.
6
Терапия
Поскольку гипербилирубинемия — это симптом заболевания, то главный принцип терапии заключается в устранении основной причины. Чаще всего используются такие средства:
- Антибиотики разных групп. Назначаются, если имеется бактериальная причина.
- Противовирусные препараты (Альфа-интерфероны, Пегасис). Применяются преимущественно при вирусных гепатитах.
- Гепатопротекторы (Гептрал, Карсил и др.). Лекарства защищают печень от токсического воздействия различных веществ.
- Желчегонные средства (Аллохол, Холензим). Усиливают экскрецию желчи из желчного пузыря, препятствуя ее застою.
- Холелитики (уродезоксихолиевая кислота). Способствуют растворению камней в желчи, когда они имеют небольшие размеры.
- Противовоспалительные средства (Диклофенак, Индометацин). Снижают воспалительный процесс в печени и желчном пузыре.
- Препараты группы барбитуратов (Фенобарбитал). Эти средства помогают лечить доброкачественную форму гипербилирубинемии, поскольку они вызывают снижение концентрации пигмента в крови.
- Энтеросорбенты (Энтеродез, активированный уголь). Препараты улучшают выведение избытка билирубина из организма.
Из физиотерапевтических методов лечения часто используется фототерапия. Основной ее принцип действия — разрушение накопившего в тканях билирубина под влиянием света (обычно синих ламп).
причины, симптомы, лечение, последствия — Симптомы
В медицинской практике существует много непонятных терминов и сложнопроизносимых заболеваний. Одно из них – гипербилирубинемия. Что это такое? Насколько опасно для здоровья и жизни пациента? Какие причины вызывают эту патологию? Нужно ли ее лечить? Какие существуют методы терапии? Обо всем этом подробно и понятно рассказывает наша статья.
Билирубин
Трудно объяснить, что это такое гипербилирубинемия, не раскрыв понятие «билирубин». Так называется пигмент (окрашенное вещество в тканях человеческого тела), являющийся основным составляющим желчи. Он обязательно присутствует в организме не только человека, но и животных, так как является итоговым компонентом расщепления гемоглобина, цитохрома и миоглобина, то есть белков, содержащих гем. В норме у взрослых здоровых людей и у детей старше года билирубина должно быть в сыворотке крови от 8,55 до 20,52 мкмоль на литр. В основном билирубин распадается в клетках костного мозга, селезенке, лимфатических узлах и в печени.
этих органов продукты распада транспортируются в желчь, а далее выводятся из организма. Промежуточным продуктом распада гемоглобина является зеленый пигмент биливердин. В ходе дальнейших реакций из него образуется билирубин, но при некоторых обстоятельствах возможно и обратное превращение. Билирубин, если он не превышает норму, выполняет роль главного антиоксиданта. Он очищает клетки от многих ненужных веществ. То есть если в расшифровке анализа крови этот фермент будет находиться в пределах значений, указанных выше, это означает, что с ним у пациента проблем нет.
Свободный билирубин
Этот фермент содержится в крови в двух основных состояниях – в свободном и в связанном. Рассмотрим, что представляет собой свободный билирубин. Другие его названия – непрямой, несвязанный или неконъюгированный. Он образуется при распаде гемоглобина в тот момент, когда разрушаются эритроциты. Пигмент в такой форме способен проникать в клетки через мембрану и нарушать их работу, вплоть до полного прекращения клеточной жизнедеятельности. Свободный билирубин является веществом весьма токсичным. В воде он не растворяется. Следует сказать, что распад эритроцитов в организме происходит безостановочно, так как он является логическим завершением их существования. Этот процесс нужен для обновления клеток крови. Поэтому и свободный билирубин присутствует в организме всегда. При нормальном ходе процессов метаболизма он связывается с альбуминами крови и поступает в печень. Там он поступает в клетки печени, где превращается в связанный билирубин, который способен выводиться из организма несколькими путями.
Связанный билирубин
Другие названия этой формы пигментов – прямой, несвободный или конъюгированный билирубин. Он почти не токсичен, отлично растворяется в воде. Из печени поступает в тонкий кишечник. Соответственно, патология, с ним связанная, носит название конъюгированная гипербилирубинемия. Что это такое? Понять это можно, изучив этапы превращения желчного пигмента. В своей короткой жизни прямой билирубин претерпевает много метаморфоз. Так, еще в печени он связывается глюкуроновой кислотой. В тонкой кишке она высвобождается, а билирубин превращается в уробилиноген, часть которого возвращается в печень, а часть транспортируется в толстый кишечник. Кишечная микрофлора восстанавливает его до стеркобилиногена. Небольшой его процент поступает в кровь и выводится с мочой, а основная масса продвигается в конечный отдел толстого кишечника, где трансформируется в стеркобилин и выводится с калом. Именно этот конечный продукт распада гемоглобина придает калу характерные коричневые оттенки.
Гипербилирубинемия — что это такое?
Зная все особенности и метаморфозы билирубина, можно легче разобраться в патологических состояниях, которые возникают, если нарушается нормальный ход его превращений, более точно определить причины патологии и назначить правильное лечение. Гипербилирубинемия – это такое состояние, когда в сыворотке крови билирубина присутствует выше нормы. Превышение может быть обусловлено нарушениями правильного течения реакций на любом этапе распада эритроцитов и гемоглобина. В результате возможны следующие сбои, влияющие на количество в крови билирубина:
- Повышенное его образование.
- Нарушение поступления фермента в печень из кровяного русла.
- Неправильное связывание с глюкуроновой кислотой.
- Сбои в транспортировке билирубина в клетках печени.
- Нарушение выведения фермента из организма.
На возникновение каждого из этих явлений влияют свои причины, которые будут рассмотрены ниже. В зависимости от того, на каком этапе произошел сбой в ходе течения реакций, в крови образуется больше нормы связанного или свободного билирубина. Эти два состояния имеют некоторые отличия в симптоматике и обуславливают разные последствия.
Причины повышения непрямого билирубина
Данная патология носит название «синдром неконъюгированной гипербилирубинемии». Такое состояние может иметь место по следующим причинам:
- Повышенный гемолиз (быстро и в большом количестве распадаются эритроциты, и в кровь выделяется гемоглобин).
- Гемолитическая анемия (талассемия, микросфероцидоз наследственного характера).
- Механическое повреждение эритроцитов (например, при попадании в организм больших количеств токсических веществ).
- Дефицит витамина В12.
- Гиперспленизм.
- Синдром Жильбера.
- Хронический гепатит (персистирующий).
- Реактивный гепатит.
- Цирроз печени.
- Стеатоз печени (жировые скопления в паренхиме).
Причины повышения прямого билирубина
Эта патология носит название синдром гипербилирубинемии конъюгированной. Причины данной патологии следующие:
- Нарушение выведения билирубина из организма.
- Синдром Дубина-Джонсона.
- Острый вирусный гепатит.
- Хронический гепатит в активной фазе.
- Цирроз печени.
- Закупорка или сдавливание желчевыводящих путей (опухоли, камни).
- Длительный прием анаболических стероидов.
- Прием гормональных средств (например, противозачаточных).
Симптомы
Признаки неконъюгированной (непрямой) гипербилирубинемии, так же как и конъюгированной, могут несколько варьироваться, в зависимости от причины, вызвавшей эти патологии. Так, при циррозе печени больные жалуются на боли в правом боку, тошноту, горький привкус во рту, рвотные позывы, вздутие живота. При стеатозе печени наблюдаются рвота с желчью, боли в правом боку после еды. При гемолизе в тяжелой степени у пациентов могут наблюдаться головокружение, потеря сознания, судороги, слабость, одышка, шумы в сердце. При синдроме Жильбера больные жалуются на бессонницу, быструю утомляемость, отсутствие аппетита. Но во всех случаях, независимо от вызвавших повышение непрямого билирубина причин, гипербилирубинемия имеет следующие симптомы:
- Пожелтение склер.
- Желтушный цвет кожных покровов.
- Утомляемость.
- Снижение работоспособности.
- Кожный зуд.
- Некомфортное ощущение (вплоть до боли) в правом подреберье.
- Тошнота, усиливающаяся после употребления некоторых продуктов (жирное, жареное, острое).
Кроме того, некоторые больные жалуются на бессонницу, депрессивное состояние.
Следует сказать, что степень изменения цвета кожи у разных пациентов может весьма отличаться и варьировать от бледно-желтого, едва заметного оттенка, до насыщенно желтого. Изменения в цвете кожного покрова могут наблюдаться и без гипербилирубинемии, например, при употреблении в пищу большого количества свежей моркови, тыквы, апельсинов и некоторых лекарств (например, «Мепакрина»). При этом склеры, как правило, свой цвет не меняют. Такое пожелтение кожи с билирубином не связано и вызвано только накоплением в клетках другого красящего пигмента – каротина.
Доброкачественная гипербилирубинемия
При этой патологии количество билирубина повышается, но функции печени, а также ее структура не нарушаются, гемолиз и холестаз отсутствуют. Причины заболевания:
- Наследственные изменения в печени.
- Осложнение острого вирусного гепатита.
- Нарушение транспортировки билирубина из плазмы в клетки крови (микросомы не в состоянии производить захват билирубина).
- Нарушение связывания глюкуроновой кислоты и билирубина.
Проявляется доброкачественная гипербилирубинемия пожелтением склер. Цвет кожи у одних пациентов может не меняться, у других — приобретать желтушный оттенок. Для данной патологии характерна периодичность проявления симптомов. Лишь у некоторой части пациентов они присутствуют постоянно. Помимо этого, могут наблюдаться такие признаки болезни:
- Утомляемость.
- Раздражительность.
- Депрессия.
- Слабость.
- Нарушение сна.
- Понос или запор.
- Отсутствие аппетита.
- Тошнота.
- Метеоризм.
- Темный цвет мочи.
- Боли в правом боку.
Однако все эти симптомы или часть из них могут вовсе отсутствовать.
Диагностика
Определяют количество билирубина в основном с помощью анализа крови. Диагностика гипербилирубинемии проводится, если у больного наблюдается пожелтение склер и/или кожи, а также при наличии основного заболевания (гепатита острого или хронического, гемолиза, цирроза или стеатоза печени и других). Забор крови выполняют в утренние часы. Больной должен за три дня до сдачи анализа исключить из рациона жирное, жареное, спиртное, кофе, некоторые лекарственные препараты («Аспирин», желчегонные средства, «Гепарин», «Варфарин»). Сдают кровь натощак.
Определяют наличие билирубина колориметрически (по цвету), используя реакцию Ван ден Берга. С этой целью к сыворотке крови добавляют деазореактив Эрлиха. В итоге образуется вещество азобилирубин, придающий жидкости розовый цвет. По его интенсивности определяют наличие в сыворотке крови билирубина.
Иногда проводят анализ на билирубин не крови, а мочи. В норме красящего пигмента там быть не должно. При исследовании мочи делают пробу Гаррисона, которая основана на использовании реактива Фуше. Этот метод очень точный, считающийся унифицированным. Если в моче присутствует билирубин, при добавлении реактива она окрашивается в зеленый или в синий цвет.
Лечение
Чтобы назначить эффективную терапию, нужно сначала определить причины, вызвавшие увеличение желчного фермента в крови. Лечение гипербилирубинемии проводится путем терапевтических мероприятий, направленных на исцеление больного от основного заболевания. Если гипербилирубинемия у человека доброкачественная, лечение может быть основано только на соблюдении строгой диеты. Она заключается в исключении из рациона следующих продуктов:
- Жареное.
- Маринады.
- Соления.
- Жирное.
- Копчености.
- Алкоголь, включая пиво.
- Сладости (торты, пирожные).
Во всех остальных случаях требуется лечение медикаментозное. Поскольку билирубин, особенно непрямой, является токсичным пигментом, влияющим на работу головного мозга, его необходимо быстро выводить из организма. В критических случаях лечебные мероприятия оказывают в стационарах.
Больному назначают антиоксиданты («Токоферол», «Ионол», «Цистамин», «Аскорбат» и другие).
Если наблюдается энцефалопатия (из-за поражения головного мозга токсинами билирубина), выполняют инъекции инсулина и раствор глюкозы внутривенно.
При поражении паренхимы печени назначают «Преднизолон» и «Викасол».
При зуде кожи назначают «Холосас», «Холестирамин».
Если гипербилирубинемия вызвана закупоркой желчных путей, лечение проводят только хирургическим методом. Соблюдение диеты желательно во всех случаях превышения нормы желчного пигмента, независимо от причин возникновения недуга.
Повышение билирубина у малышей
Гипербилирубинемия у детей старше года расценивается как такая же патология, что и у взрослых. У новорожденных такое состояние в большинстве случаев вызвано незрелостью функций печени, а также несбалансированностью метаболических реакций организма, поэтому классифицируется как доброкачественное. Как правило, с развитием всех систем ребенкаколичество билирубина в крови восстанавливается до нормы. Такая желтушка называется физиологической. К причинам ее появления можно отнести асфиксию плода и некоторые заболевания матери в период беременности.
Однако у части новорожденных увеличение билирубина вызвано патологическими причинами:
- Резус-конфликт.
- Сфероцитоз (нарушение мембран эритроцитов).
- Инфекции.
- Телассемия.
- Антигенные несоответствия.
- Гипотиреоз.
- Холестаз.
- Сгущение желчи.
- Синдром Жильбера.
- Инфекционный гепатит.
- Акинезия кишечника.
- Кишечная непроходимость.
- Аномалии желчных путей.
Диагностика у детей
Для мониторинга всех новорожденных на предмет количества билирубина в крови используют бесконтактный аппарат, называющийся «анализатор гипербилирубинемии». Он представляет собой двухволновой автоматический фотометр. С его помощью измеряется транскутанный билирубиновый индекс (ТБИ) для определения степени гипербилирубинемии у грудничков. Световой поток, излучаемый прибором, направляется на кожу ребенка. Частично он поглощается билирубином, накапливаемым в подкожном слое, частично отражается. На табло прибора выдается значение ТБИ. Кроме того, в зависимости от состояния младенца, могут брать на исследование его кровь (забор осуществляется из пятки). Для наглядности значения вынесены в таблицу.
| Время от момента рождения | количество билирубина (мкмоль/л) |
| Первые 24 часа | 60-80 |
| К третьему-четвертому дню | 200-225 |
| В течение первых 14 дней жизни | 100 — 110 |
| К трем неделям и старше | до 20,52 |
Пожелтение кожи наблюдается при значениях 80-90 мкмоль/л. При этом соотношение непрямого билирубина к прямому в норме должно быть 1:9. Для недоношенных детей максимальное значение желчного пигмента не должно превышать значения 172 мкмоль/л, так как такие малыши более ослабленные, а их нервная система сформирована в меньшей степени. Поэтому оседание в клетках головного мозга билирубина в больших количествах может привести к необратимым патологиям развития. Повышение пигмента выше нормы в первые сутки жизни ребенка всегда считается патологической гипербилирубинемией.
Методы терапии
При физиологической желтушке все лечение состоит в грудном вскармливании. Чем раньше младенца прикладывают к груди, тем активнее происходит выход лишнего билирубина с калом ребенка. Также хороший эффект дают прогулки на свежем воздухе, особенно в солнечную погоду. Гипербилирубинемия у новорожденных при высоких показателях билирубина требует более серьезных методов лечения. При значениях в первые сутки более 100 мкмоль/л детям назначают фототерапию. Для этого ребенка помещают в специальный бокс под синюю лампу с длиной волны 425-428 нм. По правилам мониторинг требуется проводить каждые 4 часа такого воздействия.
В особых случаях, когда значения билирубина длительное время сохраняются на высоких отметках, дополнительно назначают «Фенобарбитал», парантеральное (капельницы) введение электролитов. При очень высоких значениях пигмента в первые 12 часов от рождения могут назначить переливание крови. Если терапия проводится своевременно, как правило, отклонений в дальнейшем развитии ребенка не наблюдается.
Что это такое
При гипербилирубинемии характерным симптомом является увеличение билирубина в крови. Это нередко приводит к заболеваниям внутренних органов. Может развиться, например, желчнокаменная болезнь или воспалится желчный пузырь. В результате накопления билирубина в крови ткани приобретают желтый цвет и развивается желтуха.
Описание процесса
Билирубин в большей своей части образуется из гемоглобина и других гемопротеинов. Микросомальный фермент гемоксигеназы способствует выделению биливердина из гемоглобина. Под влиянием биливердинредуктазы он превращается в билирубин.
Таким образом выглядит нормальный процесс образования и выведения вещества:

Неконъюгированным называется билирубин, не вступивший в связь с глюкуроновной кислотой. Благодаря связи с альбумином он переносится с кровью и не растворяется в ней.
В печени он связывается с цитозольными белками и под воздействием УДФ-глюкуронилтрансферазы проходит через стадию глюкуронизации. В результате этого образуются моно- и диглюкурониды билирубина, сокращенно БМГ и БДГ. Эти водорастворимые соединения вступают в экскрецию с желчью. Неконъюгированный билирубин может в незначительном количестве попадать вместе с желчью в кишечник. Там конъюгаты распадаются и происходит метаболизм непрямого билирубина.
Метаболиты мезабилиноген и стеркобилиноген окисляются кислородом. В результате этого образуются пигменты: мезобилин и стеркобилин желто-коричневого цвета. Именно они делают стул желтым.
Уробилиноген всасывается также в толстый кишечник и в почки. Уробилиноген, который окислился под влиянием кислорода воздуха до уробилина, частично выводится с мочой.
Виды заболевания
- Синдром Жильбера является наследственной патологией у мужчин. При этом заболевании нарушается обмен билирубина из-за нехватки фермента трансглюкуронилтрансферазы и развивается желтуха. Часто возникает при физической и эмоциональной нагрузке, а в другое время человек чувствует себя абсолютно здоровым.
- Коньюгированная или функциональная гипербилирубинемия у мужчин и женщин является наследственным заболеванием, которое проявляет себя во время перегрузки и перенапряжения организма. Коньюгированный билирубин при этом заболевании накапливается в крови, что вызывает желтушность. В гепатит или цирроз болезнь не переходит.
- Синдром Криглера-Наджара представляет собой негемолитическую неконьюгированную билирубинемию, которую называют также ядерной желтухой. Заболевание сопровождается поражением головного мозга. Прогноз благоприятный при появлении болезни после 5 лет, но при развитии ее с самого рождения будет неблагоприятным.
Формы гипербилирубинемии:
| Печеночная | Появляется из-за повреждения клеток печени |
| Подпеченочная | Проявляется в закупорке желчных протоков и вызывает застой желчи в печени |
| Надпеченочная | Связана с высоким уровнем выделения билирубина в кровь |
Распространённость и значимость
Самым распространенным видом этого заболевания является Синдром Жильбера. Чаще всего он встречается у народов Африки. Данная болезнь была распространена среди многих известных людей. Например, известно, что Наполеон страдал от этого недуга.
Факторы риска
 К сожалению, новорожденные дети также подвержены этому заболеванию
К сожалению, новорожденные дети также подвержены этому заболеванию
- проведение интенсивного гемолиза;
- попадание в пищеварительный тракт или кровь отравляющих веществ, то есть ядов;
- длительный прием лекарственных средств;
- беременность.
Последствия
Гипербилирубинемия в большинстве случаев не вызывает тяжелых осложнений. Билирубин обычно не накапливается в коже, поэтому зуда не бывает. Но непрямой билирубин в некоторых состояниях и у новорожденных детей может попадать в ткань мозга. В этом случае развивается энцефалопатия, которая называется ядерной желтухой, или появляются неврологические нарушения.
Билирубиновая энцефалопатия развивается чаще всего из-за высокого показателя непрямого билирубина в крови.
Причины возникновения
- Разрушение большого количества эритроцитов, что приводит к увеличению билирубина.
- Проблемы с выведением билирубина из организма.
- Нарушения печеночного метаболизма.
В результате усиленного гемолиза в печени билирубин оказывается в несвязанной форме. Это часто приводит к гемолитической болезни новорожденного или плода, а также гемолитическим анемиям. Кроме того, подобный вид заболевания развивается вследствие механического повреждения эритроцитов, отравления ядами, проблем с печенью.
Это заболевание может развиться при малярии, но не меньше риска и при легочных инфарктах. В этом случае свободный билирубин накапливается в крови и тканях. Выделение уробилиногена с мочой и калом увеличивается при гемолитической желтухе.
При нарушениях выведения билирубина из организма у больного может развиться гепатит, цирроз печени. Иногда это заболевание возникает по причине длительного приема гормональных противозачаточных средств.
При занятиях бодибилдингом, кода больные принимают стероиды, также могут наблюдаться подобные явления.
Каковы симптомы заболевания
Высокий показатель билирубина в крови может приводить к нарушению работы ЦНС: вялости, заторможенности, быстрому утомлению. При попадании в головной мозг билирубин оказывает на него токсическое воздействие. Чаще всего новорожденные дети погибают. Данная патология может передаваться по наследству.
При легком течении болезни отмечается безболезненность печени и нормальные размеры этого органа. В таком случае больной полностью сохраняет трудоспособность.
При доброкачественной гипербилирубинемии врожденного характера не имеется нарушений в работе печени и всего организма. Симптомом заболевания можно считать только желтушную окраску кожи и белков глаз. Это особенно заметно при стрессе и переутомлении. При обострении болезни появляется боль, тошнота, слабость, а также падает аппетит.

Надпеченочная форма гипербилирубинемии сопровождается такими симптомами:
- окрашивание кала и мочи в бурый цвет;
- желтый оттенок кожи, слизистых и глаз;
- сонливость и недомогание;
- бледность слизистой;
- раздражительность;
- ухудшение зрения и речи.
Печеночная форма гиперибилирубинемии проявляется в таких симптомах:
- красноватый оттенок кожи и слизистой;
- ощущение горечи во рту;
- дискомфорт в области печени;
- зуд кожных покровов;
- усталость.
Подпеченочная форма гипербилирубинемии характеризуется следующим:
- легкая боль в области печени;
- жирный кал белого цвета;
- горький привкус во рту;
- гиповитаминоз;
- пожелтение кожных покровов и глазных склер.
Лечение
К каким врачам обращаться
Прежде всего, нужно обратиться к терапевту, который при необходимости может направить пациента к более узким специалистам: гастроэнтерологу и гепатологу.
Препараты
 Помните, что подобрать подходящий препарат сможет только доктор на основании проведённых анализов
Помните, что подобрать подходящий препарат сможет только доктор на основании проведённых анализов
Для лечения гепатита используются желчегонные препараты: Урсофальк, Хофитол, Гепабене, а также витамины. Для снижения уровня билирубина применяются препараты Зиксорин, Фенобарбитал, но их назначают очень редко.
Тепловые и электрические физиотерапевтические процедуры в области печени проводить при данном заболевании нельзя. Для исключения острой формы заболевания стоит уменьшить нервные и физические нагрузки.
Новорожденных лечат с помощью современного метода — фототерапии. Билирубин из организма можно выводить с помощью флуоресцентного света. Новорожденным при легких формах заболевания назначают лечение с помощью оптико-волоконного покрывала. Его можно проводить и дома.
Также назначается Сорбовит-К, чтобы обеспечить нормальное функционирование организма. Для снижения содержания билирубина в крови могут быть рекомендованы различные желчегонные препараты.
В остром периоде заболевания главной целью является снижение токсического действия высокой концентрации билирубина. Для этого назначаются медикаменты с антиоксидантными свойствами, например, ионол и токоферол. Для лечения тяжелой формы гипербилирубинемии в кровь вводят глюкозу и делают подкожные инъекции инсулина.
Хирургическое лечение
Если возникает риск развития ядерной желтухи у новорожденных, выполняется операция переливания крови. Проводят данную операцию в операционной или процедурной комнате, где есть обогреваемый источник лучистого тепла. Операцию по переливанию крови выполняет врач с помощью ассистента.
Лечение средствами народной медицины
Для лечения гипербилирубинемии могут применяться народные средства. Это разрешено на стадии выздоровления. Также их нередко назначают при врожденных патологиях. Народная медицина предлагает сборы трав и отдельные травы, обладающие желчегонным эффектом. Среди них можно особо отметить мяту, кукурузные рыльца, календулу, которые принимают около месяца.
Диета
При доброкачественной гипербилирубинемии назначается специальная диета, например, №15. Но ее можно использовать только при отсутствии нарушений в работе желудочно-кишечного тракта. При наличии заболеваний желчного пузыря назначается диета №5№5.
Профилактика
Для профилактики заболевания не стоит употреблять алкоголь, а также острую и жирную пищу. Важно исключить большие физические нагрузки и стрессовые ситуации.
Прогноз
При своевременном обнаружении недуга пронгоз в основном благоприятный. При этом важна степень тяжести заболевания и наличия сопутствующих паталогий.
Заключение
- Повышение билирубина в крови является заболеванием, которое называется гипербилирубинемией.
- В результате этого могут развиваться патологии внутренних органов, например, желчнокаменная болезнь или поражение мозга.
- Гипербилирубинемия новорожденных может появиться в силу разных причин, но требует быстрого медицинского вмешательства, так как нередко приводит к гибели детей.
- Заболевание нужно своевременно лечить и у взрослых, чтобы избежать серьезных осложнений.
- Огромную роль играет профилактика этого заболевания и соблюдение диеты.
Причины гипербилирубинемии следующие:
- анемия;
- генетическая предрасположенность;
- интоксикация спиртным или лекарственными средствами;
- инфекционные заболевания;
- ошибочно неправильное переливание крови, когда не совпадает группа и резус-фактор;
- аутоиммунные заболевания;
- красная волчанка хронической формы;
- воспалительный процесс тканей печени;
- лейкоз;
- новообразования различного характера;
- кровоизлияния в брюшную полость после травмы;
- употребление стероидов;
- применение жаропонижающих и антибактериальных средств.
Выявленный синдром развивающейся гипербилирубинемии неблагоприятно воздействует на нервную систему. Также из-за него может произойти отравление организма.
Если рост билирубина увеличивается параллельно с такими заболеваниями, как гепатит и цирроз, это говорит о том, что состояние больного крайне тяжелое. Особенно это может произойти после холецистэктомии.
Если такое состояние возникает при беременности, значит, произошел застой желчи из-за эстрогенов. Хотя такое возникает редко, но все равно необходимо обратиться к врачу, который назначит обследование, тем самым получится избежать развитие серьезных патологий.
Каждая форма и разновидность заболевания имеет свой код по МКБ-10.
Такая патология имеет свою классификацию:
- Функциональные расстройства, которые диагностировали у взрослых. Код по МКБ-10: Е80 ‒ это общий код, но есть еще и код по МКБ-10 для разновидностей (синдромов). Например: код по мкб-10 ‒ Е80.4 – синдром Жильбера, код по мкб-10 ‒ Е80.5 – синдром Криглера, код по мкб-10 ‒ Е80.6 – синдром Дабина – Джонсона и синдром Ротора. Также есть код по МКБ-10 ‒ Е80.7 – нарушение обмена билирубина неуточненное.
- Наследственные гипербилирубинемии – код по МКБ-10 ‒ D55 ‒ D58.
- у новорожденных – код по МКБ-10 ‒ P50 ‒ P61.
Говоря более конкретно, эта патология делится на следующие виды:
- Доброкачественная гипербилирубинемия. В большинстве случаев это хроническая желтуха, очень редко она является перемежающейся. Считается, что это наследственная гипербилирубинемия. Название доброкачественная имеет собирательный характер. Под ним подразумеваются нарушения в метаболических процессах, которые связаны с уровнем билирубина. Главный симптом этого заболевания – желтый цвет кожи и склер глаз. Такое состояние может возникнуть после пережитого сильного стресса, после оперативного вмешательства или инфекционного заболевания, при беременности.
- Неконъюгированная гипербилирубинемия или прямая гипербилирубинемия. Для нее характерно повышение непрямого билирубина. Чаще всего это случается при гемолизе. Такая гипербилирубинемия встречается у новорожденных, которым поставлен диагноз гемолитическая болезнь, а также у пациентов с наследственной формой гемолитической анемии, когда произошло повреждение эритроцитов. В большинстве случаев это происходит при отравлении организма, во время цирроза печени, а также при остром или хроническом гепатите. Осложнением такого гепатита является постгепатитная гипербилирубинемия.
- Конъюгационная развивающаяся гипербилирубинемия ‒ это повышение уровня прямого билирубина, другими словами, физиологическая желтуха. Ее в основном диагностируют у недоношенных детей, потому что их печеночная ферментная система еще не развита. Такая гипербилирубинемия у недоношенных детей проявляет первые симптомы лишь на третий день. В течение недели она прогрессирует, а потом идет на спад. У детей, родившихся раньше срока, она пройдет через три недели, а у детей раннего возраста ‒ через две недели.
- Транзиторная гипербилирубинемия – диагностируется у 70% новорожденных. Возникает она из-за слабой редукции пигментов желчи. Полностью проявляется на третий день после рождения. Цвет урины и каловых масс остается без изменений. У некоторых детей это проявляется постоянной сонливостью, плохим аппетитом, в редких случаях единичной рвотой. Симптомы проявляются на протяжении недели, иногда больше. В такой ситуации поможет педиатр, который назначит эффективное лечение. Такая форма патологии не вызывает практически никогда осложнений.
В последнее время все чаще диагностируется желтуха у новорожденных.
В каждом случае гипербилирубинемия проявляет симптомы довольно ярко. Самый характерный ‒ это желтый цвет кожного покрова, склер глаз, ротовой полости.
Дополнительно проявляется следующая симптоматика:
- чувство боли в правом подреберье;
- тошнота и единичная рвота;
- изжога, ощущение горечи во рту;
- общая слабость, отказ от еды, апатия;
- резкие перепады настроения;
- сонливость;
- редкие и кратковременные обмороки;
- неврологические нарушения;
- моча становится темного цвета;
- присутствует кожный зуд;
- резкое снижение массы тела.
Если такая патология возникла при беременности, то клиническая картина может дополняться симптомами следующего характера:
- постоянное ощущение усталости, сонливости;
- общее недомогание и слабость;
- нарушение аппетита;
- если есть хронические заболевания, то возможно их обострение.
Пациенты, у которых диагностирована функциональная гипербилирубинемия в легкой форме, не испытывают никакого дискомфорта при пальпации печени, орган не увеличивается в размере.
При средней и тяжелой стадии такой болезни, как непрямая развивающаяся гипербилирубинемия, печень увеличенная и болезненная. Разновидностью такой формы патологического процесса является синдром Жильбера.
Если желтый цвет кожного покрова является единственным клиническим признаком и дополнительные симптомы нарушения здоровья не установлены даже путем диагностики, предварительно ставится диагноз доброкачественная гипербилирубинемия или же врожденная развивающаяся гипербилирубинемия.
Первичный осмотр проводится врачом-терапевтом:
- сначала он проводит визуальный осмотр;
- собирает анамнез больного.
Дальнейшая диагностика может включать в себя следующие обследования:
- общий клинический и развернутый биохимический анализ крови;
- общий анализ мочи и кала;
- УЗИ брюшной полости;
- УЗИ печени;
- печеночные пробы.
В данном случае может понадобиться консультация инфекциониста, гематолога, иммунолога, нефролога. По результатам пройденного обследования выявляется патология и назначается соответствующее лечение.
При диагностированной гипербилирубинемии лечение должно быть только комплексным. Если выяснится, что у больного гемолитическая анемия, необходима консультация гематолога, особенно если эта патология диагностирована у беременной.
Медикаментозная терапия включает в себя:
- антибактериальные и противовирусные препараты;
- прием иммуномодуляторов;
- противовоспалительные лекарственные средства;
- антиоксиданты (при необходимости), например, Энтеросгель;
- препараты урсодезоксихолевой кислоты, например, Урсосан;
- Фенобарбитал, чтобы понизить уровень билирубина;
- фитотерапевтическое лечение.
Кроме того, больному рекомендуют пересмотреть свой рацион. Из меню необходимо исключить острое, пряное, жирное, жареное. Также на период прохождения терапевтических процедур нельзя употреблять спиртные напитки.
Гипербилирубинемия у новорожденных и взрослых: что это такое
Гипербилирубинемией называется заболевание, возникающее из-за ускоренного распада гемоглобина и проявляющееся изменением сыворотки крови и повышением концентрации билирубина.

Причин развития патологии чаще всего две:
- Первой является избыточный синтез билирубина, возникающий на фоне острой моментальной гибели эритроцитов.
- Вторая, в соответствии с теорией развития гипербилирубинемии, основана на существовании ряда определенных патологий, при которых происходит нарушение метаболизма билирубина в печени и возникают затруднения с выведением продуктов распада.
Следовательно, повышение любой билирубиновой фракции дает все основания считать причиной развития гипербилирубинемии этиопатогенетические факторы.

Конъюгационная гипербилирубинемия
Этиопатогенетическая классификация гипербилирубинемии основывается на принципе установления билирубиновой фракции, оказывающей влияние на увеличение уровня общего сывороточного билирубина.
Появление конъюгационной гипербилирубинемии характеризуется повышением концентрации прямой билирубиновой фракции, возникшим на фоне нарушения процесса удаления билирубина из организма.
Данная патология развивается в том случае, если у пациента имеются какие-либо органические изменения в структуре гепато-билиарной системы: образуются конкременты в просвете желчных путей, происходят диффузные и узловые изменения печени.
Также она возникает, если больной в течение длительного времени принимает гормональные препараты.
Неконъюгированная гипербилирубинемия
Причиной появления неконъюгированной гипербилирубинемии является процесс усиленного гемолиза эритроцитов, при котором повышается синтезирование непрямой фракции билирубина.
Подобным изменениям, согласно статистике, в первую очередь, подвержены новорожденные, у которых диагностирована гемолитическая анемия. У взрослых неконъюгированная гипербилирубинемия возникает из-за воздействия токсических и ядовитых веществ.

Симптомы гипербилирубинемии
- Повышение уровня билирубина в крови проявляется изменением окраски кожных покровов на лимонно-желтый цвет. Изначально изменения возникают на слизистых оболочках ротовой полости, конъюнктиве и глазных белках, которые приобретают яркий желтый оттенок. Однако стоит отметить, что происходят подобные трансформации только в том случае, если содержание билирубина увеличивается в разы.
- Если гипербилирубинемия возникла на фоне патологий печени и органов билиарной системы, то кроме пожелтения кожи у больного появляется характерный зуд кожных покровов, особенно в ночной период. Повышенная концентрация билирубина и продуктов его метаболизма негативно влияют на центральную нервную систему, из-за чего почти у 100% больных возникают симптомы астеновегетативного симптомокомплекса: повышенная утомляемость, пониженная физическая активность, сонливость и, в особо тяжелых ситуациях, различные степени нарушения сознания.
- У больных с печеночным видом гипербилирубинемии кроме патогномоничных симптомов, подтверждающих повышение уровня билирубина, появляются характерные признаки поражения печени: ощущение тяжести и дискомфорта в правом подреберье, постоянно присутствующий горький привкус во рту, приступы изжоги и тошноты, а в моменты обострения – неукротимой рвоты.
- Подпеченочная форма гипербилирубинемии также обладает рядом характерных клинических черт: выраженным астено-невротическим синдромом, изменением окраски и консистенции стула, в котором появляется большое количество жировых вкраплений.
- Характерными признаками клинических и патоморфологических видов гипербилирубинемии являются потемнение мочи и посветление кала, чаще всего наблюдающиеся при печеночной или подпеченочной форме гипербилирубинемии.
Гипербилирубинемия у новорожденных

Функциональная гипербилирубинемия
Период новорожденности считается самым опасным временем с точки зрения возникновения симптомов доброкачественной гипербилирубинемии всех форм, спровоцировать которые могут генетические энзимопатии.
Так как повышенная концентрация билирубина у только что родившегося младенца не отмечается появлением структурных изменений и функциональных нарушений печени, а клинических симптомов холестаза и гемолиза у него просто нет, все отклонения от нормы истолковываются как «функциональная гипербилирубинемия».
Клинически функциональная гипербилирубинемия начинает проявляться на второй-третий день после рождения. Такая форма болезни характеризуется постепенным желтушным окрашиванием кожи от головы до ног.
Явной симптоматическая картина становится только при критическом повышении уровня билирубина, из-за чего появляются признаки патологических изменений структур центральной нервной системы.

Транзиторная гипербилирубинемия
Транзиторная гипербилирубинемия новорожденных, которую специалисты зачастую называют физиологическим вариантом, выделяется медиками в отдельную категорию.
Встречающаяся у всех малышей в период новорожденности, она не сопровождается болезненными ощущениями и никаким образом не отражается на здоровье ребенка.
Несмотря на то, что транзиторная гипербилирубинемия проходит без последствий, показатели билирубина у новорожденных следует держать под постоянным контролем. В настоящее время для этого пользуются современным анализатором гипербилирубинемии – инновационным аппаратом, который позволяет достаточно быстро установить степень концентрации всех фракций билирубина.
Проведя соответствующий скрининг, врач сможет исключить вероятность возникновения тяжелой формы гипербилирубинемии, способной спровоцировать появление симптомов энцефалопатии.

У детей, родившихся в положенные сроки, гипербилирубинемия, возникающая из-за слабого развития ферментативных систем, не дающих возможности в полной мере выводить продукты распада фетального гемоглобина, протекает благоприятно.
Современными практикующими педиатрами была выявлена зависимость показателей билирубина у новорожденных от грудного вскармливания: после того, как малыш получал порцию материнского молока, концентрация билирубина в его крови резко возрастала. Однако данные наблюдения не являются показаниями для прекращения кормления грудью.
К тревожным симптомам, которые свидетельствуют о развитии гипербилирубинемии, можно отнести:
- немотивированную вялость и апатию младенца,
- потерю интереса к кормлению и вялый процесс сосания.
Если к ним присоединяется ригидность затылочных мышц и опистотонус, возникает подозрение, что развивается тяжелое поражение оболочек головного мозга, способное, в случае неоказания неотложной медикаментозной помощи, привести к смерти.
Глубокую степень нарушения сознания, проявляющуюся отсутствием реакции на световые, болевые и температурные раздражители, врачи-педиатры относят к признакам необратимого поражения ЦНС новорожденного малыша.
Если высокий уровень билирубина в крови новорожденного не сопровождается тяжелыми нарушениями его здоровья показания к проведению любых терапевтических процедур отсутствуют.
- Концентрацию билирубина снижают, используя ультрафиолетовые ванны, которые позволяют в кратчайшие сроки вывести билирубин из организма.
- Переливание крови проводят только в случае критического повышения уровня билирубина, превыщающего 120 мкмоль/л.
Медицинской статистикой зафиксирован факт роста заболеваемости гипербилирубинемией у младенцев, имеющих родовые травмы с сопутствующим возникновением кефалогематом. Повышение уровня билирубина в таких случаях обусловлено массивным разрушением эритроцитов, которые находятся в составе гематомы.
Для такой формы гипербилирубинемии характерна высокая концентрация непрямой фракции, корректировать которую можно переливанием эритроцитарной массы.
Лечение взрослых пациентов
Гипербилирубинемия является патологическим состоянием, лечение которого требует этиологического обоснования. Вылечить гипербилирубинемию можно, если устранить фоновое заболевание.
- Если симптомы гипербилирубинемии появились у человека в первый раз, требуется провести комплексное обследование пациента. В дальнейшем, лечить его нужно в условиях медицинского учреждения, имеющего гастроэнтерологический профиль.
- Корректировать медикаментами не требуется только доброкачественную гипербилирубинемию, так как, если больной будет четко соблюдать основные рекомендации врача и изменит свое пищевое поведение, его состояние нормализуется.
- Больному с гипербилирубинемией, возникшей на фоне патологии гепатобилиарной системы, также потребуется свести к минимуму физические и психоэмоциональные перегрузки организма.
Лечение гипербилирубинемии медикаментами может быть этиопатогенетическим, симптоматическим и профилактическим.
- Так как продукты метаболизма билирубина отравляют токсинами весь человеческий организм, особенно ЦНС, первоочередной задачей специалиста становится проведение адекватной дезинтоксикации больного с использованием препаратов, входящих в группу антиоксидантов: «Цистамина» (суточная доза 0,2 г) и «Токоферола» (суточная доза 50 мг) перорально.
- Если у больного уровень билирубина в крови достиг критической отметки и появились признаки токсического поражения головного мозга (симптомы энцефалопатии), требуется проведение парентеральной дезинтоксикационной терапии: сочетание «Инсулина» (4 ЕД подкожно) с 40% раствором глюкозы (40 мл внутривенно).
- При диагностировании иммунновоспалительного варианта гипербилирубинемии, который возникает на фоне массивных диффузных изменений паренхимы печени, требуется провести краткий курс глюкокортикостероидного лечения «Преднизолоном» (30 мг) перорально в течение 14 дней.
- Так как паренхиматозная гипербилирубинемия чаще всего грозит возникновением тяжелых геморрагических осложнений, больным в целях профилактики следует принимать «Викасол» (суточная доза 0, 015 г) перорально или в виде внутримышечных инъекций.
- Облегчить кожный зуд, зачастую сопровождающий холестатическую форму желтухи, можно средствами наружного применения: больному рекомендуют обтираться камфорным спиртом и принимать уксусные ванны.
- Снизить концентрацию желчных кислот в сыворотке крови можно с помощью лекарственных препаратов, способных связывать желчные кислоты в тонком кишечнике, например, «Холестирамина» (суточная доза 2г). Хорошего эффекта можно добиться и с помощью проведения дуоденального зондирования и использования желчегонных препаратов, например, «Холисала» (суточная доза 15 мл перорально). Однако проводить подобные терапевтические мероприятия можно только в том случае, если у больного не наблюдаются признаки желтухи механического типа.
Если повышенная концентрация билирубина обусловлена механической обтурацией просвета желчных путей, устранить дефект получится только хирургическим путем проведением холецистэктомии лапароскопическим методом.
 Загрузка…
Загрузка…Гипербилирубинемия новорожденных
У новорожденных, в отличие от детей других возрастных групп, гипербилирубинемия чаще всего является проявлением функциональной незрелости печени. Эта так называемая физиологическая желтуха является обычным состоянием, однако часто на ее фоне возникают многочисленные патологические состояния, которые сопровождаются высоким содержанием несвязанного билирубина в крови.
Поскольку билирубин обладает токсическим действием необходимо проводить мониторинг его в крови и назначать своевременное лечение, направленное на снижение уровня несвязанного билирубина в крови.
Образование и экскреция билирубина
Билирубин является продуктом распада гема и производится ретикулоэндотелиальной системой печени, селезенки и костного мозга. Основным источником билирубина является гемоглобин. Небольшое количество его синтезируется из гемовых белков.
Несвязанный билирубин плохо растворяется в воде, но хорошо проникает в жировые клетки. В плазме крови транспортируется с помощью альбумина (связывается с альбумином).
У здорового человека в плазме крови определяется только небольшое количество несвязанного билирубина, но его уровень может повышаться при гипоальбуминемии и при наличии в крови таких конкурентов за связь с альбумином, как свободные жирные кислоты и некоторые лекарственные средства.
Билирубин поступает в печень с помощью переносчиков-лигандов, связывается с глюкуроновой кислотой в присутствии глюкуронилтрансферазы и превращается в моно -, а затем в диглюкуронид билирубина, который является нетоксичным водорастворимым соединением. В дальнейшем диглюкуронид билирубина экскретируется в желчь.
У новорожденных, особенно недоношенных, отмечается незрелость некоторых печеночных функций, таких как потребление, связывание и экскреция билирубина. У доношенных новорожденных эти функции развиваются в течение первых 2 недель постнатальной жизни.
Кишечник новорожденного ребенка содержит глюкуронидазу, под влиянием которой происходит деконъюгация связанного билирубина, поступающего в кишечный просвет с желчью. При этом в кишечнике отсутствуют бактерии, способные его редуцировать в уробилиноген.
Часть связанного билирубина реабсорбируется в кишечнике – таким образом, возникает кишечно-печеночная циркуляция желчи. У новорожденных билирубин, секвестрированный в меконий, является важным компонентом общего билирубинового пула. Чем больше время транзиторного прохождения билирубина через кишечник, тем больше он реабсорбируется.
Причины развития желтухи у новорожденных.
Сразу после рождения относительно незрелая печень новорожденного ребенка обеспечивает единственный путь экскреции билирубина, который может легко подавляться на фоне перенесенной гипоксии, инфекционного заболевания и по другим причинам.
Итак, у новорожденных, в отличие от детей других возрастных групп, гипербилирубинемия может быть не патологической, а проявлением функциональной незрелости печени.
Под физиологической желтухой часто скрыты многочисленные патологические варианты желтухи, которые имеются у новорожденных.
Желтушность кожи становится видимой, если уровень билирубина в крови достигает 85 мкмоль/л. Если желтушность кожи возникает в первые 24 часа жизни, это свидетельствует о ее патологическом характере и необходимости исключения гемолиза. У здоровых доношенных новорожденных пиковая концентрация билирубина в сыворотке крови наблюдается на 3 — 4-е сутки жизни, однако она исчезает до 2-х недель. При этом физиологический уровень прироста билирубина в сыворотке крови не должен превышать 80 — 100 мкмоль/л.
Патологические факторы, вызывающие желтуху у новорожденных.
Гемолиз:
- Резус конфликт;
- Несовместимость по ABO системе;
- Другие виды красноклеточной антигенной несовместимости,
например Kell, Kid, Duffi; - Нарушение структуры мембраны эритроцитов, например сфероцитоз;
- Нарушение ферментов эритроцитов, например недостаточность глюкозо-6-фосфатдегидрогеназы, пируваткиназы;
- Альфа-талассемия;
- Бета-, гамма-талассемия;
- Инфекционные процессы.
Недостаточность глюкуронилтрансферазы:
- Синдром Клиглера-Найара;
- Синдром Жильбера.
Нарушение экскреции билирубина:
Сочетание связанного и несвязанного билирубина метаболического и инфекционного происхождения:
- Метаболического происхождения: муковисцидоз, галактоземия, недостаточность α-антитрипсина, фуктоземия, тирозинемия.
- Инфекционного происхождения: гепатит, вызванный цитомегаловирусом, возбудителями токсоплазмоза, ветряной оспы, герпеса, сифилиса, гепатита В, листериоза, вирусом Коксаки;
Кишечно-печеночная циркуляция билирубина:
- Акинезия кишечника;
- Высокая кишечная непроходимость;
- Мекониальный илеус.
Внутри и внепеченочные причины:
- Холестаз;
- Синдром сгущения желчи;
- Атрезия желчевыводящих протоков.
Лечение гипербилирубинемии новорожденных
Объем терапевтических мероприятий и их неотложность определяются по следующим показателям:
- Время возникновения гипербилирубинемии;
- Уровень билирубина в крови;
- Почасовая скорость прироста билирубина;
- Величина гемоглобина в пуповинной крови новорожденного ребенка;
- Возраст ребенка (гестационный и неонатальный).
В первые 12 часов жизни при исходном уровне билирубина 100 мкмоль /л за 1 час и содержании гемоглобина в пуповинной крови менее чем 120 г/л на фоне показателя гематокрита 35% показано немедленное заменное переливание крови.
В более поздний срок (после 12 — 24 часов жизни) объем и скорость терапевтических мероприятий зависит от уровня несвязанного билирубина в крови.
Фототерапию начинают, если уровень билирубина в крови превышает 100 мкмоль/л.
Во время проведения фототерапии имеют значение три физические характеристики:
- Длина световой волны. Нет сомнения в том, что волны синего света (425 — 427 нм) эффективны в разрушении билирубина. Однако синий свет содержит некоторые волны, которые являются потенциально токсичными. Волны длиной 350 — 450 нм является мутагенным, а значит потенциально канцерогенными. Кроме того, у медицинского персонала, работающего с источниками синего света, часто отмечается головная боль. Иногда во время проведения фототерапии трудно оценить цвет кожи новорожденного ребенка. Во время проведения фототерапии обязательно следует использовать подгузники, а глаза надежно закрывать повязкой.
- Световой поток — это мера потока излучения, попадающего на определенный участок кожи новорожденного ребенка и выражается в милливаттах на 1 см2. Клинические данные предполагают повышение клиренса билирубина в зависимости от увеличения светового потока до момента достижения точки насыщения. Для синего спектра с длиной волны 425 — 475 нм эта точка находится между 1 и 3 мВт/см2.
- Продолжительность экспозиции. Фототерапию необходимо проводить постоянно, в зависимости от уровня билирубина в крови. Его контроль проводят через 4 часа после начала фототерапии. При критических значениях непрямого билирубина его уровень определяют и во время проведения светотерапии.
Побочные эффекты фототерапии:
- Термическое воздействие. Хотя инфракрасные лучи рассеиваются, но дети, которые находятся в инкубаторах, во время проведения фототерапии получают достаточное количество тепла, чтобы перегреться.
- Потеря жидкости. За время проведения фототерапии объем жидкости, который вводится ребенку, увеличивается на 1 мл/кг в час.
- Изменения перистальтики кишечника. В некоторых новорожденных отмечается учащение стула, сопровождающееся потерей жидкости. Однако дополнительно введение электролитов при этом не требуется.
- Синдром «бронзового ребенка». Этим термином обозначают развитие у новорожденного ребенка ярко желтушного окрашивания кожи при обструктивной желтухе во время проведения фототерапии. Вероятно, это связано с накоплением и распадом фотоизомера билирубина, вследствие нарушенной билиарной экскреции.
- Сыпь. Возникает нечасто и быстро исчезает. Считается, что ее проявление свидетельствует о местном высвобождение гистамина из тучных клеток кожи.
Показания к заменому переливанию крови в случае неэффективности фототерапии.
- У недоношенных детей заменное переливание крови показано, если уровень билирубина (мкмоль/л), несмотря на проведение фототерапии, достигает 10% от массы тела + 100 мкмоль/л.
- У доношенного ребенка заменное переливание крови показано, если на протяжении 4 – 6 часов облучения синим светом концентрация общего билирубина превышает 430 мкмоль/л. Его осуществляют при любых обстоятельствах, если уровень общего билирубина превышает 510 мкмоль/л.
Другие методы терапии
- Раннее начало кормления грудью улучшает отхождение мекония и стимулирует желчеотделение.
- Парантеральное введение жидкости и электролитов уменьшает степень выраженности дегидратации, ацидоза, предотвращает накопление свободных жирных кислот, которые конкурируют с билирубином за связывание с альбумином.
- Фенобарбитал — назначают при длительной гипербилирубинемии, в дозе 5 — 10 мг/кг в сутки. Начало его действия отмечается не ранее чем через 3 суток от назначения.
Литература: Интенсивная терапия в педиатрии Г. И. Белебезев, Киев, 2008 год.
