Мочеполовые свищи у женщин — Симптомы и лечение. Журнал Медикал
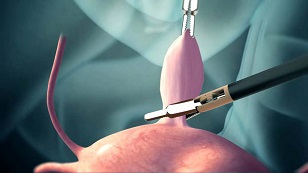
Мочеполовые свищи у женщин – это патологический ход, который соединяет мочевой пузырь и органы половой системы. Согласно своему расположению, данные образования подразделяются на пузырно-влагалищные, пузырно-маточные, мочеточниково-влагалищные и комбинированные мочеполовые свищи. Чаще всего в клинической практике встречаются пузырно-влагалищные свищи.
Мочеполовые свищи
Причины мочеполовых свищей у женщин
Чаще всего, причиной мочеполовых свищей у женщин являются акушерские или гинекологические операции, во время которых может происходить разрыв стенки влагалища с перфорацией в мочевой пузырь. В развитых странах это чаще наблюдается при выполнении абортов в домашних условиях неквалифицированными специалистами. Манипуляции острым инструментом в полости матки не могут контролироваться глазом гинеколога, что довольно часто приводит к скрытым перфорациям, которые и заканчиваются развитием мочеполового свища.
По данным Всемирной организации здравоохранения, в странах Африки, где медицина остается на более низком уровне, продолжается регистрироваться огромное количество мочеполовых свищей от акушерских операций. Чаще всего, причиной этому является неумелое использование акушерских щипцов во время родоразрешения, что и становится причиной образования свища между полостью влагалища и мочевым пузырем.
Другой группой причин, которые могут вызвать мочеполовые свищи, являются воспалительные заболевания органов малого таза. Чаще это хронические патологии, которые сопровождаются некротическим поражением стенки полостного органа с его перфорацией.
В военное время наблюдалось огромное количество мочеполовых свищей, вызванных пулевыми или оскольчатыми ранениями. На сегодняшний день подобные патологии встречаются крайне редко, приобретая вид единичных случаев.
Симптомы мочеполовых свищей у женщин
Патогномоническим симптомом мочеполовых свищей является выделение мочи из влагалища. При этом если перфоративное отверстие находится близко от уретры, то мочеполовой свищ очень легко перепутать с обычным недержанием мочи, поскольку последняя выделяется практически из того же места, что и в норме, только постоянно.
Непрерывное попадание мочи в половые пути женщины приводит к мокнутию и воспалению слизистой оболочки. Это может закончиться даже гнойным вагинитом, поскольку нарушается нормальное соотношение флоры в половых путях.
Точно так же, как происходит инфицирование влагалища, по мочеполовому свищу может происходить инфицирование мочевого пузыря. Как правило, на начальных этапах это имеет вид обычного цистита, который может усложняться пиелинефритом.
Таким образом, если у женщины было отмечено непроизвольное выделение мочи, ей необходимо обратиться к урологу или гинекологу для диагностики. Особенно это касается тех женщин, которые имеют в анамнезе перенесенные травмы или операции на органах мочеполовой системы.
Диагностика мочеполовых свищей у женщин
Как правило, уже после проведения внутреннего вагинального обследования в зеркалах диагноз становится ясным. При осмотре можно увидеть как воспалительный процесс стенок влагалища, так и само отверстие мочеполового свища, из которого беспрепятственно выделяется моча.
Для уточнения диагноза проводится цистография или вагинография. Первый метод заключается во введении контраста в полость мочевого пузыря, а второй — в полость матки. После этого выполняется рентгенографическое исследование органов малого таза, на котором визуализируется патологический ход, по которому оттекает контрастное вещество. Данное исследование необходимо еще и для того, чтобы не только подтвердить диагноз, но и точно узнать форму свища, что необходимо для проведения оперативного вмешательства.
Современным методом исследования можно считать цистоскопию, которая заключается в осмотре слизистой оболочки мочевого пузыря специальным оптическим аппаратом, который вводится через мочеиспускательный канал. Правда, при таком исследовании есть вероятность ошибки, поскольку за свищ можно принять язву мочевого пузыря с глубоким кратером.
Помимо этого, в обязательном порядке используется ультразвуковое исследование, с помощью которого можно выявить сам патологический ход и исключить другие заболевания, в частности, онкологической природы. Преимуществом УЗИ является еще и то, что это абсолютно безболезненная и малоинвазивная процедура.
Лечение мочеполовых свищей у женщин
Неоперативные методы лечения мочеполовых свищей у женщин обладают не доказанной эффективностью. Их применяют только в тех случаях, когда операцию невозможно провести по жизненным противопоказаниям. Консервативное лечение заключается в постановке уретрального катетера и постоянном промывании полости мочевого пузыря антисептическими растворами. При хорошей аспирации мочи и свище небольшого размера можно надеяться на спонтанное закрытие свища, но это происходит крайне редко. В большинстве случаев все же применяется оперативное вмешательство.
Иссечение мочеполового свища
Операция может производиться доступом через влагалище или через мочевой пузырь. Вопрос о доступе решается в зависимости от того, со стороны какого органа более выражен свищевой ход. Перед операцией в полость мочеполового свища вводится бриллиантовый зеленый или метиленовый синий. Это делается для того, чтобы в ходе операции выявить все затеки красителя и полностью иссечь патологически измененные ткани.
Реабилитация после болезни
Всем больным в послеоперационном периоде, независимо от того, какая операция было произведена, минимум на две недели ставится уретральный катетер. Это делается для того, чтобы уберечь послеоперационную рану от мочевых затеков и воспаления. Перед выпиской со стационара, если больные отпускаются домой, им необходимо научиться ухаживать за уретральным катетером и мочеприемником. В полость мочевого пузыря необходимо после каждой замены резервуара с мочой вводить небольшое количество антисептика для предупреждения цистита.
Со стороны влагалища, для лучшей регенерации слизистой оболочки, применяются разные мазевые повязки. Кроме того, что они способствуют скорейшему заживлению послеоперационной раны, при использовании подобных тампонов, риск возникновения вторичного воспаления половых путей снижается в несколько раз.
Особенности питания и образ жизни
Применение уретрального катетера в послеоперационном периоде в некоторой мере ограничивает женщину. Особенно это касается половой жизни. Кстати, от последней придется отказаться не только на время ношения уретрального катетера. До того момента, пока рана слизистой оболочки влагалища полностью не затянется, а это примерно один месяц, заниматься половым актом категорически запрещено. Это может привести к разрыву послеоперационного рубца и возникновению рецидива заболевания, который намного хуже поддается лечению, нежели первичный свищ.
Особой диеты при данном заболевании придерживаться нет необходимости. Разве что необходимо избегать употребления большого количества жидкости и продуктов, которые способствуют диурезу, чтобы не повышать давление в мочевом пузыре, которое также может отрицательно сказываться на заживлении послеоперационной раны.
Лечение народными средствами
Как правило, народные целители даже не берутся за лечение настолько серьезной патологии, хотя известны случаи, когда пациенткам предлагали закрыть отверстие мочеполового свища глиной или прочими природными веществами. Каждый раз это заканчивалось печально – свищ в области такой естественной преграды нагнаивался, что приводило к абсцессу влагалища с распространением в мочевой пузырь. Поэтому при данной патологии от народных методов лучше отказаться и обратиться к традиционной медицине.
Осложнения мочеполовых свищей у женщин
Осложнения данного заболевания делятся на две группы – осложнения со стороны влагалища и осложнения со стороны мочевого пузыря. Что касается вагинальных осложнений, то в первую очередь, это мацерация слизистой оболочки вагины из-за постоянного действия агрессивной мочевой среды. Позже на фоне этой мацерации возникает вторичная инфекция с развитием бактериального вагиноза. Он проявляется зудом в области половой щели и постоянными гнойными выделениями из нее. Характер последних зависит от конкретного возбудителя, который привел к развитию гнойного осложнения.
При попадании возбудителя по мочеполовому свищу в полость мочевого пузыря возникает воспаление последнего, что называется циститом. Оно, как правило, носит катаральный характер, то есть протекает без гнойных выделений.
При распространении инфекции выше по мочевым путям она попадает в полость почечной лоханки, где вызывает другое заболевание – пиелонефрит. Такие больные жалуются на боли в поясничной области, общую слабость, утомляемость, нарушение аппетита, похудание и повышение температуры тела. Моча, из-за большого количества микробов и лейкоцитов, может становиться мутной.
Гнойные и мочевые выделения, которые попадают на кожу вокруг половой щели, приводят к мацерации последней и возникновению местного дерматита. Это проявляется покраснением кожи, чувством жара или боли.
Профилактика мочеполовых свищей у женщин
Профилактика должна быть направлена на устранение причины заболевания. Если женщина страдает воспалительным заболеванием органов мочеполовой системы, то ей необходимо обратиться к гинекологу или урологу, чтобы они назначили правильное лечение. Продолжительные вялопротекающие воспаления могут приводить к некрозу оболочек мочевого пузыря, вагины или матки, что заканчивается образованием мочеполового свища. Необходимо помнить, что свищи могут возникать и на фоне неправильного лечения, поэтому даже после посещения врача и выполнения всех его рекомендаций, также необходимо следить за своим состоянием и здоровьем.
Естественно, что проконтролировать работу акушера или гинеколога во время операций на органах малого таза, которые могут стать причиной мочеполовых свищей, невозможно. Единственное, что рекомендуется в такой ситуации, это не прибегать к помощи «народных» гинекологов, которые предлагают быстро и недорого провести аборт в домашних условиях. Как показывает практика, именно такие манипуляции и становятся, чаще всего, причинами возникновения мочеполовых свищей у женщин.
Ред. врач уролог, сексолог-андролог Плотников А.Н.
Мочеполовые свищи у женщин: причины, симптомы, лечение
Мочеполовые свищи у женщин
Мочеполовые свищи появляются в результате патологического изменения мочеполовой системы. Они представляют собой сквозную деформацию тканей, органов. Во врачебной практике недуг делят на несколько разновидностей, в зависимости от места образования прохода:
- Пузырно-влагалищные.
- Пузырно-маточные.
- Пузырно-цервикальные.
- Мочеточниково-маточные.
- Уретровлагалищные.
- Мочеточниково-влагалищные.
- Комбинированные.
Необходимо учесть, что назначение лечения напрямую зависит от того, к какому типу свищей относится заболевание.
Причины появления и симптоматика
Заболевание может получить развитие из-за влияния различных факторов. Согласно проведенным исследованиям все они сейчас делятся на три больших класса:
- Онкологические. Свищ появляется вследствие проведения лучевой терапии, из-за распада новообразований.
- Травматические. В эту категорию входят все типы деформаций, причиной которых является физическое воздействие извне, включая роды.
- Воспалительные. Здесь наиболее часто встречающаяся причина развития свища – абсцесс малого таза.
Специалисты отмечают, что присутствует разница в частоте фиксирования недуга определенного типа. Причем выявлена зависимость между количеством случаев заболевания и уровнем развития медицины в стране.
До 80% всех выявленных фистул мочеполовой системы у женщин приходится на пузырно-влагалищные свищи. То есть перфорацию между мочевым пузырем и влагалищем. Вследствие этого моча попадает напрямую из него наружу. Также этот тип заболевания сопровождается воспалительными процессами во влагалище, мочевом пузыре.
К наиболее редко встречающимся в развитых странах разновидностям мочеполовых свищей относятся:
- Ректовагинальные.
- Кишечно-влагалищные.
- Резервуарно-влагалищные.
Последние не являются самостоятельно возникающим недугом. Резервуарно-влагалищные свищи – это осложнение после проведения илеоцистопластики, радикальной цистэктомии.
Ректовагинальные и кишечно-влагалищные фистулы – это сквозные отверстия, между влагалищем и прямой или толстой кишкой соответственно. Только при этих разновидностях мочеполовых свищей из влагалища вместе с выделениями выходят фекалии. В нашей стране оба типа диагностируют крайне редко, так как они развиваются вследствие:
- Родов в чрезвычайно молодом возрасте.
- Осложнений при различных болезнях.
- Отсутствии нормального уровня медицинского обслуживания рожениц.
Зачастую оба типа фистул объединяют под одним названием – акушерские свищи. Считается, что в африканских странах они присутствуют у 3-4 рожениц из 1000. Вообще в мире данным недугом страдает около 2 млн. женщин.
Отсутствие нормального медицинского ухода приводит к тому, что из влагалища постоянно сочится каловая масса. Из-за этого у пациенток развиваются психологические недуги, включая острые депрессивные состояния. При таком течении заболевания отсутствует сексуальная часть жизни. Снижается социальная активность. Наиболее часто ректальный свищ появляется из-за абсцессов. Обычно проявляется следующая симптоматика:
- Пульсирующая боль.
- Повышение температуры тела.
- Гной в каловой массе.
- Припухлость отверстия заднего прохода.
- Интоксикация организма.
В РФ появление практически всех зафиксированных случаев ректальных свищей связывают с чрезвычайно крупным плодом у роженицы и осложнениями проктологических, гинекологических операций.
Разрыв промежности третьей степени – наиболее часто встречающаяся причина данного типа фистул. Здесь от квалификации акушеров практически ничего не зависит. Ведь акушерские щипцы в нашей стране стараются не применять. Их с успехом заменяет вовремя произведенное кесарево сечение. От акушерских щипцов отказываются из-за высокой вероятности серьезного травмирования плода, вплоть до развития детского-церебрального паралича. В РФ запрещены плодоразрушающие операции. Они могут производиться только при серьезных медицинских показателях.
Зачастую причиной развития перфораций влагалища выступают инфекции и деформации мягких тканей. Последнее не обязательно связано с родами. В группу риска попадают пары, использующие в сексуальной жизни вспомогательные предметы больших размеров. Также сюда относят женщин, работающих в секс-индустрии.
Мочеточниково-влагалищные мочеполовые фистулы в 98% случаев являются следствием получения травмы, которую пациентка получает при проведении оперативного вмешательства. Учащение случаев диагностирования напрямую связывают с увеличением количества онкологических больных.
Уретровлагалищные мочеполовые свищи – достаточно редко диагностируемый тип недуга. Его фиксируют в среднем у 10-15% пациенток из общего количества тех, у кого выявлены мочеполовые фистулы. Выделяют следующие причины их появления:
- Самостоятельные роды.
- Слинговые операции.
- Осложнения после оперативных вмешательств.
Зачастую причиной развития является нарушение рекомендаций врачей.
Самые тяжелые последствия имеют свищи, развитие которых связано с доброкачественными и злокачественными новообразованиями. Считается, что если раковая опухоль проросла из шейки матки в пузырно-влагалищную перегородку, то срок жизни пациентки ограничивается пятью месяцами. Сейчас благодаря обязательному ежегодному медицинскому обследованию количество таких больных существенно сократилось.
Диагностирование
Задача врача – определить тип мочеполового свища. От этого напрямую зависит, какое лечение будет назначено пациентке. При обследовании применяют различные методы. В некоторых случаях показано назначение дополнительных исследований. В первую очередь определяют, идет речь о ректальных свищах или нет. Для этого производят осмотр влагалища при помощи специальных зеркал, зондирование хода и двуручное ректовагинальное исследование. Если диагноз подтверждается, дополнительно назначают ректороманоскопию. В ситуациях, когда присутствуют затеки при прямокишечно-влагалищных свищах, дополнительно требуется произвести фистулографию.
При подозрении на появление мочи во влагалище врачу необходимо исключить пузырно-влагалищную перфорацию. Для этого внутрь помещают тампон, а в мочевой пузырь вводится жидкость с метиленовой синью. Если тампон не окрашивается, значит, речь пузырно-влагалищный свищ отсутствует. Мочеточниково-влагалищная перфорация зачастую осложнена пиелонефритом, сужением мочеточника. Это может привести к развитию гидроуретеронефрозу. Поэтому кроме общего осмотра необходимо дополнительно назначить УЗИ мочеполовой системы, чтобы исключить серьезные недуги почек.
Лечение
Консервативная терапия показана только при прямокишечно-влагалищных свищах высокого уровня. В этом случае назначают следующее лечение:
- Мазевые тампоны во влагалище.
- Иммуностимулирующая терапия. Назначают такие препараты, как полиоксидоний, тималин.
- Высокие клизмы.
- Местная санация.
Во всех остальных случаях рекомендовано хирургическое вмешательство. Убрать свищ без операции невозможно.
Особенности хирургии при мочеполовых свищах
Прежде чем приступить к оперативному вмешательству врач обязан точно диагностировать тип и месторасположение перфорации. В зависимости от этого находится методология устранения отверстия. В каждом случае присутствуют определенные отличия, которые необходимо учитывать хирургу и анестезиологу.
Уретрально-влагалищные свищи
Может быть применим любой тип обезболивающего препарата. На практике анестезиологи чаще всего прибегают к введению новокаина с адреналином. Непосредственно сама операция осуществляется согласно следующему алгоритму:
- Проверяется проводимость уретры. Для этого используют металлический катетер.
- Очерчивающий разрез слизистой вокруг отверстия.
- Продольный разрез слизистой, направленный к шейке матки.
- Отслаивается стенка методом расщепления.
- Проверка тканей на подвижность.
- Надо освежить края свищевого хода.
- Наложение швов.
- Введение в мочевой пузырь катетера Фолея.
Разумеется, это усредненный алгоритм, который не учитывает возможные осложнения.
Пузырно-влагалищные свищи
При проведении операции большое значение имеет то, где именно располагается отверстие. Наиболее сложные ситуации возникают в тех случаях, когда перфорация образовалась вследствие затяжных родов. Это объясняется некрозом тканей. Рубец плотно прижимается к кости, что делает его абсолютно неподвижным. Рассечение производится только при визуальном контакте. В любом случае его осуществляют до тех пор, пока не будет зафиксирована хорошая подвижность тканей, отделение влагалища от мочевого пузыря.
Важно: при наложении шва на мочевой пузырь присутствие натяжения недопустимо.
При сшивании мочевого пузыря используется поперечное направление. Слизистая органа не затрагивается. Узлы туго не завязываются. Стенка влагалища сшивается в продольном направлении. После завершения операции в мочевой пузырь необходимо ввести катетер Фолея. Вставать пациент может только на вторые сутки. Также необходима антибиотикотерапия.
Кишечно-влагалищные свищи
Выбор метода проведения операции напрямую зависит от месторасположения отверстия, размера. Предоперационная подготовка включает в себя:
- Иммуномодулирующие препараты.
- Седативные, психотропные средства.
- Исследование влагалищного содержимого.
- Определение флоры кишечника.
- Воздействие УФ-лучей на слизистую влагалища – курс процедур.
- Бесшлаковая диета.
- Микроклизмы с протарголом или колларголом.
Непосредственно сама операция производится врачом в соответствии с имеющимися показаниями.
Послеоперационный период
Независимо от того, какой тип свища привел к операционному вмешательству, пациенту показан постельный режим в течение двух суток. При устранении кишечно-влагалищных отверстий необходимо соблюдать специальную диету, направленную на уменьшение испражнений и отсутствие твердых каловых масс. В любом случае необходимо воздержаться от физических нагрузок в течение двух недель.
Швы снимают на 5-7 день, после проведения операции. В течение этого периода необходимо производить обеззараживание разреза, что обеспечит отсутствие бактериального или инфекционного заражения. Необходимо обеспечить ежедневный врачебный осмотр. В течение первых трех дней после операции госпитализация является необходимостью. Причина – вероятность появления серьезных осложнений.
Надо отметить, что при отсутствии своевременного лечения мочеполовых свищей имеется высокая вероятность летального исхода. Смерть наступает из-за осложнений, а не непосредственно самой перфорации. В некоторых случаях возможна даже атрофия почечной функции. Поэтому при подозрении на присутствие во влагалище мочи или каловых масс обязательно необходимо обратиться за квалифицированной врачебной помощью. В этом случае самолечение недопустимо и приводит к летальному исходу.
причины формирования дефекта у женщин, проявления, методы лечения
В широком понимании свищ — это патологический искусственный «канал» (ход, фистула), соединяющий между собой соседние полые органы или полый орган с поверхностью кожных покровов. Свищи половых органов (генитальные) являются одними из наиболее сложных и многогранных патологических состояний. Наиболее распространенными из них являются урогенитальные (мочеполовые) свищи, сформировавшиеся у женщин между отделами половой и мочевыделительной систем.
Причины образования свищей

Эти причины очень разнообразны, но наиболее часто они связаны с лечебно-диагностическим процессом и родовспоможением. Благодаря тому, что в последние десятилетия в гинекологической и акушерской практике были внедрены новые технологии (например, диагностическая и оперативная лапароскопия полости малого таза), возникла возможность осуществлять технически достаточно сложные хирургические вмешательства по поводу тяжелой патологии. Однако это привело также и к увеличению частоты осложнений во время операций и в послеоперационном периоде.
Одними из таких осложнений являются мочеполовые свищи у женщин. Они представляют собой относительно нередкое и тяжелое патологическое состояние, способное приводить к расстройствам менструальной и репродуктивной функций, ограничению социальной активности, восходящим воспалительным процессам в системе мочевыделения и полиорганным нарушениям, стойкой и длительной потере трудоспособности, к выраженным страданиям морального и физического характера.
В зависимости от причины формирования мочеполовых свищей их подразделяют на три группы:
- Травматические, которые формируются после гинекологических и акушерских хирургических вмешательств, самопроизвольных родов или в результате непосредственно травматических повреждений, например, электрических или химических ожогов, огнестрельных ранений, бытовых травм, дорожно-транспортных происшествий и т. д.
- Воспалительные, которые возникают при самопроизвольном разрешении абсцесса, расположенного в малом тазу, с гнойной перфорацией (прободением) полого органа.
- Онкологические, формирующиеся при распаде злокачественного новообразования или как осложнение в результате лечения лучевой терапией.
Особого внимания заслуживают травматические свищи, поскольку наиболее распространенным травматическим повреждением мочевыводящих и половых путей являются травмы во время проведения различных хирургических вмешательств в гинекологии.
Клиническая картина, диагностика и лечение мочеполовых свищей во многом зависят от их вида и причины формирования. Для удобства использования классификации в практической деятельности и в зависимости от того, какие органы вовлечены в патологический процесс формирования урогенитальных свищей, их подразделяют на:
- Мочеточниково-генитальные.
- Уретровлагалищные.
- Пузырно-генитальные.
Мочеполовые свищи в послеродовом периоде могут быть:
- Самопроизвольными
Возникает при длительном сдавлении (ущемление) мочевого пузыря между головкой плода и анатомическими выступами тазовых костей, результатом чего является нарушение кровоснабжения и, соответственно, питания на данном участке мочевыводящих и половых путей, с последующим некрозом тканей и их отторжением на 5-7 сутки после родов.
Предрасполагающими к этой патологии факторами являются патологические роды, сопровождающиеся длительным стоянием головки плода в одной плоскости во входе в малый таз. Это бывает при анатомически узком тазе, аномальном предлежании и вставлении головки, крупном плоде, затянувшихся родах при преждевременном излитии вод. Некроз тканей в этих случаях происходит, как правило, в результате запоздалого хирургического вмешательства.
- Насильственными
Возникают в случаях агрессивного ведения родов и повреждения акушерским инструментарием стенки влагалища и мочевыводящих путей, например, при кесаревом сечении, соскальзывании акушерских щипцов с предлежащей части плода и нанесении травмы мягким тканям. Насильственные фистулы встречаются достаточно редко.
Диагностические мероприятия и принципы лечения
Мочеточниково-генитальные фистулы
Составляют в среднем 25-30% всех мочеполовых свищей. Они могут быть:
- мочеточниково-маточными, которые встречаются крайне редко;
- мочеточниково-вагинальными.
Как травматическое осложнение встречаются при проведении объемных оперативных вмешательств — преимущественно, по поводу злокачественного новообразования шейки матки. В соответствии с разными статистическими данными повреждение мочеточника при этих операциях встречается в 1-12% случаев. Эти осложнения обусловлены не столько погрешностями оперирующего хирурга, сколько изменениями анатомических взаимоотношений органов и тканей малого таза, возникающих при росте опухоли.
Наиболее опасными в этом плане являются опухоли, расположенные в широкой связке матки, которые растут из тела или придатков матки, поскольку анатомические изменения при них очень вариабельны, а расположение мочеточника во многом зависит от направления роста опухолей. Во время проведения операций в 80% повреждения мочеточника остаются незамеченными. Из-за этого после операции развиваются различные тяжелые осложнения — гнойный пиелонефрит, перитонит, развитие стриктуры (сужение) мочеточника.
При этом виде патологии больных беспокоит, в основном, подтекание мочи. В зависимости от начала появления этого симптома и от характера предшествовавших ему симптомов у врача имеется возможность сделать предварительный (до обследования) вывод о характере хирургического повреждения мочеточника — пристеночная рана, перевязка, прошивание. В первом случае, например, почти сразу происходит затек мочи в окружающие мягкие ткани и связанное с ним повышение температуры. Через 2-3 дня после этого возникает подтекание мочи.
При случайной перевязке мочеточника возникает нарушение оттока мочи, на фоне которого развивается омертвение (некроз) его стенки. Все это приводит к выраженным болям в поясничной области (в зоне проекции соответствующей почки) и последующему повышению температуры тела, в то время как подтекание мочи возникает лишь на 10 – 12-й день. Независимо от характера мочеточниково-влагалищного свища самопроизвольное мочеиспускание сохраняется наряду с подтеканием мочи.
Диагностика осуществляется на основании перечисленных симптомов, эхографического исследования почек, биохимических анализов крови, общих анализов мочи и анализов мочи по Нечипоренко, эндоскопического исследования с помощью мочеточникового эндоскопа. Принцип лечения состоит в хирургическом создании нового соединения мочеточника с мочевым пузырем или с кишечником.
Уретро-влагалищные свищи
От общего числа мочеполовых фистул составляют в среднем 12%. Они обычно формируются после таких гинекологических операций, как удаление кисты передней стенки влагалища или кисты гартнерова хода (продольный проток придатка яичника), передней кольпоррафии. Реже это отмечается в акушерской практике, например, после затяжных родов или операций, травмы уретры во время ушивания глубоких разрывов мягких тканей родовых путей.

Это состояние протекает относительно тяжело, поскольку патологический процесс затрагивает не только мочеиспускательный канал, но и весь сфинктерный аппарат мочевого пузыря, то есть сам сфинктер и его вспомогательные элементы в виде сосудистых образований и складок слизистой оболочки.
При формировании свища больная жалуется на выделение мочи из влагалища. Если он локализован в дистальном отделе мочеиспускательного канала, то у больной произвольное мочеиспускание может быть сохранено, но при этом имеется и выделение мочи через свищ. Если же он расположен в проксимальном или среднем отделах мочеиспускательного канала, то мочу невозможно удерживать ни в вертикальном положении, ни в горизонтальном.
Диагностика основана на жалобах пациентки, а также на визуальном выявлении и пальпаторном осмотре больших фистул. Наличие небольшого свищевого хода можно выявить путем введения в наружное отверстие уретры металлического зонда, конец которого выходит через фистулу, или введения в мочевой пузырь физиологического раствора, окрашенного метиленовым синим, который при этом вытекает через фистулу. Совсем небольшие дефекты (точечные), расположенные в рубце, особенно в проксимальной трети мочеиспускательного канала, диагностируются с помощью вагинографии или уретроцистоскопии.
Лечение заключается в хирургическом иссечении и ушивании дефекта уретры или в ее новом формировании.
Пузырно-генитальные фистулы
Встречаются наиболее часто и составляют около 65% всех мочеполовых фистул. Они формируются, в основном, в результате хирургического вмешательства по поводу определенных тяжелых акушерских состояний, когда возникает срочная необходимость извлечения плода или удаления матки из-за кровотечения, а также при гинекологических операциях преимущественно по поводу межсвязочной или шеечной миомы.
Дефект может формироваться также при распространенной форме эндометриоза, сопровождающейся вовлечением в процесс мочевого пузыря, злокачественной опухоли шейки или тела матки, при гнойно-воспалительных процессах внутренних половых органов и формировании вторичных инфильтратов околопузырной клетчатки, которые развиваются вторично при наличии гнойного воспаления в придатках матки. В связи с широким распространением в последние 10-15 лет лапароскопического доступа при гинекологических операциях, стали появляться случаи пузырно-генитальных свищей ожогового происхождения (из-за применения электрокоагуляции).
Эта патология, сформировавшаяся в результате травматического повреждения, клинически протекает при удовлетворительном состоянии, особенно на начальных этапах, в отличие от таковых гнойно-воспалительной этиологии. В последнем случае клиническая симптоматика заключается в повышенной температуре тела, возможных ознобах, болезненности над лоном различной выраженности с иррадиацией в поясничную область и область бедра, дизурических расстройствах, выделениях из половых путей, часто имеющих гнойный характер, гнойный характер мочи, иногда — в развитии меноурии.
Пузырно-генитальные фистулы, в свою очередь, могут быть:
- пузырно-маточными;
- пузырно-влагалищными;
- пузырно-шеечными;
- пузырно-шеечно-влагалищными.
Пузырно-маточные фистулы
Встречаются достаточно редко. Они возникают, преимущественно, после патологического течения родов, акушерских и гинекологических операций. По мнению многих авторов, они чаще всего формируются в результате проведения кесарева сечения в нижнем сегменте матки. При этом в результате извлечения плода через относительно небольшой разрез возникают разрывы матки с вовлечением задней стенки мочевого пузыря.
Основными клиническими проявлениями пузырно-маточного дефекта являются аменорея и циклическая гематурия, или меноурия (подтекание мочи из влагалища во время менструаций).
Лечение больных с этим видом патологии представляет собой трудную задачу. Большинство авторов предпочитают ушивание дефектов мочевого пузыря и матки и помещение между ними участка сальника.
Пузырно-влагалищные свищи
Среди дефектов этой группы характеризуются наибольшей частотой встречаемости. Их подразделяют на:
- низкие, которые локализуются в области пузырного треугольника или ниже него;
- среднего уровня — расположенные в зоне пузырного треугольника в области межмочеточниковой складки;
- высокие — локализованные выше названной складки.
Основным симптомом является постоянное непроизвольное подтекание мочи из влагалища. Оно может возникнуть в первые же послеоперационные дни, если причиной явилась незамеченная во время операции травма мочевого пузыря. Если причина состояла в нарушении трофики (питания) участка стенки мочевого пузыря (например, ожог во время электрокоагуляции), то подтекание может появиться через 7-11 суток, в зависимости от степени и распространенности нарушения питания.

Подтекание мочи возможно как при полном отсутствии самопроизвольного мочеиспускания, так и при его сохранении. Этот признак позволяет предварительно сделать вывод о приблизительном диаметре свища и его локализации: мочеиспускание может быть сохранено при высокой или/и точечной фистуле. Прогрессирование патологического процесса со временем приводит к появлению болей во влагалище и над лобком (в зоне мочевого пузыря). Общее состояние, как правило, удовлетворительное, однако часто отмечается развитие психоэмоциональных расстройств из-за подтекания мочи.
Диагностика пузырно-влагалищных свищей осуществляется на основании сбора анамнеза заболевания и гинекологического осмотра в зеркалах, при котором в большинстве случаев свищевое отверстие хорошо визуализируется. В сомнительном случае можно воспользоваться зондированием хода, однако при его извитой форме оно может быть недостоверным.
Кроме того, необходимо проведение трехтампонной пробы (в случае сочетания подтекания мочи из влагалища с наличием произвольного мочеиспускания), цистоскопии или вагинографии, УЗИ почек и мочевого пузыря. В случаях выявлении патологических изменений при проведении ультразвукового исследования или цистоскопии дополнительно рекомендуется проводить экскреторную урографию, цистографию в 3-х проекциях и радиоизотопное исследование почек.
Эти методы позволяют установить наличие свища, его характер, форму и локализацию, оценить состояние окружающих его тканей, а также состояние верхних отделов мочевыделительной системы.
На начальном этапе лечения пузырно-влагалищных свищей обычно осуществляется попытка применения консервативного метода. Он заключается в установке катетера в мочевой пузырь на срок до 10 дней, во время которого проводят промывание пузыря антисептическими растворами. Кроме того, во влагалище вводятся тампоны, пропитанные мазями с антисептиками, назначается прием антибактериальных препаратов и уросептиков. Эффект от такой терапии в виде рубцевания небольших свищей отмечается в 2-3%.
В остальных случаях показано хирургическое лечение влагалищным или чрезбрюшинным доступом. Существует много хирургических методик закрытия фистулы. Характер оперативного пособия зависит от локализации дефекта и сопутствующих патологических изменений половых органов. Большинством хирургов применяется методика расщепления тканей, удаление рубцовой ткани в области свищевого отверстия и соединение его краев.
Пузырно-шеечные и пузырно-шеечно-влагалищные
Характеризуются разнообразием симптоматики, которая зависит, в основном, от их топографического расположения. Постоянным симптомом пузырно-шеечных фистул является меноурия при отсутствии недержания мочи, пузырно-шеечно-влагалищных — именно недержание мочи.
Меры профилактики мочеполовых свищей у женщин состоят в предупреждении акушерско-гинекологических травм и воспалительных процессов, максимально возможном прогнозировании течения беременности и родов, в своевременном лечении заболеваний мочевыводящих путей и половых органов, профессиональном выполнении оперативных вмешательств, а также в эффективной терапии осложнений, возникших в послеоперационном периоде.
Читайте также: Недержание мочи у женщин.
Мочеполовые свищи : причины, симптомы, диагностика, лечение
Консервативное лечение мочеполовых свищей малоэффективно. В некоторых случаях дренирование мочевого пузыря в течение длительного времени (от десяти дней до 6 нед) приводит к закрытию свища. чаще — при точечных, своевременно диагностированных пузырно-влагалищных свищах.
Мочеполовые свищи лечатся в основном оперативными методами. Пластическая операция преследует цель нормализовать функцию мочевых органов и восстановить произвольное мочеиспускание естественным путём. Не подлежат оперативной коррекции только больные с рецидивом злокачественной опухоли. По мнению W.G. Davila и соавт. (2006), прежде чем осуществить попытку закрытия свища, необходимо исключить рецидив опухоли, выполнив биопсию поражённых тканей.
К сожалению, редко удаётся быстрее, чем за 8 нед подготовить больных, страдающих пузырно-влагалищными свищами, к фистулопластике, что связано с тяжёлым воспалительным процессом в культе влагалища и в зоне фистулы, ни обусловлены не только трофическими нарушениями в тканях везиковагинальной перегородки, вызванными погрешностями оперативной техники, но и использованием устаревших шовных материалов — шёлка, лавсана и др. Шовный матери вызывает перифокальную реакцию, усиливающую воспалительный процесс культе влагалища или в зоне фистулы. По мнению C.R. Chappie (2003), фистулы следует оперировать спустя 2 нед после их развития или по истечении 3 мес.
Сложность операции в этот период увеличивается, а вероятность успеха уменьшается. В настоящее время оптимальными сроками для фистулопластики пуэырно-влагалищных свищей считают 3-4 мес с момента их образования. Развитие антибактериальной терапии, усовершенствование шовного материала и оперативной техники побуждает многих хирургов к попыткам более раннего закрытия свищей, позволяющего избежать длительного дискомфорта пациентов. A.M. Weber и соавт. (2004) поддерживают раннее оперативное лечение лишь в неосложнённых случаях (в отсутствии острого воспаления).
Принципы оперативного лечения пузырно-влагалищных свищей разработаны более ста лет назад и описаны Симсом и Тренделенбургом. В его основе — иссечение рубцовых краёв свища, широкая мобилизация тканей влагалища и мочевого пузыря. Затем выполняют их раздельное ушивание с обязательным смещением линии швов относительно друг друга и длительным дренированием мочевого пузыря для предотвращения несостоятельности швов.
Проведение планового оперативного вмешательства возможно только после длительной предоперационной подготовки (местное противовоспалительное лечение, при необходимости — антибактериальная терапия). Она включи удаление некротизированных тканей, фибринозных наложений лигатур, вторичных и лигатурных камней; промывание влагалища антисептическими растворами и введение тампонов с различными антисептическими и противовоспалительными средствами; использование протеолитических ферментов для ускорения очищения тканей, инсталляции растворов антисептиков и стимуляторов регенеративных процессов в мочевой пузырь; обработка кожи промежности и бёдер дезинфицирующим мылом с последующим смазыванием индифферентными кремами для устранения дерматитов.
При необходимости используют гормональные кремы. Когда фистула располагается непосредственно вблизи устьев мочеточников, перед оперативным вмешательством выполняют их катетеризацию. Обязательно нужно проводить санацию, но, к сожалению, она никогда не бывает полной, что связано с существованием свища, поддерживающего инфицирование мочи. Необходимость тщательной предоперационной подготовки обусловлена тем, что пластические операции в условиях продолжающегося воспалительного процесса чреваты развитием послеоперационных осложнений и рецидивов.
Фистулопластику выполняют из различных оперативных доступов. C.R. Chappie (2003) считает, что выбор доступа зависит от навыков хирурга и его предпочтений, но большую роль играет размер и расположение фистулы. При операциях по поводу пузырно-влагалищных свищей трансвагинальный доступ наиболее физиологичен, но правомерны и другие доступы (трансвезикальный, тансабдоминальный, лапароскопический), к каждому из которых существуют свои показания и противопоказания. Так. пластика пузырно-влагалищных свищей трансвезикальным доступом абсолютно показана при:
- свищах, расположенных вблизи устьев мочеточников, предварительная катетеризация которых невозможна;
- вовлечении устьев мочеточников в рубцовый процесс или их смещении в просвет фистулы;
- комбинированных мочеточниково-пузырно-влагалищных свищах;
- сочетании пузырно-влагалищной фистулы с обструкцией тазовых отделов мочеточников;
- лучевых стенозах влагалища.
В последнее время лапароскопический доступ при пузырно-влагалищных свищах обретает всё больше сторонников.
Для закрытия пузырно-влагалищных свищей многие авторы используют способ Лацко. Суть операции состоит в ушивании дефекта мочевого пузыря после широкой мобилизации последнего и тканей влагалища вокруг свищевого отверстия и иссечения краёв свища. Затем, в отличие от фистулопластики по Симсу, сшивают переднюю и заднюю стенку влагалища в зоне свища. Операция позволяет сберечь часть влагалища, что немаловажно для сохранения сексуальной функции больных. A.M. Weber и соавт. (2004) считают, что этот метод подходит для ликвидации простых пузырно-влагалищных возникших после гистерэктомии, когда фистула располагается вблизи купола влагалища.
Успех любой операции, особенно пластической, зависит не только от тщательной предоперационной подготовки, но и от правильного ведения послеоперационного периода. Мочевой пузырь дренируют уретральным катетером на срок от семи дней до 3 нед (в зависимости от сложности операции). Перед удалением уретрального катетера некоторые авторы рекомендуют выполнять цистограмму. Антибактериальные препараты назначают с учётом чувствительности микробной флоры мочи.
Во избежание спазмов мочевого пузыря в послеоперационном периоде ряд авторов рекомендуют назначать антихолинергические препараты (оксибутинин, толтеродин). Также рекомендовано применение мазей, содержащих эстрогены, до операции и в течение 2 нед после неё. Всем больным после пластических операций по поводу такого заболевания, как мочеполовые свищи рекомендуют воздерживаться от половой жизни в течение 2-3 мес.
По данным разных авторов, при трансвагинальной фистулопластике успеха удаётся добиться в 77-99% наблюдений, при трансабдоминальном доступе — в 68-100% случаев. C.R. Chappie (2003) считает, что при соблюдении основных принципов оперативного лечения простых пузырно-влагалищных свищей оно успешно в 100%. Существует опыт оперативного лечения 802 пациенток с пузырно-влагалищными свищами. После первой операции по поводу пузырно-влагалищных свищей положительных результатов удалось добиться у 773 (96,4%) больных, после второй — ещё у 29 (99,5%) женщин.
При мочеточниково-влагалищных свищах выбор способа реконструктивной операции зависит от локализации повреждения мочеточника и его близости к мочевому пузырю. Учитывая то, что в большинстве наблюдений в результате гинекологических операций мочеточник повреждается вблизи мочевого пузыря, целесообразно выполнение уретероцистонеостомии. По данным литературы. эффективность оперативного лечения мочеточниково-влагалищных свищей достигает 93%.
Оперативная коррекция уретро-влагалищных свищей — трудная задача. Это обусловлено небольшими размерами органа, в связи с чем после иссечения рубцово-изменённых тканей образуется большой дефект, при зашивании которого возникает натяжение тканей и возможно развитие стриктуры мочеиспускательного канала. Её дефект закрывают собственными тканями, лоскутом из мочевого пузыря. Кроме того, используют лоскут Мартиуса, слизистую оболочку влагалища, буккальный лоскут. В тех случаях, когда фистула расположена в проксимальном отделе мочеиспускательного канала, задача врача состоит не только в закрытии дефекта, но и в восстановлении функции сфинктера.
Мочеполовые свищи
Оглавление- Классификация мочеполовых свищей
- Диагностика
- Лечение больных с мочеполовыми свищами
- Лечение мочеточниково-влагалищных свищей
- Уретровлагалищные свищи
- Профилактика мочеполовых свищей
Мочеполовые свищи это наличие сообщения между органами мочевой и половой систем. Пузырно-влагалищный свищ соответственно может быть определен как свободное сообщение между мочевым пузырем и влагалищем с дефектом стенок обоих органов. Мочеточниково-влагалищный свищ — сообщение между дистальным отделом мочеточника и влагалищем.
Пузырно-влагалищные и мочеточниково-влагалищные свищи, пожалуй, наиболее серьезные урологические осложнения гинекологических операций. В развивающихся странах (страны Африки и Юго-Восточной Азии) более часто встречаются акушерские свищи. По данным клиники Мейо среди более 300 операций по поводу мочеполовых свищей выполненных в середине 90-х годов прошлого столетия, 82 % фистул были связаны с выполненными ранее гинекологическими операциями, 8 % — с акушерскими вмешательствами, 6% — с лучевой терапией, 4 % — с травмами и ранениями.
Частота формирования мочеполовых свищей после гинекологических операций составляет 0,05-1,0 % (Dowling et. al., 1986, Schwatrz 1992, Andersen et. al., 1993). Большинство случаев развития мочеполовых свищей связано с радикальной экстирпацией матки. По данным (Baltzer et. al., 1980) частота пузырно-влагалищных и мочеточниково-влагалищных свищей после проведения 1092 экстирпаций матки по Вертгейму составила 0,3% и 1,4% соответственно.
Классификация мочеполовых свищей
I. По происхождению:
- акушерские;
- гинекологические.
II. По патогенетическому принципу:
- Травматические;
- Трофические;
- Онкологические.
III. По локализации:
1. Пузырные:
- пузырно-влагалищные;
- пузырно-маточные;
- пузырно-придатковые.
2. Мочеточниковые:
- мочеточниково-влагалищные;
- мочеточниково-маточные.
3. Уретральные: уретровлагалищные.
4. Комбинированные.
5. Сложные.
Клиника
Классическим проявлением нарушения целостности стенок мочевого пузыря и влагалища является непроизвольное выделение мочи из влагалища. Острое начало недержания мочи, возникшее сразу после «трудной» гистерэктомии должно настораживать в плане вероятного образования свища. У некоторых больных первым признаком пузырно-влагалищных свищей является появление крови в моче (гематурия).
У большинства больных наблюдается тотальное недержание мочи (лежа и стоя). Однако у части пациенток недержание мочи усиливается в положении стоя или во время какой-либо физической активности. Это может вводить врача в определенное заблуждение относительно наличия у таких больных стрессового недержания мочи. Формирующийся пузырно-влагалищный свищ не сопровождается какими-либо общими симптомами. В более позднем периоде больные могут жаловаться на боли в области мочевого пузыря и влагалища. У больных с мочеточниково-влагалищными свищами наряду с недержанием мочи могут отмечаться подъёмы температуры, боли в области почки на стороне фистулы, расстройства желудочно-кишечного тракта. Симптомы воспаления связаны с обструкцией мочеточника и пионефрозом, а также с наличием мочевого затека в зоны дефекта мочеточника.
Около 15% мочеполовых свищей не имеют клинических проявлений в первые 30 дней. Более того, в ряде случаев появление недержания мочи, связанное с мочеполовыми свищами может не проявляться несколько месяцев. Обычно это относится к постлучевым свищам. Для хирургических (не лучевых) свищей характерная потеря мочи может постепенно нарастать от нескольких прокладок в день до тотального недержания мочи (даже в положении лежа). Дизурия появляется при присоединении инфекции мочевых путей и образовании лигатурных камней в мочевом пузыре.
Диагностика
Влагалищное исследование
После констатации факта непроизвольной потери мочи на основании жалоб больной и тщательной оценки анамнеза выполняется влагалищное исследование.
Рисунок 4.

При осмотре в зеркалах отмечается достаточно быстрое заполнение полости влагалища свободной жидкостью (мочой). В сомнительных случаях нужно помнить о возможности биохимического исследования влагалищного транссудата. Определяется уровень креатинина, полученной из влагалища жидкости и сравнивается с уровнем сывороточного креатинина. Если уровень креатинина во влагалищной жидкости значительно превышает сывороточный, это подтверждает наличие мочеполового свища и жидкость является мочой. Влагалищное исследование позволяет оценить размеры и локализацию свища, подвижность передней стенки влагалища, степень перифокального отека и воспаления слизистой влагалища. При свищах больших размеров диагностика не представляет затруднений на основании «осмотра в зеркалах». При свищах небольшого диаметра и незначительном подтекании мочи показано проведение «красящей» пробы. В мочевой пузырь вводят 200 мл физиологического раствора с добавлением одной ампулы — 5 мл 0,4% индигокармина. Влагалище по всей длине рыхло тампонируют, пациентку просят походить в течение 10-15 минут. Если окрашивается самый нижний тампон, то наиболее вероятный диагноз — стрессовое недержание мочи. Окрашивание верхних тампонов предполагает наличие пузырно-влагалищного свища. Если имеется мочеточниково-влагалищный свищ, то промокает, но не окрашивается внутренний тампон.
Рисунок 5.

На рисунке 5. представлена проба с индигокармином и тампонированием влагалища.
Лабораторные исследования
Сопутствующая инфекция мочевых путей выявляется при микроскопии осадка мочи и посеве. Для оценки суммарной функции почек показано биохимическое исследование крови с определением уровня мочевины, креатинина, электролитов.
Внутривенная урография
Рентгенологическое исследование позволяет выявить обструкцию мочеточников и мочеточниково-влагалищные свищи. При комбинированных пузырно-мочеточниково-влагалищных свищах определяется «стаз» контраста в расширенном мочеточнике, гидронефроз или экстравазация контрастного препарата в области дистального отдела мочеточника.
Цистография
При наличии пузырно-влагалищного свища определяется «вытекание» контрастного препарата через свищ за пределы мочевого пузыря при его ретроградном заполнении.
Рисунок 6.

Рисунок 6. цистограмма — экстравазация контрастного раствора из мочевого пузыря во влагалище через пузырно-влагалищный свищ.
Не менее ценным методом обследования является контрастная вагинография (Кан Д.В., Годунов Б.Н. 1988). Во влагалище вводится катетер Фолея с большим объёмом баллона (ранее применялся обтуратор Годунова Б.Н.). Больной придают положение Тренделенбурга, вводя по катетеру 150-200 мл контрастного вещества, которое проникает через свищ в мочевой пузырь. Ретроградное заполнение мочеточника и полостной системы почки при вагинографии указывает на наличие мочеточниково-влагалищного свища
Цистоскопия
Цистоскопия позволяет определить расположение и количество свищей, их отношение к устьям мочеточников и треугольнику Льето, состояние тканей в окружности фистулы. Большинство пузырно-влагалищных свищей связанных с гистерэктомией локализуются сразу за межмочеточниковой складкой. Проводить цистоскопию нужно с предварительным тампонированием влагалища для предупреждения вытекания мочи. Отверстие свища представляется в виде кратерообразного втяжения с наличием складчатости. При свищах больших размеров во время цистоскопии виден тампон, введенный во влагалище.
Рисунок 7.

На рисунке 7. стрелкой указано свищевое отверстие.
Желательно выполнять цистоскопию у больных с мочеполовыми свищами под внутривенной анестезией.
Ретроградная уретеропиелография
Ретроградная уретеропиелография является наиболее точным методом выявления мочеточниково-влагалищных свищей. Ретроградная уретеропиелографию необходимо делать тогда, когда результаты внутривенной урографии сомнительны или локализация свища остается не определенной. В ряде случаев ретроградная уретеропиелография выполняется с обеих сторон для исключения двустороннего повреждения мочеточников.
Рисунок 8.

На рисунке 8. представлена ретроградная уретеропиелография. Стрелкой указана область повреждения правого мочеточника.
Запись на приём
Запишитесь на прием к гинекологу по телефону
8(812)952-99-95 или заполнив форму online — администратор свяжется с Вами для подтверждения записи
 Центр «Уроклиник» гарантирует полную конфиденциальность
Центр «Уроклиник» гарантирует полную конфиденциальностьЛечение больных с мочеполовыми свищами
Консервативная терапия
Консервативные методы лечения пузырно-влагалищных свищей применяются при «точечных» до 3 мм в диаметре свищах. В мочевой пузырь устанавливается постоянный уретральный катетер Фолея № 12-14. Больным назначается строгий постельный режим. Во влагалище вводятся тампоны с синтомициновой эмульсией. Продолжительность консервативного лечения составляет 6-8 недель, однако только в редких случаях свищи закрываются самостоятельно. По мнению Кана Д.В. (1986), если в течение 10-12 суток не отмечается тенденции к заживлению свища, от консервативной терапии следует отказаться. В этих случаях уретральный катетер нужно удалить для того, чтобы добиться стихания признаков воспаления вокруг свищевого хода. В течение последующего периода рекомендуется подкисление мочи, а не антибактериальная профилактика, поскольку длительная антибактериальная терапия не предотвращает инфекцию мочевых путей, а только приводит к формированию устойчивых форм микроорганизмов. Назначение в этот период эстрогенотерапии (местно или per os) способствует тому, что ткани влагалища становятся более «мягкими и податливыми» что является необходимым условием для успешного хирургического лечения свищей. Гормональная терапия обязательна у женщин с атрофическим вагинитом и у больных в постменопаузе. Для лечения дерматита, связанного с постоянным выделением мочи, рекомендуются ванночки с перманганатом калия и цинковая паста. Необходимо удалить видимый шовный материал и лигатурные камни из области свища. При свищах, образовавшихся после лучевой терапии по поводу злокачественных новообразований, для исключения рецидива выполняется биопсия и гистологическое исследование краев свища.
Определение сроков хирургического закрытия свища.
Залог успешного закрытия свища — отсутствие воспаления тканей в окружности свища, когда демаркация некротических тканей и рубцевание завершены либо не начинались. Поэтому «хирургические» (не лучевые) повреждения мочевой системы могут быть корригированы сразу, при условии их выявления в течение 48-72 часов. Если свищ выявлен в более поздние сроки, необходимо выдержать временной интервал достаточный для того, чтобы признаки перифокального воспаления и отека прошли. Перед реконструктивной операцией свищ должен быть хорошо эпителизированным, стенка влагалища должна быть мягкой и податливой. У больных с рецидивными свищами, перенесших тазовую флегмону (осложнение мочевого затека) и у больных с постлучевыми свищами фистулопластика выполняется не ранее 6-8 месяцев после образования свища.
Хирургическое лечение пузырно-влагалищных свищей
Для успешного хирургического закрытия свища обязательно соблюдение основных правил. Принципы рациональной фистулопластики впервые сформулированы Sims J. (1952) и остаются справедливыми в современной реконструктивной хирургии мочеполовых свищей.
- Иссечение всей рубцово-измененной ткани
- «Расщепление» тканей в зоне фистулы на доступном протяжении, чтобы можно было бы без натяжения сопоставить края раны.
- Закрытие дефектов мочевого пузыря и влагалища швами в различных направлениях
Хирургический доступ для закрытия пузырно-влагалищного свища может быть осуществлен через влагалище, мочевой пузырь, брюшную полость или комбинированным методом. В настоящее время абдоминальный доступ всегда сопровождается вскрытием мочевого пузыря, поэтому в принципе можно говорить о двух доступах — влагалищном и абдоминальном или об их сочетании.
Подавляющее большинство пузырно-влагалищных свищей, в том числе и высоко расположенных, открывающихся в культе влагалища может быть устранено при влагалищном доступе. Влагалищный метод обеспечивает широкую мобилизацию краев свища без нанесения дополнительной травмы мочевому пузырю. Доступ через влагалище проще и безопаснее для пациентки, однако, каждый хирург, специализирующийся в области реконструктивной хирургии нижних мочевых путей должен владеть обоими доступами. Показаниями для абдоминального доступа закрытия пузырно-влагалищных свищей являются: (1) свищи большого диаметра, (2) свищи, непосредственно граничащие с устьями мочеточников, (3) высоко расположенный свищ в суженном влагалище, (4) комбинированные пузырно-мочеточниково-влагалищные свищи.
Комбинированный влагалищно-абдоминальный доступ применяется у пациенток с выраженными рубцовыми изменениями тканей, фиксированным свищом к симфизу или лонным костям, а также больных с постлучевыми свищами.
Основным правилом реконструктивной хирургии мочеполовых свищей является то, что первая операция имеет наилучшие шансы на эффективное закрытие свища. До операции необходимо получить информированное согласие пациентки, в котором обсуждаются ход и возможные осложнения хирургического лечения (повреждение мочеточников, прямой кишки, кровотечение во время операции, инфекционные осложнения, рецидив свища и вероятность того, что устранение свища окажется невозможным).
Техника операций по поводу пузырно-влагалищных свищей
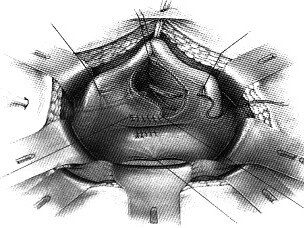
Влагалищный доступ
Пациентка находится в положении для камнесечения. В мочевой пузырь вводится катетер Фолея. На этом этапе операции принимается решение и при необходимости выполняется троакарная цистостомия и катетеризация устьев мочеточников. Во влагалище вводится заднее зеркало и устанавливается самоудерживающий ретрактор.
На приведенном ниже рисунке представлен этап влагалищной фистулопластики (в мочевой пузырь установлен катетер Фолея, в правый мочеточник введен мочеточниковый катетер).
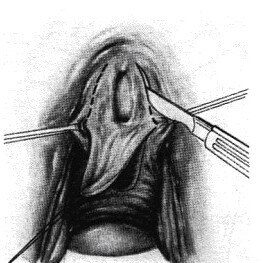
Рисунок 9.

После того, как свищевое отверстие четко идентифицировано слизистая влагалища прошивается 3-4 швами в окружности свища для необходимой тракции. С этой целью можно использовать также катетер Фолея (8-12) введенный в свищ со стороны влагалища с раздутым баллоном.
Рисунок 10.

Рисунок 10. Края свища прошиты 3 швами, обеспечивающими необходимые «подтягивание» и мобилизацию
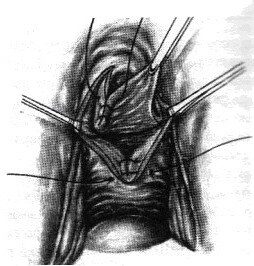
Окаймляющим или другой формы разрезом иссекается свищ. Посредством острой и тупой диссекции передняя стенка влагалища отделяется от подлежащей фасции. Дефект мочевого пузыря закрывается абсорбируемым материалом (викрил 3/0) в вертикальном направлении. Пубоцервикальная фасция ушивается викрилом 3/0 в горизонтальном направлении. Избыток слизистой влагалища иссекается, и рана слизистой ушивается абсорбируемым материалом (викрил 2/0) без пересечения линии предыдущих швов. Во влагалище вводится тампон с бетадином.
Рисунок 11

Рисунок 11. Окончательный вид после ушивания слизистой влагалища.
При свищах больших размеров или когда имеются сомнения в отношении излишнего натяжения тканей при ушивании свища, может использоваться методика Martius. При этом из большой половой губы берется лоскут из жира и пучков бульбокавернозной мышцы на ножке с сохранением кровоснабжения за счет верхней срамной артерии. Формируется широкий туннель под слизистой влагалища между большой половой губой и зоной свища. Лоскут на ножке проводится в этом туннеле и фиксируется к краям фистулы. Слизистая влагалища ушивается над жировым лоскутом.
Рисунок 12.


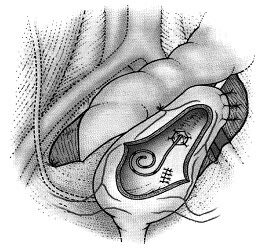
Чрезбрюшинный доступ
Пациентка укладывается в модифицированную литотомическую позицию. В мочевой пузырь вводится катетер Фолея. Брюшная полость вскрывается нижнесрединным разрезом. При оментопластике (подведении сальника на питающей ножке к области свища) разрез передней брюшной стенки продолжается кверху или выполняется отдельный разрез.
Рисунок 13.

Рисунок 13. Схема операции закрытия пузырно-влагалищного свища абдоминальным доступом.
Обнажается пространство Дугласа. Мочевой пузырь мобилизуется и рассекается, начиная от дна по задней стенке на две половины. Идентифицируются устья мочеточников и свищевое отверстие. Устья мочеточников катетеризируются для предупреждения их повреждения.
Свищ иссекается, после чего становится возможным разделение стенок влагалища и мочевого пузыря. Лоскут сальника на питающей ножке подводится в малый таз без натяжения, дистальнее области свища. Влагалище ушивается абсорбируемыми швами (викрил 2/0). Мочевой пузырь ушивается 2-3 рядным швом с оставлением эпицистостомы. В отлогие места брюшной полости устанавливаются дренажные трубки для закрытой системы аспирации.
Рисунок 14
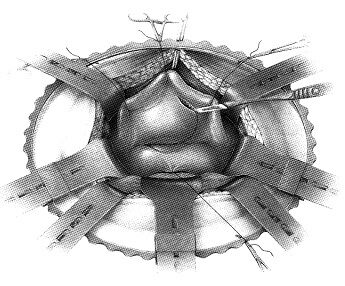


На рисунке 14. представлены этапы операции закрытия пузырно-влагалищного свища абдоминальным доступом.
Ведение больных в послеоперационном периоде
Внутривенное введение антибиотиков продолжается до тех пор, пока пациентка не сможет перейти на пероральный прием. Для уменьшения императивных позывов к мочеиспусканию назначаются антимускариновые препараты (детрузитол, спазмекс, дриптан). Дренажи из полости таза удаляются, когда объём отделяемого станет минимальным.
На 10-14 день выполняется цистограмма. При отсутствие экстравазации контрастного раствора эпицистостома удаляется. Уретральный катетер Фолея оставляется еще на 3-4 дня для заживления цистостомической раны. При наличие затеков контраста эпицистостома оставляется еще на 2 недели и цистограммы вновь повторяются.
Осложнения
Возможными осложнениями реконструктивной хирургии больших пузырно-влагалищных свищей является развитие пузырно-мочеточникового рефлюкса и de novo детрузорной нестабильности. При пузырно-мочеточниковом рефлюксе и гиперактивности мочевого пузыря требуется назначение антимускариновых препаратов.
При фистулопластике больших свищей расположенных близко от устьев мочеточников существует опасность развития обструктивного уретерогидронефроза. В таких ситуациях целесообразно одновременно выполнить закрытие свища и реимплантацию мочеточника.
Наиболее неприятным осложнением является рецидив свища. Если данное осложнение произошло, то после определенного периода ожидания выполняется фистулопластика с использованием лоскута из жировой ткани половой губы (операция Мартиуса), лоскута из m. Gracilis.
Результаты и прогноз.
Частота успешного закрытия пузырно-влагалищных свищей достигает 90%. Оперирующему свищи хирургу всегда надо отдавать себе отчет в том, что повторная операция более обширная и трудная чем первая. Иногда лучше изменить первоначальный план операции и выполнить фистулопластику с дополнительным укреплением тканей в области свища за счет сальника, жирового лоскута по Мартиусу или использованием m. gracilis.
Частота успешных результатов при пластике постлучевых свищей не столь оптимистична и не достигает 85%.
Пузырно-маточные свищи
Формирование свищей между мочевым пузырем и маткой связано, как правило, с акушерской травмой (ранение мочевого пузыря во время кесарева сечения). Повреждение мочевого пузыря, замеченное своевременно и ушитое во время кесарева сечения заживает без каких либо последствий.
Основным симптомом пузырно-маточного свища может быть не подтекание мочи, а появление гематурии во время менструации (симптом Юссифа). Наличие сообщения между мочевым пузырем и маткой лучше всего выявляется при гистерографии.
Принципы хирургического лечения пузырно-маточных свищей аналогичны закрытию пузырно-влагалищных свищей. Оба органа тщательно выделяют и оба отверстия ушивают с подведением лоскута сальника на питающей ножке. Иногда при больших дефектах в матке её целесообразней удалить.
Лечение мочеточниково-влагалищных свищей
Консервативное лечение мочеточниково-влагалищных свищей мало эффективно. Как правило, при длительном существовании таких фистул стенозируется просвет мочеточника, развивается уретерогидронефроз, прогрессивно снижается функция соответствующей почки вплоть до её полной потери. Прекращение выделения мочи из влагалища у больной с мочеточниково-влагалищным свищем может быть связано с утратой функции почки.
К консервативным методам лечения относится установка мочеточникового стента. Для рассасывания и размягчения рубцовой ткани в области повреждения мочеточника используются экстракт алоэ, лидаза, кортикостероиды. При невозможности ретроградного введения стента производится чрескожная пункционная нефростомия и при наличии мочевого затека его дренирование.
К реконструктивным операциям при мочеточниково-влагалищных свищах относятся: уретероцистонеоанастомоз, операция Боари, элонгация мочевого пузыря с фиксацией к поясничной мышце и кишечная пластика.
Уретероцистоанастомоз показан при свищах предпузырного отдела мочеточника. Мочеточник пересекается поперечно в пределах здоровых тканей. Необходимо бережно относиться к мочеточнику, проксимальный конец не следует брать зажимами и «скелетировать» во избежание трофических нарушений, рецидива свища и стенозирования области анастомоза. Пересадку мочеточника осуществляют, используя одну из антирефлюксных методик, чаще всего туннельный метод.
Рисунок 15.




На рисунке 15 представлены этапы операции уретероцистоанастомоза.
Когда повреждение распространяется на весь тазовый отдел мочеточника, выполняются операция Боари или элонгация мочевого пузыря с фиксацией к поясничной мышце. Последняя операция в настоящее время рассматривается как более физиологичная и применяется значительно чаще, чем классический вариант операции Боари.
Рисунок 16.
Если мочеточниково-влагалищные свищи сопровождаются обширными разрушениями мочеточника или в результате воспалительных и лучевых поражений резко уменьшена емкость мочевого пузыря восстановление пассажа мочи, возможно, только с помощью изолированного сегмента кишки, т.е. кишечной пластики мочеточника.
Уретровлагалищные свищи
Уретровлагалищные свищи возникают в результате ранений мочеиспускательного канала при родоразрешающих и гинекологических операциях и иногда при тяжелой травме с переломом костей таза. В большинстве случаев эти свищи являются осложнением передней кольпорафии, удаления кист влагалища, расположенных в передней части свода, парауретральных кист или дивертикулов уретры, локализующихся в области внутреннего сфинктера. В редких случаях абсцессы парауретральных желез и больших желез преддверия влагалища, актиномикоз мочеиспускательного канала также могут привести к образованию уретральных свищей. Достаточно новым причинным фактором образования уретральных свищей является возможность эрозии уретры синтетическими сетчатыми имплантатами, которые в настоящее время широко применяются в хирургическом лечении стрессового недержания мочи.
Симптоматика зависит от размера и локализации фистул. Когда свищ располагается в дистальном отделе уретры, больные удерживают мочу, но при мочеиспускании она выделяется через свищевое отверстие. Поскольку у таких пациенток отсутствует недержание мочи, большинство из них не нуждается в хирургическом лечении. Если фистула локализуется в среднем и проксимальном отделе уретры, моча непроизвольно выделяется как в вертикальном, так и в горизонтальном положении больной.
При хирургическом лечении тяжелых повреждений уретры необходимо решить две принципиальные проблемы:
- Закрытие дефекта с восстановлением «уретральной трубки» (формирование неоуретры)
- Восстановление удержания мочи.
Рисунок 17.

На рисунке 17. представлен уретровлагалищный свищ (конец бужа, выходящий из свища уретры указан стрелкой).
Пластика уретральных свищей представляет определенные трудности, поскольку всегда имеется дефицит тканей. Самопроизвольно они закрываются очень редко. Выбор способа коррекции уретровлагалищных свищей зависит от опыта и предпочтения хирурга. При большинстве старых способов фистулопластики неоуретра формируется из лоскута влагалища (Отт Д.О., 1914).
Рисунок 18.

На рисунке 18. (а, б, в) представлена пластика уретровлагалищного свища.
Другим способом уретропластики является использование оставшихся тканей уретры. Принцип этого способа основан на том, что при утрате дистальной уретры её стенки подтягиваются вверх к проксимальному отделу. Преимуществом метода является то, что реконструкция уретры фиброзно-мышечными тканями с пликацией периуретральной и перивезикальной фасции над пузырно-уретральным сегментом в виде второго слоя в большей степени способствует коррекции недержания мочи, чем простая трубка из слизистой влагалища.
Рисунок 19.
На рисунке 19. представлено восстановление уретры с использованием оставшейся уретры.
При дефиците местных тканей (слизистая влагалища или оставшаяся уретра) для формирования неоуретры может использоваться лоскутная пластика из слизистой малой половой губы на питающей ножке.
Последним средством в лечении больных с утратой уретры при неэффективности перенесенных операций является деривация мочи в изолированный сегмент кишки.
Постлучевые свищи
Изменение тканей после лучевой терапии не ограничиваются только областью свища. Хирургическое лечение свищей после лучевой терапии предполагает иссечение нежизнеспособных тканей и пластику хорошо васкуляризированными тканями. Если отсутствует вовлечение в патологический процесс мочеточников и прямой кишки для ликвидации изолированных постлучевых пузырно-влагалищный свищей применяется методика Martius H. (1928). В случаях гигантских лучевых пузырно-влагалищных или пузырно-прямокишечных-влагалищных свищей выполняется облитерация влагалища лоскутом сальника на питающей ножке и надпузырная деривация мочи с механизмом удержания или без него.
Рисунок 20.

Профилактика мочеполовых свищей
I. Профилактика акушерских свищей
- Правильная организация родовспоможения, строгий учет беременных с отягощенным акушерским анамнезом, анатомически узким тазом, неправильным положением и крупным плодом.
- Обследование мочевой системы до родов.
- Четкое знание топографо-анатомических взаимоотношений мочевых и половых органов
- Предупредить акушерскую травму мочевой системы можно плановым кесаревым сечением, которое является методом выбора аномалиях развития половых органов.
II. Профилактика гинекологических свищей
- Своевременное гинекологическое обследование, выявление ранних форм злокачественных новообразований.
- Проведение профилактических осмотров, использование кольпоскопии, биопсии, цитологического исследования, УЗИ. Нельзя допускать появления больных со сдавлением мочеточников и мочевого пузыря и свищами в области распадающейся опухоли, проросшей в мочевой пузырь.
- Тщательное гинекологическое и урологическое обследование больных до операции.
- Проведение плановых операций в первой фазе менструального цикла, когда тонус сосудов выше и меньше выражен отек тканей и венозный стаз.
- Умение идентифицировать мочеточник. Он белесоватого цвета, на его поверхности просвечивают тонкие кровеносные сосуды, при прикосновении инструментом стенка мочеточника сокращается.
- Гемостаз должен осуществляется только при визуальном контроле, нельзя брать в зажим ткани ad mass.
- В трудных случаях, когда рубцово-воспалительные или опухолевые процессы нарушают топографию тазовых органов, перед операцией следует катетеризировать мочеточники и опорожнить мочевой пузырь.
- Умение вовремя распознать травму мочевых органов, правильно оценить ее характер и выбрать адекватный способ устранения.
 поделиться
поделиться  рассказать
рассказать  поделиться
поделиться  разместить
разместитьМочеполовые свищи — симптомы болезни, профилактика и лечение Мочеполовых свищей, причины заболевания и его диагностика на EUROLAB
В зависимости от вовлеченных в патологических процесс органов различают пузырно-генитальные, мочеточнико-генитальные и уретро-влагалищные и комбинированные (мочеполовые и мочекишечные) свищи. Формирование и клиническая картина мочеполовых свищей зависят от причин их возникновения.
Пузырно-генитальные свищи составляют большинство мочеполовых свищей (55-65%). В зависимости от причины возникновения различают пузырно-влагалищные свищи травматического, воспалительного, онкологического и радиационного генеза.
Пузырно-генитальные свищи травматического генеза
Этиология. Повреждения мочевых путей при гинекологических операциях остается самым распространенным видом травмы, приводящей к возникновению пузырно-влагалищных свищей. Травматические пузырно-генитальные свищи после гинекологических операций обусловлены в основном тяжестью гинекологической патологии и сложностью хирургического пособия, а также недостаточной квалификацией хирурга. С широким внедрением лапароскопического доступа в оперативной гинекологии в последнее десятилетие появились пузырно-генитальные свищи ожогового генеза.
Пузырно-генитальные свищи в результате акушерской травмы чаще возникают после оперативных вмешательств по поводу тяжелой акушерской патологии и являются следствием экстремальной ситуации и необходимости срочно извлечь плод или удалить матку.
Клиника. Основной симптом пузырно-влагалишных свищей — непроизвольное и постоянное подтекание мочи из влагалища. Если свищ стал результатом незамеченной травмы мочевого пузыря, то подтекание мочи начинается в первые же дни после операции, а при трофических изменениях стенки пузыря оно бывает отсроченным и зависит от характера и распространенности патологического процесса (обычно 7-11-е сут). Клинически очень важно установить, подтекает ли моча при сохраненном мочеиспускании или последнее полностью отсутствует. По этому симптому можно судить о диаметре пузырной фистулы: при точечных свищах и свищах, расположенных выше межмочеточниковой складки (высоких), может сохраняться самопроизвольное мочеиспускание. При прогрессировании заболевания появляются боли в области мочевого пузыря и влагалища. Постоянный симптом — психоэмоциональные расстройства, обусловленные подтеканием мочи.
Диагностика основана на тщательно собранном анамнезе, анализе клинического течения заболевания и данных осмотра больной. Трудности возникают при высоко расположенных фистулах, открывающихся в рубцово измененный свод влагалища. Схема обследования больных с пузырно-влагалищными свищами:
- сбор анамнеза и гинекологический осмотр;
- проведение трехтампонной пробы;
- цистоскопия и вагинография;
- УЗИ почек;
- по показаниям экскреторная урография, радионуклидная ренография, цистография в 3 проекциях.
Пузырно-генитальные свищи воспалительного генеза формируются вследствие гнойно-воспалительных заболеваний внутренних половых органов. В отличие от пузырно-влагалищных свищей травматического генеза, при которых общее состояние больных чаще бывает удовлетворительным, при пузырно-придатковых, параметрально-придатковых и сложных свищах гнойно-воспалительной этиологии состояние больных нарушено вследствие интоксикации и деструктивного процесса в малом тазу.
Клиника заболевания определяется стадией и распространенностью гнойно-воспалительного процесса. Основные жалобы — боли над лоном различной интенсивности, иррадиирующие в бедро и поясницу, дизурические явления, повышение температуры тела, озноб, гноевидные выделения из половых путей, пиурия, редко меноурия.
Диагностика:
- осмотр;
- лабораторные исследования;
- УЗИ малого таза и почек;
- ренография;
- экскреторная урография;
- компьютерная томография;
- цистоскопия, хромоскопия, гистероскопия, фиброколоноскопия.
Лечение. При выявлении пузырно-влагалищного свища, как правило, проводится попытка консервативного лечения: установка постоянного катетера в мочевой пузырь на 8-10 сут, промывания мочевого пузыря антисептиками, мазевые тампоны во влагалище, антибактериальная терапия, уросептики. По данным литературы, у 2-3% больных небольшие свищи рубцуются, но большинство пациенток с пузырно-влагалищными свищами приходится оперировать. Существуют влагалищный и чрезбрюшинный доступы операции. Выбор хирургического пособия зависит от расположения фистулы и сопутствующей патологии гениталий. Показанием к влагалищному доступу считается возможность полной мобилизации свищевого хода, иссечения рубцовых тканей, адекватного и полного восстановления функциональной полноценности органа.
Чрезбрюшинный доступ операции показан при гнойной и негнойной патологии в полости малого таза, требующей хирургического лечения: сужении мочеточника, вызывающем нарушение пассажа мочи, свищах сложной локализации, требующей пластики ряда органов малого таза и передней брюшной стенки, высоком расположении фистулы, близком к устью мочеточника, мочевых затеках.
При лечении пузырно-влагалищных свищей важно определить сроки хирургического вмешательства. Классическая стратегия заключается в выжидании от 3 до 6 мес после повреждения, чтобы добиться максимального стихания воспалительной реакции, вызванной хирургическим вмешательством.
Профилактика. Предупреждение фоновых заболеваний мочевых и половых путей, совершенствование методов контрацепции, прогнозирование течения родов, ранняя диагностика послеродовых гнойно-септических заболеваний, адекватное лечение развившихся осложнений.
Мочеточниково-генитальные свищи (мочеточниково-влагалищные, мочеточникою-маточные) составляют 25-30% мочеполовых свищей. Мочеточниково-генитальные свищи всегда травматического генеза, причем мочеточник, как правило, травмируется во время операций, чаще радикальных гинекологических, реже акушерских. Только в 20% случаев повреждение мочеточника распознается во время операции, в связи с чем в послеоперационном периоде часто возникают осложнения в виде мочевого перитонита, флегмоны, гнойного пиелонефрита, стриктуры мочеточника.
Мочеточниково-маточные свищи встречаются крайне редко.
Клиника. Основная жалоба больных — подтекание мочи. По времени начала подтекания мочи и по предшествовавшим симптомам можно судить о характере травмы мочеточника (прошивание, пристеночное ранение, перевязка). При пристеночном ранении мочеточника практически сразу образуется мочевой затек, вызывающий повышение температуры тела и через 2-3 дня после этого — подтекание мочи. При перевязке мочеточника дистрофия и некроз его стенки развиваются на фоне нарушения оттока мочи, что сопровождается интенсивными болями в области почки. Затем следует повышение температуры, а подтекание мочи появляется только на 10-12-е сут.
При всех мочеточниково-влагалищных свищах сохранено самопроизвольное мочеиспускание при подтекании мочи.
Диагностика. Уточнение диагноза целесобразно начинать с цистоскопии и хромоцистоскопии. При отсутствии мочеточникового эндоскопа необходима ретроградная катетеризация устья травмированного мочеточника с введением через него катетера, что позволит определить уровень травмы мочеточника и соответственно локализацию свища. Внутривенная урография показывает состояние почек и здорового отдела мочеточника на стороне поражения, степень гидронефроза, гидроуретера, величину мочевых затеков.
В комплекс обследования обязательно включают УЗИ почек и функциональные исследования выделительной системы (биохимические исследования крови, пробы Зимницкого, Нечипоренко, радионуклидное исследование почек).
Лечение только хирургическое, чрезбрюшинным доступом (уретероцистонеостомия, кишечная пластика мочеточника). Время выполнения и метод оперативного вмешательства определяют сугубо индивидуально, но главное условие — отсутствие воспалительной реакции в зоне свища. Следовательно, от начала подтекания мочи до операции должно пройти 5 — 7 нед.
Профилактика. Квалифицированное выполнение хирургических пособий, контроль хода мочеточника во время операции.
Уретро-влагалшцные свищи образуются вследствие травмы уретры в родах или при гинекологических операциях (чаще после передней кольпоррафии, при удаления кисты гартнерова хода, кисты передней стенки влагалища).
Клиника. Основная жалоба — непроизвольное выделение мочи из влагалища. Если фистула расположена в среднем или проксимальном отделе уретры, то моча не удерживается ни в вертикальном, ни в горизонтальном положении больной. При локализации фистулы в дистальном отделе уретры мочеиспускание произвольное, но моча выделяется через свищ.
Диагностика уретро-влагалищньгх свищей достаточно проста. Большие дефекты доступны осмотру и пальпации. Свищ можно определить при введении зонда в наружное отверстие мочеиспускательного канала, при этом конец зонда выводится через свищ. Простым и доступным методом диагностики является введение в мочевой пузырь теплого изотонического раствора хлорида натрия, окрашенного метиленовым синим; окрашенный раствор выделяется через свищ. При точечных свищах показаны уретроцистоскопия, вагинография.
Лечение хирургическое. Ушивать дефекты уретры или формировать ее заною следует только при условии полной санации гениталий и мочевых путей. Обычно излечение занимает 3-6 мес и успех прямо связан с восстановлением репаративных свойств тканей. Подготовка зоны вмешательства облегчается краткосрочной фиксацией катетера Фоли, отводящего мочу из мочевого пузыря.
Профилактика. Бережное ведение родов и квалифицированное выполнение гинекологических операций.
Свищи мочеполовой системы, лечение и операции по удалению свищей в клиник
Мочеполовые свищи и все о них
Мочеполовой свищ представляет собой патологический ход, неестественное отверстие, соединяющее мочевой пузырь и смежные с ним органы (прямая кишка, придатки, влагалище и пр.) или выходящее наружу. Через свищ содержимое мочевого пузыря постоянно забрасывается в сообщающийся орган, что вызывает раздражения, инфекции, воспаления, другие патологии, физические и, не в последнюю очередь, моральные страдания. При пузырно-кишечной фистуле происходит также обратное поступление каловых масс в полость мочевого пузыря. Длительное течение болезни может привести в инвалидности, стать причиной стойкого нарушения функций ЖКТ и мочеполовой системы. Поэтому обращение к врачу должно быть незамедлительным.

Разновидности свищей мочеполовой системы
Существуют врожденные и приобретенные аномалии. По причинам возникновения их можно разделить на следующие виды:- Акушерские. Имеют травматический характер и возникают на фоне сложных родов, гинекологических операций, применения акушерских щипцов, внутренних разрывов в процессе родов и т.п. С развитием современной медицины и повышением уровня родовспомогательной практики таких случаев становится меньше, но пока они не являются исключением.
- Хирургические. При операциях на органах мочеполовой системы причиной образования свищей может стать длительное применение зажимов, сдавление органов, их случайное прошивание и другие последствия, затрагивающие мочевой пузырь или мочеточник. Из-за нарушений кровоснабжения участка в тканях происходят некротические необратимые изменения, на месте которых со временем формируется свищ. Он может образоваться буквально в ближайшие дни, а может появиться через несколько месяцев. Условно к хирургическим случаям можно отнести и возникновение фистул на фоне использования синтетических протезов, используемых в случае недержания мочи и по иным показаниям. Причиной в этом случае также является нарушение нормального кровотока.
- Травматические. Травмы, не связанные с хирургическими манипуляциями.
- Воспалительные, в т.ч. инфекционные.
- Постлучевые. Может образоваться после прохождения лучевой терапии в случае злокачественных опухолей матки и ее шейки. Образование постлучевых фистул происходит не сразу, а спустя несколько недель или месяцев после прохождения онколечения.
В зависимости от связанных патологией органов, различают несколько разнообразных групп сочетаний (пузырно-генитальные, уретро-влагалищные, пузырно-уретральные и другие), а также наружные, внутренние (выходящие в брюшную полость) и комбинированные свищи.
Своевременно проведенная фистулопластика позволяет полностью восстановить функции пораженных органов и предотвратить возможные рецидивы в будущем.
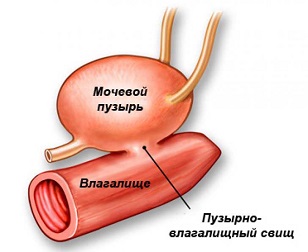
Нужна дополнительная информация?
Не нашли ответ на свой вопрос?
Оставьте заявку и наши специалистыпроконсультируют Вас.
Спасибо за обращение.
Ваша заявка принята. Наш специалист свяжется с Вами в ближайшее время
Симптомы заболевания
Симптоматика заболевания определяется видом мочеполового свища и вовлеченными в процесс органами.- Наружные. Проще всего диагностируются наружные, открывающиеся через поверхность кожи. Как правило, со временем вокруг выходного отверстия возникает местное воспаление (покраснение, нагноение и т.п.). Если свищ наружного или внутреннего типа имеет длинный, часто извилистый ход, воспаление затрагивает окружающие ткани с образованием абсцессов, переходящих во флегмоны.
- Пузырно-влагалищные. Очень распространенная форма, дающая симптоматику в виде регулярных жидких выделений из влагалища разной интенсивности. Если размер хода небольшой, сохраняется естественная функция мочеиспускания. При широком отверстии в нижней части пузыря практически все его содержимое может выходить через влагалище. Сопутствующими симптомами часто бывают привычные циститы, кольпиты, нерегулярные месячные, эрозии.
- Пузырно-придатковые. Вовлечение в процесс придатков протекает с болевым симптомом и другими признаками выраженной интоксикации в области малого таза. В зависимости от интенсивности процесса требует особо быстрого врачебного вмешательства.
- Пузырно-кишечные. Проявляется примесями кала и крови в моче, частыми инфекциями мочевыводящих путей, водянистыми выделениями из прямой кишки, пневмотурией (выделением газов при мочеиспускании). Могут иметь место кишечные расстройства и инфицирования, боль в области лобка, частое болезненное мочеиспускание малыми порциями.

Диагностика
Женские пузырно-влагалищные свищи обычно диагностируются при гинекологическом осмотре. При крупных размерах они хорошо заметны в зеркалах, при маленьких определяются по самопроизвольному подтеканию мочи. В сомнительных случаях врач может назначить биохимическое исследование транссудата влагалища на уровень креатинина или цистоскопию. Для выявления пузырно-кишечных свищей применяется пальцевый метод, аноскопия или ректороманоскопия. В зависимости от затронутых патологией органов врач может назначить и другие диагностические исследования — УЗИ, фистулографию, бакпосев, контрастные методы диагностики и т.д.
Лечение мочеполовых свищей
В отдельных случаях для закрытия очень мелких свищей уретро-вагинальной связки может быть предпринята попытка их консервативного закрытия методом капельного и тампонированного введения лекарственных препаратов с установкой катетера Фолея. Однако процент успешного рубцевания фистулы очень мал, поэтому основным и надежным методом лечения остается хирургическая коррекция.Оперирующие врачи Центра хирургии «СМ-Клиника» применяют для этого наиболее эффективный и наименее травматичный современный метод фистулопластики. Хирургической манипуляции предшествует медикаментозная подготовка с целью купирования гнойно-воспалительных процессов в области свищевого хода. В ходе операции врач мобилизует и разобщает соединенные свищом органы, удаляет рубцово-пораженные ткани и ушивает отверстия каждого органа в разных направлениях. Метод фистулопластики по Мартиусу подразумевает использование мышечно-жирового лоскута в качестве прокладки между стенками органов для предотвращения рецидивов. Доступ к зоне свища зависит от его характера, локализации и пола пациента.
Поскольку патология имеет неоднозначную форму и может протекать очень индивидуально, выбор хорошей клиники и грамотного специалиста приобретает первоочередное значение. В Центре хирургии «СМ-Клиника» работают хирурги экспертного уровня, оперирующие свищи любой сложности и комбинации.
Позвоните в Центр хирургии «СМ-Клиника», и наши квалифицированные врачи сделают все возможное для устранения патологии и возвращения радости здоровой и полноценной жизни.