Стентирование коронарных артерий в Екатеринбурге
Стентирование коронарных артерий – установка металлической конструкции (стента) в просвет сосуда сердца, чтобы закрепить результат ангиопластики и сохранить просвет коронарной артерии свободным от тромбов и бляшек. Эта методика впервые была использована в лечении ишемической болезни сердца, а затем успешно перекочевала в другие разделы медицины — хирургию церебро-васкулярной болезни (стентирование сонных артерий), патологии мочевыводящих путей (стентирование мочеточников), абдоминальную хирургию (стентирование желчных протоков, пищевода).
В нашей клинике выполняется стентирование коронарных сосудов. Мы планируем заняться стентированием сонных артерий в рамках неотложной и плановой хирургии церебро-васкулярной болезни и инсульта.
Стентирование — конечный, завершающий этап по восстановлению кровотока в сосудах сердца. Непосредственно перед стентированием проводятся диагностическая коронароангиография (исследование сосудов сердца путем введения в их просвет контраста) и
Имеются разнообразные виды стентов. Они изготавливаются из различных металлов, могут иметь специальное лекарственное покрытие изнутри, позволяющее «прижиться» стенту в просвете сосуда и обеспечивать оптимальный кровоток в сосудах. С течением времени стенты эпителизируются, то есть вживляются в стенку сосуда и становятся его частью.
В случае наличия тромба в просвете сосуда сначала производится тромбаспирация, т.е. удаление тромба с помощью тромбаспиратора. Ангиопластика же ограничивается обычно процессом удаления (раздавливания) бляшки без установки стента и также проводится с помощью катетера.
Стентирование относится к высокотехнологичной манипуляции и может проводиться лишь опытным кардиохирургом в инвазивном центре, выполняющем не менее 700 таких процедур в год.
В Медицинском объединении «Новая больница» коронароангиография (КАГ), ангиопластика и стентирование выполняются с 1 октября 2002 года.
Средний объём операций в нашем центре составляет 1100 в год, и мы планируем увеличить их количество минимум до 1800 в год.

Подчеркнем, что эти манипуляции выполняются в нашей клинике в рамках неотложной помощи кардиологическим больным, хотя возможно и плановое проведение процедур.
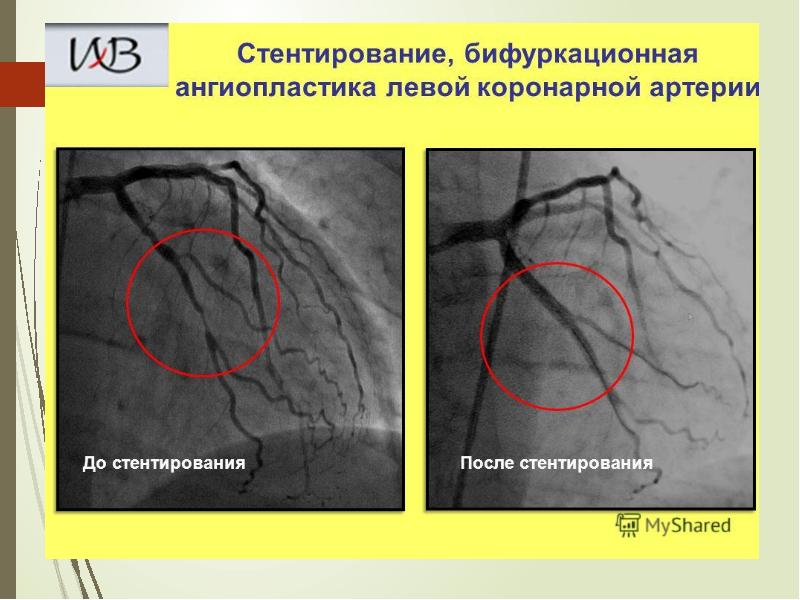
В 2007 году заведующий отделением рентгенхирургических методов диагностики и лечения МО «Новая больница», кандидат медицинских наук Сергей Владимирович Козлов был удостоен премии «Медицинский Олимп» за проведение неотложной процедуры ангиопластики и стентирования ствола левой коронарной артерии пациенту с инфарктом миокарда. Этот вид вмешательства считается наиболее сложным в эндоваскулярной хирургии.
Стентирование относится к чрескожным вмешательствам (ЧКВ) и может проводиться как в плановом, так и в неотложном порядке.
 Иногда эту процедуру называют рентгенхирургической, поскольку вмешательство на сосудах сердца производится под рентгеновским контролем с помощью специальных установок (компьютерных томографов), находящихся непосредственно в операционной
Иногда эту процедуру называют рентгенхирургической, поскольку вмешательство на сосудах сердца производится под рентгеновским контролем с помощью специальных установок (компьютерных томографов), находящихся непосредственно в операционнойПОКАЗАНИЯ К ПЛАНОВОМУ СТЕНТИРОВАНИЮ:
- клиника стабильной стенокардии при наличии холестериновых бляшек, сужающих просвет сосуда сердца более чем на 50%
ПОКАЗАНИЯ К НЕОТЛОЖНЫМ КАГ И ЧКВ:
- инфаркт миокарда
- нестабильная стенокардия
МЕТОДИКА ПРОВЕДЕНИЯ ПРОЦЕДУРЫ.
Стентирование коронарных артерий проводится в специализированном инвазивном сосудистом центре, имеющем оборудование экспертного класса и опытных кардиохирургов.В случае проведения экстренного стентирования специальной подготовки не требуется, пациент транспортируется в операционную прямо из приемного покоя клиники, куда он доставляется сотрудниками скорой медицинской помощи, либо из отделения реанимации или кардиологического отделения стационара -это зависит от тяжести состояния пациента.
Процедура проводятся без наркоза, не требует общего обезболивания, относится к малоинвазивной и не имеют «возрастного ценза» — при наличии показаний стентирование могут быть проведено в любом возрасте и при любом состоянии пациента. Возраст самого молодого пациента из тех, кому были проведено это вмешательство в нашей клинике, составлял 18 лет, самого пожилого -95 лет.
Манипуляция проводится через маленький прокол кожи в области запястья или паха. Предварительно подкожно вводятся обезболивающие препараты местного действия (лидокаин, новокаин и др.), после местного обезболивания производится прокол либо лучевой, либо бедренной артерии — это зависит от особенностей сосудов пациента и тяжести его состояния.
Далее в артерию (лучевую или бедренную) вводится проводник, продвигающийся от периферической артерии к артериям сердца и позволяющий вводить контраст в сосуды сердца, а также проводить на них необходимые вмешательства-ангиопластику и стентирование.
В последнем случае на кончике проводника-катетера в коронарную артерию спускается сложенный как зонтик стент, который затем позиционируется в просвете сосуда под рентгеновским контролем. В процессе раскрытия и установки стента холестериновая бляшка сдвигается к стенке сосуда и тем самым в коронарной артерии восстанавливается свободный кровоток.
В процессе раскрытия и установки стента холестериновая бляшка сдвигается к стенке сосуда и тем самым в коронарной артерии восстанавливается свободный кровоток.
Уникальность стентирования состоит в том, что через маленький прокол в периферическом сосуде врач может провести полноценную лечебную манипуляцию на коронарных артериях, глядя на экран монитора рентгеновской установки.
В рентгеноперационной дежурят реаниматолог и медсестра, которые следят за пациентом и оказывают ему помощь в случае развития неотложной ситуации. Операционная оснащена монитором, пульсоксиметром, дефибриллятором и т.п., необходимыми лекарствами для неотложной помощи
В ряде случаев стентирование проводятся пациентам в крайне тяжёлом состоянии –находящимся на искусственной вентиляции лёгких, в состоянии шока, жизнеугрожающих аритмий.
Сама процедура занимает от полутора до двух с половиной часов (зависит от тяжести состояния пациента).
После процедуры стентирования пациент в сопровождении медперсонала транспортируется в отделение реанимации для наблюдения и лечения. Если процедура плановая, то уже через несколько часов после ее проведения пациент возвращается в свою палату отделения кардиологии. Если же вмешательство проводилось по неотложным показаниям, то пациент будет продолжать лечение в условиях отделения реанимации столько, сколько этого потребует его состояние.
Выписка из стационара после стентирования на 7-8 сутки и на 9-10 сутки после процедуры, выполненной в неотложном порядке. Минимум неделю нужно чтобы стент «прижился» в сосуде сердца и пациент мог без осложнений выписаться домой под наблюдение кардиолога.
Поскольку процедура относится к малоинвазивным, то есть не требует разрезов кожи и наложения швов, общего обезболивания, то пациент имеет минимальные ограничения и может присаживаться, вставать и ходить уже спустя небольшое время после процедуры.
Перед плановыми вмешательствами пациент приходит в клинику подготовленным, с необходимыми обследованиями: общеклинические анализы, данные холтеровского мониторирования ЭКГ, тредмил-теста, компьютерной томографии коронарных артерий и др. Сама процедура планового стентирования ничем не отличается от тех, что проводятся в неотложном порядке. Плановые процедуры имеют приоритет, поскольку выявляют заболевание на ранней стадии и позволяют провести необходимое лечение в комфортных для пациента условиях.
Сама процедура планового стентирования ничем не отличается от тех, что проводятся в неотложном порядке. Плановые процедуры имеют приоритет, поскольку выявляют заболевание на ранней стадии и позволяют провести необходимое лечение в комфортных для пациента условиях.
Пациент с диагнозом стенокардия потенциально угрожаем по развитию инфаркта, поэтому небходимо обследование. Не редкость, что люди поступают в стационар в тяжёлом, жизнеугрожающем состоянии, с инфарктом миокарда, развитие которого можно бы было предотвратить!
Стентирование – это высший пилотаж кардиохирургии, но все же это операция на сердце, которые могут иметь свои

Гематомы в местах пункции сосудов (лучевой и бедренной артерий), но это обусловлено повышенным артериальным давлением, приемом препаратов, влияющих на свертывание крови и др.
Противопоказаниями к стентированию: острое респираторное вирусное заболевание и любой воспалительный процесс в стадии обострения, аллергические реакции на местные анестетики и контрастные вещества (особенно йод-содержащие), тяжёлая почечная, печеночная недостаточность, отказ пациента от продолжения медикаментозного лечения после выписки.
Информацию об этом, а также о возможности проведения процедуры стентирования в нашей клинике Вы можете получить у своего лечащего врача, а также по тел.+7 (343)355 56 57
Следует помнить, что проведение любой, самой сложной манипуляции, бессмысленно, если пациент не выполняет рекомендации лечащего врача и не продолжает лечение после выписки из стационара. Установка стента не решает всех проблем. Более того, стенты нуждаются в специальном «уходе» — приеме препаратов, препятствующих образованию тромбов и холестериновых бляшек.
Пациент, перенесший стентирование, обязательно должен находиться под наблюдением врача-кардиолога. Непременным условием проведения стентирования является «настроенность» пациента на дальнейшее лечен
Безусловно, пациент, перенесший эту процедуру, должен бросить курить, контролировать артериальное давление, вести здоровый образ жизни.
В нашей клинике разработаны программы диспансерного наблюдения пациентов, перенесших стентирование сосудов сердца.
Стоимость услуг Способы оплаты: оплата наличными средствами; оплата пластиковыми банковскими картами МИР, VISA, MastercardWorldwide
Коронарная ангиопластика и стентирование — Научно-исследовательский институт кардиологии
Что такое коронарная ангиопластика?
Это метод лечения, при котором выполняется чрескожное коронарное вмешательство (ЧКВ) для открытия заблокированных холестерином коронарных артерий (что, скорее всего, может быть вызвано ишемической болезнью сердца — ИБС), и для восстановления артериального кровотока в ткани сердца без операции на открытом сердце. Специальный катетер (длинная полая трубка) вставляется в коронарную артерию, которую и необходимо вылечить, освободив ее от блокировки. Этот катетер имеет на конце крошечный баллон. Баллон раздувается, как только катетер помещают в суженную (т. е., поврежденную, нездоровую) область коронарной артерии. Раздувающийся баллон сжимает жировую ткань в артерии и освобождает артерию от закупорки, делая ее открытой внутри, от чего в ней улучшается кровоток.
Специальный катетер (длинная полая трубка) вставляется в коронарную артерию, которую и необходимо вылечить, освободив ее от блокировки. Этот катетер имеет на конце крошечный баллон. Баллон раздувается, как только катетер помещают в суженную (т. е., поврежденную, нездоровую) область коронарной артерии. Раздувающийся баллон сжимает жировую ткань в артерии и освобождает артерию от закупорки, делая ее открытой внутри, от чего в ней улучшается кровоток.
Применение рентгеноскопии. Специальный тип рентгеновского излучения помогает врачу более точно оценить объем повреждения сосуда, где именно расположена блокировка коронарной артерии и показать, как контрастное вещество проходит через артерии.
«Внутрисосудистый ультразвук» — это метод, который использует компьютер и датчик, посылающий звуковые волны для создания изображений кровеносных сосудов. Эти изображения могут быть использованы в процессе ЧКВ. Использование внутрисосудистого ультразвукового исследования (ВСУЗИ) обеспечивает прямую визуализацию и измерения внутри кровеносных сосудов. ВСУЗИ может помочь врачу в выборе соответствующего размера шаров и/ или стентов (стент — тонкая металлическая конструкция, способствующая сохранению открытого просвета кровеносного сосуда), чтобы стент, если он используется, был правильно открыт, а также поможет оценить использование других инструментов ангиопластики.
ВСУЗИ может помочь врачу в выборе соответствующего размера шаров и/ или стентов (стент — тонкая металлическая конструкция, способствующая сохранению открытого просвета кровеносного сосуда), чтобы стент, если он используется, был правильно открыт, а также поможет оценить использование других инструментов ангиопластики.
Что такое стент?
Коронарные стенты в настоящее время почти повсеместно используются в процедурах чрескожного коронарного вмешательства, часто после баллонной ангиопластики, которая открывает суженную артерию и облегчает продвижение стента. Стент представляет собой крошечный, расширяемый рулонный металлический фрагмент, который вставляется в открытый в процессе операции участок артерии, чтобы сохранить артерию от сужения или последующего закрытия.
После того, как стент размещен, в течение нескольких дней после процедуры над ним начинает формироваться ткань. Стент будет полностью покрыт тканью в течение месяца или около того. Необходимо принимать лекарства — Аспирин, Клопидогрел (Плавикс), Прасугрель (Эффиент) или Тикагрелор (Брилинта), которые уменьшают «липкость» тромбоцитов (специальных клеток крови, которые слипаются, чтобы остановить кровотечение), для того, чтобы предотвратить образование тромбов внутри стента. Врач должен предоставить пациенту конкретные инструкции о том, какие лекарства нужно принимать и как долго.
Врач должен предоставить пациенту конкретные инструкции о том, какие лекарства нужно принимать и как долго.
Стенты нового поколения покрыты лекарством, чтобы предотвратить внутри них образование рубцовой ткани. Препарат подавляет разрастание ткани, которое может произойти внутри всей длины стента. Эффект лекарства — предотвращение нового сужения стентированных кровеносных сосудов. Из-за того что стенты могут забиваться, важно чтобы поговорить с врачом о том, что нужно делать пациенту, если после установки стента он испытывает боль в груди.
Если рубцовую ткань находится внутри стента, повторную процедуру можно проводить либо с баллонной ангиопластикой, либо с помощью второго стента, а иногда и с местной лучевой терапией (так называемой брахитерапией) для очистки области шрамов и открытия сосуда.
Показания к ангиопластике и стентированию
Основные показания
Чрескожное коронарное вмешательство выполняется для восстановления коронарного кровотока артерий, когда артерии сужены в месте, которое может быть достигнуто как раз путем ангиопластики и стентирования. Однако не все заболевания коронарной артерии можно лечить с помощью чрескожного коронарного вмешательства.
Однако не все заболевания коронарной артерии можно лечить с помощью чрескожного коронарного вмешательства.
— Ишемическая болезнь сердца (ИБС). ИБС — это сужение коронарных артерий (кровеносных сосудов, поставляющих кислород и питательные вещества к сердечной мышце), вызванное накоплением жира в стенках артерий. ИБС — процесс, который вызывает внутри артерии сужение, ограничивая поставку обогащенной кислородом крови к сердечной мышце.
Сердце — это своего рода насос. Сердце состоит из специализированных мышечных тканей — миокарда. Основная функция сердца — качать кровь по всему телу, так чтобы все ткани тела могли получать кислород и питательные вещества.
Как и любой насос, сердце требует топлива для своей работы. Миокард требует кислорода и питательных веществ, как и любая другая ткань в организме. Тем не менее, кровь, которая проходит через камеры сердца, поступает в остальные части тела. Эта кровь не дает кислорода и питательных веществ миокарду. Миокард получает кислород и питательные вещества из коронарных артерий, которые лежат за пределами сердца.
— Стенокардия. Когда ткань сердца не получает адекватное кровоснабжение, она не может функционировать, как следует. Если кровоснабжение миокарда уменьшилось на какой-то период, то ишемия развивается. Ишемия может уменьшить насосную функцию сердца, так как из-за нехватки питательных веществ и кислорода сердечная мышца ослабляется.
К сожалению, пациент может не иметь никаких симптомов ранней ИБС, но при этом болезнь может продолжать прогрессировать, пока не происходит серьезная блокировка артерий, что приводит к стенокардии (это боль в груди или дискомфорт из-за ИБС). Симптомы стенокардии включают: боль в груди или руке, давление в груди, усталость, расстройство желудка, сердцебиение и одышку.
— Инфаркт миокарда. Если коронарная артерия полностью закрыта сгустком крови, то может произойти инфаркт миокарда (сердечный приступ). Тромб может возникнуть из-за бляшек (накопления жировой ткани в стенках артерии) или разрывов, что приводит к резкому накоплению тромбов на этом участке и блокированию кровеносных сосудов. Если кровоток в конкретной области пострадавшей сердечной мышцы не может быть восстановлен быстро, то ткань умирает.
Если кровоток в конкретной области пострадавшей сердечной мышцы не может быть восстановлен быстро, то ткань умирает.
Ангиопластика и коронарное стентирование показаны следующим категориям пациентов:
- При малом уровне сужения коронарного сосуда,
- При наличии доступа к месту сужения сосуда при ангиопластике,
- При сужении не в главной артерии сердца, которая доставляет в левые отделы сердца,
- При отсутствии сердечной недостаточности.
Перед ангиопластикой и стентированием проводится ангиография — рентгеновский метод исследования состояния коронарных артерий, который проводится, в принципе, так же, как и сама ангиопластика.
Операции ангиопластики и коронарного стентирования относятся к так называемым малоинвазивным вмешательствам, то есть, их проведение не связано с классическими разрезами, вскрытием грудной клетки и полости перикарда, что позволяет пациенту гораздо легче перенести операцию. Следовательно, пациент может раньше перейти к следующему этапу лечения — кардиологической реабилитации.
КАРДИОЛОГИЧЕСКАЯ РЕАБИЛИТАЦИЯ ПОСЛЕ АНГИОПЛАСТИКИ И КОРОНАРНОГО СТЕНТИРОВАНИЯ
Реабилитация после ангиопластики и коронарного стентирования по своим основным принципам похожа на реабилитацию и после других оперативных и неоперативных методов лечения ишемической болезни сердца (ИБС).
Лечебная физкультура — это главное звено в кардиологической реабилитации после ангиопластики и коронарного стентирования.
Прекрасным средством реабилитации после ангиопластики и стентирования является терренкур.
Терренкур — это дозированные по расстоянию, времени и углу наклона пешие восхождения. Проще говоря, терренкур — это метод лечения дозированной ходьбой по специально организованным маршрутам.
Такая ходьба с дозированной нагрузкой позволяет постепенно тренировать сердце и восстановить его функцию. Кроме ходьбы и терренкура активно применяются и другие виды физической активности — физические упражнения, которые в нашем санатории индивидуально подбираются для каждого пациента с учетом его общего состояния. Применяются и упражнения на тренажерах.
Применяются и упражнения на тренажерах.
Физические упражнения — это главное в реабилитации при заболеваниях сердца. Дело в том, что сердце — это мышечный орган, и он, как и все остальные мышцы, может тренироваться, что, конечно, восстанавливает его состояние. Кроме того, физическая активность полезна и в плане борьбы с избыточным весом. Чем больше пациент двигается, тем больше в организме «сжигается» жиров. А ожирение, как известно, является одним из важных факторов риска ИБС.
Физическая активность, как выяснили ученые, оказывает также положительное действие и на эмоциональное состояние пациента, что важно в плане борьбы со стрессом и депрессией, которые встречаются в таких ситуациях.
При физической нагрузке улучшается кровоснабжение всех органов и тканей в организме, нормализуется доставка кислорода ко всем клеткам организма.
К неотъемлемым мерам профилактики повторного инфаркта миокарда и кардиореабилитации относится вторичная профилактика. Сюда относятся строгий контроль кровяного давления и образа жизни, отказ от вредных привычек — курения и алкоголя, регулярное занятие физкультурой и соблюдение диеты.
Диета — еще один важный аспект реабилитации.
Правильная диета важна для профилактики атеросклероза — основной причины ИБС. Специально для Вас диету разработает врач-диетолог, с учетом Ваших вкусовых предпочтений. Конечно, от определенной еды придется отказаться. Есть поменьше соли и жиров, и больше овощей и фруктов. Это важно, так как при продолжающемся избыточном поступлении холестерина в организм лечебная физкультура будет малоэффективной.
Наш организм сам вырабатывает необходимый для него холестерин. А с животной пищей мы неизбежно получаем еще и дополнительный холестерин. Поэтому важно ограничить, прежде всего, жирную пищу — жирное мясо, сало, масло, сметану. Конечно, полностью отказаться от жирной пищи, вряд ли возможно, но резко ограничить потребление жиров — под силу каждому.
Психологическая реабилитация — важное звено в цепи всей кардиологической реабилитации. Постоянный стресс — это фактор риска развития ИБС, инфаркта миокарда и инсульта. Профессиональные психологи помогут справиться со стрессом и депрессией.
Образ жизни после операции стентирования коронарных сосудов – рекомендации врача кардиолога ФЦВМТ Юлии Савостьяновой
Образ жизни после операции стентирования коронарных сосудов
Статья опубликована в новом номере журнала Центра высоких медицинских технологий.
Читать весь выпуск
Стентирование — это малоинвазивное оперативное вмешательство, при котором пациенту в коронарный сосуд, суженный атеросклеротическими бляшками, имплантируют стент. Стентомназывается металлическая спираль из ячеистого материала, которая в просвете сосуда расширяется, «вдавливает» бляшки в его стенку и поддерживает его просвет свободным.
Установка стента приводит к тому, что коронарное кровообращение улучшается, сердце начинает получать больше кислорода, и при физических нагрузках у человека не возникает ишемии миокарда. Это устраняет приступы стенокардии и улучшает самочувствие человека.
Видимая простота стентирования, отсутствие необходимости долгого восстановления после него, а также заметный лечебный эффект операции часто создают у пациентов иллюзию полного выздоровления. Тем не менее, стентирование направлено лишь на устранение симптомов болезни. Причина ишемической болезни сердца — атеросклероз — продолжает существовать и прогрессировать, создавая угрозу повторного появления стенокардии, развития инфаркта миокарда, сердечной недостаточности и других очень серьезных проблем. По этой причине человек, перенесший операцию, должен в полной мере осознавать все возможные опасности своего положения и необходимость дальнейшего лечения.
Тем не менее, стентирование направлено лишь на устранение симптомов болезни. Причина ишемической болезни сердца — атеросклероз — продолжает существовать и прогрессировать, создавая угрозу повторного появления стенокардии, развития инфаркта миокарда, сердечной недостаточности и других очень серьезных проблем. По этой причине человек, перенесший операцию, должен в полной мере осознавать все возможные опасности своего положения и необходимость дальнейшего лечения.
После стентирования
Объем лекарственной терапии после операции стентирования, к сожалению, не уменьшится. Пациент должен понимать, что отказаться от медикаментов при ИБС невозможно. После успешного стентирования коронарных артерий большое значение имеет схема лекарственной терапии, решающую роль в которой играет двойная антитромбоцитарная терапия ( снижение риска тромбоза стента). Лечитесь по схеме и не забывайте: ваше хорошее самочувствие после операции во многом сохраняется благодаря тому, что вы соблюдаете схему назначенной терапии.
1) Физическая активность — одно из самых важных условий образа жизни после стентирования. Регулярные нагрузки замедляют развитие атеросклероза, тренируют сердечную мышцу, способствуют стабилизации артериального давления, оказывают общеоздоровительное действие на организм. Пациенту, перенесшему эту операцию, стоит быть готовым к тому, что отныне он должен заниматься физическим нагрузками не менее 4-5 раз в неделю. Из конкретных видов нагрузок рекомендуются специальные упражнения ЛФК, ходьба, езда на велосипеде, плавание, бег трусцой. Виды спорта, которые требуют значительных физических усилий и потенциально грозят получением травм (подъем тяжестей, бокс), не рекомендованы.
2) Питание после стентирования
Второй крайне важный компонент терапии — соблюдение диеты. Печально, но не все пациенты придерживаются рекомендованных правил питания. И можно без сомнений утверждать, что это играет большую роль в высокой частоте рецидивов стенокардии и повторных стентирований. Диетотерапия после стентирования коронарных сосудов должна строиться на основе следующих принципов:
Ограничение в рационе животных жиров,рафинированных углеводов, сладостей, ограничение соли. Ограничение потребления кофе и других напитков и продуктов с содержанием кофеина (крепкий чай, шоколад, какао). Кофеин вызывает спазм сосудов и усиление работы сердца, что создает повышенную нагрузку на сердечно- сосудистую систему и наносит вред пациентам с ишемической болезнью и перенесенным стентированием. Добавление в рацион растительных масел, свежих овощей и фруктов, рыбы (употреблять не менее 2 раз в неделю). Все это препятствует развитию атеросклероза. Так же стоит отказаться от вредных привычек.
3) Работоспособность после стентирования. После проведенной операции стентирования пациенту можно будет вернуться к привычной работе. Конкретные сроки восстановления трудоспособности могут быть различны, это зависит от состояния человека (степени тяжести ИБС, наличии перенесенного недавно инфаркта и т.д.) и его профессии. Работникам интеллектуального труда можно начинать работать практически сразу после стентирования, а тем, чья специальность связана с физическими нагрузками, разрешается приступать к труду позже.
Операция стентирования устраняет симптомы ИБС, состояние человека после нее улучшается, поэтому об оформлении инвалидности у пациентов, которые ее перенесли, речь идет достаточно редко.
4)Путешествия и отдых после стентирования. Когда состояние человека после операции стабилизируется, ему разрешается путешествовать любыми способами и без ограничений.
Памятка пациенту, перенесшему стентирование коронарных артерий
Атеросклероз – хроническое прогрессирующее заболевание, приводящее к снижению кровотока в зоне питания артерии и кислородному голоданию (ишемии) органа. Поэтому это заболевание называют ишемической болезнью. Если коронарная артерия сужена, то возникают симптомы стенокардии, если ее просвет полностью перекрывается, то возникает инфаркт миокарда. Этим заболеванием страдает большое количество людей во всем мире, в т.ч. в нашей стране. ИБС является основной причиной инвалидности и смерти. Поэтому лечение атеросклероза и ишемической болезни сердца крайне необходимо.
Заподозрить поражение коронарных артерий можно при появление характерных болей за грудиной при физической нагрузке, изменениям при выполнении ЭКГ и эхокардиографии. Наиболее информативным методом диагностики поражения артерий сердца является коронарография. Это исследование проводится путем прокола бедренной или лучевой артерии, проведения черезотверстие катетера к сосудам сердца и введения контрастного вещества поочередно сначала в правую. Затем в левую коронарные артерии. Введенное рентгеноконтрастное вещество, смешиваясь с кровью, течет по сосудам, а в это время включенные рентгеновский аппарат фиксирует изображение в режиме кинофильма. После записи всей серии изображений катетер удаляетсяи прижимается место пункции для остановки кровотечения. Оценивая изменения артерий, ренгенэндоваскулярный хирург может достоверно сказать, какая тактика лечения сможет улучшить качество жизни пациента – дальнейшая медикаментозная терапия или проведение выполнение инвазивного вмешательства (ангиопластики со стентированием или аорто-коронарное шунтирование).
Ангиопластика и стентирование артерий сердца в настоящее время является лидирующим и самым эффективным методом лечения ишемической болезни сердца благодаря ряду преимуществ:
- для доступа не требуется разреза тканей и, соответственно, общего наркоза и связанного с ним осложнения;
- пациент во время всей манипуляции свободно общается с врачом и, обычно, не испытывает никаких болевых ощущений;
- сама операция длится недолго, и после нее человек должен соблюдать постельный режим в течение суток, а спустя несколько дней его можно выписывать на амбулаторный этап лечения.
- данное вмешательство можно проводить несколько раз в течение жизни при прогрессировании заболевания.
Суть методики состоит в расширении суженного просвета сосуда изнутри
специальным баллонным катетером, который подводится непосредственно к атеросклеротической бляшке. Раздувая баллон, подобранный по размеру пораженного сегмента сосуда, бляшка раздавливается и просвет артерии восстанавливается. Чтобы сегмент артерии оставался расширенным как можно дольше, артерии укрепляют установкой специального металлического сетчатого трубчатого каркаса – стента.
ВАЖНО! Эффект от вмешательства зависит не только от того, какой и как установлен стент, но и от дальнейшего выполнения пациентом следующих правил:
1. Строгий контроль артериального давления
2. Отказ от вредных привычек – курения и алкоголя
3. Регулярное занятие физкультурой
При физической нагрузке улучшается кровоснабжение всех органов и систем, улучшается эмоциональное состояние, снижается вес, ускоряется послеоперационное восстановление.
4. Соблюдение принципов рационального питания
- Ограничение соли до 3-5 г\сут (1 чайная ложка без горки)
- Ограничение животных жиров (сметана, жирные сорта мяса, птицы
- Достаточное потребление пищевых волокон
- Ограничение холестерина (субпродукты, яичный желток)
- Потребление растительных масел (подсолнечного, оливкового, кукурузного) — источников омега-3 ПЖК
5. Научиться противостоять стрессам, избегать конфликтных ситуаций и не создавать их
6. Строго следовать всем назначениям и рекомендациям врача – регулярно принимать лекарственные препараты и проходить назначенное обследование.
ВАЖНО! После стентирования в первую очередь необходим прием препаратов, препятствующих образованию тромбов:аспирин 75-100 мг\сут.пожизненно и клопидогрель 75 мг\сут. не менее 12 месяцев.
ВАЖНО! Также следует принимать статины, которые существенно снижают смертность и частоту осложнений ишемической болезни сердца. При этом целевые значения должны быть:
- общий холестерин менее 4,5 ммоль\л
- липопротеиды низкой плотности менее 2,5 ммоль\л
При возобновлении симптомов стенокардии необходимо незамедлительно обратиться к врачу.
Необходимо помнить, что, строго придерживаясь рекомендаций, можно быть уверенным в улучшении качества жизни на долгое время.
Разработано заведующей РКЦ Центрального района Большовой Е.В.
Стентирование коронарное | РОСТОВСКАЯ ОБЛАСТНАЯ КЛИНИЧЕСКАЯ БОЛЬНИЦА
Важный этап процедуры коронарного стентирования —
баллонная ангиопластика: баллонный катетер с надетым
на него стентом проводится к месту сужения артерии.
Если в ходе коронарографии было обнаружено гемодинамически значимое поражение коронарной артерии, врачи могут немедленно провести коронарное стентирование — один из методов лечения ишемической болезни сердца, позволяющий увеличить просвет пораженной атеросклеротическим процессом артерии изнутри, под контролем рентгена. Так же, как и коронарография, процедура стентирования доставляет пациенту минимум дискомфорта, и при квалифицированном исполнении, как правило, не дает осложнений.
Важный этап процедуры коронарного стентирования — баллонная ангиопластика: так называемый «баллонный катетер» соответствующего диаметра с надетым на него стентом через прокол на руке пациента проводится к месту сужения артерии.
При раздувании баллона стент расширяется в диаметре,
вжимаясь в стенку артерии, соответственно увеличивая
просвет суженного сосуда и восстанавливая кровоток.
Стент представляет собой миниатюрную трубочку из нержавеющего металла с множеством ячеек сложной конфигурации. При раздувании баллона стент расширяется в диаметре, вжимаясь в стенку артерии, соответственно увеличивая просвет суженного сосуда и эффективно восстанавливая кровоток. Затем инструментарий удаляется, а на место пункции лучевой артерии с целью профилактики кровотечения на 12 часов накладывается давящая повязка.
Стент представляет собой миниатюрную трубочку
из нержавеющего металла с множеством ячеек.
На срок функционирования стента серьезно влияет степень прилегания приспособления к коронарной артерии. Для оценки этого параметра рентгенохирурги Ростовской областной клинической больницы применяют незаменимый метод внутрисосудистой визуализации — оптико-когерентную томографию.
Процедура установки одного стента занимает в среднем 20 минут. В зависимости от характеристик сосудистого стеноза может понадобиться два и более стентов.
После ангиопластики и стентирования в течение суток назначается постельный режим, за состоянием пациента проводится наблюдение в специализированном стационаре. Также рекомендуется обильное питье в течение 2 суток — чтобы вывести из организма контрастное вещество. Через сутки после операции можно принимать душ, а от принятия ванн какое-то время стоит воздержаться.
В послеоперационном периоде лечащим врачом, как правило, назначаются дезагреганты с целью профилактики тромбообразования. После выписки из стационара не рекомендуется в первые несколько дней поднимать тяжести. Через определенное время следует пройти повторную консультацию у врача, с целью контроля свертываемости крови, а также оценки результата операции.
Баллонная ангиопластика и стентирование коронарных артерий
Баллонная ангиопластика и стентирование коронарных артерий — малоинвазивный (малотравматичный) метод лечения различных форм ишемической болезни сердца (ИБС), таких как стабильная и нестабильная стенокардия, инфаркт миокарда и др., обусловленных сужением или полной окклюзией (закупоркой) сосудов, питающих миокард.
Техника баллонной ангиопластики и стентирования
Сущность баллонной ангиопластики заключается в том, что в область сужения вводится специально подобранный по длине и диаметру баллонный катетер. Раздувая его под давлением (6-14 атм), можно добиться устранения сужения сосуда в 96-98% случаев. После чего 80% больных, соблюдающих меры профилактики, на долгие годы забывают о стенокардии. Затем в область сужения имплантируют металлический трубчатый каркас – стент. Эта процедура называется стентирование сосудов сердца.Баллонная ангиопластика в настоящий момент изолированно не применяется (т.к. стентирование превосходит ее по эффективности в десятки раз) и может быть использована как до стентирования, с целью подготовки поражения для имплантации стента, так и после него — для более плотного прилегания стента к стенке сосуда в случае анатомических особенностей артерии в месте стентирования.
Плановое и экстренное стентирование
Стентирование может быть «плановым» и «экстренным».
Как следует из названия, «экстренное» стентирование производится в критических состояниях, когда нужно как можно быстрее устранить сужение/окклюзию коронарной артерии, чтобы либо уберечь сердце от инфаркта, либо ограничить зону инфаркта в случае его развития. И чем раньше и полноценнее будет восстановлен кровоток по артериям сердца у подобного пациента, тем больше у него шансов на спасение и неосложненное и благоприятное течение инфаркта.
«Плановое» стентирование имеет преимущества в отношении более длительного временного промежутка для адекватной оценки характера поражений коронарных артерий, выбрать наиболее оптимальную тактику лечения пациента и тщательно подготовить его к проведению процедуры стентирования, сведя риски вмешательства к минимуму.
Если атеросклеротический процесс носит диффузный, множественный характер, то внутрисосудистые методы бессильны или имеют значительно меньшую эффективность, в этих случаях пациентам рекомендуют консультацию кардиохирурга для решения вопроса о возможности проведения операции аортокоронарного шунтирования (АКШ), когда хирург подшивает к сердцу новый сосуд — так называемый шунт, устраняя тем самым дефицит питания сердечной мышцы.
Показания к проведению ангиопластики и стентирования
Показаниями к баллонной ангиопластике и стентированию являются следующие состояния:
- Впервые возникшая и прогрессирующая стенокардия с болевыми ощущениями в грудной клетке, возникающими при физической нагрузке и проходящими в покое
- Острый инфаркт миокарда (ОИМ) — резкая боль в грудной клетке, не проходящая после приема нитропрепаратов
- Ранняя постинфарктная стенокардия или сохраняющиеся приступы болей в груди после перенесенного острого инфаркта миокарда
- Стабильная стенокардия, если качество жизни пациента его не устраивает (боли, возникающие при нагрузке, мешающие пациенту жить полноценной жизнью)
- Безболевая ишемия миокарда — состояние, когда пациент не ощущает стенокардии, но по данным кардиологических исследований у него есть признаки значимой ишемии миокарда.
Виды стентов
В настоящий момент принципиально существует два вида стентов — с лекарственным покрытием и без него, т.н. голометалические стенты.
В нашей клинике мы используем весь спектр стентов, имеющихся на рынке, но отдаем предпочтение стентам с лекарственным покрытием последнего (IV) поколения, которые доказали свою высокую эффективность в плане безопасности применения и в отношении лучших по сравнению с голометалическими стентами отдаленных результатов.
Также существуют биодеградируемые каркасы, основной особенностью которых является способность полностью растворяться после выполненной функции. К сожалению, на сегодняшнем этапе развития этой технологии остается много вопросов, и данные клинических исследований не указывают на безоговорочное превосходство биорастворимых стентов над стентами с лекарственным покрытием. Однако существуют некоторые клинические ситуации (молодой пациент, небольшой и неизвитый участок поражения артерии и др.), когда данная технология может с успехом применяться.
Процедура ангиопластики и стентирования
Процедура стентирования может быть как самостоятельной процедурой, так и являться продолжением диагностической коронароангиографии. Решение принимается с учетом всех рисков, особенностей анатомии сосудистого русла, сложности поражения и количества использованного контрастного вещества. Выбор стента также осуществляется путем анализа многих факторов: вид и характер поражения сосуда, анатомические особенности, т.к. извитость сосуда, его диаметр и протяженность поражения, отхождение в области поражения крупных боковых ветвей, предыдущие вмешательства в области интереса и т.д. В зависимости от количества имплантируемых стентов и возможных анатомических особенностей процедура может длиться от 20-30 мин до 2-3-х часов. Стентирование не требует наркоза, т.к. сама по себе процедура безопаснее общего обезболивания. Восстановление кровоснабжения в коронарной артерии:
Реабилитация после ангиопластики со стентированием
После вмешательства пациент может быть переведен в реанимацию в случае, если стентирование проводилось по «экстренным» показаниям или просто в свою палату с обязательным мониторированием показателей гемодинамики. Если вмешательство проводилось через бедренный доступ, пациенту назначается строгий постельный режим. В случае трансрадиального доступа постельный режим ограничивается 2-4 часами. В своей практике мы по возможности стараемся максимально использовать доступ «через руку» для большего комфорта пациента. После «плановой» процедуры стентирования, при отсутствии осложнений и жалоб, пациент может быть выписан домой на следующий день. Специального периода реабилитации не требуется. Лечащий кардиолог предоставит всю информацию по двигательному и медикаментозному режиму для каждого пациента с учетом его индивидуальных особенностей.
Преимущества баллонной ангиопластики и стентирования в EMC
- В госпитале Европейского медицинского центра по адресу Москва, ул. Щепкина, 35 расположена современная рентхенхирургическая операционная, оснащенная инновационной биплановой ангиографической системой ARTIS zee biplane (Siemens).
- В Клинике работают высококвалифицированные эндоваскулярные хирурги, имеющие многолетний опыт работы в России и за рубежом и выполняющие вмешательства любой сложности.
- Мы используем весь спектр современных стентов последнего поколения.
СТЕНТИРОВАНИЕ У ПАЦИЕНТОВ ПОЖИЛОГО И СТАРЧЕСКОГО ВОЗРАСТА
ГлавнаяШишкевич А. Н., Хубулава Г. Г., Козлов К. Л., Кравчук В. Н., Олексюк И. Б., Михайлов С. С., Прокофьев А. В.
Российская военно-медицинская академия МО, кафедра и клиника хирургии усовершенствования врачей им. П.А. Куприянова;
Интервенционные вмешательства на коронарных артериях у пациентов пожилого и старческого возраста имеют существенные отличия, на которые следует обращать пристальное внимание. Особенности трудоемких вмешательств в артериях венечного русла пожилых пациентов: многофокальность поражения, выраженный кальциноз и извитость сосудов, высокая частота повторных операций, распространенность атеросклероза, наличие тяжелой сопутствующей патологии. Цель исследования: Определение эффективной тактики эндоваскулярного лечения коронарных артерий у больных пожилого возраста. Материалы и методы: В клинике выполнили и проанализировали 22 случая стентирования коронарных артерий у больных со средним возрастом 78±5 лет. Из всех пролеченных больных 17 человек получали лечение с хроническими формами ишемической болезни сердца в плановом порядке, 5-ти пациентам было выполнено интервенционное вмешательство по неотложным показаниям. Все пациенты страдали генерализованным атеросклерозом сосудов, причем никто из них не имел изолированное поражение коронарных артерий. В 7 случаях выявлено поражение ствола левой коронарной артерии. Основной задачей интервенционного вмешательства была стабилизация состояния больного путем восстановления адекватного кровотока по инфаркт-зависимой артерии. Цель полной рекаскуляризации миокарда не значилась. Доступ в основном использовался феморальный, в у 4 больных вмешательство выполнено через лучевую артерию. Во всех случаях операция начиналась с предилятации, причем с наименьшего размера баллонного катетера до номинального, и заканчивалась постдилятации большим давлением. В 1 случае имплантация стента оказалась невозможной. Имплантировано 30 стентов, из них 7 с лекарственным покрытием (пациентам с инсулинозависимой формой сахарного диабета). Результаты: У всех оперируемых больных был достигнут адекватный ангиографический результат восстановления коронарного кровотока (TIMI II-III). Клинически на первые сутки отмечено: стабилизация состояния больного и функционального класса стенокардии. Заключение: Эндоваскулярное лечение лиц пожилого и старческого возраста нужно выполнять, соблюдая классическую форму интервенционного вмешательства (достижения оптимальной предилатации номинального размера, стентирование ишемически значимого сосуда, выполнение заключительной постдилятации высоким давлением). Это позволяет улучшить качество жизни больного и провести профилактику преждевременной смерти.Ангиопластика и установка стента для сердца
Что такое ангиопластика?
Ангиопластика — это процедура, используемая для открытия заблокированных коронарных артерий, вызванных ишемической болезнью сердца. Восстанавливает приток крови к сердечной мышце без операции на открытом сердце. Ангиопластика может быть сделана в экстренной ситуации, например, при сердечном приступе. Или это может быть плановая операция, если ваш лечащий врач сильно подозревает, что у вас болезнь сердца. Ангиопластика также называется чрескожным коронарным вмешательством (ЧКВ).
Для ангиопластики длинная тонкая трубка (катетер) вводится в кровеносный сосуд и направляется к заблокированной коронарной артерии. На конце катетера есть крошечный баллончик. Как только катетер установлен, баллон надувается в суженной области сердечной артерии. Это прижимает бляшку или сгусток крови к стенкам артерии, освобождая больше места для кровотока.
Медицинский работник использует рентгеноскопию во время операции. Рентгеноскопия — это особый вид рентгеновского снимка, который похож на рентгеновский «фильм».«Это помогает врачу обнаружить закупорку сердечных артерий по мере продвижения контрастного красителя по артериям. Это называется коронарной ангиографией.
Поставщик медицинских услуг может решить, что вам нужен другой тип процедуры. Это может включать удаление налета (атерэктомия) на месте сужения артерии. При атерэктомии врач может использовать катетер с вращающимся наконечником. Когда катетер достигает суженного места в артерии, бляшка разбивается или отрезается, чтобы открыть артерию.
Стенты
Коронарные стенты сейчас используются почти во всех процедурах ангиопластики. Стент представляет собой крошечную расширяемую спираль из металлической сетки. Его вводят в недавно открывшуюся область артерии, чтобы предотвратить повторное сужение или закрытие артерии.
После установки стента ткань начинает покрывать стент, как слой кожи. Стент будет полностью покрыт тканью в течение 3–12 месяцев, в зависимости от того, имеет ли стент лекарственное покрытие или нет. Вам могут прописать лекарства, называемые антиагрегантами, для уменьшения «липкости» тромбоцитов.Тромбоциты — это особые клетки крови, которые собираются вместе, чтобы остановить кровотечение. Лекарство также может предотвратить образование тромбов внутри стента. Ваша медицинская бригада даст конкретные инструкции о том, какие лекарства необходимо принимать и как долго.
Большинство стентов покрыто лекарством для предотвращения образования рубцовой ткани внутри стента. Эти стенты называются стентами с лекарственным покрытием (DES). Они высвобождают лекарство в кровеносный сосуд, что замедляет разрастание ткани внутри стента.Это помогает предотвратить повторное сужение кровеносного сосуда. Некоторые стенты не имеют этого медицинского покрытия и называются стентами из чистого металла (BMS). У них могут быть более высокие показатели стеноза, но они не требуют длительного приема антиагрегантов. Этот стент может быть предпочтительным для людей с высоким риском кровотечения.
Поскольку стенты могут блокироваться, важно обсудить с вашим лечащим врачом, что вам нужно делать, если у вас возникла боль в груди после установки стента.
Если внутри стента все же образуется рубцовая ткань, может потребоваться повторная процедура. Это может быть либо баллонная ангиопластика, либо второй стент. В некоторых случаях лучевая терапия может проводиться через катетер, расположенный рядом с рубцовой тканью, чтобы остановить рост рубцовой ткани и открыть сосуд. Это называется брахитерапией.
Зачем мне нужна ангиопластика?
Ангиопластика выполняется для восстановления кровотока в коронарной артерии, когда суженная артерия находится в месте, доступном таким образом.Не все болезни коронарных артерий (ИБС) можно лечить с помощью ангиопластики. Ваш врач выберет лучший способ лечения ИБС в зависимости от ваших обстоятельств.
Каковы риски ангиопластики?
Возможные риски, связанные с ангиопластикой, стентированием, атерэктомией и соответствующими процедурами, включают:
Кровотечение в месте введения катетера в тело (обычно в пах, запястье или руке)
Сгусток крови или повреждение кровеносного сосуда от катетера
Сгусток крови в обработанном кровеносном сосуде
Инфекция в месте введения катетера
Нарушение сердечного ритма
Сердечный приступ
Ход
Боль или дискомфорт в груди
Разрыв коронарной артерии или полное закрытие коронарной артерии, требующее операции на открытом сердце
Аллергическая реакция на используемый контрастный краситель
Поражение почек от контрастного красителя
Вы можете спросить свою медицинскую бригаду о количестве излучения, использованного во время процедуры, и о рисках, связанных с вашей конкретной ситуацией.Это хорошая идея — вести записи о своем облучении, например, о предыдущих сканированиях и других типах рентгеновских лучей, чтобы вы могли сообщить об этом своей медицинской бригаде. Риски, связанные с радиационным воздействием, могут быть связаны с общим количеством рентгеновских лучей или курсов лечения в течение длительного периода.
Для некоторых людей необходимость лежать на процедурном столе во время процедуры может вызвать некоторый дискомфорт или боль.
В зависимости от вашего состояния здоровья могут быть и другие риски. Перед процедурой обсудите любые проблемы со своим лечащим врачом.
Как мне подготовиться к ангиопластике?
Ваша медицинская бригада объяснит вам процедуру, и вы сможете задать вопросы.
Вам будет предложено подписать форму согласия, которая дает ваше разрешение на выполнение процедуры. Внимательно прочтите форму и задавайте вопросы, если что-то неясно.
Сообщите своему лечащему врачу, если у вас когда-либо была реакция на какой-либо контрастный краситель или если у вас аллергия на йод.
Сообщите своему лечащему врачу, если вы чувствительны или имеете аллергию на какие-либо лекарства, латекс, пластырь, местную или общую анестезию.
Следуйте всем инструкциям по отказу от еды и питья перед операцией.
Сообщите своему лечащему врачу, если вы беременны или думаете, что можете быть беременными. Облучение во время беременности может привести к врожденным дефектам.
Сообщите своему лечащему врачу, если у вас есть пирсинг на груди или животе (животе).
Сообщите своему лечащему врачу обо всех рецептурных и безрецептурных лекарствах, витаминах, травах и добавках, которые вы принимаете.
Сообщите своему лечащему врачу, если у вас в анамнезе есть нарушения свертываемости крови или вы принимаете какие-либо разжижающие кровь лекарства (антикоагулянты или антиагреганты), аспирин или другие лекарства, влияющие на свертываемость крови. Возможно, вам придется отменить некоторые из этих лекарств перед процедурой. Но для плановых процедур ангиопластики ваш врач может захотеть, чтобы вы продолжали принимать аспирин и антиагрегантные препараты, поэтому обязательно спросите.
Ваш поставщик медицинских услуг может запросить анализ крови перед процедурой, чтобы узнать, сколько времени требуется вашей крови для свертывания. Также могут быть сделаны другие анализы крови.
Сообщите своему лечащему врачу, если у вас есть кардиостимулятор или другое имплантированное устройство.
Перед процедурой можно принять успокаивающее средство, которое поможет расслабиться.
В зависимости от состояния вашего здоровья врач может дать вам другие инструкции о том, как подготовиться.
Что происходит во время ангиопластики?
Ангиопластика может быть сделана в рамках вашего пребывания в больнице. Процедуры могут отличаться в зависимости от вашего состояния и практики вашего врача. Большинство людей, которым сделали ангиопластику и установили стент, находятся под наблюдением в больнице в течение ночи.
Обычно ангиопластика следует за этим процессом:
Вас попросят удалить все украшения или другие предметы, которые могут помешать процедуре.Вы можете носить зубные протезы или слуховой аппарат, если пользуетесь любым из них.
Вас попросят снять одежду и дадут вам платье.
Вам будет предложено опорожнить мочевой пузырь перед процедурой.
Если в области введения катетера (часто в области паха) много волос, волосы можно сбрить.
Перед процедурой вам в руку или руку введут капельницу (внутривенную).Он будет использоваться для инъекций лекарств и, при необходимости, для внутривенного введения жидкостей.
Вас положат на спину на процедурный стол.
Вы будете подключены к монитору электрокардиограммы (ЭКГ), который регистрирует электрическую активность вашего сердца и отслеживает частоту сердечных сокращений с помощью электродов, которые приклеиваются к вашей коже. Во время процедуры будут контролироваться ваши жизненно важные показатели (частота сердечных сокращений, артериальное давление, частота дыхания и уровень кислорода).
В комнате будет несколько экранов мониторов, на которых будут отображаться ваши жизненно важные функции, изображения катетера, проходящего через ваше тело в ваше сердце, и структуры вашего сердца, когда вводится краситель.
Вам в капельницу введут успокаивающее средство, которое поможет вам расслабиться. Однако во время процедуры вы, скорее всего, будете бодрствовать.
Ваш пульс ниже места введения катетера будет проверен и помечен, чтобы можно было легко проверить кровообращение в конечности под местом введения катетера во время и после процедуры.
Местная анестезия вводится под кожу в месте введения. Это может быть ваша нога, рука или запястье. Вы можете почувствовать легкое покалывание в этом месте в течение нескольких секунд после введения местного анестетика.
Как только местная анестезия подействует, интродьюсер или интродьюсер вводится в кровеносный сосуд (часто в пах). Это пластиковая трубка, через которую катетер вводится в кровеносный сосуд и продвигается в сердце.
Катетер будет продет через оболочку в кровеносный сосуд. Врач проведет катетер через аорту в сердце. Будет использоваться рентгеноскопия, чтобы увидеть, как катетер продвигается в сердце.
Катетер вводится в коронарные артерии. Как только катетер будет на месте, через катетер в коронарные артерии будет введен контрастный краситель, чтобы увидеть суженные участки.Вы можете почувствовать некоторые эффекты, когда контрастный краситель вводится в капельницу. Эти эффекты включают ощущение прилива крови, соленый или металлический привкус во рту или кратковременную головную боль. Эти эффекты обычно длятся всего несколько мгновений.
Сообщите своему врачу, если вы чувствуете проблемы с дыханием, потоотделение, онемение, зуд, тошноту или рвоту, озноб или учащенное сердцебиение.
После введения контрастного красителя будет сделана серия быстрых рентгеновских снимков сердца и коронарных артерий.Вас могут попросить сделать глубокий вдох и задержать его на несколько секунд в это время.
Когда врач обнаруживает суженную артерию, катетер продвигается в это место, и баллон надувается, чтобы открыть артерию. В этот момент у вас может быть некоторая боль в груди или дискомфорт, потому что кровоток временно заблокирован надутым баллоном. Любой дискомфорт или боль в груди должны исчезнуть, когда баллон будет спущен. Однако, если вы заметили какой-либо постоянный дискомфорт или боль, например, боль в груди, шее или челюсти, боль в спине, боль в руках, одышку или проблемы с дыханием, немедленно сообщите об этом своему врачу.
Врач может надувать и спускать баллон несколько раз. На этом этапе может быть принято решение установить стент, чтобы артерия оставалась открытой. В некоторых случаях стент может быть введен в артерию до надувания баллона. Затем надувание баллона откроет артерию и полностью расширит стент.
Врач выполнит измерения, снимки или ангиограммы после открытия артерии. Как только будет определено, что артерия открыта в достаточной степени, катетер будет удален.
Оболочка или интродьюсер извлекается, а место введения может быть закрыто закрывающим устройством, в котором используется коллаген для герметизации отверстия в артерии, наложением швов или прикладыванием давления к области вручную, чтобы не допустить проникновения кровеносного сосуда. кровотечение. Ваш врач решит, какой метод лучше всего подходит для вас.
Если используется закрывающее устройство, на участок накладывается стерильная повязка. Если используется ручное давление, врач (или ассистент) будет оказывать давление на место введения, так что снаружи кровеносного сосуда образуется сгусток, предотвращающий кровотечение.Как только кровотечение остановится, на это место накладывается очень тугая повязка.
- Персонал
поможет вам соскользнуть со стола на носилки, чтобы вас можно было перенести в зону восстановления. ПРИМЕЧАНИЕ: если введение было в паху, вам не разрешат сгибать ногу в течение нескольких часов. Если место введения находилось в руке, ваша рука будет удерживаться на подушках в приподнятом положении и держаться прямо, поместив ее в защитный кожух (пластиковая подлокотник, предназначенная для иммобилизации локтевого сустава).Кроме того, пластиковая лента (которая работает как пояс на талии) может быть закреплена вокруг вашей руки рядом с местом введения. Ремешок будет ослаблен через определенные промежутки времени, а затем удален, когда ваш врач решит, что давление больше не требуется.
Что происходит после ангиопластики?
В больнице
После процедуры вас могут отвезти в палату выздоровления для наблюдения или вернуть в больничную палату. Вы будете оставаться в постели в течение нескольких часов после процедуры.Медсестра будет следить за вашими жизненно важными показателями, местом введения, кровообращением и ощущениями в пораженной ноге или руке.
Немедленно сообщите медсестре, если вы почувствуете боль или стеснение в груди или любую другую боль, а также ощущение тепла, кровотечения или боли в месте введения.
Постельный режим может варьироваться от 2 до 6 часов в зависимости от вашего состояния. Если ваш врач установил закрывающее устройство, ваш постельный режим может быть короче.
В некоторых случаях интродьюсер или интродьюсер могут остаться в месте введения.В этом случае подставка для кровати будет работать до тех пор, пока не будет удалена оболочка. После того, как оболочка будет удалена, вам могут дать легкую пищу.
Вы можете часто чувствовать позывы к мочеиспусканию из-за воздействия контрастного красителя и увеличения жидкости. Во время постельного режима вам нужно будет использовать совок или писсуар, чтобы не сгибать пораженную ногу или руку.
По истечении указанного периода постельного режима вы можете вставать с постели. Медсестра поможет вам, когда вы впервые встанете, и проверит ваше кровяное давление, пока вы лежите в постели, сидите и стоите.При вставании следует двигаться медленно, чтобы избежать головокружения от длительного постельного режима.
Вам могут дать обезболивающее от боли или дискомфорта в месте введения или от необходимости лежать ровно и неподвижно в течение длительного времени.
Вам будет предложено пить воду и другие жидкости, чтобы вывести контрастный краситель из вашего тела.
Вы можете вернуться к своей обычной диете после процедуры, если врач не примет иное решение.
Скорее всего, после процедуры вы проведете ночь в больнице.В зависимости от вашего состояния и результатов процедуры ваше пребывание может продлиться. Вы получите подробные инструкции по выписке и периоду восстановления.
Дома
Дома проверьте место введения на предмет кровотечения, необычной боли, отека, аномального обесцвечивания или изменения температуры. Небольшой синяк — это нормально. Если вы заметили постоянное или большое количество крови на участке, которое невозможно удержать с помощью небольшой повязки, сообщите об этом своему лечащему врачу.
Если ваш врач использовал закрывающее устройство в месте введения, вам будет предоставлена конкретная информация о типе закрывающего устройства, которое использовалось, и о том, как ухаживать за этим местом.На этом участке под кожей будет небольшой узелок или шишка. Это нормально. Узел должен медленно исчезнуть в течение нескольких недель.
Важно, чтобы место введения было чистым и сухим. Ваша медицинская бригада даст вам конкретные инструкции по купанию. В общем, не принимайте ванну или гидромассажную ванну и не ходите плавать, пока кожа не заживет.
Вам могут посоветовать не участвовать в каких-либо напряженных занятиях. Ваша медицинская бригада проинформирует вас о том, когда вы можете вернуться к работе и возобновить нормальную деятельность.
Сообщите своей медицинской бригаде, если у вас есть одно из следующего:
Лихорадка или озноб
Усиление боли, покраснения, отека, кровотечения или других выделений из места введения
Похолодание, онемение или покалывание или другие изменения в пораженной руке или ноге
Боль или давление в груди, тошнота или рвота, обильное потоотделение, головокружение или обморок
Ваш врач может дать вам другие инструкции после процедуры, в зависимости от вашей конкретной ситуации.
Следующие шаги
Перед тем, как согласиться на тест или процедуру, убедитесь, что вы знаете:
Название теста или процедуры
Причина, по которой вы проходите тест или процедуру
Какие результаты ожидать и что они означают
Риски и преимущества теста или процедуры
Каковы возможные побочные эффекты или осложнения
Когда и где вы должны пройти тест или процедуру
Кто будет проводить тест или процедуру и какова квалификация этого человека
Что бы произошло, если бы вы не прошли тест или процедуру
Любые альтернативные тесты или процедуры, о которых можно подумать
Когда и как вы получите результаты
Кому позвонить после теста или процедуры, если у вас возникнут вопросы или проблемы
Сколько вам придется заплатить за тест или процедуру
Коронарная ангиопластика и установка стента
Коронарная ангиопластика — это процедура, используемая для расширения закупоренных или суженных коронарных артерий (основных кровеносных сосудов, кровоснабжающих сердце).
Термин «ангиопластика» означает использование баллона для открытия суженной или заблокированной артерии. Однако большинство современных процедур ангиопластики также включают введение короткой трубки из проволочной сетки, называемой стентом, в артерию во время процедуры. Стент остается на месте навсегда, чтобы кровь могла течь более свободно.
Коронарная ангиопластика иногда называется чрескожной транслюминальной коронарной ангиопластикой (ЧТКА). Комбинация коронарной ангиопластики со стентированием обычно называется чрескожным коронарным вмешательством (ЧКВ).
При использовании коронарной ангиопластики
Как и все органы в теле, сердце нуждается в постоянном притоке крови. Это снабжается коронарными артериями.
У пожилых людей эти артерии могут сужаться и укрепляться (так называемый атеросклероз), что может вызвать ишемическую болезнь сердца.
Если приток крови к сердцу становится ограниченным, это может привести к боли в груди, известной как стенокардия, которая обычно возникает из-за физической активности или стресса.
Хотя стенокардию часто можно лечить с помощью лекарств, в тяжелых случаях, когда лекарства неэффективны, может потребоваться коронарная ангиопластика для восстановления кровоснабжения сердца.
Коронарная ангиопластика также часто используется в качестве неотложной помощи после сердечного приступа.
Каковы преимущества коронарной ангиопластики?
В большинстве случаев кровоток по коронарным артериям улучшается после ангиопластики.Многие люди обнаруживают, что их симптомы значительно улучшаются, и они могут сделать больше, чем могли до процедуры.
Если у вас был сердечный приступ, ангиопластика может повысить ваши шансы на выживание больше, чем лекарства, разрушающие сгустки (тромболизис). Эта процедура также может снизить ваши шансы на повторный сердечный приступ в будущем.
Как выполняется коронарная ангиопластика
Коронарная ангиопластика выполняется под местной анестезией, что означает, что вы будете бодрствовать во время процедуры.
Тонкая гибкая трубка, называемая катетером, вводится в одну из ваших артерий через разрез в паху, запястье или руке. Он направляется к пораженной коронарной артерии с помощью рентгеновского видео.
Когда катетер установлен, тонкая проволока направляется вниз по длине пораженной коронарной артерии, доставляя небольшой баллон к пораженному участку артерии. Затем его надувают, чтобы расширить артерию, раздавливая жировые отложения на стенке артерии, чтобы кровь могла течь через нее более свободно, когда спущенный баллон удаляется.
Если используется стент, он будет вокруг баллона до того, как он будет вставлен. Стент расширяется, когда баллон надувается, и остается на месте, когда баллон сдувается и удаляется.
Коронарная ангиопластика обычно занимает от 30 минут до 2 часов. Если вы лечитесь от стенокардии, вы обычно сможете вернуться домой позже в тот же день или на следующий день после процедуры. Вам нужно избегать подъема тяжестей, физических нагрузок и вождения как минимум неделю.
Если вы попали в больницу после сердечного приступа, возможно, вам придется остаться в больнице в течение нескольких дней после процедуры ангиопластики, прежде чем отправиться домой.
Подробнее о:
Насколько безопасна коронарная ангиопластика?
Коронарная ангиопластика — один из наиболее распространенных методов лечения сердца.
Коронарная ангиопластика чаще всего выполняется людям в возрасте 65 лет и старше, поскольку у них более высокая вероятность сердечных заболеваний.
Поскольку процедура не предполагает серьезных разрезов на теле, у большинства людей она обычно выполняется безопасно. Врачи называют это малоинвазивным методом лечения.
Риск серьезных осложнений после коронарной ангиопластики, как правило, невелик, но это зависит от таких факторов, как:
- ваш возраст
- общее состояние вашего здоровья
- , был ли у вас сердечный приступ
Серьезные проблемы, которые могут возникнуть в результате процедуры, включают:
- Обильное кровотечение
- инфаркт
- ход
Подробнее о возможных осложнениях коронарной ангиопластики.
Есть ли альтернативы?
Если многие коронарные артерии были заблокированы и сужены, или структура ваших артерий ненормальна, можно рассмотреть вариант обходного коронарного шунтирования.
Это тип инвазивной хирургии, при которой участки здорового кровеносного сосуда берутся из других частей тела и прикрепляются к коронарным артериям. Кровь отводится по этим сосудам, минуя суженные или закупоренные части артерий.
Узнайте больше об альтернативах коронарной ангиопластике.
Последняя проверка страницы: 28 августа 2018 г.
Срок следующего рассмотрения: 28 августа 2021 г.
Коронарная ангиопластика и стентирование | Кардиохирургия | Мичиган Медицина
Обзор
Коронарная ангиопластика — это медицинская процедура, при которой баллон используется для вскрытия закупорки коронарной (сердечной) артерии, суженной из-за атеросклероза. Эта процедура улучшает приток крови к сердцу.
Атеросклероз — это состояние, при котором на внутренних стенках артерий накапливается материал, называемый бляшками. Это может произойти в любой артерии, включая коронарные артерии, которые переносят богатую кислородом кровь к вашему сердцу. Когда атеросклероз поражает коронарные артерии, это состояние называется ишемической болезнью сердца (ИБС).
Ангиопластика — распространенная медицинская процедура. Может использоваться для:
- Улучшить симптомы ИБС, такие как стенокардия и одышка.
- Уменьшает повреждение сердечной мышцы от сердечного приступа. Сердечный приступ возникает, когда кровоток через коронарную артерию полностью заблокирован. Ангиопластика используется во время сердечного приступа, чтобы открыть закупорку и восстановить кровоток в артерии.
- Снизить риск смерти у некоторых пациентов.
Ангиопластику в США делают более миллиона человек в год. Серьезные осложнения возникают не часто, но могут произойти независимо от того, насколько осторожен ваш врач или насколько хорошо он или она выполняет процедуру.
Исследования ангиопластики продолжаются, чтобы сделать ее более безопасной и эффективной, предотвратить повторное закрытие обработанных артерий и сделать эту процедуру доступной для большего числа людей.
Другие названия для коронарной ангиопластики
- Чрескожное коронарное вмешательство (ЧКВ)
- Чрескожное вмешательство
- Чрескожная транслюминальная ангиопластика
- Чрескожная транслюминальная коронарная ангиопластика (ЧТКА)
- Баллонная ангиопластика
- Ангиопластика коронарной артерии
Кому нужна коронарная ангиопластика?
Коронарная ангиопластика используется для восстановления кровотока к сердцу, когда коронарные артерии сужаются или блокируются из-за ишемической болезни сердца (ИБС).
Когда лекарства и изменения в образе жизни, такие как соблюдение здоровой диеты, отказ от курения и повышение физической активности, не улучшают ваши симптомы ИБС, ваш врач обсудит с вами другие варианты лечения. Эти варианты включают ангиопластику и аортокоронарное шунтирование (АКШ), разновидность операции на открытом сердце.
Ваш врач примет во внимание ряд факторов, рекомендуя вам лучшую процедуру. Эти факторы включают, насколько серьезны ваши закупорки, где они находятся, и другие заболевания, которые могут у вас быть.
Ангиопластика часто используется при менее серьезном сужении или закупорке артерий и когда закупорка может быть достигнута во время процедуры.
АКШ может быть выбрана при тяжелом сердечном заболевании, закупорке нескольких артерий, диабете или сердечной недостаточности.
По сравнению с АКШ, некоторые преимущества ангиопластики заключаются в том, что она:
- Имеет меньше рисков, чем АКШ
- Это не операция, поэтому большой разрез не потребуется
- Сделано с помощью лекарств, которые обезболивают и помогают расслабиться.В отличие от АКШ, вас не усыпят на короткое время
- Имеет более короткое время восстановления
Ангиопластика также используется как экстренная процедура во время сердечного приступа. По мере того как бляшка накапливается в коронарных артериях, она может лопнуть, в результате чего на ее поверхности образуется сгусток крови. Если сгусток становится достаточно большим, он может в основном или полностью блокировать приток крови к части сердечной мышцы.
Быстрое открытие закупорки уменьшает повреждение сердца во время сердечного приступа и восстанавливает приток крови к сердечной мышце.Ангиопластика может быстро открыть артерию и является лучшим подходом во время сердечного приступа.
Недостатком ангиопластики по сравнению с АКШ является то, что артерия со временем может снова сузиться. Вероятность этого ниже при использовании стентов, особенно стентов с лекарственным покрытием. Однако эти стенты небезопасны. В некоторых случаях в стентах, покрытых лекарством, могут образовываться сгустки крови, что может вызвать сердечный приступ.
Ваш врач обсудит с вами варианты лечения и наиболее подходящую для вас процедуру.
Как проводится коронарная ангиопластика?
Перед проведением коронарной ангиопластики ваш врач должен знать, заблокированы ли ваши коронарные артерии. Если одна или несколько ваших артерий заблокированы, вашему врачу необходимо знать, где и насколько серьезны блокировки.
Чтобы выяснить это, ваш врач сделает ангиограмму и сделает рентгеновский снимок ваших артерий. Во время ангиограммы небольшая трубка, называемая катетером с баллоном на конце, вводится в большой кровеносный сосуд в паху (верхней части бедра) или руке.Затем катетер вводят в коронарные артерии. В коронарные артерии вводят небольшое количество красителя и делают рентгеновский снимок.
На этом изображении показаны все завалы, их количество и где они находятся. Как только ваш врач получит эту информацию, можно приступать к ангиопластике. Врач надувает (надувает) баллон в месте закупорки и толкает бляшку наружу к стенке артерии. Это больше открывает артерию и улучшает кровоток.
На иллюстрации показано поперечное сечение коронарной артерии с наростом бляшки.Коронарная артерия расположена на поверхности сердца. На рисунке А показан спущенный баллонный катетер, вставленный в суженную коронарную артерию. На рисунке B баллон надувается, сжимая бляшку и восстанавливая размер артерии. На рисунке C показана расширенная артерия.
Маленькая сетчатая трубка, называемая стентом, обычно помещается в недавно расширенную часть артерии. Стент удерживает артерию и снижает риск ее повторного сужения. Стенты изготовлены из металлической сетки и имеют вид небольших пружин.
Некоторые стенты, называемые стентами с лекарственным покрытием, покрыты лекарственными средствами, которые медленно и непрерывно попадают в артерию. Эти лекарства помогают предотвратить повторное закупоривание артерии рубцовой тканью, разрастающейся вокруг стента.
На иллюстрации показано размещение стента в коронарной артерии с образованием бляшек. На рисунке А показан спущенный баллонный катетер и закрытый стент, вставленные в суженную коронарную артерию. На вставном изображении на рисунке А показано поперечное сечение артерии с введенным баллонным катетером и закрытым стентом.На рисунке B баллон надувается, расширяя стент и сжимая бляшку, чтобы восстановить размер артерии. На рисунке C показана артерия с расширенным стентом. На вставном изображении на рисунке C показано поперечное сечение сжатой бляшки и артерии, расширенной стентом.
В некоторых случаях бляшка удаляется во время ангиопластики. В процедуре, называемой атерэктомией, в артерию вводится катетер с вращающейся бритвой на конце, чтобы срезать зубной налет. Лазеры также используются для растворения или разрушения зубного налета.Эти процедуры в настоящее время выполняются редко, потому что ангиопластика дает лучшие результаты для большинства пациентов.
Чего ожидать перед коронарной ангиопластикой
Встреча с врачом
Если ангиопластика не является неотложной помощью, перед процедурой вы встретитесь с врачом. Ваш врач изучит вашу историю болезни (включая принимаемые вами лекарства), проведет медицинский осмотр и обсудит с вами процедуру. Ваш врач также назначит несколько стандартных анализов, в том числе:
- Анализы крови
- ЭКГ (ЭКГ)
- Рентген грудной клетки
Когда процедура будет назначена, вам сообщат:
- Когда начинать голодание (не есть и не пить) перед процедурой.Часто к полуночи накануне процедуры приходится отказываться от еды и питья.
- Какие лекарства нужно и нельзя принимать в день ангиопластики.
- Когда прибыть в больницу и куда идти.
Несмотря на то, что ангиопластика занимает от одного до двух часов, вам, скорее всего, придется остаться в больнице на ночь. В некоторых случаях вам придется оставаться в больнице дольше. Ваш врач может посоветовать вам не садиться за руль в течение определенного времени после процедуры, поэтому вам, возможно, придется договориться о поездке домой.
Чего ожидать во время коронарной ангиопластики
Коронарная ангиопластика проводится в специальной части больницы — лаборатории катетеризации сердца. В «Католической лаборатории» есть специальные видеоэкраны и рентгеновские аппараты. Ваш врач использует это оборудование для просмотра увеличенных изображений заблокированных участков коронарных артерий.
Препарат
В катетерической лаборатории вы будете лежать на столе. В руку введут внутривенную (IV) трубку для введения жидкости и лекарств.Лекарства расслабят вас и предотвратят образование тромбов. Эти лекарства могут вызывать у вас сонливость, ощущение плавания или онемение.
Для подготовки к процедуре:
- Область, в которую будет вводиться катетер, обычно рука или пах (верхняя часть бедра), будет выбрита.
- Побритый участок будет очищен от микробов, а затем обработан онемением. При введении обезболивающее лекарство может ужалить.
Шаги в ангиопласте
Когда вы почувствуете себя комфортно, врач начнет процедуру.Вы проснетесь, но будете сонными.
На руке или в паху делается небольшой разрез, в который вставляется трубка, называемая оболочкой. Затем врач протягивает очень тонкий проводник через артерию на руке или в паху в направлении заблокированной области коронарной артерии.
Ваш врач вводит длинную тонкую гибкую трубку, называемую катетером, через оболочку и продвигает ее по проволочному проводнику к сердцу. Ваш врач вводит катетер в коронарную артерию до места закупорки. Он или она вынимает проволочный проводник, как только катетер находится в нужном месте.
Небольшое количество красителя может быть введено через катетер в кровоток, чтобы показать закупорку на рентгеновском снимке. Этот рентгеновский снимок сердца называется ангиограммой.
Затем ваш врач вводит трубку с маленьким спущенным баллоном внутри через катетер в коронарную артерию, где находится закупорка.
Когда трубка достигает засора, баллон надувается. Баллон прижимает бляшку к стенке артерии и расширяет ее. Это помогает увеличить приток крови к сердцу.
Затем баллон сдувается. Иногда баллон надувают и сдувают более одного раза, чтобы расширить артерию. После этого баллон и трубка удаляются.
В некоторых случаях бляшка удаляется во время ангиопластики. Катетер с вращающейся бритвой на конце вводится в артерию для удаления твердого налета. Лазеры также могут использоваться для растворения или разрушения зубного налета.
Если вашему врачу необходимо вставить стент (трубку с мелкой сеткой) в вашу артерию, через вашу артерию будет пропущена другая трубка с баллоном.Баллон наматывают стентом. Врач надувает баллон, в результате чего стент расширяется относительно стенки артерии. Затем баллон сдувается и с помощью трубки вытягивается из артерии. Стент остается в артерии.
После завершения ангиопластики врач оттягивает катетер и удаляет его и оболочку. Отверстие в артерии либо закрывается специальным приспособлением, либо на него оказывается давление до тех пор, пока кровеносный сосуд не закупорится.
Во время ангиопластики через капельницу вводятся сильнодействующие антитромбоцитарные препараты для предотвращения образования тромбов в артерии или на стенте.Эти лекарства разжижают кровь. Обычно они начинаются непосредственно перед ангиопластикой и могут продолжаться в течение 12-24 часов после нее.
Чего ожидать после коронарной ангиопластики
После коронарной ангиопластики вас переведут в специальное отделение, где вы останетесь на несколько часов или на ночь. Пока вы восстанавливаетесь в этой области, вы должны полежать несколько часов, чтобы кровеносные сосуды в руке или паху (верхней части бедра) полностью закрылись.
Пока вы выздоравливаете, медсестры будут проверять вашу частоту сердечных сокращений и артериальное давление.Они также проверит вашу руку или пах на предмет кровотечения. Через несколько часов вы сможете ходить с помощью.
Место, куда была вставлена трубка, может ощущаться болезненно или болезненно в течение примерно недели.
Возвращение домой
Большинство людей уходят домой через 1-2 дня после процедуры. Когда ваш врач решит, что вы готовы выписаться из больницы, вы получите инструкции, которым нужно следовать дома, в том числе:
- Сколько активности или упражнений вы можете делать.
- Когда вам следует проконсультироваться с врачом.
- Какие лекарства принимать.
- На что следует обращать внимание ежедневно при проверке признаков инфекции в области, куда была вставлена трубка. Признаки инфекции могут включать покраснение, отек или дренаж.
- Когда вам следует позвонить своему врачу. Например, вам может потребоваться позвонить, если у вас жар или признаки инфекции, боль или кровотечение в месте введения катетера или одышка.
- Когда вам следует звонить в службу 9-1-1 (например, если у вас болит грудь).
Ваш врач пропишет лекарство для предотвращения образования тромбов. Очень важно принимать лекарство в соответствии с указаниями. Если был установлен стент, лекарство снижает риск образования тромбов в стенте. Сгустки крови в стенте могут блокировать кровоток и вызывать сердечный приступ.
Восстановление и восстановление
Большинство людей восстанавливаются после ангиопластики и возвращаются к работе примерно через неделю после отправки домой. Ваш врач захочет проверить ваш прогресс после выписки из больницы.Во время контрольного визита ваш врач осмотрит вас, при необходимости внесет изменения в лекарства, сделает необходимые анализы и проверит ваше общее выздоровление. Используйте это время, чтобы задать вопросы, которые могут у вас возникнуть о занятиях, лекарствах или изменении образа жизни, или поговорить о любых других проблемах, которые вас беспокоят.
Изменения образа жизни
Хотя ангиопластика может уменьшить симптомы ишемической болезни сердца (ИБС), она не является лекарством от ИБС или факторов риска, которые к ней привели. Внесение изменений в здоровый образ жизни может помочь в лечении ИБС и сохранить хорошие результаты от ангиопластики.
Поговорите со своим врачом о факторах риска ИБС и изменениях образа жизни, которые вам необходимо сделать. Для некоторых людей эти изменения могут быть единственным необходимым лечением.
- Соблюдайте здоровую диету, чтобы предотвратить или снизить высокое кровяное давление и высокий уровень холестерина в крови, а также поддерживать здоровый вес.
- Бросьте курить, если вы курите.
- Будьте физически активными.
- Похудейте, если у вас избыточный вес или ожирение.
- Снижение стресса.
- Принимайте лекарства по указанию врача, чтобы снизить высокое кровяное давление или высокий уровень холестерина в крови.
Кардиологическая реабилитация
Ваш врач может предложить вам принять участие в программе кардиологической реабилитации (реабилитации). Кардиологическая реабилитация помогает людям с сердечными заболеваниями быстрее выздоравливать и возвращаться к работе или повседневной деятельности.
Кардиологическая реабилитация включает в себя контролируемую физическую активность, обучение здоровому образу жизни с сердечно-сосудистыми заболеваниями и консультации, чтобы снизить стресс и помочь вам вернуться к активной жизни. Ваш врач может сказать вам, где найти программу кардиологической реабилитации рядом с вашим домом. «Ваш путеводитель по здоровой жизни с сердечными заболеваниями» предоставит вам больше информации о кардиологической реабилитации.
Каковы риски коронарной ангиопластики?
Коронарная ангиопластика — распространенная медицинская процедура. Хотя ангиопластика обычно безопасна, существует небольшой риск серьезных осложнений, таких как:
- Кровотечение из кровеносного сосуда, куда был помещен катетер.
- Повреждение сосудов от катетера.
- Аллергическая реакция на краситель, нанесенный во время ангиопластики.
- Аритмия (нерегулярное сердцебиение).
- Необходимость экстренного аортокоронарного шунтирования во время процедуры (два-четыре процента людей).Это может произойти, когда артерия закрывается, а не открывается.
- Повреждение почек использованным красителем.
- Сердечный приступ (три-пять процентов людей).
- Инсульт (менее одного процента людей).
Как и при любой операции на сердце, иногда, хотя и редко, осложнения могут привести к смерти. Менее двух процентов людей умирают во время ангиопластики.
Иногда во время ангиопластики может возникнуть боль в груди, потому что баллон на короткое время перекрывает кровоснабжение сердца.
Риск осложнений выше в:
- Люди в возрасте 75 лет и старше
- Люди с заболеванием почек или диабетом
- Женщины
- Люди с плохой насосной функцией сердца
- Люди с обширными сердечными заболеваниями и закупорками
Исследования в области ангиопластики продолжаются, чтобы сделать ее более безопасной и эффективной, предотвратить повторное закрытие обработанных артерий и сделать эту процедуру доступной для большего числа людей.
Осложнения от стентов
Рестеноз
Существует вероятность того, что артерия со временем снова сузится или заблокируется, часто в течение шести месяцев после ангиопластики. Это называется рестенозом.
На иллюстрации показан рестеноз коронарной артерии с расширением стента. Коронарная артерия расположена на поверхности сердца. На рисунке A расширенный стент сжимает бляшку, обеспечивая нормальный кровоток. На вставном изображении на рисунке А показано поперечное сечение сжатой бляшки и артерии, расширенной стентом.На рисунке B бляшка разрастается (со временем) через стент и вокруг него, вызывая частичную закупорку и ненормальный кровоток. Изображение на вставке на рисунке B показывает поперечное сечение роста бляшки вокруг стента.
Когда стент не используется, у четырех из 10 человек возникает рестеноз. При использовании стента с немедикаментозным покрытием у двух из 10 человек возникает рестеноз.
Рост рубцовой ткани внутри и вокруг стента также может вызвать рестеноз. Стенты с лекарственным покрытием уменьшают рост рубцовой ткани вокруг стента и снижают вероятность рестеноза.При использовании стентов с лекарственным покрытием вероятность рестеноза снижается еще больше, примерно до одного человека из 10.
Другие методы лечения, такие как облучение, могут помочь предотвратить рост ткани внутри стента. Для этой процедуры врач пропускает проволоку через катетер к месту установки стента. Проволока испускает излучение, чтобы остановить любой рост ткани, который может заблокировать артерию.
Сгустки крови
Недавние исследования показывают, что существует более высокий риск образования тромбов в стентах с лекарственным покрытием по сравнению с металлическими стентами (без медицинского покрытия).Управление по санитарному надзору за качеством пищевых продуктов и медикаментов (FDA) сообщает, что стенты с лекарственным покрытием обычно не вызывают осложнений из-за образования тромбов при использовании в соответствии с рекомендациями.
Когда стенты с лекарственным покрытием используются у людей с запущенной ИБС, повышается риск образования тромбов, сердечного приступа и смерти. FDA работает с исследователями над изучением стентов с лекарственным покрытием, в том числе их использования у людей с развитой ИБС.
Прием лекарств по назначению врача может снизить риск образования тромбов.Людям со стентами, покрытыми лекарством, обычно рекомендуют принимать противосвертывающие препараты, такие как клопидогрель и аспирин, в течение нескольких месяцев или лет, чтобы снизить риск образования тромбов.
Как и в случае со всеми процедурами, важно обсудить с врачом варианты лечения, включая риски и преимущества для вас.
Источник: Национальный институт сердца, легких и крови
Пожалуйста, загрузите и просмотрите нашу брошюру с информацией о кардиохирургии для пациентов и их семей (1.7 МБ, PDF).
Более подробная информация доступна на странице веб-сайта Сердечно-сосудистого центра ангиопластики и стентирования.
Катетеризация сердца и коронарная ангиопластика и стент (интервенционные процедуры)
Обзор
Что такое атеросклероз?
Атеросклероз (иногда называемый «затвердеванием» или «закупоркой» артерий) — это накопление холестерина и жировых отложений (так называемых бляшек) на внутренних стенках артерий, которые ограничивают приток крови к сердцу.Атеросклероз может поражать артерии сердца, ног, головного мозга, почек и других органов.
Атеросклеротическая болезнь сердца (ишемическая болезнь сердца) — сужение или закупорка коронарных (сердечных) артерий. Ваши коронарные артерии имеют форму полых трубок, по которым может свободно течь кровь. В норме стенки коронарных артерий гладкие и эластичные. Атеросклероз возникает, когда нормальная оболочка артерий ухудшается, стенки артерий утолщаются и на стенках коронарных артерий накапливаются отложения жира и бляшек, что блокирует или ограничивает приток богатой кислородом крови к сердечной мышце.
Без достаточного количества крови сердце испытывает недостаток кислорода и жизненно важных питательных веществ, необходимых для правильной работы. Это может вызвать боль в груди, называемую стенокардией. Когда одна или несколько коронарных артерий полностью заблокированы, может произойти сердечный приступ (повреждение сердечной мышцы).
Опыт важен
Катетеризация и интервенционные процедуры требуют специальных знаний. Полномочия и опыт врача приводят к лучшим результатам. Коронарная ангиография была разработана в клинике Кливленда в 1958 году Ф.Мейсон Сонс, доктор медицины. Лаборатория катетеризации сердца Ф. Мэйсона Сонса включает восемь лабораторий катетеризации. Пожалуйста, просмотрите наши результаты
Персонал клиники Кливленда, кардиологической больницы №1 в стране, согласно рейтингу U.S.News и World Report , подготовил бесплатный подробный обзор ишемической болезни сердца и вариантов ее лечения, включая медицинские, интервенционные и хирургические варианты.
Что такое катетеризация сердца?
Ишемическая болезнь сердца — это сужение или закупорка коронарных (сердечных) артерий, как показано на рисунке ниже.После интервенционной процедуры коронарная артерия открывается, увеличивая приток крови к сердцу.
Катетеризация сердца (также называемая катетеризацией сердца или коронарной ангиограммой) — это инвазивная процедура визуализации, которая позволяет врачу оценить функцию вашего сердца. Катетеризация сердца применяется:
Во время катетеризации сердца длинная узкая трубка, называемая катетером, вводится через пластиковую оболочку интродьюсера (короткую полую трубку, которая вводится в кровеносный сосуд на руке или ноге).Катетер вводят через кровеносный сосуд к коронарным артериям с помощью специального рентгеновского аппарата. Узнайте больше о катетеризации сердца.
Контрастный материал вводится через катетер, и создаются рентгеновские снимки, когда контрастный материал движется через камеры сердца, клапаны и основные сосуды. Эта часть процедуры называется коронарной ангиограммой (или коронарной ангиографией). Цифровые фотографии контрастного материала используются для определения места сужения или закупорки коронарной артерии.Дополнительные процедуры визуализации, называемые внутрисосудистым ультразвуком (ВСУЗИ) и фракционным резервом кровотока (FFR), в некоторых случаях могут выполняться вместе с катетеризацией сердца для получения подробных изображений стенок кровеносных сосудов. Обе эти процедуры визуализации в настоящее время доступны только в специализированных больницах и исследовательских центрах.
При ВСУЗИ миниатюрный звуковой датчик (датчик) помещается на кончик коронарного катетера. Катетер проходит через коронарные артерии и с помощью высокочастотных звуковых волн создает подробные изображения внутренних стенок артерий.ВСУЗИ дает точную картину расположения и размера налета.
При FFR через артерию продевают специальный провод и вводят сосудорасширяющее лекарство. Этот тест функционально выполняет очень качественный стресс-тест для короткого сегмента артерии. Что такое интервенционная процедура?
Что такое интервенционная процедура?
Интервенционная процедура — это безоперационное лечение, используемое для открытия суженных коронарных артерий для улучшения притока крови к сердцу.Интервенционная процедура может выполняться во время диагностической катетеризации сердца при выявлении закупорки или может быть назначена после того, как катетеризация подтвердила наличие ишемической болезни сердца.
Интервенционная процедура начинается так же, как катетеризация сердца. После того, как катетер установлен, выполняется одна из следующих интервенционных процедур для открытия артерии: баллонная ангиопластика, установка стента, вращение или разрезание баллона.
Баллонная ангиопластика: Процедура, при которой небольшой баллон на кончике катетера вводится рядом с заблокированным или суженным участком коронарной артерии.Техническое название баллонной ангиопластики — чрескожная транслюминальная коронарная ангиопластика (ЧТКА) или чрескожное коронарное вмешательство (ЧКВ). Когда баллон надувается, жировая бляшка или закупорка прижимаются к стенкам артерии, и диаметр кровеносного сосуда расширяется (расширяется), чтобы увеличить приток крови к сердцу. Иногда эта процедура осложняется отдачей сосуда и рестенозом.
Баллонная ангиопластика со стентированием: В большинстве случаев баллонная ангиопластика выполняется в сочетании со стентированием.Стент — это небольшая трубка из металлической сетки, которая действует как каркас для поддержки внутри коронарной артерии. Баллонный катетер, помещаемый над проволочным проводником, используется для введения стента в суженную артерию. Оказавшись на месте, баллон надувается, а стент расширяется до размера артерии и удерживает ее в открытом состоянии. Баллон сдувается и удаляется, а стент остается на месте постоянно. В течение нескольких недель артерия вокруг стента заживает. Таким образом, рестеноз несколько уменьшается.
Ангиопластика со стентированием чаще всего рекомендуется пациентам с закупоркой одной или двух коронарных артерий. Если имеется закупорка более чем двух коронарных артерий, может быть рекомендована операция по аортокоронарному шунтированию.
Стенты с лекарственным покрытием (DES): Стенты с лекарственным покрытием содержат лекарство, которое активно выделяется в месте имплантации стента. Стенты с лекарственным покрытием имеют тонкую поверхность, покрытую лекарством, чтобы снизить риск рестеноза.
В 2006 г. возникла обеспокоенность по поводу безопасности стентов с лекарственным покрытием из-за риска образования на стенте тромбов, вызывающих сердечный приступ. Управление по санитарному надзору за качеством пищевых продуктов и медикаментов (FDA) по-прежнему считает, что DES при использовании в соответствии с утвержденными показаниями безопасен и эффективен.
Источник: Обновление заявления FDA о коронарных стентах с лекарственным покрытием (4 января 2007 г.).
Если вы получили стент с лекарственным покрытием, ваш врач пропишет вам определенные лекарства в течение нескольких месяцев после процедуры, чтобы предотвратить риск образования тромбов в стенте.Чрезвычайно важно продолжать принимать лекарства в соответствии с предписаниями, пока ваш врач не скажет вам иное.
Если у вас есть опасения по поводу стентов с лекарственным покрытием, обратитесь к врачу.
Ротация (чрескожная транслюминальная ротационная атерэктомия или PTRA): Специальный катетер с ромбовидным наконечником в форме желудя направляется к точке сужения в коронарной артерии. Наконечник вращается с высокой скоростью и стирает бляшки на стенках артерий.Этот процесс повторяется по мере необходимости для лечения закупорки и улучшения кровотока. Микроскопические частицы безопасно вымываются из кровотока и отфильтровываются печенью и селезенкой.
Режущий баллон: Режущий баллонный катетер имеет баллонный наконечник с небольшими лезвиями. Когда баллон надувается, активируются лопасти. Маленькие лезвия надрезают бляшку, затем баллон вдавливает жировое вещество в стенку артерии. Этот тип баллона может использоваться для лечения образования бляшек внутри ранее установленного стента (рестеноза) или других типов закупорки.
Детали процедуры
Подготовка к процедуре
Аллергия:
Пожалуйста, обсудите со своим врачом все ваши аллергии, особенно те, которые перечислены ниже.
Лекарства:
Обсудите принимаемые вами лекарства со своим врачом — он может прекратить или скорректировать дозы за несколько дней до или в день процедуры, особенно те, которые перечислены ниже.
Анализ крови, ЭКГ, рентген грудной клетки:
Спросите своего врача, были ли выполнены или запланированы ли все необходимые анализы перед процедурой перед процедурой катетеризации сердца.
Что взять с собой
- Мы рекомендуем взять с собой члена семьи, который подождет с вами перед процедурой.
- Пожалуйста, возьмите с собой халат, чтобы надеть его в ожидании процедуры.
- Мы рекомендуем вам носить удобную, легко складывающуюся одежду.
- После процедуры вас могут госпитализировать, поэтому возьмите с собой туалетные принадлежности и любые другие предметы, которые сделают ваше пребывание более комфортным. Член вашей семьи может забрать эти предметы из вашего автомобиля, когда они вам понадобятся. Пожалуйста, оставьте все ценные вещи дома или у члена семьи.
- Ответственный взрослый ДОЛЖЕН отвезти вас домой после процедуры. Вас не выпишут, если не будет кого-то, кто отвезет вас домой.
Инструкции после процедуры
Возвращаюсь домой
Ответственный взрослый ДОЛЖЕН отвезти вас домой.Вас не выпишут, если не будет кого-то, кто отвезет вас домой.
Если у вас более двух часов езды до дома, мы рекомендуем вам переночевать в отеле для вашего комфорта. Медицинский консьерж поможет вам с организацией. Затем попросите члена семьи отвезти вас домой на следующее утро, после того как вы отдохнете.
По дороге домой останавливайтесь каждый час и идите пешком 5–10 минут. Если вы летите домой на самолете, вставайте, чтобы размять ноги, и гуляйте по проходу не реже одного раза в час.Спросите своего врача, когда вы сможете возобновить вождение.
Ресурсы
Доктора различаются по качеству из-за разной подготовки и опыта; больницы различаются по количеству доступных услуг. Чем сложнее ваша медицинская проблема, тем значительнее становятся эти различия в качестве и тем большее значение они имеют.
Очевидно, что врач и больница, которые вы выберете для комплексного специализированного медицинского обслуживания, будут иметь прямое влияние на то, насколько хорошо вы себя чувствуете. Чтобы помочь вам сделать этот выбор, ознакомьтесь с результатами нашего Института сердца, сосудов и торакальной системы семьи Миллер.
Cleveland Clinic Heart, Vascular & Thoracic Institute Кардиологи и хирурги
Выбор врача для лечения ишемической болезни сердца зависит от того, на каком этапе диагностики и лечения вы находитесь. Щелкните следующие ссылки, чтобы узнать больше о отделах и отделениях, занимающихся лечением пациентов с ишемической болезнью сердца:
Семейный институт сердца, сосудов и грудной клетки Миллера предлагает специализированные центры и клиники для пациентов, лечение которых требует опыта группы врачей и хирургов, специализирующихся на конкретном заболевании.
См. Раздел «О нас», чтобы узнать больше о Семейном кардиологическом, сосудистом и торакальном институте Сиделла и Арнольда Миллеров.
Контакт
Если вам нужна дополнительная информация, нажмите здесь, чтобы связаться с нами, пообщайтесь в чате с медсестрой или позвоните медсестре по ресурсам и информации Института сердечно-сосудистых заболеваний и торакальной хирургии семьи Миллер по телефону 216.445.9288 или по бесплатному телефону 866.289.6911. Будем рады вам помочь.
Стать пациентом
Условия
Руководства по лечению
Диагностические тесты
Диагностические тесты используются для диагностики ишемической болезни сердца и наиболее эффективного метода лечения.
Анатомия
Веб-чаты
Наши веб-чаты и видеочаты дают пациентам и посетителям еще одну возможность задать вопросы и пообщаться с нашими врачами.
Видео
Интерактивные инструменты
Дополнительная информация и ресурсы
* В новом окне браузера откроется эта ссылка. Включение ссылок на другие веб-сайты не означает одобрения материалов на этих веб-сайтах или какой-либо связи с их операторами.
Почему стоит выбрать клинику Кливленда для лечения?
Наши результаты говорят сами за себя. Ознакомьтесь с нашими цифрами и фактами, и если у вас возникнут вопросы, не стесняйтесь их задавать.
эффектов коронарных стентов на сердечно-сосудистые исходы в широкой клинической практике | Кардиология | JAMA Internal Medicine
Фон Хотя в рандомизированных исследованиях было показано, что стенты снижают потребность в повторном чрескожном коронарном вмешательстве (ЧКВ), влияние стентов в широкой и разнообразной клинической практике не изучено должным образом, равно как и их влияние на последующий инфаркт миокарда или сердечную смерть. .
Методы Было проведено ретроспективное когортное исследование, в которое были включены все 43 больницы, выполнявшие ЧКВ в Пенсильвании в последнем квартале 1995 г., с использованием базы данных Совета по сдерживанию расходов на здравоохранение Пенсильвании. Были включены все 5258 пациентов, перенесших ЧКВ, за исключением тех, кто ранее перенес ЧКВ в течение предшествующих 6 месяцев. Основными исходами были госпитальные события (смерть или коронарное шунтирование), частота реваскуляризации через 6 месяцев и частота сердечной смерти или инфаркта миокарда через 6 месяцев.
Результаты В общей сложности 1240 пациентов (24%) перенесли стент. По сравнению с нетентными процедурами стенты снижали риск внутрибольничных событий (многовариантное отношение шансов, скорректированное с учетом различий между пациентами и больницами, 0,63; 95% доверительный интервал, 0,41-0,97), в первую очередь из-за 52% снижения потребности в коронарной артерии обход. Стенты также снизили потребность в последующих процедурах реваскуляризации (многовариантный коэффициент риска 0,72; 95% доверительный интервал 0.59-0,87), в первую очередь из-за сокращения повторных ЧКВ на 31%. Однако стенты не влияли на 6-месячную частоту инфаркта миокарда или сердечную смерть (многовариантное отношение рисков 0,97; 95% доверительный интервал 0,71–1,33).
Выводы Использование стентов снижает потребность в повторных ЧКВ в широкой клинической практике, подтверждая результаты рандомизированных исследований. Однако это исследование не обнаружило какого-либо влияния на последующий инфаркт миокарда или сердечную смерть.
Стентирование КОРОНАРНОЙ АРТЕРИИ в настоящее время является преобладающим методом чрескожного коронарного вмешательства (ЧКВ), и в 1998 году, по оценкам, 500000 пациентов получили стент. 1 Несмотря на бурный рост использования стентов, в первую очередь оправданный снижением рестеноза, продемонстрированным в рандомизированных исследованиях, 2 -7 данных, подтверждающих этот эффект в широкой клинической практике, не было. Не менее важно, что ни одно рандомизированное исследование не показало прямого снижения числа сердечных смертей или инфарктов миокарда (ИМ) в результате самого стентирования коронарных артерий. Фактически, несколько исследований показали незначительное превышение некоторых сердечных событий у пациентов, получающих коронарные стенты, 3 , 4,6 , хотя этим исследованиям не хватало статистической мощности для выявления клинически значимых различий.
Чтобы оправдать использование коронарных стентов, необходимо количественно оценить эффекты коронарного стентирования в реальной клинической практике, где результаты могут отличаться от результатов рандомизированных исследований из-за разного отбора пациентов или опыта врачей. 8 Наряду с исследованием воспроизводимости эффективности стентов в снижении рестеноза, влияние стентирования на неревваскуляризационные сердечные исходы, которые были поставлены под сомнение, 1 должны быть уточнены, если кто-то хочет принимать рациональные и рентабельные решения о наиболее эффективных терапевтических подходах в интервенционной кардиологии.
Насколько нам известно, влияние коронарного стентирования на промежуточные результаты в широко распространенной клинической практике не было четко разъяснено в медицинской литературе. Таким образом, конкретной целью этого исследования было изучить влияние коронарного стентирования в широкой практике на 6-месячные реваскуляризационные и нереваскуляризационные сердечные исходы.
Дизайн исследования и источник данных
В этом популяционном когортном исследовании использовались данные Совета по ограничению расходов на здравоохранение Пенсильвании (PHC4).PHC4 — это государственное агентство, созданное Генеральной Ассамблеей Пенсильвании в 1986 году, которое собирает демографические данные, данные о выставлении счетов и клинических исходах для каждого стационарного пациента в нефедеральных больницах штата в соответствии с требованиями закона. Собранная информация включает демографические данные пациентов и больниц; 1 основной и до 8 дополнительных диагнозов при выписке, закодированных с использованием Международной классификации болезней , 9-я редакция, клиническая модификация ( ICD-9-CM ) 9 ; 1 основной и до 5 дополнительных кодов процедур; и решение проблемы выписки, включая смертность.Кроме того, оценка группы тяжести госпитализации (ASG) (от 0 до 4), определенная системой MedisGroup, включена для всех пациентов в качестве метода корректировки набора случаев, связывая клинические переменные при поступлении с риском смерти. 10 PHC4 выполняет регулярный аудит данных, состоящий из логических проверок и оценки полноты. Кроме того, PHC4 проводит несколько более подробных внутренних аудитов данных по выборке крупных (> 100 коек) больниц неотложной помощи общего профиля, чтобы гарантировать точность данных, прежде чем они будут опубликованы в публичных отчетах.Эти аудиты включают редактирование компьютерной логики, ручную проверку данных и аудит данных.
Все жители Пенсильвании в возрасте не менее 21 года, перенесшие ЧКВ с 1 октября 1995 г. по 31 декабря 1995 г., составили исходную когорту. Этот период был выбран, потому что это был первый случай, когда процедура кодирования ICD-9-CM включала отдельный код для коронарного стентирования и период, за который имелись как минимум 6-месячные данные последующего наблюдения для всех субъектов (данные PHC4 были доступны до 30 июня 1996 г.).Данные были ограничены жителями Пенсильвании, чтобы свести к минимуму потерю пациентов, возвращающихся в соседние штаты после ЧКВ. Первая процедура, выполненная на каком-либо предмете в течение этого периода времени, считалась «индексным PCI». Из-за опасений относительно систематической ошибки отбора среди пациентов, перенесших второе ЧКВ по поводу рестеноза, из когорты были исключены 11 субъектов в когорте, у которых было ЧКВ в течение 6 месяцев до их индексного ЧКВ. У каждого субъекта был уникальный зашифрованный идентификатор пациента (доступен в 99.5% пациентов), что позволяет идентифицировать повторную госпитализацию практически по всем предметам во всех больницах.
Согласно кодам процедур ICD-9-CM , в 2 больницах было зарегистрировано в общей сложности 2 ЧКВ, а в 9 больницах — только 1. Это чрезвычайно небольшое количество процедур повышает вероятность неправильного кодирования процедур в этих учреждениях, и они были поэтому исключен.
Основными исходами этого исследования были 6-месячная частота повторной госпитализации для (1) реваскуляризации, определяемой как операция ЧКВ или коронарного шунтирования (АКШ), или (2) сердечного приступа без реваскуляризации (см. как «сердечное событие»), определяемый как ИМ ( ICD-9-CM коды 410.xx, исключая пятую цифру из 2) или любое сердечное заболевание, которое привело к смерти («сердечная смерть», определенная как ICD-9-CM коды 410, ИМ; 411, другая острая / подострая ишемическая болезнь сердца; 413, стенокардия 426 — нарушения проводимости, 427 — аритмия, 428 — сердечная недостаточность и 429 — неточно определенные описания и осложнения сердечных заболеваний [со всеми четвертыми и пятыми цифрами] и состоянием разряда, обозначенным как смерть). Последние коды были выбраны для максимально точного воспроизведения определения сердечной смерти, используемого в проспективном реестре ангиопластики Национального института сердца, легких и крови 1985-1986 годов. 12 Вторичные исходы включали внутрибольничную смерть или АКШ во время госпитализации для индексного ЧКВ. Были включены все события, в том числе произошедшие в другой больнице, в которую был переведен пациент.
Признано, что последующие PCI не обязательно представляют собой повторные процедуры рестеноза на целевых поражениях, и что, следовательно, термин последующее PCI включает в себя часть процедур, выполненных на новых сосудах. Чтобы определить соотношение повторных ЧКВ, которые были выполнены для новых очагов поражения по сравнению с рестенозными поражениями, были собраны данные из медицинских карт пациентов, перенесших ЧКВ в 3 больницах (Больница Университета Пенсильвании, учебная больница третичного уровня; Пресвитерианская больница (на момент исследования это был общественный академический центр с большим объемом работы и больница Пенсильвании, в то время занимавшаяся частной практикой с меньшим объемом), все в Филадельфии.
Чтобы изучить специфичность ICD-9-CM с кодом 410 для ИМ в Пенсильвании, мы проанализировали участников отдельного продолжающегося исследования ИМ, которые были идентифицированы с помощью кода 410 ICD-9-CM . Из 374 участников 334 ( 89%) соответствовали критериям определенного или вероятного ИМ по критериям Миннесотского исследования сердца. 13
Переменные, доступные в базе данных, которые определяют потенциальные подгруппы с повышенным или пониженным риском событий, показаны в таблице 1.Предыдущее ЧКВ было идентифицировано, если предыдущая ангиопластика была обнаружена путем обратного поиска в базе данных до 1990 года или если у пациента был V-код ICD-9-CM (V45.82) для предыдущего ЧКВ. Обзор медицинских карт в 3 больницах, о которых говорилось выше, также проводился для пациентов, перенесших ЧКВ с 1 октября 1994 г. по 31 декабря 1995 г., для оценки достоверности нескольких переменных PHC4.
Демографические характеристики субъектов, перенесших стент, по сравнению с другими процедурами сравнивались с помощью статистики χ 2 .Для первичных исходов нескорректированная связь между использованием стента и результатами была определена с помощью графиков Каплана-Мейера и одномерных моделей пропорциональных рисков Кокса. Для этих анализов субъекты были исключены, если они умерли или перенесли АКШ во время приема ЧКВ. Эти предметы были включены в отдельные субанализы. Для вторичных исходов использовались отношения шансов и статистика χ 2 .
Чтобы контролировать не только влияние факторов на уровне пациента, но и возможность искажения со стороны больницы 14 (из-за огромных различий в скорости использования стентов в участвующих больницах) была использована двухэтапная процедура.Во-первых, была принята модель оценки предрасположенности для прогнозирования использования стентов в больницах. 15 Показатели предрасположенности позволяют корректировать несколько факторов, влияющих на факторы одновременно, без переобучения многомерной модели (как это произошло бы, если бы каждая больница была включена в модель многомерной регрессии) и снижали вероятность систематической ошибки отбора. 15 В этой первоначальной модели результатом были процедуры стента (по сравнению с нетентными), а предикторами были больница, возраст, пол, раса, предыдущее PCI, оценка ASG, страховка и основной диагноз ИМ.Мы не использовали другие диагностические коды ICD-9-CM из-за потенциальной недостоверности. 16 Продолжительность пребывания не была включена в оценку склонности, поскольку она, скорее всего, была результатом, а не предиктором использования стента. Аналогичным образом, многососудистое ЧКВ или ЧКВ с одним сосудом не было включено, потому что использование стентов для внезапного закрытия сосудов после ЧКВ может привести к отмене запланированного многососудистого ЧКВ и может привести к тому, что ЧКВ с одним сосудом может прогнозировать использование стента, хотя на самом деле стент использование (для внезапного закрытия) было причиной выполнения только одного сосуда PCI.
На втором этапе пациенты были сгруппированы в квинтили по склонности к установке стента. Эти квинтили затем использовались в качестве переменной стратификации в модели пропорциональных рисков Кокса, которая включала переменную устройства в качестве независимой переменной. Этот метод предусматривает корректировку всех переменных, включенных в исходную модель оценки склонности (обсуждалось выше). 15 Кроме того, в эту модель были включены переменные продолжительности пребывания и многососудистого ЧКВ.Для вторичных исходов госпитальных событий использовались модели логистической регрессии, которые включали только оценку склонности и переменную устройства в качестве независимых переменных. Продолжительность пребывания не была включена, потому что она является результатом, а не предиктором результатов госпитализации; Многососудистое ЧКВ не было включено, поскольку пациенты с острым осложнением после первого из запланированных многососудистых ЧКВ не подвергаются многососудистому ЧКВ, поэтому на количество расширенных сосудов может повлиять результат, и поэтому его не следует включать.Статистика согласия Хосмера-Лемешоу для всех логистических моделей была незначительной ( P > 0,20), демонстрируя хорошее соответствие. 17 Все анализы учитывали кластеризацию пациентов в больницах. 18 Множественное вменение также было выполнено с использованием 5 наборов данных с вменениями, созданными методом Монте-Карло цепи Маркова для пропущенных значений для ASG (n = 270) и расы (n = 225), и не повлияло на результаты учеба. 19 Анализы были выполнены с помощью SAS версии 6.12 (SAS Institute Inc, Кэри, Северная Каролина) и Stata версии 5 (Stata Corp, College Station, Tex) статистическое программное обеспечение.
Исследуемая популяция и предикторы использования стентов
В общей сложности 5258 человек прошли ЧКВ в 43 больницах, из них 1240 (24%) получили интракоронарный стент.Обзор записей в 3 больницах показал, что в 64% всех процедур с использованием стента стент использовался в качестве плановой терапии, а в 36% — в качестве внеплановой терапии. Последние процедуры были выполнены либо из-за неоптимальных результатов, либо из-за внезапного закрытия сосуда, хотя они не были дифференцированы в нашем сборе данных.
Демография населения по использованию стентов показана в таблице 1. В отдельных больницах использование стентов сильно различается (от 1% до 60% процедур; P <.001). Модель оценки склонности показала, что больница, пол, отсутствие инфаркта миокарда при поступлении и страховка независимо друг от друга предопределяли получение стента (таблица 2).
Обзор записей ангиопластики показал, что 10,9% пациентов ранее перенесли ЧКВ, что близко к проценту, рассчитанному на основе данных PHC4 для этих больниц (9,5%). Показанием к ЧКВ был ИМ в 21,7% процедур (против 21,0% с «ранним ИМ ЧКВ» по данным PHC4). Показанием для ЧКВ была индикация «после ИМ» в 12.3% (против 10,7% в данных PHC4).
Обзор записей также показал, что 85% повторных ЧКВ через 6 месяцев были четко выполнены по поводу рестеноза. (Процедуры, выполненные на стенозах, непосредственно примыкающих к предыдущим участкам ЧКВ, считались «новыми поражениями».) В этих больницах риск повторного ЧКВ через 6 месяцев составлял 11,7% (122 из 1040 проверенных записей), что аналогично 12,3% (165 из 1346) риск, полученный на основании данных PHC4.
Стентыбыли связаны со значительным сокращением госпитальных событий (таблица 3), в основном из-за снижения риска АКШ на 52%.Корректировка всех переменных, перечисленных в таблице 2, методом оценки склонности не изменила результатов. Несмотря на то, что в группе применения стента произошло меньшее количество смертей в стационаре (1,4%), чем в группе без применения стента (2,0%), эта разница не была статистически значимой (таблица 3).
Шестимесячные курсы реваскуляризации
Стентыбыли связаны со значительным сокращением потребности в последующих процедурах реваскуляризации через 6 месяцев (таблица 3, рисунок 1).Стенты оказали наибольшее влияние на последующие ЧКВ; Наблюдалось незначительное снижение потребности в повторной АКШ (таблица 3). Однако наблюдалось значительное снижение на 43% от применения стентов для комбинированного результата госпитальной и / или 6-месячной АКШ (отношение рисков 0,57; 95% доверительный интервал [ДИ] 0,42-0,76; P <. 001).
Шестимесячные сердечные события и смертность
Несмотря на преимущество стентов в снижении частоты АКШ и последующего ЧКВ, они не были связаны со статистически значимым снижением повторной госпитализации по поводу инфаркта миокарда или сердечной смерти (таблица 3, рисунок 2).Корректировка всех переменных, описанных в разделе «Пациенты и методы», не повлияла на результаты (Таблица 3). Включение субъектов, которым была сделана АКШ во время их индексного госпитализации, также не повлияло на результаты (отношение шансов, 1,01; 95% ДИ, 0,70-1,47), равно как и исключение пациентов с событиями в течение 2 недель после их ЧКВ, временные рамки, в течение которых подострое течение наиболее вероятен тромбоз (отношение рисков 0,98; 95% ДИ 0,68–1,40).
Общая летальность через 6 месяцев была аналогичной для стента (1.1%) и нетипичные (0,9%) процедуры (таблица 3). Включение внутрибольничных смертей во время процедуры индексации не повлияло на эти результаты (многовариантный коэффициент риска, 1,04; 95% ДИ, 0,67–1,61).
Влияние стентов на реваскуляризацию и сердечные исходы
В соответствии с результатами рандомизированных исследований с участием отобранных пациентов в выбранных центрах, 2 -6 это исследование продемонстрировало значительное и аналогичное сокращение процедур последующей реваскуляризации (в первую очередь ЧКВ) со стентов.Таким образом, снижение потребности в повторных ЧКВ из коронарных стентов в этих клинических испытаниях может быть распространено на широкую популяцию, получавшую лечение в различных группах учреждений, включенных в это исследование.
Потребность в проведении АКШ в стационаре также снизилась за счет использования коронарных стентов. Насколько нам известно, ни одно опубликованное рандомизированное исследование не продемонстрировало этот положительный эффект. Вероятно, это связано с редкостью этого события и перекрестным распространением пациентов на коронарное стентирование из-за внезапного закрытия сосуда.Однако другие обсервационные исследования подтверждают эффективность стентирования для предотвращения необходимости АКШ. 20 -22
Напротив, стенты не оказали заметного влияния на последующие госпитализации по поводу инфаркта миокарда или сердечной смерти. В отличие от результатов некоторых предыдущих исследований, 3 , 4,6 результаты этого исследования также исключают существенное увеличение риска этих конечных точек, о чем свидетельствует верхний предел 95% доверительных интервалов. Несмотря на ограничения этого исследования (обсуждаемые ниже), результаты также предоставляют подтверждающие доказательства того, что коронарное стентирование, по крайней мере, в отсутствие адъювантной терапии, не снижает риск неревваскуляризации, промежуточных сердечных событий.
Тот факт, что стенты предлагают преимущество по сравнению с другими интервенционными процедурами как в отношении острых осложнений, так и в отношении необходимости повторных процедур реваскуляризации, поддерживает более широкое использование процедур коронарного стента. Однако отсутствие влияния стентов на промежуточные сердечные события, не связанные с реваскуляризацией, в этом или любом другом исследовании на сегодняшний день (в отсутствие адъювантной терапии ингибиторами гликопротеина IIb / IIIa) имеет потенциально важные последствия для рационального выбора интервенционных процедур для пациенты с ишемической болезнью сердца и использование ингибирования тромбоцитов у тех, кто подвергается чрескожной реваскуляризации.
Оценка ингибитора тромбоцитов IIb / IIIa для стентирования (EPISTENT) недавно показала, что пациенты, получавшие коронарный стент в сочетании с блокатором гликопротеиновых рецепторов IIb / IIIa абциксимабом, имели 53% снижение первичной шестимесячной конечной точки смерти или ИМ при сравнении с пациентами, получающими только коронарный стент. 23 Основным эффектом абциксимаба было предотвращение зубца Q и большого ИМ без зубца Q. Добавление коронарного стентирования к абциксимабу (т.е. по сравнению с баллонным ЧКВ плюс абциксимаб) значительно снизило потребность в повторной реваскуляризации целевого сосуда.Таким образом, комбинация стентирования и абциксимаба была связана со значительным снижением комбинированной конечной точки смерти, ИМ или повторной реваскуляризации целевого сосуда. Lincoff et al. 23 выступают за использование блокаторов рецепторов гликопротеина IIb / IIIa наряду со стентированием коронарных артерий в качестве стандарта лечения пациентов, которым требуется ЧКВ.
Результаты настоящего исследования частично подтверждают эти рекомендации. Одно коронарное стентирование снижает потребность в реваскуляризации, но без использования ингибиторов гликопротеина IIb / IIIa, по-видимому, не снижает нереваскуляризацию 6-месячных сердечных приступов.Конечно, необходимо дополнительно определить экономическую эффективность и возможность обобщения этого подхода.
Основным преимуществом этого исследования было использование широкой популяции, отражающей клиническую практику на момент исследования. Кроме того, хотя и ограничивается включением пациентов, лечившихся в основном в эпоху до появления блокаторов гликопротеина IIb / IIIa, это ограничение имеет то преимущество, что позволяет исследовать эффекты стентов независимо от эффектов блокаторов гликопротеинов IIb / IIIa.Однако, поскольку это исследование не было рандомизированным и из-за изученных временных рамок, необходимо учитывать эффекты возможных неконтролируемых искажений и систематической ошибки.
Возможно, что пациенты с более мелкими и более сложными поражениями с меньшей вероятностью получат стент и с большей вероятностью будут направлены на АКШ, если ЧКВ не увенчалась успехом. Тем не менее, более вероятно, что группа, в которой использовались стенты, имела более высокий риск внутрибольничных осложнений (включая АКШ) из-за включения использования стентов в качестве незапланированной терапии, что связано с примерно 4-кратным повышением риска возникшей АКШ. 24 Хотя недавнее исследование продемонстрировало снижение внутрибольничной смертности после стентирования, 22 и хотя наше исследование также было связано с меньшим количеством внутрибольничных смертей, результаты не были статистически значимыми, а 95% доверительный интервал был широким.
Шестимесячная реваскуляризация
Наблюдаемое снижение ЧКВ при последующем наблюдении, вероятно, не было вызвано искажением или предвзятостью, потому что большинство факторов, вероятно, смещали результаты, не показывая преимущества стентов.Во-первых, в 1995 г. двойная антитромбоцитарная терапия (аспирин плюс тиклопидина гидрохлорид) еще не применялась в повседневной практике после процедур стента 1 , 25 ; Текущее использование антиагрегантов может привести к еще более низким показателям повторных ЧКВ после стентирования. 26 , 27 Аналогичным образом, надувание баллона высокого давления обычно не выполнялось. Во-вторых, стенты, используемые в качестве экстренной терапии при внезапном закрытии сосудов (что не определяется административным набором данных), могут увеличивать риск реваскуляризации целевого поражения в группе стентов, независимо от использования стентов. 28 В-третьих, не все повторные реваскуляризации были связаны с рестенозом первоначально обработанного сосуда; если, что вероятно, доля этих реваскуляризаций не различалась между процедурами стента и нетентными процедурами, результаты будут смещены в сторону нуля. Следовательно, все эти факторы могут повлиять на результаты этого исследования, чтобы показать либо отсутствие эффекта стентов, либо повышенный риск последующей реваскуляризации с использованием стентов. Несмотря на эти потенциальные предубеждения, результаты были в пользу стент-процедур.Возможно, что использование стентов в коронарных сосудах большего диаметра по сравнению с нетентными процедурами или ограниченное использование стентов в венозных трансплантатах могло ложно повысить защитный эффект стентов при повторных процедурах 29 ; однако, учитывая имеющиеся в настоящее время данные о стентировании венозных трансплантатов 30 и других предубеждениях против стентов, перечисленных выше, маловероятно, что защитный эффект стентов в этом исследовании был обусловлен исключительно этими факторами.
Шестимесячные сердечные приступы без реваскуляризации
Несколько источников ошибок должны быть рассмотрены при изучении отсутствия вывода о положительной взаимосвязи между стентами и 6-месячными сердечными событиями без реваскуляризации.Во-первых, возможно, что пациенты, получающие стенты, были подвержены более высокому риску сердечных приступов, что маскировало действительно положительный эффект стентирования. Однако стенты использовались реже у пациентов с более высоким риском (у пациентов с ИМ и у пациентов с более высоким баллом ASG, оба из которых были учтены многомерным анализом), а стенты могли использоваться в основном у пациентов с большим диаметром. , менее сложные сосуды. 31 , 32 Следовательно, неконтролируемое смешение вряд ли объяснит результаты.
Во-вторых, систематическая ошибка могла возникнуть из-за того, что административные данные полагаются на коды ICD-9-CM для выявления сердечных исходов, а исследование было ограничено последующими событиями, которые потребовали госпитализации в Пенсильвании. Однако использование ICD-9-CM с кодом 410 для идентификации определенного ИМ в наших и других исследованиях показало хорошую чувствительность и специфичность, 33 , и маловероятно, что у значительного числа пациентов были сердечные приступы, которые произошло при отсутствии госпитализации.Кроме того, ограничение количества жителей Пенсильвании должно было свести к минимуму потери для последующего наблюдения. Согласие, обнаруженное между данными PHC4 и обзором медицинских карт для повторных ЧКВ, также предполагает, что последующие госпитализации были полностью определены в базе данных. Частота повторной госпитализации по поводу ИМ, оцененная в этом исследовании, также соответствовала ожидаемой частоте после ЧКВ: выше, чем в более стабильной отобранной популяции исследования рестеноза стента 2 , и аналогична таковой в более разнообразной популяции Benestent II. 4 Наконец, обзор медицинских карт показал, что доля процедур, выполненных по поводу ИМ, была почти идентична той, которая была получена из кодов ИМ ICD-9-CM в данных PHC4.
В-третьих, из-за размера и сложности поражения, члены группы без стента, вероятно, с большей вероятностью, чем группа со стентом, подверглись лечению с помощью небаллонных устройств. Однако нет никаких доказательств того, что какое-либо из этих других устройств изменяет риск последующих событий по сравнению с баллонной ангиопластикой, и они могут фактически увеличивать осложнения. 34 Следовательно, включение этих устройств должно, во всяком случае, смещать результаты в сторону демонстрации положительного влияния стентов на сердечные события, чего не наблюдалось.
В-четвертых, ошибка типа II может привести к неспособности обнаружить снижение риска от стентов. Однако на основе 95% доверительного интервала отношения рисков для сердечных событий исследование может разумно исключить снижение относительного риска от стентов не менее чем на 30%, что соответствует абсолютной разнице в риске сердечных событий от стентов и без стентов. из 1.1%.
В-пятых, более широкое использование абциксимаба в группе пациентов, не страдающих анестезией, могло снизить очевидную пользу коронарного стентирования. 35 Тем не менее, использование абциксимаба в этот период, по оценкам, составило всего около 3% 36 и, следовательно, вряд ли могло повлиять на результаты. Ожидается, что текущее использование двойной антитромбоцитарной терапии после стентирования снизит количество ранних сердечных событий по сравнению с антикоагулянтной терапией. 26 , 27,37 Однако влияние тиклопидина на исходы сердечной деятельности (без реваскуляризации) в основном проявляется на ранних событиях (подострый тромбоз), 26 , 27 и анализах, исключающих события, произошедшие в течение 2 недель после ЧКВ не изменил результатов.
Это исследование предоставляет доказательства того, что коронарное стентирование, когда оно используется вне строгого контроля и ограниченных групп рандомизированных исследований, по-прежнему снижает потребность в госпитальной АКШ и повторных ЧКВ через 6 месяцев. Тем не менее, в соответствии с данными, полученными в группах пациентов, прошедших рандомизированные исследования, стенты, по-видимому, не снижают риск последующих сердечных событий (инфаркта миокарда или сердечной смерти), исходов, которые можно лучше всего минимизировать с помощью блокаторов гликопротеина IIb / IIIa тромбоцитов, по крайней мере, в подгруппы пациентов с высоким риском.
Принята к публикации 18 апреля 2000 г.
Эта работа была поддержана грантом COR Therapeutics Inc, Южный Сан-Франциско, Калифорния, и Schering Corporation, Кенилворт, Нью-Джерси.
Мы благодарим Стивена Б. Дербороу за управление данными и Сандру Бариле за помощь в подготовке рукописи.
Автор, ответственный за переписку: Стивен Э. Киммел, доктор медицины, MSCE, Школа медицины Университета Пенсильвании, Центр клинической эпидемиологии и биостатистики, 717 Blockley Hall, 423 Guardian Dr, Филадельфия, PA 19104-6021 (электронная почта: skimmel @ cceb.med.upenn.edu).
1.Топол EJ Стенты коронарных артерий: калибровка, обжатие и выдолбление. N Engl J Med. 1998; 3391702-1704Google ScholarCrossref 2.Fischman DLLeon MBBaim DS и другие. Рандомизированное сравнение установки коронарного стента и баллонной ангиопластики при лечении ишемической болезни сердца. N Engl J Med. 1994; 331496-501Google ScholarCrossref 3.Serruys PWde Jaegere PKiemeneij F и другие.Benestent Study Group, Сравнение имплантации баллонно-расширяемого стента с баллонной ангиопластикой у пациентов с ишемической болезнью сердца. N Engl J Med. 1994; 331489-495Google ScholarCrossref 4.Serruys PWvan Hout BBonnier ЧАС и другие. Рандомизированное сравнение имплантации покрытых гепарином стентов с баллонной ангиопластикой у отдельных пациентов с ишемической болезнью сердца (Benestent II). Ланцет. 1998; 352673-681Google ScholarCrossref 5.Versaci FGaspardone ATomai FCrea FChiariello LGioffre PA Сравнение стентирования коронарной артерии с ангиопластикой при изолированном стенозе проксимального отдела левой передней нисходящей коронарной артерии. N Engl J Med. 1997; 336817-822Google ScholarCrossref 6.Erbel RHaude MHopp HW и другие. Стентирование коронарной артерии в сравнении с баллонной ангиопластикой при рестенозе после первоначальной баллонной ангиопластики. N Engl J Med. 1998; 3391672-1678Google ScholarCrossref 7. Антониуччи DSantoro GMBolognese LValenti RTrapani MFazzini PF Клиническое испытание, сравнивающее первичное стентирование инфаркт-связанной артерии с оптимальной первичной ангиопластикой при остром инфаркте миокарда: результаты исследования Florence Randomized Elective Stenting in Acute Coronary Occlusions (FRESCO). J Am Coll Cardiol. 1998; 311234-1239Google ScholarCrossref 8.Schwartz LBlew BBui S Установка интракоронарного стента при ишемической болезни сердца. Ланцет. 1997; 350113-114Google ScholarCrossref 9.Недоступно, Международная классификация болезней, девятая редакция, клиническая модификация . Вашингтон, округ Колумбия, Служба общественного здравоохранения, Департамент здравоохранения и социальных служб США, 1988;
10, Брэдбери RCGolec JHSteen PM Связь результатов со здоровьем в больницах и расходования ресурсов. Запрос. 1994; 3156-65Google Scholar11.Anderson HV Лечение ишемических осложнений. Чернить AJRAnderson HVEllis SGeds. Осложнения коронарной ангиопластики Нью-Йорк, Нью-Йорк Марсель Деккер, 1991; 88Google Scholar12.Holmes DR JrKip KEKelsey SFDetre KMRosen AD Анализ причин смерти в регистре NHLBI PTCA: результаты и соображения для оценки долгосрочной выживаемости после коронарных вмешательств. J Am Coll Cardiol. 1997; 30881-887Google ScholarCrossref 13.Mascioli SRJacobs DRJKottke Т.Е. Диагностические критерии госпитализированного острого инфаркта миокарда: опыт Миннесоты. Int J Epidemiol. 1989; 1876-83Google ScholarCrossref 14.Berlin Я.Киммель SETen Есть TRSammel MD Эмпирическое сравнение нескольких подходов к кластеризации данных при смешивании из-за кластерных эффектов при анализе осложнений коронарной ангиопластики. Биометрия. 1999; 55470-476Google ScholarCrossref 15.Rubin БД Оценка причинно-следственных связей больших наборов данных с использованием оценок склонности. Ann Intern Med. 1997; 127757-763Google ScholarCrossref 16.Джоллис Я. Г. Анчукевич MDeLong ERPryor DBMuhlbaier LHMark БД Несогласованность баз данных, предназначенных для оплаты претензий, и клинических информационных систем: значение для исследования результатов Ann Intern Med. 1993; 119844-850Google ScholarCrossref 17.Hosmer DWLemeshow S Прикладная логистическая регрессия . Нью-Йорк, штат Нью-Йорк, John Wiley & Sons Inc, 1989; 140-145
18, Роял RM Моделирование надежных доверительных интервалов с использованием оценок максимального правдоподобия. Int Stat Rev. 1986; 54221-226 Google ScholarCrossref 19.Schafer JL Анализ неполных многомерных данных . Лондон, Англия, Chapman & Hall, 1997;
20.Альтманн DBRacz MBattleman DS и другие. Снижение осложнений после ангиопластики после введения коронарных стентов: результат последовательной серии с участием 2242 пациентов. Am Heart J. 1996; 132503-507Google ScholarCrossref 21. Линдси JHong MKPinnow Э.Пичард AD Влияние внутрипросветных коронарных стентов на частоту коронарного шунтирования после неудачной чрескожной транслюминальной коронарной васкуляризации. Am J Cardiol. 1996; 77647-649Google ScholarCrossref 22.Rill VBrown DL Практика коронарной ангиопластики в Калифорнии в 1995 году: сравнение с 1989 годом и влияние коронарного стентирования [серия в Интернете]. Обращение. 1999; 99E12Google ScholarCrossref 23.Lincoff AMCaliff RMMoliterno Ди-джей и другие. Дополнительные клинические преимущества стентирования коронарных артерий и блокады рецепторов гликопротеина тромбоцитов IIb / IIIa. N Engl J Med. 1999; 341319-327Google ScholarCrossref 24.Hong МКПопма JJBaim DSYeh WDetre KMLeon MB Частота и предикторы основных ишемических осложнений в больнице после плановой и внеплановой ангиопластики с использованием нового устройства из реестра Новых подходов к коронарному вмешательству (NACI). Am J Cardiol. 1997; 8040K- 49KGoogle ScholarCrossref 25. Пепин. CJHolmes DR Jr. Консенсусное заявление: стенты коронарных артерий. J Am Coll Cardiol. 1996; 28782-794Google Scholar26.Schomig А.Нейман FJKastrati А и другие. Рандомизированное сравнение антиагрегантной и антикоагулянтной терапии после установки коронарных стентов. N Engl J Med. 1996; 3341084-1089Google ScholarCrossref 27.Leon MBBaim DSPopma JJ и другие. Клиническое испытание, сравнивающее три режима приема антитромботических препаратов после стентирования коронарной артерии. N Engl J Med. 1998; 3391665-1671Google ScholarCrossref 28.Пиана RNAhmed WHЧайтман B и другие. Влияние временного резкого закрытия сосуда во время успешной ангиопластики по поводу нестабильной стенокардии на клинический исход через шесть месяцев. J Am Coll Cardiol. 1999; 3373-78Google ScholarCrossref 29.Hirshfeld JW Младший Шварц JSJugo р и другие. Рестеноз после коронарной ангиопластики: многомерная статистическая модель для связи поражения и переменных процедуры с рестенозом. J Am Coll Cardiol. 1991; 18647-656Google ScholarCrossref 30.Savage Депутат Дуглас JSJFischman DL и другие. Подкожная вена De Novo Trial Investigators, Сравнение установки стента с баллонной ангиопластикой при закупорке коронарного шунтирования. N Engl J Med. 1997; 337740-747Google ScholarCrossref 31.De Gregorio Дж. Кобаяши YAlbiero р и другие. Стентирование коронарной артерии у пожилых людей: краткосрочные результаты и долгосрочное ангиографическое и клиническое наблюдение. J Am Coll Cardiol. 1998; 32577-583Google ScholarCrossref 32. Akiyama TMoussa IReimers B и другие. Ангиографические и клинические результаты коронарного стентирования мелких сосудов. J Am Coll Cardiol. 1998; 321610–1618Google ScholarCrossref 33.Pladevall MGoff DCNichaman MZ и другие. Оценка достоверности кода 410 МКБ для выявления госпитализаций по поводу инфаркта миокарда: проект Corpus Christi Heart. Int J Epidemiol. 1996; 25948-952Google ScholarCrossref 34.Holmes DR JrTopol Э.Дж.Адельман AGCohen EACaliff RM Рандомизированные испытания направленной коронарной атерэктомии: значение для клинической практики и будущих исследований. J Am Coll Cardiol. 1994; 24431- 439Google ScholarCrossref 35.Tcheng Ингибиторы рецепторов гликопротеина IIb / IIIa JE: перспективные исследования EPIC, IMPACT II, RESTORE и EPILOG. Am J Cardiol. 1996; 7835-40Google ScholarCrossref 36.Lauer MATopol EJCascade EFKarweit JALin Н.Д. Чрескожное коронарное вмешательство: изменение моделей практики и результатов 1995-1997 гг. [Аннотация]. J Am Coll Cardiol. 1999; 3336AG Google Scholarтипов стентов и их применение
Стенты — это небольшие расширяемые трубки, которые используются для лечения суженных артерий в организме. У людей с ишемической болезнью сердца, вызванной накоплением зубного налета, они могут:
Эти типы называются коронарными стентами.Обычно они сделаны из металлической сетки, их вводят в артерии после процедуры расширения артерии, называемой чрескожным коронарным вмешательством или, его более распространенное название, ангиопластикой.
Ангиопластика, проводимая под местной анестезией и мягкой седацией, не требует больших разрезов и обычно занимает около часа. Если вам нужно более одного стента, это может занять больше времени.
По сравнению с операцией шунтирования коронарной артерии, которая является гораздо более инвазивной, люди, которым устанавливают стенты, испытывают меньше дискомфорта и более короткое время восстановления.
Но стентирование небезопасно. В одном из них может образоваться тромб, и ваша артерия внезапно снова сузится. Это может даже вызвать полную блокировку. Чтобы предотвратить это, люди принимают один или несколько разжижающих кровь препаратов после установки стента. К ним могут относиться аспирин, который обычно необходимо принимать бесконечно, а также клопидогрель (Плавикс), прасугрел (Эффиент) или тикагрелор (Брилинта), которые обычно назначают от 1 до 12 месяцев.
Рубцовая ткань или налет также могут образовываться в области стента.Это может привести к тому, что ваша артерия снова сузится через несколько месяцев. Ваш врач может назвать это рестенозом. В таком случае проблему часто может решить другой стент. В некоторых случаях может потребоваться аортокоронарное шунтирование.
Зачем они нужны
В конце 1970-х врачи начали использовать баллонную ангиопластику для лечения слишком узких коронарных артерий.
Очень тонкая длинная трубка с баллончиком на конце, называемая катетером, вводится в артерию в паху или руке. Затем с помощью рентгеновского снимка он перемещается в блокаду.Когда он оказывается там, баллон на конце катетера надувается, чтобы сжать закупорку и запустить кровоток. Затем его сдувают, чтобы все это можно было удалить.
Поскольку новой опоры не остается, в небольшом проценте случаев артерия восстанавливает свою прежнюю форму или даже разрушается после того, как баллон спущен. Около 30% коронарных артерий, подвергшихся баллонной ангиопластике, снова сужаются.
Продолжение
Чтобы решить эти проблемы, были созданы небольшие стенты, которые можно было установить на баллон и ввести в кровеносный сосуд.Стент расширяется, когда баллон надувается, фиксируется на месте и образует постоянный каркас, удерживающий артерию открытой после того, как баллон спущен и удален.
В 1986 году французские исследователи имплантировали первый стент в коронарную артерию человека. Восемь лет спустя FDA одобрило первый сердечный стент для использования в США
Типы
Стенты первого поколения были изготовлены из чистого металла. Хотя они почти исключили риск коллапса артерии, они лишь незначительно снизили риск повторного сужения.Около четверти всех коронарных артерий, обработанных голыми металлическими стентами, снова закрываются, обычно примерно через 6 месяцев.
Итак, врачи и компании начали тестирование стентов, покрытых лекарствами, которые прервали повторное сужение. Это так называемые стенты с лекарственным покрытием .
В клинических испытаниях это уменьшило количество случаев повторного сужения до менее чем 10%. Они также снизили потребность в повторных процедурах для людей с диабетом, у которых больше шансов, что их артерии снова сузятся.
Тем не менее, были опасения, что стенты с лекарственным покрытием были связаны с редким, но серьезным осложнением, называемым тромбозом внутри стента. Это когда сгусток крови образуется в стенте через один или несколько лет после его имплантации.
Поскольку это осложнение может привести к летальному исходу, важно, чтобы люди со стентами с лекарственным покрытием принимали аспирин и противосвертывающее средство в соответствии с предписаниями до тех пор, пока врач не скажет им прекратить.
Инновации
По прогнозам, мировой рынок коронарных стентов вырастет до 10 долларов.По данным консалтинговой компании GlobalData, к 2021 году.
Многие новые конструкции стентов второго и третьего поколений разрабатываются, проходят клинические испытания или были одобрены для использования за пределами США. В их число входят:
- Стент с покрытием, доставляющим лекарство от рестеноза в течение нескольких месяцев, а затем в основном становится стентом из чистого металла
- Вариант, который поглощается телом и исчезает после того, как он выполнил свою работу
- Стент, в котором используется покрытие для быстрого создания тонкого, полностью естественного слоя внутри артерии
Коронарный Стентирование — обзор
Саморасширяющиеся коронарные стенты
Коронарное стентирование с использованием DES второго поколения представляет собой стандарт лечения ишемической болезни сердца при ОКС, а также при стабильной ишемической болезни сердца.Тем не менее, обычная имплантация стента очень часто может привести к неоптимальным результатам, особенно при сложных поражениях. Неправильное расположение стента и возможный последующий тромбоз стента могут возникать в случаях бифуркации сосудов, эктазии или чрезмерного кальцификации. Кроме того, в случаях первичного ЧКВ сужение сосудов или наличие тромба может привести к уменьшению размера стента и, наконец, имплантации стента неправильного размера с неблагоприятным исходом.
Ограничения стентов, расширяемых баллоном, включают приспосабливаемость с точки зрения неадекватной поддержки сосудистой стенки.Основным требованием является способность соответствовать изогнутой конфигурации артерий, обеспечивая одновременно устойчивую и равномерную поддержку стены. Кроме того, большой диаметр в основном левой магистрали (LM) и его значительное сужение по длине сосуда является обязательным ограничением для обычного DES с расширяемым баллоном. Постдилатация требуется очень часто для достижения оптимального расширения и сопоставления. Применение этого метода может вызвать серьезную деформацию стента и перекрытие важных боковых ветвей.Стратегия имплантации двух разных дублирующих стентов не дает никаких дополнительных преимуществ. Все вышеупомянутые механические свойства имеют особое значение при бифуркационных поражениях. Кроме того, ремоделирование сосудов и спазм сосудов могут затруднить выбор подходящего размера стента, особенно в условиях ОКС или при лечении ХТО. Наконец, чрезмерное или недорасширение стента может повлиять на адекватную доставку лекарственного средства из каркаса стента.
Исходя из этих ограничений, были разработаны и внедрены коронарные саморасширяющиеся стенты (рис.3.8.4). Его клиническое использование первоначально ограничено поражениями, особенно при ишемической болезни сердца LM. STENTYS SA (Париж, Франция) представляет собой самонастраивающийся стент с нитиноловым покрытием, выделяющим паклитаксел, с номинальной шириной стойки 68 мкм, что позволяет адекватно расширяться в основном сосуде благодаря его способности адаптироваться к размеру сосуда. . Кроме того, он облегчает доступ к боковым ответвлениям благодаря своей Z-образной сетке, которая связана небольшими межсоединениями, которые можно разъединить путем надувания баллона между стойками.STENTYS развертывается путем снятия выдвижной оболочки и доступен в трех вариантах длины (17, 22 и 27 мм) с диаметрами, подходящими для сосудов от 2,5 до 3,0 мм (малые), 3,0–3,5 мм (средние) и 3,5. –4,5 мм (большой). Помимо версии с покрытием из чистого металла, стент также доступен в версии с покрытием паклитакселом и версии с покрытием сиролимусом (1,4 мкг / мм 2 стента), все из которых включены в покрытие (ProTeqtor), a прочная полимерная матрица из полисульфона и растворимого поливинилпирролидона, которая действует как наполнитель.
Рисунок 3.8.4. Обзор современных саморасширяющихся платформ стентов. (A) Стент Axxess (B) Стент Cappella (C) Стент STENTYS (D) Стент CardioMind Sparrow (E) Стент vProtect.
Что касается доступных клинических данных о саморасширяющихся коронарных стентах, большинство клинических испытаний, проведенных с пациентами, которым был установлен этот тип стента, проводились как исследования осуществимости и безопасности, которые были исследованиями с одной рукой и включали только ограниченное количество пациентов. Однако для STENTYS теперь доступны более крупные серии рандомизированных контролируемых исследований, таких как испытания APPOSITION.Несмотря на то, что все эти испытания были недостаточны для документирования клинических результатов, они в значительной степени показали, что саморасширяющиеся стенты по крайней мере так же безопасны и эффективны, как и обычные платформы. Более того, было показано, что их имплантация возможна в большинстве ситуаций. Таким образом, первоначальные клинические испытания, сравнивающие эффективность саморасширяющихся стентов и обычных стентов, продемонстрировали обнадеживающие результаты и подтверждение концепции, несмотря на то, что в первую очередь не изучались клинические исходы.
В будущем придется столкнуться с множеством проблем, чтобы обеспечить широкое использование саморасширяющихся лесов. Что касается механических усовершенствований, следует разработать меньший профиль устройства доставки, чтобы облегчить навигацию по сложной анатомии и обеспечить совместимость с 5 Fr.
