Классификация стабильной стенокардии (классификация Канадской ассоциации кардиологов)
I ФК «Обычная повседневная физическая активность» (ходьба или подъём по лестнице) не вызывает приступов С. Приступ С возникает при выполнении очень интенсивной или очень быстрой, или продолжительной физической нагрузки.
II ФК «Небольшое ограничение обычной физической активности», что означает возникновение С в результате быстрой ходьбы или быстрого подъёма по лестнице, после еды или на холоде, или в ветреную погоду, или под влиянием эмоционального стресса, или в первые несколько часов после подъёма с постели; во время ходьбы на расстояние больше 200 м (двух кварталов) по ровной местности или? во время подъёма по лестнице более чем на один пролёт в обычном темпе при нормальных условиях.
III ФК «Выраженное ограничение обычной физической активности» — приступ С возникает в результате ходьбы на расстояние от одного до двух кварталов (100- 200м) по ровной местности или при подъёме по лестнице на один пролёт в обычном темпе при нормальных условиях.
IV ФК «Невозможность выполнить любой вид физической деятельности без возникновения неприятных ощущений» — приступ С может возникнуть в покое
НЕСТАБИЛЬНАЯ СТЕНОКАРДИЯ
Нестабильная стенокардия (НС) один из вариантов острого коронарного синдрома. В практике кардиолога чаще используется классификация с перечислением различных видов нестабильной стенокардии. Следует отметить, когда при осмотре нестабильная стенокардия не вызывает сомнений, то нет необходимости в дополнительном термине в диагнозе — «острый коронарный синдром».
К НС относится:
Впервые возникшая стенокардия (Менее месяца назад)
Прогрессирующая стенокардия напряжения (В течение последнего месяца)
Стенокардия Принцметала (Подъем ST, предутренние часы)
Постинфарктная стенокардия(с 3 дня острого инфаркта миокарда до 4-ех недель)
Имеется более сложная классификация C.W.Ham, E.Braunwald (2000)
Классификация нестабильной стенокардии (c.W.Ham, e.Braunwald Circulation 20000
А — развивается в присутствии экстракардиальных факторов, которые усиливают ишемию миокарда. Вторичная НС | В — развивается без экстракардиальных факторов Первичная НС | С — возникает в пределах 2-х недель после инфаркта миокарда. Постинфарктная НС | |
I — первое появление тяжёлой стенокардии, прогрессирующая стенокардия, без стенокардии покоя | IA | IB | IС |
II — Стенокардия покоя в предшествующий месяц, но не в ближайшие 48 часов (стенокардия покоя, подострая) | IIА | ПВ | IIС |
III — Стенокардия покоя в предшествующие 48 часов (стенокардия покоя, острая) | ША | ШВ ШВ — Тропонин- ШВ — Тропонин+ | IIIC |
Исходом НС может быть: стабилизация на предыдущем дестабилизации функциональном классе или более высоком функциональном классе, развитие инфаркта миокарда (ИМ) или внезапной смерти, реже наблюдается исчезновение клиники стенокардии. С целью исключения острого ИМ исследуется ЭКГ в динамике и маркёры некроза миокарда (тропонин Т и I или MB — КФК).
Клиника стенокардии.
При диагностике С необходим тщательный анализ болей.
«Чем тщательнее и чем чаще врач детально расспрашивает больных относительно болей в грудной клетке и обращает внимание на специальные слова, используемые ими. интонацию, ударения и особенно жесты, тем квалифицированнее он станет в диагностике С (Фридберг, 1966).
Критерии оценки болей в груди.
Характер Болей. При С боль может быть ЛОМЯЩЕЙ, ДАВЯЩЕЙ, СЖИМАЮЩЕЙ, ЖГУЧЕЙ. Колющая и ноющая боль не характерны для С. Иногда, если пациенту трудно оценить боль, боль оценивается как дискомфорт Жесты порой лучше характеризуют боль чем слова. Часто пациенты характеризуют боль, приложив ладонь или обе ладони к грудине, иногда сжимая киста рук з кулак (Мартин, 1957)
Локализация болей. При С типичной является приступообразная загрудинная боль (у 70-90% пациентов). Реже встречается атипичная локализация болей. Боли при этом могут локализоваться справа от грудины. В- эпигастрии. только в левой руке или в обеих руках, в нижней челюсти,, левой ключице, левой лопатке. При каждом приступе С локализация болей одна и таже. Однако, иногда при поражении и других коронарных артерий может измениться локализация болей,
Иррадиация болей При С боль может иррадиировать в левую руку или обе руки, в шею, нижнюю челюсть. левую ключицу, левую лопатку.
Повторяемость и воспроизводимость болей . При С боли повторяются, как правило, при одном и том же уровне физической нагрузки. На этом основана функциональная диагностика и классификация стабильной С. Однако, при стрессах, после обильной пищи, на холоду, ветре, прекращении лечения, гипертоническом кризе, С может появляться при меньшем чем раньше уровне физической нагрузки, а при появлении перемежающей хромоты больной может «не доходить до С».
Длительность и купируемость болей. Боли при С купируются через 0,5-2 минуты, реже через 5-10 минут после прекращении физической нагрузки или приема нитроглицерина или изокета. При нестабильной С боли могут длится до 15 -20 минут и оцениваются как острый коронарный синдром (ОКС)…Боль большей длительности, а тем более многочасовая, суточная интенсивная . указывает на формирование инфаркта миокарда. Однако, если эта боль не интенсивная и больной при этом ведет обычный образ жизни, более вероятно, что это не коронарная боль. При С боль может сопровождаться чувством нехватки воздуха — одышкой. Необходимо оценить С метрами спокойной ходьбы по ровной местности, подъёмом по лестнице.
Необходимо также указать время появления болей, частоту С за сутки.
Для дифференциальной диагностики необходимо оценить боль приемом пищи,
дыханием, кашлем, движением головы, рук, туловища.
Косвенные признаки ИБС.
-Возраст мужчины — более 55 лет, женщины — более 65 лет.
-Избыточная масса тела
-Ксантелазмы на веках.
-Ксантомы на коже, в области суставов, на сухожилия
-Корнеальная. сенильная дуга или кольцо
-Поражение периферических артерий (отсутствие или ассиметрия величины —
пульса на ногах, руках, синдром перемежающей хромоты и пр.)
-Одышка при напяжении.
-Четвертый тон постоянно или во время болей.
2.1. Классификация и клинические формы стенокардии
Классификация стенокардии (Американская ассоциация кардиологов, 1996 г.):
1. Стенокардия напряжения:
1.1. Стабильная стенокардия напряжения I-IV функционального класса;
1.2. Нестабильная стенокардия:
1.2.1. Впервые возникшая стенокардия;
1.2.2. Прогрессирующая стенокардия.
2. Вазоспастическая стенокардия:
2.1. Стабильная вазоспастическая стенокардия;
2.2. Нестабильная вазоспастическая стенокардия:
2.2.1. Впервые возникшая вазоспастическая стенокардия;
2.2.2. Прогрессирующая вазоспастическая стенокардия.
В настоящее время в классификацию стенокардии не включены другие причины, приводящие к сужению венечных артерий: воспалительные заболевания коронарных артерий (узелковый периартериит и т.д.), сифилитический мезоаортит, эмболии, аномалии развития коронарных артерий, «синдром Х» и др.
Стенокардия напряжения. Основным признаком стенокардии напряжения является появление болей за грудиной при физической нагрузке. Развитие стенокардитических (ангинозных) болей в подавляющем большинстве случаев обусловлено стенозом коронарных артерий, причем, по данным коронарографии, клинически значимым стенозом является сужение венечных артерий более, чем на 50%.
Вазоспастическая стенокардия или спонтанная или, названная по автору, стенокардия Принцметалла.
Синдром «Х». Этот синдром диагностируют после проведения коронарографии, когда выявляют неизмененные крупные коронарные артерии, в то время как косвенно, по данным ангиографии венечных артерий, наблюдается уменьшение просвета только мелких артериол. Причина развития сужения мелких артериол в настоящее время недостаточно изучена. Различают первичный синдром «Х», когда сужение мелких артериол отмечается у практически здоровых лиц и их связывают с фиброзными (идиопатическими) изменениями эндотелиальных или миокардиальных отделов артериол, либо, вероятно, с иммунными нарушениями, приводящими к фиброзу мелких артериол. К вторичному синдрому «Х» относят пациентов с различными заболеваниями такими, как сахарный диабет, хроническая почечная недостаточность, инсулинорезистентность и т.д., приводящих к метаболическим изменениям, фиброзу и сужению мелких артериол.
2.1.1. Стабильная стенокардия
Главным отличительным признаком стабильной стенокардии является стереотипный характер приступов. Для этой стенокардии характерны приступы, возникающие примерно при одной и той же физической нагрузке, исчезающие при ее устранении. Характер болей, их длительность, интенсивность, локализация и иррадиация всегда остаются примерно одинаковыми. Следует отметить, что нитроглицерин, принятый до нагрузки, предупреждает развитие приступа стенокардии.
Наиболее распространена Канадская классификация, которая позволяет разделить больных со стенокардией напряжения на 4 функциональных класса по их способности выполнять физическую нагрузку.
I класс. Обычная физическая нагрузка не вызывает приступов стенокардии, в то время как они появляются при нагрузках высокой интенсивности, выполняемых быстро и длительно, а также при выполнении чрезмерных (необычных для больного) нагрузок.
II класс. Приступы стенокардии возникают при ходьбе по ровной местности в обычном темпе и в обычных для больного условиях на расстояние до 2 км или подъеме по лестничным пролетам более, чем на 3-4 этажа.
III класс. Приступы стенокардии вызывает ходьба по ровному месту в обычном темпе на расстояние до 500 метров или подъем на 1-2 этажа лестничных пролетов.
IV класс. Появление стенокардитических болей при выполнении незначительной физической нагрузки (уборка постели, ходьба в туалет, утренний туалет и т.д.) или в покое.
При вазоспастической стабильной стенокардии также основным отличительным признаком является стереотипный характер приступов. Для этой стенокардии характерны приступы, возникающие примерно при одной и той же ситуации: приступы возникают в определенное время дня и ночи, например, на рассвете, протекают в виде серий, состоящих из 2-5 болевых приступов, следующих один за другим с промежутками от 2-3 до 10-15 минут. Продолжительность каждого приступа стенокардии не превышает 30 минут. Характер болей, их длительность, интенсивность, локализация и иррадиация всегда остаются примерно одинаковыми.
При синдроме «Х» стабильная стенокардия протекает практически так же, как и стенокардия напряжения, включая оценку ее степени тяжести по 4 функциональным классам.
Классификация стенокардии – стабильная и нестабильная стенокардия
В соответствии с современной международной классификацией различают стенокардии покоя и напряжения.
Классификация стенокардии напряжения:
- Впервые возникшая – продолжается до 1 месяца от первых симптомов проявления.
- Стабильная с указанием функционального класса – I,II, III, IV
- Прогрессирующая – приступы стенокардии становятся более тяжелыми и продолжительными несмотря на прежнюю нагрузку.
- Спонтанная (особая) – вазоспастическая стенокардия, которая обусловлена внезапным спазмом коронарных артерий. Разновидность спонтанной стенокардии называется стенокардией Принцметала.
- Постинфарктная ранняя – появляются боли в течение первых 14 днейпосле перенесенного инфаркта
Все виды, кроме стабильной стенокардии, относятся к нестабильной (с риском развития инфаркта миокарда) и требуют обязательной госпитализации.
Классификация стабильной стенокардии:
Стабильная стенокардия включает в себя 4 функциональных класса в зависимости от переносимой нагрузки.
Функциональные классы стенокардии:
I функциональный класс.
Признаки данной стенокардии – боль загрудинная возникает редко, обычно при быстро выполняемой и интенсивной нагрузке.
II функциональный класс.
Признаки стенокардии II функционального класса – болевые приступы развиваются при подъеме по лестнице более чем на 1 этаж, при быстрой ходьбе на холодном ветру, в морозную погоду, при ходьбе по ровной местности более чем на 500метров, иногда после обильной еды.
III функциональный класс
Признаки стенокардии III функционального класса – болевые приступы появляются при волнении, при спокойной ходьбе до 100 метров, иногда сразу при выходе на улицу в морозную и ветреную погоду, при подъеме даже на первый этаж. В этой стадии происходит ограничение физической активности.
IV функциональный класс
Признаки стенокардии IV функционального класса –появляются приступы боли в покое, пациент не может выполнять физическую нагрузку – сразу появляются боли в области сердца, боль может появиться во время сна. Для этой стадии характерно резкое ограничение физической активности.
Нестабильная стенокардия — симптомы
Признак нестабильной стенокардии – отсутствие связи между нагрузкой и проявлением приступа боли.
Если привычная стенокардия меняет свое поведение, она будет называться нестабильной. Какие же признаки и симптомы должны обратить на себя внимание?
- стенокардия возникла внезапно – не более одного месяца,
- вдруг увеличивается частота и продолжительность приступов,
- появляются ночные приступы боли,
- появление постинфарктной стенокардии – через 2 недели после инфаркта миокарда
Помните, что появление симптомов нестабильной стенокардии является абсолютным показанием для госпитализации пациента!
Вариантная стенокардия (стенокардия Принцметала)
Для стенокардии Принцметалла или вазоспастической стенокардии (другое ее название) характерны приступы в покое, ночью или ранним утром. Приступ возникает внезапно в результате спазма коронарных артерий. Она развивается на неповрежденных атеросклерозом сосудах.
Длительность боли обычно 2―5 минут.
Стенокардия напряжения — причины, симптомы, диагностика и лечение

Стенокардия напряжения – преходящие приступы ишемии миокарда, возникающие вследствие физического или эмоционального напряжения при повышении потребности сердечной мышцы в кислороде. Стенокардия напряжения проявляется болями в области сердца, чувством стеснения и дискомфорта за грудиной, нехваткой воздуха, вегетативными реакциями, которые развиваются в момент действия неблагоприятных факторов. При диагностике стенокардии напряжения учитываются клинико-анамнестические данные, результаты ЭКГ во время болевого приступа, нагрузочных проб, холтеровского мониторирования, УЗИ сердца, коронарографии, ПЭТ. Терапия стенокардии напряжения проводится нитратами, бета-адреноблокаторами, ингибиторами АПФ, антагонистами кальция; по показаниям выполняется ангиопластика коронарных артерий или АКШ.
Общие сведения
Стенокардия напряжения – клиническая форма ишемической болезни сердца, характеризующаяся приступами стенокардии, развивающимися на фоне повышения метаболических потребностей миокарда. Проявления стенокардии напряжения возникают и усиливаются в связи с нагрузкой и купируются в покое или после приема нитроглицерина.
Распространенность стенокардии напряжения коррелирует с возрастом: так, в возрастной группе 45–54 года заболевание встречается у 0,5–1% женщин и 2–5% мужчин; среди лиц старше 65 лет – у 10–14% женщин и 11–20% мужчин. До инфаркта миокарда стенокардия напряжения диагностируется у 20% больных, а после инфаркта – у 50% пациентов. Болеют преимущественно мужчины в возрасте старше 55 лет.
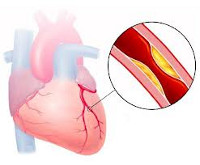
Стенокардия напряжения
Причины
В большинстве случаев причиной стенокардии напряжения служит атеросклероз венечных артерий. Доказано, что несоответствие между потребностью сердечной мышцы в кислороде и его доставкой возникает при атеросклеротическом сужении просвета коронарных артерий на 50-75%. Клинически это проявляется возникновением приступов стенокардии напряжения.
К другим потенциально возможным этиологическим факторам стенокардии напряжения относят гипертрофическую кардиомиопатию, первичную легочную гипертензию, тяжелую артериальную гипертензию, коронароспазм, стеноз устья аорты, аортальную недостаточность, врожденные аномалии коронарных артерий, коронариты. Острый коронаротромбоз также может вызывать приступ стенокардии в случае частичного или преходящего препятствия кровотоку, однако обычно данное состояние сопровождается развитием инфаркта миокарда.
Факторами риска развития стенокардии напряжения являются возраст, курение, семейный анамнез, гиподинамия и ожирение, менопауза, сахарный диабет. Тяжелая анемия или гипоксия могут усугублять течение стенокардии напряжения. Непосредственными производящими причинами, провоцирующими приступ стенокардии напряжения, могут служить физические нагрузки, эмоциональные волнения, обильный прием пищи, перепады температуры, резкая смена погодных условий и др.
Патогенез
В патогенезе стенокардии напряжения первостепенную играют роль изменения артериального тонуса и эндотелиальная дисфункция коронарных сосудов. Под влиянием напряжения или стресса происходит вазоконстрикция, вызывающая резкую ишемию миокарда. Обычно уровень нагрузки, в ответ на который развивается ишемия и приступ стенокардии напряжения, относительно предсказуем.
Ишемия миокарда сопровождается нарушением сократительной функции участка сердечной мышцы, изменением протекания в нем электрических и биохимических процессов. Дефицит кислорода приводит к переходу клеток на анаэробный тип окисления: накоплению лактата, уменьшению внутриклеточного pH, истощению энергетического запаса в кардиомиоцитах. На клеточном уровне происходит увеличение концентрации внутриклеточного натрия и потеря ионов калия. Преходящая ишемия миокарда клинически выражается в возникновении приступа стенокардии напряжения; при продолжительной ишемии развиваются необратимые изменения – некроз (инфаркт) ишемизированного участка миокарда.
Классификация
В кардиологии выделяют следующие формы стенокардии напряжения: впервые возникшую, стабильную и прогрессирующую. О впервые возникшей стенокардии напряжения говорят в том случае, если с момента первого болевого приступа прошло не более одного месяца. Течение впервые возникшей стенокардии может быть вариабельным: она может регрессировать (исчезнуть) или перейти в стабильную стенокардию. Нередко впервые возникшая стенокардия напряжения является предвестником острого инфаркта миокарда.
При более длительном сроке существования стенокардии напряжения ее расценивают как стабильную (устойчивую) стенокардию. Стабильная стенокардия характеризуется стереотипной реакцией пациента на нагрузку одной и той же величины. Течение данного вида стенокардии может быть стабильным на протяжении нескольких лет. Нестабильная стенокардия отличается увеличением частоты, тяжести и продолжительности приступов, развивающихся при выполнении обычной для пациента нагрузки.
С учетом переносимости нагрузки выделяют IV функциональных класса (ФК) стенокардии напряжения:
I ФК – обычная нагрузка переносится хорошо. Приступы стенокардии напряжения развиваются только при чрезмерных, непривычных нагрузках (напряженной или длительной физической активности: например, быстрой ходьбе, подъеме на лестницу и т. д.).
II ФК – характеризуется ограничением физической активности. Приступы стенокардии напряжения может спровоцировать ходьба на расстояние более 500 м, подъем по лестнице выше одного этажа, эмоциональное возбуждение, холодная или ветряная погода.
III ФК – переносимость физической нагрузки значительно ограничена. Приступы стенокардии напряжения вызываются ходьбой в обычном темпе по ровной поверхности на расстояние 100-500 м или подъемом на один лестничный пролет.
IV ФК – физическая активность резко ограничена. Приступы стенокардии напряжения возникают при любой, даже минимальной нагрузке или в покое.
Симптомы стенокардии напряжения
Проявления стенокардии напряжения варьируют от неопределенного дискомфорта за грудиной до интенсивной и нарастающей боли в области сердца. Классический приступ стенокардии напряжения длится в среднем около 2-5 мин., имеет четкое начало и окончание, купируется вслед за прекращением действия провоцирующего фактора или приемом нитроглицерина. Боль при стенокардии напряжения обычно локализуется за грудиной или в эпигастрии, иррадиирует в челюсть, лопатку, левую руку, шею. Чем тяжелее приступ стенокардии, тем обширнее зона иррадиации боли. Характер боли описывается пациентами как давящий, сжимающий, режущий, жгучий.
Приступ стенокардии напряжения может сопровождаться внезапной слабостью, одышкой, тахикардией, аритмиями, холодным потом, повышением или снижением АД. В период между приступами физическое состояние и самочувствие пациента обычно нормальное. Приступ стенокардии напряжения может развиваться по атипичному варианту – с неприятными ощущениями в животе, отрыжкой, тошнота, рвотой, метеоризмом.
По локализации боли выделяют следующие формы стенокардии напряжения: загрудинно-болевую, прекардиальную, леворучную, леволопаточную, нижнечелюстную, верхнепозвоночную, ушную, гортанно-глоточную, абдоминальную. Неспецифическими симптомами стенокардии напряжения могут служить различного рода вегетативные реакции: бледность кожи, сухость во рту, учащенные позывы на мочеиспускание.
Частота возникновение приступов при стенокардии напряжения различна – от нескольких в день до разовых эпизодов с промежутками в несколько недель или месяцев. При развитии достаточного коллатерального коронарного кровотока возможно уменьшение числа приступов или их исчезновение (например, при сопутствующем заболевании, ограничивающем активность больного). В дальнейшем к стенокардии напряжения может присоединиться стенокардия покоя.
Диагностика
Диагноз стенокардии напряжения может быть поставлен кардиологом на основании анализа жалоб, клинико-лабораторного и инструментального обследования. Наиболее информативным методом диагностики стенокардии напряжения является ЭКГ, снятая во время приступа. В этот период можно зафиксировать смещения ST-сегмента вверх (при субэндокардиальной ишемии) или вниз (при трансмуральной ишемии). Для провокации ишемии используются нагрузочные пробы: тредмил тест, велоэргометрия, холодовая проба, ишемический тест, проба с атропином, ЧПЭКС. С помощью холтеровского мониторирования ЭКГ обнаруживаются болевые и безболевые эпизоды ишемии миокарда, возможные нарушения сердечного ритма в течение суток.
В процессе ЭхоКГ производится оценка сократительной способности миокарда, исключается другая сердечная патология. Проведение стресс-ЭхоКГ необходимо для оценки ишемического ответа миокарда на стрессовое воздействие и оценки подвижности левого желудочка. Биохимический анализ крови (холестерин, липопротеиды и др.) могут указывать на атеросклеротическое поражение сосудов.
Коронарография (КТ- коронарография, мультиспиральная КТ- коронарография) позволяет выявить локализацию и степень сужения артерий сердца, определить показания к оперативному лечению стенокардии напряжения. Достоверным методом выявления ИБС является ПЭТ сердца. Стенокардию напряжения необходимо отличать от гастроэзофагеального рефлюкса, язвенной болезни желудка, пневмоторакса, плевропневмонии, ТЭЛА, межреберной невралгии, перикардита, пороков сердца, мерцательной аритмии, других видов стенокардии.
Лечение стенокардии напряжения
Приступая к лечению стенокардии напряжения, необходимо максимальное устранение всех провоцирующих факторов. При болевом приступе наиболее эффективным является прием нитроглицерина сублингвально. В плановом порядке, для предотвращения эпизодов ишемии назначаются нитраты пролонгированного действия (изосорбида динитрат, изосорбида мононитрат, нитроглицериновый пластырь или мазь), антиагреганты (ацетилсалициловая кислота), b-адреноблокаторы (атенолол, бетаксолол, метопролол), блокаторы кальциевых каналов (верапамил, дилтиазем).
Если симптомы стенокардии напряжения сохраняются, несмотря на медикаментозную терапию, или по данным ангиографии имеется высокий риск летального исхода, выбор делается в пользу хирургической тактики. При стенокардии напряжения возможно проведение эндоваскулярной ангиопластики и стентирования коронарных артерий, аортокоронарного шунтирования, маммарокоронарного шунтирования.
Эффективность кардиохирургического вмешательства при стенокардии напряжения составляет 90-95%. Возможными осложнениями служат рестенозы, возобновление стенокардии, инфаркт миокарда.
Прогноз и профилактика
Наиболее благоприятен прогноз стабильной стенокардии напряжения; течение впервые возникшей стенокардии может быть непредсказуемым; при нестабильной стенокардии прогноз наиболее серьезный. Отягощающими моментами служат инфаркт миокарда, постинфарктный кардиосклероз, пожилой возраст, многососудистое поражение коронарных артерий, стеноз основного ствола левой венечной артерии, высокий функциональный класс стенокардии напряжения. Фатальный инфаркт миокарда развивается у 2-3% пациентов в год.
Профилактика стенокардии напряжения включает комплекс мер по устранению факторов риска: отказ от курения, снижение веса, соблюдение диеты, лечение артериальной гипертензии, профилактический прием назначенных препаратов. Пациентам со стенокардией напряжения необходимо своевременное обращение к кардиологу и кардиохирургу для решения вопроса о необходимости оперативного лечения ИБС.
Стабильная стенокардия напряжения | Медицинская практика
Стенокардия напряжения
Стенокардия — одно из проявления ишемической болезни сердца (ИБС).
ИБС — заболевание, обусловленное несоответствием между потребностями миокарда в кислороде и его поступлением из-за локального нарушения кровотока, наиболее часто вызванного коронарным атеросклерозом.
Стабильная стенокардия напряжения — это болевой синдром, обусловленный кратковременной локальной ишемией миокарда, возникающий при физической нагрузке, эмоциональном стрессе, при выходе на холод, ходьбе против ветра, в покое после обильного приёма пищи.
Статистические данные. В год стенокардию напряжения фиксируют у 0,2–0,6% населения с преобладанием её у мужчин в возрасте 55–64 года (0,8% случаев). Она возникает у 30 000–40 000 взрослых на 1 млн населения в год, причём распространённость её зависит от пола и возраста • В возрастной группе населения 45–54 года стенокардию напряжения наблюдают у 2–5% мужчин и 0,5–1% женщин, в группе 65–74 года — у 11–20% мужчин и 10–14% женщин (в связи с уменьшением защитного действия эстрогенов в менопаузе) • До ИМ стенокардию напряжения отмечают у 20% пациентов, после ИМ — у 50% больных.
Этиология • В большинстве случаев стенокардия напряжения возникает из-за атеросклероза венечных (коронарных) артерий. Хотя между степенью атеросклеротического сужения, его протяжённостью и выраженностью клинических проявлений стенокрадии корреляция незначительна, считают, что венечные артерии должны быть сужены не менее чем на 50–75% прежде чем проявится несоответствие между потребностью миокарда в кислороде и его доставкой и возникнет клиническая картина заболевания • Другие причины (относительная недостаточность коронарного кровообращения) •• Стеноз устья аорты •• Гипертрофическая кардиомиопатия •• Первичная лёгочная артериальная гипертензия •• Тяжёлая артериальная гипертензия •• Недостаточность аортального клапана.
Патогенез • В результате несоответствия (дисбаланса) между потребностью миокарда в кислороде и его доставкой по венечным артериям вследствие атеросклеротического сужения просвета венечных артерий возникают: •• Ишемия миокарда (клинически проявляется болью за грудиной) •• Нарушения сократительной функции соответствующего участка сердечной мышцы •• Изменения биохимических и электрических процессов в сердечной мышце. При отсутствии достаточного количества кислорода клетки переходят на анаэробный тип окисления: глюкоза распадается до лактата, уменьшается внутриклеточный pH и истощается энергетический запас в кардиомиоцитах • В первую очередь страдают субэндокардиальные слои • Нарушается функция мембран кардиомиоцитов, что приводит к уменьшению внутриклеточной концентрации ионов калия и увеличению внутриклеточной концентрации ионов натрия • В зависимости от продолжительности ишемии миокарда изменения могут быть обратимыми или необратимыми (некроз миокарда, т.е. инфаркт) • Последовательности патологических изменений при ишемии миокарда: нарушение расслабления миокарда (нарушение диастолической функции) — нарушение сокращения миокарда (нарушение систолической функции) — изменения ЭКГ — болевой синдром.
Классификация Канадского сердечно-сосудистого общества (1976) • Класс I — «обычная физическая нагрузка не вызывает приступа стенокардии». Боли не возникают при ходьбе или подъёме по лестнице. Приступы появляются при сильном, быстром или продолжительном напряжении в работе • Класс II — «лёгкое ограничение обычной активности». Боли возникают при ходьбе или быстром подъёме по лестнице, ходьбе в гору, ходьбе или подъёме по лестнице после еды, в холод, против ветра, при эмоциональном стрессе или в течение нескольких часов после пробуждения. Ходьба на расстояние более 100–200 м по ровной местности или подъем более 1 лестничного пролёта по лестнице нормальным шагом и в нормальных условиях • Класс III — «значительное ограничение обычной физической активности». Ходьба по ровной местности или подъём на 1 лестничный пролёт лестницы нормальным шагом в нормальных условиях провоцируют возникновение приступа стенокардии • Класс IV — «невозможность любой физической нагрузки без дискомфорта». Возникновение приступов возможно в покое
КЛИНИЧЕСКИЕ ПРОЯВЛЕНИЯ
Жалобы. Характеристика болевого синдрома • Локализация боли — загрудинная • Условия возникновения боли — физическая нагрузка, сильные эмоции, обильный приём пищи, холод, ходьба против ветра, курение. У молодых людей нередко имеется так называемый феномен «прохождения через боль» (феномен «разминки») — уменьшение или исчезновение боли при увеличении или сохранении нагрузки (вслествие открытия сосудистых коллатералей) • Продолжительность боли — от 1 до 15 мин, имеет нарастающий характер («крещендо»). Если боль продолжается более 15 мин, следует предположить развитие ИМ • Условия прекращения боли — прекращение физической нагрузки, приём нитроглицерина • Характер боли при стенокардии (сжимающая, давящая, распирающая и т.д.), а также страх смерти носят весьма субъективный характер и не имеют серьёзного диагностического значения, поскольку во многом зависят от физического и интеллектуального восприятия пациента • Иррадиация боли — как в левые, так и в правые отделы грудной клетки и шеи. Классическая иррадиация — в левую руку, нижнюю челюсть.
Сопутствующие симптомы — тошнота, рвота, повышенная потливость, быстрая утомляемость, одышка, учащение ритма сердца, повышение (иногда снижение) АД.
Эквиваленты стенокардии: одышка (из-за нарушения диастолического расслабления) и резкая утомляемость при нагрузке (из-за снижения сердечного выброса при нарушении систолической функции миокарда с недостаточным снабжением скелетных мышц кислородом). Симптомы в любом случае должны уменьшаться при прекращении воздействия провоцирующего фактора (физической нагрузки, переохлаждения, курения) или приёме нитроглицерина.
Физикальные данные. При приступе стенокардии — бледность кожных покровов, обездвиженность (пациенты «замирают» в одном положении, поскольку любое движение усиливает боль), потливость, тахикардия (реже брадикардия), повышение АД (реже его снижение) • Могут выслушиваться экстрасистолы, «ритм галопа», систолический шум, возникающий из-за недостаточности митрального клапана в результате дисфункции сосочковых мышц • На записанной во время приступа стенокардии ЭКГ можно обнаружить изменения конечной части желудочкового комплекса (зубца T и сегмента ST), а также нарушения ритма сердца.
Лабораторные данные — вспомогательное значение; позволяют определить лишь наличие дислипидемии, выявить сопутствующие заболевания и ряд факторов риска (СД) либо исключить другие причины болевого синдрома (воспалительные заболевания, болезни крови, болезни щитовидной железы).
Инструментальные данные
• ЭКГ во время приступа стенокардии: нарушения реполяризации в виде изменения зубцов Т и смещения сегмента ST вверх (субэндокардиальная ишемия) или вниз от изолинии (трансмуральная ишемия) либо нарушения ритма сердца.
• Суточное мониторирование ЭКГ позволяет выявить наличие болевых и безболевых эпизодов ишемии миокарда в привычных для больных условиях, а также возможные нарушения ритма сердца на протяжении суток.
• Велоэргометрия или тредмил (нагрузочная проба с одновременной регистрацией ЭКГ и АД). Чувствительность — 50–80%, специфичность — 80–95%. Критерий положительной нагрузочной пробы при велоэргометрии — изменения ЭКГ в виде горизонтальной депрессии сегмента ST более 1 мм продолжительностью более 0,08 с. Кроме того, при нагрузочных пробах можно выявить признаки, ассоциирующиеся с неблагоприятным прогнозом для больных со стенокардией напряжения: •• типичный болевой синдром •• депрессия сегмента ST более 2 мм •• сохранение депрессии сегмента ST более 6 мин после прекращения нагрузки •• появление депрессии сегмента ST при частоте сердечной системы (ЧСС) менее 120 в минуту •• наличие депрессии ST в нескольких отведениях, подъём сегмента ST во всех отведениях, за исключением aVR •• отсутствие подъёма АД или его снижение в ответ на физическую нагрузку •• возникновение аритмий сердца (особенно желудочковой тахикардии).
• ЭхоКГ в покое позволяет определить сократительную способность миокарда и провести дифференциальную диагностику болевого синдрома (пороки сердца, лёгочная гипертензия, кардиомиопатии, перикардиты, пролапс митрального клапана, гипертрофия левого желудочка при артериальной гипертензии).
• Стресс-ЭхоКГ (ЭхоКГ-оценка подвижности сегментов левого желудочка при увеличении ЧСС в результате введения добутамина, чреспищеводной ЭКС или под влиянием физической нагрузки) — более точный метод выявления недостаточности венечных артерий. Изменения локальной сократимости миокарда предшествуют другим проявлениям ишемии (изменениям ЭКГ, болевому синдрому). Чувствительность метода — 65–90%, специфичность — 90–95%. В отличие от велоэргометрии, стресс-ЭхоКГ позволяет выявить недостаточность венечных артерий при поражении одного сосуда. Показаниями для стресс-ЭхоКГ служат: •• атипичная стенокардия напряжения (наличие эквивалентов стенокардии или нечёткое описание пациентом болевого синдрома) •• трудность или невозможность выполнения нагрузочных проб •• неинформативность велоэргометрии при типичной клинике стенокардии •• отсутствие изменений на ЭКГ при нагрузочных пробах из-за блокады ножек пучка Хиса, признаков гипертрофии левого желудочка, признаков синдрома Вольффа–Паркинсона–Уайта при типичной клинике стенокардии напряжения •• положительная нагрузочная проба при велоэргометрии у молодых женщин (т.к. вероятность ИБС низка).
• Коронарная ангиография — «золотой стандарт» в диагностике ИБС, поскольку позволяет выявить наличие, локализацию и степень сужения венечных артерий. Показания (рекомендации Европейского общества кардиологов; 1997): •• стенокардия напряжения выше III функционального класса при отсутствии эффекта лекарственной терапии •• стенокардия напряжения I–II функционального класса после ИМ •• стенокардия напряжения с блокадой ножек пучка Хиса в сочетании с признаками ишемии по данным сцинтиграфии миокарда •• тяжёлые желудочковые аритмии •• стабильная стенокардия у больных, которым предстоит операция на сосудах (аорта, бедренные, сонные артерии) •• реваскуляризация миокарда (баллонная дилатация, аортокоронарное шунтирование) •• уточнение диагноза по клиническим или профессиональным (например, у лётчиков) соображениям.
• Сцинтиграфия миокарда — метод визуализации миокарда, позволяющий выявить участки ишемии. Метод весьма информативен при невозможности оценки ЭКГ в связи с блокадами ножек пучка Хиса.
Диагностика. В типичных случаях стабильную стенокардию напряжения диагностируют на основании детального сбора анамнеза, подробного физикального обследования пациента, записи ЭКГ в состоянии покоя и последующего критического анализа полученных данных. Считают, что эти виды обследования (анамнез, осмотр, аускультация, ЭКГ) достаточны для диагностики стенокардии напряжения при её классическом проявлении в 75% случаев. При сомнениях в диагнозе последовательно проводят суточное мониторирование ЭКГ, нагрузочные пробы (велоэргометрия, стресс-ЭхоКГ), при наличии соответствующих условий — сцинтиграфию миокарда. На заключительном этапе диагностики необходима коронарная ангиография.
Дифференциальная диагностика. Следует иметь ввиду, что синдром боли в грудной клетке может быть проявлением ряда заболеваний. Не следует забывать, что одновременно может быть несколько причин боли в грудной клетке • Заболевания ССС •• ИМ •• Стенокардия •• Прочие причины ••• возможно ишемического происхождения: стеноз устья аорты, недостаточность аортального клапана, гипертрофическая кардиомиопатия, артериальная гипертензия, лёгочная гипертензия, выраженная анемия ••• неишемические: расслоение аорты, перикардиты, пролапс митрального клапана • Заболевания ЖКТ •• Болезни пищевода — спазм пищевода, пищеводный рефлюкс, разрыв пищевода •• Болезни желудка — язвенная болезнь • Заболевания грудной стенки и позвоночника •• Синдром передней грудной стенки •• Синдром передней лестничной мышцы •• Хондрит рёберный (синдром Титце) •• Повреждения рёбер •• Опоясывающий лишай • Заболевания лёгких •• Пневмоторакс •• Пневмония с вовлечением плевры •• ТЭЛА с наличием инфаркта лёгкого или без него • Заболевания плевры.
ЛЕЧЕНИЕ. Цели — улучшение прогноза (профилактика ИМ и внезапной сердечной смерти) и уменьшение выраженности (устранение) симптомов заболевания. Применяют немедикаментозные, медикаментозные (лекарственные) и хирургические методы лечения.
• Немедикаментозное лечение — воздействие на факторы риска ИБС: диетические мероприятия с целью уменьшения дислипидемии и снижения массы тела, прекращение курения, достаточная физическая активность при отсутствии противопоказаний. Также необходимы нормализация уровня АД и коррекция нарушений углеводного обмена.
• Лекарственная терапия — применяют три основные группы препаратов: нитраты, b-адреноблокаторы и блокаторы медленных кальциевых каналов. Дополнительно назначают антиагреганты.
Нитраты. При введении нитратов происходит системная венодилатация, приводящая к уменьшению притока крови к сердцу (уменьшению преднагрузки), снижению давления в камерах сердца и уменьшению напряжения миокарда. Нитраты также вызывают снижение АД, уменьшают сопротивление току крови и постнагрузку. Кроме того, имеет значение расширение крупных венечных артерий и увеличение коллатерального кровотока. Эту группу препаратов подразделяют на нитраты короткого действия (нитроглицерин) и нитраты пролонгированного действия (изосорбид динитрат и изосорбид мононитрат).
• Для купирования приступа стенокардии применяют нитроглицерин (таблетированные формы сублингвально в дозе 0,3–0,6 мг и аэрозольные формы — спрей — применяют в дозе 0,4 мг также сублингвально). Нитраты короткого действия купируют боли через 1–5 мин. Повторные дозы нитроглицерина для купирования приступа стенокардии можно использовать с 5-минутным интервалом. Нитроглицерин в таблетках для сублингвального применения теряет свою активность через 2 мес с момента открытия пробирки в связи с летучестью нитроглицерина, поэтому необходима регулярная замена препарата.
• Для предупреждения приступов стенокардии, возникающих чаще 1 р/нед, используют нитраты длительного действия (изосорбид динитрат и изосорбид мононитрат) • Изосорбид динитрат в дозе 10–20 мг 2–4 р/сут (иногда до 6) за 30–40 мин до предполагаемой физической нагрузки. Ретардные формы изосорбида динитрата — в дозе 40–120 мг 1–2 р/сут до предполагаемой физической нагрузки • Изосорбид мононитрат в дозе 10–40 мг 2–4 р/сут, а ретардные формы — в дозе 40–120 мг 1–2 р/сут также за 30–40 мин до предполагаемой физической нагрузки.
• Толерантность к нитратам (потеря чувствительности, привыкание). Регулярное ежедневное применение нитратов в течение 1–2 нед и более может привести к уменьшению или исчезновению антиангинального эффекта •• Причина — уменьшение образования оксида азота, ускорение его инактивации из-за повышения активности фосфодиэстераз и повышение образования эндотелина-1, обладающего сосудосуживающим действием •• Профилактика — асимметричное (эксцентричное) назначение нитратов (например, 8 ч утра и 15 ч дня для изосорбида динитрата либо только 8 ч утра для изосорбида мононитрата). Таким образом обеспечивают безнитратный период длительностью более 6–8 ч для восстановления чувствительности ГМК сосудистой стенки к действию нитратов. Как правило, безнитратный период рекомендуют пациентам на время минимальной физической активности и минимального количества болевых приступов (в каждом случае индивидуально) •• Из других приёмов профилактики толерантности к нитратам используется назначение донаторов сульфгидрильных групп (ацетилцистеин, метионин), ингибиторов АПФ (каптоприл и др.), блокаторов рецепторов ангиотензина II, диуретиков, гидралазина, однако частота появления толерантности к нитратам на фоне их применения уменьшается в незначительной степени.
Молсидомин — близок по действию к нитратам (нитросодержащий вазодилататор). После всасывания молсидомин превращается в активное вещество, преобразующееся в оксид азота, что в конечном итоге приводит к расслаблению гладких мышц сосудов. Молсидомин применяют в дозе 2–4 мг 2–3 р/сут либо 8 мг 1–2 р/сут (пролонгированные формы).
b-Адреноблокаторы. Антиангинальный эффект обусловлен снижением потребности миокарда в кислороде вследствие урежения ЧСС и уменьшения сократимости миокарда. Для лечения стенокардии применяют:
• неселективные b-адреноблокаторы (действуют на b1— и b2-адренорецеторы) — для лечения стенокардии используют пропранолол в дозе 10–40 мг 4 р/сут, надолол в дозе 20–160 мг 1 р/сут;
• кардиоселективные b-адреноблокаторы (действуют преимущественно на b1-адренорецепторы сердца) — атенолол в дозе 25–200 мг/сут, метопролол 25–200 мг/сут (в 2 приёма), бетаксолол (10–20 мг/сут), бисопролол (5–20 мг/сут).
• В последнее время стали использовать b-адреноблокаторы, вызывающие расширение периферических сосудов, например карведилол.
Блокаторы медленных кальциевых каналов. Антиангинальный эффект заключается в умеренной вазодилатации (в т.ч. и венечных артерий), снижении потребности миокарда в кислороде (у представителей подгрупп верапамила и дилтиазема). Применяются: верапамил — 80–120 мг 2–3 р/сут, дилтиазем — 30–90 мг 2–3 р/сут.
Профилактика ИМ и внезапной сердечной смерти
• Клиническими исследованиями показано, что применение ацетилсалициловой кислоты в дозе 75–325 мг/сут значительно снижает риск развития ИМ и внезапной сердечной смерти. Больным стенокардией следует назначать ацетилсалициловую кислоту при отсутствии противопоказаний — язвенной болезни, болезней печени, повышенной кровоточивости, непереносимости препарата.
• Положительно на прогноз больных стабильной стенокардией напряжения влияет также снижение концентрации общего холестерина и холестерина ЛПНП с помощью гиполипидемических средств (симвастатина, правастатина). В настоящее время оптимальными уровнями считаются для общего холестерина не более 5 ммоль/л (190 мг%), для холестерина ЛПНП не более 3 ммоль/л (115 мг%).
Хирургическое лечение. При определении тактики хирургического лечения стабильной стенокардии напряжения необходимо учитывать ряд факторов: количество поражённых венечных артерий, фракцию выброса левого желудочка, наличие сопутствующего СД. Так, при одно-двухсосудистом поражении с нормальной фракцией выброса левого желудочка обычно начинают реваскуляризацию миокарда с чрескожной транслюминальной коронарной ангиопластики и стентирования. При наличии двух–трёхсосудистого поражения и снижении фракции выброса левого желудочка менее 45% или наличии сопутствующего СД целесообразнее проводить аортокоронарное шунтирование (см. также Атеросклероз коронарных артерий).
• Чрескожная ангиопластика (баллонная дилатация) — расширение суженного атеросклеротическим процессом участка венечной артерии миниатюрным баллоном под большим давлением при визуальном контроле во время ангиографии. Успех процедуры достигается в 95% случаев. При проведении ангиопластики возможны осложнения: •• смертность составляет 0,2% при однососудистом поражении и 0,5% при многососудистом поражении, ИМ возникает в 1% случаев, необходимость в аортокоронарном шунтировании появляется в 1% случаев; •• к поздним осложнениям относят рестенозы (у 35–40% больных в течение 6 мес после дилатации), а также появление стенокардии (у 25% пациентов в течение 6–12 мес).
• Параллельно с расширением просвета венечной артерии в последнее время применяют стентирование — имплантацию в место сужения стентов (тончайших проволочных каркасов, предотвращающих рестеноз).
• Коронарное шунтирование — создание анастомоза между аортой (или внутренней грудной артерией) и венечной артерией ниже (дистальнее) места сужения для восстановления эффективного кровоснабжения миокарда. В качестве трансплантата используют участок подкожной вены бедра, левую и правую внутренние грудные артерии, правую желудочно-сальниковую артерию, нижнюю надчревную артерию. Показания для коронарного шунтирования (рекомендации Европейского общества кардиологов; 1997) •• Фракция выброса левого желудочка менее 30% •• Поражение ствола левой венечной артерии •• Единственная непоражённая венечная артерия •• Дисфункция левого желудочка в сочетании с трёхсосудистым поражением, особенно при поражении передней межжелудочковой ветви левой венечной артерии в проксимальном отделе •• При проведении коронарного шунтирования также возможны осложнения — ИМ в 4–5% случаев (до 10%). Смертность составляет 1% при однососудистом поражении и 4–5% при многососудистом поражении. К поздним осложнениям аортокоронарного шунтирования относят рестенозирование (при использовании венозных трансплантатов в 10–20% случаев в течение первого года и по 2% каждый год в течение 5–7 лет). При использовании артериальных трансплантатов шунты остаются открытыми у 90% пациентов в течение 10 лет. В течение 3 лет стенокардия возобновляется у 25% пациентов.
Прогноз стабильной стенокардии напряжения при адекватной терапии и наблюдении за больными относительно благоприятный: смертность составляет 2–3% в год, фатальный ИМ развивается у 2–3% больных. Менее благоприятный прогноз имеют пациенты со снижением фракции выброса левого желудочка, высоким функциональным классом стабильной стенокардии напряжения, пожилые больные, пациенты с многососудистым поражением венечных артерий, стенозом основного ствола левой венечной артерии, проксимальным стенозом передней межжелудочковой ветви левой венечной артерии.
Возрастные особенности • Дети. Наиболее частая причина появления симптомов стенокардии у детей — наследственные дислипидемии • Пожилые — высокая чувствительность к побочным эффектам ЛС (например, выраженная депрессия при назначении b-адреноблокаторов) • Беременность — после уточнения диагноза необходимо тщательное наблюдение акушера и кардиолога, рост потребности в кислороде при беременности усиливает симптоматику стенокардии.
Профилактика • Прекращение курения, диета с низким содержанием холестерина и жиров, регулярное выполнение комплекса специальных упражнений • Гиполипидемические препараты.
Синонимы • Грудная жаба • Angina pectoris • Болезнь Гебердена.
Запишитесь в лучшую клинику Вашего города!
Поделись статьей!
Еще статьи на эту тему
Теги: ангиопластика, аорта, аортокоронарное шунтирование, миокард, сердце
Рубрика: Кардиология
Ибс. Нестабильная стенокардия( лекция). К.М.Н. Карпухина е.В. Кафедра факультетской и поликлинической терапии
Нестабильная стенокардия (НС) — острый процесс ишемии миокарда, тяжесть и продолжительность которого недостаточны для развития некроза миокарда. Обычно на ЭКГ нет подъемов ST. Отсутствует выброс в кровоток биомаркеров некроза миокарда в количествах, достаточных для диагноза инфаркта миокарда.
Нестабильная стенокардия (НС) отражает такое течение ИБС, при котором в результате обострения патологического процесса риск возникновения инфаркта миокарда или внезапной смерти значительно выше, чем при стабильной стенокардии. Рабочая классификация ИБС (только НС)
2.2. Нестабильная стенокардия:
2.2.1. Впервые возникшая стенокардия (ВВС).*
2.2.2. Прогрессирующая стенокардия (ПС).
2.2.3. Ранняя постинфарктная или послеоперационная стенокардия.
2.3. Спонтанная (вазоспастическая, вариантная, Принцметала) стенокардия.**
3. Безболевая ишемия миокарда.**
Примечание: * иногда впервые возникшая стенокардия с самого начала имеет стабильное течение; ** некоторые случаи безболевой ишемии миокарда, а также тяжелые приступы спонтанной стенокардии могут быть отнесены к нестабильной стенокардии.
К настоящему времени стало очевидным, что причины прогрессирующего течения ИБС обусловлены изменениями со стороны атеросклеротической бляшки, эндотелия и тромбоцитов. Наиболее важным механизмом развития острой коронарной недостаточности (в частности, НС) считают разрыв атеросклеротической бляшки в коронарной артерии с последующим образованием тромба и усилением тенденции к коронароспазму. При патоморфологических исследованиях у 95% внезапно умерших больных ИБС обнаруживают надрывы атеросклеротической бляшки с наложением тромботических масс. Таким образом, патоморфологической основой НС является «осложнённая тромботическая атеросклеротическая бляшка». Риск разрыва в большей степени обусловлен не размером бляшки, а её составом. Чаще разрываются бляшки с рыхлым ядром, содержащим большое количество липидов, и тонким поверхностным слоем. В них обычно меньше коллагена и гладкомышечных клеток и больше макрофагов.
Факторы, способствующие повреждению атеросклеротической бляшки можно разделить на внешние и внутренние. К первым относятся: артериальная гипертензия, повышение симпатоадреналовой активности, вазоконстрикция, наличие градиента давления до и после стеноза, что наряду с периодами разгибания-сжатия в местах ветвления и изгибов сосудов приводит к ослаблению структуры бляшки, высокий уровень ЛПНП, триглицеридов, молекул фибриногена, фибронектина, фактора фон Виллибранда. Одним из факторов дестабилизации АБ, в последнее время, считают её воспаление. К внутренним факторам разрыва атеросклеротической бляшки относят преобладание липидного ядра, снижение количества ГМК и синтеза коллагена, активацию макрофагов. В одних случаях тромб формируется на поверхности, т.е. располагается над разрывом (трещиной, дефектом) бляшки. Чаще он проникает внутрь бляшки, приводя к быстрому увеличению её размеров.
НС — неоднородная группа ишемических синдромов, которые по своим клиническим проявлениям и прогностическому значению занимают промежуточное место между основными клинико-морфологическими формами ИБС — стабильной стенокардией напряжения и инфаркта миокарда. В последнее время в зарубежной научно-практической литературе по кардиологии появился термин «острый коронарный синдром», который включает нестабильную стенокардию и инфаркт миокарда без зубца Q (non-Q myocardial infarction). Термин острый коронарный синдром (ОКС) был введен в клиническую практику, когда выяснилось, что вопрос о применении некоторых активных методов лечения, в частности тромболитической терапии, должен решаться до установления окончательного диагноза — наличия или отсутствия крупноочагового инфаркта миокарда.
При первом контакте врача с больным, если имеется подозрение на ОКС, по клиническим и ЭКГ-признакам он может быть отнесен к одной из двух его основных форм.
Острый коронарный синдром с подъемом сегмента ST и без подъема сегмента ST.
Острый коронарный синдром без подъемов сегмента ST. Больные с наличием боли в грудной клетке и изменениями на ЭКГ, свидетельствующими об острой ишемии миокарда, но без подъемов сегмента ST. У этих больных могут отмечаться стойкие или преходящие депрессии ST, инверсия, сглаженность или псевдонормализация зубца Т. ЭКГ при поступлении бывает и нормальной. Стратегия ведения таких больных заключается в устранении ишемии и симптомов, наблюдении с повторной (серийной) регистрацией электрокардиограмм и определением маркеров некроза миокарда (сердечных тропонинов и/или креатинфософкиназы МВ-КФК). В лечении таких больных тромболитические агенты не эффективны и не используются. Лечебная тактика зависит от степени риска (тяжести состояния) больного.
Принципиально важными представляются классификационные подходы, предложенные E. Braunwald (1989). Временные интервалы, имеющие диагностическое значение, остаются окончательно неопределёнными. Так, длительность анамнеза возникновения или прогрессирования симптомов ИБС, расцениваемых как проявления НС, по данным зарубежных кардиологов, соответствует двум месяцам, а по традиционным представлениям отечественных кардиологов — одному месяцу.
Классификация нестабильной стенокардии (C. W. Hamm, E. Braunwald Circulation 2000; 102:118.)
|
Прогноз.
НС сопровождается повышением риска острого инфаркта миокарда, который развивается в ближайшие 1-2 недели у 5-10-20% больных. 11% — переносят острый инфаркт миокарда в течение первого года после НС. Больничная летальность — 1.5%; летальность в течение 1 года с момента возникновения НС — 8-9%. Пятилетняя летальность лиц, перенесших НС составляет более 30%. При вазоспастической стенокардии в течение 6 месяцев после первого приступа стенокардии у 20% больных развивается острый инфаркт миокарда и 10% умирают.
Стабильная стенокардия. Классификация и патогенез
Патогенез стабильной стенокардии
Когда атеросклеротическая бляшка сужает просвет коронарной артерии на 90 % и более, сниженный кровоток может быть достаточным для обеспечения потребности миокарда в покое, но недостаточным для компенсации любого существенного увеличения этой потребности. При физической нагрузке, либо другой причине (стресс, повышение артериального давления), приводящей к росту частоты сердечных сокращений, напряжению стенок желудочка и сократимости, увеличивается потребность миокарда в кислороде.
Патофизиология синдромов стенокардии. Б. При стабильной стенокардии атеросклеротическая бляшка и неадекватная вазоконстрикция (вследствие дисфункции эндотелия) уменьшают диаметр просвета и коронарный кровоток
Если потребность в кислороде выше возможности его доставки, развивается ишемия, часто сопровождающаяся стенокардией
Одним из факторов, потенциально усугубляющим ишемию при атеросклерозе коронарных артерий, является эндотелиальная дисфункция. При дисфункции эндотелия вазодилатации вследствие нарушения выработки оксида азота не наступает, а возможно парадоксальное сужение сосудов, что объясняет разную переносимость физических нагрузок у больных стабильной стенокардией
Классификация стабильной стенокардии
Канадская классификация1 класс. Обычная физическая нагрузка не вызывает приступов стенокардии. Стенокардия может возникать только при интенсивных и длительных нагрузках. «Латентная стенокардия»
2 класс. Приступы стенокардии возникают при ходьбе и подъеме по лестнице, в гору, в морозную погоду, на холодном ветру, при ровной ходьбе на расстоянии больше 2-х кварталов и подъем больше, чем на один этаж. Стенокардия «легкой степени».
3 класс. Приступы стенокардии вызывает ходьба по ровному месту на расстоянии 1-2 кварталов, подъем на один этаж. Редкие приступы в покое. Стенокардия «средней тяжести»
4 класс. Неспособность выполнять какую — либо физическую нагрузку без возникновения приступов стенокардии. Регулярно возникают приступы стенокардии в покое. «Тяжелая» стенокардия
