Спазм позвоночной артерии: причины, лечение, симптомы
При спазме позвоночной артерии лечение нужно начинать как можно быстрее. Недостаточное поступление кислорода в головной мозг, нарастающая гипоксия, нарушение иннервации приводят к поражению функционирования жизненно важных центров. Это может привести не только к ухудшению самочувствия человека, но и к летальному исходу.
Причины
Спазм позвоночной артерии чаще всего развивается как осложнение остеохондроза шейного отдела позвоночника. Однако могут быть и другие причины возникновения патологии:
- Вертеброгенные. Обусловлены проблемами в области позвоночника. Это травматическое повреждение позвонков, нестабильность шейного отдела, образование грыж, дисплазия, спондилоартроз и другие заболевания.
- Невертеброгенные. К ним относятся врожденные аномалии развития кровеносных сосудов (наличие перегибов, патологическая извилистость), атеросклероз, сопровождающийся образованием бляшек, опухоли, расположенные в близлежащих тканях.
Симптомы
Первые признаки заболевания выражены слабо. Чаще всего человек не обращает внимания на ухудшение самочувствия. Со временем состояние больного ухудшается, что происходит в результате прогрессирующего сужения просвета кровеносного сосуда. Главные клинические проявления:
- Головная боль. Определяется в области затылка, изредка распространяется на лобную долю. В некоторых случаях сопровождается появлением тошноты и даже рвоты. Больные отмечают небольшое улучшение при изменении положения головы (особенно при перегибах сосудов, когда восстанавливается нормальный кровоток).
- Головокружение. Вначале незначительное, постепенно нарастает. Появляется шум в ушах, возникают нарушения со стороны вестибулярного аппарата — плохая координация движений в пространстве, ухудшение слуха.
- Падение остроты зрения. Возникает боль и жжение в глазах.
- Повышение артериального давления. Развивается в результате недостаточного поступления кислорода в продолговатый мозг. Орган отвечает за координацию сердечно-сосудистой и дыхательной систем, стимулируя его деятельность с целью компенсации гипоксии.
- При длительном течении патологии возникают сердечно-сосудистые заболевания: артериальная гипертензия, стенокардия. Возможно появление транзиторных ишемических атак.

Лечение
Лечить заболевание нужно комплексно. В первую очередь следует устранить причину, спровоцировавшую развитие патологии. Кроме того, терапия должна быть направлена на устранение спазма и восстановление достаточного просвета позвоночной артерии.
Схема лечения включает применение следующих средств:
- Противовоотечные и противовоспалительные. Способствуют оттоку жидкости из головного мозга, благодаря чему уменьшается компрессия позвоночной артерии. Снимают местную воспалительную реакцию, возникающую как осложнение сдавливания тканей. К ним относятся Диосмин, Нимесулид, Целекоксиб и др.
- Средства для нормализации кровообращения. Необходимы для улучшения поступления кислорода и питательных веществ к структурам головного мозга. С этой целью используют Винпоцетин, Пентоксифиллин, Циннаризин.
- Препараты для защиты нервных клеток и восстановления процессов метаболизма (нейропротекторы, витамины группы В и др.). Защищают нейроны от неблагоприятного влияния свободных радикалов и прочих веществ, количество которых увеличивается при недостатке кислорода. Это Актовегин, Церебролизин, Нейровитан и др.
- Средства для снятия спазма гладких и поперечно-полосатых мышц: Мидокалм, Толперил, Но-шпа, Дротаверин и др.
Хорошие результаты показывает применение воротника Шанца, который снимает нагрузку с шейного отдела позвоночника. Особенно если заболевание спровоцировала межпозвонковая грыжа.
В период восстановления рекомендуется пройти курс лечебной физкультуры и массажа. Показано санаторно-курортное лечение.
Вконтакте
Google+
Одноклассники
Синдром позвоночной артерии: симптомы, лечение, прогноз
 Синдром позвоночной артерии – это одна из основных причин нарушений функции мозга при остеохондрозе шейного отдела позвоночника.
Синдром позвоночной артерии – это одна из основных причин нарушений функции мозга при остеохондрозе шейного отдела позвоночника.
Человек с такой патологией испытывает массу неприятных ощущений, дискомфорт, боль. Некоторые проявления заболевания могут быть крайне опасными для здоровья и даже жизни. К примеру, человек часто испытывает головокружения. В результате может произойти обморок, во время которого человек сильно ударяется головой, получает более серьезную травму. Или падение без потери сознания, но все равно не менее травматичное.
Но если даже не учитывать опасность патологических проявлений заболевания, оно само по себе очень опасно. Нарушение кровообращения в мозгу – это фактор, который рано или поздно приведет к тяжелым осложнениям – инсульту, потери трудоспособности и даже невозможности элементарного самообслуживания. Поэтому лечение патологии должно быть неотложным и максимально эффективным.
Что это такое?
Синдром позвоночной артерии (СПА) — сложный симптомокомплекс, возникающий при уменьшении просвета позвоночной артерии (ПА) и поражении ее периартериального нервного сплетения. По собранным данным, в практической неврологии СПА встречается в 25-30% случаев нарушений церебрального кровообращения и является причиной до 70% ТИА (транзиторных ишемических атак).
Наиболее значимым этиопатогенетическим фактором возникновения синдрома выступает патология шейного отдела позвоночника, которая также имеет распространенный характер. Большая распространенность, частая встречаемость среди трудоспособных категорий населения делают синдром позвоночной артерии актуальной социальной и медицинской проблемой современности.
Механизм развития
Патогенез синдрома позвоночной артерии связан с анатомическим строением позвоночника и окружающих его связок, мышц, нервов и сосудов.
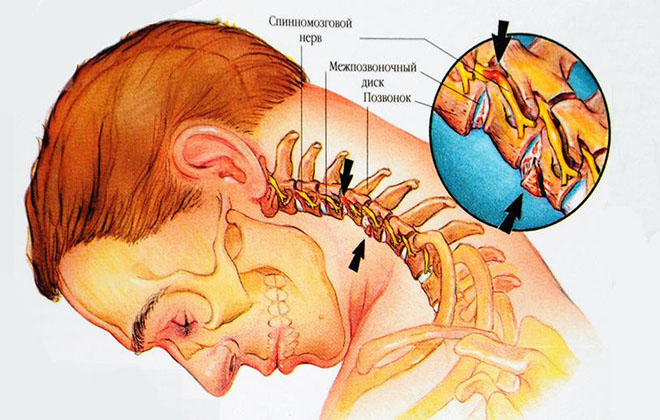
В головной мозг кровь поступает по двум внутренним сонным артериям и двум позвоночным артериям, а отток крови осуществляется по двум яремным венам. По позвоночным артериям, образующим вертебробазилярный бассейн и снабжающим задние отделы мозга, в головной мозг поступает 15 — 30% необходимого объема крови. Берущие свое начало в грудной полости позвоночные артерии входят в поперечное отверстие шестого шейного позвонка и проходят через вышележащие шейные позвонки по костному каналу (костный канал образуется поперечными отростками шейных позвонков). В полость черепа позвоночные артерии входят через большое затылочное отверстие, сливаясь в области базилярной борозды моста в основную (базилярную) артерию.
Поскольку позвоночные артерии снабжают кровью шейный отдел спинного мозга, продолговатый мозг и мозжечок, недостаточное кровоснабжение вызывает симптомы, характерные для поражения этих отделов (шум в ушах, головокружение, нарушение статики тела и др.). Так как позвоночные артерии контактируют не только со структурой позвоночника, но и с окружающими позвоночный столб мягкими тканями, синдром позвоночной артерии отличается различными механизмами развития.
Позвоночная артерия подразделяется на интракраниальный и экстракраниальный отдел, значительная часть которого проходит через подвижный канал, образованный отверстиями позвонков. В этом же канале расположен нерв Франка (симпатический нерв), задний стволик которого локализуется на задне-медиальной поверхности позвоночной артерии. Благодаря такому расположению при раздражении рецепторов позвоночно-двигательного сегмента возникает рефлекторный ответ стенки позвоночной артерии. Кроме того, на уровне атланта и аксиса (позвонки С1 и С2) позвоночные артерии прикрыты только мягкими тканями, что в сочетании с мобильностью шейного отдела повышает риск развития компрессионного воздействия на артерии со стороны окружающих тканей.
Возникающие в результате остеохондроза, деформирующего спондилеза, разрастания остеофитов и других патологий дегенеративные изменения в шейном отделе часто являются причиной компрессии позвоночных артерий. В большинстве случаев компрессия выявляется на уровне 5-6 позвонков, но может наблюдаться и на уровне 4-5 и 6-7 позвонков. Кроме того, синдром позвоночной артерии чаще развивается с левой стороны, так как в отходящем от дуги аорты сосуде чаще наблюдается развитие атеросклероза. Дополнительное шейное ребро также чаще выявляется с левой стороны.

Причины
Основная причина возникновения синдрома позвоночной артерии – это заболевание шейного отдела позвоночника, а точнее – шейный остеохондроз. А вот почему образовывается остеохондроз, не всегда удается выяснить. Это может быть и врожденная склонность пациента к болезням ОДА, и травма, и даже неправильное питание.
Наиболее распространенные причины, способствующие развитию патологии:
- Травматизация – патологические процессы могут начать развиваться вследствие микротравмы, травмы, оперативного вмешательства на любых тканях шейного отдела.
- Плохая организация «гигиены сна» — неудобная постель, избыток или недостаток подушек.
- Ношение обуви на высоком каблуке – это ведет к нарушению осанки, позвоночник искривляется, нарушается его структура, анатомическое строение.
- Переохлаждение, в том числе систематическое. Может начаться воспалительный процесс в мягких тканях, который негативно отразится и на других структурах шеи.
- Большие нагрузки на область шеи – наиболее характерны для спортсменов, занимающихся тяжелыми видами спорта. А также для людей, которые в силу профессиональных или бытовых факторов испытывают такие нагрузки.
- Недостаточная подвижность шейного отдела позвоночника – ситуация характерна для людей, которые работают в сидячем положении и практически не двигаются в течение дна. К примеру, водители такси, дальнобойщики, компьютерщики, швеи, бухгалтеры часами сидят со слегка склоненной головой, выполняя свою работу.
- Недостаточное качество питания – отсутствие в пище белков и витаминно-минеральных нутриентов. Это негативно отражается на костной и хрящевой тканях опорно-двигательного аппарата.
- Регулярное спазмирование мышц шеи.
- Опухолевые заболевания с метастазами в структуры шейного отдела позвоночника.
Факторы развития шейного остеохондроза могут быть и комплексными. В этом случае они усиливают патологическое действие друг друга. К примеру, человек часто носит тяжести на спине, плохо питается, в пределах его семьи были частые случаи заболеваний ОДА. У такого человека риск развития синдрома позвоночной артерии выше, чем у остальных больных с шейным остеохондрозом.
Классификация
Патогенетическая классификация синдрома по типу гемодинамических расстройств:
- Компрессионный тип СПА – механическое сдавление артерии снаружи,
- Ангиоспастический тип – рефлекторный спазм сосудов, связанный с раздражением рецепторов в зоне поражения,
- Ирритативный тип возникает при поражение нервов, образующих симпатическое сплетение вокруг артерий,
- Смешанный тип — любое сочетание перечисленных вариантов.
По выраженности клинических проявлений СПА подразделяют на 2 типа:
- Дистонический тип — функциональные нарушения, проявляющиеся головной болью различной интенсивности, вестибулярными и офтальмологическими симптомами, вегетативными расстройствами. Первые клинические признаки у больных возникают при редких движениях в шее. Неудобное положение, занимаемое больным во время сна, также может спровоцировать данную симптоматику. Функциональные нарушения считаются обратимыми, а их симптомы нестойкими. Этот тип синдрома хорошо поддается терапии. Инсульты и прочие осложнения развиваются крайне редко.
- Ишемический тип обусловлен органическими изменениями в мозговой ткани. Клинически синдром проявляется транзиторными ишемическими атаками или признаками ишемического инсульта: атаксией, дизартрией, диплопией. Приступы возникают внезапно после резкого поворота или наклона головы. Неприятные симптомы исчезают в лежачем положении больного. При этом долгое время сохраняется общая слабость, разбитость, головная боль. Ишемический тип часто заканчивается инсультом, плохо поддается лечению и вызывает стойкий неврологический дефицит.
Эти две формы синдрома часто рассматриваются специалистами как стадии одной патологии.
Стадии развития
- Начальная стадия. Латентная или скрытая. Заболевания слабо выражено, потому клиники практически нет, кроме нечастых головных болей, нарушения ориентации в пространстве.
- Вторая стадия. На этом этапе обнаружить отклонение довольно просто, при условии, что человек обратится к доктору. Но такого чаще всего не происходит. Потому патология благополучно прогрессирует, приводит к необратимым изменениям состояния головного мозга.
- Третья стадия. Сопровождается критическим снижением церебрального кровотока в затылочной области. Симптомы неврологические, тяжелые, ухудшают качество жизни. Невозможно заниматься повседневной деятельностью. Трудоспособность минимальна.
- Четвертая стадия. Обычно предшествует инсульту, через несколько суток, максимум недель наступает неотложное состояние. Далее сценария два: инвалидность с полной или преимущественной утратой зрения или гибель.
Классификации СПА используются практиками для определения тактики диагностики, терапии, прогнозирования вероятного исхода синдрома вертебральной артерии (другое название состояния).
Симптомы синдрома позвоночной артерии
Распознать симптомы синдрома позвоночной артерии без диагностики сложно. И дело не в том, что недуг не проявляет себя. Просто его признаки схожи с другими заболеваниями, начиная с распространённого остеохондроза и заканчивая болезнями, которые пациенту крайне сложно связать с позвоночником, о чём уже говорилось выше. Поэтому, если вы обнаружите у себя один из перечисленных ниже симптомов, следует обратиться за диагностикой в свою поликлинику или на платное обследование.
Наиболее часто у пациентов с данным синдромом наблюдаются головные боли, которые могут как случаться в виде периодических приступов, так и быть почти постоянными. Эпицентром болевых ощущений является область затылка, но распространяться оттуда они могут на лоб и виски.
Этот симптом зачастую усиливается со временем. Постепенно становится болезненным наклон или поворот головы, а со временем появляются аналогичные ощущения на коже в области роста волос, которые усиливаются во время прикосновений. Это может сопровождаться жжением. Шейные позвонки при поворотах головы начинают «хрустеть».
Другие признаки, встречающиеся чуть реже:
- Повышения артериального давления;
- Звон и шум в ушах;
- Тошнота;
- Боли в сердце;
- Повышенная утомляемость организма;
- Головокружение, вплоть до предобморочного состояния;
- Потери сознания;
- Боль в шее или чувство сильной напряжённости;
- Нарушение зрения, иногда просто боль в ушах, также могут болеть глаза – в обоих случаях часто с одной стороны ощущения сильнее, чем с другой.
В долгосрочной перспективе на фоне данного синдрома может развиться вегето-сосудистая дистония, повышенное внутричерепное давление (гипертензия), онемение конечностей, обычно пальцев рук. Также проявляются различные психические отклонения – раздражительность, злость без причины, страх, перепады настроения. Такие симптомы возникают далеко не сразу. Но, учитывая страсть наших сограждан к самолечению без диагноза, да и просто к тому, чтобы затягивать обращение к врачу, когда всё болит, часто они обращаются уже с этими признаками.

Диагностика
Эффективность терапии зависит от своевременной диагностики. Поэтому перед тем как лечить патологию, пациента направляют на всестороннее обследование. Если имеется подозрение на синдром позвоночной артерии, диагностика включает:
- Изучение жалоб пациента и анамнеза болезни;
- Неврологический осмотр;
- Рентгенографию шейного отдела – обнаруживает патологические изменения в атланто-окципитальном суставе;
- Дуплексное сканирование артерий – показывает аномалии в сосудах, выясняет их проходимость;
- Ангиографию артерий – измеряет скорость кровотока и диаметр сосудов, выявляет местоположение патологий;
- Допплерографию – определяет нарушение кровотока, исследует проходимость сосудов, характер кровотока и его скорость;
- Магнитно-резонансную или компьютерную томографию шейного отдела – выявляет аномалии в позвоночнике;
- Магнитно-резонансную томографию головного мозга –оценивает обеспечение клеток головного мозга кислородом и питательными веществами, устанавливает причину нарушения кровообращения, показывает локализацию защемления.
Терапевтические методы подбираются для каждого пациента индивидуально на основе результатов диагностического обследования.
Последствия
В случае несвоевременного обнаружения СПА, игнорирования его симптоматики самим пациентом, а также при ошибочной либо неполной терапии, данная патология рано или поздно достигнет пика своего развития, который может стать причиной:
- тяжелой ишемической атаки, вплоть до инсульта;
- дисциркуляторной энцефалопатии;
- необратимых нарушений в головном мозге;
- инвалидности и даже летального исхода.
Чем и как лечить синдром позвоночной артерии
Лечение синдрома позвоночной артерии не требует долгого пребывания в стационаре. Терапию можно проводить и в домашних условиях, но только под наблюдением врача. Самолечение народными рецептами не поможет, болезнь требует серьезного комплексного подхода. Кроме приема медикаментов используются следующие методы:
- Лечебная гимнастика. Физические упражнения снимают боли, существенно уменьшают нагрузку на спину и укрепляют мышцы.
- Курс сосудистой терапии. Принимают сосудорасширяющие средства, препараты для улучшения кровообращения, ангиопротекторы.
- Курс массажа часто приносит не худшие результаты, чем прием медикаментов.
- Иногда назначают ношение индивидуального ортопедического корсета. Он компенсирует нагрузку на шею.
- Посещать мануального терапевта нужно для восстановления нарушенных анатомических взаимосвязей.
- Акупунктура или иглоукалывание. Многие больные отмечают улучшение самочувствия после сеансов.
- Аутогравитационная терапия. Под собственным весом позвоночник «выпрямляется». Используется для уменьшения нагрузки на межпозвонковые диски и улучшения обмена веществ.
- Физиотерапия. При заболевании, чаще всего, используется магнитотерапия, электрофорез и фонофорез.
Также используется рефлексотерапия и подводное вытяжение позвоночника. Каждый из этих методов нужно предварительно обсудить с врачом. Рекомендуется подобрать комфортные для позвоночника матрасы и подушки.
Медикаментозное лечение
Основная цель терапии – устранение отеков и воспаления, применение медикаментов, способствующих оказанию сосудорасширяющего эффекта. Медикаментозное лечение синдрома позвоночной артерии осуществляется под наблюдением врача, требует комплексного применения ряда лекарственных препаратов:
- Ангиопротекторы. Анавенол и аналоги. Нормализуют эластичность артерий, препятствуют их разрушению.
- Средства для восстановления кровотока, снятия спазма. Обычно эффективно сочетание Нимесулид и его аналогов (противовоспалительные нестероидного происхождения) и флеботоника (Троксерутин). Возможно использование иных сочетаний. На усмотрение специалиста.
- Протекторы нервных клеток. В том числе Мексидол, Суматриптан.
- Средства для восстановления церебрального кровотока: Пирацетам, Актовегин, Циннаризин и прочие.
- Ноотропы. Нормализуют обменные процессы. Глицин и иные.
- Спазмолитики для купирования стеноза позвоночной артерии. Папаверин, Дротаверин.
- Миорелаксанты, если имеет место поражение мышц.
- Обязательно применение витаминов группы B.
Физиотерапия
Часто возникает вопрос о том, как избавиться от синдрома позвоночной артерии при помощи методов физиотерапии. Данный вид лечения нормализует обменные процессы и функционирование центральной нервной системы, стабилизирует тонус сосудов.
Лечащий врач может рекомендовать проведение следующих процедур:
- Электрофореза препаратами со стимулирующим и сосудорасширяющим эффектом.
- Талассотерапии.
- Электросна.
- Трансцеребральной УВЧ-терапии.
- Хвойных ванн.
- Аэротерапии.
Даже малейшее ускорение кровообращения и расширение просвета сосудов при синдроме позвоночной артерии способствует улучшению самочувствия пациентов.
Лечебная физкультура
Снять неприятные ощущения синдрома позвоночной артерии смогут упражнения.
Гимнастический комплекс разрабатывается конкретно для каждого пациента с учетом индивидуального протекания болезни, наличия сопутствующих заболеваний и некоторых иных факторов. Заниматься лечебной гимнастикой нужно постоянно, только так можно устранить нежелательные симптомы и вернуть прежнюю подвижность. Комплекс упражнений разрабатывается медработником, так как он знает, какую степень нагрузки можно выполнять конкретному больному.
Превышение физической нагрузки, равно как и ее недостаток, пользы не принесет. Гимнастика включает несложные упражнения – повороты, наклоны головы, подтягивания к плечам чередуются с расслаблением. Если во время гимнастики пациент чувствует боль, то стоит пересмотреть комплекс или прибегнуть к иным способам лечения синдрома.

Хирургическое лечение
Устранить механическое воздействие на позвоночную артерию поможет хирургическое вмешательство. Операцию назначают при неэффективности консервативной терапии и выраженном сужении артерий.
В настоящее время особо популярны эндоскопические вмешательства. Через небольшой разрез кожи иссекают место сужения, а затем проводят пластику сосуда. Артерии расширяют путем введения баллона со стентом. Больным с остеохондрозом удаляют остеофиты, проводят реконструкцию позвоночной артерии, периартериальную симпатэктомию, пункционный спондилодез, фенестрацию дисков между позвонками, аутодермопластику дисков или их замену титаново-никелевым эксплантом. Хирургическое лечение СПА считается высокоэффективным. Оно позволяет в 90% случаев полностью восстановить кровоснабжение мозга.
Средства народной медицины без традиционного консервативного и оперативного лечения при СПА считаются малоэффективными. Больные принимают хвойные или солевые ванны, употребляют внутрь настой душицы, конского каштана, боярышника.
Профилактика
Основными профилактическими мероприятиями в данном случае являются активный образ жизни и здоровый сон на удобных спальных принадлежностях (очень желательно, чтобы они относились к категории ортопедических).
В случае, если ваша работа предусматривает длительное нахождение головы и шеи в одном положении (например, это работа за компьютером или деятельность, связанная с непрерывным письмом), настоятельно рекомендуется делать перерывы в ней, во время которых проводить гимнастику для шейного отдела позвоночника.
При появлении жалоб, указанных выше, не следует ждать их прогрессирования: правильным решением будет в короткий срок обратиться к врачу.
Прогноз
Прогноз на течение СПА может быть относительно благоприятным лишь в случае своевременного обращения пациента за квалифицированной помощью и последующего соблюдения им всех без исключения предписаний лечащего врача-невролога.
Только в этой ситуации возможно перевести данную патологию в стойкую ремиссию, на протяжении которой пациент будет вести вполне нормальный образ жизни, не сопровождающийся негативной симптоматикой со стороны шейного отдела позвоночника и головного мозга.
Спазм позвоночной артерии — Спазмы(судороги)
Спазм позвоночной артерии: причины
Основной причиной спазма позвоночной артерии считается поражение артерий позвоночника, в результате которых ухудшается кровоснабжение головного мозга. Выделяют следующие причины этого состояния:
- Вертеброгенные.
- Невертеброгенные.
Первые вызываются патологиями спины, вторые никак не связаны с явлениями в области позвоночника. Вертеброгенные причины означают травмы спины или сдвиги позвонков шейного отдела. Для взрослых людей характерно возникновение болезненных состояний в результате проявлений остеохондроза. Невертеброгенные причины предполагают развитие спазма позвоночной артерии в результате возникновения тромбозов, атеросклероза, патологий сосудов кровеносной системы и воздействий вирусных инфекций.
Спазм позвоночной артерии: симптомы
Основными симптомами спазма позвоночной артерии являются периодически возникающие головные боли, достаточно сильные и сопровождающиеся приступами тошноты и головокружения. Подобные проявления нередко сопровождаются возникновением у больного чрезмерной потливости, он начинает пошатываться, его зрение значительно ослабевает, наблюдаются нарушения слуха, существенно ухудшается координация его движений. Кроме того, возможны боли в сердечной области, напоминающие приступы стенокардии либо ишемической болезни сердца. Может повыситься артериальное давление, состояние ухудшится настолько, что возможно наступление общей слабости, сопровождающейся потерей сознания.
Головная боль начинается в затылочной части, она имеет пульсирующий или жгучий характер, в последующем начинает отдавать в виски, область темени и надбровья, может наблюдаться как с одной, так и с другой стороны головы. Чаще всего человек жалуется на регулярно возникающие боли, которые имеют тенденцию к усилению после непродолжительного сна в неудобном положении, после ходьбы либо езды в общественном транспорте при сильной тряске.
Спазм позвоночной артерии: лечение
Для того, чтобы правильно продиагностировать спазм позвоночной артерии, применяются продуманные специальные методики проведения обследования. Опытный специалист в области неврологии способен определить наличие ограничений движения в шейном отделе позвоночного столба, напряжение мышц затылочной области, болезненные ощущения при проведении пальпации области под затылком между первыми двумя шейными позвонками, местную симптоматику и многое другое. Рентгеновские снимки шейного отдела позвоночного столба, которые выполняются в двух проекциях, позволяют выявить и причину данного состояния. Диагностику заболевания можно проводить при помощи магнитно-резонансной томографии.
Определение метода лечения спазма позвоночной артерии находится в зависимости от причины, его вызвавшей. Например, межпозвонковая грыжа требует срочной госпитализации больного с последующим проведением оперативного вмешательства. В том случае, если не наблюдается критического сдавливания позвоночной артерии и стационарное помещение в медицинское учреждение не требуется, можно лечить больного медикаментами и мануальными методами.
- прежде всего, следует поместить шейный отдел позвоночника в неподвижное положение. Нагрузку при этом можно устранить посредством ношения специального ортопедического корсета, который носит название воротник Шанца;
- для проведения обезболивания следует применить препараты Диклофенак, Мидокалм или Найз;
- в целях улучшения кровообращения в головном мозге и устранения последствий ишемической болезни следует применять средства для расширения сосудов, такие, как Циннаризин или Кавинтон;
- при головокружениях эффективно применение препарата Бетагистина, воздействующего на вестибулярный анализатор и его ядра, располагающиеся в головном мозге;
- рекомендуется применение мануальных техник в целях устранения мышечных спазмов и нормализации полноценных контактов между шейными структурными единицами. К числу таковых относятся тракция, постизометрическая релаксация и другие. Также эффективно проведение иглорефлексотерапии, различных физиотерапевтических процедур, таких, как лечение лазером, терапия магнитами;
- при лечении вертеброгенного синдрома артерий позвоночника следует проводить сеансы лечебной физической культуры, внедряемые после того, как будет произведена локализация болевого синдрома. Лечащий врач специально подбирает комплекс упражнений, позволяющих укрепить шейные мышцы.
Спазм позвоночных артерий у ребенка
Причинами спазма позвоночных артерий у ребёнка могут быть следующие факторы;
- аномальное расположение шейных артерий при рождении;
- извилистое расположение сосудов, являющееся патологией, врождённого характера;
- различные травматические повреждения, в том числе полученные при рождении;
- спазмы мышц шеи, возникающие в результате переохлаждения организма либо врождённых или приобретённых патологий.
Спазм позвоночных артерий у ребёнка опасен тем, что в случае непринятия мер по его устранению может нарушиться кровоснабжение головного мозга, что влечёт за собой нарушения речи, паралич конечностей. Если такие симптомы продолжаются на протяжении суток, можно вести речь об ишемической транзиторной атаке. Если не предпринимать никаких мер по устранению этого состояния, оно может перерасти в дальнейшие осложнения. К числу таковых вполне может быть отнесен инсульт, характер которого в этом случае ишемический. Он наблюдается вследствие того, что происходит перекрытие извне или изнутри одной из позвоночных артерий до такой степени, что проходящей по ней крови становится недостаточно для полноценного функционирования области мозга, ею питаемой.
Спазм позвоночных артерий у грудничка
Спазм позвоночных артерий у грудного ребёнка может наступить в результате травмы, полученной при рождении. Травма может быть получена по следующим причинам:
- искусственной стимуляции процесса родов;
- существенном отклонении массы новорожденного ребёнка;
- в том случае, если ребёнок родился недоношенным;
- повреждение позвоночника акушерскими щипцами;
- разрешения от беременности посредством кесарева сечения.
Полученные при рождении повреждения позвоночника опасны тем, что самые несущественные смещения шейных позвонков у грудничка способны привести к следующим нарушениям:
- сбои кровообращения головного мозга;
- неправильному отходу ликтора из черепной коробки ребёнка;
- сбои при отходе венозной крови из черепной полости;
- нарушения снабжения кислородом головного мозга.
Все вышеперечисленные факторы в перспективе способны вызывать рост давления в черепной коробке новорожденного ребёнка и связанные с этим нарушения развития его центральной нервной системы.
Похожие статьи:
Инфантильные спазмы
Спазм в пояснице
Спазм мышц шеи
Спазм сосудов головного мозга
Спазмы при ВСД
Миотония
Ангиоспазм сосудов (мозга, глаз, конечностей)
Синдром позвоночной артерии : причины, симптомы, диагностика, лечение
Так как синдром позвоночной артерии является мультисимптомным заболеванием, то лечение его должно проводиться только в комплексе.
Лекарства, которые врач может использовать для лечения синдрома, в первую очередь, должны быть нацелены на снятие отека и воспаления с тканей, а также на возможное расширение просвета артерии.
Дозировка | Побочные проявления | Особые указания | |
Баклофен | Принимают в количестве от 15 до 60 мг в сутки, в три приема. | Нарушения сна, усталость, одышка, понижение кровяного давления, отеки, нарушения мочеиспускания. | Лечение препаратом начинают и заканчивают, постепенно увеличивая и уменьшая дозу. Резко отменять препарат нельзя. |
Актовегин | Назначают по 1-2 таблетки трижды в день до приема пищи. Лечение продолжают 1-1,5 мес. | Лихорадка, дерматиты (в том числе и аллергические), изменения показателей кровяного давления, слабость. | В тяжелых случаях прибегают к инъекционному введению препарата. |
Винпоцетин | Принимают по 1-2 таблетки трижды в сутки, после еды. | Нарушения сна, ступор, дрожь конечностей, покраснение конъюнктивы, анемия. | Препарат не используется в детской практике. |
Вазобрал | Принимают по ½-1 таблетке дважды в сутки. Лечение продолжают до 3-х месяцев. | Боли в животе, нарушения сна, диспепсия. | Содержит кофеин. |
Нимесулид | Принимают по 1 таблетке два раза в сутки, после приема пищи. | Боли в животе, изжога, аллергия. | Требует осторожности при наличии заболеваний пищеварительной системы. |
Инстенон | Может применяться в таблетках или в инъекциях. Таблетки принимают по 1-2 шт. до 3-х раз в сутки. Инъекционно препарат вводят по 1 мл до 3-х раз в сутки на протяжении 3-5 дней. | Боль в голове, покраснение лица. | Не назначается при эпилепсии. |
Витамины группы B – одна из составляющих грамотного лечения синдрома позвоночной артерии. Такие витамины, как тиамин (B1), никотиновая кислота (B3), пиридоксин (B6) и цианокобаламин (B12) принимают участие в клеточном метаболизме, стимулируют работу нейронов головного мозга, ускоряют передачу нервных импульсов.
Для того чтобы улучшить и облегчить работу головного мозга, можно принимать следующие витаминные препараты:
- Мильгамма – нейротропное витаминное средство, которое часто назначают при патологиях нервной и опорно-двигательной системы. Препарат вводят внутримышечно, по 2 мл 1 раз в сутки, затем через день. В период ремиссии возможно альтернативное применение таблеток Мильгамма – по 1 шт. трижды в сутки.
- Нейробион – комбинация нейротропных витаминов, выпускается в виде инъекций и таблеток. Инъекционно препарат вводят внутримышечно по 1 ампуле ежедневно до нормализации состояния больного. Таблетки принимают по 1 шт. трижды в день, с пищей.
- Нейровитан – комплексное витаминное средство для лечения заболеваний нервной системы, артралгий и миалгий. Обычно назначают от 1 до 4-х таблеток в сутки.
Физиотерапевтическое лечение применяется с целью ускорения кровообращения, стабилизации сосудистого тонуса, нормализации работы ЦНС и поддержки обменных процессов. Помощь в лечении синдрома позвоночной артерии могут оказать такие процедуры:
- электрофорез сосудорасширяющих и стимулирующих препаратов, гальванизация;
- электрофорез с вазоконстрикторами, контрастные процедуры;
- дарсонвализация;
- электросон, франклинизация, ванны с хвоей, азотом;
- аэротерапия, талассотерапия;
- трансцеребральная УВЧ-терапия.
Массаж при синдроме позвоночной артерии используется в качестве вспомогательного лечебного средства. Во время массажа головной мозг получает сигналы, которые действуют на нервную систему успокаивающе, что приводит к тому, что боли отступают. Основной прием расслабляющего обезболивающего массажа – это поглаживание: легкими движениями пальцев поглаживают кожу лица, а также теменную и затылочную область головы. Если используются другие массажные приемы, такие как разминание или растирание, то весь сеанс все равно заканчивают расслабляющими «текущими» движениями.
Мануальная терапия помогает снять напряжение в шейном отделе позвоночного столба и мышцах головы. Такая процедуры состоит из целого комплекса механических приемов, которые успокаивают боль, восстанавливают амплитуду движений в шее, регулируют сосудистый тонус. Не следует отождествлять мануальную терапию с массажем, так как это совсем разные лечебные воздействия.
Остеопатия представляет собой один из вариантов мануального лечения, при помощи которого можно повлиять на циркуляцию спинномозговой жидкости, на качество кровообращения. Доктор-остеопат проводит воздействие на различные зоны черепной коробки, в частности, на область висков, затылка и нижней челюсти, применяя незначительные надавливающие движения в такт работе дыхательной системы.
Иглоукалывание, в отличие от лекарств, позволяет стимулировать собственную защиту организма, при которой происходит синтез особенных веществ, которые направляют все внутренние силы на борьбу с заболеванием. Данный вид лечения особенно актуален при синдроме позвоночной артерии, так как устраняет мышечные спазмы, купирует болезненные ощущения. Введение иглы абсолютно не причиняет боли. Эта процедура проводится строго по показаниям и только специально обученным медицинским специалистом.
Гомеопатия назначается только после определения точных причин синдрома позвоночной артерии. Только в таком случае можно ожидать значительную пользу от гомеопатических препаратов.
При постоянных болях рекомендовано применять разведение C6-C12. Лекарства принимают в количестве от 6 до 8 гранул до 3-х раз в сутки. Продолжительность приема – на усмотрение доктора, до улучшения состояния.
- Арника – помогает при давящей боли, травмах головного мозга, а также болях, зависящих от положения головы или эмоционального состояния.
- Бриония – подойдет пациентам с пульсирующими и подергивающими болями, которые сопровождаются приступами рвоты и диспепсией.
- Ромашка – применяется для облегчения состояния у пациентов, которые особенно чувствительны к любой боли.
- Коккулюс – может использоваться при болях в затылочной области, которые сочетаются с головокружением и нарушениями сна.
- Вератрум – будет эффективен при болях, которые сопровождаются потерей сознания, потливостью, особенно при наклоне головы или туловища кпереди.
Оперативное лечение применяют лишь в очень крайних случаях, если сужение позвоночной артерии становится критичным и представляет угрозу для жизни пациента. Применение хирургического вмешательства позволяет воздействовать непосредственно на причину синдрома, поэтому операция может заключаться в удалении опухоли, остеофита, тромба или другого фактора, влияющего на проходимость позвоночной артерии.
Лечение синдрома позвоночной артерии в домашних условиях
Самостоятельное лечение синдрома позвоночной артерии обычно заключается в проведении упражнений, называемых изометрическими: во время занятий нагрузка приходится на верхние конечности, а шея и голова при этом неподвижны.
Одно из упражнений предназначено для создания бокового напряжения:
- ладонь кладут на височную область и начинают надавливать, при этом шея должна сопротивляться;
- выполняется сначала с одной, затем с другой стороны.
Подобные же упражнения проводятся, когда ладонь расположена на лбу и на затылке.
Перед проведением цикла занятий необходимо знать, что на первых порах допускается некоторое ухудшение состояния, которое впоследствии нормализуется.
Народное лечение
В качестве народного лечения можно использовать следующие популярные средства:
- Три большие чесночные головки очищают, измельчают и оставляют в холодильнике на трое суток. После этого сок процеживают, добавляют равное количество меда и сока лимона. Средство пьют на ночь по 1 ст. л.
- Как можно чаще пьют чай с добавлением ягод и плодов, содержащих аскорбиновую кислоту (клюква, смородина, цитрусы, облепиха и т. п.).
- Натирают на терке 0,5 кг свежих каштанов, заливают их водой и оставляют в прохладном месте на 7 суток. Полученное средство фильтруют и пьют трижды в день на 30 минут до еды по 1 ч. л.
Лечение травами обычно успешно дополняет традиционную терапию. Улучшить состояние больного можно, используя такие варианты рецептов:
- Готовят мятный настой из 250 мл кипящей воды и 1 полной чайной ложки сухих листьев мяты. Настаивают 20 минут. Пьют по 1/3 стакана трижды в сутки за полчаса до приема пищи.
- Берут траву прострела (2 ч. л.), заливают 250 мл горячей воды и настаивают в течение ночи. Утром процеживают и выпивают понемногу на протяжении дня.
- Готовят настой цветков бузины – 250 мл кипящей воды на 1 ст. л. цветков. Настаивают 30 минут, фильтруют. Пьют настой с медом, по 50-75 мл трижды в сутки до приема пищи.
 [43], [44], [45], [46], [47], [48], [49], [50], [51]
[43], [44], [45], [46], [47], [48], [49], [50], [51]
Упражнения, снимающие симптомы синдрома позвоночной артерии
Большую пользу принесут упражнения, направленные на облегчение симптоматики при синдроме позвоночной артерии. К примеру, на всех этапах заболевания можно практиковать такие занятия:
- ротации вправо и влево плечевыми суставами, разминание руками мышц шеи, махи руками вверх и вниз;
- свободный вис рук с наклоненной кпереди спиной и расслабленной шеей;
- упражнения со скакалкой и гимнастической перекладиной, прогибание и сгибание спины;
- плавание.
 [52], [53], [54], [55], [56], [57], [58], [59], [60], [61], [62]
[52], [53], [54], [55], [56], [57], [58], [59], [60], [61], [62]
Кружит голову, нехватка крови мозгу: синдром позвоночной артерии — новости Украины, Здоровье
На правах рекламы
Закружилась голова, начало колотить сердце, падает зрение — это признаки, что головному мозгу не хватает крови. Практически каждого человека подобная проблема может коснуться в любом возрасте, а без лечения у 25% больных вызовет инсульт. Не застрахованы даже дети. Проблема — в шейном отделе позвоночника. На лечении данной проблемы специализируется Игнатьев Радион Геннадиевич. Подробнее об этом — в статье.
Что такое синдром позвоночной артерии
Синдром позвоночной артерии — это нарушение кровообращения сосудов, которые находятся внутри позвоночника. Это самая частая причина инсультов в молодом возрасте. Эволюция человека предусмотрела защиту главных артерий, спрятав их внутри шейного отдела позвоночника. Именно поэтому, если есть проблема с позвоночником, страдают сосуды и головной мозг.
Шейный отдел — это своеобразное узкое горлышко, через которое к головному мозгу должна беспрепятственно поступать кровь, питая его кислородом и полезными веществами.
Из-за травм спины и шеи повреждаются сосуды и спустя время возникают симптомы. Травмы могут быть разными: обвитие пуповиной в утробе матери, падения на шею в спорте и даже длительные авиаперелеты.
Позвоночные артерии проходят вдоль позвоночника и питают заднюю часть головного мозга, отвечающую за координацию, слух и зрение. Именно они страдают в первую очередь.
Как распознать синдром позвоночной артерии, симптомы
В разном возрасте болезнь проявляется по-разному. У детей вначале падает зрение. После 20-ти лет к ухудшению зрения добавляется сердцебиение, чувство неполного вдоха, помутнение сознания (сопровождается поверхностным сном и чувством неполного пробуждения днем), после 40 — головокружение, потери сознания, шум в ушах, обмороки, потемнение в глазах при подъёме. Симптомы своеобразны, их сложно описать, но испытав однажды, нельзя ни с чем перепутать.
Больные не чувствуют боли в шее, но имеется тяжесть, затекание, чувство, будто кровь не поступает к голове. Эти симптомы исчезают после разминки, хруста в шее или большой дозы кофеина. Больные могут специально хрустеть позвоночником, немного поправляя его, чтобы на время восстановить нормальное кровообращение.
Часто синдром путают с ВСД. При ВСД также может колотиться сердце, но чувство неполного вдоха свидетельствует про патологию шейного отдела. К тому же, в отличие от ВСД, болезнь можно подтвердить инструментальными методами диагностики.
Без нормального кровообращения мозг испытывает кислородное голодание, что в конечном итоге приводит к микроинсультам. Это может отразиться на памяти, интеллектуальных способностях и координации.
У 99% больных за несколько лет до симптомов была травма шеи или головы. Головной мозг может долго компенсировать проблемы, и до появления симптомов в среднем проходит 1,5-2 года, а иногда 10 лет и более. Первое правило: отсутствие боли в шее не говорит о том, что все нормально.
Понять, что с шейным отделом позвоночника не все в порядке, можно еще до похода к врачу. Достаточно повернуть голову в разные стороны и сравнить симметричность амплитуды поворота, прощупать своими руками шею — если там есть какие-то бугорки или выпячивания косточек, проблема очевидна.
«Поставьте свои руки сзади на шею, с двух сторон и прощупайте глубоко под мышцами косточки. Все позвонки справа и слева должны быть симметричными. Если в шее что-то с одной стороны выпирает или давит — немедленно к врачу!» — говорит врач Игнатьев Радион Геннадиевич.
Диагностика
Для диагностики применяется УЗИ сосудов головы и шеи. На УЗИ определяют нарушение венозного оттока, асимметрию сосудов, дополнительные петли, сравнивают сосуды при поворотах головы. К сожалению, часто даже обнаружив проблему, многие врачи списывают ее на аномалию или врожденную особенность развития, не зная, как это лечить.
Лишь у 1 из 1000 больных проблема врожденная и не требует вмешательства. В остальных случаях нужно немедленное лечение. Попросив врача проверить сосуды глаз во время процедуры, можно увидеть, насколько сильно проблемы с позвоночником отражаются на зрении. Следует исключить атеросклероз с бляшками, который имеет схожие симптомы, но лечится абсолютно иначе.
Дополнительный метод диагностики — МРТ шейного отдела. Именно он может выявить, почему сосуд перекрывается. Рентген с функциональными пробами поможет не только увидеть проблемы в позвоночнике, но и определить, что происходит с ними при определенных движениях.
Детям с травмами шеи рекомендовано обследование первого шейного позвонка. Так как именно подвывих в этой области может вызвать синдром позвоночной артерии.
Все исследования нужно проводить после визита к врачу.
Игнатьев Радион Геннадиевич: «Все чаще ко мне отправляют больных офтальмологи, врачи УЗИ и кардиологи. Это говорит, что именно к ним больные приходят в первый раз, не подозревая о проблемах с позвоночником. Чем дольше больной не догадывается про болезнь, тем фатальней последствия».
Лечение синдрома позвоночной артерии
Синдром позвоночной артерии относится к неотложным состояниям с угрозой для жизни, требующим срочной медицинской помощи. Даже если болезнь протекает десятилетиями, не следует ждать и проверять везение.
80% больных можно излечить от патологии, остальным 20% становится лучше. Методика успешно используется во многих странах и привезена в Украину из США и Испании врачом Игнатьевым Радионом Геннадиевичем.
Проведя диагностику, можно определить проблему и лечить ее. На первом этапе проводится коррекция позвоночника. Без операции поправляются позвонки. Техники позволяют устранить последствия полученных ранее травм, устранив смещения и подвывихи в шее. Современные методики эффективны, безопасны и практически безболезненны. Их можно проводить детям и даже беременным. Данные коррекции проводит сертифицированный врач.
Следующий этап — фиксация. Позвоночник во избежание рецидивов на несколько дней фиксируется в правильном положении. Фиксировать после коррекции нужно специальными ортопедическими или спортивными приспособлениями. Большинство из них даже можно спрятать под повседневной одеждой.
Предпоследний этап — коррекция сосудов. Используется методика безоперационного спазма сосудов головы и шеи на несколько часов. Врач вызывает спазм артерий, что усиливает кровоток к голове, благодаря чему сосуды полностью расправляются. Метод абсолютно безопасен и способствует устранению асимметрий сосудов.
Вопреки распространенному заблуждению, зарядка не используется на начальном этапе лечения синдрома позвоночной артерии. Зарядку назначают только после полной коррекции спины и сосудов. Можно проводить массаж и возвращаться к обычному образу жизни. До начала лечения больным показан прием папаверина в высоких дозах или других препаратов, снимающих спазм сосудов. Не рекомендован кофе, так как организм начинает работать «на износ» и смазываются симптомы. Недопустимо употребление алкоголя перед сном, так как это существенно повышает риск инсульта.
При своевременном лечении болезни прогнозы благоприятные, и человек может вернуться к полноценной жизни.
Синдром позвоночной артерии: развитие, симптомы, лечение

Синдром позвоночной артерии (СПА) – совокупность клинических признаков, обусловленных сужением сосудов вертебральной зоны и поражением соответствующего симпатического нервного сплетения. Этот сложный симптомокомплекс развивается у лиц с нарушениями микроциркуляции в головном мозге и часто становится причиной ишемии органа. Согласно МКБ-10 данный синдром входит в два класса патологий: первая имеет код М47.0 и название «Болезни костно-мышечной системы”, а вторая – код G99.2 и название “Поражение нервной системы”.
Позвоночные артерии образуют спиновертебральный круг в основании мозга и доставляют в его заднюю долю 1/3 необходимого объема крови. При их поражении нарушается кровоснабжение мозга, развивается его гипоксия, что клинически проявляется приступообразной мигренью, шумом в ушах, астенией, головокружением и прочими признаками вестибулярного, атактического, офтальмического синдромов и вегетативных дисфункций. Самыми частыми причинами СПА являются заболевания позвоночника, атеросклероз артерий или их врожденная гипоплазия.

Диагностикой и лечением СПА занимаются неврологи, нейрохирурги и вертебрологи. Раньше диагноз СПА ставили в основном пожилым людям. В настоящее время недуг помолодел. Это связано с большим количеством работников офиса, которые много времени проводят за компьютером и мало двигаются. Больные с клиникой синдрома обращаются к специалистам, начиная с двадцатилетнего возраста. Чтобы правильно диагностировать синдром, необходимо провести рентгенографическое, томографическое, офтальмоскопическое и аудиометрическое исследования, а также прочие функциональные тесты.
Лечение синдрома заключается в использовании сосудистых, нейропротекторных и венотонизирующих препаратов, физиотерапевтических процедур и лечебной физкультуры. Общетерапевтические мероприятия уменьшают выраженность клинических проявлений синдрома. Сам недуг полностью неизлечим, что связано с необратимостью развившихся изменений. Даже хирургическое лечение не устраняет до конца патологический процесс. Остаточные явления синдрома вынуждают соблюдать оптимальный режим труда и отдыха, подобранный специалистом конкретному больному.
СПА — часто встречающаяся и очень распространенная патология, лишающая больных трудоспособности и являющаяся актуальной медицинской и социальной проблемой. При отсутствии своевременного и правильного лечения у больных существенно повышается риск развития острого нарушения мозгового кровообращения. Нелеченный СПА приводит к раннему развитию инсульта, снижению качества жизни, инвалидности и смерти больных.
Классификация
Патогенетическая классификация синдрома по типу гемодинамических расстройств:
- Компрессионный тип СПА – механическое сдавление артерии снаружи,
- Ангиоспастический тип – рефлекторный спазм сосудов, связанный с раздражением рецепторов в зоне поражения,
- Ирритативный тип возникает при поражение нервов, образующих симпатическое сплетение вокруг артерий,
- Смешанный тип — любое сочетание перечисленных вариантов.
По выраженности клинических проявлений СПА подразделяют на 2 типа:
- Дистонический тип — функциональные нарушения, проявляющиеся головной болью различной интенсивности, вестибулярными и офтальмологическими симптомами, вегетативными расстройствами. Первые клинические признаки у больных возникают при редких движениях в шее. Неудобное положение, занимаемое больным во время сна, также может спровоцировать данную симптоматику. Функциональные нарушения считаются обратимыми, а их симптомы нестойкими. Этот тип синдрома хорошо поддается терапии. Инсульты и прочие осложнения развиваются крайне редко.
- Ишемический тип обусловлен органическими изменениями в мозговой ткани. Клинически синдром проявляется транзиторными ишемическими атаками или признаками ишемического инсульта: атаксией, дизартрией, диплопией. Приступы возникают внезапно после резкого поворота или наклона головы. Неприятные симптомы исчезают в лежачем положении больного. При этом долгое время сохраняется общая слабость, разбитость, головная боль. Ишемический тип часто заканчивается инсультом, плохо поддается лечению и вызывает стойкий неврологический дефицит.
Эти две формы синдрома часто рассматриваются специалистами как стадии одной патологии.
Этиология и патогенез
Этиопатогенетические факторы СПА подразделяются на четыре группы:
- Врожденные недуги – патологическая извитость артерий, их перегибы, сужения, врожденная гипоплазия, врожденная нестабильность позвонков.

- Приобретенные заболевания сосудов, при которых сужается артериальный просвет: атеросклероз, артерииты, тромбоэмболии, системные васкулиты. Спазм сосудов, обусловленный влиянием симпатической нервной системы, приводит к временному нарушению кровотока.

- Патологии костно-хрящевого аппарата шеи, приводящие к развитию вертеброгенной формы синдрома: остеохондроз, травматическое повреждение, искривление позвоночника, протрузии и межпозвоночные грыжи, спондиллез, воспаление фасеточных суставов, спондилоартроз.

- Болезни мягких тканей шеи: новообразования, мышечные спазмы, рубцы, тоническое напряжение шейных мышц.
У ребенка наиболее частыми причинами СПА являются врожденные патологии сосудов, родовые травмы, спазмы мышц вследствие переохлаждения, врожденная или приобретенная кривошея.
Патогенетические принципы развития СПА:
- СПА обычно возникает при поражении левого артериального сосуда. Это связано с его анатомическими особенностями и расположением: артерия начинается от дуги аорты, в которой часто располагаются атеросклеротические бляшки.
- Дегенеративно-дистрофические изменения в позвоночнике играют важную роль в развитии недуга. Артерия проходит в узком и подвижном канале. Остеофиты поперечных отростков сдавливают сосуд и нарушают кровоснабжение мозга, что проявляется характерной клинической симптоматикой.
- Раздражение нервных волокон, окружающих сосуд, активизирует вещества, сужающие артериальную стенку, что еще больше способствует гипоксии мозга и структур ЦНС.
- Резкие наклоны и повороты головы ухудшают самочувствие больного и способствуют появлению жалоб.
Основные звенья патогенеза синдрома:
- сдавление или сужение артерии, кровоснабжающей мозг,
- гипоксия мозга,
- недостаток питательных веществ,
- головокружение и потемнение в глазах,
- ишемический инсульт и развитие других смертельно опасных патологий.
Симптоматика

Основные клинические проявления СПА:
- Головная боль обычно связана с неудобным положением головы днем или ночью, переохлаждением или травматическим повреждением. Это так называемая «шейная мигрень», которая отличается стремительным распространением боли от шеи к затылочной и височной областям. Интенсивность болезненных ощущений изменяется в зависимости от расположения головы. Боль усиливается при пальпации шеи, при ходьбе, во время сна в некомфортном положении, даже при незначительных движениях. Боль по характеру варьируется от ноющей, распирающей до стреляющей, жгучей, пульсирующей, стягивающей. Длится она несколько минут или часов. Пациенты находят такое положение, когда боль полностью пропадает.
- Головокружение всегда сопутствует головной боли и часто возникает сразу после сна. Длительность его различна – от нескольких минут до часу. Больные при этом жалуются на зрительные расстройства, дискоординацию движений, звон в ушах, ощущения, что «голова куда-то ушла». Для дифференциальной диагностики синдрома используют воротник Шанца. Если во время его применения исчезает головокружение, диагноз СПА подтверждается.
- Шум в обоих ушах отмечает большинство больных с синдромом. Он возникает в утреннее или ночное время суток. Во время ремиссии шум слабый и низкий. Перед приступом его интенсивность возрастает, и он становится высокочастотным. Иногда шум сопровождается ухудшением слуха.
- Многие люди жалуются на ухудшение зрения, падение остроты, появление пелены или песка в глазах, диплопию, светобоязнь, обильное слезовыделение.
- Вегетативные расстройства – приступы жара или холода, гипергидроз, похолодание ног и рук, дисфагия, дисфония, нарушения сна, онемение лица, шеи, плечевого пояса и рук.
- Болевая контрактура мышц шеи возникает при движении и сопровождается ощущением хруста.
- Обмороки с потерей сознания возникают при длительном переразгибании головы.
- Депрессия связана не только с нарушением мозгового кровообращения, но и с моральными причинами. Они играют немаловажную роль в развитии недуга, поскольку больные устают от приступообразной головной боли.
- Кардиалгические симптомы – давящая или сжимающая боль за грудиной, приступы повышенного давления.
- Глоточные симптомы — чувство инородного тела в глотке, саднение и першение в горле, нарушение вкусовых ощущений, покашливание, трудности с проглатывание пищи.
- Психические расстройства – переживания, тревожные мысли о смерти, истерия, психозы.
Клинические признаки патологии достаточно мучительны. Они нарушают психологическое спокойствие больных и заставляют их обратиться к врачу.
Диагностика
Диагностику СПА проводят специалисты в области неврологии, отоларингологии, офтальмологии, вертебрологии. Врач выслушивает жалобы больного и изучает имеющиеся клинические признаки. Вегетативные нарушения обычно сочетаются с особенностями неврологического статуса — неустойчивостью в позе Ромберга, легкой дискоординацией движений.

Диагностика синдрома достаточно сложна. Чтобы избежать возможных диагностических ошибок, необходимо провести дополнительные методы исследования. После выявления напряженных мышц затылка и болезненности кожи головы специалист направляет больного на инструментальное дообследование.
Инструментальные методы диагностики:
- рентгенографическое исследование,
- МРТ или КТ,
- дуплексное сканирование,
- ультразвуковая допплерография сосудов шеи,
- реографический метод исследования сосудистой системы головного мозга,
- ангиография при подозрении на тромбоз артерии.

Исследование функций зрительного и слухового анализаторов проводят строго по показаниям, если другие диагностические методы не дают точной информации. При подтверждении предполагаемого диагноза специалист назначает соответствующее лечение.
Лечебные мероприятия
Лечение СПА комплексное и сложное. Оно направлено на восстановление кровотока в позвоночных артериях, устранение дефектов шеи, основных проявлений синдрома и экстравазальной патологии.
Медикаментозная терапия
Больному назначают следующие группы препаратов:

- НПВС, обладающие противовоспалительным и противоотечным действием – «Мелоксикам», «Нимесулид».
- Средства, улучшающие мозговое кровообращение и оказывающие антиоксидантное действие – «Винпоцетин», «Циннаризин».
- Препараты, улучшающие метаболизм в нейронах – «Церебролизин», «Актовегин», «Мексидол».
- Ангиопротекторы – «Диосмин», «Пирацетам», «Трентал». Вазоактивные препараты улучшают ток крови в ишемизированных участках мозга.
- Венотоники – «Троксерутин», «Венарус», «Троксевазин».
- Средства, улучшающие обмен веществ в мышцах – «Милдронат», «Триметазидин». Они снимают мышечный спазм и стимулируют кровообращение.
- Лекарства, расслабляющие поперечно-полосатую мускулатуру — миорелаксанты «Мидокалм», «Сирдалуд».
- Спазмолитики – «Дротаверина гидрохлорид», «Но-шпа».
- Витамины группы В – «Мильгамма», «Нейровитан».
- Успокоительные средства и антиоксиданты.
- Хондропротекторы – «Алфлутоп», «Хондроитин», «Терафлекс».

Физиотерапия
После снятия острых признаков синдрома в восстановительный период назначают физиотерапевтическое лечение:
- Диадинамический ток,
- Магнитотерапию,
- Гальванизацию,
- Ультразвуковое воздействие,
- Фонофорез с анестетиками,
- Электрофорез с “Новокаином” или “Эуфиллином”.
К надежным методам лечения относятся ЛФК, мануальная терапия и иглорефлексотерапия.
Специальные упражнения обязательно назначают больным для укрепления мышц шеи и улучшения ее гибкости:

- Потягивание — отведение головы назад с оказанием сопротивления рукой, расположенной на затылке;
- Боковое сгибание шеи — наклоны головы вбок с оказанием сопротивления рукой, поддерживающей голову сбоку;
- Ррямое сгибание и разгибание — наклоны вперед с оказанием сопротивления рукой, удерживающей лоб;
- Ротация — повороты головы с оказанием сопротивления рукой, помещенной на висок;
- Ретракция шеи — отклонение головы назад с сохранением уровня глаз и челюсти;
- Растяжение трапециевидной мышцы — медленные наклоны шеи влево и вправо;
- Повороты шеи вправо и влево;
- Растяжение шеи,
- Пожимание плечами.
Плавание по рекомендациям неврологов является эффективной растягивающей и тонизирующей процедурой.
В реабилитационном периоде показано лечение в специализированных санаториях и на курортах Кавказских минеральных вод или Краснодарского края.
Хирургическое лечение
Устранить механическое воздействие на позвоночную артерию поможет хирургическое вмешательство. Операцию назначают при неэффективности консервативной терапии и выраженном сужении артерий. В настоящее время особо популярны эндоскопические вмешательства. Через небольшой разрез кожи иссекают место сужения, а затем проводят пластику сосуда. Артерии расширяют путем введения баллона со стентом. Больным с остеохондрозом удаляют остеофиты, проводят реконструкцию позвоночной артерии, периартериальную симпатэктомию, пункционный спондилодез, фенестрацию дисков между позвонками, аутодермопластику дисков или их замену титаново-никелевым эксплантом. Хирургическое лечение СПА считается высокоэффективным. Оно позволяет в 90% случаев полностью восстановить кровоснабжение мозга.
Средства народной медицины без традиционного консервативного и оперативного лечения при СПА считаются малоэффективными. Больные принимают хвойные или солевые ванны, употребляют внутрь настой душицы, конского каштана, боярышника.
СПА — неизлечимое заболевание, при котором развиваются необратимые патологические изменения в структурах позвоночника. Комплексная терапия замедляет или останавливает патологические процессы, а также уменьшает выраженность симптоматики.
Профилактика и прогноз

Мероприятия, позволяющие предупредить развитие СПА:
- Выполнение физических упражнений для укрепления мышц шеи,
- Ношение фиксирующего воротника Шанца (время определяется лечащим врачом!),
- Использование ортопедического матраса повышенной жесткости и плоской подушки,
- Ношение шерстяных шарфов,
- Растирания шеи с пчелиным и змеиным ядом,
- Ежегодное прохождение курса массажа шеи,
- Лечение в специальных неврологических санаториях,
- Борьба с вредными привычками,
- Использование роликового массажера,
- Включение в ежедневный рацион свежих ягод, орехов и фруктовых соков.
СПА – сложный недуг, приводящий к развитию опасных последствий для здоровья. Медикаментозные и хирургические методы дают лишь временный эффект. Безукоризненное соблюдение всех врачебных рекомендаций позволяет добиться благоприятного исхода. Если же вовремя не приступить к лечению, риск развития опасных осложнений значительно возрастает.
