Лечение синусовой брадикардии — методы Лечение синусовой брадикардии сердца у мужчин, женщин и детей.
Редкий пульс часто наблюдается у клинически здоровых людей, но в некоторых случаях это состояние представляет угрозу человеческой жизни. Для предупреждения осложнений нужно проводить своевременное лечение синусовой брадикардии и подобным формам нарушения ритма.
Во время сна, в спокойном состоянии, у людей физически натренированных часто наблюдается брадикардия — урежение сердечного ритма, когда пульс снижается ниже возрастной нормы (у взрослых это ниже 60 ударов за минуту). Подобное состояние считается физиологическим, поскольку оно не вызывает нарушений со стороны работы сердечно-сосудистой системы. Если же на фоне урежения сердцебиения появляется дискомфорт в области груди, ощущается головокружение или наблюдаются полуобморочные состояния, тогда говорят о патологической брадикардии.
Синусовая брадикардия является результатом снижения автоматизма синусового узла либо развития сердечных блокад на фоне экстракардиальных или интракардиальных заболеваний.
Опасность патологической брадиаритмии заключается в том, что сердце перестает должным образом кровоснабжать органы и ткани. Особенно к нарушению ритма чувствителен головной мозг, поэтому при наблюдении признаков аритмии следует вовремя начать принимать лекарства и препараты для лечения синусовой брадикардии. Тогда максимально быстро наступит выздоровление.
Видео Факты о сердце. Брадикардия
Общие рекомендации
Среди всех аритмия синусовая брадикардия, пожалуй, лучше всего корректируется общими рекомендациями. При отсутствии расстройства гемодинамики бывает достаточно выполнять ниже перечисленные советы, чтобы наладить сердечную деятельность.
- Режим дня должен быть с дозированной физической нагрузкой и полноценным отдыхом.
- Стрессы должны быть сведены к минимуму, для чего полезно заниматься во время возбуждения аутотренингом.
- Коррекция питания позволит насытить организм необходимыми питательными веществами.
Из рациона следует убрать легкие углеводы и больше употреблять витаминизированные продукты.
- Курение очень вредно для сердца и всего организма в целом, поэтому от этой привычки важно отказаться.
- Для лучшего контроля состояния следует вести дневник артериального давления и ЧСС.
- Сердцу полезны ежедневные прогулки, поэтому их обязательно нужно включить в ежедневный распорядок.


Первая помощь при синусовой брадикардии
Во время резкого снижения частоты сердечных сокращений человек очень близко находится к обморочному состоянию, именно поэтому в такой ситуации стоит действовать быстро и правильно. Важно выполнить следующие действия:
- Больного укладывают на ровную поверхность, после чего под ноги кладут валик или подушку.
- Вызывается бригада скорой помощи.
- Лицо можно обтереть мокрым полотенцем, а если человек находится без сознания, нужно похлопать его по щекам, чтобы привести в чувство. Нашатырный спирт стоит использовать с особой осторожностью, поскольку ситуация может только ухудшиться (есть риск возникновения бронхоспазма или остановки дыхания).
- При возможности человека нужно укрыть одеялом или теплыми грелками, особенно если не получается его привести в чувство при бессознательном состоянии.
- В случае наличия ранее назначенных врачом препаратов нужно дать их выпить больному.
- Измеряется пульс у больного, для чего на запястье прощупывается лучевая артерия. При слабом пульсе ЧСС можно посчитать на сонной артерии.
- Врачам из бригады скорой помощи подробно описываются все выполненные действия.
Медикаментозное лечение синусовой брадикардии
Выраженная клиника является прямым показанием к проведению медикаментозного лечения синусовой брадикардии. При обмороке человека на фоне сниженного сердцебиения (в районе 50-30 ударов в минуту у взрослого) используются следующие препараты:
- Атропин — вводится внутривенно с периодичностью через три часа.
- Алупент — разводится в изотоническом растворе и вводится внутривенно капельно.
- Изопротеренол — внутривенное введение капельно.
- Изадрин — используется с глюкозным раствором.
- Эфедрин гидрохлорид — применяется в случае непереносимости атропина или изадрина.
Введение атропина не целесообразно при ранее проведенной пересадке сердца. Более того, может развиться парадоксальный блок атриовентрикулярного узла.
Госпитализация больного на брадикардию проводится в случае первичного острого развития патологии. В больнице определяется причина, вызвавшая нарушение ритма, после чего подбирается тактика лечения.
- Если брадиаритмия связана со старением организма, тогда проводится электрокардиостимуляция.
- В случае неэффективности ранее назначаемых препаратов рассматривается вопрос об имплантации кардиостимулятора.
- В обязательном порядке проводится консультация кардиолога, особенно при наличии в анамнезе обморочных состояний, которые повышают риск остановки сердца.


Важно оценить риск развития асистолии, то есть остановки сердца. Для этого больному с отсутствием нарушений гемодинамики должно быть выдано хотя бы одно из следующих заключений:
- В недавнем времени уже наблюдалась асистолия.
- Определяется полная поперечная блокада с расширенным желудочковым комплексом.
- Имеется блокада АВ узла второй степени Мобитц II с расширенным желудочковым комплексом.
- Желудочковая деятельность прекращалась на 3 секунды и более.
Если у больного желудочковый комплекс не расширен, даже при полной блокаде зачастую отказываются от кардиостимуляции, поскольку такие больные положительно реагируют на введение атропина.
При наличии риска развития асистолии больного отправляют в отдел реанимации либо вызывают специалиста для выполнения стимуляции сердца.
Хирургическое лечение синусовой брадикардии
У некоторых больных наблюдается злокачественное течение синусовой брадикардии, которое в любой момент угрожает остановкой сердца. В таких случаях рассматривается вариант имплантации кардиостимулятора.
Прямые показания к хирургическому лечению синусовой брадикардии:
- Синдром слабости синусового узла.
- Аритмическое нарушение ритма сердца.
- Блокада атриовентрикулярного узла.


Установка ЭКС (электрокардиостимулятора)
Оперативное вмешательство представляет собой малоинвазивную хирургическую процедуру, которая зачастую проводится без общего наркоза, а под местной анестезией. Имплантируют прибор чаще всего слева, хотя в некоторых случаях выбирают правую сторону (при наличии рубцов на коже или личном предпочтении пациента). Кардиостимулятор устанавливается под большую грудную мышцу и к нему подводят электроды, находящиеся с другой стороны в камерах сердца. Далее проверяются параметры работы устройства, после чего оно фиксируется к окружающим тканям. Больные после имплантации могут начинать передвигаться на следующий день. Выписка при отсутствии осложнений также проводится очень быстро.
Лечение синусовой брадикардии народными средствами
К медикаментозной терапии синусовой брадикардии полезно подключать народные методы лечения. Например, при невыраженной клинике часто используют:
- Препараты красавки — комбинированные лекарства беллатаминал, ленбирен, солутан, таблетированные формы бекарбон, бесалол, бепасал, беллалгин, также используется лист растения для приготовления экстрактов, настоек.
- Экстракт элеутерококка, женьшеня — дозировка должна подбираться врачом согласно индивидуальным особенностям пациента.
Дополнительно с целью противорецидивного лечения используются следующие народные рецепты:
- Редька с медом — берется овощ и для закладки меда срезается верхушка, вырезается сердцевина. Медом заполняется вся полость, закрывается сверху верхушкой и оставляется в таком состоянии на ночь. На утро ⅓ образовавшегося сока принимают натощак, остальные две части в обед и вечером.
- Грецкие орехи — являются уникальным лекарством от многих сердечно-сосудистых заболеваний. Для лечения синусовой брадикардии народными средствами берут пол килограмма чистых ядер, добавляют к ним стакан сахара (лучше — меда) и столько же масла из кунжута. Далее разрезаются четыре лимона на четыре части и заливаются литром кипятка. Все смешивается и принимается за полчаса до еды по столовой ложке трижды в день.
- Сосновые побеги — из молоденьких верхушек сосновых веток готовят спиртовую настойку. Для этого берут 70 побегов, которые заливают 300 мл спирта и настаивают 10 дней под действием солнечных лучей. На один раз принимают 20 капель.
Видео Брадикардия и лечение
Лечение синусовой брадикардии у детей
В детском возрасте также устанавливается диагноз синусовой тахикардии, но в отличие от взрослых ЧСС детей в районе 70-80 ударов в минуту уже считается брадиармитией. В других аспектах (протекание болезни, клинические проявления, лечение) брадикардия у детей мало чем отличается от таковой, развивающаяся у взрослых.
При определении у ребенка синусовой брадикардии назначаются препараты со следующей целью:
- улучшить углеводный обмен;
- поддержать нормальный баланс электролитов;
- активизировать насыщение головного мозга кислородом.
Для этого используются витаминные и минеральные комплексы, создаются благоприятные условия для отдыха и учебы ребенка, проводятся физиотерапевтические процедуры, которые показаны при его состоянии.
Важно определить причину, по которой возникает брадикардия, и если она существенно не влияет на состояние детского организма, тогда брадикардия не будет представлять угрозы здоровью ребенка и специфическое лечение не требуется.
Рацион питания при сердечно-сосудистых заболеваниях имеется важное значение. С помощью включения не слишком дорогостоящих продуктов в виде овощей, фруктов, нежирных сортов рыбы, морской капусты можно значительно улучшить самочувствие больного. Особенно важен положительный настрой, поскольку лекарства лучше воспринимаются именно на волне позитива. Тем более, кардиологи часто отмечают, что у ребенка не усложненная брадикардия проходит с возрастом.
Видео Брадикардия. Что это? Что делать? Советы родителям.
Лечение брадикардии у плода
Современная медицина позволяет оценить состояние малыша во время внутриутробного развития. Одним из важных показателей этой оценки является частота сердечных сокращений. В норме у плода она составляет 120-150 ударов в минуту. В некоторых, не опасных состояниях, ЧСС может снижаться до 110 уд/мин, но при определении 80-90 уд/мин врачи проводят безотлагательное лечение плода, поскольку малышу грозит нарушение развитие на ранних сроках беременности или повреждение центральной нервной системы на поздних. В тяжелых случаях происходит внутриутробная гибель ребенка.
Лечение брадикардии у плода проводится посредством приема матерью нужных лекарств. Система общего кровообращения доставляет лекарственные вещества к ребенку. Дополнительно улучшается маточно-плацентарное кровообращение.
Во время выбора лекарств учитываются следующие моменты:
- какой тип брадикардии развился у плода;
- насколько выражено нарушение сердечной деятельности;
- на каком сроке беременности находится женщина
Женщин с внутриутробной гипоксией плода обязательно госпитализируют и назначают лекарства внутривенно капельно. Это может быть кокарбоксилаза, глюконат кальция, гидрокарбонат натрия, глюкоза с аскорбиновой кислотой. Также полезно проведение оксигенотерапии посредством кислородных масок.
В некоторых случаях во время родов определяется брадикардия у плода. Для предотвращения осложнений сразу после рождения малышу вводится атропин.
Лечение синусовой брадикардии при беременности
Легкие степени аритмии не нуждаются в специфическом лечении. Беременной женщине достаточно придерживаться общих рекомендаций и выполнять советы врача, чтобы улучшить свое состояние. Если наблюдается нарушение дыхания, головокружение, беспокойство и дело доходит до обморока, тогда принимаются нужные меры по предотвращению прогрессирования брадикардии.
Важно знать, что все антиаритмические препараты проходят гемато-плацентарный барьер, при этом к препаратам с наименьшей фетотоксичностью относится лидокаин, этацизин, ацебутолол, соталол.
По жизненным показаниям, когда другие препараты не помогают, может назначаться атенолол, фенитоин, амиодарон, хотя по результатам исследований они расцениваются как опасные для плода.
Тактика назначения антиаритмических препаратов при беременности:
- лекарство должно подбираться с наименьшим вредом для матери и ребенка;
- дозы должны назначаться минимальные из эффективных;
- лучше не принимать сразу несколько аритмиков;
- длительная терапия должна сопровождаться пересмотром показаний и регулярной коррекцией доз.
В некоторых случаях может проводится срочная имплантация электрокардиостимулятора. Подобное случается при определении ЧСС менее 40 ударов в минуту, наличии в анамнезе полуобморочных и обморочных состояний, а также возникновении выраженной клиники приступа Морганьи-Эдемс-Стокса.
Если у женщины определяется врожденная атриовентрикулярная блокада третьей степени с бессимптомным течением, тогда беременность не противопоказана.
Видео Жить Здорово! Слабость синусового узла
Существующие сегодня способы лечения синусовой брадикардии позволяют довольно быстро избавиться от мучительных приступов “замирания сердца”. При этом большая часть проявлений этой формы аритмии не требует специфического лечения. Поэтому даже беременным женщинам с некоторыми врожденными нарушениями проводимости вполне по силам насладиться прелестями материнства. Единственное, стоит безотлагательно обращаться к врачу при определении ЧСС у взрослых от 40 ударов и ниже, а у детей от 70 ударов и ниже. Также экстренной помощи требуют полуобморочные и обморочные состояния, указывающие на острое нарушение сердечной деятельности.
4.50 avg. rating (89% score) — 8 votes — оценок
что это такое, симптомы у детей и взрослых, лечение и прогноз
Из статьи вы узнаете особенности брадиаритмии, причины патологии, клинические проявления у взрослых и детей, методы лечения и профилактики, прогноз.

Брадиаритмия – это нарушение сердечного ритма по типу его замедления до уровня ниже 50 ударов в минуту. Считается разновидностью отклонения ЧСС, чаще всего синусового характера.
Общие сведения
Ритм сердца, отличающийся от нормального синусового ритма, называется аритмией. Если нарушение нормальной сократительной активности сердца сопровождается учащенным пульсом, это означает наличие тахиаритмии. Если пульс периодически снижается до уровня ниже 60 ударов в минуту – это состояние называется брадиаритмией.
Данная патология встречается реже, чем тахикардия и не всегда требует терапии. Часто развивается постепенно и компенсируется остальными системами организма.
В МКБ заболевание носит название брадикардии и занимает место в отклонениях сердечного ритма, обозначаясь как R00.1. Синусовая брадиаритмия сердца, как симптом, может встречаться при других болезнях, не связанных с сердцем.
При синусовой брадиаритмии прогноз благоприятный. Присоединение сердечной недостаточности, органических нарушений, существенно ухудшает исход. Врачи стремятся к устранению первопричины.


Триггеры патологии
Все причины, способные привести к возникновению нерегулярного редкого сердцебиения, можно разделить на функциональные и органические. В первом случае воздействие на сердце имеет преходящий характер и обусловлено дисфункцией симпатических и парасимпатических влияний на сердечную сократимость. Во втором нарушается проведение электрических импульсов по миокарду, в связи с чем предсердия и желудочки сокращаются реже, чем в норме.
Функциональные факторы
Такой вид брадиаритмии, как синусовая, то есть исходящая из нормально функционирующего водителя ритма, может развиться у здорового человека, активно занимающегося спортом и имеющем тренированное сердце.
Такой вид брадиаритмии дискомфорта человеку не доставляет и лечения не требует. Кроме этого, дыхательная брадиаритмия имеет место у совершенно здоровых лиц, и характеризуется урежением частоты при глубоком выдохе. Это вызывается тем, что работа органов дыхания и кровообращения взаимосвязана и регулируется отделами вегетативной нервной системы.
У молодых лиц, детей и у подростков брадиаритмия может развиваться при вегето-сосудистой дистонии, когда парасимпатическое воздействие на сердце является преимущественным.
Органическое поражение миокарда
Кардиосклероз – замещение нормальной сердечной мышцы рубцовыми тканями вследствие воспалительных процессов (миокардитов) или перенесенного инфаркта миокарда. Кардиомиопатии вследствие пороков сердца, гипертонической болезни, дисбаланса гормонов щитовидной железы.
В результате данных заболеваний могут появиться такие нарушения сердечной проводимости, сопровождающиеся редким пульсом, как:
- Синдром слабости синусового узла, к которому в свою очередь, относятся синусовая брадикардия, брадиформа мерцательной аритмии и синоатриальная блокада.
- Атриовентрикулярная блокада.
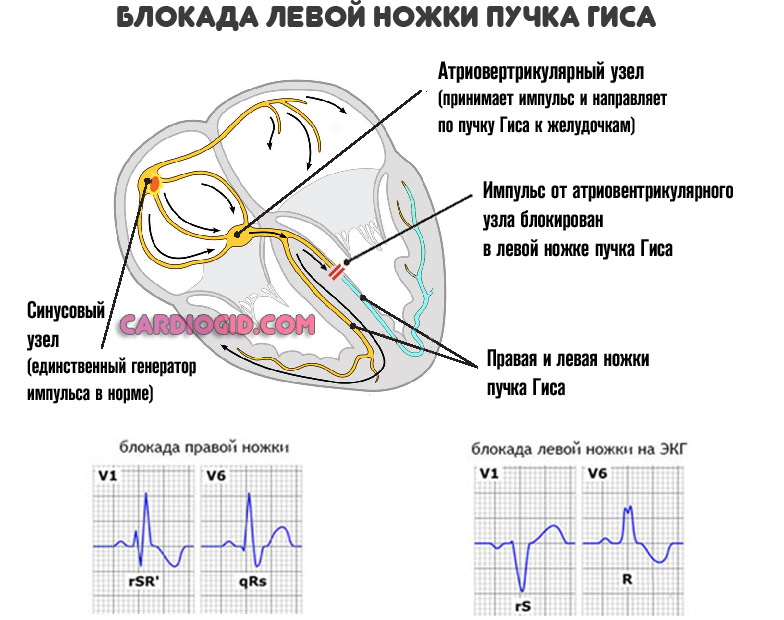
- Блокада ножек пучка Гиса – может проявляться редким пульсом в том случае, если есть нарушения проведения импульса по синусовому и атриовентрикулярному узлам.
Кроме вышеперечисленных причин, к брадиаритмии могут приводить заболевания других органов и систем, в частности, гипофункция щитовидной железы, сопровождающаяся пониженным выбросом гормонов в кровь (гипотиреоз), и болезни органов желудочно-кишечного тракта.
Кроме данных заболеваний, брадиаритмия может возникнуть при отравлении сердечными гликозидами (дигоксин, коргликард и др), которые назначаются пациентам с постоянной формой мерцательной аритмии. Это состояние называется гликозидной интоксикацией и проявляется характерными признаками на ЭКГ.
Симптомы и клинические проявления
Симптоматика может быть различной. У части пациентов с умеренной брадиаритмией и с незначительным урежением пульса (50-60 в минуту) симптомы никак себя не проявляют, отмечаются лишь общая слабость, снижение работоспособности и повышенная утомляемость.
Могут отмечаться похолодание и озноб конечностей в связи со сниженным притоком крови к ним. Часто возникают боли в левой половине грудной клетки, обусловленные нарушением кровообращения в сосудах, питающих сердечную мышцу.
При выраженной брадиаритмии и значительном снижении частоты сокращений сердца (50 и менее в минуту) пациента беспокоят приступы головокружения, мелькание “мушек” перед глазами, ощущение дурноты. Эти симптомы расцениваются как эквиваленты МЭС (Морганьи-Эдемса-Стокса). В случае, когда пациент теряет сознание, говорят о приступах МЭС. Такое состояние требует проведение неотложной терапии, а после стабилизации гемодинамики решения вопроса об установке электрокардиостимулятора (ЭКС).
Со стороны приступ МЭС выглядит следующим образом – человек, до приступа чувствующий себя удовлетворительно, внезапно бледнеет и теряет сознание. Если в это время своевременно не оказать первую помощь, может произойти остановка сердца.
Брадисистолическая форма мерцательной аритмии чаще возникает у пациентов с длительно протекающей постоянной формой аритмии, а также у пациентов, которые принимают ритмоурежающие препараты, такие, как конкор, эгилок, дигоксин и др. В большинстве случаев пациенты не ощущают каких-либо симптомов, кроме перебоев в работе сердца. Тем не менее, на фоне мерцательной аритмии может развиться полная атриовентрикулярная блокада. Такое сочетание нарушений ритма и проводимости носит название синдрома Фредерика и зачастую требует лечения в реанимационном отделении.
Брадиаритмия бывает компенсированной (не имеет клинических проявлений) и декомпенсированной.
Декомпенсированная брадиаритмия выражается следующими симптомами:
- Снижение артериального давления до 100/60 и ниже.
- Постоянное или преходящее снижение частоты сердечных сокращений.
- Ощущение нехватки воздуха, одышка.
- Тупая, давящая боль за грудиной и ощущение тяжести или пустоты.
- Головокружение при смене позиции, особенно – в вертикальном положении.
- Ухудшение концентрации внимания, снижение внимания.
- Бледность кожи лица.
- Холодный пот.
- Слабость, вялость, предобморочное или обморочное состояние.
- Потеря аппетита.
- Дополнительно бывают кратковременные обмороки и общая сонливость со снижением концентрации.
Из-за урежения сердцебиения снижается напряжение циркулирующей крови — артериальное давление падает. Этот симптом присутствует недолгое время, впоследствии артерии сужаются и компенсируют малую частоту сердцебиения, поддерживая достаточный уровень АД.
Эпизоды брадиаритмии сопровождаются чувством нехватки воздуха, которое как и головокружение, связано с ухудшением кровоснабжения головного мозга. Человек испытывает чувство страха, панику, боится внезапно умереть. Кровоток в коронарных артериях уменьшается и сердцу не хватает кислорода для поддержания своей работы. Из-за этого и возникает ощущение тяжести или боль в груди. Симптом может усилиться при приеме нитроглицерина.
Разновидности и факторы их развития
По типам, брадиаритмия имеет следующую классификацию:
- Функциональная.
- Органическая.
- Токсическая.
- Лекарственная.
- Нейрогенная.
Функциональная
Возникновение данного изменения рассматривается как естественный процесс в деятельности сердечно-сосудистой системы. Умеренная синусовая брадиаритмия, как правило, не сопровождается жалобами пациента, так как она не влияет на кардиодинамику.
Причина явления – работа парасимпатической иннервации, оказывающей релаксирующие эффекты на сердце, сосуды и легкие. Умеренно выраженная брадиаритмия активируется во время сна или отдыха.
Такое состояние не имеет выраженных симптомов, поэтому при отсутствии неприятных ощущений волноваться не стоит. При пробуждении или начале физической активности сердце само поднимет пульс и восстановит нормальное количество сокращений.
Органическая
Данная разновидность проявляется из-за патологических изменений в миокарде или проводящей системе сердца.
Имеет два дополнительных подтипа:
- Синусовая брадиаритмия или синдром слабости синусового предсердного узла.
- Патология не синусового типа, с наличием блокады в проводящей системе.
- Факторами ее развития выступают ишемия миокарда, инфаркты, инфекционные поражения сердца и перикарда, врожденные пороки сердца.
В норме, автоматией сердца управляет синусовый узел, который задает ритм 60-90 ударов в минуту. Постоянная генерация импульсов у здорового сердца поддерживает и ритмичность. При слабости данного узла сердечные сокращения происходят реже, имеют непостоянный ритм.
При развитии некротических или дистрофических процессов в сердце, может нарушаться его проводящая система. В качестве водителя ритма начинают выступать нижележащие образования – атриовентрикулярный узел, ножки пучка Гиса и волокна Пуркинье.
Нетрадиционные водители ритма имеют меньшую частоту сокращений и не поддерживают правильный ритм. Их сигналы, смешиваясь с сигналами из других источников, делают ритм сердца неправильным.
Органическая брадиаритмия – жизнеопасный патологический процесс и требует терапии, поскольку низкий ритм и слабая автоматия может привести к остановке сердца и смерти.
Токсическая
Брадиаритмия данного типа развивается как следствие употребления ядов или токсинов, воздействующих на сердце.
В качестве кардиопаралитических веществ могут выступать фосфорорганические инсектициды, аммиак, свинец и другие. Передозировка препаратами, блокирующими передачу нервных импульсов, также вызывает токсическую брадикардию.
В зависимости от типа токсического вещества, поражение может быть обратимым или необратимым. Лечение носит индивидуальный характер и зависит от вида яда.
Лекарственная
Препараты вроде верапамила, сердечных гликозидов и бета блокаторов — вызывают брадикардию без нарушения ритма.
В таком случае состояние является контролируемыми и вызывает опасения лишь при назначении новых препаратов. Однако, лекарственное снижение пульса ниже 55 ударов в минуту является опасным для состояния здоровья и требует дополнительной коррекции.
Вся терапия лекарственного снижения ритма заключается в уменьшении дозы медикаментов.
Резкое исключение препарата из приема не рекомендуется, поскольку может спровоцировать приступ тахикардии, а в случае приема бетаблокаторов – мерцательной аритмии.
Нейрогенная
Регуляцию сердца обеспечивает вегетативная, не контролируемая человеком, нервная система.
Симпатические волокна обеспечивают возбуждение систем организма, а парасимпатические – расслабление. Нейрогенная брадиаритмия возникает из-за гиперфункции парасимпатики и недостатка действия симпатической системы.
Для лечения патологии необходимо побороть основное заболевание, к примеру, невроз или нервную дистонию. Состояние ваготонии может осложняться пароксизмами с тяжелыми приступами паники.
Почему брадиаритмия возникает у спортсменов?

Физические нагрузки вызывают учащение сердцебиения как ответ на нехватку кислорода для работы мышечных клеток.
При постоянных движениях и нагрузках организм адаптируется к гипоксии увеличением гемоглобина и эритроцитов. В покое сердце снижает частоту сердцебиения, вызывая брадиаритмию без проявления симптомов, поскольку кислорода хватает и при редких сокращениях сердца. Чаще всего это состояние развивается у бегунов и пловцов, то есть тех спортсменов, которым нужна повышенная выносливость.
Особенности протекания брадиаритмии у детей
Дети и подростки имеют более быстрый ритм сердца, который требуется для поддержания растущего организма.
Нормы ЧСС у детей отличаются от взрослых:
| Возраст | Норма ЧСС (ударов в минуту) |
|---|---|
| Младенцы до года | 130-150 |
| Дети от двух до 7 лет | 100-110 |
| Дети от 8 до 10 лет | 80-90 |
| Подростки от 10 до 14 лет | 70-90 |
Следует заметить, что девочки того же возраста могут иметь пульс на 10-15 единиц меньше, что объясняется особенностями организма.
Брадиаритмия у детей является менее типичной проблемой, чем дыхательная тахикардия. Коррекция требуется лишь при наличии патологий сердечной мышцы или нестандартном водителе ритма. При отсутствии симптоматики заболевание оставляют под наблюдением, без лечения.
Также опасность имеют длительные по времени нарушения. Если у ребенка рано в 3 года была обнаружена болезнь, и в 4, 5 или 6 лет она не показала динамики к выздоровлению, то его необходимо обследовать более точно, для исключения органической сердечной патологии.
Диагностика
Диагноз может быть заподозрен пациентом самостоятельно при появлении малейших признаков брадиаритмии и при подсчете пульса. Установить точный диагноз сможет только врач после интерпретации электрокардиограммы. Поэтому при подозрении на один из видов брадиаритмии, особенно с крайне низким пульсом, должна быть немедленно вызвана бригада скорой помощи.
Критерии ЭКГ-диагностики брадиаритмии заключаются в следующем:
- Редкие комплексы, отражающие желудочковые сокращения,
- Удлинение интервалов между желудочковыми комплексами,
- Нерегулярность сердечного ритма.
Врач уже на догоспитальном этапе начнет терапию, в частности, введение атропина. После этого пациент, как правило, доставляется в приемное отделение стационара и осматривается кардиологом или терапевтом, где уточняется тип брадиаритмии.
В стационаре могут быть назначены дополнительные методы исследования – УЗИ сердца, суточное мониторирование АД и ЭКГ и др.
Особенности лечения
Алгоритм лечения зачастую носит консервативный характер, поскольку хирургические вмешательства всегда рискованны.
Медикаментозная терапия
Все медикаменты при брадиаритмии разделяются на две группы:
- Адрено и симпатомиметики.
- Стимуляторы ЦНС.
Симпатомиметики действуют на симпатическую иннервацию, увеличивая пульс. Минусом данной терапии является сопутствующая активность – сужение сосудов внутренних органов, расширение бронхов, повышенная потливость. Прием симпатомиметиков должен быть обусловлен опасностью состояния.
Их нельзя принимать при гипертонии, почечной недостаточности, ишемии сердечной мышцы.
Стимуляторы ЦНС, вроде кофеина, позволяют рефлекторно поднять ЧСС при помощи общего возбуждения. У данного подхода также имеются минусы – при невротических расстройствах это отображается ухудшением течения заболевания.
Также для поднятия ЧСС применяют таблетки:
- Изопренил или изопреналин.
- Эуфиллин.
- Ипратропиума бромид.
- Алупент.
- Атропин.
В домашних условиях, поднять частоту сокращений можно чашкой крепкого кофе или черного чая – имеющийся в них кофеин в среднем поднимает частоту на 10-15 единиц. Другой способ – принять горячую ванну. Если эти способы не помогли, человеку все так же плохо, следует сделать экстренный вызов скорой помощи.
В качестве оказания первой помощи, при необходимости срочно поднять ЧСС используют: Адреналин, Норадреналин, Эфедрин.
Препараты данной группы опасны при неумелом использовании и относятся к реанимационным средствам.
Брадиаритмия часто является одним из симптомов заболевания, поэтому основное лечение всегда направляется на первопричину. Небольшое снижение ЧСС может быть проигнорировано и тогда, когда прием препаратов будет мешать терапии основной патологии.
Установка кардиостимулятора
В случае неэффективности медикаментозного лечения, а также выраженности брадиаритмии, единственным способом лечения считается установка кардиостимулятора. Аппарат генерирует постоянные электрические импульсы, поддерживая нормальную работу сердца.

В зависимости от сложности доступа, операция проводится как эндоскопически, так и с разрезом. Обе эти операции проводятся под общим наркозом. Кардиостимулятор подключается к синусовому или атриовентрикулярным узлам, обеспечивая автоматию работы сердца.
Медицинские противопоказания:
- нарушения дыхания, например — респираторный коллапс;
- эндокардит, перикардит;
- сопутствующие пожилому возрасту заболевания;
- острые инфекции;
- некоторые психические заболевания.
У детей основным противопоказанием является их возраст. Сердце находится в процессе роста и установка кардиостимулятора вызовет сильные отклонения и инвалидность. Ребенок должен пройти полное обследование, и рекомендация к установке должна быть полностью обоснованной.
Возможные осложнения
Основное клиническое осложнение – ишемия головного мозга и миокарда. Постоянная брадиаритмия влияет и на умственные способности. Осложнения, которые могут возникнуть на фоне замедленного сердцебиения:
- Ишемический инсульт.
- Инфаркт миокарда.
- Тромбоэмболия легочной артерии.
- Пароксизмальная желудочковая тахикардия.
- Гипертрофия и сердечная недостаточность.
- Желудочковая экстрасистолия.
Постоянный недостаток кровообращения вызовет нарушения во всех остальных органах, и особенно — в почках, что приведет уже к почечной недостаточности, гиперкальциурии и дальнейшему ухудшению автоматии сердца.
Можно ли заниматься спортом и служить в армии с брадиаритмией?
Синусовая брадиаритмия имеет свой код МКБ (международная классификация болезней) – R00.1 и относится к патологиям, которые делятся на физиологические и органические.
В случае, если болезнь не имеет ярко выраженной симптоматики и является нормой для конкретного человека (при хорошей физической подготовке), то он будет призван на службу в армию. Если в процессе медицинского обследования было доказано, что брадиаритмия органическая (является следствием серьёзных нарушений в организме), то призывник освобождается от исполнения военного долга.
При данном заболевании не возбраняются занятия, подразумевающие умеренные кардионагрузки (например, бег), но от силовых тренировок следует отказаться.
Прогноз и профилактика
У детей, и у людей взрослых и подросткового возраста, профилактика заключается в двигательной активности. Пациенту необходимо заниматься лечебной гимнастикой, делать зарядку, совершать прогулки на свежем воздухе.
Дополнительно следует отказаться от употребления в пищу большого количества жиров животного происхождения. Они встраиваются в клеточную стенку и ухудшают проведение импульсов по нервной ткани.
Большое количество овощей в рационе, богатых кальцием и натрием помогут предотвратить развитие брадиаритмии.
Если не лечить органическую брадиаритмию, то может наступить клиническая смерть из-за внезапной остановки сердца. Также данное заболевание провоцирует развитии тромбоэмболии, которая в свою очередь приводит к инфаркту и инсульту.
При физиологической брадиаритмии (например, у спортсменов или в подростковом периоде у детей) патология имеет благоприятный прогноз, так как в большинстве случаев не оказывает никакого влияния на сердечно-сосудистую и другие системы организма.
Источники: cardiogid.com, infoserdce.com, sosudinfo.ru, medi.ru

Аделина Павлова
Что это такое — синусовая брадикардия сердца. Симптомы и лечение, какие таблетки для детей
Закрыть- Болезни
- Инфекционные и паразитарные болезни
- Новообразования
- Болезни крови и кроветворных органов
- Болезни эндокринной системы
- Психические расстройства
- Болезни нервной системы
- Болезни глаза
- Болезни уха
- Болезни системы кровообращения
- Болезни органов дыхания
- Болезни органов пищеварения
- Болезни кожи
- Болезни костно-мышечной системы
- Болезни мочеполовой системы
- Беременность и роды
- Болезни плода и новорожденного
- Врожденные аномалии (пороки развития)
- Травмы и отравления
- Симптомы
- Системы кровообращения и дыхания
- Система пищеварения и брюшная полость
- Кожа и подкожная клетчатка
- Нервная и костно-мышечная системы
- Мочевая система
- Восприятие и поведение
- Речь и голос
- Общие симптомы и признаки
- Отклонения от нормы
- Диеты
- Снижение веса
- Лечебные
- Быстрые
- Для красоты и здоровья
- Разгрузочные дни
- От профессионалов
- Монодиеты
- Звездные
- На кашах
- Овощные
- Детокс-диеты
- Фруктовые
- Модные
- Для мужчин
- Набор веса
- Вегетарианство
- Национальные
- Лекарства
- Антибиотики
- Антисептики
- Биологически активные добавки
- Витамины
- Гинекологические
- Гормональные
- Дерматологические
- Диабетические
- Для глаз
- Для крови
- Для нервной системы
- Для печени
- Для повышения потенции
- Для полости рта
- Для похудения
- Для суставов
- Для ушей
- Желудочно-кишечные
- Кардиологические
- Контрацептивы
- Мочегонные
- Обезболивающие
- От аллергии
- От кашля
- От насморка
- Повышение иммунитета
- Противовирусные
- Противогрибковые
- Противомикробные
- Противоопухолевые
- Противопаразитарные
- Противопростудные
- Сердечно-сосудистые
- Урологические
- Другие лекарства
- Врачи
- Клиники
- Справочник
- Аллергология
- Анализы и диагностика
- Беременность
- Витамины
- Вредные привычки
- Геронтология (Старение)
- Дерматология
- Дети
- Женское здоровье
- Инфекция
- Контрацепция
- Косметология
- Народная медицина
- Обзоры заболеваний
- Обзоры лекарств
- Ортопедия и травматология
- Питание
- Пластическая хирургия
- Процедуры и операции
- Психология
- Роды и послеродовый период
- Сексология
- Стоматология
- Травы и продукты
- Трихология
- Другие статьи
- Словарь терминов
- [А] Абазия .. Ацидоз
- [Б] Базофилы .. Булимия
- [В] Вазектомия .. Выкидыш
- [Г] Галлюциногены .. Грязи лечебные
- [Д] Дарсонвализация .. Дофамин
- [Е] Еюноскопия
- [Ж] Железы .. Жиры
- [З] Заместительная гормональная терапия
- [И] Игольный тест .. Искусственная кома
- [К] Каверна .. Кумарин
- [Л] Лапароскоп .. Лучевая терапия
- [М] Магнитотерапия .. Мутация
- [Н] Наркоз .. Нистагм
- [О] Общий анализ крови .. Отек
- [П]
Синусовая брадикардия у детей и взрослых: что это такое, как лечить?
Как уже отмечалось выше, синусовой брадикардии в МКБ-10 отведено место в XVIII классе – среди симптомов, признаков и отклонений от нормы. И первые признаки синусовой брадикардии – снижение частоты сердечных сокращений до 58-55 ударов в минуту, которое может никак не ощущаться, и это легкая синусовая брадикардия.
Но по мере уменьшения показателей ЧСС синусовая брадикардия может вызывать определенные симптомы, связанные с нарушениями работы сердца и общей гемодинамики. Их интенсивность и диапазон зависят от степени снижения количества сокращений сердца в минуту: 55-40 – умеренная синусовая брадикардия, менее 40 – выраженная синусовая брадикардия.
Так, среди неспецифических симптомов, сопровождающих синусовую брадикардию любой этиологии выделяют: быструю утомляемость, ощущение общей слабости, головокружения (вплоть до обмороков), выделение холодного пота, легкую тошноту, тяжесть при дыхании и чувство дискомфорта в загрудинном пространстве.
Резкая синусовая брадикардия – со снижением ЧСС до 30 уд/мин. и ниже – квалифицируется как неотложное терминальное состояние (в частности, при значительном снижении объема циркулирующей крови при травмах и в случаях тяжелых интоксикаций, кардиогенного шока, гипотиреоидной комы и др.). Проявляется цианозом и похолоданием конечностей, сильным головокружением, сужением зрачков, судорогами, падением артериального давления, потерей сознания и остановкой дыхания.
Синусовая брадикардия у детей и подростков
У детей младшей возрастной группы сердце бьется чаще, чем у взрослых, потому что основные физиологические процессы, обеспечивающие гомеостаз детского организма (уровень температуры тела и кровяного давления, частоту сокращения сердца и др.), контролирует симпатический отдел вегетативной нервной системы (ВНС).
У новорожденных синусовая брадикардия определяется как частота сердечных сокращений менее 100 уд/мин. (норма – около 120-160) и сопровождает асфиксию при родах. А стойкую брадикардию с частичной АВ-блокадой относят к признакам врожденной системной красной волчанки или наследственного синдрома удлиненного интервала QT.
Также синусовая брадикардия у детей может быть следствием синдрома слабости синусового узла, который развивается после операций на сердце, и при врожденной гипертрофии правого желудочка.
Выявляемая кардиологом синусовая брадикардия у подростка может развиться из-за той же слабости синусового узла, но в большинстве случаев она оказывается симптомом нарушений ВНС, свойственных для пубертатного периода (в связи с гормональными изменениями).
У одних подростков данное состояние сопровождается проявлениями преимущественно симпатикотонии; у других отмечаются признаки ваготонии, то есть когда физиологией «управляет» в основном парасимпатический отдел ВНС. Это обусловлено генетически и называется парасимпатическим гипертонусом, который проявляется повышенным потоотделением, артериальной гипотонией, часто случаются эпизоды синусовой брадикардии.
Если же в равной мере возбуждаются оба отдела ВНС, то это амфотония, и в разных ситуациях могут чередоваться брадикардия, синусовая брадиаритмия и пароксизмальная тахикардия (то есть приступообразная).
Как лечить синусовую брадикардию, что покажет ЭКГ, чем опасна болезнь
Синусовая брадикардия – замедление сокращений сердца менее 60 в минуту. При этом источником ритма остается синусовый узел, как и в норме. Нередко такое состояние не является патологией. Многие люди его не ощущают. Но при снижении ЧСС менее 50 в минуту возможно нарушение кровоснабжения мозга и других органов. В этом случае необходимо разобраться в причине такого состояния и определить, как лечить синусовую брадикардию.
📌 Читайте в этой статье
Проявления патологии
Выраженное замедление пульса может сопровождаться такими признаками:- головокружение;
- слабость и плохая переносимость физической нагрузки;
- постоянное чувство усталости;
- перебои в работе сердца;
- рассеянность, нарушение концентрации внимания;
- снижение артериального давления.
При появлении этих признаков необходимо проконсультироваться у кардиолога. Они могут не иметь существенного клинического значения, но являться симптомами серьезных заболеваний сердца и других органов. Своевременное выявление сердечной патологии поможет эффективнее ее лечить и избежать осложнений.
Умеренная синусовая брадикардия может не сопровождаться никакими симптомами. Ее проявления могут быть настолько неспецифичными, что пациенты принимают их за естественный процесс старения.
Редкий пульс, возникающий у спортсменов, развивается как компенсаторная реакция и не приводит к каким-либо неприятным ощущениям.
Причины синусовой брадикардии
У многих людей редкий пульс – физиологическое состояние. Это относится, например,
к спортсменам.Другие возможные причины такого нарушения ритма:
- синдром слабости синусового узла, сопровождающийся чередованием частого и редкого сердцебиения, обмороками, паузами и встречающийся преимущественно у пожилых больных;
- ишемическая болезнь сердца;
- переохлаждение;
- апноэ сна (временная остановка дыхания и замедление сердцебиения во сне).
Диагностика
Врач выясняет жалобы пациента, проводит его осмотр, измеряет частоту сердечных сокращений и направляет пациента на ЭКГ. Брадикардия обычно непостоянна, поэтому обычная кардиограмма может ее не выявить.
Синусовая брадикардия на ЭКГ проявляется удлинением расстояния между зубцами Р, отражающими сокращение предсердий. Других отклонений от нормы при отсутствии патологии сердца нет. Желудочковый комплекс не изменен. При этом врач дает заключение: «Синусовый ритм, брадикардия». Оценить опасность такого нарушения можно только с учетом остальных индивидуальных факторов.
На ЭКГ выраженная синусовая брадикардияДля более точной диагностики синусовой брадикардии используется суточное мониторирование ЭКГ. Оно проводится с помощью портативного прибора, записывающего кардиограмму в течение суток. Оценив динамику частоты сокращений сердца, врач определит минимальную ЧСС за день, во время сна и за сутки. Он подсчитает количество возможных пауз. Эти данные и определяют дальнейшую лечебную тактику при брадикардии.
Лечение
Если у пациента зарегистрирована синусовая брадикардия, лечение зависит от ее причин. Если она не сопровождается неприятными ощущениями, то терапия обычно не требуется. Назначаются медикаменты в соответствии с основным заболеванием.
Если сердце бьется слишком медленно, одним из методов лечения является имплантация кардиостимулятора. Это устройство подшивается под кожу и навязывает сердцу нормальный ритм сокращений. Кардиостимуляция при брадикардии обычно показана людям старше 65 лет.После установки кардиостимулятора пациенты ведут обычную активную жизнь. Они могут пользоваться бытовой техникой и электронным оборудованием. Стимулятор регулярно проверяется врачом. При появлении неритмичного сердцебиения, усилении одышки или появлении головокружения необходимо срочно обратиться за медицинской помощью.
В случае если замедление пульса связано с гипотиреозом (недостатком гормонов щитовидной железы) или электролитными нарушениями, коррекция этих нарушений приводит к восстановлению нормальной частоты пульса.
Брадикардию могут вызывать некоторые лекарства. Один из ярких примеров – бета-блокаторы (анаприлин, метопролол, бисопролол).
Эти медикаменты назначаются при ИБС, гипертонии, аритмиях, сердечной недостаточности. Один из показателей их эффективности – развитие синусовой брадикардии. Если пациент принимает лекарства этой группы, то у него в покое частота пульса не должна быть выше 55 — 65 в минуту. Это не опасно и не требует изменения лечебной схемы. При выраженной брадикардии врач снизит дозировку препарата.
Брадикардия нередко сопровождает заболевания сердца. Кроме медикаментозной терапии, рекомендуется:
- здоровое питание с включением фруктов, овощей, морской рыбы, обезжиренных кисломолочных продуктов;
- ежедневные физические упражнения;
- сохранение нормального веса;
- отказ от курения.
О том, что собой представляет синусовая брадикардия, причинах ее развития, лечении, смотрите в этом видео:
А если не лечить?
Некоторые пациенты не понимают до конца, чем опасна синусовая брадикардия. При умеренном снижении частоты пульса до 50 — 55 в минуту она не приводит к неприятным последствиям. Если урежение частоты сокращений сердца более выражено, то при этом снижается количество крови, перекачиваемое сердцем за минуту. Возникает кислородное голодание организма.
Это может вызвать головокружения, судороги, обмороки. При потере сознания человек может получить травму или создать опасность для окружающих (например, при вождении автомобиля).Выживаемость больных с синдромом слабости синусового узла, сопровождающимся брадикардией, составляет 47 — 70% в течение 5 лет. Однако сложно сказать, является ли это следствием самого нарушения ритма или заболевания сердца. При этом синдроме больному показана постоянная кардиостимуляция, которая значительно улучшает прогноз.
Синусовая брадикардия может быть неопасным нарушением ритма и не вызывать никаких жалоб. В случае значительного замедления сердцебиения возможны слабость, головокружения, обмороки. Самый эффективный способ лечения стойкой синусовой брадикардии – имплантация электрокардиостимулятора.
Читайте также
что это такое, у детей и взрослых, симптомы и лечение
Отклонения сердечной деятельности, в том числе снижение или повышение частоты сокращений — типичный признак нарушений органического, случается и функционального характера. Точку в вопросе происхождения ставит объективное обследование с применением минимум ЭХОКГ и ЭКГ.
Брадиаритмия (брадикардия) — это нарушение сердечного ритма по типу его замедления до уровня ниже 60 ударов в минуту. Считается разновидностью отклонения ЧСС, чаще всего синусового характера.
Оказывается результатом недостаточной активности естественного водителя ритма (синусового узла) или слабой способности волокон, либо атриовентрикулярного узла к транспортировке сигнала.
Лечение требуется не всегда. Возможны варианты физиологической нормы. Так, брадиаритмия спортсменов — результат избыточных тренировок. Болезнью не считается, терапии не требует.
В остальных случаях показано динамическое наблюдение и симптоматическое, медикаментозное воздействие по показаниям.
При синусовой брадиаритмии прогноз благоприятный. Присоединение сердечной недостаточности, органических нарушений, существенно ухудшает исход. Врачи стремятся к устранению первопричины.
Классификация
Проводится по ряду оснований, не зависимо от возраста пациента.
Учитывая характер процесса:
- Функциональная. Развивается как итог нарушений, связанных с отклонением естественной работы сердца. Например, вегетососудистой дистонии (хотя такого диагноза официально и не существует, симптомокомплекс присутствует), слабости синусового узла и прочих явлений.
- Органическая. Сопряжена с дефектами, пороками развития сердца и кардиальных структур. Подобных типов много больше.
По основанию этиологического фактора:
- Первичная брадиаритмия. Формируется по причине заболеваний самого сердца сосудов.
- Вторичная. Развивается как итог течения состояний неврологического, эндокринного характера.
Наконец, по критерию происхождения процесса:
- Спортивная или рабочая форма. Встречается у лиц, профессионально занятых физической активностью. В редких случаях у представителей механического труда, с критическими перегрузками.
- Токсический тип. Обусловлен отравлением организма ядовитыми веществами: солями тяжелых металлов, парами ртути, наркотическими стимуляторами, прочими соединениями. Несет колоссальную опасность для жизни. Но при своевременной помощи следов патологического состояния не остается, возможна полная коррекция.
- Лекарственная форма. Отравление медикаментами. Урежение частоты сердечных сокращений провоцируется психотропными средствами, гликозидами, антиаритмическими, противогипертензивными, прочими препаратами. Синдром развивается как побочный эффект или результат злоупотребления фармацевтическими средствами. Необходима срочная помощь, затем коррекция схемы лечения.
- Неврогенная разновидность. Синусовый ритм регулируется одним из отделов нервной системы. При дисфункции возникает урежение частоты сокращений. Запущенные формы могут привести к остановке сердца, это крайне опасно. Требуется медицинская помощь. Выявления состояния проводится посредством ЭЭГ.
- Органическая форма. Она уже была рассмотрена в предыдущей классификации. Имеют место пороки развития кардиальных структур. От миопатии, до кардиосклероза после острой коронарной недостаточности.
- Функциональный вид. Обусловлен нарушениями в естественной работе сердца.
Последняя типизация считается наиболее полной, ее активно используют в клинической практике.
Причины у взрослых
Факторы развития брадиаритмии можно разбить по категориям, исход из выше приведенной классификации.
Физиологические факторы
- Сон. В период ночного отдыха ЧСС падает на 10-20 ударов в минуту, достигает 50-60. Это нормально, коррекция не требуется. Ближе к 8 утра или позже, исходя из циркадных ритмов конкретного человека, вырабатывается кортизол. Артериальное давление, температура, частота сокращений растут. Организм готовится к пробуждению.
- Длительные физические нагрузки на пике возможностей. Страдают в основном лица, профессионально занятые спортом и прочей физической активностью. Лечение как таковое не требуется, но наблюдать за этой категорией лиц нужно особенно тщательно. Они рискуют постоянно.
- Синдром слабости синусового узла. Нарушение генерации электрического импульса естественным водителем ритма. Обычно не имеет органических причин. Основной фактор связан с недостаточной стимуляцией со стороны нервной системы. Лечение проводится у группы специалистов.

Органические факторы
- Воспаление миокарда. Инфекционного, реже аутоиммунного происхождения. Сопровождается массой симптомов, которые трудно не заметить. Лечение должно начаться в течении 24-48 часов для предотвращения распространения процесса и деструкции тканей. Показана госпитализация, вопрос решается применением антибиотиков или иммуносупрессоров.
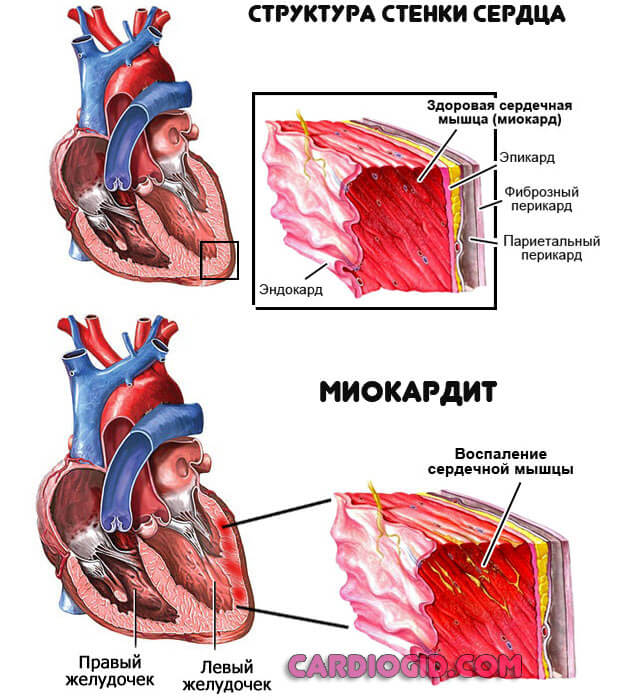
- Кардиомиопатия. Утолщение стенки миокарда, расширение камер (желудочков и предсердий). Не поддается лечению, но на ранних этапах есть шанс взять процесс под полный контроль, компенсировать состояния. Раз в полгода показана госпитализация в стационар для планового осмотра и коррекции лечения. Радикальный метод терапии — трансплантация. К нему прибегают в ограниченном числе случаев.

- Коронарная недостаточность. Существует в двух формах. Первая — стенокардия. Сужение сосудов, питающих сердце, приводит к приступам боли, постепенному некрозу активных тканей. Вторая разновидность — инфаркт. Резкое, выраженное нарушение трофики со стремительным отмиранием кардиомиоцитов. Итогом оказывается склероз — замещение нормальных структур рубцовыми. ИБС становится постоянным спутником пациента, угроза гибели висит над человеком каждый день.

- Опухоли околосердечной сумки (перикарда), крупные неоплазии легких. В обоих случаях происходит компрессия мышечного органа. Отсюда нарушение ритма, снижение интенсивности выработки биоэлектрического импульса. При доброкачественном процессе есть шанс радикально помочь. После операции все приходит в норму.
- Перикардит, тампонада сердца. Воспаление особой оболочки, заключающей в себя мышечный орган. При выходе выпота в сумку, возникает компрессия тканей и аритмия.


Неврологические факторы
- Рост внутричерепного давления. Развивается сдавливание нервных окончаний, ЦНС перестает функционировать, как следовало бы. Наблюдается изменение ЧСС.
- Опухоли головного мозга, нейроинфекции и прочие нарушения работы церебральных структур. Восстановление сложное, длительное. Необходимо оперативное вмешательство, применение антибиотиков и других лекарств. Проблему представляет так называемый гематоэнцефалический барьер, он не позволяет препаратам в полной мере воздействовать на головной мозг.
- Невроз. Любого типа. Обычно проявляется паническими атаками. Ощущением тревоги. Брадиаритмия — вегетативный признак, который входит в симптоматический комплекс. Дополнительно возникают потливость, бледность, слабость, боли в грудной клетке. Опасности как таковой нет.
- Вегетососудистая дистония. Система проявлений. Не считается самостоятельным диагнозом, существование ВСД признается не всеми специалистами, вопрос спорный. Купирование признаков проводится с применением седативных медикаментов, транквилизаторов, фенобарбитала в минимальных концентрациях.
Токсические факторы
Не всегда представлены отравлением ядовитыми веществами. Речь также идет о возможных инфекциях опасного характера.
Каких именно:
- Заражение крови. Генерализованный воспалительный процесс. Выступает конечной фазой поражения организма при инфекционных заболеваниях.
- Вирусный гепатит. Деструкция печени.
- Брюшной тиф. Встречается относительно редко в наши дни.
- Туберкулез.
Также виновниками могут стать простые вирусные инфекции, от гриппа до герпеса. Основное условие нарушения — недостаточная сила иммунного ответа.
Помимо названных факторов речь может идти о слабой проводимости пучка Гиса, блокаде атриовентрикулярного узла.
Причины у детей и подростков
Подростковые годы, а тем более первые дни жизни ребенка — период неэффективности иммунитета и нестабильности эндокринной системы.
Факторы следующие:
- Врожденные пороки сердца. Обнаруживаются далеко не сразу. Генетические синдромы или грубые дефекты дают знать о себе с самого начала. Определяются типичными симптомами, также объективными моментами. Выраженная брадиаритмия, бледность кожных покровов, цианоз носогубного треугольника, вялость, неспособность нормально питаться. Вот лишь некоторые признаки.
- Недостаточная выработка гормонов щитовидной железы, чаще встречается у подростков. Развивается в русле перестройки фона специфических веществ, полового созревания. По окончании пубертата проходит или приобретает стойкие патологические черты.
- Брадиаритмия у детей — итог гипотермии, малой температуры тела. Регулятивные механизмы не работают как следовало бы, отсюда проблемы с сердечным ритмом. Это преходящий процесс, необходимо наблюдать за показателем термометра.
- Изменение фона специфических гормонов. У представителей обоих полов. По окончании пубертатного периода все нормализуется. Для профилактики рекомендуется каждые 6 месяцев обращаться к специалисту.
- Синусовая брадиаритмия у ребенка часто оказывается итогом повышенной активности блуждающего нерва.
Оценка причин проводится в системе.
Симптомы
При умеренной брадиаритмии в фазе компенсации, когда организм задействует сторонние механизмы для обеспечения нормальной сократимости миокарда и кровоснабжения, каких-либо признаков нет. Человек не подозревает о собственном состоянии.
Как только процесс выходит из-под контроля, развивается группа нарушений объективного характера:
- Одышка. В состоянии покоя. Падает переносимость физических нагрузок. Если ранее было невозможно подняться на 5 этаж, человек уже не в силах добраться до второго и так далее. Это существенно сказывается на уровне жизни, требует коррекции в срочном порядке, поскольку прогрессирование продолжится.
- Падение артериального давления. Не до критических отметок, на 10-20 мм ртутного столба. Возможно изолированное снижение систолического показателя.
- Утрата аппетита. Человек не хочет есть. Особенно актуально подобное проявление у детей младшего возраста. Астенические процессы приводят к нарушению регулирования особых центров головного мозга.
- Боли в грудной клетке. Давления, жжение. Ощущение присутствует не регулярно. Продолжительность эпизода дискомфорта варьируется от пары секунд до 10-30 минут. Присоединение коронарной недостаточности заканчивается резкими приступами.
- Бледность кожи. Также и слизистых оболочек. В результате падение скорости периферического кровотока. Дополнением к симптому идет ощущение холода в пальцах, онемение или бегание мурашек.
- Цианоз носогубного треугольника. Не всегда, только при развитии явлений сердечной недостаточности.
Головокружение. Вертиго средней степени интенсивности. Дает возможность ориентироваться в пространстве. - Цефалгия. Боли в затылочной области, висках, темени. Тюкающего характера.
- Обморочные состояния. Все три проявления имеют неврологическое происхождение. Указывают на ишемию церебральных структур. Это опасное явление.
- Повышенная потливость, гипергидроз.
- Сонливость, слабость, падение способности к труду.
Запущенные состояния приводят к приступам Морганьи-Адамса-Стокса. Но для этого требуется присутствие АВ-блокады. Синдром — специфичен, потому резко сужается круг возможных диагнозов.

Признаки не всегда присутствуют во всей полноте. Встречаются варианты с редуцированной картиной.
Диагностика
Проводится в амбулаторных условиях, не считая крайних ситуаций. Перечень обследований:
- Рутинные методики. Устный опрос человека на предмет жалоб, сбор анамнеза.
- Далее проводится измерение артериального давления и частоты сердечных сокращений. Используется для констатации факта нарушения. Не всегда есть возможность зафиксировать отклонения от нормы.
- Суточное мониторирование. Применяется в первую же очередь. Регистрирует те же показатели на протяжении 24 часов. Показывает все нарушения ритма, АД в динамике. При однократном снятии ЭКГ такой возможности нет.
- Электрокардиография. Используется еще до суточного мониторирования. Демонстрирует все функциональные нарушения, в том числе с брадиаритмию синусового происхождения.
- Эхокардиография. Ультразвуковая методика фиксации органических дефектов, пороков сердца.
- МРТ по показаниям, также ЭФИ (чрезпищеводное исследование).
- Анализ крови общий, биохимический, по мере необходимости на гормоны щитовидной железы.
- Оценка неврологического статуса. Рутинными методами.
- Электроэнцефалография.
- Допплерография сосудов шеи и головного мозга.
Лечение у взрослых
Терапия проводится в амбулаторных или стационарных методах. Пути воздействия зависят от происхождения патологического процесса.
Что касается пациентов старшей группы, применяются медикаменты нескольких типов:
- Антиаритмические. Купируют нарушения ЧСС, назначаются по мере необходимости.
- Противогипертензивные. Для понижения артериального давления.
- Для купирования острого приступа, также синдрома МЭС применяют Адреналин, Эпинефрин, Атропин в адекватной дозировке. Эндокринная дисфункция купируется гормональными средствами.
В отсутствии эффективности медикаментов, назначают оперативное вмешательство. Суть его заключается в имплантации кардиостимулятора, который ведет ритм искусственно, и не зависит от синусового узла.

Одним из оснований для установки считается приступ Морганьи-Адамса-Стокса. Чаще всего он указывает на непроходимость путей движения биоэлектрического импульса.
На всю оставшуюся жизнь противопоказано курить, потреблять спиртные напитки. Изменение рациона также станет хорошим решением.
Лечение у детей
У детей коррекция проводится теми же оперативными методами, поскольку основная категория причин ранней брадиаритмии — пороки сердца. Но сразу прибегать к радикальной методике не следует.
Оцениваются причины, если они имеют функциональную природу, потребности в хирургии нет. Также и в отсутствии объективных нарушений нужно наблюдать. Возможен спонтанный регресс, без сторонней помощи.
У подростков следует дифференцировать собственно кардиальные проблемы с гормональными.
Прогноз
Зависит от основной формы. У детей синусовая брадиаритмия проходит без последствий много чаще, чем у взрослых пациентов. Функциональные формы стабилизируются в том числе самостоятельно.
Наихудший исход имеют органические нарушения по типу дефектов (кардиомиопатия, деструкция, склероз), падения внутрипредсердной проводимости).
Без лечения быстро развивается снижение сократительной способности миокарда, изменяется гемодинамика (движение крови по сосудам) на общем уровне. Органы страдают от ишемии (кислородного голодания), наступают смертельные последствия.
Летальность от синусовой брадиаритмии как таковой минимальна. В течение 10 лет без лечения погибает 3-7% пациентов. Пороки ухудшают картину, приводя цифру к порогу 20-30%.
Терапия, тем более возможность радикальной помощи путем имплантации кардиостимулятора вдвое улучшает исход. Выживают 95% пациентов в течение неопределенно долгого срока.
Возможные осложнения
Вероятные последствия состояния:
- Остановка сердца. В результате полного «отключения» синусового узла или критического снижения проводимости путей биоэлектрического сигнала. Возникает асистолия, смерть пациента.
- Инфаркт. Как итог вторичной коронарной недостаточности. Развивается остро, часто заканчивается летальным исходом.
- Инсульт. Некроз церебральных структур, нервных тканей головного мозга. Возникает остро, часто заканчивается фатально. Даже при успешном лечении присутствует риск неврологического дефицита.
- Сосудистая деменция. Нарушения когнитивных, мнестических функций в результате падения интенсивности кровотока.
- Образование тромбов.
- Рост давления в легочной артерии. Развитие органических дефектов со стороны самого сердца.
Указанные последствия приводят к инвалидизации или смерти больного. Коррекция состояния направлена и на превенцию осложнений.
В заключение
Синусовая брадиаритмия сердца — это нарушение частоты сокращений, урежение в результате воздействия кардиальных и прочих факторов. ЧСС падает ниже 60 ударов в минуту.
Диагностика проводится в плановом порядке, не считая сложных острых случаев. Консервативная методика применяется в первую очередь.
При неэффективности назначают операцию, имплантацию кардиостимулятора. Эта мера существенно улучшает прогноз, дает пациенту хорошие шансы на жизнь.
