Аортоартериит (Болезнь Такаясу) — причины, симптомы и лечение
Болезнь Такаясу является системным воспалительным заболеванием, которое имеет ревматический характер. Оно поражает внутреннюю поверхность аорты, а также ее ветвей. Если воспаление прогрессирующее, повреждение распространяется на внутреннюю сосудистую поверхность, что приводит к утолщению средней и внутренней оболочки кровеносных сосудов, разрушению гладкомышечного среднего строя и его замещению соединительной тканью, появлению гранулем, состоящих их больших клеток. Из-за этого кровеносный сосуд расширяется и выпячивается, образуется аневризма.

Если болезнь прогрессирует дальше, происходит отмирание эластичных волокон и гладкомышечных клеток, вследствие чего нарушается кровоток, развивается ишемия тканей и органов. На пораженных сосудистых стенках образуются микротромбы и атеросклеротические бляшки.
Как видно, из-за механизма развития этой болезни, другое название которой неспецифический аортоартериит, необходимо вовремя вмешиваться в ее течение, чтобы предотвратить такие опасные последствия, как инсульт, синдром Лериша, ретинопатия и т.д. Для начала следует разобраться в причинах развития синдрома.к содержанию ↑
Причины
Это заболевание встречается не часто. В основном от него страдают молодые девушки, женщины, причем определенная доля выявления синдрома приходится на подростковый возраст. Кроме того, он больше присущ жителям азиатских стран. Почему сделаны такие выводы?
Если сказать откровенно, то до конца причины еще не выяснены. Конечно, проводятся исследования, нацелены на определение точной этиологии заболевания, но до настоящего времени конкретных выводов не сделано. Все же предполагается, что развитие синдром связано с инфекционно-аллергическими факторами, а также аутоиммунной агрессией. Исследователи отдают предпочтение генетической предрасположенности, что подтверждают факты. Например, у пациентов, которым поставлен данный диагноз, выявлен ген HLA-DR4 и лимфоцитарный антиген МВ-3.
Среди других аутоиммунных патологий этот синдром выделяется стертым и ранним началом. К сожалению, диагностируют его редко, поэтому адекватное лечение назначается поздно. Зачастую это приводит к инвалидности пациентов. Возможно, это говорит о том, что необходимо вовремя признавать симптомы заболевания. Но как это сделать, если его начало стертое? Для начала следует узнать симптомы неспецифического аортоартериита, который делится на несколько типов в зависимости от анатомии поражения:
 Типы неспецифического аортоартериита
Типы неспецифического аортоартериита- первый тип – поражение аортальной дуги и ветвей, отходящих от нее, т.е. артерий.
- второй тип – поражение брюшного и грудного отдела аорты.
- третий тип – поражение аортальной дуги вместе с грудным и брюшным отделом аорты.
- четвертый тип – поражение легочной артерии.
Симптомы
Неспецифический аортоартериит имеет характерные признаки – отсутствие или асимметрия пульса в плечевых артериях. На разных руках наблюдается разница артериального давления, в аорте слышны посторонние шумы, происходит окклюзия или сужение аорты, ее ветвей. Больные жалуются на боль в руках, слабость. Им трудно справляться с физическими нагрузками. Могут наблюдаться боли в правой части грудной клетки, левом плече и шее.
В итоге присоединяются признаки неврологических расстройств, такие как шаткая походка, рассеянное внимание, низкая работоспособность, частые обмороки, нарушение памяти. Симптомы также зависят от локализации поражения:
- При поражении зрительного нерва наблюдается резкое снижение зрения, внезапная слепота, двоение предметов. Слепота – это признак окклюзии центральной артерии глазной сетчатки.
- При поражении артериальных сосудов развивается недостаточность аорты, поэтому наблюдаются признаки миокардита, инфаркта миокарда и нарушения коронарного кровообращения.
- Поражение брюшного отдела аорты влечет за собой сильные боли в процессе ходьбы, так как нарушается кровообращение в ногах.
- При поражении почечных артерий в моче присутствуют эритроциты, белок. Есть риск развития тромбоза артерии.
- Поражение легочной артерии приводит к возникновению одышки, боли в области груди.
- Артериальная гипертензия.
Проявления этого заболевания могут быть самыми разными, порой наводящими на мысль о другом заболевании, из-за чего лечение назначается поздно вследствие несвоевременного обнаружения синдрома.
В развитии заболевания выделяют две стадии – острую и хроническую. Признаки острого периода могут быть нетипичными, что мешает вовремя поставить правильный диагноз. Пациенты или врачи могут спутать их с симптомами инфекционных заболеваний. Острая фаза обычно проявляет себя следующими признаками:
- изменение температуры, но оно незначительное.
- снижение веса.
- боли ревматического характера в крупных суставах.
- сильное потоотделение, особенно ночью.
- высокая утомляемость.
- появление кожных узелков.
- перикардит, плеврит.

Такие симптомы очень похожи на проявления ревматоидного артрита, потому такой диагноз и ставят многим пациентам. Лечение, соответственно, тоже направлено не на неспецифический аортоартериит, а на обозначенное в диагнозе заболевание. Хроническая стадия развивается спустя 6-8 лет после начала синдрома. Как раз в это время наблюдаются симптомы, которые позволяют поставить правильный диагноз. Для этого следует обратить внимание на такие симптомы, как головные боли, нарушение памяти и координации, хроническая слабость мышц, боли вдоль крупных суставов. Это должно побудить обратится к врачу, чтобы как можно раньше начать уже запоздавшее лечение.
к содержанию ↑Диагностика
Диагноз «неспецифический аортоартериит» ставится на основании трех и более критериев:
- дебют заболевания пришелся на молодой возраст, т.е. до сорока лет.
- развивается синдром перемежающейся хромоты.
- ослабляется периферическая пульсация.
- наблюдаются патологические шумы в проекции подключичной артерии и брюшной аорты.
- на разных плечевых артериях наблюдается разница в артериальном давлении, превышающая 10 миллиметров ртутного столба.

В обязательном порядке берется анализ крови, который выявляет рост СОЭ, умеренную анемию и лейкоцитоз. Биохимический анализ показывает снижение уровня альбуминов, холестерина, гаптоглобина, серомукоида. Иммунологические исследования выявляют повышение количества иммуноглобулинов.
Проводятся такие исследования, как аортография, селективная ангиография, УЗДГ сосудов, которые помогают выявить полную или частичную окклюзию сосудистых аортальных ветвей разной локализации о протяженности. Реоэнцефалография показывает, что кровоснабжение головного мозга уменьшилось. Если проводится биопсия сосудов в ранней стадии развития синдрома, обнаруживаются признаки гранулематозного воспаления.
к содержанию ↑Лечение
Болезнь Такаясу лечится для того, чтобы улучшить качество жизни пациентов и притормозить развитие синдрома. Чтобы достичь вторую цель, обычно назначают гормон преднизолон, причем на длительное время и в больших дозах. Отменить этот препарат необходимо лишь при стойкой ремиссии и отсутствии симптомов прогрессирования заболевания. Американские врачи считают, что лучший эффект от лечения можно достичь с помощью препарата метотрексат, который следует сочетать с преднизолоном. Клинические исследования показали, что это позволяет снизить дозу преднизолона.

Чтобы снизить риск возникновения сердечно-сосудистых осложнений и предотвратить атеросклероз, советуется назначать антиагрегантную терапию, основанную на применении ацетилсалициловой кислоты и статинов, что помогает снизить количество атеросклеротических осложнений.
Сложно лечить артериальную гипертензию тем, кому поставили диагноз. Особенно трудно лечить пациентов, у которых поражены артерии верхних конечностей, так как им трудно измерять давление и это делается на нижних конечностях. Если же у пациентов сильно сужены артериальные просветы, снижение давления приводит к резкому ухудшению кровотока и усилению ишемии. В связи с эти решении о применении антигипертензивной терапии принимается индивидуально в отношении каждого пациента. Если стойкое повышение кровяного давления является результатом сужения почечных артерий, лучше всего использовать оперативное устранение стеноза.
Болезнь Такаясу лечится оперативным вмешательством тогда, когда выражены нарушения функций конечностей, головного мозга. Его цель – восстановить кровоснабжение тканей и органов, которое было нарушено из-за развития патологических процессов.
Главная проблема при заболевании – увеличение аневризмы аорты, ее возможный разрыв. Если случай сложный, также проводится хирургическая операция – шунтирование участка аорты.
Важно понимать, что болезнь требует настойчивой длительной терапии. Каждый пациент должен соблюдать все рекомендации врачей, особенно те, которые связаны с приемом лекарств. Чтобы не забывать делать это вовремя, лучше сделать пометку, например, в телефоне. Если безответственно относиться к назначенным мерам, заметно увеличится риск развития сердечно-сосудистых осложнений.
Да, лечение заболевания связано с риском развития побочных эффектов. Но даже несмотря на это, оно является необходимым. Иногда придется терпеть, но лучше сделать так, чем прекратить лечение и позволить развиваться синдрому. Для того чтобы лечение приносила максимальную пользу и было безопасным, следует регулярно сдавать анализы и проходить плановое обследование. Если возникают внештатные ситуации, их терпеть не нужно, следует срочно обратиться к врачу.
Но что делать, если молодой пациент заподозрил у себя проявление обсуждаемой болезни, но врачи не ставят такой диагноз и назначают другое лечение? Важно понимать, что пациент имеет право обследоваться тогда, когда ему необходимо, а также имеет право выбрать врача и медицинское учреждение. Поэтому не стоит стесняться. Лучше потратить время, силы, а порой и деньги, но обследоваться дополнительно. Приведенные выше методы диагностики доступны, просто необходимо узнать, где их проводят, кто может дать направление и смело пользоваться всеми разрешенными методами. Тогда есть возможность в случае наличия заболевания вовремя его выявить и затормозить его развитие уже на ранней стадии.
Полностью вылечить заболевание невозможно. Однако можно перевести его в стадию ремиссии, что позволит вести обычную жизнь и не испытывать болезненные ощущения и большие неудобства, а также избежать такой последствий, как инфаркт, расслоение аневризмы аорты, синдром Лериша. Успех терапии во многом зависит от активности патологического процесса и наличия осложнений, поэтому следует, как можно раньше выявить это заболевание. Очень важен и настрой пациента. Уныние может самое эффективное лечение превратить в безрезультатное употребление препаратов, поэтому в первую очередь нужно изменить настрой!
Синдром Лериша: симптомы, лечение, причины, операция
Общие сведения
Причины болезни Такаясу достоверно не определены. Ее дебют связывается с воздействием инфекционно-аллергических агентов и аутоиммунной агрессией. Откладываясь в сосудистых стенках, иммунные комплексы вызывают гранулематозное воспаление и сужение внутреннего диаметра сосуда, что способствует тромбообразованию. Исходом неспецифического аортоартериита служат склеротические изменения в проксимальных сегментах артерий среднего и мелкого калибра.
Распространенность болезни Такаясу выше в странах Южной Америки и Азии, чем в Европе. Неспецифический аортоартериит поражает чаще молодых людей в возрасте 10-30 лет и женщин до 40 лет.
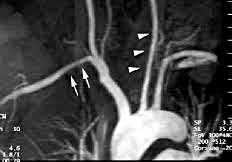

Болезнь Такаясу
Классификация болезни Такаясу
По топографическому признаку выделяют несколько вариантов течения болезни Такаясу. Первый вариант характеризуется изолированным поражением дуги аорты и ее ветвей — левых общей сонной и подключичной артерий. При втором анатомическом типе неспецифического аортоартериита развивается поражение грудной либо брюшной аорты с ее ветвями.
Этиология и Патогенез
Этиология разнообразна. Наблюдаются как врожденные, так и приобретенные окклюзии аортоподвздошного отдела сосудистого русла. К числу врожденных заболеваний относится гипоплазия аорты и фиброзно-мышечная дисплазия подвздошных артерий. Из приобретенных заболеваний наиболее частой причиной является атеросклеротическое поражение (88—94%), неспецифический аортоартериит (5 — 10%), значительно реже постэмболические тромбозы и др.
Патогенез нарушения кровообращения обусловлен степенью и протяженностью окклюзии аорты и подвздошных артерий, что резко уменьшает объем кровотока в органы таза и нижние конечности. Поэтому на первых этапах заболевания ишемия (см.) проявляется во время функц, нагрузки, а при прогрессировании процесса и в покое.
В характере компенсации нарушений гемодинамики большое значение имеет развитие коллатерального кровообращения.
Прогноз развития болезни Такаясу
Происхождение болезни может иметь два варианта:
- Врожденные недоразвития или сужения аорты.
- Приобретенные пороки.
К врожденным порокам относят генетическую предрасположенность к атеросклерозу, недоразвитие или зарастание аорты, а также атеросклеротические бляшки, которые появляются на стенках аорты с возрастом.
И если эти причины относятся к таким, которые не зависят от больного, то во многих случаях человек сам кузнец своего счастья. Причиной развития синдрома Лериша могут стать:
- неправильный образ жизни;
- недостаточные физические нагрузки;


Неправильное питание может привести к синдрому Лериша
- плохое питание;
- наличие в рационе вредной пищи: жирной, острой или соленой.
Неспецифический аортоартериит имеет многолетнее течение. Своевременное диагностирование болезни Такаясу и иммуносупрессивная терапия позволяют избавить пациента от необходимости ангиохирургического вмешательства. Прогностически менее благоприятно быстрое прогрессирование болезни Такаясу. Грозные осложнения (инсульт, инфаркт, ретинопатия, расслоение аневризмы аорты) сопряжены с риском нетрудоспособности и гибели пациента.
Методы профилактики неспецифического аортоартериита не известны.
Патологическая анатомия
Патологическая анатомия зависит от этиологии поражения. Обнаруживаются характерные для атеросклероза изменения аорты (см. Атеросклероз). Максимальные изменения наблюдаются в области бифуркации аорты и в месте отхождения внутренней подвздошной артерии. Часто имеется выраженный кальциноз стенки аорты и артерии (см. Кальциноз), во многих случаях — пристеночный тромбоз (см.). Гистол, картина атеросклеротического поражения не имеет особенностей.
При неспецифическом аортоартериите в первую очередь поражается также аорта. Для этого заболевания характерен выраженный перипроцесс, резкое утолщение стенки аорты за счет воспаления наружной, средней и реактивного утолщения внутренней оболочки. Нередко отмечается кальциноз стенки.
Клиническая картина
Клиническая картина зависит от протяженности поражения сосудистого русла и степени развития коллатерального кровообращения.


Рис. 1. Схематическое изображение вариантов окклюзии брюшной аорты, приводящих к синдрому Лериша: а — низкая окклюзия аорты (А) — дистальнее нижней брыжеечной артерии; б —средняя окклюзия аорты (Б) — проксимальнее нижней брыжеечной артерии; в — высокая окклюзия аорты (В) — сразу дистальнее почечных артерий; черным цветом показан облитерированный сегмент аорты и подвздошных артерий; стрелкой указано направление кровотока по нижней брыжеечной артерии.


Рис. 2. Схематическое изображение типов поражения брюшной аорты и артерий нижних конечностей, приводящих к синдрому Лериша: I тип — поражение бифуркации аорты и общих подвздошных артерий; II тип — поражение аорты, общих и наружных подвздошных артерий; III тип — поражение аорты, общих, наружных подвздошных и поверхностных бедренных артерий; IV тип — поражение аорты, общих и наружных подвздошных, поверхностных бедренных артерий и артерий голени; черным цветом указаны места окклюзии или стеноза артерий.
I тип — поражение аорты и общих подвздошных артерий; II тип — поражение аорты, общих и наружных подвздошных артерий; III тип — к изменениям при II типе присоединяется поражение поверхностной бедренной артерии; IV тип— дополнительно поражены сосуды голени. При всех типах поражения дистального сосудистого русла выделяется вариант «а» — с проходимой глубокой артерией бедра и вариант «б» — имеется стеноз или окклюзия устья этой артерии.
Следует отметить, что при этом имеется в виду не только окклюзия (полная облитерация) сосуда, но и резкие стенозы (более 75% диаметра). Поражение дистального сосудистого русла у одного и того же больного может быть асимметричным. Различают 4 степени ишемии; I — начальные проявления; IIA — появление перемежающейся хромоты через 300—500 м ходьбы;
Первым симптомом заболевания обычно являются боли, к-рые появляются в икроножных мышцах при ходьбе. Практически 90% больных с Л. с. обращаются к врачу по поводу перемежающейся хромоты (см.).
Чем проксимальнее поражение аорты и меньше изменено дистальное русло (напр., при поражении аорты лишь на уровне нижней брыжеечной артерии в сочетании с поражением сосудов ноги ниже ветвей подколенной артерии), тем компенсация кровообращения лучше. При средних и высоких окклюзиях аорты боли локализуются в ягодичных мышцах, в пояснице и по заднелатеральной поверхности бедер (высокая перемежающаяся хромота).
У 20—50% больных мужчин выявляется импотенция (см.), к-рая является вторым классическим симптомом Л. с.
Течение заболевания прогрессивное, однако нарастание симптомов может идти в различных темпах. У больных до 50 лет заболевание развивается более быстрыми темпами, чем у больных старше 60 лет.
Диагноз
Диагноз в большинстве случаев ставится на основании осмотра, пальпации и аускультации. Отмечается изменение окраски кожных покровов нижних конечностей, гипотрофия мышц, снижение кожной температуры. При IV степени заболевания появляются язвы и некрозы в области пальцев и стоп с отеком и гиперемией. При пальпации отсутствует пульсация артерий стоп, подколенной артерии.
Пульсация бедренной артерии чаще также отсутствует. При окклюзиях аорты не определяется ее пульсация на уровне пупка. При аускультации выслушивается систолический шум над бедренной артерией в паховом сгибе, по ходу подвздошной артерии с одной или с обеих сторон и над брюшной аортой. Отсутствие пульсации артерий конечности и систолический шум над сосудами являются основными признаками Л. с. На нижних конечностях АД аускультативно не определяется.


Рис. 3. Объемные сфигмограммы сосудов нижних конечностей при синдроме Лериша: а — до операции регистрируется значительное снижение амплитуды кривой и ее коллатеральный характер на всех уровнях нижних конечностей; б — после операции — появление магистральной пульсации артерий нижних конечностей.
Инструментальные методы исследования — ультразвуковая флоуметрия, реовазо-, плетизмо-, осцилло-, сфигмография — выявляют снижение и запаздывание магистрального кровотока по артериям нижних конечностей (рис. 3). Определение мышечного кровотока по клиренсу 133Xe выявляет его снижение, особенно резко при пробе с физ. нагрузкой.


Рис. 4. Аортограмма больного с синдромом Лериша при атеросклеротическом поражении бифуркации аорты и общих подвздошных артерий: окклюзия правой общей подвздошной артерии; стенозы левой подвздошной артерии указаны стрелками.


Рис. 5. Аортограмма (прямая проекция) больного с синдромом Лериша при неспецифическом аортоартериите: резкое сужение инфраренального сегмента аорты (указано стрелками), поражение висцеральных ветвей.


Рис. 6. Аортограмма (боковая проекция) больного с синдромом Лериша при высокой окклюзии аорты: 1 — резко расширенная аорта; 2 — пункционная игла для введения контрастного вещества.
Топическую картину поражения можно установить путем изотопной и рентгеноконтрастной ангиографии. Изотопная ангиография (см.) осуществляется путем внутривенного введения технеция 99-м. Из методов рентгеноконтрастного исследования предпочтение следует отдать транслюмбальной пункционной аортографии (см.
Дифференциальный диагноз проводится с облитерирующим эндартериитом, при к-ром поражаются сосуды голени; пульсация бедренных артерий сохранена, отсутствует систолический шум над сосудами, возраст больных обычно меньше 30 лет. При пояснично-крестцовом радикулите (см.) имеется болевой синдром, однако сохранена пульсация магистральных артерий и нет сосудистого шума.
Лечение
При наличии I — II А степени ишемии нижних конечностей лечение консервативное: применяются Ганглиоблокирующие препараты (мидокалм, бупатол, васкулат), холинолитические (падутин, андекалин, прискол, вазоластин), сосудорасширяющие препараты — производные папаверина (но-шпа, никошпан), компламин. Препараты назначают курсами в течение 1—3 мес.
Для улучшения микроциркуляции проводят лечение реополиглюкином (внутривенно по 800 мл через день, 5 —10 инфузий), назначают курантил, ацетилсалициловую к-ту по 0,5 г 3 раза в день. Применяют гипербарическую оксигенацию, токи Бернара на поясничную область и на нижнюю конечность, курсами по 6 — 10 процедур. Рекомендуется сан.-кур. лечение; сероводородные, углекислосероводородные ванны, ЛФК.
Показанием к реконструктивной операции на сосудах является ишемия конечностей II Б, III и IV степени. Противопоказания — полная непроходимость артерий голени по данным ангиографического исследования, инфаркт миокарда, инсульт в сроки до 3 месяцев, сердечная недостаточность III степени, цирроз печени, почечная недостаточность.


Рис. 7. Схемы вариантов операции на аорте при синдроме Лериша: слева — резекция аорты с последующим бифуркационным протезированием; справа — бифуркационное шунтирование; белым цветом обозначен протез, черным — аорта.


Рис. 8. Аортограмма (прямая проекция) больного с синдромом Лериша после резекции брюшной аорты с бифуркационным протезированием: 1 — аорта; 2 — протез, идущий от аорты к глубоким артериям бедра (на рисунке не видны).
При оперативном лечении Л. с. используют в основном два вида операции: резекцию сосудов с протезированием и шунтирование (рис. 7). Эндартериэктомия из аортоподвздошного сегмента при Л. с. производится редко. Резекция аорты выполняется при окклюзиях и ее резком стенозе, шунтирование — чаще при сохранении проходимости подвздошных артерий (см. Атеросклероз, хирургическое лечение окклюзионных поражений; Шунтирование кровеносных сосудов).
Операцию выполняют под наркозом. Техника операции: доступ осуществляется путем полной срединной лапаротомии (см.), бедренные артерии обнажают отдельными разрезами на бедре. В забрюшинном пространстве обнажают брюшную аорту. При высокой окклюзии аорты предложено использовать торакофренолюмботомический доступ.
При резекции аорты ее пересекают, но не удаляют. Анастомоз накладывают конец в конец с бифуркационным протезом (рис. 8). Бранши протеза позади брюшины выводят на оба бедра и анастомозируют с бедренными или, если они непроходимы, с глубокими артериями бедра. При шунтировании проксимальный анастомоз протеза с аортой осуществляют по типу конец в бок аорты.
При тяжелом соматическом состоянии больных с III — IV степенью ишемии возможно выполнение подключично-бедренного шунтирования. При этом протез вшивается в бок подключичной артерии, проводится под кожей груди, живота и выводится на бедро, где осуществляется анастомоз с артерией.


Исходы. После операции у больных клин, проявления Л. с. исчезают и восстанавливается трудоспособность, но они продолжают получать консервативное лечение.
Летальность после реконструктивных операций при Л. с. колеблется от 2 до 8%. Хорошие результаты реконструктивных операций с хорошим состоянием дистального русла до 10 лет сохраняются у 70% больных.
Библиогр.: Волколаков Я. В., T х о р G. Н. и С к у и н ь М. А. Реконструктивные операции при окклюзиях брюшной аорты и подвздошных артерий, Хирургия, № 8, с. 25, 1975; К н я з e в М. Д., Белорусов О. С. и Ш а б а л и н А, Я. Диагностика и хирургическое лечение синдрома хронической обтурации брюшной аорты, там же, с. 29; Покровский А. В.
Заболевания артериальной системы и их хирургическое лечение, Кардиология, т. 16, № 6, с. 5, 1976; Частная хирургия болезней сердца и сосудов, под ред. В. И. Бураковского и С. А. Колесникова, с. 576, М., 1967; Goldstein М. а. о. Early and late results of aortic and iliac reconstructive operations, J. cardiovasc. Surg-. (Torino), v. 13, p. 454, 1972; Lent D. a. o.
Aorto-iliac surgery, ibid., v. 15, p. 352, 1974; Leriche R. De la resection du carrefour aortico-iliaque avec double sympathectomie lombaire pour thrombose arteritique de l’aorte, le syndrome de l’obliteration termino-aortique par arterite, Presse med., t. 48, p. 601, 1940; L i d d i с o a t J. E. a. o. Complete occlusion of the in rarenal abdominal aorta, Surgery, v. 77, p. 467, 1975.
А. В. Покровский.
Болезнь Такаясу — причины, симптомы, диагностика, лечение
Болезнь Такаясу также называют синдромом Такаясу, синдромом дуги аорты и неспецифическим аортоартериитом. Во время данного заболевание происходит воспаление аорты и ее крупных ветвей, наблюдается сращивание клапанов.
Что это такое
Болезнь Такаясу — это поражение аорты и ее отделов, которое проявляет себя отсутствием пульса на верхних конечностях.
В основном воспаление поражает дугу аорты, безымянные, сонные и подключичные артерии. Реже синдром поражает сосуды, которые несут кровь к сердцу, кишечнику, почкам и нижним конечностям.
Точно сказать, что провоцирует его появление врачи не могут. Одной из версий является генетическое происхождение патологии.
 Во время заболевания на стенках сосудов скапливаются иммунные комплексы, провоцируя при этом развитие гранулематозного воспаления. Это приводит к сужению диаметра сосуда и образованию тромбов.
Во время заболевания на стенках сосудов скапливаются иммунные комплексы, провоцируя при этом развитие гранулематозного воспаления. Это приводит к сужению диаметра сосуда и образованию тромбов.
В основном болезнь Такаясу или неспецифический аортоартериит возникает у женщин до 50 лет. Интересно то, что у людей старше 50 лет практически отсутствует вероятность возникновения патологии.
Особенно часто синдром поражает женщин, которые имеют монголоидное происхождение. Для стран Европы — это довольно редкое заболевание.
При поражении аорты и ключевых артерий в них возникают гранулемы. Эти узелки после мешают нормальному кровотоку в организме.
Заболевание имеет хронический характер с ремиссиями и рецидивами. Оно может появиться быстро.
Течение у него подострое или первично хроническое. В первом случае наблюдается незначительное повышение температуры тела, во втором — ослабление или полное отсутствие пульса.
Причины
Точные причины болезни Такаясу не названы, отмечено, что его появление совпадает с наличием инфекции и повышенной чувствительности организма.
 Могут повлиять на развитие и аутоиммунные заболевания. Они начинают развиваться в мелких сосудах, которые снабжают кровью более крупные.
Могут повлиять на развитие и аутоиммунные заболевания. Они начинают развиваться в мелких сосудах, которые снабжают кровью более крупные.
Стенки воспаленных сосудов постепенно лишаются мышечного слоя. Их оболочка утолщается и заменяется соединительной тканью. При прогрессировании воспаления стенки в некоторых местах становятся тоньше и выпячиваются, формируя аневризм.
Врачи выявляют возможную связь с такими бактериями, как стрептококк и микробактерией туберкулёза. Но отмечают, что во многих случаях данные инфекции не обнаружены.
Также специалисты одной из причин считают генетическую предрасположенность к заболеванию. Такой вывод они сделали, обнаружив синдром у монозиготных близнецов.
Классификация
Неспецифическая аортоаретмия у одной половины пациентов проявляет себя первичными симптомами. Это бессонница, снижение веса, лихорадка, боль в суставах, повышенная утомляемость.
Такие проявления со временем происходят в хроническую стадию. Она характеризуется воспалением аорты и ее ветвей.
У другой же половины предварительные симптомы отсутствуют. Заболевание обнаруживается лишь на поздней стадии изменения сосудистой системы.
Поздняя стадия болезни приводит к образованию локализованных аневризмов. Синдром Такаясу также может вызвать у человека феномен Рейно.
Позднюю стадию синдрома разделяют на 4 типа.
- Происходит поражение плечеголовного ствола, сонных и подключичных артерий. Из симптомов — отсутствие пульса.
- Он сочетает в себе первый и третий тип.
- Атипичный стеноз поражает грудную и брюшную аорту.
- Происходит расширение и увеличение длины аорты и ключевых ветвей.
В большинстве случаев встречается третий тип заболевания.
Чем опасно
Синдром Такаясу приводит к развитию:
- артериальной недостаточности;
- нарушению коронарного кровообращения;
- ишемии;
- инфаркту.
Практически у половины пациентов наблюдается артериальная гипертония, миокардит, хроническая недостаточность кровообращения.
В основном причиной смерти больных с артериитом Такаясу является сердечная недостаточность или инсульт.
Группы риска
 Болезнь это довольно серьёзная и малознакомая врачам. В некоторых случаях несвоевременная диагностика приводит к смерти человека.
Болезнь это довольно серьёзная и малознакомая врачам. В некоторых случаях несвоевременная диагностика приводит к смерти человека.
Встречается заболевание довольно редко. В основном им страдают женщины до 50 лет. Наибольшее число случаев приходит на возраст 20-30 лет.
У пожилых эта болезнь не развивается.
Симптомы
Основными симптомами болезни Такаясу является:
- головная боль;
- головокружение;
- бессонница;
- снижение веса;
- лихорадка;
- слабость;
- апатия;
- онемение конечностей;
- боли в суставах.
Дополнительными симптомами является отсутствие пульса. Его невозможно прощупать при поражении подключичных и сонных артерий, плечеголовного ствола.

При воспалении сосуды расширяются, от чего происходит удлинение аорты. Может наблюдаться разница в артериальное давление на здоровых и пораженных венах. Иногда давление в ногах намного выше, чем в руках.
Синдром Такаясу — это патология, которая часто выражается болью в левой стороне грудной клетки и плече. Болевые ощущения иногда затрагивают и шею. Появляется боль и при пальпации пораженных артерий. Во время аускультации слышны шумы.
В случаях, когда синдром поражает позвоночную и сонные артерии, у человека наблюдается:
- ухудшение памяти;
- рассеянность;
- шаткость походки;
- снижение работоспособности;
- обмороки.
Если был поврежден зрительный анализатор, происходит снижение зрения, возможно слепота на один глаз. Поражение аорты в брюшном отделе отдает болью в ногах при ходьбе. Изменения в почечных артериях приводят к развитию протеинурии, гематурии, тромбоза. А воспаление в лёгочной артерии можно определить по болям в груди, одышке и легочной гипертензии.
Когда и к какому врачу необходимо обратиться
 Обращается к врачу следует при обнаружении первых признаков заболевания. При лечении синдрома задействованы такие врачи, как:
Обращается к врачу следует при обнаружении первых признаков заболевания. При лечении синдрома задействованы такие врачи, как:
- Ревматолог — он проводит интенсивную терапию;
- хирург — с ним проводиться консультация если возникли значимые нарушения кровотока по магистральным артериям;
- невропатолог — его помощь нужна если отсутствует эффект от лечения неврологических проявлений.
- нефролог — он отслеживает состояние почечной функции.
При подозрении на заболевание первым делом обращаются к ревматологу.
Также к невропатологу обращаются в тех случаях, когда появляются новые симптомы.
Диагностика
Симптомы патологии довольно схожи с признаками других заболеваний. Диагностика болезни Такаясу проводиться с особой тщательностью.
Сначала врач исследует пульс двух лучевых артерий и других крупных сосудов. Измеряет артериальное давление на верхних и нижних конечностях.
После помогают подтвердить или опровергнуть диагноз лабораторные исследования.
- Общий анализ крови. Чаще всего обнаруживается анемия лёгкого, повышенный уровень тромбоцитов. На первой стадии наблюдается невыразимый лейкоцитоз с СОЭ выше нормы.
- Общий анализ мочи. Если имеется аритмия почек, то будет определяться белок и эритроциты.
- Биохимический анализ крови. Он покажет повышенную концентрацию белка. Это говорит о том, что в организме есть воспалительный процесс. А также покажет наличие гормона ренина. Он является признаком того, что страдают почки.
- Иммунологические исследования. Помогают выявить повышенное содержание иммуноглобулинов в крови.
Также для установки диагноза используют и методы инструментальной диагностики. В основном врачи рекомендуют провести дуплексное сканирование артерий, рентгенографию органов груди, ангиографию, КТ, МРТ, РЭГ, ПЭТ.
20 лет назад были разработаны критерии, которые помогают определить у больного синдром Такаяма. Это возраст до 40 лет, перемежающаяся хромота, ослабление пульса на плечевых артериях, шум при аускультации и сужении просвета аорты.
Ставят диагноз, когда подтверждаются минимум 3 критерия.
Лечение
 После установки диагноза пациента госпитализируют в ревматологическое отделение стационара. Также стационарное лечение необходимо при наличии осложнений и в случае обострения. Когда состояние стабильно, человек получает терапию амбулаторно.
После установки диагноза пациента госпитализируют в ревматологическое отделение стационара. Также стационарное лечение необходимо при наличии осложнений и в случае обострения. Когда состояние стабильно, человек получает терапию амбулаторно.
В основном все лечебные мероприятия направляют на устранение воспаления. Для этого назначают противовоспалительные и иммуносупрессивные препараты. Также во время терапии корректируют гемодинамические расстройства.
Чтобы избежать образование тромбов назначают антикоррозионная и антикоагулянты непрямого действия.
Главным лекарственным препаратом при лечении синдрома Такаясу является Преднизолон. Если сравнивать японскую и американскую модели лечения, то различаются только его дозы и сроки приема.
Также в данных терапиях используются разные сопутствующие медикаменты.
Человеку с синдромом Такаясу необходимо настроить на длительный курс лечения. Ему нужно будет изменить свой образ жизни. Необходимо постоянно соблюдать режим приема лекарственных препаратов и отказаться от курения.
Лечение болезни Такаясу осложняется тем, что длительная терапия может привести к развитию побочных реакций. Поэтому состояние больного должно всё время находиться под контролем врача.
 Также следует регулярно проводить клинико-лабораторный мониторинг. Как только у пациента меняется состояние, ему необходимо сообщить об этом своему лечащему врачу.
Также следует регулярно проводить клинико-лабораторный мониторинг. Как только у пациента меняется состояние, ему необходимо сообщить об этом своему лечащему врачу.
При тяжёлом протекании болезни возможно хирургическое вмешательство. В этом случае ангиохирург проводит операцию с целью восстановления проходимости артерий.
Профилактика и прогнозы
На данный момент никаких профилактических мероприятий синдрома Такаясу нет. Но специалисты не рекомендуют пускать все на самотёк.
При грамотном лечении практически у 90% пациентов 10-летняя выживаемость. А при его отсутствии показатель снижается до 60%.
Своевременное лечение улучшает качество жизни больного, снижает вероятность обострения и предотвращает повреждение органов. При помощи терапии можно достигнуть ремиссии.
Полезное видео: болезнь Такаясу
что это такое, причины, симптомы, лечение, прогноз
Быстрые факты и общая информация
- Артериит Такаясу (синдром или болезнь Такаясу, неспецифический аортоартериит) встречается гораздо чаще у женщин, чем у мужчин. Болезнь чаще всего начинается у молодых людей, но дети и люди среднего возраста тоже могут заболеть.
- Врачи обнаруживают неспецифический аортоартериит посредством ангиограмм. Ангиограммы — это виды рентгенологических исследований, которые показывают артерии. При артериите Такаясу ангиограммы показывают сужение крупных артерий.
- Узкие или закупоренные артерии вызывают проблемы, которые варьируются от легких до тяжелых.
- Лечение неспецифического аортоартериита почти всегда включает назначение глюкокортикоидов (Преднизон и др.), которые помогают уменьшить воспаление. Пациентам также могут быть назначены другие лекарства, которые подавляют иммунную систему.
- Симптомы болезни Такаясу проявляются плохим кровоснабжением тканей и органов.
Артериит Такаясу, также называемый синдромом Такаясу или неспецифическим аортоартериитом, является редкой формой васкулита, включающего воспаление в стенках самых крупных артерий в организме: аорты и ее основных ветвей.

Заболевание возникает в результате атаки собственной иммунной системы организма, вызывая воспаление в стенках артерий. Воспаление приводит к сужению артерий, и это может уменьшить приток крови ко многим частям тела.
Синдром Такаясу может привести к слабому пульсу или потере пульса в руках, ногах и органах. По этой причине люди привыкли называть данный синдром «болезнью без пульса».
Иногда пациенты с неспецифическим аортоартериитом могут не иметь симптомов, а сама болезнь встречается настолько редко, что врачи не могут ее легко распознать и вовремя диагностировать человеку.
Что такое синдром (болезнь) Такаясу?
Синдром Такаясу является одним из многих видов васкулита. Васкулит характеризующееся воспалением кровеносных сосудов, а артерии представляют собой тип кровеносных сосудов. При артериите Такаясу это воспаление происходит в стенках крупных артерий: аорты и ее основных ветвей. Эти кровеносные сосуды снабжают кровью голову, руки, ноги и внутренние органы, такие как почки.
Воспаление может вызвать утолщение стенок сосудов. Со временем это утолщение приводит к сужению внутри артерии, называемому «стенозом». Если оно достаточно серьезное, такое сужение может уменьшить кровоток и привести к меньшему количеству кислорода, посылаемого в части тела или органы, которые поставляет артерия.
Стеноз может вызывать симптомы (то, что вы чувствуете) и проблемы, начиная от раздражающих до опасных:
Другие симптомы, которые могут наблюдаться у пациентов с болезнью Такаясу, включают потерю веса, лихорадку, разницу в кровяном давлении между двумя руками (из-за стеноза), изменения цвета рук или ног из-за отсутствия адекватного кровотока. Но поскольку эти признаки неспецифичны и обычно развиваются медленно, они могут вызвать у некоторых пациентов задержку в диагностике.
Причины и факторы риска артериита Такаясу
Как и при большинстве видов васкулитов, причина болезни Такаясу не известны. Редко можно увидеть более одного случая в семье, и роль генетики неясна. Связь между болезнью Такаясу и инфекцией также не была доказана.
Синдром Такаясу считается аутоиммунным заболеванием, что означает, что организм подвергается нападкам со стороны собственной иммунной системы. При артериите Такаясу иммунная система атакует кровеносные сосуды.
Артериит Такаясу встречается редко, поражая, возможно, одного из 200 000 человек. Чаще всего встречается у людей в возрасте 15–40 лет, однако иногда поражает детей младшего возраста или взрослых среднего возраста. 9 из 10 пациентов — женщины. Неспецифический аортоартериит, кажется, чаще встречается в Восточной Азии, Индии и, возможно, в Латинской Америке, чем в регионах России. Тем не менее, болезнь очень редкая, даже для этих стран и встречается в широком диапазоне этнических групп.
Как диагностируется синдром Такаясу?
Врачи чаще всего обнаруживают болезнь Такаясу при проведении ангиограммы, которая показывает, насколько хорошо кровь течет в артериях. Врач часто назначает ангиограмму, когда у пациента наблюдаются симптомы и аномальные результаты физического обследования. Признаки включают в себя потерю пульса или низкое кровяное давление в руке, или ненормальные звуки («шумы»), прослушиваемые в больших артериях с помощью стетоскопа.
Существуют различные типы ангиограмм, в том числе стандартные, которые включают инъекцию красителя непосредственно в артерию во время проведения рентгенологического исследования. Менее инвазивные типы ангиографии используют другой метод визуализации, такой как компьютерная томография, и называется КТ-ангиография или КТА. Когда используется МРТ — магнитно-резонансная томография — это называется магнитно-резонансная ангиография или МР-ангиография, МРА.
Ангиограммы могут показать сужение одной или нескольких крупных артерий. Для доктора важно различать сужение из-за васкулита (воспаление артерий) и сужение из-за атеросклероза («затвердение» артерий). Иногда это может быть сложно. Есть и другие причины артериального сужения, в том числе фибромышечная дисплазия, еще одно редкое заболевание, которое в основном поражает женщин.
Большие артерии также могут воспалиться при некоторых других заболеваниях. Примеры включающие другие типы васкулита: гигантоклеточный артериит (болезнь пожилых людей), рецидивирующий полихондрит, синдром Когана и болезнь Бехчета. Некоторые инфекции могут также вызвать воспаление в крупных артериях.
Анализы крови на воспаление включают в себя измерения скорости оседания эритроцитов (иногда называемой «реакцией оседания эритроцитов» РОЭ или СОЭ) и С-реактивного белка (часто называемого СРБ). Результаты этих тестов часто, но не всегда, высоки у пациентов с синдромом Такаясу. Однако эти анализы также являются ненормальными при большом количестве других воспалительных заболеваний.
Пациенты с болезнью Такаясу могут также иметь анемию из-за хронического (длительного) воспаления. Анемия также проверяется с помощью анализа крови. Ни один из этих анализов крови не может сказать вам точно, есть ли у вас неспецифический аортоартериит, и эти анализы крови могут быть ненормальными при многих других заболеваниях.
Пациенты с синдромом Такаясу могут не иметь признаков, заболевание настолько редкое, что врачи не могут её легко распознать. По этой причине диагностика болезни часто происходит с задержкой.
Как лечится синдром Такаясу?
Ревматологи, как правило, являются экспертами с самым большим оптом и знаниями этой болезни. Следовательно, они руководят всем процессом лечения за этими пациентами, особенно теми больными, которым необходимы иммунодепрессанты. К другим врачам, которые могут понадобиться пациентам, относятся кардиолог и сосудистый хирург. Командный подход может предложить лучший уход для пациентов с этим заболеванием.

Болезнь Такаясу чаще всего нуждается в лечении, чтобы предотвратить дальнейшее сужение пораженных артерий. Тем не менее, сужение, которое уже произошло, часто не улучшается, даже при лечении лекарственными препаратами. Глюкокортикоиды (Преднизон, Преднизолон или другие аналогичные препараты), часто называемые «стероидами», являются важной частью терапии. Доза и длительность лечения зависят от того, насколько серьезна болезнь и как долго ее переносил пациент. Тем не менее, эти препараты могут иметь долгосрочные побочные эффекты.
Иногда врачи назначают препараты, подавляющие иммунитет, потому что их побочные эффекты могут быть менее серьезными, чем у глюкокортикоидов. Это называется «стероидсберегающим» лечением. Эти лекарства включают Метотрексат, Азатиоприн, Микофенолат мофетил,Циклофосфамид и лекарства, которые блокируют фактор некроза опухоли (такие как Этанерцепт, Адалимумаб или Инфликсимаб) и другие биологические препараты, такие как Тоцилизумаб.
Врачи часто назначают эти препараты для лечения других ревматических заболеваний, но они также используют их для лечения синдрома Такаясу. Нет достаточных доказательств того, что эти препараты определенно эффективны при лечении неспецифического аортоартериита. Исследования продолжаются, ученные постоянно ищут новые лекарства для лечения неспецифического аортоартериита.
Некоторые эксперты советуют рутинное использование низких доз Аспирина. Предполагается, что это поможет предотвратить образование тромбов в поврежденных артериях. Терапия синдрома Такаясу также включает обследование высокого кровяного давления и высокого уровня холестерина, а также лечение, если эти проблемы присутствуют.
Для длительного повреждения артерий иногда требуется сосудистая процедура или хирургическое лечение. Это может включать ангиопластику (расширение суженного или заблокированного кровеносного сосуда), с или без размещения стента, для того, чтобы подпереть сосуд. Другой вариант лечения — шунтирование, операция по перенаправлению кровотока вокруг закупорки в кровеносном сосуде.
Прогноз и жизнь с артериитом Такаясу
Артериит Такаясу является хроническим заболеванием и может нуждаться в длительном лечении. У некоторых пациентов нет симптомов или присутствуют только легкие признаки заболевания, однако другие являются инвалидизирующими или нуждаются в операции более одного раза. Побочные эффекты от лекарств, в основном глюкокортикоидов, могут вызывать беспокойство. Пациенты, принимающие иммунодепрессанты, подвержены риску инфекций.
Поскольку артериит Такаясу может вызвать проблемы с сердцем, высокое кровяное давление и инсульт, пациентам с болезнью Такаясу следует поговорить со своим врачом о способах снижения риска возникновения этих серьезных проблем. Мерить артериальное давление на руке часто не правильно, потому что оно будет ложно низким из-за заблокированных артерий, поэтому врачу может потребоваться мерить артериальное давление на ноге.
Заболевание может повториться после лечения или может незаметно усугубиться. Часто очень трудно понять, рецидивировал ли синдром Такаясу снова. Таким образом, большинству пациентов нужны частые визиты к врачу и проведение ангиограмм.
Лериш, Рене — Википедия
Рене Лериш (полное имя Анри Мари Рене Лериш; 12 октября 1879, Роан — 28 декабря 1955, Кассис (Буш-дю-Рон) — французский хирург и физиолог.
Он был специалистом в области боли, сосудистой хирургии и симпатического ствола. Он восстановил чувствительность многих людей, изуродованных во время Первой Мировой войны, он был первым, кто был заинтересован в изучении боли и в практиковании малоинвазивной хирургии со столь небольшой зоной вмешательства, насколько это возможно. Два симптома названы в его честь: альгоневродистрофия и аорто-подвздошная облитарация. У него было много учеников, в частности Michael E. DeBakey, Jão Cid dos Santos, René Jean Fontaine и Kunlino.
Он происходил из семьи лионских врачей, его отец Эрнест Лериш изучал юриспруденцию в Париже, а его мать Анна Чамусси происходила из элитного промышленного региона. Рене Лериш — третий ребенок из семи братьев и сестер. Он является братом Марка Лериша, французского скульптора. Учился в школе Маристеса. В 1893 году получил степень бакалавра в риторике. Тогда он решает следовать по стопам своего двоюродного деда, в Военную академию Сен-Сир, чтобы сделать военную карьеру. В марте 1894 г. он изменил свое мнение и написал своим родителям, что хочет стать хирургом. Он получил степень бакалавра философии для поступления на факультет наук в Лионе в ноябре, и готовился к ФХЕ (физика, химия, естественные науки). В 1899—1900 годах Лериш проходил военную службу в 98-м пехотном полку. Он был интерном в 1902 году, затем доктором медицинских наук, поддерживая тезис о метод хирургической резекции при лечении рака желудка в 1906 году, под руководством Антонина Понсе. В Лионе он подружился с Алексисом Каррелом, которого он позже встретил в Нью-Йорке. Рене Лериш женился на Луизе Хелиот Каленборн 27 сентября 1910 года в Лионе. Его жена была родом из немецкой католической семьи. Она также была врачом, и стала ближайшим соратником Рене Лериша.
В начале войны, он был направлен работать в хирургическом автомобиле скорой помощи в Вогезах. После короткого визита в Крей в сортировочную и регулирующую больницу, он был назначен врачом в госпитале Panthéon. Затем он работает в Русском госпитале в отеле Карлтон. В апреле 1917 года, желая в течение длительного времени вернуться на фронт, Рене Лериш присоединился к Роберту Прусту и его команде авто-чир (АСА n 17). Лионский гистолог и радиобиолог Claudius Regaud пригласил Лериша приобщиться к преподаванию в «Медицинской школе и военной хирургии» HOE 4 de Bouleuse, недалеко от Реймса. Эта школа стала известным центром обучения и повышения квалификации для всех врачей и хирургов, которые прошли ее, что было решено сформировать группу из вновь прибывших американцев. Рене Лериш нашел несколько известных имен в медицине: блестящий специалист в торакальной хирургии Жан-Луи Ру-Бергер, Леметр, который останется в истории как создатель основных швов для зашивания ран, невролог Жорж Гийен, лионский радиолог Thomas Nogier и патологоанатом Пьера Массон. Однако он поддерживал Павла Санти и они основали кафедру переломов и травм суставов. Молодой врач, который только что приехал, поспешил к нему навстречу: Жорж Дюамель. С помощью Павла Санти, Лериш провел очень большую исследовательскую работу по остеогенезу и был особенно заинтересован в лечении переломов с экспериментами, проведенными на кроликах. Тогда он уже нанчал проводить научные исследования о роли ваза моторики в месте травмы. Это требовало много гистологических срезов и столько же рентгеновских снимков или фотографий, но 3,000-местный полевой госпиталь давал ему большое количество материала. Он стал главным хирургом 28 декабря 1917. Во время войны, идеей Лериша было разделять обычные белые простыни, в которой привозили раненого от простынь для асептических хирургических операционных. Он выбрал синий цвет, и хирургические палаты перекрасили в синий цвет. Все простыни из операционных залов тоже стали синими: операционное белье, шапочки, маски. Цвет впоследствии был принят во всем мире, что позволяет минимизировать инфекционные заражения.
Он стал хирургом в госпитале в Лионе в 1919 году. Пребывание в США позволило ему встретить Саймона Флекснера (который выступал за «smooth» хирургию) в Фонде Рокфеллера, а затем Уильяма Халстеда в Балтиморе, но и ряд других хирургов также имели на него влияние. В 1924 году, он был заведующим кафедрой в Университете Страсбурга. Он ввел важное понятие не агрессивной хирургии. В 1925 году, во время его лекции в хирургической клинике Университета Страсбурга, он сказал, что операция не должна ограничиваться коррекцией или изъятием анатомических повреждений, а должна быть направлена на лечение функциональных расстройств.
Он лечил и сделал ампутацию маршалу Жоффру.
В 1936 году ему удалось подражать Шарлю Николя в Колледже де Франс в Париже, где занимал кафедру экспериментальной медицины с 1937 по 1950 год. Это позволило ему продолжить свои исследования, создавая лаборатории экспериментальной хирургии и осмысления его теории, физиологии и патологии. Лериш утверждал, что «болезнь появляется прежде всего является функциональным отклонением от нормы».
Вернувшись в Лион после перемирия 22 июня 1940 года, он отказался от должности министра здравоохранения, которую предложил ему председатель Совета министров Франции, Филипп Петен. Он, правда, принял президентский Национальный Ордена Врача, созданный в октябре 1940 года при режиме Виши, который усилил государственный контроль организации медицинской службы, поддерживал numerus clausus (ограничение доли представителей какой-либо группы населения в общей численности студентов учебных заведений. Такие ограничения могли иметь расовое, национальное или религиозное основание) в медицинской сфере, и сыграл важную роль в исключении еврейских врачей, путями доносов и особенно за счет процесса опустошительным «свободных» практик. Через несколько лет после войны, он сказал, что он ушёл в отставку, потому что он не согласен с директивой государства. Он оправдывал свое отношение, заявив, как и другие защитники, что режим служил щитом против оккупантов. Как и много людей, которые сотрудничали с Виши, он был сильно обеспокоен и минимизировал свое участие.
При освобождении Франции, он был исключен из официальных кругов. Тем не менее, он был избран членом Академии наук и Национальной академии медицины в 1945 году.
- Медицинские тезисы под руководством Антонин Понсе, Резекций желудка по поводу рака: методика, результаты, непосредственные, отдаленные результаты, Лион, 1906
- Звание и научная работа, Лион, Imprimeries réunies, 1907 (читать онлайн [Архив])
- О хирургическом лечении перикардиальной симфиза и медіастінального перикардита, Бюллетень хирургического общества Лиона, Париж, Массон, январь 1911 (читать онлайн [Архив])
- Чистая асептика и физическое
- Значение йода при лечении ранений в разных стадиях. Химиотерапия и физиотерапия, Бюллетень хирургического общества Лиона, Париж, Массон (читать онлайн [архив]), январь-февраль 1916
- С асистентуванням консультанта-хирурга британских сил во Франции, лечение переломов, том 1, Лондонский Университет печати (читать онлайн [архив])
- С асистентуванням консультанта-хирурга британских сил во Франции, лечение переломов, том 2, Лондонский Университет печати (читать онлайн [архив])
- Некоторые исследования на симпатичной періартеріолі, Ежегодник по хирургии, октябрь 1921 (читать онлайн [Архив])
- Хирургии симпатической системы. Показания и результаты, Ежегодник по хирургии, сентября 1928 года (читать онлайн [Архив])
- Проблемы костно-суставных заболеваний вазомоторного происхождения. Гідрартроз и травматический артрит: Генезис и лечение», «Журнал хирургии костей и суставов, 1928 (читать онлайн [Архив])
- Listerian Idea в 1939 году, Британский медицинский журнал, 1939 (читать онлайн [Архив])
- Хирургия боли, Париж, Массон & Cie, 1940
- Surgery at the Order of Life, Paris / Aix-les-Bains, O. Zeluck, 1944
- Хирургия, дисциплина знаний, Ницца, Диана Франсез, 1949
- Артериальные аневризмы и артериовенозные свищи, Париж, Массон & Cie, 1949
- Философия хирургии, Париж, Фламмарион, Библиотека философских наук, 1951
- Воспоминания о мое мертвое жизнь, Editions du Seuil, 1956 (ISBN 2020020785)
- Операция Лериша: симпатическая денервация (или симпатэктомия) за счет артериальной декортикации для лечения артериита нижних конечностей.
- Синдром Лериша: атеросклеротическая облитерация бифуркации аорты, подвздошных и бедренных артерий с элементами воспаления — облитерирующий артериит (синдром включает перемежающуюся хромоту, боли в мышцах ног, микроваскулярные гипоксические нарушения мягких тканей, уменьшение пульса на бедренных артериях и эректильную дисфункцию).
- Синдром Судека-Лериша или комплексный региональный болевой синдром (или альгонейродистрофия).
- Классификации Лериша и Фонтейна: 4 стадии облитерирующего артериита нижних конечностей
- «Здоровье — это жизнь в тишине органов» (1936)
- «Боль не защищает человека. Она уменьшает её» (Хирургия и боль, 1940)
- «Исследования боли ведет к гуманной медицины во всех ее проявлениях» (1944)
- «Каждый хирург носит в себе маленькое кладбище, куда время от времени он ходит помолиться — место горечи и сожаления, где он должен искать объяснение своих неудач». Философия хирургии, 1951
- «Борьба с болью это износ … Соглашаться на страдания — это своего рода медленное самоубийство … И есть только одна боль, которая легко переносится, это боль других.»
