Синдром Гудпасчера: развитие, проявления, диагностика, лечение
Автор: Солдатенков Илья Витальевич, врач-терапевт
Синдром Гудпасчера — редкое иммуновоспалительное заболевание неизвестной этиологии, характеризующееся диффузным поражением альвеолярного аппарата легких и мембран клубочков почек. Это системный капиллярит, проявляющийся сочетанным поражением сосудов легких и почек и протекающий по типу гломерулонефрита и экссудативной пневмонии с кровохарканьем.
Капилляры — это самые мелкие кровеносные сосуды, поражение которых приводит к дисфункции внутренних органов. Синдром Гудпасчера обычно развивается у мужчин 20-30 и 50-60 лет. Если лечение начато до развития дыхательной и почечной недостаточности, прогноз заболевания благоприятен. При отсутствии адекватной и своевременной терапии патология приводит к смерти.
Синдром Гудпасчера относится к заболеваниям аутоиммунного типа. Оно включает в себя такие недомогания как гломерулонефрит, возникающий при наличии циркулирующих в крови аутоантител, и альвеолит, сопровождающийся легочным типом кровотечений.
Причина патологии не выяснена. В результате специфических аутоиммунных нарушений в крови больных появляются аутоантитела к клеткам базальных мембран почек и легких. В сосудах развивается иммуно-воспалительный процесс, относящийся к системным васкулитам. Клинически это проявляется повторяющимися легочными кровотечениями и симптомами гломерулонефрита.
Патофизиолог и врач из США Э. У. Гудпасчер впервые описал и выделил данный синдром в самостоятельную нозологическую единицу, благодаря чему он и получил такое название.
Причины
В настоящее время этиология и патогенез синдрома Гудпасчера остаются до конца не выясненными. Большинство современных ученых утверждают, что существует наследственная предрасположенность к данному заболеванию.
Выделяют факторы, способствующие развитию данного синдрома. К ним относятся:
- Острые инфекционные заболевания,
- Переохлаждение,
- Прием некоторых лекарств,
- Курение,
- Интоксикация химическими веществами,
- Онкопатология,
- ВИЧ и СПИД,
- Алкоголизм, наркомания,
- Промышленные вредности.
Синдром Гудпасчера — пневморенальный синдром с некротическим васкулитом. Заболевание развивается по аутоиммунному механизму. Под воздействием негативных факторов внешней среды сопротивляемость иммунитета изменяется, структура основных мембран капилляров модифицируется. Продукты деградации воспринимаются организмом как антигены. В крови появляются антитела к основным мембранам почек, перекрестно реагирующие с антигенами базальных мембран легких. Это иммуноглобулины класса G. Сформированные иммунные комплексы свободно циркулируют в сосудистом русле и откладываются на стенках капилляров, артериол и венул почек и легких. Развивается аутоиммунное воспалительное заболевание почек — гломерулонефрит и альвеол легких – альвеолит. При воспалении активизируются фибробласты и начинают усиленно синтезировать соединительную ткань. Она разрастается и замещает паренхиму органа. Протеолитические ферменты в избытке выделяются в кровь и повреждают собственные ткани.

Синдром Гудпасчера может развиваться у детей, чьи матери курили и принимали алкоголь во время беременности. Ребенку не хватало кислорода и необходимых для развития питательных веществ, его легкие превратились в легкие курильщика. Наличие у беременной вирусных инфекций, поражающих органы дыхания, а также систематическое вдыхания паров углеводорода — факторы, провоцирующие развитие патологии у ребенка, имеющего наследственную предрасположенность.
Патоморфологические процессы в легких:
- Поражение периферического сосудистого русла,
- Деструктивно-пролиферативные процессы,
- Воспаление венул, артериол, капилляров,
- Развитие геморрагического альвеолита,
- Выраженное внутриальвеолярное кровоизлияние,
- Гемосидероз и пневмосклероз.
Патоморфологические процессы в почках:
- Дисциркуляторные изменения,
- Деструктивно-пролиферативные процессы,
- Экстракапиллярный гломерулонефрит,
- Гиалиноз и фиброз почек,
- Стойкая почечная дисфункция.
Клиника
Заболевание развивается остро. У больных возникает неспецифическая симптоматика: лихорадка, озноб, слабость, сонливость, бледность или диффузный цианоз, снижение веса. Затем появляются признаки легочной патологии: одышка, кашель, кровохарканье, боль в грудной клетке.

Кровохарканье — один из основных симптомов заболевания. В мокроте появляются прожилки крови или небольшие кровяные сгустки. Кровохарканье возникает периодически или присутствует постоянно. В тяжелых случаях развивается легочное кровотечение. Такое состояние считается потенциально опасным для жизни и возникает при поражении крупного легочного сосуда.
Встречается атипичное начало болезни: появляется боль в животе, тошнота, изжога, сухость и горечь во рту. Подобные клинические проявления специалисты принимают за симптомы хронического панкреатита и часто ошибаются с диагнозом.
Аускультативно определяются сухие и звонкие влажные хрипы, перкуторно – укорочение и притупление легочного звука, рентгенологически — мелкосетчатая деформация легочного рисунка, мелкоочаговые инфильтративные изменения в виде множественных теней в легочной ткани, инфильтраты разной величины в прикорневых зонах обоих легких. В крови снижается концентрация гемоглобина при отсутствии какого-либо кровотечения.
В дальнейшем к легочной симптоматике присоединяются признаки поражения почек. У больных появляется кровь в моче — гематурия, цилиндры — цилиндрурия, белки — протеинурия, олигоанурия, периферические отеки, артериальная гипертензия, бледность кожи, геморрагии, миалгия, артралгия.
Кровохарканье и гематурия приводят к железодефицитной анемии, ухудшающей общее состояние больных. При осмотре кожные покровы бледны, слизистые оболочки цианотичны, пастозны. Пациенты с синдромом Гудпасчера обычно страдают артериальной гипертензией. У них увеличены границы относительной сердечной тупости влево, приглушены тоны сердца.
Стремительное развитие заболевания характеризуется признаками острой легочной и почечной патологии. При отсутствии адекватного и своевременного лечения пациенты умирает через год от начала болезни. Причиной смерти является острая почечная недостаточность или легочное кровотечение.
При замедленном развитии основные симптомы появляются периодически. Грамотное лечение продлевает жизнь пациентов и значительно улучшает ее качество.
Диагностика
Диагностика патологии включает сбор жалоб и анамнеза жизни, болезни.

Основным методом диагностики является выявление в крови сывороточных анти-GВМ-антител. Для этого применяют серологические тесты: непрямую иммунофлюоресценцию или иммуноферментный анализ.
Для подтверждения или опровержения предполагаемого диагноза используют дополнительные методы:
- Клинические анализы крови и мочи.
- Иммунограмма.
- Клинический анализ мокроты.
- Забор клеток и тканей почек и легких из организма для их микроскопического исследования.
- Обзорная рентгенограмма легких.
- Измерение объемных и скоростных показателей дыхания.
- Электрокардиография.
- Определение парциального давления кислорода и углекислого газа в артериальной крови.
- Ультразвуковое исследование почек.
- Эхокардиография.

изменение легких при прогрессировании заболевания и легкие пациента с синдромом Гудпасчера на диагностическом снимке
Сидром Гудпасчера необходимо дифференцировать с гранулематозом Вегенера, узелковым полиартериитом, системной красной волчанкой, геморрагическим васкулитом. Эти заболевания являются аутоиммунными и имеют схожую клиническую картину, при этом у больных отсутствуют антитела к антигенам основным мембран.
Лечение
Лечением синдрома Гудпасчера занимаются ревматологи, нефрологи и пульмонологии. Своевременная диагностика и ликвидация причинного фактора позволяют замедлить дальнейшее прогрессирование патологии.
Больным назначают:
-
 Кортикостероиды – «Бетаметазон», «Дексаметазон», «Метилпреднизолон»,
Кортикостероиды – «Бетаметазон», «Дексаметазон», «Метилпреднизолон», - Цитостатики – «Азатиоприн», «Циклофосфамид». Иммуносупрессию проводят длительно, в среднем до года. Ее раннее начало позволяет притормозить прогрессирующее поражение почек.
- Симптоматическая терапия: переливания эритроцитарной массы и плазмы крови, назначение препаратов железа.
- Для удаления из крови анти-GВМ-антител проводят ежедневный плазмаферез в течение 14 дней. При развитии почечной недостаточности переходят к гемодиализу или нефрэктомии с трансплантацией почки.
Подобная терапия длится 6-12 месяцев и позволяет продлить жизнь больным. Она направлена на предотвращение формирования новых антител – аутоантителогенеза.
Прогноз заболевания в большинстве случаев неблагоприятный. Синдром Гудпасчера неуклонно прогрессирует. Основной причиной гибели больных является профузное легочное кровотечение, развитие почечной или дыхательной недостаточности. Смерть наступает спустя пару лет от начала болезни. При своевременно начатом лечении заболевание протекает относительно легко. В редких случаях возможен рецидив патологии, обусловленный продолжающимся курением или инфекционным поражением органов дыхания.
Чтобы предупредить развитие патологии, необходимо регулярно проходить комплексное обследование всего организма, до конца лечить вирусные инфекционные заболевания, бороться с вредными привычками.
Синдром Гудпасчера — редкое, но тяжелое системное заболевание, часто недооцениваемое даже квалифицированными специалистами. Подобные синдромы иногда встречаются во врачебной практике. Необходимо помнить об их классических проявлениях, особенностях диагностики, возможности атипичного и молниеносного течения, а также смертельного исхода.
Видео: презентация о системных васкулитах
Рекомендации читателям СосудИнфо дают профессиональные медики с высшим образованием и опытом профильной работы.
На ваш вопрос ответит один из ведущих авторов сайта.
В данный момент на вопросы отвечает: А. Олеся Валерьевна, к.м.н., преподаватель медицинского вуза
Поблагодарить специалиста за помощь или поддержать проект СосудИнфо можно произвольным платежом по ссылке.
причины, признаки, диагностика, терапия — Medist.info
Содержание статьи

Синдром Гудпасчера — редкое иммуновоспалительное заболевание неизвестной этиологии, характеризующееся диффузным поражением альвеолярного аппарата легких и мембран клубочков почек. Это системный капиллярит, проявляющийся сочетанным поражением сосудов легких и почек и протекающий по типу гломерулонефрита и экссудативной пневмонии с кровохарканьем.
Капилляры — это самые мелкие кровеносные сосуды, поражение которых приводит к дисфункции внутренних органов. Синдром Гудпасчера обычно развивается у мужчин 20-30 и 50-60 лет. Если лечение начато до развития дыхательной и почечной недостаточности, прогноз заболевания благоприятен. При отсутствии адекватной и своевременной терапии патология приводит к смерти.
Синдром Гудпасчера относится к заболеваниям аутоиммунного типа. Оно включает в себя такие недомогания как гломерулонефрит, возникающий при наличии циркулирующих в крови аутоантител, и альвеолит, сопровождающийся легочным типом кровотечений.
Причина патологии не выяснена. В результате специфических аутоиммунных нарушений в крови больных появляются аутоантитела к клеткам базальных мембран почек и легких. В сосудах развивается иммуно-воспалительный процесс, относящийся к системным васкулитам. Клинически это проявляется повторяющимися легочными кровотечениями и симптомами гломерулонефрита.
Патофизиолог и врач из США Э. У. Гудпасчер впервые описал и выделил данный синдром в самостоятельную нозологическую единицу, благодаря чему он и получил такое название.
Причины
В настоящее время этиология и патогенез синдрома Гудпасчера остаются до конца не выясненными. Большинство современных ученых утверждают, что существует наследственная предрасположенность к данному заболеванию.
Выделяют факторы, способствующие развитию данного синдрома. К ним относятся:
- Острые инфекционные заболевания,
- Переохлаждение,
- Прием некоторых лекарств,
- Курение,
- Интоксикация химическими веществами,
- Онкопатология,
- ВИЧ и СПИД,
- Алкоголизм, наркомания,
- Промышленные вредности.
Синдром Гудпасчера — пневморенальный синдром с некротическим васкулитом. Заболевание развивается по аутоиммунному механизму. Под воздействием негативных факторов внешней среды сопротивляемость иммунитета изменяется, структура основных мембран капилляров модифицируется. Продукты деградации воспринимаются организмом как антигены. В крови появляются антитела к основным мембранам почек, перекрестно реагирующие с антигенами базальных мембран легких. Это иммуноглобулины класса G. Сформированные иммунные комплексы свободно циркулируют в сосудистом русле и откладываются на стенках капилляров, артериол и венул почек и легких. Развивается аутоиммунное воспалительное заболевание почек — гломерулонефрит и альвеол легких — альвеолит. При воспалении активизируются фибробласты и начинают усиленно синтезировать соединительную ткань. Она разрастается и замещает паренхиму органа. Протеолитические ферменты в избытке выделяются в кровь и повреждают собственные ткани.

Синдром Гудпасчера может развиваться у детей, чьи матери курили и принимали алкоголь во время беременности. Ребенку не хватало кислорода и необходимых для развития питательных веществ, его легкие превратились в легкие курильщика. Наличие у беременной вирусных инфекций, поражающих органы дыхания, а также систематическое вдыхания паров углеводорода — факторы, провоцирующие развитие патологии у ребенка, имеющего наследственную предрасположенность.
Патоморфологические процессы в легких:
- Поражение периферического сосудистого русла,
- Деструктивно-пролиферативные процессы,
- Воспаление венул, артериол, капилляров,
- Развитие геморрагического альвеолита,
- Выраженное внутриальвеолярное кровоизлияние,
- Гемосидероз и пневмосклероз.
Патоморфологические процессы в почках:
- Дисциркуляторные изменения,
- Деструктивно-пролиферативные процессы,
- Экстракапиллярный гломерулонефрит,
- Гиалиноз и фиброз почек,
- Стойкая почечная дисфункция.
Клиника
Заболевание развивается остро. У больных возникает неспецифическая симптоматика: лихорадка, озноб, слабость, сонливость, бледность или диффузный цианоз, снижение веса. Затем появляются признаки легочной патологии: одышка, кашель, кровохарканье, боль в грудной клетке.

Кровохарканье — один из основных симптомов заболевания. В мокроте появляются прожилки крови или небольшие кровяные сгустки. Кровохарканье возникает периодически или присутствует постоянно. В тяжелых случаях развивается легочное кровотечение. Такое состояние считается потенциально опасным для жизни и возникает при поражении крупного легочного сосуда.
Встречается атипичное начало болезни: появляется боль в животе, тошнота, изжога, сухость и горечь во рту. Подобные клинические проявления специалисты принимают за симптомы хронического панкреатита и часто ошибаются с диагнозом.
Аускультативно определяются сухие и звонкие влажные хрипы, перкуторно — укорочение и притупление легочного звука, рентгенологически — мелкосетчатая деформация легочного рисунка, мелкоочаговые инфильтративные изменения в виде множественных теней в легочной ткани, инфильтраты разной величины в прикорневых зонах обоих легких. В крови снижается концентрация гемоглобина при отсутствии какого-либо кровотечения.
В дальнейшем к легочной симптоматике присоединяются признаки поражения почек. У больных появляется кровь в моче — гематурия, цилиндры — цилиндрурия, белки — протеинурия, олигоанурия, периферические отеки, артериальная гипертензия, бледность кожи, геморрагии, миалгия, артралгия.
Кровохарканье и гематурия приводят к железодефицитной анемии, ухудшающей общее состояние больных. При осмотре кожные покровы бледны, слизистые оболочки цианотичны, пастозны. Пациенты с синдромом Гудпасчера обычно страдают артериальной гипертензией. У них увеличены границы относительной сердечной тупости влево, приглушены тоны сердца.
Стремительное развитие заболевания характеризуется признаками острой легочной и почечной патологии. При отсутствии адекватного и своевременного лечения пациенты умирает через год от начала болезни. Причиной смерти является острая почечная недостаточность или легочное кровотечение.
При замедленном развитии основные симптомы появляются периодически. Грамотное лечение продлевает жизнь пациентов и значительно улучшает ее качество.
Диагностика
Диагностика патологии включает сбор жалоб и анамнеза жизни, болезни. Большое значение имеет семейный анамнез.

Основным методом диагностики является выявление в крови сывороточных анти-GВМ-антител. Для этого применяют серологические тесты: непрямую иммунофлюоресценцию или иммуноферментный анализ.
Для подтверждения или опровержения предполагаемого диагноза используют дополнительные методы:
- Клинические анализы крови и мочи.
- Иммунограмма.
- Клинический анализ мокроты.
- Забор клеток и тканей почек и легких из организма для их микроскопического исследования.
- Обзорная рентгенограмма легких.
- Измерение объемных и скоростных показателей дыхания.
- Электрокардиография.
- Определение парциального давления кислорода и углекислого газа в артериальной крови.
- Ультразвуковое исследование почек.
- Эхокардиография.

изменение легких при прогрессировании заболевания и легкие пациента с синдромом Гудпасчера на диагностическом снимке
Сидром Гудпасчера необходимо дифференцировать с гранулематозом Вегенера, узелковым полиартериитом, системной красной волчанкой, геморрагическим васкулитом. Эти заболевания являются аутоиммунными и имеют схожую клиническую картину, при этом у больных отсутствуют антитела к антигенам основным мембран.
Лечение
Лечением синдрома Гудпасчера занимаются ревматологи, нефрологи и пульмонологии. Своевременная диагностика и ликвидация причинного фактора позволяют замедлить дальнейшее прогрессирование патологии.
Больным назначают:
- Кортикостероиды — «Бетаметазон», «Дексаметазон», «Метилпреднизолон»,
- Цитостатики — «Азатиоприн», «Циклофосфамид». Иммуносупрессию проводят длительно, в среднем до года. Ее раннее начало позволяет притормозить прогрессирующее поражение почек.
- Симптоматическая терапия: переливания эритроцитарной массы и плазмы крови, назначение препаратов железа.
- Для удаления из крови анти-GВМ-антител проводят ежедневный плазмаферез в течение 14 дней. При развитии почечной недостаточности переходят к гемодиализу или нефрэктомии с трансплантацией почки.
Подобная терапия длится 6-12 месяцев и позволяет продлить жизнь больным. Она направлена на предотвращение формирования новых антител — аутоантителогенеза.
Прогноз заболевания в большинстве случаев неблагоприятный. Синдром Гудпасчера неуклонно прогрессирует. Основной причиной гибели больных является профузное легочное кровотечение, развитие почечной или дыхательной недостаточности. Смерть наступает спустя пару лет от начала болезни. При своевременно начатом лечении заболевание протекает относительно легко. В редких случаях возможен рецидив патологии, обусловленный продолжающимся курением или инфекционным поражением органов дыхания.
Чтобы предупредить развитие патологии, необходимо регулярно проходить комплексное обследование всего организма, до конца лечить вирусные инфекционные заболевания, бороться с вредными привычками.
Синдром Гудпасчера — редкое, но тяжелое системное заболевание, часто недооцениваемое даже квалифицированными специалистами. Подобные синдромы иногда встречаются во врачебной практике. Необходимо помнить об их классических проявлениях, особенностях диагностики, возможности атипичного и молниеносного течения, а также смертельного исхода.
Видео: презентация о системных васкулитах
— Medist
Поделитесь с друзьями в соц.сетях
Google+
Telegram
Vkontakte
Синдром Гудпасчера | nowfoods-ru.ru
Национальные клинические рекомендации (проект от 2014 года) определяют синдром Гудпасчера как болезнь, характеризующуюся образованием антител к базальным мембранам легочных альвеол и/или почечных клубочков. Заболевание проявляется легочными кровотечениями и гломерулонефритом с быстропрогрессирующим течением.
Что это такое
Заболевание было описано в 1919 году Эрнстом Гудпасчером как случай гломерулонефрита в сочетании с легочным кровотечением во время мировой эпидемии гриппа.
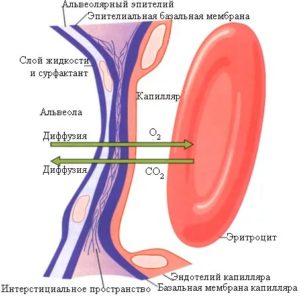
При синдроме Гудпасчера поражаются альвеолы легких или клубочки почек. Альвеолы – дыхательные пузырьки, расположенные гроздьями на концах мельчайших бронхиол. Их стенка состоит из одного слоя эпителия, контактирующего с воздухом, и одного слоя эндотелиальных клеток, лежащих на стенке кровеносного капилляра. Между этими слоями расположена базальная мембрана, проницаемая для кислорода и углекислого газа.
Почечный клубочек – мельчайшая функциональная единица почек. Он представляет собой сеть извитых капилляров, заключенных в капсулу клубочка. Капилляры выстланы слоем эндотелия, а со стороны капсулы расположены клетки – подоциты. Их разделяет базальная мембрана, пропускающая из крови в капсулу воду, соли, некоторые белки. Она продолжается и ниже, разделяя клетки почечных канальцев, выводящих первичную мочу, и кровеносные капилляры, куда всасывается основная масса жидкости из нее.

Таким образом, базальная мембрана – это «биологический фильтр», обеспечивающий выведение углекислоты и продуктов обмена из организма и поступление в него кислорода из воздуха и жидкости с солями и белками из первичной мочи. При ее повреждении эти процессы нарушаются.
При синдроме Гудпасчера к клеткам базальной мембраны образуются антитела – защитные вещества, вырабатываемые в организме. Он действует против собственных же тканей, поэтому такой процесс называется аутоиммунным. Образовавшиеся антитела и другие иммунные компоненты откладываются на базальной мембране, повреждая ее. В результате формируется гломерулонефрит – воспаление почечных клубочков, а также развивается легочное кровотечение.
В норме сосудистый эндотелий в легочных капиллярах непроницаем для образующихся антител. Поэтому они попадают к базальной мембране альвеол лишь при повышении сосудистой проницаемости. Следовательно, для поражения легких при синдроме Гудпасчера необходимы дополнительные условия:
- легочная гипертензия,
- высокое содержание кислорода во вдыхаемом воздухе,
- сепсис или наличие в крови больного токсинов,
- воздействие паров углеводородных продуктов (например, бензина),
- инфекции верхних дыхательных путей,
- курение.

Кто чаще болеет
Синдром Гудпасчера – редкое заболевание. В европейских странах оно встречается у 1 человека из 2 миллионов населения. Оно вызывает от 1 до 5% случаев всех гломерулонефритов.
Чаще страдают представители европейской расы, но случаи болезни регистрируются во всем мире.
Хотя заболеть может человек любого возраста, эта вероятность выше в двух группах:
- мужчины 20 – 30 лет,
- мужчины и женщины старше 60 лет.
Причины
Причина синдрома Гудпасчера неизвестна. Поэтому меры ее профилактики не разработаны.
Установлены некоторые факторы, возможно, имеющие отношение к возникновению заболевания:
- вирусные инфекции, например, грипп А2c,
- длительный контакт с бензином и органическими растворителями,
- курение,
- ударно-волновая литотрипсия («дробление камней») в мочеточнике при мочекаменной болезни,
- генетические особенности – наличие у человека некоторых генов системы HLA.
Развитие болезни
Синдром Гудпасчера – аутоиммунное заболевание, вызванное образованием антител к собственным клеткам организма. В его развитии участвуют антитела, образующиеся к базальной мембране клубочков. Они направлены на связывание с определенным (четвертым) видом коллагена, причем с одним из участков его молекулы – неколлагеновым доменом 3-ей цепи.

Существуют разные типы коллагена. 4-й тип представляет собой сеть из соединенных спиралей, каждая из которых состоит из 3-х нитей. Именно на определенный фрагмент такого биополимера и нацелены патологические аутоантитела. Этот фрагмент называется антигеном Гудпасчера, и у здоровых людей не вызывает никаких патологических реакций.
Антиген Гудпасчера в большом количестве имеется в почечных клубочках, альвеолах, а также в стенках капилляров сетчатки, улитки внутреннего уха, сосудистых сплетениях мозга.
Антитела связываются с антигеном Гудпасчера, что вызывает активацию системы комплемента – особых иммунных белков. Последовательно развертывается каскадная белковая реакция, в результате которой в очаг контакта антител с антигенами привлекаются воспалительные клетки – лейкоциты.
Лейкоциты пропитывают пораженные ткани и разрушают их. В ответ на сложную реакцию иммунитета в итоге происходит увеличение количества эпителиальных клеток, которые откладываются на базальной мембране в виде микроскопических полулуний. В итоге функция почек значительно нарушается, и они не могут полноценно выводить токсичные продукты. Такая же реакция в легочных сосудах приводит к их повреждению и попаданию крови в полость альвеол.
Симптомы
В начале болезни появляются неспецифические симптомы синдрома Гудпасчера:
- недомогание, необъяснимая слабость, быстрая утомляемость,
- повышение температуры тела без ясной причины,
- боли в различных суставах без их отека или покраснения,
- снижение веса.
Уже на этой стадии, даже при отсутствии легочных кровотечений, у больного появляется анемия.
Неспецифические симптомы при синдроме Гудпасчера обычно выражены слабее, чем при других ревматологических заболеваниях. Нередко больной не обращается к врачу, и болезнь начинает быстро прогрессировать.
Почти у 70% пациентов первым симптомом болезни становится кровохарканье. Особенно оно характерно для курильщиков. Сейчас врачи отмечают снижение частоты этого симптома, что, возможно, связано с уменьшением распространенности этой вредной привычки.
Кроме кровохарканья, симптомы включают одышку и кашель, а позднее развивается легочное кровотечение.
Легочное кровотечение не обязательно возникает на фоне кровохарканья и не зависит от его выраженности. У многих больных оно развивается внезапно и становится причиной гибели в течение нескольких часов. Такое состояние сопровождается сильной одышкой и синюшностью кожи. Оно может осложниться отеком легкого или пневмонией.
Через несколько месяцев после появления первых легочных симптомов у больного с синдромом Гудпасчера проявляется быстро прогрессирующий гломерулонефрит, который становится причиной почечной недостаточности. Такое состояние также нередко приводит к летальному исходу в течение ближайших двух лет.
Основные симптомы поражения почек:
- слабость, отсутствие аппетита, бледность кожи,
- головная боль и боли в пояснице,
- разнообразные боли в области сердца,
- повышение артериального давления,
- распространенные отеки,
- ухудшение зрения,
- снижение объема мочи.
Эти симптомы при синдроме Гудпасчера полностью проявляются уже через 4 – 6 недель после их возникновения. Поэтому такой гломерулонефрит и называют быстропрогрессирующим.
Синдром Гудпасчера у детей
Случаи синдрома Гудпасчера у детей регистрируются редко. Это заболевание является причиной 0,4 1% случаев тяжелой почечной недостаточности у пациентов моложе 20 лет. Средний возраст таких больных составляет 17 лет. Смертность от синдрома Гудпасчера у детей составляет от 0 до 3%, прогноз у них лучше, чем у взрослых.
Заболеваемость девушек и юношей примерно одинаковая. Но болезнь поражает не только подростков. Самому младшему из известных больных было 11 месяцев.
В литературе приведены лишь несколько десятков случаев заболевания. Синдром Гудпасчера у детей поражает почки и становится причиной гломерулонефрита, в дальнейшем вызывающего почечную недостаточность. Одним из ранних признаков болезни служит появление эритроцитов в моче. Поэтому важно регулярно проходить с ребенком профилактические осмотры и сдавать анализы. При подозрении на поражение почек следует тщательно обследоваться у нефролога и при необходимости обязательно соглашаться на биопсию этого органа.
Лечение проводится так же, как и у взрослых пациентов.
Синдром Гудпасчера: диагностика
При подозрении на синдром Гудпасчера необходимо провести иммуноферментный анализ (ИФА) крови с определением антител к базальной мембране клубочков. Кроме того, всем больным с быстропрогрессирующим гломерулонефритом обязательно должна быть выполнена биопсия почки. При гистологическом изучении биопсийного материала под микроскопом определяют специфичные изменения, которые в сочетании с выявлением антител позволяют достоверно поставить диагноз синдрома Гудпасчера.

Дополнительные исследования:
- анализ мокроты: обнаруживаются сидерофаги – клетки, поглотившие эритроциты и содержащийся в них гемоглобин,
- анализ крови: повышена СОЭ, увеличено число лейкоцитов, снижена концентрация гемоглобина и эритроцитов,
- биохимический анализ крови: увеличен уровень креатинина, калия и мочевой кислоты, нарушены показатели липидного обмена,
- анализ мочи: обнаруживаются эритроциты и белок,
- проба Реберга: снижение скорости клубочковой фильтрации.
Диагностика синдрома Гудпасчера должна сопровождаться исключением других заболеваний. Их перечень довольно обширен. Поэтому при подозрении на это заболевание пациент должен быть как можно скорее направлен к ревматологу, а также осмотрен нефрологом и пульмонологом.
С какими заболеваниями проводится дифференциальная диагностика:
| Ревматологические болезни | Патология почек | Заболевания легких |
|
|
|
Точный диагноз можно поставить только по результатам биопсии почек, реже проводится биопсия легких.
Лечение
Без лечения синдром Гудпасчера быстро приводит к гибели больного, в основном от почечной недостаточности, реже – от легочного кровотечения.
Ограничений по питанию нет, за исключением случаев почечной недостаточности.
Практически всем больным назначается комплексная терапия, которая включает преднизолон, циклофосфамид и сеансы плазмафереза. Такое лечение направлено на удаление аутоантител и подавление воспалительного процесса в почках. Оно эффективно у 80% пациентов.
Если содержание креатинина в крови превышает 600 мкмоль/л, эффективность лечения значительно снижается, и в этом случае терапию дополняют регулярными пожизненными сеансами гемодиализа. Без этого прогноз болезни неблагоприятный.
Под действием терапии антитела к базальной мембране исчезают в течение 1 – 1,5 лет. Наступает ремиссия заболевания. Однако у 2 – 10% больных в последующем развивается обострение. Оно возникает в течение первых 10 лет после выздоровления и характеризуется легочным кровотечением либо поражением почек. Лечение осуществляют так же, как и в дебюте болезни.
После того, как антитела к базальной мембране не будут обнаруживаться в крови в течение полугода, рассматривается вопрос о пересадке почки. Рецидив болезни в трансплантированном органе развивается в 1- 10% случаев.
Смертность при первом эпизоде болезни достигает 40%. Чем раньше начато лечение, тем больше шансов у больного на выздоровление. При рецидиве патологии пациент уже знаком с ее симптомами, лечение начинается раньше, и поэтому прогноз лучше.
В среднем 5-летняя выживаемость при этом заболевании составляет 80%. В регулярных сеансах гемодиализа нуждается менее 30% выживших больных. Однако средняя продолжительность жизни составляет лишь около 6 лет, и факторами ее снижения являются пожилой возраст и легочное кровотечение.
Таким образом, выживаемость при синдроме Гудпасчера практически полностью зависит от сроков диагностики и начала терапии. Чем раньше больной обратится к врачу, чем раньше он окажется в руках специалиста-ревматолога или нефролога, пройдет процедуру биопсии почки и начнет полноценное лечение, тем больше вероятность выздоровления.
Видеообзор по синдрому Гудпасчера
 Загрузка…
Загрузка…
симптомы, диагностика, лечение у детей и взрослых, клинические рекомендации
При синдроме Гудпасчера из-за развития аутоиммунной реакции разрушаются капилляры в почечной и легочной ткани. Клинические проявления – кровотечения из легких, гломерулонефрит с прогрессирующей почечной недостаточностью. Для подтверждения диагноза проводится биопсия, исследуют кровь на специфические антитела. Без лечения прогноз неблагоприятный.
📌 Читайте в этой статье
Причины синдрома Гудпасчера
В качестве факторов, которые могут нарушить нормальную работу иммунной системы, встречаются:
- вирус гриппа, гепатита,
- медикаменты,
- работа с лаками, красками, растворителями, бензином,
- отягощенная наследственность.
В клеточных мембранах почечных клубочков и легочных альвеол имеется особый компонент, к которому начинают вырабатываться антитела при сбое иммунитета. Т-лимфоциты, макрофаги, цитокины распознают его как чужеродный антиген и начинают разрушать ткани легких и почек.
При этом происходят такие процессы:
- в почках – отечность, некроз, склероз гломерул, замещение соединительной тканью;
- в легких – воспаление капилляров, инфильтраты, пневмофиброз и склерозирование.
В результате функционирующих клеток остается немного, поэтому развивается почечная и легочная недостаточность.
Рекомендуем прочитать статью о тромбофлебите вен лица и шеи. Из нее вы узнаете о симптомах и причинах заболевания, методах хирургического и медикаментозного лечения.
А здесь подробнее о внутреннем варикозе.
Клиника заболевания
В зависимости от состояния иммунной системы течение болезни может быть:
- тяжелым (злокачественным),
- умеренным (среднетяжелым),
- медленно прогрессирующим.
При этом у относительно здоровых молодых людей в связи с большей активностью иммунитета синдром Гудпасчера протекает тяжелее, чем у пожилых или с сопутствующей хронической патологией. При злокачественном варианте болезни возникает пневмония с легочными кровотечениями и стремительно нарастающая недостаточность почек из-за нефрита.
При медленном развитии этой патологии долгое время отсутствует кровотечение, а клинические проявления связаны с гломерулонефритом.
Симптомы у взрослых и детей
Чаще всего диагностируют синдром Гудпасчера в двух возрастных группах – 20 — 30 и 50 — 55 лет. У детей обнаруживают признаки болезни после 11 лет жизни. Нарастание симптомов этой патологии пациенты связывают с перенесенной вирусной инфекцией или вдыханием паров органических углеводородов. Начальные проявления болезни:
- субфебрильная температура тела;
- общая слабость, потеря веса, быстрая утомляемость, головокружение;
- затрудненное дыхание и приступы кашля;
- частое образование кровоподтеков на коже и разрывы капилляров глаз;
- боль в грудной клетке, мышцах и суставах;
- бледность или цианотичный оттенок кожных покровов;
- появление крови в мокроте.
В развернутой стадии возникает легочное кровотечение, отек легких, перикардит и присоединяются почечная гипертензия, отеки на лице и нижних конечностях, появляется кровь в моче.
Смотрите на видео о синдроме Гудпасчера:
Диагностика
Пациенты с этим заболеванием обычно выглядят бледными, истощенными, лицо, а особенно нижние веки, отечные. При прослушивании легких могут быть сухие и влажные хрипы, которые становятся сильнее при кровохаркании.
Данные дополнительных методов исследования:
- Анализ крови – анемия, повышенное количество лейкоцитов, эритроциты разных размеров и формы, СОЭ гораздо выше нормы.
- Анализ мочи – белок и эритроциты, цилиндры.
- Анализ мочи по Зимницкому – плотность низкая и равная в нескольких порциях.
- Биохимия крови – железо ниже нормы, повышен креатинин и мочевина.
- Анализ мокроты – большое число эритроцитов, фагоцитов, поглощающих железо, пигментов из оксида железа.
- Иммунологический анализ крови – антитела к мембране капилляров.
- Рентген легких – мелкие очаги в множественном количестве, усилен легочной рисунок.
- Биопсия почек – очаговый гломерулонефрит с участками некроза.
- Биопсия легких – альвеолит, кровоизлияния.
- Иммунофлюоресцентное исследование образцов тканей – отложение иммунных комплексов вдоль капилляров.
Лечение синдрома Гудпасчера
При наличии легочного кровотечения и прогрессирования гломерулонефрита пациентам назначается гормональная терапия ударными дозами Метипреда или его комбинацией с Циклофосфаном.Для удаления циркулирующих комплексов антиген–антитело используется плазмаферез через день на протяжении 2 -3 недель.
Если достигнута ремиссия болезни, подтвержденная лабораторными и рентгенологическими методами обследования, то применяют поддерживающие дозы гормонов, переливание крови, препараты для лечения анемии.
Прогрессирование недостаточности функции почек является показанием к гемодиализу и планированию трансплантации почки. При этом развитие нефрита в пересаженном органе – это частое осложнение.
Клинические рекомендации больным
Если обнаружен синдром Гудпасчера, то необходимо придерживаться таких рекомендаций:
- Лечение должно проводиться только в условиях стационара, так как необходим постоянный врачебный и лабораторный контроль.
- Для того чтобы повысить шансы на обратное развитие симптомов болезни, требуется полный отказ от курения, употребления алкогольных напитков, самостоятельного приема медикаментов.
- При наличии повышенного давления и отеков из диеты исключается соленая, жареная пища, сводится до минимума употребление мяса, рыбы, сыра, творога. Запрещены навары и острые соусы.
- Режим назначается постельный или щадящий, нужно избегать физического и эмоционального напряжения, переохлаждения или перегревания, контактов с инфицированными больными.
Прогноз для взрослых и детей
Имеются случаи, когда (по неизвестным причинам) наблюдается самопроизвольное наступление стойкой ремиссии, но они встречаются крайне редко. В целом прогноз как для детей, так и взрослых пациентов неблагоприятный, особенно при отказе от лечения. Наступает тяжелая степень недостаточности функции легких и почек.
Если течение болезни стремительное, то без адекватной терапии больные погибают за 2 — 3 недели. При более легких формах смертельный исход наступает через 7 — 30 месяцев.
Синдром Гудпасчера относится к тяжелой форме поражения капилляров почек и легких. Причина болезни – формирование аутоиммунной реакции. Клиническая картина проявляется легочными кровотечениями и прогрессирующим гломерулонефритом на фоне уремии.
В лечении используют большие дозы кортикостероидов и цитостатиков. При выраженной недостаточности почек применяют гемодиализ. Прогноз заболевания при отсутствии интенсивной терапии неблагоприятный.
Читайте также
Синдром Бругада: причины, типы, диагностические…
Одним из угрожающих жизни заболеваний может стать синдром Бругада, причины которого преимущественно наследственные. Только лечение и профилактика могут спасти жизнь больного. А чтобы определить тип, врач анализирует ЭКГ-признаки и диагностические критерии больного.Синдром Бланда — Уайта — Гарланда: причины у взрослых…
Такая патология, как синдром Бланда — Уайта — Гарланда, считается одной из самых серьезных угроз для здоровья ребенка. Причины кроются в особенности внутриутробного развития. Лечение довольно сложное, часть детей не доживает до года. У взрослых жизнь тоже сильно ограничена.Синдром Черджа (Стросса, Штрауса)
Атипичное поражение вен, капилляров и других сосудов как аллергическая реакция на внешние раздражители называется синдром Черджа — Стросса (Штрауса). Как лечить патологию?Синдром Дресслера: что значит в кардиологии…
Возникает синдром Дресслера после инфаркта как реакция на неправильную терапию. В кардиологии назван в честь врача-открывателя. Неотложная помощь обычно не требуется. Диагностика и лечение проводится амбулаторно. После инфаркта соблюдение рекомендаций поможет избежать последствий синдрома.Синдром Бадда-Киари: симптомы у взрослых и детей…
Возникает синдром Бадда из-за закупорки тромбом вен печени. Симптомы у взрослых и детей схожи с желтухой, но развиваются быстрее и гораздо опаснее. Диагностика синдрома Бадда-Киари — УЗИ, анализы крови, КТ, МРТ. Лечение проводится экстренно, иначе пациент может умереть.
Синдром Гудпасчера
Синдром Гудпасчера представляет собой иммуно-воспалительное заболевание мелких сосудов легких и почек. Классической триадой, выражающей клинико-патогенетическую сущность этой болезни, являются легочные кровотечения, гломерулонефрит и антитела к антигенам основной мембраны капилляров легких и почек. Заболевание встречается редко и может поражать любой возраст, но чаще болеют молодые мужчины.Причины
Конкретные причины неизвестны; не раз описывалось развитие синдрома Гудпасчера после недавно перенесенного гриппа или вдыхания углеводородов. В связи с этим не исключено, что подобные воздействия таким образом изменяют химическую структуру упомянутых выше антигенов основных мембран, что они приобретают аутоантигенные свойства и вызывают продукцию соответствующих антител с патогенными свойствами.В тканях почек с помощью иммунофлюоресцентного метода обнаруживают линейные отложения антител к базальным мембранам, сочетающиеся в ряде случаев с отложениями фракции комплемента С3. В то же время при электронномикроскопическом исследовании не обнаруживают отложений иммунных комплексов.
Циркулирующие антитела к базальным мембранам канальцев, клубочков и легочных альвеол в сыворотке крови обнаруживают более чем у 90% больных (особенно в ранней стадии заболевания), однако они не отражают тяжести органных изменений или общего прогноза, имея, таким образом, в основном диагностическое значение. Уровень сывороточного комплемента и циркулирующих иммунных комплексов в норме.
При гистологическом исследовании почечные клубочки у некоторых больных могут выглядеть нормальными, но в большинстве случаев наблюдается явная патология — от очаговых пролиферативных изменений до некротического гломерулонефрита. Наиболее часто развиваются экстракапиллярные «полулуния». В легких находят кровоизлияния в полость альвеол с картиной альвеолита или без нее.
В начале заболевания клинические проявления связаны прежде всего с поражением легких — кашель, небольшая одышка и особенно кровохарканье; реже наблюдается легкий цианоз. При аускультации возможны влажные хрипы. Рентгенологически характерны инфильтраты разной величины в обоих легких, особенно в прикорневых областях. В мокроте, как правило, обнаруживают макрофаги, содержащие железо. Повышенное отложение железа в легочной ткани может быть установлено сканированием.
У многих больных имеют место лихорадка, боль в суставах, резкая общая слабость, но в ряде случаев эти симптомы выражены слабо или отсутствуют. У большинства больных с первых дней или недель заболевания регистрируют признаки гломерулонефрита. В анализах крови обнаруживают повышенную СОЭ и лейкоцитоз; позже в результате легочных кровотечений возможна гипохромная анемия.
Течение
Течение болезни в целом неблагоприятное, хотя и неоднотипное. На первых этапах основной угрозой являются легочные геморрагии, причем нередко больной умирает в результате первого и единственного профузного кровотечения. У ряда переживших это кровотечение может развиться относительная ремиссия легочного процесса, но во многих случаях кровохарканье и легочные геморрагии рецидивируют.Поражение почек у отдельных больных остается относительно нетяжелым, но в большинстве случаев быстро прогрессирует с развитием олигурической почечной недостаточности, приводящей к смерти в течение нескольких месяцев и даже недель. Средняя продолжительность жизни у неадекватно леченных больных составляет менее полугода.
При дифференциальном диагнозе синдрома Гудпасчера следует иметь в виду, что сочетание легочного кровотечения с выраженной почечной патологией (в том числе с недостаточностью почек) может встретиться при гранулематозе Вегенера, узелковом полиартериите, системной красной волчанке, геморрагическом васкулите, криоглобулинемии, эмболии ветвей легочной артерии вследствие тромбоза почечной вены, болезни легионеров и даже при тяжелой недостаточности кровообращения с выраженным застоем в легких и почках. Однако все эти заболевания отличаются от синдрома Гудпасчера по клиническим признакам и отсутствию антител к антигенам базальных мембран.
Лечение
Современная лекарственная терапия несколько улучшила прогноз синдрома Гудпасчера. При угрожающих легочных кровотечениях показано парентеральное введение метилпреднизолона по типу пульс-терапии (500—1000 мг в день), после чего переходят на длительный прием кортикостероидов внутрь (по 40— 80 мг преднизолона в сутки с очень медленным и постепенным снижением дозы). При отсутствии тяжелых кровотечений стероиды назначают внутрь с начала лечения.Имеются указания на нарастание эффекта в случаях их сочетания с длительным приемом иммунодепрессантов — азатиоприна или циклофосфамида по 150—200 мг в день. Значительное улучшение почечных изменений и практическая ремиссия легочного процесса описаны у больных, которым назначали повторные курсы плазмафереза (с обменом 2—4 л плазмы в день процедуры) в комбинации с рассмотренным выше лекарственным лечением. Положительный эффект наблюдался даже у больных с уже сформированными пролиферативными изменениями («полулуниями») в почечных клубочках.
Следует помнить, что при легочных кровотечениях противопоказаны антикоагулянты, которые назначают при других васкулитах. У больных с почечной недостаточностью на фоне необратимых морфологических изменений (выраженный фиброз, облитерация клубочков, атрофия канальцев) рассчитывать на улучшение можно только в результате применения регулярного гемодиализа либо трансплантации почки (хотя в трансплантированной почке в последующем не исключается развитие гломерулонефрита).
Обобщая, следует признать, что современная терапия привела к некоторому улучшению течения синдрома Гудпасчера, но не привела к принципиальным успехам. Тем не менее можно полагать, что заболевание в принципе обратимо, в пользу чего свидетельствуют единичные его спонтанные ремиссии.
Сигидин Я.А., Гусева Н.Г., Иванова М.М.
Опубликовал Константин Моканов
Синдром Гудпасчера — причины, симптомы, диагностика и лечение
В медицинской терминологии под синдромом Гудпасчера подразумевают особый синдром, который определяется аутоиммунными нарушениями, ведущими к поражению базальных мембран альвеол легких, а также почечных клубочков, т. е. в патологический процесс вовлечены два органа: легкие и почки. В организме образуются антитела к перечисленным органам.

Все вышеперечисленные синонимические синдромы отягощаются нефритом и гломерулонефритом
Ключевое проявление – рецидивирующие и прогрессирующие легочные кровотечения в сочетании с гломерулонефритом.
Разберемся, что за заболевание синдром Гудпасчера.
История и статистика
Впервые клинические проявления данной болезни были описаны и систематизированы Гудпасчером в 1919 году, отсюда название данного синдрома. Во время пандемии гриппа данный синдром был выделен в отдельный отягощенный синдром, такой как сочетание гломерулонефрита и легочного кровотечения.
Это достаточно редкая патология — синдром Гудпасчера и кровохарканье, им чаще болеют молодые люди от 12 до 35 лет преимущественно мужского пола.
В европейских странах, в которых он встречается относительно чаще, частота случаев 1:2 млн.
Этиология синдрома
В современной медицине не существует однозначного ответа относительно этиологии заболевания
Есть лишь некоторые предположения, среди которых можно выделить следующие возможные причины синдрома Гудпасчера:

- Химические поражения тканей в результате аспирации органических растворителей и летучих углеводородов.
- Некоторые исследователи рассматривают данный синдром не как отдельное заболевание, а как вариацию идиопатического гемосидероза легких. Данное предположение основано на косвенном доказательстве существования переходного состояния между этими двумя заболеваниями, как клинически обусловленного, так и патоморфологически.
- Процедура дробления камней при мочекаменной болезни.
- Генетическая природа, некоторые гены HLA.
- Также имеют предположения о вирусно обусловленном происхождении заболевания, но в отношении данного предположения не собрано достаточного количества фактов.
Патогенез синдрома Гудпасчера
Рассмотрим подробнее анатомические особенности строения поражаемых органов и особенности данной патологии.
При болезни Гудпасчера происходит поражение альвеол и клубочков почек.
Альвеолы представляют собой гроздеообразные дыхательные пузырьки, которые находятся на концах мельчайших бронхиол. Стенки альвеол имеют два слоя: слой эпителия, который имеет прямой контакт с воздухом, и слой эндотелиальных клеток, которые располагаются на стенках кровеносных капилляров. Промежуток между упомянутыми слоями содержит особую мембрану, базальную мембрану, в которую проникает кислород и углекислый газ.
Почечные клубочки представляют собой строительный материал почек, их мельчайшую функциональную единицу. Они состоят из капсулы и капиллярной сети, которая находится в этой капсуле. Внутренняя поверхность капилляров содержит особый слой эндотелия, а внешняя сторона, обращенная к капсуле, представлена подоцитами. Между собой они разделены базальной мембраной, которая несет пропускную функцию — она пропускает соли, воду, белки из крови в капсулу. Расположение базальной мембраны не ограничено вышеописанным расположением. Она также разделяет почечные канальца, функцией которых является вывод первичной мочи. Также она разделяет и кровеносные капилляры, в которые всасывается жидкость из нее.
Резюмируя все вышесказанное, можно отметить, что базальная мембрана является своеобразным биологическим фильтром, который обеспечивает выведение углекислого газа и веществ, образующихся в процессе обмена их в организме, а также обеспечивает поступление кислорода.

Соответственно, при повреждении мембраны все эти процессы обмена нарушаются.
Образование антител
Выше в определении мы отметили, что повреждение мембранной ткани обусловлено образованием антител к ней же самой (защитных веществ). Данный процесс относится к разряду аутоиммунных. Получается, что антитела атакуют собственную же ткань, образуя отложения патологического слоя, тем самым повреждая ее. Результатом данного аутоиммунного процесса является легочное кровотечение и гломерулонефрит — воспалительный процесс почечных клубочков.
Хотя строение сосудистого эндотелия легочных капилляров таково, что он не позволяет образующимся антителам проникнуть в него, тем не менее при наличии определенных неблагоприятных условий происходит повышение проницаемости сосудов, в результате которой антитела все-таки проникают к базальной мембране.
Неблагоприятные факторы
К таким неблагоприятным факторам синдрома Гудпасчера относят:
- повышенные концентрации кислорода во вдыхаемом воздухе;
- легочная гипертензия;
- септические поражения крови или общая интоксикация организма;
- инфекционные процессы верхних дыхательных путей;
- курение;
- аспирация паров бензина или иных видов углеводородных производных.
Что поражается первично, почки или легкие, не установлено. Тем не менее частота проявлений первичного поражения легочной ткани выше, чем таковая почечной ткани.
Гистологические пробы легочной ткани показывают наличие некротизирующего альвеолита. Как мы выше отметили, это патологическое изменение ткани, аналогичное таковому при идиопатическом гемосидерозе.

Гистологические особенности патологии
Своевременная диагностика синдрома Гудпасчера очень важна.
Гистологические пробы почечной ткани обнаруживают наличие нефрозоиефрита (сочетания липоидного дистрофического перерождения почек и диффузного гломерулонефрита). Также обнаруживается развитие очаговых внутрикапиллярных тромботических изменений и гломерулярного фиброза.
Каковы симптомы синдрома Гудпасчера?
Симптоматика и лабораторные показатели
К таковым относятся:
- кровохаркание и анемия как результат рецидивирующих легочных кровотечений;
- прогрессирующие симптомы в виде одышки, потери массы тела, болей в области груди;
- рентген легких показывает изменения отдельных небольших очагов легочной структуры в виде мелкосетчатой деформации;
- симптомы поражения почек: как мы выше отметили, чаще присоединяются после поражения легочной ткани;
- анализ мочи выявляет наличие белка, в моче также обнаруживается кровь.
- анализ крови выявляет повышенный уровень остаточного азота, прогрессирующую гипохромную железодефицитную анемию, на фоне присоединения вторичной инфекции формула крови отражает таковую.
Стоит отметить, что легочное кровотечение далеко не всегда возникает на фоне кровохарканья, и степень выраженности кровотечения не зависит от интенсивности кровохаркания. Очень часто кровотечение возникает молниеносно и приводит к фатальному исходу буквально в считанные часы. Развивается сильнейшая одышка, происходит отек легкого и развивается молниеносная пневмония.

Клиническая картина
На фоне общей характеристики вышеописанных симптомов принято выделять три формы течения данного системного заболевания:
- Злокачественная форма. Для нее характерно наличие рецидивирующего характера пневмонии и быстрое развитие гломерулонефрита.
- Медленное развитие патологических изменений в легочной и почечной тканях.
- Прогрессирующий и преобладающий над легочными изменениями гломерулонефрит в кратчайшие сроки приводит к острой почечной недостаточности.
У детей
Почему патология возникает у ребенка? Причиной тому является наследственная предрасположенность ребенка, который может быть заражен от своих родителей. В большинстве случаев недуг развивается у малышей чьи мамы в период вынашивания ребенка вели нездоровый образ жизни и курили. В результате малыш в процессе развития не получал необходимого организму кислорода, а его легкие попросту превратились в легкие курильщика. Кроме того, негативно отразиться на здоровье малыша могут и дополнительные факторы, такие как, например, наличие вирусных инфекций поражающих органы дыхания, а также вдыхания паров углеводорода.
Синдром Гудпасчера у детей часто начинается очень остро, с подъема температуры до высоких значений, появляется кровохаркание, легочное кровотечение, интенсивная одышка. Прослушивание выявляет звонкие влажные хрипы в легких. Гломерулонефрит развивается чаще всего, хоть и позже, но достаточно быстро. Как выше отметили, развитие почечной недостаточности следует практически мгновенно. Характерным иммунологическим маркером системного заболевания является наличие антител к базальным мембранам почки.
Лечить подобные заболевания, особенно у детей, необходимо под строгим контролем специалистов, при этом достаточно важным моментом является обеспечение проходимости дыхательных путей.
Учитывая то, что синдром Гудпасчера достаточно активно развивается как в молодом, так и во взрослом организме, при отсутствии правильно проведенной диагностики, а также эффективного лечения, болезнь может привести к более сложным последствиям. Более того, в медицинской практике отмечались случаи летального исхода.

Прогнозы
Прогноз патологии, к сожалению, неблагоприятный. Больной погибает в среднем в течение года. Как мы выше отметили, также встречаются формы молниеносного течения болезни, когда от первых признаков болезни в виде лихорадки до фатального исхода проходит буквально неделя.
Механизм развития болезни
Синдром Гудпасчера – заболевание аутоиммунное, т. е. вызванное генерацией антител к собственным клеткам. Базальная мембрана почечных клубочков является местом, где образуются эти антитела. Эти антитела связываются с определенным доменом в составе четвертого вида коллагена.
Именно эта часть коллагенов четвертого типа и является целевой точкой антител. Эта часть коллагена четвертого типа называется антигеном Гудпасчера.
У здоровых людей этот антиген не является спусковым механизмом патологических цепочек. Болезнь поражает легочную и почечную ткань, потому что именно в этих тканях содержится большое количество антигенов данного вида.
При образовании связи антител с антигеном Гудпасчера происходит запуск системы комплемента. Это иммунные белки, точнее их особый вид. Эта образовавшаяся связь является спусковым механизмом патологической цепочной белковой реакции. В очаге контакта антител и антигенов происходит связь с лейкоцитами.
Все идет к тому, что лейкоциты активно атакуют пораженные участки ткани, тем самым разрушая их. Иммунным ответом на данный процесс является резкое увеличение числа эпителиальных клеток. Происходит их значительное отложение на поверхности базальной мембраны. Орган начинает быстро утрачивать свою функциональность, не справляется с нагрузкой, в организме быстро накапливаются продукты жизнедеятельности.

Механизмы патологических изменений в почках и легких имеют идентичное течение.
Лечение синдрома Гудпасчера
Имеются лишь методы замедления прогрессирования болезни с целью продления жизни больного. С этой целью назначают кортикостероиды и иммуносупрессанты, проводят гемодиализ, после которого при необходимости проводят нефрэктомию и пересадку почек, которые позволяют устранить источник антигенных реакций. Плазмаферез позволяет удалить циркулирующие антитела.
Было замечено, что антитела против базальных мембран не определяются в сыворотке крови в среднем через полгода с начала болезни. Именно поэтому имеется предположение, что проведение вышеупомянутых мер интенсивной терапии позволяет продлить жизнь пациента до прекращения патологического аутоиммунного процесса.
К симптоматическим мерам относят переливание крови и борьбу с железодефицитной анемией.
При синдроме Гудпасчера клинические рекомендации должны строго соблюдаться.
Синдром Гудпасчера — причины, симптомы, диагностика и лечение
В медицинской терминологии под синдромом Гудпасчера подразумевают особый синдром, который определяется аутоиммунными нарушениями, ведущими к поражению базальных мембран альвеол легких, а также почечных клубочков, т. е. в патологический процесс вовлечены два органа: легкие и почки. В организме образуются антитела к перечисленным органам.
Все вышеперечисленные синонимические синдромы отягощаются нефритом и гломерулонефритом
Ключевое проявление – рецидивирующие и прогрессирующие легочные кровотечения в сочетании с гломерулонефритом.
Разберемся, что за заболевание синдром Гудпасчера.
История и статистика
Впервые клинические проявления данной болезни были описаны и систематизированы Гудпасчером в 1919 году, отсюда название данного синдрома. Во время пандемии гриппа данный синдром был выделен в отдельный отягощенный синдром, такой как сочетание гломерулонефрита и легочного кровотечения.
Это достаточно редкая патология — синдром Гудпасчера и кровохарканье, им чаще болеют молодые люди от 12 до 35 лет преимущественно мужского пола.
В европейских странах, в которых он встречается относительно чаще, частота случаев 1:2 млн.
Этиология синдрома
В современной медицине не существует однозначного ответа относительно этиологии заболевания
Есть лишь некоторые предположения, среди которых можно выделить следующие возможные причины синдрома Гудпасчера:
- Химические поражения тканей в результате аспирации органических растворителей и летучих углеводородов.
- Некоторые исследователи рассматривают данный синдром не как отдельное заболевание, а как вариацию идиопатического гемосидероза легких. Данное предположение основано на косвенном доказательстве существования переходного состояния между этими двумя заболеваниями, как клинически обусловленного, так и патоморфологически.
- Процедура дробления камней при мочекаменной болезни.
- Генетическая природа, некоторые гены HLA.
- Также имеют предположения о вирусно обусловленном происхождении заболевания, но в отношении данного предположения не собрано достаточного количества фактов.
Патогенез синдрома Гудпасчера
Рассмотрим подробнее анатомические особенности строения поражаемых органов и особенности данной патологии.
При болезни Гудпасчера происходит поражение альвеол и клубочков почек.
Альвеолы представляют собой гроздеообразные дыхательные пузырьки, которые находятся на концах мельчайших бронхиол. Стенки альвеол имеют два слоя: слой эпителия, который имеет прямой контакт с воздухом, и слой эндотелиальных клеток, которые располагаются на стенках кровеносных капилляров. Промежуток между упомянутыми слоями содержит особую мембрану, базальную мембрану, в которую проникает кислород и углекислый газ.
Почечные клубочки представляют собой строительный материал почек, их мельчайшую функциональную единицу. Они состоят из капсулы и капиллярной сети, которая находится в этой капсуле. Внутренняя поверхность капилляров содержит особый слой эндотелия, а внешняя сторона, обращенная к капсуле, представлена подоцитами. Между собой они разделены базальной мембраной, которая несет пропускную функцию — она пропускает соли, воду, белки из крови в капсулу. Расположение базальной мембраны не ограничено вышеописанным расположением. Она также разделяет почечные канальца, функцией которых является вывод первичной мочи. Также она разделяет и кровеносные капилляры, в которые всасывается жидкость из нее.
Резюмируя все вышесказанное, можно отметить, что базальная мембрана является своеобразным биологическим фильтром, который обеспечивает выведение углекислого газа и веществ, образующихся в процессе обмена их в организме, а также обеспечивает поступление кислорода.
Соответственно, при повреждении мембраны все эти процессы обмена нарушаются.
Образование антител
Выше в определении мы отметили, что повреждение мембранной ткани обусловлено образованием антител к ней же самой (защитных веществ). Данный процесс относится к разряду аутоиммунных. Получается, что антитела атакуют собственную же ткань, образуя отложения патологического слоя, тем самым повреждая ее. Результатом данного аутоиммунного процесса является легочное кровотечение и гломерулонефрит — воспалительный процесс почечных клубочков.
Хотя строение сосудистого эндотелия легочных капилляров таково, что он не позволяет образующимся антителам проникнуть в него, тем не менее при наличии определенных неблагоприятных условий происходит повышение проницаемости сосудов, в результате которой антитела все-таки проникают к базальной мембране.
Неблагоприятные факторы
К таким неблагоприятным факторам синдрома Гудпасчера относят:
- повышенные концентрации кислорода во вдыхаемом воздухе;
- легочная гипертензия;
- септические поражения крови или общая интоксикация организма;
- инфекционные процессы верхних дыхательных путей;
- курение;
- аспирация паров бензина или иных видов углеводородных производных.
Что поражается первично, почки или легкие, не установлено. Тем не менее частота проявлений первичного поражения легочной ткани выше, чем таковая почечной ткани.
Гистологические пробы легочной ткани показывают наличие некротизирующего альвеолита. Как мы выше отметили, это патологическое изменение ткани, аналогичное таковому при идиопатическом гемосидерозе.
Гистологические особенности патологии
Своевременная диагностика синдрома Гудпасчера очень важна.
Гистологические пробы почечной ткани обнаруживают наличие нефрозоиефрита (сочетания липоидного дистрофического перерождения почек и диффузного гломерулонефрита). Также обнаруживается развитие очаговых внутрикапиллярных тромботических изменений и гломерулярного фиброза.
Каковы симптомы синдрома Гудпасчера?
Симптоматика и лабораторные показатели
К таковым относятся:
- кровохаркание и анемия как результат рецидивирующих легочных кровотечений;
- прогрессирующие симптомы в виде одышки, потери массы тела, болей в области груди;
- рентген легких показывает изменения отдельных небольших очагов легочной структуры в виде мелкосетчатой деформации;
- симптомы поражения почек: как мы выше отметили, чаще присоединяются после поражения легочной ткани;
- анализ мочи выявляет наличие белка, в моче также обнаруживается кровь.
- анализ крови выявляет повышенный уровень остаточного азота, прогрессирующую гипохромную железодефицитную анемию, на фоне присоединения вторичной инфекции формула крови отражает таковую.
Стоит отметить, что легочное кровотечение далеко не всегда возникает на фоне кровохарканья, и степень выраженности кровотечения не зависит от интенсивности кровохаркания. Очень часто кровотечение возникает молниеносно и приводит к фатальному исходу буквально в считанные часы. Развивается сильнейшая одышка, происходит отек легкого и развивается молниеносная пневмония.
Клиническая картина
На фоне общей характеристики вышеописанных симптомов принято выделять три формы течения данного системного заболевания:
- Злокачественная форма. Для нее характерно наличие рецидивирующего характера пневмонии и быстрое развитие гломерулонефрита.
- Медленное развитие патологических изменений в легочной и почечной тканях.
- Прогрессирующий и преобладающий над легочными изменениями гломерулонефрит в кратчайшие сроки приводит к острой почечной недостаточности.
У детей
Почему патология возникает у ребенка? Причиной тому является наследственная предрасположенность ребенка, который может быть заражен от своих родителей. В большинстве случаев недуг развивается у малышей чьи мамы в период вынашивания ребенка вели нездоровый образ жизни и курили. В результате малыш в процессе развития не получал необходимого организму кислорода, а его легкие попросту превратились в легкие курильщика. Кроме того, негативно отразиться на здоровье малыша могут и дополнительные факторы, такие как, например, наличие вирусных инфекций поражающих органы дыхания, а также вдыхания паров углеводорода.
Синдром Гудпасчера у детей часто начинается очень остро, с подъема температуры до высоких значений, появляется кровохаркание, легочное кровотечение, интенсивная одышка. Прослушивание выявляет звонкие влажные хрипы в легких. Гломерулонефрит развивается чаще всего, хоть и позже, но достаточно быстро. Как выше отметили, развитие почечной недостаточности следует практически мгновенно. Характерным иммунологическим маркером системного заболевания является наличие антител к базальным мембранам почки.
Лечить подобные заболевания, особенно у детей, необходимо под строгим контролем специалистов, при этом достаточно важным моментом является обеспечение проходимости дыхательных путей.
Учитывая то, что синдром Гудпасчера достаточно активно развивается как в молодом, так и во взрослом организме, при отсутствии правильно проведенной диагностики, а также эффективного лечения, болезнь может привести к более сложным последствиям. Более того, в медицинской практике отмечались случаи летального исхода.
Прогнозы
Прогноз патологии, к сожалению, неблагоприятный. Больной погибает в среднем в течение года. Как мы выше отметили, также встречаются формы молниеносного течения болезни, когда от первых признаков болезни в виде лихорадки до фатального исхода проходит буквально неделя.
Механизм развития болезни
Синдром Гудпасчера – заболевание аутоиммунное, т. е. вызванное генерацией антител к собственным клеткам. Базальная мембрана почечных клубочков является местом, где образуются эти антитела. Эти антитела связываются с определенным доменом в составе четвертого вида коллагена.
Именно эта часть коллагенов четвертого типа и является целевой точкой антител. Эта часть коллагена четвертого типа называется антигеном Гудпасчера.
У здоровых людей этот антиген не является спусковым механизмом патологических цепочек. Болезнь поражает легочную и почечную ткань, потому что именно в этих тканях содержится большое количество антигенов данного вида.
При образовании связи антител с антигеном Гудпасчера происходит запуск системы комплемента. Это иммунные белки, точнее их особый вид. Эта образовавшаяся связь является спусковым механизмом патологической цепочной белковой реакции. В очаге контакта антител и антигенов происходит связь с лейкоцитами.
Все идет к тому, что лейкоциты активно атакуют пораженные участки ткани, тем самым разрушая их. Иммунным ответом на данный процесс является резкое увеличение числа эпителиальных клеток. Происходит их значительное отложение на поверхности базальной мембраны. Орган начинает быстро утрачивать свою функциональность, не справляется с нагрузкой, в организме быстро накапливаются продукты жизнедеятельности.
Механизмы патологических изменений в почках и легких имеют идентичное течение.
Лечение синдрома Гудпасчера
Имеются лишь методы замедления прогрессирования болезни с целью продления жизни больного. С этой целью назначают кортикостероиды и иммуносупрессанты, проводят гемодиализ, после которого при необходимости проводят нефрэктомию и пересадку почек, которые позволяют устранить источник антигенных реакций. Плазмаферез позволяет удалить циркулирующие антитела.
Было замечено, что антитела против базальных мембран не определяются в сыворотке крови в среднем через полгода с начала болезни. Именно поэтому имеется предположение, что проведение вышеупомянутых мер интенсивной терапии позволяет продлить жизнь пациента до прекращения патологического аутоиммунного процесса.
К симптоматическим мерам относят переливание крови и борьбу с железодефицитной анемией.
При синдроме Гудпасчера клинические рекомендации должны строго соблюдаться.

 Кортикостероиды – «Бетаметазон», «Дексаметазон», «Метилпреднизолон»,
Кортикостероиды – «Бетаметазон», «Дексаметазон», «Метилпреднизолон», Загрузка…
Загрузка…