Клиника (Симптом Филатова) — Скарлатина — Бактериальные инфекции — Руководство по воздушно-капельным инфекциям
Своеобразные изменения отмечаются на лице в виде бледного носогубного треугольника, не охваченного сыпью (симптом Филатова).
Этот симптом не патогномоничен только для скарлатины, он может быть и при других заболеваниях. Глаза становятся блестящими, лицо одутловатым. На местах большого трения, особенно на спине, сыпь имеет сливной характер. Полиморфизм сыпи и неравномерность распределения патогномоничны для тяжелых форм, часто бывают при септических формах и раннем наслоении аллергических проявлений.
В тяжелых, особенно токсических, случаях может быть скудная циапотичная, неравномерная сыпь с обилием геморрагии.
Скарлатинозная сыпь, особенно у детей с экссудативным диатезом, сопровождается умеренным зудом. В разгар болезни наблюдается субиктеричпость кожных покровов, которая определяется надавливанием пальцами на кожу.
Она объясняется повышением уровня билирубина в крови за счет гемолиза эритроцитов и токсического поражения печени. Повышается проницаемость капилляров, что проявляется положительным феноменом Румпеля—Лееде. На сгибах и в местах трения кожи отмечаются петехии. В некоторых случаях, кроме типичной сыпи на шее, кистях и боковых частях груди, на спине располагаются группами беловатые мелкие пузырьки вначале с прозрачным, затем с мутным содержимым величиной с булавочную головку — miliaria crystalline.
В дальнейшем они подсыхают и наблюдается мелкое шелушение кожи. Этой сыпи Н. Ф. Филатов (1899) придавал благоприятное прогностическое значение. Она часто встречается при легкой и среднетяжелой формах скарлатины. Для оценки тяжести скарлатины определяется дермографизм.
«Руководство по воздушно-капельным инфекциям», И.К.Мусабаев
Популярные статьи раздела| Нозология | Характерные симптомы | Дифференциирующий тест |
| МКБ, почечная колика | Боль схваткообразного характера, больные беспокойны, положительный симптом поколачивания, бывает повторная рвота, метеоризм, дизурические расстройства. | Ультразвуковое исследование, обзорная рентгенография органов брюшной полости, в ОАМ – лейкоцитурия, протеинурия, гематурия, соли. |
| Пороки МВС (ПМР, гидронефроз, уретеро-гидронефроз) | Тупая боль, положительный симптом поколачивания, дизурические расстройства. | Ультразвуковое исследование, экскреторная урография, микционнаяцистография, вОАМ – лейкоцитурия, протеинурия, гематурия, соли. |
| Воспаление придатков матки, нарушение менструального цикла | Боль локализуется над лоном, заболевание развивается постепенно, симптомы раздражения брюшины менее выражены или отсутствуют. | Тщательный анамнез, ультразвуковое исследование органов малого таза, ректальное исследование. |
| Киста яичника, апоплексия яичника, рефлюкс маточной крови | Боли в нижних отделах живота с одной или с обеих сторон, симптом пальпируемой опухоли, положительный симптом раздражения брюшины. | Жалобы, анамнез (гинекологический), УЗИ органов малого таза (наличие жидкости в малом тазу), ректальное исследование. |
| ОРВИ | Повышение температуры тела до 38-40 градусов, катаральные явления, выраженные симптомы интоксикации, боли по всем отделам живота | Тщательный сбор анамнеза (эпидемиологический), клиническое обследование, УЗИ органов брюшной полости. |
| Пневмония | Характерны симптомы нарушения внешнего дыхания (одышка, цианоз), кашель, аускультативно – ослабленное дыхание, хрипы влажные разного калибра в легких. | Обзорная рентгенография грудной клетки, ОАК – лейкоцитоз, ускорение СОЭ. |
| Острые инфекционные заболевания (вирусный гепатит, дизентерия, сальмонеллез) | Характерны менее выраженные местные симптомы, отсутствуют напряжение мышц передней брюшной стенки, преобладание симптомов общей интоксикации.
| Тщательный анамнез,копрограмма, кал на патологическую флору, биохимия крови (АЛТ, АСТ, общий билирубин, прямой и непрямой билирубин), анализ мочи на желчные пигменты. |
| Заболевания кроветворной системы и сосудов (тромбоцитопеническая пурпура, Болезнь Шенлейн-Геноха | Резкие боли в животе, тошнотой,боли в животе, сопровождающиеся рвотой, напряжением мышц передней брюшной стенки, может отмечаться положительный симптом «жгута», «щипка»,повышение температуры тела, геморрагическая петехиальная сыпь в области суставов. | Анамнеззаболевания, осмотр, ОАК, коагулограмма, тромбоцитопения, нарушения свертывающей системы. |
| Глистная инвазия | Характерны боль по всему животу, чаще схваткообразного характера и отсутствие повышения температуры тела. Отсутствуют лейкоцитоз и симптомы раздражения брюшины. | Анамнез заболевания, УЗИ органов брюшной полости, кал на яйца гельминтов, соскоб на яйца гельминтов. |
| Острый илеит (болезнь Крона) | Отличительнымиособенностями являются наличие тенезмов, частого жидкого стула с примесью слизи крови. | Специфических тестов нет. |
| Копростаз | Боли по всем отделам передней брюшной стенки, но преимущественно в левой подвздошной области, вздутие живота. Состояние больного удовлетворительное. В ОАК – в пределах нормы. | Анамнез заболевания. Очистительная клизма с диагностической и лечебной целью. |
| Острый панкреатит | В основном страдают дети старшей возрастной группы, характерны повторная рвота, быстро нарастающие симптомы общей интоксикации, метеоризм, боль в верхней половине живота. Заболевание начинается внезапно с острой боли в животе, чаще носящей разлитой опоясывающий характер, реже локализующейся в эпигастральной области. | УЗИ органов брюшной полости. Биохимический анализ крови — повышение диастазы в крови, общий анализ мочи- повышение диастазы. |
| Острый холецистит, калькулезный холецистит | Умеренно выраженная боль, одно- или двукратная рвота, повышение температуры тела. Локальная болезненность и защитное мышечное напряжение в точке жёлчного пузыря — положительный симптом Ортнера. | Анамнез заболевания, УЗИ органов брюшной полости, биохимия крови. |
| ИМВП, острый пиелонефрит | Боли внизу живота, повышение температуры тела, симптомы интоксикации, учащенное мочеиспускание с дизурическимирасстройствами. | Жалобы, анамнез, УЗИ органов забрюшинного пространства. В ОАМ — лейкоцитурия и бактериурия, микрогематурия. В ОАК – лейкоцитоз, ускорение СОЭ, сдвиг лейкоцитарной формулы влево. |
| Острый мезаденит | Обычно у детей с респираторными инфекциями в анамнезе. Боли в животе без четкой локализации, болезненность не локализована в правом нижнем квадранте. Мышечная защита умеренная, ригидности нет. Может сопровождаться генерализованнойлимфаденопатией. | Специфических тестов нет. |
| ОРВИ | Боли в животе, насморк, кашель, повышение температуры тела 38-40 градусов, выраженные симптомы интоксикации. | Тщательный сбор анамнеза, клиническое обследование, УЗИ органов брюшной полости и динамическое наблюдение |
| Корь, коревая краснуха, скарлатина, эпидемический паротит) | Выраженные симптомы интоксикации (вялость, головная боль, снижение аппетита, насморк с обильными слизистыми выделениями, сухой, «лающий» кашель, осиплость голоса; конъюнктивит,этапность высыпания, мелкая папулезная сыпь, повышение температуры тела до 390С и боли в животе. | Тщательный сбор анамнеза,клиническое обследование, нааличие на слизистой ротовой полости пятна Филатова-Бельского. |
| Заболевания ЖКТ (гастрит, гастродуоденит, язвенная болезнь желудка и двенадцатиперстной кишки) | Болезненность в области эпигастрия, может быть рвота, реже с кровью, измененный черный стул. | Анамнез заболевания. ЭФГДС. |
причины, симптомы, лечение, профилактика заболевания
Скарлатина – распространенная, преимущественно детская инфекция, передающаяся воздушно-капельным путем. Отсутствие вакцины от скарлатины приводит к высокой частотности заболеваемости скарлатиной в возрастной группе от 2 до 8 лет. Распространенность возбудителя скарлатины, стрептококка, очень велика. Если учитывать, что достаточно большая группа людей разного возраста является бессимптомным носителем инфекции, становится понятна причина частой заболеваемости скарлатиной.
Детский организм наиболее подвержен влиянию бактерии-возбудителя, а после перенесенной болезни формируется стойкий иммунитет. Это позволяет причислить скарлатину к инфекционным заболеваниям детского возраста. В крайне редких случаях у людей, перенесших скарлатину, отмечается вираж инфекции во взрослом возрасте. Скарлатина – опасное заболевание, знать о его особенностях, клинической картине и профилактике осложнений необходимо каждому родителю.
Скарлатина: этиология и симптоматика заболевания
Заболевание известно с давних времен как опасное для детей в возрасте от 1 до 9 лет со значительным количеством летальных исходов. До появления современных медикаментов в большинстве стран мира во время эпидемий скарлатины погибало огромное число детей. Причина ограничения возрастного периода состоит в наличии защиты ребенка материнскими антителами в первых период жизни до 1-2-х лет в зависимости от типа вскармливания и иммунитета матери и формировании собственной иммунной защиты организма у детей 8-9 лет.
История скарлатины
Скарлатина как отдельное заболевание была выделена в 1675 году Зинедгамом (Sidengam). В 1789-1824 годах Бретонне (Bretonneau) занимался составлением полной клинической картины. Лоффлер (Loffler) был первым врачом, высказавшем в 1882 году мысль о стрептококке как возбудителе скарлатины на основании выделения его из зева, крови и органов умерших. Затем инфекционисты Пирке и Музер (Pirquet, Mooser) в 1903 году в подтверждение этой гипотезы сообщили, что скарлатинозный стрептококк, в отличие от других видов бактерий данной группы,
I. Осмотр;
1) Симптом Филатова: расширение подкожных вен в верхней части грудной клетки.
2) Симптом Франка — капиллярные расширения в виде «елочки» на коже спины в области шейных и верхних грудных
1I. Пальпация:
1) Симптом Филатова — прощупывание резко увеличенных трахеобронхиальных лимфоузлов непосредственно пальцем, введенным глубоко за яремную вырезку рукоятки грудной кости.
III. Перкуссия:
1. СИМПТОМ КОРАНЬИ ДЕ ля КАМПА (МЕДОВИКОВА) — ПРОВОДИТСЯ
непосредственная перкуссия по остистым отросткам, начиная с 7-8 грудных позвонков снизу вверх. В норме получается притупление перкуторного звука на втором грудном позвонке у маленьких детей, на четвертом грудном позвонке у старших детей (притупление ниже IV позвонка говорит об увеличении бифуркационных или трахеобронхиальных лимфоузлов (ниже II).
2. Симптом чаши фипософова: проводится громкая перкуссия в первом и втором межреберье с обеих сторон по направлению к грудине (увеличение паратрахеальных лимфоузлов).
3. Симптом АРКАВИНА: перкуссия по передним подмышечным линиям снизу вверх по направлению к подмышечным впадинам (лимфоузлы корня легкого- бронхопупьмональные).
4. Симптом филатова: притупление в области рукоятки грудины (и бронхиальное дыхание) — увеличение перибронхиальных лимфоузлов. Притупление по обеим сторонам позвоночника III и IV грудных позвонков — бронхопульмональные).
IV. Аускультация:
1. Симптом смита: появление дующих шумов при запрокинутой назад голове, в то время как раструб стетоскопа установлен на коже рукоятки грудины.
2. Симптом Д’ЭСПИНА‘. проводится аускультация над остистыми отростками, начиная с 7-8 грудных позвонков, снизу вверх во время шепота ребенка (слова «кис-кис», «чашка чаю»). В норме наблюдается резкое усиление проведения звука в области первого-второго грудных позвонков (симптом отрицательный). В случае увеличения лимфатических узлов в области бифуркации трахеи проведение голоса наблюдается ниже указанных позвонков (симптом положительный).
3. Симптом домбровской; выслушиваются тоны сердца в области левого соска, а затем фонендоскоп переносится в правую аксиллярную область. В норме тоны здесь практически не слышны (симптом отрицательный). При уплотнении легочной ткани они отсюда хорошо проводятся (симптом положительный)
Занятие № 8-9. Тема: МЕТОДИКА ИССЛЕДОВАНИЯ ОРГАНОВ КРОВООБРАЩЕНИЯ Методика объективного исследования сердечнососудистой системы у детей.
/. Расспрос; 1. Жалобы
2. История настоящего заболевания,
3. История жизни больного
//. Осмотр: 1. Общий осмотр.
2. Осмотр области сердца и периферических сосудов
///. Пальпация области сердца, сосудов. Определение сердечного толчка и его свойств (сила, распространенность, болезненность, наличие систолического и диастолического дрожания (fremissement cataire), шум трения перикарда, верхушечного толчка.
IV. Перкуссия сердца:
1. Определение относительной тупости сердца (правая, левая, верхняя граница сердца).
2. Определение абсолютной тупости сердца.
3. Определение конфигурации сердца и границ сосудистого пучка, поперечника, длинника. ширины сердца.
Пятна Бельского – Филатова – Коплика. Диагностический симптом кори
Под термином «пятна Бельского-Филатова-Коплика» понимается разновидность высыпаний, характерных для такого заболевания, как корь. Патология имеет острый антропонозный вирусный характер. Корь может быть диагностирована как у детей, так и у взрослых. При этом показана срочная госпитализация больного в стационар. Ниже описаны симптомы кори, лечение и профилактика недуга.
Описание болезни
Инфекция поражает верхние дыхательные пути человека. Кроме того, в патологический процесс вовлекаются слизистые оболочки ротовой полости. В результате ухудшается общее состояние больного, у него повышается температура тела и возникает конъюнктивит. На кожном покрове появляется характерная сыпь. Пятна сильно зудят, чем доставляют сильнейший дискомфорт.
Корь — это заболевание, имеющее высокую степень заразности. Согласно статистическим данным, инфицируется 99% людей, находившихся в контакте с вирусоносителем. Патология также представляет опасность для жизни больного. При несвоевременном лечении наступает летальный исход. Согласно статистике, во всем мире ежечасно от кори погибают 15 человек.
Причины
Возбудителем заболевания является парамиксовирус. Он попадает во внешнюю среду при чихании или кашле зараженного человека. Таким образом, патология передается к здоровым людям воздушно-капельным путем.
При этом вирус практически не имеет устойчивости к негативным воздействиям внешней среды, то есть вне человеческого организма он очень быстро погибает. Таким образом, чтобы произошло инфицирование, необходимо находиться в одном помещении с больным. По истечении 5 дней с момента появления сыпи человек становится неопасным для окружающих.
Симптомы у детей
Многие родители беспокоятся относительно того, как определить корь у ребенка и сделать это своевременно. Важно помнить о том, что заболевание развивается постепенно. Оно проходит несколько стадий. Первая не сопровождается возникновением каких-либо клинических проявлений. Как правило, продолжительность инкубационного периода кори составляет 9 или 11 дней. Реже длительность данного этапа сокращается до 7 или увеличивается до 28 суток.
Затем заболевание проходит следующие стадии:
- Катаральную. У ребенка первоначально повышается температура тела до высоких значений. Затем наблюдается выраженный воспалительный процесс в области верхних дыхательных путей. Одновременно с этим возникает конъюнктивит. Глаза краснеют, у больного появляется светобоязнь и склерит, отекают веки. Через некоторое время начинает образовываться и отделяться гнойный секрет. После этого появляются характерные только для кори пятна Бельского-Филатова-Коплика. Они локализуются на слизистой оболочке губ, щек, а также на деснах. Данные высыпания являются диагностическим симптомом кори. При их появлении врач получает возможность подтвердить наличие заболевания и приступить к составлению максимально эффективной схемы лечения. После возникновения пятен больные отмечают расстройства стула, они жалуются на болезненные ощущения в области живота. Затем на кожном покрове появляется мелкая розовато-красная сыпь. Если течение патологии тяжелое, могут беспокоить мышечные судороги. Нередко у больных отмечается помутнение сознания.
- Стадию высыпаний. Мелкие пятнышки внешне напоминают узелки. В сжатые сроки сыпь увеличивается в размерах, в некоторых местах происходит слияние. При этом пятна могут носить как множественный, так и единичный характер. Первоначально они появляются на крыльях носа и за ушами. По прошествии 1 суток сыпь покрывает все лицо, шею, грудь и верхнюю часть спины. Через 2 дня пятна распространяются на все туловище и также поражают верхнюю часть рук. Еще через сутки сыпью покрываются все конечности.
- Стадию пигментации. На данном этапе общее состояние ребенка улучшается: нормализуется показатель температуры тела, уменьшается выраженность воспалительного процесса в глазах и верхних дыхательных путях. Сыпь начинает шелушиться и приобретать темно-коричневый цвет. Процесс пигментации протекает в том же порядке, в котором появлялись пятна. Примерно через 7-14 дней шелушение и сыпь исчезают, не оставив следов на кожном покрове.
Чтобы понять, как выглядит корь, достаточно посмотреть на фото ниже. На изображении представлены характерные пятна, образованные на кожном покрове.
Клинические проявления у взрослых
Симптоматика схожа с той, которая характерная для детей. Однако взрослые тяжелее переносят недуг. Интенсивность клинических проявлений у них намного сильнее.
К основным симптомам добавляются следующие признаки:
- Наличие крови в каловых массах и моче.
- Ускоренное сердцебиение.
- Насморк.
- Кашель.
- Общая слабость.
Относительно того, на какой день появляются пятна Бельского-Филатова-Коплика. Они образуются к концу 1 или на 2 сутки. Еще через несколько дней появляется сыпь. Первоначально образования в виде узелков визуализируются на шее, за ушами и на лице. Затем происходит их распространение по всему туловищу и верхним конечностям. Через несколько часов сыпь можно обнаружить и на ногах.
Формы болезни
Патология может иметь несколько степеней тяжести:
- Легкую.
- Среднюю.
- Тяжелую.
Это типичная форма недуга. Степень ее тяжести определяется выраженностью интоксикационного процесса в организме. Как правило, дети легче переносят корь. У взрослых же интенсивность клинических проявлений намного сильнее.
Существует также атипичная форма заболевания. Признаки кори в этом случае стерты, некоторые из них вовсе отсутствуют.

Диагностика
При возникновении тревожных симптомов необходимо позвонить в «Скорую помощь». Оператор проинформирует человека о том, как выглядит корь и другие возможные заболевания инфекционного характера. При подозрении на наличие заразного недуга оператор направит к пациенту бригаду медиков. Лечение кори осуществляется в стационаре. Пациента оформляют в инфекционную палату.
Для подтверждения диагноза необходимо провести ряд исследований:
- Общеклинический анализ крови.
- Оценку биохимического состава мочи.
- Иммуноферментный анализ крови с целью выявления антител к вирусу.
- Рентгенологическое обследование органов грудной клетки. Оно необходимо для своевременного выявления осложнений заболевания.
На основании результатов комплексного обследования врач составляет максимально эффективную схему лечения.
Диагностический симптом заболевания
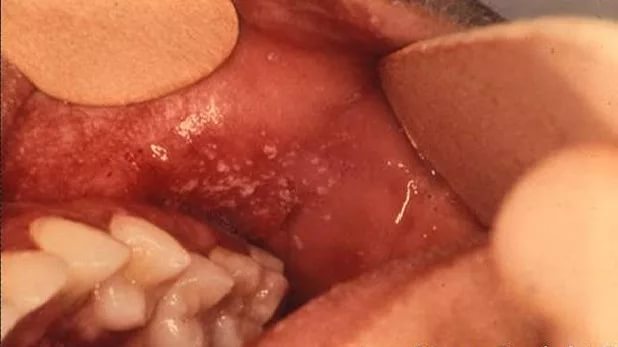
Специфическим признаком недуга являются пятна Бельского-Филатова-Коплика. Они образуются на кожном покрове к концу первых суток или на 2 день. Они являются патогномоничным признаком, за счет наличия которого у врача подтверждаются подозрения относительно того, что у пациента именно корь. Пятна Бельского-Филатова-Коплика позволяют поставить правильный диагноз на ранней стадии развития заболевания, то есть до того момента, как на коже начнет появляться мелкая сыпь. За счет этого у врача появляется возможность составить грамотную и эффективную схему лечения.
При наличии пятен создается ощущение, будто слизистая оболочка в ротовой полости больного посыпана отрубями или манной крупой. При этом они могут носить как скудный, так и обильный характер.
В большинстве случаев пятна локализуются напротив малых коренных зубов. Образования возвышаются над поверхностью слизистой оболочки. Бугорки имеют белый цвет, при этом у них четкие красные границы.
В единичных случаях происходит слияние пятен Беликова-Филатова-Коплика. В подобных ситуациях они начинают распространяться по слизистой оболочке всей ротовой полости (за исключением неба). В медицинской практике встречались случаи, когда пятна образовывались в области анального отверстия и вульвы.
На коже высыпания сохраняются в течение 2-3 дней. Как правило, они исчезают до появления узелковых новообразований. Врач при осмотре может отметить тот факт, что кожа пациента стала бархатистой в местах, где до недавнего времени локализовались пятна Бельского-Филатова-Коплика.
В некоторых случаях одновременно с ними появляется сыпь красного цвета. Она может локализоваться на задней стенке глотки, миндалинах, дужках и небе. Она появляется за 1 или 2 дня до возникновения коревой сыпи.
Лечение
Схема терапии кори включает следующие пункты:
- Соблюдение постельного режима.
- Прием иммуномодуляторов.
- Употребление антигистаминных препаратов.
- Прием нестероидных противовоспалительных средств.
- Употребление поливитаминных комплексов.
- Прием антибиотиков.
- Местное использование антисептических средств.
- Обильное питье.
- Соблюдение режима дня.
- Следование принципам лечебной диеты. Из меню необходимо исключить острые и жареные блюда, а также продукты, содержащие большое количество животного жира.

Прогноз
Исход заболевания напрямую зависит от своевременности обращения к врачу. Если патология была выявлена на ранней стадии развития, прогноз благоприятный. При соблюдении всех врачебных рекомендаций клинические проявления болезни исчезают примерно за 2 недели.
Игнорирование недуга приводит к развитию всевозможных осложнений. Первоначально нарушается работа нервной, дыхательной и сердечно-сосудистой систем. Если даже на этом этапе грамотное лечение не будет проведено, повышается риск возникновения летального исхода.
Профилактика
Вакцинация — единственный способ предотвращения развития заболевания. Именно с ее помощью врачи смогли превратить корь из заболевания с практически гарантированным летальным исходом в рядовую инфекцию.
В настоящее время производятся как многокомпонентные, так и моновакцины. Они содержат ослабленный вирус, который не способен спровоцировать развитие заболевания, но в ответ на его присутствие иммунная система вырабатывает антитела.
Относительно того, в каком возрасте делают прививку от кори. Первая вакцинация проводится в 12 месяцев. Примерно у 15 % детей после введения препарата иммунитет не вырабатывается. Тогда в каком возрасте делают прививку от кори повторно? Всем детям показана вакцинация в 6 лет, то есть перед тем, как они пойдут в школу.
В заключение
Корь — это заболевание, имеющее высокую степень заразности. При подозрении на наличие недуга необходимо вызвать бригаду скорой помощи. Для врачей важным диагностическим симптомом являются пятна Бельского-Филатова-Коплика. Это бугорки белого цвета с ровно очерченными границами красного оттенка, возвышающиеся над поверхностью слизистой. Как правило, они исчезают до возникновения коревой сыпи.
Синдромы
Синдром Андросова.
Андросова с. – клиническая картина прирастания дистального отдела большого сальника в подчревье: неопределенного характера боль в животе, усиливающаяся при транспортных вибрациях и исчезающая в горизонтальном положении; иногда — тошнота, рвота, слабость. Признаки могут симулировать другие острые и хронические заболевания брюшной полости. Наблюдается чаще в результате случайного захвата сальника в шов брюшины при ее ушивании. Иногда сальник фиксирован к рубцу пристеночной брюшины после нижнесрединной лапаротомии или разреза при аппендэктомии, реже — вследствие воспаления участка брюшины после травмы ее инструментом, а также раздражения дренажом или действием химического вещества.
Синдром Brennemann.
Синоним: острый брыжеечный лимфаденит, синдром Виленского (Wilensky).
Бренеманна с. – приступообразная боль в животе, тошнота, рвота, лихорадка, симптомы раздражения брюшины. Наблюдают при остром брыжеечном и ретроперитонеальном лимфадените. Болеют чаще дети.
Зоны Treves.
Тревса зоны – участок тонкой кишки между 1-й и 3-й сосудистыми аркадами и в терминальном отделе подвздошной кишки (у места впадения в слепую). Кровоснабжение в этих зонах слабее по сравнению с другими отделами кишки.
Аппендицит Симптомы
Симптом Брендо.
Брендо с. – наблюдают при аппендиците во время беременности: боль справа при надавливании на левый край беременной матки.
Симптом Булынина.
Булынина с. – определяют при остром аппендиците: боль, возникающая при надавливании в точках, расположенных на 3—4 см вправо от остистых отростков I и II поясничных позвонков.
Симптом Волковича (I).
Волковича с. – возможный признак хронического аппендицита: гипотрофия или атрофия мышц передней брюшной стенки в илеоцекальной области.
Симптом Волковича (II).
Волковича с. – признак хронического аппендицита: усиление боли при отведении слепой кишки кнаружи.
Симптом Волковича (III).
Волковича с. – наблюдают при хроническом аппендиците: усиление боли при наклоне туловища влево.
Симптом Волковича — Kocher.
Волковича – Кохера с. – признак острого аппендицита: боль, первоначально возникающая в подложечной области (иногда непосредственно под мечевидным отростком), спустя несколько часов локализуется в правой подвздошной области.
Симптом Воскресенского (симптом «рубашки»).
Воскресенского с. – признак острого аппендицита: при быстром проведении ладонью по передней брюшной стенке (поверх рубашки) от правого реберного края вниз больной испытывает боль.
Симптом Габая.
Габая с. – признак ретроцекального аппендицита: в области петитова треугольника, справа надавливают пальцем, потом быстро его отнимают — в момент отнятия пальца появляется боль как при симптоме Блюмберга — Щеткина.
Симптом Губергрица.
Губергрица с. – при тазовом расположении воспаленного червеобразного отростка: боль, возникающая при надавливании под паховой связкой в скарповском треугольнике.
Симптом Гусева (симптом отклонения туловища).
Гусева с. – указывает на хронический аппендицит: при попытке поднять руки вверх и отклонить туловище назад и влево в положении стоя возникает боль.
Симптом Долинова.
Долинова с. – возникает при хроническом аппендиците: боль в правой боковой области при натуживании и втягивании живота.
Симптом Жендринского.
Жендринского с. – дифференциальная диагностика между острым аппендицитом и острым сальпингооворитом :в положении лежа нажимают на брюшную стенку в точке Кюммеля (2см вправо и ниже пупка), пальцем и, не отнимая его, предлагают больной встать. Усиление боли свидетельствует об аппендиците, уменьшение —об остром сальпингооворите.
Симптом Захаржевского.
Захаржевского с. – определяют при хроническом аппендиците: боль, возникающая при захватывании складки кожи над гребешком правой подвздошной кости и массировании этой складки по направлению к правой подреберной области.
Симптом Захаровича.
Захаровича с. – определяют при хроническом аппендиците: боль, возникающая в правой боковой области в положении больного лежа на животе,— правой рукой исследующий приподнимает бедра больного (за нижнюю треть), а левой рукой надавливает на грудной отдел позвоночного столба.
Симптом Икрамова.
Икрамова с. – признак острого аппендицита: усиление болей в правой подвздошной области при прижатии правой бедренной артерии.
Симптом Михельсона.
Михельсона с. – признак острого аппендицита у беременных: усиление боли в правой половине живота в положении больной на правом боку (вследствие давления матки на воспаленный очаг).
Симптом Образцова.
Образцова с. – признак хронического аппендицита: усиление боли во время пальпации в илеоцекальной области, при этом правая нога приподнята.
Симптом Ольшанецкого.
Ольшанецкого с. – применяют для дифференциальной диагностики острого аппендицита и почечной колики: при пальпации передней брюшной стенки, в положении больного стоя, с корпусом, согнутым под углом 90°по отношению к нижним конечностям, передняя брюшная стенка расслабляется и органы, расположенные в брюшной полости, легко пальпируются. В то же время органы, расположенные забрюшинно (мочеточник, почка),не испытывают давления. В случаях, когда червеобразный отросток воспален, возникает боль при пальпации —симптом положителен. Если заинтересованы органы, расположенные забрюшинно, пальпация безболезненна —симптом отрицательный.
Симптом Островского.
Островского с. – наблюдается при остром аппендиците: больному предлагают поднять вверх (до угла 130-1400)выпрямленную в коленном суставе правую ногу и удерживать ее в этом положении. Врач быстро разгибает ее, укладывая горизонтально.
Симптом Певзнера.
Певзнера с. – наблюдают при хроническом аппендиците: усиление боли при отведении слепой кишки кверху.
Симптом Петрова.
Петрова с. – определяют при аппендиците: резкая боль, возникающая в правой боковой области в момент надавливания на брюшную стенку при одновременном переводе больного из положения лежа в сидячее.
Симптом Подоненко — Богдановой.
Подоненко – Богдановой с. – указывает на острый аппендицит тазовой локализации: при давлении на область восходящей ободочной и слепой кишок больная испытывает боль в глубине таза, более интенсивную, чем при поднятии шейки матки кверху или смещении ее в стороны при предшествовавшем влагалищном исследовании.
Симптом Пржевальского.
Пржевальского с. – определяют при хроническом аппендиците: при пальпации правой боковой области определяют уплощение мышц (по сравнению с левой). Больной не в состоянии долго удерживать правую конечность, выпрямленную в коленном суставе и приподнятую на весу. Определяют при хроническом аппендиците.
Симптом Пунина.
Пунина с. – наблюдают при аппендиците: боль, возникающая при надавливании у конца поперечного отростка IIпоясничного позвонка справа.
Симптом Раздольского.
Раздольского с. – возможный признак острого аппендицита: при перкуссии брюшной стенки молоточком или пальцем выявляется болезненность в правой подвздошной области.
Симптом Руткевича.
Руткевича с. – наблюдают при аппендиците: усиление боли при отведении слепой кишки внутрь.
Симптом Ситковского — Ортнера.
Ситковского — Ортнера с. – признак острого аппендицита: при положении больного на левом боку в илеоцекальной области появляется боль.
Симптом Филатова.
Филатова с. – свидетельствует об остром аппендиците (симптом локальной болезненности): усиление боли на определенном участке в правой боковой области при пальпации живота у детей.
Симптом Фомина.
Фомина с. – признак острого аппендицита: понижение или отсутствие брюшных рефлексов.
Симптом Черемского – Кушниренко, «кашлевой симптом».
Черемского – Кушниренко с. – признак острого аппендицита: глубокие форсированные дыхательные движения и кашель вызывают усиление болей в правой подвздошной области.
Симптом Чугаева, “струны аппендицита”.
Чугаева с. – признак острого аппендицита: при пальпации удается, прощупать сокращенные, пучки наружной косой мышцы живота, напоминающие натянутые струны.
Симптом Шиловцева.
Шиловцева с. – дифференциальная диагностика спаечной болезни и острого аппендицита: в положении лежа на спине выявляют болевую точку в правой боковой области и, не отнимая руки, предлагают больному повернуться на левый бок. Если нет спаечного процесса и слепая кишка смещается, то в найденной точке боль уменьшается и смещается ниже и левее. При этом симптом оценивают как положительный для острого аппендицита.
Симптом Яуре – Розанова.
Яуре с. – признак ретроцекального аппендицита: болезненность в правой поясничной области, в области треугольника Пти.
Симптом Яуре (II).
Яуре с. — признак хронического аппендицита: болезненность при надавливании над гребешком подвздошной кости.
Симптом Аагоn.
Аарона с. – признак аппендицита: боль или чувство растяжения в эпигастральной или прекардиальной области при надавливании в точке Мак-Берни (С. McBurney).
Симптом Baron.
Барона с. – признак хронического аппендицита: повышенная чувствительность к давлению правой поясничной мышцы (m. psoas).
Симптом Bartomier — Михельсона.
Бартомье – Михельсона с. – признак острого аппендицита: болезненность при пальпации слепой кишки, усиливающаяся в положении больного на левом боку.
Симптом Bassler.
Басслера с. – признак аппендицита: при надавливании на брюшную стенку в точке, находящейся посередине между пупком и передней верхней остью подвздошной кости, и при направлении давления больше вправо больной испытывает резкую боль.
Симптом Bastedo.
Бастедо с. – признак аппендицита: при введении воздуха через прямую кишку появляются боль и чувство напряжения в илеоцекальной области в связи с растяжением ободочной кишки.
Симптом Ben-Asher.
Бен-Ашера с. – признак острого аппендицита: во время глубокого дыхания или покашливания больного врач надавливает кончиками двух пальцев на левое подреберье; в случае аппендицита появляется боль в илеоцекальной области.
Симптом Brittain.
Бриттена с. – признак острого аппендицита: пальпация нижнего отдела правой половины живота вызывает ретракцию правого яичка.
Симптом Brown.
Брауна с. – признак острого аппендицита: на коже живота отмечают участок болезненности, после чего больного укладывают на здоровый бок; в течение 15—30 мин участок болезненности перемещается на 2,5—5 см или же болезненность и мышечная ригидность значительно усиливаются.
Симптом Chase.
Чейса с. – признак аппендицита, тифлита и перитифлита: боль в области слепой кишки при быстрой и глубокой пальпации вдоль поперечной ободочной кишки слева направо (при зажимании другой рукой нисходящего отдела ободочной кишки).
Симптом Соре (I).
Коупа с. – признак аппендицита: болезненность в илеоцекальной области при ротационных движениях в тазобедренном суставе.
Симптом Соре (II).
Коупа с. – признак аппендицита: боль при сдавливании бедренной артерии в бедренном (скарповом) треугольнике.
Симптом Dieulafoy, триада.
Дьелафуа триада – характерна для острого аппендицита: боль, мышечное напряжение и гиперестезия кожи в правой боковой области.
Симптом Donnelly.
Psoas-симптом.
Доннелли с. – признак ретроцекального аппендицита: если больной в положении лежа разгибает правую ногу и врач производит пальпацию живота одновременно выше и ниже точки Мак-Берни, то больной чувствует боль.
Симптом Dubard.
Дюбара с. – наблюдают при аппендиците: боль при надавливании на затылочные точки блуждающего нерва.
Симптом Gray (I).
Грея с. – признак аппендицита: повышенная чувствительность на 2,5 см книзу и справа от пупка.
Симптом Gray (II).
Грея с. – возможный признак аппендицита: боль в правом плече.
Симптом Horn.
Хорна с. – признак острого аппендицита: при растяжении элементов правого семенного канатика больной испытывает боль.
Симптом Iliescu.
Илиеску с. – возможный признак аппендицита: болезненность при сдавлении шейной точки правого диафрагмального нерва.
Симптом Jaworski.
Яворского с. – признак аппендицита: при поднятой правой ноге пальпация илеоцекальной области болезненна.
Симптом Klemm.
Клемма с. – возможный рентгенологический признак аппендицита: при рентгенологическом исследовании брюшной полости нередко обнаруживается скопление газов в илеоцекальной области.
Симптом Kobrak.
Кобрака с. – возможный признак ретроцекального аппендицита: больной лежит на левом боку, ноги согнуты в тазобедренных и коленных суставах и прижаты к животу; врач направляет свой указательный палец (при пальцевом ректальном исследовании у мужчин и вагинальном у женщин) вверх и вправо; при надавливании в этом месте на запирательную перепонку (membrana obturatoria),больной испытывает сильную боль.
Точка Kommell.
Кюммелля точка – определяют при хроническом аппендиците: болезненная точка, расположенная на 2 см вправо и ниже от пупка.
Симптом Lanz.
Ланца с. – признак аппендицита: ослабление или исчезновение правостороннего кремастерного рефлекса.
Точка Lanz.
Ланца точка – определяют при аппендиците: болезненная точка на границе наружной я средней трети (справа) линии, соединяющей обе верхне-передние ости подвздошных костей.
Симптом Laroch.
Лароша с. – отмечают при остром аппендиците: отсутствие гиперэкстензии в правом тазобедренном суставе.
Симптом Larock.
Ларока с. – возможный признак острого аппендицита: подтянутое положение правого или обоих яичек, возникающее самопроизвольно или при пальпации живота.
Симптом Lennander.
Леннандера с. – наблюдают при остром деструктивном аппендиците: разность температуры более 1°С в подкрыльцовой ямке и прямой кишке.
Симптом Lockwood.
Локвуда с. – признак аппендицита и спаек брюшной полости: при повторной пальпации илеоцекальной области у больного, лежащего на спине с несколько согнутыми в коленных суставах ногами, иногда слышно урчание или шум перетекающей жидкости.
Симптом Mastin.
Мастэна с. – наблюдают при аппендиците: боль в области ключицы.
Симптом McBurney.
Мак-Берни с. – признак аппендицита: болезненная при пальпации точка, находящаяся посередине между пупком и передней верхней остью подвздошной кости справа.
Симптом Meltzer.
Мельцера с. – признак аппендицита: активное сгибание в тазобедренном суставе вытянутой ноги и одновременное надавливание в точке, находящейся посередине между пупком и передним верхним выступом подвздошной кости, вызывают боль.
Симптом Morris.
Морриса с. – признак аппендицита: появление боли при пальпация живота на расстоянии 5 см вправо от пупка по линии, соединяющей пупок с передней верхней остью подвздошной кости.
Симптом Murphy.
Мерфи с. – признак небольшого количества выпота при аппендиците: при перкуссии четырьмя пальцами подряд (как при игре на рояле) в нижнем отделе живота справа обычный тимпанический звук отсутствует.
Симптом Munro.
Манроу с. – признак аппендицита: при пальпации болезненная точка на линии, соединяющей пупок с передней верхней остью подвздошной кости в месте пересечения ее с наружным краем правой прямой мышцы живота.
Симптом Ott.
Отта с. – признак аппендицита: при положении на левом боку больной испытывает тянущую боль.
Симптом Payr.
Пайра с. – наблюдают при тазовом аппендиците: гиперестезия сфинктера с тенезмами и спастическим стулом.
Симптом Pasqualis.
Пасквалиса с. – расхождение ректальной и подмышечной температуры менее чем на 10при температуре 38° Си выше указывает на субсерозный ретроцекальный аппендицит или скрытый аппендицит любой другой локализации. Расхождение температуры более чем на 1°С свидетельствует о воспалении отростка, свободно лежащего в брюшной полости.
Симптом Przewalsky (I).
Пшевальского с. – возможный признак аппендицита: увеличение лимфатических узлов, расположенных вокруг артерии, огибающей бедро, и обусловленное этим припухание над паховой связкой.
Симптом Przewalsky (II).
Пшевальского с. – возможный признак аппендицита: возможность поднять правую ногу ограничена.
Симптом Reder.
Редера с. – признак аппендицита: боль выше и правее точки, соответствующей переходу сигмовидной кишки в прямую кишку.
Симптом Richet.
Симптом «Richet et Netter» (франц.).
Рише с. – признак аппендицита: появление сокращения приводящих мышц бедра.
Точка Rotter.
Роттера точка – эта болевая точка свидетельствует о наличии деструктивного аппендицита: при ректальном пальцевом исследовании в области дугласова пространства против передней стенки прямой кишки сверху и справа возникает ответная реакция со стороны брюшины, не реагировавшей при исследовании живота, в виде гиперестезии, сильной боли.
Симптом Roux.
Ру с. – признак гнойного аппендицита с инфильтратом: при пальпации слепой кишки чувствуется мягкое сопротивление, напоминающее консистенцию “промокшей картонной трубки”.
Симптом Rovsing.
Rovsing Niels Thorkild (1862—1927), датский хирург.
Ровзинга с. – признак аппендицита или тифлита: при пальпации левой подвздошной области и одновременном надавливании на нисходящий отдел ободочной кишки давление через газы передается на илеоцекальную область, что сопровождается болью.
Симптом Sattler.
Затлера с. – признак аппендицита: если больной в положении сидя поднимает выпрямленную правую ногу, появляется боль в илеоцекальной области.
Симптом Sellheim.
Зельгейма с. – признак аппендицита у женщин: при вагинальном, а иногда и при пальцевом ректальном исследовании прощупывается утолщенная и болезненная крестцово-маточная связка (lig. sacrouterinum) справа. Симптом имеет диагностическое значение только тогда, когда можно исключить гинекологические заболевания (воспаление, внематочную беременность).
Симптом Soresi.
Сорези с. – признак аппендицита: если больной, лежащий на спине с согнутыми ногами, покашливает, то при одновременной пальпации правого подреберья у него нередко появляется боль в точке Мак-Берни.
Симптом Soupault — Seille.
Супо —Сейе с. – наблюдают при вопаления червеобразного отростка, расположенного в тазу: глубоки вдох вызывает боль в области мочевого пузыря.
Симптом Tressder.
Трессдера с. – наблюдают иногда при аппендиците: в положении лежа на животе боль уменьшается.
Симптом Wachenheim — Reder.
Вахенгейма — Редера с. – признак аппендицита: при пальцевом ректальном исследовании появляется боль в илеоцекальной области.
Симптом Widmer.
Видмера с. – признак аппендицита: иногда температура в правой подмышечной впадине выше, чем в левой.
Симптом Wolf.
Вольфа с. – хромота при аппендиците.
симптомы, как выглядят первые признаки у ребенка, болезнь без сыпи и температуры
Скарлатина у детей может стать причиной ряда осложнений. Поэтому нужно знать ее симптомы, чтобы своевременно обратиться за врачебной помощью.

Что это такое
Детская болезнь скарлатина — это острое инфекционное состояние. Его возбудителем является Streptococcus haemolyticus. Этот микроорганизм синтезирует токсин, провоцирующий расширение капилляров, поэтому у ребенка появляются высыпания.
Само слово «скарлатина» имеет латинское происхождение и переводится «алый».
Как передается
Возбудитель болезни передается аэрозольным путем.
Также ребенок может заразиться алиментарным и бытовым путем через вещи, обсемененные патогенными микроорганизмами, вызывающими симптомы заболевания.
От кого можно заразиться
Инфицирование возможно от следующих людей:
- Человек, который болеет скарлатиной особенно опасен в начале заболевания, когда появились первые ее симптомы.
- Лица, у которых диагностированы признаки тонзиллита или фарингита, если возбудителем этих инфекций является Streptococcus haemolyticus.
- Человек, который только недавно выздоровел, и признаки заболевания у него исчезли, еще в течение 21 сут. может выделять болезнетворные бактерии.
- Носитель патогенных микроорганизмов, у которого признаков инфекции нет, поэтому хотя он будет выглядеть здоровым, он заразен.
Инкубационный период
Инкубация варьирует от 1 до 12 сут. Во время нее симптомы инфекции отсутствуют. Как правило, первые признаки заболевания появляются через 48—72 ч с момента попадания патогенного агента в организм. Но есть дети, у которых симптомы болезни появляются в первые сутки после заражения.
Сколько дней заразен ребенок
Скарлатина относится к опасным детским заболеваниям, заразный период которого имеет различную продолжительность – от нескольких суток до нескольких недель. Когда антибиотикотерапия начата рано, уже через 7—10 сут. организм ребенка не выделяет болезнетворные микроорганизмы.
Может ли от ребенка заразиться взрослый
Обычно скарлатины диагностируется в возрасте 2—10 лет. Как правило, после перенесенной инфекции развивается иммунитет до конца жизни. Поэтому, если взрослый переболел в детские годы скарлатиной, вторично болезнь бывает редко.
Повторное появление симптомов заболевания возможно только при различных иммунодефицитах,или если взрослый ранее не болел. При этом тяжесть болезни бывает различной – или в смазанной форме или имеет тяжелые признаки.
Симптомы
Какие симптомы при скарлатине у детей:
- головные боли;
- миалгия и артралгия;
- гиперактивность или вялость;
- учащение сердцебиения;
- лихорадка, озноб;
- упадок сил;
- абдоминальные боли;
- плохой аппетит;
- расстройство желудка;
- боль при глотании;
- лимфаденит;
- гиперемия зева;
- высыпания;
- шелушение;
- изменения в сердце.
Бывает, что пациента подташнивает и даже рвет.
Как выглядит сыпь, что означает ее появление
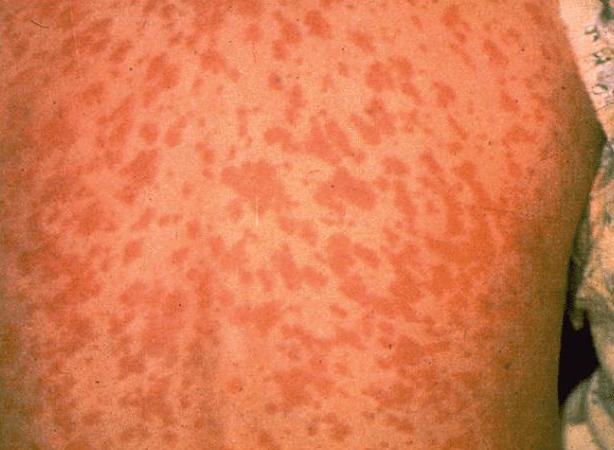
Сыпь при скарлатине у детей выглядит как небольшие ярко-красные точечки. Иногда этот симптом выражен неярко, и она бледная.
Такой симптом при скарлатине у детей появляется постепенно. Максимальное количество высыпаний наблюдается на 3—5 сут. болезни. Появление этого симптома свидетельствует о том, что стрептококки начали синтезировать токсин, который поражает сосудистые стенки.
Чешется ли и когда исчезает?
Чешется ли сыпь при скарлатине у детей сказать однозначно нельзя. У одних зуд отсутствует, у других он бывает сильным, из-за чего появляются расчесы.
Спустя 3—7 сут. с момента появления высыпаний, они начинают пропадать.
Может ли быть скарлатина без высыпаний и их локализация
Очень редко диагностируется скарлатина без сыпи у детей, при этом другие проявления, как тонзиллит и интоксикация присутствуют.
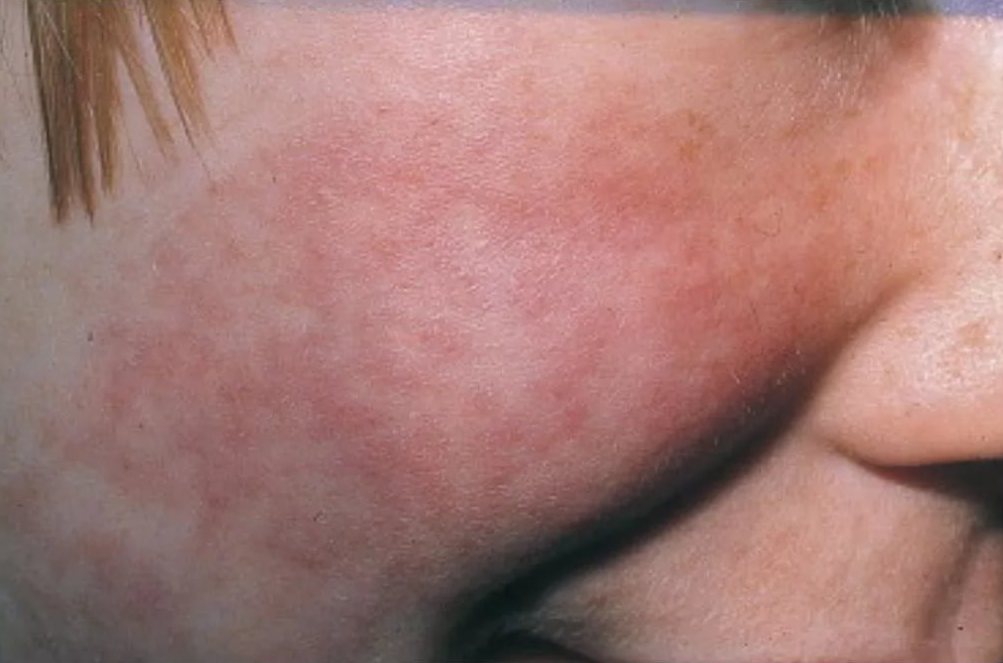
Первые признаки скарлатины, такие как высыпания сначала концентрируются на лице, далее их можно увидеть на сгибательных поверхностях конечностей, боках, в паху.
При инфекции специфичным является симптом Филатова. При нем зона носогубного треугольника остается чистой.
Кроме этого, возможен симптом Пастиа. При нем появляются темно-красные линии в сгибах тела – плотно расположенные элементы сыпи.
Шелушение и скарлатиновое сердце
После того как сыпь исчезает, кожа начинает шелушиться особенно на ладошках и стопах. Шелушение продолжается 14—21 сут. Этот симптом скарлатины у детей позволяет отличить ее от других патологий.
Если послушать верхушку сердца, то можно услышать систолические шумы. Из-за развития скарлатины сердечные тоны становятся глухими. Кроме этого, на фоне заболевания появляется дыхательная аритмия.
Сколько держится температура
Высокая температура является одним из самых частых признаков начальной стадии скарлатины. Она может резко подняться до 38—40 градусов и даже стать причиной фебрильных судорог. Снижается она, как правило, на 3—5 сут. болезни.
Иногда возможна скарлатина без температуры или она может быть не очень высокой, что свидетельствует о пониженном иммунитете.
Язык
Сначала язык может покрываться беловато-серым налетом, а сквозь него просвечивают красные отечные сосочки. Через некоторое время он слезает, а язык становится «малиновым».

Это один из специфических признаков инфекции.
Стадии скарлатины у детей
В зависимости от клинической картины выделяют несколько стадий:
- Инкубация продолжается с момента попадания микроба в организм до дня заболевания, когда появляются признаки инфекции.
- Стадия разгара болезни по времени может длиться 5—10 сут. В этот период проявляются симптомы заболевания.
- Период выздоровления или реконвалесценции, когда признаки заболевания начинают проходить.
Классификация скарлатины
В зависимости от того как выглядит скарлатина она может иметь несколько классификаций.
По типу различают два вида скарлатины:
- Типичная форма болезни имеет классические признаки. Для нее характерно появление всех симптомов инфекции, в том числе сыпи, которая может зудеть или нет.
- Атипичная форма инфекции протекает без специфических для нее признаков.
Типичная форма болезни различается по тяжести и течению.
По тяжести
По тяжести болезнь может быть легкой, когда она протекает без выраженных симптомов отравления, но с признаками острого тонзиллита.
При среднетяжелой форме болезни у ребенка бывает типичная клиническая картина.
При тяжелом течении температура поднимается до 40 градусов, могут появиться следующие симптомы:
- нитевидный пульс;
- посинение кожных покровов;
- потеря сознания;
- судороги.
При тяжелой форме могут развиться симптомы гнойных осложнений.
По течению
По течению различают следующие формы скарлатины:
- без признаков аллергии и развития осложнений, когда при скарлатине появляются характерные симптомы инфекции, в том числе сыпь, имеющую ярко-красный цвет;
- с признаками аллергии;
- с осложнениями.
Также возможно абортивное течение болезни, когда симптомы исчезают раньше срока.
Атипичные формы скарлатины
Диагностируют атипичные формы инфекции, при которых специфических признаков нет:
- Стертая. При такой форме болезни клиническая картина неяркая. Отмечается слабая интоксикация, признаки тонзиллита, бледная сыпь, которая быстро проходит.
- Экстрабуккальная. В этом случае стрептококки попадают через поврежденную кожу. При такой форме болезни бывает невысокая температура и сыпь, главным образом в месте, где повреждена кожа. Именно поэтому не рекомендуется чесаться при нарушении целостности кожных покровов, иначе можно занести инфекцию в раны.
- Скарлатина без сыпи, но с остальными симптомами болезни.
Сколько раз болеют и код по МКБ
У большинства людей после перенесенной скарлатины иммунитет остается на всю жизнь, но бывает вторичное заражение.
Инфекция имеет код А38 по МКБ-10.
К какому врачу обратиться при скарлатине, диагностика
Заметив признаки инфекции, нужно обращаться к педиатру или инфекционисту.
В большинстве случаев диагностировать скарлатину несложно, так как заболевание имеет ярко выраженные признаки. В постановке диагноза врачу помогает осмотр пациента, сбор анамнеза, поэтому нужно рассказать доктору обо всех симптомах.
Кроме этого, он может назначить ряд анализов:
- исследование крови, позволяющее обнаружить изменения, характерные для бактериальной инфекции, такие как ускорение СОЭ, увеличения числа лейкоцитов;
- бакпосев мокроты и мазков, которые были взяты из носа и ротоглотки, но сейчас его назначают редко, так как в состав микрофлоры часто входят стрептококки;
- реакция коагглютинация, позволяющая обнаружить возбудитель скарлатины;
- анализ урины, УЗИ почек, пробы по Нечипоренко и Зимницкого, которые позволяет обнаружить признаки повреждения мочевыделительной системы;
- ЭКГ, которое позволяет оценить функцию сердца.
Лечение
Терапию должен прописывать только доктор, который подберет медикаменты, учитывая возраст пациента, наличия у него противопоказаний к ним и их переносимости.
При высокой температуре или других тяжелых признаках заболевания ребенок должен соблюдать постельный режим.
Во время лихорадки нужно обильно поить пациента. Для соблюдения питьевого режима надо использовать жидкость, подогретую до комнатной температуры.
Это может быть не только кипяченая вода, но и:
- минералка без газа;
- кисель;
- чай с сахаром и лимоном;
- отвар шиповника;
- компот;
- морс;
- молоко, кефир, ряженка.
При появлении признаков болезни нельзя давать газированные напитки и концентрированные соки.
Питание детей при скарлатине
При кормлении ребенка с признаками скарлатины нужно соблюдать следующие рекомендации:
- Нельзя больного кормить насильно. Если он не хочет есть, в течение первых двух суток болезни его достаточно только обильно поить.
- По истечении этого времени в меню можно вводить фруктовые пюре, легкие супы.
- Так как при скарлатине почти всегда бывает тонзиллит, который сопровождается болями в горле и затруднением приема пищи, кормить ребенка рекомендуется жидкими, полужидкими блюдами.
- Еда не должна быть очень горячей или холодной, а также раздражать слизистые оболочки.
- Нельзя давать ребенку во время болезни мед, пряности, маринованную, острую, кислую и соленую пищу.
Можно кормить ребенка следующими блюдами:
- каши на молоке;
- супы-пюре, которые сварены на некрепком мясном бульоне;
- пюре из свежих или тушеных фруктов;
- рыба или мясо нежирных сортов, их можно готовить на пару, варить и тушить.
Когда признаки инфекции начнут проходить, ребенка можно будет кормить обычными продуктами.
Лекарственная терапия
Лечение скарлатины подбирается индивидуально в зависимости от симптомов.
Для купирования симптомов инфекции прописывают медикаменты различных фармакологических групп:
- Для понижения температуры прописывают антипиретики: Парацетамол (Цефекон Д), Ибупрофен (Миг), Нимесулид (Найз). Кроме того, медикаменты этой группы купируют головную и мышечную боль.
- Для устранения тошноты и рвоты назначают Мотилиум, Церукал.
- При зуде рекомендованы антигистаминные медикаменты: Тавегил, Супрастин, Кларитидин.
- При ангине нужно полоскать рот раствором фурацилина, распылять спреи: Гексорал, Ингалипт.

Антибактериальная терапия антибиотики при скарлатине
При появлении признаков инфекции обязательно прописывают антибиотики, которые позволяют избежать осложнений.
При хорошей переносимости назначают пенициллины, к примеру, медикаменты на основе амоксициллина. Они продаются в растворимых таблетках, гранулах для приготовления суспензии, которые в подходящих дозах разрешено давать детям с самого рождения.
Курс лечения ими составляет 10 сут.
При гиперчувствительности к антибиотикам пенициллинового ряда прописывают цефалоспорины 1-го поколения, к котором относится Цефазолин. Он производится в порошке для приготовления раствора для инъекций.
Когда пенициллины и цефалоспорины противопоказаны при симптомах инфекции, назначают макролиды или линкосамиды.
Поддерживающая терапия
При скарлатине рекомендована поддерживающая терапия:
- Для повышения иммунитета детям прописывают иммуностимуляторы и поливитамины: Иммунал, Алфавит, Мульти-табс.
- Из-за лечения антибиотиками нарушается микрофлора кишечника, а чтобы ее восстановить рекомендованы медикаменты Бифидумбактерин, Аципол.
- Чтобы ускорить выведение токсических веществ из организма, ослабить признаки интоксикации разрешено давать детям энтеросорбенты — Энтеросгель, Смекта.
Можно ли лечить в домашних условиях
Обычно заболевание лечится дома.
Госпитализация необходима только в следующих случаях:
- признаки болезни тяжелые;
- существует большой риск осложнений;
- случай инфекции в семье, где есть дети младше 10 лет, не болевшие скарлатиной или имеются родственники, которые работают в детсадах, школах и иных учебных заведениях;
- заразился воспитанник детского дома, чтобы избежать вспышки инфекции.
Народные методы лечения скарлатины у детей
В качестве вспомогательных средств можно применять народные рецепты:
- Если нет непереносимости, рекомендуется пить чай с малиной для нормализации температуры тела. Он содержит салициловую кислоту, которая не только оказывает жаропонижающие действие, но и купирует симптомы воспаления, болевые ощущения.
- Полоскать рот отварами лекарственных растений, которые купируют воспалительный процесс, вызывают гибель патогенных микроорганизмов. Это ромашка, эвкалипт и ноготки.
Можно ли купать ребенка
Мыться при скарлатине не противопоказано, наоборот – желательно, так как ванна поможет купировать зуд и предупредит появление расчесов.
Но нужно придерживаться нескольких правил:
- Вода для купания не должна быть очень горячей или холодной.
- При лихорадке купание нежелательно, его нужно заменить обтиранием.
- Кожные покровы нельзя тереть губкой или мочалкой.
- Чтобы смыть мыльную пену ребенка желательно обливать из ковша, а не мыть его под душем.
- После ванны кожу ребенка нельзя вытирать полотенцем, а лучше завернуть его в простынку.
Осложнения
После завершения терапии нужно смотреть за состоянием ребенка, так как осложнения делятся на ранние или поздние.
Первые развиваются после попадания патогенного агента в сосудистое русло и далее во внутренние органы, в результате чего появляются признаки гнойно-воспалительного процесса, который может стать причиной летального исхода.
Возможны такие проблемы со здоровьем как:
- лимфаденит;
- воспаление уха и околоносовых синусов;
- мастоидит;
- рожистое воспаление;
- менингит.
Появление поздних осложнений имеет инфекционно-аллергические причины, это такие патологии как:
- аутоиммунный нефрит;
- воспаление суставов и сердца;
- гломерулонефрит;
- ревматизм;
- ангиит.
Нужно следить за цветом мочи – если она начнет напоминать «мясные помои», это свидетельствует о патологии почек и надо безотлагательно показать ребенка врачу. Также нельзя откладывать визит в больницу, если появились жалобы на боли в суставах.
Из-за стрептококковой инфекции возможна потеря голоса.
Мнение Комаровского
Евгений Олегович сообщает что родители заболевших скарлатиной должны помнить следующее:
- При лечении стрептококковой инфекции основным выбором являются пенициллины, а при их непереносимости назначаются антибиотики других групп.
- При своевременном назначении антибиотикотерапии скарлатина имеет благоприятный исход, тогда как позднее ее начало или отказ от нее может стать причиной опасных осложнений.
- Курс антибиотикотерапии обязательно нужно пройти до конца, его нельзя прерывать, как только самочувствие пациента улучшится и симптомы инфекции ослабнут.
- Бывает, что из-за назначения антибиотиков стрептококки погибают в организме ребенка очень быстро, поэтому иммунитет к заболеванию выработаться не успевает, поэтому возможно повторное заражение. Но во второй раз симптомы будут более легкими.
- Не всегда стрептококки попадают в организм ребенка через ротовую полость, они могут проникать внутрь через поврежденные кожные покровы. В этом случае у ребенка будут возникать все симптомы болезни, кроме ангины. Лечится такая форма заболевание как обычно.
- Если ребенок переболел скарлатиной, после выздоровления ему не рекомендуется контактировать с людьми, так как из-за повторного попадания стрептококка в организм возможно развитие признаков аллергии и других осложнений. Именно поэтому после перенесенной скарлатины Евгений Олегович не советует посещать детский коллектив еще в течение 21 дня.
Последствия
Если болезнь протекала в среднетяжелой или тяжелой форме, надо наблюдать за состоянием пациента в течение месяца, проверять кровь, мочу. При отсутствии отклонений можно перестать следить за самочувствием ребенка.
При наличии признаков патологии необходимо проконсультироваться с ревматологом и нефрологом.
Профилактика
Вакцины от скарлатины не существует.
Чтобы защитить людей, которые ранее не болели нужно соблюдать следующие рекомендации:
- Постоянно проветривать помещение, где находится пациент, чтобы предупредить заражение других членов семьи, а также проводить в нем влажную уборку.
- У больного скарлатиной должны быть отдельные полотенца, нательное и постельное белье, посуда, игрушки и другие вещи, которыми нельзя пользоваться остальным членам семьи.
- После появления признаков скарлатины у ребенка младше 9 лет его нельзя допускать в детский сад или школу в течение 22 дней. Если заболевание диагностировано у пациента старше этого возраста, его нужно изолировать от детского коллектива на 10 дней.
- Если зарегистрированы случаи инфекции в детсаду или начальной школе, нужно наложить карантин на 1 неделю.
- Дети, контактировавшие с зараженным ребенком, не должны посещать детские коллективы в течение 17 дней.
- При необходимости контакта с инфицированным пациентом врач может прописать введения Бициллина. Это антибиотик пролонгированного действия, который относится к пенициллинам. Он предупреждает размножение стрептококков и развитие скарлатины. Обычно Бициллин прописывают детям, у которых существует риск возникновения аутоиммунных заболеваний.
Прогноз и реконвалесценция
Если антибиотикотерапия начата при первых симптомах болезни, прогноз, как правило, благоприятный и осложнения не развиваются.
Повторное заболевание возникает редко.
Период реконвалесценции продолжается 10—15 суток. К последнему дню заболевания все симптомы исчезают.
Если заболел грудничок
Дети первого года жизни защищены от скарлатины антителами, которые они получают от матери при грудном вскармливании. А также из-за особенностей иммунной системы младенца, признаки стрептококковые инфекции у них развиваются редко.
Поэтому инфицирование у малышей до года бывает редко. Ребенок, находящейся на грудном вскармливании может заболеть от матери с симптомами скарлатины, поэтому в период болезни нужно перевести малыша на смесь.
Дети младше года, заболевшие скарлатиной, должны лечиться в больнице, так как у них признаки инфекции проявляются быстро.
У ребенка могут появиться следующие симптомы:
- рвота;
- судороги;
- двигательные беспокойства;
- носовые кровотечения;
- сыпь;
- бледность кожных покровов;
- понижение давления;
- поверхностное дыхание;
- кома.
Дополнительные рекомендации
Нужно безотлагательно обратиться в больницу, если у ребенка появились следующие признаки:
- не спадает температура;
- боль в ушах и голове, головокружение, сухость во рту;
- плач без слез;
- отсутствовало мочеиспускание в течение 9 ч;
- вялость или раздражительность;
- трескаются губы.
Истории



