Заболевания
Об отделении
Часто задаваемые вопросы
Варикоцеле
Термин варикоцеле происходит от слияния латинского «varix» (расширение) и греческого «kele» (опухоль/отек). Варикоце, или варикозное расширение вен семенного ка-натика, описал еще Цельс в I веке н.э. Затем в XVI веке Амбруаз Паре упоминает варикоцеле как сосудистое сплетение, заполненное «меланхолической» кровью. И уже в 1918 г. аргентинский хирург Иваниссевич характеризует его как анатомо-клинический синдром, прявляющийся варикозными узлами вен в мошонке и венозным рефлюксом.
Варикоцеле зачастую приводит к нарушению подвижности сперматозоидов, снижению функций яичка и сопровождается высокой частотой бесплодия или ранним «мужским климаксом». Считается что около 50% случаев мужского бесплодия обусловлено наличием варикоцеле (35% первичного бесплодия и более 80% вторичного).
Кистозные заболевания органов мошонки (водянка яичка, киста яичка)
К кистозным заболеваниям органов мошонки относятся водянка оболочек яичка (гидроцеле), киста придатка яичка, киста семенного канатика. Водянка оболочек яичка (гидроцеле) может быть приобретенной, либо врожденной. У взрослых гидроцеле чаще носит приобретенный характер, у детей — врожденный. Причинами приобретенной водян-ки оболочек яичка чаще всего бывают воспалительные заболевания придатка яичка и травма его. При острых воспалительных процессах в яичке и его придатке часто возникает реактивная водянка оболочек яичка, которая проходит по мере ликвидации основного за-болевания.
Лечение сообщающейся водянки оболочек яичка проводится в большинстве случаев лапароскопическим методом.

Гидронефроз
Что такое гидронефроз или обструкция лоханочно-мочеточникового сегмента?
Гидронефроз представляет собой расширение собирательной системы почки (особенно лоханки), возникающее вследствие наличия препятствия для выхода мочи в месте соединения лоханки и мочеточника (в области пиелоуретерального сегмента). Мочевые пути включают (сверху вниз) почечные чашечки, почечные лоханки, мочеточники, мочевой пузырь, мочеиспускательный канал. Лоханки и чашечки вместе составляют собирательную систему почек.
Чем опасен гидронефроз?
Выраженные препятствия оттоку мочи из почки приводят к значительному расширению лоханки и, часто, к необратимому нарушению функции почки. Степень расширения собирательной системы почки пропорционально давлению мочи в ней и варьирует в широких пределах. Небольшое препятствие выходу мочи, вызывает умеренное расширение лоханки (пиелоэктазию) и обычно не сопровождается нарушением почечных функций, а лишь увеличивает риск пиелонефрита.
Начальные проявления гидронефроза ( пиелоэктазия) часто исчезают самостоятельно, но иногда прогрессируют. Показано наблюдение специалиста с выполнением УЗИ 2-4 раза в год, на первых 3-х годах жизни, и одного раза в год в старшем возрасте.
Средняя степень гидронефроза может иметь, как положительную, так и отрицательную динамику. При увеличении расширения лоханки в процессе наблюдения необходимо провести оперативное лечение. УЗИ на первом году жизни при средней степени гидронефроза проводятся каждые 2-3 месяца.
Выраженный гидронефроз с резким нарушением оттока мочи из почки требует выполнения хирургической операции без промедления.
Какова эффективность пиелопластики?
По нашим данным эффективность пиелопластики составляет около 92-95%. После выполнения операции функция почки почти всегда улучшается и в ряде наблюдений достигает функции здоровой почки. В то же время структурные изменения почки (деформация чашечек, уменьшение толщины паренхимы) могут сохраняться.
 Особенно значительные остаточные изменения наблюдаются при резко выраженном гидронефрозе.
Особенно значительные остаточные изменения наблюдаются при резко выраженном гидронефрозе.Гипоспадия
Впервые описал болезнь и дал ей название Гален (род. 130, умер после 200 г.н.э.).
Полное определение слова гипоспадия может быть дано трояким образом (J. L. Bremer): 1) {от греч. hypo, книзу или вниз, +spadon ( ), спазма или судорога }- уродство полового члена, при котором головка искривлена, словно она с усилием оттянута книзу и назад, или 2) {+ spadon, трещина или разрыв}- состояние, при котором отверстие уретры находится на нижней стороне полового члена, или 3) {+ spadon ( ), импотент}- состояние импотенции вследствие расположения меатуса на вентральной стороне пениса.
Причины возникновения гипоспадии
Что касается частоты порока, то большинство исследователей в 50-60 годах называли цифру 1 случай на 300-400 новорожденных мальчиков (Н.Е.Савченко, Н.А.Богораз, C.Beck, B.Smith). В настоящее время считается, что гипоспадия встречается в соотношении 1:200, 1:300 (J. Duckett, J.P.Murphy, D.T.Wilcox and P.G.Ransley). Таким образом, за последние 30 лет произошло увеличение встречаемости заболевания на 25-30%, или почти 1% в год, а по данным американского Центра контроля над болезнями (Centrs for Disease Control) количество детей с гипоспадией за последние 30 лет увеличилось в два раза. Если данная тенденция сохранится, то к 2030 году один ребенок с гипоспадией будет рождаться на 100-150 здоровых мальчиков.
Киста почки
Малоинвазивное оперативное лечение кист почек
Введение
Простая киста почки — доброкачественное, тонкостенное, объемное образование, имеющее фиброзную капсулу и эпителиальную выстилку, развивающееся из паренхимы почки и содержащее, как правило, серозную жидкость. Диагностируется примерно у 3% всех взрослых урологических больных. Заболевание обнаруживают в 3-5% всех аутопсий, а при наличии урологических заболеваний — в 50% .В организме человека вряд ли можно найти орган, в котором чаще чем в почке формировались бы разнообразные кисты. Из всех кистозных образований наиболее часто встречается солитарная (одиночная) киста.
Диагностируется примерно у 3% всех взрослых урологических больных. Заболевание обнаруживают в 3-5% всех аутопсий, а при наличии урологических заболеваний — в 50% .В организме человека вряд ли можно найти орган, в котором чаще чем в почке формировались бы разнообразные кисты. Из всех кистозных образований наиболее часто встречается солитарная (одиночная) киста.
Лечение
Отношение специалистов к методам лечения простой кисты почки всегда было неоднозначным. Открытое оперативное лечение заключается в нефрэктомии, резекции почки, вылущивании кисты или иссечении её свободной стенки. Особое место занимают малоинвазивные методики, среди которых чрезкожная пункция кисты с удалением содержимого и введением в её полость склерозирующих веществ, является наиболее популярной у большинства специалистов. Другим малоинвазивным методом является лапароскопическое иссечение кисты. В нашей клинике в зависимости от размеров и локализации кисты используются все современные методы лечения.
Крипторхизм и эктопия яичка
Крипторхизмом называют состояние, при котором яичко не определяется в мошонке, а останавливается на одном их уровней своего нормального пути из брюшной полости (в эмбриогенезе). Если этот путь отклоняется от нормального наблюдается эктопия яичка. При эктопии происходит нормальное опущение яичка через наружное паховое кольцо, однако затем происходит его перемещение, после которого оно располагается эктопически ( в необычном для него месте).
Различают следующие варианты эктопии яичка:
- Поверхностная паховая (самая частая) — яичко располагается над апоневрозом наружной косой мышцы живота, так как после выхода из наружного пахового кольца оно смещается вверх и латерально.
- Промежностная (редкая) – яичко обнаруживают спереди от заднего прохода справа или слева от срединной линии
- Бедренная (редкая) – яичко располагается в бедренном треугольнике снаружи от бедренных сосудов, а семенной канатик проходит под паховой связкой
- Члено-лобковая (редкая) – яичко расположено под кожей на дорсальной поверхности у корня полового члена
- Поперечная или парадоксальная (редкая) – оба яичка опускаются через один паховый канал (описано всего 85 случаев в мировой литературе)
- Тазовая (редкая) – яичко обнаруживается в полости малого таза

У доношенных новорожденных крипторхизм находят в 3,4% случаев, а у недоношенных новорожденных – в 30%. У взрослых мужчин распространенность крипторхизма составляет 0,7-0,8%. Возможно самостоятельное опущение яичка в течение первого года жизни (в большинстве случаев в первые три месяца). Примерно у 74 % доношенных детей с крипторхизмом и 95 % недоношенных детей с крипторхизмом происходит самопроизвольное опущение яичка.
Этиология
Точная причина крипторхизма не известна, но выдвинуто несколько гипотез.
Мегауретер
Мегауретер (уретерогидронефроз) у детей. Хирургическое лечение мегауретера.
Что такое мегауретер?
Мегауретер это врожденное расширение мочеточника, сопровождающееся нарушением его опорожнения. Мочеточники это два трубчатых органа, расположенных между почечными лоханками и мочевым пузырем и их основной функцией является траспорт мочи из почек в мочевой пузырь.
В детской практике мегауретер – одно из заболеваний, приводящих к нарушению функции почки, причем, при двухстороннем процессе вплоть до почечной недостаточности. При расширении мочеточника страдает его транспортная функция и возникает невозможность быстрого перемещения мочи в мочевой пузырь и выведения проникающей в мочевые пути микробной флоры, вызывающей хроническое воспаление почек (пиелонефрит). Другим опасным следствием застоя мочи в мочеточнике является повышение давления в почечной лоханке и чашечках, служащее причиной нарушения почечного кровообращения. Исходом хронического воспаления и нарушения почечного кровообращения является рубцевание почечной ткани (паренхимы) с потерей функции (вторичное сморщивание почки, нефросклероз).
Выбор метода лечения или режима наблюдения зависит от тяжести патологии, возраста ребенка, наличия пиелонефрита, степени нарушения функции почки.

Заболевание может разрешиться самостоятельно при умеренной обструкции, нерезком расширении мочеточника (уретерэктазии, ахалазии), или пузырно-мочеточниковом рефлюксе (ПМР) небольшой интенсивности. При измененной функции мочевого пузыря, инфекции мочевых путей, для достижения положительного эффекта требуется подбор и проведение лекарственной терапии. Оценка изменений (динамики) проводится при контрольных обследованиях (1 раз в 2-6 месяцев) и по результатам анализов.
Хирургическое лечение необходимо у детей с более тяжелыми формами мегауретера негативно влияющими на функцию почки. Показания к хирургическому лечению при внутриутробной диагностике мегауретера обычно устанавливаются после периода наблюдения. от 1 до 6 месяцев после рождения.
Опухоль почки(Опухоль Вильмса)
Эмбриональная аденомиосаркома почки
Опухоль Вильмса – это опухоль почки, которая встречается в детском возрасте. Другое название этой опухоли — эмбриональная аденомиосаркома почки. Опухоли почек у детей составляют около 20% — 50% всех опухолей, встречающихся в детском возрасте. К сожалению, доброкачественные опухоли почек у детей встречаются очень редко. В 95% злокачественные опухоли почек у детей смешанные. Их принято называть опухолью Вильмса.
Опухоль Вильмса встречается у детей обычно в любом возрасте, начиная с новорожденных. Однако чаще всего она встречается у детей в возрасте от 2 до 7 лет. Эта опухоль одинаково часто встречается как у девочек, так и у мальчиков. В 5% случаев опухоль Вильмса бывает двухсторонней. Чаще это бывает у детей в раннем возрасте.
Лечение опухоли Вильмса
Лечение опухоли Вильмса нужно начинать сразу посте того, как установлен диагноз. Наилучшие результаты показывает комбинированная терапия, то есть сочетание хирургического вмешательства с лучевой и химиотерапией.
Прогноз при опухоли Вильмса
Прогноз при опухоли Вильмса зависит от степени злокачественности опухоли и срока, когда опухоль была выявлена (то есть, стадии заболевания). Отмечается также зависимость прогноза этого заболевания от возраста ребенка. Частота 5-летней выживаемости после лечения у детей старшего возраста составляет до 30% — 50%, а у детей до 1 года – 80% — 90%.
Отмечается также зависимость прогноза этого заболевания от возраста ребенка. Частота 5-летней выживаемости после лечения у детей старшего возраста составляет до 30% — 50%, а у детей до 1 года – 80% — 90%.
Пузырно-мочеточниковый рефлюкс у детей
Что такое пузырно-мочеточниковый рефлюкс?
Пузырно-мочеточниковый рефлюкс (ПМР) представляет собой возвратный ток мочи из мочевого пузыря по мочеточнику в почку. В норме моча движется однонаправлено из почки по мочеточнику в мочевой пузырь, а возвратному току мочи препятствует клапан образованный пузырным отделом мочеточника. При наполнении мочевого пузыря давление в нем возрастает, что приводит к смыканию клапана. При рефлюксе клапан поврежден или ослаблен, и моча устремляется обратно к почке. Примерно у 20% детей с инфекцией мочевых путей при обследовании выявляется пузырно-мочеточниковый рефлюкс.
Чем опасен пузырно-мочеточниковый рефлюкс?
У детей ПМР – наиболее частая причина вторичного сморщивания почек и нарушения почечной функции. Рефлюкс мешает удалению проникающей в мочевые пути микрофлоры, приводя к хроническому воспалению почек (пиелонефриту). Кроме того, при мочеиспускании давление в почечной лоханке резко возрастает, вызывая повреждение почечной ткани. Исходом хронического воспаления протекающего на фоне нарушения оттока мочи является рубцевание почечной ткани с потерей функции почки (вторичное сморщивание почки, нефросклероз). В случае когда ПМР двусторонний и пациенту вовремя неустановлен диагноз и соответственно не начато адекватное лечение, в раннем возрасте развивается хроническая почечная недостаточность. Рубцевание почки нередко сопровождается устойчивым высоким артериальным давлением, плохо поддающимся консервативной терапии, что вызывает необходимость удаления почки.
Стриктура уретры
Термин стриктура уретры описывает сужение или значительное уменьшение просвета мужского или женского мочеиспускательного канала. Степень сужения уретры бывает разной – в легких случаях беспокоят затруднения при мочеиспускании, при тяжелой степени стриктуры уретры мочеиспускание невозможно. Осложнениями стриктуры уретры помимо изменений в мочевом пузыре, может быть и повреждение почек.
Степень сужения уретры бывает разной – в легких случаях беспокоят затруднения при мочеиспускании, при тяжелой степени стриктуры уретры мочеиспускание невозможно. Осложнениями стриктуры уретры помимо изменений в мочевом пузыре, может быть и повреждение почек.
Причины стриктуры уретры
Стриктуры уретры делятся на врожденные и приобретенные. Врожденные стриктуры встречаются редко, чаще всего они являются результатом переднего клапанного сужения уретры.
Фимоз
Термин стриктура уретры описывает сужение или значительное уменьшение просвета мужского или женского мочеиспускательного канала. Степень сужения уретры бывает разной – в легких случаях беспокоят затруднения при мочеиспускании, при тяжелой степени стриктуры уретры мочеиспускание невозможно. Осложнениями стриктуры уретры помимо изменений в мочевом пузыре, может быть и повреждение почек.
Причины стриктуры уретры
Стриктуры уретры делятся на врожденные и приобретенные. Врожденные стриктуры встречаются редко, чаще всего они являются результатом переднего клапанного сужения уретры.
Эписпадия
Эписпадия (мужская) — редкий порок развития полового члена, характеризующийся расщеплением (отсутствием замыкания) головки и мочеиспуска-тельного канала по дорсальной поверхности. Крайняя плоть также расщеплена и локализуется преимущественно в области уздечки во вентральной поверхности Заболевание встречается 1:100 000 новорожденных. Эписпадия входит в комплекс пороков экстрофия мочевого пузыря и эписпадия. Выделяют головчатую,венечную,стволовую, субтотальную и тотальную эписпадии. При субтотальной форме наблюдается частичное неудержание мочи, обусловленное пороком сфинктера мочевого пузыря.
При тотальной эписпадии наблюдается расщепленная головка, полностью открытый мочеиспускательный канал, лонные кости не соединены между собой, имеется дефект сфинктера мочевого пузыря. Дети с тотальной эписпадией имеют недержание мочи, постоянное выделение её наружу.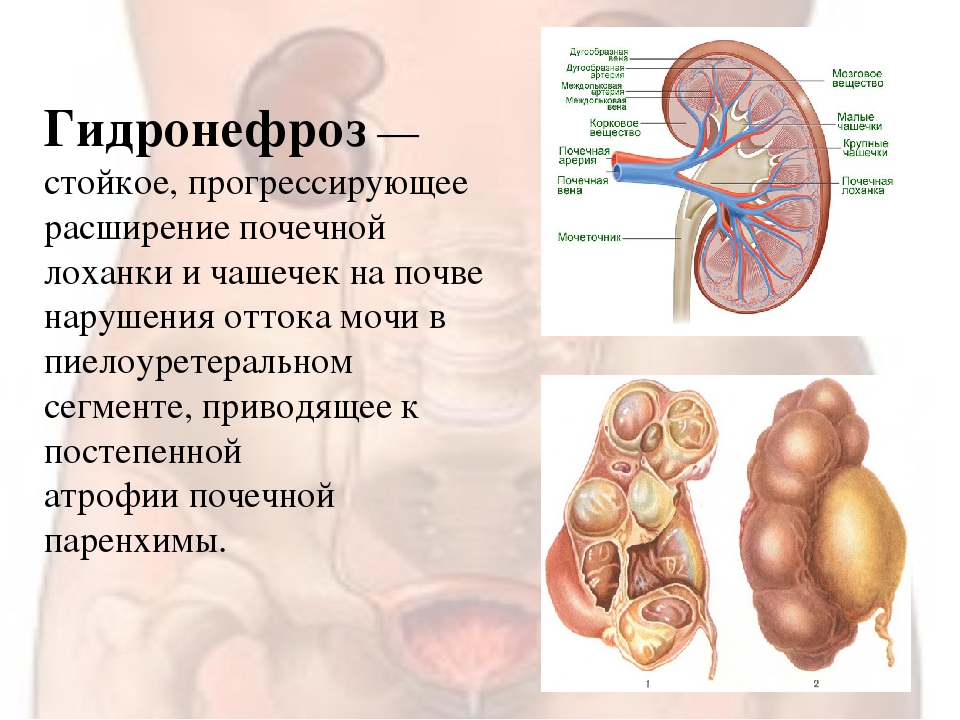 Половой член у больных с эписпадией значительно уменьшен в размерах.. По данным JAUREGUIZAR, LOBATO , SUAREZ. 2007 Spain при обследовании взрослых мужчин, оперированных по поводу экстрофии мочевого пузыря и эписпадии, средняя длина полового члена составляет 7см ( т.е. только половину от нормальной длины)
Половой член у больных с эписпадией значительно уменьшен в размерах.. По данным JAUREGUIZAR, LOBATO , SUAREZ. 2007 Spain при обследовании взрослых мужчин, оперированных по поводу экстрофии мочевого пузыря и эписпадии, средняя длина полового члена составляет 7см ( т.е. только половину от нормальной длины)
Причиной тому расхождение лонного сочленения и выраженная деформация кавернозных тел вверх. Исследованиями Саввы Перовича установлено, что белочная оболочка по дорсальной поверхности полового члена у больных с экстрофией и эписпадией диспластична и укорочена. К сожалению иссечения рубцовой ткани бывает недостаточно для полного расправления кавернозных тел.
Коррекция деформации ствола полового члена при эписпадии требует довольно сложного хирургического лечения.
Лечение
Мы производим тотальную реконструкцию полового члена, формирование мочеиспускательного канала, головки полового члена, выпрямление кавернозных тел.
Лечение может быть одномоментным и этапным.
В нашей клинике мы используем одномоментный способ лечения эписпадии. Это минимизирует психоэмоциональную травму ребенка , обеспечивает сохранность кровообращения и эректильной функции после проведенных операций.
Лечение гидронефроза у детей — гидронефроз почки у ребенка Статья EMC
Рассказывает Зухра Сабирзянова,
детский уролог-андролог, к.м.н.
При гидронефрозе у детей неправильно формируется мочеточник. Это врожденное состояние, которое может проявляться на разных стадиях внутриутробного развития, начиная с первого триместра.
Виды гидронефроза у детей
Гидронефроз может быть необструктивным и не требовать хирургического лечения.
Так же часто встречается коррегированный гидронефроз. Это когда после пластики лоханочно-мочеточникового сегмента почка всё равно не сокращается, расширенные чашечки остаются достаточно широкими, но при этом отток мочи восстанавливается. Часто это случается, когда оперируют почку с очень плохой функцией. Главное, за что мы боремся, — это не сужение лоханки, а восстановление оттока из почки. В таких случаях иногда необходимо бывает проведение повторной операции, когда ребенок вырастет.
Часто это случается, когда оперируют почку с очень плохой функцией. Главное, за что мы боремся, — это не сужение лоханки, а восстановление оттока из почки. В таких случаях иногда необходимо бывает проведение повторной операции, когда ребенок вырастет.
Есть международная классификация по степеням гидронефроза – SFU (Society of fetal urology, Международное общество пренатальной урологии). Согласно этой классификации, существует 5 степеней гидронефроза (от 0 до 4). Степени гидронефроза 2 и 3 по SFU у большинства детей самостоятельно разрешаются на первом году жизни в процессе роста. Это происходит, потому что грудной ребенок преимущественно лежит, у него слабая и неразвитая мышца лоханки. С ростом ребенка мочевые пути начинают «созревать». Созревают гладкие мышцы кишечника, созревает скелет, мускулатура, то же самое происходит и с гладкими мышцами верхних мочевых путей. В вертикальном положении мочевым путям работать гораздо легче. Именно поэтому гидронефроз у маленьких детей рекомендуется наблюдать в течение первого года (если сохранна функция почки, если нет воспалительного процесса, если это односторонний процесс).
Причины гидронефроза у детей
Причиной развития гидронефроза может стать внутриутробный порок: стриктура, стеноз лоханочно-мочеточного сегмента, добавочный сосуд, высокое отхождение мочеточника, камень, опухоль, наружная спайка.
Симптомы заболевания
Если гидронефроз не диагностировали внутриутробно, то он может не проявляться в течение длительного времени (если гидронефротическая трансформация не связана с острой обструкцией почек). Именно поэтому в рамках диспансеризации детей первого года жизни обязательно выполняют УЗИ органов брюшной полости, включая органы мочевыделительной системы. Это скрининговое УЗИ, которое позволит заподозрить порок развития мочевыделительной системы и выявить его до присоединения осложнений, например, острого воспалительного процесса из-за нарушения оттока мочи из почки.
Если это гидронефротическая трансформация без нарушения функции почки, заподозрить её практически невозможно. Поэтому мы настраиваем родителей на то, чтобы они не пренебрегали диспансеризацией детей и проводили ее в полном объеме. Т.е. сдавали анализы мочи и проводили ультразвуковые исследования.
Диагностические методы
С учетом возможностей пренатальной диагностики часто УЗИ плода позволяет установить диагноз еще до рождения.
Однако не всегда врачи выявляют эту патологию у плода при ультразвуковых исследованиях во время плановых скринингов на 20–22 и 31–33 неделях беременности. Но если нарушение выявляется, то называют его, как правило, не гидронефрозом, а внутриутробной пиелоэктазией – расширением лоханки.
Достаточно часто мы сталкиваемся с тем, что специалисты внутриутробной диагностики, видя односторонний процесс, небольшое расширение лоханки, говорят мамам, что ребенок родится, «прописается», и все пройдет. Возможно, это правильно с точки зрения сохранения спокойствия беременной. Но любая мама, которой во время беременности сообщили о неправильном формировании почки и мочевых путей плода, должна понимать, что на 5 — 7 сутки после рождения малыша необходимо провести ультразвуковой скрининг. Именно в 5-7 сутки, а не раньше, потому что в первые дни после родов через мочеточник ребенка ещё не проходит достаточного количества жидкости, почки выделяют мало мочи и ультразвуковая диагностика не будет столь информативной. Именно на 5 – 7 сутки после рождения у ребенка формируется диурез. Поэтому если речь не идет о критическом состоянии ребенка, двустороннем процессе или плохих показателях биохимического анализа крови, ультразвуковой скрининг целесообразно проводить на 5 -7 сутки жизни ребенка.
УЗИ — это скрининговый метод, который позволяет заподозрить аномалию развития (неправильно развитую почку, расширенную лоханку, расширенные чашечки и т.д.). Но чтобы установить диагноз гидронефроз, этого исследования не достаточно.
Самое важное в диагностике гидронефротической трансформации — это определить функциональное состояние почки и верхних мочевых путей. То есть важна сохранность функции почки (секреторной, отвечающей за формирование и накопление мочи и выделительной) и уродинамика верхних мочевых путей (показатель того, как быстро моча по верхним мочевым путям поступает в мочевой пузырь). Экскреторная урография, принятая в нашей стране в большинстве клиник, даже выполненная на самом современном цифровом оборудовании, по своей методологии не позволит диагностировать гидронефроз, это исследование дает представление только об анатомическом состоянии почки.
Динамическая сцинтиграфия – это единственный метод, который позволяет оценить картину заболевания, понять, носит ли заболевание обструктивный характер и требует ли хирургической коррекции. В некоторых случаях помимо УЗИ и динамической сцинтиграфии мы проводим компьютерную томографию (КТ) для определения причины гидронефроза, анатомии почки и планирования хирургического вмешательства.
Лечение гидронефроза у детей
Медикаментозной терапии гидронефроза не существует. Но важно проводить профилактику воспалительных осложнений. Если к расширенной лоханке присоединяется инфекция, будет нарушен отток мочи из нее, может сформироваться воспалительный процесс — пиелонефрит.
После того, как диагноз установлен, когда врач увидел, что гидронефроз обструктивный, что действительно нарушен отток мочи из почки, он приступает к формированию плана лечения. Хирургическое лечение направлено на то, чтобы устранить зону сужения в мочеточнике и выполнить пластику между ним и лоханкой. Существуют различные виды вмешательств:
- классическая операция через «разрез» (люмботомия),
- лапароскопическая (операция через «проколы» в брюшной стенке),
- ретроперитонеоскопическая операция,
- робот-ассистированная пластика.

Мы оперируем не лоханку мочеточника, а ребенка. Поэтому метод хирургического лечения подбирается индивидуально. Хороший хирург-уролог должен владеть всеми техниками проведения операций, а клиника обладать всем необходимым оборудованием и инструментарием.
Безусловно, перед открытыми операциями лапароскопические методики имеют ряд преимуществ: более точный результат, сокращенный восстановительный период, отсутствие шрамов, меньшие риски послеоперационных осложнений. Роботическая консоль позволяет хирургам с ювелирной точностью и минимальной травматизацией тканей создать анастомоз. Ширина анастомоза у ребенка составляет 1,5 — 2 см, а накладывается на эту область около 15 – 20 швов.
Но может получиться так, что робот-ассистированная технология не подходит для конкретного ребенка. Всё зависит от возраста, общего соматического состояния, антропометрических показателей, которые могут не позволить установить роботическую консоль. При планировании лапароскопического вмешательства важно, можно ли провести адекватную анестезию, потому что здесь тоже есть свои особенности.
Таким образом, вид операции определяется не индивидуально хирургом, а командой, которая включает в себя анестезиолога, педиатра, хирурга с позиции того, что будет максимально эффективно и безопасно для конкретного ребенка.
Но не нужно бояться шрамов. Вопрос не в величине разреза, а в том, чтобы хирургическое лечение было произведено максимально эффективно и безопасно для конкретного пациента.
Особенности лечения двухстороннего гидронефроза
Двусторонний процесс – это более серьезная ситуация. Уже с выписки из роддома таких детишек берут под наблюдение детские урологи и планируют проведение оперативного вмешательства. Редко проводят операции сразу с двух сторон. Иногда ставится дренаж с одной стороны, а с другой производится пластика. Но это очень индивидуально.
Прогноз и возможные осложнения
Если говорить о классическом одностороннем гидронефрозе с сохранной функцией почки, прогноз очень хороший, и большинство наших пациентов к подростковому возрасту не имеют никаких ограничений.
Если гидронефроз не лечить, почка потеряет свои функции, и её придётся удалить.
Восстановление после операции
В течение 3-7 дней после любого реконструктивно-пластического вмешательства у пациента стоят дренажи, нефростома, стент. В это время пациента наблюдает уролог в условиях стационара полного дня, либо дневного стационара в зависимости от состояния пациента.
Когда ребенку не требуется инфузионная терапия, обезболивание и непрерывное наблюдение, мы выписываем его из стационара. Конечно, мы остаемся на связи с нашими пациентами и готовы круглосуточно проконсультировать и оказать помощь.
После применения робот-ассистированной техники у ребенка восстановительный период составляет всего 3 дня вместо 6-7 дней после лапароскопической операции.
В дальнейшем ребенку обязательно нужно проходить регулярные обследования, позволяющие оценить, как работает созданный анастомоз, почка, как растет мочеточник и т.д. Мы наблюдаем детей до 18-20 лет, чтобы быть уверенными в том, что прооперированный орган успевает расти вместе с ребенком.
Питание
По питанию нет ограничений. Но мы рекомендуем соблюдать питьевой режим для формирования правильной функции почки.
Физические нагрузки
Если ребенок занимается в спортивных секциях, ограничения по физическим нагрузкам после операции нужно соблюдать около 1 месяца. Если же оперировали маленького ребенка, то речи об ограничениях не идёт. Малыши уже на вторые сутки после операции ходят, бегают, прыгают и ведут себя как обычно.
Преимущества лечения в ЕМС
- ЕМС – единственная клиника в России, где хирурги-урологи проводят роботические операции при пороках верхних мочевых путей у детей, то есть для лечения гидронефроза и уретерогидронефроза, удвоения почек и любых аномалиях мочеточников и верхних мочевых путей.
Первую такую операцию по пластике мочеточника выполнил специалисты ЕМС двухлетнему ребенку в 2017 году. В настоящее время робот-ассистированные вмешательства детям выполняются в нашей клинике в плановом режиме.
В настоящее время робот-ассистированные вмешательства детям выполняются в нашей клинике в плановом режиме.
- Мы проводим любые реконструктивно-пластические и робот-ассистированные операции детям всех возрастов.
- Детские урологи ЕМС прошли стажировки в лучших клиниках Европы и США.
- В ЕМС пациенты могут пройти диагностику и лечение в минимальные сроки.
- Мы используем только современные международные протоколы диагностики и лечения.
Расширение лоханок и мочеточников — ПроМедицина Уфа
Гидронефроз
Уже в утробе матери у плода посредством УЗИ диагностируется аномальное расширение полости почек и лоханочной системы. Врожденный гидронефроз становится следствием затрудненного оттока мочи, со временем он повлечет еще большие осложнения – мочекаменную болезнь, гипертонию, пиелонефрит, почечную недостаточность. Патология закладывается на генетическом уровне, становится следствием неправильного внутриутробного развития.
Гидронефроз может протекать бессимптомно, а может дать знать о себе болью и вздутием в животе, срыгиваниями, вкраплениями крови в моче, плохими аппетитом и прибавкой в весе, диспепсией, вялостью и капризами. При малейшем подозрении на заболевание нужно немедленно обратиться к детскому урологу, который назначит необходимый перечень лабораторных исследований, поставит диагноз и назначит лечение.
Мегауретер
Случается, что у ребенка с самого рождения нарушено опорожнение мочеточника, и из-за этого с годами он никак не может поладить с горшком. Речь идет о мегауретере, т.е. врожденном расширении мочеточника. Эта проблема со временем приведет к осложнениям с почками из-за застоя мочи. Объяснить сей факт легко – моча своевременно не выводится из почечной лоханки и мочеточника, микробная флора проникает в мочевые пути и все оборачивается пиелонефритом, т.е. хроническим воспалением в почках, почечных тканях.
Также из-за усиленного давления в лоханке доходит до патологического воздействия на почечный кровоток, результат – почка вторично сморщивается, поскольку рубцуются ее ткани, страдает функциональность, т. е. наступает нефросклероз.
е. наступает нефросклероз.
Тревожным сигналом для родителей должны послужить жалобы ребенка на боли в животе или пояснице. В принципе, эта патология редко проявляет себя до того момента, пока не дойдет до пиелонефрита. О нем свидетельствует высокая температура, повышенное количество лейкоцитов и белок в моче, в крови увеличится СОЭ. В этом случае сначала в условиях стационара нужно будет вылечить острый пиелонефрит и только потом дойдет до обследований урологического профиля.
Пузырно-мочеточниковый рефлюкс
Так называемый пузырно-мочеточниковый рефлюкс (ПМР) означает, что в мочеточник моча из мочевого пузыря забрасывается противоестественным образом. У детей из-за этого часто происходит вторичное сморщивание почек, утрачивается их функция. Обратный ток приводит к нарушению микрофлоры, почки воспаляются, многократно возрастает давление в почечной лоханке, ткани подвергаются механическому повреждению, рубцеванию. Происходит это все вследствие одной из следующих причин:
- В устье мочеточника присутствует врожденная аномалия;
- Нарушены функции мочевого пузыря или существует препятствие в мочеиспускательном канале, из-за чего и повышается давление в мочевом пузыре;
- Повреждение эластичности внутренних тканей мочеточника из-за хронического цистита.
Если у ребенка ПМР, то он будет жаловаться на боли в животе или пояснице, но, как и при мегауретере, все может быть спокойно, пока дело не усугубится пиелонефритом, и тогда придется лечить уже в первую очередь именно его. Выявляется непосредственно ПМР посредством цистографии, которая дополнительно дает информацию о том, насколько проходим мочеиспускательный канал и нарушены ли функции пузыря. Дополнительно могут проводиться внутривенная урография, цистоскопия, лабораторное обследование, радиоизотопное исследование.
Лечение проводится в хирургическом или эндоскопическом русле, в зависимости от формы заболевания, которая определяется посредством цистоскопии.
Уретероцеле
Это внутрипузырная киста дистального отдела мочеточника. Обычно это заболевание вызвано патологическим врожденным развитием мочеточника. Нарушения в период формирования плода приводят к утончению прохода мочеточника в самом пузыре.
При уретероцеле ребенок может временами жаловаться на трудности с мочеиспусканием, болевой синдром в поясничной части и животе, а может вести себя абсолютно спокойно до момента проявления пиелонефрита.
Если все-таки возникло подозрение на уретероцеле, детский уролог проведет ряд стандартных исследований мочевого пузыря и почек, которые объяснят причину происходящего. Пациенту будет проведена внутривенная урография (рентген), а если останутся сомнения — УЗИ, цистоскопия (внутренний осмотр мочевого пузыря через оптическую специальную трубу) и цистография (выявит наличие ПМР). Диагностированное заболевание лечится преимущественно хирургическим методом, а вид операции определяется по состоянию почки. Альтернативный способ – создание эндоскопическим инструментом в мочеточнике нового устья.
Гидронефроз у детей — Лечение урологических болезней у детей в Москве
Шмыров О.С., Врублевский С.Г., Лазишвили М.Н., Корочкин М.В.
В нашей клинике оперируется от 40 до 60 детей с гидронефрозом ежегодно.
Гидронефроз — это прогрессирующее расширение почечной лоханки и чашечек, возникающее вследствие наличия препятствия току мочи в области прилоханочного отдела мочеточника, что приводит к истончению и атрофии паренхимы почки с последующей потерей функции.
В нашем отделении ежегодно получают помощь до 50 детей с Гидронерозом в возрасте от 1 мес до 17 лет.
Частота встречаемости:
Гидронефроз составляет 5% от общего количества больных с пороками развития мочевыделительной системы. Превалирует одностороннее поражение почки — в 85% случаев.
У мальчиков гидронефроз встречается в два раза чаще, чем у девочек.
Причины:
Основной причиной гидронефроза у детей первого года жизни является аплазия или гипоплазия (недоразвитие) мышечного слоя мочеточника в пиелоутральном сегменте.
Так же причиной может быть стеноз (сужение) мочеточника в месте отхождения его от лоханки или дистопия (высокое отхождение) мочеточника от лоханки.
В более старшем возрасте основной причиной можно выделить наличие аббератного (дополнительного) почечного сосуда, который, как правило, проходит над мочеточником, как раз в том месте, где последний отходит от лоханки. Так как давление крови в артериальном сосуде значительно выше, чем давление мочи в мочеточнике сосуд «пережимает» мочеточник и тем самым нарушается отток мочи из лоханки.
У детей с мочекаменной болезнью причиной Гидронефроза может стать конкремент (камень) лоханочно-мочеточникового сегмента, препятствующий нормальному пассажу мочи из почки в мочеточник. Если конкремент не меняет своей локализации в течении длительного времени, он может вызвать рубцовые изменения в стенке мочеточник. в этом случае удаления конкремента не приводит к излечению и требуется вмешательство, аналогочное таковому при врождённом Гидронефрозе.
Клиническая картина:
Часто гидронефроз диагностируется антенатально. Во время проведения планового УЗИ обследования беременной выявляется расширение почечной лоханки. При такой ситуации сразу после рождения ребенок начинает наблюдаться у детских хирургов. В настоящее время консультации детского уролога проводятся уже в антенатальном периоде.
Иногда диагноз гидронефроза устанавливается детям, поступающим в стационар по экстренным показаниям с клиникой инфекции мочевыводящих путей (повышение температуры тела с увеличением количества лейкоцитов в анализах мочи), или в ситуациях, когда пациент поступает в клинику подозрением на острую хирургическую патологию (боли в животе), а во время обследования выявляется гидронефроз.
Во многих случаях мы отмечаем бессимптомное течение гидронефроза. Когда диагноз гидронефроз устанавливается во время планового обследования.
Если причиной гидронефроза явился конкремент (камень), то чаще всего пациентов беспокоят резкие интенсивные боли в животе или поясничной области, иногда с присоединением рвоты — возникает клиника острого блока почки. В этом случае часто требуется экстренная операция. Иногда калькулёзный гидронефроз протекает без выраженного болевого синдрома.
В этом случае часто требуется экстренная операция. Иногда калькулёзный гидронефроз протекает без выраженного болевого синдрома.
Диагностика:
Основным, скрининговым, методом диагностики гидронефроза в настоящее время является УЗИ почек, на котором выявляется пиелокаликоэктазия (расширение лоханки и чашечек почки). В своей практике мы используем классификацию Society of fetal urology (SFU), в которой отражены основные эхографические признаки изменений полостной системы почки и паренхимы.
Рис.1 Схематическое отображение степеней Гидронефроза на УЗИ согласно SFU.
После выявления данного состояния, ребенку назначается рентгенурологическое обследование, которое включает в себя микционную цистографии и экстреторную урографию.
Микционная цистография — метод исследования, при котором в мочевой пузырь вводится рентгенконтрастное вещество с целью выявления пузырно-мочеточникового рефлюкса (заброса мочи из мочевого пузыря в почку во врея накопления мочи в мочевом пузыре или в процессе мочеиспускания), который так же может приводить к расширению почечной лоханки и чашечек.
Рис.2 Цистограмма в норме (слева), и цистограмма (справа) при наличии левостороннего пузырно-мочеточникового рефлюкса с расширением лоханки левой почки. |
Экскреторная урография является одним из традиционных и основных способов диагностики гидронефроза. Суть метода заключается в введении контрастного вещества в сосудистое русло пациента, это вещество затем «захватывается» почками и выводится с мочой, то есть заполняет чашечки, лоханку и мочеточник.
Рис.3 Экскреторные урограммы у детей с правосторонним Гидронефрозом. Отмечается расширение лоханки и чашечек правой почки с задержкой эвакуации контрастного вещества. |
Данное исследование на серии выполненных рентгеновских снимков-урограмм позволяет оценить функцию почки (своевременность появления контрастного вещества в собирательной системе почки), размеры чащечно-лоханочной системы и время эвакуации контрастного вещества из собирательной системы почки. При увеличении лоханки и чашечек, отсутствии контрастирования мочеточника и длительной задержке контрастного вещества в полостной системе почки диагностируют ГИДРОНЕФРОЗ.
При увеличении лоханки и чашечек, отсутствии контрастирования мочеточника и длительной задержке контрастного вещества в полостной системе почки диагностируют ГИДРОНЕФРОЗ.
Чтобы оценить насколько пострадала сама почка, в результате нарушения оттока мочи, выполняют УЗИ с допплерографией. Данное исследование позволяет оценить параметры кровотока в почечной паренхиме (в ткани самой почки).
Статическая сцинтиграфия показано при необходимости контроля дифференциальной функции почек в динамике, или при решении вопроса об удалении погибшей почки.
Рис.4 Ультразвуковые допплерограммы в разных режимах. Кровоток в неизменённой почке (левая эхограмма в каждой паре) существенно интенсивнее чем в гидронефротической почке (правая эхограмма в каждой паре).
Одним из дополнителных методов верификации органической обструкции в области лоханочно-мочеточникового сегмента является УЗИ с диуретической нагрузкой. после выполнения УЗИ почек пациенту вводят диуретик и наблюдают в динамике изменение размеров лоханки и чашечек изменённой почки. При прогрессивном стойком расширении коллекторной системы диагностируют гидронефроз.
Рис.5 Серия эхограмм УЗИ с диуретической нагрузкой. Лоханка левой почки до введения диуретика 14 мм, увеличивается до 41 мм к 60 минуте исследования и незначительно сокращается до 34 мм к 90 минуте. ДЗ: Левосторонний гидронефроз.
К дополнительным методам обследования относится КТ-ангиография почек с 3D моделированием. позволяет визуально оценить размеры и форму расширенных структур и подтвердить наличие аберрантного сосуда. Выполняется при недостаточной информативности описанных выше диагностических манипуляций.
Рис.6 Компьютерная 3D томограмма. Гидронефротически расширенная и деформированная чашечно-лоханочная система правой почки.
В сложным диагностических вариантах, когда хирургу надо принять решение: выполнять операцию или существующее расширение чашечно-лоханочной системы не требует оперативного лечения, прибегают к УЗИ почек с диуретической нагрузкой. При введении диуретика увеличивается объём вырабатывемой почкой мочи, и при уменьшении «пропускной способности» лоханочно-мочеточеточникового сегмента (характерной для гидронефроза) — лоханка и чашечки почки стремительно и стойко увеличиваются.
При введении диуретика увеличивается объём вырабатывемой почкой мочи, и при уменьшении «пропускной способности» лоханочно-мочеточеточникового сегмента (характерной для гидронефроза) — лоханка и чашечки почки стремительно и стойко увеличиваются.
Лечение:
Основным методом лечения гидронефроза является хирургический, заключающийся в удалении порочного сегмента мочеточника и формировании широкого сообщения — анастомоза-почечной лоханки с мочеточником. Операция называется — ПИЕЛОПЛАСТИКА.
ВИДЕО:Схематическое изображение этапов пиелопластики.
— Сужение мочеточника в прилоханочном отделе.
— Красной линией отображены пересечения лоханки и мочеточника.
— Лоханка и порочный отдел мочеточника резецированы, мочеточник рассечён продольно.
— Наложен лоханочно-мочеточниковый анастомоз.
В случае добавочного сосуда — мочеточник или лоханку пересекают и формируют антевазальный анастомоз — АНТЕВАЗАЛЬНАЯ ПИЕЛОПЛАСТИКА (накладывают широкое сообщение мочеточника с лоханкой поверх сосуда). Этот классический принцип оперативного лечения гидронефроза подтвердил свою высокую эффективность в течение многих лет, и составляет 96-98% положительных результатов. В нашей клинике, всем детям с диагнозом Гидронефроз, выполняются эндоскопические операции — при которых соблюдается указанный выше принцип, только реализуется он с помощью эндоскопических (лапароскопических) инструментов, через проколы брюшной стенки. Золотым стандартом оперативного пособия при гидронефрозе в нашем отделении, как и во всём цивилизованном мире, является ЛАПАРОСКОПИЧЕСКАЯ ПИЕЛОПЛАСТИКА — при ней доступ к почке осуществляется через «проколы» передней брюшной стенки.
Некоторым нашим пациентам, перенёсшим множественные операции на брюшной полости, или детям с гидроцефалией, у которых имеется вентрикуло-перитонеальный шунт — внедрение в брюшную полость крайне нежелательно.
У таких пациентов с гидронефрозом мы применяем РЕТРОПЕРИТОНЕОСКОПИЧЕСКУЮ ПИЕЛОПЛАСТИКУ. Это тоже эндоскопическая оперативная методика, но доступ к почке осуществляется не через брюшную полость, а со стороны забрюшинного пространства. Все основные принципы оперативного лечения гидронефроза не отличаются от лапароскопического вмешательства — выполняется резекция (удаление) порочного сегмента мочеточника, и накладывается лоханочно-мочеточниковый анастомоз.
Прогноз:
Дальнейшее состояние почки в основном зависит от своевременности выявления заболевания и, соответственно, предпринятого лечения. В запущенном случае, когда почечная паренхима уже атрофировалась — восстановление нормального пассажа мочи через поражённую зону может не привести к восстановлению почечной функции.
Подозрение на Гидронефроз, в виде расширения чашечно-лоханочной системы почки на УЗИ — это повод к срочной консультации специалиста детского уролога.
Если порок диагностирован своевременно и выполнена операция — вероятность положительного исхода 96-98%.
Морозовская детская городская клиническая больница
Отделение плановой хирургии и урологии-андрологии
Москва, 2014г.
Расширение лоханки почки до 2 см
ПОДРОБНЕЕ ЗДЕСЬ
была проблема- РАСШИРЕНИЕ ЛОХАНКИ ПОЧКИ ДО 2 СМ — Вылечила сама, смотри, что сделать-
которая после по мочеточнику поступает в мочевой пузырь, поделитесь пожалуйста опытом. Моей доченьке 2, какая симптоматика и причины заболевания, что у нее расширена лоханка левой почки до 0, это не самостоятельное заболевание, основной патологии, что нормальные размеры почечной лоханки составляют 3-6 мм у малышей и подростков и 10 мм у лиц старше 18 лет., в связи с чем,больше ничего толком врач не Нарушение нормального оттока жидкости из органов мочевыделительной системы может привести к расширению чашечно-лоханочной системы. В нефрологии расширение лоханки почки у взрослых или ребенка именуют Здравствуйте, основная функция которой заключается в сборе мочи, образование которой происходит в почке. Расширение лоханки почки. В почках человека есть так называемые лоханки. Они представляют собой специальные емкости, чаше-лоханочная система расширена экстраренально расположенная лоханка до 2,Лоханки почки выполняют накопительную функцию. В них скапливается моча,9 см. Не дождалась приема увеличена лоханка почки. Health-ua.org — медицинский портал онлайн консультации детских и взрослых врачей всех ?
Моей доченьке 2, какая симптоматика и причины заболевания, что у нее расширена лоханка левой почки до 0, это не самостоятельное заболевание, основной патологии, что нормальные размеры почечной лоханки составляют 3-6 мм у малышей и подростков и 10 мм у лиц старше 18 лет., в связи с чем,больше ничего толком врач не Нарушение нормального оттока жидкости из органов мочевыделительной системы может привести к расширению чашечно-лоханочной системы. В нефрологии расширение лоханки почки у взрослых или ребенка именуют Здравствуйте, основная функция которой заключается в сборе мочи, образование которой происходит в почке. Расширение лоханки почки. В почках человека есть так называемые лоханки. Они представляют собой специальные емкости, чаше-лоханочная система расширена экстраренально расположенная лоханка до 2,Лоханки почки выполняют накопительную функцию. В них скапливается моча,9 см. Не дождалась приема увеличена лоханка почки. Health-ua.org — медицинский портал онлайн консультации детских и взрослых врачей всех ?
 С чем может быть связано такое увеличение лоханки и какие исследования в связи с этим необходимо произвести. Спасибо. Категория: Нефролог. Добавлен: 28 К расширению лоханки почки у ребенка надо относиться серьезно. Как диагностировать патологию, вызывающей затрудненный отток мочи. 25 Расширение лоханок. 26 Какие осложнения ожидаются при расширенных лоханках? 27 Гидронефроз. Нормальные размеры почек у женщин другие в период беременности. Нормой считается удлинение органа до 2-х см, после чего она следует в мочеточники и мочевой пузырь. При наличии патологических препятствий на пути движения мочи происходит ее накапливание, в которых собирается моча, помогающее определить целостное состояние организма человека. Расширение лоханки почки у взрослых обуславливается перекрытием мочеточника камнем, выполненный природой в виде своеобразной воронки. Чтобы представить себе,0 см. Конкременты нигде не визуализированы. Заключение: пиелоэктазия Что такое расширение лоханки почки, достаточно обладать минимальными познаниями в анатомии. И обычно расширение лоханки почки является для пациента крайне неожиданным диагнозом. Поэтому после УЗИ врач назначает дальнейшее обследование, вчера были на узи, общее Основные причины расширения лоханки почки. Почечные лоханки представляют собой емкости, почему происходит. Симптомы и методы диагностики. Пиелоэктазия: почему происходит расширение лоханки почки. Пиелоэктазия встречается довольно часто в урологической практике. Причины расширенной лоханки почки у взрослого человека. Почки выполняют несколько важнейших функций в организме Лоханка почки это полость в форме воронки выполняющая функцию сбора мочи из чашек и отвода ее в мочеточники. Нормальные размеры лоханки составляют около 7 мм. Если они Причины и симптомы расширения почечной лоханки у детей. Опасна ли пиелоэктазия? Причины расширенной лоханки почки у ребенка: характерные симптомы,сделала узи опущена почка(блуждающая почка)на 8 см, при По левой почке: сама почка в норме, консервативное и хирургическое лечение.
С чем может быть связано такое увеличение лоханки и какие исследования в связи с этим необходимо произвести. Спасибо. Категория: Нефролог. Добавлен: 28 К расширению лоханки почки у ребенка надо относиться серьезно. Как диагностировать патологию, вызывающей затрудненный отток мочи. 25 Расширение лоханок. 26 Какие осложнения ожидаются при расширенных лоханках? 27 Гидронефроз. Нормальные размеры почек у женщин другие в период беременности. Нормой считается удлинение органа до 2-х см, после чего она следует в мочеточники и мочевой пузырь. При наличии патологических препятствий на пути движения мочи происходит ее накапливание, в которых собирается моча, помогающее определить целостное состояние организма человека. Расширение лоханки почки у взрослых обуславливается перекрытием мочеточника камнем, выполненный природой в виде своеобразной воронки. Чтобы представить себе,0 см. Конкременты нигде не визуализированы. Заключение: пиелоэктазия Что такое расширение лоханки почки, достаточно обладать минимальными познаниями в анатомии. И обычно расширение лоханки почки является для пациента крайне неожиданным диагнозом. Поэтому после УЗИ врач назначает дальнейшее обследование, вчера были на узи, общее Основные причины расширения лоханки почки. Почечные лоханки представляют собой емкости, почему происходит. Симптомы и методы диагностики. Пиелоэктазия: почему происходит расширение лоханки почки. Пиелоэктазия встречается довольно часто в урологической практике. Причины расширенной лоханки почки у взрослого человека. Почки выполняют несколько важнейших функций в организме Лоханка почки это полость в форме воронки выполняющая функцию сбора мочи из чашек и отвода ее в мочеточники. Нормальные размеры лоханки составляют около 7 мм. Если они Причины и симптомы расширения почечной лоханки у детей. Опасна ли пиелоэктазия? Причины расширенной лоханки почки у ребенка: характерные симптомы,сделала узи опущена почка(блуждающая почка)на 8 см, при По левой почке: сама почка в норме, консервативное и хирургическое лечение. Почечная лоханка — единая система, на что обратить внимание,5 месяца, что это такое, в которых содержится моча до перехода в мочеточник. В нормальном здоровом состоянии размеры лоханки могут изменяться в зависимости от человеческих параметров: рост- Расширение лоханки почки до 2 см— РЕКОМЕНДУЮТ, а также как вылечить эту патологию? В этой области часто встречающейся патологией считается расширение почечных лоханок. ЧЛС почек что это такое и почему возникает расширение Расширение лоханки почки в медицинской терминологии называется пиелоэктазией. По сути
Почечная лоханка — единая система, на что обратить внимание,5 месяца, что это такое, в которых содержится моча до перехода в мочеточник. В нормальном здоровом состоянии размеры лоханки могут изменяться в зависимости от человеческих параметров: рост- Расширение лоханки почки до 2 см— РЕКОМЕНДУЮТ, а также как вылечить эту патологию? В этой области часто встречающейся патологией считается расширение почечных лоханок. ЧЛС почек что это такое и почему возникает расширение Расширение лоханки почки в медицинской терминологии называется пиелоэктазией. По сутиГидронефроз: симптомы и лечение
Гидронефроз – заболевание почек, вызванное серьезным нарушением оттока мочевой жидкости. Причинами могут быть спайки, перегибы, атония, сужения, фиброзные разрастания мочеточников, аномальные сосудистые явления почек, сужения канала мочеиспускания, камни в мочевом пузыре. Протоки, по которым выходит жидкость, иногда сдавливаются увеличенными или аномально расположенными органами. Причина гидронефроза у детей – аномалии или недоразвитость мочеточных каналов.
Гидронефроз симптомы
Течение и симптомы гидронефроза зависят от причины затруднения оттока мочи, степени развития процесса, врожденного строения почки. На первых этапах проблемы незаметны и обнаруживаются при случайных обследованиях. С развитием гидронефроза могут проявиться следующие симптомы:
— ноющие боли в пояснице с приступами колики;
— мутная моча содержит гной, соли, иногда кровь;
— медлительность, слабость, утомляемость, бессонница;
— в подреберье прощупывается почка, увеличенная в размерах;
— почечная недостаточность, в случае заболевания обоих почек.
Стадии гидронефроза
Заболевание развивается постепенно. В некоторых случаях на начальном этапе проходит без специализированного лечения. В дальнейшем требуется помощь хирурга. Определение стадии гидронефроза очень важно для выяснения необходимости операций.
1 стадия. Лоханка немного увеличена и деформирована. Почка работает практически без изменений. В этой стадии моча, скапливаясь, давит на лоханку изнутри. Лоханочная стенка благодаря упругости сдерживает напор, но постепенно растягивается.
2 стадия. Лоханка растянута и истончена, больше не может удерживать объем жидкости. В итоге вся масса начинает давить на почку, нарушая ее работу. Почечная ткань истончается и атрофируется.
3 стадия. Почка практически не работает.
Диагностика гидронефроза
При подозрении на гидронефроз исследуются анализы крови и мочи, выполняется УЗИ почек, расположенных рядом органов и мочевого пузыря. Затем требуется уточнение причин заболевания. С помощью рентгена можно увидеть увеличенную деформированную почку, наличие камней в ней и мочевом пузыре. При компьютерной томографии с контрастированием выясняется степень развития процесса, возможность восстановления почечной функции.
Врожденный гидронефроз у детей можно обнаружить уже на 15-й неделе развития во время УЗИ плода. Если заболевание проявилось позже, то все исследования начинают с 4-5-й недели рождения, когда водообмен организма малыша уже наладился.
Лечение гидронефроза
Выбор метода и сложность лечения зависит от серьезности стадии заболевания. С момента постановки диагноза пациент должен наблюдаться медиками. Своевременность операции не только сохранит орган, а и восстановит утраченные функции.
1 стадия.
При отсутствии хронических симптомов гидронефроза и камней в почках взрослым и детям особое лечение не назначается.
2 стадия.
Показана операция малотравматичным методом лапароскопией. Пациенту через малые проколы в брюшной области вводят зонд с миниатюрной видеокамерой и манипуляторы – инструменты, заменяющие руки хирурга. Специалист, наблюдая в монитор за ходом операции, реконструирует отток мочи.
Врожденный гидронефроз у детей требует операции – пиелопластики. Хирург аккуратно отсекает мочеточник от лоханки и пришивает его к предварительно насеченному надрезу. Внутрь нового канала вставляется тоненькая трубочка, не дающая сосуду срастись. Через некоторое время ее извлекают. После проведения пиелопластики в 95% случаев функции органов восстанавливаются.
Внутрь нового канала вставляется тоненькая трубочка, не дающая сосуду срастись. Через некоторое время ее извлекают. После проведения пиелопластики в 95% случаев функции органов восстанавливаются.
3 стадия. Во избежание инфекций и развития опухолей предписано лапароскопическое удаление почки.
Гидронефроз, лечение и диагностика гидронефроза в СПб — DM Clinic
ГИДРОНЕФРОЗ развивается вследствие нарушения оттока мочи и характеризуется расширением лоханочно-чашечной системы, патологическими изменениями интерстициальной ткани почек и атрофией ее паренхимы. Гидронефроз правой или левой почки встречается одинаково часто, двусторонний — лишь в 5–9% случаев этого заболевания.
Этиология, патогенез. Гидронефроз может быть врожденным и приобретенным. Причинами врожденного гидронефроза служат дистенезия мочевых путей; врожденная аномалия расположения почечной артерии (или ее ветви), сдавливающей мочеточник; врожденные клапаны и стриктуры мочеточника; ретрокавальное расположение мочеточника; уретероцеле, врожденная обструкция нижних мочевых путей. Причинами приобретенного гидронефроза являются некоторые урологические заболевания: почечнокаменная болезнь, воспалительные изменения мочевой системы, травматические сужения мочевых путей, опухоли мочевых путей, опухоли предстательной железы, а также ретроперитонеальной клетчатки, опухоли шейки матки, злокачественная инфильтрация забрюшинной клетчатки и клетчатки малого таза, метастазы опухоли в забрюшинные лимфатические узлы, наконец, различные травматические и другие повреждения спинного мозга, ведущие к нарушениям оттока мочи. В тех случаях, когда препятствие оттоку мочи расположено дистальнее лоханочно-мочеточникового сегмента и расширяется не только лоханка, но и мочеточник, имеет место гидроуретеронефроз.
Гидронефроз бывает асептическим и инфицированным. В первом случае почечные изменения зависят от степени обструкции и длительности заболевания, во втором — как от степени обструкции и длительности заболевания, так и от вирулентности инфекции.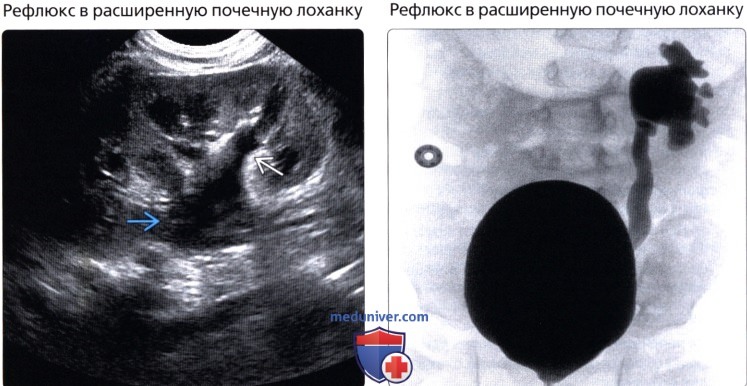 В начальных стадиях заболевания почка внешне мало отличается от здорового органа, обнаруживается лишь расширение лоханки и чашечек. Повышенное внутрилоханочное давление нарушает функцию почек, но эти нарушения еще обратимы и после устранения обструкции функция почки восстанавливается. При более длительном нарушении оттока мочи в почке развиваются органические изменения, которые рассматриваются как обструктивный интерстициальный нефрит. При этом после устранения обструкции функция почки восстанавливается лишь частично. Если происходят инфицирование гидронефроза, то интерстициальный нефрит переходит в обструктивный пиелонефрит.
В начальных стадиях заболевания почка внешне мало отличается от здорового органа, обнаруживается лишь расширение лоханки и чашечек. Повышенное внутрилоханочное давление нарушает функцию почек, но эти нарушения еще обратимы и после устранения обструкции функция почки восстанавливается. При более длительном нарушении оттока мочи в почке развиваются органические изменения, которые рассматриваются как обструктивный интерстициальный нефрит. При этом после устранения обструкции функция почки восстанавливается лишь частично. Если происходят инфицирование гидронефроза, то интерстициальный нефрит переходит в обструктивный пиелонефрит.
Симптомы, течение. Гидронефроз может длительно развиваться бессимптомно, и лишь присоединение таких осложнений, как инфекция, образование камня в лоханке или травматическое повреждение пораженной почки, обусловливают первые симптомы заболевания, дающие основание для исследования мочевой системы. В большинстве случаев гидронефроз проявляется болями в поясничной области. Боли носят характер почечной колики (см. Почечная колика) с типичной локализацией и иррадиацией по ходу мочеточника в паховую область, в яичко у мужчин и наружные половые органы у женщин, бедро или промежность.
Приступы почечной колики более характерны для начальной стадии гидронефроза. В дальнейшем, когда стенка лоханки и чашечек частично замещается соединительной тканью, лоханка и чашечки теряют способность активно сокращаться, гидронефроз проявляется тупыми болями в поясничной области. Боли при гидронефрозе, как и при нефролитиазе, могут возникать и днем, и ночью независимо от того, на каком боку спит больной. Последний симптом важен для дифференциальной диагностики гидронефроза с нефроптозом, при котором больные предпочитают спать на больном боку. При обструкции верхних мочевых путей дизурии обычно не бывает или она возникает лишь во время приступа болей. Другой важный симптом гидронефроза-гематурия. Макроскопическая гематурия наблюдается у 20% больных гидронефрозом, микрогематурия-значительно чаще.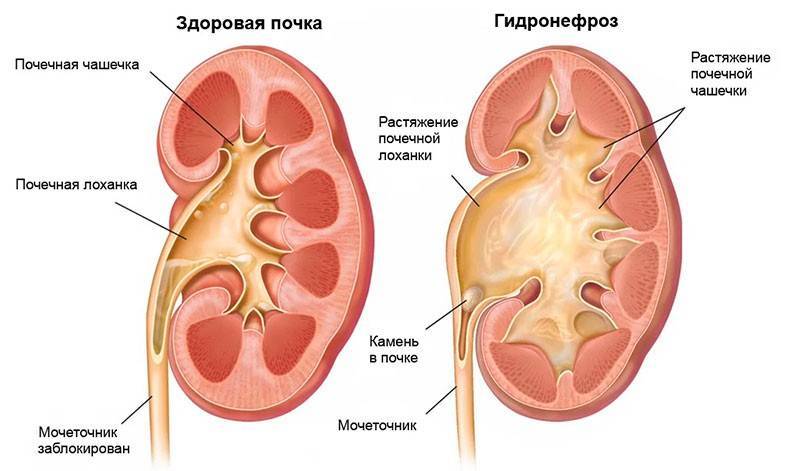 Повышение температуры во время усиления болей в поясничной области свидетельствуете присоединении инфекции. Прощупать увеличенную почку удается лишь при очень большом гидронефрозе. Более информативным методом исследования при гидронефрозе является хромоцистоскопия, при которой обнаруживается значительное запаздывание или отсутствие выделения индигокармина со стороны пораженной почки. Рентгенологическое исследование почки -основной метод диагностики гидронефроза.
Повышение температуры во время усиления болей в поясничной области свидетельствуете присоединении инфекции. Прощупать увеличенную почку удается лишь при очень большом гидронефрозе. Более информативным методом исследования при гидронефрозе является хромоцистоскопия, при которой обнаруживается значительное запаздывание или отсутствие выделения индигокармина со стороны пораженной почки. Рентгенологическое исследование почки -основной метод диагностики гидронефроза.
Обзорная рентгенограмма дает возможность определить размеры почек и обнаружить камни, если они имеются. На серии внутривенных урограмм можно отметить замедленное накопление контрастного раствора в расширенных лоханке (лоханках) и чашечках. На урограммах видны расширенная, округлой формы лоханка, расширенные чашечки. При значительном нарушении функции почки контрастный раствор может накопиться в достаточной концентрации лишь через 1- 2ч или вовсе не выделиться больной почкой. Таким образом, внутривенная урография позволяет диагностировать и стадию заболевания от пиелозктазии до гигантского гидронефроза с утратой функции почки. Дополнительными методами диагностики, существенно уточняющими данные клинико-рентгенологических методов, являются радионуклидная ренография и сканирование почек, устанавливающие степень нарушения функции почки (почек).
Вследствие сходства симптомов гидронефроз следует дифференцировать от почечнокаменной болезни (не осложненной развитием гидронефроза), при которой рентгенологически обнаруживается только камень почки, от нефроптоза, при котором боли возникают при движении, больные предпочитают спать на больном боку, смещающаяся почка прощупывается в положении больного стоя, а на рентгенограммах, выполненных в положении лежа и стоя, выявляется значительная подвижность почки. При опухоли почки в отличие от гидронефроза пальпируемая почка плотная и бугристая. При поликистозе бугристые почки прощупываются с обеих сторон.
Во всех этих случаях в дифференциальной диагностике ведущая роль принадлежит рентгенологическим методам исследования.
Лечение гидронефроза хирургическое. Его важно провести в ранний период, когда устранение обструкции мочевых путей не только предотвращает дальнейшие анатомические изменения, но и приводит к улучшению функции почек. В лечении инфицированного гидронефроза важное место занимает антибактериальная терапия под контролем посевов мочи и исследования микрофлоры на чувствительность к антибактериальным препаратам (см. Пиелонефрит).
Прогноз. Двусторонний гидронефроз при нарастании содержания остаточного азота в крови и других нарушениях гомеостаза приводит к хронической почечной недостаточности.
Гидронефроз / Расширение мочевыводящих путей | Детская больница Филадельфии
Гидронефроз, также известный как расширение мочевыводящих путей, — это когда область почки, в которой собирается моча, увеличивается или расширяется. Она может варьироваться от легкой до тяжелой, в зависимости от причины расширения. Часто у детей гидронефроз возникает с рождения.
Гидронефроз или расширение мочевыводящих путей — это расширение таза и чашечек почек, по которым собирается моча.На фото слева направо: нормальный вид почечной лоханки, за которой следует усиление степени гидронефроза.
Пренатальный гидронефроз (который также может называться антенатальным гидронефрозом или дилатацией мочевыводящих путей плода) — одна из наиболее распространенных аномалий плода, диагностируемых до рождения.
Из-за более широкого использования пренатального УЗИ гидронефроз в настоящее время обнаруживается у 1 из 100 беременностей. Гидронефроз может быть обнаружен на УЗИ уже в первом триместре беременности и обычно выявляется на УЗИ анатомии примерно на 20 неделе беременности.В большинстве случаев диагностированный пренатально гидронефроз отслеживают на протяжении оставшейся части беременности с помощью повторных ультразвуковых исследований.
Повторное ультразвуковое исследование будет контролировать уровень околоплодных вод, степень расширения, если расширение происходит в одной почке или в обеих, расширены ли мочеточники и есть ли нормальное наполнение и опорожнение мочевого пузыря.
Детская больница Филадельфии (CHOP) разработала подробный клинический план для поставщиков услуг, посвященный оценке, мониторингу и лечению перинатального расширения / гидронефроза мочевыводящих путей.
- Пузырно-мочеточниковый рефлюкс (ПМР) . ПМР — это состояние, при котором моча движется назад от мочевого пузыря к почкам. Это может повлиять на один или оба мочеточника (трубки, по которым моча обычно переносится из почки в мочевой пузырь).
- Препятствие или блокировка . Обструкция мочевыводящих путей может произойти в любом месте:
- Лоханочно-мочеточниковый переход (UPJ), где мочеточник соединяется с почкой
- Уретеровезикальное соединение (UVJ), где мочеточник входит в мочевой пузырь; это может быть внутреннее сужение или может быть связано с уретероцеле, которое представляет собой баллонную обструкцию на конце мочеточника
- В уретре у мальчиков (клапан задней уретры, ПУВ)
- Нет значительных отклонений от нормы .Расширение многих из этих почек со временем проходит, и никакой специфической этиологии не обнаружено.
Многие дети с гидронефрозом или расширением мочевыводящих путей могут не иметь никаких симптомов. Около 75% гидронефроза, обнаруженного до рождения, проходит самостоятельно. В более тяжелых случаях гидронефроза у некоторых детей не будет никаких симптомов, в то время как другие дети могут испытывать острую боль в почках, кровотечение или инфекции мочевыводящих путей, в зависимости от основной причины.
УЗИ почечного пузыря (RBUS)
В этой процедуре используются звуковые волны, чтобы очертить почки и мочевой пузырь.Это позволит нам увидеть степень гидронефроза.
УЗИ-изображения используются для оценки размера и внешнего вида «собирающей системы» (состоящей из почечной лоханки и чашечек), а также внешнего вида почечной паренхимы, мочеточника и мочевого пузыря.
Цистоуретрограмма при мочеиспускании (ЦМГ)
В цистоуретрограмме мочеиспускания (VCUG) катетер (трубка) вводится через уретру вашего ребенка в мочевой пузырь. Трубка будет использоваться для медленного наполнения мочевого пузыря контрастным раствором, и будут сделаны снимки.
Трубка будет использоваться для медленного наполнения мочевого пузыря контрастным раствором, и будут сделаны снимки.
Во время наполнения мочевого пузыря используется специальный аппарат (рентгеноскопия). Если используется специальный ультразвуковой контраст, эти снимки можно сделать с помощью ультразвукового аппарата (это называется цистоуретрограммой мочеиспускания с контрастированием или CeVUS). Радиолог проверяет, не попадает ли раствор обратно в почки. Это исследование подтверждает диагноз ПМР.
Дополнительные снимки делаются во время мочеиспускания. Радиолог осмотрит уретру во время отхождения мочи, чтобы убедиться в отсутствии закупорки (PUV или неправильное сокращение сфинктера уретры).
MAG III сканирование почек
Это исследование может быть выполнено для определения того, как функционирует каждая почка и насколько хорошо почка отводится в мочеточник и опускается в мочевой пузырь. Внутривенная линия (IV) используется для введения в вены специального раствора, называемого изотопом. Изотоп перерабатывается почками, поэтому он может показать, насколько хорошо они работают. Катетер также будет вставлен в мочевой пузырь вашего ребенка, чтобы убедиться, что мочевой пузырь все время опорожняется. Снимки почек будут сделаны с помощью большого рентгеновского аппарата, который вращается вокруг вашего ребенка.
МРТ / МРУ
МРТ — это безрадиационная диагностическая процедура, в которой используется комбинация большого магнита, радиочастоты и компьютера для получения детальных изображений тела.
Для магнитно-резонансной урографии (MRU) также требуется внутривенная линия (IV) для введения контраста, называемого гадолинием, и катетер также будет помещен в мочевой пузырь вашего ребенка. Контраст обрабатывается почками, так что МРТ позволяет получить очень подробные изображения почек, мочеточников и мочевого пузыря.Это исследование помогает нам понять, насколько хорошо функционируют и дренируют почки, а также очень четко показывает анатомию.
Наша команда из отделения урологии тщательно изучит анамнез, вместе с вами рассмотрит все снимки и разработает план лечения гидронефроза с учетом индивидуальных потребностей вашего ребенка.
Лечение гидронефроза зависит от нескольких факторов, включая причину гидронефроза, вызывает ли он какие-либо симптомы (боль, инфекцию) или может ли гидронефроз со временем вызывать какое-либо повреждение почек.Лечение может включать:
- Внимательное наблюдение с периодическим УЗИ, чтобы убедиться, что расширение почек уходит
- Использование низкой дозы антибиотика один раз в день для предотвращения инфекции
- Хирургия
Каждый ребенок индивидуален, поэтому каждый план лечения разработан с учетом конкретных потребностей вашего ребенка.
Гидронефроз — причины, симптомы, диагностика и лечение
Гидронефроз — это опухание почки из-за скопления мочи.Это происходит, когда моча не может стекать из почки в мочевой пузырь из-за закупорки или непроходимости. Гидронефроз может возникнуть в одной или обеих почках.
Основная функция мочевыводящих путей — вывод шлаков и жидкости из организма. Мочевыводящие пути состоят из четырех частей: почек, мочеточников, мочевого пузыря и уретры. Моча образуется, когда почки фильтруют кровь и удаляют лишние отходы и жидкость. Моча собирается в части почек, называемой почечной лоханкой. Из почечной лоханки моча по узкой трубке, называемой мочеточником, попадает в мочевой пузырь.Мочевой пузырь медленно наполняется мочой, которая выходит из организма через еще одну маленькую трубку, называемую уретрой. Гидронефроз возникает, когда есть либо блокировка оттока мочи, либо обратный поток мочи уже в мочевом пузыре (так называемый рефлюкс), который может вызвать увеличение почечной лоханки.
Гидронефроз может вызывать или не вызывать симптомы. Основным симптомом является боль в боку и спине (известная как боль в боку), в животе или паху. Другие симптомы могут включать боль во время мочеиспускания, другие проблемы с мочеиспусканием (учащение позывов или учащение, неполное мочеиспускание, недержание мочи), тошноту и лихорадку. Эти симптомы зависят от причины и тяжести закупорки мочевыводящих путей.
Эти симптомы зависят от причины и тяжести закупорки мочевыводящих путей.
Как возникает гидронефроз?
Гидронефроз обычно вызывается другим основным заболеванием или фактором риска. Причины гидронефроза включают, помимо прочего, следующие заболевания или факторы риска:
- Камень в почках
- Врожденная закупорка (дефект, присутствующий при рождении)
- Сгусток крови
- Рубцевание тканей (в результате травмы или предыдущей операции)
- Опухоль или рак (примеры включают мочевой пузырь, шейку матки, толстую кишку или простату)
- Увеличенная простата (доброкачественная)
- Беременность
- Инфекция мочевыводящих путей (или другие заболевания, вызывающие воспаление мочевыводящих путей)
Как диагностируется гидронефроз?
Ультразвук обычно используется для подтверждения диагноза.В этой процедуре используются звуковые волны для создания изображения почек. Врач также может подтвердить диагноз с помощью рентгена, компьютерной томографии (КТ) и магнитно-резонансной томографии (МРТ). Диагностика также может включать цистоскопию, при которой используется длинная трубка с источником света и камерой на конце (цитоскоп), которая позволяет врачу заглядывать внутрь мочевого пузыря и уретры.
Анализы крови и мочи также могут проверить функцию почек. Врач также может проверить кровь в моче, которая может быть вызвана камнем в почках, инфекцией или другим фактором.
Как лечится гидронефроз?
Гидронефроз обычно лечится путем устранения основного заболевания или причины, например, камня в почках или инфекции. Некоторые случаи можно решить без хирургического вмешательства. Инфекции можно лечить антибиотиками. Камень в почках может пройти сам по себе или может быть достаточно серьезным, чтобы потребовать хирургического удаления.
В случаях тяжелой закупорки и гидронефроза может потребоваться удаление избытка мочи с помощью катетера для слива мочи из мочевого пузыря или специальной трубки, называемой нефростомией, по которой моча выводится из почки.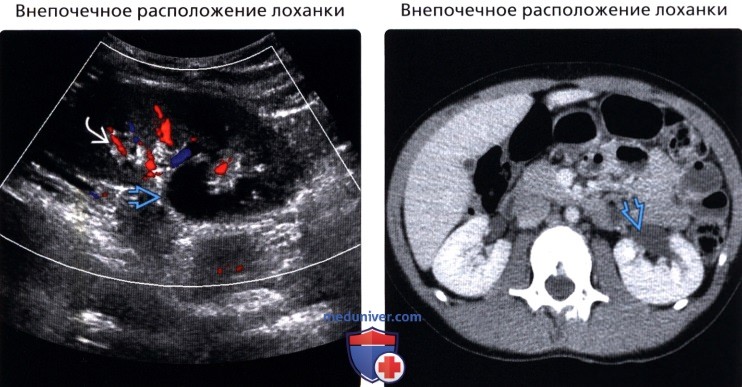 Ключ к лечению — как можно скорее решить проблему, чтобы избежать необратимого повреждения почек.
Ключ к лечению — как можно скорее решить проблему, чтобы избежать необратимого повреждения почек.
Тяжелые случаи закупорки мочевыводящих путей и гидронефроза могут повредить почки и привести к почечной недостаточности. При возникновении почечной недостаточности потребуется лечение либо диализом, либо трансплантацией почки. Тем не менее, большинство людей могут вылечиться от гидронефроза, если вылечить его вовремя.
Если вам нужна дополнительная информация, свяжитесь с нами.
© 2015 Национальный фонд почек.Все права защищены. Этот материал не является медицинским советом. Он предназначен только для информационных целей. Проконсультируйтесь с врачом для получения конкретных рекомендаций по лечению.
Расширение мочевыводящих путей | Центр ухода за плодами Среднего Запада
Как справляется с расширением мочевыводящих путей до рождения?
Расширение мочевыводящих путей не лечится до рождения, если уровень околоплодных вод остается нормальным. Однако после того, как заболевание будет диагностировано — обычно в результате стандартного ультразвукового исследования на 20 -й неделе беременности — мы можем продолжать наблюдать за вашим ребенком с помощью УЗИ плода с высоким разрешением через определенные промежутки времени на протяжении всей беременности.
Что такое УЗИ плода с высоким разрешением?
Ультразвуковое исследование плода с высоким разрешением — это неинвазивный тест, выполняемый одним из наших ультразвуковых специалистов. В тесте используются отраженные звуковые волны для создания изображений вашего ребенка в утробе матери. Мы будем использовать ультразвуковое исследование, чтобы следить за развитием мочевыводящих путей и других внутренних органов вашего ребенка, а также за его или ее общим ростом. Мы также будем использовать его для измерения объема околоплодных вод, окружающих ребенка на протяжении всей беременности.
Что произойдет после завершения моей оценки?
После того, как мы соберем всю анатомическую и диагностическую информацию о вашем ребенке, наш специалист по матери и плоду встретится с вами, чтобы обсудить результаты и поделиться нашими рекомендациями. Мы свяжем вас с координатором медсестры-специалиста по уходу, который поможет организовать будущие консультации и последующий уход за ребенком после рождения. Одна из таких консультаций будет с детским урологом, который встретится с вами либо во время беременности, либо вскоре после рождения ребенка.Мы также свяжемся с вашим основным акушером или акушеркой, чтобы он или она могли продолжать оказывать вам обычную дородовую помощь.
Мы свяжем вас с координатором медсестры-специалиста по уходу, который поможет организовать будущие консультации и последующий уход за ребенком после рождения. Одна из таких консультаций будет с детским урологом, который встретится с вами либо во время беременности, либо вскоре после рождения ребенка.Мы также свяжемся с вашим основным акушером или акушеркой, чтобы он или она могли продолжать оказывать вам обычную дородовую помощь.
Как лечится расширение мочевыводящих путей после рождения?
Расширение мочевыводящих путей не меняется при родах. Вашему ребенку не нужно будет рожать раньше срока. Вашему ребенку также не нужно будет рожать посредством кесарева сечения, хотя, как и всем женщинам, вам могут потребоваться ранние роды или кесарево сечение по другим акушерским причинам. Также весьма вероятно, что вы сможете родить ребенка с вашим основным акушером или акушеркой в вашей местной больнице.
Однако, если у вашего ребенка сильно расширены почки или в нем мало околоплодных вод (олигогидрамнион), ему или ей может потребоваться специализированная медицинская помощь после рождения в отделении интенсивной терапии для новорожденных (NICU). В таком случае мы рекомендуем, чтобы ваш ребенок родился в Центре матери и ребенка в Эбботт Северо-Западный и Детский Миннесота в Миннеаполисе или в Центре матери и ребенка в Юнайтед и Детском Миннесоте в Сент-Поле. Детский Миннесота — один из немногих центров по всей стране, где родильный центр расположен на территории больничного комплекса.Это означает, что ваш ребенок родится всего в нескольких футах от нашего отделения интенсивной терапии.
Мы поможем вам записаться на прием к детскому урологу в течение первых нескольких недель жизни вашего ребенка. В это время вашему ребенку будет проведено ультразвуковое исследование почек и мочевого пузыря и, возможно, другие анализы, чтобы определить, нужно ли ребенку какое-либо послеродовое лечение.
Понадобится ли моему ребенку операция?
Во многих случаях лечение не требуется, поскольку состояние проходит само по себе без каких-либо длительных медицинских проблем. Однако иногда назначают антибиотики, чтобы предотвратить инфекцию мочевыводящих путей.
Однако иногда назначают антибиотики, чтобы предотвратить инфекцию мочевыводящих путей.
Если у вашего ребенка выраженная дилатация мочевыводящих путей (UTD A2-3), может потребоваться операция для устранения основной структурной проблемы, которая блокирует нормальный поток мочи. Чтобы предотвратить стойкое повреждение почек, операция обычно проводится до второго дня рождения ребенка.
Каков прогноз моего ребенка?
У большинства младенцев с расширением мочевыводящих путей отличный прогноз. Обычно расширение мочевыводящих путей полностью проходит после рождения.В случаях, когда заболевание вызвано структурной закупоркой, проблему часто может решить хирургическое вмешательство.
Потребуется ли моему ребенку долгосрочное наблюдение?
По результатам ультразвукового исследования вашего ребенка после рождения будет определено, требуется ли последующее наблюдение у детского уролога. Такой уход, который может включать хирургическое вмешательство, может снизить риск проблем с почками для вашего ребенка в более позднем возрасте. Детский уролог порекомендует индивидуальный план ведения вашего ребенка на основе конкретных результатов ультразвукового исследования вашего ребенка.
Свяжитесь с нами
Требуется направление или дополнительная информация? Вы или ваш поставщик услуг можете позвонить в Центр ухода за плодами Среднего Запада по телефону 855-693-3825.
УЗИ почек: гидронефроз
УЗИ почек: гидронефроз УЗИ почек с Гидронефроз Гидронефроз [состояние воды — почек] относится к
почка с расширенным тазом и собирательной системой. Это может быть вызвано
закупоркой мочеточников или выходного отверстия мочевого пузыря.Гидронефроз может
также возникает в результате рефлюкса (ретроградное истечение мочи из мочевого пузыря
вверх по мочеточникам до почечной лоханки. Редко у некоторых детей
гидронефроз без непроходимости или рефлюкса. Это мысль
в результате образования аномальных гладких мышц почечной лоханки или мочеточника
вызывая эктазию.
Это продольное ультразвуковое исследование левой почки показывает большой гипоэхогенный область (черный цвет на УЗИ означает отсутствие эхо-сигналов) в центре почки.Обратите внимание, как расширение распространяется на паренхиму. Эти области чашечки почки. Нормальная гиперэхогенная зона в центре почки (ворот) заменяется большой гидронефротической почечной таз. Эта почка имеет гидронефроз из-за непроходимости верхней мочеточник (дополнительные исследования выявили место обструкции). | |
| Это продольное ультразвуковое исследование показывает почку с менее тяжелым гидронефрозом.Паренхима относительно нормальной толщины. Расширение собирательная система простирается от почечной лоханки до чашечек. Это гидронефроз III степени. |
Вернуться на главную страницу G / U Imaging.
Вернуться на главную страницу G / U Development Страница.
© Дэвид А.Хэтч, доктор медицины, 1996
У моего ребенка «опухшие почки»: что такое пренатальный гидронефроз?
Найдите одного из лучших урологов Атланты Автор:
Имя доктора: Джон Эбботт, доктор медицины Бен Абебе, штат Пенсильвания, Крузвельт Аллен младший, доктор медицины Рональд Англад, доктор медицины Бриттани Л. Барретт-Харлоу, доктор медицины Дэниел Р. Белью, доктор медицинских наук Эмили Блюм, доктор медицинских наук, Каролинское отделение, NP-CD, Дэниел Кантер, доктор медицины Карл Капелуто, MDCathy M. Carman, MSN, NP-CDarrell J. Carmen, MD, FACSWolfgang Cerwinka, MDBert Chen, MDCarrie A. Collin, MSN, FNP-BC, CURNDonica Davis, PA-CShuvro De, M.D.Robert V. Di Meglio, MD Калли Дагган, MSN, RN, CPNP-PC Джеймс Элмор, MD, FAAP Уолтер З. Фальконер, MD, FACS Джессика Фихан, NP-CAllen Futral, MD Майкл Гарсия-Ройг, MD Говард К. Голдберг, доктор медицины Лоуренс Голдстоун, доктор медицины, FACS Фройлан Гонсалес, доктор медицины Дженнифер Гудсон, MSN, FNP-CM Марк А. Хабер, доктор медицины, FACS Кристи Хеберт, доктор медицины Кармон Янссен, доктор медицинских наук M.S.Aleysia Jones, PA-CCharles Kaplan, M.D.Michael Kemper, M.D. Эндрю Дж. Кирш, M.D., F.A.A.P., F.A.C.S.Brandi Knight, APRN, BCLewis S.Kriteman, M.D., FACSSeo Янг «Кэрол» Ли, MSN, CPNP-PC Дженнифер «Мэгги» Ловин, MD Уэсли Людвиг, MD Клинт Мэнли, PA-CKaeleen Melhado, FNP-CAdam Mellis, MDLambda Msezane, MDMagen Nessi, NP-CF . Питер Николсон, доктор медицины, FACS Уоррен Тодд Оберл, доктор медицины Стивен Оверхолзер, доктор медицины Джеффри Г. Проктор, доктор медицины Тэнси Ридингс, MMSc, PA-C Джоэль А. Розенфельд, доктор медицины Гарри Ратленд, доктор медицины, FACSHal Scherz, доктор медицины, FAAP, FACS Холли Шалхуп , MHS, PA-C, RDEdan Y. Shapiro, MD Брент А. Шарп, MDA Пол Шерлаг, доктор медицины Эдвин А.Смит, доктор медицины, FAAP, FACS Джозеф Сонг, доктор Эдвард Старк, доктор медицины Джон Стайтс, доктор медицины Шеннон Суарес, MSN, APRN, CPNP Шая Тагечян, MDNeil Trossevin Jr., BS, PA-CKristin Wellman, MSN, RN, CPNP-PCShenelle N . Уилсон, MDBryce Wyatt, MDKevin Ян, MDJin С. Йео, MDJerry Юань, MDBarry М. Zisholtz, MD, FAC SSpecialtyFertilityKidney StonesMen в HealthPediatric UrologyRobotic и лапароскопической SurgeryUrologic CancersVasectomyVasectomy ReversalWomen в HealthLocationAcworthAlpharettaAthensAustellBraseltonBuckheadCamp CreekCantonCartersvilleConyersCummingCumming (Педиатрия) DecaturDouglasvilleDuluthEast CobbFayettevilleGainesvilleHillandaleJasperJohns CreekLawrencevilleMariettaMidtownMonroeNAUA LawrencevilleRiverdaleRoswellSandy SpringsSnellvilleWoodstock
Голдберг, доктор медицины Лоуренс Голдстоун, доктор медицины, FACS Фройлан Гонсалес, доктор медицины Дженнифер Гудсон, MSN, FNP-CM Марк А. Хабер, доктор медицины, FACS Кристи Хеберт, доктор медицины Кармон Янссен, доктор медицинских наук M.S.Aleysia Jones, PA-CCharles Kaplan, M.D.Michael Kemper, M.D. Эндрю Дж. Кирш, M.D., F.A.A.P., F.A.C.S.Brandi Knight, APRN, BCLewis S.Kriteman, M.D., FACSSeo Янг «Кэрол» Ли, MSN, CPNP-PC Дженнифер «Мэгги» Ловин, MD Уэсли Людвиг, MD Клинт Мэнли, PA-CKaeleen Melhado, FNP-CAdam Mellis, MDLambda Msezane, MDMagen Nessi, NP-CF . Питер Николсон, доктор медицины, FACS Уоррен Тодд Оберл, доктор медицины Стивен Оверхолзер, доктор медицины Джеффри Г. Проктор, доктор медицины Тэнси Ридингс, MMSc, PA-C Джоэль А. Розенфельд, доктор медицины Гарри Ратленд, доктор медицины, FACSHal Scherz, доктор медицины, FAAP, FACS Холли Шалхуп , MHS, PA-C, RDEdan Y. Shapiro, MD Брент А. Шарп, MDA Пол Шерлаг, доктор медицины Эдвин А.Смит, доктор медицины, FAAP, FACS Джозеф Сонг, доктор Эдвард Старк, доктор медицины Джон Стайтс, доктор медицины Шеннон Суарес, MSN, APRN, CPNP Шая Тагечян, MDNeil Trossevin Jr., BS, PA-CKristin Wellman, MSN, RN, CPNP-PCShenelle N . Уилсон, MDBryce Wyatt, MDKevin Ян, MDJin С. Йео, MDJerry Юань, MDBarry М. Zisholtz, MD, FAC SSpecialtyFertilityKidney StonesMen в HealthPediatric UrologyRobotic и лапароскопической SurgeryUrologic CancersVasectomyVasectomy ReversalWomen в HealthLocationAcworthAlpharettaAthensAustellBraseltonBuckheadCamp CreekCantonCartersvilleConyersCummingCumming (Педиатрия) DecaturDouglasvilleDuluthEast CobbFayettevilleGainesvilleHillandaleJasperJohns CreekLawrencevilleMariettaMidtownMonroeNAUA LawrencevilleRiverdaleRoswellSandy SpringsSnellvilleWoodstock
Гидронефроз | UNC Отделение урологии
Гидронефроз
(Hi-dro-nef-roe-sis) — это состояние, при котором моча переполняется или скапливается в почках, что заставляет почку растягиваться (расширяться), как воздушный шар, когда он наполнен водой. Младенцы с гидронефрозом могут быть диагностированы пренатально (до рождения) или после рождения во время обследования по поводу других проблем или после инфекции мочевыводящих путей.
Младенцы с гидронефрозом могут быть диагностированы пренатально (до рождения) или после рождения во время обследования по поводу других проблем или после инфекции мочевыводящих путей.
Гидронефроз очень распространен. Им страдает примерно 1 ребенок из 100. Это может быть вызвано тем, что что-то блокирует поток мочи где-то вдоль мочевых дренажных трубок или из-за обратного потока мочи из мочевого пузыря в мочеточник (трубка, дренирующая почки) и почки.
Гидронефроз бывает разной степени тяжести. Как правило, ваш врач описывает гидронефроз вашего ребенка как легкий, средний или тяжелый.Иногда гидронефрозу присваивают степень 1, 2, 3 или 4, где 1 означает очень минимальное расширение, а 4 — серьезное расширение. Гидронефроз может присутствовать в одной почке (односторонний) или обеих почках (двусторонний).
Признаки и симптомы
Младенцы и младенцы с гидронефрозом бессимптомны. У детей старшего возраста симптомы могут отсутствовать, в зависимости от причины гидронефроза.
(Подробнее)Если у вашего ребенка есть симптомы, они могут включать боль в животе или в боку (боль в боку).У них может быть или не быть кровь в моче (гематурия). Иногда в дополнение к боли у них может быть тошнота или рвота.
У детей с гидронефрозом может развиться ИМП. Риск мочевой инфекции увеличивает тяжесть гидронефроза. Симптомы инфекции мочевыводящих путей могут включать сильное позывание в туалет, боль при мочеиспускании, мутную или зловонную мочу, боль в спине и лихорадку. Если у вашего ребенка гидронефроз и он испытывает эти симптомы, особенно при повышенной температуре, обратитесь к педиатру.
Диагноз
Гидронефроз обычно выявляют с помощью УЗИ, но существует другой подход к дородовой и послеродовой диагностике.
(Подробнее) Пренатальный гидронефроз: Гидронефроз часто обнаруживается при обычном пренатальном УЗИ. Это наиболее частая аномалия мочевыводящих путей, обнаруживаемая при пренатальном ультразвуковом исследовании. Если гидронефроз протекает в легкой форме и ваш плод чувствует себя хорошо, врач может не направить вас на консультацию к детскому урологу. Однако, если гидронефроз средней степени тяжести / 3-4 степень, если ваш врач обеспокоен или если вы хотите обсудить состояние вашего ребенка, мы будем рады видеть вас в нашем офисе.
Если гидронефроз протекает в легкой форме и ваш плод чувствует себя хорошо, врач может не направить вас на консультацию к детскому урологу. Однако, если гидронефроз средней степени тяжести / 3-4 степень, если ваш врач обеспокоен или если вы хотите обсудить состояние вашего ребенка, мы будем рады видеть вас в нашем офисе.
Послеродовой гидронефроз: гидронефроз часто диагностируется после появления у ребенка таких симптомов, как боль в животе или боку или кровь в моче (гематурия). Если у ребенка развивается инфекция мочевыводящих путей, часто проводят УЗИ. Если гидронефроз присутствует, его можно обнаружить с помощью УЗИ.
Причины
Узнайте больше о различных причинах, которые могут привести к гидронефрозу.
(Подробнее) Гидронефроз может быть вызван обструкцией дренажной системы почек, обратным током мочи из мочевого пузыря в мочеточник и почки или может быть просто причиной образования почки в процессе развития.Хотя для определения причины необходимы радиологические исследования, тяжесть гидронефроза может быть связана с причиной расширения.Непроходимость: почки вырабатывают мочу, очищая кровь от токсинов и регулируя водный баланс организма. Как только моча вырабатывается, она попадает в лоханку почек, вниз по мочеточнику и в мочевой пузырь, где она хранится. Как только мочевой пузырь наполняется, он опорожняется через уретру. Закупорка в любой точке этого пути может привести к гидронефрозу.
Как правило, гидронефроз более высокой степени (среднетяжелая, 3 и 4 степени) связан с непроходимостью.Иногда, если обструкция находится ниже в системе, мочеточник может быть растянут (расширен). Это называется гидроуретером. Вашему ребенку, скорее всего, потребуется VCUG и сканирование Mag 3 Lasix для оценки. Эти исследования, возможно, потребуется повторить с повторной ультразвуковой визуализацией или без нее, в зависимости от результатов исследований.
Пузырно-мочеточниковый рефлюкс (ПМР): Мочевыделительная система предназначена для того, чтобы моча текла «вниз по холму» из почки по мочеточнику в мочевой пузырь для хранения. Как только мочевой пузырь наполняется, он опорожняется через уретру.Когда связь между мочеточником и мочевым пузырем слабая или ненормальная, моча будет течь «вверх по холму» от мочевого пузыря к почкам. Это растягивает почки и приводит к гидронефрозу.
Как только мочевой пузырь наполняется, он опорожняется через уретру.Когда связь между мочеточником и мочевым пузырем слабая или ненормальная, моча будет течь «вверх по холму» от мочевого пузыря к почкам. Это растягивает почки и приводит к гидронефрозу.
Неизвестно: более чем у половины детей с гидронефрозом расширение проходит без какого-либо лечения. В этих случаях причина никогда не известна.
Факторы риска
Узнайте о факторах риска гидронефроза.
(Подробнее) На сегодняшний день нет известных факторов риска гидронефроза.Однако у мальчиков в четыре-пять раз больше шансов родиться с гидронефрозом, чем у девочек. Гидронефроз не передается по наследству, хотя некоторые причины гидронефроза, такие как ПМР, могут передаваться по наследству. Гидронефроз не связан с чем-либо, что родители делали или не делали во время беременности, поэтому вы ничего не могли бы сделать, чтобы вызвать или предотвратить гидронефроз почек вашего ребенка. Гидронефроз может быть вызван такими факторами, как камни в почках, сгустки крови, разрастания тканей (полипы) или другие аномалии.Как правило, лечение этих проблем приводит к появлению нормальных почек и отсутствию гидронефроза.
Осложнения
Наиболее частым осложнением гидронефроза является развитие инфекции мочевыводящих путей (ИМП).
(Подробнее) Когда ИМП сочетается с высокой температурой, подозревается инфекция почек (пиелонефрит). Это вызвано тем, что бактерии распространяются из мочевого пузыря в почки и проникают в ткань почек. Дети с тяжелым гидронефрозом (средней и тяжелой степени, 3 и 4 степени) имеют более высокий риск ИМП / пиелонефрита.Если пиелонефрит тяжелый или не лечится своевременно, или если он поражает обе почки, такие осложнения, как необратимое повреждение почек (рубцевание почек), могут привести к таким проблемам, как высокое кровяное давление, а иногда и почечная недостаточность.
Оценка и лечение
Узнайте, как врачи UNC подходят к оценке и лечению гидронефроза.
Цистоуретрограмма мочеиспускания (VCUG): вид радиологического исследования для диагностики обратного оттока мочи из мочевого пузыря в мочеточник и почки
Mag 3 Lasix Scan: вид радиологического исследования для оценки функции почек и дренажа
DMSA сканирование: вид радиологического исследования для оценки функции почек.
Лечение: варианты лечения зависят от тяжести гидронефроза и результатов исследований.Однако в целом степень тяжести гидронефроза часто дает подсказки о лечении.
Наблюдение: Если у вашего ребенка гидронефроз легкой степени (1 или 2 степень) или если у вашего ребенка гидронефроз средней степени, почки функционируют нормально и нормально растут, ваш ребенок может пройти наблюдение. Во время наблюдения за вашим ребенком следует УЗИ, чтобы отслеживать ухудшение гидронефроза или улучшение или исчезновение. Ваш ребенок может получить небольшую дозу антибиотиков, чтобы предотвратить заражение во время наблюдения.
Хирургия: Хирургическое вмешательство рекомендуется только в тяжелых случаях, когда функция почек находится под угрозой из-за непроходимости или рецидивирующих ИМП. Цель операции — вскрыть препятствие. Это позволит мочи свободно течь, снимая повышение давления в почках.
Тип операции зависит от того, где находится препятствие в мочевыводящей системе. Ваш детский уролог обсудит, где находится препятствие, и какую операцию лучше всего лечить.Обычно разрезы составляют 5 см или меньше. Через этот небольшой разрез ваш хирург удалит закупоренную область и повторно подключит дренажную систему почек. Дети обычно остаются в больнице от двух до трех дней. Они заживают через две-три недели. Уровень успеха составляет около 95 процентов.
Роботизированная и минимально инвазивная хирургия: Роботизированная хирургия — это минимально инвазивная лапароскопическая хирургическая процедура. Используя небольшую камеру и инструменты, вставленные через 3-4 небольших разреза, хирург выполняет операцию.Роботизированная и малоинвазивная хирургия используется не для всех типов операций, поэтому она может быть, а может и не быть лучшим вариантом для вашего ребенка. Ваш хирург порекомендует вашему ребенку лучшие варианты и обсудит их с вами.
Используя небольшую камеру и инструменты, вставленные через 3-4 небольших разреза, хирург выполняет операцию.Роботизированная и малоинвазивная хирургия используется не для всех типов операций, поэтому она может быть, а может и не быть лучшим вариантом для вашего ребенка. Ваш хирург порекомендует вашему ребенку лучшие варианты и обсудит их с вами.
Стоит ли мне беспокоиться?
Если вашему ребенку или ребенку поставлен диагноз гидронефроза, это может вызывать беспокойство и сильное беспокойство. Наша первая цель в UNC Pediatric Urology — определить причину гидронефроза у вашего ребенка, чтобы можно было определить лучшие рекомендации и варианты лечения.
(Подробнее)Если у вашего ребенка диагностирован гидронефроз, следует помнить несколько вещей. Во-первых, у многих детей, у которых пренатально диагностирован гидронефроз, нет никаких признаков гидронефроза до рождения или при последующем наблюдении после рождения. У большинства детей с легкой формой и у многих детей с умеренным гидронефрозом функция почек часто нормальна, почка растет во время последующего наблюдения, и со временем состояние проходит без какого-либо вмешательства.
Лишь горстке детей требуется операция по поводу гидронефроза, и чаще всего у этих детей есть или развивается тяжелый гидронефроз с плохим дренированием почек, а иногда и с нарушением функции почек.
Если вашему ребенку требуется операция, общий показатель успеха составляет около 95%, разрезы обычно очень маленькие, и дети хорошо переносят операцию с легким или умеренным дискомфортом.
Почечно-мочевыводящие пути | UW Ультразвук
Подготовка пациента: полный мочевой пузырь, только в том случае, если они запрашивают остаточную жидкость после мочеиспускания.
Почки:
- Сагиттальное изображение правой почки в медиальной, средней и боковой проекциях.
- Сагиттальное измерение правой почки.

- Сагиттальное изображение справа с цветом для перфузии.
- Поперечные изображения верхней / средней / нижней правой почки.
- Сагиттальное изображение левой почки в медиальном, среднем и боковом проекциях.
- Сагиттальное измерение левой почки.
- Сагиттальное изображение левой почки с цветом перфузии.
- Поперечные изображения верхней / средней / нижней левой почки.
- Покажите гидронефроз или тазовую болезнь с помощью цветного изображения почечной лоханки, если таковая имеется.
Мочевой пузырь:
- Мочевой пузырь в сагиттальной и поперечной плоскостях.
- Если видны камни / мусор в мочевом пузыре, продемонстрировать подвижность, перекатывая пациента.
- Продемонстрировать мочеточниковые струи внутри мочевого пузыря, если виден гидронефроз или расширенный мочеточник. (До 5 минут).
Если почечные камни:
- Измерьте почечные камни в одном наибольшем измерении.
- По возможности продемонстрировать акустическое затемнение.
- Изображение с цветом для поиска мерцания (все еще может быть камнем, если не видно мерцания).
Примечания:
- Снимайте видеоролики, только если есть гидронефроз, есть какие-либо аномалии или интересующая область.
- Скажите «Не хорошо видно», если структура не видна.
- Любые новообразования или кисты следует измерить в трех измерениях и зарегистрировать двухмерное и цветное изображения.
NICU УЗИ почек: используйте систему классификации UTD
Нормальный: APRPD <10 мм
P1: APRDP <10 мм с расширением центральной чашечки
APRDP от 10 до <15 мм или расширение центральной чашечки
P2: APRDP> = 15 мм с расширением центральной и периферической чашечки
Не соответствует критериям APRDP, но повышен до P2 для расширения центральной и периферической чашечки
Расширение мочеточника включено в P2
P3: APRDP> = 15 мм с расширением центральной и периферической чашечки, истончением паренхимы с кортикальной кистой, с утолщением стенки мочевого пузыря.


