причины, симптомы, диагностика и лечение
Гипертрофия сердца
Гипертрофия сердца – это увеличение сердечной мышцы, которое происходит в основном из-за увеличения количества кардиомиоцитов – специализированных мышечных клеток сердца. Такое состояние встречается у детей, подростков, молодых и пожилых людей.
Гипертрофия сердца – это проявление особого состояния организма: физиологического или патологического. То есть это не заболевание, а симптом.
Физиологическая
Физиологическая гипертрофия сердца наблюдается у спортсменов и у людей, которые ведут активный образ жизни. Для регулярных физических нагрузок организму требуется большое количество кислорода. Кислород доставляется с кровью. И чтобы обеспечить возросшие ив кислороде потребности, сердце увеличивает частоту и силу сокращений. А для этого что требуется больший метаболизм в самой сердечной мышце. Так постепенно увеличивается объем и масса клеток (кардиомиоцитов).
Патологическая
Патологическая гипертрофия сердца возникает из-за различных заболеваний организма. Сердце человека состоит из четырех отделов: два предсердия и два желудочка. Предсердия – это резервуары, куда кровь поступает из кругов кровообращения организма (синие сосуды). Желудочки – выталкивающая сила, которая запускает кровь по сосудам (красные сосуды). Так каждый отдел имеет свои причины к увеличению.
Причины:
- Левый желудочек – увеличивается из-за артериальной гипертензии, стеноза аортального клапана, атеросклероза аорты, общего ожирения, сахарного диабета
- Правый желудочек – из-за застойной сердечной недостаточности, хронической легочной недостаточности
- Левое предсердие – при артериальной гипертензии, общем ожирении, пороках аортального и митрального клапанов
- Правое предсердие – из-за легочных заболеваний (когда есть застой в малом кругу кровообращения).

Развитие
Вышеперечисленные причины заставляют поддерживать нормальный кровоток путем увеличения массы сердца. Надо принимать во внимание, что увеличение одного отдела сердца приводит к гипертрофии другого. Помимо кардиомиоцитов, в сердце есть еще и соединительная ткань. При гипертрофии сердца она тоже разрастается, а это приводит к снижению эластичности стенок и нарушению деятельности сердца.
Если нагрузка на сердце не снижается, то миокард постепенно истощается, потому что кровоток не справляется с питанием увеличенного сердца. Это может привести к нарушению проведения нервных импульсов (аритмии), склерозу и атрофии сердечной мышцы.
Симптомы
- Возможно бессимптомное течение гипертрофии сердца.
- При поражении левой половины сердца: боль в области сердца (усиливается после физической нагрузки), аритмия, потеря сознания, одышка, головокружение.
- При поражении правой половины сердца: кашель, одышка, синюшность (цианоз) или бледность кожных покровов, отеки, аритмия.

Диагностика
- УЗИ (ультразвуковое исследование) сердца
- ЭКГ (электрокардиография)
- Рентгенография органов грудной клетки.
Лечение
Требуется устранить причину возникновения гипертрофии сердца. Если это артериальная гипертензия – необходим прием антигипертензивных и мочегонных препаратов. Выраженные пороки клапанов сердца требуют хирургического лечения и протезирования. Заболевания органов дыхания требуют противовоспалительной и бронхорасширяющей терапии. В любом случае, подход всегда индивидуальный.
Для контроля артериального давления и раннего выявления аритмии рекомендую использовать автоматические тонометры производителя Microlife, представленные в нашем интернет-магазине.
Автор статьи — практикующий врач невролог Старшинин Максим Николаевич.
Гипертрофия — Кардиология — Многофункциональный лечебно-диагностический центр для всей семьи ЗДОРОВЬЕ ПЛЮС в Пятигорске
Гипертрофия левого желудочка обычно возникает у пациентов с гипертонической болезнью. Это поражение сердца опасно тем, что может привести к смерти человека. Вообще, согласно статистике, смертность при гипертрофии левого желудочка возникает в 4% случаев.
Это поражение сердца опасно тем, что может привести к смерти человека. Вообще, согласно статистике, смертность при гипертрофии левого желудочка возникает в 4% случаев.
При данной патологии стенки левого желудочка сердца существенно утолщаются, при этом внутреннее пространство самого желудочка не сокращается. Может также видоизмениться перегородка, разделяющая левый и правый желудочек. Со временем стенка теряет свою эластичность, становится более толстой — как по всей поверхности, так и в отдельных областях.
Гипертрофия левого желудочка возникает не только у пожилых людей, но нередко бывает и у молодежи. В большинстве случаев гипертрофия — это не заболевание, а один из симптомов разных сердечных патологий.
Это, как мы уже отметили, может быть гипертоническая болезнь или пороки сердца, как врожденные, так и приобретенные, частые и значительные нагрузки. Высок риск развития гипертрофии у спортсменов, грузчиков, представителей других профессий, которые требуют состояния пограничной загруженности.
Очень опасна резкая и интенсивная нагрузка, которой подвергается сердце людей, которые ведут преимущественно сидящий образ жизни, но в определенной жизненной ситуации вынуждены подвергнуть себя физическим нагрузкам. Это же относится к курящим и тем, кто ежедневно употребляет спиртные напитки. Гипертрофия левого желудочка опасна тем, что миокард получает резкую и высокую нагрузку, и если он с ней не справится, то может наступить инфаркт или инсульт.
Гипертрофия левого желудочка бывает как врожденной, так и приобретенной, на фоне развития основного заболевания.
Таким образом, гипертрофия левого желудочка — своеобразный сигнал того, что миокард вынужденно находится в сложных для него условиях. Необходимо принять меры, чтобы не усугубить ситуацию, в том числе стабилизировать артериальное давление и правильно распределять нагрузки.
Если говорить о симптомах данного поражения сердца, то его самым ярким проявлением является стенокардия. Она возникает при сжатии сосудов, которые питают сердечную мышцу. Также к симптомам гипертрофии левого желудочка можно отнести мерцательную аритмию и проявления в виде фибрилляции предсердий и голодания миокарда.
Также к симптомам гипертрофии левого желудочка можно отнести мерцательную аритмию и проявления в виде фибрилляции предсердий и голодания миокарда.
В ряде случаев сердце может замирать на несколько мгновений, что приводит к потере сознания пациентом. Отмечаются одышка, головные боли, нарушения сна, боль в сердце, общая слабость и плохое самочувствие.
Сама гипертрофия левого желудочка может быть симптомом одного из следующих заболеваний:
- врожденный порок сердца;
- отек легких;
- атеросклероз;
- инфаркт миокарда;
- острый гломерулонефрит;
- сердечная недостаточность.
Лечение гипертрофии левого желудочка состоит в применении препаратов, которые снижают симптомы нарушений сердечно-сосудистой системы. Также пациенту рекомендуется соблюдать диету, отказаться от вредных привычек, в том числе от курения и употребления спиртного.
Вообще, снижение веса — один из ключевых факторов улучшения состояния пациента при данной патологии. Ему нужно снизить потребление сладостей и соли, мучных изделий, животных жиров. При этом физические нагрузки должны быть умеренными, чтобы не усугубить ситуацию.
Ему нужно снизить потребление сладостей и соли, мучных изделий, животных жиров. При этом физические нагрузки должны быть умеренными, чтобы не усугубить ситуацию.
Нельзя исключить при гипертрофии левого желудочка и оперативное вмешательство.
При выявлении любых из перечисленных симптомов следует обратиться к врачу-кардиологу
Записаться на прием Вы можете по телефону 8 (928) 337-60-60.
Гипертрофия левого желудочка сердца — Free Floating
Гипертрофия левого желудочка сердца
В современном понимании, гипертрофия левого желудочка сердца — симптомокомплекс нескольких состояний, как патологических, так и физиологических. Он характеризуется наличием чрезмерного увеличения стенок левого желудочка, с сохранением нормального объёма его полости.
Нормальная анатомия и физиология левого желудочка
Объём полости левого желудочка здорового сердца колеблется от 140 до 210 кубических сантиметров. Это составляет 27-30% от всех сердечных камер. В состав стенки левого желудочка входят три ряда поперечно-полосатых мышечных волокон, с расположенными между ними соединительнотканными клетками и основным веществом. Соотношение мышц и соединительной ткани составляет 4 к 1. А толщина миокарда не превышает 14 мм на верхушке, 4 мм на межжелудочковой перегородке и 9-11 мм на боковой и задней стенках. Данные параметры (за исключением объёма полости) являются наибольшими по сравнению с другими отделами сердца. В первую очередь, это связано с исключительной ролью левого желудочка сердца — обеспечение тока крови по большому кругу кровообращения. Во время систолы его стенки, сокращаясь, выталкивают кровь в аорту и далее по большому кругу кровообращения. Когда наступает расслабление левого желудочка, кровь из левого предсердия поступает в него. Для желудочка больше всего характерен закон Франка-Старлинга: чем больше растягиваются стенки сердца, тем сильнее их сокращение.
В состав стенки левого желудочка входят три ряда поперечно-полосатых мышечных волокон, с расположенными между ними соединительнотканными клетками и основным веществом. Соотношение мышц и соединительной ткани составляет 4 к 1. А толщина миокарда не превышает 14 мм на верхушке, 4 мм на межжелудочковой перегородке и 9-11 мм на боковой и задней стенках. Данные параметры (за исключением объёма полости) являются наибольшими по сравнению с другими отделами сердца. В первую очередь, это связано с исключительной ролью левого желудочка сердца — обеспечение тока крови по большому кругу кровообращения. Во время систолы его стенки, сокращаясь, выталкивают кровь в аорту и далее по большому кругу кровообращения. Когда наступает расслабление левого желудочка, кровь из левого предсердия поступает в него. Для желудочка больше всего характерен закон Франка-Старлинга: чем больше растягиваются стенки сердца, тем сильнее их сокращение.
Механизмы гипертрофии
Для того, чтобы миокард начал во взрослом состоянии увеличиваться в размере, необходимо соблюдение одного из двух условий: перегрузка объёмом приводит к большему, чем обычно, расширению полости.

Причины гипертрофии
Все причины, приводящие к такому состоянию, как гипертрофия левого желудочка сердца, можно разделить на физиологические и патологические. Физиологическими причинами являются активный образ жизни и тренировки. При этом они должны быть соизмеримы со способностями организма. Дело в том, что нагрузка на левый желудочек прямо пропорциональна физической активности. Патологические причины гипертрофии могут быть наследственными и приобретёнными. Врождённые патологии составляют небольшой процент от всех гипертрофий. Предположительно, они связаны с нарушением системы регуляции клеточного цикла и синтетического аппарата клеток миокарда. В результате кардиомиоциты теряют упорядоченность при увеличении их численности на единицу объёма, а количество коллагена возрастает на несколько порядков больше возрастных норм. Такая гипертрофия чаще всего затрагивает именно левый желудочек, как наиболее функционально активный. Появляется в раннем возрасте и в первые годы не дает клинических проявлений. Жалобы пациенты начинают предъявлять в пубертатном периоде или когда гипертрофия сменяется дилатацией за счёт потери способности миокарда к сокращению, при том, что нагрузка на левый желудочек сердца остается прежней.
Жалобы пациенты начинают предъявлять в пубертатном периоде или когда гипертрофия сменяется дилатацией за счёт потери способности миокарда к сокращению, при том, что нагрузка на левый желудочек сердца остается прежней.
Симптоматика
МиокардВ зависимости от стадии заболевания, возраста пациента и функциональных способностей его организма увеличение левого желудочка сердца может никак не проявляться. Чаще всего это характерно для первых стадий, когда увеличение массы миокарда не превышает возможностей его кровообращения. В случае несоответствия кровоснабжения и размеров левого желудочка начинают появляться первые признаки. К ним относятся: кардиалгии (боли в грудной клетке), быстрая утомляемость, головокружения и обмороки. Нарушение в нервной системе приводит к аритмиям и блокадам. Присоединение недостаточности левого предсердия (она наступает как одно из самых частых осложнений гипертрофии) сопровождается одышкой, как при физической нагрузке, так и в покое. Это характерно для поздних стадий.
Лечение
В зависимости от причины, лечение гипертрофии левого желудочка сердца включает несколько основных принципов:
— Этиотропное. Воздействие на причину. Пока является возможным только при врожденных патологиях, и то в большинстве стран — на уровне экспериментов.
— Патогенетическое. Воздействие на патофизиологические механизмы, вызывающие увеличение левого желудочка сердца. В настоящее время это наиболее распространённые, доступные и общепризнанные методы. Они включают в себя как лечение заболеваний (нормализация артериального давления, борьба с ожирением, коррекция пороков и т. п.), так и назначение препаратов, замедляющих процессы гипертрофии. В первую очередь это ингибиторы ангиотензинпревращающего фермента: эналаприл, рамиприл и др. На сегодняшний день лечение гипертрофии левого желудочка сердца является одной из важнейших составляющих кардиологии.
По материалам сайта teamhelp.ru
Гипертрофия левого желудочка неясной этиологии. Клиническая фармакология и терапия
Клиническая фармакология и терапия
С.В. Моисеев. Гипертрофия левого желудочка (ГЛЖ) часто встречается в практике кардиолога. Она может быть заподозрена на основании ЭКГ, однако более надежными методами оценки массы миокарда являются эхокардиография и особенно магнитно-резонансная томография (МРТ). При эхокардиографии критерием ГЛЖ считают увеличение индекса массы миокарда левого желудочка, соответственно, >115 г/м2 у мужчин и >95 г/м2 у женщин (с поправкой на площадь поверхности тела) или >50 г/м2,7 у мужчин и >47 г/м2,7 у женщин (с поправкой на рост) [1], а при МРТ – >85 г/м2 у мужчин и >81 г/м2 у женщин [2]. В зависимости от относительной толщины стенки (ОТС) левого желудочка [(2 × толщина задней стенки)/ конечный диастолический размер левого желудочка] выделяют концентрическую (ОТС≥0,43) и эксцентрическую (ОТС<0,43) ГЛЖ. Учитывая возможную неоднородность утолщения левого желудочка, в частности асимметричное увеличение толщины межжелудочковой перегородки или верхушки левого желудочка, при диагностике ГЛЖ следует учитывать увеличение толщины перегородки или стенки ≥12 мм.
У подавляющего большинства пациентов причиной ГЛЖ является перегрузка сердца давлением или объемом при артериальной гипертонии или пороках сердца, прежде всего аортальных, однако у части больных очевидные причины ГЛЖ отсутствуют. Распространенность необъяснимой ГЛЖ у взрослых в общей популяции составляет 0,02-0,23% [3]. Отсутствие явных причин гипертрофии миокарда обычно служит основанием для установления диагноза гипертрофической кардиомиопатии (ГКМП), хотя у 5-10% пациентов ГЛЖ неясной этиологии обусловлена другими генетическими и негенетическими заболеваниями, в том числе лизосомными болезнями накопления (болезни Фабри, Данона, Помпе), ATTR- и AL-амилоидозом, нейромышечными заболеваниями (атаксия Фридрейха), митохондриальными кардиомиопатиями и др. Своевременная диагностика некоторых из них, в частности болезней Фабри и Помпе, AL- и ATTR-амилоидоза, имеет важное практическое значение, учитывая возмож ность патогенетического лечения. При проведении дифференциального диагноза следует учитывать возраст пациента, выраженность ГЛЖ и клинических симптомов, наличие семейного анамнеза и различных экстракардиальных проявлений. Некоторые генетические заболевания, например, болезнь Фабри и ATTR-амилоидоз, иногда удается диагностировать только с помощью скрининговых исследований. Ниже будут рассмотрены наиболее распространенные причины ГЛЖ неясной этиологии.
Некоторые генетические заболевания, например, болезнь Фабри и ATTR-амилоидоз, иногда удается диагностировать только с помощью скрининговых исследований. Ниже будут рассмотрены наиболее распространенные причины ГЛЖ неясной этиологии.
Е.В. Привалова. ГКМП – это наследственное заболевание, которое передается по аутосомно-доминантному типу [4]. В соответствии с рекомендациями Евро пейского общества кардиологов 2014 г., ГКМП может быть диагностирована при наличии гипертрофии миокарда ≥15 мм по крайней мере в одном сегменте левого желудочка, которую нельзя объяснить другими причинами, а у родственников пациента с установленным диагнозом – при наличии гипертрофии миокарда ≥13 мм [3]. Гипертрофия миокарда при ГКМП может быть как асимметричной (рис. 1), так и симметричной. У 4060% пациентов с ГКМП определяются мутации генов, кодирующих белки саркомеров сердца, прежде всего тяжелой цепи бета-миозина (MYH7) и миозин-связывающего белка С (MYBPC3). Реже встречаются мутации генов, кодирующих тропонины I и T (TNNI3, TNNT2), α1-цепи тропомиозина (TPM1) и легкой цепи миозина 3 (MYL3). В целом у пациентов с мутациями генов саркомерных белков выше частота семейного анамнеза ГКМП и внезапной смерти и отмечаются более выраженные ГЛЖ и миокардиальный фиброз, чем у пациентов без мутаций [5]. При обследовании пациента важно оценить наличие обструкции выносящего тракта левого желудочка [6]. Критерием ее является градиент давления в выносящем тракте, который измеряют допплеровским методом, ≥30 мм рт. ст. в покое или после провокационных проб (проба Вальсальвы, физическая нагрузка). Гемодинамически значимым считают увеличение этого показателя ≥50 мм рт. ст. [3].
В целом у пациентов с мутациями генов саркомерных белков выше частота семейного анамнеза ГКМП и внезапной смерти и отмечаются более выраженные ГЛЖ и миокардиальный фиброз, чем у пациентов без мутаций [5]. При обследовании пациента важно оценить наличие обструкции выносящего тракта левого желудочка [6]. Критерием ее является градиент давления в выносящем тракте, который измеряют допплеровским методом, ≥30 мм рт. ст. в покое или после провокационных проб (проба Вальсальвы, физическая нагрузка). Гемодинамически значимым считают увеличение этого показателя ≥50 мм рт. ст. [3].
В.Ю. Каплунова. Пациент К., 45 лет, обследован в клинике госпитальной терапии имени А.А. Остроумова в октябре 2018 г. Старший брат пациента внезапно умер в возрасте 54 лет. ГКМП была диагностирована у другого брата, умершего в возрасте 54 лет, и 29-летней дочери пациента. С 18-летнего возраста у больного выслушивался систолический шум по левому краю грудины при отсутствии клинических проявлений и хорошей переносимости физической нагрузки. В возрасте 27 лет появились одышка, сердцебиение, перебои в работе сердца, головокружение и дурнота, дискомфорт в области сердца при умеренной физической нагрузке. В возрасте 33 лет обнаружена асимметричная ГЛЖ (толщина межжелудочковой перегородки – 20 мм, задней стенки – 12 мм) с признаками обструкции выносящего тракта левого желудочка и градиентом давления в покое 45 мм рт. ст. Диагностирована обструктивная форма ГКМП. С 44-летнего возраста отмечает пароксизмы фибрилляции предсердий с последующим переходом аритмии в постоянную форму. При эхокардиографии было выявлено нарастание гипертрофии межжелудочковой перегородки до 31 мм и увеличение градиента давления до 94 мм рт. ст. в покое. В Научном центре сердечно-сосудистой хирургии им. А.Н. Баку ле ва выполнена миэктомия доступом из правого желудочка, которая привела к уменьшению степени обструкции выносящего тракта левого желудочка и диастолической дисфункции. При молекулярно-генетическом исследовании у пробанда и его дочери выявлена миссенс мутация в 22 экзоне гена, кодирующего тяжелую цепь β миозина (MYHT A870C).
В возрасте 27 лет появились одышка, сердцебиение, перебои в работе сердца, головокружение и дурнота, дискомфорт в области сердца при умеренной физической нагрузке. В возрасте 33 лет обнаружена асимметричная ГЛЖ (толщина межжелудочковой перегородки – 20 мм, задней стенки – 12 мм) с признаками обструкции выносящего тракта левого желудочка и градиентом давления в покое 45 мм рт. ст. Диагностирована обструктивная форма ГКМП. С 44-летнего возраста отмечает пароксизмы фибрилляции предсердий с последующим переходом аритмии в постоянную форму. При эхокардиографии было выявлено нарастание гипертрофии межжелудочковой перегородки до 31 мм и увеличение градиента давления до 94 мм рт. ст. в покое. В Научном центре сердечно-сосудистой хирургии им. А.Н. Баку ле ва выполнена миэктомия доступом из правого желудочка, которая привела к уменьшению степени обструкции выносящего тракта левого желудочка и диастолической дисфункции. При молекулярно-генетическом исследовании у пробанда и его дочери выявлена миссенс мутация в 22 экзоне гена, кодирующего тяжелую цепь β миозина (MYHT A870C).
Представленное наблюдение иллюстрирует типичные проявления и течение ГКМП: асимметричная гипертрофия межжелудочковой перегородки, которая была выявлена в молодом возрасте, медленно нарастала и длительное время не сопровождалась клиническими симптомами, в частности застойной сердечной недостаточностью, обструкция выносящего тракта левого желудочка с высоким градиентом давления в его полости, семейный анамнез (диагноз ГКМП и/или случаи внезапной сердечной смерти у близких родственников), мутация гена, кодирующего саркомерный белок, которая была обнаружена как у пробанда, так и его дочери. Лечение ГКМП обычно начинают с β-адреноблокаторов, не обладающих вазодилатирующей активностью, которые уменьшают градиент давления в полости левого желудочка и клинические симптомы. При их неэффективности могут быть использованы дизопирамид или верапамил. При выраженной гипертрофии межжелудочковой перегородки и высоком градиенте давления в левом желудочке может быть выполнена миэктомия, которая более чем в 90% случаев позволяет ликвидировать или значительно уменьшить обструкцию выносящего тракта, улучшить переносимость физической нагрузки и выживаемость [7].
Е.В. Привалова. Дифференциальная диагностика ГКМП с другими заболеваниями, сопровождающимися ГЛЖ, может представлять трудности, например, при наличии умеренной гипертрофии миокарда, особенно симметричной, не сопровождающейся обструкцией выносящего тракта левого желудочка, и при отсутствии семейного анамнеза. Мутации генов саркомерных белков определяются не у всех пациентов с ГКМП, а у части больных с необъяснимой ГЛЖ молекулярно-генетическое исследование не проводится по экономическим причинам. Следует учитывать, что асимметричная гипертрофия межжелудочковой перегородки, характерная для ГКМП, встречается и при других заболеваниях, в том числе вторичной гипертрофии миокарда при артериальной гипертонии. Причиной ГЛЖ могут быть не только перегрузка левого желудочка давлением, но и физические тренировки, хотя в крупном исследовании увеличение толщины стенки левого желудочка более 12 мм было выявлено всего у 1,7% из 947 спортсменов, занимающихся различными видами спорта, а толщина стенки не превышала 16 мм. Более частым эхокардиографическим признаком “сердца спортсмена» была дилатация полости левого желудочка, которая определялась в 38% случаев [8]. Важное значение для диагностики некоторых заболеваний, сопровождающихся ГЛЖ, имеет тщательный анализ клинической картины, позволяющий выявить те или иные экстракардиальные проявления болезни, которые отсутствуют при ГКМП. Проведение биопсии миокарда для подтверждения диагноза ГКМП не требуется, однако гистологическое исследование может быть обоснованным для исключения инфильтративных заболеваний, сопровождающихся утолщением стенки левого желудочка.
Более частым эхокардиографическим признаком “сердца спортсмена» была дилатация полости левого желудочка, которая определялась в 38% случаев [8]. Важное значение для диагностики некоторых заболеваний, сопровождающихся ГЛЖ, имеет тщательный анализ клинической картины, позволяющий выявить те или иные экстракардиальные проявления болезни, которые отсутствуют при ГКМП. Проведение биопсии миокарда для подтверждения диагноза ГКМП не требуется, однако гистологическое исследование может быть обоснованным для исключения инфильтративных заболеваний, сопровождающихся утолщением стенки левого желудочка.
Е.А. Каровайкина. Болезнь Фабри – это редкое заболевание, которое характеризуется нарушением обмена гликофосфолипидов вследствие недостаточности или отсутствия лизосомного фермента – α-галактозидазы А [9]. Причиной дефицита этого фермента являются мутации гена GLA, расположенного на Х-хромосоме, поэтому типичные клинические проявления болезни Фабри наблюдаются чаще и более выражены у гемизиготных мужчин, однако они нередко встречаются и у гетерозиготных женщин. При классическом фенотипе болезни Фабри первые симптомы, в частности нейропатическая боль (эпизоды жгучей боли в кистях и стопах, возникающей при лихорадке, физической нагрузке, стрессе и быстрых изменениях температуры окружающей среды), ангиокератомы (поверхностные ангиомы, локализующиеся на передней брюшной стенке, в частности внутри или вокруг пупка, в паховой области, на ягодицах, верхних конечностях, губах; рис. 2), снижение или отсутствие потоотделения, желудочно-кишечные нарушения, появляются в детском или подростковом возрасте, а в возрасте 20-40 лет развивается поражение внутренних органов, в том числе сердца, почек (протеинурия и прогрессирующее снижение скорости клубочковой фильтрации) и центральной нервной системы (транзиторные ишемические атаки и инсульт). При атипичном “кардиальном» варианте заболевания ГЛЖ развивается в возрасте 40-50 лет и старше при отсутствии ранних симптомов. Результаты нескольких крупных скрининговых исследований свидетельствуют о том, что патогенные мутации гена GLA, ассоциирующиеся с развитием болезни Фабри, могут быть обнаружены у 0,5-1% пациентов с диагнозом ГКМП [10].
При классическом фенотипе болезни Фабри первые симптомы, в частности нейропатическая боль (эпизоды жгучей боли в кистях и стопах, возникающей при лихорадке, физической нагрузке, стрессе и быстрых изменениях температуры окружающей среды), ангиокератомы (поверхностные ангиомы, локализующиеся на передней брюшной стенке, в частности внутри или вокруг пупка, в паховой области, на ягодицах, верхних конечностях, губах; рис. 2), снижение или отсутствие потоотделения, желудочно-кишечные нарушения, появляются в детском или подростковом возрасте, а в возрасте 20-40 лет развивается поражение внутренних органов, в том числе сердца, почек (протеинурия и прогрессирующее снижение скорости клубочковой фильтрации) и центральной нервной системы (транзиторные ишемические атаки и инсульт). При атипичном “кардиальном» варианте заболевания ГЛЖ развивается в возрасте 40-50 лет и старше при отсутствии ранних симптомов. Результаты нескольких крупных скрининговых исследований свидетельствуют о том, что патогенные мутации гена GLA, ассоциирующиеся с развитием болезни Фабри, могут быть обнаружены у 0,5-1% пациентов с диагнозом ГКМП [10].
А.С. Моисеев. Иллюстрацией ГЛЖ, обусловленной болезнью Фабри, могут служить следующие два наблюдения. Пациент Л., 48 лет, был обследован в клинике им. Е.М. Тареева в октябре 2016 года. С 19 лет выраженная лимфедема нижних конечностей и снижение потоотделения. В возрасте 47 лет появились редкие боли за грудиной, не связанные с физической нагрузкой, а при эхокардиографии выявлено утолщение межжелудочковой перегородки и стенки левого желудочка до 14 мм при отсутствии дилатации камер сердца и нарушений систолической функции. Наблюдался у кардиолога с диагнозом ГКМП. Через 1 год при скрининге обнаружено снижение активности α-галактозидазы А в высушенных пятнах крови, увеличение уровня глобо триазилсфингозина (Lyso-GL3) до 117 нг/мл (в норме <1,8) и мутация в гене GLA (с.145C>G), которые позволили установить диагноз болезни Фабри. На ЭКГ отмечались признаки ГЛЖ (рис. 3). При МРТ сердца наблюдались увеличение индекса массы миокарда левого желудочка до 123 г/м2 и признаки интрамиокардиального фиброза. Кроме того, имелись симптомы поражения почек – снижение расчетной скорости клубочковой фильтрации до 62 мл/мин/1,73 м2 при отсутствии протеинурии.
Кроме того, имелись симптомы поражения почек – снижение расчетной скорости клубочковой фильтрации до 62 мл/мин/1,73 м2 при отсутствии протеинурии.
Одновременно мы обследовали 67-летнюю мать пациента, у которой за 2 года до госпитализации в клинику также была выявлена необъяснимая ГЛЖ, сопровождавшаяся постоянной формой фибрилляции предсердий, частой желудочковой экстрасистолией и сердечной недостаточностью, в связи с чем принимала β-адреноблокаторы, мочегонные средства, дигоксин, антикоагулянты. При МРТ сердца определялись утолщение межжелудочковой перегородки (19 мм) и задней стенки левого желудочка (12 мм), увеличение индекса массы миокарда левого желудочка до 141 г/м2 и участки интрамиокардиального фиброза. При МРТ головного мозга выявлены многочисленные очаги в белом веществе, а при осмотре окулистом – воронковидная кератопатия, характерная для болезни Фабри, диагноз которой подтверждался результатами молекулярногенетического исследования (мутация с. 145C>G), повышением уровня Lyso-GL3 до 23 нг/мл и снижением активности α-галактозидазы А. Пациент и его мать в течение 1,5 лет получают ферментозаместительную терапию.
145C>G), повышением уровня Lyso-GL3 до 23 нг/мл и снижением активности α-галактозидазы А. Пациент и его мать в течение 1,5 лет получают ферментозаместительную терапию.
Представленные наблюдения демонстрируют важность скрининга в диагностике болезни Фабри у пациентов с необъяснимой ГЛЖ, так как клинически заподозрить правильный диагноз было сложно в связи с отсутствием типичных ранних симптомов – нейропатической боли и ангиокератом. С целью диагностики болезни Фабри у мужчин необходимо определять активность α-галактозидазы А и/или уровень Lyso-GL3 в высушенных пятнах крови. У женщин активность фермента нередко остается нормальной или снижается незначительно, поэтому более информативным считают определение уровня Lyso-GL3. Для подтверждения диагноза проводят молекулярно-генетическое исследование с целью выявления патогенной мутации гена GLA (в Российской Федерации все эти исследования выполняются бесплатно).
Н.Р. Носова. При анализе клинической картины обращали на себя внимание позднее развитие ГЛЖ и наличие ее не только у пробанда, но и его матери. Как указано выше, поражение внутренних органов при болезни Фабри, в отличие от некоторых других наследственных болезней, у мужчин обычно отмечается в возрасте 30-40 лет, а у женщин – в более старшем возрасте. Наследование болезни Фабри сцеплено с Х-хромосомой, поэтому у матери пациента обычно наблюдаются те или иные проявления заболевания, хотя фенотип его может отличаться. У пробанда с 18-летнего возраста отмечались снижение потоотделения, которое встречается у большинства мужчин с болезнью Фабри, и лимфедема. По данным регистра Fabry Outcomes Survey (n=714), частота лимфедемы при этом заболевании составила 16% у мужчин и 6% у женщин [11]. У матери пробанда была выявлена вихревидная кератопатия (коричнево-золотистые отложения в роговице в виде волнообразных линий, исходящих из одной центральной точки), которая является одним из клинических критериев диагноза болезни Фабри. По нашим данным, частота вихревидной кератопатии у 69 взрослых пациентов с болезнью Фабри составила 65,2%, в том числе 56,4% у мужчин и 76,7% у женщин [12].
Как указано выше, поражение внутренних органов при болезни Фабри, в отличие от некоторых других наследственных болезней, у мужчин обычно отмечается в возрасте 30-40 лет, а у женщин – в более старшем возрасте. Наследование болезни Фабри сцеплено с Х-хромосомой, поэтому у матери пациента обычно наблюдаются те или иные проявления заболевания, хотя фенотип его может отличаться. У пробанда с 18-летнего возраста отмечались снижение потоотделения, которое встречается у большинства мужчин с болезнью Фабри, и лимфедема. По данным регистра Fabry Outcomes Survey (n=714), частота лимфедемы при этом заболевании составила 16% у мужчин и 6% у женщин [11]. У матери пробанда была выявлена вихревидная кератопатия (коричнево-золотистые отложения в роговице в виде волнообразных линий, исходящих из одной центральной точки), которая является одним из клинических критериев диагноза болезни Фабри. По нашим данным, частота вихревидной кератопатии у 69 взрослых пациентов с болезнью Фабри составила 65,2%, в том числе 56,4% у мужчин и 76,7% у женщин [12].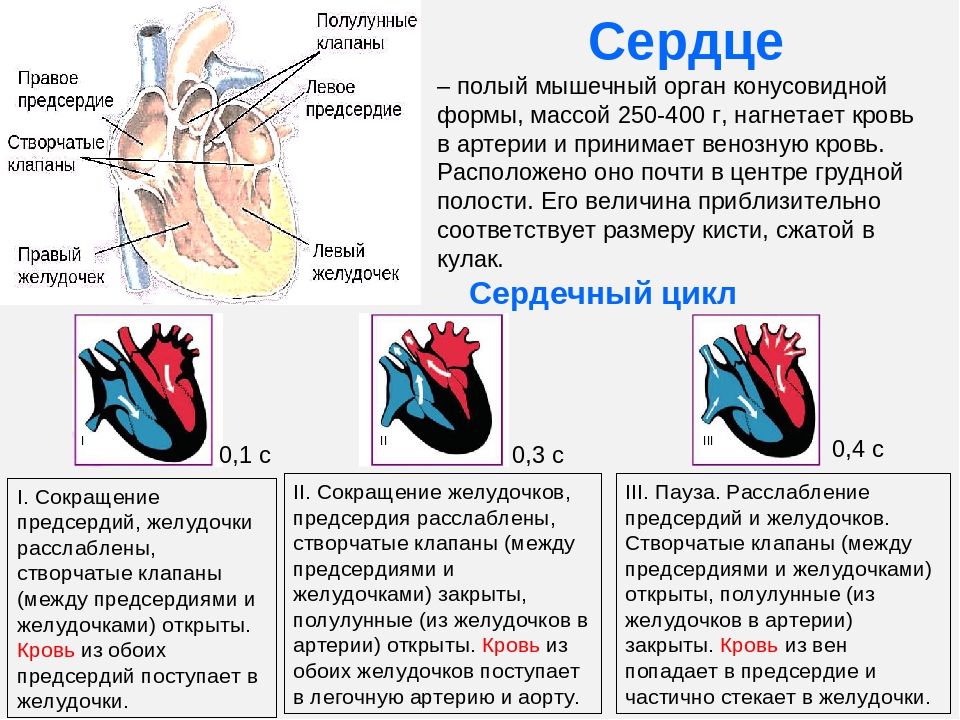 В отличие от ГКМП, гипертрофия миокарда как у пробанда, так и его матери была выражена умеренно и не сопровождалась обструкцией выносящего тракта левого желудочка. У взрослых пациентов с болезнью Фабри обычно наблюдается поражение не только сердца, но и почек (альбуминурия/протеинурия, снижение скорости клубочковой фильтрации) и головного мозга (очаговые изменения в белом веществе при МРТ, транзиторные ишемические атаки/инсульт).
В отличие от ГКМП, гипертрофия миокарда как у пробанда, так и его матери была выражена умеренно и не сопровождалась обструкцией выносящего тракта левого желудочка. У взрослых пациентов с болезнью Фабри обычно наблюдается поражение не только сердца, но и почек (альбуминурия/протеинурия, снижение скорости клубочковой фильтрации) и головного мозга (очаговые изменения в белом веществе при МРТ, транзиторные ишемические атаки/инсульт).
Е.А. Каровайкина. При болезни Фабри проводят заместительную терапию рекомбинантными препаратами α-галактозидазы А (агалсидазой альфа в дозе 0,2 мг/кг или агалсидазой бета в дозе 1 мг/кг), которые вызывают регресс ГЛЖ или по крайней мере замедляют прогрессирование кардиомиопатии. По данным D. Ger main и соавт., у пациентов с болезнью Фабри, начавших лечение в более молодом возрасте (18-30 лет), средняя масса миокарда левого желудочка снижалась на 3,6 г в год, в то время как без лечения у мужчин того же возраста она увеличивалась на 9,5 г в год (р<0,0001) [13].
В.В. Рамеев. Причиной утолщения стенок сердца мо жет быть не только гипертрофия кардиомиоцитов, но и инфильтрация миокарда нерастворимым фибриллярным гликопротеидом – амилоидом. В настоящее время известно около 30 амилоидогенных белков, однако более 95% случаев амилоидоза сердца обусловлены ALамилоидозом или реже транстиретиновым (ATTR) амилоидозом. AL-амилоидоз развивается при отложении моноклональных иммуноглобулинов у больных лимфоплазмаклеточными дискразиями, в том числе множественной миеломой. ATTR-амилоид (мутантный и дикого типа) образуется из транстиретина, синтезируемого в основном печенью и выполняющего функции транспортного белка тироксина и витамина А. Причи ной развития ATTR-амилоидоза дикого типа (стар ческого) считают возрастное снижение активности ферментных систем гепатоцитов, что приводит к пре имущественнои секреции нестабильных мономерных форм транстиретина, которые легко агрегируют в тканях с образованием амилоида. В основе наследственного ATTR-амилоидоза лежат мутации в гене TTR, сопровождающиеся синтезом транстиретина, который не способен образовывать тетрамеры и обладает очень высокой амилоидогенностью.
А.С. Рамеева. Пациентка Б., 50 лет, впервые обследована в клинике им. Е.М. Тареева в январе 2015 года. В течение года беспокоили боли в области сердца и нарастающая сердечная недостаточность. При эхокардиографии выявлено утолщение межжелудочковой перегородки и задней стенки левого желудочка до 14 мм, нарушение диастолической функции по рестриктивному типу. При коронарографии обнаружен умеренный стеноз правой коронарной артерии (50%). При обследовании в российском кардиологическом научном центре в декабре 2014 года определялись небольшая протеинурия (0,14 г/л), снижение вольтажа зубцов ЭКГ (рис. 4), увеличение толщины межжелудочковой перегородки и задней стенки левого желудочка до 18 мм, дилатация левого предсердия при отсутствии дилатации левого желудочка и снижения фракции выброса, при МРТ сердца – диффузное неравномерное субэндокардиальное накопление контрастного вещества. Выс ка зано предположение об амилоидозе, диагноз которого был подтвержден при биопсии миокарда. При исследовании крови методом Freelite отмечено резкое увеличение концентрации свободных легких цепей лямбда типа до 1383 мг/л (в норме 5,7-26,3 мг/л), указывавшее на наличие AL-амилоидоза. При трепанобиопсии диагностирована множественная миелома (увеличение числа плазматических клеток до 20%). Пациентке проводилась терапия бортезомибом, мелфаланом и дексаметазоном, на фоне которой нормализовалась концентрация свободных легких цепей лямбда типа и достигнута компенсация сердечной недостаточности.
При трепанобиопсии диагностирована множественная миелома (увеличение числа плазматических клеток до 20%). Пациентке проводилась терапия бортезомибом, мелфаланом и дексаметазоном, на фоне которой нормализовалась концентрация свободных легких цепей лямбда типа и достигнута компенсация сердечной недостаточности.
В.В. Рамеев. Таким образом, у пациентки был диагностирован AL-амилоидоз с поражением сердца в рамках множественной миеломы. Заподозрить амилоидоз сердца позволяли возраст пациентки, быстрое развитие тяжелой сердечной недостаточности, которая плохо поддавалась симптоматической терапии, эхокардиографические признаки рестриктивного поражения сердца (увеличение левого предсердия при отсутствии дилатации левого желудочка и снижения фракции выброса), симметричное утолщение межжелудочковой перегородки и стенки левого желудочка без обструкции выносящего тракта, снижение вольтажа зубцов комплекса QRS на ЭКГ. Последний признак отличает амилоидоз сердца от ГЛЖ, хотя истинное снижение амплитуды QRS (менее 5 мм в отведениях от конечностей и менее 10 мм в грудных отведениях) наблюдается только у половины больных AL-амилоидозом сердца [14]. Однако даже при отсутствии низкого вольтажа комплексов QRS следует учитывать возможное его несоответствие степени ГЛЖ при эхокардиографии. Важное диагностическое значение имеют результаты МРТ сердца, которая позволяет не только измерить массу миокарда левого желудочка, но и выявить диффузное накопление гадолиния в субэндокарде [15].
Последний признак отличает амилоидоз сердца от ГЛЖ, хотя истинное снижение амплитуды QRS (менее 5 мм в отведениях от конечностей и менее 10 мм в грудных отведениях) наблюдается только у половины больных AL-амилоидозом сердца [14]. Однако даже при отсутствии низкого вольтажа комплексов QRS следует учитывать возможное его несоответствие степени ГЛЖ при эхокардиографии. Важное диагностическое значение имеют результаты МРТ сердца, которая позволяет не только измерить массу миокарда левого желудочка, но и выявить диффузное накопление гадолиния в субэндокарде [15].
В представленном наблюдении диагноз был подтвержден при биопсии миокарда, хотя для гистологического исследования могут быть использованы и другие ткани, более доступные для биопсии, в том числе слизистая оболочка прямой или двенадцатиперстной кишки, подкожно-жировая клетчатка, почка. На наличие AL-амилоидоза указывала моноклональная секреция лямбда-цепей иммуноглобулинов, выявленная с помощью метода Freelite, а также снижение отношения каппа- и лямбда-цепей до 0,01 (для AL-амилоидоза характерна величина этого показателя <0,26 или >1,65). У 7-10% больных AL-амилоидоз развивается в рамках множественной миеломы, для исключения которой всем пациентам следует проводить биопсию костного мозга.
У 7-10% больных AL-амилоидоз развивается в рамках множественной миеломы, для исключения которой всем пациентам следует проводить биопсию костного мозга.
Данный случай демонстрирует возможность “изолированного» поражения сердца при AL-амилоидозе, хотя у большинства пациентов наблюдаются и другие проявления, в том числе протеинурия/нефротический синдром, увеличение печени и селезенки, макроглоссия, периорбитальная пурпура, диарея, невропатия и/или ортостатическая гипотензия. У пациентки имелась небольшая протеинурия, однако она могла быть связана с застоем крови по большому кругу кровообращения.
Современная химиотерапия, включающая в себя ингибитор протеасом бортезомиб, позволяет добиться полного или частичного гематологического ответа у значительной части больных AL-амилоидозом, предупредить отложение амилоида в других органах и прогрессирование сердечной недостаточности.
П.П. Тао. Пациент В., 65 лет, русский, был обследован в клинике им. Е.М. Тареева в декабре 2015 года. В течение трех лет отмечается нарастающее снижение болевой, температурной и тактильной чувствительности в области кистей и стоп по типу “перчаток» и “носков», а в течение одного года – прогрессирующая застойная сердечная недостаточность. При электромиографии выявлены грубые аксонально-демиелинизирующие нарушения, наиболее выраженные в малоберцовых нервах, а при эхокардиографии – картина рестриктивного поражения сердца: дилатация левого предсердия, утолщение стенок левого желудочка, зоны гипокинезии в межжелудочковой перегородке, уплотнение эндокарда, нормальная фракция выброса левого желудочка. Уровень мозгового натрийуретического пропептида был повышен в 30 раз по сравнению с верхней границей нормы. При коронарографии обнаружен стеноз передней межжелудочковой ветви (65%) и правой коронарной артерии (75%). Проведены чрескожная коронарная ангиопластика и стентирование правой коронарной артерии, однако после вмешательства сердечная недостаточность сохранялась, появилась ортостатическая артериальная гипотензия.
В течение трех лет отмечается нарастающее снижение болевой, температурной и тактильной чувствительности в области кистей и стоп по типу “перчаток» и “носков», а в течение одного года – прогрессирующая застойная сердечная недостаточность. При электромиографии выявлены грубые аксонально-демиелинизирующие нарушения, наиболее выраженные в малоберцовых нервах, а при эхокардиографии – картина рестриктивного поражения сердца: дилатация левого предсердия, утолщение стенок левого желудочка, зоны гипокинезии в межжелудочковой перегородке, уплотнение эндокарда, нормальная фракция выброса левого желудочка. Уровень мозгового натрийуретического пропептида был повышен в 30 раз по сравнению с верхней границей нормы. При коронарографии обнаружен стеноз передней межжелудочковой ветви (65%) и правой коронарной артерии (75%). Проведены чрескожная коронарная ангиопластика и стентирование правой коронарной артерии, однако после вмешательства сердечная недостаточность сохранялась, появилась ортостатическая артериальная гипотензия. По данным эхокардиографии, толщина межжелудочковой перегородки достигла 22 мм, определялись множественные очаги зернистости в миокарде, фракция выброса левого желудочка снизилась с 57% до 45%. При МРТ сердца с контрастированием гадолинием на фоне выраженного утолщения стенок левого желудочка отмечено циркулярное субэндокардиальное диффузное накопление контрастного вещества в миокарде левого и передней стенки правого желудочков (рис. 5). Проводилась повторная биопсия слизистой оболочки прямой кишки, однако амилоид выявить не удалось. При иммунохимическом исследовании исключена моноклональная секреция легких цепей иммуноглобулинов, характерная для AL-амилоидоза. При молекулярно-генетическом исследовании обнаружена мутация гена TTR (Val30Met), подтверждающая диагноз наследственного ATTR-амилоидоза. При сцинтиграфии миокарда с 99mTcPYP выявлено накопление радиоизотопного препарата 2 степени, в связи с чем от биопсии миокарда было решено воздержаться. С целью восстановления тетрамерной структуры мутантного транстиретина пациент в течение 2 лет получает тафамидис 20 мг/сут.
По данным эхокардиографии, толщина межжелудочковой перегородки достигла 22 мм, определялись множественные очаги зернистости в миокарде, фракция выброса левого желудочка снизилась с 57% до 45%. При МРТ сердца с контрастированием гадолинием на фоне выраженного утолщения стенок левого желудочка отмечено циркулярное субэндокардиальное диффузное накопление контрастного вещества в миокарде левого и передней стенки правого желудочков (рис. 5). Проводилась повторная биопсия слизистой оболочки прямой кишки, однако амилоид выявить не удалось. При иммунохимическом исследовании исключена моноклональная секреция легких цепей иммуноглобулинов, характерная для AL-амилоидоза. При молекулярно-генетическом исследовании обнаружена мутация гена TTR (Val30Met), подтверждающая диагноз наследственного ATTR-амилоидоза. При сцинтиграфии миокарда с 99mTcPYP выявлено накопление радиоизотопного препарата 2 степени, в связи с чем от биопсии миокарда было решено воздержаться. С целью восстановления тетрамерной структуры мутантного транстиретина пациент в течение 2 лет получает тафамидис 20 мг/сут. Переносимость лечения удовлетворительная, существенного прогрессирования амилоидоза не произошло.
Переносимость лечения удовлетворительная, существенного прогрессирования амилоидоза не произошло.
В.В. Рамеев. Как и в предыдущем наблюдении, заподозрить амилоидоз у 65-летнего пациента позволяло типичное рестриктивное поражение левого желудочка, характеризующееся развитием тяжелой сердечной недостаточности при отсутствии дилатации и существенного снижения фракции выброса левого желудочка. При эхокардиографии определялись множественные очаги зернистости, которые нередко выявляют у пациентов с амилоидной инфильтрацией миокарда, а при МРТ сердца – диффузное накопление гадолиния в субэндокарде. В пользу системного амилоидоза свидетельствовала и периферическая полиневропатия, которая встречается как при AL-, так и семейном ATTR-амилоидозе и может предшествовать поражению сердца. В большинстве случаев развивается неуклонно прогрессирующая, симметричная дистальная невропатия, начинающаяся с сенсорных расстройств, в первую очередь болевой и температурной чувствительности, с последующим присоединением нарушений вибрационной и позиционной чувствительности и двигательных нарушений. Ранними симптомами невропатии бывают парестезии или мучительные дизестезии. Часто встречается синдром запястного канала, проявляющийся болями и парестезиями в I-III пальцах кисти с постепенной атрофией мышц тенара и обусловленный сдавлением срединного нерва в запястном канале амилоидом, откладывающимся в связках запястья [16].
Ранними симптомами невропатии бывают парестезии или мучительные дизестезии. Часто встречается синдром запястного канала, проявляющийся болями и парестезиями в I-III пальцах кисти с постепенной атрофией мышц тенара и обусловленный сдавлением срединного нерва в запястном канале амилоидом, откладывающимся в связках запястья [16].
Учитывая отсутствие моноклональной секреции легких цепей иммуноглобулинов и наличие мутации гена TTR, был установлен диагноз наследственного ATTRамилоидоза [17]. Диагноз амилоидоза должен быть подтвержден при гистологическом исследовании, однако результаты повторной биопсии прямой кишки оказались отрицательными. Тем не менее, наличие ATTRамилоидоза не вызывало сомнения с учетом типичной клинической картины и результатов молекулярно-генетического исследования. Кроме того, при сцинтиграфии было выявлено накопление 99mTcPYP в миокарде 2 степени (т.е. умеренное накопление, соответствующее таковому в костной ткани). В 2016 году в многоцентровом исследовании было показано, что накопление в миокарде 99mTcPYP 2-3 степени (рис. 6) при отсутствии моноклональной гаммапатии обладает 100% специфичностью в диагностике ATTR-амилоидоза сердца и фактически позволяет отказаться от биопсии миокарда [18]. Более того, сцинтиграфия с 99mTcPYP дает возможность дифференцировать ATTR-амилоидоз от AL-амилоидоза, при котором накопление радиоактивного препарата в миокарде отсутствует или не превышает 1 степени.
6) при отсутствии моноклональной гаммапатии обладает 100% специфичностью в диагностике ATTR-амилоидоза сердца и фактически позволяет отказаться от биопсии миокарда [18]. Более того, сцинтиграфия с 99mTcPYP дает возможность дифференцировать ATTR-амилоидоз от AL-амилоидоза, при котором накопление радиоактивного препарата в миокарде отсутствует или не превышает 1 степени.
С середины 90-х годов ХХ века для лечения ATTRамилоидоза применяли трансплантацию печени, позволяющую восстановить синтез нормального транс тиретина. В последние годы более перспективной тактикой лечения считают медикаментозную стабилизацию тетрамерной структуры транстиретина и предотвращение образования амилоидогенных мономеров белка. Первый такой препарат – тафамидис – уже применяется в Европе и в Российской Федерации.
С.В. Моисеев. Представленные наблюдения иллюстрируют широкий спектр причин ГЛЖ неясной этиологии, которые включают в себя не только истинную гипертрофию миокарда, но и некоторые инфильтративные заболевания, такие как системный амилоидоз, имитирующие ГКМП.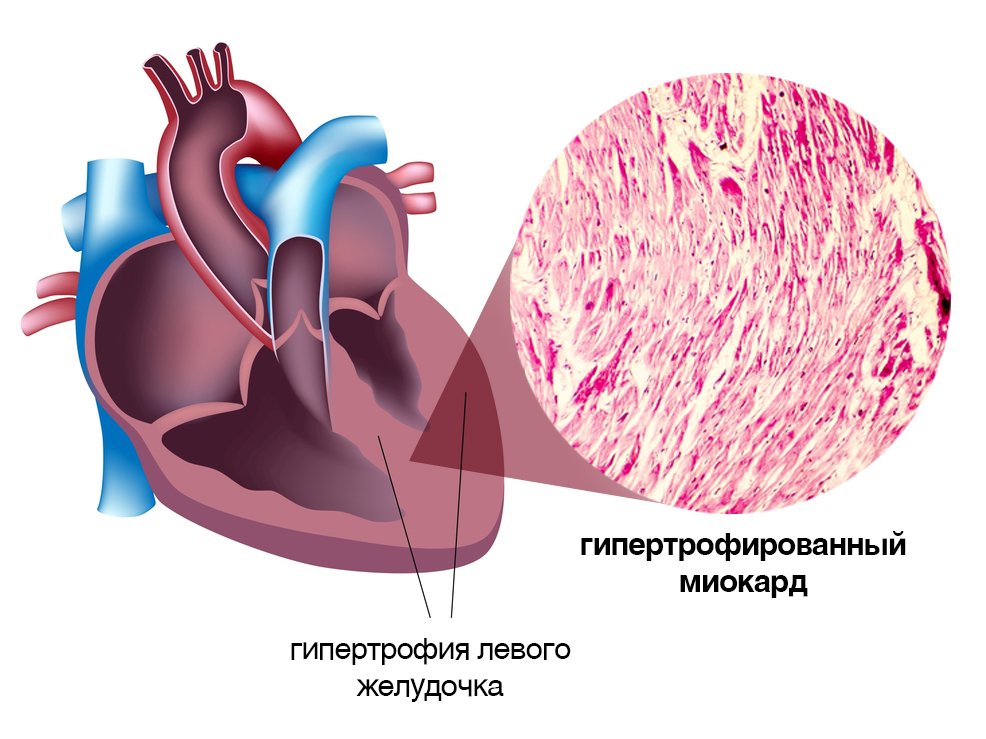 Разработать четкий алгоритм дифференциальной диагностики ГКМП достаточно сложно, учитывая вариабельность течения заболеваний, сопровождающихся ГЛЖ. Например, некоторые тяжелые генетические заболевания, такие как болезнь Помпе (гликогеноз II типа, связанный с дефицитом фермента кислой α-глюкозидазы в лизосомах), могут проявиться в возрасте 40-50 лет и старше, в то время как при системных заболеваниях, в том числе болезни Фабри или амилоидозе, экстракардиальные симптомы иногда отсутствуют. Ключевую роль в диагностике наследственных заболеваний, таких как ГКМП, ATTRамилоидоз, болезни Фабри, Помпе, Данона и др., играют изучение семейного анамнеза и молекулярногенетическое исследование.
Разработать четкий алгоритм дифференциальной диагностики ГКМП достаточно сложно, учитывая вариабельность течения заболеваний, сопровождающихся ГЛЖ. Например, некоторые тяжелые генетические заболевания, такие как болезнь Помпе (гликогеноз II типа, связанный с дефицитом фермента кислой α-глюкозидазы в лизосомах), могут проявиться в возрасте 40-50 лет и старше, в то время как при системных заболеваниях, в том числе болезни Фабри или амилоидозе, экстракардиальные симптомы иногда отсутствуют. Ключевую роль в диагностике наследственных заболеваний, таких как ГКМП, ATTRамилоидоз, болезни Фабри, Помпе, Данона и др., играют изучение семейного анамнеза и молекулярногенетическое исследование.
Гипертрофия левого желудочка сердца убивает — Остановить старение человека
Сердце человека имеет два желудочка. Но бывает так, что толщина стенок одного из желудочков увеличивается. Такое состояние называют гипертрофия левого желудочка сердца. Это состояние характерно для большинства больных гипертонической болезнью (повышенное артериальное давление).
Это состояние характерно для большинства больных гипертонической болезнью (повышенное артериальное давление).
Гипертрофия левого желудочка сердца
Как видно на рисунке, сердце, которое справа, имеет явное утолщение стенок желудочка.
Одна из наиболее частых причин развития утолщения стенок левого желудочка — перегрузка сердца давлением. Как возникает такое давление? Сердце — это самая сильная мышца нашего тела. Но сердце не одиноко в своей функции проталкивать 5 литров крови по организму. Во время физических упражнений растёт давление для более быстрого снабжения организма кровью. Пульс учащается. И мышцы, во время движения, сокращаясь помогают сердцу качать кровь по сосудам. Но иногда во время упражнений мышцы не только не помогают перекачивать кровь, а, наоборот, из-за «натуживания» ток крови задерживают:
- При «натуживании» — во время упражнений с большими тяжестями мышцы на какое-то мгновение могут не производить движений из-за преодоления нагрузки, а также сдавливая сосуды мешать току крови (например: жим штанги с большим весом).

Данная причина привела к гибели известного шоумэна и киноактёра Владимира Турчинского.
- Длительные статические усилия (изометрические нагрузки), которые производятся также без мышечных движений (напряжение производится без динамики — изометрические упражнения, длительное нахождение в одной позе с мышечным напряжением), также перенапрягают сердце, оставляя его наедине выполнять работу по поддержанию нужной скорости тока крови, а также и препятствуют прохождению крови, создавая дополнительное давление
.
Злоупотребление силовыми позами йоги (как правило йоги не злоупотребляют, но некоторые уделяют повышенное внимание силовым упражнениям длительного статического характера) = гипертрофия левого желудочка сердца. Как определить злоупотребляют йоги силовыми упражнениями длительного статического характера или нет. Для этого нужно померить давление танометром сразу после одного из таких силовых упражнений. Если давление выше 130 на 90, то такая нагрузка будет не полезной. Выполните шалабхасану (потом то же с уткатасаной) и в первую же секунду после выполнения замерьте пульс за 10 секунд. Затем умножьте на 6. Получим пульс за 60 секунд. Важно мерить только первые 10 секунд. Если пульс выше 180-Ваш возраст, то нагрузка на сердце не полезна. В принципе несколько силовых ассан за тренировку выполняемых по одной минуте не вредны. Речь скорее идёт о тех, кто выполняет такие силовые позы по несколько минут на одну позу и более. Примером может стать известное стояние часам в стойке всадника в у-шу.
Выполните шалабхасану (потом то же с уткатасаной) и в первую же секунду после выполнения замерьте пульс за 10 секунд. Затем умножьте на 6. Получим пульс за 60 секунд. Важно мерить только первые 10 секунд. Если пульс выше 180-Ваш возраст, то нагрузка на сердце не полезна. В принципе несколько силовых ассан за тренировку выполняемых по одной минуте не вредны. Речь скорее идёт о тех, кто выполняет такие силовые позы по несколько минут на одну позу и более. Примером может стать известное стояние часам в стойке всадника в у-шу.
- Но не только «натуживание» и злоупотребление упражнениями без движений (изометрические упражнения) могут перегружать левый желудочек сердца. Его может перегружать даже динамическая нагрузка (когда мышцы выполняют движения) с высокими показателями пульса. Благоприятный для сердца пульс = 180-Возраст(лет). Так 180 — 40 лет = 140 ударов в минуту. Если тренировки проходят на более высоком пульсе. Особенно «на пределе», когда пульс достигает отметки 180-210 ударов в минуту.
 И если таких тренировок слишком много в неделю, то такая нагрузка также может привести к гипертрофии. Такая нагрузка происходит и у хоккеистов, и у единоборцев ударников (например при занятиях боксом).
И если таких тренировок слишком много в неделю, то такая нагрузка также может привести к гипертрофии. Такая нагрузка происходит и у хоккеистов, и у единоборцев ударников (например при занятиях боксом).
Ежедневная высокоинтенсивная нагрузка с высоким пульсом вызывает гипертрофию левого желудочка сердца
Алексей Черепанов — хоккеист КХЛ
Данная причина привела к гибели известного хоккеиста Алексея Черепанова.
При таких нагрузках сердцу приходится перенапрягаться. Создаётся дополнительное давление на стенки левого желудочка. Таким образом, возникает гипертрофия левого желудочка сердца. Гипертрофия — это такая же реакция на нагрузку сердечной мышцы, как и реакция мышц нашего тела на силовые упражнения — мышцы утолщаются.
Гипертрофия левого желудочка сердца возникает и по другим причинам, перегружающим сердечную мышцу:
- Постоянно повышенное артериальное давление из -за гипертонической болезни.

- Необходимость прокачивать сердцем слишком большой объём крови у людей с лишним весом.
- Потеря у аорты сердца эластичности ввиду атеросклероза сосудов, как следствия сахарного диабета и неправильного питания.
- Врождённые пороки сердца.
Со временем, гипертрофия левого желудочка сердца провоцирует сжатие сосудов, питающих миокард. Питание сердца кровью нарушается. Развиваются стенокардия, мерцательная аритмия, недостаточность правого предсердия (проявляется как одышка), а потом и инфаркт, и смерть. Гипертрофия левого желудочка сердца выявляется с помощью ЭКГ (электрокардиограммы) в любой поликлинике или в больнице.
Для лечения такого состояния необходимо устранить главную причину развития болезни. Для любителей спорта необходимо, хотя бы на время (1-2 года) отказаться от упражнений длительного статического характера (изометрические упражнения, силовые ассаны из йоги, а также упражнений с «натуживанием», которые характерны для таких видов спорта как спортивная борьба, пауэрлифтинг и другие). Следует привести в норму вес тела, заниматься медленным бегом на длинные дистанции. Для борьбы с повышенным давлением необходимо по назначению врача пожизненно принимать верапамил и бета-адреноблокаторы, гипотензивные средства – рамиприл, эналаприл, и тп.
Следует привести в норму вес тела, заниматься медленным бегом на длинные дистанции. Для борьбы с повышенным давлением необходимо по назначению врача пожизненно принимать верапамил и бета-адреноблокаторы, гипотензивные средства – рамиприл, эналаприл, и тп.
В принципе можно заниматься и силовыми упражнениями, и хоккеем, и изометрическими упражнениями в умеренных количествах. Если при этом несколько раз в неделю заниматься аэробными тренировками с пульсом не выше 180 — Ваш возраст (длительный бег, длительное плавание), то риск гипертрофии будет минимален. Всё хорошо в меру. Но самая полезная нагрузка для продления жизни — это медленный бег трусцой, плавание, спортивная ходьба, велосипед, аква-аэробика, аэробика и т.п. не менее 60 минут (3-5 раз в неделю) с пульсом не выше 180 — Ваш возраст. (интересная статья про бег http://www.kp.ru/daily/26342.7/3227477)
Сегодня почти каждую неделю появляются всё новые открытия и появляются эффективные средства борьбы со старением. Наука идёт семимильными шагами. Рекомендуем Вам подписаться на новые статьи блога, чтобы быть в курсе.
Наука идёт семимильными шагами. Рекомендуем Вам подписаться на новые статьи блога, чтобы быть в курсе.
Уважаемый читатель. Если Вы находите материал данного блога полезным и имеете желание, чтобы данная информация была доступна всем, то можете помочь в раскрутке блога, уделив этому всего пару минут Вашего времени. Для этого пройдите по ссылке.
Рекомендуем также прочитать:
- Аспирин кардио предупреждает рак, инсульт, инфаркт и старение, продлевает жизнь на 8%.
- Метформин — самое изученное и надёжное лекарство от старения, продлевает жизнь на 4-37%.
- Сегодня мы живём 70 лет, а раньше люди жили мало — всего 25 лет.
- Старение человека — единое заболевание, а рак и инсульт – это симптомы старости.
- Жизнь в аскетических условиях, трудности, вредные воздействия — позволяют прожить дольше
- Никотинамид рибозид продлевал жизнь нематод на 240%
- Некоторые витамины группы Б и витамид Д продлевают жизнь на 5-18%
- Бег трусцой замедляет старение человека и добавляет до 10% жизни
- Мёд ускоряет старение человека сильнее сахара — доказанный факт
- Миф о том, что красное вино полезно
- Миф о том, что кофе вреден: кофе предупреждает многие болезни и продлевает жизнь
- Как остановить старение человека https://nestarenie.
 ru/
ru/
Дилатационная кардиомиопатия у собак признаки
Что такое дилатационная кардиомиопатия
Дилатационная кардиомиопатия (ДКМП) — заболевание сердечной мышцы, сопровождающееся нарушением насосной функции сердца с развитием застойной (хронической) сердечной недостаточности.
Дилатация (от латинского dilatatio) — это расширение, растяжение камер сердца. При ДКМП происходит расширение преимущественно левого желудочка сердца, а по мере развития сердечной недостаточности и остальных камер. ДКМП — это истончение стенок желудочков по причине развития дистрофических процессов в мышечных волокнах, в результате чего происходит нарушение их сократительной функции и снижается систолическая функция.
Предрасположенность
К заболеванию ДКМП у собак предрасположены собаки крупных и гигантских пород, преимущественно самцы. У собак существует породная предрасположенность к развитию ДКМП, например у доберманов, боксеров, кокер спаниелей.
Причина возникновения ДКМП
Истинная причина развития ДКМП у собак неизвестна, однако рассматривается роль дефицита таурина и L-карнитина. В некоторых случаях заболевание носит вторичный характер и развивается при других заболеваниях сердца, например, миокардите — воспалении сердечной мышцы после перенесенных инфекционных болезней или при заболеваниях других органов.
ДКМП может передаваться генетически, но основными причинами являются:
- Тяжелая форма ишемической болезни сердца;
- Болезни щитовидной железы;
- Сахарный диабет;
- Патологии клапанного аппарата сердца;
- Инфекционные заболевания;
- Токсичные лекарственные средства.
Когда истинную причину невозможно выяснить, то патологию относят к идиопатическому проявлению. Большинство случаев ДКМП идиопатические.
Признаки дилатационной кардиомиопатии
Основными клиническими симптомами ДКМП на ранних стадиях проявления заболевания являются:
- быстрая утомляемость,
- одышка.

В более поздние сроки развития патологии:
- появляется кашель;
- снижается вес;
- прогрессирует одышка (появляются признаки застойных явлений в легких).
Терминальная стадия характеризуется правожелудочковой недостаточностью с развитием асцита.
Приступы острой сердечной недостаточности при ДКМТ
Для ДКМП характерны периодические приступы острой сердечной недостаточности, которые могут привести к внезапной смерти животного. Они сопровождаются:
- резким развитием общей слабости, вплоть до потери сознания с судорожным синдромом (синкопальные приступы),
- частым дыханием,
- бледностью или цианозом слизистых оболочек.
Причиной данных приступов обычно являются тяжелые аритмии, которые осложняют течение ДКМП. Аритмии возникают из-за повреждения нормальной структуры сердечной мышцы, что создаёт благоприятные условия для нарушения процессов возникновения и проведения электрического импульса и возбуждения мышечных волокон. При ДКМП часто развиваются различные формы желудочковых аритмий, в том числе угрожающие жизни желудочковые тахикардии, вплоть до фибрилляции желудочков. Кроме этого, более чем у половины собак с ДКМП развивается мерцательная аритмия.
При ДКМП часто развиваются различные формы желудочковых аритмий, в том числе угрожающие жизни желудочковые тахикардии, вплоть до фибрилляции желудочков. Кроме этого, более чем у половины собак с ДКМП развивается мерцательная аритмия.
Диагностика дилатационной кардиомиопатии
Фото 1. Рентгенограмма. Дилатационная кардиомиопатия у собаки.Обычно используется комплексный подход в диагностике ДКМП у собак, который включает в себя клинические и инструментальные методы. Инструментальные методы предполагают проведение рентгенографии грудной полости, УЗИ сердца (ЭХО КГ) и ЭКГ.
На рентгенограмме, как правило, определяется расширение границ тени сердца и предсердий. Дорсальное смещение тени трахеи, а в тяжелых стадиях отмечаются застойные явления в легких (фото 1).
Основным информативным методом диагностики ДКМП является ЭХО КГ. При ДКМП на ранних стадиях отмечается расширение полости левого желудочка с усилением сократительной способности миокарда и недостаточностью митрального клапана. В более поздние сроки, при развитии декомпенсации, наблюдается расширение полости левого и правого желудочка со снижением сократимости миокарда, недостаточность митрального клапана, повышение давления в легочной артерии, расширение предсердий, аритмии.
В более поздние сроки, при развитии декомпенсации, наблюдается расширение полости левого и правого желудочка со снижением сократимости миокарда, недостаточность митрального клапана, повышение давления в легочной артерии, расширение предсердий, аритмии.
На ЭКГ прослеживаются аритмии в виде желудочковых экстрасистолий и признаки расширения полостей сердца (расширение интервала Р и комплекса QRS).
Лечение дилатационной кардиомиопатии у собак
ДКМП — заболевание с крайне тяжёлым течением и неблагоприятным прогнозом, а современное медикаментозное лечение эффективно на ранних стадиях. Чем раньше выявлена патология, тем проще контролируется развитие болезни.
Лечение ДКМП проводится под строгим динамическим контролем ветеринарного специалиста.
Основные задачи лечения ДКМП
- обеспечение замедления развития хронической сердечной недостаточности,
- уменьшение активации нейрогормональных систем,
- борьба с задержкой жидкости в организме,
- кардиопротекция,
- контроль возникновения аритмий,
- предупреждение образования тромбов в полостях сердца.

В некоторых случаях нами проводится хирургическое лечение с использованием внешних поддерживающих эластичных каркасов, которые позволяют создать благоприятные условия для сокращения миокарда, тем самым продлевая функциональную активность сердца.
Лечение кардиологических заболевания у животных в Москве в ветцентре Воронцова
При любых подозрениях на кардиомиопатию — приходите к нам в ветеринарный центр. Ветклиника Воронцова находится в ЮАО, недалеко от пересечения МКАД и Каширского шоссе. Точный адрес: Совхоз им. Ленина, дом 3а (смотрите схему проезда), метро Домодедовская, Орехово, Зябликово, Красногвардейская.
Записывайтесь по телефонам:
+7(495) 740-48-59
+7(936) 001-03-04
Ложка васаби спровоцировала у женщины «синдром разбитого сердца»
663highland / Wikimedia
Израильские медики описали необычную причину развития стрессовой кардиомиопатии — поглощение острой пищи. Пожилая пациентка перепутала васаби с авокадо и съела целую ложку приправы. На следующий день после этого врачи диагностировали у нее расширение левого желудочка — болезнь такоцубо. Судя по всему, причиной патологии стал сильный ответ нервной системы на острую еду. История болезни опубликована в журнале BMJ Case Reports.
Пожилая пациентка перепутала васаби с авокадо и съела целую ложку приправы. На следующий день после этого врачи диагностировали у нее расширение левого желудочка — болезнь такоцубо. Судя по всему, причиной патологии стал сильный ответ нервной системы на острую еду. История болезни опубликована в журнале BMJ Case Reports.
Кардиомиопатия такоцубо проявляется в расширении верхушки левого желудочка. Деформированному сердцу становится сложнее сокращаться, поэтому развивается сердечная недостаточность, а пациент может чувствовать боли в груди, характерные для инфаркта. Причины возникновения этой болезни до сих пор до конца не изучены, но этому состоянию нередко предшествуют сильные эмоциональные стрессы, и болезнь чаще поражает женщин, чем мужчин, поэтому ее иногда называют «синдромом разбитого сердца».
Алона Финкель-Орон (Alona Finkel-Oron) и другие медики из Университетского медицинского центра Сорока описали новую причину возникновения болезни Такоцубо. 60-летняя женщина была в гостях на свадьбе и съела там целую ложку васаби, приняв его за авокадо. Через несколько минут после этого она почувствовала напряжение в груди и иррадиирующую боль, которая длилась несколько часов. На следующий день женщина продолжала чувствовать слабость и обратилась за помощью к врачам.
Через несколько минут после этого она почувствовала напряжение в груди и иррадиирующую боль, которая длилась несколько часов. На следующий день женщина продолжала чувствовать слабость и обратилась за помощью к врачам.
Электрокардиография и эхокардиография показали, что у пациентки расширен левый желудочек: ей поставили диагноз «болезнь такоцубо». Фракция выброса — доля крови, которую желудочек выталкивает в аорту, по отношению ко всей крови в нем — составила всего 35 процентов (нижняя граница нормы — 50 процентов). Женщине назначили стандартную терапию для сердечной недостаточности, и уже через месяц фракция выброса выросла до 60 процентов.
Несмотря на то, что этиология болезни такоцубо все еще остается спорной, исследователи связывают ее с гиперактивностью нервной системы и избытком катехоламинов — группы нейромедиаторов, к которым относятся, среди прочих, дофамин и адреналин. Ученые полагают, что система сосудов, снабжающих сердце кровью, у таких пациентов слишком чувствительна к действию катехоламинов, а расширение стенки желудочка возникает как ответ сердечной ткани на стресс.
Все случаи этой болезни, описанные раньше, так или иначе связаны с психологическим стрессом. Известен только один случай, когда «синдром разбитого сердца» вызвала еда: у пациента развился анафилактический шок, который, судя по всему, и спровоцировал кардиомиопатию. Но у пациентки, с которой работали израильские медики, не было признаков аллергии. Поэтому они полагают, что избыток катехоламинов напрямую вызвала острая пища.
Ранее ученые описали рецептор на поверхности клеток, который реагирует на васаби, а также подсчитали, что любовь к острой пище связана с пониженным риском смертности от всех причин.
Полина Лосева
причины, симптомы, диагностика и лечение
Гипертрофия сердца
Гипертрофия сердца — это увеличение сердечной мышцы, которое происходит в основном из-за увеличения количества кардиомиоцитов — это увеличение сердечной мышцы.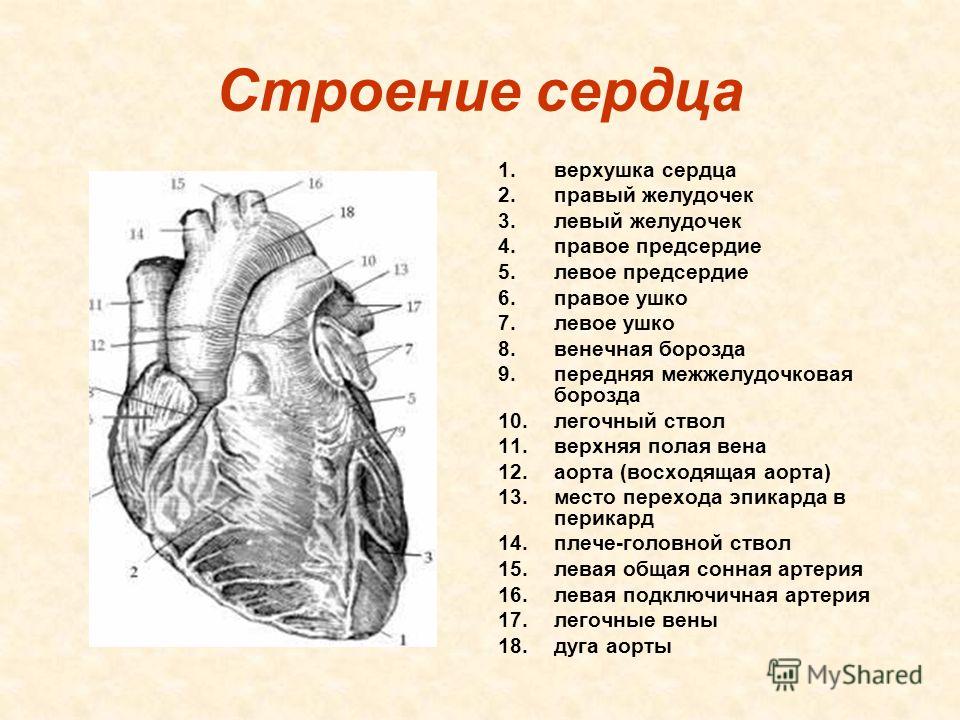 Такое состояние встречается у детей, подростков, молодых и пожилых людей.
Такое состояние встречается у детей, подростков, молодых и пожилых людей.
Гипертрофия сердца — это проявление особого состояния организма: физиологического или патологического.То есть это не заболевание, симптом.
Физиологическая
Физиологическая гипертрофия сердца наблюдается у спортсменов и людей, которые ведут активный образ жизни. Для регулярных физических нагрузок организму требуется большое количество кислорода. Кислород доставляется с кровью. И чтобы усилить потребление, увеличившее частоту и силу сокращений. А для этого требуется больший метаболизм в самой сердечной мышце.Так постепенно увеличивается объем и масса клеток (кардиомиоцитов). Чаще у спортсменов гипертрофия сердца начинается с левого желудочка. Спорт, которые могут привести к гипертрофии сердца, — гребля, хоккей, футбол, лыжные гонки, велоспорт, бег на длинные дистанции и т.д. При прекращении тренировок такое состояние претерпевает обратное развитие. То есть гипертрофированное сердце становится снова обычных размеров с нормальной толщиной стенок.
Патологическая
Патологическая гипертрофия сердца возникает из-за различных заболеваний организма.Сердце человека состоит из четырех отделов: два предсердия и два желудочка. Предсердия — это резервуары, куда кровь поступает из кругов кровообращения организма (синие сосуды). Желудочки — выталкивающая сила, которая запускает кровь по сосудам (красные сосуды). Так каждый отдел имеет свои причины к увеличению.
Причины:
- Левый желудочек — увеличивается из-за артериальной гипертензии, стеноза аортального клапана, атеросклероза аорты, общего ожирения, сахарного диабета
- Правый желудочек — из-за застойной сердечной недостаточности, хронической легочной недостаточности
- Левое предсердие — при артериальной гипертензии, общем ожирении, пороках аортального и митрального клапанов
- Правое предсердие — из-за легочных заболеваний (когда есть застой в малом кругу кровообращения).

Развитие
Вышеперечисленные причины заставляют поддерживать нормальный кровоток путем увеличения массы сердца. Надо принимать во внимание, что увеличение одного отдела сердца приводит к гипертрофии другого. Помимо кардиомиоцитов, в сердце есть еще и соединительная ткань. При гипертрофии сердца она тоже разрастается, что приводит к снижению эластичности стенок и нарушению деятельности сердца.
Поскольку нагрузка на сердце не снижается, то миокард постепенно истощается, потому что кровоток не справляется с питанием увеличенного сердца.Это может к нарушению проведения нервных импульсов (аритмии), склерозу и атрофии сердечной мышцы.
Симптомы
- Возможно бессимптомное течение гипертрофии сердца.
- При поражении левой половины сердца: в области сердца (усиливается после физической нагрузки), аритмия, потеря сознания, одышка, головокружение.
- При поражении правой половины сердца: кашель, одышка, синюшность (цианоз) или бледность кожных покровов, отеки, аритмия.

Диагностика
- УЗИ (ультразвуковое исследование) сердца
- ЭКГ (электрокардиография)
- Рентгенография органов грудной клетки.
Лечение
Требуется устранить причину возникновения гипертрофии сердца. Если это артериальная гипертензия — необходим прием антигипертензивных и мочегонных препаратов. Выраженные пороки клапанов сердца требуют хирургического лечения и протезирования.Заболевания органов дыхания требуют противовоспалительной и бронхорасширяющей терапии. В любом случае, подход всегда индивидуальный.
Для контроля артериального давления и раннего аритмии рекомендую использовать автоматические тонометры производителя Microlife, представленные в нашем интернет-магазине.
Автор статьи — практикующий врач невролог Старшинин Максим Николаевич.
Гипертрофия левого желудочка сердца — Свободное плавание
Гипертрофия левого желудочка сердца
В современном понимании, гипертрофия левого желудочка — симптомокомплекс нескольких состояний, как патологических, так и физиологических.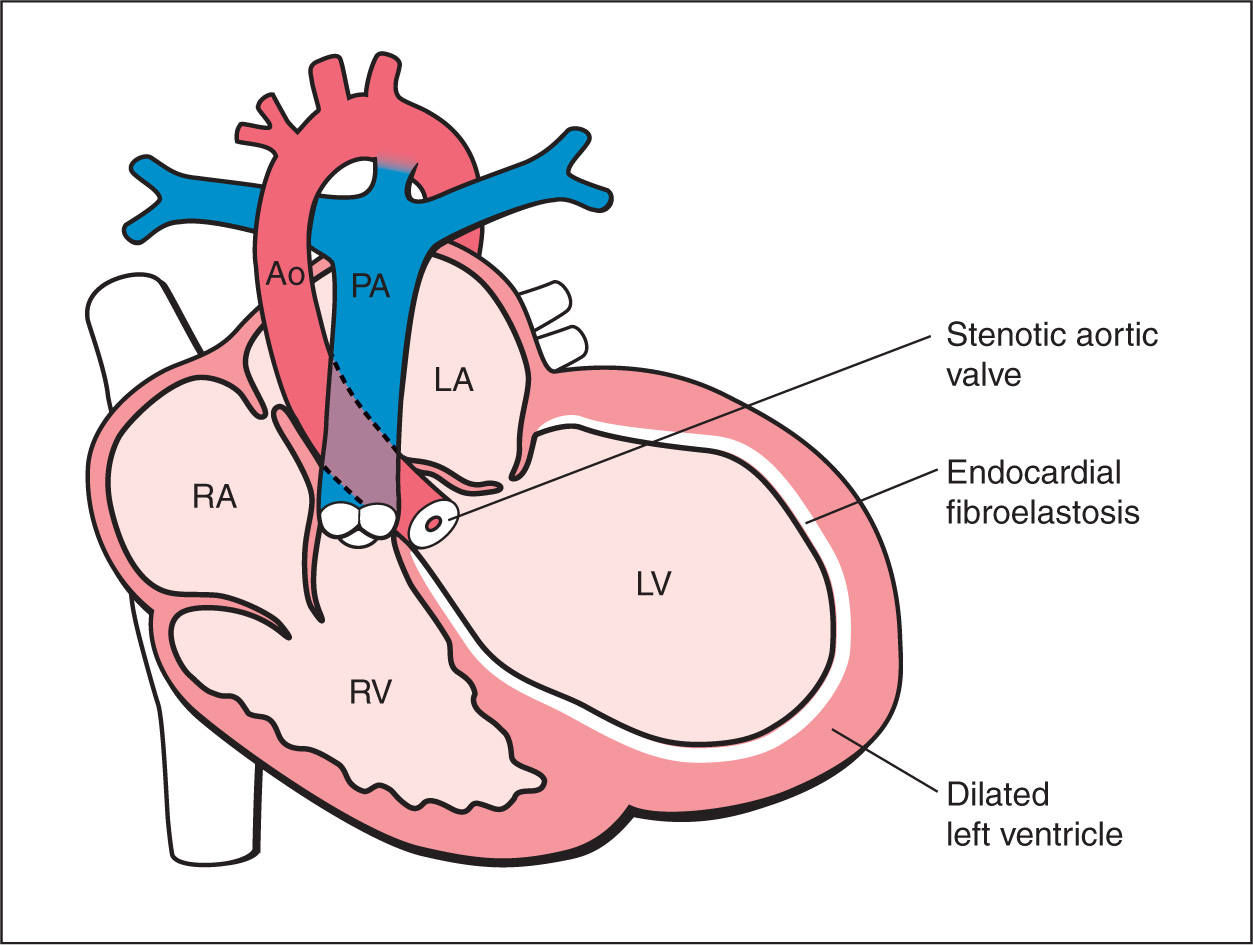 Он показывает наличие чрезмерного увеличения стенок левого желудочка, с сохранением нормального объёма его полости.
Он показывает наличие чрезмерного увеличения стенок левого желудочка, с сохранением нормального объёма его полости.
Нормальная анатомия и физиология левого желудочка
Объём полости левого желудочка здорового сердца колеблется от 140 до 210 кубических сантиметров. Это составляет 27-30% от всех сердечных камер. В состав стенки левого желудочка входят три ряда поперечно-полосатых мышечных волокон, расположенных между ними соединительнотканными клетками и вещественным веществом.Соотношение мышц и соединительной ткани составляет 4 к 1. А толщина миокарда не больше 14 мм на верхушке, 4 мм на межжелудочковой перегородке и 9-11 мм на боковой и задней стенках. Данные параметры (за исключением объёма полости) являются наибольшими по сравнению с другими отделами сердца. В первую очередь, это связано с исключительной ролью левого желудочка сердца — обеспечение тока крови по большому кругу кровообращения. Во время систолы его стенки сокращаются, выталкивают кровь в аорту и далее по большому кругу кровообращения. Когда наступает расслабление левого желудочка, кровь из левого предсердия поступает в него. Для желудочка больше всего характерен закон Франка-Старлинга: чем больше растягиваются стенки сердца, тем сильнее их сокращение.
Когда наступает расслабление левого желудочка, кровь из левого предсердия поступает в него. Для желудочка больше всего характерен закон Франка-Старлинга: чем больше растягиваются стенки сердца, тем сильнее их сокращение.
Механизмы гипертрофии
Для того, чтобы миокард начал увеличиваться в размере, соблюдение одного из двух условий: перегрузка объёмом приводит к большему, чем обычно, расширению полости. Это значит, что во время систолы миокард должен сокращаться сильнее.Как известно, нагрузка на левый желудочек максимальный. Перегрузка давления означает, что для изгнания крови необходимо более сильное мышечное сокращение. Обе ситуации способствуют увеличению увеличения миофибрилл кардиомиоцитов — сократительных волокон. Одновременно запускаются механизмы увеличения соединительной ткани. Только в первом случае, кроме наращивания мышечной массы, сердцу необходимо увеличение способности к большему расширению. Значит, развитие коллагена (основной белка соединительной ткани) идет быстрее. Вот и выходит, что гипертрофия практически всегда приводит к нарушению нормального строения миокарда. Увеличение соединительной ткани опережает гипертрофию кардиомиоцитов. В результате доля коллагена изменяет процент миоцитов. И чем быстрее идёт процесс гипертрофии, тем быстрее снижается их соотношение. Единственным исключением является медленный темп гипертрофии при адекватной физической тренировке организма.
Вот и выходит, что гипертрофия практически всегда приводит к нарушению нормального строения миокарда. Увеличение соединительной ткани опережает гипертрофию кардиомиоцитов. В результате доля коллагена изменяет процент миоцитов. И чем быстрее идёт процесс гипертрофии, тем быстрее снижается их соотношение. Единственным исключением является медленный темп гипертрофии при адекватной физической тренировке организма.
Причины гипертрофии
Все причины, приводящие к такому состоянию, как гипертрофия левого желудочка сердца, можно разделить на физиологические и патологические.Физиологическими причинами активный образ жизни и тренировки. При этом они должны быть соизмеримы со способностями организма. Дело в том, что нагрузка на левый желудочек прямо пропорциональна физической активности. Патологические причины гипертрофии могут быть наследственными и приобретёнными. Врожденные патологии составляют небольшой процент от всех гипертрофий. Предположительно, они связаны с нарушением системы регуляции цикла и синтетического аппарата миокарда. В результате кардиомиоциты теряют упорядоченность при увеличении их численности на единицу объёма, а количество коллагена возрастает на несколько порядков больше возрастных норм.Такая гипертрофия чаще всего обследует именно левый желудочек, как наиболее функционально активный. Появляется в раннем возрасте и в первые годы не дает клинических проявлений. Жалобы пациенты начинают действовать в пубертатном периоде или когда гипертрофия сменяется дилатацией за счёт способности миокарда к сокращению, при, что нагрузка на левый желудочек сердца остается прежней.
В результате кардиомиоциты теряют упорядоченность при увеличении их численности на единицу объёма, а количество коллагена возрастает на несколько порядков больше возрастных норм.Такая гипертрофия чаще всего обследует именно левый желудочек, как наиболее функционально активный. Появляется в раннем возрасте и в первые годы не дает клинических проявлений. Жалобы пациенты начинают действовать в пубертатном периоде или когда гипертрофия сменяется дилатацией за счёт способности миокарда к сокращению, при, что нагрузка на левый желудочек сердца остается прежней.
Симптоматика
Миокард в зависимости от стадии заболевания, возраста пациента и функциональных возможностей его организма увеличение левого желудочка сердца может никак не проявляться.Чаще всего это характерно для первых стадий, когда увеличение массы миокарда не превышает возможностей его кровообращения. В случае несоответствия кровоснабжения и размеров левого желудочка появляются первые признаки. К ним относятся: кардиалгии (в грудной клетке), быстрая утомляемость, головокружения и обмороки. Нарушение в нервной системе приводит к аритмиям и блокадам. Присоединение недостаточности левого предсердия (она наступает как одно из самых частых осложнений гипертрофии) сопровождается одышкой, как при физической нагрузке, так и в покое.Это характерно для поздних стадий.
Нарушение в нервной системе приводит к аритмиям и блокадам. Присоединение недостаточности левого предсердия (она наступает как одно из самых частых осложнений гипертрофии) сопровождается одышкой, как при физической нагрузке, так и в покое.Это характерно для поздних стадий.
Лечение
В зависимости от причины, лечение гипертрофии левого желудочка сердца включает несколько основных принципов:
— Этиотропное. Воздействие на причину. Пока является возможным только при врожденных патологиях, и то в большинстве стран — на уровне экспериментов.
— Патогенетическое. Воздействие на патофизиологические механизмы, вызывающие увеличение левого желудочка сердца. В настоящее время это наиболее распространенные, доступные и общепризнанные методы.Они включают в себя как лечение заболеваний (нормализация артериального давления, борьба с ожирением, коррекция пороков и т. П.), Так и назначение препаратов, замедляющие процессы гипертрофии. В первую очередь это ингибиторы ангиотензинпревращающего фермента: эналаприл, рамиприл и др. На сегодняшний день лечение гипертрофии левого желудочка сердца является одним из важнейших составляющих кардиологии.
На сегодняшний день лечение гипертрофии левого желудочка сердца является одним из важнейших составляющих кардиологии.
По материалам сайта teamhelp.ru
Гипертрофия — Кардиология — Многофункциональный лечебно-диагностический центр для всей семьи ЗДОРОВЬЕ ПЛЮС в Пятигорске
Гипертрофия левого желудочка обычно возникает у пациентов с гипертонической болезнью.Это поражение сердца опасно тем, что может привести к смерти человека. Вообще, согласно статистике, смертность при гипертрофии левого желудочка возникает в 4% случаев.
При данной патологии стенки левого желудочка сердца грубого утолщения, при этом внутреннее пространство самого желудочка не сокращается. Может также видоизмениться перегородка, разделяющая левый и правый желудочек. Со временем стенка теряет свою эластичность, становится более толстой — как по всей поверхности, так и в отдельных областях.
Гипертрофия левого желудочка возникает не только у пожилых людей, но нередко бывает и у молодежи. В большинстве случаев гипертрофия — это не заболевание, один из симптомов разных сердечных патологий.
В большинстве случаев гипертрофия — это не заболевание, один из симптомов разных сердечных патологий.
Это, как мы уже отметили, может быть гипертоническая болезнь или пороки сердца, как врожденные, так и приобретенные, частые и большие нагрузки. Высок риск развития гипертрофии у спортсменов, грузчиков, представителей других профессий, требующих состояния пограничной загрузки.
Очень опасная резкая и интенсивная нагрузка, которая подвергает себя физическим нагрузкам, ведут преимущественно сидящий образ жизни, но в этой жизненной ситуации вынуждены подвергаться себя физическим нагрузкам. Это же относится к курящим и тем, кто ежедневно употребляет спиртные напитки. Гипертрофия левого желудочка опасна тем, что миокард получает резкую и высокую нагрузку, и если он с ней не справится, то может наступить инфаркт или инсульт.
Гипертрофия левого желудочка бывает как врожденной, так и на фоне развития основного заболевания.
Таким образом, гипертрофия левого желудочка — своеобразный сигнал того, что миокард вынужденно находится в сложных для условий. Необходимо принять меры, чтобы не усугубить ситуацию, в том числе стабилизировать артериальное давление и правильно распределять нагрузку.
Необходимо принять меры, чтобы не усугубить ситуацию, в том числе стабилизировать артериальное давление и правильно распределять нагрузку.
проявлением самого ярким проявлением данного заболевания. Она возникает при стрессии сосудов, которые питают сердечную мышцу. К симптомам гипертрофии левого желудочка можно также отнести мерцательную аритмию и проявления в виде фибрилляции предсердий и голодания миокарда.
В некоторых случаях сердце может замирать на несколько мгновений, что приводит к потере сознания пациентом. Отмечаются одышка, головные боли, нарушения сна, боль в сердце, общая слабость и плохое самочувствие.
Сама гипертрофия левого желудочка может быть симптомом одного из следующих заболеваний:
- врожденный порок сердца;
- отек легких;
- атеросклероз;
- инфаркт миокарда;
- острый гломерулонефрит;
- сердечная недостаточность.
Лечение гипертрофии левого желудочка включает препараты, снижающие симптомы нарушений сердечно-сосудистой системы. Также пациенту рекомендуется соблюдать диету, отказаться от вредных привычек, в том числе от курения и употребления спиртного.
Также пациенту рекомендуется соблюдать диету, отказаться от вредных привычек, в том числе от курения и употребления спиртного.
Вообще, снижение веса — один из ключевых факторов улучшения состояния пациента при данной патологии. Ему нужно снизить потребление сладостей и соли, мучных изделий, животных жиров. При этом физические нагрузки должны быть умеренными, чтобы не усугубить ситуацию.
Нельзя исключить при гипертрофии левого желудочка и оперативное вмешательство.
При выявлении любых из перечисленных симптомов следует обратиться к врачу-кардиологу
Записаться на прием по телефону 8 (928) 337-60-60.
Гипертрофия левого желудочка сердца убивает — Остановить старение человека
Сердце человека имеет два желудочка. Но бывает так, что толщина стенок одного из желудочков увеличивается.Такое состояние называют гипертрофия левого желудочка сердца .Это характерно для многих больных гипертонической болезнью (повышенное артериальное давление).
Гипертрофия левого желудочка сердца
Как видно на рисунке, сердце, которое справа, имеет явное утолщение стенок желудочка.
Одна из наиболее частых причин развития утолщения стенок левого желудочка — перегрузка сердца давления.Как возникает такое давление? Сердце — это самая сильная мышца нашего тела. Но сердце не одиноко в своей функции проталкивать 5 литров крови по организму. Во время физических упражнений растёт давление для более быстрого снабжения организма кровью. Пульс учащается. И мышцы, во время движения, сокращаясь сердцу качать кровь по сосудам. Но иногда во время упражнений мышцы не позволяет перекачивать кровь, а, наоборот, из-за «натуживания» крови задерживают:
- При «натуживании» — во время упражнений, увеличивающих нагрузку на мышцы на какое-то мгновение, жесткости из-за преодоления нагрузки, а также сдавливания сосудов мешают току крови (например: жим штанги с большим весом).
Данная причина привела к гибели известного шоумэна и киноактёра Владимира Турчинского.
- Длительные статические усилия (изометрические нагрузки), которые производятся также без мышечных движений (создаются без динамики — изометрические упражнения, длительное нахождение в одном позе с мышечным напряжением), также перенапрягают сердце, оставляя его наедине выполнять работу по поддержанию нужной скорости тока крови, а также препятствует изучению крови, создавая дополнительное давление
.
Злоупотребление силовыми позами йоги (как правило йоги не используют, но некоторые уделяют повышенное внимание силовым упражнениям длительного статического характера) = гипертрофия левого желудочка сердца. Как определить употребляют йоги силовыми упражнениями длительного статического характера нет. Для этого нужно померить давление танометром сразу после одного из таких силовых упражнений. Если давление выше 130 на 90, то такая нагрузка будет не полезной.Выполните шалабхасану (потом то же с уткатасаной) и в первую же секунду после выполнения замерьте пульс за 10 секунд. Затем умножьте на 6. Получим пульс за 60 секунд. Важно мерить только первые 10 секунд. Если пульс выше 180-Ваш возраст, то нагрузка на сердце не полезна. В принципе несколько силовых ассан за тренировку выполняемых по одной минуте не вредны. Речь скорее идёт о тех, кто выполняет такие силовые позы по несколько минут на одну позу и более. Примером может стать известное стояние часам в стойке всадника в у-шу.
Затем умножьте на 6. Получим пульс за 60 секунд. Важно мерить только первые 10 секунд. Если пульс выше 180-Ваш возраст, то нагрузка на сердце не полезна. В принципе несколько силовых ассан за тренировку выполняемых по одной минуте не вредны. Речь скорее идёт о тех, кто выполняет такие силовые позы по несколько минут на одну позу и более. Примером может стать известное стояние часам в стойке всадника в у-шу.
- Но не только «натуживание» и использование упражнений без движений (изометрические упражнения), могут перегружать левый желудочек сердца. Его может перегружать даже динамическая нагрузка (когда выполнять движения) с высокими показателями пульса. Благоприятный для сердца пульс = 180-Возраст (лет). Так 180 — 40 лет = 140 ударов в минуту. Если тренировки проходят на более высоком пульсе. Особенно «на пределе», когда пульс достигает отметки 180-210 ударов в минуту.И если таких тренировок слишком много в неделю, эта нагрузка также может привести к гипертрофии. Такая нагрузка происходит и у хоккеистов, и у единоборцев ударников (например, при занятиях боксом).

Ежедневная высокоинтенсивная нагрузка с высоким пульсом вызывает гипертрофию левого желудочка сердца
Алексей Черепанов — хоккеист КХЛ
Данная причина привела к гибели известного хоккеиста Алексея Черепанова.
При таких нагрузках сердцу приходится перенапрягаться.Создаётся дополнительное давление на стенки левого желудочка. Таким образом, возникает гипертрофия левого желудочка сердца . Гипертрофия — это такая же реакция на нагрузку сердечной мышцы, как и реакция мышц нашего тела на силовые упражнения — мышцы утолщаются.
Гипертрофия левого желудочка сердца вызывает и по другим причинам, перегружающим сердечную мышцу:
- Постоянно повышенное артериальное давление из-за гипертонической болезни.
- Необходимость прокачивать сердцем слишком большой объём крови у людей с лишним весом.
- Потеря у аорты сердца эластичности вследствие атеросклероза сосудов, как следствие сахарного диабета и неправильного питания.

- Врожденные пороки сердца.
Со временем, гипертрофия левого желудочка сердца провоцирует взятие сосудов, питающих миокард. Питание сердца кровью нарушается. Развиваются стенокардия, мерцательная аритмия, недостаточность правого предсердия (проявляется как одышка), а потом и инфаркт, и смерть. Гипертрофия левого желудочка сердца выявляется с помощью ЭКГ (электрокардиограммы) в любом поликлинике или в больнице.
Для лечения такого состояния необходимо устранить главную причину развития болезни. Для любителей необходимо, хотя бы на время (1-2 года) отказаться от упражнений длительного статического характера (изометрические упражнения, силовые ассаны из йоги, а также упражнения с «натуживанием», которые характерны для таких видов спорта, как спортивная борьба, пауэрлифтинг и другие).Следует в норму вес тела, заниматься медленным бегом на длинные дистанции. Для борьбы с повышенным давлением необходимо по назначению врача пожизненно принимать верапамил и бета-адреноблокаторы, гипотензивные средства — рамиприл, эналаприл и тп.
В принципе можно заниматься и силовыми упражнениями, и хоккеем, и изометрическими упражнениями в умеренных количествах. Если при этом несколько раз в неделю заниматься аэробными тренировками с пульсом не выше 180 — Ваш возраст (длительный бег, длительное плавание), то риск гипертрофии будет минимален.Всё хорошо в меру. Самая полезная нагрузка для продления жизни — это медленный бег трусцой, плавание, спортивная ходьба, велосипед, аква-аэробика, аэробика и т.п. не менее 60 минут (3-5 раз в неделю) с пульсом не выше 180 — Ваш возраст. (интересная статья про бег http://www.kp.ru/daily/26342.7/3227477)
Сегодня почти каждую неделю появляется новые открытия и появляются новые средства борьбы со старением. Наука идёт семимильными шагами. Рекомендуем Вам подписаться на новые статьи блога, чтобы быть в курсе.
Уважаемый читатель. Предлагаете эту информацию, предоставленную всем, чтобы помочь в раскрутке блога, сделив это всего пару минут времени. Для этого пройдите по ссылке.
Для этого пройдите по ссылке.
Рекомендуем также прочитать:
- Аспирин кардио предупреждает рак, инсульт, инфаркт и старение, продлевает жизнь на 8%.
- Метформин — самое изученное и надёжное лекарство от старения, продлевает жизнь на 4–37%.
- Сегодня мы живём 70 лет, раньше люди жили мало — всего 25 лет.
- Старение человека — единое заболевание, а рак и инсульт — это симптомы старости.
- Жизнь в аскетических условиях, трудности, вредные воздействия — позволяют прожить дольше
- Никотинамид рибозид продлевал жизнь нематод на 240%
- Некоторые витамины группы Б и витамид Д продлевают жизнь на 5-18%
- Бег трусцой замедляет старение человека и кэр до 10% жизни
- Мёд ускоряет старение человека сахара — доказанный факт
- Миф о том, что красное вино полезно
- Миф о том, что кофе вреден: кофе предупреждает многие болезни и продлевает жизнь
- Как остановить старение человека https: // нестарение.
 ru /
ru /
Детская кардиология и ревматические болезни — Министерство здравоохранения ПМР
Квалификационные тесты по детской кардиологии и ревматическим болезням:
1. Грудному ребенку перед назначением плавания нужно сделать ЭКГ, т.к .:
а) ЭКГ дает информацию о преступниках
б) уточняет данные аускультации
в) ЭКГ позволяет осуществлять наблюдение в динамике
г) все перечисленное верно
2.Интервал Р-Q при синдроме WPW составляет:
а) 0,14с
б) 0,10с
в) 0,18с
3. Интервал PQ на ЭКГ у ребенка школьного возраста равенство:
а) 0,16- 0,18с
б) 0,18-0,20с
в) 0,20- 0,22с
4. В норме у грудных детей на ЭКГ преобладают потенциалы:
а) правого желудочка
б) левого желудочка
в) правого и левого желудочка
5.В норме зубец Т в отведениях II, V5, V6
а) отрицательный
б) положительный
в) двухфазный
г) изоэлектричен
6. Снижение зубца Т на ЭКГ не может быть обусловлено:
Снижение зубца Т на ЭКГ не может быть обусловлено:
а) гиперкалиемией
б) гипокалиемией
в) тяжелой аллергической реакцией
7. Эхокардиография не является одним из основных методов исследования сегодня:
а) врожденного порока сердца
б) дилатационной кардиомиопатии
в) опухоли левого предсердия
г) выпотного перикардита
д) пароксизмальной тахикардии
8.Ультразвуковое исследование сердца не позволяет оценить:
а) размеры полостей сердца
б) состояние сердечных клапанов
в) состояние межжелудочковой перегородки
г) ударный и минутный объем сердца
д) насыщение крови кислородом
9. При регистрации ЭКГ к правой руке присоединяется электрод:
а) красного цвета
б) зеленого цвета
в) желтого цвета
г) черного цвета
10.При открытом артериальном протоке имеет место преимущественная перегрузка:
а) правого желудочка
б) левого желудочка
11. S-тип ЭКГ по грудным отведениям может свидетельствовать:
S-тип ЭКГ по грудным отведениям может свидетельствовать:
а) о перегрузке правого желудочка
б) о перегрузке левого желудочка
в) о повороте сердца вокруг продольной оси
г) о повороте сердца вокруг поперечной оси
д) верно а) и в)
12.У детей с какими нарушениями ритма должен обсуждаться вопрос об имплантации электокардиостимулятора:
а) синдром слабости синусового узла
б) атриовентрикулярная блокада 2-3 степени
в) синдром WPW
г) верно а) и б)
13. Высокий остроконечный зубец Р в отведениях III, аVF отмечается:
а) при тромбоэмболии легочной артерии
б) при миксоме правого предсердия
в) при хронических неспецифических заболеваниях легких
г) во всех перечисленных случаях
д) ни при одном из перечисленных случаев
14.При экстрасистолии из миокарда правого желудочка:
а) форма комплекса QRS экстрасистолы напоминает в отведениях V1-6 блокаду правой ножки пучка Гисса
б) форма комплекса QRS экстрасистолы напоминает в отведениях V1-6 блокаду левой ножки пучка Гисса
в) правильного ответа
15. Признаком гипертрофии правого желудочка на ЭКГ может служить:
Признаком гипертрофии правого желудочка на ЭКГ может служить:
а) RV1 + SV5,6> 10,5 мм
б) SV1 + RV1> 35мм
в) RV1 + SV1 <10,5мм
г) SV1 + RV1 <35мм
16.Признаком гипертрофии левого желудочка на ЭКГ может служить:
а) RV1 + SV1> 10,5 мм
б) SV1 + RV5,6> 35мм
в) RV1 + SV1 <10,5мм
г) SV1 + RV1 <35мм
17. Интервал PQ на ЭКГ отражает:
а) распространение возбуждения по желудочкам
б) распространение возбуждения по межжелудочковой перегородке
в) распространение возбуждения по атриовентрикулярному соединению
г) распространение возбуждения по ножкам пучка Гиса
18.При синусовой тахикардии возможно:
а) укорочение интервала PQ
б) увеличение угла альфа QRS
в) укорочение интервала QT
г) изменение формы сегментов PQ и ST «якореобразная» форма PQRST
д) все перечисленное
19. Для эктопического ритма из левого предсердия характерно:
Для эктопического ритма из левого предсердия характерно:
а) наличие зубца Р, следующего за комплексом QRS
б) отсутствие зубца Р, перед комплексом QRS
в) наличие зубца Р, имеющего форму «щит и меч» в отведении V1
г) правильного ответа
20.Для предсердной экстрасистолии характерно:
а) наличие уширенного комплекса QRS
б) наличие неполной компенсаторной паузы
в) наличие полной компенсаторной паузы
г) увеличение интервала РР
21. Для экстрасистол из АВ- соединения характерно:
а) наличие неполной компенсаторной паузы
б) обычно не уширенный комплекс QRS
в) отсутствие зубца Р перед комплексом QRS
г) все перечисленное
д) ничего из перечисленного
22.Наиболее характерным признаком политопной желудочковой экстрасистолии является:
а) меняющаяся форма комплекса QRS
б) правильного ответа
в) изменение продолжительности интервала сцепления
г) верно а) и в)
23. Возникновение нарушения ритма по типу парасистолии возможно при:
Возникновение нарушения ритма по типу парасистолии возможно при:
а) наличие как минимум двух водителей ритма
б) наличие блокады входа эктопического центра автоматизма
в оба ответа правильные
г) правильного ответа
24.Трепетание предсердий наиболее сложно дифференцировать с:
а) трепетание желудочков
б) пароксизмальной антидромной тахикардией при синдроме WPW
в) узловой пароксизмальной тахикардией
г) предсердной тахикардией с АВ блокадой II степни
25. При трепетании предсердия возбуждаются около:
а) 100 в мин
б) 150 в мин
в) 200 в мин
г) 250 в мин
26.Волны Ф при мерцании предсердий чаще можно наблюдать в:
а) I, II, III, aVF отведениях
б) V1-2 отведениях
в) V4-6 отведениях
г) I, aVL отведениях
27. ЭКГ признаками гипокалиемии являются:
а) увеличение интервала QT
б) высокие остроконечные зубцы Т
в) уплощенные зубцы Т
г) удлинение интервала PQ
д) верно а), б), г)
е) верно а), в), г)
28. ЭКГ признаками тяжелой гиперкалиемии являются:
ЭКГ признаками тяжелой гиперкалиемии являются:
а) уменьшение амплитуды зубца R
б) высокие остроконечные зубцы Т
в) уплощенные зубцы Т
г) удлинение интервала PQ
д) расширение комплекса QRS
е) верно а), в), г)
ж) верно а), б), г), д)
29.ЭКГ признаками хронической гипомагниемии являются:
а) уменьшение комплекса QRS
б) удлинение интервала QT
в) уплощенные зубцы Т
г) уменьшение интервала РQ
30.Регистрация поздних желудочковых потенциалов (ЭКГ высокого) позволяет:
разрешениеа) определить элементы электрической нестабильности миокарда
б) оценить состояние процесса реполяризации желудочков
в) выявить дополнительный маркер желудочковых аритмий
г) достоверно определение продолжительности интервала QT
31. При оценке вариабельности ритма сердца показателем уровня парасимпатической активности являются:
а) Мо (мода)
б) АМо (амплитуда моды)
в) дельта Х
г) индекс напряжения
32. При оценке вариабельности ритма сердца показателем уровня симпатической активности являются:
При оценке вариабельности ритма сердца показателем уровня симпатической активности являются:
а) Мужчина
б) pNN50
в) rMSSD
г) SDNN
33. Циркадный индекс при Холтеровском мониторинговании рассчитывается как:
а) отношение средне суточной ЧСС с средне ночной ЧСС
б) отношение средне суточной ЧСС с средне дневной ЧСС
в) отношение средне ночной ЧСС с средне дневной ЧСС
г) отношение средне дневной ЧСС с средне ночной ЧСС
34.В норме продолжительность интервала QT при Холтеровском мониторинге у детей не больше:
а) 0,42 с
б) 0,48 с
в) 0,52 с
г) 0,54 с
35. Оценка вариабельности ритма сердца при Холтеровском мониторинговании проводится для:
а) определения основного источника ритма сердца
б) дифференциальной диагностики желудочков и суправентрикулярных аритмий
в) определения топики способствующих аритмий
г) определения характера вегетативных влияний на сердце
36. При увеличении левого предсердия на ЭКГ отмечается:
При увеличении левого предсердия на ЭКГ отмечается:
а) широкая отрицательная фаза зубца Р в отведении V1
б) острый заостренный зубец Р в отведении V1
в) «двугорбый» зубец Р во II стандартном отведении
г) «двугорбый» зубец Р во I стандартном отведении
д) верно б), в)
е) верно а), г)
37. Какое значение коррегированного интервала QT у детей считается пролонгированным:
а)> 420mc
б)> 440мк
в)> 460мк
38.Регистрация поздних потенциалов желудочков методом усреднения сигнала ЭКГ является:
а) отражением участков замедленного проведения в миокарде
б) отражением участков с полной блокадой проведения в миокарде
в) признаком наличия субстрата для возникновения желудочковых аритмий, обусловленных механизмом повторного входа импульса
г) верно а), в)
39. ЭКГ- признаки характерные для гипертрофии правого желудочка:
а) отклонение электрической оси сердца вправо
б) отклонение электрической оси сердца влево
в) высокий зубец R в отведениях III, V1
г) полный блокда левой ножки пучка Гиса
д) полная блокада правой ножки пучка Гиса
е) высокий зубец R в отведениях I, V6
ж) отрицательный зубец Т в левых или правых грудных отведениях
з) верно а), в), д), е), ж)
40. ЭКГ- признаки характерные для гипертрофии левого желудочка:
ЭКГ- признаки характерные для гипертрофии левого желудочка:
а) отклонение электрической оси сердца вправо
б) отклонение электрической оси сердца влево
в) высокий зубец R в отведениях III, V1
г) полный блокда левой ножки пучка Гиса
д) полная блокада правой ножки пучка Гиса
е) высокий зубец R в отведениях I, V6
ж) отрицательный зубец Т в левых или правых грудных отведениях
з) верно а), г), ж)
и) верно б), е), ж)
41.Укажите ЭКГ признаки передозировки сердечных гликозидов:
а) синусовая брадикардия
б) синусовая тахикардия
в) парасистолия
д) желудочковая экстрасистолия
е) подъем сегмента ST выше изолинии и высокий остроконечный зубец Т
ж) корытообразное смещение сегмента ST ниже изолинии и двухфазный
или отрицательный асимметричный зубец Т
з) верно б), д), ж)
и) верно а), д), ж)
42. Особенности синдрома внезапной смерти младенцев:
Особенности синдрома внезапной смерти младенцев:
а) чаще встречается у мальчиков
б) вероятность развития выше в ночные часы
в) характерный пик в возрасте 2-4 месяца
г) все вышеперечисленное
43. Диагноз синдрома внезапной смерти младенцев ставится:
а) клинически
б) на основании данных судебно-медицинской экспертизы
в) на основании данных анамнеза
44.При патологоанатомическом исследовании при синдроме внезапной смерти младенцев выявляются:
а) признаки тяжелого заболевания
б) признаки острого наступления смерти
в) врожденный порок сердца
г) порок развития легких
д) множественные тромбозы сосудов
45. На первом году жизни патологическим считается апноэ:
а) обструктивное
б) смешанное
в) продолжительностью более 20 секунд
46.Факторы, способствующие развитию аритмии у детей первого года жизни:
а) недоношенность
б) выраженный дисбаланс между симпатической и парасимпатической иннервацией сердца
в) множественные стигмы при рождении
г) низкая оценка по шкале Апгар
47. Профилактическим мероприятиям при синдроме внезапной смерти младенцев защиты:
Профилактическим мероприятиям при синдроме внезапной смерти младенцев защиты:
а) ранняя постановка на учет в женской консультации
б) пропаганда здорового образа жизни
в) контроль за рождаемостью
г) положение на спине или боку во время сна
д) все вышеперечмсленное
48.Диффузный цианоз с рождения характерен для:
а) тетрады Фалло
б) изолированного стеноза легочной артерии
в) транспозиции магистральных сосудов
г) общего артериального ствола
49. Наследственным синдромом, сочетающимся ВПС и скелетные аномалии являются:
а) синдром Дауна
б) синдром Криглера — Найяра
в) синдром Холта- Орама
г) синдром Беквита — Видемана
50.У новорожденных с простой транспозицией магистральных сосудов баллонная атриосептостомия (процедура Рашкинда) является паллиативной операцией выбора:
а) да
б) нет
51. Характерна ли гепатоспленомегалия для классической формы тетрады Фалло:
Характерна ли гепатоспленомегалия для классической формы тетрады Фалло:
а) да
б) нет
52. Наиболее частым частым ВПС при синдроме Дауна являются:
а) стеноз аорты
б) транспозиция магистральных сосудов
в) общий открытый атриовентрикулярный канал
г) стеноз легочной артерии
д) тетрада Фалло
53.Если новорожденный цианотичен, какой из нижеперечисленных диагнозов может быть исключен:
а) транспозиция магистральных сосудов
б) тетрада Фалло
в) стеноз аорты
г) общий артериальный ствол
54. На какой срок воздействия вредных факторов может привести к формированию ВПС:
а) 2-8 недель
б) 8-12 недель
в) 12-16 недель
55. Возможна ли смерть грудного ребенка отека легких при тетраде Фалло:
а) да
б) нет
56.Открытое овальное окно при критическом стенозе легочной артерии:
а) носит компенсаторный характер, разгружая правые отделы сердца
б) усугубляет течение порока
в) не влияет на течение порока
57. Для какой из нижеперечисленных внутриутробных инфекций характерно формирование врожденного порока сердца:
Для какой из нижеперечисленных внутриутробных инфекций характерно формирование врожденного порока сердца:
а) герпетическая инфекция
б) цитомегаловирусная инфекция
в) врожденный сифилис
г) токсоплазмоз
д) краснуха
58.Для какой из нижеперечисленных внутриутробных инфекций характерно развитие миокардита:
а) герпетическая инфекция
б) цитомегаловирусная инфекция
в) врожденный сифилис
г) токсоплазмоз
д) краснуха
59. При диабетической эмбриофетопатии у новорожденного со стороны сердца наиболее часто встречаются:
а) ВПС
б) гипертрофия миокарда
в) дилатация левых отделов сердца
г) нарушение сердечного ритма
д) верно а), б)
60.При врожденном гипотериозе наиболее типичными изменениями со стороны сердца являются:
а) тахикардия
б) брадикардия
в) синдром WPW
г) выпот в полости перикарда
д) ВПС
е) верно б), г)
61. Наиболее частыми сердечными неоплазмами у новорожденных являются:
Наиболее частыми сердечными неоплазмами у новорожденных являются:
а) миксомы
б) тератомы
в) рабдомиомы
г) рабдомиосаркомы
62.Рабдомиомы сердца у новорожденных требует исключения:
а) болезни Реклингаузена
б) болезни Бурневиля- Прингла
в) болезни Гоше
г) болезни Фабри
д) болезни Помпе
63. Какая форма легочной гипертензии характерна для периода новорожденности:
а) прекапиллярная
б) капиллярная
в) посткапиллярная
64. Какие лабораторные заговоры в качестве дополнительного критерия диагностики миокарда:
а) СРБ
б) АСЛО
в) тропонин Т
г) ЛДГ 1
д) ЛДГ 5
е) МВ- КФК
ж) верно в), г), е)
з) верно а), е), г)
65.Наиболее частыми причинами инфарктов миокарда в периоде новорожденности являются:
а) аномальное отхождение левой коронарной артерии
б) тяжелая асфиксия
в) болезнь Кавасаки
г) узелковый периартериит
д) катетеризация пупочной вены
е) верно а), б), д)
ж) верно б), г)
66. Синдром неонатальной волчанки характеризует:
Синдром неонатальной волчанки характеризует:
а) тахикардией
б) брадикардией
в) удлинением PQ
г) укорочением PQ
д) АВ блокадой 1 ст
е) АВ блокадой 3 ст
ж) верно б), е)
67.Для верификации диагноза «синдром неонатальной волчанки» необходимо определение:
а) ЦИК
б) LE клетки
в) ядерных анти Ро- аутоантител
г) антител к ДНК
д) ревматоидного фактора
68. Для лечения новорожденным с инфекционным эндокардитом необходимо использовать:
а) антибиотики
б) глюкокортикоды
в) нестероидные противосполительные средства
69.Какие из перечисленных заболеваний сопровождаются синдромом артериальной гипертензии у новорожденных:
а) коарктация аорты
б) тромбоз почечных сосудов
в) поликистоз почек
г) бронхо- легочная дисплазия
д) микседема
е) синдром Дебре- Фибигера
ж) верно а), б), в), г)
з) верно б), д)
70. Сердечные гликозиды у новорожденных показаны при:
Сердечные гликозиды у новорожденных показаны при:
а) дефекте Межжелудочковой перегородки
б) тетраде Фалло
в) аномальном дренаже легочных вен
г) стенозе аорты
д) верно а), в)
е) верно б), г)
71.Диуретики отображается при:
а) общем артериальном стволе
б) тетраде Фалло
в) большом ДМЖП
г) в аномальном дренаже легочных вен
д) верно а), в), г)
72. У детей грудного возраста ингибиторы АПФ показаны при:
а) дилатационной кардиомиопатии
б) тетраде Фалло
в) коарктации аорты
73. Для болезни Помпе характерны:
а) гипогликемия
б) мышечная гипотония
в) гипертрофия миокарда
г) снижение активности кислой мальтазы
д) верно б), в)
е) верно а), б), г)
74.Симптом декстракардии новорожденного в сочетании с поли / аспленией является составной частью:
а) синдрома Эдвардса
б) синдрома Картагенера
в) синдрома Нунан
г) синдрома Ивемарка
д) синдрома Гольденхара
75. Какие из перечисленных пороков являются дуктус-зависимыми:
Какие из перечисленных пороков являются дуктус-зависимыми:
а) частичная форма атриовентрикулярного канала
б) атрезия легочной артерии
в) тотальный аномальный дренаж легочных вен
г) перерыв дуги аорты
д) а) и в)
е) верно б) и г)
ж) все перечисленные пороки
76.Какие из перечисленных пороков не являются дуктус-зависимыми:
а) аномалия Тауссинг- Бинга
б) дефект аоролегочной перегородки
в) синдром гипоплазии левого сердца
г) критический аортальный стеноз
д) верно а) и б)
е) верно в) и г)
77. Системное кровообращение плода осуществляется:
а) правым желудочком
б) левым желудочком
в) обоими желудочками
г) материнским сердцем
78.Какие ВПС имеют характерную рентгенологическую конфигурацию сердца:
а) тетрада Фалло
б) ДМЖП
в) супракардиальная форма тотального аномального дренажа легочных вен
г) верно а) и в)
д) верно б) и г)
ж) верно все перечисленные пороки
79. Для какой патологии характерны рентгенологические признаки венозного застоя в легких:
Для какой патологии характерны рентгенологические признаки венозного застоя в легких:
а) тетрада Фалло
б) тотальный аномальный дренаж легочных вен
в) митральный стеноз
г) ДМЖП
д) а) и г)
е) б) и в)
80.Для какой патологии характерны рентгенологические признаки легочной гиперволемии:
а) для ДМЖП
б) для ОАП
в) для полной формы АВ канала
г) для коарктации аорты
д) а), б), в)
е) для всех перечисленных пороков
81. Для какой патологии характерны рентгенологические признаки легочной гиповолемии:
а) для аортального стеноза
б) для тетрады Фалло
82.Соотношение артериального давления правильно в случаях, когда:
а) АД на руках и ногах одинаково
б) АД на руках выше, чем на ногах на 10-15 мм.рт.ст.
в) АД на ногах выше, чем на руках на 10-15 мм.рт.ст.
83. Систолический шум с максимумом на верхушке сердца чаще всего связан с патологией:
а) аортального клапана
б) митрального клапана
в) трехстворчатого клапана
г) легочного клапана
84. Систолический шум с максимумом во 2-ом межреберье слева связан с патологией:
Систолический шум с максимумом во 2-ом межреберье слева связан с патологией:
а) аортального клапана
б) митрального клапана
в) трехстворчатого клапана
г) легочного клапана
85. ЭКГ не отражает:
а) автоматизм
б) проводимость
в) возбудимость
г) сократимость
д) ни одного из перечисленных параметров
86. В норме у новорожденных детей на ЭКГ преобладают потенциалы:
а) правого желудочка
б) левого желудочка
в) увеличены потенциалы левого и правого желудочка
г) нет отличий от более старшего возраста
87.Форма сердца на рентгенограмме в виде «деревянного башмачка» характерна:
а) для транспозиции магистральных сосудов
б) для коарктации аорты
в) для тетрады Фалло
г) для перикардита
88. Форма сердца на рентгенограмме в виде «8» характерно:
а) для общего артериального ствола
б) для тотального аномального дренажа легочных вен
в) для атрезии трехстворчатого клапана
г) для открытого артериального протока
89. Снижение диастолического артериального давления характерно:
Снижение диастолического артериального давления характерно:
а) для анемии
б) для открытого артериального протока
в) для стеноза аорты
г) для аортальной недостаточности
д) б) и г)
е) для всех перечисленных патологий
90. Повышение систолического артериального давления характерно:
а) для атрезии легочной артерии
б) для коарктации аорты
в) для атриовентрикулярного канала
г) для аортального стеноза
д) для всех перечисленных патологий
91.Сердечная недостаточность по левожелудочковому типу показывает:
а) тахикардией
б) цианозом
в) периферическими отеками
г) Размеры печени
д) застойными хрипами в легких
е) только а), в), г)
ж) только а) и д)
92. Обмороки при физических нагрузке характерны для больных с:
а) аортальном стенозе
б) митральном стенозе
в) аортальной недостаточностью
г) митральной недостаточностью
93. При дефекте аортолегной перегородки:
При дефекте аортолегной перегородки:
а) кровь течет из легочного ствола в восходящую аорту
б) имеются полностью сформированные кольца аортального и легочного клапанов
в) имеется общее фиброзное кольцо аортального и легочного клапанов
г) никогда не развивается высокая легочная гипертензия
94. При дефекте аортолегной перегородки объемную перегрузку наиболее рано испытывают:
а) правое предсердие
б) правый желудочек
в) левое предсердие
г) левый желудочек
д) все отделы сердца
е) только в) и г)
95.У ребенка с дефектом межпредсердной перегородки из вышеперечисленных симптомов является показанием к неотложной операции:
а) блокада правой ножки пучка Гиса на ЭКГ
б) соотношение легочного и системного кровотока> / = 2,5: 1
в) частые простудные заболевания
г) постоянный медотвод от прививок
96. Во внутриутробном периоде полная форма атриовентрикулярного канала:
Во внутриутробном периоде полная форма атриовентрикулярного канала:
а) не имеет гемодинамического значения
б) может привести к высокой легочной гипертензии
в) может привести к сердечной недостаточности и водянке плода
г) к моменту рождения теряет гемодинамическое значение
97.При эхокардиографическом исследовании атривентрикулярного канала наиболее важными являются следующие гемодинамические показатели:
а) величина сброса через ДМПП
б) степень регургитации на клапан АВах
в) давление в правом желудочке и легочной артерии
г) давление в левом желудочке
д) б) и в)
е) все перечисленные параметры
98. Кардиомегалия при легочном стенозе свидетель о:
а) перегрузке давлением правого желудочка
б) большого межсистемного сброса крови
в) наличие трикуспидальной недостаточности
г) б) и в)
д) наличие митральной недостаточности
99. Использование простагландинов при лечении критического легочного стеноза приводит:
Использование простагландинов при лечении критического легочного стеноза приводит:
а) к увеличению легочного кровотока через ОАП
б) расширению легочного клапана
в) стимуляции развития коллатеральных сосудов
г) все ответы правильные
100. Атрезия легочной артерии с интактной межжелудочковой перегородкой сопровождается:
а) форма полости правого желудочка
б) уменьшением полости правого желудочка
в) пространство полости правого предсердия
г) уменьшением полости правого предсердия
д) верно б) и в)
е) верно а) и г)
101.Оксигенотерапия у больного с атрезией легочной артерии и интактной межжелудочковой перегородкой в большенстве случаев будет сопровождаться:
а) улучшением оксигенации крови и общего состояния
б) улучшением оксигенации крови, но сохранением сердечной недостаточности
в) плохим оксигенации крови и общего состояния
г) не приводит к каким — либо изменениям
102. У больного с атрезией легочной артерии, ДМЖП и двусторонними аортолегочными коллатералями возможен:
У больного с атрезией легочной артерии, ДМЖП и двусторонними аортолегочными коллатералями возможен:
а) обедненный легочной кровоток
б) нормальный легочной кровоток
в) усиленный легочной кровоток
г) высокая легочная гипертензия
д) б), в) и г)
103.Какие симптомы не характерны для классической формы тетрады Фалло:
а) гипоксические приступы
б) застойная сердечная недостаточность
в) симптом «барабанных палочек» и «часовых стекол»
г) гипертрофия правого желудочка на ЭКГ
104. Лечение гипоксического приступа при тетраде Фалло включает:
а) оксигенотерапия
б) введение анаприлина
в) введение дигоксина
г) введение мочегонных препаратов
д) только а) и б)
е) все перечисленные средства
105.При тетраде Фалло с агенезией легочного клапана характерными симптомами являются:
а) диспноэ
б) ателектазы, пневмонии
в) цианоз
г) все перечисленные симптомы
106. Приведения магистральных артерий имеются:
Приведения магистральных артерий имеются:
а) конкордантные соединения между всеми отделами сердца
б) конкордантные соединения между предсердиями и желудочками, и дискордантные соединения между желудочками и магистральными сосудами
в) дисконкордантные соединения между предсердиями и желудочками, и конкордантные между желудочками и магистральными сосудами
г) дискордантные между всеми отделами сердца
107.Во внутриутробном периоде транспозиция магистральных сосудов оказывает влияние на развитие плода:
а) из- за развивающейся гипоксемии
б) из- за развивающейся сердечной недостаточности
в) правильно а) и б)
г) не оказывает влияние
108. Правильная тактика при выявлении применения магистральных сосудов у новорожденного ребенка:
а) седация, дигитализация, процедура Рашкинда
б) коррекция метаболацидоза, дигитализация, процедура Рашкинда
в) коррекция метаболацидоза, инфузия простагландинов, процедура Рашкинда
109. Общим артериальным стволом обозначают сосуд:
Общим артериальным стволом обозначают сосуд:
а) через который осуществляется системный кровоток
б) через который осуществляется системный и легочной кровоток
в) через который осуществляется системный, легочной и коронарный кровоток
г) в который впадает нормально отходящая от сердца легочная артерия
110. Аортальный стеноз во внутриутробном периоде:
а) часто сочетается с хромосомными аномалиями
б) приводит к планцентарной недостаточности
в) может привести к сердечной недостаточности и гибели плода
г) не имеет значения для развития плода
111.Систолическое артериальное давление при прогрессировании клапанного аортального стеноза:
а) тенденцию к повышению
б) тенденцию к понижению
в) не меняется
г) становится разным на правой и левой руке
112. При аортальном стенозе наиболее рано страдает от относительной коронарной недостаточности:
а) миокард правого желудочка
б) субэндокардиальные слои правого желудочка
в) миокард левого желудочка
г) субэндокардиальные слои левого желудочка
113. ЭКГ при общем артериальном стволе не имеют специфических характеристик, однако чаще наблюдается:
ЭКГ при общем артериальном стволе не имеют специфических характеристик, однако чаще наблюдается:
а) гипертрофия правого предсердия и правого желудочка
б) гипертрофия левого предсердия и левого желудочка
в) бивентрикулярная гипертрофия
114. При частичном аномальном дренаже легочных веночных сбросах крови на уровне:
а) предсердий
б) желудочков
в) легочной артерии
115.Тень сердца при частичном аномальном дренаже легочных вен увеличена за счет:
а) правых отделов
б) левых отделов
в) правых и левых отделов
116. Достоверным рентгенологическим признаком аномального дренирования правых легочных вен в нижнюю полую вену является картина:
а) «турецкой сабли»
б) «снежной бабы»
в) «деревянного башмачка»
117. При этом аномальном дренаже легочных вен жизнь возможна только:
а) при наличии открытого артериального протока
б) при наличии дефекта Межпредсердной перегородки
в) при отсутствии сопутствующих дефектов
г) при сочетании а) и б)
118. Систолическое дрожание при тотальном аномальном аномальном легочных вен:
Систолическое дрожание при тотальном аномальном аномальном легочных вен:
а) характерно
б) не характерно
119. При супракардиальной форме тотального аномального дренажа легочных вен сердечная тень на рентгенограмме имеет форму:
а) «турецкой сабли»
б) «снежной бабы»
120. Второй тон при изолированном стенозе легочной артерии:
а) усилен
б) ослаблен
в) не изменен
121.Для изолированного стеноза легочной артерии систолическое дрожание:
а) не характерно
б) характерно
122. Синкопальные состояния при изолированном стенозе легочной артерии:
а) носят аритмогенный характер
б) обусловлены дефицитом коронарного кровотока
в) обусловлены правожелудочковой недостаточностью
123. Какой врожденный порок сердца сопровождается одышечно- цианотическими приступами:
а) дефект межжелудочковой перегородки
б) дефект межпредсердной пергородки
в) тетрада Фалло
г) открытый артериальный проток
.
д) аномальный дренаж легочных вен
124.Какой из врожденных пороков сердца не сопровождается сбросом крови слева направо:
а) дефект межжелудочковой перегородки
б) тетрада Фалло
в) коарктация аорты
125. Шум Грехема — Стилла обусловлен:
а) аортальной недостаточностью
б) недостаточностью клапана легочной артерии
в) митральным стенозом
126. Видимый капиллярный пульс в области ногтевых фаланг встречается:
а) при аортальной недостаточности
б) в норме для подростков
в) при митральном стенозе
г) при всех перечисленных состояниях
д) ни при одном из перечисленных состояний
127.Высокий и скорый пульс является признаком:
а) митрального стеноза
б) аортального стеноза
в) аортальной недостаточности
128. Тяжелый митральный стеноз сопровождается:
а) артериальной гипертензией
б) не сопровождается артериальной гипертензией
129. Приарктации аорты часто наблюдается :.
Приарктации аорты часто наблюдается :.
а) аортальная недостаточность
б) митральная недостаточность
130.Увеличение правого предсердия и уменьшение правого желудочка не наблюдается при:
а) правожелудочковой недостаточности
б) дефекте Межпредсердной перегородки
в) аномалии Эбштейна
131. Назначение дигоксина при тетраде Фалло:
а) показано до операции во всех случаях
б) противопоказано
в) показано при развитии одышечно- цианотических приступов
132. В какой области сердца чаще используется миксома:
а) в левом желудочке
б) в правом желудочке
в) в предсердиях
133.Какой характер роста имеет миксома:
а) интрамуральный
б) внутриполостной
в) смешанный
134. В какой области сердца чаще всего рабдомиома
а) в левом желудочке
б) в правом желудочке
в) в предсердиях
135. Опухоли сердца наиболее часто встречаются у детей при:
Опухоли сердца наиболее часто встречаются у детей при:
а) туберозном склерозе
б) ганглиозидозах
в) болезни Реклингаузена
136.Опухоль правого желудочка обычно сопровождается:
а) правожелудочковой недостаточностью
б) эмболией легочной артерии
в) не сопровождается клиническими проявлениями
137. Легочная гипертензия в большенстве случаев при этом аномальном дренаже легочных вен:
а) артериальная
б) венозная
в) артериовенозная
г) не характерна
138. Венозная легочная гипертензия при тотальном аномальном дренаже легочных вен чаще встречается при:
а) супракардиальной формы
б) кардиальной формы
в) инфракардиальной формы
139.Легочная гипертензия при трехпредсердном сердце:
а) артериальная
б) венозная
140. Продолжительность систолического шума дефекта межжелудочковой перегородки при нахождении легочной гипертензии:
а) уменьшается
б) увеличивается
141. Систолическое дрожание при дефекте межжелудочковой перегородки при нахождении легочной гипертензии:
Систолическое дрожание при дефекте межжелудочковой перегородки при нахождении легочной гипертензии:
а) уменьшается
б) усиливается
142.Легочной гипертензией обозначают состояние, когда:
а) давление в легочной артерии больше, чем систолическое
б) систолическое давление в легочной артерии выше 50 мм.рт.ст.
в) среднее давление в легочной артерии как 25 мм.рт.ст.
143. Нормальное среднее давление в легочной артерии у детей составляет:
а) до 5мм.рт.ст
б) от 5до 10мм.рт.
в) от 10 до 20 мм.рт.ст
г) свыше 20 мм.рт.ст
144. Нормальное диастолическое давление в легочной артерии у детей составляет:
а) до 5 мм.рт.ст
б) от 5 до 10 мм.рт.ст.
в) от 10 до 20 мм.рт.ст
г) свыше 20 мм.рт.ст
145. Нормальное систолическое давление в легочной артерии у детей составляет:
а) от 15 до 30 мм.рт.ст
б) свыше 30 мм. рт.ст
рт.ст
146. Под синдромом Эйзенменгера подразумевают такую форму легочной гипертензии когда:
а) отсутствует сброс крови
б) имеет место большой лево-правый сброс крови
в) имеет место право-левый сброс крови
147.На рентгенограмме грудной клетки при первичной легочной гипертензии правый атриовазальный угол:
а) опущен
б) приподнят
в) не изменен
148. Митральный стеноз обуславливает:
а) артериальную легочную гипертензию
б) венозную легочную гипертензию
в) смешанную легочную гипертензию
149. Причинами стойкой легочной гипертензии у новорожденных являются:
а) аспирация мекония, крови, амниотической жидкости
б) диафрагмальная грыжа
в) болезнь гиалиновых мембран
г) все из перечисленных причин
150.Инфаркт миокарда у детей чаще обусловлен:
а) врожденным аномалией сосудов
б) коронарным спазмом
в) травмой коронарных артерий
г) васкулитом
151. Аномалия Бланда- Уайта-Гарленда обусловлена:
Аномалия Бланда- Уайта-Гарленда обусловлена:
а) отхождение правой коронарной артерии от легочной
б) отхождение левой коронарной артерии от легочной
в) единой коронарной артерией
152.Из перечисленных симптомов выбрать симптомы левожелудочковой сердечной недостаточности:
а) кардиалгии
б) боли в животе
в) одышка
г) кашель
д) крепитирующие хрипы в нижних отделах легких
е) гепатомегалия
ж) отеки
з) тахикардия
и) спленомегалия
к) верно в), з), и)
л) верно в), г), д), з)
153. Из перечисленных симптомов выбрать симптомы правожелудочковой сердечной недостаточности:
а) кардиалгии
б) боли в животе
в) одышка
г) кашель
д) крепитирующие хрипы в нижних отделах легких
е) гепатомегалия
ж) отеки
з) тахикардия
и) спленомегалия
к) верно в), з), и)
л) верно е), ж), и), з)
154. Начальными симптомами сердечной недостаточности у грудных детей являются:
Начальными симптомами сердечной недостаточности у грудных детей являются:
а) ухудшение аппетита
б) снижение прибавки в массе тела
в) тахикардия
г) тахипноэ
д) перефирические отеки
е) полостные отеки
ж) гепатомегалия
з) спленомегалия
и) верно в), е), з)
к) верно а), б), в), г)
155. У ребенка с симптомами сердечной недостаточности по левожелудочковому типу имеется брадикардия.Количество ли сердечные гликозиды:
а) показано
б) не показано
156. Целью проведения нагрузочных проб является:
а) выявление и идентификация нарушений ритма сердца
б) выявление лиц с гипертонической реакцией на нагрузку
в) оценка эффективности лечебных мероприятий
г) все выше перечисленное
157. Показание к проведению нагрузочных проб у детей:
а) нарушение ритма и проводимости
б) артериальные гипо- и гипертензии
в) неспецифические изменения ST-T на ЭКГ покоя
г) все выше перечисленное
158. К абсолютным противопоказаниям к проведению нагрузочных проб у детей относится:
К абсолютным противопоказаниям к проведению нагрузочных проб у детей относится:
а) сердечная недостаточностьII Б и III степени
б) обструкц
Дилатационная кардиомиопатия у собак признаки
Что такое дилатационная кардиомиопатия
Дилатационная кардиомиопатия (ДКМП) — заболевание сердечной мышцы, сопровождающееся нарушением насосной функции сердца с развитием застойной (хронической) сердечной недостаточности.
Дилатация (от латинского dilatatio ) — это расширение, растяжение камер сердца.При ДКМП расширение преимущественно левого желудочка сердца, а по мере развития сердечной недостаточности и остальных камер. ДКМП — это истечение стенок желудочков по причине развития дистрофических процессов в мышечных волокнах, в результате чего происходит нарушение их сократительной функции и снижается систолическая функция.
Предрасположенность
К заболеванию ДКМП у собак предрасположены собаки крупных и гигантских пород , преимущественно самцы. У собак существует породная предрасположенность к развитию ДКМП, например у доберманов, боксеров, кокер спаниелей.
У собак существует породная предрасположенность к развитию ДКМП, например у доберманов, боксеров, кокер спаниелей.
Причина возникновения ДКМП
Истинная причина развития ДКМП у собак неизвестна, однако проблема дефицита таурина и L-карнитина . В некоторых случаях заболевание носит вторичный характер и развивается при других заболеваниях сердца, например, миокардите — воспалении сердечных мышц после инфекционных болезней или при заболеваниях других органов.
ДКМП может передаваться генетически, но вызывающими причинами являются :
- Тяжелая форма ишемической болезни сердца;
- Болезни щитовидной железы;
- Сахарный диабет;
- Патологии клапанного аппарата сердца;
- Инфекционные заболевания;
- Токсичные лекарственные средства.
Когда истинную причину невозможно, то патологию относят к идиопатическому проявлению. Большинство случаев ДКМП идиопатические.
Признаки дилатационной кардиомиопатии
Основными клиническими 905 симптомами ДКМП на ранних стадиях проявления заболевания являются:
- быстрая утомляемость,
- одышка.
В более поздние сроки развития патологии:
- появляется кашель;
- снижается вес;
- прогрессирует одышка (появляются признаки застойных явлений в легких).
Терминальная стадия проявляла правожелудочковой недостаточностью с развитием асцита.
Приступы острой сердечной недостаточности при ДКМТ
Для ДКМП характерны периодические приступы острой сердечной недостаточности, которые могут привести к внезапной смерти животного. Они сопровождаются:
- резким развитием общей слабости, вплоть до потери сознания с судорожным синдромом (синкопальные приступы),
- частым дыханием,
- бледностью или цианозом слизистых оболочек.
Причиной приступов обычно являются тяжелые аритмии , которые осложняют течение ДКМП. Аритмии возникают из-за нарушений нормальной структуры сердечной мышцы, что создаёт благоприятные условия для нарушения и возникновения электрических импульсов и возбуждения мышечных волокон. При ДКМП часто развиваются различные формы желудочковых аритмий, в том числе угрожающие жизни желудочковые тахикардии, вплоть до фибрилляции желудочков. Кроме этого, более чем у половины собак с ДКМП развивается мерцательная аритмия.
Аритмии возникают из-за нарушений нормальной структуры сердечной мышцы, что создаёт благоприятные условия для нарушения и возникновения электрических импульсов и возбуждения мышечных волокон. При ДКМП часто развиваются различные формы желудочковых аритмий, в том числе угрожающие жизни желудочковые тахикардии, вплоть до фибрилляции желудочков. Кроме этого, более чем у половины собак с ДКМП развивается мерцательная аритмия.
Диагностика дилатационной кардиомиопатии
Фото 1.Рентгенограмма. Дилатационная кардиомиопатия у собаки.Обычно используется комплексный подход в диагностике ДКМП у собак, который включает в себя клинические и инструментальные методы. Инструментальные методы сердца предполагают проведение рентгенографии грудной полости, УЗИ (ЭХО КГ) и ЭКГ.
На рентгенограмме, как правило, определяется расширение границ тени сердца и предсердий. Дорсальное смещение тени трахеи, а в тяжелых стадиях отмечаются застойные явления в легких (фото 1).
Основным информативным методом диагностики ДКМП является ЭХО КГ. При ДКМП на ранних стадиях наблюдается расширение полости левого желудочка с сократительной способности миокарда и недостаточностью митрального клапана. В более поздние сроки, при развитии декомпенсации, наблюдается расширение полости левого и правого желудочка со снижением сократимости миокарда, недостаточность митрального клапана, повышение давления в легочной артерии, расширение предсердий, аритмии.
На ЭКГ прослеживаются аритмии в виде желудочковых экстрасистолий и расширения полостей сердца (расширение интервала Р и комплекса QRS).
Лечение дилатационной кардиомиопатии у собак
ДКМП — заболевание с крайне тяжёлым течением и плохим прогнозом, современное медикаментозное лечение эффективно на ранних стадиях. Чем раньше выявлена патология, тем проще контролируется развитие болезни.
Лечение ДКМП проводится под строгим динамическим контролем ветеринарного специалиста.
Основные задачи лечения ДКМП
- обеспечение замедления развития хронической сердечной недостаточности,
- уменьшение активации нейрогормональных систем,
- борьба с задержкой жидкости в организме,
- кардиопротекция,
- контроль возникновения аритмий,
- предупреждение образования тромбов в полостях сердца.
В некоторых случаях проводится хирургическое лечение с использованием внешних поддерживающих эластичных каркасов, которые позволяют создать благоприятные условия для сокращения миокарда, тем самым продлевая функциональную активность сердца.
Лечение кардиологических заболеваний у животных в Москве в ветцентре Воронцова
При любых подозрениях на кардиомиопатию — приходите к нам в ветеринарный центр. Ветклиника Воронцова находится в ЮАО, недалеко от пересечения МКАД и Каширского шоссе.Точный адрес: Совхоз им. Ленина, дом 3а (смотрите схему проезда), метро Домодедовская, Орехово, Зябликово, Красногвардейская.
Ветклиника Воронцова находится в ЮАО, недалеко от пересечения МКАД и Каширского шоссе.Точный адрес: Совхоз им. Ленина, дом 3а (смотрите схему проезда), метро Домодедовская, Орехово, Зябликово, Красногвардейская.
Записывайтесь по телефонам:
+7 (495) 740-48-59
+7 (936) 001-03-04
Кардиомиопатии кошек. Классификация. Этиология. Патофизиология
Автор: Ганкина Ю. В., ветеринарный врач, патолог. Член ISFM. Ветеринарная клиника неврологии, травматологии и интенсивной терапии, г. Санкт-Петербург.Кардиомиопатии — группа невоспалительных заболеваний сердца, характеризующихся поражением миокарда.Кардиомиопатии кошек наиболее распространенными и хорошо изученными кардиомиопатиями животных.
Выделяют гипертрофическую, дилятационную, рестриктивную, аритмогенную кардиомиопатию правого желудочка и неклассифицированную кардиомиопатию кошек. Несмотря на то, что это общепризнанная классификация, она имеет ряд недостатков.
 В первую очередь смешиваются анатомические и функциональные определения, что приводит к путанице, когда одно и то же заболевание можно отнести к двум группам.Как известно, клапанные, ишемические и воспалительные заболевания могут приводить к поражению миокарда (вторичным), которые по своему течению подобны первичным кардиомиопатиям. Другой недостаток существующей КМП состоит в том, что она должна учитывать изменения в структуре сократительной и диастолической функций, но и нарушении свойств, таких как расстройства ритма и аритмогенная активность. И, наконец, в процессе протекания болезни состояние миокарда может переходить из одной формы в другую.
В первую очередь смешиваются анатомические и функциональные определения, что приводит к путанице, когда одно и то же заболевание можно отнести к двум группам.Как известно, клапанные, ишемические и воспалительные заболевания могут приводить к поражению миокарда (вторичным), которые по своему течению подобны первичным кардиомиопатиям. Другой недостаток существующей КМП состоит в том, что она должна учитывать изменения в структуре сократительной и диастолической функций, но и нарушении свойств, таких как расстройства ритма и аритмогенная активность. И, наконец, в процессе протекания болезни состояние миокарда может переходить из одной формы в другую.Гипертрофическая кардиомиопатия
Гипертрофическая кардиомиопатия (ГКМП) — наиболее распространенное заболевание сердца у кошек, характеризующееся концентрической гипертрофией левого желудочка в отсутствии специфических причин (системная гипертензия, стеноз аорты, гипертиреоз или акромегалия). ГКПМ — первичное заболевание миокарда, вызванное поражением кардиомиоцитов.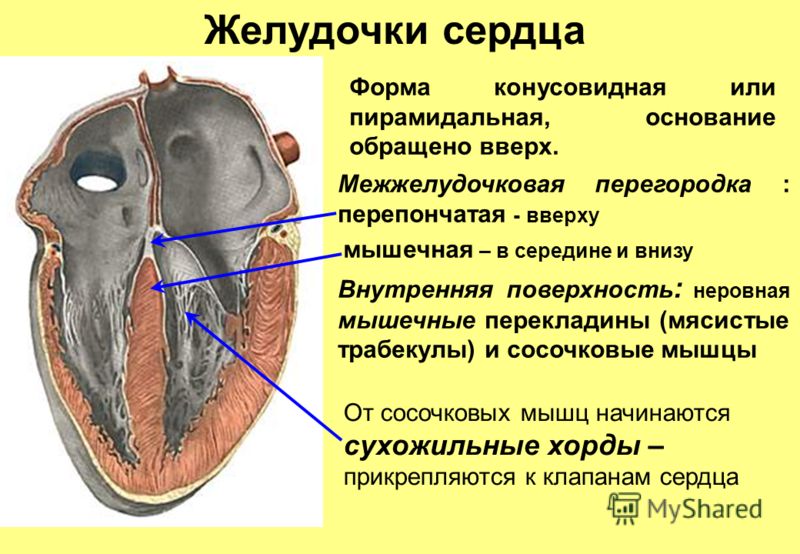 При системной гипертензии, гипертиреозе и некоторых других заболеваниях также происходит компенсаторное утолщение стенок левого желудочка, но оно обратимо после устранения первопричины.
При системной гипертензии, гипертиреозе и некоторых других заболеваниях также происходит компенсаторное утолщение стенок левого желудочка, но оно обратимо после устранения первопричины.ГКМП широко распространена у кошек: при эхокардиографии у 15–34% клинически здоровых кошек обнаруживаются признаки концентрической гипертрофии миокарда, которые можно отнести к ГКМП. И это самая распространенная кардиомиопатия кошек (57,5% среди кошек с идиопатической кардиомиопатией).
ГКМП — наследственное заболевание кошек породы мейн кун, рэгдолл, американская короткошерстная, британская короткошерстная, у некоторых других пород также описана предрасположенность. Наследственное не значит врожденное, это развивающееся заболевание, которое проявляется в разном возрасте: от подростков до старых кошек.ГКМП у представителей мейн кун и рэгдолл — заболевание аутосомно-доминантным типом наследования с неполной пенетрантностью. Этиология ГКМП у кошек указанный неизвестна и может быть связана с дефектами других генов.
 Обнаружено два типа точечных мутаций в гене сердечного миозин-связывающего белка (МYВРС3) у мейн кунов и рэгдоллов, для их идентификации разработаны генетические тесты. При тестировании стоит учитывать, что гомозиготные кошки не имеют фенотипических признаков ГКМП.С другой стороны, ГКМП может развиваться у кошек этих без мутации гена МYВРС3.
Обнаружено два типа точечных мутаций в гене сердечного миозин-связывающего белка (МYВРС3) у мейн кунов и рэгдоллов, для их идентификации разработаны генетические тесты. При тестировании стоит учитывать, что гомозиготные кошки не имеют фенотипических признаков ГКМП.С другой стороны, ГКМП может развиваться у кошек этих без мутации гена МYВРС3. Мутация гена МYВРС3 приводит к нарушению структуры саркомерного белка. Предполагается, что этот дефект становится причиной дисфункции саркомера (структурной единицы миокарда), запуская каскад компенсаторных механизмов, ведущих к гипертрофии, нарушению упорядоченности миофибрилл и фиброзу миокарда левого желудочка.
ГКМП характеризуется нарушением диастолической дисфункции — снижением возможности сердца нормально наполняться кровью во время диастолы из-за ненормального расслабления сердечной мышцы и повышенной ригидности миокарда желудочка.Нарушение релаксации и повышенная ригидность миокарда повышения диастолического внутрижелудочкового давления.
 Повышение давления в левом желудочке повышение давления в левом предсердии и легочных венах, что может вызвать застойной сердечной недостаточности (рис. 2). При повышении давления в легочных венах до 22 мм рт. ст. развивается кардиогенный отек легких. У половины кошек застойная сердечная недостаточность приводит к образованию плеврального выпота. Утолщение стенки левого желудочка и нарушение кровотока по коронарным артериям приводят к ишемии миокарда, что в дальнейшем может вызвать фиброз.
Повышение давления в левом желудочке повышение давления в левом предсердии и легочных венах, что может вызвать застойной сердечной недостаточности (рис. 2). При повышении давления в легочных венах до 22 мм рт. ст. развивается кардиогенный отек легких. У половины кошек застойная сердечная недостаточность приводит к образованию плеврального выпота. Утолщение стенки левого желудочка и нарушение кровотока по коронарным артериям приводят к ишемии миокарда, что в дальнейшем может вызвать фиброз.Примерно у 50% кошек с ГКМП возникает динамическая обструкция выносящего тракта левого желудочка, образующаяся из-за движения передней створки митрального клапана и ее контакта с межжелудочковой перегородкой (рис. 3). Митральный клапан не может нормально выполнять свою функцию, что приводит к митральной регургитации и систолического шума при аускультации. Изменение функции митрального клапана повышение систолического давления внутри желудочка, что может привести к повышению диастолического давления в желудочке и ухудшить тяжесть ГКМП.

У кошек с выраженным расширением левого предсердия повышенного риска образования тромбов в левом предсердии, которые могут продолжать мигрировать по кровотоку. Образованию тромбов способствуют следующие факторы: снижение скорости кровотока в левом предсердии, поражение эндотелия и повышение агрегации тромбоцитов, гиперкоагуляция (рис. 4, 5). Интересно, что только у 50% кошек с тромбоэмболией обнаруживается КМП и что не у всех кошек с внутрисердечными тромбами возникает тромбоэмболия.
Очень редко у кошек может развиваться конечная стадия ГКМП, характеризующаяся систолической недостаточностью, расширением левого желудочка и утончением его стенки и межжелудочковой перегородки.При этом обнаруживаются признаки сердечной недостаточности (отек легких, плевральный выпот), тромбоз, фиброз и ишемия миокарда. Также случаи регрессии заболеваний, как спонтанной, так и на фоне лечения.
Смерть животного может наступать от сердечной недостаточности, тромбоза или злокачественнойочковой аритмии.
 При аутопсии обнаруживается концентрическая гипертрофия левого желудочка, которая может быть диффузной или асимметричной. У мейн кунов зачастую в первую очередь утолщаются папиллярные мышцы.Абсолютная и относительная масса сердца также увеличивается (29–37 г при норме до 20 г; более 6,4 г / кг массы тела при норме до 4,8 г / кг). У кошек с тяжелой ГКМП часто обнаруживаются признаки увеличения левого предсердия и застойной сердечной недостаточности (отек легких, плевральный выпот). Гистопатологические изменения включают в себя дезориентацию миофибрилл, артериосклероз мелких коронарных сосудов, интерстициальный фиброз.
При аутопсии обнаруживается концентрическая гипертрофия левого желудочка, которая может быть диффузной или асимметричной. У мейн кунов зачастую в первую очередь утолщаются папиллярные мышцы.Абсолютная и относительная масса сердца также увеличивается (29–37 г при норме до 20 г; более 6,4 г / кг массы тела при норме до 4,8 г / кг). У кошек с тяжелой ГКМП часто обнаруживаются признаки увеличения левого предсердия и застойной сердечной недостаточности (отек легких, плевральный выпот). Гистопатологические изменения включают в себя дезориентацию миофибрилл, артериосклероз мелких коронарных сосудов, интерстициальный фиброз.Дилятационная кардиомиопатия
Дилятационная кардиомиопатия (ДКМП) — заболевание, характеризующееся дилятацией стенки преимущественно левого желудочка и снижение систолической функции миокарда (рис.6). До 1987 года это заболевание было вторым по распространенности заболеваний сердца у кошек, пока не была доказана связь развития ДКМП с недостатком таурина в рационе. В исследованиях 1999–2001 годов на долю ДКМП приходилось 10,4% среди всех идиопатических кардиомиопатий кошек. Этиология первичной ДКМП до конца не определена (предполагают наследственную природу заболеваний, чаще подвержены абиссинские, бурманские и сиамские кошки). Помимо дефицита таурина, к вторичной ДКМП может приводить длительная перегрузка левого желудочка, токсические и ишемические возбудители.Часто развитие ДКМП является конечной стадией развития других кардиомиопатий. Обычно развивается у кошек более старшего возраста (в среднем около 9 лет), но встречается и у молодых кошек.
В исследованиях 1999–2001 годов на долю ДКМП приходилось 10,4% среди всех идиопатических кардиомиопатий кошек. Этиология первичной ДКМП до конца не определена (предполагают наследственную природу заболеваний, чаще подвержены абиссинские, бурманские и сиамские кошки). Помимо дефицита таурина, к вторичной ДКМП может приводить длительная перегрузка левого желудочка, токсические и ишемические возбудители.Часто развитие ДКМП является конечной стадией развития других кардиомиопатий. Обычно развивается у кошек более старшего возраста (в среднем около 9 лет), но встречается и у молодых кошек. ДКМП — прогрессирующее заболевание миокарда, которое, по-видимому, начинается со снижения систолической функции миокарда и последующего расширения полости левого желудочка, что приводит к увеличению конечного систолического объема левого желудочка. В результате этого снижаются ударный объем и сердечный выброс.При чрезмерном повышении конечного систолического объема и снижении сердечного выброса наблюдается клинические признаки хронической сердечной недостаточности.
 Следствием нарушения сократительной функции миокарда и дилятации левого желудочка может быть повышение давления в левом предсердии, развитие застоя в легочных венах и отека легких. Помимо расширения полости левого желудочка, может происходить расширение полости правого желудочка. Также описано образование тромбов и аритмии.
Следствием нарушения сократительной функции миокарда и дилятации левого желудочка может быть повышение давления в левом предсердии, развитие застоя в легочных венах и отека легких. Помимо расширения полости левого желудочка, может происходить расширение полости правого желудочка. Также описано образование тромбов и аритмии. При вскрытии обнаруживают расширение полости левого желудочка и предсердий, в тяжелых случаях расширены все четыре камеры (рис.7). Стенка левого желудочка выглядит утонченной. При гистологическом исследовании отмечают неспецифические признаки: миоцитолиз, фрагментацию миофибрилл, фиброз.
Рестриктивная кардиомиопатия
Рестриктивная кардиомиопатия (РКМП) характеризуется нормальной или незначительно сниженной систолической функцией, толщиной стенок и снижением диастолической функции. По распространенности это второе заболевание после ГКМП: около 20% среди идиопатических кардиомиопатий кошек.Развивается чаще всего у взрослых кошек (около 7 лет).
За РКМП является конечной стадией других форм кардиомиопатий, например ГКМП, осложненной миокардиальным инфарктом. По другой теории, причиной РКМП могут быть вирусные заболевания (например, панлейкопения) или инфильтрация эозинофилов.
РКМП можно разделить на две формы: миокардиальную и эндомиокардиальную. Миокардиальная РКМП — это неинфильтративное заболевание, характеризующееся ограничением наполнения, нормальной или незначительно утолщенной свободной стенкой левого желудочка и межжелудочковой перегородки, сохраненной систолической функцией и выраженным, чаще двусторонним, расширенным предсердий.Эндомиокардиальная форма РКМПарда представляет обширным замещающим фиброзом на уровне эндокарда и эндомиокарда. Более жесткая стенка левого желудочка приводит к увеличению диастолического давления, дилятации левого предсердия, застою в легочных венах и левосторонней сердечной недостаточности (рис. 8). Также часто обнаруживаются фиброз папиллярных мышц, изменение митрального клапана и геометрии левого желудочка, что предрасполагает к митральной регургитации и левней сердечной недостаточности.
 У некоторых кошек может развиваться легочная гипертензия и тяжелая дилятация правого предсердия. У многих кошек развивается тромбоэмболия и тахиаритмии, например фибрилляция предсердий.
У некоторых кошек может развиваться легочная гипертензия и тяжелая дилятация правого предсердия. У многих кошек развивается тромбоэмболия и тахиаритмии, например фибрилляция предсердий. Патологоанатомические изменения патогномоничны для данного заболевания. При вскрытии вес сердца по отношению к весу животного обычно незначительно увеличен. Толщина левого желудочка нормальная, но встречаться локальные утолщения стенки. Левое предсердие, как правило, сильно расширено. Для РКМП характерен локальный или диффузный фиброз.Эндокард левого желудочка может быть покрыт непрозрачной светло-серой фиброзной тканью. У некоторых кошек фиброзные тяжи могут соединять стенки желудочка. Очаги фиброза в левом желудочке могут выглядеть и как обширные рубцы, вызывающие его обструкцию в полость желудочка. При гистологическом исследовании в миокарде могут обнаруживаться воспалительные клетки (миокардит). В тяжелых случаях может развиваться артериосклероз коронарных артериол миокарда свободной стенки левого желудочка и межжелудочковой перегородки.

Аритмогенная правожелудочковая кардиомиопатия
Аритмогенная правожелудочковая кардиомиопатия (АПЖК) — первичное миокардиальное заболевание кошек, характеризующееся фиброзно-жировой инфильтрацией миокарда правого желудочка. Чаще всего поражаются правые отделы сердца, но случаи поражения левого желудочка и межжелудочковой перегородки (рис. 9).АПЖК — редкое заболевание кошек (до 4% кошек с заболеваниями миокарда). У людей носит наследственный характер, у кошек его этиология неизвестна.
Заболевание улучшением правого желудочка с истончением свободной стенки и расширением правого предсердия. Отмечаются признаки правосторонней сердечной недостаточности.
При вскрытии обнаруживают диффузное или фокальное истончение правого желудочка и предсердия. Могут встречаться аневризмы в апикальной, подклапанной и инфундибулярной области. Патогномоничные гистологические изменения включают в себя атрофию миокарда правого желудочка и замещение его фиброзной фиброзно-жировой тканью.
 Подобные изменения наблюдаться во всех отделах сердца.
Подобные изменения наблюдаться во всех отделах сердца. Неклассифицированная кардиомиопатия
К неклассифицированным кардиомиопатиям (НКМП) кошек относят все случаи, когда кардиомиопатию нельзя отнести ни к одной из других групп. Патогенез заболевания неизвестен, но это состояние может представлять собой раннюю или позднюю стадию любой другой кардиомиопатии. Литература:
- Деннис Ф.Лоулер, Алан Дж. Темплтон и Кэтрин Л. Монти. Доказательства генетической вовлеченности в дилатационную кардиомиопатию кошек. Журнал внутренней ветеринарной медицины. 1993; 7: 383–387.
- Таблин Ф., Шумахер Т., Помбо М., Марион К. Т., Хуанг К., Норрис Дж. У., Джандри К. Э. и Киттлсон М. Д. Активация тромбоцитов у кошек с гипертрофической кардиомиопатией. J Vet Intern Med. 2014; 28: 411–418.
- Этьен Коте и др. Кардиология кошек, первое издание. 2011, стр. 103–192.
- Ферасин Л., Стерджесс К. П., Кэннон М.




 Клиническая фармакология и терапия
Клиническая фармакология и терапия
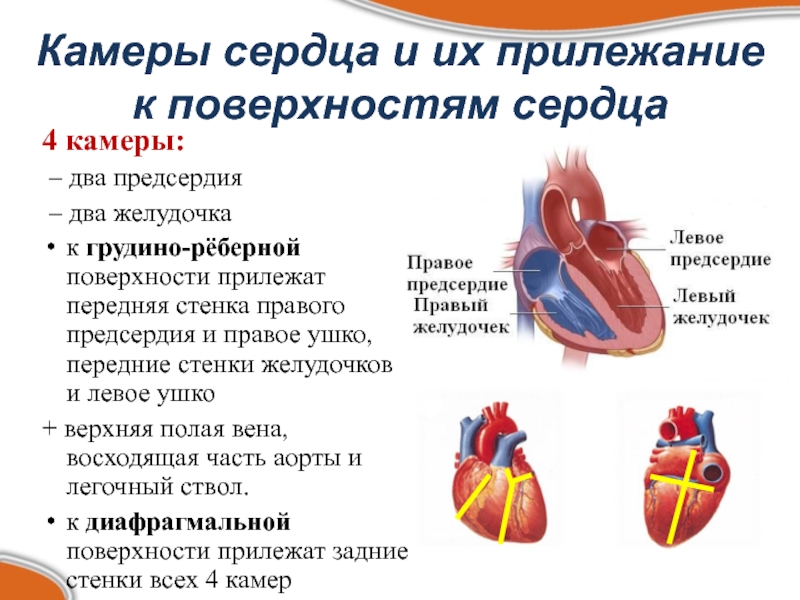 И если таких тренировок слишком много в неделю, то такая нагрузка также может привести к гипертрофии. Такая нагрузка происходит и у хоккеистов, и у единоборцев ударников (например при занятиях боксом).
И если таких тренировок слишком много в неделю, то такая нагрузка также может привести к гипертрофии. Такая нагрузка происходит и у хоккеистов, и у единоборцев ударников (например при занятиях боксом).
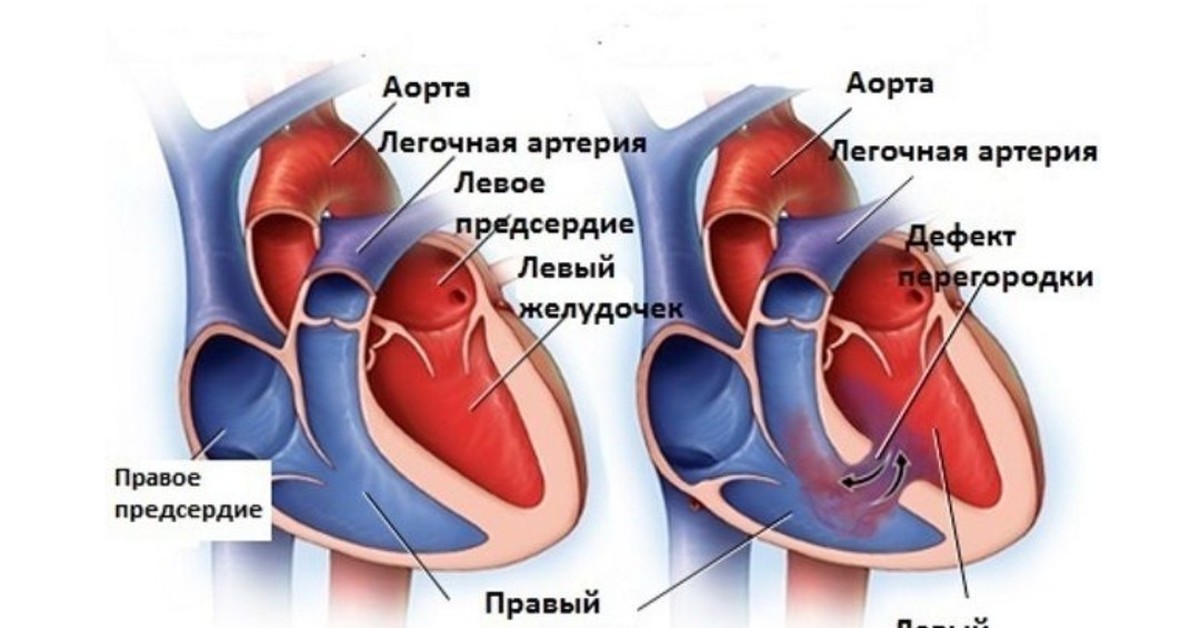 ru/
ru/





 ru /
ru /