ОГБУЗ Братская городская больница № 2
По наблюдениям врачей, сердечные заболевания активно молодеют, нередко можно встретить юношу или девушку с различными заболеваниями сердца. Что уже говорить о старшем поколении, для которых аритмия — это обычное дело. Но этим симптомом нельзя пренебрегать. Аритмия не только сигнализирует о серьезных сбоях в работе организма, она может привести к кратковременной или полной остановке сердца. Аритмия — это нарушения в работе сердечной мышцы. При аритмии сердце бьется по-разному, нет строгого ритма и определенной частоты. В норме здоровое сердце бьется в определенной последовательности, соблюдается временной интервал между ударами сердца. Если сердце бьется хаотично, значит, у вас аритмия.
Первая помощь при аритмии в домашних условиях
Приступы нестабильной работы сердца характеризуются внезапностью. Пациент может предъявлять жалобы на состояние общей слабости, тошноту, учащенное сердцебиение и головокружение.
При появлении первичных симптоматических проявлений необходимо вызвать бригаду скорой помощи. Снять приступ аритмии в домашних условиях поможет выполнение ряда поэтапных действий:
- помочь пострадавшему найти удобное для него положение — полусидя или лежа, в случае если у больного возникает выраженная одышка, ему разрешается полусидеть — в горизонтальном положении его состояние значительно ухудшиться;
- обеспечить приток свежего воздуха — открыть окна или поставить их на проветривание;
- снять мешающую одежду, расстегнуть воротник, ослабить галстук;
- попытаться уговорить больного принять одно из успокоительных средств — «Валокордин», «Корвалол», настойку корня валерианы или пустырника;
- попросить пострадавшего провести серию глубоких вдохов, а после паузы — медленных выдохов;
- параллельно постараться успокоить пациента — излишняя нервозность спровоцирует резкий выброс адреналина — гормона, отвечающего за ускорение сокращений сердечной мышцы;
- постараться вызвать у него рвоту — для облегчения общего самочувствия.

Как предотвратить приступы аритмии
Если вы пережили один приступ, не нужно ждать следующего — срочно обратитесь к врачу! Вам назначат диагностические мероприятия, которые помогут выявить причину аритмии. Зачастую это заболевания сердца, хотя иногда аритмия может быть вариантом нормы. Нарушение сердцебиения может возникнуть вследствие сильных переживаний, стрессов, страха, тревог. Такая аритмия обычно быстро проходит сама или на фоне приема легких успокоительных.
Кроме адекватного лечения поспособствовать профилактике приступов аритмии может изменение образа жизни. Нужно отказаться от алкоголя и сигарет — эти токсические яды ухудшают нормальную работу сердца. Важно убрать из жизни стрессы и сильные переживания. Улучшить работу сердца помогут умеренные физические нагрузки. Очень полезны прогулки на свежем воздухе.
Нередко приступ аритмии возникает вследствие дефицита таких витаминов, как кальций, магний, калий. Если вы не принимаете кардиопрепараты с их содержанием, нужно есть мед, свеклу, кукурузу, семечки, картофель, петрушку, капусту. В этих продуктах большое содержание витаминов для сердца. Очень важно исключить животные жиры и вообще, все жирные и соленые продукты, способствуют развитию атеросклероза и образованию тромбов. Если у вас частые приступы аритмии, следует отказаться от употребления кофе и шоколада — кофеин усиливает сердцебиение.
В этих продуктах большое содержание витаминов для сердца. Очень важно исключить животные жиры и вообще, все жирные и соленые продукты, способствуют развитию атеросклероза и образованию тромбов. Если у вас частые приступы аритмии, следует отказаться от употребления кофе и шоколада — кофеин усиливает сердцебиение.
Существует несколько способов лечения аритмии. Выбор метода осуществляет врач-кардиолог после тщательного изучения результатов пройденных исследований, но в первую очередь пациент должен обратиться к врачу-терапевту.
Нарушение ритма сердца: как распознать и лечить?
Сердце человека имеет проводящую систему, которая передает
электрические импульсы по всему органу, заставляя его сокращаться в
определенном ритме. Электрические сигналы возникают в группе клеток в правом
предсердии, называемой синусовым узлом. В норме в спокойном состоянии сердце в течение
минуты совершает от 60 до 100 сокращений, которые носят равномерный и ритмичный
характер.
Аритмия — нарушение ритма сердца, возникающее в случае, когда электрические импульсы, инициирующие сердечное сокращение, функционируют неправильно, заставляя сердце биться слишком быстро, или слишком медленно, или нерегулярно, неритмично.
Наиболее частыми причинами развития аритмии являются сердечно-сосудистые заболевания, высокое артериальное давление, сахарный диабет, курение, чрезмерное употребление алкоголя и кофеина, злоупотребление лекарственными препаратами, стресс.
Фибрилляция предсердий
Самой распространенной формой аритмии является фибрилляция предсердий. Фибрилляцией предсердий страдают около 1% населения земного шара. В России это около полутора миллиона человек. Данное заболевание характеризуется нерегулярным сокращением предсердий, которые хаотично передаются на желудочки сердца и вызывают следующие симптомы:
- ощущение учащенного неправильного сердцебиения;
- одышку;
- общую слабость и повышенную утомляемость;
- плохую переносимость физической активности;
- боль и дискомфорт в грудной клетке в области
сердца.

Также фибрилляция предсердий может проходить бессимптомно.
Виды лечения заболевания
Радиочастотная аблация — миниинвазивное
хирургическое лечение фибрилляции предсердий. Процедуру начинают с построения
электрической модели левого предсердия и определения локализации легочных вен,
которые являются основным источником фибрилляции предсердий. Во время вмешательства
через бедренную вену пациента в полость левого предсердия заводят катетер. Затем
выполняют электрическую изоляцию легочных вен при помощи нанесения катетером
радиочастотных повреждений. Процедура выполняется под местной анестезией и
занимает около двух часов.
Медикаментозная терапия — назначение специальных
препаратов для купирования приступов аритмии и предотвращения их возникновения.
В некоторых случаях фибрилляция предсердий может носить
постоянный характер, когда врач принимает решение не восстанавливать ритм в
силу тех или иных причин.
Брадиаритмия
Брадиаритмия — нарушение ритма сердца,характеризующееся частотой сокращений менее 60 в минуту. Основной причиной возникновения брадиаритмии является воспалительное или дегенеративное повреждение синусового узла (синдром слабости синусового узла). Синдромом слабости синусового узла в основном страдают пожилые пациенты (старше 60-70 лет), это связано с поражением миокарда в процессе старения. Выраженная брадикардия влияет на снабжение кровью головного мозга и других органов человека.
Симптомы брадиаритмии:
- ощущение замедления работы сердца;
- головокружение;
- потеря сознания;
- слабость и снижение физической активности;
- пульс менее 30-40 ударов в минуту.
Лечение брадиаритмии
Пациенту, страдающему брадиаритмией, показана имплантация электрокардиостимулятора
— искусственного водителя ритма. При нарушениях функционирования сердца прибор
посылает электрический разряд, стимулирующий сокращение сердечной мышцы. Имплантацию
электрокардиостимулятора выполняют в левую подключичную область. Проводят
электроды через прокол в подключичной вене к камерам сердца и фиксируют к
окружающим тканям. Замена кардиостимулятора требуется раз в 7-8 лет в связи с
разряжением батареи питания.
При нарушениях функционирования сердца прибор
посылает электрический разряд, стимулирующий сокращение сердечной мышцы. Имплантацию
электрокардиостимулятора выполняют в левую подключичную область. Проводят
электроды через прокол в подключичной вене к камерам сердца и фиксируют к
окружающим тканям. Замена кардиостимулятора требуется раз в 7-8 лет в связи с
разряжением батареи питания.
Фибрилляция желудочков
Фибрилляция желудочков — жизнеугрожающая форма нарушения ритма сердца, характеризующееся некоординированными, аритмичными, разрозненными сокращениями в отдельных группах мышечных волокон сердечных желудочков. Частота таких сокращений желудочков достигает 300 в минуту и приводит к сбою кровообращения и даже остановке сердца — внезапной сердечной смерти. Чаще всего возникает у людей, перенесших сердечный приступ или инфаркт миокарда.
Симптомы фибрилляции желудочков:
- потеря сознания;
- боль в груди;
- сильное сердцебиение;
- судорога;
- непроизвольное мочеиспускание;
- характерная картина клинической смерти.

Лечение фибрилляции желудочков
В случае приступа фибрилляции желудочков необходимо немедленно начать сердечно-легочную реанимацию. Важнейшая часть реанимационных мероприятий — дефибрилляция желудочков, которую проводят с помощью специальных устройств — электрических дефибрилляторов. Предотвратить смертельно опасное состояние может имплантация кардиовертера-дефибриллятора. При возникновении приступа фибрилляции желудочков аппарат распознает ситуацию и нанесет разряд дефибрилляции, позволяющий восстановить нормальные сердечные сокращения.
В Центре Мешалкина пациент может пройти диагностику
нарушений ритма сердца с использованием оборудования высокого класса и получить
профессиональную консультацию специалиста кардиолога-аритмолога. Центр обладает
полным набором компетенций в лечении пациентов с нарушениями ритма сердца:
высокопрофессиональным штатом специалистов, современным оснащением,
практической и научной базой, которые соответствуют европейским стандартам, что
обеспечивает максимальный результат диагностических и хирургических процедур.
Нарушения ритма сердца (аритмии) — Центр сердечно-сосудистой хирургии «American Hospital»
Какие бывают аритмии
Экстрасистолия
Мерцательная аритмия — самая частая аритмия
Обследование больного с аритмиями
Сердце – необычайно сложно работающий орган. Его задача – собрать кровь, притекающую к сердцу по венам и выбросить эту кровь в артерии так, чтобы все клетки организма получили свою долю питательных веществ и кислорода. Реагируя на увеличение потребности какого либо органа или всего организма в питании, оно увеличивает выброс крови в артерии.
Сердце состоит из четырех камер – двух предсердий и двух желудочков. В здоровом сердце вначале сокращаются предсердия, выбрасывая кровь, поступившую в них из вен. Кровь попадает в желудочки сердца. Сокращение желудочков (систола) выбрасывает кровь в артерии.
В правое предсердие кровь собирается из вен всего организма, затем она попадает в правый желудочек, оттуда выбрасывается в артерии легких. В легких кровь обогащается кислородом, отдает углекислый газ и собирается в легочные вены. Оттуда кровь попадает в левой предсердие, затем в левый желудочек, из него — в артерии организма.
В легких кровь обогащается кислородом, отдает углекислый газ и собирается в легочные вены. Оттуда кровь попадает в левой предсердие, затем в левый желудочек, из него — в артерии организма.
Согласованность работы сердца обеспечивается специальной проводящей системой сердца. Это специализированные клетки, которые вырабатывают и проводят электрические импульсы, руководящие согласованным сокращением мышцы сердца.
Импульс, запускающий сокращение сердца, вырабатывается в правом предсердии, в так называемом синусовом узле (водителе ритма). Именно этот узел ответственен за то, что сердце сокращается с частотой 60-90 ударов в минуту. Затем сигнал распространяется на остальные предсердия, вызывая их сокращение, потом на желудочки.
Нарушения в этой системе и приводят к нарушениям ритма сердца (аритмиям).
Какие бывают аритмии
Сокращения сердца следуют друг за другом через равные промежутки времени.. Если такая последовательность нарушена, говорят, что у больного аритмия. В зависимости от того, в каком месте возникают нарушения, все аритмии делят на предсердные (или суправентрикулярные) и желудочковые.
В зависимости от того, в каком месте возникают нарушения, все аритмии делят на предсердные (или суправентрикулярные) и желудочковые.
Аритмия – не самостоятельное заболевание, а признак (симптом) какой-либо болезни. Поэтому, возникновение аритмии требует обязательного обследования у специалиста кардиолога.
Наличие аритмии пациент может обнаружить у себя сам. Для этого, надо научиться находить и считать пульс.
Если частота пульса превышает 90 ударов в минуту, говорят о тахикардии. Частота сердечных сокращений может увеличиваться при физической или эмоциональной нагрузке (это нормальная реакция здорового сердца).
Повышение температуры тела вызывает тахикардию. Считается, что увеличение температуры тела на 1 градус приводит к увеличению частоты сердечных сокращений на 10 ударов.
Тахикардия может быть признаком очень многих болезней, но может быть и вариантом нормы.
Некоторые виды тахикардии требуют специального антиаритмического лечения.
Если частота пульса меньше 60 ударов в минуту, говорят о брадикардии.
Брадикардия может быть у абсолютно здоровых людей. Она, как правило, отмечается у спортсменов.
Умеренная брадикардия создает благоприятные условия для кровоснабжения мышцы сердца. Это связано с тем, что кровь к ней может поступить только тогда, когда она находится в состоянии расслабления (т.е. между сокращениями). Чем чаще ритм, тем больше крови необходимо для восполнения энергетических затрат сердечной мышцы, а период расслабления, при этом все короче. Поэтому, некоторые лекарства (например атенолол или анаприлин), способные урежать ритм (удлинять период расслабления) улучшают кровоснабжение сердечной мышцы.
Если брадикардия появилась внезапно, если урежение ритма сопровождается головокружением, или потерей сознания – немедленно обратитесь к врачу.
Посоветоваться с врачом надо и если частота пульса менее 50 в минуту, а других неблагоприятных признаков нет.
При некоторых формах брадикардии приходится вживлять специальный прибор – кардиостимулятор. Этот прибор берет на себя управление ритмом сердца в том случае, когда собственный водитель ритма (синусовый узел) не справляется со своей задачей.
Экстрасистолия
Если в правильный ритм сердечных сокращений вплетается преждевременное сокращение, говорят об экстрасистолии.
По тому, месту, из которого исходит электрический импульс, приведший к преждевременному сокращению, все экстрасистолы делят на предсердные и желудочковые.
Даже у абсолютно здорового человека несколько раз в сутки могут наблюдаться экстрасистолы. Однако, их появление – повод для обращения к врачу-кардиологу. Как и все аритмии, экстрасистолия – не самостоятельное заболевание, а лишь признак какой-либо болезни. Именно на поиск причины аритмии и будет направлено обследование.
Мерцательная аритмия – самая частая аритмия
Что такое мерцательная аритмия
Мерцательная аритмия – разновидность нарушений ритма, при которой из согласованной работы сердца выключаются предсердия. Электрический импульс с большой частотой бегает по предсердиям, вызывая хаотическое сокращение мышечных волокон (фибрилляцию). Поэтому, мерцательную аритмию еще иногда называют фибрилляцией предсердий. Некоторые импульсы прорываются к желудочкам, сокращение которых происходит из –за этого в неправильном, нерегулярном ритме. Отсутствие правильного ритма и есть основной признак мерцательной аритмии.
Электрический импульс с большой частотой бегает по предсердиям, вызывая хаотическое сокращение мышечных волокон (фибрилляцию). Поэтому, мерцательную аритмию еще иногда называют фибрилляцией предсердий. Некоторые импульсы прорываются к желудочкам, сокращение которых происходит из –за этого в неправильном, нерегулярном ритме. Отсутствие правильного ритма и есть основной признак мерцательной аритмии.
Крайне редко не удается выявить причину мерцательной аритмии, тогда говорят об идиопатической ее форме. Чаще всего мерцательная аритмия – признак порока сердца, ишемической болезни сердца, артериальной гипертонии и т.д. Не только сердечно-сосудистые заболевания могут приводить к мерцательной аритмии. Среди частых причин – болезни щитовидной железы, легких, острые и хронические отравления (например, алкоголем) и многие другие заболевания.
Важно, что для успеха в лечении мерцательной аритмии необходимо не только правильное назначение специальных антиаритмических препаратов, но и коррекция ее причины.
Проявления (симптомы) мерцательной аритмии
Самым частым проявлением мерцательной аритмии является ощущение сердцебиения. Оно связано с тем, что средний ритм желудочков при мерцательной аритмии обычно учащается и может доходить до 130-150 ударов в минуту. Часто ощущаются перебои в работе сердца, иногда резкое чувство нехватки воздуха, болевые ощущения в области сердца, головокружение. Примерно 1 из 10 больных вообще не ощущает появление мерцательной аритмии.
Виды мерцательной аритмии
Длительно существующую мерцательную аритмию называют постоянной. Если она возникает приступообразно говорят о пароксизмальной форме.
Мерцательная аритмия с высокой частотой сердечных сокращений называется тахисистолической, с нормальной частотой – нормосистолической и с низкой частотой – брадисистолической формой.
Надо ли лечить мерцательную аритмию
По разным оценкам от 1,5 до 5% человечества страдает этим видом аритмии. Это самый частый вид аритмии, требующей лечения. Появление мерцательной аритмии (если ее не лечить) существенно (в 5-7 раз) увеличивает риск инсульта, тромбоэмболии легочной артерии, почечной недостаточности. Возрастает и вероятность развития сердечной недостаточности. Дополнительные факторы, такие как возраст, наличие тяжелых сопутствующих заболеваний еще более увеличивает риск инсульта и сердечной недостаточности у больных с мерцательной аритмией.
Это самый частый вид аритмии, требующей лечения. Появление мерцательной аритмии (если ее не лечить) существенно (в 5-7 раз) увеличивает риск инсульта, тромбоэмболии легочной артерии, почечной недостаточности. Возрастает и вероятность развития сердечной недостаточности. Дополнительные факторы, такие как возраст, наличие тяжелых сопутствующих заболеваний еще более увеличивает риск инсульта и сердечной недостаточности у больных с мерцательной аритмией.
Поэтому, мерцательную аритмию надо лечить обязательно.
Восстановление правильного ритма сердца
Целью лечения у больного, страдающего мерцательной аритмией является, при возможности, восстановление синусового (правильного) ритма сердца и последующее его поддержание.
Имеется несколько способов, позволяющих восстановить правильный ритм. Первый – самый простой – может попробовать на себе сам больной. Метод основан на возможности стимуляции вагуса – нерва, замедляющего ритм сердца. Необходимо сделать глубокий вдох. Затем крепко зажать нос и рот, и попробовать выдохнуть с усилием. Этим способом можно прекращать и другие приступы сердцебиения. К сожалению, этот метод помогает далеко не всем больным.
Затем крепко зажать нос и рот, и попробовать выдохнуть с усилием. Этим способом можно прекращать и другие приступы сердцебиения. К сожалению, этот метод помогает далеко не всем больным.
Наиболее распространенным является восстановление ритма сердца с помощью лекарственных препаратов. Эти лекарства называются антиаритмическими. Как правило, лекарства вводят внутривенно. Однако, в некоторых случаях, больной сам может принять подобранное ранее лекарство, которое у него прекращает приступ мерцательной аритмии. К сожалению, не существует специальных признаков, позволяющих определить, какое из лекарств окажется более эффективным. На практике приходится перебирать несколько лекарств, прежде чем подобрать препарат, более всего подходящий больному.
В некоторых случаях, когда приступ мерцательной аритмии не поддается лечению лекарствами, если он существует уже длительное время, имеется непосредственная угроза для жизни больного, для восстановления ритма применяют так называемую электрическую кардиоверсию. Больной на короткое время (1-2 мин) погружается в сон, затем специальным синхронизированным (т.е. наносимым в определенную фазу сердечного цикла) разрядом электрического тока ритм сердца восстанавливается. Метод имеет несколько недостатков – необходимость погружать больного в сон, необходимость специального оборудования для проведения процедуры. Кроме того, эта процедура должна проводиться в больнице, в которой работает высококвалифицированный персонал. Но есть и значительные преимущества. Так, ритм восстанавливается почти во всех случаях (в отличие от лекарств, восстанавливающих ритм лишь в 60- 80%). Этот способ наиболее безопасен, так как любое лекарство имеет побочные эффекты. Если они появились, то нужно время, чтобы лекарство ушло из крови. Учитывая эти преимущества были созданы специальные вшиваемые под кожу аппараты — кардиовертеры, которые улавливают мерцательную аритмию и прекращают ее. Однако широко пока эти аппараты не применяются.
Больной на короткое время (1-2 мин) погружается в сон, затем специальным синхронизированным (т.е. наносимым в определенную фазу сердечного цикла) разрядом электрического тока ритм сердца восстанавливается. Метод имеет несколько недостатков – необходимость погружать больного в сон, необходимость специального оборудования для проведения процедуры. Кроме того, эта процедура должна проводиться в больнице, в которой работает высококвалифицированный персонал. Но есть и значительные преимущества. Так, ритм восстанавливается почти во всех случаях (в отличие от лекарств, восстанавливающих ритм лишь в 60- 80%). Этот способ наиболее безопасен, так как любое лекарство имеет побочные эффекты. Если они появились, то нужно время, чтобы лекарство ушло из крови. Учитывая эти преимущества были созданы специальные вшиваемые под кожу аппараты — кардиовертеры, которые улавливают мерцательную аритмию и прекращают ее. Однако широко пока эти аппараты не применяются.
После восстановления ритма необходимо его поддерживать. Требуется проведение лечения заболевания, которое привело к мерцательной аритмии, устранение факторов, провоцирующих приступ. Если приступы редкие, то иногда от специальной антиаритмической терапии воздерживаются. Однако чаще всего приходится принимать лекарство, предотвращающее развитие приступа.
Требуется проведение лечения заболевания, которое привело к мерцательной аритмии, устранение факторов, провоцирующих приступ. Если приступы редкие, то иногда от специальной антиаритмической терапии воздерживаются. Однако чаще всего приходится принимать лекарство, предотвращающее развитие приступа.
Иногда, при часто возникающих, тяжело переносимых больным приступах приходится применять хирургическое лечение.
Поддержание нормальной частоты сердцебиения при невозможности восстановления ритма
В некоторых случаях приходится отказаться от восстановления нормального ритма. Обычно в этом случае у больного имеется так называемая постоянная форма мерцательной аритмии. Основными лечебным мероприятием является поддержание нормальной частоты сердечных сокращений и профилактика осложнений.
Профилактика осложнений мерцательной аритмии
Поскольку основными осложнениями мерцательной аритмии являются инсульт и сердечная недостаточность, то их профилактика так же должна проводиться у больного с мерцательной аритмией. Способ такой профилактики выбирает Ваш врач.
Способ такой профилактики выбирает Ваш врач.
Рекомендации больному с мерцательной аритмией
Постарайтесь выяснить и сказать Вашему врачу, что предшествует очередному приступу мерцательной аритмии. Это может быть необычна физическая нагрузка, повышение артериального давления, прием каких-либо лекарств, прием алкоголя, обострение заболевания легких, и т.д.
Научитесь считать пульс (или попросите Вашего врача научить Вас) и распознавать – есть ли у Вас мерцательная аритмия или ритм сердца правильный. Сегодня появилась возможность регистрировать и передавать по телефону электрокардиограмму своему лечащему врачу – спросите у него по поводу такой возможности
Если приступ не прошел самостоятельно в течение 2-3 часов, не прошел от приема обычных лекарств, вызывает неприятные ощущения, боли, одышку – обращайтесь к врачу. Чем раньше от момента начала приступ начать его лечить – тем проще восстанавливается правильный ритм.
Обязательно имейте при себе последнюю (или несколько последних) электрокардиограмму. Они могут понадобиться для сравнения в экстренном случае.
Они могут понадобиться для сравнения в экстренном случае.
Не надейтесь на свою память, имейте при себе листок с названием и дозировкой принимаемых Вами препаратов. Это может оказаться очень важным, если Вам будут вводить новое лекарство, поскольку многие вещества взаимодействуют друг с другом.
Если Вы принимаете лекарства, называемые антикоагулянтами, предотвращающие инсульт и тромбоэмболию – не забывайте консультироваться с врачом, если:
появились признаки кровоточивости (носовые кровотечения, появление крови на деснах при прикусывании, стали появляться синяки)
если Вы стали принимать новые лекарства или изменили дозировки принимаемых ранее лекарств
если поменялась диета (например, начался новый сезон)
если Вы простудились, если у Вас расстройство желудка, или любое новое заболевание. Если Вам планируется какая либо операция, или удаление зуба – предупредите Вашего врача, что вы принимаете эти лекарства.
Обследование больного с аритмиями
Для того, чтобы правильно лечить аритмию, необходимо пройти специальное обследование. Оно состоит из двух частей. Первая – выявление самой аритмии, условий ее возникновения и прекращения. Вторая – поиск заболевания, приведшего к аритмии.
Для выявления аритмии ее надо зарегистрировать. Для этого записывают электрокардиограмму. Далеко не всегда на обычной ЭКГ выявляется искомая аритмия. Поэтому, следующим этапом регистрируют электрокардиограмму в течение длительного периода времени (обычно сутки), затем, с помощью специального компьютера запись расшифровывается. Этот метод обследования носит название суточного мониторирования ЭКГ по Холтеру.
В некоторых клиниках больным выдают на дом специальные устройства, позволяющие передавать ЭКГ при необходимости своему врачу. Этот способ так же позволяет зафиксировать редкие нарушения ритма.
Часто физическая нагрузка провоцирует аритмии, поэтому для измерения уровня допустимой физической активности и оценки профилактического действия антиаритмических лекарств иногда применяют пробу с физической нагрузкой.
Аритмии могут передаваться по наследству. Самым грозным проявлением наследственной патологии (так называемых каналопатий) является внезапная сердечная смерть. Поскольку в большом числе случаев уже известы генетические варианты заболевания, генетическое тестирование позволяет не только выявить угрозу внезапной смерти у больного, но и найти его родственников, у которых также возможно развитие смертельно опасного нарушения ритма сердца.
Врачи скорой помощи спасли строителя с приступом тяжелой аритмии
В один из осенних дней бригада рабочих ремонтировала здание. Помещение располагалось рядом с подстанцией № 45 московской скорой помощи. Внезапно один из рабочих почувствовал себя плохо, потерял сознание и упал на асфальт. У мужчины начались судороги.
Сотрудники подстанции скорой помощи № 45, заметив происходящее, оперативно подбежали к строителю и зафиксировали у него остановку дыхания. Фельдшеры незамедлительно связались с диспетчером подстанции. В ту же минуту на место происшествия была направлена реанимационная бригада скорой помощи.
В ту же минуту на место происшествия была направлена реанимационная бригада скорой помощи.
Медицинские работники продолжили проводить расширенную сердечно-легочную реанимацию. Сделав первичный электрокардиомониторинг дефибриллятором, фельдшеры выявили у больного тяжелейшую аритмию. Состояние мужчины было крайне тяжелым. «Он был фактически в состоянии клинической смерти», — вспоминают сотрудники скорой помощи.
Врачи незамедлительно провели дефибрилляцию, интубацию трахеи, начали делать ИВЛ с применением 100% кислорода. При повторном нарушении сердечного ритма фибрилляция желудочков продолжилась — нанесли повторный разряд.
Еще через две минуты сердце удалось «завести», появилось самостоятельное дыхание. В удовлетворительном состоянии мужчину эвакуировали в НИИ скорой помощи им. Н.В. Склифосовского, где он продолжил лечение.
Недавно пациент был выписан из стационара после успешного прохождения курса лечения. Благодаря оперативной и высококвалифицированной помощи медицинских работников подстанции № 45 сейчас мужчина чувствует себя хорошо. Он быстро поправился и вернулся к своей трудовой деятельности.
Он быстро поправился и вернулся к своей трудовой деятельности.
Станция скорой и неотложной помощи имени А.С. Пучкова — это крупнейшая в городе медицинская организация. В ее состав входят 60 подстанций и 107 постов, из которых 20 постов на крупных автомагистралях, 10 – на МКАД, и 77 – на территории стационаров и поликлинических медицинских организаций. На станции скорой и неотложной медицинской помощи им. А.С. Пучкова работают 2,5 тысячи врачей, 8,4 тысячи специалистов со средним медицинским образованием.
Аритмия сердца – что это такое, и как лечить? Запишитесь на прием к кардиологу Клиники МЕДСИ
Оглавление
Аритмия сердца – патология, связанная с нарушением ритма, частоты и последовательности сердечных сокращений. Заболевание может стать следствием как болезней непосредственно сердца, так и нарушений в работе других органов и систем. Сбои в работе сердца очень опасны, так как могут стать причиной как серьезных проблем со здоровьем, так и смерти пациента. Именно поэтому лечение аритмии нужно начинать как можно раньше, при возникновении первого же приступа. Не следует думать, что он единичен и больше никогда не повторится!
Именно поэтому лечение аритмии нужно начинать как можно раньше, при возникновении первого же приступа. Не следует думать, что он единичен и больше никогда не повторится!
Причины
К основным причинам аритмии сердца относят функциональные нарушения регуляции и анатомические изменения. Очень часто нарушения ритма являются признаком заболевания.
Аритмия может быть спровоцирована:
- Ишемической болезнью сердца
- Травмами
- Хирургическими вмешательствами
- Пороками сердца
- Миокардитом и др.
Выделяют и сторонние (несердечные) факторы, которые способны вызвать возникновение нарушений ритма.
К ним относят:
- Пристрастие к напиткам и продуктам, содержащим большие дозы кофеина
- Увлечение энергетическими напитками
- Чрезмерное употребление алкоголя
- Частое курение
- Стрессы
- Нарушения обменных процессов
- Грибковые инфекции
- Чрезмерные физические нагрузки
- Инфекции
- Климакс
- Патологии головного мозга
В большинстве случаев причины аритмии сердца быстро устанавливаются, что позволяет незамедлительно приступить к лечению. В некоторых ситуациях выявить факторы, способствующие развитию патологии, невозможно. Такие состояния называют идиопатическими.
В некоторых ситуациях выявить факторы, способствующие развитию патологии, невозможно. Такие состояния называют идиопатическими.
Классификация
Сегодня специалистами выделено несколько видов аритмий:
- Синусовая тахикардия. При такой патологии частота сердечных сокращений составляет более 90 ударов в минуту. Пациент испытывает неприятные ощущения, он буквально чувствует, как сильно бьется его сердце. Некоторые называют такое состояние «сердце выпрыгивает из груди»
- Синусовая аритмия. При такой патологии сердечные сокращения чередуются неправильно. Обычно данная форма заболевания диагностируется у детей и подростков
- Синусовая брадикардия. Данная патология характеризуется частотой пульса менее 55 ударов в минуту и может возникать даже у абсолютно здоровых людей во сне или состоянии покоя
- Мерцательная аритмия. Для такой патологии характерен правильный ритм с сильно учащенным (до 240 ударов в минуту) сердцебиением.
 Пациенты страдают от слабости, повышенного потоотделения. Некоторые больные при приступе впадают в предобморочное состояние
Пациенты страдают от слабости, повышенного потоотделения. Некоторые больные при приступе впадают в предобморочное состояние - Пароксизмальная тахикардия. При данной патологии учащается (до 140-220 ударов в минуту) частота сердечных сокращений. Приступ внезапно начинается и так же быстро заканчивается
- Экстрасистолия. Для данной патологии характерны преждевременные сокращения сердца. Пациент во время приступа ощущает замирания или толчки сердечной мышцы
Симптомы
Симптомы аритмии во многом зависят от ее вида и определяются ритмом и частотой сердечных сокращений.
К основным признакам патологического состояния относят:
- Ощущение перебоев в работе сердца
- Усиленное сердцебиение
- Слабость
- Головокружение
В некоторых случаях приступы сопровождаются удушьем, обмороками и общим дискомфортным состоянием.
Важно! В некоторых случаях диагностируются «немые» аритмии.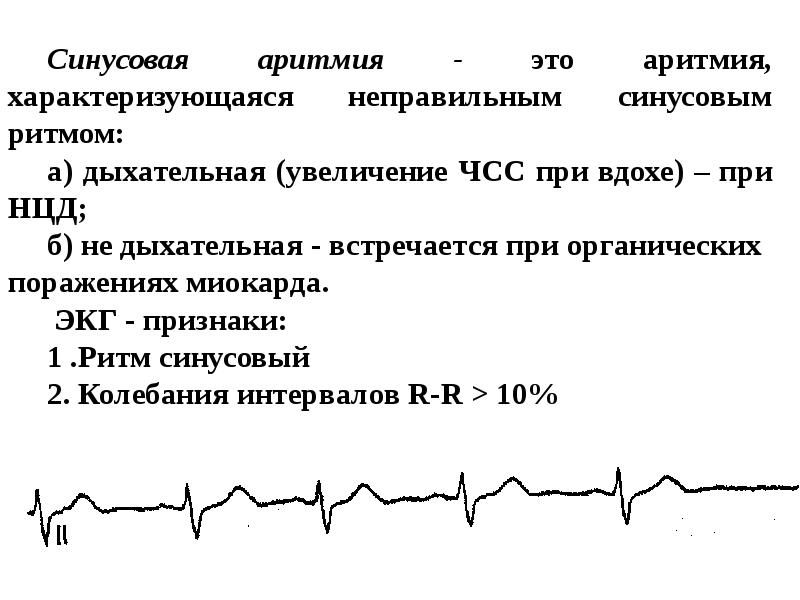 При такой патологии пациент не испытывает никаких симптомов. Заболевание обнаруживается случайно, обычно при прохождении ЭКГ во время диспансеризации или диагностике других патологических состояний.
При такой патологии пациент не испытывает никаких симптомов. Заболевание обнаруживается случайно, обычно при прохождении ЭКГ во время диспансеризации или диагностике других патологических состояний.
Аритмия при беременности
Беременность – особое состояние организма, для которого характерны различные изменения в работе как отдельных органов, так и целых систем. Во время вынашивания ребенка женщина может столкнуться и с нарушениями сердечного ритма. Почти у 20 % беременных, например, возникают тахикардия и экстрасистолия. При этом нельзя говорить о патологиях сердца.
Если вы страдаете от заболевания, но все же хотите стать матерью, следует:
- Неукоснительно соблюдать все рекомендации врача
- Соблюдать режим отдыха и работы
- Принимать все выписанные лекарственные препараты
- Своевременно проходить терапию в стационаре
Роды у женщин с аритмией обычно проходят в специализированных отделениях, где при сердечных патологиях возможно оказание немедленной помощи.
Диагностика
Диагностика аритмии сердца, как и лечение, всегда проводится комплексно.
Обследование включает:
- Прослушивание на первом приеме
- Прохождение ЭКГ
- Сдачу анализов крови и мочи
Первичное обследование позволяет определить ритм сердца, последовательность и частоту сердечных сокращений, общее состояние здоровья пациентки, наличие факторов, которые могли спровоцировать развитие патологического состояния.
Если аритмия возникает спонтанно и не зависит от активности и времени суток, проводят мониторинг по Холтеру. Данная методика заключается в круглосуточном регистрировании биения сердца при помощи специального оборудования. Также проводятся исследования под нагрузкой (на беговой дорожке или другом тренажере).
Для уточнения диагноза и выявления причин патологии могут проводиться и другие исследования.
К ним относят:
- УЗИ сердца
- Допплерографию сосудов
- Эхокардиографию и др.

При необходимости пациента направляют на консультацию к другим специалистам (эндокринологу, гинекологу и др.).
Лечение
Лечение аритмии сердца всегда проводится в соответствии с:
- Причиной патологии
- Формой нарушения ритма
- Общим состоянием пациента
- Выявленными сопутствующими патологиями
В некоторых случаях очень важно провести коррекцию основного заболевания. Только после этого можно осуществлять непосредственно терапию.
Медикаментозное лечение аритмии сердца
Терапия проводится с применением таких препаратов, как:
- Блокаторы кальциевых и натриевых каналов
- Бета-блокаторы
- Витаминные комплексы
- Средства для улучшения работы всей сердечно-сосудистой системы
Важно! Строго запрещено предпринимать самостоятельные попытки терапии! Аритмия, лечение которой проводится в домашних условиях, может спровоцировать серьезные осложнения и даже стать причиной смерти пациента.
Сердечная аритмия: лечение путем проведения хирургического вмешательства
Операции проводятся в случаях, когда медикаментозные методики не дают желаемого результата, и при выраженных изменениях в работе сердца.
Сегодня могут проводиться:
- Электрокардиостимуляция, подразумевающая воздействие на сердечную мышцу электрическим током
- Имплантация специального устройства для регуляции сердечного ритма
- Катетерная абляция, при которой прижигаются источники ложных импульсов и нормализуется сердцебиение
Важно! Лечение аритмии сердца вне зависимости от причин проводится только врачом-кардиологом. Даже стандартные препараты нередко подбираются под контролем специалиста. В тяжелых случаях подбор лекарственных средств осуществляется в условиях стационара. Состояние пациента постоянно контролируется, регулярно проводятся многочисленные обследования. Это позволяет предупредить ухудшение самочувствия и возникновение осложнений, существенно сокращает риск смерти пациента.
Последствия
Любая аритмия может осложняться такими патологическими состояниями, как трепетание желудочков и фибрилляция. Данные состояния по тяжести приравниваются к остановке кровообращения и могут привести к гибели пациента. В первые же секунды приступа развиваются слабость, больной испытывает головокружение. Затем он теряет сознание, возникают судороги. При приступе прекращается дыхание, а пульс и артериальное давление не фиксируются. Наступает клиническая смерть. Если не провести реанимационные действия, пациент умрет.
Особенно опасны осложнения аритмии для пациентов с хронической недостаточностью кровообращения. При приступе у больного возникает одышка и может развиться отек легких.
Нередко встречаются и тромбоэмболические осложнения, связанные с закупориванием важных артерий. Такие состояния приводят к мозговому инсульту.
Профилактика
Для профилактики аритмии необходимо:
- Регулярно выполнять утреннюю зарядку или простые комплексы упражнений в течение дня
- Придерживаться правильного рациона питания.
 Важно насыщать организм всем комплексом питательных веществ, питаться полноценно и разнообразно. При этом следует отказаться от жареной, соленой и копченой пищи, которая дает дополнительную нагрузку на организм
Важно насыщать организм всем комплексом питательных веществ, питаться полноценно и разнообразно. При этом следует отказаться от жареной, соленой и копченой пищи, которая дает дополнительную нагрузку на организм - Поддерживать нормальный вес
- Следить за уровнем артериального давления
- Отказаться от вредных привычек
- Отслеживать уровень сахара
- Вести спокойный образ жизни, избегая стрессов
- Соблюдать режим работы и отдыха
Очень важно регулярно обращаться к врачу и проходить хотя бы минимальное обследование, позволяющее определить общее состояние организма и имеющиеся факторы риска развития патологических моментов.
При появлении первых признаков аритмии нужно записаться на прием к кардиологу.
Прогноз
Аритмии, не связанные с органическими сердечными патологиями, не являются угрозой для здоровья и жизни пациента. Прогноз по ним всегда является благоприятным. Пациент может жить с такой формой заболевания, зачастую даже не замечая его (если придерживается всех рекомендаций врача). Мерцательная же аритмия и ряд других форм опасны тем, что могут спровоцировать тяжелые патологии, в числе которых не только сердечная недостаточность, но и инсульт. Непосредственную угрозу для жизни представляют трепетания предсердий и фибрилляция желудочков. Прогноз по таким патологиям самый неблагоприятный. В многочисленных случаях без должного контроля со стороны врача пациент умирает.
Пациент может жить с такой формой заболевания, зачастую даже не замечая его (если придерживается всех рекомендаций врача). Мерцательная же аритмия и ряд других форм опасны тем, что могут спровоцировать тяжелые патологии, в числе которых не только сердечная недостаточность, но и инсульт. Непосредственную угрозу для жизни представляют трепетания предсердий и фибрилляция желудочков. Прогноз по таким патологиям самый неблагоприятный. В многочисленных случаях без должного контроля со стороны врача пациент умирает.
Преимущества лечения в МЕДСИ
- Квалифицированные специалисты. Наши врачи (не только кардиологи) регулярно проходят обучение и изучают новые способы терапии аритмий
- Возможности для быстрого проведения диагностики. У нас есть собственная лаборатория, в которой результаты анализов можно получить в режиме CITO (срочно). Также мы располагаем современным оборудованием для инструментальной диагностики
- Возможности для медикаментозной терапии и проведения оперативных вмешательств.
 Наши специалисты готовы подобрать средства для стабилизации работы сердца, позволяющие избежать рецидивов заболевания и осложнений. Также наши клиники располагают операционными для выполнения эндоваскулярных вмешательств и установки кардиостимуляторов и дефибрилляторов
Наши специалисты готовы подобрать средства для стабилизации работы сердца, позволяющие избежать рецидивов заболевания и осложнений. Также наши клиники располагают операционными для выполнения эндоваскулярных вмешательств и установки кардиостимуляторов и дефибрилляторов - Использование только проверенных методик и препаратов. Лечение аритмии в Москве в наших клиниках проводится с применением средств, которые соответствуют мировым стандартам и доказали свою эффективность
- Внимательное отношение ко всем пациентам
- Индивидуальный подход
- Комфортная атмосфера в клиниках
Чтобы записаться на прием к врачу-кардиологу, достаточно позвонить по номеру +7 (495) 7-800-500. Мы запишем вас к специалисту на удобное время. Вам не придется ждать в очереди!
Аритмия сердца: симптомы и причины
Замирает, бьётся чаще или реже нормы… Всё это — о сердце, точнее — о нарушениях его ритма.
Эту тему мы обсуждаем сегодня с врачом-терапевтом «Клиника Эксперт Курск» Епишевой Галиной Петровной.
— Галина Петровна, что такое аритмия сердца?
Аритмия — это нарушение сердечного ритма. При этом изменяются частота, ритмичность и последовательность сокращений отделов сердца.
«Боль в груди всегда настораживает. Как правило, первое, о чем думает человек — сердце». Цитата из материала «Боль в груди: что это – сердце или нервы?»
— Что происходит с сердцем человека при приступе аритмии?
В сердце имеется так называемый синусовый узел. В норме он генерирует импульсы, которые по проводящим путям идут к предсердиям и далее — к желудочкам. При этом эти отделы сокращаются.
При аритмии не все вырабатываемые импульсы приводят к сокращению, или же один сигнал вызывает не одно, а больше сокращений.
— Аритмия – это симптом или отдельное кардиологическое заболевание?
Это болезнь сердечно-сосудистой системы.
— У кого чаще бывает аритмия – у мужчин или женщин?
У мужчин, и к тому же возникает у них раньше. Этому, среди прочего, способствуют такие факторы риска, как, например, ожирение, курение. Аритмия может возникать и на фоне воспалительных процессов в сердце, ишемической болезни сердца.
Этому, среди прочего, способствуют такие факторы риска, как, например, ожирение, курение. Аритмия может возникать и на фоне воспалительных процессов в сердце, ишемической болезни сердца.
«Отмечается «омоложение» ишемической болезни сердца. Я наблюдала инфаркт миокарда у 26-летнего мужчины». Цитата из интервью врача-кардиолог «Клиника Эксперт Воронеж» Ангелины Анатольевны Калининой
— Какой возраст наиболее уязвим для аритмии?
У мужчин — начиная примерно с 37-ми, а у женщин — с 50-ти лет и старше. Но аритмии встречаются также у детей и подростков.
— По каким признакам можно понять, что это, вероятно, аритмия. Как она проявляется?
Возможно появление разных симптомов. Среди основных:
— учащённое сердцебиение;
— перебои в работе сердца;
— чувство «замирания» сердца;
— одышка, удушье;
— боли в области сердца;
— головокружения;
— общая слабость;
— обмороки;
— кардиогенный шок.
Для каждой разновидности аритмии характерны свои признаки. Например, при синусовой тахикардии пульс более 100 ударов в минуту; сердцебиение, чувство страха, нехватки воздуха и т.д.
При брадикардии пульс меньше 50 ударов в минуту. Может отмечаться потемнение в глазах, чувство нехватки воздуха, головокружения, кратковременные потери сознания.
Читайте материал по теме: Каким должен быть пульс у взрослого: норма и патология
При так называемой пароксизмальной тахикардии могут быть приступы сердцебиения с внезапным началом и окончанием.
— Какой бывает аритмия? Расскажите о её видах
Общепринятой классификации нет. Назову некоторые основные виды аритмий согласно одной из них:
— блокады сердца;
— желудочковая экстрасистолия;
— мерцание предсердий;
— пароксизмальная тахикардия;
— желудочковая тахикардия;
— мерцание желудочков;
— удлинённый интервал QT;
— брадиаритмия;
— нарушение функции синусового узла
и ряд других.
— Галина Петровна, давайте подробнее остановимся на мерцательной аритмии. В чём её опасность?
Это разновидность так называемой наджелудочковой аритмии. При ней отмечается хаотичная активность предсердий. Частота импульсов может доходить до 350-700 ударов в минуту.
Основная её опасность — в возможности внезапной остановки сердца. Поэтому пациентов с впервые возникшей мерцательной аритмией немедленно госпитализируют.
ПАЦИЕНТОВ С ВПЕРВЫЕ ВОЗНИКШЕЙ МЕРЦАТЕЛЬНОЙ
АРИТМИЕЙ НЕМЕДЛЕННО ГОСПИТАЛИЗИРУЮТ
Помимо этого, она опасна вероятностью образования тромбов, возникновения сердечной недостаточности. Есть риск появления ишемии мозга, стенокардии, инфаркта миокарда, кардиогенного шока, гангрены нижних конечностей и др.
— Почему возникает аритмия? Назовите основные причины
Ведущими причинами её возникновения могут быть заболевания сердечно-сосудистой системы: ишемическая болезнь сердца, пороки сердца, миокардиты, инфаркт миокарда, гипертоническая болезнь, операции на сердце.
Также аритмия может возникать из-за вредных привычек (курение, употребление спиртных напитков), стрессов, депрессий, увлечения энергетическим и кофеин-содержащими напитками, переутомления, простудного заболевания, избыточных физических нагрузок, инфекционных процессов, нарушения работы щитовидной железы, климакса у женщин, патологий головного мозга, нарушений водно-солевого обмена, интоксикаций (в том числе медикаментозных), расстройства функций вегетативной нервной системы.
«Что может быть общего между спринтером, который только что пробежал стометровку, пациентом с гипертиреозом, и человеком, выпившим несколько чашек крепкого кофе?». Цитата из материала «Сердце, почему тебе не хочется покоя? От чего бывает тахикардия?»
— К врачу какой специальности необходимо обратиться при симптомах аритмии?
К кардиологу или аритмологу.
— Можно ли вылечить аритмию? Она успешно поддаётся терапии?
На вопрос о том, лечится ли аритмия или нет, можно ответить «да». Но обязательное условие — устранение причины её развития. Это будет способствовать восстановлению сократительной функции сердечной мышцы и предупреждению развития рецидива.
НА ВОПРОС О ТОМ, ЛЕЧИТСЯ ЛИ АРИТМИЯ
ИЛИ НЕТ. МОЖНО ОТВЕТИТЬ «ДА»
Если медикаментозная терапия не даёт должного эффекта, выполняются некоторые операции, направленные на коррекцию сердечного ритма.
Нужно помнить, что аритмии нельзя игнорировать, так как они могут быть опасны для здоровья и жизни. Поэтому при их обнаружении следует незамедлительно обращаться к доктору.
— От чего зависит прогноз при аритмиях?
От нескольких факторов:
— разновидности аритмии;
— приверженности пациента назначенному лечению;
— ведения здорового образа жизни.
— Накладывает ли аритмия какие-то ограничения на образ жизни пациента?
При ней важны не только определённые ограничения, но и оптимизация образа жизни в принципе. Это, прежде всего, коррекция факторов риска. Нельзя курить и злоупотреблять алкоголем. Следует избегать чрезмерных физических и психоэмоциональных нагрузок. Нужно нормализовать массу тела, артериальное давление; принимать все предписанные доктором медикаменты.
— Пациентам с аритмией необходима специальная диета?
Да. Питание при аритмии имеет большое значение. Рацион должен быть сбалансированным, содержать достаточное количество калия, кальция и магния — элементов, необходимых для нормальной работы сердца.
«Отрегулируйте питание. В рацион следует включать больше овощей и фруктов, уменьшить потребление жиров животного происхождения». Цитата из материала «Как сохранить сердце здоровым?»
Также нужно ограничить потребление поваренной соли, сахара, углеводов, животных жиров; увеличить в рационе долю овощей, фруктов, морепродуктов.
— Мы понимаем, что самолечение опасно для жизни и всегда предупреждаем об этом наших читателей. Но следуем принципу «предупреждён – значит вооружён». Расскажите о первой помощи человеку, у которого случился приступ аритмии. Что можно сделать в домашних условиях?
Первая помощь при аритмии — это, прежде всего, обязательный вызов скорой. Необходимо обеспечить доступ свежего воздуха: открыть окно, расстегнуть ворот рубашки, вывести или вынести пациента из душного помещения. Лучше лечь, если это невозможно — сидеть с опущенной головой. Устранить провоцирующие факторы (например, психоэмоциональные воздействия, курение, приём кофе). Измерить давление, подсчитать пульс.
Если пульс более 100 ударов в минуту, нужно попробовать:
— умыться холодной водой;
— покашлять;
— закрыть глаза и без усилий надавить пальцами на глазные яблоки.
Можно принять медикаменты на растительной основе, если человек их переносит: настойку пустырника или валерианы, корвалол, таблетку валидола под язык.
Записаться к врачу-кардиологу в вашем городе можно здесь
Внимание: услуга доступна не во всех городах
Для справки:
Епишева Галина Петровна
Выпускница факультета «Лечебное дело» Курского государственного медицинского университета 1990 года. Окончила интернатуру по специальности «Терапия».
Имеет высшую квалификационную категорию.
Ведет приём в качестве врача-терапевта в «Клиника Эксперт Курск» по адресу: ул Карла Либкнехта, д. 7.
Аритмия – МОСИТАЛМЕД
Аритмия обозначает любые отклонения в работе сердца по частоте, проводимости и регулярности. Субъективно аритмия может сопровождаться ощущением сердцебиения, замирания и болями в сердце. Все виды аритмичного сокращения сердечной мышцы характеризуют нарушения в проводящей системе, а именно автоматизма, возбудимости, сократимости и проводимости импульса.
Лечение аритмий в клинике «МОСИТАЛМЕД» проводится медикаментозно. Для выбора тактики лечения сначала наши пациенты проходят полное обследование, а затем врач подбирает схему терапии согласно виду и степени нарушения ритма.
Виды нарушений сердечного ритма
В норме частота сердечных сокращений равна 60-90 ударов в минуту с одинаковым интервалом между каждым последующим сокращением. Любые отклонения от данных величин и называют аритмией сердца.
Выделяют следующие разновидности нарушения ритма сердца:
- Брадикардия — ЧСС менее 60 уд/мин;
- Тахикардия — ЧСС более 90 уд/мин;
- Экстрасистолией обозначают внеочередное сокращение сердца;
- Мерцательная аритмия — нерегулярный ритм в результате хаотичного сокращения отдельных мышечных волокон
Кроме этого аритмия может быть:
- Пароксизмальной, в виде приступов нарушения ритма, продолжающихся менее недели;
- Персистирующей, когда приступ длится более 7 дней;
- Длительной, при этом нарушения ритма наблюдается до года
Все формы аритмий требуют немедленной диагностики для установления причины, так как сбой в работе сердца влечет опасные изменения во всем организме. В клинике «МОСИТАЛМЕД» имеется кардиологическое оборудование последнего поколения, которое совместно с опытными специалистами позволяет выявлять нарушения сердечного ритма на начальных этапах.
Причины аритмии
К развитию аритмии может приводить органическая патология сердца или других внутренних органов. Также нарушения ритма часто встречаются нейрогенного генеза при дисбалансе в работе симпатической и парасимпатической нервной системы.
К основным причинам аритмии относят:
- заболевания сердца, такие как кардиосклероз, ИБС, инфаркт миокарда;
- заболевания щитовидной железы;
- интенсивные физические нагрузки;
- неврозы, частые стрессы;
- чрезмерное употребление алкоголя;
- повышение температуры тела;
- врожденные пороки клапанов сердца;
- ожирение;
- сахарный диабет
Встречается идиопатическая форма аритмии, при которой нет установленной причины нарушения ритма, а основную роль в развитии заболевания играет наследственная предрасположенность.
Симптомы нарушения ритма сердца
Признаки аритмии зависят от характера нарушения ритма и частоты сердечный сокращений.
Наиболее распространенными симптомами аритмии является:
- ощущение сердцебиения;
- одышка, усиливающаяся при ходьбе и физической нагрузке;
- быстрая утомляемость;
- головокружения и обмороки;
- ощущение страха и замирания сердца
Осложнением аритмии является острая и хроническая сердечная недостаточность, отек легких, стенокардия, инфаркт миокарда.
Диагностика и лечение аритмии
При обнаружении симптомов аритмии необходимо обратиться к кардиологу или терапевту. В нашей клинике работают специалисты с опытом работы лечения заболеваний сердечно сосудистой-системы различной сложности, среди которых кандидаты медицинских наук и врачи высшей категории.
Для диагностики заболеваний сердца у нас используются традиционные и современные методики, такие как ЭКГ, ЭХО-КГ, доплеровское ультразвуковое сканирование сосудов, холтеровское мониторирование и нагрузочные тесты.
Лечение аритмии сердца проводится назначением противо-аритмических препаратов либо кардиохирургическим путем. На консультации в клинике «МОСИТАЛМЕД» кардиолог подберет Вам индивидуальную схему лечения, дозу препарата и даст рекомендации для профилактики осложнений нарушения ритма сердца.
Получить консультацию и записаться на прием можно по телефону: +7 (495) 212-90-98
Сердечная аритмия: причины, симптомы, лечение
Сердечная аритмия, также называемая сердечной аритмией, представляет собой нарушение сердечного ритма.
Аритмия может возникать, когда электрические импульсы, координирующие ваш сердечный ритм, не проходят нормально. Это заставляет сердце биться слишком быстро, слишком медленно или с нерегулярным ритмом.
Почти каждый чувствовал, как его сердце на пару ударов «бешено» или «трепещет» и учащается во время страха, возбуждения или во время физических упражнений.
Избыток кофеина и некоторых лекарств также может вызывать учащенное сердцебиение (учащенное сердцебиение или трепетание) у некоторых людей. Эти типы аритмий в целом безвредны.
Хотя большинство аритмий безвредны, некоторые из них могут быть серьезными или даже опасными для жизни. Когда сердцебиение слишком быстрое, слишком медленное или нерегулярное, сердце может не перекачивать достаточно крови к телу.
Аритмия может быть связана с серьезными симптомами, которые могут повлиять на вашу способность функционировать.Отсутствие кровотока может привести к повреждению мозга, сердца и других органов.
Если нерегулярное сердцебиение является частым или хроническим, оно может быть очень серьезным. Мучительные аритмии могут усугубляться или быть вызваны слабым или поврежденным сердцем.
Неконтролируемые частые аритмии со временем могут привести к сердечной слабости.
Типы гипотемии Arr?
Существует два основных типа аритмии:
- Тахикардия, при которой сердцебиение слишком быстро — более 100 ударов в минуту
- Брадикардия, при которой сердцебиение замедляется — менее 60 ударов в минуту.
Аритмии идентифицируются по тому, где они возникают в сердце, и по тому, заставляют ли они сердце биться медленно или быстро.
- Аритмии, которые начинаются в предсердиях, называются предсердными или наджелудочковыми (над желудочками) аритмиями.
- Учащенные сердечные ритмы, возникающие в предсердиях, включают фибрилляцию предсердий, трепетание предсердий и наджелудочковую тахикардию.
- Аритмии, начинающиеся в желудочке, включают желудочковую тахикардию и фибрилляцию желудочков.Это серьезные, часто опасные для жизни аритмии, так как желудочки делают большую часть перекачки крови. Фибрилляция желудочков является наиболее частой причиной внезапной остановки сердца (ВКА) и приводит к летальному исходу, если не лечить в течение нескольких минут.
- Замедление сердечного ритма возникает при выходе из строя кардиостимулятора нормального сердца или при блокаде проводимости в проводящих путях.
Симптомы аритмии
Аритмия может не вызывать никаких признаков или симптомов. Фактически, ваш врач может обнаружить у вас аритмию во время обычного обследования.Симптомы сердечной аритмии включают:
- Ощущение «трепета» в груди
- Учащенное сердцебиение (тахикардия)
- Замедленное сердцебиение (брадикардия)
- Боль в груди
- Одышка
- Легкомысленность
- Головокружение
- Обморок (обморок) или почти обморок
- Усталость
Причины аритмии
Факторы риска и причины сердечных аритмий включают:
- Болезнь сердца
- Нарушение баланса электролитов в крови
- Структурные аномалии сердца
- Инфекция
- Ненормальные электрические пути
- Лекарства
Когда дело доходит до аритмии, всегда лучше проявлять осторожность.Если вас беспокоит нерегулярное сердцебиение, вам следует обратиться к врачу.
Диагностика аритмии
Аритмии сложно диагностировать, особенно те, которые вызывают симптомы только время от времени. Врачи диагностируют аритмию на основании истории болезни и семейного анамнеза, медицинского осмотра, а также результатов анализов и процедур.
Обычно это анализы крови, рентген грудной клетки, ЭКГ (электрокардиограмма), которая определяет и записывает электрическую активность сердца, и эхокардиограмму, которая использует звуковые волны для создания движущегося изображения вашего сердца.
Иногда необходимо носить кардиомонитор в течение определенного периода времени для обнаружения перемежающихся аритмий. Иногда для оценки проводящей системы сердца проводится инвазивная процедура, называемая электрофизиологическим исследованием.
Варианты лечения сердечной аритмии
Вид лечения, который вы можете получить, зависит от тяжести вашего состояния. Возможные методы лечения сердечной аритмии включают:
- Электрофизиологические процедуры (исследование EP, картирование, абляция)
- Кардиоверсия
- Имплантируемый кардиовертер-дефибриллятор (ICD)
- Медицинский менеджмент
- Имплантация кардиостимулятора
- Чреспищеводная эхокардиограмма
- Хирургия сердца
Часто задаваемые вопросы:
Может ли когда-нибудь исчезнуть сердечная аритмия?
Да.У людей может быть только одна серия. Это может быть вызвано перикардитом (воспаление мембраны или мешочка вокруг сердца), алкоголем или другими лекарствами, острым заболеванием или электролитными нарушениями.
Часто люди, у которых был эпизод, могут иметь больше в своей жизни, и большинство из них безвредны.
Когда мне следует проверить сердцебиение?
Если вы заметили, что ваше сердце бьется не в обычном ритме, вам следует поговорить с врачом. Может показаться, что ваше сердце бьется учащенными и / или учащенными сердцебиениями, или ваше сердце пропускает удар.
Можете ли вы жить нормальной жизнью с аритмией?
Да. Некоторым людям могут потребоваться лекарства или медицинская процедура для контроля своего состояния. Большинство людей могут вести нормальный активный образ жизни после лечения.
Внезапная сердечная смерть (ВСС): симптомы, причины
Обзор
Что такое внезапная остановка сердца и внезапная сердечная смерть?
Внезапная сердечная смерть (ВСС) — это внезапная смерть, вызванная потерей функции сердца (внезапная остановка сердца).Внезапная сердечная смерть является основной причиной естественной смерти в Соединенных Штатах, вызывая около 325 000 смертей среди взрослых в Соединенных Штатах каждый год. Внезапная сердечная смерть является причиной половины всех случаев смерти от болезней сердца.
Внезапная сердечная смерть чаще всего возникает у взрослых в возрасте от 30 до 40 лет и поражает мужчин в два раза чаще, чем женщин. Это состояние редко встречается у детей, ежегодно поражая только 1-2 детей на 100 000 детей.
Электрическая система сердца
Чем отличается узел внезапной остановки сердца (АВ) от сердечного приступа?
Внезапная остановка сердца не является сердечным приступом (инфаркт миокарда).Сердечные приступы возникают при закупорке одной или нескольких коронарных артерий, что не позволяет сердцу получать достаточно богатой кислородом крови. Если кислород в крови не может достичь сердечной мышцы, сердце повреждается.
Напротив, внезапная остановка сердца происходит, когда электрическая система сердца выходит из строя и внезапно становится очень нерегулярной. Сердце бьется опасно быстро. Желудочки могут трепетать или дрожать (фибрилляция желудочков), а кровь не поступает в организм.В первые несколько минут наибольшее беспокойство вызывает то, что приток крови к мозгу сократится настолько резко, что человек потеряет сознание. Смерть наступает, если немедленно не начать лечение.
Неотложная помощь включает сердечно-легочную реанимацию (СЛР) и дефибрилляцию. СЛР сохраняет достаточное количество кислорода в легких и доставляет его в мозг до тех пор, пока нормальный сердечный ритм не восстановится с помощью электрического разряда в грудной клетке (дефибрилляция). Переносные дефибрилляторы, используемые персоналом службы экстренной помощи, или дефибрилляторы общественного доступа (AED) могут помочь спасти жизнь человека.
Симптомы и причины
Каковы симптомы внезапной остановки сердца?
У некоторых людей может наблюдаться учащенное сердцебиение или головокружение, предупреждающее их о потенциально опасном нарушении сердечного ритма. Однако более чем в половине случаев внезапная остановка сердца происходит без предшествующих симптомов.
Что вызывает внезапную сердечную смерть?
Большинство внезапных сердечных смертей вызвано нарушениями сердечного ритма, называемыми аритмиями. Наиболее распространенной опасной для жизни аритмией является фибрилляция желудочков, которая представляет собой беспорядочный, беспорядочный выброс импульсов из желудочков (нижних камер сердца). Когда это происходит, сердце не может перекачивать кровь, и смерть наступает в течение нескольких минут, если ее не лечить.
Каковы факторы риска внезапной остановки сердца?
Существует множество факторов, которые могут увеличить риск внезапной остановки сердца и внезапной сердечной смерти.
К двум основным факторам риска относятся:
- Предыдущий сердечный приступ (75 процентов случаев ВСС связаны с предыдущим сердечным приступом) — Риск ВСС у человека выше в течение первых шести месяцев после сердечного приступа.
- Ишемическая болезнь сердца (80 процентов случаев ВСС связаны с этим заболеванием). Факторы риска ишемической болезни сердца включают курение, сердечно-сосудистые заболевания в семейном анамнезе, высокий уровень холестерина или увеличенное сердце.
Другие факторы риска включают:
- Фракция выброса менее 40 процентов в сочетании с желудочковой тахикардией (см. Информацию о ФВ ниже)
- Предыдущий эпизод внезапной остановки сердца
- В семейном анамнезе внезапная остановка сердца или ВСС
- В личном или семейном анамнезе определенные нарушения сердечного ритма, включая синдром удлиненного интервала QT, синдром Вольфа-Паркинсона-Уайта, чрезвычайно низкую частоту сердечных сокращений или сердечную блокаду
- Желудочковая тахикардия или фибрилляция желудочков после сердечного приступа
- Врожденные пороки сердца или аномалии кровеносных сосудов в анамнезе
- Обморок в анамнезе (эпизоды обморока по неизвестной причине)
- Сердечная недостаточность: состояние, при котором насосная сила сердца слабее, чем обычно.Пациенты с сердечной недостаточностью в 6–9 раз чаще, чем население в целом, испытывают желудочковые аритмии, которые могут привести к внезапной остановке сердца.
- Дилатационная кардиомиопатия (причина ВСС примерно в 10 процентах случаев): снижение способности сердца перекачивать кровь из-за увеличенного (расширенного) и ослабленного левого желудочка
- Гипертрофическая кардиомиопатия: утолщение сердечной мышцы, особенно поражающее желудочки
- Значительные изменения уровня калия и магния в крови (например, из-за приема диуретиков), даже если нет органических заболеваний сердца
- Ожирение
- Диабет
- Злоупотребление наркотиками в развлекательных целях
- Прием «проаритмических» препаратов может увеличить риск опасных для жизни аритмий
Внезапная сердечная смерть (ВСС) редко случается у спортсменов, но когда это случается, она часто поражает нас шоком и недоверием.
Причина:
Большинство случаев ВСС связаны с невыявленными сердечно-сосудистыми заболеваниями. В более молодом возрасте ВСС часто возникает из-за врожденных пороков сердца, в то время как у спортсменов старшего возраста (35 лет и старше) причина чаще связана с ишемической болезнью сердца.
Распространенность:
Хотя ВСС у спортсменов встречается редко, освещение в СМИ часто создает впечатление, что она более распространена. У более молодого населения чаще всего ВСС возникает во время занятий командными видами спорта; примерно от одного из 100000 до одного из 300000 спортсменов, и чаще — у мужчин.У спортсменов старшего возраста (35 лет и старше) ВСС чаще возникает во время бега или бега трусцой — примерно у одного из 15 000 бегунов и каждого 50 000 бегунов-марафонцев.
Проверка:
Американская кардиологическая ассоциация рекомендует скрининг на сердечно-сосудистые заболевания для спортсменов средней школы и университетских университетов, который должен включать полную и тщательную оценку личного и семейного анамнеза спортсмена, а также медицинский осмотр. Скрининг следует повторять каждые два года и ежегодно собирать анамнез.
Мужчины в возрасте 40 лет и старше и женщины в возрасте 50 лет и старше также должны пройти тест с физической нагрузкой и получить информацию о факторах и симптомах сердечного риска.
При выявлении или подозрении на проблемы с сердцем спортсмена следует направить к кардиологу для дальнейшего обследования и рекомендаций по лечению до
.Имплантируемый кардиовертер-дефибриллятор (ИКД):
Пациентам с высоким риском ВСС в качестве профилактического лечения может быть установлен ИКД.ИКД — это небольшой аппарат, похожий на кардиостимулятор, который предназначен для коррекции аритмий. Он обнаруживает, а затем корректирует учащенное сердцебиение.
ИКД постоянно контролирует сердечный ритм. Когда он обнаруживает очень быстрый, ненормальный сердечный ритм, он доставляет энергию (небольшой, но мощный шок) в сердечную мышцу, чтобы заставить сердце снова биться в нормальном ритме. ICD также записывает данные каждого эпизода, которые врач может просмотреть через третью часть системы, которая хранится в больнице.
ИКД может использоваться у пациентов, которые пережили внезапную остановку сердца и нуждаются в постоянном мониторинге сердечного ритма. Его также можно комбинировать с кардиостимулятором для лечения других нарушений сердечного ритма.
Интервенционные процедуры или хирургия:
Пациентам с ишемической болезнью сердца может потребоваться интервенционная процедура, такая как ангиопластика (восстановление кровеносных сосудов) или операция шунтирования, чтобы улучшить приток крови к сердечной мышце и снизить риск ВСС.Пациентам с другими состояниями, такими как гипертрофическая кардиомиопатия или врожденные пороки сердца, может потребоваться интервенционная процедура или операция для устранения проблемы. Другие процедуры могут использоваться для лечения нарушений сердечного ритма, включая электрическую кардиоверсию и катетерную абляцию.
Когда сердечный приступ происходит в левом желудочке (левая нижняя насосная камера сердца), образуется рубец. Рубцовая ткань может увеличить риск желудочковой тахикардии. Электрофизиолог (врач, специализирующийся на электрических нарушениях сердца) может определить точную область, вызывающую аритмию.Электрофизиолог, работающий с вашим хирургом, может комбинировать абляцию (использование высокоэнергетической электроэнергии для «отключения» аномальных электрических путей в сердце) с операцией по реконструкции левого желудочка (хирургическое удаление инфаркта или мертвой области сердечной ткани).
Обучайте членов своей семьи:
Если вы подвержены риску ВСС, поговорите с членами своей семьи, чтобы они поняли ваше состояние и важность немедленного обращения за помощью в случае возникновения чрезвычайной ситуации.Члены семьи и друзья тех, кто подвержен риску ВСС, должны знать, как выполнять СЛР.
Ведение и лечение
Как лечить внезапную остановку сердца?
Внезапную остановку сердца можно вылечить и обратить вспять, но необходимо немедленно принять срочные меры.Выживаемость может достигать 90 процентов, если лечение начато в первые минуты после внезапной остановки сердца. Скорость уменьшается примерно на 10 процентов каждую минуту дольше. У тех, кто выживает, хорошие долгосрочные перспективы.
Профилактика
9-1-1
Если вы стали свидетелем внезапной остановки сердца, немедленно наберите 9-1-1 или позвоните в местную службу экстренной помощи и начните СЛР.Если все сделано правильно, СЛР может спасти жизнь человека, так как процедура поддерживает циркуляцию крови и кислорода в организме до прибытия помощи.
Если доступен AED (автоматический внешний дефибриллятор), лучший шанс на спасение пациента — это дефибрилляция с этим устройством. Чем короче время до дефибрилляции, тем больше шансов на выживание пациента. Спасает пациента СЛР плюс дефибрилляция.
После прибытия сотрудников службы экстренной помощи можно использовать дефибрилляцию для перезапуска сердца.Это делается с помощью электрического разряда, который попадает в сердце через лопатки, расположенные на груди.
После успешной дефибрилляции большинству пациентов требуется стационарное лечение для лечения и предотвращения будущих сердечных проблем.
Можно ли предотвратить внезапную остановку сердца?
Если у вас есть какие-либо из перечисленных выше факторов риска, важно поговорить со своим врачом о том, как снизить риск.
Регулярные контрольные визиты к врачу, определенные изменения образа жизни, прием лекарств в соответствии с предписаниями и интервенционные процедуры или хирургические вмешательства (в соответствии с рекомендациями) — вот способы снизить риск.
Последующее наблюдение у вашего врача:
Ваш врач скажет вам, как часто вам нужно посещать врача. Чтобы предотвратить в будущем эпизоды внезапной остановки сердца, ваш врач может провести диагностические тесты, чтобы определить причину сердечного приступа. Тесты могут включать электрокардиограмму (ЭКГ или ЭКГ), фракцию выброса, амбулаторный мониторинг, эхокардиограмму, катетеризацию сердца и электрофизиологическое исследование.
Фракция выброса (EF):
Фракция выброса — это процентная доля крови, откачиваемой из сердца при каждом ударе.Фракцию выброса можно измерить в кабинете врача во время эхокардиограммы (эхо) или во время других тестов, таких как сканирование с множественными стробами (MUGA), катетеризация сердца, ядерный стресс-тест или магнитно-резонансная томография (МРТ) сердца.
Фракция выброса здорового сердца колеблется от 55 до 65 процентов. Ваша фракция выброса может повышаться и понижаться в зависимости от состояния вашего сердца и эффективности назначенных методов лечения.
Если у вас заболевание сердца, важно сначала измерить фракцию выброса, а затем, по мере необходимости, в зависимости от изменений в вашем состоянии.Спросите своего врача, как часто вам следует проверять фракцию выброса.
Снижение факторов риска:
Если у вас ишемическая болезнь сердца (и даже если у вас ее нет), вы можете внести определенные изменения в образ жизни, чтобы снизить высокое кровяное давление и уровень холестерина, а также контролировать свой диабет и вес, тем самым снижая риск внезапной остановки сердца.
Эти изменения образа жизни включают:
- Бросить курить
- Похудание при избыточном весе
- Регулярные тренировки
- Соблюдение диеты с низким содержанием жиров
- Ведение диабета
- Управление другими состояниями здоровья
Если у вас есть вопросы или вы не знаете, как внести эти изменения, поговорите со своим врачом.
Пациенты и члены их семей должны знать признаки и симптомы ишемической болезни сердца, а также шаги, которые следует предпринять при появлении симптомов.
Лекарства:
Чтобы снизить риск внезапной остановки сердца, врачи могут назначать лекарства пациентам, перенесшим сердечные приступы, сердечной недостаточности или аритмии. Эти лекарства могут включать ингибиторы ангиотензинпревращающего фермента (АПФ), бета-блокаторы, блокаторы кальциевых каналов и другие антиаритмические средства. Пациентам с высоким уровнем холестерина и ишемической болезнью сердца могут быть назначены статины.
Если вам прописаны лекарства, ваш врач даст вам более конкретные инструкции.
Ресурсы
Доктора различаются по качеству из-за разной подготовки и опыта; больницы различаются по количеству доступных услуг. Чем сложнее ваша медицинская проблема, тем значительнее становятся эти различия в качестве и тем большее значение они имеют.
Очевидно, что врач и больница, которые вы выберете для комплексного специализированного медицинского обслуживания, будут иметь прямое влияние на то, насколько хорошо вы себя чувствуете. Чтобы помочь вам сделать этот выбор, ознакомьтесь с результатами нашего Института сердца, сосудов и торакальной системы семьи Миллер.
Кливлендская клиника кардиологов и хирургов Института сердечно-сосудистой и торакальной хирургии
Выбор врача для лечения нарушения сердечного ритма зависит от того, на каком этапе диагностики и лечения вы находитесь. Следующие отделения и отделения Института сердца, сосудов и торакальной хирургии лечат пациентов с аритмией:
- Секция электрофизиологии и кардиостимуляции: кардиологическое обследование для медицинского управления или электрофизиологические процедуры или устройства — позвоните на прием к кардиологу по бесплатному телефону 800.223.2273, добавочный 4-6697 или запишитесь на прием онлайн.
- Отделение торакальной и сердечно-сосудистой хирургии: оценка хирургического вмешательства при хирургическом лечении фибрилляции предсердий, установка эпикардиального электрода и, в некоторых случаях, при необходимости, имплантация и удаление электрода и устройства. Для получения более подробной информации, пожалуйста, свяжитесь с нами.
- Вы также можете воспользоваться консультацией MyConsult «второе мнение» через Интернет.
Институт сердца, сосудов и грудной клетки имеет специализированные центры для лечения определенных групп пациентов:
Узнайте больше об экспертах, специализирующихся на диагностике и лечении аритмий.Для более молодых пациентов с нарушением сердечного ритма:
См. Раздел «О нас», чтобы узнать больше о Семейном кардиологическом, сосудистом и торакальном институте Сиделла и Арнольда Миллеров.
Контакт
Если вам нужна дополнительная информация, нажмите здесь, чтобы связаться с нами, пообщайтесь в чате с медсестрой или позвоните медсестре по ресурсам и информации Института сердечно-сосудистых заболеваний и торакальной хирургии семьи Миллер по телефону 216.445.9288 или по бесплатному телефону 866.289.6911. Мы будем рады вам помочь.
Стать пациентом
Варианты лечения
Руководства по лечению
Диагностические тесты
Диагностические тесты используются для диагностики аномального сердцебиения и определения наиболее эффективного метода лечения.
Анатомия
Веб-чаты
Наши веб-чаты и видеочаты дают пациентам и посетителям еще одну возможность задать вопросы и пообщаться с нашими врачами.
Видео
Интерактивные инструменты
Ссылки на ресурсы
* Откроется новое окно браузера с этой ссылкой. Включение ссылок на другие веб-сайты не означает одобрения материалов на этих веб-сайтах или какой-либо связи с их операторами.
Почему стоит выбрать клинику Кливленда для лечения?
Наши результаты говорят сами за себя.Ознакомьтесь с нашими фактами и цифрами, и если у вас возникнут вопросы, не стесняйтесь их задавать.
Аритмия, фибрилляция предсердий, перикардит и др.
Каждый вид сердечного заболевания имеет свои собственные симптомы, но многие сердечные заболевания имеют схожие симптомы. Как вы себя чувствуете, зависит от вашего типа и степени его тяжести.
Научитесь распознавать свои симптомы и их причины. Позвоните своему врачу, если у вас появятся новые или они станут более частыми или серьезными.
Заболевание коронарной артерии
Наиболее частым симптомом является боль в груди, называемая стенокардией. Вы можете чувствовать дискомфорт, тяжесть, давление, боль, жжение, чувство полноты, сдавливания или болезненное ощущение в груди.
Иногда эти ощущения можно принять за несварение желудка или изжогу. Хотя обычно вы чувствуете стенокардию в груди, вы также можете заметить ее в плечах, руках, шее, горле, челюсти или спине.
Вот некоторые другие симптомы:
Сердечный приступ
Вы можете чувствовать дискомфорт, давление, тяжесть или боль в груди, руке или под грудиной.Дискомфорт может распространяться на вашу спину, челюсть, горло или руку.
Продолжение
Вы также можете заметить:
Во время сердечного приступа симптомы могут длиться 30 минут или дольше и не проходят, когда вы отдыхаете или принимаете лекарства через рот. Симптомы могут начаться с легкого дискомфорта, который перерастет в сильную боль.
У некоторых людей инфаркт без каких-либо симптомов. Чаще бывает у людей с сахарным диабетом.
Если вы думаете, что у вас сердечный приступ, немедленно обратитесь за неотложной помощью.Звоните 911. У вас будет меньше повреждений сердца, если вы получите быстрое лечение.
Аритмия
Вы можете почувствовать сердцебиение или стук в груди. Другие симптомы:
- Головокружение или головокружение
- Обморок
- Одышка
- Дискомфорт в груди
- Слабость или утомляемость
Мерцание предсердий
Мерцание предсердий — это разновидность аритмии. У вас может быть один или несколько из следующих симптомов:
- Сердцебиение
- Отсутствие энергии
- Головокружение
- Дискомфорт в груди
- Одышка
Болезнь сердечного клапана
Вы можете почувствовать что-то вроде:
- Одышка дыхание.Вы можете заметить это больше всего, когда вы активны или когда лежите в постели.
- Слабость или головокружение
- Дискомфорт в груди. Вы можете чувствовать давление или тяжесть в груди, когда двигаетесь или выходите на холодный воздух.
- Сердцебиение
- Обморок
Если заболевание клапана вызывает сердечную недостаточность, у вас также могут появиться такие симптомы, как:
- Отек лодыжек или ступней или живота, что может вызвать вздутие живота
- Быстрый вес прибавка (возможно 2 или 3 фунта в день)
- Обморок
Ваши симптомы могут не соответствовать серьезности вашего заболевания.Например, у вас может не быть симптомов, но при этом у вас тяжелое заболевание клапана, которое требует быстрого лечения. Или у вас могут быть серьезные симптомы, но тесты могут показать, что у вас только незначительное заболевание клапана.
Сердечная недостаточность
Если у вас это заболевание, у вас могут быть:
- Одышка, когда вы активны или в покое, особенно когда вы лежите в постели
- Кашель с выделением белой слизи
- Быстрый вес прибавка (2 или 3 фунта за один день)
- Отек лодыжек, ног и живота
- Головокружение
- Усталость и слабость
- Учащенное или нерегулярное сердцебиение
Продолжение
У вас также может быть тошнота, сердцебиение и боль в груди.
Как и болезнь клапана, ваши симптомы могут не быть связаны с тем, насколько слабо ваше сердце. Например, у вас может быть много симптомов, но ваше сердце может быть только слегка ослаблено. С другой стороны, у вас может быть сильно поврежденное сердце с небольшими симптомами или без них.
Врожденный порок сердца
Это сердечная болезнь, с которой вы родились. Это может быть диагностировано до рождения, сразу после рождения, в детстве или только в зрелом возрасте. У вас может быть врожденный порок сердца без каких-либо симптомов.
Когда вы взрослый, ваши симптомы могут включать:
- Одышку
- Ограниченная способность к физическим упражнениям
- Симптомы сердечной недостаточности или болезни клапана
Врожденная болезнь сердца у младенцев и детей
Если ваш младенец или у ребенка врожденный порок сердца, у него могут быть такие симптомы, как:
- Синеватый оттенок кожи, ногтей и губ (цианоз)
- Учащенное дыхание и плохое питание
- Плохая прибавка в весе
- Инфекции легких
- Невозможность упражнений
Заболевание сердечной мышцы (кардиомиопатия)
Многие люди с этим заболеванием не имеют симптомов или имеют лишь незначительные симптомы и живут нормальной жизнью.У других появляются симптомы, которые со временем могут ухудшиться.
Продолжение
Вот некоторые из симптомов, которые могут возникнуть у вас:
- Боль или давление в груди (обычно во время упражнений, во время отдыха или после еды)
- Симптомы сердечной недостаточности
- Отек ног, лодыжек и ступней
- Усталость
- Обморок
- Сердцебиение
У некоторых людей также есть аритмии, которые приводят к внезапной смерти у небольшого числа людей с кардиомиопатией.
Перикардит
У вас может быть острая боль в центре груди. Он может переместиться на шею, а иногда и на руки и спину. Вам может стать хуже, когда вы ложитесь, делаете глубокий вдох, кашляете или глотаете. Вам может быть легче, когда вы сядете вперед.
У вас также может подняться субфебрильная температура и учащаться пульс.
Признаки нерегулярного сердцебиения
Если бы у вас было нерегулярное сердцебиение, смогли бы вы определить это самостоятельно? Или вы бы объяснили эти признаки чем-то другим, например, тревогой, паническими атаками или стрессом?
Многие люди часто путают симптомы панической атаки с симптомами нарушения сердечного ритма, такими как фибрилляция предсердий (AFib).Результаты исследования 1 , опубликованные в журнале Heart Rhythm , подтвердили это. В частности, исследование показало, что большое количество участников либо переоценивали, либо недооценивали свои симптомы. Среди тех, кто переоценил, большинство составили те, у кого ранее было диагностировано тревожное или депрессивное расстройство.
Это означает, что люди с тревогой могут думать, что у них есть признаки нерегулярного сердцебиения, но на самом деле симптомы вызывают их собственное беспокойство или панические атаки.
Исследование также показало, что участники, у которых была фибрилляция предсердий, могут испытывать петлю положительной обратной связи, что приводит к повышенной тревожности, что приводит к усилению симптомов мерцательной аритмии. У некоторых пациентов фибрилляция предсердий может вызвать приступ паники.
«Иногда бывает трудно определить, что наступило первым, паника или тахикардия [учащенное сердцебиение]», — сказал специалист по сердечному ритму Джон Дэй, доктор медицины, в статье 2 Everyday Health.«С помощью кардиомонитора мы обычно можем определить, действительно ли это паническая атака или аритмия».
Один из способов определить, является ли то, что вы испытываете, фибрилляцией предсердий или тревогой, — это понять оба набора симптомов. Симптомы AFib могут включать:
- Учащенное сердцебиение (внезапное стучание, трепетание или учащенное сердцебиение в груди)
- Недостаток энергии
- Легкомысленность
- Путаница
- Дискомфорт в груди
- Одышка даже в состоянии покоя
Хотя похожие симптомы тревоги или панической атаки могут включать:
- Учащенное сердцебиение, учащенное сердцебиение или учащенное сердцебиение
- Потливость
- Дрожь или дрожь
- Ощущение одышки или удушья
- Чувство удушья
- Боль или дискомфорт в груди
- Тошнота или расстройство живота
- Чувство головокружения, неустойчивости, головокружения или обморока
- Озноб или ощущение жара
- Парестезия (онемение или покалывание)
- Дереализация (чувство нереальности) или деперсонализация (отделение от себя)
- Страх потерять контроль или «сойти с ума»
- Страх смерти
Вы можете видеть, что панические атаки могут проявлять больше психических или эмоциональных симптомов, таких как чувство нереальности или страх потери контроля.Это симптомы, которые в большинстве случаев вызывают панические атаки как часть фибрилляции предсердий, но все же лучше проконсультироваться с врачом, если вы не уверены, можете ли вы испытывать беспокойство или фибрилляцию предсердий.
Life Line Screening предлагает скрининг на фибрилляцию предсердий для тех, кто может подвергаться риску, включая людей с высоким кровяным давлением, гиперактивностью щитовидной железы, тяжелым употреблением алкоголя или кофеина, тех, кто курит, страдает сильным стрессом или усталостью, страдает сердечными и легочными заболеваниями, апноэ во сне или диабет, а также те, кто страдает ожирением.Если это похоже на вас, узнайте больше о нашем скрининге на фибрилляцию предсердий и позаботьтесь о своем здоровье сегодня же.
1 Национальный центр биотехнологической информации , http://www.ncbi.nlm.nih.gov/pubmed/25595926/
2 Everyday Health , https://www.everydayhealth.com/wellness/united-states-of-stress/ways-reduce-stress-when-you-have-atrial-fibrillation/
Кардиология | Аритмия (нерегулярное сердцебиение)
Аритмия, широко известная как нерегулярное сердцебиение, представляет собой проблему, связанную с частотой биений сердца, его ритмом или и тем, и другим.
Большинство аритмий не опасны, и беспокоиться о них не о чем. Они могут раздражать и могут застать вас врасплох, но они не должны причинять вам вреда или вызывать какие-либо долгосрочные последствия для здоровья. Но некоторые из них могут быть очень серьезными и даже могут привести к тому, что ваше сердце перестанет эффективно перекачивать кровь или полностью перестанет биться.
Если ваше сердце не перекачивает кровь по всему телу эффективно, вы можете пострадать от повреждения мозга и других органов. Узнайте о различных типах аритмий.
Почему возникают аритмии?
Сердце бьется, потому что нервные клетки в организме посылают электрические сигналы в камеры сердца, заставляя их сокращаться. Если электрические сигналы не работают должным образом или не могут добраться до нужного места, может возникнуть аритмия.
Когда возникают аритмии?
Аритмия может случиться с кем угодно, но есть некоторые вещи, которые могут ее вызвать. Например:
- Сердечный приступ
- Медицинские состояния, в том числе:
- Высокое кровяное давление
- Ишемическая болезнь сердца (болезнь сердца)
- Сердечная недостаточность
- Заболевание щитовидной железы (как гипотиреоз, так и гипертиреоз)
- Ревматическая лихорадка
- Генетические пороки сердца, такие как:
- Синдром Вольфа-Паркинсона-Уайта (также известный как WPW)
- Стресс
- Выбор образа жизни, например:
- Курение
- Чрезмерное употребление алкоголя
- Некоторые виды наркотиков , например, амфетамины или кокаин
- Избыточный кофеин или другие стимуляторы
- Лекарства, отпускаемые по рецепту и без рецепта
Причины некоторых аритмий неизвестны.
Как узнать, что у вас аритмия?
Не все аритмии вызывают заметные симптомы. Те, которые действительно часто вызывают у людей переживания:
- Ощущение, что ваше сердце не бьется нормально; может казаться:
- Слишком быстро
- Слишком медленно
- Слишком сильно
- Как будто ритм нерегулярный
- Как трепет в груди
- Как пропущенный ритм
- Некоторые люди также испытывают:
- Головокружение, головокружение или слабость
- Одышка
- Усталость или недостаток энергии
- Потливость
- Приливы жара
- Боль в груди, давление, стеснение или дискомфорт в груди
- Беспокойство
- Проблемы с повседневной деятельностью или упражнениями
- Учащенное мочеиспускание (чаще пользоваться туалетом)
Что делать, если вы считаете, что у вас аритмии
Многие аритмии не опасны, но вам все равно следует обратиться к врачу, который сможет диагностировать ваши аритмии и лечить их если необходимо.Поговорите со своим врачом и попросите направление к электрофизиологу (врачу, специализирующемуся на нарушениях сердечного ритма). Он или она расскажет вам о ваших симптомах, изучит медицинский анамнез, расскажет о сердечных заболеваниях и аритмии в вашей семье, а также проведет медицинский осмотр. Ваш врач также может сделать ЭКГ и назначить другие тесты или кардиомониторы.
Если у вас есть признаки или симптомы сердечного приступа, немедленно звоните 911 или обратитесь за медицинской помощью. Не у всех, кто страдает сердечным приступом, есть эти симптомы, и у большинства людей они не все, поэтому, если вы когда-либо сомневаетесь, немедленно обратитесь за медицинской помощью.Некоторые из признаков и симптомов сердечного приступа:
- Боль в груди, давление или дискомфорт, обычно в центре груди
- Боль или дискомфорт в одной или обеих руках, спине, шее, челюсти, или в области живота
- Одышка (даже без боли в груди)
- Тошнота
- Холодный пот
- Головокружение
Тесты для диагностики аритмий
Аритмии сложно диагностировать, потому что они часто проходят быстро, поэтому некоторые тесты и физические экзамены могут не поймать их.
Вот некоторые из тестов, используемых для диагностики аритмий:
- Электрокардиограмма (ЭКГ или ЭКГ): снимок электрической активности вашего сердца. Электроды прикрепляются к груди, рукам и ногам. Эти электроды измеряют частоту и ритм вашего сердца.
- Портативные мониторы:
- Монитор Холтера: портативный ЭКГ, который крепится к груди и может носить в течение дня или до двух недель одновременно
- Монитор событий: портативные мониторы ритма для пациентов с нерегулярным сердечным ритмом менее часто.Вы можете носить монитор всегда и активировать его, когда чувствуете симптомы, или можете подключиться к монитору, когда почувствуете симптомы.
- Мобильный кардиомонитор: носится до 30 дней, регистрирует сердцебиение как в нормальном, так и в ненормальном ритме; результаты автоматически отправляются вашему врачу.
- Вставной петлевой регистратор: вводится под кожу и может автоматически регистрировать паттерны аномального ритма в течение трех лет
- Рентген грудной клетки: делает снимки грудной клетки, чтобы узнать, увеличено ли ваше сердце
- Эхокардиограмма: использует звуковые волны для создания изображений вашего сердца.Этот тест позволяет вашему врачу увидеть, как ваша сердечная мышца движется и качает кровь. У вас может быть один из нескольких типов эхокардиограммы:
- Трансторакальная эхокардиограмма, TTE: неинвазивная эхокардиограмма, которая дает вашему врачу изображение вашего сердцебиения; технический специалист использует устройство для визуализации звуковых волн вашего сердца
- Чреспищеводная эхокардиограмма, TEE: неинвазивная эхокардиограмма, которая помогает получить хорошее изображение задней части сердца; Техник использует устройство для визуализации и помещает его в пищевод, потому что пищевод проходит за вашим сердцем.
- Компьютерная томография сердца (КТ) или магнитно-резонансная томография (МРТ) : позволяет техническим специалистам получить трехмерное изображение сердца и грудной клетки, когда они бьются
- Электрофизиологические исследования (EPS): измеряет электрическая активность в сердце. Они используются для диагностики основной причины аритмий. Во время теста крошечные катетеры вводятся в вену или артерию. Эти катетеры представляют собой электроды, которые могут стимулировать сердце и регистрировать электрическую активность.Если врач обнаруживает дополнительный путь, вызывающий аритмию, он или она может одновременно выполнить абляцию сердца.
- Проверка наклона стола : тест, используемый для определения причин обморока (падение артериального давления или временная потеря сознания)
Вы можете помочь своему врачу, следя за своим питанием и режимом физических упражнений, а также при аритмии. Если у вас периодические аритмии, анализ этой информации поможет вам и вашему врачу понять, что может вызвать вашу аритмию.
Мерцание предсердий (AFib) и аритмия
Когда ваше сердце здоровое, оно бьется в сильном, устойчивом ритме. Хотя он может ускоряться, когда вы тренируетесь, или замедляться, когда вы отдыхаете, ваше сердце всегда бьется ровно. Если ваше сердце не бьется в обычном ритме, у вас нерегулярное сердцебиение или аритмия.
В Университете здравоохранения штата Миссури наши специалисты по кардиологии диагностируют и лечат все типы нарушений ритма. Мы работаем с вами, чтобы создать индивидуальный план лечения, который подходит вам и вашим конкретным обстоятельствам.Наши кардиологи и электрофизиологи предлагают новейшие методы лечения, чтобы восстановить ритм вашего сердца.
Виды аритмии
Существуют разные виды аритмии, в том числе:
- Фибрилляция предсердий (AFib)
- Наджелудочковая тахикардия
- Желудочковая тахикардия
Фибрилляция предсердий (AFib)
Фибрилляция предсердий (AFib), наиболее распространенный тип нарушения ритма, возникает, когда электрические сигналы в вашем сердце становятся нерегулярными, вызывая дрожание (фибрилляцию) верхней части сердца (предсердия).
Когда у вас фибрилляция предсердий, ваше сердце не может нормально перекачивать кровь. Кровь может скапливаться в предсердиях, что приводит к образованию опасных сгустков крови. Эти сгустки крови могут перемещаться из сердца в мозг, где могут вызвать инсульт. Фибрилляция предсердий также ослабляет ваше сердце, что приводит к сердечной недостаточности.
Заболевания, вызывающие перенапряжение сердца, такие как высокое кровяное давление, ишемическая болезнь сердца, сердечный приступ или заболевание сердечного клапана, могут вызвать фибрилляцию предсердий.
Симптомы наджелудочковой тахикардии
Люди с суправентрикулярной тахикардией (СВТ) испытывают случайные эпизоды очень учащенного сердцебиения из-за проблем с электрической системой сердца.
Симптомы желудочковой тахикардии
Люди с желудочковой тахикардией (ЖТ) испытывают учащенное, регулярное сердцебиение в нижней части сердца. Когда сердце бьется слишком быстро, оно не может перекачивать кровь к остальному телу.
VT обычно вызвано другим заболеванием сердца. Если ее не лечить, ЖТ может ухудшиться и привести к нерегулярно учащенному сердцебиению (фибрилляции желудочков), что является основной причиной внезапной сердечной смерти.
Диагностика и лечение аритмии
В MU Health Care мы точно диагностируем нарушения ритма с помощью электрокардиограммы (ЭКГ), эхокардиограммы (ЭКГ) и лабораторных тестов для выявления аритмий.
Ваша медицинская бригада будет сотрудничать с вами, чтобы определить наилучшие варианты лечения, соответствующие вашим потребностям. Мы предлагаем комплексную хирургическую и нехирургическую помощь при нарушениях ритма, предоставляя вам доступ к передовым методам лечения, которые подходят именно вам.
Лекарства
В MU Health Care наши врачи проводят исследования для разработки новых эффективных лекарств от фибрилляции предсердий. Эти лекарства поддерживают ритм вашего сердца, замедляя частоту сердечных сокращений, контролируя электрические сигналы или понижая кровяное давление.
Лекарства также помогают предотвратить инсульт, предотвращая образование тромбов.
Обычно мы используем такие лекарства, как:
- Антиаритмические препараты
- Бета-блокаторы
- Блокаторы кальциевых каналов
- Разжижители крови
Процедуры абляции
Абляция — это не операция на открытом сердце, а минимально инвазивная процедура, выполняемая в катетерической лаборатории. Пациенты обычно остаются на ночь в больнице и выписываются на следующий день.
Во время процедуры абляции катетер уникальной конструкции с радиочастотным наконечником вводится в кровеносный сосуд — обычно в паху — и направляется в верхние камеры сердца. Затем кончик катетера осторожно прикладывают к сердцу, и тепло от радиочастоты, генерируемой на кончике катетера, оставляет рубцы на области ткани сердца, которая посылает аномальные электрические сигналы. Как только аномальные электрические сигналы блокируются, сердце возвращается к нормальному ритму.
MU Health Care использует новейшие технологии, которые делают абляции более безопасными. С помощью трехмерного картирования сердца катетер можно направить к сердцу с минимальным использованием рентгеноскопии или без нее, что ограничивает или устраняет воздействие радиации на пациента.
Процедура закрытия LAA
Для пациентов с AFib, которые не переносят препараты для разжижения крови, MU Health Care — единственная больница в регионе, которая предлагает процедуру закрытия ушка левого предсердия (LAA). Это минимально инвазивная операция, которая резко снижает вероятность инсульта у пациентов с неклапанной ФП.
Придаток левого предсердия — небольшой мешочек, соединенный с верхней левой камерой сердца — это место, где у пациентов с ФП образуются 90 процентов сгустков. Устройство Watchman служит маленьким зонтиком, блокирующим отросток левого предсердия. Во время процедуры закрытия LAA катетер вводится в бедренную вену в паховой области и продвигается к сердцу. Кардиолог с помощью ультразвуковой диагностики направляет кончик катетера к ушку левого предсердия и кладет устройство. Через шесть недель пациенты проходят повторный визит, чтобы убедиться, что сердечная оболочка выросла над устройством, образуя прочный барьер, чтобы сгустки не могли выйти.В этот момент пациенты могут перестать употреблять антикоагулянты.
Кардиостимуляторы и дефибрилляторы
В зависимости от вашего состояния наши врачи могут также предложить вам установить кардиовертер или имплантируемый кардиовертер-дефибриллятор (ИКД), чтобы поддерживать ритм сердца в норме. Эти устройства с батарейным питанием небольшие, размером с карманные часы. Ваш хирург использует минимально инвазивную процедуру для имплантации устройств вам в грудь и подключения крошечного провода от устройства к вашему сердцу.
В MU Health Care мы предлагаем новейшую технологию кардиостимуляторов — безвыводный кардиостимулятор длиной в дюйм, который имплантируется прямо в ваше сердце. Этот кардиостимулятор не является широко доступным и может работать более эффективно, чем кардиостимулятор с электродом.
ИКД посылает электрический сигнал в ваше сердце, если обнаруживает опасно нерегулярное сердцебиение. Эти устройства могут предотвратить внезапную сердечную смерть у людей с нарушениями сердечного ритма, вызванными врожденными пороками сердца, такими как гипертрофическая кардиомиопатия.
Мониторинг сердечных устройств
Если у вас есть кардиостимулятор или дефибриллятор, вам необходимо регулярно посещать кардиолога MU Health Care. Во время этих посещений ваш врач проверит устройство, чтобы убедиться, что оно работает правильно, и определит, нужно ли заменить батарею. Между визитами вы также можете отправлять информацию со своего кардиологического устройства своему врачу по телефону или через Интернет.
Узнайте больше о сердечно-сосудистой помощи в MU Health Care.
Внезапная остановка сердца — Arrhythmia Alliance
Что такое внезапная остановка сердца?
Внезапная остановка сердца (ВСС) — это состояние, при котором сердце внезапно и неожиданно перестает биться из-за сбоя в электрической системе сердца. Неисправность, вызывающая SCA, — это опасный для жизни аномальный ритм или аритмия. Любой может пострадать от внезапной остановки сердца; это непредсказуемо и может нанести удар в любое время, в любом месте и без предупреждения.Во время SCA у жертвы сначала теряется пульс, затем сознание и, наконец, способность дышать. Все это может произойти за считанные секунды.
Причины
Внезапная остановка сердца вызвана нарушением сердечного ритма (например, желудочковой тахикардией). Предупреждение появляется редко, и пациент всегда теряет сознание.
SCA — это не то же самое, что сердечный приступ, хотя человек, страдающий сердечным приступом, имеет повышенный риск SCA. Сердечный приступ можно рассматривать как проблему с водопроводом сердца, а SCA — это проблема с электрической системой внутри сердца.
Сердечный приступ возникает из-за закупорки артерии, которая снабжает кровью сердце. Затем пораженная сердечная мышца начинает умирать из-за недостатка кислорода.
Симптомы включают центральную «давящую» боль в груди, часто отдающуюся в руки и челюсть. Пациент обычно бодрствует и бодрствует.
Симптомы
В случаях SCA предупреждение возникает редко, и пациент всегда теряет сознание.
Общие симптомы:
- Отсутствие ответа
- Потеря сознания
- Отсутствие пульса
- Прекращение дыхания
- Нарушение сердечного ритма (аритмия)
Факторы риска
Факторы риска включают предыдущий сердечный приступ, предыдущее событие SCA, быстрый ритм в нижней части сердца (желудочки), семейный анамнез SCA и сердечную недостаточность.Хотя ранее существовавшие болезни сердца являются частой причиной остановки сердца, у многих жертв никогда не было проблем с сердцем.
Лечение
Когда кто-то страдает внезапной остановкой сердца, дефибрилляция (применение электрического разряда) вместе с сердечно-легочной реанимацией (СЛР) — единственный способ восстановить естественный ритм сердца. За каждую минуту задержки дефибрилляции шанс жертвы на выживание снижается на 10%.
Сама по себеCPR не перезапустит сердце после внезапной остановки сердца.СЛР — это временная мера, используемая для поддержания минимального поступления кислорода в мозг и другие органы.
- Только СЛР = 5% выживаемости
- СЛР + ранняя дефибрилляция = 50% выживаемости
Автоматический внешний дефибриллятор (AED)
AED — это небольшое портативное устройство, которое анализирует сердечный ритм и предлагает пользователю произвести разряд, только если это необходимо. После активации AED направляет пользователя на каждом этапе процесса дефибрилляции, предоставляя голосовые и / или визуальные подсказки.




 Пациенты страдают от слабости, повышенного потоотделения. Некоторые больные при приступе впадают в предобморочное состояние
Пациенты страдают от слабости, повышенного потоотделения. Некоторые больные при приступе впадают в предобморочное состояние
 Важно насыщать организм всем комплексом питательных веществ, питаться полноценно и разнообразно. При этом следует отказаться от жареной, соленой и копченой пищи, которая дает дополнительную нагрузку на организм
Важно насыщать организм всем комплексом питательных веществ, питаться полноценно и разнообразно. При этом следует отказаться от жареной, соленой и копченой пищи, которая дает дополнительную нагрузку на организм Наши специалисты готовы подобрать средства для стабилизации работы сердца, позволяющие избежать рецидивов заболевания и осложнений. Также наши клиники располагают операционными для выполнения эндоваскулярных вмешательств и установки кардиостимуляторов и дефибрилляторов
Наши специалисты готовы подобрать средства для стабилизации работы сердца, позволяющие избежать рецидивов заболевания и осложнений. Также наши клиники располагают операционными для выполнения эндоваскулярных вмешательств и установки кардиостимуляторов и дефибрилляторов