Какой наркоз и на какое время делают при удалении желчного пузыря: виды анастезии при холецистэктомии
Прежде чем говорить о режиме, условиях удаления важного органа – в частности о наркозе при удалении желчного пузыря – следует рассказать о функциях данного органа и о потерях при его удалении. Если же принято решение об операции, то более или менее полное представление об органе позволит лучше приспособиться к новому состоянию, лучше компенсировать потерю.

Наркоз
Итак, желчный пузырь – это орган, сопряженный с печенью, которая «поставляет» особую жидкость – желчь в пузырь для того, чтобы из него желчь шла дальше в организм, выполняя свои функции. Возникает вопрос: а не проще ли печени самой заниматься транспортировкой желчи? В природе нет ничего случайного. Мы, конечно, не можем постичь всех биологических законов, однако в данном случае видим необходимость наличия пузыря как «перевалочной базы» важной биологической жидкости.
Именно пузырь «определяет» дозы и время попадания желчи в кишечник, что важно для полноценного переваривания пищи. Важность специального желчного органа доказывается тем, что лекари на Руси первым делом лечили желчный пузырь, находя его, таким образом, чуть ли не самым важной системой в человеческом организме!
Возможно, печень важнее – ведь она занимается кроветворением и фильтрацией вредных веществ в организме, что в наше экологически проблемное время невозможно переоценить (лишь глупцы при этом перегружают печень табаком, алкоголем, жирной пищей и пр.). Без печени человек не может жить. Но и желчный пузырь – большая потеря!
Функции желчной жидкости и патологии желчного пузыря
Для чего в принципе существует желчь, продуцируемая печенью:
- данная жидкость помогает переваривать жиры, поступающие в наш организм с пищей. Желчь первично измельчает пищевые жиры, чтобы кишечник мог более глубоко их переварить. Если жидкость из печени не будет заниматься своим делом, то на кишечник ляжет слишком большая нагрузка и он может патологизироваться;
- жидкость, о которой идет речь, помогает перистальтике, то есть особым движениям кишечника для переваривания пищи и выведения ее остатков из организма;
- желчь уничтожает бактерии гниения, то есть борется с воспалительными процессами в организме.
Желчь важна – значит, важен и желчный пузырь. При этом злоупотребление алкоголем, нездоровая пища, малоподвижный образ жизни, стрессы приводят к болезням важного органа. Выделяют следующие патологии пузыря:
- желчекаменная болезнь, при которой загустевшая желчь образует внутри себя кристаллы, пагубно влияющие на состояние организма; важно, что одной из самых важных причин одного из самых распространенных заболеваний желчного органа является стресс, который, повышая тонус мышц, «зажимает» желчные протоки, что и становится причиной застоя и загустения биологической жидкости; ЖКБ лечат диетой, лекарствами, «растворяющими» камни, дробящим ультразвуком, наконец открытой или закрытой операцией по удалению пузыря;

Желчные камни
- дискенезия желчных путей связана с нарушением сокращений протоков, а следовательно, и с отлаженным режимом поступления желчи в пузырь и в кишечник; среди причин такой разбалансировки выступают заболевания нервной системы;
- воспаление пузыря обусловлено бактериями и паразитами кишечника, а также инфекцией из других органов, попадающей в пузырь через кровь; воспаление может развиться из-за травмы и др.
Указанные патологии могут проявляться болями под правыми ребрами, болями в области лопатки, брюшины и др. Также больной может переживать приступы тошноты, не приносящей облегчения рвоты, его может беспокоить сухость и горечь во рту. Пожелтение кожи, языка, глаз – также признаки нарушений желчного органа. Человек может переживать головные боли (потому что речь идет о своеобразном отравлении), температуру и пр.
В любом случае появления подобных симптомов следует связаться с доктором, поскольку на последних стадиях данных болезней помочь без операции весьма трудно.
Чтобы не задаваться лишний раз вопросом: какой наркоз делают при удалении желчного пузыря, вполне можно скорректировать состояние нехирургическими методами.
Какой наркоз делают врачи при удалении желчного пузыря?
Если врач пришел к решению об удалению пузыря, то он должен склониться к одной из форм операции – открытой (с вскрыванием брюшной полости) или к закрытой (делаются проколы, раздувается полость, с помощью видеокамер и прочего оборудования удаляется желчный орган). Последний тип операции предпочтительнее, и многих интересует именно наркоз при лапароскопии (иное название закрытой операции по удалению пузыря).
Конечно, закрытая операция оптимальнее и в плане шрама, и в плане такой немаловажной вещи, как время восстановления. При этом многое здесь зависит от того, какую анестезию выберет доктор.

Холецистэкотомия
Во-первых, следует сказать о том, что при раздувании брюшной полости усиливается давление на легкие, поэтому пациента следует подключить к искусственному дыханию, что в свою очередь обусловливает общий наркоз через трахею.
Если пациент страдает астмой, то следует обеспечить обычный общий наркоз через вену, при этом интубацию (как и в предыдущем случае), обеспечивающую проходимость легких, обеспечить нужно. Возможна простая внутривенная анестезия, гортанная маска. Важно отметить, что перед применением наркоза, перед операцией проводится глубокое обследование организма.
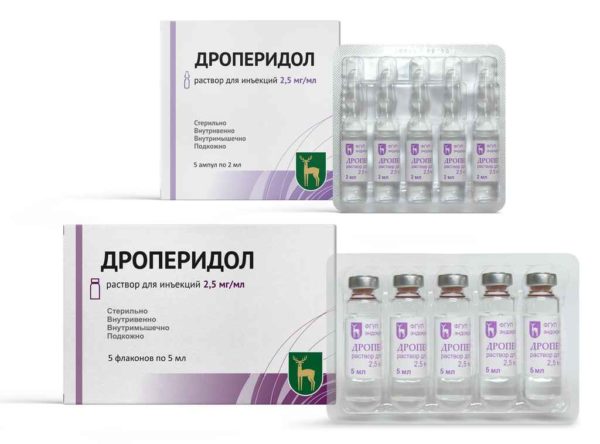
Хоть перечисление медицинских препаратов и не даст ничего обычному человеку, перечислим возможные средства, с помощью которых проводится обезболивание при лапароскопии желчного пузыря без астмы и при ее наличии. В первом случае могут применить дроперидол, фторотан, фентанил и др. Во втором случае – калипсол, кетамин, пропофол и др.

Конечно, после наркотических средств возможны осложнения: тошнота (рвота), большое газообразование, головные боли, головокружения, даже нечеткость мышления, кожные проблемы (например, краснота), боли в теле, пневмония и пр. Указанные отклонения могут наблюдаться до тридцати шести часов после хирургического вмешательства, в то время как просыпаются больные после лапароскопических операций примерно в течение четырех часов.
YouTube responded with an error: The request cannot be completed because you have exceeded your <a href="/youtube/v3/getting-started#quota">quota</a>.
Какой наркоз делают при удалении желчного пузыря
Лапароскопия желчного пузыря – это хирургическая операция по удалению желчного пузыря, с помощью эндоскопической техники, при которой вводится лапароскоп, трокатор и манипулятор в брюшную полость с дальнейшей визуализацией картинки на экран монитора. Является «Золотым стандартом» в хирургической практике по удалению желчного пузыря. Лапароскопическое удаление желчного пузыря является очень распространенной операцией, так как имеет преимущества, в виде малой травматизации тканей и высокой эффективности метода.

Показания и противопоказания
Лапароскопию проводят с целью диагностики — при этом выявляют очаг, размер, локализацию воспалительного процесса. А также для определения тактики лечение – это может быть операция по удалению желчного пузыря или удалению камней в желчном протоке.
Показания для проведения лапароскопии:
- Люди, страдающие хроническим калькулезным холециститом.
- Камни в желчном протоке.
- При острой форме холецистита.
- Прошедший холецистолитиаз в стертой форме.
- Билиарный сладж.
Противопоказания для проведения лапароскопии желчного пузыря:
- Злокачественные, и предраковые заболевания желчного пузыря.
- Панкреатит, сочетаемый с холециститом, в период обострения.
- Врожденная аномалия желчевыводящих протоков.
- Беременность.
- Заболевания сердечно-сосудистой системы.
- Грыжи белой линии живота.

Подготовительный процесс для холецистэктомии лапароскопическим методом имеет ряд особенностей. Пациент ограничивает применение нестероидных противовоспалительных препаратов. Для лучшего проведения лапароскопии необходимо очищение кишечника – назначаются диеты, которые предполагают употребление легкоусвояемой пищи, ограничение человека в соленом, жаренном, сладком. Назначение клизм на ночь. За день до операции берут развернутый анализ крови для определения сопутствующей патологии и выбора наркоза.
Наши читатели рекомендуют

Наша постоянная читательница порекомендовала действенный метод! Новое открытие! Новосибирские ученые выявили лучшее средство для восстановления после удаления желчного пузыря. 5 лет исследований. Самостоятельное лечение в домашних условиях! Тщательно ознакомившись с ним, мы решили предложить его и вашему вниманию.
Лапаротомия и лапароскопия
Выделяют два вида доступа:
- Лапаротомический доступ — применяется на полостных операциях. Сначала разрезают кожу, подкожную клетчатку, фасцию, брюшную стенку. Затем добравшись до желчного пузыря, проводят его удаление и зашивают все ранее разрезанные ткани. Доступ травматичный, после чего образовывается шрам, а затем рубец. Шрамы могут быть несостоятельными, и приводить к осложнениям для организма: образование спаек, гнойные выделения.
- Лапароскопический доступ – это щадящий метод, который осуществляется с помощью эндоскопической техники – лапароскопа. Разрез делается небольшой примерно 1–2 см, вблизи пораженного органа. Заводится вразрез лапароскоп, который имеет встроенную видеокамеру, и фонарик, затем запись поступает на монитор и врач контролирует ход операции. После лапароскопа должен пройти трокатор и манипулятор – это специальные трубки, для управления операции внутри брюшной полости. Доступ является высокоэффективным в хирургической практике. Послеоперационный период не несет за собой длительные ощущения боли, максимум 2–3 дня. При операции не образуются спаек и послеоперационных грыж, но образуется маленький сглаженный рубец. Самочувствие пациента быстро нормализуется.
При операции по удалению желчного пузыря, в брюшную полость вводится углекислый газ, который может нарушать микроциркуляцию и работу сосудов, а также влияет на дыхательную систему. При лапароскопии операция имеет направленную локализацию, что не дает возможность видеть обширную картинку всей брюшной полости.
При лапаротомии и лапароскопии этапы удаления камней в желчном пузыре одинаковы, но лапароскопический доступ является более дорогостоящим и требует высокой квалификации врача.
Анестезия при лапароскопии желчного пузыря
Наркоз при лапароскопии может происходить под общим эндотрахеальным, при котором у человека выключается сознание и он спит, а также у него расслабляются мышцы брюшного пресса. Также подключается аппарат искусственной вентиляции легких. В случае противопоказаний к эндотрахеальному наркозу, применяют внутривенный, который может осложниться дыхательной недостаточностью и неблагоприятно влиять на здоровье пациента.
Этапы операции – лапароскопия желчного пузыря
Операция на желчном пузыре может быть двух вариантов: удаление камней или конкрементов из желчного пузыря или удаление полностью желчного пузыря с камнями.
Лапароскопия проводится специализированным хирургом. Сначала работает анестезиолог, он вводит общий эндотрахеальный наркоз и человек засыпает крепким сном. Далее он вставляет зонд пациенту для удаления излишней жидкости и проходящих газов из желудка, и тем самым предупреждает аспирацию рвотным содержимым. После чего подключается аппарат искусственной вентиляции легких. Хирург, в свою очередь, делает небольшой 1,5–2 см округлый лапароскопический разрез в области пупочной складки. Затем пускают углекислый газ для расправление органов. Далее вводится, по контуру правого подреберья, два или три трокатора для управления ходом операции. С помощью визуальной картинки, врач сначала осматривает удаляемый орган, его размеры, локализацию и распространение воспалительного процесса. После того как хирург добрался до желчного пузыря, он может вырезать его стенки, после чего содержимое выходит наружу. Выделяют специальными хирургическими инструментами холедох, затем пересекается артерия, отходящая от желчного протока, после чего его удаляют с помощью прокола в пупочной области. Сосуды, которые повредились и кровоточат, припаивают током, после того как удалили желчный пузырь, хирург снова осматривает окружающие органы и системы. Все не нужные пораженные ткани удаляются, а кровотечение останавливают методом прижигания. Вытягивают вспомогательные инструменты, которые называются трокаторы. На месте прокола в пупочной области вставляют дренажную систему. Рану хирург аккуратно зашивает косметическим швом или наклеивает асептическую наклейку. В случае когда в воспалительный процесс вовлекаются другие ткани и происходит обширное кровотечение, хирург принимает решение к переходу более радикальной операции, которая называется лапаротомия брюшной стенки.
Анестезиолог должен учесть особенности манипуляции: повышение давления в брюшной полости, системное поглощение СО2, сдавливание сосудов и опасность газовой эмболии. Поэтому стоит особенно осторожно относиться к пожилым пациентам и людям с сопутствующей дыхательной и сердечно-сосудистой патологией.
Возможно использование следующих типов анестезии:
- ингаляционная с ИВЛ (искусственной вентиляцией легких): проводится с помощью закиси азота и летучих анестетиков;
- внутривенный наркоз с ИВЛ: позволяет добиться управляемой анестезии;
- эпидуральная или спинальная анестезия: требуют высокого качества навыков анестезиолога.
Для премедикации на ночь перед удалением желчного пузыря вводят сибазон, а уже в операционной — дроперидол внутривенно. Также для профилактики тошноты в послеоперационном периоде используют церукал.
Работа анестезиолога продолжается и в первые дни после вмешательства: пациенты чувствуют боль в животе из-за раздражения остаточным объемом СО2. Для обезболивания назначают сначала промедол, а в дальнейшем — нестероидные противовоспалительные препараты (анальгин).
Напрасные страхи. Отзыв для тех, кто до паники боится наркоза, но не боится фотографии раны и камней 🙂 Ооочень подробная история моих переживаний перед операцией.
Вот и пришло время рассказать, для чего мне понадобилось пить Достинекс, чтобы остановить лактацию.
ПРЕДЫСТОРИЯ.
К моей печали беременность мне подарила не только чудесного сынишку, но и камни в желчном пузыре. Много камней. Очень-очень-очень много камней.
Желчно-каменная болезнь очень часто приходит с беременностью, т.к. меняется гормональный фон, обмен веществ и в конце концов плод сдавливает желчные протоки, и отток желчи затрудняется. Появляются камушки.
Первый приступ желчной колики пришел ко мне во 2м триместре беременности. Тогда никто не понял, что это было. Внезапно начался, внезапно закончился. Смахнули все на голодные боли и жареные пирожки.
Я благополучно забыла об этом больше, чем на год.
Второй приступ в октябре 2016г. Причем так и не поняли, что спровоцировало. Ничего жирного не ела. Пошла обследоваться. В крови высочайшие показатели ферментов АСТ и АЛТ. В 50 раз выше нормы! А это (в моем случае) означало либо проблемы с печенью, либо с поджелудочной. УЗИ показало камни. Они красиво рядочком лежали в пузыре. Штук 7 или 8 насчитали по фотографии.
Решила оперироваться. Подсказали хорошего хирурга. Операцию планово назначили на 8 февраля. Оставалось только дожить до этой даты.
28 декабря мне приспичило съесть винегрет, хотя в принципе я уже придерживалась диеты.
И опять приступ. Только намного сильнее предыдущих. Скорая помощь вколола мне баралгин (обезболивающее), но-шпу (снять спазм) и платифиллин (снять спазм). Три сильных препарата помогали очень долго и то.. до конца не помогли.
10 дней я мучилась. После каждого приема пищи ныл бок. Видимо, камень небольшой все же застрял в протоке и мешал нормальному оттоку желчи. После Спазгана это нытье наконец прошло. И моё, и желчного)) До операции я опять забыла о болях.
Началась суета с анализами.
Список анализов, которые я сдавала. В разных медучреждениях требуют по-разному.
1. Общий анализ крови
2. Коагулограмма (это показатели свертываемости)
3. Биохимия крови
4. Общий анализ мочи
7. Кровь на сифилис
8. Кровь на гепатиты
11. Карта профилактических прививок
12. Справка об эпидокружении
Вообще-то очень часто отправляют на ФГДС (лампочку глотать), но мне врач сказал мол сколько тебе лет, чтоб делать на ФГС..
7го февраля я со всеми документами утром пришла сдаваться в больницу. Приходил врач, пропальпировал (пощупал) живот. После обеда пришла анестезиолог, рассказала, как все будет проходить: сделают премедикацию (от которой уже потихоньку улетаешь, хочется спать и страх отступает), через полчаса за мной приедет каталка, я разденусь, лягу и поеду в операционную.
О СТРАХАХ.
Я дико боялась наркоза. Боялась, что мне неправильно рассчитают дозу, боялась вот этого чувства погружения в наркоз. Боялась осложнений во время операции. Хотя у меня последние анализы были практически идеальными.
Но, поверьте.. Когда вам медсестра — анестезистка сделает премедикацию, лежишь и понимаешь, что уже никуда не деться. Я успокаивала себя тем, что у меня хороший врач, думала о сыночке, о том, что после операции я увижу его, думала о муже, о семье.
Мой совет — гоните к черту все плохие мысли. От морального настроя очень многое зависит. Особенно сроки реабилитации после операции.
О НАРКОЗЕ.
Пока меня везли в операционную, я болтала с медсестрами, в операционной задавала кучу вопросов, шутила, удивляла своими знаниями о препаратах, которые входят в наркоз (я медсестра и писала дипломную по холецистэктомии и реабилитации)) такая вот ирония судьбы). Я соображала все, понимала, что вокруг происходит. Мне не казалось, что это сон. Просто было немного сонное состояние.
Вообще-то мне обещали еще трубку в горло сунуть, чтоб аппарат дышал за меня во время операции. Но отсутствие першения и вообще каких-либо неприятных ощущений в горле после операции наводит меня на мысль, что дышала я просто через маску.
На операционном столе ноги привязывают, руки отводят в стороны и привязывают. На пальчик одной руки надевают приборчик — пульоксиметр (для измерения пульса и уровня оксигенации крови). В другую руку ставят венозный катетер.
Я ничего не считала. Ни до 10, ни до 5. Услышала:»Ну, что, начинаем?». В катетер вводят наркоз. Я успела сказать только «Всё, пошло». Почувствовала, что засыпаю. И уснула.
Не верьте, когда говорят, что во время операции слышали звуки инструментов, голоса и т.д. Это все фантазии.
Я не слышала ничего. Пока меня не начали будить. Не помню, чтоб я открыла глаза, но отчетливо помню «Просыпайся.» Но, видимо, глаза я все-таки открыла. Потому, что в противном случае меня увезли бы в реанимацию, а не в палату.
Очнулась я в палате от позывов рвоты. А рвать-то нечем. Мой последний ужин был накануне вечером в 18ч. После этого даже пить нельзя было. Вообще. А на операцию меня увезли в 10.30. От позывов рвоты напрягаются мышцы живота, и тут я почувствовала боли в швах.
ПОСЛЕОПЕРАЦИОННЫЙ ПЕРИОД.
После позывов опять уснула. Потом разбудил врач, спросил как дела, приходила анестезиолог.
Врач сказал, что нужно пытаться встать. Кушать нельзя до завтрашнего дня, можно пить воду или отвар шиповника.
Возможно, кушать можно б было уже и вечером после операции, но моя операция, как потом выяснилось, прошла с осложнениями: на последнем УЗИ сказали, что желчный на 2/3 заполнен камнями (там уже не 7-8 камушков), но воспаления нет. Во время операции выяснилось, что пузырь воспален. И воспален очень сильно. Он был очень плотным и буквально вклинился в печень, из-за чего вырезать его было очень сложно. К тому же я очень маленькая, живот маленький и особо не развернешься. Попотели надо мной врачи.
Вечером не без помощи родных пыталась встать. В принципе, думаю, что сами вы не встанете.
Операция проводится под большим количеством углекислого газа в брюшной полости (его вводят через один из разрезов). И из-за этого газа просто нереально болят плечи и шея, особенно справа. Просто нереально. Особенно, когда долго полежишь. Поэтому, хотя бы на второй день (при отсутствии противопоказаний) старайтесь подольше ходить. Этот газ будет в брюхе еще неделю, как минимум, создавая крайне отвратительное ощущение перекатывания внутренних органов. Также он мешает безболезненно встать, лечь и переворачиваться.
В общем, вечером я прошлась до туалета и обратно. Сил ходить нет. Организм истощен операцией и отсутствием еды в желудке.
Зато потом пришла рвота желчью. Готовьтесь. Это будет больно. Швы будут болеть. Но недолго.
На следующий день я с соседкой по палате уже ходила в столовую и обратно, ходила на перевязку. Чем раньше начнете ходить, тем лучше. Это так же полезно для профилактики застойной пневмонии. Конечно, сначала будете ходить, как квазимода, согнувшись пополам. Потому, что швы стягивают кожу. Но потом все лучше.
Говорить долго и громко тоже тяжело. Диафрагма была сдавлена газом и на восстановление требуется время.
Учитывая благоприятное течение моего реабилитационного периода и видя, что на третьи сутки после операции я и сижу, и хожу, врач отпустил меня домой на третий день. Т.е. 10го числа утром я ушла домой отмечать первый день рождения моего ребенка)) Отпустил — не значит, что выписал. Я ходила на перевязки. 15го числа (спустя неделю после операции) сняли швы. Это немного болезненная процедура, но весьма терпимая.
4 дырки, но 3 шва. Одна дырка у меня кровоточила, поэтому ее не зашивали.
Когда швы уберут, можно купаться под душем, но не в ванне.
На фотографии видно, что живот чуть округлен — это и есть то самое скопление газа. Не в кишечнике, а в брюшной полости. Под диафрагмой (на снимке рентгена, кстати, газ тоже видно).
Один разрез над пупком около 4см. Именно через него вытаскивали пузырь. И, судя по шву, это далось врачу нелегко)). Остальные разрезы не более 1см. Думаю, заживут быстро.
Цену операции не скажу. Везде она разная.
После операции прошла ровно неделя. Естественно, я не ем жареную картошку, фастфуд и жирные продукты, но и не могу сказать, что ограничиваю себя в еде. Съела что-то, посмотрела на реакцию организма. Если все нормально: не тошнит, не болит, не ноет, то почему не есть по чуть-чуть что-то, что не относится к диете.
Кстати, камни отдают пациенту. И мне отдали. Не 8, не 50 и даже не 100 штук. Их было ровно 200. Я считала и офигевала..
ВЫВОДЫ.
Операция — это всегда страшно. В частности под общим наркозом. Но..
Ничего не бойтесь! Лучше удалить сразу, чем сидеть на пороховой бочке и не знать, когда придет очередной приступ и чем он закончится. А закончиться он может очень плачевно.
Наркоз — это не страшно.
Думайте о хорошем. Чем позитивнее ваш моральный настрой, тем быстрее пойдете на поправку.
Соблюдение диеты — не приговор. Вообще она нужна для того, чтобы пищеварительная система в щадящем режиме перестраивалась на новый способ работы, не создавая нагрузки на печень.
Боли, конечно, будут. Но не такие, как после лапаротомической операции. Никто не отменял анальгетики (которые, кстати, мне кололи пару раз).
ВСЁ БУДЕТ ХОРОШО
P.S. Всё рассказала, а про главную проблему, доставляющую большой дискомфорт, забыла. Видимо, привыкла.
При лапароскопии брюшная полость заполняется газом. По окончании операции бОльшую часть газа выпускают. Не пугайтесь своего слегка округлившегося животик — это газ. Он постепенно будет уходить (уж не знаю, каким образом). Следует отметить, чтоб вы поняли правильно, что газ не в кишечнике (это не метеоризм). А именно в брюшной полости. Как я писала
Какой наркоз применяется при удалении желчного пузыря
- Главная ›
- Архив статей рассылки о желчекаменной болезни ›
- Статьи о других болезнях

Конечно, когда человек готовится к операции удаления желчного пузыря, его очень волнует этот вопрос: какой наркоз будет применен? Не будет ли больно? Не опасно ли само по себе обезболивание?
Как называется наркоз?
Спешу вас успокоить. Тот метод наркоз, который применяется при этой операции, обеспечивает пациенту полное отсутствие каких-либо болевых ощущений.
Мало того, он еще обеспечивает хирургам возможность хорошего доступа к оперируемому органу. А это очень важно для успешного проведения операции.
Называется этот метод — эндотрахеальный наркоз.
Опасен ли наркоз?
Определенный риск в жизни есть всегда. Но в данной ситуации риск сведен к минимуму.
Наркоз проводится специально обученным врачом. Врачом-анестезиологом.
Во время всей операции, кроме хирургов, рядом с пациентом находится врач-анестезиолог и его помощник — медсестра-анестезистка.
И если хирурги всецело заняты проведением самой операции, то анестезиолог во время операции не только обеспечивает качественное обезболивание, но и следит за работой всех жизненно важных органов пациента. Под постоянным контролем находится работа сердца, дыхание, уровень сознания и так далее.
Консультация анестезиолога в Москве
Консультация анестезиолога в Московской области
Подробная информация о каждом докторе, фото, рейтинг, отзывы, быстрая и удобная запись на прием
Как проходит операция?
Обычно все происходит так.
Накануне операции пациентам назначают успокаивающие препараты. Как правило, в форме таблеток.
Утром в день операции пациенту в палате делают укол, цель которого успокоить и подготовить к предстоящему наркозу и операции.
Спустя некоторое непродолжительное время, пациента на каталке доставляют в операционную. Если предоперационная подготовка была адекватной, то вид операционной и предстоящая операция не пугают больного.
Дальше пациента укладывают на операционный стол, делают внутривенный укол, ставят капельницу. А дальше — сон.
Просыпается пациент, чаще всего, в палате. Хотя возможно, что у кого-то останутся смутные воспоминания о том, как его везли из операционной.
После операции, при необходимости, пациент находится еще некоторое время под наблюдением анестезиолога. Как правило, до тех пор, пока не восстановится сознание.
Если есть необходимость и возможность, пациента помещают в отделение реанимации для более тщательного наблюдения за ним, ухода и лечения.
Это, конечно, общая схема проведения операции и наркоза. В каждом лечебном учреждении и даже у каждого доктора есть свои особенности и мелкие расхождения в проведении предоперационной подготовки пациента.
Но любая предоперационная подготовка направлена на то, чтобы обеспечить максимальный психологический комфорт пациенту, максимальную безопасность операции и наркоза.
А сам наркоз, как и операция удаления желчного пузыря, уже хорошо отработанная и налаженная процедура.
Ваш психологический настрой
Вам же нужно просто довериться вашим докторам и постараться не думать о разных деталях. Пусть об этом заботятся те, кто специально этому учился и имеет опыт. Каждый должен заниматься своим делом: доктор — лечить, пациент — выздоравливать.
Именно выздоровления самого полного и быстрого я вам желаю от всей души! До новых встреч!
У вас есть вопросы?
Вы можете задать их мне вот здесь, или доктору, заполнив форму, которую вы видите ниже.
Предыдущая статья: Как избавиться от изжоги?
Следующая статья: Нужно ли всю жизнь придерживаться диеты после удаления желчного пузыря?
Лапароскопическая холецистэктомия. Удаление желчного пузыря при помощи проколов — «Напрасные страхи. Отзыв для тех, кто до паники боится наркоза, но не боится фотографии раны и камней 🙂 Ооочень подробная история моих переживаний перед операцией.»
Вот и пришло время рассказать, для чего мне понадобилось пить Достинекс, чтобы остановить лактацию.
ПРЕДЫСТОРИЯ.
К моей печали беременность мне подарила не только чудесного сынишку, но и камни в желчном пузыре. Много камней. Очень-очень-очень много камней.
Желчно-каменная болезнь очень часто приходит с беременностью, т.к. меняется гормональный фон, обмен веществ и в конце концов плод сдавливает желчные протоки, и отток желчи затрудняется. Появляются камушки.
Первый приступ желчной колики пришел ко мне во 2м триместре беременности. Тогда никто не понял, что это было. Внезапно начался, внезапно закончился. Смахнули все на голодные боли и жареные пирожки.
Я благополучно забыла об этом больше, чем на год.
Второй приступ в октябре 2016г. Причем так и не поняли, что спровоцировало. Ничего жирного не ела. Пошла обследоваться. В крови высочайшие показатели ферментов АСТ и АЛТ. В 50 раз выше нормы! А это (в моем случае) означало либо проблемы с печенью, либо с поджелудочной. УЗИ показало камни. Они красиво рядочком лежали в пузыре. Штук 7 или 8 насчитали по фотографии.
Решила оперироваться. Подсказали хорошего хирурга. Операцию планово назначили на 8 февраля. Оставалось только дожить до этой даты.
Но нет..
28 декабря мне приспичило съесть винегрет, хотя в принципе я уже придерживалась диеты.
И опять приступ. Только намного сильнее предыдущих. Скорая помощь вколола мне баралгин (обезболивающее), но-шпу (снять спазм) и платифиллин (снять спазм). Три сильных препарата помогали очень долго и то.. до конца не помогли.
10 дней я мучилась. После каждого приема пищи ныл бок. Видимо, камень небольшой все же застрял в протоке и мешал нормальному оттоку желчи. После Спазгана это нытье наконец прошло. И моё, и желчного)) До операции я опять забыла о болях.
О ПОДГОТОВКЕ К ОПЕРАЦИИ.
Началась суета с анализами.
Список анализов, которые я сдавала. В разных медучреждениях требуют по-разному.
1. Общий анализ крови
2. Коагулограмма (это показатели свертываемости)
3. Биохимия крови
4. Общий анализ мочи
5. Кал на я/г
6. Кровь на ВИЧ
7. Кровь на сифилис
8. Кровь на гепатиты
9. Свежее УЗИ
10. Флюорография
11. Карта профилактических прививок
12. Справка об эпидокружении
Вообще-то очень часто отправляют на ФГДС (лампочку глотать), но мне врач сказал мол сколько тебе лет, чтоб делать на ФГС..
7го февраля я со всеми документами утром пришла сдаваться в больницу. Приходил врач, пропальпировал (пощупал) живот. После обеда пришла анестезиолог, рассказала, как все будет проходить: сделают премедикацию (от которой уже потихоньку улетаешь, хочется спать и страх отступает), через полчаса за мной приедет каталка, я разденусь, лягу и поеду в операционную.
Так все и было.
О СТРАХАХ.
Я дико боялась наркоза. Боялась, что мне неправильно рассчитают дозу, боялась вот этого чувства погружения в наркоз. Боялась осложнений во время операции. Хотя у меня последние анализы были практически идеальными.
Но, поверьте.. Когда вам медсестра — анестезистка сделает премедикацию, лежишь и понимаешь, что уже никуда не деться. Я успокаивала себя тем, что у меня хороший врач, думала о сыночке, о том, что после операции я увижу его, думала о муже, о семье.
Мой совет — гоните к черту все плохие мысли. От морального настроя очень многое зависит. Особенно сроки реабилитации после операции.
О НАРКОЗЕ.
Пока меня везли в операционную, я болтала с медсестрами, в операционной задавала кучу вопросов, шутила, удивляла своими знаниями о препаратах, которые входят в наркоз (я медсестра и писала дипломную по холецистэктомии и реабилитации)) такая вот ирония судьбы). Я соображала все, понимала, что вокруг происходит. Мне не казалось, что это сон. Просто было немного сонное состояние.
Вообще-то мне обещали еще трубку в горло сунуть, чтоб аппарат дышал за меня во время операции. Но отсутствие першения и вообще каких-либо неприятных ощущений в горле после операции наводит меня на мысль, что дышала я просто через маску.
На операционном столе ноги привязывают, руки отводят в стороны и привязывают. На пальчик одной руки надевают приборчик — пульоксиметр (для измерения пульса и уровня оксигенации крови). В другую руку ставят венозный катетер.
Я ничего не считала. Ни до 10, ни до 5. Услышала:»Ну, что, начинаем?». В катетер вводят наркоз. Я успела сказать только «Всё, пошло». Почувствовала, что засыпаю. И уснула.
Не верьте, когда говорят, что во время операции слышали звуки инструментов, голоса и т.д. Это все фантазии.
Я не слышала ничего. Пока меня не начали будить. Не помню, чтоб я открыла глаза, но отчетливо помню «Просыпайся.» Но, видимо, глаза я все-таки открыла. Потому, что в противном случае меня увезли бы в реанимацию, а не в палату.
Очнулась я в палате от позывов рвоты. А рвать-то нечем. Мой последний ужин был накануне вечером в 18ч. После этого даже пить нельзя было. Вообще. А на операцию меня увезли в 10.30. От позывов рвоты напрягаются мышцы живота, и тут я почувствовала боли в швах.
ПОСЛЕОПЕРАЦИОННЫЙ ПЕРИОД.
После позывов опять уснула. Потом разбудил врач, спросил как дела, приходила анестезиолог.
Врач сказал, что нужно пытаться встать. Кушать нельзя до завтрашнего дня, можно пить воду или отвар шиповника.
Возможно, кушать можно б было уже и вечером после операции, но моя операция, как потом выяснилось, прошла с осложнениями: на последнем УЗИ сказали, что желчный на 2/3 заполнен камнями (там уже не 7-8 камушков), но воспаления нет. Во время операции выяснилось, что пузырь воспален. И воспален очень сильно. Он был очень плотным и буквально вклинился в печень, из-за чего вырезать его было очень сложно. К тому же я очень маленькая, живот маленький и особо не развернешься. Попотели надо мной врачи.
Вечером не без помощи родных пыталась встать. В принципе, думаю, что сами вы не встанете.
Операция проводится под большим количеством углекислого газа в брюшной полости (его вводят через один из разрезов). И из-за этого газа просто нереально болят плечи и шея, особенно справа. Просто нереально… Особенно, когда долго полежишь. Поэтому, хотя бы на второй день (при отсутствии противопоказаний) старайтесь подольше ходить. Этот газ будет в брюхе еще неделю, как минимум, создавая крайне отвратительное ощущение перекатывания внутренних органов. Также он мешает безболезненно встать, лечь и переворачиваться.
В общем, вечером я прошлась до туалета и обратно. Сил ходить нет. Организм истощен операцией и отсутствием еды в желудке.
Зато потом пришла рвота желчью. Готовьтесь. Это будет больно. Швы будут болеть. Но недолго.
На следующий день я с соседкой по палате уже ходила в столовую и обратно, ходила на перевязку. Чем раньше начнете ходить, тем лучше. Это так же полезно для профилактики застойной пневмонии. Конечно, сначала будете ходить, как квазимода, согнувшись пополам. Потому, что швы стягивают кожу. Но потом все лучше.
Говорить долго и громко тоже тяжело. Диафрагма была сдавлена газом и на восстановление требуется время.
Учитывая благоприятное течение моего реабилитационного периода и видя, что на третьи сутки после операции я и сижу, и хожу, врач отпустил меня домой на третий день. Т.е. 10го числа утром я ушла домой отмечать первый день рождения моего ребенка)) Отпустил — не значит, что выписал. Я ходила на перевязки. 15го числа (спустя неделю после операции) сняли швы. Это немного болезненная процедура, но весьма терпимая.
4 дырки, но 3 шва. Одна дырка у меня кровоточила, поэтому ее не зашивали.
Когда швы уберут, можно купаться под душем, но не в ванне.
На фотографии видно, что живот чуть округлен — это и есть то самое скопление газа. Не в кишечнике, а в брюшной полости. Под диафрагмой (на снимке рентгена, кстати, газ тоже видно).
Один разрез над пупком около 4см. Именно через него вытаскивали пузырь. И, судя по шву, это далось врачу нелегко)). Остальные разрезы не более 1см. Думаю, заживут быстро.
Цену операции не скажу. Везде она разная.
После операции прошла ровно неделя. Естественно, я не ем жареную картошку, фастфуд и жирные продукты, но и не могу сказать, что ограничиваю себя в еде. Съела что-то, посмотрела на реакцию организма. Если все нормально: не тошнит, не болит, не ноет, то почему не есть по чуть-чуть что-то, что не относится к диете.
Кстати, камни отдают пациенту. И мне отдали. Не 8, не 50 и даже не 100 штук. Их было ровно 200. Я считала и офигевала..
 Самые крупные по 0,5см.
Я вообще в шоке от количества.
Самые крупные по 0,5см.
Я вообще в шоке от количества.ВЫВОДЫ.
Операция — это всегда страшно. В частности под общим наркозом. Но..
Ничего не бойтесь! Лучше удалить сразу, чем сидеть на пороховой бочке и не знать, когда придет очередной приступ и чем он закончится. А закончиться он может очень плачевно.
Наркоз — это не страшно.
Думайте о хорошем. Чем позитивнее ваш моральный настрой, тем быстрее пойдете на поправку.
Соблюдение диеты — не приговор. Вообще она нужна для того, чтобы пищеварительная система в щадящем режиме перестраивалась на новый способ работы, не создавая нагрузки на печень.
Боли, конечно, будут. Но не такие, как после лапаротомической операции. Никто не отменял анальгетики (которые, кстати, мне кололи пару раз).
ВСЁ БУДЕТ ХОРОШО 
P.S. Всё рассказала, а про главную проблему, доставляющую большой дискомфорт, забыла. Видимо, привыкла.
При лапароскопии брюшная полость заполняется газом. По окончании операции бОльшую часть газа выпускают. Не пугайтесь своего слегка округлившегося животик — это газ. Он постепенно будет уходить (уж не знаю, каким образом). Следует отметить, чтоб вы поняли правильно, что газ не в кишечнике (это не метеоризм). А именно в брюшной полости. Как я писала выше — он слегка давит на диафрагму, из-за чго первоначально тяжело разговаривать.
Так вот.. этот газ будет очень мешать. Из-за него болят плечи и шея, больно и тяжело садиться, ложиться, переворачиваться. И есть ощущение, будто органы внутри вас перекатываются. Со временем это все проходит, но доставляет немалый дискомфорт.
Однако, эти ощущения далеко не у всех. У двух моих знакомых такого не было. А врач вообще не понял, о чем я говорю) Но, порывшись в интернете, я нашла, что такая проблема бывает и она рассасывается сама собой. Просто нужно время.
Еще после операции часто врач назначает антибиотики для профилактики инфекций. Операция хоть и малоинвазивная, но все же это операция. Однако, мне антибиотики не назначали.
Лапароскопическая холецистэктомия. Удаление желчного пузыря при помощи проколов — «Не бойтесь операции!»
Если вы читаете этот отзыв, вы уже на полпути к операции. Мне 35 лет. И ровно через полмесяца после дня рождения у меня ночью случился приступ боли на 6 часов в правом подреберье. Детки спят, муж спит, а не могу найти себе места от боли. Тогда я вспомнила, что подобное было уже у меня полгода назад, но тогда я грешила на отравление покупным холодцом. В этот раз выстрелила боль от пары пельмешек с уксусом, разведённым водой.
Испугалась, побежала на УЗИ брюшной полости. И вот он приговор — множественные камни в желчном пузыре, хронический панкреатит (видимо, на фоне этого). Я в шоке, в 35 лет я не была готова к таким диагнозам.
Выдохнула, почитала Интернет, обратилась к знакомому врачу и попросила порекомендовать хирурга. Узнать что мне скажет.
Хирург работает в нашей БСМП. Пообщались. Настаивает на операции. Камни небольшие, велика вероятность забить протоку, а это даже до смертельного исхода может дойти.
Через две недели я уже топала в БСМП сдаваться с вещами. Мне была обещана операция лапароскопическая. Сказать, что я боялась, ничего не сказать. Но, жить-то хочется. Ждать каждый раз этого приступа не хотелось. Да и ощущалась какая-то тяжесть в правом подреберье. Кстати, боли в спине были тоже от моей «болячки», как потом оказалось.
В день поступления меня посадили на голодный паёк 😉 воду запретили пить с вечера. Сделали контрольное УЗИ уже местным аппаратом, сняли кардиограмму, взяли кровь из вены и утреннюю мочу. Утром направили на ФГДС. Уххх, страху-то во мне было. Сколько за ночь перечитала я информации на тему этой «страшной лампочки».
Утром пошла на процедуру… и знаете, это совсем не так ужасно, как многие пишут. Камеру на конце шланга смазывают обезболивающим. Главное, слушать врача. Сглотнуть тогда, когда скажет, и дышать, дышать, не обращая внимания ни на что. У меня один раз был позыв рвотный, но быстро прошёл, как только вновь стала дышать. Да и желудок пустой, не страшно. Длиться около минуты-полторы. Я молодец 😂 — выжила))))
В этот же день провести операцию не получилось — слишком много операций было на этот день. Как итог — ещё один день голодовки 😂
На следующий день меня позвали в операционную. Простите за все подробности, но тем, кто паникёр как я, эти подробности очень нужны. Никакой подготовки в виде клизмы перед операции не делают. По крайней мере в этой больнице. Привели в одежду в операционную, попросили раздеться и в простынке провели до операционного стола. Укладываешься «поудобнее» (на сколько это возможно). Тебе привязывают ноги и руки.
Появляется «ангел-хранитель» — анестезиолог. Никогда не забуду все его слова: «Не волнуйтесь. Я всю операцию буду с вами. Пока я вас не усыплю, никто вас не тронет. Когда проснётесь, во рту будет трубка. Не пугайтесь. Когда станете хорошо сами дышать, немного со мной поговорите, я её извлеку. Хотя… многие мои эти слова не помнят и сильно пугаются».
Он спросил меня про сопутствующие у меня заболевания, есть ли аллергия на что-то, принимаю ли какие-то лекарства. Затем в вену поместили катетер, подключили капельницу. Вкололи укол, от которого немного кружилась голова. Затем немного погодя дали маску, подышать (со слов анестезиолога) кислородом и я уснула. Просто, безболезненно.
Проснулась я как огурчик. Спрашиваю у анестезиолога, который всё также рядом с моей головой «А где трубка? Я хорошо себя вела?». Анестезиолог улыбнулся и спросил «Вы ничего не помните? Всё хорошо. Операция завершена. Вы были молодец».
Тут в область живота пришла какая-та боль. Меня попросили с поддержкой персонала перекатиться на каталку, укрыли одеялом и повезли в лифт и в палату. В палате вновь помогли перекатиться с каталки на кровать. Поставили капельницу, укололи обезболивающее.
Никакой головной боли, никаких глюков после наркоза. Я даже особо не спала после него (хотя я мама двух деток и у меня расстройство сна из-за беспокойного сна детей на протяжении 5 лет 🤪). Другие соседи по палате после наркоза полдня проваливались в сон.
После операции полдня не рекомендовали пить, через 4 часа после операции разрешили садиться (по состоянию организма). Я к вечеру встала. Больно в местах проколов, там где швы. Но медленно и аккуратно можно встать. Голова не кружилась, я осилила путь от палаты до туалета дистанцией в 100м.
В отделении хирургии не экономят обезболивающие. Укол три раза в день. И можно ещё попросить. Плюс два раза в день антибиотики.
На следующий день после операции сняли дренаж. Это такая твёрдая трубка, нагло уходящая в живот. На конце трубки ёмкость для сбора накапливающейся крови, сукровицы и прочего безобразия. Трубка мешает, постоянно внизу живота давит, но жить можно. Я с ней даже гуляла уже во внутреннем дворике. Медленно передвигалась, но, главное, двигалась! Чтобы быстрее восстановится, чтобы не были спаек и прочих осложнений.
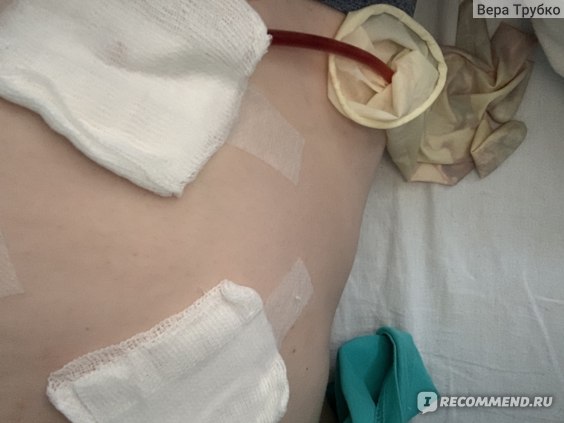
Голь на выдумку хитра — такой дренаж — дёшево и сердито
Извлечение дренажа из живота — это радостное событие, после которого жизнь играет яркими красками. Это не больно, на пару секунд неприятно. Ощущаешь как противоестественно вытягивают трубку из тебя. И всё! Ходьба, приседание в радость. Ничто не давит в малый таз. Скорость ходьбы даже увеличивается!!!
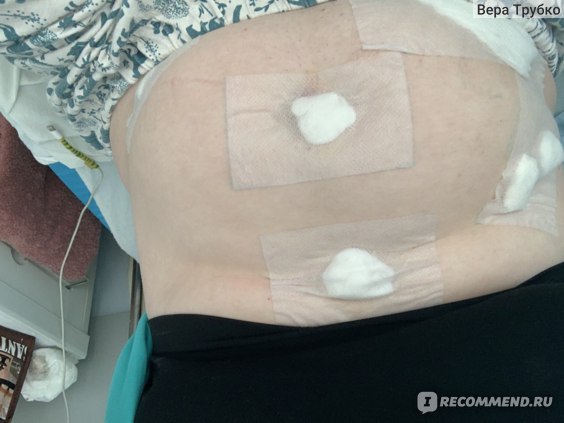
Второй день после операции
На фото второй день после операции у меня пять «дырок» (должно быть три), в процессе удаления желчного возникла необходимость ещё одного оперативного вмешательства, не связанного с желчным. Это уже другая история 😉
Обработка швов безболезненна, просто немного шипит от спирта на швах.
Про питание. В день операции — голод, к вечеру можно начинать немного пить воды. Первый глоток самый вкусный. Второй день — только вода. Третий день — бульон (пустой, в нём ничего не плавает, просто бульон). Но, поверьте мне, он покажется очень вкусным. Четвёртый день — утром манная каша, обед — суп, ужин — картофельное пюре на воде, омлет и рыбное суфле. Жизнь налаживается 😂
На 5-ый день после операции с меня сняли швы. Процесс быстрый и безболезненный.
Мне оставили без пластырей, так как было раздражение на клейкий слой. В течении недели рекомендации обрабатывать зелёнкой. Мыться разрешили в день снятия швов.
На месяц диета с постепенным восстановлением обычного питания. На две недели курс таблеток. Ура!!! Я это сделала! Никакого больше страха за новый приступ, никакой тяжести в правом боку и боли в спине.

Прощайте камушки, многие разломались со времени операции
P.S. Не самая приятная тема, но я уже на чистоту с Вами 😀 Некоторое время, пока организм привыкает к новому течению желчи, стул может быть мягче обычного и с немного изменённым цветом. Сильно не паникуйте 😉
P.P.S. Операция проведена в рамках ОМС.
Лапароскопическая холецистэктомия. Удаление желчного пузыря при помощи проколов — «Плановое удаление желчного пузыря? — Лапароскопия! Преимущества и недостатки, список анализов ДО и самих препаратов для операции. Стоимость на апрель 2016. На чем можно сэкономить? Фото До/После + камни»
В сегодняшнем посте я постараюсь затронуть все аспекты: от подготовки к лапароскопии до реабилитации; поделюсь своим опытом, ошибками, а также некоторыми нюансами (когда лучше лечь в отделение, в каком сезоне быстрее восстанавливается печень после операции).
I Предистория
II Попытки улучшения состояния
III Подготовка к операции
- Анализы
- Медикаменты
- Питание
IV Лапароскопия
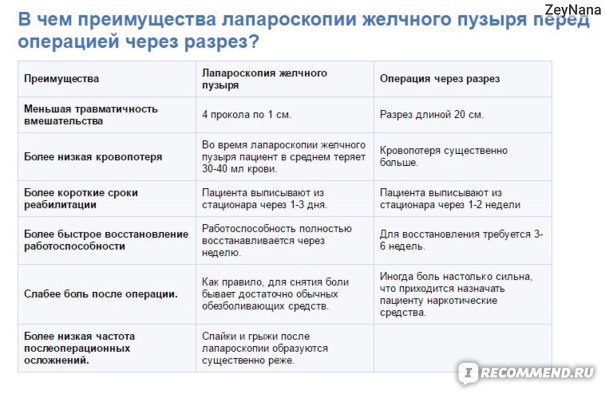
- Преимущества лапароскопии перед полостной операцией
- Недостатки
V Реабилитация
VI Мои размышления на тему причин возникновения камней в желчном
VII Рекомендации готовящимся к операции
Выводы
I Предистория
«Назначение» хирурга прозвучало, как гром среди ясного неба: «Готовьтесь к операции!». До осени 2015 года я толком и не знала ни о существовании у меня камней, ни о месте расположения самого желчного пузыря. Никогда прежде меня не беспокоила печень и область правого подреберья.
Единственное, примерно за 4-5 месяцев до первого приступа ощущался некий дискомфорт и тяжесть после жареной картошки (ничего вредного я не ем), я связывала с отвыканием организма от жареного и жирного.
Да, было нерегулярное питание. А как с маленьким ребенком? Что успела погрызть — то и обед, и ужин. Не скажу, что голодала, но кусочничала и перекусывала вместо полноценного приема пищи.
Апогеем такого режима стал приступ, начавшийся внезапно, примерно спустя 3-4 дня после дня рождения (салаты с копченым мясом, жирная рыбка и т. д.). Словами не описать ту боль, ничего подобного я в жизни не испытывала: трое суток я не ела, больно было дышать, спазмы через каждые 3-5 минут, в вертикальном положении вот-вот потеряешь сознание, а где конкретно болит, не скажешь — резкая боль опоясывала весь живот и даже спину. По анализу крови все было в норме — и терапевт, и хирург отпустили домой. Только на УЗИ брюшной полости картина прояснилась — ЖКБ (желчнокаменная болезнь) с 3 камнями в области протока.
Идя домой с результатом УЗИ, заливалась слезами от обиды и несправедливости: ведь вредной пищи не употребляю, алкоголь — менее бокала вина за вечер, и то редко. Всегда старалась следить за своим питанием, долго сидела на раздельном, сейчас уже нет, но в рационе в основном фрукты, овощи, злаки и молочка. Спрашивается: откуда? Об этом ниже.
II Попытки улучшения состояния
После озвучивания т.н. лечения я прошла несколько стадий до осознания необходимости операции: от неприятия, сомнений, уверенности в медикаментозном лечении до поддержании себя диетой №5. Я панически боюсь наркоза, и если два кесаревых сечения были неизбежны, то добровольное удаление органа со многими рисками и отсутствием гарантий….
Прошло почти полгода до принятия решения удалять желчный, за этот, казалось бы короткий период для здорового человека, каждый день был как на иголках. Страх сорваться, тем самым стимулируя движение камней, преследовал меня день и ночь. Даже в транспорте камни давали о себе знать. Даже ночью.
Я превратилась в параноика: строго соблюдала диету, а к весне уже боялась еды. Мой рацион состоял из обезжиренного кефира и творога, овсянки, не крепкого чая, отварной грудки, яблок и бананов.
Терапевт тогда мне выписал ферменты для поджелудочной, а хирург — спазмолитик Дуспаталин, без него я не выходила из дома.
По совету провизора мама купила мне Галстену, которую я принимала месяца 3; а позже с мыслью расщепить свои «бриллианты» я пила Уролесан.
Один раз заваривала расторопшу — лучше бы и не делала! Видимо, она вызвала отток желчи, а следовательно, движение камней и адскую боль.
Своими экспериментами, благодаря частому дробному питанию и диете мне удалось протянуть полгода.
Но ни гомеопатия, ни диета, ни режим питания не повлиял на рост камней — за полгода каждый увеличился на 1 мм.
Спустя 4 месяца безрезультатных попыток растворить камни, я сдалась — взяла свое УЗИ и пошла договариваться к хирургу, получила список анализов и исследований, узнала стоимость.
III Подготовка к операции
В тот же день узнала, сколько надо сделать до, а самое главное — не просрочить ответы. Срок годности результатов не больше 2-х недель, т.е. растягивать удовольствие не получится, нужно сдать все максимально быстро, чтобы не пересдавать.
Направление, как оказалось, не нужно, хотя планировала делать в государственной больнице. Главное — деньги и анализы.
Чтобы хоть как-то сэкономить, я попросила терапевта дать направления на бесплатные анализы: кровь на сахар, общая моча, кал на 3 вида паразитов, флюорограмму и кардиограмму. Сказать, что клещами вытягивала каждое — не сказать ничего. Наши медики считают, что если делаешь операцию, а тем более лапароскопию, то ты богач. Ну-ну. Поэтому не посвящайте терапевта в нюансы: операция и все, а какая — позже узнаю.

Список анализов и исследований
✔Общая стоимость: УЗИ брюшной полости, ФГДС и частично лабораторных исследований обошлось в 500 гривен (20$). если бы делала все по списку платно — минимум на 200 было бы больше.
Список необходимых препаратов получила на руки за день до операции. 35 пунктов, из которых отмеченное +, можно заменить аналогами; остальное — нет. Особенно — клипсу.

Лапароскопическая клипса
К счастью, со мной был муж, иначе я бы не донесла 3 огромных, тяжеленных пакета и ящик физраствора (14 шт по 400 мл). Оставили все в отделении, кроме микроклизмы.

Список необходимых препаратов для лапароскопии
✔Общая стоимость: 2 тыс. гривен (80$)в аптеке с доступными ценами.
За день до лучше ничего грубого не есть, ограничиться жидкой или пюрированной пищей. Это может быть нежирный кефир, творог, банан, печеное яблоко, овсянка, каши. После 18.00 не есть, только пить воду/кефир. В день операции даже вода запрещена.
В 21.00 сделать клизму.
Сбрить все ниже пупка.
IV Лапароскопия
Операция не так проста, как может показаться в youtube, и длится совсем не 20 минут, а минимум часа 2. После еще несколько часов отхождения от наркоза.
Операция выполняется под наркозом. Лапароскопическая холецистэктомия производится через проколы брюшной стенки. Наиболее часто применяемая техника операции предусматривает выполнение четырех проколов, два из которых имеют длину по 5 миллиметров, другие два — по 10 миллиметров.
Основной инструмент в лапароскопической хирургии — лапароскоп: телескопическая трубка, содержащая систему линз и обычно присоединённая к видеокамере. Современные лапароскопы оснащены цифровыми матрицами и обеспечивают изображение высокой четкости. К трубке также присоединён оптический кабель, освещённый «холодным» источником света (галогеновая или ксеноновая лампа). Брюшная полость обычно наполняется углекислым газом для создания оперативного пространства. Фактически, живот надувается как воздушный шар, стенка брюшной полости поднимается над внутренними органами как купол.
Честное слово, больше всего смущало надувание газом, потому что я не представляла, что я буду делать с его остатками внутри себя.
В операционной все стандартно: в футболке, трусах и носках ложишься на стол, на них бахилы-сапожки; привязывают руки; ставят катетер в вену и по необходимости успокоительное.
Не скажу, что меня трясло, но страх присутствовал, а после седативного внутривенного «коктейля» меня вмиг унесло, глаза закрывались, стало так хорошо. Медсестра предупредила, что эффект как от коньяка — точно. Но название такого «коньячка» никто так и не сказал, видимо, рецептурный.
Потом укол анестезиолога — и ты спишь.
- Преимущества лапароскопии перед полостной операцией:
(по моим наблюдениям и сравнению моего состояния vs. соседки по палате. Тоже удаление желчного, только экстренная полостная операция)
✔ менее травматична (крошечные разрезы)
✔ нет отечности живота
✔ не теряется чувствительность
✔ не ставят катетер в мочевой пузырь
✔ нет необходимости находиться в реанимации после
✔ пребывание в больнице 3-5 дней = меньше уколов, капельниц
✔ можно отказаться от обезболивающих
✔ снятие швов на 7 сутки
✔ более легкая реабилитация, способность полностью обслуживать себя на 3 сутки
✔ не нужно носить послеоперационный бандаж
✔ 1 месяц ограничения в еде (если без осложнений и/или сопутствующих болезней)
✔ Любая операция — риск, особенно, когда все зависит от ловкости рук опыта хирурга.
✔ Лишаешься органа.
✔ Не всем подходит.
✔ Не делается экстренно (нужна 12-часовая стерилизация оборудования и отсутствие противопоказаний)
✔ Проводится под общим наркозом.
✔ Вероятность перехода в полостную.
✔ Вероятность осложнений
Удаление желчного пузыря отзывы
V Реабилитация
Отхождение от наркоза у меня было долгим, я никак не хотела просыпаться, руки затекли, вены болели, а медсестры все пытались меня разговорить, даже мужчину, лежащего по-соседству попросили.
Не было ни головокружения, ни «Где я? Что со мной?», т. е. приходя в себя, ты полностью адекватный человек без галлюцинаций, трезво отвечающий на вопросы.
Это у меня был третий общий наркоз, но впервые меня стошнило по приезде в палату (такое бывает — хирург предупредил заранее, что может быть реакция на наркоз).
В первые сутки приносят утку, если не сходить лежа на нее — поставят катетер. У меня настолько неприятные воспоминания о нем, что я всеми силами старалась сделать «дело», но никак. Поэтому вечером я переставила ее на стул, сползла с кровати, и — ура!
В первые сутки поставят капельницу, уколют антибиотик и обезболивающее внутримышечно, и специальным шприцем антикоагулянт в живот (абсолютно безболезненно). Большую часть дня после операции Вы проспите.
Первые двое суток ставят капельницы, а первые трое — антибиотик и антикоагулянт (а если температура будет держаться и на 4-е сутки, то антибиотик колют еще пару дней).
На вторые сутки можно по чуть-чуть пить нежирный кефир, но не более 0,5 л в день, если не будет тошнить. Еще чувствуется слабость, поэтому сложновато вставать. Мочеиспускание прерывистое — это нормально.
Перевязка безболезненная, неприятно, когда вытаскивают дренаж из под правого подреберья, зато после намного легче становится.
Лапароскопия отзывы
На третьи можно слизистую кашку (жидкую овсянку) или пюре без масла, редкий кисель из сухофруктов, печеное яблоко (одно в день).
Начался наркозный кашель, проявляющийся особенно в лежачем положении, так что лучше взять подушку по-выше.
Ходить стала увереннее.
Неимоверно болели плечи, словно, крепатура, как мне объяснили, именно там, под кожей остался углекислый газ. Да, неприятное ощущение перекачанной трапеции, но в течение недели оно полностью проходит.
После еды (кроме овсянки и кефира) резко покалывало левое подреберье.
На четвертые я захотела читать, выщипывать брови, болтать; могла спокойно наклоняться. Ночью уже спала на правом (!) боку.
С пятого дня кашель постепенно стал сходить на нет; мне сделали перевязку и отпустили домой.
Я пролежала в отделении 5 дней, т. к. операция была в четверг, а, как правило, выписывают на 3 сутки — это суббота. Отчасти я даже обрадовалась тому, что оказалась не дома: из-за температуры продлили антибиотик на 2 дня.
На 7-ой день сняли швы, дали рекомендации по питанию.

Рекомендации после удаления желчного
В первый месяц после операции происходит восстановление функций и общего состояния организма. Тщательное соблюдение врачебных рекомендаций является залогом полноценного восстановления здоровья. Основными направлениями реабилитации являются – соблюдение режима физической нагрузки, диета, медикаментозное лечение, уход за ранами.
Принимать теплый душ можно только спустя 3 дня, т. е. на 10 день после лапароскопии, после чего ранки необходимо обработать спиртом.
Не поднимать тяжести 2 месяца (для моих 50 кг это не больше 5 кг, хотя даже 3 кг пока ощутимо).
Неожиданно порадовало, что вместе с выпиской мне вернули результаты ФГДС и УЗИ.
Соблюдение диеты требуется в срок до 1 месяца после лапароскопической холецистэктомии. Рекомендовано исключение алкоголя, легкоусваиваемых углеводов, жирной, острой, жаренной, пряной пищи, регулярное питание 4-6 раз в день. Вводить новые продукты в рацион следует постепенно, через 1 месяц после операции возможно снятие диетических ограничений по рекомендации гастроэнтеролога.
Послеоперационная диета намного строже той же №5, к которой я уже привыкла: исключены все свежие овощи и фрукты (можно только бананы/ печеные яблоки), бобовые, сладости, растительное, оливковое и сливочное масло, компоты (только из сухофруктов) и соки.
Первые две недели я питалась, как аскет: утром овсянка с бананом и некрепкий зеленый чай. На обед — любая каша, вареная свекла, куриное филе (отварное или запеченное с травами). На ужин — тыквенное пюре/гречка, нежирный творог/курятина. После нескольких дней такого питания меня уносило ветром, после полудня сил ни на что не хватало. Если бы я любила мясо — проблем бы вообще не было, ела бы вареное, запеченное, в собственном соку… А так мне попросту не хватало калорий. И если прежде я добирала их углеводами (зефир и мармелад), фруктами и овощами, соками, белками (сырники, запеканки), сырами, медом, то в этот период все пришлось вычеркнуть. Благо, меня здорово выручали хлебцы в качестве перекуса: и хрустят, и голод притупляют.
Со второй недели я ввела свежие некислые яблоки (Голден), а с третьей недели терпение лопнуло и я съела половинку зефира, в другой день — сосиску, зеленый борщ на легкой курином бульоне. Все, кроме последнего, пошло нормально. Думаю, в большей степени это мнительность или
постхолецистэктомический синдром, выражающийся в проявлении тех же клинических симптомов, что были до операции холецистэктомии (фантомные боли и т.п.)
Реабилитация в отдаленные сроки после холецистэктомии.
Большинство пациентов после холецистэктомии полностью излечиваются от тех симптомов, которые их беспокоили и через 1-6 месяцев после операции возвращаются к обычной жизни. Если холецистэктомия выполнена вовремя, до возникновения сопутствующей патологии со стороны других органов пищеварительной системы, пациент может питаться без ограничений (что не отменяет необходимости правильного здорового питания), не ограничивать себя в физических нагрузках, не принимать специальных препаратов.
VI Мои размышления на тему причин возникновения камней в желчном
По статистике, ЖКБ чаще встречается у женщин: обусловлено это гормональными изменениями в организме во время беременности. Хотя сейчас камни встречаются и у детей.
Женщины наиболее склонны к появлению желчнокаменной болезни, т.к. список причин вызывающих ЖКБ для них более обширен:
- Уровень литогенности женской желчи выше, нежели у мужчин. Термин литогенность дословно означает «производящий камень».
- Кроме того, беременность также является предрасполагающим фактором развития этого недуга. Это связано с эстриолом – основным эстрогеном, функционирующим у беременных женщин. Этот самый эстриол способен провоцировать синтез литогенной желчи.
- Дополнительной причиной образования камней в желчном пузыре является применение женщиной оральных контрацептивов. Так что их использование оправдано лишь в самых крайних случаях и по назначению доктора.
Причины своего камнеобразования я связываю с двумя беременностями, любовью к винограду и нерегулярному питанию в студенчестве.
Ни алкоголь, ни газировку, ни чипсы, ни шашлыки/копчености я не употребляю; ем максимально натуральное и легкое в приготовлении.
Вес стабилен — 47-50 кг, никогда резко не скакал. А вот больше физической активности мне бы не помешало!
VII Рекомендации готовящимся к операции
☛Прошерстите интернет с отзывами на выбранного Вами хирурга.
☛Часть анализов можно сдать бесплатно в городской поликлинике.
☛Перед сдачей анализов строго придерживайтесь подготовки: не есть после 18.00 — терпите.
☛За препаратами лучше ехать на авто или идти не в одиночку, чтобы Вам помогли все донести.
☛Клизму лучше сделать накануне вечером, а не утром, чтобы успела выйти вся жидкость из организма. В идеале не готовая глицериновая пендюрка, а обычной водой.
☛Снять все золото и украшения (мне разрешили оставить только гвоздики в ушах).
☛Линзы замените очками.
☛На первые дни выделить не ворсистую ночную или майку/футболку, которую не жалко запачкать йодом, кровью.
☛Лучше назначать операцию на утреннее время, так Вы не сильно проголодаетесь; не успеете разволноваться, а к вечеру придете в себя.
☛Оперироваться лучше весной, именно в это время самообновляется печень. По моим наблюдениям, в отапливаемый период — март. Позже в палатах будет прохладно, а за месяц-два реабилитации заживут шрамы, можно будет расширять меню — а это первые овощи и фрукты, которых безумно хочется, и пляжный сезон.
☛Менструальный цикл. В идеале в запасе должно быть 10-20 дней до КД, во время КД планово не оперируют.
☛Не берите с собой тяжелые книги, их будет сложно удержать, лучше — планшет или электронная книга, журнал
☛В первые сутки Вам нужна будет только вода без газа.
☛Примите душ, помойте голову (в ближайшие дни будет нельзя)
Выводы
Если камни есть — не тяните с операцией. Я прекрасно понимаю, как нелегко расстаться с органом, но ведь с камнями он не функционирует нормально, а это чревато проблемами с поджелудочной, печенью, ЖКТ.
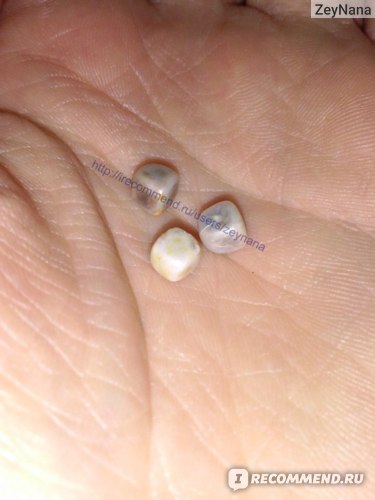
Вот они, мои «бриллианты». Пожелтели от йода, а самое интересное, что крошатся в руке!
Да, многие живут с камнями, не зная, что такое приступы, но если приступ был, рано или поздно оперироваться необходимо: мелкие осколки могут повредить и желчные пути, и поджелудочную, а хуже всего — разрыв желчного, перитонит со всеми выходящими последствиями. В таком случае лапароскопию делать не будут, только полостную, а это более длительная и сложная реабилитация, больший шов и шрам, более долгое ограничение в питании. В цене-же разница не существенна.
Все вместе (медикаменты, наркоз и работа хирурга) вышло порядка 6 тыс. гривен (15,5 тыс. руб/ 240$). В городских больницах цены стартуют от 5,5 тыс, в частных — выше.
При этом я осталась очень довольна и отделением, и персоналом, и самом хирургом. Дополнительно никому не платила (за уколы и капельницы), везде было чисто, никто не хамил.
Если кого интересуют хирурги по этой части в Мариуполе — пишите в л.с.
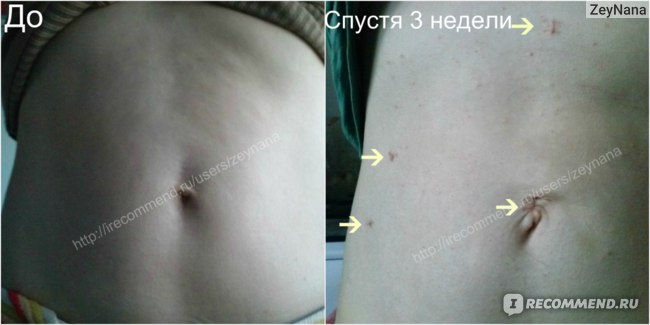
До и После. Немного деформирован пупок и нед ним свисает бугор. Лежа этого не видно, думаю, именно по этой причине так сшили. Виной всему не сошедшие мышцы пресса после 2 КС
Изначально я поставила лапароскопии желчного пузыря максимальный балл за легкий восстановительный период, эстетичность, сохранение чувствительности живота, но почти за месяц меня не перестала мучить воспаленная вена, в которую ставили капельницу с наркозом, более того — рука стала неметь, появилась слабость, сложно удерживать предметы.
Везде говорится, что наркоз влияет на свертываемость крови, но как восстановить кровеносную систему — ничего.
Все три последующие после операции недели я мазала руку Троксерутином — сама вена немного стала на место, не так выпирает, но появилась шишка, похожая на укус насекомого, абсолютно в другом месте. Врачи называют это и флебитом, и тромбофлебитом… Сегодня мой хирург назначил компрессы с Димексидом в течение месяца, а там посмотрим.
Вот именно это осложнение не дает забыть об операции и радоваться жизни.
Поэтому за деформированный пупок и вены поставлю «4», хотя вены и не схождение мышц живота — индивидуальные особенности, а не ошибка врача. Мне так кажется.
Как избавиться от послеоперационных рубцов: мой опыт
На этом позвольте откланяться. Возникнут вопросы — с радостью отвечу)
Благодарю всех за внимание к своему, возможно, сумбурному отзыву-реферату. Не судите строго, пыталась осветить наиболее важные моменты.
Что нужно знать
Что такое лапароскопическое удаление желчного пузыря?
Лапароскопическое удаление желчного пузыря — это малоинвазивная операция, при которой используются небольшие разрезы и специальные инструменты для удаления пораженного или воспаленного желчного пузыря.
Желчный пузырь — это небольшой орган, расположенный чуть ниже печени в правой верхней части живота. Он накапливает желчь — жидкость, вырабатываемую печенью. Желчный пузырь выделяет желчь в тонкий кишечник, чтобы помочь расщепить и усвоить пищевые жиры.
Нормальное пищеварение возможно без желчного пузыря. Удаление — это вариант лечения, если он становится значительно больным или воспаленным.
Лапароскопическое удаление является наиболее распространенным типом операции по удалению желчного пузыря. Формально она известна как лапароскопическая холецистэктомия.
Основная причина удаления желчного пузыря — это наличие камней в желчном пузыре и вызываемые ими осложнения.
Наличие камней в желчном пузыре называется желчнокаменной болезнью. Желчные камни образуются внутри желчного пузыря из веществ, содержащихся в желчи, которые становятся твердыми.Они могут быть размером с песчинку и размером с мяч для гольфа.
Вам также может понадобиться этот тип операции, если у вас есть:
- дискинезия желчных путей, которая возникает, когда желчный пузырь не опорожняется желчью должным образом из-за дефекта
- холедохолитиаз, который возникает, когда желчные камни перемещаются в общую желчь протока и потенциально могут вызвать закупорку, препятствующую дренированию желчного пузыря и остальной части желчного дерева
- холецистит, воспаление желчного пузыря
- панкреатит, воспаление поджелудочной железы, связанное с желчными камнями
Лапароскопическая операция предпочитают открытую операцию, потому что ваш хирург делает меньшие разрезы.Меньшие разрезы снижают риск инфекции, кровотечения и сокращают время восстановления.
Лапароскопическое удаление желчного пузыря считается безопасным. Частота осложнений составляет от 0,5 до 6 процентов.
Каждая хирургическая процедура сопряжена с некоторыми серьезными рисками осложнений, но они обычно редки при лапароскопической холецистэктомии. Ваш врач проведет полное медицинское обследование и изучит вашу историю болезни перед процедурой. Это поможет минимизировать эти риски.
Риски лапароскопического удаления желчного пузыря включают:
Вам необходимо заранее пройти различные тесты, чтобы убедиться, что вы достаточно здоровы для процедуры.К ним относятся:
Сообщите врачу, если вы принимаете какие-либо лекарства, в том числе безрецептурные (OTC) или пищевые добавки. Возможно, вам придется прекратить прием некоторых лекарств перед операцией. Также сообщите своему врачу, если вы беременны или думаете, что можете забеременеть.
Ваш врач даст вам полные инструкции по подготовке к операции. Это может включать:
- организация поездки домой
- наличие кого-либо, кто останется с вами сразу после операции
- отказ от еды и питья в течение четырех или более часов до операции
- планирование пребывания в больнице в случае осложнений
- душ с использованием специального антибактериального мыла накануне или в день операции.
Перед процедурой вы сначала переодеваетесь в больничную одежду.Затем вам сделают капельницу, чтобы врач прописал вам лекарства и жидкости через вену. Вам введен общий наркоз, а это значит, что вы будете спать безболезненно до и во время операции. В горло вставляется трубка, которая соединена с вентилятором, чтобы помочь вам дышать.
Во время процедуры ваш хирург делает четыре небольших разреза в брюшной полости. Они используют эти разрезы, чтобы направить трубку с небольшой камерой с подсветкой в брюшную полость.
Затем они направляют другие инструменты через разрезы, глядя на монитор, который показывает то, что фиксирует камера.
Ваш живот наполняется газом, поэтому у вашего хирурга есть место для работы. Они удаляют желчный пузырь через разрезы.
После того, как хирург удалит желчный пузырь, он с помощью специального рентгена проверит наличие проблем с желчным протоком. Этот метод называется интраоперационной холангиографией. Это показывает любые аномалии в оставшихся структурах желчных протоков, например, желчный камень, которые, возможно, потребуется удалить вашему хирургу.
Когда ваш хирург удовлетворен результатами, он зашивает и перевязывает разрезы.После процедуры вас переводят в комнату, чтобы оправиться от анестезии. Ваши жизненно важные показатели находятся под пристальным наблюдением все время.
Большинство людей могут пойти домой позже в тот же день операции.
Симптомы, связанные с приемом пищи после операции по удалению желчного пузыря, легкие и редкие, но вы можете испытать небольшую диарею.
Вам будет предложено ходить, как только вы проснетесь и почувствуете себя лучше. Ваш врач проинформирует вас о том, когда вы будете готовы к большинству обычных занятий.Восстановление обычного образа жизни обычно занимает около недели.
Пока вы выздоравливаете, вам необходимо ухаживать за послерезанными ранами. Это включает в себя их правильную стирку. Большинство людей могут принять душ на следующий день после операции.
Ваш врач снимет швы при повторном осмотре.
.10 побочных эффектов удаления желчного пузыря

Когда желчные камни достаточно большие, это может привести к скоплению желчи внутри желчного пузыря. В конечном итоге это может привести к инфицированию и раздуванию желчного пузыря. Это называется острым холециститом. Чтобы предотвратить заражение, нужно сразу избавиться от камней в желчном пузыре.
Холецистэктомия или удаление желчного пузыря — обычная операция при боли в желчном пузыре из-за желчных камней. Однако риск осложнений зависит от вашего общего состояния здоровья, типа операции и причины удаления камней в желчном пузыре.Традиционная операция по удалению желчного пузыря имеет несколько побочных эффектов.
Также читайте: Почему лучше выбрать лапароскопическую операцию, а не открытую?
Вот 10 основных побочных эффектов удаления желчного пузыря
Затруднения в переваривании пищи
После удаления желчного пузыря организму требуется время, чтобы приспособиться к отсутствующему органу. Поэтому желчь в небольшом количестве попадает непосредственно в тонкий кишечник. Это может привести к временной диарее.
В некоторых случаях камни в желчном пузыре остаются в общем желчном протоке даже после операции. Это может блокировать поступление желчи в тонкий кишечник и вызывать тошноту, рвоту, вздутие живота или лихорадку. Таким образом, посоветуйтесь со своим врачом, чтобы предотвратить ухудшение состояния.Инфекция раны
Есть один большой разрез в открытой хирургии или небольшой разрез в лапароскопической хирургии. После операции эти раны обычно закрываются рассасывающимися швами или клеем.
Соседние органы могут быть травмированы при введении инструментов в брюшную полость.Даже площадь контакта больше. Кроме того, иногда вокруг раны могут появиться синяки. Если после операции вы почувствуете необычную боль, немедленно обратитесь к врачу.
Антибиотики не предназначены для повседневного употребления, за исключением пациентов из группы высокого риска. Следовательно, держите место в чистоте, чтобы избежать заражения.Усиливающаяся боль
Болезнь после операции и болезненность в месте разреза — это нормально. Но боль не должна усиливаться. Если боль усиливается, это признак инфекции.Если прикасаться к разрезу, если он болит, это снова указывает на инфекцию.
Тромб
У некоторых людей есть риск образования тромбов. Это называется тромбозом глубоких вен (ТГВ) и развивается в венах ног. Это может быть опасно, так как сгусток может перемещаться в любом месте тела, блокируя приток крови к легким.
Повреждение желчного протока или утечка желчи
Желчный проток может быть разрезан, сожжен или поврежден во время операции. В результате травмы желчный проток не может нормально выполнять свои функции.Желчь может просочиться в брюшную полость или повреждение может заблокировать нормальный отток жидкости из печени.
Выпячивание органа или ткани (грыжа)
Эта проблема может возникнуть через месяцы или даже годы после операции по удалению желчного пузыря. Через слабый участок вокруг разреза может произойти выпячивание тканей. Хотя это не так часто, грыжа требует повторной операции для восстановления.
Диарея и лихорадка
Несварение желудка может вызвать диарею, которая часто усугубляется избытком жира и низким содержанием клетчатки в пище.Повышенная температура после операции указывает на то, что организм борется с инфекцией. Если вы столкнулись с подобной проблемой, обратитесь к врачу.
Повреждение кишечника или кровеносных сосудов
Запор является обычным явлением, мешающим нормальному функционированию кишечника. Запор может быть из-за снижения активности, наркоза или обезболивающих. Убедитесь, что вы увеличиваете содержание клетчатки и потребление жидкости в своем рационе.
Проблемы с сердцем
Те, кто уже перенес операцию на сердце или страдает сердечными заболеваниями, подвергают пациента физическому стрессу.Дополнительный стресс или напряжение могут усложнить эту проблему как во время, так и после операции по удалению камней в желчном пузыре. Камни в желчном пузыре и сердечные заболевания имеют общие симптомы — ожирение, уровень холестерина или диабет.
PCS, если камни остаются в желчном протоке.
PCS — постхолецистэктомический синдром, который развивается, если желчные камни остаются в желчном протоке. Есть вероятность, что это произойдет, если желчь попадет в желудок. Симптомы PCS такие же, как и при желчных камнях, которые включают боль в животе, диарею и изжогу.
Также читайте: Осложнения при удалении желчного пузыря
Восстановление после операции на желчном пузыре
Если после удаления желчного пузыря нет осложнений, выздоровление должно пройти гладко.
После операции врач оставит вас в больнице от трех до пяти дней, если вам предстоит открытая операция. При лапароскопической холецистэктомии пациент может вернуться домой в день операции.
Вот несколько советов, о которых следует помнить:
- Постарайтесь не напрягаться физически в течение как минимум двух недель.
- Вы должны знать, как очищать раны и избегать инфекции.
- В течение первых нескольких дней придерживайтесь только жидкой или мягкой диеты.
- Пейте жидкости в течение дня.
- Ограничьте употребление очень соленой, сладкой, острой или жирной пищи в течение нескольких недель.
- Увеличьте потребление клетчатки для правильного пищеварения, но ограничьте потребление орехов, семян, цельного зерна, брюссельской капусты, цветной капусты, капусты и т. Д.
Иногда в период выздоровления у пациентов могут развиться некоторые симптомы, которые нельзя игнорировать.Вот некоторые симптомы:
- Боль, которая не проходит с течением времени
- Боль в животе, которая появляется снова
- Сильная тошнота или рвота
- Невозможность отхождения газов или стула
- Диарея
- Желтуха
Преимущества лапароскопического желчного пузыря удаление. Послеоперационные осложнения незначительны Выздоровление происходит быстро, если вы следуете инструкциям по питанию и упражнениям Операция проводится специалистами с большой точностью Пациент может отправиться домой в течение 48 часов после операции Диетические изменения после операции операция по удалению желчного пузыря
Вот несколько диетических изменений, чтобы избежать дискомфорта после удаления желчного пузыря:
- Добавляйте пищу в свой рацион постепенно: в первые несколько дней после операции придерживайтесь жидкой диеты.После этого постепенно добавляйте больше твердых веществ в свой рацион.
- Ешьте с низким содержанием жира и меньшими порциями: избегайте жареной и жирной пищи и ешьте часто небольшими порциями.
Неправильное питание после операции на желчном пузыре может вызвать боль, вздутие живота и диарею. Рассмотрите возможность постепенного возобновления рациона питания с высоким содержанием клетчатки — орехов, бобовых, брокколи, капусты, цветной капусты и злаков. Незамедлительное включение такой диеты может привести к диарее, спазмам и вздутию живота.
Также прочтите: Советы по восстановлению после операции на желчном пузыре
Заключение
Большинство пациентов чувствуют себя лучше в течение недели после операции и могут вернуться к нормальной деятельности, например, ходьбе, вождению или выполнению некоторых обязанностей на работе.Однако им не разрешается поднимать тяжелые веса, пока вы не получите одобрение от врача. Вам следует поговорить со своим врачом о любых медицинских советах, касающихся осложнений после операции по удалению желчного пузыря.
В клиниках Pristyn Care врачи специализируются на проведении лапароскопических операций по удалению желчного пузыря. Не ждите больше и позвоните нам сегодня!
. 10 важных фактов о желчном пузыре
Ваш полый желчный пузырь грушевидной формы свисает чуть ниже правой доли печени. Когда он полон желчи, которая ждет, чтобы помочь переваривать пищу, этот орган может вырасти до 8-10 сантиметров (см) и в ширину до 4 см.
Если у вас не был желчный камень или желчный пузырь не был удален хирургическим путем, вы, вероятно, мало об этом думаете. И это нормально. Но если это вызывает у вас серьезную боль или другие проблемы, возможно, вам придется отказаться от этого маленького органа.
1. Ваш желчный пузырь служит сумкой для хранения.
В то время как печень усердно работает, производя темно-зеленую желчь, которая помогает пищеварению, желчный пузырь удерживает желчь до тех пор, пока она вам действительно не понадобится, — говорит Эрин Гилберт, доктор медицины, доцент кафедры хирургии Орегонского университета здоровья и науки в Портленде. . «Он концентрирует желчь в форме, которая лучше всего подходит для пищеварения», — говорит доктор Гилберт. «Когда вы едите, желчь выдавливается из желчного пузыря и попадает в первую часть тонкой кишки, двенадцатиперстную кишку, через общий желчный проток.»
Печень производит от 500 до 1000 миллилитров (мл) желчи в день, но желчный пузырь может концентрировать эту желчь в десять раз и хранить от 30 до 50 мл более плотной желчи.
2. Камни в желчном пузыре образуются в основном из затвердевшего холестерина.
Желчные камни образуются, когда одно из двух веществ — холестерин или билирубин — перенасыщается желчью и кристаллизуется, подобно тому, как кристаллизуется сахар, когда кто-то готовит леденцы. Билирубин — это коричневато-желтое вещество, которое содержится в желчи. когда старые красные кровяные тельца в печени разрушаются.Ваше тело обычно выводит билирубин через кишечник (это причина цвета фекалий). Вызванные билирубином камни в желчном пузыре встречаются реже, чем камни, образованные из затвердевшего холестерина, и чаще встречаются у людей с заболеваниями крови, такими как серповидно-клеточная анемия.
3. Диета с низким содержанием холестерина и жиров лучше всего для здоровья желчного пузыря.
Какая диета лучше всего подходит для здоровья желчного пузыря? «Большинство камней желчного пузыря образуются из холестерина, поэтому диета с низким содержанием холестерина и жиров лучше всего для здоровья желчного пузыря», — говорит Кэтлин Ханделвал, доктор медицины, хирург общей практики в клинике Кливленда.
4. Диета, полезная для сердца, полезна и для желчного пузыря.
Любая диета, которую можно квалифицировать как «полезную для сердца», также «полезна для желчного пузыря». Это означает диету с некоторыми полезными мононенасыщенными жирами, такими как орехи, авокадо, семена, оливки, арахисовое масло и масла из этих продуктов. Полиненасыщенные жиры также должны быть частью этой сбалансированной диеты и содержатся в жирной рыбе, грецких орехах, семенах льна и растительных маслах. Избегание продуктов, повышающих уровень холестерина, также снижает риск образования желчных камней.
Однако не менее важно, чем то, что вы едите, как часто вы едите. «Если вы едите один раз в день, это увеличивает вероятность образования камней, потому что желчь остается в желчном пузыре в течение длительного периода времени, прежде чем она выводится», — говорит Гилберт. Чем дольше находится желчь, тем больше времени у холестерина в желчи, чтобы стать перенасыщенным и кристаллизоваться в желчные камни.
5. Быстрая потеря веса может вызвать образование желчных камней.
Помимо здорового питания, здоровый вес поддерживает нормальное функционирование желчного пузыря.Люди с ожирением имеют более высокий риск образования камней в желчном пузыре, но это не означает, что вам следует сесть на экстренную диету, чтобы похудеть: быстрая потеря веса также может вызвать образование камней, говорит Гилберт. Похудеть — это нормально, но «вы бы не хотели сбросить все сразу», — говорит она.
Еще один способ предотвратить образование камней — это контролировать уровень холестерина, в том числе принимать статины, если у вас высокий уровень холестерина, говорит она. Некоторые данные подтверждают, что регулярные добавки витамина С предотвращают образование камней в желчном пузыре, и, как ни странно, употребление кофе, по-видимому, обеспечивает некоторую защиту от камней в желчном пузыре, образованных холестерином.
6. Около 12 процентов населения имеют камни в желчном пузыре, но лишь некоторые из них вызывают проблемы.
Помимо людей с ожирением и тех, кто придерживается бедной или жирной диеты или имеет высокий уровень холестерина, беременные женщины также чаще получают камни в желчном пузыре, а это означает, что им, возможно, придется уделять дополнительное внимание жирной пище во время беременность. Люди с определенными заболеваниями крови, такими как серповидноклеточная анемия, могут иметь более высокий риск образования камней, вызванных билирубином.
Пожилые люди и люди определенных этнических групп, например коренные американцы, также имеют более высокий риск образования желчных камней, и наличие у них семейного анамнеза может удвоить риск их развития.Некоторые лекарства, такие как оральные контрацептивы, могут увеличивать риск образования камней в желчном пузыре, но повышенный риск невелик и не должен мешать кому-либо принимать необходимые лекарства.
Фактически, до 12 процентов населения имеют камни в желчном пузыре, говорит Гилберт, но только меньшая часть из них вызывает проблемы.
7. Наиболее частым признаком камней в желчном пузыре является сильная боль.
До 80 процентов людей никогда не будут иметь симптомов желчных камней, и ничего не нужно с этим делать, говорит Гилберт.Но если есть проблема, вы обычно об этом знаете: боль может быть сильной. «Боль обычно описывается как острая, колющая и очень мучительная — 10 баллов по шкале от 1 до 10», — говорит Гилберт. Боль чаще всего возникает после приема жирной пищи, потому что «жир является самым сильным триггером для опорожнения желчного пузыря», — говорит она.
Место, где находится желчный пузырь, ниже грудины, и может излучать в вашу спину, говорит доктор Ханделвал. Это может длиться несколько часов и сопровождаться тошнотой, добавляет она.
Но боль также может быть тупой с правой стороны, как расстройство желудка или изжога с вздутием живота, говорит Гилберт.
8. Лучший тест на желчный камень — УЗИ.
Лучший тест на камни в желчном пузыре — УЗИ. «Это быстро и безопасно, дает нам много информации о том, как выглядит желчный пузырь, и имеет довольно высокую точность», — говорит Гилберт. Ультразвуковой техник сможет увидеть камни в желчном пузыре или раздражение желчного пузыря, например, утолщение стенки или жидкость вокруг желчного пузыря.
Некоторых пациентов могут направить на второй вид теста, называемый HIDA (гепатобилиарным) сканированием, при котором радиоактивное химическое вещество вводится в вашу руку, а технический специалист наблюдает за тем, что происходит, когда он достигает желчного пузыря. Как правило, сканирование HIDA проводится только пациентам с другими основными заболеваниями или симптомами боли в желчном пузыре, но без камней на УЗИ.
9. Вырванные камни могут вызвать желтуху или панкреатит и потребовать хирургического вмешательства.
Если это не вызывает симптомов, или если вы передадите его, как это делают несколько счастливчиков, ничего.«Но если они вызывают проблемы, — говорит Гилберт, — возможно, потребуется удалить желчный пузырь. Если человек испытывает боль, называемую желчной коликой, или у него развивается инфекция желчного пузыря, называемая холециститом, операция на желчном пузыре, вероятно, находится в центре внимания.
«Если камни выходят из желчного пузыря и перемещаются по протоку, они могут вызвать довольно серьезные осложнения, поэтому важно позаботиться о них, если у вас возникла проблема», — говорит Хандельвал.
Вылетевшие камни могут вызвать закупорку протоков, что приводит к желтухе или панкреатиту, говорит Гилберт.Любой из этих симптомов потребует хирургического вмешательства на желчном пузыре, называемого холецистэктомией.
10. Операция по удалению желчного пузыря обычно проводится в амбулаторных условиях.
Если вам нужна холецистэктомия или операция по удалению желчного пузыря, это обычно означает перерыв на неделю или две. По словам Гилберта, лапароскопическая операция включает один разрез в области пупка и два или три разреза под ребрами справа. Хотя обычно это амбулаторная операция, она требует общей анестезии, потому что хирург наполняет брюшную полость углекислым газом, чтобы расширить ее и облегчить работу.
Ожидайте от трех до пяти дней болезненных ощущений, которые могут потребовать приема наркотических обезболивающих, и избегайте физических нагрузок в течение как минимум двух недель, говорит Гилберт. Обычно люди полностью выздоравливают в течение четырех-шести недель, а в краткосрочной перспективе могут возникнуть диарея.
По словам Гилберта, у 1-2% людей будет жидкий стул, когда они едят особенно жирную или жирную пищу. Но удаление желчного пузыря не должно вызывать похудание или увеличение веса, а также не вызывает дефицита витаминов.
Большинству людей без желчного пузыря не следует ожидать других изменений в долгосрочной перспективе. «Фактически, они смогут есть то, что раньше не могли», — говорит Хандельвал. «Печень продолжает вырабатывать желчь и капать ее в желудок и кишечник. Чтобы переварить жареную курицу, может потребоваться немного больше времени, но, возможно, и нет».
. Предотвращение проблем с легкими (дыханием) после операции, общей анестезии
Нашему телу нужен кислород, чтобы помочь нам вылечиться после операции или травмы. Анестезия, используемая во время операции, может повлиять на работу наших легких после операции. Кроме того, бездействие после операции снижает количество кислорода, потребляемого нашими легкими, поскольку мы не дышим так глубоко, как когда мы активны, даже просто занимаясь повседневными делами.
Есть много видов операций, которые проводятся под общим наркозом. При общей анестезии вас «усыпляют», ваше дыхание замедляется, а вдохи, которые вы делаете, не такие глубокие, как обычно, когда вы встаете и активны.Эти более мелкие вдохи не позволяют крошечным воздушным мешочкам в легких (альвеолах) наполняться воздухом.
Эти мешочки могут сплющиваться, и их внутренности слипаются, как воздушный шар, после того как вы выпустите воду. Чтобы вдохнуть воздух обратно в эти мешочки и открыть их, нужно сделать глубокий вдох и задержать дыхание. Задержка дыхания заставляет боковые стороны маленьких воздушных мешочков раздвигаться, и мешочки наполняются воздухом. Если маленькие воздушные мешочки (альвеолы) не наполнятся воздухом, у вас могут возникнуть такие осложнения, как пневмония.Еще одно частое осложнение, которое возникает после операции, — это ателектаз, который характеризуется разрушением легких. Некоторые исследования также предполагают, что ателектаз вызывает лихорадку.
Упражнения на глубокое дыхание также могут помочь расслабиться и облегчить боль. Если у вас была операция на груди или брюшной полости, плотно прижмите подушку к разрезу, чтобы уменьшить дискомфорт от глубокого дыхания и кашля. Если вы испытываете слишком сильную боль, чтобы делать глубокие вдохи и кашлять, сообщите об этом своему врачу или одной из медсестер, чтобы вы могли лучше контролировать свою боль и вы могли выполнять дыхательные упражнения.
Анатомия альвеол

 Альвеола — это группа шаровидных мешочков на конце бронхиолы. Бронхиолы или бронхиолы — это первые проходы, по которым воздух из носа или рта попадает в воздушные мешочки (альвеолы) легких. Эти крошечные мешочки имеют капилляры в тонких стенках и позволяют кислороду всасываться в кровь. Кислород вдыхается и всасывается в кровоток капиллярами в тонких стенках каждой альвеолы. Углекислый газ переносится из капилляров в альвеолах и выдыхается легкими.В каждом легком около 300 миллионов альвеол.
Альвеола — это группа шаровидных мешочков на конце бронхиолы. Бронхиолы или бронхиолы — это первые проходы, по которым воздух из носа или рта попадает в воздушные мешочки (альвеолы) легких. Эти крошечные мешочки имеют капилляры в тонких стенках и позволяют кислороду всасываться в кровь. Кислород вдыхается и всасывается в кровоток капиллярами в тонких стенках каждой альвеолы. Углекислый газ переносится из капилляров в альвеолах и выдыхается легкими.В каждом легком около 300 миллионов альвеол.
Упражнения для дыхания и кашля
Выполнение этих дыхательных упражнений до операции облегчит их выполнение после операции — и у вас будет меньше шансов иметь проблемы с легкими или дыханием. Если вы знаете, что вам предстоит общая анестезия, вы можете научиться и практиковать дыхание и упражнения от кашля перед уходом. Если вам была сделана экстренная операция, не забудьте после операции выполнять дыхательные упражнения и упражнения от кашля, пока вы находитесь в постельном режиме и не можете встать и ходить.Эти упражнения особенно важны, если вы перенесли операцию на брюшной полости или груди или если вы склонны к проблемам с легкими.
Дыхательные упражнения


Зеленая линия — ваша диафрагма
После операции под общим наркозом необходимо делать дыхательную гимнастику. Выполнение этих упражнений поможет предотвратить проблемы с легкими, такие как пневмония и бронхит. Дыхательные упражнения включают глубокое дыхание и кашель. Изучите и практикуйте эти упражнения перед операцией; Практикуйтесь каждый день в течение как минимум недели до операции.
Глубокое дыхание (диафрагмальное дыхание, брюшное дыхание, брюшное дыхание)
Цель глубокого дыхания — полностью наполнить легкие воздухом. Используйте мышцы груди и живота, чтобы дышать правильно; осуществляется путем сокращения диафрагмы, мышцы, расположенной горизонтально между грудной полостью и полостью желудка. Воздух поступает в легкие, и при этом типе дыхания живот расширяется.
1. Сделайте вдох через нос как можно глубже (при вдохе живот должен выходить наружу).Задержите дыхание на 5-7 секунд.
2. Медленно выдохните через рот — выдохните вдвое дольше, чем вдох. Сожмите губы (как будто вы задуваете свечу) на выдохе. На выдохе живот должен выдыхаться.
Сделайте это упражнение 10 раз. После выполнения упражнения на глубокое дыхание выполните упражнение от кашля.
Кашель
Кашель помогает очистить легкие.
1. Сделайте медленный глубокий вдох через нос.Постарайтесь полностью расширить грудь и спину.
2. Выдохните через рот; вы должны почувствовать, как ваша грудь опускается и опускается.
3. Повторите 1 и 2 для второго вдоха.
4. Сделайте третий вдох, но вместо выдоха задержите дыхание на мгновение, а затем сильно кашляете, вытесняя воздух из легких.
Сделайте упражнение от кашля 3 раза. Выполняйте комбинированные упражнения для дыхания и кашля каждый час, пока не спите.
Стимулирующий спирометр
![]()
.

 Альвеола — это группа шаровидных мешочков на конце бронхиолы. Бронхиолы или бронхиолы — это первые проходы, по которым воздух из носа или рта попадает в воздушные мешочки (альвеолы) легких. Эти крошечные мешочки имеют капилляры в тонких стенках и позволяют кислороду всасываться в кровь. Кислород вдыхается и всасывается в кровоток капиллярами в тонких стенках каждой альвеолы. Углекислый газ переносится из капилляров в альвеолах и выдыхается легкими.В каждом легком около 300 миллионов альвеол.
Альвеола — это группа шаровидных мешочков на конце бронхиолы. Бронхиолы или бронхиолы — это первые проходы, по которым воздух из носа или рта попадает в воздушные мешочки (альвеолы) легких. Эти крошечные мешочки имеют капилляры в тонких стенках и позволяют кислороду всасываться в кровь. Кислород вдыхается и всасывается в кровоток капиллярами в тонких стенках каждой альвеолы. Углекислый газ переносится из капилляров в альвеолах и выдыхается легкими.В каждом легком около 300 миллионов альвеол.1. Сделайте вдох через нос как можно глубже (при вдохе живот должен выходить наружу).Задержите дыхание на 5-7 секунд.
2. Медленно выдохните через рот — выдохните вдвое дольше, чем вдох. Сожмите губы (как будто вы задуваете свечу) на выдохе. На выдохе живот должен выдыхаться.
1. Сделайте медленный глубокий вдох через нос.Постарайтесь полностью расширить грудь и спину.
2. Выдохните через рот; вы должны почувствовать, как ваша грудь опускается и опускается.
3. Повторите 1 и 2 для второго вдоха.
4. Сделайте третий вдох, но вместо выдоха задержите дыхание на мгновение, а затем сильно кашляете, вытесняя воздух из легких.

