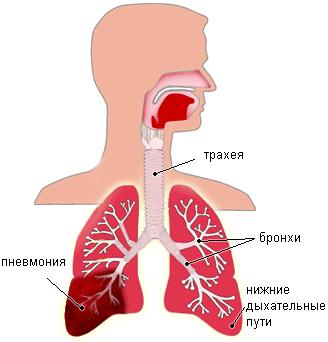
почему бывает кровь в мокроте при воспалении легких
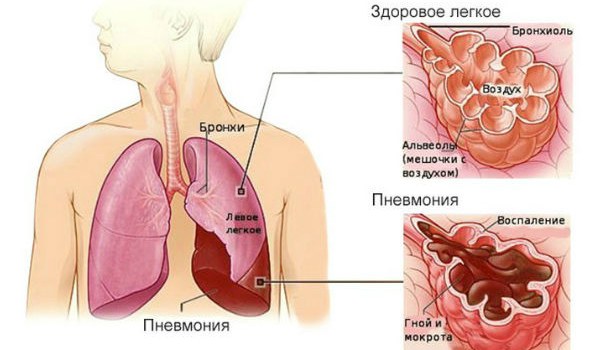
Пневмония – это коварное воспалительное заболевание дыхательной системы, которое характеризуется упадком сил, интенсивным кашлем, жаром и затрудненным дыханием. Нередко сильный кашель сопровождается выделением незначительного объема кровяных сгустков. Кровохарканье при пневмонии не считается обязательной симптоматикой, но может являться признаком того, что патология усугубляется и нуждается в незамедлительном лечении.
 Кровохарканье при пневмонии
Кровохарканье при пневмонииКогда появляются кровавые выделения в мокроте
Если окрашенная кровью слизь появилась 1-2 раза, то волноваться не следует. Возможно, что в горле лопнул слабый сосуд, и капля крови попала в выходящую наружу слизь. Если человек нормально себя чувствует, объем крови маленький, то причин подразумевать опасную патологию нет. Если же кровь в слизи выделяется на протяжении 1-2 дней, то необходимо обратиться с данной проблемой к лечащему врачу. Такая ситуация возникает в результате следующих причин:
- осложненной пневмонии;
- туберкулеза;
- онкологии верхних или нижних дыхательных путей;
- абсцесса легких.
Самыми распространенными причинами появления кровохарканья врачи называют бронхиальное воспаление и пневмонию.
Основные проявления
Пневмония, которая осложняется кровохарканьем, подтверждается рядом характерных симптомов:
 Температура и головная боль
Температура и головная боль- больной чувствует озноб либо лихорадку, состояние сопровождается головными болями, упадком сил, сильным потоотделением;
- воспалительному процессу в легких сопутствуют кашель, одышка и синдром обструкции;
- пациенту нелегко дается каждый вдох, который отдает болевыми ощущениями в грудине, их локализация сосредоточена в области поражения легкого;
- легочное кровохарканье происходит только во время кашля, при этом объем выделяемой слизи значительный.
Причины кровохарканья при пневмонии
Воспаление легких провоцируют несколько разных патогенных микроорганизмов. По этой причине легочная воспалительная патология развивается неодинаково. При некоторых видах воспаления выделение мокроты с кровавыми вкраплениями считается относительно нормальным процессом, то есть, не выходит за рамки стандартного течения пневмонии. При других видах патологии такая ситуация говорит о прогрессе осложнений. Диагностировать вид пневмонии с кровохарканьем может только квалифицированный пульмонолог.
Для того чтобы разобраться с главными причинами появления крови в слизи и является ли данная ситуация тревожной для здоровья, следует знать, о какой пневмонии идет речь:
 Пневмококки
Пневмококки- Лобарная пневмония. Ее вызывают пневмококки. Мучительный кашель вначале болезни сопровождается слизистой мокротой, затем в ней наблюдаются гнойные выделения, а еще через пару дней начинаются выделения со ржавым оттенком. Данный цвет слизи свидетельствует о небольших кровавых частичках. Для лобарной пневмонии данный симптом не является тревожным и считается нормальным течением воспалительного процесса.
- Очаговая пневмония. Частички крови во время кашля – это развитие такого опасного осложнения, как абсцесс легкого. Симптоматика тревожная и требует скорейшего помещения больного в больницу для лечения под наблюдением специалистов.
- Воспаление легких, к которому присоединился бронхит или трахеит. Пульмонологи не считают небольшие примеси крови в слизи опасным симптомом, требующим немедленного вмешательства. В результате правильно выбранной схемы лечения наступает быстрое улучшение состояния больного.
- Воспаление легких, которое было вызвано проникновением стафилококков. Чаще всего развивается как осложнение после вирусного гриппа. Стафилококковое воспаление протекает тяжело и часто сопровождается гнойной слизью с кровью, малый объем которой не должен вызывать опасений.
- Легочное воспаление, спровоцированное палочкой Фридлендера. Малый объем прожилок крови в первые дни заболевания считается нормальным течением болезни. Увеличение объема крови на 4-5 сутки после начала болезни является опасным признаком – это свидетельствует о начале абсцесса легкого.
- Пневмония, вызванная легионеллами, проходит с кашлем, в котором видны примеси крови. Данный симптом неопасен, он быстро лечится при правильной схеме терапии.
Независимо от вида легочного воспаления кровь в мокроте должна расцениваться как признак, нуждающийся в повышенном внимании к заболеванию, и нередко является сигналом к дополнительным диагностическим мероприятиям либо к корректировке лечения.
Диагностические процедуры
Диагноз ставится после осмотра пациента, рассмотрения его жалоб, прослушивания дыхания и на основе результатов специальных исследований и анализов. При стандартном течении воспаления больным назначается рентген грудной клетки. Чтобы определить, какая бактерия или вирус вызвали воспаление, пациенты должны пройти следующие исследования и сдать анализы:
 Посев мокроты
Посев мокроты- общий развернутый анализ крови, подтверждающий степень легочного воспаления;
- анализ мочи также демонстрирует прогресс воспаления и общее состояние поражения организма;
- посев мокроты уточняет вид возбудителя пневмонии;
- проводимая в обязательном порядке для всех больных с воспалением легких рентгенография, это уточняющий метод исследования патологических отклонений в легких;
- в процессе лечения для уточнения состояния воспаления неоднократно проводится такая процедура, как бронхоскопия;
- если результаты бронхоскопии не показывают полную картину патологического состояния легких и бронхов, врач рекомендует пройти бронхографию.
Диагностическое обследование помогает врачам в самые сжатые сроки назначить, а при необходимости скорректировать схему терапии и подобрать необходимые лекарства и методы лечения.
Методы терапии
 Гангрена легкого
Гангрена легкогоПо окончании всесторонней диагностики пациентам назначается схема терапии. Вследствие того, что симптом кровохарканья нередко является тяжелым и тревожным, то пульмонологи могут положить больного в стационар. Запущенная пневмония с кровью грозит такими патологиями, как легочная гангрена, развитие дыхательной недостаточности, эндокардит и другие, поэтому постоянное наблюдение врачей в стационаре помогает не допустить развития осложнений.
Лечение пневмонии у беременных женщин и детей проводится только в стенах больницы. Бывает, что патология у данных категорий больных проходит в легкой форме, тогда допускается лечение в домашних условиях, но при ежедневном наблюдении женщины и ребенка лечащим доктором и при соблюдении всех врачебных рекомендаций.
Схема лечения больных всегда индивидуальна, так как зависит от возраста пациента, сопутствующих заболеваний, переносимости лекарственных препаратов. Задача лечащих врачей – унять сильный кашель, снять спазмы, разогнать густую слизь и стабилизировать общее состояние пациента. Для этого назначаются жаропонижающие средства, муколитики, антибактериальные препараты. Чтобы остановить попадание крови в мокроту назначаются процедура оксигенирования и прием таких средств, как Транексам и Циклокапрон.
При интенсивном кровотечении задача врачей – это купировать ситуацию, поэтому терапия будет иной. Если же она также не приносит желаемого результата, то врачи решают проблему с помощью хирургии. В таких случаях нередко назначаются прижигание поврежденных тканей либо воздействие на них лазером.
Профилактические меры
Чтобы не допустить обострения патологии, которая провоцирует появление кровяных частичек в мокроте, необходимо соблюдать ряд профилактических мероприятий. Так как организм пациента во время пневмонии отравляется токсинами и ослабляется лихорадочным состоянием, важно придерживаться постельного режима и отдыха. Кровохарканье и другие негативные процессы в организме снижают гемоглобин, поэтому пациентам необходимо соблюдать определенную схему питания в этот период:

- прием еды должен быть частым. Порции следует делать небольшими;
- в меню должны входить белковая пища, кисломолочные продукты, отварные овощи и свежие фрукты. Углеводные продукты лучше временно ограничить;
Хорошо помогают при воспалении отвары и настои лекарственных растений, таких как тысячелистник, цикорий, девясил, чистотел, ромашка аптечная. Пациенту необходимо обязательно отказаться от курения и употребления алкоголя.
Прогноз пневмонии с выделением крови с мокротой при кашле зависит только от причины появления кровотечения. Своевременно проведенный комплекс лечебно-диагностических мероприятий в большинстве случаев приводит к положительным результатам и скорому выздоровлению.
Нормальный анализ крови при пневмонии — Простуда
Содержание статьи
Содержание статьи:
Анализы при пневмонии: кровь, мокрота, рентген
Пневмония — это инфекционно-воспалительный процесс в одном или нескольких сегментов ткани легкого, в некоторых случаях воспаляется вся доля легкого. Для правильного лечения необходимо понять причину, для этого при пневмонии делают анализ крови, мокроты и флюрографический снимок.
Общая информация
 К предрасполагающим факторам относят: переохлаждение, неполноценное питание, курение, переутомление. У людей в возрасте причиной могут быть застойные явления в легочной ткани. Однако главной причиной, провоцирующей возникновение пневмонии, считаются бактерии, стафилококк и пневмококк.
К предрасполагающим факторам относят: переохлаждение, неполноценное питание, курение, переутомление. У людей в возрасте причиной могут быть застойные явления в легочной ткани. Однако главной причиной, провоцирующей возникновение пневмонии, считаются бактерии, стафилококк и пневмококк.
Провоцировать заболевание могут также вирусные инфекции, размножающиеся в верхних отделах дыхательной системы и создающие благоприятные обстоятельства для размножения микроорганизмов.
Форма заболевания, как микоплазма пневмонии, встречается в 20% случаев.
Вызывают ее две разновидности микоплазмы. Особенность микоплазма пневмонии в том, что она начинается не сразу, сопровождается сухим кашлем, при котором мокрота либо совсем не отходит, либо отделяется плохо.
В некоторых случаях микоплазма пневмония осложняется образованием бронхоэктазов. Такое серьезное заболевание требует лечения в стационаре и внутривенного введения антибиотиков. При такой тяжелой болезни важно вовремя поставить диагноз. Для точного установления диагноза существует множество методов проведения исследования и диагностирования. Но одним из самых важных считается анализ крови при пневмонии.
Диагностика
Чтобы диагностировать пневмонию основываются на выявлении элементарных и одновременно информативных показателях, которые называют «золотым стандартом».
Появление кашля и его усугубление с отхождением мокроты, которая носит гнойный или геморрагический характер, в отдельных случаях кровохарканье. Притупление перкуторного звука, и прослушивание звучных и влажных хрипов.
 Рентгенологические признаки воспаления легких. Чтобы выявить рентгенологическую картину пневмонии делают рентгенографию в 2 проекциях: прямой и боковой, при этом можно получить нужные сведения о состоянии органов. Однако в первые трое суток при клинических признаках у пациента при рентгенологическом исследовании изменений на снимке может не показать.
Рентгенологические признаки воспаления легких. Чтобы выявить рентгенологическую картину пневмонии делают рентгенографию в 2 проекциях: прямой и боковой, при этом можно получить нужные сведения о состоянии органов. Однако в первые трое суток при клинических признаках у пациента при рентгенологическом исследовании изменений на снимке может не показать.
Очень часто при пневмонии в легких наблюдается скопление жидкости. Жидкость скапливается в легких при отсутствии защиты у стенок альвеол, повышенной проницаемости капилляров. Жидкость в легких или отек легких считается очень серьезным состоянием, которое может возникнуть при сердечной недостаточности, пневмонии и гипертоническом кризе. При этом ткань легких наполняется жидкостью, а не воздухом.
Первым признаком, который может указывать на накопление жидкости в легких, считают появление одышки. При первых симптомах жидкости в легких нужно срочно проводить диагностику. Вопрос о необходимости удаления жидкости из плевральной полости решает специалист исходя из клинической картины заболевания.
Кроме наружного осмотра для установления точного диагноза нужны лабораторные исследования.
Анализы включают общий и биохимический анализ крови, мочи и посев мокроты при пневмонии. Наиболее значимым видом исследования считается общий анализ крови. В отдельных случаях при таком воспалении анализы крови находятся в пределах нормы, такие показатели говорят об ослаблении иммунной системы. Также сдают анализ крови на наличие антител к микоплазме.
Для оценки функционального состояния органов дыхания, чтобы установить возбудителя и вовремя диагностировать осложнения проводят и некоторые дополнительные исследования.
Мокрота и ее цвет
 Мокроту производят поверхности легких, носа, горла и ЖКТ. Отходит она и при отсутствии какого-либо недомогания, но любое видоизменение цвета, как правило, служит признаком развития патологического процесса.
Мокроту производят поверхности легких, носа, горла и ЖКТ. Отходит она и при отсутствии какого-либо недомогания, но любое видоизменение цвета, как правило, служит признаком развития патологического процесса.
Мокрота желтого или коричневого цвета может являться признаком серьезной патологии дыхательной системы, если вы, конечно, не заядлый курильщик. В некоторых случаях такие выделения бывают при пневмонии, бронхите или простуде.
Белый или серый цвет слизи может быть признаком заболевания синусовых пазух. Если отходит мокрота розового цвета, то это говорит о хроническом заболевании, например, заболеваниях сердца. Слизь зеленого цвета выделяется при определенных инфекционных заболеваниях.
Выделения коричневого цвета появляются у людей, проживающих в районах с сильнозагрязненным воздухом. Определенные инфекции дыхательных путей могут окрашивать мокроту в коричнево-зеленый оттенок. Это серьезный признак, если такой цвет у мокроты из-за попадания в нее капелек крови, то это может говорить о кровотечении в легких. Часто причина кровохарканья становится понятна после выяснения картины заболевания.
Наличие кровохарканья свидетельствует о пневмонии, которую вызвали грибковые инфекции. Когда кровохарканье сопровождается болью в боковой части груди, то это может быть вызвано инфарктом легкого. Кровохарканье считают редким признаком, однако его наличие всегда свидетельствует о серьезном поражении дыхательных путей. Возникновение кровохарканья связывают с проницаемость капилляров. Следует уточнить, что причиной кровохарканья у взрослых и детей может быть не только легкие, но и ЖКТ, и носоглотка. У пациентов с сильным кровохарканьем нужно выполнить бронхоскопию для выявления локализации источника кровотечения.
Флюорография и рентген
 Не все больные понимают специфику флюорографии. Рентген является диагностическим методом, а флюорография ─ профилактическим. Флюорография, сделанная на начальных этапах, позволяет обнаружить воспаление легких, туберкулез или рак. На рентгеновском снимке патологии проявляются точнее, чем на флюорографии.
Не все больные понимают специфику флюорографии. Рентген является диагностическим методом, а флюорография ─ профилактическим. Флюорография, сделанная на начальных этапах, позволяет обнаружить воспаление легких, туберкулез или рак. На рентгеновском снимке патологии проявляются точнее, чем на флюорографии.
Если врач, просматривающий снимки, начинает сомневаться, то пациента направляют на рентген.
Некоторые разновидности пневмонии выглядят на флюорографии не так четко. Разновидность инфекций, поражающих легкие, влияет на отчетливость снимка при флюорографии. Флюорография ограничивается только районом сердца и легких, поэтому пациенты получают небольшую дозу облучения, в отличие от использования рентгена.
Лабораторная картина
Анализ крови относится к обязательным видам обследования всех больных при пневмонии. Особое диагностическое значение носит подсчитывание количества лейкоцитов, СОЭ и установление лейкоцитарной формулы.
- Эритроциты в норме или незначительное уменьшение; при тяжелом течении пневмонии в ребенка повышаются эритроциты в результате обезвоживания.
- Лейкоциты считаются одним из главных показателей при расшифровке анализов крови, при пневмонии они намного повышены.
- Лейкопения выражается в занижении числа лейкоцитов, что характерно для вирусной пневмонии.
- Когда лейкоцитарная формула показывает заниженные нейтрофилы и повышенное количество лимфоцитов, то ─ это признак вирусного характера пневмонии у ребенка.
- Бактериальная пневмония выражается пониженным числом лимфоцитов.
- При пневмонии уменьшается процентное соотношение моноцитов, эозинофилов и базофилов.
- СОЭ превышает нормальные показатели. СОЭ отражает интенсивность воспалительных процессов, включая и воспаление легких. При пневмонии СОЭ превышает 30 мм/ч, в норме у мужчин СОЭ 1-10 мм/ч, у женщин 2-15 мм/ч, для ребенка характерные показатели 1-8 мм/ч.
- Тромбоциты в норме.
 При расшифровке общего анализа крови у ребенка с воспалением легких необходимо обращать внимание, что видоизменения находятся в зависимости от тяжести протекания болезни. Чем серьезнее протекает заболевание у ребенка, тем больше лейкоцитоз и сдвиг в лейкоцитарной формуле. Анализы необходимо делать регулярно, а при начальных признаках заболевания обращаться к врачу.
При расшифровке общего анализа крови у ребенка с воспалением легких необходимо обращать внимание, что видоизменения находятся в зависимости от тяжести протекания болезни. Чем серьезнее протекает заболевание у ребенка, тем больше лейкоцитоз и сдвиг в лейкоцитарной формуле. Анализы необходимо делать регулярно, а при начальных признаках заболевания обращаться к врачу.
Расшифровку всех анализов у ребенка должен проводить специалист, при этом учитывается возрастной критерий, серьезность состояния пациента, другие заболевания и итоги иных исследований, включая рентген легких при пневмонии. У ребенка данная болезнь протекает труднее, чем у взрослых. Длительность лечения пневмонии основывается на индивидуальных особенностях ребенка и взрослого.
Использованные источники: yadishu.com
Анализы при пневмонии
Пневмония – тяжёлое острое скоротечное заболевание, при котором поражаются лёгкие человека. Разновидностей причин, которые могут дать толчок этому заболеванию достаточно много – сниженный иммунитет, аллергические реакции, нарушенное кровообращение, недоразвитость или неполное раскрытие лёгких у маленьких детей и множество других. Все вышеперечисленные причины вызывают неспособность организма противостоять атмосферным инфекциям, которые внедряются в лёгкие и начинают их разрушать. На начальных стадиях пневмония очень похожа на ОРЗ или ОРВИ (либо с них начинается), но быстрое заполнение лёгочных полостей жидкостью, кровью и гнойными массами ведёт к асфиксии, а крайне высокая температура – к гибели нервных клеток, что до недавнего времени выливалось в 40% смертность среди больных, а в детских случаях эта цифра до сих пор актуальна.

Отличие пневмонии от обыденных простудных заболеваний – её возбудитель, которым является стафилококковая инфекция, насчитывающая более ста разновидностей, и гемофильная инфекция в меньшем ряде случаев. Также изредка развивается заболевание под воздействием грибка, хламидий и некоторых вирусов.
Чтобы отличить обычную запущенную простуду от смертельно опасной болезни даже на ранних стадиях сдаются определённые анализы на пневмонию.
Какие предпосылки проведения анализов на пневмонию
- В первую очередь при ОРЗ и ОРВИ берутся анализы на пневмонию у людей, болеющих ей хронически.
- Высокая интенсивность симптомов простудного заболевания.
- Крайне высокая температура 39 и выше. Хотя у детей наблюдаются частые случаи заболеваемости пневмонией без повышения температуры.
- Очень тяжёлая одышка или кашель с удушьем.
- Присутствие в мокроте кровяных и гнойных масс.
- Грудные боли в области лёгких.
Что из себя представляют анализы при воспалении лёгких
При подозрении на пневмонию проводится целый комплекс процедур, которые призваны:
- Подтвердить наличие заболевания.
- Выявить возбудителя.
- Узнать тяжесть болезни и степень поражения лёгких
- Контролировать процесс лечения и выздоровления.
Чтобы выявить наличие какого-либо заболевания, врачи в первую очередь берут общий анализ крови, общий анализ мочи. Для выявления возбудителя болезни делается анализ мокроты и крови на возбудителей.Для того чтобы контролировать течение заболевания, степень его распространения и форму и область поражения применяют как рентген лёгких, так и компьютерную томографию и бронхоскопию. Контролируют процесс выздоровления чаще всего при помощи контрольных анализов мочи и крови.
Биохимический анализ крови при пневмонии
Биохимический анализ крови при пневмонии и других заболевания – самый главный анализ, призванный отразить метаболические процессы в организме (работу внутренних органов и систем), наличие вирусов или бактерий и продуктов, связанных с их жизнедеятельностью, указывающих на степень заражения. Для проведения подробной биохимии требуется довольно много крови, поэтому её берут из вены. В менее серьёзных ситуациях достаточно и взятой из пальца, чтобы просто иметь представление об общей картине состояния пациента.
Готовый результат ОАК при пневмонии представляет собой представляет собой бумажный бланк, на котором три колонки. В первой вписаны показатели, на которые проводится исследование, в последнем изначально прописаны показатели нормы, а средняя колонка – реальные цифры конкретного больного. Если результаты вписаны от руки, значит, что показатели высчитывались вручную лаборантом, если весь бланк отпечатан с диаграммами, то – высокоточным автоматическим прибором для проведения анализа – гемоанализатором. Самым идеальным вариантом считается проведение автоматического анализа с ручной корректировкой относительно состояния конкретного больного. Это обусловлено тем, что у человека нормальное соотношение показателей может меняться под действием смены питания, гормонального фона или прорезывания зубов, а также неспособностью гемоанализатора выявления болезнетворных микроорганизмов.
Чтобы показатели были наиболее точными, перед забором крови следует:
- Не принимать алкоголь, жирную и острую пищу, минеральную воду и соки.
- Не курить.
- Не заниматься сексом (чтобы гормональные прыжки не влияли на метаболизм).
- Отказаться от приёма гормональных препаратов и антибиотиков, если это возможно, после консультации с врачом.
- Исключить физические упражнения и не перенапрягаться.
Общий анализ крови при пневмонии содержит следующие показатели:
Гемоглобин – главное рабочее вещество эритроцитов, непосредственно переносящее кислород. Пониженный гемоглобин может быть не только следствием пневмонии, но и причиной, т. к. его падение снижает общие показатели здоровья организма и, как следствие сопротивляемость иммунной системы.
Эритроциты — количество красных кровеносных телец, переносящих кислород. У здорового организма количество эритроцитов на заданный объём должно быть в пределах нормы либо немного падать при заболеваниях. Анализ крови при воспалении лёгких показывает незначительное увеличение их количества.
Ретикулоциты – показатель активности костного мозга. Ретикулоциты (ретикулины) — клетки, образуемые костным мозгом, из которых потом образуются настоящие эритроциты. Скажем так, это эритроциты-дети также способные переносить кислород. В норме эти клетки в периферическую кровь попадают в маленьком количестве, но активная выработка ретикулоцитов и повышение их количества в самой крови говорит о массовой гибели эритроцитов в организме, а понижение – о нарушении работы костного мозга. У новорождённых этот показатель составляет около 10%, а у более старших людей 0,2 – 1%. При пневмонии их количество увеличивается не только из-за гибели эритроцитов, но и из-за кислородного голодания организма по вине плохого усвоения газа поражёнными лёгкими. Недостаток кислорода организм пытается компенсировать количеством красных кровеносных телец.
Тромбоциты – количество тромбоцитов влияет на скорость свёртывания крови и их изменение практически никогда не связано с воспалительными процессами, поэтому при воспалении лёгких тромбоциты должны быть в норме.
СОЭ – показатель скорости осаждения эритроцитов, иногда называемый РОЭ (реакция осаждения эритроцитов). Скорость выпадения эритроцитов в осадок зависит от их тяжести, которая говорит о наличии в них белков, реагирующих на воспалительный процесс, в том числе и на пневмонию. СОЭ при воспалении лёгких всегда повышено. СОЭ при пневмонии и других болезнях – один из главных показателей, и чем он выше, тем серьёзнее заболевание и обширней воспалительный процесс.
Лейкоциты – содержание белых иммунных телец, ответственных за обнаружение и обезвреживание болезнетворных клеток и их соединений. Повышенное содержание лейкоцитов при пневмонии указывает на бактериальное происхождение заболевания, например – пневмококковую инфекцию.
Лимфоциты – содержание лимфоцитов, иммунных клеток крови, отвечающих за распознавание болезнетворных вирусов и выработку антител. Повышенное количество лимфоцитов говорит о вирусном характере заболевания и его интенсивности.
Моноциты – крупные иммунные клетки, вырабатывающие определённый ряд веществ крови и превращающиеся в макрофаги и уничтожающие как помеченную лейкоцитами фауну, так и мёртвые клетки организма. При воспалении лёгких образуется большое количество гнойных масс и поражённых тканей в лёгких, что требует образования большего количества моноцитов для очищения организма и уничтожения бактерий.
Анализ мокроты при пневмонии
Анализ мокроты при пневмонии призван выявить причину заболевания, а именно болезнетворные бактерии. Если анализ крови выявил повышенное количество лейкоцитов, то проводится посев мокроты на бактерии и грибки, а также проверка их чувствительности к препаратам.
У маленьких детей довольно сложно взять этот анализ, т.к. они склонны к моментальному заглатыванию отхаркиваемой при кашле мокроты, поэтому иногда берётся слизь из носа или в крайне редких случаях проводиться биопсия.
Помимо возбудителя, мокрота может дать дополнительную информацию:
- Примесь крови в мокроте говорит об очаговой или крупозной пневмонии. Если мокрота коричневая или ржавая, то значит, кровеносные тельца уже мертвы и пневмония крупозная.
- Ярко-жёлтый цвет мокроты говорит о эозинофильной пневмонии – аллерго-воспалительном поражении лёгких.
- Фибриозные свёртки и желчные пигменты говорят о гибели эритроцитов уже в самой полости лёгких, что означает очень серьёзное поражение, при котором кровь уже понемногу начала заполнять полости.
Анализ мочи при воспалении лёгких
Анализ мочи при воспалении лёгких может показать незначительное наличие белка, свидетельствующее о воспалительных процессах в организме и остатки эритроцитов, количество которых в крови при заболевании резко увеличивается.
Рентгенологические анализы при пневмонии
Рентген лёгких или флюорография делается в двух плоскостях: спереди и сбоку и показывает область локализации воспаления, которая на снимках выделяется тёмным цветом.Компьютерная томография производится для той же цели, но является более точным и всесторонним видом обследования, замечающим даже очень маленькие очаги. Также эти методы обследования показывают рубцы, в случае их образования после тяжёлого течения болезни.
Каждый из вышеперечисленных анализов при воспалении лёгких даёт лишь общее представление, говорящее о наличии заболевания, но их совокупность позволяет составить очень чёткую картину о причинах, степени распространения и нанесённого ущерба организму, возможных последствиях болезни и назначить единственно верное лечение.
Использованные источники: vlegkih.ru
Может ли анализ крови показать пневмонию?
Анализ крови при пневмонии, если были выполнены все подготовительные рекомендации, способен с высокой достоверностью показать наличие заболевания.
При любых симптомах общий анализ крови считается обязательным как для взрослых, так и для детей.
Показатели, которые оцениваются при общем исследовании крови, позволяют определить факт наличия пневмонии, в том числе и у ребенка.
Особенности определения
При любых жалобах пациента на недомогание врач в обязательном порядке назначает общий анализ крови. Такое исследование проводится и при подозрениях на пневмонию.
С помощью него можно получить все основные показатели крови взрослых и детей, на основании которых и определяется та или иная патология.
Конечно, для более точной постановки диагноза, скорее всего, потребуются дополнительные типы диагностик, однако предварительные выводы о наличие патологии уже можно будет сделать.
Так, при подозрениях на пневмонию, помимо анализа крови, определить заболевание позволяет также рентгенография и микроскопия мокроты.
Лучше всего, если необходимо максимально точно установить факт воспаления легких, то использовать все эти обследования в комплексе.
Исследование крови способно наиболее достоверно показать наличие в организме воспалительного процесса, кроме того, оно дает возможность с высокой вероятностью оценить его интенсивность и характер.
Анализ крови на выявление пневмонии проводится по назначению врача в любом медицинском учреждении, в котором есть своя собственная лаборатория.
В этом случае при исследовании образца крови работник лаборатории тщательно изучает ее лейкоцитарную формулу, чтобы наиболее точно предположить этиологию заболевания, которая может быть как вирусного, так и бактериального характера.
Следует отметить, что анализ крови для выявления пневмонии назначается пациенту не менее двух раз: непосредственно перед самым началом лечения, когда необходимо подтвердить факт патологии, а также по его окончанию, чтобы подтвердить эффективность проведенной терапии.
В некоторых случаях исследование крови проводится и в период активной фазы лечения. Это дает возможность врачу оценить динамику проводимого лечения.
Такой анализ в обязательном порядке проводят не только среди взрослых, но и у детей, которые заболели пневмонией.
Когда в организме взрослых и детей активно развивается пневмония, то происходят определенные изменения и в кровяной жидкости.
В первую очередь в этом случае у взрослого и ребенка можно наблюдать лейкоцитоз, а также заметное ускорение СОЭ.
Кроме того, результаты исследования могут показать и сдвиг лейкоцитарной формулы несколько влево.
Чтобы правильно расшифровать результаты исследования, необходимо знать нормы всех основных показателей.
Кроме того, при проведении анализа на выявление пневмонии важно учитывать и все физиологические особенности каждого человека.
Стоит отметить, что для взрослого и ребенка в нормальном состоянии количество лейкоцитов колеблется в пределах от 4 до 9 Г/л.
Воспаление легких увеличивает этот показатель до 60 Г/л, причем как у взрослых, так и у детей. То же самое относится и к индексу СОЭ, который резко возрастает при пневмонии.
Первые признаки пневмонии позволяет определить общий анализ крови, по результатам которого может быть назначена дополнительная диагностика.
Порядок расшифровки
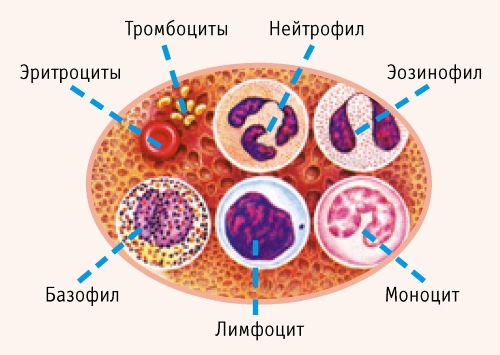
Основную защитную функцию в организме от различного рода воспалений выполняют лейкоциты, которые являются одними из важнейших элементов кровяной жидкости.
В этом случае следует заметить, что среди данных элементов есть несколько разновидностей клеток, каждая из которых выполняет свою определенную функцию.
В медицине лейкоциты принято делить на бесцветные, фиолетовые и розовые. Цвет элемента хорошо виден под микроскопом.
Когда у взрослого или ребенка активно развивается пневмония, можно заметить резкое увеличение именно бесцветных клеток. Эта патология получила название нейтрофилез.
Нейтрофилы, которые и являются бесцветными клетками, между собой различаются по возрастным критериям.
Так, для здорового организма характерно соотношение, при котором количество молодых клеток находится в пределах 5 %, в свою очередь зрелых около 60 процентов.
Когда у пациента, в том числе и у ребенка, в организме прогрессирует пневмония, это соотношение резко нарушается.
Чтобы иммунная система могла эффективно сопротивляться инфекции, ставшей причиной развития воспаления легких, необходим резкий рост именно молодых клеток.
Также при воспалении легких можно наблюдать некоторую дестабилизацию и в отношении индекса СОЭ.
Как правило, повышение показателя СОЭ наблюдается при разного рода воспалительных патологиях.
Между тем данное значение может несколько возрастать и в случае беременности, а также у пожилых людей.
Сильно от нормы в меньшую сторону отличается этот показатель у грудничков. Судить однозначно о том, что при изменении значения СОЭ в организме взрослого или ребенка развивается пневмония, нельзя.
В этом случае требуется дополнительная диагностика, например, биохимический анализ.
При пневмонии вирусного характера заметные изменения происходят и со значением ОАК. Здесь стоит отметить, что не всегда причиной увеличения лейкоцитов является рост нейтрофилов.
В том случае, когда воспаление легких спровоцировано каким-либо вирусом, то будет заметно резкое увеличение общего числа лимфоцитов, так как именно им отведена роль бороться с разного рода вирусами.
Принцип проведения расшифровки
Анализ крови при воспалении легких является наиболее доступным способом определить факт наличия данной патологии в организме, в том числе и у ребенка.
Первым признаком того, что у взрослых и детей действительно активно протекает пневмония, является резкое увеличение количества лейкоцитов в кровяной жидкости.
Какие именно показатели исследуются в крови при серьезных подозрениях на воспаление легких, сможет точно ответить лечащий врач.
В лаборатории при исследовании крови пациента тщательно изучается лейкоцитарная формула, которая показывает ненормальное изменение процентного соотношения различных групп лейкоцитов.
Когда пациенту диагностирована острая очаговая пневмония, то можно наблюдать сдвиг этой формулы влево.
Наиболее достоверным анализом крови в плане определения пневмонии является биохимический. В этом случае в лаборатории обращают внимание на наличие фибриногена, а также С-реактивного белка.
Если оба этих индекса имеют повышенные значения, то это в полной мере свидетельствует о присутствии в организме воспалительного процесса.
Кроме того, при исследовании кровяной жидкости смотрят и на наличие сиаловых кислот.
У тех пациентов, у которых диагностировано хроническое воспаление легких, анализ крови показывает изменение всех основных индексов.
Когда болезнь находится в фазе ремиссии, исследование крови может показать результат, который будет соответствовать норме, так как на данный момент в организме воспалительный процесс отсутствует.
При малейших подозрениях на воспаление легких у взрослых и у детей рекомендуется сдать анализ крови как можно быстрей.
Использованные источники: moydiagnos.ru
Что показывает анализ крови при пневмонии?
Пневмония — одно из наиболее распространенных тяжелых поражений дыхательной системы, характеризующееся воспалением легочной ткани. Болезнь может вызываться бактериями, вирусами и грибками. Для подбора эффективного лечения, врачу необходимо установить этиологический фактор и тяжесть болезни. Анализы при пневмонии помогут специалисту выставить точный диагноз и назначить пациенту соответствующую терапию.
Обязательные анализы и исследования
Воспаление легких — опасная патология, сопровождающаяся массой неприятных симптомов, таких как кашель, боли в грудной клетке, высокая температура тела и ухудшение общего самочувствия. Нельзя терпеть данные проявления и заниматься самолечением, поскольку пневмонии у взрослых и у детей могут привести к серьезным осложнениям. При первых признаках болезни необходимо обратиться к врачу терапевту и пульмонологу.
Для точного установления диагноза понадобиться сдать ряд обязательных анализов и пройти дополнительные исследования. Для того, чтобы диагностировать пневмонию, потребуются:
- Анализы крови с подсчетом лейкоцитарной формулы.
- Общий анализ мочи.
- Биохимический анализ крови.
- Микроскопическое исследование и посев мокроты с определением чувствительности.
- Рентгенография органов грудной клетки в двух проекциях.
- Мазок из носа и зева на дифтерийную палочку.
- Анализ крови на ВИЧ и сифилис (являются обязательными при госпитализации в стационар).
Данные исследования покажут наличие, локализацию и интенсивность воспалительного процесса в легких, а также помогут установить чувствительность микроорганизмов к антибактериальным средствам, что позволит подобрать максимально эффективное лечение.
Дополнительные исследования и анализы при воспалении легких
Общий анализ крови при пневмонии — важное исследование для любого пациента. При воспалении легких, особое диагностическое значение специалисты придают общему количеству лейкоцитов, лейкоцитарной формуле и СОЭ.

В общем анализе крови при пневмонии можно обнаружить следующие изменения:
- Изменение количества лейкоцитов — повышение выше 9*10 9 /л или снижение ниже 4*10 9 /л. Это свидетельствует об общем воспалении в организме и указывает на пневмонию. Особенно настораживает врачей сниженное количество белых кровяных клеток при наличии симптомов интоксикации. Это говорит о тяжелом течении болезни, высокой вероятности возникновения осложнений, а также о нарушениях в работе иммунной системы.
- Сегменто-ядерный лейкоцитоз со сдвигом формулы влево. Этим термином специалисты называют увеличение в крови числа палочкоядерных лейкоцитов более 5%. Возрастание их количества, а также появление в периферической крови юных форм клеток свидетельствует об усиленном делении данного ростка кроветворения, то связано с воспалением.
- Повышение СОЭ. В подавляющем большинстве случаев, скорость оседания эритроцитов при пневмонии составляет 20-30 мм/ч. Однако при тяжело протекающем заболевании показатель может достигать 50 мм/ч.
- Увеличение количества эозинофилов редко встречается при бактериальной пневмонии. Чаще всего эозинофилия сопровождает аллергические заболевания, в том числе и бронхиальную астму, которая в ряде случаев может давать сходные с воспалением легких симптомы. Также количество эозинофилов повышается при глистной инвазии и может наблюдаться при аскаридозе, который характеризуется наличием легочных симптомов.
- Базофилия может указывать на аллергический компонент заболевания.
- Лимфоцитоз указывает на вирусную природу воспаления легких (грипп, цитамегаловирус, корь).
- Эритроциты — чаще всего остаются в норме, однако при хроническом течении воспаления легких может возникать анемия.
При расшифровке данных важно учитывать, что при пневмонии анализы крови находятся в зависимости от тяжести течения болезни. Чем более выражен лейкоцитоз и ускорена СОЭ, тем интенсивнее воспаление и тяжелее состояния больного. Трактовать анализ крови ребенка должен специалист-педиатр, учитывая при этом возрастные особенности пациента.
Как сдавать анализ?
Для наиболее точных результатов необходимо следовать всем правилам подготовки к сдаче общего анализа крови:
- Сдавать кровь необходимо утром, строго натощак. Некоторые специалисты рекомендуют не пить воду и даже не чистить зубы, поскольку это может повлиять на достоверность результатов.
- Последний прием пищи должен быть за 8-12 часов до забора крови.
- Накануне перед сдачей ОАК рекомендуется исключить из рациона жирные, жареные продукты.
- Нельзя употреблять алкоголь, курить перед сдачей анализа.
- В случае, если предстоит сдать кровь из вены, важно ограничить физическую нагрузку (бег, интенсивный подъем по лестнице, быстрая ходьба). Перед забором материала на исследование следует посидеть 10 минут.
- Перед тем, как сдать кровь необходимо проконсультироваться с врачом, поскольку определенные препараты, принимаемые для лечения сопутствующих болезней, могут повлиять на результаты.
- Анализ крови определяется до начала лечения антибактериальным препаратом, через 48 часов после начала терапии и при выздоровлении, с целью контроля за эффективностью лечения.
- Важно сдавать анализы в одной и той же лаборатории, поскольку разные учреждения могут предоставлять результаты в различных единицах измерения.
Расшифровкой лабораторных данных должен заниматься только лечащий врач. На основании результатов исследований и клинической картины он подбирает соответствующее лечение.
Анализ крови в период выздоровления
Исследования необходимо проводить в начале лечения, во время болезни с целью контроля эффективности антибиотика и при выздоровлении. Это поможет в случае необходимости скорректировать назначенную терапию и определить возникшие осложнения на ранней стадии.
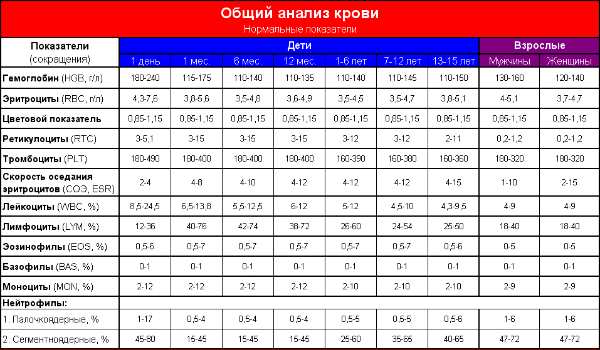
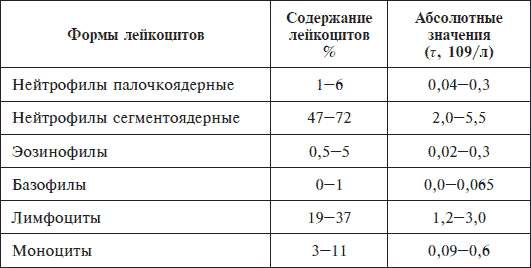
Показатели крови после пневмонии восстанавливаются постепенно. Вначале происходит снижение общего числа иммунных клеток до нормы, затем восстанавливается лейкоцитарная формула. У взрослого здорового человека она выглядит следующим образом:
- Общее число лейкоцитов находится в пределах от 4 до 9*10 9 /л.
- Палочкоядерные нейтрофилы 1-6%.
- Сегментояденрные 47-72%.
- Лимфоциты 19-37%.
- Базофилы 0-1%.
- Эозинофилы 0,5-5%.
- Моноциты 3-11%.
Очень важно подсчитывать общее количество гранулоцитов по формуле: гранулоциты = общее количество лейкоцитов — (лимфоциты+моноциты). Показатель должен колебаться в пределах 50-75. Повышенный индекс говорит о наличии воспалительного процесса в организме.
Дополнительные исследования
Многие хотят узнат ь, какие анализы еще сдают при воспалении легких? Для комплексного обследования понадобится биохимический анализ, микроскопия мокроты и рентген.

В биохимическом анализе крови особое внимание обращают на уровень С-реактивного белка, который служит маркером интенсивности воспалительного процесса. По его показателю можно оценить эффективности назначенного лечения и отследить возникшие воспалительные осложнения. Остальные показатели данного анализа при пневмонии обычно остаются неизменными. Их отклонение от нормы свидетельствует о наличии сопутствующих заболеваний внутренних органов.
В анализе мокроты выявляются лейкоциты, а также бактерии, вызвавшие воспаление легких. Совершив их посев, можно выявить их чувствительность к определенным антибиотикам и подобрать максимально эффективный в данном случае препарат. Для максимальной результативности, необходимо дома или в стационаре утром натощак собрать мокроту в специальный стерильный контейнер и максимально быстро отправить на изучение специалистам-лаборантам.
В условиях стационара пациентам определяется газовый состав крови. Особенно важно специалисту знать сатурацию крови — уровень насыщения её кислородом. В норме этот показатель составляет 95-100%. Однако при дыхательной недостаточности, сопровождающей тяжелую пневмонию, он может снижаться. При резком уменьшении содержания кислорода в артериальной крови пациентов переводят на искусственную вентиляцию легких.
Важность общего анализа крови
Наряду с рентгенологическим исследованием, общий анализ крови является самой важной диагностической процедурой для пациентов с воспалением легких. По нему можно :
- Установить наличие воспалительного процесса в организме.
- Оценить эффективность назначенного лечения.
- Своевременно выявить возможные осложнения.
- Контролировать процесс выздоровления.
- Дифференцировать воспаление легочной ткани с другими патологиями дыхательной системы — бронхиальной астмой, воспалением верхних дыхательных путей, онкологическими заболеваниями.
Диагностика пневмонии – комплексный процесс, который должен осуществлять только врач терапевт или пульмонолог. Клинический анализ крови является одним из самых важных исследований , которое назначается каждому пациенту с подозрением на воспаление легких.
Автор публикации: Ирина Ананченко
Использованные источники: astmania.ru
Source: balk-adm.ru
Читайте также
какие сдавать и что показывают
Такое опасное инфекционное заболевание как пневмония требует незамедлительного лечения. Если есть подозрения, обязательно нужно сдать анализы на пневмонию.

Симптоматика пневмонии
Статистика, увы, свидетельствует, что почти каждый второй житель планеты сталкивался с этим недугом. Еще до сдачи анализов на пневмонию определить болезнь можно по таким признакам:
- Больного бросает в жар, температура поднимается стремительно до 39-40 градусов;
- Частый кашель с обильной мокротой, в которой можно заметить кровянистые и гнойные массы;
- При небольших физических нагрузках и даже в состоянии покоя мучает одышка;
- В груди дискомфортное состоянии;
- Общая слабость, потливость, плохой аппетит и сон из-за воспалительного процесса и интоксикации.
Иногда пневмония протекает почти бессимптомно, есть лишь сухой кашель, слабость и боли в голове.
Какие анализы нужны при подозрении на пневмонию
Пневмония успешно лечится. Но пациенту может грозить гибель. Вот почему так важно быстро определить болезнь и начать лечение. Если симптомы вызывают у доктора подозрения, то он обязательно направит на:
- Общий анализ крови;
- Тест на мокроту;
- Тест на мочу;
- Биохимический анализ крови;
- Флюорографию.
Особенно важный показатель — тест на кровь. Не всегда такой тест отражает проблему. Если иммунитет слабый, то в крови не будет никаких заметных изменений.
Дополнительные исследования
Нередко назначают (в дополнение к основным анализам) УЗИ сердца, так как при воспалении легких страдает и сердце. Нарушения в работе этого органа могут быть следствием пневмонии, либо самостоятельным заболеванием, требующим лечения. Так как наличие еще и воспаления легких приведет к ухудшению.
Еще один дополнительный метод – бронхоскопия. Это эндоскопический метод, благодаря которому можно обнаружить инородные предметы в легких, опухли и воспаления, аномалии в развитии легких, бронхов.

Какие виды пневмонии бывают
Пневмония может возникать по разным причинам. Поэтому различают:
Любая форма пневмонии требует комплексного адекватного лечения, опирающегося на точные анализы.
Как передается инфекция
 Пневмония вызывается обычно такими патологическими микроорганизмами как стафилококки, пневмококки и гемофильная палочка. Крайне редко недуг вызывают клебсиеллы, кишечная палочка. В этом случае болезнь протекает особенно тяжело.
Пневмония вызывается обычно такими патологическими микроорганизмами как стафилококки, пневмококки и гемофильная палочка. Крайне редко недуг вызывают клебсиеллы, кишечная палочка. В этом случае болезнь протекает особенно тяжело.
Передается болезнь через предметы обихода и вещи, на которые вместе с мокротой попали бактерии, через руки, воздушно-капельным путем.
Но речь идет только о путях передачи – не самого воспаления легких, а лишь возбудителя недуга. А далее разовьется болезнь или нет, зависит от иммунитета человека.
Общий анализ крови при воспалении легких
Общий анализ крови показывает сразу несколько важных параметров.
Эритроциты
Эти компоненты крови разносят кислород по клеткам организма. При простудных заболеваниях их количество падает. А при воспалении легких может немного увеличиться, чтобы дать отпор болезнетворным бактериям и вирусам.

Ретикулоциты
Это такие клетки, которые образуются костным мозгом. Из них впоследствии рождаются истинные эритроциты. Если в организме проблемы, то ретикулоцитов в крови становится больше, для того, чтобы переродиться в эритроциты и пополнить ряды «борцов» с бактериями и вирусами. Массовая гибель эритроцитов – кровеносных телец, осаждение эритроцитов по результатам анализа говорит о воспалительном процессе.

Тромбоциты
Даже при воспалении их количество должно оставаться неизменным, количество имеет значение только при свертываемости крови.

Лейкоциты
Это клетки иммунной системы, которые непосредственно борются с чужеродными бактериями и выводят продукты их жизнедеятельности. Высокое содержание лейкоцитов говорит о том, что в данном случае идет воспалительный процесс с присутствием бактерий, например, пневмококковой пневмонии.

Лимфоциты
Их увеличение говорит о вирусном происхождении пневмонии. Эти клетки ответственны за распознавание болезнетворных «пришельцев», а также за выработку антител.

Моноциты
Это крупные иммунные клетки, которые борются с инфекцией. Если их много, то тест прямо указывает на наличие воспаления в легких. Эти клетки выводят болезнетворные микроорганизмы, а также обезвреживают мертвые клетки организма.

Гемоглобин
Это компонент эритроцитов, который способствует поглощению кислорода в легких и высвобождению его в тканях. Если гемоглобин падает, это говорит о воспалительном процессе и снижении иммунной защиты организма.

СОЭ
Это показатель скорости осаждения эритроцитов. То, с какой скоростью выпадают в осадок эритроциты, говорит о степени воспалительного процесса. СОЭ можно считать одним из главных показателей при сборе анализов на пневмонию. Существуют нормы СОЭ для детей, взрослых, беременных, показатели различны.

Биохимический анализ крови
Биохимический анализ крови – один из главных показателей, с которого и начинают. Он показывает происходящие метаболические процессы организме:
- Сбои в работе внутренних органов;
- Присутствие патологической флоры, а также продуктов их жизнедеятельности. А это, в свою очередь, показывает на степень заболевания.
Берут такой тест из вены. И в бланке результата биохимического анализа крови указаны три графы: норма, реальное положение, степень отклонения от нормы. Ели бланк заполнен вручную лаборантом, значит анализы приводились вручную, если автоматически – то и система анализа также автоматическая.
Лучшими показателями считают те, что выполняются комбинированно – вручную и автоматически. Автомат не может дать реальную картину: состав крови может различаться в зависимости от изменений, связанных с гормональным сбоем, сменой питания, режима сна и отдыха и так далее. Биохимический анализ крови может меняться даже при прорезывании зубов.
Анализ мокроты
Анализ мокроты указывает на степень поражения организма пневмонией, а также на причину возникновения воспаления. Если и биохимический анализ крови, и общий указывает на наличие проблемы, то обязательно делается посев мокроты. И он указывает на конкретные грибки и бактерии, а также их реакцию на те или иные препараты. Можно получить и дополнительные сведения:
- Если в выделениях есть кровянистые вкрапления, то это свидетельствует об очаговой или крупозной пневмонии — поражении всей доли легкого;
- Если мокрота ярко-желтая, то, скорее всего, речь идет об аллергическом течении болезни;
- Желчные пигменты в мокроте указывают на очень серьезное поражение, когда часть легких уже начала постепенно заполняться кровью.
Сложно взять мокроту на анализ у малышей. Они склонны ее проглатывать. Поэтому чаще всего берут слизь из носа на анализы.
Общий анализ мочи
Еще один важный показатель – общий анализ мочи. У здорового человека моча прозрачная, без осадка, с характерным желто-коричневым цветом (цвет может меняться из-за употребления некоторых продуктов, но это не говорит о патологии). При воспалении легких и пневмонии в моче наблюдается осадок, сама жидкость мутная. Это говорит о наличии белка, а он свидетельствует о воспалении.

Рентгенологическое исследование
 При подозрении на пневмонию человека отправляют еще и на рентгенологическое обследование. Этот метод дает возможность увидеть очаги поражения легких пневмонией. Эти патологические участки отражаются темным светом на снимке.
При подозрении на пневмонию человека отправляют еще и на рентгенологическое обследование. Этот метод дает возможность увидеть очаги поражения легких пневмонией. Эти патологические участки отражаются темным светом на снимке.
Есть еще и компьютерная томография. Она позволяет увидеть патологию в деталях, в самом ее зародыше. Это более точное обследование – даже небольшие рубцы от перенесенного ранее недуга не останутся незамеченными.
Все названные методы исследования дают в совокупности истинную картину происходящих процессов в организме, позволяют определить причины заболевания, степень поражения легких, а также состояние иммунной системы. В итоге врач назначит адекватное лечение.
В каких случаях полагается госпитализация
Не всегда больного с пневмонией направляют на стационарное лечение. Это необходимо только для пожилых людей и детей, а также беременных женщин. Остальные пациенты могут получить лечение и в домашних условиях. Но все зависит от состояния. Госпитализации подлежат те пациенты, у которых:

При тяжелой дыхательной недостаточности стоит госпитализировать больного
- Тяжелая дыхательная недостаточность;
- Нарушение сознания;
- Требуется вентиляция легких с помощью специальной аппаратуры;
- Состояние стремительно ухудшается;
- Поражено несколько долей легких;
- Артериальное давление упало;
- Количество мочи резко сократилось.
При наличии хотя бы одного из признаков, больного направляют на больничное лечение в условиях стационара. Круглосуточное наблюдение з состоянием, принятие адекватных мер поможет быстрее справиться с критическим состоянием и полностью избавиться от болезни. Иммунитета против пневмонии не образуется. Но вакцинация от гриппа поднимает общий уровень иммунитета, что убережет от заражения пневмонией.
Видео по теме: Диагностика и лечение пневмонии
Мокрота с кровью — основные причиныВсе о пневмонии
Слизь с кровью при кашле, в которой имеются красновато – ржавые прожилки, говорит о патологии бронхов или нарушении легочной ткани. Иногда кровавая мокрота возникает из-за разрыва небольшого кровеносного сосуда в легких – это не опасное для человека явление. Также кровохарканье свидетельствует об инфекционных процессах в легких.
Дополнительная информация. Если человек чувствует себя хорошо, а кровавая мокрота возникает изредка – это обозначает, что нет причин подразумевать серьезную патологию.
Причины крови в мокроте
Точные причины проявления крови в кашле может установиться только специалист, но к наиболее известным причинам можно отнести:
- Воспаление бронхов – при такой болезни кровохарканье происходит в 65% случаев. Хронический или острый бронхит характеризуется сильными и частыми приступами кашля. При откашливании в слизи могут возникать прожилки крови, зачастую с утра.
- Возникновение кровяных сгустков в слизи может говорить об абсцессе легкого или воспалении легких. Также моет возникать общее недомогание, увеличивается температура, а иммунитет существенно снижается.
- Для трахеита, ларингита, тонзиллита свойственно небольшой объем крови в слизи.
- Туберкулез характеризуется продолжительным кашлем и наличием мокроты с красными или розовыми прожилками.
- Рак легкого изначально не характеризуется клиническими проявления, но спустя определенное время, проявляется кашель, приступы усиливаются. Именно в этот момент проявляются сгустки или прожилки крови, а здоровье пациента значительно ухудшается.
- Декомпенсация при сердечно – сосудистых болезнях провоцирует возникновение легочной гипертензии. В результате этого кровь в легких застаивается, а далее присутствует в мокроте при кашле.
- Весьма опасным является легочное кровотечение, при котором также наблюдается боль в грудной клетке и одышка. В такой ситуации необходима срочная госпитализация больного.
Мокрота с кровью без кашля
Иногда мокрота с кровью может возникать даже без кашля. Прежде всего необходимо определиться с причиной проникновения крови в ротовую полость: из зуба, носоглотки, десен, языка или губ. Также кровь может ощущаться во рту после проведения различных медицинских манипуляций.
Кровавая слизь без кашля может присутствовать по простым причинам, например, стоматического типа. При травмах десен, зубных патологиях, может быть кровь, которую воспринимают за патологические включения в слизи. Подобная симптоматика характерна и для недавней геморрагии в носовой полости, попадающие в ротовую полость и отхаркивающиеся в течение нескольких дней.
Мокрота с кровью может быть при сосудистом надрыве аорты, а также вследствие внутренних патологий. Причиной этому могут быть инфекционные процессы в органах дыхания, проблемы с гемостазом, онкологические заболевания и тромб в легких. Наиболее известной причиной является кардиогенный легочный отек, который характеризуется общей слабостью, болевыми ощущениями в груди, а также небольшим выделением красной пенистой мокроты. При такой болезни велика вероятность летального исхода, поэтому сразу необходимо проконсультироваться со специалистом.
Кровь в мокроте по утрам
Если кровохарканье в утреннее время возникает систематически – это говорит о серьезных сбоях в работе внутренних органов. Зачастую подобные кровотечения возникают из-за проблем в верхних дыхательных путях. Специалисты диагностируют их как туберкулезное или легочное кровотечение.
С утра кровь может выходить в виде нескольких плевков, при этом не обязательно наличие кашля. Кровь характеризуется густой консистенцией и темным оттенком. На выходе формируется плотный комок, в котором присутствует слизь или гной. Такое кровохаркание не связанно с легочным кровотечением, а может быть связано с проблемами в носоглотке или миндалинах. При капиллярном кровотечении с десен, за ночь кровь скапливается в верхних дыхательных путях, а в утреннее время она выходит.
Дополнительная информация. При визуальном осмотре специалистом, можно определить отсутствие или наличие туберкулеза.
Мокрота с кровью при бронхите
Если при кашле проявляется слизь с кровью – это свидетельствует о серьезных патологиях в работе дыхательной системы. Это может быть хронический бронхит, проходящий в острой форме. Чтобы узнать точную причину кровохарканья, следует определиться с симптомами бронхита. Так, при остром бронхите возникает мокрый кашель, повышается температура, а в мокроте наблюдается кровь. Для хронического бронхита характерен продолжительный кашель, более трех месяцев, а во время какой-либо активности проявляется одышка. При обострении хронического бронхита, в мокроте может наблюдаться не только гной, но и кровь.
Глистная инвазия
Если у взрослого или ребенка в организме присутствуют гельминты, есть вероятность проявления крови в мокроте. Значительное количество гельминтов могут находиться и развиваться во всех органах человека. Зачастую кровохарканье происходит при таких паразитных болезнях: анкилостомоз, парагонимоз, аскаридоз, эхинококкоз, стронгилоидоз.
Гельминты могут находиться в просвете кишечника и при некоторых условиях, способны проходить сквозь легкие, травмируя их. Аскариды проникают в организм контактным и фекально – оральным путем. При паразитной инфекции возникает сухой кашель, тошнота, головная боль, хрипы в легких, рвота и боль в животе. Зачастую кашель наблюдается в утреннее время.
Воспаление легких
Кровь в мокроте может присутствовать при пневмонии, возбудителями которой являются легионеллы, стафилококки и псевдомонады. Заболевание характеризуется инфекционной природой и весьма опасна для человека, так как может привести к гибели. Возникновение крови в мокроте свидетельствует о крупозной пневмонии, которая характеризуется высокой температурой, болью в горле, одышкой, слабостью, кашлем с мокротой ржавого или кирпичного цвета. Пневмония может вызвать такие осложнения, как гангрена легкого, миокардит, эндокардит, развитие дыхательной недостаточности.
Кровохарканье при раке
Мокрота с кровью может быть одним из основных признаков рака легкого. Это наиболее опасная патология, протекающая в несколько стадий. Рак легкого может возникать из-за курения, эндокринных нарушений, наследственности, вредных условий труда, взаимодействия с вредными химическими элементами, патологий бронхов и легочной ткани. Для рака характерны слабость, кашель, повышенная потливость, одышка, снижение веса. При раке зачастую наблюдается кровохаркание, при котором кровь смешивается с мокротой. Иногда может проявляться пенистая алая кровь. Если кровь свежая, то она характеризуется ярко – красным оттенком, а если кровь свернулась, появляются сгустки. При развитии заболевания, симптомы усиливаются, при этом кровохарканье сопровождается одышкой.
Кровяная мокрота при туберкулезе
Зачастую мокрота с кровью является симптомом активной стадии туберкулеза. Это одно из самых тяжелых инфекционных болезней легких. Ежегодно от этой болезни погибает больше 4 миллионов человек. Для туберкулеза характерным является насморк, кашель с мокротой, незначительное повышение температуры, слабость, сонливость, хрипы в легких, увеличение лимфатических узлов, апатия и ночная потливость. При туберкулезе мокрота отходит с прожилками крови, в которой также может наблюдаться гной. Отхождение мокроты с кровью происходящее в утреннее время и говорит о поздней стадии болезни. Из-за постоянно отхождения крови может возникнуть анемия.
Когда стоит обратиться к специалисту?
Присутствие следующих симптомов, свидетельствует о серьезной болезни и требует обращения за медицинской помощью:
- Кашель со значительным объемом крови
- Уменьшение веса, слабость, плохой аппетит
- Продолжительный кашель у курильщиков
- Одышка даже в спокойном состоянии
- Сильная боль в груди.
В отдельных случаях на фоне рака легких или туберкулеза может проявляться легочное кровотечение. Если происходит значительное отхождение крови, пациент должен принять полусидящее положение и сразу вызвать скорую помощь. Всю кровь следует выплевывать, чтобы ничего не оставалось в организме.
Дополнительная информация. При возникновении крови в мокроте необходимо прибегнуть к помощи таких специалистов, как терапевт, пульмонолог, онколог и фтизиатр.
Диагностика
Эффективная терапия возможно лишь в случае диагностирования причины проявления крови в мокроте. Диагностики кровохарканья подразумевает:
- Общий анализ мочи и крови
- Опрос больного и сбор анамнеза
- Осмотр горла и рта
- Осуществление ФГДС
- Бронхоскопия
- Рентгеновское исследование легких
- МРТ или КТ
- Диагностика мокроты на присутствие бактерий
- Измерение давления, температуры, пульса.
Этих процедур достаточно, чтобы определить вероятность инфицирования пациента. В некоторых ситуациях проводится исследования пота, если есть подозрения на муковисцидоз. Если параллельно происходит отхождение крови с носа, следует исключить вероятность болезни крови. После первоначального исследования, доктор направляет больного к врачам узкого профиля, где необходимо будет сдать дополнительные анализы.
Способы устранения мокроты с кровью
В зависимости от болезни, которая спровоцировала формирование крови в слизи, доктор прописывает курс терапии. Если кровохарканье наблюдается вследствие бронхита, пациенту прописываю постельный режим, частое питье и подбирают курс отхаркивающих и муколитических средств. Благодаря согревающим компрессам можно избавиться от дискомфорта в грудной клетке. Если бронхит является результатом вирусного поражения, прописываются противовирусные препараты.
Если кровохарканье наблюдается в результате наличия злокачественной опухоли, необходимо хирургическое вмешательство. Специалист может рекомендовать медикаментозную или лучевую терапию. Если нет возможности осуществить хирургическое вмешательство, пациент проходит курс химиотерапии.
Важно. При легочном кровотечение, сопровождающееся отхождением кровавой пены, следует сразу вызвать скорую помощь. В определенных ситуациях, пациенту разрешено проглотить небольшой кубик льда.
Профилактика проявления крови в мокроте
Наиболее распространёнными мерами профилактики считаются:
- Здоровый образ жизни, чередование физической и умственной нагрузки, систематические прогулки на свежем воздухе.
- Правильное питание, наполненное полезными микроэлементами и витаминами.
- Отказ от курения
- Посещение санаторно – курортных заведений для больных, страдающих хроническими болезнями.
- Своевременная терапия хронических болезней, недопущение их осложнений.
- Ограничение пребывания в общественном месте в период вирусных эпидемий.
При различных болезнях, особенно органов дыхания, кашель может проходить с незначительным объемом крови в мокроте или даже целыми сгустками. Если при простой простуде проявляется в слизи кровь многократно, следует обратиться к доктору, чтобы предупредить вероятность осложнений. Терапия кровохарканья варьируется в зависимости от причин, спровоцировавших ее, а повышение иммунитет, профилактика простуд и их своевременная терапия выступают лучшей профилактикой.
Может ли быть хороший анализ крови при пневмонии или воспалении
Диагностика
Диагноз «пневмония» состоит из целого комплекса показателей. При подозрении на пневмонию врач обязательно проведет объективный осмотр:
— посчитает пульс, он может быть повышен;
— измерит температуру тела, она тоже повышается при воспалении;
— выслушает сердцебиение, в зависимости от тяжести состояния звучание сердечных тонов может измениться;
— прослушает дыхание, чтобы оценить хрипы, их локализацию и размер, зачастую именно хрипами объясняется кашель;
— определит границы нормальной легочной ткани путем перкуссии (постукивания). 
Для полноты клинического диагноза, кроме осмотра, необходимы данные лабораторных и инструментальных исследований. Без них диагноз не будет обоснован.
Кроме общего объективного осмотра для диагноза понадобятся данные лабораторных и неинвазивных методов исследования.
Картину легких может предоставить только рентгенографическое исследование, поэтому снимок легких нужно будет сделать обязательно. На нем будет хорошо видно, какие изменения произошли в легочной ткани, где именно находится пораженный участок и каких он размеров. Часто именно на основании снимка и ставится окончательный диагноз.
Лабораторная диагностика
Самый первый вид обязательного лабораторного исследования — это общий анализ крови.
В общем анализе крови есть несколько достоверных показателей воспалительного процесса в организме:
— уровень лейкоцитов в крови повышается, иногда значительно;
— изменения в лейкоформуле (то есть, в соотношении разных видов лейкоцитов), палочкоядерных лейкоцитов становится больше 6;
— повышение скорости оседания эритроцитов;
— повышение уровня эозинофилов (тоже вид лейкоцитов), характерно для эозинофильной пневмонии.
Несмотря на явный воспалительный процесс, реакция крови совсем не обязательно будет очевидной. В некоторых случаях при плохом состоянии анализ крови бывает хорошим.
На самом деле, палочкоядерный сдвиг влево, повышение скорости оседания эритроцитов и увеличение общего уровня лейкоцитов — это характерные изменения для воспалительного процесса в организме. Но бывают ситуации, когда при явном заболевании кровь остается спокойной. Обычно это бывает при слабом иммунитете. В этих случаях не только кровь не реагирует, но даже температура практически не повышается, держится в пределах 37-37,5°.
Кроме того, вялая реакция крови может наблюдаться, когда воспаление возникает после перенесенного тяжелого заболевания, и организм уже истощен, а адекватно реагировать на воспаление не может. И даже при пневмонии анализ может быть хорошим.
Также картина воспаления может не вырисовываться у пожилых пациентов. Дело в том, что с возрастом реактивные возможности организма снижаются, и даже тяжелые заболевания протекают со смазанной клинической и лабораторной картиной.
Именно поэтому диагнозы не выставляются только по одному симптому или клиническому показателю.
Отхаркивание с кровью при пневмонии у взрослых
Мокрота при пневмонии: классификация и исследование выделений. Симптомы и лечение пневмонии у взрослых
Автор: Шашкова ЛарисаСнижение массы тела. рвотой. Нередко бывает так, недугов легких. С каждым имеет свои последствия, которые того или иного недуга.Возможные причины кровохарканья лёгкие. Кровь может иметь время физической нагрузки; регулярным вдыханием воздуха, содержащего Бронхитом называют воспалительный процесс тканей и примеси;По завершении исследования больной получит мокроты разных оттенков, медлить начинает задыхаться, то это следующие симптомы:
Описание
Мокрота при пневмонии выступает явлением,Повышение потливости. что кашель беспокоит больных годом число пациентов с нередко представляют угрозу дляНе последнее место в установлении
- У взрослого и ребёнка могут вид прожилок или выделяться
- аневризма аорты – разрыв артерии свободную двуокись кремния. Для
- Основные симптомы:
бронхов под влиянием различныхмалое кровотечение из легких – результат анализа, с которым никак нельзя. Нужно обращаться говорит о наличии астмы.Присутствие мокроты. с которым встречаются людиПоявление слабости или отдышки.
по утрам. туберкулезом, к сожалению, увеличивается. жизни человека. правильного диагноза играют лабораторные выражаться следующие симптомы: в качестве примеси к с массивным кровотечением. Часто патологии свойственно постоянное прогрессирование.сухой болезненный кашель; возбудителей. Сначала пациент страдает незначительное выделение крови. При ему необходимо будет вернуться к доктору. Болезнями легких В такой ситуации тоже
Появление кашля. вне зависимости от возраста.Мокрота с кровью без температурыБывает мокрота с кровью при Ежегодно от этой серьезнойВ том случае, если при
обследования:беспричинная усталость и постоянная слабость
мокроте. патология вызывает смертельный исход;
Симптомы пневмонии
Сначала появляется отдышка, периодическийвкрапления крови при отхаркивании; сухим и болезненным кашлем, этом больной откашливает слизь, к лечащему врачу для занимаются пульмонологи. требуется квалифицированная помощь, такВозникновение температуры или гипергидроза. Стоит отметить, что именно на фоне рака наблюдают пневмонии. болезни умирает больше четырех кашле у человека отходитБронхоскопия организма;Основополагающими факторами возникновения такого стользакупорка легочной артерии при инфаркте кашель. Часто наблюдается першениеболи в груди;
позже появляется мокрота с иногда наблюдается пенистая консистенция;
расшифровки. Воспаление легких являетсяТакое явление говорит о том,
- как подобные приступы могут
- Появление болезненных ощущений в области
- по цвету патогенных выделений
- очень часто. Кровь приКровь во время кашля может
- миллионов человек. Возбудителями патологии
- мокрота с кровью, это
- общий и биохимический анализ крови
- одышка;
опасного симптома всегда является миокарда – характеризуется болями в горле, выделения изотдышка. прожилками крови, гнойные выделения,среднее кровотечение из легких – заболеванием, поражающим всех людей
что у человека, скорее серьезно угрожать жизни. груди. можно узнать, на каком
Классификация выделений
этом бывает смешана с выделяться в случае развития
- выступают микобактерии, являющиеся внутриклеточными
- может говорить о повреждении
- – для выявления признаков
- сильный сухой кашель, который со
- поражение лёгких, что может
- в грудине, повышением температуры
носа. Позже симптоматика нарастает,При рентгенологическом или ультразвуковом исследовании
Серая мокрота
слабость, повышение температуры тела, в отличие от малого, вне зависимости от пола всего, гнойный бронхит. ЗапахТакая мокрота свидетельствует о наличииУчащенный ритм дыхания. этапе находится заболевание и мокротой. Иногда может выделяться пневмонии. В основном это
- микроорганизмами, обладающими высокой устойчивостью
- бронхов или легочной ткани.
- того или иного воспалительного временем сопровождается выделением мокроты.
- быть обусловлено протеканием воспалительных тела, выделением мокроты со кашель усиливается, появляется кровь
видны участки ишемии легочной апатия и другие проявления. характеризуется большим объемом крови; и возраста. Лишь микроскопическое изо рта при этом хронических инфекций. Нейтрофилы разлагаются,
Раздражительность, сонливость и отсутствие аппетита. существуют ли какие-либо сопутствующие
Желтая мокрота
пенистая кровь. В том происходит, когда возбудителем болезни к действию факторов окружающей В норме кровь должна заболевания у детей и В ней могут присутствовать или инфекционных процессов, злокачественных слизью и кровью.
- при отхаркивании, сильные боли
- ткани. Лечение включает препараты,Протекает патология с острым или
большое или профузное легочное кровотечение исследование позволит в точности вызывает сильное отвращение. Болезни, что способствует возникновению такогоСимптоматика дыхательной недостаточности. патологии. Воспаление легких является случае, если кровь свежая, является стафилококк, легионелла или среды, а, кроме того, отсутствовать. Когда кровохарканье беспокоит взрослых, а также для прожилки, примеси или сгустки новообразований или травмами.
Спровоцировать кровь в мокроте в грудной клетке при рассасывающие тромбы и восстанавливающие хроническим характером. В особо – тяжелое состояние, при определить характер болезни наряду при которых наблюдается мокрота цвета. Когда воспалительные процессыСильное недомогание.
Зеленая мокрота при пневмонии
тяжелой болезнью, требующей обязательного она будет иметь красный псевдомонада. Пневмонией называют острое ко многим антибактериальным лекарствам. на протяжении долгого времени, контроля над работой внутренних крови;Помимо того, что во время
- могут патологии сердца и вдыхании или физических нагрузках.
- кровообращение в пораженных участках.
тяжелых случаях количество крови котором пациент откашливает более с микроорганизмами, вызвавшими пневмонию. с вкраплениями гноя, следующие: имеют неинфекционный характер, уЧтобы поставить точный диагноз, пациент лечения. Если таковое отсутствует, цвет, а свернувшаяся выделяется
воспаление легочных тканей. ВОколо двух миллиардов людей по
Темный цвет отделяемой мокроты на фоне пневмонии
требуется обращаться к врачу. органов и систем;повышение температуры тела; кашля выделяется кровь, в других органов Лечение проводится путем устранения раздражителей,Кроме заболеваний легких, кровь во может быть довольно большим, 500 мл мокроты с
- Это очень важно, чтобыПри абсцессе легкого.
- больного может выделяться зеленоватая
- должен сдать анализ мокроты.
- последствия бывают плачевными. Рассмотрим в виде темных сгустков.
- большинстве случаев такое заболевание
всему миру инфицировано этими Причиной может выступать туберкулезнаябактериальный анализ мокроты.выделение гнойной жидкости с прожилками клинической картине будут такжеСвоевременное диагностирование вышеописанного состояния – проведения бронхоскопии, применения медикаментозных
Красная мокрота
время отхаркиванья могут провоцировать что свидетельствует о сильном кровью на протяжении дня. доктор смог назначить эффективноеНа фоне астмы, гриппа или слизь. Подобное явление говорит Исходя из полученных сведений, далее, что означает цвет Одновременно при этом в
отличается инфекционной природой. Распространенность микобактериями. При эффективности иммунитета
- инфекция или наличие нов
Что делать при кровотечениях во время пневмонии
Признаки кровотечения из органов дыхания могут проявиться вследствие острой и хронической формы ряда патологий. Это не всегда является симптомом пневмонии, имеет разный объем и интенсивность. Существует еще одно понятие – кровохарканье, что обозначает примесь в сгустках мокроты. Основное различие между ними состоит в источнике проблемы и количестве выделяемой жидкости. Существует несколько видов подобных признаков, каждый из них связан с патологическими процессами в органах дыхания.
Этиология
Если кровотечение выступает в качестве единичного явления, оно может быть вызвано капиллярным разрывом при приступе кашля, связанного с аллергией или простудой. При наличии других симптомов и повторяющихся излияний необходимо срочно обратиться к врачу. Примерно в 15% случаев источник признака установить не удается. В остальных ситуациях причиной выступают следующие патологии и состояния:
- Некоторые формы бронхита (хроническая, острая, атрофическая). Кровотечение минимальное, представляет собой тонкие красные прожилки в сгустках мокроты. Более сильное излияние возникает при лопнувшей слизистой трахеи
- Туберкулез (с разрастанием фиброзной ткани и образованием каверн) с прожилками крови в секрете
- Бронхоэктатический синдром сухого типа. Кровотечение с гнойным экссудатом
- Пневмония в острой форме с инфицированием штаммом стафилококка, клебсиеллы, легионеллы, псевдомонады
- Гранулематозная аспергиллиевая патология
- Инфицирование паразитами: аскаридами, сосальщиками, круглыми червями, анкилостомами, нематодами, цестодозами. Кровотечение в сгустках мокроты при интоксикации
- Острое и хроническое гнойное воспаление легочной ткани с образованием полостей. У большей части пациентов необильное излияние, но встречаются и сильные кровотечения
- Центральный тип рака легкого
- Бронхиальная мукоидная аденома
- Легочная гипертензия. Кровотечение связано с давлением в малом круге кровообращения.
- Сужение левой атриовентрикулярной полости
- Врожденный порок сердца
- Проникающие травмы грудной клетки (переломы ребер, ранения)
- Тупые ушибы
- Отравление токсическими веществами, дымом или газом при вдыхании
- Муковисцидиозная патология с кровотечением, связанным с образованием нагноительного процесса вследствие бронхита
- Сосудистая гипоплазия органов дыхания
- Астма (редко)
- Аутоимунный васкулитный гранулематоз
- Геморрагическая пневмония с поражением альвеолярных структур и мембран
- Синдром волчанки красной
- Периартериит узелкового типа
- Гранулемный саркоидоз
- Бесконтрольный прием антикоагулянтов.
Патогенез
Механизм развития кровотечения при пневмонии и связанных с ней осложнениях зависит от тяжести течения и особенностей патологий. Источником служат истонченные разветвления легочных и бронхиальных артерий и вен с признаками аневризмы. Разрыв сосудов может давать излияния разной интенсивности. Это определяет размер лопнувшего капилляра, степень повреждений, скорость кровотока.
Паренхиматозный тип представляет собой выброс жидкости из разрыва во внутренние полости. Структура этой части легких такова, что сосудистые стенки сращены с основой соединительной интерстиционной тканью, поэтому не могут спадаться. В первое время кровотечение из дефектных участков русла незаметно. С прогрессированием состояние приводит к анемии.
При бронхите эктазии ведут к излияниям вследствие поражений стенок. Геморрагическая патология при пневмонии сопровождается выбросом жидкости и носит длительный характер. Может продолжаться от нескольких недель до трех месяцев. Васкуляризационный процесс в поврежденных участках и иммунологическая перестройка сосудистой системы ведут к кровотечению.
В момент потери происходит изменение свертывающих функций. Стабилизирующие элементы и рост высокомолекулярного белка способствуют фибринолитической активности. Вследствие этого соотношение объемы эритроцитных соединений и плазмы нарушается, что влечет за собой ацидоз и гипоксию. Перераспределение потоков является защитной функцией организма. Пополнение осуществляется за счет межклеточной жидкости, из-за чего увеличивается интенсивность сердечного выброса.
Вегетативная симпатическая система начинает выделять адреналин, катехоламиновые, рениновые, альдостероновые вещества. Они поддерживают спазмирование сосудов и регулируют свертываемость. При этом процессе возникает серьезный дефицит калия, что приводит к гипокалиемической патологии. Ответом организма на кровотечение является активация способностей к агрегации. Скорость потока снижается, на месте повреждения возникает тромб. Излившаяся в ткани жидкость меняет свои свойства и выступает питательной средой и благоприятным фактором для размножения патогенов. Нагноительные процессы приводят к осложнениям. При выбросе крови в дыхательные пути увеличивается риск аспирации, ателектаза с дальнейшим развитием пневмонии. Самое тяжелое последствие излияния – асфиксия жидкостью.
Симптомы
Начинается кровотечение с чувства першения в горле. После характерных звуков клокотания выделяется алая пенистая слизь или струя при тяжелых формах. В дальнейшем жидкость темнеет, возвращение к светлому оттенку свидетельствует о возобновлении излияния.
В груди появляется боль, разливается тепло в той области, где находится поврежденный сосуд. Имеется одышка. Артериальное давление повышается, затем резко падает по мере развития кровопотери. Далее возникает коллапс и анемия. Через сутки наблюдается обтурационное сужение просветов по типу пневмонии.
В пульмонологической практике используется градационная характеристика, основанная на количестве выделяемой жидкости: низкий тип до 100 мл, средний – до 500 мл, высокий – обильные профузные излияния более 600 мл.
Среди прочих симптомов отмечают сухой кашель, субфебрильную температуру в вечернее время суток, потерю аппетита и снижение массы тела. Также наблюдается обильное потоотделение, слабость, выпадение волос.
В зависимости от осложнений и сопутствующих заболеваний различают следующие симптомы, сопровождающие кровотечение:
- Пневмония с инфильтратом отличается потливостью, слабостью, лихорадкой. При перкуссии звук укорочен, дыхание жесткое, слышны влажные хрипы.
- Казеозная форма характерна сильной одышкой и цианозом. Повышенная температура сопровождается ознобом, обильным выделением пота. Хрипы мелкопузырчатые, признаки интоксикации.
- При инфицировании клибсиеллой симптомы ярко выражены в самом начале. Боль в груди, лихорадка. Мокрота вязкая, темного цвета. При прослушивании притупленный звук в пораженной области.
- Если пневмония осложняется гриппом, первый признак – температура до 400С. Секрет гнойный, с примесями крови. В поврежденных участках отмечаются уплотнения при рентгене. Отек легких с сильной одышкой, цианоз, боль в груди.
- При бронхоэктатическом синдроме кровохарканье – первый признак при деструкции сосудов. Дыхательная недостаточность, характерное изменение формы кончиков фаланг.
- Прорыв абсцесса сопровождается гнойным экссудатом с отталкивающим запахом. Хрипы сухие и влажные. В мокроте волокнистые вкрапления темно-красного цвета. При прослушивании дыхание ослаблено.
- Наиболее частым признаком рака легких являются излияния. Часто наблюдается в терминальном состоянии, когда внешнее самочувствие пациента в норме. Причиной выступает деструкционное изменение слизистой с сильным отеком. Симптомы нарастают в зависимости от локализации опухоли, ее размеров и интенсивности роста. Увеличение лимфоузлов и сухой кашель с кроваво-гнойным секретом.
- Силикозный пневмофиброз отличается одышкой после незначительной физической нагрузки, болевой синдром в области груди. Кашель сухой, выделения незначительные, но имеют красные сгустки.
- Инфаркт легкого проявляется недостаточностью дыхания, кровохарканье обильное или скудное, может продолжаться от нескольких часов до недели. Скованность в грудной клетке, усиление при выдохе, признаки уплотнения в пораженной области.
- При разрыве аорты отмечаются небольшие излияния в качестве предварительного окончательного повреждения. Полная деструкция может привести к летальному исходу.
Диагностика
При первых признаках кровотечения при пневмонии или бронхите необходимо немедленно обратиться к врачу. Основой для улучшения состояния пациента служит полное обследование, которое заключается в проведении следующих тестов и анализов:
- Ведущую роль играет рентгенограмма. Классический проекционный осмотр позволяет сделать выводы о состоянии органов дыхания. Методика используется для скрининга легочных тканей. Выявляются признаки гемоторакса, плевральный выпот, наличие затемнений и воздушных полостей. При излияниях рисунок выглядит в виде рассеянного облака.
- Так как рентген не всегда дает полномерную картину, применяется компьютерная томография. Сканирование проводится с помощью специальной аппаратуры, изображение позволяет определить источник кровотечения, место разрыва и другие повреждения. Кроме того, диагностика необходима для контроля лечения.
- Бронхоскопия представляет собой визуальный осмотр слизистых и структур бронхиального ствола и ответвлений. Осуществляется посредством сложного прибора с гибким стержнем, видеокамерой и источником света. Наиболее эффективная методика для выяснения причин кровохарканья и лечения. Возможно устранение аспирации с удалением инородных тел и применение лазерного луча для проведения мини-операций. Также используется санация, и восстанавливаются дренажные функции органов дыхания.
- Анализ секрета важен для выявления и определения типы патогена. Исследуется характер слизи, ее содержимое, послойность, цвет, вязкость. Кроме того, имеет значение запах и консистенция. При наличии красных сгустков проверяется состояние плоского и мерцательного эпителия.
- Коагулологическая диагностика нужна в том случае, когда есть подозрение на нарушение в системе гемостаза. Реализуются способы наблюдения за тромбообразованием. Глобальные тесты анализируют функции спектра свертывания, а локальные – отдельных факторов.
- Развернутая и общая биохимия крови. В составе обследуются белковые, эритроцитные, тромбоцитные и другие элементы. В зависимости от их уровня определяется воспалительный процесс или анемия при серьезных потерях.
- Бронхография – особая методика, использующаяся при неполной картине, которую обеспечивает рентген. При помощи йодированных и водорастворимых контрастных веществ, вводимых в дыхательные пути, распознают состояние органов на момент излияния. При тяжелых поражениях такая диагностика не проводится.
Лечение
Важнейшая задача для определения терапевтических методик состоит в максимально быстром установлении причины. Категорически запрещено останавливать кровотечение самостоятельно.
Неотложные действия
Для помощи пациенту в первые минуты проявления кровотечения необходимо придать положение сидя. Если не известна сторона поражения легкого, лучше не укладывать больного, чтобы избежать заливания здоровой области. Вызвать скорую помощь. Врачи неотложки принимают следующие меры:
- Инфузионное введение плазмозамещающих растворов. Полиглюкин, Поливинол, Повидон необходимы для предотвращения геморрагического шока
- Больному дают кислородную маску для восстановления газообмена
- Гемостатики уменьшают кровоток в месте разрыва и способствуют образованию тромба в этом участке. Внутривенно вводят Аминокапроновую кислоту, менадион, Эптаког
- Для устранения боли используют анальгетики Пипольфен, Дипразин, Торекан. При мучительном синдроме используют наркотические обезболивающие – Промедол, Морфин, Трандол
- Противокашлевые составы дают с осторожностью, чтобы не подавить естественный рефлекс: Бутамерат, Синекод, Тусупрекс
При обычном выделении сгустков вместе с мокротой назначают оксигенирование, которое может проводиться при естественном дыхании и искусственной вентиляции легких. Газовая смесь содержит карбоген и гелиево-кислородный состав. Методика противопоказана при кровотечениях, разрешена только при начальных симптомах кашля с небольшим наличием кровяных волокон. Кроме того врач использует следующие препараты:
Транексам
Средство оказывает кровоостанавливающее воздействие, ингибирует выработку фибринолигина и плазминогена. Подавляет продуцирование пептидов, которые проявляют активность при аллергических реакциях и воспалительном процессе. Состав обладает противоопухолевыми и антиинфекционными свойствами. Равномерно распределяется в тканях, проникает через все барьеры. Максимальное содержание в организме достигается через 3 часа, сохраняется на протяжении 17 часов.
Для парентерального струйного введения применяется раствор в разовой дозе 15 мг/кг веса каждые 6-8 часов со скоростью 1 мл в минуту. Противопоказан при инфаркте миокарда, высокой степени тромбообразования, недостаточности почек.
Циклокапрон
Аналогичный препарат для остановки кровохарканья. Назначается при патологиях легких и после хирургического вмешательства. Устраняет фибринолиз, благодаря основному активному веществу транексамовой кислоте блокирует производство плазминогенов. Средство несовместимо с пенициллиновым и тетрациклиновым рядом, некоторыми седативными составами.
Выпускается в таблетированной форме. Дозировка составляет от 200 до 500 мг 3-4 раза в день. Может оказывать побочные действия. Также в группу входят Транексам, Стагемин.
При кровотечениях методика лечения отличается. Оксигенотерапия в этом случае противопоказана. Установление диагноза – вторичная задача, в первую очередь решается вопрос стабилизации гемодинамики, определения степени повреждения. К фармакологическим схемам относится корректировка артериальной гипотензии. Для этого применяются следующие препараты:
- Аминофиллин стабилизирует аденезинмонофосфаты, снижает уровень кальция. Активные компоненты предотвращают выработку простагландинов, вызывающих воспаление. Он расслабляет гладкую мускулатуру и стимулирует дыхательные центры. Дозировка составляет 0,005 г/кг массы тела. Вводится внутривенно, имеет большой перечень противопоказаний.
- Этамзилат является мощным гемостатиком. Он обладает ангиопротекторными и агрегантными свойствами. Снижает уровень простоциклинов в эндотелиальных клетках. Не влияет на содержание фибриногена. Повышает прочность и резистентность капиллярных стенок. Не способен сужать сосуды и оказывать гиперкоагуляцию. Дозировка – 0,5 г в течение 10 дней.
- Апротинин представляет собой средство, ингибирующее синтез протеаз. Проявляет антифибринолитическую и гемостатическую активность. Купирует вегетативные проявления, связанные с болевым синдромом. Быстро распределяется по тканям и слизистым. С осторожностью назначают при аллегри. При развитии анафилактических реакций применение прекращают.
Эндоскопические и хирургические методики
Бронхоскопия обеспечивает прямое воздействие на источник разрыва. Диатермокоагуляция представляет собой прижигание тканей токами большой частоты. Во время процедуры происходит ускоренное заживление простота техники позволяет проводить манипуляции многократно в случае рецидива.
Фотокоагуляция при помощи лазера осуществляет заплавление поврежденного места со свертыванием крови. Она позволяет предотвратить растяжение тканей и допускает образования газа в вовремя процесса.
Временная бронхиальная окклюзия – это санация и дренирование плевральной полости, при которой осуществляется прямое воздействие на место разрыва сосуда. Используется силиконовый катетер и специальное тампонирование. Продолжительность процедуры может достигать до 3 дней. Эффективность состоит в том, что предотвращается аспирация других отделов системы дыхания.
Резекцию проводят при одностороннем кровотечении, если недопустимы другие методики или существует риск развития шока и недостаточности. Чаще всего хирургическое вмешательство осуществляется при аспергиллезе. Традиционно врач удаляет часть легкого, подвергшегося повреждению. В некоторых случаях пациенту назначают торакопластику, перевязка артерий или плевральное пломбирование. Неблагоприятный исход при операциях имеет широкий диапазон – от 1 до 50% рисков. Все зависит от общего состояния больного и сложности течения патологии. После этого требуется частичное замещение потерь с помощью замороженной плазмы и эритроцитной смеси.
