симптомы болезни, профилактика и лечение Гипокалиемии, причины заболевания и его диагностика на EUROLAB
Что такое Гипокалиемия —
Гипокалиемия — это состояние, при котором концентрация калия в плазме ниже 3,5 ммоль/л.
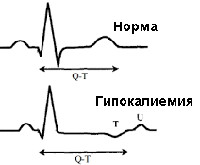
Гипокалиемия вызывает тяжелые осложнения (например, угрожающие жизни желудочковые аритмии). Клинические признаки гипокалиемии — гипорефлексия и кишечная непроходимость. О нарушениях уровня калия быстро сигнализируют изменения ЭКГ в отведении II. При гиперкалиемии наблюдаются заостренные зубцы Т, а при гипокалиемии — уплощенные зубцы Т и волны U.
Что провоцирует / Причины Гипокалиемии:
Гипокалиемия развивается вследствие
- уменьшения поступления калия с пищей,
- его перемещения в клетки или
- усиленного выведения.
Снижение поступления калия редко является единственной причиной гипокалиемии, поскольку за счет реабсорбции в дистальном отделе нефрона экскреция калия с мочой может уменьшаться до 15 ммоль/сут; количество же калия, поступающее в организм с пищей, в большинстве случаев превышает эту величину. Исключение составляют горожане с низким уровнем жизни и лица, придерживающиеся особых диет.
Однако недостаточное поступление калия может усугубить гипокалиемию, обусловленную потерями калия через ЖКТ или почки.
Одна из редких причин, приводящих к гипокалиемии, — поедание глины (геофагия), поскольку она связывает ионы калия и железа. Геофагия была раньше широко распространена среди негров на юге США.
Перемещение калия в клетки снижает концентрацию калия в плазме временно, не влияя на его общее содержание в организме. Независимо от причины перемещения калия в клетки изменение его концентрации в норме при этом относительно мало — не более 1 ммоль/л. Однако, как и недостаточное поступление калия с пищей, перемещение калия в клетки может усугублять гипокалиемию, обусловленную потерями калия.
Гипокалиемию вызывают метаболический алкалоз (вследствие перераспределения калия и потерь через почки и ЖКТ), гипергликемия (вследствие осмотического диуреза), введение больших доз инсулина при диабетическом кетоацидозе (в результате стимуляции контртранспорта Na+/H+ и опосредованной этим активации Na+,K±ATФазы), повышение уровня катехоламинов, назначение бета2-адреностимуляторов (вследствие перемещения калия в клетки и повышения секреции инсулина), рост новых клеток (например, при назначении витамина В12 при болезни Аддисона-Бирмера или ГМ-КСФ при нейтропении), переливание размороженных и отмытых эритроцитов (поскольку замороженные эритроциты при хранении теряют до половины калия).
Гипокалиемия также наблюдается при семейном гипокалиемическом периодическом параличе — редком заболевании, которое проявляется приступами мышечной слабости или паралича.
Потоотделение приводит к гипокалиемии как непосредственно, так и вследствие вызванного гиповолемией повышения уровня альдостерона и экскреции калия.
В норме при объёме стула 100-200 мл потери калия с ним составляют 5-10 ммоль/сут.
Гипокалиемия вследствие потерь калия через ЖКТ возникает при ворсинчатом полипе, ВИПоме, поносе (чаще секреторном) и злоупотреблении слабительными. Потери содержимого желудка при рвоте и аспирации через назогастральный зонд сами по себе не являются причинами гипокалиемии (концентрация калия в желудочном соке составляет 5-10 ммоль/л, и для возникновения дефицита в 300-400 ммоль, который обычно наблюдается у подобных больных, потребовались бы потери в объёме 30-80 л). К гипокалиемии в таких случаях приводят гиповолемия и метаболический алкалоз . Гиповолемия стимулирует секрецию альдостерона, а метаболический алкалоз приводит к бикарбонатурии и повышению отрицательного заряда жидкости в собирательных трубочках (отфильтровавшийся бикарбонат не может полностью реабсорбироваться в проксимальных канальцах). Оба эти механизма повышают выведение калия с мочой.
Симптомы Гипокалиемии:
Симптомы гипокалиемии разнообразны и зависят от её тяжести. Они обычно появляются, когда концентрация калия в плазме становится менее 3 ммоль/л. Больные жалуются на утомляемость, слабость в ногах, миалгию . В тяжелых случаях наблюдаются парезы и параличи, нарушения дыхания, динамическая кишечная непроходимость . Все эти симптомы возникают из-за гиперполяризации мышечных клеток. Вследствие нарушения метаболизма мышечной ткани и уменьшения рабочей гиперемии возможен рабдомиолиз . При гипокалиемии вследствие замедления реполяризации желудочков возникают изменения на ЭКГ. При умеренной гипокалиемии наблюдаются уплощение или инверсия зубца Т, повышение амплитуды зубца U, депрессия сегмента ST и удлинение интервала QT (QU), в тяжелых случаях — удлинение интервала PQ, расширение комплекса QRS (редко). Однако четкой связи между изменениями ЭКГ и тяжестью гипокалиемии нет. Возможны желудочковые аритмии, особенно у больных с ишемией миокарда и гипертрофией левого желудочка .
Гипокалиемия способствует гликозидной интоксикации.
В эпидемиологических исследованиях показана связь между недостаточным поступлением калия с пищей и артериальной гипертонией у американских негров. Показано также, что прием препаратов калия снижает АД при гипертонической болезни . Причина повышения АД при гипокалиемии неизвестна. Возможно, это связано с усилением реабсорбции натрия и хлора в дистальных отделах нефрона.
Гипокалиемия часто сочетается с нарушениями КЩР . Во-первых, многие расстройства приводят одновременно и к гипокалиемии, и к нарушениям КЩР. Во-вторых, при гипокалиемии развивается внутриклеточный ацидоз, усиливается реабсорбция бикарбоната в проксимальных извитых канальцах нефрона, секреция ионов водорода в дистальных канальцах и аммониогенез . Все это приводит к метаболическому алкалозу .
Гипокалиемия может быть причиной нефрогенного несахарного диабета . Вследствие нарушения секреции инсулина и развития инсулинорезистентности при гипокалиемии часто нарушается толерантность к глюкозе .
Диагностика Гипокалиемии:
Причина гипокалиемии в большинстве случаев может быть установлена на основании данных анамнеза. Уточняют, не принимает ли больной слабительные или диуретики . Важно выяснить также, не вызывает ли он искусственную рвоту . При выраженном лейкоцитозе (например, у больных острыми миелоидными лейкозами), если пробы крови хранятся при комнатной температуре, изредка наблюдается псевдогипокалиемия (калий захватывается лейкоцитами). Чтобы избежать этого, следует хранить пробы в холодильнике или же быстро отделять плазму или сыворотку от клеток. Затем исключают уменьшение потребления калия с пищей и причины, приводящие к перемещению калия в клетки. Источник потерь калия помогает установить исследование мочи. Если функция почек не изменена, то в результате снижения секреции и повышения реабсорбции калия его выведение при гипокалиемии снижается до 15 ммоль/сут. Это наблюдается при потерях калия через кожу и ЖКТ, а также спустя некоторое время после приема диуретиков или многократной рвоты.
Почечные потери калия возрастают при увеличении поступления жидкости в дистальные отделы нефрона и повышении концентрации калия в корковых отделах собирательных трубочек. В дифференциальной диагностике причин почечных потерь калия помогают оценка объёма внеклеточной жидкости , КЩР , измерение АД.
Быстрый и простой метод оценки секреции калия — определение чресканальцевого градиента концентрации калия. Этот показатель равен отношению концентрации калия в просвете корковых отделов собирательных трубочек и в перитубулярных капиллярах (то есть в плазме). Его расчет основан на трех условных допущениях:
- в мозговых отделах собирательных трубочек не происходит реабсорбции растворенных веществ;
- в этих отделах калий не секретируется и не реабсорбируется;
- осмоляльность жидкости в концах корковых отделов собирательных трубочек известна.
В большинстве случаев эти допущения более или менее соблюдаются:
- реабсорбция натрия в дистальных отделах собирательных трубочек обычно мало влияет на чресканальцевый градиент концентрации калия;
- секреция или реабсорбция калия в этих отделах происходит только при тяжелой гипокалиемии или гиперкалиемии ;
- в условиях действия АДГ осмоляльность жидкости в концах корковых отделов собирательных трубочек равна осмоляльности плазмы, и тогда концентрацию калия в них (К+кст) можно вычислить по формуле:
(К+кст) = (К+)м х Опл/Ом, где
(К+)м — концентрация калия в моче,
Опл — осмоляльность плазмы,
Ом — осмоляльность мочи.
Следовательно,
ЧГКК = (К+кст)/(K+пл) = ((К+)м х Опл/Ом)/(K+пл), где
ЧГКК — чресканальцевый градиент концентрации калия,
(К+)пл — концентрация калия в плазме.
Приведенные расчеты справедливы, если осмоляльность мочи выше осмоляльности плазмы.
Нормальных значений чресканальцевого градиента концентрации калия нет, поскольку они зависят от баланса калия.
Гипокалиемия с чресканальцевым градиентом концентрации калия более 4 указывает на почечные потери калия вследствие усиленной секреции этого иона в дистальных отделах нефрона. Одна из возможных причин этого состояния — гиперальдостеронизм.
Для дифференциальной диагностики разных форм гиперальдостеронизма определяют уровень ренина и альдрстерона в плазме.
Бикарбонатурия, а также присутствие в моче других нереабсорбируемых анионов повышает чресканальцевый градиент концентрации калия и стимулирует выведение этого иона.
Лечение Гипокалиемии:
Лечение направлено на прекращение потерь калия и устранение его дефицита. При гипокалиемии вследствие перераспределения калия в/в введение препаратов калия не показано, так как может привести к рикошетной гиперкалиемии (исключение — семейный гипокалиемический периодический паралич). Прием калия внутрь безопасен.
Концентрация калия в плазме недостаточно точно отражает его общее содержание в организме. Так, снижение концентрации калия в плазме до 3 ммоль/л может соответствовать дефициту от 200 до 400 ммоль калия. Если концентрация калия в плазме ниже 3 ммоль/л, то его дефицит часто достигает 600 ммоль. При перемещении калия из клеток (в частности, при диабетическом кетоацидозе) дефицит калия можно недооценить. В связи с этим во время лечения необходимо постоянно следить за концентрацией калия в плазме.
При гипокалиемии с метаболическим алкалозом назначают хлорид калия .
При гипокалиемии с метаболическим ацидозом (при длительном поносе или почечном канальцевом ацидозе) применяют бикарбонат и цитрат калия (последний распадается с образованием бикарбоната).
Внутривенное введение препаратов калия показано при тяжелой гипокалиемии или невозможности приема препаратов внутрь. При введении в периферическую вену концентрация калия в растворе не должна превышать 40 ммоль/л, при введении в центральную вену — 60 ммоль/л. Если нет парезов и угрожающей жизни аритмии, скорость инфузии не должна превышать 20 ммоль/ч. Хлорид калия лучше всего добавлять в 0,9 % NaCl.
Введение калия с растворами глюкозы может привести к ещё большему снижению концентрации калия в плазме вследствие опосредованного инсулином перемещения калия в клетки. Быстрое в/в введение хлорида калия требует тщательного наблюдения за больным (ЭКГ, исследование двигательных функций).
Профилактика Гипокалиемии:
Правильный рацион питания поможет предотвратить развитие болезни. Трудно определить, возникнет ли гипогликемия после рвоты или диареи, после приема диуретиков.
К каким докторам следует обращаться если у Вас Гипокалиемия:
Терапевт
Анэстезиолог
Вас что-то беспокоит? Вы хотите узнать более детальную информацию о Гипокалиемии, ее причинах, симптомах, методах лечения и профилактики, ходе течения болезни и соблюдении диеты после нее? Или же Вам необходим осмотр? Вы можете записаться на прием к доктору – клиника Eurolab всегда к Вашим услугам! Лучшие врачи осмотрят Вас, изучат внешние признаки и помогут определить болезнь по симптомам, проконсультируют Вас и окажут необходимую помощь и поставят диагноз. Вы также можете вызвать врача на дом. Клиника Eurolab открыта для Вас круглосуточно.
Как обратиться в клинику:
Телефон нашей клиники в Киеве: (+38 044) 206-20-00 (многоканальный). Секретарь клиники подберет Вам удобный день и час визита к врачу. Наши координаты и схема проезда указаны здесь. Посмотрите детальнее о всех услугах клиники на ее персональной странице.
Если Вами ранее были выполнены какие-либо исследования, обязательно возьмите их результаты на консультацию к врачу. Если исследования выполнены не были, мы сделаем все необходимое в нашей клинике или у наших коллег в других клиниках.
У Вас ? Необходимо очень тщательно подходить к состоянию Вашего здоровья в целом. Люди уделяют недостаточно внимания симптомам заболеваний и не осознают, что эти болезни могут быть жизненно опасными. Есть много болезней, которые по началу никак не проявляют себя в нашем организме, но в итоге оказывается, что, к сожалению, их уже лечить слишком поздно. Каждое заболевание имеет свои определенные признаки, характерные внешние проявления – так называемые симптомы болезни. Определение симптомов – первый шаг в диагностике заболеваний в целом. Для этого просто необходимо по несколько раз в год проходить обследование у врача, чтобы не только предотвратить страшную болезнь, но и поддерживать здоровый дух в теле и организме в целом.
Если Вы хотите задать вопрос врачу – воспользуйтесь разделом онлайн консультации, возможно Вы найдете там ответы на свои вопросы и прочитаете советы по уходу за собой. Если Вас интересуют отзывы о клиниках и врачах – попробуйте найти нужную Вам информацию в разделе Вся медицина. Также зарегистрируйтесь на медицинском портале Eurolab, чтобы быть постоянно в курсе последних новостей и обновлений информации на сайте, которые будут автоматически высылаться Вам на почту.
Другие заболевания из группы Болезни эндокринной системы, расстройства питания и нарушения обмена веществ:
| Аддисонический криз (острая недостаточность коры надпочечников) |
| Аденома молочной железы |
| Адипозогенитальная дистрофия (болезнь Перхкранца — Бабинского — Фрелиха) |
| Адреногенитальный синдром |
| Акромегалия |
| Алиментарный маразм (алиментарная дистрофия) |
| Алкалоз |
| Алкаптонурия |
| Амилоидоз (амилоидная дистрофия) |
| Амилоидоз желудка |
| Амилоидоз кишечника |
| Амилоидоз островков поджелудочной железы |
| Амилоидоз печени |
| Амилоидоз пищевода |
| Ацидоз |
| Белково-энергетическая недостаточность |
| Болезнь I-клеток (муколипидоз типа II) |
| Болезнь Вильсона-Коновалова (гепатоцеребральная дистрофия) |
| Болезнь Гоше (глюкоцереброзидный липидоз, глюкоцереброзидоз) |
| Болезнь Иценко-Кушинга |
| Болезнь Краббе (глобоидно-клеточная лейкодистрофия) |
| Болезнь Нимана — Пика (сфингомиелиноз) |
| Болезнь Фабри |
| Ганглиозидоз GM1 тип I |
| Ганглиозидоз GM1 тип II |
| Ганглиозидоз GM1 тип III |
| Ганглиозидоз GM2 |
| Ганглиозидоз GM2 тип I (амавротическая идиотия Тея — Сакса, болезнь Тея — Сакса) |
| Ганглиозидоз GM2 тип II (болезнь Сандхоффа, амавротическая идиотия Сандхоффа) |
| Ганглиозидоз GM2 ювенильный |
| Гигантизм |
| Гиперальдостеронизм |
| Гиперальдостеронизм вторичный |
| Гиперальдостеронизм первичный (синдром Конна) |
| Гипервитаминоз D |
| Гипервитаминоз А |
| Гипервитаминоз Е |
| Гиперволемия |
| Гипергликемическая (диабетическая) кома |
| Гиперкалиемия |
| Гиперкальциемия |
| Гиперлипопротеинемия I типа |
| Гиперлипопротеинемия II типа |
| Гиперлипопротеинемия III типа |
| Гиперлипопротеинемия IV типа |
| Гиперлипопротеинемия V типа |
| Гиперосмолярная кома |
| Гиперпаратиреоз вторичный |
| Гиперпаратиреоз первичный |
| Гиперплазия тимуса (вилочковой железы) |
| Гиперпролактинемия |
| Гиперфункция яичек |
| Гиперхолестеринемия |
| Гиповолемия |
| Гипогликемическая кома |
| Гипогонадизм |
| Гипогонадизм гиперпролактинемический |
| Гипогонадизм изолированный (идиопатический) |
| Гипогонадизм первичный врожденный (анорхизм) |
| Гипогонадизм первичный приобретенный |
| Гипопаратиреоз |
| Гипопитуитаризм |
| Гипотиреоз |
| Гликогеноз 0 типа (агликогеноз) |
| Гликогеноз I типа (болезнь Гирке) |
| Гликогеноз II типа (болезнь Помпе) |
| Гликогеноз III типа (болезнь Кори, болезнь Форбса, лимитдекстриноз) |
| Гликогеноз IV типа (болезнь Андерсена, амилопектиноз, диффузный гликогеноз с циррозом печени) |
| Гликогеноз IX типа (болезнь Хага) |
| Гликогеноз V типа (болезнь Мак-Ардла, миофосфорилазная недостаточность) |
| Гликогеноз VI типа (болезнь Герса, гепатофосфорилазная недостаточность) |
| Гликогеноз VII типа (болезнь Таруи, миофосфофруктокиназная недостаточность) |
| Гликогеноз VIII типа (болезнь Томсона) |
| Гликогеноз XI типа |
| Гликогеноз Х типа |
| Дефицит (недостаточность) ванадия |
| Дефицит (недостаточность) магния |
| Дефицит (недостаточность) марганца |
| Дефицит (недостаточность) меди |
| Дефицит (недостаточность) молибдена |
| Дефицит (недостаточность) хрома |
| Дефицит железа |
| Дефицит кальция (алиментарная недостаточность кальция) |
| Дефицит цинка (алиментарная недостаточность цинка) |
| Диабетическая кетоацидотическая кома |
| Дисфункция яичников |
| Диффузный (эндемический) зоб |
| Задержка полового созревания |
| Избыток эстрогенов |
| Инволюция молочных желез |
| Карликовость (низкорослость) |
| Квашиоркор |
| Кистозная мастопатия |
| Ксантинурия |
| Лактацидемическая кома |
| Лейциноз (болезнь кленового сиропа) |
| Липидозы |
| Липогранулематоз Фарбера |
| Липодистрофия (жировая дистрофия) |
| Липодистрофия врожденная генерализованная (синдром Сейпа-Лоуренса) |
| Липодистрофия гипермускулярная |
| Липодистрофия постинъекционная |
| Липодистрофия прогрессирующая сегментарная |
| Липоматоз |
| Липоматоз болезненный |
| Метахроматическая лейкодистрофия |
| Микседематозная кома |
| Муковисцидоз (кистозный фиброз) |
| Мукополисахаридоз |
| Мукополисахаридоз типа I-S (болезнь Шейе; поздний синдром Гурлер) |
| Мукополисахаридоз типа I-Н (синдром Гурлер) |
| Мукополисахаридоз типа II (синдром Гунтера) |
| Мукополисахаридоз типа III (синдром Санфилиппо, болезнь Санфилиппо) |
| Мукополисахаридоз типа IV (снидром Моркио, болезнь Моркио). |
| Мукополисахаридоз типа VI (синдром Марото-Лами, болезнь Марото-Лами) |
| Мукополисахаридоз типа VII (синдром Слая) |
| Мукополисахаридоз типа VIII (синдром Ди Ферранте) |
| Надпочечниковая гиперандрогения |
| Нарушение обмена тирозина |
| Недостаточность аскорбиновой кислоты ( гиповитаминоз С) |
| Недостаточность витамина B1 (тиамина) |
| Недостаточность витамина D |
| Недостаточность витамина А |
| Недостаточность витамина В12 (цианокобаламина) |
| Недостаточность витамина В6 (пиридоксина) |
| Недостаточность витамина Е |
| Недостаточность витамина К |
| Недостаточность никотиновой кислоты (ниацина, витамина РР, витамина В3) |
| Недостаточность селена (дефицит селена) |
| Нейрональный цероид-липофусциноз |
| Непереносимость лактозы |
| Несахарный диабет |
| Ожирение |
| Острый гнойный тироидит (струмит) |
| Острый негнойный тиреоидит |
| Острый тиреоидит |
| Подагра |
| Подострый тиреоидит (тиреоидит де Кервена) |
| Преждевременное половое созревание |
| Псевдогипопаратиреоз |
| Псевдогурлеровская полидистрофия (муколипидоз тип III) |
| Рахит |
| Сахарный диабет 1 типа |
| Сахарный диабет 2 типа |
| Синдром Видемана-Беквита |
| Синдром Грама |
| Синдром Дабина-Джонсона |
| Синдром Деркума |
| Синдром Жильбера |
| Синдром Криглера — Найяра |
| Синдром Лёша-Нихана |
| Синдром Маделунга |
| Синдром монорхизма |
| Синдром поликистозных яичников |
| Синдром Ротора |
| Тиреотоксикоз (гипертиреоз) |
| Тиреотоксический криз (тиреоидный криз) |
| Тирозиноз |
| Фенилкетонурия (фенилпировиноградная олигофрения) |
| Фиброзный тиреоидит (тиреоидит Риделя) |
| Хронический аутоиммунный тиреоидит |
| Энцефалопатия Вернике |
Гипокалиемия симптомы, лечение, описание
Гипокалиемия – это пониженное содержание калия в сыворотке крови. Гипокалиемия отмечается в организме при снижении уровня показателя ниже 3,5 ммоль/л, при установленной норме от 3,5 до 5,5 ммоль/л.
Для здоровья человека крайне важно поддерживать баланс всех составляющих его организм веществ. И поэтому отклонения от принятой нормы в ту или другую сторону формирует серьезные проблемы для всех органов и систем человека.
Причины гипокалиемии
Как мы уже говорили, главным признаком заболевания является снижение концентрации калия в крови. Основными причинами гипокалиемии являются потери калия в виду значительного его выведения из организма или недостаток его поступления.
Организм теряет калий при диарее, рвоте, заболеваниях почек, гипергликемии (увеличении содержания глюкозы в крови), метаболическом алкалозе (нарушение электролитного обмена и кислотно-щелочного баланса в послеоперационный период и рахите у детей или при наследственных патологиях).
Довольно часто провоцирующим фактором становится неконтролируемое анализами употребление мочегонных средств.
К причинам гипокалиемии относится недостаточный приток калия с продуктами питания. Такое нарушение может возникнуть при пониженном рационе питания или использовании строгих диет.
Одним из особых факторов, влияющих на развитие гипокалиемии является поедание некоторыми людьми глины – геофагия. При этом калий и железо, входящие в состав глины, образуют нерастворимые соединения, не позволяющие калию усваиваться организмом.
Значительное перемещение калия внутрь клеток из межклеточной жидкости также способствует снижению его уровня в крови. Развитие такого процесса возможно при злоупотреблении алкоголем, использовании значительных доз инсулина или витаминов, например фолиевой кислоты, избыточного наличия катехоламинов – гормонов, вырабатываемых надпочечниками.
Признаки гипокалиемии
К основным, ведущим признакам гипокалиемии, относится дефицит калия, определяемый анализами. Общие симптомы выражаются быстрой утомляемостью и слабостью всего организма. Особенно отмечается мышечная слабость в нижних конечностях, в которых зачастую появляются судороги.
Признаки гипокалиемии проявляются и в других нарушениях органов и систем. Нередко развиваются такие неврологические расстройства как онемение кожи, мурашки и покалывания.
Гипокалиемия часто сопровождается расстройством психики в виде раздражительности, апатии, длительного сна, схожего с летаргией.
Нередко наблюдаются нарушения сердечного ритма. Признаки гипокалиемии на ЭКГ выражаются появлением желудочковых экстрасистол. Кроме того на ЭКГ признаки гипокалиемии часто указывают на развитие фибрилляции желудочков.
Помимо этого признаки гипокалиемии на ЭКГ могут выявить выраженную аритмию. К таким поражениям может привести использование сердечных гликозидов при заболеваниях сердечно-сосудистой системы. В совокупности с ними гипокалиемия может спровоцировать внезапную аритмию, приводящую к летальному исходу.
В особых случаях может сформироваться восходящий паралич, который поражает межреберные мышцы и диафрагму. При таком развитии болезни пациента переводят на искусственное дыхание.
Гипокалиемия может сопровождаться тошнотой и рвотой, возникающими вследствие изменений в деятельности желудочно-кишечного тракта. Такие проявления гипокалиемии утяжеляют ситуацию, т.к. приводят к еще большей потере калия. Отмечались очень редкие случаи вырабатывания динамической кишечной непроходимости в следствии гипокалиемии.
Лечение гипокалиемии
После диагностирования заболевания необходимо приступить к лечению гипокалиемии как можно раньше, выявив основную причину возникновения.
Основной метод лечения гипокалиемии заключается в устранении причины дефицита калия и его восполнении.
Медикаментозное лечение включает в себя применение препаратов, в составе которых содержится калий в необходимых для восстановления пропорциях.
Общеукрепляющими и поддерживающими препаратами считаются таблетки панангина или аспаркама. Эти средства используют при незначительном дефиците калия.
При более остром дефиците калия назначают внутривенное введение цитрата калия, бикарбоната или хлорида калия.
Если же гипокалиемия развивается на внутриклеточном уровне, то введение препаратов калия внутривенно недопустимо.
Гипокалиемия: диета
При гипокалиемии диета должна состоять из продуктов содержащих калий или помогающих его усвоению. Для ее составления посоветуйтесь с врачом. Самоназначениями при этом заниматься нельзя, т.к. переизбыток калия в крови еще более опасен, чем его недостаток.
Напомним о некоторых продуктах, которые можно включать при гипокалиемии в диету.
Повысить содержание калия помогут пчелиный мед, яблочный уксус, пшеничные отруби, дрожжи. Но эти продукты можно употреблять в меру, т.к. все они в силу своей насыщенности могут в избыточном состоянии нанести урон здоровью.
Полезны при гипокалиемии рыба, печень, творог. Хорошо справляются с повышением уровня калия в организме морковь, тыква, редис, помидоры, огурцы, кабачки, брусника, смородина. Много калия в кедровых орехах, арахисе, миндале. Бананы, чернослив, курага, инжир и изюм, арбузы, дыни также способствуют повышению уровня калия. Арбузы и дыни необходимо употреблять умеренно.
Необходимо исключить употребление так популярного сегодня кофе, т.к. он способствует усилению мочеиспускания и, следовательно, потере калия.
Постарайтесь пищу готовить на пару или в запеченном виде, т.к. жареные или вареные продукты в процессе приготовления теряют много питательных и полезных свойств.
Гипокалиемия
При гипокалиемии сывороточная концентрация калия ниже 3 ммоль/л.Снижение сывороточной концентрации калия может быть следствием дефицита общего содержания этого иона в организме или просто быть результатом перехода калия во внутриклеточное пространство.
Основные факторы и синдромы, связанные с гипокалиемией, представлены в табл. 44 и 47.
Таблица 47. Клинические состояния, при которых наиболее часто встречается гипокалиемия
|
Синдром |
Клинические и лабораторные признаки |
Методы диагностики, подлежащие первоочередной оценке |
|
Лечение дмуретиками |
Голов окружение, головные боли, ортостатические изменения (частота пульса и артериальное давление) |
Анамнез: артериальное давление, показатель гематокрита, содержание в сыворотке крови мочевой кислоты, азота мочевины, бикарбоната |
|
Первичный альдостеронизм |
Артериальная гипертензия, метаболический алкалоз |
Анамнез: исследование глазного дна (патологические изменения обычно отсутствуют), содержание в сыворотке крови и в моче К, ренина и альдостерона |
|
Ревинсекретирующие опухоли |
Артериальная гипертензия, метаболический алкалоз |
Анамнез: признаки и симптомы; содержание в моче К, ренина, сывороточная концентрация альдостерона, содержание ренина в крови, взятой из почечных вен; ангиография почечных артерий |
|
Почечный канальцевый ацидоз |
Отставание в развитии у детей, полиурия (нарушение концентрационной способности почек), почечные камни, нефрокальцииоз, ацидоз |
Анамнез: содержание калия в сыворотке крови и в моче, анализ газового состава крови, определение рН мочи на фоне ацидоза в анализе крови, содержание альдостерона в моче |
|
Синдром Бартера |
Встречается у детей; нарушения умственного и физического развития, мышечная слабость, парестезии, полиурия; нормальное АД |
Анамнез (скрываемое применение диуретиков): АД, содержание в крови ренина, альдостерона, исследование газового состава крови, содержания электролитов в моче |
|
Синдром Лиддла |
Артериальная гипертензия |
Анамнез (семейный): концентрация К в сыворотке крови, газовый состав артериальной крови, содержание ренина в крови, содержание альдостерона в сыворотке крови и в моче |
|
Рвота или отсасывание желудочного содержимого |
Метаболический алкалоз |
Анамнез: главный состав артериальной крови, сывороточная концентрадия К, содержание в моче Na, Cl, К, рН мочи |
Анамнез
Клинически гипокалиемия обычно проявляется мышечной слабостью, легкой утомляемостью, снижением концентрационной способности почек и полиурией, а также ортостатической артериальной гипотензией без возникновения компенсаторной тахикардии.При тяжелой недостаточности калия могут возникнуть общий паралич мышц и рабдомиолиз. Развитие этих симптомов обычно связано с падением сывороточной концентрации калия ниже 2 ммоль/л. Чрезвычайно важно собрать как можно больше информации о клинической ситуации, при которой возникает гипокалиемия.
Физикальное обследование
Многие синдромы, перечисленные в табл. 47, могут проявляться специфическими и характерными клиническими признаками, выявляемыми при физикальном обследовании. В большинстве случаев, за исключением синдрома Бартера, характерным симптомом является артериальная гипертензия.Артериальная гипертензия может сочетаться с рвотой или возникать на фоне лечения диуретиками, однако это необязательно. Гипокалиемический периодический паралич, редко встречающееся заболевание, безошибочна определяют по наличию мышечной слабости и вялого паралича.
Нарушения концентрационной функции почек, проявляющиеся полиурией, являются характерным признаком нефропатии с истощением запасов калия; эти клинические признаки обычна свидетельствуют о выраженном дефиците калия.
Диагностический подход при гипокалиемии
Основные клинические синдромы, связанные с гипокалиемией, перечислены в табл. 47 и обсуждаются на последующих страницах.Лечение диуретиками
Длительное лечение диуретиками может привести к гипокалиемии и хроническому дефициту объема циркулирующей крови. Широкое использование диуретиков для лечения артериальной гипертензии способствует увеличению частоты возникновения данного синдрома.Указанная клиническая ситуация обычно протекает с высокой концентрацией в сыворотке крови бикарбоната и мочевой кислоты, а также очень высоким уровнем экскреции калия с мочой, являющимся следствием увеличения доставки в дистальные отделы нефрона натрия и вторичного гиперальдостеронизма.
Больные могут предъявлять жалобы на головокружение, ощущение легкости в голове и другие ортостатические нарушения. При физикальном обследовании может выявляться значительное падение артериального давления при переходе больного из положения лежа в положение стоя.
Исход обычно зависит от тяжести возникающих нарушений. Сопутствующим нарушением электролитного баланса является гипонатриемия, которая обычно проходит после прекращения лечения диуретиками.
Первичный альдостеронизм
Этим термином обозначают синдром, протекающий с избыточным образованием минералокортикоидов в результате опухоли или гиперплазии надпочечников, который характеризуется артериальной гипертензией, гипокалиемией, низким содержанием в крови ренина и метаболическим алкалозом.При данном типе алкалоза реабсорбция в проксимальных канальцах не увеличивается. Указанный диагноз следует иметь ввиду у любого пациента с артериальной гипертензией, у которого гипокалиемия обнаруживается до начала лечения диуретиками. Экскреция 17-кетостероидов и 17-гидроксикортикостероидов с мочой находится в пределах нормальных значений.
Впервые синдром описан Conn у больного с аденомой надпочечников. Описаны случай двусторонней гиперплазии надпочечников, кроме того, показано, что клинические признаки синдрома могут проходить на фоне лечения дезокси-кортикостерона ацетатом и диуретиками из группы антагонистов альдостерона.
В сомнительных случаях выявлению гиперплазии надпочечников может помочь проба со спиронолактоном, так как при аденомах реакция на этот препарат отсутствует. Из 138 больных, которых наблюдали Conn и соавт., у 91% была обнаружена только аденома надпочечника.
В процессе дальнейшей диагностики у больных с описанными клиническими признаками необходимо выполнение одного или нескольких из приведенных ниже методов исследования: ангиография, венография надпочечников с селективным забором проб крови, радиоизотопное исследование надпочечников с контрастированием меченным 125I йодохолестерином и компьютерная томография.
Ренинсекретирующие опухоли
Со времени описания Robertson и соавт. и Kihara и соавт. синдрома, причиной которого считают опухоль, состоящую из юнкстагломерулярных клеток надпочечников, в медицинской литературе зафиксировано несколько подобных случаев.Клиническая картина, изученная в последующем Conn и соавт., включает в себя артериальную гипертензию, гипокалиемию, устойчивое повышение содержания в крови ренина и альдостерона и метаболический алкалоз.
Гипокалиемия является следствием вторичного альдостеронизма. При дифференциальной диагностике необходимо исключить вазоренальную гипертензию. Наиболее ценными методами исследования при этом являются определение содержания ренина в почечных венах с обеих сторон и ангиография.
Следует подчеркнуть, что больные со злокачественной гипертензией в подавляющем большинстве случаев имеют гипокалиемию. Считают, что это обусловлено вторичной избыточной секрецией альдостерона.
Синдром Бартера
Синдром Бартера характеризуется выраженным дефицитом калия, метаболическим алкалозом, гиперальдостеронизмом к гиперплазией юкстагломерулярных клеток надпочечников. У больных детей обычно отмечается замедление умственного и физического развития.У больных, первоначально описанных Бартером и соавт., отмечались нормальное артериальное давление и пониженная реакция сосудов на введение ангиотензина. Этиология синдрома остается неясной. В последние годы для объяснения этого синдрома было выдвинуто несколько теорий. Kurzman и Gutierrez объясняет возникновение синдрома нарушением транспорта хлора в петле Генле. В пользу этой теории свидетельствуют работы, в которых у данной категории больных было обнаружено нарушение клиренса воды.
Поражение проксимальных канальцев было исключено на основании обнаружения у двух больных нормальной реабсорбции бикарбоната. Позже были получены доказательства важной роли почечного простагландииа в развитии данного синдрома.
Подтверждением этому послужило наблюдение, что подавление синтеза простагландина обладает терапевтическим эффектом. Тем не менее для оценки отдаленных результатов лечения необходимы дальнейшие исследования. В одном из исследований было показано, что больные с синдромом Бартера хорошо переносят указанную терапию; во всех случаях было получено улучшение роста больных, в одном случае наблюдалось серьезное осложнение.
Интересно, что, несмотря на положительный баланс калия и натрия, полностью ликвидировать гипокалиемию за
счет лечения индометацином у этой категории больных не удается.
Синдром Лиддла
Это редкое клиническое состояние, впервые описанное у двух родственников, характеризуется артериальной гипертензией и гипокалиемическим метаболическим алкалозом. Содержание альдостерона в сыворотке крови и в моче значительно снижено.Применение спиронолактона не нарушает почечную регуляцию баланса калия и натрия. Лиддл и соавт. предполагают, что в основе синдрома лежат врожденные нарушения транспорта в почечных канальцах. Однако этиология этого состояния до сих пор остается неясной.
Избыточное употребление лакрицы
Доказано, что причиной данного нарушения является употребление глицириновой кислоты, входящей в состав лакрицы и обладающей минералокортикоидными свойствами. Преобладающим симптомом при избыточном употреблении с пищей лакрицы является гипокалиемия.Кроме того, описывают остро возникающую и быстро прогрессирующую миопатию, характеризующуюся миоглобинурией, тетанией и судорогами. При обнаружении гипокалиемии из диеты следует исключить лакрицу как возможную причину данного состояния. Для постановки диагноза обычно достаточно тщательно собранного анамнеза.
Рвота или аспирация желудочного содержимого
Роль потери желудочной кислоты интенсивно изучалась Kassirer и Schwartz. В эксперименте были выделены две фазы характерного для этого состояния метаболического алкалоза: возникновения и поддержания. Длительная рвота или дренирование желудка приводят к увеличению содержания бикарбоната и уменьшению содержания хлора в плазме крови.Возрастает содержание бикарбоната натрия и альдостерона в моче. Для этой фазы характерно низкое содержание хлора в моче. Поддерживающая фаза характеризуется высоким содержанием бикарбоната натрия в плазме крови и низким содержанием натрия и хлора в моче.
Эффективный артериальный кровоток, о котором судят на основании оценки функции проксимальных канальцев, уменьшается, и это является определяющим фактором в поддержании метаболического алкалоза. Гипокалиемия отмечается даже в тех случаях, когда производят восполнение потерь калия по дренажам.
Таким образом, гипокалиемия, вызванная потерей кислоты, является следствием увеличения экскреции калия в дистальных канальцах. К коррекции этого типа метаболического алкалоза приводит инфузия физиологического раствора, приводящая к увеличению эффективного артериального кровотока в почках.
Диарея
Помимо диареи, гипокалиемия и метаболический алкалоз могут быть результатом злоупотребления слабительными, отравления барием и землеедства. Патофизиологическая основа указанных нарушений заключается в повышении уровня экскреции калия в кишечнике.Ворсинчатая аденома толстого кишечника
В литературе приведены разноречивые данные по поводу частоты возникновения гипокалиемии при этом типе опухоли. Jahadi и Baldwin, проведя ретроспективное исследование, обнаружили гипокалиемию менее чем в 1% случаев, однако другие исследователи сообщают о более высокой распространенности этого симптома.Ожоги
У больных с тяжелыми ожогами могут развиваться выраженные нарушения обмена калия. После ожога могут отмечаться значительные потери калия с мочой, являющиеся, по-видимому, результатом вторичного альдостеронизма и устойчивого респираторного алкалоза.Тейлор Р.Б.
Опубликовал Константин Моканов
Калий и гипокалиемические миоплегии — Неврология — LiveJournal
ВВЕДЕНИЕ. Пароксизмальная миоплегия, или периодический паралич, — весьма редкий наследственный неврологический синдром, характеризующийся приступами вялого паралича или плегии скелетных мышц за счет утраты их способности к возбуждению и сокращению. Биохимическим субстратом данного состояния является резкое снижение уровня калия и повышенное содержание креатинфосфокиназы в крови. Наряду со случаями наследственного (семейного) периодического паралича описаны гиперкалиемические, гипокалиемические, нормокалиемические, миотонические, а также симптоматические пароксизмальные миоплегии. Наиболее часто встречающаяся форма миоплегии — симптоматическая гипокалиемическая, которая является осложнением ряда заболеваний или медикаментозной терапии. Дефицит калия — один из наиболее частых в клинической практике видов электролитных нарушений. У >20% госпитализированных пациентов выявляют гипокалиемию. Низкую концентрацию калия могут выявлять у ≈40% процентов амбулаторных пациентов, принимающих тиазидные диуретики (Gennari F.J., 1998; Khow K.S. et al., 2014).
Дефицит калия — один из наиболее частых в клинической практике видов электролитных нарушений. У >20% госпитализированных пациентов выявляют гипокалиемию. Низкую концентрацию калия могут выявлять у ≈40% процентов амбулаторных пациентов, принимающих тиазидные диуретики (Gennari F.J., 1998; Khow K.S. et al., 2014).
КАЛИЙ – основной внутриклеточный катион тканей различных органов, примерно 98% его сосредоточено внутри клеток. В условиях нормы в клетке его содержится 150 — 160 ммоль/л, а в сыворотке крови — 3,7 — 5,5 ммоль/л. Большая часть калия в организме находится внутриклеточно, поэтому возможна существенная потеря внутриклеточного калия без больших изменений его содержания в сыворотке. Натрий-калиевый насос, расположенный в клеточной мембране, — основной механизм поддержания баланса между внутри- и внеклеточным калием.
 Ион калия — весьма важный компонент в поддержании гомеостаза, особенно в критических состояниях. Калий играет существенную роль в осуществлении биоэлектрической активности клеток и поддержании нервно-мышечной возбудимости и проводимости.
Ион калия — весьма важный компонент в поддержании гомеостаза, особенно в критических состояниях. Калий играет существенную роль в осуществлении биоэлектрической активности клеток и поддержании нервно-мышечной возбудимости и проводимости.
В нормальных условиях калий поступает с пищей и абсорбируется через желудочно-кишечный тракт (ЖКТ) с последующей экскрецией избытка через почки. Эффективному усвоению калия способствует витамин В6, а алкоголь, наоборот, оказывает негативное влияние на баланс этого элемента. Суточная потребность ребенка в калии зависит от возраста: 1 — 3 года — 400 мг, 3 — 7 лет — 600 мг, 7 — 11 лет — 900 мг, 11 — 14 лет — 1500 мг, старше 14 лет — 2500 мг. Высокое содержание калия отмечается в кураге, урюке, фасоли, черносливе, горохе, орехах, щавеле, картофеле, шпинате, петрушке, черной смородине, абрикосах и колеблется от 1780 до 300 мг% (продукты указаны в порядке убывания содержания калия).
 Гипокалиемия — стойкое снижение сывороточной концентрации калия — менее 3,5 ммоль/л. Основные проявления гипокалиемии связаны с нарушением электрических свойств мембран возбудимых тканей (наиболее часто при гипокалиемии в организме больного страдают нервно-мышечная, кардио-васкулярная и гастро-интенстинальная системы). Жалобы и симптомы, сопровождающие снижение уровня калия в организме, разнообразны и неспецифичны, что позволяет говорить не о клинической картине, а о многочисленных клинических масках гипокалиемии. Самые частые из них — нейро-миопатические (утомляемость, парестезии, генерализованная мышечная слабость, парез тонкого кишечника) и психо-эмоциональные нарушения (например, сонливость, спутанное сознание и т.п.), кардиальный синдром (нарушение ритма сердца), синдром полиурии-полидипсии.
Гипокалиемия — стойкое снижение сывороточной концентрации калия — менее 3,5 ммоль/л. Основные проявления гипокалиемии связаны с нарушением электрических свойств мембран возбудимых тканей (наиболее часто при гипокалиемии в организме больного страдают нервно-мышечная, кардио-васкулярная и гастро-интенстинальная системы). Жалобы и симптомы, сопровождающие снижение уровня калия в организме, разнообразны и неспецифичны, что позволяет говорить не о клинической картине, а о многочисленных клинических масках гипокалиемии. Самые частые из них — нейро-миопатические (утомляемость, парестезии, генерализованная мышечная слабость, парез тонкого кишечника) и психо-эмоциональные нарушения (например, сонливость, спутанное сознание и т.п.), кардиальный синдром (нарушение ритма сердца), синдром полиурии-полидипсии.

… подробнее
 в статье «Гипокалиемия и гипомагниемия и их коррекция у детей и подростков» Козловский А.А., Гомельский государственный медицинский университет (журнал «Медицинские новости» №6, 2012) [читать]
в статье «Гипокалиемия и гипомагниемия и их коррекция у детей и подростков» Козловский А.А., Гомельский государственный медицинский университет (журнал «Медицинские новости» №6, 2012) [читать]
 в статье «Препараты калия и магния в современной клинической практике» О.А. Федорова, редакция журнала «Український медичний часопис» (www.umj.com.ua | УКР. МЕД. ЧАСОПИС, 1 (99) — I/II 2014) [читать]
в статье «Препараты калия и магния в современной клинической практике» О.А. Федорова, редакция журнала «Український медичний часопис» (www.umj.com.ua | УКР. МЕД. ЧАСОПИС, 1 (99) — I/II 2014) [читать]
 в презентации «Обмен калия» Проф. Ю.П. Малышев, Кубанский государственный медицинский университет, г. Краснодар, 2009 [читать]
в презентации «Обмен калия» Проф. Ю.П. Малышев, Кубанский государственный медицинский университет, г. Краснодар, 2009 [читать]
 в статье «Редкие заболевания в практике «взрослого» нефролога: состояния, ассоциированные с гипокалиемией. Сообщение I. Гомеостаз калия, классификация и клиника гипокалиемий» Каюков И.Г., Смирнов А.В., Шабунин М.А., Есаян А.М., Кучер А.Г., Рысс Е.С., Кисина А.А., Щербак Л.А., Никогосян Ю.А., Куколева Л.Н. (журнал «Нефрология» №4, 2008) [читать]
в статье «Редкие заболевания в практике «взрослого» нефролога: состояния, ассоциированные с гипокалиемией. Сообщение I. Гомеостаз калия, классификация и клиника гипокалиемий» Каюков И.Г., Смирнов А.В., Шабунин М.А., Есаян А.М., Кучер А.Г., Рысс Е.С., Кисина А.А., Щербак Л.А., Никогосян Ю.А., Куколева Л.Н. (журнал «Нефрология» №4, 2008) [читать]
ОСТРАЯ ГИПОКАЛИЕМИЧЕСКАЯ МИОПЛЕГИЯ, характеризующаяся генерализованной острой мышечной слабостью, сопровождается низким содержанием калия в плазме крови (3,5 ммоль/л и менее). При небольшом снижении уровня калия в крови (до 3 — 3,5 ммоль/л) неврологическая симптоматика может не развиваться. При значительном дефиците калия, помимо слабости в нижних конечностях, распространяющейся по типу восходящего паралича (вначале больной жалуется на мышечную слабость, особенно в мышцах ног), отмечают поражение краниальных (в том числе бульбарных) и респираторных скелетных мышц. На гипокалиемические параличи указывают внезапное начало миоплегического эпизода и арефлексия в отсутствие поражения сенсорной сферы, угнетения сознания и нарушения функций тазовых органов. При тяжелой гипокалиемии (менее 2,5 ммоль/л) без соответствующей терапии миопатия может прогрессировать до развития рабдомиолиза, миоглобинурии и острой почечной недостаточности. Такие осложнения часто отмечают при вторичной гипокалиемии, развившейся на фоне хронического алкоголизма (Cohn J.N. et al., 2000). Скорость появления клинических признаков, как правило, коррелирует с тяжестью гипокалиемии. Смертность при гипокалиемической миоплегии определяется фатальными сердечными аритмиями (от желудочковой экстрасистолии до мерцания желудочков), у больных, как правило, страдающих патологией кардио-васкулярной системы (ишемической болезнью сердца, хронической сердечной недостаточностью, гипертрофией левого желудочка), дыхательной недостаточностью.
 подробнее в статье «Гипокалиемические миоплегии» Т.Г. Саковец, Э.И. Богданов, Казанский государственный медицинский университет (журнал «Казанский медицинский журнал» №6, 2013) [читать]
подробнее в статье «Гипокалиемические миоплегии» Т.Г. Саковец, Э.И. Богданов, Казанский государственный медицинский университет (журнал «Казанский медицинский журнал» №6, 2013) [читать]

Читайте также:
статья «Гипокалиемический паралич с дыхательными нарушениями – трудности диагностики (клинический случай)» Е.А. Руина, А.А. Смирнов, В.А. Сальникова, ФГБОУ ВО «Нижегородская государственная медицинская академия» (журнал «Медицинский альманах» №5,2016) [читать]
|
Среди множества патофизиологических, патобиохимических и патоморфологических факторов и процессов, из которых складываются нозологические формы, есть те, что имеют универсальное значение, так как участвуют в формировании всех без исключения болезней и синдромов. В число таких универсальных патогенетических «кирпичиков» несомненно входит электролитный дисбаланс, поэтому знание его основных вариантов обязательно для современного врача.
Дефиниции и классификация Водно-электролитный обмен, прежде всего ионы натрия и калия, служит стержнем гомеостаза, динамического равновесия физико-химических свойств трех биологических пространств — сосудистого, межклеточного и внутриклеточного. Главным из этих сред, в том числе по объему, считается внутриклеточное пространство, состояние которого решающим образом зависит от содержания К+ в организме, его концентрации в биологических средах и транспорта между ними. Калий — преимущественно внутриклеточный ион. Более 80% его общего количества находится в клетках, где его концентрация, в зависимости от вида клеток и ситуации, составляет 75-155 ммоль/л. Но базовым показателем при оценке гомеостаза К+ является его уровень в сыворотке или плазме крови, c нормальным диапазоном 3,6-5 ммоль/л. Еще одним важным критерием гомеостаза К+ служит экскреция с мочой, с границами нормы 20-30 ммоль/л. Перечисленные константы относят к числу витальных, определяющих функцию и морфологию практически всех тканей, органов и систем, в связи с чем К+ с полным основанием можно назвать универсальным регулятором. Здесь уместно заметить, что согласно теории регуляторных систем, разработанной П.К. Анохиным, такие многоплановые константы и функции, в силу многочисленных связей и зависимостей неустойчивы и сравнительно легко дестабилизируются не только в условиях патологии, но и по онтогенетическим причинам, то есть у детей и пожилых людей или у женщин во время беременности. Наиболее частым и опасным по клиническим последствиям нарушением гомеостаза К+ является гипокалиемия — снижение концентрации К+ в сыворотке крови до 3,5 ммоль/л и менее. Многообразие причин и механизмов гипокалиемии иллюстрирует предлагаемая рабочая классификация. Этиопатогенетическая классификация гипокалиемии I. Повышенное перемещение К+ из внеклеточного пространства в клетки. Метаболический и дыхательный алкалоз. Ятрогенная или эндогенная гиперинсулинемия. Массивное введение или эндогенный избыток агонистов (2-адренорецепторов (адреналин, норадреналин, допамин, добутамин). Лечение мегалобластной анемии препаратами фолиевой кислоты и витамина В12. Тиреотоксическая проксимальная миоплегия. Семейный пароксизмальный паралич. II. Нарушение гормональной регуляции водно-электролитного обмена. Первичный альдостеронизм (синдром Конна). Вторичный альдостеронизм (первично- или вторично-сморщенная почка, нефротический синдром, реноваскулярная гипертония, ренинсекретирующая опухоль, цирроз печени, хроническая сердечная недостаточность) Транзиторный альдостеронизм у беременных. Болезнь Иценко — Кушинга (БИК), синдром Иценко — Кушинга (СИК), эктопический АКТГ-синдром, врожденная гиперплазия надпочечников (ВГН) с дефицитом 11- , 17- и 18-гидроксилазы. III. Усиленная потеря калия вследствие нарушения функции почечных канальцев. Почечный канальцевый ацидоз. Синдром Бартера. Синдром Гительмана. Синдром Лиддла. Гипомагниемия. IV. Функциональная и ятрогенная гипокалиемия. 1. Диуретики, пенициллины, гентамицин, амфотерицин В. 2. Применение кортикостероидов, препаратов лакрицы, некоторых растительных слабительных, жевание табака. 3. Длительная рвота или диарея. 4. Продолжительное использование назогастрального зонда или желудочно-кишечные свищи. 5. Несахарный диабет. 6. Недостаточное поступление калия с пищей. 7. Избыточное поступление натрия с пищей или в результате инфузии. 8. Моноцитарный или миеломоноцитарный лейкоз. Этиология и патогенез В клинической практике гипокалиемия, обусловленная трансцеллюлярным сдвигом, иными словами преобладанием вхождения калия в клетки над выходом, обычно связана с ятрогенными условиями, в частности с интенсивной терапией. Это массивная инфузия щелочных растворов, индуцирующая метаболический алкалоз, ИВЛ в режиме гипервентиляции, осложняемая дыхательным алкалозом, инсулинотерапия в сочетании с инфузией раствора глюкозы и (2-агонисты, тоже постоянно используемые в отделениях реанимации и интенсивной терапии. Гипокалиемия при феохромоцитоме и других катехоламинсекретирующих опухолях практически никогда не достигает выраженной степени, поэтому клинического значения не имеет. Напротив, эндогенный гиперинсулинизм, который тоже обычно имеет опухолевую природу, сопровождается вполне отчетливой гипокалиемией, так как инсулин, по сравнению с калехоламинами, активнее стимулирует транспорт калия. Тем не менее этот постоянный спутник гиперинсулинизма распознается редко, маскируясь яркой клиникой гипогликемии, проявления которой во многом совпадают с симптомами гипокалиемии. Лечение мегалобластической анемии витаминами В9 и В12 вызывает ускоренную пролиферацию и созревание клеток эритропоэза, при этом они усиленно поглощают калий, что и ведет к гипокалиемии. Гипокалиемия, гипокальциемия и дисфункция моторных нейронов спинного мозга считаются основными причинами периодической или стойкой проксимальной миоплегии при тиреотоксикозе, однако патогенез гипокалиемии не вполне понятен. Предполагается дефицит К+-Na+- привной АТФ-азы, в результате чего нарушается трансмембранный транспорт соответствующих ионов. Семейный пароксизмальный паралич, или периодическая миоплегия Вестфаля, является доминантно наследуемой патологией с недостаточно выясненным патогенезом. Возникающие, как правило, ночью приступы миоплегии обычно сопровождаются гипокалиемией. Вместе с тем миоплегические пароксизмы у таких больных нередко протекают при нормальной концентрации калия в крови, поэтому патогенетическая роль гипокалиемии вызывает сомнения. Самая частая разновидность «дисгормональной» гипокалиемии связана с первичным альдостеронизмом (ПА) и вторичным альдостеронизмом (ВА), который, в свою очередь, обусловлен избыточной секрецией или повышенной рецепцией минералокортикоидных (МК) и глюкокортикоидных (ГК) гормонов. Под влиянием этих гормонов в почках усиливается реабсорбция Na+ и одновременно возрастает экскреция К+ и Н+. При ПА избыток МК определяется спонтанно развивающейся аденомой или такой же спонтанной гиперплазией клубочковой зоны коры надпочечников, в то время как при ВА гиперплазия клубочковой зоны возникает в результате хронической стимуляции ренин-ангиотензин-альдостероновой системы (РААС). Такая стимуляция либо имеет характер компенсаторно-приспособительной реакции на фоне сердечно-сосудистой, почечной или печеночной патологии, либо является осложнением ренинсекретирующей опухоли юкстагломерулярного аппарата (ЮГА) почек. Вторичный альдостеронизм может быть транзиторным. Например, склонность к гипокалиемии сопровождает беременность, потому что повышенный уровень пролактина тормозит действие альдостерона, а в ответ на это торможение активизируется РААС, то есть повышается секреции ренина, АГ-II и альдостерона. Гипокалиемия при БИК, СИК, эктопическом АКТГ-синдроме и двух приведенных в классификации вариантах ВГН обусловлена тем, что глюкокортикоиды и некоторые промежуточные субстраты стероидогенеза обладают МК-эффектом, который отчетливо проявляется при значительной гиперсекреции этих субстанций. Почечный канальцевый ацидоз включает три варианта синдрома с наследственным или спорадическим дефектом реабсорбции кальция, бикарбоната и калия, соответственно, в дистальных (ПКА 1-го типа), проксимальных (ПКА 2-го типа) почечных канальцах или вследствие сочетания этих двух дефектов (ПКА 3-го типа), что сопровождается усиленной потерей К+ с мочой и гипокалиемией. Другую группу нефрогенной гипокалиемии составляют три эпонимических синдрома — Бартера, Гительмана и Лиддла. Это наследственно-генетические тубулопатии, при которых в почках имеется либо дефект МК-рецепторов, либо первичное нарушение канальцевого транспорта ионов. Самой частой из этих тубулопатий является синдром Бартера, имеющий несколько вариантов с раздельным либо сочетанным дефектом МК-рецепторов и канальцевой реабсорбции ионов. «Рецепторный» патогенетический вариант обусловлен разрывом отрицательной обратной связи между ренином и альдостероном, поэтому секреция обеих субстанций находится в состоянии хронической стимуляции. К тому же из-за недостаточного влияния альдостерона на почки падает внутрисосудистый объем и снижается сосудистый тонус, на фоне чего дополнительно стимулируется секреция ренина и альдостерона. В этих условиях закономерно происходит гиперплазия ЮГА почек, что считается верифицирующим признаком синдрома Бартера. «Канальцевый» вариант связан с нарушением реабсорбции Na+ и Сl- в восходящем отделе петли Генле и дистальных извитых почечных канальцах. При этом варианте сначала возникает гиповолемия, которая ведет к гиперплазии ЮГА, а уже затем к гиперплазии клубочковой зоны коры надпочечников, то есть развитию вторичного альдостеронизма. При обоих вариантах влияние альдостерона на экскрецию К+ и Н+ сохранено, поэтому синдром Бартера сопровождается гипокалиемическим алкалозом и тяжелым нейромышечным синдромом. Дополнительным патогенетическим фактором синдрома Бартера служит усиленный синтез в почках простагландинов PGЕ2, PGF2, 6-кето-PGЕ1, которые стимулируют образование ренина и АГ-II. Кроме того, АГ-II и альдостерон активизируют калликреин-кининовую систему, в частности повышают в почках синтез калликреина, а в крови образование брадикинина. Последний расширяет сосуды, что препятствует развитию гипертонии, присущей альдостеронизму. Поэтому для синдрома Бартера, в отличие от других форм вторичного альдостеронизма, характерно нормальное и даже сниженное АД . При синдроме Гительмана нарушена канальцевая реабсорбция не только Na+, Cl-, но и Са2+, Mg2+, в связи с чем наряду с гипокалиемией и гипернатриемией возникают гипокальциемия и гипомагниемия, что определяет клинические особенности этого синдрома, а именно склонность к судорогам и резистентность к заместительной терапии препаратами калия. Гипомагниемия может быть самостоятельной причиной гипокалиемии, поскольку при дефиците Mg2+ нарушается функция почечных канальцев, в том числе реабсорбция К+. Самыми частыми причинами гипомагниемии являются алкоголизм, сахарный диабет, диарея, прием диуретиков и антибиотиков. Синдром Лиддла — аутосомно-доминантная тубулопатия с усиленной канальцевой реабсорбцией Na+ и вторичной потерей К+. При этом гипернатриемия сопровождается увеличением объема циркулирующей крови (ОЦК) и ростом АД, а гипокалиемия реализуется миопатией, невропатией и нефропатией. Перечисленные симптомы считаются атрибутами гиперальдостеронизма, но это лишь формальное подобие. На самом деле при синдроме Лиддла, вследствие первичной гипернатриемии и гиперволемии, функция РААС подавляется, что подтверждается низким циркулирующем уровнем ренина, АГ-II и альдостерона. Поэтому с семантической точки зрения синдром Лиддла является не «гиперальдостеронизмом», а «гипоальдостеронизмом». Существует ятрогенный синдром Бартера, когда стойкое нарушение функции почечных канальцев обусловлено токсической нефропатией либо длительным применением диуретиков. Вместе с тем диуретики, за исключением калийсберегающих, так же, как осмотический диурез, например при декомпенсации сахарного диабета, могут вызвать гипокалиемию без формирования вторичного синдрома Бартера, то есть не за счет гиперренинизма, а вследствие повышенной калийурии. Ложный синдром Бартера с тяжелой гипокалиемией иногда сопровождает назначение синтетических и галеновых препаратов лакрицы, таких как глициррам, карбеноксолон, флакарбин, биогастрон, дуагастрон, ликвиритон. Эти препараты, обладающие противовоспалительным, спазмолитическим и отхаркивающим действием, по сей день используются в лечении язвенной болезни, аллергических дерматозов, болезни Аддисона, бронхитов и бронхиальной астмы. В них содержится глицирризиновая кислота, которая имитирует эффекты минералокортикоидов, поэтому длительный прием названных средств чреват гипокалиемией. В некоторых растительных слабительных и жевательном табаке также содержатся вещества c МК-активностью, в связи с чем в соответствующих ситуациях может возникнуть гипокалиемия. Патогенез и патофизиология гипокалиемии, осложняющей применение глюко- или минералокортикоидных гормонов, в том числе в форме аэрозолей или кремов, пояснения не требуют. Столь же очевиден патогенез гипокалиемии при несахарном диабете, особенно почечном или психогенной полидипсии, поскольку при двух последних синдромах в почечных канальцах нарушена реабсорбция не только воды, но и электролитов. Гипокалиемия при длительной рвоте и диарее, в частности связанная с синдромом панкреатической холеры либо другими экстраренальными потерями К+ (желудочно-кишечный зонд или свищ), в клинической практике встречается часто. Напротив, редкими, почти казуистическими, являются три патогенетических варианта гипокалиемии, замыкающие классификацию. Патогенез гипокалиемии при дефиците К+ в пище очевиден. Обычно это осложнение нервной анорексии. Избыток натрия в пище или его массивное парентеральное введение может привести к гипокалиемии в силу реципрокных отношений между ионами Na+ и К+. Причина гипокалиемии, иногда возникающей у больных с моноцитарным и миеломоноцитарным лейкозом, непонятна. Патофизиология и клинические проявления Жалобы и симптомы, сопровождающие снижение циркулирующего уровня К+, разнообразны и неспецифичны, что позволяет говорить не о клинической картине, а о многочисленных клинических масках гипокалиемии. Самыми частыми из них являются кардиальный синдром, психоэмоциональные и нейромиопатические нарушения, синдром полиурии-полидипсии, то есть несахарный диабет, нарушение толерантности к углеводам либо легкий сахарный диабет. Гипокалиемия практически всегда сопровождается нарушением час-тотных, объемных и других характеристик работы сердца, прежде всего аритмией, нередко тяжелой, вплоть до фибрилляции желудочков. Показано, что у 1,5% больных первичным альдостеронизмом кардиоаритмия стала причиной внезапной смерти. Хроническая гипокалиемия и гипокалийгистия причастны к нарушению не только функции, но и морфологии миокарда и кровеносных сосудов. Речь идет о гипокалиемическом кардио- и ангиофиброзе. Кардиоповреждающее действие дефицита К+ рано проявляется изменениями на ЭКГ, в связи с чем ее можно использовать в качестве индикатора скрытой гипокалиемии. Постоянными, хотя и неспецифическими ЭКГ-признаками являются частые желудочковые экстрасистолы, пролонгация QRS, снижение сегмента ST, депрессия или инверсия зубца Т, выраженный U-зубец. Наряду с миокардом гипокалиемической дистрофии подвержены и скелетные мышцы. Самой тяжелой формой системной гипокалиемической миопатии является рабдомиолиз — асептический некроз скелетных мышц, нередко массивный. Он особенно характерен для пожилого возраста. Хроническая гипокалиемия сопровождается функциональным и структурным повреждением центральной, периферической и автономной нервной системы. Дисфункция ЦНС реализуется психоэмоциональными расстройствами в форме неглубокого астенического, тревожно-депрессивного или ипохондрически-сенестопатического синдрома. Полиморфные сенсорные нарушения представлены легкими парестезиями лица и конечностей либо утратой болевой и тактильной чувствительности или же, напротив, выраженной гиперестезией. Нейромоторные симптомы обычно коррелируют с глубиной и длительностью гипокалиемии, варьируя от слабости мышц конечностей и низких сухожильных рефлексов до общего паралича, включая дыхательные мышцы. Видимо, как отражение сопутствующей гипокальциемии у некоторых больных, гипокалиемия сопровождается «судорожной готовностью» (симптомы Хвостека, Шлезингера, Вейса, Труссо), локальными или даже общими судорогами. У пожилых соматическая нейропатия часто носит характер цервикоторакальной или люмбосакральной плексопатии с парезами и болевым синдромом. Нейровегетативные расстройства имеют преимущественно симпато-адреналовую окраску и реализуются тремором, гипергидрозом, спонтанной эритродермией и пилоэрекцией («приливы»). Гипокалиемическим «дисвегетозом» объясняется склонность этих больных к тахиаритмии и гипертоническим кризам. Функциональное и морфологическое повреждение почек при гипокалиемии проявляется нарушением концентрационной функции, полиурией и кистозно-фиброзной дегенерацией почечной паренхимы. Эти симптомы могут убедительно атрибутировать несахарный диабет и стать причиной диагностической ошибки. Она вероятна еще и потому, что несахарный диабет нередко сопровождается гипокалиемией. Очевидно, здесь может помочь диагностика «ex juvantibus», а именно пробное назначение десмопрессина (адиуретин, минирин) и препаратов калия. После устранения полиурии-полипсии и достижения стойкой нормокалиемии десмопрессин отменяют, что при истинном несахарном диабете сопровождается рецидивом соответствующих симптомов. Гипокалиемия снижает толерантность к углеводам и даже может стать причиной манифестного сахарного диабета, поскольку при дефиците К+ нарушаются секреция инсулина и его действие в тканях. Таким образом, перечисленные симптомы и синдромы должны наводить на мысль о возможности гипокалиемии и послужить поводом к проведению соответствующего лабораторного скрининга. Диагностика Диагностировать гипокалиемию на основе жалоб и клинических симптомов невозможно, потому, что и те, и другие проявления непатогномоничны. Именно поэтому у детей с тубулопатиями, а также пожилых людей, у которых склонность к гипокалиемии обусловлена инволюционной дисфункцией почек и кишечника, такие явления, как эмоциональная лабильность и психическая неуравновешенность, физическая астения и быстрая утомляемость, страбизм, судороги в ногах, транзиторные, а иногда и стойкие парестезии и парезы, обычно относят на счет возрастной физиологии. По определению, гипокалиемия — это лабораторный симптом, поэтому ее первичную, а тем более верифицирующую диагностику осуществляют лабораторными методами. Скрининг-тестом служит уровень К+ в крови ниже 3,6 ммоль/л, однако по ряду причин соответствующий анализ часто дает ложноположительный или ложноотрицательный результат. Чтобы повысить информативность теста, рекомендуется соблюдать следующие условия. 1. Не менее чем за 3 недели до исследования сывороточного калия отменяют диуретики и гипотензивные препараты. 2. Если пациент соблюдает низкосолевую диету или, напротив, злоупотребляет соленой пищей, за 3-4 дня до исследования прием Na+ регламентируют в пределах 120-150 ммоль в сутки, что соответствует 5-6 г поваренной соли. 3. Кровь для определения калия берут утром, натощак, до вставания с постели, избегая физических нагрузок, длительного наложения жгута и массажа конечности, откуда ее берут. 4. Кровь после взятия немедленно центрифугируют, чтобы исключить диффузию калия из эритроцитов или гемолиз. 5. Взятие крови и анализ проводят 3-4 дня подряд, так как гипокалиемия может быть эпизодической, а также, чтобы снизить риск случайной лабораторной ошибки. Алгоритм дифференциальной диагностики основных этиопатогенетических вариантов гипокалиемии представлен на схеме. Лечение Лечение гипокалиемии может быть симптоматическим и каузальным. Априори, то есть до установления этиопатогенетического диагноза, пациенту рекомендуют богатую калием диету (молоко, картофель, петрушка, укроп, урюк, черная смородина). Симптоматическое лечение, то есть препараты калия (калия хлорид, панангин, аспаркам), следует назначать с осторожностью, еженедельно контролируя уровень К+ в крови, так как даже при легкой, субклинической почечной недостаточности эти препараты могут вызвать опасную гиперкалиемию. Каузальное лечение функциональной и ятрогенной гипокалиемии заключается в устранении факторов или условий, ставших ее причиной, что далеко не всегда выполнимо. Базовым средством медикаментозной терапии альдостеронизма, включая подготовку к адреналэктомии по поводу альдостеронсекретирующей аденомы, служат спиронолактоны. Как конкурентные антагонисты МК-рецепторов, спиронолактоны эффективны при всех формах первичного и вторичного альдостеронизма. К сожалению, в эксперименте показано, что длительное назначение спиронолактонов может индуцировать образование опухолей. Известны и другие осложнения длительного применения спиронолактонов, связанные с тем, что при их метаболизме образуются вещества, блокирующие андрогенные и гестагенные рецепторы. Поэтому лечение спиронолактонами у мужчин часто сопровождается импотенцией и гинекомастией, а у женщин — снижением либидо, мастодинией и нарушением менструального цикла. Эти нежелательные последствия отчасти можно предотвратить, используя относительно малые дозы соответствующих препаратов (50-100 мг в день) в комбинации с другими калийсберегающими диуретиками (триамтерен, амилорид по 1-2 таблетки в сутки). Лечение спиронолактонами требует постоянного контроля за уровнем К+ в крови. Такой контроль позволяет определить адекватную дозу препарата, поскольку передозировка чревата не только перечисленными побочными эффектами, но и гиперкалиемией. С другой стороны, особенно при использовании малых доз, спиронолактоны и комбинированная терапия иногда не обеспечивают коррекцию гипокалиемии. В этих случаях дополнительно назначают препараты калия. При ПА, обусловленном альдостеронсекретирующей аденомой либо вненадпочечниковыми МК-секретирующими опухолями, методом выбора является адреналэктомия или хирургическое удаление опухоли. Некоторые исследователи считают, что адреналэктомия является методом выбора и при лечении идиопатического альдостеронизма, то есть двухсторонней гиперплазии клубочковой зоны коры надпочечников. Глюкокортикоидзависимый альдостеронизм и ВГН лечат дексаметазоном или бетаметазоном в индивидуальной дозе 0,5-2 мг в сутки. Для лечения болезни и синдрома Иценко — Кушинга используют ингибиторы стероидогенеза (аминоглютетемид, ориметен, мамомит), которые можно сочетать с модуляторами гипоталамо-гипофизарной функции (парлодел, достинекс, эметрон, октреотид). При несахарном диабете назначают десмопрессин — синтетический аналог антидиуретического гормона гипофиза. Легкие формы несахарного диабета иногда удается контролировать назначением тиазидовых диуретиков, клофибрата, финлепсина. Комбинированное лечение тубулопатий заключается в назначении препаратов калия, магния, кальция и ингибиторов простагландинов. При синдроме Лиддла применяют триамтерен в дозе 100 мг в сутки. В заключение следует заметить, что субклиническая и манифестная гипокалиемия в клинической практике очень распространена, но часто остается нераспознанной. Врач любой специальности должен постоянно помнить об этом опасном осложнении многих заболеваний и клинических ситуаций, так же, как о ятрогенной гипокалиемии, чтобы предупредить ее развитие либо своевременно распознать дефицит калия, а затем устранить его, назначив адекватную терапию. Вячеслав Лукьянчиков, профессор. Лана Королевская, кандидат медицинских наук. |
что это такое, симптомы, причины, лечение, диагностика и последствия дефицита калия
Калий является одним из наиболее важных элементов человеческого организма. Ему отводится определенная роль практически во всех происходящих в организме реакциях, направленных на обеспечение нормальных процессов жизнедеятельности. Его нормальная концентрация в крови обычно от 3,5 до 5,4 ммоль/л. Однако случается так, что уровень калия опускается ниже допустимого минимума – такое состояние называется гипокалиемия (то есть, нехватка калия в организме), и может повлечь за собой сбои в работе внутренних органов, и массу других тяжелых осложнений.
Причины
Итак, разобравшись, что это такое – гипокалиемия, следует понять, почему она развивается.
Логично будет предположить, что болезнь вызывает либо недостаточное поступление калия, либо слишком быстрое его выведение, не дающее организму времени на нормальное усвоение элемента. В принципе, это верно, однако недостаток калия может быть спровоцирован и некоторыми другими нарушениями работы организма.
Причины гипокалиемии:
- Недостаточное поступление в организм калия с пищей из-за сниженного по какой-то причине аппетита или при соблюдении слишком жесткой диеты.
- Пищевое отклонение, называемое геофагией (то есть, поедание глины). Под действием элементов глины, связывающих ионы калия, последний не может нормально усвоиться в желудочно-кишечном тракте.
- Некоторые состояния, при которых повышается надобность в калии: беременность и послеродовый период, а также любые оперативные вмешательства.
- Усиленное выведение калия с мочой, возникающее при эндокринных нарушениях и на фоне применения для их лечения гормональных препаратов
- Патологии щитовидной железы.
- Усиленное выведение калия из организма при потоотделении в результате чрезмерных физических нагрузок.
- Увлечение мочегонными средствами и их неправильное применение, на фоне которых в крови падает не только уровень калия, но и понижается содержание магния в крови.
 Жесткая диета может быть причиной гипокалиемии
Жесткая диета может быть причиной гипокалиемииСимптомы
Зачастую симптомы гипокалиемии напрямую зависят от степени ее запущенности, но проявляться начинают сразу же, как только калий в плазме крови падает ниже граничной нормы.
Вначале человеческая гипокалиемия проявляет себя точно так же, как и большинство подобных ей нарушений:
- Понижением трудоспособности, хронической усталостью и непрекращающимся желанием спать.
- Мышечной слабостью и болью, дрожанием рук, урежением сердцебиения.
- Выделением ненормально большого количества мочи (иногда за сутки выделяется более трех литров).
- По мере углубления дефицита начинают развиваться более серьезные отклонения:
- Усиленное выделение мочи сменяется полным прекращением (моча перестает отходить вовсе).
- Нарушается работа почек.
- Развиваются пищеварительные расстройства, вплоть до кишечной непроходимости.
- Появляется одышка, при дыхании прослушиваются влажные хрипы.
- Увеличиваются размеры сердца, появляются шумы и нарушения сердечного ритма, на ЭКГ видны патологические изменения.
- Высокое давление.
- Начинаются гормональные дисфункции.
 Снижение работоспособности — один из симптомов гипокалиемии
Снижение работоспособности — один из симптомов гипокалиемииДиагностика
Иногда причина заболевания гипокалиемии устанавливается путем простого опрашивания пациента – принимает ли он мочегонные и слабительные средства, не имеет ли привычки вызывать у себя рвоту. Помогает установить источник потери калия лабораторный анализ мочи – если функция выделительной системы не изменена, значит, чрезмерное выведение элемента происходит через кожу и желудочно-кишечный тракт.
Также сразу заметна гипокалиемия на ЭКГ сердца, поскольку она нередко приводит к нестабильному функционированию миокарда и аритмии желудочков сердца, которые фиксируются на кардиограмме.
Лечение
Лечение гипокалиемии в первую очередь подразумевает обогащение своего рациона полезными продуктами, которые богаты калием: бананами, мясом, грибами, картофелем, грецкими орехами, арахисом, миндалем, зеленым луком, шпинатом, чесноком, крупами, морепродуктами, черной смородиной, виноградом и многими другими. Также к перечню богатых калием продуктов питания относятся чай, кофе и какао. Однако переусердствовать с такими продуктами тоже не следует, поскольку при злоупотреблении ими создается чрезмерная нагрузка на почки.
 Продукты, богатые калием
Продукты, богатые калиемВ некоторых случаях, для лечения гипокалиемии применяются инъекции медикаментозных препаратов (к примеру, хлорида калия), хотя по возможности медики стараются избегать такой терапии. Дело в том, что иногда введение внутривенно препарата, содержащего калий, вызывает обратный эффект, и приводит к увеличению дефицита калия. Помимо этого, возможно возникновение побочных реакций со стороны сердца и выделительной системы. Так что в подавляющем большинстве случаев гипокалиемия лечится применением внутрь таких препаратов, как аспаркам, панангин или оротат калия. Эти же лекарства назначают и с профилактической целью.
При лечении заболевания любым способом, рекомендуется пристально наблюдать за концентрацией калия в плазме, дабы не недооценить тяжести дефицита вследствие происходящего в отдельных случаях перемещения элемента из клеток.
Последствия
Хотя гипокалиемия и может показаться заболеванием не слишком тяжелом и не требующим пристального внимания, однако печальные последствия могут иметь даже небольшие, на первый взгляд, отклонения калия от нормы:
- Дефицит калия может стать причиной тяжелой аритмии сердца, появления сильных мышечных болей и адинамии.
- Дефицит калия далеко не лучшим образом сказывается на кислотно-щелочном балансе организма, что может вызвать различные отклонения, вплоть до внезапной остановки сердца во время систолы.
- От недостатка калия в организме страдает также инсулярный аппарат, а это в свою очередь чревато развитием сахарного диабета.
Для того, чтобы избежать гипокалиемии и оградить себя от возможных тяжелых последствий, следует надлежащим образом контролировать свой режим питания, а также не принимать без назначения врача мочегонных и слабительных препаратов. Кроме этого, если человек замечает у себя признаки булимии, ему необходимо незамедлительно посетить специалиста.
Гипокалиемический периодический паралич — причины, симптомы, диагностика и лечение
Гипокалиемический периодический паралич – группа генетически обусловленных миоплегий, характеризующихся пароксизмальными нарушениями работы мышц, сопровождающихся снижением уровня калия. Их симптомами являются внезапные приступы мышечной слабости вплоть до почти полного паралича, в основном поражается мускулатура конечностей, иногда с вовлечением дыхательных мышц, что способно создавать угрозу жизни. Диагностика производится на основании клинической картины, измерения уровня калия в период приступов, изучения наследственного анамнеза пациента и генетических исследований. Специфического лечения не существует, возможно купирование приступов препаратами калия и профилактика их развития калийсберегающими средствами.
Общие сведения
Гипокалиемический периодический паралич (в некоторых источниках – болезнь Вестфаля) – несколько сходных по своим клиническим проявлениям наследственных заболеваний, обусловленных дефектами ионных каналов мышечных клеток. Впервые подобное состояние было описано в 1884 году русским врачом И. В. Шахновичем, который обнаружил классический вариант заболевания. В дальнейшем были обнаружены и его иные формы, которые, помимо генетически-молекулярных параметров и клинических проявлений, различаются между собой по своему географическому распространению. В целом, гипокалиемический периодический паралич примерно в 3 раза чаще встречается у мужчин, чем у женщин, общая встречаемость составляет примерно 1:100000. Считается, что механизм наследования всех форм этого заболевания является аутосомно-доминантным, однако имеются указания и на наличие рецессивных семейных форм. Обычно при своевременно поставленном диагнозе приступы удается легко купировать, но иногда они могут угрожать жизни больного по причине вовлечения дыхательной мускулатуры.
Гипокалиемический периодический паралич
Причины гипокалиемического периодического паралича
Общим для всех типов гипокалиемического периодического паралича является нарушение функционирования ионных каналов миоцитов скелетных мышц, обусловленное различными мутациями. При помощи методов современной генетики удалось идентифицировать три гена, дефекты которых приводят к такому состоянию. За классический вариант заболевания ответственны мутации гена CACNL1A3, расположенного на 1-й хромосоме. Он кодирует особый белок мембран миоцитов — альфа-субъединицу дегидроптерин-чувствительного кальциевого канала, из-за чего функционирование этого ионного пути нарушается. Патогенез нарушений при этой форме гипокалиемического периодического паралича изучен недостаточно, предполагается, что изменение проницаемости клеточных мембран для ионов кальция вносит дисбаланс во всю систему ионных взаимодействий миоцитов. В результате время деполяризации мышечных клеток существенно удлиняется, что может приводить к приступам слабости.
Второй генетически-молекулярный тип заболевания обусловлен миссенс-мутациями гена SCN4A, расположенного на 17-й хромосоме. Также, как и CACNL1A3, этот ген кодирует один из компонентов ионного канала миоцитов, только другого типа – альфа-субъединицу натриевого канала. Данная разновидность гипокалиемического периодического паралича сопровождается не только приступами слабости и снижением уровня калия в крови, но и в ряде случаев низкой концентрацией инсулина и аномальной реакцией миоцитов на стимуляцию этим гормоном. Возможно, это связано с тем, что эффекты инсулина во многом обусловлены именно различными типами транспорта ионов натрия через мембрану клеток, и нарушение этого процесса приводит к различным сбоям. Некоторыми исследователями описаны случаи аутосомно-рецессивного наследования мутаций гена SCN4A.
Третий клинический тип гипокалиемического периодического паралича вызывается мутациями гена KCNE3, локализованного на 11-й хромосоме. Продуктом его экспрессии является протеин калиевых каналов миоцитов скелетных мышц, поэтому при дефекте его структуры напрямую возникают нарушения в транспорте ионов калия. Интересно, что аналогичные мутации в некоторых семьях сопровождались гиперкалиемическим периодическим параличом, что может свидетельствовать об аллельности этих состояний. В отличие от других типов заболевания, при мутациях гена KCNE3 нередко затрагивается и миокард, что выражается в нарушении сердечного ритма на высоте приступа мышечной слабости и паралича.
Механизмом развития гипокалиемии при всех трех формах заболевания является изменение проницаемости мембран миоцитов, в результате чего калий легче, чем у здоровых людей, начинает проникать в клетки, исчезая при этом из межклеточного пространства и плазмы крови. В результате этого изменяется трансмембранный потенциал (обеспечиваемый разной концентрацией ионов натрия и калия снаружи и внутри клетки), и процесс деполяризации мембраны сильно осложняется и удлиняется. Так как именно деполяризация играет центральную роль в развитии потенциала действия и мышечного сокращения, нарушения этого процесса клинически выражаются в развитии приступа гипокалиемического периодического паралича.
Классификация гипокалиемического периодического паралича
На сегодняшний день известно три формы гипокалиемического периодического паралича, которые отличаются между собой этиологией, клинической картиной, географическим распространением. Встречаемость каждого типа в отдельности не определена, поэтому используют усредненное значение.
- Классический тип гипокалиемического периодического паралича – обусловлен мутацией гена CACNL1A3 и вызванного этим дефектом одного из кальциевых каналов. Распространен повсеместно, четкой привязки к конкретному региону планеты у этой формы не наблюдается.
- Дистальный почечный тубулярный ацидоз – форма гипокалиемического периодического паралича, которая вызвана мутацией гена SCN4A, наиболее распространена в странах Юго-Восточной Азии (Тайланд, Индонезия). Характерной особенностью этого типа, помимо поражения мышц, являются выраженные метаболические расстройства, патологии костной системы (остеомаляции) и почек.
- Периодический тиреотоксический паралич – обусловлен мутацией гена KCNE3, особенно распространен в Азии и Северной Америке. На высоте приступа могут возникать нарушения сердечного ритма, однако летальные случаи встречаются достаточно редко. Иногда этот тип заболевания ошибочно считают вторичной патологией, обусловленной не генетическими нарушениями, а поражением щитовидной железы.
По мнению некоторых врачей-генетиков, вышеуказанная классификация с привязкой конкретной формы гипокалиемического периодического паралича к определенным генам не совсем корректна. Они указывают, что имеются случаи, когда, например, мутации гена KCNE3 проявляли себя как первый клинический тип заболевания. Данная теория требует всестороннего изучения и подтверждения, на сегодняшний день нет четких доказательств ее правильности.
Симптомы гипокалиемического периодического паралича
Ведущим симптомом всех форм гипокалиемического периодического паралича являются пароксизмальные приступы мышечной слабости разной продолжительности, способные поражать различные группы мышц. Классический тип заболевания характеризуется началом в возрасте от 3-х до 22-х лет и вовлечением сразу большого объема мускулатуры – нижних и верхних конечностей, туловища, шеи. Мимические и жевательные мышцы, как правило, не поражаются, в тяжелых случаях может наблюдаться вовлечение дыхательной мускулатуры – без своевременной медицинской помощи это способно привести к внезапному летальному исходу. Чаще всего приступы классического гипокалиемического периодического паралича возникают ночью или утром, сопровождаются адинамией (из-за большого объема вовлеченных мышц), провоцирующим фактором может выступить переохлаждение, значительные физические нагрузки накануне, инфекционные заболевания, болезненные менструации. Также имеются указания, что прием чрезмерных количеств поваренной соли (например, соленых продуктов) также способен вызвать приступ мышечной слабости.
Длительность и частота приступов может быть различна, даже у одного больного наблюдается сильная вариация в этом отношении – подвижность мышц может в одном случае вернуться через час, а в другом – через сутки. Помимо этого во время приступа могут наблюдаться и вегетативные нарушения – гипергидроз (ладонный, стопный), тошнота, рвота. Характерны колебания артериального давления, что может усугубить состояние больного. С возрастом эпизоды классического гипокалиемического периодического паралича становятся все реже, описано множество клинических случаев, когда после 50-55 лет они пропадали у больного вовсе.
Второй тип гипокалиемического периодического паралича – дистальный почечный тубулярный ацидоз – является аллельной разновидностью гемолитической анемии и сфероцитоза. Приступы мышечной слабости в основном поражают конечности (преимущественно проксимальные отделы), иногда может наблюдаться вовлечение дыхательной мускулатуры. Длительность эпизодов невелика – около часа, но их развитие абсолютно спонтанно, так как выявить достоверные провоцирующие факторы до сих пор не удалось. Помимо мышечных расстройств, при этом типе гипокалиемического периодического паралича нередко развивается ацидоз, симптомами которого могут выступать головная боль, тошнота. Также характерны остеомаляции, которые приводят к частым переломам костей – это служит дополнительным симптомом именно этой формы заболевания.
Третья форма гипокалиемического периодического паралича, или периодический тиреотоксический паралич, обнаруживает себя в возрасте от 20 до 40 лет, длительность приступов мышечной слабости составляет от 1-го до 20-ти часов. Преимущественно поражается мускулатура ног, в меньшей степени рук; замечено, что чем интенсивней работает та или иная группа мышц, тем больший риск ее вовлечения в эту форму заболевания. По этой причине развитию эпизода паралича предшествует физическая нагрузка, после которой и начинают проявляться симптомы заболевания. Кроме того, в отношении этой разновидности гипокалиемического периодического паралича выявлена четкая сезонность – большинство приступов развивается в период с мая по октябрь. Достоверных объяснений этому нет, предполагается, что развитие мышечной слабости облегчается на фоне потери калия с потом в летние месяцы. Также на высоте эпизода может возникать нарушение сердечного ритма, дыхательная мускулатура практически никогда не вовлекается в патологический процесс. Также наблюдаются нарушения со стороны щитовидной железы с развитием симптомов тиреотоксикоза – тремора, похудения, экзофтальма.
Помимо вышеуказанных провоцирующих факторов для каждой формы, привести к развитию приступа могут иные обстоятельства – особенно те, которые способствуют снижению уровня калия в плазме крови. К ним относят некоторые эндокринные заболевания, прием богатой углеводами пищи, инъекции инсулина. Среди других лекарственных средств, способных спровоцировать приступ гипокалиемического периодического паралича, можно выделить адренокортикотропный гормон (АКТГ), минералокортикоиды, калийнесберегающие диуретики. Поэтому лицам, страдающим от этого заболевания, следует с осторожностью назначать указанные препараты и при их использовании постоянно контролировать концентрацию ионов калия в плазме крови.
Диагностика гипокалиемического периодического паралича
Выявление гипокалиемического периодического паралича производится при помощи осмотра пациента в период приступов, электромиографических исследований, биохимического анализа крови, генетических методик и в некоторых случаях – биопсии мышц. Результаты всех этих исследований могут несколько отличаться в зависимости от клинической формы заболевания, что позволяет идентифицировать их даже без использования молекулярно-генетической диагностики. Общими для всех форм патологии проявлениями служат мышечная слабость, резкое снижение или полное отсутствие сухожильных рефлексов на высоте приступа, отсутствие реакции мышц на любые раздражители, в том числе и электрический ток. В период между эпизодами мышечной слабости диагностировать гипокалиемический периодический паралич нередко можно только генетическими исследованиями, так как никаких других признаков заболевания не будет выявляться. Даже гистологическое изучение биоптата мышечной ткани в ряде случаев не обнаруживает никаких патологических изменений.
При приступе мышечной слабости биохимический анализ крови выявляет выраженную гипокалиемию, при второй форме заболевания она также может сопровождаться снижением уровня инсулина, ацидозом и гиперхлоремией. Также наблюдается незначительное повышение уровня креатинфосфокиназы, однако это является непостоянным признаком, нередко проявляющимся лишь на самом пике приступа гипокалиемического периодического паралича. Анализ мочи, выполненный в период эпизода мышечной слабости, часто показывает значительное снижение рН. На электрокардиограмме могут выявляться нарушения сердечного ритма (экстрасистолы, аритмии), а также другие признаки гипокалиемии – депрессия сегмента ST и сглаживание зубца Т. При осмотре пациента может быть обнаружено затрудненное дыхание – причиной этого может стать либо вовлечение в патологический процесс дыхательной мускулатуры, либо гипервентиляция при ацидозе (при втором типе гипокалиемического периодического паралича).
Биопсия мышц, выполненная в период между приступами заболевания, может не выявить никаких изменений – лишь при частых и тяжелых эпизодах возможно развитие признаков атрофии и дегенерации мышечных волокон. При гистологическом изучении тканей, полученных во время приступа, можно выявить развитие вакуолей в миоцитах, наличие расширенных участков эндоплазматической сети, неодинаковую толщину мышечных волокон. Генетическая диагностика сводится к секвенированию последовательностей ассоциированных с гипокалиемическим периодическим параличом генов для выявления дефектов и мутаций. Возможна пренатальная диагностика посредством амниоцентеза или биопсии ворсин хориона. Дифференцировать это заболевание следует с приобретенными формами гипокалиемии, некоторыми миопатиями.
Лечение гипокалиемического периодического паралича
Специфической или этиотропной терапии гипокалиемического периодического паралича не существует, все лечебные мероприятия сводятся к купированию приступов мышечной слабости путем восстановления ионного баланса организма и профилактике дальнейших эпизодов. При развитии паралича назначают хлорид калия или другую соль этого элемента, в зависимости от выраженности симптомов его могут назначать как внутрь, так и парентерально (струйно или капельно). Желательно избегать введения солей калия вместе с глюкозой, особенно при низкой концентрации раствора – это может еще больше понизить уровень данного иона в плазме и усугубить состояние больного. При введении лекарственных средств необходимо постоянно контролировать сердце (ЭКГ) и концентрацию калия в плазме во избежание гиперкалиемии.
Профилактическое лечение включает в себя назначение препаратов калия с ацетазоламидом – в ряде случаев это значительно уменьшает частоту и выраженность приступов гипокалиемического периодического паралича. В этом случае необходим контроль концентрации ионов калия в плазме крови, а также работы почек, так как ацетазоламид способен вызывать образование почечных камней. У некоторых больных отсутствует реакция на применение этого препарата, в такой ситуации его можно заменить спиронолактоном или триамтереном. Немаловажную роль в терапии гипокалиемического периодического паралича играет соблюдение низкоуглеводной диеты, употребление богатых калием продуктов, выполнение специальных физических упражнений для предотвращения хронической мышечной слабости.
Прогноз и профилактика гипокалиемического периодического паралича
Прогноз гипокалиемического периодического паралича во многом зависит от выраженности симптомов. При вовлечении дыхательной мускулатуры и нарушениях сердечного ритма возможна внезапная смерть на высоте приступа. Но в большинстве случаев прогноз относительно жизни благоприятный, с возрастом частота и сила эпизодов снижается. Возможно развитие хронической мышечной слабости по причине частых приступов, поэтому необходимо их своевременно купировать, а также выполнять все требования по профилактике их развития. Помимо лекарственных мер, профилактика осуществляется правильно сбалансированным рационом с низким содержанием углеводов и включением в него продуктов, богатых калием. Желательно избегать значительных физических нагрузок, а также применения гормональных или мочегонных средств без назначения и контроля врача.
