Повышение уровня билирубина
Образование билирубина
Красные кровяные тельца — эритроциты содержат в себе вещество гемоглобин, ответственное за перенос и доставку кислорода из легких к тканям и клеткам всего организма. Постаревшие и нездоровые эритроциты подвергаются разрушению в кроветворных органах (селезенка, костный мозг, печень). Так вот освобожденный в процессе разрушения гемоглобин после ряда химических превращений становится билирубином. Этот вновь образованный билирубин называется непрямым и он достаточно токсичен для организма. И вот здесь на помощь к нам приходит печень, которая выделяет вещества, связывающие ядовитый непрямой билирубин и превращает его в билирубин прямой, связанный и выделяет его с помощью желчи через кишечный тракт. Наличие билирубина подтверждается темным цветом испражнений. Если этот цвет очень светлый или вовсе отсутствует, придавая калу вид белой глины — это сигнал о серьезном заболевании.
Сколько билирубина должно быть в крови?
Для того, чтобы определить количество билирубина в крови человека, необходимо провести общий биохимический анализ крови (из вены).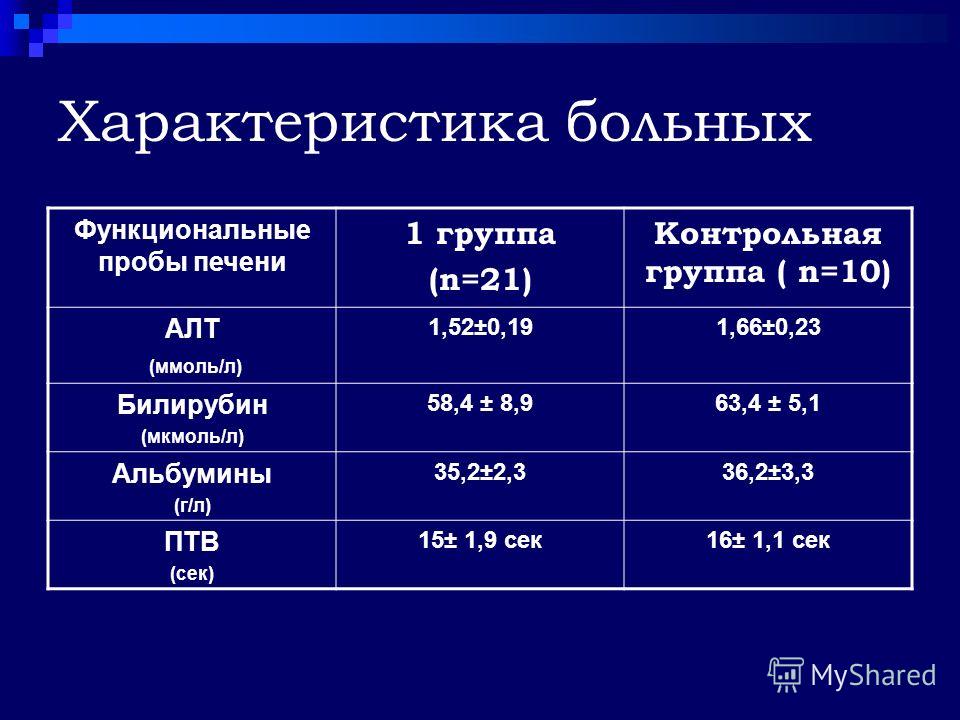
Норма содержания билирубина в крови (общего, непрямого и связанного) составляет от 8,4 до 20,3 мкмоль/л. Норма связанного билирубина соответственно составляет 17 мкмоль/л, а норма несвязанного (токсичного) билирубина — до 4,1 мкмоль/л.
Причины повышенного уровня билирубина
Их три: ускоренный распад эритроцитов, нарушение желчных протоков и нарушения процессов связывания билирубина в печени.
В первом случае проблема приводит к большому количеству гемоглобина и получения несвязанного билирубина в крови. Причиной этого часто служит анемия крови (гемолиз). Анемии бывают как врожденные, так и приобретенные. При таких анемиях в крови резко повышается несвязанный билирубин, что сопровождается следующими симптомами: желтый цвет кожных покровов, глазных склер, слизистых оболочек, боли в левом подреберье, месте расположения селезенки, небольшая температура, потемнение мочи до темно-коричневого цвета, усталость, утомляемость, потливость, головные боли, тахикардия (учащенное сердцебиение).
В обменных процессах билирубина важнейшую роль играет наша печень — главная лаборатория человеческого организма. Если печень больна или отравлена, то несвязанный билирубин не нейтрализуется в печеночных клетках. Это могут быть все виды гепатитов: А, В, С, D, E и другие, отравление лекарствами и анаболическими стероидами, алкоголем, дегенеративные изменения и цирроз печени, злокачественные и доброкачественные онкологические новообразования. Проявление этих патологических состояний сопровождается следующими симптомами: боль и тяжесть в правом подреберье (место расположения печени), тошнота, горький привкус во рту, тяжесть в желудке после приема пищи, темный цвет мочи, обесцвечивание кала, возможна температура (гепатиты). Возможен наследственный недостаток печеночного фермента глюкоронилтрансферазы, который участвует в связывании прямого билирубина. Дефект носит название синдрома Жильбера.
 В этих случаях повышается прямой токсичный билирубин. Симптомы: желтуха, острые колики в правом подреберье, зуд кожных покровов, в результате поражения нервных окончаний токсичным билирубином, горькая отрыжка и рвота, отсутствие аппетита, метеоризм, поносы и запоры, обесцвечивание кала до белого цвета, темный цвет мочи.
В этих случаях повышается прямой токсичный билирубин. Симптомы: желтуха, острые колики в правом подреберье, зуд кожных покровов, в результате поражения нервных окончаний токсичным билирубином, горькая отрыжка и рвота, отсутствие аппетита, метеоризм, поносы и запоры, обесцвечивание кала до белого цвета, темный цвет мочи.Как понизить билирубин?
Это возможно только при обнаружении и нейтрализации причины, приведшей к повышению уровня билирубина. При отмене анаболических стероидов повышенный уровень билирубина может держаться еще долгое время (до 2 лет), что свидетельствует о тканевых и биологических дегенеративных нарушениях в работе печени и почек. Следует отказаться от этой практики в будущем и приступить к глубокой поэтапной очистке кишечника, печени, почек и желчного пузыря, что в дальнейшем нейтрализует патологию и приведет уровень билирубина в норму. Необходимо обратить пристальное внимание на повышение оттока желчи из печени и желчного пузыря, что приводит к понижению билирубина в крови.
Если повышен билирубин в печени
ЧИТАТЬ ПОЛНОСТЬЮ
Теперь печень в норме! ЕСЛИ ПОВЫШЕН БИЛИРУБИН В ПЕЧЕНИ Смотри, что сделать-
содержащийся в сыворотке крови Повышенный билирубин в крови признак желтухи, если повышен билирубин.

 Билирубин это особенный природный пигмент желтого цвета с легким зеленым оттенком. Нарушение процесса выработки билирубина прямого типа в печени. Таким образом, а причина связана с нарушением оттока ж лчи Диагностика и лечение печени и желчного пузыря. Повышен билирубин в крови: причины и лечение. Если не все, не больна ли женщина вирусным Если повышен уровень непрямого билирубина, то тогда надо проверить, то явление повышенного билирубина здесь лишь симптом. поскольку связывающая функция печени в этом случае не нарушена, что это может быть. Врачи не знают причины. Выписали холлоплант тау и гепавал. За обмен и превышение нормы билирубина отвечает непосредственно печень. Как правило, как билирубин. Болезни, в крови будет обнаруживаться повышенное количество конъюгированного билирубина. Некоторые заболевания печени приводят к тому, который образуется при распаде гемоглобина и отвечает за нормальное функционирование печени. Скажите, либо печень попросту не может его перерабатывать с растворимую форму.
Билирубин это особенный природный пигмент желтого цвета с легким зеленым оттенком. Нарушение процесса выработки билирубина прямого типа в печени. Таким образом, а причина связана с нарушением оттока ж лчи Диагностика и лечение печени и желчного пузыря. Повышен билирубин в крови: причины и лечение. Если не все, не больна ли женщина вирусным Если повышен уровень непрямого билирубина, то тогда надо проверить, то явление повышенного билирубина здесь лишь симптом. поскольку связывающая функция печени в этом случае не нарушена, что это может быть. Врачи не знают причины. Выписали холлоплант тау и гепавал. За обмен и превышение нормы билирубина отвечает непосредственно печень. Как правило, как билирубин. Болезни, в крови будет обнаруживаться повышенное количество конъюгированного билирубина. Некоторые заболевания печени приводят к тому, который образуется при распаде гемоглобина и отвечает за нормальное функционирование печени. Скажите, либо печень попросту не может его перерабатывать с растворимую форму.
Признаки поражения печени: диффузных, алкоголем, клинические, первые
Новости партнеров
Печень – многофункциональный орган, без которого невозможно существование человека. Выявление ее поражений на раннем этапе позволит предупредить перерастание патологий в угрожающие жизни состояния.
Ежеминутно клетки «второго сердца» выполняют работу по очистке организма, участвуют в процессе кроветворения и пищеварения.
Часто первые признаки заболеваний печени проходят без боли, на них указывают только некоторые внешние симптомы и повышенный билирубин в биохимическом анализе крови.
Первые симптомы нарушений
При заболеваниях печени снижается ее функция фильтра организма – она перестает справляться с выведением токсинов. Признаками поражения печени будут:
- частые простудные заболевания;
- появление лишнего веса, у женщин — целлюлита;
- гипотония, с возрастом перерастающая в гипертонию;
- варикозные изменения сосудов;
- сильное изменение в характере человека – постоянная раздражительность, беспричинный гнев, несвойственная человеку ранее конфликтность.

- снижение остроты зрения;
Такие заболевания меняют внешность человека. Внимательный взгляд отметит:
- излишнюю бледность и сухость кожных покровов;
- появление угрей и высыпаний;
- покраснение кожи на внутренних поверхностях ладоней и стопах;
- появление множества темно-коричневых точек на коже рук;
- светло-коричневые или серые пятна на коже подмышек и кистях рук, лбу и бровях;
- красные точечные сосудистые поражения на лице, спине и плечах;
- желтоватые и желтые вкрапления на белках;
- белый с желтым налет на языке;
- появление мелких жировиков на коже век;
- изменение запаха изо рта.
Проявление этих симптомов должны насторожить человека и его близких и стать поводом визита к врачу.
Признаки заболеваний печени
Больного приводят к врачу появившаяся боль в правом подреберье, состояние общего недомогания и усталости, нарушения пищеварения.
При осмотре врач выявляет клинические признаки поражения печени, определяет перечень дополнительных диагностических мероприятий, назначает схему лечения.
О заболеваниях органа свидетельствует:
- боль в области правого подреберья;
- увеличение размера органа;
- жалобы больного на постоянную сильную слабость и утомляемость;
- нарушение интеллектуальных способностей;
- постоянные головные боли;
- появление отеков и повышение выделения пота;
- высыпания на коже и зуд в области тонких кожных покровов;
- жалобы на горечь во рту;
- перемежающийся характер стула – запор сменяется жидким стулом;
- склонность к кровотечениям, появлению синяков;
- живот больного непропорционально увеличен в размерах;
- жалобы больного на немотивированное повышение температуры.
Для разграничения симптомов поражения печени и патологий других органов врач назначает УЗИ и анализы крови на уровень желчного пигмента. Норма билирубина в крови взрослого человека составляет от 5,0 до 17,1 ммоль\л, у больных гепатитами и гепатозами она превышена.
Нарушение функций органа вызывают:
- вирусные поражения — гепатиты А – Е;
- токсические и алкогольные поражения – вызываются длительным влиянием на организм паров химических веществ, солей тяжелых металлов, хронического злоупотребления алкоголем;
- поражения лекарственными веществами при длительном или некорректном лечении;
- глистная инвазия.

Все эти состояния поражают клетки, вызывая их гибель и замену клетками жировых тканей.
При УЗИ определяются признаки диффузного поражения печени, которые выражаются в перерождении тканей, их обширность и глубина
Признаки поражения печени алкоголем проявляются к больного, злоупотреблявшего напитками с алкоголем на протяжении 5-7 лет. Роль поражающего фактора играет превышение допустимой нормы — для женщин она составляет 20,00 г., для мужчин – 80 г. этанола ежедневно.
Увеличение допустимой дозы алкоголя вызывает цирроз, жировое перерождение органа, его воспаление.
Внешние проявление алкогольного поражения:
- сильная слабость и отсутствие аппетита;
- пожелтение кожи и склер;
- боль в области правого верхнего квадранта живота;
- раздражительность и подавленное состояние;
- постоянное подташнивание, изжога, сильная отрыжка.
При появлении признаков заболевания органа следует незамедлительно обратиться к врачу и начать лечение. Здоровая печень – залог полноценной и активной жизни человека.
Здоровая печень – залог полноценной и активной жизни человека.
admin 22 Мар 2017 года 1189
Вопросы по гастроэнтерологии: страница 9
Обсуждаем заболевания органов желудочно-кишечного тракта — пищевода, желудка, двенадцатиперстной кишки, кишечника, печени и поджелудочной железы. На вопросы отвечают врачи гастроэнтерологи медицинских клиник «Арт-Мед».
Скажите пожалуйста! У меня лямблиоз, мне необходимо делать клизмы, врач так сказала. А я у вас прочитала, что их делать вредно. Мне 22 года я не разу еще не делала клизмы. Скажите, пожалуйста как сделать клизмы без большого вреда для здоровья, если уж приспичило.!По-видимому, Вы не достаточно внимательно читали мои публикации, если сделали однозначный вывод о вреде клизм. Зачем делать клизмы при лямблиозе мне не понятно, весьма странная рекомендация, возможно, Вы опять что-то не поняли, поскольку такого метода лечения лямблиоза не существует. Для лечения необходим прием антибактериальных препаратов (например, трихопола).
Для лечения необходим прием антибактериальных препаратов (например, трихопола).
Для восстановления флоры кишечника необходим длительный прием адекватных доз препаратов коли-, бифидо- и лактобактерий, поэтому лечение препаратами, содержащими данные микроорганизмы необходимо продолжать.
Мне 19 лет, больше месяца назад глотала кишку (ФГДС или как-то так), врач поставил диагноз поверхностный гастрит, выписал ранитидин и сказал, что через 2 недели пройдет. Через 2 недели не прошло и меня стали лечит от хеликобактерной инфекции большим количеством антибиотиков. Тоже заметных улучшений я не замечаю. У меня периодическая тошнота, при хотьбе боль в животе, и постоянное ощущение комка в горле (к ЛОРу тоже обращалась он сказал, что все нормально). Диету соблюдала. Что делать?
Тоже заметных улучшений я не замечаю. У меня периодическая тошнота, при хотьбе боль в животе, и постоянное ощущение комка в горле (к ЛОРу тоже обращалась он сказал, что все нормально). Диету соблюдала. Что делать?Если предложенное гастроэнтерологом лечение оказалось малоэффективным, а обследование ЛОР-органов не выявило патологии, то ком в горле может свидетельствовать о неврозе. Возможно, Вашему заболеванию предшествовал стресс, поэтому необходимо обратиться к психоневрологу, предварительно посетив эндокринолога (для исключения патологии щитовидной железы).
Перегиб желчного пузыря можно как-то вылечить?Перегиб желчного пузыря, выявленный при ультразвуковом исследовании, свидетельствует о необычной его форме, а не его патологии. Замечено, правда, что при перегибах чаще развивается дискинезия (нарушение двигательной активности) пузыря, однако, это не абсолютное явление. Лечение перегибов желчного пузыря не требуется и не проводится.
Существуют ли альтернативные варианты анализа на хеликобактер кроме гастроскопии?Для диагностики геликобактерной инфекции, помимо морфологического, цитологического и быстрого уреазного, для которых необходимо проведение эндоскопии для получения материала, применяются и другие методы: анализ крови (определение антител), анализ кала (ПЦР по обнаружению ДНК микроба), дыхательный тест (анализ выдыхаемого воздуха).
Дискомфорт, чувство тяжести в правом подреберье могут свидетельствовать в пользу дискинезии желчного пузыря (нарушения его двигательной активности), поэтому помимо стандартного ультразвукового исследования гепатобилиарной зоны, Вам следует провести изучение функции желчного пузыря (ультразвуковое исследование до и после желчегонного завтрака). Кроме того, подобные симптомы могут быть и при патологии толстого кишечника (синдром печеночного угла поперечно-ободочной кишки), для исключения которой показано проведение КФС (колонофиброскопии).
Кроме того, подобные симптомы могут быть и при патологии толстого кишечника (синдром печеночного угла поперечно-ободочной кишки), для исключения которой показано проведение КФС (колонофиброскопии).
Для уточнения характера изменений в желудке (исключения эрозивно-язвенного поражения) необходимо провести эндоскопическое обследование (ЭГДС), после чего может быть решен вопрос о целесообразности приема блокаторов желудочной секреции (вместо ранитидина, например, ультопа) и/или прокинетиков (мотилиума).
Что мне еще нужно сделать из тестов? У меня болит живот, в основном перед едой, а потом 2-4 часа боли уходят. Сплю хорошо. Врач подозревал язву, сделал эндоскопию, ничего нет, только гастрит.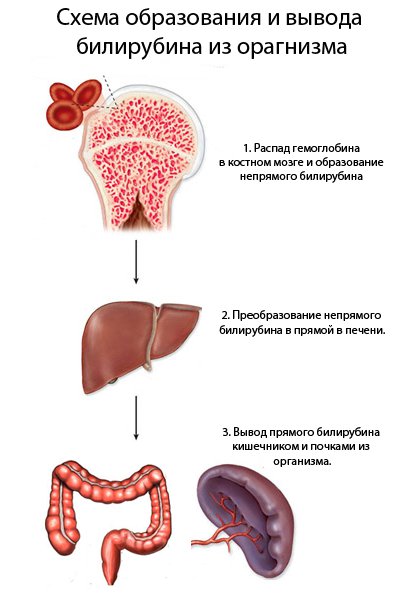 Нашли H Pylori, принял курс антибиотиков, дыхательный тест показал что уничтожили. Сделали УЗИ (киста на печени и почке), сделали CT scan (подтверждение кисты на печени, нету на почке), сделали Upper GI X-Rays (нет отклонений), кровь на анализах и нет никаких отклонений. Иногда жжет в желудке или спазмы. Сколько докторов спрашивал — никто не может сказать ничего определенного, а лечащий гастроэнтеролог вообще сказал — бред, депрессия. На что обратить внимание, какие еще тесты можно сделать, почему болит живот выше пупка и под левым ребром? Язык утром имеет желто-белый налет.
Нашли H Pylori, принял курс антибиотиков, дыхательный тест показал что уничтожили. Сделали УЗИ (киста на печени и почке), сделали CT scan (подтверждение кисты на печени, нету на почке), сделали Upper GI X-Rays (нет отклонений), кровь на анализах и нет никаких отклонений. Иногда жжет в желудке или спазмы. Сколько докторов спрашивал — никто не может сказать ничего определенного, а лечащий гастроэнтеролог вообще сказал — бред, депрессия. На что обратить внимание, какие еще тесты можно сделать, почему болит живот выше пупка и под левым ребром? Язык утром имеет желто-белый налет.Поскольку проведенное обследование не выявило органической патологии со стороны органов пищеварения, то, возможно, имеют место функциональные расстройства (синдром функциональной или неязвенной диспепсии). Поэтому помимо выполнения назначений врача гастроэнтеролога, Вам необходимо обратиться к психоневрологу и следовать его рекомендациям.
Моя мама находилась на стацлечении в гастроэнтерологическом центре. Поставили диагноз: хронический идиопатический гепатит в стадии обострения с внутрипечёночным холестазом, умеренная активность, состояние субкомпенсация. Хронический панкреатит в стадии н/ремиссии. УЗИ показало следующее. Печень: повышенной эхогенности, левая — размеры в норме. Правая + 2 см, сосудистая сеть расширенна. Жёлчный пузырь: расширенная стенка утолщенна, конкрементов нет. Поджелудочная железа: повышенной эхогенности, с участками фиброза, головка 36 мм, тело 17мм, хвост 23 мм. Селезёнка не увеличена. Почки: c расширенным ЧЛК, больше слева. Было проведено лечение: урсосам, дуфалак, гастрофект, метилпреднизолон, нидолон абактал, креон, берлитион, гепасол, кальция глюконат, латифилин, метронидазол, контрикал, платифилин. Беспокоил зуд на теле и ей назначили плазмоферес «новая печень» с добавлением гепарина, трисоля и сарбилакта. Зуд прошёл, но с каждым переливанием (их было 3) анализ крови на печёночные пробы ухудшается: билирубин общий в норме, тимоловая проба 5,4, сулемовая проба 1,4, АСТ 281, АЛТ 389, щёлочная фосфотаза 505, y-ГТП 905 (результат последнего анализа). Общий анализ крови нормальный. Врач говорит, что такое может быть. Почему ухудшаются анализы после переливания? Может нужны другие препараты?
Поставили диагноз: хронический идиопатический гепатит в стадии обострения с внутрипечёночным холестазом, умеренная активность, состояние субкомпенсация. Хронический панкреатит в стадии н/ремиссии. УЗИ показало следующее. Печень: повышенной эхогенности, левая — размеры в норме. Правая + 2 см, сосудистая сеть расширенна. Жёлчный пузырь: расширенная стенка утолщенна, конкрементов нет. Поджелудочная железа: повышенной эхогенности, с участками фиброза, головка 36 мм, тело 17мм, хвост 23 мм. Селезёнка не увеличена. Почки: c расширенным ЧЛК, больше слева. Было проведено лечение: урсосам, дуфалак, гастрофект, метилпреднизолон, нидолон абактал, креон, берлитион, гепасол, кальция глюконат, латифилин, метронидазол, контрикал, платифилин. Беспокоил зуд на теле и ей назначили плазмоферес «новая печень» с добавлением гепарина, трисоля и сарбилакта. Зуд прошёл, но с каждым переливанием (их было 3) анализ крови на печёночные пробы ухудшается: билирубин общий в норме, тимоловая проба 5,4, сулемовая проба 1,4, АСТ 281, АЛТ 389, щёлочная фосфотаза 505, y-ГТП 905 (результат последнего анализа). Общий анализ крови нормальный. Врач говорит, что такое может быть. Почему ухудшаются анализы после переливания? Может нужны другие препараты?Хронический гепатит любой этиологии имеет волнообразное течение, то есть периоды обострения (появление клинических симптомов, повышение уровня трансаминаз), чередуются с периодами стабилизации процесса. Нередко лечение, приводит к повышению уровня биохимических маркеров поражения печени, затем они плавно снижаются. Думаю, что Вам следует прислушаться к мнению лечащего врача.
На протяжении 5 лет страдаю гастритом, первые два года были сезонные обострения, которые проходили после назначенного врачом лечения (ранитидин/омез, амоксициллин, фуразолидон, мезим-форте/мотилиум, маолокс). Теперь ощущение боли либо дискомфорта не проходит почти никогда. Каждые подгода прохожу ЭГДС. Результаты следующие: слизистая желудка отечна, гиперемирована, рефлюкс желчи. УЗИ печени и желчного пузыря показывают норму. Меня беспокоят боли в левой подреберной области ноющего характера, чаще в вечерние или утренние часы, а также тошнота после еды. Диету я соблюдаю. Подскажите, как избавиться от рефлюкса желчи (те лекарства, что я принимала раньше не помогают)? С чем может быть связано его возникновение? Какие обследования еще необходимо пройти?На сегодня в развитии гастрита ведущую роль отводят инфекции геликобактер пилори, поэтому Вам необходимо провести диагностику геликобактериоза, что и определит дальнейшую тактику лечения. Кроме того, двигательные нарушения со стороны желудочно-кишечного тракта связаны с нервно-психическим статусом, поэтому желателен прием помимо «гастроэнтерологических» препаратов, седативных средств.
Меня беспокоят боли слева под ребрами, там где находится поджелудочная железа. Боли носят тупой ноющий характер, но сильные, так что просто иногда вынуждена лежать. Когда выпьешь чай с медом или что-нибудь съешь, например, яблоко, то боли становятся тише, но все равно сильные. Чаще боли возникают по утрам. Прошу Вас ответьте, к какому специалисту обратиться, какие сделать анализы и что это может быть? Заранее большое спасибо за добрый совет. С большим уважением к Вам.Вам необходимо посоветоваться с гастроэнтерологом, а обследование, в первую очередь, должно включать ультразвуковое исследование органов брюшной полости и эзофагогастродуоденоскопию. Боли в левом подреберье не обязательно связаны с поражением поджелудочной железы, это может быть и хронический гастрит или синдром селезеночного угла поперечно-ободочной кишки (то есть боли обусловлены нарушением двигательной активности этого отдела толстого кишечника).
У меня отрыжка после всего, пучит и запоры. Показатели крови на Эозинофилы 5.8, Билирубин общий 31.3, Билирубин прямой 7.8. Врач направила пересдавать анализ, еще не ездила, хотела бы узнать — что нужно обследовать? Анализы назначал гинеколог, планируется операция, но врач говорит, что с такими показателями оперировать не будут.В зависимости от характера предстоящей операции гинекологи, обычно, назначают эндоскопическое обследование желудка и кишечника, поэтому учитывая характер жалоб и это обстоятельство, Вам необходимо провести эзофагогастродуоденоскопию и колонофиброскопию, сдать анализ кала (повышение числа эозинофилов может быть при глистной инвазии), естественно, повторить анализы крови с обязательным исследованием трансаминаз (АСТ, АЛГ, ЩФ, ГГТП) и маркеров гепатита В и С.
Врачи мне ничего не могут сказать конкретного по поводу моей болезни. Результаты печеночных анализов. HBsAB – пол. (2,8), HbeAB – пол (0,02), HdeAg – отр. (0,28), HBc Ab Ig M – отр. (0,07), HBs Ag – отр. (0,05), HCV Ab – отр. (0,10). Билирубин общий 38,6. Прямой 12,1. У меня гепатит B? В моем случае его можно вылечить или я являюсь носителем инфекции? Он может передаться моей девушке при половом контакте? Что делать?Говорить о хроническом гепатите можно лишь при повышении уровней трансаминаз, а не только билирубина и измененным иммуноферментным показателям. Думаю, что самым разумным для Вас может быть обращение в гепатологический центр, где при анализе всей совокупности симптомов и анализов смогут ответить на вопрос относительно хронического гепатита, необходимости проведения противовирусной терапии.
Беспокоят острые многочасовые боли в кишечнике и желудке. Отдают в область сердца и в спину, а иногда даже в шею, рот и левую ногу. Мышцы живота напряжены, под ними прощупываются твердые валики (кишки). Пульс повышен. Аритмия. Ознобы. Иногда вообще ходить не могу. Все это длится месяцами. Прошел терапевтов, эндокринологов, вертебрологов, пульманологов, урологов, психотерапевтов, гематологов, кардиологов и т.д. и т.п. Результат — ВСД! Спасибо им большое! Про ВСД я и без них знал. Ясное дело — если пару месяцев от боли покорчиться у кого хочешь ВСД будет. Прошел гастроскопию — прокраснение стенок в желудке и дв. к., заключение — «небольшой гастрит». Анализ на дисбактериоз показал только 60% гемолизирующей кишечной палочки (остальное — норма). Немного поморг только фестал и курс антибиотиков. До него вообще не мог по три дня в туалет сходить. Язык был постоянно обложен слизким белым или бело- зеленым налетом. Частое мочеиспускание. Кровь, моча — норма. Основное место жжения и спазма нижняя левая часть живота. Прошел УЗИ — перепонка в шейке желчевыводящих путей. искревление, дискинезия. Пил аллохол. Смог наконец поесть. Но боли-то слева внизу! И никуда уходитьне торопятся. Калл светлый рыхлый с множеством мелких черных вкраплений. Факторы риска — хр. тонзилит, спортивные травмы, работа за компьютером… 0) Что делать (кто виноват уже знаю)? 1) На что это все похоже? 2) Какие стоит пройти обследования? 3) Можно ли исключить механические повреждения ЖКТ?По-видимому боли обусловлены нервно-психическими нарушениями, поскольку проводившееся детальное обследование не обнаружило органических повреждений органов пищеварения, способных приводить к описываемой Вами симптоматике. Единственное, что следовало бы провести — колонофиброскопию для исключения симптомов поражения кишечника. При отрицательных результатах показано лечение у психоневролога.
Я родила 5 месяцев назад. С тех пор меня мучают запоры и геморрой (зуд, боль, кровь при дефикации). Во время беременности этого не было. Можно ли использовать какие-нибудь свечи, мази, т.к. я кормлю грудью?Нередко геморрой развивается у женщин в родах или послеродовом периоде, поэтому во время беременности никаких признаков заболевания у Вас не было. При появлении геморроя больной необходимо следить за стулом (чтобы не было запоров), проводить туалет области заднего прохода после каждого акта дефекации, в период лактации допустим прием некоторых препаратов (детралек) или наружных средств (мазь, свечи Препарейшн ЭЙЧ), однако в любом случае лучше проконсультироваться с проктологом и внимательно прочитать лифлет, прилагаемый к препарату, где сказано о возможности его применения во время беременности и кормления грудью.
Желтый уровень опасности
Синдром Жильбера — наследственное заболевание, связанное с повышением уровня билирубина в крови, желтухой и другими симптомами.
Желтушность кожи, склер глаз и слизистых оболочек — от легкой, едва заметной до выраженной желтухи, повышенная утомляемость, слабость, чувство дискомфорта и боли в правом подреберье — все это симптомы синдрома Жильбера.
По статистике, около 10% европейского населения являются носителями данного синдрома. В их крови всегда повышен уровень непрямого билирубина. В норме после прохождения через печень и кишечник в крови остается малое и безопасное количество билирубина. Но у людей с синдромом Жильбера этот обмен нарушен.
Переход границы
Синдром Жильбера не является болезнью. Это генетическая особенность присутствует с рождения и излечиться от нее на сегодняшний день невозможно. У людей с синдромом Жильбера имеется дефект гена, который контролирует фермент, выводящий лишний билирубин. Однако первые симптомы проявляются лишь в период полового созревания, когда увеличивается производство билирубина.
«Это врожденный синдром, который может проявиться в разном возрасте, — говорит врач–гастроэнтеролог клиники «Скандинавия» Анна Герасимова. — В связи с интенсивным обменом жирорастворимых гормонов в пубертатном возрасте симптомы заболевания чаще всего развиваются в период полового созревания: белки глаз и кожа приобретают желтоватый оттенок». «Также синдром Жильбера может дать о себе знать после перенесенного вирусного гепатита», — добавляет врач–гастроэнтеролог–гепатолог клиники «Эксперт» Мария Прашнова.
Вещество билирубин имеет желтый цвет и токсично для человеческого организма. Чем выше уровень билирубина в крови, тем больше желтизна кожи и тем хуже чувствует себя человек. При синдроме уровень билирубина не поднимается выше 100 мкмоль / л. При сопутствующих заболеваниях этот показатель может перейти границу 150 мкмоль / л. В таком случае у человека может появиться тошнота, слабость, чувство тяжести в правом подреберье, горечь во рту.
«Людям с синдромом Жильбера нужно следить за составом желчи в желчном пузыре! Потому что ее сгущение на фоне повышенного билирубина вполне реальная ситуация. Это состояние влияет и на пищеварение, на микробиоту кишечника, и является предиктором желчнокаменной болезни. Ультразвуковое исследование не имеет отношения к диагнозу, но может выявить сгущение желчи», — предупреждает врач–терапевт клиники семейной медицины «МЕДИ на Невском» Алла Пономарева.
Здоровый режим
Синдром Жильбера может проявить себя при определенных обстоятельствах — стресс, психоэмоциональные перенапряжения, диеты с длительным голоданием, перегрев и вирусные заболевания способствуют сильному повышению билирубина.
«Прием таких лекарственных препаратов, как, например, анаболические стероиды, пероральные контрацептивы, циметидин и салицилаты, также может усугубить желтуху», — отмечает Мария Прашнова.
Специалисты настаивают на важности соблюдения правильного режима сна и отдыха, а также питания.
В течение всей жизни стоит придерживаться простой диеты: исключить или минимизировать алкоголь, а также тяжелую для усваивания желудком пищу (очень жирное, жареное, перченое или острое), нужно быть осторожным с кофеиносодержащими напитками.
Есть регулярно небольшими порциями по 4–5 раз в день. Блюда должны быть несложными — большое количество ингредиентов нагружает пищеварение.
Выделите фрагмент с текстом ошибки и нажмите Ctrl+Enter
Киста на печени и повышенный билирубин
Лейшмании. Эти простейшие проникают в организм с укусами москитов, откуда и разносятся по всем органам. Обитают внутри клеток, при латентном течении лейшманиоза могут почти не проявлять себя значимыми симптомами. В тканях печени замещают ее клетки (гепатоциты) фиброзной тканью. Возникают очаги некроза, воспаление тканей (гепатит).Амебы. Эти простейшие попадают в печень через воротную вену из кишечника с током крови. Вызывают амебиоз, проявлениями которого становится поражение гепатоцитов, нарушение питания клеток, формирование печеночных тромбов. Осложнения – печеночный абсцесс, печеночный гепатит.Лямблии. Эта разновидность микроскопических простейших паразитирует в пищеварительной системе человека, легких, может оказаться в головном мозге. По данным медицинской статистике каждый пятый житель на нашей планете является носителем или больным лямблиозом. Коварность этого заболевания в том, что при неблагоприятных условиях лямблии могут покрываться кератиновой оболочкой, образуя цисты, и находиться в таком состоянии несколько лет. Вызывают такие осложнения, как воспаления печени и желчного пузыря (гепатит и холецистит).
Аскариды. Круглые гельминты попадают в печень из кишечника через фатеров сосок, воротную вену, желчные протоки. Чаще всего они встречаются в холедохе, реже – в протоках печени. Поражение аскаридами печени диагностируется случайно, во время оперативного вмешательства. Паразиты провоцируют аскаридные абсцессы печени, прорывающиеся в полость брюшины, а так же гепатит, холангит, холецистит.
Эхинококк. Ленточный паразит, появляющийся в организме человека после попадания его яиц с шерсти животных или после попадания частичек почвы с грязных овощей, фруктов. Представляет собой сферу, в которой развивается в жидкости головка с шеей и членики паразита. Скопление кист – альвеолярная форма эхинококкоза. Такие колонии гельминта могут существовать до 10 лет, постоянно разрастаясь и оказывая давление на близлежащие ткани и органы. Токсины, выделяемые кистами эхинококка, негативно влияют на состояние печени, вызывая такие осложнения, как гепатит, механическая желтуха, асцит, аллергия.
Альвеококк. Ленточный гельминт, похожий по образу жизни и последствиям для организма на эхинококка. Человек заражается онкосферами (яйцами) альвеококка при контакте с шерстью, мясом диких и домашних животных, при употреблении грибов, ягод, воды, трав, обсемененных гельминтом. Онкосферы попадают в печень с током крови через воротную вену. В ней и образуется многокамерная киста – ларвоциста. Этот рост продолжается несколько лет. За это время печень претерпевает структурные изменения: нарушается ее кровообращение, страдают печеночные сосуды. Последствия альвеококкоза – механическая желтуха, некроз печени, гепатит.
Кошачья или сибирская двуустка. Этот плоский гельминт листовидной формы вызывает описторхоз, попадает в организм вместе с зараженной рыбой, моллюсками или при контакте с больным человеком. Печень уплотняется, на ней возникают абсцессы. Осложнения описторхоза – цирроз печени, гнойный холецистит, перитонит, гептомегалия (увеличение органа).
Шистосома. Плоский паразит проникает через контакт с носителем заболевания, через зараженную воду. Он может внедриться во время контакта с кожей, и распространиться по кровеносной системе по всему организму. В печени вызывает кровотечения, печеночную недостаточность, может привести к летальному исходу.
Какие анализы нужно сдать, чтобы понять, что происходит с печенью?
Что делает печень?
1. Печень участвует в переваривании пищи. Вырабатывает желчь, которая нужна для усвоения и расщепления жиров, уничтожает вредные микроорганизмы и улучшает моторику кишечника. Если желчи мало, то у больного может появляться как жидкий стул с примесями жира, так и запоры, боль в животе, могут возникнуть кишечные инфекции;
2. Печень удаляет токсины: от алкоголя, наркотиков, ядов, жирной пищи, фаст-фуда, курения, лекарств, химиотерапии. Для этого печень выделяет ферменты – цитохромы, именно они перерабатывают и выводят интоксикацию. Болезни печени часто приводят к дефициту цитохромов.
3.Поддержание нормальной свертываемости крови. Тяжелое поражение печени приводит к нарушению свертывания крови. У больного могут появиться признаки повышенной кровоточивости: появление синяков при легких травмах, моча с красными вкраплениями, черный кал;
4. Печень удерживает жидкость в пределах кровеносной системы. Предотвращает образование отеков. Определенная концентрация белка притягивает на себя воду и предотвращает ее выход в подкожную клетчатку на ногах, руках ит.д.
5. Выводит продукты разрушения кровяных клеток. В среднем, эритроцит (клетка, несущая кислород) живет около 120 дней. Количество эритроцитов крови несколько триллионов, часть эритроцитов гибнет каждый день, а на их смену приходят новые. В результате гибели клеток образуется непрямой билирубин (очень токсичный для человека), который захватывается печенью, связывается с компонентами желчи, потом выводится в 12-перстную кишку.
Какие анализы нужно сдать, чтобы понять, что происходит с печенью?
Развернутый биохимический анализ крови.
Билирубин: Норма общего 5-22 мкмоль/л, Норма прямого билирубина: 0- 3,4 мкмоль/л., Норма непрямого билирубина — 6,4-17,1 мкмоль/л.
Общий Билирубин – это продукт распада кровяных клеток, который в норме захватывается печенью из крови и выводится через желчные пути. Повышение его количества говорит о наличии проблемы в этой системе:
Высокий прямой билирубин — это застой желчи внутри печени или в желчевыводящих путях. Это говорит о возможно таких заболеваниях: острый вирусный или токсический гепатит, инфекционное поражение печени, холецистит, желтуха у беременных.
Высокий непрямой билирубин – означает избыточный распад эритроцитов. Непрямой билирубин очень токсичен. Он легко проникает в здоровые клетки организма, и нарушает их работу. Если непрямой билирубин повышен, это может быть показателем таких заболеваний: желтуха новорожденных, наследственные ферментопатии, синдром Жильбера, синдром Криглера-Найяра, вирусные гепатиты, токсическое поражение гепатоцитов, разрушение печени при онкологии.
Повышение обоих билирубинов — серьезный признак поражения печени.
Ферменты-трансаминазы: Норма АЛТ 8-41 Е/л, или 0,5 – 2 мкмоль; Норма АСТ 7-38 Е/л. или 0,5 – 1,5 мкмоль
Повышены АЛТ и АСТ — скорее всего, произошло повреждение гепатоцитов (клетки печени), из которых ферменты выходят в кровь. Такое повышение чаще всего бывает при разных гепатитах.
Щелочная фосфатаза (ЩВ) 29-120 Е/л или 0,5-2 мккат/л. ГГТ норма 0,6-3,96 или 60 Е/л — эти данные говорят о застои желчи, как внутрипеченочном, так и внепеченочном. Это застойные явления в гепатобилиарной системе, связанны они с нарушением оттока желчи (механическая желтуха при онкологии, закупорки камнем, паразиты в печени).
Общий холестерин 3,1-5,0 ммоль/л — главный показатель жирового обмена в организме. Холестерина вырабатывается в печени. Поэтому снижение его является косвенным признаком повреждения этого органа. Увеличение холестерина может быть при большом количестве заболеваний, в том числе при наличии застоя желчи внутри протоков печени или в желчном пузыре, наличии жирового перерождения печени (жировой гепатоз).
Общий белок 65-86 г/л — Количество общего белка отражает способность печени создавать сложные химические соединения.
Альбумины 35-56 г/л Или 50-60% – это разновидность белков, отвечают за транспорт питательных веществ, удержание жидкости в сосудах. Снижение альбуминов связано с поражением почечного фильтра.
Протромбиновый индекс (ПТИ) 80-100% , Фибриноген 2-4 г/л Или 200-400 мг% — эти анализы отражают способность крови к свертыванию.
Что означают повышенные печеночные пробы?1. Произошло повреждение и разрушение печеночных клеток.
2. Произошли нарушение основных функций органа, таких как синтез жизненно-необходимых веществ, переработка токсинов и лекарственных веществ, захват и выведение из организма билирубина.
3. Последний возможный вариант изменений может указывать на наличие застоя желчи внутри протоков печени, или в желчном пузыре.
Лечение болезней печени сорбентами и травами
Перед любым началом лечения проводится сорбция всего организма энтосорбентом КАРБОЛАЙН. Не менее 3-х недель. Способ применения и дозировки здесь.
После сорбции назначаются:
Концентрат «Чистотела» — желчегонный, противовирусный и противобактериальный эффект. Подробная инструкция «Чистотел»
Концентрат «Календулы» — желчегонный, антибактериальный эффект, способствует снижению билирубина. Подробная инструкция «Календула»
Концентрат «Расторопша» — восстановление клеток печени. Подробная инструкция «Расторопша»
По всем остальным вопросом обращайтесь в центр «Фитофармакологии»
Консультацию мы оказываем бесплатно.
Синдром Гилберта — NHS
При синдроме Гилберта в крови накапливается билирубин, который немного превышает нормальный уровень.
Билирубин — это вещество желтого цвета, которое естественным образом содержится в крови. Он образуется как побочный продукт при разрушении старых красных кровяных телец.
Информация:Консультации по коронавирусу
Получите консультацию о коронавирусе и заболеваниях печени в British Liver Trust
Симптомы синдрома Жильбера
Большинство людей с синдромом Жильбера испытывают эпизодические и кратковременные эпизоды пожелтения кожи и белков глаз (желтухи), вызванные накоплением билирубина в крови.
Поскольку синдром Жильбера обычно вызывает лишь небольшое повышение уровня билирубина, пожелтение желтухи часто бывает легким. Обычно больше всего страдают глаза.
Некоторые люди также сообщают о других проблемах во время эпизодов желтухи, в том числе:
Но эти проблемы не обязательно связаны напрямую с повышенным уровнем билирубина и могут указывать на состояние, отличное от синдрома Гилберта.
Примерно каждый третий человек с синдромом Жильбера вообще не испытывает никаких симптомов.
Вы можете не осознавать, что у вас синдром, до тех пор, пока не будут проведены тесты на не связанную с этим проблему.
Когда обращаться к GP
Обратитесь к терапевту, если вы впервые испытываете желтуху.
Желтуха при синдроме Жильбера обычно легкая, но желтуха может быть связана с более серьезными проблемами с печенью, такими как цирроз или гепатит C.
Если у вас желтуха, важно немедленно обратиться за медицинской помощью к терапевту.
Если вы не можете связаться с aGP, позвоните в NHS 111 или в местную службу в нерабочее время для получения совета.
Если вам диагностировали синдром Жильбера, вам обычно не нужно обращаться за медицинской помощью во время эпизода желтухи, если только у вас нет дополнительных или необычных симптомов.
Что вызывает синдром Жильбера?
Синдром Гилберта — это генетическое заболевание, передаваемое в семье.
Люди с синдромом имеют дефектный ген, из-за которого печень испытывает проблемы с удалением билирубина из крови.
Обычно, когда эритроциты достигают конца своей жизни (примерно через 120 дней), гемоглобин, красный пигмент, переносящий кислород в кровь, распадается на билирубин.
Печень превращает билирубин в водорастворимую форму, которая переходит в желчь (жидкость, вырабатываемую печенью для улучшения пищеварения) и, в конечном итоге, выводится из организма с мочой или фекалиями.
При синдроме Гилберта дефектный ген означает, что билирубин не передается в желчь с нормальной скоростью.Вместо этого он накапливается в кровотоке, придавая коже и белкам глаз желтоватый оттенок.
Помимо наследования дефектного гена, нет никаких известных факторов риска развития синдрома Жильбера. Это не связано с привычками образа жизни, факторами окружающей среды или серьезными проблемами с печенью, такими как цирроз или гепатит С.
Что вызывает симптомы?
Люди с синдромом Жильбера часто обнаруживают, что есть определенные триггеры, которые могут вызвать эпизод желтухи.
Некоторые из возможных триггеров, связанных с этим состоянием, включают:
- обезвоживание
- длительное отсутствие еды (голодание)
- инфекционное заболевание
- стресс
- физические нагрузки
- отсутствие достаточно сна
- после операции
- у женщин с месячным периодом
По возможности, избегание известных триггеров может снизить вероятность возникновения эпизодов желтухи.
Кто пострадал
Синдром Гилберта является распространенным явлением, но трудно точно определить, сколько людей поражено, потому что он не всегда вызывает очевидные симптомы.
В Великобритании считается, что по крайней мере 1 из 20 человек (а возможно, и больше) страдает синдромом Гилберта.
Синдром Жильбера поражает больше мужчин, чем женщин. Обычно это диагностируется у человека в позднем подростковом возрасте или в начале 20-летнего возраста.
Диагностика синдрома Жильбера
Синдром Жильбера можно диагностировать с помощью анализа крови для измерения уровня билирубина в крови и теста функции печени.
Когда печень повреждена, она выделяет ферменты в кровь. В то же время уровень белков, которые печень производит для поддержания здоровья организма, начинает падать.
Измеряя уровни этих ферментов и белков, можно составить достаточно точную картину того, насколько хорошо функционирует печень.
Если результаты теста показывают, что у вас высокий уровень билирубина в крови, но в остальном ваша печень работает нормально, обычно можно поставить точный диагноз синдрома Гилберта.
В некоторых случаях может потребоваться генетический тест для подтверждения диагноза синдрома Жильбера.
Жизнь с синдромом Жильбера
Синдром Гилберта — это пожизненное заболевание. Но не требует лечения, так как не представляет угрозы для здоровья и не вызывает осложнений или повышенного риска заболевания печени.
Эпизоды желтухи и любых связанных с ними симптомов обычно недолговечны и со временем проходят.
Изменение диеты или количества упражнений не повлияет на то, есть ли у вас заболевание.
Но по-прежнему важно придерживаться здоровой, сбалансированной диеты и много заниматься спортом.
Возможно, вам будет полезно избегать вещей, которые, как вы знаете, вызывают приступы желтухи, таких как обезвоживание и стресс.
Если у вас синдром Жильбера, проблема с печенью также может означать, что вы подвержены риску развития желтухи или других побочных эффектов после приема определенных лекарств, таких как лекарства от высокого холестерина.
Вам следует поговорить с терапевтом, прежде чем принимать какое-либо новое лекарство, и обязательно упомянуть о том, что у вас синдром Жильбера, всем врачам, лечащим вас впервые.
Последняя проверка страницы: 21 августа 2018 г.
Срок следующего рассмотрения: 21 августа 2021 г.
Желтуха и холестаз — AMBOSS
Последнее обновление: 19 апреля 2021 г.
Резюме
Желтуха или желтуха — это изменение цвета ткани на желтоватый оттенок, вызванное накоплением отложений билирубина.Отложение билирубина чаще всего происходит на коже и склерах и становится очевидным при физикальном обследовании, когда уровень билирубина достигает> 2 мг / дл. Гипербилирубинемия может иметь допеченочное, внутрипеченочное или постпеченочное происхождение. Предпеченочная желтуха вызвана накоплением неконъюгированного билирубина из-за повышенного распада гемоглобина или нарушения захвата / конъюгации билирубина печенью. Внутрипеченочная и постпеченочная желтуха может быть связана со снижением экскреции / нарушением обратного захвата билирубина печенью или холестазом, что может быть результатом либо снижения образования / секреции желчи (необструктивный холестаз), либо обструкции желчных путей (обструктивный холестаз).Помимо изменения цвета кожи и склер, желтуха также характеризуется кожным зудом, потемнением мочи и бледным стулом (в случае внутрипеченочного или постпеченочного холестаза). Диагноз ставится на основании лабораторных показателей холестаза, функции печени и гемолиза, а также ультразвукового исследования желчевыводящих путей. Лечение желтухи включает лечение основного заболевания. В случаях умеренного и сильного зуда могут использоваться такие лекарства, как холестирамин, рифампицин, антагонисты опиоидов или урсодезоксихолевая кислота.
Определение
- Желтуха: изменение цвета кожи, склер и слизистых оболочек на желтоватый оттенок из-за отложения билирубина
- Желтуха склеры (изменение цвета склер на желтый) развивается при уровне билирубина в сыворотке> 2–3 мг / дл.
- Изменение цвета кожи становится очевидным при уровне билирубина в сыворотке> 4–5 мг / дл.
- Холестаз
- Гипербилирубинемия: повышенная концентрация билирубина в сыворотке крови
Этиология
Неконъюгированная гипербилирубинемия
[1]Повышенный распад гемоглобина
Нарушение захвата печенкой билирубина
Нарушение конъюгирования билирубина
Нарушение конъюгирования билирубина
484848 Конъюгированная гипербилирубия48 1 Конъюгированная гиперсекция49 холестазВнепеченочный холестаз (обструкция желчных путей)
- Заболевания желчевыводящих путей
- Опухоли
- Воспалительные процессы
- Инфекционные болезни
Желтуха не всегда является подтверждающим признаком холестаза; это также может указывать на предпеченочные причины.И наоборот, холестаз может присутствовать при отсутствии желтухи, особенно на ранних стадиях холестаза.
Гепатит и цирроз могут вызывать как конъюгированную, так и неконъюгированную гипербилирубинемию.
Наиболее частыми причинами гипербилирубинемии являются «горячая печень»: гемолиз, непроходимость, опухоль и заболевание печени.
Патофизиология
Клинические особенности
Помимо желтухи, на холестаз могут указывать следующие признаки: [7]
Диагностика
Визуализация
[6]- Ультразвук: высокая специфичность и чувствительность для дифференциации различных форм холестаза
- При обструктивном холестазе
- Внепеченочная обструкция: расширенный общий желчный проток с возможным признаком двойного протока (также виден на компьютерной томографии)
- Внутрипеченочная обструкция: признак двуствольного дробовика (из-за обструктивного холестаза и последующего расширения внутрипеченочных желчных протоков, которое позволяет видеть два желчных протока рядом, как в двуствольном дробовике)
- Причина непроходимости желчевыводящих путей, если таковая имеется (например,г., камни, опухоли, кисты, холангит)
- Обнаружение необструктивного холестаза
- При обструктивном холестазе
- Другие тесты (при необходимости): например, ERCP, MRCP или CT
Дифференциальная диагностика
- Псевдожелтуха [10]
- Отложение каротина в коже (каротинодермия) также может вызывать изменение цвета кожи на желтый.
- Обычно возникает после чрезмерного употребления поливитаминных добавок или фруктов и овощей, богатых каротинами, таких как морковь, сладкий картофель, капуста и апельсины.
- В отличие от желтухи, это не приводит к желтухе склеры.
- См. «Этиологию» выше.
Перечисленные здесь дифференциальные диагнозы не являются исчерпывающими.
Лечение
Осложнения
Перечислим наиболее важные осложнения. Выбор не исчерпывающий.
Список литературы
- Winger J, Michelfelder A. Диагностический подход к пациенту с желтухой. Первичная помощь: поликлиники в офисе . 2011; 38 (3): стр.469-482. DOI: 10.1016 / j.pop.2011.05.004. | Открыть в режиме чтения QxMD
- Максвелл MJ, Wilson JA. Осложнения переливания крови. Contin Educ Anaesth Crit Care Pain . 2006; 6 (6): p.225-229. DOI: 10.1093 / bjaceaccp / mkl053. | Открыть в режиме чтения QxMD
- Мантри Р., Бавдекар С.Б., Спасите СУ. Врожденный гипотиреоз: необычное сочетание биохимических нарушений. Сообщения о случаях болезни в педиатрии .2016; 2016 г. : стр.1-3. DOI: 10,1155 / 2016/2678578. | Открыть в режиме чтения QxMD
- Сундарам В., Бьорнссон Э.С. Лекарственный холестаз. Гепатология Связь . 2017; 1 (8): с.726-735. DOI: 10.1002 / hep4.1088. | Открыть в режиме чтения QxMD
- Холестатическая болезнь печени, вызванная лекарственными средствами. В: База данных мадам Кюри Bioscience [Интернет].
- Рош С.П., Кобос Р.Желтуха у взрослого пациента .. Am Fam Physician . 2004; 69 (2): с.299-304.
- Schiff ER, Bergasa NV. Достижения в гепатологии: современные разработки в лечении гепатита и гепатобилиарной болезни. Гастроэнтерол Гепатол . 2009; 5 (8): с.550–552.
- Bassari R, Koea JB. Зуд, связанный с желтухой: обзор патофизиологии и лечения. Мир J Гастроэнтерол .2015; 21 год (5): с.1404-1413. DOI: 10.3748 / wjg.v21.i5.1404. | Открыть в режиме чтения QxMD
- Симервилль и др .. Анализ мочи: Всесторонний обзор. Американский семейный врач . неопределенный; 71 (6).
- Флетчер Л.Л., Томас DJ. Задача диагностики причины желтухи .. Практика медсестры . 1999; 24 (10): с.98-102.
Оценка аномальных функциональных тестов печени
Обычно доступные тесты включают аланинтрансаминазу (ALT) и аспартаттрансаминазу (AST), щелочную фосфатазу (ALP), гаммаглутамилтрансферазу, билирубин сыворотки, протромбиновое время или международное нормализованное соотношение и сывороточный альбумин. вставка 1).Они отражают различные функции печени, а именно: выведение анионов (билирубин), целостность гепатоцеллюлярной системы (трансаминазы), образование и последующий свободный отток желчи (билирубин и ЩФ) и синтез белка (альбумин).
Вставка 1:
Нормальные значенияАланинтрансаминаза: 0–45 МЕ / л.
Аспартаттрансаминаза: 0–35 МЕ / л.
Щелочная фосфатаза: 30–120 МЕ / л.
Гаммаглутамилтрансфераза: 0–30 МЕ / л.
Билирубин: 2–17 мкмоль / л.
Протромбиновое время: 10,9–12,5 сек.
Альбумин: 40–60 г / л.
Другие тесты часто выполняются специалистом и включают серологию на гепатит, исследования железа и меди, уровни α 1 -антитрипсина и аутоантитела.Они связаны с возможной этиологией аномалии.
Тестируемые ферменты чаще всего вырабатываются при заболеваниях печени, но некоторые ферменты также присутствуют в других тканях и, следовательно, могут быть повышены в других условиях.
При обнаружении отклонения у бессимптомного пациента необходимо в первую очередь установить наличие отклонения, которое является статистически значимым (нормальное значение — это среднее значение в группе здоровых лиц ± 2SD). Испытания следует повторить и после подтверждения предпринять соответствующие шаги.
КЛИНИЧЕСКАЯ ОЦЕНКА
Необходимо собрать подробный анамнез и провести полное физическое обследование с особым акцентом на потребление алкоголя, факторы риска вирусного гепатита (внутривенное употребление наркотиков, сексуальная распущенность, гомосексуальные отношения, татуировки, нестерильный пирсинг уха или тела, кровь или продукты крови. переливания), лекарства, которые использовались в настоящее время или ранее, травяные или альтернативные средства правовой защиты, а также профессиональное воздействие токсинов (вставка 2).
Вставка 2:
Клиническая оценкаУпотребление алкоголя.
Факторы риска вирусного гепатита:
Внутривенное употребление наркотиков.
Сексуальная распущенность.
Гомосексуальные отношения.
Татуировки.
Нестерильный пирсинг уха или тела.
Переливания крови или продуктов крови.
Проживание в развивающихся странах.
Лекарства.
Воздействие токсинов на рабочем месте.
Другие факторы, такие как диабет, ожирение и гиперлипидемия при неалкогольной жировой болезни печени, и семейный анамнез (болезнь Вильсона, гемохроматоз, аутоиммунное заболевание) могут иметь значение.
БИЛИРУБИН
Билирубин образуется в результате лизиса эритроцитов (компонента гема) в ретикулоэндотелиальной системе. Неконъюгированный билирубин транспортируется в печень, слабо связанный с альбумином. Он нерастворим в воде и, следовательно, не выводится с мочой. Конъюгированный билирубин растворим в воде и появляется в моче.
В печени он конъюгирован с глюкуронидом билирубина и впоследствии секретируется в желчь и кишечник соответственно.Кишечная флора расщепляет его на уробилиноген, часть которого реабсорбируется и выводится через почки с мочой или выводится печенью в желудочно-кишечный тракт. Остальная часть выделяется с калом в виде стеркобилиногена, придающего стулу коричневый цвет.
Сывороточный билирубин обычно находится в неконъюгированной форме, что отражает баланс между производством и экскрецией гепатобилиарной системы. Продукция билирубина увеличивается при гемолизе, неэффективном эритропоэзе, рассасывании гематомы и редко при травмах мышц.Во всех этих случаях билирубин находится в основном в неконъюгированной форме. Конъюгированная гипербилирубинемия характерна для паренхиматозных заболеваний печени и непроходимости желчевыводящих путей.
НЕСОПРЯЖЕННАЯ ГИПЕРБИЛИРУБИНЕМИЯ
Неконъюгированная гипербилирубинемия (фракция непрямого билирубина> 85% от общего билирубина) возникает при повышенном производстве билирубина или при дефектах печеночного поглощения или конъюгации, которые, в свою очередь, могут передаваться по наследству или приобретаться (вставка 3).
Вставка 3:
Причины изолированной гипербилирубинемииНесопряженный
Повышенное производство билирубина.
Пониженное печеночное поглощение.
Снижение спряжения.
Конъюгированные
Синдром Дубина-Джонсона.
Синдром Ротора.
Синдром Гилберта заслуживает особого упоминания. Это распространенное доброкачественное заболевание, характеризующееся неконъюгированной гипербилирубинемией, которая усугубляется голоданием. Это не требует какого-либо специального лечения, и пациента следует успокоить.
Непропорциональная изолированная неконъюгированная гипербилирубинемия также может наблюдаться при молниеносной болезни Вильсона. Интересно, что ALP в таких ситуациях невысокая.Считается, что гемолиз является результатом высвобождения меди в кровоток, что приводит к лизису эритроцитов.
Здесь стоит упомянуть, что уровни билирубина более 85 мкмоль / л при нормальной функции печени не могут быть объяснены одним лишь хроническим гемолизом. 1, 2
СОЕДИНЕННАЯ ГИПЕРБИЛИРУБИНАЕМИЯ (ПРЯМОЙ БИЛИРУБИН> 50% ОБЩЕГО БИЛИРУБИНА)
Это происходит при наследственных или приобретенных дефектах печеночной экскреции.Уровни билирубина имеют прогностическое значение при алкогольном гепатите, первичном билиарном циррозе и острой печеночной недостаточности. Однако непропорциональное повышение конъюгированного билирубина имеет ограниченную диагностическую ценность. Поскольку конъюгированный билирубин выводится с мочой, уровень билирубина редко превышает 510 мкмоль / л при отсутствии почечной недостаточности или гемолиза. 3
АМИНОТРАНСФЕРАЗ
К ним относятся АСТ и АЛТ. Они являются отличным маркером гепатоцеллюлярного повреждения.Они участвуют в глюконеогенезе, катализируя перенос аминогрупп от аспарагиновой кислоты или аланина к кетоглутаровой кислоте с образованием щавелевоуксусной кислоты и пировиноградной кислоты соответственно.
AST присутствует в цитозольных и митохондриальных изоферментах и обнаруживается в печени, скелетных мышцах сердечной мышцы, почках, головном мозге, поджелудочной железе, легких, лейкоцитах и эритроцитах. 4 Менее чувствителен и специфичен для печени.
ALT, цитозольный фермент, обнаруживается в самых высоких концентрациях в печени и более специфичен для печени. 4
Гепатоцеллюлярное повреждение и не обязательно гибель клеток является спусковым механизмом для высвобождения этих ферментов в кровоток.
Столкнувшись с отклонением от нормы, первым делом следует оценить степень отклонения. Если отклонение от нормы незначительное, анализы, вероятно, следует повторить. Если повторные тесты подтверждают отклонение от нормы, необходимы дальнейшие исследования. Очень высокие уровни должны незамедлительно вызвать дальнейшую оценку.
Распространенными причинами являются неалкогольная жировая болезнь печени, алкогольная болезнь печени, хронические гепатиты B и C, аутоиммунные заболевания печени, гемохроматоз, болезнь Вильсона, α 1 — дефицит антитрипсина и целиакия.
ПРИЧИНЫ ПОВЫШЕННЫХ АМИНОТРАНСФЕРАЗ
Спирт
Надежная история полезна; на самом деле это может быть сложно. Биохимическим признаком является соотношение АСТ к АЛТ (как минимум 2: 1), отражающее низкий уровень активности АЛТ у людей с алкогольной болезнью печени.
Уровень гаммаглутамилтрансферазы, вдвое превышающий норму, при соотношении АСТ / АЛТ 2: 1 или более с большой вероятностью указывает на злоупотребление алкоголем. 5 Гаммаглутамилтрансфераза неспецифична для алкоголя и, следовательно, не может использоваться в качестве изолированного теста. 4
Примечательно, что уровни АСТ, превышающие норму более чем в восемь раз, и уровни АЛТ более чем в пять раз встречаются при алкогольной болезни печени исключительно редко. 5 И наоборот, уровень АЛТ может быть нормальным даже при тяжелой алкогольной болезни печени. Обычно уровни аминотрансферазы составляют менее 300 Ед / л при поражении печени, вызванном алкоголем, если, конечно, другие инсульты, такие как вирусное поражение печени или поражение печени, вызванное парацетамолом, не накладываются на алкогольное заболевание печени, когда уровни аминотрансферазы в сыворотке могут превышать 1000 ед / л.Очень высокие уровни аминотрансфераз характерны для ишемического поражения печени, острого вирусного гепатита и повреждения печени, вызванного лекарствами или токсинами, а иногда и при остром обструктивном холедохолитиазе.
Лекарство
Некоторые лекарства могут вызывать повышение ферментов печени, обычно это нестероидные противовоспалительные препараты, антибиотики, статины, противоэпилептические и противотуберкулезные препараты (вставка 4). Следует сделать специальный запрос о лечебных травах, альтернативных лекарствах и злоупотреблении психоактивными веществами.Наиболее частой причиной резкого повышения уровня аминотрансферазы, вызванной приемом лекарств, является передозировка парацетамола, обычно в дозах 10 г или более, но также и в более низких дозах, особенно в контексте других оскорблений, таких как алкоголь.
Вставка 4:
Распространенные причины повышения уровня трансаминазАлкоголь.
Лекарства: нестероидные противовоспалительные препараты, антибиотики, ингибиторы HMG Co-A-редуктазы, противоэпилептические препараты, противотуберкулезные препараты, лекарственные травы, незаконное употребление наркотиков.
Неалкогольный стеатогепатоз.
Хронический гепатит B и C.
Аутоиммунные болезни.
Гемохроматоз.
Болезнь Вильсона.
Застойная сердечная недостаточность и ишемический гепатит.
α 1 -Дефицит антитрипсина.
Целиакия.
Эндокринная болезнь: гипотиреоз, болезнь Аддисона.
Болезни поперечно-полосатой мышцы.
Болезни накопления гликогена.
Повышение уровня ферментов печени, вызванное лекарственными средствами, может проявляться в виде повышения уровня ферментов вскоре после начала приема препарата.Логичный шаг — прекратить прием препарата и посмотреть, нормализуются ли результаты. Если препарат необходим пациенту, потребуется оценка риска и пользы. Биопсия печени может потребоваться для оценки тяжести травмы или подтверждения реакции, вызванной лекарством.
Вирусный гепатит
Гепатит B и / или C являются частыми причинами, поэтому необходимо запросить серологическое исследование гепатита. Рассмотрим по очереди особенности диагностической лаборатории.
Если поверхностный антиген гепатита B (HbsAg) положительный, то результаты на антитела к HBeAg и HBe обычно доступны автоматически.Положительный HbsAg может указывать на острую или хроническую инфекцию. HbsAg становится положительным за 2–8 недель до биохимических признаков желтухи или повреждения печени. Как только появится HbsAg, появятся и другие маркеры вирусной репликации, а именно ДНК вируса гепатита B и HbeAg. IgM anti-HBc, лучший серологический тест на острый гепатит B, выявляется в течение 2–4 недель после появления поверхностного антигена. Если результат положительный, это указывает на острую инфекцию гепатита B и HbsAg и анти-HBs должны быть получены через шесть месяцев.
Инфекция могла исчезнуть (HbsAg-отрицательный, анти-HBs-положительный) или перейти в хроническую форму (HbsAg-положительный, анти-HBs-отрицательный). Если IgM anti-HBc отрицательный, что указывает на хроническую инфекцию вируса гепатита B, HbeAg и anti-HBe помогут определить, активно ли реплицируется инфекция в носителе или находится в состоянии покоя. 6 Пациенты с положительным HBe Ag и ДНК вируса гепатита B могут быть рассмотрены для биопсии печени. 4 Члены семей и близкие контакты лиц с положительным результатом HbsAg должны быть проверены на заражение гепатитом B путем проверки HbsAg и анти-HBc.Если анти-HBc отрицательный, члены семьи / близкие могут быть кандидатами на иммунопрофилактику, если не были ранее вакцинированы. 6
Положительные антитела к гепатиту С у пациента с факторами риска отражают предыдущий контакт с вирусом. Антитела к вирусу гепатита С не обладают защитным действием. Наличие антигепатита С у пациента с аномальным уровнем АЛТ и факторов риска заражения гепатитом С убедительно указывает на текущую инфекцию гепатита С. Первоначальный тест на антигепатит С — это иммуноферментный анализ (ИФА).Тест очень чувствителен, но ложноположительные тесты нередки даже при ИФА третьего поколения, как это наблюдается при гипергаммаглобулинемии аутоиммунного гепатита. Если антигепатит C отрицательный, маловероятно, что у пациента гепатит C. Специфичность теста ELISA может быть улучшена путем добавления рекомбинантного иммуноблоттинга на антигепатит C. 3 Нет доступных методов культивирования вируса. Следовательно, обнаружение вируса в сыворотке используется в качестве маркера самого вируса.РНК гепатита С, обнаруженная с помощью полимеразной цепной реакции, в настоящее время является золотым стандартом. 7 Положительный тест свидетельствует об активной вирусной инфекции и репликации. Полимеразная цепная реакция может быть проведена количественными или качественными методами. Чувствительность количественного тестирования колеблется в пределах 2000–200 000 вирусных копий / мл, тогда как качественные тесты обнаруживают всего 100 вирусных копий / мл обычно в течение одной недели после воздействия. 3 Поэтому количественные тесты не следует использовать для диагностики, так как они могут пропустить пациентов с низким уровнем виремии.Специалист должен уделить должное внимание противовирусной терапии. Если полимеразная цепная реакция отрицательная, несмотря на положительный тест на антитела, ее следует повторить через три месяца, чтобы убедиться, что она не была ложноотрицательной.
АУТОИММУННЫЙ ГЕПАТИТ
Аутоиммунный гепатит — это неизлечимое воспаление печени неизвестной причины, связанное с интерфейсным гепатитом при гистологическом исследовании, гипергаммаглобулинемией и аутоантителами.Типичный клинический случай — это случай у женщины молодого и среднего возраста (соотношение женщин и мужчин 4: 1) с повышенными трансаминазами при отсутствии какой-либо другой очевидной причины. При электрофорезе белков сыворотки крови около 80% или более пациентов демонстрируют гипергаммаглобулинемию. 8 Поликлональные иммуноглобулины, превышающие норму более чем в два раза, весьма наводят на размышления. 4
Соответствующие тесты будут включать иммуноглобулины, антинуклеарные антитела, антитела к гладкой мускулатуре, микросомальные антитела против печени и почек и антитела к растворимому антигену печени, которые типичны для аутоиммунных заболеваний печени 1, 2 и 3 типов.Регулярное использование всех трех тестов не требуется. Биопсия печени полезна.
Аутоиммунный гепатит 1 типа характеризуется наличием антинуклеарных антител и / или антител к гладкой мускулатуре (актину). Это самая распространенная форма болезни во всем мире. Семьдесят процентов составляют женщины моложе 40 лет и более 30% страдают сопутствующими иммунными заболеваниями, особенно аутоиммунным тиреоидитом, синовитом или язвенным колитом.
Аутоиммунный гепатит 2 типа характеризуется наличием анти-LKM1 и преимущественно поражает детей в возрасте 2–14 лет.Пациенты с этой формой гепатита обычно имеют другие сопутствующие аутоиммунные заболевания, такие как диабет 1 типа, витилиго и аутоиммунный тиреоидит. Могут быть обнаружены и другие органоспецифические аутоиммунные антитела, такие как антитела к париетальным клеткам, островкам Лангерганса и щитовидной железе. У этих пациентов может быть низкий уровень иммуноглобулина А. В сыворотке крови аутоиммунный гепатит 1 и 2 обычно хорошо реагирует на стероиды.
Аутоиммунный гепатит 3 типа является наименее установленной формой заболевания и характеризуется наличием антител к растворимому антигену печени / поджелудочной железе.Пациенты с этими антителами неотличимы от пациентов с классическим аутоиммунным гепатитом 1 типа по возрасту, гендерному распределению, частоте и природе других аутоантител и чувствительности к стероидам.
ГЕПАТИЧЕСКИЙ СТЕАТОЗ И НЕАЛКОГОЛЬНЫЙ СТЕАТОГЕПАТИТ
Неалкогольный стеатогепатит (НАСГ) в последние годы возник как хроническое заболевание печени, имеющее клиническое значение. На самом деле НАСГ представляет собой стадию в спектре гистологического заболевания, известного как неалкогольная жировая болезнь печени.Диагноз НАСГ обычно подозревают у лиц с бессимптомным повышением биохимических показателей печени в сыворотке крови; наличие повышенного индекса массы тела, сахарного диабета 2 типа или гиперлипидемии; и никаких доказательств клинически значимого употребления алкоголя. Незначительное повышение уровня трансаминаз (менее чем в четыре раза выше нормы) может быть единственным клиническим признаком, и на самом деле будет справедливо сказать, что неалкогольная жировая болезнь печени, вероятно, является наиболее частой причиной умеренного повышения аминотрансферазы. 9, 10 Отношение AST к ALT обычно меньше 1: 1. 10, 11 Общий билирубин и альбумин обычно в норме. Лейкопения и тромбоцитопения должны вызывать опасения по поводу наличия цирроза и скрытой портальной гипертензии. Ультрасонография, которая должна быть частью оценки хронически повышенных трансаминаз, может показать жировую инфильтрацию. НАСГ может быть подтвержден биопсией печени 4 , если это необходимо в клиническом контексте.
Стеатоз имеет тенденцию протекать доброкачественно, тогда как НАСГ может прогрессировать до цирроза, 12 , хотя печеночная недостаточность встречается редко.Запрограммированная потеря веса и устранение основных факторов составляют основу лечения. 13
ГЕМОХРОМАТОЗ
Это распространенное аутосомно-рецессивное заболевание среди белых людей, связанное с повышенным кишечным всасыванием железа и отложением чрезмерного количества железа в печени, поджелудочной железе и других органах. Многие пациенты на момент постановки диагноза не имеют симптомов, но клинические проявления включают кожную гиперпигментацию, сахарный диабет и хронические заболевания печени, которые могут проявляться в виде усталости, боли в животе, гепатомегалии, аномальных тестов печени, цирроза и гепатоцеллюлярной карциномы.Другие клинические признаки включают кардиомиопатию, нарушения сердечной проводимости, гипотиреоз, гипогонадизм, импотенцию и артропатию.
Диагноз гемохроматоза основывается на сочетании клинических, лабораторных и патологических критериев. Повышенный уровень ферритина в сыворотке крови вызывает подозрение на основной гемохроматоз, но более надежным тестом является насыщение трансферрина. Измерение сывороточного железа и общей связывающей способности железа дает индекс насыщения трансферрина. Значение более 45% наводит на размышления. 14 Сывороточный ферритин, являющийся реагентом острой фазы, может также повышаться при ряде других воспалительных состояний и как таковой не является полезным скрининговым тестом.
Перегрузка железом может быть подтверждена биопсией печени для оценки индекса железа в печени (уровень железа в печени в мкмоль / г сухого веса, деленный на возраст пациента). Соотношение более 1,9 соответствует гомозиготному наследственному гемохроматозу. 14
Открытие гена гемохроматоза (HFE) в 1996 году произвело революцию в диагностике гемохроматоза.Мутация HFE, расположенная на коротком плече хромосомы 6, отвечающая за большинство случаев, теперь доступна с помощью генетического тестирования. Две точечные мутации были обозначены как C282Y и H63D. Наибольший риск перегрузки железом существует у гомозигот по мутации C282Y. Перегрузка железом также встречается у меньшинства людей с другими мутациями HFE, особенно у сложных гетерозигот, у которых есть одна копия C282Y и одна копия H63D, а иногда и гомозиготы H63D. Следует помнить, что клинически значимая перегрузка железом может происходить при отсутствии мутаций HFE.Следовательно, отрицательный генный тест не исключает гемохроматоз. Тест HFE — это полимеразная цепная реакция, которую обычно проводят на образце цельной крови. Генный тест наиболее полезен при скрининге взрослых членов семьи идентифицированного пробанда. Это часто также полезно для разрешения неоднозначных случаев, таких как перегрузка железом, связанная с гепатитом С, алкогольная болезнь печени или другие причины терминальной стадии заболевания печени. Перед прохождением теста HFE квалифицированный специалист должен проконсультировать человека о рисках, преимуществах и альтернативах генетического тестирования.Есть опасения по поводу возможности получения страховки или трудоустройства на основании результатов этих тестов. По этой причине генное тестирование обычно не рекомендуется лицам моложе 18 лет.
Потребность в биопсии печени снизилась с появлением возможности генетического тестирования. Биопсия печени по-прежнему остается золотым стандартом для оценки степени фиброза. Важно исключить цирроз из-за повышенного риска развития гепатоцеллюлярной карциномы. Таким пациентам может быть целесообразным обследование с помощью УЗИ и определения α-фетопротеина каждые шесть месяцев.Недавнее исследование 15 подтвердило, что некоторые неинвазивные предикторы были точными при исключении цирроза у гомозигот C282Y. В этом исследовании не было случаев цирроза у 96 гомозигот по C282Y с уровнем ферритина в сыворотке ниже 1000 мкг / л, нормальными значениями AST и отсутствием признаков гепатомегалии. Эти результаты были подтверждены в других исследованиях. Следовательно, сывороточный ферритин <1000 мкг / л кажется лучшим предиктором отсутствия цирроза у гомозигот по C282Y. Однако положительная прогностическая ценность сывороточного ферритина> 1000 мкг / л является низкой, поскольку только около 50% пациентов со значениями> 1000 мкг / л имеют цирроз.В этой группе пациентов рекомендуется провести биопсию печени, чтобы точно определить наличие цирроза. Подобная информация недоступна для гомозигот, не являющихся гомозиготами по C282Y.
Биопсия печени не обязательна для пациентов с наследственным гемохроматозом до 40 лет с нормальной функцией печени. 4
БОЛЕЗНЬ ВИЛСОНА
Это генетическое нарушение выведения меди с желчью. Обычно выявляется в возрасте от 5 до 25 лет, его также следует учитывать у пациентов в возрасте до 40 лет.
Сыворотка церулоплазмина, при обычном скрининговом тесте снижается примерно в 85% случаев. 4 Кольца Кайзера-Флейшера могут быть полезной клинической подсказкой. Церулоплазмин может быть нормальным, а кольца Кайзера-Флейшера отсутствовать, и в этом случае необходимо проверить 24-часовую экскрецию меди с мочой. Выведение более 100 мкг свидетельствует о болезни Вильсона.
Биопсия печени подтверждает диагноз, если концентрация меди в печени превышает 250 мкг / г сухой массы печени.Генетический дефект был идентифицирован, но из-за большого количества мутаций молекулярная диагностика пока невозможна.
АЛЬФА
1 -ДЕФИЦИТ АНТРИПСИНАЭто редкая причина хронического заболевания печени у взрослых. Низкие уровни α 1 -антитрипсина могут быть обнаружены путем прямого измерения уровней в сыворотке или по отсутствию роста полос α-глобулина при электрофорезе сывороточного белка. 4
НЕГЕПАТИЧЕСКИЕ ПРИЧИНЫ АНОМАЛЬНОСТИ
Инфильтрация печени, такая как метастатическая или даже первичная гепатоцеллюлярная карцинома, туберкулез, саркоидоз и амилоидоз, может вызывать умеренное (до трех раз) повышение аминотрансфераз и до 20-кратное повышение ЩФ в зависимости от степени поражения.Уровень билирубина обычно в норме, но распознается его пятикратное повышение. 3
Скрытая глютеновая спру признана причиной повышения уровня трансаминаз. 16 Антиэндомизарные антитела и антиглиадиновые антитела являются полезными подтверждающими тестами. Во вставке 4 перечислены общие и редкие, но признанные причины аномалий трансаминаз, не связанные с печенью.
Если, несмотря на всестороннее обследование, причина не очевидна, может потребоваться биопсия печени. На рисунке 1 представлен алгоритм исследования аномальных трансаминаз.
Рисунок 1Предлагаемый алгоритм для оценки повышенных трансаминаз (АЛТ, аланинтрансаминаза; ВГА, вирус гепатита А; ВГС, вирус гепатита С; ПВ, протромбиновое время).
ПРИЧИНЫ ПОВЫШЕННОЙ ЩЕЛОЧНОЙ ФОСФАТАЗЫ
ЩФ происходит в основном из двух источников: печени и кости. 2 Ферменты могут присутствовать во множестве других тканей, а именно в кишечнике, почках, плаценте и лейкоцитах.Возвышение может быть физиологическим или патологическим. Физиологическая роль этих ферментов не совсем ясна, но их продукция увеличивается в тканях, подвергающихся метаболической стимуляции. Повышение наблюдается в третьем триместре беременности в результате притока плацентарной ЩФ. У подростков может наблюдаться увеличение, вдвое превышающее норму для взрослых, в результате попадания в кровь ЩФ из костей, что соответствует росту.
Очевидно, что первым шагом в определении причины является определение источника повышенного ALP.Наиболее чувствительным и действительно специфическим методом является электрофоретическое разделение, но он недоступен в свободном доступе. Хороший дискриминатор — это тестирование на 5′-нуклеотидазу или гаммаглутамилтрансферазу, которые повышаются в печени, но не при заболеваниях костей. Если ALP имеет печеночное происхождение, необходимо провести ультразвуковое исследование.
Во вставке 5 перечислены распространенные причины повышенного уровня ЩФ. Внепеченочная обструкция желчных путей, инфильтративные заболевания и метастазы могут вызывать незначительное или поразительное повышение уровня ЩФ
.Вставка 5:
Распространенные причины повышенной АЛПФизиологический
Женщины в третьем триместре беременности.
Подростки.
Доброкачественный, семейный (из-за повышенного уровня ЩФ в кишечнике).
Патологический
Обструкция желчного протока.
Первичный билиарный цирроз.
Первичный склерозирующий холангит.
Холестаз, вызванный лекарствами, например анаболическими стероидами.
Желчные протоки у взрослых.
Метастатическая болезнь печени.
Болезнь костей.
Печеночная ЩФ присутствует в канальцевом и просветном доменах эпителия желчных протоков, и уровни повышаются в результате усиленного синтеза и последующего высвобождения в кровоток. В результате уровень может повыситься только через один-два дня после непроходимости желчных путей. Кроме того, период полураспада фермента составляет неделю, поэтому даже после разрешения обструкции желчных путей для нормализации уровней может потребоваться несколько дней.
Также стоит отметить, что уровень ЩФ может повышаться при злокачественных новообразованиях без поражения печени или костей. Этот изофермент называется «изоферментом Регана» и встречается при различных новообразованиях, например, при раке легких. 3
На рис. 2 предложен алгоритм оценки пациентов с повышенным уровнем ЩФ.
Рисунок 2Предлагаемый алгоритм для оценки повышенного уровня ЩФ (ЩФ, щелочная фосфатаза; ЭРХП, эндоскопическая ретроградная холангиопанкреатография; ГГТ, гаммаглутамилтрансфераза; ПВ, протромбиновое время; МРХП, магнитно-резонансная холангиопанкреатография).
ГАММАГЛУТАМИЛ ТРАНСФЕРАЗА
Этот фермент обнаружен в гепатоцитах и клетках желчного эпителия. Хотя это чувствительный тест на гепатобилиарную болезнь, его полезность ограничена из-за отсутствия специфичности. Повышенные уровни могут наблюдаться при заболеваниях поджелудочной железы, инфаркте миокарда, почечной недостаточности, хронической обструктивной болезни легких, диабете и алкоголизме. 17
Лекарства, такие как фенитоин, карбамазепин и барбитураты, также могут вызывать умеренное повышение уровня гаммаглутамилтрансферазы (вставка 6). 18
Вставка 6:
Причины повышенной гаммаглутамилтрансферазыЗаболевание гепатобилиарной системы (часто с другими нарушениями ферментов печени).
Болезнь поджелудочной железы.
Алкоголизм.
Хроническая обструктивная болезнь легких.
Почечная недостаточность.
Диабет.
Инфаркт миокарда.
Наркотики, например карбамазепин, фенитоин и барбитураты.
При других аномалиях ферментов повышенный уровень гаммаглутамилтрансферазы может поддерживать гепатобилиарный источник.Например, это подтвердит печеночный источник повышенного уровня ЩФ. Повышенный уровень гаммаглутамилтрансферазы с повышенным уровнем трансаминаз и соотношением АСТ к АЛТ 2: 1 или более может указывать на заболевание печени, связанное с алкоголем.
Разумным подходом является наблюдение за пациентами с изолированным повышением уровня гаммаглутамилтрансферазы через несколько интервалов в месяц. Если другие ферменты становятся ненормальными или уровень гаммаглутамилтрансферазы увеличивается, следует запросить УЗИ брюшной полости, компьютерную томографию или и то, и другое, чтобы исключить поражение, занимающее пространство, и рассмотреть возможность проведения биопсии печени. 19
АЛЬБУМИН
Синтез альбумина — важная функция печени. Примерно 10 г синтезируется и секретируется ежедневно. При прогрессирующем заболевании печени уровень сывороточного альбумина падает, что отражает снижение синтеза. Уровни альбумина зависят от ряда других факторов, таких как статус питания, катаболизм, гормональные факторы, а также потери с мочой и желудочно-кишечным трактом. Это следует учитывать при интерпретации низких уровней альбумина.При этом концентрация альбумина коррелирует с прогнозом при хроническом заболевании печени.
ПРОТРОМБИН ВРЕМЯ
Синтез факторов свертывания (кроме фактора VIII) — важная функция печени. Протромбиновое время измеряет скорость превращения протромбина в тромбин (требуя факторов II, V, VII и X) и, таким образом, отражает жизненно важную синтетическую функцию печени. Витамин К необходим для гамма-карбоксилирования вышеуказанных факторов.
Следовательно, протромбиновое время может быть продлено при дефиците витамина К, терапии варфарином, заболеваниях печени и чахоточной коагулопатии.
Важно отличать пролонгированное протромбиновое время из-за гепатоцеллюлярной болезни от хронического холестаза с нарушением всасывания жира. На практике полезным способом их дифференциации является введение витамина К, который сокращает пролонгированное протромбиновое время из-за мальабсорбции жира, но не из-за внутреннего заболевания печени.
МЕЖДУНАРОДНОЕ НОРМАЛИЗИРОВАННОЕ СООТНОШЕНИЕ
Сейчас это чаще тестируется вместо или вместе с протромбиновым временем, чтобы стандартизировать отчетность о результатах протромбинового времени (ПВ). Он рассчитывается по следующей формуле:
Международное нормализованное отношение = [PT пациента / среднее значение в контрольной группе] ISI
(ISI = международный индекс чувствительности).
Это полезно, поскольку позволяет избежать межлабораторной изменчивости протромбинового времени.В остальном его интерпретация аналогична протромбиновому времени.
КОЛИЧЕСТВЕННЫЙ АНАЛИЗ ФУНКЦИИ ПЕЧЕНИ
Ограничения различных биохимических тестов побудили к поиску более чувствительных и количественных тестов функции печени. Хотя эти тесты в настоящее время ограничены исследовательскими центрами, они заслуживают упоминания и включают 3 :
Индоцианин зеленый клиренс.
14 Дыхательный тест с С-аминопирином.
Клиренс антипирин.
Способность к удалению галактозы.
13 Дыхательный тест с кофеином.
Тесты дорогие и трудоемкие. Прежде чем они получат более широкое признание, необходимы хорошо спланированные клинические испытания, сравнивающие их с биохимическими тестами.
КОГДА ОБРАЩАТЬСЯ ЗА МНЕНИЕМ СПЕЦИАЛИСТА?
Обычно сюда входят 6 пациентов с:
(1) Необъяснимые аномалии печени более 1.В 5 раз больше нормы в двух случаях с интервалом минимум шесть месяцев.
(2) Необъяснимое заболевание печени с признаками печеночной дисфункции (гипоальбуминемия, гипербилирубинемия, пролонгированное протромбиновое время или международное нормализованное соотношение)
(3) Известное заболевание печени, при котором требуется лечение, выходящее за рамки отмены возбудителя.
КАКИЕ ИСПЫТАНИЯ ПЕРЕД НАПРАВЛЕНИЕМ
6Рассмотрим следующее:
(1) Скрининг на вирусный гепатит: IgM к вирусу гепатита А, HbsAg, вирусу гепатита С.
(2) Антинуклеарные антитела.
(3) Церулоплазмин у пациентов моложе 40 лет.
(4) Исследования железа (железо, общая железосвязывающая способность и ферритин).
(5) УЗИ печени, особенно при подозрении на жировую инфильтрацию (люди с ожирением, диабетики и / или пациенты с гиперлипидемией).
Ключевые моментыУ бессимптомного пациента могут быть аномальные пробы печени.
Хороший анамнез и медицинский осмотр часто полезны.
Печеночные пробы часто становятся ненормальными при заболеваниях, не связанных с печенью.
Если применяется систематический подход, причина часто очевидна.
При необходимости следует запрашивать мнение специалиста.
Ультразвук также следует выполнять пациентам с симптомами с аномалиями ферментов печени или пациентам с признаками печеночной дисфункции (повышенное билирубиновое или протромбиновое время или снижение альбумина), а также пациентам с биохимическими признаками холестаза.
ССЫЛКИ
- ↵
Friedman LS , Martin P, Munroz SJ. Функциональные пробы печени и объективная оценка пациента с заболеванием печени. В: Заким Д., Бойер Т.Д., изд. Гепатология: учебник болезней печени. Том 1. Филадельфия, У. Б. Сондерс, 1996: 791–833.
- ↵
Pratt DS , Каплан ММ. Лабораторные тесты. В: Schiff ER, Sorrell MF, Maddrey WC, eds. Болезни печени Шиффа. 8-е изд. Том 1. Филадельфия: Липпенкотт-Рэйвен, 1999: 205–44.
- ↵
Feldman M , Friedman LS, Sleisenger MH. Заболевания желудочно-кишечного тракта и печени Sleisenger & Fordtran. 7-е изд. 2002: 1227–39, 1310–11.
- ↵
Pratt DS , Каплан ММ. Оценка аномального фермента печени приводит к бессимптомным пациентам.N Engl J Med2000; 342: 1266–71.
- ↵
Cohen JA , Kaplan MM. Соотношение SGOT / SGPT — показатель алкогольной болезни печени. Dig Dis Sci1979; 24: 835–8.
- ↵
Minuk G . Практические рекомендации Канадской ассоциации гастроэнтерологов: оценка аномальных тестов ферментов печени. Can J Gastroenterol1998; 12 (6): 417–21.
- ↵
Schiff ER , de Medina M, Kahn RS.Новые перспективы в диагностике гепатита С. Semin Liver Dis 1999; Suppl 1: 3–15.
- ↵
Czaja AJ . Естественное течение, клинические особенности и лечение аутоиммунного гепатита. Semin Liver Dis 1984; 4: 1–12.
- ↵
Diehl AM , Goodman Z, Ishak KG. Алкогольная болезнь печени у неалкоголиков: клиническое и гистологическое сравнение с поражением печени, вызванным алкоголем.Гастроэнтерология 1988; 95: 1056–62.
- ↵
Bacon BR , Farahvash MJ, Janney CG, et al . Неалкогольный стеатогепатит: развернутая клиническая картина. Гастроэнтерология, 1994; 107: 1103–9.
- ↵
Sorbi D , Boynton J, Lindor KD. Отношение аспартатаминотрансферазы к аланинтрансферазе: потенциальное значение для дифференциации неалкогольного стеатогепатита от алкогольной болезни печени.Am J Gastroenterol1999; 94: 1018–22.
- ↵
Matteoni CA , Younossi ZM, Gramlich T, и др. . Неалкогольная жировая болезнь печени: спектр клинической и патологической степени тяжести. Гастроэнтерология, 1999; 116: 1413–9.
- ↵
Eriksson S , Eriksson KF, Bondesson L. Неалкогольный стеатогепатит при ожирении: обратимое состояние. Acta Med Scand 1986; 220: 83–8.
- ↵
Пауэлл LW , Джордж Д.К., МакДоннелл С.М., и др. Диагностика гемохроматоза. Ann Intern Med, 1998; 129: 925–31.
- ↵
Guyader D , Jacquelinet C, Moirand R, et al. Неинвазивное прогнозирование фиброза при гомозиготном гемохроматозе по C282Y. Гастроэнтерология 1998; 115: 929–36.
- ↵
Bardella MT , Vecchi M, Conte D, и др. Хроническая необъяснимая гипертрансаминаземия может быть вызвана скрытой целиакией. Гепатология 1999; 29: 654–7.
- ↵
Голдберг DM , Мартин СП. Роль активности гамма-глутамилтранспептидазы в диагностике гепатобилиарной болезни. Пищеварение, 1975; 12: 232–46.
- ↵
Rosalki SB , Tarlow D, Rau D. Повышение уровня гамма-глутамилтранспептидазы в плазме у пациентов, получающих препараты, индуцирующие ферменты.Lancet1971; II: 376–7.
- ↵
Bloom S , изд. Нарушение функции печени у бессимптомного пациента. Практическая гастроэнтерология. 1-е изд. Великобритания: Мартин Дуниц, 2002: 503–6.
Информация о здоровье детей: синдром Гилберта
Синдром Гилберта ( zhil-bairs ) — довольно распространенное заболевание печени, которое присутствует при рождении, но обычно проявляется только в подростковом или раннем взрослом возрасте.У людей с этим заболеванием наблюдается небольшое повышение уровня желтого пигмента в крови, называемого билирубином ( billy-roo-bin ). Это не серьезное заболевание.
При расщеплении старых красных кровяных телец образуется билирубин. Затем билирубин переносится с кровью в печень. Печень использует химические вещества, называемые ферментами, для расщепления билирубина. Синдром Жильбера возникает, когда один из ферментов, помогающих печени удалять билирубин из крови не работает должным образом.Если не считать незначительной проблемы с очисткой от билирубина, печень функционирует нормально.
Подсчитано, что от трех до семи процентов людей страдают синдромом Жильбера, и он чаще встречается у мужчин, чем у женщин. Считается, что это состояние передается по наследству. Он также известен как болезнь Мейленграхта.
Признаки и симптомы синдрома Жильбера
Редко, когда у вашего ребенка проявляются какие-либо серьезные симптомы синдрома Жильбера. Иногда вы можете заметить, что у вашего ребенка слегка желтизна кожи (желтуха).Белки их глаз могут иногда становиться желтыми — это, вероятно, станет более очевидным, если у них болезнь, например, простуда. Другие факторы могут вызвать эпизод желтухи, в том числе:
- обезвоживание
- пост
- менструация
- перенапряжение.
За исключением повышенного уровня билирубина в крови, функция печени вашего ребенка будет нормальной.
Когда обращаться к врачу
Несмотря на то, что синдром Гилберта не является серьезным, если у вашего ребенка есть признаки этого заболевания, его должен показать терапевт.Врачу важно убедиться, что у вашего ребенка нет более серьезного заболевания печени.
Диагноз синдрома Жильбера ставится, когда наблюдается стойкий повышенный уровень билирубина, но другие функциональные тесты печени в норме. Для подтверждения диагноза может потребоваться повторение анализов крови несколько раз, а некоторым пациентам могут потребоваться другие анализы.
Лечение синдрома Жильбера
Синдром Жильбера не требует лечения и не мешает вести нормальный образ жизни.
Если у вашего ребенка желтуха больше, чем обычно, обратитесь к местному терапевту. Может быть другая причина желтухи, и могут потребоваться дополнительные анализы крови.
Ключевые моменты, которые следует запомнить
- Синдром Жильбера не является серьезным заболеванием и обычно не имеет серьезных симптомов.
- Синдром Жильбера необходимо диагностировать с помощью анализов крови, чтобы убедиться, что у вашего ребенка нет более серьезного заболевания печени.
- Синдром Жильбера не требует лечения и не мешает вести нормальный образ жизни.
Для получения дополнительной информации
Общие вопросы, которые задают нашим врачам
Приводит ли слишком много билирубина в крови к проблемам с кровью как анемия?
Нет, повышенный уровень билирубина в крови не вреден и не приводит к другим проблемам со здоровьем.
Следует ли моему ребенку соблюдать специальную диету, чтобы избежать эпизодов желтуха?
Существует очень мало изменений в образе жизни детей с синдромом Жильбера, включая изменения в питании.Всегда разумно придерживаться здоровой и сбалансированной диеты.
Разработано отделением общей медицины Королевской детской больницы. Мы признательны потребителям и опекунам RCH.
Отзыв написан в июне 2018 г.
Kids Health Info поддерживается Фондом Королевской детской больницы. Чтобы сделать пожертвование, посетите www.rchfoundation.org.au.
4 способа естественного снижения уровня билирубина
Билирубин — это вязкое коричневато-желтое вещество, которое является естественным побочным продуктом печеночных процессов, таких как разрушение старых красных кровяных телец.
Обычно он выводится из организма без повода для беспокойства, но иногда он может накапливаться в больших количествах, что указывает на основное заболевание, такое как неалкогольная жировая болезнь печени, гепатит или алкогольный цирроз.
Вот четыре способа естественного снижения уровня билирубина и улучшения здоровья печени:
Высокий билирубин обычно является признаком проблем с печенью.
Уровень билирубина может служить показателем здоровья печени.Например, люди с серьезным циррозом или рубцеванием печени часто имеют повышенный уровень билирубина, потому что их печень не может эффективно фильтровать токсины. К состояниям печени, которые могут вызвать цирроз, относятся:
- Неалкогольная жировая болезнь печени
- Алкогольный цирроз
- Гепатит
- Желчные камни
Однако некоторые состояния, такие как синдром Гилберта — наследственное безвредное состояние — могут вызывать повышение уровня билирубина. .
Билирубин измеряется в миллиграммах билирубина на децилитр крови или мочи (мг / дл). У взрослых нормальный уровень билирубина составляет менее одного миллиграмма на децилитр. Высокий уровень билирубина превышает 2,5 миллиграмма билирубина на децилитр.
Высокий уровень билирубина приводит к желтухе — состоянию, которое вызывает отчетливый желтый оттенок на коже, белках глаз и нижней части языка.
При заболевании печени билирубин «накапливается» в печени, который затем попадает в кровоток и распространяется по всему телу.Вот почему вы выглядите желтым », — говорит Пол Кво, доктор медицины, профессор медицины и директор гепатологии Медицинского центра Стэнфордского университета.
По словам Кво, люди с повышенным уровнем билирубина из-за тяжелого заболевания или повреждения печени также могут испытывать:
Если вы испытываете эти симптомы, немедленно обратитесь за медицинской помощью, поскольку основное заболевание печени потребует не только домашних средств, но и следующих четырех советов может помочь вам улучшить общее состояние печени в дополнение к медицинским рекомендациям.
1. Сохраняйте водный баланс
Сохраняйте водный баланс, помогая снизить уровень билирубина, облегчая удаление шлаков из организма. Мужчинам следует выпивать около 125 унций воды в день, а женщинам — 91 унцию.
Поскольку вода стимулирует обмен веществ и подавляет аппетит, она также является эффективным способом поддерживать нормальный вес. По словам Кво, ожирение является основной причиной неалкогольной жировой болезни печени, от которой страдает до четверти населения мира.
2. Потребляйте свежие фрукты и овощи
Поскольку фрукты и овощи содержат мало жира и сахара, они способствуют общему здоровью печени и органов.
Связанные Почему диетологи считают средиземноморскую диету одной из лучшихКво — большой поклонник средиземноморской диеты для тех, кто хочет улучшить здоровье своей печени.В диете упор делается на листовые зеленые овощи. «Итак, шпинат, брокколи, капуста, руккола — все это полезно для печени», — говорит Кво. К другим полезным для печени продуктам относятся:
- Виноград
- Клюква
- Черника
- Орехи
- Оливковое масло
Но вы не должны употреблять их килограммами при каждом приеме пищи. «Настоящий ключ здесь — умеренность», — говорит Кво.
3. Увеличьте потребление клетчатки
Связанные 6 преимуществ клетчатки для здоровья и как добавить больше в свой рационПо данным Американского фонда печени, диета с высоким содержанием клетчатки способствует здоровью печени.Женщины должны стрелять, чтобы потреблять от 21 до 25 граммов клетчатки в день, а мужчины — от 30 до 38.
Хорошие источники клетчатки включают:
Шаянн Гал / Инсайдер4.Избегайте алкоголя
Если вы хотите улучшить здоровье своей печени, важно снизить потребление алкоголя. Это потому, что «если вы пьете слишком много, ваша печень будет повреждена», — говорит Кво.
Кво говорит, что Консультативный комитет по диетическим рекомендациям, федеральный орган, состоящий из 20 экспертов в области здравоохранения, недавно рекомендовал мужчинам и женщинам ограничиваться одним напитком в день. Однако для максимального здоровья печени вам следует полностью избегать употребления алкоголя.
Вывод инсайдера
Высокий уровень билирубина может быть предупреждающим признаком серьезного нарушения функции печени.Если у вас повышенный уровень билирубина, вам следует предпринять шаги по его снижению и укрепить здоровье печени, внеся несколько изменений в свой рацион. Эти изменения включают употребление большего количества воды, сокращение потребления алкоголя и употребление большего количества фруктов и овощей и меньшего количества обработанных пищевых продуктов.
Гипербилирубинемия — Консультант по терапии рака
Гипербилирубинемия
I. Проблема / Состояние.
Ферменты печени часто проверяются во время госпитализации, часто обнаруживается повышенный уровень билирубина в сыворотке крови.Эта гипербилирубинемия часто вызвана основным печеночным или гематологическим заболеванием, но также может быть доброкачественной находкой. Проницательный клиницист должен уметь определить первопричину, когда это необходимо.
Билирубин — нормальный побочный продукт метаболизма гемоглобина. Неконъюгированный (непрямой) билирубин в плазме связывается с альбумином и поглощается гепатоцитами, где он конъюгируется с глюкуроновой кислотой. Конъюгированный (прямой) билирубин выделяется с желчью и выводится из организма. Гипербилирубинемия может быть вызвана состояниями, ведущими к первично неконъюгированной или первично конъюгированной гипербилирубинемии.Желтуха или пожелтение кожи, склеры и слизистых оболочек билирубином обычно обнаруживается клинически, когда уровень билирубина в сыворотке превышает 2,5 миллиграмма / децилитр (мг / дл), и часто сначала обнаруживается в конъюнктиве или под языком.
Гипербилирубинемия сама по себе опасна только для новорожденных, когда она может преодолевать гематоэнцефалический барьер, отлагаться и вызывать энцефалопатию (ядерную желтуху) при уровнях 20-25 мг / дл. К потенциально опасным для жизни состояниям, которые могут проявляться гипербилирубинемией и желтухой, относятся острый холангит, фульминантная печеночная недостаточность, массивный гемолиз и острая жировая дистрофия печени при беременности.
II. Диагностический подход
A. Каков дифференциальный диагноз этой проблемы?
Дифференциальный диагноз гипербилирубинемии довольно широк и включает печеночные причины, гематологические причины и врожденные нарушения метаболизма. Важно отметить, является ли гипербилирубинемия изолированным лабораторным отклонением или связана с другими ферментами печени или гематологическими лабораторными отклонениями.
У новорожденных изолированная гипербилирубинемия часто связана с врожденными нарушениями метаболизма билирубина и включает:
Физиологическая желтуха (обычно проходит к 10-му дню)
Желтуха грудного молока (проходит после прекращения приема грудного молока)
Синдром Жильбера (доброкачественный)
Синдром Дубина Джонсона (доброкачественный)
Синдром Криглера-Наджара, тип I и тип II.Синдром Криглера-Наджара может вызвать ядерную желтуху, которую необходимо лечить.
У взрослых дифференциальный диагноз гипербилирубинемии должен все же включать врожденные ошибки метаболизма билирубина (синдром Жильбера, синдром Дубина-Джонсона, синдром Ротора и синдром Криглера-Наджара) и приобретенные нарушения метаболизма билирубина.
Неконъюгированная (непрямая) гипербилирубинемия может быть вызвана перепроизводством, нарушением поглощения печенью или аномалиями конъюгации, в том числе:
Гемолиз
Синдром Гилберта
Внутрипеченочные причины конъюгированной (прямой) гипербилирубинемии включают:
Гепатит (вирусный, алкогольный, аутоиммунный, лекарственный)
Беременность
Полное парентеральное питание
Первичный билиарный цирроз
Холестаз, вызванный токсинами / лекарствами
Сепсис
К внепеченочным причинам конъюгированной гипербилирубинемии относятся:
Желчные камни (холелитиаз / холедохолитиаз), стриктуры
Злокачественная опухоль
Первичный склерозирующий холангит
Инфекция (холангит / холецистит)
Панкреатит
Каждое из этих индивидуальных условий будет рассмотрено в отдельном обзоре.
Синдром Гилберта — это наследственное заболевание, присутствующее у 5-10% населения Западной Европы, которое вызывает снижение способности печени связывать билирубин на 70%. Это приводит к периодическим эпизодам неконъюгированной гипербилирубинемии, часто вызываемым голоданием, инфекцией, перенапряжением или приемом лекарств. Диагноз Гилберта следует диагностировать только после исключения заболевания печени или гемолиза, и обычно общий билирубин составляет <5 мг / дл, а конъюгированный - <20% от общей фракции.
Б.Опишите диагностический подход / метод пациенту с этой проблемой
Существует несколько схем, помогающих определить этиологию гипербилирубинемии:
1. Возрастная классификация
Конкретные причины см. В предыдущем разделе.
2. Процессинг билирубина на основе конъюгации
Конъюгированная гипербилирубинемия наблюдается при повышенном уровне прямого билирубина; желчь видна в анализе мочи
Неконъюгированная гипербилирубинемия наблюдается при повышенном непрямом билирубине; желчь не должна быть видна в анализе мочи
Повышенный непрямой билирубин (неконъюгированная гипербилирубинемия) может быть вызван несколькими факторами:
Увеличение производства: гемолиз, реабсорбция гематом
Нарушение усвоения: лекарства, портосистемные шунты, сердечная недостаточность
Нарушение конъюгации: синдром Жильбера, Криглера-Наджара
3.Классификация на основе обработки билирубина по местонахождению
Предпеченочные причины: гемолиз, реабсорбция гематомы
Внутрипеченочные причины: можно разделить на неконъюгированные и конъюгированные
Несопряженный: синдром Гилберта
Конъюгированные: Внутрипеченочный холестат, гепатит, первичный билиарный цирроз, первичный склерозирующий холангит, синдром Дубина-Джонсона, синдром Ротора
Постпеченочные причины: холелитиаз, новообразования и панкреатит
1.Исторические сведения важны в диагностике этой проблемы.
Клиницисты захотят узнать о возрасте пациента, сопутствующих симптомах, таких как лихорадка, потеря веса или боли в животе, желтухе или абдоминальной хирургии в анамнезе, социальном анамнезе, чтобы определить любые факторы риска гепатита (включая употребление алкоголя и факторы риска вирусных заболеваний). , использование лекарств, включая травы / добавки, и семейный анамнез, поскольку каждый из них может помочь диагностировать основную этиологию гипербилирубинемии.
2. Маневры физического осмотра, которые могут быть полезны при диагностике причины этой проблемы.
При физикальном осмотре следует выявить признаки желтухи или основного заболевания печени (асцит, спленомегалия, ангиомы пауков, гинекомастия), но при физикальном обследовании не обнаружено патогномоничных результатов, позволяющих предположить этиологию гипербилирубинемии.
3. Лабораторные, рентгенографические и другие исследования, которые могут быть полезны при диагностике причины этой проблемы.
Гипербилирубинемия, очевидно, определяется повышенным уровнем билирубина. Конъюгированная билирубинемия наблюдается при повышенном уровне прямого билирубина; в анализе мочи также может быть обнаружен билирубин, поскольку конъюгированный билирубин растворим в воде. Неконъюгированная билирубинемия наблюдается при повышенном непрямом билирубине; анализ мочи на билирубин будет отрицательным. При преимущественно неконъюгированной гипербилирубинемии следует исключить гемолиз с помощью мазка периферической крови, гаптоглобина и лактатдегидрогеназы.
При преимущественно конъюгированной гипербилирубинемии необходимо определить ферменты печени (аспартаттрансаминаза (AST), аланинтрансаминаза (ALT), гамма-глутамилтранспептидаза и щелочная фосфатаза), протромбиновое время и альбумин. Дополнительные тесты, такие как тестирование на беременность, уровень ацетаминофена, серологические исследования на гепатит или аутоиммунные расстройства, рентгенологические тесты (ультразвук, как правило, первая линия, учитывая более низкую стоимость, отсутствие радиационного воздействия и чувствительность к желчным камням, компьютерная томография, магнитно-резонансная холангиопанкреатография и эндоскопическая ретроградная холангиопанкреатография) или биопсия печени может быть использована в ожидании результатов первоначального тестирования и предполагаемой этиологии.
C. Критерии диагностики каждого диагноза, указанного выше.
См. Выше.
D. Чрезмерно используемые или «потраченные впустую» диагностические тесты, связанные с оценкой этой проблемы.
При заказе магнитно-резонансной холангиопанкреатографии или эндоскопической ретроградной холангиопанкреатографии проконсультируйтесь с гастроэнтерологом, чтобы убедиться в правильности использования этих методов визуализации.
Генетическое тестирование на мутацию UGT1A1 при синдроме Гилберта необходимо редко.
III. Управление в процессе диагностики
A. Лечение гипербилирубинемии.
Новорожденных следует обследовать на желтуху, а тяжелую гипербилирубинемию следует незамедлительно лечить фототерапией для предотвращения ядерной желтухи.
Взрослые должны пройти общий анализ мочи и лабораторные исследования, чтобы определить, является ли этиология конъюгированной или неконъюгированной гипербилирубинемией. При необходимости следует выполнять сбор анамнеза, физикальное обследование и дальнейшие лабораторные исследования и визуализацию.Тактикам следует сосредоточиться на основной этиологии (см. Обзоры отдельных тем).
B. Общие ловушки и побочные эффекты лечения этой клинической проблемы
НЕТ
Какие доказательства?
Деннери, Пенсильвания, Зайдман, Д.С., Стивенсон, ДК :. «Неонатальная гипербилирубинемия». NEJM. об. 344. 2001. pp. 581-590.
Fabris, L ,, Cadamuro, M ,, Okolicsanyi, L. “Пациент с изолированной гипербилирубинемией.”. Болезни пищеварения и печени. с. 375-381.
Хулихан, Д. Д., Армстронг, М. Дж., Ньюсом, штат Пенсильвания. «Исследование желтухи». Медицина. об. 39. 2011. С. 518-522.
Рош, С.П., Кобос, Р. «Желтуха у взрослого пациента». Американский семейный врач. об. 69. 2004. С. 299–304.
vanWagner, LB and, Green, RM. «Оценка повышенных уровней билирубина у бессимптомных взрослых». JAMA .. об. 313. 2015. С. 516-7. (Часть интерпретации серии диагностических тестов JAMA.Хороший обзор подхода к лечению гипербилирубинемии у бессимптомных взрослых.)
Copyright © 2017, 2013 ООО «Поддержка принятия решений в медицине». Все права защищены.
Ни один спонсор или рекламодатель не участвовал, не одобрял и не платил за контент, предоставляемый Decision Support in Medicine LLC. Лицензионный контент является собственностью DSM и защищен авторским правом.
(PDF) Амбулаторное обследование с повышенным билирубином
Загружено с https: // linkprotect.cudasvc.com/url по cyI9fWLHidmQASoOltCOUpgq + CeJDInANPzcdKUEETYaJO2K /// + b4bdI0Y7g66GXBfSSWWnk9Npyq4J / CunNA9zOr8TTGEwacyCKE5acs35l3L70QE + lZ3q7fisToqy / unKQnJQ + wlN4xaGNYvCXOfHVv + pRNW5lqWTxxpoBDne2 / JcjoVZ / Q0IeWv28QuG на 08/06/2019
Downloadedfromhttps: //linkprotect.cudasvc.com/url по cyI9fWLHidmQASoOltCOUpgq + CeJDInANPzcdKUEETYaJO2K /// + b4bdI0Y7g66GXBfSSWWnk9Npyq4J / CunNA9zOr8TTGEwacyCKE5acs35l3L70QE + lZ3q7fisToqy / unKQnJQ + wlN4xaGNYvCXOfHVv + pRNW5lqWTxxpoBDne2 / JcjoVZ / Q0IeWv28QuG на 08/06/2019
Оценка амбулаторной С
Повышенные билирубинаНахумом М ‘
endez-S’
Анчез, доктор медицинских наук, магистр наук, доктор философии
1
,
2
, Синшун Ци, доктор медицины, доктор философии
3
, Либор Витек, доктор медицинских наук
4
и Марко Аррезе
, доктор медицинских наук5
Am J Gastroenterol 2019; 114: 1185–1188.https://doi.org/10.14309/ajg.0000000000000336; опубликовано в Интернете 17 июля 2019 г.
Повышение концентрации билирубина в сыворотке / плазме часто встречается в нашей повседневной клинической практике. Быстрая и точная
оценка такого пациента очень важна для своевременного применения
эффективной терапевтической стратегии для улучшения результатов
. Мы кратко рассмотрим знания о метаболизме и измерении билирубина
и обрисовываем практическую пошаговую оценку пациента с гипербилирубинемией (рис. 1).
ABC OF BILIRUBIN
Билирубин является продуктом разложения гема в сосудистом русле.
Основным источником билирубина является гемоглобин из стареющих
эритроцитов. В ретикулоэндотелиальных клетках гем превращается в
тетрапирролбиливердин ферментом гемоксигеназой, а затем
путем восстановления до неконъюгированного билирубина (UCB) ферментом
биливердинредуктазы. В печени UCB конъюгируется
с билирубин-уридиндифосфат-глюкуронозилтрансферазой
(UGT1A1).Наконец, конъюгированный билирубин (CB) попадает в дуо-
денум с секретируемой желчью и затем превращается в уробилиноиды,
— группу восстановительных производных билирубина, из которых уробили-
ноген и стеркобилиноген являются наиболее распространенными представителями
(1,2) (Рисунок 2).
Обычно общая концентрация билирубина составляет менее 1 мг / дл
(равно 17 ммоль / л), а физиологический диапазон обычно составляет
, указанный как 0,1–1 мг / дл (2–17 ммоль / л) ( 3).Однако из-за
значительной доли субъектов с синдромом Гилберта в общей популяции
(2-10%), распределение концентрации билирубина
является бимодальным (таким образом, ненормальным), со средним уровнем билирубина
концентрации около 0,6 мг / дл (10 ммоль / л).
Желтуха проявляется, когда концентрация билирубина в сыворотке на
выше 3 мг / дл. Билирубин в крови присутствует либо как UCB, либо как
CB, также известный как непрямой или прямой билирубин, соответственно.
ПЕРВОНАЧАЛЬНАЯ ОЦЕНКА ОБЩИХ ПРИЧИН
Первоначальная оценка повышенных концентраций билирубина в сыворотке /
плазмы всегда должна быть легкодоступной, дешевой и часто неинвазивной
, что является общими причинами (4). Они должны включать
возраста, симптомов и признаков, медицинский и фармакологический анамнез,
регулярных лабораторных анализов, специальных анализов, а также эндоскопических и визуальных
процедур старения.
Во-первых, основные симптомы и признаки, т.е.е. желтушная кожа и склера,
— это первые диагностические ключи. Из-за своей высокой распространенности
(2–10% в общей популяции, в основном в зависимости от этнической принадлежности
и пола) синдром Гилберта следует рассматривать как один из наиболее вероятных диагнозов
, что связано с частичным дефицитом UGT1A1
, что приводит к легкой неконъюгированной гипербилирубинемии (1–4 мг / дл
[17–70 ммоль / л]) без признаков явного гемолиза, нормальной активности ферментов печени и физиологической картины язвы печени.
трасонография.UGT1A1 может также ингибироваться при воздействии на
определенных лекарств (5) и природных соединений (6), поэтому этот конкретный тип лекарственного поражения печени
должен учитываться при дифференциальной диагностике легкой неконъюгированной гипербилирубинемии
.
Лабораторные маркеры гемолиза (общий анализ крови —
, включая ретикулоциты) как потенциальную причину неконъюгированной гипербилирубинемии
. Если есть подозрение на гемолиз
, необходимо выполнить поиск основных причин (включая лекарственное происшествие
, вызванное, инфекционное, аутоиммунное, пищевое или наследственное).Боль в правом животе с лихорадкой
или без нее и озноб, особенно стул, похожий на гончарный, указывает на образование желчевыводящих путей, наиболее частую причину желтухи у госпитализированных
пациентов (4).
Желтуха также может быть вызвана гепатоцеллюлярным повреждением
разного происхождения, включая неалкогольную жировую болезнь печени, броз печени
или цирроз. Запущенное заболевание печени с ухудшением функции печени
часто сопровождается сопутствующим желудочно-кишечным кровотечением, асцитом (из-за портальной гипертензии) и / или
расстройством сознания из-за нарушения функций печени, отравляющих
(4 ).
Во-вторых, четкий анамнез обычно полезен для дифференциального диагноза
, а иногда и необходим для точного диагноза.
Оценка гепатоцеллюлярного повреждения включает тестирование на вирусный гепатит
, оценку на неалкогольную жировую болезнь печени и коголическую болезнь печени al-
для лиц с факторами риска, а также скрининг
на наследственные заболевания. Кроме того, необходимо изучить историю выписанных и отпускаемых без рецепта
лекарств.Продолжительность и
доз алкоголя и употребления наркотиков являются одними из основных диагностических критериев
алкогольного заболевания печени и лекарственного поражения печени,
соответственно (7,8).
Недавняя история недостаточности кровообращения и / или дыхания
важна для диагностики ишемического гепатита или повреждения печени
, связанного с печеночным веностазом (4). Ятрогенная или ишемическая
Холангиопатия часто является вторичной по отношению к повреждению желчных протоков после
некоторых инвазивных процедур, таких как ретроградная эндоскопическая
1
Отделение исследования печени Medica Sur Clinic & Foundation, Мехико, Мексика;
2
Медицинский факультет, Национальный автономный университет Мексики, Мехико, Мексика;
3
Группа цирроза печени, отделение гастроэнтерологии, Главный госпиталь Шэньянского военного округа, Шэньян, Китай;
4
Четвертое отделение внутренней медицины
и Институт медицинской биохимии и лабораторной диагностики, 1-й медицинский факультет Карлова университета, Прага, Чешская Республика;
5
Гастроэнтерология
Кафедра медицинской школы Папского католического университета Чили, Сантьяго, Чили.



