ПТФС: посттромбофлебитический синдром нижних конечностей
Посттромбофлебитический синдром нижних конечностей (ПТФС) встречается у 5% населения мира. Возникает это заболевание после развития тромбоза, тромбофлебита на ногах и трудно поддается лечению. Однако трудно – не значит невозможно.
Содержание статьи
Что такое ПТФС
Посттромбофлебитический синдром, что это? Это негативное изменение вен нижних конечностей, характеризующееся их сужением и ухудшением кровоснабжения.
При определенных нарушениях в организме, если кровь обладает повышенной свертываемостью, могут возникнуть тромбы – кровяные сгустки.
Такой сгусток из слипшихся эритроцитов образуется обычно в местах травмирования, чтобы остановить кровотечение. Но в результате сбоя возникает внутри вены. Следуя с кровотоком, тромб, как правило, прикрепляется на каком-нибудь участке вены и начинает обрастать новыми эритроцитами.

 Русло вены в результате сужается, кровоток ухудшается и замедляется. Это создает давление на стенки сосудов, они растягиваются, становятся узловатыми. Это же ухудшает и лимфоток, что вызывает отеки.
Русло вены в результате сужается, кровоток ухудшается и замедляется. Это создает давление на стенки сосудов, они растягиваются, становятся узловатыми. Это же ухудшает и лимфоток, что вызывает отеки.Можно сказать о ПТФС нижних конечностей, что такое заболевание приводит к нежелательным изменениям кровообращения организма в целом. Жидкость застаивается в нижних конечностях, а в другие части тела поступает замедленно и не в полном объеме.
Классификация и код по МКБ

 Код ПТФС по МКБ 10 – I 87.0. Эта международная классификация болезней была придумана и разработана, чтобы врачи из разных стран мира, не зная языка, могли понимать друг друга и знать, от чего лечить больного.
Код ПТФС по МКБ 10 – I 87.0. Эта международная классификация болезней была придумана и разработана, чтобы врачи из разных стран мира, не зная языка, могли понимать друг друга и знать, от чего лечить больного.Это особенно ценно, когда заболевший в одном государстве человек отправляется на лечение в другое. Таким образом, увидев код по МКБ 10 ПТФС, врач сразу же поймет, о каком заболевании идет речь.
Помимо МКБ 10, для посттромбофлебитического синдрома используются и другие классификации. Так, классифицировали формы и течение болезни ученые В.С. Савельев, Л.И. Клионер, В.И. Русин.
Чаще всего применяется классификация, придуманная профессором М.И. Кузиным.
По ней ПТФС делится на четыре формы:
- отечно-болевая;
- варикозная;
- язвенная;
- смешанная.
Для каждой формы характерны некоторые особенности протекания и специфические симптомы. Также классификация посттромбофлебитического синдрома подразумевает его разделение по стадиям – от начальной до крайне тяжелой.


Симптомы
Наиболее характерными симптомами этого заболевания являются следующие:

 Боли и тяжесть в нижних конечностях. Особенно усиливаются к концу дня, уменьшаются или пропадают к утру, при принятии горизонтального положения тела с поднятием ног на возвышенность наступает облегчение.
Боли и тяжесть в нижних конечностях. Особенно усиливаются к концу дня, уменьшаются или пропадают к утру, при принятии горизонтального положения тела с поднятием ног на возвышенность наступает облегчение.- Судороги в пораженной ноге или обеих ногах в ночное время.
- Расширение подкожных вен, усиление венозного рисунка, их бугристость, узловатость, сосудистая сеточка.
- Отеки разной степени интенсивности, которая зависит от формы и стадии заболевания, от степени нагрузки на конечности и других внешних факторов.
- Уплотнения под кожей, возникающие после установления стойкой отечности, неподвижность кожи, сращение ее с жировой клетчаткой.
- Темные кольца на коже внизу голени.
- Появление кожных заболеваний на пораженной конечности – дерматит, язвочки, экзема.
- Образование трофических, практически не поддающихся лечению язв на пораженных конечностях на финальной стадии заболевания.
Не обязательно все симптомы должны присутствовать одновременно, их наличие или отсутствие зависит от формы и степени тяжести заболевания.
Если обратиться к врачу на ранней стадии и провести грамотное лечение, то дело может ограничиться лишь небольшими отеками и тяжестью в ногах. Потемнение и уплотнение кожи, язвы – это признаки запущенности заболевания.
Формы ПТФС


Принято различать четыре формы этой патологии. От формы во многом будет зависеть симптоматика и лечение ПТФС нижних конечностей.
- Варикозная. Для этой формы характерны признаки, связанные с варикозным расширением вен. Это усиление сосудистого рисунка, «сеточка» и «звездочки», выпирание вен. Они растягиваются, становятся видны под кожей невооруженным глазом, затем начинают выпирать, становятся бугристыми и узловатыми. Ощущается болезненность вен, в особенности при движении, а также их жжение.
- Отечная. Здесь основной симптом – это отеки. На начальной стадии они возникают к концу дня и проходят за ночь, при тяжелой стадии практически не проходят даже после полноценного отдыха. Отеки сопровождаются болью и тяжестью в ногах, слабостью, усталостью конечностей, при длительном движении или, наоборот, при долгом нахождении в одной позе может возникнуть онемение. Ночами возникают судороги.
- Язвенная. При этой форме происходят изменения кожных покровов. На начальной стадии возникают пигментные пятна по ходу пораженной вены, они могут сильно зудеть. Характерны также покраснения и припухлости, а также белесые пятна – в результате нарушения кровоснабжения тканей. Со временем атрофированные участки разрастаются, возникает экзема, трещины, язвы. Для финальной стадии характерны большие гнойные язвы, не поддающиеся лечению.
Также существует смешанная форма ПТФС, для которой характерно наличие нескольких различных признаков, а также появление новых по мере развития болезни.
Диагностика

 Диагноз ПТФС ставится на основе первичного внешнего осмотра и проведения некоторых исследований. Чаще всего для этого используется УЗИ, оно считается наиболее достоверным и точным методом диагностики.
Диагноз ПТФС ставится на основе первичного внешнего осмотра и проведения некоторых исследований. Чаще всего для этого используется УЗИ, оно считается наиболее достоверным и точным методом диагностики.Позволяет определить точные места локализации тромбов, степень тяжести заболевания, степень поражения и повреждения сосудов и их клапанов, оценить их функциональность и состояние окружающих тканей.
Кроме этого, используются следующие методы:
- ультразвуковое ангиосканирование с цветным картированием;
- допплерография;
- окклюзионная плетизмография;
- флебография;
- радиоизотопная флебосцинтиграфия с контрастным веществом.
Кроме того, проводится дифференциальная диагностика, чтобы понять, первичным или вторичным является варикозное расширение вен (для ПТФС характерно вторичное).
Лечение
Есть консервативное и оперативное лечение посттромбофлебитического синдрома нижних конечностей. Ко второму прибегают в крайне тяжелых случаях или если традиционные методы не приносят результатов.
К консервативному в первую очередь относится изменение образа жизни, без которого полное выздоровление невозможно. Это отказ от вредных привычек, изменение рациона питания, увеличение двигательной активности.

 Рекомендуемая физическая нагрузка назначается врачом в зависимости от индивидуальных особенностей пациента. Ее переизбыток тоже негативно скажется на состоянии здоровья.
Рекомендуемая физическая нагрузка назначается врачом в зависимости от индивидуальных особенностей пациента. Ее переизбыток тоже негативно скажется на состоянии здоровья.Кроме того, назначается ношение компрессионного белья или бинтов, а также прием медицинских препаратов. Выписываются фибринолитики или дезагреганты – лекарства, предотвращающие образование тромбов, антикоагулянты, антиоксиданты, спазмолитики, противовоспалительные, тонизирующие сосуды препараты, ферменты, витамины. В дополнение к ним идут средства наружного применения – гели и мази.
К оперативным методам относятся удаление или ушивание больных вен, шунтирование, создание искусственных клапанов.
Важно! Изменение образа жизни – неотъемлемая часть лечения. Продолжая злоупотреблять алкоголем, курением, вредной пищей и ведя малоподвижный образ жизни, пациент не может рассчитывать на выздоровление.
Заключение
Посттромбофлебитический синдром – трудно поддающееся лечению заболевание. Но трудно – не значит невозможно. Даже в запущенных случаях у пациента есть все шансы на возвращение к нормальной, здоровой жизни. Однако лучше, все-таки, не допускать подобного, следить за своим организмом и вовремя обращаться к врачу.
Вконтакте
Одноклассники


Флеболог-хирург со стажем более 6 лет.
Образование: Диплом по специальности «Лечебное дело», Омская государственная медицинская академия (2013 г.) Интернатура по специальности «Хирургия», Омский государственный медицинский университет (2014 г.)
Курсы повышения квалификации:
- «Ультразвуковая диагностика», Омская государственная медицинская академия (2015 г.)
- «Актуальные вопросы флебологии», Российский национальный исследовательский медицинский университет имени Н. И. Пирогова (2015 г.)
- «Ультразвуковое исследование сосудов», Омская государственная медицинская академия (2016 г.)
- «Эндовазальная лазерная облитерация» (2017 г.)
ПТФС: посттромбофлебитический синдром нижних конечностей — код по мкб 10, симптомы и лечение
Посттромбофлебический синдром (ПТФС) это патологическое состояние, при котором развивается венозная недостаточность нижних конечностей.
Частота встречаемости ПТФС составляет 4 % всей популяции взрослого населения по всему миру. Среди пациентов с диагнозом тромбофлебита ПТФС выявляется у 90-95% больных.
Что представляет собой ПТФС?
Посттромбофлебический синдром, что это такое, какие причины его вызывают? ПТФС является заболеванием, при котором происходит окклюзия (перекрытие просвета) вены тромбом. Этиологической причиной этой болезни считается употребление недостаточного количества жидкости, повышенная свертывающая способность крови.
 При повышенной вязкости и увеличенной свертываемости крови происходит склеивание эритроцитов, что способствует тромбообразованию.
При повышенной вязкости и увеличенной свертываемости крови происходит склеивание эритроцитов, что способствует тромбообразованию.
Тромб закрепляется на стенке сосуда, начинает расти, за счет прикрепления новых эритроцитов.
В результате просвет сосуда полностью закрывается.
Тромб может рассосаться или остаться в неизменном виде, что приводит к нарушению трофики тканей.
Как классифицируют
Разновидностей классификаций венозной недостаточности несколько: по В. С. Савельеву, по Л. И. Клионеру, В. И. Русину, М.И.Кузину. Наиболее удобную классификацию постромбофлебического синдрома предложил профессор М.И.Кузин.
Он разделяет ПТФС на 4 формы:
- отечно-болевую,
- варикозную,
- язвенную,
- смешанную форму.
| По течению | По степени нарушения кровотока |
|
|
Любое заболевание имеет код по международной классификации болезней. По МКБ 10 посттромбофлебический синдром имеет свой специальный код.
| Код по МКБ 10 ПТФС | I87.0 |
| Периферическая венозная недостаточность | I87.2 |
Код ПТФС по МКБ 10 необходим для того, чтобы врачи всех стран могли четко понимать друг друга и поставить точный диагноз. Это особенно важно, если пациент переводится на лечение из России в другую страну или наоборот.
Симптомы ПТФС
 Чаще ПТФС наблюдается при окклюзии вен ног. Как проявляется и что такое ПТФС нижних конечностей?
Чаще ПТФС наблюдается при окклюзии вен ног. Как проявляется и что такое ПТФС нижних конечностей?
Клиническими признаками посттромбофлебического синдрома ног являются ощущение тяжести, отечность голеней ног, тянущие и ноющие боли в нижней конечности.
Симптомы появляются, когда пациент длительное время ходит или стоит на ногах.
По мере прогрессирования роста сгустка крови, перекрывающего кровоток в ногах, боли усиливаются, наблюдается усиление отека, а также разрастание венозных сетей. Врач может увидеть утолщение, выбухание поверхностных вен.
В положении лежа болевой синдром ослабевает. В утренние часы визуальные проявления менее выражены, чем вечером. Пациенты жалуются на усиление боли и судороги ночью. При самостоятельном рассасывании тромба все клинические проявления исчезают.
Если организм не справляется с разрушением тромба, наблюдается дальнейший его рост, полная закупорка просвета вены. Нарушается работа клапанного аппарата, что приводит к сильному застою крови в нижних частях конечности.
Формы ПТФС
 При отечно-болевой форме заболевания из всех клинических симптомов преобладает отек и боль. Распространенность отечности и болевого синдрома зависит от местоположения тромба.
При отечно-болевой форме заболевания из всех клинических симптомов преобладает отек и боль. Распространенность отечности и болевого синдрома зависит от местоположения тромба.
При наличии сгустка в подвздошной или бедренной вене отечность и боль будут распространяться по всей ноге, до паховой складки.
Если закупорка произошла на уровне разветвления бедренной вены, то отек будет нарастать ниже колена.
Поражение одной из веток глубоких вен голени вызовет отек и онемение от середины голени и ниже.
Варикозная форма отличается появлением венозного рисунка (звездочки, мелкие и крупные разветвления), выбуханием поверхностных вен над уровнем кожи. Эта разновидность заболевания может легко перейти в язвенную форму, вследствие плохого оттока крови.
На поверхности кожи сначала образуются области потемнения, уплотнения, атрофии, а затем язвы, вызывающие сильный зуд. Смешанная форма включает все симптомы.
Диагностические мероприятия
Диагноз ПТФС ставят на основе жалоб больного, анамнестических и клинических данных, полученных при осмотре пациента, проведении дополнительных методов обследования. Диагностика включает лабораторные исследования на свертываемость крови, общий клинический минимум (ОАК, ОАМ).
Для обследования состояния кровотока в глубоких венах нижних конечностей применяют:
Тест: А что вы знаете о человеческой крови?

- флебографию,
- флебосцинтиграфию,
- рентгенконтрасное обследование,
- ультразвуковое ангиосканирование при помощи цветного картирования кровотока.
УЗИ позволяет зарегистрировать наличие тромба, измерить скорость кровотока в сосуде и его просвет, оценить состояние стенок, клапанов вен. Метод позволяет вовремя диагностировать полную закупорку просвета сосуда, а также зарегистрировать начало реканализации (рассасывания кровяного сгустка). Ультразвуковое обследование является самым востребованным и неинвазивным методом. Его можно проводить несколько раз, в том числе во время беременности.
 Рентгенконтрастное исследование венозного русла осуществляется в рентген-кабинете.
Рентгенконтрастное исследование венозного русла осуществляется в рентген-кабинете.
Пациенту вводят внутривенно контрастное вещество, делают снимок пораженной области. На снимке будет четко видно, где находится тромб.
При флебосцинтиграфии применяют радиоизотопный контраст, который вводится в вену. Обследование проводят на гамма-камере.
По результатам метода можно оценить скорость кровотока, способность стенок вен к сокращению, посмотреть работу клапанов, а также место окклюзии сосуда. Этот метод разрешен не всем. У некоторых пациентов наблюдается плохая переносимость контрастного вещества, а также аллергическая реакция.
Флебография применяется для оценки работы клапанов вен. В качестве контраста используют йодсодержащие препараты. Для введения вещества проводят разрез в области бедренной вены и ее пункцию. Большинство больных плохо переносят введение йодсодержащих веществ.
Лечение посттромбофлебического синдрома
Лечебные мероприятия ПТФС включают консервативные методы (изменение образа жизни, компрессионные методики восстановления кровотока, медикаментозную терапию), оперативные способы лечения.
Консервативная терапия
Лечение посттромбофлебитического синдрома нижних конечностей начинается с увеличения двигательной активности, правильного режима питания и питья. Врачи рекомендуют снизить лишний вес, чтобы уменьшить нагрузку на венозную систему ног.
 Компрессионные мероприятия улучшения оттока венозной крови осуществляются при помощи эластичных бинтов (чулок).
Компрессионные мероприятия улучшения оттока венозной крови осуществляются при помощи эластичных бинтов (чулок).
Постоянное ношение компрессионных приспособлений устраняет развитие язв, а также снижает болевой синдром.
Если язвы уже присутствуют на коже пациента, то компрессионный метод лечения стимулирует их заживление.
Очень важно правильно подобрать чулки и бинты. Они не должны сваливаться с ноги, вызывать ощущения онемения. В ходе терапии необходимо увеличивать время ношения компрессионных бинтов, а также силу давления на конечность.
Медикаментозное лечение
Лекарственная терапия используется в целях улучшения реологических показателей крови, укрепления стенок вен. В первом этапе лекарственной терапии активно используют препараты для разжижения крови, пациентам назначают внутривенно Реополиглюкин.
Его сочетают с антибиотиками широкого спектра действия (снижение риска присоединения бактериальной флоры), а также токоферолом (стимуляция иммунной системы). Кроме этого используют Гепарин, Фраксипарин. Лечение проводят в условиях стационара.
Второй этап терапии включает прием пероральных препаратов, таких как Детралекс, Эндотелон, Рутозид. Они выпускаются в виде таблеток, капсул. Наиболее эффективным лекарственным средством считается Детралекс. Длительность лечения составляет 14-30 суток.
Кроме таблетированных и капсулированных форм, хирурги назначают наружные препараты в виде мазей, гелей.
К ним относятся:
- Лиотон 1000 гель,
- Гепариновая мазь,
- Мисвенгал,
- Гинкор-гель,
- Рутозид,
- Троксерутин,
- Индовазин.
Лечение ПТФС нижних конечностей местными лекарственными препаратами проводится курсом по 2-3 месяца.
Для снижения вероятности тромбообразования назначают Гепарин, Фраксипарин, Фондапаринукс, Варфарин.
Внимание! Не стоит принимать лекарственные средства без консультации врача.
Оперативное лечение
Оперативное вмешательство проводят при неэффективности консервативного лечения, а также ухудшения качества жизни пациента. Лечение проводят после восстановления кровотока в венозном русле. Наиболее распространены операции на поверхностных и коммуникантных венах.
Существует несколько способов хирургического лечения:
 перевязка пораженной вены,
перевязка пораженной вены,- удаление сильно расширенных подкожных вен при отсутствии нарушения кровотока в глубоком венозном русле,
- развитие коллатералей (обходного типа) при нарушении оттока крови по глубоким или поверхностным венам,
- восстановление функции клапанного аппарата вен (установка искусственных клапанов или перенос их из одной вены в другую),
- шунтирование сосудов (проводится при полной закупорке вены).
Важно! После операции пациенту показано ношение компрессионных бинтов круглосуточно.
По мере заживления ран бинты (чулки) можно надевать на весь день, снимать на ночь. Назначают курс антибактериальной терапии (профилактика инфицирования) на 10 дней. После завершения периода восстановления необходимо 2 раза в год принимать лекарственные препараты, укрепляющие стенку сосудов, соблюдать режим труда и отдыха.
Заключение
Посттромбофлебитический синдром нижних конечностей требует комплексного подхода к лечению. При легких степенях заболеваниях и самопроизвольной ликвидации закупорки сосудов достаточно консервативного лечения. Нормализация питьевого режима, а также ношение компрессионных бинтов и чулок поможет устранить возникновение заболевания.
При частых рецидивах болезни необходимо обратиться к хирургу, который назначит адекватное лечение, в том числе оперативное. Соблюдение всех рекомендаций врача позволит полностью избежать обострений болезни.
Посттромбофлебитический синдром: причины, симптомы, диагностика
Посттромбофлебитический синдром – это симптомокомплекс, отвечающий разным стадиям развития венозной недостаточности, которая может развиваться в силу разных причин. Врачу-флебологу очень важно установить эти причины постараться посредством назначаемого лечения снизить выраженность симптомов, столь негативно влияющих на жизнь пациентов.
Клиническая картина болезни, т.е. симптомы, выявленные во время физикального осмотра, пальпации и опроса пациента, помогают поставить предварительный диагноз. Правда, во многих случаях пациенты ни на что не жалуются и не могут вспомнить эпизод острого тромбоза сосудов нижних конечностей. Если речь идет о закупорке крупных сосудов, то возможно появление сильной боли, тяжести и чувства распирания в ноге, отека тканей, повышение температуры тела, озноба. Но тромбоз мелких вен может себя никак и не проявлять, поэтому человек может даже не вспомнить о таком событии, которое имеет столь неприятные последствия.
Назначаемые в данном случае анализы (общий анализ крови и коагуллограмма) могут лишь зафиксировать факт наличия воспаления и повышенную свертываемость крови, являющуюся предрасполагающим фактором к образованию тромбов. На основании этого врач может предположить одну из патологий: тромбофлебит, варикозное расширение вен, тромбоз сосудов или их осложнение – постромбофлебитическую болезнь.
Если ранее пациент уже обращался по поводу заболеваний сосудов, врачу легче предположить развитие ПТФС. Но при первом обращении сориентироваться в причинах появления неприятных симптомов, которые у вышеописываемых патологий сходны, не так просто. И здесь на помощь приходит инструментальная диагностика, помогающая оценить проходимость сосудов, обнаружить очаги варикоза, сделать выводы о наличии скрытых от глаз трофических повреждений тканей.
Ранее диагностику венозных патологий проводили посредством проб. Это могла быть «маршевая проба» Дельбе-Пертеса, при которой пациенту перетягивали ногу жгутом в области бедра и предлагали помаршировать в течение 3-5 минут. По спаданию и набуханию подкожных сосудов судили о том, насколько проходимы глубокие вены. Правда, этот тест давал много ошибочных результатов, поэтому его актуальность была поставлена под сомнение.
Для оценки состояния глубоких сосудов применяется и проба Пратта № 1. Для ее проведения пациенту измеряют окружность голени в ее центре. Затем ногу в лежачем положении туго бинтуют эластичным бинтом, чтобы создать компрессию подкожных сосудов. После того, как пациент встанет и будет активно двигаться в течение 10 минут, его просят рассказать о своих ощущениях и визуально оценивают объемы голени. На патологию глубоких вен будет указывать быстрая усталость и боль в районе пролегания икроножных мышцах, а также увеличение окружности голени, которую измеряют при помощи метра.
Оценить работоспособность и состояние клапанов перфорантных вен можно было посредством проведения пробы Пратта №2 с использованием резинового бинта и жгута, трехжгутовой пробы Шейниса, модифицированного варианта этого теста, разработанного Тальманом. Для оценки состояния поверхностных вен проводят тесты Троянова и Гаккенбруха.
Эти исследования дают достаточно информации врачу при отсутствии возможности провести инструментальные исследования. Правда, на сегодня большинство медицинских заведений снабжено необходимым оборудованием, и это не только аппараты для проведения ультразвукового исследования (УЗИ). Нужно сказать, что информативность и точность результатов инструментальных методов исследований намного выше, чем у перечисленных диагностических проб.
В наше время точная диагностика венозных заболеваний проводится посредством ультразвукового дуплексного сканирования (УЗДС). С помощью этой методики можно диагностировать как наличие тромба в глубоких венах, так и сужение просвета сосудов вследствие скопления там тромботических масс или разрастания соединительной ткани в процессе лизиса тромба. Информация, отражающаяся на мониторе компьютера, позволяет врачу оценить степень тяжести патологии, т.е. насколько сильно тромботические массы перекрывают ток крови.
Не менее актуален при посттромбофлебитическом синдроме и такой метод диагностики заболеваний вен нижних сосудов, как допплерография (УЗГД). Это исследование позволяет сделать оценку равномерности кровотока, выявить причину его нарушения, оценить состоятельность венозных клапанов и компенсаторные возможности сосудистого русла. В норме врач должен видеть ровные стенки вен без посторонних включений внутри сосудов, а клапаны должны ритмично колебаться в такт дыханию.
Особую популярность при ПТФС получило цветовое допплеровское картирование, с помощью которого выявляются участки с отсутствующим кровотоком, вследствие перекрытия вен тромботическими массами. В месте локализации тромба можно обнаружить множественные обходные пути кровотока (коллатерали). Такой кровоток ниже зоны окклюзии (закупорки) не реагирует на дыхательные движения. Над закупоренной веной аппарат не получает отраженный сигнал.
Функциональная динамическая флебография (один из методов оценки состояния сосудов) с контрастированием при ПТФС проводится значительно реже. С его помощью можно обнаружить неровности контуров венозных сосудов, обратный ток крови от глубоких вен к поверхностным сквозь расширенные перфорантные вены, наличие коллатералей. При выполнении пациентом некоторых упражнений можно заметить замедление выведения контраста из венозных сосудов, отсутствие контрастного вещества в зоне закупорки вены.
Определить окклюзию сосудов позволяют и такие методы диагностики как компьютерная и магнитно-резонансная венография. Правда о динамическом состоянии венозной системы они информации не дают.
Дополнительным диагностическим методом при венозных патологиях является флебоманометрия, которая дает возможность измерить внутривенное давление. А посредством радионуклидной флебографии определяется характер и направление кровотока не только в нижних конечностях, но и во всей венозной системе.
 [30], [31], [32], [33], [34], [35], [36], [37]
[30], [31], [32], [33], [34], [35], [36], [37]
Код по мкб 10 посттромбофлебитический синдром — Сердце феникса
Посттромбофлебитический синдром нижних конечностей (ПТФС) встречается у 5% населения мира. Возникает это заболевание после развития тромбоза, тромбофлебита на ногах и трудно поддается лечению. Однако трудно – не значит невозможно.
Содержание статьи
Что такое ПТФС
Посттромбофлебитический синдром, что это? Это негативное изменение вен нижних конечностей, характеризующееся их сужением и ухудшением кровоснабжения.
При определенных нарушениях в организме, если кровь обладает повышенной свертываемостью, могут возникнуть тромбы – кровяные сгустки.
Такой сгусток из слипшихся эритроцитов образуется обычно в местах травмирования, чтобы остановить кровотечение. Но в результате сбоя возникает внутри вены. Следуя с кровотоком, тромб, как правило, прикрепляется на каком-нибудь участке вены и начинает обрастать новыми эритроцитами.
Русло вены в результате сужается, кровоток ухудшается и замедляется. Это создает давление на стенки сосудов, они растягиваются, становятся узловатыми. Это же ухудшает и лимфоток, что вызывает отеки.
Можно сказать о ПТФС нижних конечностей, что такое заболевание приводит к нежелательным изменениям кровообращения организма в целом. Жидкость застаивается в нижних конечностях, а в другие части тела поступает замедленно и не в полном объеме.
Классификация
Код ПТФС по МКБ 10 – I 87.0. Эта международная классификация болезней была придумана и разработана, чтобы врачи из разных стран мира, не зная языка, могли понимать друг друга и знать, от чего лечить больного.
Это особенно ценно, когда заболевший в одном государстве человек отправляется на лечение в другое. Таким образом, увидев код по МКБ 10 ПТФС, врач сразу же поймет, о каком заболевании идет речь.
Помимо МКБ 10, для посттромбофлебитического синдрома используются и другие классификации. Так, классифицировали формы и течение болезни ученые В.С. Савельев, Л.И. Клионер, В.И. Русин.
Чаще всего применяется классификация, придуманная профессором М.И. Кузиным.
По ней ПТФС делится на четыре формы:
- отечно-болевая;
- варикозная;
- язвенная;
- смешанная.
Для каждой формы характерны некоторые особенности протекания и специфические симптомы. Также классификация посттромбофлебитического синдрома подразумевает его разделение по стадиям – от начальной до крайне тяжелой.
Симптомы
Наиболее характерными симптомами этого заболевания являются следующие:
- Боли и тяжесть в нижних конечностях. Особенно усиливаются к концу дня, уменьшаются или пропадают к утру, при принятии горизонтального положения тела с поднятием ног на возвышенность наступает облегчение.
- Судороги в пораженной ноге или обеих ногах в ночное время.
- Расширение подкожных вен, усиление венозного рисунка, их бугристость, узловатость, сосудистая сеточка.
- Отеки разной степени интенсивности, которая зависит от формы и стадии заболевания, от степени нагрузки на конечности и других внешних факторов.
- Уплотнения под кожей, возникающие после установления стойкой отечности, неподвижность кожи, сращение ее с жировой клетчаткой.
- Темные кольца на коже внизу голени.
- Появление кожных заболеваний на пораженной конечности – дерматит, язвочки, экзема.
- Образование трофических, практически не поддающихся лечению язв на пораженных конечностях на финальной стадии заболевания.
Не обязательно все симптомы должны присутствовать одновременно, их наличие или отсутствие зависит от формы и степени тяжести заболевания.
Если обратиться к врачу на ранней стадии и провести грамотное лечение, то дело может ограничиться лишь небольшими отеками и тяжестью в ногах. Потемнение и уплотнение кожи, язвы – это признаки запущенности заболевания.
Формы ПТФС
Принято различать четыре формы этой патологии. От формы во многом будет зависеть симптоматика и лечение ПТФС нижних конечностей.
- Варикозная. Для этой формы характерны признаки, связанные с варикозным расширением вен. Это усиление сосудистого рисунка, «сеточка» и «звездочки», выпирание вен. Они растягиваются, становятся видны под кожей невооруженным глазом, затем начинают выпирать, становятся бугристыми и узловатыми. Ощущается болезненность вен, в особенности при движении, а также их жжение.
- Отечная. Здесь основной симптом – это отеки. На начальной стадии они возникают к концу дня и проходят за ночь, при тяжелой стадии практически не проходят даже после полноценного отдыха. Отеки сопровождаются болью и тяжестью в ногах, слабостью, усталостью конечностей, при длительном движении или, наоборот, при долгом нахождении в одной позе может возникнуть онемение. Ночами возникают судороги.
- Язвенная. При этой форме происходят изменения кожных покровов. На начальной стадии возникают пигментные пятна по ходу пораженной вены, они могут сильно зудеть. Характерны также покраснения и припухлости, а также белесые пятна – в результате нарушения кровоснабжения тканей. Со временем атрофированные участки разрастаются, возникает экзема, трещины, язвы. Для финальной стадии характерны большие гнойные язвы, не поддающиеся лечению.
Также существует смешанная форма ПТФС, для которой характерно наличие нескольких различных признаков, а также появление новых по мере развития болезни.
Диагностика
Диагноз ПТФС ставится на основе первичного внешнего осмотра и проведения некоторых исследований. Чаще всего для этого используется УЗИ, оно считается наиболее достоверным и точным методом диагностики.
Позволяет определить точные места локализации тромбов, степень тяжести заболевания, степень поражения и повреждения сосудов и их клапанов, оценить их функциональность и состояние окружающих тканей.
Кроме этого, используются следующие методы:
- ультразвуковое ангиосканирование с цветным картированием;
- допплерография;
- окклюзионная плетизмография;
- флебография;
- радиоизотопная флебосцинтиграфия с контрастным веществом.
Кроме того, проводится дифференциальная диагностика, чтобы понять, первичным или вторичным является варикозное расширение вен (для ПТФС характерно вторичное).
Лечение
Есть консервативное и оперативное лечение посттромбофлебитического синдрома нижних конечностей. Ко второму прибегают в крайне тяжелых случаях или если традиционные методы не приносят результатов.
К консервативному в первую очередь относится изменение образа жизни, без которого полное выздоровление невозможно. Это отказ от вредных привычек, изменение рациона питания, увеличение двигательной активности.
Рекомендуемая физическая нагрузка назначается врачом в зависимости от индивидуальных особенностей пациента. Ее переизбыток тоже негативно скажется на состоянии здоровья.
Кроме того, назначается ношение компрессионного белья или бинтов, а также прием медицинских препаратов. Выписываются фибринолитики или дезагреганты – лекарства, предотвращающие образование тромбов, антикоагулянты, антиоксиданты, спазмолитики, противовоспалительные, тонизирующие сосуды препараты, ферменты, витамины. В дополнение к ним идут средства наружного применения – гели и мази.
К оперативным методам относятся удаление или ушивание больных вен, шунтирование, создание искусственных клапанов.
Важно! Изменение образа жизни – неотъемлемая часть лечения. Продолжая злоупотреблять алкоголем, курением, вредной пищей и ведя малоподвижный образ жизни, пациент не может рассчитывать на выздоровление.
Заключение
Посттромбофлебитический синдром – трудно поддающееся лечению заболевание. Но трудно – не значит невозможно. Даже в запущенных случаях у пациента есть все шансы на возвращение к нормальной, здоровой жизни. Однако лучше, все-таки, не допускать подобного, следить за своим организмом и вовремя обращаться к врачу.
Вконтакте
Одноклассники
Читайте также:
Source: VashyNogi.com
причины, симптомы, лечение и диагностика
Посттромбофлебитический синдром нижних конечностей – это состояние, развивающее после перенесённого острого тромбоза. Обычно патология возникает через несколько лет после болезни и приводит к затруднению оттока крови от ног, появлению дискомфорта, боли и судорог, а также – изменений на коже.
Если не проводить терапию – высок риск инвалидизации пациента. Рассмотрим, что такое посттромбофлебитический синдром (ПТФС), каковы причины его возникновения, клинические проявления и методы лечения.
Этиология и патогенез
Посттромботическая болезнь развивается после перенесённого тромбоза, поскольку вены уже не могут полностью восстановиться и возникают необратимые последствия, провоцирующие развитие патологии. В результате сосуд деформируется, повреждаются венозные клапаны – их функция снижается либо полностью утрачивается.
Основные причины развития ПТФС нельзя расписать по пунктам, поскольку к формированию посттромбофлебитического синдрома приводит одно стойкое нарушение – тромбоз венозного сосуда. Данное заболевание приводит к закупорке просвета вены и нарушению кровотока. На фоне проводимого лечения через несколько дней тромб начинает постепенно рассасываться, а повреждённый сосуд снова наполняется кровью.


Различные формы посттромбофлебитического синдрома нижних конечностей
Но на данном этапе есть одна особенность – после восстановления вена уже не способна полноценно выполнять свои функции – она деформирована, её стенки не такие гладкие, а клапанный аппарат плохо функционирует. Все это приводит к застойным явлениям и развитию недостаточности давления в венозной системе конечностей. Кровь не сбрасывается по перфорантным венам из глубоких сосудов в поверхностные – поэтому посттромбофлебитический синдром захватывает все сосуды нижней конечности.
Со временем происходит расширение подкожных и внутренних вен, компрессионное падение давления, замедление кровотока и появление новых сгустков. В результате болезнь приобретает хроническое течение, появляются постоянные признаки и симптомы, беспокоящие пациента.
Интересно!
Согласно статистическим данным посттромбофлебитический синдром чаще всего развивается на фоне варикозного расширения вен. Данная болезнь способствует формированию тромбофлебита, осложняет его течение и приводит к формированию ПТФС.
Клиническая картина
Посттромбофлебитический синдром возникает после перенесённого тромбоза вен – обычно первые проявления регистрируются спустя несколько лет, но у некоторых больных болезненные ощущения могут проявляться уже через несколько месяцев.
Основными симптомами посттромбофлебитической болезни являются:
- Появление отёков – обычно регистрируются в конце дня, после длительной физической нагрузки. Отёчность возникает вследствие застоя в венозной системе, когда жидкая часть крови выходит в межтканевое пространство. Больной замечает, что к вечеру в области голеней отмечается припухлость, которая частично спадает к утру;
- Снижение чувствительности и утомляемость в конечностях – пациенты жалуются на необычные ощущения в ногах, при которых тактильные ощущения и восприятие боли над поражёнными венами снижено. Отмечается слабость и ощущение тяжести, которые сначала развиваются после ходьбы, а затем и в покое;
- Болезненность – данный признак в клинике ПТФС присоединяется позднее предыдущих симптомов. Человек ощущает распирающие боли в конечностях, которые усиливаются при изменении положения ноги, перемещении её вниз или переносе все тела. При отсутствии медикаментозного и укрепляющего лечения развивается стойкий посттромботический синдром;


Симптоматика посттромбофлебитического синдрома ног
- Воспаление – развивается, когда болезнь протекает длительно, является защитной реакцией организма на разрушение тканей и образование новых тромбов;
- Появление судорог – проявляются на финальной стадии посттромбофлебитического синдрома, когда в мышцах и нервах накапливаются продукты распада, оказывающие негативное влияние на их работу. Статические сокращения возникают преимущественно в ночное время;
- Изменение оттенка кожных покровов – развивается на фоне нарушения кровотока, когда возникают застойные явления в венозной системе. Во время начальных проявлений кожа бледная, по мере прогрессирования болезни или при наличии ПТФБ глубоких вен нижних конечностей – синего или голубого цвета. Нередко отмечаются сосудистые звёздочки и кольцевидные уплотнения.
Степень признаков во многом зависит от тяжести поражения конечностей при посттромбофлебитическом синдроме. В зависимости от преобладания определённых симптомов строиться классификация посттромбофлебитической болезни – различают четыре её формы: отёчно-болевая, варикозная, язвенная и смешанная.
Интересно!
Код посттромбофлебитического синдрома по МКБ 10 соответствует шифру «I 87.2».
Симптомы отёчно-болевого ПФТС
Этот вид болезни характеризуется преобладанием боли и отёков конечностей над остальными симптомами. Проявление синдрома говорит о венозной недостаточности – в начале пациента беспокоит утомляемость и чувство тяжести в ногах, которая позднее постепенно перерастает в болезненность.
Пик выраженности посттромбофлебитической болезни приходится на вечернее время, пациента беспокоит ноющая, распирающая и пульсирующая боль. На утро симптом значительно угасает или вовсе не беспокоит. Параллельно отмечается отёчность ног, которая увеличивается или спадает синхронно с проявлением болезненности. Данный вид ПТФС встречается наиболее часто, требует незамедлительного лечения и наблюдения врача.


Симптомы отёчно-болевого ПФТС
Проявления варикозной формы
Симптомы при данном варианте посттромбофлебитического нарушения проявляются умеренные, но наблюдается выраженное расширение венозных сосудов. При внешнем осмотре у пациента отмечается набухание подкожных вен в области голени и стопы, отёчность этих областей, сопровождающаяся болезненностью.
Данный вид посттромбофлебитического синдрома встречает в большинстве случаев и говорит о реканализации глубоких вен – когда тромб в глубоких венозных сосудах рассасывается и по ним возобновляется ток крови. В поверхностных венах давление падает, они остаются «растянутыми».
Язвенный вариант ПТФС
Этот тип венозной недостаточности характеризуется трофическими нарушениями – расстройствами питания клеток из-за недостаточности притока артериальной крови. Вначале отмечаются потемнения кожи в нижней части конечности, образование кольцевидных уплотнений, развитие воспалительной реакции, после чего образуется язва.
Смешанная форма ПТФС
Венозные изменения в данном случае характеризуются смешанной картиной: пациента могут беспокоить боли и отёки, которые могут периодически проявляться, а затем и вовсе не беспокоить. Почти у всех пациентов регистрируется варикозное расширение вен, нередко наблюдаются язвенные поражения кожи.
Диагностика
Посттромботическая болезнь нижних конечностей выявляется на основе внешнего осмотра врачом, при помощи инструментальных методов обследования и данных анамнеза. В последнем случае производится опрос пациента и изучается история предыдущей болезни – если больному проводилось лечение от тромбоза, вероятность возникновения ПТФС очень высока.
На заметку!
«Золотым стандартом» в диагностике посттромбофлебитического синдрома является ультразвуковое обследование.
При помощи дуплексного сканирования выявляется состояние венозной стенки, скорость кровотока, эвакуация крови и её отток от конечностей. Также ультразвук, проходя через твёрдые и мягкие ткани, даёт информацию о наличии или отсутствии тромбов.


Диагностика ПТФС нижних конечностей
В качестве дополнения к диагностике ПТФС пациенту может назначаться рентген с применением контрастного вещества. После подтверждения болезни назначается соответствующее лечение.
Прогноз и осложнения
Прогноз при посттромбофлебитическом поражении вен относительно благоприятный в тех случаях, когда пациент придерживается основных рекомендаций врача – не нарушает программу лечения и выполняет основные правила по предотвращению рецидивов болезни. При таком подходе можно добиться поддерживающего оптимального состояния на продолжительное время.
При нарушении правил оздоровительной программы у пациента возникают осложнения в виде нарушения кровообращения в конечностях, которые могут привести к гангрене, требующей ампутации. Второе серьёзное осложнение – инфаркты головного мозга или внутренних органов при попадании тромба в общий кровоток.
Лечение
Для терапии посттромбофлебитической болезни вен необходимо два главных правила: грамотное назначение лечения и желание больного вылечиться. Только при осознанном подходе к терапии ПТФС удаётся добиться желаемого результата, стабилизировать состояние больного и предотвратить обострение клиники хронической болезни вен конечностей. Программа подразумевает внедрение новых правил в повседневную жизнь, медикаментозное лечение и ряд укрепляющих процедур. Операция требуется только при запущенных формах ПТФС.
Коррекция образа жизни
Больным венозной недостаточностью необходимо соблюдать несколько основных правил, которые являются профилактикой болезни:
- Не забывать посещать флеболога или сосудистого хирурга – при необходимости доктора могут назначить профилактическое лечение, которое предотвратит нежелательные последствия синдрома;
- Ограничить тяжёлые физические нагрузки, избегать работы, требующей длительное стояние на ногах;
- Отказаться от вредных привычек;
- Соблюдать диету – не кушать продукты, увеличивающие риск тромбообразование и развитие ПТФС;
- Проводить ежедневную гимнастику – умеренная лечебная физкультура способствует лучшему кровообращению в ногах, укрепляет стенки вен.
Мнение специалиста!
Изменение образа жизни является не только профилактикой посттромбофлебитического синдрома, но и улучшает действие препаратов во время лечения.


Коррекция образа жизни при ПТФС
Медикаментозная терапия
Лечение посттромбофлебитического синдрома при помощи лекарств направлено на повышение показателей свёртываемости крови, восстановление целостности венозной стенки и предотвращение воспаления. Основная схема лечения включает три стадии терапии посттромбофлебитической болезни.
Вначале используются следующие препараты:
- Дезагреганты (Трентал, Реополиглюкин, Пентоксифиллин) – эти средства предотвращают склеивание тромбоцитов и развитие ПТФС;
- Обезболивающие (Кетопрофен, Троксевазин) – уменьшают боль, отёк и воспаление венозной стенки;
- Антиоксиданты (Витамин В, Токоферол, Милдронат) – разжижают кровь, облегчают её циркуляцию по венам.
При наличии признаков повреждений кожи показано проведение антибактериальной терапии. Данное лечение посттромбофлебитического синдрома продолжается 7-10 дней, затем назначается применение следующих средств:
- Репаранты: Солкосерил, Актовегин;
- Флеботоники: Детралекс, Флебодиа, Гинкор-форт.
В завершении назначается курс мазей для наружного применения:
- Гепариновая мазь;
- Лиотон;
- Индовазин;
- Венитан.
Продолжительность такой сетки лечения ПТФС составляет примерно 2-3 месяца. Обычно после курса данной программы наблюдается устранение венозной недостаточности и основных проявлений посттромбофлебитического поражения конечности.
Физиотерапия
Применение укрепляющих процедур очень важно, как для лечения посттромбофлебитической болезни, так и для её профилактики. При венозной недостаточности наблюдается расширение объёма сосудов, в которых застаивается кровь и образуются сгустки. Во время физиотерапевтических сеансов тонус вен повышается, улучшается отток крови от конечностей.
Наиболее распространённые методики для лечения ПТФС:
- Лекарственный электрофорез;
- Магнитотерапия;
- Лечение лазером;
- Ионофорез;
- Радоновые и хвойные ванночки для конечностей.
Важно!
Эффективность от проводимого лечения будет наблюдаться только при систематическом посещении физиотерапевта – если больной пропускает сеансы, вряд ли стоит ожидать, что болезнь отступит.


Методы лечения при ПТФС
ЛФК
Немаловажным в лечении ПТФС будет и проведение лечебной гимнастики, которую назначит врач. Важно отметить огромную пользу от проведения данного вида упражнений – небольшие физические нагрузки улучшают циркуляцию крови, снимают отёчность и повышают тонус сосудов. Запрещается перегружать конечности – это улучшает венозный отток.
Применение компрессионного трикотажа
Для профилактики осложнений посттромбофлебитического синдрома и его лечения используется ношение бинтов и специализированного трикотажа, сдавливающего поверхностные вены. Это способствует повышению давления в глубоких сосудах и улучшает венозный отток от конечностей.
Народная медицина
Посттромбофлебитические расстройства можно лечить и в домашних условиях. Важно использовать данную методику как дополнение основной терапии ПТФС и не применять самостоятельно.
Два наиболее действенных рецепта:
- Настойка каланхоэ – мелко нарубленные листья растения заливаются спиртом или водкой и настаиваются в тёмном месте 10 дней. Состав втирается в поражённые конечности;
- В борьбе посттромбофлебитической болезнью поможет рябина – необходимо взять кору растения и залить кипятком, дать настояться 10 часов. Принимать три раза в день по 1 столовой ложке.
Операция
Хирургическая коррекция не поможет избавиться от ПТФС, а лишь отсрочит выраженные осложнения. Поэтому её проведение актуально при неэффективности консервативной терапии. Наиболее распространёнными операциями являются:
- Иссечение и перевязка вен;
- Создание обходных венозных путей для тока крови;
- Удаление тромбов в местах отложений.
Посттромбофлебитическая болезнь фактически является хронической формой тромбоза и часто приводит к инвалидности. Если у вас в анамнезе были перенесённые болезни венозной системы – рекомендуется посещать лечащего врача и проводить профилактику ПТФС.
нижних конечностей, лечение, мкб 10, диагностика, диета
Существует множество заболеваний, связанных с сосудистой системой организма человека. Некоторые из них являются возбудителями подобных себе болезней и имеют сходные признаки проявления. Так посттромбофлебитический синдром мкб (ПТФС), является осложненной формой закупорки вен нижних конечностей, а также симптомом хронической венозной недостаточности. Обычно это заболевание выражается отечностью ног, поражением кожного покрова и рецидивом варикоза.
Развитие
Закупорка вен на ногах не всегда может провоцировать посттромбофлебитический синдром. Это прежде всего зависит от самого тромба, который препятствует нормальной циркуляции крови. Часто бывает, что он со временем, рассасывается сам по себе и кровоток в венах приходит в норму.
Но в связи с развившейся инфекцией, происходит нарушение работы клапанов сосуда, а ее просвет закрывается соединительной тканью и в конечном результате исчезает. Такой порядок действий называют облитерацией.
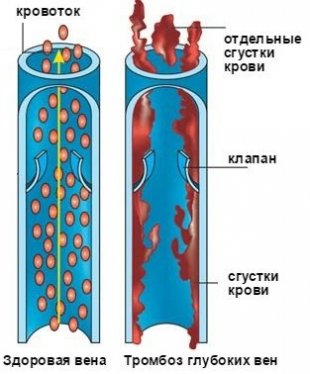 Здоровая и закупоренная вена
Здоровая и закупоренная венаРаздраженные ткани венозных сосудов постепенно закрываются, а снаружи поврежденных вен разрастаются соединительные ткани, сжимающие сосуды. И когда клапанный аппарат не функционирует, а стенки сосудов деформировались, кровь которая движется по пораженной вене, изменяет свое устремленность в обратную сторону.
В районе голени, давление по венам увеличивается, гипертония обретает постоянное и подвижное состояние, ослабевшие клапаны расширяются, в результате этого возникает сосудистая недостаточность. Это может повлиять на стабильность работы капиллярной и лимфатической системы.
Симптомы
Симптомы посттромбофлебитического синдрома, которые беспрерывно прогрессируют:
- Продолжительная отекание ног;
- Вздувшиеся и посиневшие сосуды
- Капиллярные звездочки на ногах;
- Спазмы;
- Чувство вялости в нижних конечностях, после длительного движения.
Одним из самых беспокойных признаков синдрома, которыми выражается данная болезнь, могут быть выражены разнообразными высыпаниями. Это усиливается и другими изменениями кожного покрова.
Поврежденные ткани становятся вялыми и морщинистыми, а на отдельных участках возникают незаживающие гнойники.
Посттромбофлебитический синдром нижних конечностей распознают по многим признакам, которые дают возможность определить прогрессирование сосудистой недостаточности, имеющие важное значение, при ее развитии. По разнообразию симптомов специалисты установили некоторые степени посттромбофлебитического синдрома: отечно-болевую форму; варикозную форму и язвенную форму.
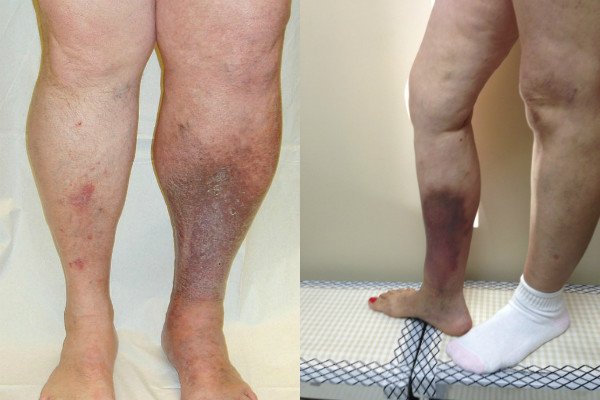 Проявление посттромбофлебитического синдрома
Проявление посттромбофлебитического синдромаНо бывает, что распознать тот, или иной симптом, не представляется возможным из-за выраженности признаков. В таком случае определяют смешанную форму сосудистой недостаточности нижних конечностей.
Самым неприятным симптомом являются трофические язвы, возникающие в более поврежденных районах кожного покрова голени.
Последнюю стадию развития этого заболевания можно распознать по следующим признакам:
- Изменение цвета кожи в определенных местах;
- Темные пятна на ногах — остатки разрушившихся скоплений под кожей;
- Внушительные размеры воспаленной области;
- Язвы, которые уже начали проникать под кожный покров.
Язвы на нижних конечностях представляют собой наружные раны, постоянно кровоточащие и выделяющие гнойные жидкости. Это может перерасти в гангрену.
Диагностика
Визуального подтверждения наличия диагноза будет недостаточно. Для того, чтобы определить точный этап и форму развития посттромбофлебитического синдрома ног, необходимо выяснить степень повреждения сосудов и клапанов. А также узнать плотность и численность тромбов, скорость кровообращения.
Все это можно определить с помощью:
- Обследование сосудов с помощью внедрения радионуклидов;
- Рентгеноскопия;
- Ультразвуковое обследование;
- Ультразвуковое дуплексное сканирование.
Данные диагностики дадут возможность определить стадию развития сосудистой недостаточности, а также изучить ее отличие от иных заболеваний и предупредить дальнейшее прогрессирование.
Лечение
Результаты лечения хронической недостаточности сосудистой системы ног обуславливается разнообразием факторов — уровень повреждения вен, длительности заболевания, процесса восстановления проходимости, и конечно от желания пациента.
Успех выздоровления посттромбофлебитического синдрома во многом зависит от самого пациента, на сколько он готов выполнять следующие действия:
- Непрерывно носить компрессионные чулки или колготы;
- Бросить все вредные привычки;
- Сбросить лишний вес;
- Постоянно выполнять физические упражнения, назначенные врачом.
Врач в свою очередь выпишет лекарства, которые помогут привести в норму состояние сосудов, циркуляцию крови, приостановят процесс воспаления.
Для предотвращения вторичного осложнения заболевания, назначаются специальные препараты, предупреждающие возникновение тромбов и способствующие стабилизации кровообращения.
Компрессионный способ лечения синдрома происходит в течении всего оздоровительного процесса. Эффективность такого способа зависти от положительных результатов основного курса лечения. На первом этапе, пациенты всегда чувствуют дискомфорт от ношения компрессионного белья и могут забывать о его использовании. Но со временем это входит в привычку и лечение дает свои результаты.
Трикотажное белье разделяется на три класса. В начальный период стоит носить эластичные бинты или чулки, относящиеся к первому классу, постоянно увеличивая период их ношения. Затем можно приступать к использованию компрессии следующих уровней, тем самым увеличивая оздоровительный эффект.
 Компрессионная одежда от варикоза
Компрессионная одежда от варикозаНекоторые виды компрессионных повязок от варикоза основаны на действии желатинового свойства, которые со временем необходимо сменить. Такие свойства применяются при наличии трофической болезни в процессе лечения ПТФС мкб 10. Желатиновые повязки должен накладывать квалифицированный специалист. Повязки Унна проявляют не только компрессионные эффекты, но и оказывают целительное воздействие на открытые язвы.
Данный метод является скорее не лечебным, а профилактическим. Но при совмещении с другими способами лечения оказывает максимальный результат.
Специалисты рекомендуют носить трикотажное белье не только в период оздоровления, но и на протяжении всей жизни, что может предотвратить повторное заболевание.
Хирургические действия обычно используют после восстановления работы внутренних вен, когда стабилизируют кровообращение в внутренних, соединительных и внешних венах. Существует множество вариантов хирургического лечения. Наиболее популярными и приемлемыми оказались операции на поверхностных и соединительных сосудах. На любой стадии восстановления венозных сосудов, при которых наблюдается деформация подкожных вен, предпочтение отдают операции по удалению крупных венозных стволов с их перевязкой.
Такой способ лечения ПТФС нижних конечностей позволяет удалить остатки содержимого крови в деформированных подкожных венах, а также устранить реверсивный кровоток по объединяющим сосудам, снизить венозную гипертензию в районе поврежденной голени, тем самым, стабилизировать кровообращение в основном сосудистом русле нижних конечностей. После выписки пациентам назначают компрессионный режим, который необходимо соблюдать в течении всего послеоперационного периода.
Диета
Больные и перенесшие патологическое заболевание, обязаны соблюдать строгий режим питания и употреблять только:
- Качественные продукты, содержащие необходимое количество витаминов;
- Оливковое и льняное масло;
- Свежевыжатые соки;
- Очищенную или кипяченую воду, квас, домашние консервированные напитки.
Обязательно необходимо включить в рацион питания — чеснок. Он обладает как лечебными, так и профилактическими свойствами. Люди регулярно употребляющие его реже подвергаются разнообразным заболеваниям. Чеснок препятствует прогрессированию заболеванию сосудов, а также улучшает свертываемость крови.
Больным не рекомендуется употреблять жирную и жареную пищу, копчености, разные тяжелые полуфабрикаты. Все должно быть максимально постным и содержать свежие овощи и другие полезные продукты.
Но даже некоторые полезные растительные продукты могут оказать негативное влияние: бананы, шиповник, рябина и т. п. Главный фактор успешного выздоровления — строгое соблюдение всех правил и рекомендаций.


 перевязка пораженной вены,
перевязка пораженной вены,