Порок сердца у новорождённого: лечение, причины и последствия
Для родителей большим шоком является диагноз: врождённый порок сердца (ВПС). В первые минуты кажется, что мир рухнул. Но не стоит отчаиваться.
Врождённый порог сердца у новорождённого, что это?
Врачи утверждают, что ранее эта болезнь являлась для детей приговором.
Но медицина не стоит на месте, благодаря современным достижениям, новейшему высокоточному оборудованию у малышей есть огромные шансы на полноценную жизнь. Важно, вовремя выявить проблему и не откладывая обратиться к специалисту.

Благодаря современным достижениям есть шанс вылечить порок сердца.
Причины возникновения болезни
Как показывает медицинская практика, порок сердца у детей закладывается ещё в утробе примерно на 2–8 неделе вынашивания беременности.


Сложная беременность может стать причиной патологии.
Это может происходить по следующим причинам:
- Наследственный фактор. Он является главной причиной в 90% случаев. К сожалению, заранее предугадать или спрогнозировать диагноз не получится. Придётся рисковать и тщательно наблюдать за состоянием ребёнка при помощи УЗИ;
- Сложное вынашивание предыдущих беременностей. Специалисты уверяют, что если девушка до этого сталкивалась с выкидышами, мертворождением, психологически ей будет довольно трудно настроиться на нормальное протекание процесса вынашивания плода. Нервы, стрессы, депрессии могут стать причиной патологии;
- Инфекции, в первом триместре. Особенно страшны вирусы герпеса, краснуха, ветрянка. Часто эти болезни – прямой показатель к аборту;
- Присутствие у девушки серьёзных психических и физических отклонений. В этом случае поддержать организм мамы и плод можно при помощи лекарственных препаратов, которые назначает врач;
- Хромосомные нарушения. Встречаются в 5% случаев. Именно поэтому девушкам и предлагают сдавать ряд анализов в первом и втором триместре, чтобы исключить риски;
- Вредные привычки девушки;
- Климатические факторы.
Группа риска


Женщины старше 35 лет находятся в группе риска.
В группу риска автоматически попадают женщины, старше 35 лет.
Какие признаки должны насторожить родителей


Плохой набор веса может быть симптомом ВПС.
Врождённые пороки сердца бывают разными по тяжести. Есть случаи, когда врачи даже и не замечают проблему в роддоме. Каждый родитель должен знать симптомы ВПС, чтобы вовремя обратиться за помощью:
- Малыш плохо сосёт грудь, постоянно прерывает процесс, начинает учащенно дышать;
- Пульс превышает 140–160 ударов в минуту;
- На лице и руках проступает цианоз. По-другому это называется синюшностью кожи;
- Часто срыгивает, процесс может быть вовсе не связан с кормлением;
- Малыш плохо набирает в весе, наблюдается одышка.
На плановом осмотре педиатр может услышать шумы в сердце. Не откладывайте поход к кардиологу, обязательно проведите обследование.
Симптомы и диагностика
Выявить порок сердца можно ещё на стадии, когда малыш находится в утробе мамы.
Опытный узист с хорошим оборудованием поставит диагноз, начиная с 14 недели. В этом случае дальнейшее протекание беременности будет невозможным без наблюдения кардиохирурга.

Врач назначает УЗИ сердца при подозрении на ВПС.
Если изменения связаны с малым кругом кровообращения, увидеть его на УЗИ не представляется возможным. Надежда только на опытного неонатолога, который будет прослушивать сердце крохи сразу после рождения.
Какую диагностику должен назначить врач при подозрении на ВПС?
- УЗИ сердца;
- Эхокардиоскопия;
- ЭКГ.
В некоторых случаях могут дополнительно сделать рентген или КТ. Каждый случай должен рассматриваться индивидуально.
Лечение порока сердца у новорождённых
В большинстве случаев, малышам с врождённым пороком сердца требуется операция. Своевременное вмешательство поможет избежать серьёзных патологий и летального исхода.
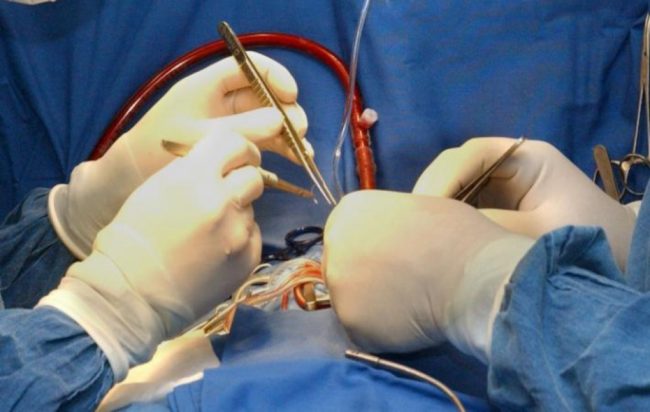

Чаще всего новорождённым требуется операция.
После уточнения диагноза, врачи распределяют детей на следующие группы:
- Крохи, которым не требуется срочная операция. В этом случае назначается медикаментозное лечение, есть вероятность, что будет положительная динамика, и операция не понадобится;
- Новорождённые, которые оперируются в первые 6 месяцев своей жизни. Как правило, это сложные случаи;
- Дети, нуждающиеся в лечении в первые 2 недели;
- Экстренные случаи, когда малыша сразу после родов везут на операционный стол.
Паллиативный метод
Родителям нужно быть готовыми к тому, что из-за порока сердца, организм малыша будет очень ослаблен.
В этом случае проводить полноценную операцию не представляется возможным. Чтобы облегчить состояние ребёнка, дать шанс ему поправиться, используют паллиативный метод. Кардиохирург не устраняет проблему, а лишь на время облегчает состояние пациента. Сразу стоит оговориться, что такие случаи бывают редко, но все же они есть.

Для облегчения состояния используется паллиативный метод.
Хирургическое вмешательство
Плановое хирургическое вмешательство может проходить несколькими способами:
- Эндоваскулярно. Ребёнку в области сердца делают небольшие проколы, через сосуды подбираются к сердечной мышце. Весь процесс кардиохирург наблюдает по экрану УЗИ. В зависимости от проблемы проводятся необходимые действия: устанавливают капсулы, подводят окклюдер, закрывают клапан и многое другое. В подобной операции есть несомненные плюсы. Во-первых, процесс реабилитации занимает до 4–5 дней. У малыша нет открытых ран, швов. Во-вторых, места прокола быстро заживают. Особого ухода за ними не нужно. В-третьих, риск смертности очень низкий;
- Открытый способ. Операция очень сложная. В некоторых случаях длится до 12–15 часов. Ребёнку полностью разрезается грудная клетка, малыша подключают к искусственному кровообращению.

Реабилитация после операции занимает до 5 дней.
После хирургического вмешательства нужно быть готовым к тому, что крохе пропишут медикаментозное лечение. Это могут быть препараты, которые разжижают кровь, кардиотоники, блокаторы. Без них ребёнок не восстановится.
Под наблюдением
Есть случаи, когда при ВПС не нужно ни хирургическое, ни медикаментозное лечение. Например, при двустороннем клапане аорты.
Малыш находится под наблюдением и контролем кардиолога. Раз в полгода проходит соответствующие обследования. Как правило, к 7–8 годам проблема исчезает сама.

Раз в полгода новорождённый наблюдается у кардиолога.
Советы кардиологов по уходу за детьми с пороком сердца


При поступлении в детский сад воспитателя следует оповестить о заболевании.
Врачи напоминают, что порок сердца – это довольно серьёзное заболевание, но не приговор для малыша. После правильного лечения, он сможет полноценно жить. Вот какие советы дают кардиологи родителям:
- При постановке диагноза, незамедлительно обращайтесь к специалистам. Промедление может стоить жизни вашему крохе;
- Приготовьтесь к тому, что ребёнок будет поставлен на учёт к кардиологу. Ежегодно нужно будет проходить плановое обследование, сдавать анализы, делать УЗИ, ЭКГ;
- Старайтесь укреплять иммунитет крохи. Ведь любая простуда может сказаться на состоянии сердечной мышцы;
- Особое внимание нужно уделить ребёнку при поступлении и дошкольные и школьные учреждения. Воспитатели и учителя должны быть уведомлены об имеющемся заболевании. Степень физической нагрузки определяет врач;
- Если ребёнок освобождён от уроков, это не означает, что он не должен двигаться. В подобном случае ему грозит лишний вес и ожирение;
- Детям с ВПС противопоказана жара, поэтому отдых на море не рассматривается. Подбирайте альтернативу: лес, речка.
Если у вас есть хоть малейшее подозрение на то, что у ребёнка может быть порок сердца, незамедлительно сообщите свои догадки врачу. Лишнее обследование не помешает, педиатр сможет услышать шумы в сердце и направить к кардиологу.
В тяжёлых случаях проблема видна ещё тогда, когда малыш находится в утробе. Вот почему так важно проходить скрининги, делать УЗИ. Возможно, именно в вашем случае новорождённому понадобится немедленная операция.
Выводы

Вовремя выявленное заболевание избавит от проблем в будущем.
Помните, с пороком сердца малыши живут долго и счастливо, но лишь в том случае, когда вовремя была сделана диагностика и назначено соответствующее лечение.
признаки, диагноз, причины и лечение

Родители стремятся сделать все возможное, чтобы на свет появился здоровый малыш. Однако иногда в процессах развития происходят нарушение, что ведет к порокам. Из этой статьи вы узнаете все о том, что такое врожденный порок сердца, каковы симптомы и лечение заболевания, как распознать признаки патологии и каковы причины возникновения болезни.
Что такое порок сердца
Врожденный порок сердца (ВПС) – патологическое нарушение строения органа и крупных сосудов, которое произошло еще в период внутриутробного развития. Зачастую такие явления мешают полноценному кровообращению. У детей такой диагноз ставят у одного из ста новорожденных.
Диагноз ВПС у ребенка чрезвычайно опасен. К сожалению, смертельным исходом заканчивается около 35% всех случаев патологии. Такие последствия настигают детей еще в течение первого месяца жизни.
Если осложнения начались раньше, чем удалось провести хирургическое вмешательство, в течение первого года жизни погибает до 70% новорожденных. Точная этиология развития пороков сердца точно не установлена.
По правде говоря, если удалось диагностировать врожденный порок сердца, еще не означает, что новорожденному обязательно нужно хирургическое вмешательство. Есть формы патологии, при которых операция не проводится.
Причины развития врожденного порока
Точных причин, из-за которых появляется врожденный порок сердца у новорожденных, до сих пор не удается определить. Есть лишь группа факторов, которая, по мнению многих специалистов, влияет на вероятность развития аномалии.
ВПС у детей развивается по следующим возможным причинам:
- генетическая предрасположенность;
- наличие хронических патологий у матери;
- возраст беременной женщины более 35 лет;
- применение медикаментозных препаратов во время вынашивания плода;
- проживание в условиях загрязненной экологии;
- хромосомные болезни;
- применение алкоголя или наркотиков на ранних сроках беременности;
- перенесенные женщиной вирусные заболевания.
Так как закладка кровеносной системы и сердца у будущего ребенка происходит на ранних сроках беременности, будущая мама может еще не знать о своем положении. Из-за этого она может употреблять алкоголь и продолжать принимать лекарственные средства. Все это может спровоцировать нарушения в развитии главного насоса организма.

Наиболее опасными инфекциями для состояния сердца будущего новорожденного являются вирусы гриппа, кори и краснухи. Отрицательно сказаться на здоровье развивающегося малыша могут такие факторы:
- выкидыш в анамнезе;
- мертворожденный ребенок;
- преждевременные роды;
- аборт.
Важно! Самый опасный период для развития врожденного порока сердца – с третьей по восьмую неделю беременности.
Отрицательное воздействие на организм беременной женщины оказывает применение сильных болеутоляющих, гормональных медикаментов и барбитуратов.
Классификация
Врожденный порок сердца у новорожденных может возникать в нескольких формах. Классификация включает три основные разновидности заболевания.
ВПС у детей бывает таких видов:
- белый;
- синий;
- мешающий кровотоку.
Рассмотрим основные особенности каждой формы болезни.
Белый ВПС
Эта форма врожденного порока сердца у новорожденного названа так из-за цвета кожных покровов у детей с таким нарушением. При данной патологии происходит сброс крови в правую сторону.
На фоне порока кровь из артерий попадает в вены. Это приводит к более интенсивному притоку крови к легким. Из-за увеличения объема циркулирующей крови в малом круге кровообращения, уменьшается объем в большом.
Примечание! Порок белого цвета вызывается дефектом межжелудочковой перегородки.
Синий ВПС
Синий порок сердца – форма аномалии, при которой сброс крови происходит налево. При данном заболевании кожа ребенка подвергается цианозу, приобретая синюшный оттенок.

Процесс происходит так: венозная кровь забрасывается в артериальную, в результате чего большой круг кровообращения слабо снабжается кислородом.
Аномалии с помехами для кровотока
Порок сердца у детей этой формы не связан с забросом крови между венами и артериями. Врожденная аномалия затрагивает развитие клапанов, размещение дуги аорты.
Может изменяться количество створок в клапанах или развиваться стеноз. В отлаженной сердечно-сосудистой системе любое нарушение может привести к тяжелым обострениям.
Симптоматика
Первые признаки врожденного порока сердца можно заметить еще у новорожденного. Обычно проблемы с этим органом обнаруживается врач после осмотра в роддоме.
Интенсивность проявившихся симптомов напрямую зависит от формы патологии и степени дефекта развития. Вот основные признаки:
- цианоз;
- одышка;
- кашель.
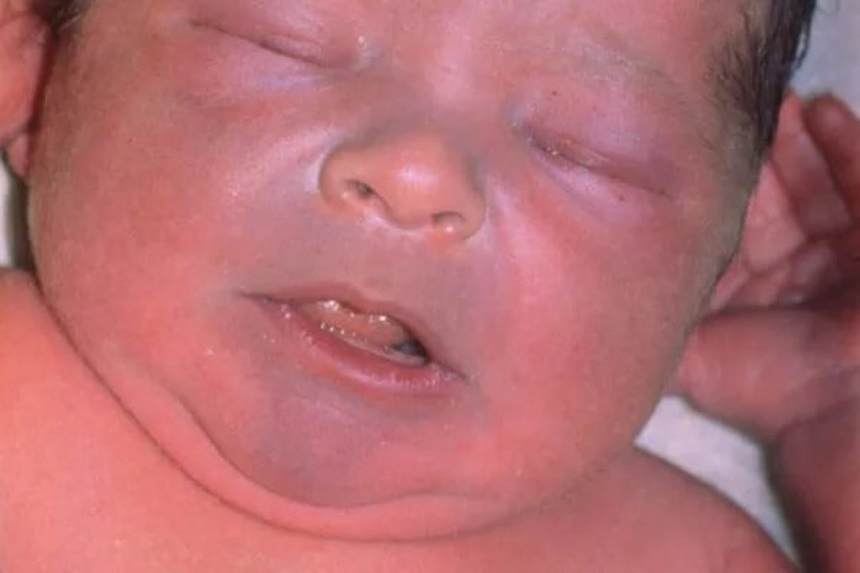
На фото можно увидеть, как выглядит кожа ребенка при врожденном пороке сердца. Синеватая окраска приобретается за счет недостаточного кровоснабжения. Важно помнить, что синюшность кожных покровов – симптом не только ВПС, но и многих других патологий.
Одышка возникает в любое время, но чаще после повышенной активности. Многим родителям бывает сложно определить, нормально ли дыхание или учащено. Для определения необходимо посчитать число вдохов, пока малыш спит. Полноценное дыхание осуществляется с частотой до 60 вдохов в минуту.
Кашель при врожденном пороке сердца, не связан ни с каким инфекционным заболеванием. Он возникает также на фоне недостаточного снабжения органов кислородом.

Родители новорожденного ребенка с ВПС могут отмечать такие жалобы:
- вскрикивания во сне;
- учащенное сердцебиение;
- вялость;
- сонливость;
- отказ от еды;
- беспокойство;
- частые срыгивания;
- медленный набор веса;
- слабое сосание груди.
Примечание! При некоторых стадиях врожденного порока сердца возможно развитие брадикардии – замедленного сердцебиения.
В редких тяжелых случаях порок сердца у детей вызывает обмороки. Родители могут заметить возникновение отеков на теле. Малыш сильнее потеет.
Чаще всего установить наличие врожденного порока сердца удается еще у новорожденного вскоре после появления на свет. Однако иногда симптоматика не выражена, а болезнь протекает в легкой форме. В таком случае даже специалисты могут не заметить аномалию развития и отпустить ребенка с матерью домой.
Чем опасны врожденные пороки сердца
Благодаря современным методам диагностики заметить ВПС у плода при УЗИ стало вполне возможным. Ранняя диагностика – залог оказания своевременной первой помощи.
Если лечение не будет начато вовремя, живут с пороком сердца недолго. Это главная опасность врожденного заболевания. Прогноз может быть благоприятным, если терапия начата сразу после рождения.
Поздние осложнения
Дети с пороком сердца, которым была оказана своевременная качественная помощь, все равно могут сталкиваться с неприятными последствиями своего заболевания. При наличии этой патологии ребенок больше подвержен таким болезням:
- заражение инфекциями;
- анемия;
- ишемическая болезнь сердца;
- проблемы с центральной нервной системой;
- инфекционный эндокардит.
Некоторые из этих заболеваний могут спровоцировать развитие других болезней. Под ударом могут оказаться почки, печень и селезенка.

Организм крохи с врожденным пороком сердца более подвержен любым заболеваниям. Поэтому родители должны быть особенно чуткими и внимательными к здоровью новорожденного.
Диагностика
Прежде чем начать лечить врожденный порок сердца, необходимо провести тщательную диагностику и поставить точный диагноз. Это может быть непросто даже для опытного хирурга-кардиолога. Однако от точности поставленного диагноза зависит выбранная тактика лечения.
Для подтверждения диагноза могут потребоваться такие исследования:
- УЗИ;
- ЭКГ;
- фонокардиограмма;
- рентген сердца.
Перед хирургическим вмешательством также будут взяты анализы крови и мочи. При тяжелых случаях для точной диагностики может быть введен катетер в полость сердца через сосуды для уточнения состояния.
Примечание! То, что порок сердца не был диагностирован до рождения ребенка – не всегда вина врачей, так как некоторые формы ВПС не определяются по УЗИ.
Лечение
Не стоит отчаиваться, так как во многих случаях вылечить врожденный порок сердца возможно. Это обеспечит крохе полноценную жизнь и возможность развиваться наряду со сверстниками. Хотя, вероятно, что ребенку предстоит перенести несколько серьезных операций на сердце.

К сожалению, единственный метод лечения врожденного порока – операция на сердце. Использование медикаментозных лекарств возможно лишь на подготовительном этапе.
В зависимости от того, насколько увеличено сердце, какие его части поражены и в каком состоянии находится ребенок, зависит выбранная методика. Иногда может быть установлен кардиостимулятор, искусственный клапан или окклюдер.
Избавиться от порока важно. Однако то, насколько быстро будет проведено вмешательство, зависит от ряда обстоятельств.
Иногда диагностика показывает, что в состоянии клапанов сердца есть положительная динамика. В таком случае с хирургическим вмешательством можно подождать. Операцию можно назначить на любое время в будущем году. Рецепт на медикаментозные препараты, поддерживающие ребенка в этот период, выдаст врач.
Есть и такие детки, состояние которых не критическое, но вмешательство нужно. Операцию назначают на ближайшие месяцы после постановки диагноза.
Хуже, когда состояние сложное и операция нужна срочно. Для подготовительных мероприятий отводят не более двух недель и проводят вмешательство.
Существуют и тяжелые формы пороков. Обычно о них удается узнать еще на этапе внутриутробного развития. Несомненно, такая новость приносит родителям боль. Однако ВПС – не приговор. Матери будет предложено рожать в специализированном центре, где с первых минут жизни малыш будет в руках профессионалов и ему будет оказана полноценная помощь.
В зависимости от состояния ребенка может быть проведена либо операция на открытом сердце, либо малоинвазивное вмешательство. Однако никогда не проводится лечение в домашних условиях и не применяются народные способы.
Специфическая профилактика развития врожденного порока сердца отсутствует. Чтобы защитить малыша, мать во время беременности должна быть осторожной, не употреблять алкоголь, и лечиться народными средствами в случае развития простуды.
Грамотные действия родителей и медперсонала позволят сохранить жизнь малыша. Если оказать качественную медицинскую помощь, то ребенок сможет полноценно развиваться и даже не отставать в развитии от своих сверстников. Однако ни в коем случае нельзя все оставлять на самотек – это коварное заболевание, способное вызвать тяжелые осложнения. Внимательность и своевременность действий – залог сохранения жизни.
Смотрите видео:
Поделитесь с друзьями и оцените публикацию.
Вам не трудно, а автору приятно.
Спасибо.
Порок сердца у новорожденных: симптомы и методы лечения
К сожалению, как показывает мировая статистика, у каждого четвертого новорожденного ребенка диагностируется врожденный порок сердца (ВПС). Это заболевание очень опасно для жизни, но это не говорит о том, что его нельзя вылечить.
Порок сердца у новорожденных возникает в период внутриутробного развития. Причиной аномалии могут стать различные факторы, среди которых неправильный образ жизни женщины во время беременности, генетическая предрасположенность и т. д. Врачи разделяют ВПС на три группы:
- Белый — недоразвитость межжелудочковой или межпредсердной перегородки.
- Синий — заращение легочной артерии или аномальное расположение крупных сосудов, в том числе тетрада Фалло.
- Дефекты клапанов — недостаточное функционирование или сужение клапанов сердца или аорты.
Около 30% новорожденных деток, у которых диагностируются пороки сердца, к сожалению, умирают в первый месяц после своего рождения. Еще больше умирает тех детей, которые несвоевременно получают медицинскую помощь.
Выявить точную причину развития порока сердца у конкретного ребенка практически невозможно. Природа этого заболевания на данный момент до конца не изучена. Но ученые выдвигают свои версии по поводу развития у новорожденных ВПС.
Причины ВПС
Как говорилось выше, врожденный порок сердца у новорожденных возникает еще в период внутриутробного развития, на 2-8 неделе после зачатия. Именно в это время происходит закладка внутренних органов, в том числе и сердца. Повлиять на его нормальное формирование могут следующие факторы:
- Наследственная предрасположенность.
- Хромосомные нарушения.
- Генетические мутации.
- Плохая экология.
- Употребление женщиной алкоголя во время беременности.
- Курение.
- Употребление наркотических средств.
- Прием некоторых лекарственных препаратов во время беременности.
- Заболевания вирусной и инфекционной природы, которыми переболела женщина в первый триместр беременности.
В большинстве случаев дети с ВПС рождаются уже у зрелых женщин (старше 38 лет), у которых ранее наблюдались самопроизвольные выкидыши либо были случаи мертворождения.
Клинические проявления
Симптомы и признаки ВПС у детей могут быть различными. Степень их проявления во многом зависит от типа патологии и ее воздействия на общее состояние новорожденного. Если у крохи имеется компенсированный порок сердца, внешне отметить какие-либо признаки болезни практически невозможно. Ребенок будет развиваться нормально, несмотря на то, что он серьезно болен.
Если же у новорожденного декомпенсированный порок сердца, то основные признаки болезни будут отмечаться сразу же после рождения. Чаще всего врожденные пороки сердца у детей проявляются следующими симптомами:
- Посинением кожи. Это первый признак того, что у ребенка ВПС. Возникает он на фоне дефицита в организме кислорода. Синеть могут конечности, носогубный треугольник или все тело. Однако посинение кожных покровов может возникать и при развитии других заболеваний, например, ЦНС. Поэтому на основании только этого симптома диагноз “врожденный порок сердца” у новорожденных не ставится.
- Нарушением дыхания и кашлем. В первом случае речь идет об одышке. Причем возникает она не только в период, когда малыш бодрствует, но и в состоянии сна. В норме новорожденный ребенок делает не более 60 вдохов в минуту. При ВПС это количество увеличивается почти в полтора раза.
- Учащенным сердцебиением. Характерный признак для ВПС. Но следует отметить, что не все виды порока сопровождаются таким симптомом. В некоторых случаях наблюдается, наоборот, сниженный пульс.
- Общим ухудшением самочувствия: плохим аппетитом, раздражительностью, беспокойным сном, вялостью и пр. При тяжелых формах ВПС у деток могут наблюдаться приступы удушья и даже потеря сознания.
Предположить, что у новорожденного ребенка имеется эта патология, врач может по следующим признакам:
- Синюшности конечностей.
- Бледности кожных покровов.
- По холодным кистям рук, стопам и носу (на ощупь).
- Шумам в сердце при аускультации (прослушивании).
- Наличию симптомов сердечной недостаточности.
Если у малыша наблюдаются все эти признаки, врач дает направление на полное обследование ребенка для уточнения диагноза.
Как правило, для подтверждения или опровержения диагноза используют следующие методы диагностики:
- ЭКГ.
- УЗИ всех внутренних органов и оценка их функционирования.
- Фонокардиограмму.
- Рентген сердца.
- Катетеризацию сердца (для уточнения вида порока).
- МРТ сердца.
- Анализы крови.
Следует отметить, что внешние признаки ВПС могут сначала и вовсе отсутствовать, а появиться только по мере взросления малыша. Поэтому очень важно, чтобы каждый родитель в первые несколько месяцев полностью обследовал своего ребенка. Это позволит своевременно выявить развитие ВПС и принять все необходимые меры. Просто если своевременно не обнаружить эту патологию и не начать ее лечение, это может привести к печальным последствиям.
Фазы ВПС
ВПС имеет три фазы своего развития. При развитии первичной фазы задействуются абсолютно все резервы организма, которые направлены на компенсацию нарушенной работы сердца. Когда организм у новорожденного крепкий, то он справляется со своей задачей, если же нет, то это может привести к гибели малыша.
Если же резервы организма справляются со своей работой, то ВПС переходит в фазу относительной компенсации. В этот период все органы и системы ребенка работают с определенной стабильностью. Но когда резервы организма исчерпываются, наступает фаза декомпенсации.
В этот период происходят изменения в структурах сердца и его сосудах, что приводит к возникновению сердечной недостаточности. Именно от того, в какой фазе находится ВПС, и зависит дальнейшая тактика лечения.
Опасность ВПС и возможные осложнения
Сегодня медицина шагнула далеко вперед, а потому многие ВПС диагностируются еще в период беременности. Как правило, о наличии такой проблемы у малыша родителям дают знать сразу же и в ряде случаев сообщают им о необходимости проведения операции после рождения ребенка.
Бывают такие пороки сердца, которые требуют незамедлительного хирургического вмешательства, когда счет идет уже не на недели, а на часы. И к этому будущие родители также должны быть готовы.
Если не оказать ребенку своевременную медицинскую помощь при тяжелом ВПС, то могут возникнуть ситуации, когда ему уже ничем нельзя будет помочь. Детки с таким диагнозом склонны к различным заболеваниям. Они чаще всех остальных детей болеют инфекционными заболеваниями, у них наблюдается железодефицитная анемия и ишемия.
Так как функции сердца при этой патологии нарушены, это негативным образом воздействует на работу головного мозга и ЦНС, что влечет за собой физическое и умственное отставание в развитии. На фоне невылеченного ВПС может развиться инфекционный эндокардит, в результате чего могут возникнуть серьезные проблемы со здоровьем.
При этом, чтобы предотвратить развитие эндокардита при ВПС, необходимо постоянно принимать антибиотики, что также негативно влияет на общее состояние здоровья малыша.
Поэтому единственным правильным выходом из сложившейся ситуации является согласие на операцию. Только она может дать шанс на то, что ребенок будет расти здоровым и крепким.
Лечение
Выбор метода лечения ВПС зависит от степени тяжести порока.
Легкие виды ВПС просто нуждаются в постоянном контроле кардиолога. При этом ребенок развивается вполне нормально и может даже заниматься спортом, когда подрастет.
Тяжелые врожденные пороки сердца у новорожденных детей лечатся только оперативным путем. К сожалению, прием лекарственных препаратов позволит лишь слегка улучшить состояние крохи, но устранить само заболевание они не могут.
Так как ВПС бывает нескольких видов, то и операция выполняется по-разному. Если патология развивается в тяжелой форме, то малышу придется пережить несколько хирургических вмешательств. Может даже потребоваться установка имплантов, которые будут поддерживать работу сердца (кардиостимуляторов, искусственных клапанов и пр.).
В зависимости от тяжести состояния ребенка, операцию могут провести спустя 6-8 месяцев либо же в первые сутки после рождения.
Родители должны понимать, что ВПС у новорожденных — это еще не приговор. Естественно, появление на свет ребенка с таким диагнозом является настоящим испытанием для родителей, но его можно и необходимо преодолеть с помощью современной медицины.
Врожденный порок сердца у ребенка: что делать? (видео)
По статистике, врожденные пороки сердца (ВПС) у новорожденных встречаются намного чаще других пороков развития. На их долю выпадает 22% от всех зафиксированных пороков внутриутробного развития плода. В цифрах это выглядит примерно так: на тысячу младенцев — 8-12 детей рождаются с пороками сердца различной тяжести. К сожалению, с каждым годом количество таких новорожденных только увеличивается. Причин этому масса. И, если ситуацию оценивать объективно, очень редко мы можем на них повлиять. Поэтому вопрос заключается в другом. У ребенка порок сердца: что делать? Что это такое, и как с ним бороться? Диагноз звучит довольно пугающе. Но так ли это на самом деле?
Что такое врожденный порок сердца
Любое нарушение строения составных частей сердца называют врожденным пороком сердца. Неправильно сформироваться, а, следовательно, и функционировать могут стенки сердца, клапаны, перегородки, а также крупные кровеносные сосуды, отходящие от него. Вследствие подобных изменений, нарушается кровообращение у ребенка. Страдают от дефицита крови и, соответственно, кислорода и печень, и селезенка, и почки, и головной мозг, да и само сердечко малыша.


Если проблема в сосудах, сердце недополучает кровь и ему просто нечего качать к внутренним органам. Если же неправильно функционируют клапаны, расположенные в артериях, что отходят от сердца, движение крови по намеченному ей природой пути очень затруднено. И это мешает крохе жить полноценной жизнью. Ему трудно делать все, что для обычного ребенка считается вполне естественным: дышать, кушать, двигаться…
Поэтому родителям новорожденных следует быть настороже. Но и паниковать при этом тоже не стоит. Внимательные папа-мама и врачи вполне могут вовремя заметить функциональные нарушения в работе маленького «моторчика» и вовремя прийти на помощь крохе.
Врожденный порок сердца: видео
Врожденный порок сердца у детей: симптомы
Симптомы ВПС не у всех деток одинаковы. Они зависят от вида порока. А также от индивидуальных особенностей развития каждого ребенка. Поводом для обращения к детскому кардиологу может быть любое отклонение от нормы.
- Новорожденный плохо набирает в весе (меньше 113-125 г в неделю). Это повод обратиться к врачу.
- Бронхит, пневмония, тонзиллит. Если эти болезни — частые гости в вашем доме, значит, следует обследовать ребенка. Причин ослабления иммунитета у детей довольно много. И одна из них – ВПС.
- Отставание ребенка от сверстников в развитии (физическом и психомоторном) — тоже нешуточный повод встревожиться родителям.
- Если во время крика, кормления грудью или других активных действий у крохи наблюдается такое явление, как посинение носогубного треугольника, ручек-ножек или всего тела, а также одышка, следует в срочном порядке обращаться к докторам.
- А еще бывает так, что гемоглобин у малыша в полном порядке, а ребенок выглядит очень бледным, полупрозрачным. Не отказывайтесь от исследований, которые назначит ему педиатр, заметив подобную неестественную бледность.
Будьте внимательны к любым изменениям и отклонениям в развитии вашего малыша. Тогда вы всегда сможете вовремя прийти на помощь именно тогда, когда кроха больше всего будет в ней нуждаться.
Врожденный порок сердца у новорожденных: причины
Но почему же так происходит? Какие факторы влияют на то, что в маленьком, растущем внутри мамы организме, какие-то процессы начинают идти не по придуманному природой сценарию? Каковы причины развития ВПС у детей?
Оказывается, именно со второй по восьмую неделю жизни малыша у мамы под сердцем он наиболее уязвим к негативным воздействиям. Потому, что в это время у эмбриона формируются камеры сердца и его перегородки. Среди причин развития врожденного порока сердца особо часто встречаются такие.
- Хромосомные и генные аномалии. Они, зачастую, наследственные.
- Инфекционные заболевания, которые перенесла мама именно в первом триместре беременности. Это могут быть токсоплазмоз, герпес, краснуха, цитомегаловирус и др.
- Хронические заболевания матери, такие, как сахарный диабет, например. А также заболевания сердца и почек.
- Злоупотребление мамой во время беременности алкоголем. Курение. Прием наркотических средств, а также сильнодействующих лекарственных препаратов.
- Поздняя беременность.
- Ухудшение экологической обстановки.


Чаще всего, ВПС у ребенка выявляется еще во время беременности при прохождении мамочкой ультразвукового исследования плода. Но бывают и такие пороки, которые можно обнаружить лишь спустя какое-то время после рождения крохи. Почему же? А дело вот в чем.
Кровеносная система малыша, находящегося в мамином животике отличается от кровеносной системы новорожденного. У плода легкие еще не работают. И за все обменные процессы в его организме отвечает плацента.
Сразу после появления ребенка на свет, его легкие раскрываются. А вспомогательные отверстия в его сердечке, называемые «овальное окно» и «артериальный проток», постепенно закрываются. И кровь начинает циркулировать уже как у взрослого.
Но закрываться эти отверстия могут на протяжении не только всего первого года жизни малыша, но и дольше. А могут и вовсе не закрыться. Но это нисколько не навредит здоровью ребенка. А существуют пороки серьезные и опасные. Грозящие здоровью и жизни крохи. Вы должны четко это усвоить. И незамедлительно обращаться к врачам, если у вас возникают любые, даже малейшие подозрения.


Врожденный порок сердца: анализы и обследования
Симптомы ВПС у новорожденного могут нарастать постепенно. И если его не обнаружил неонатолог еще в роддоме, то участковый педиатр и детский кардиолог, который консультирует маму с ребенком, когда ему исполняется 3 месяца, обязательно осмотрят малыша на предмет ВПС. И если понадобится, назначат ему дополнительные обследования. Что это за обследования, и зачем они нужны?
- Кардиограмма. Определяет электрическую активность сердечной мышцы. Возможные увеличения сердечной мышцы, а также ее перегрузки.
- Эхокардиография (УЗИ). Ультразвуковое исследование сердца. Показывает дефекты стенок, перегородок, клапанов и сосудов сердца.
- Рентгенография органов грудной клетки. Демонстрирует расположение сердца и его форму. Наличие изменений в легких.
- Допплер-исследование. Выявляет нарушения кровотока в сердце и внутри крупных сосудов.
- Ангиокардиография. Помогает лучше увидеть ток крови по артериям.
- Томография – компьютерная и манитно-резонансная томография. Уточняет вид дефекта в сердце и его структурные особенности.
- Анализы крови и мочи. Дают информацию о состоянии организма в целом.
Врожденный порок сердца: лечение
На основании вышеперечисленных исследований, детский врач-кардиолог делает заключение. Если диагноз ВПС подтверждается, он ставит ребенка на диспансерный учет. Это значит, что малыш регулярно должен наблюдаться у педиатра и кардиолога. У кардиолога – раз в 3 месяца, у педиатра – раз в месяц.
Деток с пороком сердца нужно оберегать от инфекций и всячески повышать их иммунитет. Таким малышам показаны движения без излишнего напряжения на свежем воздухе. Они должны правильно питаться и строго соблюдать режим дня. В периоды ухудшения, для облегчения состояния, им прописывают возбуждающие средства, кислородные маски, полный покой.
Но, как понимаете, врожденный порок сердца эффективнее всего лечить с помощью оперативного вмешательства. Никакие лекарственные средства клапан или перегородку в нужное место не передвинут. А хирург это сделать может.
Операция: врожденный порок сердца
Операция – радикальный, но самый эффективный способ лечения врожденного порока сердца. К сожалению, многие родители, испытывая подсознательный страх перед ней, стараются отложить оперативное вмешательство в долгий ящик. Совсем не задумываясь о том, что сердце их малыша постоянно, каждую секунду, каждый день и час, испытывает непомерную нагрузку. В нем происходят необратимые изменения. И чем раньше провести операцию, тем реальней надежда на полное выздоровление крохи.
Сегодня уровень проведения операций на детских сердечках очень высок. Детки быстро восстанавливаются после кардиохирургии. Так что, если доктор советует вам оперативное вмешательство, нужно собраться с силами, оперироваться и продолжать лечение до полного выздоровления крохи.
Сердце образно называют «пламенным мотором». И если этот «моторчик» вдруг начал давать сбои, в ваших силах сделать все, чтобы он стучал уверенно, ритмично, долго. Доставляя жизненную энергию во все клеточки маленького организма вашего любимого крохи…
у детей, новорожденных, симптомы, сколько живут
Что такое порок сердца
Порок сердца — это дефект клапанов, стенок сердца, а также отходящих от него крупных кровеносных сосудов. Бывает врожденным и приобретенным. Приводит к формированию хронической сердечной недостаточности, инвалидизации и смерти пациента.
Врожденные пороки сердца встречаются у 1% новорожденных. Причина — генетические и экологические факторы, провоцирующие нарушения закладки соединительной ткани и развития плода (эмбриогенеза). Поэтому врожденные пороки часко сочетаются с другими генетически обусловленными аномалиями, в частности, с фимозом, варикоцеле, плоскостопием. Самые частые врожденные пороки сердца: дефект межпредсердной перегородки (ДМПП), дефект межжелудочковой перегородки (ДМЖП), открытый артериальный проток (ОАП), тетрада Фалло, пр.
Приобретенные пороки сердца формируются после рождения вследствие многих причин, прежде всего, ревматизма, септического эндокардита и атеросклероза. Самые частые приобретенные пороки сердца: митральный порок (митральный стеноз, митральная недостаточность, их сочетание) и аортальный порок (аортальный стеноз, аортальная недостаточность, их сочетание) . При одновременном поражение двух и более клапанов ставят диагноз комбинированного порока.
Симптомы порока сердца у новорожденных, детей и взрослых примерно одинаковы: бледность или синюшность кожи, одышка при физической нагрузке и даже в покое, сердечный кашель, тахикардия и сердечная аритмия, симметричные отеки ног, пр.
Порок сердца диагностирует семейный врач, педиатр, неонатолог, терапевт, кардиолог, кардиоревматолог, детский кардиолог, ревматолог, кардиохирург, эндоваскулярный хирург. Диагноз устанавливают на основании опроса, прослушивания сердца (каждый порок имеет характерный сердечный шум) и легких, ЭКГ, ультразвукового исследования сердца (ЭхоКГ) с допплерографией, записи шумов в сердце (фонокардиография), рентгенэндоваскулярного исследования сердца и сосудов (ангиография, вентрикулография, коронарография), рентгенографии сердца и легких, компьютерной томографии (КТ), магнитно-резонансной томографии (МРТ), пр.
Порок сердца можно вылечить только хирургическим путем; оперативное вмешательство выполняет кардиохирург и эндоваскулярный хирург. Для каждого порока разработаны уникальные методики вмешательства на работающем сердце, на “сухом» сердце (с использованием искусственного кровообращения), малоинвазивные эндоваскулярные процедуры. Оперируют не только взрослых, но и детей, даже новорожденных. В хороших клиниках Запада и СНГ смертность после операции по устранению подавляющего большинства пороков сердца не превышает 1%. При своевременной и удачно выполненной операции последствия минимальны или вообще отсутствуют — пациент выздоравливает.
Без хирургического вмешательства развивается хроническая сердечная недостаточность, которая прогрессирует по мере изнашивания дефектного сердца. Консервативное лечение лишь замедляет прогрессирование сердечной недостаточности. Пациенты умирают от последствий хронической сердечной недостаточности: гипоксической энцефалопатии, остановки сердца, почечной и печеночной недостаточности, отека легких, пр.
Гемодинамически значимый порок сердца почти всегда осложняет беременность.
Почти все врожденные пороки сердца можно диагностировать внутриутробно с помощью ЭхоКГ и допплерографии. При обнаружении у плода несовместимого с жизнью врожденного порока сердца в ряде случаев будущей маме рекомендуют избавиться от беременности — сделать аборт или искусственные роды.
Профилактика приобретенного порока сердца сводится к предупреждению и своевременному эффективному лечению ревматизма, септического эндокардита и атеросклероза.
Врожденный порок сердца
Примерно 1 ребенок из 100 рождается с врожденным пороком сердца. Врожденный порок сердца — результат нарушений эмбриогенеза.
Вот причины врожденных пороков сердца:
- генетические факторы: плохая наследственность, локальные генные изменения и хромосомные мутации;
- синдром Марфана;
- экологические факторы, или мутагены: ионизирующее излучение, нитраты, фенолы, избыточное употребление алкоголя, бензпирен у курильщиков, антибиотики, нестероидные противовоспалительные средства, пр.;
- болезни матери: краснуха, сахарный диабет, системная красная волчанка, катаракта, пр.
Врожденные пороки сердца делят на 2 группы: белые и синие.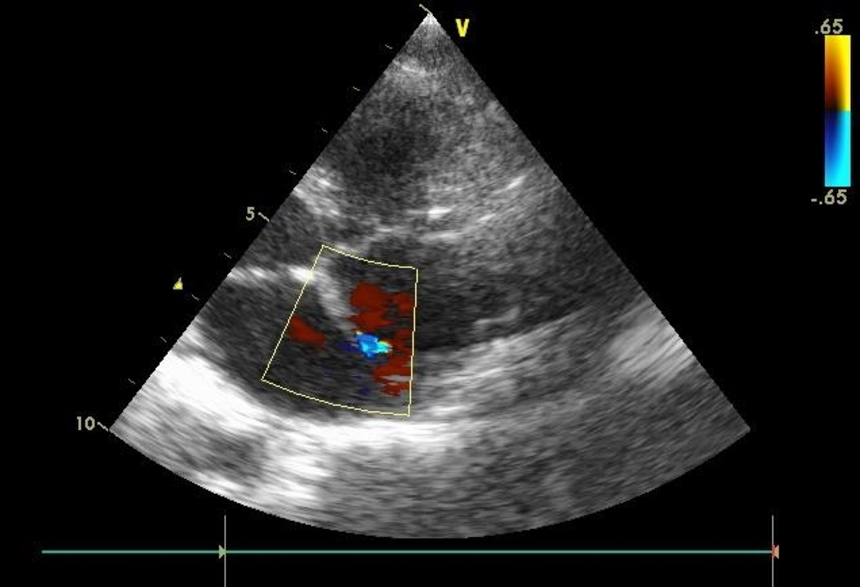
При белых, или бледных, порока сердца, не происходит смешивание артериальной и венозной крови. К белым порокам относят: дефект межпредсердной перегородки, дефект межжелудочковой перегородки, АВ-коммуникацию, сужение (стеноз) легочной артерии, аортальный стеноз, коарктацию аорты, пр.
Белый порок сердца у новорожденных, как правило, ничем себя не проявляет. По мере взросления у детей с белыми пороками сердца появляются клинические симптомы: бледность кожи, повышенная утомляемость, одышка, отставание в физическом развитии.
Испытывая постоянные перегрузки сердечная мышца с годами изнашивается — сердечная недостаточность прогрессирует: появляются отеки ног, увеличивается печень, пр. Без операции продолжительность жизни у людей с белым пороком сокращается на 20-25 лет.
Следует подчеркнуть, что наличие белого врожденного пороки не всегда провоцирует хроническую сердечную недостаточность. Чтобы порок проявил себя, он должен быть гемодинамически значимым — дефект сердечной структуры должен быть весьма значительным. Например, дефект межпредсердной перегородки менее 1 см (гемодинамически незначимый) в большинстве случаев не проявляет себя в течение всей жизни.
При синих пороках сердца происходит смешивание артериальной и венозной крови. Примеры синих врожденных пороков сердца: комплекс Эйзенменгера, полная транспозиция магистральных сосудов, тетрада Фалло, аномалия Эбштейна, пр.
Типичный симптом синего порока сердца — голубовато-серый, или синюшный, цвет кожи (цианоз кожи)из-за дефицита кислорода в крови. Все синие пороки сердца гемодинамически значимые; цианоз кожи хорошо виден сразу после рождения ребенка.
Из-за выраженной гипоксии органов и тканей синие врожденные пороки сердца значительно опаснее белых пороков — без хирургической коррекции ребенок может умереть в первые дни и месяцы после рождения. Пациенты с синими пороками без операции живут на 30-50 лет меньше, чем здоровые люди.
Важнейшее условие сохранения здоровья и жизни ребенка с врожденным пороком сердца — своевременная диагностика и хирургическое устранение дефекта.
Врожденные пороки сердца диагностирует неонатолог (порок сердца у новорожденных), семейный врач, педиатр (порок сердца у детей), терапевт (врожденный порок сердца у взрослых), детский кардиолог, кардиолог, специалист по ультразвуковой диагностике, эндоваскулярный хирург, кардиохирург. Самый доступный, безопасный и при этом очень информативный инструментальный метод диагностики — ЭхоКГ с допплерографией. Для диагностики сложных врожденных пороков сердца применяют рентген контрастное исследование (вентрикулографию, ангиографию), КТ и МРТ, в том числе с контрастированием.
Врожденный порок сердца диагностируют не только после рождения, но и внутриутробно с помощью ЭхоКГ с допплерографией. Это важно при сложных и несовместимых с жизнью дефектах. В первом случае беременность и роды ведут с учетом наличия порока; планируют кардиохирургическое вмешательство в первые дни и месяцы жизни. При несовместимых с жизнью пороках предлагают искусственное прерывание беременности.
В последние десятилетия почти все врожденные пороки сердца успешно устраняют хирургическим путем. Применяют малоинвазивное вмешательство (эндоваскулярную процедуру) или большое открытое вмешательство, в том числе с использованием искусственного кровообращения. В последнем случае сердце останавливают и разрезают, обнажая дефект. При этом организм обеспечивают кровью и кислородом с помощью механического насоса.
Послеоперационная смертность при большинстве белых и синих пороков не превышает 1%. При сложных синих пороках, в частности, при полной транспозиции магистральных сосудов, послеоперационная смертность колеблется от 5% до 50% в зависимости от уровня кардиохирургического центра, в котором проводят оперативное вмешательство.
Приобретенный порок сердца
Приобретенные пороки сердца также называют клапанными, поскольку они характеризуется изолированным или комбинированным поражением клапанного аппарата сердца.
Чаще других поражается митральный клапан (формируется митральный порок), через отверстие которого кровь перетекает из левого предсердия в левый желудочек. На втором месте — поражение аортального клапана, соединяющего левый желудочек и аорту (аортальный порок). Реже других страдает трехстворчатый (трикуспидальный) клапан, расположенный между правым предсердием и правым желудочком (трикуспидальный порок).
Главные причины приобретенных пороков — ревматизм, атеросклероз, септический эндокардит, аутоиммунные реакции, а также расширение полостей сердца, в частности, при комбинированном поражении клапанов.
Митральный стеноз в 60% случаев сочетается с митральной недостаточностью — сочетанный митральный порок. Сочетанный митральный порок может быть с преобладанием стеноза, с преобладанием недостаточности или без четкого преобладания.
Митральный порок
Проявляется в виде стеноза, недостаточности, а также сочетания стеноза и недостаточности митрального клапана в результате сращения и уплотнения его створок (фиброз створок). Со временем фиброзированные створки покрываются наложениями солей кальция (кальциноз створок).
При митральном стенозе затрудняется переток крови из левого предсердия в левый желудочек, формируется застой крови в легких. У пациентов появляется одышка, сердцебиение и кровохарканье, сердечная аритмия.
При митральной недостаточности фиброзированные и кальцинированные створки митрального клапана утрачивают запирательную функцию — часть крови во время сокращения сердца возвращается в левое предсердие. Этот избыточный объем крови затем перетекает в левый желудочек и постепенно растягивает его; формируется левожелудочковая недостаточность, проявляющаяся снижением работоспособности, одышкой при нагрузке и в покое, тахикардией, сердечной аритмией.
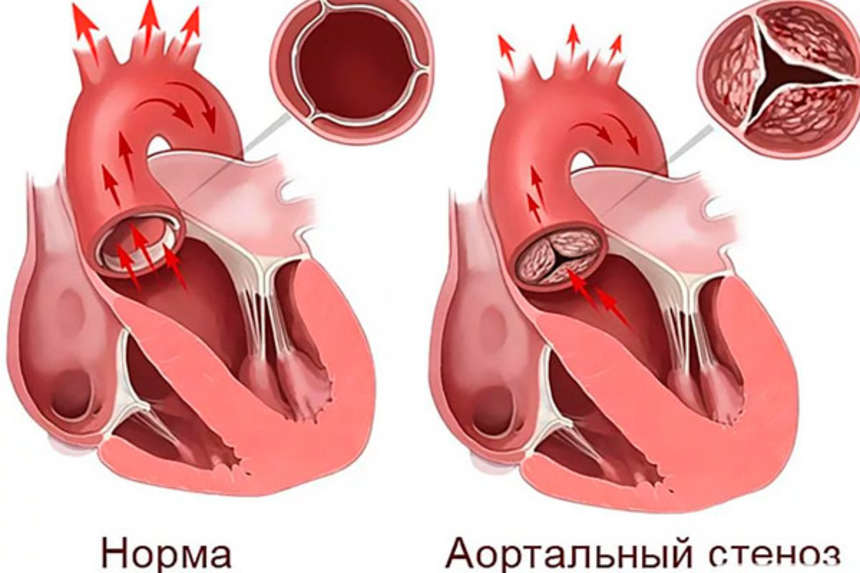
Аортальный порок
Проявляется стенозом, недостаточностью, а также сочетанием стеноза и недостаточности аортального клапана из-за сращения и уплотнения его створок. Как и при митральном пороке, постепенно формируется фиброз и кальциноз аортального клапана, что усугубляет поражение.
При аортальном стенозе затруднен отток крови из левого желудочка в аорту. Левый желудочек испытывает перегрузку, поскольку вынужден перекачивать кровь через суженное отверстие. В результате стенка левого желудочка утолщается (гипертрофируются) и со временем изнашивается.
При аортальной недостаточности аортальный клапан утрачивает запирательную функцию — часть крови возвращается в левый желудочек, что приводит к его перерастяжению. Помимо симптомов левожелудочковой недостаточности (одышка, тахикардия, сердечная аритмия, пр.) аортальная недостаточность проявляется увеличением систолического давления (до 200 мм рт.ст.) и, наоборот, снижением диастолического давления (до 0 мм рт.ст.).
Трикуспидальный порок — фиброз и сращение створок трикуспидального клапана. Чаще встречается недостаточность трикуспидального клапана, которая усугубляется при одновременном поражении митрального или аортального клапана (комбинированный митральный и трикуспидальный порок; комбинированный аортальный и трикуспидальный порок).
Трикуспидальный порок проявляется симптомами правожелудочковой недостаточности: отеки ног, увеличение печени, накопление жидкости в животе (асцит), тахикардия, сердечная аритмия, пр.
Комбинация митрального и трикуспидального порока, митрального и аортального порока проявляется одновременно левожелудочковой и правожелудочковой недостаточностью: одышка, отеки, бледность кожи, тахикардия, сердечная аритмия, пр.
Приобретенный порок диагностирует семейный врач, терапевт, педиатр (приобретенный порок у детей), кардиолог, кардиоревматолог, ревматолог, кардиохирург. В 99% случаев для постановки правильного диагноза достаточно ЭхоКГ с допплерографией. Приобретенные пороки лечат оперативно. Консервативная терапия (мочегонные препараты, сердечные гликозиды, пр.) не решает проблему кардинально; тем не менее, консервативную терапию обязательно применяют в пред- и послеоперационном периоде.
Самый эффективный способ оперативного лечение — замена пораженного клапана механическим или биологическим протезом (протезирование клапана), выполняемая с использованием искусственного кровообращения. В последние годы успешно протезируют аортальный клапан с помощью малоинвазивного эндоваскулярного вмешательства.
Для профилактики приобретенного порока сердца следует:
К какому врачу обратиться
При появлении одышки, тахикардии, отеков ног проконсультируйтесь с семейным врачом, терапевтом, педиатром, неонатологом, кардиологом, ревматологом. Обратитесь к врачам сервиса врачебных видеоконсультаций Botkin.pro. Посмотрите, как наши врачи отвечают на вопросы пациентов. Задайте вопрос врачам сервиса бесплатно, не покидая данной страницы, или здесь. Проконсультируйтесь у понравившегося врача.
Вопросы пациентов – ответы врачей Botkin.pro:
-
Дефект межжелудочковой перегородки у плода
Добрый день! На сроке 30 недель, по УЗИ у плода впервые обнаружили ДМЖП 3мм. Насколько это опасно для ребенка? что можете сказать по этому поводу?
ДМЖП (дефект межжелудочковой перегородки) 3мм — это врожденный порок сердца, при котором между желудочками сердца есть сообщение, в результате чего возникает сброс крови с полости одного желудочка в другой. Дефект маленький, более того, часть таких дефектов имеет тенденцию к самозакрытию после рождения. Новорожденному ребеночку необходимо будет провести УЗИ сердца для уточнения размера и локализации дефекта.
-
Пролапс митрального клапана – это порок сердца?
У меня обнаружили пролапс митрального клапана 1 степени. Это порок сердца? Насколько это серьезно?
Пролапс митрального клапана – это не совсем порок сердца, скорее, это врожденное недоразвитие митрального клапана. Пролапс митрального клапана 1 степени не лечится, только наблюдается. – рекомендую 1 раз в году делать УЗИ сердца.
-
Фиброз митрального и аортального клапана – как предупредить порок сердца
Добрый день! После УЗИ был выявлен фиброз Клапана Аорты и фиброз Митрального клапана. Обратилась к кардиологу из-за частых болей в области сердца! Заключение: Фиброз дистальных сегментов створок АК. Умеренный фиброз створок МК. регургитация тонкой струей до 1/3ЛП(1 стд). Недостаточность створок ТК, Умаренная регургитация до фиброзного кольца(1ст). Возраст 36 лет. Здоровый образ жизни( не пила и не курила), 1 роды( 7 лет назад). Врач лечение не назначил, сказать наблюдать и через год контрольное УЗИ. Но меня боли беспокоят. Подскажите пожалуйста как можно излечить или остановить процесс фиброза? Заранее спасибо!

Важен характер болей (их субъективная окраска), локализация, время появления и связь с провоцирующими факторами, изменения на обычной ЭКГ, частота носоглоточных инфекций). Делали ли исследование крови на антистрептококковые антитела? Это, Светлана, и есть то, что врач уточняет во время консультации (а также многое другое), что позволяет поставить диагноз и предложить лечение. К сожалению, на основен Вашей информации практически ничего сказать нельзя.
-
УЗИ сердца – это порок сердца?
Добрый день. При профосмотре на УЗИ у ребенка обнаружили Аортальный клапан -двухстворчатый.Ребенку 6,5 лет. Занимается кикбоксингу. Скажите, пожалуйста, насколько это серьёзно и что теперь делать?

Здравствуйте. У Вашего ребенка врожденный порок сердца — двухстворчатый аортальный клапан. В норне аортальный клапан трехстворчатый. Есть еще какие-то изменения? Жалобы? Запишитесь на видеоокнсультацию, я Вам подробно расскажу, что еще нужно проверить и как наблюдаться.
-
Шум в сердце у ребенка в месяц
Добрый день помогите я вас очень прошу были сегодня на осмотре у врача и врачь услышал небольшой шум в сердце.. ребенок за месяц набрал киллограм так все хорошо.. стоит ли паниковать?нас в две недели слушали и никаких шумов небыло а тут на тебе через две неделе шум

Добрый день. Шумы в сердце ребенка бывают из-за врожденного порока сердца и функциональныме — нормальные. Я бы порекомендовала сделать УЗИ сердца, чтобы исключить врожденный порок сердца и успокоиться
-
Открытый артериальный проток
Добрый день. У Доченьки открыт артериальный проток на 1,2мм, полгода назад делали УЗИ размеры были такие же. Подскажите пожалуйста, есть ли шанс, что он закроется самостоятельно или без операции не обойтись? И ещё, чем это опасно и на что влияет? Можно ли делать прививки, ехать на море вообщем вести обычный образ жизни? Заранее спасибо за ответ.

Здравствуйте. В течение полугода величина открытого артериального протока осталась неизменной, поэтому думать, что он самостоятельно закроется не стоит. Клиника может быть разнообразна: при нагрузке может появиться цианоз, может плохо набирать вес, могут быть частые ОРВИ, осложненные бронхитом, певмонией. Нужна консультация и наблюдение кардиохирурга
Врожденный порок сердца у новорожденных детей: причины и классификация
ВПС развивается у ребенка еще во внутриутробном периоде. Патология представляет собой отклонения в строении сердца, его важнейших сосудов, клапанов.
Врожденный порок сердца встречается примерно у 1% новорожденных и считается весьма опасной, большинство случаев смерти детей в возрасте до 1 года связано именно с аномалиями развития сердца.
Чем опасно повышенное внутричерепное давление у грудничка? Узнайте об этом из нашей статьи.
Общая информация

ВПС – это нарушения развития строения сердца, а также системы его сосудов, клапанов.
В силу воздействия различных неблагоприятных факторов, имеющих место во внутриутробном периоде развития ребенка, возникают различного рода аномалии строения сердца.
Данные аномалии могут быть как незначительными, так и весьма серьезными, несущими угрозу для здоровья и жизни ребенка.
ВПС способствует развитию нарушения процесса кровообращения, что самым негативным образом сказывается на состоянии всего организма в целом, всех его органов и систем.
к содержанию ↑Виды и классификация патологии
Разновидностей ВПС очень много (насчитывается более 100 различных видов), однако, чаще всего встречаются такие разновидности как.
Аномалия межжелудочковой перегородки
Патология развивается тогда, когда в области межжелудочковой перегородки образуется специфическое отверстие. В результате этого у ребенка отмечается нарушение процесса кровообращения, когда кровь, обогащенная кислородом, смешивается с необогащенной.
Патология может иметь различную степень выраженности. Все зависит от размеров отверстия. При незначительных размерах заболевание может никак себя не проявлять. В некоторых случаях небольшое отверстие зарастает самостоятельно с течением времени.

Если же размеры отверстия достаточно большие, у ребенка отмечается посинение кожных покровов в области губ, пальцев. В этом случае малышу требуется специальное лечение.
к содержанию ↑Двустворчатый аортальный клапан
Патология считается одной из разновидностей ВПС, однако, проявляется она, как правило, у детей более старшего возраста. Заболевание возникает в том случае, когда в аортальном клапане образуются всего лишь 2 створки, в то время, когда в норме их должно быть 3.
Аномалия развивается во внутриутробном периоде развития плода, если будущая мама, находясь на 6-8 неделе беременности, испытывает стресс, чрезмерные физические нагрузки.
Именно в этот период развития происходит формирование сердечной мышцы, и любые негативные факторы могут привести к появлению патологии. Наличие трех створок в клапане аорты обеспечивает нормальный кровоток в данной области. Если же створок всего 2, это может привести к различного рода нарушениям.

Аномалия межпредсердной перегородки
Представляет собой отверстие, образующееся в области перегородки между правым и левым предсердиями. Патология может протекать бессимптомно, в том случае, если размеры отверстия небольшие.
С течением времени маленькое отверстие может закрыться самостоятельно.
При выраженной степени патологии ребенку потребуется хирургическое вмешательство, в противном случае существует риск развития сердечной недостаточности.
к содержанию ↑Причины возникновения
К числу негативных факторов, которые могут привести к развитию ВПС, относят:
- Инфекционные заболевания, которые будущая мама перенесла во время беременности. Особенно опасными являются такие недуги как сифилис, краснуха. Негативное влияние оказывают также и заболевания, протекающие в хронической форме.
- Генетические причины, когда предрасположенность к развитию ВПС передается ребенку задолго до момента его рождения по наследству от родителей.
- Неблагоприятная экологическая обстановка в районе проживания будущей мамы оказывает негативное действие на развитие плода в целом, и на процесс формирования его сердечно – сосудистой системы в частности.
- Химическое воздействие на плод. Например, если беременная женщина употребляет какие – либо лекарственные препараты (особенно антибиотики), курит, употребляет наркотики или алкоголь, подвергается неблагоприятному воздействию каких – либо вредных химических веществ, это может спровоцировать аномалии развития сердца у будущего ребенка.

Могут ли возникать новые пороки сердца у подростков? В некоторых случаях ребенку, перенесшему хирургическую операцию по удалению ВПС, требуется повторное лечение, так как к имевшейся ранее, но исправленной аномалии, могут добавляться новые патологии.
Лечение в этом случае должно быть максимально щадящим, иначе не исключено образование дополнительных шрамов в области сердца, и соответственно, увеличение нагрузки на орган.
к содержанию ↑Симптомы

В зависимости от того, в каком возрасте у малыша возникли клинические проявления ВПС, симптомы недуга могут быть различными.
Так, дети грудного возраста, страдающие ВПС, часто ведут себя беспокойно, плохо спят, отказываются от приема пищи. В некоторых случаях, наоборот, наблюдается вялость и сонливость.
У детей более старшего возраста развивается физическое и интеллектуальное отставание от сверстников, ребенок хуже учится, ведет менее активный образ жизни.
Если у малыша наблюдается тяжелая степень патологии, могут проявляются следующие признаки:
- учащение сердцебиения;
- одышка, возникающая даже при незначительной физической активности;
- отечность ног;
- увеличение размеров некоторых внутренних органов, например, печени, селезенки.
Развивается хроническая сердечная недостаточность, что негативным образом сказывается на качестве жизни ребенка, несет угрозу для его здоровья и жизни.
к содержанию ↑Стадии ВПС
Патология имеет различные клинические проявления в зависимости от стадии своего развития:
- На первой стадии клиническая картина выражена слабо, патология практически никак себя не проявляет. Какого–либо специального лечения маленькому пациенту не требуется, однако, ребенок нуждается в систематическом наблюдении у врача–кардиолога.
- Вторая стадия характеризуется нарастанием признаков, ребенок может отказываться от еды, периодически жаловаться на плохое самочувствие, одышку.
- Третья стадия характеризуется значительным нарушением процесса кровообращения, в результате чего от недостатка кислорода страдает головной мозг малыша, начинает развиваться интеллектуальное отставание.
- При четвертой, терминальной стадии наблюдаются проблемы с дыханием, сердцебиением, страдают другие внутренние органы ребенка.

к содержанию ↑О методах лечения воронкообразной деформации грудной клетки у детей читайте здесь.
Осложнения и последствия
ВПС – состояние опасное для здоровья и жизни малыша. При ВПС отмечается нарушение процесса кровообращения, что приводит к кислородному голоданию головного мозга, в результате чего нарушается его функциональность, проявляется отставание в психическом развитии малыша.
Нарушение кровообращения влечет за собой проблемы в работе других внутренних органов.
Диагностика
Для установления ВПС на сегодняшний день используются различные методы диагностики:
- ЭКГ. Выполняется сразу после рождения ребенка. Данный метод позволяет оценить структуру сердца, его состояние, строение и функциональность клапанов и сосудов.
- Фетальная эхокардиография. Выполняется еще до появления малыша на свет, то есть во внутриутробном периоде. Позволяет установить предпосылки к развитию ВПС и вовремя принять соответствующие меры.
- Использование катетеров, при помощи которых в кровоток вводят специальное контрастное вещество, после чего делается рентгеновский снимок.
- Пульсоксиметрия. Позволяет оценить уровень насыщения крови кислородом. Если данный показатель снижен, значит у пациента имеют место проблемы в работе сердца.

Как лечится?
Лечение ВПС назначается врачом после обследования маленького пациента.
В зависимости от степени тяжести патологии назначается консервативное лечение, либо хирургическая операция.
Консервативное лечение назначают при незначительных проявлениях ВПС, либо, если ребенку необходимо хирургическое вмешательство, перед операцией (в качестве подготовительного этапа), а также после нее (период реабилитации).
Консервативное лечение заключается в:
 Соблюдении особого щадящего режима дня (если у ребенка отмечаются признаки сердечной недостаточности, ему показан постельный режим).
Соблюдении особого щадящего режима дня (если у ребенка отмечаются признаки сердечной недостаточности, ему показан постельный режим).- Ограничении физической активности.
- Соблюдении принципов дробного питания.
- Кислородном лечении (в том случае если имеет место выраженная гипоксия).
Консервативные методы лечения предполагают также прием некоторых лекарственных препаратов:
- Препараты, улучшающие обменные процессы в области миокарда.
- Препараты, восстанавливающие процесс микроциркуляции крови.
- Препараты–адреноблокаторы, нормализующие ритм сердечных сокращений.
- При сердечной недостаточности острой или подострой формы назначают препараты–диуретики.
к содержанию ↑Нужно ли лечить «винное пятно» у новорожденных на лице? Ответ узнайте прямо сейчас.
Хирургия сложных пороков
В том случае, если симптомы ВПС выражены достаточно ярко и патология несет угрозу для жизни и здоровья пациента, а также в том случае, если консервативные методы лечения не дали ожидаемых результатов, пациенту назначают хирургическое лечение.
Операции, осуществляемые при ВПС делятся на 3 основные группы:
- Закрытые операции, при которых сердце пациента, непосредственно, не затрагивается, открытие сердечной полости не производится. Все манипуляции врач проводит, проникая к сердцу через отверстие в левом предсердии. Прежде чем осуществить операцию, необходимо убедиться в том, что у пациента отсутствуют тромбы.
- При проведении операции открытого типа врач открывает сердечную полость. В этом случае сердцебиение и дыхание больного временно останавливаются, и для поддержания его жизнеспособности необходимо использовать специальную аппаратуру. Операция проводится под общим наркозом, назначается в тех случаях, когда использование хирургических методов закрытого типа не представляется возможным.
- Рентгенохирургический метод на сегодняшний день считается наиболее современным, безопасным для пациента. Через тонкий надрез в область сердечных сосудов или полости сердца вводят специальный катетер с баллоном. После установки в нужном месте данный баллон расширяется. Это позволяет сузить и устранить патологические просветы, наладить работу сердечных клапанов, расширить просветы в области сердечной перегородки.

Транспозиция магистральных сосудов
Данная патология считается наиболее распространенной среди ВПС. Представляет собой состояние, когда отмечается неправильное положение аорты и артерии легкого, их отхождение от желудочков.
Заболевание требует немедленного хирургического вмешательства, в противном случае возможно развитие серьезных осложнений, таких как гипертензия легкого, гипоксия внутренних органов.
Дело в том, что неправильное расположение аорты и легочной артерии приводит к тому, что к внутренним органам пациента поступает кровь, не обогащенная кислородом.
Это и приводит к развитию кислородного голодания. Лечение осуществляется поэтапно. Прежде всего, проводится медикаментозная терапия, с применением средств, нормализующих кровоток. Далее проводится, непосредственно, операция открытого или рентгенохирургического метода.
к содержанию ↑Возможно ли предупредить?

Конечно, снизить риск развития ВПС у ребенка возможно, однако, для этого будущей маме придется соблюдать некоторые профилактические правила.
Прежде всего, необходимо заблаговременно обезопасить себя от опасных инфекционных заболеваний.
Сделать это можно при помощи вакцинации (например, от краснухи). Это позволит сократить риск развития инфекции вовремя беременности.
Будущая мама должна соблюдать принципы здорового образа жизни, отказаться от курения и алкоголя, следить за своим рационом, ограничить физическую активность, оградить себя от стрессов и переживаний.
Принимать лекарственные препараты в период беременности следует с особой осторожностью и только по назначению врача.
Это касается не только серьезных лекарственных средств, но и витаминных препаратов. И конечно, женщина, ожидающая ребенка, должна регулярно проходить осмотр у врача–гинеколога.
ВПС представляет особую опасность для жизни и здоровья малыша. Связано это с тем, что при патологиях сердца нарушается кровоток, следовательно, и питание внутренних органов.
У ребенка могут развиваться различные заболевания, а также сердечная недостаточность. Поэтому малыш, которому поставлен соответствующий диагноз, нуждается в наблюдении и соответствующем лечении.
О врожденных пороках сердца у детей вы можете узнать из видео:
Убедительно просим не заниматься самолечением. Запишитесь ко врачу!причины, виды, симптомы :: SYL.ru
Если дети имеют врожденные пороки сердца, значит, они родились с проблемой в сердечной структуре. Некоторые дефекты просты и проходят без лечения, например, маленькое отверстие между сердечными камерами впоследствии может закрыться само по себе. Другие повреждения являются более сложными и могут требовать проведения ряда операций.
Причины
 Как работает сердце? Две правые камеры через легочные артерии поставляют венозную кровь в легкие, где происходит ее обогащение кислородом. Затем из легких артериальная кровь возвращается к левым камерам сердца через легочные вены. Оттуда через аорту она поступает ко всем другим органам. Порок сердца у новорожденных означает, что дефект в сердечной структуре возник еще при внутриутробном развитии. Сердце ребенка начинает биться только на 22 день после зачатия. В этот период оно имеет форму трубки, которая затем наклоняется и образует петлю. К 28 дню после зачатия сердце приобретает правильную форму. Как раз в этот момент и может начать развиваться порок сердца. Доподлинно неизвестно, почему так происходит, но есть предположения, что некоторые заболевания, лекарства и генетика могут играть роль.
Как работает сердце? Две правые камеры через легочные артерии поставляют венозную кровь в легкие, где происходит ее обогащение кислородом. Затем из легких артериальная кровь возвращается к левым камерам сердца через легочные вены. Оттуда через аорту она поступает ко всем другим органам. Порок сердца у новорожденных означает, что дефект в сердечной структуре возник еще при внутриутробном развитии. Сердце ребенка начинает биться только на 22 день после зачатия. В этот период оно имеет форму трубки, которая затем наклоняется и образует петлю. К 28 дню после зачатия сердце приобретает правильную форму. Как раз в этот момент и может начать развиваться порок сердца. Доподлинно неизвестно, почему так происходит, но есть предположения, что некоторые заболевания, лекарства и генетика могут играть роль.Виды
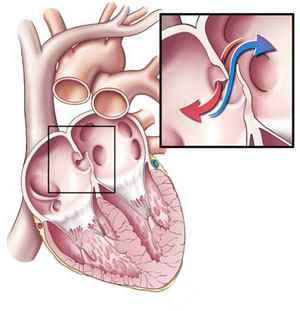 Порок сердца у новорожденных может быть разных видов, а именно:
Порок сердца у новорожденных может быть разных видов, а именно:- Отверстия в сердце. Если между сердечными камерами есть отверстия, обогащенная и необогащенная кислородом кровь могут перемешиваться. Примеры таких повреждений: дефект межжелудочковой и межпредсердной перегородок, открытый артериальный проток.
- Затруднение кровотока. Когда сердечные клапаны и кровеносные сосуды более узкие, чем необходимо, сердцу труднее качать через них кровь. Наиболее распространенные дефекты такого вида – это легочный стеноз и аортальный стеноз.
- Аномалия кровеносных сосудов. Такой порок сердца у новорожденных связан с неправильным формированием или расположением кровеносных сосудов. В качестве примера можно привести транспозицию магистральных артерий, когда легочная артерия и аорта находятся на неправильной стороне сердца.
- Аномалия клапанов сердца. Когда клапаны не в состоянии должным образом открываться и закрываться, кровь не может течь нормально.
- Сочетание пороков. Некоторые дети могут рождаться сразу с несколькими пороками сердца.
Симптомы
 Когда у новорожденного есть серьезный порок сердца, симптомы проявляются уже в первые несколько часов, дней или недель жизни. Признаки могут включать нездоровый цвет кожи, учащенное дыхание, отеки ног и живота. Менее серьезные дефекты могут вообще не иметь признаков и проявиться уже в старшем возрасте. Они могут включать одышку и быструю утомляемость во время физических нагрузок, отеки рук и ног. Серьезный порок сердца у новорожденных, даже если он не угрожает жизни, должен сразу подвергаться лечению, иначе есть риск появления таких осложнений, как:
Когда у новорожденного есть серьезный порок сердца, симптомы проявляются уже в первые несколько часов, дней или недель жизни. Признаки могут включать нездоровый цвет кожи, учащенное дыхание, отеки ног и живота. Менее серьезные дефекты могут вообще не иметь признаков и проявиться уже в старшем возрасте. Они могут включать одышку и быструю утомляемость во время физических нагрузок, отеки рук и ног. Серьезный порок сердца у новорожденных, даже если он не угрожает жизни, должен сразу подвергаться лечению, иначе есть риск появления таких осложнений, как:- застойная сердечная недостаточность;
- замедление развития и роста;
- склонность к инфекциям дыхательных путей, в том числе пневмонии;
- нарушение сердечного ритма;
- эмоциональные проблемы;
- цианоз, характеризующийся серовато-синим цветом кожи;
- трудности в обучении.








 Соблюдении особого щадящего режима дня (если у ребенка отмечаются признаки сердечной недостаточности, ему показан постельный режим).
Соблюдении особого щадящего режима дня (если у ребенка отмечаются признаки сердечной недостаточности, ему показан постельный режим).