виды, показания к применению, осложения
Катетер подключичный — тонкая трубка, изготовленная из полиэтилена, которая имеет закрытый конец. Прибор оснащен раструбом и 2 боковыми отверстиями. Катетер устанавливается для непрерывного доступа в кровоток пациента. Пункцию чаще всего делают в правую подключичную вену или верхнюю яремную.
Виды подключичных катетеров
Существует 3 типа катетеров:
- Нетуннелируемый.
- Туннелируемый.
- Имплантируемые порт-катетеры.
Первый вид прибора устанавливается напрямую через кожу и стенку вены, фиксируется аппарат в месте его ввода. Специалисты чаще всего устанавливают катетер Квинтона. Устройство применяется для проведения хронического диализа в тех случаях, когда невозможен периферический внутривенный доступ.
Туннелируемый катетер проводится под кожей на 7 см в специально сформированный медицинским работником туннель. Прибор второго типа вводится сначала в периферическую вену, затем направляется в верхнюю полую. Самые распространенные устройства этого вида: Хикман, Биометрикс, Грошонг.

При необходимости длительного лечения имплантируется катетер подключичный, синтез прибора проводится под кожу полностью. Устройства этого вида имеют резервуар, который заполняется необходимым лекарством. Заполненный катетер вшивается под кожу, после чего препарат выделяется в кровоток.
Показания и противопоказания к установке
Катетеризация подключичной вены (КПВ) назначается пациентам при:
- зондировании полостей сердца;
- хирургических вмешательствах, которые могут стать причиной кровопотери;
- парентеральном питании;
- химиотерапии;
- восстановлении баланса жидкости в организме;
- рентгено-контрастных исследованиях сердца;
- необходимости интенсивной терапии;
- введении электростимулятора сердца.
Катетеризация проводится при необходимости хирургического вмешательства на открытом сердце с АИК, регулярного измерения центрального венозного давления, многократном взятии проб крови. Инструмент нельзя устанавливать при нарушении свертываемости крови, двустороннем пневмотораксе, травме ключиц, сепсисе, гнойной инфекции в подключичной области.
Правила катетеризации подключичной вены
Катетеры подключичные ставятся через периферическую либо подключичную яремную вену на правой либо левой верхней конечности. Вена выбирается исходя из анатомических особенностей пациента — ее диаметр для взрослого человека должен быть не менее 25 мм и не более 40 мм.
Перед проведением установки катетера пациента укладывают на спину в положение Тренделенбурга. Голова больного должна быть повернута в противоположную сторону от места прокола, руки вытянуты вдоль тела. Кисть свободной верхней конечности кладется под ягодицы ладонью вверх.
Процедура проводится под местной анестезией в условиях полной стерильности. Алгоритм постановки устройства выглядит следующим образом:
- Вначале специалист с помощью шприца на 10 мл, в который предварительно набран новокаин, прокалывает кожу и вводит лекарство.
- Игла вводится между первым ребром и ключицей на глубину 2-4 см. Во время процедуры поршень шприца вытягивается на себя — эта манипуляция помогает промыть просвет иглы. Если все сделано правильно, то в шприце появится темная венозная кровь.
- После появления венозной крови шприц отсоединяется от иглы, для предотвращения закупорки сосудов канюля закрывается пальцем.
- Через иглу по направлению к сердцу вводится проводник.
- Игла извлекается, отверстие проводника расширяется с помощью скальпеля.
- В расширенное отверстие вводится катетер.
Устройство фиксируется узловыми швами, на место прокола накладывается марлевая повязка. В зависимости от индивидуальных особенностей топографической анатомии пациента медицинский работник может отступить от основных правил установки катетера. Во время пункции главное — не допустить перемещения устройства во внутреннюю яремную вену. Избежать этого поможет применение ультразвукового аппарата, который позволит наблюдать за проводником устройства в просвете.
Катетеризация порт-систем проводится в операционных блоках с помощью электронно-оптического преобразователя. За 40 минут до процедуры пациенту вводится препарат, который обеспечивает седативный эффект и снижает секрецию дыхательных путей. Для пункции используется специальный комплект предметов, который включает в себя:
- ножницы Купера;
- скальпель;
- туннелер;
- 2 вида зажимов.
В набор необходимых инструментов также входят анатомический и хирургический пинцеты.

Перед началом операции вводится эндотрахеальный наркоз, затем для предотвращения воздушной эмболии и увеличения диаметра вены пациенту наносится ультразвуковая разметка. После всех манипуляций производится установка порт-системы. Прибор фиксируется лигатурой, что позволяет избежать перегиба системы.
После операции пациенту назначается холод и антибактериальная терапия. Курс приема лекарств — 7 дней, выбор препаратов зависит от общего состояния человека. Кожные швы снимаются спустя 10 дней.
Продолжительность использования и методы ухода (кратко)
Срок службы прибора зависит от метода катетеризации подключичной вены. Если устройство было введено через периферические вены, то стоять оно может не более 2-3 дней. Если нужна длительная терапия, то пациенту ставится имплантационная порт-система, которая может находиться под кожей от нескольких месяцев до года.
Уход за подключичным катетером выполняется ежедневно. Место пункции необходимо регулярно проверять на наличие синяков и/или воспаления. Перед введением лекарств нужно проверять свободный ток крови к устройству. После введения препарата устройство промывается физраствором с добавлением антикоагулянта.
Обработка устройства проводится для предотвращения закупорки, которая возникает из-за осадков лекарств. Вместо физраствора аппарат можно промыть смесью из 0,02 мл гепарина и 1 мл хлорида натрия. Процедура проводится до и после каждого использования катетера. Для промывания порт-системы используется 0,9% раствор натрия хлорида. Правила чистки порт-системы такие же, как и для остальных устройств.
Техника извлечения инструмента
Удаление катетера проводится в перевязочных кабинетах без анестезии. Место, из которого будет извлекаться устройство, обрабатывается антисептическим раствором. Затем пациент делает вдох и в этот момент медицинский работник пальцами одной руки придерживает кожный покров около катетера, а другой достает прибор. После процедуры на 5-7 минут на рану накладывается бинт, смоченный антисептиком. Пациенту назначается холод и постельный режим на 30 минут. После извлечения катетера его кончик отправляют на бактериологическое исследование.
Возможные осложнения
Во время катетеризации подключичной вены велика вероятность прокола артерии. Проколотое место нужно зажать пальцем и не убирать его с вены в течение 5 минут — это поможет избежать сильной кровопотери. Катетеризация может привести к возникновению пневмоторакса, воздушной эмболии, нарушению сердечного ритма. Неправильное проведение пункции нередко вызывает тромбоз полой вены, перфорацию сосудов, флебит, гемоторакс.

Центральный венозный доступ — катетеризация подключичной вены
Катетеризация центральных вен часто используются в отделениях интенсивной терапии и операционных для диагностических и терапевтических целей. Хотя эта процедура является рутинной для большинства хирургов и анестезиологов-реаниматологов, введение катетера в центральную вену должно выполняться осторожно и после предварительной подготовки. Для успеха процедуры очень важным является правильное положение пациента. 1. Показания:a. Измерение и мониторинг ЦВД.
b. Парентеральное питание.
c. Длительная инфузия лекарственных препаратов.
d. Введение инотропных агентов.
e. Гемодиализ.
f. Затруднения при пункции периферических вен.
2. Противопоказания:
a. Венозный тромбоз.
b. Повышенная кровоточивость (протромбиновый индекс > 1.3, тромбоциты < 20х103/мкл.
c. Нелеченный сепсис.
3. Анестезия:
1% лидокаин
4. Оснащение:
a. Антисептик для обработки кожи.
b. Стерильные перчатки и салфетки.
c. Иглы 22 и 25 калибра.
d. Два шприца 5 мл.
e. Полотенца, скатанные валиком (валик под плечи).
g. Система для переливания (заправленная изотоническим раствором NaCl).
h. Игла для катетеризации 18 калибра (длиной 5-8 см).
i. 0.035 J-образный проводник
j. Стерильные бинты.
к. Скальпель
1. Шовный материал (шелк 2-0).
5. Положение:
Лежа на спине в положении Тренделенбурга. Между лопатками в проекции грудного отдела позвоночника положите валик, как показано на рисунке 2.1. При этом плечи пациента развернутся назад и каудально (можно попросить помощника осторожно потянуть за руку, лежащую вдоль туловища, на стороне катетеризации).

Рис. 2.1
6. Методика:
a. Обработайте кожу левой или правой подключичной области антисептическим раствором и отграничьте ее стерильными салфетками.
b. Положите указательный палец левой руки на яремную вырезку грудины и большой палец на место пересечения ключицы и первого ребра (рис. 2.2). Введите 1% лидокаин иглой 25 калибра в кожу и подкожную клетчатку на 2 см латеральнее большого пальца и на 0.5 см каудальнее ключицы. Используйте иглу 22 калибра для анестезии надкостницы ключицы на 2-3 см латеральнее пересечения с первым ребром. Каждый раз перед введением лидокаина создавайте разрежение в шприце.

Рис. 2.2
c. Пунктируйте кожу в точке латеральнее Вашего большого пальца и на 0.5 см каудальнее ключицы иглой 18 калибра с 5 мл шприцом. Подтягивая поршень шприца к себе, медленно продвигайте иглу под ключицей по направлению к Вашему указательному пальцу на яремной вырезке грудины. Игла постоянно должна быть в горизонтальном положении (параллельно полу) во избежание пневмоторакса и срез иглы должен быть повернут вниз. Во время проведения иглы под ключицу можете прижать ее Вашим большим пальцем (рис. 2.2).
d. Если нет появления венозной крови в шприце после прохождения 5 см, слегка извлеките иглу, создавая разрежение в шприце (игла могла проколоть обе стенки вены). Если кровь не аспирируется, полностью извлеките иглу, и повторно введите ее, направляя на 1 см выше яремной вырезки. Если и при этом венозная кровь не поступает в шприц, проведите повторную анестезию кожи на 1 см латеральнее и повторите попытку из новой точки, как описано в (с). Если и эта попытка неудачна, попытайтесь пунктировать вену с противоположной стороны после выполнения рентгенографии грудной клетки для исключения пневмоторакса.
e. Если неожиданно появились воздух или артериальная кровь, немедленно прекратите пункцию и см. раздел ниже.
f. Если пункция вены выполнена успешно, отсоедините шприц, прижав пальцем канюлю иглы для предупреждения воздушной эмболии.
g. Введите J-образный проводник через иглу по направлению к сердцу, удерживая иглу в том же положении (методика Сельдингера). Проводник должен проходить с минимальным сопротивлением.
h. Если встретилось сопротивление, извлеките проводник, проверьте местоположение иглы создавая разрежение в шприце, и если при этом отмечается интенсивная струя крови, введите проводник еще раз, одновременно поворачивая голову пациента в сторону катетеризируемой вены.
i. После прохождения проводника извлеките иглу, постоянно удерживая проводник.
j. Расширьте пункционное отверстие стерильным скальпелем.
к. Введите расширитель по проводнику на 3-4 см для расширения подкожных тканей, все время контролируя положение проводника. Не рекомендуется проводить расширитель глубоко, чтобы не повредить подключичную вену (рис. 2.3).

Рис. 2.3
1. Извлеките расширитель и введите центральный венозный катетер по проводнику на длину 15 см справа и 18 см слева (рис. 2.4).

Рис. 2.4
n. Извлеките проводник, аспирируйте кровь из катетера, чтобы подтвердить его венозное положение, затем начните струйное введение стерильного изотонического раствора. Фиксируйте катетер к коже шелковыми швами. Наложите на место пункции стерильную повязку.
m. Установите скорость внутривенной инфузии 20 мл/ч и выполните рентгенографию грудной клетки с помощью портативного аппарата для подтверждения положения катетера в верхней полой вене и исключения пневмоторакса.
7. Осложнения и их устранение:
a. Прокол артерии
• Немедленно извлеките иглу и прижмите пальцем на 5 мин.
• Контролируйте гемодинамику и дыхательные шумы для исключения гемоторакса.
b. Воздушная эмболия
• Попытайтесь извлечь воздух аспирацией через катетер.
• При нестабильной гемодинамике (остановка сердца) немедленно начните реанимацию и вызовите торакального хирурга для консультации.
• При стабильной гемодинамике поверните пациента на левый бок и в положение Тренделенбурга для того, чтобы «запереть» воздух в правом желудочке. Рентгенографическое исследование грудной клетки в этой позиции позволит определить воздух при его скоплении в значительном количестве и может быть использовано для динамического контроля.
• Воздух постепенно исчезнет. Пневмоторакс
• При подозрении на напряженный пневмоторакс, введите иглу 16 калибра во второе межреберье по среднеключичной линии для декомпрессии.
• Если пневмоторакс < 10%, ингаляция 100% кислорода и рентгенографический контроль каждые 4 ч.
• Если пневмоторакс > 10 %, дренируйте плевральную полость.
Неправильное положение катетера:
• В правом предсердии (ПП) или правом желудочке (ПЖ), упирается в стенку вены — подтяните катетер, пока он не достигнет верхней полой вены.
• В подключичной вене с противоположной стороны — зафиксируйте катетер, перемещение не требуется.
• В яремной или грудной вене — повторно введите в катетер J-образный проводник, удалите катетер, по проводнику введите длинный внутривенный катетер 18 калибра и аспирацией крови убедитесь, что катетер стоит в вене. J-образный проводник можно теперь провести в верхнюю полую вену, изменив положение пациента (подтягивая за руку в каудальном направлении и поворачивая голову и шею в сторону катетеризации для уменьшения угла между внутренней яремной и подключичной венами).
Нарушения ритма сердца
• Предсердные или желудочковые аритмии связаны с раздражением ПП и ПЖ проводником или катетером и обычно прекращаются после перемещения катетера в верхнюю полую вену.
• Продолжающиеся аритмии требуют медикаментозного лечения.
Чен Г., Сола Х.Е., Лиллемо К.Д
Опубликовал Константин Моканов
подруга в реанимации.не говорят что с ней.она сказала,что вставляют катетор В ОБЛАСТЬ КЛЮЧИЦЫ,уколы,капельницы.что это?
В условиях реанимации, постановка катетера в подключичную вену обязательна для проведения инфузионной терапии (капельниц). Это связано с тем, что состояние человека, который находится под наблюдением врачей-реаниматологов, в любую секунду может ухудшиться, и периферических вен (на руке или ноге) может просто не хватить для интенсивной терапии (вливания лекарств).
Что угодно. Если бы еще знать хотя бы, с чем капельницы. А то, что ставят в подключичную артерию — это обычное дело в реанимации.
катетер ставят, чтобы не колоть постоянно вены. это как иголка невынимающаяся, через которую вводят лекарство
как можно дать диагноз по тому что вы написали, а то что уколы и капельницы в область ключицы так это потому-что у нее скорей всего вены попрятались
Неговорят Вам или неговорят ей? Если ей, то скорее всего что-то серьезное. Сочувствую. Если же Вам, то постарайтесь узнать у родственников. А вообще как она попала в больницу (после ДТП, или после того что «что-то не то съела»)? Какова причина госпитализации? В каком отделении лежит?
вот понаписали вам всякого бреда! слушайте меня, у меня самой сейчас стоит катетор под ключицой! это чтобы вводить лекарство и не колоть вену всё время, обычно ставят на длительное время. это трубочка пластмассовая, её вообще не чувствуешь. хорошо придумали. вашей подруге повезло что ставят катетор, а не в руку колоть будут. не беспокойтесь, всё буду хорошо.
это процедура называется катеризацией подключичной вены или яремной по Сельдингеру, эта методика используется в случаях: для проведения интенсивной инфузионной терапии, измерения центрального венозного давления, проведения временного электрода для кардиостимуляции тд. Методика хорошо прменяемая везде и широко, очень удобна тем, что не надо постоянно «перекалываться», особенно при шоковых состояниях когда переферические вены «спавшиеся», катетер можно держать держать в течении нескольких месяцев при надлежащем уходе….
В обиходе подключичка. Помогает избегать многих неприятностей. Практически безопасно. Тем более при проведении опытным врачом. Нет необходимости 10-15 раз колоть вену. Наркоманам не рекомендую.
Катетер Сван-Ганца — Википедия
 Схема положения катетера лёгочной артерии.
Схема положения катетера лёгочной артерии.Катетер Сван-Ганца, катетер легочной артерии, ЛА-катетер англ. Swan-Ganz catheter — катетер, используемый в медицине для оценки параметров центральной гемодинамики (ЦВД, ДЛА, ДЗЛА/ДЗЛК (англ.)русск., СВ).
Катетер был назван в честь его изобретателей врачей лос-анджелесской клиники Cedars-Sinai Medical Center Джереми Свана и Уильяма Ганца.
Легочной катетер в классическом варианте это четырехпросветный катетер с четырьмя «хвостами»: венозным (проксимальным) портом, коннектором термодатчика, портом для раздутия баллона и легочным (дистальным) портом. В зависимости от роста пациента катетер может иметь разные размеры (обычно это 7 F, 110 см длиной). Канал дистального порта открывается на конце катетера, проксимального — на некотором расстоянии от него (в зависимости от размера, примерно 30 см). На конце катетера расположен раздувающийся баллончик, на небольшом расстоянии до него располагается термодатчик.
Разновидности катетера[править | править код]
В настоящее время в клинике используются разные типы легочных катетеров:
- Катетер редуцированного типа имеет только дистальный порт и порт баллончика. Это экономически дешевый вариант.
- S-образный катетер для доступа из бедренной вены
- Катетер с дополнительным портом для внутривенной инфузии, канал которого открывается на 31 см от кончика.
- Катетер с электрокардиостимулятором:
- с портом для желудочкового электрода, канал которого открывается на расстоянии 19 см от кончика. С помощью него можно проводить желудочковую стимуляцию. а также измерять давление в правом желудочке.
- с имплантированными биполярными стимуляционными электродами. С их помощью можно осуществлять предсердную, атриовентрикулярную, желудочковую стимуляцию, а также использоваться для электрофизиологического исследования.
- Катетер с датчиком сатурации смешанной венозной крови
- Катетер для измерения фракции выброса правого желудочка (с быстрореагирующим термостатом)
- Катетер для непрерывного измерения сердечного выброса (с нагревным элементом)
Статья о катетере легочной артеррии была опубликована в 1970 году врачами лос-анджелесской клиники Cedars-Sinai Medical Center Джереми Сваном и Уильямом Ганцом в New England Journal of Medicine.
Джереми Сван, будучи главой отдела кардиологии, занимался проблемой измерения параметров центральной гемодинамики и их внедрения в практическую медицину. В те времена это были громоздкие, трудоемкие и опасные методики. С 1950-х годов Сван был знакомы с работой своего студента Рональда Бредли (Ronald Bradley) о технике «заплывающего гибкого катетера», который при введении в яремную вену самостоятельно, пассивно «доплывал» до правого желудочка и легочной артерии. Сван пытался внедрить этот метод в клинику, однако он оказался малоэффективным и вызывал много побочных эффектов. В 1967 году Сван отдыхал с семьей на пляже и увидел яхту под парусом-спинакером. Ему пришло в голову использовать тот же принцип паруса для катетера, заводимого с током крови в легочную артерию. Эта идея была реализована в форме раздувающегося баллончика и показала высокую эффективность и простоту манипуляции. А его ассистент Ганц разработал технику измерения сердечного выброса методом термоделюции.
В настоящий момент в связи с широким распространением данной технологии показания к постановке катетера Сван-Ганца ширятся. Однако в научной среде существует большая дискуссия относительно показаний, поскольку ряд рандомизированных исследований показал отсутствие улучшения прогноза больного при применении катетера.
Показания к катетеризации легочной артерии:
- Заболевания сердца:
- Заболевания легких:
- Для оценки волемического статуса при шоке, сепсисе, ОПН, ожоговой болезни, остром геморрагическом панкреатите
- Операционный и периоперационный период у кардиохирургических больных
- при операциях коронарного шунтирования:
- с низкой функцией ЛЖ (ФВ менее 40%, КДДЛЖ более 18 мм. рт. ст.)
- с нарушениями кинетики миокарда ЛЖ
- со свежим ИМ (менее 6 месяцев) или его осложнениями
- со стенокардией напряжения высокого класса
- Стеноз ствола левой КА более 75%
- операциях у пациентов с пороками клапанов
- с наличием легочной гипертензии
- сочетанное поражение КА и клапанов сердца
- сложное поражение сердца
- возраст пациента более 65 лет
- пациенты с другими тяжелыми системными заболеваниями
- при операциях коронарного шунтирования:
- При других видах операций
- При тяжёлых токсикозах беременных, отслойке плаценты
Абсолютных противопоказаний к катетеризации лёгочной артерии нет. К относительным противопоказаниям относятся:
Перед установкой катетера должен быть налажен мониторинг: неинвазивное измерение АД, ЭКГ, пульсоксиметрия. Если катетер ставится пациенту в сознании, то должна быть проведена его адекватная седация. Поскольку пациент долго находится под стерильной салфеткой, то следует периодически задавать ему вопросы, контролируя тем самым уровень седации. Также необходимо установить носовой катетер для ингаляции кислорода в целях профилактики гипоксии.
Сначала в асептических условиях производится катетеризация центральной вены (предпочтительнее правая внутренняя яремная) по методике Сельдингера. При этом проводится специальный «катетер-футляр» (интродьюсер), через порт которого уже будет проводиться сам легочной катетер. Катетер-футляр фиксируется кожными швами.
После извлечения легочного катетера из стерильной упаковки на него осторожно надевается защитный стерильный футляр. Далее производится проверка баллончика, его надувают и опустошают специальным приложенным шприцем, при этом объем его обычно 1,5 мл (в зависимости от фирмы производителя). Затем каналы дистального и проксимального портов промываются гепаринизированным физиологическим раствором, а порты подсоединяются к датчикам для измерения давления. После этого производится установка нулевого значения давления датчика на уровне среднеподмышечной линии.
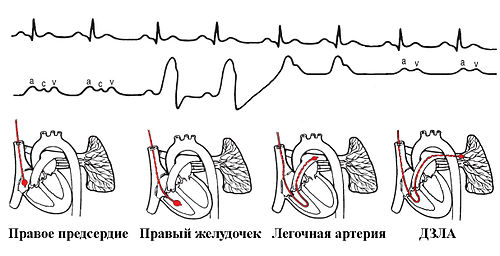 Схема установки катетера лёгочной артерии.
Схема установки катетера лёгочной артерии.Далее легочной катетер проводится через «катетер-футляр», сориентировав изгиб кончика на 11 часов, на глубину примерно 15-20 см (в зависимости от длины «футляра» и предполагаемого расстояния до правого предсердия). Кончик катетера оказывается в правом предсердии, на мониторе появляется характерная кривая ЦВД (в среднем от 0 до 8 мм. рт. ст.).
После попадания конца катетера в правое предсердие и при продвижении его вперед баллончик раздувается. Это необходимо для того, чтобы катетер мигрировал с током крови в легочную артерию, а также для предотвращения травмы эндокарда кончиком катетера. При извлечении катетера баллон должен быть сдут для предотвращения травмы легочных сосудов и клапанов сердца (NB!).
Катетер плавно продвигается дальше и попадает в правый желудочек (обычно на глубине 30 см). Кривая давления на мониторе приобретает размашистый характер: от систолического давления 15-30 мм. рт. ст., до диастолического — 0 мм. рт. ст.. Из-за раздражения стенок эндокарда правого желудочка часто возникают преходящие экстрасистолы, реже — блокады правой ножки пучка Гиса.
Катетер плавно продвигается дальше (обычно на глубину 35-45 см) и с током крови заносится в легочную артерию. Кривая давления на мониторе при этом характеризуется выраженным подъемом диастолического давления (около 8 мм . рт. ст.) и приобретает двугорбый характер. При последующем продвижении (обычно на небольшое расстояние, хотя при легочной гипертензии возможно и много дальше из-за расширения диаметра сосудов) кривая давления резко снижает амплитуду, или появляется сдвига по фазе волны V. Это так называемое «заклинивание» легочной артерии, когда раздутый баллончик катетера полностью перекрывает просвет легочного сосуда. Регистрируемое при этом давление заклинивания легочной артерии (ДЗЛА) косвенно отражает давление в левом предсердии. По достижению «заклинивания» баллон сдувают, при этом должна возобновиться кривая ДЛА. Затем определяется калибр ветви ЛА плавным раздутием баллона до появления «заклинивания». Если ДЗЛА появляется до полного раздувания баллончика, то катетер надо подтянуть назад на 3-4 см (предварительно сдув баллон!) во избежания разрыва ЛА. После этого катетер фиксируют на заданной глубине (обычно с помощью защелкивания замка при соединении интрадъюсера и защитного стерильного футляра.
Если сложно попасть из ПЖ в ЛА, то можно применить несколько приемов. Например, попросив человека глубже подышать, увеличив тем самым присасывающую силу легких и легочный кровоток. Можно поднять головной конец и повернуть стол вправо. Введение холодного изотонического раствора через катетер увеличит его жесткость и облегчит продвижение.
Первую группу осложнений при постановке катетера Сван-Ганца составляют осложнения как и при пункции центральной вены: пункция артерии, кровотечение (наружнее или внутреннее), образование гематомы, повреждение нервов и постпункционная нейропатия, пневмоторакс, воздушная эмболия.
При прохождении катетера в правом желудочке и легочной артерии могут возникать нарушения ритма. Как правило это проходящие нарушения ритма из-за раздражения эндокарда в виде незначимых экстасистолий, однако возможны и тяжелые нарушения в виде желудочковой тахикардии и фибрилляции желудочков. Может возникать блокада правой ножки пучка Гиса из-за «перекрытия» данной структуры в правом желудочке. При наличии сопутствующей блокады левой ножки это может вызвать полную AV-блокаду и остановку сердца.
Одно из самых опасных осложнений является разрыв легочной артерии, который в более чем половине случаев ведет к летальному исходу. Разрыв может случиться из-за продвижения катетера вперед со сдутым баллоном, и наоборот — при движении назад с раздутым. Разрыв может произойти при повторных измерениях давления заклинивания (из-за смещения катетера), поэтому число таких измерений надо строго ограничивать. При повторных попытках катетер следует подтянуть наружу, под контролем давления постепенно раздуть баллон и только потом путём продвижения вперед заклинить. Риск разрыва увеличивается у больных, принимающих антикоагулянты, у пожилых, у женщин, при легочной гипертензии).
Возможно инфицирование катетера, бактериемия, эндокардит, катетер-ассоциированный сепсис, тромбофлебит, флеботромбоз, инфаркт легкого.
Возможно узлообразование при проведении катетера и его изгиб, поэтому если при заведении на глубину более расчетной и не достижении ожидаемых изменений катетер следует подтянуть обратно. Возможен разрыв баллончика с опасностью воздушной эмболии при нагнетении в него воздуха. поэтому при малейшем подозрении на разрыв раздувание баллона запрещено. Редко может быть механическая перфорация миокарда и повреждение клапанов сердца.
Проблемы интерпретации полученных данных и критика[править | править код]
- Практическая кардиоанестезиология. Фредерик А. Хенсли-мл., Дональд Е. Мартин, Гленн П. Грэвли. Издательство: Медицинское информационное агентство, Москва, ISBN 5-89481-632-7, 0-7817-3444-4; 2008 г.
- Клиническая анестезиология. Книга 1. Дж. Эдвард Морган-мл., Мэгид С. Михаил. Издательство: Бином, Москва, ISBN 978-5-9518-0258-3, 0-8385-1470-7; 2008 г.
- Кардиология. Б.Гриффин, Э.Тополь. Издательство: Практика, Москва, ISBN 978-5-89816-083-8; 2008 г.
