Отличие клостридий от бацилл — Сердце феникса
Процесс спорообразования начинается с формирования спорогенной зоны внутри бактериальной клетки, представляющей собой уплотненный участок цитоплазмы с расположенным в нем нуклеоидом. Затем происходит образование проспоры путем изолирования спорогенной зоны от остальной части цитоплазмы с помощью врастающей внутрь клетки ЦМ. Между внутренним и наружным слоями последней образуется кортекс, состоящий из особого пептидогликана. В дальнейшем внешняя сторона мембраны покрывается плотной оболочкой, в состав которой входят белки, липиды и другие соединения, не встречающиеся у вегетативных клеток. К ним относится дипиколиновая кислота, обусловливающая термоустойчивость споры, и др. Затем вегетативная часть клетки отмирает, и спора сохраняется во внешней среде в течение длительных сроков, измеряемых многими месяцами и годами.
Способность ряда патогенных бактерий образовывать длительно сохраняющиеся во внешней среде споры, обладающие высокой термоустойчивостью, обусловлена низким содержанием воды, повышен-ной концентрацией кальция, структурой и химическим составом ее оболочки.Чрезвычайно высокая устойчивость спор к физическим и химическим факторам имеет существенное эпидемиологическое значение, поскольку способствует сохранению источника инфекции и загрязнению окружающей среды.
Споры многих патогенных бактерий выдерживают кратковременное кипячение, устойчивы к действию небольших концентраций дезинфектантов. Загрязнение спорами патогенных бактерий поврежденных участков кожи может привести к возникновению раневой инфекции и столбняка.
В благоприятных условиях спора прорастает в вегетативную клетку. Спора набухает, что связано с увеличением в ней количества воды,активированием ферментов, участвующих в энергетическом и пластическом метаболизме. Далее происходит разрушение оболочки споры и выход из нее ростовой трубки, после чего завершается синтез клеточной стенки и сформировавшаяся вегетативная клетка начинает делиться. Прорастание споры происходит в течение 4-5 ч, в то время как образование спор продолжается до 18-20 ч.
Вместе с тем способность бактерий образовывать споры, различающиеся по форме размерам и локализации в клетке, является таксономическим признаком, который используется для их дифференци-ровки и идентификации.
Спорообразующие микроорганизмы — это бациллы и клостридии. Отличия бацилл от клостридий: споры бацилл не превышают диаметр бактериальной клетки, у клостридий — превышает, бациллы по типу дыхания- аэробы, а клостридии-строгие(облигатные) анаэробы.
Не нашли, что искали? Воспользуйтесь поиском:
Source: vikidalka.ru
Бацилла (форма) — Википедия
Материал из Википедии — свободной энциклопедии
Текущая версия страницы пока не проверялась опытными участниками и может значительно отличаться от версии, проверенной 4 декабря 2019; проверки требует 1 правка. Текущая версия страницы пока не проверялась опытными участниками и может значительно отличаться от версии, проверенной 4 декабря 2019; проверки требует 1 правка.
Баци́лла, или па́лочка (лат. bacilli, ед. ч. bacillum или bacillus — «палочка»), — палочковидная бактерия, способная образовывать споры, в отличие от неспороносных — собственно бактерий. Морфологически также выделяют так называемые коккобациллы, клетки которых более округлые, но длина клетки всё ещё превышает ширину, как, например, у Bacteroides fragilis, чумной палочки (Yersinia pestis), Bordetella bronchiseptica, гемофильной палочки (Haemophilus influenzae).
Бациллы могут образовать парные соединения — диплобациллы и цепочки — стрептобациллы. Примером стрептобациллы, дающей характерные и очень длинные, в виде извитых нитей, цепочки, является сибироязвенная палочка.
Образование спор служит одним из лучших признаков для классификации микробов. В зависимости от положения споры в клетке изменяется форма бациллы. К примеру, у столбнячной палочки (Clostridium tetani) споры обычно находятся на концах клеток, придавая последним форму барабанных палочек. Такие формы бактерий называются плектридиями.
У других форм, например у маслянокислых бактерий, споры образуются в средней части клеток, отчего последние получают веретенообразную форму. Такие формы называются клостридиями.
Палочковидная форма встречается у многих бактерий, в том числе у представителей семейств Энтеробактерии (Enterobacteriaceae), Bacillaceae [en], Lactobacillaceae [en], Brucellaceae [en], Pseudomonadaceae.
НПО «Альтернатива» — 3.2. СЛОВООБРАЗУЮЩИЕ МИКРООРГАНИЗМЫ: БАЦИЛЛЫ И КЛОСТРИДИИ
Спорообразующие палочки относятся к домену Бактерии, типу Фирмикуты, и классифицируются в зависимости от отношения к кислороду на аэробные (бациллы, класс Bacilli, порядок Bacillales, семейство ВасШасеае, род Bacillus) и анаэробные {клостридии, класс Clostridia, порядок Clostridiales, семейство Clostridiaceae, род Clostridium).
К роду Baeillus относятся грамположительные крупные палочки» обычно подвижные, эндоспоры которых чаще всего находятся в центре клетки, аэробы или факультативные анаэробы, образуют крупные пленчатые колонии на МПА (рис. 3.2).
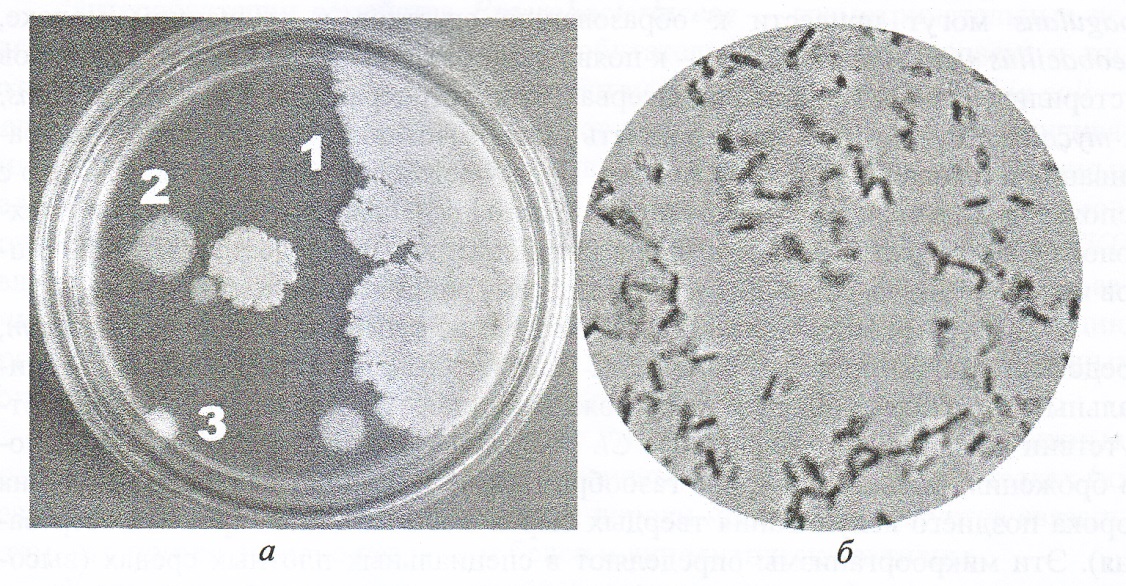
Рис. 3.2
Колонии спорообразующих палочек рода Bacillus на питательном агаре (а) и морфология их клеток (б, фиксированный препарат, окраска фуксином, 90×15)
Представители рода Bacillus в основном сапрофиты, обладают активными протеолитическими, липолитическими, сахаролитическими свойствами, предпочитают нейтральные и щелочные среды, споры не прорастают в кислых средах. Бациллы широко распространены в природе (в воде, воздухе, на растениях), оттуда попадают в молоко. По данным М. В. Залашко, в пастеризованном молоке наиболее часто встречаются следующие виды аэробных бацилл: Bacillus butilicus, В. calidolactis, В. cereus, В. circulans, В. cereus var. mycoides, В. laterosporus, В. megatherium, В. mesentericus, В. polymxxa, В. pumilis, В. patri- ficans, В. subtilis, В. thermoliquefaciens, В. stearothermophilus. Традиционные методы определения Bacillus основаны на высеве проб продукта или их разведений на среды типа МПА (в стандартных методах — среды для определения КМАФАнМ), термостатировании при оптимальной для развития данной группы бацилл температуре (при определении КМАФАнМ при 30°С в течение 72 ч вырастают колонии мезофильных бацилл) и дальнейшем подсчете (при количественном учете) или исследовании морфологических, биохимических, культу- ральных свойств и генетических характеристик для идентификации культур.
С появлением новых методов, позволяющих проводить анализ генотипа микроорганизмов, таксономический статус представителей рода Bacillus изменился: было введено 8 новых родов, четыре из которых (Alicyclobacillus, Brevi- bacillus, Paenibacillus, Geobacillus) ассоциируются с порчей пищевых продуктов.
Аэробные спорообразующие палочки могут вызывать различные пороки, связанные с разложением белка: горький вкус, пептонизацию, изменение консистенции, посторонние привкусы и запахи (гнили, плесени, прогорклости, фруктов, дрожжей и кислоты). Например, термофильные палочки Bacillus coagulans могут привести к образованию сгустков в сгущенном молоке, Geobacillus stearothermophilus gg- к появлению неприятных привкусов и запахов в стерилизованных молочных консервах, психротолерантные Bacillus circulans, В. mycoides, В. polymyxa могут вызвать газообразование, кисло-сладкое створаживание и появление горечи в молоке. Предупреждение этих пороков связано с использованием качественного молока, бактофугированием, соблюдением технологических режимов, в том числе стерилизации, применением бактериоци- нов и консервантов, соблюдением правил санитарии и гигиены.
Анаэробные микроорганизмы этой группы относятся к роду Clostridium, представители которого- палочки с характерным клостридиальным терминальным и субтерминальным расположением спор, размножаются только в отсутствии кислорода. Мезофильные CI. butiricum — возбудители маслянокисло- го брожения, вызывают бурное газообразование и неприятный запах (причина порока позднего вспучивания твердых сыров с длительными сроками созревания). Эти микроорганизмы определяют в специальных плотных средах (высокий столбик, сверху- слой парафина для создания анаэробных условий) по образованию газа (разрыву среды), запаху масляной кислоты, наличию в микроскопическом препарате крупных споровых палочек, дающих положительную реакцию на гранулезу (при окрашивании йодом в клетках появляются синие гранулы). Мезофильные гнилостные анаэробы С/, sporogenes вызывают появление гнилостного запаха и бомбаж консервов. Предупреждение пороков сыров основано на исследовании молока на анаэробные спорообразующие микроорганизмы, применении антагонистических заквасок.
Clostridium difficile — Википедия
Материал из Википедии — свободной энциклопедии
Текущая версия страницы пока не проверялась опытными участниками и может значительно отличаться от версии, проверенной 10 января 2018; проверки требуют 8 правок. Текущая версия страницы пока не проверялась опытными участниками и может значительно отличаться от версии, проверенной 10 января 2018; проверки требуют 8 правок.| Clostridium difficile | |||
|---|---|---|---|
 | |||
| |||
Clostridioides difficile | |||
Clostridioides difficile (син. Clostridium difficile) (лат.) — вид анаэробных спорообразующих грамположительных бактерий рода клостридий.
C. difficile является главным возбудителем псевдомембранозного колита[1], тяжёлого инфекционного заболевания прямой кишки, часто возникает в случае уничтожения флоры кишечника из-за использования антибиотиков.
В случае возникновения, заболевание лечат антибиотиками, такими как метронидазол, при полном устранении всех других антибиотиков. Бактерия подразделяется на шесть штаммов. Пять из которых содержат патогенные подвиды.[2]C. difficile спорулирующая бактерия, поэтому псевдомембранозный колит может легко возобновиться после курса антибиотиков. Клостридиум диффициле также резистентный к таким антибиотикам как эритромицин, хлорамфеникол и тетрациклин из-за транспозонов в геноме бактерии.
Было показано, что ректальное введение больным людям фекалий, взятых от здоровых доноров, вылечивает системную инфекцию Clostridium difficile[3][4].При применении фекальной трансплантации микробиоты, 90% трансплантаций прошли успешно без серьезных побочных эффектов[5]
- ↑ Pseudomembranous Colitis (неопр.). eMedicine. WebMD (1 июля 2005). Дата обращения 11 января 2007. Архивировано 26 июня 2013 года.
- ↑ 1 2 3 Mónica Oleastro, Adriano O. Henriques, Mónica Serrano, Aristides L. Mendes, Joana Isidro. Overview of Clostridium difficile Infection: Life Cycle, Epidemiology, Antimicrobial Resistance and Treatment (англ.) // Clostridium Difficile — A Comprehensive Overview. — 2017-09-27. — DOI:10.5772/intechopen.69053.
- ↑ Джонатан Эйзен. Знакомьтесь, ваши микробы (неопр.). TED Talks (07.2012).
- ↑ Clostridium difficile colitis -Treatment — Stool transplant (неопр.). Wikipedia.
- ↑ Michael H. Woodworth, Cynthia Carpentieri, Kaitlin L. Sitchenko, Colleen S. Kraft. Challenges in fecal donor selection and screening for fecal microbiota transplantation: A review // Gut Microbes. — 2017-01-27. — Т. 8, вып. 3. — С. 225–237. — ISSN 1949-0976. — DOI:10.1080/19490976.2017.1286006.
Clostridium botulinum — Википедия
Clostridium botulinum (лат.) (ботулина) — анаэробная грамположительная бактерия рода клостридий[1], возбудитель ботулизма — тяжёлой пищевой интоксикации, вызываемой ботулиническим токсином и характеризуемой поражением нервной системы.
Впервые эти бактерии выявил в 1895 году бельгийский микробиолог Эмиль ван Эрменгем, ученик Роберта Коха. Однако первые упоминания о вызываемом ими ботулизме относятся ещё к 1793 году, когда в Германии после употребления в пищу копчёной кровяной колбасы заболели 13 человек, 6 из которых скончались. Аналогичные пищевые отравления колбасой с гибелью большого числа людей наблюдались в Германии во время войны с Наполеоном в 1795–1813 годах. Тогда считалось, что эта смертность связана с отсутствием гигиены питания в деревнях в связи с войной[2].
Первым учёным, который занялся сбором статистики по случаям подобных отравлений и их симптомов, был Генрих Фердинанд Аутенрит из Тюбингенского университета. Опубликованный им в газете в 1817 году список симптомов включал желудочно-кишечные нарушения, двоение в глазах и расширение зрачка. Также Аутенрит обнаружил связь между силой действия яда и степенью прожарки колбасы.
Одним из медиков, представивших профессору описания случаев отравления, был врач и литератор Юстинус Кернер. В дальнейшем Кернер значительную часть своей жизни посвятил изучению ботулинического токсина и считается крестным отцом его исследований. Проводя испытания на животных и на самом себе, он пытался выделить из колбасы неизвестный токсин, который сам называл «колбасный яд», «жирный яд» или «жировая кислота». Результаты этих исследований были опубликованы им в 1822 году в монографии, описывавшей 155 случаев отравления у человека и эксперименты на животных, в соответствии с которыми делался вывод о том, что действие токсина заключается в нарушении передачи импульса в волокнах периферической и автономной нервных систем. Кернер также предположил биологическое происхождение данного яда на основании сходства действия токсина с действием атропина и змеиного яда.
В дальнейшем заболевание, возникающее в результате отравления описанным им токсином получило название «ботулизм» от лат. botulus, что означает «колбаса».
C. botulinum обитает в почве. Заболеваемость ботулизмом повсеместна. Наиболее распространены бактерии типа A и B. В природных условиях бактерии колонизируют ил на дне водоёмов, инфицируют рыб. При пересыхании водоёмов рост C. botulinum стимулируется. Таким образом, естественный резервуар для этих бактерий — почва и различные животные. Тёплый климат создаёт условия для длительного сохранения спор в почве, а также для прорастания и размножения вегетативных форм.
Попадание в человеческий организм как вегетативных форм C. botulinum, так и спор обычно не вызывает заболевания, так как для продуцирования токсина нужны строго анаэробные условия. Исключения составляют раневой ботулизм (развивается при загрязнении почвой раны, в которой создаются условия, необходимые для прорастания попавших из почвы C. botulinum и последующего токсинообразования), а также ботулизм новорождённых до 6 месяцев, в кишечнике которых также возможно размножение C. botulinum и токсинообразование из-за особенностей кишечной микрофлоры.
Возбудители ботулизма имеют форму палочек длиной 3-9 мкм, шириной 0,6-1 мк с закругленными концами. Палочки образуют субтерминально расположенные споры и имеют вид теннисной ракетки. Капсулы не образуют. Подвижны в результате перитрихиально расположенных жгутиков. Грамположительны.
Строгий анаэроб, срок культивирования 48–72 ч. На мясо-пептонном бульоне — помутнение среды с газообразованием, характерный запах прогорклого масла. На кровяном МПА — колонии крупные с корневидными отростками и зоной гемолиза. Оптимальная кислотность для роста 7,3–7,6 (для прорастания спор 6,0–7,2).
Вид C. botulinum образует экзотоксины, различающиеся по антигенным свойствам и по этому признаку подразделяются на серотипы. Ботулотоксины всех типов обладают сходной биологической активностью, являясь вариантами одного нейротоксина. Кроме нейротоксического действия, ботулотоксин обладает лейкотоксической, гемолитической и лецитиназной активностью.
Ботулотоксин[править | править код]
Известны 7 антигенных вариантов ботулотоксина: A, B, C (подтипы C1 и C2), D, E, F, G. Токсинообразование типов C, D, E закодировано в геноме конвертируемых бактериофагов и проявляется при интеграции профага в бактериальную хромосому; у остальных типов генетический контроль осуществляет непосредственно хромосома клетки.
Заболевания человека вызывают ботулотоксины типов A, B, E, а также F. В организме человека C. botulinum размножаются слабо и не продуцируют токсина за редким исключением. Ботулотоксин накапливается в пищевых продуктах, инфицированных спорами C. botulinum, при их прорастании, если созданы анаэробные условия (например, при консервировании). Для человека ботулотоксин — самый сильнодействующий бактериальный яд, губительно действующий в дозе 10−8 мг/кг. Споры C. botulinum выдерживают кипячение в течение 6 часов, стерилизация при высоком давлении разрушает их через 20 минут, 10%-ная соляная кислота — через 1 час, 50%-ный формалин через 24 часа[3]. Ботулинический токсин типа A (B) полностью разрушается при кипячении в течение 25 минут.
Токсин представляет собой полипептидную цепь с одной или несколькими внутримолекулярными связями, его молекулярная масса равна 150 000, он относится к бинарным токсинам.
Ботулотоксины всех типов продуцируются в виде токсичных белковых комплексов, состоящих из нейротоксина и нетоксичного белка. Белок является стабилизатором токсина, защищает его от разрушающего действия протеолитических ферментов и HCl.
Ботулотоксин в виде высокомолекулярного комплекса малотоксичен и является прототоксином. В результате мягкого протеолиза, осуществляемого у большинства типов токсина собственными эндогенными протеазами, а у типа E экзогенными протеазами (например трипсином), прототоксин распадается на 2 субкомпонента: L-лёгкий и H-тяжёлый. Между ними сохраняется дисульфидная связь. L-суб-компонент соответствует фрагменту A (активатор) и оказывает токсическое действие на клетку-мишень (мотонейрон). H-субкомпонент соответствует фрагменту В (акцептор) и осуществляет прикрепление к рецептору клетки-мишени.
Применение ботулотоксина[править | править код]
Ботулинический нейротоксин типа A-гемагглютинин комплекс используется в современной косметологии под торговыми названиями «Ботокс», «Диспорт», «Релатокс» и «Лантокс».
Попав вместе с пищей в желудочно-кишечный тракт, ботулотоксин прикрепляется к клеткам эпителия кишечника и путём пиноцитоза попадает в лимфатические сосуды, затем в кровь и далее проходит гематоэнцефалический барьер. В организме он распадается на 2 субкомпонента: L-лёгкий и Н-тяжёлый. Н-субкомпонент связывается с ганглиозидами пресинаптической мембраны мотонейронов. L-субкомпонент, действуя как эндопротеаза, блокирует секрецию ацетилхолина, тем самым прерываются нервные импульсы, идущие от мотонейрона к мышце, что приводит к развитию вялых параличей. Ботулотоксин поражает мотонейроны спинальных моторных центров, продолговатого мозга и периферической нервной системы.
В результате опытов, проведённых в различных условиях, выявлено, что ботулотоксин приводит к угнетению как спонтанного, так и вызванного возбуждением выброса нейромедиаторов в нервных окончаниях. При этом чувствительность рецепторов к ацетилхолину не изменяется, процессы синтеза и хранения нейромедиаторов не страдают. В результате экспериментов установлено, что в среднем для блокирования одного синапса достаточно 10 молекул ботулотоксина. Также отмечается, что более высокая нервная активность ускоряет возникновение синаптического блока. Предполагается, что поражающее действие токсина обусловлено поражением Ca² (кальциевых потенциал-зависимых ионных каналов) зависимого механизма экзоцитоза в пресинаптической мембране. В настоящее время это поражение считается необратимым, а восстановление двигательной активности происходит за счёт образования новых синаптических связей[4].
C. botulinum является сапронозом и вегетирует в почве, часто обнаруживается в кишечнике лошадей и других животных, реже встречается в кишечнике человека. Из почвы или испражнений споры возбудителя попадают на различные объекты и могут загрязнять пищевые продукты. В анаэробных условиях споры прорастают, вегетативные клетки продуцируют ботулотоксин. Чаще всего заболевание возникает при употреблении в пищу консервированных продуктов домашнего приготовления, что связано с их недостаточной стерилизацией.
Инкубационный период при ботулизме колеблется от нескольких часов до 2—5 дней (редко до 10 дней). В первые сутки отмечается тошнота, рвота, диарея. Далее преобладают нейросимптомы, связанные с поражением бульбарных нервных центров: нарушение аккомодации, двоение в глазах, затрудненное глотание, афония. При тяжёлых формах ботулизма смерть наступает от паралича дыхания, иногда от внезапной остановки сердца.
Классический способ — биологическая проба на мышах. Для опытов подбирают партию из 5 мышей. Первую заражают только исследуемым материалом, остальных — исследуемым материалом с введением 2 мл 200 МЕ антитоксической сыворотки типов A, B, C и E. При наличии в материале токсина выживает животное, получившее антитоксическую сыворотку, нейтрализовавшую токсин соответствующего типа. Для идентификации токсинов также используют РПГА с антительным диагностикумом (эритроциты, сенсибилизированные антитоксинами соответствующих типов). Серологических исследований не проводят, так как заболевание не сопровождается выработкой выраженных титров антител, что связано с незначительной дозой токсина, вызвавшей поражение.
Поскольку основной причиной возникновения заболевания является употребление различных продуктов домашнего приготовления (консервированные, маринованные, копчёные, вяленые (рыба, мясо) и др.), то в профилактике ботулизма большое значение имеет разъяснительная работа с населением. Знание оптимальных условий прорастания спор, токсинообразования, устойчивости к термическому воздействию спор позволяет определить адекватные технологические условия обработки пищевых продуктов, исключающие накопление ботулинического токсина.
Опасны не только герметично закрытые консервы, но и те продукты, в кишечнике, тканях мышц которых также созданы анаэробные условия. C. botulinum погибают в очень кислой среде, но создать такие условия в пищевых продуктах нельзя (невкусно). C. botulinum — анаэроб, то есть не размножается в присутствии кислорода, поэтому консервы, приготовленные в открытых условиях, безопасны (например, грибы, засоленные в открытых вёдрах, бочках). Вместе с тем, описаны случаи ботулизма при поедании рыбы (омуля), засоленного в бочках, хранившегося в ненадлежащих температурных условиях (т. н. «омуль с душком»), а также копчёной рыбы, хранившейся также в ненадлежащих температурных условиях.
Как быть с герметично закатанными консервами? Можно бороться с уже имеющимся токсином. Он термолабилен. При длительном (более получаса) кипячении токсин разрушается, следовательно, прошедшие такую термообработку продукты безопасны (в случае приобретения продукта, например, копчёной рыбы, и транспортировке его в теплых условиях, перед употреблением такого продукта необходимо прогреть на сковороде с обеих сторон — каждую сторону — минимум по 15 минут).
Споры C. botulinum находятся в земле. Из этого следует, что продукты перед консервированием надо тщательно мыть. Споры очень живучи: они выживают даже при кипячении. При промышленном производстве применяют стерилизацию в автоклавах при 120 °C[5]
Рост бактерий может быть предотвращен высокой кислотностью, высоким содержанием сахара, высоким уровнем кислорода, очень низким уровнем влажности или хранением при температуре ниже 3 °C для типа A. Например, при низкой кислотности, консервированные овощи, такие как зелёный горошек, которые не были нагреты достаточно, чтобы убить споры, могут обеспечить бескислородную среду для развития спор и производства токсина. С другой стороны, маринованные огурцы являются достаточно кислыми, чтобы предотвратить рост, и даже если споры присутствуют, они не представляют никакой опасности для потребителя. Мед, кукурузный сироп и другие сладкие продукты могут содержать споры, но они не могут расти в высококонцентрированном растворе сахара. Однако, в пищеварительной системе младенцев, когда эти продукты разбавляются пищеварительным соком с низким содержанием кислоты и низким содержанием кислорода, споры могут расти и производить токсин. Поэтому детям до 1 года не рекомендуется мёд. Как только дети начинают есть твёрдую пищу, пищеварительные соки становятся слишком кислыми для роста бактерий.
В случае применения ботулотоксина в качестве оружия выделяют общие методы профилактики, направленные на предотвращение попадания токсина в организм, такие, как своевременная медицинская экспертиза употребляемой воды и пищи, обеспечение личного состава индивидуальными средствами защиты органов дыхания, создание коллективных убежищ, оснащённых системами фильтрации воздуха. К специальным методам защиты относят вакцинопрофилактику. При подозрении на поражение ботулотоксином производится введение противоботулинистической сыворотки в дозе 1000—2000 МЕ внутримышечно. Следует отметить, что вакцинопрофилактика может оказаться неэффективной из-за несовпадения типа токсина и антитоксической сыворотки. Штатных антидотов и средств профилактики в настоящее время не существует. Эксперименты на животных показали некоторую эффективность 4-амлопиридина. У животных, получивших летальную дозу ботулотоксина, на 1—2 часа частично восстанавливалась двигательная активность, но впоследствии паралич дыхательной мускулатуры развивался в полном объёме. В связи с краткосрочностью действия и высокой токсичностью препарата данное вещество не рекомендовано в качестве табельного средства при поражении ботулотоксином.
- Ботокс — очищенный нейротоксиновый комплекс ботулотоксина типа A.
- Ботулизм — заболевание, вызываемое C. botulinum
- Поздеев О. К. Медицинская микробиология. — М.: ГЭОТАР-Медиа, 2007. — 768 с. — ISBN 978-5-9704-0385-3.
- Sherris, John C. Медицинская микробиология = Medical Microbiology. — 4-е изд. — McGraw-Hill Medical Publishing Division, 2004. — ISBN 0-8385-8529-9.
- Куценко С. А. Бутомото Н. В. Гребенюк А. Н. Военная токсикология, радиобиология и медицинская защита / Иванов В. Б. — Фолиант, 2004. — 528 с. — ISBN 5-93929-082-5.
опасность, симптомы и лечение (диета, препараты). Клостридии у взрослых
Инфекция клостридиум диффициле (Clostridium difficile) представляет собой грамположительные, анаэробные, спорообразующие бактерии
Инфекция клостридиум диффициле (Clostridium difficile) представляет собой грамположительные, анаэробные, спорообразующие бактерии, ассоциированную с недавней антибиотикотерапией и наиболее часто ответственное за ассоциированные с антибиотиками диарею и колит. Инфекция клинически варьирует от бессимптомных состояний носительства до сильного песвдомембранозного колита.
Хотя классически ассоциированный с использованием клиндамицина, колит вследствие клостридиум диффициле может вызываться почти любым антибиотиком, в том числе цефалослоринами и пенициллинами. Симптомы могут развиваться в течение нескольких дней, или даже 6-10 недель после окончания лечения антибиотиками. Риск возникновения колита зависит от количества одновременно используемых антибиотиков и количества дней их применения.
Характерные для клостридиум диффициле симптомы
Любой из этих проявлений может отсутствовать, а также у любого пациента с необъяснимой диареей следует рассматривать псевдомембранозный колит.
Профузная водянистая диарея, может иметь плохой запах.
Абдоминальная боль, спазмы и чувствительность.
Стул могут быть положительным на наличие крови, а иногда открыто кровянистым.
Лихорадка.
Количество белых кровяных клеток 12 000-20 000.
В сильных случаях могут развиваться токсический мегаколон, перфорация толстой кишки и перитонит. Другие осложнения: электролитные аномалии, гиповолемический шок, вызванный гипоальбуминемией анасарка, сепсис и кровотечение.
Определение токсина клостридиум диффициле возможно путем латексной агглютинации, пробы иммуносвязывания или метода ELISA для установления диагноза. Поскольку Clostridium difficile может быть нормальным кишечным микроорганизмом (особенно у детей), простое культивирования микроорганизма не означает, что диарея вызвана Clostridium difficile.
Лечение клостридиум диффициле
У пациентов с мягкими симптомами инфекция обычно будет исчезать спонтанно с прекращением применения антибиотика, что ее вызывает. Более сильные случаи оправдывают пероральную антибиотикотерапию. Метронидазол (250 мг п/о 4/день) в течение 10 дней представляет собой эффективное начальное лечение. Пероральный ванкомицин (500 мг п/о 4/день) может использоваться у пациентов, не отвечающих на метронидазол. Пациентов с рецидивом можно лечить другим курсом вышеупомянутых антибиотиков.
Некоторые заболевания легче предупредить, чем лечить, к таким заболеваниям относится и вызванный клостридиум диффициле колит. Принимайте антибиотики только в том случае, если Вам их назначил врач. Ни в коем случает длительность лечения не должна превышать рекомендованные врачом сроки применения антибиотика. Если после лечения появились характерные для инфекции Clostridium difficile симптомы (диарея, абдоминальная боль, высокая температура и т.д.), обязательно обратитесь к врачу. Вы должны знать, что инфекция клостридиум диффициле – это опасное заболевание, которое очень трудно поддается лечению.
Какие только микроорганизмы не проживают внутри человека. Одним из постоянных обитателей нашей микрофлоры является и клостридия. Род этих бактерий насчитывает около 100 разновидностей. Одни из них являются мирными, другие патогенными, способными вызывать очень тяжелые заболевания. Рассмотрим, чем может грозить человеку ускоренное размножение клостридий? Почему развиваются различные клостридиозы? И когда стоит беспокоиться относительно выявления данных бактерий в анализе кала?
Общая характеристика рода
Клостридии относятся к анаэробным палочкообразным (за исключением вида С. coccoides) грамположительным микроорганизмам. Эти спорообразующие анаэробы способны, в зависимости от конкретного вида, продуцировать различные ферменты. В спорах клостридия может спокойно пережить высокие температуры и большинство антибактериальных препаратов. Некоторые из этих бактерий, например, clostridium difficile, относятся к сапрофитам, они присутствуют в здоровой микрофлоре различных систем человеческого организма, в том числе и желудочно-кишечного тракта. Обитают они главным образом в различных кишечных отделах.
Другие разновидности являются возбудителями таких опасных болезней, как столбняк, ботулизм, некротический энтерит. Клостридии отличаются способностью к продуцированию токсинов, поэтому все заболевания, с ними связанные, имеют характерную для токсикоинфекций симптоматик
Что такое клостридии. Лечение клостридиум диффициле
Какие только микроорганизмы не проживают внутри человека. Одним из постоянных обитателей нашей микрофлоры является и клостридия. Род этих бактерий насчитывает около 100 разновидностей. Одни из них являются мирными, другие патогенными, способными вызывать очень тяжелые заболевания. Рассмотрим, чем может грозить человеку ускоренное размножение клостридий? Почему развиваются различные клостридиозы? И когда стоит беспокоиться относительно выявления данных бактерий в анализе кала?
Общая характеристика рода
Клостридии относятся к анаэробным палочкообразным (за исключением вида С. coccoides) грамположительным микроорганизмам. Эти спорообразующие анаэробы способны, в зависимости от конкретного вида, продуцировать различные ферменты. В спорах клостридия может спокойно пережить высокие температуры и большинство антибактериальных препаратов. Некоторые из этих бактерий, например, clostridium difficile, относятся к сапрофитам, они присутствуют в здоровой микрофлоре различных систем человеческого организма, в том числе и желудочно-кишечного тракта. Обитают они главным образом в различных кишечных отделах.
Другие разновидности являются возбудителями таких опасных болезней, как столбняк, ботулизм, некротический энтерит. Клостридии отличаются способностью к продуцированию токсинов, поэтому все заболевания, с ними связанные, имеют характерную для токсикоинфекций симптоматику. Некоторые из токсинов клостридий являются очень сильными и негативно действуют на ЦНС, кровяные эритроциты, лейкоциты, а также способны вызывать некротические процессы в тканях. В результате своей жизнедеятельности практически все патогенные клостридии вырабатывают ферменты, повреждающие белки и другие ткани. Именно некротические патогенные процессы, а не воспалительные, отличают клостридии от других микробов.
Наиболее распространенные виды
 В природе, особенно в почве, повсеместно обитают многие разновидности этих бактерий. В кишечной флоре человека можно насчитать их около 30. Одни микробы совершенно неопасны для здоровья, а другие могут стать причиной смертельных заболеваний. Приведем для примера самые известные виды клостридий:
В природе, особенно в почве, повсеместно обитают многие разновидности этих бактерий. В кишечной флоре человека можно насчитать их около 30. Одни микробы совершенно неопасны для здоровья, а другие могут стать причиной смертельных заболеваний. Приведем для примера самые известные виды клостридий:
- Clostridium botulinum – способны вырабатывать ботулотоксин и провоцировать развитие ботулизма.
- Clostridium tetani – возбудитель такой тяжелой нейроинфекции, как столбняк.
- Clostridium perfringens – сульфитредуцирующие клостридии, поражают мясо домашних животных, птиц, могут размножаться в бобовых культурах. Употребление таких продуктов вызывает токсическую пищевую инфекцию. Костридии перфрингенс, а также clostridium novyi, clostridium septicum, clostridium sordellii и такой вид, как clostridium oedematiens, могут стать причиной анаэробной раневой инфекции (газовой гангрены).
- Clostridium difficile, хоть и относится к нормальной микрофлоре кишечника, при определенных обстоятельствах действует как возбудитель диареи, а также способна вызывать колит с налетом.
- Clostridium ramosum – довольно распространенный в природе вид, размножение этих бактерий в кишечнике считается одним из факторов ожирения.
- Clostridium tyrobutyricum культивируют в промышленных целях для синтеза масляной кислоты (С 3 Н 7 СООН), которую используют в производстве пластмасс, лаков, фармакопрепаратов, пр.
- Clostridium histolyticum и clostridium sporogenes относятся к группе протеолитических бактерий, именно они способны ферментировать белки до аминокислот. Clostridium histolyticum выделяет 5 видов токсинов, некоторые из которых обладают сильнейшими некротическими свойствами.
- Clostridium pasteurianum – свободно живущие не патогенные микроорганизмы, размножаются за счет сбраживания сахаров.
Причины клостридиоза
 Рассмотрим основные пути передачи инфекций, связанных с clostridium spp. Носителем может выступать не только человек, но и животное. Попадая в почву или водоемы с испражнениями, бактерии спокойно могут там жить несколько месяцев. Процесс передачи бацилл зависит от вида клостридий и симптомов заболевания. Основные пути заражения – пищевой и контактно-бытовой. Если рассматривать передачу инфекции с пищей, то наибольший риск заражения связан с употреблением недостаточно термически обработанного мяса, молочных продуктов, фруктов, овощей.
Рассмотрим основные пути передачи инфекций, связанных с clostridium spp. Носителем может выступать не только человек, но и животное. Попадая в почву или водоемы с испражнениями, бактерии спокойно могут там жить несколько месяцев. Процесс передачи бацилл зависит от вида клостридий и симптомов заболевания. Основные пути заражения – пищевой и контактно-бытовой. Если рассматривать передачу инфекции с пищей, то наибольший риск заражения связан с употреблением недостаточно термически обработанного мяса, молочных продуктов, фруктов, овощей.
Возбудитель ботулизма clostridium botulinum лучше всего размножается в консервах, копченых мясных и рыбных продуктах, домашней колбасе. Поэтому именно с такой пищей надо особо осторожничать.
Контактно-бытовой путь заражения возможен через открытые раны. Именно так эндоспоры бактерий попадают на поврежденную кожу. Опасные клостридиозы у новорожденных детей связывают чаще всего с недостаточной стерильностью. Учитывая, что бактерии устойчивы ко многим антибиотикам, кишечный клостридиоз чаще всего развивается как раз на фоне длительного приема антибактериальных препаратов.
Болезни, связанные с клостридиями
Эти микроорганизмы способны вызывать самые разные заболевания по симптомам, тяжести и локации. К наиболее легким из них относится пищевая токсическая инфекция, связанная с употреблением не совсем качественных продуктов, особенно мясных. Длится заболевание несколько дней. Причиной рвоты, поноса и температуры в этом случае являются токсины, выделяемые клостридией перфрингенс. Те же бактерии способны вызывать и тяжелый некротический энтерит, при котором разрушаются кишечные стенки. Это грозит внутренним кровотечением и тромбозом тонких сосудов.
Иногда эти микробы могут вызывать и некоторые формы острого простатита у мужчин. Обострение клостридиозов, проявляющихся в форме диареи и колита, часто связано с антибактериальной терапией. Одними из наиболее тяжелых заболеваний, вызываемых клостридиями, являются столбняк, гангрена, ботулизм.
Ассоциированные с антибиотиками диареи
Связаны они с clostridium difficile и clostridium perfringens. Наиболее устойчивые к антибиотикам виды бактерий размножаются в больницах. Поэтому именно в стационарах клостридиальные диареи встречаются чаще всего. Если пациент лечится от какой-либо инфекции антибиотиками широкого спектра, в кишечнике подавляется не только патогенная, но и нормальная флора. А клостридия в виде эндоспор способна в таких условиях выживать и размножаться. В группу риска входят люди с иммунной недостаточностью, а также те, кто принимает
