Острый лимфобластный лейкоз (ОЛЛ) у детей и подростков
Три фазы лечения
Лечение ОЛЛ включает в себя 3 фазы и длится от 2 до 3 лет. Основным методом лечения ОЛЛ является химиотерапия. В химиотерапии используются мощные лекарственные препараты для остановки роста опухолевых клеток, уничтожая их или препятствуя их делению. Детям чаще всего назначают комбинацию различных лекарственных препаратов. Эти препараты могут вводиться в кровоток (внутривенно), приниматься внутрь (перорально) или же вводиться непосредственно в спинномозговую жидкость (интратекально).
Выбор метода химиотерапии и лекарственных средств зависит от группы риска ребенка. Дети с лейкозом высокого риска обычно получают больше противоопухолевых препаратов и/или более высокие дозы, чем дети с ОЛЛ низкого риска.
1. Индукция
Целью индукционной терапии является уничтожение бластных клеток в крови и костном мозге и перевод заболевания в ремиссию. Эта фаза обычно длится 4–6 недель. В это же время для уничтожения бластных клеток, остающихся в спинномозговой жидкости, может быть назначена сохраняющая терапия центральной нервной системы (ЦНС) (также называемая профилактической терапией ЦНС). В этом случае препараты вводятся в заполненное жидкостью пространство между тонкими слоями ткани, покрывающими спинной мозг (интратекально).
Для лечения используется комбинация химиотерапевтических препаратов. Эти препараты могут включать в себя винкристин, стероиды и пэгаспаргазу или аспарагиназу Erwinia, иногда с препаратом антрациклинового ряда, таким как доксорубицин или даунорубицин. В некоторых протоколах во время индукционной терапии применяют схему лечения, включающую циклофосфамид, цитарабин и 6-меркаптопурин.
2. Фаза консолидации/интенсификации
Целью терапии консолидации/интенсификации является уничтожение любых оставшихся клеток, способных к росту и вызывающих рецидив лейкоза. Эта фаза обычно длится 8-16 недель.
Пациенту назначают различные лекарственные средства, такие как циклофосфамид, цитарабин и или 6-меркаптопурин (6-МП).
3. Фаза стабилизации/продолжения
Целью поддерживающей терапии, последней и наиболее долгой фазы, является уничтожение любых опухолевых клеток, которые могли бы выжить после первых 2 фаз. Фаза стабилизации может продолжаться 2 или 3 года.
Эта фаза может включать в себя применение таких препаратов, как метотрексат, винкристин, стероиды, 6-меркаптопурин (6-МП). Пациентам с высоким риском могут назначаться антрациклиновые препараты, циклофосфамид и цитарабин.
Острый лимфобластный лейкоз (ОЛЛ) у детей и подростков
Три фазы лечения
Лечение ОЛЛ включает в себя 3 фазы и длится от 2 до 3 лет. Основным методом лечения ОЛЛ является химиотерапия. В химиотерапии используются мощные лекарственные препараты для остановки роста опухолевых клеток, уничтожая их или препятствуя их делению. Детям чаще всего назначают комбинацию различных лекарственных препаратов. Эти препараты могут вводиться в кровоток (внутривенно), приниматься внутрь (перорально) или же вводиться непосредственно в спинномозговую жидкость (интратекально).
Выбор метода химиотерапии и лекарственных средств зависит от группы риска ребенка. Дети с лейкозом высокого риска обычно получают больше противоопухолевых препаратов и/или более высокие дозы, чем дети с ОЛЛ низкого риска.
1. Индукция
Целью индукционной терапии является уничтожение бластных клеток в крови и костном мозге и перевод заболевания в ремиссию. Эта фаза обычно длится 4–6 недель. В это же время для уничтожения бластных клеток, остающихся в спинномозговой жидкости, может быть назначена сохраняющая терапия центральной нервной системы (ЦНС) (также называемая профилактической терапией ЦНС). В этом случае препараты вводятся в заполненное жидкостью пространство между тонкими слоями ткани, покрывающими спинной мозг (интратекально).
Для лечения используется комбинация химиотерапевтических препаратов. Эти препараты могут включать в себя винкристин, стероиды и пэгаспаргазу или аспарагиназу Erwinia, иногда с препаратом антрациклинового ряда, таким как доксорубицин или даунорубицин. В некоторых протоколах во время индукционной терапии применяют схему лечения, включающую циклофосфамид, цитарабин и 6-меркаптопурин.
Эти препараты могут включать в себя винкристин, стероиды и пэгаспаргазу или аспарагиназу Erwinia, иногда с препаратом антрациклинового ряда, таким как доксорубицин или даунорубицин. В некоторых протоколах во время индукционной терапии применяют схему лечения, включающую циклофосфамид, цитарабин и 6-меркаптопурин.
2. Фаза консолидации/интенсификации
Целью терапии консолидации/интенсификации является уничтожение любых оставшихся клеток, способных к росту и вызывающих рецидив лейкоза. Эта фаза обычно длится 8-16 недель.
Пациенту назначают различные лекарственные средства, такие как циклофосфамид, цитарабин и или 6-меркаптопурин (6-МП). Также может назначаться метотрексат с терапией под защитой лейковорином или без нее.
3. Фаза стабилизации/продолжения
Целью поддерживающей терапии, последней и наиболее долгой фазы, является уничтожение любых опухолевых клеток, которые могли бы выжить после первых 2 фаз. Фаза стабилизации может продолжаться 2 или 3 года.
Эта фаза может включать в себя применение таких препаратов, как метотрексат, винкристин, стероиды, 6-меркаптопурин (6-МП). Пациентам с высоким риском могут назначаться антрациклиновые препараты, циклофосфамид и цитарабин.
Острый лимфобластный лейкоз (ОЛЛ) у детей и подростков
Три фазы лечения
Лечение ОЛЛ включает в себя 3 фазы и длится от 2 до 3 лет. Основным методом лечения ОЛЛ является химиотерапия. В химиотерапии используются мощные лекарственные препараты для остановки роста опухолевых клеток, уничтожая их или препятствуя их делению. Детям чаще всего назначают комбинацию различных лекарственных препаратов. Эти препараты могут вводиться в кровоток (внутривенно), приниматься внутрь (перорально) или же вводиться непосредственно в спинномозговую жидкость (интратекально).
Выбор метода химиотерапии и лекарственных средств зависит от группы риска ребенка. Дети с лейкозом высокого риска обычно получают больше противоопухолевых препаратов и/или более высокие дозы, чем дети с ОЛЛ низкого риска.
1. Индукция
Целью индукционной терапии является уничтожение бластных клеток в крови и костном мозге и перевод заболевания в ремиссию. Эта фаза обычно длится 4–6 недель. В это же время для уничтожения бластных клеток, остающихся в спинномозговой жидкости, может быть назначена сохраняющая терапия центральной нервной системы (ЦНС) (также называемая профилактической терапией ЦНС). В этом случае препараты вводятся в заполненное жидкостью пространство между тонкими слоями ткани, покрывающими спинной мозг (интратекально).
Для лечения используется комбинация химиотерапевтических препаратов. Эти препараты могут включать в себя винкристин, стероиды и пэгаспаргазу или аспарагиназу
2. Фаза консолидации/интенсификации
Целью терапии консолидации/интенсификации является уничтожение любых оставшихся клеток, способных к росту и вызывающих рецидив лейкоза. Эта фаза обычно длится 8-16 недель.
Пациенту назначают различные лекарственные средства, такие как циклофосфамид, цитарабин и или 6-меркаптопурин (6-МП). Также может назначаться метотрексат с терапией под защитой лейковорином или без нее.
3. Фаза стабилизации/продолжения
Целью поддерживающей терапии, последней и наиболее долгой фазы, является уничтожение любых опухолевых клеток, которые могли бы выжить после первых 2 фаз. Фаза стабилизации может продолжаться 2 или 3 года.
Эта фаза может включать в себя применение таких препаратов, как метотрексат, винкристин, стероиды, 6-меркаптопурин (6-МП). Пациентам с высоким риском могут назначаться антрациклиновые препараты, циклофосфамид и цитарабин.
Острый лимфобластный лейкоз (ОЛЛ) у детей и подростков
Три фазы лечения
Лечение ОЛЛ включает в себя 3 фазы и длится от 2 до 3 лет.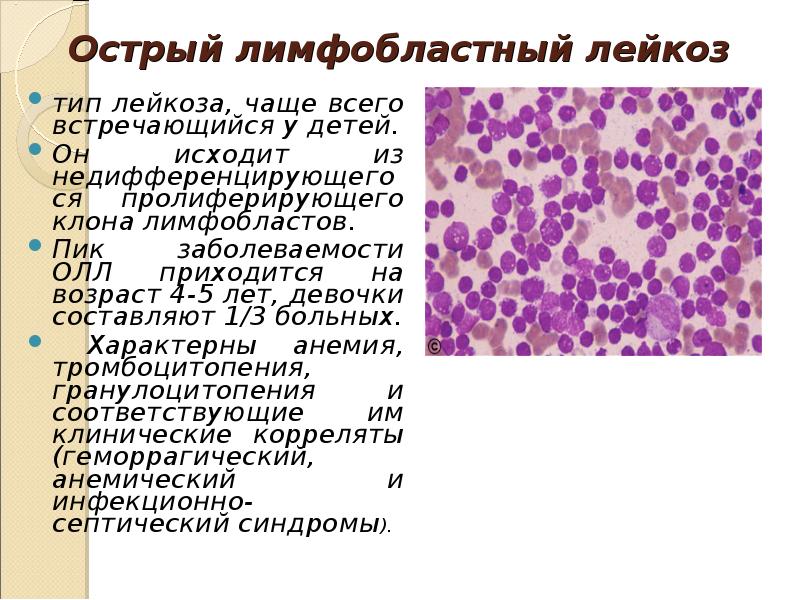 Основным методом лечения ОЛЛ является химиотерапия. В химиотерапии используются мощные лекарственные препараты для остановки роста опухолевых клеток, уничтожая их или препятствуя их делению. Детям чаще всего назначают комбинацию различных лекарственных препаратов. Эти препараты могут вводиться в кровоток (внутривенно), приниматься внутрь (перорально) или же вводиться непосредственно в спинномозговую жидкость (интратекально).
Основным методом лечения ОЛЛ является химиотерапия. В химиотерапии используются мощные лекарственные препараты для остановки роста опухолевых клеток, уничтожая их или препятствуя их делению. Детям чаще всего назначают комбинацию различных лекарственных препаратов. Эти препараты могут вводиться в кровоток (внутривенно), приниматься внутрь (перорально) или же вводиться непосредственно в спинномозговую жидкость (интратекально).
Выбор метода химиотерапии и лекарственных средств зависит от группы риска ребенка. Дети с лейкозом высокого риска обычно получают больше противоопухолевых препаратов и/или более высокие дозы, чем дети с ОЛЛ низкого риска.
1. Индукция
Целью индукционной терапии является уничтожение бластных клеток в крови и костном мозге и перевод заболевания в ремиссию. Эта фаза обычно длится 4–6 недель. В это же время для уничтожения бластных клеток, остающихся в спинномозговой жидкости, может быть назначена сохраняющая терапия центральной нервной системы (ЦНС) (также называемая профилактической терапией ЦНС). В этом случае препараты вводятся в заполненное жидкостью пространство между тонкими слоями ткани, покрывающими спинной мозг (интратекально).
Для лечения используется комбинация химиотерапевтических препаратов. Эти препараты могут включать в себя винкристин, стероиды и пэгаспаргазу или аспарагиназу Erwinia, иногда с препаратом антрациклинового ряда, таким как доксорубицин или даунорубицин. В некоторых протоколах во время индукционной терапии применяют схему лечения, включающую циклофосфамид, цитарабин и 6-меркаптопурин.
2. Фаза консолидации/интенсификации
Целью терапии консолидации/интенсификации является уничтожение любых оставшихся клеток, способных к росту и вызывающих рецидив лейкоза. Эта фаза обычно длится 8-16 недель.
Пациенту назначают различные лекарственные средства, такие как циклофосфамид, цитарабин и или 6-меркаптопурин (6-МП). Также может назначаться метотрексат с терапией под защитой лейковорином или без нее.
3. Фаза стабилизации/продолжения
Целью поддерживающей терапии, последней и наиболее долгой фазы, является уничтожение любых опухолевых клеток, которые могли бы выжить после первых 2 фаз. Фаза стабилизации может продолжаться 2 или 3 года.
Эта фаза может включать в себя применение таких препаратов, как метотрексат, винкристин, стероиды, 6-меркаптопурин (6-МП). Пациентам с высоким риском могут назначаться антрациклиновые препараты, циклофосфамид и цитарабин.
Городская клиническая больница №31 — Пациентам в помощь. Гематологические заболевания. Часть V. Острый лейкоз (страница 3)
Острый лимфобластный лейкоз\лимфома
Острый лимфобластный лейкоз\лимфома (ОЛЛ)– опухолевая болезнь крови, при которой появляются быстро размножающиеся лимфоидные клетки-бласты. (О клетках-бластах мы уже рассказали в главе «Острый лейкоз».)
Симптомы острого лимфобластного лейкоза очень разнообразны. Часто пациент жалуется на слабость, ночную потливость, «ломоту» во всем теле, сильную головную боль; бывают и другие жалобы. При обследовании врач обнаруживает, что у пациента могут быть увеличены печень, селезенка, лимфатические узлы и есть опухолевые клетки-бласты в анализе крови.
Диагноз
Чтобы поставить диагноз, необходимо сделать анализ крови или костного мозга, который называется «проточная цитометрия бластов». Если у пациента есть увеличенные лимфатические узлы, то чтобы поставить диагноз берут его фрагмент для морфологического и и иммуногистохимического исследования. Если заболевание проявляется только увеличением лимфатических узлов, то врачи называют данное состояние «лимфобластной лимфомой». Если же у пациента опухолевые клетки находят в костном мозге, то ставят диагноз «острый лимфобластный лейкоз». Когда врач-морфолог выдает заключение по результатам исследования лимфатического узла, то диагноз он пишет иногда через косую черту, указывая оба заболевания. Это допустимо потому, что прогноз и лечение у этих заболеваний одинаковые. Более точный диагноз ставит лечащий врач на основании всей полноты анализов пациента.
Это допустимо потому, что прогноз и лечение у этих заболеваний одинаковые. Более точный диагноз ставит лечащий врач на основании всей полноты анализов пациента.
В медицинских документах, записывая диагноз, врачи указывают из каких клеток происходит данный лейкоз (В- или Т-клеточный). Диагноз «лейкоз» сам по себе очень серьезен, но исключительно важными признаками, предсказывающими течение болезни, являются генетические поломки в опухолевых клетках. Их наблюдают и описывают врачи-цитогенетики во время цитогенетического исследования.
Лечение
Лимфобластные лейкозы лечат химиотерапией. Ее можно разделить на 3 этапа: это индукция, консолидация и поддержка. Результатом индукционного этапа должен стать полный ответ (полная ремиссия), то есть можно сказать, что пациент стал «временно здоров». Это означает, что подавляющее большинство опухолевых клеток погибло, самочувствие больного значительно улучшилось, но осталось немного «спящих» опухолевых клеток, поэтому лечение нужно продолжать. Если полный ответ достигнут, то следующий этап называется «консолидация», или закрепление достигнутого результата. Как правило, консолидирущую, или «закрепительную», химиотерапию пациент переносит лучше, хотя состоит она из больших доз химиопрепаратов. В дальнейшем отдельным больным проводят несколько курсов поддерживающей терапии, чтобы небольшими дозами химиопрепаратов уничтожить оставшиеся опухолевые клетки. Несмотря на то, что чаще всего на начальных этапах химиотерапия действует хорошо и большинство пациентов достигают полного ответа, к некоторым пациентам болезнь возвращается, и у таких больных развивается рецидив. Если риск рецидива высок, то чтобы его избежать, молодым пациентам проводят пересадку стволовых клеток крови. Отметим, что, когда в крупных городах России открыли центры трансплантации стволовых клеток крови, результаты лечения наших пациентов значительно улучшились. Они стали такими же, как в гематологических центрах Северной Америки и Европы.
Острый лимфобластный лейкоз у детей
У детей лейкозы занимают ведущее место в структуре онкологических заболеваний и составляют 30—35% всех злокачественных новообразований, из которых на острый лимфобластный лейкоз (ОЛЛ) приходится 80%, на острый миелобластный лейкоз — 15—17%. Доля хронического миелолейкоза незначительна, всего 3—5%. Частота острого лейкоза у детей до 15 лет составляет 4,1±0,4 случая на 100 000 детского населения с соотношением мальчиков и девочек 1:3.
Острые лейкозы — это гетерогенная группа клоновых опухолевых заболеваний системы крови, возникающих в результате мутации и последующих структурных изменений в геноме гемопоэтических клеток-предшественников. Заболевания характеризуются вытеснением нормальных элементов морфологически незрелыми злокачественными кроветворными клетками и инфильтрацией ими различных тканей и органов. Согласно клоновой теории рост лейкозной популяции происходит из одной клетки, а скорость роста опухолевого клона зависит от доли активно про-лиферирующих клеток, их генерационного времени, числа клеток с ограниченной продолжительностью жизни, скорости потери клеток. Когда лейкемическая популяция достигает определенной массы, происходит торможение дифференцировки нормальных стволовых клеток и резко снижается их нормальная продукция. Клинические симптомы острого лейкоза у детей обусловлены степенью инфильтрации костного мозга бластными клетками и экстрамедуллярным распространением процесса.
В течении острого лейкоза выделяют следующие периоды: предлейкозный, острый, ремиссии, рецидив и терминальный. Разумеется, наличие последних 3 периодов у пациента зависит от эффекта проведенной терапии: в случае излечения больного отсутствуют рецидив и терминальный период, в случае первичной резистентности — периоды ремиссии и рецидива.
Предлейкозный период представляет лишь академический интерес, так как в связи с отсутствием симптомов он практически не диагностируется. Острый период у большинства детей имеет бурное начало и характеризуется полиморфизмом клинических симптомов, которые обусловлены процессами гиперплазии опухолевой ткани (бластная трансформация костного мозга, увеличение лимфатических узлов, паренхиматозных органов и др.) и подавлением нормального кроветворения (анемия, гранулоцитопения, тромбоцитопения).
Острый период у большинства детей имеет бурное начало и характеризуется полиморфизмом клинических симптомов, которые обусловлены процессами гиперплазии опухолевой ткани (бластная трансформация костного мозга, увеличение лимфатических узлов, паренхиматозных органов и др.) и подавлением нормального кроветворения (анемия, гранулоцитопения, тромбоцитопения).
Ранними признаками являются симптомы общей интоксикации, анорексия без значительной потери массы тела, боли в костях и суставах. Наиболее характерным симптомом острого периода у детей является увеличение печени, селезенки и лимфатических узлов (наиболее часто шейных, подмышечных и паховых). Одновременное увеличение лимфатических узлов в подчелюстной, околоушной и окологлазничной областях характеризует симптомокомплекс Микулича. Кожные покровы и видимые слизистые оболочки у большинства больных отличаются бледностью. Характерным признаком является геморрагический синдром, выражающийся полиморфными кровоизлияниями (от петехий до кровоизлияний крупных размеров) на коже и кровотечений со слизистых оболочек (носовые, желудочно-кишечные, почечные). Описанные признаки являются следствием развития анемии и тромбоцитопении, обусловленных подавлением нормального кроветворения за счет бластной инфильтрации костного мозга.
К редким проявлениям острого лейкоза, связанным с лейкемической инфильтрацией слизистых оболочек, тканей и сосудов, наличием кровоизлияний и присоединением инфекций, относятся изменения на коже и в подкожной клетчатке в виде лейкемидов, некротические поражения кожи, слизистой оболочки ротовой полости и кишечника. При остром лимфобластном и значительно реже при остром миелобластном лейкозе у детей в процесс вовлекаются центральная нервная система (ЦНС), половые органы, глаза и легкие. Перечисленные клинические симптомы более характерны для рецидивов заболевания. Появление их в начальном периоде острого лейкоза — плохой прогностический признак.
Диагностика острого лейкоза основывается на данных цитологического исследования клеток периферической крови и костного мозга. Основными признаками являются значительное увеличение количества бластных клеток в костномозговом пунктате и появление их в анализах периферической крови. Для подтверждения диагноза острого лейкоза необходимо проведение комплексного обследования, главным образом морфологическим методом. В анализах периферической крови обычно наблюдается снижение уровня гемоглобина, количества эритроцитов и тромбоцитов. Количество лейкоцитов может колебаться в широких пределах. В зависимости от лейкоцитоза различают случаи с нормальным, сниженным (1,0 -109/л и менее) и повышенным (20,0 -109/л и более, вплоть до 1,0 -1012/л) количеством лейкоцитов. Повышенное количество лейкоцитов (более 10,0 -109/л) определяется приблизительно у 1/2 больных, а более 50,0 -109/л — у 1/5 пациентов. Абсолютным показателем заболевания является появление бластных клеток в периферической крови, доля которых в общем количестве лейкоцитов может варьировать (от 1—2 до 90% и более). Однако в ряде случаев бластные клетки в периферической крови могут отсутствовать.
Основными признаками являются значительное увеличение количества бластных клеток в костномозговом пунктате и появление их в анализах периферической крови. Для подтверждения диагноза острого лейкоза необходимо проведение комплексного обследования, главным образом морфологическим методом. В анализах периферической крови обычно наблюдается снижение уровня гемоглобина, количества эритроцитов и тромбоцитов. Количество лейкоцитов может колебаться в широких пределах. В зависимости от лейкоцитоза различают случаи с нормальным, сниженным (1,0 -109/л и менее) и повышенным (20,0 -109/л и более, вплоть до 1,0 -1012/л) количеством лейкоцитов. Повышенное количество лейкоцитов (более 10,0 -109/л) определяется приблизительно у 1/2 больных, а более 50,0 -109/л — у 1/5 пациентов. Абсолютным показателем заболевания является появление бластных клеток в периферической крови, доля которых в общем количестве лейкоцитов может варьировать (от 1—2 до 90% и более). Однако в ряде случаев бластные клетки в периферической крови могут отсутствовать.
В костномозговом пунктате количество бластных клеток может колебаться в широких пределах (вплоть до полного вытеснения нормальных кроветворных клеток — 100% бластоз). Кроме того, отмечается нарушение нормальных клеточных соотношений. Диагноз острого лейкоза может быть установлен при количестве бластов в костном мозге >25%. Однако возможны варианты с небольшим содержанием патологических клеток (20—30%). Если в этих случаях диагноз вызывает сомнения, необходимы трепанобиопсия и гистологическое исследование костного мозга. Более тонкая идентификация бластов проводится на основании иммунофенотипирования и цитогенетического исследования.
Пункция лимфатических узлов при их увеличении, а также пункция опухолевых образований, если они имеются, являются обязательными для получения цитологического подтверждения диагноза и наличия экстрамедуллярных проявлений.
При рентгенологическом исследовании костной системы часто выявляется остеопороз в трубчатых костях и позвоночнике. Кроме того, при рентгенологическом исследовании грудной клетки может быть обнаружено расширение средостения за счет увеличенных внутригрудных лимфатических узлов, когда дифференциальный диагноз следует проводить с неходжкинской лимфомой.
Кроме того, при рентгенологическом исследовании грудной клетки может быть обнаружено расширение средостения за счет увеличенных внутригрудных лимфатических узлов, когда дифференциальный диагноз следует проводить с неходжкинской лимфомой.
Спинномозговая пункция позволяет диагностировать поражение нервной системы даже при отсутствии клинической симптоматики. При увеличении количества ядерных элементов в ликворе следует думать о нейролейкозе, чаще всего при этом увеличивается и уровень белка. Однако возможны случаи, когда клинически определяются неврологические симптомы, а в ликворе увеличения цитоза нет. В таких ситуациях следует обращать внимание на увеличение количества белка. С помощью новых методов стало возможным обнаружение даже минимального числа лимфобластов в спинномозговой жидкости.
С целью диагностики поражения нервной системы проводятся также дополнительные методы исследования: рентгеновская компьютерная томография, электроэнцефалография и эхоэнцефалография.
В 1976 г. франко-американо-британская (FAB) группа сотрудничества предприняла попытку уточнить морфологическую классификацию острого лейкоза и предложила критерии для выделения типов опухолевых клеток на основании цитоморфологических и цитохимических исследований. По морфологическим критериям бластных клеток, при ОЛЛ имеется 3 типа клеток — L1, L2, L3. Около 85% детей с ОЛЛ имеют тип L1, 14% — L2 и 1% — L3. Лимфобласты типа L3 имеют поверхностные иммуноглобулины и другие маркеры В-клеток. Учитывая, что у многих больных встречается смешанная популяция лимфобластов, выделяются типы L1/L2 и L2/L1.
Лейкозные лимфобласты дают отрицательную реакцию на пероксидазу и хлорацетатэстеразу, не содержат липидов. Для лимфобластов характерно гранулярное распределение материала в ШИК-реакции в виде пурпурных гранул по периферии цитоплазмы. Иммунологическими методами выявляется гетерогенность ОЛЛ в пределах морфологически однородных популяций лейкозных клеток. Внедрение гибридомной технологии и получение панели диагностических моноклональных антител к дифференцировочным антигенам гемопоэтических клеток позволили типировать бластные клетки больных ОЛЛ по многим маркерным характеристикам в совокупности с цитохимическими и морфологическими характеристиками.
Внедрение гибридомной технологии и получение панели диагностических моноклональных антител к дифференцировочным антигенам гемопоэтических клеток позволили типировать бластные клетки больных ОЛЛ по многим маркерным характеристикам в совокупности с цитохимическими и морфологическими характеристиками.
В настоящее время с точки зрения биологических основ возникновения ОЛЛ принято выделение Т-клеточного и не Т-клеточного (В-линейного) иммунологических подвариантов ОЛЛ с дальнейшим углублением иммунологической классификации в пределах каждого из этих типов. Приблизительно 80—85% ОЛЛ у детей принадлежат к В-линии, остальные — к Т-линии. Различные морфологические варианты ОЛЛ характеризуются специфическими хромосомными аномалиями. Современные цитогенетические технологии позволили установить хромосомные нарушения приблизительно в 90% случаев ОЛЛ. Гипердиплоидность (более 50 хромосом) чаще наблюдается при пре-пре-В-клеточном варианте ОЛЛ и является наиболее благоприятной в прогностическом отношении. Сравнительный анализ особенностей клинико-гематологических, иммунологических и цитогенетических данных при ОЛЛ выявил гетерогенность этого заболевания, что послужило основанием для дифференцированного подхода к лечению ОЛЛ с помощью изучения прогностического значения различных параметров, таких, как клинические, гематологические, цитологические и др.
При идентификации факторов прогноза ОЛЛ у детей стало очевидно, что при этом заболевании могут быть выделены прогностические или стадийные группы с помощью характеристик, значительно и независимо влияющих на прогноз. В этом имелась необходимость для создания отдельных терапевтических протоколов лечения. Больные с хорошим прогнозом, имеющие очень высокие шансы на излечение, должны получать стандартную терапию со сведением до минимума риска вторичных эффектов. В более интенсивном лечении нуждаются больные с плохим прогнозом, которые при проведении стандартной терапии имеют малоудовлетворительные отдаленные результаты.
Лечение ОЛЛ
Прогресс в увеличении выживаемости детей с ОЛЛ произошел при переходе от монотерапии в 1940 г. к полихимиотерапии и поддерживающему лечению в 1950—1960 гг., а также в результате внедрения в программы лечения профилактики поражения ЦНС в 1960 г.
к полихимиотерапии и поддерживающему лечению в 1950—1960 гг., а также в результате внедрения в программы лечения профилактики поражения ЦНС в 1960 г.
В последние годы многие терапевтические подходы в онкологии основывались на ОЛЛ у детей как уникальной модели генерализованной опухоли. В результате были отработаны и внедрены в клиническую практику наиболее эффективные химиопрепараты и их комбинации, разработаны стратегия и тактика лечения различных лейкозов. Результаты терапии ОЛЛ у детей можно назвать эталоном онкологической эффективности. Ни при каких злокачественных опухолях кроветворной системы человека не получено столь впечатляющих долгосрочных результатов (Felix C., 2000). Принципиальным в лечении ОЛЛ у детей являются использование нескольких не обладающих перекрестной резистентностью препаратов, применение их в разное время и в разной последовательности. Длительными исследованиями было показано, что продолжительность индуцированной ремиссии при ОЛЛ определяется строгим соблюдением принципов этапного лечения заболевания: адекватной индукционной терапии, интенсификации-консолидации ремиссии, направленной на элиминацию резидуальных бластных клеток, химио- и химиолучевой профилактики нейролейкоза, противорецидивного (поддерживающего) лечения, предполагающего наличие в организме остаточных очагов лейкозной инфильтрации. Для больных с высоким риском существенным компонентом лечения являются периодические курсы интенсификации и реиндукции.
Значительно улучшились результаты лечения детей с ОЛЛ при применении так называемой тотальной терапии, заключающейся в использовании комбинации химиопрепаратов для достижения ремиссии, осуществлении мер, направленных на профилактику нейролейкоза (химиолучевая терапия), и длительном противорецидивном (поддерживающем) лечении в периоде ремиссии (R. Aur, 1979). Благодаря тотальной терапии американскими авторами была впервые объявлена перспектива достижения 50% выживаемости детей с ОЛЛ более 5 лет. Несмотря на то, что в настоящее время достигнуты гораздо более впечатляющие результаты лечения больных ОЛЛ, на тот момент эти показатели представлялись революционными.
Анализ результатов лечения ОЛЛ у детей в России и за рубежом свидетельствует о повсеместной унификации схем индукционной терапии.
В индукции ремиссии базисными препаратами являются преднизолон, винкристин, антрациклиновые антибиотики и L-аспарагиназа. Достижение ремиссии в результате индукционного курса характеризуется отсутствием клинических признаков заболевания, нормоклеточностью пунктата костного мозга с количеством бластов менее 5% при отсутствии их в периферической крови и количестве гранулоцитов более 0,5 -109/л и тромбоцитов более 100,0 -Ю’/л. Имеет значение также отсутствие признаков лейкозного поражения ЦНС или других экстрамедуллярных проявлений.
Концепция профилактики поражения ЦНС при ОЛЛ у детей основывается на наличии там «убежища» для лейкозных клеток, не определяемых в момент диагностики заболевания и недоступных для цитостатиков при проведении системной химиотерапии. Для профилактики нейролейкоза традиционно используются эндолюмбальное введение метотрексата и гамматерапия на область головного мозга (в дозе 12—18 Гр). В настоящее время имеются попытки снижения доз лучевой терапии (вплоть до полной ее отмены) у больных со стандартным и даже средним риском. Это связано с появлением отдаленных последствий этого вида лечения. В некоторых программах терапии применяется эндолюмбальное введение 3 препаратов: метотрексата, цитозинарабинозида и гидрокортизона. Значение интенсификации-консолидации заключается в дальнейшей редукции популяции лейкозных клеток, достигнутой в период индукции ремиссии. Для этого применяются либо препараты, с помощью которых была достигнута ремиссия, либо комбинация химиопрепаратов, не использованная в период индукции и способная довести до минимума развитие перекрестной резистентности, в частности высокие дозы метотрексата (1000—5000 мг/м2).
Цель поддерживающего лечения — максимальная редукция лейкемического клона. Наличие резидуальной (остаточной) лейкемии документируется в некоторых случаях биопсийным материалом. Имеется несколько гипотез объяснения существования лейкемических клеток в периоде ремиссии: развитие биохимической лекарственной резистентности, наличие физиологических или фармакологических «убежищ» (ЦНС, яички и др.), поддержание популяции лейкозных клеток, находящихся в фазе Go и соответственно менее чувствительных к химиотерапии, и др. Наиболее часто для поддержания ремиссии используются 6-меркаптопурин и метотрексат. Длительность поддерживающей терапии до конца не определена (2—3 года). Из-за риска возникновения рецидива (особенно тестикулярного) у мальчиков большинство авторов проводят лечение у них не менее 3—3,5 года. Интерес представляют данные по эффективности применения поддерживающего лечения в течение 2 лет по программе BFM (Берлин — Франкфурт — Мюнстер).
Имеется несколько гипотез объяснения существования лейкемических клеток в периоде ремиссии: развитие биохимической лекарственной резистентности, наличие физиологических или фармакологических «убежищ» (ЦНС, яички и др.), поддержание популяции лейкозных клеток, находящихся в фазе Go и соответственно менее чувствительных к химиотерапии, и др. Наиболее часто для поддержания ремиссии используются 6-меркаптопурин и метотрексат. Длительность поддерживающей терапии до конца не определена (2—3 года). Из-за риска возникновения рецидива (особенно тестикулярного) у мальчиков большинство авторов проводят лечение у них не менее 3—3,5 года. Интерес представляют данные по эффективности применения поддерживающего лечения в течение 2 лет по программе BFM (Берлин — Франкфурт — Мюнстер).
В большинстве современных протоколов лечения ОЛЛ у детей (BFM, DFCI, POG, CCSG, UKALL, Dutch ALL-VI и др.), применяемых в США, Германии, Великобритании и Голландии, используется интенсивная полихимиотерапия с обязательным включением профилактики нейролейкоза. Применение программного лечения позволило увеличить долгосрочную выживаемость до 70—80%. Высокую эффективность показали программы, разработанные немецкими авторами, ОЛЛ-BFM (BFM-83, BFM-87, BFM-90, BFM-95), которые получили широкое распространение в Европе и России. Лечение рецидивов ОЛЛ проводится по интенсивным программам химиотерапии с применением повышенных доз препаратов. В последние годы все больше внедряется трансплантация костного мозга и гемопоэтических стволовых клеток.
Таким образом, за 60 лет ОЛЛ у детей превратился из абсолютно фатального в излечимое заболевание с отдаленной выживаемостью в 75—85%. Важным является своевременное применение интенсивных программ химиотерапии, которые должны осуществляться в специализированных стационарах, имеющих хорошо обученный медицинский персонал. Кроме того, необходимыми условиями проведения адекватного лечения являются оснащение клиник современным оборудованием и бесперебойное снабжение лекарственными средствами — как необходимыми химиопрепаратами, так и препаратами для сопроводительного лечения (антибиотики, компоненты крови и др.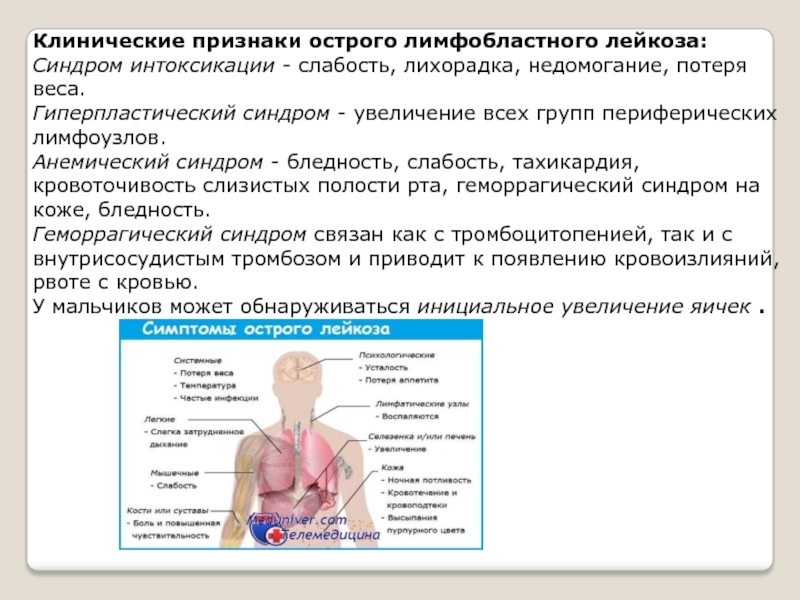 ).
).
Автор: С.А. Маякова НИИ детской онкологии и гематологии ГУ РОНЦ им. Н.Н. Блохина РАМН
«Вместе против рака. Врачам всех специальностей» № 1 2006 г.
причины, симптомы, диагностика, лечение, профилактика
Злокачественное поражение кроветворной системы человека, при котором наблюдается неполное созревание белых кровяных телец, вследствие чего, они не могут выполнять свою функцию.
Причины острого лимфобластного лейкозаНастоящие причины развития заболевания не известны. Основные теории основываются на развитии у больных генетических или хромозомальных аномалий врожденного характера, при которых отмечаются нарушения в структуре белых кровяных телец.
Симптомы острого лимфобластного лейкозаХарактерными проявлениями клинической картины острого лимфобластного лейкоза у детей, является значительное увеличение размеров лимфатических узлов, увеличение размеров селезенки. Другие симптомы возникают в зависимости от того, какие именно лимфатические узлы поражены. У больных может появиться сухой кашель, боли в животе, одышка, анемия, угнетение процесса кроветворения, умеренная лейкопения, боли в голенях.
Диагностика острого лимфобластного лейкозаЛечащий врач проводит опрос и осмотр больного, выполняется анализ анамнеза болезни и анамнеза жизни пациента. В ходе лабораторных исследований, проводится анализ крови общий и биохимический, выполняется микроскопический анализ образца костного мозга, люмбальная пункция для проведения дальнейшего анализ спинномозговой жидкости. Также используются методы компьютерной и магниторезонансной томографии органов брюшной полости.
Лечение острого лимфобластного лейкозаТерапия острого лимфобластного лейкоза должна быть комплексной. Консервативное лечение достаточно продолжительное и длится около 2-3 лет. Детям необходима госпитализация, все лечебные мероприятия проводятся в условиях стационара. В ходе лечения выполняется химиотерапия, радиотерапия, также большинству больных необходима трансплантация костного мозга. Без соответствующего лечения летальность составляет порядка 100 процентов, а смертельный исход наступает в течение нескольких месяцев или недель. Прогноз для детей более благоприятный, в случае своевременного лечения 80% больных выживают и имеют стойкую ремиссию.
Без соответствующего лечения летальность составляет порядка 100 процентов, а смертельный исход наступает в течение нескольких месяцев или недель. Прогноз для детей более благоприятный, в случае своевременного лечения 80% больных выживают и имеют стойкую ремиссию.
Специфических методов профилактики лейкозов, на сегодняшний день, не существует. К общим рекомендациям принадлежит: ведение здорового образа жизни, отказ от курения и употребления алкоголя, регулярные профилактические осмотры у врача.
Острый лимфобластный лейкоз (ALL) — Детская исследовательская больница Сент-Джуда
Что такое острый лимфобластный лейкоз?
Острый лимфобластный лейкоз (ОЛЛ) — это рак, поражающий лейкоциты. Эти клетки борются с инфекциями и помогают защитить организм от болезней.
У пациентов с ОЛЛ слишком много незрелых лейкоцитов в костном мозге. Эти клетки вытесняют нормальные лейкоциты. Без достаточного количества нормальных лейкоцитов организму труднее бороться с инфекциями.
ALL влияет на тип лейкоцитов, называемых лимфоцитами, заставляя их накапливаться в печени, селезенке и лимфатических узлах.
Насколько распространен острый лимфобластный лейкоз?
ALL — это наиболее распространенный тип рака у детей. Чаще всего встречается у детей в возрасте от 3 до 5 лет и чаще поражает мальчиков, чем девочек. ОЛЛ чаще всего встречается у детей латиноамериканского происхождения, за которыми следуют дети белого и афроамериканского происхождения.
Ежегодно в Соединенных Штатах Америки обнаруживается, что около 3000 человек моложе 20 лет болеют ОЛЛ.
Братья и сестры детей, больных лейкемией, имеют немного более высокий риск развития ОЛЛ, но этот показатель все еще довольно низкий: не более 1 из 500.
Каковы симптомы острого лимфобластного лейкоза?
Симптомы ВСЕХ включают:
- Частые инфекции
- Лихорадка
- Легкие синяки
- Трудно остановить кровотечение
- Плоские темно-красные пятна на коже (петехии) из-за кровотечения под кожей
- Боль в кости или суставы
- Шишки в шее, подмышках, животе или паху
- Боль или ощущение полноты под ребрами
- Слабость, утомляемость
- Бледность
- Потеря аппетита
- Одышка
Как лечится острый лимфобластный лейкоз ?
Ожидайте, что ВСЕ лечение вашего ребенка будет включать три фазы:
- Индукция — убивает лейкозные клетки в крови и костном мозге и приводит болезнь в ремиссию (возврат к нормальному количеству клеток крови)
- Консолидация интенсификация — чтобы избавить организм от любых оставшихся клеток, которые могут начать расти и вызвать возврат (рецидив) лейкемии
- Техническое обслуживание — уничтожить любые раковые клетки, которые могли выжить в первые две фазы
Четыре типа лечение может быть использовано во время любой из этих фаз лечения:
- Химиотерапия («химиотерапия») — использует сильнодействующие лекарства для уничтожения раковых клеток или предотвращения их роста (деления) и образования новых раковых клеток.

- Chemo можно вводить в кровоток, чтобы он мог путешествовать по всему телу.
- Некоторые химиотерапевтические препараты можно вводить внутрь.
- В комбинированной терапии одновременно используются несколько видов химиотерапии.
- Трансплантация стволовых клеток — включает замену кроветворных клеток в костном мозге, которые были убиты химиотерапией и / или лучевой терапией:
- Трансплантация стволовых клеток дает пациенту новые клетки крови из донорской крови или кости костный мозг.Эти клетки превращаются в здоровые клетки крови, чтобы заменить те, которые потерял пациент.
- Некоторые типы трансплантатов стволовых клеток можно назвать «трансплантатами костного мозга», потому что клетки поступают из донорского костного мозга.
- Лучевая терапия — использует высокоэнергетические рентгеновские лучи или другие виды излучения для уничтожения раковых клеток или остановки их роста.
- Таргетная терапия — использует лекарства или другие методы лечения, которые нацелены на определенные раковые клетки и атакуют их, не нанося вреда нормальным клеткам.
Какова выживаемость при остром лимфобластном лейкозе?
- Около 98% детей с ОЛЛ достигают ремиссии в течение нескольких недель после начала лечения.
- Около 90% этих детей можно вылечить. Пациенты считаются вылеченными после 10 лет ремиссии.
Почему стоит выбрать Сент-Джуд для лечения ВСЕГО вашего ребенка?
- Сент-Джуд — единственный комплексный онкологический центр, назначенный Национальным институтом рака и предназначенный исключительно для детей.
- В Сент-Джуде было проведено больше клинических испытаний по лечению рака, чем в любой другой детской больнице в Соединенных Штатах.
- Соотношение количества медсестер и пациентов в Сент-Джуде не имеет себе равных — в среднем 1: 3 в гематологии и онкологии и 1: 1 в отделении интенсивной терапии.
- Проведенные в больнице исследования лейкемии — пионеры в мире лечения детской лейкемии.
- Пациенты из Сент-Джуда с ОЛЛ имеют выживаемость 94%, что является лучшим исходом для этого заболевания в мире.
- ул.Джуд был первой больницей в США, которая исключила краниальное облучение при лечении ОЛЛ (а затем и острого миелоидного лейкоза и неходжкинской лимфомы) без ущерба для показателей выживаемости.
- Исследователи из Сент-Джуда обнаружили неожиданные генетические изменения в смертельном типе детской лейкемии под названием ETP-ALL, которые могут изменить диагноз и лечение детей с этим заболеванием. Открытие стало возможным благодаря проекту детского онкологического генома Детской исследовательской больницы Св. Джуда при Вашингтонском университете.Этот проект раскрывает генетическую основу некоторых из самых смертоносных онкологических заболеваний у детей.
- В Сент-Джуде впервые были проведены амбулаторные клинические испытания детей с лейкемией, что снизило необходимость пребывания в стационаре.
О детском остром лимфобластном лейкозе (ALL) — Институт рака Дана-Фарбер,
Острый лимфобластный лейкоз (ОЛЛ), также известный как острый лимфолейкоз, представляет собой быстро прогрессирующее заболевание, при котором в костном мозге (мягком губчатом центре длинных костей) обнаруживается слишком много аномальных лейкоцитов.Острый лимфобластный лейкоз составляет от 75 до 80 процентов детских лейкозов, и 85 процентов вновь диагностированных пациентов становятся выжившими без каких-либо событий. В некоторых случаях у детей, которые лечатся от ОЛЛ и достигают первоначальной полной ремиссии, будет заболевание. возвращаться; это известно как рецидивирующий острый лимфобластный лейкоз.
Дети и подростки с острым лимфобластным лейкозом проходят лечение в Детском центре рака и болезней крови Дана-Фарбер / Бостон в рамках Программы детской лейкемии.
Dana-Farber / Boston Children’s предлагает широкий спектр услуг и программ поддержки для педиатрических пациентов и их семей во время и после лечения рака.
Симптомы детства ВСЕ
Поскольку лейкоз — это рак костного мозга, начальные симптомы часто связаны с нарушением функции костного мозга. Костный мозг отвечает за производство клеток крови в организме, включая эритроциты, лейкоциты и тромбоциты. Хотя ваш ребенок может испытывать симптомы по-разному, некоторые из наиболее распространенных ВСЕ-симптомов включают:
- Анемия : Лейкемия часто вызывает анемию (низкое количество эритроцитов), потому что костный мозг становится слишком переполненным лейкозными клетками, чтобы производить нормальные эритроциты.Ваш ребенок может выглядеть усталым и бледным, и он может дышать быстрее. чтобы компенсировать снижение способности ее клеток переносить кислород.
- Боль в костях и суставах : Ваш ребенок может испытывать боли в костях и суставах. Эта боль обычно является результатом переполнения и переполнения костного мозга. Многие дети испытывают боли в пояснице или хромают.
- Синяки или петехии : Когда костный мозг слишком переполнен для образования тромбоцитов, у вашего ребенка могут возникать синяки.Вы можете заметить петехии или крошечные красные точки на коже, если у вашего ребенка низкое количество тромбоцитов. Эти это очень маленькие кровеносные сосуды, которые «протекли» или кровоточили. Хотя эти симптомы не представляют непосредственного риска, они указывают на возможность более серьезной основной проблемы. Анализ крови покажет аномально низкое количество тромбоцитов.
- Лихорадка : Многие дети с ОЛЛ имеют лихорадку, не связанную с конкретной инфекцией, хотя иногда лихорадка во время постановки диагноза может быть признаком инфекции.
- Рецидивирующие инфекции : Хотя в анализе крови вашего ребенка может быть необычно высокое количество лейкоцитов, эти лейкоциты еще не созрели и не борются с инфекцией. У вашего ребенка могло быть несколько вирусных или бактериальных инфекции в течение последних нескольких недель и могут проявляться симптомы инфекции, такие как лихорадка, насморк и кашель.
- Боль в животе : Боль в животе также может быть симптомом лейкемии. Клетки лейкемии могут накапливаться в почках, печени и селезенке вашего ребенка, вызывая увеличение этих органов.Боль в животе может привести к потере аппетита у ребенка. и похудеть.
- Увеличение лимфатических узлов : У вашего ребенка также может быть опухоль в лимфатических узлах под мышками или в паху, груди и шее. Клетки лейкемии могут скапливаться в узлах, вызывая отек.
- Одышка (затрудненное дыхание) : В некоторых случаях ОЛЛ лейкозные клетки имеют тенденцию слипаться и образовывать массу в середине грудной клетки. Эта масса в груди может вызвать у ребенка боль и затруднение дыхания.Свистящее дыхание, кашель и / или болезненное дыхание требует немедленной медицинской помощи.
ALL может вызывать различные симптомы у детей в зависимости от их возраста и типа заболевания. Имейте в виду, что симптомы ВСЕГО могут напоминать другие более распространенные состояния или проблемы со здоровьем. Всегда консультируйтесь с врачом вашего ребенка для постановки диагноза.
Лейкоз у детей | Сидарс-Синай
Не то, что вы ищете?Что такое лейкемия у детей?
Лейкоз — это рак крови.Это самая распространенная форма рака в детстве. Раковые клетки растут в костном мозге и попадают в кровь. Костный мозг — это мягкий губчатый центр некоторых костей. Он делает клетки крови. Когда у ребенка лейкемия, костный мозг вырабатывает аномальные клетки крови, которые не созревают. Аномальные клетки — это обычно белые кровяные тельца (лейкоциты). Костный мозг также производит меньше здоровых клеток. Аномальные клетки очень быстро размножаются. Они работают не так, как здоровые клетки.
Типы клеток крови включают:
- Красные кровяные тельца (эритроциты). Красные кровяные тельца переносят кислород. Когда у ребенка низкий уровень здоровых эритроцитов, это называется анемией. Ребенок может чувствовать усталость, слабость и одышку.
- Тромбоциты (тромбоциты). Тромбоциты способствуют свертыванию крови и останавливают кровотечение. Когда у ребенка низкий уровень тромбоцитов, у него легче появляются синяки и кровотечение.
- Лейкоциты (лейкоциты). Они борются с инфекциями и другими болезнями. Когда у ребенка низкий уровень лейкоцитов, он или она более подвержены инфекциям.
У детей бывают разные типы лейкозов. Большинство лейкозов у детей являются острыми, что означает, что они имеют тенденцию к быстрому росту. Некоторые из типов лейкемии, которые встречаются у детей, включают:
- Острый лимфоцитарный (лимфобластный) лейкоз (ОЛЛ). Это самый распространенный тип лейкемии у детей.
- Острый миелогенный (миелоидный, миелоцитарный, нелимфоцитарный) лейкоз (ОМЛ). Это второй по распространенности тип лейкемии у детей.
- Гибридный или смешанный лейкоз. Редкий вид. Это смесь ALL и AML.
- Хронический миелолейкоз (ХМЛ). Этот тип также редко встречается у детей.
- Хронический лимфолейкоз (ХЛЛ). Этот тип у детей встречается крайне редко.
- Ювенильный миеломоноцитарный лейкоз (JMML). Это редкий тип рака, который не развивается быстро (острый) или медленно (хронический).
Что вызывает лейкоз у детей?
Точная причина лейкемии у детей неизвестна.Есть определенные условия, передающиеся от родителей к детям (по наследству), которые увеличивают риск лейкемии у детей. Но в большинстве случаев лейкемия у детей не передается по наследству. Исследователи обнаружили изменения (мутации) в генах клеток костного мозга. Эти изменения могут произойти в раннем возрасте ребенка или даже до его рождения. Но они могут возникать случайно (спорадически).Кто подвержен риску детской лейкемии?
Факторы риска лейкемии у детей включают:
- Воздействие высоких уровней радиации
- Наличие определенных наследственных синдромов, таких как синдром Дауна и синдром Ли-Фраумени
- Имея наследственное заболевание, влияющее на иммунную систему организма
- Наличие брата или сестры, больных лейкемией
Каковы симптомы лейкемии у детей?
Симптомы зависят от многих факторов.Рак может быть в костном мозге, крови и других тканях и органах. Они могут включать лимфатические узлы, печень, селезенку, тимус, головной мозг, спинной мозг, десны и кожу.
Симптомы могут проявляться у каждого ребенка по-разному. Они могут включать:
- Бледная кожа
- Чувство усталости, слабости или холода
- Головокружение
- Головные боли
- Одышка, затрудненное дыхание
- Частые или длительные инфекции
- Лихорадка
- Легкие синяки или кровотечения, например носовые кровотечения или кровоточащие десны
- Боль в костях или суставах
- Вздутие живота (брюшной полости)
- Плохой аппетит
- Похудание
- Увеличение лимфатических узлов (узлов)
Симптомы лейкемии могут быть такими же, как и при других заболеваниях.Убедитесь, что ваш ребенок обращается к врачу для постановки диагноза.
Как диагностируют лейкоз у детей?
Лечащий врач вашего ребенка задаст много вопросов о симптомах вашего ребенка. Он или она осмотрит вашего ребенка. Лечащий врач вашего ребенка может порекомендовать анализы крови и другие анализы. Полный анализ крови (ОАК) показывает количество эритроцитов, различных типов лейкоцитов и тромбоцитов. Если результаты не соответствуют норме, лечащий врач вашего ребенка может порекомендовать вашему ребенку обратиться к педиатрическому онкологу (педиатрическому онкологу).Онколог может попросить вашего ребенка сдать дополнительные анализы, в том числе:
- Аспирация или биопсия костного мозга. Костный мозг находится в центре некоторых костей. Здесь производятся клетки крови. Можно взять небольшое количество жидкости костного мозга. Это называется устремлением. Или может быть взята ткань твердого костного мозга. Это называется центральной биопсией. Костный мозг обычно берут из тазовой кости. Этот тест проводится для проверки наличия раковых (лейкозных) клеток в костном мозге.
- Лабораторные исследования образцов крови и костного мозга. Такие тесты, как проточная цитометрия и иммуногистохимия. Эти тесты определяют точный тип лейкемии. Также могут быть выполнены тесты на ДНК и хромосомы.
- Рентгеновский снимок . Рентген использует небольшое количество излучения, чтобы сделать снимки костей и других тканей тела.
- УЗИ (сонография). В этом тесте для создания изображений используются звуковые волны и компьютер.
- Биопсия лимфатического узла. Образец ткани берется из лимфатических узлов. Его проверяют на наличие раковых клеток под микроскопом.
- Люмбальная пункция. Специальная игла вводится в поясницу, в позвоночный канал. Это область вокруг спинного мозга. Это делается для проверки головного и спинного мозга на наличие раковых клеток. Небольшое количество спинномозговой жидкости (CSF) удаляется и отправляется на исследование. ЦСЖ — это жидкость вокруг головного и спинного мозга.
При постановке диагноза лейкемии врач определит точный тип лейкемии. Лейкемии не присваивается номер стадии, как большинству других видов рака.Вместо этого он подразделяется на группы, подтипы или и то, и другое.
ОЛЛ (острый лимфолейкоз) — наиболее распространенный лейкоз у детей. Он разделен на 2 группы в зависимости от типа лимфоцитов, в которых началась лейкемия. Это могут быть В-клетки или Т-клетки. Около 8 из 10 случаев ОЛЛ у детей являются В-клеточными ОЛЛ. Их можно разделить на подтипы. Остальные 2 случая из 10 — это Т-клеточные ОЛЛ.
ОМЛ (острый миелогенный лейкоз) — еще один вид лейкемии, который часто встречается у детей.Врачи используют 2 разные системы для классификации AML. Французско-американо-британская (FAB) система делит ОМЛ на 8 подтипов в зависимости от того, как клетки выглядят под микроскопом. Система классификации Всемирной организации здравоохранения (ВОЗ) новее. Он группирует AML на множество групп на основе таких вещей, как детали изменений генов в раковых клетках, а также подтипы FAB.
Классификация лейкозов очень сложна. Но это важная часть составления планов лечения и прогнозирования результатов лечения.Обязательно попросите лечащего врача вашего ребенка объяснить вам стадию лейкемии вашего ребенка понятным вам способом.
Как лечат лейкоз у детей?
Возможно, вашему ребенку сначала потребуется лечение от низкого показателя крови, кровотечения или инфекций. Ваш ребенок может получить:
- Переливание крови с эритроцитами при низких показателях крови
- Переливание крови с тромбоцитами для остановки кровотечения
- Антибиотик для лечения любых инфекций
Лечение будет зависеть от типа лейкемии и других факторов.Лейкоз можно лечить любым из следующих препаратов:
- Химиотерапия. Это лекарства, которые убивают раковые клетки или останавливают их рост. Их можно вводить в вену (IV) или позвоночный канал, вводить в мышцу или принимать внутрь. Химиотерапия является основным методом лечения большинства лейкозов у детей. Несколько лекарств часто назначают в разное время. Обычно это делается циклами с периодами отдыха между ними. Это даст вашему ребенку время оправиться от побочных эффектов.
- Лучевая терапия. Это высокоэнергетические рентгеновские лучи или другие виды излучения. Они используются, чтобы убить раковые клетки или остановить их рост. В некоторых случаях может использоваться излучение.
- Высокодозная химиотерапия с трансплантацией стволовых клеток. Молодые клетки крови (стволовые клетки) взяты у ребенка или у кого-то еще. Затем следует большое количество химиотерапевтических препаратов. Это вызывает повреждение костного мозга. После химиотерапии происходит замена стволовых клеток.
- Таргетная терапия. Эти лекарства могут работать без химиотерапии. Например, его можно использовать для лечения детей с хроническим миелоидным лейкозом (ХМЛ). Таргетная терапия часто имеет менее серьезные побочные эффекты.
- Иммунотерапия. Это лечение, которое помогает собственной иммунной системе организма атаковать раковые клетки.
- Поддерживающая терапия. Лечение может вызвать побочные эффекты. Лекарства и другие методы лечения могут использоваться при боли, лихорадке, инфекции, тошноте и рвоте.
- Клинические испытания. Спросите у лечащего врача вашего ребенка, есть ли какие-либо проверяемые методы лечения, которые могут помочь вашему ребенку.
- Немедленное лечение важно для лучшего прогноза.
- Требуется постоянное наблюдение во время и после лечения.
- Новые методы лечения проходят испытания для улучшения результатов и уменьшения побочных эффектов.
Какие возможные осложнения лейкемии у ребенка?
У ребенка могут быть осложнения в результате опухоли или лечения. Они также могут быть краткосрочными или долгосрочными.
Лечение может иметь множество побочных эффектов. Некоторые побочные эффекты могут быть незначительными. Некоторые из них могут быть серьезными и даже опасными для жизни. Ваш ребенок может принимать лекарства, чтобы предотвратить или уменьшить побочные эффекты. Вам будут даны инструкции о том, чем вы можете заниматься дома.
Возможные осложнения лейкемии могут включать:
- Серьезные инфекции
- Сильное кровотечение (кровоизлияние)
- Загустевшая кровь из-за большого количества лейкозных клеток
Возможные отдаленные осложнения лейкемии или лечения могут включать:
- Возвращение лейкемии
- Рост других видов рака
- Проблемы с сердцем и легкими
- Проблемы с обучением
- Замедленный рост и развитие
- Проблемы с возможностью иметь детей в будущем
- Проблемы с костями, такие как истончение костей (остеопороз)
Что я могу сделать, чтобы предотвратить лейкемию у моего ребенка?
Большинство видов рака у детей, включая лейкоз, невозможно предотвратить.Риск от рентгеновских лучей и компьютерной томографии очень мал. Но врачи не рекомендуют их беременным женщинам и детям, если в этом нет крайней необходимости.Как я могу помочь моему ребенку жить с лейкемией?
Ребенку, больному лейкемией, требуется постоянный уход. Ваш ребенок будет осматриваться онкологами и другими поставщиками медицинских услуг для лечения любых поздних последствий лечения и для наблюдения за признаками или симптомами возвращения рака. Ваш ребенок будет проверен с помощью визуализационных тестов и других тестов.И ваш ребенок может обращаться к другим поставщикам медицинских услуг по поводу проблем, связанных с раком или лечением.
Вы можете помочь своему ребенку справиться с лечением разными способами. Например:
- У вашего ребенка могут быть проблемы с приемом пищи. Возможно, вам поможет диетолог.
- Ваш ребенок может очень устал. Ему или ей нужно будет сбалансировать отдых и активность. Поощряйте ребенка заниматься физическими упражнениями. Это полезно для здоровья в целом. И это может помочь уменьшить усталость.
- Получите эмоциональную поддержку для своего ребенка.Найдите психолога или группу поддержки детей, которая может вам помочь.
- Убедитесь, что ваш ребенок посещает все контрольные приемы.
Когда мне следует позвонить поставщику медицинских услуг для моего ребенка?
Позвоните поставщику медицинских услуг, если у вашего ребенка:
- Лихорадка
- Ухудшение симптомов
- Новые симптомы
- Побочные эффекты от лечения
Основные сведения о лейкемии у детей
- Лейкоз — это рак крови.Раковые клетки развиваются в костном мозге и попадают в кровь. Другие ткани и органы, которые могут быть затронуты, включают лимфатические узлы, печень, селезенку, тимус, головной мозг, спинной мозг, десны и кожу.
- Когда у ребенка лейкемия, костный мозг вырабатывает аномальные клетки крови, которые не созревают. Аномальные клетки — это обычно белые кровяные тельца (лейкоциты). А при лейкемии костный мозг производит меньше здоровых клеток.
- Общие симптомы лейкемии у детей включают чувство усталости и слабости, легкие синяки или кровотечения, а также частые или длительные инфекции.
- Лейкоз диагностируется с помощью анализов крови и костного мозга. Для выявления признаков лейкемии в различных частях тела может быть проведена визуализация.
- Химиотерапия является основным методом лечения большинства лейкозов у детей.
- Ребенок с лейкемией может иметь осложнения от лейкемии и от лечения.
- Во время и после лечения необходимо постоянное наблюдение.
Следующие шаги
Советы, которые помогут вам получить максимальную пользу от посещения лечащего врача вашего ребенка:
- Знайте причину визита и то, что вы хотите.
- Перед визитом запишите вопросы, на которые хотите получить ответы.
- Во время посещения запишите название нового диагноза и любые новые лекарства, методы лечения или тесты. Также запишите все новые инструкции, которые ваш поставщик дает вам для вашего ребенка.
- Узнайте, почему прописано новое лекарство или лечение и как они помогут вашему ребенку. Также знайте, каковы побочные эффекты.
- Спросите, можно ли вылечить состояние вашего ребенка другими способами.
- Знайте, почему рекомендуется тест или процедура и что могут означать результаты.
- Знайте, чего ожидать, если ваш ребенок не принимает лекарство, не проходит обследование или процедуру.
- Если вашему ребенку назначен повторный прием, запишите дату, время и цель этого визита.
- Узнайте, как можно связаться с лечащим врачом вашего ребенка в нерабочее время. Это важно, если ваш ребенок заболел и у вас есть вопросы или вам нужен совет.
Лейкемия — Острая лимфобластная — ВСЕ — Детство: Симптомы и признаки
НА ЭТОЙ СТРАНИЦЕ : Вы узнаете больше об изменениях тела и других вещах, которые могут сигнализировать о проблеме, которая может потребовать медицинской помощи.Используйте меню для просмотра других страниц.
Дети с ОЛЛ могут испытывать следующие симптомы или признаки. Иногда у детей с ОЛЛ эти изменения отсутствуют. Или причиной симптома может быть другое заболевание, не являющееся раком. Первые признаки ОЛЛ могут быть очень похожи на грипп или другие распространенные заболевания. Если один или несколько из этих симптомов длится дольше, чем вы ожидаете, или если вы беспокоитесь о симптоме или значении в этом списке, поговорите с врачом вашего ребенка.
Частые инфекции
Не проходит лихорадка
Постоянное чувство слабости и усталости
Боль в костях
Увеличение лимфатических узлов (например, на шее, под мышками или в паху)
Бледность
Легкие синяки или кровотечения
Затрудненное дыхание
Головная боль
Увеличенная печень или селезенка
Если вас беспокоят какие-либо изменения, которые переживает ваш ребенок, проконсультируйтесь с лечащим врачом.Ваш врач спросит, как долго и как часто ваш ребенок испытывает симптомы, в дополнение к другим вопросам. Это поможет выяснить причину проблемы, которая называется диагностикой.
Если в детстве диагностирован ОЛЛ, облегчение симптомов остается важной частью лечения и лечения рака. Это может называться паллиативной или поддерживающей терапией. Часто его начинают вскоре после постановки диагноза и продолжают на протяжении всего лечения. Обязательно поговорите с лечащим врачом вашего ребенка о симптомах, которые испытывает ваш ребенок, включая любые новые симптомы или изменение симптомов.
Следующий раздел в этом руководстве — Диагностика . В нем объясняется, какие тесты могут потребоваться, чтобы узнать больше о причине симптомов. Используйте меню, чтобы выбрать другой раздел для чтения в этом руководстве.
Острый лимфобластный лейкоз — NHS
Острый лимфобластный лейкоз — это тип рака, поражающий лейкоциты. Он быстро и агрессивно прогрессирует и требует немедленного лечения. Пострадать могут как взрослые, так и дети.
Острый лимфобластный лейкоз встречается редко, ежегодно в Великобритании около 790 человек диагностируются с этим заболеванием. Большинство случаев острого лимфобластного лейкоза развивается у детей, подростков и молодых людей.
Острый лимфобластный лейкоз, хотя и встречается редко, является наиболее распространенным типом лейкемии, поражающим детей. Около 85% случаев заболевания детей приходится на детей младше 15 лет (в основном в возрасте от 0 до 5 лет). Мальчикам он подвержен немного чаще, чем девочкам.
Острый лимфобластный лейкоз отличается от других типов лейкемии, включая острый миелоидный лейкоз, хронический лимфоцитарный лейкоз и хронический миелоидный лейкоз.
Информация:Консультации по коронавирусу
Получите консультацию о коронавирусе и раке:
Что происходит при остром лимфобластном лейкозе
Все клетки крови в организме вырабатываются костным мозгом, который представляет собой губчатый материал, находящийся внутри костей.
Костный мозг производит стволовые клетки, которые обладают способностью развиваться в три важных типа клеток крови:
- красных кровяных телец, переносящих кислород по телу
- лейкоцитов, которые помогают бороться с инфекцией
- тромбоцитов, которые помочь остановить кровотечение
Костный мозг обычно не выделяет стволовые клетки в кровь, пока они не станут полностью развитыми клетками крови. Но при остром лимфобластном лейкозе большое количество лейкоцитов высвобождается еще до того, как они будут готовы.Они известны как бластные клетки.
По мере увеличения количества бластных клеток количество красных кровяных телец и тромбоцитов уменьшается. Это вызывает симптомы анемии, такие как усталость, одышка и повышенный риск чрезмерного кровотечения.
Кроме того, бластные клетки менее эффективны, чем зрелые белые кровяные тельца, в борьбе с бактериями и вирусами, что делает вас более уязвимыми для инфекций.
Симптомы острого лимфобластного лейкоза
Острый лимфобластный лейкоз обычно начинается медленно, а затем быстро становится тяжелым по мере увеличения количества незрелых лейкоцитов (бластных клеток) в крови.
Большинство симптомов вызвано недостатком здоровых клеток крови. Симптомы включают:
В некоторых случаях пораженные клетки могут распространяться из кровотока в центральную нервную систему. Это может вызвать неврологические симптомы (связанные с мозгом и нервной системой), в том числе:
Когда обращаться за медицинской помощью
Если у вас или у вашего ребенка есть некоторые или все симптомы, перечисленные на этой странице, маловероятно, что причиной является острый лейкоз.Однако как можно скорее обратитесь к терапевту, потому что любое состояние, вызывающее эти симптомы, требует незамедлительного обследования и лечения.
Узнайте больше о диагностике острого лимфобластного лейкоза.
Причина острого лимфобластного лейкоза
Генетическое изменение (мутация) стволовых клеток вызывает выброс незрелых лейкоцитов в кровоток.
Причина возникновения мутации ДНК еще не выяснена, но известные факторы риска включают:
- предыдущая химиотерапия — если в прошлом вы проходили химиотерапию для лечения другого типа рака, ваш риск развития острого лимфобластного лейкоза составляет выросла.Риск связан с определенными типами химиотерапевтических препаратов, такими как этопозид, и продолжительностью лечения, которое вы прошли
- курение — у курильщиков гораздо больше шансов заболеть острым лейкозом, чем у некурящих, и исследования показали, что родители, курящие дома, могут повышают риск лейкемии у своих детей
- с очень избыточным весом (ожирением) — некоторые исследования показали, что люди с очень избыточным весом имеют немного более высокий риск развития лейкемии, чем те, кто имеет здоровый вес
- генетические нарушения — небольшое число Считается, что случаев острого лимфобластного лейкоза в детском возрасте связано с генетическими нарушениями, включая синдром Дауна
- с ослабленной иммунной системой — люди с пониженным иммунитетом (в результате заражения ВИЧ или СПИДом или приема иммунодепрессантов) имеют повышенный риск развития лейкоз
Факторы окружающей среды
Были проведены обширные исследования, чтобы определить, являются ли следующие условия окружающей среды Факторы, вызывающие лейкоз, могут быть причиной лейкемии:
- Проживание рядом с атомной электростанцией
- Проживание вблизи линии электропередач
- Проживание вблизи здания или объекта, испускающего электромагнитное излучение, например, мачты мобильного телефона
Есть в настоящее время нет убедительных доказательств того, что какой-либо из этих факторов окружающей среды увеличивает риск развития лейкемии.
Cancer Research UK предоставляет дополнительную информацию о рисках и причинах острого лимфобластного лейкоза.
Лечение острого лимфобластного лейкоза
Поскольку острый лимфобластный лейкоз является агрессивным заболеванием, которое быстро развивается, лечение обычно начинается через несколько дней после постановки диагноза.
Лечение обычно проводится в следующие этапы:
- Индукция ремиссии — первый этап лечения направлен на уничтожение лейкозных клеток в костном мозге, восстановление баланса клеток в крови и устранение любых симптомов, которые могут быть у вас
- консолидация — этот этап направлен на уничтожение любого оставшегося лейкоза
- Поддержание — этот этап включает в себя регулярный прием химиотерапевтических препаратов для предотвращения повторного появления лейкемии
Химиотерапия является основным методом лечения острого лимфобластного лейкоза.Другие виды лечения, которые могут вам понадобиться, включают антибиотики и переливание крови. Иногда для излечения может потребоваться пересадка стволовых клеток.
Узнайте больше о лечении острого лимфобластного лейкоза.
Осложнения острого лимфобластного лейкоза
Если вылечить острый лимфобластный лейкоз невозможно, существует риск того, что недостаток здоровых клеток крови может сделать человека:
- чрезвычайно уязвимым к опасным для жизни инфекциям (потому что они не имеют достаточное количество здоровых лейкоцитов для борьбы с инфекциями)
- склонны к неконтролируемым и серьезным кровотечениям (из-за недостаточного количества тромбоцитов в крови)
Эти два и другие осложнения рассматриваются далее в разделе осложнений острого лимфобластного лейкоза.
Outlook
Одним из важнейших факторов, влияющих на перспективы людей с острым лимфобластным лейкозом, является возраст. Чем моложе человек на момент постановки диагноза и начала лечения, тем лучше прогноз.
По имеющимся данным в Англии:
- среди лиц в возрасте 14 лет и младше более 9 из 10 переживут лейкемию в течение 5 лет или дольше после постановки диагноза
- среди лиц в возрасте от 15 до 24 лет, почти 7 человек 10 из них переживут лейкоз в течение 5 лет или дольше после постановки диагноза
- у людей в возрасте от 25 до 64 лет, почти 4 из 10 переживут лейкоз в течение 5 лет или дольше после постановки диагноза
- у людей в возрасте 65 лет и старше, почти 15 из 100 переживут лейкоз в течение 5 лет и более после постановки диагноза
Справка и поддержка
Дополнительная информация о раке.
Если вам или члену вашей семьи был поставлен диагноз острый лимфобластный лейкоз, Leukemia Care предоставит дополнительную информацию, советы и поддержку.
Позвоните на бесплатную линию помощи Leukemia Care по телефону 08088 010 444 или по электронной почте: [email protected]
Благотворительная организация Cancer UK также может получить дополнительную информацию об остром лимфобластном лейкозе.
Последняя проверка страницы: 30 сентября 2019 г.
Срок следующей проверки: 30 сентября 2022 г.
Симптомы, методы лечения, факторы риска, тесты
Детский лейкоз, наиболее распространенный тип рака у детей и подростков, представляет собой рак лейкоцитов.В костном мозге образуются аномальные лейкоциты. Они быстро перемещаются по кровотоку и вытесняют здоровые клетки. Это повышает вероятность заражения организма инфекциями и другими проблемами.
Каким бы трудным ни было для ребенка заболевание раком, хорошо знать, что большинство детей и подростков с детской лейкемией можно успешно вылечить.
Факторы, повышающие вероятность детской лейкемии
Врачи точно не знают, что вызывает большинство случаев детской лейкемии. Но некоторые вещи могут повысить шансы на его получение.Однако имейте в виду, что наличие одного из этих факторов не обязательно означает, что ребенок заболеет лейкемией. Фактически, у большинства детей, больных лейкемией, нет никаких известных факторов риска.
Риск детской лейкемии увеличивается, если у вашего ребенка:
Хотя риск невелик, врачи говорят, что дети, у которых есть факторы, повышающие вероятность лейкемии, должны проходить регулярные осмотры, чтобы выявлять любые проблемы на ранней стадии.
Типы детских лейкозов
Почти все случаи детской лейкемии являются острыми, что означает, что они быстро развиваются.Некоторые из них являются хроническими и медленно развиваются.
Типы детских лейкозов включают:
- Острый лимфобластный лейкоз (ОЛЛ), также называемый острым лимфолейкозом. На ВСЕ приходится 3 из каждых 4 случаев лейкемии у детей.
- Острый миелолейкоз (ОМЛ). ОМЛ — это следующий по распространенности тип детской лейкемии.
- Гибридный или смешанный лейкоз. Это редкий лейкоз с признаками как ОЛЛ, так и ОМЛ.
- Хронический миелолейкоз (ХМЛ).ХМЛ у детей встречается редко.
- Хронический лимфолейкоз (ХЛЛ). ХЛЛ у детей встречается очень редко.
- Ювенильный миеломоноцитарный лейкоз (JMML). Это редкий тип, который не является ни хроническим, ни острым, и чаще всего встречается у детей младше 4 лет.
Симптомы детской лейкемии
Симптомы лейкемии часто требуют посещения врача. Это хорошо, потому что это означает, что болезнь может быть обнаружена раньше, чем в противном случае. Ранняя диагностика может привести к более успешному лечению.
Продолжение
Многие признаки и симптомы лейкемии у детей возникают, когда лейкозные клетки вытесняют нормальные клетки.
Общие симптомы включают:
Другие симптомы могут включать:
Диагностика детской лейкемии
Чтобы диагностировать детский лейкоз, врач тщательно изучит историю болезни и проведет физический осмотр. Тесты используются для диагностики лейкемии у детей, а также для классификации ее типа.
Первоначальные тесты могут включать:
- Анализы крови для измерения количества клеток крови и их внешнего вида
- Аспирация и биопсия костного мозга, обычно берущаяся из тазовой кости, для подтверждения диагноза лейкемии
- Люмбальная пункция, или спинномозговая пункция, чтобы проверить распространение лейкозных клеток в жидкости, которая омывает головной и спинной мозг.
Продолжение
Патолог исследует клетки в анализах крови под микроскопом.Этот специалист также проверяет образцы костного мозга на количество кроветворных и жировых клеток.
Для определения типа лейкемии у вашего ребенка могут быть проведены другие тесты. Эти тесты также помогают врачам узнать, насколько вероятно, что лейкемия подействует на лечение.
Некоторые тесты могут быть повторены позже, чтобы узнать, как ваш ребенок реагирует на лечение.
Лечение детской лейкемии
Честно поговорите с врачом вашего ребенка и другими членами команды по лечению рака о лучших вариантах для вашего ребенка.Лечение зависит в основном от типа лейкемии, а также от других факторов.
Показатели выживаемости при большинстве типов лейкемии у детей со временем выросли. А лечение в специальных центрах для детей и подростков имеет преимущества специализированной помощи. Детские раковые заболевания, как правило, лучше поддаются лечению, чем взрослые раковые заболевания, а детский организм часто лучше переносит лечение.
Продолжение
Иногда до начала лечения рака ребенку требуется лечение для устранения осложнений болезни.Например, изменения в клетках крови могут привести к инфекциям или сильному кровотечению и могут повлиять на количество кислорода, достигающего тканей тела. Лечение может включать антибиотики, переливание крови или другие меры по борьбе с инфекцией.
Химиотерапия — основное лечение лейкемии у детей. Ваш ребенок будет вводить противоопухолевые препараты внутрь, в вену или спинномозговую жидкость. Чтобы лейкемия не вернулась, поддерживающая терапия может проводиться циклами в течение 2 или 3 лет.
Иногда также применяется таргетная терапия.Эта терапия нацелена на определенные части раковых клеток и действует иначе, чем стандартная химиотерапия. Эффективная при определенных типах лейкемии у детей, таргетная терапия часто имеет менее серьезные побочные эффекты.
Другие виды лечения могут включать лучевую терапию. При этом используется высокоэнергетическое излучение для уничтожения раковых клеток и уменьшения опухолей. Это также может помочь предотвратить или лечить распространение лейкемии на другие части тела. Хирургическое лечение редко используется для лечения детской лейкемии.
Продолжение
Если стандартное лечение менее эффективно, лучшим вариантом может быть трансплантация стволовых клеток.Он включает в себя трансплантацию кроветворных стволовых клеток после того, как облучение всего тела в сочетании с высокодозной химиотерапией происходит первым, чтобы разрушить костный мозг ребенка.
FDA одобрило тип генной терапии для детей и молодых людей в возрасте до 25 лет, у которых В-клеточный ОЛЛ не улучшается с помощью других методов лечения. Ученые работают над вариантом этого лечения для людей старше 25 лет и других видов рака.
CAR Т-клеточная терапия использует некоторые из ваших собственных иммунных клеток, известных как Т-клетки, для лечения вашего рака.Врачи извлекают клетки из вашей крови и изменяют их, добавляя новые гены. Новые Т-клетки могут лучше работать, чтобы находить и уничтожать раковые клетки.
Лейкоз у детей: симптомы, диагностика и лечение
Хотя рак у детей встречается редко, лейкемия является наиболее распространенной формой. Причина лейкемии неизвестна, но мы знаем, что она не заразна («заражение»). Это не считается наследственным (унаследованным от родителей). Некоторые исследования показывают, что окружающая среда может играть роль в развитии этого типа рака.
Лейкоз — это рак костного мозга. Костный мозг — это ткань, которая находится внутри многих костей тела. Костный мозг — это то место, где производится кровь. При лейкемии в костном мозге происходит чрезмерный рост незрелых клеток, называемых бластами или «лейкемическими клетками». Когда производится так много бластов, пространства костного мозга становятся переполненными. Это скопление препятствует производству нормальных кровяных телец (эритроцитов, лейкоцитов и тромбоцитов) ( Рисунок 1 ).
Из-за процесса болезни в крови циркулирует меньше нормальных клеток крови и больше лейкозных клеток.
Существует два основных типа детской лейкемии:
- Острый лимфолейкоз (ОЛЛ) — на этот тип приходится 80 процентов всех лейкозов у детей.
- Острый миелоидный лейкоз (ОМЛ) — на этот вид приходится 20 процентов.
Признаки и симптомы лейкемии
- Уменьшение количества нормальных кровяных телец вызывает симптомы лейкемии.
- Когда количество красных кровяных телец низкое, ребенок страдает анемией, может стать бледным, вялым и быстро утомляться.
- Когда количество белых клеток низкое, ребенок с большей вероятностью заразится инфекциями и может иметь лихорадку.
- Когда количество тромбоцитов низкое, могут возникнуть проблемы с кровотечением, такие как носовые кровотечения и повышенные синяки.
- У ребенка также могут быть боли в костях.
- Селезенка и живот могут быть увеличены и болезненны на ощупь.
Диагностика
- Диагноз лейкемии ставится после аспирации костного мозга и, возможно, биопсии костного мозга.Ткань костного мозга исследует патолог под микроскопом. Результаты этой процедуры покажут врачу, какой у ребенка лейкоз. (См. Helping Hand HH-III-16, Тест костного мозга. )
- Также выполняется тест на люмбальную пункцию (LP) или спинномозговую пункцию, при которой для исследования удаляется небольшое количество (от 1/2 до 1 чайной ложки) спинномозговой жидкости. Это показывает, поражает ли лейкемия центральную нервную систему. (См. Рука помощи HH-III-21, Спинальный метчик .)
Лечение
- Лечение острого лейкоза включает использование химиотерапии и, возможно, лучевой терапии. И лучевая, и химиотерапия разрушают лейкозные клетки, вытесняющие
нормальных клеток крови. Многие виды лечения проводятся в амбулаторных условиях.

