Полостная операция по удалению желчного пузыря
Желчный пузырь – орган, расположенный в правой верхней части брюшной области. Выполняет функции депонирования (накопительный процесс) и выведения желчной жидкости. Участвует в пищеварительных процессах в организме.
Желчь вырабатывается в печени. При патологических процессах, образовании конкрементов (камней) в желчном пузыре требуется хирургическое вмешательство для удаления органа. У женщин желчнокаменная болезнь регистрируется чаще, чем у мужчин.
Современная медицина предлагает разные способы удаления органа. Процедура с минимальным воздействием на внутренние органы носит название лапароскопия. Человек может вести обычный образ жизни после операции, соблюдая некоторые ограничения.
Когда требуется проведение лапароскопии
Желчный пузырь восприимчив к воспалительным процессам, неправильному питанию (ожирение – серьёзный фактор заболеваний органа). Холецистит, желчнокаменная болезнь (ЖКБ), полипы на желчном пузыре ухудшают самочувствие. Отмечаются симптомы тошноты, рвоты, острые боли в районе правого подреберья, повышается температура тела, спазмы в животе после обеда, кожный зуд.
Болезнь отрицательно влияет на организм. Диагнозы являются показанием к удалению ЖП (желчный пузырь), потому что функционирование органа является ограниченным. Он не участвует в пищеварительном процессе, фактически не работает. Во время прогрессирования заболевания желчного пузыря организм постепенно приспосабливается обходиться без него. За функцию выделения желчи начинают отвечать другие органы.
Желчный пузырь
Процедура, при которой вырезают повреждённый желчный пузырь, называется лапароскопическая холецистэктомия. Хирургическим способом удаляется орган, который является очагом воспалительного процесса и разносчиком инфекции.
Оперативное выявление болезни и своевременное удаление желчного пузыря способствует быстрому реабилитационному периоду без осложнений. Хирургическим методом убираются камни с желчного пузыря. Воспалительные процессы, оставленные без внимания, подвергают риску прогрессирования заболеваний соседних органов. Могут возникнуть воспаление поджелудочной железы (панкреатит), гастрит, язвенный колит двенадцатиперстной кишки и желудка. Постоперационный период в этом случае займёт дольше времени на восстановление здоровья пациента.
Подготовительные меры к процедуре по удалению ЖП
Лапароскоп
Удаление желчного пузыря: последствия, послеоперационный период
Кардинальным методом терапии является операция по удалению желчного пузыря. Работа органа — часть процесса переваривания пищи, которая попадает в желудочную полость. Желчный пузырь осуществляет выброс желчи — токсического вещества, необходимого для расщепления минералов и микроэлементов. Функция, выполняемая органом, требует правильной ее работы, а если патология возникла — купирования, поэтому удаление желчного пузыря иногда необходимо.
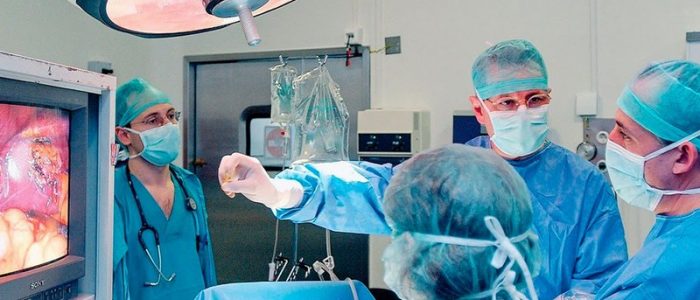
Показания к проведению
Операция по удалению камней в желчном пузыре и, непосредственно самого органа, назначается только в случае неэффективности консервативной терапии. Субъективные симптомы в форме сильной боли, тошноты или изжоги — не прямые показания к удалению. Удалять орган необходимо при следующих отклонениях:
- Желчнокаменная болезнь. Камни в желчном пузыре провоцируют появление перфорации оболочки органа или перитонит.
- Холецистит. Воспалительный процесс на слизистой оболочке органа.
- Холестероз. Заболевание может быть выявлено на поздних этапах и сопровождаться несколькими тяжелыми симптомами: желтухой, диспепсией, болезненностью.
- Полипоз. Полипы трансформируются в злокачественные образования и требуют немедленного вмешательства, если развиваются параллельно с желчнокаменной болезнью.
Вернуться к оглавлениюПолостная операция проводится при некоторых функциональных патологиях из-за сильного болевого синдрома.
Подготовка к оперативному вмешательству
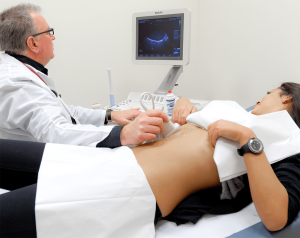 В ходе подготовки необходимо пройти ряд инструментальной и лабораторной диагностики.
В ходе подготовки необходимо пройти ряд инструментальной и лабораторной диагностики.Чтобы орган был удален правильно и послеоперационный период длился недолго, необходимо не только комплексное подробное обследование, но и качественная подготовка к операции по удалению желчного пузыря. Прежде чем удалить орган, происходит диагностика общего состояния больного, предполагающая такие мероприятия:
- общее и биохимическое исследование крови;
- лабораторный анализ урины;
- каоагулограмма;
- УЗИ всех органов желудочно-кишечного тракта;
- ЭКГ;
- рентген верхних дыхательных путей.
Подготовка к лапароскопии желчного пузыря также может потребовать дополнительных методов, при индивидуальных показаниях. К таким способам относят: фиброгастроскопию, консультации узкопрофильных докторов, включая терапевта. Кроме того, проводятся подготовительные мероприятия по отношению к пациенту:
- За 6—7 часов до операции больному нельзя есть.
- Перед вмешательством пациенту делают очистительную клизму.
- Утром, в день операции, больной должен принять душ и одеть специальную одежду.
Разновидности и ход процедуры
Операции на желчном пузыре проводят путем применения разных техник. Выбрать, каким методом будет произведено вмешательство, может только врач, основываясь на индивидуальных особенностях организма, состоянии больного и степени тяжести заболевания. Орган удаляют под общим наркозом, предварительно проверяя его эффект на организм.
Вернуться к оглавлениюЛапароскопия желчного пузыря
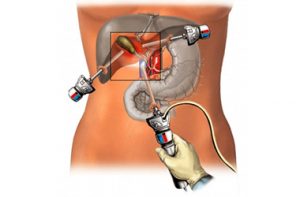 Плюс операции — минимум надрезов и проколов.
Плюс операции — минимум надрезов и проколов.Эта разновидность считается «золотым стандартом» в терапии многих болезней органа. Обычно ее назначают при таких патологиях, как хронический холецистит, желчнокаменное заболевание и острый воспалительный процесс. Лапароскопия желчного пузыря предполагает недлительный больничный из-за незначительного вмешательства. Уже через 4—5 дней больной может вернуться к прежней жизни. Плановая лапароскопическая холецистэктомия делается по следующему алгоритму:
- Производятся небольшие проколы, которые необходимы для введения инструментов.
- В брюшину вводится углекислота для улучшения обзора.
- Перекрывается и отделяется проток и артерии пузыря.
- Происходит удаление органа и накладывание швов.
Вернуться к оглавлениюОперация обычно длится один-два часа.
Открытое вмешательство
 Способ вмешательства зависит от индивидуальных особенностей организма и поставленного диагноза.
Способ вмешательства зависит от индивидуальных особенностей организма и поставленного диагноза.Если причины для проведения оперативного вмешательства серьезные, выполняется более опасна хирургия, которая еще называется открытой. Доступ к органу осуществляет срединная лапаротомия или косые разрезы под дугой ребер. Основными показаниями являются следующие болезни: перитонит, сложные поражения желчевыводящих путей. Такая операция в дальнейшем влияет не только на внешний вид кожи, но и на процесс пищеварения. Открытая хирургия проводится следующим образом:
- Передняя стенка живота разрезается.
- Врач исследует пораженное место.
- Проток и артерию, снабжающую пузырь кровью, перевязывают.
- Отделяют орган и обрабатывают ложе.
- При необходимости устанавливают дренажи и зашивают операционное поле.
Послеоперационный период
После того как удалили желчный пузырь, больному необходим особый уход в течение нескольких дней. Проведенное хирургическое лечение потребует не только уменьшить физические нагрузки, но и пересмотреть рацион, а иногда даже принимать лекарственные средства. Восстановление после удаления желчного пузыря в первые несколько дней проходит под надзором врача, в стационаре.
Вернуться к оглавлениюУход за больным
 Регулярная дезинфекция раны позволить избежать воспаления.
Регулярная дезинфекция раны позволить избежать воспаления.Реабилитация после удаления органа требует, в первую очередь обработки мест, на которых производились надрезы. Такие мероприятия минимизируют риск последствия, связанного с попаданием инфекции во внутренние органы. Место, через которое извлекался удаленный орган, необходимо перевязывать стерильным бинтом ежедневно, до снятия швов. Обычно это делает медсестра. После снятия швов, профилактика проводится самостоятельно, путем обработки места перекисью водорода и зеленкой.
Вернуться к оглавлениюПравильное питание
Отсутствие желчного пузыря предполагает изменение работы всех органов и систем. Соблюдение диеты № 5, которая включает в себя растительную пищу, приготовленную на пару или путем варки, может купировать отрицательные последствия хирургии и ускорить восстановление. Согласно этому столу, питаться необходимо 4—5 раз в день небольшими порциями. Перед едой лучше выпить немного воды.
Вернуться к оглавлениюПосле операции пищу через рот можно принимать только на 2 сутки.
Какие нужны лекарства?
 Восстановление иммунной системы — важная часть реабилитации.
Восстановление иммунной системы — важная часть реабилитации.Хирургическое лечение оставляет свой след на работе организма. Использование медикаментозных средств зависит от состояния больного. Обычно используют противовоспалительные медикаменты, потому как температура после лапароскопии — довольно распространенное явление. А также больному назначают лекарства, повышающие иммунитет и улучшающие обмен веществ. После первого реабилитационного периода пациенту прописывают витаминный комплекс.
Вернуться к оглавлениюВозможные последствия
Жизнь без желчного пузыря может стать проблемной при некачественно проведенной операции или несоблюдении рекомендаций врача. Любое оперативное вмешательство меняет работу всех внутренних органов. Возможны такие осложнения после удаления желчного пузыря:
- появление гноя в области шва;
- открытие кровотечения или абсцесс;
- подтекание желчи;
- механическое поражение протоков;
- индивидуальная непереносимость компонентов анестезии или средств для обработки;
- тромбоз сосудов;
- обострение хронических патологий.
Профилактика осложнений
 Придерживаясь рекомендаций по питанию можно предупредить развитие осложнений.
Придерживаясь рекомендаций по питанию можно предупредить развитие осложнений.Для предотвращения развития тяжелых последствий, человек, перенесший оперативное вмешательство по удалению желчного пузыря, должен не только следовать рекомендациям врача, но и изменить образ жизни и включить в восстановительный период такие мероприятия, как:
- правильное питание;
- отказ от вредных привычек;
- соблюдение режима физических нагрузок;
- физиотерапия;
- санаторно-курортное лечение.
Противопоказания к проведению
У любого оперативного вмешательства есть свои причинные факторы, запрещающие их проведение. Заболевания, являющиеся противопоказаниями к выполнению вмешательств:
- заболевания легких и верхних дыхательных путей;
- нарушения со стороны сердечно-сосудистой системы;
- перитонит;
- патологии свертываемости крови;
- ожирение;
- вынашивание ребенка;
- кормление грудью.
Определить необходимость проведения оперативного вмешательства по удалению желчного пузыря, и какой техникой она будет проведена, может только врач исходя из индивидуальных особенностей организма, тяжести патологии и общего состояния пациента. При правильно проведенной хирургии и соблюдении всех рекомендаций касательно реабилитационного периода, даже при отсутствии органа человек может жить насыщенной и полной жизнью.
Удаление желчного пузыря: методики и возможные осложнения
Холецистэктомия — это хирургическое удаление желчного пузыря. Операция проводится при образовании камней, бескаменном, острой или хронической форме холецистите, дисфункции, атрофии органа. Резекция выполняется открытым или малоинвазивным эндоскопическим способом.
Когда требуется удаление
Желчь нужна организму для растворения жиров в полости кишечника, ее запасы скапливаются в желчном пузыре и после приема пищи выбрасываются в двенадцатиперстную кишку, ускоряя переваривание, оказывая бактерицидное действие. Если в органе образуются конкременты, происходит спазм сфинктера Одди, отток желчных кислот затрудняется, стенки пузыря растягиваются и травмируются, развивается острое воспаление, а так же диспепсические расстройства. Пациент жалуется на тяжесть и режущие боли в животе после приема пищи, тошноту, рвоту, метеоризм, запоры или диарею, изжогу.

Показания к удалению желчного пузыря:
- закупорка желчных протоков;
- конкременты в выводящих путях;
- острый холецистит;
- желчнокаменная болезнь;
- кальциноз;
- дисфункция органа;
- разрыв желчного пузыря;
- холестериновые полипы;
- холестероз — отложение липопротеидов на стенках органа.
Врачи имеют различное мнение по поводу того, нужно удалять или нет пузырь при желчнокаменной болезни без клинических симптомов. Большинство хирургов согласны, что операция необходима, если конкременты достигают более 2 см в диаметре, так как существует большая вероятность закупорки протоков. Плановое оперативное вмешательство рекомендуется людям, страдающим сахарным диабетом.
Длительное присутствие камней в желчном пузыре может приводить к образованию кальциноза стенок, карциноме органа, риск малигнизации повышается с возрастом. Вовремя проведенная холецистэктомия исключает такую вероятность, предупреждает развитие осложнений, которые нередко наблюдаются при остром воспалении.

Срочные показания к холецистэктомии — это перфорация желчного пузыря. Это состояние сопровождает следующие заболевания:
- травма живота;
- осложнение хронического холецистита;
- злокачественные опухоли;
- системная красная волчанка.
Желчные кислоты выходят за пределы органа, способствуют образованию внутреннего абсцесса, холецисто-кишечного свища.
Противопоказания
Операции по удалению желчного пузыря способом лапароскопии нельзя проводить в таких случаях:
- бессимптомная желчнокаменная болезнь у пациентов старше 70 лет;
- сердечно-сосудистая, почечная, дыхательная недостаточность;
- последний триместр беременности;
- воспаление брюшной полости — перитонит;
- инфаркт миокарда;
- спайки;
- цирроз печени;
- острый холецистит, длящийся дольше 72 часов;
- плохая свертываемость крови;
- раковые опухоли;
- крупные грыжи брюшной стенки;
- острый панкреатит;
- уплотнение шейки желчного пузыря.

Относительные противопоказания к проведению операции: ранее перенесенные хирургические вмешательства в области живота, синдром Мириззи, желтуха, острое воспаление желчных протоков, выраженная атрофия или склероз ЖП. Ограничений для открытой холецистэктомии гораздо меньше, так как врач имеет свободный доступ к органу.
Методики операций
Удаление воспаленного желчного пузыря может выполняться несколькими способами: открытый, лапароскопический и эндоскопический метод.
Полостная операция проводится путем рассечения брюшной стенки, она назначается при остром воспалении, высоком риске инфицирования, перфорации стенок, холедохолитиазе, при камнях крупного размера, которые нельзя извлечь другим способом.
Холецистэктомия открытым методом
Малоинвазивная открытая холецистэктомия проводится под общей анестезией, процедура длится от 30 минут до 1,5 часа. Хирург делает рассечение брюшной стенки с правой стороны под реберной дугой, выделяет из жировых тканей желчный пузырь, накладывает лигатуру или клипирует желчные протоки, питающую артерию и отсекает пузырь. Ложе ушивают или прижигают лазером для остановки кровотечения. На операционную рану накладывают швы, которые снимают через 6–8 дней.
При полосной открытой холецистэктомии делают рассечение по белой линии живота, разрез должен обеспечивать хороший доступ непосредственно к желчному пузырю, выводящим протокам, печени, тонкому кишечнику, поджелудочной железе. Показание к операции — перитонит, сложные патологии выводящих протоков, перфорация пузыря, хронический, острый холецистит.

К недостаткам открытой холецистэктомии относятся частые постоперационные осложнения:
- парез кишечника;
- вентральные грыжи;
- сложный и длительный восстановительный период;
- ухудшение дыхательной функции.
Открытый способ холецистэктомии может проводиться по жизненным показаниям у большого количества пациентов, в то время как удалять желчный пузырь методом лапароскопии можно, только если нет противопоказаний. В 1–5% случаев вырезать орган через небольшое отверстие невозможно. Это связано с особенностями анатомического строения билиарной системы, воспалительным или спаечным процессом.
Особенности лапароскопической холецистэктомии
Наиболее щадящим методом лечения является операция по удалению желчного пузыря лапароскопическим способом. Вмешательство производят через небольшие проколы в брюшине и пупке, в отверстия вводят специальные инструменты (лапароскоп, троакары), оснащенные видеокамерой, зажимами, ножом — с их помощью накладывают клипсы на кровеносные сосуды и желчный проток, делают резекцию и извлекают пузырь. Для коагуляции ложа используют лазер или ультразвук. За ходом операции врач следит по монитору. После извлечения троакаров (5 и 10 мм) ставят дренаж на сутки, затем его его удаляют и раны ушивают рассасывающимся материалом, заклеивают пластырем.

Микролапароскопическая операция выполняется инструментами меньшего диаметра, троакары имеют размер 2 мм и только один из них 10 мм, через который извлекается пузырь. После такого хирургического вмешательства человек быстро восстанавливается, на коже остаются небольшие рубцы.
Лапароскопия — это менее опасный способ лечения, его основным преимуществом является быстрое восстановление пациента, минимальный риск инфицирования. Реабилитация занимает до 20 дней, у человека практически не остается шрамов, не требуется длительная госпитализация и снятие швов, больного выписывают из стационара на 3–4 сутки.
В 10–20% случаев выполняется конверсия — переход от лапароскопической операции на желчном пузыре к открытой. Показанием служит разрыв стенок органа, выпадение камней в брюшную полость, массивное кровотечение, особенности анатомического строения внутренних органов.
Удаление по технологии NOTES
Это эндоскопический метод хирургического вмешательства, который позволяет удалить желчный пузырь без наружных разрезов через природные отверстия. Технология NOTES выполняется путем введения гибкого эндоскопа через ротовую полость или влагалище. Основным преимуществом операции является отсутствие рубцов на брюшной стенке. Инновационная методика пока не имеет широкого применения, находится в стадии разработки и клинического тестирования.

Каким способом будет происходить удаление желчного пузыря, решает лечащий врач. Хирург подбирает необходимый метод терапии с учетом формы патологии, общего состояния пациента, наличия сопутствующих недугов.
Правила подготовки к операции
Перед выполнением холецистэктомии человек должен пройти полное медицинское обследование:
- эзофагогастродуоденоскопия;
- УЗИ брюшной полости;
- холецистография;
- биохимический анализ крови;
- комплексное обследование сердца и легких;
- МРТ, компьютерная томография;
- колоноскопия, если есть показания.
Диагностические тесты помогают оценить размеры, структуру пузыря, степень заполнения, функциональность, обнаружить конкременты, спайки в брюшной полости.
Перед оперативным вмешательством пациент должен подготовиться — за неделю необходимо прекратить прием препаратов, ухудшающих свертываемость крови, нестероидных противовоспалительных средств, витамина Е. Нельзя ужинать перед назначенной процедурой, последний прием пищи должен быть не позже 19 часов.

Больному ставят клизму или дают слабительные препараты для очищения кишечника (Эспумизан по показаниям). В день, когда должна проходить операция, запрещается употреблять пищу и пить какие-либо напитки. Перед удалением желчного пузыря купируют приступ, снимают болевой синдром, может потребоваться проведение терапии сопутствующих патологий.
Как проходит послеоперационный период
В течение первых 4–6 часов после холецистэктомии пациент находится в палате интенсивной терапии, ему нельзя вставать, есть и пить. Затем разрешают делать по нескольку глотков негазированной воды и аккуратно подниматься под присмотром медицинского персонала. Дренажные трубки извлекают на вторые сутки и заклеивают раневые отверстия.
На следующий день больному можно кушать жидкие каши, кисломолочные продукты. В дальнейшем требуется соблюдение строгой диеты, исключающей жирную, жареную, острую пищу, копчености, крепкий кофе, сладости, спиртное. В первое время необходимо употреблять овсяную кашу, печеные яблоки, легкий суп, отварное диетическое мясо.
Длительность реабилитационного периода после лапароскопической холецистэктомии составляет 15–20 дней, удовлетворительное самочувствие отмечается уже через неделю после выписки из больницы. На протяжении первого месяца пациентам запрещается выполнять интенсивные физические нагрузки, поднимать груз более 2 кг. После полосной операции восстановление может длиться до 2–3 месяцев.

Специального медикаментозного лечения не требуется, для снятия болевого синдрома назначают нестероидные противовоспалительные препараты (Нурофен, Найз), спазмолитики (Но-шпа). Чтобы улучшить переваримость пищи, показан прием пищеварительных ферментов (Креон, Панкреатин).
Через 2 суток после операции разрешается принимать душ, нельзя тереть швы мочалкой, мылом или другими моющими средствами. После гигиенических процедур раны аккуратно промокают полотенцем и обрабатывают антисептиками (йодом, зеленкой). Швы снимают, спустя 1 неделю, эта процедура абсолютно безболезненная.
Какие бывают осложнения
После удаления желчного пузыря могут наблюдаться различные осложнения:
В 20–50% развивается постхолецистэктомический синдром, вызывающий ухудшение общего состояния больного. Причина патологии — не диагностированные болезни пищеварительной системы, ошибка хирурга во время проведения операции. Чтобы максимально снизить риск осложнений, требуется тщательная диагностика в подготовительном периоде.
В большинстве случаев пациенты полностью восстанавливаются и возвращаются к нормальной жизни в течение 1–6 месяцев. Если в послеоперационном периоде возникли осложнения, присутствуют сопутствующие недуги, следует проводить более длительное лечение, вести здоровый образ жизни, соблюдать диету, принимать лекарственные препараты.
Удаление желчного пузыря: последствия лапароскопии
В каких случаях требуется удаление желчного пузыря
Часто желчный пузырь доктора предлагают удалить в тех случаях, когда у человека обнаружена осложненная форма желчнокаменной болезни. При некоторых других болезнях желчного пузыря также показана операция. К ним относят:
- Острый холецистит. Необходимость операции при такой болезни объясняется тем, что при его прогрессировании может быть риск развития таких серьезных осложнений как некроз, перитонит, перфорация стенок желчного пузыря, абсцессы, сепсис.
- Холедохолитиаз. Если в дополнение к основной болезни присутствует холедохолитиаз, это чревато возникновением закупорки желчных протоков или их воспалением, а также билиарным панкреатитом. В процессе операции производится очищение желчных протоков, и могут устанавливаться дренажи.
- Симптомная желчнокаменная болезнь. Присутствие болей на ее фоне дает основание провести оперативное вмешательство, иначе приступы могут повторяться, а из-за них разовьются серьезные осложнения. Не очень хорошими признаками также могут быть горечь во рту, чувство тяжести после еды, боль под ребрами.
- Бессимптомная желчнокаменная болезнь. При диагностике этой патологии обращается также внимание на наличие гемолитической анемии, крупных камней в желчном пузыре, а также выясняется, страдает ли пациент ожирением и были ли у него операции по этому поводу.
- Холестероз желчного пузыря. В совокупности с кальцинозом является абсолютным показанием к проведению операции из-за высокой вероятности возникновения онкологии. Еще одно показание — фарфоровый желчный пузырь (Возникновение отложений солей кальция на стенках).
- Наличие полипов в желчном пузыре. Размер таких новообразований должен достигать более 1 см, если же они меньше, то назначаются регулярные УЗИ-исследования для отслеживания динамики.
- Функциональные расстройства желчного пузыря. Характеризуются такие расстройства наличием болевых синдромов при отсутствии боли, микролитиаза или билиарного сладжа. При этом должно быть проведено достаточное количество исследований и анализов, чтобы подтвердить обоснованность холецистэктомии.

Какие бывают виды процедур по удалению
Лапароскопическая холецистэктомия проводится чаще всего, так как она дает возможность устранить болезнь без обширных разрезов, быстро восстановиться и вернуться к привычному образу жизни. В период восстановления также отмечается отсутствие сильных болей и других неприятных ощущений.

Лапароскопия желчного пузыря иногда может быть невозможна из-за физиологических особенностей пациента или тяжелых аномалий в виде спаек или воспалений. В таких случаях хирурги используют другие доступные методы.
- Миниинвазивная открытая холецистэктомия выполняется через небольшой (3-7 см) разрез в области правого подреберья. Показана данная операция тогда, когда невозможна лапароскопия по каким-либо причинам. Восстановление после такого способа удаления камней из желчного пузыря длится чуть дольше, чем при лапароскопии.

- Открытая холецистэктомия обычно рекомендуется людям с острым осложненным холециститом. Некоторые аномалии желчных протоков также дают основание воспользоваться данным методом. В процессе такой операции выполняется несколько подреберных разрезов, которые способны обеспечить наличие доступа сразу к нескольким органам и дать возможность провести несколько манипуляций одновременно.

- В том случае, если проведение операции невозможно, может быть выполнена чрескожная чреспеченочная холецистостомия. Обычно она делается при острых холециститах и позволяет обработать антисептиками полость возле желчного пузыря или вовсе обойтись без дальнейшего его удаления благодаря улучшению его функций.

Выбор способа зависит от индивидуальных особенностей здоровья пациента, его состояния, рисков и сопутствующих патологий. Иногда даже могут использоваться различные комбинации холецистэктомии, например, эндоскопическая санация протоков, в том случае если имеется патология желчевыводящих путей.
Хирург с анестезиологом обязательно обследуют пациента, собирают анамнез и вместе с больным принимают правильное решение.
Как проходит та или иная операция
Подготовка к операции включает в себя обследование и необходимые анализы, благодаря которым специалисты смогут увидеть общую картину болезни и решить, каким способом ее устранять. Пациенту сообщается, что нельзя в этот день принимать пищу и пить, а вечером перед днем операции нужно съесть что-то легкое и сделать очистительную клизму.
Сколько по времени длится лапароскопическая холецистэктомия? Обычно ее длительность варьируется от 20 минут до 2 часов и зависит от нескольких факторов, таких как:
- физиологические особенности пациента;
- аномальные процессы в желчном пузыре;
- осложнения, возникшие в процессе операции;
- опыт оперирующего хирурга.
Выполняется операция под общим наркозом. Сначала специальной иглой вводят некоторое количество углекислого газа в брюшную полость, что позволяет создать необходимое место для манипуляций. После этого хирург пользуется троакарами (трубки, оснащенные клапанами, для прокола стенки живота и обеспечения возможности спокойно пользоваться инструментарием).
Лапароскоп с камерой вводится через один из троакаров, через другие трубки хирург вводит необходимые для операции инструменты.

Непосредственное удаление желчного пузыря выполняется через то отверстие, которое было сделано в верхней части живота, в редких случаях его удаляют через небольшой разрез возле пупка. Обычно через отверстие в 10-13 мм можно провести удаление. Даже если желчный пузырь с камнями, их можно раздробить. После процедуры в большинстве случаев ставится дренаж для выведения из организма лишней жидкости.
При открытой холецистэктомии операционное поле имеет гораздо большую площадь. Разрез длиной около 15 см делается под правыми ребрами, после чего отодвигаются и приподнимаются ткани и мышцы для доступа к печени и желчному пузырю. Сколько длится само удаление, зависит от тех же факторов, что и при лапароскопии.
Сколько лежать в больнице, решает врач, руководствуясь сложностью проведенной операции, ее последствиями, возрастом пациента, сопутствующими патологиями.
Реабилитация
Сразу после того, как пациент отошел от наркоза, доктор интересуется его самочувствием и может назначить прием обезболивающих средств. Если болит правый бок, чаще всего назначаются такие анальгетики как кетанов, кеторол, парацетамол. Спазмолитики и препараты урсодеоксихолевой кислоты назначаются по мере необходимости в индивидуальной дозировке.Послеоперационный период будет протекать гладко, если человек строго будет следовать назначениями рекомендациям врача. Что обычно советую доктора для более быстрого восстановления:
- Ограничение физических нагрузок. В течение недели лучше будет находиться дома, потому что может ощущаться слабость и быстрая утомляемость. В течение месяца не стоит поднимать тяжести или заниматься спортом.
- Правильное питание на время периода восстановления. Нужно исключить из рациона всю слишком жирную, острую, пряную и жареную пищу, а также алкоголь. Через месяц можно постепенно возвращаться к прежнему питанию, если это будет согласовано с гастроэнтерологом.
- Уход за ранами. В послеоперационный период разрешается принять душ через двое суток, после чего необходимо смазать кожу раствором йода или спиртом. Состояние кожи нужно контролировать, следить, чтоб раны не гноились, а кожа вокруг них не травмировалась. Повязки обычно не нужны, достаточно будет регулярно пользоваться йодом или спиртом, а также регулярно менять белье и стараться, чтобы оно было не тесным, а ткань не натирала.

Когда снимают швы, необходимость в обработке обычно отпадает. Происходит это примерно на 7-8 сутки после проведения оперативного вмешательства в условиях стационара или перевязочного кабинета.
Осложнения
Операции могут сопровождаться различными осложнениями, и не исключение удаление желчного пузыря. Последствия могут быть следующие:
- Покраснение или нагноение ран. Может быть как индивидуальной особенностью пациента, так и реакцией на шовный материал или попавшую инфекцию. Легкие покраснения или синяки обычно проходят сами, но лучше все же обратиться за советом к доктору. Если произошло нагноение, может потребоваться дополнительное лечение, поэтому тянуть с визитом к врачу не нужно.
- Проблемы в брюшной полости. Возникают очень редко (примерно 1 случай на 1 000 хирургических вмешательств). Если произошло кровотечение, возникли абсцессы или гематомы, может потребоваться дополнительная операция или пункция для установления причины и дальнейшего адекватного лечения.
- Резидуальный холедохолитиаз (камни в желчных протоках). Выявить такую проблему не всегда удается заранее, поэтому после удаления желчного пузыря может быть назначено эндоскопическое вмешательство или повторная операция.
- Желчеистечение. Обычно возникает вследствие истечения желчи из ложа желчного пузыря. Очень редко бывает из-за того, что повредились желчные протоки. В случае такого осложнения время пребывания в больнице увеличивается для дальнейшего наблюдения за пациентом и контроля за его состоянием.
- Травмы желчных протоков. Тяжелейшее осложнение, могущее возникнуть во время операции. Бывают такие травмы не очень часто, но из-за них пациент нуждается в повторной операции и длительном периоде восстановления.
- Аллергия на лекарственные средства. При всем опыте врачей и хорошем медицинском оснащении аллергические реакции остаются возможными при любой операции. Те, кто знает о подобной реакции своего организма, должны обязательно проинформировать об этом врача.
- Тромбоэмболические осложнения. Профилактикой таких тяжелых состояний могут быть различные врачебные мероприятия, например, бинтование ног или введение препаратов гепарина.
- Обострение язвенной болезни желудка или двенадцатиперстной кишки. Риск такого процесса может быть при любой полостной операции, это не повод от нее отказываться. Однако от пациента зависит то, какая степень риска будет у него. При легкой степени болезни операция пройдет без осложнений с большей вероятностью, чем в том случае, когда она будет запущена.

Последствия: жизнь до и после
Последствия удаления желчного пузыря и жизнь после операции может как остаться на прежнем уровне, так и измениться.
Стоит помнить о том, какие могут быть последствия, и делать все возможное для быстрого восстановления.
Как у мужчин, так и у женщин после холецистэктомии самый показательный период — послеоперационный. Он может протекать относительно нормально, а может сопровождаться болями, тяжестью в желудке, проблемами с дефекацией, изжогой. Примерно через неделю состояние обычно приходит в норму. В идеале уже через месяц человек может жить полноценной жизнью, такой, какой жил до операции.
Если же есть один или несколько симптомов из следующего списка, стоит срочно показаться врачу:
- повышенная температура;
- желтый окрас кожи и слизистых;
- желтые белки глаз;
- сильные боли в правой стороне живота.
В заключение можно сказать, что операция по удалению желчного пузыря обычно проходит благополучно, а большинство пациентов, перенесших ее, быстро восстанавливаются и возвращаются к прежнему образу жизни.
Автор статьи врач-инфекционист, гепатолог
© 2019. Все права защищены.
Холецистэктомия — Википедия
Материал из Википедии — свободной энциклопедии
Текущая версия страницы пока не проверялась опытными участниками и может значительно отличаться от версии, проверенной 25 января 2014; проверки требуют 30 правок. Текущая версия страницы пока не проверялась опытными участниками и может значительно отличаться от версии, проверенной 25 января 2014; проверки требуют 30 правок.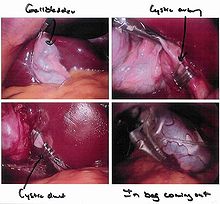 Лапароскопическая холецистэктомия (вид через лапароскоп)
Лапароскопическая холецистэктомия (вид через лапароскоп) 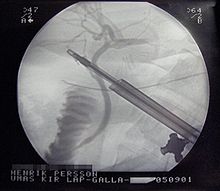 Интраоперационная холангиография
Интраоперационная холангиографияХолецистэктомия (от: сhole — желчь, cyst — пузырь, ectomy — удаление) — операция по удалению желчного пузыря. Несмотря на развитие нехирургических методов, остаётся главным средством лечения холецистита. Назначается в случае безуспешности диет и ультразвуковых методов (каждый год в Америке более 500 000 операций). Выделяют полостную операцию — лапаротомию, а также лапароскопические методы, в том числе методику однопортового удаления желчного пузыря (эндоскопическая холецистэктомия, SILS[en]).
Традиционно выполняют два вида холецистэктомии:
- Холецистэктомия от шейки (путём лигирования и иссечения пузырного протока и пузырной артерии).
- Холецистэктомия от дна: её проводят в тех случаях, когда нет возможности добраться к протоку.
Операция выполняется под наркозом. Лапароскопическая холецистэктомия производится через проколы брюшной стенки. Наиболее часто применяемая техника операции предусматривает выполнение четырёх проколов, два из которых имеют длину по 5 миллиметров, другие два — по 10 миллиметров. В брюшную полость вводятся хирургические инструменты, а также лапароскоп — специальный прибор, выводящий на монитор объемное изображение внутренних органов.
В большинстве случаев отрицательных последствий нет. Возрастает риск дислипопротеинемии. Примерно у 40 % больных, которым проводится холецистэктомия по причине камней желчного пузыря, после операции проявляется так называемый постхолецистэктомический синдром, выражающийся в проявлении тех же клинических симптомов, что были до операции холецистэктомии (фантомные боли и т. п.) и дисфункциях сфинктера Одди.[1] Одним из редких, но весьма трудных в терапии осложнений являются травмы (пересечения) общего желчного протока, которые наблюдаются у 0,05-2,7 % больных, которым производят удаление желчного пузыря по поводу желчнокаменной болезни.[2] Показанная в этом случае холедохоеюностомия с подшиванием культи холедоха к выключенной по Ру петле двенадцатиперстной кишки не всегда осуществима из-за малой длины культи.
- ↑ Калинин А. В. Дисфункции сфинктера Одди и их лечение. РМЖ, 30 августа 2004.
- ↑ Дюжева Т.Г., Люндуп А.В., Клабуков И.Д., Чвалун С.Н., Григорьев Т.Е., Шепелев А.Д., Тенчурин Т.Х., Крашенинников М.Е., Оганесян Р.В. Перспективы создания тканеинженерного желчного протока // Гены и клетки. — 2016. — Т. 11, № 1. — С. 43—47. — ISSN 2313-1829.

