Повышенный уровень холестерина | Мужское здоровье — средний возраст | Мужское здоровье | Тематические страницы
Повышенный уровень холестерина
Высокий уровень холестерина в крови (гиперхолестеринемия) является одним из самых важных факторов риска возникновения болезней системы кровообращения. До 80% холестерина вырабатывается печенью, поэтому снизить холестерин с помощью диеты возможно не более чем на 10%. Резкое ограничение поступления холестерина с пищей может увеличить синтез холестерина печенью до 2,0г в сутки.
Что такое ХОЛЕСТЕРИН
Холестерин и триглицериды – это основные разновидности липидов (жиросодержащих веществ), транспортируемых кровью. Для того чтобы холестерин транспортировался кровью по организму, он связывается с белками. Связанный с белками холестерин называется липопротеин.
Существует два вида липопротеинов – низкой и высокой плотности. Большая часть холестерина крови содержится в липопротеинах низкой плотности (холестерин ЛПНП), которые и доставляют его к тканям организма. Холестерин ЛПНП участвует в формировании атеросклеротических бляшек. Именно поэтому холестерин ЛПНП называют плохим.
Липопротеины высокой плотности (ЛПВП) транспортируют тот же холестерин, но холестерин ЛПВП не участвует в образовании бляшек, а выводит избыток плохого холестерина из тканей организма. Поэтому холестерин ЛПВП называют хорошим. Чем выше уровень холестерина ЛПВП в крови, тем меньше риск развития сердечно-сосудистых заболеваний.
Триглицериды — важный показатель, применяемый наряду с уровнем холестерина для оценки риска развития атеросклероза. Некоторые из триглицеридов поступают в организм с жирами, содержащимися в пище. При поступлении в организм углеводов, белков и алкоголя, а, следовательно, и калорий в количестве большем, чем необходимо, начинает вырабатываться дополнительное количество триглицеридов. Существует прямая взаимосвязь между высоким уровнем триглицеридов и риском развития сердечно-сосудистых заболеваний, особенно если уровень ЛПВП понижен.
УРОВНИ ХОЛЕСТЕРИНА ДЛЯ ЗДОРОВЫХ ЛЮДЕЙ:
| Общий холестерин < 5,0 ммоль/л Холестерин ЛПНП < 3,0 ммоль/л Холестерин ЛПВП >1,2 ммоль/л у женщин >1,0 ммоль/л у мужчин Триглицериды < 1,7 ммоль/л | При наличии сердечно-сосудистых заболеваний или/ и сахарного диабета уровень общего холесте рина, холестерина ЛПНП должны быть ниже указанных величин. Проконсультируйтесь с врачом! |
Что можете сделать вы
- Сбалансируйте питание
- Употребляйте достаточное количество омега-3 полиненасыщенных жирных кислот, которые препятствуют образованию атеросклеротических бляшек. Омега-3 ПНЖК должны поступать с продуктами питания ежедневно, большое их количество содержится в скумбрии, сельди, лососе, тунце, форели, семенах льна, грецких орехах, сое.
- Употребляйте не менее пяти порций овощей и фруктов в день, не считая картофеля: 2-3 порции фруктов и 3-5 порций овощей (1 порция – количество продукта размером с Ваш кулак: 1 яблоко, банан или апельсин, долька дыни, 100 г ягод, 100 г вареных или консервированных фруктов, 60 г сухофруктов, 175 мл свежевыжатого сока). Пищевые волокна, содержащиеся во фруктах и овощах, впитывают в себя холестерин и выводят его из организма в составе каловых масс.
- Употребляйте достаточное количество продуктов, содержащих антиоксиданты (витамины А, С, Е предупреждают отложения холестерина в стенке сосуда). Витамин А содержится в морской рыбе, рыбьем жире, яичном желтке, томатах, цитрусовых, моркови, абрикосах, листьях петрушки и шпината, тыкве. Витамин С содержится в свежих фруктах, овощах (брюссельской, красной и цветной капусте, зеленом горошке, красном перце), ягодах (шиповнике, черной смородине, ягодах облепихи, рябины). Витамин Е содержится в растительных маслах, яйцах, злаковых, бобовых, брюссельской капусте, брокколи, ягодах шиповника, семенах подсолнечника, арахисе, миндале.

- Ограничивайте жирную пищу (диета с низким содержанием жиров способствует похудению, помогает снизить уровень холестерина в крови и тем самым уменьшить риск развития атеросклероза). Откажитесь от продуктов, содержащих много скрытых жиров: колбасы, сосиски, паштеты, птица с кожей, творожная масса, сыры, срезайте видимый жир с мяса и снимайте его с готовых блюд. Покупайте молоко и сыр с пониженным содержанием жира, постное мясо. Пользуйтесь духовкой, пароваркой, грилем при приготовлении блюд.
- Ограничьте употребление соли (соль препятствует расщеплению жиров, делает внутреннюю поверхность сосудов более рыхлой и восприимчивой к отложению холестерина).
- Употребляйте меньше простых углеводов (избыток простых углеводов, или сахаров, стимулирует выработку инсулина, который повышает аппетит и переводит сахара в жиры).
- Ограничьте употребление алкоголя. Лучше всего не пейте алкогольные напитки вообще или ограничьте употребление алкоголя до двух доз за один прием для мужчин и одной дозы для женщин. Одна доза составляет примерно 10 г (или 12 мл) чистого (100%) алкоголя (250 мл пива, 100 мл вина или 30 мл крепких напитков). Абсолютно противопоказан алкоголь при повышенных триглицеридах крови, артериальной гипертензии. Помните, что безопасных доз ежедневного употребления алкоголя не существует.
- Регулярно занимайтесь физической активностью. 30-45 минут аэробной (динамической) физической нагрузки умеренной и средней интенсивности минимум 5 дней в неделю снижает риск инфаркта и улучшает физическую форму. Ни в коем случае не начинайте занятия физической культурой сразу с больших нагрузок. Перед началом занятий посетите врача и убедитесь, что выбранная вами программа принесет вам только пользу.
- Крайне важно бросить курить (курение многократно увеличивает риск прогрессирования атеросклероза, развития инфаркта и инсульта).
- Пациенты, страдающие сахарным диабетом, должны регулярно контролировать уровень сахара крови.

- Необходимо регулярно проходить диспансеризацию и профилактические медицинские осмотры, знать свой уровень холестерина и соблюдать рекомендации врача с целью достижения целевых показателей холестерина.
Что может сделать врач
Несмотря на то, что уровень холестерина в крови — один из самых значимых факторов риска заболеваний сердца и сосудов, существуют и другие факторы, которые важны при определении врачом оптимального уровня холестерина для Вас и способов его достижения (с назначением препаратов, снижающих холестерин, или только немедикаментозными методами).
Некоторым пациентам могут потребоваться препараты, снижающие уровень липидов в крови. Но даже если Вы принимаете лекарства, снижающие холестерин, очень важно продолжать соблюдать правильную диету и не забывать о физической активности.
Плакат Питание и холестерин, JPG, 550Kb
Новое на сайте
Холестерин плохим не бывает | КГБУЗ «Городская больница №5, г. Барнаул»
Люди с экстремальноно высоким уровнем «хорошего» холестерина значительно больше подвержены риску преждевременной смерти, чем те, у кого их уровень в пределах нормы. Напомним, что холестерин бывает «плохим» (его еще называют липопротеидами низкой плотности, ЛПНП) и «хорошим» (липопротеидывысокой плотности, ЛПВП). ЛПНП оседают на стенках сосудов, образуя бляшки, замедляющие кровообращение и ведущие к снижению эластичности сосудов и к их закупорке. ЛПВП, наоборот, удаляет атероматозные бляшки и помогают их транспортировке к печени, где они окисляются до желчных кислот, выводимых с желчью.
«Врачи привыкли поздравлять пациентов с очень высоким уровнем «хорошего» холестерина в крови. Но мы больше не должны этого делать, поскольку новое исследование показывает связь между высоким уровнем ЛПВП и смертностью», — заявил профессор кафедры клинической медицины Копенгагенского университета (Department of Clinical Medicine, Copenhagen University) Берге Норестгаард (Børge G. Nordestgaard), возглавляющий исследование.
В своем исследовании ученые основывались на данных, предоставленных Копенгагенским центром исследования населения и Датской гражданской регистрации. В результате были проанализированы более десяти тысяч случаев смерти людей за последние шесть лет.
Много хорошего — тоже нехорошо
Рассчитав коэффициент смертности, исследователи установили, что у мужчин с чрезвычайно высоким уровнем ЛПВП уровень смертности на 106% выше, чем у мужчин с нормальным содержанием вещества в крови. У женщин переизбыток ЛПВП увеличивал риск преждевременной смерти на 68%. Как оказалось, опасен не только высокий уровень ЛПВП: его экстремально низкий уровень также сопряжен с серьезными рисками для здоровья и ранней смертностью.
Самый оптимальный уровень ЛПВП — средний. Люди с таким уровнем имеют максимальную продолжительность жизни. Для мужчин средним уровнем ЛПВП считается 1,9 ммоль/л , для женщин — 2,4 ммоль/л.
Нормы содержания холестерина в крови
По общепринятым данным, разные виды холестерина должны находиться в следующем диапазоне:
· общий холестерин — не более 5 ммоль/л;
· «плохой» — не более 3 ммоль/л;
· «хороший» — не ниже 1,5 ммоль/л.
Образование и повышение уровня холестерина в крови вызвано деятельностью печени и стенок тонкого кишечника, вырабатывающих примерно 80% необходимого количества холестерола. Остальные 20% должны поступать с пищей. Организм каждый день естественным образом снижает уровень холестерина, окисляя его в количестве около 0,45 грамм в печени до желчных кислот. Примерно столько же теряется с фекалиями. До 0,1 грамма уходит с кожным салом, еще часть холестерина тратится на выработку гормонов и витамина D. В здоровом организме процессы обмена сбалансированы и не вызывают повышения уровня холестерина в крови или внутри клетки, не взирая на рацион: при употреблении жирной пищи в больших количествах выработка собственного холестерина прекращается до установления баланса.
До 0,1 грамма уходит с кожным салом, еще часть холестерина тратится на выработку гормонов и витамина D. В здоровом организме процессы обмена сбалансированы и не вызывают повышения уровня холестерина в крови или внутри клетки, не взирая на рацион: при употреблении жирной пищи в больших количествах выработка собственного холестерина прекращается до установления баланса.
Зачем нужен «плохой» холестерин
Может показаться, что «плохой» холестерин не нужен вообще, но на самом деле это не так. Даже «плохой» холестерин жизненно важен для организма человека, и исключать продукты с его содержанием из рациона нельзя. Он является важным структурным компонентом во всех клеточных мембранах животных и необходим для поддержания структурной целостности и текучести мембран. Кроме того, «плохой» холестерин защищает нервные волокна, способствует установлению баланса в пищеварении, а также положительно влияет на состояние иммунной системы человеческого организма. ЛПНП также участвует в производстве гормонов тестостерона, эстрогена и прогестерона.
Низкий уровень холестерина также может привести к осложнениям во время беременности. Так, было выяснено, что по меньшей мере у 5% беременных с низким уровнем холестерина случаются преждевременные роды.
Так почему же он «плохой», если он так важен? Высокий уровень содержания ЛПНП в крови приводит к развитию атеросклероза, который провоцирует инфаркты, почечную недостаточность, цирроз печени, эректильную дисфункцию, болезнь Альцгеймера.
Группы риска
Существуют определенные группы людей, которые больше остальных подвержены развитию атеросклероза. Нездоровое соотношение «плохого» и «хорошего» холестерина отрицательно влияет на состояние организма, особенно при значительных отклонениях от нормы. Чаще других от дисбаланса ЛПВП и ЛПНП страдают люди с большим весом. В группе риска также находятся мужчины старше 40 лет, и женщины в постменопаузе. Разрастание холестериновых бляшек на стенках сосудов также провоцирует
малоподвижный образ жизни, курение, жирная диета, злоупотребление спиртными напитками.
В некоторых семьях высокий уровень холестерина неизбежен из-за такого наследственного заболевания, как семейная гиперхолестеринемия. Заболевание встречается у 1 из 500 людей и может вызвать инфаркт в молодом возрасте. Высокий уровень холестерина ежегодно в мире приводит к 2,6 миллионам смертей.
Высокий уровень холестерина бывает не только у взрослых. Им также могут страдать и дети.
Как снижать или повышать содержание холестерина в крови
Большинство таких продуктов, как жареная пища и выпечка, чипсы, торты и печенья, на упаковках которых утверждается, что они не содержат холестерина, на самом деле содержат транс-жиры в форме гидрогенизированных растительных масел, которые повышают уровень «плохого» холестерина, и снижают уровень «хорошего».
Чтобы предотвратить риск, связанный с высоким уровнем холестерина, чаще всего рекомендуют внести изменения в питание. Стоит увеличить потребление продуктов, снижающих уровень холестерина. К ним относятся:
· рыба (содержащая жирные кислоты Омега-3, например, лосось, осетр, стерлядь, омуль, нельма, сиг, зубатка), говядина и телятина, курица и индейка без кожи;
· зерновые с высоким содержанием пищевых волокон;
· приправы: базилик, укроп, тмин, эстрагон, лавр, тимьян, майоран, петрушка, перец или красный перец;
· фрукты и сухофрукты;
· орехи — миндаль, грецкие орехи, арахис, лесные орехи;
· обезжиренное молоко, нежирные сыры и творог, йогурт;
· растительные масла — оливковое, кукурузное, соевое.
Очень полезны для снижения уровня холестерина укроп, яблоки, семена расторопши, артишоки, прополис, бобы, авокадо.
Кроме диеты, при высоком уровне холестерина может потребоваться применение лекарственных препаратов, снижающих его уровень. Для их назначения обязательно необходима консультация врача.
http://medportal.ru
Нормы холестерина у пожилых людей
Как бороться с повышениемДом престарелых «Счастливая старость» имеет огромный опыт заботы о пожилых людях. Персонал осведомлен и разбирается во всех проблемах престарелых и это позволяет им быстро и качественно помогать при возникновении каких-либо сложностей и проблем.
Персонал осведомлен и разбирается во всех проблемах престарелых и это позволяет им быстро и качественно помогать при возникновении каких-либо сложностей и проблем.
Корректный уход за пожилыми — это основа их здоровья и долголетия! И в этот уход входит контроль здоровья, в том числе и уровня холестерина.
Если же повышение уже установлено, то лучшим выбором будет обращение к врачу — именно он сможет расписать правильное лечение. Потому что первой задачей становится определение, почему же произошел такой сбой. А без обследований, например, липидограммы, и расшифровок результатов доктором разобраться, в чём же причина, невозможно.
В сложных ситуациях, если вовремя лечение не было, пожилому может понадобиться уже хоспис, так как медицина ничем не может помочь, кроме как оказывать паллиативную помощь и поддерживающую терапию. Однако этого можно избежать — надо лишь вовремя обращаться за помощью!
Если больному нужно увеличить уровень «хорошего» холестерина, то помогут физические нагрузки. Регулярные упражнения помогут стабилизировать уровень холестерина, а умеренное потребление глютена поможет избежать всех вышеописанных проблем.
В случае, если больному нужно нормализовать плохой холестерин или общий, то следует соблюдать особую диету. И обязательным является спорт — минимум два раза в неделю даже пожилому нужно заниматься облегченными видами активности.
В пансионате постояльцы обязательно занимаются разрешенными видами активности. Даже если пожилые плохо ходят, то им помогут, так как движение — это основа здоровья. Повышения можно избежать, соблюдая эти простые правила, даже в пожилом возрасте. Питание, активность и отсутствие стрессов — лучшее лекарство и профилактика.
Знать нормы холестерина у пожилых людей нужно, чтобы предпринять меры вовремя и предотвратить развитие опасных болезней!
таблица по возрасту, что такое холестерин
Опубликовано: 26.10.
Что такое холестерин на самом деле? Зачем он нужен нашему организму? Ответы в нашей статье.
Наверное, ни об одном веществе, содержащемся в нашем организме, не существует столько заблуждений, сколько о холестерине. В том, что это такое и какой должна быть его норма для женщин, давайте разбираться вместе. Что такое холестерин на самом деле? Зачем он нужен нашему организму? Какое его влияние на женский организм? Ответы вы найдете в нашей статье.
Что такое холестеринВопреки распространенному мнению, холестерин должен присутствовать в нашем организме. Это жизненно необходимое вещество для каждого человека. Оно содержится в оболочках наших нервов, клеток и головного мозга. Именно холестерин отвечает за выработку тестостерона – гормона, ответственного за рост тканей в организме. Холестерин также обеспечивает прочность клеточных мембран, то есть клеточных оболочек, регулируя их проницаемость. Участвует он и в процессе обмена веществ.
Наш организм производит около 80 % необходимого ему холестерина самостоятельно. Из них 20–25 % производимого телом холестерина создается в печени из жирных кислот. Также он производится в кишечнике, надпочечных железах и репродуктивных органах. Остальные 20 % человек получает из пищи в основном животного происхождения (это вещество практически не содержится в растительных продуктах питания).
По организму холестерин распространяется с помощью крови. Повышенное содержание этого вещества – нарушение его нормы. Перед тем как выяснять, чем это может грозить, давайте разберемся, какой должна быть норма холестерина в крови у женщин?
Норма холестерина для женщин
Начинать разговор о норме холестерина следует с того, что в нашем организме он бывает двух условных видов: «плохой» и «хороший».
Первый обладает низкой плотностью. Он принимает важное участие в работе обменных процессов.
«Хороший» холестерин регулирует работу «плохого». Он имеет высокую плотность и, разрушая склеротические бляшки, помогает организму бороться с избытком «плохого» холестерина. «Хороший» холестерин забирает из бляшек «плохой» и переносит его в печень, где тот перерабатывается. Таким образом, два вида холестерина постоянно взаимодействуют друг с другом, поддерживая наш организм в здоровом состоянии. Проблемы возникают в случае нарушения баланса между ними.
Когда с тревогой говорят о повышенном уровне холестерина, имеют в виду именно «плохой». Так какая же норма холестерина у женщин?
В первую очередь необходимо учитывать возраст. Например, для молодых девушек до 20 лет, как правило, характерно отсутствие «плохого» холестерина в организме. С возрастом он неизбежно появляется в результате формирования жировых отложений и разрастания соединительных тканей в организме, и с годами его уровень возрастает, поэтому содержание холестерина в крови необходимо контролировать. Узнать норму холестерина у женщин можно из таблицы, которая учитывает возраст:
|
Возраст |
Уровень «плохого» холестерина, ммоль/л |
|
20–25 лет |
1,48–4,12 |
|
30–35 лет |
1,81–4,04 |
|
40–45 лет |
1,92–4,51 |
|
50–55 лет |
2,28–5,21 |
|
60–65 лет |
2,6–5,8 |
|
Старше 70 лет |
2,28–5,21 |
*http://www.
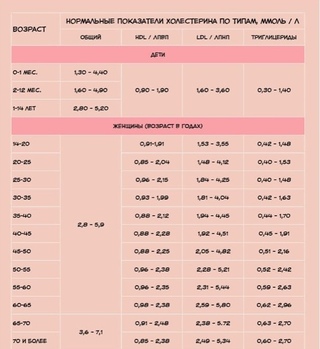 medvset.ru/norma-holesterina-v-krovi-u-zhenshhin-i-muzhchin/
medvset.ru/norma-holesterina-v-krovi-u-zhenshhin-i-muzhchin/Также важно понимать, что норма холестерина у женщин должна определяться не только по возрасту. Каждый организм уникален, поэтому допустимое содержание этого вещества может несколько варьироваться, но без значительных отклонений от указанных нормативных пределов.
Распространенные мифы о холестеринеПро холестерин слышал каждый, но далеко не все люди понимают, как его нужно контролировать и на что влияет его уровень. Такая ситуация породила массу мифов, которые продолжают находить своих последователей. Рассмотрим самые популярные заблуждения.
Лучше исключить из рациона потенциально опасные продукты
«Отсутствие холестерина = отсутствие проблем со здоровьем» – это уравнение в нашем случае нельзя назвать верным. Может показаться, что легче не «забивать» мысли подсчетами потребленного холестерина и просто отказаться от продуктов, которые его содержат. Однако это органическое соединение необходимо для нормального функционирования организма. Поэтому от контроля над собственным рационом нельзя уйти, но это совершенно не повод отказываться от пищи животного происхождения.
Интересный факт: Человек получает только 20 процентов холестерина из пищи, а остальные 80 процентов вырабатываются в печени.
Ожирение является следствием повышенного уровня холестерина
В действительности обильное наличие лишних килограммов не имеет прямой связи с уровнем холестерина. Это заблуждение основано на том факте, что гиперхолестеринемия и ожирение часто наблюдаются одновременно. Данные проблемы имеют сходное происхождение: большое количество рафинированных продуктов в рационе, дисфункция печени, нездоровое состояние флоры в кишечнике. Если побороть эти факторы, то уровень холестерина начнет приходить в норму. А при активном образе жизни и сбалансированном питании начнет снижаться нежелательная масса.
Холестерин можно вывести с помощью фруктов и овощей
Мнение о том, что клетчатка способна обволакивать холестерин до нерастворимого состояния – это классическое народное заблуждение. Но не стоит недооценивать эти полезные продукты. Регулярное употребление богатых клетчаткой фруктов и овощей положительно сказывается на функционировании печени, кишечника и всего организма. Но, чтобы ощутить этот оздоравливающий эффект, нужно в течение 6–9 месяцев систематически употреблять минимум по 300 граммов фруктов и овощей каждый день.
Худым женщинам можно не обращать внимания на уровень холестерина
На самом деле гиперхолестеринемия может угрожать людям, совершенно не склонным к полноте. Функционирование печени и ЖКТ зависит от множества факторов. Поэтому повышенный уровень холестерина наблюдается у женщин с самым разным весом и телосложением. Более того, склонность к гиперхолестеринемии может иметь наследственный характер, а с генетическими проблемами медицина еще не умеет бороться.
Холестерин – главная причина возникновения атеросклероза
Да, «плохой» холестерин имеет свойство накапливаться на внутренних стенках сосудов. Однако даже в такой ситуации он играет важную для организма роль. При повреждении кровеносных путей холестерин выполняет функцию своеобразной «латки», которая со временем фиксируется и кальцинируется организмом. Последние медицинские исследования показывают, что у атеросклероза нет прямой зависимости с уровнем холестерина в крови – это более обширная и комплексная проблема.
Алкоголь помогает бороться с избытком холестерина
Это мнение имеет вполне рациональное объяснение, но для практического применения оно совершенно не подходит. Действительно, спирт растворяет в себе «плохой» холестерин, после чего он выводится из организма с помощью печени. Но таким нехитрым способом можно снизить общий уровень холестерина не более чем на 3 %, что несущественно. Также отметим: для достижения указанного эффекта нужно потреблять в сутки не более 20 мл алкоголя в пересчете на этиловый спирт. При превышении этой «планки» воздействие алкоголя на печень будет негативным, что приведет к ее дисфункции, а значит, и к повышению уровня холестерина.
Также отметим: для достижения указанного эффекта нужно потреблять в сутки не более 20 мл алкоголя в пересчете на этиловый спирт. При превышении этой «планки» воздействие алкоголя на печень будет негативным, что приведет к ее дисфункции, а значит, и к повышению уровня холестерина.
Уровень «плохого» холестерина в крови, превышающий норму, действительно в определенной степени способствует образованию бляшек, то есть закупоривает сосуды. Это приводит к атеросклерозу – болезни, при которой циркуляция крови в организме происходит с трудом. Данное заболевание является одной из главных причин сердечно-сосудистых патологий, таких как инфаркт миокарда. Если запустить этот процесс, он может привести к летальному исходу.
К сожалению, атеросклероз обычно распознается на поздней стадии, когда пациент обращается с уже ощутимой болью в сердце как самом чувствительном органе, страдающем из-за плохого доступа крови. Но, к счастью, повышенный холестерин не является приговором. Уровень его содержания в крови можно регулировать. Для этого нужно знать основные причины повышения холестерина и стараться их предотвратить. Ниже приведены самые распространенные:
1. Вредные привычки. Первое, что необходимо сделать, – отказаться от курения. Замечено, что в этом случае показатель «хорошего» холестерина, который, напомним, помогает организму бороться с избытком «плохого», улучшается примерно на 10 %.
2. Отсутствие физической активности. На повышение уровня «хорошего» холестерина в организме влияет и физическая активность. Параллельно она способствует снижению «плохого». Советуем обратить внимание на кардио- и аэробные упражнения, такие как бег, плавание и тренировки со скакалкой.
3. Неправильное питание. Это главная причина повышенного уровня холестерина. Чем больше вредной, жареной пищи вы употребляете, тем сложнее печени справляться с переработкой холестерина. Его излишки и приводят к образованию бляшек. Но и не стоит ставить себя в слишком жесткие рамки. Как показывает таблица выше, нормы холестерина в крови у женщин могут значительно варьироваться в зависимости от возраста.
Его излишки и приводят к образованию бляшек. Но и не стоит ставить себя в слишком жесткие рамки. Как показывает таблица выше, нормы холестерина в крови у женщин могут значительно варьироваться в зависимости от возраста.
Таким образом, чтобы не только поддерживать холестерин в норме, но и обеспечить себе хорошее самочувствие в целом, необходимо перейти на сбалансированное питание и постоянно придерживаться его. Оказать помощь в этом могут специалисты компании Herbalife, уже более 35 лет успешно осуществляющие деятельность в индустрии здорового образа жизни.
Узнать больше информации о программе, а также получить консультацию Независимых Экспертов Herbalife вы можете, перейдя по ссылке.
А для тех, кто ведет здоровый образ жизни и ищет препараты, которые помогут бороться с «плохим» холестерином, компания разработала целую линейку продуктов:
- «Термо Комплит». Добавка, которая нормализует обменные процессы в организме, тонизирует и насыщает ткани полезными веществами;
- «Роузгард». Продлевает молодость клеток, очищает клетки от антиоксидантов;
- «Найтворкс». Нормализует работу сердечно-сосудистой системы, предотвращает появление холестериновых бляшек, насыщая кровь азотом;
- клеточный активатор. Помогает быстрому преобразованию жировых клеток в энергию, тонизирует организм.
Все эти продукты в комплексе с правильным питанием и умеренными физическими нагрузками помогут организму избавиться от шлаков и токсинов, насытить клетки полезными веществами. Помните о том, что о вашем самочувствии никто не позаботится лучше вас самих!
Узнайте, как питатьсясбалансированно
и контролировать
свой весУзнать больше 2016-10-26
Автор: Будь в Форме
Оцените материал!
Добавить отзыв
Отзывы
Зиновьева А. | 10.12.2019 16:29
| 10.12.2019 16:29Ого, оказывается холестерин нужен организму. Прикольненько 🙂 Правда, я думала что норма холестерина у женщин должна быть еще ниже, а оказывается что в моем возрасте тройка это вполне ок 🙂
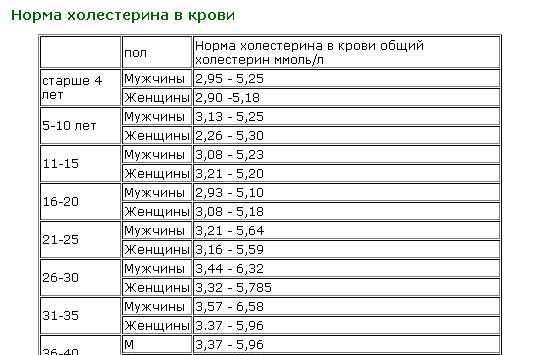
Норма холестерина в крови у женщин и мужчин
Норма холестерина в крови — в пределах 5,2 ммоль/л. Чтобы уследить за этим параметром, нужно регулярно сдавать кровь на анализ во время плановой диспансеризации.
«Повышенный холестерин» – это звучит страшно. Но стоит ли сразу паниковать? И как вовремя понять, что что-то пошло не так?
Для начала, давайте разберемся, что такое холестерин.
Холестерин – это основной стероид в организме. Он участвует в производстве гормонов, в пищеварении, в строительстве клеточных мембран. Основная часть холестерина вырабатывается в организме (в печени, тонком кишечнике, надпочечниках), и только четверть поступает с едой.
Без холестерина организм жить не может. Но связанные с ним нарушения могут привести к проблемам.
Симптомы
Высокий холестерин выражается, как правило, в проблемах с сосудами. Стоит обратить внимание на головные боли, проблемы с координацией, нарушения памяти, мышечные судороги.
Однако почувствовать дисбаланс холестерина в крови можно, когда болезнь, вызванная этим состоянием, уже прогрессирует – на ранних этапах может ничего не беспокоить.
Именно поэтому всем, кто входит в группу риска по развитию сосудистых заболеваний, стоит регулярно посещать врача. Выявить нарушения может обследование на липидный профиль, в ходе которого определяют уровень общего холестерина, фракций, триглициридов.
Какой бывает холестерин?
Многие, наверное, слышали, что холестерин – не абсолютное зло, он может быть «плохим» и «хорошим».
«Хорошим» называют альфа-ЛП (ЛПВП – липопротеины высокой плотности). Он очищает стенки сосудов, транспортирует лишний холестерин в печень, растворяет атеросклеротические бляшки.
А вот «плохой» бета-ЛП (ЛПНП – липопротеины низкой плотности) действует наоборот – приводит к образованию атеросклеротических бляшек.
Что происходит при повышенном уровне холестерина?
Если «плохого» холестерина в крови будет больше, чем «хорошего», организм просто не будет справляться с очисткой сосудов – в таком случае возникают бляшки, стенки сосудов становятся менее эластичными, что приводит к серьезным заболеваниям.
© Depositphotos / Crevis
Имплант сосуда
Нормы холестерина у женщин и мужчин
Норма общего холестерина – 5,5 ммоль/л. При этом триглицеридов у женщин должно быть не больше 1,5 ммоль/л. Триглицериды – это липиды, производные глицерина, из которых клетки организма берут энергию.
Нормы холестерина в крови у мужчин по возрасту
Норма триглицеридов для мужчин – до 2-х ммоль/л. Если триглицериды повышены, что у мужчин наблюдается чаще, чем у женщин, это может стать причиной ишемической болезни, инсультов, инфарктов.
Норма общего холестерина – такая же, как у женщин, и зависит от возраста.
Нормы холестерина в крови у женщин по возрасту
До 30 лет ускоренный метаболизм хорошо справляется с липидами, поэтому значения ЛПВП и ЛПНП, как правило, низкие. После 40 показатели уже выше. К тому же, могут накапливаться негативные факторы: неправильное питание, курение.
После 50 сосуды становятся менее эластичными, что, вместе со снижением эстрогенов, влияет на уровень холестерина. Позже концентрацию «плохого» холестерина повышает менопауза. После 70 уровень липидов должен падать.
Для удобства можно ориентироваться на эту таблицу.
© Радио Sputnik Нормы холестерина в зависимости от возраста
При этом стоит учитывать, что у беременных женщин – свои нормы. В 25-30 лет в первом триместре норма – от 3,3 до 5,8 ммоль/л., потом показатели удваиваются. У беременных старше 40 холестерин может расти до 7 ммоль/л.
Как можно регулировать уровень холестерина в крови?
Это зависит от результатов анализов. В зависимости от уровня ЛПВП и ЛПНП врач назначит лекарства: статины, фибраты, никотиновую кислоту, пробукол.
Кроме того, придется изменить пищевые привычки.
Для нормализации холестерина в крови можно использовать различные настои: цветков липы, корней одуванчика, семян льна. Рекомендуют также сырые овощи и фрукты, чеснок, корицу и куркуму.
Главное – ограничить животные жиры, сладости, выпечку.
Нашли ошибку в тексте? Выделите ее, и нажмите Ctrl+Enter
Холестериновая страшилка, которая правит миром
Бытующие в народе заблуждения в медицинских вопросах поистине трагикомичны. И одним из главных действующих лиц в этих комедиях ошибок является пресловутый холестерин — постоянный объект разношерстной рекламы и жарких дебатов, в которых участвуют все: врачи, ученые и далекие от науки и медицины люди. За более чем двухвековой период о нем написаны горы научной, наукообразной и антинаучной литературы, на протяжении XX столетия за его изучение были присуждены 13 Нобелевских премий, но количество мифов, сказок и откровенных нелепиц об этом веществе не убавилось.
Предупреждение
К нашему большому сожалению, обнаружилось, что некоторые данные в этой статье представлены однобоко и искаженно, и из этих данных сделаны совершенно неверные выводы. Для нас важно освещать науку честно и точно, поэтому мы очень жалеем, что когда-то опубликовали эту статью и просим у читателей прощения за то, что ввели их в заблуждение. Чтобы объяснить, что в статье не так, мы попросили комментарий у к.м.н., старшего научного сотрудника отдела лабораторной диагностики Медицинского научно-образовательного центра МГУ имени М.В. Ломоносова Александра Балацкого. Текст статьи мы оставляем в неизменном виде, а комментарии Александра публикуем под ним внизу страницы.
Чтобы объяснить, что в статье не так, мы попросили комментарий у к.м.н., старшего научного сотрудника отдела лабораторной диагностики Медицинского научно-образовательного центра МГУ имени М.В. Ломоносова Александра Балацкого. Текст статьи мы оставляем в неизменном виде, а комментарии Александра публикуем под ним внизу страницы.
Редакция «Биомолекулы»
Никогда не думайте, что вы уже все знаете.
И как бы высоко ни оценили вас,
всегда имейте мужество сказать себе: «Я — невежда».
И.П. Павлов
Позвольте представить: жизненно необходимый холестерин
Холестерин часто путают с жирами. В отличие от жиров, он не используется организмом для получения калорий и не имеет отношения ни к ожирению, ни, тем более, к целлюлиту. Холестерин (С27Н46О) — жироподобное органическое вещество животного происхождения из группы стероидов — соединений с ядром из трех шести- и одного пятичленного углеродных колец (рис. 1).
Заслуга открытия холестерина всецело принадлежит французским химикам. В 1769 году Пулетье де ла Саль получил из желчных камней плотное белое вещество («жировоск»), обладавшее свойствами жиров. В чистом виде холестерин был выделен химиком, членом национального Конвента и министром просвещения Франции А. Фуркруа в 1789 году. И лишь в 1815 году Мишель Шеврель, также выделивший это соединение, неудачно окрестил его холестерином (др.-греч. χολη — желчь и στερεος — твёрдый). В 1859 году Пьер Бертло доказал, что холестерин принадлежит к классу липофильных спиртов. Это обязывало в химическом названии вещества использовать суффикс «-ол», поэтому в 1900 году холестерин был переименован в холестерол, но в России прижилось неноменклатурное название. Вообще, путаница в названиях химических соединений — дело обычное.
Его здесь нет!
В растениях холестерина нет — никакого и ни в каких, поэтому надпись на бутылке растительного масла «не содержит холестерина» — истинная правда. В растениях находятся сходные по структуре с холестерином и стероидными гормонами фитостеролы. Они широко используются в медицине, косметологии и пищевой промышленности (рис. 1).
В растениях находятся сходные по структуре с холестерином и стероидными гормонами фитостеролы. Они широко используются в медицине, косметологии и пищевой промышленности (рис. 1).
Почти витамины
Из холестерина в организме человека вырабатываются все стероидные вещества, в том числе витамин D и гормоны (рис. 1). Без него невозможно функционирование многих жизненно важных систем организма. В организме содержится до 350 г этого вещества. Только одну треть (примерно 0,3–0,5 г в день) необходимого холестерина мы получаем с пищей, а две трети (0,7–1 г) синтезируем сами: 80% в печени, 10% в стенке тонкого кишечника и 5% в коже. Синтезом собственного холестерина организм компенсирует избыток или недостаток в рационе.
В печени из холестерина синтезируются желчные кислоты, необходимые для эмульгирования и всасывания жиров в тонком кишечнике. На эти цели уходит 60–80% холестерина. Материнское молоко богато холестерином. Грудные и растущие дети особенно нуждаются в богатых жирами и холестерином продуктах для полноценного развития мозга и нервной системы.
Мембранный строймонтаж
Как трудно представить себе дом без фундамента, так невозможно вообразить эукариотическую клетку без этого вещества. Совместно с фосфолипидами холестерин обеспечивает их прочность и особую мультифункциональность [1], [2]. Так, оболочки эритроцитов содержат 23% холестерина, клеток печени — примерно 17%, митохондриальные мембраны — 3%. Миелиновое многослойное покрытие нервных волокон, выполняющее изоляционные функции, на 22% состоит из холестерина. В составе белого вещества мозга содержится 14% холестерина, а серого — 6%.
Мастер на все руки
Рисунок 2. Холестериновые бляшки кровеносных сосудов.
Холестерин служит «сырьем» для производства стероидных гормонов коры надпочечников — гидрокортизона и альдостерона, — а также женских и мужских половых гормонов — эстрогенов и андрогенов [3]. У мужчин помешательство на бесхолестериновых продуктах может быть опасным для сексуальной активности [4]. Кстати, вам теперь понятно, почему мужчин нужно кормить мясом? Как давно подмечено в народе, «от крахмала только воротнички стоят».
Кстати, вам теперь понятно, почему мужчин нужно кормить мясом? Как давно подмечено в народе, «от крахмала только воротнички стоят».
Следует подчеркнуть, соблюдение бесхолестериновой диеты здоровыми женщинами детородного возраста бессмысленно, поскольку до наступления климакса женские половые гормоны просто не дают холестерину откладываться на стенках сосудов (рис. 2). Никакие диеты им, как правило, потерей сексапильности и сексуальности не грозят [5]. А вот у женщин, страдающих гормональными и обменными расстройствами, нередко прекращаются «критические дни». Увлечение обезжиренными продуктами чревато существенным снижением гормона эстрадиола в лютеиновой фазе менструального цикла [6], что, несомненно, может привести к бесплодию. Кроме того, у таких женщин в фолликулярной фазе менструального цикла регистрируются повышенные уровни триглицеридов и липопротеинов очень низкой плотности [7], что, как будет сказано ниже, сокращает путь к атеросклерозу. Биологическая активность лактогенных гормонов (пролактина и соматотропина) лютеиновой фазы на 28% выше у женщин, потребляющих пищу, богатую жирами, по сравнению с теми, кто «сидит» на диете с низким содержанием жира [8]. Кормящим мамочкам стоит обратить на это особое внимание!
Целенаправленная потеря веса грузными и тучными женщинами в возрасте 50–75 лет посредством низкокалорийных диет сопровождается снижением сывороточного эстрогена и свободного тестостерона [9]. Что из этого следует, полагаю, ясно 😉
И уж совсем непозволительно экспериментировать с диетами беременным женщинам! Исследованиями сложных взаимоотношений холестерина и гормонов в организме матери и ее будущего ребенка установлено, что изменения в уровне липопротеинов могут вызвать нарушения в обмене стероидов, связанных с полом плода. Концентрации Х-ЛПВП в пуповинной крови новорожденных женского пола были выше, чем у новорожденных мужского пола, в то время как по уровням Х-ЛПНП различий не наблюдалось. В самом организме матери концентрации Х-ЛПНП и стероидов находились вне зависимости от пола ребенка, однако содержание Х-ЛПВП было выше в плазме женщин, родивших девочек [10].
Доведшие себя диетами до состояния анорексии девушки, как известно, теряют не только сексуальную притягательность, но и либидо (по причине недостатка эстрогена) [11]. А после этого говорить об их незавидной участи вообще не хочется.
Аббревиатуры
В этой статье многократно будут встречаться следующие аббревиатуры, смысл которых будет разъяснен в свое время:
- ВОЗ
- Всемирная организация здравоохранения
- ССЗ
- сердечнососудистые заболевания
- ИМ
- инфаркт миокарда
- ЛП (а)
- липопротеин (а)
- ХМ
- хиломикроны
- ЛПОНП
- ЛипоПротеиды Очень Низкой Плотности
- ЛППП
- ЛипоПротеиды Промежуточной Плотности
- ЛПНП
- ЛипоПротеиды Низкой Плотности
- ЛПВП
- ЛипоПротеиды Высокой Плотности
- Х-ЛПОНП
- Холестерин ЛипоПротеидов Очень Низкой Плотности
- Х-ЛППП
- Холестерин ЛипоПротеидов Промежуточной Плотности
- Х-ЛПНП
- Холестерин ЛипоПротеидов Низкой Плотности
- Х-ЛПВП
- Холестерин ЛипоПротеидов Высокой Плотности
Счастлив тот, кто…
Холестерин необходим для нормальной деятельности серотониновых (1А) и адренергических рецепторов в мозге, относящихся к обширному семейству GPCR (G-белоксопряженных рецепторов [12]) и ответственных за передачу сигнала через клеточную мембрану. Связывающая активность серотониновых рецепторов ослабляется пропорционально уменьшению содержания холестерола в мембранах клеток гиппокампа, сопровождаясь снижением дипольного потенциала мембран [13–15].
Серотонин называют «гормоном хорошего настроения» [16], и низкий уровень холестерина связывают с депрессией, агрессивным поведением и тенденцией к суициду [17]. Особенно остро это проявляется у пожилых людей [18]. Было установлено, что люди, которым удавалось любым способом снизить уровень холестерина, чаще других попадали в аварии с летальным исходом, становились жертвами насилия и кончали жизнь самоубийством.
В интернете с сайта на сайт кочует довольно оптимистичная информация. Исследователи из Бостонского университета установили, что снижение содержания холестерина в крови чревато снижением интеллектуальных способностей, а их коллеги из Гарварда — что высокие концентрации Х-ЛПВП на 30–40% снижают риск развития болезни Альцгеймера. Однако роль холестерина в этом нейродегенеративном заболевании до конца не установлена [19], [20].
Как видим, холестерин критичен для жизни. Он необходим организму так же, как вода, белки, жиры, углеводы, витамины и другие вещества. Нормальное функционирование целого ряда жизненно важных систем организма человека невозможно без холестерина. Так почему же мы верим, что это вещество — «убийца артерий», «ужас века», «общественная опасность номер один»?
Сомнительная теория
В начале ХХ века группа русских ученых во главе с молодым петербуржским физиологом Н.А. Аничковым проводила эксперименты на кроликах, скармливая им пищу животного происхождения [21]. На плотоядной диете растительноядные кролики протянули недолго, а вскрытие показало, что непосредственной причиной смерти явилась закупорка кровеносных сосудов сердца. Отложения на стенках коронарных артерий содержали сгустки жира, холестерина и солей кальция, напоминающие атеросклеротические повреждения сосудов человека (атероматозные бляшки).
Хотя травоядных кроликов на противоестественной мясной диете нельзя считать адекватной моделью для экспериментального атеросклероза у всеядного человека, эти опыты легли в основу «холестериновой» теории, согласно которой причиной образования атеросклеротических бляшек является проникновение холестерина в стенку сосуда. Эта теория завладела умами мировой общественности и породила очень жизнеспособную и долгоживущую страшилку, а человечество вдохновенно и самозабвенно включилось в антихолестериновую кампанию. В чем же суть данной психологической загадки?
Термин «атеросклероз» происходит от греческих слов αθερος — кашица — и σκληρος — твердый. Характерный признак атеросклероза — образование холестериновых бляшек на внутренней поверхности кровеносных сосудов, которые, деформируя стенку сосуда и уменьшая его просвет, нарушают кровоснабжение органов и тканей (рис. 2). При этом внешние признаки заболевания — боли и нарушение функционирования органов — начинают проявляться лишь тогда, когда просвет сосуда закрыт на 75%. Сведения о заболеваниях артерий, напоминающих по своей морфологической структуре атеросклеротические изменения, встречаются в старинных медицинских трактатах, но лишь в 1904 году Ф. Марчанд выделил атеросклероз в качестве самостоятельной нозологической формы.
Характерный признак атеросклероза — образование холестериновых бляшек на внутренней поверхности кровеносных сосудов, которые, деформируя стенку сосуда и уменьшая его просвет, нарушают кровоснабжение органов и тканей (рис. 2). При этом внешние признаки заболевания — боли и нарушение функционирования органов — начинают проявляться лишь тогда, когда просвет сосуда закрыт на 75%. Сведения о заболеваниях артерий, напоминающих по своей морфологической структуре атеросклеротические изменения, встречаются в старинных медицинских трактатах, но лишь в 1904 году Ф. Марчанд выделил атеросклероз в качестве самостоятельной нозологической формы.
Атеросклероз — процесс, лежащий в основе большинства заболеваний системы кровообращения (ишемия, инфаркт миокарда, тромбоз, инсульт мозга, гангрена нижних конечностей и др.) [22]. Смертность от инсультов и сердечнососудистых заболеваний, одной из основных причин которых является атеросклероз, уже давно занимает первое место в мире (в России — немногим более 50%), и, несмотря на все достижения медицины, эта печальная статистика остается неизменной. Согласно ВОЗ, ключевым компонентом в развитии атеросклероза является холестерин. Повышенное содержание холестерина в крови определяет 18% всех случаев сердечнососудистых заболеваний и является непосредственной причиной 4,4 миллиона смертей ежегодно.
Толчком к изучению атеросклероза и, соответственно, холестерина послужили наблюдения врачей, сделанные во время войны между США и Кореей в 1950-е годы. У половины погибших американских солдат в возрасте 20–21 года при патологоанатомическом исследовании был обнаружен атеросклероз артерий сердца, причем у некоторых из них просвет сосудов был сужен более чем на 50%. После опубликования этих материалов в США начался «холестериновый бум». В 1988 году была создана и щедро финансируется общенациональная программа США по борьбе с атеросклерозом. Программа включает в себя исследования по биохимии холестерина и по созданию «рациональной американской диеты» с исключением из пищи жиров, углеводов, соли и холестерина. Рекомендации время от времени модифицируются по мере накопления научных данных; последний (третий) пересмотр сделали в 2001 году [23].
Рекомендации время от времени модифицируются по мере накопления научных данных; последний (третий) пересмотр сделали в 2001 году [23].
Известным своей тучностью американцам начали объяснять пользу продуктов, не содержащих холестерина. Даже на бутылках с минеральной водой писали: «Не содержит холестерина». Было разработано множество диет [24], диетических продуктов без холестерина и лекарств, снижающих его содержание в организме. Стремление к бесхолестериновому питанию в США стало чуть ли не национальным видом спорта, но, несмотря на то, что холестерину была объявлена настоящая война, число посетителей «Макдоналдсов» не уменьшилось, и американцы остаются самыми тучными людьми на планете.
Не стоит забывать, что, согласно Уставу ВОЗ, «здоровье — это состояние полного физического, душевного и социального благополучия, а не только отсутствие болезней или физических дефектов». Это определение ВОЗ можно трансформировать следующим образом: здоровье — это не только отсутствие болезней и физических дефектов, но и условия, исключающие их появление: здоровый социальный и психологический климат, сопряженный со здоровой физической средой (рис. 3). В связи с этим причину тучности американцев следует искать в многофакторной природе здоровья как такового, что, несомненно, должно стать предметом специальных исследований. Во многом это явление надо связывать с нарушением нормального синтеза гормонов, извращением обмена веществ из-за отказа от натуральной пищи, содержащей холестерин, и употребления гидрогенизированных жиров.
Рисунок 3. Вклад различных факторов в формирование здоровья человека
Прямая связь между количеством холестерина в пище и его концентрацией в крови до сих пор не доказана. Напротив, неоднократно доказано, что холестерин из пищи и холестерин, накапливающийся в атеросклеротических бляшках, — два совершенно разных холестерина. Имеются данные по экспериментам на здоровых добровольцах, которые в течение нескольких месяцев потребляли большие дозы холестерина. Ни у одного из них не отмечено повышения уровня холестерина в крови и признаков атеросклероза [1].
Ни у одного из них не отмечено повышения уровня холестерина в крови и признаков атеросклероза [1].
С другой стороны, известно широкое распространение атеросклероза в ряде развивающихся стран, население которых недоедает и голодает. При голодании или неполноценной, низкобелковой диете в сочетании с физическими перегрузками и эмоциональным перенапряжением атеросклероз развивается чрезвычайно быстро [1]. Это было известно и до холестеринового бума — по результатам вскрытия тысяч трупов узников фашистских концлагерей. Даже у молодых заключенных, истощенных и несколько лет не получавших с пищей холестерина, регистрировался атеросклероз в тяжелой форме.
Чтобы разобраться в таких парадоксах, нужно иметь хотя бы общее представление о метаболизме холестерина в организме всеядного человека.
«Французский парадокс»
В конце 1970-х годов была выявлена интересная закономерность, получившая название «французский парадокс». У французов, традиционно потребляющих жирную, богатую холестерином пищу, значительно реже, чем у других европейцев, наблюдаются сердечнососудистые заболевания. Объяснений этому предлагалось много, но общепринятым не стало ни одно.
Пути холестерина
Биохимик Конрад Блох (он эмигрировал в Штаты из гитлеровской Германии) и его сотрудники в 1942 г. показали, что в организме человека синтез холестерина начинается с уксусной кислоты. Основные звенья биосинтеза холестерина: ацетат → холестерин → жирные кислоты → половые гормоны (рис. 4). Благодаря этому открытию стало ясно, что холестерин является необходимым компонентом всех клеток организма, и что все стероидные вещества в организме человека вырабатываются из холестерина. В 1964 г. К. Блоху совместно с Ф. Линеном была присуждена Нобелевская премия по физиологии и медицине «за открытия, касающиеся механизмов и регуляции обмена холестерина и жирных кислот».
Рисунок 4. Основные этапы синтеза холестерина. На первом этапе этого процесса из трех молекул ацетата и коэнзима А синтезируется 3-гидрокси-3-метилглютарил коэнзим А (ГМГ-КоА). Далее в результате воздействия фермента ГМГ-КоА-редуктазы образуется мевалоновая кислота, которая примерно через 20 последующих этапов превращается в холестерин.
Далее в результате воздействия фермента ГМГ-КоА-редуктазы образуется мевалоновая кислота, которая примерно через 20 последующих этапов превращается в холестерин.
Несмотря на всю сложность и многоэтапность этих процессов, ключевым ферментом, определяющим скорость синтеза холестерина, выступает ГМГ-КоА-редуктаза. Запомним его, дорогой читатель! Работу этого фермента и подавляют статины — широко пропагандируемые гиполипидемические (снижающие уровень холестерина) препараты, о которых речь пойдет позже.
Механизм внутриклеточного холестеринового гомеостаза сложен [27]. Содержание холестерина в клетке регулируется двумя путями. Первый из них контролирует продукцию холестерина по механизму обратной отрицательной связи. Второй связан с регуляцией его транспорта через клеточную мембрану из межклеточного пространства. Этот транспорт осуществляется при участии рецепторов липопротеидов низкой плотности (ЛПНП), о которых будет сказано ниже.
Баланс уровня холестерина в организме достигается благодаря процессам внутриклеточного синтеза, захвата из плазмы (преимущественно из ЛПНП), выхода из клетки в плазму (преимущественно в составе ЛПВП) [26]. Лимитирующая стадия синтеза холестерина в значительной мере определяется количеством холестерина, абсорбируемого в кишечнике и транспортируемого в печень. При недостатке этого вещества происходит компенсаторное усиление его захвата и синтеза. Иными словами, поскольку холестерин столь важен для нормальной жизнедеятельности организма, поступление его с пищей (экзогенный холестерин) дополняется синтезом в клетках почти всех органов и тканей (эндогенный холестерин), однако, как указывалось ранее, в значительных количествах он образуется в печени (80%), в стенке тонкой кишки (10%) и коже (5%).
Группа американских исследователей во главе с Маттиусом Чопом из Университета Цинциннати выяснила, что за содержание холестерина в организме отвечает в том числе и мозг, точнее — клетки гипоталамуса, которые реагируют на гормон грелин. Первоначально считалось, что он действует только на выработку гормона роста, но впоследствии оказалось, что этот гормон связан и со многими другими процессами, начиная от чувства голода и заканчивая формированием памяти. Серия экспериментов на мышах показала, что молекулы этого нейропептида взаимодействуют с меланокортиновыми рецепторами 4 типа (MC4R) на поверхности клеток гипоталамуса. Мыши, лишенные взаимодействующих с грелином рецепторов, показали повышенный уровень холестерина. Грелин, взаимодействуя с рецепторами MC4R, влияет на активность гипоталамуса, а уже гипоталамус при помощи ряда других гормонов влияет на переработку холестерина в печени [29].
Первоначально считалось, что он действует только на выработку гормона роста, но впоследствии оказалось, что этот гормон связан и со многими другими процессами, начиная от чувства голода и заканчивая формированием памяти. Серия экспериментов на мышах показала, что молекулы этого нейропептида взаимодействуют с меланокортиновыми рецепторами 4 типа (MC4R) на поверхности клеток гипоталамуса. Мыши, лишенные взаимодействующих с грелином рецепторов, показали повышенный уровень холестерина. Грелин, взаимодействуя с рецепторами MC4R, влияет на активность гипоталамуса, а уже гипоталамус при помощи ряда других гормонов влияет на переработку холестерина в печени [29].
Как ни парадоксально, но открытия в области механизмов биосинтеза и метаболизма холестерина не то что замалчивают и скрывают от общественности, но и не пропагандируют. Эти сведения лишь породили на свет еще один миф о холестерине — враге тонких талий.
Генетическая природа холестериновых аномалий
В обмене холестерина принимают участие десятки ферментов, и мутация в каждом из кодирующих их генов может привести к нарушению работы всей системы. Известны, например, так называемые семейные формы гиперхолестеринемии [1], [28]. Эти нарушения липидного обмена связаны с мутацией генов, кодирующих рецепторы липопротеидов низкой плотности. Если мутантный ген присутствует только в одной из пары хромосом, возникает так называемая гетерозиготная форма наследственной гиперхолестеринемии (в Америке и Европе она встречается у одного из 500 человек), если мутантных генов два — гомозиготная (встречается у одного человека из миллиона). В обоих случаях страдают рецепторы к ЛПНП, расположенные на поверхности гепатоцитов. Эти рецепторы играют важную роль в метаболизме холестерина, так как именно ЛПНП являются одним из его переносчиков. При гомозиготной гиперхолестеринемии человек умирает, не достигнув и 20 лет, частично от отложений холестерина в разных органах и артериях, а частично — от функционального расстройства. При гетерозиготной гиперхолестеринемии в клетках человека не хватает рецепторов, чтобы связывать и втягивать в клетки все те холестериновые липопротеиновые частицы, которые образуются в печени. Пожалуй, эти генетически обусловленные расстройства холестеринового метаболизма — одни из немногих случаев, когда прием статинов необходим и оправдан. В остальных случаях вас, дорогой читатель, ожидают печальные последствия, о которых будет сказано позже.
При гетерозиготной гиперхолестеринемии в клетках человека не хватает рецепторов, чтобы связывать и втягивать в клетки все те холестериновые липопротеиновые частицы, которые образуются в печени. Пожалуй, эти генетически обусловленные расстройства холестеринового метаболизма — одни из немногих случаев, когда прием статинов необходим и оправдан. В остальных случаях вас, дорогой читатель, ожидают печальные последствия, о которых будет сказано позже.
«Холестериновые» гены и продолжительность жизни
Гены, управляющие синтезом холестерина в человеческом организме, играют важную роль в определении продолжительности жизни. В рамках «Проекта генов долголетия» при обследовании генетически наиболее однородной группы европейских евреев ашкенази в возрасте 95–105 лет установлено, что эти долгожители имели повышенное содержание холестерина, локализованного в хиломикронах. Синтез этой крупной липопротеиновой частицы контролируется особым геном СЕТР — так называемым геном долголетия. Он «помогает» движению холестерина по артериям к печени и управляет размером частиц холестерина, циркулирующих в крови. Дополнительные исследования возрастной группы от 75 до 85 лет подтвердили четкую корреляцию между содержанием крупных липопротеиновых частиц в крови и сохранением интеллектуальных способностей в пожилом возрасте.
Люди с высоким содержанием холестерина в крови живут дольше. Согласно данными, полученным учеными Йельского университета, пожилые люди с низким холестерином умирали от инфаркта миокарда в два раза чаще, чем люди такого же возраста с высоким холестерином.
«Перевозчики»
Рисунок 5. Белково-липидный комплекс.
В организме холестерин никогда не бывает сам по себе — он всегда связан с липидами. Будучи гидрофобным соединением, это вещество нерастворимо в воде и плазме крови. Холестерин может переноситься с током крови только в составе так называемых транспортных форм — липопротеинов (белково-липидных комплексов), представляющих собой сферические частицы (рис. 5), наружный (гидрофильный) слой которых образуют фосфолипиды и белки-апопротеины (или просто «апо»), а гидрофобное ядро составляют триглицериды (попросту говоря, жиры) и холестерин (точнее, эфир холестерина). Ядро — функциональный груз, который доставляется до места назначения. Оболочка же участвует в распознавании клеточными рецепторами липопротеиновых частиц и в обмене липидными частями между различными липопротеинами (то есть, служит своего рода контейнером) [30]. Подробнее о строении различных транспортных форм см. во врезке.
5), наружный (гидрофильный) слой которых образуют фосфолипиды и белки-апопротеины (или просто «апо»), а гидрофобное ядро составляют триглицериды (попросту говоря, жиры) и холестерин (точнее, эфир холестерина). Ядро — функциональный груз, который доставляется до места назначения. Оболочка же участвует в распознавании клеточными рецепторами липопротеиновых частиц и в обмене липидными частями между различными липопротеинами (то есть, служит своего рода контейнером) [30]. Подробнее о строении различных транспортных форм см. во врезке.
«Перевозчик-1» (Хиломикрон)
Хиломикроны (ХМ) — самые большие по размеру (диаметр 80–500 нм), но самые маленькие по плотности (А-1, А-11, А-1V, В-48, С-1, С-11, С-111, Е. Они образуются в эндоплазматическом ретикулуме кишечника, секретируются в лимфу и затем через грудной проток попадают в кровь. Период полужизни ХМ составляет 5–20 минут. При попадании в кровоток хиломикроны теряют аполипопротеины А-1, А-11, А-1V, но приобретают аполипопротеины апоС и апоЕ. Фермент липопротеиновая липаза, находящаяся в капиллярах, гидролизует триглицериды сердцевины хиломикронов путем активации аполипопротеина С-11. Триглицериды поглощаются адипозными (жировыми) тканями и мышечными клетками, а образовавшийся липопротеиновый комплекс входит в состав ЛПВП.
«Перевозчик-2» (ЛПОНП)
Липопротеиды очень низкой плотности (ЛПОНП; их называют также пре-β-липопротеидами) являются транспортной формой эндогенных триглицеридов, на их долю приходится около 50–70% массы всех липопротеидных частиц, содержащих 90–92% липидов и 8–10% белков (аполипопротеины В-100, С-1, С-11, С-111, Е). Их плотность — менее 1,006 г/мл, диаметр частицы — 30–80 нм. Формируются в печени, из них образуются ЛПНП.
«Перевозчик-3» (ЛППП)
Липопротеиды промежуточной плотности (ЛППП) присутствуют в очень низких концентрациях и являются продуктом метаболизма ЛПОНП. Соотношение липидов и белка (аполипопротеины В-100, Е) в составе частиц непостоянно. Их плотность — 1,006–1,019 г/мл, диаметр частицы — 25–35 нм.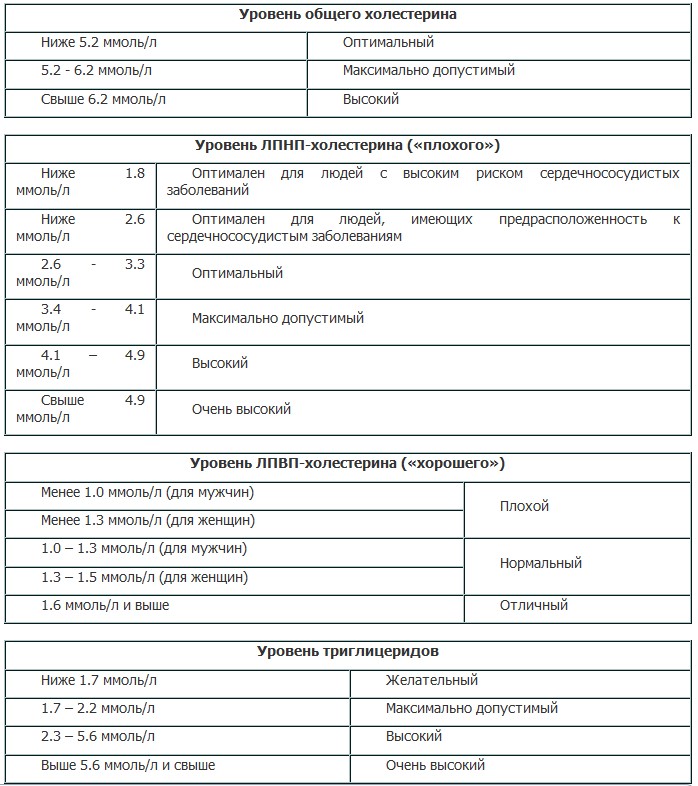
«Перевозчик-4» (ЛПНП)
Липопротеиды низкой плотности (ЛПНП; их называют также β-липопротеидами) являются основным переносчиком эндогенного холестерина в крови (около 70% общего холестерина плазмы). Плотность — 1,019–0,063 г/мл, диаметр частицы — 18–28 нм. Сферические частицы ЛПНП состоят на 80% из липидов, на 20% из белков, ключевым белком является аполипопротеин В-100 (АпоВ-100). В каждой частице ЛПНП только одна молекула АпоВ-100, которая располагается на ее поверхности. Там же располагается и холестерин, который после этерификации в качестве холестеринового эфира попадает внутрь сферы (рис. 6).
Рисунок 6. Строение сферической частицы Х-ЛПНП (частицы Х-ЛПВП имеют похожую организацию, их основной аполипопротеин — АпоА). В таком упакованном виде холестерин переносится из печени в ткани. Частицы ЛПНП варьируют по размеру, плотности, составу и физико-химическим свойствам, вследствие чего количество их субфракций может достигать 15. Обычно различают большие легкие, малые плотные и промежуточные. Большие легкие содержат 2750 молекул холестерина, малые плотные — 2100. Количественное распределение разных ЛПНП по субфракциям у разных людей может варьировать.
Липидное ядро ЛПНП почти полностью состоит из эфиров холестерина. Период полужизни ЛПНП в крови — 2,5 дня. За это время до 75% из них захватывается клетками печени, а остальные 25% попадают в другие органы. Чтобы холестерин попал в печень, ее клетки должны «выхватить» ЛПНП из кровяного русла. Для этого на поверхности каждой частицы и находятся сигнальные аполипопротеины (иногда для краткости их называют апопротеинами или апобелками), а на поверхности клетки-захватчицы — соответствующие им рецепторы. Именно за открытие в клетках печени специфического рецептора LXR (liver X receptor) для поглощения из крови избыточного Х-ЛПНП американские генетики Майкл Браун и Джозеф Голдстайн в 1985 году и получили Нобелевскую премию в области физиологии и медицины «за выдающиеся открытия, касающиеся обмена холестерина и лечения нарушений уровня холестерина в крови». Рецепторы имеют высокое сродство к ЛПНП и прочно связывают их. Основная функция LXR — обратный транспорт холестерина в печень, вывод с желчью, снижение кишечного всасывания [28], [31].
Метаболизм ЛПНП идет двумя путями. Первый путь — связывание с АпоВ/Е-рецепторами печени, клеток надпочечников и периферических клеток, включая гладкомышечные клетки и фибробласты. В норме рецептор-опосредованным путем из кровеносного русла удаляется около 75% ЛПНП. После проникновения в клетку частицы ЛПНП распадаются и высвобождают свободный холестерин. Существует обратная отрицательная связь: чем больше холестерина внутри клетки, тем хуже он поглощается. При избытке внутриклеточного холестерина он через взаимодействие с геном рецептора ЛПНП подавляет синтез рецепторов к ЛПНП и, наоборот, при низком уровне внутриклеточного холестерина синтез рецепторов к ЛПНП возрастает.
Альтернативный путь метаболизма частиц ЛПНП — окисление. Перекисно-модифицированные ЛПНП слабо распознаются Апо-В/Е-рецепторами, но быстро распознаются и захватываются так называемыми скэвенджерами (англ. scavenger — мусорщик) — рецепторами макрофагов [32]. Этот путь катаболизма ЛПНП, в отличие от рецептор-зависимого пути, не подавляется при увеличении количества внутриклеточного холестерина. Развитие этого процесса приводит к превращению макрофагов в переполненные эфирами холестерина «пенистые» клетки — компоненты жировых пятен [33]. Последние являются предшественниками атеросклеротической бляшки, за что липопротеиды низкой плотности считают «плохими» липопротеидами.
«Перевозчик-5» (ЛПВП)
Липопротеиды высокой плотности (ЛПВП) — самые мелкие липопротеидные частицы (плотность — 1,055–1,21 г/мл, диаметр частицы — 5–9 нм). Их также называют α-липопротеидами. На их долю приходится 20–30% общего холестерина крови, но из всех липопротеидов именно эти частицы содержат наибольшее количество фосфолипидов и белка (поровну). А-1, А-11, С-1, С-II, С-III, Е — апопротеины ЛПВП-частиц. Основной компонент ЛПВП — аполипопротеин А-1, составляющий около 30% всей частицы. Его функции — быть кофактором для реакции, осуществляемой LCAT (лецитин-холестерол-ацетилтрансферазой), и обеспечивать поглощение холестерина из клеток. Это ключевая стадия обратного переноса холестерина в печень для его дальнейшего распада. Синтезируется апоА-1 в тонком кишечнике и печени примерно в равных количествах.
По наличию аполипопротеина С различают три субфракции ЛПВП:
- ЛПВП-СI с плавучей плотностью 1,055–1,085 г/мл;
- ЛПВП-СII с плавучей плотностью 1,063–1,120 г/мл;
- ЛПВП-СIII с плавучей плотностью 1,120–1,210 г/мл.
АпоС-1 активирует LCAT и ингибирует фосфолипазу А2. АпоСII — кофактор липопротеиновой липазы. АпоСIII защищает ремнантные липопротеины — продукты распада хиломикронов и ЛПОНП.
Синтезируются ЛПВП-С в кишечнике и печени в виде предшественников (дисковидных частиц), которые превращаются в сферические частицы уже в плазме.
Важную роль в метаболизме холестерина и стероидов играет рецептор-«мусорщик» SR-BI. Он был обнаружен в 1996 г. как рецептор для ЛПВП [34] при избирательном захвате холестерина в печени, надпочечниках, макрофагах, плазме.
«Перевозчик-6»
Но полиморфизм липопротеинов на этом не заканчивается. В последнее время идентифицирован еще и липопротеин ЛП(a) — опасный родственник ЛПНП. Собственно, это и есть ЛПНП, но с «довеском» в виде белка апопротеина (а), связанного с АпоВ дисульфидной связью. Синтезируется ЛП(a) в печени, а катаболизируется в почках, в отличие от других липопротеинов. Апо(а) — гликопротеин с очень большим содержанием нейраминовой кислоты и поэтому водорастворимый, в отличие от АпоВ-100. Белковая часть этого гликопротеина состоит из доменов типа «kringle» (крендель), имеющих гомологию с белками системы свертывания крови — плазминогеном, тканевым активатором плазминогена и фактором ХII. Количество доменов в молекуле апо(а) человеческой популяции варьирует от 12 до 51, а уровни ЛП(a) могут находиться в диапазоне от 1000 мг/л. Это предопределяется генетически, то есть не зависит ни от возраста, ни от пола, ни от диеты, ни от условий жизни, а потому понизить концентрацию ЛП(a) в крови практически невозможно ни изменением диеты, ни снижением массы тела, ни лекарственными препаратами [35]. Повышенные уровни ЛП(a) указывают на генетический риск грядущих коронарных событий и ишемических инсультов у лиц, в данный момент практически здоровых.
Судьбу холестерина в организме определяют аполипопротеины: или холестерин высвободится из «упаковки» и будет поглощен клетками для выполнения своих жизненно важных функций, или излишний холестерин будет удален из тканей и крови и упакован внутрь липопротеиновой частицы, которая унесет его в печень. Аполипопротеины являются структурными элементами, у которых гидрофильный участок контактирует с водными компонентами плазмы, тем самым обеспечивая перенос водонерастворимых липидов кровотоком. Они служат лигандами для рецепторов специфических липопротеинов (например, обеспечивающих первую стадию поглощения липидов клетками). Наконец, некоторые из них — это кофакторы липолитических ферментов, обеспечивающих метаболизм холестерина и липопротеинов.
Основной компонент ЛПВП — аполипопротеин А1, тогда как ключевым компонентом ХМ, ЛПОНП, ЛППП, ЛПНП является аполипопротеин В. Именно он обеспечивает выемку холестерина из «упаковки» и передачу его в клетки, отвечает за способность липопротеинов переносить холестерин из печени в ткани, необходим для образования липопротеинов, богатых триглицеридами. Аполипопротеин В отличается полиморфизмом и встречается в двух формах:
- апоВ-100 — большой белок (4536 аминокислотных остатков), содержащийся в ЛПОНП, ЛППП и ЛПНП. Образуется в печени, прочно связан с липидной сердцевиной и поэтому не способен переходить из одной сферической частицы в другую;
- апоВ-48 обнаруживается в хиломикронах, образуется в тонком кишечнике при расщеплении апоВ-100.
«Плохой» и «хороший»
Термины «плохой» и «хороший» холестерин возникли после того, как было установлено, что в организме холестерин никогда не бывает сам по себе — он всегда связан с липидами [36]. Различные классы липопротеинов по-разному причастны к возникновению атеросклероза. Так, атерогенность липопротеинов частично зависит от размера частиц. Самые мелкие липопротеиды, такие как ЛПВП, легко проникают в стенку сосуда, но так же легко ее покидают, не вызывая образования атеросклеротической бляшки. За это их и называют «хорошими» липопротеинами. ЛПНП, ЛППП и ЛПОНП при окислении легко задерживаются в сосудистой стенке. ЛПНП — наиболее атерогенные липопротеины крови.
А вот хиломикроны сами по себе неатерогенны: они слишком велики, вследствие чего неспособны проникать в сосудистый эпителий и вызывать эндотелиальные дисфункции. Но когда их триглицеридная «начинка» расходуется, их остатки (remnants) сильно уменьшаются в размерах и приобретают потенциальную атерогенность. Такие ремнантные частицы содержат экзогенный (пищевой) холестерин, апоВ-48 и апоЕ. Именно маленький размер ремнантных хиломикронов позволяет им проникать через стенки артерий и связываться со специфическими участками на тканевых макрофагах, вызывая их превращение в «пенистые» клетки и запуская медленный воспалительный процесс в стенках артерий (об этом — чуть позже). В норме апоЕ, расположенный на поверхности таких частиц, в печени связывается с рецепторами Х-ЛПНП и там же утилизируется. Но до этого момента ремнантные частицы (теоретически) могут успеть реализовать свою потенциальную атерогенность, особенно, если печень нездорова (например, поражена вирусом гепатита С) [37]. В общем, именно высвобождение из хиломикронов триглицеридов и последующая неэффективная утилизация ремнантных ХМ и повышают риск атерогенеза [38].
Большая часть того того, что известно о «хороших» и «плохих» свойствах холестерина, касается именно липопротеинов — «перевозчиков». Холестерин, связанный с липопротеинами низкой, промежуточной и очень низкой плотности, стали называть «плохим», а связанный с не имеющими отношения к атеросклерозу липопротеинами высокой плотности — «хорошим» [39]. Это стало очевидным из многочисленных проспективных исследований, в которых было доказано, что повышение уровня «плохого» Х-ЛПНП и понижение концентрации «хорошего» Х-ЛПВП увеличивает риск возникновения и развития атеросклероза, риски фатальных и нефатальных инфарктов миокарда и ишемических инсультов [40], [41].
Полученные результаты послужили платформой для разработки рекомендаций по снижению концентрации «плохого» холестерина, ставших, как считали, основой профилактики атеросклероза и стратегической целью диетического и медикаментозного вмешательства.
Казалось, что исследования ученых, проведенные на самом современном молекулярном уровне, выстроили четкую схему формирования атеросклероза как болезни нарушенного липидного обмена. Эту гипотезу как будто подтверждали и результаты лечения антиатеросклеротическими препаратами, мишенью которых был холестерин. Препараты, воздействующие на различные звенья липидного обмена, уменьшали частоту осложнений атеросклероза, предупреждали его дальнейшее развитие. В который раз казалось, что проблема атеросклероза решена. Но, как оказалось, все не так просто, и остались вопросы, ответов на которые не было. Их довольно много, и, прежде всего, вопрос практических врачей: почему атеросклероз развивается у лиц с нормальным содержанием холестерина в крови, а нередко и при низком его содержании? [42]
«Плохой», «еще хуже» и «совсем плохой»
Дело не только в соотношении концентраций атерогенного и неатерогенного холестерина. Действительно, чем больше в плазме частиц Х-ЛПНП, тем хуже. Но чем меньше их размер, тем еще хуже. Как указывалось выше, частицы Х-ЛПНП очень гетерогенны по своему липидному составу, заряду, размеру и форме. Чем меньше размер таких частиц, тем выше их атерогенность. Такие частицы были названы мелкими плотными, поскольку по сравнению с «нормальными» имеют более высокую плотность и пониженное содержание триглицеридов. К несчастью, они отличаются более длительным сроком жизни в плазме по причине изменения сродства к рецепторам печени, благодаря которым поглощаются и утилизируются ею. Важно подчеркнуть, что уровень мелких плотных частиц Х-ЛПНП в значительной мере предопределяется генетическими факторами, а их повышенные концентрации связаны с повышением риска сердечнососудистых заболеваний (ССЗ), метаболического синдрома и диабета 2 типа. А это означает, что у двух лиц при одинаковом количестве Х-ЛПНП и одинаковой концентрации Х-ЛПВП могут быть разные уровни мелких плотных частиц Х-ЛПНП и, стало быть, различные риски и атеросклероз различной тяжести [43].
Размер частиц Х-ЛПНП был признан предиктором возникновения и развития ССЗ и последующих острых коронарных событий. В марте 2006 года на страницах одного из самых престижных медицинских журналов появился манифест, подписанный тридцатью специалистами из десяти стран [44]. Он призывает к установлению новых правил оценки риска ССЗ. Предлагается заменить общепринятое определение в плазме общего холестерина, Х-ЛПНП и Х-ЛПВП на измерение концентраций АпоВ и АпоА — основных апопротеинов Х-ЛПНП и Х-ЛПВП, соответственно. Именно показатель баланса атерогенных и антиатерогенных частиц АпоВ/АпоА — самый точный индикатор риска ССЗ у лиц с бессимптомными сердечнососудистыми заболеваниями и диабетиков.
К сожалению, уменьшение размера частиц Х-ЛПНП — далеко не все, что делает «плохой» холестерин «еще хуже». Оказалось, что избыточная концентрация глюкозы в крови диабетиков приводит к нарушению обмена холестерина, а главная причина их смертности — ССЗ, вызванные гиперхолестеринемией. В основе такой причинно-следственной связи лежит гликозилирование — неферментативное присоединение глюкозы к апопротеину, в результате чего химически модифицированный АпоВ делает частицы Х-ЛПНП более атерогенными. А это приводит к выводу, что у двух лиц с одинаковым количеством частиц Х-ЛПНП одинакового размера могут быть разные уровни гликозилированного АпоВ и, стало быть, разные судьбы. И закономерно возникает вопрос: можно ли считать нарушение метаболизма холестерина и изменение размера частиц Х-ЛПНП единственными причинами атеросклероза? Ведь изменения концентраций «плохого» холестерина не объясняют всех случаев ССЗ: примерно половина сердечных приступов и ишемических инсультов происходят при нормальных уровнях холестерина.
Было установлено, что в атеросклеротических повреждениях стенок сосудов всегда обнаруживается миелопероксидаза (МПО) — центральный нападающий неспецифического иммунитета. Этот гем-содержащий фермент выполняет одну из ключевых функций в микробицидной системе, опосредованной нейтрофилами. Супероксидные анионы, являющиеся продуктами окислительного и нитрозативного стресса, повреждают не только микроорганизмы, но и ткани макроорганизма. На то он и неспецифический иммунитет! Это происходит при многих воспалительных процессах [45], в том числе и при атеросклерозе. Высокореактивные соединения окисляют и модифицируют в «плохом» Х-ЛПНП практически все его компоненты, вследствие чего пусть «плохой», но «свой» Х-ЛПНП превращается в окисленный и уже «чужой» о-Х-ЛПНП. И тут иммунная система начинает его уничтожать. Макрофаги, признав в модифицированном АпоВ чужака, интенсивно поглощают о-Х-ЛПНП, превращаясь в «пенистые» клетки, перегруженные окисленными фосфолипидами и холестерином [46]. Медленный воспалительный процесс запущен! (рис. 7).
Инфекции и атеросклероз
Несмотря на то, что между атеросклерозом, повышенным уровнем о-Х-ЛПНП и хроническими инфекциями существует определенная связь, атеросклероз инфекционным заболеванием не является. Хронические инфекции могут лишь приводить к его возникновению и развитию [47].
Рисунок 7. Строение атеросклеротической бляшки, образовавшейся в результате воспалительного процесса. «Воспалительная» теория утверждает, что атеросклероз — это вызываемый неспецифическим иммунитетом вялотекущий воспалительный процесс в стенках сосудов.
Следующий участник «ОПГ» («организованной преступной группировки»), причастной к возникновению атеросклероза, — фосфолипаза А2 (ЛП ФЛА2), ассоциированная с липопротеинами. Этот фермент связан преимущественно с Х-ЛПНП, но в малых количествах обнаруживается и в Х-ЛПВП. Он уничтожает окисленные фосфолипиды, содержащиеся уже в «совсем плохом» о-Х-ЛПНП. Благородная цель омрачается тем, что высокие уровни ЛП ФЛА2 присутствуют ни где-нибудь, а в атеросклеротических бляшках. Показано, что повышенная активность ЛП ФЛА2 является предиктором заболеваний коронарных артерий, инфаркта миокарда и, особенно, ишемических инсультов [48]. Известно, что высокий холестерин связан с риском ИБС, но не является надежным предиктором ишемического инсульта у людей среднего возраста. Таким предиктором может быть именно ЛП ФЛА2. Тест для определения уровня этого фермента в плазме одобрен в США для оценки индивидуального риска ишемического инсульта.
Помимо МПО, «обезображенного» ею о-Х-ЛПНП и ЛП ФЛА2, пытающейся это «безобразие» уничтожить, в атеросклеротических повреждениях обнаруживается также С-реактивный белок (СРБ) — центральный нападающий острой фазы воспаления. Установлено, что повышение базовых уровней СРБ позволяет оценить степень риска острого инфаркта миокарда, ишемического инсульта и внезапной смерти у лиц, еще не имеющих диагностированных ССЗ, даже в отсутствие гиперхолестеринемии. Доказано, что СРБ специфически связывается с о-Х-ЛПНП, следствием чего является активация системы комплемента и инициация воспалительного процесса в стенках артерий [49]. Подтверждением «виновности» СРБ в атерогенезе служит синтезированный ингибитор СРБ, на который возлагаются надежды в плане ранней терапии острых инфарктов миокарда. Этот ингибитор снижает риск смертности и предотвращает увеличение зоны инфаркта.
Кажется, с «организованной преступной группировкой» во челе с «плохим» Х-ЛПНП все ясно. Чего же еще ожидать?!
И ты, «Брут»?!
Мы помним, какие хорошие ЛПВП! Ведь они удаляют избыточный холестерин из клеток органов, тканей и крови, то есть проявляют антиатерогенные свойства. Помимо этого, частицы ЛПВП, содержащие «хороший» холестерин (Х-ЛПВП), обладают многими другими положительными характеристиками [50], [51]:
- их основные белки — АпоА1 и АпоАII — являются эффективными антиоксидантами;
- с ними связан особый фермент параоксоназа 1 (ПОН 1), который ингибирует окисление Х-ЛПНП, расщепляя токсичные окисленные липиды в составе о-Х-ЛПНП;
- уменьшая связывание моноцитов крови со стенками артерий, они проявляют противовоспалительные качества;
- стимулируют движение эндотелиальных клеток;
- ингибируют синтез факторов активации тромбоцитов эндотелиальными клетками;
- защищают эритроциты от генерации прокоагулянтной активности, что понижает вероятность образования тромбов;
- стимулируют синтез простациклинов эндотелиальными клетками, продлевая время их жизни;
- уменьшают синтез ДНК в васкулярных гладких мышцах, индуцируемый эпидермальным фактором роста;
- имеют тромболитические свойства;
- модулируют эндотелиальную функцию, очевидно, за счет стимулирования продукции NO.
Количественный вклад каждого из этих факторов в понижении риска атерогенеза пока не ясен, но в целом их значение трудно переоценить [28]. Так можно ли ожидать от такого «хорошего» Х-ЛПВП каких-нибудь «подлянок»? Увы, да!
Оказалось, плазменные частицы Х-ЛПВП очень неоднородны по физико-химическим свойствам, метаболизму и биологической активности. Антиатерогенные свойства Х-ЛПВП могут пострадать при нарушениях обмена веществ, связанных с прогрессирующим атеросклерозом. Действительно, метаболический синдром и диабет 2 типа характеризуются не только повышенным сердечно-сосудистым риском и низким уровнем холестерина в ЛПВП, но также и функциональной дефективностью. Функциональный недостаток ЛПВП глубоко связан с изменениями их внутрисосудистого метаболизма и компонентного состава. Формирование частиц ЛПВП с ослабленным антиатерогенным действием обусловлено обогащением ядра частицы триглицеридами и обеднением эфирами холестерина, изменением структуры аполипопротеина A-I (апоA-I), заменой апоA-I сывороточным амилоидом А и модификацией белковых компонентов в результате окисления и гликозилирования. Функциональная дефективность Х-ЛПВП и их субнормальные уровни могут действовать синергически, ускоряя прогрессирование атеросклероза при нарушении обмена веществ [52].
Также установлено, что при острой фазе воспаления снижается концентрация основного апопротеина Х-ЛПВП — апоА, который обеспечивает обратный транспорт холестерина. Более того, снижается уровень ПОН 1 — независимого показателя риска предрасположенности к ишемической болезни сердца (ИБС) и инфаркту миокарда (ИМ). В результате таких трагических событий при воспалительном процессе большинство антиатерогенных функций Х-ЛПВП превращаются в свою противоположность: «хороший» Х-ЛПВП становится «плохим» [53]. У лиц с ССЗ весьма часто обнаруживается именно провоспалительный и атерогенный вариант Х-ЛПВП.
К сожалению, потеря Х-ЛПВП антиатерогенных свойств — не единственная беда, которая с ним приключается при воспалении. Он также подвергается окислению благодаря действию МПО. Частицы Х-ЛПВП, выделенные из атеросклеротических повреждений, содержат этот фермент. АпоА частиц Х-ЛПВП, циркулирующих в плазме лиц с ССЗ, содержит много 3-нитротирозина и 3-хлортирозина — продуктов активности МПО. Хлорирование и нитрирование АпоА приводят к уменьшению обратного транспорта холестерина, осуществляемого ЛПВП.
Американские ученые выяснили, как холестерин переносится из липопротеидов высокой плотности (ЛПВП) в липопротеиды низкой плотности (ЛПНП), становясь из «хорошего» «плохим». Полученные данные подтвердили существовавшую гипотезу о том, что холестерин перемещается между липопротеидами разных фракций по тоннелю, проходящему через центр молекулы белка-переносчика эфиров холестерина (БПЭХС) (рис. 8). Таким образом, Х-ЛПВП — действительно «хороший», но лишь до поры до времени [54].
Рисунок 8. Белок-переносчик эфиров холестерина (БПЭХС). Исследователи из Национальной лаборатории Лоренса Беркли при Министерстве энергетики США впервые методом электронной микроскопии получили изображение структуры БПЭХС, транспортирующего холестерин из ЛПВП в ЛПНП. БПЭХС является небольшой (53 кДа) молекулой, имеющей форму банана, с заостренным N-концом и сферическим С-концом. N-конец проникает в ЛПВП, а С-конец взаимодействует с ЛПНП, что приводит к образованию трехкомпонентного комплекса. На основании структурного анализа было сделано предположение, что такое взаимодействие может создавать молекулярные силы, изменяющие форму концов БПЭХС с образованием пор с обеих сторон молекулы. Эти поры соединяются с центральными полостями БПЭХС, формируя тоннель, через который холестерин выходит из ЛПВП.
Загадочный участник «преступных действий»
Обнаружено, что повышенный риск стенокардии и первых сердечных приступов также связан с липопротеином (а), который может повышать риск образования тромбов. Некоторые эксперты считают, что высокий ЛП (а) — только маркер (свидетель) атеросклероза на его поздних стадиях, но не его причина. С другой стороны, повышенный уровень ЛП (а) связан с долгожительством, а сам ЛП (а) является родственником плазминогена, участвующего в тромболизисе. Это вещество таит в себе много загадок, с которыми лучше всего познакомиться в обзорной статье Велькова В.В. «Этот загадочный липопротеин (а)», что мы и рекомендуем сделать нашим читателям [35].
Еще один «подозреваемый»
Причины возникновения атеросклероза и механизм его развития на сегодня нельзя считать окончательно установленными. Как видно из сказанного выше, наряду с традиционной «инфильтративной» теорией атерогенеза сосуществует «воспалительная» теория, утверждающая, что атеросклероз — это вызываемый неспецифическим иммунитетом вялотекущий воспалительный процесс в стенках сосудов. Нельзя сказать, что новые теории возникновения атеросклероза скрывают от общественности, их просто не пропагандируют.
Вот что пишет академик Евгений Чазов: «История изучения атеросклероза — это история творчества нескольких поколений врачей и ученых. Труд десятков, сотен исследователей „по камешкам“, как фундамент здания, формировал истину о механизмах развития и лечения атеросклероза. Мы до сих пор не можем ответить достаточно точно на сакраментальный вопрос медицины — что же все-таки представляет собой атеросклероз? Вероятно, мы были бы ближе к выяснению сути этого процесса, если бы долгие годы не оставались под гипнозом авторитета школы Н. Аничкова и не верили слепо в „инфильтративную“ теорию его развития. Конечно, Аничков — великий ученый, который навсегда останется в истории медицины как первый исследователь, связавший развитие атеросклероза с холестерином. Однако вопросов, которые возникали в связи с „инфильтративной“ теорией формирования атеросклероза и его „кроличьей“ моделью, было предостаточно, и многие стали задумываться об истинной сути этого патологического процесса».
Неузнаваемо преобразились методические возможности изучения атеросклероза. Теперь ученые в его возникновении и формировании выделяют четыре определяющих механизма:
- наследственный фактор,
- нарушение липидного обмена,
- состояние сосудистой стенки,
- нарушение рецепторного аппарата клеток.
В каждом из них обнаружено не одно патологическое звено, формирующее в конечном итоге тот комплекс патогенетических факторов, которые определяют возникновение атеросклеротических изменений в стенке сосуда [32]. Многочисленными эпидемиологическими исследованиями было показано, что атеросклероз — это полиэтиологическое заболевание. Приписывание холестерину всех напастей в настоящее время вызывает у специалистов, вырвавшихся из плена «инфильтративной» теории, все больше и больше сомнений.
В процессе формирования атеросклероза состояние сосудистой стенки играет не меньшую роль, чем нарушения липидного обмена. Право на жизнь получила теория, основанная на том, что для возникновения болезни необходимо повреждение стенки сосуда (механическое, химическое или иммунологическое). Нарушение функции эндотелия могут вызвать многие факторы: гемодинамические (артериальная гипертония), избыточный уровень гормонов (гиперинсулинемия), инфекции, токсичные соединения и др. Оказалось, что в местах, предрасположенных к формированию атеросклероза, происходит, прежде всего, трансформация клеток. В этих областях сосудов вместо дифференцированных, четко отграниченных клеток эндотелия появляются крупные многоядерные клетки неправильной формы. Меняются и входящие в состав стенки сосуда гладкомышечные клетки — они увеличиваются в размерах, вокруг их ядер накапливается коллаген [33]. Именно этот факт имеет большое значение в понимании процесса развития атеросклероза у больных с нормальным и даже пониженным содержанием холестерина в крови. Возможно, образование холестериновых бляшек — это патологическое развитие защитной реакции, направленной на устранение дефекта в стенке сосуда, и холестерин здесь не причина, а следствие (рис. 9).
Рисунок 9. От повреждения эндотелия до инфаркта.
Среди факторов, повреждающих стенки сосудов, в последнее время особый акцент делается на гомоцистеин [55]. В 1995 году научный мир потрясло известие о том, что ученые открыли «новый холестерин» [56], хотя это соединение впервые описали еще в 1932 году, а гомоцистеиновая теория атеросклероза возникла еще в 1969 году. До недавнего времени о гомоцистеине практически не говорили, однако сегодня трудно найти авторитетное медицинское издание, которое бы не обсуждало важную роль нарушений его метаболизма в развитии сердечнососудистых и ряда других заболеваний [57].
Гомоцистеин — это промежуточный продукт обмена незаменимой аминокислоты метионина. В окончательные соединения, вырабатываемые организмом, он не входит. В норме гомоцистеин живет в организме очень короткое время и под воздействием фолиевой кислоты и витамина В12 рециклируется обратно в метионин или под влиянием витамина В6 превращается в следующий продукт обмена — цистотионин. Различные наследственные и приобретенные нарушения в организме приводят к тому, что гомоцистеин не утилизируется. В этом случае он накапливается в организме и становится для него опасным. Главное негативное его действие заключается в том, что он, обладая цитотоксичностью, поражает внутреннюю стенку артерий — интиму, покрытую эндотелием [58]. Образуются разрывы эндотелия, которые организм пытается чем-то заживить. Вот тогда он и использует для этого холестерин и другие жирные субстанции.
Даже очень маленькие количества гомоцистеина могут оказывать достаточно сильное действие на сосуды, поэтому нормы этого вещества для человека практически не существует, хотя и принято считать уровень гомоцистеина в крови натощак в диапазоне 5–15 мкМ/л нормальным. Концентрация этого вещества в крови в 1000 раз меньше, чем холестерина, и повышение его уровня всего на 20–30% может вызвать тяжелые последствия [59]. Установлено, что гомоцистеин вклинивается в холестериновый гомеостаз нейронов, а совместное действие с холестерином в присутствии меди существенно повышает уровни реактивных кислородных радикалов, делая нейроны более уязвимыми к амилоиду-β. Гипергомоцистеинемия является фактором риска деменции [60], [61].
Работа ферментов, участвующих в биохимических превращениях гомоцистеина, невозможна без кофакторов («помощников») — витаминов B6, B12 и B9 (фолиевой кислоты). В этом кроется возможный подход к профилактике и лечению атеросклероза с помощью витаминов группы B, прежде всего — фолиевой кислоты [62].
«Фолиум» в переводе с латинского означает «лист». Поэтому неудивительно, что естественным источником фолиевой кислоты являются салаты, капуста, сельдерей, лук, зеленый горошек, спаржа. Немало фолатов и в цитрусовых, бананах, авокадо, свежих грибах, свекле, зерновых, гречневой и овсяной крупах, пшене, орехах и др. Очень хорошим источником витамина В9 является аптека. 🙂 Однако следует иметь в виду, что беременные женщины не должны злоупотреблять этим витамином. Как показали результаты исследований, дети, родившиеся у матерей с высокими уровнями фолиевой кислоты во время беременности, имеют повышенный риск развития астмы.
Фолиевая кислота прежде ничем не выделялась среди своих собратьев-витаминов. Но в последнее время она стала настоящим возмутителем спокойствия. Именно недостатком в организме человека этого витамина многие ученые объясняют теперь возникновение главной болезни цивилизации — атеросклероза [63].
Гомоцистеиновая теория весьма убедительно объясняет причины возникновения и патогенез атеросклероза, хотя, как и другие теории, не дает исчерпывающих ответов на все поставленные вопросы.
Статины: смертельная борьба
С тех пор, как Всемирная организация здравоохранения объявила холестерин одной из главных причин атеросклероза, это вещество впало в немилость и подлежит изгнанию. Под влиянием обменно-пищевой теории, отводившей главную роль в развитии атеросклероза холестерину, поступающему в организм с пищей, было разработано множество диетических продуктов без холестерина и лекарств, снижающих его содержание в организме. Антихолестериновую теорию стали пропагандировать с помощью лозунгов, поражающих воображение («убийца артерий», «ужас века», «общественная опасность номер один» и др.).
Выработанные наукой догмы о холестерине долгое время не допускали никакой возможности серьезного обсуждения или правильной оценки результатов. Исторически сложилось так, что «холестериновая» теория атеросклероза возникла первой. Производители пищевых продуктов и лекарственных препаратов ее усвоили и заставили работать на себя. Очистить продукт от холестерина сегодня не очень сложно, а затем можно повесить на него лейбл диетического продукта, способствующего оздоровлению. Еще проще сделать заявление «не содержит холестерина» о продукте, в котором этого вещества априори быть не может, как, например, в арбузе или растительном масле. И остановить эту рекламную машину теперь просто никому не позволят [1]!
Увы, и для фармацевтических фирм холестерин — легкая мишень, на которой можно хорошо заработать. Поэтому неудивительно, что основная и логичная причина атеросклероза и спровоцированных им заболеваний была целенаправленно забыта, и любой подход, поддерживающий ее, считался странным, нереалистичным и ненаучным.
Концепция влияния уровня холестерина на развитие атеросклероза по сегодняшний день остается самой живучей и агрессивно активной. Вокруг этой гипотезы «родились» и «возмужали» не только так называемые «диетические» продукты питания и всевозможные пищевые добавки, но и лекарства для понижения уровня холестерина. Основной задачей такого лечения является снижение уровня «плохого» холестерина с целью уменьшения риска возникновения ИБС (первичная профилактика) или ее осложнений (вторичная профилактика).
И врачи, и самые продвинутые из пациентов знают, что холестерин из пищи напрямую не связан с атеросклерозом. Несмотря на это, главная и обязательная врачебная рекомендация по профилактике и лечению атеросклероза — исключить из диеты всё жирное, а также яйца, мозги и другие богатые холестерином продукты и заменить животные жиры на растительные.
Вполне вероятно, что вам порекомендуют прием статинов — главного и чудотворного (по утверждениям разработчиков и продавцов) средства «от холестерина». Интересно, как именно производители продуктов и лекарств добиваются от врачей такого двоемыслия?
Статины — вещества, специфически подавляющие активность 3-гидрокси-3-метилглутарил КоА редуктазы, фермента, необходимого для одного из первых этапов синтеза холестерина, — были открыты в 1976 году. В этот список входят ловастатин (мевакор), правастатин (правакол), симвастатин (зокор), флувастатин (лескол), аторвастатин (липитор). И он постоянно пополняется, несмотря на неоднозначные результаты применения статинов в клинической практике.
«Организм человека физиологически и биохимически является настолько точно и тонко скоординированной системой, что длительное вмешательство в тот или иной естественный жизненный процесс не может остаться без разнообразных, часто неожиданных последствий» [1]. Так, женщинам пожилого нерепродуктивного возраста прием статинов категорически противопоказан, так как эти препараты повышают риск диабета 2 типа [64]. По сравнению со сверстницами, не принимающими гипохолестеринемические средства, у них риск этого заболевания выше на 48% [65]. В метаанализе двух недавно проведенных широкомасштабных плацебо-контролируемых исследований установлено, что статиновая терапия повышает риск диабета 2 типа на 9–13% по сравнению с контролем [66].
Частый побочный эффект такого лечения — миопатия — приводит к слабости и атрофии мышц. Наше сердце тоже мышца, причем самая главная, а ее кровоснабжение в первую очередь страдает при атеросклерозе. И если на эту уже больную мышцу подействовать статинами, нетрудно представить, что за этим может последовать.
Безусловно, статины дают какой-то краткосрочный эффект, особенно у людей, страдающих генетически детерминированной гиперхолестеринемией, но в предупреждении и устранении атеросклероза их роль весьма сомнительна. Они лишь на какое-то время откладывают инфаркт или смерть от него. И здесь необходимо отметить, что эти препараты вводились в широкую практику и прописывались миллионам пациентов в возрасте 50–60 лет, поскольку именно в этой возрастной категории самый высокий риск ССЗ [67]. Впоследствии, спустя десятилетия, длительный прием статинов обернулся для этих людей ослаблением памяти, повышенным риском болезни Паркинсона и болезни Альцгеймера [1], [68]. Был сделан вывод, что статины действительно снижают риск ССЗ у людей среднего возраста, тогда как у людей в возрасте 75–85 лет способствуют повышению частоты их смертности.
Громкие скандалы стали неотъемлемой частью международного фармацевтического рынка. Так, в августе 2001 года немецкая компания Bayer объявила о прекращении продаж церивастатина из-за повышенного риска развития миопатии (нарушения сократительной способности мышечных волокон) и случаев зарегистрированной смерти. К августу 2003 года против этой фирмы было подано более 7800 исков. FDA (комиссия по контролю качества пищевых продуктов и фармпрепаратов США), разрешившая этот препарат к продаже в 1997 году, недавно объявила, что смертность от церивастатина в 16–80 раз выше, чем от других лекарств из группы статинов. Иными словами, вероятность смерти в результате снижения уровня холестерина предусмотрена заранее.
Но сообщения о сомнительной пользе статинов, в том числе опубликованные в весьма уважаемом Американском журнале кардиологии [69], заглушаются множеством других статей, в которых статины в очередной раз оказываются очень, очень полезными [70], [71].
12–15 миллионов американцев принимают статины. Недавно проведенные в США ретроспективные исследования показали, что за период от 1988–1994 до 2007–2008 средняя концентрация общего холестерина крови у взрослых граждан снизилась с 216 мг/дл до 197 мг/дл преимущественно за счет понижающих холестерин препаратов, а не за счет рекламируемых американских диет. За анализируемый период потребление таких лекарств выросло с 1,6% до 12,5% [72]. В России таких подсчетов не проводили, но отдельные работы показывают, что у нас статины принимают только 0,7–5% больных атеросклерозом.
В 1997 году FDA утвердила еще более низкие показатели холестерина, к которым должен стремиться человек, заботящийся о своем здоровье [73]. Это означает, что пока холестериновая теория остается общепринятой, врачи и пациенты вопреки фактам, здравому смыслу и биохимии организма насмерть (в прямом смысле этого слова) должны бороться с веществом, без которого жизнь просто невозможна.
«Судьба всякой истины — сначала быть осмеянной, а потом уже признанной» (А. Швейцер)
До сих пор не имеется ни надежного метода лечения атеросклероза, ни его профилактики. Почему же врачи приписывают больным атеросклерозом и сердечнососудистыми заболеваниями бесхолестериновую диету и/или статины и иже с ними? В чем же причины беспомощности медицины перед этим грозным заболеванием?
Спецкурс «биохимия организма» в медицинском институте никак (увы!) не связан с общей диагностикой болезней, назначением анализов, выписыванием рецептов и т.д. Ну, а об интересах производителей лекарств не стоит повторяться. Поэтому ожидать, что рядовые врачи будут разбираться в нюансах биохимии организма и роли холестерина и не станут поддаваться пропаганде фармацевтических фирм, бессмысленно. Сегодня на наши головы выливается такое количество медицинской информации, что и профессионалу часто сложно в ней разобраться.
Если говорить коротко, то причины беспомощности медицины перед атеросклерозом — это принципиально ошибочные, но укоренившиеся выводы, традиционная в медицине стереотипность мышления, слепая вера в авторитеты и… интересы производителей диетического питания и фармпрепаратов.
Сколько усилий было приложено компаниями для повышения спроса на так называемые «диетические» продукты, пищевые добавки и лекарственные препараты, снижающие уровень холестерина! К сожалению, у врачей сознание «промыто» антихолестериновым лобби еще сильнее, чем у пациентов, особенно, если учесть насколько это прибыльно для медицинской практики некоторых из них. «Массовый медицинский психоз, начавшийся с холестеринофобии, может излечить только время» [1].
Прислушиваясь к возрастающей в последнее время критике, Ассоциация производителей фармацевтической продукции США (Pharmaceutical Research and Manufactures of America) приняла свод правил, определяющих стандарты рекламирования лекарств потребителям. В своде правил говорится, что нацеленная на потребителя реклама фармпрепаратов должна быть точной и не вводить в заблуждение, содержать лишь подкрепленные достаточными доказательствами факты о свойствах лекарств, корректно отражать риски, сопутствующие приему того или иного средства, а также соответствовать требованиям FDA.
Что ж, остается только надеяться, что когда-нибудь здравый смысл восторжествует, и наши потомки смогут и победить атеросклероз, и реабилитировать без вины виноватый и жизненно необходимый холестерин.
Первоначальная версия статьи была опубликована в интернет-журнале «Коммерческая биотехнология» [74]. Автор выражает особую благодарность Велькову В.В., обзорные материалы которого очень помогли в написании данной статьи.
Комментарий специалиста
Почему именно эта статья так привлекла мое внимание? По первой специальности я кардиолог, и не понаслышке знаю, как важно бороться с высоким уровнем холестерина и какое сопротивление этой борьбе оказывают пациенты, а иногда и врачи. Статины — основное средство, снижающее холестерин, но с ними связано большое количество «пациентских мифов», из-за которых пациенты часто не выполняют врачебные назначения, и вот такие статьи — важная тому причина. «Статины сажают печень», «статины вызывают рак», «статины — результат мирового заговора фармкомпаний» — все эти утверждения я и сейчас слышу очень часто, а уж когда работал врачом, слышал постоянно. Не стоит забывать, что не рак и не модные нейродегенеративные болезни, а именно сердечно-сосудистые заболевания — скучные инфаркты и инсульты — являются самой главной причиной смертности в России и во всем мире, и если бы мы лучше их лечили, люди меньше бы умирали.
При рассмотрении статьи я буду придерживаться следующих позиций:
- не буду рассматривать всю статью целиком, там есть довольно бесспорные вещи, но остановлюсь на наиболее одиозных моментах, которые задают тон;
- хотя статья была написана в 2013 г., я буду опираться на современные данные, прежде всего, на 2019 ESC/EAS Guidelines for the management of dyslipidaemias: lipid modification to reduce cardiovascular risk [75], поскольку основная моя цель — не показать, что автор была неправа (хотя она и в 2013 г. по тогдашним данным была неправа), а рассказать, как все обстоит на самом деле;
- не буду рассматривать всерьез теории заговоров, влияние мирового правительства, масонов и рептилоидов; доказательная медицина и международные рекомендации, может быть, не идеальны, но они — лучшее, что у нас есть;
- декларирую отсутствие конфликта интересов: я не лечу людей с 2011 года, не назначаю и не продаю какие-либо препараты, не аффилирован с фармкомпаниями.
Итак, вернемся к статье и начнем с конца: «Если говорить коротко, то причины беспомощности медицины перед атеросклерозом — это принципиально ошибочные, но укоренившиеся выводы, традиционная в медицине стереотипность мышления, слепая вера в авторитеты и… интересы производителей диетического питания и фармпрепаратов». К этой мысли автор подводит читателей, утверждая, что холестерин жизненно необходим, а его снижение — это зло, придуманное фармкомпаниями. Теперь по порядку.
Конечно, холестерин важен для организма, но все же выводы в стиле «Кстати, вам теперь понятно, почему мужчин нужно кормить мясом? Как давно подмечено в народе, “от крахмала только воротнички стоят”» — это лихо. Так-то мясо, особенно красное и обработанное, повышает вероятность возникновения сердечно-сосудистых и онкологических заболеваний — см. рекомендации ESC и Всемирной организации здравоохранения. Но далее автор пытается в научном стиле обосновать, что снижать холестерин — плохо.
«Исследователи из Бостонского университета установили, что снижение содержания холестерина в крови чревато снижением интеллектуальных способностей, а их коллеги из Гарварда — что высокие концентрации Х-ЛПВП на 30–40% снижают риск развития болезни Альцгеймера. Однако роль холестерина в этом нейродегенеративном заболевании до конца не установлена [19], [20]». Если посмотреть две этих ссылки, то в первой ученые из Wisconsin School of Medicine and Public Health, Madison, WI, USA показали, что полиморфизм генов, вовлеченных в метаболизм холестерина, влияет на память. Но такой полиморфизм может влиять на какой-либо процесс миллионом косвенных способов. Во второй ссылке — также не Гарвард, а вовсе Universidad Nacional Autónoma de México. Достать полный текст не вышло (верю, что автор «Биомолекулы» заплатила $58 и прочитала статью), но в качестве введения в абстракте написано, что гиперхолестеринемия и гипергомоцистеинемия увеличивают предрасположенность к болезни Альцгеймера. Сами же авторы показали, что холестерин и гомоцистеин в присутствии меди увеличивают уровень активных форм кислорода, что может приводить к большей чувствительности нейронов к бета-амилоиду. В общем, данные ссылок не очень соответствуют тому, что написано в статье.
В рассматриваемой статье несколько раз утверждается, что количество холестерина в пище никак не связано с его количеством в крови, вплоть до того, что «холестерин из пищи и холестерин, накапливающийся в атеросклеротических бляшках, — два совершенно разных холестерина». Однако всем очень выгодно запугивать людей и ради наживы продавать продукты без холестерина. Эти утверждения подкрепляются, в основном, ссылкой [1], которая ведет на письмо Ж.А. Медведева, опубликованное в журнале «Наука и жизнь» в 2008 г. Ссылок это письмо не содержит, проверить ничего не возможно. Справедливо в письме только то, что, действительно, необходимость назначения статинов людям старше 75 и особенно старше 80 лет недостаточно доказана [76], что европейские кардиологи в своих рекомендациях честно отмечают в разделе Gaps in the evidence [75]. Кстати, Российское кардиологическое общество — полноправный член Европейского кардиологического общества, и наши рекомендации мало отличаются от европейских.
Что же касается пищевого холестерина то, на самом деле, врачи не говорят пациентам: «Ешьте продукты без холестерина», поскольку изучить влияние какого-то отдельного вещества из состава пищи крайне сложно. Рекомендуется избегать транс-жиров, снизить потребление насыщенных жиров, увеличить потребление пищевых волокон и т.д. Уровень доказанности этих рекомендаций — «А» (данные множественных рандомизированных клинических исследований и метаанализов), тогда как уровень доказанности рекомендации по снижению потребления холестерина — «B» (данные отдельных рандомизированных клинических исследований или больших не рандомизированных исследований). Так что гораздо важнее просто соблюдать паттерны здорового питания, чем «не есть холестерин», и разговоры о заговоре производителей бесхолестериновых продуктов оснований под собой не имеют .
Однако это не значит, что с холестерином в крови не надо бороться, и основа этой борьбы — различные препараты, в том числе и статины. Неверно думать, что их назначают всем подряд — человеку без атеросклеротических бляшек, определенных сердечно-сосудистых заболеваний, очень высокого уровня холестерина или серьезных факторов риска они не нужны. Но если показания к назначению статинов есть, принимать их необходимо .
Обличению статинов посвящен очень маленький, но чрезвычайно важный и вредный фрагмент рассматриваемой статьи. Вот выдержки оттуда.
«В мета-анализе двух недавно проведенных широкомасштабных плацебо-контролируемых исследований установлено, что статиновая терапия повышает риск диабета 2 типа на 9–13% по сравнению с контролем». Действительно, в исследовании JUPITER были показаны такие цифры, однако в других исследованиях этот риск был меньше. Показано, что риск развития сердечно-сосудистых заболеваний при неназначении статинов существенно перевешивает риск развития сахарного диабета при их назначении. Этот вопрос с соответствующими ссылками разобран в рекомендациях ESC, ссылка на которые была в начале (глава 8.1.4.3. Increased risk of new-onset diabetes mellitus) [75].
«Частый побочный эффект такого лечения — миопатия — приводит к слабости и атрофии мышц. Наше сердце тоже мышца, причем самая главная, а ее кровоснабжение в первую очередь страдает при атеросклерозе. И если на эту уже больную мышцу подействовать статинами, нетрудно представить, что за этим может последовать». Во-первых, частота серьезной миопатии (рабдомиолиза) составляет 1–3 на 100 тыс. принимающих статины в год (для сравнения — в России в 2018 г. в ДТП по данным ГИБДД и Росстата погибло 12,4 человека на 100 тыс. населения в год). Во-вторых, речь идет о скелетных мышцах, а не о миокарде.
Пользуясь случаем, хочу упомянуть, что статины не «сажают печень» (бывают случаи повышения уровня печеночных ферментов, но это не есть настоящая гепатотоксичность — см. рекомендации ESC) и не вызывают рак [83].
«Безусловно, статины дают какой-то краткосрочный эффект, особенно у людей, страдающих генетически детерминированной гиперхолестеринемией, но в предупреждении и устранении атеросклероза их роль весьма сомнительна». Самое вредное утверждение во всей статье, к тому же абсолютно ложное, и именно из-за него рассматриваемая статья должна быть помечена как во многом неверная. В 2013 г. был опубликован Кокрейновский обзор [84], где показали снижение риска развития смертельных и несмертельных сердечно-сосудистых заболеваний (относительный риск 0,75) и даже смерти от всех причин (отношение шансов 0,86). В метаанализе 2010 года рассмотрели 26 исследований с общим числом участников более 170 тысяч, сравнили разные дозировки статинов и показали снижение ежегодного риска серьезных сосудистых событий (инфарктов, ишемических инсультов, реваскуляризаций) более чем на 20% на каждый 1 ммоль/л снижения уровня холестерина липопротеидов низкой плотности [85]. В исследовании West of Scotland Coronary Prevention Study 6595 мужчин принимали статин или плацебо на протяжении в среднем 4,9 лет, после чего за их историями болезни следили еще 20 лет: обнаружили снижение общей смертности, главным образом, за счет снижения сердечно-сосудистой смертности на 21% [86].
Таким образом, польза статинов для предотвращения сердечно-сосудистых смертей несомненна, как бы автор ни пыталась утверждать обратное: «Но сообщения о сомнительной пользе статинов, в том числе опубликованные в весьма уважаемом Американском журнале кардиологии [69], заглушаются множеством других статей, в которых статины в очередной раз оказываются очень, очень полезными [70], [71]». Переходим по ссылке 69 и видим статью 2003 года: в нерандомизированное обсервационное исследование включено 182 человека и показано, что более агрессивное снижение уровня липидов крови статинами и ниацином не приводит к уменьшению динамики роста количества кальция в атеросклеротических бляшках. Такого исследования недостаточно для утверждений о сомнительной пользе статинов , особенно на фоне работ с десятками тысяч пациентов.
Конечно, статины — не панацея. У пациентов, следующих всем рекомендациям кардиологов, все равно существует остаточный (резидуальный) риск развития сердечно-сосудистых заболеваний. Природа этого риска и борьба с ним — крайне важная и пока не решенная задача. Но наука на то и существует, чтобы такие задачи решать. Мы не решили задачу излечения людей от ВИЧ, но существующая терапия помогает им жить долгие годы. Мы не решили задачу борьбы с атеросклерозом, но статины снижают риск его прогрессирования и продлевают жизнь.
Что мы имеем в итоге? Автор, даже в 2013 г. обладая большинством доступных сейчас данных о статинах, сознательно принижает их пользу и преувеличивает вред. К сожалению, она такая не одна, и мне кажется, что это сродни ВИЧ-диссидентству и движению антипрививочников. И бороться с этими явлениями нужно, не только распространяя актуальную научную информацию, но и, по мере сил, не допуская распространения информации ложной.
Александр Балацкий,
к.м.н., старший научный сотрудник
отдела лабораторной диагностики
Медицинского научно-образовательного центра
МГУ имени М.В.Ломоносова
- Элементы: «Холестерин: наш друг или враг?»;
- Липидный фундамент жизни;
- Ленинджер А. (1976). Биохимия. М.: «Мир»;
- André Tchernof, Fernand Labrie, Alain Bélanger, Denis Prud’homme, Claude Bouchard, et. al.. (1997). Relationships between endogenous steroid hormone, sex hormone-binding globulin and lipoprotein levels in men: contribution of visceral obesity, insulin levels and other metabolic variables. Atherosclerosis. 133, 235-244;
- Xiaohui Cui, Bernard Rosner, Walter C. Willett, Susan E. Hankinson. (2010). Dietary Fat, Fiber, and Carbohydrate Intake and Endogenous Hormone Levels in Premenopausal Women. HORM CANC. 1, 265-276;
- Christine M. Williams, Karen Maunder, D. Theale. (1989). The effect of a low-fat diet on luteal-phase prolactin and oestradiol concentrations and erythrocyte phospholipids in normal premenopausal women. Br J Nutr. 61, 651-661;
- Lejsková M., Alušík S., Valenta Z., Adámková S., Pitha J. (2012). Natural postmenopause is associated with an increase in combined cardiovascular risk factors. Physiol. Res. 6, 587–596;
- Shultz T.D. and Rose D.P. (1988). Effect of high-fat intake on lactogenic hormone bioactivity in premenopausal women. Am. J. Clin. Nutr. 3, 791–794;
- Ernst J. Schaefer, Stefania Lamon-Fava, Donna Spiegelman, Johanna T. Dwyer, Alice H. Lichtenstein, et. al.. (1995). Changes in plasma lipoprotein concentrations and composition in response to a low-fat, high-fiber diet are associated with changes in serum estrogen concentrations in premenopausal women. Metabolism. 44, 749-756;
- Nayar S., Reggio B.C., Henson M.C. (1996). Association of endogenous steroid levels with high and low density lipoprotein concentrations in the human maternal-fetoplacental unit at term. J. Reprod. Med. 2, 91–98;
- Steven Grinspoon, Karen Miller, Caryn Coyle, Judy Krempin, Catharina Armstrong, et. al.. (1999). Severity of Osteopenia in Estrogen-Deficient Women with Anorexia Nervosa and Hypothalamic Amenorrhea1. The Journal of Clinical Endocrinology & Metabolism. 84, 2049-2055;
- Структуры рецепторов GPCR «в копилку»;
- Pushpendra Singh, Sourav Haldar, Amitabha Chattopadhyay. (2013). Differential effect of sterols on dipole potential in hippocampal membranes: Implications for receptor function. Biochimica et Biophysica Acta (BBA) — Biomembranes. 1828, 917-923;
- Md. Jafurulla, A. Chattopadhyay. (2012). Membrane Lipids in the Function of Serotonin and Adrenergic Receptors. CMC. 20, 47-55;
- Roopali Saxena, Amitabha Chattopadhyay. (2012). Membrane cholesterol stabilizes the human serotonin1A receptor. Biochimica et Biophysica Acta (BBA) — Biomembranes. 1818, 2936-2942;
- Рецептор медиатора настроения;
- Durba Sengupta, Amitabha Chattopadhyay. (2012). Identification of Cholesterol Binding Sites in the Serotonin1AReceptor. J. Phys. Chem. B. 116, 12991-12996;
- Joanne M. Murabito, Joseph M. Massaro, Brian Clifford, Udo Hoffmann, Caroline S. Fox. (2013). Depressive symptoms are associated with visceral adiposity in a community-based sample of middle-aged women and men. Obesity. 21, 1713-1719;
- Engelman C.D., Koscik R.L., Jonaitis E.M., Okonkwo O.C., Hermann B.P., La Rue A., Sager M.A. (2013). Interaction Between Two Cholesterol Metabolism Genes Influences Memory: Findings from the Wisconsin Registry for Alzheimer’s Prevention. J. Alzheimers Dis.;
- Mendoza-Oliva A., Ferrera P., Arias C. (2013). Interplay Between Cholesterol and Homocysteine in the Exacerbation of Amyloid-β Toxicity in Human Neuroblastoma Cells. CNS Neurol. Disord. Drug Targets;
- . (1983). Classics in arteriosclerosis research: On experimental cholesterin steatosis and its significance in the origin of some pathological processes by N. Anitschkow and S. Chalatow, translated by Mary Z. Pelias, 1913. Arteriosclerosis, Thrombosis, and Vascular Biology. 3, 178-182;
- Волков В.И. (2002). Атеросклероз и атеротромбоз: патогенез, клинические проявления, лечение. «Лікування та діагностика». 2, 13–22;
- Executive Summary of the Third Report of the National Cholesterol Education Program (NCEP) Expert Panel on Detection, Evaluation, and Treatment of High Blood Cholesterol in Adults (Adult Treatment Panel 111). (2001). JAMA. 285, 2486–2497;
- Frank M Sacks, Martijn Katan. (2002). Randomized clinical trials on the effects of dietary fat and carbohydrate on plasma lipoproteins and cardiovascular disease. The American Journal of Medicine. 113, 13-24;
- Э.Н. Вайнер. Валеология: Учебник. М., 2006;
- Хороший, плохой, злой холестерин;
- Grundy S.M. (1978). Cholesterol metabolism in man. West. J. Med. 128, 13–25;
- Вельков В.В. (2005). Холестерин: плохой и хороший — миф и реальность. Пущино: ОНТИ ПНЦ;
- Diego Perez-Tilve, Susanna M Hofmann, Joshua Basford, Ruben Nogueiras, Paul T Pfluger, et. al.. (2010). Melanocortin signaling in the CNS directly regulates circulating cholesterol. Nat Neurosci. 13, 877-882;
- Cox R.A. and Garcia-Palmieri M.R. (1990). Cholesterol, triglycerides, and associated lipoproteins. Clinical methods: the history, physical, and laboratory examinations. 3rd edition. Boston: Butter-worths, 153–160;
- Wójcicka G,. Jamroz-Wisniewska A., Horoszewicz K.., Beltowski J. (2007). Liver X receptors (LXRs). Part I: Structure, function, regulation of activity, and role in lipid metabolism. Postepy Hig. Med. Dosw. 61, 736–759;
- Feig J.E., Feig J.L. (2012). Macrophages, dendritic cells, and regression of atherosclerosis. Front Physiol. 3, 286;
- Ira Tabas. (2009). Macrophage Apoptosis in Atherosclerosis: Consequences on Plaque Progression and the Role of Endoplasmic Reticulum Stress. Antioxidants & Redox Signaling. 11, 2333-2339;
- S. Acton, A. Rigotti, K. T. Landschulz, S. Xu, H. H. Hobbs, M. Krieger. (1996). Identification of Scavenger Receptor SR-BI as a High Density Lipoprotein Receptor. Science. 271, 518-520;
- Вельков В.В. (2007). Этот загадочный липопротеин (а). «Лаборатория. Журнал для врачей». 3, 3–6;
- Наночастицами — по «плохому» холестерину!;
- Lei Yu, Chihiro Morishima, George N. Ioannou. (2013). Dietary Cholesterol Intake Is Associated With Progression of Liver Disease in Patients With Chronic Hepatitis C: Analysis of the Hepatitis C Antiviral Long-term Treatment Against Cirrhosis Trial. Clinical Gastroenterology and Hepatology. 11, 1661-1666.e3;
- Вельков В.В. (2005). Три причины, почему необходимо измерять триглицериды. «Лаборатория. Журнал для врачей». 4, 6–9;
- M. Vergeer, A. G. Holleboom, J. J. P. Kastelein, J. A. Kuivenhoven. (2010). The HDL hypothesis: does high-density lipoprotein protect from atherosclerosis?. The Journal of Lipid Research. 51, 2058-2073;
- José María Ramírez-Moreno, Ignacio Casado-Naranjo, Juan Carlos Portilla, María Luisa Calle, David Tena, et. al.. (2009). Serum Cholesterol LDL and 90-Day Mortality in Patients With Intracerebral Hemorrhage. Stroke. 40, 1917-1920;
- Babiak J. and Rudel L.L. (1987). Lipoproteins and atherosclerosis. Baillieres Clin. Endocrinol. Metab. 3, 515–550;
- Jonathan Belsey, Simon de Lusignan, Tom Chan, Jeremy van Vlymen, Nigel Hague. (2008). Abnormal lipids in high-risk patients achieving cholesterol targets: a cross-sectional study of routinely collected UK general practice data. Current Medical Research and Opinion. 24, 2551-2560;
- Вельков В.В. (2006). Атеросклероз: артиллерия бьет по своим. «Химия и жизнь». 12, 30–36;
- P. J. BARTER, C. M. BALLANTYNE, R. CARMENA, M. CASTRO CABEZAS, M. JOHN CHAPMAN, et. al.. (2006). Apo B versus cholesterol in estimating cardiovascular risk and in guiding therapy: report of the thirty-person/ten-country panel. J Intern Med. 259, 247-258;
- S. J. Klebanoff. (2005). Myeloperoxidase: friend and foe. Journal of Leukocyte Biology. 77, 598-625;
- James E. McLaren, Daryn R. Michael, Tim G. Ashlin, Dipak P. Ramji. (2011). Cytokines, macrophage lipid metabolism and foam cells: Implications for cardiovascular disease therapy. Progress in Lipid Research. 50, 331-347;
- Manuel Mayr, Stefan Kiechl, Sotirios Tsimikas, Elizabeth Miller, Joanna Sheldon, et. al.. (2006). Oxidized Low-Density Lipoprotein Autoantibodies, Chronic Infections, and Carotid Atherosclerosis in a Population-Based Study. Journal of the American College of Cardiology. 47, 2436-2443;
- Muriel J Caslake, Chris J Packard. (2005). Lipoprotein-associated phospholipase A2 as a biomarker for coronary disease and stroke. Nat Clin Pract Cardiovasc Med. 2, 529-535;
- Mark B. Pepys, Gideon M. Hirschfield, Glenys A. Tennent, J. Ruth Gallimore, Melvyn C. Kahan, et. al.. (2006). Targeting C-reactive protein for the treatment of cardiovascular disease. Nature. 440, 1217-1221;
- Philip J. Barter, Stephen Nicholls, Kerry-Anne Rye, G.M. Anantharamaiah, Mohamad Navab, Alan M. Fogelman. (2004). Antiinflammatory Properties of HDL. Circulation Research. 95, 764-772;
- Fatiha Tabet, Kerry-Anne Rye. (2009). High-density lipoproteins, inflammation and oxidative stress. Clin. Sci.. 116, 87-98;
- Anatol Kontush, M. John Chapman. (2006). Functionally Defective High-Density Lipoprotein: A New Therapeutic Target at the Crossroads of Dyslipidemia, Inflammation, and Atherosclerosis. Pharmacol Rev. 58, 342-374;
- Benjamin J. Ansell, Gregg C. Fonarow, Alan M. Fogelman. (2006). High-density lipoprotein: Is it always atheroprotective?. Curr Atheroscler Rep. 8, 405-411;
- Benjamin J Ansell, Gregg C Fonarow, Alan M Fogelman. (2007). The paradox of dysfunctional high-density lipoprotein. Current Opinion in Lipidology. 18, 427-434;
- Kilmer S. McCully, Robert B. Wilson. (1975). Homocysteine theory of arteriosclerosis. Atherosclerosis. 22, 215-227;
- Чаллем Дж. и Долби В. (1999). Гомоцистеин: новый «холестерол». Изд-во «Крон-Пресс»;
- Баранова Е.И., Большакова О.О. (2004). Клиническое значение гомоцистеинемии (обзор литературы). «Артериальная гипертензия». 10;
- D’Angelo A. and Selhub J. (1997). Homocysteine and thrombotic disease. Blood. 1, 1–11;
- Добронравов В.А., Голубев Р.В. (2004). Гипергомоцистеинемия — фактор риска сердечно-сосудистых поражений у диализных больных и в общей популяции. «Нефрология». 8, 44–49;
- Mendoza-Oliva A., Ferrera P., Arias C. (2013). Interplay Between Cholesterol and Homocysteine in the Exacerbation of Amyloid-β Toxicity in Human Neuroblastoma Cells. CNS Neurol. Disord. Drug Targets;
- Werder S.F. (2013). Cobalamin deficiency, hyperhomocysteinemia, and dementia. Neuropsychiatr. Dis. Treat. 6, 159–195;
- T. M. Scott. (2004). Homocysteine and B Vitamins Relate to Brain Volume and White-Matter Changes in Geriatric Patients With Psychiatric Disorders. American Journal of Geriatric Psychiatry. 12, 631-638;
- Jacobsen D.W. (1998). Homocysteine and vitamins in cardiovascular disease. Clin. Chem. 8, 1833–1843;
- Annie L. Culver. (2012). Statin Use and Risk of Diabetes Mellitus in Postmenopausal Women in the Women’s Health Initiative. Arch Intern Med. 172, 144;
- Statin use linked to increased risk of diabetes in older women. Risk of type 2 diabetes in postmenopausal women may be up to 48 percent higher than in women who do not use the cholesterol-lowering drugs, but the jury tilts in favor of continuing medication. (2012). Duke Med. Health News. 4, 4–5;
- Uchechukwu K Sampson, MacRae F Linton, Sergio Fazio. (2011). Are statins diabetogenic?. Current Opinion in Cardiology. 26, 342-347;
- David A. Playford, Gerald F. Watts. (1997). Management of Lipid Disorders in the Elderly. Drugs & Aging. 10, 444-462;
- M. N Haan. (2009). Review: statins do not protect against development of dementia. Evidence-Based Mental Health. 12, 114-114;
- Harvey S. Hecht, S.Mitchell Harman. (2003). Relation of aggressiveness of lipid-lowering treatment to changes in calcified plaque burden by electron beam tomography. The American Journal of Cardiology. 92, 334-336;
- Ward S., Lloyd Jones M., Pandor A., Holmes M., Ara R., Ryan A., Yeo W., Payne N. (2007). A systematic review and economic evaluation of statins for the prevention of coronary events. Health Technol. Assess. 11, 1–160;
- Bernadette McGuinness, David Craig, Roger Bullock, Peter Passmore. (2009) Statins for the prevention of dementia;
- Earl S. Ford, Simon Capewell. (2013). Trends in Total and Low-Density Lipoprotein Cholesterol among U.S. Adults: Contributions of Changes in Dietary Fat Intake and Use of Cholesterol-Lowering Medications. PLoS ONE. 8, e65228;
- Ernst N.D., Sempos C.T., Briefel R.R., Clark M.B. (1997). Consistency between US dietary fat intake and serum total cholesterol concentrations: the National Health and Nutrition Examination Surveys. Am. J. Clin. Nutr. 4, 965–972;
- Шаланда А. (2005). О холестерине замолвите слово. Сага в семи частях. «Коммерческая биотехнология».;
- François Mach, Colin Baigent, Alberico L Catapano, Konstantinos C Koskinas, Manuela Casula, et. al.. (2020). 2019 ESC/EAS Guidelines for the management of dyslipidaemias: lipid modification to reduce cardiovascular risk. European Heart Journal. 41, 111-188;
- Benjamin H. Han, David Sutin, Jeff D. Williamson, Barry R. Davis, Linda B. Piller, et. al.. (2017). Effect of Statin Treatment vs Usual Care on Primary Cardiovascular Prevention Among Older Adults. JAMA Intern Med. 177, 955;
- S. Berger, G. Raman, R. Vishwanathan, P. F. Jacques, E. J. Johnson. (2015). Dietary cholesterol and cardiovascular disease: a systematic review and meta-analysis. American Journal of Clinical Nutrition. 102, 276-294;
- Eenfeldt A. (2012). Stunning: Saturated fat and the European paradox. Diet Doctor;
- Robert Hoenselaar. (2012). Further response from Hoenselaar. Br J Nutr. 108, 939-942;
- Rajiv Chowdhury, Samantha Warnakula, Setor Kunutsor, Francesca Crowe, Heather A. Ward, et. al.. (2014). Association of Dietary, Circulating, and Supplement Fatty Acids With Coronary Risk. Ann Intern Med. 160, 398;
- Nathalie Genevieve Puaschitz, Elin Strand, Tone Merete Norekvål, Jutta Dierkes, Lisbeth Dahl, et. al.. (2015). Dietary Intake of Saturated Fat Is Not Associated with Risk of Coronary Events or Mortality in Patients with Established Coronary Artery Disease1–3. The Journal of Nutrition. 145, 299-305;
- Laura Pimpin, Jason H. Y. Wu, Hila Haskelberg, Liana Del Gobbo, Dariush Mozaffarian. (2016). Is Butter Back? A Systematic Review and Meta-Analysis of Butter Consumption and Risk of Cardiovascular Disease, Diabetes, and Total Mortality. PLoS ONE. 11, e0158118;
- Rory Collins, Christina Reith, Jonathan Emberson, Jane Armitage, Colin Baigent, et. al.. (2016). Interpretation of the evidence for the efficacy and safety of statin therapy. The Lancet. 388, 2532-2561;
- Fiona Taylor, Mark D Huffman, Ana Filipa Macedo, Theresa HM Moore, Margaret Burke, et. al.. (2013). Statins for the primary prevention of cardiovascular disease. Cochrane Database of Systematic Reviews;
- Cholesterol Treatment Trialists’ (CTT) Collaboration. (2010). Efficacy and safety of more intensive lowering of LDL cholesterol: a meta-analysis of data from 170 000 participants in 26 randomised trials. The Lancet. 376, 1670-1681;
- Ian Ford, Heather Murray, Colin McCowan, Chris J. Packard. (2016). Long-Term Safety and Efficacy of Lowering Low-Density Lipoprotein Cholesterol With Statin Therapy. Circulation. 133, 1073-1080;
- Sang-Eun Lee, Hyuk-Jae Chang, Ji Min Sung, Hyung-Bok Park, Ran Heo, et. al.. (2018). Effects of Statins on Coronary Atherosclerotic Plaques. JACC: Cardiovascular Imaging. 11, 1475-1484;
- Rishi Puri, Stephen J. Nicholls, Mingyuan Shao, Yu Kataoka, Kiyoko Uno, et. al.. (2015). Impact of Statins on Serial Coronary Calcification During Atheroma Progression and Regression. Journal of the American College of Cardiology. 65, 1273-1282.
SOSуды под угрозой
14 Сентября 2014SOSуды под угрозой
Еще пару веков назад эпидемии чумы и холеры уносили жизни людей, сегодня таких страшных заболеваний нет. Им на смену пришли другие недуги, в том числе атеросклероз. Как еще называют врачи, “молчаливый убийца”. Тихонько прогрессируя, он вызывает серьезные проблемы со здоровьем, отмечает заведующая диспансерным отделением областного клинического кардиоцентра Елена КРИВЕНЧУК.
Многие люди, сами того не зная, провоцируют развитие болезни. Расплата за блага цивилизации Говоря простым языком, атеросклероз —заболевание артерий, при котором в стенках сосудов формируются атеросклеротические бляшки. Постепенно просвет кровеносных «магистралей» сужается. Следовательно, к органам и тканям по ступает меньше крови, насыщенной кислородом и питательными веществами. Чаще атеросклероз поражает сосуды сердца, головного мозга, почек и ног. Вызывает цепочку сердечно-сосудистых заболеваний, например, ишемическую болезнь сердца, инфаркт, инсульт.
Наши прапрадеды, которые питались натуральными продуктами и работали от зари до зари, практически не знали, что такое атеросклероз. Сегодня этот недуг распространен настолько широко, что его называют болезнью века, подчеркивает врач-кардиолог. Таким образом мы расплачиваемся за блага цивилизации. Провоцирует образование бляшек изобильное, не всегда здоровое питание, «автомобильная» зависимость, курение, вечера на диване у телевизора. Атеросклероз, наверное, единственное заболевание, которое грозит каждому современному человеку в том либо ином возрасте, констатирует Елена Кривенчук.
Проблема в том, что на первоначальной стадии пациента ничто не тревожит. Симптомы ощущаются, когда просвет сосуда сужен более чем на 50%. У мужчин болезнь проявляется в среднем в 55 лет и старше, у женщин — в 65. К сожалению, уже не редкость инфаркты у молодых людей в возрасте до 30 лет, которые происходят из-за атеросклероза сосудов сердца. Ах, как кружится голова… «В молодости голова кружится от любви, а в старости — от атеросклероза», — говорят в народе. Какова доля истины в этих словах и что сигнализирует о болезни?— Действительно, при поражении атеросклерозом сосудов головного мозга у пациентов наблюдаются головокружения, а также снижение памяти и внимания, шум в голове, головная боль, — говорит врач-кардиолог. — Но эти симптомы довольно распространенные. Лишь по ним диагностировать атеросклероз церебральных артерий нельзя. Требуется обследование у невролога. А вот когда атеросклероз поражает сердечные сосуды, симптомы более специфичные. Одно из проявлений — боль в сердце, возникающая при физических или эмоциональных нагрузках (стенокардия). К слову, она проявляется у всех по-разному. Может возникнуть не только в области сердца слева, но и за грудиной. Может быть давящая, сжимающая, жгучая, отдавать в левое плечо, левую руку, лопатку, нижнюю челюсть. Боль отступает после прекращения нагрузки или приема нитроглицерина. Если атеросклерозом затронуты сосуды нижних конечностей, пациента тревожат боли в икроножных мышцах при ходьбе, судороги, онемение, бледность кожи. Люди жалуются на то, что у них постоянно мерзнут ноги. При этом пульсация на крупных артериях сосудов ног слабо ощущается или отсутствует.
Диагностировать атеросклероз можно и по внешнему виду пациента. О нем говорит раннее постарение, а также поседение человека. Тревожный признак — синильная дуга — белый ободок по краю радужной оболочки глаза. При высоком уровне холестерина в крови на теле могут быть подкожные жировые пятнышки (ксантомы и ксантелазмы). Операция — не панацея Выявить болезнь помогают различные методы исследования, которые назначает врач. Кстати, они вполне доступны для жителей районов — электрокардиограмма, УЗИ сердца и сосудов, нагрузочные пробы. Проводятся также лабораторные анализы по определению уровня холестерина и его фракций в крови (липидного спектра). В зависимости от результатов обследования врач назначает лечение. При необходимости жители области могут проконсультироваться в диспансерном от делении кардиоцентра. Прием ведется по предварительной записи по направлению (бесплатно) или по желанию (на платной основе). В некоторых случаях, когда пациент молод и просто любит вкусно поесть, противостоять атеросклеротическому процессу поможет банальная диета. В более серьезной ситуации назначаются медпрепараты.
К сожалению, многие люди не соблюдают или лишь частично выполняют рекомендации врача. Например, лекарства от давления принимают, потому что виден эффект. А препаратами от холестерина (статинами), действие которых можно определить только по анализу крови, зачастую пренебрегают. Хотя именно статины играют ключевую роль в лечении атеросклероза. Принимать их нужно ежедневно, в течение длительного времени, если нет противопоказаний. При этом эффект снижения риска смертности от инфарктов и инсультов развивается через несколько лет.
Когда медикаментозное лечение неэффективно, за дело берутся хирурги. Перед операцией проводится коронарография. Это исследование позволяет увидеть состояние сосудов и определиться с видом и объемами хирургического вмешательства. Чтобы искусственно расширить просвет сосуда, выполняется стентирование. В суженый участок вводится металлический каркас, «пружинка». В определенных случаях проводится шунтирование — замена пораженного участка сосуда здоровым (донором выступает сам пациент). Операция — не панацея, говорит Елена Кривенчук. Поэтому после нее медикаментозное лечение не отменяется. Вместе с тем, чтобы закрепить результат, пациенту нужно изменить образ жизни. Если глотать таблетки и лежать на диване, попивая пиво и дымя сигаретой, — лечебного эффекта не дождешься. Чтобы противостоять атеросклерозу, следует учитывать факторы риска, способствующие развитию болезни. Некоторые из них человек не может изменить: генетическая предрасположенность, возраст, пол (мужчины более подвержены сердечно-сосудистым заболеваниям). Но есть неблагоприятные факторы, на которые можно и нужно повлиять.
Дислипидемия. К развитию атеросклероза приводит повышенный уровень холестерина в крови, поэтому так важно держать его под контролем. Однако не всякий холестерин вреден. Например, “хороший” — липопротеиды высокой плотности, необходим организму. А вот “плохой” — низкой плотности, как раз выступает в качестве стройматериала для атеросклеротических бляшек. Для общей оценки состояния здоровья важен именно липидный спектр крови.
Вредная еда. У большинства людей (кроме пациентов с наследственной гиперхолестеринемией) повышенный уровень холестерина связан, как правило, с неправильным питанием. Не нужно налегать на шкварку! Меню должно включать много фруктов и овощей, постное мясо, рыбу, бобовые, нежирные молочные продукты, здоровые сорта хлеба (ржаной, отрубной, без добавок картофельного пюре). К слову, рыбий жир богат полиненасыщенными омега-3 жир-ными кислотами, которые нормализуют содержание холестерина в крови. При употреблении рыбы 2 — 4 раза в неделю вероятность развития ишемической болезни сердца снижается на 25 — 30%. Предпочтительнее улов северных морей: сардины, тунец, макрель, сельдь, палтус. Очень вредны твердые маргарины, поскольку содержат большое количество трансжиров, провоцирующих образование бляшек на сосудах.
Гипертония. Это заболевание само по себе приводит к различным осложнениям, поражает органы-мишени (сердце, почки, сосуды головного мозга), а также способствует прогрессированию атеросклероза. Поэтому пациентам с артериальной гипертензией необходимо держать давление под контролем — не выше 140/90. При наличии сахарного диабета и болезней почек эти цифры должны быть еще ниже. Курение. Содействует увеличению количества “плохого” холестерина в крови. Также способствует сгущению крови, что ведет к образованию тромбов. Одна сигарета на 15 минут повышает артериальное давление. Если человек принимает гипотензивные препараты, курение понижает их действие. При отказе от вредной привычки риск сердечно-сосудистых заболеваний снижается только через 5 лет.
Избыточный вес. Причем наиболее неблагоприятно абдоминальное ожирение, когда жир скапливается на брюшной стенке. Тогда он начинает играть роль своеобразного эндокринного органа. Производит гормоноподобные вещества, способствующие увеличению свободных жирных кислот в крови, большей выработке инсулина, который не воспринимается тканями. Необходимо принимать меры, если объемы талии превышают 102 см у мужчин, 88 см у женщин.
Сахарный диабет. Ускоряет в разы течение атеросклероза. Не допустить развития осложнений позволит выполнение всех рекомендаций врача и поддержание уровня глюкозы в норме.
Гиподинамия. Способствует накоплению лишнего веса, повышению артериального давления, нарушению углеводного обмена и, как следствие, увеличивает риск атеросклероза. Поэтому необходимо вести активный образ жизни и, как минимум 30 минут в день 4 раза в неделю, заниматься дополнительной физической нагрузкой. Например, ходить пешком не менее трех километров в день. Сокращение факторов риска несомненно приведет к снижению смертности и заболеваемости, констатирует врач-кардиолог.
Источник: «Гомельская правда» : http://gp.by
Как и когда проверять уровень холестерина
Проверка уровня холестерина — важная часть сохранения здоровья. Высокий уровень холестерина увеличивает риск сердечных заболеваний и инсульта, двух основных причин смерти в Соединенных Штатах.
Знание своего уровня холестерина может помочь вам контролировать свое здоровье. Узнайте о проверке холестерина и о том, почему это важно.
Холестерин — это восковое вещество, необходимое организму для выработки гормонов и переваривания жиров.Ваше тело вырабатывает весь необходимый холестерин, но вы также можете получить холестерин из определенных продуктов, таких как яичные желтки и жирное мясо. Высокий уровень холестерина в крови может привести к накоплению бляшек в артериях, что подвергает вас риску сердечных заболеваний и инсульта. У высокого уровня холестерина в крови нет симптомов, поэтому так важно проверять уровень холестерина.
Узнайте больше о проверках холестерина.
Вам следует проверять уровень холестерина не реже одного раза в 5 лет.Если у вас есть факторы риска сердечно-сосудистых заболеваний, поговорите со своим лечащим врачом о более частом обследовании.
В каком возрасте мне следует проходить обследование на высокий уровень холестерина в крови?
Примерно 1 из 5 подростков имеет нездоровый уровень холестерина, 1 и почти 93 миллиона взрослых в США в возрасте 20 лет и старше имеют высокий уровень холестерина. 2 Но поскольку у высокого холестерина нет симптомов, многие люди не знают, что у них высокий уровень.
Уровень холестерина следует проверять с самого раннего возраста — даже детям и подросткам следует проверять уровень холестерина.
Необходимо провести анализ холестерина
- Каждые 5 лет для людей в возрасте 20 лет и старше с низким риском сердечно-сосудистых заболеваний. 3
- Чаще, чем каждые 5 лет для людей с факторами риска сердечно-сосудистых заболеваний. 3
Рекомендации ACC / AHA 2018 рекомендуют, чтобы управление холестерином основывалось на риске сердечно-сосудистых заболеваний человека на протяжении всей жизни. 1
Если в вашей семье в анамнезе были ранние сердечные приступы или сердечные заболевания, или если ребенок страдает ожирением или диабетом, врачи могут порекомендовать чаще проверяться на высокий уровень холестерина.
Каковы факторы риска повышенного холестерина в крови?
Образ жизни, некоторые состояния здоровья и семейный анамнез могут повысить риск высокого уровня холестерина. Ваш врач может посоветовать вам чаще проверять уровень холестерина, если у вас есть факторы риска, такие как следующие:
- Семейный анамнез сердечных заболеваний или повышенного холестерина в крови. Вы больше подвержены риску высокого холестерина, если он есть у других членов вашей семьи. Это может быть связано с генетикой, но также может быть и то, что семьи разделяют одни и те же нездоровые привычки образа жизни.Некоторые люди также имеют генетическое заболевание, называемое семейной гиперхолестеринемией, которое может вызывать высокий уровень липопротеинов низкой плотности (ЛПНП) или «плохого» холестерина с раннего возраста.
- Диабет. Диабет 2 типа повышает уровень «плохого» холестерина и снижает уровень липопротеинов высокой плотности (ЛПВП) или «хороший» холестерин, повышая риск сердечных заболеваний и инсульта.
- Пожилой возраст. С возрастом ваше тело не может избавляться от холестерина так хорошо, как раньше.
- Мужчина. Мужчины, как правило, имеют более высокий уровень ЛПНП и более низкий уровень холестерина ЛПВП, чем женщины. Но после менопаузы (около 55 лет) уровень холестерина ЛПНП у женщин повышается. 4,5
- Имея избыточный вес или ожирение. Избыточный вес, нездоровое питание и недостаток физической активности могут привести к высокому холестерину.
- Ранее имел повышенный уровень холестерина. Если у вас в анамнезе был высокий уровень холестерина, ваш врач может попросить вас внимательно следить за уровнем холестерина.
Ваш врач может посоветовать вам не есть и не пить ничего, кроме воды, за 9–12 часов до теста.
Что мне нужно знать перед проверкой?
Анализ холестерина — это простой анализ крови. Ваш врач может посоветовать вам не есть и не пить ничего, кроме воды, за 9–12 часов до теста. Результаты дают вам четыре измерения: 1,3
- Холестерин общий. Нормальным считается менее 200 мг / дл.
- Холестерин ЛПНП. Менее 100 мг / дл считается нормальным. ЛПНП иногда называют «плохим» холестерином, потому что он может накапливаться и закупоривать артерии, что в конечном итоге приводит к сердечным заболеваниям или инсульту.
- Холестерин ЛПВП. Лучше всего иметь более 40 мг / дл. HDL иногда называют «хорошим» холестерином, потому что он может помочь очистить артерии от накопления холестерина.
- Триглицериды. Это тип жира в крови. Нормальные уровни обычно ниже 150 мг / дл.
Как сохранить здоровый уровень холестерина в крови?
Поговорите со своим врачом о своих числах.Ваш риск заболевания зависит также от других факторов в сочетании с высоким уровнем холестерина. Чтобы контролировать уровень холестерина, вам следует сделать следующее:
- Выбирайте здоровую пищу. Ограничьте употребление продуктов с высоким содержанием насыщенных или трансжиров, сахара и натрия (соли). Выбирайте продукты с высоким содержанием клетчатки, такие как свежие фрукты и овощи, и ненасыщенные жиры, такие как авокадо и орехи. Узнать больше о здоровом питанииexternal icon.
- Оставайтесь физически активными. Каждую неделю вы должны уделять не менее 2 часов 30 минут умеренным физическим нагрузкам, таким как езда на велосипеде или быстрая ходьба. 6 Узнать больше о физической активности Внешний значок.
- Не курите. Курение повреждает кровеносные сосуды и значительно увеличивает риск сердечных заболеваний и инсульта. Если вы не курите, не начинайте. Если вы курите, узнайте, как бросить.
- При необходимости принять лекарство. Здоровое питание и физическая активность могут помочь многим людям достичь здорового уровня холестерина, но некоторым людям могут потребоваться лекарства для снижения уровня холестерина. Всегда принимайте лекарство в соответствии с предписаниями.
Узнайте больше о способах предотвращения высокого уровня холестерина.
Дополнительная информация
CDC
Национальный институт сердца, легких и крови: Холестерин крови, внешний значок
Health Finder: Get Your Cholesterol Checkeвнешний значок
Американская кардиологическая ассоциация
целей по снижению уровня холестерина
Обратите внимание: Эта информация была актуальной на момент публикации.Но медицинская информация постоянно меняется, и некоторая информация, приведенная здесь, может быть устаревшей. Для получения регулярно обновляемой информации по различным темам, связанным со здоровьем, посетите familydoctor.org, веб-сайт AAFP по обучению пациентов.
Информация от вашего семейного врача
Am Fam Physician. , 15 января 2001 г .; 63 (2): 323-324.
Почему так важен нормальный уровень холестерина?
Высокий уровень холестерина может увеличить риск сердечного приступа или инсульта.Риск еще выше, если у вас есть и другие факторы риска, например:
Возраст старше 45 лет для мужчин и старше 55 лет для женщин
Курение
Диабет
Ожирение / избыточный вес
Отсутствие физической активности
Высокое кровяное давление
Наличие в анамнезе сердечных заболеваний у вашего отца или брата до того, как ему исполнилось 55 лет, или у вашей матери или сестры до того, как ей исполнилось 65 лет
Низкий уровень холестерина ЛПВП
Что означает термин «общий холестерин»?
Термин «общий холестерин» относится к общему количеству различных видов холестерина в крови.Один из видов холестерина — холестерин ЛПНП. Другой вид — холестерин ЛПВП. «ЛПНП» означает липопротеины низкой плотности. ЛПНП — это «плохой» холестерин. «ЛПВП» означает липопротеины высокой плотности. ЛПВП — это «хороший» холестерин.
Почему ЛПНП называют «плохим» холестерином?
ЛПНП называют «плохим» холестерином, потому что он может вызывать накопление жира и холестерина в стенках кровеносных сосудов. Если ваш уровень ЛПНП был высоким в течение многих лет, это накопление может закупорить артерии, ведущие к сердцу или мозгу.Артерии могут быть частично или полностью заблокированы. Медицинское слово для обозначения этой блокировки — «атеросклероз». Забитые артерии сердца могут вызвать сердечный приступ. Закупорка артерий головного мозга может вызвать инсульт.
Каков нормальный уровень холестерина?
Нормальный уровень общего холестерина ниже 200. Нормальный уровень ЛПНП ниже 130. Нормальный уровень ЛПВП выше 35.
Чем выше уровень ЛПВП, тем лучше. Уровень ЛПВП выше 60 — лучший. ЛПВП называют «хорошим» холестерином, потому что он помогает удалить холестерин из организма.Таким образом, ЛПВП помогает предотвратить сердечные заболевания и инсульт. Регулярные упражнения — хороший способ повысить уровень ЛПВП.
Если ваш общий уровень холестерина составляет от 200 до 239, у вас пограничный уровень. Слово «граница» используется потому, что уровни от 200 до 239 близки к высоким. Общий холестерин 240 и выше — это высокий уровень.
Если ваш уровень ЛПНП составляет от 130 до 159, у вас пограничный уровень. Если ваш уровень ЛПНП составляет 160 или выше, у вас высокий уровень.
Каким должен быть мой уровень ЛПНП?
Это зависит.Если у вас нет сердечных заболеваний, вашей целью было бы снизить уровень ЛПНП до менее 130. Если у вас действительно сердечное заболевание, вашей целью было бы снизить уровень ЛПНП до менее 100. Но даже если вы этого не сделаете. Если у вас болезнь сердца, лучше снизить уровень ЛПНП как можно ниже.
Как я могу снизить уровень ЛПНП и общего холестерина?
Диета с низким содержанием жиров и здоровым сердцем — хорошее начало. Старайтесь не есть жирные куски говядины и свинины. Ешьте больше курицы, индейки и рыбы. Пейте обезжиренное молоко вместо цельного.Избегайте других жирных молочных продуктов, таких как сыр, масло и мороженое. Избегайте жареной пищи. Ешьте много свежих фруктов и овощей.
Как насчет приема лекарства для снижения уровня холестерина?
Если вы соблюдаете диету с низким содержанием жиров в течение трех-шести месяцев, но все еще не достигли своей цели, поговорите со своим врачом о приеме лекарства для снижения уровня холестерина.
Когда вы принимаете лекарство, снижающее уровень холестерина, старайтесь принимать его каждый день примерно в одно и то же время. Снижение уровня холестерина, вызванное лекарством, продолжается всего один или два дня после прекращения приема лекарства.
Обязательно сообщите своему врачу о любых изменениях в вашем организме, которые могут быть побочным эффектом от приема лекарства. Кроме того, поговорите со своим врачом, если вы беспокоитесь о приеме лекарства.
Если лекарство от холестерина не помогает снизить уровень ЛПНП в достаточной степени после нескольких месяцев лечения, ваш врач может увеличить дозу. Также может помочь переход на другое лекарство от холестерина.
Еще один способ заставить лекарство от холестерина работать — это добавить к вашему лечению второе лекарство.Ваш врач может попробовать разные методы лечения, чтобы определить, какое из них вам подходит. Даже если вы принимаете лекарство, снижающее уровень холестерина, все равно важно соблюдать диету, полезную для сердца.
Где я могу найти дополнительную информацию о лечении высокого холестерина?
Спросите своего врача, где можно найти информацию о холестерине. В вашей библиотеке могут быть книги о высоком холестерине и сердечных заболеваниях. Хорошую информацию можно найти на веб-сайтах Национального института сердца, легких и крови и Американской кардиологической ассоциации.Их адреса: http://www.nhlbi.nih.gov и http://www.americanheart.org.
Холестерин, жиры и болезни сердца: что нужно знать
Что такое холестерин?
Холестерин — это жироподобное вещество, которое содержится в вашей крови. Вашему организму необходим холестерин в определенных количествах. Ваше тело может вырабатывать холестерин, а также получать его от мяса и других продуктов животного происхождения. Слишком много холестерина в крови — это плохо.
Почему слишком много холестерина в крови плохо?
В кровеносных сосудах может накапливаться слишком много холестерина.Это скопление может сузить сосуды и привести к закупорке, препятствуя попаданию крови в определенные части вашего тела. Когда это происходит в ваших сердечных сосудах, это называется ишемической болезнью сердца и может вызвать сердечный приступ. У людей с хронической болезнью почек (ХБП) сердечные заболевания очень распространены и являются причиной смерти номер один в этой группе. Рекомендуется, чтобы люди с ХБП ежегодно сдавали анализ на холестерин. Ваш врач может захотеть делать их чаще, если что-то изменилось с вашим здоровьем.
Какие тесты используются для измерения холестерина?
Холестерин липопротеинов низкой плотности (ЛПНП), также известный как плохой холестерин, является основным тестом на холестерин, который используется для выявления сердечных заболеваний. Другие лабораторные тесты обычно включают:
- Холестерин липопротеидов высокой плотности (ЛПВП), также известный как хороший холестерин
- Триглицериды
- Холестерин общий
Поскольку на результаты этих тестов влияет еда, рекомендуется не есть за 9–12 часов до проведения лабораторных тестов.
Лабораторные значения холестерина у взрослых и детей различаются. Приведенные ниже лабораторные диапазоны предназначены для взрослых и не должны использоваться для детей. Люди с высоким уровнем холестерина ЛПНП, высоким уровнем холестерина ЛПВП и нормальными триглицеридами менее подвержены сердечным заболеваниям.
ЛПНП | ЛПВП | Всего | Триглицериды | |
| Оптимальный | <100 мг / дл | > 60 мг / дл F > 55 мг / дл M | Желательно: <200 мг для | Нормальный <150 мг для |
| Почти оптимальное | 100-129 мг / дл | |||
| Граница высокая | 130-159 мг / дл | 200-239 мг / дл | 150-199 мг / дл | |
| Высокая | 160-189 мг / дл | > 240 мг / дл | 200-499 мг / дл | |
| Очень высокий | > 190 мг / дл | > 500 мг / дл |
* Значения ниже 40 мг / дл считаются низкими для ЛПВП.
Что еще увеличивает вероятность сердечных заболеваний?
Помимо высокого уровня холестерина ЛПНП, риск сердечных заболеваний увеличивается со следующими факторами риска:
- Курение сигарет
- ожирение
- высокий уровень глюкозы в крови
- низкий уровень холестерина ЛПВП
- возраст (мужчины> 45 лет; женщины> 55 лет)
- высокое кровяное давление или лекарства для контроля высокого кровяного давления
- сахарный диабет
- Семейный анамнез ранних пороков сердца
- Другие болезни, поражающие сосуды
У людей с ХБП могут быть дополнительные факторы риска, приводящие к сердечным заболеваниям:
- Высокое потребление кальция с пищей или лекарствами
- высокий уровень фосфора в крови
- высокий уровень паратироидного гормона
- высокий уровень гомоцистеина
- Воспаление всего тела
Люди, которые не ведут физическую активность или едят продукты с высоким содержанием насыщенных жиров и холестерина, также имеют больше шансов на развитие сердечных заболеваний.
Что я могу сделать, чтобы снизить риск развития сердечных заболеваний?
Изменения образа жизни:
- Увеличьте физическую активность до 30 минут каждый день на умеренном уровне. Это поможет:
- повысить уровень холестерина ЛПВП
- снижение холестерина ЛПНП у некоторых людей
- понизить артериальное давление
- повысить уровень глюкозы в крови
- улучшить работу сердца
- Сохраняйте здоровый вес
- Поговорите со своим врачом и диетологом
- Не курить
Изменения диеты:
- Выбирайте продукты с низким содержанием насыщенных жиров и холестерина.См. Советы по сокращению жиров и холестерина в вашем рационе.
- Уменьшите использование трансжирных кислот, поскольку они могут повышать уровень холестерина ЛПНП.
- Используйте растительные станолы и стерины, содержащиеся в обычных или «легких» специально разработанных маргариновых пастах. Увеличьте количество растворимой клетчатки. Фрукты, овощи и злаки — хорошие источники клетчатки.
- Обратитесь к диетологу за помощью по безопасному и постепенному увеличению количества клетчатки в вашем рационе.
Лечение других факторов риска:
- Контролировать высокое кровяное давление и диабет.
- Лечение этих заболеваний может включать в себя лекарства, изменение диеты и повышение физической активности.
- Ваш лечащий врач может помочь вам изменить образ жизни, чтобы лучше лечить эти заболевания.
Как насчет лекарств, которые снижают вероятность развития сердечных заболеваний?
Доступны лекарства для снижения холестерина ЛПНП и триглицеридов, но лекарства от болезней сердца работают лучше всего, когда уже внесены изменения в диету и образ жизни.
С кем я могу поговорить по конкретным вопросам, которые у меня есть, чтобы снизить вероятность развития сердечных заболеваний?
- Ваш врач может назначить лекарства и анализы, которые могут снизить вероятность развития сердечных заболеваний.
- Ваш зарегистрированный диетолог-диетолог (RDN) может помочь вам внести в свой рацион здоровые изменения.
- Фармацевт может ответить на ваши вопросы о любом лекарстве, которое вам прописал врач.
- Другие члены медицинской бригады, например медсестра или психолог, также могут помочь ответить на вопросы об изменении образа жизни и других способах предотвращения сердечных заболеваний.
Советы по сокращению жиров и холестерина в вашем рационе
- Выбирайте нежирное мясо, птицу и рыбу. Поясница и округлые куски мяса, как правило, более постные, чем ребрышки и субпродукты.
- Обрезать весь видимый жир с мяса и снять кожу с птицы.
- Готовить на пару, жарить, запекать или запекать мясо, птицу и рыбу. Поместите продукты на решетку, чтобы жир стекал с продуктов. Не жарить продукты.
- Выбирайте свежие фрукты и овощи.Готовьте, варите, запекайте или готовьте овощи в микроволновой печи. Не жарить продукты.
- Для обжаривания используйте сковороды с антипригарным покрытием или аэрозоль для овощей.
- Используйте травы и специи для приправы продуктов вместо соусов, масла или маргарина.
- Попробуйте вино, лимонный сок или ароматизированный уксус для придания вкуса с ограниченным содержанием жира и калорий.
- Используйте желе, джем, мед или сироп вместо масла или маргарина для тостов, вафель, блинов или кексов.
- Используйте обезжиренные или обезжиренные продукты с высоким содержанием жира.Например, используйте обезжиренную сметану вместо обычной сметаны или используйте 1% -ное или обезжиренное молоко в разрешенных количествах.
- Ограничение содержания гидрогенизированных и частично гидрогенизированных жиров. Их можно найти в некоторых маргаринах, арахисовом масле, упакованной выпечке и закусках, а также в жареной пище. Попробуйте запеченные крекеры вместо жареных. Покупайте блюда, приготовленные на гриле или запеченные в ресторанах.
- Принимайте два грамма растительных станолов или стеринов в день. Они продаются как маргариновые спреды с особой рецептурой. Ваш диетолог может помочь вам найти эти продукты.
- Ограничьте количество продуктов, изготовленных из кокоса, пальмовых ядер, пальмового масла, сала, жира, беконного жира и какао-масла.
- Используйте рапсовое или оливковое масло вместо шортенинга, сливочного масла или других масел при приготовлении пищи. Эти мононенасыщенные жиры не снижают уровень ЛПВП.
- Попробуйте шербет или мороженое вместо мороженого.
- Читайте этикетки на продуктах питания. Пусть вас не вводят в заблуждение продукты, которые «не содержат холестерин», но содержат большое количество насыщенных жиров, которые ваше тело превратит в холестерин.
Если вам нужна дополнительная информация, свяжитесь с нами.
Благодарность: рассмотрено Советом по почечному питанию (03/2019)
© Национальный почечный фонд, 2019 г. Все права защищены. Этот материал не является медицинским советом. Он предназначен только для информационных целей. Проконсультируйтесь с врачом для получения конкретных рекомендаций по лечению.
Генетические факторы и холестерин — Better Health Channel
Холестерин является важным компонентом клеточных мембран и необходим для многих функций организма, таких как выработка гормонов.Он образуется при переваривании продуктов, содержащих масло и жир. Он также вырабатывается в печени.Холестерин в крови содержится в частицах двух типов. Холестерин в липопротеинах низкой плотности (ЛПНП) известен как «плохой» холестерин, потому что он способствует сердечным заболеваниям, «прилипая» к артериям, кровоснабжающим сердце, и сужая их. Холестерин липопротеинов высокой плотности (ЛПВП) известен как «хороший» холестерин, потому что он контролирует уровень ЛПНП.
Семейная гиперхолестеринемия — это наследственное заболевание, характеризующееся повышенным уровнем холестерина ЛПНП в крови.Семейная гиперхолестеринемия вызывает до 10 процентов случаев раннего начала ишемической болезни сердца — болезни сердца, которая возникает в возрасте до 55 лет.
Причина — мутация в гене. Считается, что этим заболеванием страдает примерно один из каждых 300 австралийцев. Другие названия семейной гиперхолестеринемии включают семейную гиперлипидемию, гиперхолестеринемический ксантоматоз и мутацию рецептора липопротеинов низкой плотности.
Симптомы семейной гиперхолестеринемии
Высокий уровень холестерина в крови может протекать бессимптомно, что означает, что человек может даже не осознавать, что у него он есть.Некоторые из признаков и симптомов семейной гиперхолестеринемии могут включать:- семейный анамнез заболевания
- семейный анамнез сердечных приступов в раннем возрасте
- высокий уровень холестерина ЛПНП, не поддающийся лечению у одного или обоих родителей
- отложения холестерина на коже колени, локти и ягодицы (ксантомы)
- высокий уровень холестерина в крови
- боль в груди, вызванная сужением коронарных артерий (стенокардия)
- инфаркт в раннем возрасте.
Генетика семейной гиперхолестеринемии
Холестерин доставляется к клеткам через кровоток. Обычно крошечные частицы холестерина ЛПНП прикрепляются к «рецепторным» участкам на клетках-мишенях и затем абсорбируются. Ген на хромосоме 19, называемый геном LDLR, контролирует выработку этих рецепторов. В большинстве случаев семейная гиперхолестеринемия возникает из-за мутации гена LDLR, которая изменяет способ развития рецепторов либо по количеству, либо по структуре. Это означает, что холестерин ЛПНП плохо всасывается в клетки и продолжает циркулировать в крови. Высокий уровень холестерина в крови является фактором риска ишемической болезни сердца, поскольку он прилипает к стенкам артерий, образует жировые бляшки и сужает диаметр артерий (атеросклероз). Реже семейная гиперхолестеринемия вызывается мутацией других генов, таких как APOB или PCSK9.
Тип наследования семейной гиперхолестеринемии
Семейная гиперхолестеринемия является аутосомно-доминантным заболеванием. В подавляющем большинстве случаев ген унаследован только от одного родителя.Очень редко он передается по наследству от обоих.Один родитель
Если один родитель имеет один мутировавший ген и один нормальный ген в паре, каждый ребенок этого родителя имеет 50-процентную вероятность унаследовать мутировавший ген. Риск развития ранней ишемической болезни сердца зависит от пола ребенка и включает:- Около 50 процентов мужчин, унаследовавших генетическую мутацию от этого родителя, заболеют ишемической болезнью сердца в возрасте до 50 лет.
- У всех пораженных детей мужского пола этого родителя к 70 годам разовьется болезнь сердца.
- Около 85 процентов пострадавших детей мужского пола этого родителя будут иметь сердечный приступ в возрасте до 60 лет.
- Около 12 процентов женщин, унаследовавших генетическую мутацию от этого родителя, заболевают ишемической болезнью сердца в возрасте до 50 лет, а 74 процента — к 70 годам.
Два родителя
Если оба родителя несут мутировавший ген, каждый ребенок имеет 25-процентный шанс унаследовать оба гена, содержащих мутации. В этом случае у ребенка очень рано разовьется тяжелая форма ишемической болезни сердца, возможно, еще в детстве.Эта форма семейной гиперхолестеринемии устойчива к лечению. Несмотря на медицинское вмешательство, риск сердечного приступа остается высоким. Симптомы могут включать участки скопления избыточного холестерина на коже, особенно на локтях, коленях и ягодицах.
Диагностика семейной гиперхолестеринемии
Семейная гиперхолестеринемия диагностируется с помощью ряда тестов, включая:- физический осмотр
- анализы крови
- сердечные тесты, такие как стресс-тест
- генетические тесты.
Лечение семейной гиперхолестеринемии
Нет лекарства от семейной гиперхолестеринемии. Лечение направлено на снижение риска развития ишемической болезни сердца и сердечного приступа и может включать:- Диетические изменения — рекомендуемые диетические изменения включают уменьшение потребления насыщенных жиров и продуктов, богатых холестерином, и увеличение потребления клетчатки. Изменение диеты обычно является первой линией лечения. Через три месяца результаты анализов покажут, нужно ли более агрессивное лечение.
- Растительные стеролы и станолы — эти вещества структурно похожи на холестерин, но не абсорбируются клетками. Исследования показывают, что увеличение потребления растительных стеролов и станолов может существенно снизить уровень холестерина в крови. Источники включают кукурузу, рис, растительные масла и орехи.
- Exercise — регулярные упражнения снижают уровень холестерина в крови. Любая программа упражнений должна контролироваться вашим врачом.
- Потеря веса — ожирение является фактором риска.Поддержание здорового веса для вашего роста может снизить риск ишемической болезни сердца и сердечного приступа.
- Избегайте курения — сигаретный дым способствует «прилипанию» холестерина к стенкам артерий. Отказ от курения может значительно снизить риск сердечного приступа.
- Лекарство — очень немногие люди с семейной гиперхолестеринемией смогут снизить уровень холестерина только путем изменения диеты и образа жизни. Большинству из них потребуются специальные препараты, снижающие уровень холестерина.
Куда обратиться за помощью
Уровень холестерина у канадцев, с 2009 по 2011 год
Посмотреть самую последнюю версию.
Архивный контент
Информация, помеченная как архивная, предназначена для справки, исследования или ведения записей. Он не регулируется веб-стандартами правительства Канады и не изменялся и не обновлялся с момента его архивирования. Пожалуйста, «свяжитесь с нами», чтобы запросить формат, отличный от доступных.
Среди канадцев в возрасте от 6 до 79 лет 39% имели нездоровый уровень общего холестерина.Процент канадцев, у которых был нездоровый уровень хорошего холестерина (23%), существенно не отличался по возрастным группам. Однако нездоровый уровень плохого холестерина значительно увеличивается с возрастом.
Хотя холестерин необходим для здоровья человека, высокий уровень холестерина в кровотоке может привести к повреждению кровеносных сосудов и сердечно-сосудистым заболеваниям. Мониторинг холестерина для контроля аномальных уровней и профилактики сердечно-сосудистых заболеваний особенно важен для мужчин старше 40 лет, а также женщин в менопаузе или женщин старше 50 лет.Людям с диабетом и атеросклерозом, а также людям с такими факторами риска, как курение, абдоминальное ожирение, гипертония или наличие в семейном анамнезе преждевременных сердечно-сосудистых заболеваний, также может быть полезен мониторинг липидов и лечение. Здоровые уровни различных типов холестерина, присутствующих в крови, приведены в таблице 1.
| Тип холестерина | Здоровая концентрация |
|---|---|
| ЛПНП холестерин (плохой) | <3,5 ммоль / л |
| ЛПВП холестерин (хороший) | > 1,0 ммоль / л мужчины > 1.3 ммоль / л женщины |
| Холестерин общий | <4,5 ммоль / л (от 6 до 19 лет) <5,2 ммоль / л (от 20 до 79 лет) |
| Отношение общего холестерина к ЛПВП холестерин | <5,0 |
| ЛПВП = липопротеин высокой плотности ЛПНП = липопротеин низкой плотности | |
Уровни холестерина у канадцев
Согласно результатам Канадского исследования показателей здоровья (CHMS), в период с 2009 по 2011 годы нездоровые уровни общего холестерина присутствовали у 39% канадцев в возрасте от 6 до 79 лет (диаграмма 1).Среди разных возрастных групп процент канадцев с нездоровым уровнем общего холестерина значительно варьировался: от 35% или менее у людей в возрасте до 40 лет, но возрастал до 57% и 44% в возрасте от 40 до 59 лет и от 60 до 79 лет. olds соответственно. Среди людей в возрасте 12 лет и старше, у которых был нездоровый уровень общего холестерина, только 25% сообщили, что у них был диагностирован высокий уровень холестерина у медицинского работника (данные не показаны).
Число канадцев с нездоровым уровнем холестерина ЛПНП, (плохим) холестерином значительно увеличилось с возрастом, при этом менее 6% детей в возрасте от 6 до 19 лет имеют нездоровый уровень холестерина ЛПНП по сравнению с 12% в возрасте от 20 до 39 лет. и 40% в возрасте от 40 до 59 лет.Однако это число уменьшилось у пожилых людей, где 26% людей в возрасте от 60 до 79 лет имели нездоровый уровень холестерина ЛПНП и . Напротив, не было обнаружено значительных различий между возрастными группами для нездоровых уровней HDL (хорошего) холестерина (диаграмма 1).
Процент канадцев с нездоровым соотношением общего холестерина к холестерину ЛПВП также менялся с возрастом: от 1% для детей в возрасте от 6 до 11 лет до 23% для детей в возрасте от 40 до 59 лет (диаграмма 1).
Диаграмма 1
Процент канадцев с нездоровым уровнем холестерина, † по возрастным группам, домашнее население в возрасте от 6 до 79 лет, Канада, 2009–2011 годы
Описание диаграммы 1
E Используйте с осторожностью (данные с коэффициентом вариации от 16.От 6% до 33,3%)
† Нездоровые уровни согласно Genest et al. 1
Источник: Canadian Health Measures Survey, 2009–2011 гг. CHMS непосредственно измеряет холестерин у канадцев в возрасте от 6 до 79 лет.
О холестерине
Холестерин жизненно важен для здоровья и благополучия человека. Он играет важную роль в структуре, текучести и проницаемости клеточной мембраны и помогает синтезировать витамин D и различные гормоны. Существует два типа холестерина: хороший и плохой.«Хороший» холестерин содержится в частицах крови, называемых липопротеинами высокой плотности (ЛПВП), он помогает предотвратить сужение стенок артерий, удаляя и транспортируя избыток холестерина в печень для выведения. 2,3 «Плохой» холестерин содержится в частицах липопротеинов низкой плотности (ЛПНП). ЛПНП переносит холестерин из печени по всему телу и оставляет любые излишки на стенках артерий. Следовательно, «плохой» холестерин ЛПНП, может привести к сердечно-сосудистым заболеваниям, увеличивая риск сердечных приступов, инсультов и необходимости в хирургическом шунтировании сердца. 4 Общий уровень холестерина представляет собой количество как ЛПВП, , так и ЛПНП холестерина. Однако соотношение общий холестерин / ЛПВП и холестерин является более показательным для сердечно-сосудистых заболеваний. 5 CHMS измерял концентрации ЛПВП, , ЛПНП, и общий холестерин в крови (в миллимолях на литр — ммоль / л) на национальной репрезентативной выборке голодающего населения.
Список литературы
- Дженест Дж., Макферсон Р., Фролих Дж.Канадское онкологическое общество 2009 г. / Канадские рекомендации по диагностике и лечению дислипидемии и профилактике сердечно-сосудистых заболеваний у взрослых — рекомендации 2009 г. Канадский кардиологический журнал . 2009; 10: 567-79.
- Кастелли В. Холестерин и липиды в риске ишемической болезни сердца — Фрамингемское исследование сердца. Канадский кардиологический журнал . 1988; 4 (Дополнение A): 5A-10A.
- Toth P. Когда высокий — низкий: повышение низкого уровня холестерина липопротеидов высокой плотности. Текущие кардиологические отчеты . 2008; 10: 488-96.
- Краткое изложение третьего отчета экспертной группы Национальной образовательной программы по холестерину (NCEP) по выявлению, оценке и лечению высокого уровня холестерина в крови у взрослых (Группа лечения взрослых III). Журнал Американской медицинской ассоциации . 2012; 285: 2486-97.
- Каппелле П., Гансевоорт Р., Хиллеге Дж., Вольфенбюттель Б., Дуллаарт Р.Соотношения аполипопротеина B / A-I и общего холестерина / холестерина липопротеинов высокой плотности позволяют прогнозировать сердечно-сосудистые события в общей популяции независимо от нелипидных факторов риска, альбуминурии и С-реактивного белка. Журнал внутренней медицины . 2012; 269: 232-42.
Для получения дополнительной информации об обследовании показателей здоровья в Канаде, пожалуйста, свяжитесь с Национальным контактным центром Статистического управления Канады (бесплатные номера 1-800-263-1136; 613-951-8116; infostats @ statcan.gc.ca).
- Дата изменения:
Высокий холестерин — причины, симптомы и лечение
Что такое высокий холестерин?
Холестерин — это жирное вещество, которое содержится в крови. Он естественным образом вырабатывается в печени. Холестерин есть у всех. Он нужен нам, чтобы оставаться здоровыми, потому что его использует каждая клетка нашего тела. Часть этого холестерина поступает с пищей, которую мы едим.
Высокий холестерин — это когда у вас слишком много холестерина в крови.Это может увеличить риск сердечных и сердечно-сосудистых заболеваний, таких как сердечный приступ и инсульт.
Какие типы холестерина?
Существует два основных типа холестерина: хороший и плохой. Слишком высокий уровень «плохого» холестерина может вызвать проблемы со здоровьем. Холестерин переносится в кровь белками. Когда холестерин и белки объединяются, они называются липопротеинами.
Липопротеины высокой плотности или ЛПВП называют «хорошим» холестерином.Это потому, что он избавляет вашу кровь от «плохого» холестерина. Он забирает ненужный холестерин обратно в печень. Печень расщепляет его, чтобы он мог выйти из организма.
Липопротеины не высокой плотности или не-ЛПВП называют «плохим» холестерином. Это потому, что, когда его слишком много, он может накапливаться внутри стенок кровеносных сосудов. Это закупоривает их, вызывая сужение артерий, что увеличивает риск сердечного приступа или инсульта.
Возможно, вы слышали, что «плохой» холестерин называют холестерином «ЛПНП». Раньше это использовалось в качестве основного показателя плохого холестерина, но теперь мы знаем, что другие формы холестерина, отличного от ЛПВП, также вредны.
Триглицериды
Наша кровь также содержит жир, называемый триглицеридами. Он хранится в жировых клетках организма. Избыточный вес, употребление большого количества жирной и сладкой пищи или употребление слишком большого количества алкоголя могут повысить вероятность высокого уровня триглицеридов.Триглицериды также могут способствовать сужению стенок артерий, увеличивая риск. Вы можете увидеть это в результатах измерения холестерина, и ваш врач сможет сказать вам, если он слишком высок.
У вас может быть нормальный уровень холестерина ЛПВП и не-ЛПВП, но при этом высокий уровень триглицеридов.
Почему высокий холестерин вреден для вас?
Не-ЛПВП переносят холестерин из печени в клетки вашего тела. Слишком много плохого холестерина (не-ЛПВП) может быть вредным, потому что он прилипает к внутренним стенкам ваших артерий.Это может привести к накоплению жирового материала (атеромы) — этот процесс известен как атеросклероз. Это затрудняет кровоток, что может привести к сердечному приступу или инсульту.
Если у вас высокий общий холестерин, это может означать, что у вас в крови много плохого (не-ЛПВП) холестерина. Высокий уровень хорошего холестерина (ЛПВП) может помочь контролировать плохой холестерин и вывести его из организма.
Какой у меня должен быть уровень холестерина?
Не существует конкретного целевого уровня холестерина, потому что ваш врач рассматривает ваш общий риск развития сердечно-сосудистых заболеваний.Наша медсестра рассказывает о количестве холестерина в нашем видео ниже:
Что вызывает высокий уровень холестерина?
Любой может получить высокий холестерин, и это может быть вызвано множеством разных причин. Некоторые вещи, например привычки образа жизни, вы можете контролировать, другие — нет. Если вы позаботитесь о том, что можете контролировать, вы поможете снизить риск.
Вещи, вызывающие высокий уровень холестерина, вы можете контролировать:
Курение может привести к высокому уровню холестерина, а накопление смолы в артериях облегчает прилипание холестерина к стенкам артерий.
Если у вас избыточный вес или у вас диабет, у вас повышенный риск высокого холестерина.
Вещи, которые вызывают высокий уровень холестерина, который вы не можете контролировать:
Признаки и симптомы повышенного холестерина
Обычно нет типичных признаков высокого уровня холестерина, поэтому так важно проверить его. Это скрытый фактор риска, который означает, что это происходит без нашего ведома, пока не станет слишком поздно.
Как измеряется холестерин?
Уровень холестерина в крови измеряется с помощью простого анализа крови.Ваш терапевт или медсестра возьмут образец крови, как правило, уколом пальца, или вас могут попросить сдать анализ крови в местной больнице.
Затем ваша кровь проверяется на уровни хорошего (HDL) холестерина, плохого (не-HDL) холестерина и триглицеридов, а также на общий холестерин.
Холестерин и триглицериды измеряются в единицах, называемых миллимолями на литр крови, которые обычно сокращаются до «ммоль / литр» или «ммоль / л». Вообще говоря, для здорового сердца цель — иметь низкий уровень не-ЛПВП и более высокий уровень ЛПВП.
Если вам сказали, что у вас высокий уровень холестерина, значит, в вашем кровотоке слишком много «плохого» холестерина, что увеличивает риск сердечного приступа или инсульта. Но высокий уровень «хорошего» (ЛПВП) холестерина может помочь держать этот «плохой» (не-ЛПВП) холестерин под контролем.
Что означает высокий уровень холестерина для моего здоровья?
Ваш риск сердечно-сосудистых заболеваний увеличивается, если у вас высокий уровень холестерина, а также другие факторы риска, такие как:
Чем больше у вас факторов риска, тем выше риск развития сердечно-сосудистых заболеваний, таких как сердечный приступ, инсульт или сосудистая деменция.
Как я могу снизить уровень холестерина?
- Соблюдайте здоровую сбалансированную диету с низким содержанием насыщенных жиров
- Активный
- Бросить курить
Узнайте больше о здоровом образе жизни и простых свопах, которые помогут снизить уровень холестерина.
НАШИ ПРОСТЫЕ ШАГИ ПО СНИЖЕНИЮ ХОЛЕСТЕРИНАЛекарства и методы лечения повышенного холестерина
Если у вас очень высокий уровень холестерина и изменения образа жизни недостаточно, ваш врач может посоветовать контролировать его с помощью лекарств.
Статины — это основной вид лекарств, используемых для снижения холестерина. Ваш врач сообщит вам, нужно ли вам принимать какие-либо другие лекарства, которые помогают контролировать уровень холестерина. Они также могут направить вас к специалисту, называемому липидологом.
Если у вас есть вопросы о ваших лекарствах, поговорите со своим врачом или позвоните в нашу службу поддержки кардиологов по телефону 0300 330 3311. Вы также можете просмотреть наши публикации для получения дополнительной информации.
Справка и поддержка
Если вам от 40 до 74 лет, вы можете попросить прохождение проверки здоровья в NHS только в Англии, но аналогичные схемы доступны и в других частях Великобритании.Ваш врач должен писать вам об этом каждые пять лет, но вы также можете просто записаться на прием, чтобы проверить свое кровяное давление.
Если у вас высокий уровень холестерина, важно знать, что вы не одиноки. Найдите поддержку у специалистов в области здравоохранения и окружающих вас людей.
Позвоните на нашу горячую линию по телефону 0300 330 3311, чтобы поговорить с одной из наших кардиологических медсестер. Они могут предоставить вам информацию и поддержку о сердечных и сердечно-сосудистых заболеваниях и их факторах риска.
Присоединяйтесь к нашему сообществу HealthUnlocked.
Управляйте холестерином
Наш центр по холестерину отвечает на все ваши вопросы о холестерине, в том числе о том, как с ним бороться, когда проводить проверки и больше о статинах.
Подробнее о холестерине
Хотите узнать больше?
Закажите или скачайте наши публикации:
Хороший и плохой холестерин и старение
Медицинская и пищевая промышленность иногда могут посылать смешанные сообщения относительно важного вещества, присутствующего в наших продуктах питания и организме.Одно из таких веществ — холестерин. Многие пожилые люди меняют свою диету или лекарства, чтобы способствовать «хорошему» и сокращать «плохой» холестерин, часто с ограниченным пониманием того, что такое холестерин и почему эти два типа имеют значение.
Врачи часто упоминают в качестве цели снижение общего холестерина пожилых людей, хорошего и плохого. Они особенно рекомендуют это людям старше 65 лет и тем, у кого в семье были сердечные осложнения. Понимание того, почему это важно, — отличный способ улучшить здоровье пожилых людей.
Два типа холестерина
Хороший холестерин, или холестерин липопротеинов высокой плотности (ЛПВП), улавливает лишний холестерин, плавающий в кровотоке человека. В клинике Мэйо их называют поглотителями холестерина. Их роль заключается в том, чтобы забирать избыточный холестерин и доставлять его в печень для расщепления и удаления. Повышение уровня холестерина ЛПВП означает, что организм может лучше справляться с плохим холестерином, продвигая его в печень для вывода из организма.
Плохой холестерин, или холестерин липопротеинов низкой плотности (ЛПНП), на самом деле является важной частью экосистемы организма.Различные органы и ткани нуждаются в холестерине ЛПНП, но им не нужно его очень много. Избыток плавает в кровотоке и может закупорить артерии. Закупоренная артерия ограничивает кровоток, в результате чего клетки, находящиеся дальше, умирают из-за недостатка кислорода и питательных веществ в крови. Это образование бляшек, которое является названием областей накопления холестерина, называется ишемической болезнью сердца, которая может вызвать серьезные осложнения для здоровья.
Малоизвестный факт:
Холестерин находится в каждой клетке тела и особенно в головном мозге, который в значительной степени состоит из чистого холестерина.
Холестерин в рационе требуется всем, даже тем, у кого есть риск сердечных заболеваний. Холестерин находится в каждой клетке тела и особенно в головном мозге, который в значительной степени состоит из чистого холестерина.
И все же слишком много хорошего может быть плохим; Уровень холестерина ЛПНП должен быть ограничен в зависимости от текущего уровня человека, его или ее общего состояния сердца и риска развития сердечных заболеваний. Пожилые люди более подвержены риску развития сердечных заболеваний, чем молодые люди, и им следует внимательно следить за уровнем холестерина с врачом, особенно если он или она страдает высоким кровяным давлением, диабетом, курит сигареты, имеет избыточный вес или имеет проблемы с самочувствием. подвижный и активный.
Некоторые пожилые люди могут обнаружить, что у них есть несколько взаимосвязанных факторов риска; поддержание здоровой диеты и режима упражнений обычно (но не всегда) приводит к потере веса, более контролируемому артериальному давлению, общей более легкой подвижности и более здоровому уровню глюкозы в крови. Тем не менее, любые серьезные изменения в распорядке дня следует сначала обсудить с врачом, чтобы убедиться, что план соответствует конкретным медицинским потребностям пожилого человека. Никого не следует вводить в заблуждение причудливыми диетами или тенденциями к упражнениям, которые утверждают, что чудесным образом излечивают конкретную проблему со здоровьем, включая те, которые утверждают, что они снижают уровень холестерина.
Пожилой человек вполне может обнаружить, что первая линия защиты, когда дело доходит до холестерина, находится на кухне.
Изменения, необходимые для снижения холестерина ЛПНП и повышения холестерина ЛПВП, обычно представляют собой комбинацию диетических и медицинских решений, включая лекарства. В идеале пожилые люди с высоким риском сердечных заболеваний должны сначала попытаться справиться с этим путем изменения диеты, поскольку все лекарства имеют возможные побочные эффекты или потенциально негативные взаимодействия с текущим режимом лечения.Обсудив свою ситуацию с врачом, пожилой человек вполне может обнаружить, что первая линия защиты, когда дело доходит до холестерина, находится на кухне.
Исследование Muldoon et al. опубликовано в . Американский журнал медицины показал, что лекарство (ловастатин), используемое для лечения высокого уровня холестерина, снижает умственную деятельность у взрослых среднего возраста, и поэтому не должно использоваться или назначаться в больших количествах пожилым людям.
Малоизвестный факт:
Ловастатин, препарат, используемый для лечения высокого уровня холестерина, снижает умственную деятельность у взрослых среднего возраста.
Как холестерин влияет на старение
Контроль уровня холестерина важен в любом возрасте, но особенно это касается людей старше 65 лет. Фактически, согласно Джей Шварцу из Livestrong, данные государственной национальной образовательной программы по холестерину (NCEP) показывают, что риск высокого холестерина у мужчин повышается после возраст 45; женщины после 55 лет. На протяжении всей жизни женщины, как правило, имеют более высокий уровень «хорошего» (ЛПВП) холестерина, чем мужчины, что является защитным фактором против сердечно-сосудистых заболеваний.
Женщины с высоким средним «хорошим» холестерином защищает их на протяжении большей части жизни
| Мужчины | 42-44 мг / дл | 42-44 мг / дл | 42-44 мг / дл | 42-44 мг / дл | 42-44 мг / дл |
| Женщины | 53 мг / дл | 57 мг / дл | 58 мг / дл | 60 мг / дл | 62 мг / дл |
| Возраст (лет) | <30 | 30-39 | 40-49 | 50-59 | > 60 |
Женщины имеют преимущество и со средним «плохим» холестерином
| Мужчины | 136 мг / дл | 149 мг / дл | 162 мг / дл | 165 мг / дл |
| Женщины | 126 мг / дл | 129 мг / дл | 136 мг / дл | 159 мг / дл |
| Возраст (лет) | <30 | 30 — 39 | 40-49 | 50–59 |
Однако после менопаузы уровень холестерина у женщин резко возрастает; поэтому женщины тоже должны искать способы поддерживать низкий уровень холестерина с возрастом.
Средние измерения общего холестерина показывают возрастание риска для женщин и мужчин с возрастом (менопауза катапультирует женщин в зоны риска)
(Фактор риска — более 200 мг / дл)
| Мужчины | 185 мг / дл | 205 мг / дл | 208 |
| Женщины | 183 мг / дл | 194 мг / дл | 219 мг / дл |
| Возраст | <40 | 40-49 | 50-59 |
Выбор образа жизни имеет огромное значение
Поскольку лекарства, используемые для лечения высокого уровня холестерина ЛПНП, могут в качестве побочного эффекта вызывать пагубное снижение когнитивных функций, что в первую очередь является огромным риском для пожилых людей, пожилые люди и их опекуны должны усердно работать, придерживаясь правильной диеты и проверок, чтобы предотвратить повышение уровня холестерина. неуправляемый.По мере того, как клетки организма начинают слабеть и медленнее излечиваются от болезней и травм, правильное кровообращение и поступление питательных веществ в эти клетки являются неотъемлемой частью хорошего здоровья. Если ЛПВП высокий, а ЛПНП низкий, организм может продолжать перерабатывать избыточный холестерин и использовать только холестерин, необходимый для восстановления, особенно в головном мозге, где холестерин играет роль в передаче сообщений по этому наиболее важному органу.
Как и при многих других состояниях здоровья, желаемый уровень холестерина достигается за счет правильного питания и физических упражнений.
Старение — это когда люди не знают, как сделать образ жизни менее информированным. Выбор курить сигареты или не вести активный образ жизни может сильно сказаться на теле после многих лет такого неправильного использования. Избавиться от опасных последствий такого выбора или обратить вспять результаты инвалидности или болезней, затрудняющих активный образ жизни, тем труднее, чем старше человек. Чтобы ответить на уникальную задачу устранения повреждений в стареющем организме, необходимо вовлекать врачей и оказывать поддержку, чтобы произошли необходимые изменения.
Многие пожилые люди и их семьи также сталкиваются с серьезным фактором, определяющим их здоровье: без денег. Неспособность вести активный образ жизни или не есть по-настоящему здоровую пищу, а также отсутствие доступа к врачам и лечению основных заболеваний — все это может сделать холестерин опасной угрозой для здоровья пожилых людей. Если пожилые люди не могут платить за лекарства, посещения врача, анализы крови и ингредиенты для здорового образа жизни, трудно или невозможно заставить их правильно контролировать свой уровень холестерина.Такие пожилые люди и / или их опекуны должны искать федеральные и общественные программы, чтобы поддержать усилия по сохранению здоровья пожилых людей, несмотря на финансовые ограничения.
В целом, лучший ответ на вопрос об уровне холестерина — это поговорить с врачом, который знаком со здоровьем пожилых людей, и обсудить, какие варианты лучше всего. Никакая чудо-еда, режим упражнений или лекарство не решат проблему несбалансированного холестерина, но информация, планирование и действия сделают большой шаг вперед в продлении жизни и здоровья пожилых людей.
Источники
Американская кардиологическая ассоциация. (23 марта 2016 г.). Хороший и плохой холестерин. Доступно по адресу http://www.heart.org/HEARTORG/Conditions/Cholesterol/AboutCholesterol/Good-vs-Bad-Cholesterol_UCM_305561_Article.jsp#.V1UNIZErK00. Проверено 5 мая, 2016.
.Центры по контролю и профилактике заболеваний. ЛПНП и ЛПВП: «плохой» и «хороший» холестерин. Доступно по адресу http://www.cdc.gov/cholesterol/ldl_hdl.htm. Проверено 5 мая, 2016.
.Кольпо, Энтони.(2005). Холестерин ЛПНП: «плохой» холестерин или плохая наука? Журнал американских врачей и хирургов , (10) 3: 83-89. Доступно на http://www.jpands.org/vol10no3/colpo.pdf. Проверено 5 мая, 2016.
.Гарретт, Марио Д. Холестерин и наш стареющий мозг. (9 февраля 2014 г.) Psychology Today , Доступно по адресу https://www.psychologytoday.com/blog/iage/201402/cholesterol-and-our-aging-brain. Проверено 5 мая, 2016.
.Персонал клиники Мэйо. Повышенный холестерин: симптомы и причины.Доступно по адресу http://www.mayoclinic.org/diseases-conditions/high-blood-cholesterol/symptoms-causes/dxc-20181874. Проверено 5 мая, 2016.
.Малдун, М.Ф., Баргер, С. Д., Райан, К. М., Флори, Д. Д., Лехоцик, Д. П., Мэтьюз, К. А., Манук, С. Б. (2000). Влияние ловастатина на когнитивные функции и психологическое благополучие. Американский медицинский журнал, 108 (7): 538-546. Доступно по адресу http://www.amjmed.com/article/S0002-9343%2800%23-3/fulltext Проверено 6 июня 2016 г.
Newschaffer, C.J., Bush, T.L., and Hale, W.E. (1992). Уровни старения и общего холестерина: когорта, период и влияние на выживаемость. Американский журнал эпидемиологии, 136 (1): 23-24. Доступно на http://aje.oxfordjournals.org/content/136/1/23. Проверено 5 мая, 2016.
.Национальный институт здоровья. Уровни холестерина: что нужно знать. Medline Plus, Summer 2012. Доступно по адресу https://www.nlm.nih.gov/medlineplus/magazine/issues/summer12/articles/summer12pg6-7.html. Проверено 5 мая, 2016.
.Шварц, Джей. (16 августа 2013 г.). Нормальный уровень холестерина по возрасту. Livestrong.com. Доступно на http://www.livestrong.com/article/275091-normal-cholesterol-levels-by-age/. Проверено 17.06.2016.
Тот, Питер П. (2005). «Хороший холестерин»: липопротеины высокой плотности. Тираж , 2005 г. Американская кардиологическая ассоциация. Доступно на http://circ.ahajournals.org/content/111/5/e89.full. Проверено 5 мая, 2016.
. .
