Несовместимость партнеров из-за разности групп крови | mjusli.ru
Встречаясь, влюбляясь и создавая семью, люди редко задумываются, что у них разные группы крови и резус факторы. Рождение ребенка воспринимается как должное, и люди не понимают, как им повезло – особенно если у одного из них 4 группа, а у другого – 1, да и резусы не совпадают.
Если же беременность долго не наступает, начинают искать причину этого. Почему природа не замечает в одних случаях несовместимости групп крови партнеров, а для других это становится препятствием при зачатии – непонятно. Однако современная медицина уже научилась помогать подобным семьям.
Признаки несовместимости партнеров при зачатии
Существуют специальные тесты – их название посткоитальные. Для того чтобы провериться, необходима определенная подготовка.
Так как определяется несовместимость супругов для зачатия?
- Достоверный показатель определяется, если самообследование проводится в фазу овуляции;
- Необходимо в течение 3 суток воздержаться от половой жизни;
- Перед половым актом требуется тщательно помыться – без использования парфюмерных средств для интимной гигиены;
- После полового акта необходимо спокойно полежать на спине около получаса, подложив под таз подушку, чтобы сохранить как можно большее количество семенной жидкости;
- Мыться перед визитом к врачу не нужно – иначе анализ покажет неправильный результат;
- Через 6 часов – не позже чем через 10 – необходимо нанести визит к гинекологу.

Врач не станет делать ничего страшного, больно не будет. Мазок берут на гинекологическом кресле, как при обычном осмотре.
Мазок – секрет из влагалища, в котором смешаны женские выделения и сперма – помещают под стекло и рассматривают под микроскопом.
Во время исследования необходимо определить:
- скорость кристаллизации слизи;
- консистенцию секрета;
- кислотность – значение рH-среды;
- растяжимость.
Выявляется активность – подвижность – сперматозоидов – она классифицируется по 4 степеням:
- А – высокая прогрессивная;
- Б – линейная и нелинейная, медленная;
- В – непрогрессивная подвижность;
- Г – сперматозоида нежизнеспособны.
Если выявленная подвижность сперматозоидов – степень В и Г, цервикальная слизь густая и вязкая, быстро закристаллизовалась, среда кислая – это значит, что у супругов несовместимость при зачатии. Для плинирования семьи в этом случае нужно обращаться к специалистам за помощью.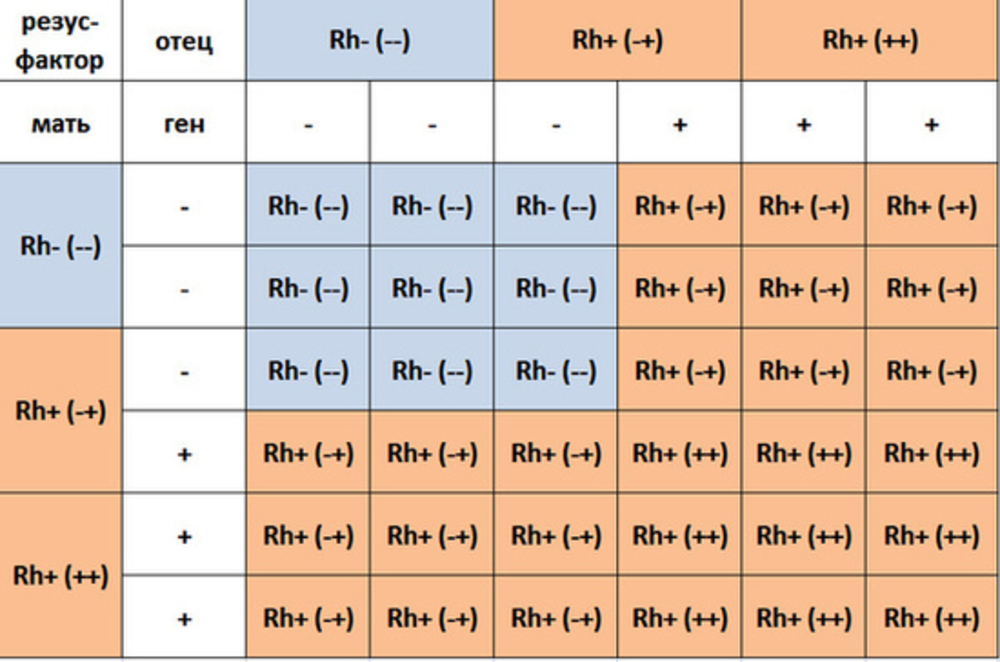
Несовместимость групп крови при зачатии
На наступление зачатия также влияет несовместимость крови партнеров. Хотя считается, что наиболее опасно несовпадение резус-факторов, но группы крови тоже имеют значение.
Самой благоприятной для материнства считается кровь 1 группы. Если у крови мамы еще и резус положительный, то на вопрос: «Может ли быть несовместимость партнеров при зачатии?» твердо отвечают – НЕТ.
Антитела к на чужеродный объект не вырабатываются, сперматозоиды не отторгаются, беременность в дальнейшем – если нет иных факторов, влияющих на ее течение – проходит нормально. Какая бы ни была групповая разница супругов, зачатию это не мешает.
Если кровь родителей совпадает по резус-фактору – даже при несовпадении по группам – то и тогда долгожданная беременность может быть в положенный срок. В этом случае легко протекает и беременность – ребенок наследует резус родителей, никаких проблем не возникает.
Если при несовпадении по группам или резусу плод имеет материнские показатели, признаки несовместимости не возникнут. Оба организма не имеют агглютинина в составе крови, и тогда беременность женщина выносит благополучно.
Оба организма не имеют агглютинина в составе крови, и тогда беременность женщина выносит благополучно.
Несовместимость при зачатии называется иммунологическим бесплодием. В этом случае иммунологические клетки партнера воспринимаются женским организмом, как инородное тело, и уничтожаются.
У женщины в крови вырабатываются антитела, которые убивают сперматозоиды на стадии слияния с яйцеклеткой. Если зачатие все же происходит – обычно это бывает, когда вследствие снижения иммунного статуса антитела перестают вырабатываться.
Но на эмбриональной стадии организм уже мобилизует все силы на борьбу с «врагом», и эритроциты матери, проникая через плаценту, разрушают эритроциты плода.
Пока медицина не знала, как лечить несовместимость при зачатии, пары оставались бесплодными, а если им и удавалось «обмануть» природу, долгожданная беременность заканчивалась выкидышем.
Для материнского организма эта борьба не заканчивалась с отторжением чужеродного элемента. Женщине приходилось долго восстанавливаться, так как печень работала «на износ», значительно увеличиваясь в размерах. Это вызывало развитие малокровия – анемию.
Это вызывало развитие малокровия – анемию.
Если женщина все-таки донашивала беременность, то младенец – все 9 месяцев боровшийся за выживание – рождался слабеньким. У него диагностировали физиологическую желтуху, которую приходилось лечить длительный период, а иногда и водянку головного мозга и даже отставание в умственном развитии, так как физиологические отклонения на эмбриональной стадии сказываются на состоянии головного мозга и центральной нервной системы.
Зона риска по группе крови
Зачатие легко происходит, если группа крови женщины и мужчины совпадают, или у женщины – если рассматривать в отношении цифрового фактора – группа ниже.
Труднее всего забеременеть женщине с 4 группе крови, ей необходимо встретить мужчину с той же группой и – желательно – с тем же резусным фактором.
Однако группы крови все-таки имеют значение намного меньше, чем резус-фактор, и «заниматься» им начинают, только если супруги долго не могут исполнить свою мечту – завести ребенка.
Что делать при несовместимости при зачатии?
Заранее нужно заняться планированием беременности – врачи помогут рассчитать лучшее время для зачатия, введением иммуноглобулинов подготовят материнский организм к внедрению плода.
Может быть, потребуется провести ЭКО – и в организм матери введут уже сформировавшийся эмбрион, первые недели постоянно контролируя образование антител с помощью медицинских препаратов.
Как только плацента начинает формироваться, нужно сделать биопсию хориона. Иногда требуется провести процедуру кордоцентеза.
Кордоцентез – кровь для исследования берут из пуповины плода, устанавливая ее показатели, проверяют молекулярно-генетическую структуру, считают количество хромосом в клетках. Этот анализ помогает понять, как формируется плод, нет ли отклонений в развитии органических систем.
При обнаружении врожденных аномалий, положение – в большинстве случаев – можно исправить. В настоящее время проводят переливание крови на внутриутробной стадии, корректируя состояние будущего младенца и предотвращая патологии развития.
Современная медицина поможет решить проблему семьи с помощью экстракорпорального оплодотворения или внутриматочной инсеминации.
Если беременность долгожданная и планируется заранее, нужно придерживаться врачебных рекомендаций и заранее сдать кровь, чтобы определить все параметры, необходимые врачам для корректировки зачатия.
Несовместимость групп крови при зачатии и совместимость крови у супругов
Группа крови – это комплекс специфических белков на поверхности красных кровяных телец (эритроцитов).
Основной системой, по которой определяют несовместимость и совместимость крови для зачатия и переливаний, является система ABO.
По этой системе выделяют 4 группы, каждая из которых имеет свою комбинацию аглютиногенов (А, В) и аглютининов к ним (a, b). Таблица ниже описывает данные о содержании этих компонентов в каждой из 4 групп.
Резус-фактор (RH) — вторая клинически значимая классификация крови после системы ABO. Ключевым антигеном является антиген D. Если он есть на поверхности эритроцита, то кровь считают резус-положительной, если нет – то, соответственно, резус-отрицательной. Большинство людей на планете, около 85% являются положительными по системе резус, оставшаяся часть будет отрицательной.
Если он есть на поверхности эритроцита, то кровь считают резус-положительной, если нет – то, соответственно, резус-отрицательной. Большинство людей на планете, около 85% являются положительными по системе резус, оставшаяся часть будет отрицательной.
Кроме резус-фактора и системы ABO, существует еще несколько классификаций групп крови по другим антигенам. Однако значение для проверки родителей на совместимость крови при зачатии придают, в большинстве случаев, только этим двум.
Совместимость по системе ABO
Данные о группе будущей матери и отца выясняют еще на этапе планирования ребенка. В ситуациях, когда у партнеров подозревают иммунологическое бесплодие, несовместимость родителей может стать одной из причин проблемы.
Несовместимость развивается в тех случаях, если в крови одного человека находятся аглютиногены, а в крови другого соответствующие им аглютинины, например, A и a или B и b.
В этих ситуациях происходит реакция агглютинации (склеивания) и эритроциты не могут полноценно выполнять свою функцию.
При зачатии плод, в большинстве случаев, наследует группу крови матери.
Таблица ниже показывает, какая может быть группа крови у ребенка, если известна группа крови обоих родителей.
Если у ребенка начинает формироваться отцовская или третья группа крови, которая несовместима с материнской, то может произойти иммунологический конфликт. В этих случаях высока вероятность развития выкидыша уже на ранних стадиях беременности. Кроме этого, такое состояние может приводить к развитию гемолитической болезни у ребенка.
Совместимость по резус-фактору
Если несовместимость по системе AB0 встречается редко, то развитие резус-конфликта наблюдается гораздо чаще. Какие обстоятельства в этом вопросе могут привести к развитию несовместимости? Если резус-отрицательная мама беременеет Rh+ плодом.
В такой ситуации белки эритроцитов плода поступают по общему кровотоку к матери. Там их встречает иммунная система, которая воспринимает эти белки как чужеродный объект. Организм женщины начинает вырабатывать защитные антитела, которые вызывают гибель эритроцитов ребенка. Это означает, что мама и плод несовместимы между собой.
Организм женщины начинает вырабатывать защитные антитела, которые вызывают гибель эритроцитов ребенка. Это означает, что мама и плод несовместимы между собой.
Если беременность первая, то серьезных проблем обычно не возникает, поскольку иммунная система срабатывает медленно и не успевает создать достаточное количество клеток-защиты.
При повторной беременности резус-отрицательным ребенком, иммунная система женщины срабатывает гораздо быстрее. Иммунные клетки мамы вырабатываются в большом количестве и начинают убивать эритроциты ребенка.
Это приводит к кислородному, голоданию, нарушению развития и может спровоцировать внутриутробную гибель плода.
Чтобы этого не произошло, партнеров с разными резус-факторами проверяют заранее, и беременность проходит под контролем врача. Кроме этого, после первой беременности женщине вводят специальную сыворотку, которая предотвращает развитие блокирующих антител при последующей беременности.
Важно! Тяжесть проявления несовместимости по резус-фактору увеличивается при каждой последующей беременности.
О чем еще нужно помнить в такой ситуации? Развитие клеток-памяти у резус-отрицательной женщины происходит при любом контакте с резус-положительной кровью. Если у будущей мамы в анамнезе были аборты, переливания, выкидыши, то это может означать, что она уже встречалась с резус-положительной кровью. При таком анамнезе первая запланированная беременность уже находится под угрозой.
Клинический случай: Пациентка М., 26 лет, Rh-, первая беременность Rh+ плодом. Ребенок родился раньше срока на 32 неделе с тяжелой гемолитической желтухой, обширными отеками и кардиомегалией. Оказалось, женщина не помнила, что в возрасте 3 лет ей была выполнена операция с переливанием донорской крови Rh+.
В остальных случаях резус-фактор не влияет на нормальное развитие беременности. Так, если женщина Rh+, беременеет плодом Rh-, то конфликта не будет, поскольку в крови плода нет чужеродных для мамы антител.
Что такое гемолитическая болезнь?
Под этим диагнозом понимают развитие гемолитической анемии (малокровия) у плода и новорожденного в результате иммунологической несовместимости у родителей. Эта болезнь может развиться при несовместимости партнеров и по резусу, и по системе AB0, и по другим антигенам.
Эта болезнь может развиться при несовместимости партнеров и по резусу, и по системе AB0, и по другим антигенам.
В этих случаях при беременности происходит гибель эритроцитов плода. Эту гибель вызывают иммунные клетки матери, которые восприняли их за чужеродный объект. Гибель эритроцитов вызывает их усиленную выработку и появление в кровотоке высокотоксичного для ребенка непрямого билирубина.
Таблица ниже показывает вероятность конфликта при различных группах крови у родителей.
Клинические проявления болезни зависят от того, какое количество антител от мамы проникло через плаценту. В самых тяжелых случаях наступает гибель плода. Могут развиться выраженные отеки, желтуха, водянка живота, увеличиваются размеры печени и сердца и др. Выделяют три степени тяжести этого заболевания, в соответствии с которыми проводят лечение ребенка.
Что делать и как предупредить несовместимость партнеров
Для того чтобы у будущих родителей не возникло проблем, девушкам нужно с огромной осторожностью относиться к абортам и переливаниям. При переливаниях существует опасность введения крови с неправильным резусом, а также всегда есть риск иммунизации по другим антигенам. Переливание должно производиться по жизненным показаниям.
При переливаниях существует опасность введения крови с неправильным резусом, а также всегда есть риск иммунизации по другим антигенам. Переливание должно производиться по жизненным показаниям.
В большинстве случаев иммунизация матери наступает после первых родов. В связи с этим роженице в течение суток должна быть введена специальная вакцина, которая предупредит появление проблем в будущем.
Отличия по резусу и группе крови у супругов или у будущего ребенка не должны становиться показателем глобальных проблем. Никто не будет выбирать себе супруга исходя из данных о его белках на эритроцитах. Современная медицина позволяет преодолеть эту несовместимость и контролировать реакцию организма. Чтобы это сделать, нужно внимательно относиться к своему здоровью, и соблюдать предписания доктора.
Способы проверки совместимости по крови и резусу
Редко семейные пары задумываются о таком параметре как совместимость групп крови при зачатии ребенка, поскольку попытки забеременеть в большинстве случаев успешны.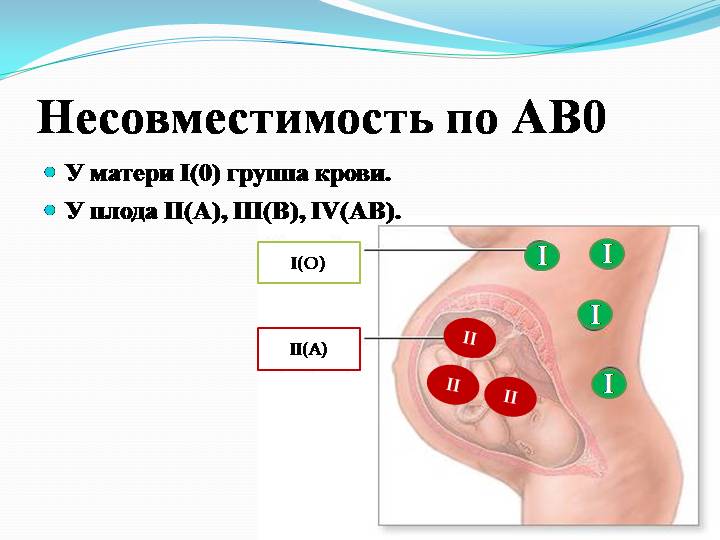 Но вот когда при множественных попытках результата нет, начинают искать причины.
Но вот когда при множественных попытках результата нет, начинают искать причины.
Одной из таких причин может быть несовместимость партнеров по группам крови или по резус-факторам. Эта проблема не столь серьезная, чтобы пары не могли забеременеть вообще.
Зачать ребенка можно даже с различными сочетаниями крови и резус-факторами, правда при несовместимости на это может потребоваться больше времени и могут быть некоторые осложнения в течении беременности.
Почему совместимость групп крови важна?
Врачами доказано, что повлиять на течение беременности может совместимость крови и резус-фактор (Rh). Если у партнеров одинаковые группы крови и резус-факторы, то такое сочетание считается идеальным и проблем в зачатии быть не должно.
Но существует опасность для ребенка, если у пары разные резус-факторы.
Поскольку резус-фактор определяется наличием белка (антиген) в кровяной клетке (эритроците), то людей, не имеющих этот белок, называют резус-отрицательными, а тех у которых он есть – резус-положительными.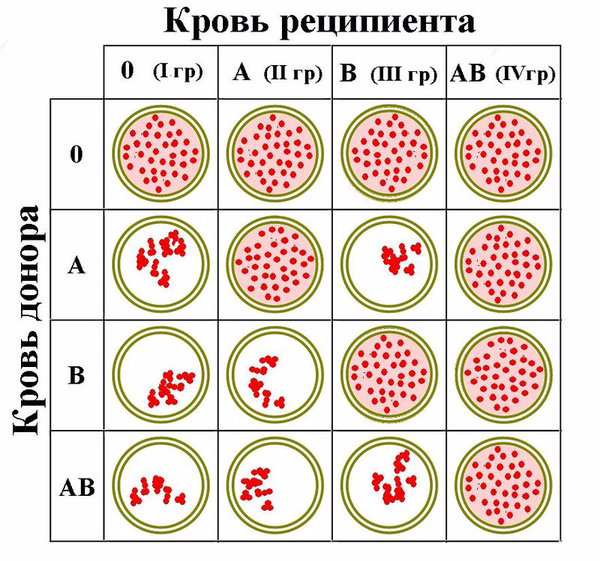
И в случаях, если у матери резус-фактор отрицательный, а плоду передался положительный резус-фактор от отца, то иммунная система матери может начать вырабатывать антитела против кровяных клеток эмбриона, которые проникают в организм матери сквозь плацентарный барьер.
Это катастрофически сказывается на развитии плода – приводит к выкидышам на ранних сроках или гибели плода на поздних сроках. Также может спровоцировать гемолитическое заболевание, которое приводит к разрушению эритроцитов и появлению анемии в стадии развития эмбриона.
При этом печень увеличивается и повышается уровень билирубина в крови младенца. Именно поэтому важна совместимость по резус-фактору у пары. Несовместимость групп крови не так часто встречается и впоследствии может проявить себя как гемолитическое заболевание, но в легкой форме.
Разновидности несовместимости
Несовместимости партнёров можно разбить на несколько категорий:
- Иммунная. Если резус-фактор мужчины и женщины различаются, это может привести к тому, что сперматозоид будет отторгнут.
 Если же женщине удается забеременеть, высок шанс, что выносить ребенка она не сможет. Поэтому необходимо проходить регулярные обследования у гинеколога на протяжении всей беременности.
Если же женщине удается забеременеть, высок шанс, что выносить ребенка она не сможет. Поэтому необходимо проходить регулярные обследования у гинеколога на протяжении всей беременности. - Генетическая. Если возникла такая несовместимость, то при развитии плода в утробе матери могут возникнуть изменения в коде ДНК. Они становятся причиной такой патологии как синдром Дауна.
- Несовместимость по группе крови можно выявить после прохождения специального теста – посткоитального. Его проводят в момент овуляции, соблюдая строгие требования:
На протяжении трех дней партнерам надо воздержаться от интимной близости. - Перед визитом к врачу, нужно выполнить все необходимые гигиенические процедуры, но не спринцеваться.
- После соития на протяжении 30 минут надо оставаться в горизонтальном положении. Но для того, чтобы избежать потери эякулята, нужно будет подложить влажную салфетку.
- Также необходимо наведаться к гинекологу спустя 6 часов после секса.
 Но не позднее 12-ти часов.
Но не позднее 12-ти часов.
Симптомы несовместимости
Основные признаки несовместимости партнеров при зачатии:
- Пара не может зачать ребенка на протяжении длительного времени (больше 1 года), при регулярном, незащищенном сексе.
- Проблемы с вынашиванием ребенка.
Оба эти случая – сигнал, что паре нужно обратиться к специалисту, который даст направление на лабораторные анализы. После сдачи анализа крови и спермограммы можно будет сделать выводы и сказать, что выявлена совместимость по группе крови или же партнеры несовместимы.
Практически все констатированные случаи бесплодия по этой причине вызваны небольшими разладами, которые легко устранить при помощи медикаментозного лечения. Даже если все еще будет отрицательный тест на беременность, которые вы можете купить в любом супермаркете – это еще не повод отчаиваться, ведь достижения современной медицины помогут женщине ощутить радость материнства.
Опасность резус-конфликта между плодом и матерью
Анализ крови на беременность – это далеко не единственное исследование, которое придется пройти женщине, готовящейся стать мамой. Врач внимательно следит за уровнем антител у пациентки.
Врач внимательно следит за уровнем антител у пациентки.
Даже если у беременной резус-фактор положительный, а у будущего ребенка отрицательный — это не принесет вреда им обеим. Но если ситуация противоположная, скорее всего возникнет резус-конфликт при беременности.
Эритроциты плода могут попадать в кровь женщины, где будут признаны чужеродными и атакованы, возникает иммунная реакция. Все женщины с отрицательным резус-фактором должны вплоть до 28 недели беременности каждый месяц сдавать анализы, если срок беременности больше – сдавать их нужно каждые 2 недели.
Особое внимание врач-гинеколог должен уделить размеру печени плода. Ее увеличенные размеры – сигнал к тому, что нужно делать внутриутробное переливание крови. В некоторых случаях это может стать причиной прерывания беременности.
Поэтому совместимость групп крови для зачатия играет важную роль, ведь это часто становится причиной появления угрозы жизни будущего ребенка.
Возможные усложнения при конфликте резус-факторов
После разрушения кровяных клеток в организме плода происходит токсическое поражение систем и органов. Виной этому распад молекул гемоглобина, который находится в эритроцитах и выполняет функцию транспортировки кислорода по организму.
Токсическому отравлению организма способствует продукт распада гемоглобина – билирубин. Вначале поражается нервная система, после почки и сердце. Позже начинает накапливаться жидкость в полостях и тканях, что приводит к плохому функционированию всех органов и может привести к внутриутробной гибели эмбриона.
Именно поэтому у матерей с отрицательным резус-фактором беременность может прерваться на ранних сроках. Иммуноглобулин при беременности врачи могут назначить в случаях, когда наблюдаются проблемы с вынашиванием плода.
Несовместимость партнеров при зачатии
Люди влюбляются друг в друга, женятся, создают семью, мечтают о ребёнке… Но, к сожалению, иногда случается так, что зачать малыша у пары не получается, хотя оба супруга при этом абсолютно здоровы. Почему же это происходит?
Почему же это происходит?
В медицине такие ситуации называют несовместимостью при зачатии. Существуют следующие виды несовместимости:
- иммунная — по группе крови/резусу;
- генетическая — рождение детей с синдромом Дауна или с другой инвалидностью у абсолютно здоровых родителей.
Становится ли этот диагноз приговором для семейной пары или все-таки у супругов есть шанс зачать наследника? И что же это такое ― несовместимость при зачатии?
Причины несовместимости при зачатии
Количество бесплодных браков во всём мире увеличивается с каждым годом. В самой России приблизительно 15 процентов семейных пар не могут зачать ребёнка из-за бесплодия одного супруга или же обоих.
Причины бесплодия распределяют между обеими супругами почти поровну: одна треть случаев связана с женщинами, одна треть ― с мужчинами, последняя треть приходится на совместные проекты (20%) и необъяснимые случаи (10%).
Исследования практикующих врачей и ученых указывают на наличие психогенных изменений и психологических травм во всех ситуациях бесплодия.
О бесплодности брака говорят тогда, когда семейная пара, которая живёт регулярной половой жизнью, не добивается желанной беременности в течение года. При этом супруги не используют ни один из видов контрацепции.
Иммунологическая несовместимость при зачатии
В таких случаях парам часто ставят неутешительный диагноз «иммунологическое бесплодие». Хотя и при таком диагнозе зачатие всё-таки возможно, но при отсутствии постоянного наблюдения врача и соответствующего лечения беременность в большинстве случаев прерывается.
В первую очередь при возникновении подозрения иммунологической несовместимости конкретной пары обследоваться необходимо мужчине, для чего придётся сдать семенную жидкость на исследование (спермограмму).
Делать это нужно в клиниках, специализирующихся на планировании семьи. Результаты этого анализа определят количество и подвижность сперматозоидов, а также дадут оценку другим не менее важным показателям спермы.
Кроме того, они подтвердят или, наоборот, опровергнут наличие воспалительных заболеваний в органах мочеполовой системы мужчины.
Так что же такое иммунологическое бесплодие?
Это значит, что иммунная система конкретной женщины вырабатывает антитела, которые уничтожают сперматозоиды конкретного мужчины. Последние исследования показывают, что примерно в 30 процентах случаев причиной бесплодности браков является именно эта форма бесплодия или так называемый фактор несовместимости.
Речь идёт о некой аллергии на сперму мужчины, или же, как ни странно это звучит, аллергической реакции самого мужчины на свое собственное семя. Причиной этому является слишком высокое количество так называемых «антиспермальных антител», которые не дают сперматозоиду исполнить его оплодотворяющую функцию.
Образовываться они могут в организме как мужчины, так и женщины.
Антиспермальные антитела препятствуют не только зачатию, но и влияют на протекание беременности.
Так отчего же возникает “аллергия” на конкретного человека? И почему повышается уровень антиспермальных антител?
Существует научное мнение о том, что риск появления этих антител у женщины прямопропорционально зависит от количества её половых партнеров. Неблагоприятным фактором могут быть и перенесённые половые инфекции.
Неблагоприятным фактором могут быть и перенесённые половые инфекции.
Но всё-таки основной причиной появления в женском организме антиспермальных антител является специфическая иммунная реакция на семя определенного мужчины.
Способствуют этому и наша психика, и мозг, которые напрямую влияют на самые тонкие механизмы организма, в т.ч. и на реакции самой иммунной системы.
Наличие определённого количества этих антител в организме женщины может привести к токсикозу, самопроизвольному аборту или к задержке в развитии плода. Поэтому тест на иммунологическую совместимость обязательно нужно проходить обоим супругам.
Нередко причиной невозможности зачатия являются и дополнительные осложнения в виде двурогой матки, порока развития яичников или гипоплазии шейки матки.
Резус-конфликт и несовместимость при зачатии
Несовместимость при зачатии также возможна и при наличии разных резус-факторов у супругов. Чтобы благополучно зачать ребёнка, оба супруга должны иметь одинаковый резус-фактор крови — положительный или же отрицательный.
Если же резус-факторы разные, то возможно возникновение проблем не только при зачатии ребёнка и во время беременности, но уже и после его рождения (имеется ввиду здоровье новорождённого).
Если супруги с разными резус-факторами крови решили родить ребёнка, им обязательно нужно перед зачатием пройти курс специальной терапии, чтобы организм матери впоследствии не отторгнул плод. Следует отметить, что более здоровым ребенок рождается у той пары, где группа крови отца выше, чем у матери.
Но надежда есть всегда
Ни в коем случае нельзя отчаиваться. Даже в таких ситуациях существует достаточно высокий шанс забеременеть и выносить первенца. Однако с последующими беременностями возможно возникновение целого ряда трудностей.
В отдельных случаях иммунологический механизм организма матери может начать вырабатывать антитела против резус-фактора отца. В результате материнские антитела проникают через плаценту и начинают атаковать эритроциты плода, вызывая этим развитие у него анемии.
С генетической и с иммунологической точки зрения хорошо совместимыми считаются супруги с разными группами крови, но имеющие при этом одинаковые RH (отрицательные или положительные). А вот у супружеских пар, у которых одинаковая группа крови, но разные резус-факторы, очень большая вероятность возникновения несовместимости при зачатии.
Тест на совместимость
Если супругам долгое время не удаётся зачать малыша, им обоим необходимо пройти тест на совместимость, для чего придется сдать анализ крови и пройти другие сопутствующие исследования, которые уже назначит лечащий врач.
Но даже если в результате всех проведённых исследований и тестирований будет обнаружена несовместимость по любому фактору ― не впадайте в депрессию и не отчаивайтесь.
Помните: современная медицина находится в постоянном развитии, в постоянных открытиях, что всегда даёт потенциальным мамам большой шанс забеременеть и родить здорового малыша.
И не стоит забывать о том, что самым основным фактором для зачатия ребенка является не столько совместимость супругов, сколько наличие у них искренних чувств.
Рождение долгожданного ребеночка преодолеет все препятствия!
Специально для beremennost.net Анна Жирко
Как забеременеть при несовместимости
2 голос, средняя оценка: 4,50 из 5
Трудности зачатия ребенка возникают по причине проблем со здоровьем, как с женской так и с мужской стороны. Но существует процент бесплодных браков, когда партнеры здоровы, но проблема конкретно в их союзе. Закономерно возникает пугающий вопрос: как забеременеть при несовместимости и возможно ли это?
Как забеременеть при несовместимости
Как выявляют несовместимость супругов
Итак, что может указывать на несовместимость двух людей со здоровой репродуктивной системой, т.е. на бесплодность брака:
- Невозможность зачать ребенка.
- Регулярно случаются выкидыши.
- Плод гибнет внутри матери.
- Ребенок рождается нежизнеспособным.
Обращаться к врачу рекомендуют супругам, не достигшим результата в течение года, при условии регулярной близости.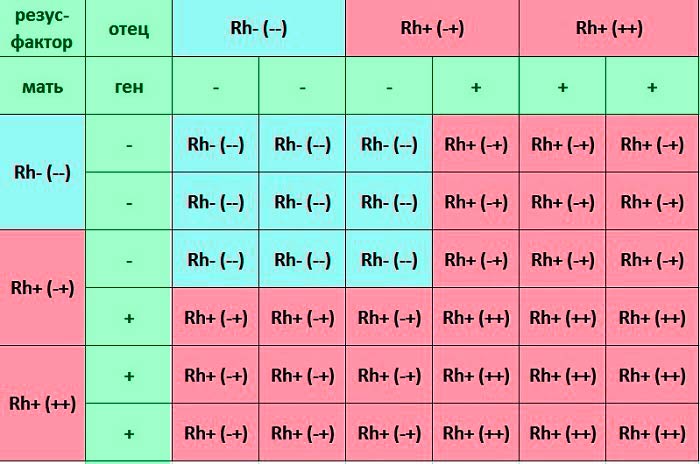 Существуют специальные для выявления причины неудачных попыток стать родителями. Исследования включают в себя ряд анализов: сдача крови, семенной жидкости, мазок, гормоны, а так же анализы, которые подбираются индивидуально в клинике.
Существуют специальные для выявления причины неудачных попыток стать родителями. Исследования включают в себя ряд анализов: сдача крови, семенной жидкости, мазок, гормоны, а так же анализы, которые подбираются индивидуально в клинике.
При проблемах со здоровьем, в т.ч. в случаях бесплодия, важно выслушать мнение нескольких докторов, досконально изучить проблему и варианты лечения.
Чаще встречается вид иммунологической несовместимости, резус конфликт, реже – генетической. Прежде чем ответить на вопрос о лечении и вариантах выхода из ситуации, разберемся в значении названных видов бесплодия.
Что такое иммунологическая несовместимость?
Про иммунологическую несовместимость говорят тогда, когда анализы показали наличие антиспермальных антител (АСАТ), в мужском или женском организме.
В таком случае у мужчин антитела не дают сперматозоидам развиваться, а у женщин – клетки иммунитета встречают семя мужчины в качестве вредоносного объекта, подлежащего уничтожению (склеивания спермы, отторжение плода). АСАТ у женщины могут быть реакцией на конкретного партнера.
АСАТ у женщины могут быть реакцией на конкретного партнера.
Причины наличия АСАТ: травмы и операции мужских органов, воспалительные процессы и гормональные нарушения у женщин, а также присутствие половых инфекций у супругов и др.
Несовместимость резус-факторов и групп крови
Выделяют такой вид иммунологической несовместимости как резус-конфликт. Положительный резус-фактор – белок в красных кровяных тельцах, отрицательный резус-фактор – отсутствие белка в кровяных тельцах. Резус-фактор передается по генам.
Опасность возникает у партнеров, если будущая мама с отрицательным резусом, папа – с положительным и ребенок наследует резус отца. Таким образом, эритроциты плода поступают в кровь мамы, образуют у нее резус антител и возникает иммунологический конфликт, т.е.
гемолитическая болезнь плода, разрушающая эритроциты.
Интересно, что в первую беременность резус-конфликт можно миновать, так как он невысок, а вот последующие вынашивания детей попадают в зону риска и усиленного врачебного наблюдения.
Можем говорить о наступлении резус конфликта, когда у супругов с разным резус-фактором состоялось зачатие, но беременность была прервана, антитела уже выработаны и следующее оплодотворение они встретят агрессивнее.
Имеет сходство с резус-конфликтом конфликт группы крови, но его течение проще, наблюдают у женщин с первой группой крови, вынашивающих младенцев с другой группой.
Причина конфликта заключается в первой группе крови – это единственная группа, не имеющая в своем составе А и В антигенов.
При встрече с незнакомыми для первой группы антигенами второй, третей и четвертой групп, начинается их устранение и, вследствие, конфликт. Такая ситуация может возникнуть с нарушением целостности плаценты либо во время родов.
Бесплодие 3. Индивидуальная несовместимость и иммунология.Топ 6 Самых основных причин бесплодия. Как забеременеть?Группы крови — причины несовместимостиТест на генетическую совместимость супругов
Становясь на учет в больнице, женщины в положении сдают анализ на группу крови и резус-фактор.
Что такое генетическая несовместимость?
Вид генетической несовместимости больше относят к трудностям вынашивания младенца, нежели оплодотворения. Если беременность срывается на ранних сроках путем выкидыша, замирания, а затем ситуация повторяется снова и снова, нужно обследоваться у врача-генетика. Если у супругов присутствуют похожие гены по HLA-системе, говорят об их несовместимости.
Название HLA — аббревиатура английских слов «человеческие лейкоцитарные антигены», т.е. набор генов с разными биологическими функциями. Чем больше они разнятся у потенциальных родителей, тем лучше, иначе эта система антигенов, узнавая личные измененные клетки, в т.ч.
оплодотворенную яйцеклетку, посылает сигнал иммунитету о необходимости их уничтожения. Это одна из причин, почему близкородственные связи имеют негативные последствия, схожие антигены не дают запуститься иммунитету и защитить плод.
Почему происходит совпадение у партнеров, не являющихся родней, ответить трудно.
Что могут предпринять несовместимые пары?
Отвечая на вопрос супругов: можем ли мы забеременеть при наличии несовместимости, доктора чаще отвечают утвердительно, поскольку данное направление развивается постоянно. В зависимости от поставленного диагноза лечение назначают персонально, при помощи медикаментов или хирургическим способом.
Лечение при конфликте групп крови
Для предотвращения непоправимых осложнений нужно постоянно исследовать кровь беременной женщины, что позволит контролировать появление в ней антител, называемых гемолизинами. Если гемолизины обнаруживаются – наблюдение усиливается, а их возрастание – повод для преждевременных родов или переливания крови в утробе.
Лечение резус-конфликта
После обнаружения у матери отрицательного резус-фактора, отец ребенка сдает такой же анализ. Когда выясняется, что резус мужчины положительный, возникает необходимость тщательного контроля над образованием у матери антител против резус-фактора.
Метод лечения зависит от периода возникновения и степени развития конфликта, чем быстрее он выявлен и устранен, тем более велика вероятность появления здорового человечка на свет.
В тяжелых случаях, для поднятия гемоглобина, используют вариант замены крови младенца на кровь с отрицательным резусом внутриутробно.
Применение препарата иммуноглобулина на 28 неделе сокращает развитие конфликта, также используют в течение трех суток после родов и прекращения беременности.
Лечение при наличии антиспермальных антител
Способ лечения заключается в том, что можно полгода исключать прямое контактирование во время близости с помощью средств контрацепции (презерватива) и таким образом остановить выработку антител. После этого промежутка времени появляется шанс на зачатие.
Еще один способ преодоления проблемы невынашивания – введение в кровь женщины лейкоцитов партнера, проводится для того, чтобы сосредоточить на них враждебность организма. Это дает оплодотворенной яйцеклетке нормально развиться или подготавливает условия для зачатия. Дальнейшее наблюдение у доктора не исключается.
Это дает оплодотворенной яйцеклетке нормально развиться или подготавливает условия для зачатия. Дальнейшее наблюдение у доктора не исключается.
Если проведено исследование, в ходе которого выявлена повышенная кислотность слизи шейки матки, губительно действующая на семенную жидкость, то кислотность корректируется. С этой целью часто назначают препараты антигистаминного действия. Есть вариант введения сперматозоидов в матку искусственным путем, минуя негостеприимную среду слизи. Процедура проводиться в больничных условиях.
Лечение генетической несовместимости
Генетическую несовместимость научились преодолевать пару десятков лет тому назад, это не повод опускать руки. Тогда часть плоти партнера вшивали беременной жене, что направляло внимание иммунитета на незнакомую часть кожи, сохраняя таким образом ребенка.
Есть специальные препараты для регулирования случаев частичной генетической несовместимости. Курс может быть назначен и жене и мужу. Параллельно предлагается очищение крови, ослабление женского иммунитета.
Когда устранить проблему не получается, выходом может стать экстракорпоральное оплодотворение (ЭКО). Практика применения ЭКО растет, даря шанс, казалось бы, в ситуациях безысходности. У данного метода ряд нюансов и рассматривается он только при наличии форм бесплодия у мужчин и женщин, не поддающихся лечению.
В руках грамотных врачей устраняются диагнозы, казавшиеся недавно приговорами. Сказать себе: мы можем, набраться терпения и следовать предписаниям доктора стоит того, чтобы познать радость рождения здорового карапуза.
Несовместимость партнеров при зачатии ребенка: причины, признаки, симптомы, последствия, лечение. Как определить несовместимость супругов для зачатия генетическую, биологическую, иммунологическую, по группе и резусу крови, микрофлоре?
Статья расскажет вам о том, что такое несовместимость партнеров при зачатии.
Что такое несовместимость партнеров и супругов при зачатии ребенка: причины, признаки, симптомы
В случаях, когда мужчина и женщина не могут иметь ребенка, виноватой практически в 30-35% является их несовместимость друг с другом. Именно несовместимость является основной причиной бесплодия пары. Задумываться о том, что это бесплодие является вашей проблемой, следует, если партнеры не могут завести ребенка в течение 1 года, несмотря на регулярные попытки.
Именно несовместимость является основной причиной бесплодия пары. Задумываться о том, что это бесплодие является вашей проблемой, следует, если партнеры не могут завести ребенка в течение 1 года, несмотря на регулярные попытки.
В таких случаях мужчине и женщине следует заняться медицинским обследованием, чтобы исключить наличие некоторых заболеваний воспалительного и инфекционного характера. Не лишним будет сделать осмотр у врача на предмет аномалий анатомического строения внутренних половых органов.
Что может повлиять на несовместимость партнеров:
- Генетическая несовместимость
- Иммунологическая несовместимость
- Биологическая несовместимость
- Иммунная несовместимость
- Несовместимость по микрофлоре
- Несовместимость по группе крови
Причины бесплодия
Что такое генетическая несовместимость партнеров, супругов при зачатии ребенка?
Причиной бесплодия пары может быть генетическая несовместимость партнеров. Этот резонанс случается достаточно часто и явный, характерный и главный признак этой проблемы – отторжение плода, т.е. зачатие происходит, но беременность срывается.
Этот резонанс случается достаточно часто и явный, характерный и главный признак этой проблемы – отторжение плода, т.е. зачатие происходит, но беременность срывается.
Генетическая несовместимость и ее причина находится в крови, ведь для того, чтобы плод успешно прижился, у мужчины и женщины должен быть одинаковый резус фактор (+ или -). Зачатие, вынашивание и рождение ребенка у пар с разными резус факторами может произойти, но такие дети часто имеют серьезные проблемы со здоровьем.
Как забеременеть, если с мужем генетическая несовместимость?
Как уже говорилось, зачать ребенка при наличии генетической несовместимости пара может, но для того, чтобы прошло успешно и можно было избежать проблем со здоровьем, женщина и мужчина должны находится под пристальным вниманием врачей.
При обнаружении генетического «резус-конфликта» (у матери и ребенка), врачи вводят женщине специальное вещество – иммуноглобулин. Еще один способ помочь женщине выносить плод – делать периодические переливания крови.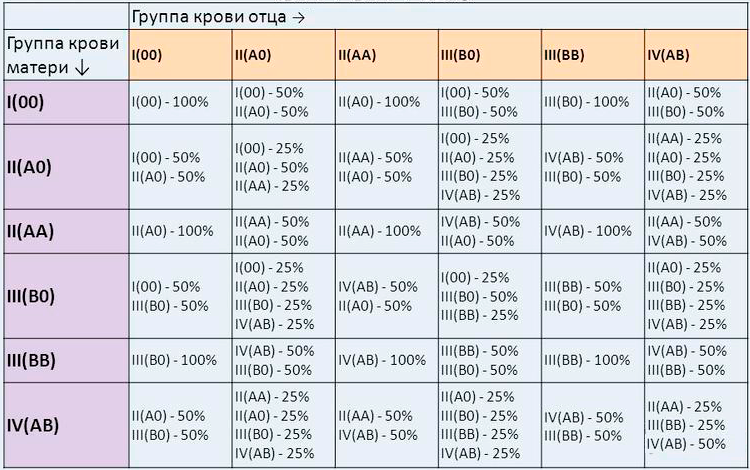 Помните, что эту проблему врачи давно научились преодолевать, паре важно лишь соблюдать четкие рекомендации.
Помните, что эту проблему врачи давно научились преодолевать, паре важно лишь соблюдать четкие рекомендации.
Генетическая предрасположенность к благополучному зачатию
Генетический «конфликт» в вынашивании плода
Что такое иммунологическая (биологическая) несовместимость супругов при зачатии ребенка, как лечится?
Причинами бесплодия у здоровой матери и отца могут быть иммунологические особенности организма. Объяснить эту особенность подробно и детально не сможет ни один врач, ведь женское тело по каким-то своим особенным причинам начинает вырабатывать антитела, которые губительно воздействуют на мужское семя (сперматозоиды), убивая их.
ИНТЕРЕСНО: С другой стороны, бывают случаи, когда мужской организм самостоятельно начинает вырабатывать антитела к своим половым клеткам.
В обоих случаях сперматозоид просто не способен оплодотворить женскую клетку и спровоцировать зачатие. Существуют редкие случаи, когда беременность начиналась, но иммунные клетки женщины губили зародыша на самых ранних этапах его развития.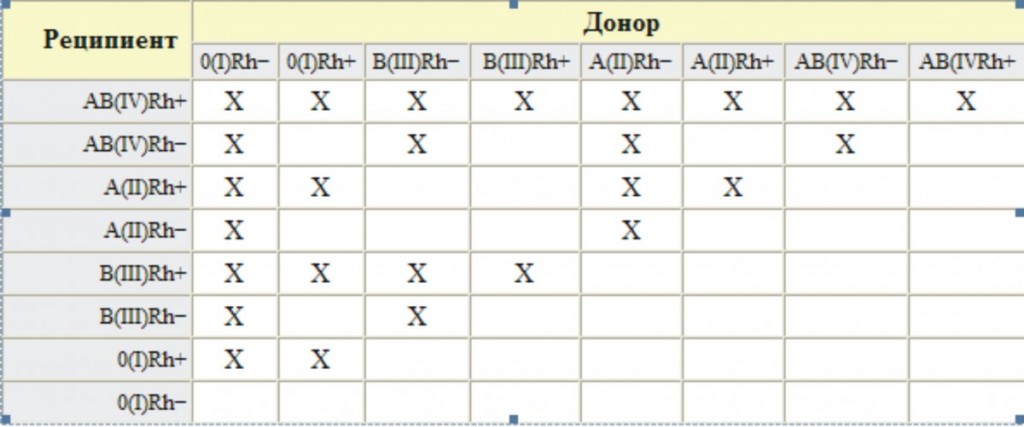
Что происходит при биологической несовместимости:
- Женщина переживает сильный токсикоз
- Беременность может самопроизвольно сорваться
- Зародыш отстает в развитии (или вовсе замирает)
ВАЖНО: Перед тем, как начать планировать ребенка, современные репродуктивные клиники советуют парам пройти тестирование на наличие антиспермальных тел (те самые антитела).
Биологическая несовместимость — проблема на пути к зачатию
Как забеременеть, если с мужем иммунная несовместимость?
На данный момент проблема иммунной несовместимости не изучены полностью по сегодняшний день. Известно лишь то, что негативная реакция организма женщины на мужские клетки возникает при первом контакте и произойти это может с абсолютно любой парой.
ИНТЕРЕСНО: В некоторых случаях такое отторжение мужских клеток происходит на почве психологического стресса (боязнь беременности или детей, к примеру).
Реже иммунная несовместимость спровоцирована гормональными нарушениями в организме женщины, как периодическими, так и хроническими. Для того, чтобы избежать проблем с планированием беременности и патологиями развития плода, следует проходить специальные тесты и дополнительные исследования перед зачатием.
Для того, чтобы избежать проблем с планированием беременности и патологиями развития плода, следует проходить специальные тесты и дополнительные исследования перед зачатием.
Совместимость мужчины и женщины в планировании ребенка
Что такое несовместимость супругов при зачатии ребенка по микрофлоре, как она лечится?
У каждого человека есть своя микрофлора в половой системе (баланс полезных бактерий). Помимо бактерий там так же могут присутствовать и патогенные микроорганизмы (микробы), которые могут препятствовать благоприятному зачатию. Количество данных микроорганизмов регулирует иммунная система и потому если у женщины она слабая, то зачать ей будет сложно.
ВАЖНО: Если у пары будет несовместимость микрофлор, это будет явная угроза зачатию, ведь пока она существует, иммунная система будет всячески протестовать зачатию.
Заметить симптомы патогенной микрофлоры вы сможете сразу после полового контакта:
- Жжение в паху
- Зуд в паху
- Неприятный кислый запах из наружных половых органов.

- Странные слизистые выделения, которые могут быть обильными.
- Частые молочницы у женщины
ВАЖНО: Бесплодие на почве нарушенной микрофлоры женщины или мужчины обнаруживается всего в 3% случаев и она успешно лечится современной медициной.
Бесплодие на почве несовместимости микрофлоры половых органов
Как забеременеть, если с мужем несовместимость по микрофлоре?
Нарушенная и патогенная флора очень редко становится причиной бесплодия, но если такая проблема существует, ее следует незамедлительно решать. При обнаружении симптомов обратитесь к врачу за консультацией и лечением, сделайте тест на совместимость с партнером в поликлинике или частной клинике (посев).
С помощью анализа лаборатория выявит возбудителей и определить его чувствительность к медицинским препаратам, предназначенным для борьбы с ними. «Убить» патогенную микрофлору можно только путем приема антибиотиков. Важно, чтобы лечение проходили оба партнера, только тогда оно будет эффективным.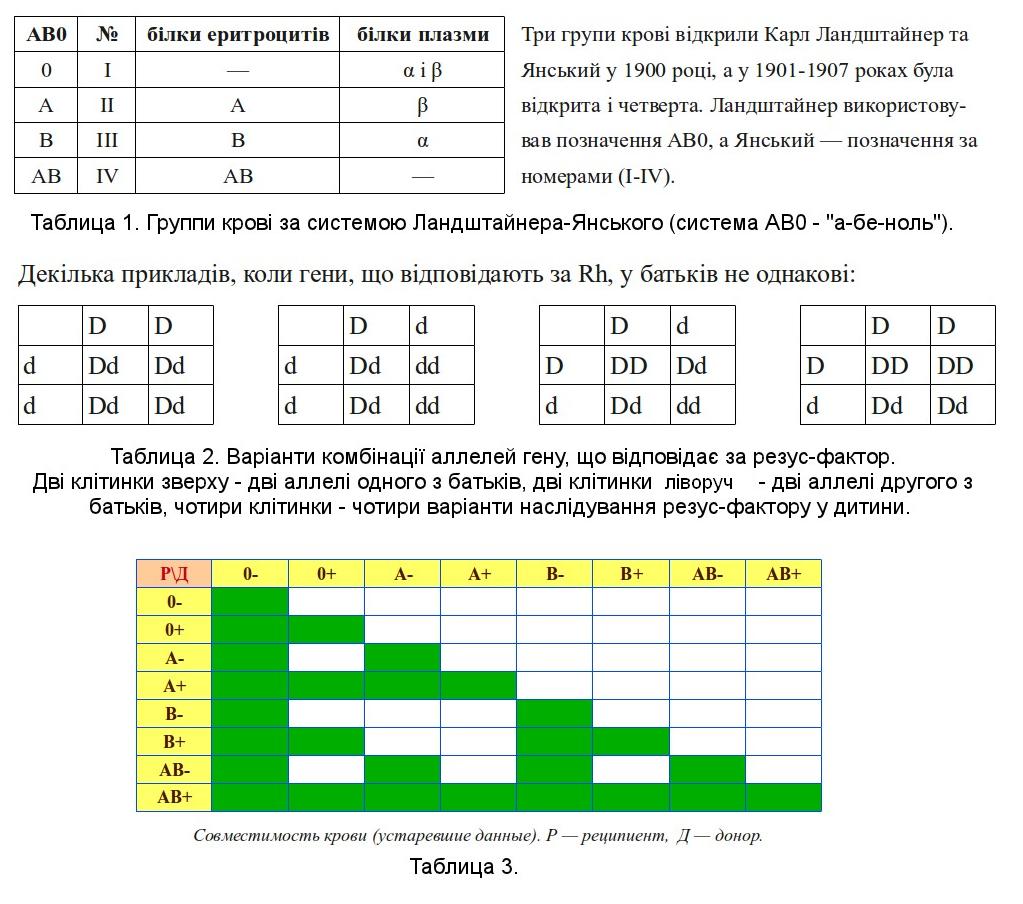 После полного курса мужчина и женщина сдают повторные анализы.
После полного курса мужчина и женщина сдают повторные анализы.
Что такое несовместимость супругов при зачатии ребенка по группе и резусу крови: последствия и лечение
Несовместимость резус факторов крови – частая проблема на пути к благополучному зачатию ребенка. Резус фактор – это показатель белковых соединений в крови каждого человека. Так, к примеру, люди обладающие «антигенами» всегда обладают положительным резус фактором (документально он обозначается как Rh+). Но, если он отсутствует, то резус фактор отрицательный (обозначается как Rh-).
Идеальное соотношение резус факторов мужчины и женщины для благополучного зачатия – одинаковые у обоих партнеров. Однако, человек выбирает себе партнера не по группе крови, а «следуя зову сердца» и потому подобный «резус конфликт» встречается не редко (у матери крови «отрицательная», а у плода «положительная»).
ИНТЕРЕСНО: Статистика подсчитала и выявила, что 80% женщин во всем мире имеют Rh+ и они, следовательно, в не опасности такой проблемы, как бесплодие на почве «резус конфликта».
Но не спешите расстраиваться, ведь эта проблема вполне решаема современной медициной.
Состояние женщины регулируется специальной терапией, специалисты тщательно проводят анализы крови и делают тесты для пары, планирующей беременность.
Кроме того, на данный момент существует специальный препарат, который регулирует блокирование антител иммунитетом женщины и потому благополучное вынашивание вполне реально.
Резус-конфликт в планировании беременности
Проверка на совместимость партнеров для зачатия: как делать?
На данный момент современная медицина «далеко шагнула вперед» и имеет массу способов определить совместимость партнеров и найти средство решения проблемы бесплодия. Если вы не можете забеременеть в течение 1 года ,вам следует обратиться к врачу за обследованием и он назначит вам серию важных тестов:
- Анализ микрофлоры
- Анализ крови
- Анализ гормонального фона
- Анализ работы иммунной системы
- УЗИ
ВАЖНО: Не бойтесь данных осмотров и лабораторных тестов, ведь они могут не только изучить ваш уровень здоровья, но и определить возможные заболевания, которые способен перенести ваш плод.
Можно ли делать ЭКО при несовместимости супругов?
О несовместимости партнеров можно судить только тогда, когда перед специалистом или врачом будет полная карта обследований и анализов мужчины и женщины (посевы, кровь, УЗИ, микрофлора, анатомические особенности, гормональный фон).
В зависимости от присутствующей проблемы врач назначает или лечение, или искусственное оплодотворение клетки (ЭКО). Чтобы затратная процедура ЭКО не была напрасной, врач внимательно изучит возможности вашего организма и скажет можно вам ее делать или нет.
Видео: «Топ 6 Самых основных причин бесплодия. Как забеременеть?»
Беременность при генетической несовместимости мужа и жены
Если супружеская пара очень долго не может зачать ребенка самостоятельно в течение 1 года необходимо обращение к специалистам. И кроме посещения врача-репродуктолога и уролога-андролога рекомендуется записаться и к врачу-генетику. Так как возможной причиной ненаступления беременности может являться генетическая несовместимость партнеров.
Такое сходство с точки зрения биологии и рождения детей – негативный фактор.
В случае генетической несовместимости даже при удачном оплодотворении возможно прерывание беременности или рождение ребенка с тяжелой патологией.
Тем не менее, возможности современной медицины позволяют найти альтернативные пути решения этой проблемы.
Что такое генетическая несовместимость и какую опасность она несет?
Диагноз “генетическая несовместимость” не означает, что пара не может зачать ребенка. Обычно и оплодотворение и имплантация происходит, как при любой естественной беременности. Нарушения обычно проявляются с момента развития эмбриона, а затем в течение беременность прерывается на ранних сроках, обычно в первые 10 недель. Если ситуация повторяется несколько раз может быть поставлен диагноз “привычное невынашивание” и супругов направляют к генетику.
Почему так происходит?
— Если гены отца и матери отличаются, беременность сохраняется. Организм понимает, что половина генов ребенка от матери, половина от отца. Появляется иммунологическая реакция на сохранение беременности.
Организм понимает, что половина генов ребенка от матери, половина от отца. Появляется иммунологическая реакция на сохранение беременности.
— Если гены будущих родителей имеют сходство, то организм включает защитный механизм в ответ на имплантцию эмбриона.
Консультация генетика и генетический анализ
Генетик должен провести тщательный опрос пары, для получения информации об образе жизни, хронических и перенесенных заболеваниях, здоровье родственников и т.д., а также составить генеалогическое древо. После этого врач сможет составить прогноз развития малыша, риск возникновения у него серьезных заболеваний, назначить необходимые обследования и дать рекомендации по подготовке к зачатию.
Консультация генетика при планировании беременности обязательно включает в себя расшифровку полученных результатов генетических анализов. Только врач может поставить точный диагноз.
Анализы на генетику при планировании беременности обычно проводятся методом забора крови обоих родителей и занимают до 3 недель.
Как лечится генетическая несовместимость?
При постановке диагноза, врач-генетик вместе с лечащим врачом-репродуктологом или акушер-гинекологом выбирают соответствующую тактику лечения и преодоления трудностей зачатия.
Самый надежный метод достижения успешной беременности и благополучного вынашивания малыша — ЭКО или ИКСИ с поведением дополнительного генетического тестирования эмбриона (ПГТ-А). В этом случае мы имеем возможность выбрать полностью здоровый и жизнеспособный эмбрион. Некоторым парам при высоком риске наследования генетической (хромосомной или моногенной) аномалии может быть рекомендовано ЭКО с донорским материалом. Но так как каждый случай индивидуален и решение подбирается индивидуально.
В нашем медицинском центре, расположенном в городе Краснодар, гинеколог, генетик и другие врачи проконсультируют будущих родителей по всем интересующим их вопросам. Также, здесь можно будет сдать все необходимые анализы.
Группа крови…Насколько это важно — 34 ответов на Babyblog
Многих молодых супругов, решившихся на зачатие ребенка, интересует вопрос, насколько важна их совместимость по группе крови для зачатия ребенка? Согласно медицинской консультации практикующих врачей-гинекологов важна не сама группа крови женщины и мужчины — будущей мамы и будущего папы, а их резус-фактор
, который желательно должен быть одинаковым.
Таким образом, чтобы не было проблем при зачатии ребенка и во время беременности, вынашивания ребенка, очень желательно, чтобы у партнеров была одинаковая не группа крови, а одинаковое значение резус-фактора.
А что такое вообще резус-фактор крови? Резус-фактор крови — это особый белок, находящийся на поверхности эритроцитов (красных кровяных телец): если этот белок есть, то резус-фактор — положительный, а если этого белка нет — это резус-фактор — отрицательный. Вот что такое резус-фактор крови.
Так, если у женщины резус-фактор крови отрицательный, то желательно, чтобы и у мужчины резус-фактор тоже быть отрицательным.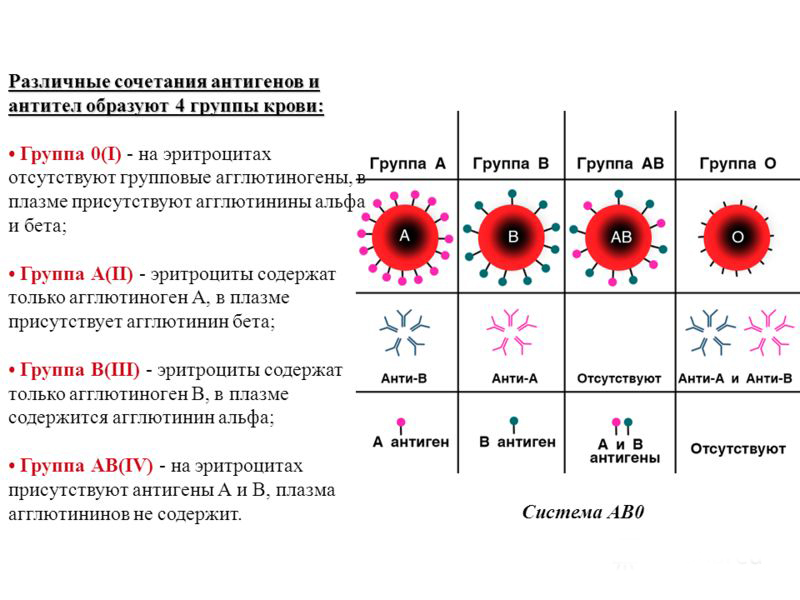 Если у женщины резус-фактор крови положительный, то ради благополучного зачатия и беременности, желательно, чтобы у мужчины тоже был положительный резус крови.
Если у женщины резус-фактор крови положительный, то ради благополучного зачатия и беременности, желательно, чтобы у мужчины тоже был положительный резус крови.
Кстати, на заметку будущим родителям: в 99% случаев ребенок наследует и группу крови, и резус крови матери — т.е. полностью наследует характеристики материнской крови. А проблемы при зачатии ребенка и беременности, и потом — уже после рождения ребенка, возникают именно тогда, когда резус-фактор крови матери отличается от резус-фактора крови отца.
Также проблемы со здоровьем ребенка возникают, если он вдруг (такое, к счастью, бывает редко) унаследовал группу крови и резус-фактор, отличающиеся от группы крови и резус-фактора матери.
Если же вдруг резус-фактор крови женщины и мужчины не совпадает, то перед зачатием необходимо обязательно провести терапию, чтобы после зачатия ребенка организм матери не отторгнул плод.
Поэтому перед зачатием ребенка — и особенно перед первой беременностью женщины — необходимо обязательно сдать анализы на определение резус-фактора и группы крови будущих родителей.
По поводу совместимости супругов и зачатия ребенка можно также добавить, что традиционно считается, что более здоровым рождается тот ребенок, у отца которого группа крови выше, чем у матери (вообще, чем выше у отца группа крови — тем лучше).
Совместимость групп крови при зачатии
Изменено: 29.04.2021, 18:51Для легкого течения беременности и рождения здорового малыша очень важно, чтобы беременность была запланированной. Будущим родителям нужно пройти медицинское обследование, при необходимости вылечить выявленные болезни и только тогда приступать к зачатию. Совместимость групп крови и резуса при зачатии – еще один важный вопрос, который будущие родители должны тщательно изучить. Многие из нас не знают, как совместимость групп крови может отразиться на развитии малыша. Врачи напоминают, что несовместимость крови родителей может негативно отразиться на будущем ребенка и здоровье мамы. О том, что нужно знать про совместимость крови для зачатия ребенка, читайте в нашей статье. Также предлагаем вашему вниманию информационный файл «таблица совместимости групп крови».
О том, что нужно знать про совместимость крови для зачатия ребенка, читайте в нашей статье. Также предлагаем вашему вниманию информационный файл «таблица совместимости групп крови».
Совместимость крови при беременности – действительно очень важный процесс. Поэтому перед зачатием паре стоит пройти ряд медицинских обследований, чтобы исключить фактор риска резус-конфликта. Многие будущие родителями задаются вопросами: «как влияет совместимость крови при беременности?» или «Как узнать совместимость групп крови?». В первую очередь стоит понять, есть ли опасность резус-конфликта.
Резус-фактор – это белок, который есть в крови у 85% людей. Он наследуется генетически. Несмотря на то, что у других людей этого белка нет, это никак не сказывается на их здоровье. Однако может возникнуть такая ситуация, когда у беременной мамы и будущего малыша окажется разный резус-фактор. В таком случае беременность может протекать с осложнениями. Подробнее о том, что такое совместимость группы крови резуса при зачатии, вы можете прочитать в этой статье.
Изучая совместимость крови и возможные варианты группы крови будущего малыша, родители ищут любую познавательную информацию о разных группах крови. Например, многим интересно узнать, что совместимость крови для зачатия ребенка может повлиять на организм будущего малыша. Например, наиболее сильной группой крови считается I, или нулевая. Ее обладатели — универсальные доноры, эта группа подходит людям со всеми группами крови соответствующего RH (резуса). II и III группы крови не обладают яркими характеристиками. IV группа считается менее сильной, но самой адаптивной. Людям с этой группой крови можно вливать кровь любой другой группы, при условии подходящего RH.
Чтобы узнать, какая совместимость групп крови будущим мамы и папы, можно взглянуть на популярную таблицу, созданную для вычисления группы крови будущего малыша.
Таблица совместимости групп крови: какая группа будет у малыша
Совместимость резус-факторов и г
Группа крови тоже зависит от белков на поверхности эритроцитов.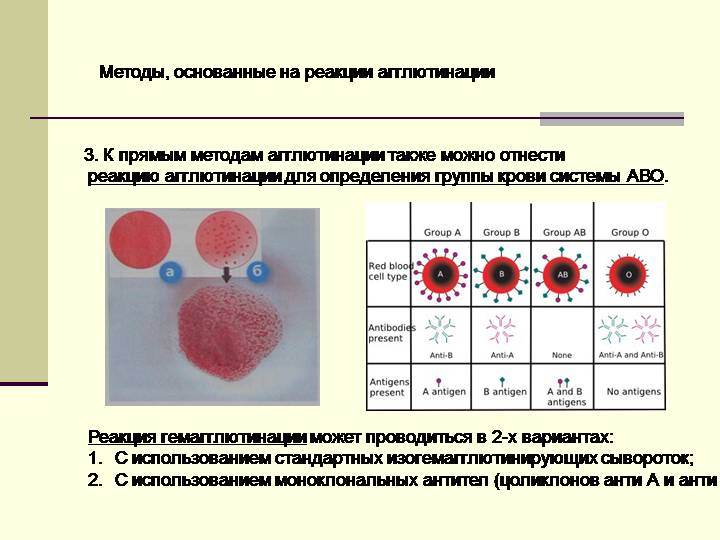 В 1 группе крови белки отсутствуют, во 2, 3 и 4 обладают своими индивидуальными характеристиками. В случае, если ребенок унаследует тот белок, который есть у отца, но нет у матери, может произойти конфликт с материнским организмом. Такие ситуации встречаются гораздо реже, чем несовместимость по резус-фактору, но знать о них все же нужно. Внимательно изучите таблицу, чтобы заранее знать, могут ли у вас быть осложнения.
В 1 группе крови белки отсутствуют, во 2, 3 и 4 обладают своими индивидуальными характеристиками. В случае, если ребенок унаследует тот белок, который есть у отца, но нет у матери, может произойти конфликт с материнским организмом. Такие ситуации встречаются гораздо реже, чем несовместимость по резус-фактору, но знать о них все же нужно. Внимательно изучите таблицу, чтобы заранее знать, могут ли у вас быть осложнения.
Что делать в случае несовместимости?
tommaso79 / Shutterstock.com
Важно отметить, что во время первой беременности можно избежать проблем с несовместимостью по резус-факторам, так как она развивается довольно медленно. И все же, в качестве профилактики современные врачи назначают инъекцию иммуноглобулина на сроке в 28 недель. Эта инъекция замедляет процесс развития антител, чтобы они не смогли навредить плоду. Иногда проводится повторная процедура на 34-ой неделе беременности.
Doro Guzenda / Shutterstock.com
Безусловно, конфликтная беременность должна проходить под пристальным контролем гинеколога. В ходе такой беременности женщина должна часто сдавать все необходимые анализы, чтобы врач мог наблюдать за развитием плода, дабы избежать любых осложнений (УЗИ, КТГ, амниоцентез — только по показаниям).
В ходе такой беременности женщина должна часто сдавать все необходимые анализы, чтобы врач мог наблюдать за развитием плода, дабы избежать любых осложнений (УЗИ, КТГ, амниоцентез — только по показаниям).
comzeal images / Shutterstock.com
Следует отметить, что, хоть это и серьезная проблема, которая нуждается в усиленном контроле врачей, пара, у которой есть несовместимость, не обречена! Во-первых, есть вероятность, что конфликтной беременности удастся избежать и все будет хорошо. Во-вторых, при надлежащем обследовании у врачей на протяжении всей беременности совместными усилиями можно избежать осложнений. Будьте внимательны к своему здоровью!
ЧИТАЙТЕ ТАКЖЕ: 5 типов выделений из влагалища, указывающих на то, что вам пора к врачу
Данная статья носит исключительно информационный характер. Не занимайтесь самолечением и в любом случае проконсультируйтесь с квалифицированным медицинским специалистом перед применением на практике любой информации, представленной в статье. Редакция не гарантирует какие-либо результаты и не несет никакой ответственности за вред, который может быть нанесен вследствие использования информации, изложенной в статье.
Редакция не гарантирует какие-либо результаты и не несет никакой ответственности за вред, который может быть нанесен вследствие использования информации, изложенной в статье.
Совместимость по крови для зачатия
Наши предки называли кровь «соком жизни» и долгое время приписывали ей свойства не только носителя души, но и самой жизненной силы человека. Кроме того, считалось, что у двух людей с «чистой» кровью всегда много детей, и рождаются они здоровыми и красивыми. А что мы сейчас знаем о крови и ее влиянии на способность к зачатию и деторождению?Кровь не водица
Сразу как только вы обратились в женскую консультацию, чтобы встать на учет по беременности, врач направит вас и вашего партнера на анализ крови. И первое, что необходимо будет определить, – группа и резус-фактор крови. Что это такое?
Группа крови
Еще сотни лет назад люди пытались проводить переливание крови от здорового к больному или травмированному человеку, потерявшему много крови. Все это очень напоминало лотерею: при всех прочих равных условиях часть экспериментов заканчивалась вполне благополучно – жизнь людей была спасена, но в некоторых ситуациях практически молниеносная гибель пациента была неминуема. Причина неудач долгое время оставалась неизвестной. Впервые о различных группах крови в 1901 году заговорил Карл Ландштейнер в своей статье для медицинского журнала.
Все это очень напоминало лотерею: при всех прочих равных условиях часть экспериментов заканчивалась вполне благополучно – жизнь людей была спасена, но в некоторых ситуациях практически молниеносная гибель пациента была неминуема. Причина неудач долгое время оставалась неизвестной. Впервые о различных группах крови в 1901 году заговорил Карл Ландштейнер в своей статье для медицинского журнала.
С того момента градация по группам крови несколько раз подвергалась изменениям, что, конечно, не могло не приводить к путанице и очередным жертвам переливания. Чтобы поставить точку в этом вопросе в 1937 году в Париже был собран съезд Общества переливания крови, где и было принято используемое на сегодняшний день разделение по группам крови: 0 (первая группа), А (вторая группа), В (третья группа), АВ (четвертая группа). Кровь этих групп отличается друг от друга также, как люди, например, с разным цветом кожи или цветом волос. Эти отличия групп крови определяют белки, которые находятся в частицах крови – эритроцитах и самой плазме крови.
Много вопросов вызывает совместимость групп крови для зачатия. Существует ли в действительности какая-то значимая совместимость групп крови для зачатия ребенка? Можно с уверенностью сказать, что группа крови партнеров никак не влияет на вероятность зачатия ребенка.
По подтвержденным медицинским данным, сочетания некоторых групп крови могут отражаться на определенных физиологических особенностях будущего малыша. Например, сочетание у партнеров первой и четвертой группы крови вызывает физиологическую желтушку у новорожденных чаще, чем в других случаях, а во время беременности женщины жалуются на утренний токсикоз. Кроме того, определенное сочетание групп крови родителей может влиять на рост и физическое развитие будущего ребенка. Есть некоторые наблюдения, которые говорят о том, что в случае, когда родители являются носителями различных групп крови, ребенок рождается с более крепким здоровьем и иммунной системой, при этом предпочтительно, чтобы группа крови женщины была с меньшей цифрой.
Источник фото: shutterstock.com
Резус-фактор
Резус-фактор – это показатель наличия или отсутствия одного из 50 известных видов белка на поверхности эритроцитов крови человека. Если белок присутствует – считается, что человек обладает положительным резус-фактором, в противном случае – отрицательным. Именно резус-фактор может определять совместимость крови для зачатия ребенка. В чем она заключается?
Однозначно определить резус-фактор будущего малыша до его рождения можно только в случае, когда он отрицателен как у матери, так и у отца – у будущего малыша белок также будет отсутствовать. Во всех остальных комбинациях предугадать заранее резус-фактор ребенка не представляется возможным.
Так называемая резус-несовместимость появляется в случае наличия у матери отрицательного резус-фактора, а у плода, соответственно, положительного. В этом случае иммунная система женщины дает сигнал, что в организме находится что-то постороннее, что-то чуждое. Для избавления от этого начинается активная выработка антител, которые «нападают» и атакуют эритроциты крови плода. Подвергшиеся такой атаке кровяные тельца быстро разрушаются, а так как они отвечают за доставку кислорода к органам и тканям, процесс нормального роста и развития нарушается, в крови плода повышается количество вещества, вызывающего желтизну кожи, вялость и низкий тонус мышц, а впоследствии приводящее к развитию серьезных заболеваний и гибели плода. И происходит это чаще всего при попадании даже небольшого количества крови плода в кровь матери в течение беременности или в момент родов. Именно поэтому резус-несовместимость или резус-конфликт (то есть наличие в крови матери антител к крови плода с положительным резус-фактором) со всеми вытекающими последствиями развивается на момент течения второй или последующих беременностей.
В этом случае иммунная система женщины дает сигнал, что в организме находится что-то постороннее, что-то чуждое. Для избавления от этого начинается активная выработка антител, которые «нападают» и атакуют эритроциты крови плода. Подвергшиеся такой атаке кровяные тельца быстро разрушаются, а так как они отвечают за доставку кислорода к органам и тканям, процесс нормального роста и развития нарушается, в крови плода повышается количество вещества, вызывающего желтизну кожи, вялость и низкий тонус мышц, а впоследствии приводящее к развитию серьезных заболеваний и гибели плода. И происходит это чаще всего при попадании даже небольшого количества крови плода в кровь матери в течение беременности или в момент родов. Именно поэтому резус-несовместимость или резус-конфликт (то есть наличие в крови матери антител к крови плода с положительным резус-фактором) со всеми вытекающими последствиями развивается на момент течения второй или последующих беременностей.
Источник фото:
shutterstock. com
com
Решение резус-конфликта
Оказать влияние на развитие такой сложной ситуации, как резус-несовместимость матери и ребенка могут только специалисты, без их своевременного вмешательства гибель плода практически неизбежна. К сожалению, это может происходить и на поздних сроках беременности. При своевременной диагностике возможно полноценное вынашивание и благополучные роды без каких-либо отрицательных последствий как для матери, так и для ребенка. Определение совместимости крови для зачатия – это определение резус-факторов крови матери и плода. Именно поэтому определение группы крови и ее резуса – первые необходимые анализы партнеров.
-
Немаловажным для исключения несовместимости крови при зачатии является планирование беременности и определение всех необходимых показателей крови до ее наступления.
-
Ранняя постановка на учет по беременности и консультации со специалистами при обнаружении резус-конфликта или подозрении на его возможное развитие.

-
Строгое соблюдение графика исследований и анализов, предложенного врачом.
-
Регулярный контроль уровня антител женщины в процессе беременности.
-
Если беременная женщина обладает резус-отрицательной кровью, то в качестве профилактики резус-конфликта матери и ребенка ей предлагается провести несколько инъекций анти-D-иммуноглобулина – один или два укола в период между 28 и 34 неделями беременности.
-
Если это первая беременность женщины с резус-отрицательной кровью, которая закончилась благополучным рождением малыша с кровью резус-положительной, ей также после родов предлагают провести несколько инъекций анти-D (иммуноглобулина). Это поможет благополучному течению последующих беременностей, так как предотвратит послеродовую выработку антител в ее организме.
Новейшие методики профилактики и лечения при своевременном подключении специалистов способны обеспечить беспроблемное течение беременности и рождение здорового, крепкого малыша.
Исследование показало, что группа крови может повлиять на фертильность | Проблемы с фертильностью
Группа крови женщины может влиять на ее шансы забеременеть, выяснили ученые.
Люди с группой крови O могут испытывать трудности с зачатием из-за меньшего количества яиц и плохого качества яиц, в то время как люди с группой крови A кажутся более фертильными.
Более 560 женщин со средним возрастом 35 лет, проходящих лечение от бесплодия, приняли участие в исследовании, проведенном экспертами из Медицинского колледжа Альберта Эйнштейна в Нью-Йорке и Йельского университета.
Были взяты образцы крови для измерения уровня фолликулостимулирующего гормона (ФСГ), известного маркера фертильности.
Уровни ФСГ выше 10 указывают на то, что у женщины будут большие трудности с зачатием, чем у женщин с уровнем ниже 10.
Высокий уровень ФСГ указывает на уменьшенный запас яичников, который относится как к качеству яйцеклеток, так и к количеству яйцеклеток, оставшихся для оплодотворения. .
.
Яичниковый резерв имеет тенденцию к значительному сокращению по мере того, как женщина достигает среднего и позднего 30-летнего возраста и быстрее в начале 40-х годов.
Исследование показало, что женщины с группой крови O в два раза чаще имеют уровень ФСГ выше 10, чем женщины с любой другой группой крови. Результаты подтвердились, даже если принять во внимание возраст женщины и тот факт, что женщины поступили из двух разных клиник.
Между тем, у людей с группой крови А «значительно реже» уровень ФСГ выше 10, чем у тех, кто принадлежал к группе крови О.
Около 44% населения Великобритании относятся к группе крови О, а 42% — к группе А. .
Люди с группой крови A несут антиген A, который представляет собой белок на поверхности клетки, но он отсутствует у людей с группой O.
Доктор Эдвард Неджат из отделения акушерства и гинекологии Колледжа Альберта Эйнштейна представляет свои открытия на конференции Американского общества репродуктивной медицины (ASRM) в Денвере.
Он сказал: «В обеих группах женщин, которые обращались за лечением от бесплодия, у женщин с группой крови O в два раза больше шансов иметь уровень ФСГ выше 10, чем у женщин с другой группой крови, чем O.
«Мы обнаружили, что женщины с A и AB — женщины с геном группы крови A — были защищены от этого эффекта уменьшенного резерва яичников.
« Из популяции, которую мы изучали, и тот факт, что это были два разных центра и хорошее сочетание пациентов по этническому и расовому признаку, мы можем сказать, что группа крови O была связана с уровнем ФСГ более 10 у женщин, обращающихся за оценкой и / или лечением бесплодия.
«Пациенты с группой крови O, обращающиеся за обследованием на бесплодие в эти центры, имеют более высокую вероятность того, что у них будет диагностирован повышенный уровень ФСГ, и, следовательно, у них будет обнаружено снижение резерва яичников.«
Неджат сказал, что уровни ФСГ являются лишь одним из показателей фертильности, и необходимы дополнительные исследования». Возраст женщины остается наиболее важным фактором, определяющим ее успех в зачатии.
Возраст женщины остается наиболее важным фактором, определяющим ее успех в зачатии.
«Базовый уровень ФСГ дает нам представление о качестве и количестве яйцеклеток женщины».
Тони Резерфорд, председатель Британского общества фертильности, сказал: «Я впервые знаю, что исследователи показали связь между группой крови и потенциалом фертильности».
Однако он сказал, что существуют и другие гормоны, предсказывающие уменьшение резерва яичников, которые также важно оценить.
«Это интересно, и это указывает на потенциальную связь, но нам действительно нужно посмотреть на это с помощью этих других, более современных тестов яичникового резерва».
Резерфорд сказал, что необходимо провести более масштабное исследование среди населения в целом, чтобы увидеть, вызывает ли группа крови потенциальные проблемы для всех женщин, пытающихся зачать ребенка.
«Нам нужно посмотреть на потенциальную группу женщин, чтобы увидеть, влияет ли группа крови на ваши шансы забеременеть», — сказал он. «Это требует дальнейшего изучения.»
«Это требует дальнейшего изучения.»
Rh несовместимость во время беременности | Энциклопедия проекта эмбрионов
Rh несовместимость во время беременностиRh несовместимость возникает, когда беременная женщина с резус-отрицательной группой крови подвергается воздействию резус-положительной крови своего плода, что приводит к развитию резус-фактора у матери. Антитела. Эти антитела могут проникать через плаценту и прикрепляться к эритроцитам плода, что приводит к гемолизу или разрушению эритроцитов плода. Это вызывает анемию у плода, что может привести к гемолитической болезни новорожденного.В тяжелых случаях для коррекции анемии может потребоваться внутриутробное переливание крови плоду.
Первый случай несовместимости резус-фактора был зарегистрирован в 1939 году, хотя резус-фактор, белок, обнаруживаемый на поверхности эритроцитов, еще не был обнаружен. Об этом первом случае сообщили иммуногематолог Филип Левин и врач Руфус Стетсон, которые опубликовали свой случай в журнале The Journal of the American Medical Association . Авторы представили анонимную женщину двадцати пяти лет, которая поступила в местную больницу на тридцать третьей неделе беременности с жалобами на схватки и вагинальное кровотечение.На следующий день она родила истощенного мертворожденного плода весом всего один фунт пять унций. Врачам пришлось удалить плаценту женщины, чтобы она не истекла кровью. Пациентке сделали переливание крови от своего мужа, так как у них двоих была группа крови О. Через десять минут после завершения переливания у пациентки появился озноб и начались боли в голове и ногах. Когда у нее возобновилось вагинальное кровотечение, ей сделали гистерэктомию с последующим переливанием крови от другого донора.На протяжении всего визита пациенту делали переливание крови от 104 доноров крови типа О. Примечательно, что у 21 из этих доноров мать не проявила реакции на переливание крови. Дальнейшие тесты показали, что сыворотка пациента или плазма в крови за вычетом факторов свертывания крови специфически агглютинировала клетки ее донора, или, скорее, 80 процентов всех переливаний крови.
Авторы представили анонимную женщину двадцати пяти лет, которая поступила в местную больницу на тридцать третьей неделе беременности с жалобами на схватки и вагинальное кровотечение.На следующий день она родила истощенного мертворожденного плода весом всего один фунт пять унций. Врачам пришлось удалить плаценту женщины, чтобы она не истекла кровью. Пациентке сделали переливание крови от своего мужа, так как у них двоих была группа крови О. Через десять минут после завершения переливания у пациентки появился озноб и начались боли в голове и ногах. Когда у нее возобновилось вагинальное кровотечение, ей сделали гистерэктомию с последующим переливанием крови от другого донора.На протяжении всего визита пациенту делали переливание крови от 104 доноров крови типа О. Примечательно, что у 21 из этих доноров мать не проявила реакции на переливание крови. Дальнейшие тесты показали, что сыворотка пациента или плазма в крови за вычетом факторов свертывания крови специфически агглютинировала клетки ее донора, или, скорее, 80 процентов всех переливаний крови.
Два врача пытались выяснить, что вызвало реакцию пациента. Первоначально они полагали, что температура влияет на агглютинацию в крови пациента, но вскоре они поняли, что температура не влияет на агглютинацию.Врачи сообщили, что было трудно воссоздать эти агглютинации для дальнейшего тестирования, поскольку они еще не решили, что вызывает эти изоиммунизации или выработку антител в ответ на антигенную стимуляцию.
Только год спустя Карл Ландштейнер и Александр С. Винер ввели термин «резус-фактор» в качестве причины изоиммунизации. Первоначально они полагали, что Macacus rhesus , или макака-резус, содержит тот же поверхностный антиген эритроцитов (Rh), что и тот, который обнаружен в красных кровяных тельцах человека.Вскоре было доказано, что это неверно, поскольку состав сыворотки крови человека и сыворотки-резуса различен. Тем не менее, термин «резус-фактор» продолжает использоваться для описания этих человеческих антигенов, а термин «анти-резус-фактор» используется для описания человеческих антител, образованных против резус-фактора.
Наиболее частая форма несовместимости по резус-фактору возникает, когда резус-отрицательная мать и резус-положительный отец производят резус-положительный плод. Однако ситуация не становится опасной до тех пор, пока не произойдет утечка из кровообращения плода в кровоток матери.Как только значительное количество резус-положительной крови попадает в кровоток матери, начинается процесс, известный как аллоиммунизация эритроцитов. Это первичное попадание резус-положительной крови в кровоток матери приводит к сенсибилизации, что приводит к выработке матерью резус-положительных антител, называемых резус-иммуноглобином G (IgG). Материнские IgG-антитела могут проходить через плаценту и атаковать эритроциты плода внутри плода, поскольку они распознаются как чужеродные.
Эффекты аллоиммунизации эритроцитов на плод известны как гемолитическая болезнь новорожденных, которую иногда называют резус-болезнью.Как только происходит аллоиммунизация эритроцитов, антитела IgG высвобождаются в кровоток матери, а резус-положительные эритроциты плода связываются с образованием комплексов антиген-антитело.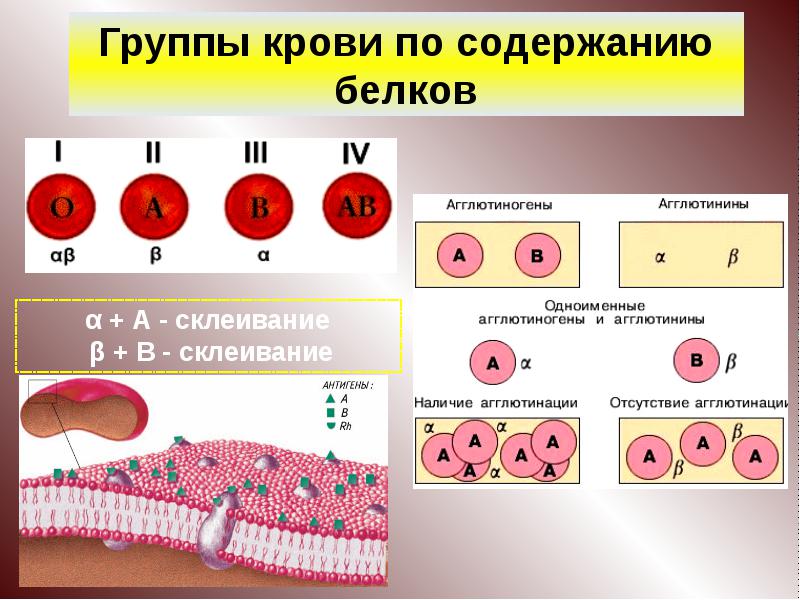 Эти комплексы инициируются для разрушения, что приводит к аллоиммунной гемолитической анемии. Хотя система групп крови Rh состоит из нескольких антигенов (то есть D, C, c, E, e), антиген Rh D составляет большинство всех случаев несовместимости резус-фактора, поскольку он является наиболее иммуногенным. После расщепления красных кровяных телец они производят билирубин, который вызывает желтуху у младенца.
Эти комплексы инициируются для разрушения, что приводит к аллоиммунной гемолитической анемии. Хотя система групп крови Rh состоит из нескольких антигенов (то есть D, C, c, E, e), антиген Rh D составляет большинство всех случаев несовместимости резус-фактора, поскольку он является наиболее иммуногенным. После расщепления красных кровяных телец они производят билирубин, который вызывает желтуху у младенца.
В большинстве случаев сенсибилизация происходит во время родов, и даже тогда резус-положительные первенцы обычно не страдают. Процесс сенсибилизации тренирует организм реагировать на будущие антигены; в этом случае резус-фактор присутствует в красных кровяных тельцах плода. После сенсибилизации у матери требуется время, чтобы выработать резус-антитела против крови плода, а ее антитела уравновесились в кровообращении плода. Из-за процесса сенсибилизации первенцы обычно не подвержены сенсибилизации матери, если только она не была сенсибилизирована в результате предыдущего выкидыша или аборта. Если мать не была сенсибилизирована до родов, она не вырабатывает достаточного количества антител IgG во время родов, в результате чего первенец остается невредимым.
Если мать не была сенсибилизирована до родов, она не вырабатывает достаточного количества антител IgG во время родов, в результате чего первенец остается невредимым.
Риск и серьезность реакции сенсибилизации возрастают с каждой последующей беременностью с резус-положительным плодом. Без лечения женщины, у которых усиливаются эффекты резус-несовместимости, могут родить второго ребенка с легкой анемией. Однако последующие роды могут привести к гибели плода из-за тяжелой гемолитической анемии, вызванной антителами.Эта самая крайняя форма несовместимости резус-фактора произошла в первом зарегистрированном случае агглютинации в 1939 году.
Профилактика остается лучшим лечением несовместимости резус-фактора. Поскольку антитело Rh IgG, или RhoGAM, было впервые выпущено в 1968 году, оно оказалось весьма успешным в снижении несовместимости резус-фактора. Введение (инъекция) этого антитела, первоначально называвшееся «Большой D» в кругах специалистов по хранению крови, производилось из плазмы других резус-положительных матерей, родивших резус-положительного ребенка. Сообщалось, что женщины, у которых обычно была высокая концентрация «большого D», зарабатывали до 80 000 долларов в год за продажу своей плазмы. Тем не менее, коммерческое производство этого антитела снизило риск несовместимости резус-фактора с 10-20 процентов до менее чем 1 процента. Антитело вводят всякий раз, когда есть вероятность попадания резус-положительных плодных клеток в кровоток матери с отрицательным резус-фактором. По показаниям его обычно вводят на сроке от 28 до 32 недель беременности и снова в течение 72 часов после родов.Угроза или самопроизвольный выкидыш, результаты амниоцентеза или пробы ворсин хориона также могут указывать на необходимость введения RhoGAM.
Сообщалось, что женщины, у которых обычно была высокая концентрация «большого D», зарабатывали до 80 000 долларов в год за продажу своей плазмы. Тем не менее, коммерческое производство этого антитела снизило риск несовместимости резус-фактора с 10-20 процентов до менее чем 1 процента. Антитело вводят всякий раз, когда есть вероятность попадания резус-положительных плодных клеток в кровоток матери с отрицательным резус-фактором. По показаниям его обычно вводят на сроке от 28 до 32 недель беременности и снова в течение 72 часов после родов.Угроза или самопроизвольный выкидыш, результаты амниоцентеза или пробы ворсин хориона также могут указывать на необходимость введения RhoGAM.
Точный механизм работы RhoGAM до сих пор неизвестен, и он используется только для предотвращения резус-инфекции. Если у матери произошла сенсибилизация, RhoGAM неэффективен для предотвращения прогрессирования заболевания. После рождения пораженного ребенка в качестве лечения желтухи можно использовать агрессивную гидратацию и фототерапию с использованием билирубиновых ламп. В тяжелых случаях может потребоваться внутриутробное переливание крови, пока плод остается в матке. Чтобы исправить анемию плода, эта процедура включает иглу, вводимую в пуповину под контролем ультразвука. Переливания проводятся каждые две-три недели до конца беременности.
В тяжелых случаях может потребоваться внутриутробное переливание крови, пока плод остается в матке. Чтобы исправить анемию плода, эта процедура включает иглу, вводимую в пуповину под контролем ультразвука. Переливания проводятся каждые две-три недели до конца беременности.
Источники
- Адвент, Нил и Мэрион Рид. «Система групп крови Rh: обзор», Blood 95 (2000): 375–87.
- Додд, Дж.М., Виндрим Р. С., ван Камп И. Л. «Методы внутриутробного переливания крови плода для женщин с изоиммунизацией красных клеток для улучшения результатов для здоровья (обзор)», Кокрановское сотрудничество (2010).
- Ли, Кимберли и Дэвид Зив. «Несовместимость резус-фактора», MD Консультации (2009). http://www.mdconsult.com.ezproxy1.lib.asu.edu/das/patient/body/238755736-5/1142260880/10041/31860.html (по состоянию на 1 ноября 2010 г.).
- Левин, Филип, Ньюарк, Н.Дж. И Стетсон, Руфус. «Необычный случай внутригрупповой агглютинации», Журнал Американской медицинской ассоциации (1939): 126–27.

- Старр, Дуглас. «Кровь: эпическая история медицины и торговли». В The Blood Boom , 210–11. Нью-Йорк: Harper Collins Publishers, 2002. .
Антониос, Натали, «Несовместимость резус-фактора при беременности».
(08.04.2011). ISSN: 1940-5030 http://embryo.asu.edu/handle/10776/2073.
Государственный университет Аризоны.Школа наук о жизни. Центр биологии и общества. Энциклопедия проекта эмбриона.
© Правление Аризоны под лицензией Creative Commons Attribution-NonCommercial-Share Alike 3.0 Unported (CC BY-NC-SA 3.0) http://creativecommons.org/licenses/by-nc-sa/3.0/
Rh-фактор и беременность
Резус-фактор — это особый тип белка, который у большинства людей находится на внешней поверхности эритроцитов в организме. Люди, у которых есть этот белок в эритроцитах, считаются «резус-положительными», а те, у кого нет — «резус-отрицательными».«Во время беременности статус резус-фактора матери становится значимым, потому что, если он отличается от резус-фактора ее ребенка, он может вызвать опасное осложнение, называемое резус-несовместимостью. Это происходит в тех случаях, когда у матери отрицательный резус-фактор, а у ее ребенка положительный резус-фактор.
Это происходит в тех случаях, когда у матери отрицательный резус-фактор, а у ее ребенка положительный резус-фактор.
Существует 4 разных типа крови человека: A, B, AB и O. Конкретная группа крови человека зависит от того, какие антигены присутствуют в его клетках крови. Помимо того, что это одна из 4 групп крови, кровь каждого человека либо положительна, либо отрицательна, в зависимости от того, есть ли у них белок резус-фактора.
Фактор резус (Rh) — это генетический белок, обнаруженный на поверхности красных кровяных телец. Около 85% людей содержат белок резус-фактора в клетках крови. Эти люди считаются резус-положительными. У оставшихся 15% людей в клетках крови отсутствует белок резус-фактора. Эти люди считаются резус-отрицательными.
Как правило, группа крови человека и его резус-фактор — положительный или отрицательный — не имеют значения, потому что это не влияет на его здоровье. Однако во время беременности статус резус-фактора матери становится важным, поскольку он может представлять определенные риски для здоровья ее ребенка. Если у беременной женщины резус-отрицательная кровь, а у ее ребенка резус-положительная кровь, это создает потенциальное осложнение, известное как резус-несовместимость. Тип резус-фактора — это генетическое наследство ребенка от родителей. Матери с отрицательным резус-фактором могут иметь детей с положительным резус-фактором, если у отца кровь с положительным резус-фактором.
Если у беременной женщины резус-отрицательная кровь, а у ее ребенка резус-положительная кровь, это создает потенциальное осложнение, известное как резус-несовместимость. Тип резус-фактора — это генетическое наследство ребенка от родителей. Матери с отрицательным резус-фактором могут иметь детей с положительным резус-фактором, если у отца кровь с положительным резус-фактором.
Во время беременности резус-несовместимость — это состояние, которое возникает, когда в крови ребенка содержится белок резус-фактора (резус-положительный), но в крови матери нет резус-фактора (резус-отрицательный).Несовместимость резус-фактора между матерью и ребенком во время беременности может быть проблематичной и создавать серьезные риски. Если резус-отрицательная кровь матери смешивается с резус-положительной кровью ребенка, иммунная система матери начнет вырабатывать антитела, которые могут быть очень вредными для ее ребенка.
Обычно мать и ребенок не смешивают кровь во время беременности. Однако небольшое количество крови ребенка может попасть в кровь матери во время родов, травм живота, кровотечений во время беременности или в результате различных пренатальных диагностических тестов.Если это смешивание происходит и мать и ребенок имеют несовместимые резус-группы крови, организм матери будет рассматривать белок резус-фактора из крови ребенка как инородного захватчика или инфекцию. Это заставит иммунную систему матери создать защитные белки, называемые резус-антителами. Эти резус-антитела могут проникать через плаценту и атаковать кровь ребенка. Фактически организм матери будет вести себя так, как будто у нее аллергия на собственного ребенка.
Однако небольшое количество крови ребенка может попасть в кровь матери во время родов, травм живота, кровотечений во время беременности или в результате различных пренатальных диагностических тестов.Если это смешивание происходит и мать и ребенок имеют несовместимые резус-группы крови, организм матери будет рассматривать белок резус-фактора из крови ребенка как инородного захватчика или инфекцию. Это заставит иммунную систему матери создать защитные белки, называемые резус-антителами. Эти резус-антитела могут проникать через плаценту и атаковать кровь ребенка. Фактически организм матери будет вести себя так, как будто у нее аллергия на собственного ребенка.
Если материнские резус-антитела атакуют ребенка в утробе, они эффективно разрушают красные кровяные тельца ребенка, что может привести к опасной для жизни анемии.Анемия — это состояние, при котором недостаточно красных кровяных телец для правильного переноса кислорода по телу. Это состояние может стать серьезным и вызвать серьезное заболевание, повреждение мозга или смерть ребенка.
Несовместимость резус-фактора между матерью и ребенком обычно является легкой проблемой при первой беременности, а затем становится более серьезной при последующих беременностях. Это связано с тем, что при первой беременности с несовместимостью резус-фактора резус-антитела, вырабатываемые иммунной системой матери, не столь сильны или агрессивны.Серьезные проблемы с большей вероятностью возникнут при второй или третьей беременности с несовместимостью по резус-фактору, потому что реакция иммунной системы матери будет более развитой и агрессивной. При последующих беременностях более развитые резус-антитела, вырабатываемые матерью, с большей вероятностью пройдут через плаценту и повредят эритроциты ребенка.
Не так уж редко мать и ребенок имеют несовместимые группы крови по резус-фактору. Эта несовместимость крови становится проблемой только в том случае, если кровь ребенка смешивается с кровью матери.Смешивание крови между матерью и ребенком обычно не происходит во время беременности, но есть определенные события и пренатальные диагностические тесты, при которых вероятно смешивание крови, включая
- Аборт / выкидыш при предыдущей несовместимой по резус-фактору беременности
- Исключение моральной беременности : удаление доброкачественной опухоли, развивающейся в матке
- Амниоцентез: вид пренатального теста, при котором образец жидкости, которая окружает и защищает ребенка в матке, отбирается для исследования
- Взятие образца ворсин хориона: вид пренатального теста, при котором образец ворсинок хориона удаляется для исследования
- Кордоцентез — пренатальный диагностический тест, при котором образец крови ребенка берется из пуповины
- Кровотечение во время беременности
- Травма живота
- Ручное вращение ребенка
- Трудные роды через естественные родовые пути
Втч Common crawl ru иммунная система матери атакует ребенка из-за несовместимости резус-фактора, она может разрушить красные кровяные тельца ребенка. Это приводит к состоянию, называемому гемолитической анемией или гемолитической болезнью. Гемолитическая анемия у плода часто вызывает очень серьезные и потенциально смертельные проблемы со здоровьем, в том числе:
Это приводит к состоянию, называемому гемолитической анемией или гемолитической болезнью. Гемолитическая анемия у плода часто вызывает очень серьезные и потенциально смертельные проблемы со здоровьем, в том числе:
Всем беременным женщинам следует сдать анализ крови в рамках первичного дородового наблюдения, чтобы определить, являются ли они резус-отрицательными. Если анализ группы крови подтверждает, что у матери отрицательный резус-фактор, будет проведен другой тип анализа крови, называемый скринингом на антитела. Скрининг на антитела позволит определить, выработала ли уже резус-отрицательная мать антитела к резус-положительной крови, которые могут атаковать ее ребенка.
Если у матери отрицательный резус-фактор, но у нее еще не выработались резус-антитела, врачи обычно делают ей инъекции резус-иммуноглобулина (RhIg) в надежде предотвратить любые проблемы с резус-фактором. Инъекции RhIg могут помешать иммунной системе матери вырабатывать резус-антитела, которые потенциально могут нанести вред ее ребенку. Инъекции RhIg обычно вводятся на 28 или 29 неделе беременности, а затем снова вскоре после родов.
Инъекции RhIg обычно вводятся на 28 или 29 неделе беременности, а затем снова вскоре после родов.
RhIg — эффективный вариант лечения только в том случае, если у матери нет резус-антител.Как только эти антитела созданы иммунной системой матери, RhIg не будет работать. Когда это происходит, врачи будут внимательно следить за ребенком во время беременности на предмет признаков гемолитической анемии. Если у ребенка развивается тяжелая форма анемии, может быть назначено внутриутробное переливание крови для восполнения поврежденных эритроцитов ребенка. В таких случаях обычно требуется досрочная доставка.
Связь между вашей группой крови и фертильностью
Может ли ваша группа крови повлиять на вашу способность зачать и вынашивать здоровую беременность? Вам стоит беспокоиться? Хотя группа крови не является частой причиной проблем с фертильностью, она может сыграть определенную роль. Доказательства показывают, что несовместимость между группами крови может влиять на фертильность или представлять риск выкидыша для небольшого процента пар. Мы хотим помочь вам получить знания по этой теме и помнить, что группа крови — это лишь один из факторов, участвующих в вашем пути к зачатию.
Доказательства показывают, что несовместимость между группами крови может влиять на фертильность или представлять риск выкидыша для небольшого процента пар. Мы хотим помочь вам получить знания по этой теме и помнить, что группа крови — это лишь один из факторов, участвующих в вашем пути к зачатию.
Группы крови 101
Существует четыре основных группы крови: O, A, B и AB. Ваш генетический состав и белки на поверхности эритроцитов определяют вашу группу крови. Если у вас белки типа А, вы относитесь к типу А и так далее.
Тип O — наиболее распространенная группа крови. Пары, у которых оба типа крови, будут иметь детей с группой крови O. Родители с группой крови A могут иметь детей с группой крови O. Также существуют подгруппы внутри группы крови, такие как резус-положительный или отрицательный, которые необходимо принимать. во внимание при рассмотрении потенциальной проблемы с группой крови.
Как группа крови влияет на фертильность и беременность?
Мы все еще изучаем, как группа крови может влиять на фертильность и беременность, но вот что показывают некоторые исследования:
- Тип ОС и качество яйца: Исследование, проведенное учеными из Медицинского колледжа Альберта Эйнштейна, показало, что женщины в возрасте 30 лет с группой крови O, которые пытались забеременеть, в два раза чаще имели повышенный уровень ФСГ (фолликулостимулирующего гормона).
 уровни, как у женщин с кровью типа А.(Примечание: повышенный уровень ФСГ — лишь один из признаков ухудшения здоровья яйцеклеток. Поэтому подумайте о том, чтобы узнать больше об уровнях ФСГ и фертильности.)
уровни, как у женщин с кровью типа А.(Примечание: повышенный уровень ФСГ — лишь один из признаков ухудшения здоровья яйцеклеток. Поэтому подумайте о том, чтобы узнать больше об уровнях ФСГ и фертильности.) - Тип Os и иммунный ответ: Некоторые специалисты по фертильности предполагают, что тип Os имеет несбалансированную иммунную реакцию, которая может повлиять на имплантацию, особенно при лечении ЭКО. Отчасти это могло быть причиной худших результатов ЭКО у женщин с кровью типа О.
- A-B-O Несовместимость: Хотя у многих пар с разной группой крови нет проблем с зачатием, в небольшом количестве случаев это может представлять проблему.Несовместимость A-B-O возникает, когда мать относится к типу O, а ребенок — к A или B (от отца). Обзор исследования, опубликованный в International Journal of Molecular and Cellular Medicine , предполагает, что несовместимость A-B-O встречается примерно в 20% беременностей. Из них только 20% страдают тиусом, что может привести к желтухе новорожденных или возможному выкидышу.

- Резус-фактор: Резус-фактор — один из подтипов группы крови. У человека либо положительный, либо отрицательный резус-фактор.Резус-инфекция у новорожденных может возникнуть, если у ребенка резус-положительный результат, а у матери — отрицательный. В этих случаях иммунная система матери реагирует и передает ребенку антитела (обычно во время второй беременности), что приводит к анемии или желтухе. Простой анализ крови во время беременности может определить, находится ли ваш ребенок в группе риска. Профилактическое лечение иммуноглобулинами (резус-прививка) на ранних сроках беременности может предотвратить резус-инфекцию. Еще одна прививка может быть сделана после родов, и, согласно данным Американской ассоциации беременных, « резус-отрицательных женщин также должны получить лечение после любого выкидыша, внематочной беременности или искусственного аборта, чтобы предотвратить любую возможность выработки у женщины антител, которые могут атаковать резус-фактор в будущем.
 -положительный ребенок.”
-положительный ребенок.”
Положительные шаги, которые следует предпринять, если вы обеспокоены
Во-первых, не волнуйтесь! Помните, что группа крови не является вероятным фактором большинства проблем с фертильностью. Другие проблемы, такие как СПКЯ, закупорка маточных труб или эндометриоз, которые можно решить естественным путем, медикаментозно или с помощью комбинированных подходов, встречаются гораздо чаще.
Многие женщины с кровью группы O продолжают зачать ребенка, имеют здоровую беременность и успешное лечение ЭКО. Кроме того, пары с «несовместимой» (A-B-O) группой крови часто не имеют проблем с зачатием или вынашиванием беременности до срока.
Однако, если у вас были проблемы и беспокойство, вы можете воспользоваться программой естественного зачатия. Если вы беспокоитесь о качестве яиц, вам подойдет программа по поддержанию здоровья яиц. Важно, чтобы оба партнера бросили курить, избегали пассивного курения и отказались от неправильного питания, поскольку это более важные факторы, чем группа крови, при ухудшении здоровья яйцеклеток и сперматозоидов.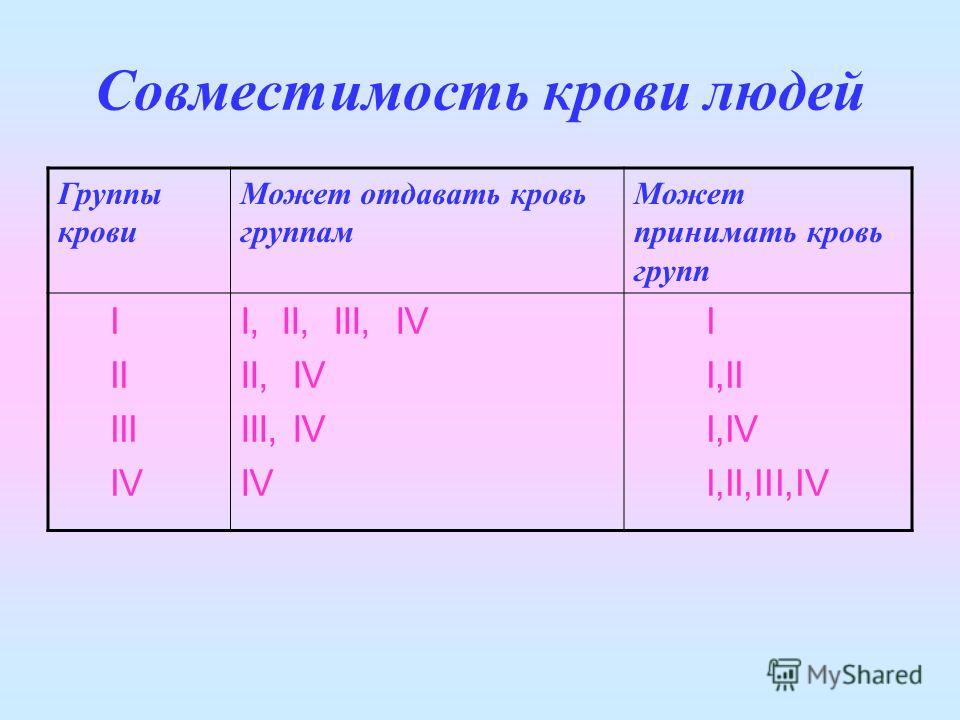
Если вы беспокоитесь, что у вас есть проблема с иммунной фертильностью, связанная с группой крови, поддерживайте баланс своей иммунной системы с помощью диеты естественной фертильности и подумайте о травах, повышающих иммунитет.Делайте все возможное, чтобы поддерживать здоровый вес, и выбирайте регулярные упражнения с малой нагрузкой в рамках любой программы фертильности.
Независимо от вашей группы крови, здоровое питание и образ жизни имеют решающее значение для фертильности, зачатия и беременности. Возможно, мы никогда не сможем контролировать все возможные факторы, связанные с нашей фертильностью. Однако мы можем взять на себя ответственность за пищу, которую едим, и за то, как мы живем, и это может иметь решающее значение.
Рекомендации
- Хэган, П. (2010, октябрь).Группа крови O влияет на ваши шансы на зачатие ребенка. Daily Mall. Получено с: http://www.dailymail.co.uk/health/article-1323793/How-blood-group-affects-chances-baby.html.
- Хассанзаде-Назарабади, М.
 , Шекухи, С., и Сейф., Н. (2012). Частота самопроизвольных абортов у матерей с группой крови O по сравнению с другими группами крови. Международный журнал молекулярной и клеточной медицины ; 1 (2): 99-104. Получено с: https://www.ncbi.nlm.nih.gov/pmc/articles/PMC3920496/
, Шекухи, С., и Сейф., Н. (2012). Частота самопроизвольных абортов у матерей с группой крови O по сравнению с другими группами крови. Международный журнал молекулярной и клеточной медицины ; 1 (2): 99-104. Получено с: https://www.ncbi.nlm.nih.gov/pmc/articles/PMC3920496/ - Скад В.Дж., Элиес Ф.Э. (2000). Иммуногематологическое исследование гемолитической болезни АВО. Anales Espanoles de Pediatria ; 53: 249–52. Получено с: https://www.sciencedirect.com/science/article/pii/S1695403300774522
- Rh-фактор. (обновлено: 2 марта 2017 г.). Американская ассоциация беременности. Получено с http://americanpregnancy.org/pregnancy-complications/rh-factor/
- Шварц Р. (2017). Все о резус-болезни. Родители. Получено с: https://www.parents.com/pregnancy/stages/1st-trimester-tests/all-about-rh-disease/ .
роль преимплантационной генетической диагностики в лечении тяжелой резус-аллоиммунизации: первая незатронутая беременность: клинический случай | Репродукция человека
Аннотация
Резус (Rh) D аллоиммунизация может вызвать гемолитическую болезнь плода и новорожденного, если резус-фактор плода положителен. Хотя частота тяжелой аллоиммунизации RhD снизилась при профилактическом введении анти-D иммуноглобулина во время и после беременности, сенсибилизация все еще происходит в небольшой группе женщин. У таких женщин резус-инфекция будет оставаться серьезной проблемой и для их младенцев, которые могут пострадать. Преимплантационная генетическая диагностика (ПГД) может использоваться, чтобы избежать несовместимости групп крови плода и матери у женщины с сенсибилизированным RhD. Биопсия отдельной клетки эмбрионов на ранней стадии дробления, скрининг на RhD-отрицательные эмбрионы, позволяет переносить в матку только RhD-отрицательные эмбрионы.Это позволяет избежать каких-либо осложнений, связанных с гемолитической болезнью плода и новорожденного. В этой статье описывается первый зарегистрированный случай незатронутой беременности с использованием ПГД при резус-болезни. ЭКО и перенос эмбриона привели к клинической беременности и рождению здоровой девочки, у которой была подтверждена отрицательная RhD-группа крови.
Хотя частота тяжелой аллоиммунизации RhD снизилась при профилактическом введении анти-D иммуноглобулина во время и после беременности, сенсибилизация все еще происходит в небольшой группе женщин. У таких женщин резус-инфекция будет оставаться серьезной проблемой и для их младенцев, которые могут пострадать. Преимплантационная генетическая диагностика (ПГД) может использоваться, чтобы избежать несовместимости групп крови плода и матери у женщины с сенсибилизированным RhD. Биопсия отдельной клетки эмбрионов на ранней стадии дробления, скрининг на RhD-отрицательные эмбрионы, позволяет переносить в матку только RhD-отрицательные эмбрионы.Это позволяет избежать каких-либо осложнений, связанных с гемолитической болезнью плода и новорожденного. В этой статье описывается первый зарегистрированный случай незатронутой беременности с использованием ПГД при резус-болезни. ЭКО и перенос эмбриона привели к клинической беременности и рождению здоровой девочки, у которой была подтверждена отрицательная RhD-группа крови. ПГД в парах с гетерозиготным RhD-положительным партнером-мужчиной дает возможность избежать гемолитической болезни новорожденных у матерей с аллоиммунизацией RhD.
ПГД в парах с гетерозиготным RhD-положительным партнером-мужчиной дает возможность избежать гемолитической болезни новорожденных у матерей с аллоиммунизацией RhD.
Введение
Резус (Rh) D-аллоиммунизация, проявляющаяся при гемолитической болезни плода и новорожденного, может вызвать перинатальную заболеваемость, смертность и длительную инвалидность.У RhD-отрицательной женщины могут развиваться анти-D-антитела при контакте с RhD-положительным плодом во время или после беременности. Хотя различные антигены эритроцитов причастны к гемолитической болезни новорожденных, антиген RhD является наиболее распространенным и иммуногенным (NHMRC, 1999; Avent and Reid, 2000). В результате разрушения эритроцитов у плода развивается гемолитическая анемия, которая в тяжелых случаях приводит к водянке плода, внутриутробной гибели плода или к обоим сразу.
Система групп крови Rh очень полиморфна и состоит из ≥45 независимых антигенов. Экспрессия антигена D осуществляется белком RhD, тогда как белок RhCE экспрессирует антигены C или c вместе с антигенами E или e того же белка (Mouro et al. , 1993; Blunt et al. , 1994; Avent et al. др. , 1996; Смайт и др. , 1996). Хотя белки RhD и RhCE имеют высокую степень гомологии, белок RhD не экспрессирует антигены C / c или E / e, а белок RhCE не экспрессирует антиген D.
Экспрессия антигена D осуществляется белком RhD, тогда как белок RhCE экспрессирует антигены C или c вместе с антигенами E или e того же белка (Mouro et al. , 1993; Blunt et al. , 1994; Avent et al. др. , 1996; Смайт и др. , 1996). Хотя белки RhD и RhCE имеют высокую степень гомологии, белок RhD не экспрессирует антигены C / c или E / e, а белок RhCE не экспрессирует антиген D.
Белки RhD и RhCE кодируются двумя высокогомологичными генами, RHD и RHCE соответственно, которые картированы в хромосомном положении 1p34.3–1p36.13 (Cherif-Zahar et al. , 1991; MacGeoch et al. , 1992). Каждый из двух генов состоит из 10 экзонов, которые в тандеме охватывают 69 килобаз ДНК (Avent and Reid, 2000). Ген, кодирующий полипептид D, присутствует у резус-положительных людей и отсутствует у резус-отрицательных субъектов (Colin et al. , 1991).
Примерно 57% RhD-положительной европеоидной популяции является гетерозиготной по присутствию гена RhD (Lewis et al. , 1971).Примерно 83% женщин европеоидной расы имеют RhD-положительный результат, что означает, что около 17% беременных женщин будут RhD-отрицательными. Из этих RhD-отрицательных женщин около 60% будут иметь RhD-положительного ребенка во время первой беременности (NHMRC, 1999). Если женщина станет сенсибилизированной во время первой беременности, все последующие RhD-положительные дети будут подвержены риску гемолитической болезни плода и новорожденного. У плода есть 50% шанс быть гетерозиготным резус-положительным и 50% -ный шанс быть резус-отрицательным, если резус-отрицательная женщина беременеет от гетерозиготного резус-положительного отца.В последнем случае плод сможет избежать любых потенциальных неблагоприятных последствий аллоиммунизации RhD матери.
, 1971).Примерно 83% женщин европеоидной расы имеют RhD-положительный результат, что означает, что около 17% беременных женщин будут RhD-отрицательными. Из этих RhD-отрицательных женщин около 60% будут иметь RhD-положительного ребенка во время первой беременности (NHMRC, 1999). Если женщина станет сенсибилизированной во время первой беременности, все последующие RhD-положительные дети будут подвержены риску гемолитической болезни плода и новорожденного. У плода есть 50% шанс быть гетерозиготным резус-положительным и 50% -ный шанс быть резус-отрицательным, если резус-отрицательная женщина беременеет от гетерозиготного резус-положительного отца.В последнем случае плод сможет избежать любых потенциальных неблагоприятных последствий аллоиммунизации RhD матери.
Тяжелая аллоиммунизация RhD сегодня встречается редко, в основном из-за разработки анти-D иммуноглобулина и его использования в клинической практике. Рекомендуется дородовая и послеродовая профилактика с помощью анти-D иммуноглобулина (NHMRC, 2003). Несмотря на явное сокращение наличия и использования анти-D среди пораженных женщин, аллоиммунизация RhD все еще имеет место (Bowman and Pollock, 1987; Crowther and Middleton, 2004).У этих сенсибилизированных женщин резус-гемолитическая болезнь будет продолжать оставаться серьезной проблемой и для их детей, которые пострадали.
Несмотря на явное сокращение наличия и использования анти-D среди пораженных женщин, аллоиммунизация RhD все еще имеет место (Bowman and Pollock, 1987; Crowther and Middleton, 2004).У этих сенсибилизированных женщин резус-гемолитическая болезнь будет продолжать оставаться серьезной проблемой и для их детей, которые пострадали.
У женщин, которые перенесли повторные потери беременности, инвазивные вмешательства, такие как серийные внутриутробные переливания крови или пораженный плод или новорожденный, перспектива повторной беременности со всеми ее осложнениями может показаться слишком большой. У таких женщин вместо того, чтобы рисковать родить еще одного ребенка с гемолитической болезнью новорожденного, они могут предпочесть избегать дальнейших беременностей.Даже при тщательном наблюдении за сенсибилизированными беременными женщинами с целью раннего выявления анемии плода и своевременного проведения внутриматочной трансфузии, существует значительный уровень смертности плода (Abdalla et al. , 2004). Хотя риск гибели плода в результате кордоцентеза относительно невелик, потеря плода, связанная с процедурой, была документально подтверждена (Daffos et al. , 1985). Эти процедуры также связаны с риском потенциального увеличения продукции материнских антител к RhD из-за вторичного фето-материнского кровотечения (Nicolini et al., 1988; MacGregor et al. , 1991).
, 2004). Хотя риск гибели плода в результате кордоцентеза относительно невелик, потеря плода, связанная с процедурой, была документально подтверждена (Daffos et al. , 1985). Эти процедуры также связаны с риском потенциального увеличения продукции материнских антител к RhD из-за вторичного фето-материнского кровотечения (Nicolini et al., 1988; MacGregor et al. , 1991).
PGD был разработан для предотвращения генетических нарушений у потомков пар из группы повышенного риска. С момента своего появления в 1990 году ПГД в основном использовалась для выявления одногенных заболеваний, таких как кистозный фиброз, или для скрининга хромосомных нарушений (Руководящий комитет консорциума ESHRE PGD, 2002). Совсем недавно появилось сообщение об использовании PGD для определения социального пола и соответствия HLA (Verlinsky et al. , 2001; Руководящий комитет консорциума ESHRE PGD, 2002).Этика такого использования выходит за рамки данной статьи и не будет обсуждаться. ПГД обязательно предполагает ЭКО. После ЭКО ранний эмбрион проверяется на наличие заболевания перед переносом соответствующего эмбриона в матку матери. При резус-болезни это позволяет переносить резус-отрицательные эмбрионы обратно RhD-аллоиммунизированной матери, избегая потенциальных осложнений и заболеваемости гемолитической болезнью плода и новорожденного.
ПГД обязательно предполагает ЭКО. После ЭКО ранний эмбрион проверяется на наличие заболевания перед переносом соответствующего эмбриона в матку матери. При резус-болезни это позволяет переносить резус-отрицательные эмбрионы обратно RhD-аллоиммунизированной матери, избегая потенциальных осложнений и заболеваемости гемолитической болезнью плода и новорожденного.
Хотя использование ПГД для лечения резус-инфекции было опубликовано ранее, клиническая беременность до сих пор не достигнута (Avner et al., 1996). Тем не менее, PGD для генотипа Kell была успешно проведена для предотвращения тяжелой аллоиммунизации, происходящей в паре из группы риска (Verlinsky et al. , 2003). Насколько нам известно, мы сообщаем о первом случае, когда у матери с RhD-аллоиммунизацией с помощью ПГД родился здоровый RhD-отрицательный ребенок. Мы обсуждаем роль PGD в управлении аллоиммунизацией RhD в выбранных парах, где сенсибилизированная женщина и ее гетерозиготный партнер RhD могут избежать потенциальных заболеваний и смертности, связанных с RhD-положительным плодом.
История болезни
27-летняя замужняя женщина, сенсибилизированная RhD-антителами, обратилась за консультацией до зачатия относительно возможных вариантов попытки будущей беременности. У них с мужем было двое детей, второй из которых страдал гемолитической болезнью новорожденного. Обе эти беременности достигли срока и родились естественным путем.
У второго ребенка развилась гипербилирубинемия и желтуха новорожденных, потребовавшая фототерапии, а также значительная гемолитическая анемия, не потребовавшая переливания крови.Пик сывороточного билирубина составил 425 ммоль / л, а самый низкий зарегистрированный уровень гемоглобина составил 75 г / л. Группа крови новорожденного была «A» RhD-положительной с положительным прямым тестом Кумба при рождении.
Через шесть недель после родов уровень материнских анти-D-антител был повышен при количественном определении анти-D-антител 157 МЕ / мл. Уровень материнских анти-D антител оставался значительно повышенным через 6 месяцев после родов до уровня 70 МЕ / мл. Группа крови мужа была RhD-положительной, а его серологически определенным RhD-фенотипом был cDEe.Он был генотипирован и оказался RhD-гетерозиготным.
Группа крови мужа была RhD-положительной, а его серологически определенным RhD-фенотипом был cDEe.Он был генотипирован и оказался RhD-гетерозиготным.
Актуальные вопросы, касающиеся аллоиммунизации RhD и будущих потенциально более серьезных беременностей, были обсуждены с парой. Пару посоветовали, что скрининг RhD перед имплантацией с использованием PGD может позволить селективный перенос только RhD-отрицательных эмбрионов и, таким образом, избежать любой возможности несовместимости крови матери и плода при этой беременности. Пара согласилась на вспомогательную репродукцию и ПГД для переноса RhD-отрицательного эмбриона в матку.
Женщина прошла плановую стимуляцию яичников и оплодотворение ИКСИ. Девятнадцать ооцитов были аспирированы, и 17 были пригодны для ИКСИ. В день 1 12 считались оплодотворенными. Биопсия на 3-й день, амплификация ПЦР и анализ выявили девять RhD-положительных эмбрионов, два RhD-отрицательных эмбриона и один с профилем однопородной амплификации. Два эмбриона (10-клеточный эмбрион и уплотняющаяся морула) были перенесены на 5-й день. Это привело к клинической беременности.
Это привело к клинической беременности.
ПГД выполняли с ЭКО с использованием ИКСИ (для уменьшения постороннего загрязнения ДНК), анализа ДНК отдельных биопсированных бластомеров из эмбрионов на стадии дробления и множественной ПЦР.Олигонуклеотидные праймеры, амплифицирующие части генов RHD и RHCE, были сконструированы путем выравнивания двух последовательностей генов [идентификация доступа в GenBank NT_030571 (ген RHCE) и NT_004391 (ген RHCE)] с помощью BioManager (ANGIS, Австралия) и выбора регионов, где RHCE и RHD гены различались по длине последовательности между идентичными фланкирующими последовательностями ДНК. Было разработано в общей сложности 12 различных пар праймеров, нацеленных на разные области выравнивания, что привело бы к продукту амплификации, различающемуся по размеру между генами RHCE и RHD (Primer Express; Applied Biosystems, Австралия).После тестирования три пары праймеров дали как надежную амплификацию, так и различимые различия ампликонов и были пригодны для дальнейшего использования. Кроме того, последний мультиплекс включал два локуса с короткими тандемными повторами (STR), один из которых примыкает к гену RHCE (D1S2674), а другой немного дальше (D1S199), в качестве монитора для постороннего загрязнения ДНК и подтверждения профиля гена ( RhD-положительный или RhD-отрицательный) по сцеплению (Таблица I).
Кроме того, последний мультиплекс включал два локуса с короткими тандемными повторами (STR), один из которых примыкает к гену RHCE (D1S2674), а другой немного дальше (D1S199), в качестве монитора для постороннего загрязнения ДНК и подтверждения профиля гена ( RhD-положительный или RhD-отрицательный) по сцеплению (Таблица I).
ПГД выполняли с использованием прямой ПЦР-амплификации выделенных / нейтрализованных щелочью бластомеров с анализом капиллярным электрофорезом флуоресцентно меченных ампликонов (Cui et al., 1989). Амплификацию проводили в двухэтапной ПЦР: 94 ° C в течение 30 с и 60 ° C в течение 120 с в течение 43 циклов.
Определены генотипы RhD 12 эмбрионов. Присутствие гена RHD в эмбрионе привело к двойному пику для каждой выбранной области амплификации; ампликон гена RHD и контрольный ампликон гена RHCE (рис. 1). В сочетании с маркерами STR точность теста для пациента может составлять> 99%.
Регулярное ультразвуковое исследование плода на протяжении всей беременности не показало никаких признаков анемии плода или водянки плода. Материнский уровень анти-D антител также регулярно контролировался и оставался стабильным, хотя и значительно повышенным, на протяжении всей беременности (диапазон 21,0–28,0 МЕ / мл). Роды были вызваны на 39 неделе беременности. Группа крови ребенка была отрицательной по RhD «A», а прямой тест Кумба был отрицательным. Не было отмечено никаких осложнений в ближайшем неонатальном периоде или после него.
Материнский уровень анти-D антител также регулярно контролировался и оставался стабильным, хотя и значительно повышенным, на протяжении всей беременности (диапазон 21,0–28,0 МЕ / мл). Роды были вызваны на 39 неделе беременности. Группа крови ребенка была отрицательной по RhD «A», а прямой тест Кумба был отрицательным. Не было отмечено никаких осложнений в ближайшем неонатальном периоде или после него.
Обсуждение
Частота аллоиммунизации RhD снизилась после введения анти-D профилактики во время и после беременности (Bowman, 2003; Bowman and Pollock, 1987; Crowther and Middleton, 2004).Тем не менее тяжелая аллоиммунизация RhD все еще имеет место и может иметь серьезные последствия для беременности с гемолитической анемией, которая в крайних случаях вызывает заболеваемость плода, мертворождение или перинатальную смертность. После значительного нарушения беременности пары, у которых присутствует аллоиммунизация RhD, часто сталкиваются с дилеммой: пытаться ли дальнейшую беременность и с потенциальными неблагоприятными последствиями. Тенденция к ухудшению резус-инфекции с каждой последующей беременностью, несовместимой с резус-фактором, у сенсибилизированной женщины также играет важную роль в процессе принятия решений.В представленном выше случае такой сценарий существовал. Вероятность беременности сенсибилизированной женщины от RhD-положительной гетерозиготы, имеющей RhD-положительный плод, составляет 50%. В таких парах использование PGD для RhD-типирования позволяет избирательно переносить только RhD-отрицательные эмбрионы, тем самым избегая любых осложнений из-за несовместимости матери и плода. Представленный случай, насколько нам известно, является единственным циклом ПГД, завершившимся успешной беременностью.
Тенденция к ухудшению резус-инфекции с каждой последующей беременностью, несовместимой с резус-фактором, у сенсибилизированной женщины также играет важную роль в процессе принятия решений.В представленном выше случае такой сценарий существовал. Вероятность беременности сенсибилизированной женщины от RhD-положительной гетерозиготы, имеющей RhD-положительный плод, составляет 50%. В таких парах использование PGD для RhD-типирования позволяет избирательно переносить только RhD-отрицательные эмбрионы, тем самым избегая любых осложнений из-за несовместимости матери и плода. Представленный случай, насколько нам известно, является единственным циклом ПГД, завершившимся успешной беременностью.
ПГД была введена в 1990 году с первой установленной беременностью у двух пар, которые, как известно, подвержены риску передачи рецессивных Х-сцепленных заболеваний (Handyside et al., 1990). С тех пор его обычно предлагают при трех основных категориях заболеваний: связанных с полом, дефектов одного гена и хромосомных нарушений. Некоторые практикующие врачи также использовали ПГД для определения пола по социальному признаку и сопоставления по HLA. ПГД позволяет парам из группы риска избежать возможных осложнений или других неприятных событий при будущих беременностях.
Некоторые практикующие врачи также использовали ПГД для определения пола по социальному признаку и сопоставления по HLA. ПГД позволяет парам из группы риска избежать возможных осложнений или других неприятных событий при будущих беременностях.
ПГД обязательно включает вспомогательные репродуктивные методы, при которых требуется стимуляция яичников и ЭКО для получения in vitro нескольких эмбрионов, чтобы выбрать здоровые для переноса.Это означает, что даже плодородные пары должны проходить процессы вспомогательной репродукции. Также необходимо учитывать финансовые затраты, связанные с ЭКО и ПГД. Однако экономические затраты на последующее наблюдение и лечение типичной беременности и новорожденного, страдающего тяжелым RhD, немаловажны вместе с психологическим и физическим бременем (van den Veyver et al. , 1995).
Этот случай демонстрирует, что PGD можно использовать для определения статуса RhD эмбрионов на ранней стадии дробления с помощью анализа отдельных клеток. Это позволяет избирательно переносить только RhD-отрицательные эмбрионы, избегая развития гемолитической болезни у плода. Хотя беременность с повышенным риском, выявленная при пренатальной диагностике, может лечиться внутриматочной трансфузией, потенциальные осложнения, включая гибель плода, не всегда можно полностью предотвратить даже после этой процедуры. Прерывание беременности также может быть неприемлемым для пары. Фактически, генетический риск и возражения против прерывания беременности по-прежнему являются наиболее важными причинами для пар, обращающихся за ПГД, при этом примерно у четверти пар есть один или несколько пострадавших детей (Руководящий комитет Консорциума ESHRE PGD, 2002).ПГД можно рассматривать как профилактическую меру лечения в парах, затронутых аллоиммунизацией RhD и мужской резус-положительной гетерозиготой.
Это позволяет избирательно переносить только RhD-отрицательные эмбрионы, избегая развития гемолитической болезни у плода. Хотя беременность с повышенным риском, выявленная при пренатальной диагностике, может лечиться внутриматочной трансфузией, потенциальные осложнения, включая гибель плода, не всегда можно полностью предотвратить даже после этой процедуры. Прерывание беременности также может быть неприемлемым для пары. Фактически, генетический риск и возражения против прерывания беременности по-прежнему являются наиболее важными причинами для пар, обращающихся за ПГД, при этом примерно у четверти пар есть один или несколько пострадавших детей (Руководящий комитет Консорциума ESHRE PGD, 2002).ПГД можно рассматривать как профилактическую меру лечения в парах, затронутых аллоиммунизацией RhD и мужской резус-положительной гетерозиготой.
PGD был разработан для выявления генетических дефектов, но, как показывает этот случай, может использоваться для пар из группы риска с аллоиммунизацией RhD. Это дает избранным парам подход, позволяющий избежать риска рождения детей с гемолитической болезнью плода и новорожденного.
Рис. 1.
Электрофореграмма, демонстрирующая: ( a ) RhD-отрицательную мать; ( b ) RhD-положительный отец; ( c ) RhD-отрицательный эмбрион и ( d ) RhD-положительный эмбрион.CE представляет собой генные продукты RHCE. D представляет продукт гена RHD. Идентификаторы ампликона, как показано в таблице 1, указаны на каждой панели.
Рис. 1.
Электрофореграмма, демонстрирующая: ( a ) RhD-отрицательную мать; ( b ) RhD-положительный отец; ( c ) RhD-отрицательный эмбрион и ( d ) RhD-положительный эмбрион. CE представляет собой генные продукты RHCE. D представляет продукт гена RHD. Идентификаторы ампликона, как показано в таблице 1, указаны на каждой панели.
Таблица I.Парные праймеры для генов резуса и короткие тандемные повторы
| Локус . | Праймер прямой . | Обратный праймер . | Размер ампликона a (bp) . |
|---|---|---|---|
| D1S199 б | 6FAM-CCTGGGTGACAGAGTGAGACC | TTTTCCCCTTCTCCCCTCC ~140 | |
| D1S2674 б | NED-CCAAAATCAACTGTCTCTGTAACAGTAA | TCCAGCCTGGGAAACAGAAT ~240 | |
| Rh48446d6 гр | 6FAM-TCTGGGTGTTGGTTATGTGGG | GCAGTCAGCAGGTTTGGGTT | 162 (CE) / 168 (Д) |
| Rh51712d4 с | ВИК-CCCTATGATGAGACTGGTGGC | CATGCTGCTGGCATCTGTTG | 137 (CE) / 140 (D) |
| Rh58925d3 c | VIC-CAGGCGCCAGAGATCATTACT | TCGTATTTCCCTTTCGTGGTG | 109 (D) / 112 (CE) |
| Праймер прямой . | Обратный праймер . | Размер ампликона a (bp) . + | |
|---|---|---|---|
| D1S199 б | 6FAM-CCTGGGTGACAGAGTGAGACC | TTTTCCCCTTCTCCCCTCC ~140 | |
| D1S2674 б | NED-CCAAAATCAACTGTCTCTGTAACAGTAA | TCCAGCCTGGGAAACAGAAT ~240 | |
| Rh48446d6 гр | 6FAM-TCTGGGTGTTGGTTATGTGGG | GCAGTCAGCAGGTTTGGGTT | 162 (CE) / 168 (Д) |
| Rh51712d4 с | ВИК-CCCTATGATGAGACTGGTGGC | CATGCTGCTGGCATCTGTTG | 137 (CE) / 140 (D) |
| Rh58925d3 c | VIC-CAGGCGCCAGAGATCATTACT | TCGTATTTCCCTTTCGTGGTG | 109 (D) / 112 (CE) |
Парные праймеры для генов резуса и короткие тандемные повторы
| Локус . | Праймер прямой . | Обратный праймер . | Размер ампликона a (bp) . |
|---|---|---|---|
| D1S199 б | 6FAM-CCTGGGTGACAGAGTGAGACC | TTTTCCCCTTCTCCCCTCC ~140 | |
| D1S2674 б | NED-CCAAAATCAACTGTCTCTGTAACAGTAA | TCCAGCCTGGGAAACAGAAT ~240 | |
| Rh48446d6 гр | 6FAM-TCTGGGTGTTGGTTATGTGGG | GCAGTCAGCAGGTTTGGGTT | 162 (CE) / 168 (Д) |
| Rh51712d4 с | ВИК-CCCTATGATGAGACTGGTGGC | CATGCTGCTGGCATCTGTTG | 137 (CE) / 140 (D) |
| Rh58925d3 c | VIC-CAGGCGCCAGAGATCATTACT | TCGTATTTCCCTTTCGTGGTG | 109 (D) / 112 (CE) |
| Праймер прямой . | Обратный праймер . | Размер ампликона a (bp) . | |
|---|---|---|---|
| D1S199 б | 6FAM-CCTGGGTGACAGAGTGAGACC | TTTTCCCCTTCTCCCCTCC ~140 | |
| D1S2674 б | NED-CCAAAATCAACTGTCTCTGTAACAGTAA | TCCAGCCTGGGAAACAGAAT ~240 | |
| Rh48446d6 гр | 6FAM-TCTGGGTGTTGGTTATGTGGG | GCAGTCAGCAGGTTTGGGTT | 162 (CE) / 168 (Д) |
| Rh51712d4 с | ВИК-CCCTATGATGAGACTGGTGGC | CATGCTGCTGGCATCTGTTG | 137 (CE) / 140 (D) |
| Rh58925d3 c | VIC-CAGGCGCCAGAGATCATTACT | TCGTATTTCCCTTTCGTGGTG | 109 (D) / 112 (CE) |
Мы благодарим группу профессора Роберта Флауэра за советы по крови.Все процедуры ЭКО и ПГД проводились в Сиднейском ЭКО.
Список литературы
Abdalla MGK, Beattie B и Alfirevic Z (
2004
) Методы внутриматочной трансфузии у плодов с несовместимостью резус (Протокол Кокрановского обзора). В Кокрановской библиотеке,, выпуск 2,
. John Wiley & Sons Ltd, Чичестер, Великобритания,9
стр.Avent ND и Reid ME (
2000
) Система групп крови Rh: обзор.Кровь
95
,375
–387.Авент Н.Д., Лю В., Уорнер К.М., Моби В.Дж., Джонс Дж. В., Риджвелл К. и Таннер М.Дж. (
1996
) Иммунохимический анализ полипептидов Rh эритроцитов человека.J Biol Chem
271
,14233
–14239.Avner R, Reubinoff BE, Simon A, Zentner B, Friedmann A, Mitrani-Rosenbaum S и Laufer N (
1996
) Управление изоиммунизацией резуса с помощью преимплантационной генетической диагностики.Mol Hum Reprod
2
,60
–62.Blunt T, Daniels G и Carritt B (
1994
) Переключение серотипа в частично удаленном гене RHD.Vox Sang
67
,397
–401.Bowman J (
2003
) Тридцать пять лет профилактики резус-фактора.Переливание
43
,1661
–1666.Bowman JM и Pollock JM (
1987
) Неудачи внутривенной профилактики резус-иммуноглобулином: анализ причин таких неудач.Transfus Med Rev
1
,101
–112.Cherif-Zahar B, Mattei MG, le Van Kim C, Bailly P, Cartron JP и Colin Y (
1991
) Локализация структуры гена группы крови Rh человека в области 1p34.3–1p36.1 хромосомы in situ гибридизация.Hum Genet
86
,398
–400.Colin Y, Cherif-Zahar B, Le Van Kim C, Raynal V, Van Huffel V и Cartron JP (
1991
) Генетическая основа полиморфизма RhD-положительных и RhD-отрицательных групп крови, определенная методом Саузерн-анализа.Кровь
78
,2747
–2752.Crowther C и Middleton P (
2004
) Введение анти-D после родов для предотвращения резус-аллоиммунизации (Кокрановский обзор). В Кокрановской библиотеке, выпуск 2, 2004 г. John Wiley & Sons Ltd, Чичестер, Великобритания.Cui XF, Li HH, Goradia TM, Lange K, Kazazian HH Jr, Galas D и Arnheim N (
1989
) Типирование одного спермия: определение генетической дистанции между локусами G-гамма-глобина и паратироидного гормона с помощью полимеразная цепная реакция и аллель-специфические олигмеры.Proc Natl Acad Sci USA
86
,9389
–9393.Даффос Ф., Капелла-Павловский М. и Форестье Ф. (
1985
) Взятие пробы крови плода во время беременности с использованием иглы под контролем ультразвука: исследование 606 последовательных случаев.Am J Obstet Gynecol
153
,655
–660.Руководящий комитет Консорциума ESHRE PGD (
2002
) Консорциум по преимплантационной генетической диагностике: сбор данных III (май 2001 г.).Hum Reprod
17
,233
–246.Handyside AH, Kontogianni EH, Hardy K и Winston RML (
1990
) Беременности от предимплантационных человеческих эмбрионов, взятых после биопсии, с разбивкой по полу с помощью Y-специфической амплификации ДНК.Природа
344
,768
–770.Льюис М., Кайта Х. и Чоун Б. (
2000
) Наследование резус-групп крови: частота в 1000 неродственных кавказских семьях, состоящих из родителей и 2806 детей.Vox Sang
20
,500
–508.MacGeoch C, Mitchell CJ, Carritt B, Avent ND, Ridgwell K, Tanner MJ и Spurr NK (
1992
) Назначение хромосомного локуса человеческого 30-kDal Rh (резус) связанного с антигеном белка группы крови ( Rh40A) в область хромосомы 1p36.13 – p34.Cytogenet Cell Genet
59
,261
–264.MacGregor SN, Silver RK и Sholl JS (
1991
) Повышенная сенсибилизация после кордоцентеза при беременности, полученной изоиммунизацией резус.Am J Obstet Gynecol
165
,382
–383.Mouro I, Colin Y, Cherif-Zahar B, Cartron JP и Le Van Kim C. (
1993
) Молекулярно-генетическая основа системы групп крови резуса человека.Нат Генет
5
,62
–65.NHMRC (
1999
) Руководство по профилактическому применению иммуноглобулина Rh D (анти-D) в акушерстве.NHMRC (
2003
) Руководство по профилактическому применению иммуноглобулина Rh D (анти-D) в акушерстве.Nicolini U, Kochenour NK, Greco P, Letsky EA, Johnson RD, Contreras M и Rodeck CH (
1988
) Последствия кровотечения у плода после внутриматочного переливания.Br Med J
297
,1379
–1381.Smythe JS, Avent ND, Judson PA, Parsons SF, Martin PG и Anstee DJ (
1996
) Экспрессия продуктов генов RHD и RHCE с использованием ретровирусной трансдукции клеток K562 устанавливает молекулярную основу антигенов группы крови резус-фактора.Кровь
87
,2968
–2973.van den Veyver IB, Chong SS, Cota J, Bennett PR, Fisk NM, Handyside AH, Cartron JP, Le van Kim C, Colin Y, Snabes MC et al. (
1995
) Плод-плацента-новорожденный: одноклеточный анализ группы крови RhD для использования в предимплантационной диагностике для профилактики тяжелой гемолитической болезни новорожденных.Am J Obstet Gynecol
172
,533
–540.Верлинский Ю., Речицкий С., Скулкрафт В., Стром С. и Кулиев А. (
2001
) Преимплантационная диагностика анемии Фалькони в сочетании с HLA-сопоставлением.J Am Med Assoc
285
,3130
–3133.Верлинский Ю., Речицкий С., Озен С., Маскиангело С., Айерс Дж. И Кулиев А. (
2003
) Преимплантационная генетическая диагностика генотипа Kell.Fertil Steril
80
,1047
–1051.Заметки автора
1 Отделение акушерства, Сиднейский университет, Королевская больница Северного побережья, Отделение акушерства, Госпиталь Королевского Северного побережья, Сидней, Австралия 2065, и 3 Сиднейское ЭКО и 4 ЭКО Австралия, Сидней, Австралия 2000
Репродукция человека Том.20 № 3 © Автор 2005; все права защищены
Несовместимость по системе ABO у новорожденных (беременность, роды и позднее)
Несовместимость по системе ABO является распространенным и обычно легким типом гемолитической болезни у младенцев. Термин гемолитическая болезнь означает, что эритроциты разрушаются быстрее, чем обычно, что может вызвать желтуху, анемию и в очень тяжелых случаях может привести к смерти. Во время беременности этот распад красных кровяных телец у ребенка может произойти, если группы крови матери и ребенка несовместимы и если эти разные группы крови вступают в прямой контакт друг с другом и образуются антитела.
Значительные проблемы с несовместимостью по системе ABO возникают в основном у младенцев, матери которых имеют группу крови O, а у ребенка группа крови A или B. У недоношенных детей гораздо больше шансов столкнуться с серьезными проблемами из-за несовместимости по системе ABO, в то время как у здоровых доношенных детей это, как правило, лишь незначительно. В отличие от гемолитической болезни, которая может привести к появлению последующих детей, если у матери отрицательная группа крови, несовместимость по системе ABO может возникнуть у первенцев и не становится более серьезной при последующих беременностях.
Чтобы понять несовместимость по системе ABO, полезно просмотреть различные группы крови. Гены, которые вы унаследовали от родителей, определяют вашу группу крови. Есть четыре группы крови; A, B, AB и O. Каждая группа крови имеет свой собственный индивидуальный набор химических веществ на поверхности клеток крови, известных как антигены, поэтому тип A имеет антиген A, B имеет антиген B, AB имеет оба антигена, а O не содержит антигена. . Если смешиваются разные группы крови, возникает иммунный ответ, и человек вырабатывает антитела для атаки на чужеродный антиген крови.
Желтуха ребенка
Во время беременности кровь матери и ребенка обычно не смешивается. Кровообращение матери и ребенка разделено плацентарной мембраной. Кислород, углекислый газ, питательные вещества, некоторые лекарства и некоторые вирусы могут проходить через плацентарную мембрану. Однако некоторые обстоятельства могут привести к смешению двух групп крови, например, выкидыш, травма и роды, а иногда они могут смешиваться по неизвестным причинам. Могут образовываться антитела против чужеродных групп крови A и B.Эти антитела могут затем пройти через плацентарную мембрану в кровоток ребенка и могут привести к разрушению некоторых красных кровяных телец ребенка. Это разрушение эритроцитов вызывает увеличение производства билирубина — продукта жизнедеятельности. Если вырабатывается слишком много билирубина, это может нарушить нормальные процессы выведения шлаков у ребенка и привести к желтухе.
Желтуха вызывается билирубином, желтым пигментом, придающим коже и белкам глаз новорожденного желтый цвет.Цвет ребенка определяется во время регулярных осмотров новорожденных акушеркой или врачом. Ребенку могут потребоваться анализы крови, чтобы проверить уровень билирубина, если ребенок выглядит значительно желтушным. Легкая желтуха очень часто встречается у новорожденных и не требует последующего наблюдения. Младенцам с высоким уровнем билирубина в крови потребуется фототерапия, а в тяжелых случаях может потребоваться обменное переливание крови.
Ребенок, имеющий фототерапию
У младенцев, страдающих несовместимостью по системе ABO, анемия может стать проблемой через несколько недель.Анемия вызывается более быстрым, чем обычно, разрушением красных кровяных телец ребенка под действием материнских антител. Эти антитела могут оставаться в кровотоке ребенка в течение нескольких недель после рождения. Из-за этого некоторым младенцам потребуется сдать анализ крови, чтобы проверить уровень анемии.
Обычные анализы крови во время беременности не позволяют выявить несовместимость по системе ABO. Тестирование во время беременности не рекомендуется, поскольку уровни антител плохо коррелируют с фактической гемолитической болезнью АВО у ребенка.Нет никаких профилактических мер, которые можно предпринять.
После рождения есть два варианта тестирования на несовместимость по системе ABO:
- Пуповинная кровь всех младенцев, чьи матери имеют группу крови O, а отец — кровь типа A или B. Теория, лежащая в основе этого подхода, заключается в том, что если ребенок относится к типу A или B и у них положительный результат прямых тестов на антиглобулины ( DAT), затем можно будет внимательно следить за ребенком на предмет желтухи.
- Альтернативный подход — обследовать любого ребенка, у которого появляется значительная желтуха (особенно в течение первых 24 часов).
Rh Несовместимость | Адвокаты в штате Огайо, занимающиеся травмами при родах, Честерленд
У всех нас есть определенная группа крови, такая как A, B, AB и O. В дополнение к группе крови у нас есть группа крови, которая может быть резус-положительной или резус-отрицательной. Rh — это термин, используемый для описания специфического поверхностного антигена, который обнаруживается в наших эритроцитах. Люди с резус-положительной кровью (например, A-положительной) имеют антиген в своих эритроцитах. Те, у кого кровь резус-отрицательная (например, O-отрицательная), не имеют антигена в красных кровяных тельцах.
Когда вы пойдете на первый дородовой прием к акушеру или акушерке, вам сдадут кровь. Кровь будет отправлена в лабораторию для определения вашей группы крови и типа. Лаборатория также проверит, не образовались ли в вашем организме какие-либо антитела.
Что такое несовместимость с резус-фактором?
Если резус-положительная кровь попадает в кровоток человека с резус-отрицательной кровью, иммунная система распознает резус-положительную кровь как чужеродное вещество и начинает вырабатывать антитела для борьбы с ней.Это называется резус-несовместимостью или резус-синдромом.
На первую беременность обычно не влияет резус-несовместимость. Однако, если у вас был выкидыш или аборт, или если в прошлом вам давали резус-положительную кровь, ваше тело могло вырабатывать антитела, которые могли повлиять на здоровье вас и ребенка. Если отец ребенка резус-отрицательный, ребенок будет резус-отрицательным, поэтому нет необходимости проводить анализы для определения группы крови ребенка.
Риски, связанные с несовместимостью резус-фактора
Это может произойти до рождения ребенка, если небольшое количество крови ребенка через плаценту попадает в циркулирующую кровь матери.Это также может произойти во время родов.
Когда это происходит, иммунная система матери реагирует на кровь ребенка так же, как она реагирует на любое ненормальное вещество, формируя антитела для борьбы с ним. Эти антитела остаются в организме матери. Когда в крови матери присутствуют антитела, это называется изоиммунизацией Rh-D.
Если мать снова забеременеет еще одним резус-положительным ребенком, антитела, которые уже присутствуют в ее иммунной системе, могут перемещаться поверх ее эритроцитов через плаценту в кровоток ребенка.Когда это происходит, антитела могут разрушать эритроциты в организме ребенка. Количество разрушенных эритроцитов зависит от количества антител в кровотоке матери. Если количество антител невелико, организм ребенка может вырабатывать новые эритроциты взамен разрушенных. Если количество антител в кровотоке матери велико, больше красных кровяных телец в крови ребенка будет разрушено. Уничтожение этих красных кровяных телец вызовет у ребенка анемию.Чем больше эритроцитов будет разрушено, тем хуже будет анемия.
Разрушение красных кровяных телец ребенка может вызвать состояние, называемое водянкой плода (гемолитическая болезнь новорожденных), или может вызвать ядерную желтуху, также известную как желтуха новорожденных.
Что происходит после теста?
Если у вас резус-отрицательная кровь и ваша иммунная система не сформировала никаких антител, вам сделают инъекцию под названием анти-D иммуноглобулин (RhoGAM) на 28-й неделе беременности.Это лекарство предотвращает выработку в вашем организме антител, которые могут разрушить эритроциты вашего ребенка. После рождения ребенка кровь из пуповины будет проверена, чтобы выяснить, какой тип крови у вашего ребенка. Если у ребенка резус-положительная кровь, вы получите еще одну дозу анти-D иммуноглобулина перед выпиской из больницы. Если группа крови вашего ребенка резус-отрицательная, повторная доза не требуется. Доза лекарства дается вам после родов, чтобы предотвратить выработку антител в вашем организме в случае, если вы снова забеременеете резус-положительным ребенком.
В ситуациях, когда у беременной женщины уже есть антитела, может потребоваться анализ для проверки группы крови ее будущего ребенка. Есть анализ крови (внеклеточная ДНК), который можно сделать после 8-й недели беременности; однако тест доступен не везде, и на него может не распространяться страхование матери.
В ситуациях, когда у матери очень высокий уровень антител, после 15-й недели беременности может быть проведен амниоцентез для определения группы крови ребенка.Амниоцентез проводится только в том случае, если в крови матери содержится очень высокий уровень антител, поскольку существует риск смешивания большего количества крови между мамой и ребенком.
Если результаты теста показывают, что мать вынашивает ребенка с положительным резус-фактором, ей следует ежемесячно сдавать анализ крови (титры) во время беременности, чтобы увидеть, увеличивается ли количество антител. Если титры начинают расти, тест нужно делать каждые две недели. Это предупредит ее врача, когда уровень антител в ее кровотоке достигнет уровня, который может нанести серьезный вред ее ребенку.
Если уровень антител в кровотоке матери достигает уровня, который может нанести серьезный вред ее ребенку, ей следует сделать специальный тест (допплеровскую велосиметрию). Он измеряет количество крови, которая проходит через среднюю мозговую артерию в мозгу ребенка. Если кровоток меньше нормы, у ребенка может быть тяжелая анемия. Этот тест можно проводить каждые 1-2 недели.
Если допплеровский тест показывает, что у ребенка может быть тяжелая анемия, а мать находится между 18 и 35 неделями беременности, может быть проведен тест для проверки количества гемоглобина в кровотоке ребенка.Если анализ показывает, что количество гемоглобина очень низкое, ребенку может быть проведено переливание крови, пока он или она все еще находится внутри матки (внутриутробное переливание крови плода).
Если женщина снова забеременеет после беременности, осложненной Rh (D) -изоиммунизацией, у нее на более ранней стадии беременности разовьются осложнения, и они будут более серьезными.
Несовместимость резус-фактора в результате медицинской халатности
Поскольку несовместимость резус-фактора основана на группе крови, простая несовместимость не может считаться медицинской халатностью, но это не означает, что у вас нет больного.Любое из этих действий может привести к родовой травме, мертворождению или серьезной травме матери:
- Непроведение анализов крови для определения резус-совместимости
- Неспособность обеспечить совместимость крови, используемой при переливании
- Отсутствие предупреждения матери о возможной несовместимости резус-фактора
- Неспособность назначить RHOgam матерям с отрицательным резус-фактором
- Неспособность диагностировать и лечить анемию
- Неспособность контролировать и диагностировать повышенный уровень билирубина
- Неспособность диагностировать и лечить желтуху
Поскольку дети, рожденные от матерей с отрицательным резус-фактором, склонны к желтухе, особенно важно, чтобы врачи информировали родителей об этом риске и чтобы они внимательно наблюдали за ребенком в первые дни жизни.Нелеченная желтуха может привести к ядерной желтухе, опасному для жизни состоянию, которое может привести к родовым травмам, таким как повреждение головного мозга и церебральный паралич.
Предотвращение несовместимости резус-фактора при будущих беременностях
Единственный 100-процентный способ убедиться в отсутствии проблем с резус-несовместимостью — это пройти матери экстракорпоральное оплодотворение, при котором будет проверяться группа крови каждого эмбриона, и только эмбрионы с резус-отрицательной группой крови будут проверены. имплантирован. Также может использоваться суррогатный донор спермы с резус-отрицательной группой крови или женщина, выступающая в роли суррогатной матери (вынашивающая ребенка от другой женщины).
Однако есть некоторые вещи, которые могут помочь предотвратить изоиммунизацию Rh-D. Если у женщины резус-отрицательная группа крови, ей следует делать инъекцию анти-D иммуноглобулина (RhoGAM) во время каждой беременности. Она также должна получить инъекцию, если у нее выкидыш, внематочная беременность или аборт.


 При зачатии плод, в большинстве случаев, наследует группу крови матери.
При зачатии плод, в большинстве случаев, наследует группу крови матери. Если же женщине удается забеременеть, высок шанс, что выносить ребенка она не сможет. Поэтому необходимо проходить регулярные обследования у гинеколога на протяжении всей беременности.
Если же женщине удается забеременеть, высок шанс, что выносить ребенка она не сможет. Поэтому необходимо проходить регулярные обследования у гинеколога на протяжении всей беременности. Но не позднее 12-ти часов.
Но не позднее 12-ти часов.
 Рождение долгожданного ребеночка преодолеет все препятствия!
Рождение долгожданного ребеночка преодолеет все препятствия!


 уровни, как у женщин с кровью типа А.(Примечание: повышенный уровень ФСГ — лишь один из признаков ухудшения здоровья яйцеклеток. Поэтому подумайте о том, чтобы узнать больше об уровнях ФСГ и фертильности.)
уровни, как у женщин с кровью типа А.(Примечание: повышенный уровень ФСГ — лишь один из признаков ухудшения здоровья яйцеклеток. Поэтому подумайте о том, чтобы узнать больше об уровнях ФСГ и фертильности.)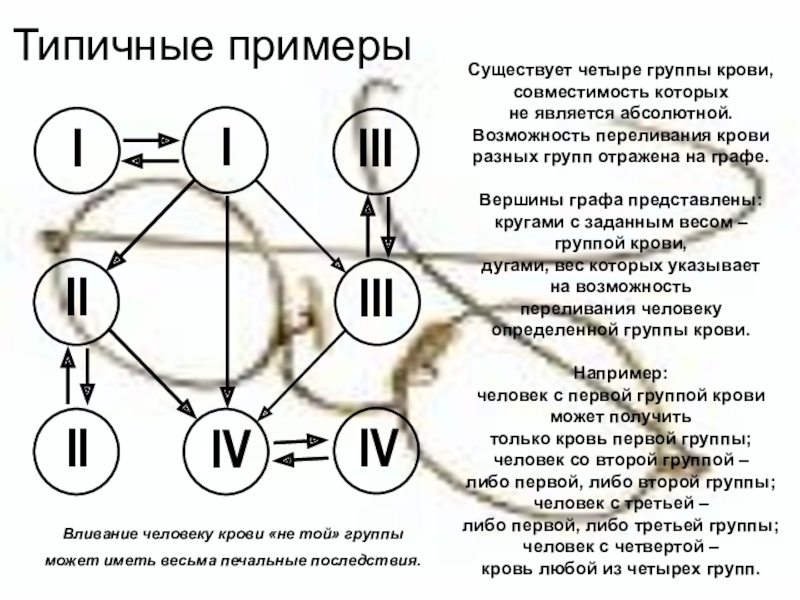
 -положительный ребенок.”
-положительный ребенок.” , Шекухи, С., и Сейф., Н. (2012). Частота самопроизвольных абортов у матерей с группой крови O по сравнению с другими группами крови. Международный журнал молекулярной и клеточной медицины ; 1 (2): 99-104. Получено с: https://www.ncbi.nlm.nih.gov/pmc/articles/PMC3920496/
, Шекухи, С., и Сейф., Н. (2012). Частота самопроизвольных абортов у матерей с группой крови O по сравнению с другими группами крови. Международный журнал молекулярной и клеточной медицины ; 1 (2): 99-104. Получено с: https://www.ncbi.nlm.nih.gov/pmc/articles/PMC3920496/