10 фактов об эндометриозе
15% женщин страдает от эндометриоза
Эндометриоз возникает, когда клетки эндометрия (внутренней оболочки матки) выходят за пределы полости матки, закрепляются и начинают разрастаться в других органах. Они проходят один и тот же месячный цикл, что и нормальные клетки эндометрия, но не могут покинуть тело, как это происходит во время менструации. Это вызывает воспаление и далее образование рубцовой ткани в пораженных областях. А где воспаление – там и боль! И, к сожалению, не только боль…
Факт №1
Эндометриоз невозможно вылечить
Это звучит резко, в это не хочется верить, но на сегодняшний день это так. Однако есть хорошая новость: болезнь можно «обуздать», в результате можно иметь хорошее качество жизни и избежать бесплодия, преждевременной менопаузы и т.д.
Именно поэтому эндометриоз требует длительного лечения, вплоть до менопаузы. Даже если болезнь неизлечима, это не означает, что отныне она управляет вашей жизнью.
Факт №2
Эндометриоз – это непросто страдания во время менструации
Эндометриоз может существенно влиять на трудоспособность и качество жизни в целом, создавая проблемы в течение детородного периода, одна из которых – бесплодие (более половины женщин страдает от этого), и иногда может продолжаться даже после менопаузы.
Факт №3
Боль может проявляться в любое время, не только во время месячных
Боль может проявляться во время мочеиспускания, дефекации, половой близости (в зависимости от локализации очагов), а иногда и вовсе без видимой причины. Иногда вы можете предсказать, когда ваша боль будет сильнее, но эндометриоз обычно непредсказуем.
Факт №4
Поставить диагноз «эндометриоз» нелегко
Время от появления симптомов до постановки диагноза может занять до 8 лет и более.
Факт №5
Эндометриоз влияет, как на физическое, так и на ментальное состояние женщины
Боль сама по себе может быть причиной пропуска работы или учебы, вашего отказа от социальной активности, избегания сексуальных контактов. Раздражительность, тревожность, подавленность вплоть до депрессии – довольно распространенные явления у пациенток с эндометриозом.
Факт №6
Эндометриоз может влиять на каждую женщину по-разному
Даже, если вы обнаружите двух женщин с очагами эндометриоза в одних и тех же местах, вероятность того, что они будут испытывать одинаковые симптомы, относительно невелика. Боль будет практически у всех женщин, но ее характер, локализации могут существенно отличаться.
Факт №7
Не существует универсального метода или даже сочетания методов лечения, которые работали бы на всех пациентов
Лечение всегда подбирается индивидуально. Для лечения применяют хирургическое вмешательство, а также медикаментозное лечение – гормональные препараты и препараты, влияющие на выработку гормонов (агонисты гонадотропин-рилизинг гормонов)
Факт №8
При эндометриозе основные гормоны женственности – эстрогены, работают против нас
Эстрогены в норме способствуют росту эндометрия в начале каждого менструального цикла. Однако при эндометриозе эстрогены вызывают прогрессирование заболевания, ведь вне зависимости от того, в каком органе «прижились» клетки внутренней оболочки матки, они также отвечают на эстрагены, как и нормальная ткань. Поэтому гормональные препараты для лечения эндометриоза не должны содержать эстрогенов.
Факт №9
После родов эндометриоз не излечивается и может даже прогрессировать
Существует заблуждение, что беременность и роды способны, если не излечить, то, по крайней мере, вызвать регресс заболевания. Увы, это не так. Эндометриоз может прогрессировать и после родов. Однако роды спасают от другого – это мощная профилактика рака яичников, риск которого при эндометриозе повышается.
Факт №10
Терпеть боль нельзя
Здесь терпение и стойкость неуместны. Если вовремя не купировать боль, она может стать хронической: в этом случае нервные клетки повреждаются и воспринимают боль острее. То есть повышается болевая чувствительность в целом: вы будете чувствовать любую боль, даже зубную и головную, острее, чем женщины, не страдающие эндометриозом.
Советы в ситуации, когда вам поставили диагноз «эндометриоз»
1) Без паники!
Эндометриозом можно и нужно управлять. Люди, которые ответственно относятся к своему здоровью, живут полноценной жизнью.
2) Примите то, что эндометриоз нельзя полностью излечить и один метод лечения не работает для всех
Не игнорируйте это, кто предупрежден – тот вооружен! Доверьте здоровье квалифицированному акушеру-гинекологу, следуйте его рекомендациям и настройтесь на долговременную терапию заболевания с перерывом в случае беременности и родов.
3) Станьте адвокатом своего тела, контролируйте самочувствие
Только вы действительно знаете, что происходит с вашим телом. Следите за собой и слушайте организм. Сообщайте лечащему врачу об изменениях, например, в характере или месте боли, чтобы он вовремя помог вам предотвратить обострение болезни.
Записаться на прием к врачу Вы можете по телефонам в Екатеринбурге: 8-800-511-26-86, +7 (343) 224-20-56, +7 (343) 286-20-56 или на странице онлайн-записи
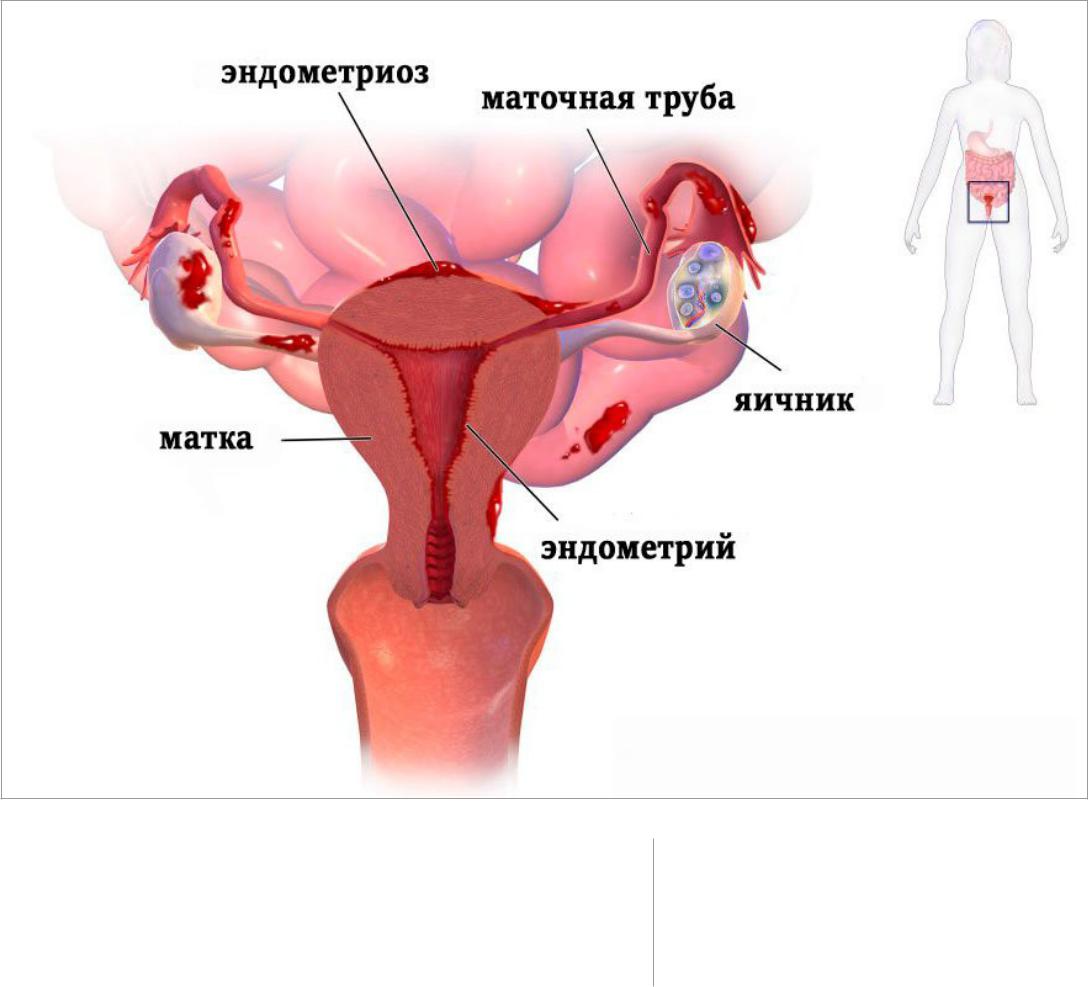
Эндометриоз
Эндометриоз – серьезная проблема современной гинекологии. В мире эндометриозом страдают 1 761 697 000 женщин в возрасте от 15 до 49 лет, что составляет 10% всей популяции. Большинство из них не имеют установленного диагноза и не получают лечения. Несмотря на многочисленные научные исследования, проводимые с целью изучения причин возникновения эндометриоза, ответы на многие вопросы еще не получены.
Большинство из них не имеют установленного диагноза и не получают лечения. Несмотря на многочисленные научные исследования, проводимые с целью изучения причин возникновения эндометриоза, ответы на многие вопросы еще не получены.
Что же такое эндометриоз, каковы его симптомы и в чем сложности диагностики?
Эндометриоз — процесс доброкачественного разрастания за пределами полости матки ткани, подобной эндометрию (внутреннему слизистому слою матки). В нетипичных местах расположения эта ткань ведет себя абсолютно так же, как в матке-под влиянием гормонов, вырабатываемых яичниками – увеличивается в размерах, затем в «критические дни» из нее выделяется кровь (основа для спаек), и далее по фазам цикла. И так каждый месяц, из года в год!
Все это приводит к спаечному процессу, инфильтрацией тканей, местному «асептическому» воспалению брюшины, скоплению менструальной крови в очагах. Так и возникают эндометриоидные кисты яичников, скопления крови в запаянных маточных трубах (гематосальпинксы) и инфильтративные очаги на брюшине. Ведь очаги эндометриоза могут располагаться в любых отделах брюшной полости – на маточных трубах, яичниках, кишечнике, мочевом пузыре, в позадиматочном пространстве и даже на печени и диафрагме. Так же эндометриоз может прорастать мышечный слой матки – такое расположение называется аденомиоз (эндометриоз матки).
Ведь очаги эндометриоза могут располагаться в любых отделах брюшной полости – на маточных трубах, яичниках, кишечнике, мочевом пузыре, в позадиматочном пространстве и даже на печени и диафрагме. Так же эндометриоз может прорастать мышечный слой матки – такое расположение называется аденомиоз (эндометриоз матки).
Расположение очагов эндометриоза в большинстве случаев определяет симптомы заболевания.
Но! Следует помнить, что при распространенном эндометриозе может совершенно не быть жалоб и клинических проявлений и наоборот, при единичных очагах минимального размера возможны значительные страдания женщины.
Итак, какие симптомы эндометриоза наиболее значимы и на что необходимо обращать внимание?
1. Боль.
- Чаще всего женщины отмечают болезненные менструации (альгодисменорея). Боль начинается до менструации и сопровождает ее. Локализуется в нижней части живота, в области таза, в пояснично- крестцовой области.
 Как правило, имеет двусторонний характер. Интенсивность ее может не соответствовать тяжести болезни. Боль может отсутствовать при распространенном эндометриозе и быть интенсивной при минимальной форме.
Как правило, имеет двусторонний характер. Интенсивность ее может не соответствовать тяжести болезни. Боль может отсутствовать при распространенном эндометриозе и быть интенсивной при минимальной форме. - При длительном течении эндометриоза теряется связь болевых ощущений с менструальным циклом, боли становятся постоянными, изнурительными, плохо поддаются действию обезболивающих препаратов. Ученые показали, что от 50 до 90 % пациенток с эндометриозом страдают той или иной формой хронической тазовой боли.
- Диспареуния – болезненность при половых контактах – частый симптом при ретроцервикальном (позадиматочном) эндометриозе. Причиной служат спаечный процесс, воспалительные и инфильтративные изменения в малом тазу.
2. Бесплодие.
- В 50% случаев эндометриоз является причиной бесплодия. Это связано в первую очередь со спаечным процессом в брюшной полости, который приводит к непроходимости маточных труб, нарушением анатомии органов малого таза.
 Кроме того, эндометриоидные очаги выделяют биологически активные вещества, которые изменяют биохимическую среду в малом тазу, что препятствует наступлению беременности на биохимическом уровне.
Кроме того, эндометриоидные очаги выделяют биологически активные вещества, которые изменяют биохимическую среду в малом тазу, что препятствует наступлению беременности на биохимическом уровне. - И еще один парадокс! При распространенном эндометриозе беременность может наступать без каких-либо проблем, и наоборот, при незначительном поражении не наступать вовсе. Некоторые исследователи предполагают, что некоторые разновидности «малых форм» эндометриоза обладают серьезной биохимической активностью.
3. Нарушения менструального цикла характерны для эндометриоза матки (аденомиоза). Это могут быть длительные, обильные менструации, приводящие к снижению гемоглобина, слабости, быстрой утомляемости. Другие варианты – нерегулярные менструации, кровяные выделения в середине цикла и т. д.
Таким образом, эндометриоз следует исключать у всех женщин с бесплодием, нарушениями менструального цикла, диспареунией и хронической тазовой болью.
Все перечисленные симптомы значительно влияют на качество жизни женщины. Слабость, быстрая утомляемость и снижение работоспособности приводят к сложностям на работе. Страх отсутствия беременности, диспареуния, тревога перед предстоящим лечением и неуверенность в его результатах, нарушают гармонию семейной жизни.
Итак, ведение пациенток с эндометриозом требует индивидуального, вдумчивого, комплексного подхода. В некоторых случаях необходимо даже участие нескольких специалистов под руководством гинеколога — уролога, хирурга, психолога. Лечение должно осуществляться в условиях многопрофильного клинического центра, оснащенного самым современным оборудованием.
Ставит диагноз и подбирает метод лечения только врач!
Проконсультироваться со специалистами лаборатории гинекологии МКНЦ о необходимости операции и совместно подобрать подходящий именно Вам метод лечения эндометриоза Вы можете, предварительно записавшись на консультацию по телефону колл-центра 8 (495) 304-30-39, 8 (495) 304-30-40.
Записаться на консультацию можно так же по электронной почте [email protected], [email protected].
Лечение проводится БЕСПЛАТНО гражданам Российской Федерации при наличии полиса ОМС.
Консультация БЕСПЛАТНА при наличии направления из поликлиники формы 057-У.
«Мне казалось, я схожу с ума». Каково это — удалить матку в 28 лет
- Наташа Липман
- Би-би-си
Каждый месяц на пару недель Люси становилась другим человеком — страдающим от боли и психических расстройств. Никто не понимал почему. Долгие годы она искала в Британии врача, который смог бы объяснить, что с ней происходит. В 28 лет она решилась на гистерэктомию — операцию по удалению матки.
«Тогда я каждый день просыпалась с ощущением, что мне предстоит прожить тяжелый день. Было такое чувство, будто на меня давил тяжелый груз. В какой-то момент я пошла к врачу и заявила ему, что я одержима».
Было такое чувство, будто на меня давил тяжелый груз. В какой-то момент я пошла к врачу и заявила ему, что я одержима».
До пубертатного возраста Люси была тихой, приветливой и беззаботной девочкой. Но с 13 лет у нее начались панические атаки. Она стала страдать тревожностью и тяжелой депрессией.
Она причиняла себе увечья и испытывала резкие перепады настроения. В 14 лет она оставила школу, и ее поместили в психиатрическую лечебницу для подростков.
«Мне поставили диагноз: посттравматическое стрессовое и обсессивно-компульсивное расстройство. Также часто упоминалось биполярное расстройство», — вспоминает она.
Однако ни один из этих диагнозов не совпадал с циклической природой ее симптомов.
Все круто изменилось, когда она забеременела в 16 лет своим первенцем, сыном Тоби.
«Спустя несколько месяцев беременности меня выпустили из больницы. Симптомы прошли, и я была счастлива. Я действительно хорошо себя чувствовала. Моя психика стала настолько стабильна, что все давались диву».
Моя психика стала настолько стабильна, что все давались диву».
Хорошее самочувствие сохранялось на протяжении всей беременности и лактации. Но как только к Люси вернулись критические дни, с ними пришли и прежние муки.
Подпись к фото,Во время беременности мучительные симптомы исчезали, и Люси чувствовала себя очень хорошо
Несколько лет спустя Люси вернулась к учебе, чтобы сдать экзамены, но периодически впадала в такой раздрай, что не могла заниматься и в итоге бросила учебу.
Позже она начала подготовку к получению национальной профессиональной квалификации, которая давала возможность стать преподавателем. На этот раз Люси решила бороться до конца, но так и не получила квалификацию. Она оставила учебу за два месяца до ее окончания, когда симптомы стали совершенно невыносимыми.
В 23 года Люси снова забеременела дочерью Бэллой. И снова ей стало гораздо лучше, несмотря на то, что ей пришлось лечь в больницу с сильнейшим токсикозом.
После рождения Бэллы симптомы вернулись к Люси с новой силой.
Муки были физическими (боль в суставах и мышцах, повышенная чувствительность к звукам и сильная усталость) и психическими (навязчивые мысли, иррациональное поведение, крайняя забывчивость и давящее ощущение безнадежности).
«Самым страшным для меня было чувство деперсонализации. То есть ощущение, что сознание отделено от тела, будто я во сне. Иногда я не узнавала близких людей. Я знала, что должна знать, кто они, но их лица казались мне незнакомыми», — вспоминает Люси.
«В какой-то момент мне стало так плохо, что мой собственный голос начал слышаться мне чужим. Я не узнавала ни своего голоса, ни отражения в зеркале».
Люси страдала от суицидальных мыслей, из-за которых часто подвергала себя риску, желая покончить с жизнью.
Все это случалось с месячными интервалами, и никто не замечал цикличности, пока муж Люси Мартин однажды не бросил небрежно фразу, что старается держать рот на замке накануне критических дней у жены, чтобы не раздражать ее. Тогда Люси задумалась о связи месячных с ее симптомами.
Тогда Люси задумалась о связи месячных с ее симптомами.
«Стало ясно, что происходит. Я знала, что спустя всего несколько часов после начала месячных мое самочувствие улучшится. Хотя мои менструации всегда были очень болезненными, я действительно ощущала себя лучше всего именно в этот период. Даже день свадьбы я выбирала так, чтобы в это время у меня были месячные, потому что только тогда я чувствовала себя хорошо», — рассказывает Люси.
До этого Люси предполагала, что гормональные изменения обостряли ее проблемы с психикой. Теперь она стала подозревать, что именно они и были причиной всех проблем.
Вооружившись списком из трех десятков симптомов и информацией, которую она нашла в интертнете, Люси пошла к своему врачу. В то время ей твердили, что она страдает от послеродовой депрессии после рождения ее дочери, но так как Люси страдала от нее и раньше, она понимала, что причина не в этом.
Еще в подростковом возрасте она начала принимать антидепрессанты, транквилизаторы и снотворные. Теперь ей также добавили антипсихотики.
Теперь ей также добавили антипсихотики.
«Каждый раз мне то назначали, то убирали какое-то лекарство. Я принимала изрядную дозу антидепрессантов. Но я твердила врачам, что у меня нет депрессии, что со мной творится нечто другое. Мне казалось, я схожу с ума», — рассказывает Люси.
Врач Люси отослал ее к психиатру, который объяснил ей, что хотя часть ее симптомов была связана с психикой, он не может ей помочь, потому что ее проблема — физического характера. Когда же Люси вернулась к своему врачу, она попросила направить ее к гинекологу, но тот снова направил ее к психиатру.
На этом этапе Люси узнала от психиатра, как называется ее недуг, — предменструальное дисфорическое расстройство (ПМДР), которое является тяжелой формой предменструального синдрома (ПМС). Теперь ее, наконец, направили к гинекологу, посоветовав «подумать о том, чтобы навсегда избавиться от овуляции».
Что такое предменструальное дисфорическое расстройство (ПМДР)?
- От тяжких ПМС/ПМДР страдает 5-10% менструирующих женщин и часто эти расстройства провоцируются колебанием уровня гормонов.

- Исследования показывают «генетический след» ПМС: кто-то наследует чувствительность к колебаниям уровня гормонов от родителей.
- Хотя ПМС/ПМДР в основном сопровождаются телесными страданиями, именно их психические симптомы (депрессия, раздражительность, агрессия) приносят наибольший вред человеку.
- ПМС/ПМДР может проявиться у всех, у кого бывают критические дни, однако чаще всего появляется в подростковом возрасте, когда месячные начинаются впервые, или после 35 лет.
- Гистерэктомия при ПМС/ПМДР проходит нелегко. Однако специалисты говорят, что для пациенток, страдающих ПМС/ПМДР, удаление матки необходимо, чтобы избежать еще больших проблем в период менопаузы.
Для Люси это знание было прорывом, но ее лечащий врач не согласился с диагнозом психиатра и настоял на том, чтобы она прошла три альтернативных курса лечения перед тем, как отправить ее к гинекологу.
Она начала принимать различные гормональные контрацептивы, от которых ей становилось только хуже, и как только заканчивался курс лечения одним антидепрессантом, ей прописывали другой.
Ей назначали миртазапин, сертралин, прозак, диазепам и снотворные препараты, из-за которых она словно впадала в оцепенение и не могла сопротивляться решениями врачей.
«Было очень тяжело. Я была на дне. Я не могла пойти ко врачам, потому что я там и двух слов связать не могла. Я не могла вести диалог. А когда мое самочувствие улучшалось, я практически не помнила, что происходило накануне. Все было как в тумане», — рассказывает Люси.
Муж Люси Мартин настоял на том, чтобы она вернулась в клинику и попробовала попасть на прием к другому доктору. В конце концов она встретила того, кто признал, что ни один из испробованных вариантов лечения не сработал, и направил ее к гинекологу.
Решающий прием у гинеколога случился спустя год после того, как у Люси диагностировали ПМДР. Ей прописали уколы, которые ей должны были делать каждые четыре недели, чтобы блокировать выработку гормона эстрогена в ее организме.
Это должно было искусственно поместить ее в период менопаузы. Эффективность уколов подтвердила бы поставленный ей диагноз.
Эффективность уколов подтвердила бы поставленный ей диагноз.
Первые две недели Люси отчаянно мучилась, так как обострялись самые тяжелые из ее симптомов. Но после этого, когда она уже ожидала очередного ежемесячного «удара», ей внезапно стало хорошо. Лучше, чем когда-либо за предыдущие десять лет.
«Вдруг все переменилось… все симптомы ушли, — вспоминает она, — Я даже не осознавала, как сильно я страдала, пока меня не отпустило».
В последующие два месяца она каким-то чудом слезла с препаратов, которыми лечилась с подросткового возраста.
На вторичном приеме у гинеколога через пять месяцев спасительных уколов ей подтвердили диагноз ПМДР. И предложили окончательный план победы над недугом — гистерэктомию, то есть операционное удаление матки.
До этого момента Люси была на 100% уверена, что хочет рожать еще. Но тут она осознала, насколько шатким было это желание.
«Это было действительно важно для меня, но я понимала, что новая беременность будет означать прекращение уколов, возвращение месячных и всего, что было с этим связано. Это было невыносимо. Я думала, что не смогу пройти через все это снова. Я боялась, что не выдержу и покончу с собой. Было очень страшно», — объясняет Люси.
Когда она обсудила с мужем план сделать гистерэктомию, он поддержал ее, но предостерег, что она может в будущем пожалеть о своем решении, которое будет означать не только то, что она больше не сможет рожать, но и то, что у нее в таком молодом возрасте начнется менопауза.
Люси тоже из-за этого переживала, но когда она посмотрела на список симптомов, от которых страдала все эти годы, оказалось, что их число выросло до 42.
«Посмотрев на все это, я поняла, что есть только один выход. Тогда я уже знала, что такое нормальная жизнь. Раньше я даже не знала, что это такое. Мартин тоже заметил перемену во мне и в нашей семейной жизни к лучшему. Было так хорошо».
Подпись к фото,Мартин, Тоби, Бэлла и Люси
Пока Люси примирялась со своим решением, мучительные симптомы начали потихоньку возвращаться к ней.
«Симптомы начали возвращаться один за другим. Это очень пугало, и я снова начала думать о суициде. Я отчаянно нуждалась в уколах. Я знала, что они помогали раньше, но вдруг и они перестали работать. Я начала просить их ставить мне все раньше и раньше в течение месяца. Я была словно зависимая», — рассказывает она.
Гинеколог Люси объяснил ей, что уколы не могли потерять эффективность и что, возможно, причина в том, что ее диагноз был поставлен неправильно. Ей пришлось прекратить курс уколов и вернуться к гормональным контрацептивам.
«Я думала, что больше так не смогу. Что я скорее умру, чем вернусь к прежней жизни».
Медсестра, которая давно ставила Люси уколы, посоветовала ей обратиться к другому врачу. Тот согласился направить Люси к специалисту, о котором она была наслышана, из лондонской больницы Челси и Вестминстера.
Через несколько месяцев Люси, наконец, попала на прием, во время которого рассказала врачу о своем опыте последних пятнадцати лет. Когда она сказала, что уколы перестали работать, он успокоил ее тем, что это обычное дело в такой ситуации.
Люси предложили ставить уколы каждые десять недель вместо четырех, и какое-то время это работало настолько эффективно, что гистерэктомия начала казаться необязательной.
Позже к ней пришли проблемы, связанные с временной менопаузой, в которую ее ввели уколами. В частности ее костная ткань теряла плотность. Это часто приводит к остеопорозу — системному заболеванию скелета, снижающему прочность костей.
Ей назначили заместительную гормональную терапию, но от нее Люси стало только хуже.
Тогда она приняла окончательное решение. В декабре 2016 года в возрасте 28 лет ей сделали гистерэктомию.
Подпись к фото,Люси после гистерэктомии в больнице
До того момента она часто спрашивала себя, действительно ли это единственно правильное решение.
За год после операции, несмотря на периодичекие мигрени, Люси удалось сделать больше, чем за предыдущие десять лет. Она получила квалификацию и теперь работает помощником преподавателя и выполняет работу, для которой, как ей казалось, она никогда не будет достаточно здоровой.
«Мне до сих пор сложно поверить в то, что я буду чувствовать себя так всегда», — признается Люси.
Она не жалеет о потерянных годах: «В конце концов я победила. И мне повезло, что это было что-то, что поддавалось лечению и на моем пути встречались правильные люди. Я знаю, что, когда я была моложе, мои симптомы были связаны с ПМДР. В этом я не сомневаюсь. Просто тогда этот диагноз еще не был так распространен, как сейчас».
«Люди просто отмахивались, говоря, что у всех бывает ПМС, но моя проблема была в другом». Люси жалеет, что доктора не принимали ее всерьез после рождения второго ребенка, когда ее состояние стало просто невыносимым.
«Мне так жаль, что меня никто не слушал раньше. Если вы ощущаете себя так же, как я тогда, у вас явно большие проблемы со здоровьем».
Операция сказалась не только на жизни самой Люси, но и на жизни окружающих ее людей. Ее муж Мартин, музыкант, теперь может больше работать, потому что Люси может уделять больше времени детям. Тоби уже достаточно взрослый, чтобы заметить в своей матери перемены к лучшему.
Люси надеется, что Бэлла не помнит ее такой, какой она была до излечения от ПМДР. Теперь их семья стала счастливее.
«Неужели люди так живут всегда? Они же даже не представляют, насколько им повезло. Я никогда не смогу принимать такую жизнь как должное», — говорит Люси.
Гигиена, ПМС и культура стыда — Wonderzine
Почему во время месячных
не стоит избегать секса
и физической активности
Менструация не повод впадать в кому и пренебрегать всем, что мы любим. Врачи утверждают, что секс во время месячных не повредит — это естественно и безопасно для обоих партнёров, так что, если вам комфортно, нет никакой причины отказывать себе в удовольствии. Медики даже отмечают, что во время месячных чувствительность может повышаться: в первый день уровень эстрогена и тестостерона низок, но уже на третьи сутки показатели возрастают. К тому же выделения могут служить дополнительной смазкой, что повышает удовольствие. Некоторые исследователи утверждают, что оргазм может ослаблять спазмы матки, таким образом снимая менструальные боли.
Не стоит забывать и о контрацепции. Во-первых, менструация не является стопроцентной гарантией того, что вы не забеременеете: у некоторых женщин месячные длятся больше недели, и начало овуляторной фазы может совпасть с концом менструальной. К тому же сперматозоиды остаются жизнеспособными от трёх до пяти суток, что повышает шансы забеременеть. Презерватив поможет избежать попадания инфекции в матку, которая, как мы уже выяснили, во время месячных особенно беззащитна перед болезнетворными бактериями. Недавно изобрели и более продвинутое средство гигиены для секса при менструации — мембрану Flex, которая блокирует выделения до 12 часов. От беременности Flex не защитит, зато и отмывать квартиру потом не придётся.
При желании не стоит пренебрегать и спортом. Разумеется, от марафона или подъёма 40-килограммовой штанги стоит воздержаться, но, если вы в целом здоровы, умеренная подвижность не повредит. Более того, гинекологи считают, что горизонтальное положение снижает тонус матки, усиливая болевые ощущения, и отмечают, что во время болезненных месячных лучше не лежать, а по мере возможности двигаться. Если чувствуете в себе силы, отправьтесь на прогулку или сделайте лёгкую зарядку — так вы улучшите кровоснабжение органов малого таза и снимете спазм матки.
Аденомиоз | Симптомы, осложнения, диагностика и лечение
Аденомиоз возникает, когда ткань эндометрия, которая обычно вытягивает матку, врастает в мышечную стенку матки. Вытесненная ткань эндометрия продолжает действовать, как обычно, вызывая утолщение, разрушение и кровотечение во время каждого менструального цикла. Результатом может стать увеличенная матка и болезненные, тяжелые периоды.
Причина аденомиоза остается неизвестной, но болезнь обычно исчезает после менопаузы. Для женщин, которые испытывают серьезный дискомфорт от аденомиоза, некоторые методы лечения могут помочь, но единственным наиболее надежным и эффективным лекарством на сегодняшний день является гистерэктомия.
Симптомы
Иногда аденомиоз происходит спокойно, не вызывая никаких признаков или симптомов, или только легкие неудобства. В других случаях аденомиоз может вызывать:
- Тяжелое или длительное менструальное кровотечение
- Тяжелые судороги или острые, ножевидные боли в области таза во время менструации (дисменорея)
- Менструальные судороги, которые сохраняются в течение всего вашего периода и ухудшаются по мере взросления
- Боль во время полового акта
- Сгустки крови, которые проходят в течение вашего периода
Ваша матка может стать больше. Хотя вы, возможно, не знаете, увеличена ли ваша матка, вы можете заметить, что нижняя часть вашего живота кажется большой или слишком чувствительна.
Причина аденомиоза неизвестна. Экспертные теории о возможной причине включают:
- Инвазивный рост ткани. Некоторые эксперты считают, что аденомиоз является результатом прямого вторжения клеток эндометрия из подкладки матки в мышцу, которая образует стенки матки. Разрезы матки, сделанные во время операции, такие как кесарево сечение (С-разрез), могут способствовать прямому вторжению клеток эндометрия в стенку матки.
- Происхождение развития. Другие эксперты полагают, что аденомиоз возникает внутри мышцы матки из ткани эндометрия, осажденной там, когда матка сначала образуется у плода.
- Воспаление матки связано с родами. Другая теория предполагает связь между аденомиозом и родами. Воспаление слизистой оболочки матки в послеродовом периоде может привести к нарушению нормальной границы клеток, которые выстилают матку. Хирургические процедуры на матке могут иметь аналогичный эффект.
- Происхождение стволовых клеток. Недавняя теория предполагает, что стволовые клетки костного мозга могут вторгаться в мышцу матки, вызывая аденомиоз.
Независимо от того, как развивается аденомиоз, его рост зависит от циркулирующего эстрогена в организме женщины. Когда производство эстрогенов уменьшается при менопаузе, аденомиоз в конечном итоге уходит.
Факторы риска аденомиоза включают:
- Перед маточной операцией, такой как удаление С-секции или удаление фибромы
- Роды
- Переходный возраст
Большинство случаев аденомиоза, которые зависят от эстрогена, встречаются у женщин в возрасте от 40 до 50 лет. Аденомиоз у женщин среднего возраста может относиться к более длительному воздействию эстрогена по сравнению с более молодыми женщинами. До недавнего времени аденомиоз чаще всего диагностировался только тогда, когда у женщины была гистерэктомия. Современные исследования показывают, что это состояние может быть общим, но часто необнаруженным, у молодых женщин.
Осложнения
Если у вас часто бывает продолжительное, сильное кровотечение во время менструального цикла, может произойти хроническая анемия. Анемия вызывает усталость и другие проблемы со здоровьем. Если вы подозреваете, что у вас может быть анемия, обратитесь к врачу.
Хотя подобное состояние и не является вредным, боль и чрезмерное кровотечение, связанное с аденомиозом, могут нарушить ваш образ жизни. Возможно, вы избегаете действий, которые вам нравились в прошлом, потому что не знаете, когда и где можете начаться кровотечение.
Болезненные менструальные циклы могут заставить вас пропустить работу или школу и могут создать конфликт в отношениях. Периодическая боль может привести к депрессии, раздражительности, беспокойству, гневу и чувству беспомощности. Вот почему важно обратиться к врачу, если вы подозреваете, что у вас может быть аденомиоз.
Диагностика
Врач может подозревать аденомиоз на основе:
- Признаки и симптомы
- Тазовый осмотр, который показывает увеличенную чувствительную матку
- Ультразвуковая визуализация матки
- Магнитно-резонансная томография (МРТ) матки
В некоторых случаях врач может взять образец ткани матки для тестирования (биопсия эндометрия), чтобы убедиться, что аномальное маточное кровотечение не связано с каким-либо другим серьезным заболеванием. Но биопсия эндометрия не поможет врачу подтвердить диагноз аденомиоза. Единственный способ быть уверенным в аденомиозе — это осмотреть матку после операции, чтобы удалить ее (гистерэктомия).
Другие заболевания матки могут вызывать признаки и симптомы, сходные с аденомиозом, что затрудняет диагностику аденомиоза. Такие состояния включают в себя фиброзные опухоли (лейомиомы), маточные клетки, растущие за пределами матки (эндометриоз), и рост в маточной оболочке (полипы эндометрия). Ваш врач может заключить, что у вас есть аденомиоз только после определения нет ли других возможных причин для ваших признаков и симптомов.
Лечение
Аденомиоз обычно уходит после менопаузы, поэтому лечение может зависеть от того, насколько вы близки к этому этапу жизни.
Варианты лечения аденомиоза включают:
- Противовоспалительные препараты. Если вы приближаетесь к менопаузе, врач может выписать противовоспалительные препараты, такие как ибупрофен (Advil, Motrin IB, другие), чтобы контролировать боль. Начав прием противовоспалительное лекарства за два-три дня до начала вашего цикла и продолжая принимать его во время цикла, вы можете уменьшить менструальный кровоток и помочь облегчить боль.
- Гормональные препараты. Комбинированные противозачаточные таблетки для эстроген-прогестина или вагинальные кольца могут уменьшить сильное кровотечение и боль, связанные с аденомиозом.
- Гистерэктомии. Если боль тяжелая, а до менопаузы ещедовольно далеко, врач может предложить операцию по удалению матки (гистерэктомия). Удаление яичников не требуется для контроля аденомиоза.
Маточное кровотечение: описание болезни, причины, симптомы, стоимость лечения в Москве
Маточное кровотечение – это выделение крови из полости матки. В отличие от обычного менструального цикла женщины, оно отличается обильностью, интенсивностью, продолжительностью. Кровотечение обусловлено серьезным заболеванием или патологией. В любом случае проявление данного недуга не должно протекать без медицинской помощи. Девушки любого возраста находятся в группе риска. Даже в первые дни после утробной жизни могут наблюдаться кровянистые выделения из гениталий.
Каждая женщина должна знать свой цикл. Нормальным считается, если он регулярный, протекает ежемесячно и длится, в среднем, 5 дней. Начинаются они скудно, к середине набирают обильности, и так же медленно идут на убывание. У здоровой женщины отсутствуют болевые синдромы при менструации. Все остальное является отклонением или врожденной патологией матки. Также это может обозначать серьезное гинекологическое заболевание, гормональный сбой. Если месячные протекают с болью, головокружением и слабостью, срочно обратитесь к гинекологу.
Следует понимать, что начало ранних месячных у девочек, в возрасте до 11 лет, а также возобновление кровавые выделение у женщин после менопаузы (после 55 лет), является серьезным патологическим отклонением, и не должно протекать без наблюдения врача. Во время беременности менструация отсутствует.
Иногда, в пределах нормы могут наблюдаться небольшие кровеносные выделения, которые наступают в промежутках менструации. Причиной может стать гормональный сбой в результате овуляции. Стенки сосудов немного утончаются, поэтому вместе с выделениями могут выйти наружу вкрапления крови. Продолжительность от 1 до 2 дней максимум. Так же простудные и воспалительные процессы могут иметь такое побочное действие.
Данная патология имеет первый и главный симптом – это выделение крови из влагалища. Объем кровопотери у женщины резко увеличивается. Это можно заметить при слишком частой смене специальных гигиенических средств. Цикл длится более 7 дней. Изменяется его интервал. После полового акта наблюдается выделение крови. Кровотечения после менопаузы, когда цикл был остановлен уже длительное время.
Причина возникновения. Виды кровотечений.
Причиной маточного кровотечения является дисфункция яичников. Происходит сбой в системе работы гипоталамуса, гипофиза и яичников. Нарушается выброс гормона гипофиза, что провоцирует несозревание фолликулы. Нарушается овуляция и менструальный цикл. Фолликул не вызревает в яичнике и не созревает желтое тело. Прекращается выработка эстрогена и прогестерона. Эндометрий отторгается, в результате чего происходит маточное кровотечение. Выделяется длительно и обильно.
Во время кровотечения увеличивается риск развития заболеваний матки и придаточной системы, рака, мастопатии, аденома карциномы.
Существует множество причин, которые могут вызвать маточное кровотечение. Следует определить вид кровопотери, и понять, чем оно вызвано. Причиной может стать как заболевание половых органов, так и сбой в их функциях.
К нарушениям не половых органов относят следующие причины:
-
Некоторые инфекционные заболевания (корь, грипп).
-
Цирроз печени.
-
Гипертония.
-
Атеросклероз.
-
Нарушения мочеиспускательной системы.
-
Изменения щитовидной железы.
-
Заболевания крови.
Кровотечение может начаться во время вынашивания плода. Это может нести за собой ряд причин, например, внематочная беременность, а также:
-
рубец на матке;
-
эндометрит;
-
миома;
-
хорионэпителома;
-
травмы родовых путей;
-
патология яичников;
-
разрыв матки;
-
разрушение ткани матки;
-
отошедший послед;
-
ранняя отслойка плаценты или предлежание.
Кровотечения во время беременности
Кровотечения могут быть и у женщины, не вынашивающей ребенка. Могут быть вызваны:
-
грубой сексуальной активностью;
-
приемом контрацептивов;
-
травма наружной части гениталий;
-
любые повреждения матки;
-
воспалительные процессы, как вагинит, эрозия, цервицит;
-
киста и ее разрыв;
-
разрыв яичника;
-
внедрение слизистой в матку;
-
доброкачественные и злокачественные опухоли, например фибромиома;
-
климактерические, ювенальные и репродуктивные кровотечения.
Кровотечения при климаксе
При климаксе у женщин могут возникнуть маточные кровотечения. Они несут различный характер. Это происходит от частоты прохождения овуляции и производства гормонов. Довольно частое явление, но следует проконсультироваться у специалиста. Они также могут свидетельствовать об опухолях. Причина срочного обращения к доктору является:
-
Обильные выделения, с которыми не справляются специальные гигиенические средства.
-
Выделения со сгустками.
-
Превышение длительности менструации более чем на 3 дня.
-
Сильный болевой синдром.
-
Помните, что они могут свидетельствовать о полипах, миоме, дисбалансе, опухоли и других серьезных заболеваниях женской половой системы.
Кровотечения при сбое гормонального фона
При изменении или нарушении гормональной системы у женщины может открыться маточное кровотечение. Женщины любого возраста подвержены этой проблеме. При неправильной функции головного мозга, уровень и выработка гормона не контролируется. Пример такого заболевания – патология гипофиза.
Вялость и хроническая усталость, недоедание и истощение организма может вызвать данную проблему. Нарушения такого типа происходят в организме девочки при первом менструальном цикле, а также после абортов, родов и во время беременности. Длительные кровотечения, вызванные медикаментозным абортом, набирают популярность. Прием гормональных препаратов и наследственность относят к ряду причин возникновения.
Лечение следует подбирать индивидуально, следует определить причину, которая вызвала данное заболевание.
Кровотечения при беременности
Маточные кровотечения при беременности чаще всего свидетельствуют о выкидыше, внематочной беременности или повреждении плаценты. Эти причины сопровождаются сильной болью внизу живота, тошнотой, рвотой, недомоганием. Кровь яркого красного или темно-алого цвета, чаще всего со сгустками.
Повредить шейку матки можно в период беременности во время гинекологического осмотра или половом акте. Такое кровотечение обычно не длительно и не обильно. На втором или третьем триместре может начаться кровотечение из-за повреждения или предлежания плаценты.
Кровотечение несет серьезную угрозу здоровью и жизни матери и ребенку. Следует понимать, что для беременных маточное кровотечение очень опасно. Женщина должна немедленно вызвать скорую помощь.
Кровотечение в результате кесарева сечения
Причиной такого кровотечения является гемостаз. Для этого проводится врачебное вмешательство, при котором тщательно очищаются стенки матки. Кесарево сечение оставляет после себя рубец на матке, который препятствует ее нормальному сокращению. Кесарево требует длительного заживления и может вызвать маточное кровотечение. Женщина должна находиться под врачебным контролем, и после заживления при появлении первых признаков немедленно обращаться за помощью.
Гипотоническое кровотечение очень тяжело остановить, потому, что оно происходит в момент после сокращения матки. Может случиться гипотонический шок. В этом случае врачи должны незамедлительно приступать к спасению, и иметь запас крови для восстановления.
Последняя степень тяжесть маточного кровотечения после кесарева – это удаление матки. Он применяется в тех случаях, когда спасение пациентки напрямую зависит от остановки кровотечения, а другие способы бессильны.
Гинекологи классифицируют кровотечения по различным признакам. Наиболее часто встречаются такие:
Гипотонические. Плодное яйцо задерживается в миометрии матки. Причиной является гипотония. Сокращения мышечной ткани матки после родов происходит спонтанно. Критическое состояние наступает при полном его отсутствии. Немедленно следует остановить кровотечение. Пополнять объемы циркулирующей крови. Постоянное измерение артериального давления и пульса. Лечение направлено на скорейшее восстановление моторной функции матки.
Гипотоническое возникновение после родов требует удаление плаценты. Именно это действие помогает вернуть здоровую работу стенок матки. Проводят массаж при необходимости. Прикладывают лед или раздражают матку тампоном, смоченным в эфире. Если гипотония не прекращается, преступают к терапии атонии.
Атонические. Атонические появляются тогда, когда матка не способна сокращаться. В гинекологии не сократимость матки называют – маткой Кувелера. Нулевой тонус матки не дает возможность остановить кровотечение с помощью специальных введений и препаратов. Чтобы пережать маточную артерию, на губу матки накладывают толстый шов, закрепляют дополнительными зажимами. Неэффективность метода рассматривается как подготовка к удалению матки. Критической потерей крови считают от 1,2 литра. Электростимуляцией делают попытки сокращения сосудов. Постоянно вливают кровь во избежание обморока.
Ювенальные. Происходят в период полового созревания. Основной причиной выделяют дисфункцию яичников. Инфекция, психологические травмы, чрезмерная физическая активность, простудные заболевания, неправильное питание могут стать причиной ювенального кровотечения. Отражаются климатические условия. Лечение проводят только в стационаре. В зависимости от тяжести это может привести к анемии. При первом обнаружение следует немедленно вызвать скорую помощь, принять горизонтальное положение, приложить холод на область паха и принять кровоостанавливающий препарат.
Дисфункциональные. Возникают при нарушении работы яичников. Отсутствие менструации долгое время и обильные выделения характерны для этого вида.
Анувуляторные. Подвергаются кровотечению женщины в период климакса и подростки. Обусловлено нарушением фолликул и прогестерона, во время отсутствия овуляции. Его еще называют однофазным, во время кровотечения не формируется желтое тело. Опасный вид кровотечения может вызвать развитие злокачественных опухолей. Продолжительность длится более 10 дней. Кровотечение наблюдается во время нарушения работы гипофиза, после инфекций, отравлений и стрессов.
Профузные. Не сопровождается болевыми ощущениями. Количество потерянной жидкости может быть различным. Причины могут быть различными, от перенесенного аборта до приема гормональных препаратов.
Сгустки при маточном кровотечении
Встречаются случаи, когда женщина наблюдает наличие сгустков во время кровотечения. Врачи объясняют это аномалией, которые были перенесены маткой еще внутриутробно. Полость матки затаивает кровь, образуя сгустки. Такие менструации приносят массу дискомфорта женщине, особенно при гормональном кризисе. Эта аномалия иногда становится причиной появления большого количества сгустков. Аномалия может нести и приобретенный характер. Их связывают с образом жизни, профессией и пристрастием к вредным привычкам.
Менструация со сгустками доставляет сильные боли. Чтобы исключить аномалию, обратиться следует за гинекологической консультацией. Чтобы исключить вариант появления сгустков на гормональном фоне, сдайте анализ на гормоны и проверьте щитовидную железу. Наличие сгустков и болей свидетельствуют об эндометриозе. Если диагноз подтверждается, то заболевание требует срочного специального лечения.
Остановка маточного кровотечения
По прибытию бригады скорой помощи, осуществляются следующие действия:
-
прикладывают холод на живот;
-
при обильном кровотечении женщину переносят в горизонтальном положении;
-
срочная госпитализация;
-
помощь специалиста;
-
введение нужного раствора в зависимости от вида маточного кровотечения.
Если пациентка не рожавшая, и у нее нет опухолей, лечение в стационаре проводится с помощью гормональных препаратов. Лечение начинают с повышенной дозы, постепенно доводя от 6 таблеток в день до 1 штуки. При отсутствии анемии используют гестогены. Назначают кровеостанавливающие препараты, например Викасол, Дицинон, Аскорутин.
В период полового созревания девочкам назначают препараты, которые укрепляют сосуды и останавливают кровь. Рекомендовано принимать витамины. Фитотерапия и гормональные препараты для регулировки менструального цикла. Женщинам фертильного возраста проводят операции при эндометриозе, фибромиоме. Патология матки и яичников, онкологические заболевания, после менопаузы требует только оперативного вмешательства, удаление придатков и матки.
Очень важно для правильного лечения вовремя пройти обследование и установить причину, которая вызвала кровотечение. Женщины, подвергающиеся данной патологии, немедленно должны обратиться за медицинской помощью.
Первая помощь
Следует немедленно вызвать скорую помощь. Во время беременности состояние женщины резко ухудшается, потому что кровопотеря обильна. На счету каждая минута. Если нет возможности обратиться к бригаде медиков, следует самостоятельно доставить женщину в больницу. Реакция должна быть быстрой, при маточном кровотечении нависает серьезная угроза жизни. При дисфункциональном кровотечении не прикладывать к животу никаких теплых грелок, не использовать препараты, спринцевания, принятия ванны.
До приезда скорой помощи самостоятельно женщине можно помочь такими действиями:
1. Укладываем женщину в постель. В горизонтальном положении, желательно ноги приподнять выше головы. Подложите подушку или скрутите одеяло. При внушительном кровотечении это поможет больной не потерять сознание.
2. Приложите холод на живот. Если нет грелки или льда, замените ее любым предметом из холодильника, предварительно обернув его в ткань. Подойдет пластиковая бутылка с холодной водой. Добиться сужения сосудов и уменьшить кровотечение с помощью холода можно не более, чем по 15 минут. Следует делать 5-ти минутные перерывы.
3. Женщине дают обильно питье. Это заменит капельницу в домашних условия. Сделайте сладкий чай или воду.
4. Во время вынашивания ребенка к приему медикаментов относитесь серьезно. Если отсутствует возможность консультации у врача, необходимо прочитать вкладыш, и узнать минимальную дозу. Обязательно прочитайте побочные эффекты. По приезду медицинских работников, сообщите название препарата, который приняла женщина, и его дозировку.
Диагностика
При первых признаках маточного кровотечения немедленно обратитесь к гинекологу. Женщинам следует вести календарь, где отмечаются характер, симптомы, самочувствие и продолжительность менструального цикла. Это поможет гинекологу назначить правильное лечение и быстрее пройти курс терапии. Выполнение ультразвуковой диагностики, берут мазки шейки матки на наличие раковых заболеваний. Выполняются анализы крови, на определение уровня гормонов. Делают биопсию, для изучения эндометрия под микроскопом. Правильная диагностика залог оптимальной реабилитации.
Менструальный цикл и овуляция — Клиника Никамед
Если ваши месячные проходят болезненно, нет никаких причин страдать молча. Обратившись в нашу клинику, женщины с дисменореей, нерегулярными или болезненными менструациями смогут получить квалифицированную помощь специалиста и доступ к целому ряду вариантов лечения.
В случае проблем с овуляцией, доктор производит оценку состояния пациентки для выявления причины бесплодия. Он назначит соответствующее лечение, которое поможет семье зачать ребенка. Женское бесплодие может быть вызвано различными факторами, в том числе дисфункцией яичников.
Менструальный цикл — это ряд ежемесячных изменений, проходящих в женском организме в рамках подготовки к возможной беременности. Каждый месяц один из яичников формирует фолликул, из которого выходит яйцеклетка – этот процесс называется овуляцией. В то же время, циклические гормональные изменения готовят матку к возможной беременности. Если произошла овуляция, но яйцеклетка не оплодотворена, слизистая оболочка матки отторгается и наступает менструация.
Что является нормой?
Менструальный цикл считается с первого дня начала одной менструации до первого дня следующей. Он индивидуален для каждой женщины. Менструации в норме могут происходить в промежутке от 21 до 35 дней и длиться от двух до семи дней. В течение первых нескольких лет после начала менструации длинные циклы являются нормой. Тем не менее, менструальный цикл, как правило, сокращается и становится более регулярным в течение 1 года от начала месячных.
Ваш менструальный цикл считается регулярным, если промежутки между месячными — примерно одной длины каждый месяц или отличаются на 1-2 дня. В норме месячные должны быть безболезненными ,необильными и завершиться в течение 3-5 дней.
Имейте в виду, что использование определенных типов контрацепции, таких как противозачаточные таблетки непрерывного цикла, меняет менструальный цикл. Поговорите с вашим врачом о том, чего ожидать во время приема препарата, а также как это может повлиять на возможность зачатия в будущем. Это важный аспект, который следует учитывать при планировании беременности и ведении беременности.
Как я могу отслеживать свой менструальный цикл?
Чтобы выяснить, что нормально для вас, начните вести учет вашего менструального цикла в календаре или с помощью мобильного приложения. Начните с отслеживания даты начала в каждом месяце в течение нескольких месяцев подряд, чтобы определить регулярность менструаций.
- Если у вас есть беспокойство по поводу месячных, ежемесячно обращайте внимание на следующие факторы:
- Дата окончания. Как долго обычно длятся месячные? Они длиннее или короче, чем обычно?
- Интенсивность менструаций. Запишите интенсивность менструаций. Не кажется ли она легче или тяжелее, чем обычно? Как часто вы нуждаетесь в новых средствах персональной гигиены?
- Аномальные кровотечения. Вы наблюдали кровотечение между месячными?
- Боли. Опишите любую боль, связанную с месячными. Усугубляется ли боль со временем?
- Другие изменения. Почувствовали ли вы изменения в настроении или поведении?
Что является причиной нарушения менструального цикла?
Нарушения менструального цикла могут быть вызваны рядом причин, в том числе:
Беременность или кормление грудью. Задержка или пропущенный цикл может быть ранним признаком беременности. Кроме того, зачастую грудное вскармливание до определенного срока блокирует возобновление менструации после беременности.
Пищевые расстройства, сильная потеря веса или чрезмерные тренировки. Расстройства приема пищи – такие как нервная анорексия, резкая потеря веса и сильное увеличение физической активности могут привести к нарушению менструации.
Синдром поликистозных яичников (СПКЯ). Это распространенное гормональное расстройство может вызвать образование небольших кист на яичниках и служит причиной нерегулярных месячных.
Преждевременное истощение функции яичников. Преждевременное истощение функции яичников относится к потере нормальной функции яичников возрасте до 40 лет. Женщины, у которых наблюдается преждевременное угасание функции яичников (также известное как первичная недостаточность яичников) имеют нерегулярные или редкие менструальные циклы в течение многих лет.
Воспалительные заболевания тазовых органов. Эти инфекции половых органов также вызвают нерегулярные менструальные кровотечения.
Миома матки. Миома матки — доброкачественное новообразование матки, которое может вызвать обильные менструации и кровотечение между циклами.
Что я могу сделать, чтобы предотвратить нарушения менструального цикла?
Для некоторых женщин использование назначенных врачом противозачаточных таблеток помогает в регулировании менструального цикла. Однако некоторые нарушения менструального цикла невозможно решить только медикаментозными средствами.
Регулярные осмотры – лучшая гарантия того, что проблемы, касающиеся женского здоровья, будут диагностированы в кратчайшие сроки.
Кроме того, обратитесь к врачу, если:
- Ваши месячные внезапно прекратились более чем на 90 дней, и вы не беременны
- Ваши месячные становятся нерегулярными
- Кровотечение продолжается более семи дней
- Кровотечение изменилось в сторону обильного, вынуждая чаще менять средства личной гигиены.
- Ваши месячные наступают менее чем через 21 день или более чем через 35 дней
- Вы наблюдаете кровотечение между месячными
- Вы испытываете сильные боли во время менструации
- Вас лихорадит и тошнит после использования тампонов
Помните: контроль вашего менструального цикла помогает вам узнать, что для вас нормально, а что нет. Если у вас есть вопросы или сомнения по поводу вашего менструального цикла, проконсультируйтесь со своим врачом.
Отсутствие менструации (аменорея): 13 причин
Менструальное кровотечение — это слизистая оболочка матки, выходящая из тела. Аменорея — это отсутствие менструального кровотечения.
Во время менструального цикла гормоны заставляют яичник производить и выделять яйцеклетки. Яичник также выделяет гормоны эстроген и прогестерон.
Эстроген в первую очередь вызывает утолщение слизистой оболочки матки, в то время как прогестерон подготавливает матку к имплантации яйцеклетки.
Если яйцеклетка не оплодотворяется спермой, беременность не наступает, и яйцеклетка растворяется.Уровень эстрогена и прогестерона снижается, и слизистая оболочка матки отпадает. Он покидает тело через влагалище, вызывая у человека периоды.
Если женщина достигает 16 лет без менструации, это называется первичной аменореей.
Иногда у человека не будет менструального кровотечения более трех циклов, несмотря на то, что до этого у него были регулярные периоды. Если для этого нет естественной причины, например, беременности, у них вторичная аменорея. Вторичная аменорея встречается примерно у 3-5 процентов взрослых женщин.
Естественные причины аменореи включают беременность, кормление грудью и менопаузу. В этих случаях нет необходимости обращаться к врачу.
Если у человека регулярные менструальные кровотечения, это означает, что яичники, матка, гипоталамус и гипофиз работают нормально.
Отсутствие менструации может указывать на проблему с одной из этих частей тела или нарушение работы половых путей. Факторы образа жизни, основное заболевание и некоторые лекарства также могут вызывать аменорею.
Возможные причины отсутствия менструации:
1. Контроль рождаемости
Некоторые противозачаточные таблетки могут вызывать задержку менструации или полное отсутствие менструации.
Это может произойти в первые несколько месяцев после приема новой таблетки или если человек не принимает никаких таблеток плацебо или еженедельно обходится без таблеток каждый месяц.
Некоторые другие методы контроля рождаемости, такие как гормональная внутриматочная спираль (ВМС), имплантат и инъекция, также могут вызывать аменорею.
2. Недостаток питания
Недоедание может повлиять на работу гипоталамуса и гипофиза, что может привести к аменорее.
3. Низкая масса тела
Низкая масса тела также может препятствовать правильному функционированию гипоталамуса и гипофиза. Это может привести к разновидности аменореи, известной как функциональная гипоталамическая аменорея.
4. Стресс
Стресс может влиять на уровень гормонов в организме и является еще одной причиной функциональной гипоталамической аменореи.Люди с этим типом аменореи также чаще страдают депрессией и тревогой.
5. Чрезмерная физическая нагрузка
Чрезмерная физическая нагрузка — третья причина функциональной гипоталамической аменореи. По оценкам некоторых исследований, половина женщин, которые регулярно занимаются спортом, страдают незначительными нарушениями менструального цикла.
6. Расстройства пищевого поведения
Расстройство пищевого поведения, такое как анорексия или булимия, может вызвать остановку менструаций. Это отсутствие менструации обычно связано с недостатком питания или очень низкой массой тела.
7. Чрезмерное увеличение веса
Быстрый набор веса может вызвать гормональный дисбаланс, который может привести к временной аменорее.
8. Лекарства для психического здоровья
Некоторые антидепрессанты и стабилизаторы настроения могут влиять на работу гипоталамуса и гипофиза. Если они не производят нужного уровня гормонов, у человека могут прекратиться менструации.
9. Синдром поликистозных яичников
Синдром поликистозных яичников (СПКЯ) — гормональное заболевание, которым страдают 6–8 процентов женщин во всем мире.
СПКЯ вызывает ряд симптомов, в том числе:
СПКЯ может также привести к гиперандрогенемии, когда у женщины высокий уровень мужских гормонов. Исследование, проведенное в 2017 году с участием 266 женщин с СПКЯ, показало, что более 78 процентов из них страдали гиперандрогенемией.
Гиперандрогенемия может повлиять на менструальный цикл и привести к аменорее.
10. Преждевременная недостаточность яичников
Преждевременная недостаточность яичников — это когда яичники перестают правильно работать в возрасте до 40 лет.
Это состояние может привести к пропущенным периодам. Однако это не то же самое, что ранняя менопауза, когда менструация полностью прекращается.
11. Синдром Тернера
Синдром Тернера — генетическое заболевание. У людей с этим заболеванием могут быть недоразвитые яичники и отсутствие менструации.
12. Дефекты половых путей
Дефекты половых путей — это структурные проблемы, которые могут вызвать отсутствие менструации или затруднить выход менструальной крови из влагалища.
Самым распространенным дефектом женских половых путей является неперфорированная девственная плева, которая представляет собой девственную плеву без отверстия, которая закрывает влагалище и не позволяет крови выходить из него во время менструации.
13. Проблемы с гипофизом
Гипофиз выделяет гормоны, контролирующие менструальный цикл. Проблемы с гипофизом, в том числе перечисленные ниже, могут привести к аменорее:
- опухоль гипофиза
- послеродовой некроз, то есть преждевременная смерть клеток гипофиза после беременности
- саркоидоз, воспалительное состояние
Лучевая терапия также может поражать клетки гипофиза и вызывать аменорею.
Врач порекомендует лучший курс лечения аменореи после диагностики основной причины.
Первичная аменорея часто возникает из-за позднего полового созревания, которое обычно проходит со временем. Тем не менее, врач может помочь определить, есть ли другая основная причина того, что месячные не начинаются. Если причиной является гормональный дисбаланс, врач может назначить гормональную терапию.
Причины функциональной гипоталамической аменореи могут потребовать изменения образа жизни:
- Низкая масса тела : Врач может направить человека с недостаточным весом к диетологу, который поможет ему скорректировать диету для достижения здорового веса.
- Стресс : Поиск способов справиться со стрессом, таких как йога, осознанность, медитация или посещение терапевта, может быть полезным.
- Чрезмерные упражнения : Врач может порекомендовать умеренный режим упражнений.
Если у человека аменорея из-за быстрого набора веса, врач, скорее всего, порекомендует диету с контролем калорий и упражнения.
В случаях, когда аменорея развивается из-за структурной проблемы, может потребоваться операция и индивидуальный план лечения.
Теплая влажная кожа, непереносимость тепла, чрезмерное потоотделение, повышенный аппетит, потеря веса, выпученные глаза, двоение в глазах, дрожь (тремор) и частые испражнения Иногда увеличение щитовидной железы (зоб) | Анализы крови для определения уровня гормонов щитовидной железы | |
Трудности переносимости холода, снижение аппетита, увеличение веса, грубая и толстая кожа, потеря волос на бровях, отечность лица, опущенные веки, усталость, вялость, медленная речь и запор | Анализы крови для определения уровня гормонов щитовидной железы | |
Проблемы со зрением и головные боли, особенно ночью Иногда производство грудного молока у женщин, не кормящих грудью (галакторея) | Анализ крови для измерения уровня пролактина | |
Развитие мужских качеств (например, чрезмерное оволосение на теле, более глубокий голос и увеличение размера мышц) Нерегулярные менструации или их отсутствие, прыщи, избыток жира в торсе и темная толстая кожа в подмышечных впадинах, на затылке и в кожных складках | Анализы крови для определения уровня гормонов Ультрасонография таза для выявления аномалий яичников | |
Симптомы менопаузы, включая приливы, ночную потливость, сухость и истончение влагалища Факторы риска, такие как удаление яичников, химиотерапия или лучевая терапия, направленная на таз (нижняя часть туловища) | Анализы крови для определения уровня эстрогена и других гормонов Для женщин до 35 лет, исследование хромосом в образце ткани (например, крови) | |
Опухоли, вырабатывающие мужские гормоны (андрогены), обычно в яичниках или надпочечниках | Развитие мужских качеств, угрей и гениталий, которые не являются однозначно мужскими или женскими (неоднозначные гениталии) | КТ, МРТ или УЗИ |
| Нормальное развитие груди и вторичные половые признаки Боль в животе, возникающая циклически и из-за вздутия влагалища или матки (из-за закупорки и накопления менструальной крови) | Гистеросальпингография (рентген, сделанный после введения контрастного вещества в матку и фаллопиевы трубы) или гистероскопия (введение смотровой трубки через влагалище для осмотра матки) |
Синдром Ашермана (рубцевание слизистой оболочки матки в результате инфекции или хирургического вмешательства) | Часто повторяющиеся выкидыши и бесплодие | Соногистерография (ультразвуковое исследование после введения жидкости в матку), гистеросальпингография или гистероскопия Иногда, если результаты неясны, МРТ |
Боль, вагинальное кровотечение, запор, повторяющиеся выкидыши и позывы к частому или срочному мочеиспусканию | Иногда МРТ, если миома плохо просматривается или выглядит ненормально | |
Ультрасонография, соногистерография или гистероскопия | ||
Состояния, вызывающие сбои в работе гипоталамуса | ||
Симптомы, связанные с конкретным заболеванием | Обычно различные тесты, специфичные для данного типа расстройства | |
Часто низкая масса тела и жировые отложения | ||
Симптомы, связанные с конкретным заболеванием | Обычно исследование, посев и другие анализы образца ткани для идентификации микроорганизма | |
Отказ от обычной деятельности Иногда прибавка в весе или потеря веса и проблемы со сном или слишком много сна | ||
Плохое питание (может быть результатом бедности, расстройства пищевого поведения или чрезмерного соблюдения диеты) | Часто низкая масса тела и жировые отложения или значительная потеря веса за короткое время | |
Стрессовое жизненное событие, трудности с концентрацией внимания, беспокойство и проблемы со сном (слишком много или слишком мало) | ||
12 причин, почему и как это лечить
Во время менструации матка теряет слизистую оболочку, в результате чего кровь и ткани выходят через влагалище.Количество крови и тканей может меняться изо дня в день, но обычно период прекращается примерно через 2–7 дней после его начала.
Иногда для остановки периода может потребоваться больше времени, чем обычно. Для этого есть несколько потенциальных причин, включая использование противозачаточных средств и наличие основных проблем со здоровьем.
В этой статье мы расскажем о 12 возможных причинах, по которым менструация не прекратится, и о том, что делать для ее лечения.
Некоторые люди испытывают кровотечение во время овуляции, когда яичники выделяют яйцеклетку.В большинстве случаев овуляция вызывает лишь незначительные кровянистые выделения и не является серьезной причиной для беспокойства.
Когда это происходит ближе к концу менструации, кровянистые выделения из-за овуляции могут создать впечатление, что менструация длится дольше, чем обычно.
Медицинский работник может ввести внутриматочную спираль (ВМС) в матку, чтобы предотвратить беременность. Два основных типа ВМС, гормональные и негормональные, могут вызывать аномальные кровотечения.
Обильные и нерегулярные месячные особенно распространены, когда человек впервые получает ВМС.Однако в большинстве случаев сильное или продолжительное кровотечение должно пройти через 3–6 месяцев.
Поделиться на Pinterest Человек должен поговорить с врачом о том, какие гормональные противозачаточные таблетки лучше всего подходят для регулирования менструации.Гормональные противозачаточные таблетки изменяют естественный уровень гормонов в организме. Хотя многие люди используют гормональные противозачаточные средства для сокращения или регулирования менструации, иногда они могут привести к более тяжелым или продолжительным менструациям.
Ненормальные менструации — обычное явление в течение первых нескольких месяцев приема нового гормонального препарата.Однако, если они продолжаются через несколько месяцев или становятся надоедливыми, посоветуйтесь с врачом о смене методов контрацепции.
Врач может порекомендовать другой тип гормона — например, перейти с таблетки, содержащей только прогестин, на таблетку, которая также содержит эстроген, — или он может предложить другую марку.
Щитовидная железа отвечает за регулирование различных гормонов в организме. Для женщин это включает гормоны, связанные с менструальным циклом.
Если у человека недостаточно активная или сверхактивная щитовидная железа, у него могут быть длительные периоды или периоды, которые, кажется, не остановятся.
Проблемы с щитовидной железой также могут вызывать очень легкие месячные, несколько месяцев без менструации и раннюю менопаузу.
Простого анализа крови часто бывает достаточно, чтобы диагностировать проблемы со щитовидной железой. Затем врач может назначить лекарства, которые помогут исправить дисбаланс гормонов.
Поделиться на PinterestБольной эндометриозом может испытывать хронические боли в спине и тазу.Эндометриоз — это состояние, при котором ткань, похожая на ткань, выстилающую матку, вырастает за пределы матки.
Эта ткань может набухать и кровоточить в ответ на гормоны, как и слизистая оболочка матки во время менструации. Однако поражения эндометриоза не могут выйти из организма, поэтому они могут вызвать боль и другие осложнения, такие как спайки и кисты.
Симптомы эндометриоза могут включать:
Миома — мышечные, обычно доброкачественные опухоли, которые образуются на стенке матки. Полипы — это красные разрастания на слизистой оболочке матки.
Оба являются общими проблемами, которые могут вызвать более тяжелые или более продолжительные периоды, чем обычно.
Потеря беременности или выкидыш часто вызывают кровотечение или кровянистые выделения. Это кровотечение может быть легким или сильным и длиться от нескольких часов до нескольких недель.
В некоторых случаях прерывание беременности может произойти до того, как женщина осознает, что беременна.
Если причиной кровотечения стал выкидыш, лучше всего проконсультироваться с врачом, чтобы убедиться в отсутствии осложнений.
У некоторых женщин на ранних сроках беременности наблюдаются мажущие выделения или легкое кровотечение. Кровотечение может возникать при наличии других признаков беременности, таких как тошнота, или без них.
Аномальное кровотечение и боль в области таза во время беременности могут быть признаком внематочной беременности, которая может вызвать серьезные осложнения.
Врач может обнаружить как обычную, так и внематочную беременность с помощью УЗИ и анализа крови. Любой, кто думает, что он беременен, также может пройти тест на беременность дома.
Хотя это и нечасто, возможно, что у кого-то, страдающего длительными менструациями, есть основное заболевание крови. Самым распространенным заболеванием крови у женщин является болезнь фон Виллебранда.
Заболевания крови могут вызвать обильное кровотечение и менструальный цикл продолжительностью более 7 дней. К другим симптомам заболевания крови относятся:
- анемия
- сильное кровотечение после операции и родов
- кровотечение более 10 минут во время носового кровотечения
- кровотечение более 5 минут после пореза
- легкое и частое образование синяков
Хотя менопауза часто наступает, когда женщина приближается к 50 годам, уровень гормонов в организме может начать меняться за несколько лет до этого.Эта стадия называется перименопаузой.
Во время перименопаузы менструации могут быть реже или чаще, а также короче или длиннее, чем обычно.
По данным Национального института рака, врачи, скорее всего, диагностируют более 13 000 новых случаев рака шейки матки в 2019 году.
Рак шейки матки может вызвать аномальное кровотечение, в том числе между менструациями и после половой жизни. Это также может вызвать более длительные и тяжелые менструации, чем обычно.
Вирус папилломы человека (ВПЧ) является основной причиной рака шейки матки.ВПЧ очень распространен, и многие люди болеют им, не зная об этом или не имея каких-либо симптомов. Лишь несколько типов ВПЧ приводят к раку шейки матки.
Большинство симптомов рака шейки матки схожи с симптомами более распространенных заболеваний, таких как СПКЯ или эндометриоз. Важно регулярно проходить мазки Папаниколау, которые могут помочь врачу диагностировать ВПЧ или рак шейки матки.
Варианты лечения рака включают хирургическое вмешательство, химиотерапию и лучевую терапию.
Хотя большинство длительных менструаций проходят сами по себе, если человек испытывает какие-либо из следующих симптомов, ему следует поговорить с врачом:
- периодов, которые длятся более 7 дней
- необъяснимые кровотечения
- необычные выделения
- обильные месячные
- тошнота, рвота или сильная боль в течение менструального цикла
- необъяснимая потеря веса
Некоторые люди считают, что некоторые домашние средства помогают быстрее облегчить симптомы менструации.Эти домашние средства включают:
- оргазм при мастурбации или сексе, так как сокращения матки могут помочь избавиться от слизистой оболочки матки
- пить много воды или увлажняющих жидкостей
- регулярно заниматься спортом
- придерживаться здоровой сбалансированной диеты
Однако пока нет достаточных научных доказательств, подтверждающих эти утверждения.
Однократные месячные, которые не прекращаются, обычно не являются признаком серьезных медицинских проблем.Однако, если это болезненно или беспокоит, человек может поговорить с врачом о возможных решениях.
Частые длительные менструации могут указывать на одно из нескольких потенциальных состояний, например, на эндометриоз или миому матки. Врач может помочь диагностировать и лечить эти состояния.
Часто прием гормональных противозачаточных таблеток или изменение типа гормональных препаратов может помочь людям обрести облегчение.
Синдром поликистозных яичников (СПКЯ): причины, симптомы и лечение
Синдром поликистозных яичников, широко известный как СПКЯ, представляет собой заболевание эндокринной системы, которое поражает женщин репродуктивного возраста.На яичниках развиваются небольшие мешочки, заполненные жидкостью.
Он также известен как синдром Штейна-Левенталя.
Симптомы включают изменения менструального цикла и чрезмерный рост волос. Без лечения это может привести к бесплодию и другим осложнениям. Точная причина неизвестна.
Рекомендуется ранняя диагностика и лечение. Снижение веса также может снизить риск сопутствующих рисков для здоровья, таких как инсулинорезистентность, диабет 2 типа, высокий уровень холестерина, сердечные заболевания и высокое кровяное давление.
В этой статье рассматриваются причины, симптомы, диагностика и лечение СПКЯ.
У большинства женщин с СПКЯ на яичниках вырастает несколько небольших кист или мешочков, заполненных жидкостью. Кисты не вредны, но могут привести к дисбалансу гормонов.
Женщины с СПКЯ могут также испытывать нарушения менструального цикла, повышенный уровень андрогенов (половых гормонов), избыточный рост волос, угри и ожирение.
Помимо многих заболеваний, связанных с СПКЯ, которые будут обсуждаться в этой статье, СПКЯ является наиболее частой причиной бесплодия у женщин, поскольку может предотвратить овуляцию.
У женщин, которые могут зачать ребенка с помощью СПКЯ, выше частота выкидышей, гестационного диабета, высокого кровяного давления, вызванного беременностью, преэклампсии и преждевременных родов.
В настоящее время причина СПКЯ неизвестна. Однако есть ассоциации с избытком инсулина, слабым воспалением и генетикой.
Факторы риска
Считается, что СПКЯ имеет генетический компонент. Люди, у которых есть мать или сестра с СПКЯ, более склонны к развитию СПКЯ, чем те, чьи родственники не страдают этим заболеванием.Эта семейная связь — главный фактор риска.
Сахар является основным источником энергии в организме, и он регулируется в организме с помощью инсулина, который секретируется поджелудочной железой. Человек с инсулинорезистентностью не может эффективно использовать инсулин. Это заставляет поджелудочную железу выделять дополнительный инсулин для удовлетворения потребностей организма в глюкозе.
Считается, что избыток инсулина влияет на способность женщины к овуляции из-за его влияния на выработку андрогенов. Исследования показали, что у женщин с СПКЯ наблюдается слабое воспаление, которое стимулирует поликистоз яичников к выработке андрогенов.
Сопутствующие риски для здоровья
Есть несколько рисков для здоровья, связанных с СПКЯ.
К ним относятся:
- диабет 2 типа
- бесплодие
- высокий уровень холестерина
- повышенные липиды
- апноэ сна
- заболевание печени
- аномальное маточное кровотечение, которое может привести
- к проблемам с высоким кровяным давлением -оуважение и депрессия
- метаболический синдром
- неалкогольная жировая дистрофия печени (стеатогепатит)
- депрессия и тревога
Кроме того, существует повышенный риск рака эндометрия, гестационного диабета, высокого кровяного давления, вызванного беременностью, сердечных приступов и выкидыша .
Помимо кист на яичниках, симптомы СПКЯ включают:
- нерегулярные менструации
- избыточный уровень андрогенов
- апноэ во сне
- высокий уровень стресса
- высокое кровяное давление
- кожные метки
- бесплодие
- кожа и перхоть
- высокий уровень холестерина и триглицеридов
черный акантоз или темные участки кожи - усталость
- облысение по женскому типу
- инсулинорезистентность
- диабет 2 типа
- тазовая боль трудности с контролем веса депрессия и снижение веса включая увеличение веса или трудности с похуданием
- снижение либидо
чрезмерный рост волос на лице и теле, известный как гирсутизм
Ни один тест не может определить наличие СПКЯ, но врач может диагностировать состояние с помощью истории болезни, физического осмотра, который включает гинекологический осмотр и анализы крови для измерения уровни гормонов, холестерина и глюкозы.
Ультразвук можно использовать для осмотра матки и яичников.
Нет лекарства от СПКЯ, но лечение направлено на устранение симптомов, которые влияют на человека.
Это будет зависеть от того, хочет ли человек забеременеть, и направлено ли оно на снижение риска вторичных заболеваний, таких как болезни сердца и диабет.
Существует несколько рекомендуемых вариантов лечения, в том числе:
Противозачаточные таблетки: Они могут помочь регулировать гормоны и менструацию.
Лекарства от диабета: При необходимости они помогают контролировать диабет.
Лекарства от бесплодия: Если желательна беременность, они включают использование кломифена (кломида), комбинации кломифена и метформина или инъекционных гонадотропинов, таких как препараты фолликулостимулирующего гормона (ФСГ) и лютеинизирующего гормона (ЛГ). В определенных ситуациях может быть рекомендован летрозол (Фемара).
Лечение бесплодия: К ним относятся экстракорпоральное оплодотворение (ЭКО) или инсеминация.
Чрезмерный рост волос можно уменьшить с помощью спиронолактона (Aldactone) или эфлорнитина (Vaniqa). Также может быть рекомендован финастерид (Пропеция), но он не должен применяться женщинами, которые могут забеременеть.
Всем, кто принимает спиронолактон, следует использовать противозачаточные средства из-за риска врожденных дефектов при приеме во время беременности. Кормление грудью этим лекарством не рекомендуется.
Другими возможными вариантами управления ростом волос являются лазерная эпиляция, электролиз, гормональное лечение или использование витаминов и минералов.
Хирургические варианты включают:
- Просверливание яичников: Крошечные отверстия, сделанные в яичниках, могут снизить уровень вырабатываемых андрогенов.
- Овариэктомия: Операция удаляет один или оба яичника.
- Гистерэктомия: Это удаление всей матки или ее части.
- Аспирация кисты: Из кисты удалена жидкость.
Лекарства от СПКЯ нет, но некоторые домашние меры и меры, связанные с образом жизни, могут изменить ситуацию и облегчить некоторые симптомы.
К ним относятся:
- здоровое, хорошо сбалансированное питание, включая большое количество фруктов и овощей
- участие в регулярной физической активности
- поддержание здорового веса, снижение уровня андрогенов и снижение риска таких заболеваний, как диабет и др. болезни сердца
- отказ от курения, так как это увеличивает уровень андрогенов и риск сердечных заболеваний
Женщины, страдающие СПКЯ, могут испытывать его последствия на протяжении всей жизни.
Может быть повышенный риск выкидыша, гестационного диабета, преэклампсии и преждевременных родов.
После родов существует повышенный риск помещения новорожденного в отделение интенсивной терапии для новорожденных или смерти до, во время или вскоре после рождения. Эти осложнения чаще встречаются при многоплодных родах, например, при рождении двойни или тройни.
Симптомы, такие как чрезмерный рост волос и облысение по мужскому типу, могут длиться после менопаузы и могут ухудшиться.
С возрастом также возникает риск вторичных осложнений, связанных со здоровьем, связанных с СПКЯ, включая болезни сердца.
Выводы
Причины СПКЯ неясны, но ранняя диагностика может помочь облегчить симптомы и снизить риск осложнений. Любой, у кого могут быть симптомы СПКЯ, должен обратиться к врачу.
Причины, симптомы, лечение и типы
Мы включаем продукты, которые, по нашему мнению, будут полезны нашим читателям. Если вы совершаете покупку по ссылкам на этой странице, мы можем получить небольшую комиссию. Вот наш процесс.
Миома матки — это опухоль, которая развивается внутри или на стенках матки.Они распространены и не являются злокачественными.
Миома матки или миома матки являются наиболее распространенными доброкачественными или доброкачественными опухолями у людей детородного возраста. Они также известны как лейомиомы и миомы.
У многих людей миома протекает бессимптомно, тогда как другие испытывают боль, кровотечение или и то, и другое.
В этой статье представлен обзор миомы, включая их типы, влияние на организм, причины и варианты лечения.
Миома матки — это новообразование в стенках матки или на них.Они состоят из гладкомышечных клеток и соединительной ткани.
У человека может быть одна или несколько миомы. Они могут быть такими маленькими, как семя яблока, или большими, как грейпфрут (а иногда даже больше). Со временем они также могут уменьшаться или увеличиваться.
Миома чаще встречается в возрасте от 30 до возраста начала менопаузы. Обычно они уменьшаются в размерах после менопаузы. По данным Управления по охране здоровья женщин (OWH), от 20% до 80% женщин заболевают миомой к 50 годам.
Неясно, почему именно они образуются, но похоже, что они развиваются, когда уровень эстрогена выше.
Миома матки почти всегда доброкачественная. OWH также сообщает, что раковые миомы встречаются редко и встречаются менее чем в 1 из 1000 случаев. Однако другие источники предполагают, что они могут быть более распространенными, чем этот.
Когда миома является злокачественной, ее называют лейомиосаркомой.
Наличие ранее существовавших миом не увеличивает риск развития лейомиосаркомы.
Классификация миомы зависит от ее расположения в матке.
Три основных типа миомы:
- Субсерозные миомы: Это наиболее распространенный тип.Они растут снаружи матки.
- Внутримуральные миомы: Они растут внутри мышечной стенки матки.
- Подслизистые миомы: Они прорастают в открытое пространство внутри матки.
Некоторые миомы могут превратиться в миомы на ножке, что означает, что у миомы есть ножка, которая прикрепляется к матке.
Большинство миомы не вызывают каких-либо заметных симптомов. Однако некоторые могут вызвать значительный дискомфорт.
Симптомы миомы матки могут включать:
У некоторых людей могут быть проблемы с фертильностью, связанные с миомой.Миома может вызвать проблемы во время беременности и родов, а также увеличивает вероятность необходимости кесарева сечения.
Некоторые источники предполагают, что удаление миомы может улучшить показатели зачатия и деторождения, хотя вокруг этого есть некоторые разногласия. Требуются дополнительные исследования.
При больших размерах миомы также может наблюдаться увеличение веса и отек внизу живота.
Остается неясным, что именно вызывает миому. Их развитие может быть связано с уровнем эстрогена у человека.
В репродуктивном возрасте уровень эстрогена и прогестерона повышается. Когда уровень эстрогена высок, особенно во время беременности, миома имеет тенденцию набухать.
Низкий уровень эстрогенов связан с уменьшением миомы. Это может произойти во время и после менопаузы. Это также может произойти при приеме определенных лекарств, таких как агонисты или антагонисты гонадотропин-рилизинг-гормона (ГнРГ).
Генетические факторы также могут влиять на развитие миомы. Например, наличие близкого родственника с миомой связано с повышенным риском их развития.
Есть также свидетельства того, что красное мясо, алкоголь и кофеин связаны с повышенным риском миомы. Повышенное потребление фруктов и овощей может быть связано со снижением риска.
Избыточный вес и ожирение связаны с повышенным риском миомы.
Вынашивание ребенка связано с более низким риском развития миомы. Риск уменьшается каждый раз, когда человек рожает.
Следующие диагностические тесты могут помочь врачу обнаружить миому и исключить другие заболевания:
- Ультразвуковое сканирование: Врач может создавать ультразвуковые изображения, сканировая брюшную полость или вводя небольшой ультразвуковой датчик во влагалище.Оба подхода могут быть необходимы для обнаружения миомы.
- МРТ: МРТ позволяет определить размер и количество миомы.
- Гистероскопия: Во время гистероскопии врач будет использовать небольшое устройство с камерой, прикрепленной к концу, для исследования внутренней части матки. Они введут устройство через влагалище и в матку через шейку матки. При необходимости они также могут взять образец ткани, известный как биопсия, для поиска раковых клеток.
- Лапароскопия: Врач также может провести лапароскопию.Они вставят небольшую освещенную трубку в небольшой разрез в брюшной полости, чтобы исследовать внешнюю часть матки и окружающие ее структуры. При необходимости они также могут взять биопсию.
Поскольку миома часто не вызывает симптомов, человек может не знать, что у него миома, до тех пор, пока не пройдет плановое гинекологическое обследование.
Большинство миомы не вызывают симптомов и не требуют лечения. Фактически, они часто уменьшаются или исчезают после менопаузы.
Однако, если миома вызывает неприятные симптомы, могут помочь различные медицинские процедуры.
Врач может порекомендовать различные методы лечения в зависимости от симптомов, тяжести симптомов и расположения миомы.
Лекарства
Первая линия лечения миомы — это лекарства. В следующих разделах более подробно рассматриваются некоторые возможные лекарства от миомы.
Агонисты ГнРГ
Лекарство, называемое агонистом ГнРГ, заставляет организм вырабатывать меньше эстрогена и прогестерона. Это сокращает миомы. Агонисты ГнРГ останавливают менструальный цикл, не влияя на фертильность после окончания лечения.
Агонисты ГнРГ могут вызывать симптомы менопаузы, включая приливы, склонность к обильному потоотделению, сухость влагалища и, в некоторых случаях, более высокий риск остеопороза.
Агонисты гонадолиберина предназначены только для краткосрочного использования. Врач может дать пациенту эти лекарства перед операцией для уменьшения миомы.
Еще один возможный вариант лечения — это новая терапия с использованием антагонистов ГнРГ.
Нестероидные противовоспалительные препараты
Нестероидные противовоспалительные препараты, такие как ибупрофен, могут уменьшить боль при миоме, но не уменьшают кровотечение.
Ибупрофен можно приобрести в Интернете.
Гормональные противозачаточные
Оральные контрацептивы помогают регулировать цикл овуляции и могут помочь уменьшить боль или кровотечение во время менструации. Низкие дозы гормональных противозачаточных средств не вызывают роста миомы.
Люди также могут использовать внутриматочную спираль с прогестероном, такую как Мирена, или инъекции, подобные прогестерону, такие как Депо-Провера.
Хирургия
Миома тяжелой степени может не поддаваться более консервативным методам лечения.В этих случаях хирургическое вмешательство может быть лучшим вариантом лечения.
Врач может рассмотреть следующие процедуры:
Гистерэктомия
Гистерэктомия — это частичное или полное удаление матки. Этот метод позволяет лечить очень большие миомы или чрезмерное кровотечение. Тотальная гистерэктомия может предотвратить возврат миомы.
Если хирург удаляет также яичники и маточные трубы, побочные эффекты могут включать снижение либидо и раннюю менопаузу.
Миомэктомия
Это удаление миомы с мышечной стенки матки.Это может помочь людям, которые все еще хотят иметь детей.
Пациентам с большими миомами или миомами, расположенными в определенных частях матки, этот тип хирургии может не подойти.
Клиницисты могут выполнять миомэктомию с помощью гистероскопии или лапароскопии.
Абляция эндометрия
Удаление слизистой оболочки матки может помочь, если миома находится вблизи внутренней поверхности матки. Абляция эндометрия может быть эффективной альтернативой гистерэктомии для некоторых людей с миомой.
Эмболизация миомы матки
Прекращение кровоснабжения этой области приводит к сокращению миомы. Под контролем рентгеноскопии врач вводит химическое вещество через катетер в артерии, снабжающие кровью любые миомы.
Эта процедура уменьшает или устраняет симптомы почти у 90% людей с миомой, но она не подходит во время беременности или тем, кто хочет иметь детей.
Тем не менее, разрешение симптомов сильно варьируется в зависимости от расположения и размера миомы.Это не подходящий метод лечения для всех типов миомы.
Изменения образа жизни
Поддержание умеренного веса за счет регулярных физических упражнений и здорового питания может помочь снизить уровень эстрогена, что может помочь уменьшить миому.
Миома обычно не вызывает осложнений, но иногда может возникнуть.
Постоянно обильные месячные могут влиять на качество жизни человека. Значительная кровопотеря также может привести к анемии.
Большие миомы могут вызывать отек и дискомфорт в нижней части живота, вызывать запоры или болезненные испражнения.
У некоторых людей в результате миомы могут развиться инфекции мочевыводящих путей.
Некоторые люди также могут испытывать проблемы с беременностью. Могут возникнуть преждевременные роды, проблемы с родами и прерывание беременности, поскольку во время беременности уровень эстрогена значительно повышается.
Недостаточно доказательств, чтобы сделать вывод о том, что миомы снижают вероятность беременности с лечением бесплодия или без него.
Тем не менее, есть убедительные доказательства того, что гистероскопическая миомэктомия по поводу подслизистой миомы улучшает показатели клинической беременности.
Миома матки почти всегда доброкачественная. Раковые миомы, известные как лейомиосаркомы, встречаются редко. По некоторым данным, они встречаются менее чем в 1 случае из 1000.
Миома матки — это распространенное новообразование в матке. В большинстве случаев они не вызывают симптомов и не требуют лечения.
Если есть серьезные симптомы, различные медицинские или хирургические методы лечения могут помочь облегчить боль и дискомфорт.
Прочтите статью на испанском языке.
Эндометриоз — HealthyWomen
Обзор
Что это такое?
Эндометриоз — это состояние, при котором ткань, похожая на слизистую оболочку матки, вырастает за пределы матки и прилипает к другим органам или структурам, что часто приводит к боли или бесплодию.
Эндометриоз — это доброкачественное заболевание, при котором ткань, похожая на эндометриоз, представляет собой состояние, при котором ткань, похожая на слизистую оболочку матки, вырастает за пределы матки и прилипает к другим органам или структурам, что часто приводит к боли или бесплодию. вне матки и прилипает к другим структурам, чаще всего в тазу, например, к яичникам, кишечнику, фаллопиевым трубам или мочевому пузырю. Редко он имплантируется в другие места, такие как печень, легкие, диафрагма и хирургические участки.
Это частая причина тазовых болей и бесплодия. От него страдают около 5 миллионов женщин в Соединенных Штатах.
Исторически считавшийся заболеванием, поражающим взрослых женщин, эндометриоз все чаще диагностируется и у подростков.
Наиболее частыми симптомами являются болезненные менструальные периоды и / или хроническая тазовая боль.
Другие включают:
- Диарея и болезненные испражнения, особенно во время менструации
- Кишечная боль
- Болезненный половой акт
- Болезненность в животе
- Боль в спине
- Сильные менструальные спазмы
- Сильные менструальные спазмы 9011 Обильные менструальные кровотечения 9011 область таза с помощью упражнений
- Болезненные осмотры органов малого таза
- Бесплодие
Важно понимать, что другие состояния, помимо эндометриоза, могут вызывать любые или все эти симптомы, и необходимо исключить другие причины.К ним относятся, помимо прочего, интерстициальный цистит, синдром раздраженного кишечника, воспалительное заболевание кишечника, спайки таза (рубцовая ткань), образования яичников, аномалии матки, фибромиалгия, синдромы мальабсорбции и, очень редко, злокачественные новообразования.
Когда эндометриозная ткань растет за пределами матки, она продолжает реагировать на гормональные сигналы, в частности на эстроген, от яичников, говорящие о своем росте. Эстроген — это гормон, который заставляет слизистую оболочку матки каждый месяц утолщаться.Когда уровень эстрогена падает, слизистая оболочка выводится из матки, что приводит к менструальным выделениям (у вас появляются месячные). Но в отличие от ткани, выстилающей матку, которая покидает ваше тело во время менструации, ткань эндометриоза, по сути, заблокирована.
Некуда деться, ткань кровоточит изнутри. Ваше тело реагирует на внутреннее кровотечение воспалением — процессом, который может привести к образованию рубцовой ткани, также называемой спайками. Это воспаление и образовавшаяся рубцовая ткань могут вызывать боль и другие симптомы.
Недавнее исследование также показало, что эта неправильно расположенная ткань эндометрия может развивать собственное кровоснабжение, чтобы помочь ей размножаться и снабжать нервы для связи с мозгом, что является одной из причин сильной боли этого состояния и других хронических болевых состояний, от которых страдают многие женщины с эндометриозом. .
Симптомы по типу и интенсивности варьируются от полностью инвалидизирующих до легких. Иногда симптомы отсутствуют, особенно у женщин с так называемым «необъяснимым бесплодием».»
Если ваш эндометриоз приводит к рубцеванию репродуктивных органов, это может повлиять на вашу способность забеременеть. Фактически, от 30 до 40 процентов женщин с эндометриозом бесплодны. Даже легкий эндометриоз может привести к бесплодию.
Исследователи не Неизвестно, что вызывает эндометриоз, но существует много теорий. Одна предполагает, что основной причиной может быть ретроградная менструация или «обратная менструация». В этом состоянии менструальная кровь не выходит из шейки матки (открытие матки для влагалище), но вместо этого выталкивается назад из матки через маточные трубы в полость таза.
Но поскольку у большинства женщин наблюдается ретроградная менструация без развития эндометриоза, исследователи полагают, что этому развитию может способствовать что-то еще.
Например, эндометриоз может быть проблемой иммунной системы или локальным гормональным дисбалансом, который позволяет ткани эндометрия пустить корни и расти после того, как она выталкивается из матки.
Другие исследователи считают, что у некоторых женщин определенные клетки брюшной полости по ошибке превращаются в клетки эндометрия.Эти же клетки ответственны за рост репродуктивных органов женщины на эмбриональной стадии. Считается, что что-то в генетической структуре женщины или что-то, чему она подвергается в окружающей среде в более позднем возрасте, изменяет эти клетки, поэтому они превращаются в ткань эндометрия вне матки. Также есть мнение, что повреждение клеток, выстилающих таз, от предыдущей инфекции, может привести к эндометриозу.
Некоторые исследования показывают, что факторы окружающей среды могут играть роль в развитии эндометриоза.Токсины в окружающей среде, такие как диоксин, по-видимому, влияют на репродуктивные гормоны и реакцию иммунной системы, но эта теория не была доказана и вызывает споры в медицинском сообществе.
Другие исследователи считают, что сам эндометрий является ненормальным, что позволяет ткани отрываться и прикрепляться к другим участкам тела.
Эндометриоз может иметь генетическую связь: исследования показывают, что риск повышается, если у вашей матери или сестры было это заболевание. Никаких конкретных генетических мутаций с заболеванием не выявлено.
Диагностика
Гинекологи и репродуктологи-эндокринологи, гинекологи, специализирующиеся на бесплодии и гормональных состояниях, имеют наибольший опыт в оценке и лечении эндометриоза.
Это состояние может быть очень трудно диагностировать, потому что симптомы очень сильно различаются и могут быть вызваны другими состояниями.
Среди способов, которыми врачи диагностируют болезнь:
Лапароскопия. В настоящее время лапароскопия является золотым стандартом диагностики эндометриоза и широко используется как для диагностики, так и для лечения. При выполнении под общим наркозом хирург вводит миниатюрный телескоп, называемый лапароскопом, через небольшой разрез в пупке, чтобы увидеть расположение, размер и степень аномалий (например, спаек) в области таза.
Однако простой просмотр в лапароскоп не позволяет диагностировать глубокий эндометриоз, при котором ткань эндометрия скрыта внутри спаек или под слизистой оболочкой брюшной полости.Для диагностики и лечения этого типа заболевания необходимо более обширное рассечение.
Многие женщины страдают как глубоким, так и поверхностным (при котором ткань эндометрия хорошо видна) заболеванием эндометрия.
Биопсия ткани брюшины. Во время лапароскопии врач может удалить крошечный кусочек ткани брюшины (внутренний слой слизистой оболочки брюшной полости) или другие подозрительные участки, чтобы помочь установить диагноз эндометриоза. Это рекомендуется Американским колледжем акушеров и гинекологов (ACOG), который отмечает, что только опытный хирург, знакомый с проявлениями эндометриоза, должен полагаться только на визуальный осмотр для постановки диагноза.Однако биопсия не является обязательной для диагностики эндометриоза, и отрицательный результат биопсии не исключает наличия этого заболевания в других областях брюшной полости.
УЗИ, МРТ и КТ. Ультразвук использует звуковые волны для визуализации внутренней части тазовой области, в то время как МРТ использует магниты, а компьютерная томография использует излучение. Хотя эти тесты могут иногда указывать на эндометриоз, особенно на эндометриоидные кисты яичников, называемые «эндометриомой», или исключать другие состояния, ни одно из них не может окончательно подтвердить это состояние.
На данный момент не существует установленного неинвазивного метода диагностики эндометриоза, который разочаровывает как женщин, так и их медицинских работников.
Тазовый осмотр. Ваш врач проведет медицинский осмотр, включая тазовый осмотр, чтобы помочь в оценке. Обследование не диагностирует эндометриоз, но может позволить вашему врачу нащупать узелки, болезненные участки или образования на яичниках, которые могут указывать на эндометриоз.
История болезни. Подробная история болезни может дать вашему лечащему врачу самые ранние подсказки для постановки правильного диагноза.
Уход
Универсального лекарства от эндометриоза не существует. Однако существует ряд вариантов лечения и ведения болезни после постановки диагноза. Они делятся на четыре категории: медицинские, хирургические, альтернативные методы лечения и беременность.
- Медицинский .Наиболее распространенными методами лечения эндометриоза являются нестероидные противовоспалительные препараты (НПВП), гормональные контрацептивы (в пероральном, пластыльном, внутриматочном или инъекционном применении) и другие гормональные схемы, такие как агонисты гонадолиберина (препараты гонадотропин-рилизинг-гормона).
- Нестероидные противовоспалительные средства (НПВП) . Эти препараты, такие как ибупрофен, напроксен и аспирин, часто являются первым шагом в борьбе с симптомами, связанными с эндометриозом. Их можно использовать в течение длительного времени у небеременных пациенток для купирования симптомов, отчасти потому, что они эффективны при сокращении имплантации, дешевле и проще в использовании, чем другие варианты, и имеют меньше побочных эффектов, чем гормональное лечение.Однако некоторые пациенты могут испытывать тяжелое расстройство желудочно-кишечного тракта из-за этих агентов, особенно если они вводятся в течение длительного периода и в высоких дозах. Они более эффективны, если принимать до начала боли.
- Противозачаточные гормоны (противозачаточные таблетки) . Этот вариант также стоит дешевле и имеет меньше побочных эффектов, чем другие варианты гормонального лечения, и его можно рекомендовать вскоре после постановки диагноза. Противозачаточные таблетки останавливают овуляцию, тем самым подавляя действие эстрогена на ткань эндометрия.В большинстве случаев женщины, принимающие гормональные противозачаточные средства, имеют более светлый и более короткий период, чем до их приема. Часто врачи рекомендуют принимать противозачаточные таблетки постоянно, а не циклически, чтобы устранить регулярные менструации, которые могут быть причиной усиления боли у некоторых женщин с эндометриозом.
- Медроксипрогестерон (Депо-Провера) . Этот инъекционный препарат, обычно используемый в качестве противозачаточного средства, эффективно останавливает менструацию и рост ткани эндометрия, облегчая признаки и симптомы эндометриоза.Побочные эффекты включают прибавку в весе, подавленное настроение и аномальное маточное кровотечение (прорывное кровотечение и кровянистые выделения), а также длительную задержку возвращения к нормальному менструальному циклу, что может беспокоить женщин, которые хотят зачать ребенка.
- Гормональные препараты, высвобождающие гонадотропины (агонисты гонадолиберина) . Эти препараты блокируют выработку гормонов, стимулирующих яичники, что предотвращает менструацию и снижает уровень эстрогена, в результате чего имплантаты эндометрия сжимаются. Агонисты ГнРГ обычно приводят к ремиссии эндометриоза во время лечения, а иногда и в течение месяцев или лет после него.Однако агонисты ГнРГ имеют побочные эффекты, в том числе симптомы менопаузы, такие как приливы, сухость влагалища и обратимая потеря плотности костей. Дополнительная гормональная терапия, которая обычно состоит из синтетического прогестерона (прогестина), вводимого отдельно или в комбинации с низкими дозами эстрогена, обычно назначается вместе с агонистами GnRH для облегчения этих побочных эффектов.
- Даназол . Этот репродуктивный гормон является синтетической формой мужского гормона (андрогена) и доступен как данокрин.Он используется для лечения эндометриоза и действует путем прямого подавления ткани эндометрия и подавления выработки гормонов яичников. У женщины, принимающей даназол, обычно не происходит овуляция и регулярные месячные. Побочные эффекты могут включать, среди прочего, увеличение веса, рост волос и прыщи. Некоторые побочные эффекты обратимы. Даназол обычно назначают от шести до девяти месяцев за один раз. Даназол не является противозачаточным средством, и очень важно, чтобы любая женщина, принимающая этот препарат, также использовала барьерные противозачаточные средства (презервативы, диафрагму, ВМС), если она ведет половую жизнь.
- Внутриматочная спираль, содержащая прогестин . Несколько исследований показали, что внутриматочная спираль (ВМС), содержащая синтетический тип прогестерона (прогестин), также может уменьшить болезненные симптомы и степень заболевания, связанного с эндометриозом. Если она эффективна, ВМС можно оставить в матке на срок от трех до пяти лет и удалить ее, если женщина хочет забеременеть. В настоящее время существует три одобренных FDA бренда — Mirena, Skyla и Liletta — и каждый имеет разные характеристики; Мирену можно оставлять на месте максимально долго.Его не следует применять женщинам с несколькими половыми партнерами, женщинам с аномальной маткой (миома) или женщинам с предшествующими заболеваниями, передающимися половым путем. Побочные эффекты включают спазмы и прорывное кровотечение.
- Ингибиторы ароматазы . Этот класс препаратов подавляет действие одного из ферментов, образующих в организме эстроген, и может блокировать рост эндометриоза. Важно понимать, что этот класс препаратов не одобрен для использования при лечении эндометриоза U.S. Управление по санитарному надзору за качеством пищевых продуктов и медикаментов; это расследуется. Побочные эффекты включают приливы, потерю костной массы и возможность повышенного риска врожденных дефектов, если женщина забеременела во время приема этих лекарств и продолжала их принимать. Их использование должно быть ограничено женщинами, участвующими в исследовательских испытаниях или после получения письменного согласия врача, который досконально знаком с этим классом препаратов.
- Хирургический . Целью любой хирургической процедуры должно быть удаление эндометриоидной ткани и рубцовой ткани.Гормональная терапия может быть назначена вместе с более консервативными хирургическими процедурами.
Хирургическое лечение варьируется от удаления тканей эндометрия с помощью лапароскопии до удаления матки, называемого гистерэктомией, часто с яичниками (так называемая овариэктомия). Хирургия, классифицированная как «консервативная», удаляет наросты эндометрия, спайки и рубцовую ткань, связанные с эндометриозом, без удаления каких-либо органов. Консервативное хирургическое вмешательство может быть выполнено с помощью лапароскопа или, при необходимости, через разрез брюшной полости.
- Лапароскопия . Во время лапароскопии, амбулаторной операции, также называемой «хирургией пупка», хирург просматривает внутреннюю часть живота через крошечный телескоп с подсветкой, вставленный через один или несколько небольших разрезов в брюшной полости. Оттуда хирург может разрушить ткань эндометрия с помощью электрической, ультразвуковой или лазерной энергии или вырезать ее. Существует риск образования рубцовой ткани, что может привести к бесплодию, усилению боли или повреждению других структур таза.Операция по удалению эндометриоза с вовлечением мочеточников и кишечника может быть особенно сложной и требует высокого хирургического мастерства.
- Лапаротомия . Лапаротомия похожа на лапароскопию, но более обширна, включает полный разрез брюшной полости и более длительный период восстановления.
- Гистерэктомия . Во время гистерэктомии вам удаляют матку. Это оставляет вас бесплодным. Однако сама по себе гистерэктомия не может удалить всю ткань эндометрия, поскольку она не может удалить ткань за пределами матки или яичников.Кроме того, операция по удалению матки может не облегчить боль, связанную с эндометриозом.
- Овариэктомия . Удаление яичников вместе с маткой повышает вероятность успешного лечения гистерэктомией, поскольку яичники выделяют эстроген, который может стимулировать рост эндометриоза. Однако это также делает вас бесплодным.
- Альтернативные методы лечения . Альтернативные методы лечения для облегчения болезненных симптомов эндометриоза включают традиционную китайскую медицину, подходы к питанию, упражнения, йогу, гомеопатию, иглоукалывание, лечение аллергии и иммунотерапию.
Хотя некоторые медицинские работники могут сказать вам, что эти альтернативные способы обезболивания при эндометриозе — пустая трата времени, другие могут посоветовать вам попробовать альтернативные методы обезболивания, если они не вредны для вашего состояния. В любом случае обсудите любые варианты, которые вы хотите попробовать, со своим врачом. Также имейте в виду, что, хотя эти варианты могут помочь облегчить боль при эндометриозе, они не вылечат состояние. Лишь немногие альтернативные методы лечения прошли строгую научную оценку.
- Беременность . Хотя это не может считаться «лечением» эндометриоза, беременность может облегчить боль, связанную с эндометриозом, и это улучшение может продолжаться после окончания беременности.
Медицинские работники связывают это облегчение с беременностью с гормональными изменениями во время беременности. Например, овуляция и менструация прекращаются во время беременности, и именно менструация вызывает боль при эндометриозе.
Кроме того, ткань эндометрия обычно становится менее активной во время беременности и может быть не такой болезненной или большой без гормональной стимуляции.Однако во многих случаях после окончания беременности и кормления грудью и возобновления менструации симптомы также возвращаются.
Если эндометриоз стал причиной бесплодия, у вас есть несколько вариантов лечения, включая хирургическое вмешательство, лекарства для стимуляции овуляции, обычно применяемые при внутриматочной инсеминации или экстракорпоральном оплодотворении. Соответствующий подход будет основан на результатах полной оценки, включая оценку партнера-мужчины. В целом, лекарства, подавляющие болезненные симптомы эндометриоза, такие как агонисты гонадолиберина, пероральные контрацептивы и даназол, не повышают вероятность беременности.Единственным возможным исключением может быть то, что использование курса агонистов ГнРГ перед экстракорпоральным оплодотворением может улучшить исходы у некоторых пациентов с эндометриозом, согласно нескольким недавним исследованиям.
Профилактика
Не существует известного способа предотвратить эндометриоз. Однако некоторые специалисты в области здравоохранения считают, что определенный уровень защиты от заболевания может быть обеспечен, если вы начнете рожать детей в раннем возрасте и у вас будет более одного ребенка.
Кроме того, вы можете предотвратить или отсрочить развитие эндометриоза с помощью ранней диагностики и лечения любой менструальной непроходимости, состояния, при котором вагинальная киста, опухоль влагалища или другой рост или поражение не позволяют ткани эндометрия покидать ваше тело во время менструации.
Есть также некоторые свидетельства того, что длительное употребление противозачаточных таблеток с меньшей вероятностью заболеет эндометриозом.
Факты, которые нужно знать
- Эндометриоз — это доброкачественное заболевание, которым страдают около 5 процентов женщин репродуктивного возраста.
- Около 5 миллионов женщин в Соединенных Штатах Америки диагностировали эндометриоз.
- Эндометриоз развивается, когда клетки, похожие на эндометрий или слизистую оболочку матки, растут вне матки и прилипают к другим структурам, чаще всего к яичникам, кишечнику, маточным трубам или мочевому пузырю. Ткань эндометрия может мигрировать за пределы полости таза в отдаленные части тела. Исследователи не уверены, что вызывает это состояние.
- Симптомы эндометриоза могут варьироваться от умеренной боли до боли, достаточно сильной, чтобы помешать женщине вести нормальный образ жизни.Другие симптомы включают обильное менструальное кровотечение, спазмы, диарею и болезненный стул во время менструации, а также болезненный половой акт. Однако у вас может быть заболевание, и у вас нет ни одного из этих симптомов.
- Лапароскоп обычно используется для диагностики и лечения эндометриоза. Лапароскопия позволяет хирургу увидеть аномалии в области таза с помощью миниатюрного телескопа, вставляемого через брюшную стенку, обычно через пупок. Хотя это лучший доступный метод диагностики, он не исключает эндометриоза только потому, что врач не видит ткани эндометрия.
- Гормональные изменения, возникающие во время беременности, могут временно остановить болезненные симптомы эндометриоза, поскольку менструация прекращается и уровень эстрогена падает.
- От эндометриоза нет лекарства. Варианты лечения включают незначительные и серьезные хирургические вмешательства и медикаментозное лечение, включая гормональные контрацептивы и другие гормональные препараты, такие как агонисты гонадотропин-рилизинг-гормона (гонадотропин-рилизинг-гормон), которые ограничивают высвобождение эстрогена, стимулирующего рост ткани эндометрия.
- Есть некоторые свидетельства того, что семейный анамнез эндометриоза может повысить вероятность развития этого заболевания.Если у вас есть мать или сестра, которые борются с эндометриозом или у вас был диагностирован этот диагноз, ваш риск развития болезни выше, чем у тех, у кого нет семейного анамнеза.
Вопросы, которые нужно задать
Просмотрите следующие вопросы об эндометриозе, которые нужно задать, чтобы вы были готовы обсудить этот важный вопрос со здоровьем со своим лечащим врачом:
- Сколько случаев эндометриоза вы лечите в месяц?
- Как поставить диагноз?
- Сколько процедур лапароскопии и / или лапаротомии вы выполняете каждый месяц по поводу эндометриоза и как вы обычно лечите это заболевание во время операции?
- Всегда ли вы проводите медикаментозное лечение перед хирургическим вмешательством? Если да, то какие методы лечения вы используете?
- Вы рекомендуете медикаментозное лечение после хирургического вмешательства? Если да, то какие методы лечения вы используете?
- Используете ли вы агонисты гонадолиберина? Если да, то когда? До или после операции?
- Какие виды гормональной терапии вы использовали для лечения пациентов с эндометриозом?
- Прописываете ли вы дополнительную терапию агонистами ГнРГ? Какие гормоны-гормоны вы используете и почему? Могу ли я рассмотреть другие варианты?
- Какие побочные эффекты могут возникнуть при применении различных гормональных препаратов? Как долго я должен принимать эти препараты, чтобы они подействовали эффективно? Возвратится ли мой эндометриоз по окончании медикаментозного лечения?
- Влияет ли эндометриоз на мою способность иметь детей?
- Считаете ли вы, что альтернативные методы лечения, такие как традиционные китайские лекарства, изменение диеты, гомеопатия или лечение аллергии, могут помочь уменьшить боль, связанную с эндометриозом? Можете ли вы направить меня к любым практикующим, которые специализируются в этих областях и могут быть мне полезны?
- Когда вы выполняете лапароскопию при эндометриозе, готовы ли вы лечить любое заболевание, которое вы видите в это время, или вы выполняете только диагностическую процедуру? Какие хирургические подходы вы обычно используете для лечения эндометриоза (например, абляция, иссечение, лазер, ультразвуковая энергия, коагуляция)?
- Если я хочу забеременеть или у меня проблемы с беременностью и у меня диагностирован эндометриоз, как это изменит ваш план лечения? Какие методы лечения бесплодия вы предлагаете и каковы успехи в моем случае?
Ключевые вопросы и ответы
- Что вызывает эндометриоз?
Наиболее распространенной причиной эндометриоза является ретроградная менструация.Это происходит, когда ткань слизистой оболочки матки, называемая тканью эндометрия, течет назад по фаллопиевым трубам во время менструации и имплантируется в различные места, чаще всего в таз. Ткань застревает и не может покинуть тело.
Однако, независимо от того, где она находится в организме, ткань эндометрия по-прежнему реагирует на ваши гормоны каждый месяц. Эта ткань может воспаляться, кровоточить и превращаться в рубцовую ткань. Когда ткань прикрепляется к органам в тазовой и брюшной полостях, это может вызвать сильную боль, бесплодие и другие проблемы.
Другие теории предполагают, что изменения в ответе иммунной системы, гормональный дисбаланс или экологические причины могут быть связаны с развитием эндометриоза. Эксперты находят убедительные доказательства наличия генетической связи.
- На что похож эндометриоз?
Боль в тазовой области, варьирующаяся от очень легкой до сильной, является наиболее частым симптомом, но вы можете не испытывать никаких симптомов. Некоторые женщины описывают боль как резкую и жгучую. Это может длиться весь месяц, но обычно усиливается во время менструации, глубокого проникновения во время полового акта или дефекации.Другие симптомы могут включать:
- Диарею и болезненные испражнения, особенно во время менструации
- Болезнь в животе
- Кишечная боль
- Аномальное менструальное кровотечение
- Сильные менструальные спазмы
- Боль в спине, отличная от боли в спине
после полового акта - Болезненные испражнения
- Боль при физической нагрузке
- Боль при мочеиспускании
- Болезненное обследование органов малого таза
- Бесплодие
- Как я могу быть уверен, что мне поставили правильный диагноз, если боль, связанная с болезнью, может часто путать с другими медицинскими проблемами?
Даже без окончательного диагноза ваш лечащий врач может назначить гормональное лечение.Если боль уменьшается, есть предположение, что причиной боли был эндометриоз. Однако окончательно диагностировать эндометриоз без лапароскопии и биопсии невозможно.
- Могу ли я забеременеть, если у меня эндометриоз?
Да, можно. Большинство женщин с эндометриозом фертильны, и многие из них болеют этим заболеванием и заводят детей. Однако вероятность бесплодия увеличивается у женщин с эндометриозом всех стадий.
- Можно ли предотвратить эндометриоз?
№Эксперты не знают окончательно, что вызывает состояние, поэтому они не знают, как его предотвратить. Исследования показывают, что раннее рождение детей, наличие более одного ребенка и длительное использование оральных контрацептивов могут снизить риск. Однако многие другие факторы определяют, должна ли женщина заводить детей и когда.
- Какие существуют варианты лечения эндометриоза?
Наиболее распространенными методами лечения эндометриоза являются гормональные контрацептивы и другие гормональные схемы, такие как агонисты гонадотропина (препараты гонадотропин-рилизинг-гормона), которые снижают высвобождение эстрогена, ограничивая действие гормонов на ткань эндометрия.Также используется синтетический андроген даназол, но он может вызывать некоторые нежелательные побочные эффекты, включая увеличение веса, гирсутизм (рост волос) и снижение голоса. Хирургическое лечение варьируется от удаления только эндометриальных имплантатов с помощью лапароскопии до удаления матки и яичников.
- Как мне узнать, какой вариант лечения лучше всего подходит для моего случая эндометриоза?
Трудно сказать, какое лечение лучше для вас, тем более что было проведено очень мало сравнительных исследований, чтобы определить, какой подход лучше.У всех методов лечения есть свои плюсы и минусы. Большинство женщин, страдающих этим заболеванием, могут найти облегчение с помощью медицинских методов лечения, а противозачаточные таблетки можно использовать неограниченное время для лечения симптомов. Другие женщины обращаются к хирургическому вмешательству. Однако многие женщины стараются избегать операции по удалению матки, потому что это серьезная процедура, которая оставит их бесплодными и не дает никаких гарантий навсегда избавиться от эндометриоза.
Из-за рисков, связанных с хирургическим вмешательством, обычный курс лечения должен перейти от как минимум инвазивных или рискованных к более инвазивным методам лечения.Это означает, прежде всего, лечение.
Если это не сработает, ваш врач может порекомендовать лапароскопию, а в крайнем случае — операцию по удалению матки.
Советы по образу жизни
- Исключите трансжиры
Некоторые исследования показывают связь между высоким потреблением трансжиров из гидрогенизированных масел с пищей и повышенным риском эндометриоза — еще одна веская причина для замены трансжиров полезными омега-3. - Блокируйте простагландин для облегчения боли
Безрецептурных нестероидных противовоспалительных препаратов (НПВП) достаточно, чтобы принести пользу многим женщинам, страдающим болью от эндометриоза, и они могут быть самым полезным выбором для вас — проконсультируйтесь с вашим лечащим врачом профессиональный. Ибупрофен (Адвил, Мотрин, Руфен) и напроксен (Алев, Анапрокс, Напросин) являются примерами. Эти препараты блокируют простагландины. Простагландины — это естественные вещества организма, которые способствуют воспалению, сокращению матки и боли и считаются связанными с эндометриозом. - Что делать, если обезболивающие не работают
Убедитесь, что ваше тело лучше всего способно противостоять боли, выспавшись ночью, правильно питаясь и принимая рекомендуемые дозы витаминов и минералов — некоторые исследования показывают хорошие результаты с магнием или тиамин. Грелка или горячая ванна могут помочь облегчить болезненные спазмы. Некоторым женщинам помогли методы релаксации, медитация и даже иглоукалывание — обратитесь к специалисту по лечению боли или посетите центр боли. Другие возможности включают рецептурные препараты для снятия боли, гормональную терапию, чрескожную электростимуляцию (ЧЭНС) и операцию по удалению очагов эндометриоза или по разрезанию нервов, передающих боль. - Получите помощь при болезненном половом акте
Сообщите своему лечащему врачу и попросите о помощи, поскольку болезненный половой акт является симптомом эндометриоза. Женщины обычно чувствуют боль при глубоком проникновении, а некоторые чувствуют боль, как будто во что-то «врезались». Ваш лечащий врач должен будет задать вопросы и провести тазовое обследование, чтобы найти аномалии и источник болезненности. В конечном итоге вам может потребоваться лапароскопия, чтобы зафиксировать наличие поражений эндометриоза, а также лекарства или хирургическое вмешательство для облегчения боли. - Подготовка к лапароскопии
Запланируйте процедуру на конец недели, чтобы использовать выходные как часть времени восстановления. Процедура обычно проводится в первой половине менструального цикла перед овуляцией, но после прекращения менструального цикла. Очистите свой график на несколько недель после этого, чтобы дать как можно больше времени для отдыха. Убирайтесь и выполняйте поручения заранее и заранее планируйте запасы полуфабрикатов. Договоритесь со своим партнером или взрослым другом помочь вам с транспортировкой в день операции.Не ешьте ничего тяжелого или жирного накануне вечером, следуйте предоперационным инструкциям врача, оставьте украшения и ценные вещи дома и приходите пораньше, чтобы заполнить формы.
Организации и поддержка
Для получения информации и поддержки по борьбе с эндометриозом, пожалуйста, обратитесь к рекомендованным организациям, книгам и ресурсам на испанском языке, перечисленным ниже.
Американская ассоциация гинекологических лапароскопистов (AAGL)
Веб-сайт: http: // www.aagl.org
Адрес: 6757 Katella Avenue
Cypress, CA
Горячая линия: 1-800-554-AAGL (1-800-554-2245)
Телефон: 714-503-6200
Американский колледж акушеров и гинекологов (ACOG)
Веб-сайт: http://www.acog.org
Адрес: 409 12th Street, SW
PO Box 96920
Вашингтон, округ Колумбия 20090
Телефон: 202-638-5577
Эл. Почта: [email protected]
Американское общество репродуктивной медицины (ASRM)
Веб-сайт: http: // www.asrm.org
Адрес: 1209 Montgomery Highway
Birmingham, AL 35216
Телефон: 205-978-5000
Электронная почта: [email protected]
Центр лечения эндометриоза
Веб-сайт: http://www.centerforendo.com
Адрес: 1140 Hammond Drive
Building F, Suite 6220
Atlanta, GA 30328
Горячая линия: 1-866-733-5540
Ассоциация эндометриоза (EA)
Веб-сайт: http://www.endometriosisassn.org
Address : 8585 N. 76th Place
Milwaulkee, WI 53223
Телефон: 414-355-2200
Центр исследования эндометриоза
Веб-сайт: http: // www.endocenter.org
Адрес: 630 Ibis Drive
Delray Beach, FL 33444
Горячая линия: 1-800-239-7280
Телефон: 561-274-7442
Книги
Второе мнение гинеколога: Вопросы и Ответы, которые вам необходимо взять на себя за свое здоровье
Уильям Х. Паркер, Рэйчел Л. Паркер
Как справиться с эндометриозом
Роберт Филлипс, Гленда Мотта
Эндометриоз: путешествие одной женщины
Дженнифер
Руководство по выживанию при эндометриозе: ваш путеводитель по новейшим вариантам лечения и наилучшим стратегиям преодоления
Марго Фромер
Эндометриоз: полное руководство по взятию на себя заботы о своем здоровье
Мэри Лу Боллвег
Здоровая жизнь с эндометриозом : Что ваш врач не говорит вам … Что вам нужно знать
Керри-Энн Моррис
100 Вопросы и ответы о E эндометриоз
Дэвид Б.Redwine
Йельский справочник по репродуктивному здоровью женщин: от менархе до менопаузы
Мэри Джейн Минкин, Кэрол В. Райт
Ресурсы на испанском языке
Американская академия семейных врачей, семейный врач: эндометриоз
Веб-сайт : http://familydoctor.org/online/famdoces/home/women/reproductive/gynecologic/476.html
Электронная почта: http://familydoctor.org/online/famdoces/home/about …
Что такое менструация? | Получите факты о месячных
Что такое менструация?
Менструация — или менструация — это когда кровь и ткани матки выходят из влагалища.Обычно это происходит каждый месяц.
Какой менструальный цикл?
Ваш менструальный цикл помогает вашему организму ежемесячно готовиться к беременности. Это также вызывает у вас месячные, если вы не беременны. Ваш менструальный цикл и периоды контролируются такими гормонами, как эстроген и прогестерон. Вот как все идет вниз:
У вас 2 яичника, в каждом по куче яиц. Яйца очень маленькие — слишком маленькие, чтобы их можно было увидеть невооруженным глазом.
Во время менструального цикла гормоны вызывают созревание яйцеклеток в яичниках — когда яйцеклетка созревает, это означает, что она готова к оплодотворению сперматозоидами.Эти гормоны также делают слизистую оболочку матки толстой и губчатой. Так что, если ваша яйцеклетка оплодотворяется, у нее есть приятное удобное место, чтобы приземлиться и начать беременность. Эта подкладка состоит из ткани и крови, как и почти все остальное внутри нашего тела. В нем много питательных веществ, которые помогают вынашивать беременность.
Примерно в середине менструального цикла ваши гормоны приказывают одному из ваших яичников выпустить зрелую яйцеклетку — это называется овуляцией. Большинство людей не чувствуют этого во время овуляции, но некоторые симптомы овуляции включают вздутие живота, кровянистые выделения или небольшую боль в нижней части живота, которую вы можете ощущать только с одной стороны.
Как только яйцеклетка покидает яичник, она перемещается по одной из маточных труб к матке.
Если беременность не наступила, вашему телу не нужна толстая оболочка матки. Ваша подкладка разрушается, и кровь, питательные вещества и ткани выходят из вашего тела через влагалище. Вуаля, у тебя месячные!
Если вы все же забеременеете, вашему телу понадобится подкладка, поэтому менструация прекращается во время беременности. Ваши месячные возвращаются, когда вы больше не беременны.
Когда в жизни месячные начинаются и заканчиваются?
В какой-то момент во время полового созревания кровь выходит из влагалища, и это ваши первые месячные. У большинства людей первые месячные возникают в возрасте от 12 до 14 лет, но у некоторых они возникают раньше или позже. Невозможно точно узнать, когда вы его заболеете, но вы можете почувствовать некоторые симптомы ПМС (ссылка на раздел о ПМС) за несколько дней до того, как это произойдет.
Если у вас не начнутся месячные к 16 годам, рекомендуется посетить врача или медсестру.Узнайте больше о первых менструациях.
У большинства людей менопаузы прекращаются в возрасте от 45 до 55 лет — это называется менопаузой. Менопауза может длиться несколько лет, и периоды обычно постепенно меняются в течение этого времени. После того, как менопауза полностью завершится, вы больше не сможете забеременеть. Узнайте больше о менопаузе.
Ваши месячные могут начинаться и прекращаться примерно в то же время, когда у других людей, с которыми вы связаны, например, у вашей мамы или сестер.
У транссексуалов бывают месячные?
Не каждый, у кого менструация, идентифицирует себя как девушку или женщину.У трансгендерных мужчин и гендерных людей, у которых есть матки, влагалища, маточные трубы и яичники, также наблюдаются периоды.
Менструация может стать стрессом для некоторых трансгендеров, потому что это напоминание о том, что их тела не соответствуют их истинной гендерной идентичности — этот дискомфорт и беспокойство иногда называют гендерной дисфорией. Других трансгендеров могут не слишком беспокоить месячные. Любая реакция нормальная и нормальная.
Иногда трансгендерные люди, которые еще не достигли половой зрелости, принимают гормоны (так называемые блокаторы полового созревания), чтобы предотвратить все гендерные изменения тела, которые происходят во время полового созревания, включая периоды.А люди, у которых уже есть месячные, могут использовать определенные типы противозачаточных средств (например, имплант или гормональную ВМС), которые помогают облегчить или остановить менструацию. Заместительная гормональная терапия, такая как прием тестостерона, также может остановить менструацию.
Если вы начнете принимать тестостерон, у вас пройдут месячные. Но это обратимо — если вы перестанете принимать тестостерон, месячные вернутся. В вашем менструальном цикле могут произойти некоторые изменения, прежде чем он прекратится навсегда. Периоды становятся все короче и светлее со временем или наступают тогда, когда вы этого не ожидаете.Время от времени у вас могут быть кровянистые выделения или спазмы, пока у вас не прекратятся месячные, а иногда даже после того, как кажется, что они прекратились — это нормально. Инъекции тестостерона заставляют менструацию уходить быстрее, чем крем с тестостероном.
Если вы испытываете гендерную дисфорию во время менструации, знайте, что вы не одиноки. Возможно, будет полезно ознакомиться с нашими ресурсами и найти в вашем районе дружественного к трансгендерам врача, с которым вы сможете поговорить.
Когда я могу забеременеть во время менструального цикла?
У вас самый высокий шанс забеременеть в дни, предшествующие овуляции (когда ваш яичник выпускает зрелую яйцеклетку) — эти дни называются фертильными.
Овуляция обычно происходит за 14 дней до начала менструации, но у всех организм индивидуален. Вы можете овулировать раньше или позже, в зависимости от продолжительности менструального цикла.
Ваша яйцеклетка живет примерно 1 день после выхода из яичника, а сперматозоиды могут жить в матке и фаллопиевых трубах примерно 6 дней после секса. Таким образом, обычно вы можете забеременеть около 6 дней каждого менструального цикла: за 5 дней до овуляции и в день овуляции. Вы также можете забеременеть через день или около того после овуляции, но это менее вероятно.
Многие люди отслеживают свой менструальный цикл и другие признаки фертильности, чтобы определить, когда у них наступает овуляция. Это называется осведомленностью о фертильности — некоторые люди используют ее, чтобы предотвратить беременность, а другие используют ее, чтобы попытаться забеременеть. Ознакомьтесь с нашим приложением, которое позволяет с легкостью составить график цикла и определить количество фертильных дней.
У некоторых людей очень регулярные циклы, а у других циклы меняются от месяца к месяцу. У молодых людей действительно часто бывают нерегулярные месячные.Поскольку менструация может быть непредсказуемой, трудно сказать наверняка, когда у вас начнется овуляция (даже если вы внимательно отслеживаете свой менструальный цикл). Поэтому, если вы не хотите забеременеть, используйте противозачаточные средства каждый раз, когда занимаетесь вагинальным сексом.
Еще вопросы пациентов:
Какие фазы менструального цикла?Менструальный цикл — это ежемесячная подготовка вашего организма к беременности. Это также вызывает у вас месячные, если вы не беременны.Ваш менструальный цикл контролируется гормонами, такими как эстроген и прогестерон.
Это фазы менструального цикла:
Менструация
1-й день менструального цикла начинается с 1-го дня менструации (или менструации). Во время менструации кровь и ткани слизистой оболочки матки вытекают из влагалища. Если у вас начались месячные, это означает, что вы не забеременели во время последнего цикла. Ваша матка не нуждается в подкладке, чтобы вырасти во время беременности, поэтому она сбрасывает слизистую оболочку.
Рост фолликулов
Это когда ваше тело начинает готовиться к выпуску яйца. У вас есть 2 яичника, в каждом из которых находится куча яиц. Во время менструации фолликулы (карманы) в яичниках стимулируются к росту — в каждом из этих фолликулов находится по 1 яйцеклетке. В течение недели или около того после окончания менструации 1 яйцо становится полностью зрелым каждый месяц. Когда яйцеклетка созревает, это означает, что она готова к оплодотворению сперматозоидами.
В течение этой недели после окончания менструации слизистая оболочка матки снова начинает становиться толстой и губчатой, что либо поддерживает беременность, либо выходит через влагалище в начале следующего цикла (или менструального цикла).
Овуляция
Во время овуляции наиболее зрелая яйцеклетка выходит из фолликула из яичника. Как только яйцеклетка покидает яичник, она движется по одной из маточных труб к матке. На это уходит несколько дней. Яйцо ждет сперматозоида в матке около 24 часов, прежде чем оно растворится. Поскольку сперма может находиться в маточных трубах в течение нескольких дней, беременность, скорее всего, наступит в результате полового акта, который происходит в течение 6 дней, предшествующих овуляции, включительно.
Если ваш обычный менструальный цикл длится 28 дней, овуляция обычно происходит примерно на 14-й день — середину вашего цикла, примерно за 2 недели до менструации. Но цикл у всех разный, поэтому очень сложно предсказать, когда у вас начнется овуляция.
Лютеиновая фаза
В лютеиновой фазе пустой фолликул в яичнике (там, где выходит яйцеклетка) вырабатывает гормоны, которые заставляют слизистую оболочку матки готовиться к оплодотворению яйцеклетки.
Если беременность не наступила, организм вырабатывает гормоны, вызывающие разрушение слизистой оболочки матки.В конце концов, он вытекает из организма, и в этот момент наступает следующая менструация — и начинается новый менструальный цикл.
Ваш менструальный цикл длится с первого дня менструации до первого дня следующей менструации. Нормальный цикл может быть короче 21 дня или длиннее 35. Это составляет в среднем 28 дней, но у многих людей нет 28-дневного цикла. Количество дней в вашем цикле также может варьироваться от месяца к месяцу.
Была ли эта страница полезной?Помогите нам стать лучше — чем эта информация может быть полезнее?
Как эта информация вам помогла?
Ты лучший! Спасибо за ваш отзыв.
Спасибо за ваш отзыв.

 Как правило, имеет двусторонний характер. Интенсивность ее может не соответствовать тяжести болезни. Боль может отсутствовать при распространенном эндометриозе и быть интенсивной при минимальной форме.
Как правило, имеет двусторонний характер. Интенсивность ее может не соответствовать тяжести болезни. Боль может отсутствовать при распространенном эндометриозе и быть интенсивной при минимальной форме. Кроме того, эндометриоидные очаги выделяют биологически активные вещества, которые изменяют биохимическую среду в малом тазу, что препятствует наступлению беременности на биохимическом уровне.
Кроме того, эндометриоидные очаги выделяют биологически активные вещества, которые изменяют биохимическую среду в малом тазу, что препятствует наступлению беременности на биохимическом уровне.