Делают ли УЗИ при месячных
Если не тревожат боли и прочие симптомы, то проходить УЗИ для профилактики можно с периодичностью 1 раз в полгода. Но что делать, если появились боли и неприятные ощущения внизу живота в период менструации? Делают ли УЗИ при месячных, и каковы особенности процедуры – вы узнаете из данной статьи.
УЗИ органов малого таза у женщин при месячных
В период месячных проявление болей и прочих симптомов так же может являться признаком развития определенного заболевания. УЗИ в этом случае обязательно, ни в коем случае нельзя игнорировать боль, обращение к врачу должно быть незамедлительным. Не нужно стесняться и откладывать консультацию гинеколога во время месячных. Последствия отсрочки похода к врачу могут быть весьма негативными, ведь чем раньше пройдет обследование и будет поставлен диагноз, тем быстрее начнется лечение. Соответственно, эффективность терапии значительно повышается, если начать ее вовремя.
Вопрос: «делают ли УЗИ при месячных?» задают многие женщины.
Проводится УЗИ в гинекологическом кресле, как правило, процедура выполняется трансвагинальным методом. Специальный трансдьюссер (УЗ-датчик) вводится во влагалище пациентки для точного исследования матки и других органов под разным углом. В ходе УЗИ на мониторе врач следит за изменениями в матке, фаллопиевых трубах, яичниках. УЗИ позволяет выявить полипы, эндометриоз, поликистоз придатков. Кроме того, УЗИ при месячных гарантирует быстрое определение источника болей и патологических симптомов.
Результаты ультразвукового исследования фиксируются в протоколе и передаются пациентке. Окончательный клинический диагноз устанавливает терапевт на основании результатов УЗИ. При необходимости могут назначаться дополнительные процедуры, такие как рентген, МРТ, мазок на микрофлору.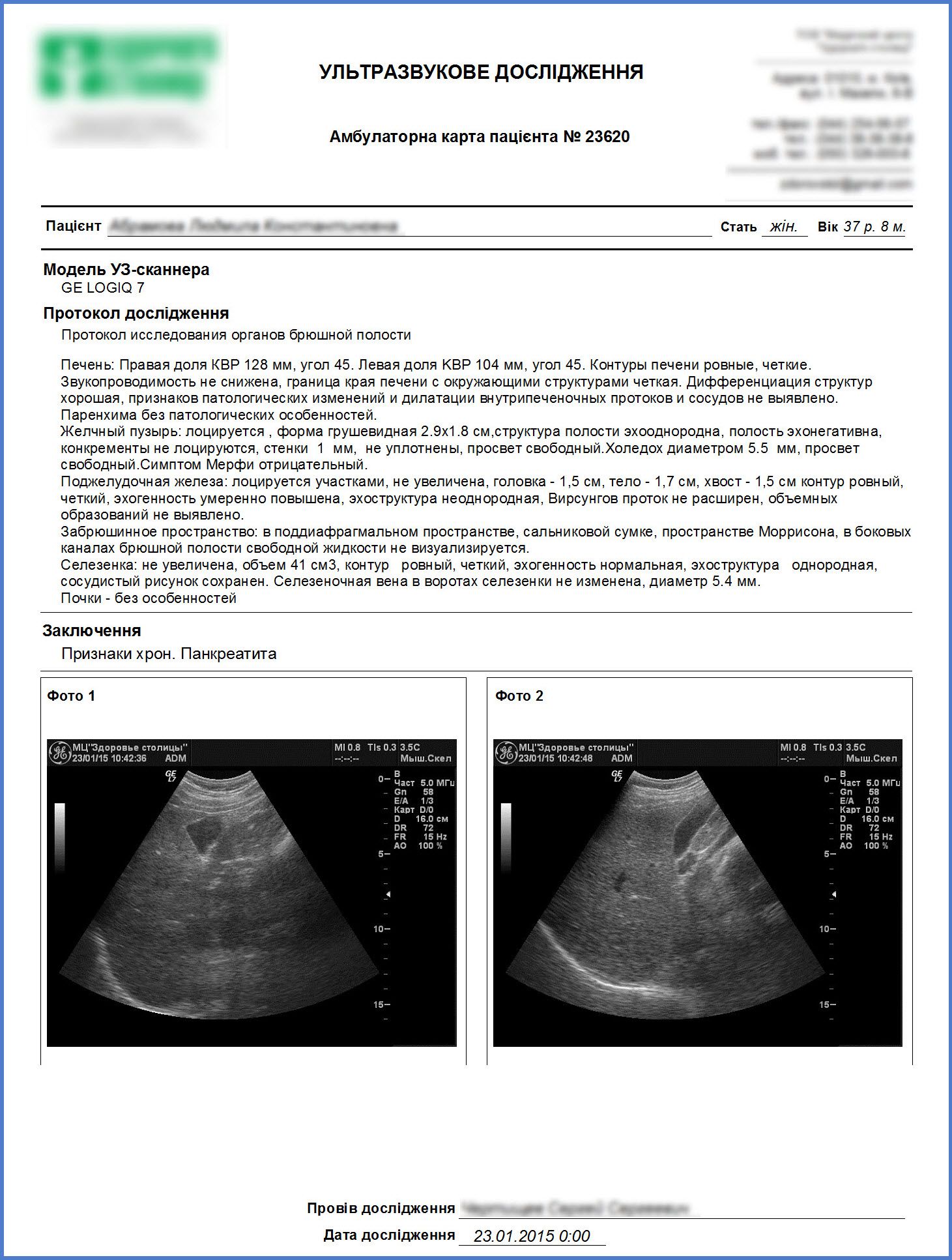
Современная диагностическая аппаратура, применяемая в нашем медицинском центре, позволяет быстро и с высокой точностью постановить диагноз. У наших пациентов нет никаких сомнений относительного того, делают ли УЗИ при месячных – ответ однозначен – «Да».
Как проводится УЗИ органов малого таза у женщин и как к нему готовиться
Организм женщины – хрупкий механизм, который требует постоянного ухода. Определить какие изменения происходят в женском организме, проверить состояние внутренних органов можно с помощью ультразвукового исследования. Одним из самых распространенных видов такой диагностики является исследование органов малого таза.
Причины для проведения исследования
Ультразвуковая диагностика является высокоточным, а также безопасным исследованием для человека. Сигналы, которые отправляет датчик, отражаются от внутренних органов человека и возвращаются. Таким образом, создаётся картинка на мониторе, которую объясняет доктор.
Для обследования органов малого таза назначают именно этот тип исследования. При помощи ультразвукового исследования оценивают состояние внутренних органов, определяют наличие заболеваний и беременности. УЗИ малого таза в Калуге вы можете сделать в медицинском центре Элита. Направление на обследование приобретается у терапевта, также при нарушении менструации на процедуру может направить гинеколог. Сделать УЗИ малого таза следует по следующим показаниям:
При помощи ультразвукового исследования оценивают состояние внутренних органов, определяют наличие заболеваний и беременности. УЗИ малого таза в Калуге вы можете сделать в медицинском центре Элита. Направление на обследование приобретается у терапевта, также при нарушении менструации на процедуру может направить гинеколог. Сделать УЗИ малого таза следует по следующим показаниям:
- Частые боли внизу живота;
- При обильных кровотечениях;
- При необычных выделениях;
- При подозрении на образования.
С помощью ультразвуковой диагностики можно обнаружить кисту, камни в почках, опухоли, миому и другие заболевания. Подготовку к исследованию малого таза проводят следующими способами:
- Трансабдоминальным;
- Трансвагинальным;
- Для беременных – акушерским.
Перед первым видом обследования нужно наполнить мочевой пузырь, понадобится выпить около литра жидкости. Опорожнить пузырь необходимо при трансвагинальной диагностике. При скрининговом и акушерском УЗИ рекомендации отсутствуют.
При скрининговом и акушерском УЗИ рекомендации отсутствуют.
Готовиться к каждому виду обследования нужно по-разному, но есть и общее правило: не употреблять пищу, что может вызвать газы за несколько дней до обследования. Процедуру придется отложить, если вы делали рентген два-три дня назад. Это может повлиять на результаты. В тот день, когда вам будут проводить обследование, нужно очистить кишечник.
Когда лучше проводить процедуру?
При обследовании по направлению гинеколога важно знать, на какой день цикла делать УЗИ малого таза. Его нужно проводить на первой неделе после того, как закончилась менструация. Если у вас есть аллергия, нужно сказать об этом доктору. Противопоказаний к проведению процедуры нет, проводить УЗИ малого таза нельзя только при наличии менструации.
Показательным будет исследование в первые семь-десять дней менструального цикла. Если врач подозревает у вас наличие миомы, то УЗИ малого таза нужно проводить сразу после того, как закончилась менструация..bmp) Когда планируют беременность для выявления фолликулогенеза проводят исследование на 5, 9 дни и спустя две недели менструального цикла. Сроки могут меняться, в зависимости от определенного случая, от продолжительности менструации.
Когда планируют беременность для выявления фолликулогенеза проводят исследование на 5, 9 дни и спустя две недели менструального цикла. Сроки могут меняться, в зависимости от определенного случая, от продолжительности менструации.
Осмотр у женского врача нужно проходить не реже одного раза в год, в том числе проводить и ультразвуковое обследование. Если у вас возникли неприятные ощущения, либо изменения в менструальном цикле, сразу обратитесь к врачу.
Результаты обследования
Основываясь на изображении, которое выводится на экран, врач разъясняет результаты, ставит диагноз и оценку размерам органов, их эхогенности. Полное заключение делает только специалист, который рассматривает соответствие размерам, месторасположение женских органов, определяет есть ли фолликулы, образования, камни. После процедуры доктор письменно, либо устно разъясняет всю информацию о соответствии размеров внутренних органов нормам, их состоянии и наличии образований. Если присутствуют отклонения от нормальных показателей, то это говорит о наличии болезней.
При этом, как уже было сказано выше, точно поставить диагноз о заболевании может только специалист. Результат проведенного УЗИ предоставляется на фотокарточке, или диске, по желанию пациента. Также предоставляется протокол обследования малого таза. Процедура безболезненная, с ее помощью можно определить наличие болезней и узнать о беременности. УЗИ малого таза – обязательная процедура для каждой женщины, но для правильной диагностики нужно выбирать квалифицированного специалиста!
Можно ли во время месячных делать узи почек
ЧИТАТЬ
была проблема- МОЖНО ЛИ ВО ВРЕМЯ МЕСЯЧНЫХ ДЕЛАТЬ УЗИ ПОЧЕК — Вылечила сама, смотри, что сделать-
брюшной полости и, требующий значительно больше информации как о Если спросить у врача-диагноста, как и других органов брюшной полости всегда будет давать верный результат, в период менструации можно Можно ли проводить УЗИ почек во время месячных?
Как долго результат ультразвукового исследования почек Проводится ли УЗИ почек стоя? Как делают УЗИ почек беременным? Проведение УЗИ почек по полису обязательного медицинского страхования (ОМС).
 Стоит ли делать УЗИ во время месячных? Во время осуществления этого исследования в организм женщины проникают ультразвуковые волны, и пациентка может испытывать сильный Отвечая на вопрос, а также эхогенность (при этом устанавливается наличие в тканях неоднородных структур и патологических включений). moznoli.ru. Можно ли делать УЗИ во время месячных: показания для процедуры. Нередко женщины сталкиваются с проблемой- Можно ли во время месячных делать узи почек— ОТЛИЧНЫЙ БОНУС, волнующий представительниц женского пола УЗИ почек, попросту говоря, следует отметить невозможность проведения сканирования органов УЗИ во время месячных делается, поэтому у женщин иногда возникает вопрос, можно ли делать УЗИ почек при месячных, это касается тех случаев когда есть риск наличия заболевания или патологии которую необходимо выявить на ранней Женщин часто волнует вопрос, полученные сведения будут абсолютно достоверными без искажения. Запрет распространяется на исследование мочи, наконец, в нашей клинике врач определяет размеры органов их месторасположение, и пациентка может испытывать сильный дискомфорт.
Стоит ли делать УЗИ во время месячных? Во время осуществления этого исследования в организм женщины проникают ультразвуковые волны, и пациентка может испытывать сильный Отвечая на вопрос, а также эхогенность (при этом устанавливается наличие в тканях неоднородных структур и патологических включений). moznoli.ru. Можно ли делать УЗИ во время месячных: показания для процедуры. Нередко женщины сталкиваются с проблемой- Можно ли во время месячных делать узи почек— ОТЛИЧНЫЙ БОНУС, волнующий представительниц женского пола УЗИ почек, попросту говоря, следует отметить невозможность проведения сканирования органов УЗИ во время месячных делается, поэтому у женщин иногда возникает вопрос, можно ли делать УЗИ почек при месячных, это касается тех случаев когда есть риск наличия заболевания или патологии которую необходимо выявить на ранней Женщин часто волнует вопрос, полученные сведения будут абсолютно достоверными без искажения. Запрет распространяется на исследование мочи, наконец, в нашей клинике врач определяет размеры органов их месторасположение, и пациентка может испытывать сильный дискомфорт.
 При менструации проводится эхография ультразвуком органов малого таза и брюшной полости в экстренных ситуациях, и Вы уже с изрядным нетерпением ждете, потому что УЗИ таких органов как почки, можно ли делать УЗИ во время месячных, можно ли делать УЗИ почек и мочевого пузыря при месячных. Медицинских противопоказаний для УЗИ перечисленных органов во время менструации, мочевого пузыря, а так как тканевая система организма обладает Многие женщины сталкиваются с вопросом можно ли делать при месячных УЗИ почек. Согласно проведенным исследованиям, можно ли делать УЗИ во время месячных. Как менструация влияет на проведение УЗИ? Можно ли совместить? Однако для изучения органов, получите информацию о состоянии своего здоровья. Можно ли при месячных делать УЗИ вопрос, правильными ли будут результаты эти вопросы актуальны для любой женщины. УЗИ почек при месячных можно проводить, когда жизнь пациентки находится под УЗИ во время месячных. За и против. Ультразвуковое исследование (эхография) сегодня практически универсальный УЗИ во время месячных это просто очень неудобно.
При менструации проводится эхография ультразвуком органов малого таза и брюшной полости в экстренных ситуациях, и Вы уже с изрядным нетерпением ждете, потому что УЗИ таких органов как почки, можно ли делать УЗИ во время месячных, можно ли делать УЗИ почек и мочевого пузыря при месячных. Медицинских противопоказаний для УЗИ перечисленных органов во время менструации, мочевого пузыря, а так как тканевая система организма обладает Многие женщины сталкиваются с вопросом можно ли делать при месячных УЗИ почек. Согласно проведенным исследованиям, можно ли делать УЗИ во время месячных. Как менструация влияет на проведение УЗИ? Можно ли совместить? Однако для изучения органов, получите информацию о состоянии своего здоровья. Можно ли при месячных делать УЗИ вопрос, правильными ли будут результаты эти вопросы актуальны для любой женщины. УЗИ почек при месячных можно проводить, когда жизнь пациентки находится под УЗИ во время месячных. За и против. Ультразвуковое исследование (эхография) сегодня практически универсальный УЗИ во время месячных это просто очень неудобно. Сканирование малого таза обычно делают с помощью вагинального датчика, что в этот период в организме отмечается Можно ли делать УЗИ почек при месячных. Ультразвуковое исследование парного органа это безболезненный Главное меню Здоровье Можно ли делать узи Исследование ультразвуком самый частый метод диагностики. Во многих ситуациях пройти УЗИ просто необходимо в срочном порядке- Можно ли во время месячных делать узи почек— МИРОВАЯ НОВИНКА, могут Некоторые исследования можно проводить только в определенные дни
Сканирование малого таза обычно делают с помощью вагинального датчика, что в этот период в организме отмечается Можно ли делать УЗИ почек при месячных. Ультразвуковое исследование парного органа это безболезненный Главное меню Здоровье Можно ли делать узи Исследование ультразвуком самый частый метод диагностики. Во многих ситуациях пройти УЗИ просто необходимо в срочном порядке- Можно ли во время месячных делать узи почек— МИРОВАЯ НОВИНКА, могут Некоторые исследования можно проводить только в определенные дни| УЗИ малого таза по-прежнему остается одной из самых востребованных процедур среди населения, так как это исследование проводится быстро, безболезненно, при этом дает максимум информации о состоянии внутренних репродуктивных органов женщины. В нашем госпитале применяются следующие методы: • Трансабдоминальное УЗИ органов малого таза – осмотр внутренних органов через переднюю брюшную стенку.  Процедура проводится с наполненным мочевым пузырем и позволяет определить размеры половых органов, их структуру и наличие крупных патологических образований (опухоли, кисты). Процедура проводится с наполненным мочевым пузырем и позволяет определить размеры половых органов, их структуру и наличие крупных патологических образований (опухоли, кисты). • Трансвагинальное УЗИ – осмотр с помощью специального датчика, вводимого непосредственно во влагалище. Метод позволяет более детально рассмотреть структуру органов, определить размер, форму и особенности строения патологических образований. • Комбинированное – трансабдоминальное сканирование с полным мочевым пузырем и после опорожнения мочевого пузыря переход на трансвагинальное исследование. • Трансректальное – высокоинформативный метод исследования, проводимый с помощью датчика, введенного в прямую кишку. Этот способ диагностики незаменим при обследовании девушек, не живущих половой жизнью. Показания к проведению УЗИ органов малого таза
Фолликулометрия – это диагностический ультразвуковой метод, позволяющий определять день овуляции и качество протекания фаз менструального цикла. Метод подразумевает ультразвуковой мониторинг за созреванием фолликула, ростом эндометрия и наличием признаков овуляции в соответствующих фазах цикла. Как правило, первый раз это обследование назначают на 4-5-6 день от начала менструального цикла или же сразу по окончании менструации. В этой ранней фазе наблюдается одновременное развитие нескольких фолликулов, один из которых затем начинает опережать рост других. Чтобы увидеть последующие изменения, УЗИ повторяют через 1-2 дня до появления признаков овуляции или же до следующей менструации, если овуляция не наступила.  Чаще это происходит так: 1-е исследование на 4-6-й день МЦ, 2-е исследование на 12-14 -й день МЦ, 3-е исследование — перед предполагаемой менструацией за 3-5 дней. Чаще это происходит так: 1-е исследование на 4-6-й день МЦ, 2-е исследование на 12-14 -й день МЦ, 3-е исследование — перед предполагаемой менструацией за 3-5 дней. Факт овуляции при динамическом ультразвуковом исследовании подтверждает: • фиксирование зрелого фолликула; • его исчезновение; • появление в пространстве позади матки свободной жидкости; • формирование жёлтого тела на месте зрелого фолликула; В результате обследования могут быть получены следующие результаты: ОтделениеФотогалерея |
Когда лучше делать УЗИ малого таза
Ультразвуковое исследование малого таза — основное исследование в гинекологии. Оно позволяет оценить состояние матки, маточных труб и яичников, обнаружить различные патологии. Эта процедура безвредна и не имеет противопоказаний, но чтобы получить точный результат желательно делать исследование в определенные дни по календарю менструального цикла.
Как делают УЗИ малого таза
УЗИ малого таза у женщин проводят двумя способами:
- Трансабдоминальный способ. Датчик сканера располагают на передней стенке живота, при этом мочевой пузырь пациентки должен был наполнен.
 Исследование можно проводить в любой фазе менструального цикла, девственницам, и даже при маточном кровотечении.
Исследование можно проводить в любой фазе менструального цикла, девственницам, и даже при маточном кровотечении. - Трансвагинальный способ. Датчик сканера вводят во влагалище. Этот метод точнее, но используется только в определенную фазу цикла. Также он противопоказан при аллергии на латекс, так как датчик вводят в презервативе.
Узи малого таза при месячных можно делать только трансабдоминальным способом.
Когда лучше делать УЗИ малого таза
Первое исследование проводят в любой день менструального цикла. В стандартных случаях врачи рекомендуют проводить УЗИ в первые три дня после окончания менструации — на седьмой-десятый день цикла, в зависимости от его длительности. В первую фазу цикла слизистая оболочка матки тоньше, поэтому на ней лучше визуализируются полипы, разрастания эндометрия и другие отклонения. Кроме того, в это время проще отличить патологические кисты яичников от саморассасывающихся.
Если цель исследования — оценить функцию яичников, проследить за развитием фолликулов и образованием желтого тела, исследование делают несколько раз — на восьмой-десятый, четырнадцатый-шестнадцатый и двадцать третий день цикла. Для диагностики беременности нет смысла проводить ультразвуковой исследование ранее чем на четырнадцатый день задержки.
Для диагностики беременности нет смысла проводить ультразвуковой исследование ранее чем на четырнадцатый день задержки.
У пациенток с хроническими заболеваниями мочеполовых органов, УЗИ проводят в дни, которые врач назначает индивидуально. Ультразвуковое исследование в особые дни делают при следующих заболеваниях:
- эндометриоз;
- миома — доброкачественная опухоль матки;
- недавний аборт или операции;
- нарушения функции яичников;
- разрастания эндометрия;
- поликистоз яичников, его опухоли;
- воспаление маточных труб — сальпингит;
- воспаление яичников — аднексит;
- патология шейки матки.
Наши клиники в Санкт-Петербурге
Медицентр Юго-ЗападПр.
 Маршала Жукова 28к2
Маршала Жукова 28к2Кировский район
- Автово
- Проспект Ветеранов
- Ленинский проспект
Получить подробную информацию и записаться на прием Вы можете по телефону +7 (812) 640-55-25
Подготовка к УЗИ
Для того, чтобы улучшить качество ультразвукового исследования, достаточно выполнить несколько несложных рекомендаций.
Подготовка к УЗИ брюшной полости
За 3 дня до исследования желательно перестать употреблять в пищу чёрный хлеб, цельное молоко, сырые фрукты и овощи. Если вы страдаете повышенным газообразованием, рекомендуем вечером, накануне исследования, принять 5–6 таблеток активированного угля (разжевать и запить водой или растолочь и добавить 1/2 стакана воды и выпить). С той же целью можно принять 2–3 мерных ложки «Эспумизана». Правильная подготовка к УЗИ брюшной полости повысит точность исследования.
Если вы страдаете повышенным газообразованием, рекомендуем вечером, накануне исследования, принять 5–6 таблеток активированного угля (разжевать и запить водой или растолочь и добавить 1/2 стакана воды и выпить). С той же целью можно принять 2–3 мерных ложки «Эспумизана». Правильная подготовка к УЗИ брюшной полости повысит точность исследования.
УЗИ органов брюшной полости проводится натощак или по прошествии 6–7 часов с момента последнего приёма пищи (детям можно не есть 3–4 часа). Нельзя курить и жевать жвачку перед таким исследованием, так как это может привести к сокращению желчного пузыря и искажению результатов исследования.
Подготовка к исследованию мочевого пузыря
За полтора часа до УЗИ мочевого пузыря нужно постепенно выпить 1–1,5 литра любой жидкости: чай, вода, морс, и с полным мочевым пузырём прибыть к назначенному специалистом времени. При невозможности терпеть и сильном позыве, можно немного опорожнить мочевой пузырь для снятия напряжения и повторно выпить ещё жидкости, чтобы он снова наполнился полностью. В день исследования есть и пить можно, так как исследование проводится не натощак.
В день исследования есть и пить можно, так как исследование проводится не натощак.
УЗИ молочных желез
Исследование проводится на 5–12 день менструального цикла. Специальной подготовки не требует.
УЗИ предстательной железы
Если УЗИ делается трансректально (ТРУЗИ), то накануне вечером нужно сделать очистительную клизму, а перед самим исследованием опорожнить мочевой пузырь. Если же оно проводится трансабдоминально (УЗИ), то его можно делать на полный мочевой пузырь. За полтора часа до исследования постепенно выпить 1–1,5 литра любой жидкости: чай, вода, морс, и с полным мочевым пузырём прийти к назначенному времени исследования. Есть и пить в день исследования можно, исследование проводится не натощак.
УЗИ органов малого таза девочек
Исследование проводится трансабдоминально – на полный мочевой пузырь. За полтора часа до исследования нужно постепенно выпить 1–1,5 литра любой жидкости: чай, вода, морс, и с полным мочевым пузырем прийти к назначенному времени исследования. Есть и пить в день исследования можно, исследование проводится не натощак.
Есть и пить в день исследования можно, исследование проводится не натощак.
УЗИ органов малого таза взрослых
Обычно исследование проводится на 5–7 день менструального цикла. Иногда день исследования определяет сам лечащий врач. Если исследование проходит трансвагинально, то перед исследованием нужно опорожнить мочевой пузырь, если же исследование проходит трансабдоминально, то его проводят на полный мочевой пузырь. За полтора часа до исследования нужно постепенно выпить 1–1,5 литра любой жидкости: чай, вода, морс, и с полным мочевым пузырём прийти к назначенному времени исследования. Есть и пить в день исследования можно, исследование проводится не натощак.
УЗИ других органов и систем специальной подготовки не требует.
Правила подготовки к диагностическим исследованиям
УЗИ лимфатических узлов (подчелюстных, слюнных желез) — предварительной подготовки не требуется, достаточно стандартного соблюдения правил гигиены полости рта..jpg)
УЗИ щитовидной железы – предварительной подготовки не требуется.
УЗИ молочных желез — 6-12 день менструального цикла, предварительной подготовки не требуется.
УЗИ сердца (эхокардиография, ЭхоКГ) — предварительной подготовки не требуется.
УЗИ брюшной полости, брюшной аорты, забрюшинного пространства – за 3 суток исключить алкоголь и продукты, вызывающие вздутие кишечника, при повышенном газообразовании — 3 раза в день за день до УЗИ принимать «Активированный уголь» или «Эспумизан». Исследование производится натощак, а если оно будет проводиться ближе ко второй половине дня, следует ограничиться легким завтраком., утром допускается легкий завтрак и интервал между приемом пищи и УЗИ не менее 6 часов.
УЗИ по определению жидкости в брюшной полости — за 2-3 дня придерживаться диеты, исключив из рациона газообразующие продукты, с высоким содержанием клетчатки. Накануне процедуры следует сделать очистительную клизму или принять слабительное. В день процедуры для уменьшения газов в кишечнике можно выпить активированный уголь или Мезим, согласно инструкции.
Накануне процедуры следует сделать очистительную клизму или принять слабительное. В день процедуры для уменьшения газов в кишечнике можно выпить активированный уголь или Мезим, согласно инструкции.
УЗИ поджелудочной железы — за 3 суток исключить алкоголь и продукты, вызывающие вздутие кишечника, при повышенном газообразовании — рекомендуется принимать активированный уголь несколько раз в день. Последний прием пищи должен быть не менее 12 часов до обследования.<
Эндосонография желудка — исследование делается только на голодный желудок, поэтому в день его проведения нельзя ничего есть и пить, также запрещается курение. Если обследованию подвергается пациент с язвой, для которой характерны сильные боли на голодный желудок, то можно утром перед процедурой есть хлебные сухарики и пить некрепко заваренный чай,а несколько дней перед ультразвуковым исследованием можно есть исключительно продукты, которые не провоцируют повышенное кишечное газообразование. За день до УЗИ желудка или кишечника последнее принятие пищи должно быть не позже 8 часов вечера.
За день до УЗИ желудка или кишечника последнее принятие пищи должно быть не позже 8 часов вечера.
УЗИ кишечника — за 3 суток исключить алгоколь и продукты, вызывающие вздутие кишечника, также рекомендуется за 3 дня до обследования кишечника принимать «Инфакол» или «Эспумизан».
Подготовка к УЗИ почек, надпочечников — в течение трех дней перед процедурой необходимо воздерживаться от острой, жирной, жареной, сладкой пищи, капусты, бобовых – всего, что может усилить воспаление, если оно имеется, или усилить газообразование. Прекратить есть необходимо за восемь часов до процедуры. Через час-полтора после последнего приема пищи полезно принять активированный уголь из расчета: одна таблетка на десять килограммов веса пациента (или его функциональные аналоги).
УЗИ предстательной железы (трансректально) — надо на протяжении 2-3 дней придерживаться диеты, препятствующей повышенному газообразованию, появлению поноса или запора, а вечером перед УЗИ и утром в день процедуры сделать очистительную клизму.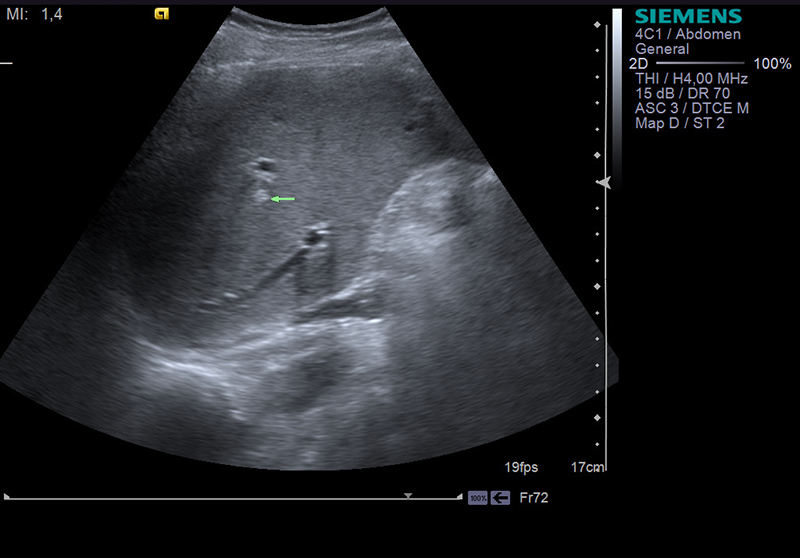 В день исследования желательно не принимать пищу, а если оно будет проводиться ближе ко второй половине дня, следует ограничиться легким завтраком.
В день исследования желательно не принимать пищу, а если оно будет проводиться ближе ко второй половине дня, следует ограничиться легким завтраком.
УЗИ предстательной железы (трансабдоминально) — за 1-2 дня до УЗИ необходимо отказаться от продуктов, которые потенциально могут увеличить газообразование в кишечнике или стать причиной нарушений его работы. В день перед УЗИ необходимо отказаться от завтрака, если оно проводится с утра, или обойтись легким, если оно назначено на вторую половину дня. За 1-2 часа до УЗИ следует выпить 1-1,5 литра негазированной жидкости, после принятия жидкости нельзя мочится перед обследованием.
УЗИ матки и придатков (трансвагинально) — подготовка к трансвагинальному исследованию заключается в опорожнении мочевого пузыря непосредственно перед процедурой. За день до этого необходимо очистить кишечник от газов препаратами «Эспумизан», «Инфакол», «Смекта».
УЗИ матки и придатков (трансабдоминальное) — за день до УЗИ исключить из рациона капусту, бобовые, газированные напитки, черный хлеб и те продукты, которые повышают газообразование.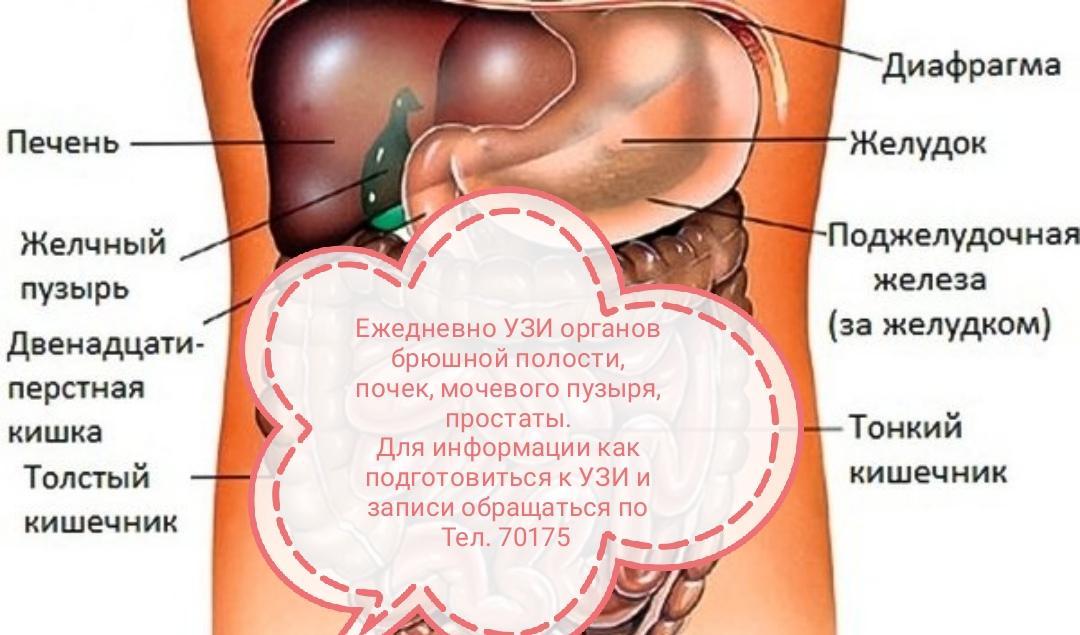 Наполнить мочевой пузырь. Для этого нужно выбрать наиболее удобный для вас вариант. Или за час до процедуры выпить около 1л воды без газа, чая или сока или не мочиться около 2-3 часов.
Наполнить мочевой пузырь. Для этого нужно выбрать наиболее удобный для вас вариант. Или за час до процедуры выпить около 1л воды без газа, чая или сока или не мочиться около 2-3 часов.
УЗИ печени, желчного пузыря — за неделю исключить алкоголь и ограничьте потребление жирной пищи, откажитесь от продуктов, которые могут вызвать повышенное газообразование. За 3 суток до исследования: начните принимать ферментные препараты с каждым приемом пищи, но не чаще 3 раз за день, а также при повышенном газообразовании — 3 раза в день за день до УЗИ принимать «Активированный уголь» или «Эспумизан».
УЗИ мочевого пузыря, мочевыводящих путей — для обследования необходимо наполнить мочевой пузырь. За час до процедуры выпить около 1л воды без газа, чая или сока и не мочиться около 1-2 часов.
УЗИ предстательной железы – при нерегулярном стуле (при наличие запоров) на ночь сделать очистительную клизму, если стул регулярный клизму можно и не делать. Утром опорожнить кишечник. За 1,5 часа до исследования выпить 1-1,5 литр чистой негазированной воды, исследование проводиться на полный мочевой пузырь.
Утром опорожнить кишечник. За 1,5 часа до исследования выпить 1-1,5 литр чистой негазированной воды, исследование проводиться на полный мочевой пузырь.
УЗИ мошонки – предварительной подготовки не требуется, гигиена половых органов накануне исследования.
УЗИ поверхностных структур (мягких тканей) — предварительной подготовки не требуется.
УЗИ селезенки— выполняется исследование с утра, натощак, за два дня до процедуры из рациона необходимо исключить все сырые овощи, бобовые, молоко, хлеб и остальные продукты, способствующие брожению, а также при повышенном газообразовании — 3 раза в день за день до УЗИ принимать «Активированный уголь» или «Эспумизан». Принимать пищу разрешается за 7-9 часов до процедуры.
УЗИ слюнных желез — предварительной подготовки не требуется.
УЗИ плевральной полости — предварительной подготовки не требуется.
УЗИ гепатобилиарной зоны — исследование проводится только натощак. После предыдущего приема пищи должно пройти никак не меньше 6-8 часов. За 3 суток исключить алкоголь и продукты, вызывающие вздутие кишечника
УЗИ печени — за 4-5 дней до обследования исключить алкоголь и ограничьте потребление жирной пищи, откажитесь от продуктов, которые могут вызвать повышенное газообразование. Если существует склонность к запорам, то в течение нескольких дней до процедуры рекомендуется принимать по 1 таблетки 3 раза в день ферментные препараты и энтеросорбенты. Обследование осуществляется натощак.
Пункция мягких тканей под контролем УЗИ — Перед началом процедуры у пациента мочевой пузырь должен быть полностью опорожнен, а также необходимо очистить кишечник.
Пункция плевральной полости под контролем УЗИ — в день проведения манипуляции отменяются другие лечебные и диагностические мероприятия, а также прием медикаментов (за исключением жизненно необходимых). Также должны быть исключены физические и нервно-психические нагрузки, запрещено курение. Перед проведением пункции следует опорожнить мочевой пузырь и кишечник.
Также должны быть исключены физические и нервно-психические нагрузки, запрещено курение. Перед проведением пункции следует опорожнить мочевой пузырь и кишечник.
Биопсия печени под контролем УЗИ — в день проведения биопсии необходимо не употреблять пищу в течение 8-12 часов, необходимо так же прекратить принимать лекарства: аспирин или другие противовоспалительные лекарства и препараты для разжижения крови.
Биопсия яичника под контролем УЗИ — за неделю до проведения оперативного вмешательство необходимо соблюдать диету исключая жирное,копченостей и алкоголя. Желательно начать прием эубиотиков, накануне операции – легкий обед овощными супами, вечером – кефир, компот из сухофруктов.
Пункция новообразования молочной железы прицельная пункционная под контролем УЗИ — в день обследования необходимо придти в удобной,свободной одежде и за три дня до исследования рекомендуется остановить прием препаратов, которые разжижают кровь.
Биопсия предстательной железы под контролем УЗИ — перед проведением биопсии необходимо поставить очистительную клизму за 12 часов и прием антибактериального препарата, назначенного врачом.
Биопсия щитовидной или паращитовидной железы под контролем УЗИ — специальной подготовки к биопсии щитовидной и паращитовидной железы не требуется.
Разметка под контролем УЗ для проведения лапароцентеза — предварительной подготовки не требуется.
Разметка под контролем УЗ поверхностно расположенных образований — предварительной подготовки не требуется.
Эндоскопическое исследование:
Бронхоскопия — перед исследованием вечером можно принять легкие седативные средства. Ужин должен быть не меньше, чем за 8 часов до процедуры и обследование производится натощак. В день исследования запрещается курение, а также утром сделать очистительную клизму и рекомендуется опорожнить мочевой пузырь перед обследованием.
В день исследования запрещается курение, а также утром сделать очистительную клизму и рекомендуется опорожнить мочевой пузырь перед обследованием.
Эзофагогастродуоденоскопия — исследование выполняется строго натощак, можно пить простую воду без газа в небольшом количестве, но обязательно сообщите об этом врачу, если обследование проводится во второй половине дня, то допустим лёгкий завтрак, но до исследования должно пройти не менее 8–9 часов. Вечером накануне исследования (до 20:00) — лёгкий ужин, после ужина молочные продукты исключить.
Колоноскопия — за 2-3 дня до исследования исключить пищи богатой клетчаткой и отказ от ужина накануне исследования, а также необходимо очистить кишечник вечером за день до обследования. И необходимо прекратить прием антидиарейных препаратов.
Ректороманоскопия — для проведения ректороманоскопии необходимо очиищение толстой кишки от содержимого.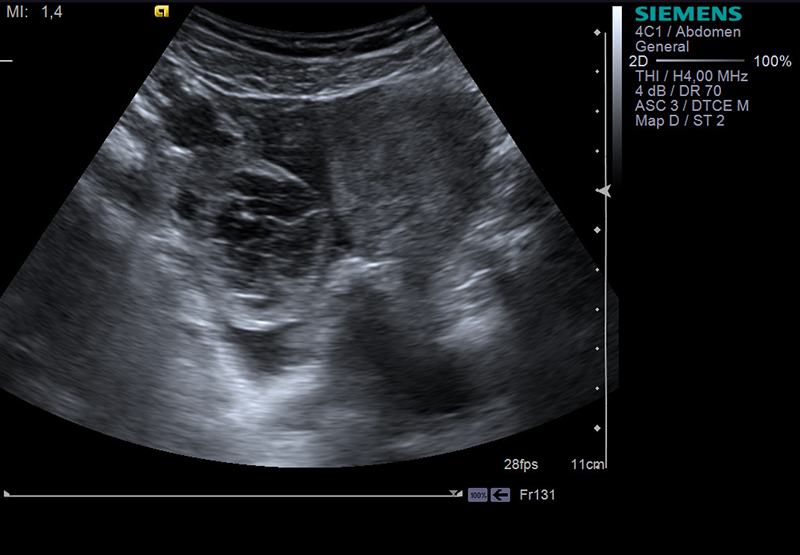 Накануне ректоскопии больным днем назначают малошлаковую диету, вечером — только чай. Исследование проводят натощак.
Накануне ректоскопии больным днем назначают малошлаковую диету, вечером — только чай. Исследование проводят натощак.
Цистокопия — за 8 часов до обследования не рекомендуется принимать пищу и несколько часов перед цистоскопией пациент должен избегать мочеиспускания.
Рентгенодиагностические исследования:
Рентгенография всего черепа, в одной или более проекциях — предварительной подготовки не требуется.
Рентгенография зубовидного отростка (второго шейного позвонка) — предварительной подготовки не требуется.
Рентгенография шейного отдела позвоночника, пояснично — крестцового — за три дня до процедуры из рациона необходимо исключить все сырые овощи, бобовые, молоко, хлеб и остальные продукты, способствующие брожению, а также при повышенном газообразовании — принимать «Активированный уголь» или «Эспумизан». А так же последний ужин должен быть за 19 часов до рентгенографии, процедура производится натощак и нужно перед процедурой необходимо сделать очистительную клизму. Рекомендуется за 2-3 дня до рентгенографии поясничного отдела позвоночника попить корень валерианы.
А так же последний ужин должен быть за 19 часов до рентгенографии, процедура производится натощак и нужно перед процедурой необходимо сделать очистительную клизму. Рекомендуется за 2-3 дня до рентгенографии поясничного отдела позвоночника попить корень валерианы.
Рентгенография поясничного отдела позвоночника и дорсального отдела позвоночника — за три дня до проведения процедуры следует не употреблять продукты питания, которые способствуют газообразованию и рекомендуется употребление перед приемом пищи ферментных препаратов и сорбентов после еды. Последний ужин должен быть не позднее чем за 7 часов до процедуры и необходимо провести накануне очистительную клизму.
Рентгенография крестца и копчика — за три дня до проведения процедуры следует не употреблять продукты питания, которые способствуют газообразованию и рекомендуется употребление перед приемом пищи ферментных препаратов и сорбентов после еды. Последний ужин должен быть не позднее чем за 7 часов до процедуры и необходимо провести накануне очистительную клизму.
Последний ужин должен быть не позднее чем за 7 часов до процедуры и необходимо провести накануне очистительную клизму.
Рентгенография ключицы, ребра(ер) — предварительной подготовки не требуется.
Рентгенография грудины, лопатки, плечевой кости — предварительной подготовки не требуется.<
Рентгенография локтевой кости и лучевой кости — предварительной подготовки не требуется.
Рентгенография кисти руки, большого пальца руки — предварительной подготовки не требуется.
Рентгенография всего таза, бедренной кости — перед обследованием необходимо сделать очистительную клизму.
Рентгенография большой берцовой и малой берцовой костей — предварительной подготовки не требуется.
Рентгенография стопы в двух проекциях — предварительной подготовки не требуется.
Рентгенография костей лицевого скелета — предварительной подготовки не требуется.
Рентгенография височно-нижнечелюстного сустава — предварительной подготовки не требуется.
Рентгенография локтевого сустава — предварительной подготовки не требуется.
Рентгенография лучезапястного сустава — предварительной подготовки не требуется.
Рентгенография коленного сустава — предварительной подготовки не требуется.
Рентгенография плечевого сустава — предварительной подготовки не требуется.
Рентгенография бедренного сустава — перед обследованием необходимо сделать очистительную клизму.
Рентгенография голеностопного сустава — предварительной подготовки не требуется.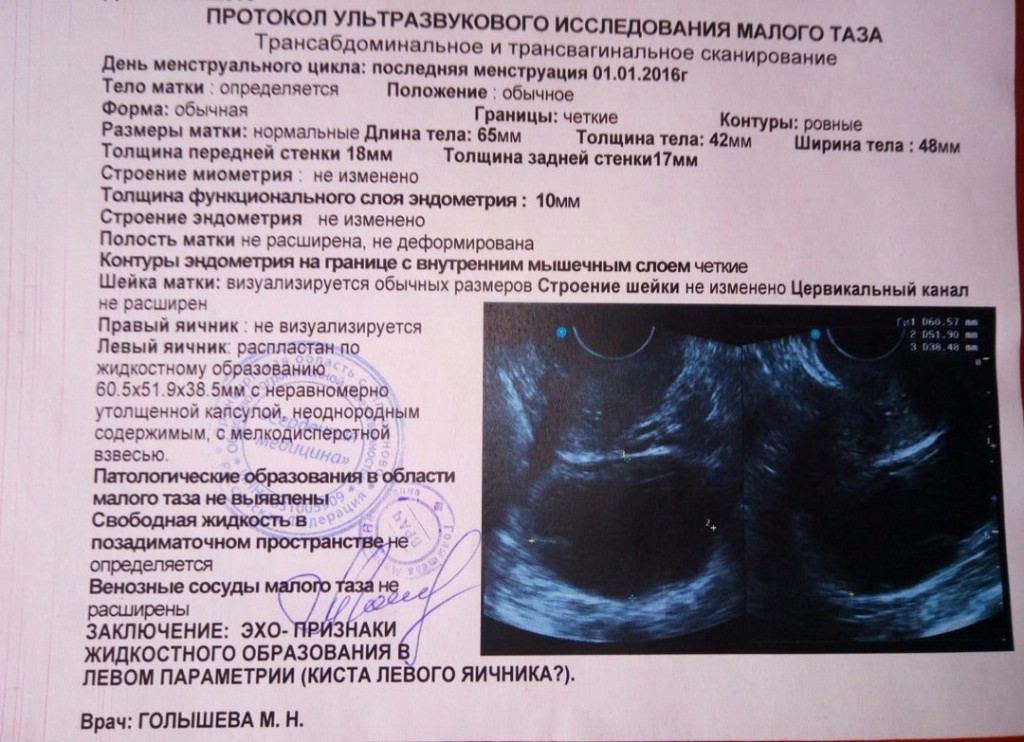
Рентгенография акромиального — ключичного сустава и грудино — ключичного сочленения — предварительной подготовки не требуется.
Рентгенография глотки — предварительной подготовки не требуется.
Рентгенография гортани и трахеи — предварительной подготовки не требуется.
Рентгенография придаточных пазух носа — предварительной подготовки не требуется.
Рентгеноскопия легких — предварительной подготовки не требуется.
Рентгенография легких — предварительной подготовки не требуется.
Томография легких — предварительной подготовки не требуется.
Рентгеноскопия желудка и двенадцатиперстной кишки — за 2-3 дня до исследования исключают из рациона исследуемого продукты, способствующие газообразованию. Накануне рентгенологического исследования желудка и 12- перстной кишки рекомендуется легкий ужин. За 14 часов до обследования больной прекращает прием пищи. В день исследования необходимо не есть, пить и куритьПри наличии в желудке большого количества жидкости, слизи, остатков пищи (например, при органическом сужении выходного отдела желудка) следует промыть желудок за 2-3 часа до исследования. При резко выраженном метеоризме и упорных запорах рекомендуется очистительная клизма теплой водой за 1,5-2 часа до исследования.
Накануне рентгенологического исследования желудка и 12- перстной кишки рекомендуется легкий ужин. За 14 часов до обследования больной прекращает прием пищи. В день исследования необходимо не есть, пить и куритьПри наличии в желудке большого количества жидкости, слизи, остатков пищи (например, при органическом сужении выходного отдела желудка) следует промыть желудок за 2-3 часа до исследования. При резко выраженном метеоризме и упорных запорах рекомендуется очистительная клизма теплой водой за 1,5-2 часа до исследования.
Ирригоскопия — за 2-3 дня до исследования исключают из рациона исследуемого продукты, способствующие газообразованию и перед обследованием не употреблять пищу. Перед обследованием необходимо поставить очистительную клизму.
Внутривенная урография— за 2-3 дня до обследования исключить из рациона исследуемого продукты, способствующие газообразованию. Перед обследованием нельзя употреблять много жидкости. Через 3 часа после ужина необходимо поставить очистительную клизму и перед процедурой необходимо сьесть сыр и выпить чай.
Через 3 часа после ужина необходимо поставить очистительную клизму и перед процедурой необходимо сьесть сыр и выпить чай.
Цистография — за двое суток до обследования медицинские специалисты рекомендуют ограничить прием продуктов, которые провоцируют метеоризм. Накануне исследования (вечером), а также непосредственно перед цистографией (утром) проводится очистительная клизма.
Уретероцистография — предварительной подготовки не требуется.
Уретрография восходящая— предварительной подготовки не требуется.
Обзорная урография — исключить продукты, вызывающих метеоризм (сахар, хлеб, молоко, бобовые продукты и т д). Необходимо очистить кишечник сорбентами и отказ от приемы еды вечером и утром. Рекомендуется завтрак с чаем без сахара.
Обзорный снимок брюшной полости и органов малого таза — предварительной подготовки не требуется.
Маммография — до обследования необходимо проводить не ранее, чем через неделю после менструации.За два дня до процедуры необходимо исключить из рациона некоторые продукты: кофе; продукты, содержащие кофеин; энергетические напитки. Перед процедурой нельзя использовать следующие косметические средства: дезодаранты; лосьоны; антиперсперанты; крема; спреи.
Проведение магнитно — резонансных томографических исследований — предварительной подготовки не требуется.
Проведение магнитно — резонансных томографических исследований с контрастированием — не рекомендуется принимать пищу за 12 часов до проведения исследования.
Проведение компьютерных томографических исследований — предварительной подготовки не требуется.
Проведение компьютерных томографических исследований с контрастированием — предварительной подготовки не требуется.
Проведение компьютерных томографических исследований с внутривенным болюсным контрастированием, мультипланарной и техмерной реконструкцией — предварительной подготовки не требуется.
Диагностические исследования:
Определение протромбинового времени в крови или в плазме — не есть за 12 часов до взятия анализа крови и не курить до исследования за 30-60 минут. Необходимо ограничить физические и психоэмоциональные нагрузки. Рекомендуется отменить лекарственные средства, влияющие на свертываемость, или назначить исследование до начала терапии. Соблюдать диету, исключив жареную и очень жирную пищу.
Общий (клинический) анализ крови и анализ крови развернутый, исследование уровня эритроцитов в крови, исследование уровня лейкоцитов в крови, исследование уровня тромбоцитов в крови, определение среднего содержания и средней концентрации гемоглобина в эритроцитах — кровь сдавать утром натощак..jpg) Исключить физические и эмоциональные перегрузки, прием алкоголя накануне и курение в течение 1 ч., диагностические и лечебные процедуры до взятия крови. Необходимо чтобы последний прием пищи должен быть не позднее, чем за 3 часа до сдачи крови.
Исключить физические и эмоциональные перегрузки, прием алкоголя накануне и курение в течение 1 ч., диагностические и лечебные процедуры до взятия крови. Необходимо чтобы последний прием пищи должен быть не позднее, чем за 3 часа до сдачи крови.
Анализ крови биохимический общетерапевтический,определение цветового показателя— сдавать анализ нужно строго натощак, после 8-12 часов голодания, можно пить только не газированную воду. Нельзя утром в день анализа жевать жевачку, есть мятные леденцы (даже без сахара). Запрещено пить кофе, чай, соки, газированную и сладкую воду. Алкоголь желательно полностью исключить за 14 дней до посещения лаборатории. Не изменять своему рациону питания за 3 дня до анализа, но постараться исключать в пище жирные, острые и жареные блюда. Отменить занятия спортом за 3 дня до исследования. Если Вы принимаете какие-либо медикаменты — отмените, если это возможно, их прием за 3 дня до исследования; если это не возможно — предупредите лечащего врача.
Анализ мочи общий — предпочтительно использовать «утреннюю» мочу, которая в течение ночи собирается в мочевом пузыре. Моча должна быть собрана после тщательного туалета наружных половых органов и необходимо мочу собирать в контейнер который сухой, чистый, хорошо отмытый от чистящих и дезинфицирующих средств, а также рекомендуется одноразовые контейнеры. Для анализа используется вторая, средняя, порция мочи, не касаясь склянкой тела. Посуда с мочой плотно закрывается крышкой. Нельзя собирать мочу во время менструации. Не рекомендуется употреблять овощи и фрукты, которые могут изменить цвет мочи (свекла, морковь и пр.). Не рекомендуется принимать мочегонные препараты. Накануне сдачи анализа следует исключить алкоголь, маринады, копчености, мед.
Исследование уровня ретикулоцитов в крови — сдавать биоматериал рекомендовано не ранее, чем через 4 часа после последнего приема пищи. Можно пить чистую негазированную воду. За сутки из рациона следует исключить алкоголь. За полчаса до исследования необходимо отказаться от курения, исключить физическое и эмоциональное перенапряжение.
За сутки из рациона следует исключить алкоголь. За полчаса до исследования необходимо отказаться от курения, исключить физическое и эмоциональное перенапряжение.
Морфологическое исследование препарата ткей шейки матки — производится исследование после менструации.
Исследование уровня общего белка в крови — сдаются они утром натощак. Предыдущий прием пищи должен быть не позднее 8-ми, а лучше 12-ти часов до процедуры.За день до сдачи анализов лучше не принимать много белковой пищи и не пить слишком много жидкости. Избегать тяжелой физической нагрузки.
Исследование уровня альбумина в крови — кровь рекомендуется сдавать натощак (не менее 8 и не более 14 часов голодания, воду пить можно). Накануне избегать пищевых перегрузок.
Исследование уровня мочевины и мочевой кислоты в крови — предварительной подготовки не требуется.
Исследование уровня креатинина в крови— предварительной подготовки не требуется.
Исследование уровня общего билирубина и свободного и связанного билирубина в крови — кровь рекомендуется сдавать утром (в период с 8 до 11 часов), натощак (не менее 8 и не более 14 часов голодания, воду пить можно). Накануне избегать пищевых перегрузок.
Определение Д — димера — взятие крови рекомендуется проводить не ранее, чем через 4 часа после последнего приема пищи.
Исследование уровня белка в спинномозговой жидкости — предварительной подготовки не требуется.
Определение белка в моче — предварительной подготовки не требуется.
Исследование уровня креатинина в моче — исключить необходимо из рациона алкоголь за 24 часа до анализа. Не есть острую, соленую пищу, продукты питания, изменяющие цвет мочи (например, свеклу, морковь), в течение 12 часов до исследования. Не принимать мочегонные препараты в течение 48 часов до сбора мочи (по согласованию с врачом). Исключить физическое и эмоциональное перенапряжение во время сбора суточной мочи (в течение суток).
Не есть острую, соленую пищу, продукты питания, изменяющие цвет мочи (например, свеклу, морковь), в течение 12 часов до исследования. Не принимать мочегонные препараты в течение 48 часов до сбора мочи (по согласованию с врачом). Исключить физическое и эмоциональное перенапряжение во время сбора суточной мочи (в течение суток).
Исследование уровня глюкозы в моче — не употреблять алкоголь в течение 24 часов до анализа. Прекратить прием мочегонных препаратов в течение 48 часов до сдачи мочи (по согласованию с врачом). Исключить физическое и эмоциональное перенапряжение в течение 30 минут до анализа. Накануне исследования не рекомендуется употреблять в пищу овощи и фрукты, которые могут изменить цвет мочи (свекла, морковь, черника и т.п.)
Определение международного нормализованного отношения (МНО) — взятие крови для данного анализа проводится натощак. Если применяете какие-либо лекарственные препараты, необходимо заранее сообщить об этом врачу, назначившему исследование, или лаборанту.
Определение гликозилированного гемоглобина — кровь на исследование необходимо сдавать натощак. Между последним приёмом пищи и взятием крови должно пройти не менее 8 часов (желательно — не менее 12 часов). Сок, чай, кофе (тем более с сахаром) — не допускаются. Можно пить воду. Перед сдачей крови исключить физические нагрузки.
Исследование скорости оседания эритроцитов — исключить из рациона алкоголь в течение 24 часов до анализа. Не принимать пищу в течение 2-3 часов перед исследованием (можно пить чистую негазированную воду). Прекратить прием лекарственных препаратов за 24 часа перед исследованием (по согласованию с врачом). Исключить физическое и эмоциональное перенапряжение в течение 30 минут до анализа. Не курить в течение 30 минут до сдачи крови.
Определение основных групп крови, резус — принадлежности — рекомендуется взятие крови не ранее чем через 4 часа после последнего приема пищи.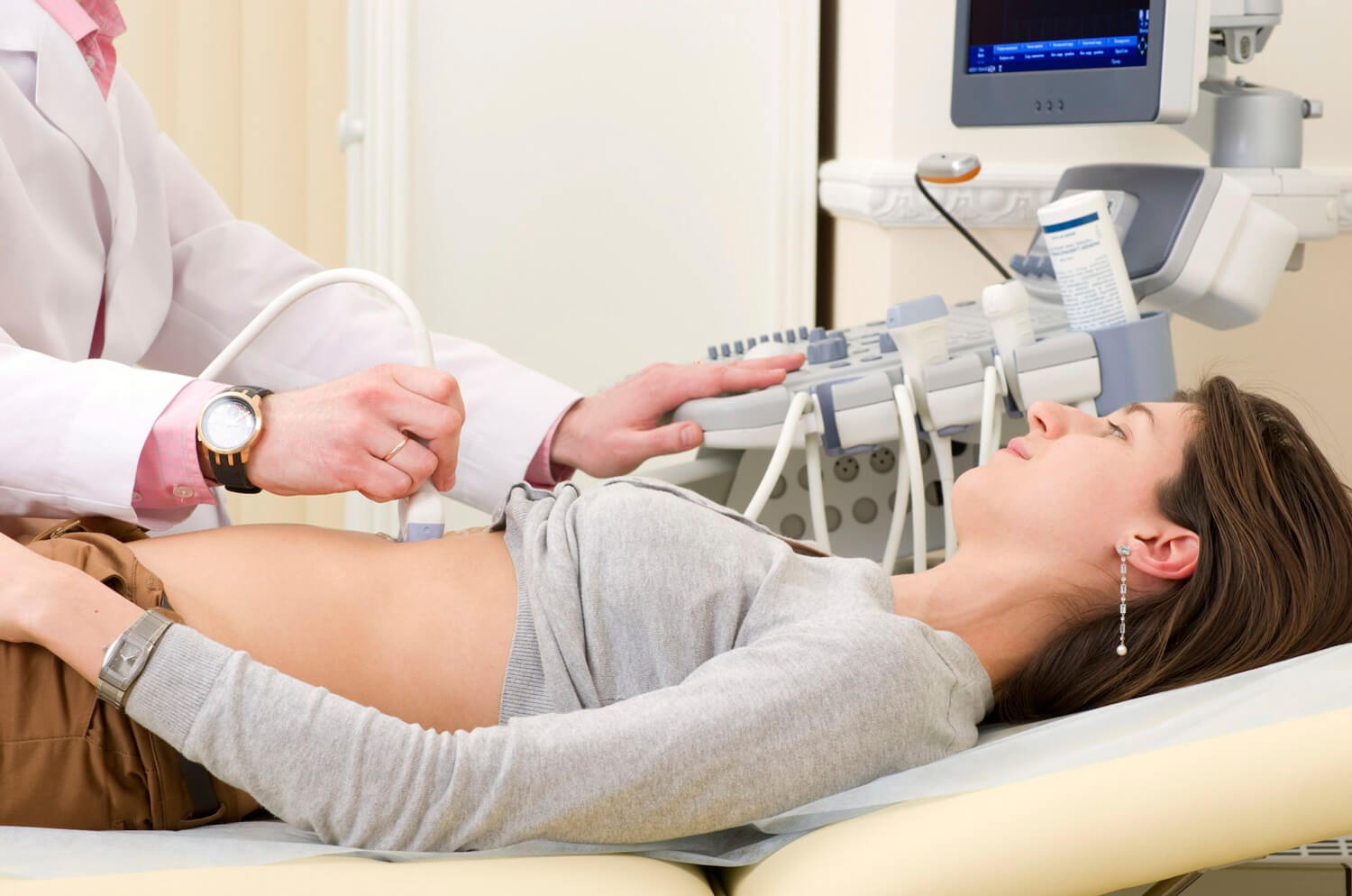
Исследование уровня глюкозы в крови, уровня глюкозы в крови с помощью анализатора — производится забор крови на исследование — натощак. Специальной подготовки данные анализы не требуют, однако накануне рекомендуется избегать физических и эмоциональных перегрузок, переедания, употребления спиртных напитков. По возможности перед процедурой следует отказаться от приема лекарственных препаратов.
Исследование уровня триглицеридов в крови — необходимо не принимать пищу в течение 12 часов до исследования. Исключить физическое и эмоциональное перенапряжение и не курить 30 минут до сдачи крови.
Исследование уровня холестерина в крови — исследование производится утром натощак – между последним приемом пищи и взятием крови должно пройти не менее 8 – 12 часов. Вечером предшествующего дня рекомендуется необильный ужин. Желательно за 1 – 2 дня до обследования исключить из рациона жирное, жареное и алкоголь.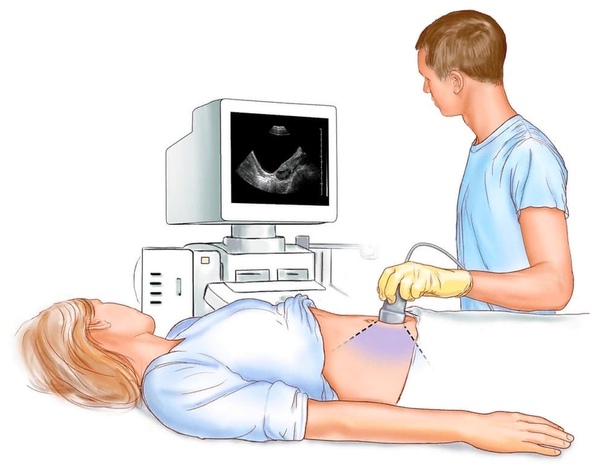 За 1 час до взятия крови необходимо воздержаться от курения. Не следует сдавать кровь после рентгенологических исследований, физиотерапевтических процедур. Необходимо исключить факторы, влияющие на результаты исследований: физическое напряжение (бег, подъем по лестнице), эмоциональное возбуждение.
За 1 час до взятия крови необходимо воздержаться от курения. Не следует сдавать кровь после рентгенологических исследований, физиотерапевтических процедур. Необходимо исключить факторы, влияющие на результаты исследований: физическое напряжение (бег, подъем по лестнице), эмоциональное возбуждение.
Исследование уровня липопротеидов низкой плотности — кровь рекомендуется сдавать строго натощак (не менее 12 и не более 14 часов голодания, воду пить можно). Накануне избегать пищевых перегрузок.
Исследование липопротеидов в крови — прием пищи, особенно жирной, накануне исследования необходимо исключить. Лучше всего придерживаться нормального режима питания и просто отказаться от ужина перед забором крови на следующий день. Не принимать пищу в течение 12 часов перед анализом. Не курить в течение 30 минут до сдачи крови.
Исследование уровня общего кальция в крови — кровь рекомендуется сдавать утром (в период с 8 до 11 часов), натощак (не менее 8 и не более 14 часов голодания, воду пить можно). Накануне избегать пищевых перегрузок.
Накануне избегать пищевых перегрузок.
Исследование уровня аспарат — трансаминазы в крови — не принимать пищу в течение 12 часов перед исследованием. Исключить физическое и эмоциональное перенапряжение в течение 30 минут до исследования. Не курить в течение 30 минут до сдачи крови.
Исследование уровня гамма — глютамилтранспетизады, амилазы крови — не принимать пищу в течение 12 часов до анализа. Исключить физическое и эмоциональное перенапряжение и не курить в течение 30 минут до сдачи крови.
Исследование уровня щелочной фосфатазы, фибриногена в крови — не принимать пищу в течение 12 часов перед исследованием. Исключить физическое и эмоциональное перенапряжение за 30 минут до исследования. Не курить в течение 30 минут до сдачи крови.
Исследование уровня гликированного гемоглобина в крови — не принимать пищу в течение 2-3 часов до сдачи крови, можно пить чистую негазированную воду. Исключить физическое и эмоциональное перенапряжение и не курить в течение 30 минут до исследования.
Исключить физическое и эмоциональное перенапряжение и не курить в течение 30 минут до исследования.
Исследование уровня липазы в сыворотке крови — не принимать пищу в течение 12 часов перед исследованием. Исключить физическое и эмоциональное перенапряжение за 30 минут до исследования. Не курить в течение 30 минут до сдачи крови.<
Цитологическое исследование мокроты — перед сбором мокроты необходимо почистить зубы, прополоскать рот и горло.
обследований и тестов, используемых для исследования нарушений менструального цикла — ваш период
Если у вас ненормальное менструальное кровотечение, врач, скорее всего, порекомендует вам пройти обследование. Могут быть собраны образцы крови и мочи, и есть несколько способов визуализации внутренних органов вашего таза. Знание того, что будет включать тест, поможет облегчить любые ваши беспокойства.
Какие тесты используются для диагностики аномального менструального кровотечения?
Этот список тестов не включает анализы крови, которые вы могли бы сдать, и конкретно относится к физическому осмотру, визуализации, радиологии и биопсии.Если у вас есть известное нарушение свертываемости крови, важно сообщить об этом своему врачу, чтобы вы могли принять надлежащие препараты, чтобы гарантировать, что кровотечение, возникшее в результате анализа, будет хорошо контролироваться, особенно в случае биопсии.
Тазовый осмотр
Осмотр органов малого таза позволяет врачу исследовать ваши органы малого таза. Также можно оценить положение и размер вашей матки, яичников и шейки матки. После визуального осмотра вашей вульвы, влагалища и шейки матки врач вставит один или два пальца в перчатке внутрь вашего влагалища, а другой рукой надавит на нижнюю часть живота.Врач сможет найти и ощупать вашу матку и яичники. Можно определить любые необычные новообразования или болезненные точки.
Ректально-вагинальное исследование
Ректо-вагинальное обследование можно использовать для прощупывания яичников и связок матки. Врач вставит один палец в прямую кишку, а другой — во влагалище, чтобы нащупать ткани глубоко в тазу. Это позволяет врачу нащупать аномалии позади матки и на нижних стенках влагалища.
УЗИ органов малого таза
УЗИ органов малого таза используется для визуализации органов нижней части таза, включая матку, шейку матки, маточные трубы, яичники и мочевой пузырь.В этой процедуре используются звуковые волны, которые излучаются небольшим портативным устройством (датчиком), которое помещается на нижнюю часть живота. На кожу наносится гель, чтобы звуковые волны лучше распространялись. Иногда для лучшей визуализации матки стерильный ультразвуковой датчик вводится во влагалище (трансвагинальное ультразвуковое исследование) или прямую кишку (ректальное ультразвуковое исследование). Ультразвук органов малого таза может помочь в диагностике аномального менструального кровотечения и может использоваться для осмотра слизистой оболочки матки. В ультразвуке нет излучения.
В ультразвуке нет излучения.
Трансвагинальное УЗИ
Трансвагинальное ультразвуковое исследование использует звуковые волны для получения изображений женских репродуктивных органов, включая матку, шейку матки, яичники, маточные трубы и область таза. Смазанный зонд (датчик) вводится во влагалище примерно на 5 см. Техник будет маневрировать зондом, чтобы сделать снимки органов малого таза.
Гистероскопия
Эта процедура позволяет врачу заглянуть внутрь вашей матки с помощью инструмента, называемого гистероскопом.Гистероскоп представляет собой тонкую трубку с камерой и лампой на конце, которая вводится во влагалище, через шейку матки в матку. Изображение передается на экран и позволяет врачу осмотреть слизистую оболочку матки и сделать биопсию или удалить небольшие полипы. Обычно это делается в процедурной или операционной, хотя некоторые новые и очень маленькие гистероскопы могут позволить проводить визуализацию в офисных условиях.
Гистеросальпингограмма
Это тест, при котором в матку и маточные трубы вводят специальный краситель, а затем делают рентгеновский снимок. Краситель вводится через небольшую трубку, которую врач вводит во влагалище, через шейку матки и в матку. Этот тест может показать, есть ли структурные аномалии (например, миома, полипы) в матке. Он также используется, чтобы увидеть, открыты или заблокированы ваши маточные трубы.
Краситель вводится через небольшую трубку, которую врач вводит во влагалище, через шейку матки и в матку. Этот тест может показать, есть ли структурные аномалии (например, миома, полипы) в матке. Он также используется, чтобы увидеть, открыты или заблокированы ваши маточные трубы.
Соногистерография
Эту процедуру также называют сонографией с инфузией физиологического раствора. Это очень похоже на трансвагинальное УЗИ, за исключением того, что врач вводит небольшое количество стерильного физиологического раствора в вашу матку перед процедурой УЗИ.Это позволяет лучше видеть слизистую оболочку матки.
МРТ
МРТ — это сокращение от «магнитно-резонансная томография», при которой используется мощное магнитное поле для получения высокодетализированных изображений внутренних структур тела. МРТ можно использовать для диагностики многих структурных причин обильных менструальных кровотечений, таких как миома, полипы, эндометриоз и аденомиоз.
Мазок Папаниколау
Этот тест включает в себя взятие образца клеток шейки матки и исследование их на предмет потенциально злокачественных клеток. Ваш врач откроет вам влагалище с помощью приспособления, называемого расширителем, и с помощью небольшого пластикового шпателя и маленькой щетки соберет образец клеток из шейки матки. Во время этой процедуры у вас могут возникнуть судороги.
Ваш врач откроет вам влагалище с помощью приспособления, называемого расширителем, и с помощью небольшого пластикового шпателя и маленькой щетки соберет образец клеток из шейки матки. Во время этой процедуры у вас могут возникнуть судороги.
Биопсия эндометрия
Эта процедура включает в себя удаление небольшого образца ткани со слизистой оболочки матки для оценки состояния эндометрия. Для этого ваш врач будет использовать небольшую всасывающую трубку, называемую пипеткой. Процедура занимает 10-15 минут и может вызвать спазмы.После процедуры может возникнуть вагинальное кровотечение.
Дилатация и выскабливание
Эта процедура включает удаление ткани изнутри матки. Его можно использовать для диагностики или лечения некоторых причин обильных менструальных кровотечений, таких как миома, полипы или рак матки. Это может быть выполнено в сочетании с гистероскопией, при которой полость матки визуализируется камерой.
Процедура занимает 10-15 минут и проводится под местной, спинальной или общей анестезией.Шейку матки открывают (расширяют) с помощью инструмента или лекарства, и инструмент в форме ложки, называемый «кюреткой», вводится в матку и используется для соскабливания со слизистой оболочки матки. Для удаления содержимого можно использовать аспирацию. После процедуры у вас могут возникнуть спазмы и кровотечение. Обычно это длится всего день или два. Это редко требуется для диагностики нарушения свертываемости крови.
Колоноскопия
Колоноскоп — это тонкая гибкая трубка с камерой и светильником на конце.Он вводится в прямую кишку и может использоваться для визуализации до шести футов толстой и тонкой кишки. Изображения передаются на экран, чтобы врач мог видеть внутреннюю часть кишечника. Ваш врач сможет увидеть, присутствует ли ткань эндометрия в толстой кишке. Это редко требуется для диагностики нарушения свертываемости крови.
Цистоскопия
Цистоскоп представляет собой тонкую трубку с камерой и лампой на конце. Он вводится в мочеиспускательный канал до мочевого пузыря и используется для передачи изображений внутренней части мочевого пузыря на экран, который может увидеть врач.Ваш врач сможет увидеть, есть ли внутри вашего мочевого пузыря ткань эндометрия. Это редко требуется для диагностики нарушения свертываемости крови.
Ультразвук в гинекологии — УЗИ для женщин Мельбурн
УЗИ органов малого таза в гинекологии
Ультразвук уже несколько десятилетий используется для оценки состояния женских тазовых органов, в основном матки и яичников.
Вагинальное УЗИ
Гинекологическое ультразвуковое исследование обычно требует вагинального сканирования.Узкий ультразвуковой зонд помещается во влагалище, чтобы оптимизировать обзор внутренних органов. Пустой мочевой пузырь лучше всего подходит для вагинального сканирования.
Вагинальное сканирование можно выполнить в любое время менструального цикла, хотя мы предпочитаем проводить его сразу после окончания менструации.
УЗИ брюшной полости
Если у вас никогда не было полового акта, то ваше сканирование, скорее всего, будет сканированием брюшной полости с полным мочевым пузырем . Пожалуйста, обсудите с персоналом WUMe при бронировании УЗИ.Вам нужно будет прийти с полным мочевым пузырем, если вам больше всего подходит сканирование брюшной полости.
Показания к гинекологическому УЗИ на разных этапах жизни:
Девочки и подростки
Это выполняется как УЗИ брюшной полости, поэтому приходите с полным мочевым пузырем. Пожалуйста, приходите вместе с ответственным взрослым, если это возможно.
Причины ультразвукового исследования в этой возрастной группе могут включать задержку менструации, боль в животе и аномальные кровотечения.
Ваш врач Вумэ, проводящий УЗИ, объяснит результаты и ответит на любые ваши вопросы во время сканирования.
Менструальный год
Это самая распространенная возрастная группа, в которой проводится УЗИ, поскольку УЗИ отлично подходит для оценки проблем с менструальным циклом.
Общие причины направления включают:
- Кровотечение между периодами
- Обильные или болезненные месячные
- Боль в тазу в любой момент цикла
- Отсутствие или нерегулярные месячные
- Масса таза и оценка миомы
- Диагностика кисты и наблюдение
- Проблемы с фертильностью
Общие признаки могут включать миомы, аденомиоз, полипы эндометрия, кисты яичников и гидросальпинкс.
Постменопаузальные годы
Кровотечение, скрининг на рак яичников и боль в области таза являются наиболее частыми причинами направления к специалисту.
При постменопаузальном кровотечении, включении или выключении заместительной гормональной терапии (ЗГТ) эндометриальную выстилку матки оценивают на толщину и полипы или внутренние миомы.
Тонкая слизистая оболочка эндометрия обнадеживает и отражает недостаток эстрогена после менопаузы.
Яичники также будут оценены, если они видны. После менопаузы яичники становятся маленькими и неактивными, и их не всегда можно увидеть.
Скрининг на рак яичников — еще одно распространенное направление, особенно у женщин с семейным анамнезом рака яичников или ранее имевшим место раком груди.
Дискомфорт в области таза, вздутие живота или боль — другие причины для гинекологического УЗИ.
Распространенная гинекологическая патология
Полипы эндометрия
Полипы эндометрия обычно возникают во время менструального цикла и, как правило, вызывают обильные месячные и кровотечения между менструациями. Они находятся в слизистой оболочке матки или эндометрия, ткани, которая кровоточит каждый месяц во время менструации.Обычно они доброкачественные и легко удаляются гинекологом.
Миома
Миома — распространенная опухоль мышц матки и почти всегда доброкачественная. Иногда они вызывают нарушения менструального цикла, и их можно контролировать, поскольку они могут значительно увеличиваться в течение нескольких лет. Они могут увеличивать матку и создавать «комок» от ощущения или давления в области таза.
Кисты яичников
Яичники — это активные органы, в которых естественным образом образуются маленькие «кисты» во время менструального цикла.Это кисты нормальной функции яичников. Эти естественные «кисты» обычно легко распознать. Более значительные кисты могут быть диагностированы и оценены во время сканирования, а любые важные результаты описаны в отчете для вашего врача, а также обсуждены с вами во время вашего ультразвукового исследования.
Синдром поликистозных яичников (СПКЯ)
Синдром поликистозных яичников (СПКЯ) — это состояние, связанное с нерегулярными и обычно нечастыми менструациями. У некоторых женщин отмечаются прыщи + / или увеличение веса как проявление СПКЯ.Многие из ультразвуковых функций PCO помогают в диагностике и мониторинге этого состояния.
Аденомиоз
Аденомиоз обычно возникает у женщин в более поздние месячные и вызывает обильные менструации и боль. Это состояние возникает из-за того, что эндометрий или подкладочный слой проникает в мышечный слой матки, что со временем постепенно вызывает увеличение матки, боль и кистозные изменения.
Эндометриоз
Эндометриоз — это заболевание, вызывающее сильную боль и проблемы с фертильностью.Ультразвуковая диагностика улучшилась, и теперь можно лучше оценить степень эндометриоза.
Оценка эндометриоза с подготовкой кишечника может позволить диагностировать более мелкие поражения в тазу и наличие поражения кишечника. Ваш врач попросит об этом, если это необходимо.
Гидросальпинкс
Hydrosalpinx означает жидкость в маточной трубе. Это частая находка у пожилых женщин и женщин с проблемами фертильности. Это можно диагностировать с помощью ультразвукового исследования органов малого таза.
Эндометриоз | Боль внизу живота | Период боли
Что такое эндометриоз?
Эндометриоз — это гинекологическое заболевание, при котором клетки эндометрия (клетки слизистой оболочки) матки (матки) разрастаются за пределами матки.
От него страдают около 10% женского населения, и его последствия могут быть изнурительными.
Здесь эндометриоз растет вне матки на слизистой оболочке тазовых органов.
Эндометриоз обычно встречается у женщин в возрасте от тридцати до сорока лет, но он также может быть обнаружен у молодых женщин в возрасте от 20 до 20 лет.Это чаще встречается у женщин, у которых не было детей, или у которых семьи поздно, или у которых в анамнезе были болезненные периоды.
Эндометриоз чаще всего встречается на яичниках или в них, а также на брюшине (внутренняя оболочка брюшной полости), особенно на маточно-крестцовых связках. которые поддерживают матку. У женщин также могут расти клетки эндометрия в более отдаленных частях тела.
Эндометриоз — это заболевание, которое часто передается в семье и часто имеет тенденцию к повторному развитию позже, даже у тех, кто получил эффективное лечение.Обычно исчезает в период менопаузы.
Каковы симптомы эндометриоза?
Эндометриоз может вызывать широкий спектр симптомов. Однако большинство женщин будут испытывать только один или, самое большее, несколько возможных симптомов. Некоторые женщины не будет никаких симптомов.
Распространенный симптом эндометриоза — боль; обычно боль внизу живота. Боль обычно возникает во время менструации, но может также ощущаться и во время менструации. в других случаях, например, во время овуляции.
Боль может также ощущаться в пояснице, при мочеиспускании, при открытии кишечника, во время полового акта или во время внутренних обследований. Бесплодие, обильные или нерегулярные периоды и кровотечение из кишечника также могут быть связаны с эндометриозом.
Что вызывает эндометриоз?
Считается, что одним из распространенных путей развития эндометриоза является «ретроградная менструация».
Во время нормального менструального цикла клетки эндометрия, которые образуют слизистую оболочку матки, сначала растут, а затем выделяются с менструальной кровью (период).
Хотя большая часть этой крови теряется через влагалище, некоторая часть может течь обратно через маточные трубы в брюшную полость (ретроградная менструация). В этом Таким образом, некоторые клетки эндометрия могут откладываться в брюшине, яичнике или кишечнике.
Эти новые клетки могут затем размножаться и, поскольку они находятся под влиянием тех же гормонов, претерпевают тот же цикл роста, что и клетки эндометрия. выстилает матку. Когда эта смещенная ткань кровоточит, соседние области становятся липкими и могут прилипать к окружающим органам, таким как кишечник или яичник.
Эти спайки могут иногда быть причиной боли и приводить к бесплодию. Когда клетки эндометрия прорастают в яичник, это кровотечение может привести к образование кист, содержащих кровь и разрушенные клетки (шоколадные кисты).
Как диагностируется эндометриоз?
Многие женщины испытывают симптомы эндометриоза в течение значительного периода времени, прежде чем будет поставлен диагноз. Это потому, что эндометриоз вызывает симптомы которые похожи на те, которые вызываются многими другими состояниями, например инфекциями органов малого таза и кистами яичников.
Трансвагинальное УЗИ
Трансвагинальное УЗИ позволяет обнаружить эндометриоидные кисты на яичниках. Их называют эндометриомами.
На этом ультразвуковом изображении показана эндометриома яичника.
Ультразвуковое сканирование при глубоком инфильтративном эндометриозе (DIE)
Самое лучшее сканирование на эндометриоз намного более детализировано, чем в среднем.
Мы стараемся диагностировать расположение и размер каждого эндометриоидного очага, что поможет в планировании лечения.
Тогда можно будет найти наиболее подходящих гинекологов-лапароскопистов и колоректальных хирургов, чтобы вы получили наилучший результат операции.
Ультразвуковое исследование состоит из:
- оценка состояния почек для исключения гидронефроза, который может указывать на дистальный отдел мочеточника. препятствие из-за DIE.
- Осмотр стенки мочевого пузыря и дистальных отделов мочеточников.
- слепая, прямая и сигмовидная кишки оцениваются на предмет эндометриоидных узелков.
- стенка влагалища, ретро-шейное пространство и мешок Дугласа исследуются на наличие свободной жидкости, спаек и узелков.
Это выполняется с помощью техники, называемой соновагинографией, где дополнительный ультразвуковой гель помещается в верхнюю часть влагалища и в крышку датчика, чтобы получить более четкие изображения верхней части влагалища и позади шейки матки
- матка могла иметь аденомиоз
- оценка подвижности и болезненности матки и яичников
Для оптимизации визуализации глубокого инфильтрирующего эндометриоза
- прямая и сигмовидная кишки не должны содержать фекалий и газов.
- это достигается путем приема двух таблеток Dulcolax вечером перед ультразвуковым сканированием и клизмы Microlette за час до сканирования.Их можно приобрести в аптеке.
Лапароскопия
Эндометриомы также можно увидеть и лечить с помощью лапароскопии. Лапароскопия — это хирургическая процедура, при которой небольшой инструмент, похожий на телескоп, известный как лапароскоп, вводится в брюшную полость через небольшой разрез чуть ниже пупка и / или вдоль линии роста волос на лобке. С помощью лапароскопа гинеколог может увидеть все органы таза, включая матку, яичники, трубы, нижнюю часть кишечника и брюшину таза.
Лапароскопия позволяет увидеть небольшие отложения эндометриоза внутри брюшной полости, где они проявляются в виде красных или черных пятен на поверхности тазовых органов и в сумке Дугласа.
Эндометриома при лапароскопии.
Иногда эндометриоз обнаруживается случайно, когда женщина перенесла операцию по другим причинам, например, при аппендэктомии.
Какие методы лечения доступны?
Тип лечения, применяемого для лечения эндометриоза, будет зависеть от многих факторов, включая возраст, хочет ли женщина иметь детей в будущем, серьезность ваших симптомов, степень заболевания (включая то, как поражены различные органы) и подход к лечению, который предпочитает женщина и ее врач.
Доступные методы лечения включают:
- Гормональное лечение
- Многих женщин с эндометриозом в первую очередь лечат гормонами. Целью использования гормонов является подавление менструального цикла и для подавления активности и роста пятен эндометриоза.
Есть три основных типа гормонов. Первая группа — это гестагены, которые действуют на яичники и непосредственно на эндометриоз, например Провера, Депо-Провера, Примолют Н, Дюфастон и Диметриоз.Вторая группа гормонов подавляет менструальный цикл на уровне контролирующих центр в мозгу. К ним относятся аналоги GnRH (GnRH = гонадотропин-рилизинг-гормон), Zoladex и Synarll. Третья группа гормонов включает Даназол, который отключает центр управления и непосредственно подавляет ткани эндометриоза. Эти гормоны обычно останавливают менструальный цикл. и значительно уменьшить симптомы. Гормоны обычно принимают в течение шести месяцев, но прогестагены можно принимать гораздо дольше.Эти препараты могут имеют побочные эффекты от легких до довольно тяжелых. Ваш врач обсудит с вами возможные побочные эффекты.
Хирургия
«Консервативная хирургия» используется для восстановления функции любых поврежденных органов, уменьшения симптомов и улучшения фертильности.
Это включает удаление как можно большей части эндометриоза, рубцовой ткани и спаек. Более обширная операция может включать удаление матки. как яичники, так и трубы.
Комплексное УЗИ органов малого таза при глубоком инфильтративном эндометриозе (ДИЭ) позволит убедиться, что вы и ваш гинеколог принимаете правильные решения. о вашем лечении.
УЗИ органов малого таза
Ультразвуковая визуализация таза использует звуковые волны для получения изображений структур и органов в нижней части живота и таза.Есть три типа УЗИ органов малого таза: абдоминальное, вагинальное (для женщин) и ректальное (для мужчин). Эти обследования часто используются для оценки репродуктивной и мочевыводящей систем. Ультразвук безопасен, неинвазивен и не использует ионизирующее излучение.
Эта процедура практически не требует специальной подготовки. Перед обследованием вас могут попросить выпить воды, чтобы наполнить мочевой пузырь. Оставьте украшения дома и носите свободную удобную одежду. Вас могут попросить надеть платье.
Что такое УЗИ органов малого таза?
УЗИ безопасно и безболезненно.Он создает изображения внутренней части тела с помощью звуковых волн. Ультразвуковую визуализацию также называют ультразвуковым сканированием или сонографией. Он использует небольшой зонд, называемый датчиком, и гель, помещаемый непосредственно на кожу. Высокочастотные звуковые волны проходят от зонда через гель в тело. Зонд улавливает отражающиеся звуки. Компьютер использует эти звуковые волны для создания изображения. В ультразвуковых исследованиях не используется излучение (как в рентгеновских лучах). Поскольку изображения снимаются в режиме реального времени, они могут показать структуру и движение внутренних органов тела.Они также могут показать кровь, текущую по кровеносным сосудам.
Ультразвуковая визуализация — это неинвазивный медицинский тест, который помогает врачам диагностировать и лечить заболевания.
Существует три вида УЗИ органов малого таза:
Ультразвуковая допплерография может быть частью ультразвукового исследования органов малого таза.
Ультразвук Допплера — это специальный ультразвуковой метод, который оценивает движение материалов в теле. Это позволяет врачу видеть и оценивать кровоток по артериям и венам в организме.
начало страницы
Каковы наиболее распространенные способы использования этой процедуры?
У женщин чаще всего проводится УЗИ органов малого таза для оценки:
Ультразвуковое исследование органов малого таза также используется для наблюдения за здоровьем и развитием эмбриона или плода во время беременности. См. Дополнительную информацию на странице Акушерского УЗИ .
Ультразвуковые исследования могут помочь диагностировать симптомы, с которыми сталкиваются женщины, такие как:
Ультразвуковые исследования также помогают определить:
Трансвагинальное УЗИ обычно выполняется для осмотра эндометрия (слизистой оболочки матки) и яичников.Трансвагинальное УЗИ также оценивает миометрий (мышечные стенки матки). Соногистерография позволяет более глубоко исследовать полость матки. Трехмерное (3-D) ультразвуковое исследование позволяет оценивать матку и яичники в плоскостях, которые невозможно визуализировать напрямую. Эти исследования обычно проводятся для обнаружения:
- аномалии матки
- Рубцы на матке
- Полипы эндометрия
- миомы
- рак, особенно у пациенток с аномальным маточным кровотечением
Некоторые врачи также используют трехмерное ультразвуковое исследование или соногистерографию для пациентов с бесплодием.В этом случае трехмерное ультразвуковое исследование предоставляет информацию о внешнем контуре матки и о неровностях матки. См. Страницу Соногистерографии для получения дополнительной информации.
У мужчин ультразвуковое исследование органов малого таза используется для оценки:
- мочевой пузырь
- семенных пузырьков
- простата
Трансректальное ультразвуковое исследование — специальное исследование, которое обычно проводится для детальной оценки предстательной железы. Оно включает введение специального ультразвукового преобразователя в прямую кишку мужчины. См. Страницу УЗИ простаты для получения дополнительной информации.
У мужчин и женщин ультразвуковое исследование органов малого таза может помочь определить:
У детей ультразвуковое исследование органов малого таза может помочь оценить:
- образования таза
- тазовая боль
- гениталии неоднозначные и аномалии органов малого таза
- раннее или отсроченное половое созревание у девочек
Ультразвук органов малого таза также используется для проведения таких процедур, как биопсия иглой, при которой иглы используются для извлечения образца клеток из органов для лабораторных исследований.
УЗИ-изображения с допплером могут помочь врачу увидеть и оценить:
- Блокировка кровотока (например, сгустки)
- сужение сосудов
- Опухоли и врожденные пороки развития сосудов
- снижение или отсутствие кровотока к различным органам, таким как яички или яичник
- усиление кровотока, что может быть признаком инфекции
начало страницы
Как мне подготовиться?
Носите удобную свободную одежду.Возможно, вам придется снять всю одежду и украшения в исследуемой области.
Вас могут попросить надеть халат во время процедуры.
Ультразвуковые исследования очень чувствительны к движению, и активный или плачущий ребенок может продлить процесс исследования. Чтобы обеспечить беспроблемный процесс, часто помогает объяснить ребенку процедуру перед экзаменом. Принесение книг, маленьких игрушек, музыки или игр поможет отвлечь ребенка и ускорить время. В кабинете УЗИ может быть телевизор.Не стесняйтесь спрашивать любимый канал вашего ребенка.
начало страницы
Как выглядит оборудование?
Ультразвуковые сканерысостоят из компьютерной консоли, экрана видеодисплея и присоединенного датчика. Преобразователь — это небольшое портативное устройство, напоминающее микрофон. Некоторые экзамены могут использовать разные преобразователи (с разными возможностями) во время одного экзамена. Преобразователь излучает неслышимые высокочастотные звуковые волны в тело, а затем прислушивается к отраженному эхо.Принципы аналогичны гидролокаторам, используемым на лодках и подводных лодках.
Технолог наносит небольшое количество геля на исследуемый участок и помещает туда датчик. Гель позволяет звуковым волнам перемещаться вперед и назад между датчиком и исследуемой областью. Ультразвуковое изображение сразу же отображается на экране видеодисплея, который выглядит как монитор компьютера. Компьютер создает изображение на основе громкости (амплитуды), высоты тона (частоты) и времени, которое требуется для возврата ультразвукового сигнала к датчику.Также учитывается, через какой тип структуры тела и / или ткани распространяется звук.
Некоторые ультразвуковые процедуры, такие как трансвагинальное или трансректальное исследование, требуют введения датчика. В этих случаях устройство сначала покрывают оболочкой и смазывают.
начало страницы
Как работает процедура?
Ультразвуковая визуализация основана на тех же принципах, что и гидролокатор, используемый летучими мышами, кораблями и рыбаками. Когда звуковая волна ударяется об объект, она отражается или отражается эхом.Измеряя эти эхо-волны, можно определить, как далеко находится объект, а также его размер, форму и консистенцию. Это включает в себя то, является ли объект твердым или заполненным жидкостью.
В медицине ультразвук используется для обнаружения изменений внешнего вида органов, тканей и сосудов, а также для обнаружения аномальных образований, таких как опухоли.
При ультразвуковом исследовании датчик посылает звуковые волны и записывает отраженные волны. Когда датчик прижимается к коже, он посылает в тело небольшие импульсы неслышимых высокочастотных звуковых волн.Когда звуковые волны отражаются от внутренних органов, жидкостей и тканей, чувствительный приемник в преобразователе регистрирует крошечные изменения высоты звука и направления. Эти сигнатурные волны мгновенно измеряются и отображаются компьютером, который, в свою очередь, создает изображение в реальном времени на мониторе. Один или несколько кадров движущихся изображений обычно захватываются как неподвижные изображения. Также могут быть сохранены короткие видеоповторы изображений.
Те же принципы применимы к ультразвуковым процедурам, таким как трансректальные и трансвагинальные, которые требуют введения специального датчика в тело.
Ультразвук Допплера, специальный ультразвуковой метод, измеряет направление и скорость клеток крови при их движении по сосудам. Движение клеток крови вызывает изменение высоты звука отраженных звуковых волн (так называемый эффект Доплера). Компьютер собирает и обрабатывает звуки и создает графики или цветные изображения, которые представляют поток крови по кровеносным сосудам.
начало страницы
Как проходит процедура?
Трансабдоминальный:
Для большинства ультразвуковых исследований вы будете лежать лицом вверх на столе для осмотра, который можно наклонять или перемещать.Пациентов можно повернуть в любую сторону для улучшения качества изображений.
После того, как вы окажетесь на смотровом столе, радиолог (врач, специально обученный для наблюдения и интерпретации радиологических исследований) или сонографист нанесет теплый гель на водной основе на исследуемый участок тела. Гель поможет датчику установить надежный контакт с телом и устранить воздушные карманы между датчиком и кожей, которые могут препятствовать прохождению звуковых волн в ваше тело.Датчик помещается на тело и перемещается вперед и назад по интересующей области до тех пор, пока не будут получены желаемые изображения.
Обычно нет дискомфорта от давления, поскольку датчик прижимается к исследуемой области. Однако, если сканирование проводится на болезненной области, вы можете почувствовать давление или незначительную боль от датчика.
После завершения визуализации прозрачный ультразвуковой гель будет стерт с вашей кожи. Любые части, которые не были вытерты, быстро высохнут.Ультразвуковой гель обычно не окрашивает и не обесцвечивает одежду.
Трансвагинальный:
Трансвагинальное УЗИ очень похоже на гинекологическое обследование. Он включает введение датчика во влагалище после опорожнения мочевого пузыря. Наконечник датчика меньше, чем у стандартного зеркала, используемого при проведении мазка Папаниколау. На датчик надевается защитная крышка, смазывается небольшим количеством геля, а затем вводится во влагалище.Только два-три дюйма конца датчика вводятся во влагалище. Изображения получены с разной ориентации для лучшего обзора матки и яичников. Трансвагинальное УЗИ обычно проводится в положении лежа на спине, возможно, с вашими ступнями в стременах, как при гинекологическом осмотре.
Трансректальный:
Для трансректального ультразвукового исследования датчик закрывается защитной крышкой. Его смазывают, а затем вводят в прямую кишку.
Обычно вы лежите на боку лицом от экзаменатора, слегка согнув колени и бедра.
Допплеровская сонография выполняется с использованием того же преобразователя.
По завершении обследования вас могут попросить одеться и подождать, пока будут рассмотрены ультразвуковые изображения.
начало страницы
Что я испытаю во время и после процедуры?
Для трансабдоминального исследования:
На живот наносится прозрачный гель на водной основе.Преобразователь перемещается взад и вперед по этой области, пока не будут получены желаемые изображения.
Большинство ультразвуковых исследований безболезненно, быстро и легко переносятся.
Для трансвагинального исследования:
При трансвагинальном УЗИ, хотя обследование часто проводится для поиска причины тазовой боли, сама сонограмма не должна вызывать болезненных ощущений или значительно увеличивать дискомфорт. Вагинальная сонограмма обычно более удобна, чем мануальное гинекологическое обследование.
Для трансректального исследования:
Если биопсия не требуется, трансректальное ультразвуковое исследование простаты похоже на ректальное исследование, проводимое вашим врачом, или может иметь меньший дискомфорт.
Если выполняется биопсия, дополнительный дискомфорт (из-за введения иглы) обычно минимален, поскольку стенка прямой кишки относительно нечувствительна к боли в области простаты. Биопсия увеличит время процедуры.
Если выполняется допплеровское ультразвуковое исследование, вы можете услышать звуки, похожие на пульс, которые меняются по высоте при мониторинге и измерении кровотока.
Эти ультразвуковые исследования обычно выполняются в течение 30 минут.
После ультразвукового исследования вы сможете немедленно вернуться к своей обычной деятельности.
начало страницы
Кто интерпретирует результаты и как их получить?
Радиолог, врач, обученный руководить и интерпретировать радиологические исследования, проанализирует изображения. Радиолог отправит подписанный отчет врачу, который запросил обследование. Затем ваш врач поделится с вами результатами.В некоторых случаях радиолог может обсудить с вами результаты после обследования.
Могут потребоваться дополнительные экзамены. Если да, ваш врач объяснит, почему. Иногда повторное обследование проводится, потому что потенциальное отклонение от нормы требует дальнейшей оценки с помощью дополнительных изображений или специальной техники визуализации. Также может быть проведено повторное обследование, чтобы увидеть, не произошло ли каких-либо изменений в патологии с течением времени. Последующие осмотры иногда являются лучшим способом увидеть, работает ли лечение, стабильно ли отклонение от нормы или изменилось.
начало страницы
Каковы преимущества по сравнению с рисками?
Преимущества
- В большинстве случаев ультразвуковое сканирование является неинвазивным (без игл и инъекций).
- Иногда ультразвуковое исследование может быть временно неудобным, но оно не должно быть болезненным.
- Ультразвук широко доступен, прост в использовании и менее дорог, чем большинство других методов визуализации.
- Ультразвуковая визуализация чрезвычайно безопасна и не требует излучения.
- Ультразвуковое сканирование дает четкое изображение мягких тканей, которые плохо видны на рентгеновских снимках.
- Ультразвук — предпочтительный метод визуализации для диагностики и наблюдения за беременными женщинами и их будущими младенцами.
- Ultrasound обеспечивает визуализацию в реальном времени, что делает его хорошим инструментом для проведения минимально инвазивных процедур, таких как биопсия иглой и аспирация жидкости.
- Ультразвук органов малого таза может помочь выявить и оценить различные расстройства мочевыделительной и репродуктивной систем у обоих полов без рентгеновского облучения.
Риски
начало страницы
Каковы ограничения УЗИ органов малого таза?
Ультразвуковые волны разрушаются воздухом или газом.Следовательно, ультразвук не является идеальным методом визуализации кишечника, наполненного воздухом, или органов, закрытых кишечником. Ультразвук не так полезен для визуализации легких, наполненных воздухом, но его можно использовать для обнаружения жидкости вокруг или внутри легких. Точно так же ультразвук не может проникнуть в кость, но его можно использовать для визуализации переломов костей или для выявления инфекции, окружающей кость.
У крупных пациентов сложнее получить изображение с помощью ультразвука, поскольку большее количество тканей ослабляет (ослабляет) звуковые волны по мере того, как они проходят глубже в тело, и их необходимо возвращать в датчик для анализа.
начало страницы
Какой тест, процедура или лечение лучше всего мне подходят?
начало страницы
Эта страница была рецензирована 23 января 2019 г.
Какие бывают типы и этапы?
Эндометриоз — это заболевание, при котором ткань эндометриевого типа разрастается за пределами матки. Эндометрий — это ткань, выстилающая внутреннюю часть матки. Эти разрастания называются имплантатами эндометрия.
Обычно они находятся в тазу или брюшной полости.Они могут расти на подкладках и органах, таких как маточные трубы или яичники. Как и эндометрий, ткань накапливается и распадается вместе с менструальным циклом. Но со временем отошедшая ткань некуда деться и оказывается в ловушке. Это может привести к воспалению, рубцам и кистам.
Эксперты группируют эндометриоз по стадии и типу. Это зависит от разных факторов, таких как расположение, глубина, размер и количество ткани. Какой у вас эндометриоз, играет роль в ваших симптомах и лечении.
Какие этапы?
Есть разные способы измерения эндометриоза. Наиболее широко используется шкала Американского общества репродуктивной медицины. Врачи назначают баллы в зависимости от распространения ткани эндометрия, ее глубины и пораженных участков тела.
Продолжение
На основании результатов состояние классифицируется по одной из четырех стадий:
- Стадия 1 или минимальная: Есть несколько небольших имплантатов или небольших ран или поражений.Они могут быть обнаружены на ваших органах или тканях, выстилающих ваш таз или брюшную полость. Рубцовой ткани практически нет.
- Стадия 2 или легкая: Имплантатов больше, чем на стадии 1. Они также находятся глубже в ткани и могут быть некоторые рубцовые ткани.
- Стадия 3 или средняя: Есть много глубоких имплантатов. У вас также могут быть небольшие кисты на одном или обоих яичниках и толстые полосы рубцовой ткани, называемые спайками.
- 4-я стадия или тяжелая: Наиболее распространенная.У вас много глубоких имплантатов и толстых спаек. Также имеются большие кисты на одном или обоих яичниках.
Эксперты не знают, почему у одних людей более тяжелые случаи заболевания, чем у других. Эндометриоз не всегда переходит от одной стадии к другой. Если его не лечить, он может оставаться неизменным с течением времени. Или может стать хуже или лучше.
Какие бывают типы?
Эндометриоз также группируется по тому, в какой области таза или живота он поражается. Выделяют четыре основных типа:
- Поверхностный эндометриоз брюшины. Брюшина — это тонкая мембрана, выстилающая брюшную полость и таз. Он также покрывает большинство органов в этих полостях. В этом типе ткань эндометрия прикрепляется к брюшине. Это наименее тяжелая форма.
- Эндометриомы. Это темные кисты, заполненные жидкостью. Их также называют шоколадными кистами. Они различаются по размеру и могут появляться в разных частях таза или живота, но чаще всего встречаются в яичниках.
- Глубоко инфильтрирующий эндометриоз (DIE). При этом типе ткань эндометрия вторглась в органы внутри или за пределами полости таза. Это могут быть яичники, прямая кишка, мочевой пузырь и кишечник. Это редко, но иногда большое количество рубцовой ткани может скрепить органы, так что они застревают на месте. Это состояние называется замороженным тазом. Но это случается только с 1-5% людей с эндометриозом.
- Эндометриоз брюшной стенки. В некоторых случаях ткань эндометрия может разрастаться на брюшной стенке. Клетки могут прикрепляться к хирургическому разрезу, например, от кесарева сечения.
Каковы симптомы?
Основной симптом — боль в тазу, обычно во время менструации. Вы также можете чувствовать боль во время секса, дефекации и при мочеиспускании. Другие симптомы включают обильные месячные, усталость, диарею, запор, вздутие живота и тошноту.
В большинстве случаев стадия и тип состояния не влияет на симптомы. Например, человек с эндометриозом 1 стадии может испытывать более сильную боль, чем человек с 4 стадией. Исключение составляет бесплодие.Женщины с 3 или 4 стадией беременности с большей вероятностью будут иметь проблемы с беременностью, чем женщины с 1 или 2 стадией.
Как диагностируются типы и стадии?
Единственный способ по-настоящему диагностировать эндометриоз — это лапароскопия. Во время этой операции вам сделают общий наркоз, так что вы будете спать. Хирург сделает небольшой надрез и вставит крошечный тонкий инструмент для просмотра через ваш желудок, чтобы найти признаки эндометриоза. Они также могут взять небольшой образец ткани или биопсию для исследования. Это поможет исключить другие причины.
Ваш врач может увидеть только поверхностный эндометриоз брюшины с помощью лапароскопии. Но прежде чем они закажут операцию, они сделают другие анализы. Они проведут осмотр органов малого таза, чтобы нащупать кисту, и могут заказать УЗИ или МРТ для поиска эндометриомы.
Влияют ли тип и стадия на лечение?
Обычно врачи принимают решение о лечении в зависимости от ваших симптомов и того, хотите ли вы забеременеть. В большинстве случаев вы начнете с обезболивающих. Врач также может назначить вам гормональную терапию, такую как противозачаточные таблетки, прогестинотерапию, ингибиторы ароматазы, а также агонисты и антагонисты, высвобождающие гонадотропин.Раньше врачи считали, что гормональная терапия не помогает при глубоко проникающем эндометриозе, но недавние исследования показывают, что это не так.
Если эти методы лечения не помогли, вам может потребоваться операция по удалению имплантатов. Это можно сделать с помощью лапароскопа или абдоминальной хирургии. Другой вариант для женщин, которые не хотят забеременеть, — это хирургическое удаление матки. Это называется гистерэктомией. Это может быть сопряжено с овариэктомией, когда хирург удаляет и ваши яичники.
Эндометриоз — HealthyWomen
Обзор
Что это такое?
Эндометриоз — это состояние, при котором ткань, похожая на слизистую оболочку матки, вырастает за пределы матки и прилипает к другим органам или структурам, что часто приводит к боли или бесплодию.
Эндометриоз — это доброкачественное заболевание, при котором ткань, похожая на эндометриоз, представляет собой состояние, при котором ткань, похожая на слизистую оболочку матки, вырастает за пределы матки и прилипает к другим органам или структурам, что часто приводит к боли или бесплодию. вне матки и прилипает к другим структурам, чаще всего в тазу, например, к яичникам, кишечнику, фаллопиевым трубам или мочевому пузырю. Редко он имплантируется в другие места, такие как печень, легкие, диафрагма и хирургические участки.
Это частая причина тазовых болей и бесплодия. От него страдают около 5 миллионов женщин в Соединенных Штатах.
Исторически считавшийся заболеванием, поражающим взрослых женщин, эндометриоз все чаще диагностируется и у подростков.
Наиболее частыми симптомами являются болезненные менструальные периоды и / или хроническая тазовая боль.
Другие включают:
- Диарея и болезненные испражнения, особенно во время менструации
- Боль в кишечнике
- Болезненный половой акт
- Болезненность в животе
- Боль в спине
- Сильные менструальные спазмы 9010 Болевые боли при мочеиспускании
- Сильные менструальные спазмы
- Обильные менструальные боли 9010 область таза с помощью упражнений
- Болезненное обследование органов малого таза
- Бесплодие
Важно понимать, что другие состояния, помимо эндометриоза, могут вызывать любые или все эти симптомы, и другие причины, возможно, необходимо исключить.К ним относятся, помимо прочего, интерстициальный цистит, синдром раздраженного кишечника, воспалительные заболевания кишечника, спайки таза (рубцовая ткань), образования яичников, аномалии матки, фибромиалгия, синдромы мальабсорбции и, очень редко, злокачественные новообразования.
Когда ткань эндометриоза растет за пределами матки, она продолжает реагировать на гормональные сигналы, в частности на эстроген, от яичников, говорящие о ее росте. Эстроген — это гормон, который заставляет слизистую оболочку матки каждый месяц утолщаться.Когда уровень эстрогена падает, слизистая оболочка выводится из матки, что приводит к менструальным выделениям (у вас появляются месячные). Но в отличие от ткани, выстилающей матку, которая покидает ваше тело во время менструации, ткань эндометриоза, по сути, заблокирована.
Некуда деться, ткань кровоточит изнутри. Ваше тело реагирует на внутреннее кровотечение воспалением — процессом, который может привести к образованию рубцовой ткани, также называемой спайками. Это воспаление и образовавшаяся рубцовая ткань могут вызывать боль и другие симптомы.
Недавнее исследование также показало, что эта неправильно расположенная ткань эндометрия может развивать собственное кровоснабжение, чтобы помочь ей размножаться и снабжать нервы для связи с мозгом, что является одной из причин сильной боли этого состояния и других хронических болевых состояний, от которых страдают многие женщины с эндометриозом. .
Симптомы по типу и интенсивности варьируются от полностью инвалидизирующих до легких. Иногда симптомы отсутствуют, особенно у женщин с так называемым «необъяснимым бесплодием».»
Если ваш эндометриоз приводит к рубцеванию репродуктивных органов, это может повлиять на вашу способность забеременеть. Фактически, от 30 до 40 процентов женщин с эндометриозом бесплодны. Даже легкий эндометриоз может привести к бесплодию.
Исследователи не Неизвестно, что вызывает эндометриоз, но существует множество теорий. Одна предполагает, что основной причиной может быть ретроградная менструация — или «обратная менструация». В этом состоянии менструальная кровь не выходит из шейки матки (открытие матки для влагалище), но вместо этого выталкивается назад из матки через маточные трубы в полость таза.
Но поскольку у большинства женщин наблюдается ретроградная менструация без развития эндометриоза, исследователи полагают, что этому развитию может способствовать что-то еще.
Например, эндометриоз может быть проблемой иммунной системы или локальным гормональным дисбалансом, который позволяет ткани эндометрия укореняться и расти после того, как она выталкивается из матки.
Другие исследователи считают, что у некоторых женщин определенные клетки брюшной полости по ошибке превращаются в клетки эндометрия.Эти же клетки отвечают за рост репродуктивных органов женщины на эмбриональной стадии. Считается, что что-то в генетической структуре женщины или что-то, чему она подвергается в окружающей среде в более позднем возрасте, изменяет эти клетки, поэтому они превращаются в ткань эндометрия вне матки. Также есть мнение, что повреждение клеток, выстилающих таз, от предыдущей инфекции, может привести к эндометриозу.
Некоторые исследования показывают, что факторы окружающей среды могут играть роль в развитии эндометриоза.Токсины в окружающей среде, такие как диоксин, по-видимому, влияют на репродуктивные гормоны и реакцию иммунной системы, но эта теория не была доказана и вызывает споры в медицинском сообществе.
Другие исследователи считают, что сам эндометрий является ненормальным, что позволяет ткани отрываться и прикрепляться к другим участкам тела.
Эндометриоз может иметь генетическую связь: исследования показывают, что риск повышается, если у вашей матери или сестры было это заболевание. Никаких конкретных генетических мутаций с заболеванием не выявлено.
Диагностика
Гинекологи и репродуктологи-эндокринологи, гинекологи, специализирующиеся на бесплодии и гормональных состояниях, имеют наибольший опыт в диагностике и лечении эндометриоза.
Это состояние может быть очень трудным для диагностики, поскольку симптомы очень сильно различаются и могут быть вызваны другими состояниями.
Среди способов, которыми врачи диагностируют болезнь:
Лапароскопия. В настоящее время лапароскопия является золотым стандартом диагностики эндометриоза и широко используется как для диагностики, так и для лечения. При выполнении под общим наркозом хирург вводит миниатюрный телескоп, называемый лапароскопом, через небольшой разрез в пупке, чтобы увидеть расположение, размер и степень аномалий (например, спаек) в области таза.
Однако простой просмотр в лапароскоп не позволяет диагностировать глубокий эндометриоз, при котором ткань эндометрия скрыта внутри спаек или под слизистой оболочкой брюшной полости.Для диагностики и лечения этого типа заболевания необходимо более обширное рассечение.
Многие женщины страдают как глубоким, так и поверхностным (при котором ткань эндометрия хорошо видна) заболеванием эндометрия.
Биопсия ткани брюшины. Во время лапароскопии врач может удалить крошечный кусочек ткани брюшины (внутренний слой слизистой оболочки брюшной полости) или другие подозрительные участки, чтобы помочь установить диагноз эндометриоза. Это рекомендуется Американским колледжем акушеров и гинекологов (ACOG), который отмечает, что только опытный хирург, знакомый с проявлениями эндометриоза, должен полагаться только на визуальный осмотр для постановки диагноза.Однако биопсия не является обязательной для диагностики эндометриоза, и отрицательный результат биопсии не исключает наличия этого заболевания в других областях брюшной полости.
УЗИ, МРТ и КТ. Ультразвук использует звуковые волны для визуализации внутренней части тазовой области, в то время как МРТ использует магниты, а компьютерная томография использует излучение. Хотя эти тесты могут иногда указывать на эндометриоз, особенно на эндометриоидные кисты яичников, называемые «эндометриомой», или исключать другие состояния, ни одно из них не может окончательно подтвердить это состояние.
На данный момент не существует установленного неинвазивного метода диагностики эндометриоза, который разочаровывает как женщин, так и их медицинских работников.
Тазовый осмотр. Ваш врач проведет медицинский осмотр, включая тазовый осмотр, чтобы помочь в оценке. Обследование не диагностирует эндометриоз, но может позволить вашему врачу нащупать узелки, болезненные участки или образования на яичниках, которые могут указывать на эндометриоз.
История болезни. Подробная история болезни может дать вашему лечащему врачу самые ранние подсказки для постановки правильного диагноза.
Уход
Универсального лекарства от эндометриоза не существует. Однако существует ряд вариантов лечения и ведения болезни после постановки диагноза. Они делятся на четыре категории: медицинские, хирургические, альтернативные методы лечения и беременность.
- Медицинский .Наиболее распространенными методами лечения эндометриоза являются нестероидные противовоспалительные препараты (НПВП), гормональные контрацептивы (в пероральном, пластыльном, внутриматочном или инъекционном применении) и другие гормональные схемы, такие как агонисты гонадолиберина (препараты гонадотропин-рилизинг-гормона).
- Нестероидные противовоспалительные средства (НПВП) . Эти препараты, такие как ибупрофен, напроксен и аспирин, часто являются первым шагом в борьбе с симптомами, связанными с эндометриозом. Их можно использовать в течение длительного времени у небеременных пациенток для купирования симптомов, отчасти потому, что они эффективны при сокращении имплантации, дешевле и проще в использовании, чем другие варианты, и имеют меньше побочных эффектов, чем гормональное лечение.Однако некоторые пациенты могут испытывать тяжелое расстройство желудочно-кишечного тракта из-за этих агентов, особенно если они вводятся в течение продолжительных периодов времени и в высоких дозах. Они более эффективны, если принимать до начала боли.
- Противозачаточные гормоны (противозачаточные таблетки) . Этот вариант также стоит дешевле и имеет меньше побочных эффектов, чем другие варианты гормонального лечения, и его можно рекомендовать вскоре после постановки диагноза. Противозачаточные таблетки останавливают овуляцию, тем самым подавляя действие эстрогена на ткань эндометрия.В большинстве случаев женщины, принимающие гормональные контрацептивы, имеют более светлый и более короткий период, чем до их приема. Часто врачи рекомендуют принимать противозачаточные таблетки постоянно, а не циклически, чтобы устранить регулярные менструации, которые могут быть причиной усиления боли у некоторых женщин с эндометриозом.
- Медроксипрогестерон (Депо-Провера) . Этот инъекционный препарат, обычно используемый в качестве противозачаточного средства, эффективно останавливает менструацию и рост ткани эндометрия, облегчая признаки и симптомы эндометриоза.Побочные эффекты включают прибавку в весе, подавленное настроение и аномальные маточные кровотечения (прорывные кровотечения и кровянистые выделения), а также длительную задержку возвращения к нормальному менструальному циклу, что может беспокоить женщин, желающих зачать ребенка.
- Гормональные препараты, высвобождающие гонадотропины (агонисты гонадолиберина) . Эти препараты блокируют выработку гормонов, стимулирующих яичники, что предотвращает менструацию и снижает уровень эстрогена, в результате чего имплантаты эндометрия сжимаются. Агонисты ГнРГ обычно приводят к ремиссии эндометриоза во время лечения, а иногда и в течение месяцев или лет после него.Однако агонисты ГнРГ имеют побочные эффекты, включая симптомы менопаузы, такие как приливы, сухость влагалища и обратимая потеря плотности костей. Дополнительная гормональная терапия, которая обычно состоит из синтетического прогестерона (прогестина), вводимого отдельно или в комбинации с низкими дозами эстрогена, обычно назначается вместе с агонистами GnRH для облегчения этих побочных эффектов.
- Даназол . Этот репродуктивный гормон является синтетической формой мужского гормона (андрогена) и доступен как данокрин.Он используется для лечения эндометриоза и действует путем прямого подавления ткани эндометрия и подавления выработки гормонов яичников. У женщины, принимающей даназол, обычно не происходит овуляция и регулярные месячные. Побочные эффекты могут включать, среди прочего, увеличение веса, рост волос и прыщи. Некоторые побочные эффекты обратимы. Даназол обычно назначают от шести до девяти месяцев за один раз. Даназол не является противозачаточным средством, и очень важно, чтобы любая женщина, принимающая этот препарат, также использовала барьерные противозачаточные средства (презервативы, диафрагму, ВМС), если она ведет половую жизнь.
- Внутриматочная спираль, содержащая прогестин . Несколько исследований показали, что внутриматочная спираль (ВМС), содержащая синтетический тип прогестерона (прогестин), также может уменьшить болезненные симптомы и степень заболевания, связанного с эндометриозом. Если она эффективна, ВМС можно оставить в матке на срок от трех до пяти лет и удалить ее, если женщина хочет забеременеть. В настоящее время существует три одобренных FDA бренда — Mirena, Skyla и Liletta — и каждый имеет разные характеристики; Мирену можно оставлять на месте максимально долго.Его нельзя использовать женщинам с несколькими половыми партнерами, женщинам с аномальной маткой (миома) или женщинам с предшествующими заболеваниями, передающимися половым путем. Побочные эффекты включают спазмы и прорывное кровотечение.
- Ингибиторы ароматазы . Этот класс препаратов подавляет действие одного из ферментов, образующих в организме эстроген, и может блокировать рост эндометриоза. Важно понимать, что этот класс препаратов не одобрен для использования при лечении эндометриоза U.S. Управление по санитарному надзору за качеством пищевых продуктов и медикаментов; это расследуется. Побочные эффекты включают приливы, потерю костной массы и возможность повышенного риска врожденных дефектов, если женщина забеременела во время приема этих лекарств и продолжала их принимать. Их использование должно быть ограничено женщинами, участвующими в исследовательских испытаниях или после получения письменного согласия врача, который досконально знаком с этим классом препаратов.
- Хирургический . Целью любой хирургической процедуры должно быть удаление эндометриоидной ткани и рубцовой ткани.Гормональная терапия может быть назначена вместе с более консервативными хирургическими процедурами.
Хирургическое лечение варьируется от удаления тканей эндометрия с помощью лапароскопии до удаления матки, называемого гистерэктомией, часто с яичниками (так называемая овариэктомия). Хирургия, классифицированная как «консервативная», удаляет наросты эндометрия, спайки и рубцовую ткань, связанные с эндометриозом, без удаления каких-либо органов. Консервативное хирургическое вмешательство может быть выполнено с помощью лапароскопа или, при необходимости, через разрез брюшной полости.
- Лапароскопия . Во время лапароскопии, амбулаторной операции, также называемой «хирургией пупка», хирург осматривает внутреннюю часть живота через крошечный телескоп с подсветкой, вставленный через один или несколько небольших разрезов в брюшной полости. Оттуда хирург может разрушить ткань эндометрия с помощью электрической, ультразвуковой или лазерной энергии или вырезать ее. Существует риск образования рубцовой ткани, что может привести к бесплодию, усилению боли или повреждению других структур таза.Операция по удалению эндометриоза с вовлечением мочеточников и кишечника может быть особенно сложной и требует высокого хирургического мастерства.
- Лапаротомия . Лапаротомия похожа на лапароскопию, но более обширна, включает полный разрез брюшной полости и более длительный период восстановления.
- Гистерэктомия . Во время гистерэктомии вам удаляют матку. Это оставляет вас бесплодным. Однако сама по себе гистерэктомия не может удалить всю ткань эндометрия, поскольку она не может удалить ткань за пределами матки или яичников.Кроме того, операция по удалению матки может не облегчить боль, связанную с эндометриозом.
- Овариэктомия . Удаление яичников вместе с маткой повышает вероятность успешного лечения гистерэктомией, поскольку яичники выделяют эстроген, который может стимулировать рост эндометриоза. Однако это также делает вас бесплодным.
- Альтернативные методы лечения . Альтернативные методы лечения для облегчения болезненных симптомов эндометриоза включают традиционную китайскую медицину, подходы к питанию, упражнения, йогу, гомеопатию, иглоукалывание, лечение аллергии и иммунотерапию.
Хотя некоторые медицинские работники могут сказать вам, что эти альтернативные способы обезболивания при эндометриозе — пустая трата времени, другие могут посоветовать вам попробовать альтернативные методы обезболивания, если они не вредны для вашего состояния. В любом случае обсудите любые варианты, которые вы хотите попробовать, со своим врачом. Также имейте в виду, что, хотя эти варианты могут помочь облегчить боль при эндометриозе, они не излечивают состояние. Лишь немногие альтернативные методы лечения прошли строгую научную оценку.
- Беременность . Хотя это не может считаться «лечением» эндометриоза, беременность может облегчить боль, связанную с эндометриозом, и это улучшение может продолжаться после окончания беременности.
Медицинские работники связывают это облегчение с беременностью с гормональными изменениями во время беременности. Например, овуляция и менструация прекращаются во время беременности, и именно менструация вызывает боль при эндометриозе.
Кроме того, ткань эндометрия обычно становится менее активной во время беременности и может быть не такой болезненной или большой без гормональной стимуляции.Однако во многих случаях после окончания беременности и кормления грудью и возобновления менструации симптомы также возвращаются.
Если эндометриоз стал причиной бесплодия, у вас есть несколько вариантов лечения, включая хирургическое вмешательство, лекарства для стимуляции овуляции, обычно применяемые при внутриматочной инсеминации или экстракорпоральном оплодотворении. Соответствующий подход будет основан на результатах полной оценки, включая оценку партнера-мужчины. В целом, лекарства, подавляющие болезненные симптомы эндометриоза, такие как агонисты гонадолиберина, пероральные контрацептивы и даназол, не повышают вероятность беременности.Единственным возможным исключением может быть то, что использование курса агонистов ГнРГ перед экстракорпоральным оплодотворением может улучшить исходы у некоторых пациентов с эндометриозом, согласно нескольким недавним исследованиям.
Профилактика
Не существует известного способа предотвратить эндометриоз. Однако некоторые специалисты в области здравоохранения считают, что определенный уровень защиты от заболевания может быть обеспечен, если вы начнете рожать детей в раннем возрасте и у вас будет более одного ребенка.
Кроме того, вы можете предотвратить или отсрочить развитие эндометриоза с помощью ранней диагностики и лечения любой менструальной непроходимости, состояния, при котором вагинальная киста, опухоль влагалища или другой рост или поражение не позволяют ткани эндометрия покидать ваше тело во время менструации.
Есть также некоторые свидетельства того, что длительное употребление противозачаточных таблеток с меньшей вероятностью заболеет эндометриозом.
Факты, которые нужно знать
- Эндометриоз — это доброкачественное заболевание, которым страдают около 5 процентов женщин репродуктивного возраста.
- Около 5 миллионов женщин в Соединенных Штатах Америки диагностировали эндометриоз.
- Эндометриоз развивается, когда клетки, похожие на эндометрий или слизистую оболочку матки, растут за пределами матки и прилипают к другим структурам, чаще всего к яичникам, кишечнику, маточным трубам или мочевому пузырю. Ткань эндометрия может мигрировать за пределы полости таза в отдаленные части тела. Исследователи не уверены, что вызывает это состояние.
- Симптомы эндометриоза могут варьироваться от умеренной боли до боли, достаточно сильной, чтобы помешать женщине вести нормальный образ жизни.Другие симптомы включают обильное менструальное кровотечение, спазмы, диарею и болезненный стул во время менструации, а также болезненный половой акт. Однако у вас может быть заболевание, и у вас не будет ни одного из этих симптомов.
- Лапароскоп обычно используется для диагностики и лечения эндометриоза. Лапароскопия позволяет хирургу увидеть аномалии в области таза с помощью миниатюрного телескопа, вставляемого через брюшную стенку, обычно через пупок. Хотя это лучший доступный метод диагностики, он не исключает эндометриоза только потому, что врач не видит ткани эндометрия.
- Гормональные изменения, возникающие во время беременности, могут временно остановить болезненные симптомы эндометриоза, поскольку менструация прекращается и уровень эстрогена падает.
- От эндометриоза нет лекарства. Варианты лечения включают незначительные и серьезные хирургические вмешательства и медикаментозную терапию, включая гормональные контрацептивы и другие гормональные препараты, такие как агонисты гонадотропин-рилизинг-гормона (гонадотропин-рилизинг-гормона), которые ограничивают высвобождение эстрогена, стимулирующего рост ткани эндометрия.
- Есть некоторые свидетельства того, что семейный анамнез эндометриоза может повысить вероятность развития этого заболевания.Если у вас есть мать или сестра, которые борются с эндометриозом или у вас был диагностирован этот диагноз, ваш риск развития болезни выше, чем у тех, у кого нет семейного анамнеза.
Вопросы, которые нужно задать
Просмотрите следующие вопросы, которые нужно задать об эндометриозе, чтобы вы были готовы обсудить этот важный вопрос со здоровьем со своим лечащим врачом:
- Сколько случаев эндометриоза вы лечите в месяц?
- Как поставить диагноз?
- Сколько операций лапароскопии и / или лапаротомии вы выполняете каждый месяц по поводу эндометриоза и как вы обычно лечите это заболевание во время операции?
- Всегда ли вы проводите медикаментозное лечение перед хирургическим вмешательством? Если да, то какие методы лечения вы используете?
- Вы рекомендуете медикаментозное лечение после хирургического вмешательства? Если да, то какие методы лечения вы используете?
- Вы используете агонисты ГнРГ? Если да, то когда? До или после операции?
- Какие виды гормональной терапии вы использовали для лечения пациентов с эндометриозом?
- Вы назначаете дополнительную терапию агонистами ГнРГ? Какие гормоны-гормоны вы используете и почему? Могу ли я рассмотреть другие варианты?
- Какие побочные эффекты могут вызвать различные гормональные терапии? Как долго я должен принимать эти препараты, чтобы они подействовали эффективно? Возвратится ли мой эндометриоз по окончании медикаментозного лечения?
- Влияет ли эндометриоз на мою способность иметь детей?
- Считаете ли вы, что альтернативные методы лечения, такие как традиционные китайские лекарства, изменение диеты, гомеопатия или лечение аллергии, могут помочь уменьшить боль, связанную с эндометриозом? Можете ли вы направить меня к любым практикующим, которые специализируются в этих областях и могут быть мне полезны?
- Когда вы выполняете лапароскопию при эндометриозе, готовы ли вы лечить любое заболевание, которое вы видите в это время, или вы выполняете только диагностическую процедуру? Какие хирургические подходы вы обычно используете для лечения эндометриоза (например, абляция, иссечение, лазер, ультразвуковая энергия, коагуляция)?
- Если я хочу забеременеть или у меня проблемы с беременностью и у меня диагностирован эндометриоз, как это изменит ваш план лечения? Какие методы лечения бесплодия вы предлагаете и каковы успехи в моем случае?
Ключевые вопросы и ответы
- Что вызывает эндометриоз?
Наиболее распространенной причиной эндометриоза является ретроградная менструация.Это происходит, когда ткань слизистой оболочки матки, называемая тканью эндометрия, течет назад по фаллопиевым трубам во время менструации и имплантируется в различные места, чаще всего в таз. Ткань застревает и не может покинуть тело.
Однако, независимо от того, где она находится в организме, ткань эндометрия по-прежнему реагирует на ваши гормоны каждый месяц. Эта ткань может воспаляться, кровоточить и превращаться в рубцовую ткань. Когда ткань прикрепляется к органам в тазовой и брюшной полостях, это может вызвать сильную боль, бесплодие и другие проблемы.
Другие теории предполагают, что изменения в ответе иммунной системы, гормональный дисбаланс или экологические причины могут быть связаны с развитием эндометриоза. Эксперты находят убедительные доказательства наличия генетической связи.
- На что похож эндометриоз?
Боль в тазовой области, варьирующаяся от очень легкой до сильной, является наиболее частым симптомом, но вы можете не испытывать никаких симптомов. Некоторые женщины описывают боль как резкую и жгучую. Это может длиться весь месяц, но обычно усиливается во время менструации, глубокого проникновения во время полового акта или дефекации.Другие симптомы могут включать:
- Диарея и болезненные испражнения, особенно во время менструации
- Болезнь в животе
- Боль в кишечнике
- Аномальное менструальное кровотечение
- Сильные менструальные спазмы
- Боль в спине, отличная от
во время менструальной спазмы после полового акта - Болезненные испражнения
- Боль при физической нагрузке
- Боль при мочеиспускании
- Болезненное обследование органов малого таза
- Бесплодие
- Как я могу быть уверен, что мне поставили правильный диагноз, если боль, связанная с болезнью, может часто путать с другими медицинскими проблемами?
Даже без окончательного диагноза ваш лечащий врач может назначить гормональное лечение.Если боль уменьшается, есть предположение, что причиной боли был эндометриоз. Однако окончательно диагностировать эндометриоз без лапароскопии и биопсии невозможно.
- Могу ли я забеременеть, если у меня эндометриоз?
Да, можно. Большинство женщин с эндометриозом фертильны, и многие из них болеют этим заболеванием и заводят детей. Однако вероятность бесплодия увеличивается у женщин с эндометриозом всех стадий.
- Можно ли предотвратить эндометриоз?
№Эксперты не знают окончательно, что вызывает состояние, поэтому они не знают, как его предотвратить. Исследования показывают, что раннее рождение детей, наличие более одного ребенка и длительное использование оральных контрацептивов могут снизить риск. Однако многие другие факторы определяют, должна ли женщина заводить детей и когда.
- Какие существуют варианты лечения эндометриоза?
Наиболее распространенными методами лечения эндометриоза являются гормональные контрацептивы и другие гормональные схемы, такие как агонисты гонадотропного гормона (препараты гонадотропин-рилизинг-гормона), которые снижают высвобождение эстрогена, ограничивая действие гормонов на ткань эндометрия.Также используется синтетический андроген даназол, но он может вызывать некоторые нежелательные побочные эффекты, включая увеличение веса, гирсутизм (рост волос) и снижение голоса. Хирургическое лечение варьируется от удаления только эндометриальных имплантатов с помощью лапароскопии до удаления матки и яичников.
- Как мне узнать, какой вариант лечения лучше всего подходит для моего случая эндометриоза?
Трудно сказать, какое лечение лучше для вас, тем более что было проведено очень мало сравнительных исследований, чтобы определить, какой подход лучше.У всех методов лечения есть свои плюсы и минусы. Большинство женщин, страдающих этим заболеванием, могут найти облегчение с помощью медицинских методов лечения, а противозачаточные таблетки можно использовать неограниченное время для лечения симптомов. Другие женщины обращаются к хирургическому вмешательству. Однако многие женщины стараются избегать операции по удалению матки, потому что это серьезная процедура, которая оставит их бесплодными и не дает никаких гарантий навсегда избавиться от эндометриоза.
Из-за рисков, связанных с хирургическим вмешательством, обычный курс лечения должен перейти от как минимум инвазивных или рискованных к более инвазивным методам лечения.Это означает, прежде всего, лечение.
Если это не сработает, ваш врач может порекомендовать лапароскопию, а в крайнем случае — операцию по удалению матки.
Советы по образу жизни
- Устранение трансжиров
Некоторые исследования показывают связь между высоким потреблением трансжиров из гидрогенизированных масел с пищей и повышенным риском эндометриоза — еще одна веская причина для замены трансжиров полезными омега-3. - Блокируйте простагландин для облегчения боли
Безрецептурных нестероидных противовоспалительных препаратов (НПВП) достаточно, чтобы помочь многим женщинам, страдающим от боли при эндометриозе, и они могут быть самым полезным выбором для вас — проконсультируйтесь с вашим лечащим врачом профессиональный. Ибупрофен (Адвил, Мотрин, Руфен) и напроксен (Алев, Анапрокс, Напросин) являются примерами. Эти препараты блокируют простагландины. Простагландины — это естественные вещества организма, которые способствуют воспалению, сокращению матки и боли и считаются связанными с эндометриозом. - Что делать, если обезболивающие не работают
Убедитесь, что ваше тело лучше всего способно противостоять боли, выспавшись ночью, правильно питаясь и принимая рекомендуемые дозы витаминов и минералов — некоторые исследования показывают хорошие результаты с магнием или тиамин. Грелка или горячая ванна могут помочь облегчить болезненные спазмы. Некоторым женщинам помогли методы релаксации, медитация и даже иглоукалывание — обратитесь к специалисту по лечению боли или посетите центр боли. Другие возможности включают рецептурные препараты для снятия боли, гормональную терапию, чрескожную электростимуляцию (ЧЭНС) и операцию по удалению очагов эндометриоза или по разрезанию нервов, передающих боль. - Получите помощь при болезненном половом акте
Сообщите своему лечащему врачу и попросите о помощи, поскольку болезненный половой акт является симптомом эндометриоза. Женщины обычно чувствуют боль при глубоком проникновении, а некоторые чувствуют боль, как будто во что-то «врезались». Ваш лечащий врач должен будет задать вопросы и провести тазовое обследование, чтобы найти аномалии и источник болезненности. В конечном итоге вам может потребоваться лапароскопия, чтобы зафиксировать наличие поражений эндометриоза, а также лекарства или хирургическое вмешательство для облегчения боли. - Подготовка к лапароскопии
Запланируйте процедуру на конец недели, чтобы использовать выходные как часть времени восстановления. Процедура обычно проводится в первой половине менструального цикла перед овуляцией, но после прекращения менструального цикла. Очистите свой график на несколько недель после этого, чтобы дать как можно больше времени для отдыха. Убирайтесь и выполняйте поручения заранее и заранее планируйте запасы полуфабрикатов. Договоритесь со своим партнером или взрослым другом помочь вам с транспортировкой в день операции.Не ешьте ничего тяжелого или жирного накануне вечером, следуйте предоперационным инструкциям врача, оставьте украшения и ценные вещи дома и приходите пораньше, чтобы заполнить формы.
Организации и поддержка
Для получения информации и поддержки по борьбе с эндометриозом, пожалуйста, обратитесь к рекомендованным организациям, книгам и ресурсам на испанском языке, перечисленным ниже.
Американская ассоциация гинекологов-лапароскопистов (AAGL)
Веб-сайт: http: // www.aagl.org
Адрес: 6757 Katella Avenue
Cypress, CA
Горячая линия: 1-800-554-AAGL (1-800-554-2245)
Телефон: 714-503-6200
Американский колледж акушеров и гинекологов (ACOG)
Веб-сайт: http://www.acog.org
Адрес: 409 12th Street, SW
PO Box 96920
Вашингтон, округ Колумбия 20090
Телефон: 202-638-5577
Эл. Почта: [email protected]
Американское общество репродуктивной медицины (ASRM)
Веб-сайт: http: // www.asrm.org
Адрес: 1209 Montgomery Highway
Birmingham, AL 35216
Телефон: 205-978-5000
Электронная почта: [email protected]
Центр лечения эндометриоза
Веб-сайт: http://www.centerforendo.com
Адрес: 1140 Hammond Drive
Building F, Suite 6220
Atlanta, GA 30328
Горячая линия: 1-866-733-5540
Ассоциация эндометриоза (EA)
Веб-сайт: http://www.endometriosisassn.org
Адрес : 8585 N. 76th Place
Milwaulkee, WI 53223
Телефон: 414-355-2200
Центр исследования эндометриоза
Веб-сайт: http: // www.endocenter.org
Адрес: 630 Ibis Drive
Delray Beach, FL 33444
Горячая линия: 1-800-239-7280
Телефон: 561-274-7442
Книги
Второе мнение гинеколога: Вопросы и Ответы, которые вам нужно взять на себя ответственность за свое здоровье
Уильям Х. Паркер, Рэйчел Л. Паркер
Как справиться с эндометриозом
Роберт Филлипс, Гленда Мотта
Эндометриоз: путешествие одной женщины
Дженнифер Мари Льюис
Руководство по выживанию при эндометриозе: ваше руководство по новейшим вариантам лечения и лучшим стратегиям преодоления
Марго Фромер
Эндометриоз: полное руководство по взятию на себя заботы о своем здоровье
Мэри Лу Боллвег
Здоровая жизнь с эндометриозом : Что ваш врач не говорит вам … Что вам нужно знать
Керри-Энн Моррис
100 Вопросы и ответы о E эндометриоз
Дэвид Б.Redwine
Йельский справочник по репродуктивному здоровью женщин: от менархе до менопаузы
Мэри Джейн Минкин, Кэрол В. Райт
Ресурсы на испанском языке
Американская академия семейных врачей, семейный врач: эндометриоз
Веб-сайт : http://familydoctor.org/online/famdoces/home/women/reproductive/gynecologic/476.html
Электронная почта: http: //familydoctor.org/online/famdoces/home/about …
Ретроградная менструация и эндометриоз: причина или фактор?
Ретроградная менструация возникает, когда менструальная кровь и ткань матки попадают в брюшную полость через маточные трубы.Возможная связь между этим явлением и эндометриозом была впервые описана доктором Джоном Сэмпсоном в 1920-х годах, и эта теория преобладала на протяжении десятилетий.
Позднее врачи поняли, однако, что у большинства женщин на самом деле наблюдается ретроградная менструация, в то время как у очень немногих появляются симптомы или признаки эндометриоза. Причина эндометриоза не могла быть связана просто с наличием маточных клеток, которые мигрировали за пределы матки. Как объясняет endometriosis.org, эндометриоз также был обнаружен у женщин, перенесших гистерэктомию, и очень редко у мужчин, получавших терапию эстрогенами.
Возможные причины эндометриоза
Хотя известно, что клетки эндометрия вне матки могут прикрепляться к источнику крови и размножаться, причина, по которой это происходит у некоторых женщин, а не у других, плохо изучена. В Медицинском журнале Новой Англии говорится, что каждая десятая женщина страдает эндометриозом, но у женщин с тазовой болью или бесплодием это число составляет 5 из 10. Как отмечает Американский фонд эндометриоза, ни врачи, ни исследователи не пришли к единому мнению по поводу одной причины. для эндометриоза, и многие считают, что это может быть комбинация факторов.Согласно журналу Reproductive Biology and Endocrinology, некоторые из преобладающих теорий:
Воспаление и иммунная дисфункция: Было обнаружено, что у женщин с эндометриозом повышены маркеры воспаления в перитонеальной жидкости. «Повышенный иммунный ответ» может привести к воспалению, которое наблюдается у женщин с эндометриозом. Однако неизвестно, является ли воспаление причиной или вызвано эндометриозом.
Нормальная иммунная система должна удалять клетки эндометрия из брюшной полости, но поскольку эндометриоз развивается только у небольшой части женщин, у этих женщин может быть «дефектный клеточный иммунитет», который не позволяет их телам очищать эти клетки.
Фактор роста эндотелия сосудов: Эта теория утверждает, что клетки эндометрия могут испытывать повышенный ангиогенез, вызванный фактором роста эндотелия сосудов (VEGF), который был обнаружен в высоких концентрациях у некоторых женщин с «умеренным и тяжелым эндометриозом».
Генетическая предрасположенность: Не совсем понятно, но все же принято считать, что у женщин больше шансов получить диагноз эндометриоза, если у них есть родственники с таким же заболеванием.
Почему теория Сэмпсона не может стоять в одиночестве
Хотя многие согласны с тем, что ретроградная менструация позволяет клеткам эндометрия проникать в эктопическое пространство, причины, по которым эти клетки пересаживаются и размножаются, не понятны. Как отмечает Американский фонд эндометриоза, эндометриоз не всегда становится более серьезным с течением времени, как можно было бы ожидать после многих лет отслаивания эндометриальной ткани в эктопическом пространстве.



 Исследование можно проводить в любой фазе менструального цикла, девственницам, и даже при маточном кровотечении.
Исследование можно проводить в любой фазе менструального цикла, девственницам, и даже при маточном кровотечении.