Миелоциты в крови — Симптомы
Миелоциты (син. миелобласты, промиелоциты, метамиелоциты) – являются компонентами, вырабатываемыми в костном мозге, которые относятся к категории лейкоцитов и предполагают наличие ядра, называющегося нейтрофилом. У здорового взрослого человека или ребенка такие вещества во время расшифровки анализов крови должны полностью отсутствовать.
Появлению таких веществ в периферическом кровотоке способствуют в основном различные патологические процессы и заболевания. Например, вирусные патологии и инфицирование кишечника, злокачественные образования и протекание некроза, внутренние кровоизлияния и болезни крови. Помимо этого, в качестве причины может выступать передозировка лекарственными препаратами.
Специфические клинические проявления, указывающие на присутствие миелоцитов в крови, отсутствуют. Симптоматическая картина будет состоять лишь из симптомов провоцирующего недуга.
Обнаруживаются такие вещества только в анализе крови, расшифровкой которого занимается врач-гематолог. Для выяснения причинного фактора необходимо комплексное лабораторно-инструментальное обследование.
В случае обнаружения миелоцитов в крови человека, прежде всего, необходимо заняться лечением основной болезни. Это объясняется тем, что в настоящее время не существует специальных препаратов, позволяющих вывести такие компоненты из главной биологической жидкости.
Миелоциты – это зрелые клетки, величина которых варьируется от 12 до 30 мкм.
Они обладают ядром, которое может быть:
- овальным;
- почковидным;
- круглым.
В качестве ядра выступают нейтрофилы, и располагается оно в подавляющем большинстве случаев эксцентрически. Помимо этого, оно обладает способностью приобретать красно-фиолетовый оттенок, что обуславливается его созреванием.
В случае развития в организме какого-либо заболевания, на борьбу с ним выходят зрелые лейкоциты. Однако, чем сложнее патология или чем дольше она протекает, тем больше молодых клеток вынуждена использовать иммунная система. При полном истощении запаса лейкоцитов в борьбу с недугом вступают миелоциты.
Именно этим обуславливается их появление в крови, чего при нормальном положении вещей происходить не должно, поскольку они формируются и в последующем локализуются только в костном мозге.
Всего существует 3 вида таких компонентов, отчего клиницисты выделяют:
- эозинофильный миелоцит – обладает слабобазофильной протоплазмой, состоящей из большого количества розовато-красных крупных зерен;
- базофильный – характеризуется присутствием оксифильной протоплазмы, окрашенной в фиолетовый цвет;
- нейтрофильный миелоцит – считается более зрелой клеткой, нежели предыдущая разновидность – включает в себя протоплазму розового оттенка.
Появление в крови таких веществ всегда свидетельствует о протекании заболевания в организме. Это означает, что норма – это полное отсутствие миелоцитов в крови.
Тем не менее в костном мозге человека может насчитываться миелоцитов:
- нейтрофильных – от 5 до 10%;
- базофильных – от 0.2 до 1%;
- эозинофильных – от 0.5 до 2%.
Клиницисты не считают такую концентрацию патологией.
Если при расшифровке общеклинического анализа крови были обнаружены именно такие клетки, то это является тревожным сигналом, указывающим на протекание:
- широкого спектра бактериальных и вирусных инфекций;
- острой формы пиелонефрита;
- воспалительного процесса в червеобразном отростке;
- некроза, который может быть сформирован на фоне инфаркта или инсульта, гангрены или обширных ожоговых ранений;
- тяжелой интоксикации, например, тяжелыми металлами, химическими веществами или алкоголем;
- онкопатологий, в частности, в тех периодах, когда злокачественное новообразование уже подверглось распаду;
- брюшного тифа;
- бруцеллеза;
- паратифа;
- кори или гриппа;
- краснухи или лейкоза;
- В12-дефицитной анемии;
- лучевой болезни, которая может стать следствием длительного облучения организма, проведением химиотерапии или радиотерапии;
- злокачественных недугов крови;
- апластической формы малокровия.
Не редкостью является появление миелоцитов в случаях передозировки или неадекватного применения лекарственных препаратов, в частности, иммунодепрессантов или обезболивающих веществ.
Миелоциты в крови у ребенка могут возникнуть на фоне:
- врожденных пороков сердца;
- тяжелого отравления организма, например, свинцом или лекарствами, что негативно сказывается на функционировании костного мозга;
- воспалительного поражения легких;
- ангины и ацидоза;
- туберкулеза;
- острых гнойно-воспалительных процессов;
- формирования раковой опухоли;
- интоксикации токсинами, выделяемыми болезнетворными микроорганизмами;
- обширных внутренних кровоизлияний;
- болезней ЖКТ;
- сильнейшего обезвоживания;
- обильной рвоты;
- метастазирования онкологического процесса в костный мозг;
- коматозного или шокового состояния;
- некорректного использования медикаментов;
- различных болезней крови.
Примечательным является то, что у детей наличию миелоцитов в крови может способствовать чрезмерная физическая нагрузка.
Миелоциты в крови при беременности могут выступать в качестве как совершенно нормального явления, так и признака течения одного из вышеуказанных заболеваний. Они также могут означать присутствие обычной простуды или воспаления горла. В то же время они не оказывают никакого влияния на плод.
В норме, в периферической крови у представительницы женского пола во время вынашивания ребенка может присутствовать не больше 3% подобных веществ. Их возникновение обуславливается снижением сопротивляемости иммунной системы, в противном случае закрепление оплодотворенной яйцеклетки могло бы и не состояться.
Выявить наличие клеток в главной биологической жидкости у взрослых или у ребенка можно только при помощи общеклинического анализа крови. Для такого лабораторного исследования может потребоваться как капиллярный, так и венозный биологический материал. Что касается подготовки пациента, то в данном случае она полностью отсутствует.
Однако даже при их обнаружении , результатов будет недостаточно для выяснения того, почему они появились в крови. Для выяснения причинного фактора необходимо всестороннее обследование организма.
Общая диагностика объединяет в себе следующие манипуляции:
- изучение истории болезни для поиска острой или хронической болезни-провокатора;
- сбор и анализ жизненного анамнеза – для врача важна информация, касающаяся образа жизни и приема каких-либо лекарственных препаратов;
- тщательный физикальный осмотр;
- детальный опрос пациента или его родителей – это укажет специалисту на полную симптоматическую картину – довольно часто такая манипуляция дает возможность понять, какой недуг стал причиной появления такого нарушения.
Дополнительные индивидуальные диагностические мероприятия представлены более обширными лабораторными исследованиями, широким спектром инструментальных процедур и консультациями специалистов из иных областей медицины.
На сегодняшний день не существует специфических процедур или лекарственных препаратов, которые были бы способны очистить кровь от таких клеток. В случае обнаружения того, что норма клеток нарушена, лечащий врач должен срочно составить индивидуальную схему лечения провоцирующей патологии, которая может быть:
- консервативной;
- операбельной;
- комплексной.
Если же появлению таких веществ способствовал прием медикаментов, то терапия будет заключаться в отмене препарата или его замене менее опасными аналогами. Если причина заключалась в недостаточном поступлении в организм питательных веществ, то необходимо скорректировать рацион и принимать витаминно-минеральные комплексы.
После того как тот или иной источник будет устранен, уровень придет в норму через несколько недель.
На фоне того, что такие клетки появляются в крови только при протекании какой-либо патологии, прежде всего, стоит предупредить ее возникновение. Для этого необходимо несколько раз в год проходить полное лабораторно-инструментальное обследование в медицинском учреждении с обязательным посещением всех клиницистов.
В качестве дополнительных мер профилактики выступают:
- полный отказ от вредных привычек;
- ведение активного образа жизни;
- здоровое и сбалансированное питание;
- недопущение длительного облучения и физического истощения организма;
- прием медикаментов строго по предписанию лечащего врача и с обязательным соблюдением всех рекомендаций;
- избегание попадания в организм химических и ядовитых веществ.
Само по себе присутствие миелоцитов в крови совсем не опасно, однако, необходимо учитывать факторы, которые привели к такому нарушению, поскольку каждое базовое заболевание обладает множеством собственных осложнений и последствий.
Миелоциты обнаружены в анализе крови: что это значит?
Все люди, независимо от возраста, проходят профилактический осмотр, в который включен и общий анализ крови.
кие исследования помогают следить за здоровьем. Вовремя обнаружив неполадки, можно заблаговременно провести диагностику и начать лечение. Именно поэтому не стоит пренебрегать профилактическим осмотром. Если в результатах лабораторного исследования значится, что в крови наличествуют миелоциты, не стоит сразу паниковать. Для начала нужно разобраться, что являют собой данные клетки и откуда они берутся в организме человека. Миелоциты размножаются в костном мозге. У абсолютно здорового человека их быть не должно. Если анализ показывает, что кровь насыщена именно миелоцитами, то это повод обратиться к доктору и пройти полное обследование организма. Причин подобного явления существует много. Разобраться в характере нарушения и назначить терапевтический курс под силу исключительно врачу.
Миелоциты являются зрелыми клетками. Они созревают в протоплазме. Когда клетки полностью сформированы, они окрашиваются в яркие цвета: красный, розовый или фиолетовый. Существует также несколько разновидностей миелоцитов:
- Базофилы. Они созревают в оксифильной протоплазме и состоят из фиолетовых зерен.
- Эозинофилы. Они формируются и достигают зрелости в слабобазофильной протоплазме. При этом окрас зерен варьируется от розового до ярко-красного цветов.
- Нейтрофилы. Они достигают периода зрелости быстрее остальных миелоцитов. Протоплазма имеет розовый или фиолетовый оттенок.
Чаще всего миелоциты имеют форму крупных зерен. Их хорошо видно под микроскопом. Лаборанты легко отличают их от здоровых лейкоцитов, поэтому ошибки в расшифровке анализов случаются крайне редко. Если в крови обнаружены миелоциты, не стоит сразу нервничать. Это может быть из-за банального стресса или неполноценного питания. Однако в некоторых случаях обнаруживаются серьезные патологии, которые требуют немедленного лечения. Поэтому не стоит пренебрегать необходимостью регулярных анализов в профилактических целях.
Норма миелоцитов
Нормальные показатели помогают определить, является ли нарушение серьезной патологией. Миелоциты – это большие клетки. Их размер в разы превышает параметры лейкоцитов, тромбоцитов и эритроцитов. В середине каждого миелоцита присутствует овальное и почковидной формы ядро. Даже небольшое количество данных патологически измененных клеток в анализе не является нормой.
Так, например, в костном мозге человека может быть:
- от 5 до 10% нейтрофилов;
- от 0,5 до 2% эозинофилов;
- от 0,2 до 1% базофилов:
Патологические клетки могут даже наличествовать в тканях костного мозга, но не проявляться при лабораторном исследовании физиологической жидкости. Врачи не считают это патологией. Тревогу вызывает состояние, при котором кровь насыщена миелоцитами. Это может свидетельствовать о разных нарушениях. Чаще всего эти патологии связаны с тканями костного мозга и синтезом лейкоцитов. Врач в обязательном порядке назначает дополнительное обследование, чтобы выявить истинную причину чрезмерного образования миелоцитов в костном мозге.
Расшифровка анализа: возможна ли ошибка?
 Многие люди переживают о том, что лаборатории работают недостаточно качественно, поэтому в расшифровке анализа могут быть ошибки. Однако подобные опасения беспочвенны. Дело в том, что миелоциты сложно не заметить, так как их размер очень большой. Они не похожи на здоровые клетки и образуют так называемую складчатость, которую отлично видно под микроскопом.
Многие люди переживают о том, что лаборатории работают недостаточно качественно, поэтому в расшифровке анализа могут быть ошибки. Однако подобные опасения беспочвенны. Дело в том, что миелоциты сложно не заметить, так как их размер очень большой. Они не похожи на здоровые клетки и образуют так называемую складчатость, которую отлично видно под микроскопом.
Миелоциты невозможно перепутать с лейкоцитами и другими форменными элементами. Поэтому если в результате клинического лабораторного исследования значится присутствие миелоцитов, это является правдой со 100% вероятностью. Расшифровку обычно делают за один день. Если лаборант выявляет в крови хотя бы 0,1% миелоцитов – пациента отправляют к терапевту на консультацию для выяснения причины.
Почему могут быть выявлены у взрослого?
Нормальный состав крови никогда не изменяется просто так. На развитие подобного нарушения всегда требуется конкретная причина. В организме создаются определенные неблагоприятные условия, которые провоцируют формирование и размножение миелоцитов в протоплазме тканях костного мозга.
По-другому избавиться от подобного нарушения нельзя, так как миелоциты являются следствием, а не самой болезнью. Причинами стремительного размножения миелоцитов чаще всего становятся следующие факторы:
- инфекции;
- гнойные процессы;
- вялотекущие воспаления;
- интоксикация организма;
- наличие злокачественной опухоли или рак в стадии распада;
- вирусные болезни;
- отравление продуктами питания;
- любые патологии в острых и запущенных стадиях;
- радиационное или химическое облучение;
- гематогенные недуги;
- побочный эффект от приема каких-либо лекарств.
Причины наличия у ребенка
 Детям нужно регулярно сдавать анализ крови. Организм ребенка подвержен инфекционным и вирусным болезням, а иммунная система не всегда может справиться с патогенными бактериями, которые атакуют здоровые ткани и органы. Это может стать причиной того, что в очередном результате лабораторного исследования могут обнаружиться миелоциты.
Детям нужно регулярно сдавать анализ крови. Организм ребенка подвержен инфекционным и вирусным болезням, а иммунная система не всегда может справиться с патогенными бактериями, которые атакуют здоровые ткани и органы. Это может стать причиной того, что в очередном результате лабораторного исследования могут обнаружиться миелоциты.
Ребенка направляют к педиатру, который выясняет точный диагноз и назначает лечение. Однако расслабляться не стоит, так как причина наличия миелоцитов может быть куда более серьёзной. Речь идет о лейкемии или лейкозе (рак крови). Данная патология чаще всего выявляется именно у детей, поэтому родители должны быть особо бдительны. Если в анализе значится большое количество миелоцитов, ребенка нужно повести к педиатру, а затем на комплексную диагностику организма.
Миелоциты у беременных: норма или патология?
Вынашивание ребенка само по себе является стрессом для организма женщины. В этот период кровь может менять свой состав. Активизируется иммунитет, поэтом лейкоцитов становится больше, гемоглобин наоборот падает. Все это совершенно не страшно, если показатели изменяются не на много.
Миелоциты при беременности – это обычное явление. Однако гинеколог может направить пациентку к гематологу, чтобы исключить различные патологии кровеносной системы. Также нужно следить за тем, чтобы не возникало простудных, вирусных или бактериальных заболеваний, так как они также могут стать причиной образования миелоцитов в костном мозге у беременной женщины.
Виды
Миелоциты – это зрелые клетки, по сравнению с промиелоцитами. Они способны окрашиваться в яркий красно-фиолетовый цвет, когда происходит созревание. Протоплазма обладает синим оттенком, но на период созревания меняет его на розовый, а в её составе можно обнаружить обильную зернистость. Различают такие виды миелоцитов:
- нейтрофильные;
- эозинофильные;
- базофильные.
Нейтрофильные клетки более зрелого возраста обладают протоплазмой розового оттенка, менее зрелые – розовато-фиолетового. Кроме обильной зернистости в протоплазме, можно обнаружить и зёрна больших размеров.
Эозинофильные миелоциты характеризуются слабобазофильной протоплазмой, а в их составе присутствуют крупные зёрна в большом количестве. Их окрас розовато-красный.
Базофильные миелоциты имеют оксифильную протоплазму, а их состав содержит фиолетовую зернистость.
Нормальные показатели
Миелоциты представлены большими клетками, а их ядро может иметь овальную или почковидную форму с малым количеством протоплазмы. Для него характерно особая структура, которая зависит от чередования более тёмных и светлых участков хроматина. В результате достигается некий эффект складчатости.
Норма миелоцитов в крови предполагает отсутствие этих клеток. Все клетки располагаются в костном мозге. У взрослого и ребёнка содержание нейтрофильных клеток колеблется от 4,8 до 9,6%, эозинофильных — 0,6–2%, базофильных — 0,2–1%.
Причины наличия миелоцитов в крови
Если при сдаче общего анализа крови у ребёнка или взрослого были обнаружены миелоциты, то это утверждает о наличии следующих патологических процессов:
- Бактериальные инфекции острого характера, для которых характерно присоединение гнойно-воспалительного процесса. Если норма миелоцитов в крови нарушена, то у человека могут диагностировать следующие патологии: аппендицит, ЛОР-инфекции, ангину, пиелонефрит в острой форме, пневмонию, туберкулёз, сепсис, холеру, скарлатину.
- Некротические процессы обусловлены такими недугами, как инфаркт, инсульт, гангрена, большие ожоги.
- Отравление организма алкоголем или свинцом, в результате чего на костный мозг оказывается отрицательное воздействие.
- Интоксикация болезнетворными токсинами, характеризующаяся отсутствием заражения самими бактериями. В таком случае норма миелоцитов в крови будет нарушена, если в организм человека попал токсин ботулизма. Тогда распад токсинов не произошёл, а сами бактерии мёртвые.
- Злокачественная опухоль с распадом.
- Норма миелоцитов в крови может быть нарушена, даже если на момент сдачи общего анализа крови человек полностью вылечил инфекционное заболевание.
- Заболевания тяжёлой степени. Обнаружить миелоциты в крови можно будет у человека, страдающего тифом, паратифом, бруцеллёзом.
- Нарушенная норма клеток в крови может быть результатом тяжёлых вирусных болезней: корь, грипп, краснуха.
- Побочный эффект от приёма медикаментов. Чаще всего это случается при приме иммунодепрессантов, обезболивающих препаратов. Поэтому перед их употреблением нужно внимательно изучить инструкцию.
- Норма миелоцитов в крови может быть нарушена по причине радиационного облучения, лучевой терапии и химиотерапии.
- Заболевание крови: лейкоз, апатическая анемия, нехватка В12 и фолиевой кислоты.
Как вылечить состояние
Если норма клеток в плазме превышена, то это очень сказывается на иммунитете человека. В результате его организм чаще всего подвергается бактериальным и вирусным заболеваниям.
На сегодняшний день отсутствуют прямые средства для выведения миелоцитов из плазмы. Когда врач обнаружил, что норма клеток нарушена, то он обязан в срочном порядке составить необходимый комплекс мероприятий по устранению патологического процесса.
Если миелоциты в плазме содержатся по причине приёма медикаментов, то следует провести корректировку терапевтической программы. Она может предполагать замену лекарств или полный отказ от них.
Если причина заключается в дисбалансе питательных компонентов, то следует скорректировать фон витаминов группы В. Для этого задействуют лекарственные препараты и диету.
Если причина, по которой миелоциты образовались в крови, была устранена, то все показатели за пару недель придут в норму.
Миелоциты – это очень важные компоненты, сосредоточенные в костном мозге. При нормальных условиях в крови они не должны содержаться. Если это условие не выполняется, то, значит, организм человека подвергся определённому заболеванию. Присутствие миелоцитов в плазме значительно ослабляет защитные функции человеческого организма, в результате чего он подвергается инфекционным и вирусным болезням. Только своевременное лечение позволит привести в норму все показатели плазмы и улучшить состояние пациенты.
причины появления при беременности, у ребенка и взрослых
Метамиелоциты и миелоциты – это незрелые формы гранулоцитов (лейкоцитов), которые сосредоточены в костном мозге. Имеют очень большое ядро круглой формы и зернистость в цитоплазме. У здорового человека в крови их быть не должно.
Миелоциты могут быть нейтрофильными, базофильными и эозинофильными. Они предшественники лейкоцитов и в дальнейшем переходят в зрелые сегментоядерные гранулоциты.
Их появление в крови говорит о патологическом процессе, протекающем в организме. Их уровень определяется при подсчете лейкограммы. Если в крови появились незрелые формы гранулоцитов, говорят о сдвиге лейкоцитарной формулы влево. Это происходит при различных заболеваниях, при которых наблюдается лейкоцитоз – увеличение абсолютного количества белых клеток.При внедрении в организм вредных агентов сначала в борьбу вступают зрелые гранулоциты – сегментоядерные. Если они не справляются, им на помощь приходят палочкоядерные, которых в норме в крови содержится совсем мало. Чем тяжелее болезнь, тем напряженней приходится бороться и тем больше появляется молодых клеток. Сначала происходит рост уровня палочкоядерных нейтрофилов. Когда состояние ухудшается, в кровь выбрасываются метамиелоциты. И когда положение очень тяжелое, подключаются еще более юные элементы – миелоциты. Таким образом, появление миелоцитов указывает на то, что у организма резервов практически не осталось, если он призывает на помощь незрелые клетки.
Причины появления
Появление в крови юных форм гранулоцитов говорит о том, что организм усиленно производит новые клетки, которые ведут борьбу с вредными агентами.
Причины такого явления могут быть разными. Среди них:
- Бактериальные инфекции, как правило, острого характера, с присоединением гнойно-воспалительных процессов. Обычно появление миелоцитов в крови наблюдается при ангинах, остром пиелонефрите, ЛОР-инфекциях, скарлатине, воспалении легких, туберкулезе, сепсисе, холере и других.
- Тяжелые инфекции: тиф, бруцеллез, паратиф.
- Интоксикации токсинами болезнетворных бактерий при отсутствии заражения самими микроорганизмами.
- Некрозы, или отмирание клеток, связанные с такими заболеваниями, как обширные ожоги, гангрена, инсульт, инфаркт.
- Распад злокачественных опухолей, метастазы в костном мозге.
- Кровотечения острые.
- Лучевая и химиотерапия, радиационное облучение.
- Некоторые тяжелые вирусные инфекции: корь, краснуха, грипп.
- Прием некоторых видов медикаментов (обезболивающих, иммуносупрессоров).
- Отрицательное действие на костный мозг, производящий лейкоциты, оказывает отравление свинцом или алкоголем.
- Коматозные состояния.
- Ацидоз (нарушение кислотно-щелочного баланса).
- Болезни крови: анемии, лейкоз, дефицит фолиевой кислоты и витамина B12. Особенно высокий уровень характерен для миелоидной лейкемии.
- Присутствие миелоцитов в крови возможно в течение некоторого времени после недавно перенесенных инфекций.
- Шоковое состояние.
- Физическое перенапряжение.
В некоторых случаях человек не имеет никаких жалоб, при этом миелоциты у него присутствуют в крови. Это может свидетельствовать о том, что в организме протекают скрытые инфекции или воспалительные процессы.
Миелоциты обычно обнаруживаются в анализах при беременности. Это связано с усиленным образованием гранулоцитов и выходом в кровяное русло незрелых форм. В периферической крови в период беременности их может содержаться до 3%.
Миелоциты при беременности считаются нормальным явлением, в то же время они могут свидетельствовать и о патологических процессах. Это может быть реакция на воспаление, например, горла. В этом случае нужно обратиться к врачу и проследить за изменениями в анализе крови. Как правило, присутствие незрелых форм гранулоцитов при беременности не влияет отрицательно на плаценту и состояние здоровья плода.
Появление миелоцитов в крови у ребенка чаще всего говорит об инфекционном заболевании. Так же, как и у взрослых, у здорового ребенка их быть не должно.
Как лечить
При обнаружении миелоцитов в крови врач должен провести обследование и выяснить причину такого состояния. После того, как будет поставлен диагноз, медики назначат соответствующее лечение. Это может быть прием витаминов и лекарственных средств, коррекция питания. Если миелоциты появились в связи с приемом медикаментов, необходимо отменить препарат и заменить его другим. После устранения причины появления миелоцитов они приходят в норму не сразу, а примерно спустя две недели.
Заключение
Миелоциты находятся в костном мозге, и их в крови у здоровых людей быть не должно. Если они были обнаружены во время анализа, то это связано, скорее всего, с заболеванием. Присутствие миелоцитов может говорить о снижении защитных сил организма, то есть человек становится уязвимым перед различными вирусными и бактериальными инфекциями.
Миелоциты в крови что это значит — Про сосуды
Skip to contentMain Menu
- Главная
- Расшифровка
- Медицина
- Анемия
- Аорта
- Артерия
- Болезнь
- Варикоз
- Вид
- Вопросы
Свежие записи
- Имплантация кава фильтра
- Что означает высокий инсулин в крови
- Витамин в12 норма в крови для женщин
- Показания креатинина в крови норма
- Вялость и сонливость у ребенка
Содержание
- 1 Описание этих клеток
- 2 Классификация
- 3 Норма, в том числе при беременности
- 4 Причины появления, и что означает повышение значения
- 5 Методы лечения
- 6 Какие бывают миелоциты в крови? Что это значит?
- 7 Причины появления
- 8 Другие причины возникновения
- 9 Как правильно подготовиться к сдаче? Что не нужно делать?
- 10 Какова норма миелоцитов?
- 11 Что делать?
- 12 Лейкоцитарная формула анализа крови
- 13 Заключение
- 14 Уровень лейкоцитных клеток: норма
- 15 Метамиелоциты: причины быстрого выброса из костного мозга
- 16 Повышенные метамиелоциты у детей: что провоцирует?
- 17 Юные белые тельца в крови: что влияет на результат?
- 18 Как устранить отклонения показателей?
- 19 Миелоциты обнаружены в анализе крови: что это значит?
- 20 Норма миелоцитов
- 21 Расшифровка анализа: возможна ли ошибка?
- 22 Почему могут быть выявлены у взрослого?
- 23 Причины наличия у ребенка
- 24 Миелоциты у беременных: норма или патология?
- 25 Виды
- 26 Норма
- 27 У ребенка
- 28 Проведение анализа
- 29 Причины появления
- 30 При беременности
В крови миелоциты
Несозревшие лейкоциты – это миелоциты в крови. Что это значит, будет описано ниже. Миелоциты состоят из крупного ядра круглой формы, цитоплазма имеет зернистую структуру. Если человек здоров, то их в его организме быть не должно.
Какие бывают миелоциты в крови? Что это значит?
Миелоциты делятся на виды. Давайте их рассмотрим:
- Базофильные миелоциты. Отличительной особенностью данного вида является оксофильная протоплазма фиолетового цвета.
- Нейтрофильные миелоциты. Отличаются розовой протоплазмой.
- Эонофильные миелоциты. В состав данных входят крупные зерна красного оттенка.
Миелоциты 1 в крови — что это значит? Если они присутствуют, то у человека в организме патология. Как правило, оно связана с лейкоцитозом. Это заболевание, при котором увеличивается численность белых тел. Миелоциты свидетельствуют, что в организме присутствует серьезное заболевание. Так как эти клетки включаются в борьбу с каким-либо недугом.
Причины появления
Почему появляются миелоциты в крови? Что это значит? Основными причинами являются:
- Острые инфекционные заболевания с присутствием воспалительного процесса и гнойными очагами. К таким относятся: воспаление легких, туберкулез, ангина, заражение крови и прочие.
- Отравления, причиной которых стал свинец или алкоголь.
- Отмирание клеток в организме. Например, при инсульте, гангрене, ожогах и прочем.
- Если в крови миелоциты, это значит, что присутствуют онкологические опухоли.
- Гематология. К этой категории относятся такие заболевания, как лейкемия и другие.
Другие причины возникновения
Существует еще ряд причин, почему могут появиться миелоциты в крови, что это значит, мы уже описали. К ним относятся:
- Кровотечения, которые проходят в острой форме.
- Различные отравления, специфика которых связана с бактериальными токсическими составами.
- Лечение лучевой терапией и химиотерапией приводит к появлению миелоцитов в крови человека. Также облучение радиацией способствует их возникновению в организме.
- Отсутствие или недостаточное количество витамина В.
- Отклонение от нормы кислотно-щелочного баланса.
- Состояние шока.
- Кома.
- Сильные физические нагрузки на организм.
- Краснуха, грипп и другие вирусные болезни. Эти недуги также могут привести к появлению миелоцитов.
- Кишечные инфекционные заболевания.
- Вследствие приема определенных лекарственных препаратов. Например, обезболивающих средств и медикаментов против депрессии. Важно перед началом приема знакомиться с возможными побочными эффектами. Если нужно, проконсультироваться с врачом, который учтет особенности организма пациента.
Как правильно подготовиться к сдаче? Что не нужно делать?
Чтобы получить точные сведения о составе крови, нужно придерживаться определенных правил перед ее сдачей:
- Следует помнить, что кровь необходимо сдавать на голодный желудок. Причем перед сном также не нужно плотно ужинать. От последнего приема еды до прихода в лабораторию для сдачи анализа должно пройти более восьми часов.
- За неделю рекомендуется воздержаться от приема пищи, которая содержит много жира, соли и приготовлена способом жарки. Также ни в коем случае не нужно употреблять алкоголь.
- Курение также влияет на результат анализа. Поэтому перед приходом в медицинское учреждение для забора биологического материала не стоит курить минимум час.
- Не нужно идти на анализ крови после физиопроцедуры либо рентгена.
Соблюдение вышеперечисленных рекомендаций — очень важный момент для лабораторного исследования крови. Но следует знать, что для постановки диагноза врач направит сдать кровь несколько раз. Это поможет исключить возможные погрешности. Также будет назначена консультация узких специалистов. Они дадут свои заключения после осмотра пациента.
Какова норма миелоцитов?
В норме миелоцитов в крови не должно быть. Их присутствие означает, что в организме произошел какой-то сбой. Данный вид клеток присутствует только в костном мозге человека. Там их норма следующая:
- Нейтрофильные клетки — 4,8-9,6 %.
- Эозинофильные клетки — 0,6-2 %.
- Базофильные клетки — 0,2-1 %.
Что делать?
Мы уже узнали, что такое миелоциты в крови, причины появления мы их рассмотрели. Теперь разберемся, как поступить человеку, что делать.
Как правило, присутствие миелоцитов в крови говорит о том, что в организме присутствует какое-либо острое заболевание. Также такой показатель сказывается на работе иммунной системы человека.
Если анализ крови показывает присутствие миелоцитов, то врач будет искать причину их появления. Например, если выяснится, что они возникли из-за приема медицинских препаратов, то пациенту будет предложено поменять лекарства на другие либо отказаться от них вовсе.
Когда причина кроется в недостатке витамина В, то для человека будет разработана специальная диета. Также назначены специальные медикаменты.
В случае присутствия в организме серьезного заболевания врач назначит обследование, поставит диагноз и разработает схему лечения пациента. Излечение от недуга приведет в норму показатели. Следует знать, что, когда человек пойдет на поправку, его анализ крови еще какое-то время будет содержать миелоциты. Они уйдут по истечении двух недель после выздоровления пациента.
Лейкоцитарная формула анализа крови
Под лейкоцитарной формулой понимается соотношение разных видов лейкоцитов. Следует знать, что у новорожденных деток значения данных показателей сильно отличаются от взрослого организма. Для того чтобы произвести оценку этой формулы, иногда требуется выявить присутствие белых клеток разных форм и их количество. Лейкоцитная формула может указать на присутствие в организме различных инфекций и других недугов.
Но она также покажет степень поражения организма тем или иным заболеванием. Также благодаря данной формуле врач может сориентироваться в правильности проводимого лечения. Следует отметить, что у новорожденного миелоциты присутствуют в крови в количестве 0,5 %. Но данный показатель быстро должен уйти.
Заключение
Теперь вам известно, что такое миелоциты. Нормы в анализе крови, причины повышения их вы тоже знаете. Надеемся, что информация была вам полезна.
Миелоциты (син. миелобласты, промиелоциты, метамиелоциты) – являются компонентами, вырабатываемыми в костном мозге, которые относятся к категории лейкоцитов и предполагают наличие ядра, называющегося нейтрофилом. У здорового взрослого человека или ребенка такие вещества во время расшифровки анализов крови должны полностью отсутствовать.
Появлению таких веществ в периферическом кровотоке способствуют в основном различные патологические процессы и заболевания. Например, вирусные патологии и инфицирование кишечника, злокачественные образования и протекание некроза, внутренние кровоизлияния и болезни крови. Помимо этого, в качестве причины может выступать передозировка лекарственными препаратами.
Специфические клинические проявления, указывающие на присутствие миелоцитов в крови, отсутствуют. Симптоматическая картина будет состоять лишь из симптомов провоцирующего недуга.
Обнаруживаются такие вещества только в анализе крови, расшифровкой которого занимается врач-гематолог. Для выяснения причинного фактора необходимо комплексное лабораторно-инструментальное обследование.
В случае обнаружения миелоцитов в крови человека, прежде всего, необходимо заняться лечением основной болезни. Это объясняется тем, что в настоящее время не существует специальных препаратов, позволяющих вывести такие компоненты из главной биологической жидкости.
Общие характеристики
Миелоциты – это зрелые клетки, величина которых варьируется от 12 до 30 мкм.
Они обладают ядром, которое может быть:
В качестве ядра выступают нейтрофилы, и располагается оно в подавляющем большинстве случаев эксцентрически. Помимо этого, оно обладает способностью приобретать красно-фиолетовый оттенок, что обуславливается его созреванием.
В случае развития в организме какого-либо заболевания, на борьбу с ним выходят зрелые лейкоциты. Однако, чем сложнее патология или чем дольше она протекает, тем больше молодых клеток вынуждена использовать иммунная система. При полном истощении запаса лейкоцитов в борьбу с недугом вступают миелоциты.
Именно этим обуславливается их появление в крови, чего при нормальном положении вещей происходить не должно, поскольку они формируются и в последующем локализуются только в костном мозге.
Всего существует 3 вида таких компонентов, отчего клиницисты выделяют:
- эозинофильный миелоцит – обладает слабобазофильной протоплазмой, состоящей из большого количества розовато-красных крупных зерен;
- базофильный – характеризуется присутствием оксифильной протоплазмы, окрашенной в фиолетовый цвет;
- нейтрофильный миелоцит – считается более зрелой клеткой, нежели предыдущая разновидность – включает в себя протоплазму розового оттенка.
Появление в крови таких веществ всегда свидетельствует о протекании заболевания в организме. Это означает, что норма – это полное отсутствие миелоцитов в крови.
Тем не менее в костном мозге человека может насчитываться миелоцитов:
- нейтрофильных – от 5 до 10%;
- базофильных – от 0.2 до 1%;
- эозинофильных – от 0.5 до 2%.
Клиницисты не считают такую концентрацию патологией.
Причины появления миелоцитов в крови
Если при расшифровке общеклинического анализа крови были обнаружены именно такие клетки, то это является тревожным сигналом, указывающим на протекание:
- широкого спектра бактериальных и вирусных инфекций;
- острой формы пиелонефрита;
- воспалительного процесса в червеобразном отростке;
- некроза, который может быть сформирован на фоне инфаркта или инсульта, гангрены или обширных ожоговых ранений;
- тяжелой интоксикации, например, тяжелыми металлами, химическими веществами или алкоголем;
- онкопатологий, в частности, в тех периодах, когда злокачественное новообразование уже подверглось распаду;
- брюшного тифа;
- бруцеллеза;
- паратифа;
- кори или гриппа;
- краснухи или лейкоза;
- В12-дефицитной анемии;
- лучевой болезни, которая может стать следствием длительного облучения организма, проведением химиотерапии или радиотерапии;
- злокачественных недугов крови;
- апластической формы малокровия.
Не редкостью является появление миелоцитов в случаях передозировки или неадекватного применения лекарственных препаратов, в частности, иммунодепрессантов или обезболивающих веществ.
Миелоциты в крови у ребенка могут возникнуть на фоне:
- врожденных пороков сердца;
- тяжелого отравления организма, например, свинцом или лекарствами, что негативно сказывается на функционировании костного мозга;
- воспалительного поражения легких;
- ангины и ацидоза;
- туберкулеза;
- острых гнойно-воспалительных процессов;
- формирования раковой опухоли;
- интоксикации токсинами, выделяемыми болезнетворными микроорганизмами;
- обширных внутренних кровоизлияний;
- болезней ЖКТ;
- сильнейшего обезвоживания;
- обильной рвоты;
- метастазирования онкологического процесса в костный мозг;
- коматозного или шокового состояния;
- некорректного использования медикаментов;
- различных болезней крови.
Примечательным является то, что у детей наличию миелоцитов в крови может способствовать чрезмерная физическая нагрузка.
Миелоциты в крови при беременности могут выступать в качестве как совершенно нормального явления, так и признака течения одного из вышеуказанных заболеваний. Они также могут означать присутствие обычной простуды или воспаления горла. В то же время они не оказывают никакого влияния на плод.
В норме, в периферической крови у представительницы женского пола во время вынашивания ребенка может присутствовать не больше 3% подобных веществ. Их возникновение обуславливается снижением сопротивляемости иммунной системы, в противном случае закрепление оплодотворенной яйцеклетки могло бы и не состояться.
Диагностика
Выявить наличие клеток в главной биологической жидкости у взрослых или у ребенка можно только при помощи общеклинического анализа крови. Для такого лабораторного исследования может потребоваться как капиллярный, так и венозный биологический материал. Что касается подготовки пациента, то в данном случае она полностью отсутствует.
Однако даже при их обнаружении , результатов будет недостаточно для выяснения того, почему они появились в крови. Для выяснения причинного фактора необходимо всестороннее обследование организма.
Общая диагностика объединяет в себе следующие манипуляции:
- изучение истории болезни для поиска острой или хронической болезни-провокатора;
- сбор и анализ жизненного анамнеза – для врача важна информация, касающаяся образа жизни и приема каких-либо лекарственных препаратов;
- тщательный физикальный осмотр;
- детальный опрос пациента или его родителей – это укажет специалисту на полную симптоматическую картину – довольно часто такая манипуляция дает возможность понять, какой недуг стал причиной появления такого нарушения.
Дополнительные индивидуальные диагностические мероприятия представлены более обширными лабораторными исследованиями, широким спектром инструментальных процедур и консультациями специалистов из иных областей медицины.
Лечение
На сегодняшний день не существует специфических процедур или лекарственных препаратов, которые были бы способны очистить кровь от таких клеток. В случае обнаружения того, что норма клеток нарушена, лечащий врач должен срочно составить индивидуальную схему лечения провоцирующей патологии, которая может быть:
Если же появлению таких веществ способствовал прием медикаментов, то терапия будет заключаться в отмене препарата или его замене менее опасными аналогами. Если причина заключалась в недостаточном поступлении в организм питательных веществ, то необходимо скорректировать рацион и принимать витаминно-минеральные комплексы.
После того как тот или иной источник будет устранен, уровень придет в норму через несколько недель.
Профилактика и прогноз
На фоне того, что такие клетки появляются в крови только при протекании какой-либо патологии, прежде всего, стоит предупредить ее возникновение. Для этого необходимо несколько раз в год проходить полное лабораторно-инструментальное обследование в медицинском учреждении с обязательным посещением всех клиницистов.
В качестве дополнительных мер профилактики выступают:
- полный отказ от вредных привычек;
- ведение активного образа жизни;
- здоровое и сбалансированное питание;
- недопущение длительного облучения и физического истощения организма;
- прием медикаментов строго по предписанию лечащего врача и с обязательным соблюдением всех рекомендаций;
- избегание попадания в организм химических и ядовитых веществ.
Само по себе присутствие миелоцитов в крови совсем не опасно, однако, необходимо учитывать факторы, которые привели к такому нарушению, поскольку каждое базовое заболевание обладает множеством собственных осложнений и последствий.
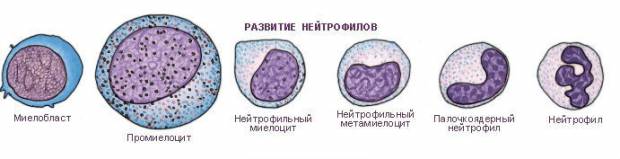
Виды миелоцитов
Миелоцитами называются клетки-предшественницы зрелых гранулоцитов — одной из разновидностей лейкоцитов.
Образование миелоцитов — это промежуточный этап гранулоцитопоэза, который начинается с митотического деления стволовой клетки.
Для того, чтобы полностью было понятно, что такое миелоциты и какое место они занимают в гемопоэзе, необходимо указать все формы клеток гранулоцитарного ростка кроветворения:
- Миелобласты — это клетки, которые появляются вследствие деления колониеобразующей стволовой клетки. Миелобласты утрачивают полипотентность — способность дифференцироваться в любые другие виды клеток. Основная их задача — обеспечение нормального созревания гранулоцитов.
- Промиелоциты — самые большие по размеру клетки во всех стадиях образования гранулоцитов. Уже на этом этапе созревания в клетках появляются первичные гранулы, которые делят промиелоциты на эозинофильные, базофильные и нейтрофильные.
- Миелоциты — образуются после третьего деления промиелоцитов. На такой стадии созревания зернистость клеток (включения) становится строго специфичной (вторичной), что позволяет уже четко разделять будущие нейтрофилы, базофилы и эозинофилы. Миелоциты — активно делящиеся клетки. От полноценности созревания миелоцитов зависит физиологическая активность и функциональность гранулоцитов.
- Метамиелоциты (юные лейкоциты) — такие клетки обладают низкой способностью к делению. Благодаря им происходит завершающий этап созревания гранулоцитов. Ядро метамиелоцитов претерпевает изменения, деля клетки на две большие группы — сегментоядерные и палочкоядерные.
- Гранулоциты — итог гранулоцитопоэза. Такие клетки называются полиморфно-ядерными, так как от их зернистости зависит тип клеток.
Таким образом, миелоциты — это клетки, которые определяют полноценный рост зрелых гранулоцитов. Относятся к зернистым лейкоцитам и дифференцируются в три основных вида белых клеток крови:
Нормы показателя миелоцитов в костном мозге
Так как незрелые формы лейкоцитов должны проходить все этапы созревания в костном мозге, то и присутствовать они должны в норме только в костно-мозговом пунктате.
Если человек здоров, то причин, незрелым формам кровяных клеток поступать в системный кровоток, нет.
Для оценки состоятельности гранулоцитопоэза и всего кроветворения в целом применяется такой метод исследования, как костно-мозговая пункция (стернальная пункция, трепанобиопсия).
В норме гранулоцитарный (миелоцитарный) росток кроветворения даст следующие показатели при оценке миелограммы:
| Клеточный состав костного мозга (гранулоцитопоэз) | Количество, % |
|---|---|
| Недифференцированные бластные клетки | 0,1-1,1 |
| Миелобласты | 0,2-1,7 |
| Промиелоциты | 1,0-4,1 |
| Миелоциты | 6,9-12,2 |
| Метамиелоциты | 8,0-14,9 |
| Палочкоядерные | 12,8-23,7 |
| Сегментоядерные | 13,1-24,1 |
| Индекс созревания нейтрофилов | 0,5-0,9 |
| Все эозинофилы | 0,5-5,8 |
| Базофилы | 0-0,5 |
Причины появления в крови
У здорового человека ни миелоцитов, ни других незрелых клеток миелоцитарного ростка кроветворения в анализе крови быть не должно. Даже незначительные концентрации делящихся и созревающих клеток считаются вариантом патологического состояния.
Обнаружение юных форм гранулоцитов свидетельствует о том, что организм подвержен опасности и борется с одним из указанных ниже заболеваний или патологических процессов:
- острые бактериальные и вирусные инфекции, чаще всего осложняющиеся гнойным воспалением. Это могут быть гнойные ангины, прочие тяжелые инфекции ЛОР-органов, острые пиелонефриты, пневмонии, холера, сепсис, скарлатина, туберкулез, брюшной тиф, бруцеллез, паратиф, корь, краснуха паротит и пр.
- состояния после тяжелых инфекционно-воспалительных процессов;
- аппендицит и другая острая хирургическая патология;
- гангрена;
- ожоговая болезнь тяжелых форм;
- инсульты, инфаркты;
- острая кровопотеря любого генеза;
- метастазирование в костный мозг;
- синдром распада опухолей;
- последствия химиотерапевтического, лучевого лечения;
- длительный прием цитостатических, иммуносупрессивных медикаментозных средств;
- отравление свинцом;
- алкоголизм;
- все виды комы;
- ацидоз;
- шок;
- тяжелые и постоянные физические нагрузки;
- многие виды анемий;
- лейкозы;
- миелоидная лейкемия;
- дефицит цианокобаламина и/или фолиевой кислоты.
Если концентрация бластных клеток в крови повышена незначительно — до 2% к общей лейкоцитарной массе, — то речь идет о хронических лейкозах.
Высокие значения бластов в крови являются признаком выраженных сбоев в деятельности костного мозга, что указывает на острый лейкоз.
Превышение количества бластных клеток в крови более 5% свидетельствует о развитии бластного криза у пациентов с хроническими миелолейкозами, а также о терминальном этапе при онкологической патологии.
Обнаружение миелоцитов, промиелоцитов и метамиелоцитов в крови не более 5% — не говорит и наличии гематологических заболеваний, но все же указывает на наличие определенных трудностей со здоровьем.
А вот значительный подъем от 10% и выше — весьма неблагоприятный показатель, является маркером миелопролиферативных заболеваний — хронических лейкозов, которые берут свое начало от молодых клеток миелоидного ростка кроветворения.
Самая частая причина обнаружения миелоцитов и других созревающих клеток лейкоцитопоэза — хронический миелолейкоз, субстратом которого являются преимущественно незрелые нейтрофильные миелоциты и другие юные формы.
На начальных этапах заболевания рост миелоцитов выражен не ярко. Прогрессирование миелолейкоза сопровождается значительным ростом миелоцитов в крови, а также зрелых эозинофилов и базофилов. Резкий рост незрелых нейтрофилов, т.е., нейтрофильных миелоцитов — крайне неблагоприятный признак, который ухудшает течение лейкоза и прогноз.
Миелоциты у детей и беременных женщин
Обнаружение в крови любой клетки, не закончившей полностью свою дифференцировку при гранулоцитопоэзе, указывает на то, что костный мозг активизировался в ответ на какие-либо патологические трансформации.
У здорового ребенка миелоциты, как и другие юные формы, определяться в крови не должны. Выход миелоцитов в кровь, а также других созревающих гранулоцитов, обусловлен такими же факторами, как и у взрослых. Также часто обнаружение незрелых клеток у малышей диагностируется при врожденных пороках сердца, неукротимой рвоты и обезвоживания. Очень часто обнаруживаются незрелые формы гранулоцитов у малышей со слабым иммунитетом.
Сильное физическое перенапряжение также повлечь за собой появление незначительного количества миелоцитов в крови у здоровых детей.
Что касается беременных женщин, то здесь допускаются колебания в картине крови. Процесс кроветворения при вынашивании ребенка усиливается для поддержания жизнедеятельности всего организма матери и малыша. Дополнительно появление миелоцитов и прочих молодых форм в крови может быть итогом обострения хронических заболеваний, например, синуситов, пиелонефрита и пр.
У будущих мам допускается концентрация миелоцитов в крови не более 2-3%. Но, в любом случае, такое явление требует дальнейшей диагностики, чтобы не пропустить развитие злокачественной патологии.
Как определить уровень миелоцитов
Определение уровня миелоцитов, как и других компонентов костного мозга, проводится с помощью взятия костномозговой пункции. Полученная миелограмма покажет точный клеточный состав костного мозга.
Образцы костного мозга берутся из:
- грудины,
- гребня подвздошной кости,
- из пяточной кости (так производится пункция у маленьких детей).
После получения пунктата данные миелограммы обязательно сопоставляются с данными общего клинического анализа крови.
Лечение
Так как миелоцитемия обусловлена развитием какого-либо заболевания, то лечения требует именно первопричина.
Только после уточнения причины патологического изменения состава крови, назначается лечение.
Причин для проникновения несозревших кровяных клеток, в частности, миелоцитов, немалое количество. Подавляющее большинство таких триггеров, к сожалению, опасные заболевания, которые могут быстро унести человеческую жизнь. При малейших трансформациях в составе крови необходимо срочное обращение к врачу, диагностика и назначение необходимых методов лечения.
нормы в анализе крови, причины повышения, лечение
По составу крови можно определить состояние здоровья человека. Любое патологическое изменение сопровождается отклонением ее составляющих от нормы. Одним из признаков развития серьезного заболевания является наличие в анализе крови миелоцитов. В норме эти клетки должны содержаться только в костном мозге. Миелоцитоз требует детальной диагностики всего организма.
Миелоциты: классификация и норма
 Это один из видов клеток костного мозга. Миелобласты образуют промиелоциты. Промиелоцитарное деление способствует возникновению миелоцитов. Процесс предшествует стадии полного созревания гранулоцитов. Миелоциты имеют округлую форму. Содержат цитоплазму и ядро крупного размера, имеют зернистую структуру. Имеют размер около 12-20 мкм. Выделяют 3 типа клеток:
Это один из видов клеток костного мозга. Миелобласты образуют промиелоциты. Промиелоцитарное деление способствует возникновению миелоцитов. Процесс предшествует стадии полного созревания гранулоцитов. Миелоциты имеют округлую форму. Содержат цитоплазму и ядро крупного размера, имеют зернистую структуру. Имеют размер около 12-20 мкм. Выделяют 3 типа клеток:
- нейтрофильные;
- эозинофильные;
- базофильные.
Нейтрофильные миелоциты содержат протоплазму розового оттенка. Также у первых клеток имеется крупная зернистость. Являются наиболее зрелым типом относительно двух других. Базофильные миелоциты содержат фиолетовую протоплазму, а эозинофильные розово-красную с крупными вкраплениями. Их количество в костном мозге определяется методом пункции. Нормы содержания клеток представлены в таблице.
| Тип клеток | Количество |
| Эозинофильные | 0,5-2% |
| Нейтрофильные | 5-10% |
| Базофильные | 0,2-1% |
Читайте также
Миелоциты в крови: причины, диагностика и лечение
 Промиелоциты, миелоциты, метамиелоциты в крови должны отсутствовать у здорового человека. Их появление имеет ряд патологических причин. Могут возникать на фоне воспалительных процессов в организме — пневмония, туберкулез, пиелонефрит, инфекционные болезни ЛОР-органов. Ожоги и другие травмы, сопровождающиеся потерей крови и некрозом тканей, вызывают образование клеток данного типа в крови.
Промиелоциты, миелоциты, метамиелоциты в крови должны отсутствовать у здорового человека. Их появление имеет ряд патологических причин. Могут возникать на фоне воспалительных процессов в организме — пневмония, туберкулез, пиелонефрит, инфекционные болезни ЛОР-органов. Ожоги и другие травмы, сопровождающиеся потерей крови и некрозом тканей, вызывают образование клеток данного типа в крови.
Выявление в анализе миелоцитов может сигнализировать о лейкозе и других онкологических заболеваниях. Возникает при ацидозе, после перенесенного инсульта и инфаркта, в состоянии комы и шока, при проведении лучевой и химиотерапии. Отклонение может быть обозначением отравления организма, дефицита железа и фолиевой кислоты, физической перегрузки. Прием некоторых медикаментов вызывает появление в крови данных клеток.
 Миелоциты в крови у ребенка могут иметь другие причины, чем у взрослого. Возникают на фоне заболеваний желудочно-кишечного тракта, врожденного порока сердца, обезвоживании и интоксикации организма, ослаблении иммунитета, а также при повышенных физических нагрузках. Для новорожденных нормальным является показатель 0.5%. У беременных женщин незначительное повышение в крови миелоцитов допустимо. Предельное содержание — 3%.
Миелоциты в крови у ребенка могут иметь другие причины, чем у взрослого. Возникают на фоне заболеваний желудочно-кишечного тракта, врожденного порока сердца, обезвоживании и интоксикации организма, ослаблении иммунитета, а также при повышенных физических нагрузках. Для новорожденных нормальным является показатель 0.5%. У беременных женщин незначительное повышение в крови миелоцитов допустимо. Предельное содержание — 3%.
Читайте также
Диагностика
К анализу крови на выявление содержания клеток потребуется специальная подготовка. Забор материала должен осуществляться натощак. Запрещено употребление алкоголя накануне исследования, жирной, жареной и соленой пищи, а также курение непосредственно перед анализом. Рентген или физиопроцедуры могут исказить результат. Для точности потребуется несколько анализов.
 После лабораторного исследования необходима консультация терапевта. На основании данных, полученных в результате осмотра, а также после изучения анамнеза пациента, назначаются дополнительные диагностические меры. Лечение зависит от причины отклонения и возможно только после ее выявления.
После лабораторного исследования необходима консультация терапевта. На основании данных, полученных в результате осмотра, а также после изучения анамнеза пациента, назначаются дополнительные диагностические меры. Лечение зависит от причины отклонения и возможно только после ее выявления.
Превышение миелоцитов на 10% и более угрожает жизни человека. Требуется немедленная госпитализация.
Лечение и профилактика
 Появление миелоцитов в крови не является самостоятельным заболеванием, поэтому тип лечения определяется причиной их появления в крови. Возможна медикаментозная терапия, хирургическое вмешательство, либо их комплекс. Отклонение, вызванное дефицитом железа или фолиевой кислоты, устраняется коррекцией рациона и употреблением специальных препаратов. При возникновении патологии на фоне приема некоторых медикаментов, необходима полная их отмена или замена аналогичными по действию препаратами. Правильно подобранная терапия приводит в норму показатели за 2-3 недели.
Появление миелоцитов в крови не является самостоятельным заболеванием, поэтому тип лечения определяется причиной их появления в крови. Возможна медикаментозная терапия, хирургическое вмешательство, либо их комплекс. Отклонение, вызванное дефицитом железа или фолиевой кислоты, устраняется коррекцией рациона и употреблением специальных препаратов. При возникновении патологии на фоне приема некоторых медикаментов, необходима полная их отмена или замена аналогичными по действию препаратами. Правильно подобранная терапия приводит в норму показатели за 2-3 недели.

 Профилактическими мерами являются здоровый образ жизни, сбалансированное питание, умеренные физические нагрузки. Не следует заниматься самолечением и бесконтрольно принимать лекарственные препараты. Необходимо исключить воздействие токсических и радиоактивных веществ.
Профилактическими мерами являются здоровый образ жизни, сбалансированное питание, умеренные физические нагрузки. Не следует заниматься самолечением и бесконтрольно принимать лекарственные препараты. Необходимо исключить воздействие токсических и радиоактивных веществ.
Миелоциты обеспечивают полноценное созревание важных клеток в организме человека — гранулоцитов. Они необходимы для функционирования иммунитета человека и процесса кроветворения. В норме миелоциты должны содержаться только в костном мозге в виде эозинофильных, базофильных и нейтрофильных клеток. Появление этих составляющих в крови сигнализирует о гематологических отклонениях или развитии опасных патологий. Для назначения лечения необходимо выявление причины данного отклонения.
Метамиелоцит — Википедия
Материал из Википедии — свободной энциклопедии
Текущая версия страницы пока не проверялась опытными участниками и может значительно отличаться от версии, проверенной 7 ноября 2017; проверки требуют 3 правки. Текущая версия страницы пока не проверялась опытными участниками и может значительно отличаться от версии, проверенной 7 ноября 2017; проверки требуют 3 правки. Базофильный метамиелоцит
Базофильный метамиелоцит  Эозинофильный метамиелоцит
Эозинофильный метамиелоцит  Нейтрофильный метамиелоцит
Нейтрофильный метамиелоцитМетамиелоцит — это миелоидная клетка, проходящая гранулопоэз. Метамиелоциты происходят от миелоцитов, а те, в свою очередь, от промиелоцитов и миелобластов. В процессе дальнейшего созревания метамиелоцит, или «юный» гранулоцит, превращается в так называемый палочкоядерный гранулоцит и далее в «зрелый», или сегментоядерный гранулоцит.
Морфологически метамиелоциты характеризуются появлением «вдавленного», или «почкообразного» ядра, наличием обильных специфических цитоплазматических гранул, и отсутствием видимого ядрышка. Если ядро клетки ещё не имеет характерной почкообразной вдавленности — это, по всей вероятности, миелоцит. Если же оно сильно вдавлено — практически до образования буквы U — это уже палочкоядерный гранулоцит.
Процесс гемопоэза у человека (схематично)
Миелоциты в крови
Миелоцит является более зрелой клеткой, чем промиелоцит, и является в величину 12-30 u с огромным овальным, круглым и почковидным ядром, который чаще всего располагается эксцентрически, а также имеет способность окрашиваться из-за созревания, в красно-фиолетовый цвет. В свою очередь, протоплазма является базофильной, синей, но после того, как клетка созреет, то она окрашивается в розовый цвет и в ее состав входит зернистость.
Что касается нейтрофильных миелоцитов, то они являются более зрелыми клетками, включают в себя протоплазму, которая окрашена в розовый цвет. Но также существуют менее зрелые клетки, они, в свою очередь, окрашены в розово-фиолетовые цвета. В протоплазме, помимо того, что обильное количество зернистости, замечены и более крупные зерна.
Миелоциты в крови:что собой представляют
Еще одним видом миелоцитов являются эозинофинальные миелоциты. В таких клетках протоплазма достаточно слабобазофильная и содержит огромное число крупных зерен, которые красятся в розововато-красный цвет. Более того, среди таких зерен могут быть и базофильные.
К слову, о базофильных миелоцитах в крови, протоплазма у них оксофильная, или же частично базофильная, плюс ко всему прочему, она имеет в своем составе достаточно грубую зернистость.
В нормальном состоянии миелоциты в крови должны находиться в костном мозгу, и могут попасть в кровь только в том случае, если у человека хронический лейоз или пернициозная анемия. Матамиелоцитами называются молодые и нейтрофильные лейкоциты. Эти такие клетки, которые переходят от миелоцитов, но, в то же время, они еще не являются достаточно зрелыми лейкоцитами. Такие клетки располагаются в костном мозгу.
Ядро молодых нейтрофилов бывает в разной форме:
- рыхлым,
- колбасообразным,
- бобовидным.
А окрашивается такое ядро в фиолетовато-красный оттенок, причем цвет окраски достаточно не равномерен.
Что касается протоплазмы с розовым оттенком, то бывают случаи, что она бывает со светло-синим оттенком, при этом имеют достаточно мелкую зернистость, которая окрашена в розово-фиолетовый цвет. Юные лейкоциты трансформируются в более новую форму – палочкоядерные нейтрофилы. Ядро таких лейкоцитов является достаточно плотным, плюс выглядит в форме палочки, либо латинской буквы S. Протоплазма такой клетки оксофильная, окрашена в розоватый цвет и также имеет в своем составе мелкую зернистость с розово-фиолетовым оттенком.
Что собой представляют палочкоядерные лейкоциты, предшественники миелоцитов
Палочкоядерные лейкоциты располагаются в крови, их количество составляет около 3-5 % от остальных лейкоцитов. Палочкоядерные лейкоциты после того, как созревают, далее трансформируются в новую форму – нейтрофилы.
Нейтрофилы – это сегментоядерные лейкоциты, которые являются зрелыми гранулоцитами круглой формы, их величина около 9-12 u и составляет 60-70 % от всех лейкоцитов, которые находятся в крови. Во время окраски ядро принимает вишнево-красные цвета. Оно включает в себя 2-5 сегменты, которые соединяются друг с другом, с помощью тонких нитей.
Протоплазма достаточно оксофильна, способна принимать розоватую окраску, иногда с синеватым оттенком, плюс имеет мелкую, почти не заметную, зернистость, которая принимает красно-фиолетовый цвет.
Протоплазма нейтрофилов содержит ряд ферментов:
- оксидаз,
- прексидаз,
- протеаз.
Во время определенных заболеваниях, таких как: скарлатина, болезни кожи, пневмония — протоплазма нейтрофилов начинает содержать грубые зерна, которые еще называют токсической зернистостью. Лучше всего такие зерна видны во время окраске по методике Фрейфельда.
Миелоциты и лейкоциты
Необходимо отметить также, что миелоциты являются предшественниками таких компонентов, как лейкоциты (кстати, весьма кстати будет изучить причины понижения лейкоцитов в крови). Они имеют в своём составе сегментное ядро, а именно нейтрофилы. В основном они собираются в костном мозге. Именно поэтому, если сделать клинический анализ крови, то содержание миелоцитов можно не определить.
В том случае, если появляются в анализе крови нейтрофилы, то такое проявление называется сдвиг лейкоцитарной формулы влево. Такая реакция может наблюдаться в процессе самых разнообразных болезней, которые сопровождаются таким типов лейкоцитоза, как абсолютный. В свою очередь необходимо отметить, что абсолютный лейкоцитоз означает повышение числа лейкоцитов. Большие численные показатели миелоцитов можно наблюдать в том случае, если формируется в организме пациента миелоидная лейкемия.
В любой ситуации при обнаружении каких-либо симптомов, обязательно необходимо обращаться к специалисту для того чтобы он установил правильное лечение и поставил грамотный диагноз. Если же вы не уверены в компетентности врача, оптимальным вариантом будет посетить нескольких специалистов для установки точного диагноза. Таким образом, вы огородите себя от последствия неправильного лечение.
