Неходжкинские лимфомы — причины, симптомы, диагностика и лечение
Неходжкинские лимфомы – опухолевые заболевания лимфатической системы, представленные злокачественными B- и T-клеточными лимфомами. Первичный очаг может возникать в лимфатических узлах либо других органах и в дальнейшем метастазировать лимфогенным или гематогенным путем. Клиника лимфом характеризуется лимфаденопатией, симптомами поражения того или иного органа, лихорадочно-интоксикационным синдромом. Диагностика основывается на клинико-рентгенологических данных, результатах исследования гемограммы, биоптата лимфоузлов и костного мозга. Противоопухолевое лечение включает курсы полихимиотерапии и лучевой терапии.
Общие сведения
Неходжкинские лимфомы (НХЛ, лимфосаркомы) – различные по морфологии, клиническим признакам и течению злокачественные лимфопролиферативные опухоли, отличные по своим характеристикам от лимфомы Ходжкина (лимфогранулематоза). В зависимости от места возникновения первичного очага гемобластозы делятся на лейкозы (опухолевые поражения костного мозга) и лимфомы (опухоли лимфоидной ткани с первичной внекостномозговой локализацией). На основании отличительных морфологических признаков лимфомы, в свою очередь, подразделяются на ходжкинские и неходжкинские; к числу последних в гематологии относят В- и Т-клеточные лимфомы. Неходжкинские лимфомы встречаются во всех возрастных группах, однако более половины случаев лимфосарком диагностируется у лиц старше 60 лет. Средний показатель заболеваемости среди мужчин составляет 2-7 случая, среди женщин – 1-5 случаев на 100 000 населения. В течение последних лет прослеживается тенденция к прогрессирующему увеличению заболеваемости.
Неходжкинские лимфомы
Причины
Этиология лимфосарком достоверно неизвестна. Более того, причины лимфом различных гистологических типов и локализаций существенно варьируются. В настоящее время правильнее говорить о факторах риска, повышающих вероятность развития лимфомы, которые на данный момент хорошо изучены. Влияние одних этиофакторов выражено значительно, вклад других в этиологию лимфом весьма несущественен. К такого рода неблагоприятным предпосылкам относятся:
- Инфекции. Наибольшим цитопатогенным эффектом на лимфоидные клетки обладает вирус иммунодефицита человека (ВИЧ), гепатита С, Т-лимфотропный вирус 1 типа. Доказана связь инфицирования вирусом Эпштейна-Барр с развитием лимфомы Беркитта. Известно, что инфекция Helicobacter pylori, ассоциированная с язвенной болезнью желудка, может вызывать развитие лимфомы той же локализации.
- Дефекты иммунитета. Риск возникновения лимфом повышается при врожденных и приобретенных иммунодефицитах (СПИДе, синдроме Вискотта-Олдрича, Луи-Бар, Х-сцепленном лимфопролиферативном синдроме и др.). У пациентов, получающих иммуносупрессивную терапию по поводу трансплантации костного мозга или органов, вероятность развития НХЛ увеличивается в 30-50 раз.
- Сопутствующие заболевания. Повышенный риск заболеваемости НХЛ отмечается среди пациентов с ревматоидным артритом, красной волчанкой, что может быть объяснено как иммунными нарушениями, так и использованием иммуносупрессивных препаратов для лечения данных состояний. Лимфома щитовидной железы обычно развивается на фоне аутоиммунного тиреоидита.
- Токсическое воздействие. Прослеживается причинно-следственная связь между лимфосаркомами и предшествующим контактом с химическими канцерогенами (бензолом, инсектицидами, гербицидами), УФ-излучением, проведением лучевой терапии по поводу онкологического заболевания. Прямое цитопатическое действие оказывают цитостатические препараты, применяемые для химиотерапии.
Патогенез
Патологический лимфогенез инициируется тем или иным онкогенным событием, вызывающим нарушение нормального клеточного цикла. В этом могут быть задействованы два механизма — активация онкогенов либо подавление опухолевых супрессоров (антионкогенов). Опухолевый клон при НХЛ в 90% случаев формируется из В-лимфоцитов, крайне редко – из Т-лимфоцитов, NK- клеток или недифференцированных клеток. Для различных типов лимфом характерны определенные хромосомные транслокации, которые приводят к подавлению апоптоза, утрате контроля над пролиферацией и дифференцировкой лимфоцитов на любом этапе. Это сопровождается появлением клона бластных клеток в лимфатических органах. Лимфоузлы (периферические, медиастинальные, мезентериальные и др.) увеличиваются в размерах и могут нарушать функцию близлежащих органов. При инфильтрации костного мозга развивается цитопения. Разрастание и метастазирование опухолевой массы сопровождается кахексией.
Классификация
Лимфосаркомы, первично развивающиеся в лимфоузлах называются нодальными, в других органах (небной и глоточных миндалинах, слюнных железах, желудке, селезенке, кишечнике, головном мозге, легких, коже, щитовидной железе и др.) — экстранодальными. По структуре опухолевой ткани НХЛ делятся на фолликулярные (нодулярные) и диффузные. По темпам прогрессирования лимфомы классифицируются на индолентные (с медленным, относительно благоприятным течением), агрессивные и высоко агрессивные (с бурным развитием и генерализацией). При отсутствии лечения больные с индолентными лимфомами живут в среднем 7 – 10 лет, с агрессивными – от нескольких месяцев до 1,5-2 лет.
Современная классификация насчитывает свыше 30 различных видов лимфосарком. Большая часть опухолей (85%) происходит из В-лимфоцитов (В-клеточные лимфомы), остальные из Т-лимфоцитов (Т-клеточные лимфомы). Внутри этих групп существуют различные подтипы неходжкинских лимфом. Группа В-клеточных опухолей включает:
- диффузную В-крупноклеточную лимфому – самый распространенный гистологический тип лимфосарком (31%). Характеризуется агрессивным ростом, несмотря на это почти в половине случаев поддается полному излечению.
- фолликулярную лимфому – ее частота составляет 22% от числа НХЛ. Течение индолентное, однако возможна трансформация в агрессивную диффузную лимфому. Прогноз 5-летней выживаемости – 60-70%.
- мелкоклеточную лимфоцитарную лимфому и хронический лимфоцитарный лейкоз – близкие типы НХЛ, на долю которых приходится 7% от их числа. Течение медленное, но плохо поддающееся терапии. Прогноз вариабелен: в одних случаях лимфосаркома развивается в течение 10 лет, в других – на определенном этапе превращается в быстрорастущую лимфому.
- лимфому из мантийных клеток – в структуре НХЛ составляет 6%. Пятилетний рубеж выживаемости преодолевает лишь 20% больных.
- В-клеточные лимфомы из клеток маргинальной зоны – делятся на экстранодальные (могут развиваться в желудке, щитовидной, слюнных, молочных железах), нодальные (развиваются в лимфоузлах), селезеночную (с локализацией в селезенке). Отличаются медленным локальным ростом; на ранних стадиях хорошо поддаются излечению.
- В-клеточную медиастинальную лимфому – встречается редко (в 2% случаев), однако в отличие от других типов поражает преимущественно молодых женщин 30-40 лет. В связи с быстрым ростом вызывает компрессию органов средостения; излечивается в 50% случаев.
- макроглобулинемию Вальденстрема (лимфоплазмоцитарную лимфому) – диагностируется у 1% больных с НХЛ. Характеризуется гиперпродукцией IgM опухолевыми клетками, что приводит к повышению вязкости крови, сосудистым тромбозам, разрывам капилляров. Может иметь как относительно доброкачественное (с выживаемостью до 20 лет), так и скоротечное развитие (с гибелью пациента в течение 1-2 лет).
- волосатоклеточный лейкоз – очень редкий тип лимфомы, встречающийся у лиц пожилого возраста. Течение опухоли медленное, не всегда требующее лечения.
- лимфому Беркитта – на ее долю приходится около 2% НХЛ. В 90% случаев опухоль поражает молодых мужчин до 30 лет. Рост лимфомы Беркитта агрессивный; интенсивная химиотерапия позволяет добиться излечение половины больных.
- лимфому центральной нервной системы – первичное поражение Ц
что это такое, причины, лечение
Лимфобластная лимфома представляет собой злокачественное заболевание, развивающееся из клеток предшественников Т- и В-лимфоцитов. Увеличение лимфатических узлов является характерным признаком данной патологии. Почему развивается опухоль и как ее лечить?
Причины
Лимфобластная лимфома развивается под воздействием разных негативных факторов. К возможным причинам возникновения относится следующее:

- Иммунодефицит.
- Вирусные заболевания.
- Контакт с токсинами, химикатами, ядами.
- Частое потребление вредной пищи с присутствием канцерогенов.
- Наследственность.
Возраст и половая принадлежность также играют большую роль в возникновении патологии. В последнее время лимфобластная онкология развивается часто у молодых людей, из них больше страдают опухолью мужчины.
Симптомы
Увеличенный лимфоузел – это признак, который характерен больше для лимфом, чем для иных видов онкологических новообразований. Ведь лимфома поражает именно лимфатические клетки организма. Помимо этого, заболевание вызывает следующие симптомы:
- Повышенная температура.
- Усиленная потливость.
- Ухудшение аппетита.
- Слабость во всем теле.
- Снижение массы тела.
Это общие признаки, которые возникают вследствие опухолевой интоксикации. Специфические проявления зависят от того, в каком именно органе располагается очаг поражения.
Обследование пациента
Для выявления острого лимфобластного лейкоза пациенту требуется пройти ряд диагностических мероприятий. Сначала доктор сам осматривает больного, изучает симптомы, историю болезней, проверяет наличие плохой наследственности.
Затем врач назначает следующие методы обследования:

- Анализ крови на гемоглобин, лейкоциты, сахар, онкомаркеры.
- Рентген.
- Магнитно-резонансная томография.
- Компьютерная томография.
- Ультразвуковое исследование.
- Пункция спинного мозга.
- Биопсия пораженных клеток с последующим гистологическим исследованием.
Последнее мероприятие – самое главное, потому что именно оно помогает выявить наличие в опухоли раковых структур, определить степень их агрессивности, скорость деления. Благодаря этим данным доктор ставит окончательный диагноз и подбирает эффективную методику терапии лимфомы.
Лечение
Лимфобластная лимфома у детей и взрослых лечится с помощью нескольких методов. Тактика лечения подбирается в зависимости от стадии патологии, возраста больного и других факторов. Применяют следующие способы борьбы с опухолью:
- Химиотерапия. Пациенту вводят химические препараты, действие которых направлено на торможение деления злокачественных клеток, их уничтожение. С помощью таких лекарств удается предотвратить переход онкологии на следующую стадию. Используют химиотерапию как дополнение к операции или как самостоятельный метод в случае неоперабельности образования.
- Лучевая терапия. Используется часто в сочетании с оперативным вмешательством или химиотерапией. Применяют дистанционную или контактную технику проведения облучения в зависимости от течения болезни.
- Хирургическое вмешательство. Операция проводится в большинстве случаев. При крупных опухолях, выходящих за пределы пораженного органа, хирургия малоэффективна.
Помимо основных методов лечения больным назначают поддерживающую терапию для активизации работы иммунной системы.
При поражении лимфоидных фолликулов или иных составляющих лимфатической системы при лимфоме прогноз зависит от множества факторов, поэтому сказать однозначно, каков будет исход, невозможно. По статистике хороший прогноз наблюдается на ранних стадиях патологии. Поэтому так важно своевременное выявление онкологии.
лечение, симптомы, прогноз жизни, стадии и виды
Лимфома – это онкологическое заболевание в зоне лимфатических узлов. Лимфатическая система выполняет ряд важных функций – преграждает путь болезнетворным микроорганизмам, доставляет полезные вещества из кишечника к другим органам и уничтожает бактерии с вирусами. Раковая клетка стремительно распространяется по организму, поражая отдалённые участки и формируя новые очаги.
Проявление первых симптомов начинается на второй стадии развития болезни. Для назначения правильной терапии требуется пройти расширенное обследование. Пациент находится под постоянным наблюдением врача до начала регрессии опухоли и после лечения, чтобы предотвратить рецидив.
Характеристика заболевания
Лимфома – это онкологический процесс, в формировании которого участвует лимфоидный тип ткани. Есть случаи развития патологии из перерождения лимфоцитов. Болезнь может поражать не только лимфоузлы, но и другие органы, включая костный мозг. Раковый процесс поражает ткань лимфатических узлов и распространяется по организму при помощи лимфооттока.
Патология имеет злокачественный характер, отличается стремительным развитием и формированием вторичных очагов. Развивается опухоль не в полости костного мозга, а отдельно от него. Распознать на начальной стадии заболевание помогает характерное увеличение лимфатических узлов. Остальные симптомы способны проявиться только на поздних сроках развития. Чаще диагностируется агрессивная опухоль с метастазами в отдалённых участках организма.
Начинается болезнь при активном делении и накоплении в поражённом органе атипичных лимфоцитов. Лимфатический узел под воздействием быстрого накопления злокачественных клеток начинает увеличиваться и происходит сбой в функционировании органа. Лечение требуется начать сразу при диагностировании патологии.
Рак лимфатической системы формируется у детей и у взрослых. Выздоровление после адекватной терапии на ранних сроках наступает у 80% больных. Процент выживаемости зависит от степени поражения организма и физических показателей пациента. Большую роль играет в лечении психологический настрой больного.
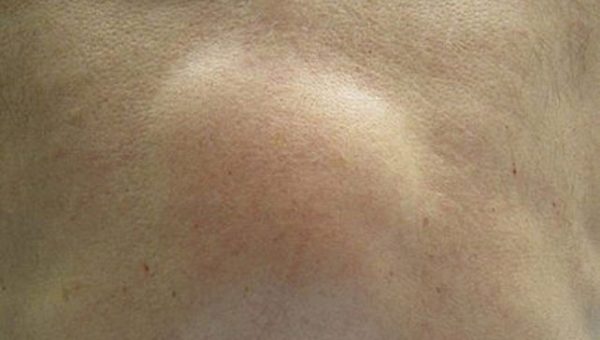

Лимфома у человека
Код по МКБ-10 у патологии С83 «Диффузная неходжкинская лимфома» и С85 «Другие и неуточнённые типы неходжкинской лимфомы».
Причины развития болезни
Точной причины развития патологии врачи не знают. Спровоцировать болезнь может ряд факторов:
- Присутствие в организме вирусной инфекции – Т-клеточный лейкоз, ВИЧ, гепатит С и вирус Эпштейна-Барр.
- Взаимодействие с химическими и канцерогенными веществами.
- Прием противоопухолевых и других специфических лекарств, снижающих функционирование иммунной системы.
- Радиоактивное облучение организма.
- Наличие врождённых патологий – телеангиэктазия, синдром Клайнфельтера и другие.
- Болезни иммунной системы – трофические язвы, синдром Шегрена и другие.
Возникает лимфома под воздействием одного фактора или с сочетанием сразу нескольких. Рекомендуется внимательно следить за влиянием неблагоприятных факторов и признаками недомогания.
Классификация лимфомы
Лимфома классифицируется согласно морфологическому строению и иммунологическому поражению. Выделяют виды – лимфому Ходжкина, неходжкинскую, диффузную и крупноклеточную с мелкоклеточной лимфомы.
По степени злокачественности различают:
- Индолентную – развивается медленно, пациент может прожить более 5 лет;
- Агрессивную форму отличает прогноз для пациента, который колеблется в пределах нескольких недель;
- Высокоагрессивную – продолжительность жизни больного сокращается до нескольких дней.
По локализации опухоли выделяют множество разновидностей – лимфома молочной железы, костного мозга, почки и т.п. Злокачественные клетки способны формироваться на шее, на руке, на спине, на ноге, в области горла, на поверхности кожи, в крови. Возникают в области сердца, селезёнки, желудка, средостения, лёгких, конъюнктивы глаза, в паху. Способны поражать суставы.

Лимфангиома человека
Фолликулярная лимфома представляет лёгкий вид неходжкинской формы патологии. Опасность заключается в длительном бессимптомном протекании болезни. Первые признаки проявляются на поздних стадиях.
Группа лимфосарком насчитывает более 30 видов патологии. Лимфобластная клетка перерождается в раковую и накапливается в органах с лимфоидной тканью, провоцируя опухолевый процесс. Отличается различным характером развития – в одном органе проявляется медленно, в другом – развивается стремительно.
Классическая ходжкинская лимфома, или лимфогранулематоз, отличается неопластическим процессом формирования. Поражение болезни наблюдается в основном в лимфоузлах. Страдают взрослые люди после 25 лет.
Лимфома Беркитта относится к недифференцированным злокачественным опухолям. Причиной развития часто становится вирус Эпштейн-Барр и ВИЧ. Чаще поражает ткани лица, молочной железы, яичников, головного мозга и брюшной полости.
Доброкачественная аденома – это промежуточная стадия формирования патологии из зрелых лимфоцитов. Часто протекает бессимптомно. Наблюдается только увеличение в размерах лимфоузлов. Трансформация в рак происходит у 25% опухолей.
Согласно структуре и клеточному составу выделяют следующие виды – первичная, вторичная, Т-клеточная и В-клеточная лимфома.
В зависимости от дифференциации различают образования низкой и высокой степени злокачественности.
Стадии заболевания
По степени развития злокачественного узелка и поражения организма болезнь проходит четыре стадии:
- На 1 стадии заболевание формируется в области одного лимфатического узла. Есть примеры в медицинской практике развития сразу в нескольких, но это встречается редко. В основном в зоне шеи или паха. Локализуется в тканях поражённого органа, не проникая в пределы соседних. Метастазов обычно нет. Выглядит при микроскопическом обследовании как небольшое уплотнение.
- Вторая стадия может характеризоваться проникновением атипичных клеток в ближайший лимфоузел, находящийся на той же стороне. Проявляется характерная клиника заболевания и меняется гематологический состав. Больной чувствует ухудшение самочувствия и обращается в поликлинику за консультацией.
- На третьей стадии присутствуют вторичные очаги в органах, расположенных напротив диафрагмы. Присутствуют выраженные признаки болезни с метастазными ростками в других участках организма.
- Четвёртая стадия характеризуется поражением большого количества органов и массовым развитием вторичных очагов в отдалённых участках. Лечение имеет неблагоприятный прогноз.
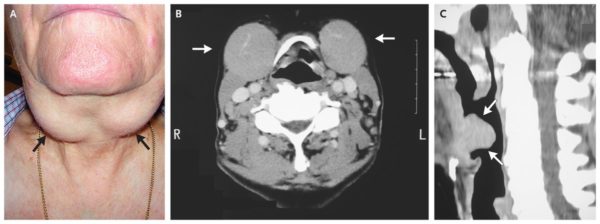

Увеличенные лимфоузлы при лимфоме
Признаки заболевания
Признаки заболевания проявляются согласно стадии и расположению опухоли. На ранних сроках обычно симптом не проявляется – болезнь протекает скрытно. Или может присутствовать нехарактерный для патологии признак, на который больной не обращает внимания. К примеру, высыпания на поверхности кожи, температура в районе 38 градусов, боль в мышцах. Данные симптомы часто списываются на проявление ОРВИ, аллергии или других простудных заболеваний. Лимфоузлы начинают увеличиваться на второй стадии. На начальном этапе развития – наблюдается редко.
Симптомы, которые проявляются на втором этапе формирования болезни:
- Визуализируется резкая потеря веса;
- В мышцах присутствует сильная слабость;
- Усталость наступает при небольших нагрузках;
- Кожные высыпания начинают чесаться;
- Присутствуют болевые ощущения;
- Увеличивается потоотделение;
- Температура тела держится на термальных показателях.
Иногда развитие заболевания может протекать без температуры, но с наличием других признаков. При наблюдении первых симптомов требуется срочно обратиться к врачу и пройти обследование.
Диагностика патологии
Диагноз, поставленный на ранней стадии болезни, позволяет начать лечение. На этом этапе можно вылечить лимфому полностью. Поэтому врачи советуют при наличии первых признаков патологии не затягивать с записью к специалисту. Больному потребуется пройти расширенное и подробное исследование организма, чтобы исключить возможные отклонения и нарушения в деятельности органов. Диагностика включает следующие мероприятия:
- Врач проводит физикальный осмотр и собирает подробный анамнез болезни.
- Лимфатические узлы (в области затылка, нижней челюсти, под ключицей, в паховой зоне, на бедрах, под коленом и в локтях) и другие уплотнения под кожным покрытием исследуются при помощи пальпации.
- Кровь нужно сдать на общий клинический анализ и биохимию.
- Грудная клетка и органы средостения изучаются при помощи рентгенографии.
- Также кровь стоит сдать для определения онкомаркера бета 2-микробулина.

- Внутренние органы изучают при проведении ультразвукового исследования.
- Компьютерная и магнитно-резонансная томографии позволяют установить точные размеры опухоли, расположение и точное количество вторичных очагов в организме с визуализацией.
- Биологический образец при биопсическом исследовании позволяет установить степень злокачественности и структуру уплотнения.
После получения всех результатов исследования врач сможет определиться с курсом терапии и последующей реабилитацией.
Лечение лимфомы
Основным методом лечения патологии считается – удаление опасного уплотнения при проведении хирургического иссечения, облучение гамма-лучами и курсы химиотерапии. Иногда применяются параллельно консервативному лечению средства народной медицины.
Ремиссия наблюдается на ранних сроках выявления болезни с последующим проведением терапии. Возможно полное выздоровление. Заболевание на четвёртой стадии практически не лечится – часто диагностируется рецидив. На первой стадии лимфому удаляют хирургическим методом без химиотерапии. Курсы воздействия на болезнь противоопухолевыми средствами в основном применяются всегда. Радиоактивное облучение применяется не во всех случаях.
Высокодозная химиотерапия при лимфоме характеризуется применением лекарственных средств из группы цитостатиков. Препараты разрушают злокачественные клетки, провоцируя уменьшение опухоли в размерах. Процедуры проводятся один раз с интервалом в три недели. При химиотерапии страдают также здоровые клетки и ткани организма, что сопровождается ухудшением самочувствия – приступы тошноты с рвотными позывами, сильная мышечная слабость на фоне хронической слабости. После химиотерапии рекомендуется правильное питание и восполнение дефицита витаминов и микроэлементов.
Облучение гамма-лучами применяется не всегда. Требуется при серьёзных поражениях костного мозга, селезёнки, печени и других жизненно-важных органов. При лимфоме Ходжкина проводится радикальный курс облучения с захватом здоровых лимфатических узлов, чтобы предотвратить рецидив заболевания.
Хирургическое иссечение единичного новообразования проводится с захватом здоровых тканей. Иногда врач принимает решение об удалении расположенных рядом лимфоузлов. При наличии серьёзных повреждений тканей селезёнки – проводится удаление органа. При тяжёлом поражении организма проводится трансплантация – пересадка костного мозга с использованием донорских стволовых клеток. Метод считается эффективным в терапии лимфомы.
Параллельно разрешается использовать рецепты народной медицины. Предварительно требуется проконсультироваться с лечащим врачом, чтобы исключить возможные осложнения.
Отвары и настои из лекарственных трав помогают купировать симптомы после лечения противоопухолевыми препаратами. Запрещено применять ягоды тропического растения годжи, из грибов – чагу, рейши и кордицепс.
Диета после терапии
При лечении для пациента прописывается специальное питание, которое исключает ряд продуктов. Запрещается употреблять – жирное красное мясо, копчёности, солёную и пряную пищу, продукты с содержанием химических соединений и консервантов, алкогольные напитки любой крепости, сладкие газированные напитки.
Особенно тщательно прописывается диета при проведении высокодозной химиотерапии. Разрешается употребление нежирных сортов мяса. Допустимы телятина, кролик, курица и индейка, продукты с содержанием растительной клетчатки, молочные продукты и фрукты. Рацион побирается с целью восполнить дефицит полезных микроэлементов с витаминами.
После лечения пациенту разрешается принимать в пищу:


- Сырые овощи с фруктами и зелень с высоким содержанием витамина С;
- Из мяса рекомендуется – кролик, телятина, конина и индейка;
- Из злаков можно – пшеницу, ячмень, просо, рожь и рис;
- Из кисломолочных продуктов полезным и эффективным будет потребление йогурта, кефира, творога и ряженки;
- Продукты с наличием большого количества фосфора, железа и фолиевой кислоты.
Рацион побирается врачом индивидуально для каждого пациента с учётом медицинских показателей. Питаться рекомендуется часто и маленькими порциями. Пищу готовить лучше на пару, в духовке и на гриле или варить. Жарить нельзя.
Возможные последствия
Болезнь и терапия может спровоцировать негативные последствия:
- Формирование язвенных образований на слизистой;
- Снижается аппетит;
- Волосы выпадают в больших количествах;
- Иммунитет не способен бороться с инфекционными заболеваниями;
- Повышается риск внешних и внутренних кровотечений;
- Утомляемость наступает после незначительных физических нагрузок;
- Возможно развитие почечной и сердечной недостаточности;
- Рецидив опухоли.
Выявление рецидива на раннем сроке позволяет провести раннее лечение с применением химиотерапии и облучения.
Прогноз заболевания
Сколько человек проживет, точно сказать не сможет ни один врач. Зависит от физических показателей и степени выявления болезни. Если выполнять клинические рекомендации, то присутствует шанс на ремиссию патологии и полное выздоровление.
При фолликулярной патологии – выздоровление наступает у 70% больных, при Т-клеточной – около 30%; при опухоли в области слюнных желёз и лёгких – свыше 60%; рак груди, кости, ЦНС, яичников у женщин и яичек у мужчин – только у 20%.
Полная ремиссия позволяет прожить более 5 лет 50% пациентам, при частичной ремиссии – только 15%. Низкозлокачественное новообразование гарантирует пятилетний шанс жизни 80% больным. Люди живут и 10 лет, и дольше. Зависит от терапии, физических показателей, как соблюдалась после терапии профилактика и от психологического настроя. Позитивный настрой повышает шанс на выздоровление в несколько раз.
Лимфома средостения: симптомы, лечение и прогноз
Лимфома средостения – это злокачественный рак, связанный с поражением медиастинальных лимфатических узлов, расположенных в середине грудной клетки. Её код по МКБ-10 – С38.3 (Злокачественное новообразование неуточнённой части). Злокачественной опухоли средостения подвержены взрослые (от 20 до 60 лет), но больше дети и подростки. У детей она лечится быстрее и проще, но непременно протекает агрессивнее, чем у взрослых, предопределяя тактику предстоящего лечения. Опухоль возникает из ряда видов лимфоидных клеток, среди них выделяется В-, NK (редко) и T-клеточные лимфомы. Процесс включает набухание лимфоузлов и сдавливание соседних органов грудной клетки. Кашель, ночная потливость, кожный зуд, затруднённое глотание преследуют человека.
Конкретного фактора, утверждающего причину возникновения опухоли, нет. Но в историях болезни страдающих лимфомой присутствуют совпадения обстоятельств её начала. Выделяют ряд факторов, не провоцирующих опухоль, но создающих подходящее место для роста и формирования.
Классификация
Онкологические заболевания средостения делятся на первичные и вторичные. Образованные из разных тканей считаются первичными. Опухоли средостения включают:
- Дисэмбриогенетические опухоли;
- Злокачественные и доброкачественные невриномы, нейрофибромы;
- Новообразования в вилочковой железе;
- Лимфоидные и мезенхимальные опухоли.
Вдобавок в средостении могут образоваться ложные опухоли (при аневризме сосудов), плюс истинные кисты (энтерогенные и бронхогенные кисты).
Мезенхимальные опухоли образуются в переднем средостении, энтерогенные кисты и невриномы в заднем. Нишу верхнего и среднего средостения заняли титомы и лимфомы (в верхней части), энтерогенные и бронхогенные кисты (в средней).
Лимфомой заболевает 5% людей из числа раковых больных мира. Численность больных составляет примерно 1,2 миллиона.
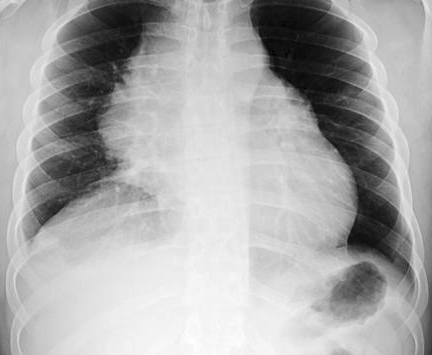

Лимфома средостения
Симптомы
Носители заболевания часто не догадываются о его наличии. При лимфоме первой стадии опухоль лишена симптомов. В основном обнаруживается на медицинской комиссии либо при флюорографии, направленной на поиск другого недуга.
Начальная стадия демонстрируется слабыми симптомами:
- Слабость;
- Раздражение кожи;
- Ночное потоотделение;
- Беспричинное повышение температуры;
- Нервозность;
- Апатия;
- Сниженный иммунитет;
- Похудение;
- Бессонница.
Развивающийся рак усугубляет ранние признаки, в зависимости от поражённых зон сюда присоединяются:
- Грудина болит при дыхании, отдышка, неконтролируемый кашель, вкрапления крови в мокроте, затрудненное дыхание (с поражением дыхательной системы).
- Онемение в верхних и нижних конечностях, паралич, затруднение в ходьбе (спинного мозга).
- Сиплость (нерва гортани).
- Блефароптоз, глазное яблоко располагается глубже обычного, местная температура, расширение зрачка, сбои потоотделения (симпатического ствола).
- Дискомфорт глотания из-за сужения пищевода (редкий симптом).
- Новообразование создает давление на грудную клетку, вызывает боль, схожую с сердечной (отдающая в плечо, руку, спину; дислокация – слева грудины).
- Мигрень, опухшее лицо, синюшность кожи, одышка, головокружение (сдавление вен и артерий).


Группы риска
К факторам, подталкивающим к образованию лимфомы заднего, переднего средостения и других типов, относятся перечисленные ниже.
Инфекции, вызванные бактериями
Бактерии играют важную роль. Если больные лимфомой желудка ранее страдали хеликобактерпилори, микроорганизм нарушает работу желудочно-кишечного тракта, обитает на слизистой оболочке желудка. При бактерии наблюдается тошнота, диарея, запор.
Рацион
Если человек скудно питается, отдаёт предпочтение продуктам с подавляющим количеством химических добавок, не ест полезную пищу.
Вирусные заболевания
Вирус Эпштейна-Барра часто находят у людей с поражением лимфоузлов. Передается при поцелуях (воздушно-капельным путём) или при тактильных контактах (бытовым), впоследствии оседает в лёгких. Рассеянный склероз, мононуклеоз и гепатит – тяжёлые недуги, которые способна спровоцировать болезнь Эпштейна-Барр. Вначале симптомы носят общий характер (недомогание, человек быстро утомляется, повышается температура тела). По истечении недели со дня инфицирования у заболевшего появляется сыпь в виде пузырьков или точек, увеличиваются лимфоузлы. Гепатит С, герпес и ВИЧ также располагают к болезни.
Загар
При лимфоме вредно частое посещение солярия, регулярное и долгое пребывание на солнце.


Приём любых иммунодепрессантов
Иммунодепрессанты относятся к категории тормозящих иммунную систему. Применяются при аутоиммунных заболеваниях (когда иммунитет направлен на уничтожение собственного организма). По подобному принципу действуют красная волчанка и ревматоидный артрит.
Прошлый опыт
Ранее уже диагностирована злокачественная или доброкачественная опухоли.
Отравляющие вещества
В быту или на работе человек часто сталкивается с веществами, которыми можно отравиться. Дачники и фермеры подвергаются действию пестицидов, в лабораториях и других сферах, связанных с отравляющими химикатами, наблюдается большее количество людей больных лимфомой.
Возраст и пол
С наступлением старости органы изнашиваются, теряют свою функциональность. Такие условия безупречно подходят для возникновения онкологии этого типа. В группу риска входят как люди 55-60 лет, так и лица более молодого возраста и даже дети. Процент детской и юношеской заболеваемости гораздо меньше, чем среди больных пожилого возраста. Мужчины демонстрируют больший риск заболеть, нежели женщины.
Плохая экология
Загрязнённый воздух в месте проживания.
Животные белки
Когда их суточное употребление во много раз превышает норму.
Типы
Если появились подозрения на наличие недуга, необходимо пройти обследование. С его помощью получится узнать, какой характер носит патология.


Медиастинальная лимфома видна в лицевой части средостения и имеет 2 типа:
- Лимфома Ходжкина. Первый тип встречается у молодых людей 20-30 лет и у пожилых 55-60. В поражённой ей ткани встречаются гигантские клетки, видимые под микроскопом.
- Неходжкинская лимфома. Второй демонстрирует все виды лимфом, которые не имеют отношения к первому виду.
Также неходжкинская лимфома включает в себя Т- и В-клеточные формы, где:
- Т-клетки поддерживают иммунитет слизистых и кожи. Во время рака они неконтролируемо растут.
- В-клетки вырабатывают антитела. Участвуют в гормональном и иммунном ответе.
Недуг нашли век назад, открыл его Томас Ходжкин. Тогда многочисленные больные, все без исключения, погибали, а врачи оказывались не в силах справиться с жестоким заболеванием.
Стадии
| Стадии патологии | Описание |
| 1-начальная стадия
| Визуализируется в зоне лимфоузла или в одном органе за его пределами. |
2-локальная | Раковые клетки охватывают несколько лимфатических узлов, располагающихся с одной стороны диафрагмы, или окружают органы и ткани в области одного лимфоузла. |
3-запущенная | Онкология атакует ряд лимфоузлов сразу либо орган+лимфатический узел по разным сторонам от диафрагмы. Стадия 3 подразумевает подстадии, приведённые ниже. |
3E подстадия | Клетки отображаются в группе лимфоузлов вверху и снизу диафрагмы, за их пределами в тканях или внутреннем органе. |
3S подстадия | К лимфоузлам, расположенным в нижней и верхней частей, присоединяется селезёнка. |
3E + S подстадия | Инфицированные клетки размещаются аналогично подстадиям 3E и 3S (в лимфоузлах), а также в тканях, селезёнке и ближайшем органе. |
4 | Поражает органы и узлы, ближайшие к ним. Фрагменты онкологии могут поселиться в разных органах и системах одновременно. |
Прогноз
Полное излечение напрямую зависит от видов риска, своевременной терапии и опыта онколога, иммунитета человека.
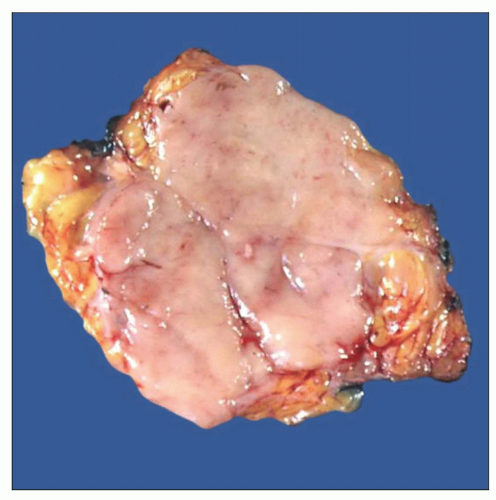

Удалённая лимфома
Прогноз болезни положительный, если при первой и второй стадии:
- Анализ крови подтверждает высокий уровень СОЭ.
- Лимфома отличается специфическими симптомами.
- Размер образования более 10 сантиметров.
- Клетки рака заселяют один из органов.
- Опухоль охватывает более трёх лимфоузлов.
Прогноз болезни принято считать положительным, если при двух последних стадиях присутствуют следующие факторы:
- Повышение лейкоцитов в крови.
- Пациент мужчина.
- Анемия.
- Пониженный альбумин или лимфоциты.
После лечения первой и второй стадии опухоли в средостении неагрессивного течения выживают 90% пациентов.
Четвёртая стадия даёт куда меньшие надежды, только 20% людей проживает около пяти лет.
Диагностика лимфомы средостения
Диагностика заболевания – это стандартные процедуры лабораторного и инструментального типа:
- Цитология – выявляется клеточная апатия.
- Спинномозговая пункция – проверяет спинной мозг на наличие патогена.
- Рентген и узи – созданы для точного выявления клеточных отложений в органах средостения, к ним относятся лёгкие, селезёнка, желудок и прочие, которые видно на рентгене.
- Эндоскопия – процедура нужна для исследования на присутствие болезни бронхов и гортани.
- МРТ И КТ – эти методы однозначно эффективнее чем рентген, с их помощью можно определить точное расположение узла и метастазов.

- Анализ крови – делается лабораторное исследование крови на наличие воспалительных процессов. Также в крови имеется маркер лактатдегидрогеназа, чьи показатели резко растут на фоне злокачественной опухоли.
- Плевральная пункция (плевроцентез) – исследование проводится с целью выявить раковые клетки в плевральном выпоте.
По сей день биопсия является наиболее точным показателем. Она даёт возможность увидеть вид новообразования и его стадию.
Лечение
Когда о лимфоме узнают на начальных стадиях, у пациента повышаются шансы на успешное излечение и выживание. Иногда терапии поддаются и самые агрессивные формы рака.
На исцеление влияет возрастной фактор, иммунное состояние и стадия заболевания пациента. Когда пройдены процедуры, по результатам которых поставлен диагноз, больному назначается стандартное или комбинированное лечение.
Химиотерапия
Прием Винбластина, Дакарбазина, Доксорубицина. Медикаментозное лечение влияет в целом на весь организм, в процессе терапии теоретически погибнут и те очаги рака, которые не были диагностированы. На 4 стадии опухолевый процесс стремительно убивает организм. Только химиотерапия способна продлить жизнь человеку.
Лучевая терапия
Применяется с химиотерапией. Направлена на уничтожение патогенных клеток при помощи специального рентгеновского излучения. Лучи не причиняют вреда здоровым тканям. Конкретный вид терапии применим на разных стадиях онкологии, регулируется лишь её длительность.
Пересадка здорового биоматериала
Оперативным способом производится замена поврежденного костного мозга и клеток. Донором может выступить сам пациент либо родственник, чей костный мозг демонстрирует похожее строение. В крайнем случае, можно найти донора со стороны.
К пересадке пациента готовят около недели, подготовка состоит из химиотерапии и приёма противовоспалительных средств. Посредством конденсирования зараженный костный мозг выгоняется из организма. Кроме этого на больного наваливается лучевая и химическая терапии, его состояние становится стабильно тяжёлым. В кровоток донора вгоняют стволовые клетки, что тоже подразумевает приём неприятных препаратов. Далее их изымают и обрабатывают перед пересадкой. При пересадке новые клетки запускаются в системный кровоток, они расплываются по телу человека, оседают в костях и приживаются.
Однако цель может не осуществиться, при провале заболевание не перестанет проявляться, человек погибнет и это уже необратимо. В случае удачи постпроцессинг занимает четыре недели и больше.
Операция
Оперативное лечение актуально на первой стадии опухоли, тогда удаляется только зараженный узел. На поздних стадиях поражаются внутренние органы, при проведении операции есть риск повредить их.
Лечение народными способами
Нередко встречаются пациенты, пытающиеся внести собственные коррективы в традиционное лечение лимфатического рака посредством введения схем народного лечения. Методы практиковались в старину за отсутствием развитой медицины. Они просто не осознают незаменимость официальной терапии и рискуют навредить себе, выбирая малоизученную тактику. Когда лечение полностью пройдено, допустимо ввести какие-либо народные способы, но исключительно после консультации у врача-онколога.
Онкологические заболевания склонны к рецидивам, поэтому после терапии важно вовремя сдавать необходимые анализы, посещать специалиста. В лучшем случае победивший рак проживет ещё 15 лет, в самом худшем – от полугода до пяти лет.
В-крупноклеточные лимфомы у взрослых > Клинические протоколы МЗ РК
По течению заболевания, прогнозу и 5-ти летней выживаемости все лимфомы можно разделить на индолентные и агрессивные. Это условное деление имеет значение в выборе терапевтической тактики. Агрессивными лимфомами принято считать: фолликулярную лимфому IIIтипа, диффузную В-крупноклеточную лимфому, первичную медиастенальную лимфому, лимфому Беркитта[2].Агрессивные неходжкинские лимфомы — это наиболее распространенный подтип НХЛ, который характеризуется быстрым темпом роста опухоли в лимфатических узлах, селезенки, печени, костном мозге и/или других органах. Другие симптомы включают лихорадку, ночное потоотделение и потерю веса.
Последняя классификация лимфопролиферативных заболеваний была опубликована ВОЗ в 2016 году (смотреть Приложение 2, настоящего КП). Данная систематизация лимфом по группам основана как на морфологических особенностях, так и с учетом генетических и иммунофенотипических особенностей (более ранние классификации были основаны только с учетом морфологических характеристик)[3].
Фолликулярная лимфома, grade III (С82.2)[1]– это моноклональная опухоль из зрелыхВ-лимфоидных клеток, происходящих из фолликулярного центра лимфатических, имеющая иммунофенотип CD20+, CD10+/-, BCL-2+, BCL-6+, CD3-, CD5-, CD23+/-, CD43-, cyclin D1-[4].
Диффузная В-крупноклеточная лимфома (С83.3)[2] – это агрессивная В-крупноклеточная лимфома, морфологический субстрат представлен центробластами, иммунобластами, клетками с многодольчатыми ядрами, клетками с полиморфными/анаплазированными ядрами в различном количественном соотношении, что определяет морфологический вариант опухоли: центробластный, иммунобластный, анапластический.
Интраваскулярная (внутрисосудистая) диффузная В-крупноклеточная лимфома (С83.3)[3]— характеризуется избирательным ростом внутрь просвета капилляров, сосудов малого и среднего калибра, что приводит к их некротическим поражениям.Один из морфологических субвариантов В-крупноклеточной диффузной лимфомы [5].
Лимфобластная лимфома (С83.5)[4] – опухоль из Т- или В-клеточных предшественников, основную часть лимфобластных НХЛ составляют Т-клеточные опухоли, с пре- и интратимической стадиями Т-клеточной дифференцировки, т.е. из клеток-предшественниц [5].
Лимфома Беркитта (С83.7)[5]— высоко агрессивная лимфома из иммунологически зрелых В-клетокс преимущественно экстранодальной локализацией.
ДВККЛ, трансформированная (83.9) – данный вид лимфомы возникает как следствие трансформации зрелоклеточных индолентных НХЛ (в частности, лимфомы из малых лимфоцитов/хронического лимфолейкоза, фолликулярной лимфомы, лимфомы из клеток зоны мантии и некоторых других)[6].
Первичная медиастенальная лимфома (С85.1)[6] — представляет собой подтип диффузной В-клеточной лимфомы, локализующийся в переднем средостении и исходящий из вилочковой железы, а физиологические представители клеток лимфомы – В-клетки тимуса. Заболевание развивается на 3-5 декаде жизни преимущественно у женщин[5],[6].
ALK+ ДВККЛ (С88.9)[7](ранее известная как ALK+ плазмо-бластная лимфома) -это опухоль, образованная резко полиморфными атипичными клетками с фенотипом цитотоксических Т-лимфоцитов. ALK+ крупноклеточная лимфома является очень редкой формой злокачественного лимфопролиферативного процесса и составляет менее 1% всех ДВККЛ. Морфологически представлена тремя основными вариантами: обычным («классическим»), мелкоклеточным, лимфогистиоцитарным[6].
Т-клеточная богатая гистиоцитами крупно-клеточная лимфома (С96.3)[8]— вариант В-клеточной лимфомы со значительным количеством неопухолевых Т-клеток, в то время как неопластические В-лимфоциты составляют не более 10% клеток[5].
Соотношение кодов МКБ-10 и МКБ-9:
Неходжкинские лимфомы — Википедия
Не следует путать с НХЛ.Неходжкинские лимфомы, или НХЛ (англ. Non-Hodgkin’s Lymphoma, NHL) — общее сборное наименование клинически, морфологически, иммунофенотипически и цитогенетически весьма разнообразной группы лимфом, включающей все лимфомы, кроме «лимфомы Ходжкина» (лимфогранулематоза).
Разновидности НХЛ значительно различаются по своему клиническому течению, от индолентных (медленно растущих) до очень агрессивных форм. Лимфомы — это злокачественные опухоли, происходящие от лимфоцитов. Лимфомы, в том числе и НХЛ, сегодня лечатся той или иной комбинацией методов химиотерапии, иммунотерапии (в частности, применением интерферона, моноклональных антител), лучевой терапии и трансплантации гемопоэтических стволовых клеток.
В современной классификации лимфом ВОЗ, принятой в 2008 году, в значительной степени отказались от устаревшего на сегодняшний день противопоставления «лимфомы Ходжкина» и «неходжкинских лимфом». Вместо этого классификация ВОЗ объединила более 80 различных форм лимфом в четыре основные группы.[2] Для сравнения, предыдущая классификация лимфом, принятая в 1982 году Рабочей группой по изучению лимфом и в настоящее время уже считающаяся устаревшей, но всё ещё применяемая для возможности статистического сравнения с предыдущими десятилетиями, признавала и выделяла всего 16 подтипов неходжкинской лимфомы.
Суммарная (средняя) пятилетняя выживаемость при всех типах НХЛ в США на сегодняшний день составляет 69 %.[3] Однако на самом деле показатели пятилетней выживаемости весьма различны при разных типах НХЛ, разных стадиях заболевания при одной и той же форме НХЛ, а также в разных прогностических группах (определяемых наличием клинических и биологических факторов риска: конкретный морфологический подтип, иммунофенотип, конкретные цитогенетические аномалии, пролиферативный индекс опухоли) в рамках одной и той же формы НХЛ.
Различные формы лимфом имеют различные причины. Для некоторых форм установлены те или иные связи с различными этиопатогенетическими факторами (не обязательно являющимися непосредственной причиной развития лимфомы в каждом конкретном случае).
Инфекционные агенты[править | править код]
Воздействие канцерогенов и мутагенов[править | править код]
Развитию лимфом способствуют некоторые химические канцерогены и мутагены, в частности такие, как полихлорированные бифенилы (ПХВ)[7][8][9], дифенилгидантоин (фенитоин), диоксин, некоторые фенокси-гербициды.
Также развитию лимфом способствует приём цитостатических химиопрепаратов, особенно алкилирующих препаратов, воздействие ионизирующей радиации, в том числе медицинская лучевая терапия.
Иммуносупрессия[править | править код]
Развитию лимфом, как и других видов злокачественных новообразований, способствует приём иммуносупрессоров, в частности глюкокортикоидов, циклоспорина.
Генетические заболевания[править | править код]
Предрасполагают к развитию лимфом такие генетические заболевания, как синдром Клайнфельтера, синдром Чедиака-Хигаси, синдром атаксии-телеангиэктазии.
Аутоиммунные заболевания[править | править код]
Предрасположенность к развитию лимфом создают также такие аутоиммунные заболевания, как синдром Шегрена, трофические язвы, ревматоидный артрит, системная красная волчанка.[10]
Количество случаев неходжкинской лимфомы в мире за последние десятилетия увеличилось. Так, в 2010 году в мире было зарегистрировано 210 000 смертей от всех форм НХЛ, по сравнению с 143 000 смертей от НХЛ в 1990 году.[11]
Лимфогранулематоз (ЛГМ, ЛГР), или болезнь Ходжкина, лимфома Ходжкина (англ. Hodgkin’s lymphoma (HL) или англ. Hodgkin’s disease) была впервые выделена и описана как отдельная форма лимфомы Томасом Ходжкином в 1832 году, и поэтому названа по его имени.[12] Лимфома Ходжкина была исторически первой отдельно классифицированной и охарактеризованной формой лимфомы. Другие формы лимфомы были выделены и описаны позже. В связи с этим появилась необходимость их классифицировать. А поскольку лимфома Ходжкина оказалась гораздо более чувствительной к ионизирующему излучению, чем другие формы лимфом, и имела более благоприятный по сравнению с другими лимфомами прогноз при единственном доступном в то время лечении — лучевой терапии, то выделение и классификация лимфомы Ходжкина отдельно от других типов лимфом имело важное клиническое значение для онкологов и их пациентов. Такая же ситуация — более благоприятный по сравнению с другими типами лимфом прогноз — продолжала иметь место при появлении первых средств химиотерапии — так, мустин (вещество) достаточно долго применялся в схеме MOPP при лечении лимфогранулематоза. Это объясняет то, что энтузиазм исследователей лимфом первоначально был почти полностью сосредоточен на лимфоме Ходжкина (лимфогранулематозе). Первая общепринятая классификация лимфомы Ходжкина была предложена Робертом Дж. Луки в 1963 году.
В то время как в отношении классификации лимфомы Ходжкина был быстро достигнут консенсус специалистов, осталась не классифицированной большая сборная группа очень разных по течению и прогнозу видов лимфом, которые противопоставлялись лимфоме Ходжкина и неформально назывались «неходжкинскими лимфомами». Первой общепринятой классификацией неходжкинских лимфом стала классификация Раппапорта, предложенная Генри Раппапортом в первой редакции в 1956 году, и пересмотренная им в 1966 году. На основе развития и усовершенствования классификации Раппапорта Рабочая группа по изучению лимфом в 1982 году опубликовала новую классификацию лимфом. В ней был официально введён термин «неходжкинские лимфомы» и определены три большие группы неходжкинских лимфом в соответствии с градацией их клинической агрессивности (скоростью размножения клеток и, соответственно, скоростью прогрессирования заболевания).
Тем не менее, согласно этой классификации, группа НХЛ состоит из 16 совершенно различных подвидов «неходжкинских лимфом», которые на самом деле имеют мало общего друг с другом как клинически, так и биологически. Они сгруппированы в три большие группы по степени их агрессивности, но в каждой подгруппе находятся опухоли, имеющие совершенно различную биологическую природу, разный патогенез и разный прогноз, и требующие разных подходов к лечению. Однако классификация НХЛ по степени их агрессивности удобна в практическом смысле. При менее агрессивных формах НХЛ возможно длительное выживание без лечения, только лишь на динамическом наблюдении, в то время как при более агрессивных формах лимфомы отсутствие активного лечения может быстро привести к смерти. Поэтому без дальнейшего уточнения диагноза название заболевания «неходжкинская лимфома» несет нулевую информативность как для пациентов, так и для врачей.
Несмотря на все сложности и ограничения, классификация Рабочей группы по изучению лимфом от 1982 года, и, соответственно, широкая диагностическая категория и термин НХЛ («неходжкинские лимфомы») продолжают использоваться в целях сбора и обработки статистики многими крупными агентствами по изучению злокачественных опухолей, рака и лимфом. Так, в частности, термин НХЛ продолжают использовать в своей статистике IARC, Канадское общество по изучению рака, Американский национальный институт по изучению рака.
Американским Центром по контролю и профилактике заболеваний (CDC), начиная с 1987 года, определённые типы неходжкинской лимфомы включены в список СПИД-ассоциированных опухолей (то есть опухолей, характерных для заболевания СПИДом и являющихся, согласно определению термина СПИД, симптомом наличия у пациента заболевания СПИДом, а не просто носительства ВИЧ-инфекции).[13] Считается, что в патогенезе СПИД-ассоциированных лимфом играет роль наблюдаемая при СПИДе иммуносупрессия, а не само по себе инфицирование ВИЧ. И действительно, имеется чёткая корреляция между степенью иммуносупрессии (количеством CD4+ T-клеток и соотношением CD4+/CD8+) и риском развития СПИД-ассоциированных форм НХЛ. Кроме того, возможно, что другие ретровирусы, такие, как вирус Т-клеточного лейкоза человека (HTLV), распространяются теми же механизмами как на клеточном, так и на популяционно-эпидемиологическом уровне, что и ВИЧ-инфекция. Это повышает как частоту случаев ко-инфекции, так и скорость размножения обоих типов ретровирусов в случае попадания их обоих в один организм.[14] Естественное течение ВИЧ-инфекции значительно изменилось, а частота и скорость перехода ВИЧ-носительства в клинически явный СПИД значительно снизились в последние годы в связи с появлением высокоактивной антиретровирусной терапии (ВААРТ). Как следствие, в последние годы значительно снизилась заболеваемость НХЛ у ВИЧ-инфицированных пациентов.[6]
- ↑ Monarch Disease Ontology release 2018-06-29sonu — 2018-06-29 — 2018.
- ↑ WHO Classification of Tumours of Haematopoietic and Lymphoid Tissues (англ.) / Swerdlow, Steven H; Campo, Elias; Harris, Nancy Lee; Jaffe, Elaine S.; Pileri, Stefano A.; Stein, Harold; Thiele, Jurgan; Vardiman, James W.. — Oxford University Press, 2008. — ISBN 978-92-832-2431-0.
- ↑ SEER Stat Fact Sheets: Non-Hodgkin Lymphoma (неопр.). NCI. Дата обращения 18 июня 2014.
- ↑ Maeda E., Akahane M., Kiryu S., Kato N., Yoshikawa T., Hayashi N., Aoki S., Minami M., Uozaki H., Fukayama M., Ohtomo K. Spectrum of Epstein-Barr virus-related diseases: A pictorial review (англ.) // Japanese Journal of Radiology : journal. — 2009. — Vol. 27, no. 1. — P. 4—19. — DOI:10.1007/s11604-008-0291-2. — PMID 19373526.
- ↑ Peveling-Oberhag J., Arcaini L., Hansmann M.L., Zeuzem S. Hepatitis C-associated B-cell non-Hodgkin lymphomas. Epidemiology, molecular signature and clinical management (англ.) // Journal of Hepatology : journal. — 2013. — Vol. 59, no. 1. — P. 169—177. — DOI:10.1016/j.jhep.2013.03.018. — PMID 23542089.
- ↑ 1 2 Pinzone M.R., Fiorica F., Di Rosa M., Malaguarnera G., Malaguarnera L., Cacopardo B., Zanghì G., Nunnari G. Non-AIDS-defining cancers among HIV-infected people (англ.) // European Review for Medical and Pharmacological Sciences (англ.)русск. : journal. — 2012. — October (vol. 16, no. 10). — P. 1377—1388. — PMID 23104654.
- ↑ Kramer S., Hikel S.M., Adams K., Hinds D., Moon K. Current Status of the Epidemiologic Evidence Linking Polychlorinated Biphenyls and Non-Hodgkin Lymphoma, and the Role of Immune Dysregulation (англ.) // Environmental Health Perspectives (англ.)русск. : journal. — 2012. — Vol. 120, no. 8. — P. 1067—1075. — DOI:10.1289/ehp.1104652. — PMID 22552995.
- ↑ Zani C., Toninelli G., Filisetti B., Donato F. Polychlorinated biphenyls and cancer: an epidemiological assessment (англ.) // J Environ Sci Health C Environ Carcinog Ecotoxicol Rev : journal. — 2013. — Vol. 31, no. 2. — P. 99—144. — DOI:10.1080/10590501.2013.782174. — PMID 23672403.
- ↑ Lauby-Secretan B., Loomis D., Grosse Y., El Ghissassi F., Bouvard V., Benbrahim-Tallaa L., Guha N., Baan R., Mattock H., Straif K. Carcinogenicity of polychlorinated biphenyls and polybrominated biphenyls (англ.) // The Lancet : journal. — Elsevier, 2013. — Vol. 14, no. 4. — P. 287—288. — DOI:10.1016/s1470-2045(13)70104-9. — PMID 23499544.
- ↑ Arnold S Freedman and Lee M Nadler. Chapter 130: Non–Hodgkin’s Lymphomas // Holland-Frei Cancer Medicine (неопр.) / Kufe D. W., Pollock R. E., Weichselbaum R. R., Bast RC Jr, Gansler T. S., Holland J. F., Frei E III. — 5th. — Hamilton, Ont: B.C. Decker, 2000. — ISBN 1-55009-113-1.
- ↑ Lozano R., Naghavi M., Foreman K., Lim S., Shibuya K., Aboyans V., Abraham J., Adair T., Aggarwal R., Ahn S.Y., et al. Global and regional mortality from 235 causes of death for 20 age groups in 1990 and 2010: a systematic analysis for the Global Burden of Disease Study 2010 (англ.) // The Lancet : journal. — Elsevier, 2012. — 15 December (vol. 380, no. 9859). — P. 2095—2128. — DOI:10.1016/S0140-6736(12)61728-0. — PMID 23245604.
- ↑ Stone, M.J. Thomas Hodgkin: medical immortal and uncompromising idealist (англ.) // Proceedings (Baylor University. Medical Center) : journal. — 2005. — October (vol. 18, no. 4). — P. 368—375. — PMID 16252028.
- ↑ Revision of the CDC surveillance case definition for acquired immunodeficiency syndrome. Council of State and Territorial Epidemiologists; AIDS Program, Center for Infectious Diseases (англ.) // Morbidity and Mortality Weekly Report (англ.)русск. : journal. — 1987. — Vol. 36, no. Suppl 1. — P. 1S—15S. — PMID 3039334.
- ↑ Lee, Belinda; Bower, Mark; Newsom-Davis, Thomas; Nelson, Mark. HIV-related lymphoma (неопр.) // HIV Therapy. — 2010. — Т. 4, № 6. — С. 649. — DOI:10.2217/hiv.10.54.
виды, стадии, разновидности, диагностика и методы лечения
Лимфома Ходжкина встречается реже, чем другие злокачественные лимфомы. Происхождение клеток Рид-Штернберга пока непонятно, но развиваются они из В-лимфоцитов. Этим заболеванием страдают в основном мужчины в возрасте от 25 до 30 лет и от 50 до 55 лет. Установлено, что к лимфоме Ходжкина имеется генетическая предрасположенность.
Основной симптом заболевания — увеличение как периферических, так и внутригрудных лимфатических узлов; обычно они образуют разные по размеру конгломераты. Чаще всего увеличиваются шейные, надключичные, подмышечные, паховые узлы, а также узлы средостения, внутригрудные узлы, бедренные узлы.
При лимфоме Ходжкина организм испытывает сильную интоксикацию: обильная ночное потоотделение, снижение веса; повышенная температура до 38 градусов держится месяцами. Увеличенные лимфатические узлы могут оказывать давление на сосуды и органы, что может привести к одутловатости лица и шеи; вызвать кашель и одышку; сдавливать легкие, трахеи, спинной мозг (может развиться паралич). Часто злокачественным процессом поражаются внутренние органы (печень), костная система (позвоночник, тазовые кости, грудина, ребра).
Лимфома неходжкинская (лимфосаркома)
Выделяют несколько видов неходжкинских лимфом.
Лимфома Беркитта — лимфома очень высокой степени злокачественности. Опухолевые клетки имеют происхождение из В-лимфоцитов. Лимфома этого вида распространяется за пределы лимфатической системы во внутренние органы, в кровь, в костный мозг. Развитие болезни связывают с активностью вируса Эпштейн-Барр в организме, плохой экологией.
Начало заболевания по симптомам напоминает простуду — регионарная лимфаденопатия, ночная потливость и повышенная температура (следствие интоксикации). Если патологический очаг локализуется в зоне желудочно-кишечного тракта, то клиническая картина может дополниться непроходимостью кишечника; при локализации лимфомы в зоне мочеполовой системы появляются симптомы почечной недостаточности, нарушается электролитный баланс. По мере развития заболевания пациенты ежемесячно могут терять до 10 килограммов.
Диффузная крупноклеточная лимфома — лимфома с высокой степенью агрессивности. Чаще болеют люди среднего и старшего возраста. Опухолевые клетки имеют происхождение из В-лимфоцитов. Первичный очаг может иметь локализацию как в лимфатических узлах, так и вне лимфатических узлов (как правило в этом варианте опухоль располагается на уровне желудочно-кишечного тракта и мочеполовой системы).
Отдельным случаем выделяют первичную В-крупноклеточную лимфому средостения; считается, что первоначально опухоль развилась из вилочковой железы (тимуса), а затем проросла в средостение. Характерной особенностью этого вида лимфомы является тот факт, что, несмотря на способность быстро прорастать в соседние органы, она никогда не метастазирует. Чаще этому виду лимфомы подвержены молодые женщины.
Лимфобластные лимфомы (Т и В) — могут развиваться как из Т-лимфоцитов, так и из В-лимфоцитов. Клиническая картина очень похожа на лейкоз. Образуются массивные опухоли с локализацией, как правило, в средостении. Этот вид лимфомы характеризуется поражением центральной нервной системы; происходит трансформация костного мозга как при остром лейкозе. При дальнейшем развитии болезни поражаются печень, почки, селезенка. На долю Т-клеточных лимфом приходится 80% , на долю В-клеточных лимфом — 20%.
Маргинальная лимфома — отличается высокой степенью злокачественности, развивается из пограничной (маргинальной) зоны клеток в селезенке. Относится к вялотекущим опухолям.
Анапластическая лимфома — происхождение берет из Т-клеток. При этом виде злокачественного процесса клетки утрачивают свои характеристики (аплазия).
Стадии лимфомы
- Первая стадия — характеризуется поражением одного или нескольких лимфатических узлов, находящихся в одной зоне. Если лимфома локализована в одном органе без поражения окружающих лимфатических узлов — это тоже опухоль первой стадии.
- Вторая стадия — опухоль поражает два или больше лимфатических узлов, находящихся по одну сторону от диафрагмы. Если опухоль поразила один лимфатический узел и расположенный рядом орган – этот вариант тоже относят ко второй стадии.
- Третья стадия — в патологический процесс вовлечены два и более лимфатических узлов, расположенных по одну сторону от диафрагмы; также к третьей стадии относят опухоли, поразившие одновременно селезенку и несколько лимфоузлов, находящихся с противоположных сторон по отношению к диафрагме. К третьей стадии относят ситуации, когда в злокачественный процесс вовлечены лимфоузлы из разных зон и один орган, расположенный рядом с лимфоузлом.
- Четвертая стадия — диссеминированная (массово распространенная) опухоль; злокачественным процессом поражен не один, а несколько органов, которые находятся в отдалении от первичной локализации лимфомы.
Диагностика лимфомы
Проводится комплексное тщательное обследование больного: развернутый анализ крови (обычно выявляются высокие показатели СОЭ и лейкоцитов, пониженные показатели гемоглобина и лимфоцитов), рентгенография грудной клетки, КТ, УЗИ, ПЭТ, трепабиопсия, фиброларингоскопия и биопсия измененных структур; проводят пункцию и цитологические исследования.
Лечение лимфомы
Современные методы лечения позволяют достичь хороших результатов в лечении лимфом.
Полного излечения от лимфомы можно достигнуть при применении комбинированной терапии( химиотерапия и лучевая терапию). Интересно, что излечению лучше всего поддаются лимфома Ходжкина и агрессивные лимфомы.
В медицинском центре ООО «Эдис Мед Ко» используют инновационный метод лечения лимфом, позволяющий добиться очень хороших результатов. Результаты лечения контролируются ПЭТ/КТ.
Этот метод является авторской разработкой лечения онкологических заболеваний и состоит из сочетанного применения фотодинамической терапией и омелотерапии; хорошо сочетается с другими клиническими методами; после проведенной терапии отсутствуют побочные эффекты; лечение проводится амбулаторно по предварительной записи в удобное для пациента время. При лечении применяется уникальный натуральный препарат «Радахлорин».
