Лечение лейкопении — все способы лечения
Гематологи Москвы — последние отзывы
Очень внимательный, аккуратный врач и профессионал своего дела. Он собрал все сведения о заболевании, о проблеме обращения и исследовал все предоставленные анализы. Так же доктор вынес заключение и дал рекомендации. Я однозначно порекомендовала бы его и осталась очень довольна!
Ирина, 12 мая 2021
Квалифицированный, внимательный и профессиональный врач.
Елена, 13 февраля 2021
Приятный и располагающий к себе доктор. Она ответила на мои вопросы и назначила лечение. Врач выглядела убедительным и уверенным специалистом.
На модерации, 04 июня 2021
Грамотный, приветливый и приятный врач. На первичном приеме она назначила мне лечение. Мне нужно будет прийти на повторный прием.
На первичном приеме она назначила мне лечение. Мне нужно будет прийти на повторный прием.
Инна, 03 июня 2021
Татьяна, 31 мая 2021
Внимательный доктор, у которого есть желание помочь разобраться в проблеме пациента. Она внимательно осмотрела мои предыдущие анализы и подробно все рассказала. Врач также назначила лечение и дополнительное обследование. Я еще там сделала капельницу.
Она внимательно осмотрела мои предыдущие анализы и подробно все рассказала. Врач также назначила лечение и дополнительное обследование. Я еще там сделала капельницу.
Мариета, 31 мая 2021
Ольга Алексеевна предоставила мне полную информацию по состоянию, подтвердила диагноз и рассказала о дальнейших действиях. Она не торопилась и всё доступно объяснила. Я не первый год наблюдаюсь у данного специалиста.
Елена, 30 мая 2021
Доктор доброжелательный, вежливый и внимательный. Она выслушала мою проблему, задавала вопросы, просмотрела результаты анализов и выписала направления на сдачу анализов. Так же врач назначила мне фолиевую кислоту и написала рекомендации. Я довольна!
Она выслушала мою проблему, задавала вопросы, просмотрела результаты анализов и выписала направления на сдачу анализов. Так же врач назначила мне фолиевую кислоту и написала рекомендации. Я довольна!
Лариса, 27 мая 2021
Специалист очень хороший, человечный и профессиональный. Она мне всё доступно объяснила, всё расписала и назначила лечение.Наталья, 27 мая 2021
Елена Николаевна внимательно выслушала все мои проблемы, осмотрела, проконсультировала и всё объяснила. Мы так же обсудили возможные варианты решения, дала рекомендации и заключение. Она профессиональный и доброжелательный врач. Всё прошло быстро, понятно и по делу.
Мы так же обсудили возможные варианты решения, дала рекомендации и заключение. Она профессиональный и доброжелательный врач. Всё прошло быстро, понятно и по делу.
Виталий, 27 мая 2021
Показать 10 отзывов из 13889 причин лейкопении
Наша кровь состоит из различных типов клеток, в том числе лейкоцитов, или белых клеток крови. Эта разновидность клеток является важной частью иммунной системы, помогая нашему организму бороться с болезнями и инфекциями. Если лейкоцитов слишком мало, пациенту диагностируют состояние под названием лейкопения.
Существует несколько разновидностей этого нарушения. Конкретное название каждой из них определяется типом белых клеток, которых в крови недостаточно:
- Нейтрофилов,
- Лимфоцитов,
- Эозинофилов,
- Моноцитов,
- Базофилов.

Каждый тип этих клеток защищает нас от различных видов инфекций. Если в крови мало нейтрофилов, этот тип лейкопении называют нейтропенией. Нейтрофилы – это белые клетки, которые защищают нас от грибковых и бактериальных инфекций. Недостаток нейтрофилов встречается чаще всего. Второе по частоте нарушение – недостаток лимфоцитов. Это белые кровяные клетки, которые защищают нас от вирусных инфекций.
Зачастую человек вообще не замечает никаких признаков нарушения. Но если количество белых клеток очень низкое, у больного могут быть признаки инфекции, в том числе:
Если у вас есть какие-либо вышеперечисленные симптомы, обратитесь к терапевту.
Каковы причины лейкопении?Это состояние могут вызывать многие нарушения или серьезные заболевания.
Причина №1 – болезни клеток крови или костного мозга:
- Апластическая анемия,
- Гиперспленизм, или гиперактивность селезенки,
- Миелодиспластические синдромы,
- Миелопролиферативный синдром,
- Миелофиброз.

Причина №2 – врожденные состояния
Врожденные нарушения присутствуют уже при рождении. В случае с пониженными лейкоцитами врожденные проблемы связывают с производством белых клеток крови в костном мозге. Нарушения, которые влияют на этот процесс, включают синдром Костмана (тяжелая врожденная нейтропения) и крайне редкое заболевание миелокатексис.
Причина №3 – инфекционные заболевания:
- ВИЧ или СПИД,
- Туберкулез.
Причина №4 – аутоиммунные нарушения
Аутоиммунные состояния, уничтожающие или сами лейкоциты, или клетки костного мозга, которые производят лейкоциты, включают волчанку и ревматоидный артрит.
Причина №5 – недоедание и дефицит витаминов или минералов
Пониженные лейкоциты могут быть вызваны недостатком витаминов или минералов, особенно:
- Витамина B-12,
- Витамина В9 (фолата),
- Меди,
- Цинка.
Причина №6 – прием лекарств
Лекарства, которые могут стать причиной пониженного уровня белых клеток крови, включают:
- Бупропион,
- Клозапин,
- Циклоспорин,
- Интерфероны,
- Ламотриджин,
- Миноциклин,
- Микофенолата мофетил,
- Пенициллин,
- Сиролимус,
- Вальпроат натрия,
- Стероиды,
- Такролимус.

Причина №7 – саркоидоз
Это системное заболевание, вызванное чрезмерной иммунной реакцией организма. Саркоидоз характеризуется образованием гранулем или небольших воспалений в нескольких системах организма. Когда гранулемы образуются в костном мозге, может возникнуть лейкопения.
Причина №8 – вирусные инфекции
Иногда причина скрывается в тяжелых вирусных инфекциях, включая те, которые поражают костный мозг.
Причина №9 – онкологическое заболевание и методы его лечения
Различные виды рака, включая лейкемию, могут привести к снижению уровня белых клеток крови из-за повреждения костного мозга. Также к этому состоянию способны привести:
- Химиотерапия,
- Лучевая терапия (особенно при ее воздействии на крупные кости, например, тазовые или бедренные кости),
- Пересадка костного мозга.
Для диагностики этого нарушения врачи назначают общий развернутый анализ крови, а при необходимости – дополнительный анализ с дифференциацией лейкоцитов. Это помогает установить, какие именно белые клетки крови находятся ниже уровня нормы. Таким образом врачи могут исключить менее вероятные причины лейкопении и сконцентрироваться на более точечной диагностике.
Это помогает установить, какие именно белые клетки крови находятся ниже уровня нормы. Таким образом врачи могут исключить менее вероятные причины лейкопении и сконцентрироваться на более точечной диагностике.
Лечение этого состояния зависит от того, какой тип клеток опустился ниже нормы и что стало причиной. Пациенту могут потребоваться методы терапии для лечения инфекций, которые развиваются из-за недостатка белых кровяных клеток. Для этого используется один или комбинация методов лечения.
Медикаментозное лечение лейкопении
Лекарства могут быть использованы для стимулирования организма к выработке большего количества клеток крови. В других случаях назначаются препараты для устранения причины, по которой уровень лейкоцитов снизился ниже нормы. Например, при грибковой инфекции назначают противогрибковые препараты, а для лечения бактериальных инфекций – антибиотики.
Отказ от лечения, которое стало причиной лейкопении
Иногда требуется приостановить или прекратить лечение (например, химиотерапию), чтобы дать организму время для выработки белых клеток. В данном случае количество белых клеток крови может повыситься естественным образом. Это происходит после окончания лучевой терапии или между сеансами химиотерапии. Количество времени, которое требуется для восстановления нормального уровня лейкоцитов, варьируется от человека к человеку.
В данном случае количество белых клеток крови может повыситься естественным образом. Это происходит после окончания лучевой терапии или между сеансами химиотерапии. Количество времени, которое требуется для восстановления нормального уровня лейкоцитов, варьируется от человека к человеку.
Прием факторов роста
Если причина скрывается в генетических отклонениях или нарушение вызвано химиотерапией, в данном случае назначают гранулоцитарный колониестимулирующий и другие факторы роста, получаемые из костного мозга. Эти факторы роста являются белками, которые стимулируют организм производить белые кровяные клетки.
Диетотерапия
Пациентам с очень низким количеством лейкоцитов могут порекомендовать так называемую низкобактериальную, или нейтропеническую диету. Считается, что эта диета снижает шанс столкнуться с микробами, которые могут проникать в организм из-за неправильного способа приготовления пищи.
Что еще можно делать самостоятельно?
Для того чтобы чувствовать себя лучше и избежать инфекций, необходимо придерживаться следующих рекомендаций:
- Питаться здоровой пищей и разнообразить рацион, чтобы избежать дефицита витаминов и минералов. По возможности кушайте больше овощей и фруктов. Если появляется тошнота или во рту образовываются язвочки, пробуйте кушать разные фрукты и овощи. Необходимо сформировать индивидуальный набор фруктов и овощей, который не будет вызывать жалоб. Лучший вариант – обратиться за помощью к клиническому диетологу.
- Достаточно и качественно отдыхать. Старайтесь планировать важные дела и действия на периоды, когда у вас больше энергии. Не забывайте делать перерывы и не стесняйтесь просить других о помощи.
- Быть осторожным и деликатным в отношении к своему телу. Делайте все возможное, чтобы избегать даже крошечных порезов и царапин. Любое открытое место на коже способствует проникновению инфекции. Просите других людей нарезать еду и используйте электрические бритвы вместо станков.
 Также следует очень аккуратно чистить зубы, чтобы не повредить десны.
Также следует очень аккуратно чистить зубы, чтобы не повредить десны. - Держитесь подальше от микробов. Часто мойте руки в течение дня или используйте дезинфицирующее средство для рук. Держитесь подальше от больших скоплений людей и особенно – от больных. Нельзя менять подгузники, чистить клетки или лотки домашних животных и аквариумы.
Пониженные лейкоциты зачастую являются для человека сюрпризом, поскольку обычно симптомы этого нарушения вообще никак не проявляются. Именно поэтому для того чтобы следить за здоровьем, необходимо регулярно сдавать хотя бы общий анализ крови. Будьте здоровы!
Источники:
- What Is Leukopenia, Healthline,
- Low white blood cell count, Mayo Clinic,
- What is leukopenia, Medical News Today.
Лейкопения – диагностика, лечение, запись к врачу Медицина 24/7
Лейкопения — состояние, при котором в крови снижается количество белых кровяных телец — лейкоцитов. Её причины бывают очень разными.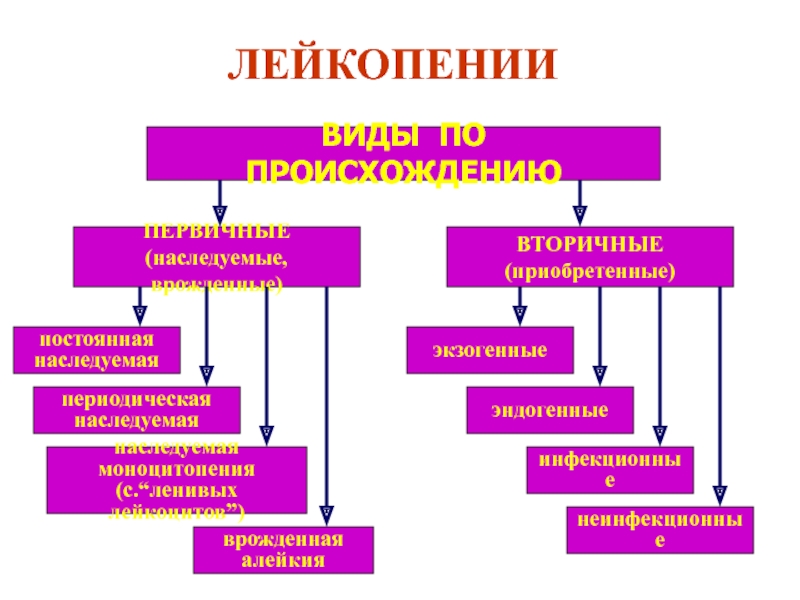 Лейкопения может возникать как в норме (физиологическая), так и при различных заболеваниях (патологическая).
Лейкопения может возникать как в норме (физиологическая), так и при различных заболеваниях (патологическая).
Лейкопенией принято считать снижение содержания лейкоцитов в крови ниже 4000 в 1 микролитре.
Классификация
Прежде чем говорить о причинах лейкопении, рассмотрим основные её типы. В первую очередь нужно понимать, что белые кровяные тельца бывают разных видов, и они выполняют различные функции. В зависимости от того, каких клеток не хватает, различают нейтропению (нейтрофилы), эозинопению (эозинофилы), моноцитопению (моноциты) и лимфопению (лимфоциты). Если количество клеток уменьшено по сравнению с нормой, это абсолютная лейкопения, а если уменьшен только процент относительно других видов лейкоцитов — относительная лейкопения.
Физиологическая лейкопения встречается у 2–12% людей. Они не испытывают каких-либо симптомов, у них не нарушено кроветворение и не снижен иммунитет. Это их индивидуальная норма. Лейкопения, возникшая в результате тех или иных заболеваний, называется патологической.
Это их индивидуальная норма. Лейкопения, возникшая в результате тех или иных заболеваний, называется патологической.
Некоторые люди страдают
Иногда в анализе обнаруживают сниженное количество белых кровяных телец, потому что значительная часть лейкоцитов переместилась в определенные сосуды. В таких случаях говорят о перераспределительных лейкопениях. Если же число лейкоцитов снизилось во всем кровяном русле — это истинная лейкопения.
Среди всех видов лейкопений чаще всего встречаются нейтропении. Нейтрофилы составляют большую часть всех лейкоцитов крови. Они играют важную роль в защите организма: выполняют функцию фагоцитов (поглощают и разрушают чужеродные частицы, в первую очередь бактерии и грибки), выделяют вещества, которые участвуют в развитии воспаления.
Нейтропения бывает трех степеней тяжести:
- Легкая: от 1000 до 1500 нейтрофилов в 1 мкл крови.

- Средней степени тяжести: от 500 до 1000 в 1 мкл.
- Тяжелая: менее 500 мкл в 1 мл.
Симптомы острой нейтропении возникают в течение нескольких часов или дней. Хроническая нейтропения продолжается от нескольких месяцев до нескольких лет.
Наши врачи вам помогут
Оставьте свой номер телефона
Причины развития заболевания
Существует очень много разных причин возникновения лейкопении. Перечислим некоторые из них:
- Бактериальные и вирусные инфекции. Самый распространенный пример — ОРВИ.
- Врожденные нарушения работы красного костного мозга — органа, который производит клетки крови.
- Онкологические заболевания, поражающие красный костный мозг, например, лейкозы, множественная миелома.
- Аутоиммунные заболевания, при которых происходит разрушение лейкоцитов или клеток-предшественниц в красном костном мозге.

- Тяжелые инфекции (например, пневмония, фурункулез, сепсис), при которых организм не успевает восполнить «израсходованные» белые кровяные тельца.
- Прием некоторых лекарственных препаратов.
- Саркоидоз — неинфекционная патология, при которой в разных органах развивается воспаление и образуются узелки (гранулемы).
- Апластическая анемия — заболевание, при котором в красном костном мозге перестают вырабатываться все виды кровяных телец. Развивается анемия, лейкопения и тромбоцитопения.
- ВИЧ-инфекция, СПИД.
- Голодание, неполноценное питание, нехватка витаминов в организме.
- Системная красная волчанка.
- Миелодиспластические синдромы — заболевания, при которых в результате мутаций нарушается нормальное кроветворение.
- Ревматоидный артрит.
- Туберкулез.
Лейкопения в онкологии
Снижение уровня лейкоцитов в крови нередко встречается у людей, страдающих злокачественными опухолями. Здесь причины тоже бывают очень разными, важно в них правильно разобраться, чтобы понять, как помочь пациенту.
Здесь причины тоже бывают очень разными, важно в них правильно разобраться, чтобы понять, как помочь пациенту.
Нередко лейкопения возникает после химиотерапии, лучевой терапии и трансплантации красного костного мозга как побочный эффект этих видов лечения. Это происходит из-за того, что химиопрепараты и ионизирующие излучения уничтожают не только опухолевые, но и здоровые быстро размножающиеся клетки, в том числе в красном костном мозге. Лучевая терапия несет особенно высокие риски лейкопении, когда облучают несколько частей тела.
Тяжесть лейкопении во время курса химиотерапии зависит от видов и дозировок препаратов. Обычно уровень белых кровяных телец начинает снижаться через неделю с момента начала очередного цикла. Через 7–14 дней он достигает минимума. В это время наиболее высок риск заболеть инфекцией. Затем уровень лейкоцитов начинает постепенно подниматься. Обычно он возвращается к норме через 3–4 недели. После этого пациент готов к новому циклу химиотерапии.
К снижению уровня лейкоцитов может привести рак с метастазами. Это типичный симптом злокачественных опухолей кроветворной и лимфоидной ткани: лимфом, лейкозов, множественной миеломы.
Это типичный симптом злокачественных опухолей кроветворной и лимфоидной ткани: лимфом, лейкозов, множественной миеломы.
Многие люди, страдающие злокачественными опухолями на поздних стадиях, находятся в ослабленном, истощенном состоянии, не могут полноценно питаться. У больных в отделении реанимации повышены риски тяжелых инфекций — сепсиса, пневмонии.
Наиболее высок риск лейкопении у онкологических больных старше 70 лет, у людей с изначально сниженной иммунной защитой: при ВИЧ/СПИД, приеме иммунодепрессантов после трансплантации органов, других сопутствующих заболеваниях, которые мы перечислили выше.
Какими симптомами проявляется снижение уровня лейкоцитов?
Нередко больной не испытывает каких-либо симптомов, а снижение уровня лейкоцитов у него выявляют по результатам общего анализа крови. Некоторые лишь отмечают, что чаще стали чувствовать усталость.
Главная проблема пациентов с лейкопенией — снижение защитных сил организма. У них даже легкая инфекция может быстро перейти в тяжелую форму.
Все основные симптомы лейкопении связаны с инфекционными осложнениями:
- Температура 38 градусов и выше.
- Потливость, озноб.
- Язвы во рту, зубная боль, боль в горле.
- Зуд, язвы в области ануса.
- Боли в животе.
- Жидкий стул.
- Частые мочеиспускания, сопровождающиеся болью, жжением.
- Одышка, кашель.
- Отек, покраснение, боль на коже, особенно в области ран, порезов, венозных катетеров.
- Зуд в области половых органов у женщин, выделения из влагалища необычного характера.
Методы диагностики
У многих больных лейкопению диагностируют случайно по результатам общего анализа крови. В других случаях причиной для обследования становятся частые, тяжелые инфекции. Онкологическим больным во время курса лечения регулярно назначают анализы.
В общем анализе крови важно не просто подсчитать количество лейкоцитов, но и их отдельных видов, оценить лейкоцитарную формулу. Это даст полную картину.
Это даст полную картину.
Врач тщательно осматривает пациента, пытаясь выявить признаки инфекций. Затем, для подтверждения инфекционного заболевания, проводят культуральные посевы.
Биопсия красного костного мозга — процедура, во время которой получают ткань с помощью иглы или специального инструмента и отправляют в лабораторию для цитологического, гистологического исследования. Этот метод помогает разобраться, вызвано ли снижение уровня лейкоцитов нарушением их производства в красном костном мозге, диагностировать некоторые причины лейкопении, такие, как лейкозы, апластическая анемия, миелофиброз. В некоторых случаях прибегают к дополнительным исследованиям клеток красного костного мозга: проточной цитометрии, цитогенетическому анализу и др.
Некоторые методы визуализации помогают обнаружить места локализации инфекции:
- Рентгенография грудной клетки — её назначают всем пациентам с лейкопенией.
- Компьютерная томография грудной клетки — по показаниям, при ослабленном иммунитете.

- Компьютерная томография придаточных пазух носа — если есть симптомы синусита.
- Компьютерная томография живота — если беспокоят боли в животе, была перенесена операция на брюшной полости.
- УЗИ брюшной полости может подтвердить увеличение селезенки (спленомегалию).
Чтобы разобраться в причинах лейкопении, могут потребоваться другие анализы и исследования, в каждом конкретном случае они будут разными.
Терпеть боль опасно для жизни!
Берегите себя, запишитесь на консультацию сегодня
Современные методы лечения
Если у пациента имеются признаки инфекции и снижено количество лейкоцитов в крови, обычно лечение начинают с антибиотиков. Сначала назначают антибактериальные препараты широкого спектра действия, затем, когда из лаборатории приходят данные о чувствительности микроорганизмов, подбирают подходящую терапию, исходя из этой информации.
Если лечение антибиотиками помогает, и состояние пациента улучшается в течение 72 часов, препараты продолжают применять в течение недели или до тех пор, пока не появятся признаки прогрессирования инфекции.
Если лечение не помогает, нужно разбираться в причинах. Чаще всего это происходит из-заантибиотикорезистентности (устойчивости) микроорганизмов, инфекции двумя и более разными возбудителями, локализованного инфекционного процесса (абсцесс).
Если признаков инфекции нет, но уровень лейкоцитов сильно снижен, пациенту может быть показана профилактическая антибактериальная терапия.
При грибковых инфекциях применяют противогрибковые препараты.
Нередко для лечения лейкопении назначают колониестимулирующие факторы (факторы роста). Эти препараты заставляют красный костный мозг более активно производить новые клетки крови. Выделяют две основные группы факторов роста:
- Гранулоцитарные колониестимулирующие факторы (G-CSF) стимулируют производство гранулоцитов, в первую очередь нейтрофилов.

- Гранулоцитарно-макрофагальныеколониестимулирующие факторы (GM-CSF) стимулируют производство гранулоцитов и макрофагов.
Некоторым пациентам назначают витамины, анаболические стероиды, глюкокортикостероиды. Эти препараты не стимулируют производство лейкоцитов, но могут замедлить их разрушение.
При тяжелых инфекциях (пневмония, сепсис, некротическая энтеропатия), когда не помогают антибиотики, и уровень лейкоцитов падает ниже 0,75×109/л, рассматривают возможность переливания лейкоцитарной массы.
Если лейкопения возникла как побочный эффект химиопрепаратов, может встать вопрос об изменении схемы терапии, коррекции дозировок, отмене определенных препаратов.
Нужно принять меры по защите человека с лейкопенией от инфекций:
- Избегать посещения людных мест, контактов с больными людьми.
- Тщательно соблюдать правила личной гигиены, часто мыть руки, обрабатывать их дезинфицирующими растворами.

- Чистить зубы мягкой зубной щеткой.
- Не принимать горячий душ, так как это приводит к сухости кожи.
- При сухой, потрескавшейся коже — использовать увлажняющие лосьоны.
- Не выдавливать прыщи.
- Мыть посуду, проводить домашнюю уборку, работать на приусадебном участке — только в перчатках.
- Фрукты и овощи нужно тщательно мыть, мясо и другие продукты подвергать тщательной термической обработке.
- Использовать электрические бритвы вместо станков.
- Женщинам — использовать во время месячных прокладки вместо тампонов.
В клинике Медицина 24/7 работают врачи, которые имеют большой опыт лечения пациентов с лейкопенией. У нас применяются все необходимые виды диагностики, которые помогают точно установить причину снижения уровня лейкоцитов, мы применяем наиболее современные виды лечения, используем препараты последних поколений. Обратитесь за помощью к нашим опытным врачам.
Материал подготовлен заместителем главного врача по лечебной работе клиники «Медицина 24/7», кандидатом медицинских наук Сергеевым Петром Сергеевичем.
Источники:
- Кучма Галина Борисовна, Бугрова О. В. Изменение уровня лейкоцитов и лейкоцитарной формулы у больных системной красной волчанкой в зависимости от течения заболевания и характера проводимой терапии // Вестник ВолГМУ. 2010. №2 (34).
- Крылов А. А. Принципы трактовки клинического анализа крови. Сообщение 1. Лейкоциты (лекция) // Вестник Северо-Западного государственного медицинского университета им. И.И. Мечникова. 2009. №2.
- Одареева Еленавладимировна, Миллер Л. Г., Кулинич Светлана Ивановна, Трофимов Б. А., Байкалова А. В. Новое в лечении анемии и лейкопении в гинекологической практике // Сиб. мед. журн. (Иркутск). 2000. №1.
Лейкопения — Справочник заболеваний
Лейкопения — это снижение количества лейкоцитов в единице объёма крови.
Общая информация
Причинами развития лейкопении могут стать множество заболеваний, это и острые лейкозы, и сепсис, и болезнь Аддисона-Бирмера, тиф и паратиф, аплазия и гипоплазия костного мозга и др.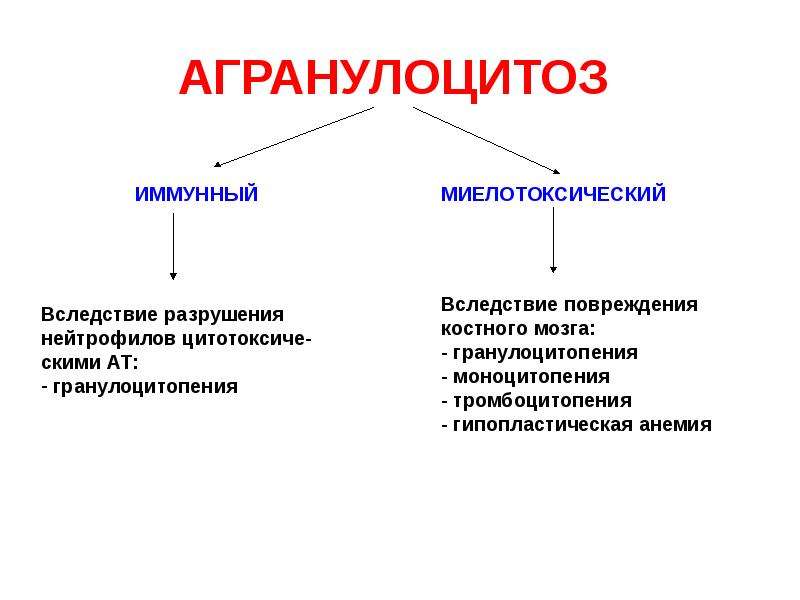 Часто развитие лейкопении возникает на фоне поражения костного мозга химическими препаратами. Могут спровоцировать лейкопению ионизирующее облучение и миелофиброз. Иногда лейкопения развивается даже во время курса антибиотиков, либо противоэпилептических препаратов.
Часто развитие лейкопении возникает на фоне поражения костного мозга химическими препаратами. Могут спровоцировать лейкопению ионизирующее облучение и миелофиброз. Иногда лейкопения развивается даже во время курса антибиотиков, либо противоэпилептических препаратов.
Существует две формы лейкопении — абсолютная и относительная (перераспределительная). Каждая из форм требует усиленного и продолжительного лечения. Важно, чтобы терапия было начата своевременно, в противном случае это грозит многочисленными осложнениями, некоторые из которых могут быть опасными для жизни.
Основным последствием лейкопении является ослабление иммунитета. Это состояние весьма опасно, так как человек становится уязвим к любым вирусам и инфекциям. Также частыми последствиями лейкопении являются агранулоцитоз и алейкию. Агранулоцитоз — это резкое падение количества гранулоцитов в крови. Алейкия — это поражение костного мозга с угнетением, а иногда и с полным выключением, как миелоидного кроветворения, так и лимфопоэза.
Симптомы
Пониженное содержание гранулоцитов обычно вызывает постепенное ослабление иммунной системы. В результате чего бурно развиваются инфекции с характерной симптоматикой — повышением температуры, ознобом, учащенным пульсом, головными болями, истощением всего организма. А так же воспалительными процессами в полости рта, язвочками в толстом кишечнике, пневмонией и инфекциями крови.
Низкое содержание лимфоцитов проявляется увеличением селезенки, увеличением миндалин, а также симптомами присоединившихся заболеваний.
Лечение
Лечение должно быть направлено на устранение первопричины, приведшей к данному заболеванию. Иногда отменяется лучевая терапия, и начинается лечение антибиотиками еще до получения результатов анализов. Могут назначаться и противогрибковые препараты. Сейчас широко используются лекарства, стимулирующие выработку нейтрофилов костным мозгом. Как правило, в течение 1-3 недель костный мозг возобновляет выработку лейкоцитов.
Народные средства:
- 3 части травы пустырника, 4 части травы спорыша, 6 частей травы хвоща полевого. Сбор измельчить и принимать по половинке чайной ложечки 3 раза в день, добавляя в еду.
- 3 столовых ложек травы горькой полыни залить 600 мл кипятка и настаивать не менее четырех часов. Принимать по 200 мл до еды, 3 раза в день.
- Сок из недозрелых зеленых бобов фасоли принимается 4-5 раз в день по 1-2 чайной ложечки, разбавив теплой водой.
Как определить лейкопению и диагностика заболевания в медицинской лаборатории Оптимум в Сочи (Адлер)
Ивлева Татьяна Анатольевна Терапевт,
Виды, симптомы и диагностика лейкопении
Лейкопения представляет собой клинический синдром, характеризующийся снижением численности белых кровяных телец ниже 1,5 Г/л. Лейкоциты являются иммунокомпетентными клетками – составляющими защитную систему, их функция заключается в предотвращении развития различных патологических процессов и уничтожение проникнувших в человеческий организм чужеродных антигенов. Практикующие специалисты считают наличие у пациента лейкопении «сигналом» о недостаточном синтезе белых клеток крови в костном мозге в результате нарушения его функциональной деятельности.
Механизм развития
Процесс образования лейкоцитов (лейкопоэз) происходит в тимусе, лимфоузлах, селезенке, миндалинах, Пейеровых бляшках кишечника и кроветворной ткани костного мозга. Затем с током крови они доставляются в остальные ткани организма человека. Механизмы снижения количества белых телец в кровяном русле заключаются в:- нарушении лейкопоэза;
- ускоренном разрушении нейтрофилов;
- изменении циркуляции лейкоцитов.
Виды и степени лейкопении
Практикующие специалисты различают следующие типы уменьшения числа лейкоцитов:
1. Врожденный (или наследственный), включающий:- постоянную лейкопению – сниженное количество белых клеток не изменяется;
- периодическую – изменение соотношения разновидностей лейкоцитов происходит время от времени.
- острую форму;
- хроническую – иммунную (результат снижения иммунитета после применения антибактериальных, противовоспалительных, химиотерапевтических препаратов), пере-распределительную (следствие задержки клеток в сосудах легких, печени и кишечника), идиопатическую (или «невинную») лейкопении.
По степени течения данного полиэтиологического синдрома выделяют:
- первую степень – количество клеток достигает 1,5 Г/л;
- вторую степень – 1,0;
- третью степень (агранулоцитоз) – 0,5.
Причины лейкопении
Возникновение патологии связано с:- онкологическим поражением костного мозга;
- генетическими патологиями;
- проведением химиотерапии;
- туберкулезом;
- нарушением процессов метаболизма;
- инфекционно-воспалительными заболеваниями;
- применением диуретиков, антидепрессантов, антигистаминных средств.
Симптоматическая картина
Лейкопения не характеризуется специфическими клиническим признаками, ее выраженные проявления присутствуют при присоединении инфекционного процесса – на фоне снижения иммунной защиты пациенты жалуются на:- лихорадку;
- головную боль;
- тахикардию;
- увеличение размеров миндалин;
- кахексию;
- образование в ротовой полости изъязвлений;
- осиплость голоса;
- кровоточивость десен.
Методы лабораторной диагностики
Для своевременно выявления лейкопении используют результаты:- Гемограммы, позволяющей подсчитать абсолютное количество эритроцитов, тромбоцитов, лейкоцитов и оценить процентное соотношение их разновидностей.
- Цитологического исследования трепано-биоптата костного мозга и пунктата, полученного из передне-верхней ости – для клинического разграничения лейкопений и установления механизма их возникновения.
- Иммунологического анализа крови – для выявления анти-гранулоцитных и антинуклеарных иммуноглобулинов.
- Биохимического анализа крови, позволяющего определить уровень фолатов, циано-кобаламина, билирубина и печеночных трансаминаз.
- Серологических маркеров гепатитов В и С.
| СТЕПЕНЬ ТЯЖЕСТИ | ПРОЯВЛЕНИЯ | |
| ЛЕГКАЯ | Обычно протекает бессимптомно, возможны эпизоды вирусной или бактериальной инфекции, хорошо поддающейся стандартной терапии. | |
| СРЕДНЯЯ | Частые рецидивы гнойной инфекции. Ослабление защитных сил организма приводит к частым ОРВИ, ангинам и другим острым заболеваниям вирусной или бактериальной природы возникновения. | |
| ТЯЖЕЛАЯ (агранулоцитоз) | Характеризуется язвенно-некротическими процессами, тяжелыми вирусными, грибковыми или бактериальными поражениями, симптомами интоксикации. Повышается риск развития сепсиса и смертности за счет неадекватно подобранной терапии. | |
| ПРОДУКТЫ | РАЗРЕШЕНО | ЗАПРЕЩЕНО |
| МОЛОЧНЫЕ ПРОДУКТЫ | Пастеризованное молоко, йогурт, произведенный из пастеризованного молока, пастеризованные немолочные продукты из сливок, упакованное мороженое, замороженный йогурт, щербет, замороженные десерты без орехов и изюма, творог, сыры чеддер, моццарелла, пармезан, швейцарский. | Непастеризованные молочные продукты, мороженое, замороженный йогурт из аппаратов, мягкие сыры: острый чеддер, камамбер, фета, горгонзола, из козьего молока, рокфор, сыр с плесенью (если хорошо не приготовлено), любой сыр, содержащий овощи, травы или приправленный перцем чили, перцы (если хорошо не приготовлено), нарезанный сыр, холодные закуски. |
| МЯСНЫЕ ПРОДУКТЫ, РЫБА, МОРЕПРОДУКТЫ | Хорошо приготовленные говядина, свинина, ягненок, рыба, домашняя птица, самодельные салаты из мяса и морепродуктов, приготовленное, обработанное, копченое мясо: бекон, хот-доги, колбаса. | Недоваренные мясо, говядину, свинину, ягненка, рыбу, домашнюю птицу, мясо на кости, покупные салаты, продукты из охлажденной рыбы, сырое мясо. |
| ЯЙЦА | Вкрутую. | Сырые или недоваренные. |
| СУПЫ | Свежеприготовленный или охлажденный домашний суп. | Холодные вегетарианские или фруктовые супы. |
| ФРУКТЫ | Апельсины, грейпфруты, мандарины, бананы, дыни, приготовленные, замороженные или консервированные фрукты, пастеризованные фруктовые соки, консервированные или в вакуумной упаковке жареные орехи. | Любые неперечисленные фрукты, любые свежевыжатые непастеризованные соки, квас, сырые сухофрукты. |
| КАРТОФЕЛЬ И ГАРНИРЫ | Любой приготовленный картофель, лапшу, рис, макароны. | Покупные готовые к употреблению картофель фри и запеченный картофель. |
| МУЧНЫЕ ИЗДЕЛИЯ | Пакованный хлеб, сдобы, печенье. | Печенья, пироги, торты, которые нуждаются в охлаждении, например, с заварным кремом и т.п., неупакованный хлеб, сдобы, печенье. |
| СОУСЫ, ПРИПРАВЫ, ЗАПРАВКИ | Готовые майонез и приправы к салатам. | Приправы к салату, сделанные из смесей, содержащих травы/специи. |
| НАПИТКИ | Алкогольные напитки (после согласования с врачом), пастеризованные фруктовые соки, кипяченая вода. | Непастеризованные фруктовые соки, вода в бутылках, квас, пиво домашней варки. |
| ДРУГОЕ | Травяные пищевые добавки, пивные дрожжи. |
Лейкопения — причины, диагностика и лечение
Лейкопения – это снижение уровня лейкоцитов в периферической крови ниже 4000 в 1 мкл. Причиной данного состояния могут быть инфекционные, воспалительные аутоиммунные заболевания, генетические дефекты иммунной системы и пр. Клинически лейкопения проявляется повышенной восприимчивостью организма к различным инфекциям, однако может протекать абсолютно бессимптомно. Уровень лейкоцитов измеряется при заборе венозной либо капиллярной крови утром натощак. Для коррекции данного лабораторного отклонения проводится лечение основного заболевания.
Классификация
Низкий уровень белых кровяных телец может встречаться у абсолютно здоровых лиц – конституциональная безвредная лейкопения отмечается примерно у 2-5% людей. По происхождению патологические лейкопении разделяют на:
- Наследственные (первичные). Низкое содержание лейкоцитов обусловлено генетически детерминированными нарушениями образования и созревания клеток в красном костном мозге. К ним относятся нейтропения Костмана, наследственная нейтропения аутосомно-доминантного типа и т.д.
- Приобретенные (вторичные). Более распространенный вариант. Лейкопения развивается вследствие действия ионизирующего излучения, неблагоприятного эффекта лекарственных препаратов, биологических агентов (бактерий, вирусов) или факторов иммунной аутоагрессии.
По патогенезу (механизму развития) различают лейкопении, возникшие вследствие:
- Нарушения поступления лейкоцитов в кровь из костного мозга. Развитие лейкопении обусловлено повреждением кроветворных клеток либо неэффективным лейкопоэзом из-за дефектов митоза, созревания лейкоцитов. Наблюдается при длительном приеме цитостатических лекарственных препаратов, действии ионизируюшей радиации, генетических заболеваниях, выраженном дефиците витамина В12, фолиевой кислоты.
- Перераспределения лейкоцитов. Происходит изменение соотношения между циркулирующим и пристеночным пулом белых клеток крови в результате их скопления в расширенных капиллярах органов-депо. Встречается при шоковых состояниях.
- Сокращения времени пребывания в крови. Время присутствия в крови лейкоцитов может уменьшаться из-за их деструкции антителами (при аутоиммунных патологиях), токсическими факторами (при тяжелых инфекциях), чрезмерно активированными макрофагами (при гиперспленизме). Усиленное выведение белых клеток крови может наблюдаться при гнойных процессах – холангите, эндометрите.
В зависимости от типа клеток лейкоцитарного ряда выделяют следующие разновидности лейкопении:
- Нейтропении. Снижение содержания нейтрофилов меньше 47% от общего числа лейкоцитов. Наиболее частый вариант лейкопении. Встречается при вирусных, бактериальных инфекциях, токсическом действии медикаментов.9/л). Наблюдается при приеме миелотоксичных лекарств (цитостатиков, тиреостатиков, некоторых НПВС), действии радиации.
Лейкопения определяется в общем анализе крови
Причины лейкопении
Инфекции
Одна из наиболее распространенных причин лейкопении – вирусные и генерализованные бактериальные инфекции. Патогенез снижения уровня лейкоцитов может быть различным – непосредственное повреждение клеток лимфотропными вирусами (ВИЧ, Варицелла-Зостер, корь), подавление образования в костном мозге, усиленная их потеря с экссудацией.
- Вирусные инфекции. Лейкопения развивается преимущественно за счет снижения содержания лимфоцитов (лимфопения). При инфекционном мононуклеозе, гриппе, вирусных гепатитах лейкоциты снижаются незначительно и быстро возвращаются к норме после выздоровления. При ВИЧ-инфекции уровень лимфоцитов нередко достигает нуля на стадии СПИДа. Даже после лечения значения лейкоцитов могут сохраняться низкими, так как препараты для терапии ВИЧ сами по себе способны вызвать лейкопению.
- Бактериальные инфекции. Лейкопения встречается только при тяжелых генерализованных инфекциях (менингококцемия, риккетсиозы, перитонит). Падение числа лейкоцитов является одним из критериев для диагностирования септического состояния и синдрома системного воспалительного ответа. Наблюдается в основном нейтропения, ее степень коррелирует с тяжестью заболевания. Регресс наступает практически сразу после проведения антибактериальной терапии.
Прием лекарственных препаратов
К развитию лейкопении способен привести широкий спектр лекарственных средств. Известно два основных механизма лекарственно-индуцированной лейкопении: токсическое повреждение костного мозга, ведущее за собой нарушение кроветворения, и образование иммунных комплексов, в результате чего вырабатываются антитела, атакующие собственные лейкоциты макроорганизма.
Лейкопения возникает в среднем на 15 сутки от начала приема лекарства. Степень тяжести может быть самой различной – от незначительного снижения количества белых кровяных клеток до агранулоцитоза. В связи с поражением всех 3-х ростков гемопоэза часто встречается сочетание с анемией и тромбоцитопенией (панцитопения). В большинстве случаев достаточно отмены лекарственного препарата. При развитии агранулоцитоза может потребоваться применение колониестимулирующих факторов. Медикаменты, наиболее часто вызывающие лейкопению:
- Цитостатики: циклофосфамид, хлопамбуцил, метотрексат.
- Тиреостатики: пропилтиоурацил, мерказолил.
- Нестероидные противовоспалительные средства: анальгин, амидопирин.
- Антибактериальные средства: левомицетин, сульфаниламиды.
- Противовоспалительные ЛС: D-Пеницилламин, сульфасалазин.
- Антипсихотические ЛС (нейролептики): аминазин, хлорпромазин.
- Противосудорожные ЛС: карбамазепин, диазепам.
Аутоиммунные воспалительные заболевания
Причиной лейкопении могут быть аутоиммунные заболевания. В этих случаях преимущественно снижаются лимфоциты и нейтрофилы. Существует два основных патогенетических механизма аутоиммунной лейкопении – образование антилейкоцитарных антител и снижение экспрессии на мембранах иммунных клеток специальных белков (CD55, CD59), которые защищают клетки от цитолиза. Лейкопения обычно умеренная, регрессирует во время ремиссии или под влиянием патогенетического лечения. Лейкопенический синдром характерен для следующих патологий:
Болезни крови
Механизмов лейкопении при гематологических патологиях несколько – замещение кроветворной ткани злокачественными клетками, фиброзной или жировой тканью, синтез антилейкоцитарных антител, дефицит некоторых химических элементов для гранулоцитопоэза (железа, цианкобаламина, фолиевой кислоты):
- Онкогематологические заболевания. Лейкопенией, вплоть до агранулоцитоза, могут дебютировать острые лейкозы (алейкемическая форма) – такое начало заболевания встречается примерно в 20% случаев. Почти всегда в анализе крови дополнительно выявляются тромбоцитопения и анемия. Лейкопения характерна для лимфогранулематоза (лимфомы Ходжкина). Уровень лейкоцитов нередко остается на низком уровне и после лечения.
- Гемолитические анемии. При аутоиммунных гемолитических анемиях, гемоглобинопатиях, наследственном микросфероцитозе возможна умеренная нейтропения. Примечательно, что падение уровня лейкоцитов происходит вне криза. Период гемолитического криза, напротив, сопровождается небольшим лейкоцитозом.
- Дизэритропоэтические анемии. При апластической анемии, а также длительно протекающей недостаточности витамина В12 и фолиевой кислоты из-за угнетения функционирования всех ростков кроветворения наблюдается панцитопения. Лейкопения при железодефицитной анемии развивается только при крайне выраженном дефиците железа и носит умеренный характер.
Лучевая болезнь
Действие ионизирующей радиации неблагоприятно сказывается на всем организме человека. В первую очередь и сильнее всего страдают органы с высокой скоростью клеточного обновления, к которым относится костный мозг. Под влиянием гамма-лучей, имеющих высокую проникающую способность, гемопоэтические стволовые клетки утрачивают митотическую активность.
Это неизбежно приводит к падению в крови уровня лейкоцитов, а также тромбоцитов и эритроцитов. При острой лучевой болезни лейкопения наступает быстро, через 48-96 суток после облучения, при хронической – постепенно, в течение 1 года. Тяжесть лейкопении напрямую зависит от полученной дозы облучения. Восстановление числа кровяных клеток происходит медленно либо вовсе не наступает.
Наследственные формы лейкопений
К первичным лейкопениям относятся генетические заболевания, обусловленные мутациями генов, регулирующих созревание или дифференцировку лейкоцитов. Некоторые мутации приводят к изменению структуры лейкоцитарных антигенов, из-за чего они подвергаются аутоиммунному разрушению. В подавляющем большинстве случаев встречаются первичные нейтропении.
Дебют наступает с первых лет жизни. Часть из этих болезней имеет доброкачественную природу (циклическая нейтропения, первичная иммунная нейтропения, синдром «ленивых лейкоцитов», синдром Генслена), снижение количества нейтрофилов при них незначительное, присоединяющиеся инфекции протекают в легкой форме, лейкопения регрессирует самостоятельно.
Другие наследственные лейкопении часто сопровождаются инфекционными осложнениями, которые зачастую становятся фатальными уже в детском возрасте: болезнь Костмана (генетически детерминированный агранулоцитоз), первичные иммунодефициты (синдром Ди Джорджи, Вискотта-Олдрича), синдром Чедиака-Хегаси. При этих болезнях для восстановления нормальных значений лейкоцитов требуется специфическое лечение.
Другие причины
Диагностика
Лейкопения выявляется при клиническом исследовании крови. Ввиду многообразия этиологических факторов данного отклонения при его обнаружении следует обратиться к врачу-терапевту для тщательного сбора анамнеза, физикального осмотра, назначения дополнительного обследования:
- Анализы крови. Выполняется подсчет лейкоцитарной формулы, определяется концентрация маркеров воспаления – СОЭ, СРБ, прокальцитонина. Изучается наличие аутоантител (антител к ДНК, цитоплазме нейтрофилов, аЦЦП).
- Выявление инфекционного возбудителя. Методом иммуноферментного анализа идентифицируются антитела к возбудителям (вирусам, бактериям). Для подтверждения ВИЧ-инфекции назначается иммуноблоттинг. Проводится бактериальный посев крови, мокроты, мочи.
- Биопсия. При подозрении на лейкоз выполняется морфологическое исследование костного мозга, при котором обнаруживается гиперплазия гранулоцитарного ростка, большое количество бластных клеток. Для диагностики лимфом проводится аспирационная биопсия увеличенного лимфатического узла, в биоптате выявляется лимфоцитарная гиперклеточность, разрастание коллагена.
- Генетические исследования. Для подтверждения наследственных форм лейкопений необходимо обнаружение мутаций методом полимеразной цепной реакции и цитогенетическими исследованиями.
Исследование мазка крови под микроскопом
Коррекция
Конституциональная лейкопения не требует никакого вмешательства. Если причиной развития данного отклонения стал лекарственный препарат, необходима срочная его отмена. При выраженном снижении лейкоцитов или агранулоцитозе прибегают к введению гранулоцитарного колониестимулирующего фактора (Г-КСФ) или инфузии донорских гранулоцитов. Главное условие успешности терапии – лечение основной патологии:
- Элиминация возбудителя. Для лечения гриппа применяется осельтамивир, для борьбы с ВИЧ-инфекцией – антиретровирусные препараты (зидовудин, саквинавир). При бактериальной инфекции назначаются антибиотики.
- Противовоспалительная терапия. Чтобы достигнуть ремиссии аутоиммунных заболеваний, используются глюкокортикостероиды, иммуносупрессанты, производные 5-аминосалициловой кислоты.
- Химиотерапия. При подтверждении онкогематологической патологии назначаются комбинации химиотерапевтических средств – хлорамбуцил, винкристин, этопозид.
- Пересадка костного мозга. В случае неэффективности химиотерапии гемобластозов, а также при тяжелых первичных нейтропениях выполняется трансплантация гемопоэтических стволовых клеток.
Прогноз
Некоторые формы первичных лейкопений характеризуются высоким уровнем смертности (50-90%) среди детей от инфекционных осложнений. При вторичных лейкопениях прогноз в большей степени зависит от основного заболевания. Поэтому при любом уровне снижения лейкоцитов в крови показано тщательное обследование, направленное на выяснение причины и своевременное начало лечения.
лейкопения | Temple Health
Что такое лейкопения?
Лейкопения — это состояние, при котором в крови не хватает лейкоцитов, борющихся с болезнями. Это связано с низким количеством лейкоцитов. Лейкоциты вырабатываются костным мозгом.
Лейкопения может быть связана с рядом факторов, включая:
- Апластическая анемия — Состояние, при котором костный мозг не производит новые клетки крови
- Аутоиммунные заболевания — состояния, которые атакуют лейкоциты или клетки костного мозга, такие как волчанка или ревматоидный артрит
- Рак или заболевания костного мозга — Например, множественная миелома
- Некоторые лекарства — Например, антибиотики, разрушающие лейкоциты
- Лечение рака — Включая химиотерапию, лучевую терапию и трансплантацию костного мозга
- Врожденные патологии — Присутствующие при рождении состояния, влияющие на костный мозг
- Инфекционные болезни — Такие, как ВИЧ / СПИД
- Гиперспленизм — Когда селезенка разрушает лейкоциты
- Синдром Костмана — Врожденное заболевание костного мозга
- Саркоидоз — скопление воспалительных клеток в теле
- Тяжелая инфекция — Инфекция, при которой белые кровяные тельца борются с инфекцией быстрее, чем организм может их вырабатывать
- Дефицит витаминов или минералов — В частности, витамин B12, медь, фолиевая кислота и цинк
Симптомы
У многих людей лейкопения протекает бессимптомно.В тяжелых случаях симптомы включают инфекцию, озноб, температуру выше 100,4 градусов и потливость.
Варианты лечения
Варианты лечения зависят от того, что вызывает лейкопению. Лечебные процедуры включают:
- Прекращение лечения, которое вызывает снижение количества лейкоцитов — Может включать лекарства, химиотерапию или облучение
- Терапия фактора роста — Лечение на основе костного мозга, которое может стимулировать производство лейкоцитов
- Диета с низким содержанием бактерий — Диета, сводящая к минимуму воздействие бактерий, содержащихся в определенных продуктах, таких как сырые, немытые продукты или недоваренное мясо
- Лекарства — Терапия, которая помогает организму производить больше клеток крови или борется с инфекцией, вызывающей низкое количество лейкоцитов
Готовы к встрече?
Если вы испытываете признаки или симптомы лейкопении, запишитесь на прием или позвоните по телефону 800-TEMPLE-MED (800-836-7536) сегодня.
Узнайте больше о наших врачах и медицинском коллективе, которые диагностируют и лечат лейкопению.
Лейкопения: причины, лечение и перспективы
Лейкопения — это состояние, при котором у человека снижается количество лейкоцитов. Это увеличивает риск заражения.
Кровь человека состоит из многих различных типов клеток крови. Лейкоциты, также известные как лейкоциты, помогают бороться с инфекцией. Лейкоциты — жизненно важная часть иммунной системы.
У людей с лейкопенией количество лейкоцитов меньше, чем должно.Это увеличивает вероятность заражения инфекциями.
В этой статье исследуется влияние лейкопении на организм, причины ее возникновения и доступные варианты лечения.
Поделиться на Pinterest Белые клетки крови помогают организму бороться с инфекциями. Человеку с лейкопенией не хватает лейкоцитов.Лейкопения — это состояние, при котором у человека в кровотоке меньше лейкоцитов, чем следовало бы. Лейкопения диагностируется с помощью анализа крови, называемого полным анализом крови или CBC.
Количество лейкоцитов в здоровой крови составляет от 3 500 до 11 000 лейкоцитов на микролитр. У человека с лейкопенией может быть менее 3500 лейкоцитов на микролитр.
Белые кровяные тельца вырабатываются костным мозгом и имеют решающее значение для иммунной системы. Их слишком мало означает, что организм менее способен бороться с инфекциями и болезнями.
Есть пять типов лейкоцитов. Каждый помогает защитить организм от различных инфекций:
- Нейтрофилов : они составляют от 55 до 70 процентов от общего количества лейкоцитов.Они помогают бороться с грибковыми и бактериальными инфекциями.
- Лимфоциты : Это второй по распространенности тип лейкоцитов. Они защищают организм от вирусных инфекций.
- Базофилы : это наименее распространенный тип белых кровяных телец. Они участвуют в воспалительных реакциях на аллергены.
- Моноциты : это самые крупные из белых кровяных телец. Они играют роль в борьбе с бактериями, грибками и вирусами. Они также помогают заживить ткани, поврежденные воспалением.
- Эозинофилы : Они борются с паразитами и играют роль в аллергических реакциях и состояниях, таких как астма.
Существует пять видов лейкопении, каждая из которых соответствует типу пораженных лейкоцитов.
Термины лейкопения и нейтропения часто используются как синонимы. Однако они относятся к немного другим условиям.
Лейкопения — это общий термин, обозначающий снижение любого из типов лейкоцитов.
Нейтропения — это тип лейкопении, но конкретно относится к снижению нейтрофилов, наиболее распространенного типа лейкоцитов.
Число нейтрофилов человека является важным показателем риска инфицирования.
Абсолютное количество нейтрофилов (АНК) — это тест, который врачи могут проводить для определения общего состояния здоровья человека. Этот тест может помочь диагностировать состояния, в том числе лейкоз. Это также может помочь оценить реакцию организма на лечение, включая химиотерапию.
Поделиться на Pinterest Человек с лейкопенией может быть более предрасположен к инфекциям, которые могут вызывать такие симптомы, как жар, потливость и озноб.Нет никаких специфических симптомов низкого количества лейкоцитов. Однако, когда у кого-то лейкопения, у него больше шансов заразиться инфекциями. Симптомы инфекции включают:
У человека с лейкопенией могут быть другие симптомы, которые связаны с причиной низкого количества лейкоцитов. Ниже рассматриваются различные причины лейкопении.
Есть несколько заболеваний, которые вызывают лейкопению, препятствуя выработке лейкоцитов в костном мозге.
Другие состояния вызывают лейкопению, разрушая лейкоциты, а не влияя на их производство. Лейкопения также может быть результатом некоторых видов лечения и лекарств.
Состояния, которые могут вызвать лейкопению
Следующие состояния могут вызвать лейкопению:
- Вирусные инфекции : Острые вирусные инфекции, такие как простуда и грипп, могут привести к временной лейкопении.В краткосрочной перспективе вирусная инфекция может нарушить выработку лейкоцитов в костном мозге человека.
- Состояние клеток крови и костного мозга : они могут привести к лейкопении. Примеры включают апластическую анемию, гиперактивную селезенку и миелодиспластические синдромы.
- Рак : лейкемия и другие виды рака могут повредить костный мозг и привести к лейкопении.
- Инфекционные болезни : Примеры включают ВИЧ, СПИД и туберкулез. Согласно исследованию 2015 года, у женщин с туберкулезом вероятность развития лейкопении выше, чем у мужчин.
- Аутоиммунные заболевания : Некоторые из них убивают лейкоциты. Примеры включают волчанку и ревматоидный артрит.
- Нарушения при рождении : Также известные как врожденные нарушения, они могут привести к лейкопении. Примеры включают синдром Костмана и миелокатексис.
- Недоедание : дефицит определенных витаминов и минералов может привести к лейкопении. Примеры включают дефицит витамина B-12, фолиевой кислоты, меди и цинка.
- Саркоидоз : это чрезмерная реакция иммунной системы, которая приводит к небольшим участкам воспаления в организме.Это также может повлиять на костный мозг.
Лечение и лекарства, которые могут вызвать лейкопению
Лечение рака может повлиять на количество лейкоцитов человека, что приведет к лейкопении. Примеры, которые могут иметь такой эффект, включают:
Некоторые лекарства также могут влиять на количество лейкоцитов в крови человека и вызывать лейкопению. Лекарства, которые могут оказывать такой эффект, включают:
- интерферонов для лечения рассеянного склероза
- ламотриджин и вальпроат натрия при эпилепсии и в качестве стабилизаторов настроения
- бупропион, антидепрессант и лекарство от курения
- клозапин, антипсихотический препарат
- общий антибиотик
- иммунодепрессанты, такие как сиролимус, микофенолятмофетил, такролимус и циклоспорин
- стероиды
- пенициллин
Если человек не уверен в родовом названии лекарства, которое он принимает, и повлияет ли он на его иммунную систему , им рекомендуется обратиться к врачу.
Если организм человека борется с инфекцией, это может повлиять на количество лейкоцитов. У них может быть немного меньше лейкоцитов, циркулирующих в кровотоке. Это состояние называется псевдолейкопенией.
Псевдолейкопения предшествует лейкопении. Если количество лейкоцитов продолжает уменьшаться, у них может развиться лейкопения.
Если лекарство вызывает лейкопению, врач может порекомендовать человеку прекратить его прием или попробовать другое лекарство.Человек никогда не должен прекращать прием лекарств или менять их без предварительной консультации с врачом.
Если у человека рак и его химиотерапия вызывает лейкопению, ему может потребоваться приостановить лечение, чтобы позволить его лейкоцитам пополниться.
Лечение с использованием факторов роста, таких как гранулоцитарный колониестимулирующий фактор, может помочь при лейкопении. Они часто используются, когда химиотерапия вызывает лейкопению или если причина является генетической.
Исследование 2015 года показало, что когда химиотерапия использовалась вместе с препаратом под названием эрлотиниб, ингибитором тирозинкиназы, риск лейкопении был намного ниже.
Менеджмент
Следующие домашние процедуры и способы поведения могут помочь человеку с лейкопенией улучшить свое состояние и снизить риск заражения:
- придерживаться здоровой диеты
- много отдыхать
- избегать порезов и царапин
- заниматься хорошей практикой гигиена, чтобы избежать микробов
Лечение также может потребоваться при любых инфекциях, вызванных снижением количества лейкоцитов. Это могут быть антибиотики или противогрибковые препараты.
Лечение лейкопении может включать приостановку приема лекарств или лечения. Это может быть проблематично, если основное заболевание серьезное, например рак, но врачи помогут человеку справиться с этим заболеванием.
Врач будет регулярно проверять количество лейкоцитов у человека, если у него есть заболевание, которое, как известно, вызывает лейкопению.
Регулярные анализы крови помогают выявлять лейкопению на раннем этапе и лечить ее до того, как она приведет к осложнениям.
Лейкопения: причины, лечение и перспективы
Лейкопения — это состояние, при котором у человека снижается количество лейкоцитов.Это увеличивает риск заражения.
Кровь человека состоит из многих различных типов клеток крови. Лейкоциты, также известные как лейкоциты, помогают бороться с инфекцией. Лейкоциты — жизненно важная часть иммунной системы.
У людей с лейкопенией количество лейкоцитов меньше, чем должно. Это увеличивает вероятность заражения инфекциями.
В этой статье исследуется влияние лейкопении на организм, причины ее возникновения и доступные варианты лечения.
Поделиться на Pinterest Белые клетки крови помогают организму бороться с инфекциями. Человеку с лейкопенией не хватает лейкоцитов.Лейкопения — это состояние, при котором у человека в кровотоке меньше лейкоцитов, чем следовало бы. Лейкопения диагностируется с помощью анализа крови, называемого полным анализом крови или CBC.
Количество лейкоцитов в здоровой крови составляет от 3 500 до 11 000 лейкоцитов на микролитр. У человека с лейкопенией может быть менее 3500 лейкоцитов на микролитр.
Белые кровяные тельца вырабатываются костным мозгом и имеют решающее значение для иммунной системы. Их слишком мало означает, что организм менее способен бороться с инфекциями и болезнями.
Есть пять типов лейкоцитов. Каждый помогает защитить организм от различных инфекций:
- Нейтрофилов : они составляют от 55 до 70 процентов от общего количества лейкоцитов. Они помогают бороться с грибковыми и бактериальными инфекциями.
- Лимфоциты : Это второй по распространенности тип лейкоцитов.Они защищают организм от вирусных инфекций.
- Базофилы : это наименее распространенный тип белых кровяных телец. Они участвуют в воспалительных реакциях на аллергены.
- Моноциты : это самые крупные из белых кровяных телец. Они играют роль в борьбе с бактериями, грибками и вирусами. Они также помогают заживить ткани, поврежденные воспалением.
- Эозинофилы : Они борются с паразитами и играют роль в аллергических реакциях и состояниях, таких как астма.
Существует пять видов лейкопении, каждая из которых соответствует типу пораженных лейкоцитов.
Термины лейкопения и нейтропения часто используются как синонимы. Однако они относятся к немного другим условиям.
Лейкопения — это общий термин, обозначающий снижение любого из типов лейкоцитов.
Нейтропения — это тип лейкопении, но конкретно относится к снижению нейтрофилов, наиболее распространенного типа лейкоцитов.
Число нейтрофилов человека является важным показателем риска инфицирования.
Абсолютное количество нейтрофилов (АНК) — это тест, который врачи могут проводить для определения общего состояния здоровья человека. Этот тест может помочь диагностировать состояния, в том числе лейкоз. Это также может помочь оценить реакцию организма на лечение, включая химиотерапию.
Поделиться на Pinterest Человек с лейкопенией может быть более предрасположен к инфекциям, которые могут вызывать такие симптомы, как жар, потливость и озноб.Нет никаких специфических симптомов низкого количества лейкоцитов. Однако, когда у кого-то лейкопения, у него больше шансов заразиться инфекциями. Симптомы инфекции включают:
У человека с лейкопенией могут быть другие симптомы, которые связаны с причиной низкого количества лейкоцитов. Ниже рассматриваются различные причины лейкопении.
Есть несколько заболеваний, которые вызывают лейкопению, препятствуя выработке лейкоцитов в костном мозге.
Другие состояния вызывают лейкопению, разрушая лейкоциты, а не влияя на их производство. Лейкопения также может быть результатом некоторых видов лечения и лекарств.
Состояния, которые могут вызвать лейкопению
Следующие состояния могут вызвать лейкопению:
- Вирусные инфекции : Острые вирусные инфекции, такие как простуда и грипп, могут привести к временной лейкопении. В краткосрочной перспективе вирусная инфекция может нарушить выработку лейкоцитов в костном мозге человека.
- Состояние клеток крови и костного мозга : они могут привести к лейкопении. Примеры включают апластическую анемию, гиперактивную селезенку и миелодиспластические синдромы.
- Рак : лейкемия и другие виды рака могут повредить костный мозг и привести к лейкопении.
- Инфекционные болезни : Примеры включают ВИЧ, СПИД и туберкулез. Согласно исследованию 2015 года, у женщин с туберкулезом вероятность развития лейкопении выше, чем у мужчин.
- Аутоиммунные заболевания : Некоторые из них убивают лейкоциты.Примеры включают волчанку и ревматоидный артрит.
- Нарушения при рождении : Также известные как врожденные нарушения, они могут привести к лейкопении. Примеры включают синдром Костмана и миелокатексис.
- Недоедание : дефицит определенных витаминов и минералов может привести к лейкопении. Примеры включают дефицит витамина B-12, фолиевой кислоты, меди и цинка.
- Саркоидоз : это чрезмерная реакция иммунной системы, которая приводит к небольшим участкам воспаления в организме.Это также может повлиять на костный мозг.
Лечение и лекарства, которые могут вызвать лейкопению
Лечение рака может повлиять на количество лейкоцитов человека, что приведет к лейкопении. Примеры, которые могут иметь такой эффект, включают:
Некоторые лекарства также могут влиять на количество лейкоцитов в крови человека и вызывать лейкопению. Лекарства, которые могут оказывать такой эффект, включают:
- интерферонов для лечения рассеянного склероза
- ламотриджин и вальпроат натрия при эпилепсии и в качестве стабилизаторов настроения
- бупропион, антидепрессант и лекарство от курения
- клозапин, антипсихотический препарат
- общий антибиотик
- иммунодепрессанты, такие как сиролимус, микофенолятмофетил, такролимус и циклоспорин
- стероиды
- пенициллин
Если человек не уверен в родовом названии лекарства, которое он принимает, и повлияет ли он на его иммунную систему , им рекомендуется обратиться к врачу.
Если организм человека борется с инфекцией, это может повлиять на количество лейкоцитов. У них может быть немного меньше лейкоцитов, циркулирующих в кровотоке. Это состояние называется псевдолейкопенией.
Псевдолейкопения предшествует лейкопении. Если количество лейкоцитов продолжает уменьшаться, у них может развиться лейкопения.
Если лекарство вызывает лейкопению, врач может порекомендовать человеку прекратить его прием или попробовать другое лекарство.Человек никогда не должен прекращать прием лекарств или менять их без предварительной консультации с врачом.
Если у человека рак и его химиотерапия вызывает лейкопению, ему может потребоваться приостановить лечение, чтобы позволить его лейкоцитам пополниться.
Лечение с использованием факторов роста, таких как гранулоцитарный колониестимулирующий фактор, может помочь при лейкопении. Они часто используются, когда химиотерапия вызывает лейкопению или если причина является генетической.
Исследование 2015 года показало, что когда химиотерапия использовалась вместе с препаратом под названием эрлотиниб, ингибитором тирозинкиназы, риск лейкопении был намного ниже.
Менеджмент
Следующие домашние процедуры и способы поведения могут помочь человеку с лейкопенией улучшить свое состояние и снизить риск заражения:
- придерживаться здоровой диеты
- много отдыхать
- избегать порезов и царапин
- заниматься хорошей практикой гигиена, чтобы избежать микробов
Лечение также может потребоваться при любых инфекциях, вызванных снижением количества лейкоцитов. Это могут быть антибиотики или противогрибковые препараты.
Лечение лейкопении может включать приостановку приема лекарств или лечения. Это может быть проблематично, если основное заболевание серьезное, например рак, но врачи помогут человеку справиться с этим заболеванием.
Врач будет регулярно проверять количество лейкоцитов у человека, если у него есть заболевание, которое, как известно, вызывает лейкопению.
Регулярные анализы крови помогают выявлять лейкопению на раннем этапе и лечить ее до того, как она приведет к осложнениям.
Лейкопения: причины, лечение и перспективы
Лейкопения — это состояние, при котором у человека снижается количество лейкоцитов.Это увеличивает риск заражения.
Кровь человека состоит из многих различных типов клеток крови. Лейкоциты, также известные как лейкоциты, помогают бороться с инфекцией. Лейкоциты — жизненно важная часть иммунной системы.
У людей с лейкопенией количество лейкоцитов меньше, чем должно. Это увеличивает вероятность заражения инфекциями.
В этой статье исследуется влияние лейкопении на организм, причины ее возникновения и доступные варианты лечения.
Поделиться на Pinterest Белые клетки крови помогают организму бороться с инфекциями. Человеку с лейкопенией не хватает лейкоцитов.Лейкопения — это состояние, при котором у человека в кровотоке меньше лейкоцитов, чем следовало бы. Лейкопения диагностируется с помощью анализа крови, называемого полным анализом крови или CBC.
Количество лейкоцитов в здоровой крови составляет от 3 500 до 11 000 лейкоцитов на микролитр. У человека с лейкопенией может быть менее 3500 лейкоцитов на микролитр.
Белые кровяные тельца вырабатываются костным мозгом и имеют решающее значение для иммунной системы. Их слишком мало означает, что организм менее способен бороться с инфекциями и болезнями.
Есть пять типов лейкоцитов. Каждый помогает защитить организм от различных инфекций:
- Нейтрофилов : они составляют от 55 до 70 процентов от общего количества лейкоцитов. Они помогают бороться с грибковыми и бактериальными инфекциями.
- Лимфоциты : Это второй по распространенности тип лейкоцитов.Они защищают организм от вирусных инфекций.
- Базофилы : это наименее распространенный тип белых кровяных телец. Они участвуют в воспалительных реакциях на аллергены.
- Моноциты : это самые крупные из белых кровяных телец. Они играют роль в борьбе с бактериями, грибками и вирусами. Они также помогают заживить ткани, поврежденные воспалением.
- Эозинофилы : Они борются с паразитами и играют роль в аллергических реакциях и состояниях, таких как астма.
Существует пять видов лейкопении, каждая из которых соответствует типу пораженных лейкоцитов.
Термины лейкопения и нейтропения часто используются как синонимы. Однако они относятся к немного другим условиям.
Лейкопения — это общий термин, обозначающий снижение любого из типов лейкоцитов.
Нейтропения — это тип лейкопении, но конкретно относится к снижению нейтрофилов, наиболее распространенного типа лейкоцитов.
Число нейтрофилов человека является важным показателем риска инфицирования.
Абсолютное количество нейтрофилов (АНК) — это тест, который врачи могут проводить для определения общего состояния здоровья человека. Этот тест может помочь диагностировать состояния, в том числе лейкоз. Это также может помочь оценить реакцию организма на лечение, включая химиотерапию.
Поделиться на Pinterest Человек с лейкопенией может быть более предрасположен к инфекциям, которые могут вызывать такие симптомы, как жар, потливость и озноб.Нет никаких специфических симптомов низкого количества лейкоцитов. Однако, когда у кого-то лейкопения, у него больше шансов заразиться инфекциями. Симптомы инфекции включают:
У человека с лейкопенией могут быть другие симптомы, которые связаны с причиной низкого количества лейкоцитов. Ниже рассматриваются различные причины лейкопении.
Есть несколько заболеваний, которые вызывают лейкопению, препятствуя выработке лейкоцитов в костном мозге.
Другие состояния вызывают лейкопению, разрушая лейкоциты, а не влияя на их производство. Лейкопения также может быть результатом некоторых видов лечения и лекарств.
Состояния, которые могут вызвать лейкопению
Следующие состояния могут вызвать лейкопению:
- Вирусные инфекции : Острые вирусные инфекции, такие как простуда и грипп, могут привести к временной лейкопении. В краткосрочной перспективе вирусная инфекция может нарушить выработку лейкоцитов в костном мозге человека.
- Состояние клеток крови и костного мозга : они могут привести к лейкопении. Примеры включают апластическую анемию, гиперактивную селезенку и миелодиспластические синдромы.
- Рак : лейкемия и другие виды рака могут повредить костный мозг и привести к лейкопении.
- Инфекционные болезни : Примеры включают ВИЧ, СПИД и туберкулез. Согласно исследованию 2015 года, у женщин с туберкулезом вероятность развития лейкопении выше, чем у мужчин.
- Аутоиммунные заболевания : Некоторые из них убивают лейкоциты.Примеры включают волчанку и ревматоидный артрит.
- Нарушения при рождении : Также известные как врожденные нарушения, они могут привести к лейкопении. Примеры включают синдром Костмана и миелокатексис.
- Недоедание : дефицит определенных витаминов и минералов может привести к лейкопении. Примеры включают дефицит витамина B-12, фолиевой кислоты, меди и цинка.
- Саркоидоз : это чрезмерная реакция иммунной системы, которая приводит к небольшим участкам воспаления в организме.Это также может повлиять на костный мозг.
Лечение и лекарства, которые могут вызвать лейкопению
Лечение рака может повлиять на количество лейкоцитов человека, что приведет к лейкопении. Примеры, которые могут иметь такой эффект, включают:
Некоторые лекарства также могут влиять на количество лейкоцитов в крови человека и вызывать лейкопению. Лекарства, которые могут оказывать такой эффект, включают:
- интерферонов для лечения рассеянного склероза
- ламотриджин и вальпроат натрия при эпилепсии и в качестве стабилизаторов настроения
- бупропион, антидепрессант и лекарство от курения
- клозапин, антипсихотический препарат
- общий антибиотик
- иммунодепрессанты, такие как сиролимус, микофенолятмофетил, такролимус и циклоспорин
- стероиды
- пенициллин
Если человек не уверен в родовом названии лекарства, которое он принимает, и повлияет ли он на его иммунную систему , им рекомендуется обратиться к врачу.
Если организм человека борется с инфекцией, это может повлиять на количество лейкоцитов. У них может быть немного меньше лейкоцитов, циркулирующих в кровотоке. Это состояние называется псевдолейкопенией.
Псевдолейкопения предшествует лейкопении. Если количество лейкоцитов продолжает уменьшаться, у них может развиться лейкопения.
Если лекарство вызывает лейкопению, врач может порекомендовать человеку прекратить его прием или попробовать другое лекарство.Человек никогда не должен прекращать прием лекарств или менять их без предварительной консультации с врачом.
Если у человека рак и его химиотерапия вызывает лейкопению, ему может потребоваться приостановить лечение, чтобы позволить его лейкоцитам пополниться.
Лечение с использованием факторов роста, таких как гранулоцитарный колониестимулирующий фактор, может помочь при лейкопении. Они часто используются, когда химиотерапия вызывает лейкопению или если причина является генетической.
Исследование 2015 года показало, что когда химиотерапия использовалась вместе с препаратом под названием эрлотиниб, ингибитором тирозинкиназы, риск лейкопении был намного ниже.
Менеджмент
Следующие домашние процедуры и способы поведения могут помочь человеку с лейкопенией улучшить свое состояние и снизить риск заражения:
- придерживаться здоровой диеты
- много отдыхать
- избегать порезов и царапин
- заниматься хорошей практикой гигиена, чтобы избежать микробов
Лечение также может потребоваться при любых инфекциях, вызванных снижением количества лейкоцитов. Это могут быть антибиотики или противогрибковые препараты.
Лечение лейкопении может включать приостановку приема лекарств или лечения. Это может быть проблематично, если основное заболевание серьезное, например рак, но врачи помогут человеку справиться с этим заболеванием.
Врач будет регулярно проверять количество лейкоцитов у человека, если у него есть заболевание, которое, как известно, вызывает лейкопению.
Регулярные анализы крови помогают выявлять лейкопению на раннем этапе и лечить ее до того, как она приведет к осложнениям.
Причины лейкопении
Лейкопения означает уменьшение количества лейкоцитов (WBC) в крови.Это может быть вызвано некоторыми лекарствами, химиотерапией при раке, лучевой терапией при раке, хирургическим вмешательством, трансплантацией стволовых клеток, трансплантацией костного мозга, стероидами, самим раком, некоторыми генетическими состояниями, а также аутоиммунными заболеваниями. Это называется иммуносупрессия , поскольку лейкопения приводит к ослаблению иммунитета.
Нормальное количество лейкоцитов
Лейкопения возникает из-за уменьшения количества лейкоцитов, особенно нейтрофилов. У нормальных взрослых мужчин количество лейкоцитов колеблется от 4500 до 11000 на кубический миллиметр крови.У детей это немного выше.
Причины лейкопении
Лейкопения может быть вызвана различными заболеваниями и лекарствами. Некоторые из них описаны здесь: —
Повреждение или подавление костного мозга
Это вызвано воздействием определенных химикатов или токсинов, химиотерапией рака, лучевой терапией и некоторыми лекарствами. Эти агенты вызывают снижение выработки всех клеток костного мозга, что приводит к лейкопении, анемии (низкое количество эритроцитов и тромбоцитов).
Болезни костного мозга
В этих условиях костный мозг не производит достаточного количества лейкоцитов или выборочно производит избыток лейкоцитов одного типа, что приводит к недостатку лейкоцитов других типов. Причины включают миелодиспластический синдром, лейкоз, миелопролиферативный синдром, миелофиброз (костный мозг замещается фиброзными тканями), дефицит витамина B12 или фолиевой кислоты и т. Д.
Рак, распространившийся на костный мозг
Рак, когда он распространился на костный мозг, может привести к лейкопении.Это наблюдается при лимфомах и других видах рака.
Аутоиммунные расстройства
Это происходит, когда организм не может распознать свои собственные клетки и начинает атаковать их. В случае лейкопении лейкоциты в организме воспринимаются как чужеродные и подвергаются атаке. Это состояние называется волчанкой или системной красной волчанкой (СКВ).
Тяжелые инфекции
Тяжелые инфекции, истощающие лейкоциты в организме, могут привести к лейкопении. Это называется сепсис.
Болезни иммунной системы
Заболевания иммунной системы, такие как ВИЧ, при которых разрушаются Т-лимфоциты
Гиперспленизм
Это вызвано увеличением селезенки, которая разрушает клетки крови, что приводит к лейкопении, а также к анемии.
Прочие условия
Другие состояния, такие как заболевания щитовидной железы (особенно с повышенной активностью щитовидной железы), апластическая анемия, ревматоидный артрит, паразитарные инвазии, дефицит витаминов, дефицит минералов меди и цинка, брюшной тиф, малярия, грипп, денге, риккетсиозные инфекции, туберкулез и т. Д.
Псевдолейкопения
Это происходит на начальных этапах заражения. Лейкоциты (преимущественно нейтрофилы) ответственны за первоначальную реакцию на инфекцию.После заражения эти клетки собираются вокруг краев кровеносных сосудов (маргинализованные), чтобы можно было сканировать в поисках места заражения. Таким образом, производство лейкоцитов увеличивается, но в образце крови оно кажется низким, поскольку образец крови представляет собой сердцевину крови и не включает лейкоциты, собранные для достижения места инфекции.
Лекарственные средства, вызывающие лейкопению
Некоторые препараты могут вызывать лейкопению. Лекарства, которые могут вызвать лейкопению, включают:
- клозапин, антипсихотический препарат
- вальпроат натрия и ламотриджин — противоэпилептические средства
- иммуносупрессивные препараты, такие как сиролимус, микофенолятмофетил, такролимус и циклоспорин, которые используются у пациентов после трансплантации
- интерферонов, используемых при лечении рассеянного склероза и др.
Антидепрессант и лекарство от курения под названием бупропион, а также антибиотик миноциклин и пенициллин также могут вызывать лейкопению.
Механизм лейкопении, вызванной лекарствами, в основном опосредуется самой иммунной системой. Однако некоторые агенты, такие как препараты для химиотерапии рака, вызывают лейкопению, подавляя работу костного мозга.
Дополнительная литература
Признаки и симптомы хронического лимфолейкоза
Многие люди с хроническим лимфолейкозом (ХЛЛ) на момент постановки диагноза не имеют никаких симптомов.Лейкоз часто обнаруживают, когда их врач назначает анализы крови для решения какой-либо несвязанной проблемы со здоровьем или во время планового осмотра, и у них обнаруживается большое количество лимфоцитов.
Даже когда у людей с ХЛЛ есть симптомы, они часто расплывчаты и могут быть симптомами других вещей. Симптомы могут включать следующее:
- Слабость
- Чувство усталости
- Похудание
- Озноб
- Лихорадка
- Ночные поты
- Увеличение лимфатических узлов (часто ощущается как уплотнение под кожей)
- Боль или ощущение «переполнения» в животе (может вызвать чувство сытости после небольшого приема пищи), вызванные увеличением селезенки и / или печени
Многие признаки и симптомы прогрессирующего ХЛЛ возникают из-за того, что лейкозные клетки заменяют нормальные кроветворные клетки костного мозга.В результате у людей не хватает эритроцитов, правильно функционирующих лейкоцитов и тромбоцитов.
- Анемия — это нехватка эритроцитов. Это может вызвать усталость, слабость и одышку.
- Нехватка нормальных лейкоцитов (лейкопения , ) увеличивает риск инфекций. Вы могли слышать термин нейтропения , который относится к низкому уровню нейтрофилов (тип гранулоцитов, необходимых для борьбы с бактериальными инфекциями).У людей с ХЛЛ может быть очень высокое количество лейкоцитов из-за избыточного количества лимфоцитов ( лимфоцитоз ), но лейкозные клетки не борются с инфекцией, как это делают нормальные лейкоциты.
- Нехватка тромбоцитов ( тромбоцитопения ) может привести к чрезмерному синяку, кровотечению, частым или сильным кровотечениям из носа и кровоточивости десен.
Люди с ХЛЛ имеют более высокий риск инфекций. Это в основном потому, что их иммунная система не работает так, как должна.ХЛЛ — это рак В-лимфоцитов, которые обычно вырабатывают антитела, помогающие бороться с инфекцией. Из-за ХЛЛ эти клетки, вырабатывающие антитела, не работают должным образом, поэтому они не могут бороться с инфекциями. Инфекции могут варьироваться от простых вещей, таких как частые простуды или герпес, до пневмонии и других серьезных инфекций.
CLL также может влиять на иммунную систему и другими способами. У некоторых людей с ХЛЛ клетки иммунной системы вырабатывают аномальные антитела, которые атакуют нормальные клетки крови. Это известно как аутоиммунитет .Это может привести к снижению показателей крови. Если антитела атакуют эритроциты, это называется аутоиммунной гемолитической анемией . Реже антитела атакуют тромбоциты и клетки, которые их производят, что приводит к снижению количества тромбоцитов. В редких случаях антитела атакуют лейкоциты, что приводит к лейкопении (низкому количеству лейкоцитов).
Эти симптомы и признаки могут быть вызваны ХЛЛ, но они также могут быть вызваны другими состояниями. Тем не менее, если у вас есть какие-либо из этих проблем, важно сразу же обратиться к врачу, чтобы можно было найти причину и при необходимости вылечить.
Этиология и лечение лейкопении
Can Fam Physician. 1984 Sep; 30: 1835–1839.
Эта статья цитируется в других статьях в PMC.Abstract
Лейкопения — это аномальное сокращение циркулирующих лейкоцитов, особенно гранулоцитов. Термин лейкопения часто используется как синоним нейтропении. Это может быть результатом снижения выработки лейкоцитов или увеличения их утилизации и разрушения, либо того и другого. Инфекция, лекарственные препараты, злокачественные новообразования, мегалобластоз, гиперспленизм и иммунонейтропения являются причиной большинства случаев нейтропении.Первичная нейтропения встречается очень редко. Иногда, особенно у детей, первичная нейтропения является наследственной и может быть связана с другими дефектами развития. Основная опасность нейтропении — риск заражения. Лечение требует выявления причины и эффективной противомикробной терапии, особенно при наличии серьезной системной инфекции.
Полный текст
Полный текст доступен в виде отсканированной копии оригинальной печатной версии. Получите копию для печати (файл PDF) полной статьи (1.1M) или щелкните изображение страницы ниже, чтобы просмотреть страницу за страницей. Ссылки на PubMed также доступны для Избранные ссылки .
Избранные ссылки
Эти ссылки находятся в PubMed. Это может быть не полный список ссылок из этой статьи.
- Захарский Л.Р., Эльвебак Л.Р., Кинман Дж.В. Подсчет лейкоцитов у здоровых взрослых. Am J Clin Pathol. 1971, август; 56 (2): 148–150. [PubMed] [Google Scholar]
- Браун Г.О., младший, Хербиг Ф. К., Гамильтон-младший.Лейкопения у негров. N Engl J Med. 1966 22 декабря; 275 (25): 1410–1413. [PubMed] [Google Scholar]
- Shaper AG, Льюис П. Генетическая нейтропения у людей африканского происхождения. Ланцет. 1971 ноябрь; 2 (7732): 1021–1023. [PubMed] [Google Scholar]
- Baehner RL, Johnston RB., Jr. Функция моноцитов у детей с нейтропенией и хроническими инфекциями. Кровь. 1972 июл; 40 (1): 31–41. [PubMed] [Google Scholar]
- Каудер Э., Мауэр AM. Нейтропении детского возраста. J Pediatr. 1966 июл; 69 (1): 147–157.[PubMed] [Google Scholar]
- Emerson PM, Wilkinson JH. Лактатдегидрогеназа в диагностике и оценке ответа на лечение мегалобластной анемии. Br J Haematol. 1966 ноябрь; 12 (6): 678–688. [PubMed] [Google Scholar]
- TULLIS JL. Распространенность, природа и идентификация лейкоцитарных антител. N Engl J Med. 1958 20 марта; 258 (12): 569–578. [PubMed] [Google Scholar]
- Deinard AS, Page AR. Исследование стероид-индуцированного гранулоцитоза у пациента с хронической доброкачественной нейтропенией в детском возрасте.Br J Haematol. 1974 Ноябрь; 28 (3): 333–345. [PubMed] [Google Scholar]
- Дейл, округ Колумбия, Фаучи А.С., Герри Д. И., Вольф С. М.. Сравнение агентов, вызывающих нейтрофильный лейкоцитоз у человека. Гидрокортизон, преднизон, эндотоксин и этиохоланолон. J Clin Invest. 1975 Октябрь; 56 (4): 808–813. [Бесплатная статья PMC] [PubMed] [Google Scholar]
- Nagaraju M, Weitzman S, Baumann G. Вирусный гепатит и агранулоцитоз. Am J Dig Dis. 1973 Март; 18 (3): 247–252. [PubMed] [Google Scholar]
- Cantow EF, Kostinas JE.Исследования по инфекционному мононуклеозу. IV. Изменения гранулоцитарного ряда. Am J Clin Pathol. Июль 1966 г., 46 (1): 43–47. [PubMed] [Google Scholar]
- Мердок Дж. М., Смит СС. Инфекционное заболевание. Clin Haematol. 1972 Октябрь; 1 (3): 619–644. [PubMed] [Google Scholar]
- Палва И.П., Мустала О.О. Агранулоцитоз, индуцированный лекарственными средствами, с особым упором на аминофеназон. I. Взрослые. Acta Med Scand. 1970, январь-февраль; 187 (1-2): 109–115. [PubMed] [Google Scholar]
- Pisciotta AV. Лекарственная лейкопения и апластическая анемия.Clin Pharmacol Ther. 1971, январь-февраль; 12 (1): 13–43. [PubMed] [Google Scholar]
- Кинросс-Райт Дж. Текущее состояние фенотиазинов. ДЖАМА. 8 мая 1967 г.; 200 (6): 461–464. [PubMed] [Google Scholar]
- Schröder H, Evans DA. Фенотип ацетилирования и побочные эффекты сульфасалазина у здоровых людей. Кишечник. 1972, апрель; 13 (4): 278–284. [Бесплатная статья PMC] [PubMed] [Google Scholar]
- FLEXNER JM, HARTMANN RC. Мегалобластная анемия, связанная с приемом противосудорожных препаратов. Am J Med. Март 1960, 28: 386–396.[PubMed] [Google Scholar]
- Боксер Л.А., Гринберг М.С., Боксер Г.Дж., Штоссель Т.П. Аутоиммунная нейтропения. N Engl J Med. 1975, 9 октября; 293 (15): 748–753. [PubMed] [Google Scholar]
- Моват А. Заболевания соединительной ткани. Clin Haematol. 1972 Октябрь; 1 (3): 573–594. [PubMed] [Google Scholar]
- Ридт К., Каудер Э., Мауэр AM. Нарушение миелопоэза при врожденной нейтропении. N Engl J Med. 1970, 12 ноября; 283 (20): 1072–1077. [PubMed] [Google Scholar]
- Parmley RT, Ogawa M, Darby CP, Jr, Spicer SS.Врожденная нейтропения: пролиферация нейтрофилов с аномальным созреванием. Кровь. 1975 ноя; 46 (5): 723–734. [PubMed] [Google Scholar]
- CUTTING HO, LANG JE. СЕМЕЙНАЯ ДОБРОКАЧЕСТВЕННАЯ ХРОНИЧЕСКАЯ НЕЙТРОПЕНИЯ. Ann Intern Med. 1964 ноябрь; 61: 876–887. [PubMed] [Google Scholar]
- Кайл Р.А., Линман Дж. У. Хроническая идиопатическая нейтропения. Недавно признанная организация? N Engl J Med. 1968, 7 ноября; 279 (19): 1015–1019. [PubMed] [Google Scholar]
- SPAET TH, DAMESHEK W. Хроническая гипопластическая нейтропения. Am J Med.1952 июл; 13 (1): 35–45. [PubMed] [Google Scholar]
- Bodey GP, Bolivar R, Fainstein V. Инфекционные осложнения у больных лейкемией. Semin Hematol. Июль 1982 г .; 19 (3): 193–226. [PubMed] [Google Scholar]
- Боливар Р., Коль С., Пикеринг Л.К., Уолтерс Д.Л. Влияние противоопухолевых препаратов на цитотоксичность, опосредованную лейкоцитами человека, в отношении клеток, инфицированных вирусом простого герпеса. Рак. 1 октября 1980 г.; 46 (7): 1555–1561. [PubMed] [Google Scholar]
- Уинстон Д.




 Также следует очень аккуратно чистить зубы, чтобы не повредить десны.
Также следует очень аккуратно чистить зубы, чтобы не повредить десны.



