|
Особенности гемограммы развивающегося организма Кровь эмбриона Первые клетки – мегалобласты I и II генерации, первичные эритроциты (мегалоциты). К 3 мес эмбрионального развития количество эритробластов составляет до 8% всех элементов красной крови. Количество лейкоцитов – около 1х109/л (75% относится к бластам, остальные – к гранулоцитам). Лимфоциты появляются с 4–5 мес, моноциты – с 5-го. С 3–4 мес количество ретикулоцитов составляет 705‰, с 4–5 мес – 501‰, с 5–7 мес – 271‰. Кровь недоношенных детей Количество Нb – 155–217 г/л, эритроцитов – (7,2– 4,45)х1012/л. При исследовании мазков крови отмечается эритробластоз, ретикулоцитоз, повышенное количество полихроматофилов. Отмечается анизоцитоз и умеренный пойкилоцитоз. Количество лейкоцитов – (3,6–36)х10 Кровь новорожденных Содержание Нb –167–240 г/л, количество эритроцитов – (4,5–7,5)х1012/л. Выражен анизоцитоз, диаметр эритроцитов 3,25–10,25 мкм. Выражены явления полихромазии, количество ретикулоцитов 8–42‰. Количество лейкоцитов (10–30)х109/л, со стороны нейтрофилов сдвиг влево до миелоцитов. Число лимфоцитов при рождении составляет 16–34%, к концу новорожденности 50–60%. Отмечается анизоцитоз кровяных пластинок, наличие гигантских форм. Кровь детей первого года Содержание Нb в первые месяцы снижается, к 5–6 мес – 116–133 г/л, количество эритроцитов (6–3)х1012/л. Анизоцитоз и полихромазия выражены слабее. Содержание ретикулоцитов 2–21‰. Количество лейкоцитов (6,2–22)х109/л. Со стороны нейтрофилов имеется умеренный сдвиг влево, помимо малых и средних лимфоцитов обнаруживаются и большие. Кровь детей старше года Содержание Нb постепенно нарастает, достигая к 5–8 годам 126 – 150 г/л, к 8–15 годам – 133–153 г/л. Количество эритроцитов увеличивается до уровня взрослого человека. Количество ретикулоцитов 2–6‰, общее количество лейкоцитов снижается до (8–7)х109/л, лимфоцитоз сохраняется до 6–7 лет жизни. Сдвиг влево лейкоцитарной формулы постепенно сокращается. Количество тромбоцитов (200–300)х109/л.
Таблица 1.2.1. Показатели гемограммы у новорожденных (И. Н. Усов)
Таблица 1.
Таблица 1.
Таблица 1.
Таблица 1.
Примечание.
Таблица 1.2.6. Показатели белой крови здоровых детей (Е. Д. Гольдберг, Р. М. Тарлова)
Примечание.
Таблица 1.2.7. Показатели системы гемостаза у здоровых детей 3-14 лет (М. С. Игнатова, Ю. В. Вельтищев)
Таблица 1.
Таблица 1.
Таблица 1.
Таблица 1.
Таблица 1.2.12. Объем циркулирующей крови у здоровых детей, мл/кг (Г. А. Баиров)
Таблица 1.
|
||||||||||||||||
Детский медицинский центр «До 16-ти»
«Сдать анализ мне не страшно,
Потому что я — герой,
Всем микробам и болезням
Объявлю я смело бой!»
Без клинических исследований сейчас невозможно поставить правильный диагноз и назначить адекватное лечение. Анализы крови, мочи, слюны и других тканей и секретов нашего тела помогают врачам точно определить заболевание и выработать наиболее эффективную стратегию терапии, а также проследить за течением заболевания в динамике на фоне проводимого лечения.
Анализы крови, мочи, слюны и других тканей и секретов нашего тела помогают врачам точно определить заболевание и выработать наиболее эффективную стратегию терапии, а также проследить за течением заболевания в динамике на фоне проводимого лечения.
В отделении лабораторной диагностики Детского медицинского центра «До 16-ти» Вы можете пройти более 1000 видов различных исследований: общеклинические, биохимические, бактериологические, иммунологические, аллергологические, гормональные и т.д.
Всегда ли нужно выполнять полный спектр анализов?
Конечно же, нет. После первичного осмотра врач уже определит вероятную причину заболевания, а затем, с целью подтверждения диагноза и более точного изучения всех его аспектов, выпишет Вам направление на лабораторные анализы. Например, с помощью анализа крови возможно определить наличие в организме ребенка воспалительных очагов, сделать выводы о работе свертывающей системы крови, оценить количество гемоглобина, исследовать содержание в крови гормонов и т.д.
Анализ кала даст представление о состоянии толстого кишечника ребенка и наличии в нем таких патологий, как паразитарные инвазии. Кроме того, эти исследования помогут определить некоторые параметры ферментной активности желудочно-кишечного тракта. Данные анализы чрезвычайно важны при диагностике любых заболеваний пищеварительной системы.
В лаборатории Центра проводится макроскопическая идентификация аскарид на предмет принадлежности паразита к полу. Это имеет значение для дальнейшего лечения ребенка. Микроскопическое исследование проводится для обнаружения яиц и личинок гельминтов. С данной целью лаборатория применяет различные методы: метод нативного мазка, эфир-уксусный метод, метод Като и другие.
Также у детей первого года жизни часто необходимо исключить лактазную недостаточность, поэтому в лаборатории Центра проводятся исследования кала на определение непереносимости лактозы. Иммунохроматографические исследования кала с точностью до 98% позволяют выявить в образце ротавирус, норовирус, аденовирус, хелик-бактерию, лямблии. Исследование кала на скрытую кровь, проводимое в лаборатории Центра «До 16-ти», не требует предварительной подготовки, что особенно важно для маленьких пациентов.
Исследование кала на скрытую кровь, проводимое в лаборатории Центра «До 16-ти», не требует предварительной подготовки, что особенно важно для маленьких пациентов.
Важным является и лабораторное определение аллергенов. Аллергические заболевания весьма распространены в детском возрасте, и единственный способ избавиться от неприятных проявлений – это избегать контактов с веществами, вызывающими патологическую реакцию. А точно очертить их круг как раз и помогает аллергологическое исследование.
В Центре «До 16-ти» применяют уникальные новые диагностические технологии:
— Стрептатест — тест-экспресс для диагностики ангины, вызванной В-гемолитическим стрептококком группы А. Предварительная диагностика и своевременно начатое лечение инфекций, вызываемых стрептококком А, позволяют уменьшить тяжесть проявления симптомов заболевания и число таких осложнений, как гломерулонефрит и острый суставной ревматизм.
— РапидСигнал, экспресс—тест для определения мононуклеоза (ORGENICS) — это иммунохроматический анализ для качественного определения антител IgM к инфекционному мононуклеозу в образцах сыворотки или плазмы.
— Тест — система «Рапид Сигнал Экспресс тест» для определения Туберкулеза — это хроматографическое исследование для диагностики туберкулеза.
— Подсчет лейкограммы кала. Число лейкоцитов в кале у грудного ребенка служит показателем его здоровья, и их повышенное количество сигнализирует о наличии воспалительного процесса в организме.
Качественное оборудование – залог точного результата
Проведение качественных медицинских анализов невозможно без использования современного высокоточного оборудования и реактивов. Отделение лабораторной диагностики Медицинского центра «До 16-ти» располагает новейшими диагностическими системами, которые изготовлены ведущими мировыми компаниями в этой отрасли: гематологический анализатор MICROS 60-OT/ABX французского производства, биохимический анализатор Humalyzer 2000 (Германия), одноразовая система взятия крови Tapval (Италия), одноразовые скарификаторы и многое другое. Кроме этого, лаборатория Центра является постоянным участником Российской федеральной системы внешней оценки качества клинических лабораторных исследований и системы качества RIQAS — Randox (Великобритания) и Quality System (Италия). Все это гарантирует нашим маленьким пациентам быстроту, точность и почти безболезненное проведение любых диагностических процедур.
Также стоит отметить что более 60% лабораторных ошибок случается на преаналитическом этапе (сбор, доставка исследуемого материала), поэтому сотрудники лаборатории проводят большую работу с пациентами и врачами-клиницистами по правильному сбору материала, подготовке пациентов и доставке материала для исследования. Во избежание данных ошибок предлагаем Вам ознакомиться с основными рекомендациями по подготовке и сдаче анализов.
Как собрать мочу на анализы у ребенка: алгоритм, сколько мл нужно, техника сбора по Зимницкому, Нечипоренко, для общего анализа | Подготовка и правила забора мочи у новорожденных, годовалых малышей
Анализ мочи – исследование, которое помогает получить информацию и состоянии организма малыша и правильности его развития. На первый взгляд, сдача мочи не представляет никаких трудностей. Однако у родителей маленьких детей возникает немало вопросов: как собрать мочу на анализ новорожденного, как правильно подготовиться к этому, сколько мочи нужно для объективности исследования. При несоблюдении определенных требований родители рисуют услышать от врача просьбу пересдать мочу, так как результаты анализа будут неинформативными.
Что показывает анализ?
Анализ мочи направлен на качественную оценку продукта жизнедеятельности организма. В результате исследования определяют плотность, кислотность, цвет мочи, наличие бактерий, эритроцитов, слизи, кетоновых тел, глюкозы. Интерпретирование анализа, который сдан по всем правилам, помогает исключить возможные патологии либо своевременно диагностировать заболевания мочевыделительной, пищеварительной систем.
Для чего нужен общий анализ мочи?
Общий анализ мочи дети сдают регулярно при каждой диспансеризации. В первые дни жизни, в 1, 3, 6, 12 месяцев, затем в 2 и 3 года, при каждом обследовании перед поступлением в детский коллектив. Также этот анализ врач может назначить в процессе лечения ОРВИ и других заболеваний для того, чтобы знать, как инфекция повлияла на работу почек и органов пищеварения. Бактериальные инфекции нередко нарушают работу почек и других органов мочеполовой системы, вот почему так важно вовремя предотвратить необратимые последствия. Анализ мочи помогает диагностировать различные хронические заболевания.
Когда врач может назначить анализ?
Анализ мочи назначают в трех основных случаях:
- При обращении в поликлинику с подозрениями на патологические процессы и заболевания. Общий анализ мочи – базовое исследование, которое традиционно входит в перечень обязательных диагностических мероприятий;
- После перенесенного заболевания для оценки результатов терапевтических мероприятий, контроля общего состояния и возможных осложнений в работе органов мочеполовой системы;
- В период планового профилактического осмотра и при поступлении в новый детский коллектив.
Какие анализы мочи бывают?
Существует несколько видов анализа мочи, которые может назначить ребенку педиатр или узкий специалист:
- Общий анализ мочи, который назначается в тандеме с анализом крови. Помогает оценить физико-химический состав: плотность, цвет;
- Биохимический анализ мочи. В моче подсчитывается содержание белка, глюкозы, амилазы, креатинина, натрия, калия, фосфора, магния, микроальбумина, мочевины и мочевой кислоты;
- Анализ мочи по Нечипоренко. Демонстрирует количество лейкоцитов, эритроцитов в утренней моче и позволяет диагностировать патологические процессы в почках и мочевыводящих путях;
- Анализ мочи по Зимницкому. Назначается для того, чтобы оценить функциональность почек. В этом случае собирается суточная моча, оценивается ее объем, плотность, соотношение дневной и ночной порции. Анализ проводят при диагностировании различных заболеваний.
Как собрать мочу: что не надо делать?
Нельзя брать для сбора мочи банки от консервации и детского питания. Плохо промытая посуда и остатки мыльного раствора искажают результаты диагностики. Также не рекомендуется собирать биоматериал с вечера: утренняя моча максимально информативна, хранить ее можно не более двух часов. Если оставить материал для анализа дома на более длительный срок, может образоваться осадок и достоверность результата вновь снизится. Лучше всего собирать мочу у ребенка сразу после пробуждения, такой материал считается самым информативным.
Как собрать мочу правильно?
Перевозить мочу нужно аккуратно при соблюдении определенных температурных условий. Сильный мороз или жаркая погода могут негативно сказаться на диагностике. Если погода за окном вызывает сомнение, воспользуйтесь термосумкой. Важно следовать следующим рекомендациям педиатров:
- Не давайте ребенку за сутки перед сбором мочи незнакомых продуктов, не кормите его овощами и фруктами, в составе которых есть натуральные красители;
- Поддерживайте нормальный температурный режим в помещении, малыш не должен перегреваться или мерзнуть;
- Позаботьтесь о настроении ребенка – это тоже влияет на результат анализа, который может быть искажен из-за плохого эмоционального состояния;
- Постарайтесь собрать самую первую порцию утреннего мочеиспускания, натощак перед утренним кормлением.
Гигиенические процедуры перед сбором мочи
Неправильная гигиена часто становится причиной плохого анализа и недостоверной диагностики, поэтому врач может назначить исследование повторно. Лучше всего позаботиться о соблюдении всех правил заранее. Чистота органов малыша – основа точных результатов!
Нередко на кожных складках скапливаются бактерии, которые легко проникают в контейнер для сбора мочи. Именно по этой причине чаще всего результаты анализы у ребенка бывают плохими.
Многие задаются вопросом: как правильно подмыть маленького ребенка? Если речь о малышах, то подмывать их нужно спереди назад, это касается и девочек, и мальчиков. Так минимизируется риск попадания бактерий в область половых органов. Мыть ребенка нужно непосредственно перед сдачей анализа, делать это надо быстро, так как малыши не умеют терпеть. Использовать отвары трав категорически запрещается – они могут вызвать аллергическую реакцию и спровоцировать болезненные ощущения и зуд у младенца.
Как собрать анализ у новорожденного?
Лучше всего расположиться для проведения всех манипуляций в ванной комнате – там намного удобнее собрать среднюю порцию мочи для анализа. Для того чтобы ускорить процесс, можно включить воду или напоить ребенка, он отреагирует мочеиспусканием.
Как собрать анализ у малыша?
У ребенка постарше собрать анализ несколько проще. По традиции некоторые родители терпеливо ждут около 1-2 месячного малыша с баночкой в руках. Однако существует более простой способ: использовать мочеприемник. Это специальный контейнер, который продается в аптеке. Он приклеивается на кожу в промежности, и моча собирается в стерильную емкость.
Опасаться за комфорт младенца нет причин: детский мочеприемник выполнен из эластичных гипоаллергенных, мягких на ощупь материалов. Его вместимость – 100 миллилитров. У малыша не останется никаких следов на коже после снятия устройства. В прилагаемой инструкции подробно описаны все действия, поэтому родители в легкостью решат поставленную задачу без особых проблем.
Сколько мочи достаточно?
Для достоверной диагностики достаточно немного – всего 50 миллилитров, а в случае с новорожденными даже меньше. Однако если мочи будет меньше, чем 20 миллилитров, исследование будет невозможно провести.
Как избежать ошибок?
Для того чтобы исключить ложные результаты и не пересдавать анализ мочи, важно избегать распространенных ошибок:
- Не берите мочу из горшка, не выжимайте подгузник или пеленку;
- Не сдавайте на анализ мочу не первого мочеиспускания;
- Не держите материал в холодильнике с вечера и не замораживайте его;
- Не используйте грязные контейнеры для сдачи и транспортировки;
- Не переутомляйте ребенка и не допускайте эмоциональных перегрузок;
- Не сдавайте анализ после приема лекарств или проведения инъекций.
Небольшие хитрости
Опытные родители делятся такими секретами, которые помогут облегчить процедуру сдачи анализа у малышей. Если ребенок спит в подгузнике, приготовьтесь сразу перед тем, как его расстегивать. Достаточно открыть памперс – и у ребенка начнется мочеиспускание, потому что ему станет прохладно. Для ускорения процесса можно сделать легкий массаж живота или поставить ребенка ножками в теплую ванну. Помогает и звук журчащей воды, который можно включить на телефоне. Соблюдайте правила сдачи анализов, и результаты диагностики будут максимально достоверными!
Как правильно сдать общий анализ мочи
*имеются противопоказания, необходима консультация специалиста
Подготовка к сдаче анализа
На состав мочи влияет множество факторов — наша еда и питье, стрессы, физические нагрузки, прием медикаментов и биодобавок. Для того чтобы результаты обследования не были искажены случайными факторами, к общему анализу мочи следует подготовиться. За день до сбора биоматериала следует отказаться от продуктов, которые могут изменить цвет мочи (например, ярко окрашенных фруктов, овощей и блюд из них, копченостей, сладкого и маринадов). Также не следует пить алкоголь, принимать витамины, биодобавки, диуретики (в том числе кофе). Если вы принимаете какие-то лекарства, сообщите об этом врачу, направившему вас на анализ. Постарайтесь исключить серьезные физические нагрузки, баню и сауну. Менструация, инфекционное заболевание с увеличением температуры или значительное повышение артериального давления — весомый повод перенести сдачу анализов, результаты все равно будут искажены. Не рекомендуется сдавать анализ мочи в течение 5–7 дней после цистоскопии.
Сбор мочи
Образцы не должны быть загрязнены посторонними включениями. Поэтому нужно соблюдать все правила сбора материала. Для общего анализа мочи используется утренняя моча, которая в течение ночи собирается в мочевом пузыре. Перед забором материала следует принять душ — несоблюдение этого правила может повлечь за собой выявление повышенного количества эритроцитов и лейкоцитов в моче. Посуда для сбора образцов должна быть стерильной, без следов чистящих и дезинфицирующих средств. В наши дни для этих целей в основном используются одноразовые контейнеры. Чтобы в образец не попали бактерии с наружных половых органов, нужно выпустить небольшое количество мочи в унитаз, а затем, не останавливая мочеиспускание, подставить емкость и собрать 100–150 мл. Емкость не должна касаться кожи. Моча, собранная для общего анализа, может храниться не более 1,5–2 часов, и обязательно в прохладном месте, при температуре 5—18*С. Моча, которая хранилась при комнатной температуре, для проведения анализа непригодна. Для сбора мочи у новорожденных детей используются стерильные пакеты-мочеприемники, которые можно купить в аптеке. В остальном же правила для детей такие же, как и для взрослых. Моча собирается с утра, перед сбором материала малыша необходимо тщательно подмыть и вытереть чистым сухим полотенцем. Если мочеприемника нет, можно воспользоваться новым полиэтиленовым пакетом — их разрезают по бокам и завязывают на манер набедренной повязки, чтобы пакет оказался в районе промежности. Собранную мочу переливают в стерильный контейнер. Важно! Мамы ни в коем случае не должны использовать для анализа мочу, выжатую из пеленки — результаты будут искажены фильтрацией и включением микроскопических волокон ткани.
Риноцитограмма — СПБ ГБУЗ «Кожно-венерологический диспансер № 4»
Риноцитограмма — это комплексный анализ микрофлоры носовых пазух. Анализ представляет собой взятие мазка из носа, который чаще всего назначается пациентам, страдающим инфекционными заболеваниями верхних дыхательных путей (особенно, если болезнь не поддается классическому лечению или происходят постоянные рецидивы).
Риноцитограмма относится к микробиологическим исследованиям. Этот метод исследования подразумевает под собой оценку количества таких клеток, как:
- лимфоциты;
- эозинофилы;
- эритроциты;
- нейтрофилы;
- эпителий;
- макрофаги;
- дрожжевые грибы;
- микрофлора.
Риноцитограмма представляет собой анализ мазка, взятого со слизистой носа. Процедура назначается взрослым и детям. Зачастую подобный анализ назначается людям, у которых отмечается продолжительный устойчивый насморк или частые рецидивы инфицирования дыхательных путей. К группе повышенного риска относятся: дети; люди с ослабленным иммунитетом; перенесшие трансплантацию органов; люди с сахарным диабетом. В обязательном порядке это исследование назначается при наличии у пациента одной или сразу нескольких жалоб, а именно:
- воспалительные процессы слизистой носа;
- нарушенное носовое дыхание;
- чрезмерные выделения из носа;
- зуд и чихание;
- участившийся ринит.
Это достаточно простой анализ, который не доставляет никаких неприятных ощущений. Многие пациенты задаются вопросом о том, как сделать риноцитограмму и каким образом подготовиться к проведению исследования. Для получения точных результатов нужно соблюдать определенные правила. За двое суток до забора анализа нужно прекратить применять различные мази внутри и снаружи носа. Запрещено применять капли и спреи, содержащие в своем составе антибактериальные компоненты и кортикостероиды. За 5 дней до проведения забора материала нужно прекратить прием антибиотиков. Не нужно промывать носовые пазухи за сутки до взятия мазка.
Риноцитограмма у ребенка и взрослого проводится в любое время, однако лучше всего это делать на первоначальных этапах заболевания. Проводят забор анализа достаточно простым способом. Процедура совершенно безболезненна, и не нужно бояться ее даже детям. Для проведения забора материала, пациент немного отклоняет голову назад, а доктор или медсестра при помощи ватной палочки берет требуемое количество материала для проведения исследования. Точно такую же процедуру нужно проделать и с другой ноздрей.
Проводить описание полученного результата должен квалифицированный доктор, так как он знает, как расшифровать анализ (риноцитограмму). Слизистая носа состоит из нескольких клеток, каждая из которых выполняет определенную функцию. Если на слизистую попадают бактерии или вирусы, то для борьбы с ними повышается уровень лейкоцитов. Эти клетки участвуют в формировании иммунитета. Повышение лейкоцитов свидетельствует о наличии в организме инфекции, а превышение одной из фракций лейкоцитов указывает на причину возникновения заболевания. При попадании на поверхность слизистой носа аллергенов возникает аллергическая реакция. Она обусловлена образованием на поверхности слизистой эозинофилов. Кроме того, при проведении исследования можно обнаружить эпителий и бактерии.
При проведении исследования обязательно нужно знать, какая при риноцитограмме норма у детей. Расшифровка позволяет определить нормальные показатели составляющих отделяемого из носовых пазух для взрослых и детей.
- Эозинофилы
- Нейтрофилы (палочки)
- Нейтрофилы (сегмент.)
- Лимфоциты
- Макрофаги
Содержание этих клеток непостоянно, оно может колебаться на протяжении дня. В утреннее или вечернее время этот показатель может снижаться примерно на 20%, а ночью может повышаться на 30%. При проведении расшифровки риноцитограммы норма у детей эозинофилов в возрасте до 4 лет должна составлять 0-7, а у детей старше 4 лет во внимание берутся показатели для взрослых. Остальные показатели анализов зависят от возраста ребенка, поэтому расшифровку результатов должен делать доктор.
Чтобы определить основную причину продолжительного непроходящего насморка, при проведении исследования подсчитывают количественное соотношение между клетками. При анализе риноцитограммы (расшифровке) в норме у детей лейкоцитов должно быть в поле зрения до нескольких единиц. При протекании инфекционного процесса и воспаления их количество резко повышается. В норме нейтрофилов должно быть 1-3%. При наличии бактериального типа насморка, фронтита или гайморита их количество резко возрастает, пропорционально интенсивности и сложности протекания воспалительного процесса. Это проявляется в появлении густых выделений из носа желтого или зеленого цвета. Изначально вирусная инфекция может осложняться бактериальной, именно поэтому количество нейтрофилов может повышаться одновременно с лимфоцитами.. Резкое повышение уровня лимфоцитов может свидетельствовать о наличии гриппа, парагриппа, аденовирусной или любой другой вирусной инфекции. Кроме того, их количество может возрастать и при хроническом насморке. Наличие в анализах более 10% эозинофилов говорит о наличии в организме поллиноза, или аллергического насморка. Значительное количество эпителия свидетельствует о протекающем в организме воспалительном процессе. При расшифровке риноцитограммы в норме у детей не должно быть эритроцитов. При их наличии можно говорить о протекании гриппа, так как эритроциты в таком случае проникают через истонченные кровеносные сосуды в полость носа. Микрофлора в норме отрицательная, однако если она присутствует, то в таком случае проводится определение типа возбудителя инфекции. Болезнетворные микроорганизмы могут встречаться при бактериальном рините или вирусном насморке. Если риноцитограмма в норме у детей, а насморк не проходит на протяжении длительного времени, то это может быть признаком: вазомоторного насморка; медикаментозного ринита; другого типа ринита. Вазомоторный насморк может возникать в результате нарушения работы сосудов. Он наблюдается в основном при стрессе и под воздействием холодного воздуха. Медикаментозный ринит может начаться в результате продолжительного применения сосудосуживающих препаратов. Кроме того, насморк может возникать в результате нарушения работы эндокринной или нервной систем. Все эти нарушения требуют дополнительного исследования и комплексного лечения.
Шапилова Наталья Васильевна
4. Возрастные изменения количества лейкоцитов и лейкоцитарной формулы у детей
В кровотоке плода единичные лейкоциты впервые появляются в конце 3 месяца.
У новорождённых содержание лейкоцитов повышено – физиологический лейкоцитоз. Через час после рождения концентрация лейкоцитов в крови составляет 18 тыс. в мм3. Иногда приходится встречаться с лейкоцитозом, достигающим 30-35 тыс. В последующем либо лейкоцитоз медленно “угасает” без каких видимых патологических проявлений (физиологический), либо спустя 2-4 дня развивается клиническая картина токсико-септического состояния. У детей грудного возраста количество лейкоцитов колеблется от 6 до 12 тыс. в мм2. После года жизни ребёнка количество лейкоцитов постепенно снижается и достигает нормы взрослого человека после 15 лет.
Для лейкоцитов новорождённых характерна выраженная осмотическая устойчивость (велико содержание незрелых форм). Двигательная активность лейкоцитов у детей раннего возраста ниже, чем у взрослых.
Для детей характерны “ножницы” в содержании количества нейтрофилов и лимфоцитов. В 1 день после рождения нейтрофилы составляют 68 %; лимфоциты – 25 % (как у взрослых). Со 2 дня количество нейтрофилов снижается, а лимфоцитов, наоборот возрастает. В возрасте 5-6 дня жизни содержание нейтрофилов и лимфоцитов выравнивается, составляя 43-44 % (первый физиологический перекрест). В дальнейшем количество нейтрофилов уменьшается, а лимфоцитов – увеличивается. На 2-3 месяце количество лимфоцитов максимально (60-63 %), а нейтрофилов – минимально (25-27 %). Затем количество лимфоцитов начинает уменьшаться, а нейтрофилов – увеличиваться. В возрасте 5-6 лет их количество вновь выравнивается (второй физиологический перекрест). К 12-13 годам лейкоцитарная формула ребёнка приобретает вид взрослого человека.
5. ФИЗИОЛОГИЧЕСКИЙ ЛЕЙКОЦИТОЗ У
НОВОРОЖДЁННЫХ (МЕХАНИЗМЫ РАЗВИТИЯ).
Особенности свертывающей системы
крови у детей
ФИЗИОЛОГИЧЕСКИЙ ЛЕЙКОЦИТОЗ У
НОВОРОЖДЁННЫХ (МЕХАНИЗМЫ РАЗВИТИЯ)
1. Стероидный лейкоцитоз. С 34-36 недели гестации от матери к плоду с помощью транспортных белков все в больших количествах начинает поступать кортизол. К этому сроку интенсифицируется функция собственных надпочечников плода. Суммарная доля кортизола обеспечивает плоду выраженный лейкопоэтический и лейкоцитозмобилизующий эффект. Это основной механизм возникновения лейкоцитоза, который определяется у новорождённого в 1-3 сутки жизни. Затем содержание лейкоцитов быстро уменьшается, что может происходить либо равномерно, либо между 4-9 днем, когда отмечается небольшое увеличение.
2. К нейтрофильному лейкоцитозу приводит “наводнение” организма бактериальными эндотоксинами (липополисахаридами), механизм действия которых реализуется через систему гипоталамус-гипофиз-надпочечники, хотя допустимо прямое (колониестимулирующее) действие непосредственно на кроветворные клетки костного мозга.
3. В некоторых случаях к нейтрофильному лейкоцитозу ведет длительное травматическое раздражение системы гипоталамус-гипофиз-надпочечники.
Диагностическим критерием стероидного лейкоцитоза является посуточная убыль лейкоцитов. Поскольку после пересечения пуповины поступление стероидов от матери к плоду прекращается. В это же время происходит интенсивная инволюция фетальной зоны коры надпочечников новорождённого, приводящая к снижению кортизола в крови ребёнка до критического уровня и соответственно, к резкому ослаблению лейкопоэтического и лейкоцитозмобилизирующего эффекта кортикостероидов. В этих условиях быстро отмирает прежняя, короткоживущая популяция лейкоцитов при заторможенном восстановительном процессе. Посуточная убыль лейкоцитов колеблется от 1,5 до 3 тыс. в мм3. Обычно чем выше исходный уровень лейкоцитов, тем более высокая их посуточная убыль.
Особенности свертывающей системы крови у
детей
Кровь плода до 4-5 месяцев лишена способности к свертыванию из-за отсутствия в плазме крови фибриногена.
В период новорождённости концентрация факторов свертывания II, VII, IX, X, XI, XIII ниже, чем у взрослых. Время свертывания у новорождённых примерно такое же, как у взрослых (5-5,5 минут по способу Бюркера). Продолжительность кровотечения примерно соответствует норме взрослых (2-4 минуты по способу Дюка).
В течение 1 года после рождения содержание большинства факторов свертывания увеличивается. У детей от года до 7 лет уровень протромбина соответствует уровню взрослых (87-120 %). Концентрация факторов V (76 %) и VII (89 %) у ребёнка ниже, чем у взрослых. Количество фибриногена в плазме крови составляет 2,6 г/л.
Концентрация прокоагулянтов и антиагулянтов, свойственная взрослым, устанавливается лишь к концу подросткового возраста.
Скорость свертывания крови у детей всех возрастов мало отличается от скорости взрослых.
Низкое количество лейкоцитов (нейтропения)
Лейкоциты борются с инфекцией. Нормальное количество лейкоцитов составляет от 5000 до 10000 клеток. Количество лейкоцитов ниже 1000 увеличивает риск заражения. В некоторых случаях вашему ребенку могут дать лекарство, такое как «G-CSF ( гранулоцитарно-колониестимулирующий фактор )», чтобы увеличить количество лейкоцитов в костном мозге.Дифференциал
Различные типы белых кровяных телец выполняют разные функции.«Дифференциал» — это часть отчета об анализе крови, который показывает распределение различных типов лейкоцитов в анализе крови вашего ребенка.
Нейтрофилы помогают бороться с бактериальными инфекциями.
Лимфоциты вырабатывают антитела для борьбы с инфекциями.
Моноциты помогают бороться с инфекцией, убивая и удаляя бактерии.
Базофилы и эозинофилы отвечают во время аллергической реакции.
Термин «АНК», что означает «Абсолютное количество нейтрофилов», означает общее количество нейтрофилов в количестве лейкоцитов вашего ребенка. Мы часто называем ANC подсчетом «борющихся с инфекциями». Чем ниже падает АНК, тем выше риск заражения. Когда АНК опускается ниже 500, риск заражения высок.
Значение ANC | Риск заражения |
Меньше 500 | Самый высокий |
от 500 до 1000 | Умеренная |
Более 1000 | Нижний |
В большинстве отчетов об анализе крови вы увидите, что АНК уже рассчитана для вас.Вы также можете попросить своего поставщика медицинских услуг сообщить вам ANC. Чтобы рассчитать ANC самостоятельно, используйте эту формулу:
ANC = (% сегментов +% диапазонов) x WBC
Посмотрите на дифференциал вашего ребенка. Сложите процент сегментов (иногда называемых полисами или PMN) и полос (вместе они составляют количество нейтрофилов). Умножьте количество нейтрофилов на количество лейкоцитов (WBC).
Пример: WBC = 1000% сегментов = 20%% диапазонов = 1%
ANC = (% сегментов +% диапазонов) x WBC
ANC = (20% + 1%) x 1000
ANC = (0.21 х 1000)
ANC = 210 (высокий риск заражения)Признаки инфекции
Хотя нет никаких внешних признаков низкого количества лейкоцитов, важно знать время, когда низкие показатели крови после химиотерапии. Каждый раз, когда ваш ребенок получает химиотерапию, вы должны поговорить с медсестрой о сроках низких показателей.)
Немедленно позвоните своему врачу, если вы заметили какие-либо признаки инфекции, в том числе:- Лихорадка
- Озноб
- Кашель
- Проблемы с дыханием
- Диарея
- Боль
Анализ крови — Детская исследовательская больница Св. Иуды
Кровь состоит из клеток в жидкости, называемой плазмой. Клетки крови образуются в костном мозге (мягком центре костей). Затем они попадают в тело, чтобы делать свою работу. В организме есть 3 основных типа клеток крови: красные кровяные тельца, белые кровяные тельца и тромбоциты. Это «Знаете ли вы» расскажет вам о нормальном количестве клеток крови.
У пациентов с раком костного мозга подсчет и изучение клеток крови может рассказать персоналу о заболевании пациента и способах его лечения. Если изучены все 3 типа клеток крови, анализ называется полным анализом крови (CBC).
Кроме того, у всех онкологических больных регулярно контролируется анализ крови, поскольку многие виды лечения рака влияют на способность костного мозга вырабатывать клетки крови. У вашего ребенка могут быть низкие показатели крови после химиотерапии и лучевой терапии.Множество различных факторов помогают персоналу решить, следует ли лечить пациента с низким показателем крови до того, как показатели вернутся к норме. Медицинская бригада вашего ребенка осмотрит вашего ребенка и порекомендует варианты лечения.
Красные кровяные тельца
Красные кровяные тельца содержат гемоглобин, белок, переносящий кислород во все части тела. Мы измеряем уровень гемоглобина, чтобы проверить, достаточно ли в организме кислорода для жизни и роста тканей. Нормальный уровень гемоглобина у здоровых людей составляет 12 г / дл.Низкий уровень гемоглобина может привести к бледному цвету кожи пациента, усталости и головокружению. Некоторые дети становятся суетливыми, больше спят и меньше играют. Когда уровень гемоглобина очень низкий, вашему ребенку может потребоваться переливание эритроцитов от донора крови.
Белые кровяные тельца
Белые кровяные клетки помогают организму бороться с инфекциями. Нормальное количество лейкоцитов у здоровых людей составляет от 5 000 до 10 000 / мм3. Когда количество лейкоцитов низкое, легче заразиться инфекцией и сложнее с ней справиться.Персонал часто измеряет количество лейкоцитов во время лечения рака, чтобы увидеть, насколько хорошо пациент может бороться с инфекцией. Они сообщат вам, если вам нужно принять меры, чтобы избежать заражения.
Нейтропения
Нейтрофил — это тип лейкоцитов, убивающих бактерии. Это один из главных защитников организма от инфекции. Нейтропения возникает, когда количество нейтрофилов в крови слишком низкое.
Нейтропения — частый побочный эффект лечения рака.Химиотерапия (противораковые препараты) обычно влияет на количество нейтрофилов через 7–14 дней после приема дозы. Время, в течение которого показатели крови вашего ребенка упадут, зависит от дозы и типа применяемого препарата.
Нейтрофилы считаются частью общего анализа крови (ОАК). При проверке количества нейтрофилов у пациента медицинская бригада полагается на подсчет, называемый абсолютным подсчетом нейтрофилов (ANC). ANC дает оценку способности организма бороться с инфекциями, особенно с бактериальными.Врач вашего ребенка может принять решение отложить химиотерапию, если ДПН будет слишком низким.
Когда АНК ниже 500 / мм3, риск заражения высок. В это время важно держать ребенка подальше от толпы, особенно группы детей. В некоторых случаях ваша медицинская бригада может решить, что вашему ребенку следует носить маску для лица (маску для твердых частиц), чтобы снизить риск заражения. Для получения дополнительной информации см. «Знаете ли вы… Как использовать маску для твердых частиц».
Если лихорадка развивается, когда у вашего ребенка нейтропения (у него низкое количество нейтрофилов), вам необходимо немедленно позвонить его врачу.Будут проведены тесты, чтобы найти причину лихорадки. Ваш ребенок может быть госпитализирован для лечения антибиотиками и более тщательного наблюдения.
Местные анестетики (обезболивающие), среди других лекарств, используются как для инъекций, так и для инфузий нервной блокады.
Тромбоциты
Тромбоциты — это клетки крови, которые помогают остановить кровотечение за счет образования сгустка крови. Нормальное количество тромбоцитов у здоровых людей составляет от 150 000 до 400 000 / мм3. Синяки и кровотечения часто возникают при низком уровне тромбоцитов.Если количество тромбоцитов очень низкое, может потребоваться переливание тромбоцитов.
Некоторые предупреждающие признаки низкого количества тромбоцитов включают:
- Крошечные красные пятна под кожей (петехии),
- Кровь, сочащаяся изо рта и десен,
- Носовые кровотечения,
- Моча розового или красного цвета и
- Табуреты красного или черного цвета.
Контроль показателей крови вашего ребенка будет важной частью его плана лечения. Медицинский персонал будет часто проверять эти результаты вместе с вами.
Вопросы?
Если у вас есть вопросы относительно показателей крови вашего ребенка или их значения, обратитесь к врачу или медсестре. Для вас важно знать, как эти показатели влияют на здоровье вашего ребенка. Если вы находитесь в больнице, наберите 3300. На месте звоните по телефону 901-595-3300. Если вы находитесь за пределами Мемфиса, наберите бесплатный номер 1-866-2STJUDE (1-866-278-5833) и нажмите 0 после установления соединения.
Первичные иммунодефициты и нарушения лейкоцитов
Иммунные клетки — это арсенал вашего тела против инфекции.Существуют разные типы иммунных клеток, каждый из которых выполняет свою специализированную работу. Заболевания, при которых снижается количество нормально функционирующих лейкоцитов и других иммунных клеток, снижают иммунитет вашего ребенка и делают его или ее более подверженными инфекциям. В MSK Kids наши детские гематологи занимаются лечением всех типов нарушений лейкоцитов и первичного иммунодефицита, которым, как известно, страдают дети, подростки и молодые люди. Наша команда проводит комплексное тестирование для выявления проблемы и разрабатывает наиболее эффективный план ухода за вашим ребенком.
Мы часто лечим детей с лейкоцитами и другими иммунными нарушениями с помощью лекарств. Но единственное известное лекарство от этих недугов — это трансплантация аллогенных стволовых клеток — стволовые клетки, пожертвованные здоровым донором для замены неэффективного костного мозга ребенка. В MSK Kids мы успешно провели трансплантацию, при которой мы удаляем определенные Т-клетки из донорского костного мозга, чтобы снизить риск осложнений после трансплантации. Мы также проводим химиотерапию вместо лучевой терапии перед трансплантацией, чтобы избежать высоких рисков облучения у маленьких детей.Поскольку у детей, получающих лечение от этих заболеваний, может быть повышенный риск развития некоторых видов рака в дальнейшем, уход за вашим ребенком включает пожизненное наблюдение и опыт других специалистов для решения любых других проблем со здоровьем, которые могут возникнуть.
Вернуться наверхХроническая гранулематозная болезнь (ХГБ) — это редкое наследственное заболевание, которое приводит к низкому уровню фагоцитов — типа лейкоцитов, называемых нейтрофилами, которые поглощают инородные тела, такие как бактерии и грибки, поедая и переваривая их, не давая им причинить вред.Дети с низким уровнем фагоцитов из-за ХГБ более подвержены бактериальным и грибковым инфекциям. У них также могут развиваться «гранулемы» — участки воспаленной ткани — чаще всего в пищеварительном и мочевыводящих путях. Они могут быть предрасположены к абсцессам (болезненным массам), увеличению лимфатических узлов, постоянной диарее и хроническому насморку.
Наиболее распространенными методами лечения ХГБ являются антибиотики и противогрибковые препараты для лечения и профилактики инфекций. Некоторым детям помогает лечение инъекциями лекарства, называемого интерфероном гамма-1b, которое может снизить частоту тяжелых инфекций за счет усиления иммунного ответа организма на инфекцию.В тяжелых случаях, когда лекарства не помогают, MSK Kids предлагает трансплантацию стволовых клеток — единственное лекарство от ХГБ.
Вернуться наверхУ детей с циклической нейтропенией — редким заболеванием, которое может быть унаследовано или приобретено в более позднем возрасте — уровень лейкоцитов, называемых нейтрофилами, колеблется и иногда падает до очень низкого уровня. Когда количество нейтрофилов слишком низкое, у вашего ребенка могут возникнуть инфекции, в том числе лихорадка, кожные инфекции, язвы во рту и ангина.Иногда мы можем лечить эти инфекции антибиотиками. Когда количество нейтрофилов у вашего ребенка слишком низкое, мы можем назначить G-CSF для повышения количества лейкоцитов. Это лекарство заставляет костный мозг производить стволовые клетки крови, которые превращаются в функционирующие лейкоциты. В тяжелых случаях, когда медицинского лечения недостаточно, ребенок может быть кандидатом на трансплантацию стволовых клеток.
Вернуться наверхЛейкоциты — это белые кровяные тельца. У детей с дефицитом адгезии лейкоцитов, редким наследственным первичным иммунодефицитом, лейкоцитам не хватает определенного белка на поверхности, который им необходим для правильной работы.В результате они не могут бороться с бактериями и другими захватчиками, как это делают здоровые лейкоциты, а дети предрасположены к инфекциям. У детей с недостаточностью адгезии лейкоцитов могут быть инфекции десен, кожи и мышц, а также медленно заживающие раны.
Если у вашего ребенка недостаточность адгезии лейкоцитов, мы можем назначать лечение антибиотиками, иногда непрерывно, для предотвращения инфекций. Вашему ребенку также могут периодически проходить переливания здоровых лейкоцитов, называемых гранулоцитами. Мы лечим тяжелую недостаточность адгезии лейкоцитов с помощью трансплантации стволовых клеток от донора.Это единственное известное лекарство от этого расстройства и спасающее жизнь лечение маленьких детей, которым нельзя помочь с помощью одних лекарств и переливания крови. Команда MSK Kids расскажет вам, как лучше всего заботиться о вашем ребенке.
Вернуться наверхМиелопероксидаза — это фермент, который помогает лейкоцитам, называемым нейтрофилами, бороться с бактериями и другими причинами инфекций. Унаследованный дефицит миелопероксидазы на самом деле довольно распространен, но редко вызывает проблемы, если только кто-то не страдает диабетом.Дети с диабетом и дефицитом миелопероксидазы более подвержены инфекциям, вызванным бактериями и грибками. Если это касается вашего ребенка, команда MSK Kids проведет полную оценку и порекомендует лучшее лечение, которое может включать лекарства. Мы обеспечиваем долгосрочный уход до тех пор, пока это необходимо вашему ребенку, объединяя гематологов, эндокринологов и других медицинских работников, необходимых для достижения и поддержания наилучшего здоровья.
Вернуться наверхУ детей с тяжелой хронической нейтропенией серьезные инфекции развиваются уже в младенчестве или в более позднем возрасте.Это наследственное заболевание вызвано генетической мутацией и приводит к очень низкому уровню лейкоцитов, называемых нейтрофилами. Тяжелая хроническая нейтропения вызывает кожные инфекции, язвы во рту, заболевания десен и инфекции носовых пазух и обычно обнаруживается в очень раннем возрасте.
Мы используем препарат под названием гранулоцитарный колониестимулирующий фактор, или G-CSF, для лечения тяжелой хронической нейтропении. Это заставляет костный мозг производить стволовые клетки крови, которые превращаются в функционирующие лейкоциты. Исследователи Memorial Sloan Kettering разработали G-CSF, который используется во всем мире для повышения количества лейкоцитов у людей, получающих химиотерапию.Он также эффективен для многих детей с низким уровнем лейкоцитов. Если тяжелая хроническая нейтропения у вашего ребенка сохраняется, несмотря на лечение G-CSF, мы можем провести трансплантацию стволовых клеток.
Вернуться наверхПодсчет лейкоцитов — обзор
Подсчет лейкоцитов и дифференциальный подсчет
Подсчет лейкоцитов различается у разных видов животных. Абсолютное и относительное количество нейтрофилов у собак обычно выше, чем у других видов. Увеличение количества нейтрофилов и лимфоцитов происходит при различных обстоятельствах, обычно связанных со спонтанным воспалительным заболеванием, стрессом или вторичным по отношению к вызванному лечением повреждению тканей в других органах.Физиологический лейкоцитоз, который может удвоить количество лейкоцитов за несколько минут, по-видимому, является обычным явлением среди лабораторных макак в ответ на стресс. 41 Обезьяны Cynomolgus, естественно инфицированные обезьяньим ретровирусом типа D, имеют значительно более низкое количество лейкоцитов, чем их неинфицированные аналоги. 44
Хотя антипролиферативные противоопухолевые препараты, иммунодепрессанты и противовирусные препараты снижают количество лейкоцитов у одного или нескольких видов доклинических испытаний, такие изменения могут быть вполне приемлемыми для некоторых клинических показаний.Действительно, серьезная гранулоцитопения тесно связана с лечением рака и часто диктует график протоколов лечения рака.
Напротив, новые препараты, предназначенные для использования в больших группах населения при менее опасных для жизни состояниях, любая тяжелая гранулоцитопения или лимфоцитопения в доклинических исследованиях токсичности может препятствовать дальнейшему развитию ввиду потенциальных последствий для пациентов. Один случай, когда это произошло, был зарегистрирован с метиамидом, ранним антагонистом гистаминовых рецепторов H 2 .Выработка метиамида была прекращена в результате гранулоцитопении у собак и у небольшого числа пациентов. 66,67 Подобные изменения не произошли ни в исследованиях на животных, ни на людях, ни во время разработки успешного аналога циметидина. 46
Другим описанным примером была дозозависимая гранулоцитопения и подавление костного мозга, обнаруженные как у собак, так и у крыс, получавших тиомофолинхиназозиновый гипотензивный агент, PD-88823. Отсутствие аналогичных эффектов у его аналога празозина предполагает, что группа тиоморфолина играет центральную роль в этой гемопоэтической токсичности, возможно, в результате ее сернистой составляющей. 68
Оценка пациентов с лейкоцитозом
1. Cerny J, Росмарин АГ. Почему у моего пациента лейкоцитоз? Гематол Онкол Клин Норт Ам . 2012; 26 (2): 303–319, viii ….
2. Джайн Р., Бансал Д, Marwaha RK. Гиперлейкоцитоз: неотложная помощь. Индиан Дж. Педиатр . 2013. 80 (2): 144–148.
3. Хоффман Р., Бенц Э. Дж. Мл., Зильберштейн Л. Э., Хеслоп Х., Вайц Дж., Анастаси Дж.Гематология: основные принципы и практика. 6-е изд. Филадельфия, Пенсильвания: Эльзевьер / Сондерс; 2013: таблица 164–20.
4. Шабо-Ричардс Д.С., Джордж Т.И. Лейкоцитоз. Int J Lab Hematol . 2014. 36 (3): 279–288.
5. Лурье С, Рахамим Э, Пайпер I, Голаны А, Садан О. Общий и дифференциальный процентили лейкоцитов при нормальной беременности. Eur J Obstet Gynecol Reprod Biol . 2008. 136 (1): 16–19.
6.Dior UP, Коган Л, Эльчалал У, и другие. Анализ крови на лейкоциты в раннем послеродовом периоде и его связь с послеродовой инфекцией. J Matern Fetal Neonatal Med . 2014; 27 (1): 18–23.
7. Лим EM, Цембровски Г, Цембровски М, Кларк Г. Расовые референсные интервалы лейкоцитов и количества нейтрофилов. Int J Lab Hematol . 2010. 32 (6 pt 2): 590–597.
8. Берлинер Н. Лейкоцитоз и лейкопения.В: Goldman L, Schafer AI, ред. Goldman’s Cecil Medicine. 24-е изд. Филадельфия, Пенсильвания: Эльзевьер / Сондерс; 2012.
9. Искандар Ю.В., Гриффет Б, Сапра М, Сингх К., Giugale JM. Преходящий лейкоцитоз, вызванный панической атакой, у здорового мужчины: отчет о болезни. Генеральная психиатрическая больница . 2011; 33 (3): 302.e11–302.e12.
10. Дейрменгян ГК, Змистовский Б, Яковидес C, О’Нил Дж., Парвизи Дж. Лейкоцитоз часто встречается после тотального эндопротезирования тазобедренного и коленного суставов. Clin Orthop Relat Res . 2011. 469 (11): 3031–3036.
11. Устяновский А, Зумла А. Эозинофилия у возвращающегося путешественника. Инфекция Dis Clin North Am . 2012. 26 (3): 781–789.
12. Кормье С.А., Таранова А.Г., Bedient C, и другие. Основное преимущество: инфильтрация солидных опухолей эозинофилами — это ранняя и стойкая воспалительная реакция хозяина. Дж Лейкок Биол . 2006. 79 (6): 1131–1139.
13. Мункер Р. Лейкоцитоз, лейкопения и другие реактивные изменения миелопоэза. В: Munker R, Hiller E, Glass J, Paquette R, eds. Современная гематология: биология и клиническое управление. 2-е изд. Тотова, штат Нью-Джерси; Humana Press; 2007.
14. Поттс Дж. А., Ротман АЛ. Клинические и лабораторные особенности, отличающие лихорадку денге от других лихорадочных заболеваний в эндемичных популяциях. Троп Мед Инт Здоровье . 2008. 13 (11): 1328–1340.
15. Ю. К.В., Хуан Ли, Wu MH, Шен СиДжей, Wu JY, Ли СС.Систематический обзор и метаанализ диагностической точности прокальцитонина, С-реактивного белка и количества лейкоцитов при подозрении на острый аппендицит. Br J Surg . 2013. 100 (3): 322–329.
16. Ван ден Брюэль А, Томпсон MJ, Хадж-Хасан Т, и другие. Диагностическая ценность лабораторных тестов в выявлении серьезных инфекций у детей с лихорадкой: систематический обзор. BMJ . 2011; 342: d3082.
17.Йоу СН, Се PS, Ли Ш., и другие. Сравнение тестовых характеристик прокальцитонина с С-реактивным белком и лейкоцитозом для выявления серьезных бактериальных инфекций у детей с лихорадкой без источника: систематический обзор и метаанализ. Энн Эмерг Мед . 2012. 60 (5): 591–600.
18. Деллингер Р.П., Леви М.М., Родос А, и другие.; Комитет по руководящим принципам кампании по выживанию сепсиса, включая педиатрическую подгруппу.Кампания по выживанию после сепсиса: международные рекомендации по ведению тяжелого сепсиса и септического шока: 2012 г. Crit Care Med . 2013. 41 (2): 580–637.
19. Коберн Б, Моррис А.М., Томлинсон Г, Детский А.С. Требуются ли этому взрослому пациенту с подозрением на бактериемию посев крови? [опубликованное исправление появляется в JAMA. 2013; 309 (4): 343]. ДЖАМА . 2012. 308 (5): 502–511.
20. Дэвис А.С., Viera AJ, Мид MD.Лейкемия: обзор первичной медико-санитарной помощи. Ам Фам Врач . 2014. 89 (9): 731–738.
21. Грейнджер Дж. М., Контояннис Д.П. Этиология и исход крайнего лейкоцитоза у 758 пациентов с негематологическим раком: ретроспективное исследование в одном учреждении. Рак . 2009. 115 (17): 3919–3923.
22. Рацил З, Буресова Л, Брейча М, и другие. Клинико-лабораторные особенности лейкозов на момент постановки диагноза: анализ 1004 последовательных пациентов. Ам Дж. Гематол . 2011. 86 (9): 800–803.
23. Джордж Т.И. Злокачественный или доброкачественный лейкоцитоз. Hematology Am Soc Hematol Educational Program . 2012; 2012: 475–484.
Анализ крови | Общество лейкемии и лимфомы
Подсчет клеток крови дает врачу важные сведения о состоянии вашего здоровья до, во время и после лечения. Сами по себе анализы крови не могут определить, есть ли у вас рак крови, но они могут предупредить вашего врача, если потребуется дальнейшее обследование.
Полный анализ крови (CBC) — это количество и типы клеток, циркулирующих в вашей крови. Ваш общий анализ крови измеряется с помощью лабораторных тестов, для которых требуется небольшой образец крови.
Кровь состоит из нескольких типов клеток:
- Эритроциты , иногда называемые эритроцитами, улавливают кислород, когда кровь проходит через легкие, и выделяют его клеткам организма.
- Белые клетки , иногда называемые лейкоцитами, помогают бороться с бактериями и вирусами.
- Тромбоциты помогают свертыванию крови в ответ на порез или рану.
CBC также проверяет гемоглобин и гематокрит:
- Гемоглобин — это белок, используемый эритроцитами для распределения кислорода по другим тканям и клеткам организма.
- Гематокрит относится к количеству вашей крови, которое занято эритроцитами.
Нормальный анализ крови
Нормальные показатели крови попадают в диапазон, установленный тестированием здоровых мужчин и женщин всех возрастов.Количество клеток сравнивается со здоровыми людьми того же возраста и пола. Почти все лабораторные отчеты включают «нормальный» диапазон или высокие и низкие «значения», чтобы помочь вам понять результаты тестов.
| Красные клетки на микролитр (мкл) крови | Белые клетки на микролитр (мкл) крови | Тромбоциты на микролитр (мкл) крови | Гематокрит 1 % крови состоит из эритроцитов | Гемоглобин 1 граммов на децилитр (г / дл) | |
|---|---|---|---|---|---|
| Мужчины | 4.От 7 до 6,1 миллиона | от 5 000 до 10 000 | от 150 000 до 400 000 | 42–52 | от 14 до 18 |
| Женщины 2 | от 4,2 до 5,4 миллиона | от 4500 до 11000 | от 150 000 до 400 000 | от 37 до 47 | от 12 до 16 |
| Детский 3 | 4.От 0 до 5,5 миллиона | от 5 000 до 10 000 | от 150 000 до 400 000 | 32 по 44 | от 9,5 до 15,5 |
1 Отношение гематокрита к гемоглобину составляет примерно 3: 1.
2 Нормальные диапазоны для беременных женщин отличаются от этих диапазонов.
3 Эти диапазоны предназначены для детей от младенческого до подросткового возраста; поговорите со своим врачом, чтобы узнать конкретные значения для младенцев и детей младшего возраста.
Дифференциал белых клеток
Дифференциальный подсчет, иногда называемый «различием», представляет собой разбивку различных типов белых клеток. Дифференциал лейкоцитов (WBC) также проверяет, кажутся ли белые клетки нормальными. Пять типов лейкоцитов и примерный процент, который они составляют в крови:
- нейтрофилов (от 55% до 70%)
- Кольцевые нейтрофилы (от 0% до 3%)
- Лимфоциты (от 20% до 40%)
- Моноциты (от 2% до 8%)
- Эозинофилы (от 1% до 4%)
- Базофилы (0.От 5% до 1%)
До тех пор, пока детям не исполнится 4 года, процент лимфоцитов в крови у них выше, чем у взрослых.
Как рак крови влияет на анализ крови
Рак крови может влиять на количество клеток крови разными способами, снижая или увеличивая показатели. Если вы в настоящее время получаете лечение рака, такое как химиотерапия, лекарственная терапия или лучевая терапия, это повлияет на ваши показатели крови. Показатели крови обычно возвращаются к норме после завершения лечения.
Следует ли вам отслеживать свои показатели крови?
Некоторые люди хотят знать результаты своих анализов крови, чтобы они могли принять профилактические меры для защиты своего здоровья или того, что вызывает их симптомы. Например:
- Если у вас анемия из-за низкого количества эритроцитов, вы поймете, почему у вас низкий уровень энергии или вы не можете выполнять повседневные задачи.
- Если у вас низкое количество лейкоцитов и у вас поднялась температура, вы должны незамедлительно обратиться к врачу.
- Если у вас слишком низкое количество тромбоцитов, у вас может появиться кровотечение или синяк, поэтому вы можете отказаться от занятий, которые могут привести к травме.
Доброкачественные заболевания
Около 5 процентов здоровых людей будут иметь результаты анализов за пределами «нормального» диапазона. Если один или несколько из ваших показателей кровяных телец выше или ниже нормы, ваш врач попытается выяснить, почему. Многие доброкачественные заболевания могут способствовать низкому или высокому количеству клеток крови, как это показано в таблице ниже.
| Красные клетки | Белые клетки | Тромбоциты | |
|---|---|---|---|
| Высокий счет |
|
|
|
| Низкие значения |
|
|
|
Полный анализ крови (CBC) | Детская больница CS Mott
Обзор теста
Полный анализ крови (ОАК) дает важную информацию о видах и количестве клеток в крови, особенно эритроцитов, лейкоцитов и тромбоцитов.Общий анализ крови помогает врачу проверить любые симптомы, которые у вас могут быть, такие как слабость, утомляемость или синяки. Общий анализ крови также помогает ему или ей диагностировать такие состояния, как анемия, инфекция и многие другие расстройства.
Тест CBC обычно включает:
- Количество лейкоцитов (лейкоцитов, лейкоцитов).
Лейкоциты защищают организм от инфекций. Если развивается инфекция, белые кровяные тельца атакуют и уничтожают вызывающие ее бактерии, вирус или другой организм.Белые кровяные тельца больше красных кровяных телец, но их меньше. Когда у человека бактериальная инфекция, количество лейкоцитов увеличивается очень быстро. Количество лейкоцитов иногда используется для обнаружения инфекции или для того, чтобы увидеть, как организм борется с лечением рака.
- Типы лейкоцитов (дифференциал лейкоцитов).
Основными типами лейкоцитов являются нейтрофилы, лимфоциты, моноциты, эозинофилы и базофилы.Незрелые нейтрофилы, называемые палочковидными нейтрофилами, также являются частью этого теста. Каждый тип клеток играет свою роль в защите организма. Количество каждого из этих типов лейкоцитов дает важную информацию об иммунной системе. Слишком много или слишком мало различных типов белых кровяных телец может помочь обнаружить инфекцию, аллергическую или токсическую реакцию на лекарства или химические вещества, а также многие состояния, такие как лейкоз.
- Количество эритроцитов (эритроцитов).
Красные кровяные тельца переносят кислород от легких к остальному телу. Они также переносят углекислый газ обратно в легкие, чтобы его можно было выдохнуть. Если количество эритроцитов низкое (анемия), организм может не получать необходимый ему кислород. Если количество слишком велико (состояние, называемое полицитемией), есть вероятность, что красные кровяные тельца слипнутся и заблокируют крошечные кровеносные сосуды (капилляры). Это также затрудняет перенос кислорода эритроцитами.
- Гематокрит (HCT, объем упакованных клеток, PCV).
Этот тест измеряет количество пространства (объема) красных кровяных телец, занимаемых кровью. Значение выражается в процентах красных кровяных телец в объеме крови. Например, гематокрит 38 означает, что 38% объема крови состоит из красных кровяных телец. Значения гематокрита и гемоглобина — это два основных теста, которые показывают, присутствует ли анемия или полицитемия.
- Гемоглобин (Hgb).
Молекула гемоглобина заполняет эритроциты.Он переносит кислород и придает кровяным тельцам красный цвет. Тест на гемоглобин измеряет количество гемоглобина в крови. Это хороший показатель того, насколько хорошо кровь может переносить кислород по телу.
- Показатели эритроцитов.
Существует три индекса эритроцитов: средний корпускулярный объем (MCV), средний корпускулярный гемоглобин (MCH) и средняя концентрация корпускулярного гемоглобина (MCHC). Они измеряются машиной, а их значения берутся из других измерений в CBC.MCV показывает размер красных кровяных телец. Значение MCH — это количество гемоглобина в среднем эритроците. MCHC измеряет концентрацию гемоглобина в среднем эритроците. Эти числа помогают в диагностике различных типов анемии. Также можно измерить ширину распределения эритроцитов (RDW). Он показывает, все ли ячейки одинакового или разного размера или формы.
- Количество тромбоцитов (тромбоцитов).
Тромбоциты (тромбоциты) — наименьший тип клеток крови.Они важны для свертывания крови. Когда происходит кровотечение, тромбоциты набухают, слипаются и образуют липкую пробку, которая помогает остановить кровотечение. Если тромбоцитов слишком мало, может возникнуть неконтролируемое кровотечение. Если тромбоцитов слишком много, есть вероятность образования тромба в кровеносном сосуде. Кроме того, тромбоциты могут быть вовлечены в укрепление артерий (атеросклероз).
- Средний объем тромбоцитов (MPV).
Средний объем тромбоцитов измеряет среднее количество (объем) тромбоцитов.MPV используется вместе с подсчетом тромбоцитов для диагностики некоторых заболеваний. Если количество тромбоцитов в норме, MPV все еще может быть слишком высоким или слишком низким.
Почему это сделано
CBC может проводиться как часть обычного медицинского осмотра. Есть много других причин, по которым врач может захотеть сдать анализ крови, в том числе:
- Найдите причину таких симптомов, как усталость, слабость, жар, синяки или потеря веса.
- Проверить на анемию.
- Посмотрите, сколько крови было потеряно, если есть кровотечение.
- Диагностировать полицитемию.
- Проверить на инфекцию.
- Диагностировать заболевания крови, например лейкоз.
- Проверьте, как организм переносит некоторые виды лекарств или лучевой терапии.
- Проверьте, как ненормальное кровотечение влияет на клетки крови, и подсчитайте.
- Экран для высоких и низких значений перед операцией.
- Посмотрите, слишком ли много или слишком мало определенных типов ячеек. Это может помочь найти другие условия. Например, слишком много эозинофилов может быть признаком аллергии или астмы.
Анализ крови может дать ценную информацию об общем состоянии вашего здоровья.
Как подготовить
Как правило, вам ничего не нужно делать перед этим тестом, если только ваш врач не скажет вам об этом.
Как это делается
Медицинский работник использует иглу для взятия пробы крови, обычно из руки.
Часы
Каково это
При взятии пробы крови игла может вообще ничего не чувствовать. Или вы можете почувствовать укол или ущипнуть.
Риски
В этом тесте очень малая вероятность возникновения проблемы. При заборе крови на месте может образоваться небольшой синяк.
Результаты
Нормальный
В каждой лаборатории свой диапазон нормального значения.В вашем лабораторном отчете должен быть указан диапазон, который ваша лаборатория использует для каждого теста. Нормальный диапазон — это просто ориентир. Ваш врач также рассмотрит ваши результаты в зависимости от вашего возраста, состояния здоровья и других факторов. Значение, выходящее за пределы нормального диапазона, может быть для вас нормальным.
Нормальные значения для общего анализа крови (CBC) зависят от возраста, пола, высоты вашего проживания и типа образца крови. Ваш врач может использовать все значения общего анализа крови для проверки состояния. Например, количество эритроцитов (RBC), гемоглобин (Hgb) и гематокрит (HCT) являются наиболее важными значениями, необходимыми для определения наличия у человека анемии.Но показатели эритроцитов и мазок крови также помогают в диагностике и могут показать возможную причину анемии.
Чтобы увидеть, хорошее ли количество лейкоцитов (лейкоцитов, лейкоцитов) и как клетки выглядят в мазке, ваш врач посмотрит как количество (количество лейкоцитов), так и разницу лейкоцитов. Чтобы узнать, слишком ли много или слишком мало клеток определенного типа, ваш врач посмотрит на общее количество и процентное содержание этой конкретной клетки. Существуют нормальные значения для общего количества белых клеток каждого типа.
Беременность может изменить эти показатели крови. Ваш врач обсудит с вами нормальные показатели в течение каждого триместра беременности.
Обычный: | Клетки крови нормальные по форме, размеру, цвету и количеству. |
|---|
Высокие значения
- Красные кровяные тельца (RBC).
- Состояния, вызывающие высокие уровни эритроцитов, включают курение, воздействие окиси углерода, хронические заболевания легких, заболевания почек, некоторые виды рака, определенные формы сердечных заболеваний, расстройство, связанное с употреблением алкоголя, заболевания печени, редкое заболевание костного мозга (полицитемия). vera) и редкое нарушение гемоглобина, которое прочно связывает кислород.
- Состояния, которые влияют на содержание воды в организме, также могут вызывать высокие уровни эритроцитов. Эти состояния включают обезвоживание, диарею или рвоту, повышенное потоотделение и прием диуретиков.Из-за недостатка жидкости в организме объем эритроцитов выглядит большим. Иногда это называют ложной полицитемией.
- Лейкоциты (WBC, лейкоциты).
- Состояния, вызывающие высокие уровни лейкоцитов, включают инфекцию, воспаление, повреждение тканей тела (например, сердечный приступ), тяжелый физический или эмоциональный стресс (например, лихорадку, травму или операцию), почечную недостаточность, волчанку, туберкулез (туберкулез). ), ревматоидный артрит, недоедание, лейкемия и такие заболевания, как рак.
- Использование кортикостероидов, недостаточная активность надпочечников, проблемы со щитовидной железой, некоторые лекарства и удаление селезенки также могут вызывать высокие значения лейкоцитов.
- Тромбоциты.
- Высокий уровень тромбоцитов может наблюдаться при кровотечении, дефиците железа, некоторых заболеваниях, таких как рак, или проблемах с костным мозгом.
Низкие значения
- Красные кровяные тельца (RBC).
- Анемия снижает уровень эритроцитов. Анемия может быть вызвана обильным менструальным кровотечением, язвой желудка, раком толстой кишки, воспалительным заболеванием кишечника, некоторыми опухолями, болезнью Аддисона, талассемией, отравлением свинцом, серповидно-клеточной анемией и реакциями на некоторые химические вещества и лекарства. Низкое количество эритроцитов также может быть замечено при удалении селезенки.
- Недостаток фолиевой кислоты или витамина B12 также может вызвать анемию, например, злокачественную анемию. Это проблема с усвоением витамина B12.
- Значение индексов эритроцитов и мазок крови могут помочь найти причину анемии.
- Лейкоциты (WBC, лейкоциты).
- Тромбоциты.
- Низкий уровень тромбоцитов может наблюдаться при беременности, иммунной тромбоцитопенической пурпуре (ИТП) и других состояниях, влияющих на процесс образования тромбоцитов или разрушающих тромбоциты.
- Большая селезенка может снизить количество тромбоцитов.
кредитов
Текущий по состоянию на: 23 сентября 2020 г.
Автор: Healthwise Staff
Медицинский обзор:
Э. Грегори Томпсон, врач внутренних болезней
Адам Хусни, доктор медицины, семейная медицина
Мартин Дж. Габика, доктор медицины, семейная медицина
По состоянию на: 23 сентября 2020 г.
Автор: Здоровый персонал
Медицинское обозрение: E.Грегори Томпсон, врач внутренних болезней и Адам Хусни, доктор медицины, семейная медицина и Мартин Дж.


 2.2. Возрастные особенности осмотической резистентности эритроцитов у детей, %
2.2. Возрастные особенности осмотической резистентности эритроцитов у детей, %  2.3. Гематокритная величина и эритроцитометрические показатели у здоровых детей различного возраста (А. Ф. Тур, Н. П. Шабалов, И. Тодоров)
2.3. Гематокритная величина и эритроцитометрические показатели у здоровых детей различного возраста (А. Ф. Тур, Н. П. Шабалов, И. Тодоров)  2.4. Нормальный состав периферической крови детей разного возраста (Е. Н. Мосягина и соавт.)
2.4. Нормальный состав периферической крови детей разного возраста (Е. Н. Мосягина и соавт.)  число, х109/л
число, х109/л 2.5. Показатели красной крови, СОЭ и содержание тромбоцитов в крови здоровых детей (Е. Д. Гольдберг, Р. М. Тарлова)
2.5. Показатели красной крови, СОЭ и содержание тромбоцитов в крови здоровых детей (Е. Д. Гольдберг, Р. М. Тарлова)  * В строке «а» — величины М±m, в строке «б» — пределы колебаний М±m
* В строке «а» — величины М±m, в строке «б» — пределы колебаний М±m * В строке «а» — относительные величины содержания форменных элементов, % (М±m), в строке «б» — абсолютные величины (сегментоядерные нейтрофилы и лимфоциты, тыс.) в системе СИ -107л (М±m).
* В строке «а» — относительные величины содержания форменных элементов, % (М±m), в строке «б» — абсолютные величины (сегментоядерные нейтрофилы и лимфоциты, тыс.) в системе СИ -107л (М±m). 2.8. Факторы свертывания крови у новорожденных и сроки их возрастания до уровня взрослых (В. А. Мазурин, И. М. Воронцов)
2.8. Факторы свертывания крови у новорожденных и сроки их возрастания до уровня взрослых (В. А. Мазурин, И. М. Воронцов)  2.9. Основные показатели нормальной коагулограммы у детей (Е. П. Иванов)
2.9. Основные показатели нормальной коагулограммы у детей (Е. П. Иванов)  2.10. Коагулограмма здоровых детей
2.10. Коагулограмма здоровых детей 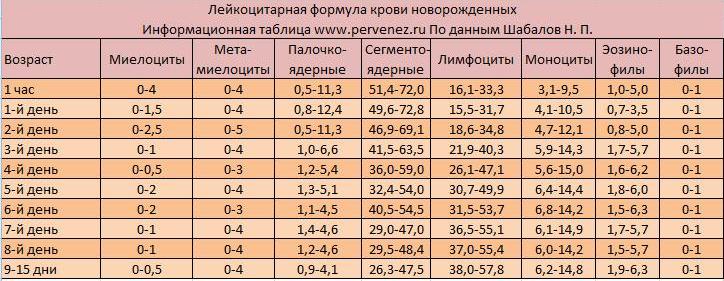 2.11. Минутный объем крови (МОК) у детей, мл
2.11. Минутный объем крови (МОК) у детей, мл  2.13. Буферная система крови здоровых детей
2.13. Буферная система крови здоровых детей