Пересадка сердца — Википедия
Материал из Википедии — свободной энциклопедии
Текущая версия страницы пока не проверялась опытными участниками и может значительно отличаться от версии, проверенной 15 марта 2018; проверки требуют 12 правок. Текущая версия страницы пока не проверялась опытными участниками и может значительно отличаться от версии, проверенной 15 марта 2018; проверки требуют 12 правок.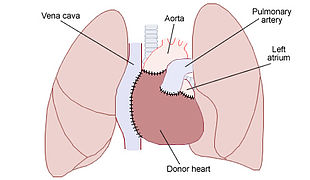 Размещение донорского сердца в грудной клетке пациента (биатриальная техника)
Размещение донорского сердца в грудной клетке пациента (биатриальная техника)Пересадка (трансплантация) сердца — хирургическая операция по замене сердца пациента (реципиента) на сердце донора. Показана при тяжёлых заболеваниях сердца, при которых другие операции невозможны или крайне рискованны, а ожидаемая продолжительность жизни без пересадки сердца невелика. Собственное сердце при этом может быть удалено (ортотопическая пересадка) или оставлено (гетеротопическая пересадка).
Влади́мир Петро́вич Де́михов, один из основоположников трансплантологии, проводил экспериментальные операции на собаках:
1937 г. — первое в мире искусственное сердце; 1946 г. — первая в мире гетеротопическая пересадка сердца в грудную полость; 1946 г. — первая в мире пересадка комплекса сердце-легкие; 1951 г. — первая в мире ортотопическая пересадка сердца без использования искусственного кровообращения;
Первую пересадку сердца животного человеку произвел в 1964 году Джеймс Харди; это было сердце шимпанзе; пациент жил полтора часа. Первую удачную пересадку человеческого сердца произвел 3 декабря 1967 года Кристиан Барнард (ЮАР)[1],[2]. Операция была проведена в госпитале Гроот Шур[en] в Кейптауне, Южно-Африканская Республика. Сердце 25-летней Денизы Дарваль, погибшей в автокатастрофе, было пересажено 55-летнему Луису Вашканскому, который страдал неизлечимым сердечным заболеванием. Несмотря на то что операция была проведена безукоризненно, Вашканский прожил лишь 18 дней и умер от двусторонней пневмонии [3].
Кристиан Барнард дважды приезжал в лабораторию Демихова в 1960 и 1963 годах. Он всю свою жизнь считал Демихова своим учителем.
В современной трансплантологии пересадка сердца — рутинная операция, после которой пациенты живут более 10 лет[4]. Мировой рекорд по продолжительности жизни с пересаженным сердцем держит Тони Хьюзман — он прожил с пересаженным сердцем более 30 лет и умер от рака кожи[4]. Основная проблема для этих пациентов — отторжение пересаженного органа иммунной системой. Пересадка искусственного сердца или сердца животных не столь удачна, как пересадка человеческого сердца.
Пересаженное по бикавальной методике сердце в грудной клетке реципиентаВ настоящее время разработано множество вариантов пересадки сердца, однако широко распространены только две из них: биатриальная (двухпредсердная) техника, разработанная Ричардом Лоуэром
В начале 2019 года ученым впервые удалось вживить в грудь 24-летнего мужчины из Казахстана, страдающего от сердечной недостаточности последней стадии, устройство, которое заряжается беспроводным способом. Обычное устройство желудочковой поддержки (ventricular assist device, VAD) заряжается через шнур питания, выходящий из брюшной полости.[7]
- Бураковский В. И., Фролова М. А., Фальковский Г. Э. Пересадка сердца: вопросы клиники и теории. Тбилиси: Сабчота Сакартвело, 1977, — 236 с.
- В.И. Бураковский, М.А. Фролова, Г.Э. Фальковский. Пересадка сердца. Вопросы клиники и теории (отрывок из монографии) // Патология кровообращения и кардиохирургия. — 2017. — Т. 21, № 3S. — С. 110-117.
- Фальковский Г.Э. Письмо в редакцию. К 50-ЛЕТИЮ ТРАНСПЛАНТАЦИИ СЕРДЦА // Патология кровообращения и кардиохирургия. — 2017. — Т. 21, № 3S. — С. 107-109.
- Jungschleger JGM, Boldyrev SY, Kaleda VI, Dark JH. Standard orthotopic heart transplantation (англ.) // The Annals of Cardiothoracic Surgery. — 2018. — No. 7 (1). — P. 169-171.
- Готье С. В., Шевченко А. О., Кормер А. Я. и др. Три десятилетия трансплантации сердца в ФНЦТИО имени академика В.И. Шумакова: отдаленные результаты // Вестник трансплантологии и искусственных органов. — 2015. — Т. XVII, № 2. — С. 70-73.
- Барбухатти К.О., Космачева Е.Д., Кижватова Н.В. и др. Первый опыт трансплантации сердца в Краснодарском крае // Вестник трансплантологии и искусственных органов. — 2012. — Т. XIV, № 3. — С. 42-47.
- Барбухатти К.О., Белаш С.А., Болдырев С.Ю., Якуба И.И., Скопец А.А., Порханов В.А. Трансплантация сердца на Кубани: Трёхлетний опыт одного центра // Кубанский научный медицинский вестник. — Кубанский государственный медицинский университет, 2013. — № 7 (142). — С. 11-18. Архивировано 17 декабря 2013 года.
Первая пересадка сердца… — sandinist — LiveJournal
3 декабря 1967 года — В Кейптауне (ЮАР) Кристиан Барнард (1922-2001) провел первую в истории медицины операцию по пересадке сердца.

Первой успешной пересадкой органа, которую провел Барнард, была трансплантация почки в октябре 1967 года. Окрыленный успешным результатом и абсолютно уверенный в благополучном исходе и более серьезных трансплантаций, Барнард ищет пациента, согласного на пересадку сердца.
Долго ждать не пришлось – 54-летний обреченный на неизбежную смерть польский эмигрант Луис Вашкански с радостью принимает предложение профессора войти в историю и стать первым пациентом с пересаженным сердцем.

Фото: Барнард и Вашкански
Других шансов выжить у него не было – настолько тяжело была поражена его сердечная мышца. Оставалось только ждать донорского сердца, и его Вашкански получил от 25-летней девушки Дэнис Энн Дэрвал , погибшей во время тяжелой автокатастрофы. Убитый горем отец (потерявший в этой катастрофе и супругу) дал согласие на пересадку.
И вот – полвторого ночи третьего декабря 1967 года, обе операционные бригады синхронно начинают работу. Сначала в первом операционном зале было удалено больное сердце Вашкански, вслед за этим Барнард за две минуты удаляет сердце донора и переносит его в соседний зал. Еще три часа кропотливой работы по вживлению нового сердца, и в полшестого пересаженное сердце начало биться!
А на следующее утро Барнард проснулся знаменитым – передовые газеты всего мира хором сообщали о подвиге южнофариканского хирурга. Но не это интересовало его, а то, как организм пациента поведет себя по отношению к пусть и жизненно важному для него, но все же абсолютно чужому органу. Ведь реакция отторжения, которой в человеческом организме подвергаются все инородные тела, как искусственные, так и биологические, очень часто сводит на нет работу даже самого искусного хирурга. К счастью, организм Вашкански оказался вполне «лояльным», и пересаженное сердце продолжало работать. Причем настолько хорошо, что уже через несколько дней после операции ему разрешили вставать с кровати и даже фотографироваться.

Фото: Барнард, 5 декабря 1967 года
К сожалению, беда пришла с совершенно другой стороны – мощные дозы иммунодепрессантов настолько ослабили иммунитет пациента, что спустя несколько дней после операции он подхватил тяжелейшее воспаление легких, от которого так и не смог оправиться. 18 дней – ровно столько билось первое в истории пересаженной человеческое сердце.
Барнард продолжал работать, несмотря на критику и неудачи. И уже вторая пересадка сердца увенчалась несомненным успехом – пациент прожил с новым сердцем 19 месяцев!..

Фото: Барнард с Грейс Келли. 8 августа 1968 г.
Барнард всю свою жизнь считал Советского хирурга Владимира Демихова (1916-1998) своим учителем. Профессор Владимир Оноприев в книге воспоминаний «Жить по уму и совести» пишет:
«Я узнал, каким благодарным учеником оказался Кристиан Бернард. Накануне той первой в мире операции по пересадке сердца он звонит Демихову через пол земного шара. Прилетев (уже после знаменитой операции) в очередной раз в Москву, оглядев ряды встречающих чиновников и воскликнул:
«Простите, но я не вижу здесь моего учителя, господина Демихова. Где он?»
Встречающие чиновники недоуменно переглянулись: а кто это? Слава Богу, кто-то вспомнил, пришлось выкручиваться: господин Демихов не приехал из-за чрезвычайной занятости в Институте скорой помощи им. Склифосовского. Гость тут же изъявил желание немедленно оправиться к нему. Пришлось вести. В полутемном холодном подвале, где размещалась лаборатория первого в СССР отдела трансплантологии органов, и нашёл Бернард своего учителя…»

Случай из жизни Барнарда:
Кристиан Барнард читал цикл популярных лекций в ряде городов Южной Африки. Его шофер, смышлёный и достаточно образованный парень, сидя в зале, всегда очень внимательно слушал своего патрона – всё, что тот говорил на лекциях, знал наизусть. Заметив это, Барнард как-то решил пошутить и попросил шофёра прочитать очередную лекцию вместо него.
В этот вечер профессор, облачённый в форменную одежду шофёра, сидел в зале среди слушателей, а его шофёр делал доклад и отвечал на разнообразные вопросы слушателей. Но нашлась всё-таки одна слушательница, которая задала ему весьма каверзный вопрос, на который докладчик затруднился ответить. Однако находчивый «лектор» не растерялся. – Прошу меня извинить, мадам, – ответил он, – я сегодня уже очень устал. А ответить на Ваш вопрос я попрошу своего шофёра…
Пересадка сердца (трансплантация) операция
Сердце справедливо считается самым главным жизненно важным органом. Ведь именно оно обеспечивает циркуляцию крови, доставляющей органам и тканям кислород и питательные вещества и уносящей из них углекислоту и продукты распада. Остановка работы сердца означает прекращение кровоснабжения организма и, соответственно, его гибель. Пересадка сердца – это операция, при которой слабое, больное сердце заменяется более здоровым, донорским сердцем.
Трансплантация сердца (heart transplant) – это лечение, которое, как правило, зарезервировано для людей, которые попробовали лекарства или другие операции, но их состояние недостаточно улучшилось. Трансплантация сердца код по МКБ-10: Z94.1 Наличие трансплантированного сердца.

Операция трансплантации сердца
К сожалению, в сердце могут происходить необратимые патологические изменения, приводящие к серьезным нарушениям его функции. Такие патологии могут быть как врожденными, так и приобретенными под действием неблагоприятных факторов, таких как перенесенные заболевания, действие некоторых химических веществ и т.д. Иногда патологические изменения сердца оказываются столь тяжелыми, что не поддаются коррекции ни терапевтическими, ни традиционными хирургическими способами.
В прежние времена пациент с такими нарушениями был обречен. Но сегодня существует радикальная возможность спасти даже таких больных. Благодаря достижениям такой области медицины, как трансплантология, в особо тяжелых случаях может быть проведена замена сердца. Врачи меняют больной орган на здоровый, взятый от донора, так же, как в автомобиле заменяют износившуюся запчасть.
Что же представляет собой такая операция, и в каких случаях она нужна?
Первая пересадка сердца: история
Задолго до того, как трансплантация от человека к человеку когда-либо представлялась общественностью, ученые проводили новаторские медицинские и хирургические исследования, которые в конечном итоге привели бы к сегодняшним успехам в трансплантации. С конца 1700-х годов до начала 1900-х годов, в область иммунологии медленно развивается благодаря работам многочисленных независимых ученых. Среди заметных прорывов были открытие Эрлихом антител и антигенов, типирование крови Ланстайнера и теория Мечникова о сопротивлении хозяина.
Из-за достижений в технике швов в конце 19-го века, хирурги начали трансплантацию органов в своих лабораторных исследованиях. В начале 20-го века было проведено достаточно экспериментов, чтобы знать, что ксенотрансплантаты (перекрестные виды) неизменно терпели неудачу, аллогенные трансплантаты (между особями одного и того же вида) обычно терпели неудачу, в то время как автографты (в пределах одного и того же человека, как правило, кожные трансплантаты) почти всегда были успешными. Было также выражено понимание того, что повторные трансплантации между одним и тем же донором и реципиентом подвергаются ускоренному отторжению и что успех трансплантата является более вероятным, когда донор и реципиент имеют общие “кровные отношения”.
В отечественных СМИ появлялась информация о том, что Шварценеггер получил пересадку сердца, однако это не является правдой.
Первая операция по пересадке сердца человеку от шимпанзе
Первая клиническая трансплантация сердца была проведена в больнице университета Миссисипи 23 января 1964 года доктором Джеймсом Харди. Этой ортотопической трансплантации предшествовали обширные исследования на животных, и клиническая операция полностью поддержала ценность техник, которые ранее использовались в лаборатории.
Реципиентом был 68-летний белый человек, Бойд Раш, в терминальном шоке от чрезвычайно тяжелой атеросклеротической ишемической болезни сердца.
Предполагаемый реципиент пришел в терминальный шок приблизительно в 18:00, с кровяным давлением 70 и практически без дыхания, за исключением продолжающегося использования механической вентиляции через трахеотомическую трубку. Смерть была явно неизбежной, и было очевидно, что если пересадка сердца должна была быть проведена, это нужно было сделать сразу. – вспоминал Харди позже в своих мемуарах.
Несколько часов спустя, Харди и его команда сделали историю, выполнив первую операцию по пересадке сердца. Сердце шимпанзе билось 90 минут в груди Раша, но, к сожалению, оказалось слишком маленьким, чтобы сохранить свое новое человеческое тело живым. Пациент Харди умер вскоре после завершения операции.
Во время трансплантации донорское сердце хорошо сохранилось и легко дефибриллировалось. Сильное качество сокращений миокарда было зафиксировано при помощи видео, а трансплантат функционировал почти два часа после дефибрилляции. Прогрессирующее состояние предоперационного ухудшения обмена веществ у реципиента и размеры донорского органа способствовали как конечной декомпенсации трансплантированного сердца. Этот первый клинический опыт четко определил научную целесообразность трансплантации сердца у человека.
Решение Харди использовать сердце шимпанзе попало под немедленную атаку как со стороны общественности, так и со стороны медицинского сообщества. Операция вызвала интенсивные этические, моральные, социальные, религиозные, финансовые, правительственные и даже юридические проблемы.
В 2017 году бывший американский пауэрлифтер СиТи Флетчер перенес пересадку сердца.
В течение следующих нескольких месяцев некоторые критические замечания в медицинском сообществе ослабли после того, как Харди опубликовал статью в журнале американской медицинской ассоциации, в которой он описал строгие этические принципы, которым он и его команда следовали при оценке как донора, так и получателя.
Даже после первой успешной пересадки сердца от человека к человеку хирурги продолжали экспериментировать с сердечками животных. Между 1964 и 1977 годами сердца овец, бабуинов и шимпанзе были пересажены по крайней мере в четырех взрослых, все из которых умерли в течение нескольких дней после операции.
Первая пересадка сердца человеку от человека

Дениз Дарвалл
Во второй половине дня в субботу 2 декабря 1967 года произошла трагедия, которая должна была привести в действие цепочку событий, которые сделали мировую историю.
Семья, отправившись в гости к друзьям в тот день и не желая приезжать с пустыми руками, остановилась напротив пекарни на главной дороге обсерватории Кейптауна. Мужчина и его сын ждали в машине, в то время как его жена и дочь пошли в магазин, чтобы купить торт. Через несколько минут они появились, начали переходить дорогу, и оба были сбиты проезжающим мимо автомобилем. Мать была убита мгновенно, и дочь была доставлена в больницу Грооте-Шуур в критическом состоянии, а затем объявила о смерти мозга. Эта юная леди в возрасте 25 лет была мисс Дениз Дарвалл.
Только те, кто пережил подобную катастрофу, могут почувствовать то, что пережил отец Дениз Дарвалл. Столкнувшись с потерей своей жены и дочери, мистер Эдвард Дарвалл имел мужество и любовь своих собратьев, чтобы согласиться на пожертвование сердца и почек своей дочери. Пересадка человеческого сердца без разрешения Эдварда Дарвалла была бы невозможной!
Вторая семья в Кейптауне должна была стать неразрывно связанной с трагедией Дарвалла. В конце 1967 года одним из пациентов, которых видели специалисты кардиологического отделения больницы Гроот Шур, был 53-летний доктор из Си-Пойнт. Он перенес ряд сердечных приступов, которые почти полностью вывели из строя его сердечную мышцу. Его тело было раздуто, он едва мог дышать, и он был близок к смерти. Врачи и его семья, однако, признали фантастический дух и мужество, с которыми он боролся, чтобы сохранить свою жизнь. Его звали Луи Вашкански.
Кардиологическое отделение отвечало за большинство пациентов-доноров хирургического отделения кардиоторакальной хирургии больницы Гроот Шур. Покойный профессор Вельва Шрире, возглавлявший эту группу специалистов, имел дальновидность и смелость признать, что используемые в то время хирургические методы не могут помочь всем формам тяжелой сердечной недостаточности. Встреча этого неукротимого пациента и дальновидного профессора кардиологии была еще одним звеном в цепи событий, которые должны были составить историю. Д-р Луи Вашкански был готов и достаточно храбр, чтобы воспользоваться шансом на неисследованное хирургическое лечение, первую пересадку сердца человеку в мире.

3 декабря 1967 г.
Кристиан Барнард, южноафриканский кардиохирург, после выполнения первой в мире удачной трансплантации сердца от человека к человеку, общается с Луи Вашкански. Шрам после пересадки сердца закрыт повязкой.
Заведующим кафедрой Кардиоторакальной хирургии больницы Гроот Шур в то время был профессор Кристиан Барнард. Он вырос и провел детство в регионе Кару, и стал высококвалифицированным и преданным хирургом и, наконец, одним из самых известных кардиохирургов нашего времени. К 1967 году он собрал команду талантливых хирургов, которые помогали ему. Однако, помимо замечательных хирургических способностей профессора Барнарда и его команды, требовались навыки многих других дисциплин. К ним относятся:
- кардиологи, которые оказали помощь в диагностической оценке пациента и подтвердили, что революционная хирургическая процедура является единственной возможной формой лечения;
- радиологи и рентгенологи, которые предоставили рентгеновские снимки;
- патологоанатомы и их технологи, которые обрабатывали лабораторные анализы;
- иммунологи, которые определили, что донорское сердце не будет отвергнуто пациентом;
- анестезиологи, которые предоставили безопасный анастетик и контролировали все жизненно важные функции;
- опытные медсестры в реанимационном отделении и палате, которые оказывали помощь врачам и оказывали квалифицированную медицинскую помощь на каждом этапе;
- технологи, эксплуатировавшие аппарат для лечения легких и другое оборудование;
- служба переливания крови, которая обеспечивала наличие достаточной и безопасной крови.
Кроме этих людей были и другие, которые поддерживали проект на заднем плане по-разному. Все отдельные звенья исторической цепи были выкованы, и вскоре после полуночи в эту субботу началась операция. В 6 утра в воскресенье 3 декабря 1967 года новое сердце в доктора Луи Вашканского было электрически потрясено в действии.
Первая успешная в мире трансплантация человеческого сердца была проведена в больнице Гроот Шур.
Это мероприятие привлекло международное внимание к больнице Гроот Шур и создало мировую осведомленность об опыте и способностях ее сотрудников. Профессор Барнард, без сомнения, имел соответствующую подготовку, опыт в исследованиях и необходимые хирургические навыки для выполнения этого замечательного подвига. Он также имел дальнозоркость и мужество, чтобы принять медицинский, этический и правовой риск, связанный с выполнением первой пересадки сердца в мире от человека. Однако следует помнить, что эта трансплантация никогда не могла произойти без навыков и поддержки многих других дисциплин.
Первая пересадка сердца в СССР
Первая трансплантация сердца в СССР была проведена 4 ноября 1968 года группой хирургов под руководством Александра Александровича Вишневского. Однако информация о данной операция была засекречена и не разглашалась, предполагается, что пересадка сердца завершилась неудачно.
Очень много бюрократических барьеров стояло на пути к проведению такой операции в СССР в последующие годы. Ключевым фактором было то, что смерть мозга не считалась причиной для изъятия донорских органов у человека и трансплантация в таком случае не разрешалась. Законодательство того времени разрешало изымать органы (почки, печень, сердце), только у доноров с работающим сердцем. В данных законах было полное отсутствие логики и здравого сердца. Валерий Шумаков был новаторским кардиохирургом, которому удалось преодолеть бюрократические барьеры и провести первую успешную трансплантацию сердца в СССР 12 марта 1987 году. Пациентом была 27-летняя Александра Шалькова.
Кто первым сделал пересадку сердца
В мире было сделано множество попыток про трансплантации сердца, однако мы приведем в пример только самые известные операции, которые вызвали резонанс в общественности и послужили к развитию отрасли трансплантации.
| Доктор | Место проведения | Пациент | Дата | Донор | Результат |
| Джеймс Харди | Оксфорд, Миссисипи, США | Бойд Раш | 23 января 1964 год | Шимпанзе | Реципиент умер через 90 минут |
| Кристиан Барнард | Кейптаун, ЮАР | Луи Вашкански | 3 декабря 1967 год | Дениз Дарвалл | Умер через 18 дней от воспаления легких |
| А. А. Вишневский | Военно-медицинская академия, Ленинград, СССР | неизвестно | 4 ноября 1968 год | неизвестно | Предположительно операция завершилась неудачно |
| В. И. Шумаков | Национальный медицинский исследовательский центр трансплантологии и искусственных органов имени В. И. Шумакова | 12 марта 1987 год | 12 марта 1987 год | Александра Шалькова | Удачная операция. Пациентка умерла через 10 лет. |
Когда требуется трансплантация сердца
Сегодня операция по пересадке сердца уже не воспринимается людьми как нечто фантастическое. Эта процедура прочно вошла в медицинскую практику во многих странах мира, включая Россию. Несмотря на всю сложность проведения, сердечная трансплантация является весьма востребованной операцией, так как число сердечников, для которых пересадка является лучшим, а, порой, даже единственным способом сохранить жизнь и вернуть здоровье, довольно велико.
Можно смело заявить, что история пересадки сердца началась в 1967 году – когда врач из ЮАР Кристиан Бернард трансплантировал орган пожилому неизлечимо больному пациенту Луи Вашканскому. Несмотря на успешность самой операции, Луис прожил недолго и скончался спустя восемнадцать дней из-за двухстороннего воспаления легких.
Благодаря совершенствованию техники трансплантации и применению препаратов, снижающих опасность иммунного отторжения пересаженного сердца, сегодня продолжительность жизни пациентов после операции превышает десять лет. Дольше всех прожил с трансплантированным сердцем пациент по имени Тони Хьюзман. Он ушел из жизни по причине рака кожи спустя тридцать лет после пересадки.
Показания для операции
Основное показание для трансплантации – это сердечные патологии на тяжелой стадии, во время которых лечение другими средствами является неэффективным.
Предпосылкой для пересадки является нормальная работа других важных органов для жизни человека и надежда на полное восстановление. Поэтому противопоказаниями к трансплантации являются необратимая почечная или печеночная недостаточность, а также тяжелые заболевания легких.
Когда назначается замена сердца
Основным показанием к трансплантации сердца является сердечная недостаточность.
Данная патология представляет собой нарушение функции миокарда. Различают 3 степени этого заболевания. При первой степени наблюдаются одышка с учащенным пульсом при сильной физической нагрузке и некоторое понижение трудоспособности. Вторая степень характеризуется отдышкой и сердцебиением даже при малых нагрузках. При третьей степени отдышка имеет место даже в состоянии покоя. Кроме того, по причине недостаточного кровоснабжения развиваются патологические изменения и в других органах – легких, печени, почках и т.д.
Трансплантацию сердца назначают больным с третьей степенью сердечной недостаточности. Прогрессирующее развитие этого недуга, приводящее к необходимости пересадки, может быть вызвано такими причинами как
- Нарушение способности сердца к сокращению на почве расширения одного или обоих желудочков.
- Тяжелая ишемия, сопровождающая сильной атрофией сердечной мышцы.
- Врожденные пороки сердца, не поддающиеся коррекции путем сердечной пластики.
- Доброкачественные опухоли в сердце.
- Опасные неизлечимые формы аритмии.
Когда трансплантация сердца противопоказана
Пересадка сердца имеет свои ограничения к применению. Эту операцию нельзя проводить в тех случаях, когда она нецелесообразна, или риск негативных последствий слишком велик, а потому неоправдан. Основными противопоказаниями к замене сердца являются различные патологии, в число которых входят:
- Устойчивая гипертония легочной артерии.
- Инфекционные поражения организма, носящие системный характер.
- Системные патологии соединительной ткани.
- Аутоиммунные заболевания.
- Нарушения психики и другие факторы, осложняющие коммуникацию врача и пациента.
- Онкологические заболевания со злокачественным течением.
- Запущенные тяжелые заболевания внутренних органов.
- Сахарный диабет при отсутствии лечения.
- Обостренные язвенные болезни желудка и двенадцатиперстной кишки.
- Вирусные гепатиты в активной форме.
- Чрезмерное употребление спиртных напитков, курение, наркотическая зависимость.
- Избыточный вес.
При наличии заболеваний, являющихся противопоказаниями к пересадке, назначается соответствующее лечение, если таковое возможно. Лишь при достижении ремиссии болезни пациента могут допустить к сердечной трансплантации.
Существуют также возрастные ограничения на проведение трансплантации. Возрастным порогом для пересадки сердца считается шестьдесят пять лет. Однако в некоторых случаях операция может быть сделана и пациентам старшего возраста. Решение о допустимости пересадки принимает врач, исходя из состояния здоровья конкретного больного.
Замена сердца не проводится и в том случае, если пациент отказывается от операции, либо не готов соблюдать врачебные предписания в реабилитационный период.
Как делают пересадку сердца
Процедура замены сердца включает в себя два этапа:
- Подготовка к хирургическому вмешательству.
- Сама операция трансплантации.
Подготовительный этап состоит в тщательном обследовании организма пациента для своевременного выявления противопоказаний к трансплантации.
Что включает в себя подготовка к сердечной трансплантации
Во время подготовки к пересадке сердца выполняются следующие диагностические процедуры:
- Определение показателей крови (группа, резус-фактор, свертываемость).
- Анализ крови на наличие вирусов гепатита и иммунодефицита.
- Обследование на наличие злокачественных новообразований, состоящее в маммографии и взятии мазка и взятии шейки матки для женщин, и анализе крови на простатический специфический антиген для мужчин.
- Обследование на зараженность вирусами герпетической природы.
Герпетические вирусы, такие как цитомегаловирус, вирус герпеса и вирус Эпштейна-Барр, могут активироваться при искусственном подавлении иммунитета, необходимом после трансплантации, и вызвать опасные заболевания – вплоть до общего поражения организма.
Помимо обследования общего состояния организма, производится исследование сердца и прилегающих к нему кровеносных сосудов. В случае необходимости производится шунтирование либо стентирование. Кроме того, пациенту обязательно проверяют легкие с помощью рентгена, а также функцию внешнего дыхания.
Подготовительный этап также включает в себя проведение лечебных процедур, направленных на купирование имеющихся сердечных заболеваний. Терапия включает в себя применение бета-блокаторов, сердечных гликозидов, диуретиков и т.д.
Крайне важной частью подготовки к операции является иммунологическое исследование тканей в соответствии с системой HLA. Согласно результатам этого тестирования будет подобрано подходящее донорское сердце.

Операция по замене сердца
Донором сердца для пересадки может стать человек, не достигший шестидесятипятилетнего возраста, чья жизнь трагически оборвалась в результате несчастного случая, например, автокатастрофы. Основной проблемой при трансплантации является своевременная доставка донорского органа, так как максимальный срок жизнеспособности у сердца, изъятого у трупа, составляет шесть часов от момента смерти. Желательно пересаживать сердце тогда, когда со времени его остановки прошло не более трех часов, поскольку позднее может начаться ишемия тканей.
В идеале, сердце для трансплантации должно быть лишенным ишемии и других патологий. Однако в случае необходимости срочной пересадки допускается использование органа с небольшими отклонениями от нормы.
Кроме тканевой совместимости, критерием выбора донорского органа является также его соответствие грудной клетке реципиента по размеру. Если сердце слишком велико, оно не сможет полноценно работать в условиях ограниченного пространства.
Как выполняется трансплантация сердца
Пересадка сердца является долгой операцией, на проведение которой требуется не менее десяти часов. Хирургическое вмешательство выполняется под общим наркозом. Важнейшей задачей во время трансплантации является обеспечение искусственного кровообращения.
Процедуре предшествует повторное взятие анализа крови на свертываемость и содержание глюкозы, а также измерение кровяного давления. Это позволит определить наиболее оптимальный режим проведения операции.
Замена сердца включает в себя следующие шаги:
- дезинфицирующая обработка зоны проведения операции;
- продольное разрезание тканей над грудиной;
- вскрытие грудной клетки;
- удаление желудочков сердца с сохранением предсердий и подходящих к ним сосудов;
- присоединение донорского органа к предсердиям и сосудам;
- наложение швов на ткани.
Существует гетеротопическая и ортотопическая трансплантация сердца. В первом случае пациенту не удаляют собственное сердце, а донорский орган размещают под ним справа. Этот метод трудоемок в осуществлении, и приводит к сдавливанию легких двумя сердцами, однако он более подходит для пациентов с повышенным давлением в малом круге кровообращения.
При ортотопической пересадке сердце пациента удаляют, а на его место подшивают орган донора.
После замены сердца пациенту назначается терапия, предупреждающая отторжение трансплантированного органа и заключающаяся в применении цитостатических и гормональных препаратов.
Реабилитационный период после замены сердца
После операции пациент обязательно должен проходить биопсию миокарда. В первый месяц после трансплантации частота этой процедуры составляет раз в 7-14 дней. В дальнейшем биопсию проводят реже.
В ранний послеоперационный период требуется постоянный контроль гидродинамики и общего состояния организма пациента. Для заживления раны, оставшейся после хирургического вмешательства, требуется 1-1.5 месяца.
После операции по пересадке сердца наибольшую опасность представляют следующие осложнения:
- Отторжение трансплантата, которое может произойти как сразу пересадки, так и спустя несколько месяцев.
- Открытие кровотечений.
При кровотечениях для устранения проблемы требуется повторная операция.
Возможны также осложнения на почве внесения в рану инфекции. Для их предупреждения пациенту назначают антибактериальные препараты.
В настоящее время в первый год после трансплантации выживает более 85% больных. Примерно у половины пациентов продолжительность жизни после пересадки превышает десять лет.
В норме длительность бесперебойной работы трансплантата составляет от 5 до 7 лет. В дальнейшем в органе начинаются процессы старения и атрофии, которые протекают значительно интенсивнее, чем в здоровом сердце. В результате постепенно развивается недостаточность донорского органа. По этой причине продолжительность жизни людей с трансплантатом меньше среднестатистического значения.
Сколько живут после пересадки сердца
Сегодня пересадка сердца – это единственный эффективный способ лечения людей с серьезными ишемическими сердечными заболеваниями. Годовая продолжительность жизни после пересадки сердца составляет около 85%, пятилетняя – 65%.
Продолжительность жизни
Жизнь после трансплантации сердца зависит от нескольких факторов:
- общая реакция организма;
- состояние иммунной системы пациента;
- возраст.
Невзирая на достижения медицины, вероятность побочных явлений сохраняется. С учетом развития различных патологий зависит, сколько живут после пересадки сердца и возможность улучшить качество жизни.
Осложнения на ранней стадии
Чаще всего происходит отторжение нового органа. Чтобы продлить жизнь после пересадки сердца пациенты обязана принимать медикаментозные средства, угнетающие синтез Т-лимфоцитов. Причем использование этих лекарств является пожизненным.
Клиническая симптоматика отторжения может варьироваться. Первые признаки:
- слабость;
- повышенная температура;
- одышка;
- мигрени.
Лечение отторжения состоит во введении повышенных дозировок глюкокортикостероидов, выполнении плазмофореза и иных мероприятиях, которые направлены на вывод токсических веществ.
Еще одно осложнение – инфекционный заболевания, являющиеся результатом снижения иммунитета человека.
Осложнения на поздней стадии
После нескольких лет вероятность инфекционных болезней и отторжения значительно уменьшается. Но человек сталкивается с другими осложнениями, наиболее частым является уменьшение просвета капилляров. Это основная причина смертельного исхода на поздних стадиях после пересадки.
Проблему сужения капилляр можно определить лишь, когда удастся преодолеть все осложнения на ранних стадиях. На сегодняшний день с этой патологией медики с успехом справляются. Спасти жизнь после замены сердца человека можно лишь с условием своевременного диагностирования сужения артерий.
Сегодня трансплантация сердца является методом выбора у многих больных с сердечно-сосудистыми болезнями. Количество людей, у которых уже выполнена эта операция, ежегодно увеличивается. Невзирая на то, что трансплантация несет множество осложнений, эта операция является очень востребованной.
Сколько стоит пересадка сердца
Сердечная трансплантация является очень дорогой операцией, так как требует высокой квалификации врачей и наличия современного дорогостоящего оборудования. В России замена сердца стоит порядка 100 тысяч долларов, а в западноевропейских странах и США – от 300 до 500 тысяч долларов. Цена в западных значительно выше, однако в эту стоимость включено все послеоперационное обслуживание.
Тем не менее, для пациента существует возможность бесплатной замены сердца. Для этого больной должен встать в очередь на пересадку сердца. Однако в связи с дефицитом органов для трансплантации, бесплатные операции весьма редки и немало людей, нуждающихся в пересадке, так и не дожидаются подхода своей очереди.
Когда и кем и где была сделана первая операция пересадки сердца человеку — Сердце феникса
Хирург Кристиан Барнард обеспечил себе вечную славу, успешно проведя то, что до него не удавалось никому, — пересадку сердца. Хоть и его не менее известный коллега, Теодор Бильрот более столетия назад говорил, что ничего, кроме порицания со стороны своих коллег, такой врач не получит, оказалось, что все произошло иначе.
Предпосылки к пересадке сердца
Попытки провести операцию по пересадке сердца предпринимались еще в 19 веке
До Кристиана Барнарда предпринималось множество попыток пересадки сердца. Первые известные случаи успешных операций датируются еще концом 19 века, однако прямых подтверждений позитивного исхода нет.
Однако в этот период хирургия развивалась семимильными шагами, и в начале двадцатого века был зафиксирован первый случай удачного расширения сердечного клапана. А уже через 15 лет врачи начали активно браться за операции, которые раньше казались невозможными, — были проведены вмешательства для исправления аномалий сосудов, находящихся около сердца.
В середине сороковых врачам удалось спасти сотни детских жизней – достижения науки позволили бороться с врожденными пороками сердца.
К 1953 году был создан аппарат, обеспечивающий пациента непрерывным кровообращением. Он позволил американскому хирургу Джорджу Гиббону провести первую в истории операцию по исправлению межпредсердной перегородки. Это событие дало начало новой эпохе в сфере хирургии сердца.
Проведение первой успешной операции и ее исход
Кристиан Нетлинг Барнард- трансплантолог. Известен тем, что 3 декабря 1967 года выполнил первую в мире пересадку сердца от человека человеку
Первая пересадка сердца в мире произошла в ЮАР, в городе Кейптаун. 3 декабря 1967 года в госпитале Гроте Схур 45-летний хирург Кристиан Барнард спас жизнь коммерсанту Луису Вашканскому, пересадив ему сердце женщины, незадолго до этого скончавшейся в ДТП.
К сожалению, спустя 19 дней пациент скончался, но сам факт успешной трансплантации органа вызвал огромный резонанс в мире медицины. Вскрытие показало, что мужчина умер вследствие двухсторонней пневмонии, а не по причине медицинской ошибки. Вторая попытка оказалась более успешной. С чужим сердцем Филипп Блайберг прожил уже больше полутора лет.
Успешный опыт, который дала первая пересадка сердца в мире, вдохновил других хирургов. За два года было проведено более 100 подобных операций.
Но к 1970 году их количество резко снизилось. Причиной тому стала высокая смертность спустя несколько месяцев после манипуляций. Врачам казалось, что на трансплантациях можно уже ставить крест, так как иммунная система упорно отторгал новое сердце.
Положение дел изменилось спустя десятилетие. В начала 80-х годов 20 века были открыты иммунодепрессанты, которые решили проблему с приживаемостью.
Получив мировое признание, Кристиан Барнард занялся активной научной работой и благотворительностью. Его рукой были написаны десятки статей о сердечнососудистых заболеваниях. Сам он выступал за активный образ жизни и правильное питание. Благотворительные фонды, который он создал и финансировал преимущественно самостоятельно, помогают людям во всех уголках планеты:
- Благодаря деньгам, вырученным производством экологически чистых продуктов и продажей авторской литературы, известный хирург финансово помогал онкологическим клиникам.
- Другой его фонд оказывает материальную помощь малоимущим женщинам и детям из стран с низким уровнем жизни.
Современные пересадки сердца
Вале́рий Ива́нович Шумако́в — советский и российский врач-трансплантолог, профессор
Самым известным последователем Кристиана Барнарда на постсоветском пространстве стал хирург Валерий Иванович Шумаков. И хоть операцию провели спустя 20 лет, она оказала огромное влияние на все развитие отечественной медицины.
Но в мире эта операция не стала сенсацией. До Шумакова было проведено больше тысячи подобных операций и с более успешным исходом. Первый пациент хирурга погиб через несколько дней – почки не выдержали приема иммунодепрессантов.
Но Валерий Иванович не опустил рук, и после неудачи со своей командой провел ряд удачных трансплантаций.
Сейчас достижения науки позволяют делать тысячи операций по трансплантации сердца ежегодно. Около 80% из них заканчиваются успешно. После пересадок люди живут от 10 до 30 лет. Самые частые показания к проведению пересадки:
- Пороки сердца и клапанов крови;
- Болезни коронарных артерий;
- Дилатационная кардиомиопатия.
А самым известным случаем в истории кардиологии стала история болезни миллиардера Рокфеллера. Его состояние позволило сделать то, что вряд ли кто-нибудь повторит в ближайшие десятилетия, Рокфеллер менял сердце целых 7 раз! Ушел из жизни рекордсмен возрасте 101 года, по причинах, не связанных с кардиологией.
После того, как произошла первая пересадка сердца в мире, изменилось многое. Сейчас трансплантации проводятся на таком высоком уровне, что многие пациенты не только живут полноценной жизнью, но еще и участвуют в марафонском беге и активно занимаются спортом.
Именно первая пересадка сердца в мире изменила сферу медицины навсегда. За 50 лет после нее было спасено тысячи человеческих жизней, как взрослых, так и детей.
Из данного видео вы узнаете о первой пересадке сердца в мире:
Source: organserdce.com
Операция, которая поменяла все. Первая пересадка сердца в мире
Хирург Кристиан Барнард обеспечил себе вечную славу, успешно проведя то, что до него не удавалось никому, — пересадку сердца. Хоть и его не менее известный коллега, Теодор Бильрот более столетия назад говорил, что ничего, кроме порицания со стороны своих коллег, такой врач не получит, оказалось, что все произошло иначе.
Предпосылки к пересадке сердца

Попытки провести операцию по пересадке сердца предпринимались еще в 19 веке
До Кристиана Барнарда предпринималось множество попыток пересадки сердца. Первые известные случаи успешных операций датируются еще концом 19 века, однако прямых подтверждений позитивного исхода нет.
Однако в этот период хирургия развивалась семимильными шагами, и в начале двадцатого века был зафиксирован первый случай удачного расширения сердечного клапана. А уже через 15 лет врачи начали активно браться за операции, которые раньше казались невозможными, — были проведены вмешательства для исправления аномалий сосудов, находящихся около сердца.
В середине сороковых врачам удалось спасти сотни детских жизней – достижения науки позволили бороться с врожденными пороками сердца.
К 1953 году был создан аппарат, обеспечивающий пациента непрерывным кровообращением. Он позволил американскому хирургу Джорджу Гиббону провести первую в истории операцию по исправлению межпредсердной перегородки. Это событие дало начало новой эпохе в сфере хирургии сердца.
Проведение первой успешной операции и ее исход

Кристиан Нетлинг Барнард- трансплантолог. Известен тем, что 3 декабря 1967 года выполнил первую в мире пересадку сердца от человека человеку
Первая пересадка сердца в мире произошла в ЮАР, в городе Кейптаун. 3 декабря 1967 года в госпитале Гроте Схур 45-летний хирург Кристиан Барнард спас жизнь коммерсанту Луису Вашканскому, пересадив ему сердце женщины, незадолго до этого скончавшейся в ДТП.
К сожалению, спустя 19 дней пациент скончался, но сам факт успешной трансплантации органа вызвал огромный резонанс в мире медицины. Вскрытие показало, что мужчина умер вследствие двухсторонней пневмонии, а не по причине медицинской ошибки. Вторая попытка оказалась более успешной. С чужим сердцем Филипп Блайберг прожил уже больше полутора лет.
Успешный опыт, который дала первая пересадка сердца в мире, вдохновил других хирургов. За два года было проведено более 100 подобных операций.
Но к 1970 году их количество резко снизилось. Причиной тому стала высокая смертность спустя несколько месяцев после манипуляций. Врачам казалось, что на трансплантациях можно уже ставить крест, так как иммунная система упорно отторгал новое сердце.
Положение дел изменилось спустя десятилетие. В начала 80-х годов 20 века были открыты иммунодепрессанты, которые решили проблему с приживаемостью.
Получив мировое признание, Кристиан Барнард занялся активной научной работой и благотворительностью. Его рукой были написаны десятки статей о сердечнососудистых заболеваниях. Сам он выступал за активный образ жизни и правильное питание. Благотворительные фонды, который он создал и финансировал преимущественно самостоятельно, помогают людям во всех уголках планеты:
- Благодаря деньгам, вырученным производством экологически чистых продуктов и продажей авторской литературы, известный хирург финансово помогал онкологическим клиникам.
- Другой его фонд оказывает материальную помощь малоимущим женщинам и детям из стран с низким уровнем жизни.
Современные пересадки сердца

Вале́рий Ива́нович Шумако́в — советский и российский врач-трансплантолог, профессор
Самым известным последователем Кристиана Барнарда на постсоветском пространстве стал хирург Валерий Иванович Шумаков. И хоть операцию провели спустя 20 лет, она оказала огромное влияние на все развитие отечественной медицины.
Но в мире эта операция не стала сенсацией. До Шумакова было проведено больше тысячи подобных операций и с более успешным исходом. Первый пациент хирурга погиб через несколько дней – почки не выдержали приема иммунодепрессантов.
Но Валерий Иванович не опустил рук, и после неудачи со своей командой провел ряд удачных трансплантаций.
Сейчас достижения науки позволяют делать тысячи операций по трансплантации сердца ежегодно. Около 80% из них заканчиваются успешно. После пересадок люди живут от 10 до 30 лет. Самые частые показания к проведению пересадки:
- Пороки сердца и клапанов крови;
- Болезни коронарных артерий;
- Дилатационная кардиомиопатия.
А самым известным случаем в истории кардиологии стала история болезни миллиардера Рокфеллера. Его состояние позволило сделать то, что вряд ли кто-нибудь повторит в ближайшие десятилетия, Рокфеллер менял сердце целых 7 раз! Ушел из жизни рекордсмен возрасте 101 года, по причинах, не связанных с кардиологией.
После того, как произошла первая пересадка сердца в мире, изменилось многое. Сейчас трансплантации проводятся на таком высоком уровне, что многие пациенты не только живут полноценной жизнью, но еще и участвуют в марафонском беге и активно занимаются спортом.
Именно первая пересадка сердца в мире изменила сферу медицины навсегда. За 50 лет после нее было спасено тысячи человеческих жизней, как взрослых, так и детей.
Из данного видео вы узнаете о первой пересадке сердца в мире:
Заметили ошибку? Выделите ее и нажмите Ctrl+Enter, чтобы сообщить нам.
Барнард, Кристиан — Википедия
В Википедии есть статьи о других людях с фамилией Барнард.Кристиан Нетлинг Барнард (африк. Christiaan Neethling Barnard; 8 ноября 1922, Бофорт-Уэст, Капская провинция, Южно-Африканский Союз — 2 сентября 2001, Пафос, Республика Кипр) — южноафриканский кардиохирург, хирург-трансплантолог и общественный деятель. 3 декабря 1967 года выполнил первую в мире пересадку сердца от человека человеку.
Родился в семье священника и учительницы, немца по происхождению и француженки[6]. Его родиной является небольшой городок Бофорт-Уэст на юге ЮАР, где в настоящее время открыт музей его имени, в котором хранятся 133 его награды, полученные в разных странах. Имел трёх братьев, один из которых, Мариус также стал известным кардиохирургом.
Учился в Кейптаунском (1940—1945) и Миннесотском (1955—1958) университетах на медицинских факультетах.
После окончания Кейптаунского университета стажировался в госпитале Госпитале Гроот Шур в Кейптауне, после чего работал врачом общей практики в сельском городе Сирес (Западно-Капская провинция). В 1951 году вернулся в Кейптаун, где одновременно работал в городской больнице и в медицинском департаменте Госпиталя Гроот-Шур в качестве регистратора. Окончил магистратуру Кейптаунского университета, получив степень магистра медицины в 1953 году. В том же году получил докторскую степень в области медицины в том же университета за свою диссертацию «Лечение туберкулезного менингита»[7].
Вскоре после этого провёл эксперименты на собаках, исследуя кишечную атрезию. После девяти месяцев и 43 попыток смог вылечить это состояние, удалив кусочек кишечника с недостаточным кровоснабжением. Его техника спасла жизни десятков младенцев в Южной Африке и была принята хирургами в Великобритании и США[7].
Кроме того, он проанализировал 259 случаев туберкулезного менингита[7].
С 1955 по 1958 год работал и учился в США. В 1958 году получил степень магистра наук в области хирургии за диссертацию «Аортальный клапан — проблемы изготовления и тестирования протезного клапана». В том же году получил степень доктора философии. за диссертацию «Этиология врождённой кишечной атрезии».
Вернувшись в Южную Африку в 1958 году, был назначен заведующим отделениями экспериментальной хирургии параллельно в Госпитале Гроот Шур и Кейптаунском университете. Вскоре в университете был повышен до преподавателя и заведующего хирургическими исследованиями университета. Одновременно открыл отделение в соседней больнице Красного Креста «Сити-парк», где оперировал детей с врождёнными пороками сердца.
В 1960 году специально прилетал в Москву для встречи с В. Демиховым, которого позже называл «безусловно заслуживающим звания отца трансплантологии сердца и лёгких»[8].
В 1961 году был назначен заведующим отделением кардиоторакальной хирургии в учебных больницах Кейптаунского университета. В 1962 году стал доцентом кафедры хирургии. Его правой рукой в отделении кардиохирургии в конечном итоге стал младший брат Мариус, который также изучал медицину,
Впервые в мире сделал пересадку (1967)[9] и подсадку (1974) сердца человеку (перед этим провёл 48 аналогичных операций на собаках, однако собаки не жили дольше 10 дней[10]). В том же году сумел успешно пересадить почку.
В период с декабря 1967 года по ноябрь 1974 им были проведены 10 трансплантаций сердца и 1 трансплантация сердца и лёгких (в 1971 году). Из этих 10 пациентов 4 человека жили дольше 18 месяцев, причем двое из них стали долгожителями (13 и 24 года)[10].
К. Барнард разработал идею гетеротопической (или «перевязочной» пересадки), в которой больное сердце пациента остается на месте, в то время как рядом добавляется сердце донора, по существу образуя «двойное сердце» и выполнил первую такую трансплантацию в 1974 году[11]. С ноября 1974 года по декабрь 1983 года в Гроот Шур было проведено 49 последовательных гетеротопических трансплантаций сердца у 43 пациентов. Показатель выживаемости для пациентов в течение года составлял более 60 % по сравнению с менее чем 40 % при стандартных трансплантатах, а выживаемость в течение 5 лет составляла более 36 % по сравнению с менее чем 20 % при стандартных трансплантатах[12].
Со временем стал известен как блестящий хирург с большим вкладом в лечение сердечных заболеваний, особенно таких как Тетрада Фалло и аномалия Эбштейна. В 1972 году стал профессором хирургии Кейптаунского университета.
Мировая известность и популярность повлияла на его жизнь, он полюбил светские мероприятия, приёмы и романы (известен его роман с Джиной Лоллобриджидой в январе 1968 года, во время визита в Италию ради встречи с Папой Римским Павлом VI).
В одном из своих последних интервью Барнард заявил, что не намерен оправдываться относительно «беспечной жизни», которую вел в зените славы:
Может быть, это была одна из причин многих моих неприятностей, поскольку я не вел себя как подобает именитому профессору. Я любил вечеринки и женское общество. Если бы мне предложили на выбор Нобелевскую премию или красивую женщину, я выбрал бы женщину[13]
3 декабря 1967 года в госпитале Кейптауна Кристиан Барнард произвел первую в мире удачную пересадку человеческого сердца. Сердце погибшей накануне в автокатастрофе 25-летней Денизы Дарваль с согласия её семьи было пересажено 54-летнему Луису Вашканскому, страдавшему неизлечимым сердечным заболеванием и диабетом. Барнарду помогал его брат Мариус, а также медицинская бригада из тридцати человек. Операция длилась примерно пять часов[14][15][16].
Несмотря на то, что операция была проведена безукоризненно, пришедший полностью в себя Вашканский прожил лишь 18 дней и умер от двусторонней пневмонии (причина — ослабление иммунной системы из-за приёма антиретровирусных препаратов)[17].
Второй пациент по пересадке Барнарда, Филипп Блаиберг, после операции, проведенной 2 января 1968 года, прожил в течение девятнадцати месяцев и смог вернуться домой из больницы (умер от хронического отторжения пересаженных органов).
Дирк ван Зыл, получивший новое сердце в 1971 году, стал самым долгоживущим реципиентом, прожившим после операции 24 года[12].
Успех трансплантации Блайберга привел к немедленному увеличению числа врачей, выполняющих операции по пересадке сердца по всему миру. К концу августа 1968 года было проведено 34 трансплантации сердца, а к декабрю 1968 года уже было проведено около 100 таких операций[18][19].
На средства, полученные от публикации автобиографической книги «Одна жизнь» (1969), создал фонд для финансирования научных исследований в области сердечно-сосудистой хирургии. Был откровенным противником южноафриканских законов апартеида и не боялся критиковать правительство своей страны. Подвергался в ЮАР преследованиям за свою общественную деятельность. Заявлял, что не получил Нобелевскую премию по физиологии или медицине вероятно потому, что он белый южноафриканец.
Опубликовал в соавторстве с Зигфридом Стэндером роман «Нежелательные элементы», где, в том числе, затрагивались проблемы расовой сегрегации.
В 1981 году стал одним из основателей Всемирного культурного совета.
Был активным защитником животных и на своей ферме-заповеднике в Киру, в 680 км от Кейптауна, содержал десятки диких животных, желая защитить их от истребления.
Ушел на пенсию с должности заведующего отделением кардиоторакальной хирургии в 1983 году после развития ревматоидного артрита в руках, что положило конец его хирургической карьере. После выхода на пенсию провёл 2 года в качестве действующего консультанта Института трансплантации Оклахомы в США. Интересовался исследованиями по борьбе со старением и омоложению.
В течение оставшихся лет основал в Австрии Фонд Кристиана Барнарда (Christiaan Barnard Foundation), посвященный оказанию помощи малообеспеченным детям во всем мире. Одной из первых акций стала финансовая помощь детской клинике Института онкологии в Минске для пострадавших от аварии на Чернобыльской АЭС[6].
Умер 2 сентября 2001 года после приступа астмы.
Чтобы купить своей первой жене обручальное кольцо, Барнарду пришлось продать с трудом купленный подержанный автомобиль[20].
Владимир Оноприев в своих воспоминаниях написал следующее[21]:
В частности, я узнал, каким благодарным учеником оказался Кристиан Бернард. Накануне той первой в мире операции по пересадке сердца он звонит Демихову через пол земного шара. Прилетев (уже после знаменитой операции) в очередной раз в Москву, оглядев ряды встречающих чиновников и воскликнул:
«Простите, но я не вижу здесь моего учителя, господина Демихова. Где он?»
Встречающие чиновники недоуменно переглянулись: а кто это? Слава Богу, кто-то вспомнил, пришлось выкручиваться: господин Демихов не приехал из-за чрезвычайной занятости в Институте скорой помощи им. Склифосовского. Гость тут же изъявил желание немедленно оправиться к нему. Пришлось вести. В полутемном холодном подвале, где размещалась лаборатория первого в СССР отдела трансплантологии органов, и нашёл Бернард своего учителя…
Сюжет рассказа В. М. Шукшина «Даешь сердце» разворачивается вокруг сообщения о первой операции.
Кристиану Барнарду посвящено одно из стихотворений Эдуарда Асадова. Ему посвящена также песня Петра Морозова «Доктор Бернард» (1968). Исполнялась ансамблем «Камертон» 2-го московского мединститута. Есть на их диске «Да и мы не лыком шиты». Впоследствии Петр Морозов написал рок-оперу «Сердце», куда не только вошла данная песня, но и выведен сам К. Барнард, как главный герой (1973). К сожалению, пятеро молодых врачей не смогли закончить работу над этим произведением, однако отрывки из него исполнялись ими на концертах.
Имел 11 почётных докторских степеней, а также 36 международных наград в 21 стране, а такжеи 76 золотых, серебряных и бронзовых медалей. Почётный гражданин 26 городов.
Был женат трижды.
1-я жена (1948—1969) — Алетта Гертуида Лу (1924—2011), медсестра.
В этом браке родились: Дейдре (1950 г.р.) и Андре (1951—1984).
2-я жена (1970—1982) — Барбара Золлнер, дочь южноафриканского миллионера (1951—1998).
В этом браке родились: Фредерик (1972 г.р.) и Кристиан-младший (1974 г.р.)
3-я жена (1988—2000) — Карин Зетцкорн (1963 г.р.), модель.
В этом браке родились: Армин(1989 г.р.) и Лара (1997 г.р.)[22]
Автор 15 книг и почти 250 научных публикаций[6].
- Барнард К. Нежелательные элементы. — М.: Прогресс, 1977. — 480 с.
- Барнард К. 50 путей к здоровому сердцу. — Измаил, РИА «СМИЛ», 2001. — 239 с.
- Barnard C. One Life. — Toronto: The Macmillan Co.: Collier-Macmillan Canada Ltd., 1970. — 393 p.
- Barnard C. The Second Life: Memoirs. — Vlaeber, 1993. — 407 p.
- Barnard C. Fifty Ways to a Healthy Heart. — Thorsons, 2001. — 304 p.
- Barnard C. The Donor
- Barnard C. Your Healthy Heart
- Barnard C. In The Night Season
- Barnard C. The Best Medicine
- Barnard C. Arthritis Handbook: How to Live With Arthritis
- Barnard C. Good Life Good Death: A Doctor’s Case for Euthanasia and Suicide
- Barnard C. South Africa: Sharp Dissection
- Barnard C. Body Machine
- ↑ 1 2 Encyclopædia Britannica
- ↑ 1 2 SNAC — 2010.
- ↑ filmportal.de — 2005.
- ↑ идентификатор BNF: платформа открытых данных — 2011.
- ↑ http://www.telegraph.co.uk/news/obituaries/1339292/Christiaan-Barnard.html
- ↑ 1 2 3 Кристиан Барнард: «полагаю, что и пересаженное сердце способно любить»
- ↑ 1 2 3 Every Second Counts: The Race to Transplant the First Human Heart, Donald McRae, New York: Penguin (Berkley/Putnam), 2006, p.48-49
- ↑ Dawn and Evolution of Cardiac Procedures
- ↑ Барнард К. Н. Пересадка сердца человеку: предварительное сообщение об успешной операции, проведенной в Госпитале Гроот Шур, Кейптаун. S. Afr. Med. J. 1967;41(48):1271-4.
- ↑ 1 2 A new heart, a new era
- ↑ A tale of two hearts
- ↑ 1 2 Transplantation of the heart: An overview of 40 years’ clinical and research experience at Groote Schuur Hospital and the University of Cape Town
- ↑ * Анна Фенько [https://www.kommersant.ru/doc/282096 Сердечных дел мастер. Журнал «Коммерсантъ Власть», № 36, 11.09.2001
- ↑ Christiaan Neethling Barnard
- ↑ Every Second Counts: The Race to Transplant the First Human Heart, Donald McRae, New York: Penguin (Berkley/Putnam), 2006, p.191-196
- ↑ This day in history
- ↑ Christiaan Barnard, 78, Surgeon For First Heart Transplant, Dies. New-York Times 3.09.2001
- ↑ Joseph Gustaitis. Frontiers of Heart Medicine
- ↑ MAJOR MEDICAL MILESTONES LEADING UP TO THE FIRST HUMAN HEART TRANSPLANTATION
- ↑ Анна Фенько Сердечных дел мастер Журнал «Коммерсантъ Власть», № 36, 11.09.2001
- ↑ Оноприев В. И. Жить по уму и по совести. — Краснодар, 2007. — 236 с. ISBN 978-5-98722-018-4
- ↑ Christiaan Bernard. Biography
50 лет пересадок сердца / Habr
3 декабря 1967 года, пятьдесят лет назад, в ЮАР впервые прошла удачная операция по пересадке сердца. Сердце погибшей в автомобильной аварии 25-летней Денизы Дарваль пересадили 55-летнему Луису Вашканскому. Он прожил всего 18 дней, но умер не из-за отторжения организмом сердца или отказа нового органа, а от двусторонней пневмонии. Второй пациент того же кардиохирурга прожил более полутора лет, третий — более двадцати.Уже пятьдесят лет операция по пересадке сердца не считается фантастикой. Давайте вспомним, благодаря кому люди получают второй шанс на жизнь.
Хирург следит за жизненными показателями пациента после 23-часовой операции по пересадке сердца
К началу XX века в мире уже были проведены первые удачные операции по пересадке органов, в том числе человеку. В 1905 году в Чехии врач Эдуард Цирм использовал роговицу обоих глаз 11-летнего ребёнка для пересадки 45-летнему мужчине. В результате один глаз спасти не удалось, а второй продолжал видеть в течение 12 лет до самой смерти пациента. Роговица не имеет кровеносных сосудов, чаще всего приживается, но наиболее важным в этом случае можно считать вопрос сохранения донорского материала.
Эту проблему решил российский хирург-офтальмолог Владимир Филатов: он начал пересаживать роговицы трупов, а материал для операции сохранял в течение 1-2 суток после смерти донора при температуре 2-4 градуса выше нуля во влажной камере. Первая успешная операция такого рода прошла в 1931 году. Кроме того, Филатов совместно с конструктором А. Марцинковским разработал инструменты, которые представляли меньше опасности для хрусталика и повышали эффективность операции.
«Одесса мой единственный маяк,
Бывают драки с матом и без мата,
И если вам в Одессе выбьют глаз
То этот глаз уставит вам Филатов».
Одесса зажигает огоньки, Е. Агранович
Хирург-офтальмолог Владимир Филатов за работой
Следующим важным этапом в трансплантологии стала пересадка почки. В России в этом направлении экспериментировал Евгений Черняховский. Этот хирург только в 1903-1904 годах провёл 554 операции на органах брюшной полости, сердце и кровеносных сосудах. С 1907 года он экспериментировал с пересадкой почки на животных, о чём рассказал в 1913 году: «Опыты пересадки почки нам удавались, проходимость сосудов восстанавливалась, но потом почки гангренисцировались». В 1920-х он продолжил эксперименты со своим учеником Юрием Вороным.
Юрий Вороной в 1930 году на III Всесоюзном съезде физиологов представил собаку с пересаженной ей на шею почкой, которая функционировала к тому моменту более полугода. В 1933 году Вороной провёл первую в мире пересадку почки человеку от умершего донора. Хотя группы крови донора и реципиента не совпадали, хирург пошёл на риск. Орган пересадили на бедро, и он начала функционировать. Пациент прожил двое суток. Важным открытием Юрия Вороного была сама возможность использования кадаверной почки — органа, взятого спустя несколько часов после смерти человека. Он установил, что такая почка после пересадки «оживает» и может функционировать, о чём он написал в итальянском научном журнале «Vіnervа Сhіrurgіса» в 1934 году.
Юрий Вороной отрицал возможность использовать почку, важный орган, от живого человека: «Невозможно наносить заведомую инвалидность здоровому человеку, вырезая у него нужный для пересадки орган для проблематичного спасения больного». Но сегодня такие операции проводятся, и первой удачной стала пересадка почки одного брата-близнеца второму 23 декабря 1954 года. Ричард Херрик с органом, который работал раньше в организме его брата-близнеца Рональда, прожил девять лет, женился на медсестре, которая ухаживала за ним во время рождественских праздников, и стал отцом двух дочерей. В 1990 году врач Джозеф Мюррей, который осуществил эту операцию, получил Нобелевскую премию.
Важным вопросом оставались иммунобиологические факторы, органы могли отторгаться реципиентами. В случае с братьями-близнецами подавления иммунитета не потребовалось, но это было исключение из правил. В 1959 году после операции по пересадке от посмертного донора, который не был родственником пациента, использовали облучение тела для подавления иммунитета — результатом стали 27 лет жизни после операции по пересадке почки.
Наша иммунная система защищает организм от инородных клеток, которыми может быть как инфекция, так и чужой орган. Развитие иммуносупрессоров открыло новую эру трансплантологии. Пациенты принимают препараты, чтобы избежать отторжения. Побочный эффект от таких препаратов очевиден: ослабление иммунитета снижает способность организма противостоять инфекциям.
Братья Ричард и Рональд Херрик
Одним из основоположников трансплантологии считают советского и российского учёного Владимира Демихова. Он провёл множество экспериментов, которые повлияли на медицинскую науку. В 1937 году собака с механическим устройством в виде насоса с электродвигателем вместо сердца прожила два с половиной часа.
Владимир Демихов пересаживал собакам лёгкие, сердце, печень, доказывая принципиальную возможность подобных операций. В 1946 году он пересадил собаке второе сердце, а позже заменил полностью сердце и лёгкие. В 1954 году он представил двухголовую собаку — пересадил голову с шеей и передними лапами щенка взрослой овчарке. Он двадцать раз повторял этот эксперимент, рекордом в котором стал месяц жизни такого существа. Его книга 1960 года «Пересадка жизненно важных органов в эксперименте» стала первой в мире монографией по трансплантологии.
Владимир Демихов и собака с двумя сердцами
В 1960-е годы началась гонка между несколькими хирургами. Американский хирург Норман Шамуэй из Стэнфордской клиники успешно проводил пересадку сердца собакам, некоторые из которых жили до полутора лет. Он создал метод, по которому трансплантация сердца проводится и сегодня: он не удалял сердце полностью, а оставлял верхнюю часть предсердия вместе с крупными венами, что значительно снижало время, затрачиваемое на операцию, и её сложность. Норман ждал возможности провести операцию на человеке. — ему были нужны доноры.
Нормана Шамуэя опередил Кристиан Барнард, старый приятель по Минессотскому университету. Барнард использовал наработки Владимира Демихова, Нормана Шамуэя и Ричарда Лоуэра. Хирург учился в США, а в 1960 и 1963 годах приезжал в СССР к Владимиру Демихову.
Реципиентом стал 55-летний Луи Вашканский, который поступил в больницу Гроот-Шур, ЮАР после трёх инфарктов. Он согласился на операцию, поскольку в любом случае ему оставалось жить несколько недель. Возникли проблемы с донором: политический режим ЮАР не позволял использовать сердце чернокожих. Ранее из-за этого был скандал, связанный с самим Барнардом — тот пересадил почку чернокожего гражданина белому. Его обвиняли в экспериментах над чёрными. Людей же одной с Луи Вашканским расы было всего 20% населения. Ещё меньше — с подходящей группой крови. Несчастный случай на дороге, в результате которого погибла 25-летняя сотрудница банка Дениза Дарваль, подарил Вашканскому шанс на выживание.
Луис Вашканский и Дениза Дарваль
Отец Денизы согласился на операцию: «Если вы не можете спасти мою дочь, вы обязаны попытаться спасти этого мужчину».
Операция состоялась 3 декабря 1967 года и продлилась около пяти часов. В процессе было замечено, что сердце девушки гораздо меньше сердца реципиента, но оно всё-таки начало функционировать. Спустя несколько дней Луи Вашканский смог встать с кровати, он ел, улыбался, постоянно к нему приходили журналисты. Он прожил 18 дней, после чего умер от пневмонии, усиленной подавлением иммунной системы для препятствования отторжению органа.
Следующая операция прошла успешнее — Филипп Блайберг прожил более полутора лет. Дирк ван Зыл после операции в 1971 году прожил 24 года. Уже к декабрю 1968 года, спустя год после первой операции, было проведено около 100 трансплантаций сердца во всём мире.
Обложка издания Life, декабрь 1967 года: Кристиан Бернард и его пациент Луис Вашканский с сердцем 25-летней Денизы Дарваль
В СССР первая пересадка сердца была проведена значительно позже, в 1987 году. В СССР не было донорских центров. Валерий Шумаков все двадцать лет после операции в ЮАР вместе с коллегами пытался доказать, что смерть головного мозга — это смерть человека, и что в таком случае она должна стать достаточным основанием для изъятия органов для спасения других жизней. В 1987 году здравый смысл восторжествовал, и за смерть в СССР начали принимать смерть мозга.
12 марта 1987 года двадцатипятилетняя Александра Шалькова с кардиомиопатией стала первой в СССР пациенткой, которая подверглась трансплантации сердца. Девушка прожила более восьми лет. «Думаю, она могла бы жить и сегодня. Но Шура однажды не приняла в срок положенную таблетку для подавления реакции отторжения. Ее погубила обычная неосторожность. Такое, к сожалению, случается. Не каждый организм человека может принять вживленный орган», — рассказывал Валерий Шумаков.
Хирург Валерий Шумаков и пациентка Александра Шалькова, осмотр после трансплантации сердца
Одним из самых известных пациентов НИИ трансплантологии и искусственных органов имени Шумакова стал Владимир Патокин, получивший второе сердце в феврале 1992 года. На тот момент Патокину было 40 лет, и в 2012 он отмечал двадцатилетие со дня операции. Донорский орган он получил от 27-летнего мужчины. Уже в день операции Владимир Патокин смог сесть на кровати и пройтись на своих ногах. Через полтора года он принял участие в Канаде во Всемирных играх трансплантантов, а в 1994 получил бронзовую медаль в заплыве брассом на 50 метров на соревнованиях среди людей с пересаженным сердцем в Финляндии.
Владимир Патокин, 2012 год. РИА Новости/Сергей Кузнецов
Один из главных врагов трансплантологов — время, которое необходимо потратить на поиски нужного донора и на саму операцию. Благодаря экспериментам Владимира Демихова и дальнейшим разработкам в области создания искусственного сердца сегодня пациенты могут ждать пересадки достаточно долго. Сегодня на рынке есть, например, устройство SynCardia Freedom Portable Driver, портативный аппарат, полностью заменяющий сердце — хотя носить его приходится в рюкзаке. Подобные аппараты пока проходят клинические испытания и не используются повсеместно.
При проведении операций используются аппараты искусственного кровообращения — автожекторы. Первые такие аппараты были сконструированы в 1926 году в СССР учёными Сергеем Брюхоненко и Сергеем Чечулиным. Они экспериментировали на собаках, но впервые такое устройство для операции на открытом сердце применили в 1952 году в США. Это был аппарат искусственного кровообращения Dodrill-GMR, который сам хирург Форест Дьюи Додрилл разработал вместе с General Motors. В СССР первую операцию с искусственным кровообращением провел Александр Вишневский в 1957 году.
25-летний Стэн Ларкин (Stan Larkin) проходил с насосом в рюкзаке 17 месяцев
Операции по трансплантации сердца поставили перед научным сообществом и людьми новые вопросы — религиозные, этические и юридические. Люди ошибочно приписывают сердцу эмоции и часто относятся более положительно к смерти, чем к такому вмешательству в жизнь, к «игре в бога». В законодательствах разных стран за смерть принимался момент полной остановки сердца человека. Для Кристиана Барнарда такое определение было по меньшей мере странным: он был кардиохирургом и в процессе операций, в таком случае, намеренно убивал, а затем воскрешал своих пациентов. Законы, например, не позволяли брать сердца новорожденных младенцев без мозга, которые жили не более двух суток, и использовать их для спасения жизней других новорожденных. Чтобы трансплантация сердца сегодня стала почти обыденной операцией, потребовались изменения в законодательствах и введение систем учёта доноров.
Уже полвека пациенты получают сердца погибших людей благодаря достижениям в области трансплантологии. В России за 2014 год были сделаны 120 трансплантаций сердца, в 2016 — 200. Для сравнения: в США за 2016 год была проведена 3 тысячи 191 операция по пересадке сердца. По словам главного внештатного специалиста Минздрава России по трансплантологии, директора научного центра трансплантологии и искусственных органов имени В. Шумакова Сергея Готье, в России этот показатель необходимо поднять минимум до тысячи в год.
