причины, симптомы, диагностика и лечение

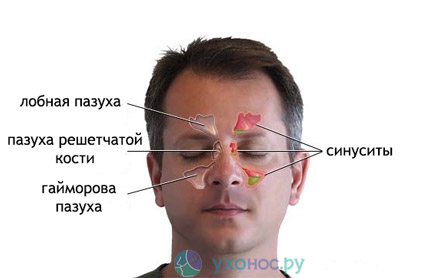
Пансинусит – это воспалительный процесс инфекционного характера, поражающий слизистую оболочку всех околоносовых пазух. К основным симптомам относятся лихорадка, боль в проекции придаточных пазух, затруднённое носовое дыхание, снижение обоняния, отделяемое из носа различного характера. Диагноз ставится с учётом данных риноскопии, пункции, ультразвукового исследования, КТ, МРТ параназальных синусов, а также бактериологического посева. Лечение проводится консервативно (антибиотики, физиотерапия, промывания синусов) или с помощью эндоскопических операций.
Общие сведения
Пансинусит – это воспаление всех придаточных пазух носа: клиновидной (сфеноидит), верхнечелюстных (гайморит), лобных (фронтит), лабиринта решётчатой кости (этмоидит). Для пансинусита типична сезонность: большая часть людей заболевает в период осенне-зимних простуд и весеннего цветения. Острая форма воспаления околоносовых синусов выявляется в 2-4 раза чаще хронической. У детей синуситы сопровождают большинство патологий дыхательных путей. Основную группу больных составляют лица в возрасте от 4 до 35 лет. У лиц мужского пола пансинусит диагностируется незначительно чаще, чем у женщин – 53% от общего числа случаев.

Пансинусит
Причины пансинусита
Ключевую роль в развитии острого воспаления придаточных синусов играет ОРВИ, вызванная респираторно-синцитиальной инфекцией, аденовирусами, парвовирусами. При хроническом течении болезни в качестве возбудителя чаще выступают бактерии: стафилококки, бета-гемолитические стрептококки, пневмококки. В последние годы увеличивается количество атипичных возбудителей, к которым относят различные грибки, микоплазму и хламидии. На формирование пансинусита оказывают влияние следующие факторы:
- Аномалии полости носа и синусов. Нарушение нормального оттока содержимого из полости пазух – ведущий этиологический фактор в формировании пансинусита. Это состояние наблюдается при дефектах костных стенок синусов, обуславливающих их сообщение между собой, наличии дополнительных перегородок в пазухах, сужении носовых ходов, слишком узких или широких синусах.
- Травматические воздействия. Повреждения средней и верхней трети черепа сопровождаются разрушением костных структур синусов, носовой перегородки, в результате чего развивается обтурация выводных протоков. Внедрение в синус инородных тел сопровождается формированием аналогичного состояния.
- Злокачественные или доброкачественные образования. Полипы, объёмные опухоли или кисты могут полностью или частично закрывать выходные отверстия, нарушая процесс естественного дренирования. Это приводит к задержке и инфицированию содержимого пазух.
- Хронические заболевания ЛОР-органов. Инфицированию способствуют частые риниты, наружные, внутренние, средние отиты, тонзиллиты. У детей большое значение имеет разрастание нёбных миндалин с последующим их воспалением (аденоидит).
Пансинусит чаще возникает на фоне снижения активности иммунитета. Это может быть связано с ВИЧ-инфекцией длительной антибактериальной терапией, сахарным диабетом. Реже воспаление пазух встречается при гемобластозах, онкологических патологиях, дыхательной недостаточности.
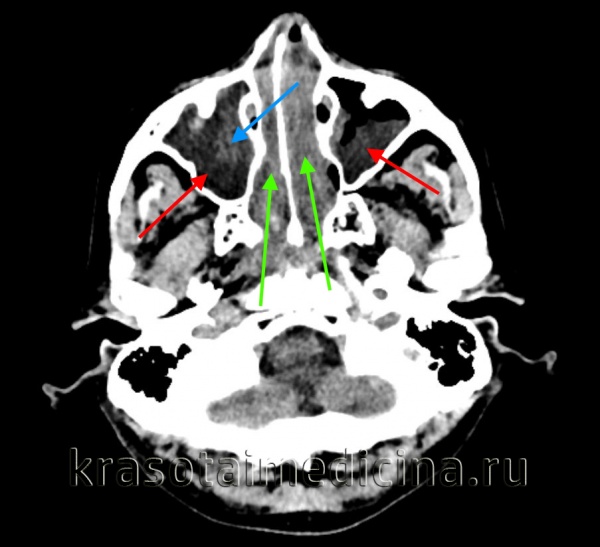
КТ ППН. Полипозный пансинусит. Отек слизистой оболочки верхнечелюстных пазух (красная стрелка), полиповидные образования в в/челюстных пазухах (синяя стрелка), выраженное снижение пневматизации полости носа (зеленая стрелка).
Патогенез
Полость носа с помощью узких ходов соединяется с семью околоносовыми синусами: парными верхнечелюстными, лобными и решётчатыми, одной клиновидной. Таким образом происходит регулярное очищение пазух от секрета желёз и микроорганизмов. Пусковым моментом в развитии пансинусита обычно служит вирусная инфекция верхних дыхательных путей. Воспалительный процесс провоцирует формирование отёка за счёт гиперсекреторной деятельности желёз и транссудации плазмы.
Очищение носовой полости путём высмаркивания способствует созданию давления около 65-85 мм рт. ст., в результате чего инфицированное содержимое проходит из носовых ходов в пазухи. Слизистая оболочка пазухи утолщается в несколько десятков раз, формирует подушкообразное выбухание, которое заполняет весь просвет, создаёт блокаду для естественного оттока. Благодаря отёку, нарушенному дренированию и избыточной секреции возникают оптимальные условия для роста бактериальной или грибковой инфекции.
Классификация
С учётом характера воспалительного процесса и формирующихся в пазухах изменений в клинической отоларингологии выделяют несколько видов заболевания. Различают экссудативную и продуктивную (пролиферативную) форму, каждая из которых имеет свои разновидности. Для экссудативного пансинусита характерно образование секрета различного характера внутри синуса. Разновидности экссудативной формы заболевания:
- Серозная. Отделяемое водянистое, бесцветное, содержит белок, лейкоциты, лимфоциты и эпителиальные клетки. Прогноз такого воспаления благоприятный: наблюдается быстрое рассасывание экссудата, восстановление повреждённых тканей.
- Катаральная. Характеризуется скоплением слизистого экссудата с преобладанием слущенных клеток эпителия и эозинофилов (при наличии аллергического компонента). Острая форма такого воспаления заканчивается полным восстановлением, а при хронической наблюдается атрофия слизистой.
- Гнойная. Гной состоит из дегенеративно измененных лейкоцитов, альбуминов, гликолитических и протеолитических ферментов, лецитинов, жиров. Процесс восстановления после этой формы болезни протекает медленнее, может осложняться присоединением вторичной инфекции.
Продуктивная форма воспалительного процесса протекает с менее выраженной симптоматикой. Для неё характерна гиперплазия слизистой оболочки. Пролиферативный пансинусит подразделяют на:
- Пристеночно-гиперпластический. Эта форма заболевания сопровождается утолщением слизистой оболочки в области стенок пазухи. Вследствие этого уменьшается объём синуса, что усугубляет тяжесть воспалительного процесса.
- Полипозный. Для такого пансинусита характерно разрастание тканей над слизистой оболочкой синуса. Полипы могут иметь тонкую ножку или широкое основание, посредством которого прикрепляются к стенкам.
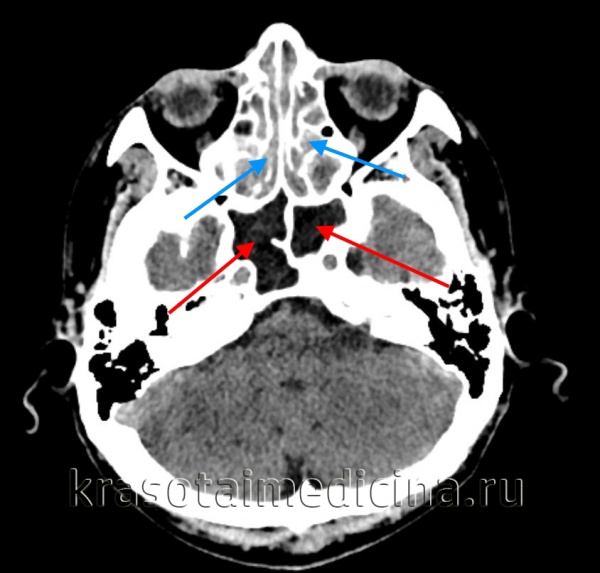
КТ ППН. Этот же пациент. Диффузное снижение пневматизации ячеек решетчатого лабиринта (синяя стрелка), гиподенсный отек слизистой оболочки сфеноидальных пазух (красная стрелка).
Симптомы пансинусита
При остром воспалительном процессе клинические проявления выражены крайне ярко и продолжаются до трех недель. Для хронической формы заболевания типично чередование обострений и ремиссий: основные признаки сохраняются в течение нескольких месяцев. Пансинусит сопровождается выраженной интоксикацией: повышается температура до фебрильных значений, появляются ознобы, потливость (в особенности в ночное время). При длительном течении патологии нарастают неврологические расстройства: парестезии, генерализованная слабость, бессонница.
Боль преимущественно локализуется в области переносицы, надбровной зоны, орбит, затылка, центральной части головы, может иррадиировать в зубы и нижнюю челюсть. При пальпации неприятные ощущения усиливаются, в проекции синусов наблюдается отёк мягких тканей. Головные боли – самый первый признак острого пансинусита. Их возникновение связано с распространением воспалительного процесса на оболочки головного мозга. Головная боль имеет распространённый характер без чёткой локализации, усиливается при резких движениях головой и физических нагрузках.
Затруднения при носовом дыхании могут быть временными или постоянными. Из-за обструкции выводных отверстий синуса и отёчности слизистой оболочки нарушается прохождение воздуха по верхним дыхательным путям. Компенсация этой проблемы осуществляется за счёт дыхания через рот, может проявляться в форме смешанной одышки. Из-за атрофии слизистой оболочки полости носа у пациентов резко снижается чувствительность к запахам или возникает аносмия.
Отделяемое из полости носа в первые несколько дней имеет катаральный или серозный характер. Такие выделения бесцветны, выделяются из носа в небольшом количестве. По мере прогрессирования патологического процесса содержимое пазух становится гнойным. Эти выделения имеют зелёно-жёлтый цвет, более густые, отходят при сморкании или стекают по задней стенке глотки.
Осложнения
Осложнения пансинусита связаны с распространением инфекционного процесса на ближайшие структуры. При проникновении микроорганизмов в кости черепа развивается остеомиелит. При прогрессирующем течении пансинусита наблюдается снижение зрения (связано с поражением зрительного перекрёста), ухудшение обоняния. Самыми опасным осложнением является воспаление мозговых оболочек – менингит, который без должного лечения приводят к инвалидности или смерти. Если инфекция распространяется контактным путём со стороны лобной пазухи, может сформироваться эпидуральный или субдуральный абсцесс.
Диагностика
Диагноз пансинусита выставляется на основании анализа жалоб, данных физикального обследования, проводимого врачом-отоларингологом, комплекса лабораторных и инструментальных исследований. При опросе пациента выясняются первичные клинические проявления болезни, динамика их прогрессирования, наличие сопутствующих патологий ЛОР-органов, дыхательной системы. Для подтверждения диагноза используются:
- Физикальное обследование. При ощупывании и перкуссии переносицы, надбровных дуг, затылочной и теменной области пациент испытывает выраженные неприятные ощущения. Попытка наклона головы вниз провоцирует усиление боли. Пальпаторно обнаруживается отёчность в проекции пазух.
- Передняя и задняя риноскопия. Воспаление синусов сопровождается выраженной гиперемией и отёчностью слизистой оболочки. При экссудативном пансинусите выявляется прозрачное или жёлто-зелёное содержимое, а при продуктивном ‒ обнаруживаются полипы и гипертрофия слизистой.
- Диагностическая пункция. После проведения аспирации содержимое пазухи отправляется на микроскопическое или бактериологическое исследование. Это позволяет определить характер возбудителя и подобрать этиотропную терапию.
- Инструментальные исследования. Рентгенография, ультразвуковое исследование, КТ околоносовых пазух помогают определить наличие патологического экссудата, его уровень. Для обнаружения осложнений гнойного характера и поражения мозга используется МРТ.
В общем анализе крови при пансинусите наблюдается картина острого воспалительного процесса: увеличение СОЭ более 10 мм/час, повышение лимфоцитов, эозинофильных клеток (если имеется аллергический компонент). При вирусной природе патологии происходит сдвиг в лейкоцитарной формуле влево, а при бактериальной – вправо. Дифференцировать пансинусит необходимо с ринитом, инородными телами полости носа, злокачественными новообразованиями пазух и черепных ямок.

КТ ППН. Этот же пациент. Диффузное снижение пневматизации обеих лобных пазух, справа с гиперденсными включениями (желтая стрелка).
Лечение пансинусита
Лёгкие формы можно лечить дома при регулярном посещении врача, в то время как среднетяжёлые и тяжёлые требуют госпитализации в отделение отоларингологии. Пациенту назначается палатный или общий режим с ограничением нагрузок, а также диета с высоким количеством белков, витаминов, минеральных комплексов. План лечения включает в себя:
- Этиотропные препараты. Если заболевание имеет бактериальную природу, назначают антибиотики широкого спектра (цефалоспорины, защищённые пенициллины, аминогликозиды) на срок до 14 дней. При вирусной инфекции используют интерфероны, синтетические нуклеозиды, а при грибковой этиологии болезни применяют фунгицидные средства.
- Симптоматическая терапия. Для облегчения общего состояния и профилактики побочных эффектов этиотропного лечения используют симптоматические препараты. К ним относят нестероидные противовоспалительные средства, антигистаминные, глюкокортикоиды. Для нормализации микрофлоры назначают пробиотики, пребиотики.
- Физиотерапевтические процедуры. Для улучшения дренирования пазух широко применяют УВЧ, лампу-соллюкс, микроволновую терапию. С целью общего укрепления организма назначают лечебную гимнастику, ультрафиолетовое облучение.
- Неинвазивное дренирование. Промывание синусов через соустье, санация околоносовых пазух ЯМИК-катетером не требуют обезболивания. В основе этих способов лечения лежит разность давления, обеспечивающая эвакуацию жидкости из синусов.
- Инвазивное дренирование пазух. Чаще всего проводят пункцию околоносовых пазух, а также трепанопункцию лобной пазухи. Методики позволяют удалить из синусов скопление патологического экссудата, осуществить промывание. Для этого используют физиологический раствор и антибиотики.
- Хирургическое лечение. Оперативное вмешательство показано при хронических и пролиферативных формах полисинусита, когда нет возможности консервативным путём восстановить проходимость отверстий пазух. С помощью эндоскопического оборудования расширяется соустье синуса, опорожняется его полость. При необходимости удаляется часть носовой перегородки или иссекаются полипы.
Прогноз и профилактика
При своевременно начатой терапии пансинусита прогноз для здоровья и жизни пациента благоприятный. При отсроченном вмешательстве существует риск развития гнойных осложнений, полной утраты обоняния. Профилактика развития болезни включает терапию хронических заболеваний ЛОР-органов и коррекцию аномалий развития, предотвращение травматических воздействий на область лица. Необходимо также укреплять иммунитет путём регулярных физических нагрузок и здорового питания.
симптомы и лечение, острый, хронический

Пансинусит — осложненная форма синусита, представляющая собой воспалительный процесс, в который вовлекаются все околоносовые пазухи. (Также различают полисинусит – поражение нескольких пазух).
Болезнь развивается стремительно: инфекционный процесс охватывает придаточные полости носа, в них скапливается большое количество гноя. При пансинусите поражается не только слизистая оболочка пазух, но и подслизистый слой, надкостница и кость.
Выделяют следующие морфологические формы заболевания:
 Катаральная форма пансинусита характеризуется отеком и гиперемией слизистой оболочки, появлением слизистых выделений и отсутствием гноя.
Катаральная форма пансинусита характеризуется отеком и гиперемией слизистой оболочки, появлением слизистых выделений и отсутствием гноя.- Экссудативный пансинусит отличается наличием слизистого секрета в пазухах носа, который продуцируют эпителиальные клетки при инфицировании.
- Полипозный пансинусит — результат хронического воспаления и отека слизистой. Сначала на ее поверхности образуются точечные утолщения, а затем полипы и грануляции.
- Гнойная форма патологии возникает вследствие нарушения сообщения между полостью носа и пазух. Отечная слизистая блокирует каналы, происходит накопление слизи, интенсивное размножение патогенных микробов и образование гноя.
- Гиперпластический пансинусит отличается тяжелым и длительным течением и характеризуется утолщением слизистой оболочки, разрастанием соединительнотканных элементов в пазухах, дисфункцией слизистых желез.
Этиология
Причинами пансинусита являются:
- Инфекция — бактерии, вирусы, грибы,
- Аллергия,
- Полипоз носа,
- Травматическое повреждение носа и головы,
- Искривление носовой перегородки,
- Тампонада носа при кровотечениях.
У детей основными причинами пансинусита являются аденоиды и вирусные инфекции.
 Инфекция – основная причина пансинусита. При острой форме высевается монофлора, а при хронической — ассоциация микроорганизмов. Чаще всего возбудителями инфекционного пансинусита являются кокки — стафилококки и стрептококки; грамотрицательные палочки — синегнойная, кишечная; коринебактерии; анаэробы. Инфекционный пансинусит встречается чаще всего. Микробы попадают в пазухи через нос с вдыхаемым воздухом, гематогенным путем из имеющихся очагов инфекции, а также через естественные каналы и отверстия в черепной коробке. Острый пансинусит осложняет течение некоторых заболеваний верхних дыхательных путей — гриппа, кори, ринита.
Инфекция – основная причина пансинусита. При острой форме высевается монофлора, а при хронической — ассоциация микроорганизмов. Чаще всего возбудителями инфекционного пансинусита являются кокки — стафилококки и стрептококки; грамотрицательные палочки — синегнойная, кишечная; коринебактерии; анаэробы. Инфекционный пансинусит встречается чаще всего. Микробы попадают в пазухи через нос с вдыхаемым воздухом, гематогенным путем из имеющихся очагов инфекции, а также через естественные каналы и отверстия в черепной коробке. Острый пансинусит осложняет течение некоторых заболеваний верхних дыхательных путей — гриппа, кори, ринита.
К факторам, способствующим развитию патологии относятся: снижение иммунитета; кариес, пародонтоз, пульпит; сахарный диабет; вдыхание пыли и загрязненного воздуха; перикоронарит; купание в грязной воде; курение, алкоголизм, наркомания; длительная гормонотерапия и химиотерапия.
Симптоматика
Клиника заболевания включает признаки болевого, катарального и интоксикационного синдромов.
Симптомы пансинусита:
- Лихорадка;
- Озноб;
- Боль в проекции пазух носа;
- Слизистые или гнойные выделения из носа;
- Гнусавость или осиплость голоса;
- Отечность лица;
- Гнойный насморк;
- Быстрая утомляемость, слабость и бледность.

У детей пансинусит подозревают при наличии ночного кашля и гнойных выделений из носа в течение 10 дней.
Острый пансинусит возникает внезапно и проявляется жаром, ознобом, слабостью. Головная боль присутствует постоянно или появляется периодически. У больных бледнеют кожные покровы, пропадает аппетит, нарушается сон. После развития выраженной интоксикации появляется заложенность носа, боль в проекции пораженных пазух, гнойный насморк, некоторая гнусавость. Обоняние притупляется или полностью пропадает.
Если воспаление захватывает правую лобную, гайморову и этмоидальную пазухи, развивается правосторонний пансинусит, который проявляется перечисленными выше клиническими признаками с пораженной стороны. При воспалении придаточных пазух слева, говорят о левостороннем пансинусите.
При адекватной терапии пансинусита прогноз благоприятный. При отсутствии своевременной и правильной диагностики заболевания, а также эффективного лечения острая форма патологии переходит в хроническую и осложняется воспалением мозговых оболочек.
 Хронический пансинусит проявляется так же, как и острый, но в менее выраженной степени. Симптомы могут исчезать на некоторое время, а затем появляться вновь. Температура тела часто остается нормальной или повышается до субфебрильных значений. Гипертрофический пансинусит проявляется нарушением носового дыхания, отсутствием эффекта от сосудосуживающих капель, храпом по ночам, слизисто-гнойными выделениями из носа. У больных постоянно открыт рот, обоняние пропадает, нарушается кровообращение в лицевой зоне, ухудшается память.
Хронический пансинусит проявляется так же, как и острый, но в менее выраженной степени. Симптомы могут исчезать на некоторое время, а затем появляться вновь. Температура тела часто остается нормальной или повышается до субфебрильных значений. Гипертрофический пансинусит проявляется нарушением носового дыхания, отсутствием эффекта от сосудосуживающих капель, храпом по ночам, слизисто-гнойными выделениями из носа. У больных постоянно открыт рот, обоняние пропадает, нарушается кровообращение в лицевой зоне, ухудшается память.
Пансинусит у детей имеет некоторые особенности. Придаточные пазухи носа в детском возрасте еще не полностью сформированы. Заболевание у малышей может протекать бессимптомно, поскольку субъективные признаки выявить практически невозможно. У детей постарше пансинусит и полисинусит встречаются довольно часто, моносинусит практически не возникает.
Диагностика
Диагностикой и лечением пансинусита занимается врач-отоларинголог. Он выслушивает жалобы больного, собирает анамнез жизни и болезни, проводит общий наружный осмотр и риноскопию, ощупывает область пазух, зондирует через отверстия, направляет пациента на рентгенографию.
- Эндоскопическое исследование околоносовых пазух позволяет проникнуть в синусы и осмотреть их. Эндоскопические признаки пансинусита: отек, гиперемия слизистой, гнойные выделения в глубине носового хода.
- Рентгеновская визуализация носовых пазух с помощью компьютерной или магнитно-резонансной томографии позволяет оценить их состояние, определить уровень жидкости или наличие патологического образования.
- В микробиологической лаборатории исследуют отделяемое носа и зева на микрофлору с целью определения вида возбудителя и его чувствительности к антибиотикам.
- Пункция пораженной пазухи позволяет подтвердить диагноз и ускорить процесс лечения. Отделяемое берут на анализ, а пазуху промывают антисептиками.
Лечение
При появлении первых симптомов острого пансинусита следует незамедлительно начинать лечение. Пансинусит – тяжелая патология, приводящая к развитию угрожающих жизни осложнений.

Специалисты проводят комплексную терапию, направленную на ликвидацию причин и устранение симптомов заболевания.
ЛОР-врачи рекомендуют хроническим больным не находиться долгое время на холоде, увлажнять воздух в помещении, избегать сквозняков, плавания и путешествий на самолете.
Медикаментозная терапия
- Этиотропное лечение пансинусита заключается в использовании антибактериальных и сульфаниламидных препаратов – «Азитромицина», «Амоксициллина», «Ципрофлоксацина». Длительность антибиотикотерапии — 7-10 дней. Системное антибактериальное лечение обычно дополняют местными антибиотиками в виде спреев для эндоназального введения – «Полидекса», «Изофра». Противогрибковые средства назначают больным, если пансинусит был вызван грибами рода Кандида – «Нистатин», «Флуконазол», «Кетоконазол». Если пансинусит возник на фоне гриппа или иной острой вирусной инфекции, назначают препараты интерферона, «Кагоцел», «Ингавирин».
 Патогенетическая терапия включает средства, разжижающие слизь и выводящие ее из пазух – «Синупрет», «Амброксол». Противоотечным действием обладают сосудосуживающие назальные капли и спреи – «Називин», «Тизин», «Ринонорм». Перед закапыванием носа его следует промыть с помощью физраствора или спреев «Аквамарис», «Долфин», «Аквалор».
Патогенетическая терапия включает средства, разжижающие слизь и выводящие ее из пазух – «Синупрет», «Амброксол». Противоотечным действием обладают сосудосуживающие назальные капли и спреи – «Називин», «Тизин», «Ринонорм». Перед закапыванием носа его следует промыть с помощью физраствора или спреев «Аквамарис», «Долфин», «Аквалор».- Симптоматическая терапия облегчает состояние больного, уменьшает головную боль и способствует оттоку гноя. Лихорадящим больным показан постельный режим, прием жаропонижающих средств – «Нурофена», «Парацетамола». Больным назначают противовоспалительные препараты – «Диклофенак» эффективный при остром воспалении и «Индометацин» эффективный при хроническом воспалении, а также антигистаминные средства – «Лоратодин», «Цетрин», «Супрастин».
- Гормональные местные препараты – «Фликсоназе», «Тафен».
- «Ринофлуимуцил» – комбинированный препарат, оказывающий сосудосуживающее, местное противовоспалительное и муколитическое действие. Спрей «Ринофлуимуцил» обеспечивает физиологическое очищение околоносовых пазух.
- Общеукрепляющее лечение — иммуностимуляторы, иммуномодуляторы, витаминно-минеральные комплексы.
Специальные методики, направленные на лечение пансинусита
Пункционные методики применяют в тех случаях, когда беспункционное лечение не дает положительных результатов и есть риск развития грозных осложнений — менингита, тромбоза, сепсиса, приводящих к инвалидизации и даже смерти больного. При гнойном пансинусите выполняют прокол одной из стенок пазухи для создания «коридора откачки» накопившихся масс застоявшейся слизи.
Пункция пазух носа заметно облегчает состояние больных и позволяет вылечить пансинусит без операции. Пункционное лечение позволяет вводить антибактериальные, антисептические, противовоспалительные и ферментативные средства непосредственно в полость пазухи.
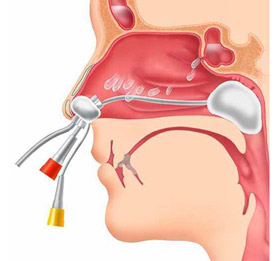
Беспункционное лечение синус-катетером ЯМИК
Беспункционные методики – перемещение лекарств или физраствора с созданием избыточного давления жидкости и синус-катетер ЯМИК. Больным назначают промывание пазух носа. Для этого используют антибактериальные растворы, которые улучшают вытекание гнойных масс и уничтожают микробы.
После стихания острых симптомов проводится физиотерапия — магнитотерапия, УВЧ, микроволновая терапия, электрофорез,ультразвук, ингаляции, грязелечение.
Полипозный пансинусит лечат хирургическим путем. Оперативное вмешательство направлено на восстановление нормального оттока слизи из околоносовых пазух. В настоящее время проводят эндоскопические операции при полипозном пансинусите. С помощью эндоскопов врачи удаляют разросшиеся соединительнотканные элементы с минимальной степенью инвазии. Преимущества такого хирургического вмешательства — безболезненность, малая инвазивность, точность разрезов, быстрая адаптация, видеомониторинг операции.
Народная медицина
В домашних условиях лечить пансинусит можно с помощью паровых ингаляций, промываний носа и использования средств, повышающих иммунитет.
- Паровые ингаляции уменьшают заложенность носа и способствуют разжижению и оттоку слизистого отделяемого.
- Промывать нос дома рекомендуют физраствором, который можно купить в аптеке или сделать самостоятельно. Для этого половину чайной ложки соли следует развести в стакане теплой воды.
 Для повышения иммунитета полезно употреблять в пищу много свежих овощей и фруктов, пить много жидкости, которая разжижает слизь и выводит токсины из организма. Полезно пить свежевыжатые соки, теплые травяные чаи, простую воду.
Для повышения иммунитета полезно употреблять в пищу много свежих овощей и фруктов, пить много жидкости, которая разжижает слизь и выводит токсины из организма. Полезно пить свежевыжатые соки, теплые травяные чаи, простую воду.- Липовый чай или настой хорошо снимает головную боль, возникающую при пансинусите.
- Яблочный уксус и мед помогают справиться с патологией на начальной стадии ее развития.
- Из меда и сока алоэ готовят капли, которые закапывают в каждую ноздрю трижды в день.
- Прогревания пазух носа можно проводить в домашних условиях только после консультации со специалистом.
Видео: синусит в программе о “Самом главном”
Мнения, советы и обсуждение:
что это такое, острый и хронический, лечение у взрослых и детей, народные средства и осложнения
 Пансинусит характеризуется воспалением, которое распространяется на все 4 придаточные пазухи носа. Патология является осложнением запущенного синусита, в том числе и этмоидального, фронтита, гайморита, сфеноидита. Развитие заболевание происходит стремительно с одной пазухи на другую (из-за слишком близкого их расположения). При этом наблюдаются характерные симптомы. Если вовремя не приступить к терапии, то это чревато осложнениями в виде перехода воспалительного на оболочки головного мозга. Что такое пансинусит и как его лечить?
Пансинусит характеризуется воспалением, которое распространяется на все 4 придаточные пазухи носа. Патология является осложнением запущенного синусита, в том числе и этмоидального, фронтита, гайморита, сфеноидита. Развитие заболевание происходит стремительно с одной пазухи на другую (из-за слишком близкого их расположения). При этом наблюдаются характерные симптомы. Если вовремя не приступить к терапии, то это чревато осложнениями в виде перехода воспалительного на оболочки головного мозга. Что такое пансинусит и как его лечить?
Виды и формы заболевания
Формы протекания пансинусита:
- Гиперпластический, катаральный пансинусит. Эти формы имеют, как правило, вирусное происхождение. Отмечается отёк слизистой оболочки, её гиперемия, обильное выделение из полости носа слизи. Развитие гнойного процесса не наблюдается.
- Экссудативный пансинусит. Эта разновидность болезни представлена в виде наличия гнойного экссудата в носовой полости. Формируется эпителиальными клетками после инфицирования.
- Полипозный пансинусит. Является следствием длительного воспаления. При этой форме отмечается формирование на слизистой незначительных утолщений, а затем полипов. Они перекрывают вход в соустье синусов, противостоят должному дренированию и естественному воздухообмену в пазухах носа.
- Острый гнойный пансинусит. При этом теряется сообщение между синусами носа и его полостью. Слизистая отекает, что способствует блокировке каналов. Там начинает накапливаться слизь и формироваться бактериальная флора. Это приводит к нагноению. Является самой опасной формой болезни. Опасность заключается в том, что слизь накапливается достаточно быстро и может переходить на соседние структуры, одной из которых является головной мозг. Лечить пансинусит в такой форме нужно только хирургическим путём, чтобы избежать осложнений.
- Гипертрофический. Запущенная форма заболевания, которая характеризуется дисфункцией слизистой оболочки носа и его желез. Насморк при этом настолько сильный, что не устраняется даже после использования сосудосуживающих капель. Кроме того, наблюдается сильный храп в процессе сна, рот у больных с такой формой болезни постоянно приоткрыт, кровоснабжение в лицевой области нарушено, обоняние практически отсутствует, происходит ухудшение памяти.
В зависимости от расположенности воспалительного процесса, различают правостороннее и левостороннее воспаление околоносовых синусов. Если говорить о формах течения — острый и хронический пансинусит.
Симптомы
Острый синусит имеет такую симптоматику:

- Жар, озноб, лихорадка, повышение температуры до максимальных показателей.
- Головная боль, которая то внезапно появляется, то исчезает.
- Густое выделяемое из носа с примесями гноя.
- Тупая боль в месте нахождения пазух.
- Сильная забитость носа, насморк.
- Голос становится грубым, появляется гнусавость, осиплость.
- Быстрая утомляемость, слабость, ухудшение общего самочувствия.
Пансинусит у детей отличается наличием кашля во время ночного отдыха. Кроме того, у ребёнка отмечаются обильное течение слизи из носа гнойного характера.
Проявляются признаки пансинусита внезапно. Всё начинается с жара, чрезмерной потливости, озноба, ломоты в теле и повышения температуры тела. Далее клиническая картина дополняется головной болью. Также у больного бледнеет кожа, нарушается сон, пропадает аппетит. Может отмечаться заложенность в ушах, нарушение обоняния.
Если вовремя не приступить к лечению, то последствия бывают непредсказуемыми. Заболевание может перейти в длительную форму или поразить мозговые оболочки.
Хронический пансинусит схож по симптоматике с острым, только проявляется она слабо либо вообще отсутствует. Боль в голове и проекциях пазух появляется редко, повышение температуры незначительное – до 37,5ͦС.
Причины заболевания
Основными причинами развития пансинусита являются инфекционные агенты – грибки, микробы, вирусы (стрептококки, синегнойная палочка, стафилококк и т. д.). Чужеродные организмы попадают в носовую полость при вдыхании через нос, то есть, риногенным путём, или из уже имеющихся очагов инфекции.
Провоцирующими факторами являются:
- отсутствие иммунитета;
- инфекции, развивающиеся в ротовой полости, зубах;
- пагубные привычки – употребление спиртного, наркотических веществ, курение;
- длительный приём антибактериальных препаратов;
- вдыхание загрязнённого воздуха.
Кроме того, провоцировать развитие пансинусита могут:
- аллергический ринит;
- полипоз носа;
- искривлённая перегородка носа;
- травмирование головы, носа.
Провоцировать развитие воспалительного процесса может нелечение синуситов, гайморита, сфеноидита, фронтита, у детей – аденоиды.
Диагностика
Основными методами диагностики при пансинусите являются:

- риноскопия;
- рентгенография носовых пазух;
- эндоскопия – позволяет доктору рассмотреть внутреннюю поверхность носа со всех углов, при этом имеется возможность увеличения исследуемой области, что способствует постановлению более точного диагноза;
- МРТ, КТ;
- мазок на микрофлору;
- пункция.
На основании полученных данных назначается лечение.
Лечение
При наличии хотя бы одного признака болезни необходимо проконсультироваться с доктором. Если диагноз «острый пансинусит» подтверждён, то больному рекомендуется лечь в больницу. Терапия в домашних условиях запрещена, ввиду большой вероятности осложнений.
Начинать лечение следует с приёма антибиотиков с расширенным действенным механизмом – Азитромицина, Амоксиклава, Ципрофлоксацина. Продолжительность терапии составляет в среднем 7-10 дней. Кроме того, назначаются антибактериальные препараты в виде спреев и капель (Изофра, Полидекса).
Если причиной болезни стала грибковая инфекция, выписывается Флуканозол, Кетоканозол, вирусная – Кагоцел, Ингавирин.
При заложенности носа рекомендованы к использованию сосудосуживающие препараты. Средства быстро облегчат дыхание, устранят насморк, сократят выделение слизи. Для этих целей подойдёт Називин, Нокспрей, Тизин, Ринонорм. Сосудосуживающее, противоотёчное, противовоспалительное и муколитическое действия оказывает аэрозоль Ринофлуимуцил.
Кроме того, назначается промывание носа растворами на основе очищенной морской воды – Долфином, Аквамарисом. В больнице процедура осуществляется при помощи электроотсоса, или методом Проетца.
Среди противовоспалительных средств предпочтение отдают Диклофенаку, Нурофену, Парацетамолу. В качестве антигистаминных препаратов (если болезнь вызвана аллергическим ринитом) показаны Супрастин, Зиртек.
Обязательно больному назначаются физиопроцедуры:
- УВЧ;
- магнитная терапия;
- сверхвысокочастотная терапия;
- лазеротерапия.
Если консервативная терапия не оказала положительного эффекта, прибегают к операции. В ходе оперативного вмешательства хирург осуществляет прокол пазухи, для того чтобы образовалось отверстие, через которое будет откачиваться скопившаяся слизь. Пункция также осуществляется для введения в полость пазухи антибактериальных, противовоспалительных препаратов. Полипозный пансинусит также лечится исключительно хирургическим путём.
После снятия острого процесса можно дополнить основное лечение народными средствами.
Дышать над паром только что сваренной картошки или горячим отваром ромашки, шалфея в течение 20 минут. Сверху голову накрывают полотенцем.
 Для укрепления иммунитета, снятия воспалительного процесса, устранения боли принимают липовый чай.
Для укрепления иммунитета, снятия воспалительного процесса, устранения боли принимают липовый чай.
Нос можно закапывать соком алоэ и каланхоэ.
В качестве домашнего средства для промывания полости носа используется солевой раствор – на стакан тёплой воды 1 ч. л. соли.
При пансинусите рекомендуется употреблять много овощей и фруктов, особенно, с большим содержанием витамина С (чёрная смородина, петрушка, болгарский перец).
Пансинусит – это заболевание, которое требует от себя срочного принятия мер. Если не приступить к лечению своевременно, то существует риск серьёзных осложнений – перехода патологии в хроническую форму, распространения воспалительного процесса на оболочки головного мозга. Избавиться от заболевания можно только после приёма антибактериальных препаратов.
что это за болезнь, признаки и лечение
Пансинусит – это синусит осложненного течения, точнее сказать воспаление всех околоносовых придаточных пазух («пан» — общее, «синусит» — воспаление носовых синусов). Заболевание отличается тяжестью течения, так как помимо железистого слоя в патологический процесс вовлечены нижние слои (надкостница, кость и подкожные слои). Одновременное воспаление околоносовых придаточных полостей возникает по различным причинам, и при несвоевременном лечении характеризуется развитием неблагоприятных для человека осложнений.
Пансинусит — что это за болезнь?
Околоносовые придаточные пазухи предназначены для прогревания и увлажнения вдыхаемого воздуха, поэтому синусы представляют собой полостные образования со слизистым слоем железистого эпителия.
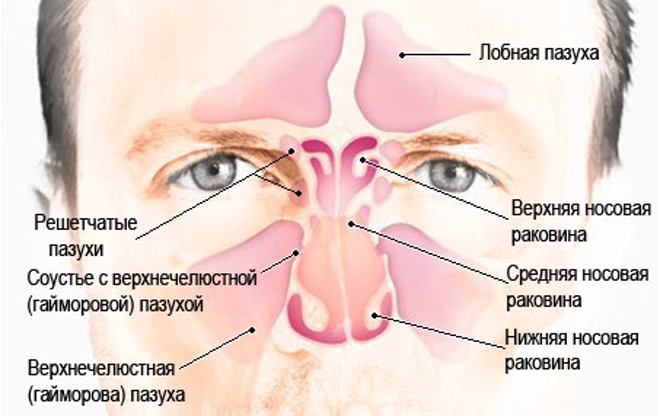
У человека 4 группы носовых придатков:
- Верхнечелюстные или гайморовы – располагаются в области щек под глазницами. Воспаление именуется гайморитом.
- Решетчатый лабиринт – синусы расположены в задней части полости носа. Воспаление — этмоидит.
- Клиновидные пазухи – находятся между бровными дугами в районе переносицы. Воспалительный процесс сфеноидит.
- Лобные синусы – располагаются в лобной доле головы. Заболевание именуется фронтит.
Одновременное воспаление во всех полостных образованиях называется пансинуситом. Патологический процесс протекает с обеих сторон, что значительно усложняет характер заболевания. По Международной классификации болезней МКБ-10 патологическому процессу присвоен код J01.4.
Формы и виды болезни
Заболевание различается по характеру течения, морфологическим видам и степенью тяжести.
По характеру течения пансинусит бывает острой и хронической формы:
 Острый пансинусит. Клинические признаки болезни развиваются внезапно и быстро нарастают. Возникает характерная симптоматика синусного воспаления (болезненность, отсутствие носового дыхания, насморк). Пациент жалуется на резкое недомогание и подъем температуры. Острая форма недуга при своевременной диагностикиеподдается терапии, через 10-14 дней болезнь излечивается. Одновременное воспаление всех носовых пазух сопряжено с развитием осложнений и неблагоприятных последствия для здоровья пациента.
Острый пансинусит. Клинические признаки болезни развиваются внезапно и быстро нарастают. Возникает характерная симптоматика синусного воспаления (болезненность, отсутствие носового дыхания, насморк). Пациент жалуется на резкое недомогание и подъем температуры. Острая форма недуга при своевременной диагностикиеподдается терапии, через 10-14 дней болезнь излечивается. Одновременное воспаление всех носовых пазух сопряжено с развитием осложнений и неблагоприятных последствия для здоровья пациента.- Хронический пансинусит. Вялотекущий процесс сопровождается периодами возникновения «острых» симптомов, но с более лояльным течением. Хроническая форма влияет на работу иммунной системы, вызывает дистрофические изменения железистого слоя пазух и тяжело поддается лечению.
Существует несколько видов пансинусита, различающиеся морфологическими особенностями и патогенезом.
- Катаральный или вирусный пансинусит сопровождается отечностью слизистых слоев (верхних и нижних), развивается гиперемия околоносовых придатков. Причина – вирулентный агент, попавший в одну или сразу несколько полостей, который впоследствии с током лимфы (или воздухоносным путем) распространился на все синусы. Катаральный вид недуга протекает в двух стадия: хронической и острой.
 Гиперпластический. Неблагоприятная форма недуга, так как сопровождается длительным нарастанием соединительнотканного слоя. Патологический процесс затрагивает не только верхний железистый эпителий, но вызывает гипертрофические изменения в подслизистом слое. Гиперпластическая форма – это не долеченный острый пансинусит различного патогенеза. Вялотекущий хронический процесс сопровождается своеобразной клинической картиной, и приводит к тяжелым негативным последствиям.
Гиперпластический. Неблагоприятная форма недуга, так как сопровождается длительным нарастанием соединительнотканного слоя. Патологический процесс затрагивает не только верхний железистый эпителий, но вызывает гипертрофические изменения в подслизистом слое. Гиперпластическая форма – это не долеченный острый пансинусит различного патогенеза. Вялотекущий хронический процесс сопровождается своеобразной клинической картиной, и приводит к тяжелым негативным последствиям.- Гнойный. Отекшие оболочки препятствуют поступлению воздуха, в полостях создаются оптимальные условия для размножения бактерий условно-патогенной микрофлоры. Размножение патогенных агентов сопровождается специфической клинической картиной, образуются скопления гноя, которые скапливаются в полостях или прорываются наружу. гнойная форма недуга распространенная и непредсказуемая, а при отсутствии лечения выступает угрозой для здоровья и даже жизни пациента.
- Полипозный и кистозный вид характерен для хронической формы недуга. По причине длительного перерождения железистого эпителия образуются наросты или полипы в придаточных пазухах носа и носовых путях. Новообразования затрудняют процесс аэрации и нарушают дренаж слизи. Такой вид заболевания не поддается консервативному лечению, поэтому проводят операции по иссечению кистозных образований в носовых придатках.
- Экссудативный. В околоносовых полостях скапливается воспалительный выпот или экссудат, состоящий из клеток эпителия, форменных элементов, белков и бактерий.
Видовая принадлежность недуга и патогенез позволяют установить диагноз и провести правильное лечение. Нередко возникают одновременно несколько видов синусита, например, экссудативный и катаральный, либо гнойный и полипозный.
Причины возникновения заболевания
Причин к возникновению заболевания несколько, однако, наиболее распространенной, а точнее основной – является инфекционное заражение. Инфицирование происходит при вдыхании воздуха или попадании воды, обсемененной условно-патогенными бактериями или вирусами. При слабой иммунной защите воспаляются синусы, и патогенные агенты перемещаются из одной полости в другую. Пансинусит – распространенный вид синусита у детей и взрослых.
Существуют иные причины и факторы риска, благоволящие к развитию пансинусита, такие как:
 механические травмы носа;
механические травмы носа;- врожденные аномалии строения околоносовых придаточных пазух;
- аллергия;
- аденоидная вегетация.
К факторам риска развития недуга относятся:
- нездоровый образ жизни;
- хроническая усталость;
- иммунная лабильность;
- иммунодефицит;
- курение и злоупотребление спиртными напитками;
- вдыхание ядовитых паров (профессиональная деятельность).
К возникновению пансинусита могут быть причастны вторичные заболевания, например, сахарный диабет, стоматологические дефекты, инфекции нижних дыхательных путей. Общий синусит нередкий «спутник» химиотерапии и длительной (порой неоправданной) гормонотерапии.
Любое патологическое состояние, сопровождающееся снижением иммунитета, может стать причиной пансинусита различной формы.
Гайморит, этмоидит и другие виды синусоидального воспаления могут также явиться причиной пансинусита, либо усугубить состояние носовых путей и пазух.
Симптомы
Признаки пансинусита, отличаются лишь очагом инфекции, так как в процесс вовлечены все околоносовые придатки, поэтому особых различий между иными синуситами нет. Клинические проявления острой формы болезни начинаются с подъема температуры, появления озноба, болезненность и ломота в теле (признаки интоксикации и воспалительного процесса). Затем появляются характерные признаки:
 давящая боль в лобной доли, в области верхней челюсти, глазницах;
давящая боль в лобной доли, в области верхней челюсти, глазницах;- головная боль;
- болезненность при пальпации придатков;
- отечность лица;
- отсутствие носового дыхания;
- увеличение слизистого секрета;
- гнусавость в голосе;
- слезотечение;
- бледность кожных покровов;
- усталость, вялость и потеря аппетита.
При двустороннем пансинусите поражению подвергаются обе стороны придаточных носовых полостей, и клинические проявления распространяются по всему лицу. В зависимости от вида заболевания изменяется характер слизи:
- при катаральном виде слизь жидкая, прозрачная, без запаха;
- при полипозном может отсутствовать выделение секрета ввиду перекрытия носовых путей;
- гнойный пансинусит сопровождается выделением густого, вязкого секрета, с зеленоватым оттенком и специфическим запахом
Бактерии при окислении с воздухом приобретают желто-зеленую окраску, поэтому появления примесей зеленого или желтого оттенка говорит о бактериальном заражении.
Для острого характера течения характерны выраженные симптомы интоксикации, затрудненности носового дыхания. В стадии хронизации: постоянная заложенность носа, частые головные боли, вялость и снижение трудоспособности. Периодами заболевание приобретает черты обострения до нескольких раз в год (например, в период нестабильной эпидемической ситуации).
Диагностика
Диагностикой и лечением занимаются отоларингологи. Для подтверждения диагноза проводятся следующие диагностические процедуры:
 Внешний осмотр больного, сбор анамнеза и жалоб.
Внешний осмотр больного, сбор анамнеза и жалоб.- Риноскопия и эндоскопия для оценки состояния слизистой оболочки.
- Зондирование полостных отверстий.
- Рентгенография.
Кроме этого, назначается ряд обязательных лабораторных анализов: общий анализ крови и бактериологический посев отделяемого из носа и соскоб эпителия.
На основании проведенных исследований устанавливается диагноз, форма и патогенез. В случае недостаточной информации, проводятся дополнительные обследования: КТ, МРТ или УЗД.
Лечение
Терапия, направленная на устранения воспалительного процесса во всех придаточных пазухах носа, должна быть начата сразу же, так как высока вероятность развития негативных осложнений. Комплексное лечение заключается в применении лекарственных средств различных фармацевтических групп. Реже прибегают к хирургическому способу, например, в случае формирования полипозных кистей и гиперплазии.
Медикаментозная терапия
Лечение пансинусита проводится следующими группами лекарственных препаратов:
 Антибиотики. Местно – назальные спреи с противомикробным эффектом: Изофра, Биопарокс. Перорально – Азитромицин, Амоксиклав. Антибиотики назначаются в случае гнойной формы болезни, и только после становления чувствительности патогенных МКО.
Антибиотики. Местно – назальные спреи с противомикробным эффектом: Изофра, Биопарокс. Перорально – Азитромицин, Амоксиклав. Антибиотики назначаются в случае гнойной формы болезни, и только после становления чувствительности патогенных МКО.- Противовирусные препараты необходимы при возникновении инфекции вирусной этиологии. Препараты назначаются для перорального приема, и местно в виде капель.
- Сосудосуживающие капли необходимы для восстановления носового дыхания и снятия отечности. На фоне применения сосудосуживающих средств улучшается отток слизи. В составе некоторых средств имеются антигистамины, для устранения возможного агента-раздражителя.
- Препараты для разжижения слизи в виде назальных промывающих растворов, ингаляций и капель.
- Растворы для устранения слизи и увлажнения полости – Фурацилин, физ. раствор, солевой раствор. Перед закапыванием сосудосуживающих средств, полость носа санируется солевыми растворами.
Для устранения болевых ощущений и снижения температуры допускается прием жаропонижающих: Нурофен, Ибупрофен, Парацетамол. В случае аллергического пансинусита назначат антигистаминные препараты общего и местного действия.
Важно! Терапия и схема лечения зависит от характера патологического процесса, и только врач может выбрать тот или иной вид терапии. Кроме того специалист четко определит курс лечения и комбинации аптечных препаратов.
Для восстановления иммунитета назначается комплекс иммуномодуляторов, витаминных комплексов. В терапии приемлемы физиотерапевтические процедуры, ингаляции и прогревание придатков, однако все действия должны быть согласованы с врачом.
Радикальные меры
К таковым относятся: промывание пазух «методом кукушки», удаление полипов под местным наркозом, срезание участков с гиперплазией и полостное вскрытие пазухи при тяжелом течении и неблагоприятном прогнозе. Чаще всего проводится промывание с применением синус-катетера ЯМИК.
Как лечить в домашних условиях
Лечить воспаление придаточных пазух носа можно в домашних условиях, однако народная медицина будет выступать как часть комплексного лечения. Нетрадиционные способы направлены на восстановление общего и местного иммунитета, очищение полостей от скопившейся слизи. Наиболее популярны:
 капли из меда и сока алоэ вера;
капли из меда и сока алоэ вера;- паровые ингаляции из лекарственных трав и отваров;
- чай на основе лечебных трав и меда.
Домашнее лечение заключается в выполнении специальных дыхательных упражнений, соблюдение режима питания и отказ т пагубных привычек. Перед проведением лечения народными способами следует проконсультироваться у ЛОР.
Возможные осложнения
При своевременном и адекватном лечении устранить недуг можно за 2 недели. В ином случае повышен риск перехода заболевания в хроническую форму, которая с трудом поддается лечению. Не исключены и такие осложнения как:
- гипоксия головного мозга;
- менингит;
- тромбоз;
- сепсис;
- абсцесс и флегмона глазниц;
- повреждение надкостницы и кости.
Заболевание приводит к летальному исходу при отказе в лечении синуситов.
Профилактика
Для предупреждения болезни следует правильно питаться, употреблять овощи и фрукты, принимать витамины и следить за состоянием слизистых оболочек. При первых признаках недуга применять противовирусные средства и обращаться за помощью к специалистам.
Пациенты следует пересмотреть образ жизни, отказаться от курения и употребления алкоголя, полоскать носоглотку солевыми растворами в период сложной эпидобстановки.
Заболевания ЛОР органов стоят на первом месте по распространенности, но, несмотря на это врачи умеют лечить синуситы, предупреждая опасные последствия. Пансинусит – одна из патологий отоларингологии, встречающаяся не реже чем гайморит. Своевременная диагностика позволяет провести комплексное лечение, и избавит пациента от насморка. Эффективна и профилактика заболевания, которая помогает повысить защитные функции организма и предупредить рецидив.
Видео по теме:
симптомы, виды и лечение пансинусита
Заболевание с интригующим названием острый пансинусит отнюдь не редкий недуг, которым по статистике медиков хоть раз в жизни болеет каждый 10-й человек в России. И это не удивительно — климат в нашей стране располагает к подобным заболеваниям, и, даже если вы ни разу не сталкивались с подобным термином, то знать о нём обязаны, чтобы в случае непредвиденного заболевания принять необходимые меры для устранения симптомов.
Распознать болезнь достаточно просто — это воспалительный процесс, при котором поражаются придаточные пазухи носа. От обычного насморка пансинусит отличает наиболее острые симптомы, которые доставляют много неприятностей пациенту, ослабляя его общий иммунитет. Но, как бы плохо не было человеку, он должен найти в себе силы, чтобы начать незамедлительное лечение, иначе болезнь может спровоцировать серьёзные последствия, которые приведут к операции.
О болезни в подробностях
Нос человека — уникальный по своему строению орган. Все околоносовые пазухи расположены достаточно близко к полости носа и сообщаются между собой, поэтому любая инфекция или воспалительный процесс в самом носу быстро распространяется по соседним частям, что приводит к болевым ощущениям в различных областях лица, например, лобной или височной. При остром пансинусите в воспалительный процесс вовлекаются пазухи:
- лобная, расположенная в области лба и бровей;
- клиновидная, расположенная в области переносицы и висков;
- решётчатая, расположенная в полости носа;
- верхнечелюстная, расположенная в области верхней челюсти и щек.

Чаще всего болезнь возникает из-за инфекции, попадающей в организм человека при контакте с другим больным, а также при поражении различными вирусами в период обострения вирусных инфекций. В этих случаях стенки слизистой носа атакуют микробы, появляется насморк, покраснение, жжение. Есть и другие причины, по которым человек может заболеть острым пансинуситом, например:
- сахарный диабет;
- алкоголизм;
- ВИЧ;
- гормональные сбои;
- переохлаждение;
- слабый иммунитет.
В медицинской практике встречаются и такие причины развития воспалительных процессов в носу, как травма носовой кости или врожденное изменение костных структур носа.
Видовые особенности
Как и любое другое заболевание острый пансинусит имеет несколько видов, которые отличаются по своей симптоматике, причине появления, и, соответственно, нуждаются в совершенно различных друг от друга методах лечения. Заболевание делится на два основных вида: хронический и острый, но каждый из них имеет свои формы проявления и подразделяется на подвиды. К ним можно отнести:
- Катаральный: имеет вирусное проявление. Проявляется в виде отечности слизистой оболочки носа и околоносовых пазух.
- Полипозный: появляется в связи с наличием в организме полипов, которые нарушают нормальную работу пазух.
- Хронический: возникает на фоне недолеченного острого пансинусита или игнорировании болезни в целом. Проявляется теми же симптомами, что и острая форма, только менее выражено. Однако, во время обострения болезнь может привести к очень серьёзным последствиям.

Существует и другая, наиболее опасная форма болезни — острый гнойный пансинусит.
В пазухах появляется гной, а при остром воспалении нагноения накапливаются и распространяются очень быстро, в достаточно больших объёмах. Гнойная жидкость может легко проникнуть в соседние отделы организма, например, в головной мозг. Данная форма заболевания должна лечиться с помощью хирургического вмешательства.
Симптоматика заболевания
Острый пансинусит проявляется по-разному, в зависимости от видовой особенности, но нередко его путают с обычным насморком и не уделяют должного внимания для проведения адекватной терапии, применяя для лечения стандартные противовирусные средства.
Один из самых характерных симптомов, который проявляется вместе с воспалением носовой полости, является общая слабость организма, а иногда и лихорадка с температурой. Именно эти показатели должны насторожить заболевшего человека.
К другим симптомам пансинусита можно отнести:
- Покраснение ноздрей, жжение и сухость в носу.
- Стойкая заложенность носа, не проходящая даже от лекарственных препаратов. Как следствие, непроходимость носовых каналов приводит к сильным головным болям — в головной мозг не попадает достаточно кислорода.
- Лихорадка, сопровождающаяся высокой температурой (до 39 °C), что свидетельствует о развитии инфекции.
- Припухлость лица в области носа, щек, переносицы.
- Осипший, гнусавый голос, который проявляется из-за того, что через носовые пазухи больше не поступает кислорода для нормального дыхания.
- Сильный насморк с обильными выделениями желтого цвета. Если речь идёт о гнойном пансинусите, то в слизи присутствуют гнойные выделения и сгустки крови.
- Общее слабое состояние всего организма, сонливость, быстрая утомляемость, ломота в костях.

Симптомы могут быть быстро устранены, если вовремя обратиться за медицинской помощью для назначения специализированного лечения.
 Врачи уверены, что заниматься самолечением и нетрадиционной медициной в случае с острым пансинуситом не только неэффективно, но и опасно. Нецелесообразная терапия может привести к хронической стадии заболевания.
Врачи уверены, что заниматься самолечением и нетрадиционной медициной в случае с острым пансинуситом не только неэффективно, но и опасно. Нецелесообразная терапия может привести к хронической стадии заболевания.Диагностика заболевания
Определить наличие такого заболевания, как острый пансинусит бывает непросто даже опытному врачу, во всяком случае, лишь по симптомам сделать это навряд ли удастся. Для установки точного диагноза потребуется более тщательный анамнез в комплексе с профессиональными подходами. К методам диагностирования пансинусита относятся:
- эндоскопическое исследование полости носа;
- риноскопия и рентген;
- мазок гнойных масс и слизи;
- УЗИ различных околоносовых пазух
В некоторых, особенно сложных и запущенных случаях, когда есть вероятность проникновения гнойных накоплений в головной мозг, могут понадобиться такие процедуры, как МРТ, КТ, пункция инфицированных пазух.
Медикаментозное лечение пансинусита
Лечение острого пансинусита начинается с похода к терапевту и диагностического комплекса, на основании которого прописывается оптимальный курс терапии. Как правило, лечение пациента при данном заболевании проводится в домашних условиях под регулярным наблюдением врача. Для этого заболевшему прописывают различные лекарственные препараты в сочетании с домашними средствами, способными ускорить процесс выздоровления.
- Антибиотики: в случае с катаральной формой заболевания выписывается курс антибиотиков, способных подавлять дальнейшее размножение бактерий, что в конечном итоге приводит к их полному уничтожению. В число наиболее популярных антибиотиков широкого спектра действия попали препараты: «Цефтриаксон», «Эритромицин», «Эрифлюид» и др.
- Капли и спреи назальные: практически при любых формах пансинусита рекомендуется использовать назальные капли, которые разжижают слизь и помогают избавиться от заложенности носа. Наиболее популярные — «Нафтизин», «Виброцил», «Тизин».
- Промывание носа: практически неотъемлемой частью комплексного лечения является промывание носовых пазух специальными растворами на основе солей или фурацилина. Для этих цели лучше использовать шприц, спринцовку или небулайзер.
- Профилактика: после того как бактерии будут выведены из организма, а пазухи очищены от слизи и гноя, врач может назначить и другие препараты, позволяющие снизить последствие негативного эффекта от антибиотиков. Для этих целей назначаются антигистаминные препараты и витамины.
Не во всех случаях терапия в домашних условиях будет эффективна. Некоторых пациентов вылечить удастся только в условиях стационара, где ежедневно будут назначаться различного рода физиотерапевтические процедуры: УВЧ, лазеротерапия, прогревание и прочее.
Когда требуется операция?

Острый пансинусит не всегда поддается традиционному лечению. Если эффект от медикаментозной терапии отсутствует или у пациента обнаружен гнойный или полипозный пансинусит, то, скорее всего, потребуется хирургическое вмешательство. Операция также будет необходима при распространении гнойных накоплений в головной мозг.
Народная медицина при пансинусите
Несложные формы заболевания можно устранить с помощью народных средств в домашних условиях, но не стоит забывать, что прежде стоит проконсультироваться с терапевтом или ЛОР-врачом, которые смогут, с профессиональной точки зрения, оценить пользу и риски от данного лечения.
- Промывание носа: самый простой и надежный способ избавиться от заложенности и отека носовых пазух — это регулярно промывать нос травяными растворами. Для процедуры вполне подойдут отвары шалфея, календулы, малины или череды.
- Ингаляции: для этих целей используют паровые бани на основе теплых растворов из эвкалипта, шалфея, календулы, ромашки, душицы.
- Мази из природных компонентов: хорошим терапевтическим и антибактериальным эффектом обладают натуральные мази. Изготовить их можно из обычного воска или прополиса, с добавлением меда и алоэ.
- Массаж: в качестве дополнительного метода лечения острого пансинусита можно прибегнуть к массажу биологически активных точек.

Данные формы лечения подходят и для профилактических целей.
Пансинусит острый и хронический — симптомы и лечение
Несвоевременное лечение насморка, игнорирование воспаления слизистой носовых ходов приводит к развитию осложнений. Может возникнуть пансинусит.
Что это такое выясняют люди, которые страдали запущенным ринитом или синуситом, однако не избавились от данных заболеваний.
При пансинусите воспалительный процесс затрагивает все придаточные пазухи, распространяясь по слизистым оболочкам.
Причины заболевания
Пансинусит часто развивается под влиянием инфекции. Если заболевание протекает в острой форме, обычно возникновение воспалительного процесса провоцирует один вид микроорганизмов.
Когда болезнь переходит в хроническую форму, присоединяются и другие бактерии. Развитие пансинусита происходит под влиянием стрептококков, стафилококков, синегнойной палочки, анаэробов.
Микроорганизмы могут попасть в нос вместе с воздухом, из очагов хронического инфекционного процесса в организме. Обычно острый пансинусит возникает на фоне гриппа, кори и других тяжелых инфекционных заболеваний, однако в некоторых случаях проявляется в качестве осложнения ринита.
Предрасполагающие факторы к развитию заболевания:
- Инфекционные процессы в организме.
- Аллергические реакции.
- Полипоз.
- Травмирование носовой перегородки.
- Ухудшение работы иммунной системы.
- Кариес, пульпит, пародонтоз, другие заболевания полости рта.
- Сахарный диабет.
- Проживание или частое нахождение в месте с загрязненным воздухом, вдыхание большого количества пыли, инфекции.
- Купание в загрязненных водоемах.
- Вредные привычки, ослабляющие организм, а также влияющие на органы дыхательной системы.
- Прием сильнодействующих лекарственных средств, химиотерапия.
Симптомы болезни
Основные признаки пансинусита:
- Наличие густых выделений из носа. Обычно они имеют желтый или зеленый цвет, нередко содержат примесь гноя.
- Чрезмерная заложенность носа. Многие больные жалуются, что часто не могут полноценно дышать.
- Боль в голове, которую практически невозможно снять стандартными анальгетиками.
- Повышение температуры тела, есть риск развития лихорадки.
- Отечность в области носовых пазух.
- Осиплость голоса.
- Постоянная слабость, хроническая усталость, снижение или полная потеря трудоспособности.
Пансинусит в острой форме начинается внезапно. Отмечается высокая температура, озноб, общая слабость. Больные жалуются на головную боль, которая может как продолжаться постоянно, так и появляться периодически. Ярко выражена бледность кожи.
У больных пансинуситом снижается аппетит, диагностируются нарушения сна. Выявляются признаки общей интоксикации организма. Пациенты отмечают заложенность носа, болевой синдром в области пораженных пазух. Голос при данном заболевании становится гнусавым, количество гноя в выделениях из носа постоянно увеличивается, снижается обоняние.
Внимание! Если своевременно принять меры для лечения пансинусита, в большинстве случаев прогноз благоприятный. Если диагностика заболевания не будет произведена своевременно, острая форма перейдет в хроническую стадию. Есть риск развития воспалительного процесса в оболочках мозга.
Хронический пансинусит является следствием острого воспалительного процесса. Имеет схожие с острой формой заболевания симптомы, однако проявляются они с меньшей интенсивностью.
Признаки заболевания могут исчезать или уменьшаться на некоторое время, однако в дальнейшем происходит рецидив патологии. У больных отмечается нормальная температура тела, которая иногда повышается до субфебрильной.
Если развивается гипертрофический пансинусит, нарушается носовое дыхание, сосудосуживающие капли не приносят ожидаемого результата. Пациент может начать храпеть по ночам. Периодически появляются слизистые или гнойные выделения из носовых ходов.
При отсутствии необходимого лечения снижается обоняние, выявляются патологии кровообращения, значительно ухудшается память.
Внимание! У детей при пансинусите может выражаться стертая симптоматическая картина. Чтобы не допустить усугубления симптомов заболевания, необходимо обратиться к врачу при обнаружении первых признаков воспалительного процесса.
Виды пансинусита
Существует несколько разновидностей данного заболевания:
- Катаральный пансинусит. Проявляется отеком и покраснением слизистой, больные жалуются на выделения из носа, однако примесь гноя не обнаруживают.
- Экссудативный пансинусит. Отличается большим количеством слизистого секрета в пазухах, который продуцирует эпителий при развитии инфекционного процесса.
- Полипозный пансинусит. Возникает из-за постоянного воспаления, отека тканей. Изначально при пансинусите на поверхности слизистой появляются утолщения, затем они разрастаются, превращаясь в полипы.
- Гнойный пансинусит. Происходит из-за сильного отека, накопления большого количества слизи, препятствующей нормальному сообщению между пазухами носа. Из-за быстрого размножения вредных микроорганизмов при пансинусите в большом количестве выделяется гной.
- Гиперпластический пансинусит. Обычно переходит в хроническую форму, отличается утолщением слизистой. Из-за постоянного воспаления некоторые клетки заменяются соединительной тканью,
что это такое, признаки, виды, способы эффективного лечения
Пансинусит относится к оториноларингологическим заболеваниям воспалительной природы, осложненная форма синусита. В результате патологии поражаются все пазухи: лобная, решетчатая, гайморова, клиновидная.
Причины

Основной причиной болезни является поражение бактериями, реже в очаге воспаления можно выявить вирусы и грибковую флору.
Причины пансинусита:
- аллергические реакции;
- хронический синусит;
- травмы носа и головы;
- искривление перегородки носа;
- наличие полипов;
- снижение иммунитета;
- хронические очаги инфекции лор-органов: кариес, пульпит, пародонтоз;
- перенесенные операции на лице с отягощенным реабилитационным периодом;
- длительное сдавление мягких тканей носа в результате неправильно выполненной тампонады (проводится при кровотечениях).
В детстве к пансинуситу часто приводят аденоиды, которые не поражают людей старшего возраста.
Проявления болезни

Чаще поражаются околоносовые пазухи, после чего в патологический процесс вовлекаются все остальные. В начале напоминает обычную простуду, но при увеличении воспалительного очага клиника становится выраженной.
Основные признаки пансинусита:
- заложенность носа;
- головная боль;
- повышение температуры тела;
- озноб;
- боль в области пазух;
- выделения зеленого или прозрачного цвета с постепенным увеличением их количества;
- осиплость или гнусавость голоса;
- заложенность в ушах;
- слабость;
- утомляемость;
- снижение аппетита;
- нарушения сна.
Головная боль при пансинусите нарастает постепенно. Это специфический симптом, потому что по его проявлению врач может сразу предположить диагноз. Пациент чувствует сдавление и распирание внутри черепной коробки, которое локализовано в передней части головы. Это характерно для пансинусита, что такое не наблюдается при воспалении с одной стороны.
Повышение температуры, озноб и общее недомогание — признаки синусита, симптомы воспаления неспецифического типа. Они характерны для всех инфекционных заболеваний, но при пансинусите симптоматическая терапия неэффективна.
Виды пансинусита
Пансинусит может быть острым или хроническим. При остром синусите симптоматика нарастает быстро, за несколько часов. В случае хронической формы заболевание имеет волнообразное течение в виде ремиссий и обострений; симптоматика менее выражена в отличие от острой формы.
По морфологическим признакам выделяют:
- Гипертрофический пансинусит. Утолщение слизистой оболочки пазух, без изменений морфологического строения клеток.
- Катаральный. Выделения слизистого характера, лицо отечное, слизистые оболочки гиперемированы (имеют выраженный красный цвет).
- Гнойный. Слизистая оболочка отекает, в связи с чем блокируется эвакуация содержимого пазухи, присоединяется вторичная флора и развивается гнойный процесс.
- Экссудативный. Наблюдается в синусах секрет слизистого характера.
- Полипозный. Развивается при хроническом пансинусите, характеризуется наличием полипов в пазухах.
- Гиперпластический пансинусит. Происходит разрастание фиброзной ткани с появлением атипичных клеток, дисфункция слезных желез.
Определить морфологию патологического процесса может только врач после проведенного обследования. В зависимости от этого будут отличаться принципы лечения.
Диагностика
 Doctor — Young female consultant or ENT specialist — with a patient in her practice, examining the throat with a spatula
Doctor — Young female consultant or ENT specialist — with a patient in her practice, examining the throat with a spatulaПри осмотре можно увидеть бледность кожи, одутловатость лица, отечность носовой перегородки, выделения из носа. При надавливании в проекции пазух отмечается болезненность. Врач обращает внимание на перегородку носа, наличие шипов, полипов, аденоидов, осматривает зубы. В ОАК наблюдается увеличение числа лейкоцитов, нарастание СОЭ.
Проводится эндоскопическое исследование с целью осмотра пазух — при воспалении присутствует отек, гиперемия, гнойное отделяемое в носовых ходах. КТ или МРТ позволяет оценить состояние синусов, отметить уровень заполнения их отделяемым, наличие образований. Проводится исследование выделений. Берется мазок со слизистой носа или биоптат, полученный при эндоскопии, делают посев. Это поможет определить вид возбудителя и назначить правильное лечение.
Пункция пазухи является лечебно-диагностической манипуляцией. С ее помощью эвакуируют содержимое пазух с последующим посевом и облегчают состояние больного. Вместе с удалением жидкости в полость синуса можно ввести антибиотики.
Как лечить?
Основной принцип — лечение пансинусита должно быть комплексным. Включает в себя этиотропную, патогенетическую и симптоматическую методы. Это необходимо, независимо от степени выраженности воспалительного процесса. Заболевание опасное для жизни человека и проводить терапию самостоятельно не рекомендуется. Весь объем лечения должен регламентировать врач, при желании дополнить его способами народной медицины или другими методами, необходимо проконсультироваться со специалистом.
Хирургические методы лечения сводятся к дренированию пазух. Операция при синусите показана только при развитии осложнений.
Этиотропная терапия
Этиотропная методика направлена на устранение возбудителя из организма. Необходимо назначение антибиотиков, лечение пансинусита длится до 7-10 суток, при необходимости курс продлевают.
Чтобы выявить вид патогена, нужен посев, в результате которого часто выявляется синегнойная или кишечная палочки, стафилококки и стрептококки. Назначают препараты сразу, не дожидаясь результатов бакпосева, при это отдают предпочтение антибиотикам широкого спектра действия (Амоксиклав, Азитромицин, Сумамед, Аугментин, Цефтриаксон). Если терапия оказалась неэффективной, то после идентификации возбудителя назначается препарат, к которому флора чувствительна.
Восстановление дыхания
Для восстановления функции дыхания используется патогенетическая терапия. Назначаются:
- НПВС. Необходимы для уменьшения воспаления — Диклофенак, Аспирин, Ибупрофен, Парацетамол и пр.
- Антигистаминные средства. Позволят избавиться от отека — Лоратадин, Цетиризин, Супрастин.
- Гормоны. Показаны гормональные капли, которые снижают воспаление, — Фликсоназе и Тафен.
- Капли и спреи для промывания носовых ходов — Долфин, Аквамарис и т. д.
Симптоматическая терапия

Она направлена на облегчение состояния больного:
- При повышенной температуре назначаются антипиретики — Парацетамол, Нурофен.
- Для облегчения носового дыхания — Ксилометазолин, Риностоп.
- Для уменьшения головной боли — Миг, Нимесил, Аэртал.
Препараты для снижения температуры могут применяться и в форме таблеток, и в уколах. Но выполнять инъекции в домашних условиях не рекомендуется, так как высок риск развития воспаления. Организм ослаблен, и занесенная патогенная флора быстро начнет размножаться, что приведет к развитию абсцесса.
Дренирование пазух
Данный метод направлен на эвакуацию содержимого пазух и промывание полостей антисептиками. «Кукушка» позволяет промыть ходы, пазухи под небольшим давлением. Также используется с этой целью катетер ЯМИК.
Народные методы
Народные методы лечения оказывают хороший вспомогательный эффект, но применять их в острой фазе не рекомендуется. Это может привести к усугублению патологического процесса. Процедуры ускоряют процесс выздоровления и подходят в качестве долечивания.
Травяные отвары

Применяются для промывания полостей синусов. Подойдут шалфей, эвкалипт, календула, ромашка. С помощью шприца или груши промываются придаточные полости через носовые ходы.
Способ приготовления:
- Взять 50 г сухого экстракта растения.
- Залить 200 мл кипятка.
- Дать настояться 10 минут.
- Томить на медленном огне, не доводя до кипения, не более 7 минут.
- Дать остыть и использовать каждые 4 часа для промывания.
Чай, приготовленный с добавлением липы, способен снять головную боль.
Капли
Капли для носа — эффективный метод воздействия на очаг воспаления. Используют сок алоэ и мед — закапывают по 3 раза в каждый носовой ход. Также помогает сок из свеклы, моркови, лука, чеснока. Для предотвращения ожога слизистой сок смешивается с растительным маслом.
Ингаляции
Благодаря парообразному состоянию лечебные вещества попадают с воздухом в синусы носа, снимают воспаление и способствуют выделению слизи. Температура воды должна быть в пределах +60°C. Для ингаляций используются те же травы, что и для отваров. Можно применять настойку прополиса, соль, соду.
Массаж и дыхательная гимнастика

Массаж используется с целью естественного дренирования пазух носа. Выделяют 5 точек:
- В области крыльев носа.
- Между верхней губой и носом.
- Пощипывание кончика носа.
- У наружного уголка глаз.
- Между бровями.
Его нужно проводить слегка надавливающими движениями, с помощью пощипываний и поглаживаний. Гимнастика способствует очищению пазух при помощи форсированного выдоха и улучшения кровообращения. В теплое время года рекомендуют проводить на свежем воздухе. Комплекс упражнений состоит из вдохов, выдохов, поверхностного частого дыхания и его задержки.
Широко применяется гимнастика по Стрельниковой. Состоит из следующих упражнений:
- «Ладошки». Поза стоя, прямо с упором рук в стену, локти опущены вниз. На вдохе руки сжимаются в кулаки, выдохе — разжимаются. Выполнять 8 раз.
- «Погончики». Лежа (сидя или стоя) с опущенными, прижатыми к телу руками, пальцы собраны в кулак. Короткий резкий вдох с движением рук «стряхиваем капли воды», на выдохе — в исходную позу. Выполнять 10 раз.
- «Насос». Стойка прямо, ноги на ширине плеч. Наклон вперед, руки выше уровня колен. На вдохе наклон усиливается, на выдохе нужно вернуться в исходное положение. Повторить 8 раз.
- «Кошка». Стойка прямо, ноги на ширине плеч. На вдохе — приседание с поворотом туловища в сторону и выполнением хватательных движений. На выдохе тело возвращается в первоначальную позицию, со вдохом упражнение повторяется в противоположную сторону. Повторить по 5 раз на каждую сторону.
Пансинусит является опасным заболеванием, склонным к развитию осложнений, среди которых: менингит, тромбоз кавернозного синуса или сепсис. Последствия зависят от эффективности проводимого лечения, возможен летальный исход или переход в хроническую форму.

 Катаральная форма пансинусита характеризуется отеком и гиперемией слизистой оболочки, появлением слизистых выделений и отсутствием гноя.
Катаральная форма пансинусита характеризуется отеком и гиперемией слизистой оболочки, появлением слизистых выделений и отсутствием гноя. Патогенетическая терапия включает средства, разжижающие слизь и выводящие ее из пазух – «Синупрет», «Амброксол». Противоотечным действием обладают сосудосуживающие назальные капли и спреи – «Називин», «Тизин», «Ринонорм». Перед закапыванием носа его следует промыть с помощью физраствора или спреев «Аквамарис», «Долфин», «Аквалор».
Патогенетическая терапия включает средства, разжижающие слизь и выводящие ее из пазух – «Синупрет», «Амброксол». Противоотечным действием обладают сосудосуживающие назальные капли и спреи – «Називин», «Тизин», «Ринонорм». Перед закапыванием носа его следует промыть с помощью физраствора или спреев «Аквамарис», «Долфин», «Аквалор». Для повышения иммунитета полезно употреблять в пищу много свежих овощей и фруктов, пить много жидкости, которая разжижает слизь и выводит токсины из организма. Полезно пить свежевыжатые соки, теплые травяные чаи, простую воду.
Для повышения иммунитета полезно употреблять в пищу много свежих овощей и фруктов, пить много жидкости, которая разжижает слизь и выводит токсины из организма. Полезно пить свежевыжатые соки, теплые травяные чаи, простую воду. Острый пансинусит. Клинические признаки болезни развиваются внезапно и быстро нарастают. Возникает характерная симптоматика синусного воспаления (болезненность, отсутствие носового дыхания, насморк). Пациент жалуется на резкое недомогание и подъем температуры. Острая форма недуга при своевременной диагностикиеподдается терапии, через 10-14 дней болезнь излечивается. Одновременное воспаление всех носовых пазух сопряжено с развитием осложнений и неблагоприятных последствия для здоровья пациента.
Острый пансинусит. Клинические признаки болезни развиваются внезапно и быстро нарастают. Возникает характерная симптоматика синусного воспаления (болезненность, отсутствие носового дыхания, насморк). Пациент жалуется на резкое недомогание и подъем температуры. Острая форма недуга при своевременной диагностикиеподдается терапии, через 10-14 дней болезнь излечивается. Одновременное воспаление всех носовых пазух сопряжено с развитием осложнений и неблагоприятных последствия для здоровья пациента. Гиперпластический. Неблагоприятная форма недуга, так как сопровождается длительным нарастанием соединительнотканного слоя. Патологический процесс затрагивает не только верхний железистый эпителий, но вызывает гипертрофические изменения в подслизистом слое. Гиперпластическая форма – это не долеченный острый пансинусит различного патогенеза. Вялотекущий хронический процесс сопровождается своеобразной клинической картиной, и приводит к тяжелым негативным последствиям.
Гиперпластический. Неблагоприятная форма недуга, так как сопровождается длительным нарастанием соединительнотканного слоя. Патологический процесс затрагивает не только верхний железистый эпителий, но вызывает гипертрофические изменения в подслизистом слое. Гиперпластическая форма – это не долеченный острый пансинусит различного патогенеза. Вялотекущий хронический процесс сопровождается своеобразной клинической картиной, и приводит к тяжелым негативным последствиям. механические травмы носа;
механические травмы носа; давящая боль в лобной доли, в области верхней челюсти, глазницах;
давящая боль в лобной доли, в области верхней челюсти, глазницах;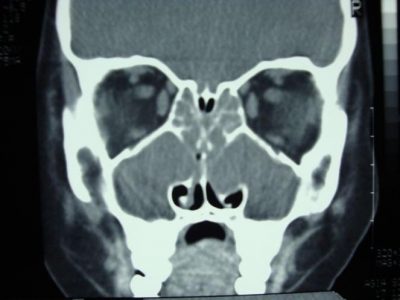 Внешний осмотр больного, сбор анамнеза и жалоб.
Внешний осмотр больного, сбор анамнеза и жалоб. Антибиотики. Местно – назальные спреи с противомикробным эффектом: Изофра, Биопарокс. Перорально – Азитромицин, Амоксиклав. Антибиотики назначаются в случае гнойной формы болезни, и только после становления чувствительности патогенных МКО.
Антибиотики. Местно – назальные спреи с противомикробным эффектом: Изофра, Биопарокс. Перорально – Азитромицин, Амоксиклав. Антибиотики назначаются в случае гнойной формы болезни, и только после становления чувствительности патогенных МКО. капли из меда и сока алоэ вера;
капли из меда и сока алоэ вера;