патогенез, клиника, диагностика, неотложная помощь.
Кардиогенный шок – крайняя степень острой левожелудочковой недостаточности, характеризующаяся резким снижение сократительной функции миокарда (падение ударного и минутного выброса), которое не компенсируется повышением сосудистого сопротивления и приводит к неадекватному кровоснабжению всех органов и тканей. Является причиной смерти 60 % больных инфарктом миокарда.
Выделяют следующие формы кардиогенного шока:
— рефлекторный,
— истинный кардиогенный,
— ареактивный,
— аритмический,
— из-за разрыва миокарда.
Патогенез истинного кардиогенного шока
Именно эта форма кардиогенного шока полностью соответствует определению шока при инфаркте миокарда, которое было приведено выше.
Истинный кардиогенный шок, как правило, развивается при обширном трансмуральном инфаркте миокарда. Более чем у 1/3 больных на секции обнаруживается стенозирование 75% или более просвета трех основных коронарных артерий, включая переднюю нисходящую коронарную артерию. При этом почти у всех больных с кардиогенным шоком имеется тромботическая коронарная окклюзия (Antman, Braunwald, 2001). Возможность развития кардиогенного шока значительно возрастает у больных с повторным ИМ.
Основными патогенетическими факторами истинного кардиогенного шока являются следующие.
1.Снижение насосной (сократительной) функции миокарда
Этот патогенетический фактор является основным. Снижение сократительной функции миокарда обусловлено прежде всего выключением некротизированного миокарда из процесса сокращения. Кардиогенный шок развивается при величине зоны некроза равной или превышающей 40% массы миокарда левого желудочка. Большая роль принадлежит также состоянию периинфарктной зоны, в которой при наиболее тяжелом течении шока образуются некрозы (таким образом инфаркт расширяется), о чем свидетельствует стойкий подъем в крови уровня КФК-МВ и KФK-MBmass. Большую роль в снижении сократительной функции миокарда играет также процесс его ремоделирования, начинающийся уже в первые дни (даже часы) после развития острой коронарной окклюзии.
2. Развитие патофизиологического порочного круга
При кардиогенном шоке у больных инфарктом миокарда развивается патофизиологический порочный круг, который усугубляет течение этого грозного осложнения инфаркта миокарда. Начинается этот механизм с того, что в результате развития некроза, особенно обширного и трансмурального, происходит резкое снижение систолической и диастолической функции миокарда левого желудочка. Выраженное падение ударного объема приводит, в конечном счете, к снижению давления в аорте и уменьшению коронарного перфузионного давления и, следовательно, к уменьшению коронарного кровотока. В свою очередь, снижение коронарного кровотока усугубляет ишемию миокарда и тем самым еще больше нарушает систолическую и диастолическую функции миокарда. Неспособность левого желудочка к опорожнению также приводит к увеличению преднагрузки. Под преднагрузкой понимают степень растяжения сердца во время диастолы, она зависит от величины венозного притока крови к сердцу и растяжимости миокарда. Увеличение преднагрузки сопровождается расширением неповрежденного хорошо перфузируемого миокарда, что в свою очередь в соответствии с механизмом Франка-Старлинга, ведет к увеличению силы сердечных сокращений. Этот компенсаторный механизм восстанавливает ударный объем, но фракция выброса — показатель глобальной сократимости миокарда — снижается в связи с ростом конечного диастолического объема. Наряду с этим дилатация левого желудочка приводит к повышению постнагрузки — т.е. степени напряжения миокарда во время систолы в соответствии с законом Лапласа. Этот закон гласит, что напряжение волокон миокарда равно произведению давления в полости желудочка на радиус желудочка, деленному на толщину стенки желудочка. Таким образом, при одном и том же аортальном давлении постнагрузка, которую испытывает дилатированный желудочек, выше, чем при нормальных размерах желудочка (Braunwald, 2001).
Однако величина постнагрузки определяется не только размерами левого желудочка (в данном случае степенью его дилатации), но и системным сосудистым сопротивлением. Снижение сердечного выброса при кардиогенном шоке приводит к компенсаторному периферическому вазоспазму, в развитии которого принимают участие симпатоадреналовая система, эндотелиальные вазоконстрикторные факторы, система ренин-ангиотензин-II. Повышение системного периферического сопротивления направлено на повышение артериального давления и улучшение кровоснабжения жизненно важных органов, но оно значительно увеличивает постнагрузку, что в свою очередь ведет к повышению потребности миокарда в кислороде, усугублению ишемии и дальнейшему снижению сократительной способности миокарда и увеличению конечного диастолического объема левого желудочка. Последнее обстоятельство способствует увеличению легочного застоя и, следовательно, гипоксии, которая усугубляет ишемию миокарда и снижение его сократительной способности. Далее все снова происходит так, как было описано выше.
3. Нарушения в системе микроциркуляции и уменьшение объема циркулирующей крови
Как указывалось ранее, при истинном кардиогенном шоке возникают распространенная вазоконстрикция и увеличение общего периферического сосудистого сопротивления. Эта реакция носит компенсаторный характер и направлена на поддержание артериального давления и обеспечение кровотока в жизненно важных органах (головном мозге, почках, печени, миокарде). Однако продолжающаяся вазоконстрикция приобретает патологическое значение, так как приводит к гипоперфузии тканей и нарушениям в системе микроциркуляции. Микроциркуляторная система является наибольшей сосудистой емкостью в организме человека, составляя свыше 90% сосудистого русла. Микроциркуляторные нарушения способствуют развитию тканевой гипоксии. Метаболические продукты тканевой гипоксии вызывают дилатацию артериол и прекапиллярных сфинктеров, а более резистентные к гипоксии венулы остаются спазмированными, в результате чего кровь депонируется в капиллярной сети, что приводит к уменьшению массы циркулирующей крови. Наблюдается также выход жидкой части крови в тканевые интерстициалъные пространства. Уменьшение венозного возврата крови и количества циркулирующей крови способствует дальнейшему снижению сердечного выброса и гипоперфузии тканей, еще больше усугубляет периферические микроциркуля-торные нарушения вплоть до полного прекращения кровотока с развитием полиорганной недостаточности. Кроме того, в микроциркуляторном русле снижается стабильность форменных элементов крови, развивается внутрисосудистая агрегация тромбоцитов и эритроцитов, повышается вязкость крови, возникают микротромбозы. Эти явления усугубляют тканевую гипоксию. Таким образом, можно считать, что и на уровне системы микроциркуляции развивается своеобразный патофизиологический порочный круг.
Истинный кардиогенный шок развивается обычно у больных с обширным трансмуральным инфарктом миокарда передней стенки левого желудочка (часто при этом наблюдается тромбоз двух или трех коронарных артерий). Возможно развитие кардиогенного шока и при обширных трансмуральных инфарктах задней стенки, особенно при одновременном распространении некроза на миокард правого желудочка. Кардиогенный шок нередко осложняет течение повторных инфарктов миокарда, особенно сопровождающихся нарушениями сердечного ритма и проводимости, или при наличии симптомов недостаточности кровообращения еще до развития инфаркта миокарда.
Клиническая картина кардиогенного шока отражает выраженные нарушения кровоснабжения всех органов, в первую очередь жизненно важных (головного мозга, почек, печени, миокарда), а также признаки недостаточного периферического кровообращения, в том числе в системе микроциркуляции. Недостаточность кровоснабжения головного мозга приводит к развитию дисциркуляторной энцефалопатии, гипоперфузия почек — к острой почечной недостаточности, недостаточное кровоснабжение печени может вызывать образование в ней очагов некроза, нарушение кровообращения в желудочно-кишечном тракте может быть причиной острых эрозий и язв. Гипоперфузия периферических тканей приводит к тяжелым трофическим нарушениям.
Общее состояние больного с кардиогенным шоком тяжелое. Больной заторможен, сознание может быть затемнено, возможна полная потеря сознания, реже наблюдается кратковременное возбуждение. Основными жалобами больного являются жалобы на выраженную общую слабость, головокружение, «туман перед глазами», сердцебиения, ощущение перебоев в области сердца, иногда загрудинные боли.
При осмотре больного обращает на себя внимание «серый цианоз» или бледно- цианотичная окраска кожи, может быть выраженный акроцианоз. Кожа влажная, холодная. Дистальные отделы верхних и нижних конечностей мраморно-цианотичные, кисти и стопы холодные, отмечается цианоз подногтевых пространств. Характерно появление симптома «белого пятна» — удлинение времени исчезновения белого пятна после надавливания на ноготь (в норме это время меньше 2 с). Приведенная симптоматика является отражением периферических микроциркуляторных нарушений, крайней степенью которых могут быть некрозы кожи в области кончика носа, ушных раковин, дистальных отделов пальцев рук и ног.
Пульс на лучевых артериях нитевидный, часто аритмичный, нередко вообще не определяется. Артериальное давление резко снижено, всегда меньше 90 мм. рт. ст. Характерно снижение пульсового давления, по данным А. В. Виноградова (1965), оно обычно ниже 25— 20 мм. рт. ст. При перкуссии сердца выявляется расширение его левой границы, характерными аускультативными признаками являются глухость сердечных тонов, аритмии, негромкий систолический шум на верхушке сердца, протодиастолический ритм галопа (патогномоничный симптом выраженной левожелудочковой недостаточности).
Дыхание обычно поверхностное, может быть учащенным, особенно при развитии «шокового» легкого. Наиболее тяжелое течение кардиогенного шока характеризуется развитием сердечной астмы и отека легких. В этом случае появляется удушье, дыхание становится клокочущим, беспокоит кашель с отделением розовой пенистой мокроты. При перкуссии легких определяется притупление перкуторного звука в нижних отделах, здесь же выслушиваются крепитация, мелкопузырчатые хрипы вследствие альвеолярного отека. Если альвеолярного отека нет, крепитация и влажные хрипы не выслушиваются или определяются в небольшом количестве как проявление застоя в нижних отделах легких, возможно появление небольшого количества сухих хрипов. При выраженном альвеолярном отеке влажные хрипы и крепитация выслушиваются более чем над 50% поверхности легких.
При пальпации живота патологии обычно не выявляется, у некоторых больных может определяться увеличение печени, что объясняется присоединением правожелудочковой недостаточности. Возможно развитие острых эрозий и язв желудка и двенадцатиперстной кишки, что проявляется болями в эпигастрии, иногда кровавой рвотой, болезненностью при пальпации подложечной области. Однако указанные изменения желудочно-кишечного тракта наблюдаются редко. Важнейшим признаком кардиогенного шока является олигурия или олигоанурия, при катетеризации мочевого пузыря количество отделяемой мочи составляет менее 20 мл/ч.
Диагностические критерии кардиогенного шока:
1. Симптомы недостаточности периферического кровообращения:
бледно-цианотичная, «мраморная», влажная кожа
акроцианоз
спавшиеся вены
холодные кисти и стопы
снижение температуры тела
удлинение времени исчезновения белого пятна после надавливания на ноготь > 2 с(снижение скорости периферического кровотока)
2. Нарушение сознания (заторможенность, спутанность сознания, возможно бессознательное состояние, реже — возбуждение)
3. Олигурия (снижение диуреза < 20 мл/ч), при крайне тяжелом течении — анурия
4. Снижение систолического артериального давления до величины < 90 мм. рт. ст (по
некоторым данным менее80 мм. рт. ст), у лиц с предшествовавшей артериальной
гипертензией < 100 мм. рт. ст. Длительность гипотензии > 30 мин.
Снижение пульсового артериального давления до 20 мм. рт. ст. и ниже
Снижение среднего артериального давления < 60 мм. рт. ст. или примониторировании снижение (по сравнению с исходным) среднего артериального давления > 30 мм. рт. ст. в течение >= 30 мин
7. Гемодинамические критерии:
давление «заклинивания» в легочной артерии > 15 мм. рт. ст (> 18 мм. рт. ст, по
Antman, Braunwald)
сердечный индекс < 1.8 л/мин/м2
повышение общего периферического сосудистого сопротивления
увеличение конечного диастолического давления левого желудочка
снижение ударного и минутного объемов
Поставить клинический диагноз кардиогенного шока у больных инфарктом миокарда можно на основании обнаружения первых 6 доступных критериев. Определение гемодинамических критериев (пункт 7) для постановки диагноза кардиогенного шока обычно не является обязательным, но весьма целесообразно для организации правильного лечения.
Лечение
Общие мероприятия:
— обезболивание (особое имеет значение при рефлекторной форме шока – позволяет стабилизировать гемодинамику),
— оксигенотерапия,
— тромболитическая терапия (в некоторых случаях эффективный тромболизис позволяет добиться исчезновения симптомов шока),
— гемодинамический мониторинг (катетаризация центральной вены для введения катетора Сван-Ганца).
2. Лечение аритмий (аритмическая форма кардиогенного шока)
3. Внутривенное введение жидкости.
4. Снижение периферического сосудистого сопротивления.
5. Повышение сократимости миокарда.
6. Внутриаортальная баллонная контрапульсация (ВБК).
Внутривенное введение жидкости, увеличивающее венозный возврат к сердцу, является одним из способов улучшения насосной функции левого желудочка по механизму Франка-Старлинга. Однако, если исходное конечное диастолическое давление левого желудочка (КДДЛЖ) резко повышено, данный механизм перестает срабатывать и дальнейшее повышение КДДЛЖ буде приводить к уменьшению сердечного выброса, ухудшению гемодинамической ситуации и перфузии жизненно-важных органов. Поэтому в/в введение жидкостей проводят при ДЗЛА менее 15 мм. рт. ст. (при отсутствии возможности измерять ДЗЛА, контролируют по ЦВД – вводят жидкость, если ЦВД менее 5 мм. рт. ст). Во время введения самым тщательным образом контролируют признаки застоя в легких (одышка, влажные хрипы). Обычно вводят 200 мл 0,9% р-ра натрия хлорида, низкомолекулярные декстраны (реополиглюкин, декстран -40), можно использовать поляризующую смесь с 200 мл 5-10% р-ром глюкозы. Водить следует до АД сис. более 100 мм рт. ст. или ДЗЛА более 18 мм рт. ст. Скорость инфузии и объем вводимой жидкости зависит от динамики ДЗЛА, артериального давления, клинических признаков шока.
Снижение периферического сопротивления (при АД более 90 мм рт. ст.) – использование периферических вазодилататоров приводит к некоторому увеличению сердечного выброса (в результате снижения преднагрузки) и улучшению кровообращения жизненноважных органов. Препарат выбора – нитропруссид натрия (0,1-5 мкг/мин/кг) или нитроглицерин (10-200 мг/мин) – скорость инфузии зависит от АД сис., которое поддерживают на уровне не менее100 мм рт. ст.
При АД сис. менее 90 мм рт. ст. и ДЗЛА более 15 мм рт. ст. :
— если АД сис. менее или равно 60 мм рт. ст. – норадреналин (0,5-30 мкг/мин) и/или дофамин (10-20 мкг/кг/мин)
— после повышения АД сис. до 70-90 мм рт. ст. – добавить добутамин (5-20 мкг/кг/мин), прекратить введение норадреналтна и снизить дозу дофамина (до 2-4 мкг/кг/мин – это «почечная доза», так как расширяет почечные артерии)
— если АД сис. — 70-90 мм рт. ст. – дофамин в дозе 2-4 мкг/кг/мин и добутамин.
При величине диуреза более 30 мл/час предпочтительнее использовать добутамин. Дофамин и добутамин могут использоваться одновременно: добутамин как инотропное средство + дофамин в дозе, увеличивающей почечный кровоток.
При неэффективности лечебных мероприятий – ВБК + экстренная катетаризация сердца и проведение коронарографии. Цель ВБК – выиграть время для тщательного обследования пациента и целенаправленного хирургического вмешательства. При ВБК баллон, надуваемый и сдуваемый в течение каждого сердечного цикла, вводят через бедренную артерию в грудную аорту и располагают немного дистальнее устья левой подключичной артерии. Основной метод лечения – баллонная коронарная ангиопластика (снижает летальность до 40-50%). Больные с неэффективной БКА, с механическими осложнениями инфаркта миокарда, поражением ствола левой коронарной артерии или тяжелом трехсосудистом поражении проводят экстренное коронарное шунтирование.
Рефрактерный шок – ВБК и вспомогательное кровообращение до проведения трансплантации сердца.
первая неотложная доврачебная помощь (алгоритм действий), основной симптом, лечение, классификация, что это такое, причины, признаки, стадии
Кардиогенный шок — это неотложное состояние, при котором происходит нарушения кровоснабжения тканей и резкое снижение сократительной функции сердца. Эта патология рассматривается как осложнение сердечной недостаточности. В 60-100% случаев наблюдается летальный исход. Шок не является самостоятельным заболеванием. Это осложнение другой сердечно-сосудистой патологии.

Причины
Причинами кардиогенный шоков являются:
- Инфаркт миокарда. Это наиболее частая причина острой сердечной недостаточности. При инфаркте в толще сердечной мышцы образуется участок некроза тканей, в результате чего нарушаются сократимость и насосная функция сердца. Шок чаще всего возникает на фоне обширного трансмурального инфаркта, когда мышечный слой поражается на всю толщину. Происходит это при гибели более 40-50% функциональной ткани. Инфаркт развивается при атеросклерозе, тромбозе венечных артерий, тромбоэмболии и артериальной гипертензии.
- Острые отравления. Нарушать работу сердца могут различные яды, которые попадают в организм случайно или намеренно. Наибольшую опасность представляют фосфорорганические соединения, пестициды, инсектициды (средства, применяемые для уничтожения насекомых) и некоторые кардиотоксические лекарства (сердечные гликозиды).
- Эмболия легочной артерии. При данной патологии происходит закупорка тромбом крупного сосуда. Это приводит к острой сердечной недостаточности по правожелудочковому типу.
- Кровоизлияние внутри сердца. Возможно на фоне разрыва аневризмы.
- Тампонада сердца. Она чаще всего возникает при скоплении крови в околосердечной сумке, перикардите, тяжелых травмах и расслоении аорты.
- Тяжелые формы аритмии сердца.
- Гипертрофическая кардиомиопатия.
- Поражение папиллярных мышц.
- Дефект межжелудочковой перегородки.
- Разрыв сердца.
- Бактериальный эндокардит.
- Аортальный стеноз.
- Недостаточность клапанов.
- Пневмоторакс.
- Электротравма.
Предрасполагающими факторами являются нарушение липидного обмена, ожирение, стресс, сахарный диабет и частые гипертонические кризы.
Классификация
Выделяют следующие виды шока:
- Аритмогенный (обусловленный нарушением сердечного ритма и проводимости). Чаще всего он развивается при пароксизмальной тахикардии и атриовентрикулярных блокадах. Данная патология отличается благоприятным прогнозом. Нормализация сердечного ритма способствует устранению всех симптомов шока.
- Истинный. Развивается после перенесенного инфаркта.
- Рефлекторный. Возникает вследствие сильного болевого синдрома. Может возникать при незначительной площади поражения сердца. Данная форма шока легко устраняется медикаментозными средствами.
- Ареактивный. Протекает наиболее тяжело. Летальность достигает 90%.
Классификация выделяет следующие стадии развития шока:
Как часто Вы сдаете анализ крови?Poll Options are limited because JavaScript is disabled in your browser.Только по назначению лечащего врача 30%, 1223 голоса
1223 голоса 30%
1223 голоса — 30% из всех голосов
Один раз в год и считаю этого достаточно 17%, 688 голосов
688 голосов 17%
688 голосов — 17% из всех голосов
Только когда болею 16%, 632 голоса
632 голоса 16%
632 голоса — 16% из всех голосов
Как минимум два раза в год 15%, 611 голосов
611 голосов 15%
611 голосов — 15% из всех голосов
Чаще чем два раза в год но меньше шести раз 11%, 445 голосов
445 голосов 11%
445 голосов — 11% из всех голосов
Я слежу за своим здоровьем и сдаю раз в месяц 6%, 252 голоса
252 голоса 6%
252 голоса — 6% из всех голосов
Боюсь эту процедуру и стараюсь не сдавать 4%, 170 голосов
170 голосов 4%
170 голосов — 4% из всех голосов
Всего голосов: 4021
21.10.2019
×
Вы или с вашего IP уже голосовали.- Компенсации. Она характеризуется снижением МОК (минутного объема крови) и нарушением периферического кровообращения. На данной стадии возможны боль в груди, головокружение и головная боль. Нарушение насосной функции сердца компенсируется централизацией кровообращения.
- Декомпенсации. Компенсаторные механизмы не справляются. На этой стадии снижается давление, нарушается сознание и уменьшается диурез (суточный объем мочи). Наблюдается ухудшение кровоснабжения почек, сердца и головного мозга.
- Необратимых изменений. На фоне тяжелой степени сердечной недостаточности и нарушения кровотока появляются признаки церебральной (мозговой) и коронарной дисфункции. Недостаточное поступление кислорода с кровью к другим органам становится причиной ишемии и некроза тканей. Возможны осложнения в виде синдрома диссеминированного внутрисосудистого свертывания и кровотечений.
Клиническая картина
Симптомы кардиогенного шока специфичны. Клиническая картина зависит от стадии шока и развития осложнений.
Внешние признаки
Признаками шока являются:
- Бледность кожи. Наблюдается вследствие ишемии ткани и уменьшения сердечного выброса.
- Цианоз. Указывает на гипоксию тканей.
- Снижение температуры тела. Кожа на ощупь холодная.
- Чувство страха смерти. Больные люди выглядят потерянными и испуганными.
- Беспокойство.
- Потливость.
- Втягивание крыльев носа. Данный симптом может указывать на развитие дыхательной недостаточности.
- Потеря сознания или сопор.
- Свистящее дыхание.
- Вынужденное положение тела. При шоке человек садится, наклоняя туловище и упираясь руками в кровать или стул.
- Выделение изо рта розовой пены. Это проявление отека легкого.
Данные признаки кардиогенного шока не позволяют поставить предварительный диагноз.
Внутренние симптомы
Для шока характерны следующие симптомы:
Уделите время для прохождения онлайн тестов:
- Боль. Она напоминает болевой синдром при инфаркте миокарда. Боль при шоке чаще всего давящая, сжимающая, но может быть и колющей. Она ощущается слева в области грудины. Боль отдает в левую лопатку, челюсть и левую руку. Она не зависит от приема пищи и позы больного. Это основной симптом шока на фоне инфаркта миокарда.
- Изменение частоты сердцебиения. Чаще всего при шоке наблюдается тахикардии (ЧСС превышает 80 уд/мин). Иногда возникает брадикардия (редкое сердцебиение с частотой менее 60 уд/мин).
- Слабость.
- Недомогание.
- Участие в дыхании вспомогательной мускулатуры.
- Артериальная гипотензия. АД при шоке может снижаться до 70-80 мм рт. ст. Нередко наблюдается коллапс.
- Нитевидный пульс.
- Признаки полиорганной недостаточности в виде олигурии или анурии (уменьшения диуреза или отсутствия мочи), выбухания яремных вен, рвоты по типу кофейной гущи, высыпаний на теле, рвоты и симптомов анемии.
Диагностика
При подозрении на развитие кардиогенного шока необходимо вызвать скорую помощь. Для уточнения диагноза потребуются:
- Опрос самого больного (если он находится в сознании) или его родственников.
- Физикальный осмотр (измерение давления, пальпация, перкуссия, аускультация, измерение частоты дыхания и определение пульса). Признаками шока являются нитевидный, слабый пульс, глухие тоны сердца и снижение АД.
- Электрокардиография. На наличие шока на фоне инфаркта миокарда указывают такие изменения, как отрицательный зубец T, уменьшение зубца R и изменение сегмента ST. Возможны признаки внеочередных сокращений сердца (дополнительные комплексы QRST, преждевременные зубцы P) и атриовентрикулярной блокады (наличие патологических комплексов, удлинение интервала P-Q, уменьшение количества желудочковых комплексов).
- Рентгенография органов грудной полости.
- УЗИ сердца (эхокардиография).
- Компьютерная томография.
- Ангиография (исследование магистральных артерий).
- Определение газового состава крови.
- Общий и биохимический анализы крови. Повышение уровня тропонинов может указывать на шок при остром инфаркте миокарда. Повышение мочевины, креатинина, мочевой кислоты и натрия в плазме крови указывает на развитие почечной недостаточности.
- Общий анализ мочи.
- Определение электролитного состава крови.
Что делать
Опытные врачи знают, чем опасен сердечный шок, что это такое, а также методы лечения данной патологии. Комплексная терапия складывается из неотложных мероприятий (первой медицинской и доврачебной помощи), врачебной и специализированной помощи. Неотложная помощь имеет первостепенное значение, так как от своевременности и правильности ее оказания во многом зависит прогноз для жизни.
Первая помощь
При подозрении на шок требуется:
- Вызвать бригаду скорой помощи.
- Уложить человека, приподняв немного его ноги.
- Обеспечить доступ свежего воздуха.
- Очистить дыхательные пути и провести при необходимости реанимационные мероприятия (непрямой массаж сердца с искусственной вентиляцией легких).
При оказании врачом неотложной помощи алгоритм действий имеет большое значение. Вначале необходимо провести оксигенотерапию. Это важный аспект первой помощи при кардиогенном шоке. После этого требуется устранить болевой синдром. Могут применяться наркотические анальгетики. На следующем этапе проводятся нормализация артериального давления и ритма сердца, инфузионная терапия (при отсутствии симптомов отека легкого) и тромболизис (растворение сгустков крови).
Нередко доврачебная помощь включает в себя дефибрилляцию. Это аппаратный метод восстановления сердечного ритма посредством электрического разряда. Дефибрилляция требуется при фибрилляции желудочков. В случае асистолии (отсутствия сокращений миокарда) проводится непрямой массаж сердца. Обязательно проводится коррекция электролитного состояния плазмы крови (применяются препараты калия или магния сульфат).
Лечение
При лечении кардиогенного шока могут применяться следующие препараты:
- Кортикостероиды (Преднизолон). Является неспецифическим противошоковым средством.
- Лидокаин.
- Диуретики (Лазикс, Фуросемид). Назначаются при шоке с отеком легкого после стабилизации артериального давления.
- Адреномиметики (Адреналин, Норадреналин). Адреналин используется при асистолии и гипотензии, не поддающейся коррекции другими средствами.
- Инфузионные средства (Реополиглюкин, Натрия гидрокарбонат, раствор Натрия хлорида).
- Нитраты быстрого действия (Нитроглицерин). Позволяют снизить нагрузку на сердца. Нитроглицерин назначается после нормализации давления.
- Противоаритмические препараты (Амиодарон). Амиодарон противопоказан при артериальной гипотензии, тяжелой атриовентрикулярной блокаде, снижении уровня калия и магния.
- Наркотические обезболивающие средства (Фентанил).
- Кардиотонические препараты (Добутамин, Допамин). Эти медикаменты эффективны при выраженной артериальной гипотензии.
- Тромболитики (Стрептокиназа). Показаны при шоке на фоне тромбоза.
- Антикоагулянты (Гепарин).
При необходимости проводится радикальная терапия. Могут потребоваться баллонная контрпульсация и баллонная ангиопластика.
Возможные осложнения
Последствиями кардиогенного шока могут быть:
- фибрилляция желудочков;
- остановка сердца;
- отек легкого;
- летальный исход;
- развитие острой почечной или печеночной недостаточности;
- полиорганная недостаточность;
- дыхательная недостаточность;
- нарушение работы органов пищеварительной системы.
Прогноз при данной патологии неблагоприятный. Общий процент летальных исходов составляет 50%. Оказание помощи в течение первых 30 минут улучшает прогноз для жизни. Показатель выживаемости выше при проведении хирургического вмешательства.
Кардиогенный шок > Архив — Клинические протоколы МЗ РК
Диагностические критерии
Истинный кардиогенный шок
Жалобы больного на выраженную общую слабость, головокружение, “туман перед глазами”, сердцебиение, ощущение перебоев в области сердца, загрудинные боли, удушье.
1. Симптомы недостаточности периферического кровообращения:
— серый цианоз или бледно-цианотичная, “мраморная”, влажная кожа;
— акроцианоз;
— спавшиеся вены;
— холодные кисти и стопы;
— проба ногтевого ложа более 2 с (снижение скорости периферического кровотока).
2. Нарушения сознания: заторможенность, спутанность, реже — возбуждение.
3. Олигурия (снижение диуреза менее 20 мм/ час, при тяжелом течении — анурия).
4. Снижение систолического артериального давления менее 90 – 80 мм рт.ст.
5. Снижение пульсового артериального давления до 20 мм рт.ст. и ниже.
Перкуторно: расширение левой границы сердца, при аускультации тоны сердца глухие, аритмии, тахикардии, протодиастолический ритм галопа (патогномоничный симптом выраженной левожелудочковой недостаточности). Дыхание поверхностное, учащенное.
Наиболее тяжелое течение кардиогенного шока характеризуется развитием сердечной астмы и отека легких. Появляется удушье, дыхание клокочущее, беспокоит кашель с отделением розовой пенистой мокроты. При перкуссии легких определяется притупление перкуторного звука в нижних отделах. Здесь же выслушиваются крепитация, мелкопузырчатые хрипы. При прогрессировании альвеолярного отека хрипы выслушиваются более чем над 50% поверхности легких.
Диагноз основывается на выявлении снижения систолического артериального давления менее 90 мм Hg, клинических признаках гипоперфузии (олигурия, ментальное притупление, бледность, потоотделение, тахикардия) и легочной недостаточности.
А. Рефлекторный шок (болевой коллапс) развивается в первые часы заболевания, в период сильных болей в области сердца из-за рефлекторного падения общего периферического сосудистого сопротивления.
1. Систолическое АД около 70-80 мм рт.ст.
2. Периферическая недостаточность кровообращения — бледность, холодный пот.
3. Брадикардия — патогномоничный симптом этой формы шока.
4. Длительность гипотензии не превышает 1-2 часов, симптомы шока исчезают самостоятельно или после купирования болевого синдрома.
5. Развивается при ограниченных инфарктах миокарда задненижних отделов.
6. Характерны экстрасистолии, атриовентрикулярная блокада, ритм из АВ соединения.
7. Клиника рефлекторного кардиогенного шока соответствует I степени тяжести.
Б. Аритмический шок
1. Тахисистолический (тахиаритмический вариант кардиогенного шока).
Чаще развивается в первые часы (реже – дни заболевания) при пароксизмальной желудочковой тахикардии, также при суправентрикулярной тахикардии, пароксизмальной мерцательной аритмии и трепетании предсердий. Общее состояние больного тяжелое.
Выражены все клинические признаки шока:
— значительная артериальная гипотензия;
— симптомы недостаточности периферического кровообращения;
— олигоанурия;
— у 30% больных развивается тяжелая острая левожелудочковая недостаточность;
— осложнения: фибрилляция желудочков, тромбоэмболии в жизненно важные органы;
— рецидивы пароксизмальных тахикардий, расширение зоны некроза, развитие кардиогенного шока.
2. Брадисистолический (брадиаритмический вариант кардиогенного шока).
Развивается при полной атриовентрикулярной блокаде с проведением 2:1, 3:1, медленном идиовентрикулярном и узловом ритмах, синдроме Фредерика (сочетание полной атриовентрикулярной блокады с мерцательной аритмией). Брадисистолический кардиогенный шок наблюдается в первые часы развития обширного и трансмурального инфаркта миокарда.
— течение шока тяжелое;
— летальность достигает 60% и более;
— причины смерти – тяжелая левожелудочковая недостаточность, внезапная асистолия сердца, фибрилляция желудочков.
Выделяют 3 степени тяжести кардиогенного шока в зависимости от выраженности клинических проявлений, показателей гемодинамики, ответной реакции на проводимые мероприятия:
1. Первая степень:
— длительность не более 3-5 час;
— АД систолическое 90 -81 мм Hg;
— пульсовое АД 30-25 мм Hg;
— симптомы шока выражены слабо;
— сердечная недостаточность отсутствует или слабо выражена;
— быстрая устойчивая прессорная реакция на лечебные мероприятия.
2. Вторая степень:
— длительность 5-10 час;
— АД систолическое 80-61 мм Hg;
— пульсовое АД 20-15 мм Hg;
— симптомы шока выражены значительно;
— выраженные симптомы острой левожелудочковой недостаточности;
— замедленная неустойчивая прессорная реакция на лечебные мероприятия.
3. Третья степень:
— больше 10 часов;
— систолическое АД менее 60 мм Hg, может упасть до 0;
— пульсовое АД менее 15 мм Hg;
— течение шока крайне тяжелое;
— тяжелое течение сердечной недостаточности, бурный отек легких;
— прессорная реакция на лечение отсутствует, развивается ареактивное состояние.
Перечень основных диагностических мероприятий:
1. ЭКГ диагностика.
Перечень дополнительных диагностических мероприятий:
1. Измерение уровня ЦВД (для реанимационных бригад).
Эталон «Неотложная медицинская помощь при кардиогенном шоке»
Уточните состояние пациента и укажите признаки кардиогенного шока.
Уложите пациента с приподнятыми ногами.
Начните инфузионную терапию (см. эталон «Инфузионная терапия») 400 мл 0,9% раствора натрия хлорида со скоростью 10-12 капель в минуту.
Проведите пульсоксиметрию (см. эталон «Пульсоксиметрия»).
Проведите оксигенотерапию (см. эталон «Оксигенотерапия») 100% кислородом.
Проведите электрокардиографию (см. эталон «Электрокардиография) или ЭКГ-мониторинг.
Введите допамин 200 мг внутривенно капельно (см. эталон «Неотложная медицинская помощь при гиповолемическом шоке», увеличивая скорость введения с 10 капель в минуту до достижения минимально возможного уровня САД (не менее 100 мм рт. ст.).
При выраженном ангинозном приступе введите 1 мл 1% раствора морфина в 10 мл 0,9% раствора натрия хлорида, внутривенно, медленно.
Введите 10-15 тыс. ЕД гепарина внутривенно в 20 мл 0,9% раствора натрия хлорида.
Дайте пациенту 0,25 ацетилсалициловой кислоты и предложите разжевать во рту.
Проведите первичный осмотр (см. эталон «Первичный осмотр»).
Уточните жалобы пациента.
Укажите, имеющиеся у пациента, клинические признаки отека легкого:
кожные покровы бледно-синюшные, покрыты потом;
частота дыхания учащена, ортопноэ;
тахикардия;
кашель с выделением пенистой мокроты;
«клокочущее» дыхание.
Усадите пациента с опущенными ногами.
Проведите электрокардиографию (см. эталон «Электрокардиография» или ЭКГ-мониторинг.
Начните внутривенную инфузию кристаллоидного раствора со скоростью 10-12 капель в минуту.
Проведите пульсоксиметрию (см. эталон «Пульсоксиметрия»).
Проведите оксигенотерапию (см. эталон «Оксигенотерапия») 100% кислородом с 70% раствором этилового спирта.
Измерьте АД.
При нормальном или повышенном АД (САД более 90 мм рт. ст.):
дайте пациенту нитроглицерин по 1 таблетке (0,5 мг) под язык каждые 7-10 минут;
введите морфин 1 мл 1% раствора в 20 мл 0,9% раствора натрия хлорида внутривенно дробно до достижения эффекта;
введите нитроглицерин (глицерил тринитрат, изосорбит динитрат) 10 мл 0,1% раствора в 200 мл 0,9% раствора натрия хлорида внутривенно капельно от 5 до 20 капель в минуту;
введите раствор фуросемида внутривенно струйно 40-80 мг.
При пониженном АД (САД менее 90 мм рт. ст.):
уложите пациента, приподняв изголовье;
введите допамин 200 мг внутривенно капельно (см. эталон «Неотложная медицинская помощь при гиповолемическом шоке»), увеличивая скорость введения с 10 капель в минуту до достижения минимально возможного уровня САД (не менее 100 мм рт.ст.).
Проведите первичный осмотр (см. эталон «Первичный осмотр»).
Оградите пациента от возможных травм (зафиксируйте).
Измерьте АД, ЧСС, ЧДД.
Введите:
при САД менее 140 мм рт. ст. введите диазепам 0,5% – 2-4 мл внутривенно;
при САД 140 мм рт. ст. и более введите 25% раствор магния сульфата 5-10 мл внутривенно
Отметьте время введения лекарственного средства.
Проведите глюкометрию (см. эталон «Глюкометрия»).
Проведите пульсоксиметрию (см. эталон «Пульсоксиметрия»).
Проведите электрокардиографию (см. эталон «Электрокардиография»).
Проведите оксигенотерапию (см. эталон «Оксигенотерапия»).
Через 15 минут при некупировавшемся судорожном синдроме введите диазепам 0,5% – 2-4 мл внутривенно.
Отметьте время введения лекарственного средства.
Начните внутривенную инфузию (см. эталон «Внутривенную инфузию») кристаллоидного раствора со скоростью 10-12 капель в минуту.
При наличии рвоты, патологических рефлексов, гиперэстезии, гипертермии, брадикардии, нарушения дыхания:
введите фуросемид 1% – 2-4 мл внутривенно;
проведите оксигенотерапию (см. эталон «Оксигенотерапия»).
Через 15 минут при некупировавшемся судорожном синдроме введите натрия оксибутират 20% из расчета 70 мг/кг внутривенно капельно медленно (1-2 мл) в минуту.
Следите за адекватностью внешнего дыхания и при необходимости проведите ИВЛ дыхательным мешком (см. эталон «Искусственная вентиляция легких ручным аппаратом (дыхательным мешком)»).
Алгоритм оказания помощи «Кардиогенный шок»
Диагностика
Выраженное снижение артериального давления в сочетании с признаками нарушения кровоснабжения органов и тканей. Систолическое артериальное давление обычно ниже 90 мм рт. ст. пульсовое меньше 20 мм рт. ст.
Для диагностики шока обязательно наличие симптомов ухудшения периферическою кровообращения (бледно-цианотичная влажная кожа, спавшиеся периферические вены, снижение температуры кожи кистей и стоп): уменьшение скорости кровотока (время исчезновения белого пятна после надавливания на ногтевое ложе или ладонь более 2 с), снижение диуреза (меньше 20 мл/ч).
Могут быть различные нарушение сознания (от заторможенности до появления очаговой неврологической симптоматики и развития комы).
В большинстве случаев следует дифференцировать истинный кардиогенный шок с другими его разновидностями (рефлекторным, аритмическим, лекарственным, при медленно текущем разрыве миокарда, разрыве перегородки или папиллярных мышц, поражении правого желудочка), а также от ТЭЛА, гиповолемии. внутреннего кровотечения и артериальной гипотензии без шока.
Основные опасности и осложнения:
- невозможность стабилизировать артериальное давление
- отек легких при повышении артериального давления или внутривенном введении жидкости
- тахикардия, тахиаритмия, фибрилляция желудочков
- асистолия
- рецидив ангинозной боли
- острая почечная недостаточность
Под минимально достаточным артериальным давлением понимать систолическое давление около 90 мм рт. ст. при появлении признаков улучшения перфузии органов и тканей.
При отсутствии норадреналина следует использовать адреналин. Скорость внутривенного вливания адреналина повышают постепенно от 1 мкг/мин до 6 мкг/мин. и выше до достижения минимально достаточного артериального давления.
неотложная помощь, симптомы, лечение и причины
Кардиогенный шок — это наихудшая степень острой недостаточности кровообращения, когда сердце перестает выполнять свою главную функцию по обеспечению всех органов и систем кровью. Чаще всего такое осложнение развивается при остром распространенном инфаркте миокарда в первые-вторые сутки заболевания.
Условия для развития кардиогенного шока могут возникнуть у больных с пороками, при проведении операций на крупных сосудах и сердце. Несмотря на достижения современной медицины, летальность при этой патологии остается до 90%.
Причины
Причины кардиогенного шока возникают внутри сердца или в окружающих сосудах и оболочках.
К внутренним причинам относятся:
- Острый инфаркт миокарда левого желудочка, который сопровождается длительно некупированным болевым синдромом, развитием резкой слабости мышцы сердца в связи с обширным участком некроза. Распространение зоны ишемии на правый желудочек значительно усугубляет шок.
- Пароксизмальные виды аритмий с высокой частотой импульсов при мерцании и фибрилляции желудочков.
- Полная блокада сердца в связи с невозможностью проведения импульсов от синусового узла к желудочкам.
Внешними причинами считаются:
- Различные воспалительные или травматические повреждения перикардиальной сумки (полости, в которой лежит сердце). В результате возникает скопление крови (гемоперикард) или воспалительного экссудата, сдавливающих снаружи мышцу сердца. В таких условиях сокращения становятся невозможными.
- К аналогичному сдавлению приводит пневмоторакс (воздух в плевральной полости вследствие разрыва легкого).
- Развитие тромбоэмболии крупного ствола легочной артерии нарушает кровообращение через малый круг, блокирует работу правого желудочка, приводит к тканевой кислородной недостаточности.
Механизмы развития патологии
Патогенез появления нарушений гемодинамики отличается в зависимости от формы шока. Различают 4 разновидности.
- Рефлекторный шок — вызван реакцией организма на сильную боль. При этом происходит резкое увеличение синтеза катехоламинов (вещества, подобные адреналину). Они вызывают спазм периферических сосудов, значительно повышают сопротивление для работы сердца. Кровь скапливается на периферии, но не питает само сердце. Энергетические запасы миокарда быстро истощаются, развивается острая слабость. Этот вариант патологии может возникнуть при небольшой зоне инфаркта. Отличается хорошими результатами лечения, если быстро снять боли.
- Кардиогенный шок (истинный) — связан с поражением половины и более мышечной массы сердца. Если из работы исключается даже часть мышцы, это снижает силу и объем выброса крови. При значительном поражении исходящей из левого желудочка крови недостаточно для питания головного мозга. Она не поступает в венечные артерии, нарушается поступление кислорода в сердце, что еще более ухудшает возможности сокращения миокарда.Наиболее тяжелый вариант патологии. Плохо реагирует на проводимую терапию.
- Аритмическая форма — нарушенная гемодинамика вызвана фибрилляцией или редкими сокращениями сердца. Своевременное применение антиаритмических средств, использование дефибрилляции и электрической стимуляции позволяет справиться с подобной патологией.
- Ареактивный шок — чаще наступает при повторных инфарктах. Название связано с отсутствием ответной реакции организма на терапию. При данной форме к нарушению гемодинамики присоединяются необратимые тканевые изменения, накопление кислотных остатков, зашлакованность организма отработанными веществами. При этой форме в 100% случаев наступает летальный исход.
В зависимости от степени тяжести шока, в патогенезе принимают участие все описанные механизмы. Итогом патологии является резкое снижение сократительной способности сердца и выраженная кислородная недостаточность внутренних органов, мозга.
Клинические проявления
Симптомы кардиогенного шока указывают на проявление нарушенной циркуляции крови:
- кожа бледная, лицо и губы имеют сероватый или синюшный оттенок;
- выделяется холодный липкий пот;
- руки и стопы холодные на ощупь;
- разная степень нарушения сознания (от заторможенности до комы).
При измерении артериального давления выявляются низкие цифры (верхнее – ниже 90 мм рт. ст.), типична разница с нижним давлением – менее, чем на 20 мм рт. ст. Пульс на лучевой артерии не определяется, на сонной – с трудом.
При падении давления и спазме сосудов наступает олигурия (малое выделение мочи), до полной анурии.

От «Скорой» требуется как можно быстрее доставить пациента в стационар после оказания помощи
Классификация
Классификация кардиогенного шока по степени тяжести состояния больного подразумевает три формы:
| Клинические проявления | 1-я степень (легкая) | 2-я степень (умеренная) | 3-я степень (тяжелая) |
| Длительность шокового состояния | менее 5 часов | от 5 до 8 часов | более 8 часов |
| АД в мм рт. ст. | на нижней границе нормы 90/60 или до 60/40 | верхнее на уровне 80-40, нижнее – 50-20 | не определяется |
| Тахикардия (удары в минуту) | 100–110 | до 120 | тоны глухие, пульс нитевидный |
| Типичные симптомы | слабо выражены | преобладает недостаточность левого желудочка, возможен отек легких | отек легких |
| Ответная реакция на лечение | хорошая | замедленная и неустойчивая | отсутствует или кратковременная |
Диагностика
Диагностика при кардиогенном шоке основывается на типичных клинических признаках. Гораздо труднее определить истинную причину шока. Это необходимо сделать для выяснения схемы предстоящей терапии.
На дому кардиологическая бригада делает ЭКГ-исследование, определяются признаки острого инфаркта, вид аритмии или блокады.
В условиях стационара проводят УЗИ сердца по экстренным показаниям. Метод позволяет выявить снижение сократительной функции желудочков.
По рентгенограмме органов грудной клетки можно установить тромбоэмболию легочной артерии, измененные контуры сердца при пороках, отек легких.
По мере лечения врачи палаты интенсивной терапии или реанимации проверяют степень кислородной насыщенности крови, работу внутренних органов по общим и биохимическим анализам, учитывают выделенное количество мочи.
Как оказать первую помощь больному
Помощь при кардиогенном шоке от близких людей или случайных прохожих может заключаться в скорейшем вызове «Скорой помощи», полном описании симптомов (боли, одышка, состояние сознания). Диспетчер может выслать специализированную кардиологическую бригаду.
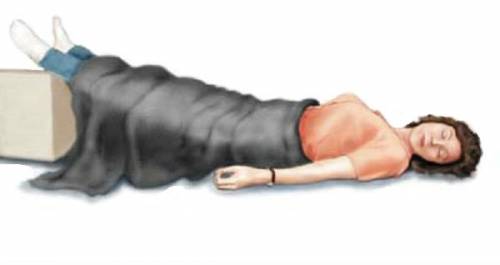
Уложить больного с приподнятыми ногами необходимо для улучшения кровоснабжения мозга
В качестве первой помощи следует снять или развязать галстук, расстегнуть тугой воротничок, пояс, дать Нитроглицерин при болях в сердце.
Цели первой медицинской помощи:
- устранение болевого синдрома;
- поддержка артериального давления с помощью лекарственных препаратов хотя бы на уровне нижней границы нормы.
Для этого «Скорой помощью» вводятся внутривенно:
- обезболивающие средства из группы нитратов или наркотических аналгетиков;
- осторожно используются препараты из группы адреномиметиков для повышения артериального давления;
- при достаточном давлении и отеке легкого необходимы мочегонные быстрого действия;
- дается кислород из баллона или подушки.
Пациента срочно доставляют в стационар.
Лечение
Лечение кардиогенного шока в стационаре продолжает начатую на дому терапию.
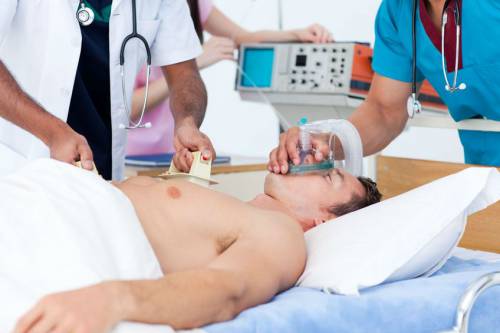
При фибрилляции проводят электрический разряд дефибриллятором в срочном порядке
Алгоритм действий врачей зависит от быстрой оценки работы жизненно важных органов.
- Введение катетера в подключичную вену для инфузионной терапии.
- Выяснение патогенетических факторов шокового состояния — применение обезболивающих средств при продолжении болей, антиаритмических препаратов при наличии нарушенного ритма, устранение напряженного пневмоторакса, тампонады сердца.
- Отсутствие сознания и собственных дыхательных движений — интубация и переход на искусственную вентиляцию легких с помощью дыхательного аппарата. Коррекция содержания кислорода в крови путем его добавления в дыхательную смесь.
- При получении сведений о начале тканевого ацидоза – добавление в терапию раствора натрия бикарбоната.
- Установка катетера в мочевой пузырь для контроля за количеством выделяемой мочи.
- Продолжение терапии, направленной на повышение артериального давления. Для этого осторожно капельно вводятся Норадреналин, Дофамин с Реополиглюкином, Гидрокортизон.
- Проводится контроль за введенной жидкостью, при начинающемся отеке легкого она ограничена.
- Для восстановления нарушенных коагулирующих свойств крови добавляется Гепарин.
- Отсутствие ответа на примененную терапию требует решения срочного вопроса об операции внутриаортальной контрпульсации с помощью введения баллона в нисходящий отдел дуги аорты.
Метод позволяет поддержать кровообращение до проведения операции коронарной ангиопластики, введения стента или решения вопроса о проведении аортокоронарного шунтирования по жизненным показаниям.
Единственным способом, который помогает при ареактивном шоке, может стать экстренная трансплантация сердца. К сожалению, нынешнее состояние развития здравоохранения пока далеко от этого этапа.
Вопросам организации неотложной помощи посвящены международные симпозиумы и конференции. От государственных деятелей требуют увеличить затраты на приближение кардиологической специализированной терапии к пациенту. Раннее начало лечения играет важнейшую роль в сохранении жизни больного.
Кардиогенный шок — Медицинский справочник
Кардиогенный шок – это крайняя степень проявления острой сердечной недостаточности, характеризующаяся критическим снижением сократительной способности миокарда и перфузии в тканях. Симптомы шока: падение АД, тахикардия, одышка, признаки централизации кровообращения (бледность, уменьшение кожной температуры, появление застойных пятен), нарушение сознания. Диагноз ставится на основании клинической картины, результатов ЭКГ, тонометрии. Цель лечения – стабилизация гемодинамики, восстановление сердечного ритма. В рамках неотложной терапии используются бета-блокаторы, кардиотоники, наркотические анальгетики, оксигенотерапия.
Кардиогенный шок
Кардиогенный шок (КШ) – острое патологическое состояние, при котором сердечно-сосудистая система оказывается неспособной обеспечить адекватный кровоток. Необходимый уровень перфузии временно достигается за счет истощаемых резервов организма, после чего наступает фаза декомпенсации. Состояние относится к IV классу сердечной недостаточности (наиболее тяжелая форма нарушения сердечной деятельности), летальность достигает 60-100%. Кардиогенный шок чаще регистрируется в странах с высокими показателями кардиоваскулярной патологии, слабо развитой профилактической медициной, отсутствием высокотехнологичной медпомощи.
Причины
В основе развития синдрома лежит резкое понижение сократительной способности ЛЖ и критическое уменьшение минутного выброса, что сопровождается недостаточностью кровообращения. В ткани не поступает достаточного количества крови, развиваются симптомы кислородного голодания, снижается уровень артериального давления, появляется характерная клиническая картина. КШ может отягощать течение следующих коронарных патологий:
- Инфаркт миокарда. Выступает основной причиной кардиогенных осложнений (80% всех случаев). Шок развивается преимущественно при крупноочаговых трансмуральных инфарктах с выходом из сократительного процесса 40-50% массы сердца. Не возникает при инфарктах миокарда с малым объемом пораженных тканей, поскольку оставшиеся неповрежденными кардиомиоциты компенсируют функцию погибших клеток миокарда.
- Миокардит. Шок, влекущий за собой смерть пациента, встречается в 1% случаев тяжелого инфекционного миокардита, вызванного вирусами Коксаки, герпеса, стафилококком, пневмококком. Патогенетический механизм – поражение кардиомиоцитов инфекционными токсинами, образование противокардиальных антител.
- Отравление кардиотоксическими ядами. К числу подобных веществ относится клонидин, резерпин, сердечные гликозиды, инсектициды, фосфорорганические соединения. При передозировке этих препаратов происходит ослабление сердечной деятельности, урежение ЧСС, падение минутного объема до показателей, при которых сердце неспособно обеспечить необходимый уровень кровотока.
- Массивная ТЭЛА. Закупорка крупных ветвей легочной артерии тромбом — тромбоэмболия ЛА — сопровождается нарушением легочного кровотока и острой правожелудочковой недостаточностью. Расстройство гемодинамики, обусловленное чрезмерным наполнением правого желудочка и застоем в нем, приводит к формированию сосудистой недостаточности.
- Тампонада сердца. Тампонада сердца диагностируется при перикардите, гемоперикарде, расслоении аорты, травмах грудной клетки. Скопление жидкости в перикарде затрудняет работу сердца ‒ это становится причиной нарушения кровотока и шоковых явлений.
Реже патология развивается при дисфункции папиллярных мышц, дефектах межжелудочковой перегородки, разрыве миокарда, сердечных аритмиях и блокадах. Факторами, повышающими вероятность сердечно-сосудистых катастроф, являются атеросклероз, пожилой возраст, наличие сахарного диабета, хроническая аритмия, гипертонические кризы, чрезмерные физические нагрузки у пациентов с кардиогенными заболеваниями.
Патогенез
Патогенез обусловлен критическим падением артериального давления и последующим ослаблением кровотока в тканях. Определяющим фактором выступает не гипотония как таковая, а уменьшение объема крови, проходящей по сосудам за определенное время. Ухудшение перфузии становится причиной развития компенсаторно-приспособительных реакций. Резервы организма направляются на обеспечение кровью жизненно-важных органов: сердца и головного мозга. Остальные структуры (кожа, конечности, скелетная мускулатура) испытывают кислородное голодание. Развивается спазм периферических артерий и капилляров.
На фоне описанных процессов происходит активация нейроэндокринных систем, формирование ацидоза, задержка ионов натрия и воды в организме. Диурез снижается до 0,5 мл/кг/час и менее. У больного выявляют олигурию или анурию, нарушается работа печени, возникает полиорганная недостаточность. На поздних стадиях ацидоз и выброс цитокинов провоцируют чрезмерную вазодилатацию.
Классификация
Заболевание классифицируется по патогенетическим механизмам. На догоспитальных этапах определить разновидность КШ не всегда представляется возможным. В условиях стационара этиология болезни играет решающую роль в выборе методов терапии. Ошибочная диагностика в 70-80% случаев оканчивается смертью пациента. Различают следующие варианты шока:
- Рефлекторный – нарушения вызваны сильным болевым приступом. Диагностируется при небольшом объеме поражения, т. к. выраженность болевого синдрома не всегда соответствует размерам некротического очага.
- Истинный кардиогенный – последствие острого ИМ с формированием объемного некротического очага. Сократительная способность сердца снижается, что уменьшает минутный объем. Развивается характерный комплекс симптомов. Смертность превышает 50%.
- Ареактивный – наиболее опасная разновидность. Сходен с истинным КШ, патогенетические факторы выражены сильнее. Плохо поддается терапии. Летальность – 95%.
- Аритмогенный – прогностически благоприятен. Является результатом нарушения ритма и проводимости. Возникает при пароксизмальной тахикардии, АВ блокадах III и II степени, полных поперечных блокадах. После восстановления ритма симптомы исчезают в течение 1-2 часов.
Патологические изменения развиваются ступенчато. Кардиогенный шок имеет 3 стадии:
- Компенсации. Уменьшение минутного объема, умеренная гипотония, ослабление перфузии на периферии. Кровоснабжение поддерживается за счет централизации кровообращения. Пациент обычно в сознании, клинические проявления умеренные. Присутствуют жалобы на головокружение, головную боль, боль в сердце. На первой стадии патология полностью обратима.
- Декомпенсации. Присутствует развернутый симптомокомплекс, перфузия крови в головном мозге и сердце снижена. Уровень АД критически мал. Необратимые изменения отсутствуют, однако до их развития остаются минуты. Больной находится в сопоре или без сознания. За счет ослабления почечного кровотока уменьшается образование мочи.
- Необратимых изменений. Кардиогенный шок переходит в терминальную стадию. Характеризуется усилением имеющейся симптоматики, выраженной коронарной и церебральной ишемией, формированием некрозов во внутренних органах. Развивается синдром диссеминированного внутрисосудистого свертывания, на коже появляется петехиальная сыпь. Возникают внутренние кровотечения.
Симптомы кардиогенного шока
На начальных стадиях выражен кардиогенный болевой синдром. Локализация и характер ощущений сходны с инфарктом. Пациент жалуется на сжимающую боль за грудиной («как будто сердце сжимают в ладони»), распространяющуюся на левую лопатку, руку, бок, челюсть. Иррадиации по правой стороне тела не отмечается.
Дыхательная недостаточность проявляется полной или частичной утратой способности к самостоятельному дыханию (цианоз, частота дыхания менее 12-15 в минуту, беспокойство, страх смерти, включение в процесс дыхания вспомогательной мускулатуры, втягивание крыльев носа). При развитии альвеолярного отека легких изо рта больного выделяется белая или розоватая пена. Человек занимает вынужденное положение сидя, с наклоном вперед и упором руками в стул.
Отмечается снижение систолического АД ниже 80-90 мм рт. ст., пульсового — до 20-25 мм рт. ст. Пульс нитевидный, слабого наполнения и напряжения, тахикардия до 100-110 ударов/минуту. Иногда ЧСС падает до 40-50 уд/мин. Кожа пациента бледная, холодная и влажная на ощупь. Выражена общая слабость. Диурез снижен или полностью отсутствует. На фоне шока происходит нарушение сознания, развивается сопор или кома.
Осложнения
Кардиогенный шок осложняется полиорганной недостаточностью (ПОН). Нарушается работа почек, печени, отмечаются реакции со стороны пищеварительной системы. Системная органная недостаточность является следствием несвоевременного оказания больному медицинской помощи или тяжелого течения болезни, при котором предпринимаемые меры по спасению оказываются малоэффективными. Симптомы ПОН – сосудистые звездочки на коже, рвота «кофейной гущей», запах сырого мяса изо рта, набухание яремных вен, анемия.
Диагностика
Диагностика осуществляется на основании данных физикального, лабораторного и инструментального обследования. При осмотре больного кардиолог или реаниматолог отмечает внешние признаки заболевания (бледность, потливость, мраморность кожи), оценивает состояние сознания. Объективные диагностические мероприятия включают:
- Физикальное обследование. При тонометрии определяется снижение уровня АД ниже 90/50 мм рт. ст., пульсовый показатель менее 20 мм рт. ст. На начальной стадии болезни гипотония может отсутствовать, что обусловлено включением компенсаторных механизмов. Сердечные тоны глухие, в легких выслушиваются влажные мелкопузырчатые хрипы.
- Электрокардиография. ЭКГ в 12 отведениях выявляет характерные признаки инфаркта миокарда: снижение амплитуды зубца R, смещение сегмента S-T, отрицательный зубец T. Могут отмечаться признаки экстрасистолии, атриовентрикулярной блокады.
- Лабораторные исследования. Оценивают концентрацию тропонина, электролитов, креатинина и мочевины, глюкозы, печеночных ферментов. Уровень тропонинов I и T повышается уже в первые часы ОИМ. Признак развивающейся почечной недостаточности — увеличение концентрации натрия, мочевины и креатинина в плазме. Активность ферментов печени увеличивается при реакции гепатобилиарной системы.
При проведении диагностики следует отличать кардиогенный шок от расслаивающей аневризмы аорты, вазовагальных синкопе. При расслоении аорты боль иррадиирует вдоль позвоночника, сохраняется на протяжении нескольких дней, носит волнообразный характер. При синкопе отсутствуют серьезные изменения на ЭКГ, в анамнезе — болевое воздействие или психологический стресс.
Лечение кардиогенного шока
Пациенты с острой сердечной недостаточностью и признаками шокового состояния экстренно госпитализируются в кардиологический стационар. В составе бригады СМП, выезжающей на подобные вызовы, должен присутствовать реаниматолог. На догоспитальном этапе проводится оксигенотерапия, обеспечивается центральный или периферический венозный доступ, по показаниям выполняется тромболизис. В стационаре продолжают лечение, начатое бригадой СМП, которое включает в себя:
- Медикаментозную коррекцию нарушений. Для купирования отека легких вводят петлевые диуретики. Чтобы уменьшить сердечную преднагрузку, используют нитроглицерин. Инфузионная терапия проводится при отсутствии отека легких и ЦВД ниже 5 мм рт. ст. Объем инфузии считается достаточным, когда этот показатель достигает 15 единиц. Назначаются антиаритмические средства (амиодарон), кардиотоники, наркотические анальгетики, стероидные гормоны. Выраженная гипотония является показанием для применения норадреналина через шприц-перфузор. При стойких нарушениях сердечного ритма применяется кардиоверсия, при тяжелой дыхательной недостаточности – ИВЛ.
- Высокотехнологичную помощь. При лечении пациентов с кардиогенным шоком используют такие высокотехнологичные методы, как внутриаортальная баллонная контрапульсация, искусственный желудочек, баллонная ангиопластика. Приемлемый шанс выжить пациент получает при своевременной госпитализации в специализированное отделение кардиологии, где присутствует необходимая для высокотехнологичного лечения аппаратура.
Прогноз и профилактика
Прогноз неблагоприятный. Летальность составляет более 50%. Снизить этот показатель удается в случаях, когда первая помощь пациенту была оказана в течение получаса от начала болезни. Уровень смертности в таком случае не превышает 30-40%. Выживаемость достоверно выше среди пациентов, которым было проведено хирургическое вмешательство, направленное на восстановление проходимости поврежденных коронарных сосудов.
Профилактика заключается в недопущении развития ИМ, тромбоэмболий, тяжелых аритмий, миокардитов и травм сердца. С этой целью важно проходить профилактические курсы лечения, вести здоровый и активный образ жизни, избегать стрессов, соблюдать принципы здорового питания. При возникновении первых признаков сердечной катастрофы требуется вызов бригады скорой помощи.
| Литература1. Кардиогенный шок: Учебное пособие / Голуб И.Е., Сорокина Л.В. – 2011.2. Стандарты лечения кардиогенного шока: спорные и нерешенные вопросы/ Литовский И.А., Гордиенко А.В.// Вестник Российской военно-медицинской академии. – 2016 — №3 (55).3. Шок: Учебно-методическое пособие/ Мороз В.В., Бобринская И.Г., Васильев В.Ю., Спиридонова Е.А., Тишков Е.А. Суряхин В.С. – 2011.4. Кардиогенный шок: современные аспекты лечения (обзор литературы)/ Миронков А.Б., Прямиков А.Д., Цветков Р.С., Абашин М.В.// Анестезиология и кардиореанимация. – 2014. — №1. | Код МКБ-10R57.0 |
Вконтакте
Google+
LiveJournal
Одноклассники
Мой мир


