Таблица норм ХГЧ после ЭКО по дням
Важно! Венозная кровь на хорионический гонадотропин человека берется у пациентки натощак, как правило, в утренние часы. Накануне сдачи крови завтракать не следует, однако можно пить простую воду.
Нормы ХГЧ при беременности после ЭКО в таблице по дням
Ниже мы продемонстрируем таблицу, где показаны нормы уровня хорионического гонадотропина в крови на ранних сроках беременности после переноса эбрионов: (ДПП- день после переноса)
| Возраст зародыша | ДПП 3-х дневок | ДПП 5-ти дневок | Концентрация ХГЧ в крови |
| 7 | 4 | 2 | 2 — 4 |
| 8 | 5 | 3 | 3 — 18 |
| 9 | 6 | 4 | 3 — 18 |
| 10 | 7 | 5 | 8 — 26 |
| 11 | 8 | 6 | 11 — 45 |
| 12 | 9 | 7 | 17 — 65 |
| 13 | 10 | 8 | 22 — 105 |
| 11 | 9 | 29 — 170 | |
| 15 | 12 | 10 | 39 — 270 |
| 16 | 13 | 11 | 68 — 400 |
| 17 | 14 | 12 | 120 — 580 |
| 18 | 15 | 13 | 220 — 840 |
| 19 | 16 | 14 | 370 — 1300 |
| 20 | 17 | 15 | 520 — 2000 |
Здесь отражены нормы ХГЧ при ЭКО по дням после переноса зародышей, и несколько типов допустимых значений – максимальные, минимальные и средние. Проследить динамику прироста «беременного гормона» весьма просто – необходимо лишь сопоставить число дней после подсадки и возраст зародышей (3 или 5 дней). Таким образом, результат можно увидеть:
Проследить динамику прироста «беременного гормона» весьма просто – необходимо лишь сопоставить число дней после подсадки и возраст зародышей (3 или 5 дней). Таким образом, результат можно увидеть:
- выбрав эмбрион нужного срока;
- число дней после подсадки;
- необходимый уровень ХГЧ.
Не отчаивайтесь, если указанное число не соответствует действительному. В соседних графах указаны максимальные и минимальные значения – достаточно лишь, чтобы Ваш результат находился в этих пределах.
Нормы ХГЧ по дням в динамике (таблица)
Очевидно, что максимальный уровень хорионического гонадотропина человека приходится на восьмую-одиннадцатую недели беременности, и до этого срока он растет очень быстро. После одиннадцатой недели можно заметить его медленное уменьшение, однако при этом его выработка не прекращается полностью. Более детально динамику роста можно посмотреть в таблице ниже:
| Неделя после зачатия | Концентрация хгч / ед/л (min-max) |
| 2 | 25 — 300 |
| 3 | 1500 — 5000 |
| 4 | 10000 — 30000 |
| 5 | 20000 — 10000 |
| 6 — 11 | 20000 — 225000 |
| 12 | 19000 — 135000 |
| 13,14 | 18000 — 110000 |
| 15,16 | 12000 — 80000 |
| 17 — 19 | 8000 — 58000 |
| 20 — 28 | 7000 — 49000 |
ХГЧ после ЭКО — клиника Эмбрио
ХГЧ (хорионический гонадотропин человека) – особый гормон, являющийся важным показателем развития беременности. Хорионический гонадотропин вырабатывают клетки ворсинчатой оболочки эмбриона (хориона) сразу после его имплантации в эндометрий. В первом триместре беременности ХГЧ подобно лютеинизируюшему гормону обеспечивает синтез жёлтым телом яичника прогестерона и эстрогена, которые необходимы для поддержания беременности.
Хорионический гонадотропин вырабатывают клетки ворсинчатой оболочки эмбриона (хориона) сразу после его имплантации в эндометрий. В первом триместре беременности ХГЧ подобно лютеинизируюшему гормону обеспечивает синтез жёлтым телом яичника прогестерона и эстрогена, которые необходимы для поддержания беременности.
Оценка уровня хорионического гонадотропина в крови является наиболее достоверным методом определения беременности на ранних сроках. После проведения переноса эмбрионов в программе экстракорпорального оплодотворения (ЭКО) рекомендуется определять уровень ХГЧ в крови на 12-14-ый день.
В лабораторной практике исследуется бета единица хорионического гонадотропина. В норме показатели гормона в период между 2 и 5 неделями увеличиваются, как правило, в 1,5 – 2 раза каждые 2 дня и достигают максимального значения к началу второго триместра.
В зависимости от срока беременности содержание ХГЧ в крови, измеряемое в мМЕ/мл, примерно следующее:
- 2 недели – от 60 до 200;
- 4-5 недель – от 9000 до 28000;
- 6-7 недель – от 45000 до 190000;
- 8-11 недель – от 65000 до 250000;
 Но ХГЧ все еще нужен для роста плода, его питания и правильного развития половых желез, поэтому он количественно уменьшается, но не перестаёт вырабатываться до самых родов.
Но ХГЧ все еще нужен для роста плода, его питания и правильного развития половых желез, поэтому он количественно уменьшается, но не перестаёт вырабатываться до самых родов.Желательно проводить повторное исследование в той же лаборатории. Данные, полученные в различных лабораториях, могут отличаться — они зависят от оборудования, методик и реактивов, используемых в конкретном учреждении. Анализ рекомендуется сдавать утром натощак (воду не газированную пить можно), допустимо сдавать и днём через 5-6 часов после приема пищи.
Распространенный экспресс-тест на беременность, которым может воспользоваться каждая женщина в домашних условиях, основан на определении хорионического гонадотропина в моче. Но необходимый для диагностирования беременности уровень данного гормона в моче достигается на несколько дней позже, чем его уровень в крови. Женщинам после ЭКО не рекомендуется делать экспресс-тесты до обозначенного врачом срока, так как они могут оказаться как ложноположительными, так и ложноотрицательными. Например, спустя несколько дней после переноса эмбриона тест может реагировать на «следы» триггера овуляции, действующим веществом которого является хорионический гонадотропин.
Для окончательного подтверждения беременности необходимо проведение ультразвукового исследования не ранее, чем на 21-ый день после переноса эмбрионов.
ХГЧ по дням после переноса эмбрионов. Когда проверяют ХГЧ после переноса?
Когда проверяют ХГЧ после переноса?
Проведение экстракорпорального оплодотворения – это долгий и кропотливый труд, требующий терпения и выдержки как от женщины, так и врача. Однако ЭКО – только первая ступень к долгожданной мечте: иметь собственного ребенка. После проведения ЭКО женщине будут назначаться множество анализов, и одним из первых является исследование уровня хорионического гонадотропина человека.
Что такое ХГЧ
Хорионический гонадотропин человека начинает активно вырабатываться в женском организме во время беременности. ХГЧ синтезирует хорион эмбриона после имплантации в стенку матки. ХГЧ также называют гормоном беременности. Он может вырабатываться в очень маленьких количествах у небеременных женщин и мужчин, однако его повышение говорит о развитии онкологического процесса.
Для развития эмбриона ХГЧ имеет большое значение. Главная задача ХГЧ – это поддержание беременности на первых неделях. Хорионический гонадотропин человека продлевает период существования желтого тела, которое остается на месте лопнувшего фолликула.
Прогестерон очень важен во время беременности. Он оказывает стимулирующее действие на матку, благодаря чему она может принять плод. Прогестерон также участвует в процессе развития плода. Зрелая плацента самостоятельно вырабатывает необходимое количество прогестерона, но на первых неделях беременности за нее это делает ХГЧ.
Уровень ХГЧ начинает стремительно расти с первых дней беременности. Его концентрация увеличивается в организме в геометрической прогрессии. Уровень ХГЧ достигает своего пика к 11-12 неделе беременности. Далее ХГЧ постепенно спадает, но все равно его уровень остается достаточно высоким.
Прогестерон и ХГЧ оказывают иммуностимулирующее действие, готовящее организм женщины к вынашиванию наполовину чужеродного организма. Таким образом, организм женщины не отторгает эмбрион.
Таким образом, организм женщины не отторгает эмбрион.
ХГЧ также является частью пренатальных скринингов, которые проводятся в первом и втором триместрах. Уровень ХГЧ, а точнее, его бета-субъединицы, исследуют для выявления аномалий развития плода.
Когда проверяют ХГЧ после переноса эмбрионов
Обычно ХГЧ после переноса эмбрионов исследуют на 14 день. Раньше проводить исследование не рекомендуют, поскольку его результаты могут быть ложными. Через 2 недели концентрация ХГЧ после переноса эмбрионов достигнет достаточных значений, чтобы определить, как происходит развитие беременности.
Выяснить, есть беременность или нет, можно при помощи «домашнего» теста. Известный многим женщинам тест в виде полоски реагирует именно на присутствие бета-субъединицы хорионического гонадотропина в моче (появляются две полоски). Однако тест-полоска не покажет количественное значение уровня гормона в организме, что существенно для определения эффективности ЭКО. Поэтому рекомендуют использовать исследование уровня ХГЧ в крови.
Для анализа ХГЧ после переноса эмбрионов используют венозную кровь, забор которой проводят натощак, желательно утром. За 8 часов до проведения анализа нельзя есть, можно пить только чистую негазированную воду. Результат анализа крови покажет концентрацию гормона, что важно для определения дальнейшей тактики ведения пациентки.
Концентрация ХГЧ выше 100 мЕд/мл может говорить о том, что имплантация эмбриона прошла успешно и беременность развивается нормально. Если уровень ХГЧ после переноса эмбрионов менее 25 мЕд/мл, то, скорее всего, беременность не наступила. При концентрации ХГЧ 50-75 мЕд/мл результат считается сомнительным и требует наблюдения в динамике. Основываясь на результатах ХГЧ, принимается решение о поддерживающей терапии, которая проводится после ЭКО. Терапия включает препараты прогестерона, дозировка которых назначается индивидуально.
Назначать исследование и интерпретировать его результаты может только лечащий врач, который знаком с анамнезом пациентки. В клинике Центр ЭКО города Волгоград ведение беременных после ЭКО осуществляют высококвалифицированные специалисты, имеющие большой опыт в данной сфере.
В клинике Центр ЭКО города Волгоград ведение беременных после ЭКО осуществляют высококвалифицированные специалисты, имеющие большой опыт в данной сфере.
ХГЧ по дням после переноса эмбрионов
О том, что беременность развивается нормально, будет говорить значительный прирост хорионического гонадотропина. ХГЧ по дням после переноса эмбрионов будет постоянно расти. Нормальным считается его увеличение в полтора-два раза за 7-10 дней. Поэтому, контроль динамики прироста ХГЧ при переносе эмбрионов проводят с этой частотой.
Следует отметить, что референтные значения различных лабораторий могут отличаться друг от друга. Это связано с использованием неодинаковых методик проведения исследования, в том числе и разных реактивов. Поэтому нельзя сравнивать результаты анализов одной лаборатории с нормами другой лаборатории. Также рекомендуется проводить исследование уровня ХГЧ в динамике в одной и той же лаборатории.
Ниже представлены приблизительные нормы содержания ХГЧ в крови:
- мужчины и небеременные женщины: 0-5;
- 1-2 недели беременности: 25-157;
- 2-3 недели беременности: 100-4860;
- 3-4 недели беременности: 1120-31400;
- 4-5 недель беременности: 2560-82400;
- 5-6 недель беременности: 23200-51100;
- 6-7 недель беременности: 27350-233200;
- 7-11 недель беременности: 20800-292000;
- 11-16 недель беременности: 6150-103100;
- 16-21 неделя беременности: 4730-80200;
- 21-39 недель беременности: 2800-78300.

Если наблюдается удвоение референтных значений, это может говорить об имплантации двух эмбрионов. ХГЧ будет увеличиваться пропорционально количеству развивающихся плодов.
Низкий ХГЧ при переносе эмбрионов
Снижение уровня ХГЧ на первых неделях беременности является сигналом тревоги. При этом могут развиваться следующие состояния:
- угроза прерывания беременности;
- внематочная беременность.
Причин, которые вызывают прерывание беременности на ранних сроках, большое множество. К ним относятся недостаточность желтого тела, сильная сократимость матки, а также влияние внешних факторов (травмы, стрессы).
Внематочная беременность развивается при имплантации эмбриона вне полости матки (например, в маточных трубах). Это состояние очень опасно для жизни женщины, поэтому должно быть выявлено как можно раньше.
Наблюдение за уровнем ХГЧ при переносе эмбрионов, а также своевременное проведение ультразвукового исследования позволит выявить данные состояния на ранней стадии развития, что значительно упрощает и делает более эффективным процесс их устранения.
Таблица ХГЧ по дням после ЭКО
Хорионический гонадотропин человека справедливо считается главным гормоном беременности. Он начинает синтезироваться в организме через несколько часов после зачатия, однако активный рост начинается после имплантации эмбриона. Спустя примерно 8-11 дней тест на беременность покажет положительный ХГЧ.
Динамика ХГЧ
Отслеживать динамику ХГЧ после проведенной процедуры ЭКО крайне важно:
- наличие/отсутствие этого гормона в крови позволяет определить, наступила беременность или нет;
- изменение уровня ХГЧ говорит о правильности развития беременности или о возможных проблемах.
Если вы у себя диагностируете явные признаки беременности, а ХГЧ растет плохо, — это повод забить тревогу и обратиться к врачу.
Нормы ХГЧ после ЭКО
Этот гормон вырабатывается организмом женщины только в случае наступления беременности. За счет быстрого роста, метод позволяет определить наступление беременности на ранних сроках (для сравнения, у небеременной женщины уровень ХГЧ составляет от 0 до 5 мМЕ/л, а даже самые чувствительные тест-полоски «стартуют» от 10 мМЕ/л). Чтобы не переживать, постоянно выискивая у себя различные симптомы беременности, лучше пойти и сдать анализ ХГЧ.
За счет быстрого роста, метод позволяет определить наступление беременности на ранних сроках (для сравнения, у небеременной женщины уровень ХГЧ составляет от 0 до 5 мМЕ/л, а даже самые чувствительные тест-полоски «стартуют» от 10 мМЕ/л). Чтобы не переживать, постоянно выискивая у себя различные симптомы беременности, лучше пойти и сдать анализ ХГЧ.
Нормы ХГЧ при беременности после ЭКО несколько отличаются от норм, принятых для естественного цикла. Различие это заключается в том, что женщинам делают подсадку трех- или пятидневных эмбрионов, интенсивность развития которых разнится. Поэтому имеет смысл привести таблицу ХГЧ по дням после ЭКО с указанием норм роста этого гормона для разных эмбрионов.
Таким образом, например, для пятидневок на 7 ДПП низкий ХГЧ будет 17 мМЕ/л, а высокий – 65мМЕ/л. Если после переноса уровень ХГЧ растет очень быстро, то нужно готовиться закупать детские вещи в двойном количестве, так как такое обычно бывает при двойне.
Впрочем, приведенная таблица роста ХГЧ поможет рассчитать нормы при двойне – указанные там цифры по дням умножайте на два.
Понижение ХГЧ
Уровень гормона в крови должен постоянно повышаться, если беременность протекает нормально. Если динамика отрицательная – значит, беременность не наступила или прервалась. Еще одним показателем неудачной процедуры могут стать месячные после ЭКО до ХГЧ.
В случае, если симптомы после подсадки очень похожи на первые признаки беременности, тогда заранее изучите материалы о том, как сохранить беременность.
НОРМЫ ХГЧ ПРИ ЭКО | 🤰Будутдети — центр эко
Об успешном зачатии после процедуры экстракорпорального оплодотворения можно говорить лишь спустя некоторое время после переноса эмбрионов. Для того, чтобы убедиться в том, что зачатие состоялось, женщине необходимо сдать анализ на специальный гормон, который вырабатывается в норме только у беременных — хорионический гонадотропин человека (ХГЧ). Помимо этого, уровень данного гормона дает возможность контролировать развитие будущего ребенка буквально по дням и делать выводы о наличии или отсутствии каких-либо отклонений у плода или будущей матери.
Помимо этого, уровень данного гормона дает возможность контролировать развитие будущего ребенка буквально по дням и делать выводы о наличии или отсутствии каких-либо отклонений у плода или будущей матери.
О чем расскажет уровень ХГЧ при ЭКО?
Хорионический гонадотропин человека вырабатывается оболочкой эмбриона, после того, как эмбрион начинает имплантироваться во внутреннюю стенку матки. Хорион необходим для того, чтобы защищать эмбрион в первые месяцы беременности. Лишь в начале второго триместра хорион становится плацентой – особым органом, основной задачей которого является поддержание нормальной жизнедеятельности будущего малыша в утробе матери.
Прирост «беременного» гормона отмечается уже через 14 дней после слияния сперматозоида с яйцеклеткой. Чаще всего анализ крови на ХГЧ назначают на 12-14 день после слияние женского и мужского биоматериала (или в случае с ЭКО, после подсадки). Важно отметить, что контролировать уровень данного гормона крайне важно на протяжении всего срока беременности, поскольку определенные отклонения от принятых нормативов могут косвенно свидетельствовать о наличии патологий у ребенка. В особенности, контроль ХГЧ необходим в случаях, когда зачатие произошло в ходе процедуры ЭКО, так как в этой ситуации вероятность выкидыша в разы больше.
В особенности, контроль ХГЧ необходим в случаях, когда зачатие произошло в ходе процедуры ЭКО, так как в этой ситуации вероятность выкидыша в разы больше.
Важно! Венозная кровь на хорионический гонадотропин человека берется у пациентки натощак, как правило, в утренние часы. Накануне сдачи крови завтракать не следует, однако можно пить простую воду.
Ниже мы продемонстрируем таблицу норм уровня гормона ХГЧ при беременности, наступившей без использования вспомогательных репродуктивных технологий:
- 1-2 недели беременности: 25 – 300;
- 2-3 недели беременности: 1500 – 5000;
- 3-4 недели беременности: 10000 – 30000;
- 4-5 недель беременности: 20000 – 100000;
- 5-6 недель беременности: 50000 – 200000;
- 6-7 недель беременности: 50000 – 200000;
- 7-8 недель беременности: 50000 – 200000;
- 8-9 недель беременности: 50000 – 100000;
- 9-10 недель беременности: 20000 – 95000;
- 11-12 недель беременности: 20000 – 90000;
- 13-14 недель беременности: 15000 – 60000;
- 15-25 недель беременности: 10000 – 35000;
- 26-37 недель беременности: 10000 – 60000.

Очевидно, что максимальный уровень хорионического гонадотропина человека приходится на восьмую-одиннадцатую недели беременности, и до этого срока он растет очень быстро. После одиннадцатой недели можно заметить его медленное уменьшение, однако при этом его выработка не прекращается полностью.
Здесь отражены нормы ХГЧ при ЭКО по дням после переноса зародышей, и несколько типов допустимых значений – максимальные, минимальные и средние. Проследить динамику прироста «беременного гормона» весьма просто – необходимо лишь сопоставить число дней после подсадки и возраст зародышей (3 или 5 дней). Таким образом, результат можно увидеть:
- выбрав эмбрион нужного срока;
- число дней после подсадки;
- необходимый уровень ХГЧ.
Не отчаивайтесь, если указанное число не соответствует действительному. В соседних графах указаны максимальные и минимальные значения – достаточно лишь, чтобы Ваш результат находился в этих пределах.
Нормы уровня ХГЧ после ЭКО
Как правило, гормон ХГЧ вырабатывается женским организмом лишь в период беременности. Именно поэтому данный анализ может показать наличие беременности на начальных сроках, в то время, как все другие методы заставляют будущую маму ждать. Содержание гормона в крович небеременной женщины колеблется от 0 до 5 мМЕ/л. Аптечные тесты на беременность реагируют тогда, когда уровень достигает 10-25 мМЕ/л.
Именно поэтому данный анализ может показать наличие беременности на начальных сроках, в то время, как все другие методы заставляют будущую маму ждать. Содержание гормона в крович небеременной женщины колеблется от 0 до 5 мМЕ/л. Аптечные тесты на беременность реагируют тогда, когда уровень достигает 10-25 мМЕ/л.
Первое исследование анализа крови на ХГЧ после процедуры экстракорпорального оплодотворения проводят через 14 дней после переноса эмбрионов в полость матки. После этого анализ повторяют еще 2-3 раза – это делается с целью подтверждения или опровержения факта беременности. В некоторых случаях у женщин случается так называемая «биохимическая беременность» — состояние, при котором зачатие произошло, но плодное яйцо в полости матки не визуализируется, и в течение двух недель наступает менструация. Контроль прироста уровня ХГЧ необходим для исключения такого типа беременности. Если зачатие произошло и ХГЧ растет согласно нормативам, далее анализ проводят каждые 14 дней для того, чтобы исключить любые отклонения в развитии будущего ребенка.
Важно! Не следует думать, что небольшие отклонения от норм, приведенных в таблице, говорят о каких-либо нарушениях. Каждый организм индивидуален и значения могут отличаться в зависимости от принятых медучреждением нормативов, роста и веса будущей мамы и других особенностей ее организма. Объективно оценить полученные результаты может только Ваш лечащий врач.
Динамика или ее отсутствие уровня гормона ХГЧ может свидетельствовать о следующем:
- Анализ крови на хорионический гонадотропин человека повторяют несколько раз для того, чтобы исключить ошибку. Заниженные нормы могут рассказать не только об отсутствии беременности, но и о неточном расчете сроков беременности.
- Если цифры находятся в рамках нижней границы допустимых значений, доктор может предположить, что беременность внематочная.
- Заниженный уровень гормона может также свидетельствовать об угрозе выкидыша либо о плацентарной недостаточности.
- Напротив, завышенный уровень ХГЧ в первые месяцы беременности наблюдается в ситуациях, когда у пациентки имеются какие-либо заболевания.
 К примеру, диабет.
К примеру, диабет. - При завышенных значениях ХГЧ во втором триместре доктор может предположить наличие хромосомных патологий у плода. Для уточнения женщине проводят ряд дополнительных анализов.
В результате оплодотворения при помощи ЭКО у женщин зачастую наступает многоплодная беременность. Завышенный вдвое или втрое уровень ХГЧ на начальных сроках может говорить о том, что женщина станет матерью двоих или троих малышей. При такой беременности приведенные в таблице значения по-прежнему остаются актуальными, однако все значения необходимо умножать на 2 или 3 (в зависимости от числа плодов в утробе).
Существенные отклонения от норм могут говорить о следующих проблемах, связанных с беременностью после ЭКО:
- неточном подсчете срока беременности;
- замершей или внематочной беременности;
- задержке развития плода;
- об угрозе выкидыша или плацентарной недостаточности;
- перенашивании или внутриутробной гибели плода.
Необходимо помнить, что объективный вывод о значениях и нормах уровня ХГЧ способен сделать исключительно врач!
Рекомендации специалистов
Для того, чтобы уровень гормона хорионического гонадотропина человека у женщины в положении оставался на необходимом уровне необходимо придерживаться некоторых простых правил в повседневной жизни. Не подвергайте себя усиленным физическим нагрузкам, а также по возможности избегайте негативных эмоций и стрессовых ситуаций. Ваши мысли и настроение всегда должны быть со знаком «плюс».
Не подвергайте себя усиленным физическим нагрузкам, а также по возможности избегайте негативных эмоций и стрессовых ситуаций. Ваши мысли и настроение всегда должны быть со знаком «плюс».
В первые сутки после подсадки эмбрионов лучше всего соблюдать постельный режим. Создайте комфортные для себя условия, выберете легкую свободную одежду, лягте в кровать, почитайте книжку или посмотрите любимый фильм. На время отложите все свои домашние дела. Не следует также в этот период принимать слишком горячие ванны. Одну-две недели после пересадки ограничьте половые контакты. Спите не меньше восьми часов в сутки.
Важно! Процесс имплантации эмбриона в полости матки после подсадки длится приблизительно около 40 часов. Все это время необходимо оберегать себя от негативных факторов, чтобы дать возможность плоду надежно закрепиться.
На время перестаньте заниматься спортом, исключите даже ежедневную зарядку, поскольку малейшие физические нагрузки могут негативно отразиться на успехе процедуры ЭКО. Все движения должны быть плавными – не наклоняйтесь слишком резко и не поднимайте вверх руки. Вождение автомобиля предоставьте кому-либо другому, ездите на пассажирском сиденье. Любое переохлаждение организма может вызвать простуду, развитие воспалений или инфекций.
Все движения должны быть плавными – не наклоняйтесь слишком резко и не поднимайте вверх руки. Вождение автомобиля предоставьте кому-либо другому, ездите на пассажирском сиденье. Любое переохлаждение организма может вызвать простуду, развитие воспалений или инфекций.
Источник публикации по ссылке.
Нормы ХГЧ по неделям беременности
Содержание
- Таблица средних норм ХГЧ
- Таблица средних норм ХГЧ при вынашивании двойни
- Таблица средних значений ХГЧ после ЭКО при прижившейся двойне
- Нормы для свободной β- субъединицы ХГЧ
- Норма РАРР-А
- Что делать, если у меня высокий риск?
- Как подтвердить или опровергнуть результаты скрининга?
- Врач говорит, что мне нужно сделать аборт. Что делать?
Одним из основных анализов при беременности является изучение уровня гормона беременности – ХГЧ или хорионического гонадотропина человека. Если будущим мамочкам хочется узнать соответствует ли уровень гормона норме, мы сделали сводную таблицу значений
Таблица средних норм ХГЧ:
| Срок гестации | HCG в мЕд/мл | HCG в мМе/мл | HCG в нг/мл |
| 1-2 недели | 25-156 | 5-25 (сомнительный результат) | — |
| 2-3 недели | 101-4870 | 5-25 (сомнительный результат) | — |
| 3-4 недели | 1100 – 31500 | 25-156 | — |
| 4-5 недель | 2560 – 82300 | 101-4870 | — |
| 5-6 недель | 23100 – 151000 | 1110 -31500 | — |
| 6-7 недель | 27300 – 233000 | 2560 -82300 | — |
| 7-11 недель | 20900 – 291000 | 23100 -233000 | 23,7 — 130,4 |
| 11-16 недель | 6140 – 103000 | 20900 -103000 | 17,4 — 50,0 |
| 16-21 неделя | 4720 – 80100 | 6140 – 80100 | 4,67 — 33,3 |
| 21-39 недель | 2700 – 78100 | 2700 -78100 | — |
Таблица средних норм ХГЧ при вынашивании двойни:
| Срок гестации, недели | Средний диапазон концентрации ХГЧ (мЕд/мл) |
| 1-2 недели | 50 – 112 |
| 2-3 недели | 209 – 9740 |
| 3-4 недели | 2220 – 63000 |
| 4-5 недель | 5122 – 164600 |
| 5-6 недель | 46200 – 302000 |
| 6-7 недель | 54610 – 466000 |
| 7-11 недель | 41810 – 582000 |
| 11-16 недель | 12280 – 206000 |
| 16-21 неделя | 9440 – 160210 |
| 21-39 недель | 5400 – 156200 |
Таблица средних значений ХГЧ после ЭКО при прижившейся двойне:
| Срок гестации, нед | Диапазон значений ХГЧ, мЕд/мл |
| 1-2 недели | 50 – 600 |
| 2-3 недели | 3000 – 10000 |
| 3-4 недели | 20000 – 60000 |
| 4-5 недель | 40000 – 200000 |
| 5-6 недель | 100000 – 400000 |
| 6-7 недель | 100000 – 400000 |
| 7-11 недель | 40000 – 200000 |
| 11-16 недель | 40000 – 120000 |
| 16-21 неделя | 20000 – 70000 |
| 21-39 недель | 20000 – 120000 |
Нормы для свободной β- субъединицы ХГЧ
Измерение уровня свободной β-субъединицы ХГЧ позволяет более точно определить риск синдрома Дауна у будущего ребенка, чем измерение общего ХГЧ.
Нормы для свободной β- субъединицы ХГЧ в первом триместре:
| Срок гестации, нед | HCG в нг/мл |
|---|---|
| 9 недель | 23,6 – 193,1 нг/мл, или 0,5 – 2 МоМ |
| 10 недель | 25,8 – 181,6 нг/мл, или 0,5 – 2 МоМ |
| 11 недель | 17,4 – 130,4 нг/мл, или 0,5 – 2 МоМ |
| 12 недель | 13,4 – 128,5 нг/мл, или 0,5 – 2 МоМ |
| 13 недель | 14,2 – 114,7 нг/мл, или 0,5 – 2 МоМ |
Внимание! Нормы в нг/мл могут отличаться в разных лабораториях, поэтому указанные данные не окончательны, и вам в любом случае нужно проконсультироваться с врачом. Если результат указан в МоМ, то нормы одинаковы для всех лабораторий и для всех анализов: от 0,5 до 2 МоМ.
Если ХГЧ не в норме, то:
- Если свободная β-субъединица ХГЧ выше нормы для вашего срока беременности, или превышает 2 МоМ, то у ребенка повышен риск синдрома Дауна.

- Если свободная β-субъединица ХГЧ ниже нормы для вашего срока беременности, или составляет менее 0,5 МоМ, то у ребенка повышен риск синдрома Эдвардса.
Норма РАРР-А
РАРР-А, или как его называют, «плазматический протеин А, ассоциированный с беременностью», это второй показатель, используемый в биохимическом скрининге первого триместра. Уровень этого протеина постоянно растет в течение беременности, а отклонения показателя могут указывать на различные заболевания у будущего ребенка.
Норма для РАРР-А в зависимости от срока беременности:
| Срок гестации, нед | HCG в нг/мл |
|---|---|
| 8-9 недель | 0,17 – 1,54 мЕД/мл, или от 0,5 до 2 МоМ |
| 9-10 недель | 0,32 – 2, 42 мЕД/мл, или от 0,5 до 2 МоМ |
| 10-11 недель | 0,46 – 3,73 мЕД/мл, или от 0,5 до 2 МоМ |
| 11-12 недель | 0,79 – 4,76 мЕД/мл, или от 0,5 до 2 МоМ |
| 12-13 недель | 1,03 – 6,01 мЕД/мл, или от 0,5 до 2 МоМ |
| 13-14 недель | 1,47 – 8,54 мЕД/мл, или от 0,5 до 2 МоМ |
Внимание! Нормы в нг/мл могут отличаться в разных лабораториях, поэтому указанные данные не окончательны, и вам в любом случае нужно проконсультироваться с врачом.Если результат указан в МоМ, то нормы одинаковы для всех лабораторий и для всех анализов: от 0,5 до 2 МоМ.
Если РАРР-А не в норме:
- Если РАРР-А ниже для вашего срока беременности, или составляет менее 0,5 МоМ, то у ребенка повышен риск синдрома Дауна и синдрома Эдвардса.
- Если РАРР-А выше нормы для вашего срока беременности, либо превышает 2 МоМ, но при этом остальные показатели скрининга в норме, то нет никакого повода для беспокойства.
Исследования показали, что в группе женщин с повышенным уровнем РАРР-А во время беременности риск заболеваний у плода или осложнений беременности не выше, чем у остальных женщин с нормальным РАРР-А.
Что делать, если у меня высокий риск?
Если в итоге скрининга у вас был обнаружен повышенный риск рождения малыша с синдромом Дауна, то это еще не повод прерывать беременность. Вас направят на консультацию к врачу генетику, который при необходимости порекомендует пройти обследования: биопсию ворсин хориона или амниоцентез
Как подтвердить или опровергнуть результаты скрининга?
Если вы думаете, что скрининг был проведен неправильно, то вам следует пройти повторное обследование в другой клинике, но для этого необходимо повторно сдать все анализы и пройти УЗИ. Данный способ возможен, только если срок беременности на момент осмотра не превышает 13 недель и 6 дней.
Данный способ возможен, только если срок беременности на момент осмотра не превышает 13 недель и 6 дней.
Врач говорит, что мне нужно сделать аборт. Что делать?
К сожалению, бывают такие ситуации, когда врач настойчиво рекомендует или даже заставляет сделать аборт на основании результатов скрининга. Запомните: ни один врач не имеет права на такие действия. Скрининг не является окончательным методом диагностики синдрома Дауна и, только на основании плохих его результатов, не нужно прерывать беременность.
Скажите, что вы хотите проконсультироваться с генетиком и пройти диагностические процедуры для выявления синдрома Дауна (или другого заболевания): биопсию ворсин хориона (если срок беременности у вас 10-13 недель) или амниоцентез (если срок беременности 16-17 недель).
важные моменты для благополучного финала
Великое счастье для женщины после всех сложностей, инъекций, многочисленных визитов к врачу, пункции, наркоза, переноса, двух недель томительного ожидания, увидеть наконец-то после ЭКО заветные 2 полоски на тесте или трехзначную цифру ХГЧ в анализе крови. Беременность наступила, и кажется, что все проблемы позади! Но, к сожалению, еще есть на пути к рождению малыша ряд препятствий, которые предстоит преодолеть. Поговорим об этом с акушер-гинекологом, репродуктологом GMS ЭКО, Юлией Кикиной.
Беременность наступила, и кажется, что все проблемы позади! Но, к сожалению, еще есть на пути к рождению малыша ряд препятствий, которые предстоит преодолеть. Поговорим об этом с акушер-гинекологом, репродуктологом GMS ЭКО, Юлией Кикиной.
Почему беременность после ЭКО требует повышенного внимания?
Беременность после ЭКО имеет свои специфические моменты. В первую очередь, они связаны с причинами, по которым женщине пришлось прибегнуть к этой процедуре для того, чтобы стать мамой:
- Клеточный фактор (возраст женщины старше 35 лет, малое количество яйцеклеток) — в этом случае у женщины как правило уже бывают какие-то «болячки» (давление, «почки», «вены», «спина», мигрени и т. д.), которые во время беременности активируются и мешают ее нормальному течению. Так, например, при склонности к повышенному давлению (гипертонической болезни) или заболеваниях почек у женщин существенно возрастает риск развития во время беременности такого ее осложнения, как ГЕСТОЗ — (повышение артериального давления, отеков на ногах, нарушения работы почек (выделения белка с мочой).
 В тяжелых случаях гестоз может привести к преждевременной отслойке плаценты, кровотечению и необходимости экстренного кесарева сечения независимо от срока беременности, поэтому шутить с этим нельзя.
В тяжелых случаях гестоз может привести к преждевременной отслойке плаценты, кровотечению и необходимости экстренного кесарева сечения независимо от срока беременности, поэтому шутить с этим нельзя. - Мужской фактор (неудовлетворительное качество спермы, требующее ее специальной обработки, выбора сперматозоида для оплодотворения клетки, а иногда — операции, чтобы получить сперматозоиды из яичек). Этот фактор повышает риск формирования эмбриона с генетическими мутациями, в результате которых он может остановится в развитии на ранних сроках беременности.
- Аутоиммунный фактор (по-простому — аллергическая реакция организма на клетки эмбриона или несовместимость с партнером, когда женский организм вырабатывает агрессивные антитела против клеток супруга). Это один из самых сложных факторов невынашивания беременности. Его труднее всего преодолеть, требуется лечение гормональными препаратами, иммунокорректорами, сеансами плазмафереза.
- Нарушение проходимости маточных труб (возможно даже у молодой, в остальном здоровой пары).
 В такой ситуации повышен риск гиперстимуляции яичников в программе ЭКО, при которой вырабатывается непривычно большое и поэтому агрессивное для организма женщины количество гормонов. Они, в свою очередь, вызывают серьезные нарушения в работе других органов и систем — могут привести к выпоту жидкости из сосудистого русла в брюшную, а в тяжелых случаях — плевральную полость и даже в сердечную сумку, нарушить работу сердечно-сосудистой системы, почек и т. д. В перспективе, при прогрессировании беременности, особенно если эта беременность многоплодная, эти риски возрастают, и такие женщины требуют особого внимания и комплексной терапии в условиях стационара.
В такой ситуации повышен риск гиперстимуляции яичников в программе ЭКО, при которой вырабатывается непривычно большое и поэтому агрессивное для организма женщины количество гормонов. Они, в свою очередь, вызывают серьезные нарушения в работе других органов и систем — могут привести к выпоту жидкости из сосудистого русла в брюшную, а в тяжелых случаях — плевральную полость и даже в сердечную сумку, нарушить работу сердечно-сосудистой системы, почек и т. д. В перспективе, при прогрессировании беременности, особенно если эта беременность многоплодная, эти риски возрастают, и такие женщины требуют особого внимания и комплексной терапии в условиях стационара. - Многоплодная беременность (двойня, редко — тройня) частая ситуация после ЭКО, достаточно непростая для матери, все риски и проблемы в этом случае возрастают в два и более раз. Особенно это касается риска невынашивания беременности, преждевременных родов, и таких проблем, как гестоз. Но все это вовсе не значит, что нужно впадать в уныние, паниковать, нервничать, перелопачивать тонны малопонятной и от этого еще более страшной литературы, бояться выпить любую таблетку, особенно гормоны и замирать на кровати, сложив руки на груди на весь период беременности, чтобы, не дай Бог, лишний раз не пошевелиться, и не спровоцировать «чего-либо такого».
 Можно понять женщин, которые уже однажды сталкивались с проблемами невынашивания беременности после ЭКО, и их действительно пугает все, что происходит в их организме после зачатия. Нагрубание молочных желез — плохо, отсутствие нагрубания — еще хуже, боли «как перед менструацией» — все пропало, «ничего не болит» — значит все идет не так… Но хочется все-таки всех успокоить — не так все страшно, как это можно себе представить.
Можно понять женщин, которые уже однажды сталкивались с проблемами невынашивания беременности после ЭКО, и их действительно пугает все, что происходит в их организме после зачатия. Нагрубание молочных желез — плохо, отсутствие нагрубания — еще хуже, боли «как перед менструацией» — все пропало, «ничего не болит» — значит все идет не так… Но хочется все-таки всех успокоить — не так все страшно, как это можно себе представить.
Сохранить и благополучно доносить «экошную» беременность поможет правильное обследование, проведенное до протокола ЭКО, и адекватное выполнение рекомендаций врача после программы.
До ЭКО: качественное обследование
Дополнительное обследование обычно назначается врачом-репродуктологом на основании информации о предыдущих беременностях, проведенных ранее методах лечения, о вредных привычках женщины, ее возрасте, заболеваниях, здоровье ее родных и близких.
Если у женщины ранее уже было несколько неэффективных протоколов ЭКО, либо они завершились неразвивающейся беременностью, рекомендуется:
- Исследование аутоиммунных факторов (антител к фосфолипидам в крови, антител к ХГЧ, волчаночного антикоагулянта).

- Анализ на генетическую предрасположенность к нарушению свертываемости крови или усвоения фолиевой кислоты.
Наличие таких проблем без адекватной терапии часто приводит к потере беременности на малых и поздних сроках). Для того, чтобы предупредить развитие осложнений беременности воспалительного характера (например, внутриутробное инфицирование плода или повреждение его вирусной инфекцией) важно перед программой ЭКО пройти обследование на токсоплазмоз, краснуху, цитомегаловирус, герпес, чтобы по необходимости провести все лечение до наступления беременности.
Повысить вероятность благополучного исхода беременности может помочь преимплантационная генетическая диагностика эмбрионов в программе ЭКО, которая позволяет исключить из переноса эмбрионы, имеющие хромосомные аномалии. Современные методики позволяют производить исследование эмбрионов по всем хромосомам, что, по статистике, дает лучшие результаты эффективности ЭКО и помогают решить проблему невынашивания беременности.
После ЭКО: тщательное наблюдение
Существуют особенности ведения беременных после применения ЭКО.
Важный момент — так называемая поддержка, которая начинается сразу после переноса эмбрионов в матку женщины. В нее входят, как правило, несколько гормональных препаратов, препараты, препятствующие свертыванию крови (антикоагулянты), в обязательном порядке курс индивидуально подобранной витаминотерапии. В некоторых случаях в поддержку приходится добавлять препараты женских гормонов (эстрадиола), для более адекватного роста эндометрия и повышения шансов на имплантацию, в некоторых случаях необходим прием препаратов преднизолона (метипред), небходимых, чтобы загасить возможную иммунную агрессию организма; применяются усиленные дозы прогестерона, чтобы оптимизировать изменения слизистой оболочки матки и помочь ей удержать малыша.
Из витаминов для беременности особенно важна фолиевая кислота, ее дефицит может не только привести к потере плода, но и вызвать пороки его развития. Поэтому прием ее должен быть регулярный, адекватный, не менее 400 мкг в сутки.
Поэтому прием ее должен быть регулярный, адекватный, не менее 400 мкг в сутки.
Поддержку, назначенную после переноса, нужно отменять постепенно под контролем врача, тогда это будет безопасно. При появлении любых жалоб во время беременности, особенно если речь идет о наличии болей или кровянистых выделений из половых путей — нужно немедленно обращаться к доктору для коррекции терапии. Иногда лечение должно проводиться в условиях стационара, об этом доктор немедленно поставит Вас в известность. Учитывая возможные риски осложнений, связанных с нарушениями со стороны свертывающей системы крови после гормональной стимуляции, осуществляется регулярный контроль факторов свертываемости крови и при необходимости проводится лечение.
Бояться препаратов, которые врач назначает после переноса эмбрионов, не стоит: абсолютно все доктора в лечении своих пациентов в первую очередь руководствуются принципами «не навреди». Часто женщины пугаются, прочитав в инструкции к лекарствам о том, что они противопоказаны при беременности.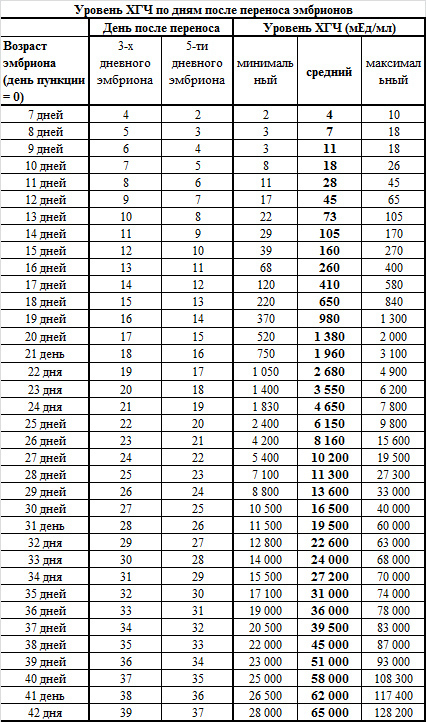 Но все применяемые сегодня схемы поддержки разработаны с учетом научных данных об эффективности и безопасности тех или иных лекарств в момент имплантации эмбриона, многочисленные исследования подтвердили, что применение этих препаратов не навредит малышу при правильном индивидуальном подходе.
Но все применяемые сегодня схемы поддержки разработаны с учетом научных данных об эффективности и безопасности тех или иных лекарств в момент имплантации эмбриона, многочисленные исследования подтвердили, что применение этих препаратов не навредит малышу при правильном индивидуальном подходе.
Через 10-14 дней после положительного анализа крови на ХГЧ нужно сделать УЗИ органов малого таза, чтобы подтвердить наличие беременности.
Как правило, с 5-6 недель акушерского срока беременности в полости матки возможно определить наличие плодного яйца с эмбрионом. При этом отмечается и его сердечная деятельность, что является признаком развивающейся беременности. После того, как было зафиксировано сердцебиение у плода, можно вставать на учет по беременности, т. е. наблюдаться в условиях женской консультации или иного лицензированного медицинского учреждения, чтобы своевременно проводить необходимое обследование, составить индивидуальный план ведения беременности.
Важные моменты для любой беременности
Очень важным исследованием при беременности является пренатальный скрининг, который позволяет исключить генетическую патологию эмбриона на ранних сроках беременности. Хотя риск возникновения осложнений при беременности с возрастом увеличивается, сейчас скрининг рекомендуется проходить всем беременных женщинам вне зависимости от возраста. Первый раз он проводится на сроке 9-13 недель беременности и представляет из себя комплекс исследований, включающий УЗИ плода, а также анализ крови на определение специальных маркеров, по которым можно предположить наличие хромосомной аномалии (свободной b-субъединицы ХГЧ, PAPP-A, эстриола). Второй скрининг проводится на сроке 16-22 недель беременности, он включает в себя более подробное ультразвуковое исследование плода с оценкой мозговых структур, лица, глазных яблок, легких, сердца, желудочно-кишечного тракта, мочеполовой системы. Дополнительно проводятся анализы крови на ХГЧ, эстриол и альфа-фетопротеин.
По результатам пренатального скрининга проводится программный комплексный расчет индивидуального риска рождения ребенка с хромосомной патологией.
В третий раз скрининг проводят в 32-34 недели: оценивают состояние малыша, готовность плаценты, количество околоплодных вод, выполняется допплеровское сканирование маточно-плацентарного кровотока, КТГ (оценка сердцебиения) плода. Анализ крови делается по показаниям, если ранее были выявлены изменения (определяют ХГЧ, эстриол, плацентарный лактоген).
На результаты тестов оказывает влияние целый ряд факторов, которые необходимо учитывать при интерпретации результатов диагностики. Уровни маркеров имеют тенденцию к снижению у женщин с избыточной массой тела и тенденцию к увеличению у хрупких женщин. Уровень ХГЧ приблизительно на 10% выше, а уровень эстриола примерно на 10% ниже у женщин, забеременевших в результате ЭКО, по сравнению с женщинами, у которых беременность наступила естественным образом. Также уровни показателей маркеров возрастают при многоплодной беременности. Поэтому если анализы скрининга показывают, что имеются какие-то отклонения от нормы — не стоит паниковать. Нужно провести контрольное исследование или прибегнуть к другим, дополнительным методам обследования. Например, сегодня существует удобный метод диагностики генетического здоровья малыша во время беременности с эффективностью более 99% — анализ крови матери (неинвазивный пренатальный тест), который позволяет достоверно подтвердить или исключить патологию плода на ранних сроках беременности, не прибегая к небезопасным инвазивным процедурам. После 12 недель беременности у пациенток после ЭКО может развиться угроза прерывания беременности, связанная со слабостью шейки матки (это называется истмико-цервикальная недостаточность (ИЦН)). Основными ее причинами являются многоплодная беременность, нарушение гормонального фона, анатомические изменения со стороны шейки матки, например, после лечения эрозии шейки матки.
Также уровни показателей маркеров возрастают при многоплодной беременности. Поэтому если анализы скрининга показывают, что имеются какие-то отклонения от нормы — не стоит паниковать. Нужно провести контрольное исследование или прибегнуть к другим, дополнительным методам обследования. Например, сегодня существует удобный метод диагностики генетического здоровья малыша во время беременности с эффективностью более 99% — анализ крови матери (неинвазивный пренатальный тест), который позволяет достоверно подтвердить или исключить патологию плода на ранних сроках беременности, не прибегая к небезопасным инвазивным процедурам. После 12 недель беременности у пациенток после ЭКО может развиться угроза прерывания беременности, связанная со слабостью шейки матки (это называется истмико-цервикальная недостаточность (ИЦН)). Основными ее причинами являются многоплодная беременность, нарушение гормонального фона, анатомические изменения со стороны шейки матки, например, после лечения эрозии шейки матки. При этом осуществляют динамический контроль за состоянием шейки матки на УЗИ и путем гинекологического осмотра. При наличии показаний выполняют хирургическую коррекцию ИЦН путем наложения швов на шейку матки. Оптимальный срок выполнения операции — 18-22 недели беременности. Возможно наложение швов на шейку матки с профилактической целью (в 14-16 недель).
При этом осуществляют динамический контроль за состоянием шейки матки на УЗИ и путем гинекологического осмотра. При наличии показаний выполняют хирургическую коррекцию ИЦН путем наложения швов на шейку матки. Оптимальный срок выполнения операции — 18-22 недели беременности. Возможно наложение швов на шейку матки с профилактической целью (в 14-16 недель).
Роды после ЭКО
Врач может рекомендовать естественные роды в случае неосложненной беременности. Нередки случаи, когда в целом женщина здорова (а причиной ЭКО стал мужской фактор или непроходимость маточных труб), в этой ситуации высока вероятность, что роды можно вести естественным путем.
Однако нужно отметить, что, учитывая более высокий средний возраст пациенток после ЭКО, наличие сопутствующих заболеваний, невынашивание беременности в анамнезе, длительное бесплодие, неоднократные попытки ЭКО, многоплодную беременность в результате ЭКО, родоразрешение, в основном, проводят путем операции кесарева сечения в плановом порядке. Следует отдать предпочтение клинике, специалисты которой имеют опыт наблюдения и родоразрешения пациенток после процедуры ЭКО.
Следует отдать предпочтение клинике, специалисты которой имеют опыт наблюдения и родоразрешения пациенток после процедуры ЭКО.
Таблица норм ХГЧ после ЭКО по дням
Важно! Венозная кровь на хорионический гонадотропин человека берется у пациентки натощак, как правило, в утренние часы. Накануне сдачи крови завтракать не следует, однако можно пить простую воду.
Нормы ХГЧ при беременности после ЭКО в таблице по дням
Ниже представлена таблица, где показаны нормы уровня хорионического гонадотропина в крови на ранних сроках беременности после переноса эбрионов: (ДПП- день после переноса)
| Возраст зародыша | ДПП 3-х дневок | ДПП 5-ти дневок | Концентрация ХГЧ в крови |
| 7 | 4 | 2 | 2–4 |
| 8 | 5 | 3 | 3–18 |
| 9 | 6 | 4 | 3–18 |
| 10 | 7 | 5 | 8–26 |
| 11 | 8 | 6 | 11–45 |
| 12 | 9 | 7 | 17–65 |
| 13 | 10 | 8 | 22–105 |
| 14 | 11 | 9 | 29–170 |
| 15 | 12 | 10 | 39–270 |
| 16 | 13 | 11 | 68–400 |
| 17 | 14 | 12 | 120–580 |
| 18 | 15 | 13 | 220–840 |
| 19 | 16 | 14 | 370–1300 |
| 20 | 17 | 15 | 520–2000 |
Здесь отражены нормы ХГЧ при ЭКО по дням после переноса зародышей, и несколько типов допустимых значений — максимальные, минимальные и средние. Проследить динамику прироста «беременного гормона» весьма просто — необходимо сопоставить число дней после подсадки и возраст зародышей (3 или 5 дней). Таким образом, результат можно увидеть:
Проследить динамику прироста «беременного гормона» весьма просто — необходимо сопоставить число дней после подсадки и возраст зародышей (3 или 5 дней). Таким образом, результат можно увидеть:
- выбрав эмбрион нужного срока;
- число дней после подсадки;
- необходимый уровень ХГЧ.
Не отчаивайтесь, если указанное число не соответствует действительному. В соседних графах указаны максимальные и минимальные значения — достаточно лишь, чтобы ваш результат находился в этих пределах.
Нормы ХГЧ по дня в динамике (таблица)
Очевидно, что максимальный гонадотропина человека приходится на восьмую одиннадцатую неделю беременности, и до этого он срока растет очень быстро. После одиннадцатой недели можно заметить его медленное уменьшение, однако при этом его выработка не прекращается полностью. Более детально динамику роста можно посмотреть в таблице ниже:
| Неделя после зачатия | Концентрация хгч / ед / л (мин-макс) |
| 2 | 25–300 |
| 3 | 1500–5000 |
| 4 | 10000–30000 |
| 5 | 20000–10000 |
| 6–11 | 20000–225000 |
| 12 | 19000–135000 |
| 13,14 | 18000–110000 |
| 15,16 | 12000–80000 |
| 17-19 | 8000–58000 |
| 20–28 | 7000–49000 |
ХГЧ по дням после переноса эмбрионов. Когда проверяют ХГЧ после переноса?
Когда проверяют ХГЧ после переноса?
Проведение экстракорпорального оплодотворения — это долгий и кропотливый труд, требующий терпения и выдержки как от женщины, так и врача. Однако ЭКО — только первая ступень к долгожданной мечте: иметь собственного ребенка. После проведения ЭКО женщине будут назначены набор анализов, и одним из первых исследований уровня хорионического гонадотропина человека.
Что такое ХГЧ
Хорионический гонадотропин человека начинает активно вырабатывать в женском организме во время беременности.ХГЧ синтезирует хорион эмбриона после имплантации в стенку матки. ХГЧ также называют гормоном беременности. Он может вырабатываться в очень маленьких количествах у небеременных женщин и мужчин, однако его повышение говорит о развитии онкологического процесса.
Для развития эмбриона ХГЧ имеет большое значение. Главная задача ХГЧ — это поддержание беременности на первых неделях. Хорионический гонадотропин человека продлевает период существования желтого тела, которое остается на месте лопнувшего фолликула. В обычном менструальном цикле в доминантном фолликуле созревает яйцеклетка. В момент овуляции фолликул лопается и на месте разрыва образуется желтое тело. Желтое тело синтезирует эстрогены и прогестерон. В небеременном организме желтое тело существует несколько недель (около двух), а затем рассасывается.
В обычном менструальном цикле в доминантном фолликуле созревает яйцеклетка. В момент овуляции фолликул лопается и на месте разрыва образуется желтое тело. Желтое тело синтезирует эстрогены и прогестерон. В небеременном организме желтое тело существует несколько недель (около двух), а затем рассасывается.
Прогестерон очень важен во время беременности. Он оказывает стимулирующее действие на матку, благодаря чему она может принять плод. Прогестерон также участвует в процессе развития плода.Зрелая плацента самостоятельно вырабатывает необходимое количество прогестерона, но на первых неделях беременности за ней это делает ХГЧ.
Уровень ХГЧ начинает стремительно расти с первых дней беременности. Его увеличивают в организме в геометрической прогрессии. Уровень ХГЧ достижения своего пика к 11-12 неделе беременности. Далее ХГЧ постепенно спадает.
Прогестерон и ХГЧ оказывают иммуностимулирующее действие, готовящее организм к вынашиванию женщины наполовину чужеродного организма. Таким образом, организм женщины не отторгает эмбрион.
Таким образом, организм женщины не отторгает эмбрион.
ХГЧ также является частью пренатальных скринингов, которые находятся в первом и втором триместрах. Уровень ХГЧ, а точнее, его бета-субъединицы, исследуют для аномалий развития плода.
Когда проверяют ХГЧ после переноса эмбрионов
Обычно ХГЧ после переноса эмбрионов исследуют на 14 день. Раньше проводить исследование не рекомендуют, поскольку его результаты могут быть ложными. Через 2 недели ХГЧ после переноса эмбрионов достигнет достаточных значений, чтобы определить, как происходит развитие беременности.
Выяснить, есть беременность или нет, можно при помощи «домашнего» теста. Известныйим женщинам тест в виде полоски реагирует на присутствие бета-субъединицы хорионического гонадотропина в моче (появляются две полоски). Однако-полоска не покажет количественное значение уровня гормона в организме. Поэтому рекомендуют использовать исследование уровня ХГЧ в крови.
Для анализа ХГЧ после переноса эмбрионов используется венозная кровь, забор которой проводят натощак, желательно утром. За 8 часов до анализа нельзя есть, можно пить только чистую негазированную воду. Результат анализа покажет концентрацию гормона, что важно для дальнейшей крови тактики ведения пациентки.
За 8 часов до анализа нельзя есть, можно пить только чистую негазированную воду. Результат анализа покажет концентрацию гормона, что важно для дальнейшей крови тактики ведения пациентки.
Концентрация ХГЧ выше 100 мЕд / мл может говорить о том, что имплантация эмбриона прошла успешно и беременность развивается нормально. Если уровень ХГЧ после переноса эмбрионов менее 25 мЕд / мл, то, скорее всего, беременность не наступила. При концентрации ХГЧ 50-75 мЕд / мл результат считается сомнительным и требует наблюдения в динамике.Основываясь на результатах ХГЧ, принимается решение о поддерживающей терапии, которая проводится после ЭКО. Терапия включает препараты прогестерона, дозировка которых назначается индивидуально.
Назначать исследование и интерпретировать его результаты может только лечащий врач, который знаком с анамнезом пациентки. В клинике Центр ЭКО города Волгоград ведение беременных после ЭКО осуществляют высококвалифицированные специалисты, имеющие большой опыт в данной сфере.
ХГЧ по дням после переноса эмбрионов
О том, что беременность развивается нормально, будет говорить значительный прирост хорионического гонадотропина.ХГЧ по дням после переноса эмбрионов будет постоянно расти. Нормальным его увеличение в полтора-два раза за 7-10 дней. Поэтому, контроль динамики прироста ХГЧ при переносе эмбрионов проводят с этим показателем.
Следует отметить, что референтные значения различных лабораторий могут отличаться друг от друга. Это связано с использованием неодинаковых методик проведения исследований, в том числе и разных реактивов. Поэтому нельзя сравнивать результаты анализов одной лаборатории с другой лаборатории.Также рекомендуется проводить исследование уровня ХГЧ в динамике в одной и той же лаборатории.
Ниже представлены приблизительные нормы содержания ХГЧ в крови:
- мужчины и небеременные женщины: 0-5;
- 1-2 недели беременности: 25-157;
- 2-3 недели беременности: 100-4860;
- 3-4 недели беременности: 1120-31400;
- 4-5 недель беременности: 2560-82400;
- 5-6 недель беременности: 23200-51100;
- 6-7 недель беременности: 27350-233200;
- 7-11 недель беременности: 20800-292000;
- 11-16 недель беременности: 6150-103100;
- 16-21 неделя беременности: 4730-80200;
- 21-39 недель беременности: 2800-78300.

Если наблюдается удвоение референтных значений, это может говорить об имплантации двух эмбрионов. ХГЧ будет увеличиваться пропорционально количеству плодов.
Низкий ХГЧ при переносе эмбрионов
Снижение уровня ХГЧ на первых неделях беременности является сигналом тревоги. При этом могут развиваться следующие состояния:
- угроза прерывания беременности;
- внематочная беременность.
Причин, которые вызывают прерывание беременности на ранних сроках, большое множество.К ним недостаточность желтого тела, сильная сократимость матки, а также влияние факторов (травмы, стрессы).
Внематочная беременность развивается при имплантации эмбриона вне полости матки (например, в маточных трубах). Это состояние очень опасно для жизни женщины, поэтому должно быть выявлено как можно раньше.
Наблюдение за уровнем ХГЧ при переносе эмбрионов, а также проведение стадии ультразвукового исследования позволяет выявить данные состояния на ранней стадии развития, что упрощает и делает более эффективным их устранение.
ХГЧ после ЭКО — клиника Эмбрио
ХГЧ (хорионический гонадотропин человека) — особый гормон, являющийся важным показателем развития беременности. Хорионический гонадотропин вырабатывает клетки ворсинчатой оболочки эмбриона (хориона) сразу после его имплантации в эндометрий. В первом триместре беременности происходит синтез яичников, прогестерона и эстрогена, которые необходимы для поддержания беременности.
Оценка уровня хорионического гонадотропина в крови является наиболее достоверным методом определения беременности на ранних сроках.После проведения переноса эмбрионов в программе экстракорпорального оплодотворения (ЭКО) определять уровень ХГЧ в крови на 12-14-ый день.
В лабораторной практике исследуется бета единица хорионического гонадотропина. В норме показатели гормона в период между 2 и 5 неделями увеличиваются, как правило, в 1,5 — 2 раза каждые 2 дня и максимальные значения к началу второго триместра.
В зависимости от срока беременности содержание ХГЧ в крови, измеряемое в мМЕ / мл, примерно следующее:
- 2 недели — от 60 до 200;
- 4-5 недель — от 9000 до 28000;
- 6-7 недель — от 45000 до 1
;
- 8-11 недель — от 65000 до 250000;
 Но ХГЧ все еще нужен для роста плода, его питания и правильного развития половых желез, поэтому он количественно уменьшается, но не перестаёт вырабатываться до самых родов.
Но ХГЧ все еще нужен для роста плода, его питания и правильного развития половых желез, поэтому он количественно уменьшается, но не перестаёт вырабатываться до самых родов.После переноса эмбрионов важно работать так же за динамикой ХГЧ. Врач может назначить повторный анализ через несколько дней. Его уровень важен как для подтверждения факта прогрессирования беременности, так и для определения рисков для эмбриона и матери (низкий прирост уровня ХГЧ может свидетельствовать о неразвивающейся или внематочной беременности).Иногда ХГЧ после ЭКО сначала растёт, а затем падает. Это свидетельствует о наступлении так называемой биохимической беременности.
Желательно проводить повторное исследование в той же лаборатории. Данные, данные в различных лабораториях, могут отличаться — они зависят от оборудования, методик и реактивов, используемых в конкретном учреждении. Рекомендуется сдавать утром натощак (воду не газированную пить можно), допустимо сдавать и днём через 5-6 часов после приема пищи. Так как правильно использовать показатели ХГЧ по неделям усредненными, правильно интерпретировать результат может специалист.
Так как правильно использовать показатели ХГЧ по неделям усредненными, правильно интерпретировать результат может специалист.
Распространенный экспресс-тест на беременность, которым может воспользоваться каждая женщина в домашних условиях, основан на определении хорионического гонадотропина в моче. Но необходимый для диагностики беременности уровень данного гормона в моче достигается на несколько дней позже, чем его уровень в крови. Женщинам после ЭКО не рекомендуется делать экспресс-тесты до обозначенного врачом срока, так как они могут оказаться ложноположительными, так и ложноотрицательными. Например, спустя несколько дней после переноса эмбриона тест может реагировать на «следы» триггера овуляции, действующим веществом которого является хорионический гонадотропин.
Для окончательного подтверждения беременности необходимо проведение ультразвукового исследования не ранее, чем на 21-ый день после переноса эмбрионов.
Таблица ХГЧ по дням после ЭКО
Хорионический гонадотропин человека считается главным гормоном при беременности. Он начинает синтезироваться в организме через несколько часов после зачатия, однако активный рост начинается после имплантации эмбриона. Спустя примерно 8-11 дней тест на беременность покажет положительный ХГЧ .
Он начинает синтезироваться в организме через несколько часов после зачатия, однако активный рост начинается после имплантации эмбриона. Спустя примерно 8-11 дней тест на беременность покажет положительный ХГЧ .
Динамика ХГЧ
Отслеживать динамику ХГЧ после проведенной процедуры ЭКО крайне важно:
- / отсутствие этого гормона в крови позволяет определить, наступила беременность или нет;
- изменение уровня ХГЧ говорит о правильности развития беременности или о виновных проблемах.
Если вы у себя диагностируете явные признаки беременности , а ХГЧ растет плохо, — это повод забить тревогу и обратиться к врачу.
Нормы ХГЧ после ЭКО
Этот гормон вырабатывается через организм женщины только в случае наступления беременности. За счет быстрого роста, метод определения наступления беременности на ранних сроках (для сравнения, у женщины составляет от 0 до 5 мМЕ / л, даже самые чувствительные тест-полоски «стартуют» от 10 мМЕ / л). Чтобы не переживать, постоянно выискивая у себя различные симптомы беременности , лучше пойти и сдать анализ ХГЧ .
Чтобы не переживать, постоянно выискивая у себя различные симптомы беременности , лучше пойти и сдать анализ ХГЧ .
Нормы ХГЧ при беременности после ЭКО несколько отличаются от норм, провер для естественного цикла. Различие это заключается в том, что женщинам делают подсадку трех- или пятидневных эмбрионов, интенсивность развития которых разнится. Поэтому имеет смысл таблица ХГЧ по дням после ЭКО с указанием норм роста этого гормона для разных эмбрионов.
Таким образом, например, для пятидневок на 7 ДПП низкий ХГЧ будет 17 мМЕ / л, высокий — 65мМЕ / л.Если после переноса уровень ХГЧ растет очень быстро, то нужно готовиться закупать детские вещи в двойном количестве, так как такое обычно бывает при двойне .
Впрочем, приведенная таблица роста ХГЧ поможет рассчитать нормы при двойне — примеры там цифры по дням умножайте на два.
Понижение ХГЧ
Уровень гормона в крови должен постоянно повышаться, если беременность протекает нормально. Если динамика отрицательная — значит, беременность не наступила или прервалась.Еще одним показателем неудачной процедуры могут стать чные после ЭКО до ХГЧ .
Если динамика отрицательная — значит, беременность не наступила или прервалась.Еще одним показателем неудачной процедуры могут стать чные после ЭКО до ХГЧ .
В случае, если симптомы после подсадки очень похожи на первые признаки беременности , тогда заранее изучите материалы о том, как сохранить беременность.
Нормы ХГЧ по неделям беременности
Содержание
- Таблица средних норм ХГЧ
- Таблица средних норм ХГЧ при вынашивании двойни
- Таблица средних значений ХГЧ после ЭКО при прижившейся двойне
- Нормы для свободной β- субъединицы ХГЧ
- Норма РАРР-А
- Что делать, если у меня высокий риск?
- Как подтвердить или опровергнуть результаты скрининга?
- Врач говорит, что мне нужно сделать аборт.Что делать?
Одним из основных анализов при беременности является изучение уровня гормона беременности — ХГЧ или хорионического гонадотропина человека. Если будущим мамочкам хочется узнать соответствует ли уровень гормона норме, мы сделали сводную таблицу значений
Если будущим мамочкам хочется узнать соответствует ли уровень гормона норме, мы сделали сводную таблицу значений
Таблица средних норм ХГЧ:
| Срок гестации | ХГЧ в мЕд / мл | ХГЧ в мМе / мл | ХГЧ в нг / мл | |
| 1-2 недели | 25–156 | 5-25 (сомнительный результат) | – | |
| 2-3 недели | 101-4870 | 5-25 (сомнительный результат) | – | |
| 3-4 недели | 1100–31 500 | 25–156 | – | |
| 4-5 недель | 2560–82300 | 101-4870 | – | |
| 5-6 недель | 23100–151000 | 1110-31500 | – | |
| 6-7 недель | 27300–233000 | 2560 -82300 | – | |
| 7-11 недель | 20900–2 | 23100-233000 | 23,7 — 130,4 | |
| 11-16 недель | 6140 — 103000 | 20900 -103000 | 17,4 — 50,0 | |
| 16-21 неделя | 4720 — 80100 | 6140–80100 | 4,67 — 33,3 | |
| 21-39 недель | 2700–78100 | 2700-78100 | – |
Таблица средних норм ХГЧ при вынашивании двойни:
| Срок гестации, недели | Средний диапазон концентрации ХГЧ (мЕд / мл) |
| 1-2 недели | 50–112 |
| 2-3 недели | 209–9740 |
| 3-4 недели | 2220–63000 |
| 4-5 недель | 5122–164600 |
| 5-6 недель | 46200–302000 |
| 6-7 недель | 54610–466000 |
| 7-11 недель | 41810–582000 |
| 11-16 недель | 12280–206000 |
| 16-21 неделя | 9440–160 210 |
| 21-39 недель | 5400–156200 |
Таблица средних значений ХГЧ после ЭКО при прижившейся двойне:
| Срок гестации, нед | Диапазон значений ХГЧ, мЕд / мл |
| 1-2 недели | 50–600 |
| 2-3 недели | 3000–10000 |
| 3-4 недели | 20000–60000 |
| 4-5 недель | 40000–200000 |
| 5-6 недель | 100000–400000 |
| 6-7 недель | 100000–400000 |
| 7-11 недель | 40000–200000 |
| 11-16 недель | 40000 — 120000 |
| 16-21 неделя | 20000–70000 |
| 21-39 недель | 20000–120000 |
Нормы для свободной β- субъединицы ХГЧ
Измерение уровня свободной β-субъединицы ХГЧ позволяет более точно определить риск синдрома Дауна у будущего ребенка, чем измерение общего ХГЧ.
Нормы для свободной β- субъединицы ХГЧ в первом триместре:
| Срок гестации, нед | ХГЧ в нг / мл |
|---|---|
| 9 недель | 23,6 — 193,1 нг / мл, или 0,5 — 2 МоМ |
| 10 недель | 25,8 — 181,6 нг / мл, или 0,5 — 2 МоМ |
| 11 недель | 17,4 — 130,4 нг / мл, или 0,5 — 2 МоМ |
| 12 недель | 13,4 — 128,5 нг / мл, или 0,5 — 2 МоМ |
| 13 недель | 14,2 — 114,7 нг / мл, или 0,5 — 2 МоМ |
Внимание! Нормы в нг / мл могут отличаться в разных лабораториях, поэтому данные данные не окончательны, и вам в любом случае нужно проконсультироваться с врачом.Если результат указан в МоМ, то нормы одинаковы для всех лабораторий и для всех анализов: от 0,5 до 2 МоМ.
Если ХГЧ не в норме, то:
- Если свободная β-субъединица ХГЧ выше нормы для вашего срока беременности, или больше 2 МоМ, то у ребенка повышен риск синдрома Дауна.

- Если свободная β-субъединица ХГЧ ниже нормы для вашего срока беременности, или составляет менее 0,5 МоМ, то у ребенка повышен риск синдрома Эдвардса.
Норма РАРР-А
РАРР-А, или как его называют, «плазматический протеин А, ассоциированный с беременностью», это второй показатель, используемый в биохимическом скрининге первого триместра.Уровень этого протеина постоянно растет в течение беременности, а отклонения показателя могут указывать на различные заболевания у будущего ребенка.
Норма для РАРР-А в зависимости от срока беременности:
| Срок гестации, нед | ХГЧ в нг / мл |
|---|---|
| 8-9 недель | 0,17 — 1,54 мЕД / мл, или от 0,5 до 2 МоМ |
| 9-10 недель | 0,32 — 2, 42 мЕД / мл, или от 0,5 до 2 МоМ |
| 10-11 недель | 0,46 — 3,73 мЕД / мл, или от 0,5 до 2 МоМ |
| 11-12 недель | 0,79 — 4,76 мЕД / мл, или от 0,5 до 2 МоМ |
| 12-13 недель | 1,03 — 6,01 мЕД / мл, или от 0,5 до 2 МоМ |
| 13-14 недель | 1,47 — 8,54 мЕД / мл, или от 0,5 до 2 МоМ |
Внимание! Нормы в нг / мл могут отличаться в разных лабораториях, поэтому данные данные не окончательны, и вам в любом случае нужно проконсультироваться с врачом.Если результат указан в МоМ, то нормы одинаковы для всех лабораторий и для всех анализов: от 0,5 до 2 МоМ.
Если РАРР-А не в норме:
- Если РАРР-А ниже для вашего срока беременности, или составляет менее 0,5 МоМ, то у ребенка повышен риск синдрома Дауна и синдрома Эдвардса.
- .
Исследования показали, что в группе женщин с повышенным уровнем РАРР-А во время беременности риск заболеваний у плода или осложнений беременности не выше, чем у остальных женщин с нормальным РАРР-А.
Что делать, если у меня высокий риск?
Если в итоге скрининга у вас был обнаружен повышенный риск рождения малыша с синдромом Дауна, то это еще не повод прерывать беременность. Вас направят на консультацию к врачу генетику, который при необходимости порекомендует пройти обследования: биопсию ворсин хориона или амниоцентез
Как подтвердить или опровергнуть результаты скрининга?
Если вы думаете, что скрининг был проведен неправильно, то вам следует пройти повторное обследование в другом клинике, но для этого необходимо повторно пройти все анализы и пройти УЗИ. Данный способ возможен, только если срок беременности на момент осмотра не превышает 13 недель и 6 дней.
Данный способ возможен, только если срок беременности на момент осмотра не превышает 13 недель и 6 дней.
Врач говорит, что мне нужно сделать аборт. Что делать?
К сожалению, бывают такие ситуации, когда врач настойчиво рекомендует или даже заставляет сделать аборт на основании результатов скрининга. Запомните: ни один врач не имеет права на такие действия. Скрининг не является окончательным методом диагностики синдрома Дауна и только на основании плохих результатов, не нужно прерывать беременность.
Скажите, что вы должны проконсультироваться с генетиком и пройти диагностические процедуры для вас синдрома Дауна (или других заболеваний): биопсию ворсин хориона (если срок беременности у 10-13 недель) или амниоцентез (если срок беременности 16-17 недель).
Норма ХГЧ при беременности. Таблица значений ХГЧ по неделям. Повышенный ХГЧ. Низкий ХГЧ. ХГЧ при внематочной беременности. ХГЧ при ЭКО (ХГЧ после подсадки, ХГЧ на 14 дпп).
ХГЧ или бета-ХГЧ или общий ХГЧ — хорионический гонадотропин человека — гормон, образующийся во время беременности.ХГЧ образует плацентой, которая питает зародыш после оплодотворения и имплантации (прикрепления к стенке матки).
Что такое ХГЧ (= бета-ХГЧ)
ХГЧ или бета-ХГЧ или общий ХГЧ — хорионический гонадотропин человека — гормон, образующий во время беременности. ХГЧ образует плацентой, которая питает зародыш после оплодотворения и имплантации (прикрепления к стенке матки). ХГЧ измеряется в мМЕ / мл (милимеждународных единицах на миллилитр).
ХГЧ частично проникает через плацентарный барьер. Уровень ХГЧ у новорожденных примерно 1/400 от уровня материнской крови. И составляется примерно 10-50 мМЕ / мл при рождении. Период полувыведения — 2-3 дня. Таким образом, у 3 месяцам жизни уровень у новорожденных соответствует норме ХГЧ взрослого человека.
Когда сдавать кровь на ХГЧ
Повышение ХГЧ в крови может быть обнаружено за несколько дней до предполагаемой менструации. Оптимальное время сдачи анализа крови для определения ХГЧ — после задержки менструации.
Оптимальное время сдачи анализа крови для определения ХГЧ — после задержки менструации.
Однократное определение ХГЧ не может ввести для диагностики выкидыша или внематочной беременности.
Норма ХГЧ. Расшифровка анализа ХГЧ. Уровень ХГЧ при беременности
Уровень ХГЧ менее 5 мМЕ / мл говорит об отсутствии беременности или о том, что анализ сдан слишком рано. Уровень ХГЧ выше 25 мМЕ / мл — о наличии беременности.
В среднем удвоение уровня ХГЧ происходит каждые 36-72 часа. Уровень ХГЧ достигает своего пика на сроке 9-11 недель беременности (от даты последней менструации) и дальше снижается до 15 недель беременности, оставаясь в течение оставшегося срока беременности.В 85% случаев ХГЧ на ранних сроках увеличивается вдвое каждые 48-72 часа. По мере развития время беременности удвоения уровня ХГЧ увеличивается до 96 часов.
Нормальное время удвоения ХГЧ
Уровень ХГЧ Время удвоения
1200 мМЕ / мл 48-72 часа
1200 — 6000 мМЕ / мл 72-96 часов
Больше 6000 мМЕ / мл Более 96 часов
Калькулятор ХГЧ
При каком значении ХГЧ делать УЗИ?
После достижения уровня ХГЧ 1000 — 2000 мМЕ / мл при ультразвуковом исследовании может быть визуализировано плодное яйцо. Уровень ХГЧ имеет большую вариабельность, а дата зачатия может быть ошибочна, срок определяется по УЗИ или по данным ЭКО, но не по ХГЧ.
Уровень ХГЧ имеет большую вариабельность, а дата зачатия может быть ошибочна, срок определяется по УЗИ или по данным ЭКО, но не по ХГЧ.
Однократное определение ХГЧ недостаточно, как важно оценивать динамику роста гормона каждые 48-72 часа.
Нормы ХГЧ по неделям. Таблица ХГЧ
| Показатель (п.м. — от дня последней менструации) | Минимум | Максимум | |
|---|---|---|---|
| Небеременные женщины | 0 | 5,3 | |
| Беременность 3-4 недели | 16 | 156 | |
| Беременность 4–5 недель | 101 | 4870 | |
| Беременность 5–6 недель | 1110 | 31500 | |
| Беременность 6–7 недель | 2560 | 82300 | |
| Беременность 7 — 8 недель | 23100 | 151000 | |
| Беременность 8 — 9 недель | 27300 | 233000 | |
| Беременность 9–13 | 20900 | 2 | |
| Беременность 13–18 | 6140 | 103000 | |
| Беременность 18 — 23 недель | 4720 | 80100 | |
| Беременность 23 — 41 недель | 2700 | 78100 |
Данные интервалы приведены в качестве справочной информации и не должны быть использованы для интерпретации конкретного анализа на ХГЧ.
Низкий ХГЧ. Что означает ХГЧ ниже нормы?
- Отсутствие беременности
- Ошибку в расчете срока беременности .
- Остановку развития беременности или выкидыш, биохимическая беременность
- Внематочную беременность
- Угроза самопроизвольного аборта
Отрицательный ХГЧ или ХГЧ, характерный для задержки при задержке менструации
Необходимо повторить анализ на ХГЧ через 1-2 дня, возможно, беременность наступила позже ожидаемого срока.Если уровень ХГЧ не вырастет, необходимо искать другие причины задержки менструации.
ХГЧ и биохимическая беременность
Так называемая «биохимическая беременность» — состояние, при котором было показано повышение ХГЧ выше нормы, но беременность не продолжила развиваться. Уровень ХГЧ в таком случае незначительно повышается, а затем в короткое время снижается до нулевых значений.
ХГЧ и внематочная беременность
Внематочная беременность — беременность, при которой плодное яйцо находится за пределами полости матки. При внематочной беременности может возникать живота, кровянистые выделения. Уровень ХГЧ при внематочной (эктопической) беременности может увеличиваться не так быстро и не так значительно, как при нормально развивающейся маточной беременности. Однако низкий уровень ХГЧ не позволяет сделать такое заключение однозначно. Начиная с уровня ХГЧ 1000 мМЕ / мл плодное яйцо может быть обнаружено в полости матки. При уровне ХГЧ 2000 мМЕ / мл и отсутствие плодного яйца в полости матки при УЗИ вероятность внематочной беременности значительна.
При внематочной беременности может возникать живота, кровянистые выделения. Уровень ХГЧ при внематочной (эктопической) беременности может увеличиваться не так быстро и не так значительно, как при нормально развивающейся маточной беременности. Однако низкий уровень ХГЧ не позволяет сделать такое заключение однозначно. Начиная с уровня ХГЧ 1000 мМЕ / мл плодное яйцо может быть обнаружено в полости матки. При уровне ХГЧ 2000 мМЕ / мл и отсутствие плодного яйца в полости матки при УЗИ вероятность внематочной беременности значительна.
Повышенный ХГЧ. Что может означать уровень ХГЧ выше нормы?
- Ошибку в расчете срока беременности
- Пузырный занос
- Многоплодная беременность
- Осложнения беременности (гестоз)
- Сахарный диабет у матери
- Прием синтетических гестагенов
- Риск пороков развития плода
ХГЧ и многоплодная беременность.ХГЧ и двойня.
Уровень ХГЧ при многоплодной беременности выше, чем при одноплодной, однако скорость нарастания ХГЧ и в том, и другом случае одинакова.
Пузырный занос
Пузырный занос — редкое осложнение беременности при котором уровень ХГЧ будет значительно повышен, в среднем в 2 раза выше среднего значения для данного срока. К примеру, возможный уровень ХГЧ при пузырном заносе на 36 дней от первого дня последней менструации может достичь 200 000 мМЕ / мл, в то время как при нормально развивающейся беременности ХГЧ будет от 1 200 до 36 000 мМЕ / мл.
Анализ на ХГЧ после переноса эмбрионов. ХГЧ при ЭКО
Анализ на ХГЧ проводится примерно через 2 недели после переноса эмбриона (12-14 дней после подсадки (дпп)). Обычно уровень ХГЧ на 14 дпп более 100 мМЕ / мл.
Если уровень ХГЧ менее 25 мМЕ / мл, беременность не наступила. При уровне ХГЧ больше 25, тест повторяется через 2 дня, при развитии его уровень должен возрастать. Уровень ХГЧ будет удваиваться примерно каждые 48 часов до 21 дня после подсадки.
Уровень ХГЧ будет удваиваться примерно каждые 48 часов до 21 дня после подсадки.
Более высокие значения ХГЧ (300-400 мМЕ / мл) с большой вероятностью говорят о многоплодной беременности.
ХГЧ и синдром гиперстимуляции яичников
У пациенток с синдромом гиперстимуляции яичников уровень ХГЧ должен интерпретироваться с осторожностью. Эти пациентки могут развиваться отеки, что может приводить к ложному повышению уровня ХГЧ, а при нормировании состава крови к ложному отсутствию роста уровня ХГЧ.
ХГЧ в более поздние сроки беременности
Тест на ХГЧ входит также в пренатальный скрининг II триместра — анализ, который позволяет оценить риск развития пороков плода.
Повышенный уровень ХГЧ у небеременных женщин и мужчин
Вне беременности ХГЧ может продуцироваться клетками некоторых опухолей (семинома, тератома яичка, новообразования органов желудочно-кишечного тракта (в том числе поджелудочной железы, печени, колоректального рака и рака желудка).
При успешном лечении ХГЧ-продуцирующей опухоли уровень ХГЧ должен снижаться до нормы.
Как меняется ХГЧ после выкидыша, аборта, родов?
В большинстве случаев уровень ХГЧ снижается. Период полувыведения ХГЧ — 24-36 часов. Скорость достижения нулевых значений ХГЧ зависит от того, что именно произошло: спонтанный выкидыш, аборт, роды, выскабливания). Врачи рекомендуют продолжать оценку уровня ХГЧ до достижения его уровня менее 5 мМЕ / мл.Следует обращаться к врачу.
Какие лекарства на уровень ХГЧ?
На уровень ХГЧ производные препараты, которые содержат ХГЧ (Прегнил, Хорагон).
ХГЧ после ЭКО по неделям, по дням после имплантации, при двойне
У небеременной женщины содержание ХГЧ в системе рассматривается в пределах 5-15 мЕд / мл. После подсадки эмбриона на 4-6 день уровень ХГЧ начинает расти. Сначала это происходит медленно, начиная со 2-3 недели, уровень гормона растет стремительно, удваиваясь каждые 2-3 дня. Интенсивный его рост продолжается до 11-12 недели беременности, после чего ХГЧ в крови женщины несколько снижается. Но с 22 недели беременности и вплоть до родов рост ХГЧ снова ускоряется, но уже с меньшей интенсивностью. Наглядно эти данные вам покажет таблицу ХГЧ при беременности.
Интенсивный его рост продолжается до 11-12 недели беременности, после чего ХГЧ в крови женщины несколько снижается. Но с 22 недели беременности и вплоть до родов рост ХГЧ снова ускоряется, но уже с меньшей интенсивностью. Наглядно эти данные вам покажет таблицу ХГЧ при беременности.
Таблица роста ХГЧ по неделям
По таблице ХГЧ при ЭКО вы сможете определить скорость увеличения уровня гормона в крови, по которой специалисты могут определить, нормально ли развивается беременность.Если темпы роста ХГЧ будут ниже нормы, это будет означать, что беременность может прерваться выкидышем или преждевременным завершением. Если же, наоборот, таблица ХГЧ после ЭКО покажет чрезмерное ускорение темпа увеличения уровня гормона, то у врачей может появиться подозрение на развитие пузырного заноса или хромосомного заболевания плода. Но чрезмерно интенсивный рост ХГЧ может говорить и омногоплодной беременности.
Следует отметить, что таблица ХГЧ обеспечивает приблизительные данные, и строгие нормы гормона беременности в крови у будущих мам не существует. Поэтому уровень гормона у женщин, находящихся на одном сроке беременности, может отличаться и довольно значительно. Таблица ХГЧ является лишь ориентиром, а также ее значения могут изменяться в зависимости от характеристик беременной женщины, а также от того, какие единицы измерения ХГЧ использует лаборатория.
Поэтому уровень гормона у женщин, находящихся на одном сроке беременности, может отличаться и довольно значительно. Таблица ХГЧ является лишь ориентиром, а также ее значения могут изменяться в зависимости от характеристик беременной женщины, а также от того, какие единицы измерения ХГЧ использует лаборатория.
Таблица ХГЧ по дням после имплантации
Для того, чтобы максимально точно оценить особенности протекания беременности, специалисты рекомендуют женщинам после экстракорпорального оплодотворения анализы на ХГЧ каждые 2-3 дня.По их данным ведется таблица ХГЧ после переноса эмбрионов. Приблизительные нормы увеличения уровня гормона беременности по дням вы можете посмотреть в следующей таблице:
Таблица ХГЧ по дням
Таблица ХГЧ при двойне
Очень часто женщине при ЭКО имплантируют сразу несколько эмбрионов по тому, что иногда они не приживаются. Поэтому нередко случается так, что у женщиныполучается двойня. Определить многоплодную беременность можно также с помощью таблицы ХГЧ. Чтобы узнать уровень гормона при двойне, обычную норму ХГЧ (при одноплодной беременности) нужно умножить на два. Таким образом, мы получаем таблицу:
Чтобы узнать уровень гормона при двойне, обычную норму ХГЧ (при одноплодной беременности) нужно умножить на два. Таким образом, мы получаем таблицу:
Таблица ХГЧ при двойне
Как мы уже говорили, по темпу увеличения ХГЧ в крови женщины можно определить, есть ли отклонения в развитии беременности. Низкий уровень ХГЧ может сигнализировать об угрозе выкидыша или замершей беременности. Также низкие показатели бывают приплацентарной недостаточности. Высокий уровень ХГЧ (выше нормы) нередко диагностируется у беременных с сильным токсикозом, особенно на раннем сроке вынашивания плода, а также у женщин с сахарным диабетом.Превышение норм ХГЧ во втором триместре беременности может говорить о развитии генетических отклонений у плода.
Как вы уже поняли, результаты таблицы. Поэтому женщины, которые вовремя выполняют анализы, могут быть уверены в том, что не упустят важные моменты, своевременно и своевременно решают возникшие проблемы. Но не думайте, что вам придется сдавать кровь на анализ ХГЧавать всю беременность. Главное, проверять уровень гормона в первом триместре каждые 2-3 дня, а во втором — раз в 2 недели.Но все это индивидуально, поэтому слушайте рекомендации врача, и проходите обследование по назначению.
Главное, проверять уровень гормона в первом триместре каждые 2-3 дня, а во втором — раз в 2 недели.Но все это индивидуально, поэтому слушайте рекомендации врача, и проходите обследование по назначению.
Помните, что экстракорпоральное оплодотворение всегда связано с большим риском осложнения беременности или ее прерывания. И контроль ХГЧ на сегодняшний день является самым достоверным способом наблюдения за процессом вынашивания плода. Поэтому, если вы решили стать мамой лаборатории ЭКО, доверьте свою беременность не только своему врачу, но и специалистам ХГЧ.
Первоисточник: http://love-mother.ru/tablica-xgch-pri-eko-po-dnyam.html


 Когда проверяют ХГЧ после переноса?
Когда проверяют ХГЧ после переноса?

 К примеру, диабет.
К примеру, диабет.
 Если результат указан в МоМ, то нормы одинаковы для всех лабораторий и для всех анализов: от 0,5 до 2 МоМ.
Если результат указан в МоМ, то нормы одинаковы для всех лабораторий и для всех анализов: от 0,5 до 2 МоМ. В тяжелых случаях гестоз может привести к преждевременной отслойке плаценты, кровотечению и необходимости экстренного кесарева сечения независимо от срока беременности, поэтому шутить с этим нельзя.
В тяжелых случаях гестоз может привести к преждевременной отслойке плаценты, кровотечению и необходимости экстренного кесарева сечения независимо от срока беременности, поэтому шутить с этим нельзя. В такой ситуации повышен риск гиперстимуляции яичников в программе ЭКО, при которой вырабатывается непривычно большое и поэтому агрессивное для организма женщины количество гормонов. Они, в свою очередь, вызывают серьезные нарушения в работе других органов и систем — могут привести к выпоту жидкости из сосудистого русла в брюшную, а в тяжелых случаях — плевральную полость и даже в сердечную сумку, нарушить работу сердечно-сосудистой системы, почек и т. д. В перспективе, при прогрессировании беременности, особенно если эта беременность многоплодная, эти риски возрастают, и такие женщины требуют особого внимания и комплексной терапии в условиях стационара.
В такой ситуации повышен риск гиперстимуляции яичников в программе ЭКО, при которой вырабатывается непривычно большое и поэтому агрессивное для организма женщины количество гормонов. Они, в свою очередь, вызывают серьезные нарушения в работе других органов и систем — могут привести к выпоту жидкости из сосудистого русла в брюшную, а в тяжелых случаях — плевральную полость и даже в сердечную сумку, нарушить работу сердечно-сосудистой системы, почек и т. д. В перспективе, при прогрессировании беременности, особенно если эта беременность многоплодная, эти риски возрастают, и такие женщины требуют особого внимания и комплексной терапии в условиях стационара. Можно понять женщин, которые уже однажды сталкивались с проблемами невынашивания беременности после ЭКО, и их действительно пугает все, что происходит в их организме после зачатия. Нагрубание молочных желез — плохо, отсутствие нагрубания — еще хуже, боли «как перед менструацией» — все пропало, «ничего не болит» — значит все идет не так… Но хочется все-таки всех успокоить — не так все страшно, как это можно себе представить.
Можно понять женщин, которые уже однажды сталкивались с проблемами невынашивания беременности после ЭКО, и их действительно пугает все, что происходит в их организме после зачатия. Нагрубание молочных желез — плохо, отсутствие нагрубания — еще хуже, боли «как перед менструацией» — все пропало, «ничего не болит» — значит все идет не так… Но хочется все-таки всех успокоить — не так все страшно, как это можно себе представить.
 Когда проверяют ХГЧ после переноса?
Когда проверяют ХГЧ после переноса? 

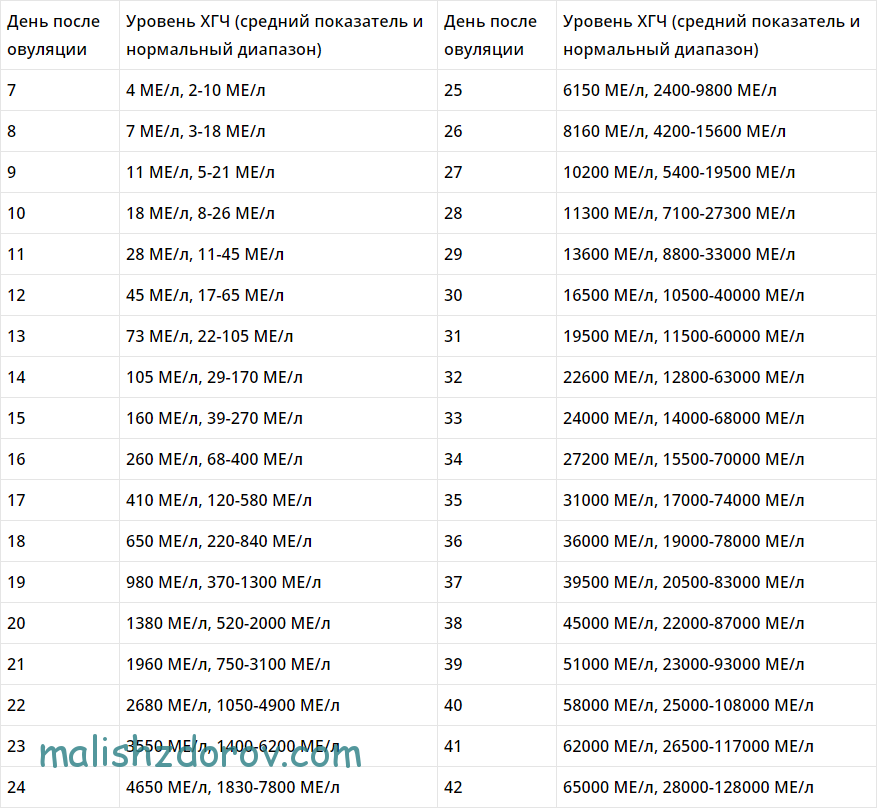 Если результат указан в МоМ, то нормы одинаковы для всех лабораторий и для всех анализов: от 0,5 до 2 МоМ.
Если результат указан в МоМ, то нормы одинаковы для всех лабораторий и для всех анализов: от 0,5 до 2 МоМ.

 Интенсивный его рост продолжается до 11-12 недели беременности, после чего ХГЧ в крови женщины несколько снижается. Но с 22 недели беременности и вплоть до родов рост ХГЧ снова ускоряется, но уже с меньшей интенсивностью. Наглядно эти данные вам покажет таблицу ХГЧ при беременности.
Интенсивный его рост продолжается до 11-12 недели беременности, после чего ХГЧ в крови женщины несколько снижается. Но с 22 недели беременности и вплоть до родов рост ХГЧ снова ускоряется, но уже с меньшей интенсивностью. Наглядно эти данные вам покажет таблицу ХГЧ при беременности.