6 основных причин, классификация, 7 симптомов, лечение
Последнее обновление статьи:
Несомненно, внутриутробно у плодa должны диагностироваться все пороки развития. Важную роль также играет педиатр, который своевременно сможет выявить, направить такого малыша к детскому кардиологу.
Если Вы столкнулись с данной патологией, то давайте разберём суть проблемы, а также расскажем подробности лечения пороков детских сердец.
Врождённые и приобретённые пороки сердца занимают вторую позицию среди всех пороков развития.
Врождённый порок сердца у новорождённых и его причины
Органы начинают формироваться на 4-й неделе беременности.

 Заболевания мамы во время беременности.
Заболевания мамы во время беременности.- Перенесённое инфекционное заболевание в 1 триместре, когда на 4 — 5 неделе происходит развитие сердечных структур.
- Курение, алкоголизм мамы.
- Экологическая ситуация.
- Наследственная патология.
- Генетические мутации, обусловленные хромосомными аномалиями.
Причин появления врождённого порокa сердца у плода множество. Выделить какую-то одну невозможно.
Классификация пороков
1. Все врождённые пороки сердца у детей подразделяются по характеру нарушения кровотока и наличия или отсутствия синюшности кожи (цианоза).
Цианоз — это посинение кожных покровов. Он обуславливается недостатком кислорода, который доставляется с кровью к органам и системам.
Личный опыт! На моей практике было два ребёнка с декстракардией (сердце расположено справа). Такие детки живут обычной здоровой жизнью. Порок выявляется только при выслушивании сердца.
2. Частота встречаемости.
- Дефект межжелудочковой перегородки встречается в 20% от всех сердечных пороков.
- Дефект межпредсердной перегородки занимает от 5 — 10%.
- Открытый артериальный проток составляет 5 — 10%.
- Стеноз легочной артерии, стеноз и коарктация аорты занимают до 7 %.
- Оставшаяся часть приходятся на другие многочисленные, но более редкие пороки.
Признаки порока сердца у детей
Симптомы порока сердца у новорождённых
У новорождённых оцениваем акт сосания.
Необходимо обратить внимание на:

 начало грудного вскармливания;
начало грудного вскармливания;- активно ли младенец сосёт;
- продолжительность одного кормления;
- бросает ли грудь во время кормления из-за появления одышки;
- появляется ли бледность при сосании.
Если у младенца порок сердца, он сосёт вяло, слабо, с перерывами в 2 — 3 минуты, появляется одышка.
Симптомы порока сердца у детей старше года
Если говорить о детях подросших, то здесь оцениваем их физическую активность:
- могут ли они без появления одышки подняться по лестнице на 4-й этаж, не присаживаются ли отдохнуть во время игр.
- частые ли респираторные заболевания, включая пневмонию и бронхит.
При пороках с обеднением малого круга кровообращения пневмонии и бронхиты встречаются чаще.
Клинический случай! У женщины на 22-й неделе на УЗИ сердца плода был обнаружен дефект межжелудочковой перегородки, гипоплазия левого предсердия. Это достаточно сложный порок. После рождения таких деток их незамедлительно оперируют. Но выживаемость, к сожалению 0%. Ведь пороки сердца, связанные с недоразвитием одной из камер у плода, сложно поддаются хирургическому лечению и имеют низкую выживаемость.
Комаровский Е. О.: «Наблюдайте всегда за своим чадом. Врач-педиатр не всегда может заметить изменения состояния здоровья. Главные критерии здоровья ребёнка: как кушает, как двигается, как спит».
Нарушение целостности межжелудочковой перегородки
Сердце имеет два желудочка, которые разделены перегородкой. В свою очередь, перегородка имеет мышечную часть и мембранозную.
Мышечная часть состоит из 3 областей – приточной, трабекулярной и отточной. Данные знания в анатомии помогают врачу поставить точный диагноз по классификации и определиться с дальнейшей тактикой лечения.
Симптомы


Если дефект маленький, то особых жалоб нет.
Если же дефект средний или большой, то появляется следующие симптомы:
- отставание в физическом развитии;
- снижение устойчивости к физической нагрузке;
- частые простуды;
- при отсутствии лечения — развитие недостаточности кровообрaщения.
Дефекты в мышечной части в связи с ростом ребёнка закрываются самостоятельно. Но это при условии маленьких размеров. Также у таких деток необходимо помнить о пожизненной профилактике эндокардита.
При больших дефектах и при развитии сердечной недостаточности следует проводить хирургические мероприятия.
Дефект межпредсердной перегородки
Очень часто порок является случайной находкой.
Дети с дефектом межпредсердной перегородки имеют склонность к частым респираторным инфекциям.
При больших пороках (более 1 см) у ребёнка с рождения может наблюдаться плохая прибавка в весе и развитие сердечной недостаточности. Деток оперируют по достижении пяти лет. Отсроченность операции обусловлена вероятностью самостоятельного закрытия дефекта.
Открытый Боталлов проток
Такая проблема сопровождает недоношенных детей в 50% случаев.
Боталлов проток — это сосуд, который соединяет лёгочную артерию и аорту во внутриутробной жизни малыша. После рождения он затягивается.
Если размеры дефекта большие, обнаруживаются следующие симптомы:

 плохая прибавка веса;
плохая прибавка веса;- одышка, учащённое сердцебиение;
- частые ОРВИ, пневмонии.
Спонтанное закрытие протока мы ждём до 6 месяцев. Если у ребёнка старше года он остаётся незаращенным, то проток необходимо удалять хирургическим путем.
Недоношенным детям при выявлении ещё в роддоме вводят препарат индометацин, которые склерозирует (склеивает) стенки сосуда. Для доношенных новорождённых эта процедура неэффективна.
Коарктация аорты
Эта врождённая патология связана с сужением главной артерии организма — аорты. При этом создается определённое препятствие кровотоку, что и формирует специфическую клиническую картину.
Случай! Девочка, 13 лет, жаловалась на повышение артериального давления. При измерении тонометром давления на ногах, оно было значительно ниже, чем на руках. Пульс на артериях нижних конечностей еле прощупывался. При диагностике на УЗИ сердца выявлена коарктация аорты. Ребёнок за 13 лет ни разу не был обследован на предмет врождённых пороков.
Обычно сужение аорты выявляется с рождения, но может и позже. У таких деток даже во внешнем виде есть своя особенность. Вследствие плохого кровоснабжения нижней части тела они имеют довольно развитый плечевой пояс и щуплые ноги.
Встречается чаще у мальчиков. Как правило, коарктация аорты сопутствует дефект в межжелудочковой перегородке.
Двустворчатый аортальный клапан
В норме у аортального клапана должно быть три створки, но так случается, что их с рождения закладывается две.

 Трехстворчатый и двустворчатый аортальный клапан
Трехстворчатый и двустворчатый аортальный клапанДети с двустворчатым аортальным клапаном особо не предъявляют жалоб. Проблема может быть в том, что такой клапан будет быстрее изнашиваться, что послужит причиной развития аортальной недостаточности.
При развитии недостаточности 3 степени требуется хирургическая замена клапана, но это может случиться к 40-50 годам.
Детей с двустворчатым аортальным клапаном необходимо наблюдать дважды в год и обязательно проводить профилактику эндокардита.
Спортивное сердце
Регулярные физические нагрузки приводят к изменениям сердечно-сосудистой системы, которые обозначаются термином «спортивное сердце».
Спортивное сердце характеризуется увеличением полостей сердечных камер и массы миокарда, но при этом сердечная функция остается в пределах возрастной нормы.
Синдром спортивного сердца впервые был описан в 1899году, когда американский врач сравнил группу лыжников и людей, имеющих малоподвижный образ жизни.
Изменения в сердце появляются через 2 года после регулярных тренировок по 4 часа в день по 5 дней в неделю. Спортивное сердце чаще встречается у хоккеистов, спринтеров, танцоров.
Изменения при интенсивных физических загрузках возникают вследствие экономной работы миокарда в покое и достижения максимальных возможностей при спортивных нагрузках.
В Италии врач, чтобы наблюдать спортсменов и давать допуск к соревнованиям, должен пройти 4-летний курс постдипломной подготовки по спортивной медицине.
Спортивное сердце лечения не требует. Дети должны 2 раза в год проходить обследование.
У дошкольника из-за незрелости нервной системы происходит нестойкая регуляция её работы, поэтому они хуже адаптируются к тяжелым физическим нагрузкам.
Приобретённые пороки сердца у детей
Чаще всего среди приобретённых сердечных пороков встречается порок клапанного аппарата.
Причины

 ревматизм;
ревматизм;- перенесённые бактериальные, вирусные инфекции;
- инфекционный эндокардит;
- частые ангины, перенесённая скарлатина.
Безусловно, дети с неоперированным приобретённым пороком обязательно должны наблюдаться у кардиолога или терапевта всю жизнь. Врождённые пороки сердца у взрослых – это важная проблема, о которой необходимо сообщать терапевту.
Диагностика врождённых пороков сердца
- Клинический осмотр врачом-неонатологом ребёнка после рождения.
- Фетальное УЗИ сердца. Проводиться на 22-24 недели беременности, где оценивается анатомические структуры сердца плода
- В 1 месяц после рождения УЗИ скрининг сердца, ЭКГ.
Самым важным обследованием в диагностировании состояния здоровья плода является УЗИ-скрининг второго триместра беременности.
- Оценка прибавки в весе у грудничка, характер кормления.
- Оценка переносимости физических нагрузок, двигательная активность малышей.
- При выслушивании характерного шума в сердце врач-педиатр направляет ребёнка к детском кардиологу.
- УЗИ органов брюшной полости.
В современной медицине при наличии необходимого оборудования диагностировать врождённый порок не составляет труда.
Лечение врождённых пороков сердца
Порок сердца у детей возможно вылечить хирургическим путем. Но, следует помнить, что не все сердечные пороки необходимо оперировать, так как они могут самопроизвольно затягиваться, им нужно время.
Определяющим в тактике лечения будет:

 вид порока;
вид порока;- наличие или нарастание сердечной недостаточности;
- возраст, вес ребёнка;
- сопутствующие пороки развития;
- вероятность самопроизвольного устранения порока.
Хирургическое вмешательство может быть малоинвазивным, или эндоваскулярным, когда происходит доступ не через грудную клетку, а бедренную вену. Так закрываются небольшие дефекты, коарктация аорты.
Профилактика врождённых пороков сердца
Так как это врождённая проблема, то профилактику следует начинать с внутриутробного периода.
- Исключение курения, токсических воздействий во время беременности.
- Консультация генетика при наличии врождённых пороков в семье.
- Правильное питание будущей мамы.
- Обязательно лечение хронических очагов инфекции.
- Гиподинамия ухудшает работу сердечной мышцы. Необходима ежедневная гимнастика, массажи, работа с врачом ЛФК.
- Беременные женщины должны обязательно проходить УЗИ-скрининг. Порок сердца у новорождённых должен наблюдать врач-кардиолог. При необходимости надо своевременно направлять к кардиохирургу.
- Обязательное проведение реабилитации оперированных детей, как психологической, так и физической, в санаторно-курортных условиях. Ежегодно ребёнок должен обследоваться в кардиологическом стационаре.
Пороки сердца и прививки
Следует помнить, что лучше отказаться от прививок в случае:
- развития сердечной недостаточности 3 степени;
- в случае возникновения эндокардита;
- при сложных пороках.
Сердечные тайны. Пороки сердца у детей. Порок сердца симптомы у детей
Содержание:

Врожденные пороки сердца у малышей встречаются редко и могут поначалу никак внешне не проявляться. Поэтому педиатры и родители иногда не уделяют должного внимания данной патологии, которая, между тем, часто требует безотлагательной помощи. Знать о врожденных пороках сердца нужно, чтобы вовремя помочь крохе.

Врожденные пороки сердца — это возникшие внутриутробно, до рождения ребенка, анатомические дефекты сердца, его клапанного аппарата или сосудов. Они встречаются с частотой 6-8 случаев на каждую тысячу родов и занимают первое место по смертности новорожденных и детей первого года жизни.
Печально, но факт, что даже при тщательном наблюдении за беременностью врачи часто пропускают врожденные пороки сердца. Это связано не только с отсутствием достаточной квалификации специалистов в данной области (патология редкая — опыта мало) и несовершенным оборудованием, но и с особенностью кровотока плода.
Следовательно, даже если беременность протекала благоприятно и были пройдены все необходимые обследования, нужно проверить сердечко малыша после рождения. К сожалению, в рамках диспансеризации в спектр обязательных скрининговых методов обследования в 1 месяц входит только электрокардиография. Однако на электрокардиограмме в этом возрасте изменений может не быть даже при сложных врожденных пороках сердца. Кроме этого, не во всех поликлиниках есть персонал, который обучен снимать пленку ЭКГ у грудничков. На 100% исключить наличие врожденного порока сердца можно, прибегнув к такому исследованию, как эхокардиография, или ультразвуковое исследование сердца. Но при одном условии: если выполнена она будет опытным врачом. Далеко не во всех поликлиниках есть такой прибор и высококвалифицированный специалист. При подозрениях на врожденный порок сердца педиатр направляет ребенка для выполнения этого исследования в другую поликлинику или кардиохирургический центр. Однако некоторые врожденные пороки сердца в первые месяцы жизни бывают бессимптомными, т.е. не имеют никаких проявлений, или они очень незначительны. Чтобы быть уверенными в здоровье малыша, родители могут сделать это исследование без направления, платно в медицинском центре.
К содержанию
Что может насторожить врача и родителей?
- Шум в сердце. Его выявляет доктор при прослушивании сердца малыша. Проведение эхокардиографии в этом случае обязательно. Шумы бывают органическими, которые связаны с пороком сердца, и неорганическими, или функциональными.
Функциональные шумы у детей — это норма. Как правило, они связаны с ростом камер и сосудов сердца, а также с наличием дополнительной хорды или трабекулы в полости левого желудочка (камеры сердца). Хорда или трабекула — это тяж, который тянется от одной стенки желудочка к другой, вокруг него создается турбулентный поток крови, следствием чего является выслушивание характерного шума. В данном случае можно сказать: «Много шума из ничего», так как эта особенность не является врожденным пороком сердца и не приводит к заболеваниям сердца. - Плохая прибавка массы тела. Если в первые месяцы жизни малыш прибавляет менее чем 400 г, это повод, чтобы обратиться к детскому кардиологу для проведения тщательного обследования, так как многие пороки сердца проявляют себя именно задержкой физического развития ребенка.
- Одышка (нарушение частоты и глубины дыхания) и повышенная утомляемость. Увидеть умеренную одышку — это прерогатива врача, так как для этого необходим достаточный опыт. Мама может заметить утомляемость малыша во время сосания, кроха ест помалу и часто, ему необходима передышка, чтобы собраться с силами.
- Тахикардия (учащенное сердцебиение).
- Цианоз (синюшность кожных покровов). Характерен для сложных, так называемых «синих» пороков сердца. В большинстве случаев связан с тем, что в артериальную кровь, богатую кислородом (ярко-красную), которая бежит по сосудам к коже и другим органам, примешивается вследствие порока венозная кровь, бедная кислородом (темная, ближе к фиолетовому цвету), которая должна попадать в легкие для обогащения кислородом. Цианоз может быть выражен незначительно, тогда его сложно заметить даже врачу, а может быть интенсивным. При умеренном цианозе губы приобретают фиолетовый оттенок, синей становится кожа под ноготками ребенка, синеют пяточки.
 Кто предупрежден, тот вооружен
Кто предупрежден, тот вооруженОчень важно вовремя выявить неполадки. А сделать это можно еще внутриутробно с помощью ультразвукового исследования плода. На ранних сроках (11-14 недель) для специалиста легче выявить врожденный порок сердца при трансвагинальном (чрезвлагалищном) УЗИ. Однако некоторые патологии сердца и сосудов выявляются в более поздние сроки, поэтому при подозрении на них необходимо сделать трансабдоминальное (через переднюю брюшную стенку) УЗИ сердца плода в 20-24 недели. В первую очередь об этом необходимо задуматься тем женщинам, у которых были самопроизвольные аборты и мертворождения, есть дети с врожденными пороками развития, в том числе врожденными пороками сердца, а также аритмиями (нарушениями ритма сердца). Кроме того, в группу риска входят:
- женщины, перенесшие вирусную инфекцию на ранних сроках беременности, особенно в первые два месяца, когда формируются основные структуры сердца;
- семьи, в которых у будущих родителей или ближайших родственников также был диагностирован врожденный порок сердца;
- женщины, страдающие диабетом и другими хроническими заболеваниями, принимавшие лекарства во время беременности;
- будущие мамы старше 37 лет;
- женщины, употреблявшие наркотики в течение беременности;
- женщины, живущие в экологически неблагоприятных районах.
К содержанию
Открытый артериальный проток
Это сосуд, соединяющий аорту (большой сосуд, отходящий от сердца и несущий артериальную кровь) и легочную артерию (сосуд, отходящий от правого желудочка и несущий венозную кровь в легкие).
В норме открытый артериальный проток существует во внутриутробном периоде и должен закрываться в течение первых двух недель жизни. Если этого не происходит, говорят о наличии порока сердца. Наличие или отсутствие внешних проявлений (одышки, тахикардии и т.д.) зависит от размеров дефекта и его формы. Внешних проявлений, заметных для мамы, может не быть и у годовалого малыша даже с большими протоками (6-7 мм).
Частота дыхания и сердечных сокращений у детей в норме| Возраст | Число дыхательных движений в минуту | Пульс в минуту |
| Новорожденные | 40-60 | 140-160 |
| Грудной возраст (до 1 года) | 30-40 | 100-120 |
| Дошкольный возраст (от 1 года до 6 лет) | 20-25 | 80-120 |
Открытый артериальный проток имеет звуковую симптоматику, и врач, как правило, без труда выслушивает шум в сердце. Степень его интенсивности зависит от диаметра протока (чем больше проток, тем громче шум), а также от возраста ребенка. В первые дни жизни даже большие протоки плохо слышно, так как в этот период давление в легочной артерии в норме у детей высокое и, следовательно, нет большого сброса крови из аорты в легочную артерию (который и определяет шум), так как разница давлений крови между сосудами небольшая. В дальнейшем давление в легочной артерии снижается и становится в 4-5 раз меньше, чем в аорте, сброс крови увеличивается, усиливается и шум. Следовательно, врачи в роддоме могут и не услышать шум, он появится позже.
Итак, в результате функционирования открытого артериального протока в сосуды легких крови попадает больше, чем в норме, от повышенной нагрузки со временем их стенки необратимо изменяются, становятся менее податливыми, более плотными, суживается их просвет, что приводит к формированию легочной гипертензии (состояние, при котором повышается давление в сосудах легких). В начальных стадиях этого заболевания, когда изменения в сосудах легких еще обратимы, можно помочь больному, выполнив операцию. Люди с последними стадиями легочной гипертензии имеют небольшую продолжительность жизни и плохое ее качество (одышка, повышенная утомляемость, резкое ограничение физической активности, частые воспалительные бронхо-легочные заболевания, обмороки и т.д.). Легочная гипертензия формируется только при больших протоках (больше 4 мм), а необратимые ее стадии — обычно к подростковому возрасту. При маленьком размере протока легочная гипертензия не формируется, но есть риск возникновения бактериального эндокардита — в основном из-за того, что струя крови под большим давлением «бьет» в стенку легочной артерии, которая со временем под этим воздействием изменяется и подвержена воспалению в большей степени, чем здоровые ткани. Бактериальный эндокардит — это особый вид заражения крови, при котором поражается эндокард (внутренний слой сердца и сосудов) и клапаны. Профилактика этого заболевания заключается в борьбе с хроническими очагами инфекции, к которым относятся: кариозные зубы, хронический тонзиллит (воспаление миндалин), хронический аденоидит (воспаление носоглоточной миндалины), воспалительные заболевания почек, фурункулез и т.д. Даже при таких вмешательствах, как, например, удаление зуба, необходимо «прикрытие» антибиотиками (эти препараты назначает врач).

На первом году жизни возможно уменьшение крупных и самопроизвольное закрытие небольших протоков. Если дело доходит до операции, родители оказываются перед выбором. Оперативное вмешательство может быть двух видов. В одном случае проток перевязывают, вскрывая грудную клетку с использованием искусственной вентиляции легких (то есть за ребенка «дышит» аппарат). Во втором случае проток закрывают эндоваскулярно. Что это значит? Через бедренный сосуд к открытому артериальному протоку вводят проводник, на конце которого находится закрывающее устройство, его и фиксируют в протоке. При маленьких протоках (до 3 мм) обычно используют спирали, при больших — окклюдеры (они напоминают по форме гриб или катушку, в зависимости от модификации). Проводится такая операция, как правило, без искусственной вентиляции, дети на 2-3 день после нее выписываются домой, даже шва не остается. А в первом случае обычно выписка производится на 6-8-й день и остается шов на заднебоковой поверхности спины. При всех видимых преимуществах у эндоваскулярного вмешательства тоже есть минусы: оно обычно не проводится детям с очень большими протоками (более 7 мм), эта операция для родителей платная, так как, в отличие от первой, Министерство здравоохранения ее не оплачивает, более того, как и после любого вмешательства могут быть осложнения, в первую очередь, связанные с тем, что через маленькие детские сосуды нужно провести довольно большое в диаметре устройство. Наиболее частые из них — тромбозы (образования сгустка крови) в бедренной артерии.

К содержанию
Дефект межпредсердной перегородки
Представляет собой сообщение между двумя предсердиями (камерами сердца, в которых давление крови невысокое). Такое сообщение (открытое овальное окно) есть внутриутробно у всех. После рождения оно закрывается: более чем у половины — на первой неделе жизни, у остальных — до 5-6 лет. Но есть люди, у которых открытое овальное окно остается на всю жизнь. Если размеры его небольшие (до 4-5 мм), то оно не оказывает негативного влияния на работу сердца и здоровье человека. В таком случае открытое овальное окно не считается врожденным пороком сердца, не требует оперативного лечения. Если размеры дефекта более 5-6 мм, то речь идет уже о пороке сердца — дефекте межпредсердной перегородки. Очень часто не бывает никаких внешних проявлений заболевания до 2-5 лет, а при небольших дефектах (до 1,0 см) — и значительно дольше. Затем ребенок начинает отставать в физическом развитии, появляется повышенная утомляемость, частые простуды, бронхиты, пневмонии (воспаление легких), одышка. Заболевание связано с тем, что в сосуды легких поступает «лишняя» кровь через дефект, но так как давление в обоих предсердиях невысокое, то и сброс крови через отверстие небольшой. Легочная гипертензия формируется медленно, обычно только во взрослом возрасте (в каком именно возрасте это произойдет, в первую очередь, зависит от размеров дефекта и индивидуальных особенностей пациента). Важно знать, что дефекты межпредсердной перегородки могут существенно уменьшаться в размерах или закрываться самопроизвольно, особенно, если они менее 7-8 мм в диаметре. Тогда оперативного лечения удастся избежать. Причем, как правило, люди с небольшими дефектами межпредсердной перегородки ничем не отличаются от здоровых лиц, риск бактериального эндокардита у них невысок — такой же, как и у здоровых. Оперативное лечение также возможно двух видов. Первый — с искусственным кровообращением, остановкой сердца и вшиванием заплаты или ушиванием дефекта межпредсердной перегородки. Второй — эндоваскулярное закрытие с использованием окклюдера, который вводится в полость сердца при помощи проводника через сосуды.
К содержанию
Дефект межжелудочковой перегородки
Это сообщение между желудочками (камерами сердца), в которых, в отличие от предсердий, давление высокое, причем в левом желудочке — в 4-5 раз больше, чем в правом. Наличие или отсутствие клинических проявлений зависит от размера дефекта и оттого, в какой области межжелудочковой перегородки он расположен. Для этого порока характерен громкий шум в сердце. Легочная гипертензия может сформироваться быстро, начиная со второго полугодия жизни. Следует отметить, что при формировании легочной гипертензии и повышении давления в правых отделах сердца шум в сердце начинает уменьшаться, так как сброс через дефект становится меньше. Это часто трактуется врачом как уменьшение размеров дефекта (его зарастание), и ребенка продолжают наблюдать по месту жительства, не направляя в специализированное учреждение. При прогрессировании легочной гипертензии до ее необратимых стадий давление в правом желудочке становится больше, чем в левом, и венозная кровь из правых отделов сердца (несущих кровь в легкие для обогащения кислородом) начинает поступать в левые (из которых богатая кислородом кровь направляется ко всем органам и тканям). У больного появляется синюшность кожных покровов (цианоз), снижается физическая активность. В таком состоянии больному может помочь только пересадка сердца и легких, что в нашей стране у детей не делают.

С другой стороны, дефекты межжелудочковой перегородки склонны к спонтанному закрытию, что связано с особенностями роста внутрисердечных структур у малыша, поэтому их обычно не спешат устранять хирургическими методами сразу после рождения. При наличии сердечной недостаточности, признаки которой определяет врач, назначают лекарственную терапию для поддержки работы сердца и следят за динамикой развития процесса, осматривая младенца каждые 2-3 месяца и проводя эхокардиографию. Если размер дефекта уменьшается до 4-5 мм и менее, то такие дефекты, как правило, не оперируют, так как они не оказывают влияния на здоровье, не вызывают легочной гипертензии. Если же дело доходит до операции, то закрывают дефекты межжелудочковой перегородки в подавляющем большинстве случаев с использованием искусственного кровообращения, остановкой сердца при помощи заплаты. Однако в возрасте старше 4-5 лет при небольших размерах дефекта и определенной его локализации возможно эндоваскулярное закрытие при помощи окклюдера, проведенного через сосуды. Следует заметить, что лучше наблюдаться в центре сердечно сосудистой хирургии (там у врачей, в том числе и у врачей-эхокардиографистов, что очень важно, опыт больше). Если размер дефекта уменьшается до 4-5 мм и менее, то такие дефекты, как правило, не оперируют, так как они не оказывают влияния на здоровье, не вызывают легочной гипертензии.
К содержанию
Порок сердца под вопросом
Если у ребенка заподозрили порок сердца, необходимо как можно скорее записаться с ребенком на консультации к детскому кардиологу или детскому кардиохирургу, желательно — в центре сердечно-сосудистой хирургии, где смогут провести качественное эхокардиографическое и электрокардиографическое исследования и ребенка осмотрит опытный кардиолог. Показания и срок проведения операции всегда устанавливаются строго индивидуально. В период новорожденности и до полугода риск осложнений после операции у детей выше, чем в более старшем возрасте. Поэтому если состояние ребенка позволяет, ему дают возможность подрасти назначая при необходимости медикаментозную терапию, набрать вес, за это время становятся более зрелыми нервная, иммунная и другие системы организма, а иногда закрываются дефекты, и ребенка уже не нужно оперировать.
Кроме этого, при наличии врожденного порока сердца необходимо обследовать ребенка на наличие аномалий и расстройств со стороны других органов, что часто сочетается. Нередко врожденные пороки сердца встречаются у детей с генетической и наследственной патологией, поэтому необходимо проконсультироваться у генетика. Чем больше известно о здоровье младенца до oпeрации, тем меньше риск послеоперационных осложнений.
В заключение хочется отметить, что если все же малышу с теми пороками, о которых мы говорили, не удается избежать хирургического лечения, в подавляющем большинстве случаев после операции ребенок выздоравливает, ничем не отличается от сверстников, хорошо переносит физические нагрузки, у него не будет ограничений на работе, в школе и семейной жизни.
Екатерина Аксенова, врач-педиатр, канд. мед. наук, НЦССХ им. А.Н. Бакулева РАМН, г. Москва
Отправить свой рассказ для публикации на сайте можно на [email protected]
симптомы, сколько с ним живут?
Порок сердца: что это такое?
Порок сердца – это изменения анатомических структур сердца (камер, клапанов, перегородок) и отходящих от него сосудов, которые приводят к нарушению гемодинамики. Все пороки сердца делятся на две группы: врожденные и приобретенные. В детском возрасте выявляются, как правило, врожденные пороки сердца (ВПС). Они бывают двух типов:
- «Синие», при которых венозная кровь попадает в артерии, поэтому кожа приобретает синюшный оттенок. Эта группа ВПС является наиболее опасной, поскольку органы и ткани ребенка из-за смешивания артериальной и насыщенной углекислым газом венозной крови недополучают кислород. Наиболее часто встречающиеся «синие» ВПС – атрезия легочной артерии, тетрада Фало, транспозиция сосудов.
- «Белые», характеризующиеся сбросом крови в правые отделы сердца и бледностью кожи. Пороки этого типа легче переносятся больными, но со временем они приводят к развитию сердечной недостаточности и появлению проблем с легкими. Примеры – дефект межпредсердной перегородки, открытый артериальный проток и пр.
Причины
Врожденный порок сердца у детей развивается еще в утробе матери, причем происходит это тогда, когда формируется сердце – на протяжении первых 2 месяцев беременности. Если в этот период на женский организм влияют негативные факторы, риск возникновения ВПС у ребенка значительно возрастает. К факторам, приводящим к развитию порока сердца у плода, относят:
- Алкоголь, никотин, наркотики.
- Радиацию.
- Некоторые лекарственные средства (в том числе сульфаниламиды, аспирин, антибиотики).
- Вирус краснухи.
- Неблагоприятную экологию.
Помимо этого, большую роль в формировании пороков сердца играет генетика. Мутация определенных генов вызывает нарушение синтеза белков, из которых образуются перегородки сердца. Генетические мутации могут передаваться по наследству, а могут появляться из-за употребления женщиной наркотических веществ, алкоголя, влияния радиации и т.д.
Как определить порок сердца?
Диагностировать порок сердца опытный врач ультразвуковой диагностики может еще внутриутробно. Поэтому гинекологи настоятельно рекомендуют всем будущим мамам проходить плановые УЗИ. Внутриутробное выявление серьезных ВПС у плода дает женщине право выбора: рожать или не рожать тяжело больного ребенка. Если же женщина захочет вынашивать беременность до конца – организовать роды таким образом, чтобы новорожденному сразу же была оказана необходимая медицинская помощь (как правило, это реанимационные мероприятия) и в кратчайшие сроки была проведена операция.
Нередко случается так, что внутриутробно пороки сердца не выявляются, ребенок рождается, на первый взгляд, совершенно здоровым, а проблемы возникают уже позже. Поэтому для того чтобы не пропустить ВПС, не допустить прогрессирование патологии и развитие осложнений, каждого новорожденного тщательно обследуют в роддоме. Первое, что указывает на возможный порок – это шум, определяемый при выслушивании сердца. Если подобное обнаруживается, ребенка сразу же направляют в специализированную клинику для дальнейшего обследования (проведения ЭхоКГ, ЭКГ и других исследований).
Однако обнаружить у новорожденного порок сердца в первые дни жизни удается не всегда (шумы могут попросту не выслушиваться), поэтому родителям важно знать, какие симптомы указывают на то, что с сердцем ребенка что-то не в порядке, чтобы своевременно обратиться к врачу. К таким признакам относят следующие:
- Бледность или синюшность кожи (особенно вокруг губ, на ручках, на пяточках).
- Плохую прибавку массы.
- Вялое сосание, частые передышки во время кормления.
- Учащенное сердцебиение (норма у новорожденных – 150 – 160 удпров в минуту).
При некоторых ВПС выраженные симптомы патологии появляются не на первом году жизни, а позже. В таких случаях заподозрить наличие патологии сердца можно по следующим признакам:
- Отставанию от сверстников в физическом развитии.
- Одышке при физических нагрузках.
- Жалобам ребенка на головные боли, головокружение.
- Периодическим обморокам.
- Частым простудным заболеваниям, осложняющимся затяжными бронхитами и воспалениями легких.
Помимо этого, родители должны регулярно водить ребенка к педиатру или семейному доктору (в первый год жизни – каждый месяц, в последующем – ежегодно), поскольку только врач может услышать шумы в сердце и заметить то, на что не обращают внимания папы и мамы.
Если же в семье кто-то имеет ВПС или же беременность протекала на фоне отягощающих факторов (эндокринных и аутоиммунных болезней женщины, сильного токсикоза, угрозы прерывания беременности, инфекционных заболеваний, приема лекарственных средств, курения и злоупотребления спиртным и т.д.), ребенку желательно обследовать сердце с помощью ЭхоКГ даже при отсутствии каких-либо патологических симптомов.
Лечение и прогноз
Подход к лечению ВПС всегда индивидуальный. Одним пациентам операция проводится сразу же после рождения, другим – после полугода, а третьих врачи лечат консервативно, без каких-либо хирургических вмешательств. К врожденным порокам, которые хорошо переносятся больными и не всегда требуют хирургической коррекции (поскольку нередко самопроизвольно закрываются), относят следующие:
- Небольшие дефекты перегородок между желудочками и предсердиями.
- Открытый артериальный проток.
- Незначительные деформации сердечных клапанов.
Прогноз при этих ВПС обычно благоприятный, даже если требуется хирургическое лечение.
Намного хуже обстоит ситуация с большинством «синих» пороков. Эти пороки – более сложные и более опасные. К самым тяжелым ВПС относят:
- Транспозицию (смену мест) аорты и легочной артерии.
- Отхождение и аорты, и легочной артерии от правого желудочка.
- Тетраду Фало (включает сразу 4 аномалии развития сердца и магистральных сосудов).
- Грубые дефекты клапанов.
- Гипоплазию (недоразвитость) отделов сердца. Особенно опасным пороком является недоразвитость левых отделов. На вопрос о том, сколько с ним живут, можно ответить статистическими данными – при таком пороке отмечается практически 100% летальность.
- Атрезию (заращение) легочной артерии.
При грубых ВПС стремительно нарастает сердечная недостаточность, дети сразу же после рождения переходят в очень тяжелое состояние, требующее немедленного хирургического вмешательства. Успех такого лечения напрямую зависит от того, насколько оперативно новорожденный доставлен в специализированную кардиохирургическую клинику и как правильно выбрана лечебная тактика. Соблюдение этих двух условий возможно только в одном случае – если порок выявлен до рождения ребенка. Внутриутробная диагностика ВПС дает возможность врачам всех звеньев (и акушерам-гинекологам, и кардиохирургам) подготовиться к предстоящим родам и спланировать хирургическое вмешательство на сердце новорожденного.
признаки и проявления врожденных и приобретенных, как диагностика помогает определить ВПС и ППС?
Организм человека работает, как единая система, где каждый орган выполняет свою функцию. Сердце является главным органом кровеносной системы и отвечает за наполнение всех кровеносных сосудов в теле.
Если строение сердечных камер или крупных сосудов отличается от нормального − это свидетельствует о пороке. Но как определить наличие порока сердца — врожденного или приобретенного (ВПС и ППС)? Можно ли по ощущениям понять понять, что пора к кардиологу? Увидеть симптомы ВПС у новорожденных? Какие процедуры помогут врачам распознать заболевание и на основании каких признаков? Расскажем все о проявлениях и симптомах пороков сердца у взрослых и детей, возможных жалобах пациента и современных методах диагностики!
Что это такое?
Порок сердца — заболевание, вызванное изменениями в строении клапанов, перегородок или сосудов. Эти дефекты приводят к нарушению кровотока в организме. Существует классификация заболеваний в зависимости от области поражения.
Все сердечные патологии делятся на врожденные и приобретенные.
Практически все пороки сердца излечимы, чаще оперативным путем. Современная медицина насчитывает множество успешных случаев хирургического лечения пороков сердца у взрослых и детей.
Виды и симптомы ВПС
Врожденными называются анатомические дефекты, которые формируются еще в утробе матери. Из 1000 новорожденных 6-8 детей рождаются с пороками. Несмотря на достоверность современного оборудования в силу особенностей кровеносной системы плода иногда дефект выявляется лишь после родов.
Даже если беременность протекала нормально и были пройдены все необходимые тесты, после рождения младенца следует тщательно обследовать.
Основные виды врожденных пороков сердца:

- Дефект межжелудочковой перегородки. Наиболее распространенная патология. Из-за отверстия в перегородке увеличивается нагрузка на левую часть сердца.
- Отсутствие межжелудочковой перегородки. Кровь смешивается в желудочках, сердце увеличивается в размерах.
- Открытое овальное отверстие. Перегородка между предсердиями не срастается. Повышается давление, левая часть сердца увеличивается в размерах.
- Сужение аорты. Кровь не может нормально циркулировать, нарушается весь процесс кровообращения.
- Сужение устья легочной артерии. К патологии приводит неправильное развитие клапанов сердца.
- Тетрада Фалло. Тяжелый комбинированный врожденный порок у младенцев.
Признаки у новорожденных и грудничков
Симптомы и признаки врожденных пороков сердца у маленьких детей, которые могут насторожить родителей грудничка, выглядят так:
- Шум в сердце. При прослушивании сердца малыша доктор может услышать характерный шум. В таком случае необходимо сделать эхокардиографию, чтобы исключить порок.
- Недостаточный набор веса. Если в течение первых месяцев жизни малыш получает достаточное количество питания, но прибавка в весе не превышает 400 г, стоит записаться на консультацию к педиатру.
- Ребенок вялый и страдает одышкой. Быстрая утомляемость может проявляться во время кормления, младенец ест мало, но часто. Одышку должен заметить педиатр и дать направление к кардиологу.
- Тахикардия. На контрольном осмотре доктор может обнаружить учащенное сердцебиение.
- Цианоз. Губы, пяточки и кончики пальцев ребенка приобретают синеватый оттенок. Это может свидетельствовать о нехватке кислорода в крови вследствие порока сердечно-сосудистой системы.

Симптоматика у детей и подростков
Бывают случаи, когда ВПС не дает о себе знать до школьного возраста. Родителям стоит запомнить основные симптомы врожденных пороков сердца, при появлении которых нужно обратиться к кардиологу. К таким симптомам относят:
- боль и тяжесть в области груди;
- отеки ног;
- скачки артериального давления;
- одышка после физической активности;
- слабость и быстрая утомляемость.
Своевременная диагностика − это ключ к эффективному лечению, поэтому при обнаружении одного или нескольких признаков порока не откладывайте визит к специалисту.
Какие проявления у взрослых?
У взрослых редко обнаруживают врожденные пороки, чаще это приобретенные. Но медицинской практике известны случаи выявления ВПС достаточно поздно, а некоторые заболевания только начинают проявлять себя в возрасте от 20 лет.
Симптоматика остается все той же: одышка, непереносимость физических нагрузок, утомляемость, нарушения ритма и скачки давления, боли в животе и грудине, сердечные шумы.
Клиническая картина развития ППС
ППС иначе называют клапанными пороками: при этих заболеваниях поражаются именно клапаны сердца. Причины их развития – инфекции, воспаления, аутоиммунные процессы, перегрузка сердечных камер.
Рассмотрим вкратце классификацию этих болезней.
По локализации:
- Моноклапанные – затронут только один клапан.
- Комбинированные – поражено более одного клапана: двухклапанные, трехклапанные.
По функциональной форме:
- Простые – стеноз или недостаточность.
- Комбинированные – сочетают в себе несколько простых пороков на нескольких клапанах.
- Сочетанные – стеноз и недостаточность только на одном из клапанов.
По причине развития (этиологии) болезни бывают ревматическими (до 30-50% всех митральных стенозов – последствия ревматизма), атеросклеротическими, вызванными бактериальным эндокардитом, сифилисом (сифилитическое поражение сердца входит в список редчайших кардиопатологий) и другими заболеваниями.
Если пороки выражены минимально, клинически они не проявляются. В стадиях декомпенсации появляются гемодинамические нарушения, для которых характерна одышка при физнагрузках, посинение кожи, отечность, тахикардия, кашель, боли в грудине.
Рассмотрим более подробно симптомы приобретенных пороков сердца: как они проявляются?
Недостаточность и стеноз митрального клапана
В стадии компенсации при митральной недостаточности люди не чувствуют проблем, однако при ухудшении состояния могут возникать одышка (вначале при физнагрузках, затем и в покое), сердцебиение, сухой кашель, боли в груди (в районе сердца). Позже появляются отеки нижних конечностей, болевые ощущения в правом подреберье.
Врачи при осмотре выявляют синюшность кожи, набухание вен на шее. При прослушивании замечается ослабление или отсутствие I тона, систолический шум. Характерных изменений в пульсе и артериальном давлении нет.
При митральном стенозе к вышеперечисленным жалобам добавляются новые. У резко вставшего человека может начаться сердечная астма. Кашель сухой, может быть немного мокроты, встречается кровохарканье. Голос хрипнет, возникает повышенная утомляемость. Нередко на фоне сердечных болей и тахикардии начинается аритмия – перебои ритма.

Что увидит врач? На бледной коже возникает резко очерченный синеватый «румянец» — треугольник от кончика носа до губ. При аускультации можно услышать так называемый трехчленный «ритм перепела», протодиастолический и пресистолический шум. Возможна гипотензия (давление имеет тенденцию к снижению), пульс различается в зависимости от места замера.
Аортальный стеноз и недостаточность
Аортальный стеноз долго протекает без симптомов, первые жалобы начинаются при сужении отверстия клапана более, чем 2/3 от нормального состояния. Это боли сжимающего характера в груди при физнагрузке, обмороки, головокружение.
Позже может развиться сердечная астма, одышка в состоянии покоя, утомляемость и слабость. Дальнейшее развитие вызывает отеки ног и боли в подреберье справа.
Врач увидит и внешние признаки порока: побледнение или посинение кожи, набухание шейных вен. Обратит внимание на систолическое дрожание а-ля кошачье мурлыканье, ослабление первого и второго тона, систолический шум, усиливающийся в лежачем положении на правом боку, если задерживать дыхание при выдохе.
Пульс редкий, слабый. Систолическое давление понижено, диастолическое в норме или повышено.

При аортальной недостаточности во время компенсации жалоб практически нет, иногда наблюдается тахикардия и пульсация за грудиной. В стадии декомпенсации возникают стенокардитические боли в груди, при которых плохо помогает нитроглицерин, и стандартные признаки: головокружение, обмороки, одышка (сперва при нагрузках, затем и в покое), отеки, чувство тяжести или боль справа под ребрами.
На осмотре выявляют бледность, пульсацию периферических артерий, ритмичное изменение цвета кожи под ногтями и на губах при легком надавливании, возможно синхронное с пульсом покачивание головой. При аускультации будут слышны органический и функциональные шумы, прослушивание бедренной артерии покажет двойной тон Траубе и двойной шум Виноградова-Дюрозье.
Пульс ускоренный, высокий. Систолическое и пульсовое давление растут, диастолическое понижается.
Диагностика: как определить порок сердца?
Наиболее популярный и действенный метод диагностики – ЭХО-кардиоскопия с доплером. Она позволяет не только обнаружить порок, но и оценить его выраженность, степень декомпенсации.
Также проводят ЭКГ и суточное (холтеровское) ЭКГ – они показывают ритм сердца, фонокардиографию – для определения сердечных тонов и шумов. Уточнение вида порока происходит с помощью рентгенографии.
Помимо технических способов диагностика пороков сердца основывается на 4 обязательных методах: осмотр, перкуссия (постукивание), пальпация (прощупывание) и аускультация (прослушивание). Без них не обойдется ни один врач.
У детей патология может быть выявлена на плановом осмотре. Педиатр, услышав посторонние шумы при прослушивании сердца, даст направление к детскому кардиологу. Специалист назначит необходимые анализы и поставит точный диагноз.
А можно ли и как определить порок сердца у плода? Если врожденный порок сердца подозревается еще во время беременности, проводят фетальную эхокардиографию — УЗИ-исследование плода в утробе матери. Структуру сердца достаточно обоснованно можно изучить уже на 10 неделе. Мамам в группе риска проводится расширенная эхокардиография. Качественная диагностика позволяет обнаружить 60-80% ВПС до рождения.
Пороки сердца являются самой распространенной причиной смертности малышей до года. Именно поэтому так важно знать о заболевании и его признаках. Ведь своевременное обращение к специалисту может спасти жизнь ребенка. Возможно, порок не подтвердится, и опасения родителей будут напрасными, но когда речь идет о здоровье ребенка, лучше перестраховаться.
Взрослым необходимо соблюдать профилактику заболеваний сердечно-сосудистой системы. Отказ от вредных привычек, здоровое питание, умеренная физическая активность и регулярный осмотр у специалиста − все это в комплексе поможет сохранить здоровое сердце на долгие годы.
Порок сердца — что это такое, симптомы порока сердца, это смертельно или нет?
Сердце – один из главнейших органов нашего тела. Это агрегат, который работает без отдыха в течение десятков лет. Он обладает фантастической надежностью и совершенством. При этом его конструкция достаточно проста. Тем не менее, в сердце, как и в любом механизме, также могут быть дефекты. В медицине такие дефекты принято называть пороками сердца.
Что такое порок сердца?
Эта патология сердца приводит к нарушениям сердечной гемодинамики, выражающимся в перегрузке некоторых отделов сердца, что, в свою очередь, ведет к сердечной недостаточности, изменению системной гемодинамики и недостатку кислорода в тканях.
Чтобы разобраться в том, что такое порок сердца, необходимо сделать краткий обзор его устройства. Сердце состоит из четырех камер – двух предсердий и двух желудочков. В правой и левой сторонах сердца находится по предсердию и желудочку. В правую часть сердца поступает венозная кровь, которая затем идет в легкие, где насыщается кислородом. Из легких она возвращается в левую часть миокарда, откуда поступает в примыкающую к сердцу артерию – аорту. Между предсердиями и желудочками, а также между артериями и желудочками расположены клапаны, назначение которых – препятствовать обратному току крови во время сокращений миокарда. Клапан между левыми камерами сердца называется митральным (двустворчатым), а между правыми – трехстворчатым (трикуспидальным). Клапан между правым желудочком и легочной артерией называется клапаном легочного ствола, а клапан между аортой и левым желудочком – аортальным (полулунным). Также правая и левая части сердца отделены друг от друга мышечными перегородками.
Такая система гарантирует эффективность кровообращения, а также отсутствие смешивания венозной крови с артериальной. Однако не всегда барьеры внутри сердца оказываются надежными. Большинство пороков сердца как раз связаны с неправильной работой клапанов, а также с дефектами перегородки, разделяющей правую и левую часть органа. Чаще всего встречаются пороки митрального клапана, расположенного между левым желудочком и левым предсердием.
Пороки сердца делятся на две большие группы – врожденные и приобретенные. Как можно догадаться из названия, врожденные пороки присутствуют у человека с рождения. ВПС встречаются у 1 новорожденного из 100. Из всех врожденных аномалий дефекты сердца занимают второе место после пороков нервной системы.
Приобретенные пороки сердца появляются в течение жизни человека, из-за болезней, реже – из-за травм сердца.
В целом же дефекты сердечной мышцы составляют примерно четверть от всех патологий, связанных с сердцем.
Если брать все типы пороков, то наиболее часто встречаются аномалии, связанные с клапанами. При этом створки клапана могут полностью не закрываться или не полностью раскрываться. В обоих случаях нарушается гемодинамика.
Врожденные патологии
Развитие сердца у плода происходит в середине беременности и на этот процесс могут негативно влиять многие обстоятельства. Причиной пороков сердца у новорожденных могут быть как генетические аномалии, так и нарушения нормального развития плода в результате воздействия внешних факторов:
- токсических веществ;
- отклонений в течение беременности;
- курения или употребления алкоголя матерью;
- бесконтрольного приема матерью лекарственных препаратов;
- радиации;
- недостатка витаминов или, наоборот, отравления витаминами;
- перенесенных матерью вирусных инфекций, например, краснухи.
К веществам, обладающим мутагенностью и влияющим на вероятность развития пороков сердца у ребенка, относятся:
- НПВП,
- фенолы,
- нитраты,
- бензопирен.
Часто причиной заболевания являются оба фактора – генетический и внешний.
Факторы, способствующие развитию пороков сердца у плода: хронические болезни матери (сахарный диабет, фенилкетонурия, аутоиммунные болезни), большое число абортов в анамнезе. Также с увеличением возраста родителей, увеличивается и вероятность отклонений в развитии сердца у плода.
Частота появления отдельных врожденных дефектов зависит от пола. Одни ВПС чаще встречаются у мальчиков, другие – у девочек, а третьи встречаются у обоих полов с примерно равной частотой.
К преимущественно женским врожденным патологиям относятся:
- триада Фалло,
- дефект предсердной перегородки,
- открытый артериальный проток,
Преимущественно мужские ВПС:
- общий артериальный ствол,
- коарктация или стеноз аорты,
- тетрада Фалло,
- транспозиция магистральных сосудов.
Наиболее распространенным типом врожденных пороков является дефект межжелудочковой перегородки. Однако может встречаться и дефект предсердной перегородки.
Нередко встречается и такая врожденная патология, как незаращение Боталлова протока. Этот порок приводит к тому, что артериальная кровь сбрасывается в малый круг кровообращения.
Классификация
Патологии делятся на простые и комбинированные. При комбинированных пороках наблюдается поражение сразу нескольких частей миокарда и прилегающих к нему магистральных сос
Перечень признаков порока сердца у детей
Особенности кровообращения плода
Чтобы было немного проще разобраться в сути того или иного порока сердца, стоит сначала поговорить об особенностях работы системы кровообращения у малыша во время его внутриутробного развития.
- Внутриутробно у малыша легкие не участвуют в насыщении крови кислородом. Весь необходимый кислород ребенок получает от своей мамы по пупочной вене. Роль газообмена у плода выполняет плацента.
- В сердце ребенка нет полностью оксигенированной крови (насыщенной кислородом), так как артериальная кровь, поступившая от мамы, перемешивается с венозной кровью (насыщенной углекислым газом) из печени и нижней половины тела малыша. Этот поток смешанной крови направляется в правое предсердие.
- Насыщенная углекислым газом кровь от верхней половины туловища тоже направляется в правое предсердие, где встречается со смешанной кровью от нижней половины тела.
- Часть более богатой кислородом крови сбрасывается в левое предсердие через овальное окно. Это отверстие, которое открыто у плода и не нужно человеку после его появления на свет.
- У малыша есть еще одно образование, которое ему нужно только во время внутриутробного развития. Это артериальный проток, который является сообщением между аортой и легочной артерией. Для чего он нужен? Так как легкие ребенка внутриутробно в газообмене не участвуют, то и большое их кровоснабжение в это время не нужно. Поэтому 90% крови, которая попадает в легочную артерию из правого желудочка, сбрасывается через этот артериальный проток в нисходящую аорту и кровоснабжает нижнюю половину туловища. Лишь 10% крови из легочной артерии попадает к легким.
- Головной мозг ребенка получает кровь, более насыщенную кислородом, чем остальные органы, так как артерии, кровоснабжающие головной мозг, отходят выше места впадения в аорту артериального протока, по которому течет менее оксигенированная кровь.
- В обоих кругах кровообращения у ребенка внутриутробно разница между содержанием в них кислорода незначительна. Оба круга кровообращения у плода работают параллельно. Поэтому плод очень устойчив ко многим порокам и может нормально развиваться, несмотря на тяжелые сердечные аномалии.
- По мере роста малыша уменьшается кровоснабжение плаценты и увеличивается кровоток во внутренних органах.
Врождённый порок сердца симптомы
Для клинической картины врожденного порока сердца характерны особенности строения порока, процесс восстановления и возникающие различной этиологии осложнения. В первую очередь к симптомам врожденного порока сердца относят одышку, которая возникает на фоне небольшой физической нагрузки, усиленное сердцебиение, периодическую слабость, бледность или цианоз лица, боли в сердце, отёки и обмороки.
Врожденные пороки сердца могут протекать с периодичностью, поэтому и выделяют три основные фазы.
В первичной фазе, адаптационной, организм больного пытается приспосабливаться к нарушениям в системе кровообращения, которые вызваны пороком развития. В результате симптомы проявления болезни обычно выражены незначительно. А вот во время сильного нарушения гемодинамики быстро развивается сердечная декомпенсация. Если больные с врожденным пороком сердца не умирают в период первой фазы заболевания, то приблизительно через 2–3 года наступают улучшения в состоянии здоровья и их развитии.
Во второй фазе отмечают относительную компенсацию и улучшение общего состояния. И за второй неизбежно наступает третья, когда все приспособительные возможности организма на исходе, развиваются дистрофического и дегенеративного характера изменения сердечной мышцы и различных органов. В основном терминальная фаза приводит к смерти больного.
Среди наиболее выраженных симптомов врожденного порока сердца выделяют сердечный шум, цианоз и сердечную недостаточность.
Шум в сердце систолического характера и разной интенсивности отмечается практически при всех видах пороков. Но иногда они могут абсолютно отсутствовать или проявляться непостоянностью. Как правило, шумы наилучшей слышимости локализуются в левой верхней части грудины или близко к легочной артерии. Даже незначительное увеличение формы сердца даёт возможность прослушивания сердечного шума.
Во время стеноза легочной артерии и ТМС (транспозиции магистральных сосудов) резко проявляется цианоз. А при других видах порока он может полностью отсутствовать или быть небольшим. Цианоз иногда носит постоянный характер или появляется во время крика, плача, то есть с периодичностью. Этот симптом может сопровождаться изменением концевых фаланг пальцев и ногтей. Иногда такой симптом выражается бледностью больного с врожденным пороком сердца.
При некоторых видах пороков, может изменяться сердечная тупость. А её увеличение будет зависеть от локализации изменений в сердце. Для постановки точного диагноза, чтобы констатировать форму сердца и сердечный горб, прибегают к рентгенограмме, используя одновременно антиографию и кимографию.
При сердечной недостаточности может развиваться спазм периферических сосудов, который характеризуются побледнением, похолоданием конечностей и кончика носа. Спазм проявляется, как приспособление организма больного к сердечной недостаточности.
Фазы течения
Течение ВПС в определенные периоды имеет свои особенные признаки. В связи с этим выделяют 3 его фазы:
- Адаптационная. Организм новорожденного пытается приспособиться к отклонениям в механизме циркуляции крови, вызванным наличием врожденного порока. Но его возможностей компенсировать такие нарушения пока что недостаточно, поэтому течение заболевания в данный период бывает крайне тяжелым и нередко заканчивается летальным исходом.
- Компенсационная. Примерно в 2 — 3 года мышечная ткань сердца ребенка адаптируется и начинает работать в усиленном режиме. При этом организм уже в состоянии компенсировать различные дисфункции, и самочувствие младенца улучшается. Эта фаза может длиться вплоть до нескольких лет.
- Терминальная. Вследствие чрезмерных нагрузок происходит снижение циркуляции крови по сосудам миокарда и замещение его ткани соединительной. Это приводит к необратимым изменениям в самом сердце и других внутренних органах.
Лечение врожденного порока сердца у детей
Врожденные аномалии сердца в детском возрасте лечат двумя способами:
- Хирургическое вмешательство.
- Терапевтические процедуры.
В большинстве случаев единственным возможным шансом спасти жизнь ребенка является именно первый радикальный способ. Обследование плода на наличие патологий сердечно-сосудистой системы проводят еще до его появления на свет, поэтому чаще всего вопрос о назначении операции решается именно в этот период.
Роды в таком случае проводят в специализированных родильных отделениях, функционирующих при кардиохирургических больницах. Если операция не проведена сразу после рождения ребенка, хирургическое лечение назначают в максимально короткие сроки, желательно на первом году жизни. Такие меры продиктованы необходимостью обезопасить организм от развития возможных опасных для жизни последствий ВПС – сердечной недостаточности и .
Современная кардиохирургия предполагает проведение операций на открытом сердце, а также с помощью метода катетеризации, дополненного рентгеновской визуализацией и чреспищеводной эхокардиографией. Устранение дефектов сердечных пороков эффективно проводится с помощью баллонной пластики, эндоваскулярного лечения (методы введения стенов и герметизирующих инструментов). В комплексе с хирургическим вмешательством пациенту назначают лекарственные препараты, повышающие эффективность лечения.
Терапевтические процедуры являются вспомогательным методом борьбы с недугом и применяются при возможности или необходимости перенесения операции на более поздние сроки. Терапевтическое лечение часто рекомендуют при «бледных» пороках, если болезнь не развивается стремительно в течение месяцев и лет, не угрожает жизни ребенка.
В подростковом возрасте могут развиваться приобретенные пороки сердца у детей – комбинации из исправленных дефектов и вновь возникающих аномалий. Поэтому ребенку, который подвергался хирургической коррекции патологии, позже может понадобиться повторное оперативное вмешательство. Такие операции чаще всего проводятся щадящим малоинвазивным методом, чтобы исключить нагрузку на психику и организм ребенка в целом, а также избежать шрамов.
При лечении сложных пороков сердца врачи не ограничиваются коррекционными методами. Чтобы стабилизировать состояние ребенка, устранить угрозу жизни и максимально повысить её продолжительность для пациента требуется проведение целого ряда пошаговых оперативных вмешательств с обеспечением полноценного кровоснабжения организма и легких в частности.
Даже после успешного хирургического вмешательства и самых благоприятных врачебных прогнозов основная задача родителей – обеспечить ребенку регулярные посещения и осмотры детского кардиолога.
https://youtube.com/watch?v=71u-_HiUKNE
Пороки приобретенные
Приобретенные пороки сердца могут развиваться у взрослых и детей. Это дефекты одного или нескольких клапанов, поэтому их называют клапанными. Это может быть стеноз (сужение) или недостаточность клапанов, а также их сочетания. Имеющиеся дефекты препятствуют нормальному току крови. Развиваются приобретенные аномалии сердца в результате болезней, перегрузки или расширения сердечных камер. Этот порок может быть вызван воспалительными процессами, инфекционными заболеваниями и аутоиммунными реакциями.
Симптомы
Советуем вам почитать:
Клинические проявления зависят от вида порока и его тяжести. Симптомы определяются локализацией (митральный, аортальный или трикуспидальный клапан) и количеством пораженных клапанов. Кроме этого, признаки зависят и от функциональной формы: стеноз, недостаточность, наличие стеноза или недостаточности на нескольких клапанах сердца, наличие и стеноза, и недостаточности на одном клапане.
Митральный стеноз
Характеризуется одышкой, возникающей в первое время только при нагрузках, а затем и в спокойном состоянии. Наблюдается сухой или влажный кашель, охриплость голоса, кровохарканье. Учащается сердцебиение, в работе сердца происходят перебои, отекают конечности. Пациенты жалуются на боли в груди и под ребрами справа. Больной испытывает слабость и усталость. В тяжелых случаях возможен отек легких и приступы астмы.
Митральная недостаточность
Сначала одышка присутствует только при физической нагрузке, через некоторое время появляется и в состоянии покоя. Больной жалуется на боли в сердце, слабость и сердцебиение. Возникает сухой или слегка влажный кашель. При обследовании обнаруживают шум в верхней части сердца, увеличение миокарда вверх и влево.
Аортальная недостаточность
Субъективные признаки такого порока могут долго не проявляться в связи с компенсацией за счет работы левого желудочка. Боль в сердце при аортальной недостаточности обычно плохо снимается или совсем не проходит после принятия нитроглицерина. Больные жалуются на головные боли, головокружение, одышку и боль в груди при нагрузках, а потом и в покое, сердцебиение, чувство тяжести и боль в подреберье справа. Наблюдается бледность кожных покровов, пульсация артерий шеи и головы, отеки ног, возможны обмороки.
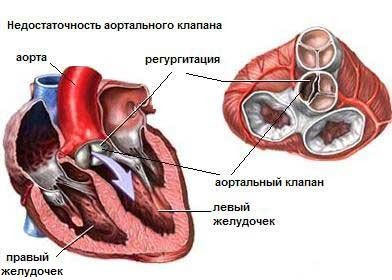
Аортальный стеноз
Признаки такого порока могут не появляться длительное время. Типичные симптомы – это головная боль, головокружение, обмороки, одышка при нагрузках, боли в груди, обычно сжимающие. В дальнейшем появляются боли в подреберье справа, высокая утомляемость, отеки конечностей, одышка в покое, приступы астмы. Наблюдается бледность кожи, редкий пульс, повышенное или нормальное диастолическое давление и сниженное систолическое. Признаки аортального стеноза более выражены при физических и эмоциональных нагрузках.
Трикуспидальная недостаточность
Данный вид порока сердца в чистом виде развивается редко, обычно он сочетается с другими пороками клапана. При развитии трикуспидальной недостаточности возникают отеки, тяжесть в правом подреберье, возможен асцит. Кожа становится синюшной, может присутствовать желтоватый оттенок, наблюдается набухание и пульсация вен печени и шеи. Артериальное давление повышено, пульс учащенный. Может нарушаться работа печени, почек, желудочно-кишечного тракта.
Комбинированные пороки
Комбинированные пороки сердца более распространены, чем изолированные. При этом может быть поражен один клапан, два или три.
Возможны сочетанные пороки, при которых в одном клапане обнаруживается два дефекта: и стеноз, и недостаточность. Симптомы комбинированного порока сердца зависят от преобладания одного поражения над другим. В некоторых случаях признаки обоих дефектов выражены одинаково.
Наиболее часто наблюдается одновременный стеноз и недостаточность митрального клапана. Обычно преобладают симптомы какого-либо одного. Признаками такого порока в первую очередь являются одышка и синюшность кожных покровов. Если преобладает стеноз митрального клапана сердца, то отмечается малый пульс, повышенное диастолическое и пониженное систолическое давление. Если более выражена недостаточность, а не стеноз, то АД и пульс могут оставаться в норме.
Также в случае митрального порока, где преобладает стеноз, будут присутствовать признаки стеноза левого предсердно-желудочкового отверстия. Это одышка, кровохарканье, сердцебиение, сбои в работе сердца. Если более выражена митральная недостаточность, то среди симптомов будет наблюдаться боль в сердце, кашель сухой или с выделением небольшого количества мокроты.
Причины
Причины возникновения этого вида заболевания следующие:
- различные нарушения хромосом;
- мутации генов;
- употребление алкогольных, табачных и наркотических препаратов родителями ребёнка;
- диагностирование у беременной женщины таких заболеваний, как краснуха и гепатит;
- наследственный фактор;
- от приёма лекарственных препаратов.
Как видно, причины, вызывающие дефекты и аномалии сердечной мышцы и сосудов, достаточно значимые, поэтому важно узнать о них более подробную информацию. При нарушениях хромосом, образовываются мутации в различных видах
При формировании аберрации хромосом значительных размеров происходит отмирание сердечной мышцы, что влечёт за собой смерть человека. При незначительных аберрациях хромосом, которые совместимы с жизнью, наблюдается развитие различных видов врождённых недомоганий. При формировании третьей хромосомы в наборе, происходит образование дефектов между створками клапанов предсердий и желудочков
При нарушениях хромосом, образовываются мутации в различных видах. При формировании аберрации хромосом значительных размеров происходит отмирание сердечной мышцы, что влечёт за собой смерть человека. При незначительных аберрациях хромосом, которые совместимы с жизнью, наблюдается развитие различных видов врождённых недомоганий. При формировании третьей хромосомы в наборе, происходит образование дефектов между створками клапанов предсердий и желудочков.
Причины недуга, которые вызваны мутацией генов, влекут за собой развитие не только ВПС, но и иных аномалий различных органов. Преимущественно страдают лёгкие, сердечно-сосудистая, пищеварения и нервная система.
Влияние алкоголя сказывается отрицательно на организм человека. Если родители употребляют алкоголь в значительной степени, то развитие ВПС — это ещё не предел. У ребёнка помимо этого не исключается наличие иных видов отклонений и расстройств. Под влиянием алкоголя зачастую развивается ДМЖП или дефект межжелудочковой перегородки, патология межпредсердной перегородки и открытый артериальный проток.
Этиловый спирт занимает первое место среди опасных препаратов, которые употребляет человек. Именно по причинам употребления и содержания этилового спирта в организме человека наблюдается развитие врождённого порока сердца. Женщины, которые имеют склонность к алкогольным напиткам, почти в 40% случаях рожают деток с наличием синдромов врождённых пороков сердца. Особенно опасно употребление этилового спирта в первые три месяца беременности, так как это приведёт не только к аномалии сердца, но и прочим серьёзным видам заболеваний и отклонений у ребёнка.
 Употребление родителями алкоголя отрицательно сказывается на ребёнке
Употребление родителями алкоголя отрицательно сказывается на ребёнке
Если в период беременности женщина переболела краснухой или гепатитом, то этот фактор может отразиться не только на сердце, но и вызвать ряд иных видов патологий. Очень часто, практически в 2,4% случаях, причиной врождённого порока у детей является краснуха у беременной женщины.
Генетическая предрасположенность также является существенной причиной, по которой наблюдается заболевание ВПС у детей, если их родители тоже имеют этот вид недуга.
Причинами формирования ВПС могут быть и различные факторы следующего характера:
- рентгеновское излучение;
- действие радиации;
- употребление лекарственных препаратов;
- различные виды вирусных и инфекционных болезней.
Причём зачастую ВПС развивается у ребёнка, если все вышеуказанные факторы действуют на женщину в период беременности.
Не стоит также исключать и причины развития аномалии сердца у детей, если женщины попадают в следующую группу риска:
- возраст;
- отклонения эндокринной системы;
- токсикозы на первых трёх месяцах беременности;
- если в истории женщины имеются мертворождённые дети или с пороками.
Таким образом, как видно причин для возникновения диагноза у новорождённого достаточно, и предотвратить, или обезопасить себя от всех практически невозможно. Но если вы знаете, что какой-либо вид заболевания у вас имеется, то перед зачатием ребёнка рекомендуется сообщить об этом врачу для рассмотрения возможности излечения недуга. О том, как определить, что у ребёнка имеются признаки ВПС, рассмотрим далее.
Декстрокардия
Данная аномалия развития проявляется в том, что большая часть сердца располагается в грудной клетке справа относительно средней линии тела человека симметрично нормальному положению его в ней. Это состояние также сопровождается «зеркальным» расположением и всех крупных кровеносных сосудов, входящих в сердце и исходящих из него.
Декстрокардию следует отличать от декстропозиции сердца, при которой оно механически смещается в правую половину грудной клетки путём сдавления какими-либо внесердечными факторами. Этот порок часто сочетается с зеркальным расположением всех непарных внутренних органов (желудок и селезёнка находятся в правой стороне брюшной полости, а печень и желчный пузырь слева) — транспозиция органов. В случае такой патологии, если при этом отсутствуют другие сопутствующие пороки сердца, как правило, отклонения в состоянии здоровья человека не наблюдаются.
Сердечная недостаточность
Это неспособность сердца обеспечивать адекватное кровоснабжение организма.
В клинике принято выделять недостаточность кровообращения, которая осложняет течение сердечной недостаточности. В любом случае недостаточность кровообращения связана со снижением сократительной деятельности сердца. Возникает она на фоне энергетически-динамической и при гемодинамической недостаточности. У детей эти два механизма часто сочетаются. При сердечной недостаточности вначале активируется работа сердца, затем происходит активация симпатико-адреналовой системы, а затем развивается гипертрофия миокарда, а в заключительной стадии его дистрофия.
Различают два типа сердечной недостаточности: острую и хроническую.
Острая сердечная недостаточность
Она чаще развивается на фоне острого заболевания с поражением миокарда. Различают три степени острая сердечная недостаточность.
I степень. Появление тахикардии и тахипноэ в покое. Умеренное расширение сердца, приглушение тонов, признаки тканевой гипоксии.
II степень. Усиление тахикардии и одышки, снижение артериального давления, появление олигурии вплоть до анурии. Глухость тонов, признаки отека легких, периферические отеки.
III степень. Тахикардия и одышка значительны, артериальное давление резко снижено, анурия, резкое увеличение границ сердца, глухость тонов сердца, возможно появление пресистолического ритма галопа, отек легких, выражены периферические и полостные отеки.
При I степени острой сердечной недостаточности назначают кардиотропные средства (кокарбоксилазу по 50—100 мг в сутки). В вену вводят смесь 10%-й глюкозы с инсулином (1 мг на 4—5 г глюкозы), панангин (1 мл на год жизни), 2—5 мл 0,25 %-го раствора новокаина; через рот дают рибоксин (1/2—1 таблетки 3 раза в день), оротат калия, витамин В12 с фолиевой кислотой, пангамат кальция, пантотенат кальция, аспаркам. По показаниям назначают сосудорасширяющие и мочегонные средства. Вопрос о назначении сердечных гликозидов решается индивидуально.
При II—III степени острой сердечной недостаточности сосудорасширяющие препараты противопоказаны. Начинают лечение с кардиотропных средств. Обязательно к ним присоединяют мочегонные средства (фуросемид, верошпирон, гипотиазид, бринальдикс, урегит), сердечные гликозиды (строфантин, коргликон). Возможно лечение и дигоксином. Противопоказаниями для введения гликозидов являются брадикардия, атриовентрикулярная блокада, анурия, коарктация и стеноз аорты.
При отеке легких вводят смесь аминазина, пипольфена и промедола с реополиглюкином.
Хроническая сердечная недостаточность
Она развивается у детей с пороками сердца или его заболеваниями и приводит ребенка к инвалидизации и смерти. Прежде всего выявляется недостаточность кровообращения различной степени. Различают левожелудочковую и правожелудочковую недостаточность кровообращения. Согласно классификации Василенко и Стражеско, выделяют I, II А, II Б, III степени.
I степень. Появляются признаки тахикардии и одышки при физической нагрузке. У детей грудного возраста физической нагрузкой могут считаться плач, крик, кормление.
II А степень. Тахикардия и одышка возникают уже в покое. Наблюдаются быстрая утомляемость, умеренное снижение артериального давления. Учащение дыхания достигает 30—50% от нормы. При аускультации сердца выслушивается ритм галопа. В легких непостоянные хрипы. Непостоянный влажный кашель. При правожелудочковой недостаточность кровообращения — умеренное увеличение печени, пастозность или небольшие отеки.
II Б степень. Тахикардия и одышка в покое. Появляются цианоз вокруг рта и глаз, бледность или мраморность кожи. Имеется снижение артериального давления, увеличение размеров сердца, глухость сердечных тонов. При правожелудочковой недостаточности — значительное увеличение размеров печени, стабильные периферические отеки. При левожелудочковой недостаточности — признаки отека легкого с обилием в них влажных хрипов.
III степень. Тахикардия и одышка в покое. Определяются патологические типы дыхания. Наблюдается разлитой или локальный цианоз. Артериальное давление резко снижено, выявляется неврологическая симптоматика. Границы сердца значительно расширены, печень резко увеличена, имеются периферические и полостные отеки.
Лечение недостаточность кровообращения I степени ограничивается назначением охранительного режима и кардиотропных препаратов. При II А и II Б степени назначают сердечные гликозиды, мочегонные средства. При III степени также — сердечные гликозиды, мочегонные средства, антикоагулянты, седативные препараты, проводят оксигенотерапию.
Способы диагностики
Чтобы изучить состояние сердечной мышцы и клапанов, а также выявить аномалии кровообращения, врачи используют такие способы :
- Эхокардиография – ультразвуковое исследование, позволяющее получить данные о патологиях сердца и его внутренней гемодинамике.
- Электрокардиограмма – диагностика нарушений сердечного ритма.
- Фонокардиография – отображение тонов сердца в виде графиков, позволяющих изучить все нюансы, недоступные при выслушивании ухом.
- с допплером – методика, позволяющая врачу визуально оценить процессы кровотока, состояние сердечных клапанов и коронарных сосудов с помощью прикрепления специальных датчиков в области грудной клетки пациента.
- Кардиоритмография – исследование характеристик структуры и функций сердечно-сосудистой системы, её вегетативной регуляции.
- Катетеризация сердца – ввод катетера в правый или левый отделы сердца для определения давления в полостях. Во время этого обследования проводится и вентрикулография – рентгенологическое исследование камер сердца с введением контрастных веществ.
 На основе полученных данных кардиолог определяет анатомический вариант аномалии, уточняет фазу течения, и прогнозируется вероятные осложнения порока сердца у ребенка.
На основе полученных данных кардиолог определяет анатомический вариант аномалии, уточняет фазу течения, и прогнозируется вероятные осложнения порока сердца у ребенка.
Если в роду кого-либо из будущих родителей имели место пороки сердца, организм женщины в период вынашивания ребенка подвергался, хотя бы одному из опасных факторов или будущий ребенок находиться в группе риска возможного развития ВПС, то беременная должна предупредить об этом наблюдающего её акушера-гинеколога.
Врач, учитывая такую информацию, должен особое внимание обратить на наличие признаков сердечных аномалий у плода, применить все возможные меры диагностики недуга в дородовом периоде. Задача будущей мамы – своевременно проходить УЗИ и другие назначенные доктором обследования
Лучшие результаты с точными данными о состоянии сердечно-сосудистой системы дает новейшее оборудование для диагностики детских пороков сердца.
Врождённый порок сердца лечение
Врожденные пороки сердца иногда могут иметь разную клиническую картину. Поэтому методы лечения и ухода будут во многом зависеть от тяжести и сложности клинических проявлений заболевания. В основном, когда у больного наблюдается полная компенсация порока, то образ его жизни абсолютно обычный, как и у здоровых людей. Как правило, такие больные не нуждаются в консультациях врачей. Им могут даваться рекомендации, целью которых является способность удерживания порока в компенсационном состоянии.
В первую очередь больному, страдающему врожденным пороком сердца необходимо ограничить занятия тяжёлым физическим трудом. Ту работу, которая будет неблаготворно влиять на самочувствие больного, целесообразно сменить на другой вид деятельности.
Человек, имеющий в анамнезе врожденный порок сердца, должен отказаться от занятий сложными видами спорта и участия в соревнованиях. Чтобы снизить нагрузку на сердце, больной должен спать около восьми часов.
Правильное питание должно пожизненно сопровождать больных с врожденным пороком сердца. Пищу необходимо принимать 3 раза в сутки для того, чтобы обильная еда не приводила к нагрузкам на сердечно-сосудистую систему. Вся еда не должна содержать соль, а при появлении сердечной недостаточности соль не должна превышать и пяти грамм. Следует учитывать, что в пищу необходимо употреблять только вареные продукты питания, так как они лучше поддаются перевариванию и значительно уменьшают нагрузку на все органы пищеварения. Категорически нельзя курить и принимать алкогольные напитки, чтобы не провоцировать сердечно-сосудистую систему.
Одним из методов лечения врожденного порока сердца является медикаментозное, когда необходимо увеличить сократительную функцию сердца, урегулировать водно-солевой обмен и удалить из организма излишнее количество жидкости, а также провести борьбу с изменёнными ритмами в сердце и улучшить обменные процессы в миокарде.
Лечение врожденного порока сердца иногда меняется в связи с особенностью и тяжестью порока. Всегда также учитывается возраст пациента и его общее состояние здоровья. Например, иногда детям с небольшими формами пороков сердца не требуется лечение. А в некоторых случаях сразу необходимо проведение оперативного вмешательства ещё в грудном возрасте.
Практически около 25% детей с врожденным пороком сердца нуждаются в срочной ранней операции. Чтобы определить место дефекта и его тяжесть, в первые дни жизни детям ставят катетер в сердце.
Основным операционным методом лечения врожденного порока сердца является метод глубокой гипертонии, при которой используется сильный холод. Такой вид операции делают младенцам, имеющим сердце в размере с грецкий орех. Применяя такой метод для операций на сердце грудничков, хирург имеет возможность провести сложнейшую операцию для восстановления сердца, в результате его полного расслабления.
На данный момент широко используются и другие радикальные методы лечения врожденных пороков сердца. Среди них можно выделить комиссуротомию, где применяется рассечение сросшихся клапанов и протезирование, когда удаляется изменённый митральный или трикуспидальный предсердно-желудочковый клапан, а затем вшивается протез клапана. После таких оперативных вмешательств, особенно митральной комиссуротомии, прогноз хирургического лечения имеет положительный результат.
В основном больные после операций возвращаются к обычному образу жизни, они трудоспособны. Дети не ограничивают себя в физических возможностях. Тем не менее, все, кто перенёс операции на сердце, должны по-прежнему наблюдаться у лечащего врача. Порок, который имеет ревматическую этиологию, нуждается в повторной профилактике.
Чем опасен порок сердца у ребенка и нужно ли выполнять операцию
Порок сердца – обобщенное название целой группы заболеваний, при наличии которых может понадобиться срочное хирургическое вмешательство. Патологии характеризуются деформированием клапанов, перегородок или отверстий между сердечными камерами. У детей отклонение имеет врожденный характер. При наличии патологии существенно ухудшается кровоток в организме. Формирование отклонения происходит на 2-9 неделе внутриутробного развития. При этом существует целый ряд провоцирующих патологию факторов.

Порок сердца у ребенка формируется на ранних сроках беременности
Симптоматика пороков
Симптомы порока у новорожденных могут отсутствовать. Признаки напрямую связаны с видом отклонения и степенью его запущенности. Если патология компенсированная – организм способен полноценно развиваться и не доставлять никакого дискомфорта.
Симптомы порока сердца у ребенка проявляются, когда патология декомпенсированная. Родители могут заметить у малыша следующие признаки:
- цианоз;
- затруднение при дыхании;
- частое сердцебиение.
При цианозе кожный покров ребенка синеет. Это обусловлено кислородным голоданием. В зависимости от типа нарушения оттенок могут менять разные части тела. В то же время признак не всегда свидетельствует о наличии врожденного порока сердца. Может указывать на отклонение в функционировании центральной нервной системы.
Затруднение при дыхании в виде одышки присутствует как в спокойном состоянии, так и при активности. Наблюдается более 65 вдохов за минуту.

Учащенное сердцебиение – один их признаков порока сердца у ребенка
Учащенное сердцебиение не всегда является абсолютным признаком патологии. Иногда сердечный ритм может быть замедлен.
При патологии также наблюдаются общие симптомы порока сердца у грудничка. Ребенок вялый, аппетит снижен, сон маленького пациента беспокоен. Он чрезмерно плаксив и раздражителен.
Новорожденный, имеющий какой-либо порок сердца, медленно набирает массу тела. Заметно отстает от своих сверстников в физическом развитии.
Симптомы порока сердца у подростков отличаются. Несовершеннолетний может жаловаться на:
- болезненные ощущения в области грудной клетки;
- явную одышку;
- постоянное спонтанное изменение сердцебиения.
Затруднение при дыхании у подростка чаще всего возникает после чрезмерных физических нагрузок. Однако одышка может иногда проявляться и в покое. Сердцебиение может быть ускоренным или замедленным.

При боли в области сердца и появлении одышки необходимо обратиться за консультацией кардиолога
Классификация пороков
Классификация пороков основана на большом количестве параметров. Патология может быть:
- врожденной;
- приобретенной.
Врожденные отклонения встречаются достаточно часто. Их разделяют на типы, учитывая влияние на ребенка. Врачи выделяют пороки:
- синие;
- белые;
- с блокировкой оттока крови.
Классификация у новорожденных крайне затруднена, так как полый орган сложен для изучения. При патологии белого типа кожный покров стремительно бледнеет. Биологическая жидкость – кровь попадает из артериального потока в венозный. Присутствуют изолированные повреждения аорты.

Открытый артериальный проток – одна из врожденных патологий сердца
Отклонение синего типа характеризуется посинением кожного покрова. К таким порокам относят:
- тетраду Фалло;
- атрезию;
- транспозицию.
При третьем типе отклонения выброс крови из желудочков существенно затруднен. К таким порокам относят стеноз и коарктацию. Признаки порока у новорожденных и более взрослых детей не позволяют самостоятельно установить диагноз.
Часто симптоматика двух разных отклонений совпадает. Поэтому пациент нуждается в полноценной диагностике.

Артериальный стеноз затрудняет выход крови из желудочка
Первопричины формирования патологии
Причины порока у новорожденных разнообразны. Чаще всего возникновение отклонения обусловлено наследственностью. Однако большую роль играют и различные неблагоприятные факторы. К ним относят:
- химические вещества;
- экологическую загрязненность;
- неправильный образ жизни;
- прием различных лекарственных средств.
Наблюдается высокий риск формирования патологии, если провоцирующие факторы повлияли на организм матери на 2-9 неделе беременности. Именно в этот срок у плода развивается сердечно-сосудистая система.
Причины порока сердца включают генетическую предрасположенность. Высок риск проявления отклонения у грудничков, чьи родители имели патологию.

Употребление алкоголя при беременности может привести к формированию порока сердца у ребенка
Существенно повышается риск появления врожденного порока сердца, если:
- возраст родителей составлял более 35 лет на момент зачатия;
- родители имеют алкогольную зависимость;
- мать в период беременности употребляла сильнодействующие лекарственные средства.
Врожденный порок сердца у новорожденных может быть результатом перенесения беременной женщиной инфекционных заболеваний. Большое влияние оказывает экология. Высок риск возникновения патологии у детей, мать которых при вынашивании проживала в чрезмерно загрязненном городе.
Диагностические методы
Пороки сердца могут быть выявлены только с помощью диагностики. При первичном обследовании врачи обращают внимание на:
- наличие цианоза;
- уровень артериального давления;
- характер пульса;
- наличие посторонних шумов в сердце.

Электрокардиограмма – одно из основных исследований сердца при подозрении на патологию
Признаки порока сердца у грудничков не позволяют установить точный диагноз. Важно отдать предпочтение комплексному исследованию. Маленькому пациенту дают направление на:
- рентгенографию;
- ЭхоКГ;
- ФКГ;
- ЭКГ;
- лабораторные исследования.
В период беременности женщину направляют на ультразвуковое исследование. Это основной метод для установления отклонения внутриутробно. Иногда при наличии существенного нарушения девушке рекомендуют медицинское прерывание беременности.
После рождения диагностика направлена на:
- подтверждение или опровержение наличия отклонения;
- уточнение функциональности кровообращения;
- определение степени запущенности отклонения;
- подбор наиболее подходящего лечения.

При подозрении на порок сердца в обязательном порядке проводят ЭхоКГ
Признаки порока сердца у детей отчетливо заметны на ЭхоКГ. Строение полого органа аномальное, а его структуры формируются неверно.
Обязательно рекомендуется рентгенография. С ее помощью возможно установить патологические формы органа, так как он расположен неправильно. Большую роль в диагностике играет ЭКГ. Она помогает выявить нарушение сердечного ритма и определить размер сердца.
Маленькому пациенту могут рекомендоваться дополнительные исследования. Обязательно требуется сдать на обследование мочу и кровь. Лечение назначается только исходя из результатов диагностики.
Лечебные методы
Лечение порока сердца у новорожденных осуществляется только в том случае, если патология имеет выраженную или критическую форму. Пациентам с тяжелой стадией отклонения может потребоваться несколько хирургических вмешательств в разном возрасте. Возможно присутствие необходимости в установлении искусственного кардиостимулятора.
Не стоит самостоятельно выяснять, что такое порок сердца у детей и пытаться вылечить ребенка. Он может нуждаться в срочном хирургическом вмешательстве, тогда как симптоматическая терапия чаще всего неэффективна.

В некоторых случаях оперативное вмешательство – единственный способ лечения порока
Операция при пороке сердца у новорожденных проводится только после комплексного обследования и необходима не всегда. При начальной форме отклонения малышу назначают лекарственные препараты, в частности, диуретики.
При наличии патологии ребенку могут дать инвалидность. В то же время отклонение не является приговором, но важно соблюдать все рекомендации врача.
Лечение врожденного порока сердца у новорожденных назначают, когда патология выражена. Иногда одной операции недостаточно для устранения отклонения.
Прогноз и профилактика
Врожденные пороки сердца у детей имеют различные прогнозы. Они напрямую связаны с типом отклонения и степенью его запущенности и определяются врачом. При соблюдении всех рекомендаций врача прогноз благоприятный. Не стоит бояться хирургического вмешательства. Исход операции в большинстве случаев положительный.
При отсутствии рекомендованного хирургического вмешательства пациент не доживает и до 25 лет. Операция существенно увеличивает длительность жизни и устраняет симптоматику.

Частые прогулки – одна из профилактических мер при обнаружении порока сердца у новорожденного
Порок сердца у младенца подразумевает соблюдение профилактических мер. Они заключаются в:
- частых прогулках на свежем воздухе;
- увеличении числа кормлений;
- кормлении ребенка своим или донорским грудным молоком.
Ребенок обязан состоять на учете у кардиолога. Посещать врача требуется хотя бы раз в полгода.
На видео рассказывается об основных пороках сердца, которые могут быть обнаружены у ребенка:





