Клетки крови человека под микроскопом
Назад к спискуЕсли вы рассмотрели все доступные предметы под микроскопом, то сейчас самое время усложнить технику наблюдения и расширить исследуемые объекты. С помощью прибора можно заглянуть в ту часть природы, из которой состоим мы. Рассмотрим, как выглядят наши клетки крови под микроскопом.
Оборудование
Чтобы исследовать кровь, используют разные методы окраски материала: по Романовскому-Гимзе (самый распространенный), по Маю-Грюнвальду, по Паппенгейму или по Райту. Окраска помогает выделить структуру клетки и способствует более детальному ее рассмотрению. Для этого нужно приобрести готовый красящий раствор или порошок, состоящий из азура и эозина. Они всегда есть в продаже в специализированных магазинах.
Исследуют кровь в домашних условиях с помощью светового микроскопа, используя разное увеличение.
При среднем увеличении от 400х – 600х различаются эритроциты и среди них лейкоциты.
Для более глубокого изучения используют увеличение от 1000х и более. В этом случае можно детально рассмотреть структуру каждой клетки.
Как выглядят клетки крови под микроскопом?
Наша кровь состоит из нескольких видов клеток, выполняющих три основные функции:
- доставляют кислород к органам и тканям;
- защищают от вредных микроорганизмов;
- поддерживают постоянную внутреннюю среду.
Эритроциты под микроскопом
Самая многочисленная группа круглых клеток — эритроциты. Глядя в микроскоп, вы их увидите сразу. Эритроциты переносят кислород ко всем клеткам организма и имеют розовый цвет.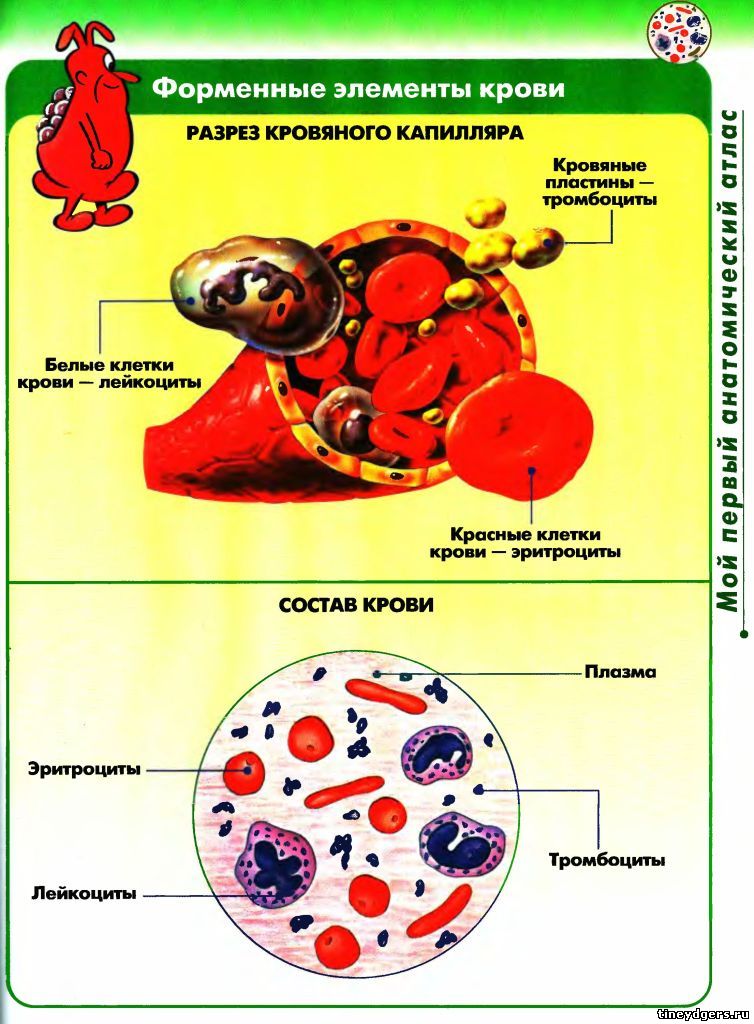
Лейкоциты под микроскопом
Среди огромного количества эритроцитов вы увидите лейкоциты: лимфоциты, моноциты, базофилы, нейтрофилы и эозинофилы. Подробно их можно разглядеть при увеличении не менее 1000х. Лейкоциты защищают организм человека от различных заболеваний, вызванных вирусами, бактериями, грибками. В борьбе с ними многие лейкоциты погибают.
Малый лимфоцит
Средний лимфоцит
Моноцит
Базофил
Сегментоядерный нейтрофил
Эозинофил
Тромбоциты под микроскопом
Тромбоциты отвечают за свертываемость крови. Это очень маленькие круглые клетки. Если у вас профессиональный микроскоп с увеличением больше 1000х, то вы их точно увидите.
Мы предоставили небольшой материал о том, как выглядят клетки крови человека под микроскопом с фото, но настоящее исследование с использованием собственного прибора этого не заменит. Если микроскопия станет вашим хобби, то вы откроете для себя потрясающие вещи! Например, вы когда-нибудь задумывались над тем, почему СОЭ (скорость оседания эритроцитов) выше нормы у больного человека? Рассмотрите воспаленную кровь и найдете ответ! Сколько удивительных открытий можно сделать прямо сейчас!
Здесь даже не нужно покупать очень сложное и дорогостоящее оборудование (пусть этим занимаются лаборатории!), но стоит задуматься о приобретении доступной оптической техники среднего класса. Такая покупка даст потрясающую возможность открыть для себя тайны микромира, не доступного нашему глазу!
Предлагаем вашему вниманию микроскопы интернет-магазина Veber.ru, с помощью которых вы сможете изучить клетки крови в мельчайших подробностях:
Назад к списку
Плацентарная недостаточность — что это и как лечить
Большинство женщин знают, что плацента связывает маму и малыша во время беременности и при помощи нее к малышу поступают питательные вещества и кислород. Бывают ли такие ситуации, когда плацента перестает правильно и полноценно выполнять свою функцию? Можно ли как то предотвратить это?
Бывают ли такие ситуации, когда плацента перестает правильно и полноценно выполнять свою функцию? Можно ли как то предотвратить это?
Какую функцию выполняет плацента
Итак, плацента – это важный орган, который образуется только во время беременности. Образуется плацента из хориона — зародышевых оболочек плода. В самом начале беременности ворсины хориона – выросты оболочки — равномерно покрывают всю поверхность плодного яйца, начиная со второго месяца беременности с одной стороны плодного яйца ворсины начинают удлиняться, увеличиваться в размерах и формируют плаценту.
Внутри ворсин течет кровь малыша, а снаружи они омываются кровью матери. Между кровотоком мамы и малыша расположен всего один слой клеток, который и играет роль барьера между организмом матери и ребенка. Благодаря этой мембране кровь матери и плода не смешивается.
Однако в последние годы стало известно, что клетки крови плода все-таки проникают через плацентарный барьер в кровоток матери и благодаря этому стало возможным проведение генетических анализов и определение хромосомных аномалий, резуса фактора и пола плода по крови беременной женщины (неинвазивный пренатальный тест).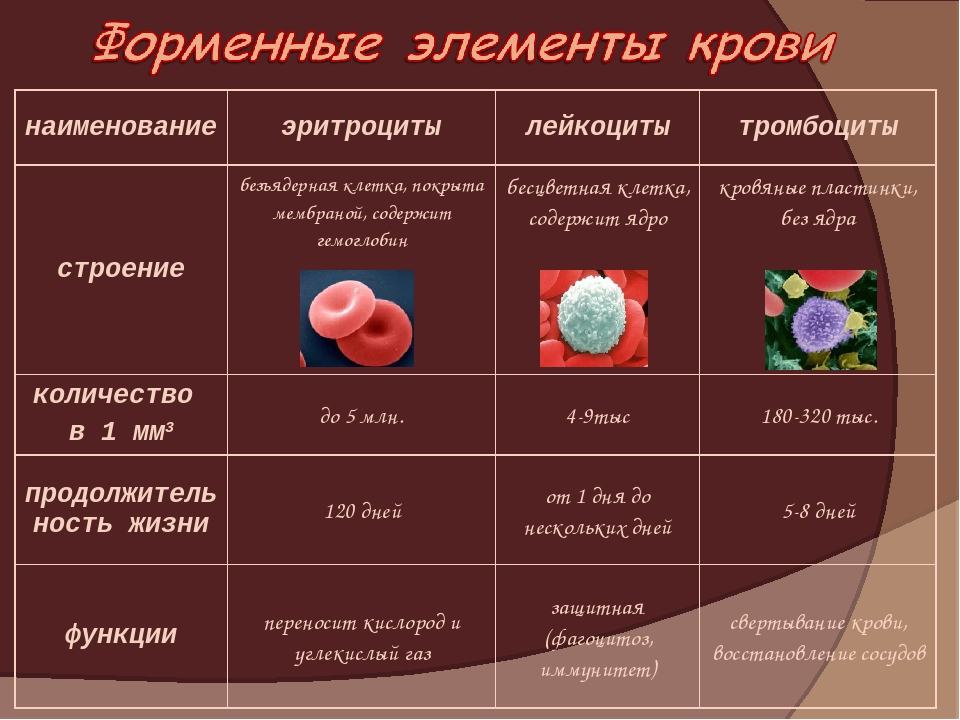
Важной функцией плаценты является выработка гормонов и биологически активных веществ. В первую очередь это гормоны, важные для успешного вынашивания беременности, например хорионический гонадотропин, плацентарный лактоген, эстрогены и др.
К сожалению, не всегда все складывается вполне благополучно. В силу самых различных причин на разных сроках беременности могут происходить отклонения в развитии и функционировании плаценты.
Если плацента перестает выполнять свои функции в полной мере, развивается так называемая плацентарная недостаточность. По сути, она заключается в ухудшении кровообращения в системе мать-плацента-плод.
Виды и причины плацентарной недостаточности
Врачи различают острую и хроническую плацентарную недостаточность:
Острая плацентарная недостаточность — это состояние, требующее экстренного вмешательства врачей. Она характеризуется стремительным ухудшением плацентарного кровотока. Острая плацентарная недостаточность возникает в основном в результате отслойки плаценты или гибели отдельных участков ткани плаценты например при образовании тромбов в сосудах. Причиной отслойки может послужить травма живота, антифосфолипидный синдром.
Фосфолипиды – это сложные жиры, которые входят в состав оболочек всех клеток организма. В ряде случаев иммунная система организма вырабатывает большое количество антител к некоторым собственным фосфолипидам и белкам, связывающим эти липиды.
Антифосфолипидный синдром является самой частой причиной тромботических осложнений при беременности, в том числе причиной отслойки плаценты и острой плацентаной недостаточности.
Вызвать отслойку плаценты может также тяжелое течение гестоза – грозного осложнения второй половины беременности, проявляющееся отеками, повышением давления и появлением белка в моче.
Острая плацентарная недостаточность развивается при отслойке более 2/3 поверхности плаценты.
В случае развития острой плацентарной недостаточности необходимо максимально быстро провести операцию кесарева сечения для сохранения жизни малыша и мамы.
Значительно чаще у беременных женщин встречается хроническая плацентарная недостаточность. В этом случае происходит нарушение формирования и созревания плаценты, уменьшается маточно-плацентарный и плодово-плацентарный кровотоки, ограничивается газообмен и обмен веществ в плаценте, снижается синтез плацентарных гормонов. Все эти изменения определяют недостаточное поступление кислорода и питательных веществ малышу, вызывают задержку роста и развития плода.
Все эти изменения определяют недостаточное поступление кислорода и питательных веществ малышу, вызывают задержку роста и развития плода.
Причинами плацентарной недостаточности чаще всего являются перенесенные аборты, особенно хирургический аборт при первой беременности, курение, при этом количество и крепость выкуриваемых сигарет значения не имеют, поскольку на формировании неполноценных сосудов плаценты негативное действие оказывает табачный дым, а не никотин.
В группу риска по развитию плацентарной недостаточности входят также женщины с хроническими заболеваниями, такими как артериальная гипертензия, железодефицитная анемия, пиелонефрит, сахарный диабет, заболевания щитовидной железы.

Немаловажное значение в формировании хронической плацентарной недостаточности играет патология матки: эндометриоз, пороки развития матки (седловидная, двурогая). Фактором риска врачи считают также миому матки. Безусловно, целый ряд лекарственных средств оказывает неблагоприятное влияние на формирование плаценты и развитие плода. В настоящее время определен список препаратов, не разрешенных к применению во время беременности.
Также большое значение в развитии плацентарной недостаточности имеет тромбофилия – повышенная склонность организма к образованию сгустков крови — тромбов в сосудах.
В некоторых случаях плацентарная недостаточность может быть обусловлена наличием хромосомных нарушений у плода, в частности при синдромах Дауна (наличие дополнительной 21 хромосомы у плода) или синдроме Эдвардса (дополнительная 18 хромосома у плода) уже в ранние сроки беременности диагностируется нарушение функции плаценты.
Следует отметить, что среди осложнений беременности, наиболее часто приводящих к развитию хронической плацентарной недостаточности, существенным фактором является преэклампсия (или поздний гестоз) – это осложнения второй половины беременности, проявляющееся отеками, повышением давления и появлением белка в моче.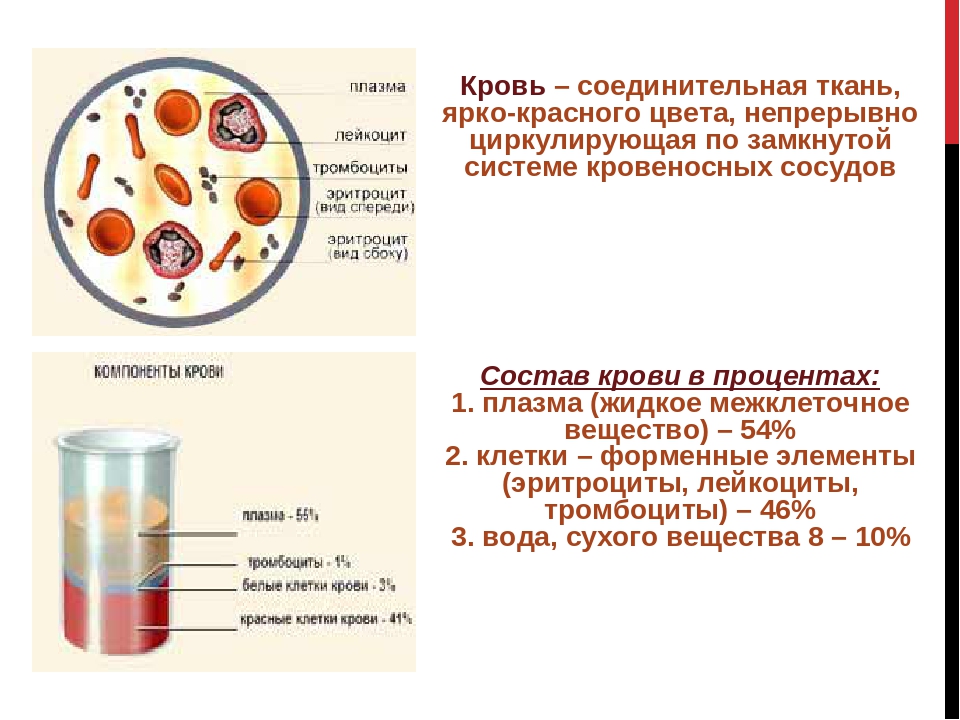
Независимо от факторов, способствующих развитию плацентарной недостаточности, в основе ее лежат нарушения кровообращения в маточно-плацентарном комплексе, приводящие к нарушению всех функций плаценты. Следовательно, симптомы хронической плацентарной недостаточности будут обусловлены недостатком поступления кислорода и питательных веществ к плоду.
Это прежде всего, задержка внутриутробного развития плода – отставание размеров плода и замедление темпов его роста. Часто имеют место изменение двигательной активности плода. Сначала может быть некоторое усиление движений, а затем уменьшение. Нарушение защитной функции плаценты приводит к внутриутробному инфицированию плода под действием проникающих через плаценту патогенных (болезнетворных) микроорганизмов. Плод, развитие которого происходит в условиях плацентарной недостаточности, в значительно большей степени подвержен риску травматизации в родах, у них отмечается нарушение адаптации к внеутробной жизни, повышенная заболеваемость в первый год жизни.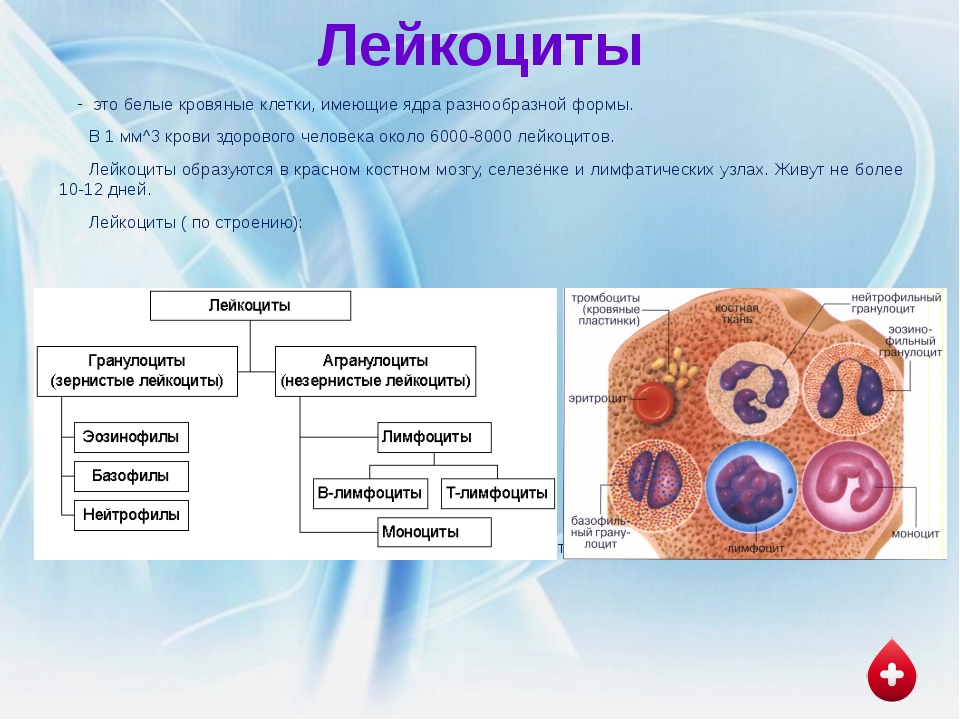
По времени возникновения врачи разделяют плацентарную недостаточность на раннюю и позднюю.
Ранняя (или первичная) плацентарная недостаточность развивается до 16 недель беременности. Она возникает уже на этапе формирования плаценты и связана с заболеваниями беременной женщины, имеющимися до беременности, к примеру с патологией матки, хронической артериальной гипертензией, эндокринологическими заболеваниями. При этом происходит формированием неполноценных сосудов в плаценте.
Поздняя (или вторичная) плацентарная недостаточность возникает после 16 недель беременности и чаще всего связана с заболеваниями, возникшими уже во время беременности. Чаще всего это железодефицитная анемия (то есть снижение концентрации гемоглобина и железа в крови), гестационный сахарный диабет (то есть нарушение усвоения организмом глюкозы, возникшее на фоне беременности), перенесенные вирусные и бактериальные инфекции.
Важным является подразделение плацентарной недостаточности на компенсированную и декомпенсированные формы. Компенсированная плацентарная недостаточность развивается, к примеру, при угрозе прерывания беременности и нетяжелых формах позднего гестоза, в случае, если эти осложнения успешно поддаются медикаментозной коррекции. Декомпенсированная плацентарная недостаточность вызывает развитие задержки развития плода, хронической внутриутробной гипоксии, вплоть до гибели плода.
Компенсированная плацентарная недостаточность развивается, к примеру, при угрозе прерывания беременности и нетяжелых формах позднего гестоза, в случае, если эти осложнения успешно поддаются медикаментозной коррекции. Декомпенсированная плацентарная недостаточность вызывает развитие задержки развития плода, хронической внутриутробной гипоксии, вплоть до гибели плода.
Диагностика плацентарной недостаточности
Лечить уже развившуюся плацентарную недостаточность практически невозможно, поэтому врачи активно стремятся выявлять беременных женщин, угрожаемых в отношении формирования нарушений функции плаценты. Если плацентарная недостаточность выявляется в 3 триместре беременности, эффективного лечения, к сожалению, не существует. Поэтому очень активно в настоящее время применяются все способы выявления в ранние сроки беременности тех женщин, в формировании плаценты которых произошли нарушения.
В первую очередь, при постановке на учет по беременности выявляют максимально значимые факторы риска – курение, перенесенные аборты, отягощенную наследственность (низкий вес при рождении, склонность к тромбозам), наличие хронических заболеваний сердца, сосудов, сахарного диабета.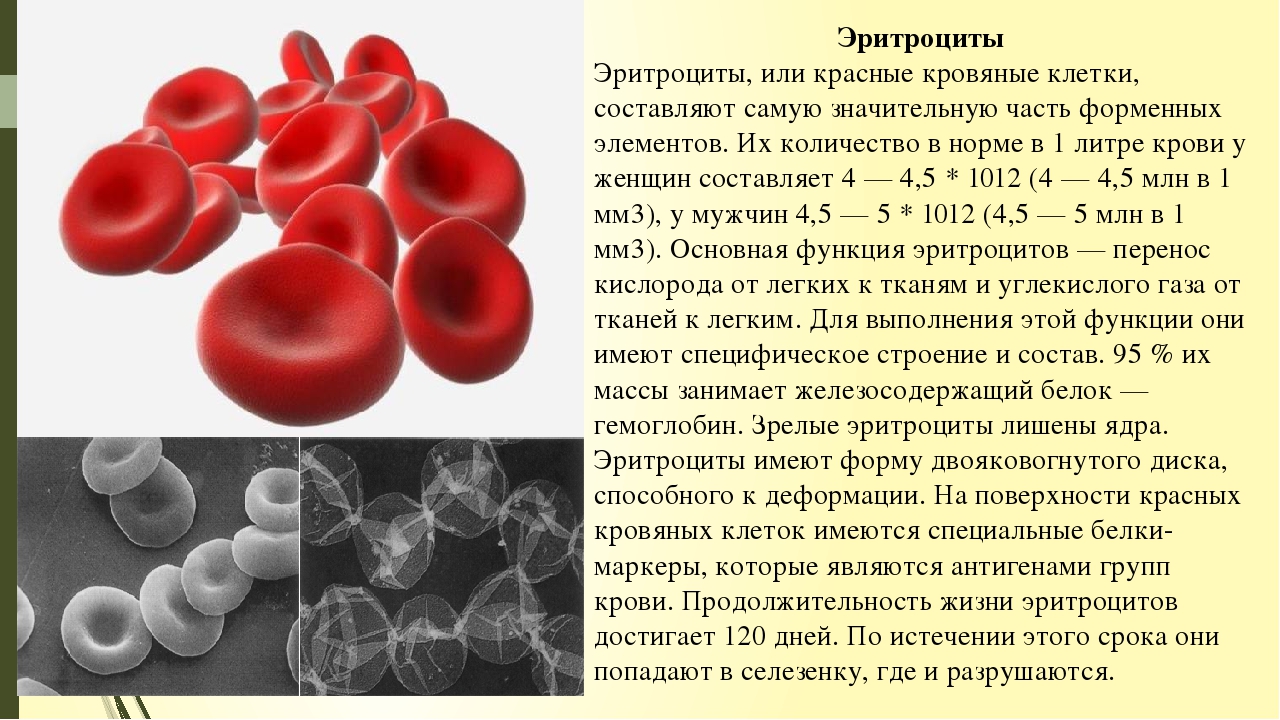
Профилактические мероприятия против развития плацентарной недостаточности особенно актуальны и необходимы до 16-17 недель беременности, когда происходит формирование структур плаценты.
Значимую помощь в оценке риска развития плацентарной недостаточности оказывает пренатальный скрининг, который проводится в 11-14 недель беременности. Он проводится для выявления синдромов Дауна, Эдвардса и др. хромосомных болезней у плода. В настоящее время самым актуальным является проведение комплексного ранний скрининг беременной на прогнозирование риска развития плацентарной недостаточности, преэклампсии и внутриутробной задержки развития плода. Поскольку данный вид диагностики относится к самым современным и передовым, к сожалению, он пока не включен в перечень услуг, предоставляемых в женской консультации в рамках ОМС, но доступен всем желающим в центрах пренатальной диагностики.
Определение белков, вырабатываемых плацентой
В первую очередь проводят определение белка РАРР-А, он является также маркером хромосомных аномалий плода. Снижение концентрации РАРР-А в крови в 11-14 недель беременности встречается у беременных женщин, имеющих высокий риск плацентарной недостаточности и задержки развития плода.
Снижение концентрации РАРР-А в крови в 11-14 недель беременности встречается у беременных женщин, имеющих высокий риск плацентарной недостаточности и задержки развития плода.
Второй гормон плаценты, который помогает в оценке рисков плацентарной недостаточности – PIGF (плацентарный фактор роста). Его концентрация в крови снижается задолго до первых проявлений плацентарной недостаточности. Его определение применяют не настолько широко, как PAPP-A, но тем не менее многие лаборатории уже включили данный белок в пренатальный скрининг 1 триместра. Крайне важное значение при проведении скрининга 1 триместра имеет измерение кровотоков в сосудах матки. Однозначно доказано, что сужение сосудов матки, определяемое при исследовании, свидетельствует о неполноценности формирования плаценты, которое будет ухудшаться с увеличением срока беременности и приведет к снижению питания малыша и снабжения его кислородов, то есть к развитию плацентарной недостаточности и задержки развития плода. При нормальных размерах маточных сосудов в 11-14 недель беременности риск тяжелой плацентарной недостаточности ничтожно мал.![]()
Следующее обязательное скрининговое ультразвуковое исследование проводится в 20-21 неделю беременности. При этом обязательно проводят измерения плода, чтобы оценить, нет ли отставания в росте. Ведь при кислородном голодании замедляются темпы роста плода и размеры его начинают отставать от нормы для каждого срока беременности. Кроме того врач обязательно оценивает состояние и зрелость плаценты. Во время УЗИ проводится также допплерометрия сосудов матки для выявления ранних изменений, предшествующих клиническим проявлениям плацентарной недостаточности.
У пациенток, относящихся к группе высокого риска кроме УЗИ и допплерометрии проводят также суточное мониторирование колебаний артериального давления, определение количества белка в анализе мочи, собранном за сутки, оценивают показатели системы свертывания крови.
Третье УЗИ проводится всем будущим мамам в 30–34 недели беременности. Врач измеряет окружность головы и живота крохи, длину костей его ручек и ножек, и вычисляет предполагаемый вес плода. Эти измерения позволяют доктору убедиться в том, что малыш развивается нормально. Также имеет значение строение плаценты, наличие в ней признаков старения, вследствие чего она обычно перестает полноценно снабжать малыша кровью, а, значит, ему перестает хватать кислорода и питательных веществ и развитие ребенка нарушается. Во время УЗИ оценивается количество и вид околоплодных вод, которые также могут изменяться при внутриутробном страдании плода.
Эти измерения позволяют доктору убедиться в том, что малыш развивается нормально. Также имеет значение строение плаценты, наличие в ней признаков старения, вследствие чего она обычно перестает полноценно снабжать малыша кровью, а, значит, ему перестает хватать кислорода и питательных веществ и развитие ребенка нарушается. Во время УЗИ оценивается количество и вид околоплодных вод, которые также могут изменяться при внутриутробном страдании плода.
ДОППЛЕРОМЕТРИЯ
Допплерометрия сосудов плаценты и пуповины (метод исследования скоростей кровотоков в этих сосудах) так же позволяет оценить самочувствие малыша. Доктор исследует кровоток в артериях матки, пуповины, сердца и мозга ребенка. Это исследование позволяет определить, хорошо ли работает плацента, нет ли признаков нехватки кислорода у малыша, или развития гестоза у мамы. При снижении скорости кровотока в каком-либо сосуде можно говорить о нарушениях питания плода различной степени тяжести.
Вовремя проведенное обследование позволяет выявить начальные стадии дефицита кровоснабжения. В таких случаях лечение сможет предотвратить грозные осложнения, такие как гипоксия и внутриутробная задержка развития малыша. Допперометрию проводят в 20–21 неделю и в 30-32 недели беременности, при наличии изменений, контроль осуществляют минимум каждые две недели.
В таких случаях лечение сможет предотвратить грозные осложнения, такие как гипоксия и внутриутробная задержка развития малыша. Допперометрию проводят в 20–21 неделю и в 30-32 недели беременности, при наличии изменений, контроль осуществляют минимум каждые две недели.
КАРДИОТОКОГРАФИЯ
Это важный метод оценки состояния плода. Проводится КТГ при сроке беременности 33 недели и более, поскольку только на этом этапе внутриутробного развития малыша устанавливается полноценная регуляция деятельности сердечно-сосудистой системы плода центрами спинного и головного мозга. Запись сердцебиений плода проводят в течение 20–40 минут, а при необходимости исследование может быть продлено до 1,5 часов.
Аппарат регистрирует и записывает частоту сердцебиений малыша. Врач акушер-гинеколог оценивает кривую записи сердцебиений, эпизоды урежения и резкого учащения частоты сердечных сокращений плода и на основании этих данных делает заключение о том, насколько комфортно малыш чувствует себя в животе у мамы. К примеру, при снижении концентрации кислорода в крови плода, уменьшается и его поступление к клеткам нервной системы, что в свою очередь отражается на частоте сердечных сокращений. При нормальном течении беременности КТГ проводят после 33 недели 1 раз в 10–14 дней, иногда чаще. В некоторых клиниках в настоящее время предлагается услуга постоянного КТГ-мониторирования, что приобретает актуальность при наличии признаков плацентарной недостаточности. Беременной женщине выдается мониторчик, который регистрирует изменения сердечной деятельности малыша и эти данные по интернету передаются лечащему врачу.
К примеру, при снижении концентрации кислорода в крови плода, уменьшается и его поступление к клеткам нервной системы, что в свою очередь отражается на частоте сердечных сокращений. При нормальном течении беременности КТГ проводят после 33 недели 1 раз в 10–14 дней, иногда чаще. В некоторых клиниках в настоящее время предлагается услуга постоянного КТГ-мониторирования, что приобретает актуальность при наличии признаков плацентарной недостаточности. Беременной женщине выдается мониторчик, который регистрирует изменения сердечной деятельности малыша и эти данные по интернету передаются лечащему врачу.
Лечение плацентарной недостаточности
Специфических способов лечения плацентарной недостаточности в настоящее время не существует, поскольку нет лекарственных препаратов, которые избирательно улучшают маточно-плацентарный кровоток. Именно поэтому все меры борьбы с плацентарной недостаточностью направлены на профилактику. Если пациентка относится к группе высокого риска по развитию плацентарной недостаточности, с раннего срока беременности ей назначают лекарственные препараты, эффективность которых хорошо доказана и которые предупреждают раннее развитие выраженных нарушений функции плаценты.
Если во время проведения дополнительных методов оценки состояния плода выявляются начальные нарушения поступления кислорода к малышу, проводится медикаментозное лечение, направленное на увеличение притока крови и кислорода через плаценту и обязательные контрольные обследования на фоне проводимой терапии. Если изменения серьезные и малыш испытывает выраженный дефицит кислорода и питательных веществ, состояние его страдает, то в таких случаях проводится экстренное родоразрешение.
ТРОМБОЭКСТРАКЦИЯ – ЧТО ЭТО ТАКОЕ?
На вопросы о наиболее перспективном методе лечения сосудистых катастроф отвечает руководитель Регионального сосудистого центра ККБ, профессор Алексей Протопопов
Изображение отсутствует
Профессор Протопопов после очередной успешной операции
— Что происходит в мозге в момент инсульта? От чего зависят последствия «удара»? Геморрагический и ишемический инсульт – какая разница?
— Мозговой инсульт – это сосудистая катастрофа, сопровождающаяся иногда необратимыми изменениями структуры и функции мозга. Принято различать ишемический инсульт – нарушение кровоснабжения вещества мозга вследствие закупорки сосудов, несущих кровь в мозг и геморрагический инсульт, связанный с кровоизлиянием вследствие разрыва сосудов головного мозга.
Принято различать ишемический инсульт – нарушение кровоснабжения вещества мозга вследствие закупорки сосудов, несущих кровь в мозг и геморрагический инсульт, связанный с кровоизлиянием вследствие разрыва сосудов головного мозга.
Выживет или не выживет больной после мозгового инсульта, зависит от уровня закупорки сосудов (если инсульт ишемический) и количества излившейся крови, (если инсульт геморрагический). Также большое значение имеет область мозга, где происходит катастрофа.
— Как быстро надо доставить больного в стационар? Что делать, если врачи не знают точное время инсульта?
— Есть важнейшее положение, определяющее всю суть происходящего при инсульте. Звучит это правило: «Время – Мозг».
Установлено, что за 1 секунду развития мозгового инсульта безвозвратно уничтожается 32 тысячи нейронов (мозговых клеток), 230 миллионов синапсов (связей между клетками мозга) и человек стареет на 7-8 часов.
За 1 минуту инсульта у человека погибает почти 2 миллиона клеток мозга, 14 миллиардов клеточных внутримозговых связей, за этот период человек преждевременно стареет на 3 недели.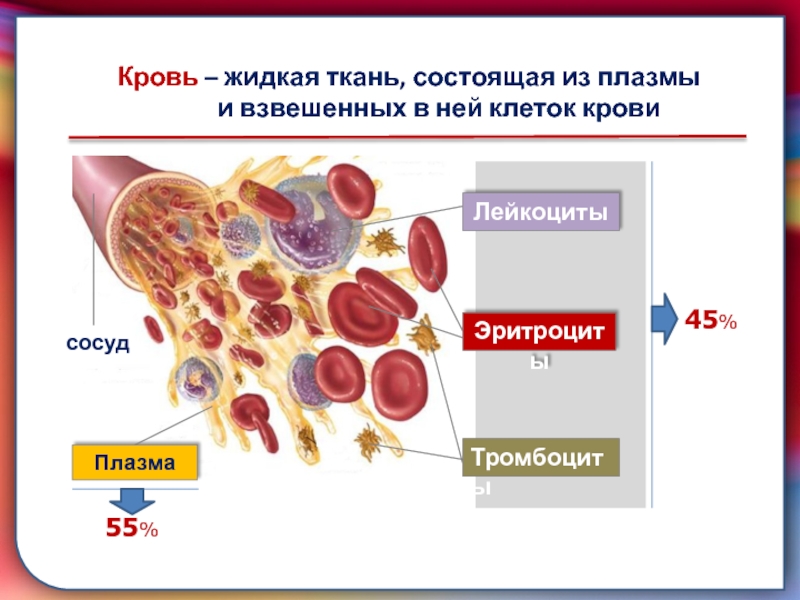
За час развития инсульта больной человек теряет уже 120 миллионов клеток, 830 миллиардов нейронных связей и преждевременно стареет на 3,5 года.
За весь период болезни пациент безвозвратно утрачивает 1,2 миллиарда нейронов (мозговых клеток), 8,3 миллиарда синапсов (клеточных связей) и преждевременно стареет на 36 лет.
Теперь вы можете представить, какой непоправимый вред жизни и здоровью человека наносит инсульт. Поэтому крайне важно больного с развивающимся инсультом доставить в стационар как можно раньше, чтобы предотвратить столь катастрофические последствия болезни. Но, даже если точно не известно время начала симптомов инсульта, все равно критически важно доставить больного в больницу, где обязательно будет выполнена компьютерная томография и определен последующий алгоритм действий врачей.
— Каковы основные методы борьбы с инсультом? Что такое тромбоэкстракция? Когда показан этот метод лечения, а когда нет?
— Если с момента инсульта прошло мало времени (около 4-5 часов), то есть возможность применить такое лечение, в результате которого больной человек полностью восстановится. Для этого после проведения компьютерной томографии пациенту может быть назначена так называемая тормболитическая терапия – будет введен препарат, растворяющий тромбы (закупорки) сосудов мозга. Метод эффективный и помогает больным выздороветь без функционального дефицита, возникающего при повреждении мозга.
Для этого после проведения компьютерной томографии пациенту может быть назначена так называемая тормболитическая терапия – будет введен препарат, растворяющий тромбы (закупорки) сосудов мозга. Метод эффективный и помогает больным выздороветь без функционального дефицита, возникающего при повреждении мозга.
Последние научные исследования установили, что есть еще более эффективный метод избавления от тромбов в сосудах мозга – так называемая тромбоэкстракция, т.е. механическое удаление тромбов из сосудов.
Метод тромбоэкстракции отличается от тромболитической терапии тем, что его можно применять в более широком временном периоде и с меньшим количеством осложнений. Тромбоэкстракция выполняется в специализированной операционной, оснащенной аппаратом для рентгеновского просвечивания сосудов, а выполнять её могут лишь очень опытные и специализированные врачи, знающие до тонкостей анатомию сосудов мозга.
— Как происходит экстракция тромба? Больной под наркозом? Многие ваши врачи уже умеют это делать?
— После того, как врачи принимают решение выполнить тромбоэктракцию у пациента с развивающимся инсультом, на счету оказывается каждая минута. Скорость доставки больного в операционную, готовность операционной бригады и само заведение инструментов в сосуды мозга – всё имеет огромнейшее значение. После того, как врач определяет место нахождения тромба, необходимо подвести специальные катетеры и сам инструмент для захвата и удаления тромба к месту его расположения. Далее врач путем очень точных движений раскрывает сетчатую корзинку, и тромб оказывается внутри неё. После этого важно быстро и безопасно вывести тромб с корзинкой наружу. После этого остается оценить общую картину сосудистого русла и степень восстановления кровотока в сосудах. Больной, как правило, находится под наркозом, но также можно выполнять вмешательство исключительно под местным обезболиванием, если пациент соблюдает инструкции врача.
Скорость доставки больного в операционную, готовность операционной бригады и само заведение инструментов в сосуды мозга – всё имеет огромнейшее значение. После того, как врач определяет место нахождения тромба, необходимо подвести специальные катетеры и сам инструмент для захвата и удаления тромба к месту его расположения. Далее врач путем очень точных движений раскрывает сетчатую корзинку, и тромб оказывается внутри неё. После этого важно быстро и безопасно вывести тромб с корзинкой наружу. После этого остается оценить общую картину сосудистого русла и степень восстановления кровотока в сосудах. Больной, как правило, находится под наркозом, но также можно выполнять вмешательство исключительно под местным обезболиванием, если пациент соблюдает инструкции врача.
В текущем году, благодаря выделенному из краевого бюджета финансированию, технологии тромбоэкстракции обучились врачебные бригады из трёх крупных стационаров Красноярска. Учитывая, что работа по обучению врачей велась нами на протяжении последних двух лет, то сейчас можно с уверенностью утверждать, что технология тромбоэкстракции освоена широко во всех главных больницах города. Объем этих жизнеспасающих вмешательств постоянно увеличивается, позволяя всё большему количеству пациентов возвращаться к нормальной активной жизни после разрушительного заболевания.
Объем этих жизнеспасающих вмешательств постоянно увеличивается, позволяя всё большему количеству пациентов возвращаться к нормальной активной жизни после разрушительного заболевания.
— Какова эффективность тромбоэкстракции? Можно ли подвести какие-то итоги за год по нашей больнице?
— Если всё-таки сравнивать количественный уровень выполнения тромбоэкстракции в европейских странах и Красноярске, то можно уверенно констатировать значительный рост этих эффективнейших вмешательств. По предварительным данным, за год в трёх больницах города Красноярска будет выполнено около 170 тромбоэкстракций, в том числе в краевой клинической больнице – около 80 вмешательств, т.е. половина всех выполненных в городе. Современным европейским уровнем выполнения тромбоэкстракций считается 100 вмешательств на 1 миллион населения. Таким образом, простой расчет показывает, что в нашем городе этот показатель уверенно превзойден в 2018 году! Остается надеяться, что в следующем году врачам удастся удержаться на достигнутых рубежах и спасти еще больше жизней красноярцев.
— Повторный инсульт. Можно ли его избежать?
— Повторный инсульт, без сомнения, очень неблагоприятное заболевание, делающее человека практически неизлечимым инвалидом. Чтобы этого не произошло, очень важны профилактические мероприятия, которые должны быть проведены в обязательном порядке. И здесь очень важную роль имеет желание и настрой пациента на достижение положительных результатов. Отказ от курения, занятие физической (строго по показаниям) активностью, прием медикаментов, позволяющих контролировать уровень артериального давления, холестерина и целого ряда других неблагоприятных факторов – задача не из легких, но именно от этого зависит жизнь и степень инвалидизации больного после инсульта. Важнейшее место занимает поддержка членов семьи и ближайшего окружения человека, перенесшего инсульт.
В любом случае, современная медицина достигла огромного прогресса в лечении и предотвращении многих, казалось бы, неизлечимых болезней. На помощь больным приходят высокоэффективные технологичные лечебные приемы и вмешательства.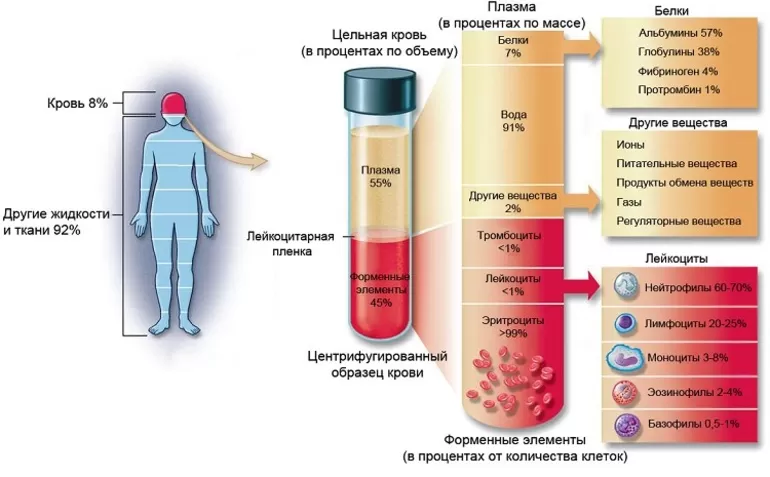 Мозговой инсульт перестает восприниматься, как приговор, проводящий черту между нормальной жизнью и инвалидностью. Многие пациенты, попадающие в стационары в рамки времени, когда им возможно выполнить современные медицинские технологии, понимают, какое чудо произошло с ними. Врачи получают возможность спасать всё больше и больше пациентов, которые еще совсем недавно считались неизлечимыми.
Мозговой инсульт перестает восприниматься, как приговор, проводящий черту между нормальной жизнью и инвалидностью. Многие пациенты, попадающие в стационары в рамки времени, когда им возможно выполнить современные медицинские технологии, понимают, какое чудо произошло с ними. Врачи получают возможность спасать всё больше и больше пациентов, которые еще совсем недавно считались неизлечимыми.
И это, пожалуй, главный итог уходящего в историю 2018 года! Будьте здоровы!
Пищеварение и обмен веществ | Tervisliku toitumise informatsioon
Съеденная пища должна перевариться, чтобы содержащиеся в ней питательные вещества всосались в кровь. Пищеварение осуществляет пищеварительная система человека, или пищеварительный аппарат. Пищеварительный аппарат состоит из ротовой полости, глотки, пищевода, желудка, тонкой кишки (в т.ч. двенадцатиперстной кишки, тощей кишки, подвздошной кишки) и толстой кишки. Также пищеварению способствуют поджелудочная железа (панкреас) и печень.
Желудочно-кишечный тракт, или пищеварительный канал, – трубчатый. Для обеспечения достаточно быстрой скорости всасывания всасывающая поверхность имеет разветвленную структуру. Особенно разветвленной является тонкая кишка. Между разветвлениями имеются пищеварительные железы, которые направляют пищеварительные соки в желудочно-кишечный тракт.
Для обеспечения достаточно быстрой скорости всасывания всасывающая поверхность имеет разветвленную структуру. Особенно разветвленной является тонкая кишка. Между разветвлениями имеются пищеварительные железы, которые направляют пищеварительные соки в желудочно-кишечный тракт.
Внутренняя поверхность желудочно-кишечного тракта покрыта слизью, особенно много слизи в районе желудка и ниже.
Наличие слизи необходимо по трем причинам:
- защищает от вредных факторов
- способствует продвижению перевариваемой массы
- в области кишечника в слизи содержится целый ряд исключительно необходимых пищеварительных ферментов и большая часть полезных микроорганизмов
Поскольку пищеварение и всасывание питательных веществ – это взаимосвязанные процессы, в клетках слизистой оболочки желудочно-кишечного тракта очень хорошее кровоснабжение. В желудочно-кишечном тракте перевариваемая масса движется дальше при помощи ритмичных сокращений слизистой оболочки желудка и кишечника, этот процесс и называется перистальтикой.
Обмен веществ, или метаболизм, – это совокупность всех (ферментных) реакций, которые происходят в клетке.
Обмен веществ является основой жизнедеятельности организма. Обмен веществ в организме человека – это крайне сложный процесс, в котором принимает участие около 30000 белков, 4000 из которых являются ферментами. Условно обмен веществ можно разделить на катаболизм и анаболизм (процессы расщепления и синтеза).
Основные функции обмена веществ:
- расщепление питательных веществ, их всасывание (переваривание) и использование,
- посредством синтеза биомолекул тела, которые являются строительным материалом,
- для производства энергии,
- вывод из организма конечных продуктов обмена веществ, обезвреживание и вывод из организма чужеродных соединений.
Основные процессы обмена веществ одинаковы у всех людей! Поскольку скорость работы (активность) различных ферментов у разных людей не всегда абсолютно одинакова, скорость обмена веществ также может различаться.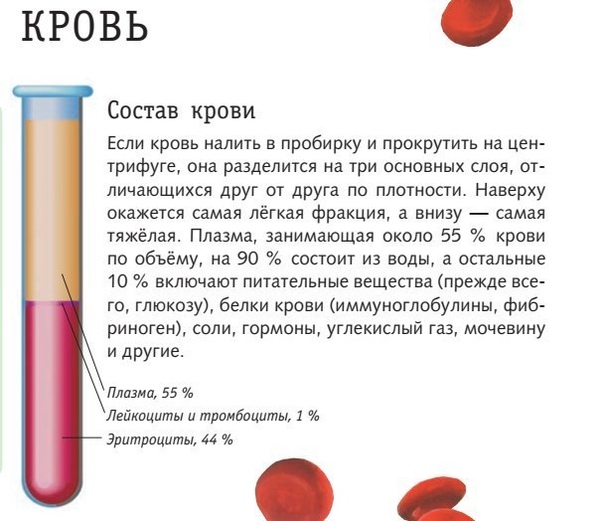
Страницы о пищеварении и обмене веществ были подготовлены совместно с Михкелем Зильмером, профессором медицинской биохимии Тартуского университета.
Вся правда о свиньях: это мы их такими сделали
- Генри Николс
- BBC Earth
Автор фото, Thinkstock
Подпись к фото,Вывалявшись в грязи, свинья чистит свою шкуру, а не пачкает ее
Они имеют репутацию нечистых животных, которые обильно потеют, валяясь в грязи. В действительности же они обладают выдающимися способностями, в чем убедился корреспондент BBC Earth.
Говорят, что: Свиньи ковыряются и спят в фекалиях. Свиньи потеют, как свиньи. Свиньи – грязные животные. Самец свиньи (он же хряк или кнур) может испытывать оргазм в течение получаса.
На самом деле: Лучше всего происхождение большинства из этих стереотипов объясняется дурными условиями содержания.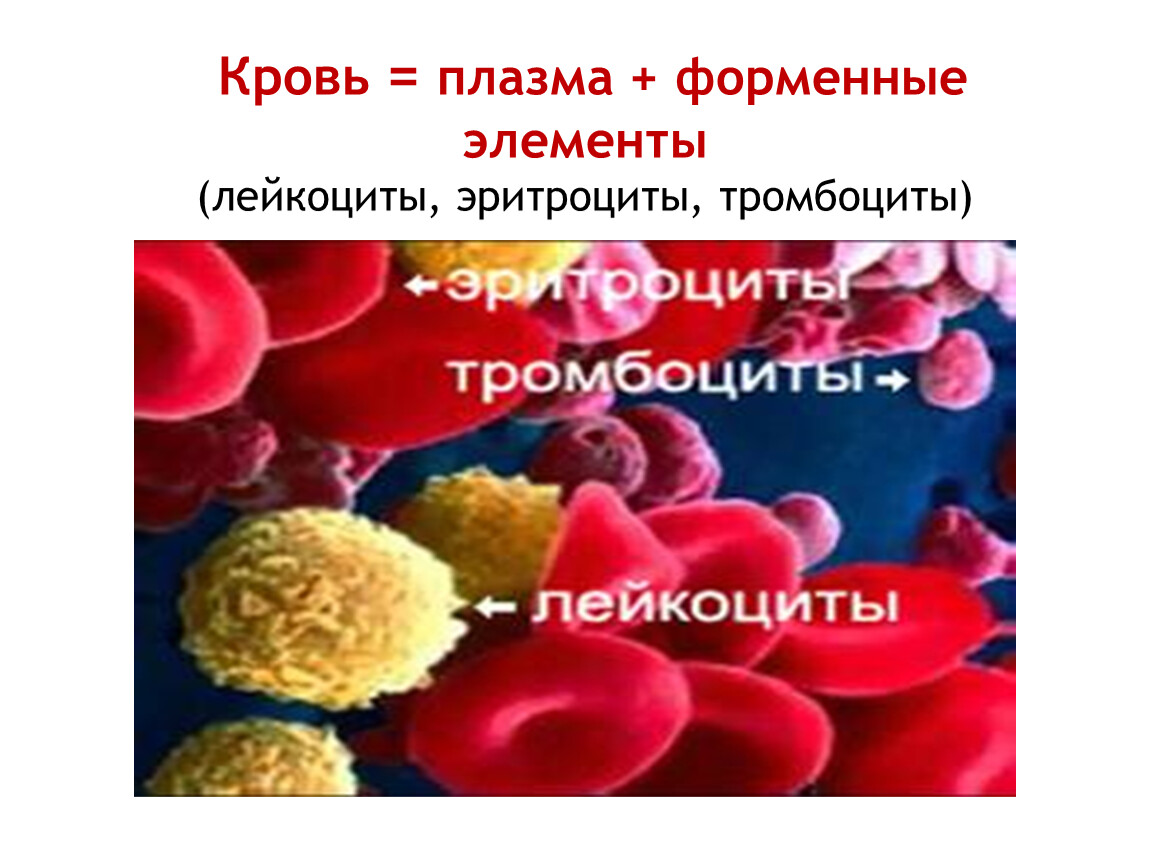 В дикой природе кабаны не спят в фекалиях и не ковыряются в них. Они вываливаются в глине, но только потому, что это – отличный способ охладить тело в жару. Домашние свиньи часто бывают розовыми, но такими их сделали мы, люди. Самцы могут извергать семя в течение нескольких минут подряд.
В дикой природе кабаны не спят в фекалиях и не ковыряются в них. Они вываливаются в глине, но только потому, что это – отличный способ охладить тело в жару. Домашние свиньи часто бывают розовыми, но такими их сделали мы, люди. Самцы могут извергать семя в течение нескольких минут подряд.
Автор фото, Nick Turner NPL
Подпись к фото,У свиней нет потовых желез, поэтому выражение «потеет, как свинья» лишено всякого смысла
«Я не ем животных, у которых не хватает чистоплотности брезговать собственными фекалиями». Так говорил Джулс Уинфилд, бандит из фильма «Криминальное чтиво» (роль которого исполняет Сэмюель Джексон), объясняя, почему он не ест свинину.
Знал бы Уинфилд чуть больше о свиньях, он, быть может, не стал бы так поспешно и высокомерно отзываться о них.
Кролики, например, охотно заглатывают свои фекальные катышки, чтобы еще раз прогнать плохо усвояемый травяной обед через систему пищеварения.
И ведь никому не приходит в голову грубо отзываться об ушастых и пушистых грызунах.
Рацион и гигиена
Дикие кабаны, исходная дальняя родня, из которой мы вывели наших домашних свиней, — животные всеядные, не проявляющие повышенной разборчивости в еде.
И тем не менее, 90% их рациона составляет растительная пища, поэтому вряд ли они отличаются каким-то особенным пристрастием к собственным экскрементам.
Если домашняя свинья время от времени начинает жевать экскременты, это, скорее всего, происходит из-за того, что ее заваленное неубранными нечистотами жилище не оставляет ей иного выбора.
Автор фото, Wild Wonders of Europe Zacek NPL
Подпись к фото,Свинья порой жует нечистоты, но диких кабанов как-то застали за тем, что они мыли яблоки в ручье
А вот стадо диких кабанов, обителей зоопарка в Базеле, Швейцария, прославилось своей чистоплотностью и разборчивостью в пище.
Животным давали ломтики яблок, вывалянные в песке. Вместо того чтобы поедать их немедленно, кабаны относили их на берег ручья, протекавшего по их вольеру, клали фрукты в воду и полоскали их, подталкивая взад и вперед пятачками, прежде чем сесть.
Кабаны не стали бы проделывать эту процедуру с чистыми яблоками. Даже тогда, когда они были очень голодны, они находили время помыть свою пищу.
Помимо их пищевых предпочтений, свиньи пользуются репутацией «грязных животных» в более общем смысле.
Автор фото, Roger Powell NPL
Подпись к фото,Глина на шкуре свиньи выполняет роль крема, защищает от перегрева и насекомых
Кабаны действительно валяются в глине, но, вероятнее всего, они проделывают это, спасаясь от жары.
Дело в том, что у свиней нет функционирующих потовых желез. Об этом стоит помнить всякий раз, когда вы услышите от кого-либо утверждение, что он или она «потеет как свинья».
Такая физиологическая особенность означает, что свиньи подвергаются серьезному риску перегрева, а мутная глинистая вода испаряется гораздо медленнее, чем чистая.
«Свинья, как и любое другое животное, пытается создавать себе комфортные условия, — говорит Грегер Ларсон из Оксфордского университета в Соединенном Королевстве. – Если нужно вываляться в грязи, чтобы почувствовать прохладу, значит, так тому и быть. Возможно, свиньи могли бы найти и другое решение, но условий для этого не создано, поскольку люди держат их в довольно тесных свинарниках».
– Если нужно вываляться в грязи, чтобы почувствовать прохладу, значит, так тому и быть. Возможно, свиньи могли бы найти и другое решение, но условий для этого не создано, поскольку люди держат их в довольно тесных свинарниках».
Слой глины на шкуре может служить и другим целям, например, выполнять функцию крема, предохраняющего поверхность тела от ожогов, или средства для отпугивания насекомых, таких как комары и прочие.
Когда свинья трется обо что-то, счищая с себя корку засохшей глины, это может быть действенным способом избавляться от клещей и других паразитов.
Парадокс заключается в том, что, вывалявшись в грязи, они чистят, а не пачкают свою шкуру.
Автор фото, Nick Garbutt NPL
Подпись к фото,Семейство suidae, или «свиньи», насчитывает более дюжины разнообразных видов
Стоит помнить и о том, что розовое, почти безволосое животное, образ которого приходит на ум при слове «свинья», — это относительно недавняя человеческая инновация.
И домашние свиньи, и их дикие родичи, кабаны — все они члены семейства парнокопытных нежвачных животных, именуемых по-научному suidae, т.е. «свиньи».
Обширная родня
Это семейство включает более дюжины видов, от бородавочника до карликовой свиньи; есть среди них бабирусса (животное с огромными клыками, обитающее на индонезийском острове Сулавеси), а еще есть большая лесная свинья и африканская кистеухая (она же речная) свинья.
Автор фото, Thinkstock
Подпись к фото,Домашние свиньи отличаются большим разнообразием окрасов, но самый привычный — розоватый
Генетические данные свидетельствуют, что люди одомашнили диких кабанов дважды. Для этого были использованы две наследственные линии – одна в Азии, а другая в Европе.
Разделение предков современных кабанов началось около одного миллиона лет назад, т.е. задолго до одомашнивания, которое произошло около девяти тысяч лет назад.
Несмотря на давнее раздельное существование, азиатские и европейские дикие кабаны обладают абсолютно одинаковым маскировочным окрасом.
Этого нельзя сказать о домашних породах свиней. Генетический код их шкур весьма разнообразен и, соответственно, они демонстрируют великое множество оттенков и рисунков внешних покровов.
Мы добились этого разнообразия менее чем за 10 тысяч лет, говорит Ларсон. В статье, опубликованной в 2009 году, он и его коллега написали, что «люди отбирали редкие мутации, которые были бы обречены на быстрое исчезновение в контексте дикой природы».
И в заключение следует обратиться еще к одному популярному мифу — о том, что самец свиньи, хряк, способен испытывать оргазм в течение 30 минут.
Первое что следует сказать: нам не известно, какие ощущения испытывают самцы, да и самки тоже, когда они совокупляются. Так что любые разговоры об «оргазме» носят умозрительный характер.
В докладе 2012 года о хряках, дающих самые высокие показатели, отмечалось, что продолжительность семяизвержения у них составляла в среднем 6 минут. Впрочем, один самец, говорят, действительно извергал семя в течение 31 минуты.
Впрочем, один самец, говорят, действительно извергал семя в течение 31 минуты.
Структура и функция легких | Онкотест
Дыхательная система — это система в организме человека, благодаря которой происходит насыщение крови кислородом, необходимым для потребления энергии, и выделение углекислого газа, побочного продукта в этом процессе. Дыхательная система делится на верхние дыхательные пути, которые состоят из носа, рта и верхней части трахеи (гортани), и нижние дыхательные пути, состоящие из трахеи, бронхов и легких. Грудная клетка состоит из грудины (грудинной кости), ребер, межреберных мышц и диафрагмальной мышцы.
У легких пористая структура, и они занимают большую часть грудной клетки (часть тела между шеей и диафрагмой). Между легкими находится область, известная как средостение. В средостении расположены главным образом сердце с его крупными кровеносными сосудами, трахея и пищевод. В средостении также находятся лимфатические узлы, ткани которых иногда берут на анализ при хирургическом вмешательстве.
Правое легкое делится на три доли, верхнюю среднюю и нижнюю. Левое легкое, в отличие от правого, состоит всего из двух долей, верхней и нижней. Воздух, поступающий в легкие при вдохе, насыщен кислородом. Воздух, насыщенный углекислым газом, который является побочным продуктом деятельности клеток организма, выходит из легких во время выдоха.
Легкое состоит из ряда ветвей дыхательного горла (бронхов), через которые поступает насыщенный кислородом воздух, и системы альвеол (мешочков), в которых происходит газообмен. Бронхи первого порядка — самый толстый участок бронхов, дальше они многократно разветвляются внутри легкого, становясь все меньше, вплоть до толщины волоска. Самые мелкие бронхи разветвляются на концах, переходя в крохотные сферические расширения, похожие на пузырьки. Это легочные альвеолы (пузырьки). В альвеолах кислород поступает из легких в систему кровообращения. В то же время углекислый газ поступает из крови в бронхи, а оттуда выводится из организма через дыхательные пути. Окончания бронхов окружены сетью капилляров, в которых происходит газообмен. Кровь в этих капиллярах насыщена кислородом из легких, который она разносит по кровеносной системе во все ткани тела. Все альвеолы наполняются и опорожняются более 15 тысяч раз в день. Во время каждого из таких циклов красные кровяные тельца поступают через капилляры (мелкие кровеносные сосуды) в альвеолы, на расстоянии меньше одной миллионной сантиметра от альвеолы. Если бы кровяные тельца не подходили так близко, процесс поглощения кислорода был бы невозможен.
Окончания бронхов окружены сетью капилляров, в которых происходит газообмен. Кровь в этих капиллярах насыщена кислородом из легких, который она разносит по кровеносной системе во все ткани тела. Все альвеолы наполняются и опорожняются более 15 тысяч раз в день. Во время каждого из таких циклов красные кровяные тельца поступают через капилляры (мелкие кровеносные сосуды) в альвеолы, на расстоянии меньше одной миллионной сантиметра от альвеолы. Если бы кровяные тельца не подходили так близко, процесс поглощения кислорода был бы невозможен.
Легкие — не мышечный орган, они не могут дышать сами. Процесс дыхания осуществляют плевра (оболочка легкого), диафрагма и межреберные мышцы. Легкие поддерживают две оболочки — плевра. Между ними находится жидкость, давление которой ниже атмосферного, так что оболочки таким образом связаны друг с другом. Первая оболочка прилегает к легкому, а вторая крепится к внутренним стенкам грудной полости. При вдохе грудная полость расширяется вместе с оболочкой (плеврой), выстилающей ее стенки; два листка плевры расположены близко друг к другу и плевра, покрывающая легкое, заставляет их расширяться, образуя между ними область пониженного давления, так что воздух входит без усилий. Дыхание контролируется стволом головного мозга, функционирующим самопроизвольно, поэтому процесс дыхания происходит главным образом рефлекторно и неосознанно. Однако эта область мозга связана с корой больших полушарий, и благодаря этому человек в определенной степени способен вдыхать и выдыхать также и по желанию.
Дыхание контролируется стволом головного мозга, функционирующим самопроизвольно, поэтому процесс дыхания происходит главным образом рефлекторно и неосознанно. Однако эта область мозга связана с корой больших полушарий, и благодаря этому человек в определенной степени способен вдыхать и выдыхать также и по желанию.
Объем обоих легких составляет около шести литров. При каждом вдохе втягивается около 500 миллилитров воздуха, однако при глубоком вдохе мы можем вдохнуть еще три с половиной литра. При каждом вдохе только 350 миллилитров из половины литра воздуха, которые мы вдохнули, достигает альвеол, а от них — кровеносной системы. За один день легкие вдыхают около миллиона литров воздуха.
Генетик — о том, можно ли обмануть наследственность и изменить свою ДНК :: Жизнь :: РБК Стиль
В конце XX века тогда еще начинающие британские биохакеры совершили настоящий прорыв в генетике и предоставили любому человеку возможность с помощью ДНК-теста узнать больше о своих далеких предках и загадочной наследственности. Тогда, правда, только избранные могли объяснить, зачем и кому это нужно, — генетика была интересна лишь узкой группе специалистов, работающих с редкими заболеваниями. Но теперь за простым любопытством стоит более глобальная задача — разобраться в своей наследственности. А причина этому — надвигающийся тренд на тотальное оздоровление, исцеление и персонализированную медицину.
Тогда, правда, только избранные могли объяснить, зачем и кому это нужно, — генетика была интересна лишь узкой группе специалистов, работающих с редкими заболеваниями. Но теперь за простым любопытством стоит более глобальная задача — разобраться в своей наследственности. А причина этому — надвигающийся тренд на тотальное оздоровление, исцеление и персонализированную медицину.
Сегодня эксперты уже не сомневаются в том, что генетика — основополагающая наука медицины будущего, хотя ее технологии и без того кажутся чем-то из мира научной фантастики. Перспективы развития генетики в России обсудят на площадках форума «БИОТЕХМЕД», который пройдет 16 и 17 сентября в Геленджике. В преддверии этого события «РБК Стиль» пообщался с одним из экспертов форума — врачом-генетиком Екатериной Захаровой — и узнал у нее, как работает ДНК, какие особенности мы можем унаследовать от родителей и безопасно ли вмешательство генетиков в организм.
Екатерина Захарова
Заведующая лабораторией наследственных болезней обмена веществ ФГБНУ «Медико-генетический научный центр им. академика Н.П. Бочкова», член экспертного совета по редким болезням при комитете Государственной думы по охране здоровья
академика Н.П. Бочкова», член экспертного совета по редким болезням при комитете Государственной думы по охране здоровья
Как устроена клетка
Со школьных времен всем известно, что организм человека состоит из множества клеток, в каждой из которых есть ядро — именно там хранится генетическая информация. Ее мы наследуем от родителей и дальше передаем своим детям. В материальном обличии эта информация представлена в виде той самой нити ДНК — дезоксирибонуклеиновой кислоты. Эта макромолекула была открыта достаточно давно, но то, что именно в ней хранится генетическая информация, стало известно только в XX веке.
Дезоксирибонуклеиновая кислота (ДНК) — макромолекула, которая хранит и передает из поколения в поколение генетическую программу функционирования живых организмов. Биологическая информация в ДНК представлена в виде уникального генетического кода, состоящего из последовательности нуклеотидов.
© DrAfter123/gettyimages. com
com
Зачем нужна ДНК
Говоря о том, зачем нам ДНК и что она делает, можно привести аналогию: каждый белок в нашем организме синтезируется по определенному «рецепту». В нем указано, сколько должно быть аминокислот, в какой последовательности они будут соединяться и куда дальше последуют. В таком случае ДНК — это поваренная книга, в которой записаны рецепты всех наших белков, а мутация — это повреждение белка или изменение текста поваренной книги. Если в рецепте появляется опечатка, то белок получается «неправильный» и не выполняет свои функции должным образом, отчего страдает как клетка, так и весь организм, что приводит к развитию заболевания.
Во всех наших клетках хранятся одинаковые гены. Но функции у клеток разные: одни, например, синтезируют гемоглобин, другие занимаются мышечными белками, третьи — нервными. Это обеспечивается с помощью системы регуляции активности генов: она способна «включать» одни гены и оставлять в молчании другие.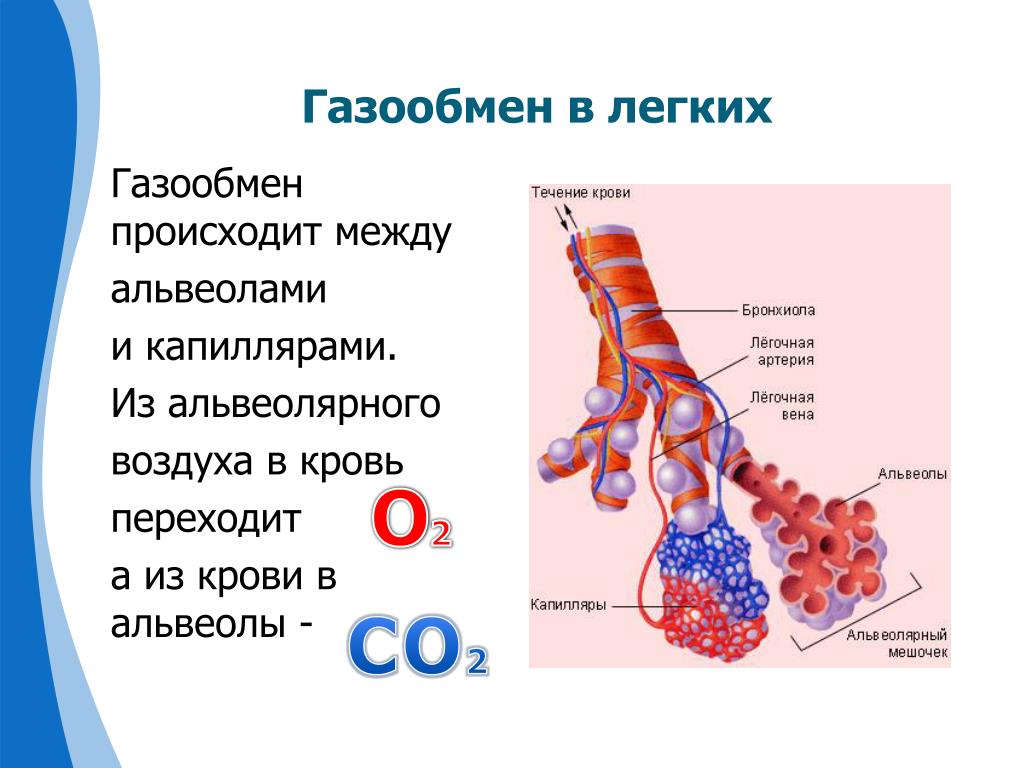
Чем генетика отличается от наследственности
Генетика — большая и очень разнообразная наука. Клиническая генетика изучает, как проявляются наследственные болезни, популяционная — наше происхождение и особенности каждого народа. А вот наследственность — понятие уже более узкое. Люди давно заметили, что есть признаки, которые ярко проявляются у представителей одной семьи и передаются из поколения в поколение.
Если вспомнить живопись и портреты членов династии испанских Габсбургов, то многим сразу придут на ум их наследственные приметы: выступающая «габсбургская губа» и гипертрофированная нижняя челюсть, которая, говорят, даже мешала монарху нормально пережевывать пищу. Совершенно очевидно, что эти признаки связаны с изменениями определенных генов в известном роду.
Что еще хранится в ДНК
Информация, закодированная в ДНК, способна рассказать как о заболеваниях, так и о цвете волос, форме глаз, группе крови и даже вкусовых предпочтениях. Например, в ходе генетических исследований ученые обнаружили, что всех людей можно разделить на две категории: тех, кто любит капусту брокколи, и тех, кто ее просто ненавидит. Оказалось, что у второй группы есть определенные повреждения в гене, ответственные за восприятие этого вкуса, — им брокколи кажется горькой и неприятной.
Оказалось, что у второй группы есть определенные повреждения в гене, ответственные за восприятие этого вкуса, — им брокколи кажется горькой и неприятной.
В ДНК также могут быть записаны наши пагубные привычки, склонность к полноте или употреблению алкоголя. Изменения в некоторых генах делают нас более восприимчивыми к этим факторам. Но, как правило, за них отвечает не один, а сразу множество взаимосвязанных генов. Кроме того, врачи уверены, что более существенную роль в данном вопросе играют воспитание и другие социальные факторы.
© DrAfter123/gettyimages.com
Можно ли унаследовать интеллектуальные способности
Считается, что интеллектуальные и эмоциональные способности будущего ребенка определяются большим набором генов, и предсказать, какую именно комбинацию они составят, наука пока не в состоянии. Поэтому утверждать, что у гениальных родителей рождаются только гениальные дети, нельзя. Хотя такой миф до сих пор существует: некоторые женщины даже продолжают выбирать себе избранника, исходя из его интеллектуальных способностей, или искать какого-нибудь выдающегося донора — нобелевского лауреата.
Поэтому утверждать, что у гениальных родителей рождаются только гениальные дети, нельзя. Хотя такой миф до сих пор существует: некоторые женщины даже продолжают выбирать себе избранника, исходя из его интеллектуальных способностей, или искать какого-нибудь выдающегося донора — нобелевского лауреата.
Однако есть теория, согласно которой IQ будущего ребенка в большей степени определяется матерью, поскольку в тех областях мозга, которые отвечают за интеллект, чаще активируется ген, наследуемый от нее. А вот за эмоциональное состояние и характер чаще отвечает отец. И в этом случае нобелевский лауреат может оказаться не самым лучшим кандидатом на отцовство.
Как наследуются болезни
Болезни могут наследоваться по-разному. В некоторых случаях патология должна быть у одного из родителей, который, в свою очередь, передает ее детям (с вероятностью 50%). В других болезнь наследуется только по женской линии, и в итоге страдают ей мальчики, а девочки остаются ее здоровыми носительницами. Есть и заболевания, которые переносят оба родителя — у них больной ребенок может появиться на свет только в 25% случаев.
Есть и заболевания, которые переносят оба родителя — у них больной ребенок может появиться на свет только в 25% случаев.
Кроме того, существует множество патологий, которые не наследуются, а появляются случайным образом. Например, в одной половой клетке матери или отца происходят изменения без особых на то причин, и в семье, где никогда не встречались с генетическими заболеваниями, может родиться малыш с синдромом Дауна (хромосомной патологией) или ахондроплазией — моногенным заболеванием, которое проявляется как карликовость. В такой ситуации одна из главных задач врача-генетика — выяснить, как наследуется болезнь, проинформировать семью о возможных рисках рождения больного ребенка, а также рассказать, что можно сделать, чтобы ребенок родился здоровым.
© DrAfter123/gettyimages.com
Наследуются ли онкологические заболевания
Большинство онкологических заболеваний — это мутации в генах. Однако они возникают не в половых, а в соматических клетках и не передаются по наследству. В таком случае на их развитие большое влияние оказывают именно внешние факторы: курение, радиация и канцерогенные химические вещества.
Однако они возникают не в половых, а в соматических клетках и не передаются по наследству. В таком случае на их развитие большое влияние оказывают именно внешние факторы: курение, радиация и канцерогенные химические вещества.
Но, к сожалению, есть отдельные виды онкозаболеваний, к которым приводит мутация в генах: они переходят от родителей к ребенку. Самый известный пример — рак молочной железы, за появление которого отвечают гены BRCA1 и BRCA2. В группу риска попадает подавляющее большинство девушек и женщин, у которых в семье были случаи рака молочной железы, поскольку наличие мутации в генах сильно повышает риск развития этого заболевания в определенном возрасте. Это означает, что рак может появиться вне зависимости от образа жизни, занятий спортом и сбалансированности рациона.
Как разгадать свои гены
Попытаться разобрать загадочную ДНК и узнать больше о своих генах можно при помощи генетических тестов. Как правило, их рекомендуют проводить в первую очередь тем семьям, где уже были зафиксированы случаи наследственных заболеваний. Но есть скрининг-тесты, которые проводятся для всех, вне зависимости от того, есть ли вероятность возникновения наследственного заболевания. Например, сейчас у всех беременных женщин есть возможность сдать анализы на определение генетических заболеваний у эмбриона. Скрининг на раннем сроке проводится специально для того, чтобы определить, входят ли будущая мама и ее малыш в группу риска. Дальше назначаются дополнительные обследования, которые подтверждают или опровергают развитие патологии. В ходе беременности не менее важно своевременно делать УЗИ, потому что пороки развития у плода встречаются намного чаще, чем любые наследственные заболевания.
Но есть скрининг-тесты, которые проводятся для всех, вне зависимости от того, есть ли вероятность возникновения наследственного заболевания. Например, сейчас у всех беременных женщин есть возможность сдать анализы на определение генетических заболеваний у эмбриона. Скрининг на раннем сроке проводится специально для того, чтобы определить, входят ли будущая мама и ее малыш в группу риска. Дальше назначаются дополнительные обследования, которые подтверждают или опровергают развитие патологии. В ходе беременности не менее важно своевременно делать УЗИ, потому что пороки развития у плода встречаются намного чаще, чем любые наследственные заболевания.
Будущие родители должны осознавать, что комбинации их генов не всегда могут привести к идеальному результату. Но с некоторыми из наследственных патологий ребенок может жить совершенно нормально, поэтому пугаться их не стоит.
Может ли врач исправить наследственность
Если представить, что врач на начальном этапе сможет скомбинировать гены так, чтобы исправить недочеты в хромосомах будущего ребенка, родители, наверное, согласятся. Хотя стоит взять в расчет то, что часто двигателями прогресса, науки и искусства становятся именно неординарные люди. У талантливых художников, поэтов или музыкантов неоднократно были зафиксированы особенности развития, и если бы отбор по таким критериям существовал сотни лет назад, то мир лишился бы практически всех гениев.
Сейчас мы знаем многое о геноме человека и уже научились читать его последовательность. Но вот понять смысл этого «текста» можем далеко не всегда. Так же, как не всегда знаем, повлияет ли положительно наше вмешательство в структуру одного гена на работу других. Больше того, функция многих участков ДНК до сих пор остается не изучена.
© DrAfter123/gettyimages.com
ЭКО и дети из пробирки
Когда начинаешь работать с чем-то малоизвестным (а это часто встречается в генетике), всегда возникает вопрос о том, что делать правильно и этично, а что нет. Сегодня в цивилизованных странах накладывается запрет на генетические манипуляции с половыми клетками, потому что мы не знаем, как их изменения могут передаваться дальше и к каким последствиям это приведет. И, конечно, нельзя проводить эксперименты на живых эмбрионах.
Пока что в случае обнаружения какого-либо генетического заболевания врач может только предложить пренатальную или предимплантационную диагностику — метод, позволяющий произвести генетическую экспертизу одной клетки эмбриона перед процедурой ЭКО (экстракорпорального оплодотворения). Задача такой диагностики — предоставить возможность рождения здоровых детей в семьях, где существует высокий риск рождения ребенка с тяжелыми заболеваниями. Но у любых современных технологий, включая ЭКО, есть свои риски. Даже после подсадки эмбрион может не прижиться. При этом среди нас уже растет множество детей, которые появились благодаря искусственному оплодотворению, и они совершенно ничем не отличаются от обычных малышей.
Что происходит с эволюцией
В глобальном плане человеческие гены могут со временем мутировать и видоизменяться. И онкологические заболевания — одна из самых ярких иллюстраций этого процесса. Теперь, когда продолжительность жизни выросла, увеличилась и вероятность появления опухолей. С другой стороны, прогресс тоже не стоит на месте: появляется все больше методов диагностики и лечения, которые помогают справляться с тяжелыми недугами.
Еще до недавнего времени выявление генетических заболеваний было непростой задачей. Однако методы секвенирования уже позволяют «читать» ДНК не по одной букве-нуклеотиду, а разбирать все буквы одновременно. Так можно выявлять и мутации, передающиеся по наследству и новые, от появления которых не застрахован никто. Конечно, некоторые окружающие факторы тоже могут влиять на то, как ведут себя наши гены. Это и экология, и пища, и привычки. Их изучением наука тоже занимается активно.
Куда движется генетика
Генетика становится всеобъемлющей: по одной капле крови теперь можно определить все, что веками записывалось в ДНК человека. Вместо сотрудников диагностикой занимаются математические алгоритмы. Вполне возможно, что через некоторое время генетическая экспертиза станет обычным делом и без нее не будет обходиться даже рядовой прием у врача-терапевта.
И наверняка будет создаваться все больше препаратов, основанных на принципах персонализированной медицины, которые подбираются в зависимости от особенностей метаболизма пациента и его мутаций. Что же касается детей на заказ, то наука должна помогать нам корректировать гены только в случаях тяжелых наследственных заболеваний, а не для того, чтобы выбирать пол ребенка и цвет его глаз или особенности поведения. В этом вопросе нужно позволить природе комбинировать наши гены для появления на свет совершенно неповторимого чудесного существа — человека.
Что делает кровь? — InformedHealth.org
Кровь — жизненно важная жидкость для организма. Он гуще воды и немного липкий. Температура крови в теле составляет 38 ° C (100,4 ° F), что примерно на один градус выше температуры тела. Сколько у вас крови, в основном зависит от вашего роста и веса. У человека весом около 70 кг (около 154 фунтов) в организме от 5 до 6 литров крови. Кровь выполняет три важные функции:
Транспортировка
Кровь переносит кислород из легких в клетки организма, где он необходим для обмена веществ.Углекислый газ, образующийся в процессе обмена веществ, с кровью переносится обратно в легкие, где затем выдыхается (выдыхается). Кровь также обеспечивает клетки питательными веществами, транспортирует гормоны и удаляет продукты жизнедеятельности, от которых затем избавляются такие органы, как печень, почки или кишечник.
Постановление
Кровь помогает поддерживать баланс некоторых вещей в организме. Например, он следит за поддержанием нужной температуры тела. Это происходит как через жидкую часть крови (плазма), которая может поглощать или отдавать тепло, так и за счет скорости, с которой течет кровь: когда кровеносные сосуды расширяются, кровь течет медленнее, и это вызывает тепло теряется.Когда температура снаружи тела низкая, кровеносные сосуды могут сокращаться, чтобы уменьшить количество теряемого тепла. Даже уровень pH крови поддерживается на уровне, идеальном для организма. Значение pH говорит нам, насколько жидкость является кислой или щелочной. Постоянное значение pH очень важно для правильного функционирования организма.
Защита
Это касается твердых частей крови, таких как тромбоциты и различные вещества, растворенные в плазме крови. Если кровеносный сосуд поврежден, эти части крови очень быстро слипаются (сгустки) и следят за тем, чтобы, например, царапина остановила кровотечение.Это предотвращает потерю большого количества крови. Белые кровяные тельца и определенные химические посредники также играют важную роль в иммунной системе.
Отдельные части крови
Кровь состоит примерно на 55% из плазмы крови и примерно на 45% из различных типов клеток крови. Плазма крови — светло-желтая, слегка мутная жидкость. Более 90% плазмы крови состоит из воды и менее 10% состоит из растворенных веществ, в основном белков. Плазма крови также содержит электролиты, витамины и питательные вещества, такие как глюкоза и аминокислоты.Более 99% твердых частиц в крови — это клетки, известные как красные кровяные тельца (эритроциты) из-за их красного цвета. Остальные — бледные или бесцветные лейкоциты (лейкоциты) и тромбоциты (тромбоциты).
Кровь состоит из плазмы и клеток крови
Эритроциты выглядят как диски, которые более тонкие посередине. Они легко меняют форму, чтобы «протиснуться» через узкие кровеносные сосуды. В отличие от многих других клеток, красные кровяные тельца не имеют ядра («информационного центра»).Все эритроциты содержат красный пигмент, известный как гемоглобин. Кислород связывается с гемоглобином и таким образом переносится по телу. В крошечных кровеносных сосудах легких эритроциты собирают кислород из вдыхаемого (вдыхаемого) воздуха и переносят его через кровоток во все части тела. Когда они достигают своей цели, они снова ее отпускают. Клеткам необходим кислород для обмена веществ, который образует углекислый газ в качестве продукта жизнедеятельности. Углекислый газ абсорбируется из клеток плазмой крови (часть его связывается также с гемоглобином) и транспортируется обратно в легкие с кровотоком.Там он покидает тело, когда мы выдыхаем.
Красные кровяные тельца также могут улавливать или выделять водород и азот. Собирая или выделяя водород, они помогают поддерживать стабильный pH крови; когда они выделяют азот, кровеносные сосуды расширяются, и артериальное давление падает. Эритроциты живут около 120 дней. Когда они слишком стары или повреждены, они разрушаются в костном мозге, селезенке или печени.
Лейкоциты (лейкоциты) имеют клеточное ядро и не содержат гемоглобина.Существуют разные типы лейкоцитов. Они классифицируются в зависимости от формы их ядра и того, как выглядит внутренняя часть клетки под микроскопом. Внутри гранулоцитов находятся маленькие гранулы. Моноциты и лимфоциты также содержат гранулы, но их гранулы чрезвычайно малы и не видны под микроскопом. В крови гораздо больше эритроцитов, чем лейкоцитов. Но белые кровяные тельца могут покидать кровоток и перемещаться в ткани организма.
Белые кровяные тельца играют важную роль в иммунной системе.Здесь разные клетки крови выполняют разные функции: некоторые сами борются с злоумышленниками, такими как бактерии, вирусы, паразиты или грибки, и обезвреживают их. Другие вырабатывают антитела, которые специально нацелены на инородные объекты или микробы, такие как вирусы. Лейкоциты также играют роль в аллергических реакциях: например, они являются причиной того, что у людей с аллергией на пылевых клещей возникает насморк при контакте с пылью. Некоторые лимфоциты также могут убивать раковые клетки, которые образовались в других частях тела.Большинство лейкоцитов живут от нескольких часов до нескольких дней. Однако некоторые лимфоциты могут оставаться в организме в течение многих лет.
Тромбоциты крови (тромбоциты) также похожи на маленькие диски, как и эритроциты, и у них также нет клеточного ядра. Но они намного меньше красных кровяных телец. Они играют важную роль в свертывании крови: если кровеносный сосуд поврежден — например, если вы случайно порезались ножом — процесс заживления начинается с того, что тромбоциты собираются и скапливаются вместе на внутренней стороне поврежденной стенки кровеносного сосуда. .Это быстро приводит к образованию пробки и временному закрытию раны. При этом образуются прочные белковые нити, которые удерживают комок на месте, прикрепленный к ране. Тромбоциты обычно живут всего от 5 до 9 дней. Старые тромбоциты в основном разрушаются в селезенке.
Производство клеток крови
Все твердые части крови происходят из общих родительских клеток, известных как стволовые клетки. У взрослых клетки крови в основном вырабатываются в костном мозге. Различные клетки крови развиваются в несколько этапов от стволовых клеток до клеток крови или тромбоцитов.Лейкоциты, такие как лимфоциты, созревают не только в костном мозге, но и в лимфатических узлах. Когда клетки готовы, они попадают в кровоток. Помимо этих зрелых клеток, кровь все еще содержит небольшое количество клеток-предшественников.
Некоторые химические посредники регулируют производство клеток крови. Например, гормон эритропоэтин, который вырабатывается в почках, способствует выработке красных кровяных телец. А цитокины стимулируют выработку лейкоцитов.
Источники
Менче Н. (ред.) Biologie Anatomie Physiologie. Мюнхен: Urban & Fischer / Elsevier; 2012.
Pschyrembel W. Klinisches Wörterbuch. Берлин: Де Грюйтер; 2014.
Шмидт Р., Ланг Ф., Хекманн М. Physiologie des Menschen: mit Pathophysiologie. Гейдельберг: Спрингер; 2011.
Информация о здоровье IQWiG написана с целью помочь люди понимают преимущества и недостатки основных вариантов лечения и здоровья услуги по уходу.
Поскольку IQWiG — немецкий институт, некоторая информация, представленная здесь, относится к Немецкая система здравоохранения. Пригодность любого из описанных вариантов в индивидуальном случай можно определить, посоветовавшись с врачом. Мы не предлагаем индивидуальных консультаций.
Наша информация основана на результатах качественных исследований. Это написано команда медицинские работники, ученые и редакторы, а также рецензируются внешними экспертами. Ты можешь найти подробное описание того, как создается и обновляется наша медицинская информация в наши методы.
Понимание крови и компонентов крови
Кровь — это жидкость, которая течет по всему телу в кровеносных сосудах. Кровь нужна для жизни. Кровь переносит кислород и питательные вещества к вашим органам и тканям и помогает удалять отходы. Кровь также помогает бороться с инфекциями и лечить от травм. Этот листок расскажет вам больше о крови и ее важной роли в вашем организме.
Какие компоненты крови?
Кровь можно разбить на разные части (компоненты). Эти компоненты включают эритроциты, лейкоциты, тромбоциты и плазму.
Красные кровяные тельца (эритроциты) переносят кислород в организм. Каждый RBC живет около 4 месяцев. Эритроциты содержат белок, называемый гемоглобином. Гемоглобин позволяет эритроцитам забирать кислород из легких. Железо необходимо для выработки гемоглобина.
Белые кровяные тельца (лейкоциты) являются частью иммунной системы организма. Лейкоциты помогают бороться с инфекциями и болезнями.Есть разные типы лейкоцитов. К ним относятся нейтрофилы, лимфоциты, моноктины, эозинофилы и базофилы. Лейкоциты живут часами, днями, месяцами или годами в зависимости от конкретного типа.
Тромбоциты — это клетки, способствующие свертыванию крови. Когда у вас порез или синяк, тромбоциты объединяются, образуя сгусток или «пробку». Это помогает контролировать кровотечение, поэтому ваше тело не теряет слишком много крови. Тромбоциты живут в организме от 7 до 10 дней.
Плазма — жидкая часть крови.Он переносит различные типы клеток крови во все части тела. Плазма также несет белки, включая факторы свертывания крови. Факторы свертывания крови помогают тромбоцитам в процессе свертывания.
Где в организме образуется кровь?
Кровь и плазма производятся следующими способами:
Клетки крови производятся в костном мозге . Костный мозг — это мягкая губчатая часть костей. Новые клетки крови производятся ежедневно. Они помогают заменить клетки, которые умирают естественным путем, в результате травм или болезней.
Плазма состоит в основном из воды. Плазма также состоит из различных белков, жирных веществ, соли, питательных веществ, витаминов и гормонов.
Что такое кровь? | OneBlood
Кровь необходима для жизни. Кровь циркулирует по нашему телу и доставляет в клетки такие важные вещества, как кислород и питательные вещества. Он также переносит отходы метаболизма от тех же клеток. Нет заменителя крови.Это невозможно сделать или изготовить. Щедрые доноры крови — единственный источник крови для пациентов, нуждающихся в переливании крови.
Компоненты крови
Кровь человека состоит из четырех основных компонентов: плазмы, красных кровяных телец, лейкоцитов и тромбоцитов.
Красные кровяные тельца
Красные кровяные тельца составляют 40% -45% объема вашей крови. Они вырабатываются костным мозгом со скоростью от четырех до пяти миллиардов в час. Их жизненный цикл в организме составляет около 120 дней.
Тромбоциты
Тромбоциты — замечательная часть вашей крови. Тромбоциты — это самые маленькие из наших кровяных клеток, которые в неактивной форме буквально выглядят как маленькие пластинки. Тромбоциты контролируют кровотечение. Где бы ни произошло ранение, кровеносный сосуд подаст сигнал. Тромбоциты получают этот сигнал и перемещаются в область и превращаются в свое «активное» образование, вырастая длинные щупальца, чтобы войти в контакт с сосудом и сформировать кластеры, закрывающие рану, пока она не заживет.
Плазма
Плазма — это жидкая часть вашей крови. Плазма желтоватого цвета и состоит в основном из воды, но также содержит белки, сахара, гормоны и соли. Он транспортирует воду и питательные вещества к тканям вашего тела.
Белые кровяные тельца
Хотя белые кровяные тельца (лейкоциты) составляют только около 1% вашей крови, они очень важны. Лейкоциты необходимы для хорошего здоровья и защиты от болезней и недугов.Как и красные кровяные тельца, они постоянно вырабатываются костным мозгом. Они проходят через кровоток и атакуют инородные тела, такие как вирусы и бактерии. Они могут даже покинуть кровоток, чтобы распространить борьбу на ткани.
Что такое кровь? | Группы крови и заболевания
Где берут кровь?
В кровеносных сосудах находится кровь. Кровеносные сосуды (артерии, артериолы, капилляры, венулы и вены) принимают кровь из любой части вашего тела.Сердце перекачивает кровь по кровеносным сосудам.
Из чего состоит нормальная кровь?
Клетки крови
Их можно увидеть под микроскопом, они составляют около 40% объема крови. Клетки крови делятся на три основных типа:
- Эритроциты (эритроциты) . Они делают кровь красного цвета. В одной капле крови содержится около пяти миллионов эритроцитов. Постоянное поступление новых эритроцитов необходимо для замены разрушающихся старых клеток.Ежедневно производятся миллионы красных кровяных телец. Красные клетки содержат химическое вещество, называемое гемоглобином. Он связывается с кислородом и переносит кислород из легких во все части тела.
- Белые клетки (лейкоциты) . Существуют разные типы белых клеток, которые называются нейтрофилами (полиморфами), лимфоцитами, эозинофилами, моноцитами и базофилами. Они являются частью иммунной системы. Их основная роль — защищать организм от инфекции. Нейтрофилы поглощают микробы (бактерии) и уничтожают их с помощью специальных химикатов.Эозинофилы и моноциты также работают, поглощая инородные частицы в организме. Базофилы способствуют усилению воспаления. Воспаление вызывает неплотность кровеносных сосудов. Это помогает специализированным лейкоцитам добраться туда, где они необходимы. Лимфоциты выполняют множество различных функций. Они атакуют вирусы и другие микробы (патогены). Они также вырабатывают антитела, которые помогают уничтожить болезнетворные микроорганизмы.
- Тромбоциты . Они крошечные и помогают свертываться крови, если мы порежемся.
Плазма
Это жидкая часть крови, составляющая около 60% объема крови.Плазма в основном состоит из воды, но также содержит много различных белков и других химических веществ, таких как:
- Гормоны.
- Антитела.
- Ферменты.
- Глюкоза.
- Частицы жира.
- Соли.
Когда кровь выливается из вашего тела (или образец крови берется в простую стеклянную пробирку), клетки и определенные белки плазмы слипаются вместе, образуя сгусток. Оставшаяся прозрачная жидкость называется сывороткой.
Что делает кровь?
Кровь выполняет множество различных функций.К ним относятся:
- Транспорт . Кровь переносит кислород из легких в клетки тела. Он переносит углекислый газ из клеток тела в легкие, где он выдыхается. Кровь переносит по телу питательные вещества, гормоны и продукты жизнедеятельности.
- Постановление. Кровь помогает контролировать кислотно-щелочной баланс организма. Он также играет роль в регулировании температуры тела. Увеличение количества крови, притекающей к коже, помогает телу терять тепло.
- Защита . Лейкоциты атакуют и уничтожают вторгшиеся микробы (бактерии) и другие патогены. Сгустки крови, защищающие организм от потери слишком большого количества крови после травмы.
Костный мозг, стволовые клетки и производство клеток крови
Костный мозг
Клетки крови вырабатываются в костном мозге стволовыми клетками. Костный мозг — это мягкий губчатый материал в центре костей. Крупные плоские кости, такие как таз и грудина (грудина), содержат больше всего костного мозга.Для непрерывного производства клеток крови вам нужен здоровый костный мозг. Вам также необходимы питательные вещества из вашего рациона, в том числе железо и некоторые витамины.
Стволовые клетки
Стволовые клетки — незрелые (примитивные) клетки. В костном мозге есть два основных типа — миелоидные и лимфоидные стволовые клетки. Они происходят из еще более примитивных обычных стволовых клеток, называемых плюрипотентными стволовыми клетками. Их называют так, потому что они могут образовывать много разных типов клеток. Стволовые клетки постоянно делятся и производят новые клетки.Некоторые новые клетки остаются стволовыми клетками, а другие проходят ряд стадий созревания (клетки-предшественники или бластные клетки), прежде чем превратиться в зрелые клетки крови. Зрелые клетки крови попадают из костного мозга в кровоток.
- Лейкоциты лимфоцитов развиваются из лимфоидных стволовых клеток. Существует три типа зрелых лимфоцитов:
- В-лимфоциты вырабатывают антитела, которые атакуют инфекционные бактерии, вирусы и т. Д.
- Т-лимфоциты помогают В-лимфоцитам вырабатывать антитела.
- Естественные клетки-киллеры, которые также помогают защитить от инфекций.
- Все другие клетки крови (эритроциты, тромбоциты, нейтрофилы, базофилы, эозинофилы и моноциты) развиваются из миелоидных стволовых клеток.
Производство крови
Вы производите миллионы клеток крови каждый день. Каждый тип клеток имеет ожидаемый срок службы. Например, эритроциты обычно живут около 120 дней. Некоторые белые кровяные тельца живут всего несколько часов или дней, некоторые — дольше.Каждый день миллионы клеток крови умирают и разрушаются в конце своей жизни. Обычно существует прекрасный баланс между количеством вырабатываемых вами кровяных телец и количеством, которые умирают и разрушаются. Поддерживать этот баланс помогают различные факторы. Например, определенные гормоны в кровотоке и химические вещества в костном мозге, называемые факторами роста, помогают регулировать количество вырабатываемых клеток крови. Эритропоэтин — это гормон, вырабатываемый почками, который увеличивает выработку красных кровяных телец и используется для лечения некоторых заболеваний крови.Он также известен как ЭПО и является одним из наиболее широко известных препаратов, используемых для улучшения спортивных результатов; он запрещен Всемирным антидопинговым агентством.
Кровь, кислород и другие химические вещества
Клеткам, из которых состоят органы и ткани вашего тела, необходим кислород для жизни. Они также производят углекислый газ, который необходимо удалить из организма. Одна из основных функций крови — переносить кислород и углекислый газ по телу.
Внутри красных кровяных телец присутствует химическое вещество, называемое гемоглобином.Гемоглобин имеет сильное притяжение к кислороду. Красные кровяные тельца проходят через легкие с кровотоком. Здесь, в легких, вдыхаемый кислород переходит в эритроциты и связывается с гемоглобином. Затем кровь течет из легких в сердце. Сердце качает кровь по телу. Когда красные кровяные тельца контактируют с тканями, которым необходим кислород, гемоглобин высвобождает кислород, который он несет.
Двуокись углерода, производимая тканями вашего тела, также переносится кровью. Когда он достигает легких, он выходит из кровеносных сосудов в дыхательные пути.Это позволяет углекислому газу покидать ваше тело при выдохе.
Кровь переносит не только кислород и углекислый газ, но и многие химические вещества и питательные вещества, необходимые для жизни. Сюда входят питательные вещества, вырабатываемые при переваривании пищи, химические вещества, производимые организмом (гормоны и ферменты), и продукты жизнедеятельности. Кровь также помогает буферизировать все различные химические вещества в организме. Тем самым он не дает жидкостям вашего тела становиться слишком кислыми или слишком щелочными.
Кровь и кровеносные сосуды
Основная функция кровеносных сосудов — перенос крови по телу.Кровеносные сосуды находятся по всему телу. Существует пять основных типов кровеносных сосудов: артерии, артериолы, капилляры, венулы и вены.
Артерии переносят кровь от сердца к другим органам. Они могут различаться по размеру.
Артериолы — самые маленькие артерии в организме. Они доставляют кровь к капиллярам. Артериолы также способны сужаться или расширяться, и тем самым они контролируют, сколько крови поступает в капилляры.
Капилляры — это крошечные сосуды, соединяющие артериолы с венулами.У них очень тонкие стенки, которые позволяют питательным веществам из крови попадать в ткани тела. В капилляры также могут попадать продукты жизнедеятельности из тканей организма. По этой причине капилляры известны как обменные сосуды.
Группы капилляров в ткани воссоединяются, образуя небольшие вены, называемые венулами. Венулы собирают кровь из капилляров и стекают в вены.
Вены — это кровеносные сосуды, по которым кровь возвращается к сердцу. Они могут содержать клапаны, которые останавливают отток крови от сердца.
Что такое группа крови?
Красные кровяные тельца содержат на своей поверхности определенные белки, называемые антигенами. Кроме того, ваша плазма содержит антитела, которые атакуют определенные антигены, если они присутствуют. Существуют различные типы антигенов эритроцитов, наиболее важными из которых являются типы ABO и резус.
Типы ABO
Это были первые обнаруженные типы.
- Если у вас есть антигены типа A на поверхности ваших эритроцитов, у вас также есть антитела против B в плазме.
- Если у вас есть антигены типа B на поверхности красных кровяных телец, у вас также есть антитела против A в плазме.
- Если у вас есть антигены типа A и типа B на поверхности ваших эритроцитов, у вас нет антител к антигенам A или B в вашей плазме.
- Если на поверхности эритроцитов нет ни антигенов типа A, ни типа B, значит, в плазме у вас есть антитела против A и B.
Типы резуса
Большинство людей резус-положительные, поскольку в их эритроцитах есть резус-антигены.Но примерно у 3 из 20 человек нет резус-антител и, как говорят, резус-отрицательный.
Названия групп крови
Группа крови зависит от того, какие антигены встречаются на поверхности ваших эритроцитов. Сообщается, что ваша группа крови:
- A + (положительный результат), если у вас есть антигены A и резус.
- A- (отрицательный), если у вас есть антигены A, но нет антигенов резуса.
- B + (B положительный), если у вас есть антигены B и резус.
- B- (B отрицательный), если у вас есть антигены B, но нет антигенов резуса.
- AB + (положительный результат на AB), если у вас есть антигены A, B и резус.
- AB- (AB отрицательный), если у вас есть антигены A и B, но нет антигенов резуса.
- O + (O положительный), если у вас нет ни A, ни B антигенов, но есть резус-антигены.
- O- (O отрицательный), если у вас нет антигенов A, B или резус.
Другие группы крови
Есть много других типов антигенов, которые могут встречаться на поверхности эритроцитов. Однако большинство из них классифицируются как второстепенные и не так важны, как ABO и резус.
Как свертывается кровь?
В течение нескольких секунд после разрезания кровеносного сосуда поврежденная ткань заставляет тромбоциты становиться липкими и слипаться вокруг разреза. Эти активированные тромбоциты и поврежденные ткани выделяют химические вещества, которые вступают в реакцию с другими химическими веществами и белками в плазме, называемыми факторами свертывания крови. Существует 13 известных факторов свертывания крови, которые называются римскими числами — от фактора I до фактора XIII. Рядом с порезом быстро происходит сложный каскад химических реакций с участием этих факторов свертывания крови.Заключительным этапом этого каскада химических реакций является преобразование фактора I (растворимого белка, также называемого фибриногеном) в тонкие нити твердого белка, называемого фибрином. Нити фибрина образуют сеть и захватывают клетки крови и тромбоциты, так что образуется твердый сгусток.
Если тромб образуется в здоровом кровеносном сосуде, это может вызвать серьезные проблемы. Таким образом, в крови также есть химические вещества, предотвращающие образование сгустков, и химические вещества, растворяющие сгустки. Следовательно, существует баланс между образованием сгустков и предотвращением образования сгустков.Обычно, если кровеносный сосуд не поврежден или не разрезан, баланс склоняется в пользу предотвращения образования сгустков внутри кровеносных сосудов.
Некоторые типы заболеваний крови
Проблемы с кровяными тельцами
- Анемия означает, что у вас меньше эритроцитов, чем обычно, или меньше гемоглобина, чем обычно, в каждом эритроците. Нормальная концентрация гемоглобина (Hb) составляет 130–180 г / л у взрослых мужчин и 115–165 г / л у взрослых небеременных женщин. Существует множество причин анемии.Например, наиболее частой причиной анемии в Великобритании является недостаток железа. (Железо необходимо для образования гемоглобина.) Другие причины включают нехватку витамина B12 или фолиевой кислоты, которые необходимы для образования красных кровяных телец. Нарушения выработки красных кровяных телец могут вызвать анемию. Например, различные наследственные заболевания, такие как серповидно-клеточная анемия и талассемия.
- Слишком много эритроцитов , что называется полицитемией и может быть вызвано разными причинами.
- Слишком мало белых клеток , это называется лейкопенией.В зависимости от того, какой тип лейкоцитов снижается, это можно назвать нейтропенией, лимфопенией или эозинопенией. Есть разные причины.
- Слишком много лейкоцитов , это называется лейкоцитозом. В зависимости от того, какой тип лейкоцитов увеличивается, это называется нейтрофилией, лимфоцитозом, эозинофилией, моноцитозом или базофилией. Существуют разные причины — например:
- Различные инфекции могут вызывать увеличение лейкоцитов.
- Определенные аллергии могут вызывать эозинофилию.
- Лейкемия — это тип рака крови, при котором имеется большое количество аномальных кровяных телец, обычно белых кровяных телец. Тип лейкемии зависит от типа пораженных лейкоцитов.
- Слишком мало тромбоцитов , это называется тромбоцитопенией. Это может вызвать у вас синяк или кровотечение. Есть разные причины.
- Слишком много тромбоцитов , что называется тромбоцитемией (или тромбоцитозом). Это связано с нарушениями, которые влияют на клетки костного мозга, производящие тромбоциты.
Нарушения свертывания крови
Существуют различные состояния, при которых вы склонны к чрезмерному кровотечению при повреждении или разрезе кровеносного сосуда — например:
- Слишком мало тромбоцитов (тромбоцитопения) — по разным причинам.
- Генетические состояния, при которых вы не создаете один или несколько факторов свертывания крови. Наиболее известна гемофилия А, которая возникает у людей, не продуцирующих фактор VIII.
- Недостаток витамина К может вызвать проблемы с кровотечением, так как этот витамин необходим для выработки определенных факторов свертывания крови.
- Заболевания печени иногда могут вызывать проблемы с кровотечением, так как печень вырабатывает большую часть факторов свертывания крови.
Нарушения свертывания крови (тромбофилия)
Иногда сгусток крови образуется внутри кровеносного сосуда, который не был поврежден или разрезан, например:
- Сгусток крови, который образуется в сердечной (коронарной) артерии или в артерии внутри мозг — частая причина сердечного приступа и инсульта. Тромбоциты становятся липкими и скапливаются рядом с участками жирового материала (атерома) в кровеносных сосудах и активируют механизм свертывания крови.
- Из-за замедленного кровотока кровь сгущается быстрее, чем обычно. Это фактор тромбоза глубоких вен (ТГВ), который представляет собой сгусток крови, который иногда образуется в вене ноги.
- При определенных генетических заболеваниях сгусток крови может происходить быстрее, чем обычно.
- Некоторые лекарства могут влиять на механизм свертывания крови или увеличивать количество некоторых факторов свертывания, что может привести к более быстрому свертыванию крови.
- Заболевания печени иногда могут вызывать проблемы со свертыванием, так как ваша печень вырабатывает некоторые химические вещества, участвующие в предотвращении и растворении сгустков.
Проблемы с группами крови
Если вам делают переливание крови, жизненно важно, чтобы получаемая вами кровь была совместима с вашей. Например, если вы получаете кровь от человека, у которого положительный результат, а у вас — положительный результат на B, тогда анти-А-антитела в вашей плазме будут атаковать эритроциты сданной крови. Это заставляет эритроциты сданной крови слипаться. Это может вызвать серьезную или даже фатальную реакцию в вашем теле.
Итак, перед переливанием крови отбирается донорский пакет крови с той же группой крови по ABO и резусом, что и вы.Затем, чтобы убедиться в отсутствии несовместимости, образец вашей крови смешивают с образцом донорской крови. Через короткое время смешанную кровь исследуют под микроскопом, чтобы увидеть, не было ли скоплений крови. Если нет комков, переливать кровь безопасно.
Некоторые нарушения крови
Компоненты крови — Заболевания крови
Лейкоцитов (также называемых лейкоцитами) меньше количество эритроцитов, их соотношение составляет примерно 1 лейкоцит на каждые 600–700 эритроцитов.Лейкоциты отвечают прежде всего за защиту организма от инфекции. Есть пять основных типов лейкоцитов.
Нейтрофилы , самый многочисленный тип, помогают защитить организм от инфекций, убивая и поглощая бактерии и грибки, а также заглатывая инородные тела.
Лимфоциты состоят из трех основных типов: Т-клетки (Т-лимфоциты) и естественные клетки-киллеры, которые помогают защищать от вирусных инфекций и могут обнаруживать и уничтожать некоторые раковые клетки, и В-клетки (В-лимфоциты), которые развиваются в клетки, которые вырабатывают антитела.
Моноциты поглощают мертвые или поврежденные клетки и помогают защититься от многих инфекционных организмов.
Эозинофилы убивают паразитов, разрушают раковые клетки и участвуют в аллергических реакциях.
Базофилы также участвуют в аллергических реакциях.
Некоторые лейкоциты плавно проходят через кровоток, но многие прилипают к стенкам кровеносных сосудов или даже проникают через стенки сосудов, чтобы проникнуть в другие ткани.Когда белые кровяные тельца достигают места инфекции или другой проблемы, они выделяют вещества, которые привлекают больше белых кровяных телец. Лейкоциты действуют как армия, рассредоточенные по всему телу, но готовые в любой момент собраться и отразить вторгшийся организм. Лейкоциты достигают этого, поглощая и переваривая организмы, а также производя антитела, которые прикрепляются к организмам, чтобы их было легче уничтожить.
Когда количество лейкоцитов слишком низкое (лейкопения), повышается вероятность инфицирования.Повышенное, чем обычно, количество лейкоцитов (лейкоцитоз) не может напрямую вызывать симптомы, но большое количество клеток может указывать на основное заболевание, такое как инфекция, воспалительный процесс или лейкемия.
Кровь человека: компоненты крови
Обычно 7-8% массы тела человека
из крови. У взрослых это 4,5-6 литров крови.
Эта незаменимая жидкость выполняет важнейшие функции транспортировки
кислород и питательные вещества для наших клеток и избавление от углекислого газа,
аммиак и другие отходы.Кроме того, он играет жизненно важную роль.
в нашей иммунной системе и в поддержании относительно постоянного тела
температура. Кровь — это узкоспециализированная ткань, состоящая из большего количества
более 4000 различных
виды компонентов. Четыре из самых важных из них — эритроциты,
лейкоциты, тромбоциты,
и плазма. Все люди производят эту кровь
компоненты — нет никаких популяционных или региональных различий.
Красный
Ячейки
| Человек
эритроциты или «красные клетки» (диаметр ячейки около.0003 дюйма) |
Эритроциты, или эритроцитов , находятся относительно крупные микроскопические клетки без ядер. В этой последней особенности они похожи на примитивные прокариотические клетки бактерий. Эритроциты в норме составляют 40-50% от общего объема крови. Они переносят кислород из легкие ко всем живым тканям тела и уносят углекислый газ. Эритроциты постоянно производятся в нашем костном мозге из стволовые клетки в количестве примерно 2-3 миллионов ячеек в секунду. Гемоглобин молекула белка, транспортирующего газ, которая составляет 95% красная клетка. В каждом эритроците содержится около 270 000 000 молекул гемоглобина, богатого железом. Люди, которые анемичны, как правило, испытывают дефицит эритроцитов и впоследствии чувствуют усталость из-за нехватки кислорода. Красный цвет крови в первую очередь из-за насыщенных кислородом эритроцитов. Гемоглобин плода человека молекулы отличаются от производимых взрослых количеством аминокислот цепи.Гемоглобин плода имеет три цепи, в то время как взрослые производят только два. Как следствие, молекулы гемоглобина плода притягиваются и переносят относительно больше кислорода в клетки тела.
Белый
Ячейки
лейкоцитов, или лейкоцитов , существуют в переменные числа и типы, но составляют очень небольшую часть объема крови — обычно только около 1% у здоровых людей. Лейкоциты не ограничиваются кровью.Они происходят в других частях тела, особенно в селезенке, печени и лимфе. железы. Большинство из них производится в нашем костном мозге из одного и того же вида. стволовых клеток, производящих эритроциты. Остальные производятся в вилочковая железа, которая находится у основания шеи. Немного белого клетки (называемые лимфоцитами ) являются первыми ответчиками нашей иммунной системы. Они ищут, идентифицируют, и связываются с чужеродным белком на бактериях, вирусы и грибки чтобы их можно было удалить. Другие лейкоциты (называемые гранулоцитами и макрофаги ) затем прибывают, чтобы окружить и уничтожить инопланетные клетки. Они также имеют функцию избавления от мертвых или умирающих клеток крови а также посторонние предметы, такие как пыль и асбест. красный клетки остаются жизнеспособными только около 4 месяцев, прежде чем они будут удалены из кровь и ее компоненты перерабатываются в селезенке. Индивидуальный белый клетки обычно существуют только 18-36 часов, прежде чем они также удаляются, хотя некоторые виды живут аж год.Описание белых клеток представлено вот упрощение. На самом деле существует много специализированных их подтипы, которые по-разному участвуют в нашей иммунной ответы.
Тромбоциты
| эритроцит (слева),
тромбоцит (в центре) и лейкоцитов (справа) |
Тромбоциты , или же тромбоцитов , являются клеткой фрагменты без ядер, которые работают с химическими веществами свертывания крови на месте ран. Они делают это, прилипая к стенкам кровеносных сосудов, тем самым закупоривая разрыв в сосудистая стенка. Они также могут высвобождают коагулирующие химические вещества, которые вызывают образование сгустков в крови, которые может закупорить суженные кровеносные сосуды. Тринадцать различных уровней свертывания крови Факторы, помимо тромбоцитов, должны взаимодействовать для свертывания крови. Они делают это каскадно, один фактор запускает другой. Больные гемофилией не способны продуцировать фактор крови 8 или 9.
Тромбоциты не одинаково эффективны при свертывание крови в течение всего дня. Циркадный ритм тела система (ее внутренние биологические часы) вызывает пик тромбоцитов активация утром. Это одна из основных причин того, что инсульты и сердечные приступы чаще встречаются по утрам.
Недавние исследования показали, что тромбоциты также помогают бороться с инфекциями, высвобождая белки, которые убивают вторгшиеся бактерии и некоторые другие микроорганизмы.Кроме того, тромбоциты стимулируют иммунную систему. система. Размер отдельных тромбоцитов составляет около 1/3 размера эритроцитов. Они имеют продолжительность жизни 9-10 дней. Как красные и белые кровяные тельца, тромбоциты производятся в костном мозге из стволовых клеток.
Плазма
Плазма относительно ясно, вода желтого оттенка (92 +%), сахар, жир, белок и соль раствор, который несет красный клетки, лейкоциты и тромбоциты.Обычно 55% объема нашей крови состоит из плазма. Поскольку сердце перекачивает кровь к клеткам по всему телу, плазма обеспечивает питание. к ним и удаляет продукты жизнедеятельности метаболизма. Плазма также содержит факторы свертывания крови, сахара, липиды, витамины, минералы, гормоны, ферменты, антитела и другие белки. Вероятно, что плазма содержит часть каждого белка, производимого организмом — примерно 500 из них были идентифицированы в человеческая плазма пока что.
| Кровь
Компоненты — анимированный просмотр основных компонентов крови. Эта ссылка принимает вы на внешний веб-сайт. Чтобы вернуться сюда, вам необходимо нажмите кнопку «назад» в программе браузера. (длина = 53 секунды) |
Агглютинация
Иногда при смешивании крови двух людей вместе это сгущается или образует видимые островки в жидкой плазме — красные клетки прикрепляются к одному Другой.Это агглютинация .
| Мазок неагглютинированной крови | Агглютинированная кровь | ,00
Когда в организме смешиваются разные типы крови, реакция может быть разрыв эритроцитов, а также агглютинация.Разные типы крови бывают распознается на молекулярном уровне и иногда отвергается путем уничтожения и в конечном итоге отфильтровывается почками, чтобы изгнать их из организма вместе с моча. В случае ошибки переливания может быть очень много неправильного типа крови в системе, что это может привести к почечной недостаточности и смерти. Это до к тому, что когда почки пытаются фильтровать кровь, они по существу забиваются поскольку они перегружены и перестают быть эффективными фильтрами.Кроме того, происходит быстрое истощение факторов свертывания крови, что вызывает кровотечение из каждого отверстия тела. В США примерно 1 из 12 000 единиц перелитой цельной крови передается не тому человеку. В зависимости от группы крови донора и реципиента, это может привести к смерти или вообще никаких проблем.
разница в составе между группами крови заключается в конкретных видах антигены найдено на поверхности красных клеток.Антигены — это относительно большие белковые молекулы, которые обеспечивают биологическую сигнатуру. группы крови человека.
| (не фактическая форма или размер антигенов) |
Внутри В крови присутствуют вещества, называемые антителами который отличать определенные антигены от других, вызывая взрыв или агглютинацию красных клеток, когда обнаружены чужеродные антигены.Антитела связываются с антигенами. В в случае агглютинации антитела «склеивают» антигены из разных красные клетки, тем самым склеивая красные клетки (как показано ниже справа).
| Антитела, ищущие специфические антигены | ,00Антитела, агглютинирующие эритроциты | ,00|
| (не фактическая форма или размер антигенов и антител) | ||
По мере агглютинации миллионы красных клетки склеиваются в комочки.Это не то же самое, что и свертывание. Когда происходит агглютинация, кровь в основном остается жидкость. Однако при свертывании этого не происходит.
определенные типы антигенов в наших эритроцитах определяют нашу группу крови. Есть 29 известных систем или групп крови человека, по которым можно типировать каждого из нас. В результате для каждой из этих групп крови существует один или несколько антигенов. Поскольку многие из этих систем крови также встречаются у обезьян и обезьян, это вероятно, что они развились до того времени, когда мы стали отдельным разновидность.
История крови
Переливания
Длинный до того, как был обнаружен феномен взаимодействия антиген-антитело крови, хирурги экспериментировали с переливаниями крови людям в попытке спасти жизни пациенты, умиравшие от тяжелой кровопотери и вызванного ею шока. Первая попытка могла быть предпринята английским врачом в середине 17-го века. века, который пролил раненого солдата овечьей кровью.Нет Удивительно, но солдат умер мучительной смертью. Первый успешный переливание человеческой крови другому человеку было сделано британским врачом в 1818 г., чтобы спасти жизнь женщины, у которой кровоизлияние произошло после роды. К середине 19-го века, европейские и американские врачи использовали переливание крови в последней канаве. попытка спасти солдат и других пациентов с ужасными ранениями. Они обычно передают кровь непосредственно от здорового человека своему пациенту через резиновую трубку с иглами для подкожных инъекций на каждом конце.Это иногда приводил к успеху, но чаще всего убивал получателя. В результаты казались случайными. Врачи XIX века тоже экспериментировал с различными кровезаменителями, включая молоко, воду и даже масла.
Это было открытие НПА. группы крови в 1900 году, которые, наконец, привели нас к пониманию того, как последовательно использовать переливания для спасения жизней. Но даже с этим знанием жизнь угрожающие реакции все еще возникают примерно в 1 из 80 000 переливаний крови. развитые страны.Группа крови ABO и ее центральная роль в неудачи переливания описаны в следующем раздел этого руководства.
Белая клетка
Антитела
Кровь тип взаимодействие антиген-антитело является одним из многих аналогичных признание-отказ явления в наших телах. Инфекционные микроорганизмы, например вирусы, также несут чужеродные антигены, которые стимулируют выработку лейкоцитов антитела (лимфоциты), которые атакуют антигены, связываясь с ними как способ избавления от вторгшихся паразитов.Когда-то стволовые клетки в нашей кости костный мозг вырабатывает антитела для идентификации специфического чужеродного антигена, у нас есть возможность производить их быстрее и в большем количестве. Это результаты в развитии длительного активного иммунитета к будущим вторжениям такой же чужеродный антиген. Это залог успешной вакцинации для вирусов и некоторых других микроорганизмов, вторгающихся в наши тела.
| Иммунные клетки в действии — развитие
иммунитет к вирусу через взаимодействие антиген-антитело. Эта ссылка приведет вас к Видео в формате QuickTime. Чтобы вернуться сюда, необходимо нажать кнопку «назад» кнопка в программе вашего браузера. (длина = 1 мин. 40 сек.) |
Антитела к лейкоцитам также несут ответственность для распознавания и отторжения чужеродных тканей тела, или, точнее, антигены на своих клетках. Это главное причина того, что трансплантация органов чаще всего была неудачной в прошлом до создания лекарств, которые могут подавить иммунную систему и тем самым предотвратить поражение органов отказ.Ответственная иммунная система называется лейкоцитарный антиген человека ( HLA ) Система . Это, безусловно, самый полиморфен всем известным человеческим генетические системы — в клетках тканей человека содержится более 100 антигенов что приводит к примерно 30 000 000 возможных HLA генотипы. Шанс двух неродственные люди с одинаковыми генотипами HLA очень худощавы. Впоследствии несовместимость HLA между донорами органов и реципиентами общий.
ПРИМЕЧАНИЕ. Антитела также известны как «агглютинины» и антигены как «агглютиногены». Эта альтернатива терминология здесь не используется из-за возможной путаницы с похожими слова.
ПРИМЕЧАНИЕ: Сейчас известно, что кровь некоторых беременных женщин может вызывать опасная для жизни реакция у людей, получающих от них переливание крови. Эта реакция известна как «острое повреждение легких, связанное с переливанием крови» (TRALI). Это может произойти, если кровь донора содержит антитела, вырабатываемые ее организмом. во время беременности, чтобы предотвратить отторжение антигенов клеток крови в зародыши мужского пола. Вероятность этого, по-видимому, выше. для женщин, родивших более одного раза. TRALI очевидно в основном проблема, если реципиент крови получает плазму, а не цельную кровь. Из-за риска Американский Красный Крест переходит на с использованием 95% доноров плазмы мужчин.В недавнем прошлом было 50% мужчина.
Функция и состав крови | Блог HealthEngine
Факты крови
- Примерно 8% веса взрослого человека состоит из крови.
- У женщин около 4-5 литров, у мужчин — около 5-6 литров. Эта разница в основном связана с различиями в размерах тела мужчин и женщин.
- Его средняя температура составляет 38 градусов по Цельсию.
- Он имеет pH 7,35-7,45, что делает его слабощелочным (менее 7 считается кислым).
- Цельная кровь примерно в 4,5–5,5 раз более вязкая, чем вода, что указывает на то, что она более устойчива к течению, чем вода. Эта вязкость жизненно важна для функционирования крови, потому что, если кровь течет слишком легко или со слишком большим сопротивлением, она может перегрузить сердце и привести к серьезным сердечно-сосудистым проблемам.
- Кровь в артериях более ярко-красного цвета, чем кровь в венах, из-за более высокого уровня кислорода в артериях.
- Искусственного заменителя человеческой крови не найдено.
Функции крови
Кровь выполняет три основные функции: транспортировку, защиту и регулирование.
Транспорт
Кровь переносит следующие вещества:
- Газы, а именно кислород (O 2 ) и диоксид углерода (CO 2 ), между легкими и остальным телом
- Питательные вещества из пищеварительного тракта и мест накопления в остальную часть тела
- Отходы, подлежащие детоксикации или удалению печенью и почками
- Гормоны желез, в которых они вырабатываются, до клеток-мишеней
- Нагревает кожу, чтобы помочь регулировать температуру тела
Защита
Кровь играет несколько ролей в воспалении:
- Лейкоциты, или белые кровяные тельца, уничтожают вторгшиеся микроорганизмы и раковые клетки
- Антитела и другие белки уничтожают патогенные вещества
- Факторы тромбоцитов инициируют свертывание крови и помогают минимизировать кровопотерю
Постановление
Кровь помогает регулировать:
- pH за счет взаимодействия с кислотами и основаниями
- Водный баланс за счет переноса воды в ткани и из тканей
Состав крови
Кровь классифицируется как соединительная ткань и состоит из двух основных компонентов:
- Плазма, которая представляет собой прозрачную внеклеточную жидкость
- Сформированные элементы, состоящие из клеток крови и тромбоцитов
Форменные элементы названы так потому, что они заключены в плазматическую мембрану и имеют определенную структуру и форму.Все форменные элементы являются клетками, за исключением тромбоцитов, которые представляют собой крошечные фрагменты клеток костного мозга.
Формируемые элементы:
- Эритроциты, также известные как эритроциты (эритроциты)
- Лейкоциты, также известные как лейкоциты (WBC)
- Тромбоциты
Лейкоциты далее подразделяются на две подкатегории, называемые гранулоцитами, которые состоят из нейтрофилов, эозинофилов и базофилов; и агранулоциты, состоящие из лимфоцитов и моноцитов.
Формованные элементы можно отделить от плазмы с помощью центрифуги, при которой образец крови вращается в течение нескольких минут в пробирке для разделения компонентов в соответствии с их плотностями. Эритроциты плотнее плазмы и поэтому скапливаются на дне пробирки, составляя 45% от общего объема. Этот объем известен как гематокрит. Лейкоциты и тромбоциты образуют узкую пленку кремового цвета, известную как лейкоцит, непосредственно над эритроцитами. Наконец, плазма составляет верхнюю часть пробирки, которая имеет бледно-желтый цвет и составляет чуть менее 55% от общего объема.
Плазма крови
Плазма крови представляет собой смесь белков, ферментов, питательных веществ, отходов, гормонов и газов. Конкретный состав и функции его компонентов следующие:
Белки
Это вещество, наиболее широко распространенное в плазме по весу, и играет важную роль в различных функциях, включая свертывание, защиту и транспорт. В совокупности они выполняют несколько функций:
- Они являются важным резервным источником аминокислот для питания клеток.Клетки, называемые макрофагами, в печени, кишечнике, селезенке, легких и лимфатической ткани могут расщеплять белки плазмы, чтобы высвободить свои аминокислоты. Эти аминокислоты используются другими клетками для синтеза новых продуктов.
- Белки плазмы также служат переносчиками для других молекул. Многие типы небольших молекул связываются со специфическими белками плазмы и транспортируются из органов, которые поглощают эти белки, в другие ткани для использования. Белки также помогают поддерживать щелочность крови при стабильном pH.Они делают это, действуя как слабые основания, чтобы связывать избыточные ионы H +. Таким образом они удаляют из крови избыток H +, что делает ее слегка щелочной.
- Белки плазмы взаимодействуют определенным образом, вызывая свертывание крови, что является частью реакции организма на повреждение кровеносных сосудов (также известное как повреждение сосудов) и помогает защитить от потери крови и вторжения посторонних микроорганизмов и вирусы.
- Белки плазмы регулируют распределение воды между кровью и тканевой жидкостью, создавая так называемое коллоидное осмотическое давление.
Существует три основных категории белков плазмы, и каждый отдельный тип белков имеет свои собственные специфические свойства и функции в дополнение к их общей коллективной роли:
- Альбумины , которые представляют собой самые маленькие и самые распространенные белки плазмы. Снижение содержания альбумина в плазме может привести к потере жидкости из крови и увеличению количества жидкости в интерстициальном пространстве (пространстве внутри ткани), что может происходить при заболеваниях питания, печени и почек.Альбумин также помогает многим веществам растворяться в плазме, связываясь с ними, следовательно, играет важную роль в переносе в плазму таких веществ, как лекарства, гормоны и жирные кислоты.
- Глобулины , которые можно разделить на три класса от наименьшего до наибольшего по молекулярной массе на альфа-, бета- и гамма-глобулины. Глобулины включают липопротеины высокой плотности (ЛПВП), глобулин альфа-1 и липопротеины низкой плотности (ЛПНП), глобулин бета-1. ЛПВП участвуют в транспорте липидов, транспортируя жиры к клеткам для использования в энергетическом обмене, реконструкции мембран и функции гормонов.ЛПВП также предотвращают проникновение холестерина в стенки артерий и их оседание. ЛПНП переносят холестерин и жиры в ткани для использования в производстве стероидных гормонов и построении клеточных мембран, но он также способствует отложению холестерина в стенках артерий и, таким образом, по-видимому, играет роль в заболеваниях кровеносных сосудов и сердца. Таким образом, ЛПВП и ЛПНП играют важную роль в регуляции холестерина и, следовательно, оказывают большое влияние на сердечно-сосудистые заболевания.
- Фибриноген , который представляет собой растворимый предшественник липкого белка, называемого фибрином, который образует каркас сгустка крови.Фибрин играет ключевую роль в свертывании крови, что обсуждается далее в этой статье в разделе «Тромбоциты».
Аминокислоты
Они образуются при расщеплении тканевых белков или при переваривании переваренных белков.
Азотные отходы
Будучи токсичными конечными продуктами распада веществ в организме, они обычно выводятся из кровотока и выводятся почками со скоростью, которая уравновешивает их производство.
Питательные вещества
Те, которые всасываются в пищеварительном тракте, переносятся в плазме крови. К ним относятся глюкоза, аминокислоты, жиры, холестерин, фосфолипиды, витамины и минералы.
Газы
Некоторое количество кислорода и углекислого газа переносится плазмой. Плазма также содержит значительное количество растворенного азота.
Электролиты
Самыми распространенными из них являются ионы натрия, на которые приходится большая осмолярность крови, чем на любые другие растворенные вещества.
Эритроциты
Красные кровяные тельца (эритроциты), также известные как эритроциты, выполняют две основные функции:
- Для забора кислорода из легких и доставки его в другие ткани
- Для сбора углекислого газа из других тканей и его разгрузки в легких
Эритроцит — это дискообразная клетка с толстым ободком и тонким углублением в центре. Плазматическая мембрана зрелых эритроцитов содержит гликопротеины и гликолипиды, которые определяют группу крови человека.На его внутренней поверхности находятся два белка, называемые спектрином и актином, которые придают мембране упругость и прочность. Это позволяет эритроцитам растягиваться, изгибаться и складываться, когда они проталкиваются через мелкие кровеносные сосуды, и возвращаться к своей первоначальной форме, когда они проходят через более крупные сосуды.
эритроцитов неспособны к аэробному дыханию, что не позволяет им потреблять переносимый ими кислород, потому что они теряют почти все свои внутренние клеточные компоненты во время созревания. Утраченные внутренние клеточные компоненты включают митохондрии, которые обычно обеспечивают клетку энергией, и их ядро, которое содержит генетический материал клетки и позволяет ей восстанавливаться.Отсутствие ядра означает, что эритроциты не могут восстанавливаться. Однако результирующая двояковогнутая форма заключается в том, что ячейка имеет большее отношение площади поверхности к объему, что позволяет O 2 и CO 2 быстро диффундировать к Hb и обратно.
Цитоплазма эритроцитов состоит в основном из 33% раствора гемоглобина (Hb), который придает эритроцитам красный цвет. Гемоглобин переносит большую часть кислорода и часть углекислого газа, переносимых кровью.
Циркулирующие эритроциты живут около 120 дней.По мере старения эритроцитов его мембрана становится все более хрупкой. Без ключевых органелл, таких как ядро или рибосомы, эритроциты не могут восстанавливаться. Многие эритроциты умирают в селезенке, где они попадают в узкие каналы, распадаются и разрушаются. Гемолиз относится к разрыву эритроцитов, при котором высвобождается гемоглобин, оставляя пустые плазматические мембраны, которые легко перевариваются клетками, известными как макрофаги в печени и селезенке. Затем Hb распадается на различные компоненты и либо перерабатывается в организме для дальнейшего использования, либо утилизируется.
Лейкоциты
Лейкоциты (лейкоциты) также известны как лейкоциты. Их можно разделить на гранулоциты и агранулоциты. У первых есть цитоплазмы, которые содержат органеллы, которые при световой микроскопии выглядят как цветные гранулы, отсюда и их название. Гранулоциты состоят из нейтрофилов, эозинофилов и базофилов. Напротив, агранулоциты не содержат гранул. Они состоят из лимфоцитов и моноцитов.
Гранулоциты
- Нейтрофилы: Они содержат очень мелкие цитоплазматические гранулы, которые можно увидеть под световым микроскопом.Нейтрофилы также называют полиморфноядерными (PMN), потому что они имеют множество ядерных форм. Они играют роль в уничтожении бактерий и высвобождении химикатов, убивающих или подавляющих рост бактерий.
- Эозинофилы: Они имеют большие гранулы и выдающееся ядро, которое разделено на две доли. Они уничтожают аллергены и воспалительные химические вещества, а также выделяют ферменты, выводящие из строя паразитов.
- Базофилы: Имеют бледное ядро, обычно скрытое гранулами.Они секретируют гистамин, который увеличивает кровоток в тканях за счет расширения кровеносных сосудов, а также выделяют гепарин, который является антикоагулянтом, который способствует подвижности других лейкоцитов, предотвращая свертывание крови.
Агранулоциты
- Лимфоциты: Обычно они делятся на маленькие, средние и большие. Средние и большие лимфоциты обычно обнаруживаются в основном в фиброзной соединительной ткани и лишь изредка в кровотоке. Лимфоциты уничтожают раковые клетки, клетки, инфицированные вирусами, и чужеродные клетки.Кроме того, они представляют антигены для активации других клеток иммунной системы. Они также координируют действия других иммунных клеток, секретируют антитела и служат в иммунной памяти.
- Моноциты: Это самые крупные форменные элементы. Их цитоплазма обычно обильная и относительно чистая. Они функционируют, дифференцируясь в макрофаги, которые являются крупными фагоцитарными клетками, и переваривают патогены, мертвые нейтрофилы и остатки мертвых клеток. Как и лимфоциты, они также представляют антигены для активации других иммунных клеток.
Тромбоциты
Тромбоциты представляют собой небольшие фрагменты клеток костного мозга и поэтому сами по себе не классифицируются как клетки.
Тромбоциты выполняют следующие функции:
- Секретные сосудосуживающие средства, сужающие кровеносные сосуды, вызывая спазмы сосудов в поврежденных кровеносных сосудах
- Сформировать временные пробки с тромбоцитами, чтобы остановить кровотечение
- Секретные прокоагулянты (факторы свертывания), способствующие свертыванию крови
- Растворяет тромбы, когда они больше не нужны
- Переваривать и уничтожать бактерии
- Секретные химические вещества, привлекающие нейтрофилы и моноциты к участкам воспаления
- Секретные факторы роста для поддержания внутренней оболочки кровеносных сосудов
Первые три функции, перечисленные выше, относятся к важным гемостатическим механизмам, в которых тромбоциты играют роль во время кровотечения: спазм сосудов, образование тромбоцитарных пробок и свертывание крови (коагуляция).
Спазм сосудов
Это быстрое сужение разорванного кровеносного сосуда и самая немедленная защита от кровопотери. Травма стимулирует болевые рецепторы. Некоторые из этих рецепторов непосредственно иннервируют близлежащие кровеносные сосуды и заставляют их сужаться. Через несколько минут возьмутся другие механизмы. Повреждение гладкой мускулатуры кровеносного сосуда вызывает более продолжительное сужение сосудов, когда тромбоциты выделяют химический вазоконстриктор, называемый серотонином.Это поддерживает спазм сосудов достаточно долго, чтобы сработали другие механизмы гемостаза.
Образование тромбоцитарной пробки
В нормальных условиях тромбоциты обычно не прилипают к стенке неповрежденных кровеносных сосудов, так как выстилка сосудов имеет тенденцию быть гладкой и покрытой репеллентом тромбоцитов. Когда сосуд разрывается, тромбоциты выделяют длинные шипы, прикрепляющиеся к стенке сосуда, а также к другим тромбоцитам. Затем эти удлинения сжимаются и сближают стенки сосуда.Образовавшаяся масса тромбоцитов, известная как тромбоцитарная пробка, может уменьшить или остановить незначительное кровотечение.
Коагуляция
Это последняя и самая эффективная защита от кровотечения. Во время кровотечения важно, чтобы кровь быстро свертывалась, чтобы минимизировать кровопотерю, но не менее важно, чтобы кровь не свертывалась в неповрежденных сосудах. Коагуляция — это очень сложный процесс, направленный на свертывание крови в необходимом количестве. Целью коагуляции является преобразование фибриногена плазмы в фибрин, который представляет собой липкий белок, который прилипает к стенкам сосуда.Клетки крови и тромбоциты прилипают к фибрину, и образовавшаяся масса помогает закрыть разрыв в кровеносном сосуде. Образование фибрина — вот что делает коагуляцию такой сложной, поскольку в ней участвуют многочисленные химические реакции и множество факторов свертывания.
Производство крови
Гемопоэз
Кроветворение — это производство форменных элементов крови. Кроветворные ткани относятся к тканям, вырабатывающим кровь. Самой ранней развивающейся кроветворной тканью является желточный мешок, который также участвует в переносе питательных веществ желтка эмбриона.У плода клетки крови производятся костным мозгом, печенью, селезенкой и тимусом. Это меняется во время и после рождения. Печень перестает производить клетки крови примерно во время рождения, в то время как селезенка перестает производить их вскоре после рождения, но продолжает вырабатывать лимфоциты на всю жизнь. С младенчества все форменные элементы вырабатываются красным костным мозгом. Лимфоциты дополнительно продуцируются в лимфоидных тканях и органах, широко распространенных в организме, включая тимус, миндалины, лимфатические узлы, селезенку и участки лимфоидной ткани в кишечнике.
Эритропоэз
Эритропоэз относится, в частности, к производству эритроцитов или красных кровяных телец (эритроцитов). Они образуются в результате следующей последовательности трансформаций клеток:
Проэритробласт имеет рецепторы гормона эритропоэтина (ЭПО). Как только рецепторы ЕРО находятся на своем месте, клетка обязуется производить исключительно эритроциты. Затем эритробласты размножаются и синтезируют гемоглобин (Hb), который является красным транспортным белком кислорода.Затем ядро из эритробластов отбрасывается, давая начало клеткам, называемым ретикулоцитами. Общая трансформация гемоцитобласта в ретикулоциты включает уменьшение размера клеток, увеличение числа клеток, синтез гемоглобина и потерю ядра клетки. Эти ретикулоциты покидают костный мозг и попадают в кровоток, где они созревают в эритроциты, когда их эндоплазматический ретикулум исчезает.
Лейкопоэзис
Лейкопоэз относится к производству лейкоцитов (лейкоцитов).Он начинается, когда некоторые типы гемоцитобластов дифференцируются на три типа коммитированных клеток:
- Предшественники B, которым суждено стать B-лимфоцитами
- Т-предшественники, которые становятся Т-лимфоцитами
- Колониеобразующие единицы гранулоцитов-макрофагов, которые становятся гранулоцитами и моноцитами
Эти клетки имеют рецепторы колониестимулирующих факторов (CSF). Каждый CSF стимулирует развитие разных типов лейкоцитов в ответ на определенные потребности. Зрелые лимфоциты и макрофаги секретируют несколько типов спинномозговой жидкости в ответ на инфекции и другие иммунные нарушения.Красный костный мозг хранит гранулоциты и моноциты до тех пор, пока они не потребуются в кровотоке. Однако циркулирующие лейкоциты не задерживаются в крови надолго. Гранулоциты циркулируют в течение 4-8 часов, а затем мигрируют в ткани, где живут еще 4-5 дней. Моноциты перемещаются в крови в течение 10-20 часов, затем мигрируют в ткани и превращаются в различные макрофаги, которые могут жить до нескольких лет. Лимфоциты отвечают за долговременный иммунитет и могут выжить от нескольких недель до десятилетий.Они постоянно перерабатываются из крови в тканевую жидкость, в лимфу и, наконец, обратно в кровь.
Тромбопоэз
Тромбопоэз относится к производству тромбоцитов в крови, потому что тромбоциты раньше назывались тромбоцитами. Это начинается, когда гемоцитобласт развивает рецепторы гормона тромбопоэтина, который вырабатывается печенью и почками. Когда эти рецепторы находятся на месте, гемоцитобласт становится коммитированной клеткой, называемой мегакариобластом.Это реплицирует его ДНК, производя большую клетку, называемую мегакариоцитом, которая распадается на крошечные фрагменты, которые попадают в кровоток. Около 25-40% тромбоцитов хранятся в селезенке и высвобождаются по мере необходимости. Остальные свободно циркулируют в крови и живут около 10 дней.
Возрастные изменения в крови
Свойства крови меняются с возрастом. Считается, что эти изменения могут способствовать учащению образования тромбов и атеросклероза у пожилых людей.Вот некоторые из наиболее заметных результатов этих изменений:
- Повышение фибриногена
- Повышение вязкости крови
- Повышение вязкости плазмы
- Повышенная ригидность эритроцитов
- Повышенное образование продуктов распада фибрина
- Ранее активация системы коагуляции
Считается, что повышенный уровень фибриногена в плазме связан либо с его быстрой выработкой, либо с более медленной деградацией. С возрастом вязкость фибриногена и плазмы имеет тенденцию к положительной корреляции, причем увеличение вязкости плазмы в значительной степени объясняется повышением уровня фибриногена.
Вязкость крови зависит от таких факторов, как скорость сдвига, гемокрит, деформируемость эритроцитов, вязкость плазмы и агрегация эритроцитов. Хотя здесь задействовано множество факторов, синдром повышенной вязкости может быть вызван повышением только одного фактора. Состояние повышенной вязкости вызывает вялый кровоток и снижение поступления кислорода к тканям.
Также было обнаружено возрастное увеличение различных факторов свертывания крови, положительная корреляция с фибриногеном и отрицательная корреляция с альбумином плазмы.Агрегация тромбоцитов и эритроцитов увеличивается с возрастом, причем агрегация эритроцитов, по-видимому, является основным фактором, ответственным за повышение вязкости крови при низких скоростях сдвига.
Уменьшение деформируемости эритроцитов (увеличение жесткости) относится к их способности деформироваться под действием силы потока. Менее деформируемые клетки оказывают большее сопротивление потоку в микроциркуляции, что влияет на доставку кислорода к тканям. Исследования показали, что у пожилых людей меньше жидких мембран в эритроцитах.
Blood H + также обнаружил положительную корреляцию с возрастом, делая кровь немного более кислой с возрастом. Это приводит к набуханию клетки, что делает эритроциты менее деформируемыми. Это устанавливает цикл дальнейшего увеличения вязкости крови и ухудшения параметров кровотока.
Поскольку старение вызывает уменьшение общего количества воды в организме, объем крови уменьшается из-за того, что в кровотоке присутствует меньше жидкости. Количество эритроцитов и соответствующие уровни гемоглобина и гемокрита снижаются, что способствует утомлению человека.Большинство лейкоцитов остаются на исходном уровне, хотя наблюдается уменьшение количества лимфоцитов и их способности бороться с бактериями, что приводит к снижению способности противостоять инфекции.
В целом, повышение фибриногена является наиболее частым и значительным изменением в крови при старении, поскольку оно способствует повышению вязкости плазмы, агрегации эритроцитов и повышению вязкости крови при низких скоростях сдвига. Пожилой возраст связан с состоянием гиперкоагуляции крови, что делает пожилых людей более восприимчивыми к образованию тромбов и атеросклерозу.
Дополнительная информация
| Для получения дополнительной информации о крови, группах крови, анализах крови, а также о донорстве и переливании крови см. Кровь . |
Список литературы
- Аджмани Р.С., Рифкинд Дж. М.. Гемореологические изменения при старении человека. Геронтология 1998; 44 (2): 111-120
- Каскад коагуляции [онлайн]. 2003 [цитируется 9 сентября 2007 г.]. Доступно по адресу: URL: http: // labtestsonline.орг / понимание / аналиты / coag_cascade / coagulation_cascade.html
- Marieb EN. Анатомия и физиология человека. 4-е изд. Менло-Парк, Калифорния: Бенджамин / Каммингс; 1998.
- Саладин К.С. Анатомия и физиология — единство формы и функции. 3-е изд. Нью-Йорк: Макгроу-Хилл; 2004.
