Имплантируемая искусственная почка: обзор сегодняшнего состояния технологии
Трансплантация почек является предпочтительным методом лечения хронических заболеваний почек, но их нехватка, рост числа больных с хроническими заболеваниями этого органа и быстрое развитие заболевания делают большинство пациентов зависящими от диализа. Поскольку диализ резко влияет на образ жизни пациентов, большие надежды возлагаются на развитие искусственных почек, хотя их использование в настоящее время затруднено серьезными опасениями по поводу безопасности. С другой стороны, пациенты с гемодинамической нестабильностью, как правило, не переносят лечение прерывистым диализом из-за их неспособности адаптироваться к изменяющемуся сценарию непредвиденных событий.
Предполагается, что искусственная почка предоставит пациентам с хроническим заболеванием почек новый вариант, выходящий за рамки краткосрочного решения почечного диализа и дорогостоящей пересадки почки. Сегодня разработки в этой сфере ведутся как с целью создания носимого устройств, так и имплантируемого варианта искусственной почки.
В этом обзоре мы обсудим последние достижения в области разработки имплантируемой искусственной почки.
Имплантируемая искусственная почка, которую разрабатывают сегодня несколько коллективов ученых, похожа на существующий экстракорпоральный аппарат почечной помощи, который представляет собой биологически искусственную почку, сочетающую в себе мембранный гемофильтр и биореактор для функционирования в качестве здоровой почки. Однако такое устройство должно быть небольшим, обладать высокой эффективностью фильтрационных мембран, должна быть способна регулировать кровоток и стабилизировать необходимые компоненты. Имплантируемая искусственная почка должна быть способной воспроизводить работу настоящей почки, устранять необходимость в диализе и не требовать постоянного врачебного контроля. Кроме того, ее использование не должно требовать применения иммунодепрессантов и лекарств.
Это в идеале, а что же мы имеем сегодня в действительности?
Kidney Project (Калифорнийский университет в Сан Франциско)

Самая известная разработка в этой сфере ведется в рамках Kidney Project, в котором работают специалисты Калифорнийского университета из Сан-Франциско и университета Вандербильта (США). Они разработали имплантат размером с кофейную чашку, который способен выполнять функции почки и стать великолепным решением для пациентов с хроническим заболеванием почек. Это не очень большое хирургически имплантированное устройство состоит из высокопроницаемого фильтрационного блока и клеток почек человека.
Фильтрующий компонент имеет микропоры, которые могут иметь индивидуальную форму для того, чтобы выполнять определенные задачи. Эти фильтры могут располагаться один за другим, каждый из которых будет выполнять разную функцию фильтрации. Всего устройство содержит в себе пятнадцать таких фильтров, помещенных один поверх другого. Между такими фильтрами и вокруг них находятся живые клетки почки, которые выполняют функции, которые искусственные компоненты выполняют недостаточно хорошо, включая реабсорбцию питательных веществ и избавление от накопленных отходов. Поскольку такое гибридное биологическое устройство будет размещаться вне досягаемости иммунной реакции организма, оно будет таким образом защищено от отторжения человеческим телом.

Т.е. устройство содержит живые клетки, оно теоретически может не только фильтровать кровь, но и выполнять другие важные функции настоящей почки, такие как выделение гормонов для контроля кровяного давления.
Кроме фильтров, которые разделяют различные субстанции в крови, в состав имплантата входит «биореактор», который обрабатывает ультрафильтрат, выделяет из него сахар и соли, которые возвращает в кровь. В этом процессе вода реабсорбируется также обратно в тело, а ультрафильтрат превращается в «мочу», которая направляется в мочевой пузырь для удаления из организма. Эти устройства помещены в прочный корпус, покрытый пленкой из материала, который безопасен для использования внутри нашего тела. Имплантат соединен трубками с расположенными рядом венами и мочевым пузырем.
Питание устройство получает за счет давления крови пациента и этот прибор не требует использования внешних трубок или кабелей, которые сегодня ассоциируются с носимой искусственной почкой.
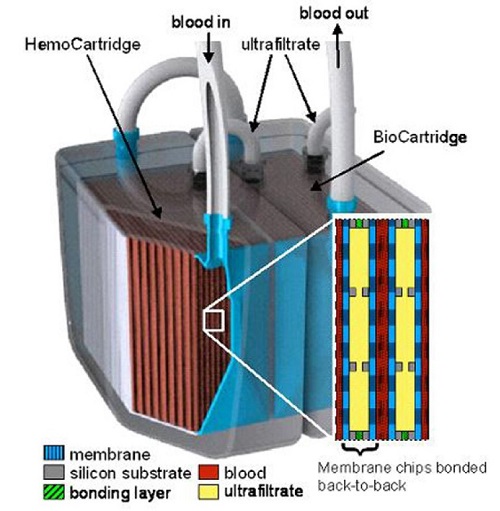
Очищенная кровь возвращается в систему кровообращения через вены, подключенные к имплантату, а отходы перемещаются в мочевой пузырь через соответствующую трубочку. Все элементы, через которые проходит кровь, имеют покрытие, которое должно препятствовать образованию тромбов. Кроме того, образованию тромбов препятствует специальном образом разработанная схема кровотока внутри системы.
По словам разработчиков, устройство не будет выполнять все функции человеческой почки. «Но цель заключается в том, чтобы оно выполняло критически важные функции и было системой, которая после имплантации позволяла пациенту свободно есть и пить, иметь мобильность, лучшее состояние здоровья в целом, и, в отличие от трансплантата, не требовать применения иммунодепрессантов», — заявляют университетские ученые.
Отметим, что при этом пациенты все равно должны принимать гормональные добавки, которые они используют при прохождении процедур диализа.
Тестирование рабочего прототипа предполагается провести в 2020 году.
USKRC

Недавно компания American Kidney Research Corporation (USKRC) объявила о разработке, как они утверждают, «первой в мире» имплантируемой искусственной почки. В этом устройстве применяется метод производства синтетической мочи с использованием технологии очистки крови с помощью деионизации, которая является первой в своем роде. Он включает в себя процессы фильтрации и ионного транспорта, которые аналогичны процессам, происходящим в человеческой почке.
Разработку, которую финансирует USKRC, ведут ученые из Калифорнийского университета в Лос-Анжелесе и университета Арканзаса.
По словам разработчиков системы,
В крови есть различные ионы и вещества, в том числе натрий, калий, мочевина и вода, которые необходимо транспортировать, либо в кровь, либо в мочевой поток, и в соответствующих количествах в течение определенного периода времени. Для этого необходимо создать ионную транспортную систему и систему транспортировки воды, что мы и сделали. Вот почему мы смогли создать синтетическую мочу.
Прибор включает в себя пару блоков электродеионизации — один предназначен для калия, так как эти уровни необходимы для поддержания электрической активности сердца, а другой — для всех остальных ионов. Он также имеет три других модуля: ультрафильтрации для удержания клеток крови и белков в организме, нанофильтрации для предотвращения выделения глюкозы и модуль обратного осмоса для модуляции количества выделяемой воды.
Система предназначена для удаления мочи со скоростью, сравнимой с той, какую обеспечивает здоровая почка, выдавая примерно то же количество воды, которое потребляется в данный день. Она включает в себя датчики обратной связи и настраиваемое программное обеспечение для контроля изменений в биохимии крови.
Стандартные диализные аппараты подвергают кровь диализату через мембрану; разница между составом диализата и кровью определяет, какие ионы выходят из организма и попадают в диализат. В отличие от диализа, при таком подходе не требуется очищенная вода или диализат, которые усложняют работу врачей и жизнь пациентов.
Недавно прототип такого устройства был испытан на животных, в том числе на свиньях, у которых работа почек очень похожа на функционирование этого органа у человека.
Результаты тестирования показали, что технология позволяет измерять (и, вероятно, в будущем контролировать) уровень калия, удаляемого из крови и затем переносимого в искусственную мочу под контролем компьютера. В настоящее время прототип этого устройства представляет собой носимый прибор размером с небольшой чемодан, который в ближайшем будущем предполагается усовершенствовать, существенно уменьшить, обеспечить его биосовместимость для обеспечения возможности его имплантации в человеческое тело.
По оценкам USKRC, при обеспечении достаточного финансирования испытания на человеке могут быть инициированы через два — два с половиной года.
Причина, по которой эта технология меняет правила игры, говорят разработчики, заключается в способности очищать кровь пациентов с терминальной стадией почечной недостаточности без использования процедур диализа. Это меняет методологию, практикуемую десятилетиями, что приводит к изменению парадигмы.
В ближайшем будущем разработчики планируют дорабатывать каждый из компонентов своего устройства. Он намерены изменить ультрафильтр, чтобы пациенту не понадобился гепарин или антикоагулянт. Кроме того, они планируют перепроектировать ультрафильтр так, чтобы в самом фильтре были компоненты, которые будут препятствовать свертыванию крови и улучшить электродеионизационные узлы.
Qidni Labs

Компания, Qidni Labs создает полностью имплантируемую искусственную почку, которая использует систему нанофильтрации для имитации функции органа. Разработанный специалистами фирмы прототип уже хорошо зарекомендовал себя при имплантации в свиней.
Фильтр устройства изготавливается из ультратонких мембран кристаллического кремния, которые покрываются биосовместимым материалом, чтобы не провоцировать иммунную реакцию. Сегодня такие кремниевые мембраны могут производиться в массовом порядке с размерами пор от 5 до 20 нанометров — достаточно большими, чтобы пропускать частицы отходов, но слишком маленькими для кровяных клеток.
По утверждению разработчиков это устройство будет непрерывно фильтровать кровь пациента в течение многих лет, не требуя обслуживания и очистки, что позволит навсегда освободить пациента от аппаратов диализа.
На базе этой технологии компания также планирует выпустить носимый миниатюрный диализный аппарат, который, по видимости, появится на рынке раньше имплантируемого устройства. В настоящее время Qidni Labs тестирует свои устройства и, если все пойдет по плану, разработчики ожидают, что эти приборы выйдут на рынок через четыре-пять лет.
Сейчас проект находится на доклинической стадии.
Выращенные в лаборатории живые почки

Несколько исследователей по всему миру пытаются вырастить полноценную почку человека с помощью почечных клеток от эмбрионов, стволовых клеток, взятых от взрослых людей, или клонированной ткани. В частности, команда ученых из Манчестерского университета первой в мире научилась выращивает части почки (нефроны), которые фильтруют кровь, в лаборатории с использованием человеческих стволовых клеток. Выращенные таким образом нефроны затем были имплантированы в мышь и показали свою способность фильтровать кровь и вырабатывать мочу, подобно тому, как работает нормальная почка. Новые структуры содержали большинство составных частей, присутствующих в нефронах человека — в том числе проксимальные канальцы, дистальные канальцы, капсулу Боумана и петлю Хенле.
При здоровых почках, имеющих около 1 миллиона нефронов каждая, процесс должен был бы масштабироваться, чтобы вырастить целые органы, готовые к трансплантации. Достоинство использования собственных стволовых клеток пациента заключается в том, что это может помочь избежать отторжения его организмом выращенной в лаборатории почки (что может произойти с сегодняшними пересадками почек).
Это исследование находится в самом начале, и требуется еще очень много работы, но способность выращивать нефроны в лаборатории уже является выдающимся достижением.
что это за аппарат и принцип его работы
Изобретение аппарата «искусственная почка» спасло жизни сотням тысяч людей, у которых была диагностирована острая или хроническая почечная недостаточность. Устройство для гемодиализа выводит из кровяного русла токсичные соединения, соли мочевой кислоты, нормализует водно-солевой обмен, препятствует возникновению артериальной гипертензии. Не изменяя объем крови, «искусственная почка» очищает организм человека от ядовитых веществ при алкогольных интоксикациях и передозировке наркотиками.
Что такое «искусственная почка»
Острая почечная недостаточность, обширная интоксикация, отек легких приводят к снижению функциональной активности почек — они не справляются с фильтрацией крови и выведением продуктов метаболизма из организма. Концентрация токсичных веществ стремительно повышается, провоцируя гибель клеток головного мозга из-за недостаточного снабжения их молекулярным кислородом.
Чтобы спасти человека от неминуемой смерти, проводится процедура гемодиализа — кровь очищается через специальную мембрану, имитирующую базальную почечную мембрану.
При помощи «искусственной почки» из крови выводятся:
- Продукты белкового метаболизма — мочевина и ее соединения.
- Креатинин, конечный продукт химических реакций в мышечных тканях.
- Ядовитые соединения ртути, хлора, мышьяка, биологических токсинов высших грибов и растений.
- Фармакологические и наркотические средства: барбитураты, опиоиды, фенобарбитал, нейролептики, транквилизаторы.
- Метиловый и (или) этиловый спирт.
- Излишняя жидкость.
В зависимости от стадии и степени развития заболевания пациент проходит процедуру несколько раз в неделю. Такое очищение крови занимает около 5-6 часов, при этом концентрация мочевины снижается более чем на 70%.
«Искусственная почка» устроена таким образом:
- Синтетическая или целлюлозная мембрана.
- Система для очищения крови.
- Система для приготовления диализата.
Все чаще при проведении процедуры используются целлофановые мембраны. Они позволяют не отфильтровывать низкомолекулярные полезные вещества — микроэлементы и минералы. А патогенные бактерии и токсичные соединения выводятся наружу.

Гемодиализ используется при лечении острой алкогольной интоксикации
Проведение гемодиализа
Очищение крови при помощи «искусственной почки» требует подготовки пациента к проведению процедуры. Их кровеносные сосуды не всегда находятся в хорошем состоянии и многочасовое извлечение и введение жидкости способно испортить их окончательно.
Проблему можно решить следующими способами:
- Из артерии и вены формируется фистула, обычно на предплечье. Сосудистые стенки после операции утолщаются и уплотняются, поэтому даже частое проведение гемодиализа не способно нарушить их целостность.
- Под местной анестезией вшивается катетер в вену, находящуюся в паховой зоне. Преимуществом данного метода является возможность использования устройства сразу после проведения операции.
Пациенту с имплантируемым катетером или сформированной фистулой противопоказаны физические нагрузки, поднятие тяжестей.
Перед проведением процедуры гемодиализа медицинский персонал измеряет пациенту частоту пульса и артериальное давление. Самые современные аппараты для очищения крови снабжены устройствами для предварительного снятия данных показаний. Также человеку следует взвеситься для оценки возможной отечности тканей и расчета объема жидкости, которую следует вывести из организма.
Токсичные вещества и шлаки удаляются из кровяного русла при создании избыточного гидростатического давления на жидкость, отделенную от растворителя мембраной. При этом не происходит диффузии растворителя, так как давление выравнивает содержание растворенных веществ по обе стороны полунепроницаемой мембраны.
«Искусственная почка» оснащена специальным компактным насосом, с помощью которого кровь поступает в диализатор с мембраной. Через несколько часов кровь пациента полностью очищается, а место введения обрабатывается дезинфицирующими растворами с последующим применением стерильной повязки.

Для проведения очищения крови методом «искусственной почки» создают фистулу
Принципы работы «искусственной почки»
Все вещества, проходящие при диализе через полупроницаемую мембрану, образуют диализат. Осмотическое давление создается при встречном потоке очищаемой крови и диализирующего раствора. Состав последнего подбирается по индивидуальным показателям состояния здоровья пациента, иногда эту функцию выполняет само устройство.
Принцип работы аппарата заключается в следующем:
- Острая и хроническая почечная недостаточность повышает концентрацию в крови токсичных азотистых соединений и продуктов белкового метаболизма. Осмотическое давление способствует их проникновению через поры мембраны в менее насыщенный диализирующий раствор.
- В состав диализирующего раствора включены катионы магния, натрия, калия и анионы хлора. Их концентрация соответствует той, которая должна быть у здорового человека. Прохождение жидкостей через мембрану позволяет восполнить количество электролитов в крови пациента. Используется при вентиляции почек.
- При снижении функциональной активности почек повышается кислотность биологических жидкостей. Диализирующий раствор содержит натрия гидрокарбонат, который связывается с клетками крови. PH крови сдвигается в щелочную сторону и нормализуется.
- Нарушение процессов фильтрации в структурных элементах почек провоцируют отечность тканей. При прохождении крови через полупроницаемую мембрану лишняя жидкость из нее удаляется и накапливается в диализирующем растворе. Данный процесс позволяет стабилизировать состояние пациентов при отеках мозга.
- Тромбофлебит и венозная недостаточность опасны возможной закупоркой просвета сосудов крупным тромбом. Гемодиализ с использованием антикоагулянтов препятствует агрегации конгломератов.
Для профилактики закупорки сосудов пузырьками воздуха (эмболия), аппарат «искусственная почка» оснащен устройством, которое их уничтожает или препятствует образованию. После проведения гемодиализа проводятся замеры содержания мочевины и ее соединений в биологических жидкостях.

Проведение гемодиализа в амбулаторных условиях
Основные виды аппаратов «искусственная почка»
Пациенты с заболеванием почек стремятся вести привычный образ жизни, ходить на работу, проводить время с семьей. Производители «искусственной почки» предусмотрели возможность очищать кровь в домашних условиях. Человек может самостоятельно провести процедуру в удобное для него время и требуемое количество раз. К сожалению, такое устройство стоит дорого и перед покупкой пациенту необходимо пройти специальные курсы обучения.
Также гемодиализ проводится:
- В амбулатории. Процедура проводится в порядке очередности под контролем медицинского персонала. Осуществляется доставка пациентов на машинах «Скорой помощи».
- В стационаре или реанимации. Очищение крови осуществляется у тяжелых больных с острой почечной недостаточностью. Также сюда поступают пациенты с отравлениями ядовитыми веществами, алкогольной интоксикацией, передозировкой наркотиками.
С развитием химической промышленности и расширением производства фармакологических препаратов увеличивается число интоксикаций. Разработчики устройств для очищения крови постоянно совершенствуют аппараты «искусственная почка», дополняя удобными приспособлениями. Можно проследить эволюцию медицинского оборудования:
- Обычный гемодиализ. Сравнительно небольшой поток крови, диализирующего раствора. Площадь целлюлозной мембраны составляет около 1 кв. метра.
- Высокоэффективный гемодиализ. Время проведения процедуры не занимает более четырех часов. Общая площадь поверхности полупроницаемой мембраны — 2 кв. метра, скорость движения жидкостей достигает 250 мл/мин.
- Высокопоточный гемодиализ. Усовершенствованы мембраны: через них могут проходить очень крупные конгломераты. Процедура позволяет сохранять в крови полезные вещества и микроэлементы, препятствует возникновению осложнений.
Различаются аппараты для гемодиализа и по конструкции фильтра для очищения крови:
- Диализаторы дисковые. Параллельные пластины с полунепроницаемой мембраной позволяют проводить постоянный контроль над качеством фильтрации. Снижен риск тромбообразования, невысокий объем очищаемой крови.
- Диализаторы капиллярные. При проведении процедуры очищения крови сведен к минимуму риск образования осложнений благодаря быстрому потоку жидкостей.
Выбор аппарата производится медицинским персоналом на основании состояния пациента и возможностей лечебного учреждения.

Использование «искусственной почки» в стационаре
Портативная «искусственная почка»
Десять лет назад американскими учеными была разработана портативная «искусственная почка». Переносное устройство весит не более 3,8 кг, а его питание осуществляется с помощью обычных батареек. Для проведения очищения крови также проводиться формирование фистулы ли установка встроенного внутривенного катетера.
Портативный аппарат «искусственная почка» не требует много времени для установки — в течение нескольких минут доктор подсоединяет медицинское оборудование. При необходимости аппарат может функционировать круглосуточно. Это происходит не только из-за усовершенствования конструкции, но и по причине сравнительно медленного потока жидкости.
Имплантируемая «искусственная почка»
Имплантированная «искусственная почка» скоро станет обыденной реальностью. Несколько лет назад разработка американских ученых была представлена на всеобщее обозрение. Гемодиализное устройство создано для пациентов с хронической почечной недостаточностью. Разработка особенно актуальна при сложившемся дефиците донорских органов или при их отторжении собственными клетками организма человека.
На данном этапе имплантируемая «искусственная почка» проходит тестирование в лабораторных условиях. Суть методики заключается в выполнении компактным устройством фильтрационной функции почек. Аппарат оснащен биологическими фильтрами с клетками почечных канальцев, а необходимая для работы энергия производится за счет течения крови.
Пересадка донорской почки
Трансплантация почки является хирургической операцией, в ходе которой осуществляется пересадка органа, полученного от другого человека. Заместительная почечная терапия используется для лечения пациентов с хронической почечной недостаточностью различной этиологии. Обычно необходимость в донорской почке возникает на последней стадии течения:
- Диабетической нефропатии.
- Хронического пиелонефрита.
- Поликистоза почек.
- Хронического гломерулонефрита.
Операция значительно продлевает жизнь пациента, улучшает ее качество. Трансплантация почки жизненно необходима маленьким детям с врожденными почечными патологиями, так как постоянный гемодиализ приводит к задержке развития ребенка.
Противопоказания к проведению гемодиализа
Метод очищения крови при помощи «искусственной почки» противопоказан в следующих случаях:
- Артериальная гипертензия тяжелой степени.
- Острые вирусные и бактериальные инфекции.
- Открытая форма туберкулеза.
- Инфаркт и инсульт.
- Нарушение свертываемости крови.
Данные противопоказания не принимаются во внимание при угрозе жизни пациента, и производится подключение к «почке». Ведь гемодиализ создан для продления жизни пациента, поэтому учитываются все риски и предпринимаются попытки для их устранения.
Искусственная почка
Почки обладают впечатляющим запасом прочности и продолжают самоотверженно выполнять свои функции по выведению продуктов обмена, электролитов и токсических веществ даже при гибели 70–90 % нефронов. Стойкость этого парного органа выходит его владельцу боком: к моменту появления серьезных жалоб при хронической болезни почек (ХБП) возможность повлиять на дальнейшее прогрессирование, как правило, уже упущена. Трансплантацию донорской почки проводят не более 20 процентам нуждающихся, большинство пациентов пожизненно находятся на заместительной почечной терапии — программном гемодиализе.
Можно лишь в очередной раз удивиться тому, как быстро человечество смогло приспособить под медицинские цели законы физики. Короткую, но бурную историю аппаратного диализа творили врачи, обладавшие, помимо умных голов, очень умелыми руками, горячими сердцами и непоколебимой верой в себя и диффузию.
Упрощенно принцип работы «искусственной почки» выглядит так. Кровь циркулирует внутри трубки, стенки которой выполнены из материала, проницаемого для низкомолекулярных веществ, таких как ионы калия, глюкоза, мочевина и креатинин. Трубка помещается в диализный раствор, по составу близкий к плазме крови в норме.
Если в плазме больного повышено содержание каких‑либо веществ, то они диффундируют в диализный раствор, стремясь уровнять концентрации по обе стороны мембраны. Чем больше ее рабочая площадь и скорость потока крови (в разумных пределах, зависящих от параметров и состояния пациента) — тем больше отфильтруется. При создании более высокого давления с внутренней стороны мембраны будут выделяться излишки воды — процесс, называемый ультрафильтрацией. Чтобы кровь, чувствительная к механическим воздействиям, не свернулась, нужен антикоагулянт.
Идее о возможности замещения функции почек предшествовало несколько открытий. Сначала люди поняли, для чего нужны почки и что моча может быть токсичной. Затем были открыты процессы диффузии и диализа. Наконец, в середине прошлого века появились технические возможности для создания диализаторов.
«Почки один раз царице!»
Документальная история почек начинается с древних египтян и иудеев, у которых этот орган пользовался большим уважением и вовсе не с гастрономической точки зрения. Например, египтяне при мумификации знатных людей оставляли в теле сердце и почки, которые считались ответственными за нравственность человека. Древние иудеи представляли почки «местом жительства» эмоций и чувств, поэтому этот орган (наряду с сердцем) подвергается пристальному вниманию Бога и о нем упоминается даже в Библии (Пс. 7:10, Откр. 2:23). Существовала и обратная связь: у евреев почки болели от сожаления и раскаяния, а у древних китайцев — от постоянного страха или печали.
В дальнейшем почки были лишены сакральной составляющей и низведены в ранг органа для сброса лишней воды. Древние греки, римляне и персы в лице Гиппократа, Галена и Ибн Сины активно продвигали учение о четырех жидкостях (слизи, крови, черной и желтой желчи), в котором моче места не нашлось. Предполагалось, что почки самостоятельно «привлекают» избыток воды из крови и выводят в виде мочи.
При этом упомянутые светила медицины правильно отмечали, что при нарушениях функции почек их роль частично берут на себя потовые железы, и рекомендовали таким больным различные способы хорошо пропотеть: от песочных ванн до бани. Последние в средневековой Европе не прижились, так как считалось, что частые водные процедуры провоцируют болезни. На Руси и затем в России баню традиционно уважали и рекомендовали, в том числе при заболеваниях почек.
Невероятно, но факт: до конца XVIII века об отсутствии пользы мочи для организма можно было только догадываться, благодаря чему история уринотерапии исчисляется веками. Наконец, в 1797 году французы Антуан де Фуркруа и Луи Воклен при изучении химического состава мочи помимо натрия, калия и различных солей обнаружили мочевину и предположили ее опасность для здоровья. Во второй половине XIX века другие французские медики, Виктор Фельтц и Эжен Риттер, доказали токсичность содержащегося в моче калия.
Физик-предсказатель
К этому времени шотландский физик Томас Грэм, используя фильтр из пергаментной бумаги, разделил растворы на кристаллоидные и коллоидные. Первые содержали неорганические соли и сахара, быстро проникали через фильтр и обладали способностью образовывать кристаллы.
Процесс диффузии кристаллоидов был назван «диализом». Растворы белков через мембрану практически не просачивались. В своих опытах Грэм использовал желатин, по греческому названию которого («kolla») было дано имя всему классу растворов — коллоиды.
Символично, что «отец диализа» был знаком с работами основоположника нефрологии Ричарда Брайта, и в своем опыте 1854 года продемонстрировал диффузию компонентов мочи (солей и мочевины) через мембрану в емкость с дистиллированной водой, предсказав возможность лечения болезней почек с использованием этих свойств в недалеком будущем.
Изобретательные врачи

Доктор Виллем Кольфф (1911–2009) и его диализатор, 1999 год.
Источник: ndt.oxfordjournals.org
История диализа учит нас тому, что мало иметь голову и придумывать что‑то хорошее, необходимы также растущие из нужного места руки, чтобы это хорошее материализовать. Так, в 1912 г. американские медики Джон Абель, Леонард Роунтри и Бенджамин Тернер смастерили и использовали первый экспериментальный диализатор для удаления продуктов обмена и салицилата из крови собак.
Изобретение представляло собой восемь параллельных трубок из нитроцеллюлозы (целлоидина), по которым циркулировала кровь. Конструкция была помещена в стеклянный сосуд, заполненный 0,6‑процентным раствором хлорида натрия. Все работы над устройством врачи провели самостоятельно, от создания целлоидиновых трубок и получения экстракта из пиявок (антикоагулянта гирудина) до стеклянных восьмиконечных «переходников», удаления почек у собак и биохимических анализов.
В 1913 году Джон Абель представлял свой аппарат для «вивидиффузии» на медицинских конференциях в США и Европе, где журналисты лондонского «The Times» впервые документально окрестили его «искусственной почкой». Название прижилось.
Немецкий врач Георг Хаас, наблюдая неудовлетворительные результаты постельного режима, диетотерапии и кровопусканий при терминальной почечной недостаточности, самостоятельно собрал сходный с изобретением Абеля аппарат и в 1924 г. провел первый сеанс гемодиализа пациенту с уремией. Процедура длилась 15 минут, клинического значения не имела, однако факт диффузии вредных веществ в диализный раствор был биохимически доказан. Начало было положено.
К сожалению, гирудин как антикоагулянт слабо поддавался дозированию, вызывал кровотечения и был токсичен, а целлоидин был очень хрупок и поэтому плохо поддавался стерилизации. Отдельные энтузиасты пытались использовать в качестве материала для трубок обработанные кишки цыплят или брюшину с аппендикса коров, однако широкого признания не получили.Поэтому следующим толчком к всплеску конструкторской активности среди нефрологов послужили распространение гепарина, выделенного из печени собаки в 1916 году, и доступность целлофана, использовавшегося в пищевой промышленности с начала века для упаковки сосисок. В 1938 году американский врач-лаборант Вильям Талхаймер объединил эти два компонента в одном диализаторе и провел успешную серию экспериментов на нефрэктомированных собаках.
Первый успех
История аппаратного диализа также учит нас упорству даже при отсутствии умелых рук. Пример тому — голландский доктор Виллем Кольфф, создатель первой «искусственной почки», спасшей жизнь человеку.
По традиции многих медицинских открытий, посвятить жизнь работе над диализатором начинающего врача подвигла смерть от уремии молодого пациента и последовавший тяжелый разговор с его матерью.
В 1938 г. Кольфф устроился волонтером в Университет Гронингена и в 1940 г. начал эксперименты с плазмой и целлофаном. Немногим позже Голландию захватили нацисты, глава медфакультета, поддерживавший исследования Кольффа, покончил жизнь самоубийством, и наш герой перебрался в небольшой городок Кампен на должность терапевта.
На новом месте он продолжил носиться с идеей диализатора. В отличие от идейных предшественников, Кольфф ничего не мастерил сам, зато сумел получить под свое начало пять опытных технологов, договорился с эмалевой фабрикой, и в 1943 году аппарат был готов.
Диализатор Кольффа представлял собой 30‑метровую целлофановую трубку, обмотанную вокруг горизонтально-ориентированного барабана из алюминиевых или деревянных планок, наполовину погруженного в 100‑литровую емкость с диализирующим раствором.
Барабан вращали вручную. Кровь самостоятельно поступала порциями в трубку из катетеризированной периферической вены или артерии. По мере вращения барабана она перетекала по трубке, на конце которой располагался небольшой насос и ловушка для тромбов и пузырьков воздуха. Очищенную таким образом кровь возвращали в периферическую вену.
В отличие от предыдущих исследователей, Виллем Кольфф опытов на собаках не ставил, а сразу начал лечить людей. Первой пациентке с уремией было проведено 12 сеансов диализа с заметным клиническим и лабораторным эффектом, но через некоторое время доступные для катетеризации вены закончились и больная умерла.
В течение двух лет та же участь постигла следующих 14 пациентов Кольффа, 15‑й — с острой задержкой мочи — выжил благодаря катетеризации мочевого пузыря, а не диализу, но изобретатель энтузиазма не растерял. 16‑я — и первая выжившая — больная с острой почечной недостаточностью была выведена из уремической комы с помощью «искусственной почки» в 1945 году.
Многие коллеги отнеслись к изобретению Кольффа скептически, продолжая отдавать предпочтение более привычной безбелковой диете. Однако со временем, претерпев технологические улучшения, аппарат Кольффа — Бригхэма в 1950‑х гг. начал входить в практику нефрологов некоторых больниц США и Европы и был использован в полевом военном госпитале во время Корейской войны для лечения гиперкалиемии.
В 1947 году швед Нильс Олуолл поместил целлофановую трубку между двух металлических сеток, что позволило увеличить прочность мембраны и, создавая разницу гидростатического давления, удалять излишки воды из организма.
Другой подход

Применение искусственной почки Кольфа — Бригама во время Корейской войны (иллюстрация к брошюре аппарата).
Источник: historyofnephrology.blogspot.ru
При кажущейся логичности и простоте конструкции «барабанный» диализатор Кольффа — Бригхэма был довольно сложным в сборке, громоздким и часто непредсказуемым в объеме «потребляемой» крови.
Американцы Леонард Скеггс и Джек Леонардс пошли другим путем и в 1948 году создали пластинчатый диализатор. Вместо длинной трубки кровь текла между 2 пластинок из целлофана с резиновыми стенками по бокам, с наружной стороны омываемых потоком жидкости. Аппарат стал компактнее, потреблял меньше диализной жидкости и был более эффективным.
Норвежский уролог Фредерик Киил в 1960 г. доработал диализатор Скеггса — Леонардса, в частности, заменил целлофан на более прочный и пористый купрофан — в итоге «почка» Киила состояла на вооружении нефрологов до 1990‑х гг.
При этом, несмотря на всё напряжение изобретательской мысли терапевтов, длительный диализ был невозможен, пока хирурги не ввели в практику долговременный сосудистый доступ. Количество доступных и пригодных для подключения диализатора вен в организме сильно ограниченно, и частая катетеризация быстро приводила их в негодность.
В 1960 году был впервые наложен наружный артерио-венозный шунт: в периферические артерию и вену были введены тефлоновые канюли, соединенные на поверхности тела силиконовой трубкой. Для подключения к контуру диализатора трубки разъединялись. В 1965 году сформировали артериовенозную фистулу: периферические артерия и вена были сшиты бок в бок, вена, расширявшаяся под давлением крови, становилась доступна для многочисленных пункций.
Дальнейшее развитие химической промышленности привело к появлению полых волокон, послуживших материалом для наиболее современных «капиллярных» диализаторов. Тысячи тонких — около 200 микрометров — капилляров спиральной формы с полупроницаемыми стенками упакованы в пластиковый контейнер. Кровь течет по капиллярам, снаружи омываемым диализной жидкостью. Благодаря малому диаметру и большому количеству полых волокон удалось впихнуть большую рабочую площадь — до 2 и более квадратных метров — в компактный цилиндр, по обхвату умещающийся в ладони и длиной около 30 см. Параллельно с возрастающей сложностью конструкции аппараты для гемодиализа всё больше автоматизировались и обзаводились всевозможными датчиками и системами контроля.
Бурное развитие диализной службы привело к значительному увеличению продолжительности жизни пациентов с хронической болезнью почек. Люди, которые 70 лет назад не протянули бы и месяца, в наши дни имеют большие шансы прожить годы и десятилетия, хотя и с некоторыми неудобствами. Парадокс в том, что вследствие постоянного прироста больных с терминальной стадией хронической болезни почек, центров диализа не хватает ни в одной стране мира.
искусственная почка стала носимым прибором
Изобретение аппарата «искусственная почка» спасло жизни сотням тысяч людей, у которых была диагностирована острая или хроническая почечная недостаточность. Устройство для гемодиализа выводит из кровяного русла токсичные соединения, соли мочевой кислоты, нормализует водно-солевой обмен, препятствует возникновению артериальной гипертензии. Не изменяя объем крови, «искусственная почка» очищает организм человека от ядовитых веществ при алкогольных интоксикациях и передозировке наркотиками.
Что такое «искусственная почка»
Острая почечная недостаточность, обширная интоксикация, отек легких приводят к снижению функциональной активности почек — они не справляются с фильтрацией крови и выведением продуктов метаболизма из организма. Концентрация токсичных веществ стремительно повышается, провоцируя гибель клеток головного мозга из-за недостаточного снабжения их молекулярным кислородом.
Чтобы спасти человека от неминуемой смерти, проводится процедура гемодиализа — кровь очищается через специальную мембрану, имитирующую базальную почечную мембрану.
При помощи «искусственной почки» из крови выводятся:
- Продукты белкового метаболизма — мочевина и ее соединения.
- Креатинин, конечный продукт химических реакций в мышечных тканях.
- Ядовитые соединения ртути, хлора, мышьяка, биологических токсинов высших грибов и растений.
- Фармакологические и наркотические средства: барбитураты, опиоиды, фенобарбитал, нейролептики, транквилизаторы.
- Метиловый и (или) этиловый спирт.
- Излишняя жидкость.
В зависимости от стадии и степени развития заболевания пациент проходит процедуру несколько раз в неделю. Такое очищение крови занимает около 5-6 часов, при этом концентрация мочевины снижается более чем на 70%.
«Искусственная почка» устроена таким образом:
- Синтетическая или целлюлозная мембрана.
- Система для очищения крови.
- Система для приготовления диализата.
Все чаще при проведении процедуры используются целлофановые мембраны. Они позволяют не отфильтровывать низкомолекулярные полезные вещества — микроэлементы и минералы. А патогенные бактерии и токсичные соединения выводятся наружу.

Гемодиализ используется при лечении острой алкогольной интоксикации
Проведение гемодиализа
Очищение крови при помощи «искусственной почки» требует подготовки пациента к проведению процедуры. Их кровеносные сосуды не всегда находятся в хорошем состоянии и многочасовое извлечение и введение жидкости способно испортить их окончательно.
Проблему можно решить следующими способами:
- Из артерии и вены формируется фистула, обычно на предплечье. Сосудистые стенки после операции утолщаются и уплотняются, поэтому даже частое проведение гемодиализа не способно нарушить их целостность.
- Под местной анестезией вшивается катетер в вену, находящуюся в паховой зоне. Преимуществом данного метода является возможность использования устройства сразу после проведения операции.
Пациенту с имплантируемым катетером или сформированной фистулой противопоказаны физические нагрузки, поднятие тяжестей.
Перед проведением процедуры гемодиализа медицинский персонал измеряет пациенту частоту пульса и артериальное давление. Самые современные аппараты для очищения крови снабжены устройствами для предварительного снятия данных показаний. Также человеку следует взвеситься для оценки возможной отечности тканей и расчета объема жидкости, которую следует вывести из организма.
Токсичные вещества и шлаки удаляются из кровяного русла при создании избыточного гидростатического давления на жидкость, отделенную от растворителя мембраной. При этом не происходит диффузии растворителя, так как давление выравнивает содержание растворенных веществ по обе стороны полунепроницаемой мембраны.
«Искусственная почка» оснащена специальным компактным насосом, с помощью которого кровь поступает в диализатор с мембраной. Через несколько часов кровь пациента полностью очищается, а место введения обрабатывается дезинфицирующими растворами с последующим применением стерильной повязки.

Для проведения очищения крови методом «искусственной почки» создают фистулу
Принципы работы «искусственной почки»
Все вещества, проходящие при диализе через полупроницаемую мембрану, образуют диализат. Осмотическое давление создается при встречном потоке очищаемой крови и диализирующего раствора. Состав последнего подбирается по индивидуальным показателям состояния здоровья пациента, иногда эту функцию выполняет само устройство.
Принцип работы аппа
Искусственная почка, когда применяется и как действует
Искусственная почка — это аппарат, предназначенный для выведения из крови человека токсинов, скапливающихся в почках при их тяжелом поражении — обычно это хроническая и острая формы недостаточности почек.
Работа аппарата основывается на принципах диализа — это выведение низкомолекулярных веществ из коллоидных растворов благодаря диффузии и разнице между осмотическим давлением с двух сторон целлофановой полупроницаемой мембраны.
Гемодиализ — это наиболее популярный метод проведения лечения запущенных форм недостаточности почек. Такая процедура позволяет человеку продолжать вести активный образ жизни, несмотря на неполноценную работу почек.
Регулярная организация гемодиализа предполагает строгое соблюдение лечебного графика, регулярный прием лекарственных препаратов и соблюдение особых правил, касающихся рациона питания.
Когда требуется гемодиализ
Как правило, гемодиализ назначается человеку, когда его почки способны выполнять только 10 — 15% своих функций. Наряду с этим у человека развиваются следующие симптомы — рвота, тошнота, отечность, высокая степень утомляемости. Аппарат искусственная почка забирает на себя некую часть функций почек — он держит под контролем кровяное давление человека, поддерживает нормальное соотношение жидкости в организме, что дает возможность сохранять нормальный кислотно-щелочной баланс.
Врач определяет необходимость проведения гемодиализа в соответствии со следующими факторами: общее самочувствие человека, степень функционирования почек, симптоматики, качество жизни человека и его личные пожелания. Обычно пациенты начинают проходить процедуру задолго до момент формирования осложнений, которые могли бы угрожать его жизни.
К основным причинам возникновения недостаточности почек относят:
- Повышенное кровяное давление.
- Диабет.
- Воспалительные процессы в почках.
- Воспалительный процесс в кровеносных сосудах.
- Поликистоз почек.
Бывают ситуации, когда работа почек нарушается неожиданно, например, при острой форме почечной недостаточности по причине получения тяжелой травмы, сложной хирургической операции, сердечного приступа и других серьезных отклонений.
Проведение гемодиализа
Для некоторых людей единственным верным решением для продления жизни остается подключение к искусственной почке.
Данный аппарат представляет собой машину, вес которой составляет в пределах 80 кг. Она работает по принципу насоса — принимает кровь от больного, а после очищения возвращает её обратно. Очистка крови проводится при её прохождении через специальное устройство под названием диализатор. Принцип действия диализатора заключается в том, что он состоит из множества трубочек — по ним и протекает кровь пациента. Снаружи трубочки омываются специальным диализирующим раствором. Стенки трубочек выполнены из полупроницаемой мембраны, через неё посредством осмоса и диффузии в диализирующий раствор проникают вредные вещества, а также избыток микроэлементов из кровотока. Затем диализирующий раствор сливают и замещают на новый.
Гемодиализ, как правило, длится от трех до семи часов, а порой даже дольше. Если больному поставлен диагноз хронической почечной недостаточности, то гемодиализ организуется два -четыре раза за неделю без перерывов.
Если у человека обнаруживается острая форма почечной недостаточности, то процедуры могут организовываться каждый день до момента наступления ликвидации процессов интоксикации и достижения самостоятельного функционирования почек. Гемодиализ проводят в особых отделениях и медицинских центрах по нефрологии и гемодиализу. Процедуру должен выполнять врач нефролог или реаниматолог. Отбор данных для проведения лечения на аппарате искусственной почки должен быть осуществлен очень тщательно.
Американскими учеными была изобретена искусственная имплантируемая почка, которая устанавливается прямо в организм пациента. Данное устройство позволяет облегчить течение хронической недостаточности почек, а также избавить от необходимости постоянного проведения гемодиализа в стационаре.
Совсем недавно была разработана и с успехом используется портативная искусственная почка, которая обеспечивает пациенту непрерывный диализ. Пациенты с недостаточностью почек могут носить данный аппарат на поясе.
Риски проведения процедуры
У большинства людей, которые требуется использование искусственной почки, есть множество серьезных отклонений состояния здоровья. Гемодиализ может продлить жизнь многим людям, но, несмотря на это, ожидаемая продолжительность жизни тех людей, которые нуждаются в нём, по-прежнему остается намного меньше, чем для населения в общем.
Осложнения могут стать последствием гемодиализа или поражения почек. Основными осложнениями считаются следующие:
- Понижение кровяного давления — гипотония. Это самый распространенный негативный результат после проведения гемодиализа, особенно для пациентов, страдающих от сахарного диабета. Гипотония обычно дополняется такими проявлениями, как трудности дыхания, спазмы в брюшной полости, тошнота с рвотой.
- Спазмы в мышцах. Врачи не могут утверждать, что именно гемодиализ является причиной возникновения данного осложнения, но на такое отклонение жалуются многие пациенты. Иногда для облегчения спазмов требуется снизить интенсивность и частоту процедуры.
- Зуд. Многие пациенты, проходящие гемодиализ, жалуются на зуд кожного покрова, который становится сильнее во время процедуры или сразу после её завершения.
- Нарушение сна, так как болевые ощущения в мышцах и непроизвольные движения нижними конечностями мешают нормальному сну.
- Малокровие — уменьшение концентрации красных кровяных клеток считается самым частым осложнением гемодиализа при почечной недостаточности. Недостаточность почек часто приводит к уменьшению выработки эритропоэтина — гормона, стимулирующего выработку красных кровяных телец. Ограничения в пище и выведения из организма витаминов и железе при гемодиализе способствует возникновению малокровия. Потеря крови при гемодиализе и частые анализы крови приводят к таким же результатам.
- Патологии костной ткани. Если пораженные почки утратили возможность правильно использовать витамин D, который способствует абсорбции крови, то кости с течением времени ослабевают.
- Повышение артериального давления — гипертония. Повышенное кровяное давление — это главная причина недостаточности почек. Если в процессе лечения пациент потребляет большое количество жидкости и соли. То состояние здоровья может заметно ухудшиться.
- Воспаление в перикарде. Недостаточное проведение гемодиализа или, наоборот. Слишком частые сеансы могут вызвать воспаление перикарда. Так, сердце становится не в состоянии качать достаточные объемы крови.
эволюция и принципы работы — Российская газета
По данным ВОЗ, более чем у 500 миллионов человек во всем мире — то есть примерно у каждого десятого взрослого — отмечаются признаки нарушения функции почек. К развитию почечной недостаточности приводят сахарный диабет и повсеместно распространенная артериальная гипертония. Иметь железное здоровье — это ли не предел мечтаний? Не исключено, что выращивание и имплантация человеческих органов будут возможны уже в обозримом будущем. Пока же функции организма поддерживают различные аппараты. Например, искусственная почка.
Все началось с пиявок
Еще ученых античности интересовала процедура гемодиализа, но толчком к появлению современного метода очистки крови стало развитие биохимии в начале XIX века.
С. В. Лашутин в книге «История гемодиализа в мире» отмечает несколько основных вех становления этого направления медицины.
В 1854 году был описан метод изготовления полупроницаемых пергаментных мембран: шотландский профессор химии Томас Грэхэм спроектировал диализатор в форме «обруча», экспериментально доказав законы диффузии и осмоса (от греческого «давление»), ставшие классическими и заложившие основы современного диализа.
Первый гемодиализ был проведен в октябре 1924 года. Врач из Германии Джордж Хаас в качестве антикоагулянта использовался гирудин: вещество, которое содержится в слюнных железах пиявок и в некоторых видах змеиного яда. В 1925 году Хаас после нескольких неудачных попыток смог произвести свою первую партию гепарина из печени и в 1927 году впервые использовал его в лечении больного гемодиализом.
3 сентября 1945 года голландскому медику Вильяму Кольфу удалось с помощью гемодиализа снизить концентрацию мочевины в крови пациентки и вывести ее из комы. Таким образом, первой больной, которая выжила благодаря лечению искусственной почкой, считается эта 67-летняя женщина.
В условиях больницы
За десятилетия своего существования гемодиализ стал вполне самостоятельной медицинской специальностью. На сегодня именно внепочечное очищение крови при всех своих побочных эффектах, таких как болезненность процедуры, повышенная утомляемость и кожный зуд, считается наиболее универсальным и доступным методом лечения заболеваний почек.
Современная искусственная почка представляет собой довольно громоздкое устройство весом несколько десятков килограммов. Для очищения крови от продуктов метаболизма пациентам амбулаторно проходятся проходить 2-3 сеанса в неделю по 4-8 часов каждый. Так, в 2008 году в Свердловской области, жительница Новоуральска, страдающая почечной недостаточностью и пытавшаяся родить ребенка, проводила подключенной к аппарату по нескольку часов каждый день.
Современные данные говорят о том, что на каждой процедуре гемодиализа должно достигаться очищение крови от мочевины не менее чем на 65 процентов.
Диализатор имеет две части: одну — для крови пациента, вторую — для специального раствора. Эти две части разделяет тонкая мембрана, отверстия в которой имеют такой размер, что клетки крови, белок и другие важные компоненты крови не могут пройти через мембрану и остаются в организме, а шлаки, такие как мочевина, калий и лишняя жидкость, удаляются.
«Диализ снижает концентрацию уремических токсинов в плазме крови, нормализует кислотно-щелочной равновесие крови и ее электролитный состав, удаляет из крови избыточную жидкость, создает предпосылки для нормализации артериального давления и коррекции анемии. Очищенная таким образом кровь возвращается в ткани тела и принимает на себя снова находящиеся в них уремические токсины — цикл повторяется», — описывает процесс в своей книге специалист в области гемодиализа Е. А. Стецюк. И добавляет, что по сути своей гемодиализ не является методом лечения заболеваний почек — это лишь способ частичного замещения утраченной функции внутренних органов.
Портативная помощь
В 2007 году американские доктора выступили с заявлением, что разработали переносную искусственную почку. Испытания нового устройства в 2009 показали неплохие результаты. Аппарат, в отличие от своего стационарного предшественника, небольшой: весит всего около 4 килограммов, легко помещается в сумке и работает от батареек в течение 6-8 часов.
Процедура подключения устройства к пациенту занимает несколько минут: врач соединяет аппарат с веной в области предплечья или бедра, и почка начинает функционировать. Человек может носить устройство при себе круглосуточно, занимаясь текущими делами. Правда, по данным специалистов, процедура очистки крови в портативной искусственной почке происходит несколько медленнее, чем в стационарном аппарате.
Первый аппарат мобильной искусственной почки был протестирован в лабораторных условиях в 2004 году американским ученым Чарльзом Дженнингсом. В сопроводительных документах, зарегистрированных в патентном бюро США в 2006 году, аппарат описывается как «устройство, подсоединяемое к подвздошной артерии пациента». Очистка проходит как при стационарном диализе: с помощью мембранных картриджей молекулы воды, магния, натрия, калия, кальция, мочевина и так далее удаляются из крови согласно их атомной массе.
Эффективность такого подхода даже у самых тяжелых больных была подтверждена исследованиями.
Имплантат будущего
В 2010 году калифорнийские светила медицины разработали имплантируемый гемодиализный аппарат, размерами сопоставимый с человеческой почкой. Уже в сентябре 2013 года американская корпорация заявила, что заканчивает работу над новым устройством, которое может стать настоящим прорывом в лечении почечной недостаточности. По некоторым оценкам, диализ с помощью этого устройства настолько эффективен, что может заменить трансплантацию донорской почки.
Тестирование мобильной почки продолжается и если проверка пройдет успешно, то уже через год начнутся ее испытания на свиньях. Устройство размером с мобильный или пачку сигарет можно будет и трансплантировать, и просто носить на теле, если трансплантация противопоказана.
Принцип работы такой почки отличается от обычных диализных аппаратов: помимо микрофильтров в ней есть биореактор с клетками почечных канальцев. «Новое устройство для диализа состоит из волокон, выстланных почечными клетками, которые отвечают за обратное всасывание воды, глюкозы и других необходимых организму веществ, а также выработку молекул, обеспечивающих иммунитет», — передает BBC News.
То есть по сути своей аппарат выполняет метаболические функции почек. Существенное преимущество прибора в том, что он не требует дополнительного питания — фильтрация в нем происходит за счет энергии кровотока.
Кстати
В апреле 2013 года биологи из США впервые вырастили полноценную искусственную почку и успешно пересадили ее в тело крысы.
Справка «РГ»
Хроническая почечная недостаточность — состояние больного в результате сокращения, а затем и полного прекращения функции почек. В крови накапливаются вредные вещества, избыток жидкости. Если не принять срочные меры, то человек погибнет.
Принцип работы аппарата «искусственной почки»
Почки играют решающую роль в очищении кровотока от токсинов и других вредных компонентов. Здоровье почек считается очень деликатным и, если не заботиться о нем надлежащим образом, человек может испытать хроническую болезнь почек (ХЗП). Это в свою очередь может привести к необходимости использования устройства под названием искусственная почка.
Искусственная почка – что это такое
Диализ почек – это явление, используемое для правильного функционирования почек, когда почка перестает нормально работать. Диализ выполняется с помощью аппарата, который очищает и фильтрует кровь в кровоток.

Принцип работы аппарата искусственной почки
Когда почки пациента перестают функционировать должным образом, становится необходимым регулярно очищать кровь, иначе это может привести к серьезным последствиям для здоровья и даже смерти. Аппарат искусственной почки помогает сбалансировать организм, даже если почки не работают должным образом.
Известно, что почки предотвращают накопление в организме человека примесей, отходов и дополнительной воды. Почки также играют решающую роль в контроле артериального давления и помогают в поддержании идеального баланса химических, минеральных и питательных веществ в крови. Таким образом, когда почки перестают выполнять все эти функции из-за травмы или заболевания, такого как камень в почках или других хронических заболеваний, организм перестает нормально работать.
Аппарат искусственной почки помогает сохранить работоспособность всех функций организма. Диализ рекомендуется, потому что, когда здоровье почек скомпрометировано, кровь пациента будет отравлена всеми отходами и солями. Диализ будет следить за тем, чтобы кровь очищалась на регулярной основе.
Но этот аппарат не является лекарством от каких-либо заболеваний почек, это всего лишь средство, чтобы поддерживать работоспособность тела. Это временное лечение. Существуют различные методы лечения различных заболеваний почек.
Принцип работы аппарата «Искусственная почка»
Диализ использует внешние источники, такие как аппарат искусственной почки, чтобы очистить тело от примесей. Это делается искусственно и в зависимости от типа требуемого диализа, он подразделяется на два вида:
- Гемодиализ
Это наиболее распространенный вид среди пациентов с диализом. При гемодиализе врачи фиксируют искусственную почку, называемую гемодиализатором, к телу пациента. Искусственная почка работает так же, как и естественные почки человека.
Врачи будут создавать сосудистый доступ, выполняя операцию. Доступ к сосудам или точка входа производится для того, чтобы кровь проникала через искусственную почку в кровеносные сосуды.

Процедура гемодиализа заменяет работу обычной почки
Входная точка сделана хирургическим путем таким образом, чтобы она легко позволяла проникать внутрь большого количества крови. Докторами назначаются два типа точек доступа. В зависимости от потребности и состояния пациента врач либо создаст артериовенозный (АВ) трансплантат, либо артериовенозную фистулу.
Фистула выполняется путем соединения вен и артерии, тогда как трансплантат выполняется путем установки петлеобразной трубки. С другой стороны, если пациент требует гемодиализа на короткий срок, то врачи будут использовать катетер. Он вставляется через шею в большую вену тела пациента.
Лечение гемодиализом может занимать до 4-6 часов в зависимости от состояния пациента.

Лечение гемодиализом занимает 4-6 часов
- Перитонеальный диализ
При перитонеальном диализе врачи хирургически имплантируют катетер внутри брюшной области пациента. В этом типе диализа пациенту требуется внешняя жидкость для очистки крови. Диализат – это жидкость, используемая для слива отходов из кровотока. Отходы собираются в брюшной полости, а диализат высвобождается из организма. Существует два основных типа перитонеального диализа, выполняемых врачами, а именно: непрерывный педиатрический диализ с циклическим циклом и непрерывный амбулаторный перитонеальный диализ.
Непрерывный циклический перитонеальный диализ проводится во время ночей, когда пациент спит и использует машину. Непрерывный амбулаторный перитонеальный диализ наполняет и истощает живот несколько раз в день. Лучше всего в перитонеальном диализе заключается в том, что пациенты могут выполнять все это самостоятельно в своих домах; врачи будут обучать их тому, как действовать.
Физико-химические принципы функционирования искусственной почки
Аппарат искусственной почки смешивает и контролирует диализат. Диализат – это жидкость, которая помогает удалить нежелательные отходы из крови. Это также помогает поднять электролиты и минералы до их надлежащего уровня в организме. Машина также контролирует поток крови, пока она находится вне тела.
Пластмассовые кувшины в аппарате содержат жидкости, используемые для смешивания диализата. Машина смешивает диализат, который состоит из подкисленного раствора, бикарбоната и очищенной воды. Подкисленный раствор содержит электролиты и минералы. Другим решением является бикарбонат или бикарб, который похож на пищевую соду. Оба они смешиваются внутри машины с очищенной водой. В то время как аппарат включен, поток крови проходит через диализатор (но они никогда не касаются). Свежий диализат из машины входит в диализатор во время лечения. Примеси отфильтровываются из крови в диализат. Диализат, содержащий нежелательные отходы и избыточные электролиты, покидает диализатор и смывается в канализацию.

Внешний вид аппарата искусственной почки
Кровяная трубка переносит кровь из организма к искусственной почке. Трубопровод крови пронизан через насос крови. Насосное действие кровеносного насоса подталкивает кровь через диализатор и обратно в тело.
Кровь, как правило, сгущается, когда она проходит через кровеносную трубку. Чтобы предотвратить это, медсестра дает пациенту препарат под названием «гепарин». Врач устанавливает количество гепарина, которое больной получает при каждом лечении. Это количество гепарина забирают в шприц, затем помещают на машину в «гепариновый насос». Гепариновый насос запрограммирован на высвобождение необходимого количества гепарина в трубку крови во время лечения. Он предотвращает свертывание крови.
Одна из проблем, которые могут возникнуть во время диализа, заключается в том, что воздух попадает в трубопровод крови. Чтобы этого не произошло, в кровеносных сосудах есть две воздушные ловушки, встроенные в них. Одна ловушка перед аппаратом искусственной почки, а другая – после него. Эти ловушки захватывают любой воздух, который может попасть в систему. Если воздух проходит мимо этих ловушек, внутренний датчик воздуха машины выключает насос крови, и раздастся звуковой сигнал. Весь кровоток прекращается до удаления воздуха.
Машина непрерывно контролирует давление, создаваемое кровью внутри кровеносных труб и диализатора. Она также контролирует кровоток, температуру и правильную смесь диализата. Если что-либо из этих параметров выходит за пределы допустимого диапазона, машина сообщает это, сигнализируя о тревоге мигающим светом и отключением потока крови или диализата. Это также позволяет нам узнать, слишком ли высокое или низкое кровяное давление.
Риски, связанные с применением аппарата искусственной почки:
- увеличение веса;
- высокое содержание сахара в крови;
- ослабление брюшной мышцы;
- проблемы со сном;
- низкое кровяное давление;
- зуд;
- депрессия.
