Боли в области сердца у детей
Часто на прием к кардиологу приводят детей, которые предъявляют жалобы на боли в сердце. Хочу сразу предупредить родителей, чтобы они не пугались и не паниковали: если ваш ребенок до этого события был здоров, прошел все необходимые по возрасту скрининговые обследования (Эхо-КГ, т.е. ультразвуковое обследование сердца в 1 мес., 6-7 лет, ЭКГ в 1г, 7 лет, 14 лет) и при этом у него не выявлялись отклонения, скорее всего, его жалобы не связаны с заболеванием сердца.⠀ ⠀ ⠀ ⠀ ⠀ ⠀⠀⠀⠀⠀⠀⠀⠀⠀ ⠀⠀ ⠀ ⠀⠀⠀⠀⠀⠀⠀⠀⠀ ⠀⠀
Само по себе сердце у детей не болит практически никогда. Ишемические боли, инфаркты у детей – к счастью, исключительно редкая патология. К тому же, локализация ишемической боли – загрудинная, а не под левым соском, куда чаще всего показывают наши молодые пациенты.Дети с заболеваниями сердца жалоб на боли, как правило, не предъявляют. Их беспокоит общая слабость, невозможность выполнять физические нагрузки наравне со сверстниками, одышка (не путать с чувством нехватки воздуха, невозможностью сделать полноценный вдох), отеки, ощущения перебоев в сердце.

Надо понимать, что это – не боли в сердце, а скорее боли в области сердца. То, что ощущает, ваш ребенок – это не боль, а скорее, дискомфорт. Причин множество. Хочу выделить 3 наиболее частых:
- Первая причина: различные патологии позвоночника. Даже обычное нарушение осанки (частое состояние у детей), при условиях, что ребенок проводит много времени в вынужденной позе (на уроках в школе, затем за письменным столом дома, за компьютером и т.д.), может вызывать болезненные ощущения в грудной клетке ,в т.ч. в области сердца. Особенно это актуально, если в жизни ребенка мало физических нагрузок, когда он может задействовать другие мышцы, натренировать их.
- Второй достаточной частой причиной могут служить заболевания желудочно-кишечного тракта: гастриты, язвенная болезнь (к сожалению, все более частые в детском возрасте), аномалии и дискинезии желчевыводящих путей.
- И наконец третья, пожалуй наиболее частая причина: невротические состояния.
 Дети, перегруженные учебой, занятиями с репетиторами, в музыкальных и художественных школах, вынуждены жить в условиях 10-12-часового рабочего дня. Возможно, они не жалуются на усталость, но организм сигнализирует о проблемах вот такими болями в области сердца.⠀ ⠀ ⠀ ⠀ ⠀ ⠀⠀⠀⠀⠀⠀⠀⠀⠀ ⠀⠀ ⠀ ⠀⠀⠀⠀⠀⠀⠀⠀⠀ ⠀
Дети, перегруженные учебой, занятиями с репетиторами, в музыкальных и художественных школах, вынуждены жить в условиях 10-12-часового рабочего дня. Возможно, они не жалуются на усталость, но организм сигнализирует о проблемах вот такими болями в области сердца.⠀ ⠀ ⠀ ⠀ ⠀ ⠀⠀⠀⠀⠀⠀⠀⠀⠀ ⠀⠀ ⠀ ⠀⠀⠀⠀⠀⠀⠀⠀⠀ ⠀
То же самое относится к детям (особенно подросткам), которые стараются хорошо учиться, не разочаровывать родителей и учителей, постоянно занимаются подготовкой к урокам и экзаменам. Длительное пребывание в стрессовых условиях вызывает истощение компенсаторных возможностей организма.
И еще один повод: дорогие родители, пожалуйста, задумайтесь! Возможно, вы слишком заняты работой, домашними заботами, уходом за другими детьми в семье, и стали меньше внимания уделять своему подросшему и вроде бы успешному ребенку. Вы уже не обнимаете его так часто, как раньше; не беседуете с ним «по душам» о его проблемах (какие могут быть проблемы в таком возрасте!) А вашему сыну или дочери по-прежнему нужно знать, что он самый лучший, самый любимый.
Когда же боль в области сердца (повторяю, у здорового до этого ребенка) должна вас насторожить? Если ваш ребенок перенес (особенно на ногах) вирусную инфекцию, и у него сохраняется слабость, потливость, температурный «хвост», он явно не может восстановиться, делать обычную для себя работу – вот тогда в обязательном порядке вам нужно обратиться к педиатру или детскому кардиологу для исключения серьезных проблем.
Любите своих детей и будьте здоровы!⠀⠀⠀⠀⠀⠀
Может ли болеть сердце? | Блог о здоровье «Рэмси Диагностика»
Головная боль или тяжесть в спине редко пугают пациентов. А дискомфорт в грудной клетке обычно вызывает панику, и неспроста. Мало кто может быстро различить симптомы стенокардии и невралгии и верно оценить риски. Может ли болеть сердце у молодого и здорового человека? Может быть с сердцем у вас всё в порядке, а боль вызывает защемление нервов или приступ гастрита? Причин может быть много, и у них, на нашу удачу, различные симптомы.
Вероятные причины боли
Заболеваний, которые могут вызвать болезненные ощущения в груди, множество. К сердцу относится малая часть, и состоит она почти полностью из острых состояний:
- сосудистые патологии: инфаркт, стенокардия, расслоение аорты;
- воспалительные процессы: миокардит, перикардит, эндокардит;
- врождённые патологии: пролапс клапанов, порок сердца, кардиомиопатия, аритмии.
В верхнюю часть грудной клетки может распространятся боль от практически всех органов брюшной полости, позвоночника, рёбер, лёгких. Даже растянутые мышцы груди могут вызвать тяжесть и боль, которую легко принять за проблемы с сердцем. К дискомфорту в груди могут привести:
- патологии позвоночника и опорно-двигательной системы: остеохондроз, сколиоз, невралгия;
- заболевания лёгких: плеврит, пневмония, абсцесс;
- болезни желудочно-кишечного тракта: язва желудка, грыжа пищевода, острый панкреатит, дискинезия желчного пузыря;
- психологические проблемы: невроз сердца, стресс.

Может ли сердце болеть, как желудок и позвоночник? Отличия симптомов
Симптомы у заболеваний похожи: тянущая боль, покалывания, острые приступы. Боль может отдавать в плечо, руку, спину и низ живота. Подозрение на проблемы с сердцем должно возникнуть, если имеет место:
- ощущение тяжести и сдавливания;
- жжение в области сердца;
- проявление приступами и постепенное усиление симптомов;
- резко изменившееся в любую сторону давление или пульс (главный признак болезней сердца).
Если говорить о болезнях внутренних органов, то давление и сердечный ритм при них не изменятся. Только при перфорации язвы желудка давление резко снизится из-за внутреннего кровотечения. Обычно же боль в груди вызывают куда менее опасные состояния. Их можно отличить по таким ощущениям:
- покалывание,
- простреливание,
- боль проявляется при резких движениях или кашле,
- болезненные ощущения не утихают и присутствуют постоянно.

Врачи советуют при любых подозрениях на боли в сердце принимать нитроглицерин. Если же он не помог, то это либо болезни органов, либо острый инфаркт, который от невралгии и пневмонии можно отличить по интенсивности симптомов.
Возможные болезни сердца
При боли в груди самым первым в голову приходит инфаркт — некроз сердечной мышцы. Это опасное состояние, которое требует безотлагательной медицинской помощи. В противном случае оно может привести даже к гибели. Основными симптомами являются:
- боль в груди, отдающая в левую руку, челюсть, спину и правый бок;
- слабость, ощущение панического страха;
- тошнота, бледность, боли в животе;
- в случае обширного участка некроза — потеря сознания, синий цвет губ и ногтей, нарушенное дыхание.
Ишемическая болезнь, или стенокардия — частичная или полная закупорка коронарных артерий. Она часто развивается на фоне повышенного давления, малоподвижного образа жизни, лишнего веса. Помимо боли, одышки и слабости, больной ощущает тяжесть, будто на грудь положили груз.
Помимо боли, одышки и слабости, больной ощущает тяжесть, будто на грудь положили груз.
Разрыв аорты вызывает такой острый приступ боли, что человек теряет сознание. Начинается массивное внутреннее кровотечение, для сохранения жизни требуется срочная медицинская помощь.
Перикардит, эндокардит, миокардит — воспаления разных участков сердца: оболочки, клапанов и непосредственно самой мышцы. Они вызваны инфекционными болезнями, такими, как туберкулёз, сифилис или грибковые поражения. Симптомы схожи со стенокардией — боли, тяжесть в груди, одышка. Больному удобнее находится в полусидячем положении, у него повышается температура и появляются заметные отёки.
Аритмия редко приносит существенный дискомфорт. При ней боль чувствуется только в сердце, не выходя за его пределами. Часто она настолько слаба, что вы можете даже не догадываться о её наличии, пока не пройдёте плановое ЭКГ.
Как распознать болезни, не связанные с сердцем?
Их можно поделить на три основные группы: это заболевания опорно-двигательной или нервной системы и желудочно-кишечного тракта.
- среди патологий опорно-двигательной системы могут вызвать боль в груди остеохондроз, грыжи, тендинит, артрит. В первом случае боль вызвана защемлением нервных окончаний искривлённым позвоночником. Ощущения будут неприятными, но слабыми. Они могут сопровождаться покалыванием и онемением на одной или обеих руках, плечах и груди. Грыжи на поздних стадиях вызывают острую боль, которая стихает, если больной примет удобное расслабленное положение. Несмотря на отражение боли в груди и животе, очаг ощущается в районе позвоночника. Заболевания суставов легко отличить по сниженной подвижности.
- хронические заболевания жкт (например, приступ гастрита) причиняют слабую ноющую боль. Острые состояния — язва желудка, панкреатит, закупорка желчных каналов — вызывают нестерпимую боль, локализующуюся в середине или сбоку брюшной полости, но которая отражается в сердце, спину и даже плечи. При проблемах с желудочно-кишечным трактом больной чувствует тошноту, слабость, потливость. При любой острой боли в брюшной полости следует незамедлительно вызвать скорую помощь!
- заболевания нервной системы — это не только невралгия с острой болью при резких движениях, но и невроз сердца.
 Невралгию легко отличить по её точечной локализации. При стрессах, усталости и недосыпе боль слабая, ноющая и постоянная, усиливающаяся после нервного напряжения.
Невралгию легко отличить по её точечной локализации. При стрессах, усталости и недосыпе боль слабая, ноющая и постоянная, усиливающаяся после нервного напряжения.
Неприятные ощущения могут вызвать заболевания дыхательной системы. Однако их легко отличить по кашлю, повышению температуры и шумам в бронхах.
Диагностика возможных заболеваний
При остром состоянии необходимо обратиться в скорую помощь — из-за некроза сердечной ткани или внутреннего кровотечения счёт идёт на минуты. Но заняться обследованием организма следует даже при слабой боли в груди — если вовремя обнаружить болезнь, то можно не дать ей развиться в тяжёлую форму.
Для диагностики сердца обычно применяются:
- ЭКГ — самое простое и известное обследование,
- Коронарография сердца — изучение состояния артерий и сердечных клапанов,
- УЗИ сердца — по его результатам видно состояние всей сердечной мышцы и её отдельных структур.
Если по симптомам или с помощью анализов болезни сердца были исключены, могут помочь другие обследования:
- Флюорография или КТ грудной клетки для оценки состояния дыхательной системы,
- КТ грудного отдела для детального обследования позвоночника,
- МРТ грудного отдела позвоночника позволит рассмотреть костные и нервные структуры более детально,
- УЗИ органов брюшной полости — на нём будут видны патологии желчного пузыря и поджелудочной железы,
- Гастроскопия для осмотра стенок пищевода и желудка.

Нельзя тянуть с исследованиями по поводу болей в груди, так как можно пропустить срок лечения. При попытке самостоятельно поставить диагноз можно ошибиться и усугубить проблему. Только специалист сможет направить вас на нужные обследования, сделает правильные выводы из осмотра и сможет подсказать лечение. И не забудьте, что при любых приступах сильной боли в груди следует обращаться в скорую помощь — можно недооценить симптомы и пропустить тяжёлую патологию.
Аритмия сердца — признаки и симптомы, лечение и профилактика аритмии
Статью подготовила врач-кардиолог Ксения Ншановна Борель
Аритмия… Пожалуй, интерпретация «меня беспокоит аритмия» — одна из самых распространённых жалоб кардиологических пациентов любых возрастов.
На самом деле, диагноза «аритмия» не существует. Есть конкретное нарушение ритма и/или проводимости сердца, которое должно быть вовремя распознано лечащим врачом для того, чтобы предпринять меры по его устранению, если таковое требуется.
Не устану петь дифирамбы сердцу: это уникальный орган не только по выполняемым функциям, но и по особенностям строения. Знаете ли вы, что мышца сердца (миокард) очень необычная? Она не просто механически сокращается, как любая другая мышца в человеческом организме.
В толще миокарда находятся особые клетки проводящей системы, которые способны генерировать нервные заряды, преобразуя электрический импульс в механическое мышечное сокращение:
- Основной дирижёр этой сложной композиции — синусовый узел (он же водитель ритма I порядка), располагающийся в стенке правого предсердия. Именно он является электростанцией, которая воспроизводит заряды с частотой 60-90 в минуту, что и является нормальным (по частоте и регулярности) ритмом сердца. Далее нервные импульсы передаются в нижележащие отделы.
- От синусового узла нервный импульс бежит по трём магистралям в атриовентрикулярный узел. Он представляет собой своеобразный шлюз, обладающий избирательной пропускной способностью, и обеспечивает физиологическую задержку проведения зарядов, образованных в синусовом узле.
 Атриовентрикулярный узел способен генерировать нервные импульсы с частотой 40-60 в минуту (это водитель ритма II порядка).
Атриовентрикулярный узел способен генерировать нервные импульсы с частотой 40-60 в минуту (это водитель ритма II порядка). - Далее следует пучок Гиса (водитель ритма III порядка) с правой и левой ножками, которые генерируют нервные импульсы с частотой 20-40 в минуту.
- Ну и самые крайние разветвления проводящей системы сердца – волокна Пуркинье, работающие с частотой 15-20 импульсов в минуту.
Особенностью работы проводящей системы сердца является то, что нормальная её работа регулируется синусовым узлом: нервные импульсы, «рождающиеся» в нём, распространяются сверху вниз, занимая все проводящие тракты, не оставляя никакого шанса другим водителям ритма успеть сгенерировать собственные нервные импульсы, подавляя их активность. Таким образом, если у пациента развивается аритмия, значит либо нарушается образование нервного импульса в синусовом узле, либо появляются так называемые эктопические (не из проводящей системы) очаги образования нервного импульса, либо нарушается проведение нервного импульса на различных участках проводящей системы (они же блокады).
Каковы ощущения у больного, страдающего нарушениями ритма?
Очень часто приходится слышать от пациента различные метафоры при описании своего состояния, когда они ощущают аритмию. Часто они говорят, что сердце «булькает», «переворачивается», «трепещет», «замирает», «трясётся, как холодец «, «бьётся, как птичка в клетке», «колотится» и многие другие. Помните слова из песни группы «Сплин»? «Моё сердце остановилось, моё сердце замерло…». Саша Васильев пел об аритмии.
В разговоре с пациентом очень важно выяснять несколько факторов, которые помогут предположить характер аритмии и определить её потенциальную опасность для жизни. Итак, если вас беспокоит аритмия, попробуйте её охарактеризовать по следующим параметрам:
- Что провоцирует появление аритмии? Какова причина аритмии?
- Аритмия начинается приступообразно или постепенно, с периодом «разогрева»?
- Какая частота пульса при аритмии?
- Как долго аритмия сохраняется?
- Ощущаете ли вы во время аритмии боли в области сердца, одышку, головокружение, снижение артериального давления? Или может быть даже у вас развивается предобморочное состояние или вы кратковременно теряете сознание?
- Прекращается ли аритмия спонтанно? Или она купируется только после использования определённых лекарственных препаратов или при выполнении конкретных манипуляций?
- Как часто аритмия вас беспокоит? Есть ли периодичность её повторения?
Как вы уже поняли, аритмии можно классифицировать на приступообразные (непароксизмальные и пароксизмальные) и постоянные. Кроме того, аритмии могут быть с учащением (более 90 в минуту) или урежением (менее 60 в минуту) сердечного ритма.
Кроме того, аритмии могут быть с учащением (более 90 в минуту) или урежением (менее 60 в минуту) сердечного ритма.
Не нужно забывать, что изменение ритма сердца может быть нормальным. Например, синусовая тахикардия в ответ на эмоциональные переживания или выполняемую физическую нагрузку. И, наоборот, синусовая брадикардия во время сна под влиянием блуждающего нерва или у профессиональных спортсменов. Кроме того, не считается патологией наличие до 20 экстрасистол в час при выполнении суточного мониторирования ЭКГ.
Каковы причины развития аритмий?
Причины многообразны, но стандартизировать их можно на 2 большие группы, которые часто определяют тактику ведения пациента: различают органические (связанные с анатомическими дефектами строения сердца и сосудов) и функциональные (обусловленные изменением тонуса вегетативной нервной системы).
Среди органических причин основными являются ишемическая болезнь сердца и перенесённый инфаркт миокарда, кардиомиопатия, перенесённый миокардит, сердечная недостаточность с низкой фракцией выброса, гипертрофия левого желудочка (на фоне гипертонической болезни или клапанных пороков). Функциональные аритмии чаще встречаются у молодых пациентов и проявляются, как правило, синусовой тахикардией или синусовой (дыхательной) аритмией.
Функциональные аритмии чаще встречаются у молодых пациентов и проявляются, как правило, синусовой тахикардией или синусовой (дыхательной) аритмией.
Кроме того, важно отдельно выделять так называемые каналопатии, или электрические болезни сердца, которые, как правило, являются врождёнными патологиями, при которых на биохимическом уровне изменяется нормальное содержание ионов и электролитов.
Разновидностей аритмий огромное количество. Несмотря на это их достаточно легко диагностировать. Нужно просто зарегистрировать ЭКГ. Как правило, тут могут возникать основные сложности: не всегда удаётся записать ЭКГ в тот момент, когда пациент ощущает аритмию.
Часто бывает так, что ЭКГ вне приступа аритмии абсолютно нормальная и неинформативна для диагностики характера нарушения ритма сердца. Своим пациентам я всегда рекомендую, вызвать бригаду скорой помощи или обратиться в ближайшее медицинское учреждение, где могли бы записать ЭКГ, пока пациент испытывает аритмические ощущения.
Но бывает и так, что аритмия сохраняется очень непродолжительное время, или ритм сердца нормализуется до приезда скорой помощи. В таких ситуациях необходимо рекомендовать пациенту выполнение холтеровского (суточного) мониторирования ЭКГ, при котором запись сердечного ритма производится на протяжении суток. Но и тут может ожидать подвох: при отсутствии ежедневной периодичности аритмии, мониторирование может быть неинформативным. Тогда необходимо проводить чреспищеводную электрокардиостимуляцию для активного провоцирования аритмии.
Лечение аритмии напрямую зависит от её характера и причин, вызвавших её.
- При органических аритмиях необходимо лечение основного заболевания. Например, у пациентов с перенесённым инфарктом миокарда появление желудочковых экстрасистол является неблагоприятным признаком и может быть связано с атеросклерозом коронарных артерий.
- При функциональных аритмиях бывает достаточно нормализации режима труда и отдыха.

- При аритмиях с редкой частотой пульса, которые сопровождаются плохим самочувствием (слабость, одышка, предобморочный состояния, головокружение, потеря сознания) показана имплантация электрокардиостимулятора.
- При аритмиях с высокой частотой пульса показано назначение таблетированных антиаритмических препаратов или, при их неэффективности, — выполнение радиочастотной аблации (лазерное прижигание) нарушения ритма сердца.
- Если аритмия носит жизнеугрожающий характер, то пациентам показана имплантация кардиовертера дефибриллятора.
- При некоторых аритмиях бывают эффективны так называемые вагусные пробы: задержка дыхания с натуживанием на высоте вдоха в течение 5-10 секунд, воспроизведение рвотного рефлекса надавливанием на корень языка пальцами, погружение лица в таз с ледяной водой («рефлекс ныряния»). Но эти пробы не является способом лечения аритмий, а чаще служат помощниками в их диагностике.
Тема аритмии достаточно обширная. В каждом конкретном случае подход очень индивидуальный. Задача пациента – вовремя обратиться на консультацию к кардиологу.
Заботьтесь о своём здоровье, и тогда мелодия вашего сердца всегда будет ритмичной.
ЗАПИСАТЬСЯ НА ПРИЁМ К КАРДИОЛОГУ
Болезни сердца: симптомы — Планета Здоровья
Болезни сердца включают такие состояния как коронарная болезнь сердца, сердечный приступ, сердечная недостаточность и врожденный порок сердца. Болезни сердца является основной причиной смертности населения Земли. Для предотвращения болезни рекомендуют бросить курить, снизить уровень холестерина, контролировать повышенное кровяное давление, поддерживать нормальный вес, делать физические упражнения.
Невзирая на то, что многие сердечные отклонения схожи по симптоматике, каждая болезнь сердца (заболевание коронарных артерий, сердечный приступ) имеет свои определенные симптомы. Симптомы зависят от типа и остроты состояния Вашего сердца. Научитесь распознавать Ваши симптомы и ситуации, которые приводят к их возникновению. Сообщите своему доктору, если у Вас развиваются новые симптомы, если они участились или стали более острыми.
Коронарная болезнь сердца
Основным симптомом является стенокардия. При стенокардии отмечают дискомфорт, чувство тяжести, давления, ноющей боли, жжения, сжатия, ощущение болей в области груди. Ее можно спутать с несварением желудка или изжогой. Как правило, симптомы стенокардии локализируются в груди, однако они также могут распространяться в плечи, руки, шею, горло, челюсть или спину.
При коронарной болезни сердца могут иметь место и другие симптомы:
- Одышка
- Cкачкообразное сердцебиение или “шаркающее” ощущение в груди
- Ускоренное сердцебиение
- Чувство слабости или головокружения
- Тошнота
- Потоотделение
Сердечный приступ (инфаркт миокарда):
- Ощущение дискомфорта, давления, тяжести, боли в груди, руке или под грудиной
- Дискомфорт, отдающий в спину, челюсть, горло или руку
- Чувство тяжести в желудке, несварение желудка, чувство удушья (по типу изжоги)
- Потоотделение, тошнота, рвота, головокружение
- Полная слабость, беспокойство, одышка
- Ускоренное или нерегулярное сердцебиение
При сердечном приступе симптомы обычно длятся 30 минут или дольше и не ослабевают в состоянии покоя или после приема оральных препаратов (лекарства, принимаемые через рот). Начальные симптомы могут проявляться в виде небольшого дискомфорта, который со временем прогрессирует в острую боль.
У некоторых людей сердечный приступ не имеет симптомов (“безмолвный” инфаркт миокарда). “Безмолвный” инфаркт миокарда может произойти с каждым, однако ему более подвержены диабетики.
Если Вы думаете, что у Вас сердечный приступ, НЕ МЕДЛИТЕ. Позвоните по номеру экстренной помощи. Чем быстрее лечение, тем меньший урон нанесен Вашему сердцу.
Аритмия
При аритмии симптоматика может быть следующая:
- Скачкообразное сердцебиение, ощущение “шарканья, дрожания”, чувство, что ваше сердце “бежит прочь”)
- Калатание в груди
- Головокружение, обморочное состояние
- Потеря сознания
- Одышка
- Дискомфорт в области груди
- Слабость, усталость
Фибрилляция предсердий
Фибрилляция предсердий – это вид аритмии. Большинство людей испытывают один из или несколько таких симптомов:
- Пальпитация сердца (внезапное ощущение калатания, дрожания, “ускорения” сердца)
- Нехватка энергии, усталость
- Головокружение (обморочное состояние)
- Дискомфорт в области груди (боль, давление)
- Одышка (нарушение дыхания во время обычных видов деятельности)
- У некоторых пациентов с фибрилляцией предсердий симптомы отсутствуют. Иногда эти эпизоды могут быть краткосрочными
Болезнь сердечный клапанов
Симптомы болезни сердечный клапанов могут быть такими:
- Одышка и/или неспособность перевести дух. Вы можете это чувствовать, когда Вы активны (занимаясь обычными видами деятельности) или когда лежите, распростершись в кровати
- Слабость или головокружение
- Дискомфорт в области груди. Вы можете ощущать давление или тяжесть в груди в состоянии активности или выходя на холод
- Пальпитация (ускоренный сердечный ритм, иррегулярное, скачкообразное сердцебиение или чувство “шарканья” в груди)
Если болезнь клапанов приводит к сердечной недостаточности, симптомы могут включать:
- Отечность лодыжек, стоп, живота. Отечность также может случаться внутри живота, что приводит к ощущению вздутия
- Быстрая прибавка веса (увеличение веса на 2-3 фунта в день)
Симптомы не всегда соответствуют серьезности болезни клапанов. Острая болезнь клапанов, которая требует немедленного лечения, может протекать бессимптомно. Или, наоборот, при острой симптоматике (например, в случае пролапса митрального клапана) результаты исследований могут показывать легкую форму болезни клапанов.
Сердечная недостаточность
При сердечной недостаточности имеют место следующие симптомы:
- Одышка в состоянии активности (как правило) или покоя, особенно, когда Вы лежите, распростершись в кровати
- Влажный кашель с выделением мокроты белого цвета
- Быстрое набирание веса (увеличение веса на 2-3 фунта в день)
- Отечность лодыжек, ног и живота
- Головокружение
- Усталость, слабость
- Ускоренное или иррегулярное сердцебиение
- Тошнота, пальпитация, боль в груди
Как и в случае болезни клапанов, симптомы сердечной недостаточности не всегда имеют отношение к тому, насколько слабое Ваше сердце. Вы можете иметь много симптомов и при этом лишь немного ослабленную сердечную функцию. Или, наоборот, при серьезно пораженном сердце испытывать незначительные симптомы или вообще ничего не чувствовать.
Врожденный порок сердца
Врожденные дефекты сердца можно диагностировать до рождения, сразу после рождения, в детстве или в период зрелости. Можно иметь дефект и при этом не ощущать никаких симптомов. При их отсутствии дефект иногда можно диагностировать по причине шумов сердца при физическом осмотре либо в случае отклонений по результатам ЭКГ или рентгенографии грудной клетки.
У взрослых, если симптомы все-таки присутствуют, могут быть:
- Одышка
- Ограниченная способность выполнения физических нагрузок
- Симптомы сердечной недостаточности (см. выше) или болезни клапанов (см. выше)
Врожденный порок сердца у младенцев и детей:
- Цианоз (синеватая окраска кожи, ногтей пальцев рук, губ)
- Ускоренное дыхание и отказ от кормления
- Незначительное набирание веса
- Рецидивирующие инфекции легких
- Неспособность выполнения физических нагрузок
Поражение сердечной мышцы (кардиомиопатия)
Многие люди, у которых поражена сердечная мышца, не испытывают никаких симптомов (или же они незначительны) и живут полноценной жизнью. У других людей симптомы могут развиваться, прогрессировать и ухудшаться, поскольку ухудшается сердечная функция.
Симптомы могут проявляться в любом возрасте и включать:
- Боль или давление в груди (обычно возникает при физических упражнениях или активности, но также может иметь место в состоянии покоя или после приема пищи)
- Симптомы сердечной недостаточности (см. выше)
- Отечность нижних конечностей
- Усталость
- Обморочное состояние
- Пальпитации (калатание в груди по причине ненормальных сердечных ритмов)
- У некоторых людей присутствуют также аритмии. Они могут приводить к внезапной смерти небольшого количества больных кардиомиопатией.
Перикардит
Симптомы перикардита включают:
- Боль в груди, которая отлична от стенокардии (боль по причине коронарной болезни сердца). Она может быть острой и локализироваться в центральной части груди. Боль может отдавать в шею и в некоторых случаях в руки и спину. Симптомы ухудшаются в положении лежа, при глубоком вдохе, кашле или глотании. Облегчение наступает в положении сидя прямо
- Незначительное повышение температуры
- Ускоренный сердечный ритм
Поскольку многие симптомы при той или иной болезни сердца схожи между собой, первоочередное значение имеет визит к доктору с целью постановки точного диагноза и назначения немедленного лечения.
Диагностика и исследования
Когда факторы риска переходят в болезнь сердца? Для диагностики этого вида заболевания применяются перечисленные ниже исследования.
Первым шагом является осмотр у доктора. Он может назначить Вам следующее:
- ЭКГ
- Рентген грудной клетки
- Нагрузочный тест
- Tint table test (применяется для диагностики обмороков)
- Эхокардиограмму
- Коронарную ангиограмму (другими словами, катетеризацию сердца)
- Электрофизиологическое тестирование
- КТ сканирование сердца
- Биопсию миокарда
- МРТ сердца
- Пункция перикарда
Тактика поведения при болях в груди и факторах риска развития инфаркта миокарда — Профилактика заболеваний и ЗОЖ — Бюджетное учреждение Ханты-Мансийского автономного округа — Югры
Самой частой причиной болей в груди является стенокардия или «грудная жаба».
Стенокардия представляет собой одну из форм ишемической болезни сердца (ИБС), явными признаками которой принято считать болевые ощущения в области сердца и одышку. Возникает данная патология на фоне нарушения снабжения сердца достаточным количеством крови, что является следствием поражения коронарных артерий атеросклерозом.
Так как данная патология является одной из форм ИБС, при ее наличии отмечается препятствие в одной либо обеих коронарных артериях, которое не дает возможности крови нормально циркулировать. Сопровождается данное состояние приступами ишемии миокарда, то есть нехваткой кислорода в мышце сердца.
Самым явным признаком, указывающим на развитие стенокардии, принято считать так называемый дисбаланс между потребностью мышцы сердца в кислороде и поступлением кислорода в область сердца. Если говорить проще, то в сердце больного поступает намного меньше количества крови, чем ему нужно.
Нехватка кислорода дает о себе знать в момент физической активности – именно поэтому у больных данной патологией приступы развиваются во время осуществления физической работы либо под воздействием стрессовой ситуации.
Болевые ощущения напоминают собой приступы. Боль во время таких приступов просто невыносимая – она как будто жжет, давит и сжимает, возникает в области за грудиной и отдает в левое плечо либо во всю руку. Очень часто боль сопровождается еще и сильным беспокойством, а также страхом: человек пытается найти себе место, он держится за левую грудь и не может полностью разобраться в происходящем.
В случае начальных форм развития болезни болевые ощущения отступают уже через одну – пять минут после приема лекарственного препарата. Если боль через этот промежуток времени не исчезает, значит, это сигнал того, что данное заболевание приобрело более тяжелое течение, а, следовательно, велики шансы развития инфаркта миокарда.
В большинстве случаев уже одна таблетка Нитроглицерина помогает забыть о боли. Если же для избавления от болевых ощущений одной таблетки становится недостаточно, значит, на лицо усиление риска развития инфаркта миокарда.
При первых проявлениях загрудинной боли необходимо незамедлительно обратиться к врачу. Не следует думать, что молодой возраст исключает возможность появления стенокардии, или, что жжение за грудиной при беге или быстрой ходьбе в гору не может быть признаком «грудной жабы» у человека, занимающегося спортом.
Во время приступа рекомендуются следующие меры для срочной ликвидации болей:
- создать больному физический и психоэмоциональный покой: лечь, сесть, или остановиться, если боли в груди появились во время выполнения нагрузки;
- необходимо срочно принять 1 таблетку нитроглицерина под язык. Обезболивающий эффект нитроглицерина наступает обычно в течение 1-5 мин. Для купирования приступа достаточно 1-2 таблеток нитроглицерина.
- если приступ затянулся (длится 15-20 мин) и повторные приемы нитроглицерина оказались неэффективными, необходимо немедленно вызвать скорую помощь.
Не надо заниматься самолечением. Если своевременно не обратиться к врачу и не начать предписанное лечение, заболевание прогрессирует.
В условиях «кислородного голодания» при болях клетки миокарда могут прожить 20-30 минут. Потом они гибнут. Это и есть инфаркт, участок омертвения в ткани сердца. На пострадавшем месте остается рубец.
Существуют факторы риска развития инфаркта миокарда, устранение которых достоверно уменьшает риск его развития: курение, высокий уровень холестерина липопротеинов низкой плотности и гиперхолестеринемия, артериальная гипертензия.
При впервые появившейся боли в грудной клетке или одышке при нагрузках, ранее хорошо переносимых, необходимо срочно обратиться к кардиологу. В Окружном кардиологическом диспансере присутствует весь спектр необходимых в этом случае диагностических процедур: все известные на сегодняшний день методы диагностики ишемической болезни сердца, как проводимые амбулаторно, так и в стационаре.
Опытные врачи-кардиологи Окружного кардиологического диспансера оценивают состояние пациента и решают где необходимо проводить обследования. В некоторых случаях тяжелого проявления болезни или неэффективности лечения медикаментозно врачи-кардиологи организуют госпитализацию пациентов в специализированное отделение, находящееся так же в кардиоцентре. Таким образом, больные получают весь комплекс диагностических и лечебных мероприятий в одном центре, что является эксклюзивным предложением в городе Сургуте.
А.А.Сеитов, врач-кардиолог, заведующий отделением неотложной кардиологии БУ ХМАО-Югры «ОКД «ЦД и ССХ»
Как влияет короновирус на сердце
Коронавирус, вызывающий COVID-19, относится к группе респираторных инфекций. Его атака направлена на дыхательные пути, и он может вызвать тяжелую форму пневмонии. Однако все чаще учеными упоминается и другая опасность – негативное влияние вируса на сосудистую систему и его способность поражать сердце. Кардиологические осложнения – главная проблема, с которой столкнулись сегодня врачи при лечении COVID-19.
Влияние коронавируса на сердце
Благодаря особым рецепторам, вирус проникает в клетки и прикрепляется к белку АСЕ2. Данный белок имеется в клетках, выстилающих кровеносные сосуды, а также легких и сердца. Поэтому инфекция поражает именно эти органы. Наибольшую опасность болезнь представляет для людей с патологиями ССС. Однако было установлено, что сердечные осложнения нередко возникали и у пациентов, никогда ранее не сталкивавшихся с этой проблемой.
О том, что вирус способен вызывать сердечную патологию говорят медики США, Италии, Китая. Американские эксперты выявили, что вирус способен негативно влиять на физиологические параметры сердца. Эти изменения вызываются воспалительной реакцией или же появляются в результате возникновения очага в сердечной мышце.
О том, что вирус способен вызывать сердечную патологию говорят медики США, Италии, Китая.
Специалисты выделили два вида сердечных нарушений, связанных с коронавирусом. При первом диагностируется сердечная недостаточность. При втором – аритмия, возникающая в результате приема препаратов для лечения инфекции.
По причине новизны заболевания пока неизвестно, влияет ли коронавирус на сердце в отдаленной перспективе.
Патологии сердца, вызываемые коронавирусом
Во время пандемии особую осторожность следует проявлять людям, перенесшим инфаркт или имеющим признаки сердечной недостаточности. Именно у пациентов с подобными патологиями отмечается самый высокий коэффициент летальности. Так, в Китае он составил 10,5% смертности, в то время как общая смертность от коронавируса не превышает 2,3%. Влияние коронавируса на сердце проявляется развитием самых разных осложнений.
Миокардит и аритмии
При тяжелом течении инфекции может развиться миокардит.
Его симптомы:
- одышка;
- боли в грудной клетке;
- повышенное потоотделение;
- тахикардия.
Боли и дискомфорт в области сердца не менее опасны, чем появление сухого кашля и лихорадки.
Если болит сердце или ощущается дискомфорт в области грудной клетки, эти признаки не менее опасны, чем появление сухого кашля и лихорадки.
Именно аритмия или тахикардия нередко являются первыми признаками миокардита. На их фоне может возникнуть сердечная недостаточность, которая представляет угрозу для жизни.
Цитокиновый шторм
Слишком выраженный иммунный ответ не менее опасен, чем слабый иммунитет. Проявляется он в чрезмерном выделении Т-лимфоцитами молекул цитокина для привлечения иммунных клеток. Высокий уровень цитокина может спровоцировать развитие неконтролируемого воспаления.
При COVID-19 цитокиновый шторм вызывает:
- молниеносный миокардит;
- сердечную недостаточность;
- кардиогенный шок.
Такое состояние требует неотложных реанимационных мероприятий. Данное осложнение при коронавирусе чаще развивается у людей с крепким иммунитетом.
Нетипичный инфаркт
Одно из самых опасных осложнений коронавируса на сердце. Как правило, инфаркт миокарда развивается при закупорке коронарной артерии. Кровь перестает поступать к определенному участку миокарда, что вызывает отмирание тканей. На ЭКГ у таких больных выявляется повышение сегмента ST.
Эти же изменения наблюдаются и у пациентов с COVID-19 при осложнениях на сердце. Однако повреждений коронарных сосудов у них нет. Согласно исследованиям американских и китайских специалистов, при коронавирусе повреждение миокарда происходит по причинам, не связанных с сердечным приступом. Эти данные очень важны для выбора правильных методов диагностики и лечения сердечных осложнений.
Профилактика сердечных заболеваний при коронавирусе
Нагрузка на сердце увеличивается не только при COVID-19, но и при любых инфекциях, ведь организму для борьбы с ними нужен дополнительный кислород. А поскольку инфекции, в том числе и коронавирус, могут негативно влиять на способность легких доставлять кислород, ССС начинает страдать. Поэтому так важно не допустить заражения, особенно людям с сердечными патологиями.
Важно придерживаться мер профилактики и не допустить инфицирования, особенно людям с сердечными патологиями.
Основные меры профилактики:
- соблюдение правильного рациона питания и водно-питьевого режима;
- физическая активность;
- прогулки;
- соблюдение личной гигиены.
Людям с заболеваниями сердца врачи рекомендуют продолжать прием прописанных лекарств.
Боль в грудной клетке — сердце или что-то другое? Причины боли
Боль в грудной клетке – довольно неприятное ощущение, которое может угрожать жизни. Важно вовремя отреагировать, чтобы предотвратить катастрофу. Основные причины болей в грудной клетке: сердце, органы дыхания, проблемы с мышцами и костями. Разберем все возможные варианты.
Когда боль смертельно опасна
Причина боли в грудной клетке — сердце
Почему еще может болеть в грудной клетке
Полезное ВИДЕО по боли в грудной клетке
Диагностика боли в грудной клетке
Когда боль смертельно опасна
Наиболее опасны болевые ощущения, которые связаны с заболеваниями сердца и лёгких. Распознать такое состояние можно по следующим признакам:
- Болевое ощущение длится более 5 минут.
- Резкая жгучая боль за грудиной, которая постепенно распространяется на шею, плечи и спину.
- В груди возникает ощущение давления и стеснения.
- Сердцебиение сильно учащается, больному становится трудно дышать, появляется одышка.
- Человека бросает в холодный пот, начинается головокружение, появляется слабость и тошнота с рвотой.
При возникновении любого из перечисленных симптомов необходимо незамедлительно вызывать скорую помощь.
Причина боли в грудной клетке — сердце
Спровоцировать возникновение боли в сердце могут следующие патологии:
- Инфаркт. Состояние, которое возникает в результате возникновения тромба, блокирующего одну или несколько артерий, отвечающих за снабжение сердца кровью. При инфаркте возникает резкая острая и жгучая боль за грудиной.
- Кардиомиопатия. Данная патология включает целый ряд заболеваний, который объединяет один признак – сердечная мышца начинает ослабевать, в результате чего начинаются сложности с перекачкой крови. Болевые ощущения при кардиомиопатии могут возникать после приёма пищи или физических нагрузок.
- Разрыв аорты. Аорта является самой большой артерией в организме человека, кровь в которую поступает непосредственно из сердца. Со временем от большой нагрузки стенки аорты начинают истончаться и появляются аневризматические мешки, с которыми человек может прожить долгое время без каких-либо признаков аневризмы. Но иногда стенки аорты не выдерживают, вследствие чего может произойти расслоение или разрыв. Такое состояние смертельно опасно для человека, поэтому при внезапной острой боли в грудной клетке, которая не утихает, сопровождается головокружением и обильным холодным потоотделением, а также учащённым дыханием необходимо срочно вызывать скорую помощь.
Почему еще может болеть в грудной клетке
Боль в груди может быть связана с органами дыхания, пищеварения и мышцами.
Проблемы с органами дыхания
- Пневмония. Воспаление лёгких является осложнением после перенесённого гриппа или другого простудного заболевания. У больного появляются одышка и сильные болевые ощущения при попытке сделать вдох.
- Коллапс лёгкого. Пневмоторакс или коллапс лёгкого возникает при попадании воздуха между лёгкими и рёбрами. У больного при этом появляется одышка и сильные боли.
- Плеврит. Заболевание, характеризующее воспалением плевры. Болевые ощущения в груди больного при плеврите возникают во время каждой попытки сделать вдох.
- Рак лёгких. Болевые ощущения могут возникать даже в состоянии покоя. Часто это сопровождаются мокрым кашлем с примесью крови в мокроте.
Проблемы с пищеварением
Патологии органов ЖКТ также вызывают боли в груди:
- Изжога. Такое состояние возникает в том случае, когда желудочный сок попадает в пищевод. Нередко при изжоге появляется жжение за грудиной.
- Болезни поджелудочной железы и желчного пузыря. Камни в желчном пузыре или его воспаление могут вызывать возникновение болевых ощущений в правой части груди.
- Дисфагия. Патология, характеризующаяся проблемами с глотанием. В некоторых случаях она может вызвать сильную боль в грудной клетке.
Проблемы с мышцами и костями
Проблемы с мышцами и костями вызывающие боли в груди:
- Травмы рёбер. Болевые ощущения возникают при переломах или ушибах рёбер и мягких тканей.
- Фибромиалгия. Заболевание характеризуется тупой болью в мышцах, природа которой до сих пор неустановленна. Болевые ощущения, вызванные фибромиалгией, могут длиться на протяжении нескольких месяцев.
- Костохондрит. Заболевание, при развитии которого воспаляется хрящ, соединяющий грудную клетку и рёбра. Признаки костохондрита напоминают сердечный приступ.
Полезное ВИДЕО по боли в грудной клетке
Диагностика боли в грудной клетке
Для того чтобы поставить правильный диагноз, объясняющий причины возникновения болей, необходимо:
- Обратить за консультацией к кардиологу
- Сдать анализ крови – общий и биохимический, кроме того, необходимо проверить кровь на маркеры инфаркта миокарда
- При сильном кашле необходимо сделать анализ мокроты
- Сделать электрокардиограмму
- При необходимости дополнить исследованием УЗИ сердца
При возникновении болевых ощущений в грудной клетке нельзя ставить диагноз, основываясь знаниями, полученными из интернета. Необходимо обратиться к врачу, который выявит точную причину и назначит адекватное лечение.
Воспалительное заболевание кишечника может повысить риск сердечного приступа.
Воспалительное заболевание кишечника повышает риск сердечного приступа. Кроме того, риск не зависит от традиционных факторов риска, таких как высокое кровяное давление, курение, диабет и высокий уровень холестерина.
Это был вывод исследования, в котором изучалась возможная связь между воспалительными заболеваниями кишечника (ВЗК) и сердечными заболеваниями путем анализа медицинских карт более 17,5 миллионов человек.
«Наши результаты», — объясняет ведущий автор исследования д-р.Мухаммад С. Панхвар, врач-терапевт в Университете Кейс Вестерн Резерв в Кливленде, штат Огайо, «предполагает, что ВЗК следует рассматривать как независимый фактор риска сердечных заболеваний».
Исследование будет представлено на ежегодной научной сессии Американского колледжа кардиологии 2018 года, которая состоится в Орландо, штат Флорида.
ВЗК — это хроническое заболевание, которое вызывает воспаление кишечника или желудочно-кишечного тракта. Кишечник воспаляется, потому что иммунная система атакует здоровые и полезные клетки, такие как ткани кишечника и дружественные бактерии, как если бы они представляли угрозу.
Существует два основных типа ВЗК: язвенный колит, который в основном поражает толстую или толстую кишку; и болезнь Крона, которая поражает любую часть желудочно-кишечного тракта между ртом и анусом.
Некоторые из общих симптомов ВЗК включают боль в животе, диарею, кровотечение, усталость и потерю веса. Большинству людей диагноз ВЗК ставится еще до 30 лет.
Поскольку симптомы ВЗК обычно более агрессивны — с более частыми обострениями — у женщин и молодых людей, считается, что эти группы имеют более высокий уровень воспаления.
Оценки, основанные на данных опроса, собранного в 2015 году, показывают, что около 3 миллионов взрослых в Соединенных Штатах «когда-либо получали диагноз ВЗК». Эта цифра на треть выше, чем 2 миллиона, оцененные в 1999 году.
Хотя эти два заболевания имеют некоторые общие симптомы, ВЗК сильно отличается от синдрома раздраженного кишечника, который не вызван воспалением и повреждает ЖКТ другим способом.
Целиакию также не следует путать с ВЗК, хотя она имеет некоторые из тех же симптомов, а также вызывает воспаление кишечника.Глютеновая болезнь вызывается специфическим иммунным ответом на глютен, группу белков, которые присутствуют в некоторых зернах, таких как пшеница.
Для своего анализа д-р Панхвар и его коллеги использовали анонимные данные из электронных медицинских карт более 17,5 миллионов человек в возрасте 18–65 лет, которые принадлежали к 26 системам здравоохранения в США.
На основании полученных данных они смогли определить, у каких людей была диагностирована ВЗК в 2014–2017 годах, а у каких — с ВЗК и без них — случились сердечные приступы.
Результаты показали, что у 211870 человек была диагностирована ВЗК, что составляет 1,2 процента от общего числа и соответствует официальным оценкам населения США.
Команда обнаружила, что традиционные факторы риска сердечных заболеваний, такие как курение, диабет, высокое кровяное давление и высокий уровень холестерина, чаще встречаются у людей с ВЗК.
Они также обнаружили, что у людей с ВЗК вероятность сердечного приступа в два раза выше, чем у людей без ВЗК.
Однако даже после того, как результаты были скорректированы, чтобы устранить влияние традиционных факторов риска и демографических характеристик, таких как возраст, пол и раса, они показали, что люди с ВЗК по-прежнему имеют более высокий риск сердечного приступа.
Этот независимый риск был на 23 процента выше, чем риск сердечного приступа у людей без ВЗК.
Сравнение подгрупп также показало, что женщины с ВЗК в возрасте до 40 лет имеют более высокий риск сердечного приступа, чем мужчины с ВЗК того же возраста.
Риск сердечного приступа старше 40 лет был одинаковым как у мужчин, так и у женщин с ВЗК.
Доктор Панхвар предлагает, чтобы врачи были агрессивны при скрининге пациентов с ВЗК на сердечные заболевания и применяли стратегии для снижения риска.
«Наше исследование значительно пополняет растущий объем литературы, в которой подчеркивается важность хронического воспаления при ВЗК как роли в развитии сердечных заболеваний».
Доктор Мухаммад С. Панхвар
Легочная гипертензия и язвенный колит
Легочная гипертензия (ЛГ) — редкое, но тяжелое заболевание, которое вызывает высокое кровяное давление в легких из-за повреждения легочных артерий.Сосуды транспортируют кровь от сердца к легким, но из-за болезни становятся узкими и толстыми. Когда нормальный кровоток нарушается, сердце вынуждено работать в условиях стресса для перекачивания крови, что делает сердце слабым и увеличенным. С этим состоянием связаны многочисленные риски, включая правожелудочковую недостаточность и смерть.
Когда причина конкретного случая легочной гипертензии неизвестна, состояние известно как идиопатическое. Когда заболевание вызвано первичным заболеванием, оно называется ассоциированной легочной гипертензией.Общие первичные заболевания включают болезни легких и сердца, но воспалительное заболевание кишечника язвенный колит (UC), поражающий пищеварительный тракт, также может быть причиной.
Развитие легочной гипертензии вследствие язвенного колита
Воспалительное заболевание кишечника (ВЗК), включая язвенный колит, вызывает раздражение пищеварительного тракта, которое приводит к диарее, часто с кровью или гноем, боли в животе и спазмам, боли в прямой кишке или кровотечению, затруднениям при нормальной дефекации, потере веса, утомляемости и лихорадке.Кроме того, заболевание может вызывать множество респираторных осложнений, как было исследовано в исследовании «Легочные осложнения воспалительного заболевания кишечника», проведенном доктором. Стивен Э. Вайнбергер и Марк А. Пепперкорн.
Согласно отчету: «Серии случаев различаются с точки зрения доли пациентов с язвенным колитом и болезнью Крона, у которых имеется ассоциированное заболевание легких…. Патогенез паренхиматозной болезни легких и серозита, ассоциированного с ВЗК, неизвестен. Однако считается, что более распространенные воспалительные изменения дыхательных путей представляют собой воспалительные изменения того же типа, что и в кишечнике.”
Корреляция между легочной гипертензией и язвенным колитом полностью не раскрыта, но тематические исследования указывают на многие случаи поражения легких, связанных с ВЗК.
Диагностика и лечение легочной гипертензии и язвенного колита
Поскольку пациенты, страдающие язвенным колитом, подвержены риску заболеваний легких и легочной гипертензии, пациенты и врач должны знать о таких симптомах, как одышка (одышка), усталость, головокружение или обмороки (обмороки), давление или боль в груди, отек. (отек) лодыжек, ног и живота (асцит), синеватый цвет губ и кожи (цианоз) или нерегулярное сердцебиение.
В настоящее время нет лекарства от легочной гипертензии, но есть методы лечения, которые могут помочь пациентам облегчить симптомы и продлить их жизнь. Расширители кровеносных сосудов (вазодилататоры), антагонисты рецепторов эндотелина, силденафил и тадалафил, блокаторы кальциевых каналов в высоких дозах, антикоагулянты, диуретики и дополнительный кислород являются наиболее часто используемыми терапевтическими вариантами для пациентов с легочной гипертензией. Однако индивидуальное лечение с учетом сосуществования двух состояний, характеристик пациента и другой медицинской информации следует обсудить со специализированным врачом.
Примечание: «Новости легочной гипертензии» — это исключительно новостной и информационный веб-сайт об этом заболевании. Он не предоставляет медицинские консультации, диагностику или лечение. Этот контент не предназначен для замены профессиональных медицинских консультаций, диагностики или лечения. Всегда обращайтесь за советом к своему врачу или другому квалифицированному поставщику медицинских услуг по любым вопросам, которые могут у вас возникнуть относительно состояния здоровья. Никогда не пренебрегайте профессиональным медицинским советом и не откладывайте его обращение из-за того, что вы прочитали на этом веб-сайте.
Колит Риск, симптомы и лечение
Колит — хроническое заболевание пищеварительной системы, характеризующееся воспалением внутренней оболочки толстой кишки. Инфекция, потеря кровоснабжения толстой кишки, воспалительное заболевание кишечника (ВЗК) и инвазия стенки толстой кишки коллагеном или лимфоцитарными лейкоцитами — все это возможные причины воспаления толстой кишки.
Различные типы колита
Существует множество различных форм колита, в том числе:
- Язвенный колит
- Колит Крона
- Диверсионный колит
- Ишемический колит
- Инфекционный колит
- Фульминантный колит
- Коллагеновый колит
- Химический колит
- Микроскопический колит
- Лимфоцитарный колит
- Атипичный колит
Факторы риска
- Перфорация (разрыв) кишечника: Перфорация кишечника возникает, когда хроническое воспаление ослабляет стенку кишечника, в конечном итоге образуя отверстие.Если образуется отверстие, большое количество бактерий может попасть в брюшную полость и вызвать инфекцию.
- Фульминантный колит: включает повреждение толстой стенки кишечника. Нормальные сокращения стенок кишечника временно прекращаются. В конце концов толстая кишка теряет мышечный тонус и начинает расширяться. Рентген брюшной полости может показать скопившийся газ внутри парализованных отделов кишечника.
- Токсичный мегаколон: толстая кишка расширяется и теряет способность правильно сокращаться и перемещать кишечные газы.Возникающее в результате вздутие живота может быть серьезным, и пациентам следует немедленно обратиться за медицинской помощью. Цель лечения — предотвратить разрыв кишечника.
- Повышенный риск колоректального рака: риск колоректального рака увеличивается с продолжительностью и тяжестью заболевания.
Признаки возможного колита
Общие признаки колита могут включать:
- Сильная боль
- Болезненность в животе
- Депрессия
- Быстрое похудание
- Боли в суставах
- Потеря аппетита
- Усталость
- Изменения в привычке кишечника (учащение)
- лихорадка
- Отек ткани толстой кишки
- Эритема (покраснение) поверхности толстой кишки
- Язвы на толстой кишке (при язвенном колите), которые могут кровоточить
- Слизь и / или кровь в стуле и ректальном кровотечении
- Диарея, которая может возникнуть, хотя некоторые формы колита включают запор, поэтому стул и испражнения могут казаться нормальными.
Другие симптомы могут включать газы, вздутие живота, расстройство желудка, изжогу, гастроэзофагеальную рефлюксную болезнь, судороги, позывы к кишечнику и многие другие неприятные боли в желудочно-кишечном тракте.
Обнаружение
Общие тесты на колит включают рентген толстой кишки, анализ стула на кровь и гной, ректороманоскопию и колоноскопию. Дополнительные анализы включают посев стула и анализы крови, в том числе биохимические анализы крови. Высокая скорость оседания эритрокритов (СОЭ) — показатель того, сколько времени требуется эритроцитам, чтобы осесть в образце крови, — типичен для острого колита.
Лечение
Способ лечения зависит от того, что вызывает колит. Во многих случаях требуется немного больше, чем симптоматическая помощь, включая прозрачные жидкости для отдыха кишечника и лекарства для контроля боли. Пациенты, которые заболели остро, часто нуждаются в внутривенном введении жидкости и другом вмешательстве.
- Инфекция: Инфекции, вызывающие диарею и колит, могут потребовать антибиотиков, в зависимости от причины. Вирусные инфекции требуют жидкости и времени.Некоторые бактериальные инфекции, такие как сальмонелла, не нуждаются в антибактериальной терапии; организм способен самостоятельно избавиться от инфекции. Другие бактериальные инфекции, такие как Clostridium difficile, требуют лечения антибиотиками.
- Воспалительное заболевание кишечника (ВЗК): Для борьбы с ВЗК часто используются лекарства. Первоначально могут использоваться противовоспалительные препараты, а при необходимости могут быть добавлены препараты, подавляющие иммунную систему. В тяжелых случаях возможно хирургическое вмешательство, включая удаление толстой и тонкой кишки.
- Ишемический колит: Лечение ишемического колита начинается с внутривенного введения жидкости для отдыха кишечника и предотвращения обезвоживания. Если не восстанавливается достаточное кровоснабжение, может потребоваться операция по удалению частей кишечника, которые потеряли кровоснабжение.
- Диарея и боль в животе: Диарея и боль в животе являются основными симптомами колита. Первоначальное лечение в домашних условиях может включать диету с прозрачными жидкостями в течение 24 часов, отдых и прием тайленола от боли. Если симптомы проходят быстро, дальнейшее лечение не требуется.
Профилактика
Многие люди обнаружили, что один или несколько из следующих продуктов вызывают их симптомы:
- Спирт
- Кофеин
- Газированные напитки
- Молочные продукты (при непереносимости лактозы)
- Сушеные бобы, горох, бобовые, сушеные фрукты или ягоды
- Плоды с мякотью или семенами
- Пищевые продукты, содержащие серу или сульфат
- Продукты с высоким содержанием клетчатки (включая цельнозерновые продукты)
- Горячие соусы и острые продукты
- Мясо
- Орехи и хрустящее ореховое масло
- Попкорн
- Продукты, содержащие сорбит (жевательная резинка и конфеты без сахара)
- Овощи сырые
- Сахар-рафина
- Семена
Колит | Уровень здоровья
Срок колит относится к любому виду отека или воспаления толстой кишки (толстой кишки).Толстый кишечник является частью пищеварительной системы. Он расположен ближе к концу пищеварительного тракта, после тонкой кишки и перед прямой кишкой и анусом. Основными функциями толстой кишки являются поглощение жидкости из остатков пищи и производство стула или фекалий.
Колит может вызывать широкий спектр заболеваний, расстройств и состояний. Это включает:
Из-за большого разнообразия причин трудно оценить, сколько американцев страдают колитом.Например, по оценкам 1,4 миллиона американцев страдают воспалительным заболеванием кишечника, которое включает болезнь Крона и язвенный колит. Однако воспалительное заболевание кишечника — лишь одна из возможных причин колита. Следовательно, вполне вероятно, что миллионы американцев страдают той или иной формой колита (Источник: CCFA).
Общие симптомы колита включают вздутие живота, боль или спазмы, кровавый стул, диарею, чрезмерное газообразование и постоянные позывы к дефекации.Лечение колита зависит от основного заболевания, расстройства или состояния. Цель клинической оценки — выявить первопричину (ы) проблемы. После того, как основная причина установлена, для вас важно следовать плану лечения, разработанному вами и вашим лечащим врачом, специально для вас, чтобы снизить риск потенциальных осложнений.
В некоторых случаях колит может быстро перейти из легкой степени в опасную для жизни ситуацию. Немедленно обратитесь за медицинской помощью (звоните 911) в случае серьезных симптомов, таких как кровавая и частая диарея, болезненный стул, рвота и болезненность живота, особенно при надавливании на живот.Эти симптомы могут сочетаться с бледностью или посинением губ, учащенным сердцебиением, поверхностным дыханием, слабостью и тревогой. Немедленно обратитесь за медицинской помощью. При повторяющихся или стойких симптомах колита.
Язвенный колит и болезнь Крона
Люди постоянно испытывают проблемы с кишечником. В большинстве случаев эти эпизоды проходят, и вы можете без проблем вернуться к своей обычной жизни.
Но для миллионов людей постоянные проблемы с кишечником — это образ жизни.Они страдают обострениями, которые могут длиться неделями и вызывать боль, диарею, усталость, кровавый стул, потерю аппетита и потерю веса. Эти эпизоды могут длиться надолго и возвращаться без объяснения причин. Они вызывают пропуски рабочих дней и мешают людям встречаться с друзьями. Еще большее разочарование людей с этой проблемой вызывает то, что они часто не знают, почему это происходит, и что они могут с этим поделать.
Если это звучит знакомо, вы можете относиться к примерно 1,6–3 миллионам взрослых, которые страдают воспалительным заболеванием кишечника или ВЗК.
Воспалительное заболевание кишечника (ВЗК) включает ряд состояний, при которых иммунная система ошибочно атакует пищеварительную систему и вызывает воспаление тканей. Существует два основных вида ВЗК: язвенный колит (ЯК) и болезнь Крона.
Эти два состояния имеют много общих симптомов и факторов риска, но они совершенно разные. Одно различие в том, где они возникают. ЯК поражает только толстую кишку (толстую или толстую кишку). Болезнь Крона может поражать любую часть желудочно-кишечного тракта, но чаще всего поражает последнюю часть тонкой кишки (подвздошную кишку) и часто начало толстой кишки (слепую кишку).Кроме того, ЯК возникает только на внутренней оболочке толстой кишки (слизистой), тогда как болезнь Крона может поражать все четыре слоя стенки кишечника. ЯК имеет тенденцию поражать сплошной отдел кишечника, тогда как болезнь Крона часто проявляется пятнами.
Почти каждый может заразиться ЯК или болезнью Крона. Они примерно одинаково влияют на мужчин и женщин. Симптомы обычно появляются в возрасте от 20 до 30 лет. Однако около 25% пациентов с ВЗК на момент постановки диагноза составляют подростки или моложе, а некоторым может быть от 50 до 60 лет.ВЗК может начаться даже в возрасте до 10 лет или старше 70 лет.
Вы не можете ни предотвратить ВЗК, ни вылечить его. Никто точно не знает, почему кто-то получает это, хотя обычно это происходит в семьях. Все это затрудняет диагностику и лечение ВЗК. И все же вам не обязательно всю оставшуюся жизнь страдать от ВЗК. Цель состоит в том, чтобы управлять симптомами, уменьшать их тяжесть и, если возможно, поддерживать ремиссию болезни в течение длительного времени. Когда вы находитесь в клинической ремиссии, симптомы исчезают. Лечение может помочь контролировать или прекратить воспаление, что приведет к ремиссии.
Как поясняется в этом отчете, для успешного лечения ВЗК доступно множество лекарств. Эти методы лечения помогают успокоить воспаление, уменьшить и даже облегчить симптомы, уменьшить обострения и помочь вам лучше справиться с вашим состоянием. В этом отчете также содержится информация о возможных причинах и осложнениях ВЗК, о том, как вам поставлен диагноз, и о шагах, которые вы можете предпринять для улучшения лечения, чтобы жить своей лучшей жизнью.
Первоначальная цель лечения — остановить воспаление и улучшить самочувствие.Вы и ваша медицинская бригада вместе решите разработать программу приема лекарств, чтобы поддерживать вас в ремиссии и предотвращать обострения. Для некоторых людей с тяжелым заболеванием операция может быть лучшим вариантом. Сегодня у людей с ВЗК есть шанс в течение многих лет вести прекрасную жизнь.
Подготовлено редакторами Harvard Health Publishing совместно с Адамом Чейфцом, доктором медицины, профессором медицины Гарвардской медицинской школы и директором Центра воспалительных заболеваний кишечника Медицинского центра Бет Исраэль Дьяконесса.(2019)
О справочниках Гарвардской медицинской школы
СправочникГарвардской медицинской школы предоставляет компактную практическую информацию по важным проблемам со здоровьем. Эти публикации меньше по объему, чем наши специальные отчеты о состоянии здоровья, но они написаны тем же ясным, легким для понимания языком и содержат авторитетные рекомендации по вопросам здоровья, которых вы ожидаете от Harvard Health Publishing.
Язвенный колит — NHS
Язвенный колит — это хроническое заболевание, при котором воспаляются толстая и прямая кишки.
Ободочная кишка — это толстый кишечник (кишечник), а прямая кишка — это конец кишечника, где хранится стул.
Маленькие язвы могут развиваться на слизистой оболочке толстой кишки, кровоточить и выделять гной.
Информация:Консультации по коронавирусу
Проконсультируйтесь по поводу коронавируса и язвенного колита:
Симптомы язвенного колита
Основными симптомами язвенного колита являются:
- повторяющаяся диарея, которая может содержать кровь, слизь или гной
- боль в животе
- необходимость частого опорожнения кишечника
Вы также можете испытывать сильную усталость (утомляемость), потерю аппетит и похудание.
Степень тяжести симптомов варьируется в зависимости от того, какая часть прямой и толстой кишки воспалена и насколько серьезным является воспаление.
Для некоторых людей это состояние оказывает значительное влияние на их повседневную жизнь.
Симптомы обострения
У некоторых людей могут быть недели или месяцы с очень легкими симптомами или их отсутствием вообще (ремиссия), за которыми следуют периоды, когда симптомы вызывают особенное беспокойство (обострения или рецидивы).
Во время обострения некоторые люди с язвенным колитом также испытывают симптомы в других частях тела.
Например, у некоторых людей развиваются:
В тяжелых случаях, определяемых как необходимость опорожнения кишечника 6 или более раз в день, дополнительные симптомы могут включать:
- одышку
- быстрое или нерегулярное сердцебиение
- a высокая температура (лихорадка)
- кровь в стуле становится более очевидной
У большинства людей не выявляется никаких конкретных триггеров для обострения, хотя иногда причиной может быть кишечная инфекция.
Стресс также считается потенциальным фактором.
Когда обращаться за медицинской помощью
Вам следует как можно скорее обратиться к терапевту, если у вас есть симптомы язвенного колита, и вам не поставили диагноз.
Они могут организовать анализы крови или стула, чтобы определить, что может быть причиной ваших симптомов.
При необходимости вас направят в больницу для проведения дополнительных анализов.
Узнайте больше о диагностике язвенного колита
Если вам поставили диагноз неспецифический язвенный колит и вы думаете, что у вас серьезное обострение, обратитесь за советом к терапевту или группе медицинского обслуживания.
Вам может потребоваться госпитализация.
Если вы не можете связаться со своим терапевтом или группой по уходу, позвоните в NHS 111 или обратитесь в местную службу в нерабочее время.
Что вызывает язвенный колит?
Язвенный колит считается аутоиммунным заболеванием.
Это означает, что иммунная система, защита организма от инфекций, дает сбой и атакует здоровые ткани.
Самая популярная теория состоит в том, что иммунная система принимает безобидные бактерии внутри толстой кишки за угрозу и атакует ткани толстой кишки, вызывая ее воспаление.
Неясно, что именно заставляет иммунную систему вести себя подобным образом.
Большинство экспертов считают, что это сочетание генетических факторов и факторов окружающей среды.
Кто пострадал
По оценкам, около 1 из каждых 420 человек, живущих в Великобритании, страдает язвенным колитом. Это около 146 тысяч человек.
Заболевание может развиться в любом возрасте, но чаще всего диагностируется у людей в возрасте от 15 до 25 лет.
Это чаще встречается у белых людей европейского происхождения, особенно у выходцев из еврейских общин ашкенази, и у чернокожих.
Заболевание реже встречается у людей азиатского происхождения, хотя причины этого неясны.
И мужчины, и женщины в равной степени страдают язвенным колитом.
Как лечить язвенный колит
Лечение язвенного колита направлено на облегчение симптомов во время обострения и предотвращение их возвращения (поддержание ремиссии).
У большинства людей это достигается приемом лекарств, например:
Легкие или умеренные обострения обычно можно лечить дома. Но более серьезные обострения необходимо лечить в больнице.
Если лекарства не эффективны для контроля ваших симптомов или ваше состояние существенно влияет на качество вашей жизни, вариантом может быть операция по удалению толстой кишки.
Во время операции ваш тонкий кишечник будет либо выведен из отверстия в брюшной полости (илеостома), либо использован для создания внутреннего мешочка, который соединяется с вашим анусом и называется илеоанальным мешочком.
Осложнения язвенного колита
Осложнения язвенного колита включают:
- первичный склерозирующий холангит — когда желчные протоки внутри печени повреждаются
- повышенный риск развития рака кишечника
- плохой рост и развитие у детей и молодых людей
Кроме того, некоторые лекарства, используемые для лечения язвенного колита, могут вызывать ослабление костей (остеопороз) как побочный эффект.
IBD или IBS?
Воспалительное заболевание кишечника (ВЗК) — это термин, который в основном используется для описания двух состояний, вызывающих воспаление кишечника (желудочно-кишечного тракта).
Это:
ВЗК не следует путать с синдромом раздраженного кишечника (СРК), который представляет собой другое состояние и требует другого лечения.
Информация:Руководство по социальной помощи и поддержке
Если вам:
- нужна помощь в повседневной жизни из-за болезни или инвалидности
- Регулярный уход за кем-то из-за болезни, пожилого возраста или инвалида (включая членов семьи)
В нашем руководстве по уходу и поддержке объясняются ваши варианты и где вы можете получить поддержку.
Последняя проверка страницы: 23 января 2019 г.
Срок следующей проверки: 23 января 2022 г.
Язвенный колит | Crohn’s & Colitis UK
Язвенный колит может вызывать проблемы вне кишечника. Некоторые исследования сообщают, что у каждого второго человека с болезнью Крона или колитом развиваются состояния, влияющие на другие части тела, такие как суставы, глаза или кожу. Обычно это происходит во время обострения, но может произойти во время ремиссии или даже до появления каких-либо кишечных симптомов.Когда вы говорите о некоторых из этих состояний, ваша команда по ВЗК может использовать термин внекишечное проявление (EIM).
Соединения
Проблемы с суставами, такие как отек и боль (артрит), встречаются примерно у каждого десятого человека, страдающего колитом. Чаще всего поражаются локти, запястья, колени и лодыжки, но также могут быть поражены суставы позвоночника и таза. Проблемы с суставами могут приходить и уходить — у некоторых людей проблемы с суставами усугубляются во время обострения, а у других могут возникать симптомы даже без каких-либо симптомов со стороны кишечника.Для получения информации о диагностике и лечении проблем с суставами, а также о том, что вы можете сделать, чтобы помочь своим суставам, см. Нашу информацию о суставах .
Кожа
Колит также может вызывать проблемы с кожей. Состояние, называемое узловатой эритемой, поражает примерно каждого десятого человека с колитом. Он вызывает болезненные красные опухоли, обычно на ногах, которые переходят в синяк. Это состояние обычно возникает во время обострений и обычно улучшается при лечении вашего колита.
Реже у людей с колитом может развиться гангренозная пиодермия. Это начинается с маленьких болезненных волдырей, которые превращаются в болезненные глубокие язвы. Они могут возникать на любом участке кожи, но чаще всего появляются на голенях или около стом. Это состояние иногда, но не всегда, связано с обострениями болезни. Его часто лечит дерматолог с помощью местной терапии, но может потребоваться лечение стероидами, иммунодепрессантами или биологическими препаратами.
Глаза
У некоторых людей с колитом развивается воспаление глаз.Наиболее распространенным заболеванием является эписклерит, который поражает слой, покрывающий белок глаза, в результате чего он становится красным, болезненным и воспаленным. Эписклерит имеет тенденцию обостряться одновременно с колитом и может потребовать противовоспалительного лечения; иногда назначают стероидные капли.
Увеит (воспаление радужной оболочки) и склерит (поражающий белое внешнее покрытие глаза) также связаны с колитом. Это серьезные нарушения, которые при отсутствии лечения могут привести к потере зрения.Сообщите своему врачу или офтальмологу, если у вас есть раздражение глаз, шероховатость или воспаление, так как они могут направить вас к офтальмологу. Эти состояния обычно можно лечить с помощью стероидных капель, но иногда необходимы иммунодепрессанты или биологические препараты.
Кости
Люди с колитом больше подвержены риску развития более тонких и слабых костей. Это может быть связано с самим воспалительным процессом, плохим усвоением кальция, необходимого для образования костей, низким уровнем кальция из-за отказа от молочных продуктов или приема стероидных препаратов.Курение также увеличивает этот риск. Физическая активность с весовой нагрузкой, добавки кальция и витамина D, а также медикаментозное лечение некоторых людей могут быть полезны. Смотрите нашу информацию о Bones и IBD .
Рот
Примерно у одного из 25 больных колитом появляются язвы или язвы во рту, обычно в активном состоянии. Эти язвы могут быть незначительными и исчезнуть в течение нескольких недель, но иногда могут длиться в течение многих недель и могут потребовать лечения стероидами.
Волосы
Примерно каждый третий человек с болезнью Крона или колитом теряет больше волос, чем обычно.Стрессовое событие или болезнь могут временно остановить рост волос. Этот тип облысения называется телогенным выпадением. Телогеновый отток может быть вызван многими причинами, включая тяжелые обострения, плохое питание, дефицит железа и цинка, некоторые лекарства и хирургическое вмешательство.
Выпадение волос часто происходит через несколько месяцев после срабатывания триггера, поэтому может быть неочевидно, что ее вызвало. Вам не следует прекращать прием лекарства, если врач не сказал вам об этом — возможно, причиной выпадения волос послужила предыдущая вспышка, а не лекарство.Очень редко выпадение волос может быть вызвано очаговой алопецией, аутоиммунным заболеванием.
Выпадение волос может быть очень неприятным, но для большинства людей они полностью отрастут, когда вам станет лучше. Если вы теряете больше волос, чем обычно, поговорите со своим специалистом по ВЗК, чтобы выяснить, что может быть причиной этого.
Печень
У некоторых людей с колитом развивается воспаление печени.
Заболевание, называемое первичным склерозирующим холангитом (ПСХ), поражает до одного из 25 человек с колитом.ПСХ вызывает воспаление желчных протоков и в конечном итоге может повлиять на клетки печени. Симптомы включают усталость, боль, зуд, желтуху и потерю веса. Лечение обычно проводится с помощью лекарственного средства, называемого урсодезоксихолевой кислотой.
Некоторые препараты, применяемые для лечения язвенного колита, например азатиоприн и метотрексат , могут влиять на печень. Изменения в лечении могут помочь уменьшить этот тип осложнений.
Сердце и кровообращение
У людей с колитом примерно в два раза выше вероятность образования тромбов в венах, включая ТГВ (тромбоз глубоких вен) в ногах.Вы подвергаетесь большему риску во время обострения или если вы прикованы к постели, например, в больнице. Снизьте свой риск, отказавшись от курения, сохраняя максимальную мобильность, употребляя много жидкости и нося поддерживающие чулки. Эти меры предосторожности особенно полезны при путешествии по воздуху, что увеличивает риск образования тромбов для всех. Для получения дополнительной информации см. Нашу информацию о Travel и IBD .
Люди с активной формой болезни Крона или колита также могут иметь несколько повышенный риск сердечно-сосудистых заболеваний, включая сердечные приступы и инсульты.Если вы испытываете боль в груди, одышку или чувство онемения, слабости или болезненности в руках или ногах, немедленно обратитесь к врачу.
Анемия
Анемия — одно из наиболее частых осложнений колита. Если вы страдаете анемией, это означает, что у вас меньше эритроцитов, чем обычно, и / или в вашей крови более низкий уровень гемоглобина — белка, содержащегося в красных кровяных тельцах, который помогает переносить кислород по телу. Есть несколько видов анемии.
У людей с колитом наиболее высока вероятность развития железодефицитной анемии.Это может быть вызвано недостатком железа в пище, плохим усвоением железа из пищи или продолжающейся кровопотерей. Некоторые препараты, применяемые при язвенном колите, например сульфасалазин, азатиоприн и меркаптопурин, также могут вызывать анемию.
Если анемия легкая, симптомы могут быть незначительны или отсутствовать. При более тяжелой анемии основными симптомами являются стойкая утомляемость и утомляемость. У вас также может развиться одышка, головные боли и общая слабость. Лечение будет зависеть от причины анемии.
При железодефицитной анемии вам могут назначить пероральные препараты железа. Некоторые люди с колитом обнаруживают, что они не переносят железо через рот, поэтому им вводят внутривенное (внутривенное) железо, которое вводится путем инъекции или вливания через капельницу.

 Дети, перегруженные учебой, занятиями с репетиторами, в музыкальных и художественных школах, вынуждены жить в условиях 10-12-часового рабочего дня. Возможно, они не жалуются на усталость, но организм сигнализирует о проблемах вот такими болями в области сердца.⠀ ⠀ ⠀ ⠀ ⠀ ⠀⠀⠀⠀⠀⠀⠀⠀⠀ ⠀⠀ ⠀ ⠀⠀⠀⠀⠀⠀⠀⠀⠀ ⠀
Дети, перегруженные учебой, занятиями с репетиторами, в музыкальных и художественных школах, вынуждены жить в условиях 10-12-часового рабочего дня. Возможно, они не жалуются на усталость, но организм сигнализирует о проблемах вот такими болями в области сердца.⠀ ⠀ ⠀ ⠀ ⠀ ⠀⠀⠀⠀⠀⠀⠀⠀⠀ ⠀⠀ ⠀ ⠀⠀⠀⠀⠀⠀⠀⠀⠀ ⠀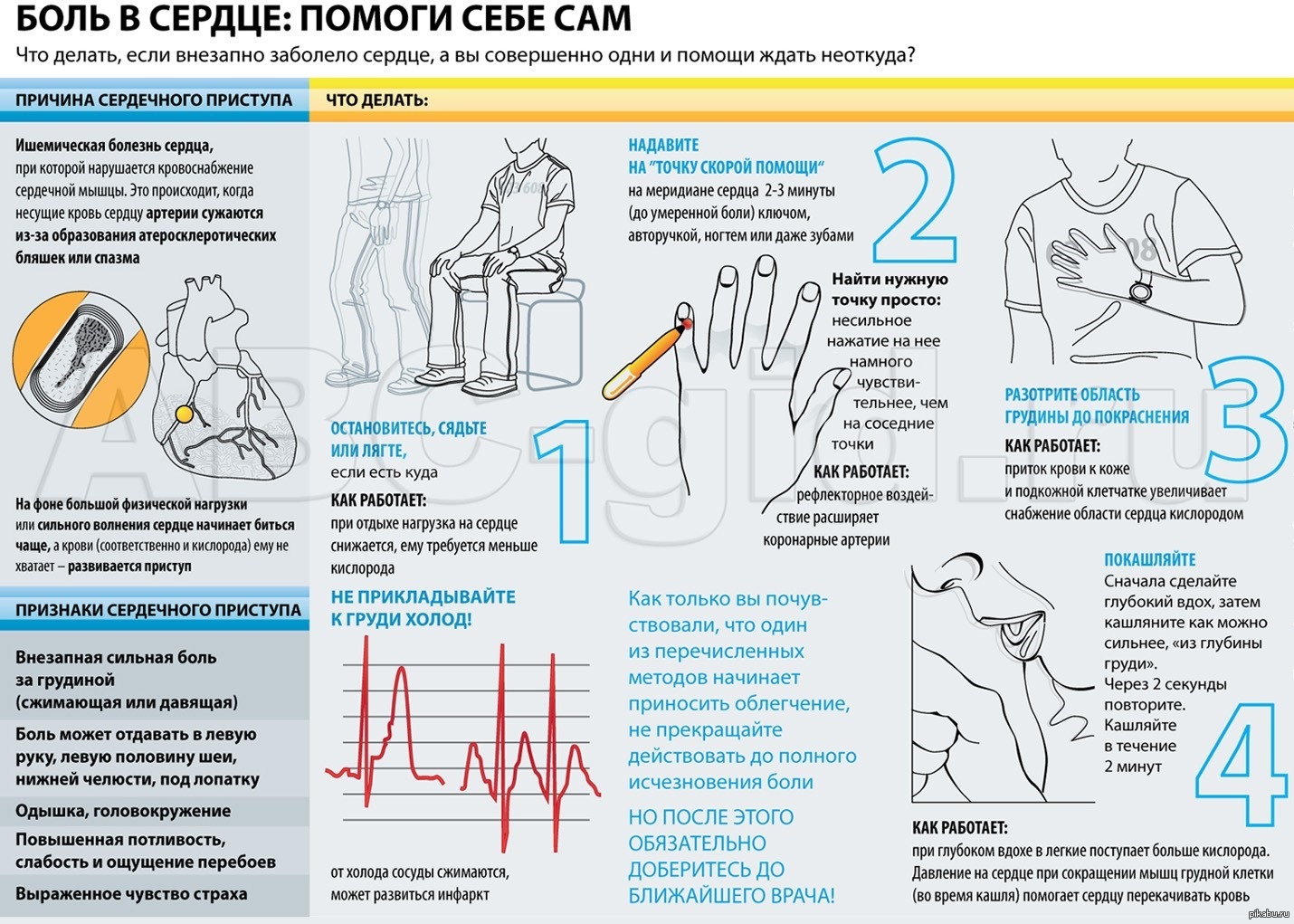

 Невралгию легко отличить по её точечной локализации. При стрессах, усталости и недосыпе боль слабая, ноющая и постоянная, усиливающаяся после нервного напряжения.
Невралгию легко отличить по её точечной локализации. При стрессах, усталости и недосыпе боль слабая, ноющая и постоянная, усиливающаяся после нервного напряжения.
 Атриовентрикулярный узел способен генерировать нервные импульсы с частотой 40-60 в минуту (это водитель ритма II порядка).
Атриовентрикулярный узел способен генерировать нервные импульсы с частотой 40-60 в минуту (это водитель ритма II порядка).