Идиопатический миелофиброз — причины и симптомы аномалии, диагностические процедуры, лечение и прогноз
Хронический идиопатический миелофиброз является одним из редких заболеваний, недуг может протекать в острой и подострой форме. Понятие идиопатический означает, что истинные причины, вызывающие нарушение — не выявлены. Триггером к появлению симптомов первичного миелофиброза могут стать как наследственные генетические аномалии, так и внешние факторы.
Сложность заболевания в силу редких случаев его проявления, заключается в том, что оно не до конца изучено, и достаточно сложно выставить прогноз и подобрать оптимальный курс терапии. Успех лечения зависит от стадии патологического разрушительного процесса и диагноза.

Данный недуг характеризуется аномальным разрастанием тканей костного мозга, что в свою очередь влечет за собой сопутствующие заболевания крови (анемию), селезенки и печени. Аномалия происходит за счет активизации и мутирования гена в стволовых клетках кроветворной системы.
Чаще всего патологию диагностируют у пожилых людей в возрасте 60-65 лет. Половая принадлежность не отражается на распространении болезни. Процент выживаемости составляет 10-15 %. Если миелофиброз диагностирован в возрасте до 45 лет процент выживаемости составляет 20-25%. Средний срок жизни пациента с выраженным миелофиброзом протекающим в острой форме от 2 до 5 лет.
О причинах заболевания
Факторы, влияющие на перерождение стволовых клеток костного мозга еще не полностью изучены наукой. Кроме того, идиопатический миелофиброз встречается примерно 1 раз на 10000 пациентов. Такая статистика свидетельствует скорее не о редкости данной проблемы, а о сложности диагностики, так как зачастую симптомы миелофиброза можно принять за проявления других инфекционных или возрастных отклонений.
Однако изучив общее количество страдающих миелофиброзом, удалось выяснить, что в группе риска состоят люди с уже имеющимися заболеваниями крови (онкологические, вирусные, аутоиммунные), перенесшие туберкулез и остеомиелит.
Симптоматика идиопатического миелофиброза
Основным признаком миелофиброза считается увеличение селезенки, которое можно ощутить при пальпации. Остальные симптомы и интенсивность их проявления скорее зависит от стадии патологического процесса. На ранних стадиях болезнь диагностируют крайне редко. В скрытой форме миелофиброз может протекать до года. В каждом индивидуальном случае болезнь может прогрессировать с разной скоростью.

Разрастание кроветворной ткани костного мозга
Первые признаки патологии такие же, как и симптомы малокровия: слабость, постоянная сонливость, ощущение головокружения, тошнота, потеря аппетита, слабая физическая выносливость.
Поскольку в первую очередь миелофиброз отражается на селезенке, на первичных стадиях больной чувствует вздутие, по причине увеличения селезенки, отечность, изжогу. Селезенка может увеличиваться до критических показателей и занимать все пространство брюшной полости, провоцируя инфаркт селезенки.
Для заболевания характерны такие осложнения как патологическая ломкость сосудов, тромбоцитопения, варикоз вен органов пищеварения, а также асцит и портальная гипертензия.
Неспособность кровеносной системы выполнять свои непосредственные функции вызывает накопление инфильтратов в тканях и органах, при этом наблюдается симптоматика нарушений обменных процессов, таких как подагра и недостаток липазы, повышенный уровень сахара в крови.
Проявляется это в болезненности суставов и мышц нижних конечностей, зудом, интенсивность которого увеличивается при повышении температуры в помещении, судороги, ощущение ломоты в костях. Как можно понять перечисленные симптомы не редкость для людей, достигших возраста 50-60 лет, данный фактор усложняет постановку диагноза и начало лечения.
Одним из распространенных нарушений при миелофиброзе является аномальное разрастание коллагена, который приводит к проксимальным эпифизам костной ткани и очагам атеросклероза. К сожалению, это не упрощает диагностику заболевания, поскольку новообразования распространяются в хаотичном порядке и единичная биопсия костной ткани дает результат только с 30% точностью.
Диагностические процедуры
Показателем стадии развития патологического процесса при идиопатическом миелофиброзе является степень поражения клеток крови. У 70 % всех больных обнаруживается анемия в тяжелой форме. Также, о существовании миелопролиферативной патологии могут говорить полихромазия, нарушения свертываемости (как в большую, так и меньшую сторону), наличие каплевидных клеток и появление ядросодержащих эритроцитов в периферической крови. Даже при небольших кровопотерях возникает недостаток железа.
Зачастую для определения полной клинической картины одного забора крови недостаточно. Проводится комплексное исследование венозной и капиллярной крови. Степень поражения органов и сосудов узнают с помощью анализов мочи, исследований УЗИ сосудов и МРТ.
Более или менее точный результат дает метод трепанобиопсии тканей подвздошной кости, аномальные клетки выявляются с помощью серебрения.
Лечение и прогноз
Поскольку определенной специфической терапии при идиопатическом миелофиброзе не существует, лечение представляет собой комплексное применение различных процедур и медикаментозных препаратов для устранения основной симптоматики. Однако следует учесть, что некоторые способы, к примеру, лучевая или гормональная терапия могут ускорить снижение концентрации гемоглобина в сыворотке крови.
Среди безопасных способов продлить жизнь пациенту и частично устранить симптомы анемии это прием препаратов фолиевой кислоты, регулярно, длительным курсом в дозе не менее 5 мг в сутки. Поскольку анемия характеризуется дефицитом витаминов группы В, их комплекс назначают к ежедневному употреблению.

Если клиническая картина заболевания характеризуется серьезными нарушениями деятельности сердечно-сосудистой системы, принимается решение о назначении соответствующих препаратов в комплексе с переливанием крови. Переливание дает временное улучшение состояния больного на месяц полтора. Однако в дальнейшем это время сокращается до 10 дней, и переливание теряет свою резонность.
Первоочередной задачей докторов является решение проблемы с увеличенной селезенкой. Для этого назначают курс приема миелосана. Его принимают по 2 недели, после чего делают длительный перерыв, как правило. Состояние селезенки стабилизируется уже после первой недели лечения данным медикаментом.
Среди дополнительных методов облучение селезенки и малоинвазивная спленэктомия, однако, применение данных процедур на больных перешедших 50-летний возрастной рубеж непрактично из-за высокого процента летальных исходов.
Одним из спорных методов также является трансплантация костного мозга. Данная операция тяжело переносится больными и показана к проведению у пациентов в возрасте не старше 45 лет. Однако при положительной реакции иммунной системы прогноз предполагает продолжительность жизни 5-7 лет, при проценте выживаемости в пост операционный период 60%.
Дополнительные меры терапии оказывают симптоматический эффект. Больным назначается специальная диета, богатая витаминами и микроэлементами, стимулирующими систему кроветворения, аспирин (в качестве тромболитика), гипотензивные препараты, анальгетики. Для устранения боли в суставах применяются местные мази с хондроитином, при выраженной варикозной болезни – венотоники и растирки местно и сосудоукрепляющие препараты внутрь.
Принятие решений о назначении тех или иных медикаментозных средств основывается на выборе между практической пользой и возможными осложнениями вследствие приема. Поскольку болезнь поражает не только кровеносную систему, но и органы пищеварения, печень, почки и сердце. Прием лекарств может вызвать ухудшение состояние больного, возникновение почечной или сердечной недостаточности, увеличение печени, желтуху, отравление и внутренние кровоизлияния.
На последних стадиях миелофиброза терапия ограничивается уколами обезболивающих препаратом и внутривенным вливанием глюкозы.
Существует ли профилактика?
Профилактические меры в случае с идиопатическим миелофиброзом выделить довольно сложно. Однако, зная основные триггеры заболевания можно избежать попадания в группу риска. Перерождение стволовых клеток запускают различные негативные факторы, которые на протяжении всей жизни одолевают организм человека. В основе процесса малигнизации лежит отравление клеток, различными ядами.
Это могут быть канцерогенные вещества, поступающие вместе с пищей, различные ГМО, пестициды и химические добавки и прочее. Большую роль также играет экологическая обстановка, загрязнения воды и воздуха.
Для людей, которые перенесли онкологические заболевания или тяжелые инфекционные (сифилис, туберкулез, энцефалит и прочие характеризующиеся поражением крови и костной системы) необходимо регулярно (раз в полгода) проходить комплексное обследование, сдавать кровь на предмет аномального продуцирования клеток крови.
Несмотря на престарелый возраст, для которого характерны приступы слабости, нарушения свертываемости, варикозное расширение вен и потеря веса, нужно внимательнее относится к данным симптомам.
причины, симптомы, диагностика и лечение
Миелофиброз – это хроническое гематологическое заболевание, характеризующееся опухолевой пролиферацией гемопоэтических стволовых клеток и фиброзом костного мозга. Основные клинические проявления включают симптомы опухолевой интоксикации и анемического синдрома (прогрессирующую слабость, бледность кожи и слизистых оболочек, потерю веса), а также увеличение селезенки (спленомегалию). Диагноз устанавливается на основании молекулярно-генетических исследований, изучения гистологической картины костного мозга. Лечение проводится с помощью химиотерапевтических препаратов. Хирургические методы лечения подразумевают трансплантацию костного мозга и удаление селезенки.
Общие сведения
Миелофиброз (агногенная миелоидная метаплазия, сублейкемический миелоз) – злокачественное заболевание, при котором происходит постепенное замещение костного мозга опухолевыми стволовыми клетками и разрастающейся соединительной тканью. Впервые эту патологию описал немецкий врач Г. Хойк в 1879 году. А в 1951 году американским гематологом Уильямом Дамешеком миелофиброз был выделен в самостоятельную нозологическую единицу. При неблагоприятном течении миелофиброз способен трансформироваться в более тяжелую болезнь ‒ острый лейкоз. Распространенность миелофиброза составляет от 0,3 до 0,7 случаев на 100 тыс. населения. Пик заболеваемости приходится на возраст от 50 до 70 лет, но встречаются и молодые пациенты. Чаще страдают мужчины.
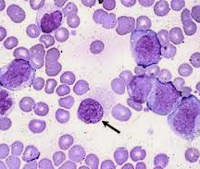
Миелофиброз
Причины миелофиброза
Существует первичный и вторичный сублейкемический миелоз. Точная причина первичного миелофиброза до сих пор не установлена. Наибольшей популярностью среди специалистов в области гематологии пользуется теория влияния генетической мутации. У большинства пациентов выявляются мутации гена тирозинкиназы (JAK2V617F), кальретикулина (CALR), тромбопоэтина (MPL), регулирующих экспрессию белков JAK-STAT сигнального пути. Гены локализуются в локусе хромосомы del3p24.
В качестве этиологического фактора изучается действие большой дозы радиоактивного излучения. Также рассматривается роль персистирующих вирусных инфекций (вируса простого герпеса, Эпштейна-Барра, цитомегаловируса), длительного приема оральных контрацептивов, миелосупрессивных лекарственных препаратов, контакта с различными органическими и неорганическими соединениями (бензолом, мышьяком). Вторичный миелофиброз развивается как исход других хронических миелопролиферативных заболеваний – истинной полицитемии, эссенциальной тромбоцитемии, хронического миелолейкоза.
Патогенез
В результате повышенной экспрессии сигнальных белков в одной из стволовых костномозговых клеток запускается активная пролиферация (опухолевая трансформация). Этот процесс сопровождается вторичным воспалением с выделением цитокинов и факторов роста. Факторы роста фибробластов и эндотелия сосудов индуцируют выработку стромальными клетками костного мозга большого количества коллагена и разрастание соединительной ткани (собственно фиброз). Постепенно нормальная ткань костного мозга замещается опухолью и соединительной тканью.
При массивном поражении опухолью костного мозга клетки крови, не достигнув стадии полного созревания, попадают в системный кровоток. Это приводит к образованию очагов экстрамедуллярного (внекостномозгового) кроветворения, главным образом в печени и селезенке. Распад опухоли ведет к высвобождению мочевой кислоты, которая откладывается в тканях суставов и почечных канальцах.
Симптомы миелофиброза
Длительное время пациент чувствует себя удовлетворительно. Через несколько лет от начала заболевания постепенно появляется опухолевая интоксикация в виде общей слабости, повышения температуры до субфебрильных цифр, потливости, усиливающейся по ночам. У больного снижается аппетит, он стремительно теряет в весе. Присоединяется анемический синдром (бледность кожных покровов, головокружение, учащение сердцебиения). Характерны носовые, десневые кровотечения, геморрагические высыпания на коже. Возникают боли в суставах, кожный зуд, боли в костях.
Пациент ощущает тяжесть и боли в левом подреберье вследствие выраженного увеличения селезенки. На фоне спленомегалии развивается синдром гиперспленизма, который заключается в массивном разрушении клеток крови (в основном эритроцитов) в синусоидах селезенки. В этом случае встречаются признаки гемолиза (желтушность кожи, слизистых оболочек, потемнение мочи).
Редкие симптомы связаны с необычной локализацией очагов экстрамедуллярного кроветворения – в легких (кашель, затруднение дыхания, кровохарканье), желудочно-кишечном тракте (боли в животе, кровавая диарея). При расположении очагов в центральной и периферической нервной системе наблюдаются эпилептические судороги, нарушения чувствительности, слабость движений в конечностях, вплоть до полного паралича.
Осложнения
При миелофиброзе часто образуются тромбы, которые приводят к острому нарушению мозгового кровообращения, инфаркту миокарда, тромбоэмболии легочной артерии. Стойкое снижение уровня лейкоцитов нередко сопряжено с различными инфекциями, приобретающими тяжелое течение. Наиболее неблагоприятным осложнением считается трансформация миелофиброза в миелолейкоз (бластный криз), трудно поддающийся терапии. К нетипичным осложнениям следует отнести патологические переломы из-за деструкции трубчатых костей и портальную гипертензию, причиной которой служит длительная обструкция микротромбами внутрипеченочных вен.
Диагностика
Курацией пациентов с миелофиброзом занимаются врачи-гематологи. При общем осмотре обращает на себя внимание изменение цвета кожных покровов, слизистых (бледность или желтушность), спленомегалия при пальпации и перкуссии селезенки, иногда достигающей гигантских размеров (до лобкового симфиза). Дополнительные методы диагностики включают:
- Общие лабораторные исследования. В начале заболевания в общем анализе крови выявляется увеличение эритроцитов, тромбоцитов, лейкоцитов, со временем сменяющееся на низкие показатели. Часто в периферической крови присутствуют незрелые формы эритроцитов, лейкоцитов (миелоциты, промиелоциты). В биохимическом анализе крови наблюдаются повышенные концентрации лактатдегидрогеназы (ЛДГ), ионизированного кальция. Отмечаются изменения коагулограммы – ускорение свертывания крови, уменьшение активированного частичного тромбопластинового времени, торможение процессов фибринолиза. В анализе мочи обнаруживаются уробилин, гемоглобин, ураты (соли мочевой кислоты).
- Исследование костного мозга. Образец костного мозга получают с помощью трепанобиопсии. Гистологическая картина зависит от фазы заболевания. Для ранней (префибротической фазы) характерны гиперплазия всех ростков кроветворения (гранулоцитарного, мегакариоцитарного, эритроидного) с незрелостью клеток. В позднюю (фибротическую) фазу определяется большое количество коллагеновых и ретикулярных волокон (фиброз), замещающих гемопоэтическую ткань, выраженная клеточная атипия. Высокий уровень бластных клеток (более 20%) свидетельствует о трансформации миелофиброза в острый лейкоз.
- Молекулярно-генетические тесты. Диагностика мутации генов JAK2V617F, CALR, MPL осуществляется методом FISH. Для идентификации аллельной нагрузки мутации проводится полимеразная цепная реакция real-time. Также выполняется HLA-типирование для решения вопроса о возможности трансплантации костного мозга.
- Цитогенетические и цитохимические анализы. При цитогенетическом исследовании (кариотипировании) клеток костного мозга находят аномалии 1, 3, 6 хромосом (транслокация, трисомия, комплексные нарушения). При анализе химического состава (цитохимии) нейтрофилов активность щелочной фосфатазы оказывается в 3 раза выше нормы.
Для достоверной постановки диагноза гематологическим сообществом разработаны специальные критерии. Большие критерии включают повышенную клеточность костного мозга с ретикулярным и коллагеновым фиброзом, наличие мутаций генов JAK2V617F, MPL, CALR. К малым критериям относятся анемия, спленомегалия, лейкоэритробластоз (присутствие в крови незрелых форм лейкоцитов, эритроцитов), а также повышение лактатдегидрогеназы. Диагноз считается подтвержденным, если имеются 2 больших критерия или 1 большой и 3 малых критерия.
Миелофиброз следует дифференцировать в первую очередь с гематологическими заболеваниями, такими как аутоиммунные гемолитические анемии, гемобластозы (лейкозы, лимфомы). Сочетание спленомегалии с симптомами интоксикации (слабостью, субфебрилитетом, ночной потливостью) требует исключения туберкулеза, подострого инфекционного эндокардита.
Лечение миелофиброза
После постановки диагноза пациент должен быть госпитализирован в гематологический стационар. Для принятия решения о выборе тактики лечения необходимо определить степень риска, а именно — вероятность бластной трансформации и ориентировочную продолжительность жизни. С этой целью была создана «Международная шкала оценки риска и прогноза» (DIPSS). Она учитывает возраст пациента, количество форменных элементов крови, выраженность симптомов опухолевой интоксикации. Каждый признак соответствует одному баллу. Различают низкий, первый и второй промежуточный, высокий риски, при которых проводится дифференцированная терапия:
- Медикаментозное лечение. При низком и 1-м промежуточном риске применяют глюкокортикостероиды (преднизолон, дексаметазон), эритропоэтин, альфа-интерферон. При выраженной кахексии используют анаболические стероиды (ретаболил). В ряде случаев прибегают к переливанию компонентов крови (плазмы, эритроцитарной массы, тромбоконцентрата).
- Хирургические методы. Для пациентов со 2-м промежуточным и высоким риском терапией выбора является трансплантация костного мозга. Данная операция позволяет добиться полной ремиссии заболевания. При значительном увеличении селезенки, вызывающем компрессию соседних органов с портальной гипертензией, показано ее удаление (спленэктомия).
- Таргетная терапия. При невозможности выполнения ТКМ назначается таргетная (прицельная) патогенетическая терапия ингибиторами JAK-киназы, которые действуют на ключевое звено патогенеза (внутриклеточный сигнальный путь). На сегодняшний день в Российской Федерации зарегистрирован только один препарат из этой группы – руксолитиниб.
- Химиотерапия. При миелофиброзе также проводится химиотерапия цитостатиками (гидроксимочевиной, меркаптопурином, цитарабином), гамма-облучение очагов экстрамедуллярного гемопоэза. При бластной трансформации переходят к стандартному химиотерапевтическому протоколу острых лейкозов.
Прогноз и профилактика
Миелофиброз – это тяжелое заболевание с неблагоприятным прогнозом. С момента постановки диагноза средняя продолжительность жизни составляет около 5 лет. При манифестации в более молодом возрасте миелофиброз имеет менее агрессивное течение, что сопряжено с лучшим ответом на терапию и большей выживаемостью больных. Эффективных методов профилактики не разработано ввиду неизвестности этиологического фактора. Предупреждение развития вторичного миелофиброза заключается в своевременной диагностике и лечении патологий, на фоне которых он возникает — истинной полицитемии и эссенциальной тромбоцитемии.
Идиопатический миелофиброз | Онкология | ZdravoE
Идиопатический миелофиброз – очень редкое заболевание стволовых клеток, участвующих в кроветворении. Продолжительность жизни при идиопатическом миелофиброзе зависит от возраста пациента и схемы лечения.
Идиопатический миелофиброз – заболевание системы кроветворения – чаще встречается у лиц старше 60 лет с частотой примерно 1 на 100 000, не выявляя «приверженности» к какому–либо полу. Синонимы: ранее был известен как идиопатическая миелоидная метаплазия, первичный остеомиелофиброз, или миелофиброз с миелоидной метаплазией. От подобных заболеваний кроветворной системы он отличается не только избытком продукции клеток крови, но и зачастую анемией, лейкопенией и тромбоцитопенией – то есть фактически необъяснимо низким уровнем эритроцитов, лейкоцитов и тромбоцитов.
Причины и факторы риска идиопатического миелофиброза
Природа идиопатического миелофиброза неизвестна. Это наиболее загадочное хроническое миелопролиферативное расстройство. Облучение и воздействие химических веществ (толуол, бензол) могут сыграть свою роль и стать причиной разрастания костного мозга, которое происходит за счет аномального дополнения коллагеновых волокон. Однако экологических факторов недостаточно для того, чтобы стать толчком к развитию этого заболевания.
Клиническая картина: симптомы
Как и другие хронические миелопролиферативные расстройства, идиопатический миелофиброз может быть выявлен при рутинном медицинском обследовании – за счет аномальных показателей анализа крови и увеличения селезенки (спленомегалии) при пальпации. У некоторых пациентов единственным ранним симптомом является тромбоцитоз, у других (реже) – изолированный лейкоцитоз. У таких пациентов миелофиброз может развиться в течение 4–7 лет, при том, что результат анализа костного мозга может быть в норме.
В отличие от других хронических миелопролиферативных расстройств, идиопатический миелофиброз может проявляться неспецифическими симптомами: жаром, ночной потливостью, слабостью, усталостью, потерей массы тела.
Спленомегалия, которая может быть умеренной или сильно выраженной – наиболее распространенный симптом. Гепатомегалия (увеличение печени) – наблюдается реже и не встречается в отсутствии спленомегалии. Лимфаденопатия проявляется очень редко.
Остеосклероз в картине идиопатического миелофиброза протекает с избыточным отложением минералов на трабекулах (перегородках) костного мозга и связан с нарушением активности остеокаластов и остебластов. Неоангиогенез (аномальный рост кровеносных сосудов) костного мозга считается дополнительным, но не основным признаком этого заболевания.
Диагностика идиопатического миелофиброза
Лабораторные показатели. Любое сочетание нарушений крови должно насторожить. У около 10% пациентов наблюдается истинная полицитемия. Лейкоцитоз, как правило, не в той степени, который наблюдается при хроническом миелолейкозе. Количество тромбоцитов может быть в норме или повышено, однако приблизительно у 25% пациентов встречается умеренная тромбоцитопения. Ядросодержащие эритроциты, миелоциты, промиелоциты и даже бластные клетки также могут присутствовать в крови.
Мутация гена JAK2 V617F встречается примерно у 50% пациентов, однако она не коррелирует с активностью заболевания. Вследствие нарушения функции тромбоцитов такие пациенты особенно склонны к кровотечениям.
Биопсия костного мозга может выявить аномально увеличенные клетки с миелоидной гиперплазией, увеличение больших диспластических мегакариоцитов, а у некоторых пациентов – расширение костной трабекулы. Однако в постановке диагноза нельзя полагаться только на гистологические анализы.
Остеосклероз может быть выявлен посредством радиологической диагностики, чаще всего как увеличение плотности костной ткани в проксимальном отделе длинных костей. ребрах, участках позвоночника или даже черепа. Наличие радиологических признаков остеосклероза позволяет предположить диагноз идиопатического миелофиброза, но не влияет на степень заболевания или прогноз.
Необходима дифференциальная диагностика.
Патологии, связанные с идиопатическим миелофиброзом
| Злокачественные | Незлокачественные |
|
|
Цитогенетические аномалии более распространены в картине идиопатического миелофиброза, как и во многих других миелопролиферативных заболеваний, но они основном неспецифические. Они включают в себя 20q–, 13q–, трисомию 8, трисомию 9, частичную трисомию 1q и редупликацию 9p. Трисомия 8 и 12p–, позволяют предположить плохой прогноз.
Аутоиммунные нарушения трудно объяснимы и повышают вероятность развития инфекций. Их признаки в основном такие: криоглобулинемия, циркулирующие иммунные комплексы (обычно IgG–antiIgG), ревматоидный фактор, поликлональная гипергаммаглобулинемия, антиядерные антитела и антитела к гладкой мышечной ткани, позитивный тест Кумбса и т.д.
Лечение идиопатического миелофиброза
На сегодня не существует четкой схемы лечения идиопатического миелофиброза, и алогенная (чужеродная) трансплантация костного мозга – единственная потенциально эффективная терапия. К сожалению, этот подход эффективен у больных возрастом до 45 лет с хорошим прогнозом. Смертность, связанная с трансплантацией, выше 27–32%, в то время как 5–летняя выживаемость превышает 60% у пациентов моложе 45 лет. Выживаемость пациентов старше 45 лет составляет всего лишь 14%.
Осложнения идиопатического миелофиброза в процессе терапии
Неудачная пересадка костного мозга и прогрессирующая спленомегалия – две ключевые проблемы в лечении идиопатического миелофиброза. Также распространена анемия в силу потери крови, дефицита фолиевой кислоты, гидремии (гемодилюции – высокого содержания воды в крови). В лечении анемии в некоторых случаях эффективна терапия преднизолоном.
Кахексия является неизбежным осложнением. В этой ситуации были опробованы различные стратегии, в том числе низкие дозы алкилирующих агентов, гидроксимочевина, интерферон–альфа, иматиниб мезилат (Iimatinib mesilate) и талидомид. Алкилирующие агенты, такие как бусульфан и мелфалан в дозе 2–4 мг в день доказали эффективность, но они потенциально токсичны; их использование оправдано только для конкретных ситуаций, в которых другие средства не были эффективными. Гидроксимочевина эффективна в устранении лейкоцитоза и тромбоцитоза, но может усугубить анемию.
Ни интерферон, ни иматиниб не доказали свою эффективность при идиопатическом миелофиброзе – оба препарата токсичны в этой группе пациентов. Талидомид в низких дозах в комбинации с преднизолоном показал эффективность в улучшении анемии, а также при идиопатической тромбоцитопении, снизил размеры селезенки в среднем на 20%.
У некоторых пациентов может быть необходимо спленэктомия. Лучевая терапия применяется в случае противопоказаний для операции, и достаточно эффективна, однако возможны летальные осложнения вследствие миелосупрессии.
Были опробованы со скромным успехом андрогены, такие как даназол, но эти препараты имеют побочные эффекты, которые делают их долгосрочное использование непривлекательным.
что это такое, идиопатический, симптомы, лечение, хронический, стадии
Миелофиброз — это болезнь, которая проявляется развитием анемии разной степени тяжести. У больного происходят нарушения кровообращения, костного мозга, печени и селезенки.

Причины и симптомы
Первичная форма заболевания возникает вследствие видоизменения стволовых клеток костного мозга, что является причиной возникновения патологии. Видоизмененные клетки усиливают образование коллагена посредством фибробластов. В начале болезни освобождается большое количество эритроцитов и лейкоцитов.
В крови увеличивается количество ЛДГ. Развивается недостаточность мозга костей, тромбоцитопения и анемия. У больных в 10% случаев наблюдается лейкоз, который не поддается химиотерапии. Вторичная форма болезни развивается вследствие патологии, которая поражает костный мозг, это:
Заболевание могут вызвать токсины (бензолы) или радиация. Патология проявляется такими симптомами:
- фиброз костного мозга;
- гематопоэз;
- увеличение в крови лейкоцитов и эритроцитов.
Постепенно происходит полиферация фибробластов. Иногда симптомы у больных отсутствуют, о своей патологии они узнают во время обследования. Нарушение развивается постепенно, у пожилых людей встречается идиопатический миелофиброз, у молодых это заболевание получило меньшее распространение. На более поздней стадии миелофиброза симптомы такие:
Как часто Вы сдаете анализ крови?Poll Options are limited because JavaScript is disabled in your browser.Только по назначению лечащего врача 30%, 1144 голоса
1144 голоса 30%
1144 голоса — 30% из всех голосов
Один раз в год и считаю этого достаточно 17%, 658 голосов
658 голосов 17%
658 голосов — 17% из всех голосов
Только когда болею 16%, 587 голосов
587 голосов 16%
587 голосов — 16% из всех голосов
Как минимум два раза в год 15%, 566 голосов
566 голосов 15%
566 голосов — 15% из всех голосов
Чаще чем два раза в год но меньше шести раз 11%, 418 голосов
418 голосов 11%
418 голосов — 11% из всех голосов
Я слежу за своим здоровьем и сдаю раз в месяц 6%, 239 голосов
239 голосов 6%
239 голосов — 6% из всех голосов
Боюсь эту процедуру и стараюсь не сдавать 4%, 161 голос
161 голос 4%
161 голос — 4% из всех голосов
Всего голосов: 3773
21.10.2019
×
Вы или с вашего IP уже голосовали.- анемия;
- слабость;
- ухудшение самочувствия;
- повышенная утомляемость;
- чрезмерная сонливость;
- одышка.
Болезнь вызывает увеличение селезенки, поэтому у больного могут проявляться такие симптомы:
- вздутие живота;
- отек ног ниже колен;
- изжога;
- дискомфорт во время еды.
Увеличение селезенки может привести к ее разрыву. Признаки разрыва селезенки: резкая боль слева, чувство трения в животе. У людей наблюдаются общие признаки:
Стадии
Хронический идиопатический миелофиброз имеет такие стадии:
- полиферативная;
- фибротически-склеротическая;
- бластная.
Заболевание может иметь различные формы, среди них:
- классическая;
- эритемическая;
- тромбоцитопении;
- анемическая;
- анемии с рециколоцитозом.
Бывают такие стадии болезни:
- первичная;
- вторичная;
- идиопатическая.
Первичная стадия подразделяется на 2 этапа:
- префибротический миелофиброз, во время которого происходит рост мегакариоцитов, но при этом в костном мозге не наблюдаются соединительные волокна;
- вибротический миелофиброз, когда наблюдаются явные признаки и уменьшается число клеток костного мозга, увеличивается селезенка и печень.
При остеосклерозе в мозге образуются минералы, что вызывает нарушение остеобластов. Первичная форма патологии не провоцируется хроническими заболеваниями, а идиопатическая может быть вызвана тромбоцитемией.
Диагностические меры
Идиопатический миелофиброз проявляется анемией. Для диагностики нарушения осуществляют следующее:
- осмотр больного;
- выясняют историю болезни;
- выявляют жалобы пациента;
- назначают общий анализ крови;
- проводят исследование периферической крови, пункцию костного мозга, биопсию, генетический тест.
Эти виды диагностики позволяют выявить симптомы фиброза и нарушений кровообращения, а генетическое обследование позволяет определить нарушения хромосом, которые провоцируют патологию. Также больным назначают УЗИ брюшной полости, фиброгастродуоденоскопию (чтобы исключить варикоз сосудов пищевода и желудка), рентген трубчатых костей и грудной клетки. Проводится эхокардиография для того, чтобы проверить состояние сердца и сосудов.
В результате диагностики врач устанавливает риск заболевания:
- низкий;
- средний;
- высокий.
Ту или иную категорию присваивают в зависимости от содержания лейкоцитов, гемоглобина, бластных клеток в крови, а также от характера симптомов и возраста больного. Люди старше 65 лет относятся к высокой группе риска.
Пациентам с низкой группой риска лечение может приостановить развитие болезни на 10 лет. Если патология диагностирована вовремя, то больному назначают хирургическую операцию и предотвращают развитие осложнения.
Лечение
Хронический идиопатический миелофиброз нуждается в лечении, когда у пациента есть жалобы на плохое самочувствие. Если у пациента нет жалоб, то ему рекомендуют регулярные консультации врача. Когда будет установлена группа риска, больному назначают такое лечение:
- переливание крови;
- химиотерапию;
- хирургическую операцию;
- пересадку донорских клеток;
- андрогенную терапию;
- радиотерапию;
- биотерапию.
При помощи переливания крови у пациента в организме увеличивается количество эритроцитов, что позволяет устранить ряд симптомов. Больному назначают фолиевую кислоту, если его организм слишком ослаблен. Химиотерапия позволяет устранить незрелые клетки, цитостатики препятствуют их развитию.
Лечение миелофиброза позволяет привести в норму размеры печени и селезенки. При увеличении селезенки больным назначают операцию по удалению органа. Но такая операция может вызвать осложнения:
- развитие воспаления в результате проникновения инфекции;
- возникновение кровотечений;
- появление тромбоза.
Поэтому операцию больным назначают только в крайнем случае. Если клетки костного мозга сильно повреждены, то осуществляют пересадку донорских клеток. Донором может стать близкий родственник пациента или человек с аналогичными медицинскими показателями. Донорские клетки больному вводят внутривенно при помощи капельницы. Разрушение эритроцитов вызывает образование мочевой кислоты, которая провоцирует подагру.
Для того чтобы снизить количество мочевой кислоты, больным назначают Аллопуринол. Андрогенное лечение используется для контроля над процессом развития анемии. Врачи назначают средство в форме таблеток. Радиотерапию применяют, если при увеличении селезенки нельзя провести операцию.
Биотерапия позволяет воздействовать на передачу импульсов между раковыми клетками. Такое лечение приостанавливает развитие опухоли. Прогноз болезни зависит от ее стадии. На начальной прогноз хороший, на поздних — неблагоприятный. При подозрении на миелофиброз пациент должен обращаться к терапевту или гематологу.
Сейчас имеется возможность воспользоваться специальным сервисом диагностики различных болезней онлайн. Пациент должен подробно описать имеющиеся у него симптомы и жалобы, на основании этой информации врачи могут поставить предварительный диагноз. После этого больному следует обратиться в поликлинику для проведения более тщательного обследования и назначения необходимого лечения.
Миелофиброз (идиопатическая миелоидная метаплазия, миелофиброз с миелоидной метаплазией)
Идиопатический миелофиброз — очень редкое заболевание стволовых клеток, участвующих в кроветворении.
Причины заболевания
Природа идиопатического миелофиброза неизвестна. Это наиболее загадочное хроническое миелопролиферативное расстройство. Облучение и воздействие химических веществ (толуол, бензол) могут сыграть свою роль и стать причиной разрастания костного мозга, которое происходит за счет аномального дополнения коллагеновых волокон. Однако экологических факторов недостаточно для того, чтобы стать толчком к развитию этого заболевания.
Сообщите мне ценыСимптомы и протекание заболевания
В зависимости от фазы течения проявляется и различная симптоматика.
- В первой фазе обычно специфических проявлений не бывает. Но, при долгом течении у пациента могут появиться симптомы, которые характерны опухолевым образованиям в организме. К таковым симптомам относятся: общая слабость организма, невысокая, но повышенная температура тела, снижение массы тела без видимых причин и потливость.
- Вторая фаза миелофиброза может проявляться следующим образом: нарастающая и прогрессирующая болезнь дает анемические патологии, что ведет к усилению слабого состояний пациента. В левом подреберье начинает ощущаться боль, тяжесть, дискомфорт. Это связано с увеличением размеров селезенки.
Далее, с переходом в третью фазу миелофиброз проявляется следующими симптомами: бледность кожных покровов, желтый оттенок кожи, заметно (при пальпации) увеличена селезенка, затем печень начинает приобретать увеличенное состояние. У пациентов в третьей стадии миелофиброза может развиться синдром гиперспленизма, который обусловлен отмиранием эритроцитов внутри селезенки.
На протяжении прогрессирования болезни проявляется желтушность слизистых оболочек, повышается в крови уровень свободного билирубина, моча принимает темный оттенок, сильнее становятся проявления анемии.
Течение миелофиброза и прогноз больным
При минимальной спленомегалии и нормальном уровне гемоглобина очень часто состояние пациентов остается стабильным. В других случаях болезнь может постепенно прогрессировать, состояние здоровья ухудшается, прогрессирует анемия и спленомегалия. С момента постановления диагноза средний срок жизни больного составляет три года, хотя многие живут и дольше.
Неблагоприятный прогноз может дать прогрессирующая тяжелая анемия, которую врачам не удается устранить даже с помощью переливания крови. Также ухудшают состояние стремительная потеря массы тела, спонтанные кровотечения и выраженная лейкопения. Данные симптомы иногда обусловлены дефицитом в организме фолиевой кислоты.
Причиной смерти в большинстве случаев служит прогрессирующая анемия и в 20% случаев — миелобластной лейкоз.
Лучшие государственные клиники Израиля
Лучшие частные клиники Израиля
Лечение заболевания
Специфического лечения миелофиброза не существует. Начало терапии обусловлено развитием анемических реакций организма. Для начала назначается прием фолиевой кислоты, для восполнения дефицита фолатов. Именно миелофиброз считается заболеванием, при котором назначается самый длительный курс лечения фолиевой кислотой. Но, при этом необходимо провести исследование организма пациента на выяснение не нарушения процесса всасывания витамина В12. Далее, назначаются препараты андрогенной группы. Улучшение состояния при них наступает спустя некоторое время (через 14-18 дней).
При нарушениях функциональности сердечнососудистой системы назначается переливание крови, для поддержания гемоглобина.
Для уменьшения размеров селезенки, которая при миелофиброзе увеличивается во второй стадии заболевания, назначается прием препарата — миелосан. Этот препарат приводит к улучшению общего состояния пациента на длительное время.
Также используется методика облучения селезенки, тоже для уменьшения ее размеров (в основном на третьей стадии развития болезни).
Диагностика заболевания
Ко времени обращения за медицинской помощью анемия обнаруживается у 2/3 всех больных. Будучи слабо или умеренно выраженной на ранних стадиях заболевания, по мере его прогрессирования она становится более тяжелой. Отмечаются полихромазия, анизоцитоз, пойкилоцитоз, появляются клетки каплевидной формы. В периферической крови нередко встречаются ядросодержащие эритроциты и незрелые гранулоциты. Часто возникает дефицит фолиевой кислоты, вызванный недостаточным поступлением ее с пищей и повышенным оборотом клеток крови. В случае кровопотерь возникает дефицит железа. Число лейкоцитов часто увеличено, они представлены главным образом зрелыми лейкоцитами, обычно встречаются и незрелые формы.
Число тромбоцитов может быть снижено или увеличено в зависимости от стадии заболевания. На ранних фазах их число может достигать 1000·109/л. Морфология тромбоцитов изменена, в мазке периферической крови встречаются гигантские формы и фрагменты циркулирующих мегакариоцитов. По мере прогрессирования болезни и увеличения селезенки число тромбоцитов уменьшается.
Пункции костного мозга обычно безуспешны («сухой прокол»), однако из-за очагового характера поражений при миелофиброзе иногда удается получить пунктаты гиперплазированных участков. Для точной диагностики следует провести трепанобиопсию подвздошной кости. Активность кроветворных клеток и степень костномозгового фиброза вариабельны. С помощью» метода серебрения увеличение количества ретикулиновых волокон удается обнаружить даже в гиперплазированных фрагментах.
Уровень мочевой кислоты в крови при миелофиброзе обычно высок.
Цены
| Заболевание | Ориентировочная цена, $ |
|---|---|
| Цены на диагностику и лечение миелобластного лейкоза | 9 600 — 173 000 |
| Цены на диагностику и лечение миелодисплатического синдрома | 9 250 — 29 450 |
| Цены на лечение лейкоза | 271 400 — 324 000 |
Видеоматериалы по теме
 Рассчитать стоимость лечения
Рассчитать стоимость лечения- 5
- 4
- 3
- 2
- 1
| Диагноз | ХМЛ | ПМФ | ИП |
| Селезенка | увеличена | значительно увеличена | немного, умеренно увеличена |
| Число лейкоцтиов | 50 × 109/л и выше | 20–30 × 109/л | 10–20 × 109/л |
| Число тромбоцитов | норма, повышенное | норма, повышенное или пониженное | норма, повышенное, редко – пониженное |
| Ph-хромосома | обнаруживается | не обнаруживается | не обнаруживается |
| Мутация гена JAK2V617F | не обнаруживается | обнаруживается в 40–50 % случаев | обнаруживается в 90–95 % случаев |
| Содержание щелочной фосфатазы в лейкоцитах | низкое, в отдельных случаях норма или повышенное | повышенное, в редких случаях норма или повышенное | повышенное |
| Содержание витамина В 12 в сыворотке крови | высокое | нормальное или несколько сниженное | нормальное или повышенное |
| Миелограмма | костный мозг богат клеточными элементами, преобладание незрелых форм гранулопоэза, сужение красного ростка | бедность клеточными элементами, преобладание зрелых форм гранулопоэза | расширение всех 3 ростков гемопоэза |
| Трепанобиопсия | миелоидная гиперплазия с преобладанием незрелых гранулоцитов | − полиморфный состав костного мозга, мегакариоцитоз; − очаговый фиброз, клеточный костный мозг, мегакариоцитоз; − диффузный миелофиброз, вытеснение деятельного костного мозга; − сочетание миелофиброза с остеосклерозом | расширение всех 3 ростков гемопоэза |
Идиопатический миелофиброз: симптомы и лечение
Идиопатический миелофиброз – это заболевание, в котором одновременно сочетаются две патологии, которые разнятся между собой, но при этом взаимосвязаны. Болезнь относится к редким заболеваниям. Во время ее течения поражаются стволовые клетки, которые принимают активное участие в кроветворении. Продолжительность жизнедеятельности больного зависит от того, какого он возраста и какая методика применяется для лечения недуга.
Причины и симптомы заболевания
Данное заболевание чаще всего можно встретить у людей, которым за 60 лет. Среди людей молодого и среднего возрастов оно встречается значительно реже. Подвергаются риску заболеть как мужчины, так и женщины в одинаковой степени.
Начальная стадия протекает незаметно, так что об истинном состоянии здоровья больной может узнать совершенно случайно, во время обследования, например, профилактического.
Хотя болезнь и протекает медленно, но спустя некоторое время, когда переходит на следующую стадию развития, у больного можно наблюдать такие симптомы:
- усталость;
- слабость всего организма;
- повышенная сонливость;
- частые недомогания;
- одышка.
Во время течения болезни селезенка меняет свои параметры – она увеличивается.
Из-за этого фактора можно наблюдать еще и такие симптомы:
- Во время употребления пищи возникают негативные ощущения.
- Часто вздувается живот.
- Возникает изжога.
- Отекают ноги, большей частью – снизу и до области колен.
Но когда селезенка увеличивается до максимальных размеров, то тогда занимает в брюшной полости значительную ее часть. В большинстве случаев, результатом становится инфаркт данного органа. Его можно различить по возникшим трущим ощущениям внутри брюшины, а также при резких болевых спазмах, которые чувствуются с левой стороны туловища.
Заболевание вены селезенки проявляется гипертензией портальной, характеризующейся наличием скопления жидкости внутри полости живота, а также пищеводным варикозным увеличением.
Это может отразиться такими симптомами:
- Возникновением нестерпимого зуда, особенно когда больной находится в жарком месте.
- Проявляются признаки и симптомы подагры.
- В костях возникают частые болевые ощущения.
- В нижней части ног можно наблюдать судороги.
При нарушении функционирования тромбоцитов могут возникнуть желудочно-кишечные и капиллярные кровотечения. По этой причине во время заболевания в некоторых случаях возникает остеосклероз локальный.
Как прогрессирует болезнь, можно узнать с помощью клинических и лабораторных обследований, в которых выясняются размеры селезенки. Также не игнорируют и анемические симптомы и их усиление. Если состояние больного все более ухудшается, то и продолжительность жизни тоже понижается. Когда обнаруживается спленомегалия в тяжелой форме, то пациенту остается не более трех лет жизнедеятельности.
У некоторых больных возможно наступление острого лейкоза, результат которого – только летальный исход. Но если больной поддерживает уровень гемоглобина в норме, то таким образом, может продлить свою жизнь.
По течению миелофиброза и по симптоматическим критериям его разделяют на пять типов:
- Классический.
- Эритремический.
- Тромбоцитопенический.
- Анемический с ретикулоцитозом.
- Анемический без ретикулоцитоза.
Кроме того, у заболевания еще выделяют три фазы:
- Раннюю или пролиферативную.
- Фибротически-склеротическую.
- Бластную или острого лейкоза.
Хронический идиопатический миелофиброз на начальной стадии отличается лейкоцитозом. Спустя некоторое время наблюдаются все признаки эритроцитоза. В результате возникает устойчивая анемия. Именно первые две фазы считаются хроническими, так как лейкоцитоз с каждым днем все больше усиливается.
Диагностика и лечение болезни
Диагностируют миелофиброз несколькими методами:
- лабораторными исследованиями;
- биопсией костного мозга;
- радиологической диагностикой.
Данные исследования необходимы для определения ряда параметров:
- Благодаря первому методу можно сразу же обнаружить малейшие кровяные нарушения. У десятой части больных может наблюдаться полицитемия. Для хронического заболевания характерно наблюдать лейкоцитоз.
- Тромбоциты, в основном, находятся в нормальном количестве или немного завышена их норма. Но приблизительно у четверти больных встречается и пониженный уровень тромбоцитов.
- Кроме этого, наблюдается присутствие ядросодержащих эритроцитов, промиелоцитов, миелоцитов и бластных клеток в кровяном составе.
- При мутации гена янус киназа 2, который присущ половине больных миелофиброзом, хотя он активного участия в развитии болезни не принимает, увеличивается возможность возникновения различных кровотечений.
- С помощью биопсии выявляют аномальный рост клеток, в которых наблюдается миелоидная гиперплазия. Также в результате становится известно, насколько увеличились диспластические мегакариоциты. В некоторых вариантах наблюдается такое явление, как расширение костной трабекулы.
- Во время третьего метода диагностики можно обнаружить наличие остеосклероза. Но в большинстве случаев выявляется увеличенная плотность ткани костной. Данное образование располагается в длинных костях, в ребрах, в некоторых областях позвоночника, а иногда даже в черепе.
Но остаточного диагноза даже после проведения всех перечисленных исследований поставить невозможно. Для точного подтверждения диагноза необходима дифференциальная диагностика. Миелофиброз связывают со многими патологиями.
Их разделяют на две категории:
- Злокачественная.
- Незлокачественная.
К первой относят:
- острую лейкемию;
- хроническую лейкемию миелоидную;
- заболевание Ходжкина;
- лимфому;
- множественную миелому;
- метастатическую карциному;
- заболевание Вакеза.
Вторая включает в себя:
- ВИЧ-инфекцию;
- гиперпаратиоидизм;
- ренальную остеодистрофию;
- системную красную волчанку;
- гиповитаминоз D;
- синдром тромбоцитов серых;
- влияние двуокиси тория.
- туберкулез;
Аномалии цитогенетического характера хотя и широко рассматриваются в данном заболевании, но не являются специфическими.
В отличие от них, аутоиммунные сбои объясняются с большим трудом. Именно из-за влияния намного чаще развиваются инфекционные заболевания.
Лечение и возможные осложнения
Во время лечения миелофиброза отмечают, что для борьбы с ним четкой программы не существует. На сегодняшний день самой эффективной методикой в борьбе с этим заболеванием считается пересадка мозга костного. Но данный метод подходит только тем больным, кто еще не достиг 45-летнего возраста. При сравнении возрастных категорий заметно, что пациенты моложе 45 лет выживают в более чем 60%. В отличие от них, те, кто старше указанного возраста, способны выздороветь всего лишь в 14% случаев.
Во время терапевтических процессов, возможны разнообразные осложнения. Самыми основными среди них выделяют неудачную трансплантацию мозга костного и спленомегалию, которая активно прогрессирует в человеческом организме.
Большая вероятность того, что возникнет анемия, причиной для этого могут стать:
- Большая потеря крови.
- Недостаток кислоты фолиевой.
- Высокий уровень воды, находящейся в крови.
<
Почти у всех больных наблюдается кахексия. Для ее устранения трудно подобрать эффективные препараты, так как одни не слишком способствуют выздоровлению, а более сильные назначаются только в определенных случаях. Но и здесь при устранении таких заболеваний, как лейкоцитоз или тромбоцитоз, они одновременно могут усугублять анемию.
Не так давно испробовали для борьбы с заболеванием андрогены. Хотя их начальный результат радует, но постоянное применение препаратов данного вида категорически нежелательно, так как у них имеется большое количество побочных эффектов.
Если рассматривать все миелопролиферативные виды заболеваний, то описываемое является среди всех самым неблагоприятным. Выживание полностью зависит от того, к какой группе риска относится больной человек. Также не исключается, что во время лечения, при попадании в организм какой-то инфекции или частых проявлениях различных кровотечений, пациенту угрожает летальный исход.
