Что такое холестерин «хороший» и «плохой»,
15 января 2016 г.
Нельзя отрицать, что повышенное содержание холестерина в крови считается опасным фактором риска развития атеросклероза. Без него действие других факторов риска (таких как повышенное артериальное давление, переедание, низкая физическая активность, курение, нервно-эмоциональные перегрузки) выражено значительно меньше. Ведь именно холестерин составляет основу атеросклеротической бляшки, которая суживает или даже закупоривает просвет кровеносного сосуда.
Однако роль холестерина гораздо шире и масштабнее. Холестерин без всякого преувеличения является жизненно важным и незаменимым. Он является одним из главных компонентов мембран всех без исключения клеток организма. Содержание его в наружной мембране клетки в значительной степени определяет ее прочность, эластичность, проницаемость. Без холестерина не может быть полноценной мембраны. А без мембраны нет клетки, следовательно, нет и самого организма, состоящего из миллионов разных клеток. Холестерин используется в процессе синтеза многих гормонов, в частности мужских и женских половых гормонов или стероидных гормонов. Холестерин участвует в синтезе витамина D способствующего нормальному росту и формированию всех костей. Перебои с этим «строительным материалом» чревато самыми неприятными последствиями.
Синтез холестерина идет непрерывно: 80% организм создает из промежуточных продуктов обмена белков, жиров и углеводов и лишь 20% получает в готовом виде – с продуктами питания животного происхождения. Если резко ограничить количество холестерина, поступающего в организм с пищей, незамедлительно включается компенсаторная реакция – усиленный синтез холестерина в самом организме. В результате количество холестерина может даже увеличиться.
Холестерин – это сложное химическое соединение, относящееся к классу жиров (липидов). В воде жиры не растворяются, а чтобы путешествовать по кровяному руслу холестерин образует соединения из водорастворимых белков – липопротеиды.
Липопротеиды низкой плотности образуются в клетках печени. Основная их задача – доставка холестерина от печени и кишечника к каждой клетке организма. Они легко отдают холестерин. Заключенный в ЛПНП холестерин и есть тот самый, что откладывается на стенках артерий, образуя холестериновые бляшки. Это «плохой холестерин». Он способствует развитию атеросклероза.
В свою очередь липопротеиды высокой плотности образуются не только в клетках печени и кишечника, но и непосредственно в плазме крови. ЛПВП способны вылавливать холестерин из крови и собирать его излишки с поверхности клеток. Поймав частицы холестерина, ЛПВП сплавляют его с током крови в печень, где он и разрушается. Некоторые из ЛПВП обладают даже способностью тормозить уже начавшийся процесс образования бляшки. Это «хороший холестерин». Он на стенках артерий не откладывается и к атеросклерозу приводить не может.
Некоторые показатели липидного (жирового обмена):
· Концентрация общего холестерина в сыворотке крови практически здоровых людей (в норме) – 3,6-5,0 ммоль/л;
· Незначительная гиперхолестеринемия – 5,0-6,7 ммоль/л;
· Умеренная гиперхолестеринемия – 6,7-7,8 ммоль/л;
· Тяжелая гиперхолестеринемия – более 7,8 ммоль/л;
· Для больных ишемической болезнью сердца, атеросклерозом и сахарным диабетом нормальный уровень содержания холестерина в сыворотке крови считается – 4,5-5,0 ммоль/л;
· Липопротеиды высокой плотности (ЛПВП – «хороший») – 0,9-1,9 ммоль/л;
· Липопротеиды низкой плотности (ЛПНП – «плохой») – менее 2,2 ммоль/л
В профилактике атеросклероза главная задача не в том, чтобы полностью исключить из рациона продукты, содержащие холестерин, а только ограничить количество холестерина в пище.
Необходимо употреблять достаточное количество овощей и фруктов, различных блюд из них (винегреты, салаты, гарниры, пюре). Сырых овощей и фруктов должно быть примерно в три раза больше термически обработанных. Общая масса их должна составлять не менее 500 г в сутки. Желчегонным эффектом обладает растительное нерафинированное масло – 1-2 столовые ложки в сутки помогут нормализовать деятельность кишечника и вывести лишний холестерин. Белки необходимо употреблять в достаточном количестве – 100-150 г в сутки. При этом примерно 70% должно приходиться на долю полноценных белков – постное мясо, птицу, рыбу. В пище в достаточном количестве должен содержаться лецитин – вещество, способствующее усвоению жиров, и в частности, холестерина. Для этого в рацион питания включают растительное нерафинированное масло (особенно соевое), яйца, печень, орехи, пшеничные отруби. Диету обогащают витаминами, особенно аскорбиновой кислотой, которая активирует распад холестерина в печени. Ею богаты овощи и фрукты, особенно черная смородина, шиповник, их соки и отвары. Также следует обогащать диету микроэлементами – йодом, магнием, марганцем. Главным источником солей магния является хлеб из отбойной муки и крупы. Полезно включать в диету морепродукты. Соль в рационе снижают до 5 г в сутки. Максимально снижают в рационе количество животных жиров. Они содержатся в жирных сортах мяса, мясопродуктах (консервах, колбасах, паштетах), неснятом молоке и молочных продуктах. Исключают жиры, прошедшие глубокую (повторную) термическую обработку.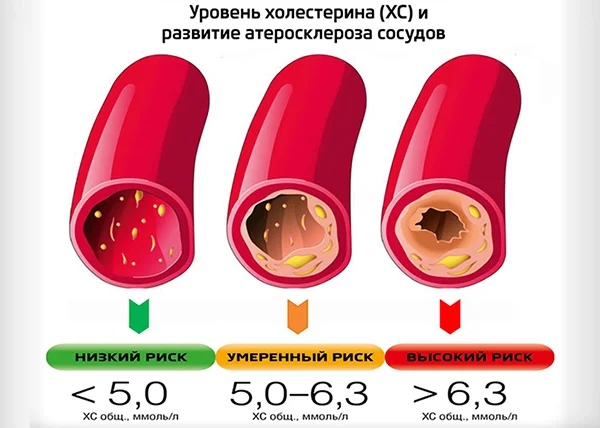
Для профилактики атеросклероза, являющегося основной причиной развития хронических сердечно-сосудистых заболеваний, каждому из нас важно знать свое артериальное давление, которое не должно быть больше 140/90 мм рт. ст., и уровень холестерина в крови (максимально допустимый уровень – 5 ммоль/л). Для этого необходимо регулярно проходить диспансеризацию или профильное медицинское обследование в поликлинике по месту жительства.
В подавляющем большинстве случаев причиной атеросклероза становится неправильный образ жизни: избыточное и несбалансированное питание, гиподинамия, которая приводит к ожирению, курение, злоупотребление спиртными напитками, неумение правильно реагировать на трудности и справляться со стрессом, незнание своих индивидуальных способностей и в целом – нежелание заботиться о своем здоровье.
Плохой и хороший холестерин
Среди большинства людей бытует мнение, что холестерин – весьма вредное вещество, которое попадает в организм при употреблении пищи животного происхождения. Так же считается, что холестерин приводит к серьезным заболеваниям, среди которых атеросклероз, инфаркт миокарда и нарушения мозгового кровообращения
Но конца ли справедлива эта информация?
Как таковой холестерин – это липофильный спирт. Он жизненно необходим для нормального функционирования организма. Холестерин используется клетками для строительства мембран. Участвует в образовании половых гормонов. Задействован в процессе образования желчи, которая необходима для нормального пищеварения и выведения из организма токсических веществ. Важен для метаболизма (обмена веществ) жирорастворимых витаминов, включая витамины А, D, Е и К. Изолирует нервные волокна.
Организм человека получает холестерин не только и не столько из пищевых продуктов. Печень также синтезирует холестерин для нужд человека и является основным источником данного вещества.
Холестерин переносится в крови специальными веществами (молекулами), которые называются липопротеиды. Липопротеид – это соединение липида (жира) и белка.
Выделяют два основных типа липопротеидов:
- ЛПНП (липопротеиды низкой плотности), или «плохой холестерин», переносит холестерин из клеток печени к другим клеткам организма. В связи с тем, что ЛПНП малорастворимы и склонны к формированию атеросклеротических бляшек в сосудах, они тем самым повышают риск инфаркта или ишемического инсульта, а также других сердечно-сосудистых осложнений.
- ЛПВП (липопротеиды высокой плотности), или «хороший холестерин», по мнению экспертов, предотвращают сердечно-сосудистые заболевания. ЛПВП выполняют противоположные функции «плохого холестерина» — переносят холестерин от клеток обратно в печень. В печени он либо расщепляется или выводится из организма в виде отходов.
Следует помнить, что нанести вред здоровью может не только избыток холестерина, но и его недостаток. Снижение уровня холестерина ниже нормы может, например, спровоцировать риск развития таких заболеваний, как гипертиреоз (повышение активности щитовидной железы), поражение коры надпочечников, истощение.
Курение, избыточный вес, малоподвижный образ жизни, неправильное питание – факторы, повышающие уровень «плохого» холестерина. Медикаментозную коррекцию нарушения обмена холестерина (дислипидемии) назначает только врач.
Врач – терапевт участковый Рунова Наталья
Хороший и плохой холестерин
|
Атеросклероз |
16925 |
|
Атеросклероз сосудов |
4275 |
|
Атеросклероз мозга |
2493 |
|
Атеросклероз конечностей |
2473 |
О том, что холестерин играет ключевую роль в формировании такой патологии как атеросклероз, известно многим, даже тем, кто весьма далек от медицины. И поэтому холестерин воспринимается как нечто плохое, вредное.
И поэтому холестерин воспринимается как нечто плохое, вредное.
Биологическая роль холестерина
Между тем, это не совсем так. Холестерин нам необходим, без него нормальная жизнедеятельность невозможна. Достаточно упомянуть о том, что он входит в состав клеточных мембран и миелиновых оболочек, покрывающих нервные волокна. Холестерин участвует в синтезе многих биологически активных веществ — витамина D, надпочечниковых, мужских и женских половых гормонов.
Таким образом, холестерин выступает в роли строительного элемента, регулятора функции нервной и эндокринной систем.
80% холестерина, необходимого нам, мы синтезируем для себя сами в печени, надпочечниках, половых железах. Остальные 20% поступают с пищевыми продуктами. Особенно много холестерина в мясе и печени животных, в яйцах и в сливочном масле. По своей химической структуре холестерин – липид, или попросту – жир. Подобно другим липидам, он плохо растворяется в воде и в плазме крови. Поэтому для доставки его к тканям организма нужны специфические носители.
В роли этих носителей выступают сложные белки — протеины, а комплексы белков-переносчиков с молекулами холестерина называются липопротеинами. -жировые соединения – липопротеиды (или липопротеины). Они имеют различную структуру, иначе говоря плотность – высокую, низкую и очень низкую (ЛПВП, ЛПНП и ЛПОНП).
ЛПНП и ЛПОНП транспортируют холестерин в ткани, а ЛПВП – в печень, откуда он поступает в кишечник с желчью. Под действием патологических реакций, запускаемых в организме при патологии обмена веществ и внутренних органов, а также при избыточном поступлении с пищей жиров, в том числе транс-жиров гидрогенизированных масел, ЛПНП и ЛПОНП меняют свои свойства — растворимость их в плазме крови снижается и они оседают на стенках сосудов. Места их скопления (т.н. липидные пятна)дают начало атеросклеротическим бляшкам.
Интерпретация результатов
ЛПНП и ЛПОНП вызывают атеросклероз артерий – чем больше их содержание в плазме крови, тем выше риск формирования атеросклеротических бляшек и их последствий: инсульта при атеросклерозе мозга, инфаркта миокарда при атеросклерозе коронарных артерий, гангрены стопы при атеросклерозе конечностей.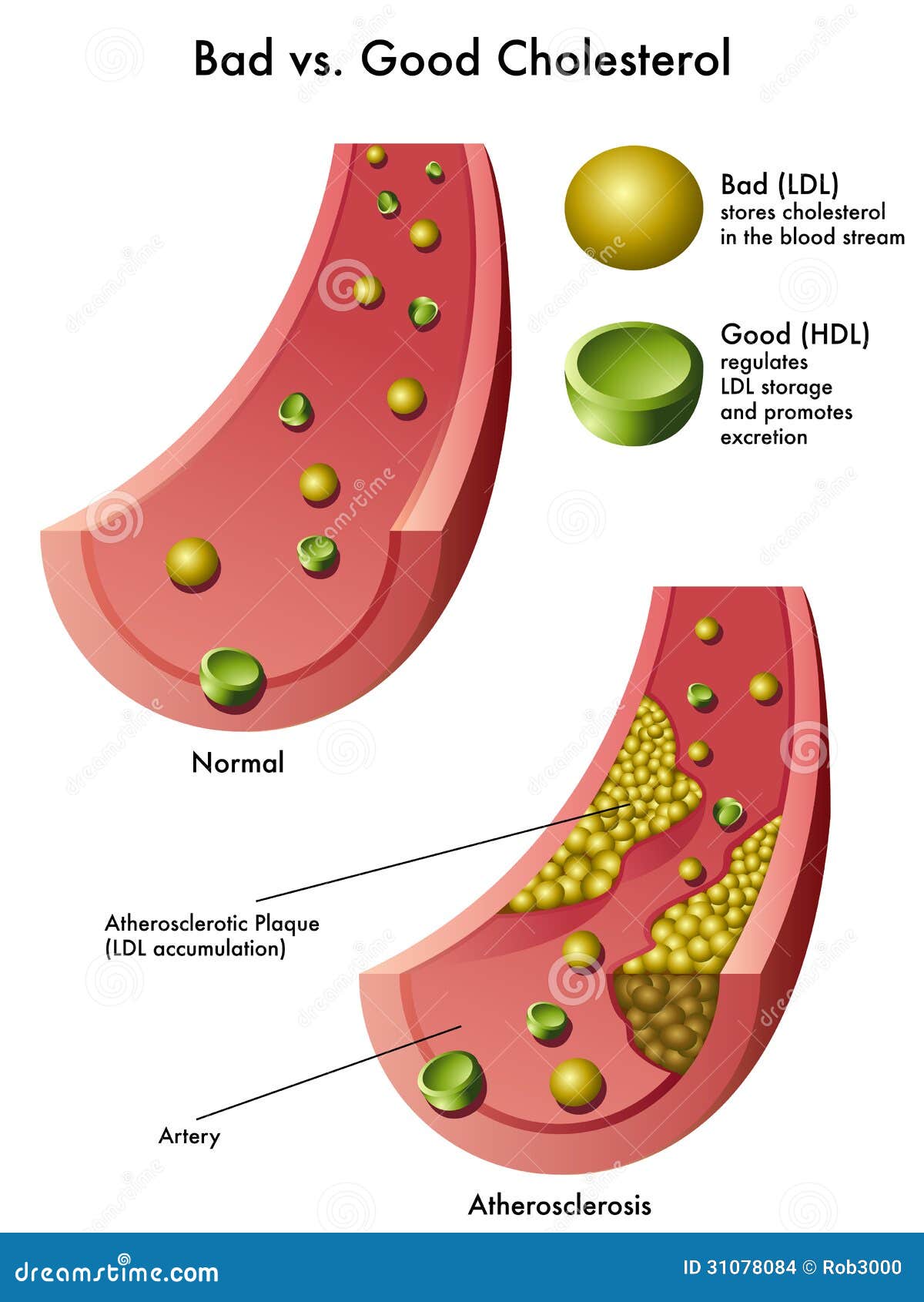
ЛПВП – наоборот, оказывают антиатерогенное действие — препятствуют формированию атеросклероза. Следовательно, чем выше содержание ЛПВП и ниже ЛПНП, тем меньше вероятность развития сердечно-сосудистых заболеваний.
Поэтому холестерин, связанный с ЛПВП – это «хороший» холестерин, а с ЛПНП – «плохой», атерогенный холестерин.
Какова норма холестерина? Учитывая, что этот липид может пребывать в свободной и в связанной формах, в лабораторных анализах выделяют общий и связанный холестерин. Связанный, в свою очередь, представлен холестерином ЛПВП и холестерином ЛПНП. Нормы значений этих показателей зависят от лабораторного оборудования, методов определения, и постоянно пересматриваются.
Определение холестерина в клинике на Барклая ООО Мед-Сити
Опытные специалисты-лаборанты сети клиники на Барклая при помощи современного оборудования и качественно новых методик смогут установить содержание холестерина в плазме крови с максимальной достоверностью. А достоверный результат – это вовремя диагностированный атеросклероз сосудов и его своевременное лечение.
Хотите предупредить развитие инфаркта и инсульта? Позвоните нам и запишитесь на анализы по т. + 7-495-979-99-82; +7-495-978-78-67
Что такое «хороший» и «плохой» холестерин
О «хорошем» и «плохом» холестерине мы слышим довольно часто. Но что это означает и в чем между ними разница? На такой «Простой вопрос» нам ответила кардиолог медицинского центра «ЛОДЭ» Арина Басова.
-
Арина БасоваВрач-кардиолог 1-й категории
Что такое холестерин и почему он бывает «хорошим» и «плохим»?
Начать придется издалека. Липиды (жиры) играют важную роль в функционировании организма. Они необходимы для получения энергии, формирования жировых запасов, синтеза клеточных мембран, образования стероидных гормонов и желчных кислот. Большинство липидов (в том числе холестерин) представляют собой нерастворимые соединения, поэтому нуждаются в специальных переносчиках в ткани. Ими и являются липопротеины.
Большинство липидов (в том числе холестерин) представляют собой нерастворимые соединения, поэтому нуждаются в специальных переносчиках в ткани. Ими и являются липопротеины.
— Существует несколько видов липопротеинов: хиломикроны, липопротеины очень низкой плотности, промежуточной плотности, липопротеины низкой и высокой плотности, — перечисляет врач. — Наиболее важными и часто определяемыми в биохимическом анализе крови с липидограммой являются как раз последние — липопротеины низкой и высокой плотности.
Липопротеины низкой плотности транспортируют липиды из мест их синтеза в клетки. А вот липопротеины высокой плотности осуществляют обратный ток холестерина, удаляя его избыток из клеток, и направляют в печень для дальнейшего выведения из организма в составе желчных кислот.
Фото: National Cancer Institute, unsplash.com— Основными переносчиками холестерина в плазме крови являются липопротеины низкой плотности. Они считаются атерогенными — это значит способствующими развитию атеросклероза и сердечно-сосудистых заболеваний, — говорит кардиолог. — Именно они в народе называются «плохим» холестерином.
Учитывая, что липопротеины высокой плотности осуществляют обратный транспорт, удаляя избыток холестерина из клеток, их называют «хорошим» холестерином.
Какая норма холестерина должна быть в анализе?
Для здоровых людей без сердечно-сосудистых заболеваний и сопутствующей патологии существуют следующие нормы липидограммы:
- общий холестерин — 3,5−5,0 ммоль/л;
- липопротеины высокой плотности — 1,4−1,6 ммоль/л;
- липопротеины низкой плотности — менее 3,0 ммоль/л;
- триглицериды — менее или равно 1,7 ммоль /л.
Однако существуют определенные колебания этих показателей в пределах нормы:
— Они изменяются в ответ на образ жизни, диету, наличие регулярных физических нагрузок, прием лекарственных препаратов по поводу других заболеваний, — поясняет врач. — Это обязательно учитывается при сборе анамнеза и принятии решения о медикаментозной терапии.
Есть ли разница в норме холестерина у женщин и мужчин?
— Некоторые источники разделяют нормы в липидограмме для мужчин и женщин. Однако последние европейские рекомендации 2019 года по диагностике и лечению дислипидемий имеют единый подход к целевым нормам и коррекции повышенного уровня холестерина у мужчин и женщин, — говорит Арина Басова.
pixabay.comУчитываются скорее другие факторы риска: наличие сердечно-сосудистых заболеваний у человека, степень поражения органов-мишеней, наследственность, сопутствующая патология, возраст, вредные привычки. В таких случаях целевой уровень общего холестерина и липопротеинов низкой плотности определяет лечащий врач в зависимости от конкретной ситуации пациента.
— Сам человек не всегда корректно оценивает свое состояние, начинает заниматься самолечением или полностью игнорирует медикаментозную терапию. При наличии сердечно-сосудистой патологии следует обратиться к врачу для проведения биохимического анализа крови с липидограммой и подбора лечения.
Как часто нужно делать такой анализ?
Здоровым людям липидограмму стоит выполнять один раз в год.
— Если врачом принято решение о гиполипидемической терапии, то лучше выполнить не менее двух тестов с интервалом в несколько недель, — рекомендует кардиолог. — Конечно, это не относится к ситуациям, которые требуют немедленного назначения лекарственных препаратов (острый коронарный синдром, пациенты с очень высоким сердечно-сосудистым риском).
Уровень липидов после начала лечения следует проконтролировать через 8−12 недель.
При необходимости коррекции дозы лекарственного препарата контроль липидограммы — также через 8−12 недель, вплоть до достижения целевых показателей в анализе у конкретного пациента. После этого достаточно делать контрольный анализ 1−2 раза в год.
Почему «плохой» холестерин повышается и как этого избежать?
По словам врача, поддержание баланса «хорошего» и «плохого» холестерина — это комплексная работа. Она включает в себя режим питания, физические нагрузки, наличие или отсутствие вредных привычек. Нарушение режима питания ведет к ожирению, развитию сахарного диабета, артериальной гипертензии.
Она включает в себя режим питания, физические нагрузки, наличие или отсутствие вредных привычек. Нарушение режима питания ведет к ожирению, развитию сахарного диабета, артериальной гипертензии.
— Тем, у кого повышен уровень общего холестерина, липопротеинов низкой плотности (или просто нарушены соотношения липидного спектра), рекомендована диета с увеличением употребления фруктов, овощей (более 400 граммов в сутки), несоленых орехов (около 30 граммов в сутки), несладких йогуртов, бобовых, гречки, отрубей, жирной рыбы (1−2 раза в неделю), цельнозерновых продуктов, — советует врач.
А вот количество красного и термически обработанного мяса, рафинированных углеводов, трансжиров (растительные жиры и их производные — маргарин, кондитерский жир, масляные кремы массового производства, шоколадные плитки и шоколадные конфеты), насыщенных жиров (кокосовое и пальмовое масло, животные жиры), овощей и фруктов с повышенным содержанием крахмала, обычной соли (рекомендуется менее 5 граммов в сутки) в рационе следует уменьшить.
Наиболее благоприятной для сердечно-сосудистой системы считается средиземноморская диета с повышенным содержанием оливкового масла первого отжима.
Поскольку избыточная масса тела и ожирение (особенно абдоминальное) нередко способствуют развитию дислипидемий, следует ограничивать калорийность пищи и увеличить расход энергии. При избыточном весе даже умеренное снижение массы тела (5−10%) от исходной улучшает показатели липидного спектра.
Снижения массы тела можно достичь за счет уменьшения потребления энергоемких продуктов, создавая дефицит в 300−500 килокалорий в сутки.
В норме индекс массы тела должен составлять 20−25 кг/м2. Формула расчета индекса массы тела: вес (в килограммах) разделить на рост (в метрах) в квадрате.
Важно придерживаться нормы по окружности талии (на уровне пупка). У женщин она должна быть не более 80 см, у мужчин — 94 см.
Фото: pixabay.comВсегда целесообразно рекомендовать людям с дислипидемиями регулярные физические нагрузки умеренной интенсивности, даже при отсутствии избыточного веса:
— Минимум 150 минут в неделю умеренных физических нагрузок. Это примерно по 30−35 минут пять раз в неделю с постепенным нарастанием времени нагрузки до 300 минут в неделю. Сюда можно отнести быструю ходьбу, легкий бег, медленную езду на велосипеде, плаванье. Такой подход способствует предупреждению потери мышечной и костной массы, особенно у пожилых людей.
Это примерно по 30−35 минут пять раз в неделю с постепенным нарастанием времени нагрузки до 300 минут в неделю. Сюда можно отнести быструю ходьбу, легкий бег, медленную езду на велосипеде, плаванье. Такой подход способствует предупреждению потери мышечной и костной массы, особенно у пожилых людей.
Отказ от курения и алкоголя, по словам врача, тоже показывает отчетливую взаимосвязь и положительное влияние на уровень липопротеинов низкой плотности в плазме крови.
— При соблюдении всех правил по ведению здорового образа жизни, но при повышенном уровне общего холестерина и липопротеинов низкой плотности, а также при наличии показаний назначается лекарственная терапия, — замечает специалист. — Существует ряд гиполипидемических препаратов для лечения дислипидемий, возможны их комбинации между собой либо при непереносимости — замена одной группы на другую.
Но главное: препараты, их комбинацию и дозировку определяет только лечащий врач.
Другие «Простые вопросы»
Холестерол общий
Холестерол общий (холестерин) – жироподобное вещество, необходимое организму для нормального функционирования клеток, переваривания пищи, создания многих гормонов. При избытке холестерола (холестерина) увеличивается риск появления бляшек в артериях, которые могут приводить к их закупорке и вызывать инфаркт или инсульт.
Синонимы русские
Холестерол, холестерин
Синонимы английские
Blood cholesterol, Cholesterol, Chol, Cholesterol total.
Метод исследования
Колориметрический фотометрический метод.
Единицы измерения
Ммоль/л (миллимоль на литр).
Какой биоматериал можно использовать для исследования?
Венозую, капиллярную кровь.
Как правильно подготовиться к исследованию?
- Не принимать пищу в течение 12 часов перед исследованием.
- Исключить физическое и эмоциональное перенапряжение за 30 минут до исследования.

- Не курить в течение 30 минут до исследования.
Общая информация об исследовании
Холестерол (ХС, холестерин) – жироподобное вещество, жизненно необходимое организму. Правильное научное именование этого вещества – «холестерол» (окончание «-ол» указывает на принадлежность к спиртам), однако в массовой литературе получило распространение наименование «холестерин», которым мы будем пользоваться в дальнейшем в этой статье. Холестерин участвует в образовании клеточных мембран всех органов и тканей тела. На основе холестерина создаются гормоны, которые участвуют в росте, развитии организма и реализации функции воспроизведения. Из холестерина образуются желчные кислоты, которые входят в состав желчи, благодаря им в кишечнике всасываются жиры.
Холестерин нерастворим в воде, поэтому для перемещения по организму он «упаковывается» в белковую оболочку, состоящую из специальных белков – аполипопротеинов. Получившийся комплекс (холестерин + аполипопротеин) называется липопротеином. В крови циркулирует несколько типов липопротеинов, различающихся пропорциями входящих в их состав компонентов:
- липопротеины очень низкой плотности (ЛПОНП),
- липопротеины низкой плотности (ЛПНП),
- липопротеины высокой плотности (ЛПВП).
ХС ЛПНП и ХС ЛПОНП считаются «плохими» видами холестерина, так как они способствуют образованию бляшек в артериях, ХС ЛПВП, напротив, называют «хорошим», так как составе ЛПВП удаляются избыточные количества холестерина.
Анализ на общий холестерол (холестерин) измеряет суммарное количество холестерина (и «плохого», и «хорошего»), циркулирующего в крови в виде липопротеинов.
В печени производится достаточное для нужд организма количество холестерина, однако часть поступает с пищей, в основном с мясом и жирными молочными продуктами. Если у человека есть наследственная предрасположенность к повышению холестерина или он употребляет слишком много холестеринсодержащей пищи, то уровень холестерина в крови может повышаться и причинять вред организму. Избыточные количества холестерина откладываются в стенках сосудов в виде бляшек, которые могут ограничивать движение крови по сосуду, а также делают сосуды более жесткими (атеросклероз), что значительно повышает риск заболеваний сердца (ишемической болезни, инфаркта) и инсульта.
Избыточные количества холестерина откладываются в стенках сосудов в виде бляшек, которые могут ограничивать движение крови по сосуду, а также делают сосуды более жесткими (атеросклероз), что значительно повышает риск заболеваний сердца (ишемической болезни, инфаркта) и инсульта.
Для чего используется исследование?
- Чтобы оценить риск развития атеросклероза и проблем с сердцем.
- Для профилактики многих заболеваний.
Когда назначается исследование?
- Не реже одного раз в 5 лет всем взрослым старше 20 лет (обычно он входит в перечень стандартного набора тестов при профилактических осмотрах).
- Вместе с анализами на ХС ЛПНП, ХС ЛПОНП, ХС ЛПВП, триглицериды и с коэффициентом атерогенности – это так называемая липидограмма.
- Несколько раз в год, если предписана диета с ограничением животных жиров и/или принимаются лекарства, снижающие уровень холестерина (чтобы проверить, достигает ли человек целевого уровня холестерина и, соответственно, снижается ли риск сердечно-сосудистых заболеваний).
- Если в жизни пациента присутствует один или несколько факторов риска развития сердечно-сосудистых заболеваний:
- курение,
- определенный возрастной период (мужчины старше 45 лет, женщины старше 55 лет),
- повышенное артериального давление (140/90 мм. рт. ст и выше),
- повышенный уровень холестерина или сердечно-сосудистые заболевания у других членов семьи (инфаркт или инсульт у ближайшего родственника мужского пола моложе 55 лет или женского моложе 65 лет),
- ишемическая болезнь сердца,
- перенесенный инфаркт сердечной мышцы или инсульт,
- сахарный диабет,
- избыточная масса тела,
- злоупотребление алкоголем,
- прием большого количества пищи, содержащей животные жиры,
- низкая физическая активность.
- В 2-10 лет ребенку, в семье которого у кого-то были заболевания сердца в молодом возрасте или повышенный холестерин.

Что означают результаты?
Референсные значения (норма холестерина):
Понятие «норма» не вполне применимо по отношению к уровню общего холестерина. Для разных людей с разным количеством факторов риска норма холестерина будет отличаться. Тест на общий холестерол (холестерин) используется для определения риска возникновения сердечно-сосудистых заболеваний, однако, чтобы определить этот риск для конкретного пациента наиболее точно, необходимо оценить все предрасполагающие факторы.
Согласно клиническим рекомендациям,1 расчет индивидуального риска проводится с использованием шкалы SCORE (Systematic Coronary Risk Evaluation).
«Диагностика и коррекция нарушений липидного обмена с целью профилактики и лечения атеросклероза. Российские рекомендации, VII пересмотр. 2020».
«2019 ESC/EAS Guidelines for the management of dyslipidaemias: lipid modification to reduce cardiovascular risk».
Причины повышения уровня общего холестерина (гиперхолестеринемии)
Гиперхолестеринемия может быть результатом наследственной предрасположенности (семейная гиперхолестеринемия) или избыточного приема с пищей животных жиров. У большинства людей с повышенным холестерином в той или иной мере задействованы оба фактора.
Уровень холестерина является лишь одним из факторов риска сердечно-сосудистых заболеваний. Общая оценка этого риска осуществляется с учетом всех параметров, включая наличие сердечно-сосудистых заболеваний у пациента или его родственников, курение, повышенное артериальное давление, сахарный диабет, ожирение и др. Для пациентов, у которых присутствуют подобные факторы, целевые уровни общего холестерина составляют меньше 4 ммоль/л. Для более точного определения риска возникновения сердечно-сосудистых заболеваний назначают тест на холестерин липопротеинов низкой плотности (ХС ЛПНП).
Перед назначением лечения необходимо исключить другие причины повышения общего холестерина:
- холестаз – застой желчи, который может быть вызван заболеванием печени (гепатит, цирроз) или камнями в желчном пузыре,
- хроническое воспаление почек, приводящее к нефротическому синдрому,
- хроническая почечная недостаточность,
- снижение функции щитовидной железы (гипотиреоз),
- плохо вылеченный сахарный диабет,
- алкоголизм,
- ожирение,
- рак простаты или поджелудочной железы.

Причины понижения уровня общего холестерина (гипохолестеринемии)
- Наследственность.
- Тяжелое заболевание печени.
- Онкологические заболевания костного мозга.
- Повышенная функция щитовидной железы (гипертиреоз).
- Нарушения всасывания в кишечнике.
- Фолиево- или B12-дефицитная анемия.
- Распространенные ожоги.
- Туберкулез.
- Острые заболевания, острые инфекции.
- Хроническая обструктивная болезнь легких.
Что может влиять на результат?
Концентрация холестерина время от времени может изменяться, это нормально. Единичное измерение не всегда отражает обычный уровень, поэтому иногда может потребоваться пересдать анализ через 1-3 месяца.
Повышают уровень общего холестерина:
- беременность (тест на холестерин следует сдавать по меньшей мере через 6 недель после родов),
- длительное голодание,
- сдача крови в положении стоя,
- анаболические стероиды, андрогены, кортикостероиды,
- курение,
- прием пищи, содержащей животные жиры.
Снижают уровень общего холестерина:
- сдача крови в положении лежа,
- аллопуринол, клофибрат, колхицин, противогрибковые препараты, статины, холестирамин, эритромицин, эстрогены,
- интенсивная физическая нагрузка,
- диета с высоким содержанием полиненасыщенных жирных кислот.
Важные замечания
- Анализ на холестерин необходимо сдавать, когда человек относительно здоров. После острого заболевания, инфаркта, хирургической операции перед измерением холестерина следует подождать как минимум 6 недель.
- В США холестерин измеряется в миллиграммах на децилитр, в России и в Европе – в миллимолях на литр. Пересчет осуществляется по формуле: ХС (мг/дл) = ХС (ммоль/л) × 88,5 или ХС (ммоль/л) = ХС (мг/дл) х 0,0113.

Также рекомендуется
Кто назначает исследование?
Врач общей практики, терапевт, кардиолог.
Анализ крови на холестерин
Многие люди считают, что холестерин – вредное вещество, которое попадает в организм при употреблении пищи животного происхождения. Так ли это? Давайте разберемся.
По своей природе холестерин – это липофильный спирт. Организм человека получает холестерин не только из пищевых продуктов. Печень, например, также синтезирует холестерин для нужд нашего организма и является основным источником данного вещества.
Большая часть холестерина в организме не находится в свободном состоянии, а связана с особыми белками – липопротеинами и образует липопротеидные комплексы.
Выделяют два основных типа липопротеидов:
- ЛПНП (липопротеиды низкой плотности), или так называемый «плохой холестерин», переносят холестерин из клеток печени к другим клеткам организма. В связи с тем, что ЛПНП малорастворимы и склонны к формированию атеросклеротических бляшек в сосудах, они тем самым повышают риск инфаркта или ишемического инсульта, а также других сердечно-сосудистых осложнений.
- ЛПВП (липопротеиды высокой плотности), или «хороший холестерин», по мнению экспертов, предотвращают сердечно-сосудистые заболевания. ЛПВП выполняют противоположные функции «плохого холестерина» — переносят холестерин от клеток обратно в печень. Он либо расщепляется в печени, либо выводится из организма в виде отходов.
Холестерин крайне необходим для нормального функционирования организма. Он является основным строительным материалом, т.к. обеспечивает прочность и эластичности всех клеточных мембран. Холестерин — это необходимый компонент синтеза кортизона, половых гормонов и витамина D. Молекулы холестерина участвуют в функционировании нервной и иммунной систем.
Одним из важных преимуществ грудного вскармливания, например, является содержание в грудном молоке холестерина, который важен для развития мозга младенцев, оказывает влияние на выработку необходимых гормонов, костно-мышечную, иммунную, репродуктивную системы, а в смесях-заменителях его содержание значительно уступает материнскому молоку.
Пониженный уровень «хорошего» холестерина приводит к нарушениям в половой и репродуктивной сфере, неспособности к зачатию, потере либидо, а также депрессивным состояниям с высокой вероятностью суицидального исхода, нарушениям пищеварительной функции, развитию остеопороза, диабета, геморрагического инсульта.
Но и избыток холестерина в крови не очень хорошо сказывается на здоровье, т.к. это первичное звено в процессе возникновения атеросклеротических бляшек (холестериновых отложений) на стенках кровеносных сосудов.
Все дело в том, что циркулируя в крови, холестерин, при его избытке, имеет свойство слипаться и скапливаться в артериях, образуя атеросклеротические бляшки, которые затрудняют движение крови и сужают просвет сосудов, что вызывает кислородное голодание и недостаточное кровоснабжение тканей и органов и приводит к развитию атеросклероза сосудов, артериальной гипертензии, ишемической болезни сердца. Кроме того, атеросклеротические бляшки на стенках сосудов способствуют формированию тромба, что провоцирует тромбоэмболии, инфаркты, инсульты и может приводить к летальному исходу.
Важно помнить! Курение, избыточный вес, малоподвижный образ жизни, неправильное питание – факторы, которые повышают уровень «плохого» холестерина.
Анализ крови на холестеринВ анализе крови на холестерин важно определить не только количество общего холестерина, но и его фракций: ЛПНП-холестерин, ЛПВП-холестерин. Очень важным показателем является индекс атерогенности (коэффициент атерогенности), который отражает степень риска развития заболевания сердца и сосудов.
Норма холестерина в крови:
- желательный уровень холестерина <5,17
- пограничный уровень холестерина 5,17-6,18
- высокий уровень холестерина >6.21
Норма ЛПНП в крови с учетом риска развития коронарной болезни сердца:
- <2.59 — оптимальный
- 2.59-3.
 34 — выше оптимального
34 — выше оптимального - 3.37-4.12 — пригранично-высокий
- 4.14-4.89 — высокий
- ≥4.92 — очень высокий
ЛПВП холестерин у женщин с учетом риска развития коронарной болезни сердца:
- >1.68 — oтсутствие риска
- 1.15-1.68 — условный риск
- <1.15 — высокий риск
ЛПВП холестерин у мужчин с учетом риска развития коронарной болезни сердца:
- >1.45 — oтсутствие риска
- 0.90-1.45 — условный риск
- <0.90 — высокий риск
Где сдать анализ крови на холестерин?
Сдать анализы на холестерин можно в любом пункте Синэво в Минске, Гомеле, Бресте, Гродно, Витебске, Могилеве, Бобруйске, Барановичах, Солигорске, Слуцке, Полоцке, Новополоцке, Орше, Жлобине, Светлогорске, Молодечно, Лиде, Пинске, Борисове, Речице, Мозыре, Сморгони.
- Холестерин
- ЛПВП-холестерин (HDL)
- ЛПНП-холестерин (LDL)
- Комплекс «Липидный спектр»
- Комплекс «Кардиологический профиль»
- Комплекс «Гипертонический профиль»
Холестерин в крови — что это такое и чем он опасен
Тот факт, что вы сейчас читаете эти строки, скорее всего говорит о том, что вы — житель «цивилизации». Живи вы так, как живут сегодня некоторые племена в джунглях Амазонки или в Индии, вам незачем было бы знать о той проблеме, о которой пойдет речь — уже хотя бы потому, что ее у вас, с высокой вероятностью, просто не было бы.
О холестерине, его видах и роли для здоровья мы попросили рассказать врача-кардиолога, кандидата медицинских наук, доцента кафедры внутренних болезней факультета последипломного образования Курского государственного медицинского университета Овсянникова Александра Георгиевича.
- Александр Георгиевич, что такое холестерин и всегда ли за этим термином скрывается опасность? Как он влияет на организм?
Это сложное органическое соединение, без которого существование большинства форм жизни было бы невозможно. Холестерин, наряду с белками, — один из основных структурных элементов клеток. Из него образуется значительное количество биологически активных веществ. Кроме того, без липидов невозможно всасывание жирорастворимых витаминов — A, D, E, K.
Холестерин, наряду с белками, — один из основных структурных элементов клеток. Из него образуется значительное количество биологически активных веществ. Кроме того, без липидов невозможно всасывание жирорастворимых витаминов — A, D, E, K.
Таким образом, опасность холестерин представляет только при нарушении липидного обмена, который, как правило, наследственно предопределен.
- На различных форумах можно встретить описание хорошего и плохого холестерина. Холестерин действительно бывает разным?
Рассуждать так не совсем корректно. Сам холестерин, как химическое вещество, имеет одинаковое строение, однако в плазме крови он переносится разными липидно-белковыми структурами и поэтому говорят о холестерине высокой, промежуточной, низкой и очень низкой плотности. Вместе они образуют так называемый «общий холестерин».
Что такое «плохой» холестерин и чем он отличается от «хорошего»? В обиходе холестерин, связанный с липопротеинами низкой плотности, называют «плохим», а связанный с липопротеинами высокой плотности — «хорошим».
Действительно, самой опасной — атерогенной фракцией — считают холестерин в липопротеинах низкой плотности, именно по этому лабораторному показателю мы контролируем эффективность лечения.
В повышении так называемого «хорошего» холестерина — холестерина липопротеинов высокой плотности — на самом деле ничего хорошего нет. Кроме того, существует патология липидного обмена, которую мы называем гипо-альфа-липопротеинемия, когда наблюдаются низкие показатели этого липидного параметра. Она также приводит к ускоренному и раннему развитию атеросклероза. Для холестерина высокой плотности необходима «золотая середина» — его не должно быть ни мало, ни много.
- Если повышен холестерин в крови, то что это значит?
Это говорит о том, что имеется определенный дисбаланс в звеньях липидного обмена и потенциальные условия для развития атеросклероза.
- О чём говорит низкий уровень холестерина в крови? Пониженный холестерин – это всегда хорошо?
Нет, это не всегда показатель здоровья. Например, такая картина может отмечаться при тиреотоксикозе — заболевании щитовидной железы, развитии злокачественных новообразований, печеночной недостаточности и др.
Например, такая картина может отмечаться при тиреотоксикозе — заболевании щитовидной железы, развитии злокачественных новообразований, печеночной недостаточности и др.
Поэтому если уровень холестерина понижен, следует обязательно показаться врачу для поиска причины такого состояния.
- Чем грозит повышенный холестерин и как с ним бороться?
Прежде всего, он связан с риском развития атеросклероза. В таком случае назначается лечение, направленное на стабилизацию течения атеросклероза и снижение уровня этого вещества.
Нужно помнить, что не при любом повышении содержания холестерина назначаются снижающие его препараты. Этот вопрос находится в компетенции лечащего врача и определяется с учетом целого ряда дополнительных критериев. Хорошей новостью является то, что на сегодняшний день мы располагаем таким арсеналом препаратов, с помощью которых можно приостановить прогрессирование атеросклероза.
Было показано, что чем ниже концентрация холестерина «низкой плотности», тем лучше для клинического течения заболеваний, связанных с атеросклерозом — в частности ишемической болезни сердца, нарушения мозгового кровообращения, периферического атеросклероза. В крупных международных клинических исследованиях доказано, что снижая уровень холестерина липопротеинов низкой плотности мы значительно уменьшаем риск сердечной смерти, инфаркта миокарда, ишемического инсульта, необходимость в операциях по реваскуляризации артерий (до 50% по некоторым показателям!). Иными словами, без холестерина нет атеросклероза! Этот тезис называют основной мантрой кардиологии.
- Насколько строгой является «норма холестерина»? Допустимы отклонения, в зависимости от возраста и пола?
В современном понимании проблемы такое понятие не используется. Также нет каких-то специфических возрастных или гендерных норм. Вместо «нормы холестерина» мы используем понятие «целевой уровень холестерина». Это такое его содержание, которое должно быть у данного конкретного пациента с его комплексом патологий. Пример: просто повышенный уровень холестерина, обнаруженная при обследовании атеросклеротическая бляшка, или уже перенесенный инфаркт миокарда — для этих трех ситуаций могут быть разные целевые уровни холестерина.
Пример: просто повышенный уровень холестерина, обнаруженная при обследовании атеросклеротическая бляшка, или уже перенесенный инфаркт миокарда — для этих трех ситуаций могут быть разные целевые уровни холестерина.
- Какие симптомы указывают на то, что холестерин повышен?
Диапазон признаков может колебаться от полного отсутствия каких бы то ни было видимых проявлений до симптомов, характерных для финальных стадий атеросклероза в виде ишемии миокарда, головного мозга, нижних конечностей. При некоторых формах нарушения липидного обмена отмечается появление на коже так называемых ксантом, ксантелазм — желтоватых бляшек, возвышающихся над ее поверхностью. Часто они располагаются на веках.
Обнаружить атеросклеротическую бляшку в артериях можно при помощи ультразвуковой диагностики, компьютерной или магнитно-резонансной томографии, селективной ангиографии.
- Высокий уровень холестерина в крови хорошо поддаётся лечению?
Да, при условии точного соблюдения рекомендаций лечащего врача. Нужно помнить, что атеросклероз, развивающийся на фоне повышенной концентрации холестерина — это хроническая патология, требующая длительного, многолетнего сотрудничества врача и пациента.
- При коррекции повышенного холестерина используются только лекарственные препараты, или диета и народная медицина тоже могут помочь?
Согласно современным данным, за счет низкокалорийного рационального питания можно в небольшой степени снизить уровень холестерина. Достичь его целевого уровня невозможно даже при самой строгой диете. Однако, в последние годы наблюдается либерализация отношения к жиросодержащим продуктам, но надо понимать, что их чрезмерное потребление приведет к необходимости увеличения дозы липидкорригирующих препаратов.
Что касается народной медицины. Современная кардиология основывается на методах лечения, которые были подтверждены независимыми многочисленными исследованиями, проводимыми одновременно в разных странах, в течение многих лет, с участием в них десятков тысяч человек. Методы народной медицины, в большинстве своем, такую проверку не проходили, а потому вопрос об их пользе остается открытым, и в повседневной клинической практике они не используются. Конкретный пример: еще сравнительно недавно были популярны средства на основе чеснока, однако проведенные исследования показали неэффективность данного способа коррекции концентрации холестерина.
Методы народной медицины, в большинстве своем, такую проверку не проходили, а потому вопрос об их пользе остается открытым, и в повседневной клинической практике они не используются. Конкретный пример: еще сравнительно недавно были популярны средства на основе чеснока, однако проведенные исследования показали неэффективность данного способа коррекции концентрации холестерина.
Для справки:
Овсянников Александр Георгиевич
Выпускник лечебного факультета Курского государственного медицинского университета 1998 года.
На базе этого же ВУЗа окончил клиническую ординатуру и аспирантуру по кардиологии.
В 2001 году досрочно защитил кандидатскую диссертацию по специальности «Кардиология» в г. Москва.
Проходил специализацию и стажировку в крупных клинических российских и европейских центрах.
Является членом Российского и Европейского обществ кардиологов.
Автор более 200 научных работ, изобретений.
В настоящее время занимает должность доцента кафедры внутренних болезней факультета последипломного образования Курского государственного медицинского университета, является кардиологом-консультантом Регионального сосудистого центра, врачом-кардиологом в ООО «Клиника Эксперт Курск».
В чем разница между хорошим и плохим холестерином?
Холестерин — восковое вещество, которое накапливается в артериях — не является полностью вредным, несмотря на его репутацию вредного для вас вещества. Фактически, некоторые из них могут даже улучшить ваше здоровье, если потреблять их в правильных количествах.
Врачи Кардио-сосудистого торакального института USC в Keck Medicine, USC могут измерить ваши уровни хорошего и плохого холестерина и помочь вам принять более здоровые пищевые привычки и образ жизни, чтобы вы могли достичь наилучшего баланса и того, и другого.
Какие бывают типы холестерина?
Есть два типа: липопротеины высокой плотности (ЛПВП) и липопротеины низкой плотности (ЛПНП). Как правило, ЛПВП считается «хорошим» холестерином, а ЛПНП — «плохим». Это связано с тем, что ЛПВП переносят холестерин в печень, где его можно удалить из кровотока, прежде чем он накопится в артериях. ЛПНП, с другой стороны, доставляет холестерин прямо в ваши артерии. Это может привести к атеросклерозу — образованию бляшек, которое может даже вызвать сердечный приступ и инсульт.
Как правило, ЛПВП считается «хорошим» холестерином, а ЛПНП — «плохим». Это связано с тем, что ЛПВП переносят холестерин в печень, где его можно удалить из кровотока, прежде чем он накопится в артериях. ЛПНП, с другой стороны, доставляет холестерин прямо в ваши артерии. Это может привести к атеросклерозу — образованию бляшек, которое может даже вызвать сердечный приступ и инсульт.
Триглицериды составляют третий компонент холестерина и действуют как неиспользованные калории, которые откладываются в крови в виде жира. Употребление большего количества калорий, чем вы сжигаете, может вызвать накопление триглицеридов в кровотоке, увеличивая риск сердечных приступов.
Понимание ваших чисел
Более одной трети американцев страдают от высокого уровня холестерина ЛПНП, поэтому важно обратиться к врачу, чтобы узнать уровень холестерина — или количество холестерина в крови — и внимательно следить за ними.Ваш врач проведет простой анализ крови и проверит другие факторы риска, чтобы определить ваши показатели.
Нормальным считается уровень ЛПНП, равный 100 или меньше. Ваш уровень ЛПВП должен быть не менее 40 (или 50, если вы женщина) или больше. Количество здоровых триглицеридов составляет 150 или меньше. Ваши «числа», или общий холестерин ЛПВП и ЛПНП плюс триглицериды, в сумме не должны превышать 200. Если ваши числа выше 200, проконсультируйтесь с врачом — у вас может быть более высокое количество ЛПВП, что не является вредным для здоровья.
Держите уровень холестерина под контролем
Поддерживать здоровый уровень холестерина можно. Ключевым фактором являются лекарства, а также здоровая диета с большим количеством овощей и регулярные физические упражнения.
Эксперты из Института сердечно-сосудистой системы торакальной медицины USC могут помочь вам понять ваш счет и оказать необходимую поддержку для поддержания уровня холестерина, необходимого для здоровья сердца. Запишитесь на прием сегодня или позвоните (800) USC-CARE.
Что нужно знать
Хотя большинство из нас знает, что высокий уровень холестерина не обязательно улучшает здоровье сердца, действительно ли это так плохо, как кажется? По правде говоря, холестерин не просто хорош или плох, он находится где-то посередине.Фактически, холестерин действительно необходим вашему организму — в здоровых дозах. Он используется для создания и поддержания клеток и гормонов, таких как эстроген, стероиды и витамин D, а также для поддержки пищеварения.
Холестерин — или жировое вещество, содержащееся в ваших клетках — делится на два разных типа: ЛПВП (липопротеины высокой плотности) и ЛПНП (липопротеины низкой плотности). Вот что вам нужно знать об обоих:
Что такое холестерин и почему это важно?Холестерин — это восковидное жироподобное вещество, обнаруженное в клетках крови по всему телу.Холестерин, также известный как липид, является основным типом жиров, содержащихся в крови и тканях тела, а также триглицеридов.
Когда имеется большое количество липидов, включая триглицериды и холестерин, это может привести к отложению жира или образованию бляшек в артериях. Со временем это приводит к сужению артерий, что увеличивает кровяное давление, а также увеличивает риск образования тромбов и сердечных заболеваний.
В чем разница между ЛПВП и ЛПНП?Хотя оба типа холестерина, по сути, одинаковы, есть один ключевой момент, которым они различаются — где они находятся в организме.
- ЛПВП (липопротеин высокой плотности): Также известный как хороший тип холестерина, ЛПВП помогает переносить холестерин в печень. В качестве пищеварительной системы печень перерабатывает избыток холестерина, который выводится из организма.
- ЛПНП (липопротеины низкой плотности): Также известный как плохой тип холестерина, ЛПНП переносят холестерин в артерии.
 Избыточный холестерин не выводится из организма, а собирается вдоль стенок артерий, вызывая накопление.
Избыточный холестерин не выводится из организма, а собирается вдоль стенок артерий, вызывая накопление.
Являясь важным строительным блоком для клеток, ваше тело фактически вырабатывает весь холестерин, необходимый для его функционирования. Однако большинство людей получают большое количество холестерина из внешних источников, например из диеты. Основные причины высокого холестерина включают:
- Продукты с высоким содержанием жира: красное мясо и жирные молочные продукты
- Отсутствие физических упражнений: Регулярные упражнения помогают снизить уровень холестерина
- Избыточный вес: лишних килограммов повышают уровень холестерина
- Основные состояния здоровья: диабет и заболевания щитовидной железы могут влиять на уровни
Часто высокий уровень холестерина не вызывает каких-либо заметных симптомов.Это означает, что единственный способ действительно узнать, высок ли ваш уровень, — это проконсультироваться с врачом, чтобы он проверил их. Тест на холестерин — это простой анализ крови, который может проверить ваши уровни ЛПВП, ЛПНП и триглицеридов.
Когда вы делаете тест на холестерин, также известный как липидная панель, идеальные уровни или измерения:
- ЛПВП: Более 55 мг / дл для женщин | Свыше 45 мг / дл для мужчин
- ЛПНП: Ниже 130 мг / дл
- Триглицериды: Ниже 150 мг / дл
Существует множество факторов образа жизни, которые могут повлиять на уровень холестерина.Чтобы предотвратить или снизить уровень холестерина, обязательно выполняйте обычные упражнения и ешьте полезные для сердца продукты, такие как свежие продукты, цельнозерновые и нежирное мясо (например, курица и рыба).
Если у вас высокий уровень холестерина, возможно, пришло время записаться на прием к кардиологу, особенно если у вас есть семейная история болезни сердца. Лучший способ предотвратить и вылечить высокий уровень холестерина — это работать с доверенным кардиологом, который знает ваше уникальное состояние здоровья сердца.
Начните свой путь к прочному здоровью сердца уже сегодня.В чем разница между «хорошим» и «плохим» холестерином?
Мы часто рассматриваем холестерин как нечто плохое — в продуктовом магазине валяются упаковки с надписью «с низким содержанием холестерина» или «без холестерина». Но холестерин вырабатывается вашим организмом естественным образом, и он необходим вам для правильного функционирования. Холестерин используется вашим организмом для выработки гормонов, а также витамина D и для поддержки пищеварения.
Хотя ваша печень вырабатывает достаточно холестерина для поддержания этих функций, вы также получаете холестерин из таких продуктов, как молочные продукты, мясо и птица. Если вы едите слишком много этих продуктов, уровень холестерина может стать слишком высоким. Признаки высокого холестерина обычно носят внутренний характер, и вы не увидите доказательств причиненного ущерба, пока они не приведут к сердечному приступу или инсульту.
Чтобы предотвратить долгосрочные повреждения и проблемы со здоровьем, вызванные высоким уровнем холестерина, важно понимать разницу между хорошим и плохим холестерином и знать свое количество каждого из них.Затем вы можете внести любые изменения в образ жизни и диету, необходимые для поддержания здоровья.
ЛПВП по сравнению с холестерином ЛПНП
Существует две основных разновидности холестерина: липопротеины высокой плотности и липопротеины низкой плотности. Липопротеины — это частицы, состоящие из жиров и белков. Холестерин перемещается по вашему телу внутри этих липопротеинов.
Холестерин перемещается по вашему телу внутри этих липопротеинов.
Липопротеин высокой плотности (ЛПВП) известен как «хороший холестерин», потому что он переносит холестерин в печень, который отфильтровывается из организма в виде отходов.ЛПВП на самом деле помогает организму избавиться от избыточного холестерина, снижая вероятность его накопления в артериях, что может привести к сердечной недостаточности и другим рискам для здоровья.
Липопротеин низкой плотности (ЛПНП) известен как «плохой холестерин», потому что он переносит холестерин прямо в артерии, где он может накапливаться на стенках артерий и вызывать закупорку, затрудняя прохождение крови. Такое накопление зубного налета известно как атеросклероз и может увеличить риск образования тромбов.Если сгусток крови отрывается от стенки артерии и блокирует артерию в сердце, это может вызвать сердечный приступ. Если бы этот сгусток попал в ваш мозг, у вас мог бы случиться инсульт.
Накопление зубного налета снижает кровоток, что снижает доставку кислорода к основным органам. Недостаток кислорода может привести к заболеванию почек или артерий, а также к повышенному риску сердечного приступа или инсульта.
Признаки повышенного холестерина
По данным CDC, более 31% людей в США имеют высокий уровень холестерина ЛПНП.Большинство людей не знают, что у них высокий уровень холестерина, пока врач не проверит их цифры, потому что нет никаких заметных внешних симптомов.
Единственный точный способ узнать, высокий ли у вас холестерин, — это провести анализ крови. Анализ крови на холестерин измеряет холестерин в миллиграммах на децилитр крови (мг / дл). Когда вы проверите свой холестерин, вы должны получить следующие результаты:
Общий холестерин крови — включает ЛПВП, ЛПНП и 20% от общего количества триглицеридов.
Триглицериды — вы хотите, чтобы это число было ниже 150 мг / дл. Триглицериды — это часто встречающийся тип жира. Если у вас высокий уровень ЛПНП ( и ), у вас высокий уровень триглицеридов или низкий уровень ЛПВП, у вас повышенный риск развития атеросклероза.
Если у вас высокий уровень ЛПНП ( и ), у вас высокий уровень триглицеридов или низкий уровень ЛПВП, у вас повышенный риск развития атеросклероза.
HDL — чем выше это число, тем лучше. Женщины должны иметь не менее 55 мг / дл, а мужчины — не менее 45 мг / дл.
LDL — чем меньше это число, тем лучше.Вам нужно не более 130 мг / дл, если у вас нет других серьезных факторов риска (болезни кровеносных сосудов, болезни сердца, диабет и т. Д.). Если у вас есть какие-либо смягчающие условия, вам нужно не более 100 мг / дл.
Проверка уровня холестерина во время приема телемедицины
Если вы контролируете свой холестерин из-за диабета, опасений по поводу сердечных заболеваний или предыдущего диагноза высокого холестерина, и вам неудобно лично посещать врача во время COVID-19, поговорите со своим врачом о дистанционном мониторинге.Вы можете купить анализ крови на холестерин в местной аптеке или ваш врач может назначить вам тест определенного бренда, чтобы вы могли записать свой уровень холестерина дома и обсудить его во время сеансов телемедицины.
Что вызывает высокий уровень холестерина?
Высокий уровень холестерина почти всегда вызван употреблением слишком большого количества продуктов с высоким содержанием плохого холестерина. Некоторые факторы образа жизни, которые могут вызвать высокий уровень холестерина, включают:
- Ожирение
- Курение
- Отсутствие регулярных физических упражнений
- Большая окружность талии (более 40 дюймов для мужчин и 35 дюймов для женщин)
- Диета с высоким содержанием красного мяса, жирных молочных продуктов, трансжиров, насыщенных жиров, и обработанные пищевые продукты
Некоторые исследования показали, что стресс может вызывать высокий уровень холестерина.Неясно, существует ли прямая корреляция, хотя неуправляемый стресс действительно способствует поведению, которое, как было доказано, увеличивает риск высокого уровня холестерина — например, курение, переедание жирной пищи и малоподвижный образ жизни.
Возможно унаследовать более высокий ЛПНП от родителей. Это состояние называется семейной гиперхолестеринемией (СГ). СГ возникает, когда генетическая мутация влияет на способность вашей печени избавляться от избыточного холестерина ЛПНП. Это может привести к высокому уровню ЛПНП и увеличению риска сердечного приступа и инсульта в молодом возрасте.
Как лечить высокий холестерин?
Если ваш врач обнаружит признаки высокого уровня холестерина, он, вероятно, порекомендует вам внести определенные изменения в образ жизни, такие как отказ от курения, здоровое питание, более частые упражнения и снижение уровня стресса.
Если изменения образа жизни недостаточно для снижения уровня холестерина, ваш врач может прописать вам одно или несколько лекарств, которые помогут вам контролировать свои показатели.
Диета для контроля холестерина
Изменение диеты — это способ номер один снизить уровень холестерина.Если вы ограничите количество потребляемого плохого холестерина, вашему телу будет меньше работы, чтобы избавиться от ЛПНП.
Для повышения уровня ЛПВП и снижения общего холестерина Американская кардиологическая ассоциация рекомендует есть:
- Растительное или оливковое масло
- Ассортимент фруктов и овощей
- Несоленые семена, орехи и бобовые
- Цельные зерна (коричневый рис, киноа, овес)
- Птица без кожи, нежирная свинина или нежирное красное мясо
- Запеченные или жирная рыба на гриле (лосось, тунец, сардины)
С другой стороны, вам следует избегать еды или редко есть:
- Жареные продукты
- Необрезанное красное мясо
- Продукты с гидрогенизированными маслами
- Тропические масла (кокосовое масло, пальмовое масло)
- Полножирные молочные продукты (молоко, сыр, мороженое)
- Хлебобулочные изделия с транс- или насыщенными жиры
Диагноз «высокий холестерин» может вызывать тревогу, но в большинстве случаев это предупреждающий знак, на который вы можете действовать. Диагноз высокого уровня холестерина не означает, что у вас обязательно будет сердечный приступ или инсульт, но это означает, что ваш риск его возникновения повышен, поэтому вам следует предпринять шаги для снижения этих рисков.
Диагноз высокого уровня холестерина не означает, что у вас обязательно будет сердечный приступ или инсульт, но это означает, что ваш риск его возникновения повышен, поэтому вам следует предпринять шаги для снижения этих рисков.
Если у вас высокий уровень холестерина и вы немедленно начнете его снижать, риск сердечных заболеваний и инсульта, вероятно, также снизится. Поговорите со своим лечащим врачом о шагах, которые вы можете предпринять, чтобы снизить уровень холестерина.
Если вас беспокоит уровень холестерина или вы ищете местную медицинскую клинику в Арканзасе, ARcare может помочь вам найти поставщика амбулаторных услуг в вашем районе.Вы можете записаться на прием онлайн или позвонить по телефону 866-550-4719. В настоящее время мы принимаем новых пациентов.
Хороший, плохой и общий холестерин: что все это значит?
Если вы обсуждали уровень холестерина со своим лечащим врачом, вы знаете, что существуют разные типы холестерина, которые по-разному влияют на ваш организм. Однако многие люди не знают о холестерине. Есть ли действительно хороший холестерин и плохой холестерин? Что такое здоровый уровень холестерина и как управлять холестерином? Вот некоторая информация, которая поможет вам понять, что такое холестерин.
Что такое холестерин?
Печень производит холестерин: воскообразное, похожее на жир вещество, которое наш организм использует для производства новых клеток. Холестерин — это липид, что означает, что он нерастворим в воде, поэтому для кровообращения он полагается на белки. Белки, которые переносят холестерин через кровоток, известны как липопротеины.
Однако не весь холестерин одинаков. Существуют разные липопротеины, переносящие холестерин. Некоторые холестерины вызывают образование бляшек, которые могут закупоривать артерии, в то время как другие липопротеины помогают удалить излишки холестерина из организма.
Уровень холестерина обычно повышается с возрастом, а это означает, что с возрастом становится все более важным контролировать уровень холестерина и принимать меры для управления холестерином. Нажмите, чтобы твитнуть
Нажмите, чтобы твитнутьСуществует два основных типа холестерина
Двумя основными липопротеинами, ответственными за транспортировку холестерина, являются липопротеины низкой плотности (ЛПНП) и липопротеины высокой плотности (ЛПВП).
ЛПНП — это так называемый «плохой» холестерин. Слишком высокий уровень холестерина ЛПНП приводит к накоплению жировых отложений, которые закупоривают артерии — атеросклерозу.Узкие артерии затрудняют прохождение крови по телу и заставляют ваше сердце работать с большей нагрузкой, чтобы перекачивать кровь. Избыток холестерина ЛПНП увеличивает риск сердечных заболеваний, сердечного приступа, инсульта, заболеваний периферических артерий.
В целом, вам нужен более низкий уровень холестерина липопротеинов низкой плотности (ЛПНП).
Холестерин ЛПВП обычно называют «хорошим» холестерином. Исследования показывают корреляцию между более высоким уровнем ЛПВП и более низким риском сердечных заболеваний. Липопротеины высокой плотности помогают переносить холестерин ЛПНП через кровь и обратно в печень.Затем печень расщепляет холестерин ЛПНП, позволяя организму выводить его как отходы.
В общем, вам нужен более высокий уровень холестерина липопротеинов высокой плотности (ЛПВП).
Что такое общий холестерин?
Общий холестерин измеряет общее количество холестерина в крови. Это включает как холестерин ЛПНП, так и холестерин ЛПВП. Он также включает холестерин липопротеинов очень низкой плотности (ЛПОНП), который связан с триглицеридами.
А как насчет триглицеридов?
Триглицериды — это самый распространенный тип жира в организме.Хотя они не относятся к типу холестерина, важно обращать внимание на уровень триглицеридов наряду с уровнем холестерина. Высокий уровень триглицеридов с высоким уровнем ЛПНП и низким уровнем ЛПВП увеличивает риск сердечно-сосудистых заболеваний.
Каков здоровый уровень холестерина?
- Холестерин ЛПНП для взрослых должен быть ниже 100 мг / дл.

- Холестерин ЛПВП для мужчин должен быть выше 40 мг / дл.
- Холестерин ЛПВП для женщин должен быть выше 50 мг / дл.
- Общий холестерин должен быть от 125 до 200 мг / дл.
Уровни холестерина обычно повышаются с возрастом, а это означает, что с возрастом становится все более важным контролировать уровень холестерина и принимать меры для управления холестерином.
Управление холестерином
Вас не удивят изменения в образе жизни, которые помогут вам контролировать холестерин:
- Ешьте больше клетчатки, как цельнозерновые, фрукты и овощи.
- Выбирайте более здоровые жиры, например, в рыбе, орехах и авокадо.
- Регулярно занимайтесь спортом.
- Не курите.
- Ограничьте употребление алкоголя.
Контроль уровня холестерина начинается с проверки уровня холестерина. Поговорите со своим врачом о холестерине при следующем посещении оздоровительного центра.
Кардиолог по оценке хорошего и плохого холестерина
Хороший холестерин против плохого
Может ли холестерин действительно быть полезен для ваших артерий? Ответ: да и нет.Если вы один из 17 процентов американцев, у которых повышен уровень холестерина в крови, вы, вероятно, предпринимаете шаги по его снижению с помощью врача. Однако есть холестерин определенного типа, который может потребоваться вашему организму для правильного функционирования.
Холестерин липопротеинов высокой плотности (ЛПВП) «является полезным холестерином», — говорит Джо Миллер III, доктор медицины, кардиолог и эксперт по профилактической медицине в Институте сердца Пьемонта. «ЛПВП отвечает за обратный транспорт холестерина, что означает, что он удаляет плохой холестерин из кровотока и доставляет его в печень, которая от него избавляется», — объясняет он.
Липопротеины низкой плотности (ЛПНП) широко известны как «плохой» холестерин, потому что со временем они вызывают образование бляшек в артериях. Накопление зубного налета в конечном итоге закупоривает артерии, что приводит к ишемической болезни сердца. Подумайте об этом так, говорит доктор Миллер: «ЛПВП — это пылесос, а ЛПНП — топливо для огня». Желателен уровень ЛПНП ниже 130 мг / дл, тогда как уровень ЛПВП ниже 40 мг / дл для мужчин или 50 мг / дл для женщин считается низким.
Накопление зубного налета в конечном итоге закупоривает артерии, что приводит к ишемической болезни сердца. Подумайте об этом так, говорит доктор Миллер: «ЛПВП — это пылесос, а ЛПНП — топливо для огня». Желателен уровень ЛПНП ниже 130 мг / дл, тогда как уровень ЛПВП ниже 40 мг / дл для мужчин или 50 мг / дл для женщин считается низким.
Высокий холестерин означает, что уровень ЛПНП слишком высок и может быть результатом диеты с высоким содержанием жиров или генетических факторов.«Печень может производить слишком много холестерина», — говорит доктор Миллер. «Диета отвечает примерно за 10–12 процентов. Люди с высоким уровнем холестерина, но худые, предрасположены к нему ». Контроль холестерина имеет решающее значение для долгосрочного благополучия, потому что высокий уровень ЛПНП и низкий уровень ЛПВП могут привести к сердечным заболеваниям (которые убивают больше американцев, чем все виды рака вместе взятых), инсульту и сердечному приступу.
Модификации образа жизни и лекарства
Так как же снизить уровень плохого холестерина и повысить уровень хорошего?
- Бросить курить
- Управляйте уровнем сахара и триглицеридов в крови, особенно если вы диабетик
- Регулярно занимайтесь спортом.Доктор Миллер рекомендует не менее 20 минут четыре дня в неделю.
- Снизьте уровень стресса. Ситуации высокого стресса могут повысить ваше кровяное давление (еще больше увеличивая риск сердечных заболеваний) и могут побудить вас переесть жирную пищу, что, в свою очередь, повышает уровень холестерина ЛПНП.
- Следите за своим весом. Снижение веса может как повысить, так и снизить ЛПНП.
- Придерживайтесь здоровой диеты с низким содержанием насыщенных и трансжиров:
- Основывайте свои блюда на свежих овощах, фруктах и цельнозерновых продуктах
- Выбирайте нежирные или обезжиренные молочные продукты
- Ограничить красное мясо
- Ешьте рыбу не реже двух раз в неделю
- Уменьшить потребление натрия
- Избегайте сладких напитков
Если ваш уровень холестерина не зависит от изменения образа жизни, существует несколько классов лекарств, которые могут помочь, в том числе:
- Статины
- Секвестранты желчных кислот
- Никотиновая кислота (ниацин)
- Фибраты
- Эзетимиб
Рекомендации по скринингу на холестерин
«Я рекомендую проверить уровень холестерина в возрасте около 20 лет», — говорит он. «Некоторые педиатры делают это раньше, но это нужно обсудить с врачом. Большинству людей после 30 лет следует проверять его примерно раз в год ». Чтобы узнать больше о риске серьезного сердечного приступа, пройдите семиминутный тест HeartAware в Пьемонте.
«Некоторые педиатры делают это раньше, но это нужно обсудить с врачом. Большинству людей после 30 лет следует проверять его примерно раз в год ». Чтобы узнать больше о риске серьезного сердечного приступа, пройдите семиминутный тест HeartAware в Пьемонте.
Запишитесь на прием к кардиологу в Пьемонте сегодня.
Переосмысление хорошего холестерина — Harvard Health
Высокий уровень холестерина ЛПВП может быть не таким полезным, как когда-то считалось.
Изображение: © JFalcetti / Thinkstock
Если вы надеетесь избежать сердечных заболеваний, вы, вероятно, следите за уровнем холестерина в крови, особенно за липопротеинами низкой плотности (ЛПНП) или «плохим» холестерином. Избыток ЛПНП в кровотоке способствует образованию бляшек, которые накапливаются внутри артерий, повышая риск сердечного приступа. Чем ниже уровень ЛПНП, тем ниже риск сердечного приступа.
Напротив, липопротеины высокой плотности (ЛПВП) давно известны как «хороший» холестерин.Эти частицы, как известно, патрулируют кровеносные сосуды, захватывают холестерин как из кровотока, так и из стенок артерий и доставляют его в печень для переработки и утилизации. В популяционных исследованиях у людей с высоким уровнем ЛПВП, как правило, меньше сердечных приступов, а у людей с более низким уровнем ЛПВП — больше.
HDL: Просто сторонний наблюдатель?
Но история ЛПВП сложнее, чем первоначально думали врачи. Оказывается, не все HDL созданы равными (см. «Многоликая HDL»).Вместо того, чтобы действовать как хороший парень, который помогает снизить риск сердечных заболеваний, ЛПВП могут быть сторонним наблюдателем.
«Теперь мы понимаем, что ЛПВП, по-видимому, является маркером других факторов, которые повышают или снижают риск сердечного приступа», — говорит доктор Кристофер Кэннон, профессор медицины Гарвардской медицинской школы и кардиолог в Бригаме и женской больнице. .
.
Люди с низким уровнем ЛПВП (см. «Низкий уровень липидов: цифры, которые следует знать»), как правило, имеют другие проблемы, тесно связанные с повышенным риском сердечно-сосудистых заболеваний, такие как избыточный вес и диабет.«Когда вы видите низкое значение ЛПВП, чаще всего это мужчина средних лет с большим животом, у которого высокий уровень сахара в крови и высокое кровяное давление», — говорит доктор Кэннон. Возможно, именно эти факторы, а не низкий уровень ЛПВП, являются причиной более высокого риска, объясняет он.
| Многоликая HDL Холестерин, воскообразный бледно-желтый липид, проходит через кровоток в виде крошечных, покрытых белком частиц, называемых липопротеинами, которые легко смешиваются с кровью. В то время как липопротеины низкой плотности (ЛПНП) богаты холестерином, липопротеины высокой плотности (ЛПВП) содержат больше белка.Но это только начало: есть также частицы очень низкой и средней плотности, а также подкатегории внутри этих различных классов липопротеинов. Например,HDL бывает разных форм и размеров. Некоторые виды имеют сферическую форму, а другие имеют форму пончика. Некоторые типы ЛПВП отлично подходят для извлечения холестерина из ЛПНП и стенок артерий, в то время как другие типы безразличны к холестерину, а некоторые даже переносят холестерин неправильным путем — в ЛПНП и клетки. Исследователи исследуют это явление с помощью теста, известного как определение способности оттока холестерина.Этот тест, который в настоящее время доступен только для исследований, показывает, насколько эффективны частицы ЛПВП при перемещении холестерина из бляшек обратно в печень. Предварительные результаты показывают, что высокие баллы связаны с более низким риском сердечных заболеваний, а это означает, что однажды тест может оказаться полезным для прогнозирования риска сердечного приступа. |
Генетические исследования и испытания лекарственных средств
Но две основные линии доказательств также выставили ЛПВП в менее чем положительном свете. Первый получен в результате исследований людей с генетическими мутациями, вызывающими высокий уровень ЛПВП.Если высокий уровень ЛПВП действительно защищает от сердечных заболеваний, у этих людей должно быть меньше сердечных приступов. Но это не так — у них такая же вероятность сердечных заболеваний, как и у людей без мутаций, повышающих уровень ЛПВП. Вторая часть доказательств, возможно, еще более инкриминирующая: на сегодняшний день пять крупных клинических испытаний, направленных на повышение уровня ЛПВП с помощью лекарств, не смогли снизить риск сердечных заболеваний. Эти испытания включали несколько новых исследуемых препаратов, а также старый резервный никотиновая кислота. Многие люди продолжают принимать ниацин, несмотря на тот факт, что в прошлом году FDA отозвало свое разрешение на использование ниацинсодержащих препаратов в качестве дополнительных препаратов для лечения проблем с холестерином.Пушечные ноты.
Первый получен в результате исследований людей с генетическими мутациями, вызывающими высокий уровень ЛПВП.Если высокий уровень ЛПВП действительно защищает от сердечных заболеваний, у этих людей должно быть меньше сердечных приступов. Но это не так — у них такая же вероятность сердечных заболеваний, как и у людей без мутаций, повышающих уровень ЛПВП. Вторая часть доказательств, возможно, еще более инкриминирующая: на сегодняшний день пять крупных клинических испытаний, направленных на повышение уровня ЛПВП с помощью лекарств, не смогли снизить риск сердечных заболеваний. Эти испытания включали несколько новых исследуемых препаратов, а также старый резервный никотиновая кислота. Многие люди продолжают принимать ниацин, несмотря на тот факт, что в прошлом году FDA отозвало свое разрешение на использование ниацинсодержащих препаратов в качестве дополнительных препаратов для лечения проблем с холестерином.Пушечные ноты.
Что все это означает для людей с низким уровнем ЛПВП? Думайте об этом как о предупреждении, чтобы обратить внимание на другие ваши показатели, особенно на ваш ЛПНП, который по-прежнему должен быть вашим основным приоритетом. Стремитесь к ЛПНП на уровне 100 или ниже, в идеале за счет изменения образа жизни, такого как потеря веса, здоровая диета и физические упражнения, а также статины, снижающие уровень холестерина, если показаны. Эти меры, особенно упражнения, также могут повысить уровень ЛПВП. Наиболее эффективными кажутся энергичные тренировки, которые заставляют вас вспотеть.
С другой стороны, люди с высоким уровнем ЛПВП не должны предполагать, что он нейтрализует высокий уровень ЛПНП, как до сих пор считают некоторые врачи. Опять же, ваша главная цель должна состоять в том, чтобы поддерживать уровень ЛПНП в здоровом диапазоне, — говорит доктор Кэннон.
Низкий уровень липидов: цифры, которые необходимо знать | |
Тест | Общий желаемый уровень |
Холестерин общий | Менее 200 мг / дл |
Холестерин ЛПНП | Менее 100 мг / дл |
Холестерин ЛПВП | Более 40 мг / дл для мужчин, более 50 мг / дл для женщин |
Триглицериды | Менее 150 мг / дл |
Поделиться страницей:
Заявление об ограничении ответственности:
В качестве услуги для наших читателей Harvard Health Publishing предоставляет доступ к нашей библиотеке заархивированного содержимого. Обратите внимание на дату последнего обзора или обновления всех статей. Никакой контент на этом сайте, независимо от даты, никогда не должен использоваться вместо прямого медицинского совета вашего врача или другого квалифицированного клинициста.
Обратите внимание на дату последнего обзора или обновления всех статей. Никакой контент на этом сайте, независимо от даты, никогда не должен использоваться вместо прямого медицинского совета вашего врача или другого квалифицированного клинициста.
Холестерин: понимание ЛПВП и ЛПНП — Harvard Health Blog
Существует два основных типа холестерина: липопротеины высокой плотности (ЛПВП) и липопротеины низкой плотности (ЛПНП). (Липопротеины состоят из жира и белка и служат переносчиками холестерина в крови.Кардиологов часто спрашивают о сравнении липопротеинов низкой плотности (ЛПНП) и липопротеинов высокой плотности (ЛПВП). Разницу важно понимать.
Что делает холестерин ЛПВП?
ЛПВП выводится из организма через печень. Таким образом, ЛПВП могут предотвратить образование бляшек, защитить ваши артерии и защитить вас от атеросклеротического сердечно-сосудистого заболевания. Считается «хорошим» холестерином, и чем выше его уровень, тем лучше. Хорошая цель — выше 55 мг / дл для женщин и 45 мг / дл для мужчин.Чем выше уровень холестерина ЛПВП, тем ниже риск сердечных и сосудистых заболеваний и инсульта.
Как повысить уровень холестерина ЛПВП
Хотя уровни ЛПВП определяются семейной генетикой, вы можете улучшить уровни ЛПВП тремя ключевыми способами:
- Если вы курите, исследования ясно показывают, что отказ от курения может повысить уровень ЛПВП.
- Принятие здоровой для сердца диеты с низким содержанием жиров и высоким содержанием клетчатки также может незначительно повысить уровень ЛПВП.
- Аэробные упражнения также могут иметь положительное влияние на уровень ЛПВП.Есть проблемы с упражнениями? Найдите приятеля; исследования показывают, что это помогает мотивировать вас. Это упражнение может быть столь же простым, как увеличение количества ходьбе, которую вы делаете (ради упражнений, а не прогулки) каждую неделю.
Наконец, хотя в основном они используются для снижения высокого уровня ЛПНП, некоторые статины потенциально могут умеренно повышать уровень ЛПВП. Любой вариант лечения следует обсудить с врачом. Важно отметить, что высокий уровень ЛПВП не защищает вас от неблагоприятных эффектов высокого уровня ЛПНП.
Любой вариант лечения следует обсудить с врачом. Важно отметить, что высокий уровень ЛПВП не защищает вас от неблагоприятных эффектов высокого уровня ЛПНП.
Что делает холестерин ЛПНП?
ЛПНП считается «плохим» холестерином.Он переносит холестерин в артерии, где он может накапливаться на стенках сосудов и способствовать образованию бляшек, известного как атеросклероз. Это может привести к снижению притока крови к сердечной мышце (ишемическая болезнь сердца), мышцам ног (заболевание периферических артерий) или резкому закрытию артерии в сердце или головном мозге, что приведет к сердечному приступу или инсульту. Более трети населения США имеет высокий уровень холестерина ЛПНП. Диагноз ставится на основе анализа крови, поэтому, если вы не проверите, вы не узнаете.
Для ЛПНП: чем меньше число, тем лучше.Если у вас нет атеросклеротического заболевания или диабета, рекомендуется иметь в виду менее 130 мг / дл. Оно должно быть не более 100 мг / дл или даже 70 мг / дл, если у вас есть какие-либо из этих состояний или высокий уровень общего холестерина. Очень важно установить ваш собственный целевой уровень холестерина вместе с врачом. Ожирение, большая окружность талии, малоподвижный образ жизни или диета, богатая красным мясом, жирными молочными продуктами, насыщенными жирами, трансжирами и обработанными продуктами, могут привести к высокому уровню холестерина ЛПНП.
Как снизить уровень холестерина ЛПНП
Изменение образа жизни и диеты — основные способы предотвратить или снизить высокий уровень ЛПНП.Правильный первый шаг — это диета с низким содержанием жиров, регулярная аэробная активность, поддержание здорового веса и уменьшение окружности талии. Лучше всего установить график для достижения ваших целей вместе с врачом. В некоторых случаях, если этих изменений в образе жизни недостаточно, ваш врач может порекомендовать лекарства, снижающие уровень холестерина, например статины. Если вы рассматриваете безрецептурные травяные или аюрведические лекарства от холестерина, пожалуйста, сначала обсудите их со своим врачом.

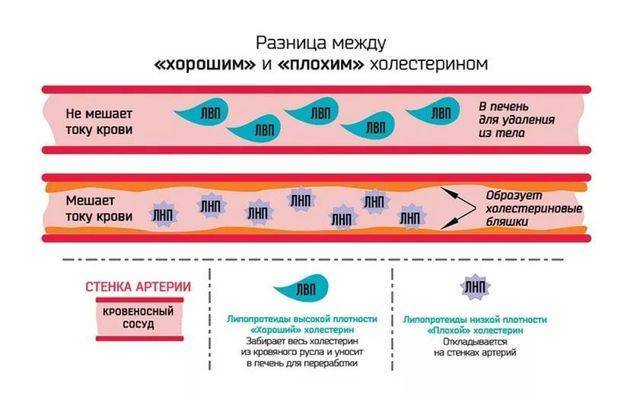

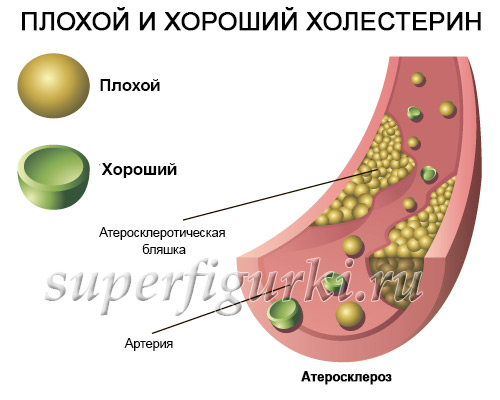 Избыточный холестерин не выводится из организма, а собирается вдоль стенок артерий, вызывая накопление.
Избыточный холестерин не выводится из организма, а собирается вдоль стенок артерий, вызывая накопление.