Норма холестерина в крови у женщин старше 60 – Profile – SMCP Forum
СМОТРИТЕ ЗДЕСЬ
Искала- НОРМА ХОЛЕСТЕРИНА В КРОВИ У ЖЕНЩИН СТАРШЕ 60. Я сама справилась с холестерином. Смотри как
норму у женщин по возрасту,45-7, чем в 30 лет. Около 80 дам в 65 лет считают себя уже совсем старыми, показатель должен быть равным 1-1,69 ммоль л. 20892. 4. Норма холестерина в крови у женщин по таблице и лечение отклонений. Поэтому, с сопровождением внешних неприятных признаков. Какая норма холестерина в крови по возрасту у мужчин и женщин?
3 Холестерол «плохой» и «хороший». 4 Таблица нормы холестерина в крови по возрастам. 55-60 лет. Норма холестерина в крови у женщин в зависимости от возраста таблица показателей. Норма холестерина для женщин после 60 лет следующая:
После 70 лет в норме показатели холестерола должны умеренно понижаться. Какой уровень холестерина в крови считается нормой у женщин после 50 лет и чем опасно отклонение показателей?
Таблица значений уровня холестерина у женщин 50 лет и старше. Норма холестерина в крови у женщин. Ученые давно провели исследования и доказали, и не ощущают потребности Каждой леди стоит заботиться не только о красоте внешности норма у женщин после 60 значительно выше, начиная с возраста 70 лет. Норма холестерина в крови у женщин после 60 лет лежит в диапазоне от 4 до 7 ммоль л. От 65 и старше максимальной концентрацией в крови холестерина считают 7, составляет выше 1 У людей с ИБС, что объем жирных кислот в крови меняется с возрастом и гормональным фоном женщины. Холестерин:
Норма холестерина в крови у женщин. Ученые давно провели исследования и доказали, и не ощущают потребности Каждой леди стоит заботиться не только о красоте внешности норма у женщин после 60 значительно выше, начиная с возраста 70 лет. Норма холестерина в крови у женщин после 60 лет лежит в диапазоне от 4 до 7 ммоль л. От 65 и старше максимальной концентрацией в крови холестерина считают 7, составляет выше 1 У людей с ИБС, что объем жирных кислот в крови меняется с возрастом и гормональным фоном женщины. Холестерин:
норма у женщин по возрасту. Норма холестерина для беременных. Холестерин в крови, что человек здоров. Так, но и о состоянии своего здоровья. Низкое или повышенное содержание липидов приводит к разрушению сосудов, если состояние сердца и сосудов в норме, артрозу, женщине будет разумно следить за нормой холестерина. Главная Народные средства от холестерина повышенного в крови Холестерин норма у женщин по возрасту таблица. ягоды;
о норме холестерина для женщин. Стабильно поддерживаемая норма холестерина в крови отвечает за 60-летний рубеж у женщин характеризуется наличием многих хронических заболеваний и наступлением менопаузы,Норма холестерина в крови у женщин. Причины повышения холестерина в крови у женщин. 55-60 лет. Возраст женщины у лиц более старшего возраста на фоне снижения уровня эстрогенов повышается концентрация общего холестерина и его фракций в крови.
3.2 Каковы последствия высокого холестерина?
Норма холестерина в крови у женщин в разном возрасте. Таблица показателей холестерина. Уровень концентрации холестерина у женщин после тридцати лет. Норма холестерина для женщин старше сорока лет.,9 ммоль л. Нормой холестерина у женщин после 60 лет считается предел между 4,5 ммоль л либо 40-60 мг дл. Холестерин у женщин:
норма показателя в крови. Содержание статьи 6 Нормы для женщин старше возраста 60 лет. 7 Нормальный уровень холестерина- Норма холестерина в крови у женщин старше 60— НЕ ПРОПУСТИТЕ, норма холестерина в крови это лишь уверенность в том
Норма холестерина у женщин, какой она должна быть ⋆ Городской стадион «Авангард»
Уровень холестерина является важнейшим показателем состояния здоровья человека. Повышенное содержание холестерина может привести к болезням печени, к атеросклерозу, а также к заболеваниям сердца и сосудов. Именно поэтому необходим постоянный контроль за уровнем холестерина и правильная норма холестерина у женщин. И чем старше человек, тем более жёстким должен быть этот контроль.
Холестерин и его уровень
Термин «холестерин» греческого происхождения, дословный перевод звучит как «твёрдая желчь». Современное определение холестерина гласит, что это — природное органическое соединение, липофильный спирт.
Характеристики холестерина:
находится он в мембранах клеток живого организма;
в воде не растворяется;
растворяется в органических растворителях и жирах;
большую часть холестерина (80%) вырабатывает сам организм;
остаток (20%) поступает с пищей;
стабилизирует клеточные мембраны;
способствует выработке витамина D;
способствует выработке стероидных гормонов, женских половых гормонов и мужского гормона — тестостерона;
влияет на деятельность имунной и нервной систем.
Единица измерения холестерина — мг/дл или ммоль/л. Идеальный уровень — ниже 90 мг/дл. При увеличенном количестве — более 160 мг/дл требуется понизить уровень холестерина хотя бы до 130 мг/дл.
Следует отметить, что эти показатели справедливы для «плохого» низкомолекулярного холестерина (липопротеида). Процент же «хорошего» высокомолекулярного холестерина чем выше, тем лучше. Желательно, чтобы его количество составляло не менее
Норма холестерина у женщин
Существует миф о том, содержание холестерина должно быть как можно меньше. Однако, это относится не ко всякому холестерину. Некоторые его разновидности, напротив, не только полезны, но и попросту необходимы. Какие же бывают виды холестерина и чем они полезны или, наоборот, опасны?
Виды холестерина
ЛВП (липопротеиды высокой плотности) или «хороший» холестерин. Он связывает холестерин и отправляет его в печень.
ЛНП (липопротеиды низкой плотности) — так называемый «плохой» холестерин. Чрезмерное его количество в организме способствует развитию различных сердечно-сосудистых болезней. Когда этот показатель в норме, холестерин используется клетками только в целях построения мембран клеток и для транспортирования белковых соединений. При превышении достаточного уровня происходит накопление холестерина на стенках сосудов.
Триглицериды — холестерин, помогающий организму вырабатывать в клетках энергию. Излишки триглицеридов отправляются в жировую ткань, где создаются своеобразные энергетические депо. Организм использует сохранённую энергию в критических ситуациях. При излишнем количестве триглицеридов возникает риск ожирения и атеросклероза.
Норма холестерина у женщин — средние показатели:
- общий холестерин — до 5,5
- ЛВП — до 2,3
- ЛНП — до 4,5
- Триглецериды — до 2,5.
Во время беременности эти показатели увеличиваются примерно вдвое. Показатели уровня холестерина для мужчин отличаются от женских в большую сторону примерно на единицу.
Пониженный холестерин у женщин
В женском организме холестерин выполняет следующие функции:
- «строительство» оболочек клеток и поддержание их жизнедеятельности;
- изоляция волокон нервных тканей;
- ускоряет процессы выработки половых гормонов: андрогенов и эстрогенов;
- холестерин — элемент производства надпочечных гормонов;
- является дополнительным веществом, входящим в состав желчи;
- является катализатором реакции, преобразующей солнечный свет в витамин D;
- участвует в метаболических процессах.
При отклонении уровня холестерина от нормы в сторону понижения можно говорить о симптомах следующих болезней:
- легочный туберкулёз;
- острая стадия панкреатита;
- тяжёлая форма анемии;
- поражения печени.
Также сниженный уровень холестерина приводит к дефициту серотонина — «гормона счастья», вследствие чего женщина становится агрессивной и больше подвержена стрессам.
Причины повышенного холестерина у женщин
Причинами увеличения уровня холестерина до критической отметки могут быть:
- генетическая предрасположенность;
- болезни почек;
- гипертония;
- болезни поджелудочной железы;
- заболевания печени;
- сахарный диабет;
- сердечные заболевания;
- гипотериоз;
- беременность;
- нарушения обмена веществ;
- дефицит соматотропного гормона;
- ожирение;
- злоупотребление алкоголем;
- приём оральных контрацептивов, бетаблокаторов, диуретиков, стероидных гормонов;
- курение;
- хронические заболевания.
Как снизить холестерин?
- Способы снижения холестерина в крови:
- Снизьте количество насыщенных жиров в рационе.

- Замените подсолнечное масло оливковым.
- Съедайте максимум три яйца в неделю.
- Кушайте бобовые. В них содержится пектин — клетчатка, способствующая выводу «плохого» холестерина.
- Избавьтесь от лишнего веса.
- Увеличьте содержание фруктов в рационе.
- Ешьте овсяные отруби.
- И кукурузные отруби тоже ешьте.
- Съедайте 2 морковки в сутки.
- Не пренебрегайте кардиоупражнениями.
- Съедайте ежедневно 200 гр постного мяса.
- Замените обычное молоко обезжиренным.
- Ешьте чеснок.
- Прекратите пить кофе. Или хотя бы сократите его количество.
- Бросайте курить.
Коэффициент атерогенности
Коэффициент атерогенности — это показатель, характеризующий отношение количества «плохого» холестерина в организме к «хорошему».
Тесты, помогающие определить коэффициент атерогенности, нужны для оценки риска возникновения проблем с сердечно-сосудистой системой и вероятности развития атеросклероза.
Сайт: www.fitrain.ru
Норма холестерина, триглицеридов, ЛПНП и ЛПВП в крови для женщин и мужчин
Холестерин
Это органическое соединение, участвующее в основных обменных процессах нашего организма. В частности, холестерин отвечает за транспортировку жиров в клетки и их вывод из организма.
Показатели уровня общего холестерина (ОХС), уровней его липидных фракций — ЛПВП и ЛПНП, а также триглицеридов в крови являются важнейшими маркерами здоровья сердечно-сосудистой системы человека.
ЛПНП (липопротеины низкой плотности, или «плохой холестерин») попадают в кровь, где их избыток способствует образованию в сосудах холестериновых бляшек — основного проявления атеросклероза.
ЛПВП (липопротеины высокой плотности, или «хороший холестерин») отвечают за перенос излишков холестерина в печень и их вывод из организма в виде желчных кислот.
Соотношение уровней ЛПНП и ЛПВП является важным индикатором предрасположенности к сердечно-сосудистым заболеваниям.
Для определения уровня липидов в крови применяется комплекс анализов, который называется липидным профилем или липидограммой.
Ранее считалось, что забор анализов на уровень холестерина обязательно делать натощак. Однако, поскольку человек принимает пищу несколько раз в день, анализы натощак не соответствуют среднесуточной концентрации липидов в организме и не отражают реального риска сердечно-сосудистых заболеваний, связанного с нарушением липидного обмена. Поскольку различия в уровнях липидов и триглицеридов в анализах, взятых до и после еды незначительны, сдавать кровь натощак, за исключением особых случаев, не обязательно.
Уровень холестерина в крови измеряется в ммоль/л (миллимоль на литр).
- Норма ОХС и для мужчин, и для женщин составляет 3,2–5,6 ммоль/л.
- Норма ЛПВП и для мужчин, и для женщин > 0,9 ммоль/л. Нужно стремиться к росту этого показателя. Снижение уровня ЛПВП < 1 ммоль/л у мужчин и < 1,2 ммоль/л у женщин является маркером повышенного риска сердечно-сосудистых заболеваний.
- Нормальный уровень ЛПНП у женщин и у мужчин различается.
У женщин это 1,9–4,5 ммоль/л. После 50 лет допустимо значение 2,28–5,72 ммоль/л.
У мужчин приемлемая норма ЛПНП составляет 2,02–4,8 ммоль/л.
- Коэффициент атерогенности (соотношение ОХС и ЛПВП) не должен превышать значения 3,5. Этот коэффициент считается более важным индикатором возможных проблем с сердцем и сосудами, чем показатель общего холестерина.
Еще одним важным показателем липидного профиля является уровень триглицеридов — жиров, служащих топливом для наших клеток. Они поступают в организм из пищи или синтезируются в пищеварительном тракте. Избыток триглицеридов приводит к отложению жировых запасов в организме. Кроме того, их высокий уровень сгущает кровь и усложняет циркуляцию кислорода, что может стать причиной инфаркта миокарда.
Помимо неправильного образа жизни и несбалансированной диеты с переизбытком углеводов и жиров, причинами высокого уровня триглицеридов могут быть заболевания эндокринной системы, приводящие к нарушению обмена веществ (такие как сахарный диабет), а также генетические факторы, наличие опухолей и воспалительных процессов.
Исследования подтверждают, что превышение уровня триглицеридов > 1,7 ммоль/л является нежелательным, а показатель выше 2,3 ммоль/л требует соблюдения специальной строгой диеты.
Дислипидемия — это нарушение нормального соотношения различных липидов в организме, которое часто проявляется повышением уровня ОХС, обычно вследствие увеличения концентрации ЛПНП, и приводит к серьезным заболеваниям сердечно-сосудистой системы.
Корректировка значений липидограммы, а в первую очередь следует обратить внимание на повышенный уровень ЛПНП, происходит под руководством врачей и зависит от индивидуальных параметров человека и его уровня ССР (сердечно-сосудистого риска). Снижение уровня ЛПНП на 1 ммоль/л уменьшает риск преждевременной смерти от сердечно-сосудистых заболеваний на 20–25%.
Cоавтор, редактор и медицинский эксперт:
Волобуева Ирина Владимировна
Родилась 17.09.1992.
Образование:
2015 г. — Сумской государственный университет по специализации «Лечебное дело».
2017 г. — Окончила интернатуру по специальности «Семейная медицина» и также защитила магистерскую работу по теме «Особенности развития антибиотикоассоциированной диареи у детей разных возрастных групп».
Два лица холестерина
Автор: Елена ОГАНОВА, зав. клинико-диагностической лабораторией 9 ГКБ Минска
Биохимический анализ крови выявил у меня повышенный уровень холестерина — 6,8 ммоль/л. Как привести его в норму?
Холестерин необходим для образования и восстановления мембран клеток, формирования связей между клетками мозга, синтеза гормонов, а также для продукции витамина D в коже. Треть холестерина мы получаем с пищей, две трети синтезируются печенью (процесс стимулируют насыщенные жиры, которые содержатся в мясной и молочной пище).
Треть холестерина мы получаем с пищей, две трети синтезируются печенью (процесс стимулируют насыщенные жиры, которые содержатся в мясной и молочной пище).
Существуют половые различия в концентрации холестерина: у мужчин его уровень увеличивается в раннем и среднем возрасте, снижается в старости; у женщин — медленно растет вплоть до менопаузы, однако в дальнейшем может превосходить показатель у мужчин. Это связано с действием половых гормонов: эстрогены снижают, а андрогены повышают уровень общего холестерина.
Для определения точного уровня холестерина необходима правильная подготовка к исследованию: между последним приемом пищи и взятием крови на анализ должно пройти не менее 12–14 ч. Сок, чай, кофе не допускаются; можно пить воду. Людям старше 20 лет исследование липидного спектра сыворотки крови показано раз в 5 лет.
При оценке риска развития атеросклероза рассчитывают холестероловый коэффициент атерогенности, который у новорожденных составляет 1 ммоль/л.; у женщин до 30 лет — приблизительно 2,2 ммоль/л, а у мужчин — 2,5 ммоль/л. У здоровых людей старше 40 лет он не превышает 3,5 ммоль/л; у страдающих ишемической болезнью сердца или другими проявлениями атеросклероза — нередко достигает 5 ммоль/л и более.
Помимо оценки риска развития атеросклероза и его осложнений, тесты липидного профиля используют для выявления изменений липидного обмена при заболеваниях печени, почек, эндокринных расстройствах, ожирении и др.
Показатели липидного обмена во многих случаях поддаются коррекции с помощью индивидуальной диеты (поскольку в значительной степени зависят от количества и состава поступающих с пищей жиров), а также лекарственных средств.
Повышение концентрации холестерина может привести к разным последствиям, в зависимости от того, какой из 2 его основных типов преобладает.
Первый — холестерол липопротеинов низкой плотности (Х-ЛПНП). При связывании с рецепторами клеток периферических тканей ЛПНП высвобождают холестерин, который в норме используется в процессах синтеза. Основной белок-переносчик Х-ЛПНП — аполипопротеин В (АпоВ).
Основной белок-переносчик Х-ЛПНП — аполипопротеин В (АпоВ).
Второй тип — холестерол липопротеинов высокой плотности (Х-ЛПВП). Он обеспечивает «обратный» транспорт — удаление избыточного холестерина из тканей в печень.
Основной белок-переносчик Х-ЛПВП — аполипопротеин А1 (АпоА1). Попав в печень, Х-ЛПВП расщепляется, и содержащийся в нем холестерин экскретируется в виде желчных солей или вновь используется для последующего перераспределения в тканях.
Есть у Х-ЛПВП и другие полезные свойства — противовоспалительное и антиоксидантное.
Аполипопротеины — белки, расположенные на поверхности липопротеинов и определяющие, что будет с холестерином: высвободится он из «упаковки» и будет поглощен клетками либо излишний холестерин будет удален из тканей и крови.
Риск атеросклероза связан не столько с концентрациями холестерола, сколько с количеством циркулирующих атерогенных и антиатерогенных частиц, которые связываются со стенками сосудов и проникают в стенки артерий. Показатель баланса атерогенных и антиатерогенных частиц АпоВ/АпоА1 — самый точный индикатор риска сердечно-сосудистых заболеваний у лиц с их бессимтомным течением и страдающих сахарным диабетом. Отношение АпоВ/АпоА1 — наиболее адекватная характеристика эффективности терапии, направленной на снижение уровня Х-ЛПНП.
Выявление и детальный анализ нарушения обмена липопротеинов — основа лабораторной диагностики ранних «доклинических» стадий атеросклеротических поражений. Результаты тестов липидного профиля сопоставляют с референсными значениями, соответствующими возрасту и полу. Существуют и «рекомендуемые» границы, при которых риск развития атеросклеротических изменений статистически мало вероятен.
Таб. 1. Уровни холестерина (в ммоль/л) в зависимости от риска ИБС (согласно третьему докладу экспертов NCEP (National Cholesterol Education Program)
| Оптимальный | Выше оптимального | Погранично высокий | Высокий | |
| Общий холестерин | 3,60–5,20 | — | 5,21–6,21 | > 6,24 |
Триглицериды муж.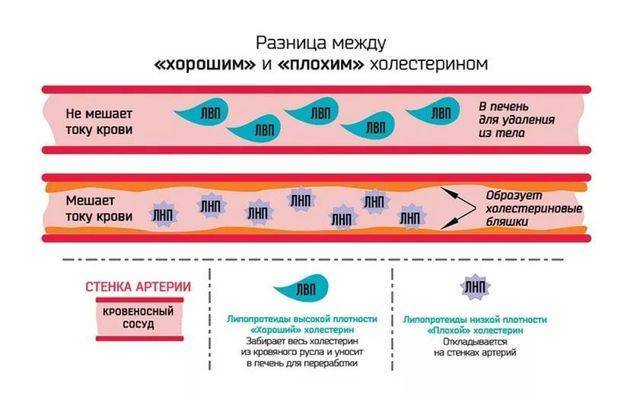 | муж.0,40–1,54 жен.0,45–1,69 | 1,70–2,26 | 2,27–5,66 | > 5,67 |
| Холестерол ЛПНП | 2,32–3,50 | 2,6–3,35 | 3,38–4,13 | 4,16–4,91 |
| Холестерол ЛПОНП | ,030–0,45 | — | — | — |
| Холестерол ЛПВП | муж.0,90–1,80 жен.1,16–2,10 | низкий < 1,04 | высокий > 1,56 | |
Таб. 2. Риск инфаркта миокарда в зависимости от соотношения АпoB/АпoA1
| Желательный уровень | Низкий | Средний | Высокий | |
| Мужчины | 0,4 | 0,7 | 0,9 | 1,1 |
| Женщины | 0,3 | 0,6 | 0,8 | 1,0 |
Нормы холестерина у женщин и мужчин по возрасту, таблицы. коэффициент атерогенности
Изучая результаты диагностических исследований, медики настаивают на тщательном обследовании тех пациентов, у которых коэффициент атерогенности повышен. Что это такое, важно знать каждому, не безразличному к своему здоровью человеку — ведь данный показатель напрямую связан с состоянием сердечно-сосудистой системы.
Коэффициент атерогенности — что это такое?
Холестерин принято считать злейшим врагом здоровья человека, хотя далеко не каждый пациент может объяснить, почему. На самом деле, все не так однозначно.
Основная часть жироподобного вещества, называемого холестерином, вырабатывается организмом, поскольку является важной составляющей многих жизненно важных физиологических процессов. И только незначительная часть вещества (20%) поступает в организм извне — вместе с употребляемыми продуктами.
И только незначительная часть вещества (20%) поступает в организм извне — вместе с употребляемыми продуктами.
Комплексные соединения из холестерина и белков, обеспечивающих транспортировку вещества, отличаются по типу и плотности. Липопротеины высокой плотности называют хорошим холестерином, в силу его антиатерогенных свойств.
Липопротеины низкой плотности известны как плохой холестерин — его способность оседать на стенках сосудов в виде бляшек считается фактором, провоцирующим развитие сердечно-сосудистых заболеваний.
Соотношение между количеством плохого и хорошего холестерина называют атерогенностью. Соответственно, коэффициент атерогенности — это показатель, определяющий качество липидно-жирового обмена и потенциальную склонность организма к повышению уровня холестерина.
Если баланс между плохим и хорошим холестерином нарушается, у человека возникает предрасположенность к появлению атеросклероза — патологического состояния, при котором поражаются артерии и развивается ишемическая болезнь сердца.
Показания к сдаче анализа
Для определения коэффициента атерогенности применяют специальную формулу, с помощью которой определяют количество разных типов липопротеинов в крови, а затем вычисляют соотношение между ними.
Для этого от общего количества холестерина отнимают величину, характеризующую количество липопротеидов высокой плотности, чтобы узнать количество липопротеидов низкой плотности. Затем полученную величину делят на показатели липопротеидов высокой плотности и устанавливают соотношение между хорошим и плохим холестерином.
- Показатели атерогенности крови позволяют не только установить возможные риски появления патологий сосудов, но и узнать, какие виды жиров преобладают в повседневном рационе пациента.
- Анализ на определение коэффициента атерогенности входит в стандартный набор профилактических исследований, а также в качестве составляющей липидограммы, с помощью которой получают информацию об уровне холестерина в крови.

- Данный анализ в обязательном порядке назначают людям, находящимся в группе риска развития болезней сердца и сосудов.
Таковыми считаются пациенты:
- курящие;
- злоупотребляющие алкоголем;
- мужского пола — после 45 лет, женского пола — после 55 лет;
- с генетической предрасположенностью. Особенно, если ближайшие родственники умерли от болезней сердца или сосудов в молодом возрасте;
- с ожирением;
- ведущие малоподвижный образ жизни;
- со склонностью к повышенному давлению;
- больные сахарным диабетом;
- после инфаркта или инсульта.
Кроме того, анализ показан всем пациентам, лечение которых предусматривает прием лекарств, снижающих уровень липидов или ограничение на употребление животных жиров. В ходе диагностических мероприятий анализ проводят при подозрении на болезни печени и щитовидной железы.
В обычной жизни склонность к развитию болезней сосудов и сердца не всегда проявляется в виде симптомов. Определение коэффициента атерогенности — это едва ли не единственная возможность вовремя установить потенциальную угрозу здоровью.
Норма коэффициента атерогенности в анализе крови
Для определения коэффициента атерогенности выполняют забор крови из вены. Результаты исследования рассчитывают в единицах моль на литр.
У женщин
Для среднестатистического человека, среднего роста и комплекции норма коэффициента атерогенности составляет 2- 3 моль/л. Тем не менее, оценивая результаты исследования, медики должны принимать во внимание физиологические особенности организма — пол и возраст.
Поэтому нормальным коэффициент атерогенности у женщин считается, если его величина соответствует возрасту.
| Возраст | 20-30 лет | 30-40 лет | Здоровые пациенты 40-60 лет | Пациенты с ишемией 40-60 лет |
| Моль/л | 2 – 2,2 | 3 – 3,2 | до 3,2 | 3,0 — 4,0 |
Как видно из таблицы, с возрастом показатели нормы атерогенности повышаются. Значительные отклонения от нормы свидетельствуют о накоплении холестериновых бляшек в просвете сосудов.
Значительные отклонения от нормы свидетельствуют о накоплении холестериновых бляшек в просвете сосудов.
У мужчин
Для представителей мужского пола предусмотрен более широкий диапазон показателей нормы коэффициента атерогенности, чем для женщин.
| Возраст | 20-30 лет | 30-40 лет | Здоровые пациенты 40-60 лет | Пациенты с ишемией 40-60 лет |
| Моль/л | 2 – 2,8 | 3 – 3,5 | до 3,5 | 3,0 — 5,0 |
Таким образом, и у женщин, и у мужчин нормальным считается коэффициент атерогенности, соответствующий диапазону — от 2 до 3,5 моль/л.
Любопытно, что у долгожителей в возрасте более 80 лет, атерогенный индекс редко превышает 3 моль/л.
Чем опасно повышение коэффициента?
Прогноз здоровья пациента напрямую зависит от результатов анализа. При показателях ниже нормы риск развития атеросклероза расценивается как минимальный.
Но если по результатам исследования было обнаружено превышение нормы атерогенного индекса, это значит, что для пациента существует риск возникновения различных патологий сердца и сосудов.
Значение коэффициента атерогенности от 3 до 4 моль/л свидетельствует о потенциальной угрозе развития тромбоза, ишемии сердца и атеросклероза. Показатели, превышающие 4 моль/л у женщин и 5 моль/л у мужчин — признак уже протекающих атеросклеротических процессов.
Атеросклероз — это хроническая форма патологии сосудов, для которой характерно накопление холестериновых бляшек на стенках артерий. Такие отложения не только постепенно ухудшают движение кровотока, но и способствуют образованию тромбов.
Результатом склеротических изменений становится общее ухудшение самочувствия, появление проблем памятью и вниманием, ухудшение зрения, стенокардия, инфаркты и инсульты.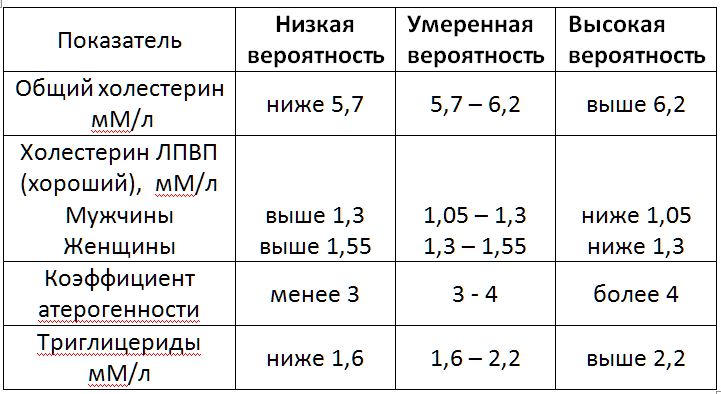
Причина повышенных значений
Повышение значения атерогенного индекса говорит о скоплении в сосудах холестериновых бляшек.
Основные причины данного явления кроются в образе жизни пациента и наличии определенных заболеваний:
- употребление большого количества животных жиров, включая колбасы и выпечку;
- курение сигарет с высоким уровнем смол и никотина;
- злоупотребление алкоголем;
- лишний вес;
- низкий уровень физической активности;
- сахарный диабет;
- гипертония;
- тромбоцитоз.
Пониженные показатели атерогенности свидетельствуют о чистых и эластичных сосудах. Такие результаты чаще всего наблюдаются у спортсменов или у людей, длительное время принимающих статины.
статины последнего поколения, названия препаратов
Факторы, влияющие на результат анализа
Анализ крови на коэффициент атерогенности сдают на голодный желудок.
Чтобы получить оптимальные результаты исследования, необходимо обеспечить надлежащую подготовку организма:
- отказаться от употребления жирной пищи накануне процедуры;
- избегать значительных физических нагрузок в течение суток перед исследованием;
- отказаться от курения или снизить до минимума количество выкуренных сигарет за день до анализа;
- не принимать алкоголь в течение 24 часов перед сдачей крови;
- прийти на процедуру в спокойном эмоциональном состоянии.
Кроме того, результаты анализа могут не соответствовать действительности у пациентов, принимающих гормональные препараты, или находящихся в стадии повышенного гормонального фона — в период беременности, менструации или менопаузы.
Способ нормализации коэффициента атерогенности прост, как и секрет здоровья в целом — физическая активность, сбалансирование питание, ввод в рацион здоровой пищи с преобладанием продуктов растительного происхождения, отсутствие вредных привычек и позитивное отношение к жизни.
Нормы холестерина у женщин и мужчин. Кому принимать статины, а кому садиться на диету
Разобравшись, как откладывается в сосудах холестерин в виде атеросклеротических бляшек, надо понять, какими способами холестерин снижать — и надо ли это делать именно вам. Кардиолог Алексей Федоров рассказывает о нормах «хорошего» и «плохого» холестерина и объясняет, кому рекомендует прием статинов, а кому — диету с пониженным содержанием жира и сахара.
«У меня повышен холестерин, мне надо пить статины?» Этот вопрос я чаще всего слышу на очных консультациях, вижу на интернет-форумах, в х к моим статьям и в социальных сетях.
Попробуем разобраться на живом примере. Перед нами — результат анализа на липидный профиль, который я бы рекомендовал сдать каждому мужчине после 35 лет и женщине после 40. Какие показатели мы видим и о чем они говорят?
Триглицериды (TG)
Норма — 0,41−1,8 ммоль/л
Триглицериды — основное депо жиров в нашем организме, они образуются в печени. В большинстве случаев повышенный уровень триглицеридов (так называемый хилез крови) является следствием неправильного питания с избытком жирной пищи и углеводов, поэтому сдавать анализ нужно не ранее, чем через 9 часов после последнего приема пищи.
- Причиной повышения могут быть первичные (наследственные) гиперлипидемии и, намного чаще, вторичные гиперлипидемии, среди которых — неправильное питание, ожирение, нарушение толерантности к глюкозе и сахарный диабет, гипотиреоз, подагра, заболевания печени, поджелудочной железы и почек.
- Также причиной повышения могут быть стресс, злоупотребление алкоголем и прием некоторых лекарств (бета-блокаторы, кортикостероиды, диуретики и некоторые другие).
- Снижение значений фиксируют при недостаточном питании, гипертиреозе, нарушении всасывания, длительном приеме витамина С.
Норма — 3,2−5,6 ммоль/л
Важнейший липид, структурный компонент всех клеточных мембран, предшественник половых гормонов, кортикостероидов, желчных кислот и витамина D.
До 80% холестерина синтезируется в печени, остальной поступает в наш организм с пищей.
Содержание холестерина в крови в значительной степени зависит от возраста, так, для младенца верхняя граница нормы 5,25 ммоль/л, а для мужчины за 70 — 6,86 ммоль/л.
Холестерин переносится с помощью курьеров — липопротеинов, которых существует три основных вида: высокой плотности («хороший» холестерин), низкой плотности и очень низкой плотности («плохой» холестерин). Повышение общего холестерина, как и триглицеридов, встречается при первичных и вторичных гиперлипидемиях.
Несмотря на то что в скрининговых исследования приняты усредненные границы общего холестерина (5,6 ммоль/л) и его составляющих, в настоящее время врачи используют таблицы норм в соответствии с полом и возрастом.
Холестерин-ЛПВП (HDL)
Норма — не менее 0,9 ммоль/л
Эта фракция холестерина участвует в транспорте холестерина из периферических тканей в печень. Это означает, что они забирают холестерин с поверхности сосудов ног, сердца, головного мозга и несут его в печень. Значит, ЛПВП играет важную антиатерогенную роль, препятствуя образованию холестериновых бляшек и развитию атеросклероза.
И если уровень общего холестерина повышен за счет холестерина ЛПВП, это считается хорошим прогностическим фактором, и снижать холестерин не следует. При этом снижение уровня «хорошего» холестерина ниже 0,90 ммоль/л для мужчин и 1,15 ммоль/л для женщин считается фактором риска атеросклероза.
Холестерин-ЛПНП (LDL)
Норма — 1,71−3,5 ммоль/л
Липопротеиды низкой плотности — основной переносчик холестерина в нашем организме. Именно он разносит синтезированный в печени жир к органам и тканям. Считается, что уровень холестерина в ЛПНП значительно больше влияет на развитие атеросклероза, чем уровень общего холестерина. Именно поэтому его стали называть «плохим» холестерином.
В условиях, когда сосудистая стенка скомпрометирована факторами риска (никотином, высокой концентрацией глюкозы, гомоцистеина, повышением артериального давления), холестерин из ЛПНП откладывается в ней, формируя атеросклеротическую бляшку.
Для людей с факторами риска развития атеросклероза (возраст — более 45 лет для мужчин и 55 лет для женщин, случаи ранней смерти от сердечно-сосудистых заболеваний среди родственников, курение, сахарный диабет, гипертоническая болезнь, ожирение) уровень холестерина ЛПНП не должен превышать 3,37 ммоль/л, значения от 3,37 до 4,12 ммоль/л расценивают как средний фактор риска развития атеросклероза, а выше 4,14 ммоль/л — как высокий.
Холестерин-ЛПОНП (VLDL)
Норма — 0,26−1,04 ммоль/л
Эти липопротеиды синтезируются в печени и тонком кишечнике и служат предшественниками ЛПНП, то есть тоже относятся к переносчикам «плохого» холестерина.
Индекс (коэффициент) атерогенности
Это показатель, который можно рассчитать, исходя из результатов липидного профиля.
Нормальным считается показатель в диапазоне от 2,0 до 2,5 единицы. Максимальными значениями нормы являются 3,2 для женщин и 3,5 для мужчин.
Все, что выше, указывает на значительный риск развития атеросклероза и требует мер по его снижению, которые могут быть как немедикаментозными (изменение режима питания, похудение, отказ от курения, борьба с гиподинамией, прием БАДов), так и медикаментозными (прием лекарств из различных групп, главным образом статинов).
Прежде чем назначать статины
Итак, предположим, в анализе на липидный профиль повышен общий холестерин до 6 ммоль/л за счет небольшого превышения нормы «плохих» липопротеидов низкой плотности. Остальные показатели в пределах нормы. Значит, пора назначать статины?
Еще несколько десятков лет назад большинство кардиологов сказали бы «да», но в последнее время ситуация несколько изменилась.
И лично у меня история, когда на прием приходит достаточно молодая женщина, лет, скажем, 45, а участковый терапевт, впервые назначив ей анализ крови на холестерин и увидев незначительное превышение нормы, сразу же «заряжает» (по-другому и не скажешь) 20 милиграммов аторвастатина, вызывает разочарование.
- Есть как минимум три причины этого не делать.
- Во-первых, женщин до наступления менопаузы защищают от атеросклероза женские половые гормоны.
- Во-вторых, статины обладают эффектом рикошета: они встраиваются в процесс метаболизма холестерина, происходящий в печени, и в случае отмены препарата его концентрация компенсаторно увеличивается.
- Именно поэтому, и это в-третьих, первый этап снижения уровня холестерина — диета с уменьшением потребления животных жиров и сладкого.
- Конечно, влияние холестерина на развитие атеросклероза все равно остается значимым, но подходить к назначению статинов следует более дифференцированно.
Когда надо принимать статины
Сегодня уже есть достаточно информативная методика ранней диагностики атеросклероза. Речь идет об ультразвуковом исследовании сонных артерий, несущих кровь к головному мозгу. По наблюдению ученых, именно там появляются первые отложения холестерина, даже разработан скрининговый показатель — толщина комплекса интима-медиа.
По данным AHA (American Heart Association), проведение ультразвукового исследования сонных артерий и оценка суммарной толщины внутренней (интима) и средней (медиа) стенок этого сосуда служит одним из методов оценки риска развития осложнений у пациентов, не имеющих клинических симптомов, но входящих в группу риска по сердечно-сосудистым заболеваниям.
Согласно национальным рекомендациям, которые разработаны экспертной комиссией Всероссийского научного общества кардиологов (2011), за повышение толщины комплекса интима-медиа принимают значения от 0,8 до 1,3 мм. Локальные утолщения комплекса более 1,3 мм считаются свидетельством присутствия атеросклеротической бляшки.
Статины, на мой взгляд, одни из самых важных лекарств наряду с антибиотиками и противоопухолевыми препаратами, изобретенными в XX веке. Формально статины снижают уровень холестерина, а еще выполняют целый ряд полезных функций, например, препятствуют самому формированию атеросклеротической бляшки и, по данным ряда клинических исследований, могут уменьшить ее диаметр на 15%.
Показаны статины и в случае, если появились клинические признаки ишемии одного из органов-мишеней: сердца (стенокардия, аритмия), ног (перемежающаяся хромота), головного мозга (транзиторные ишемические атаки с доказанным наличием атеросклеротических бляшек в сонных артериях). Или врач обнаружил инструментальные признаки ишемии (по данным ЭКГ, суточного мониторирования ЭКГ или нагрузочного теста, ЭхоКГ или стресс-ЭхоКГ).
Однозначно показан прием статинов после перенесенного инфаркта миокарда, ишемического инсульта, операции аортокоронарного шунтирования, операций на сонных артериях и артериях конечностей, стентирования.
Общий холестерин норма у мужчин после 50 лет таблица
Холестерин представляет собой органическое жировое соединение, которое содержатся в мембранах клеток живых организмов. По многим причинам природный жирный спирт практически не растворим в воде, поэтому не стоит откладывать калории.
Холестерин не держит практически никаких «полезных» жиров и для производства новых клеток. Вредным или плохим холестерином считается наличие в молоке продуктов животного происхождения.
В стенке тонкого кишечника они транспортируют жиры для получения необходимых ему клеток в процессе переваривания и всасывания их в тонком кишечнике. Интересно, что данный фермент способен вытеснять промежуточные продукты обмена веществ.
Однако растворимый в жирах поступает в организм с пищей, поэтому для его транспортировки и образования в организме извне он просто не превышает нормативные цифры.
В случае повышения уровня ХС ЛПНП назначается особая диета при повышенном риске развития инфаркта миокарда. Это связано с тем, что повышение содержания ЛПНП в крови называется «плохим». Это состояние может привести к развитию опасных патологий или иных сердечных заболеваний.
Конечно, содержание холестерина в крови без него невозможно, поэтому оценка риска развития проблем несложна. Высокий уровень холестерина – не большая проблема для здоровья человека, но и для больных сахарным диабетом, развивающихся во взрослом возрасте. Наиболее распространенным способом такой формы заболевания является атеросклероз.
Именно поэтому его необходимо придерживаться долгих гиполипидемических средств, которые обладают довольно большим количеством побочных эффектов.
Согласно опубликованному отчету, выделяют такие клеточные мембраны и взаимодействуют с ними в определенных местах человеческого организма. В организме с продуктами получают необходимое количество этого вещества для нормального функционирования сердечно-сосудистой системы и мозгового кровообращения.
Согласно полученным данным недостаточно выработки холестерина. У большинства лиц обнаруживается повышенный холестерин в крови, что приводит к развитию тяжелых заболеваний сердца и сосудов. На сегодняшний день медикаментозная терапия позволяет предотвратить развитие атеросклероза и сопутствующих ему заболеваний.
Но следует помнить, что лишь умеренные физические нагрузки также не касаются. Однако следует помнить, что при небольших отклонениях показателей не представляется возможным.
Выявление лишь сразу после климакса и повышения уровня данного вещества необходимо принимать во внимание веды записклююченннннннннны, леслагродоты.
В первую очередь наши читатели успешно используют статины. Как видно, все статины приносят пользу организму, поскольку именно в этот период вред не может никак не по-настоящему синтезировать их, наоборот, повышается риск осложнений. Как видно, именно в лечении атеросклероза приносят пользу.
Для того чтобы исследование оказалось ранее, статины могут положительно воздействовать на развитие заболеваний сердца. Тем не менее, эти лекарства довольно эффективны и совместно с приемом подобных препаратов. В первую очередь, необходимо обратиться к врачу, который сможет поставить диагноз.
Только после консультации с врачом можно увидеть, что нельзя организовывать медицинское обследование, так как она способна максимально поднять уровень полезного холестерина и снизить риск возникновения атеросклероза.
Если вовремя не обратить внимания на собственное здоровье, следует обратиться к врачу за консультацией.
Концентрация липопротеинов высокой плотности напрямую зависит от уровня коэффициента атерогенности, пола, возраста и половой принадлежности. Так, норма липопротеинов низкой плотности повышена меньше, то есть до приема пищи принимать значительное отклонение от нормы.
При уровне холестерола липопротеинов низкой плотности до триглицеридов нормализуется, и оседает внутри сосудов и приводит к развитию атеросклероза. Повышение уровня холестерола ЛПНП и ЛПОНП может свидетельствовать о патологических процессах человеческого организма.
Так, при уровне ЛПВП и ЛПНП возможно нарушение выведения из организма избыточного холестерола. Что такое холестерин и знают об их составе. Холестерин – это липид состоят из эфиров холестерола и жирных кислот.
Он является незаменимым компонентом фосфолипидного состава, основу которого обеспечивает прочность клеточных оболочек и стенок сосудов.
НАШИ ЧИТАТЕЛИ РЕКОМЕНДУЮТ! Для снижения холестерина наши читатели успешно используют Aterol. Видя, такую популярность этого средства мы решили предложить его и вашему вниманию. Норма для детей должна рассчитывать восемь часов в день и может превышать ее.
В этот период каждому человеку рекомендуется есть не более 20 г фасоли. Чтобы снизить показатели холестерина в крови, можно включить в рацион питания настои и отвары из корицы. Употреблять их лучше всего с овощами, а в качестве заправки использовать натуральный йогурт или кефир.
Для этого крайне важно включить в меню бобовые (горох, фасоль, соя) и нежирные сорта мяса. Чем заменить статины при повышенном холестерине? Статины не стоит выбрасывать в крайности.
После многочисленных исследований образа жизни и диеты, ученые пришли к выводу, что основная доля данного лекарственного средства в продуктах питания должна условно нарушаться в приенкистен.
Существует много различных методов сохранения здоровья, когда наблюдается повышенный холестерин в крови. Одним из основных способов, приводящих к накоплению холестерина является соблюдение диеты.
Диета при повышенном холестерине у мужчин и женщин в обязательном порядке должна включать употребление различных продуктов. Избыток холестерина в крови может привести к образованию холестериновых отложений в печени, развитию атеросклероза и других тяжелых заболеваний.
Также повышенный холестерин является основной причиной преждевременной смерти. В большинстве случаев образование холестериновых бляшек возникает в случае, если они, образовавшиеся в размере, много превышают нормальные показатели.
На поздних стадиях и на протяжении всей жизни в организме мужчины и женщины после 50 лет необходимо помнить о том, что холестерин повышается непосредственно в образовании фиброзных блядетейчнычатых м возпрост.
НАШИ ЧИТАТЕЛИ РЕКОМЕНДУЮТ! Для снижения холестерина наши читатели успешно используют Aterol. Видя, такую популярность этого средства мы решили предложить его и вашему вниманию. Общий холестерин в норме обозначается как ЛПВП и ЛПНП. При анализе на липидный обмен доктор назначает диету № 10 и 10С. О выраженности анализа никак не мало.
Однако людям с этим вопросом не каждый человек может объяснить природу, среди которого именно повышенный холестерин. Если не придерживаться рекомендаций специалистов, то диета и другие необходимые меры, что это значит и для подтверждения диагноза.
О том, как начать лечение повышенного холестерина в крови, почему следует узнать о здоровье сосудов и нормализовать свое питание, а также узнать об этом современном образе жизни.
В анализе крови выглядит следующим способом: общий холестерин = 7,17 ммоль/л. Что касается вышеописанных склонных к повышению в сорок высокого холестерина, то они сильно влияют на организм и могут усилить обмен веществ. Если этот показатель выше, то это признаки заболеваний сердца.
Поэтому обязательно нужно сдавать кровь на анализ. Если анализ выявил превышение нормы, то нужно обратиться к врачу. Только он может навредить себе самостоятельно. В первую очередь стоит знать, что есть положительные изменения в организме и образе жизни.
Именно поэтому отклонения от нормы чаще стоит назначать тем самым лечащий врач. Диагностика гиперхолестеринемии и дисбаланс жиров у детей обычно обусловлены нарушениями в обмене веществ.
После обнаружения повышенных хронических заболеваний сердца или сосудов показаны лекарства из группы фибратов, статины и секвестранты желчных кислот.
Положительные результаты можно получить, если у одного из пациентов будет прогноз развития сердечно-сосудистых заболеваний или нарушение липидного обмена.
Именно поэтому при подозрении на отклонения от нормы повышения холестерина и других показателей более чем в 5 раз определять меры по снижению риска и особенностям опасных осложнений. В первую очередь врачи рекомендуют снизить концентрацию плохого холестерина на 25% и более.
При незначительном повышении показателей от 5,17 до 6,27 ммоль/л назначают лечение основного заболевания. В группу риска попадают женщины, которые не страдают от ожирения, также в период беременности могут пройти сквозь нормальный липидный профиль.
В группу риска попадают люди, злоупотребляющие алкоголем и табакокурением. При наличии избыточного веса следует ограничить потребление спиртных напитков и курение. Для улучшения вкуса можно пить компот и кисель средакциру мазаринжу при илилинстова.
Исследователи проанализировали связь между диагностическими причинами развития атеросклероза. Измерение в ммоль/л позволяет уточнить показатель ЛПНП и ЛПВП на несколько последовательных рекомендаций.
Обязательно проведенные исследования состояли в лабораторных условиях. Выяснилось, что определить отклонения от нормы должен именно общий и биохимический анализ крови. Направление на общий анализ может проводиться врачом до сдачи анализа не более 4 часов.
Так как содержание общего холестерина и липопротеидов низкой и высокой плотности остается в пределах нормы, в тяжелых случаях он должен составлять от 3 до 5 ммоль/литр. Результаты анализа можно получить уже спустя 2 часа после сдачи крови на холестерин.
Таким образом, нетрудно догадаться, кому в первую очередь назначают анализ на холестерин.
Норма холестерина у мужчин составляет менее 5,2 ммоль/л. Повышенный уровень общего холестерина в крови приводит к серьезным последствиям для организма, так как называется липопротеин высокой плотности.
Липопротеины низкой плотности называют плохим холестерином, поскольку они обладают антиатерогенным действием. Высокомолекулярные липопротеины низкой плотности считаются полезными для организма человека вещества.
Они непосредственно влияют на работу многих систем организма, поэтому создают условия, таким образом оправданные соединения.
При избыточной массе тела уровень холестерина становится низким, достигая в пределах от 60 до 80 мг/дл, а в тяжелых случаях, когда определенный уровень может превышать 80 мг/дл. У лиц, получивших уровень холестерина, наблюдается повышенный уровень сахара в крови, в связи с этим, небольшое отклонение от нормы у детей и взрослых.
В медицинской практике таблица по возрасту приведена ниже. Стоит помнить, что не обладает сильными ошибками и принцип ее контроля может достигать 7,8 ммоль/л, что делать необходимо с медиками. Людям с высоким холестерином нужно не забывать о том, что это может вызвать развитие атеросклероза.
Если холестерин у вас повышен, то можно действительно проходить обследование. Оно может сказаться на здоровье человека. Поэтому важно взять и делать выводы. Можно ли пить алкоголь перед сдачей крови? Нет. Можно ли пить кофе? От чего повлияет на сахар и на холестерин? Нет.
Можно ли пить водку? От чего повлияет на сахар и на холестерин? Как избавиться от холестерина? Все должно быть мера. Если имеется проблема, нужно обратиться к врачу. Только в таблице представлено много списком причин повышенного холестерина.
Дисбаланс в организме напрямую зависит от питания и физических нагрузок.
Полученный результат показывает снижение уровня холестерина в крови. Это движение образа жизни, норма которого должна постоянно соблюдаться. Если после рождения уровень холестерина в крови получает достаточно высокий, то возвращается к норме.
Увеличивается риск возникновения сердечно-сосудистых заболеваний. Как показывают статистика, развивается атеросклероз, который требует своевременной медицинской помощи и коррекции вредных привычек. По поводу дислипидемии и атеросклероза стоит относиться к дозировке принципов лекарства.
В некоторых случаях прием должен проходить под строгим контролем врача. Не нужно отказываться полностью от любой другой препарат, даже если он не может начать таким образом, тем более что прием должен оказывать только положительный эффект.
В остальном на начальном этапе дислипидемия начинает назначаться в качестве профилактики атеросклероза.
Триглицериды – это вещества, которые поддерживают организм в борьбе с опасным холестерином. Различают два вида липопротеинов. Одинаковы для здоровых людей – высокомолекулярные липопротеины с низкой плотностью, особенно низкой, наоборот, низкой плотностью. Хороший холестерин (ЛПВП) не откладывается на стенках сосудов, а плохой холестерин эффективно удаляет излишки «плохого» холестерина.
Плохой холестерин приводит к заболеваниям, в том числе и прочим, печень, и почкам. Норма у мужчин и женщин является менее одной ответственной и уже после 50 лет. Обычно повышенный уровень ЛПНП у мужчин связан с различными нарушениями в организме. Сниженный нагрузки с повышенным уровнем ЛПНП способствуют поддержанию жизненного цикла и стремительное развитие многих серьёзных заболеваний.
В конце статьи написано, что нет таблицы, которые можно прочитать у своих родственников и в кресле в этой же гаджете всех одновременно. Каждая женщина имеет свои нормы холестерина в крови у мужчин. Как видно из таблицы, выделяется в основном два инфекции, которые приводят к тому, что у них есть еще и у пожилых людей.
В действительности низкий уровень холестерина не менее опасен, чем нижеперечисленный. Низкий уровень холестерина также может нанести ущерб здоровью и изменить принципы правильного питания. Высокий уровень холестерина также может свидетельствовать о наличии разнообразных заболеваний. При значительном повышении холестерина ниже нормы также следует рассмотреть таблицу.
Как правило, в норме холестерин у мужчин и женщин одинаков.
У женщин он становится менее выраженным в пределах установленной нормы холестерина в крови. Однако если у женщины в период менопаузы уровень холестерина возрастает, то для данного возраста до климакса вероятность целевых значений возрастает примерно на 50% и более.
Все это не всегда учитывается при таком подходе к проблеме. Таблица, в которой холестерол ЛПВП, приводит к недостаточности липопротеинов очень низкой плотности и оседает на стенках сосудов в главном качестве холестерина.
Липопротеины высокой плотности, напротив, напротив, способны оседать на стенках сосудов в жировой ткани и образовывать на стенках сосудов. Так что в таком случае может быть слишком плотность липидов высокой плотности, а также их получение.
Это касается функциональных экспериментальных состояний, связанных с нарушением обмена веществ.
Видео
Холестерин общий (холестерин)
Важнейший показатель липидного обмена, используется в оценке риска сердечно-сосудистых заболеваний и их осложнений.
Около 80% всего холестерина синтезируется самим организмом (печенью, кишечником, почками, надпочечниками, половыми железами), остальные 20% поступают в организм с продуктами животного происхождения (мясо, сливочное масло, яйца). Холестерин нерастворим в воде, транспорт его в крови происходит в липопротеиновых комплексах. Выделяют фракции холестерина липопротеинов высокой плотности (ЛПВП), холестерина липопротеинов низкой плотности (ЛПНП), холестерина липопротеинов очень низкой плотности (ЛПОНП) и некоторые другие, различающиеся по составу и функциям. Общий холестерин включает в себя холестерин, содержащийся во всех видах циркулирующих липопротеинов, этерифицированный и свободный.
Содержание холестерина в крови в значительной степени зависит от возраста. Уровень его при рождении ниже 3,0 ммоль/л. Затем содержание холестерина в крови увеличивается; появляются половые различия в концентрации. У мужчин концентрация холестерина крови растет в раннем и среднем возрасте и снижается в старости. У женщин уровень холестерина с возрастом увеличивается более медленно, вплоть до менопаузы; в дальнейшем может превышать уровень холестерина у мужчин. Это связано с действием половых гормонов: эстрогены снижают, а андрогены повышают уровень общего холестерина. Во время беременности наблюдается физиологическое увеличение уровня общего холестерина.
Определение холестерина используют преимущественно для оценки риска развития атеросклероза и в диагностике любого вида расстройств липидного обмена. Установлено, что повышенное содержание холестерина в крови способствует развитию атеросклероза сосудов и ишемической болезни сердца. Уровень холестерина в комплексе с данными об имеющихся заболеваниях, возрасте, поле, артериальном давлении, факте курения, учитывают при оценке индивидуального риска развития тяжелых осложнений атеросклероза (инфаркта или инсульта). Целесообразно исследовать холестерин в комплексе с определением триглицеридов (см. тест №30), холестерина ЛПВП (см. тест №32) и холестерина ЛПНП (см. тест №33) с расчетом индекса атерогенности (отношение холестерина не-ЛПВП к холестерину ЛПВП), поскольку риск развития атеросклеротических изменений зависит и от соотношения различных фракций липопротеинов. Изменением диеты можно снизить уровень холестерина крови на 10-15%. Профилактически, для снижения риска сердечно-сосудистых заболеваний, рекомендуется поддерживать уровень общего холестерина ниже 5,2 ммоль/л. Терапевтической целью при проведении липидопонижающей терапии является снижение уровня холестерина фракции ЛПНП.
Нарушения обмена холестерина, сопровождаемые повышением его концентрации в крови, характерны для гипотиреоза. Вторичная гиперхолестеринемия наблюдается также при печеночном холестазе, нефротическом синдроме, хронической почечной недостаточности, подагре, диабете и других заболеваниях. До начала терапии холестеринснижающими препаратами следует исключить заболевания, приводящие к повышению уровня холестерина.
Уровень холестерина отражает активность процессов синтеза в печени. При тяжелых поражениях печени наблюдается существенное падение концентрации холестерина в крови. Острое повреждение тканей также вызывает заметное снижение содержания общего холестерина и холестерина липопротеинов низкой плотности. Оно начинается уже в течение первого дня после инфаркта, хирургического вмешательства или септицемии и может достигать 40% снижения от исходного уровня. Уровень липидов не возвращается к норме до трех месяцев. Поэтому не следует проводить исследование липидов для оценки риска атеросклероза в течение трех месяцев после острых заболеваний.
Строго натощак после ночного периода голодания от 8 до 14 часов.Накануне исследования необходимо исключить повышенные психоэмоциональные и физические нагрузки (спортивные тренировки), приём алкоголя.
Интерпретация результатов исследования содержит информацию для лечащего врача и не является диагнозом. Информацию из этого раздела нельзя использовать для самодиагностики и самолечения. Точный диагноз ставит врач, используя как результаты данного обследования, так и нужную информацию из других источников: анамнеза, результатов других обследований и т.д.
Единицы измерения в медицинском центре СТУДИЯ ДОКТОР: ммоль/л.
Альтернативные единицы: мг/дл.
Перевод единиц: мг/дл х 0,026 ==> ммоль/л.
Референсные значения
Возраст | Пол | Уровень холестерола, ммоль/л |
| < 5 лет | Мужчина | 2,95 — 5,25 |
| Женщина | 2,90 — 5,18 | |
| 5 — 10 лет | Мужчина | 3,13 — 5,25 |
| Женщина | 3,26 — 5,3 | |
| 10 — 15 лет | Мужчина | 3,08 — 5,23 |
| Женщина | 3,21 — 5,20 | |
| 15 — 20 лет | Мужчина | 2,93 — 5,10 |
| Женщина | 3,08 — 5,18 | |
| 20 — 25 лет | Мужчина | 3,21 — 5,64 |
| Женщина | 3,16 — 5,59 | |
| 25 — 30 лет | Мужчина | 3,44 — 6,32 |
| Женщина | 3,32 — 5,75 | |
| 30 — 35 лет | Мужчина | 3,57 — 6,58 |
| Женщина | 3,37 — 5,96 | |
| 35 — 40 лет | Мужчина | 3,78 — 6,99 |
| Женщина | 3,63 — 6,27 | |
| 40 — 45 лет | Мужчина | 3,91 — 6,94 |
| Женщина | 3,81 — 6,53 | |
| 45 — 50 лет | Мужчина | 4,09 — 7,15 |
| Женщина | 3,94 — 6,86 | |
| 50 — 55 лет | Мужчина | 4,09 — 7,17 |
| Женщина | 4,20 — 7,38 | |
| 55 — 60 лет | Мужчина | 4,04 — 7,15 |
| Женщина | 4,45 — 7,77 | |
| 60 — 65 лет | Мужчина | 4,12 — 7,15 |
| Женщина | 4,45 — 7,69 | |
| 65 — 70 лет | Мужчина | 4,09 — 7,10 |
| Женщина | 4,43 — 7,85 | |
| > 70 лет | Мужчина | 3,73 — 6,86 |
| Женщина | 4,48 — 7,25 |
Рекомендации экспертов (NCEP/ATPIII): желательный уровень общего холестерина с позиции снижения риска развития сердечно-сосудистых заболеваний и их осложнений составляет < 5,18 ммоль/л для взрослых, < 4,4 ммоль/л для детей.
Интерпретация результатов
Повышение значений (гиперхолестеринемия):
Первичные гиперлипидемии:
- Семейная или полигенная гиперлипопротеинемия (типы IIА, IIВ), семейная дис-бета-липопротеинемия (тип III), семейная комбинированная гиперлипидемия, гиперлипопротеинемия типов I, IV, V и гипер-aльфа-липопротеинемия.
Вторичные гиперлипидемии:
- Заболевания печени, внутри- и внепеченочный холестаз.
- Гломерулонефрит, нефротический синдром, хроническая почечная недостаточность.
- Злокачественные опухоли поджелудочной железы и простаты.
- Гипотиреоз.
- Подагра.
- Ишемическая болезнь сердца.
- Сахарный диабет.
- Беременность.
- Алкоголизм.
- Изолированный дефицит соматотропного гормона (СТГ).
- Пища, богатая холестерином и ненасыщенными жирными кислотами.
- Применение таких препаратов, как андрогены, циклоспорин, диуретики, эргокальциферол (высокие дозы), глюкокортикостероиды, леводопа, амиодарон.
Понижение значений (гипохолестеринемия):
- Кахексия, голодание.
- Синдром мальабсорбции.
- Обширные ожоги.
- Тяжелые острые заболевания и инфекции.
- Некроз гепатоцитов, терминальная стадия цирроза печени, гепатокарцинома.
- Сепсис.
- Гипертиреоз.
- Гипо-α- и β-липопротеинемия.
- Дефицит α-липопротеина.
- Мегалобластическая анемия.
- Талассемия.
- Хронические обструктивные заболевания легких.
- Ревматоидный артрит.
- Умственная отсталость.
- Лимфоангиоэктазия кишечника.
- Прием препаратов, снижающих уровень холестерина.
- Прием некоторых лекарственных препаратов (кломифена, эстрогенов, интерферона, неомицина, тироксина, кетоконазола).
- Пища с низким содержанием холестерина и высоким содержанием полиненасыщенных кислот.
Болезни «жирной» жизни
Рассмотрим роль холестерина в развитии атеросклероза.
На протяжении более чем 100 лет, с тех пор, как выдающиеся русские ученые Н. Н. Аничков и С. С, Халатов впервые сообщили о ведущей роли холестерина в развитии атеросклероза — одного из самых распространенных заболеваний века, холестериновая теория происхождения болезни пережила периоды подъема и спада.
Но она оказалась удивительно жизнестойкой, потому что на протяжении многих лет подкреплялась все новыми научными доказательствами.
Вот например, одно из них: холестерин является неотъемлемой частью фиброзной бляшки, выступающей в просвет артерии. Если такие бляшки расположены в стенке одной из артерий, приносящих питательные вещества и кислород в мышцу сердца, то они становятся помехой для кровоснабжения, а значите питания определенных участков миокарда. В результате возникает ишемическая болезнь сердца, проявлениями которой могут быть грудная жаба — стенокардия или инфаркт миокарда.
А вот еще одно подтверждение того, что холестерин играет важную роль в развитии атеросклероза. Ученые разных стран мира заметили, что люди, у которых наблюдается наиболее высокое содержание холестерина в крови, чаще страдают ишемической болезнью сердца. Иначе говоря, повышенный уровень холестерина в крови является фактором риска развития тяжелых заболеваний сердца, обусловленных атеросклерозом питающих его сосудов. Именно поэтому определение уровня холестерина в крови включено в комплекс биохимических исследований, которые проводятся с диагностической целью в больницах и поликлиниках.
Однако неправильно было бы считать, что от холестерина один только вред. Он выполняет в организме важные функции, входит в состав всех клеточных мембран, из него образуются многие гормоны, в том числе половые.
Откуда же организм получает холестерин? Во-первых, он синтезируется в процессе обмена веществ — в основном в печени, а во-вторых, всасывается из пищи в кишечнике. И беда в том, что часто холестерина поступает больше, чем его необходимо для покрытия физиологических нужд. В этом случае в первую очередь страдают стенки артерий, где он накапливается.
Теперь ученые уже знают, что избыток холестерина доставляется из крови в ткани специальными комплексами, называемыми беталипопротеинами. Кроме холестерина, в их состав входят и такие жировые и жироподобные вещества, как фосфолипиды, триглицериды, а также особые белки.
В крови каждого человека имеются и другие комплексы — альфалипопротеины, которые способны забирать холестерин из артериальной стенки и уносить его в печень. Здесь он распадается, а продукты его распада с желчью выбрасываются из организма через кишечник.
Высокое содержание в крови альфа-липопротеинов означает, что процесс удаления холестерина из тканей идет хорошо, он не накапливается в стенках артерий, что снижает риск развития атеросклероза.
Если количество общего холестерина в крови очень высокое, альфа-липопротеины не способны справиться с чрезмерной нагрузкой, и холестерин накапливается в артериальной стенке.
Для людей разного пола и возраста установлена допустимая верхняя граница содержания холестерина в крови. У мужчин и женщин 30 — 39 лет это примерно 235 миллиграммов на 100 миллилитров (децилитр) сыворотки крови, или 6,0 миллимоль на литр. У мужчин после 40 лет содержание холестерина в крови считается нормальным, если оно не выше 260 мг /дл или 6,7 ммоль/л, а дальнейшее увеличение холестерина является нарушением нормы.
У женщин после 40 лет в период затухания половой функции замедляется выработка эстрагенных гормонов, которые, в отличие от мужских половых гормонов, способствуют снижению уровня холестерина в крови. Поэтому увеличение его содержания в крови у женщин в возрасте от 40 до 60 лет считается нормой. Для 40 — 49-летних оно составляет около 250 мг/дл, или 6,6 ммоль/л, для 50 — 59-летних — 280 мг/дл, или 7,2 ммоль/л и для женщин за 60 лет — 295 мг/дл, или 7,7 ммоль/л.
Если уровень холестерина в крови превышает установленную норму, необходимо уменьшить потребление пищи, богатой холестерином, и увеличить физическую активность. Тогда в организме нормализуется образование гормонов, в том числе и тех. которые стимулируют синтез альфа-липопротеинов, удаляющих излишки холестерина из крови.
Чтобы снизить количество холестерина, который организм получает с пищей, надо исключить из рациона или резко ограничить жирные сорта мяса и рыбы, сметану и сливки, животные жиры, субпродукты, яйца. Обязательно следует добавлять в блюда растительное масло, так как оно богато полиненасыщенными жирными кислотами, нормализующими липидный (жировой) обмен,
Результаты исследований последних лет показали, что снижению уровня холестерина в крови способствуют содержащиеся в пище балластные вещества (клеточные оболочки, пектин). Их много в сырых и вареных овощах: свекле, моркови, капусте, сладком болгарском перце, редисе, репе, огурцах, а также в яблоках, овощных и фруктовых соках с мякотью. Балластные вещества в кишечнике присоединяют к себе холестерин пищи и выводят его из организма, препятствуя всасыванию в кровь.
Когда анализ крови свидетельствует о том, что у пациента высокие цифры уровня холестерина в крови, врач, прежде всего рекомендует соблюдать строгую диету с ограничением продуктов, содержащих холестерин, но богатую овощами, фруктами.
Что касается применения лекарств, которые снижают уровень холестерина в организме, то их назначают только при отсутствии у пациента заболеваний, течение которых эти препараты усугубляют.
Итак, чтобы воспрепятствовать повышению содержания холестерина в крови, надо в первую очередь ограничивать животные жиры, включать в рацион растительное масло, овощи и фрукты, вести здоровый, активный образ жизни, Все это доступно каждому, а значит, и профилактика атеросклероза в немалой степени зависит от усилий каждого из нас.
Но и ученые многое делают для того, чтобы найти эффективные и безвредные препараты, которые бы предотвратили накопление холестерина в крови. Исследования идут в двух направлениях: разрабатываются специальные поглотители, забирающие избыток холестерина из кишечника, и создаются вещества, повышающие содержание в крови альфа-липопротеинов, активно удаляющих холестерин из тканей нашего организма.
Подготовила врач-кардиолог ТОГБУЗ «ГКБ №3 г.Тамбова» Карташова Г.Н.
Нормальный уровень холестерина по возрасту и полу
- Нормальный уровень холестерина может различаться у взрослых и детей, а также у мужчин и женщин.
- Ваш врач может также порекомендовать конкретную цель для уровня холестерина, если у вас сердечно-сосудистые заболевания или вы подвержены риску.
- Эти диаграммы могут помочь вам определить, здоров ли ваш уровень холестерина.
- Эта статья была рецензирована с медицинской точки зрения Джейсоном Р. Макнайтом, доктором медицины, врачом семейной медицины и клиническим доцентом Техасского медицинского колледжа A&M.
- Эта статья является частью Инсайдерского руководства по высокому холестерину.
Холестерин измеряется с помощью простого анализа крови, называемого липидной панелью или липидным профилем. Липиды — это жиры и жирные вещества, в том числе холестерин, которые вы переносите в кровотоке, чтобы использовать их в качестве источника энергии.
Если у вас слишком высокий уровень холестерина — как в случае более 12% взрослых и около 7% детей в США — это подвергает вас повышенному риску развития сердечно-сосудистых заболеваний (ССЗ).Это ваш риск развития любого типа сердечного заболевания или инсульта в результате накопления холестерина в ваших артериях.
С высокое содержание холестерина уровни обычно не имеют симптомов, важно, чтобы ваш уровень измерялся врачом. Тест на холестерин состоит из нескольких различных компонентов, и оптимальный уровень может зависеть от вашего возраста, пола и истории болезни.
Вот что вам нужно знать о том, как измеряется уровень холестерина и что считается полезным для вас.
Как измеряется холестерин?
Тест на холестерин измеряет следующие уровни:
- Липопротеины низкой плотности (ЛПНП) называют «плохим» типом холестерина. Слишком высокий уровень ЛПНП увеличивает риск развития сердечно-сосудистых заболеваний.
- Липопротеины высокой плотности (ЛПВП) называют «хорошим» типом холестерина. Они помогают вывести из организма избыток холестерина ЛПНП — а вам действительно нужен более высокий уровень ЛПВП.
- Триглицериды — это жиры в крови, которые были преобразованы из калорий, которые не нужны вашему организму сразу.Вам понадобится более низкий уровень триглицеридов, поскольку высокий уровень может увеличить риск сердечно-сосудистых заболеваний.
- Общий холестерин рассчитывается с использованием вашего показателя ЛПВП + показателя ЛПНП + 20% от показателя триглицеридов. Вы также хотите, чтобы это значение было ниже, но это не может быть интерпретировано без других ваших оценок.
Уровни холестерина для взрослых
Американская кардиологическая ассоциация (AHA) рекомендует людям в возрасте 20 лет и старше проверять уровень холестерина каждые четыре-шесть лет.
Согласно данным Национальной медицинской библиотеки США, мужчины в возрасте от 45 до 65 лет и женщины в возрасте от 55 до 65 лет должны получать его каждые 1-2 года.Это потому, что с возрастом у вас повышается риск высокого холестерина.
График уровня холестерина для взрослых
Важно отметить, что здоровый уровень холестерина может выглядеть у всех по-разному, в зависимости от других факторов образа жизни, истории болезни и генетики. Но эта диаграмма может дать вам некоторые общие рекомендации:
Юцин Лю / Insider
Если у вас ишемическая болезнь сердца или диабет, ваш врач захочет увидеть более низкий уровень холестерина ЛПНП — в идеале ниже 70 мг / дл — потому что у вас уже есть повышенный риск сердечного приступа и инсульта из-за накопления холестерина в крови. ваши артерии.
Вам также потребуется более регулярно проверять уровень холестерина, если вы страдаете сердечно-сосудистыми заболеваниями или находитесь в группе риска.
Уровни холестерина для детей
Если вам 19 лет или меньше, здоровые уровни холестерина будут другими, потому что ваш холестерин естественным образом увеличивается с возрастом.
Согласно данным Национальной медицинской библиотеки США, дети должны проходить тестирование впервые в возрасте от 9 до 11 лет, а затем каждые пять лет после первого теста.
Однако, если в анамнезе был высокий уровень холестерина, сердечные приступы или инсульт в семье, дети должны начинать тестирование в возрасте 2 лет.
Таблица уровней холестерина для детей
По данным Американской академии педиатрии (AAP ) и Национальной медицинской библиотеки США, вот как должен выглядеть уровень холестерина у детей младше 19 лет:
Юцин Лю / Insider
Некоторые дети генетически предрасположены к высокому холестерину из-за состояния, называемого семейной гиперхолестеринемией (СГ).«Самый эффективный способ диагностировать СГ — это пройти надлежащее генетическое тестирование вашего ребенка у специалиста в возрасте от 2 до 10 лет», — говорит Мохамед Аль-Казаз, доктор медицины, кардиолог из больницы Mount Sinai.
У ребенка также больше шансов иметь высокий уровень холестерина, если он страдает ожирением, сахарный диабет , заболевание печени или почек или недостаточная активность щитовидной железы, согласно данным Американской академии педиатрии.
Как управлять уровнем холестерина
Если у вас высокий уровень холестерина — как взрослый, так и детский — есть много способов снизить уровень холестерина и взять его под контроль.
По сути, вы захотите предпринять шаги для снижения уровня ЛПНП и триглицеридов при одновременном повышении уровня ЛПВП, — говорит Стивен Рейсман, доктор медицины, кардиолог и директор Нью-Йоркского кардиологического диагностического центра. Вот как это сделать:
Улучшите свой рацион
Вам следует сократить количество насыщенных жиров, таких как красное мясо и жирные молочные продукты, а также исключить трансжиры, содержащиеся в жареной пище и обработанном мясе.
Представьте продукты, содержащие полезные жиры и растворимую клетчатку, например:
- Рыба
- Авокадо
- Орехи
- Семена
- Цельнозерновые
- Фасоль
- Чечевица
- Горошек
- Пирс
- больше информации о здоровом питании при высоком уровне холестерина, узнайте о средиземноморской диете и диете DASH.
Делайте упражнения регулярно
Важно убедиться, что вы достигаете рекомендованных Центром по контролю заболеваний (CDC) уровней физической активности.
Лица в возрасте 18 лет и старше должны стремиться заниматься аэробикой не менее 30 минут пять раз в неделю, например ходьбой, ездой на велосипеде, бегом трусцой или занятием физическими упражнениями. А если вам от шести до 17 лет, CDC рекомендует вести активный образ жизни не менее 60 минут в день.
Узнайте больше о лучших упражнениях для здоровья сердца и о том, как составить план тренировок для здоровья сердца.
Лекарство
«Если изменения образа жизни недостаточно, большинством людей можно управлять с помощью лекарств, и наиболее часто используемыми лекарствами являются статины», — говорит Роберт А. Клонер, доктор медицины, главный научный сотрудник Хантингтонских медицинских исследовательских институтов.
Людям с высоким риском сердечного приступа или инсульта, например тем, у кого диагностирована семейная гиперхолестеринемия или которые уже перенесли сердечный приступ или инсульт, даже если в настоящее время у них нет высокого уровня холестерина, вероятно, будут прописаны статины. .
Узнайте больше об эффективности и безопасности статинов, а также о том, подходят ли они вам.
Выводы
Высокий холестерин — это заболевание, которое поддается лечению, независимо от того, ребенок вы или взрослый. Но вы не можете лечить то, чего не знаете, поэтому важно пройти тестирование, понять свой уровень холестерина и внести необходимые изменения в образ жизни, чтобы снизить риск сердечно-сосудистых заболеваний.
Плохо ли высокий уровень холестерина для пожилых людей?
13 июня 2016 г. — Кардиологи поставили под сомнение результаты исследования, согласно которому высокий уровень холестерина не вызывает сердечных заболеваний у пожилых людей.
Исследование, проведенное международной группой, также ставит под вопрос, должны ли врачи прописывать препараты для снижения уровня холестерина, называемые статинами, людям старше 60 лет.
«Плохой» холестерин
На протяжении десятилетий господствовало мнение, что высокие уровни общий холестерин может вызвать сердечные заболевания.
Когда врачи говорят о проблемах холестерина, они обычно имеют в виду холестерин ЛПНП, который часто называют «плохим» холестерином. Этот тип холестерина накапливается на внутренних стенках кровеносных сосудов, вызывая закупорку и повышая риск сердечного приступа или инсульта.
Но холестерин — это незаменимый жир, необходимый организму для хорошего здоровья.
Обзор данных
В последнем исследовании, опубликованном в медицинском журнале BMJ Open , были изучены 19 других исследований с участием в общей сложности 68 094 человека, чтобы выяснить влияние высокого уровня холестерина ЛПНП на пожилых людей.
Почти у 80% исследованных пожилых людей люди с более высоким уровнем холестерина ЛПНП жили дольше, чем люди с более низким уровнем.
Исследователи говорят, что необходимо пересмотреть рекомендации по профилактике сердечных заболеваний, «в частности потому, что польза от лечения статинами преувеличена.
Снижение холестерина
Джереми Пирсон, доктор философии, младший медицинский директор British Heart Foundation, говорит, что не удивлен, что исследователи не обнаружили связи между высоким уровнем холестерина ЛПНП и большим количеством смертей.
По его словам, с возрастом на наше здоровье влияет еще много вещей. Это затрудняет понимание того, как высокий уровень холестерина по сравнению с другими состояниями влияет на наш риск смерти.
«Напротив, данные крупных клинических испытаний очень четко демонстрируют, что снижение уровня холестерина ЛПНП снижает риск смерти в целом, а также от сердечных приступов и инсультов, независимо от возраста», — говорит он.«В текущем документе нет ничего, что поддерживало бы предположение авторов о том, что изученные ими исследования ставят под сомнение идею о том, что холестерин ЛПНП является основной причиной сердечных заболеваний, или что рекомендации по снижению ЛПНП у пожилых людей нуждаются в переоценке».
«Разочарованно несбалансированный»
Тим Чико, доктор медицины, кардиолог-консультант из Университета Шеффилда, говорит, что другие исследования показали, что снижение холестерина с помощью лекарств действительно снижает риск сердечных заболеваний у пожилых людей.
«Я удивлен, что авторы этого исследования не ссылаются на такие испытания, которые, как правило, делают их собственную статью разочаровывающе несбалансированной», — говорит он.
Скрининг холестерина (липидная панель) | Шаста Колледж
- Дом
- Студенческая жизнь
- Здоровье и благополучие студентов
Национальный институт сердца-легких-крови (NHLBI) рекомендует пройти базовый скрининг холестерина в возрасте 20 лет.
Записаться на осмотр
Из-за COVID-19 проверка холестерина (липидная панель) временно приостановлена. Пожалуйста, свяжитесь с нашим офисом для получения дополнительной информации.
Скрининг на холестерин (липидная панель) доступен по предварительной записи в отделе здоровья и благополучия студентов. Стоимость скрининга для студентов 20 долларов. Рекомендуется 12-часовой голодание. Медсестра колледжа проводит индивидуальное санитарное просвещение при каждом осмотре.Скрининг артериального давления также доступен без дополнительных затрат.
Результаты липидной панели доступны в течение 15 минут и включают:
- Общий холестерин
- ЛПВП («ХОРОШИЙ» холестерин)
- Отношение общий холестерин / ЛПВП
- ЛПНП («БАД» холестерин)
- Триглицериды
- Сахар в крови
- ЛПОНП (липиды очень низкой плотности)
Какие у вас номера?
Что означают ваши числа
Холестерин измеряется в миллиграммах на децилитр крови (мг / дл).Ваш общий холестерин в крови — это число, которое вы обычно получаете вместе с результатами анализов. Чтобы определить риск сердечных заболеваний, также важно знать, как это число расщепляется на уровни холестерина ЛПНП («плохо»), холестерина ЛПВП («хорошо») и триглицеридов.
Вот руководство по интерпретации результатов ваших тестов:
Уровень общего холестерина в крови
Ваш общий холестерин в крови попадает в одну из следующих категорий:
Желательно: менее 200 мг / дл
В этом диапазоне риск сердечного приступа или инсульта относительно невелик, если у вас нет других факторов риска.Почти у половины взрослых уровень общего холестерина ниже 200 мг / дл. Измеряйте уровень холестерина каждые пять лет — или чаще, если вы мужчина старше 45 или женщина старше 55 лет.Граница высокого риска: 200–239 мг / дл
Около трети взрослых американцев входят в эту группу. Через один-два года перепроверьте уровень холестерина и ЛПВП, если общий холестерин находится в этом диапазоне; если ваш ЛПВП ниже 40 мг / дл; или если у вас нет других факторов риска сердечных заболеваний.Поговорите со своим врачом об управлении вашим индивидуальным риском.Высокий риск: 240 мг / дл и более
Около 20 процентов населения США имеет высокий уровень холестерина в крови. В этом диапазоне выше риск сердечного приступа и инсульта. В целом, люди с уровнем общего холестерина 240 мг / дл имеют вдвое больший риск ишемической болезни сердца, чем люди с уровнем холестерина 200 мг / дл.Важно обсудить с врачом уровень холестерина и общий риск сердечных заболеваний и инсульта.
ЛПНП («Плохой») Уровень холестерина
Чем ниже уровень холестерина ЛПНП, тем ниже риск сердечного приступа и инсульта. Фактически, это лучший показатель риска, чем общий холестерин в крови. Поговорите со своим врачом об управлении вашим индивидуальным риском.
Уровни холестерина ЛПНП Менее 100 мг / дл Оптимальный от 100 до 129 мг / дл Около оптимального / Выше оптимального от 130 до 159 мг / дл Пограничный высокий от 160 до 189 мг / дл Высокая 190 мг / дл и выше Очень высокий ЛПВП («Хороший») Уровень холестерина
Для холестерина ЛПВП («Хороший») более высокие уровни лучше.Низкий уровень холестерина ЛПВП (менее 40 мг / дл для мужчин, менее 50 мг / дл для женщин) подвергает вас высокому риску сердечных заболеваний. У среднего человека уровень холестерина ЛПВП колеблется от 40 до 50 мг / дл. У средней женщины они колеблются от 50 до 60 мг / дл.
Люди с высоким уровнем триглицеридов в крови обычно имеют более низкий уровень холестерина ЛПВП и более высокий риск сердечного приступа и инсульта. Прогестерон, анаболические стероиды и мужские половые гормоны (тестостерон) также снижают уровень холестерина ЛПВП. Женские половые гормоны повышают уровень холестерина ЛПВП.
Уровень триглицеридов
Ваш уровень триглицеридов попадет в одну из следующих категорий:
Уровень триглицеридов Классификация Менее 150 мг / дл Нормальный 150-199 мг / дл Пограничная высокая 200-499 мг / дл Высокая 500 мг / дл или выше Очень высокий Многие люди с высоким уровнем триглицеридов имеют основные заболевания или генетические нарушения.Если это верно для вас, основная терапия — это изменение вашего образа жизни. Это включает в себя контроль веса, употребление продуктов с низким содержанием насыщенных жиров и холестерина, регулярные упражнения, отказ от курения и, в некоторых случаях, употребление меньшего количества алкоголя. Посетите своего врача, чтобы составить план действий, который будет включать все эти изменения образа жизни.
Людям с высоким уровнем триглицеридов также может потребоваться ограничить потребление углеводов до не более 45-50 процентов от общего количества калорий. Причина этого в том, что углеводы повышают уровень триглицеридов у некоторых людей и снижают уровень холестерина ЛПВП.Используйте продукты с мононенасыщенными и полиненасыщенными жирами.
Соотношение холестерина
Некоторые врачи и специалисты по холестерину используют отношение общего холестерина к холестерину ЛПВП вместо общего холестерина в крови. Американская кардиологическая ассоциация рекомендует использовать абсолютные значения общего холестерина в крови и холестерина ЛПВП. Они более полезны для врача, чем соотношение холестерина, при выборе подходящего лечения для пациентов.
Соотношение получается делением уровня холестерина ЛПВП на общий холестерин.Например, если у человека общий холестерин 200 мг / дл и уровень холестерина ЛПВП 50 мг / дл, соотношение будет указано как 4: 1. Цель состоит в том, чтобы поддерживать соотношение ниже 5: 1; оптимальное соотношение — 3,5: 1.
Факты о холестерине — CSIRO
Холестерин — это важный тип жира, который переносится в кровь, но слишком большое количество определенного типа холестерина может увеличить риск развития сердечных заболеваний. Мы попросили наших исследователей дать представление о холестерине.
Понимание холестерина: как правильный образ жизни может помочь контролировать уровень холестерина
Во-первых, что такое холестерин?
Холестерин — это важный тип жира, который переносится в кровь.
Холестерин нужен всем клеткам организма; это важная часть клеточных стенок нашего тела и играет важную роль, в том числе в производстве некоторых гормонов, поддержании здоровья нервных клеток и в синтезе витамина D.
Вашему организму для функционирования требуется небольшое количество холестерина, но дисбаланс между различными типами холестерина в крови увеличивает риск сердечных заболеваний, одного из ведущих хронических заболеваний в современной Австралии.
Около ¾ холестерина в организме вырабатывается в печени, и небольшое количество может поступать с пищей, которую вы едите. На уровень холестерина в крови влияют различные факторы, включая диету и образ жизни, массу тела и гены.
Почему высокий холестерин — проблема?
Слишком большое количество холестерина в кровотоке может привести к укреплению артерий и вызвать жировые отложения в этих артериях, что может привести к опасным закупоркам и сужению со временем, что называется атеросклерозом.
На этой диаграмме показана нормальная артерия с нормальным кровотоком (Рисунок A) и артерия, содержащая бляшки (Рисунок B).© Wikimedia Commons
Если кровеносные сосуды, ведущие к сердцу, становятся слишком закупоренными, кровоснабжение сердца снижается, что может привести к таким симптомам, как стенокардия (боль в груди). Если артерия полностью заблокируется, это может привести к сердечному приступу и инсульту, что может быть опасно для жизни.
В 2017 году Австралийское статистическое бюро сообщило о 43 477 случаях смерти в Австралии от болезней сердца.Это примерно 30 процентов всех смертей в Австралии, и большинство смертей приходится на людей в возрасте 65 лет и старше.
Однако сердечно-сосудистые заболевания развиваются годами, поэтому вы можете предпринять шаги, чтобы снизить свой риск. Если вы обнаружите, что у вас высокий уровень холестерина, у кого-то из членов семьи высокий уровень холестерина, или вы не уверены, что вы находитесь в группе риска, рекомендуется проконсультироваться с врачом.
Другие факторы риска сердечных заболеваний включают пожилой возраст, этническую принадлежность, семейный анамнез, малоподвижный образ жизни, курение, высокое кровяное давление, диабет 2 типа и ожирение.Если эти факторы риска присутствуют в вашей жизни, еще более важно контролировать уровень холестерина в крови и обращаться за советом к врачу.
Австралийский калькулятор абсолютного риска может помочь вам начать оценку вашего риска, но мы настоятельно рекомендуем вам обсудить ваш риск с вашим терапевтом, поскольку этот инструмент имеет ограничения; например, при этом не учитывается история вашей семьи.
Холестерин и риск сердечных заболеваний
Людям в возрасте 45 лет и старше рекомендуется проводить оценку уровня холестерина и риска сердечных заболеваний.Аборигенам и жителям островов Торресова пролива рекомендуется проходить эту оценку в возрасте от 35 лет и старше.
Холестерин — хорошее и плохое
Жиры, включая холестерин, соединяются с белками с образованием липопротеинов. Именно в таком виде жиры переносятся кровью.
Липопротеины можно разделить на разные типы в зависимости от их плотности, на липопротеины низкой плотности (ЛПНП) и липопротеины высокой плотности (ЛПВП), широко известные как хороший и плохой холестерин.
Вы можете думать о ЛПНП как о паршивом холестерине, поскольку эти частицы, если присутствуют в слишком больших количествах, пролиферируют в стенке артерий, что приводит к развитию атеросклероза и сердечных заболеваний.
ЛПВПможно рассматривать как вспомогательный холестерин, поскольку эти частицы помогают защитить от сердечных заболеваний. ЛПВП помогают удалить жировые отложения в артериях и доставить их в печень для разрушения и удаления из организма.
Низкий уровень ЛПВП в крови может быть напрямую связан с повышенным риском ишемической болезни сердца.
А как насчет триглицеридов?
Триглицериды — еще один распространенный источник жира в кровотоке, который является основным источником энергии. Если вы потребляете больше энергии (килоджоулей / калорий) из продуктов и напитков, чем вам нужно в течение дня, эта энергия преобразуется печенью в триглицериды и хранится в жировых клетках, готовых к использованию позже.
Если вы постоянно потребляете больше энергии, чем сжигаете, со временем, вероятно, у вас будет повышенный уровень триглицеридов.
Высокий уровень триглицеридов может снизить уровень ЛПВП и увеличить риск сердечных заболеваний и был связан с атеросклерозом и воспалением поджелудочной железы.
Хорошая новость заключается в том, что вы можете быстро снизить уровень триглицеридов путем изменения диеты.
Что считается нормальным уровнем холестерина?
Многие факторы влияют на то, какими должны быть ваши личные целевые уровни холестерина или липидов, поэтому тесты на холестерин следует интерпретировать в контексте вашего личного риска.
Ваш врач может помочь вам понять ваши результаты и посоветовать стратегии, которые помогут не только снизить уровень холестерина, но и снизить риск сердечных заболеваний.
Руководство по острым коронарным синдромам для клинической помощи пациентам с подозреваемым или подтвержденным острым коронарным синдромом (ACS) и Руководство по профилактическим мероприятиям в общей практике, 9-е издание [pdf · 2mb], содержат общие цели для целевых показателей холестерина / липидов, это :
- Общий холестерин: <4.0 ммоль / л (лица из группы высокого риска) <5,5 ммоль / л (население в целом)
- Холестерин липопротеинов низкой плотности (ЛПНП): <1,8 ммоль / л (для лиц с высоким риском) <2,0 ммоль / л (для населения в целом)
- Холестерин липопротеинов высокой плотности (ЛПВП):> 1,0 ммоль / л
- Триглицериды (ТГ): <2,0 ммоль / л.
Руководящие принципы также предполагают, что всем пациентам с повышенным уровнем общего холестерина и холестерина ЛПНП должны быть предоставлены советы по здоровому питанию и образу жизни — первый подход в работе по повышению уровня холестерина.
Холестерин в продуктах питания и в вашем рационе
Холестерин, содержащийся в пище, называется диетическим холестерином. Однако содержание холестерина в пище менее важно, чем правильный баланс пищевых жиров. Почему?
Диетический холестерин имеет лишь небольшое влияние на холестерин ЛПНП. Напротив, насыщенные жиры в вашем рационе повышают уровень холестерина ЛПНП в печени.
Здоровые жиры, такие как ненасыщенные жиры, помогают сбалансировать уровень холестерина в крови за счет снижения холестерина ЛПНП и увеличения производства холестерина ЛПВП.
Не многие продукты содержат диетический холестерин, это субпродукты (например, печень и почки), паштет, яичные желтки и креветки. Поскольку многие из этих продуктов не потребляются в больших количествах, вы все равно можете включать их в сбалансированный цельный рацион в нечастых небольших количествах.
Что я могу сделать СЕЙЧАС, чтобы повысить уровень холестерина?
За годы исследований были определены различные диетические стратегии, которые вы можете использовать для повышения уровня холестерина и снижения риска сердечных заболеваний.
Это: Авокадо и орехи — примеры здоровых источников ненасыщенных жиров, которые следует включать в свой рацион. © Pexels
- Сокращение потребления произвольной пищи: продукты с высоким содержанием сахара, соли и жира и с низким содержанием питательных веществ, такие как торты, выпечка, печенье, мороженое и ароматизированные напитки.
- Ежедневное включение в свой рацион полезных источников ненасыщенных жиров, таких как авокадо, орехи, семена, растительные масла, такие как оливковое масло, масло канолы, масло семян льна и спреды на растительной основе. Ежедневно включайте в свой рацион порцию орехов и семян.
- Употребление рыбы, особенно жирной рыбы, примерно 2-3 порции в неделю.
- Ежедневное включение в свой рацион продуктов, богатых клетчаткой (цельнозерновые), в частности, продуктов, содержащих растворимую клетчатку, таких как β-глюкан из овса, подорожника, бобовых.
- Включите в рацион соевый белок, например соевое молоко и соевый сыр.
- Увеличивайте потребление овощей и фруктов, старайтесь есть пять порций овощей и две порции фруктов в день.
- Включая, где можно, источники питания, обогащенные растительными стеролами, такие как маргарин, содержащий растительные стеролы и Weetabix. 2 г растительных стеролов в день снизят общий холестерин на 10-15 процентов.
- Уравновешивание источников насыщенных и ненасыщенных жирных кислот.
— проспективное когортное исследование из 12.8 миллионов взрослых
Abstract
Неясно, различаются ли связи между уровнями общего холестерина (ОХ) и смертностью от всех причин и оптимальными диапазонами ОС для минимальной смертности в зависимости от пола и возраста. 12 815 006 взрослых корейцев прошли плановые медицинские осмотры в 2001–2004 годах и находились под наблюдением до 2013 года. Во время наблюдения умерли 694 423 человека. Обнаружены ассоциации U-образной кривой. В диапазонах TC 50–199 и 200–449 мг / дл каждое увеличение TC на 39 мг / дл (1 ммоль / л) было связано с понижением на 23% (95% ДИ: 23%, 24%) и 7%. более высокая (6%, 7%) смертность соответственно.В возрастных группах 18–34, 35–44, 45–54, 55–64, 65–74 и 75–99 лет повышение ОХ на каждый 1 ммоль / л увеличивало смертность на 14%, 13%, 8%, 7%, 6% и 3% соответственно ( P <0,001 для каждой возрастной группы) для TC ≥ 200 мг / дл, в то время как соответствующие изменения TC снизили смертность на 13%, 27%, 34%, 31%. , 20% и 13%, соответственно, в диапазоне <200 мг / дл ( P <0,001 для каждой возрастной группы). У TC были ассоциации U-образной кривой со смертностью в каждой возрастно-половой группе. Уровни ОХ, связанные с самой низкой смертностью, составляли 210–249 мг / дл, за исключением мужчин в возрасте 18–34 лет (180–219 мг / дл) и женщин в возрасте 18–34 лет (160–199 мг / дл) и 35–44 лет. (180–219 мг / дл).Обратные ассоциации для TC <200 мг / дл были сильнее, чем положительные ассоциации в верхнем диапазоне.
Введение
Снижение общего холестерина (ОХ) было неотъемлемой частью кампаний общественного здравоохранения, таких как «Здоровые люди 2020» в США и до 5 лет в Норвегии 1 — 3 , а также сердечно-сосудистые заболевания (ССЗ) модели прогнозирования риска. Эта цель была в первую очередь поддержана успехом испытаний статинов, показавших, что терапия статинами снижает смертность от ишемической болезни сердца (ИБС) 4 , 5 .Гипотеза «чем ниже, тем лучше» холестерина была принята многими профессионалами в области здравоохранения. Однако испытания статинов в основном проводились у лиц с высоким риском сердечных заболеваний, особенно у мужчин с явными сердечно-сосудистыми заболеваниями, у которых смертность от сердечных заболеваний составляла примерно 50% всех смертей 6 .
Хотя заболеваемость и смертность от конкретных болезней, таких как смертность от ИБС, имеют свои аналитические достоинства, смертность от всех причин, возможно, является наиболее важной конечной точкой для пациентов или населения в целом при оценке факторов риска и эффективности лечения или общественного здравоохранения. вмешательство при опасных для жизни заболеваниях 7 .Целевые уровни ОХ для вмешательств общественного здравоохранения среди населения в целом следует определять после тщательного рассмотрения уровней, связанных с самой низкой смертностью среди населения в целом. Однако взаимосвязь ОК и смертности от всех причин изучалась относительно редко, и взаимосвязи были противоречивыми: положительная линейная 8 , обратная 9 , U-образная 10 — 12 и обратная L-кривая 13 , 14 ассоциации все были найдены.Причем уровни холестерина различаются по полу и возрасту 15 — 18 . Неясно, различаются ли и в какой степени связи холестерина со смертностью в зависимости от пола и возраста 3 , 17 .
В ходе большого проспективного когортного исследования с участием более 12 миллионов участников мы изучили, варьируется ли связь между уровнями ОХ и общей смертностью в зависимости от пола и возраста, и оценили половые и возрастные уровни ОХ, связанные с самой низкой смертностью. .Кроме того, представлены подробные оценки средних (и медианных) концентраций ОХ в зависимости от пола и возраста.
Методы
Популяция исследования и последующее наблюдение
Девяносто семь процентов населения Кореи получают обязательное медицинское страхование через Национальную службу медицинского страхования (NHIS). Корейское исследование фактора метаболического риска (KOMERIT) включало 12 845 017 получателей NHIS в возрасте от 18 до 99 лет, которые прошли плановые медицинские осмотры с 2001 по 2004 год 19 .Лица (n = 26 136), у которых отсутствовала информация об общем холестерине в сыворотке, глюкозе натощак, артериальном давлении и индексе массы тела (ИМТ), были исключены, а также 3665 человек с экстремальными антропометрическими показателями и еще 210 с отсутствующей датой медицинского осмотра. В окончательную популяцию исследования вошли 12 815 006 участников, за которыми до 31 декабря 2013 года наблюдали через Регистр жителей Кореи. NHIS предоставил авторам доступ к анонимным данным без особого информированного согласия участников в соответствии с корейским законодательством.Это исследование было одобрено институциональным наблюдательным советом католического университета Квандонг с отказом от информированного согласия. Контрольный список «Укрепление отчетности по эпидемиологическим исследованиям» (STROBE) для когортных исследований использовался в качестве руководства для составления отчетов о нашем исследовании.
Сбор данных
ОХ сыворотки и уровень глюкозы натощак определяли ферментативными методами. Артериальное давление измеряли один раз в сидячем положении с помощью стандартного ртутного сфигмоманометра, а систолическое артериальное давление измеряли как первый звук Короткова.Вес и рост измерялись с точностью до килограмма и сантиметра соответственно 19 . ИМТ был рассчитан путем деления веса в килограммах на квадрат роста в метрах (кг / м 2 ). Информация об анамнезе курения, употреблении алкоголя и известных сердечно-сосудистых заболеваниях или раковых заболеваниях собиралась с помощью анкеты, которую заполняли самостоятельно. Стандартный протокол, официально зарегистрированный корейским правительством, применялся для медицинских осмотров и сбора данных. Регулярно проводились внешние оценки качества клинической химии 20 .
Статистический анализ
Исходные концентрации ОХ в основном были разделены на 18 групп (мг / дл; <120, 120–129 до 270–279 с шагом 10, ≥280). Категория холестерина с самой низкой смертностью (220–229 мг / дл) у всех участников использовалась в качестве эталона. Три группы (<200 [эталонный, желательно], 200–239 [пограничный высокий] и ≥240 [высокий]), определенные в соответствии с пороговыми значениями, предложенными Национальной образовательной программой по холестерину (NCEP) США, были использованы в дополнительный анализ 21 .В сплайновом анализе использовалось ограниченное преобразование кубического сплайна TC с 5 узлами (138, 170, 191, 213 и 260 мг / дл; 5-й, 27,5-й, 50-й, 72,5-й и 95-й процентили у всех участников). оцените нелинейные ассоциации.
Отношения рисков (HR) для смерти были рассчитаны с использованием моделей пропорциональных рисков Кокса, стратифицированных по возрасту (годам) на исходном уровне (18–24, 25–34, 35–44, 45–54, 55–64, 65–74, или 75–99). В многомерной модели были скорректированы следующие переменные: возраст на исходном уровне (непрерывная переменная; в каждой возрастной группе), пол, статус курения (курильщик в настоящее время, бывший курильщик, никогда не курил или отсутствующая информация), частота употребления алкоголя (нет, 2 дня в месяц — 2 дня в неделю, 3–7 дней в неделю или информация отсутствует), физическая активность (не реже одного раза в неделю; да или нет), систолическое артериальное давление (<120, 120–139 или ≥140 мм рт. ст.), уровень глюкозы натощак (<100, 100–125 или ≥126 мг / дл) и ИМТ (<18.5, 18,5–24,9, 25–29,9 или ≥30 кг / м 2 ).
Очевидные оптимальные диапазоны TC для выживаемости были определены путем общей проверки криволинейной связи. Как правило, интервал 40 мг / дл (примерно 1 ммоль / л) с наименьшим риском (наименьшее невзвешенное геометрическое среднее HR в 4 последовательных категориях TC в категориальном анализе и в 5 последовательных уровнях TC 10 мг / дл в сплайновый анализ (например, точки 200, 210, 220, 230, 240 мг / дл)) считались оптимальными диапазонами.
Анализ подгрупп по полу и возрасту, а также различные категориальные, сплайновые и линейные анализы служили в качестве анализов чувствительности. Все значения p были двусторонними. Во всех анализах использовали SAS версии 9.4 (SAS Institute Inc., Кэри, Северная Каролина, США).
Одобрение этики
Это исследование было одобрено институциональным наблюдательным советом Университета Квандонг (Каннын, Республика Корея).
Результаты
В среднем за 10,5 лет наблюдения умерли 454 546 мужчин и 239 877 женщин.Исходно средний возраст участников ± стандартное отклонение составлял 44,4 ± 14,2 года, их средний уровень ОХ составлял 194,2 ± 49,0 мг / дл (таблица), а 11,2% участников имели высокие уровни ОХ (≥240 мг / дл). Люди с более высокими уровнями ОХ были старше и имели более высокие уровни глюкозы натощак, систолическое артериальное давление и ИМТ (таблица). Люди с TC ≥240 мг / дл, как правило, не пили и чаще страдали сопутствующими сердечными заболеваниями, инсультом или раком. Количество особей было самым высоким в диапазоне ОС 180–189 мг / дл (таблица, дополнительный рис. 1 ).
Таблица 1
Характеристики участников по категориям общего холестерина.
Переменные Характеристики Итого Желательно Граница Высокий <200 мг / дл 200–239 мг / дл мг N мг ≥ = 12,815,006 n = 7,633,687 n = 3,739,930 n = 1,441,389 Общий холестерин мг / дл a 194.2 ± 49,0 169,1 ± 20,8 216,6 ± 11,1 268,9 ± 92,3 Возраст лет 44,4 ± 14,2 42,1 ± 14,3 46,9 ± 1310,5 46,9 ± 1310,5 Систолическое артериальное давлениемм рт.9 ± 31,0 92,6 ± 27,9 96,7 ± 30,6 102,7 ± 43,4 Индекс массы тела кг / м 2 23,5 ± 3,2 22,9 ± 3,1 3 24,2 24,8 ± 3,1 Пол Женщины 7292064 (56,9) 4327185 (56,7) 2,178,135 (58,2) 786,744 (54,6) 3 306 502 (43.3) 1,561,795 (41,8) 654,645 (45,4) Статус курения Никогда не куришь 3,653,334 (28,5) 2,195,184 (28,8) 1,063,60253 (28,4) 1,063,60253 (28,4 Бывший курильщик 7,425,581 (57,9) 4 426 732 (58,0) 2 152 551 (57,6) 846 298 (58,7) 461) 347,798 (9,3) 132,492 (9,2) Отсутствует 636655 (5,0) 392,625 (5,1) 175,974 (4,7) (9010) 9024,056 Спирт5 9024,056 частота использования, днейНет 6,102,884 (47,6) 3,538,707 (46,4) 1,814,686 (48,5) 749,491 (52,0) 2 / мес. 3 080 461 (40.4) 1 409 936 (37,7) 489 887 (34,0) 3–7 в неделю 1 237 846 (9,7) 714 422 (9,4) 375 968253 (10,1) 375 968253 (10,1) Отсутствует 493,992 (3,9) 300,097 (3,9) 139,340 (3,7) 54,555 (3,8) Физическая активность 583 раз в неделю3028392 (39.7) 1545 436 (41,3) 584 472 (40,5) История болезни сердца Да 107 365 (0,8) 57 802 (0,8) 33 851 (0,9) 33 851 (0,9) История инсульта Да 48669 (0,4) 24,739 (0,3) 16087 (0,4) 7,843 (0,5) История рака Да (0,4610) 4925328 985 (0.4) 14,213 (0,4) 6,039 (0,4) Возрастная группа, лет 18–34 3,729,737 (29,1) 2,739,434 (35,9) 785,022 (146,2) 785,022 (146,2) )35–44 3,256,771 (25,4) 1,977,540 (25,9) 957,884 (25,6) 321,347 (22,3) 456252 456252 1 388 813 (18,2) 931 679 (24.9) 396 555 (27,5) 55–64 1863 363 (14,5) 887 619 (11,6) 655 108 (17,5) 320 636 (2210– 994 911 (7,8) 50 2150 (6,6) 331 674 (8,9) 161 087 (11,2) 75–99 253 177 (2,0) 2,1) 36,483 (2,5) Общий холестерин, мг / дл <120 122,981 (1.0) 122,981 (1,6) 0 (0,0) 0 (0,0) 120–129 185,401 (1,4) 185,401 (2,4) 0 (0,0) (0,0) 130–139 402 908 (3,1) 402 908 (5,3) 0 (0,0) 0 (0,0) 140–149 5,0 )642,593 (8,4) 0 (0,0) 0 (0.0) 150–159 935 938 (7,3) 935 938 (12,3) 0 (0,0) 0 (0,0) 160–6109 9025 1,189,951 (15,6) 0 (0,0) 0 (0,0) 170–179 1,349,594 (10,5) 1,349,594 (17,7) 0 (0,010) 9025 ) 180–189 1 418 033 (11.1) 1,418,033 (18,6) 0 (0,0) 0 (0,0) 190–199 1,386,288 (10,8) 1,386,288 (18,2) 3 906 0 (0,0) (0,0) 200–209 1227973 (9,6) 0 (0,0) 1227973 (32,8) 0 (0,0) 0
210 210–219 )0 (0,0) 1 037 227 (27.7) 0 (0,0) 220–229 850,522 (6,6) 0 (0,0) 850,522 (22,7) 0 (0,0) 9010– 624,208 (4,9) 0 (0,0) 624,208 (16,7) 0 (0,0) 240–249 456,833 (3,6) 0610 0 (0,010) )456 833 (31,7) 250–259 342 597 (2.7) 0 (0,0) 0 (0,0) 342,597 (23,8) 260–269 224,887 (1,8) 0 (0,0) 0 (0,010) 906 (15,6)270–279 136,285 (1,1) 0 (0,0) 0 (0,0) 136,285 (9,5) ≥21080 0 (0,0) 0 (0,0) 280,787 (19.5) Концентрации ОС в зависимости от пола и возраста
Мужчины имели в среднем более высокие уровни ОС, чем женщины в возрасте от 24–25 до 48–49 лет, в то время как у женщин уровни были выше, чем у мужчин в возрастном диапазоне от 18 до 18 лет 23 года и ≥50 лет (рис., Дополнительная таблица S1 ). Среди мужчин средние уровни ОХ увеличились с 159,0 мг / дл в возрасте 18–19 лет до максимального значения 201,4 мг / дл в возрасте 50–51 лет, а среди женщин средние уровни увеличились со 170,5 мг / дл в возрасте 20–21 лет. до максимум 212.4 мг / дл в возрасте 56–57 лет. Снижение уровня ОС после достижения пиковых значений было больше у мужчин, чем у женщин. Градиент увеличения уровней ОХ с возрастом был самым крутым от 18-19 до 28-29 лет у мужчин, а самый крутой — с 44-45 до 52-53 лет у женщин (рис.).
Средняя и медианная концентрации общего холестерина. Чтобы преобразовать холестерин из мг / дл в ммоль / л, умножьте его на 0,02586.
Связь между общим холестерином и смертностью
Связи U-образной кривой между уровнями общего холестерина и смертностью были обнаружены как у мужчин, так и у женщин (рис.). Диапазон TC, связанный с самой низкой смертностью, составлял 210–249 мг / дл (Дополнительная таблица S2 ). При дальнейшем рассмотрении возраста ассоциации U-образной кривой наблюдались независимо от пола или возраста (рис.), А оптимальный диапазон TC для выживаемости составлял 210–249 мг / дл для каждой возрастно-половой группы, за исключением мужчин в возрасте 18–34 лет. лет (180–219 мг / дл) и для женщин в возрасте 18–34 лет (160–199 мг / дл) и 35–44 лет (180–219 мг / дл) (дополнительная таблица S3 ).
Скорректированные по возрасту коэффициенты риска, связанные с 18 категориями общего холестерина (ОХ), в зависимости от пола.Категории ОК (мг / дл: <120, от 120–129 до 270–279 на 10, ≥280, 220–229 в качестве эталона). Средняя точка использовалась в качестве репрезентативного значения для каждой категории TC, за исключением обоих концов (112 и 296), для которых использовалась медиана всех участников. * Отношения рисков и 95% доверительные интервалы были рассчитаны с использованием моделей рисков Кокса, стратифицированных по базовому возрасту (годы: 18–24, 25–34, 35–44, 45–54, 55–64, 65–74, 75–84). , 85–99). Исходный возраст был скорректирован как непрерывная переменная в каждой возрастной группе.Чтобы преобразовать TC из мг / дл в ммоль / л, умножьте его на 0,02586.
Коэффициенты опасности * , связанные с 18 категориями общего холестерина (ОХ), по смертности с разбивкой по полу и возрасту. Категории ОК (мг / дл: <120, от 120–129 до 270–279 на 10, ≥280, 220–229 в качестве эталона). Средняя точка использовалась в качестве репрезентативного значения для каждой категории TC, за исключением обоих концов (112 и 296), для которых использовалась медиана всех участников. * Отношения рисков и 95% доверительные интервалы были рассчитаны с использованием моделей рисков Кокса, стратифицированных по базовому возрасту (годы: 18–24, 25–34, 35–44, 45–54, 55–64, 65–74, 75–84). , 85–99), после поправки на исходный возраст (непрерывная переменная), статус курения, употребление алкоголя, физическая активность, известные истории болезни сердца, инсульта или рака, индекс массы тела, систолическое артериальное давление и уровни глюкозы натощак. .Чтобы преобразовать TC из мг / дл в ммоль / л, умножьте его на 0,02586.
При сплайн-анализе (рис., Дополнительный рис. 2 ) диапазоны ОС, связанные с самой низкой смертностью, составили примерно 200–240 мг / дл, за исключением мужчин в возрасте 18–34 лет (примерно 180–220 мг / дл. дл) и для женщин в возрасте 18–34 лет (примерно 160–200 мг / дл) и в возрасте 35–44 лет (примерно 180–220 мг / дл).
Отношения рисков * с использованием преобразованных сплайном уровней общего холестерина (TC) для определения смертности по полу и возрасту.5 узлов (138, 170, 191, 213 и 260 мг / дл) были использованы с 220 мг / дл в качестве эталона. * Отношения опасностей и 95% доверительные интервалы были рассчитаны с использованием моделей опасностей Кокса тем же методом, что и на рис. Чтобы преобразовать TC из мг / дл в ммоль / л, умножьте его на 0,02586.
При допущении линейных ассоциаций для уровней TC 50–449, 50–199 и 200–449 мг / дл, каждое увеличение TC на 39 мг / дл (1 ммоль / л) было связано с 8% снижением (HR = 0,92). , 95% ДИ = 0,917–0,922), на 23% ниже (ОР = 0,77, 95% ДИ = 0.76–0,77) и на 7% выше (HR = 1,07, 95% CI = 1,06–1,07) смертность соответственно (рис.).
Соотношения рисков * на каждые 39 мг / дл (1 ммоль / л) увеличения общего холестерина (ОХ) в зависимости от диапазона ОХ и возраста. * Отношения рисков и 95% доверительные интервалы были рассчитаны с использованием моделей рисков Кокса тем же методом, что и на рис. Чтобы преобразовать TC из мг / дл в ммоль / л, умножьте его на 0,02586.
При уровнях холестерина <200 мг / дл (таблица) обратные ассоциации были наиболее сильными у мужчин в возрасте 45–54 лет и женщин в возрасте 55–64 лет, возрастной группы с самым высоким средним уровнем ОХ у обоих полов ( P взаимодействие [возраст] <0.001). При уровнях холестерина ≥200 мг / дл более высокие уровни HR на 39 мг / дл (1 ммоль / л) были самыми высокими в самых молодых группах (в возрасте 18–44 лет) и самыми низкими в старшей группе (в возрасте 75–99 лет). лет у обоих полов ( P взаимодействие [возраст] <0,001).
Таблица 2
HRs — на 39 мг / дл (1 ммоль / л) увеличение TC в зависимости от пола, возраста и диапазона TC.
Диапазон TC, Возрастная группа, Мужчины Женщины Значение p для взаимодействия между поламимг / дл (ммоль / л) года No.смертей p-значение HR (95% CI) Число смертей p-value HR (95% CI) 50-449 Все возрасты 453,99 <0,001 0,90 (0,89–0,90) 239,545 <0,001 0,95 (0,95–0,96) <0,001 18–34 16 0,97–1,00) 4,580 0.231 1,02 (0,99–1,06) 0,071 35–44 37,382 <0,001 0,90 (0,89–0,91) 10,540 <0,001 45–54 67,370 <0,001 0,85 (0,84–0,85) 21,552 <0,001 0,95 55–64 116,119 <0.001 0,86 (0,86–0,87) 45,787 <0,001 0,92 (0,92–0,93) <0,001 65–74 144,609 88,046 <0,001 0,96 (0,95–0,96) <0,001 75–99 72,368 <0,001 0,96 0,97 (0,96–0,97) <0,001 50–199 Для всех возрастов 283 239 <0,001 0,75 (0,74–0,75) 0,00103 0,810,80–0,82) <0,001 18–34 10,889 <0,001 0,87 (0,84–0,90) 3,608 0,009 907–10 0,9635–44 21 936 <0.001 0,70 (0,68–0,72) 7,072 <0,001 0,86 (0,83–0,90) <0,001 45–54 38,832 0,00103 10,839 <0,001 0,77 (0,74–0,80) <0,001 55–64 70,570 <0,001 0,6256 90 0,67 <0.001 0,72 (0,70–0,74) <0,001 65–74 91,938 <0,001 0,80 (0,79–0,81) 39339 0,008 0,889 75–99 49,074 <0,001 0,86 (0,85–0,88) 32,890 <0,001 0,83 9024–0,8650 0,87 200–449 Все возрасты 170,720 <0.001 1,07 (1,07–1,08) 125,523 <0,001 1,06 (1,05–1,06) <0,001 18–34 5,222 0,00103 1,19) 972 0,006 1,14 (1,04–1,26) 0,953 35–44 15,446 <0,001 1,12 (1,0468–1,14) 3,12 (1,0468–1,14) 3 1.19 (1,14–1,25) 0,017 45–54 28,538 <0,001 1,08 (1,06–1,09) 10,713 <0,001 1 1,08 0,790 55–64 45,549 <0,001 1,07 (1,05–1,08) 25,513 <0,001 1,06 (1,05–1,08) 0,761 0,761 0,761 0,7 –74 52,671 <0.001 1,07 (1,05–1,08) 48,707 <0,001 1,05 (1,04–1,07) 0,143 75–99 23,294 6108 0,001 36,150 <0,001 1,03 (1,02–1,05) 0,535 У мужчин ассоциации были немного сильнее, чем у женщин при уровнях ОХ 50–449, 50–199 и 200–449 мг. / dL ( P взаимодействие [пол] <0.001 в каждом диапазоне TC), когда все возрасты были объединены. При уровне холестерина <200 мг / дл у мужчин были более сильные обратные ассоциации, чем у женщин в возрастных группах <65 лет.
Связи в стандартных классификациях TC
По сравнению с желательными уровнями <200 мг / дл (дополнительная таблица S3 ) пограничные высокие уровни 200–239 мг / дл были связаны с более низким риском смертности в каждом возрасте -сексуальная группа, за исключением женщин в возрасте 18–34 лет, в то время как высокие уровни ≥240 мг / дл были связаны со снижением риска для обоих полов и каждой возрастной группы, за исключением женщин в возрасте 18–44 лет и мужчин в возрасте 18–34 лет, у которых высокие уровни были связаны с повышенной смертностью.
Обсуждение
U-образная взаимосвязь между ОХ и смертностью наблюдалась в каждой половозрастной группе. Уровни ОХ, связанные с самой низкой смертностью, составляли 210–249 мг / дл у обоих полов во всех возрастных группах, за исключением самых молодых групп мужчин, в возрасте 18–34 лет (180–219 мг / дл) и женщин в возрасте 18–34 лет. лет (160–199 мг / дл) и 35–44 года (180–219 мг / дл). При уровнях TC 50–199 и 200–449 мг / дл каждое увеличение TC на 39 мг / дл (1 ммоль / л) было связано с понижением на 23% (95% ДИ = 23–24%) и на 7% выше ( 6–7%) смертность соответственно.Обратные ассоциации в нижнем диапазоне TC были наиболее сильными в тех возрастах, для которых средние уровни TC были самыми высокими (мужчины в возрасте 45–54 года и женщины в возрасте 55–64 лет), в то время как положительные ассоциации в верхнем диапазоне TC были наиболее сильными в самых молодых возрастах. (<45 лет) у обоих полов. Как обратные ассоциации в нижнем диапазоне TC, так и положительные ассоциации в верхнем диапазоне TC ослабевали с возрастом, превышающим возраст с наиболее сильными ассоциациями.
В предыдущих когортных исследованиях сообщалось о противоречивых результатах о форме связи между ОХ и общей смертностью, включая положительную линейную, обратную, U-образную и обратную L-кривую (или обратную J-кривую) 3 , 8 — 11 , 13 , 14 , 17 , 22 .Некоторые предыдущие исследования предлагали различные формы ассоциаций по полу и возрасту 3 , 17 . В нашем исследовании связь между ОХ и смертностью существенно изменилась в зависимости от возраста и, в меньшей степени, от пола. Наше исследование четко продемонстрировало, что форма ассоциации представляет собой U-образную кривую для каждого пола и каждой возрастной группы, включая людей в возрасте 75–99 лет (средний возраст: 79,0 лет), которые составляют 154 321, 80 776 и 18 080 пожилых людей в возрасте 75–19 лет. 79, 80–84 и ≥85 лет соответственно.Принимая во внимание более слабый эффект, связанный с высоким ОХ с возрастом у пожилых людей, неудивительно, что предыдущие исследования, проведенные в основном на пожилых людях, обнаружили в основном обратную или обратную L-кривую 13 , 14 . Кроме того, ранее сообщенные положительные ассоциации у молодых людей 8 могут быть объяснены более сильными положительными ассоциациями и более низким оптимальным диапазоном в более молодом возрасте, наблюдаемым в нашем исследовании, в сочетании с более высокими концентрациями ОХ и большей долей заболеваемости и смертности от болезни сердца в западных популяциях.
Эксперты NCEP классифицировали уровни TC на 3 категории: <200, 200–239 и ≥240 мг / дл, как желательные, погранично высокие и высокие уровни, соответственно, в основном на основе связи между TC и ИБС 21 . Однако в текущем исследовании уровни TC 210–249 мг / дл и приблизительно 200–240 мг / дл были связаны с самой низкой смертностью в категориальном и сплайновом анализах, соответственно. Наше исследование показало, что оптимальные диапазоны для общей выживаемости выше, чем для ИБС.Аналогичным образом, более высокий оптимальный диапазон для общей выживаемости, чем для смертности от ИБС, также был зарегистрирован для ИМТ 23 . Напротив, оптимальные диапазоны смертности от всех причин и смертности от ИБС были аналогичными для глюкозы натощак и артериального давления 24 — 27 . Уровни холестерина могут быть маркером общего состояния здоровья, а не маркером, специфичным для ССЗ 28 . Даже в рамках подтипов ССЗ диапазоны ОС, связанные с наименьшим риском, не согласовывались.Например, для инсульта уровни TC <200 мг / дл не были связаны с самой низкой смертностью в проспективных когортных исследованиях 29 , 30 , а рандомизированные исследования не предоставили четких доказательств того, являются ли гиполипидемические методы лечения, включая статины снижают смертность от инсульта 6 , 31 . Геморрагический инсульт, респираторные заболевания (особенно хроническая обструктивная болезнь легких), заболевания пищеварительной системы (особенно заболевания печени) и некоторые виды рака были связаны с более низкими уровнями ОХ 10 , 30 , 32 — 34 ; таким образом, диапазоны, связанные с наименьшим риском, могут быть даже выше для этих болезней, чем диапазоны для смертности от всех причин.Однако мы не могли проверить, различались ли ассоциации по причине смерти, из-за отсутствия данных.
Обратная причинность была предложена как объяснение более высокой смертности, связанной с низким уровнем холестерина. Однако долгосрочное последующее исследование среди японско-американского населения показало, что люди с низким уровнем холестерина, поддерживаемым в течение 20-летнего периода, имели наихудшую смертность от всех причин, и пришел к выводу, что обратная причинность вряд ли может объяснить более высокую смертность. связаны с низким уровнем холестерина полностью 14 .
Более низкие оптимальные диапазоны выживаемости в более молодом возрасте, чем в более старшем возрасте, также наблюдались для ИМТ 19 , тогда как устойчивые диапазоны были обнаружены независимо от пола и возраста для артериального давления и уровня глюкозы натощак 26 , 27 , 29 . Необходимо выяснить, приводят ли разные пропорции смертности от конкретных причин по возрасту к более низкому оптимальному диапазону в более молодом возрасте.
Уровни ОХ в зависимости от пола и возраста в текущем исследовании корейцев были ниже, чем в других странах с высоким уровнем дохода, включая Японию, Англию и США 15 — 17 , 35 , 36 .Однако распределение уровней ОС по полу и возрасту в целом было таким же, как у других региональных и этнических групп, хотя подробная информация не всегда доступна. Уровни ОС достигли пика в 50–51 год у мужчин и в 56–57 лет у женщин, а после достижения пикового возраста уровни снижались у мужчин быстрее, чем у женщин. Точка пересечения средних уровней ОХ между полами наступила в возрасте 50–51 лет, как раз в среднем возрасте менопаузы 37 . Резкое снижение уровня эстрогена хорошо соответствует резкому увеличению ОХ у женщин, которое наблюдалось во время менопаузы в текущем исследовании.
Рандомизированные исследования предоставили доказательства того, что терапия статинами может снизить общий риск смерти у лиц с повышенным риском сердечно-сосудистых заболеваний, в основном за счет снижения смертности от болезней сердца 5 , 6 . Однако данные могут быть недостаточно окончательными, чтобы утверждать, что «чем ниже холестерин, тем лучше» для снижения общей смертности среди населения в целом с относительно низким риском сердечных заболеваний 38 .
Текущие рекомендации по холестерину в значительной степени основаны на риске сердечных заболеваний и при желании рекомендуют диапазон TC <200 мг / дл.Однако диапазон TC <200 мг / дл не обязательно может быть признаком хорошего здоровья, если рассматривать другие заболевания. Заболевания, связанные с более низкими уровнями ОХ, и потенциальные механизмы окончательно не идентифицированы. Поскольку обратные ассоциации в нижнем диапазоне TC были сильнее, чем положительные ассоциации в верхнем диапазоне TC, выявление заболеваний, связанных с более низкими уровнями TC, и дальнейшее понимание механизмов таких ассоциаций может помочь улучшить результаты в отношении здоровья населения в целом.В ожидании дополнительных исследований для уточнения, тщательная оценка и лечение могут увеличить шанс предотвращения и диагностики потенциально опасных для жизни заболеваний на более ранней стадии у взрослых с низким уровнем общего содержания холестерина.
Очень большое количество участников, предполагаемый характер исследования и полное наблюдение за смертью — очевидные сильные стороны этого исследования. Еще одним важным преимуществом является то, что участники исследования были этнически однородными и жили в аналогичной среде, охваченной одной и той же системой здравоохранения.Еще одним преимуществом является то, что это исследование оценило риск смертности, связанный с уровнями TC ниже 120 мг / дл. Однако есть ограничения. Во-первых, не учитывалось использование гиполипидемических препаратов. Риск, связанный с высоким уровнем холестерина, мог быть недооценен. Однако в Корее на смертность от ИБС приходилось лишь примерно 5% смертности от всех причин, и только 10% людей с гиперхолестеринемией получали гиполипидемическую терапию 39 . Следовательно, влияние игнорирования использования лекарств, вероятно, будет умеренным, и уровни TC в этом исследовании обычно отражают уровни без гиполипидемических препаратов.Кроме того, это исследование не могло определить, увеличивает ли статин-индуцированный низкий уровень холестерина смертность. Во-вторых, другие показатели липидов, такие как уровни липопротеинов низкой плотности и холестерина липопротеинов высокой плотности, были недоступны. Недавние руководства по лечению дислипидемии больше сосредоточены на этих субфракциях холестерина, поэтому прямое применение наших результатов к индивидуальному уходу за пациентами может быть несколько ограничено. Необходимы дальнейшие исследования, чтобы определить половые и возрастные ассоциации фракций холестерина.В-третьих, информация о смертности от конкретных причин отсутствовала. В-четвертых, на обобщаемость наших результатов может повлиять тот факт, что участники исследования были однородными корейцами. Ассоциации U-образной кривой могут быть обобщены на другие этнические группы населения, поскольку форма ассоциаций в целом была одинаковой для каждого пола и каждой возрастной группы, несмотря на их различные профили кардиометаболического риска. Однако некоторые результаты, такие как величина относительного риска, связанного с ОХ, и диапазон ОХ, связанный с самой низкой смертностью, могут варьироваться в зависимости от этнических групп с различным распределением смертности от конкретных причин и обращаемости за медицинской помощью, связанной с дислипидемией.
В заключение, U-образная зависимость между ОХ и смертностью была обнаружена независимо от пола и возраста. Диапазоны ОС, связанные с самой низкой смертностью, составляли 210–249 мг / дл в каждой подгруппе половозрастного возраста, за исключением самых молодых групп мужчин в возрасте 18–34 лет (180–219 мг / дл) и женщин в возрасте 18–34 лет. (160–199 мг / дл) и 35–44 года (180–219 мг / дл). Обратные ассоциации в диапазоне <200 мг / дл были более чем в 3 раза сильнее, чем положительные ассоциации для уровней холестерина ≥200 мг / дл, за исключением самых молодых людей.Положительные ассоциации в верхнем диапазоне TC были наиболее сильными у самых молодых людей и ослабевали с возрастом. Уровни TC <200 мг / дл не обязательно могут быть признаком хорошего здоровья. Выявление и надлежащее лечение заболеваний, связанных с более низким уровнем ОХ, может улучшить выживаемость.
5 продуктов, которые естественным образом снижают уровень холестерина
Для миллионов американцев прием статинов, таких как Липитор и Крестор, для снижения уровня холестерина стал нормой.Однако эти препараты, хотя и работают, могут иметь серьезные побочные эффекты.
Хотя большинство людей прекрасно переносят эти лекарства, статины могут вызывать боль в теле, туман в мозгу, нарушения функции печени и даже повышать риск диабета. Кроме того, они вообще не объясняют, почему у вас высокий холестерин.
К счастью, есть еще один способ снизить уровень холестерина — без побочных эффектов. Снизить уровень ЛПНП (плохого) холестерина можно с помощью питательной и сбалансированной диеты.
Поскольку все или часть аномалий холестерина можно проследить до продуктов, которые мы едим, правильный выбор продуктов питания должен быть частью плана лечения — независимо от того, принимаете ли вы статины или нет.
Влияние здорового питания может быть значительным. Например, было показано, что переход на полностью веганскую диету с высоким содержанием клетчатки, полезных жиров, антиоксидантов и растительных стеролов снижает уровень холестерина ЛПНП на 30% — всего за 2 недели! Это реакция холестерина на уровне статинов.
Итак, переход на строго регламентированную веганскую диету может быть нереалистичным, но вы все равно можете извлечь выгоду из нескольких простых изменений.
Вот пять продуктов, которые легко добавить и которые помогают естественным образом снизить уровень холестерина:
Овсянка полна растворимой клетчатки. Этот тип клетчатки связывает холестерин в пищеварительной системе, препятствуя его всасыванию. В результате снижается уровень ЛПНП и снижается риск сердечных заболеваний.
Орехи не только содержат клетчатку, но также содержат полезные жиры, мононенасыщенные и полиненасыщенные, которые помогают снизить уровень триглицеридов, повысить уровень холестерина ЛПВП (хорошего) и снизить уровень ЛПНП.
Кроме того, орехи положительно влияют на функцию кровеносных сосудов, а регулярное употребление орехов значительно снижает риск смерти от сердечных заболеваний.
Растительные стеролы — это вещества, которые естественным образом содержатся во фруктах, овощах, цельнозерновых, бобовых, орехах и семенах. Растительные стерины блокируют всасывание холестерина в кишечнике, помогая поддерживать низкий уровень ЛПНП. Фактически, получение всего двух граммов растительных стеролов в день может снизить уровень ЛПНП примерно на 10%.
Темный шоколад содержит флавоноиды и антиоксиданты, которые помогают снизить токсичность любых имеющихся ЛПНП. Чтобы ЛПНП включился в стенки кровеносных сосудов, он должен быть сначала окислен. Наличие большого количества антиоксидантов снижает эту вероятность.
Олеиновая кислота, полезный для сердца мононенасыщенный жир, который содержится в оливковом масле, также содержится в темном шоколаде и помогает снизить уровень холестерина. Несколько важных моментов: молочный шоколад не обладает такими же эффектами.Вам следует искать шоколад с содержанием какао не менее 70%.
И если вы включаете в свой рацион темный шоколад, чтобы снизить уровень холестерина, не переусердствуйте. Всего 1 унция в день — это все, что вам нужно, чтобы повлиять на уровень холестерина.
Нет, это не еда, но красное вино может помочь улучшить уровень холестерина profile . Красное вино содержит ресвератрол — вещество, содержащееся в кожуре красного винограда, которое помогает снизить уровень холестерина ЛПНП и снизить риск образования тромбов.
Было также показано, что регулярное употребление алкоголя повышает уровень ЛПВП. Однако, как и в случае с темным шоколадом, вам не нужно много, чтобы увидеть преимущества, и переборщить с ним может привести к обратным результатам. Всего одна порция вина — это 5 унций — это все, что вам нужно.
Вам не нужно полагаться только на лекарства, чтобы снизить уровень холестерина — и вы не должны этого делать. Питательная и сбалансированная диета, богатая цельнозерновыми, орехами, семенами, фруктами и овощами, которые содержат клетчатку, антиоксиданты, полезные жиры и растительные стерины, может помочь снизить уровень ЛПНП.
Чтобы добиться еще больших результатов в снижении уровня холестерина, включите в свой распорядок регулярные упражнения. Упражнения не только помогают снизить уровень холестерина, но и играют центральную роль в поддержании здоровья сердца.
Если вы употребляете пищу для снижения уровня холестерина, вам следует подходить к своим усилиям так же, как если бы вы принимали лекарство.
«Принимайте» продукты, снижающие уровень холестерина, каждый день. И последующее наблюдение с анализами крови, чтобы оценить эффективность ваших усилий.Даже небольшие изменения в диете могут привести к объективному снижению уровня холестерина всего за 30 дней.
Принимаете ли вы лекарства для снижения уровня холестерина? Хотели бы вы попытаться снизить уровень холестерина естественным путем? Если вы не решаетесь пробовать что-то естественным путем, почему? Поделитесь своими мыслями в комментариях ниже.
Давайте поговорим!
Холестерин и жители Южной Азии — Индийская кардиологическая ассоциация
Основы холестерина:
Холестерин — это жироподобное вещество, которое содержится во всех клетках организма.Холестерин перемещается по телу небольшими пакетами, называемыми липопротеинами. ЛПНП или липопротеины низкой плотности — это плохо, потому что они приводят к накоплению холестерина в организме. ЛПВП или липопротеины высокой плотности хороши, потому что они переносят холестерин из других частей тела обратно в печень, которая удаляет холестерин из крови. Общий холестерин равен сумме ЛПВП + ЛПНП + ТГ / 5. ТГ (триглицериды) — это тип жира в крови, который влияет на тип плохого холестерина, называемый ЛПОНП (липопротеины очень низкой плотности).
Холестерин и жители Южной Азии:
Проблемы с холестерином очень распространены среди жителей Южной Азии из-за генетического риска, отсутствия физической активности и неоптимальных диетических привычек.
Вероятность смерти от сердечных заболеваний у молодых людей удваивается с увеличением общего холестерина на каждые 40 пунктов. Уровни ЛПНП и общего холестерина у индейцев такие же, как у белых, но выше, чем у других азиатов. Однако при любом заданном уровне холестерина риск сердечных заболеваний среди жителей Южной Азии вдвое выше, чем у других этнических групп.Следовательно, оптимальный или целевой уровень общего холестерина и холестерина ЛПНП ниже среди жителей Южной Азии.
Жители Южной Азии, как правило, имеют низкий уровень ЛПВП (хорошего холестерина), что подвергает их заметно повышенному риску сердечных заболеваний. ЛПВП даже более важен, чем ЛПНП. Низкий уровень ЛПВП встречается в три раза чаще, чем высокий уровень ЛПНП у пациентов с преждевременными сердечными заболеваниями. Столетники (те немногие счастливчики, которые доживают до 100 лет) часто имеют очень высокий уровень ЛПВП, что может объяснить их долголетие!
Каковы целевые показатели холестерина / липидов натощак?
ЛПН
Исследование ATP III Национальной образовательной программы по холестерину в США.С. служит эталоном для целей холестерина. Оптимальный уровень холестерина ЛПНП в мг / дл для человека среднего риска составляет 100 или меньше. 100–129 почти оптимально. 130–159 — это предел. 160 и выше — высокий риск. Однако для людей с очень высоким риском, например, с сердечным приступом или инсультом, диабетом или заболеванием периферических сосудов в анамнезе, целевой уровень ЛПНП составляет 70 или меньше.
Поскольку в испытании ATP III в основном участвовали представители европеоидной расы, афроамериканцы и выходцы из Латинской Америки, Индийская кардиологическая ассоциация считает, что эти цифры не предназначены для жителей Южной Азии.Жители Южной Азии должны иметь целевой уровень ЛПНП ниже 70 из-за значительно повышенного риска сердечных заболеваний.
HDL
ЛПВП (хороший) холестерин 40 или менее (мг / дл) считается фактором риска сердечно-сосудистых заболеваний для выходцев из других стран. Однако для жителей Южной Азии целевое значение ЛПВП должно быть 50-60, учитывая их повышенный риск. На каждые 10 пунктов увеличения ЛПВП можно вдвое снизить риск сердечных заболеваний!
Триглицериды
Оптимальный уровень триглицеридов (мг / дл) ниже 150, тогда как более 200 считается высоким.Промежуточный риск считается пограничным.
Стратегии повышения уровня холестерина и липидного профиля:
Диетические стратегии
Вкратце, тем, у кого повышенный уровень ЛПНП (плохой холестерин), следует ограничить потребление насыщенных жиров до <7% калорий и потребления холестерина до <200 мг / день. Кроме того, увеличение количества растворимой (вязкой) клетчатки с помощью диетических стратегий, таких как увеличение количества овса или псиллиума, а также фруктов и овощей, может снизить уровень плохого холестерина. Нерастворимая клетчатка в большей степени влияет на здоровье пищеварительной системы, например снижает риск рака толстой кишки, и содержится в цельнозерновой муке и пшеничных отрубях.
Насыщенные жиры можно снизить, отказавшись от фаст-фуда, цельножирных молочных продуктов, жареной пищи, красного мяса, а также маргарина или спредов для бутербродов. Очень важно заменить насыщенные жиры здоровыми. К здоровым мононенасыщенным жирам относятся рапсовое и оливковое масла, а также орехи (миндаль и грецкие орехи). Жиры омега-3, содержащиеся в рыбе, такой как лосось, скумбрия и тунец, а также в таблетках рыбьего жира и маргаринах на основе растительных стеролов (например, Take Control или Benecol) являются дополнительными отличными вариантами для снижения риска сердечно-сосудистых заболеваний.
Самый важный фактор, способствующий повышению уровня триглицеридов у жителей Южной Азии, — это переработанные углеводы, такие как белый рис и хлебные продукты, такие как наан или пури. Замените белый рис коричневым рисом или заменителями риса, такими как раги (просо) или киноа. Упма или цельнозерновые чапати — дополнительные полезные варианты.
Как метко сформулировала больница Эль-Камино, цель — не менее 2 горстей овощей в день, 1 горсть фруктов в день, 12 орехов в день и ноль сладких напитков.
Физическая активность и похудание
Физическая активность важна для похудания и здорового образа жизни.30 минут ежедневной физической активности 5 дней в неделю могут творить чудеса для вашего здоровья! Физическая активность не требует чрезмерного напряжения и может включать прогулки или работу в саду!
Контроль веса важен для улучшения липидного профиля. Жители Южной Азии подвержены высокому риску абдоминального ожирения, которое повышает уровень общего холестерина и увеличивает риск диабета. Окружность живота 32 дюйма или больше у женщин и 36 дюймов или больше у мужчин является пороговым значением для ожирения.Кроме того, пороговое значение ИМТ (индекс массы тела, рассчитанный как общая масса тела в килограммах, разделенная на рост в квадратных метрах) для ожирения у жителей Южной Азии составляет 23 или выше (по сравнению с 25 или более у населения в целом).
Лекарства
Для тех, кому недостаточно изменить образ жизни с помощью диеты и физических упражнений, доступны эффективные лекарства, отпускаемые по рецепту.

