Холестерин, не связанный с липопротеинами высокой плотности, и сердечно-сосудистые заболевания у пациентов с сахарным диабетом и дислипидемией |
ДИСЛИПИДЕМИЯ НА ФОНЕ САХАРНОГО ДИАБЕТА
Основным фактором, способствующим повышению риска развития осложнений сердечно-сосудистых заболеваний (ССЗ) и смертности от ССЗ у пациентов с сахарным диабетом 2 типа (СД2), является дислипидемия [1]. Дислипидемия на фоне СД характеризуется наличием качественных и количественных атерогенных липидных нарушений, включая повышение уровня триглицеридов (ТГ) в плазме, низкий уровень холестерина липопротеинов высокой плотности (ХС ЛПВП) и несколько повышенный уровень холестерина липопротеинов низкой плотности (ХС ЛПНП) с преобладанием мелких плотных частиц ЛПНП [2, 3].
СТАТИНЫ И РИСК РАЗВИТИЯ ССЗ
Выбор терапии для лечения дислипидемии на фоне СД в первую очередь направлен на снижение риска развития ССЗ [4]. Данные рандомизированных клинических исследований (РКИ) [5–8], а также метаанализов [9] показали, что снижение уровней ХС ЛПНП при терапии статинами связано с заметным снижением осложнений сердечно-сосудистых заболеваний у пациентов с СД2 с предшествующим ССЗ или без него.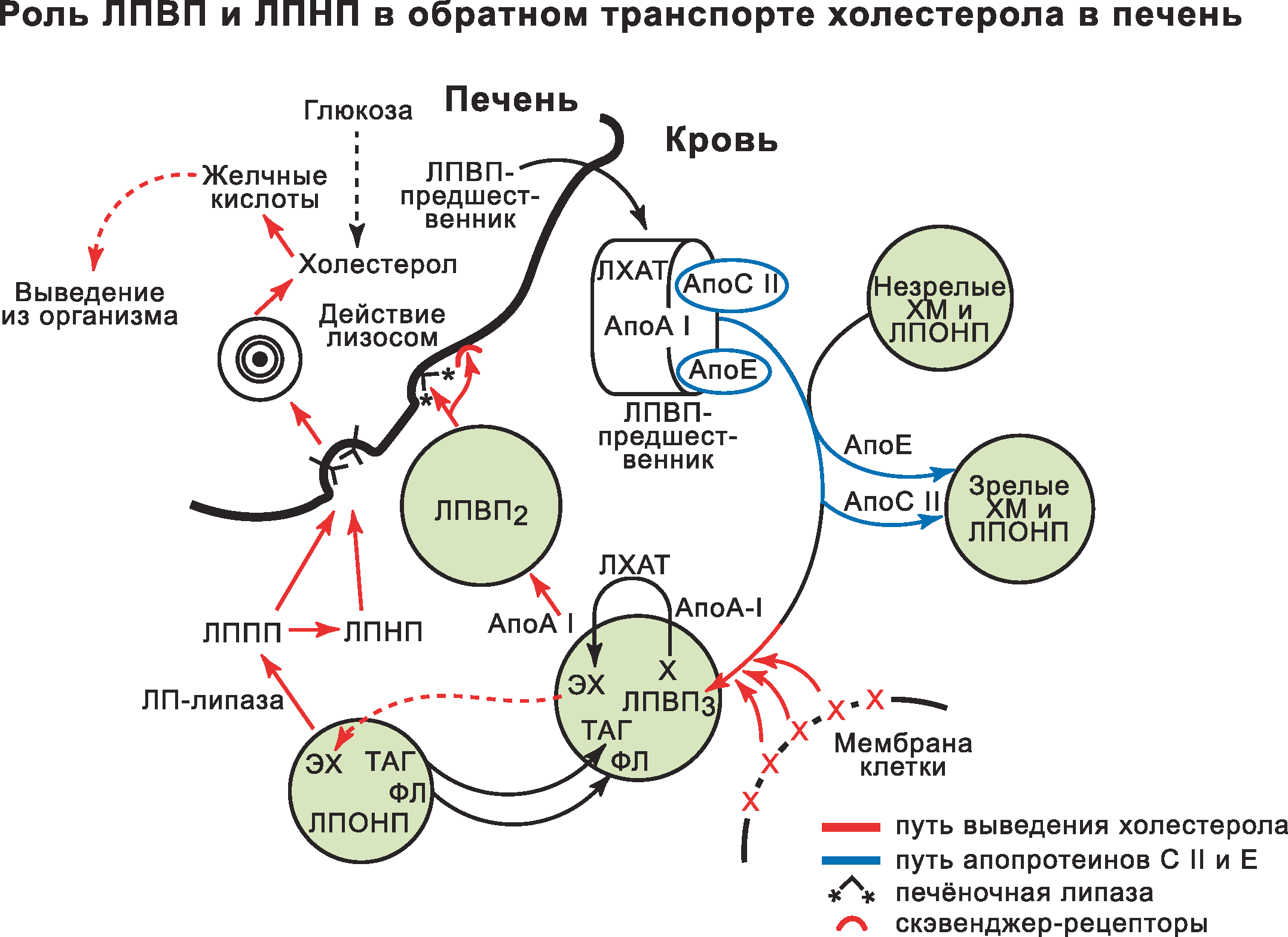
Однако в настоящее время известно, что даже при достижении рекомендуемых целевых уровней ХС ЛПНП остается значительный риск развития осложнений ССЗ [13]. Метаанализ, включающий исследование более 18 000 пациентов с СД из 14 РКИ, показал, что на фоне терапии статинами, несмотря на эффективное снижение количества случаев осложнений сердечно-сосудистых заболеваний на 1 ммоль/л снижения уровня ХС ЛПНП, у 15,6% пациентов с СД были зарегистрированы осложнения ССЗ по сравнению с 13,7% пациентов без СД [9].
Таблица 1. Остаточный риск развития осложнений сердечно-сосудистых заболеваний у пациентов с сахарным диабетом и без него, получавших липидоснижающие лекарственные препараты
Название исследования, ссылка | Терапия | Нежелательные явления | Частота осложнений у пациентов, не страдающих сахарным диабетом (%) | Частота осложнений у пациентов с сахарным диабетом (%) | ||
Статин | Плацебо | Статин | Плацебо | |||
HPS [5] | Симвастатин | Смерть от ИБС, нелетальный ИМ, инсульт, реваскуляризация | 19,8 | 25,7 | 33,4 | 37,8 |
CARE [7] | Правастатин | Смерть от ИБС, нелетальный ИМ, АКШ, ЧТКА | 19,0 | 25,0 | 29,0 | 37,0 |
LIPID [14] | Правастатин | Смерть от ИБС, нелетальный ИМ | 12,0 | 15,0 | 19,0 | 23,0 |
PROSPER [15] | Правастатин | Смерть от ИБС, нелетальный ИМ, инсульт | 13,1 | 16,0 | 23,1 | 18,4 |
ASCOT-LLA [16] | Аторвастатин | Смерть от ИБС, нелетальный ИМ | 4,9 | 8,7 | 9,6 | 11,4 |
IMPROVE-IT [17] | Статин + эзетимиб | Смерть от осложнений ССЗ, нефатальный ИМ, нестабильная стенокардия, требующая повторной госпитализации, реваскуляризация, инсульт | 30,2 | 30,8 | 40,0 | 45,5 |
FOURIER [18] | Статин + эволокумаб | 11,4 | 13,0 | 14,4 | 17,1 | |
Примечания: ASCOT-LLA – англоскандинавское исследование кардиальных исходов – группа снижения уровня липидов; АКШ – аортокоронарное шунтирование; CARE – холестерин и повторяющиеся события; ИБС – ишемическая болезнь сердца; СС – сердечно-сосудистые; FOURIER – исследования последующих сердечно-сосудистых исходов на фоне приема ингибиторов PCSK9 у пациентов с повышенным риском; HPS – исследование по защите сердца; IMPROVE-IT – прогресс в сокращении исходов: международное исследование эффективности препарата Виторин; LIPID – длительное лечение правастатином ишемической болезни сердца; ИМ – инфаркт миокарда; PROSPER – проспективное исследование применения правастатина у пожилых пациентов, находящихся в группе риска; ЧТКА – чрескожная транслюминальная коронарная ангиопластика.
Исследование IMPROVE-IT (Improved Reduction of Outcomes: Vytorin Efficacy International Trial) показало, что добавление к симвастатину эзетимиба приводило к постепенному снижению уровней ХС ЛПНП и улучшению исходов ССЗ у пациентов с СД по сравнению пациентами, принимавшими только симвастатин. Однако, несмотря на то, что уровни ХС ЛПНП составляли около 1,4 ммоль/л, терапия симвастатином в комбинации с эзетимибом выявила частоту развития осложнений ССЗ, составившую 30% в течение 5 лет [17]. Исследование FOURIER (Further Cardiovascular Outcomes Research With PCSK9 Inhibition in Subjects With Elevated Risk) также показало, что у пациентов с СД добавление ингибитора PCSK-9, эволокумаба к терапии статинами приводило к снижению уровня ХС ЛПНП до 0,78 ммоль/л; однако у этих пациентов был зарегистрирован более высокий риск развития осложнений ССЗ по сравнению с пациентами без СД при более высоких уровнях ХС ЛПНП (2,3 ммоль/л) [18]. В целом эти результаты позволяют предположить, что у пациентов с СД остаточный риск развития осложнений ССЗ выше, что указывает на необходимость фокусироваться на других компонентах атерогенной дислипидемии, на которые терапия статинами не оказывает влияния.
НОВЫЕ ЦЕЛИ ТЕРАПИИ, НАПРАВЛЕННОЙ НА СНИЖЕНИЕ ОСТАТОЧНОГО РИСКА РАЗВИТИЯ ОСЛОЖНЕНИЙ СЕРДЕЧНО-СОСУДИСТЫХ ЗАБОЛЕВАНИЙ У ПАЦИЕНТОВ С САХАРНЫМ ДИАБЕТОМ
Результаты исследования ACCORD-Lipid (The ACCORD Study Group. Effects of Combination Lipid Therapy in Type 2 Diabetes Mellitus) подтвердили влияние атерогенной дислипидемии на остаточный риск развития осложнений ССЗ, в котором у пациентов, получавших симвастатин с контролируемыми уровнями ХС ЛПНП, наблюдался более высокий риск развития осложнений ССЗ, более 70%, в то время когда уровни ТГ и ХС ЛПВП не достигали целевых значений [19, 20]. Генетические исследования также показали, что повышенные уровни липопротеинов, богатых ТГ, и остаточного холестерина (рассчитанного как отличный от ХС ЛПНП плюс ХС ЛПВП относительно общего холестерина [ОХ]) приводили к повышенному риску развития осложнений ССЗ и смертности от любой причины [21, 22]. Следовательно, оптимизация дополнительных целей терапии у пациентов с высоким риском развития осложнений ССЗ должна считаться главным приоритетом, несмотря на достижение целевых уровней ХС ЛПНП [23].

Помимо простоты включения всех атерогенных липопротеинов в один маркер, использование показателя ХС не-ЛПВП также более практично, поскольку его значение можно легко рассчитать (как разницу между ОХ и ХС ЛПВП) без необходимости проведения анализа натощак и без дополнительных затрат [26]. Согласно клиническим рекомендациям Международного общества атеросклероза (IAS) и Национального института здравоохранения и качества медицинской помощи (NICE), показатель ХС не-ЛПВП следует использовать в качестве основной терапевтической цели у пациентов с риском развития осложнений ССЗ [28, 29]. И наоборот, согласно клиническим рекомендациям ESC/EAS, Американской ассоциации клинических эндокринологов и Американского колледжа эндокринологии (AACE/ACE), показатель ХС не-ЛПВП следует использовать в качестве дополнительной цели терапии у лиц с высоким риском развития осложнений ССЗ после достижения целевого уровня ХС ЛПНП. Рекомендуемый целевой уровень ХС не-ЛПВП – это концентрация ХС ЛПНП плюс 0,8 ммоль/л [10, 11].
ТЕРАПЕВТИЧЕСКИЕ ПОДХОДЫ К ДОСТИЖЕНИЮ ЦЕЛЕВОГО УРОВНЯ ХС НЕ-ЛПВП
Как упоминалось выше, на компонент ХС ЛПНП показателя ХС не-ЛПВП у пациентов с высоким риском развития осложнений ССЗ можно влиять с помощью применения максимально переносимой дозы статина или комбинации статина и эзетимиба (или ингибитора PCSK-9) [5, 17, 18]. Самыми частыми методами лечения, направленными на оставшиеся липидные компоненты ХС не-ЛПВП, являются средства, действующие в основном на уровень ТГ и включающие омега-3 жирные кислоты и фибраты [10].
Омега-3 жирные кислоты
Омега-3 жирные кислоты, такие как эйкозапентаеновая кислота (ЭПК) и докозагексаеновая кислота (ДГК), применяли для снижения уровня ТГ у пациентов с гипертриглицеридемией. Механизм их действия заключается в снижении синтеза ЛПОНП в печени и повышении уровня липопротеинлипазы после приема пищи [30]. Результаты нескольких РКИ показали, что добавление омега-3 жирных кислот (в дозах 4 мг/сут) к терапии статинами эффективно для снижения уровня ТГ в сыворотке у пациентов с СД и другими факторами риска развития осложнений ССЗ [31–33].
В недавнем исследовании REDUCE-IT (Reduction of cardiovascular Events with Icosapent Ethyl Intervention Trial) провели оценку, насколько ЭПК высокой степени очистки уменьшает риск развития нежелательных явлений, связанных с ишемической болезнью сердца (ИБС), у пациентов, получавших статины, с гипертриглицеридемией (от 1,52 до 5,63 ммоль/л) и высоким риском развития осложнений ССЗ. Это двойное слепое рандомизированное плацебо-контролируемое исследование охватило более 8000 пациентов, которые находились под наблюдением в среднем в течение 4,9 года. Снижение на 25% уровня смертности от осложнений ССЗ, несмертельного инфаркта миокарда (ИМ), инсульта, реваскуляризации или нестабильной стенокардии наблюдали у пациентов, получавших терапию ЭПК (в дозе 2 мг 2 раза в сутки) по сравнению с пациентами, принимавшими комбинацию плацебо и статина (р<0,001). Аналогичное преимущество наблюдали у пациентов с СД и без него, число которых составило приблизительно 58% относительно числа зарегистрированных пациентов в каждой группе лечения. Среднее снижение уровня ТГ на 19,7% по сравнению с исходным было отмечено в группе ЭПК по сравнению с группой плацебо (р<0,001) [34].
Среднее снижение уровня ТГ на 19,7% по сравнению с исходным было отмечено в группе ЭПК по сравнению с группой плацебо (р<0,001) [34].
Фибраты
Фибраты являются агонистами α-рецепторов, активируемых пролифератором пероксисом, которые действуют через факторы транскрипции, чтобы контролировать метаболизм липидов и функцию артерий. Фибраты высокоэффективны в снижении плазменных ТГ и умеренно повышают уровень ХС ЛПВП [35].
В ходе двух проспективных РКИ, ACCORD и FIELD, изучали клиническое действие фенофибрата у пациентов с СД. В исследовании ACCORD подгруппа пациентов (n=5518), получавших терапию статинами, была рандомизирована для получения либо фенофибрата, либо плацебо. Хотя основная конечная точка (совокупность несмертельного ИМ, несмертельного инсульта или смерти по причине осложнений ССЗ) не была достигнута, клиническая польза от добавления фенофибрата к терапии статинами была очевидна в заранее определенной подгруппе пациентов с атерогенной дислипидемией (высокий уровень ТГ [≥2,3 ммоль/л] и низкий уровень ХС ЛПВП [≤0,9 ммоль/л]). Снижение риска сердечно-сосудистых осложнений на 31% было продемонстрировано при комбинированной терапии по сравнению с монотерапией статинами у пациентов с атерогенной дислипидемией, число которых составило 17% от общей популяции исследования [36]. Аналогично в исследовании FIELD применение фенофибрата показало снижение риска развития осложнений ССЗ на 27% у пациентов с дислипидемией на фоне СД, но не у пациентов без повышенного уровня ТГ в начале исследования [37]. Преимущество фибратов в отношении риска развития осложнений CCЗ было дополнительно подтверждено результатами метаанализа 5 плацебо-контролируемых исследований, направленных на сравнение влияния различных фибратов у пациентов с атерогенной дислипидемией и без нее. Этот анализ показал снижение на 35% риска развития осложнений ИБС на фоне применения фибратов, особенно у пациентов с атерогенной дислипидемией [38]. Метарегрессионный анализ исследований по изучению влияния фибратов продемонстрировал снижение на 43 и 54% риска развития осложнений ИБС на 1 ммоль/л снижения уровня ТГ у пациентов с гипертриглицеридемией и без нее соответственно [39].
Снижение риска сердечно-сосудистых осложнений на 31% было продемонстрировано при комбинированной терапии по сравнению с монотерапией статинами у пациентов с атерогенной дислипидемией, число которых составило 17% от общей популяции исследования [36]. Аналогично в исследовании FIELD применение фенофибрата показало снижение риска развития осложнений ССЗ на 27% у пациентов с дислипидемией на фоне СД, но не у пациентов без повышенного уровня ТГ в начале исследования [37]. Преимущество фибратов в отношении риска развития осложнений CCЗ было дополнительно подтверждено результатами метаанализа 5 плацебо-контролируемых исследований, направленных на сравнение влияния различных фибратов у пациентов с атерогенной дислипидемией и без нее. Этот анализ показал снижение на 35% риска развития осложнений ИБС на фоне применения фибратов, особенно у пациентов с атерогенной дислипидемией [38]. Метарегрессионный анализ исследований по изучению влияния фибратов продемонстрировал снижение на 43 и 54% риска развития осложнений ИБС на 1 ммоль/л снижения уровня ТГ у пациентов с гипертриглицеридемией и без нее соответственно [39].
Поэтому, согласно клиническим рекомендациям AACE, следует применять фибраты или омега-3 жирные кислоты (в дозе 2–4 мг в сутки) у пациентов с тяжелой гипертриглицеридемией (ТГ >500 мг/л) и для дальнейшего снижения нежелательных исходов, связанных с ССЗ, у пациентов с уровнем ТГ ≥200 мг/дл и уровнем ХС ЛПВП <40 мг/дл на фоне оптимизированной терапии статинами [11]. Согласно клиническим рекомендациям ESC/EAS, следует применять фенофибрат в сочетании со статинами у пациентов с высоким риском развития осложнений ССЗ и с уровнем ТГ >2,3 ммоль/л, несмотря на оптимизированное лечение статинами [10].
РЕЗЮМЕ
Статины рекомендованы в качестве первой линии гиполипидемической терапии в сочетании с изменениями образа жизни у пациентов с СД для снижения риска развития осложнений ССЗ. Тем не менее, несмотря на агрессивное снижение уровня ХС ЛПНП при терапии статинами (±эзетимиб и ингибиторы PCSK9), значительный остаточный риск развития осложнений ССЗ особенно выражен у пациентов с СД2. Следовательно, существует необходимость в оптимизации дополнительных целей при лечении пациентов с высоким риском развития осложнений ССЗ, несмотря на достижение целевых уровней ХС ЛПНП. ХС не-ЛПВП, единственный маркер, который включает все атерогенные липопротеины, был рекомендован для использования в качестве дополнительной мишени при лечении пациентов с высоким риском развития осложнений ССЗ, так как является более удобным параметром для оценки риска по сравнению с отдельно взятым уровнем ХС ЛПНП. Клинические преимущества применения омега-3 жирных кислот и фенофибрата в отношении снижения риска развития осложнений ССЗ у пациентов с атерогенной дислипидемией хорошо известны. Поэтому ключом к снижению риска развития осложнений ССЗ у пациентов с СД является использование комплексного подхода, который включает: оптимизацию образа жизни, управление уровнем ХС ЛПНП и терапию в отношении всех атерогенных липопротеинов путем влияния на ХС не-ЛПВП (рис. 1).
Следовательно, существует необходимость в оптимизации дополнительных целей при лечении пациентов с высоким риском развития осложнений ССЗ, несмотря на достижение целевых уровней ХС ЛПНП. ХС не-ЛПВП, единственный маркер, который включает все атерогенные липопротеины, был рекомендован для использования в качестве дополнительной мишени при лечении пациентов с высоким риском развития осложнений ССЗ, так как является более удобным параметром для оценки риска по сравнению с отдельно взятым уровнем ХС ЛПНП. Клинические преимущества применения омега-3 жирных кислот и фенофибрата в отношении снижения риска развития осложнений ССЗ у пациентов с атерогенной дислипидемией хорошо известны. Поэтому ключом к снижению риска развития осложнений ССЗ у пациентов с СД является использование комплексного подхода, который включает: оптимизацию образа жизни, управление уровнем ХС ЛПНП и терапию в отношении всех атерогенных липопротеинов путем влияния на ХС не-ЛПВП (рис. 1).
Рис. 1. Особенности лечения для снижения риска развития осложнений сердечно-сосудистых заболеваний у пациентов с сахарным диабетом: СС – сердечно-сосудистый; ХС ЛПВП – холестерин липопротеинов высокой плотности; ХС ЛПНП – холестерин липопротеинов низкой плотности; PCSK-9 – пропротеиновая конвертаза субтилизин/кексин типа 9; ТГ – триглицериды; ОХ – общий холестерин
ДОПОЛНИТЕЛЬНАЯ ИНФОРМАЦИЯ
Конфликт интересов. AZ получал гонорары за лекции на национальных и международных конференциях от компаний «Амджен», «Санофи», «Сервье», «Кьези», «Альфасигма», «Эбботт», «Майлан» и «Новартис».
AZ получал гонорары за лекции на национальных и международных конференциях от компаний «Амджен», «Санофи», «Сервье», «Кьези», «Альфасигма», «Эбботт», «Майлан» и «Новартис».
Благодарности. Статья основана на презентации автора, представленной на конференции Научной школы сахарного диабета «Путь пациентов с СД 2 типа: комплексный подход и качество жизни», проведенной в Москве (11–12 апреля 2019 года). Автор соответствует критериям авторства для данной рукописи, установленным Международным комитетом редакторов медицинских журналов (ICMJE), несет ответственность за общую целостность работы и окончательно одобрил версию рукописи, подлежащую публикации. Автор выражает признательность Нихалю Ганешу Мареманде, доктору наук компании «Новартис Хелскеа Прайвит Лимитед», Индия, за медицинскую письменную поддержку, которая была профинансирована компанией «Новартис Фрама АГ», Базель, Швейцария, в соответствии с руководящими принципами надлежащей практики публикации (GPP3) (http: //www. ismpp. рг/gpp3).
ismpp. рг/gpp3).
1. Vergès B. Pathophysiology of diabetic dyslipidaemia: where are we? Diabetologia. 2015;58(5):886–899. doi: https://doi.org/10.1007/s00125-015-3525-8
2. Taskinen MR. Diabetic dyslipidaemia: from basic research to clinical practice. Diabetologia. 2003;46(6):733–749. doi: https://doi.org/10.1007/s00125-003-1111-y
3. Adiels M, Olofsson SO, Taskinen MR, Borén J. Diabetic dyslipidaemia. Curr Opin Lipidol. 2006;17(3):238–246. doi: https://doi.org/10.1097/01.mol.0000226115.97436.c0
4. Patti AM, Giglio RV, Papanas N, et al. Future perspectives of the pharmacological management of diabetic dyslipidemia. Expert Rev Clin Pharmacol. 2019;12(2):129–143. doi: https://doi.org/10.1080/17512433.2019.1567328
Expert Rev Clin Pharmacol. 2019;12(2):129–143. doi: https://doi.org/10.1080/17512433.2019.1567328
5. Collins R, Armitage J, Parish S, et al. MRC/BHF Heart Protection Study of cholesterol-lowering with simvastatin in 5963 people with diabetes: a randomised placebo controlled trial. Lancet. 2003;361(9374):2005–2016. doi: https://doi.org/10.1016/s0140-6736(03)13636-7
6. LaRosa JC, Grundy SM, Waters DD, et al. Intensive lipid lowering with atorvastatin in patients with stable coronary disease. N Engl J Med. 2005;352(14):1425–1435. doi: https://doi.org/10.1056/NEJMoa050461
7. Sacks FM, Pfeffer MA, Moye LA, et al. The effect of pravastatin on coronary events after myocardial infarction in patients with average cholesterol levels. Cholesterol and Recurrent Events Trial investigators. N Engl J Med. 1996;335(14):1001–1009. doi: https://doi.org/10.1056/NEJM199610033351401
Cholesterol and Recurrent Events Trial investigators. N Engl J Med. 1996;335(14):1001–1009. doi: https://doi.org/10.1056/NEJM199610033351401
8. Colhoun HM, Betteridge DJ, Durrington PN, et al. Primary prevention of cardiovascular disease with atorvastatin in type 2 diabetes in the Collaborative Atorvastatin Diabetes Study (CARDS): multicentre randomised placebo-controlled trial. Lancet. 2004;364(9435):685–696. doi: https://doi.org/10.1016/S0140-6736(04)16895-5
9. Cholesterol Treatment Trialists’ (CTT) Collaborators; Kearney PM, Blackwell L, Collins R, et al. Efficacy of cholesterol-lowering therapy in 18,686 people with diabetes in 14 randomised trials of statins: a meta-analysis. Lancet. 2008;371(9607):117–125. doi: https://doi.org/10.1016/S0140-6736(08)60104-X
10. Mach F, Baigent C, Catapano AL, et al. 2019 ESC/EAS Guidelines for the management of dyslipidaemias: lipid modification to reduce cardiovascular risk. Eur Heart J. 2020;41(1):111-188. doi: https://doi.org/10.1093/eurheartj/ehz455
Mach F, Baigent C, Catapano AL, et al. 2019 ESC/EAS Guidelines for the management of dyslipidaemias: lipid modification to reduce cardiovascular risk. Eur Heart J. 2020;41(1):111-188. doi: https://doi.org/10.1093/eurheartj/ehz455
11. Jellinger PS, Handelsman Y, Rosenblit PD, et al. American association of clinical endocrinologists and American college of endocrinology guidelines for management of dyslipidemia and prevention of cardiovascular disease. Endocr Pract. 2017;23(Suppl 2):1–87. doi: https://doi.org/10.4158/EP171764.APPGL
12. Jialal I, Singh G. Management of diabetic dyslipidemia: an update. World J Diabetes. 2019;10(5):280–290. doi: https://doi.org/10.4239/wjd.v10.i5.280
13. Reiner Z. Managing the residual cardiovascular disease risk associated with HDL-cholesterol and triglycerides in statin-treated patients: a clinical update. Nutr Metab Cardiovasc Dis. 2013;23(9):799–807. doi: https://doi.org/10.1016/j.numecd.2013.05.002
Nutr Metab Cardiovasc Dis. 2013;23(9):799–807. doi: https://doi.org/10.1016/j.numecd.2013.05.002
14. LIPID Study Group. Prevention of cardiovascular events and death with pravastatin in patients with coronary heart disease and a broad range of initial cholesterol levels. N Engl J Med. 1998;339(19):1349–1357. doi: https://doi.org/10.1056/NEJM199811053391902
15. Shepherd J, Blauw GJ, Murphy MB, et al. Pravastatin in elderly individuals at risk of vascular disease (PROSPER): a randomised controlled trial. Lancet. 2002;360(9346):1623–1630. doi: https://doi.org/10.1016/s0140-6736(02)11600-x
16. Sever PS, Dahlöf B, Poulter NR, et al. Prevention of coronary and stroke events with atorvastatin in hypertensive patients who have average or lower-than-average cholesterol concentrations, in the Anglo-Scandinavian Cardiac Outcomes Trial-Lipid Lowering Arm (ASCOT-LLA): a multicentre randomised controlled trial. Lancet. 2003;361(9364):1149–1158. doi: https://doi.org/10.1016/S0140-6736(03)12948-0
Lancet. 2003;361(9364):1149–1158. doi: https://doi.org/10.1016/S0140-6736(03)12948-0
17. Cannon CP, Blazing MA, Giugliano RP, et al. Ezetimibe added to statin therapy after acute coronary syndromes. N Engl J Med. 2015;372(25):2387–2397. doi: https://doi.org/10.1056/NEJMoa1410489
18. Sabatine MS, Giugliano RP, Keech AC, et al. Evolocumab and clinical outcomes in patients with cardiovascular disease. N Engl J Med. 2017;376(18):1713–1722. doi: https://doi.org/10.1056/NEJMoa1615664
19. Ferrari R, Aguiar C, Alegria E, et al. Current practice in identifying and treating cardiovascular risk, with a focus on residual risk associated with atherogenic dyslipidaemia. Eur Heart J Suppl. 2016;18(Suppl C):C2–C12. doi: https://doi.org/10. 1093/eurheartj/suw009
1093/eurheartj/suw009
20. ACCORD Study Group; Ginsberg HN, Elam MB, Lovato LC, et al. Effects of combination lipid therapy in type 2 diabetes mellitus. N Engl J Med. 2010;362(17):1563–1574. doi: https://doi.org/10.1056/NEJMoa1001282
21. Varbo A, Nordestgaard BG. Remnant cholesterol and triglyceride-rich lipoproteins in atherosclerosis progression and cardiovascular disease. Arterioscler Thromb Vasc Biol. 2016;36(11):2133–2135. doi: https://doi.org/10.1161/ATVBAHA.116.308305
22. Do R, Willer CJ, Schmidt EM, et al. Common variants associated with plasma triglycerides and risk for coronary artery disease. Nat Genet. 2013;45(11):1345–1352. doi: https://doi.org/10.1038/ng.2795
23. Aguiar C, Alegria E, Bonadonna RC, et al. A review of the evidence on reducing macrovascular risk in patients with atherogenic dyslipidaemia: A report from an expert consensus meeting on the role of fenofibrate-statin combination therapy. Atheroscler Suppl. 2015;19:1–12. doi: https://doi.org/10.1016/S1567-5688(15)30001-5
Aguiar C, Alegria E, Bonadonna RC, et al. A review of the evidence on reducing macrovascular risk in patients with atherogenic dyslipidaemia: A report from an expert consensus meeting on the role of fenofibrate-statin combination therapy. Atheroscler Suppl. 2015;19:1–12. doi: https://doi.org/10.1016/S1567-5688(15)30001-5
24. Puri R, Nissen SE, Shao M, et al. Non-HDL cholesterol and triglycerides: implications for coronary atheroma progression and clinical events. Arterioscler Thromb Vasc Biol. 2016;36(11):2220–2228. doi: https://doi.org/10.1161/ATVBAHA.116.307601
25. Boekholdt SM, Arsenault BJ, Mora S, et al. Association of LDL cholesterol, non-HDL cholesterol, and apolipoprotein B levels with risk of cardiovascular events among patients treated with statins: a meta-analysis. JAMA. 2012;307(12):1302–1309. doi: https://doi. org/10.1001/jama.2012.366
org/10.1001/jama.2012.366
26. Langlois MR, Chapman MJ, Cobbaert C, et al. Quantifying atherogenic lipoproteins: current and future challenges in the era of personalized medicine and very low concentrations of LDL cholesterol. A consensus statement from EAS and EFLM. Clin Chem. 2018;64(7):1006–1033. doi: https://doi.org/10.1373/clinchem.2018.287037
27. Fruchart JC, Davignon J, Hermans MP, et al. Residual macrovascular risk in 2013: what have we learned? Cardiovasc Diabetol. 2014;13:26. doi: https://doi.org/10.1186/1475-2840-13-26
28. Rabar S, Harker M, O’Flynn N, et al. Lipid modification and cardiovascular risk assessment for the primary and secondary prevention of cardiovascular disease: summary of updated NICE guidance. BMJ. 2014;349:g4356. doi: https://doi.org/10.1136/bmj.g4356
BMJ. 2014;349:g4356. doi: https://doi.org/10.1136/bmj.g4356
29. Expert Dyslipidemia Panel; Grundy SM. An international atherosclerosis society position paper: global recommendations for the management of dyslipidemia. J Clin Lipidol. 2013;7(6):561−565. doi: https://doi.org/10.1016/j.jacl.2013.10.001
30. Oscarsson J, Hurt-Camejo E. Omega-3 fatty acids eicosapentaenoic acid and docosahexaenoic acid and their mechanisms of action on apolipoprotein B-containing lipoproteins in humans: a review. Lipids Health Dis. 2017;16(1):149. doi: https://doi.org/10.1186/s12944-017-0541-3
31. Chan DC, Watts GF, Barrett PH, et al. Regulatory effects of HMG CoA reductase inhibitor and fish oils on apolipoprotein B-100 kinetics in insulin-resistant obese male subjects with dyslipidemia. Diabetes. 2002;51(8):2377–2386. doi: https://doi.org/10.2337/diabetes.51.8.2377
Diabetes. 2002;51(8):2377–2386. doi: https://doi.org/10.2337/diabetes.51.8.2377
32. Durrington PN, Bhatnagar D, Mackness MI, et al. An omega-3 polyunsaturated fatty acid concentrate administered for one year decreased triglycerides in simvastatin treated patients with coronary heart disease and persisting hypertriglyceridaemia. Heart. 2001;85(5):544–548. doi: https://doi.org/10.1136/heart.85.5.544
33. Davidson MH, Stein EA, Bays HE, et al. Efficacy and tolerability of adding prescription omega-3 fatty acids 4 g/d to simvastatin 40 mg/d in hypertriglyceridemic patients: an 8-week, randomized, double-blind, placebo-controlled study. Clin Ther. 2007;29(7):1354–1367. doi: https://doi.org/10.1016/j.clinthera.2007.07.018
34. Bhatt DL, Steg PG, Miller M, et al. Cardiovascular risk reduction with icosapent ethyl for hypertriglyceridemia. N Engl J Med. 2019;380(1):11–22. doi: https://doi.org/10.1056/NEJMoa1812792
Cardiovascular risk reduction with icosapent ethyl for hypertriglyceridemia. N Engl J Med. 2019;380(1):11–22. doi: https://doi.org/10.1056/NEJMoa1812792
35. Staels B, Dallongeville J, Auwerx J, et al. Mechanism of action of fibrates on lipid and lipoprotein metabolism. Circulation. 1998;98(19):2088–2093. doi: https://doi.org/10.1161/01.cir.98.19.2088
36. Elam M, Lovato L, Ginsberg H. The ACCORD-Lipid study: implications for treatment of dyslipidemia in type 2 diabetes mellitus. Clin Lipidol. 2011;6(1):9–20. doi: https://doi.org/10.2217/clp.10.84
37. Scott R, O’Brien R, Fulcher G, et al.; Fenofibrate Intervention and Event Lowering in Diabetes (FIELD) Study Investigators. Effects of fenofibrate treatment on cardiovascular disease risk in 9,795 individuals with type 2 diabetes and various components of the metabolic syndrome: the Fenofibrate Intervention and Event Lowering in Diabetes (FIELD) study. Diabetes Care. 2009;32(3):493–498. doi: https://doi.org/10.2337/dc08-1543
Diabetes Care. 2009;32(3):493–498. doi: https://doi.org/10.2337/dc08-1543
38. Sacks FM, Carey VJ, Fruchart JC. Combination lipid therapy in type 2 diabetes. N Engl J Med. 2010;363(7):692–694. doi: https://doi.org/10.1056/NEJMc1006407
39. Nordestgaard BG, Varbo A. Triglycerides and cardiovascular disease. Lancet. 2014;384(9943):626–635. doi: https://doi.org/10.1016/S0140-6736(14)61177-6
Показатели липидного обмена. Общий холестерин
Холестерин – жироподобное вещество, жизненно необходимое организму. Правильное научное именование этого
вещества – «холестерол» (окончание «‑ол» указывает на принадлежность
к спиртам), однако в отечественной литературе получило распространение наименование
«холестерин».
Около 80‑85% всего холестерина синтезируется организмом человека (печенью, кишечником, почками, надпочечниками, половыми железами), остальные 15‑20% поступают с пищей животного происхождения (в первую очередь мясо, молочные продукты, яйца).
Холестерин участвует в образовании клеточных мембран всех органов и тканей тела. Наибольшее количество холестерина участвует в формировании клеточных мембран эритроцитов (около 24%), мембраны клеток печени составляют 17%, мозг (белое вещество) – 15%, серое вещество головного мозга – 5‑7%. На основе холестерина создаются гормоны, которые участвуют в росте, развитии организма и реализации функции размножения. Из холестерина образуются желчные кислоты, которые входят в состав желчи, благодаря им в кишечнике всасываются жиры.
Общий холестерин – показатель, отражающий совокупность всех фракций холестерина, циркулирующих
в крови. Сам по себе холестерин нерастворим в воде, поэтому для транспорта холестерина в организме образуются
комплексные соединения за счет связывания с белковыми молекулами. Такие комплексы называют липопротеинами.
Сам по себе холестерин нерастворим в воде, поэтому для транспорта холестерина в организме образуются
комплексные соединения за счет связывания с белковыми молекулами. Такие комплексы называют липопротеинами.
В крови циркулирует несколько типов липопротеинов, различающихся пропорциями входящих в их состав компонентов. В зависимости от размера частиц и их функций выделяют липопротеины высокой плотности (ЛПВП), липопротеины низкой плотности (ЛПНП), липопротеины очень низкой плотности (ЛПОНП), холестерин, не связанный с липопротеинами высокой плотности (не‑ЛПВП), и ряд других веществ. ЛПНП и ЛПОНП считаются «плохими» видами холестерина, так как они способствуют образованию бляшек в артериях. ЛПВП, напротив, называют «хорошим», так как составе ЛПВП удаляются из сосудов избыточные количества холестерина.
Содержание холестерина в крови в значительной степени зависит от возраста. Его уровень при рождении
составляет менее 3,0 ммоль/л, затем постепенно возрастает. Появляющиеся различия в его концентрации
связаны
с половой принадлежностью. У мужчин концентрация холестерина в крови повышается в раннем
и среднем возрасте и снижается в старости. У женщин уровень холестерина с возрастом
увеличивается более медленно, вплоть до менопаузы; в дальнейшем может превышать показатели холестерина
у мужчин. Описанные возрастные изменения содержания холестерина в крови связывают с действием половых
гормонов: эстрогены снижают, а андрогены повышают уровень общего холестерина. Во время беременности
наблюдается физиологическое увеличение уровня общего холестерина.
Его уровень при рождении
составляет менее 3,0 ммоль/л, затем постепенно возрастает. Появляющиеся различия в его концентрации
связаны
с половой принадлежностью. У мужчин концентрация холестерина в крови повышается в раннем
и среднем возрасте и снижается в старости. У женщин уровень холестерина с возрастом
увеличивается более медленно, вплоть до менопаузы; в дальнейшем может превышать показатели холестерина
у мужчин. Описанные возрастные изменения содержания холестерина в крови связывают с действием половых
гормонов: эстрогены снижают, а андрогены повышают уровень общего холестерина. Во время беременности
наблюдается физиологическое увеличение уровня общего холестерина.
Повышение уровня холестерина является одной из главных причин атеросклеротического поражения сосудов. Уровень
общего холестерина в комплексе с данными об имеющихся заболеваниях, семейном анамнезе, возрасте,
поле,
уровне артериального давления, факте курения учитывают при оценке индивидуального риска развития тяжелых осложнений
сердечно‑сосудистых заболеваний (инфаркта миокарда или инсульта) по шкале SCORE
(SystematicCOronaryRiskEvaluation)
при первичной профилактике.
Исходя из степени риска рассчитываются целевые показатели общего холестерина и прочих фракций липидов, к которым необходимо стремиться, практикуя здоровый образ жизни и правильное питание. Изменением диеты можно снизить уровень холестерина в крови на 10‑15%, хотя чувствительность к изменениям содержания холестерина в пище и влияние диеты на уровень холестерина может быть разной. При недостижении целевых цифр немедикаментозными методами назначается лекарственная терапия.
Как правильно подготовиться к исследованию?
- Не принимать пищу в течение 8 часов перед исследованием.
- Исключить физическое и эмоциональное перенапряжение за 30 минут до исследования.
- Не курить в течение 30 минут до исследования.
Что может влиять на результат?
Повышают уровень общего холестерина:
- прием пищи, содержащей животные жиры.

- беременность (тест на холестерин следует сдавать по меньшей мере через 6 недель после родов),
- длительное голодание,
- сдача крови в положении стоя,
- прием анаболических стероидов, андрогенов, кортикостероидов,
- курение,
- холестаз (застой желчи),
- хроническое воспаление почек, приводящее к нефротическому синдрому,
- хроническая почечная недостаточность,
- снижение функции щитовидной железы (гипотиреоз),
- некомпенсированный сахарный диабет,
- ожирение,
- рак простаты или поджелудочной железы.
- подагра.
Снижают уровень общего холестерина:
- сдача крови в положении лежа,
- прием ряда лекарственных препаратов (аллопуринол, клофибрат, колхицин, противогрибковые препараты, статины, холестирамин, эритромицин, эстрогены),
- интенсивная физическая нагрузка,
- диета с высоким содержанием полиненасыщенных жирных кислот,
- заболевания печени,
- заболевания костного мозга,
- повышенная функция щитовидной железы (гипертиреоз),
- нарушения процессов всасывания в кишечнике,
- фолиево‑ или B12‑дефицитная анемия,
- распространенные ожоги,
- туберкулез,
- острые заболевания, острые инфекции,
- хроническая обструктивная болезнь легких.

Когда «хороший» холестерин становится «плохим»?
14 ноября во всём мире отмечается День борьбы против диабета. Диабет относится к числу неинфекционных заболеваний, профилактика которых — важная часть работы любого медицинского учреждения. В рамках всемирной акции мы подготовили для вас ряд публикаций о здоровом образе жизни и предупреждении неинфекционных заболеваний. Сегодня мы расскажем о холестерине и его роли в организме человека.
За движение холестерина в кровеносных сосудах отвечают жиры (липиды). Холестерин является главным компонентом клеточной мембраны. Он формирует оболочки нервных волокон, участвует в выработке гормонов надпочечников и половых гормонов, играет важную роль в работе мозга и в выработке витамина D. Без участия холестерина невозможна нормальная работа иммунитета.
Чем отличаются «плохой холестерин» и «хороший холестерин»?«Плохой холестерин» — это липопротеины низкой плотности (ЛПНП). Именно они формируют атеросклеротические бляшки, из-за которых происходит сужение просвета сосудов. В результате нарушается кровоснабжение органов. Высокий уровень ЛПНП вызывает риск развития атеросклероза и таких его проявлений как инфаркт миокарда и инсульт.
Именно они формируют атеросклеротические бляшки, из-за которых происходит сужение просвета сосудов. В результате нарушается кровоснабжение органов. Высокий уровень ЛПНП вызывает риск развития атеросклероза и таких его проявлений как инфаркт миокарда и инсульт.
«Хороший холестерин» — это липопротеины высокой плотности (ЛПВП). Удаляют холестерин из сосудистой стенки и тем самым «чистят» артерии. Высокая концентрация ЛПВП снижает риск развития атеросклероза и сердечно-сосудистых заболеваний.
Делаем вывод, что холестерин нужен каждому человеку, но в определенной концентрации.
Как же держать уровень холестерина в норме?После того, как Вы узнали, что уровень холестерина в Вашем организме отклонился от нормы, нужно выяснить причину повышения либо понижения. Для этого необходимо обратиться на приём к врачу, который спланирует для Вас нормализацию уровня холестерина методом терапии, а также даст рекомендации по питанию и образу жизни.
Важно знать, что повышения уровня холестерина и понижение требует разного подхода. Например, при пониженном холестерине необходимо есть больше мяса и рыбы, принимать препараты, стимулирующие работу печени. При повышенном холестерине, наоборот необходимо соблюдать диету, значительно сократив прием липидной пищи.
Определить, в норме ли Ваш холестерин, несложно. Достаточно сравнить нормальные показатели с результатами анализа Вашей крови. Будьте здоровы!
Расчет коэффициента атерогенности — Клиника 1
Коэффициент атерогенности – показатель, отражающий степень риска развития заболевания сердца и сосудов.
Коэффициент атерогенности – отношение «плохого» холестерола к «хорошему», характеризующее риск развития сердечно-сосудистых заболеваний.
Холестерол (ХС) – жироподобное вещество, жизненно необходимое организму. Он участвует в образовании клеточных мембран всех органов и тканей тела. На основе холестерола создаются гормоны, без которых невозможны рост, развитие организма и реализация функции воспроизведения. Из него образуются желчные кислоты, благодаря которым в кишечнике всасываются жиры.
Из него образуются желчные кислоты, благодаря которым в кишечнике всасываются жиры.
Холестерол нерастворим в воде, поэтому для перемещения по организму он «упаковывается» в оболочку, состоящую из специальных белков – апопротеинов. Получившийся комплекс («холестерол + апопротеин») называется липопротеином. В крови циркулирует несколько типов липопротеинов, различающихся пропорциями входящих в их состав компонентов:
- липопротеины очень низкой плотности (ЛПОНП),
- липопротеины низкой плотности (ЛПНП),
- липопротеины высокой плотности (ЛПВП).
ЛПНП и ЛПОНП считаются «плохими» видами холестерола, так как они способствуют образованию в артериях бляшек, которые могут привести к инфаркту или инсульту. ЛПВП, напротив, называют «хорошим» холестеролом, потому что они удаляют избыточные количества холестерола низкой плотности со стенок сосуда.
В развитии атеросклеротических бляшек в сосудах значение имеет не только повышение общего количества холестерола в крови, но и соотношение между «плохим» и «хорошим» холестеролом. Именно его и отражает коэффициент атерогенности. Он рассчитывается по следующей формуле: КА = (общий ХС – ЛПВП)/ЛПВП.
Именно его и отражает коэффициент атерогенности. Он рассчитывается по следующей формуле: КА = (общий ХС – ЛПВП)/ЛПВП.
Таким образом, для того чтобы определить КА, необходимо знать уровень общего холестерола и ЛПВП.
Оптимальным считается коэффициент атерогенности, равный 2-3.
Коэффициент атерогенности является ориентировочным показателем. Для более точной оценки риска развития атеросклероза и заболеваний сердца и сосудов лучше использовать точные значения общего холестерола, ЛПНП и ЛПВП.
Для чего используется исследование?
Тест на коэффициент атерогенности используется для того, чтобы оценить риск развития атеросклероза и проблем с сердцем и сосудами.
Изменение уровней «плохого» и «хорошего» холестерола и их соотношения само по себе, как правило, не проявляется никакими симптомами, поэтому их своевременное определение очень важно в профилактике сердечно-сосудистых заболеваний.
Когда назначается исследование?
Коэффициент атерогенности, как правило, является частью липидограммы, как и общий холестерол, ЛПВП, ЛПНП, ЛПОНП и триглицериды. Липидограмма может входить в стандартный набор анализов при профилактических осмотрах или сдаваться чаще, если человеку предписана диета с ограничением животных жиров и/или он принимает лекарства, снижающие уровень липидов. В этих случаях проверяют, достигает ли пациент целевого уровня значений холестерола и, соответственно, снижается ли у него риск сердечно-сосудистых заболеваний.
Липидограмма может входить в стандартный набор анализов при профилактических осмотрах или сдаваться чаще, если человеку предписана диета с ограничением животных жиров и/или он принимает лекарства, снижающие уровень липидов. В этих случаях проверяют, достигает ли пациент целевого уровня значений холестерола и, соответственно, снижается ли у него риск сердечно-сосудистых заболеваний.
Кроме того, липидограмма назначается чаще, если в жизни пациента присутствуют факторы риска развития сердечно-сосудистых заболеваний:
- курение,
- у мужчин возраст более 45 лет, у женщин – более 55,
- повышенное артериальное давление (140/90 мм. рт. ст и выше),
- повышенный холестерол или сердечно-сосудистые заболевания у членов семьи (инфаркт или инсульт у ближайшего родственника мужкого пола моложе 55 лет или женщины моложе 65 лет),
- ишемическая болезнь сердца, перенесенный инфаркт сердечной мышцы или инсульт,
- сахарный диабет,
- избыточная масса тела,
- злоупотребление алкоголем,
- прием большого количества пищи, содержащей животные жиры,
- низкая физическая активность.

Если у ребенка выявлен повышенный холестерол или заболевания сердца, то впервые делать липидограмму или анализ на общий холестерол ему рекомендуется в возрасте от 2 до 10 лет.
Стоимость исследования
Исследование уровня холестерина липопротеинов низкой плотности
Липопротеины низкой плотности – основные переносчики холестерина в организме. Холестерин, входящий в их состав, считается «вредным», так как при его избытке повышается риск появления в артериях бляшек, которые могут приводить к их закупорке и вызывать инфаркт или инсульт. Холестерин участвует в образовании клеточных мембран всех органов и тканей тела. На основе холестерина создаются гормоны, которые необходимы для развития организма и реализации функции воспроизведения. Из холестерина образуются желчные кислоты, с помощью которых в кишечнике всасываются жиры. Холестерин нерастворим в воде, поэтому для перемещения по организму он «упаковывается» в белковую оболочку, состоящую из аполипопротеинов. Получившийся комплекс (холестерин + аполипопротеин) называется липопротеином.
В крови циркулирует несколько типов липопротеинов, различающихся пропорциями входящих в их состав компонентов:
— липопротеины очень низкой плотности (ЛПОНП),
— липопротеины низкой плотности (ЛПНП),
— липопротеины высокой плотности (ЛПВП).
Холестерин ЛПНП считается «плохим», так как при его избытке в стенках сосудов возникают бляшки, которые могут ограничивать движение крови по сосуду, что грозит атеросклерозом и значительно повышает риск заболеваний сердца (ишемической болезни, инфаркта) и инсульта. В печени производится достаточное для нужд организма количество холестерина, однако его часть поступает с пищей, в основном с жирным мясом и жирными молочными продуктами. Если у человека есть наследственная предрасположенность к повышению холестерина или он употребляет слишком много животных жиров, то уровень ЛПНП в крови может повыситься до опасных значений.
Для чего используется исследование?
— Чтобы оценить вероятность атеросклероза и проблем с сердцем (это наиболее важный показатель риска развития ишемической болезни).
— Для контроля за эффективностью диеты со сниженным количеством животных жиров.
— Для наблюдения за уровнем липидов после применения препаратов, снижающих холестерин.
Когда назначается исследование?
Анализ на ЛПНП обычно входит в состав липидограммы, которая также включает в себя определение общего холестерина, ХС ЛПОНП, ХС ЛПВП, триглицеридов и коэффициента атерогенности. Липидограмму могут назначать при плановых профилактических осмотрах или при увеличении концентрации общего холестерина, чтобы выяснить, за счет какой именно фракции он повышен. Вообще, липидограмму рекомендуется делать всем людям старше 20 лет не реже одного раза в 5 лет, но в некоторых случаях даже чаще (несколько раз в год).
Во-первых, если пациенту предписана диета с ограничением приема животных жиров и/или он принимает лекарства, снижающие уровень холестерина, – тогда проверяют, достигает ли он целевого уровня значений ЛПНП и общего холестерина и, соответственно, снижается ли у него риск сердечно-сосудистых заболеваний.
И, во-вторых, если в жизни пациента присутствует один или несколько факторов риска развития сердечно-сосудистых заболеваний:
— курение,
— определенный возраст (мужчины старше 45 лет, женщины старше 55),
— повышенное артериальное давление (от 140/90 мм рт. ст.),
— повышенный холестерин или сердечно-сосудистые заболевания у членов семьи (инфаркт или инсульт у ближайшего родственника мужского пола моложе 55 лет или женского моложе 65),
— ишемическая болезнь сердца, перенесенный инфаркт сердечной мышцы или инсульт,
— сахарный диабет,
— избыточная масса тела,
— злоупотребление алкоголем,
— прием большого количества пищи, содержащей животные жиры,
— низкая физическая активность.
Если у ребенка в семье были случаи повышенного холестерина или заболеваний сердца в молодом возрасте, то впервые липидограмму ему рекомендуется сдавать в возрасте от 2 до 10 лет.
Болезни печени.
Холестерин ЛПВП | Медицинский центр «Широких сердец»
/Услуги
/ / / /Холестерин ЛПВП
Цены
| Холестерин ЛПВП |
100₽ |
Холестерин — ЛПВП (Холестерин липопротеинов высокой плотности, HDL Cholesterol)
Липопротеины высокой плотности — соединения, состоящие из липидов (жиров) и белков. Они обеспечивают переработку и выведение жиров из организма, поэтому их называют «хорошим холестерином».
Холестерол (ХС, холестерин) — жироподобное вещество, жизненно необходимое организму. Правильное научное именование этого вещества — «холестерол» (окончание -ол указывает на принадлежность к спиртам), однако в массовой литературе получило распространение именование «холестерин», которым мы будем пользоваться в дальнейшем. Холестерин образуется в печени, а также поступает в организм с пищей, в основном с мясными и молочными продуктами. Холестерин участвует в образовании клеточных мембран всех органов и тканей тела. На основе холестерина создаются гормоны, которые участвуют в росте, развитии организма и реализации функции воспроизведения. Из него образуются желчные кислоты, благодаря которым в кишечнике всасываются жиры.
Холестерин не растворим в воде, поэтому для перемещения по организму он «упаковывается» в белковую оболочку, состоящую из специальных белков — аполипопротеинов. Получившийся комплекс (холестерол + аполипопротеин) называется липопротеином.
В крови циркулирует несколько типов липопротеинов, различающихся пропорциями входящих в их состав компонентов:
- липопротеины очень низкой плотности (ЛПОНП)
- липопротеины низкой плотности (ЛПНП)
- липопротеины высокой плотности (ЛПВП)
Липопротеины высокой плотности состоят в основном из белковой части и содержат немного холестерина. Их основная функция — переносить излишки холестерина обратно в печень, откуда они выделяются в виде желчных кислот. Поэтому холестерин ЛПВП (ХС ЛПВП) также называют «хорошим холестерином». В состав ЛПВП входит около 30% общего холестерола (холестерина) крови.
Если у человека есть наследственная предрасположенность к повышению холестерина или он употребляет слишком много жирной пищи, то уровень холестерина в крови может повышаться, так что его излишки не будут полностью выводиться липопротеинами высокой плотности. Он начинает откладываться в стенках сосудов в виде бляшек, которые могут ограничивать движение крови по сосуду, а также делать сосуды более жесткими (атеросклероз), что значительно повышает риск заболеваний сердца (ишемической болезни, инфаркта) и инсульта.
Высокие значения ХС ЛПВП уменьшают риск развития бляшек в сосудах, так как способствуют удалению избыточного холестерина из организма.
Снижение ХС ЛПВП даже при нормальном уровне общего холестерола и его фракций ведет к прогрессированию атеросклероза.
Показания к назначению исследования
- Атеросклероз и связанные заболевания сердечно-сосудистой системы: ишемической болезни сердца, инфаркта миокарда (оценка риска, диагностика, прогнозирование)
- Болезни печени
Исследуемый материал
Венозная кровь
Интерпретация результатов исследований содержит информацию для лечащего врача и не является диагнозом. Информацию из этого раздела нельзя использовать для самодиагностики и самолечения. Точный диагноз ставит врач, используя как результаты данного обследования, так и нужную информацию из других источников: анамнеза, результатов других обследований и т. д.
Единицы измерения: ммоль/л.
Референтные значения: 1,03 — 1,55 ммоль/л.
С этим исследованием сдают
Почему у нас
-
В медицинском центре «Широких сердец» вы можете не только сдать все виды анализов, но и оперативно пройти все необходимые исследования для получения полной картины состояния здоровья.
-
Специалисты нашего центра осуществляют забор и исследование биоматериала без возрастных ограничений, в том числе, и у грудных детей.
-
Использование современного, одноразового инструментария в стерильном процедурном кабинете — обеспечивают безболезненность и безопасность процедур.
-
Возможен выезд для забора крови на дом.
-
Для удобства пациентов, лаборатория начинает работу в 08:00, что позволяет успеть на приём к узким специалистам к моменту начала работы центра — в 09:00.
-
График работы лаборатории: 08:00 — 20:30 по будням; 08:00 — 18:00 в субботу; 08:00 — 15:00 в воскресенье.
Адреса наших филиалов:
г. Воронеж, ул. Владимира Невского, 19, ул. Пограничная, 2.
Узнайте больше о лабораторных исследованиях у администраторов в МЦ «Широких сердец»
Предварительная запись по тел.: (473) 280-20-30
сдать анализ в Воронеже, частная клиника «Детский доктор»
Описание
За переработку жиров и их выведение из нашего организма отвечают липопротеины высокой плотности, которые еще называют «хорошим холестерином». Именно эти соединения способствуют деградации «плохого холестерина» – липопротеинов низкой плотности, избыток которых приводит к болезням сердца. Уровень ЛПВП важно контролировать, поскольку он наравне с ЛПНП является индикатором, позволяющим оценить риск возникновения болезней сердечно-сосудистой системы.
Показания к проведению анализов на ЛПВП
Низкий уровень ЛПВП опасен тем, что организм не справляется с выведением «плохого холестерина», соответственно возрастает вероятность развития атеросклероза, инсультов и других заболеваний. Поэтому тесты на ЛПВП проводят и в рамках плановых медосмотров, и при повышении общего холестерина в рамках липидопрограммы. Это позволяет определить риск развития упомянутых выше болезней.
Показанием к регулярной сдаче анализов и контролю за уровнем как «хорошего», так и «плохого» холестерина являются следующие факторы:
- генетическая предрасположенность к сердечно-сосудистым заболеваниям и повышению холестерина;
- цирроз или жировой гепатоз печени;
- сердечная недостаточность;
- отсутствие физических нагрузок;
- диабет;
- курение;
- злоупотреблением алкоголем;
- ожирение;
- перенесенные инсульты или инфаркты;
- несбалансированное питание с преобладанием жирных продуктов;
- нарушение обмена веществ;
- прием анаболических стероидов, андрогенов, кортикостероидов;
- недостаточность функции щитовидной железы.
Также в группу риска попадают мужчины от 45 и женщины от 55 лет, которым после достижения указанного возраста стоит регулярно контролировать уровень холестерина. Ежегодная сдача анализов рекомендована для всех людей в возрасте от 20 лет. Проводить исследования до 20 лет стоит только если у родственников в молодом возрасте были проблемы с высоким холестерином или заболевания сердечно-сосудистой системы. В таких случаях первые тесты на ЛПВП можно делать уже с двух лет.
В целом, пониженный уровень ЛПВП повышает риск развития болезней сердца, тогда как высокий – препятствует им. Но в ряде случаев повышенное содержание высокоплотных липопротеинов не является защитной реакцией организма, а вызвано генетическими мутациями, приемом некоторых медикаментов (инсулина, эстрогена, кортикостероидов и др.), частыми и интенсивными аэробными нагрузками. Также повышение ЛПВП характерно для периода беременности и является нормальным для этого состояния.
Понятие «нормы» по отношению к уровню ЛПВП достаточно относительно. «Норма» для каждого человека определяется в зависимости от возраста и совокупности факторов риска. Более того, уровень холестерола нестабилен и время от времени он снижается или падает, поэтому для получения точных данных желательно сдать кровь на повторный анализ через 1-2 месяца.
Лаборатория при медицинском центре «Детский доктор» в Воронеже выполняет исследования уровня холестерина, тесты ЛПВП и ЛПНП, липидный статус, ЛПОНП, триглицириды, используя современные и наиболее точные методы. Перед сдачей крови на ЛПВП нужно за 12 часов до этого исключить прием пищи, физические и эмоциональные нагрузки.
Звоните в нашу клинику, чтобы получить предварительную консультацию специалиста и правильно подготовится к сдаче анализов.
16 советов по предотвращению болезней сердца
ИЗОБРАЖЕНИЙ ПРЕДОСТАВЛЕНЫ:
(1) Розмари Калверт / Выбор фотографа
(2) Thinkstock
(3) iStockphoto
(4) Линда Стюард / iStockphoto
(5) Иван Матеев / iStockphoto
(6) Карл Дюроше / iStockphoto
(7) Рита Маас / Банк изображений / Getty Images
(8) Tetra Images / Getty Images
(9) iStockphoto
(10) Stockbyte / Getty Images
(11) ICHIRO / Taxi Japan / Getty Images
(12) Питер Теллер / Digital Vision / Getty Изображения
(13) Лукас Корнуэлл / iStockphoto
(14) Ноэль Хендриксон / Blend Images / Getty Images
(15) PhotoAlto / Sandro Di Carlo Darsa / Getty Images
(16) Blue Line Pictures / Выбор фотографа / Getty Images
(17 ) Хосе Луис Пелаес / Iconica / Getty Images
СПРАВОЧНАЯ ИНФОРМАЦИЯ:
Американская кардиологическая ассоциация.
Андерсон, Дж. Американский журнал клинического питания , декабрь 2004 г.
Куртенэ Шурман, MS, CSCS, автор, Спортсмен на открытом воздухе.
Дженсен, М.К. Американский журнал клинического питания , февраль 2006 г.
Джулия Валентур, доктор медицинских наук, физиолог и координатор программы, Американский совет по физическим упражнениям.
Krishnan, S. Архив внутренней медицины e, Nov.26, 2007.
Национальный институт сердца, легких и крови.
Steptoe, A. Психология здоровья , ноябрь 2005 г.
Медицинский журнал Новой Англии , 7 ноября 2002 г.
Тереза Икноян, М.С., автор, Фитнес-ходьба.
Тимоти Гарднер, доктор медицины, бывший президент Американской кардиологической ассоциации.
Министерство сельского хозяйства США.
Villegas, R. Архив внутренней медицины e, Nov.26, 2007.
Общие сведения о холестерине: ЛПВП, ЛПНП и триглицериды
Кэрол Гелатт, RN, BSN
Есть два типа покупателей продуктов: те, кто мчится со списком в руках и тщательно хватает каждый предмет в списке перед тем, как оформить заказ и уйти, и те, кто блуждает взад и вперед по каждому проходу, не зная, чего они хотят, пока не увидят. это на полке.
Но среди этих двух типов есть еще один покупатель, которого вы, возможно, видели — считыватель этикеток.Этот человек заботится о своем здоровье и проверяет этикетки продуктов питания перед тем, как положить их в тележку.
Одна из наиболее важных категорий, которые необходимо проверять на этикетке пищевых продуктов, — это холестерин.
Холестерин — это восковидное жироподобное вещество, которое содержится в крови. Вашему организму необходим холестерин, но слишком много холестерина может накапливаться на стенках артерий и привести к сердечным заболеваниям и инсульту. Проверить свой риск сердечных заболеваний и инсульта так же просто, как получить липидную панель, которая проверяет уровень холестерина в крови.
На липидной панели проверяются четыре важные вещи:
- Холестерин общий
- Липопротеины высокой плотности (ЛПВП)
- Липопротеины низкой плотности (ЛПНП)
- Триглицериды
ЛПВП известен как «хороший» холестерин, потому что он помогает удалить холестерин, доставляя его обратно в печень, где он может быть выведен из организма. Хорошо иметь высокое число ЛПВП. ЛПНП известен как «плохой» холестерин, потому что избыток ЛПНП может вызвать накопление бляшек в кровеносных сосудах.Триглицериды — это также жир, содержащийся в крови. Высокий уровень триглицеридов, низкий уровень ЛПВП и / или высокий уровень ЛПНП могут увеличить риск сердечного приступа и инсульта.
Обычно нормальные лабораторные значения:
- Общий холестерин: <200
- ЛПВП: мужчины> 40 и женщины> 50
- ЛПНП: <130
- Триглицериды: <150
Чтобы снизить риск сердечного приступа или инсульта, вам необходимо:
- Соблюдайте здоровую диету
- Воздержаться от курения
- Достичь и поддерживать нормальный вес
- Выполнение упражнений по рекомендации лечащего врача
На основании вашей истории болезни врач определит, какими должны быть ваши числа.
Заказать холестериновую панель за 15 долларов без назначения врача >>
ЛПВП по сравнению с холестерином ЛПНП: различия, диапазоны и соотношения
Наряду с курением и высоким кровяным давлением повышенный уровень холестерина в крови является одним из основных факторов риска сердечных заболеваний. Люди могут снизить уровень холестерина в крови с помощью здоровой диеты, физических упражнений и лекарств.
Двумя основными типами холестерина являются липопротеины высокой плотности (ЛПВП) или «хороший» холестерин и липопротеины низкой плотности (ЛПНП) или «плохой» холестерин.Некоторое количество холестерина необходимо организму, но высокий уровень может быть опасен.
В этой статье мы подробно рассмотрим ЛПВП и ЛПНП, включая то, что делает один хорошим, а другой плохим, а также то, что человек может сделать, чтобы контролировать уровни.
Холестерин ЛПНП часто называют плохим холестерином. Если в крови слишком много холестерина ЛПНП, он накапливается в стенках кровеносных сосудов, вызывая их сужение и жесткость.
Накопление холестерина ЛПНП снижает кровоток и может увеличить риск сердечного приступа или инсульта.
ЛПВП или хороший холестерин могут перемещать холестерин ЛПНП из крови в печень, которая расщепляет его для утилизации как отходы. Холестерин ЛПВП называют хорошим холестерином, потому что он снижает уровень холестерина в крови.
Более высокие уровни ЛПВП связаны со снижением риска сердечного приступа и сердечных заболеваний.
В Соединенных Штатах холестерин измеряется в миллиграммах на децилитр (мг / дл). Рекомендации по здоровому уровню холестерина следующие:
- общий холестерин ниже 200 мг / дл
- холестерин ЛПНП менее 100 мг / дл
- холестерин ЛПВП выше 40 мг / дл
В разных регионах и странах могут быть разные рекомендации , поэтому будет разумно поговорить с врачом о наиболее точных и актуальных диапазонах.
Отношение общего холестерина к холестерину ЛПВП может помочь человеку узнать, потребляет ли он достаточно хорошего холестерина, и ограничить источники плохого холестерина. Его можно измерить, разделив общий холестерин на уровень ЛПВП.
В идеале это соотношение должно быть ниже 4. Чем ниже это число, тем выше уровень холестерина в организме человека.
Общий холестерин колеблется, поэтому для точной оценки может потребоваться более одного анализа крови. Уровни могут измениться после еды, поэтому иногда анализ крови нужно сдавать утром, прежде чем человек позавтракает.
Исследования показывают, что отношение общего холестерина к ЛПВП является лучшим маркером риска сердечных заболеваний, чем только уровни холестерина ЛПНП.
Холестерин не-ЛПВП
Другой метод оценки уровня холестерина — это расчет уровня холестерина не-ЛПВП. Это измеряется путем вычитания холестерина ЛПВП из общего холестерина.
Некоторые врачи считают этот метод более точным, поскольку он включает в расчет уровни липопротеинов очень низкой плотности (ЛПОНП).
Подобно холестерину ЛПНП, холестерин ЛПОНП также может накапливаться внутри стенок кровеносных сосудов, что нежелательно.
В идеале уровень холестерина не-ЛПВП должен быть менее 130 мг / дл. Более высокое значение увеличивает риск сердечных заболеваний.
Причины высокого холестерина ЛПНП включают:
- Соблюдение диеты с высоким содержанием насыщенных жиров : Диеты с высоким содержанием насыщенных и гидрогенизированных жиров могут повысить уровень холестерина ЛПНП.
- Отсутствие активности : Недостаток физических упражнений может привести к увеличению веса, что связано с повышенным уровнем холестерина.
- Ожирение : Люди с избыточным весом имеют повышенный риск высокого уровня холестерина.
- Курение : химическое вещество, содержащееся в сигаретах, снижает уровень холестерина ЛПВП и повреждает слизистую оболочку кровеносных сосудов, что может увеличить риск затвердевания артерий.
- Медицинские условия : Некоторые из них, которые могут влиять на уровень холестерина ЛПНП, включают диабет 2 типа, недостаточную активность щитовидной железы, заболевания почек или печени и алкогольную зависимость.
- Менопауза : У некоторых женщин уровень холестерина может повышаться после менопаузы.
- Генетика : Семейная гиперхолестеринемия (СГ) — это наследственная форма высокого холестерина, которая подвергает людей риску ранних сердечных заболеваний.
Следующие изменения образа жизни могут помочь снизить уровень холестерина ЛПНП:
Некоторые исследования показали, что витамин B-3 может снизить уровень холестерина ЛПНП, одновременно повышая уровень ЛПВП. Перед приемом добавок ниацина важно проконсультироваться с врачом.
Людям, пытающимся снизить уровень холестерина ЛПНП, также следует избегать употребления насыщенных и трансжиров.Продукты, которых следует избегать:
- торты, печенье и выпечка
- замороженные готовые блюда, такие как замороженная пицца
- маргарин
- жареные фаст-фуды
- конфеты с кремовой начинкой
- пончики
- мороженое
- упакованные пудинги
- предварительно приготовленные бутерброды для завтрака
- картофельные чипсы
Другие советы по диете для предотвращения роста уровня ЛПНП включают: рапсовое масло.
Различные вещи могут улучшить уровень холестерина ЛПВП, в том числе:
- Омега-3 жирные кислоты : Омега-3 жирные кислоты могут снизить уровень холестерина в крови при употреблении в составе сбалансированной диеты. Самый высокий уровень омега-3 жирных кислот содержится в жирной рыбе, такой как скумбрия, форель, сельдь, сардины, свежий тунец, лосось и палтус. Исследования показывают, что употребление 2–3 порций жирной рыбы каждую неделю может повысить уровень ЛПВП в крови.
- Яркие фрукты и овощи : Было показано, что антиоксиданты в ярко окрашенных фруктах и овощах улучшают уровень холестерина ЛПВП.
- Регулярные упражнения : Исследования показывают, что упражнения и физическая активность могут повысить уровень ЛПВП.
Высокий уровень холестерина ЛПНП является фактором риска сердечных заболеваний, но часто может протекать без каких-либо симптомов.
Людям старше 40 лет рекомендуется сдавать анализ крови для проверки уровня холестерина и отношения общего холестерина к ЛПВП.
Изменения в диете и образе жизни могут иметь большое значение для уровней ЛПВП и ЛПНП. Если они не улучшатся после этих изменений, врач может порекомендовать лекарства.
Холестерин ЛПВП — понимание теста и своих результатов
Источники, использованные в текущем обзоре
Гранди, Скотт М., Стоун Нью-Джерси, Бейли А.Л. и др. (10 ноября 2018 г.) 2018 AHA / ACC / AACVPR / AAPA / ABC / ACPM / ADA / AGS / APhA / ASPC / NLA / PCNA Руководство по контролю холестерина в крови: отчет Американского колледжа кардиологов / Задача Американской кардиологической ассоциации Force on Clinical Practice Guidelines. Тираж . Доступно в Интернете по адресу https: // www.ahajournals.org/doi/10.1161/CIR.0000000000000625. По состоянию на ноябрь 2019 г.
Nordestgaard, Børge G., Langsted, Anne, Mora, Samia, et al. (1 июля 2016 г.). Голодание не требуется регулярно для определения липидного профиля: клинические и лабораторные последствия, включая отметку в точках отсечения желаемой концентрации — совместное консенсусное заявление Европейского общества атеросклероза и Европейской федерации клинической химии и лабораторной медицины. Европейский журнал сердца .Доступно на сайте https://doi.org/10.1093/eurheartj/ehw152. По состоянию на ноябрь 2019 г.
(обновлено 7 сентября 2018 г.) Как и когда проверять уровень холестерина. Центры по контролю и профилактике заболеваний. Доступно в Интернете по адресу https://www.cdc.gov/features/cholesterol-screenings/index.html. По состоянию на ноябрь 2019 г.
Янг, Эрик Х (30 ноября 2018 г., обновлено) Рекомендации по контролю липидов. Medscape. Доступно на сайте https://emedicine.medscape.com/article/2500032-overview. По состоянию на ноябрь 2019 г.
Allard-Ratick, M, Khambhati, J., Topel, M, et al. (Август 2018). Повышенный уровень ХС-ЛПВП связан с неблагоприятными сердечно-сосудистыми последствиями. Европейское общество кардиологов. Доступно на сайте https://esc365.escardio.org/Congress/ESC-Congress-2018/HDL-cholesterol-A-moving-target/174943-elevated-hdl-c-is-associated-with-adverse-cardiovascular-outcomes #абстрактный. По состоянию на ноябрь 2019 г.
(12 июля 2019 г.) Тест на холестерин. Клиника Майо. Доступно в Интернете по адресу https://www.mayoclinic.org/tests-procedures/cholesterol-test/about/pac-20384601.По состоянию на ноябрь 2019 г.
Комарофф, Энтони Л. (19 июня 2019 г., обновлено) Следует ли повышать уровень ЛПВП и как? Гарвардская медицинская школа. Доступно в Интернете по адресу https://www.health.harvard.edu/heart-health/should-you-increase-hdl-and-how. По состоянию на ноябрь 2019 г.
Источники, использованные в предыдущих обзорах
Томас, Клейтон Л., редактор (1997). Циклопедический медицинский словарь Табера. Компания F.A. Davis, Филадельфия, Пенсильвания [18-е издание].
Пагана, Кэтлин Д.И Пагана, Тимоти Дж. (2001). Справочник по диагностическим и лабораторным испытаниям Мосби, 5-е издание: Mosby, Inc., Сент-Луис, Миссури.
Американская кардиологическая ассоциация. «Каков здоровый уровень холестерина?» Статья доступна в Интернете по адресу http://216.185.112.5/presenter.jhtml?identifier=183
.Национальный институт сердца, легких, Институт крови. Руководящие принципы Национальной образовательной программы по холестерину, Холестерин, АТФ III. Стр 31-34. PDF-файл доступен для загрузки по адресу http://www.nhlbi.nih.gov/guidelines/cholesterol/atp3full.pdf. По состоянию на июль 2008 г.
Пагана К., Пагана Т. Мосби Руководство по диагностическим и лабораторным испытаниям. 3-е издание, Сент-Луис: Мосби Эльзевьер; 2006. С. 351-355.
MayoClinic.com. Уровни холестерина, к каким цифрам вы должны стремиться? (21 июня 2008 г.). Доступно в Интернете по адресу http://www.mayoclinic.com/health/cholesterol-levels/CL00001. По состоянию на июль 2008 г.
Американская кардиологическая ассоциация. Что означает ваш уровень холестерина. (7 апреля 2008 г.). Ранее было доступно в Интернете по адресу http: // 216.185.112.5 / presenter.jhtml? Identifier = 183 # HDL. По состоянию на июль 2008 г.
Кларк, В. и Дюфур, Д. Р., редакторы (2006). Современная практика клинической химии, AACC Press, Вашингтон, округ Колумбия. С. 252-253.
Кен-ичи Хирано и др. Атеросклеротическое заболевание при выраженной гиперальфалипопротеинемии: комбинированное снижение белка-переносчика эфира холестерина и триглицерид-липазы печени. Артериосклероз, тромбоз и биология сосудов . 1995; 15: 1849-1856. Доступно в Интернете по адресу http: // atvb.ahajournals.org/cgi/content/full/atvbaha;15/11/1849?eaf. По состоянию на май 2010 г.
MedWire News: Опасный край до очень высоких уровней ЛПВП. J Am Coll Cardiol 2008; 51: 634-642. Доступно в Интернете по адресу http://www.lipidsonline.org/news/article.cfm?aid=5936. По состоянию на май 2010 г.
Лия Тремблей (LifeWire). Является ли высокий уровень ЛПВП ответом на проблемы с холестерином? Почему высокого уровня ЛПВП может быть недостаточно. Доступно в Интернете по адресу http://cholesterol.about.com/lw/Health-Medicine/Conditions-and-diseases/Is-Increasing-HDL-Levels-the-Answer-to-Cholesterol-Problems-.htm. По состоянию на май 2010 г.
Третий отчет Группы экспертов Национальной образовательной программы по холестерину (NCEP) по обнаружению, оценке и лечению высокого уровня холестерина в крови у взрослых (Группа лечения взрослых III). Сентябрь 2002 г. PDF-файл доступен для загрузки по адресу http://www.nhlbi.nih.gov/guidelines/cholesterol/atp3full.pdf. По состоянию на 21 июля 2013 г.
(декабрь 2011 г.) Группа экспертов по комплексным рекомендациям по сердечно-сосудистым заболеваниям и снижению риска у детей и подростков: итоговый отчет. Педиатрия . Декабрь 2011 г. Том 128. Приложение 5. PDF-файл доступен для загрузки по адресу http://pediatrics.aappublications.org/site/misc/2009-2107.pdf. По состоянию на 21 июля 2013 г.
(© 2012) Американская кардиологическая ассоциация. Уровни холестерина. Доступно в Интернете по адресу http://www.heart.org/HEARTORG/Conditions/Cholesterol/Cholesterol_UCM_001089_SubHomePage.jsp. По состоянию на 21 июля 2013 г.
(ноябрь 2012 г.) Американская ассоциация семейных врачей. Высокое содержание холестерина. Доступно в Интернете по адресу http: // familydoctor.org / familydoctor / en / болезнь-условия / высокий холестерин.html. По состоянию на 19 июля 2013 г.
Войт, Б.Ф. и др. Холестерин ЛПВП в плазме и риск инфаркта миокарда: исследование методом менделевской рандомизации. Ланцет . Август 2012 г. Том 380. Выпуск 9841. Доступно в Интернете по адресу: http://www.sciencedirect.com/science/article/pii/S0140673612603122. По состоянию на июль 2013 г.
Девкота, Б. (Обновлено 16 января 2014 г.). Холестерин ЛПВП. Медицинские препараты и болезни. Доступно на сайте http: // emedicine.medscape.com/article/2087757-overview#showall. Проверено 01.05.16.
Сингх В. (Обновлено 19 июня 2013 г.). Низкий уровень холестерина ЛПВП. Медицинские препараты и болезни. Доступно в Интернете по адресу http://emedicine.medscape.com/article/127943-overview. Проверено 01.05.16.
Сингх В. (Обновлено 18 декабря 2014 г.). Высокий холестерин ЛПВП. Медицинские препараты и болезни. Доступно в Интернете по адресу http://emedicine.medscape.com/article/121187-overview. Проверено 01.05.16.
(© 1995– 2016). Холестерин, ЛПВП, сыворотка.Клиника Мэйо Медицинские лаборатории Мэйо. Доступно в Интернете по адресу http://www.mayomedicallaboratories.com/test-catalog/Clinical+and+Interpretive/8429. Проверено 01.05.16.
(обновлено 28 марта 2016 г.). О холестерине. Американская Ассоциация Сердца. Доступно в Интернете по адресу http://www.heart.org/HEARTORG/Conditions/Cholesterol/AboutCholesterol/About-Cholesterol_UCM_001220_Article.jsp#.Vy9WX3q9b5M. Проверено 01.05.16.
Couzin-Frankel, J. (10 марта 2016 г.). Почему высокий уровень «хорошего холестерина» может быть плохой новостью. Наука против 352 (6286). Доступно в Интернете по адресу http://www.sciencemag.org/news/2016/03/why-high-good-cholesterol-can-be-bad-news. Проверено 01.05.16.
Стоун Нью-Джерси, Робинсон Дж. Г., Лихтенштейн А. Х., Бейри Мерц С. Н., Блюм С. Б., Экель Р. Х., Голдберг А. С., Гордон Д., Леви Д., Ллойд-Джонс Д. М., Макбрайд П., Шварц Д. С., Шеро СТ, Смит СК-младший, Уотсон К., Wilson PW; Американский колледж кардиологии / Целевая группа Американской кардиологической ассоциации по практическим рекомендациям. Руководство ACC / AHA 2013 г. по лечению холестерина в крови для снижения риска атеросклеротических сердечно-сосудистых заболеваний у взрослых: отчет Целевой группы Американского колледжа кардиологов / Американской кардиологической ассоциации по практическим рекомендациям. Дж. Ам Колл Кардиол . 2014, 1 июля; 63 (25, часть B): 2889-934.
Ллойд-Джонс Д.М., Моррис П.Б., Баллантайн С.М., Биртчер К.К., Дейли-младший Д.Д., ДеПальма С.М., Миниссиан М.Б., Оррингер К.Э., Смит СК. Путь принятия консенсусного решения экспертов ACC 2016 года о роли не-статиновой терапии для снижения холестерина ЛПНП в управлении риском атеросклеротических сердечно-сосудистых заболеваний: отчет Рабочей группы Американского колледжа кардиологов по документам консенсуса клинических экспертов. J Am Coll Cardiol 2016.Доступно в формате PDF по адресу http://content.onlinejacc.org/article.aspx?articleID=2510936#tab1.
Отношение общего холестерина / ЛПВП к соотношению холестерин ЛПНП / холестерин ЛПВП как показатели риска ишемической болезни сердца у мужчин: исследование сердечно-сосудистой системы в Квебеке | Кардиология | JAMA Internal Medicine
Фон Отношения общий холестерин (TC) / холестерин липопротеинов высокой плотности (HDL-C) и холестерин липопротеидов низкой плотности (LDL-C) / HDL-C используются для прогнозирования риска ишемической болезни сердца.Однако нет единого мнения о том, какой из этих двух показателей лучше. Целью настоящего исследования было представить доказательства того, что соотношение ХС-ЛПНП / ХС-ЛПВП может недооценивать риск ишемической болезни сердца у пациентов с гиперинсулинемией с избыточной массой тела и дислипидемией с высоким уровнем триглицеридов (ТГ) и низким уровнем ХС ЛПВП.
Методы В общей сложности 2103 мужчины среднего возраста, у которых измерения метаболического профиля проводились в состоянии голодания, были набраны из 7 пригородов Квебека.
Результаты Взаимосвязь соотношений LDL-C / HDL-C к TC / HDL-C изучалась среди мужчин в Квебекском исследовании сердечно-сосудистой системы, классифицированном по тертилям уровней ТГ натощак. Для любого данного соотношения ХС-ЛПНП / ХС-ЛПВП отношение ОХ / ХС-ЛПВП было выше у мужчин в верхнем тертиле ТГ (> 168 мг / дл [> 1,9 ммоль / л]), чем у мужчин в первом и втором. Тертил ТГ. Корректировка соотношения TC / HDL-C для LDL-C / HDL-C с помощью ковариационного анализа привела к значительным различиям в средних соотношениях TC / HDL-C среди тертилей TG ( P <.001). Были отмечены более значительные различия в характеристиках синдрома инсулинорезистентности (инсулинемия, аполипопротеин B и размер ЛПНП) по тертилям отношения TC / HDL-C, чем по тертилям отношения LDL-C / HDL-C.
Заключение Вариация соотношения TC / HDL-C может быть связана с более существенными изменениями метаболических индексов, прогнозирующих риск ишемической болезни сердца и связанных с синдромом инсулинорезистентности, чем вариации соотношения LDL-C / HDL-C.
Несмотря на значительные успехи, достигнутые за последние 40 лет, среди ученых, эпидемиологов и клиницистов растет понимание того, что нынешние подходы к оценке риска ишемической болезни сердца (ИБС) у бессимптомных лиц остаются неоптимальными. 1 Также существуют разногласия относительно рекомендации широкого использования дополнительных метаболических маркеров, таких как уровни аполипопротеина (APO), показатели фибринолитической активности и предрасположенности к тромбозу (например, уровни ингибитора активатора плазминогена-1 и липопротеина [a]), маркеры воспаления (например, уровни С-реактивного белка) и маркеры инсулинорезистентности (окружность талии и уровни инсулина натощак). 2 -9 Хотя было показано, что все эти маркеры предсказывают события ИБС, остается предметом споров, вносят ли эти переменные вклад в риск ИБС независимо от вариации традиционных факторов риска и липидных переменных.
Относительно традиционного липидного профиля плазмы натощак (триглицериды [TGs], общий холестерин [TC], холестерин липопротеинов низкой плотности [LDL-C] [который чаще рассчитывается, а не измеряется напрямую] и холестерин липопротеидов высокой плотности [HDL -C]), не существует всеобщего признания того, как эту информацию следует использовать и интерпретировать, хотя было подготовлено несколько согласованных документов. 2 , 10 -13 Потому что есть неопровержимые доказательства 14 , 15 , что повышенная концентрация ХС ЛПНП в плазме является атерогенной, тогда как высокий уровень ХС ЛПВП является кардиозащитным, 15 — 17 измерение и интерпретация уровней LDL-C и HDL-C подчеркивается в рекомендациях Национальной образовательной программы США по холестерину. 11 Согласно этим рекомендациям, 11 Концентрация ХС-ЛПНП должна считаться основной терапевтической целью, тогда как уровни ХС-ЛПВП также могут иметь решающее значение при оценке риска ИБС. Таким образом, поскольку уровни ТГ игнорируются в алгоритме Национальной образовательной программы по холестерину, врачу остается определить уровни ХС-ЛПНП и ХС-ЛПВП для оценки риска, учитывая наличие или отсутствие других важных факторов риска, таких как семейный анамнез ранней ИБС. , возраст, курение, гипертония, сахарный диабет, низкая физическая активность и ожирение.Исходя из этого, соотношение ХС-ЛПНП / ХС-ЛПВП часто рассчитывается для оценки риска ИБС.
Результаты проспективных исследований 18 , 19 показали, что высокое соотношение ХС-ЛПНП / ХС-ЛПВП в сочетании с гипертриглицеридемией связано с наивысшим риском ИБС. Таким образом, были разработаны алгоритмы, показывающие, что повышенное соотношение ХС-ЛПНП / ХС-ЛПВП в сочетании с повышенным уровнем ТГ связано с высоким риском ИБС. Это дислипидемическое состояние (липидная триада) было описано как атерогенная дислипидемия. 20 Мы считаем, что этот подход можно еще упростить, используя соотношение TC / HDL-C. Поскольку у лиц с повышенными концентрациями ТГ содержится больше холестерина в самой фракции ЛПНП (ЛПОНП), соотношение ХС-ЛПНП / ХС-ЛПВП может недооценивать величину дислипидемического состояния у этих пациентов. Исходя из этого, мы предполагаем, что высокая распространенность умеренной гипертриглицеридемии среди пациентов с ИБС объясняет, почему соотношение TC / HDL-C было лучшим предиктором риска ишемической болезни сердца (ИБС) в нескольких проспективных обсервационных исследованиях, включая Квебекское исследование сердечно-сосудистой системы. 5 Однако было обнаружено, что снижение этого соотношения и соотношения ХС-ЛПНП / ХС-ЛПВП у пациентов, изначально не страдающих ИБС, которые лечились гиполипидемическим препаратом (ловастатин), предсказывает снижение риска первого события ИБС. . 21
Таким образом, цель этой статьи состояла в том, чтобы представить доказательства из Квебекского исследования сердечно-сосудистой системы, которые подтверждают идею о том, что соотношение TC / HDL-C может быть лучшим и более простым совокупным маркером наличия атерогенной дислипидемии и повышенного риска ИБС, чем Соотношение ХС-ЛПНП / ХС-ЛПВП.
Исследование сердечно-сосудистой системы квебека
Популяция и процедуры оценки Квебекского исследования сердечно-сосудистой системы были описаны ранее. 22 , 23 Вкратце, в 1985 г. 2443 мужчины были обследованы на предмет факторов риска ИБС, включая семейный анамнез ИБС, анамнез курения, сахарный диабет, измерение артериального давления, рост и вес, определение липидного и липопротеинового профиля плазмы натощак. , и электрокардиограмма.Каждый участник заполнил стандартную анкету, которую проводили обученные медсестры. После исключения мужчин с уровнем ТГ натощак выше 399 мг / дл (> 4,5 ммоль / л) и пациентов с клиническими признаками ИБС 2103 мужчины среднего возраста, у которых не было симптомов ИБС, наблюдались в течение 5 лет на предмет возникновения событий ИБС. . В течение этого периода у 114 мужчин развилось первое ишемическое событие, которое включало типичную стенокардию напряжения, коронарную недостаточность, нефатальный инфаркт миокарда и коронарную смерть. 24 Логистический регрессионный анализ с использованием модели пропорциональных рисков Кокса показал, что сахарный диабет, уровень ХС-ЛПНП, возраст, систолическое артериальное давление, уровень Х-ЛПВП, курение и использование лекарств на исходном уровне (β-адреноблокаторы и диуретики) были лучшие независимые предикторы ИБС в этой когорте. 25
После того, как участники голодали в течение 12 часов, образцы крови были взяты из антекубитальной вены, когда участники сидели.Использовали жгут, но его сняли перед забором крови в пробирки Vacutainer (Becton Dickinson, Mountain View, Калифорния), содержащие ЭДТА. Плазму отделяли от клеток крови центрифугированием и сразу же использовали для измерения уровней липопротеин-липидов и APOB. Аликвоты плазмы натощак замораживали во время сбора для последующей оценки уровней инсулина. Концентрации TC и TG в плазме определяли с использованием анализатора Technicon RA-500 (Bayer Corp, Tarrytown, NY), как описано ранее. 26 Уровень HDL-C измеряли в супернатанте после осаждения APOB-содержащих липопротеинов гепарин-хлоридом марганца. 27 Концентрация ХС-ЛПНП оценивалась с использованием уравнения Friedewald et al. 28 , поскольку мужчины с концентрацией ТГ более 399 мг / дл (> 4,5 ммоль / л) были исключены из анализа. Концентрации APOB в плазме измеряли с использованием ракетного иммуноэлектрофорезного метода Laurell, 29 , как описано ранее. 26 Стандарты сыворотки для анализа APOB были приготовлены в нашей лаборатории (Центр исследования липидов, Сент-Фуа, Квебек) и откалиброваны по образцам сыворотки, полученным из Центров по контролю и профилактике заболеваний (Атланта, Джорджия). Стандарты лиофилизировали и хранили при -80 ° C до использования. Все коэффициенты вариации для уровней TC, HDL-C и TG были менее 3%, а для измерений APOB — менее 5%.
Концентрации инсулина натощак были измерены с помощью коммерческого радиоиммуноанализа на двойные антитела (метод человеческого инсулино-специфического радиоиммуноанализа; LINCO Research, Сент-Луис, Миссури).Этот анализ инсулина показывает небольшую перекрестную реактивность с проинсулином человека (<0,2%). 30 Коэффициенты вариации составляли 3,5% для более низких концентраций инсулина и 5,2% для более высоких концентраций.
Диаметр частиц пика ЛПНП был получен путем неденатурирующего электрофореза в 2–16% полиакриламидном геле всей плазмы, которую перед использованием выдерживали при -80 ° C в соответствии с процедурой, описанной Krauss and Burke 31 и McNamara et al. al. 32 Гели были отлиты в нашей лаборатории с использованием акриламида и бисакриламида (30.0: 0,8), полученный от Bio-Rad (Геркулес, Калифорния). Объем 7,5 мкл образцов плазмы наносили на дорожки с конечной концентрацией 20% сахарозы и 0,25% бромфенолового синего. Электрофорез выполняли в охлаждаемой ячейке (10 ° C-15 ° C) в течение 15 минут при 125 В и для ввода образцов в стопку при 70 В с последующей миграцией при 200 В в течение 12–16 часов и, наконец, при 400 В в течение 2–4 часов. Гели окрашивали на липиды в течение ночи судановым черным (Lipostain, система электрофореза Paragon; Beckman, Монреаль, Квебек) в 55% этаноле.Гели обесцвечивали в 45% растворе этанола, и первоначальный размер геля восстанавливали в 9% растворе уксусной кислоты и 20% метаноле. В качестве внутреннего стандарта использовали пул плазмы. Гели анализировали с использованием оптического анализатора изображений денситометра (Bio-Image Visage 110), соединенного с компьютером SPARC Station 2 Sun (Millipore, Ville St-Laurent, Quebec), и с использованием программного обеспечения GEL 1D. Пик размера частиц липопротеинов низкой плотности был получен с помощью миграции стандартов известного диаметра, таких как ферритин (122 Å), тиреоглобулин (170 Å) и латексные шарики 380 Å (Duke Scientific Corp, Пало-Альто, Калифорния), и плазменные эталоны известного диаметра.Анализ объединенных стандартов плазмы показал, что идентификация основного пика ЛПНП была хорошо воспроизводимой с коэффициентом вариации между исследованиями менее 3% (Б. Ламарш, доктор философии, А. Черноф, доктор философии, С. Мурджани, доктор философии, и др., неопубликованные данные, 1997 г.).
Все анализы проводились с использованием пакета статистических компьютерных программ SAS (Институт SAS, Кэри, Северная Каролина). Отношения шансов распространенности для квинтилей соотношений LDL-C / HDL-C или TC / HDL-C оценивали с использованием процедур логистической регрессии.Групповые различия для непрерывных переменных были исследованы с использованием теста t или общей линейной модели, а апостериорный тест Дункана использовался в ситуациях, в которых наблюдался значительный групповой эффект. Коэффициенты корреляции момента произведения Пирсона использовались для количественной оценки связи между переменными. Статистическая корректировка данных была выполнена с использованием общей процедуры линейной модели с корректировкой на соотношение LDL-C / HDL-C.
В Таблице 1 приведены исходные характеристики 114 мужчин, у которых развилась ИБС, по сравнению с теми, у кого ИБС не было в течение 5-летнего периода наблюдения.В целом мужчины с ИБС характеризовались неблагоприятным метаболическим профилем по сравнению с бессимптомными мужчинами. Когда соотношение TC / HDL-C было включено в многомерную модель, в Квебекском исследовании сердечно-сосудистых заболеваний было обнаружено, что это лучший единственный предиктор риска ИБС. 5 Ни уровни ТГ, ни ХС-ЛПВП в дальнейшем не влияли на риск ИБС после того, как в анализе учитывалось соотношение ОХ / ХС-ЛПВП. Эти наблюдения согласуются с результатами Копенгагенского исследования мужчин, 33 , где было обнаружено, что после поправки на возраст и нелипидные факторы риска соотношение TC / HDL-C было самым сильным предиктором риска ИБС.Результаты, представленные на Рисунке 1, показывают, что имело место постепенное увеличение отношения шансов ИБС по квинтилям отношения TC / HDL-C, тогда как только мужчины в квинтилях 4 и 5 отношения LDL-C / HDL-C характеризовались повышенным Риск ИБС. Мы считаем, что это открытие имеет метаболическое обоснование. Хорошо задокументировано, что дислипидемия с высоким уровнем ТГ и низким уровнем холестерина ЛПВП, которая часто связана с абдоминальным ожирением и инсулинорезистентностью, связана с маргинальными или даже отсутствующими изменениями уровней ХС ЛПНП. 34 Более того, концентрации ХС-ЛПНП часто оцениваются по 3 измерениям (ТГ, ОХ и ХС-ЛПВП), а не напрямую. Таким образом, вариация, которая может достигать 25% в расчетных уровнях ХС-ЛПНП, может быть объяснена этими тремя компонентами. 35 Таким образом, это изменение может иметь большое влияние на рассчитанное соотношение ХС-ЛПНП / ХС-ЛПВП. С другой стороны, два компонента отношения TC / HDL-C измеряются напрямую, и это соотношение можно использовать для мужчин с уровнем TG более 399 мг / дл (> 4.5 ммоль / л).
Как показано в таблице 2, мужчины в Квебекском исследовании сердечно-сосудистой системы с дислипидемией с высоким уровнем ТГ и низким уровнем ХС-ЛПВП (ТГ ≥177 мг / дл [≥2,0 ммоль / л]; и ХС-ЛПВП <35 мг / дл [< 0,9 ммоль / л]) характеризовались более высоким индексом массы тела (рассчитанным как вес в килограммах, деленный на квадрат роста в метрах) и повышенными концентрациями инсулина натощак по сравнению с мужчинами с нормолипидемией, несмотря на идентичные уровни ХС-ЛПНП в 2 группах. Причем частота случаев ИБС у этих мужчин была в 2 раза выше.Таким образом, когда соотношение LDL-C / HDL-C было вычислено у этих гиперинсулинемических пациентов с избыточной массой тела и дислипидемией с высоким TG и низким HDL-C, его увеличение было результатом только снижения уровней HDL-C, связанного с этим состоянием (рис. 2). Однако повышенное соотношение TC / HDL-C, полученное у мужчин с гиперинсулинемией с избыточной массой тела и дислипидемией с высоким TG – низким HDL-C, является результатом не только снижения уровня HDL-C, но также и небольшого увеличения уровня TC, поскольку большее количество TC было связано с рассчитанная фракция ЛПОНП у лиц с гипертриглицеридемией, чем у мужчин с нормолипидемией (рис. 2).Таким образом, относительная разница в соотношении TC / HDL-C у пациентов с избыточной массой тела с дислипидемией с высоким TG и низким HDL-C по сравнению с нормотриглицеридемическими мужчинами (62%) была больше, чем разница в соотношении LDL-C / HDL-C между этими двумя группы (54%).
Этот феномен дополнительно проиллюстрирован на Рисунке 3, на котором участники Квебекского исследования сердечно-сосудистой системы были стратифицированы по тертилям уровней ТГ натощак. Во всех тертилях ТГ наблюдались значительные корреляции между отношениями ХС-ЛПНП / ХС-ЛПВП и ОС / ХС-ЛПВП ( r = 1.00, 0,99 и 0,96 в 3 тертилях TG соответственно; P <0,001), открытие, которое, на первый взгляд, предполагает, что оба соотношения по существу предоставляют схожую информацию. Однако пересечение взаимосвязи между двумя отношениями было различным для трех тертилей TG. Таким образом, среди мужчин в верхнем тертиле ТГ (ТГ> 168 мг / дл [> 1,9 ммоль / л]) были обнаружены более высокие отношения ОС / ХС-ЛПВП для любого данного значения ХС-ЛПНП / ХС-ЛПВП, чем в 2-х группах. другие тертили. Соответственно, результаты на Фигуре 4 показывают, что разница в соотношении TC / HDL-C в верхнем тертиле по сравнению с первым тертилем уровней TG натощак была больше, чем разница в соотношении LDL-C / HDL-C.Наши результаты согласуются с результатами Leroux et al, 36 , которые продемонстрировали, что относительное содержание холестерина в рассчитанной фракции ЛПОНП увеличивалось по квинтилям ТГ, в то время как было также относительно меньше холестерина, связанного с фракцией ЛПВП в зависимости от увеличения триглицеридемии. . Более того, исследование, проведенное McNamara et al. 37 , продемонстрировало, что разница между расчетными концентрациями ХС-ЛПНП и значениями, полученными путем измерения холестерина во фракции ЛПНП, выделенной ультрацентрифугированием, была значительно больше у лиц с гипертриглицеридемией, чем у лиц с нормальным уровнем ТГ.
Для количественной оценки потенциальных различий в соотношении TC / HDL-C и в профиле риска, выходящих за рамки того, что можно объяснить соотношением LDL-C / HDL-C, мы скорректировали соотношение TC / HDL-C для сопутствующей вариации в LDL- Соотношение C / HDL-C по ковариационному анализу (таблица 3). Таким образом, когда отношения TC / HDL-C в тертилях TG были стандартизированы для отношения LDL-C / HDL-C, равного 3,99, первый тертиль TG (TG, <115 мг / дл [<1,3 ммоль / л]) имел скорректировано соотношение TC / HDL-C на уровне 5,49, второй тертиль TG (TG, 115-168 мг / дл [1.3–1,9 ммоль / л]) имел соотношение ОС / ХС-ЛПВП, равное 5,73, тогда как у верхнего тертиля ТГ (ТГ,> 168 мг / дл [> 1,9 ммоль / л]) соотношение ОС / ХС-ЛПВП достигало 6.33. Таким образом, результаты показывают, что люди с аналогичными соотношениями LDL-C / HDL-C могут иметь заметно разные соотношения TC / HDL-C в зависимости от их уровней ТГ натощак.
Lamarche et al 38 также ранее сообщали, что пациенты с высоким уровнем ТГ и низким уровнем ХС-ЛПВП характеризуются кластеризацией метаболических аномалий, описываемых как атерогенная метаболическая триада нетрадиционных факторов риска, которые включают гиперинсулинемию, повышенный уровень АПОБ и небольшой плотный ЛПНП. частицы.Таким образом, более высокая доля мужчин с повышенным уровнем ТГ также характеризовалась признаками атерогенной метаболической триады. Рисунок 5 показывает, что у мужчин с высокими концентрациями ТГ были повышенные уровни APOB и инсулина и более мелкие частицы ЛПНП, чем у мужчин с низким уровнем ТГ.
Соответственно, фиг. 6 сравнивает эти характеристики атерогенной метаболической триады (инсулин, APOB и размер ЛПНП) по тертилям соотношений TC / HDL-C и LDL-C / HDL-C. Наблюдалось постепенное увеличение APOB в плазме (+47 мг / дл; + 50%) и инсулина (+3 мкЕд / мл [+21.3 пмоль / л]; + 32%) от первого до третьего тертилей TC / HDL-C, что сопровождалось значительным уменьшением размера частиц пика LDL (-4,65 Å; -2%). Также наблюдалось постепенное увеличение концентраций APOB (+48 мг / дл; + 52%) и инсулина (+2 мкЕ / мл [+14,7 пмоль / л]; + 21%) и уменьшение диаметра частиц пика ЛПНП (- 3,52 Å; -1%) в первом и третьем тертилях соотношения ХС-ЛПНП / ХС-ЛПВП. Однако было более сильное ухудшение 2 из 3 характеристик атерогенной метаболической триады (размер инсулина и ЛПНП) по тертилям отношения TC / HDL-C, чем среди тертилей отношения LDL-C / HDL-C.Следовательно, хотя отношения ХС-ЛПНП / ХС-ЛПВП и ОС / ХС-ЛПВП достоверно коррелировали с особенностями атерогенной метаболической триады, связанной с синдромом инсулинорезистентности (гиперинсулинемия, повышенный уровень APOB и небольшие плотные частицы ЛПНП), Вариация соотношения TC / HDL-C, по-видимому, лучше отражает основные метаболические изменения в особенностях синдрома инсулинорезистентности, чем соотношение LDL-C / HDL-C.
Повышенное соотношение TC / HDL-C у мужчин наблюдается среди лиц с избыточным весом, гиперинсулинемией и гипертриглицеридемией.Дополнительные метаболические изменения, обнаруженные у этих людей, включают, среди прочего, повышенные уровни APOB, чрезмерную постпрандиальную липемию и маленькие плотные частицы ЛПНП. 39 -43 Результаты настоящего исследования показывают, что эти атерогенные метаболические нарушения не всегда могут адекватно отражаться вариациями в соотношении ХС-ЛПНП / ХС-ЛПВП.
В Квебекском исследовании сердечно-сосудистой системы Lamarche et al. 38 ранее сообщили, что такие переменные, как APOB, уровни инсулина натощак и размер ЛПНП, могут обеспечить более точную оценку риска ИБС, чем традиционные липидные переменные.Однако в клинической практике эти маркеры не измеряются, и мы предполагаем, что, в дополнение к общепринятым факторам риска, соотношение TC / HDL-C может представлять собой важный совокупный показатель наличия ассоциированного с атерогенной дислипидемией профиля. с инсулинорезистентностью. Поскольку дислипидемия с высоким уровнем ТГ и низким уровнем холестерина ЛПВП, связанная с небольшими плотными частицами ЛПНП, является наиболее распространенным фенотипом липопротеинов среди пациентов с ИБС, 44 важность измерения и правильной интерпретации соотношения ОХ / ЛПВП-Х ( а не соотношение ХС-ЛПНП / ХС-ЛПВП).
Таким образом, соотношение TC / HDL-C было полезным и простым показателем риска ИБС у мужчин в Квебекском исследовании сердечно-сосудистой системы. Предполагается, что способность этого соотношения прогнозировать риск объясняется тем фактом, что это соответствующий совокупный маркер кластера метаболических нарушений, обнаруживаемых у лиц с дислипидемией с высоким уровнем ТГ и низким уровнем холестерина ЛПВП. Было показано, что это состояние является следствием абдоминального ожирения и инсулинорезистентности, а также обычно связано с повышенной концентрацией мелких плотных частиц ЛПНП.Поскольку уровни ЛПНП в плазме крови у мужчин с гиперинсулинемией с избыточным весом обнаруживаются незначительно по сравнению с людьми с нормолипидемией, мы предполагаем, что расчет отношения ХС-ЛПНП / ХС-ЛПВП может недооценивать риск ИБС у некоторых пациентов по сравнению с качеством оценки, полученной с помощью простое использование соотношения TC / HDL-C.
Принята к публикации 18 апреля 2001 г.
Это исследование было частично поддержано Канадскими институтами медицинских исследований, Квебекским фондом сердца и инсульта, а также неограниченным грантом от Fournier Pharma Inc, Монреаль, Квебек.Д-р Després — профессор кафедры питания и липидологии человека, деятельность которой поддерживают компании Pfizer, Provigo и Фонд Квебекского института сердца. Д-р Ламарш — профессор кафедры в Университете Лаваля. Г-жа Лемье — научный сотрудник Канадского фонда сердца и инсульта. Доктор Бержерон — клинический исследователь из Фонда исследований в Санте дю Квебек.
Автор, отвечающий за переписку и оттиски: Жан-Пьер Депре, доктор философии, Квебекский институт сердца, Исследовательский центр больницы Лаваля, 2725, chemin Sainte-Foy, Pavilion Mallet, Second Floor, Sainte-Foy, Quebec, Canada G1V 4G5 (электронная почта: jean -пьер[email protected]).
1.Суперко HR Новое мышление о липидах и ишемической болезни сердца. Curr Opin Cardiol. 1997; 12180-187Google ScholarCrossref 2.Assmann GCullen PJossa FLewis BMancini Международная целевая группа по профилактике ишемической болезни сердца, ишемическая болезнь сердца: снижение риска: научные основы первичной и вторичной профилактики ишемической болезни сердца: взгляд во всем мире. Arterioscler Thromb Vasc Biol. 1999; 191819-1824Google ScholarCrossref 3.Koenig WSund М.Фрёлих M и другие. С-реактивный белок, чувствительный маркер воспаления, предсказывает будущий риск ишемической болезни сердца у изначально здоровых мужчин среднего возраста: результаты Аугсбургского когортного исследования MONICA (мониторинг тенденций и детерминант сердечно-сосудистых заболеваний), 1984–1992 гг. Circulation. 1999; 99237-242Google ScholarCrossref 4.Sniderman ADGenest JJ Измерение аполипопротеина B должно заменить обычный липидный профиль при скрининге сердечно-сосудистого риска. Can J Cardiol. 1992; 8133-140 Google Scholar5.Lamarche BMoorjani SLupien Пижама и другие. Уровни аполипопротеинов A-I и B и риск ишемической болезни сердца во время пятилетнего наблюдения за мужчинами в исследовании сердечно-сосудистой системы в Квебеке. Тираж. 1996; 94273-278Google ScholarCrossref 6. Юхан Вагу IAlessi MCVague P Повышенные уровни ингибитора 1 активатора плазминогена в плазме: возможная связь между инсулинорезистентностью и атеротромбозом. Diabetologia. 1991; 34457-462Google ScholarCrossref 7.Després JPLamarche BMauriège п и другие. Гиперинсулинемия как независимый фактор риска ишемической болезни сердца. N Engl J Med. 1996; 334952-957Google ScholarCrossref 8.Lemieux SPrud’homme DBouchard CTremblay ADesprés JP. Единое пороговое значение обхвата талии идентифицирует субъектов с нормальным и избыточным весом с избыточной висцеральной жировой тканью. Am J Clin Nutr. 1996; 64685-693Google Scholar9.Cantin BGagnon FMoorjani S и другие. Является ли липопротеин (а) независимым фактором риска ишемической болезни сердца у мужчин? Исследование сердечно-сосудистой системы Квебека. J Am Coll Cardiol. 1998; 31519-525Google ScholarCrossref 10. Недоступно, Заключительный отчет: Канадская консенсусная конференция по профилактике сердечно-сосудистых заболеваний путем изменения сывороточного холестерина и факторов риска липопротеинов. CMAJ. 1988; 1391-8Google Scholar 11.Национальная образовательная программа по холестерину, Второй отчет Экспертной группы по обнаружению, оценке и лечению высокого уровня холестерина в крови у взрослых (Группа лечения взрослых II). Тираж. 1994; 891333-1445Google ScholarCrossref 12. Недоступно, Совместные британские рекомендации по профилактике ишемической болезни сердца в клинической практике. Сердце. 1998; 80S1- S29Google Scholar13.Fodor Дж. Г. Фрёлих JJGenest Jr JJMcPherson PR Рекомендации по ведению и лечению дислипидемии: отчет Рабочей группы по гиперхолестеринемии и другим дислипидемиям. CMAJ. 2000; 1621441–1447Google Scholar14.Kannel WBNeaton JDWenworth D и другие. Общая смертность и смертность от ишемической болезни сердца по отношению к основным факторам риска у 325 348 мужчин, прошедших скрининг на MRFIT. Am Heart J. 1986; 112825-836Google ScholarCrossref 15. Castelli WPGarrison RJWilson PWFAbbott RDKalousdian SKannel WB Заболеваемость ишемической болезнью сердца и уровни холестерина липопротеинов: исследование Framingham. JAMA. 1986; 2562835-2838Google ScholarCrossref 16. Гордон TCastelli WPHjortland MCKannel WBDawber TR Липопротеины высокой плотности как защитный фактор против ишемической болезни сердца: исследование Фрамингема. Am J Med. 1977; 62707-714Google ScholarCrossref 17. Миллер GJMiller NE Концентрация липопротеинов высокой плотности в плазме и развитие ишемической болезни сердца. Ланцет. 1975; 116-19Google ScholarCrossref 18.Assmann GSchulte HFunke Хвон Эккардштайн A Появление триглицеридов как значимого независимого фактора риска ишемической болезни сердца. Eur Heart J. 1998; 19 (Suppl M) M8- M14Google Scholar19.Manninen VTenkanen Л.Кошинен п и другие. Совместное влияние сывороточных триглицеридов, холестерина ЛПНП и холестерина ЛПВП на риск ишемической болезни сердца в Хельсинкском исследовании сердца: значение для лечения. Тираж. 1992; 8537-45Google ScholarCrossref 20.Grundy SM Малый ЛПНП, атерогенная дислипидемия и метаболический синдром. Тираж. 1997; 951- 4Google ScholarCrossref 21. Down JRClearfield MWeis S и другие. Первичная профилактика острых коронарных событий с помощью ловастатина у мужчин и женщин со средним уровнем холестерина: результаты AFCAPS / TexCAPS. JAMA. 1998; 2791615-1622Google ScholarCrossref 22.Dagenais GRRobitaille NMLupien Пижама и другие.Частота первых случаев ишемической болезни сердца по отношению к основным факторам риска: исследование сердечно-сосудистой системы в Квебеке. Can J Cardiol. 1990; 6274-280 Google Scholar 23.Lamarche BDesprés JPMoorjani MCantin BDagenais GRLupien PJ Распространенность дислипидемических фенотипов при ишемической болезни сердца (проспективные результаты Квебекского исследования сердечно-сосудистой системы). Am J Cardiol. 1995; 751189-1195Google ScholarCrossref 24.Gillum RFFortmann SPPrineas Р.Дж.Коттке Т.Е. Международные диагностические критерии острого инфаркта миокарда и острого инсульта. Am Heart J. 1984; 108150–158Google ScholarCrossref 25.Després JPLemieux IDagenais GRCantin BLamarche B Холестерин ЛПВП как маркер риска ишемической болезни сердца: исследование сердечно-сосудистой системы в Квебеке. Атеросклероз. 2000; 153263-272Google ScholarCrossref 26.Moorjani SDupont ALabrie F и другие. Повышение концентрации липопротеинов высокой плотности в плазме после полной блокады андрогенов у мужчин с карциномой простаты. Метаболизм. 1987; 36244-250Google ScholarCrossref 27.Albers JJWarnick GRWiebe D и другие. Многолабораторное сравнение трех процедур преципитации гепарин-MnCl 2 для оценки холестерина в липопротеинах высокой плотности. Clin Chem. 1978; 24853-856Google Scholar 28.Friedewald WTLevy РИФредриксон DS Оценка концентрации холестерина липопротеидов низкой плотности в плазме без использования препаративной ультрацентрифуги. Clin Chem. 1972; 18499-502Google Scholar 30.Orchard TJBecker DJBates MKuller LHDrash AL Концентрации инсулина и липопротеинов в плазме: атерогенная ассоциация? Am J Epidemiol. 1983; 118326-337Google Scholar 31.Krauss Юаней Д. Д. Идентификация нескольких подклассов липопротеинов низкой плотности плазмы у нормальных людей. J Lipid Res. 1982; 2397-104Google Scholar 32.McNamara JRCampos Хордовас JMPeterson Дж. Уилсон PWFSchefer EJ Влияние пола, возраста и липидного статуса на распределение субфракций липопротеинов низкой плотности: результаты исследования Framingham Offspring. Артериосклероз. 1987; 7483-490Google ScholarCrossref 33.Jeppesen JHein HOSuadicani П.Гюнтельберг F Связь высокого уровня ТГ-низкого холестерина ЛПВП и холестерина ЛПНП с частотой ишемической болезни сердца: 8-летнее наблюдение в Копенгагенском исследовании мужчин. Arterioscler Thromb Vasc Biol. 1997; 171114–1120Google ScholarCrossref 34.Lamarche BDesprés JPMoorjani SCantin BDagenais GRLupien PJ Триглицериды и холестерин ЛПВП как факторы риска ишемической болезни сердца: результаты исследования сердечно-сосудистой системы в Квебеке. Атеросклероз. 1996; 119235-245Google ScholarCrossref 35.Schectman GSasse E Вариабельность измерения липидов: актуальность для клинициста. Clin Chem. 1993; 391495-1503Google Scholar 36.Leroux GLemieux ILamarche B и другие. Влияние концентрации триглицеридов на соотношение между холестерином липопротеинов и уровнями аполипопротеинов B и A-I. Метаболизм. 2000; 4953-61Google ScholarCrossref 37.McNamara JRCohn Дж. С. Уилсон П.В.Шефер EJ Расчетные значения холестерина липопротеинов низкой плотности при оценке липидных аномалий и риска коронарной болезни. Clin Chem. 1990; 3636-42Google Scholar 38. Lamarche Б.Тчернов AMauriège п и другие. Уровни инсулина и аполипопротеина B натощак и размер частиц липопротеинов низкой плотности как факторы риска ишемической болезни сердца. JAMA. 1998; 2791955-1961Google ScholarCrossref 39.Couillard CBergeron NPrud’homme D и другие. Постпрандиальный ответ триглицеридов при висцеральном ожирении у мужчин. Диабет. 1998; 47953-960Google ScholarCrossref 40.Чернов Аламарче BPrud’homme D и другие. Фенотип плотных ЛПНП: связь с уровнем липопротеинов в плазме, висцеральным ожирением и гиперинсулинемией у мужчин. Уход за диабетом. 1996; 19629-637Google ScholarCrossref 41.Lemieux IPascot ACouillard C и другие. Гипертриглицеридемическая талия: маркер атерогенной метаболической триады (гиперинсулинемия, гиперапоВ, маленькие плотные ЛПНП) у мужчин? Тираж. 2000; 102179-184Google ScholarCrossref 43.Després JP Абдоминальное ожирение как важный компонент синдрома инсулинорезистентности. Питание. 1993; 9452-459Google Scholar 44. Остин Изготовление МЦВранизан К.М.Краусс RM Фенотип атерогенных липопротеинов: предлагаемый генетический маркер риска ишемической болезни сердца. Тираж. 1990; 82495-506Google ScholarCrossrefЗнай свои числа | Техасский институт сердца
Индекс массы тела (ИМТ)
Нормальный: 18.5-24,9
ИМТ
=
703 x вес (фунты)
высота (дюйм) x высота (дюйм)
Индекс массы тела (ИМТ), который представляет собой число, рассчитываемое на основе вашего роста и веса, используется для оценки жира в организме. На точность ИМТ при определении жира в организме влияют такие факторы, как уровень физической подготовки, мышечная масса, структура костей, пол и этническое происхождение. Это означает, что у некоторых людей может быть высокий ИМТ, но не высокий процент жира в организме.Однако для большинства людей ИМТ является надежным индикатором жировых отложений. Поэтому он используется для выявления проблем с весом, которые могут привести к проблемам со здоровьем.
| Состав тела | Индекс массы тела (ИМТ) |
|---|---|
| Недостаточный вес | Менее 18,5 |
| Нормальный | 18,5 — 24,9 |
| Избыточный | 25,0 — 29,9 |
| Полное | Больше 30.0 |
Согласно Национальному институту сердца, легких и крови (NHLBI), избыточный вес определяется как ИМТ выше 25. Те, у кого этот показатель превышает 30, считаются страдающими ожирением. Вы можете узнать свой ИМТ с помощью калькулятора ниже. Затем возьмите это значение и найдите состав своего тела в таблице выше.
Артериальное давление (АД)
Нормальный:
<120 и <80 мм рт. Ст.Когда ваше сердце бьется, оно качает кровь по кровеносным сосудам, называемым артериями, и создает в них давление.Более высокое число (систолическое) представляет собой давление, когда ваше сердце бьется. Нижнее число (диастолическое) представляет собой давление, когда ваше сердце отдыхает между ударами. Ваше кровяное давление может меняться каждую минуту, когда вы меняете позу, во время физических нагрузок, стресса или сна. Высокое кровяное давление может повредить стенки артерий. Если ваше первое показание будет высоким, ваш врач может сделать еще несколько показаний, прежде чем решить, может ли ваше артериальное давление быть проблемой для здоровья.
Глюкоза натощак
Нормальный: 60-99 мг / дл
Тест на глюкозу натощак показывает количество сахара в крови.Если вы съели в течение 8 часов до этого теста, ваш уровень глюкозы может быть ошибочно повышен. Уровень глюкозы быстро повышается после еды, но должен вернуться к значению, близкому к значению натощак, в течение 2 часов. Высокий уровень глюкозы в крови может быть признаком диабета или преддиабета.
Общий холестерин
Норма:
<200 мг / длОтношение общего холестерина к ЛПВП является показателем вашего потенциала развития закупорки артерий сердца.Коэффициент выше 4,5 считается высоким риском ишемической болезни сердца. Это соотношение может быть уменьшено за счет повышения уровня хорошего холестерина (ЛПВП) и / или снижения уровня плохого холестерина (ЛПНП).
Холестерин ЛПВП
Норма: 40-59 мг / дл
Холестерин ЛПВП, или «хороший» холестерин, помогает избавиться от вредных жировых веществ, которые могут прилипать к вашим артериям и повредить их.Чем выше концентрация ЛПВП в крови, тем меньше вероятность развития ишемической болезни сердца. Количество холестерина ЛПВП может быть увеличено несколькими способами, включая регулярную физическую активность, отказ от курения и снижение веса.
Холестерин ЛПНП
Норма:
<100 мг / длХолестерин ЛПНП, или «плохой» холестерин, является основным источником закупорки артерий, что может вызвать сердечный приступ, инсульт и нарушение кровообращения.Чем выше концентрация ЛПНП, тем выше вероятность развития этих состояний. Уровень холестерина ЛПНП можно снизить за счет уменьшения количества трансжиров и насыщенных жиров, которые вы едите, и за счет употребления большего количества продуктов, богатых клетчаткой. Если вы съели в течение 12 часов до этого теста, ваш уровень ЛПНП может быть неправильным.
Триглицериды натощак
Норма:
<150 мг / длТриглицериды относятся к классу жиров крови, известному как «липиды».«Если вы поели в течение 12 часов после анализа крови на триглицериды, ваш уровень может быть ложно высоким. Высокий уровень триглицеридов может привести к затвердеванию артерий — состоянию, которое часто называют «ишемической болезнью сердца». Высокий уровень триглицеридов чаще встречается у людей с избыточным весом, диабетом и / или людей, которые не перерабатывают жир должным образом. Уровень триглицеридов можно снизить, уменьшив потребление простых сахаров (сладостей) и алкоголя, а также увеличив физическую активность.
Окружность талии и бедер
Нормальная талия: Мужчины:
<40 дюймов Женщины: <35 дюймовОбхват талии измеряет жир на животе.Слишком много жира на животе связано с большим риском для здоровья, чем жир на бедрах или ягодицах. Слишком много жира на животе является «независимым фактором риска» высокого холестерина и сердечных заболеваний, независимо от вашего индекса массы тела или показателя ИМТ, который может быть нормальным. Большая окружность талии также связана с повышенным риском диабета 2 типа и гипертонии. Посмотрите, как измерить талию.
Соотношение талии и бедер
Waist Hip Ratio используется как индикатор или мера здоровья и помогает в оценке риска развития серьезных заболеваний.
ЛПВП против холестерина ЛПНП: в чем разница?
Вы слышите «холестерин», и ваш разум мгновенно устремляется к отрицательному. Вы можете подумать о жирной пище, закупорке артерий и сердечных заболеваниях. Высокий холестерин вреден для вас, правда? Ответ, конечно, положительный. Высокий холестерин вреден для вас, но есть еще один большой нюанс — это зависит от типа.
На самом деле существует два типа холестерина, которые играют разные роли в организме.Фактически, эти два настолько разные, что их обычно называют хорошим (ЛПВП) и плохим (ЛПНП) холестерином. Вот что вам следует знать о каждом:
Роль холестерина ЛПНПЛПНП обозначают липопротеины низкой плотности и представляют собой форму, называемую «плохим холестерином». Это тот холестерин, который ваш врач опасается завышать, и который может нанести вред вашему здоровью. Когда уровни ЛПНП повышены, внутри артерий может образовываться жировое скопление, которое часто называют бляшками, что приводит к их сужению и ограничению кровотока.Со временем это сужение артерий может прогрессировать до такой степени, что могут развиться тромбы, вызывая катастрофические последствия для здоровья, такие как сердечный приступ или инсульт .
Роль холестерина ЛПВПHDL означает липопротеин высокой плотности и известен как «хороший холестерин». Работа ЛПВП — бороться с негативными эффектами ЛПНП. Он служит своего рода мусорщиком, располагая ЛПНП по всему телу и транспортируя его обратно в печень, где он может быть расщеплен и удален из организма.Таким образом, HDL может помочь защитить артерии от накопления бляшек и защитить основные органы, такие как сердце и мозг.
Каков идеальный уровень холестерина?Уровни холестерина можно считать опасными, если уровни ЛПНП становятся слишком высокими или уровни ЛПВП слишком низкими. Для оптимального здоровья необходим прочный баланс между ними. Хотя цифры могут варьироваться от одного пациента к другому в зависимости от таких факторов, как возраст и история болезни, идеальными уровнями холестерина обычно считаются следующие:
Факторы риска высокого холестеринаКаждый должен следить за уровнем холестерина в соответствии с рекомендациями своего врача.Однако есть определенные факторы риска, которые делают тестирование для одних более важным, чем для других. Вам следует поговорить со своим врачом о ваших проблемах со здоровьем и способах контроля уровня холестерина, если у вас есть одно из следующего:
- Семейный анамнез высокого холестерина или болезни сердца
- Диета с высоким содержанием трансжиров, насыщенных жиров, сахара или холестерина
- Низкая физическая активность
- Ожирение
- Диабет
Хотя высокий уровень холестерина ЛПНП может быть вредным для здоровья, есть много способов держать его под контролем.Здоровая диета , определенные изменения образа жизни и лекарства — все это потенциальные варианты лечения, которые помогают поддерживать баланс уровня холестерина. Чтобы узнать больше, обратитесь к своему лечащему врачу или к кардиологу и спросите о своем уровне холестерина, факторах риска и изменениях, которые вы должны внести, чтобы сохранить здоровье своего тела.
Семейная практика Захари
2335 Черч-стрит, Люкс E
Zachary, LA 70791
(225) 654-3607
Институт сердечно-сосудистой системы Юга
6550 Main Street, Suite 1000
Zachary, LA 70791
(225) 654-1559
.


