Гранулематоз Вегенера — это… Что такое Гранулематоз Вегенера?
Гранулематоз Вегенера — аутоиммунное гранулематозное воспаление стенок сосудов, захватывающее мелкие и средние кровеносные сосуды: капилляры, венулы, артериолы и артерии, с вовлечением верхних дыхательных путей, глаз, почек, лёгких и других органов. Относится к системным АНЦА-ассоциированным некротизирующим васкулитам.
Общие сведения
Гранулематоз Вегенера — тяжелое быстро прогрессирующее заболевание. Без своевременно начатого лечения приводит к смертельному исходу в течение 6 — 12 мес. Подразделяется на две формы: локальную и генерализованную, которые по мнению ряда авторов являются стадиями заболевания.
При локальной форме поражаются ЛОР органы (90 % случаев) и глаза (10 % случаев) с развитием ринита, назофарингита, синусита, евстахиита, отита, склерита, эписклерита, а также увеита.
При генерализованной форме к вышеуказанным симптомам присоединяется поражение легких (80 % случаев) в виде легочного гранулематозного васкулита, обычно заканчивающегося образованием легочных гранулём. Гранулемы подвержены распаду с образованием каверн, что нередко сопровождается легочным кровотечением. У 2/3 пациентов наблюдается поражение почек в виде некротизирующего быстропрогрессирующего гломерулонефрита.
Достаточно часто гранулематоз Вегенера протекает с развитием кожного васкулита (у 40 % пациентов) и поражения периферической нервной системы (15 %) с развитием асимметричной полинейропатии. У 5 % больных описан перикардит.
Заболевание чаще всего манифестирует с поражения верхних дыхательных путей и глаз. Поражение внутренних органов обычно наступают позже.
Эпидемиология
Гранулематоз Вегенера поражает в равной степени как мужчин, так и женщин. Средний возраст заболевших составляет 40 лет.
Клиническая картина
Общие проявления
Заболевание начинается с общей слабости, пониженного аппетита и похудания. В последующем присоединяются лихорадка, артралгии и миалгии. Иногда выявляют симптомы реактивных артритов.
Поражение глаз
При гранулематозе Вегенера воспалительный процесс затрагивает в основном белочную и радужную оболочку глаз. Нередко развитие увеита, иридоциклита, эписклерита, склерита, приводящих к перфорации роговицы и слепоте. Возможно образование периорбитальной гранулёмы с развитием экзофтальма
Поражение верхних дыхательных путей, ротовой полости и органов слуха
Проявляется в виде упорного насморка с гнойно-геморрагическим отделяемым. В последующем развивается изъязвление слизистой оболочки. Возможна перфорация перегородки с развитием седловидной деформации носа. Помимо язвенно-некротического ринита возможно поражение трахеи, гортани, придаточных пазух носа, слуховых труб и ушей. Нередко возникновение язвенного стоматита. Иногда встречается резистентный к консервативному и хирургическому лечению мастоидит
Поражение кожи
Наблюдается кожный васкулит с язвенно-геморрагическими высыпаниями.
Поражение нервной системы
Протекает в виде асимметричной полинейропатии.
Поражение лёгких
В легких образуются гранулемы, нередко распадающиеся, что приводит к кровохарканию и развитию дыхательной недостаточности. У 1/3 пациентов гранулёмы клинически ничем себя не проявляют. Возможно развитие плеврита, аускультативно проявляющегося шумом трения плевры. Также может наблюдаться выпотной плеврит
Поражение почек
Одной из излюбленных локализаций гранулематоза Вегенера являются почечные клубочки. Возникающий гломерулонефрит проявляется гематурией, массивной протеинурией, нередко имеет быстро прогрессирующее течение и приводит к быстро нарастающей почечной недостаточности.
Поражение оболочек сердца
Проявляется в виде различных видов перикардита. Поражение миокарда и эндокарда нехарактерно
Диагностика
У больных с развернутой клинической картиной диагноз обычно несложен, однако в связи с разнообразием форм и вариантов течения возникают трудности на ранних стадиях заболевания. Примерно 25% больных в начальной стадии не имеют признаков поражения легких или почек.
Классификационные критерии диагностики гранулематоза Вегенера (Leavitt R. Y. et al., 1990)
| Критерий | Определение |
| 1. Воспаление носа и полости рта | Язвы в полости рта. Гнойные или кровянистые выделения из полости носа |
| 2. Изменения при рентгенографическом исследовании лёгких | Узелки, инфильтраты или полости |
| 3. Изменения мочи | Микрогематурия (>5 эритроцитов в поле зрения) или скопления эритроцитов в осадке мочи |
| 4. Биопсия | Гранулематозное воспаление в стенке артерии или в периваскулярном и экстраваскулярном пространствах |
При наличии двух и более критериев чувствительность постановки диагноза составляет 88%, а специфичность — 92%. Для подтверждения диагноза определяют наличие в крови классических антинейтрофильных цитоплазматических антител (кАНЦА).
Дифференциальная диагностика
С целью правильной диагностики следует исключить заболевания, также протекающие с лёгочно-почечным синдромом: микроскопическим полиангиитом, синдромом Чарга-Стросса, узелковым периартериитом, синдромом Гудпасчера, геморрагическим васкулитом, системной красной волчанкой; редко — стрептококковой пневмоней с гломерулонефритом. Также проводят дифференциальный диагноз с другими заболеваниями: лимфоидный гранулематоз, ангиоцентрическая злокачественная лимфома, злокачественные опухоли, срединная гранулёма носа, саркоидоз, туберкулез, бериллиоз, системные микозы, сифилис, проказа, СПИД и др. При преимущественно почечном течении дифференциальную диагностику проводят с идиопатическим быстропрогрессирующим гломерулонефритом.
Лечение
Поскольку заболевание имеет аутоиммунный генез, препаратами выбора являются иммунодепрессанты: цитостатики в сочетании с глюкокортикоидами. Из цитостатиков хорошо себя зарекомендовал циклофосфамид в дозе 2 мг/кг/сут. При поражении почек дозу повышают до 3-5 мг/кг/сут. Глюкокортикоиды назначаются в эквивалентной преднизолону дозе 1 мг/кг/сут. Хорошие результаты показала пульс-терапия циклофосфамида в дозе 1000 мг. Определённые надежды возлагаются на антицитокиновую терапию.
Прогноз
Без лечения прогноз неблагоприятен: средняя продолжительность жизни не превышает 5 мес, а летальность в течение первого года жизни составляет 80%. При своевременно начатой терапии циклофосфамидом и глюкокортикостероидами у 93% пациентов ремиссия длится около 4-х лет, иногда у некоторых больных — более 10 лет.Литература
- Н. Е. Ярыгин, В. А. Насонова, Р. Н. Потехина «Системные аллергические васкулиты» , Москва, «Медицина», 1980 год
Ссылки
Гранулематоз Вегенера — Симптомы и лечение. Журнал Медикал
Гранулематоз Вегенера — заболевание, характеризующееся воспалительными изменениями кровеносных сосудов мелкого и среднего калибра с преимущественным поражением органов дыхания и почек.
Гранулематозом Вегенера болеют с одинаковой частотой и мужчины, и женщины. Заболевание описано у лиц разного возраста, но наиболее часто встречается в возрасте 55-60 лет. В настоящее время частота встречаемости заболевания составляет 3 случая на 100000 населения.
Причины гранулематоза Вегенера
Точная причина заболевания не установлена. Но, учитывая частое возникновение заболевания после перенесенной инфекции органов дыхания, многие исследователи не исключают связь гранулематоза Вегенера с болезнетворными микроорганизмами.
В основе заболевания лежит образование особых белков-антител к клеткам крови нейтрофилам. Взаимодействуя с нейтрофилами, они способствуют прилипанию последних к стенке сосуда и высвобождению из них химически активных веществ. Эти вещества вызывают повреждение сосудистой стенки с формированием местного воспаления. В ходе воспаления образуются специфические плотные узелки — гранулемы. Гранулемы могут достигать больших размеров и характеризуются тенденцией к разрушению стенки сосудов и развитию кровотечений. Как правило, первоначально гранулемы появляются в верхних дыхательных путях (нос, глотка, гортань), затем в нижних (легкие). На третьем этапе поражаются почки.
Симптомы гранулематоза Вегенера
Заболевание начинается с гриппоподобной симптоматики. В это время внешние признаки неспецифичны. Появляется повышение температуры, слабость, жажда, потеря аппетита, могут быть боли в суставах, похудание. Многие больные указывают на перенесенную ранее инфекцию дыхательных путей и поэтому не обращаются за медицинской помощью, так как воспринимают эти симптомы как последствия предыдущего заболевания. Этот период длится около 3-х недель.
Вследствие того, что при гранулематозе Вегенера поражаются кровеносные сосуды, в период развития заболевания внешние проявления могут быть очень разнообразны.
• Характерным признаком болезни является первичное поражение верхних дыхательных путей. Как правило, заболевание начинается с ринита (воспаление слизистой оболочки носа). В полости носа образуются язвы, присоединяется гнойная инфекция. Характерно гнойное или кровянистое отделяемое из носа. С течением времени при распространении процесса на нижележащие слои, возможно разрушение хряща с деформацией носа или прободение носовой перегородки.

Деформация носа при гранулематозе Вегенера.
Помимо ринита может развиваться синусит (воспаление околоносовых пазух) или трахеит (воспалительное поражение слизистой оболочки трахеи). Для трахеита характерна осиплость голоса, затруднение дыхания. В редких случаях развивается такое серьезное осложнение, как стеноз гортани (полное или частичное закрытие просвета гортани, приводящее к нарушению дыхания).
• Вторым специфическим признаком заболевания является поражение легких. В начале заболевания в легких появляются очаги воспаления, которые, как правило, выявляются только рентгенологически. В дальнейшем в этих областях образуются гранулемы, а при их разрушении формируются полости. В полостях при присоединении инфекции может скапливаться гной. Образуются абсцессы (замкнутые полости с гноем) легкого. Больные жалуются на кашель, в некоторых случаях с примесью крови в мокроте, одышку при незначительной физической нагрузке и в покое, боль в грудной клетки. У части заболевших внешние проявления могут отсутствовать, заболевание диагностируется при рентгенографии органов грудной клетки.
• Третьим характерным проявлением заболевания является поражение почек. При высокой степени активности гранулематоза Вегенера отмечается быстрое прогрессирование нарушений функции почек. На ранних стадиях заболевания поражение почек диагностируется при появлении в моче крови и белка. Также характерно развитие нефрогенной (обусловленной заболеванием почек) артериальной гипертонии. При прогрессировании болезни нарастают симптомы почечной недостаточности — тошнота, рвота, жажда, сухость во рту, отсутствие аппетита, похудение, уменьшение количества мочи и проявления задержки жидкости в организме (отеки, скопление жидкости в полостях тела, одышка). Приблизительно в 20% случаях гранулематоз Вегенера впервые диагностируется у пациентов в стадии терминальной почечной недостаточности.
• Поражение глаз характеризуется снижением зрения. При образовании гранулем позади глаза формируется экзофтальм (смещение глазного яблока вперед), что в большинстве случаев приводит к слепоте.
• При воспалительном поражении сосудов кожи формируется пурпура. Пурпура представляет собой плотные высыпания темно-фиолетового цвета, расположенные над пораженными сосудами, как правило, в области нижних конечностей.
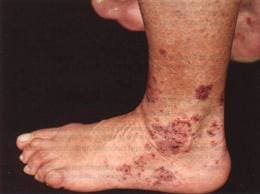
Пурпура при гранулематозе Вегенера.
С течением времени возможно образование язв.
• Поражение органов желудочно-кишечного тракта характеризуется нарушением стула по типу диареи, болями в околопупочной области. При наличии язв возможно возникновение кишечного кровотечения.
Диагностика гранулематоза Вегенера
В основе диагностики лежит определение специфических антител к нейтрофилам (ANCA), концентрация которых указывает на выраженность заболевания. Также в лабораторных анализах возможно появление общих признаков наличия воспаления в организме (увеличение количества лейкоцитов, ускорение скорости оседания эритроцитов, выявление острофазовых белков).
Лечение гранулематоза Вегенера
Лечение гранулематоза Вегенера должно быть как можно ранним. При отсутствии лечения в первый год заболевания смертность достигает 80% процентов. При заболевании показано применение гормональных препаратов (преднизолон, дексаметазон) в сочетании с цитостатиками (циклофосфан, азатиоприн) длительно и в больших дозах. В случаях развития кровотечения или абсцедирования (формирования абсцессов) показано хирургическое лечение.
В терминальной стадии почечной недостаточности применяется заместительная почечная терапия — диализ. В случае выраженной активности процесса при своевременном начале противовоспалительной терапии возможно восстановление функции почек. Но в 80% процентах случаев заболевание диагностируется на стадии необратимых изменений, диализ проводится пожизненно.
Врач терапевт, нефролог Сироткина Е.В.
Гранулематоз Вегенера — симптомы, лечение, диагностика — Симптомы
Гранулематоз Вегенера – один из самых редких и тяжелых недугов, относящихся к ряду васкулитов. Он наносит серьезный удар по дыхательной, мочевыводящей и костной системе организма, что часто приводит к печальным для пациента последствиям.
Клиническое течение данной формы васкулита во многом напоминает течение других болезней, из-за чего поставить своевременный диагноз бывает очень сложно.
Описание и статистика
 Гранулематоз Вегенера представляет собой системный хронический васкулит, который характеризуется образованием гранулем в стенках мелких вен, артерий и сосудов, а также окружающих тканях легких, почек и других органов.
Гранулематоз Вегенера представляет собой системный хронический васкулит, который характеризуется образованием гранулем в стенках мелких вен, артерий и сосудов, а также окружающих тканях легких, почек и других органов.
Впервые он был описан и выделен из ряда васкулитов в отдельное заболевание в 1936 году известным немецким врачом Фридрихом Вегенером.
Распространенность недуга составляет 3-12 случаев на 1 млн. человек, но по некоторым данным, за последние 30 лет эти цифры возросли примерно в 4 раза. Мужчины подвержены его развитию в большей степени, чем женщины, а средний возраст пациентов – около 40 лет. Реже всего болезнью Вегенера болеют дети до 10 лет.
Причины и факторы риска
Точная этиология заболевания до сих пор не установлена. Согласно исследованиям, чаще всего оно возникает у людей, которые ранее сталкивались с инфекциями дыхательных путей, однако врачи не исключают связь воспалительного процесса с вредоносными микроорганизмами и другими агентами.
Также исследования выявили наличие антигенов В8, HLA В7, DR2, антител к цитоплазме нейтрофилов и носительство Staphylococcus aureus в носоглотке – предположительно эти факторы выступают катализаторами развития заболевания или его рецидивов. Кроме того, гранулемы с гигантскими многоядерными клетками могут быть проявлением замедленной аллергической реакции или реакции организма на инородные тела.
Классификация
В зависимости от локализации патологического процесса принято выделять три основные формы заболевания:
- локальная характеризуется изолированным поражением верхних дыхательных путей, органов слуха или зрения;
- при ограниченной форме, помимо вышеперечисленных органов, в процесс вовлекаются легкие;
- генерализированный гранулематоз Вегенера включает множественные поражения внутренних с обязательным вовлечением почек.
Кроме того, его клиническое течение имеет четыре стадии:

- I стадия, или гранулематозно-некротический васкулит. Протекает с проявлениями гнойно-некротического или язвенно-некротического риносинусита, назофарингита и ларингита, а также с деструктивными изменениями тканей носовой перегородки и глазниц;
- II стадия, или легочный васкулит. На данном этапе воспалительный процесс затрагивает паренхиму легких;
- III стадия, или генерализированный васкулит. На третьей стадии заболевания у пациентов наблюдаются множественные очаги поражения, которые локализируются в нижних дыхательных путях, желудочно-кишечном тракте, почках, а также в сосудах и артериях.
- IV, или терминальная стадия. Четвертая стадия болезни вызывает легочно-сердечную или почечную недостаточность, которые в течение года приводят к смерти больного.
Опасность и осложнения
Помимо того, что гранулематоз Вегенера несет прямую опасность для жизни человека, он может вызвать целый ряд серьезных осложнений:
- легочные кровотечения, которые возникают из-за разрыва сосудов;
- закупорка слезных каналов, хронический конъюнктивит, дисфункция евстахиевых труб или даже потеря слуха и зрения, вызванные развитием многочисленных гранулем;
- деформация носа и глубокие рубцы на коже, остающиеся после характерных для заболевания язв;
- бронхиальный стеноз, стеноз гортани, пневмоцистная пневмония;
- инфаркт миокарда как результат разрыва коронарных артерий;
- трофические язвы, гангрена пальцев стопы;
- хроническая или терминальная почечная недостаточность.
Симптомы
Ранняя стадия заболевания характеризуется типичными признаками гриппа или ОРВИ:

- высокая температура;
- боли в мышцах и суставах;
- слабость и потеря аппетита;
- трудности с носовым дыханием, ринит, синусит;
- средний отит и закупорка слуховой трубы.
Острый период длится около трех недель, после чего переходит во вторую стадию – вовлечение в процесс кровеносной системы с присоединением следующих симптомов:
- Поражение дыхательных путей. У пациента воспаляется носоглотка, на слизистой оболочке появляются многочисленные язвы с гнойным содержимым, деформируется носовой хрящ.
- Поражение легких. Сначала в легких начинается воспалительный процесс, после чего формируются гранулемы и полости, в которых накапливается гной. Со временем они образуют абсцессы, больной начинает страдать от одышки, болей в груди и кровохаркания.
- Поражение почек. С развитием заболевания дисфункция почек прогрессирует, развивается нефрогенная артериальная гипертония и симптомы, характерные для почечной недостаточности, включая отсутствие аппетита, тошноту, рвоту, сухость во рту, проблемы с мочевыделением, наличие крови в моче. Поражение почек является самым опасным осложнением гранулематоза Вегенера, которое встречается примерно у 75% пациентов.
- Поражение органов зрения. Острота зрения у пациента постепенно снижается, глазное яблоко выдвигается вперед, после чего наступает полная слепота.
- Воспаление сосудов. На поверхности кожи появляются язвы и высыпания, характерные для большей части васкулитов: пурпуры (темно-фиолетовые образования, которые появляются вследствие выхода эритроцитов крови из сосудов), папулы, везикуло-буллезные высыпания.
- Нарушение функции ЖКТ. Пациента мучают боли в пупочной области, нарушения стула и другие проявления дисфункции ЖКТ.
- Поражение суставов. Жалобы на воспаление и боли в суставах отмечаются у 60% больных, что на ранних стадиях становится причиной постановки диагноза «ревматоидный артрит».
Когда обращаться к врачу
Симптомы данной формы васкулита достаточно разнообразны, поэтому больные часто списывают их на обычную простуду или ОРВИ. Обращаться к врачу следует тогда, когда человека беспокоит постоянный насморк, который не лечится обычными назальными каплями и спреями, и сопровождается кровотечениями и гнойными выделениями.
Лечением заболевания занимается ревматолог, но помимо этого, больному понадобится консультация офтальмолога, пульмонолога, отоларинголога и нефролога. Важно помнить, что болезнь Вегенера прогрессирует достаточно быстро, и чем раньше будет установлен правильный диагноз, тем больше у пациента шансов на выздоровление.
Диагностика
 Обследование больных с подозрением на гранулематоз Вегенера включает:
Обследование больных с подозрением на гранулематоз Вегенера включает:
- Общий и биохимический анализы крови. Исследования важны для определения воспалительного процесса в организме, для которого характерны увеличение СОЭ, лейкоцитоз, повышение креатинина, мочевины, y-глобулина и других маркеров.Кроме того, очень важными определяющими факторами для постановки диагноза являются наличие антинейтрофильных антител и ревматоидного фактора, антигенов класса HLA, снижение уровня комплемента.
- Анализ мочи. Проводится в целях выявления протеинурии, микрогематурии, а также мочевого синдрома, характерного для гломерулонефрита.
- Рентгеновское исследование грудной клетки. При рентгенографии легких в ткани обнаруживаются множественные инфильтраты, плевральный экссудат и полости распада.
- Биопсия. Один из наиболее достоверных методов для диагностирования данного заболевания: в образцах тканей, которые берутся из носовых ходов, почек, легких или кожных покровов пациента, выявляются признаки гранулематозно-некротизирующего васкулита.

Учитывая то, что заболевание характеризуется разнообразными симптомами и множественным поражением внутренних органов, спектр болезней для дифференциальной диагностики достаточно широк. В первую очередь он включает другие формы васкулитов (например, узелковый периартериит в любой форме, болезнь Такаясу, Кавасаки и пр.), некоторые злокачественные опухоли, срединная гранулема, саркоидоз, лимфатоидный гранулематоз.
Анализ крови
При подозрении на болезнь Венегера специалист назначает анализ крови на специфические аутоантитела (белки) — ANCA, которые обнаруживаются в процессе исследования в крови более чем у 90% пациентов с болезнью Вегенера. Выявление белков является поводом для проведения дополнительных тестов, с целью подтверждения или опровержения диагноза.
Также при анализе крови обращают особое внимание на данные по времени оседания эритроцитов (СОЭ). При повышенном уровне СОЭ возникает подозрение на наличие воспалительного процесса в организме. При заболевании Вегенера этот показатель может быть довольно высоким.
При получении результатов анализа крови можно заметить анемию, характерную для данного заболевания – уменьшенное число красных кровяных телец.
Анализ крови на креатинин проводят для выяснения, насколько нормально работают почки пациента. С этой же целью обязателен анализ мочи.
Биопсия
Наиболее точным и единственным методом определения присутствия заболевания в организме человека является исследование тканевого образца в лаборатории — биопсия. Для исследования образец ткани берется из легких, носовых проходов, кожи, почек.
Биопсия осуществляется двумя способами:
- с применением специальной иглы – процедура проходит быстро, пациента почти сразу отпускают домой;
- с проведением операции (например, на открытом легком), когда пациент ложится в стационар.
Лечение
Тактика лечения гранулематоза Вегенера зависит от стадии заболевания, локализации патологического процесса, состояния пациента и других факторов. В любом случае она преследует две основных цели: достижение ремиссии и ее поддержание. Медикаментозная терапия включает прием следующих препаратов:

- Кортикостероидные гормоны. «Преднизолон», «Метилпреднизолон» позволяют подавить негативную реакцию иммунитета на самой ранней стадии.
- Иммуносупрессоры. Наиболее эффективными в данном случае считаются «Циклофосфамид», «Азатиоприн» и «Метотрексат».
- Экспериментальные лекарства. Назначаются в случаях, когда прием стандартных препаратов не дает ожидаемого результата. В частности, препарат под названием «Ритуксимаб» способен снижать количество лимфоцитов, принимающих участие в воспалительном процессе.
Лечение гранулематоза связано с возникновением определенных рисков. Препараты, назначенные против Венегера, подавляют иммунитет, что приводит к снижению способности организма справляться с инфекциями. Кортикостероиды способны ослаблять кости, особенно при длительном приеме.
Лечащий врач может прописать другие средства для сокращения риска осложнений:
- Бифосфонат (Фосамакс) – снижает риск остеопороза при длительном приеме пациентом преднизолона;
- Триметоприм-сульфометоксазол (Бактрим, Бисептол) – профилактика легочных инфекций;
- Фолиевая кислота (витамин В9) — профилактика язв и других симптомов недостатка В9, вызванных приемом метотрексата.
В частности, при серьезных поражениях почек пациенту зачастую требуется пересадка, а при стенозирующих изменениях гортани – наложение реанастомоза и трахеостомы.
Прогнозы и меры профилактики
При несвоевременной постановке диагноза и отсутствии адекватного лечения прогноз гранулематоза Вегенера неблагоприятен – примерно 95% больных умирают в период от 6 месяцев до 2-х лет.
 Кроме того, шансы на выздоровление во многом зависят от формы заболевания: локальный гранулематоз протекает более доброкачественно и практически не несет в себе рисков инвалидизации или летального исхода.
Кроме того, шансы на выздоровление во многом зависят от формы заболевания: локальный гранулематоз протекает более доброкачественно и практически не несет в себе рисков инвалидизации или летального исхода.
Иммуносупрессивная терапия значительно улучшает состояние 90% пациентов, а у 75% вызывают стойкую и продолжительную ремиссию, причем новое обострение наступает в 50% случаев. Из-за невыясненной этиологии заболевания мероприятий по его профилактике не разработано.
Гранулематоз Вегенера относится к тяжелым недугам, которые «маскируют» свои признаки под проявления более легких, неопасных для жизни заболеваний. Поэтому важно помнить о том, что любые неприятные симптомы, которые продолжаются в течение достаточно долгого времени, требуют особого внимания и обязательной консультации специалиста.
Этиология аутоиммунного гранулематоза
На сегодняшний день установить точные причины гранулематоза Вегенера так и не удалось. Однако существуют такие теории возникновения васкулита:
- Инфекционная. Ученым только удалось выявить, что существует определенная связь между инфекционными болезнями носоглотки и других воспалительными процессами в организме. Было выявлено, что одной из главных причин развития гранулематоза Вегенера является носительство Staphylococcus aureus в носоглотке.
- Лекарственная. Длительные курсы приема таких групп препаратов, как: антибиотики, гормоны и цитостатики.
- Генетическая. Наследственная предрасположенность к появлению гранулематоза.
- Аллергическая. Появление гранулем могут провоцировать, как эндогенны, так и экзогенные аллергены, которые провоцируют появление воспалительных процессов конъюнктивы и верхних дыхательных путей.
- Аутоиммунная. У большинства пациентов, страдающих этим недугом, в крови были выявлены иммунные комплексы. Исследователям также удалось обнаружить антитела к цитоплазме нейтрофилов, антигены B8, B7, DR2 главного комплекса гистосовместимости. Появившиеся иммунные комплексы начинают накапливаются, а затем оседают на сосудистой стенке. Они выделяют вещества, которые приводят к повреждениям эпителия, выстилающего сосудистую стенку. Эти процессы приводят к образованию воспалительных реакций, которые в свою очередь провоцируют повышение IgG, IgА, IgЕ, а также появление аутоантител и циркулирующих иммунных комплексов. Длительные воспалительные процессы приводят к образованию гранулем (плотных узелков). А они в свою очередь приводят к нарушению целостности структуры сосудистой и появлению геморрагий.
Патогенез гарнулематоза Вегенера
Признаки поражения стенок сосудов можно определить после проведения биопсии с гистологическим исследованием. При морфологическом исследовании можно обнаружить признаки отека, фиброидного некроза, который наблюдается в сосудистой стенке. Также происходит накопления огромных клеток с большим количеством ядер в окружающих тканях.
Вышеперечисленные процессы приводят к образованию гранулемы.
Следует заметить, что болезнь Вегенера может протекать без нарушений со стороны сосудистой системы. В случаях быстропрогрессирующего гранулематоза Вегенера происходит поражение внутренних органов. Таким образом врачи разделились на два лагеря:
- Одни считают, что гранулематоз не может протекать без наличия сосудистого компонента.
- Другие не считают его обязательным условием развития процесса. Однако они признают, что на первом этапе происходит поражение сосудистой системы.
Морфологические изменения характерные для поражения внутренних органов при гранулематозе:
- Происходят некротические изменения в сосудах, отвечающих за трофику органа.
- Гистологически можно обнаружить признаки активного неспецифического воспалительного процесса.
- Клеточный состав гранулем представлен незрелыми формами.
- Гранулемы не связываются с сосудами и бывают не только одиночные, а и множественные.
Классификация гранулематоза Вегенера
Существует множество классификаций гранулематоза Вегенера. Мы предлагаем ознакомится с классификацией патологии по формам и стадиям.
Гранулематоз Вегенера встречается в 3 формах:
- Локальная. Для нее характерны изолированные нарушения со стороны органа зрения, носоглотки и слуха. Зачастую ее рассматривают как самостоятельный патологический процесс. Поскольку васкулит Вегенера характеризуется поражением конкретного органа или системы.
- Генерализованная. Происходит поражение всех внутренних органов. Больше всего страдают почки. Для генерализованной формы характерно наличие кровоточащих каверн в легких и почках. Кроме легких, носоглотки и почвы происходит поражение перекарда и периферическая нервная система. Больных гранулематозом беспокоят боли в мышцах и сустава, температура, озноб, нарушения сердечного ритма, одышка, кашель, боли за грудиной и мелкоточечная геморрагическая сыпь.
- Ограниченная. Похожа на локальную форму гранулематоза, только при ней происходит поражение слуха, зрения, носа, носоглотки и перебои в работе легких.
Клиническое течение патологического процесса принято разделять на 4 стадии:
- Васкулит верхних дыхательных путей. Появление и прогрессирование гнойно и язвенно-некротических процессов в области носа и носоглотки. В дальнейшем происходят деструктивные нарушения в носовой перегородке и глазницах.
- Легочная. Характерно воспалительное поражение легочной паренхимы.
- Генерализованная. В процессе воспаления формируются множественные очаги поражения в сосудах, миокарде, почках, желудочно-кишечном тракте и легких.
- Терминальная. Для нее характерно развитие полиорганной недостаточности. Терминальная стадия гранулематоза Вегенера заканчивается летальным исходом.
Симптомы гранулематоза
Гранулематоз Вегенера симптомы начала заболевания очень похожи на признаки простуды. К ним относится: слабость, озноб, повышение температуры тела, артралгии, миалгии, потеря аппетита, утрудненное носовое дыхание, воспалительные заболевания ушей. Острый период длится до 21 дня. Затем гранулематоз переходит в следующую стадию. Для нее характерны поражения:
- Верхних дыхательных путей. Болезнь начинается с длительного и неподдающегося лечению ринита. При этом человек предъявляют жалобы на сухость и затруднения носового дыхания, а также появление гнойных выделений с примесями крови. На слизистой оболочке носа образуются корки. При их снятии появляются кровотечения и очаги некроза. Со временем на ней появляются изъязвления, и процесс начинает затрагивать хрящевую и костную ткань. Таким образом происходит изменение формы носа.
Со временем гранулематоз опускается вниз в гортань и трахею. Больные предъявляют жалобы на сухость и першение в горле. В процесс вовлекаются дополнительные пазухи носа и уши. Слизистая оболочка носоглотки отечна и красновата, миндалины увеличены. Нередки случаи развития устойчивых к лечению стоматитов и воспалений сосцевидного отростка височной кости. Патологические процессы в дыхательной системе приводят к нарушению дыхания, вплоть до стеноза.
- Глаз. При гранулематозе Вегенера развивается воспаление роговицы, которое осложняется язвенно некротическими изменениями. В тяжелых случаях развивается увеит и склерит. Пациенты предъявляют жалобы на снижение зрения, светобоязнь, отечность и пастозность век. В тяжелых случаях воспалительный процесс приводит к прободению роговицы. Недостаточная трофика зрительного нерва приводит к снижению остроты зрения, вплоть до полной потери. Периорбитальная гранулема приводит к экзофтальму.
- Кожи. Для него характерно появление высыпаний темно-фиолетового цвета с преимущественной локализацией на нижних конечностях. На всей поверхности кожи могут появляться: кровоизлияния, кровоподтеки и язвенно-некротические очаги. Нередки случаи гнойно-некротически поражений.
- Слухового анализатора. Пациенты предъявляет жалобы на боли в ушах и снижение слуха.
- Легких. В начальной стадии гранулематоза поражение в легких можно только обнаружить с помощью рентгенологического метода исследования. Дальнейшее прогрессирование патологии приводит к образованию гранулем и деструктивных полостей. Вследствие вышеперечисленных процессов появляется сильный болезненный кашель с кровохарканьем. Гранулематоз Вегенера приводит к образованию плеврита, который чреват развитием дыхательной недостаточности.
- Почек. При гранулематозе происходит прогрессирование дисфункции почек. Больше всего страдают клубочки. В клиническом анализе мочи обнаруживают признаки гломерулонефрита. У пациентов на фоне болезни почек повышается артериальное давление и появляются отеки.
- Нервной системы. Развивается множественная мононейропатия и ассиметричная полинейропатия.
Диагностика гранулематоза
В начальной стадии гранулематоз себя никак клинически не проявляет. Если есть подозрения на это заболевание следует обратится за консультацией к грамотному ревматологу и провести комплексное обследование с использованием инструментальных и лабораторных методов исследования.
Лабораторные методы диагностики:
- Клинический и биохимический анализ крови. В общем анализе крови наблюдаются признаки нормохромной анемии и увеличеваеться скорость оседания эритроцитов. В биохимическом анализе крови увеличен уровень мочевины и гамма-глобулинов.
- Клинический анализ мочи. Наблюдаются признаки характерные для поражения клубочкового аппарата почек: появление белка в значительных количествах, эритроцитурия и лейкоцитурия.
- Количественная реакция на антинейтрофильные цитоплазматические антитела.
Инструментальные методы исследования гранулематоза:
- Обзорная рентгенограмма органов грудной клетки. Можно увидеть множественные инфильтраты и эксудат в плевральной полости.
- Бронхоскопия.
- Биопсией. Является самым достоверным методом диагностики. На образцах ткани видны характерные признаки для гранулематоза Вегенера.
- Компьютерная томография.
- Магнитно-резонансная томография.
- Ультразвуковое исследование.
Лечение аутоиммунной патологии сосудов
Не нужно заниматься самолечением, при первых признаках недуга необходимо немедленно отправится к ревматологу. Лечение заболевания зависит от состояния здоровья пациента и места расположения процесса.
Лечение гранулематоза Вегенера направлено на достижение длительной ремиссии и поддержание состояние здоровья.
Медикаментозную терапию гранулематоза проводят курсами.
Она состоит из приема таких групп препаратов:
- Цитостатики. Большую эффективность в лечении показал «Азатиоприн», «Метотрексат» и «Циклофосфамид».
- Глюкокортикоиды «Преднизолон», «Дексаметазон».
- Иммуноглобулины. Используют для укрепления иммунитета и при рецидивах гранулематоза Вегенера.
- Антибиотики. Для профилактики риска развития инфекционных осложнений.
Гранулематоз Вегенера лечат препаратами, которые обладают массой побочных эффектов и поэтому врач обязательно должен назначить лекарства, которые помонут снизить риск появления возможных осложнений. К ним относится бифосфонат (снижает риск возникновения остеопароза после приема глюкокортекоидов), витамин В 9 (осуществляет профилактику появления кожных нарушений).
Прогноз для людей, болеющих гарнулеметозом Вегенера: Несмотря на то, что гранулематоз Вегенера очень тяжелое заболевание он поддается лечению. При своевременно начатом лечении и правильно подобранной терапии удается достичь длительной ремиссии, улучшить качество и длительность жизни людей, болеющих гранулематозом Вегенера.
Распространённость
Заболеваемость составляет 4 случая на 1 000 000 населения, распространённость — 3:100000. Пик заболевания отмечают в возрасте 40 лет. Мужчины заболевают в 1,3 раза чаще женщин. Среди представителей негроидной расы заболевание практически не встречается.
Гранулематоз Вегенера симптомы, Признаки гранулематоза Вегенера
Этиология изучена недостаточно, предполагается роль вирусной инфекции (ци-томегаловирус, вирус Эпстайна-Барр) в развитии заболевания. Клинические данные нередко свидетельствуют о связи между развитием или обострением гранулематоза Вегенера с инфекцией верхних дыхательных путей. Отмечена связь рецидивов гранулематоза Вегенера с персистированием Staphylococcus aureus в полости носа. Связь с инфекцией подтверждается также эффективностью в некоторых случаях антибактериальной терапии.
Гранулематоз Вегенера симптомы, Признаки гранулематоза Вегенера
В основе гранулематоза Вегенера лежат разнообразные нарушения клеточного и гуморального иммунитета. В сыворотке больных гранулематозом Вегенера обнаруживают антинейтрофильные цитоплазматические AT (АНЦА), реагирующие с некоторыми ферментами нейтрофилов (особенно с протеиназой 3). Эти AT рассматривают как специфический серологический маркёр и вероятный патогенетический фактор заболевания. О важном патогенетическом значении клеточных иммунных реакций свидетельствуют гранулематозный характер поражения внутренних органов и наличие активированных Т-лимфоцитов в воспалительном инфильтрате почек и лёгких.
Важную роль в развитии васкулита и гломерулонефрита играют нейтрофилы, являющиеся основными клетками-мишенями для АНЦА. Инфильтрация нейтрофилами клубочков почек — существенный морфологический признак гломерулонефрита с «полулуниями». Ферменты, освобождающиеся при дегрануляции нейтрофилов, обладают способностью повреждать базальную мембрану клубочков.
Отличительный гистопатологический признак гранулематоза Вегенера — некротизирутощий васкулит артерий и вен мелкого и среднего калибра с образованием гранулём, локализующихся как внутри, так и вне сосудов.
В типичных случаях развивается множественное двустороннее поражение лёгких с полостными инфильтратами, биопсийное исследование которого почти всегда выявляет типичный некротизирующий гранулематозный васкулит. Поражение бронхов в активную фазу или в результате фиброзного рубцевания может привести к обструкции с последующим развитием ателектаза. При поражении верхних дыхательных путей, особенно придаточных пазух и носоглотки, обнаруживают воспаление, некроз и образование гранулём в сочетании с васкулитом или без него.
КЛАССИФИКАЦИЯ
Различают три клинических варианта гранулематоза Вегенера: локальный, ограниченный и генерализованный.
При локальном варианте поражаются исключительно верхние дыхательные пути (язвенно-некротический ринит, синусит, ларингит), возможно поражение органа зрения (гранулёма глазницы).
Для ограниченного варианта характерны изменения в лёгких наряду с поражением верхних дыхательных путей, органа зрения или слуха (отит).
При генерализованных формах болезни наряду с патологией верхних дыхательных путей и лёгких развивается гломерулонефрит, нередко быстро-прогрессирующий.
Гранулематоз Вегенера симптомы
Болезнь начинается остро или подостро с общих или местных проявлений. К общим относят лихорадку до 38-39 °С, миалгии, артралгии, реже кожные изменения в виде сосудистой пурпуры или язвенно-некротизирующего васкулита кожи.
Поражение верхних отделов дыхательных путей
Поражение верхних отделов дыхательных путей имеется у всех больных гранулематозом Вегенера. Длительность первого периода может быть различной — от нескольких недель до нескольких лет. Заболевание начинается с ринита и синусита. Больные жалуются на насморк с гнойно-кровянистыми выделениями из носа, заложенность носа, образование сухих корок в полости носа, носовые кровотечения, отсутствие обоняния. При перфорации носовой перегородки может развиться деформация носа (седловидный нос). При дальнейшем прогрессировании процесса присоединяются язвенно-некротические изменения слизистых оболочек глотки, гортани, трахеи.
Поражение органа слуха
Поражение органа слуха в виде отита встречается у 1/3 больных гранулематозом Вегенера и может быть первым признаком болезни.
Поражение органа зрения
Поражение органа зрения развивается приблизительно у половины больных гранулематозом Вегенера и проявляется гранулом глазницы (псевдоопухоль) с вторичным экзофтальмом, атрофией зрительного нерва и потерей зрения; возможны поражения оболочек глаза с развитием панофтальмита.
Поражение лёгких
Поражение лёгких отмечается у 80% больных, клинические симптомы у половины из них выражены отчётливо: кашель, иногда надсадный, боль в грудной клетке, кровохарканье, одышка; у части больных выражены только рентгенологические симптомы. При аускультации выслушивают сухие и влажные хрипы, крепитацию. При КТ лёгких находят изменения в виде единичных или множественных округлых теней с нечёткими контурами преимущественно в средних и нижних лёгочных полях. Характерна быстрая положительная динамика рентгенологической картины на фоне лечения иммунодепрессантами, в некоторых случаях очаговые изменения могут оставаться в течение нескольких месяцев. Для гранулематоза Вегенера типичен быстрый распад инфильтратов с образованием тонкостенных каверн. Множественные инфильтраты располагаются симметрично, их появление осложняется дыхательной недостаточностью, иногда с формированием острого лёгочного сердца.
Часто при гранулематозе Вегенера поражаются трахея, крупные бронхи, бронхиолы. Исходом гранулематоза крупных бронхов является их стеноз с появлением типичного стридорозного дыхания.
Поражение почек
Поражение почек при гранулематозе Вегенера обычно выявляется у 85% больных вслед за язвенно-некротическими изменениями верхних дыхательных путей и распадом инфильтратов в лёгких, хотя при быстропрогрессирующем варианте нефропатии они возникают одновременно с изменениями дыхательной системы, при этом нередко последние представлены весьма умеренно. Нефропатия проявляется более или менее выраженным мочевым синдромом с протеинурией до 3 г/сут (нередко и более), микрогематурией (постоянный важный признак активности процесса), изредка — макрогематурией. В части случаев наблюдается нефротический синдром и выявляется артериальная гипертензия. У многих больных поражение почек при гранулематозе Вегенера заканчивается почечной недостаточностью; в 10-20% наблюдается фульминантное течение.
ЛАБОРАТОРНЫЕ ДАННЫЕ
Общий анализ крови: увеличение СОЭ, лейкоцитоз, тромбоцитоз, анемия нормо- или гипохромная.
Биохимический анализ крови позволяет выявить диспротеинемию, увеличение уровня СРБ, повышение концентрации фибриногена.
При иммунологическом исследовании у 95% больных в острую фазу заболевания обнаруживают антинейтрофильные AT к протеиназе 3.
ИНСТРУМЕНТАЛЬНЫЕ МЕТОДЫ ИССЛЕДОВАНИЯ
Для диагностики гранулематоза Вегенера используют биопсию слизистой оболочки верхних дыхательных путей, тканей глазницы, лёгкого, при которой обнаруживают гранулематозное воспаление с наличием типичных гигантских клеток и некротизирующий васкулит. При биопсии почки гранулём обычно не находят, при гистологическом исследовании подтверждают наличие гломерулонефрита и его морфологический вариант.
Необходимо проведение рентгенографии придаточных пазух носа. На рентгенограмме органов грудной клетки обнаруживают узелковые затемнения в лёгких, часто в центре заметны очаг некроза или полость.
Гранулематоз Вегенера — формы, признаки, лечение, прогноз
Клинические формы
Клиническое течение гранулематоза Вегенера разнообразно. Выделяют локальную форму, с изолированным поражением ЛОР-органов, глаз, и генерализованную — с характерной для нее триадой признаков. Помимо лихорадки при локальном гранулематозе Вегенера возможны артриты/артралгии и миалгии.У ряда больных с патологическими изменениями в ЛОР-органах, легких и другими признаками системного васкулита (поражение кожи, периферической нервной системы) проявления гломерулонефрита отсутствуют. Такие случаи заболевания относят к ограниченному (лимитированному) варианту гранулематоза Вегенера [C.Carrington & A.Liebow, 1966].
В 1976 году R.de Remee и соавт. предложили ELK-классификацию этого заболевания. Аббревиатура ELK расшифровывается так: Е — от ENT (ear — уши, nose — нос, throat — горло), L — (lung — легкие) и К (kidney — почки). Эта классификация позволяет разграничивать формы с изолированной патологией ЛОР-органов или легких от форм с поражением двух или трех органов.
P.Boudes (1990) предложил выделять чисто гранулематозную форму болезни. По мнению автора, при ней образование гранулемы может быть первым и в течение длительного времени единственным проявлением заболевания, предшествующим развитию локализованного или генерализованного васкулита.
Следует отметить, что выделение клинических форм гранулематоза Вегенера условно, так как преимущественное поражение того или иного органа может быть лишь этапом прогрессирования болезни.
Лабораторные признаки
Лабораторные изменения при гранулематозе Вегенера, как и других системных васкулитах, неспецифичны. В период активности заболевания наблюдаются нормохромная анемия, тромбоцитоз, нейтрофильный лейкоцитоз и ускорение СОЭ.Отмечается положительная корреляция между уровнем С-реактивного белка (СРБ) и клинической активностью болезни. В сыворотке крови может обнаруживаться РФ, который также рассматривают как неспецифический маркер воспалительной активности.
Уровень сывороточных иммуноглобулинов до начала лечения, как правило, не повышен. Иммунные комплексы как в сыворотке крови, так и в тканях обнаруживаются редко. Нехарактерно развитие гипокомплементемии.
Практически не выявляются антинуклеарный фактор (АНФ) и антитела к базальной мембране клубочков почки. Таким образом, возможности использования рутинных лабораторных методов для диагностики и оценки активности гранулематоза Вегенера ограничены. В то же время для решения этих задач важное значение имеет определение антинейтрофильных цитоплазматических антител (АНЦА).
Диагноз
Классификационные критерии гранулематоза Вегенера представлены в таблице 8.5. Это 4 признака: язвенно-некротический ринит и/или стоматит, гранулемы в легких при рентгенографии грудной клетки, изменения мочевого осадка в виде микрогематурии и картина гранулематозного васкулита при биопсии.Данные биопсии играют решающую роль в диагностике болезни. При этом диагностическая значимость открытой биопсии легкого гораздо выше трансбронхиальной или морфологического исследования тканей слизистой носа и его придаточных пазух. Ценность биопсии неповрежденных тканей также невысока.
Напротив, высокоинформативна биопсия периорбитальной ткани. При отсутствии результатов гистологического исследования или неинформативности полученных данных в критерии заболевания вводится дополнительный клинический признак: кровохарканье.
У больных с развернутой клинической картиной гранулематоза Вегенера постановка диагноза, как правило, несложна. Диагностические затруднения нередко возникают на ранней стадии заболевания.
Так, у 25% больных в дебюте болезни не имеется признаков поражения почек или легких. Полагают, что только в половине случаев диагноз гранулематоза Вегенера устанавливается в первые 3—6 месяцев от начала заболевания. У 7% больных оно не диагностируется в течение 5—16 лет от момента появления первых клинических симптомов.
Таблица 8.5. Классификационные критерии гранулематоза Вегенера (R.Leavitt et al.,1990)
| Критерий | Определение |
| 1. Воспаление носа и полости рта | Язвы в полости рта; гнойные или кровянистые выделения из носа |
| 2. Изменения в легких при рентгенологическом исследовании | Узелки, инфильтраты или полости в легких |
| 3. Изменения мочи | Микрогематурия (>5 эритроцитов в поле зрения) или скопления эритроцитов в осадке мочи |
| 4. Биопсия | Гранулематозное воспаление в стенке артерии или в периваскулярном и экстраваскулярном пространстве |
Примечание. Наличие у больного двух и более любых критериев позволяет поставить диагноз с чувствительностью 88% и специфичностью 92%.
Нередко вызывает затруднение диагностика локальных форм гранулематоза Вегенера, так как клиническая картина, данные рутинного лабораторного обследования неспецифичны, а результаты биопсии не всегда достаточно информативны.
Вместе с тем хорошо известно, что раннее начало цитотоксической терапии замедляет прогрессирование поражения почек и, следовательно, улучшает прогноз. Не менее сложными являются оценка активности воспалительного процесса и выявление инфекционных осложнений у больных, длительное время получающих иммуносупрессивную терапию.
Дифференциальный диагноз при гранулематозе Вегенера в первую очередь проводят с заболеваниями, при которых наблюдается легочно-почечный синдром. К ним относятся микроскопический полиангиит (МПА), синдром Чарга—Стросса и Гудпасчера, геморрагический васкулит, системная красная волчанка (СКВ) и стрептококковая пневмония с гломерулонефритом.
Исключаются также ангиоцентрические иммунопролиферативные заболевания (лимфоматоидный гранулематоз, ангиоцентрическая злокачественная лимфома), опухоли, другие гранулематозы (саркоидоз, туберкулез, проказа), системные микозы, сифилис и СПИД. Гранулематоз Вегенера следует разграничивать от подострого экстракапиллярного гломерулонефрита.
Достаточно сложно проведение дифференциального диагноза у больных с локальным и ограниченным гранулематозом Вегенера. Деструктивные процессы в дыхательных путях могут наблюдаться при инфекциях (микобактерии, грибки, сифилис), опухолях или при ингаляционном воздействии лекарств (кокаин).
В этих случаях биопсия легкого для подтверждения диагноза «гранулематоз Вегенера» должна проводиться только после получения отрицательных результатов культурального исследования.
Лечение
Стандартная терапия гранулематоза Вегенера (схема A.S.Fauci) основана на пероральном приеме циклофосфана (ЦФ) (2—3 мг/кг/сутки) в сочетании с преднизолоном (1 мг/кг/сутки). Лечение глюкокортикоидами (ГК) в этой дозе продолжают до развития иммуносупрессивного эффекта цитотоксика (около 4 недель), затем дозу преднизолона постепенно снижают (по 5 мг каждые 2 недели) или переводят больного на альтернирующий прием препарата (60 мг через день).Длительность такой терапии ГК зависит от индивидуального ответа пациента на нее. После достижения полной ремиссии лечение ЦФ продолжают не менее 1 года. Затем дозу препарата уменьшают на 25 мг каждые 2—3 месяца.
У больных с быстропрогрессирующим заболеванием начальная доза цитотоксика составляет не менее 3—5 мг/кг/сутки. Одновременно назначаются глюкокортикоиды (2—15 мг/кг/сутки). Такое лечение проводится в течение нескольких дней с последующим переводом больного на стандартный режим терапии.
Имеются данные об определенной эффективности ежемесячной пульс-терапии циклофосфаном, особенно в течение первых месяцев от начала заболевания. Однако в дальнейшем у больных нередко развивается обострение болезни, требующее их перевода на пероральный прием лекарства [G.Hoffman et al., 1990; D.Huong et al, 1996].
В последнее время для лечения больных гранулематозом Вегенера без угрожающих для их жизни осложнений используют метотрексат (МТ) (0,15—0,3 мг/кг/неделю) в сочетании с высокими дозами преднизолона (1мг/кг/сутки) [G.Hoffman et al., 1992; M.Sneller et al., 1995].
G.Hoffman и соавт. (1992) провели исследование эффективности МТ у 39 больных гранулематозом Вегенера без быстропрогрессирующего нефрита и тяжелого поражения легких. Тяжесть заболевания у них определялась активным гломерулонефритом, прогрессирующим поражением легких и ЛОР-органов.
Еженедельный прием препарата в средней дозе 20 мг в сочетании с ГК привел к улучшению у 29 (76%) больных, а в 69%) случаев была достигнута ремиссия. Только у 2 пациентов после его отмены развилось обострение. По данным K.Handrock и соавт. (1994), низкие дозы метотрексата (0,3 мг/кг внутривенно 1 раз в неделю) во многих случаях позволяют эффективно поддерживать индуцированную ЦФ ремиссию у больных гранулематозом Вегенера, но не могут использоваться в качестве основного метода лечения у пациентов с тяжелыми проявлениями заболевания.
Привлекают внимание результаты исследования К. de Groot и соавт. (1996), которые наблюдали 65 пациентов с гранулематозом Вегенера. Больные были разделены на 4 группы. Первой группе (п=22) проводилось лечение только МТ (0,3 мг/кг/неделю внутривенно), второй (п=24) — триметопримом/сульфаметоксазолом (по 160 и 800 мг 2 раза в сутки), третьей (п=11) назначали метотрексат в сочетании с преднизолоном (3 мг/кг/сутки) и четвертой (п=8) — триметоприм/сульфаметоксазол в сочетании с преднизолоном (10 мг/сутки). Установлено, что лечение низкими дозами МТ позволяет чаще (86—91%) достигать ремисии, чем применение триметоприма/сульфаметоксазола (58%).
Это согласуется и с данными других авторов. Так, у больных гранулематозом Вегенера на фоне лечения триметопримом/сульфаметоксазолом обострения заболевания имели место в 42% случаев [E.Reinhold-Keller et al., 1996].
Трудной и до конца не решенной проблемой остается поддержание ремиссии больных гранулематозом Вегенера. Установлено, что агрессивная терапия, проводимая в течение года после достижения ремиссии, не позволяет полностью исключить возможность обострений.
По данным A.Fauci и соавт. (1983), на фоне снижения дозы циклофосфана обострение имело место у 25 (29,4%) из 85 больных. G.Hoffman и соавт. (1992) полагают, что, несмотря на частое (75%) достижение ремиссии заболевания на фоне стандартной терапии, у 50% больных в течение последующих 8 лет отмечаются его обострения. По мнению C.Gordon и соавт. (1993), в течение 18 месяцев после постановки диагноза у 44% больных с генерализованным гранулематозом Вегенера независимо от характера проводимой терапии наблюдается возвращение симптомов болезни.
С другой стороны, применение агрессивных схем лечения гранулематоза Вегенера часто сопровождается высоким уровнем побочных эффектов от лекарственных препаратов. В первую очередь это относится к развитию легочных инфекционных осложнений, определяющих высокую инвалидизацию и смертность больных [G.Hoffman et al., 1992].
В этой связи привлекают внимание данные C.Stegeman и соавт. (1996), которые провели рандомизированное плацебоконтролируемое 24-месячное исследование эффективности триметоприма/сульфаметоксазола у 81 больного гранулематозом Вегенера.
Установлено, что на фоне приема препарата ремиссия сохранялась у 82% больных, в то время как у пациентов, получавших плацебо, — в 60% случаев (р
Данное исследование послужило основанием рекомендовать всем больным в период индукции ремиссии профилактический прием триметоприма/сульфаметоксазола [F.Ognibene et al., 1995; B.Godeau et al., 1995].
Другая проблема ведения больных с гранулематозом Вегенера связана с высоким риском развития у них злокачественных новообразований, в первую очередь рака мочевого пузыря. С.Talar-Williams и соавт. (1996), наблюдая в течение восьми с половиной лет за 145 больными, получавшими циклофосфамид, обнаружили, что его частота составляет 5%.
Полагают, что при более длительном приеме (более 15 лет) она возрастает почти в три раза. Необходимо подчеркнуть, что по характеру гематурии невозможно разграничить рак мочевого пузыря от геморрагического цистита — нередкого побочного эффекта терапии ЦФ. В связи с этим всем больным с непочечнои гематурией (отсутствие эритроцитарных цилиндров) необходимо проводить цистоскопию.
В последнее время для лечения гранулематоза Вегенера стали использовать циклоспорин А (ЦсА). Проведено открытое 12-месячное испытание эффективности этого препарата (в сочетании с низкими дозами глюкокортикоидов) у больных, у которых предшествующее лечение циклофосфана было недостаточным для индукции ремиссии или ассоциировалось с тяжелыми побочными эффектами [N.Allen et al, 1993]. Отмечена определенная эффективность ЦсА в начальной дозе (5 мг/кг/сутки), однако при ее снижении до поддерживающей (1—2 мг/кг/сутки) у пациентов развивалось обострение.
Имеются данные об успешном применении для лечения гранулематоза Вегенера ВВИГ [C.Richter et al, 1993].
Прогноз
Без лечения средняя продолжительность жизни больных гранулематозом Вегенера составляет 5 месяцев, а смертность среди них в течение первого года заболевания достигает 80% [E.Walton, 1958].Рано начатое лечение ЦФ и ГК позволяет существенно улучшить прогноз болезни.
Так, по данным Е.Н.Семенковой (1988), 5-летняя выживаемость при монотерапии глюкокортикоидами составляет 12%, а при сочетании ее с цитостатиками — 61%. A.S. Fauci и G.S.Hoffmann (1992) отмечают, что на фоне терапии циклофосфана и преднизолоном ремиссия продолжительностью около четырех лет отмечается у 93% больных гранулематозом Вегенера.
В отдельных случаях ее длительность достигает 10 лет. Тем не менее смертность больных гранулематозом Вегенера продолжает оставаться на высоком уровне. Она в 5 раз выше ожидаемой [E.Metteson et al., 1996]. Наиболее частыми причинами летальных исходов являются интеркуррентные инфекции, дыхательная и почечная недостаточность.
Насонов Е.Л., Баранов А.А., Шилкина Н.П.
Опубликовал Константин Моканов
Гранулематоз Вегенера — Медицинский справочник
 Гранулематоз Вегенера
Гранулематоз ВегенераГранулематоз Вегенера – системный некротический васкулит мелких вен и артерий с образованием гранулем в сосудистых стенках и окружающих тканях дыхательных путей, почек и др. органов. Гранулематоз Вегенера характеризуется язвенно-некротическим ринитом, изменениями гортани, придаточных пазух, инфильтрацией легочной ткани с распадом, быстропрогрессирующим гломерулонефритом, полиморфными высыпаниями на коже, полиартралгиями. Диагностика основана на оценке клинико-лабораторных, рентгенологических данных, результатов биопсии. При гранулематозе Вегенера показана гормональная и цитостатическая терапия; прогноз развития заболевания при генерализованной форме неблагоприятный.
Заболеваемость гранулематозом Вегенера одинаково распространена среди мужчин и среди женщин в возрастной группе около 40 лет.
Классификация гранулематоза Вегенера
С учетом распространенности патологических изменений гранулематоз Вегенера может протекать в локализованной либо генерализованной форме.
В развитии гранулематоза Вегенера выделяются 4 прогрессирующие стадии. Первая стадия гранулематозно-некротического васкулита, или риногенный гранулематоз, протекает с клиникой гнойно-некротического или язвенно-некротического риносинусита, ларингита, назофарингита, деструктивными изменениями костно-хрящевого остова носовой перегородки и глазницы. На следующей стадии (легочной) в патологический процесс вовлекается паренхима легких. При третьей стадии развиваются генерализованные поражения с заинтересованностью нижних дыхательных путей, ЖКТ, сердечно-сосудистой системы, почек. Последняя, терминальная стадия гранулематоза Вегенера характеризуется легочно-сердечной либо почечной недостаточностью, приводящей к гибели пациента в ближайший год от начала ее развития.
Симптомы гранулематоза Вегенера
Общая симптоматика гранулематоза Вегенера включает лихорадку, ознобы, повышенное потоотделение, слабость, потерю массы тела, миалгии, артралгии, артриты. Ведущим проявлением заболевания, встречающимся у 90% пациентов, служит поражение верхних отделов дыхательных путей. Для клиники гранулематоза Вегенера типично упорное течение ринита, гнойно-геморрагическое отделяемое из носа, изъязвление слизистых оболочек вплоть до перфорации носовой перегородки, седловидная деформация носа. Гранулематозно-некротические изменения развиваются также в полости рта, гортани, трахее, слуховых ходах, придаточных пазухах носа.
У 75% пациентов с гранулематозом Вегенера определяются инфильтративные изменения в легочной ткани, деструктивные полости в легких, кашель с кровохарканьем, свидетельствующий о развитии плевритаплевральный выпот. Вовлечение почек проявляется развитием гломерулонефрита с явлениями гематурии, протеинурии, нарушений выделительной функции. Стремительно прогрессирующее течение гломерулонефрита при гранулематозе Вегенера приводит к острой почечной недостаточности. Изменения со стороны кожи проявляются геморрагической сыпью с последующей некротизацией элементов.
Поражение органов зрения включает развитие эписклерита (воспаления поверхностных тканей склеры), образование орбитальных гранулем, экзофтальм, ишемию зрительного нерва с ухудшением функции зрения вплоть до ее полной утраты. При гранулематозе Вегенера поражаются нервная система, коронарные артерии, миокард.
Локализованная форма гранулематоза Вегенера протекает с преимущественным поражением верхних дыхательных путей – упорным насморком, затруднением носового дыхания, носовыми кровотечениями, образованием кровянистых корочек в носовых ходах, осиплостью голоса. Генерализованная форма характеризуется различными системными проявлениями – лихорадкой, суставно-мышечными болями, геморрагиями, полиморфной сыпью, приступообразным надсадным кашлем с кровянисто-гнойной мокротой, абсцедирующей пневмонией, нарастанием сердечно-легочной и почечной недостаточности.
Диагностика гранулематоза Вегенера
Комплекс диагностических процедур при гранулематоза Вегенера включает консультацию ревматолога, лабораторные анализы, диагностические операции, рентгенологические исследования. Клиническое исследование крови обнаруживает нормохромную анемию, ускорение СОЭ, тромбоцитоз, общий анализ мочи– протеинурию, микрогематурию. При биохимическом анализе крови определяется повышение γ-глобулина, креатинина (при почечном синдроме), мочевины, фибрина, серомукоида, гаптоглобина. Иммунологическими маркерами гранулематоза Вегенера служат антигены класса HLA: DQW7, DR2, B7, B8; наличие антинейтрофильных антител, снижение уровня комплемента.
При рентгенографии легких в их ткани определяются инфильтраты, полости распада, плевральный экссудат. Проводят бронхоскопию с биопсией слизистых верхних дыхательных путей. При исследовании биоптатов выявляются морфологические признаки гранулематозно-некротизирующего васкулита.
Лечение гранулематоза Вегенера
При ограниченной и генерализованной форме гранулематоза Вегенера назначается иммуносупрессивная терапия циклофосфамидом в комбинации с преднизономом. Быстро прогрессирующее течение альвеолита или гломерулонефрита служит показанием к проведению комбинированной пульс-терапии высокими дозами метилпреднизолона и циклофосфамида. При переходе течения гранулематоза Вегенера в стадию ремиссии дозы циклофосфамида и преднизолона постепенно снижают; на длительный (до 2-х лет) срок назначают метотрексат.
Генерализация процесса при гранулематозе Вегенера (кровохарканье, гломерулонефрит, наличие антител к нейтрофильным лейкоцитам) требует проведения экстракорпоральной гемокоррекции — криоафереза, плазмафереза, каскадной фильтрации плазмы, экстракорпоральной фармакотерапии. При лечении рецидивирующего гранулематоза Вегенера эффективно проведение внутривенной иммуноглобулиновой терапии. С целью продления ремиссии может проводиться терапия ритуксимабом. Стенозирующие изменения гортани при гранулематозе Вегенера требуют наложения трахеостомы и реанастомоза.
Осложнения и прогноз при гранулематозе Вегенера
Течение и прогрессирование гранулематоза Вегенера может приводить к деструкции лицевых костей, глухоте вследствие стойкого отита, развитию некротических гранулем в легочной ткани, кровохарканью, трофическим и гангренозным изменениям стопы, почечной недостаточности, вторичным инфекциям на фоне приема иммуносупрессоров. При отсутствии терапии прогноз течения гранулематоза Вегенера неблагоприятный: 93% пациентов погибает в период от 5 месяцев до 2-х лет.
Локальная форма гранулематоза Вегенера протекает более доброкачественно. Проведение иммуносупрессивной терапии способствует улучшению состояния у 90 и стойкой ремиссии у 75% пациентов. Период ремиссии в среднем продолжается около года, после чего у 50% пациентов наступает новое обострение. Прогрессирующее течение ограниченного гранулематоза Вегенера, несмотря на иммуносупрессивную терапию, отмечается у 13% заболевших. Мероприятий по профилактике гранулематоза Вегенера не разработано.
Гранулематоз Вегенера
Лечение болезни Вегенера
Циклофосфамид при лечении гранулематоза Вегенера
Особенностью терапии этого васкулита является то, что использование кортикостероидов как самостоятельного метода имеет очень низкую эффективность.
Поэтому назначается комбинация Преднизолона (Дексаметазона) и цитостатиков (Азатиоприна, Циклофосфана). Циклофосфамид прописывают на год после ликвидации основных проявлений болезни для предотвращения повторного обострения.
В тяжелых случаях используют методы экстракорпоральной гемокоррекции. Суть такого лечения состоит в том, что кровь пациента подвергают воздействию физических факторов вне организма. Для этого создается временный круг кровообращения, во время которого происходят такие процессы:
- плазмаферез (пропускание через центрифугу),
- гемосорбция (используется сорбент избирательный или неселективный),
- облучение крови светом,
- воздействие холодом,
- фильтрация плазмы каскадным способом.
Это позволяет удалить из крови токсические соединения, антигены (компоненты разрушенных клеток), антитела, иммунные комплексы.
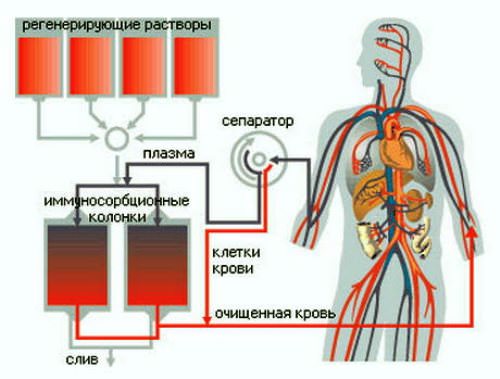 Плазмаферез
Плазмаферез
При возникновении кровотечения или абсцессов назначается операция. На поздних стадиях почечной недостаточности пациентов подключают к аппаратам гемодиализа.
Причины
Этиология. Предполагается участие вирусов (ЦМВ, вируса Эпстайна–Барр). Выявлена связь рецидивов с персистенцией Staphylococcus aureus в носоглотке.
Патогенез. В сыворотке больных ГВ обнаруживают антинейтрофильные цитоплазматические (к протеиназе – 3) и реже перинуклеарные (к миелопероксидазе) АТ. Инфильтрация нейтрофилами клубочков почек приводит к реализации их цитотоксического потенциала и повреждению базальной мембраны. В составе гранулём обнаруживают эпителиоидные клетки, клетки Лангханса, эритроциты, лимфоциты, нейтрофилы.
Генетические аспекты • Ассоциация с Аг HLA – B7, HLA – B8, HLA – DR2 • Аутоантиген Вегенера (белок 7 азурофильных гранул, сериновая протеаза нейтрофилов) — (177020, 19p13.3, ген PRTN3).
Список использованной литературы
1. Электронный ресурс: http://minnesota.publicradio.org/display/web/2011/05/18/nazi-named-disorder-name-change/2. Электронный ресурс: http://www.whonamedit.com/doctor.cfm/2418.html3. Falk R.J., Gross W.L., Guillevin L. et al.; American College of Rheumatology; American Society of Nephrology; European League Against Rheumatism. (2011) Granulomatosis with polyangiitis (Wegener’s): an alternative name for Wegener’s granulomatosis. Arthritis Rheum., 63(4): 863–864.4. Feder B.J. (2008) A Nazi Past Casts a Pall on Name of a Disease. The New York Times, 22 January. Электронный ресурс: http://www.nytimes.com/2008/01/22/health/22dise.html?_r=05. Godman G.C., Churg J. (1954). Wegener’s granulomatosis: pathology and review of the literature. AMA Arch. Pathol., 58: 533–553.6. James D.G. (1997) Descriptive definition and historic aspects of sarcoidosis. Clin. Chest Med., 18(4): 663–679.7. Klinger H. (1931) Grenzformen der Periarteriitis nodosa. Frankfurt Ztschr. Pathol., 42: 455–480.8. Lefrak S.S., Matteson E.L. (2007) Friedrich Wegener: the past and present. Chest, 132(6): 2065.9. Wegener F. (1936) Über generalisierte, septische Gefässerkrankungen. Verhandl. Deutsch Gesellsch. Pathol., 29: 202–210.10. Wegener F. (1939) Über eine eigenartige rhinogene Granulomatose mit besonderer Beteiligung des Arteriensystems und der Nieren. Beitr. Pathol. Anat. Allg. Pathol., 102: 36–68.11. Woywodt A., Haubitz M., Haller H., Matteson E.L. (2006) Wegener’s granulomatosis. Lancet, 367: 1362–1366.12. Woywodt A., Matteson E.L. (2006) Wegener’s granulomatosis — probing the untold past of the man behind the eponym. Rheumatology, 45(10): 1303–1306.
І.Ю. Головач
Резюме. У статті представлена біографія Фрідріха Вегенера (1907–1990), який вперше (1936) дав точний гістологічний опис патологічного процесу і виділив його із групи васкулітів в окреме захворювання. Лікар Вегенер за життя був удостоєний багатьох нагород за опис хвороби, яка з 1954 р. носить його ім’я — гранулематоз Вегенера. Через 10 років після смерті Ф. Вегенера були знайдені дані про його приналежність до нацистського режиму і можливих злочинів. Добре відомо, що Вегенер у 1932 р. став членом «Sturmabteilung», а під час Другої світової війни працював у Лодзі військовим патологоанатомом. Хоча немає ніяких доказів того, що Ф. Вегенер будь-коли брав участь у експериментах з людиною, він не міг не знати про їх проведення і працював у безпосередній близькості від машин геноциду. Отримані дані викликають серйозну занепокоєність щодо професійної етики лікаря Вегенера. Вегенера посмертно позбавили багатьох нагород і звань, а також немало медичних товариств і організацій розпочали кампанію проти назви «гранулематоз Вегенера» з метою перейменувати це захворювання в «AНЦА-асоційований гранулематозний васкуліт» або «гранулематоз із поліангіїтом».
Ключові слова: Фрідріх Вегенер, системний васкуліт, гранулематоз Вегенера, АНЦА-асоційований гранулематозний васкуліт, нацизм, злочини перед людством.
Классификация по стадиям и формам
По степени распространения воспаления сосудов болезнь Вегенера может протекать в ограниченной или генерализованной (системной) форме. Локализованная форма характеризуется длительным и упорным насморком, с отеком слизистой носа, образованием корочек, кровянистыми выделениями, изменением (осиплостью) голоса. Системные проявления включают:
- лихорадку,
- мышечную и суставную боль,
- кожные кровоизлияния и сыпь,
- приступы надсадного кашля с мокротой кровянистого или гнойного вида,
- пневмонию с формированием абсцессов,
- гломерулонефрит.
По мере нарастания симптомов состояние пациентов ухудшается, выделены следующие стадии гранулематоза:
- Риногенный васкулит – ринит, синусит, фарингит, ларингит. На слизистой ЛОР-органов очаги язв, некроза, разрушение хрящей носа, костной ткани глазниц.
- Легочная инфильтрация – гранулемы в легочной ткани, признаки гнойного пневмонита.
- Системный васкулит – нарушение дыхательной, пищеварительной, сердечно-сосудистой и почечной функций.
- Терминальная недостаточность – почечная, легочная и сердечная. Летальный исход в ближайшие 10 — 12 месяцев после ее развития.
Смотрите на видео о гранулематозе Вегенера и лечении этого заболевания:
Лечение гранулематоза Вегенера
При отсутствии лечения гранулематоза Вегенера это заболевание имеет 90% смертность в течение 1-2 лет. Циклофосфамид является препаратом выбора для первоначального контроля состояния. Из-за его серьезных побочных эффектов (например, на почки, гематологической и неврологической токсичности) проводят обычно импульсное лечение внутривенно каждые 2-4 недели. Одно исследование показало, что высокая суммарная доза циклофосфамида была связана со значительным риском позднего возникновения злокачественных опухолей.
Преднизолон часто назначают в качестве дополнительного лечения, поскольку он продлевает жизнь пациенту, а также подавляет местные болезни. Эффекты наблюдаются обычно после 1 месяца лечения; прекращают применение этого препарата после трех до девяти месяцев. Контролируемые исследования показывают, что после того, как пациент находится в стадии ремиссии, следует заменить циклофосфамид азатиоприном. Как дополнительное лечение для снижения уровня рецидива назначают лефлуномид и метотрексат. Агрессивная иммуносупрессивная терапия нужна для контроля за вовлечением легких и почек.
Лечение невосприимчивых случаев остается проблемой. Для хорошего эффекта в дополнение к стандартному лечению были применены свойства фактора некроза опухоли инфликсимаба. Исследования с применением этанерцепта не показали аналогичных результатов, но небольшое количество пациентов откликнулось на лечение ритуксимабом. Ритуксимаб и инфликсимаб применяют как потенциальные варианты лечения для невосприимчивых пациентов с периферической нейропатией и вовлечением центральной нервной системы. Внутривенные иммуноглобулины также полезны для лечения при рецидивах.
Хирургическое лечение при гранулематозе Вегенера может быть необходимым при: деформации носа; подсвязочном стенозе; непроходимости слезных протоков; стенозе бронхов; дисфункции евстахиевой трубы; почечной недостаточности (пересадке почки).
Осложнения при гранулематозе Вегенера: почечная недостаточность, дыхательная недостаточность, хронический конъюнктивит, перфорация носовой перегородки.
Прогноз при гранулематозе Вегенера
В одном исследовании сообщалось о девятикратном увеличении риска смерти по сравнению с общим населением в первый год заболевания. Инфекции, активный васкулит и почечная недостаточность были основными причинами смертности. После этого риск смерти падает, а затем снова повышается на восьмой год после диагностики гранулематоза Вегенера (появляется неожиданный пик). Другое исследование показало, что предиктором ранней смерти были длительность болезни, концентрация гемоглобина, необходимость диализа и появление кашля. Одновременное вовлечение почек и дыхательных путей были также связаны с высоким риском ранней смерти. Другими ведущими причинами смерти являются рак, сердечная недостаточность и инфаркт миокарда.
Благодаря рациональному применению циклофосфамида резко возросла продолжительность жизни пациентов с гранулематозом Вегенера. 90% пациентов отмечают улучшения благодаря агрессивному лечению препаратами и 75% больных достигают ремиссии. Однако процент рецидива заболевания составляет 50%. Есть невосприимчивые случаи гранулематоза Вегенера, которые остаются устойчивыми к лечению. Плохим прогнозом считается, когда болезнь связана с ухудшением функции почек. Также опасен системный васкулит.Гранулематоз Вегенера – это системное аутоиммунное заболевание, которое очень плохо поддается лечению существующими препаратами. Человечество ждет появления новых препаратов для лечения этого заболевания. Концепция успешного лечения на данном этапе заключается в том, что следует не только подавлять воспаление, но и минимизировать вероятность развития любых других хронических заболеваний. Нужно контролировать вероятность возникновения злокачественных новообразований, венозных тромбоэмболических событий и сердечно-сосудистых заболеваний, а также минимизировать риск побочных эффектов, таких как почечная токсичность.
Диагностика
Лабораторные данные • ОАК с лейкоцитарной формулой: увеличение СОЭ, нормохромная нормоцитарная анемия, лейкоцитоз, тромбоцитоз >400 ´1012/л. Эозинофилия не характерна • ОАМ: протеинурия различной степени выраженности, микрогематурия, эритроцитарные цилиндры • Гипергаммаглобулинемия • Антинейтрофильные цитоплазматические или перинуклеарные АТ — серологический маркёр ГВ • РФ в 60% случаев положителен • АНАТ выявляют в низких титрах.
Инструментальные данные • Биопсия мягких тканей — обнаружение базофильных гранулём, окруженных палисадообразными клетками • Биопсия почек: фокально – сегментарный гломерулонефрит, гломерулонефрит с полулуниями. Гранулём в почках не обнаруживают. Отложения иммунных комплексов и комплемента не типичны (так называемый пауци – иммунный гломерулонефрит) • КТ придаточных пазух носа • Рентгенологическое исследование лёгких — узелковые затемнения, часто в центре заметен некроз или полость • Рентгенография суставов не информативна.
Особенности у детей. При дефектах гена PRTN3 развивается врождённая форма заболевания (80% пациентов умирают в возрасте до 1 года).
Дифференциальная диагностика • Инфекционный отит и синусит (бактериальный или грибковый) • Злокачественные новообразования верхних дыхательных путей • Рецидивирующий полихондрит (нет поражения лёгких и почек) • Синдром Гудпасчера (присутствуют АТ к базальной мембране почечных клубочков, антинейтрофильные АТ не обнаруживают) • Узелковый полиартериит (нет гранулём при биопсии, нет антинейтрофильных АТ, нет деструктивных процессов в лёгких и верхних дыхательных путях, типична злокачественная артериальная гипертензия. Обнаруживают маркеры вирусов гепатита В, С) • Синдром Черджа–Стросс (эозинофилия крови, эозинофильные гранулёмы в тканях; поражение почек не сопровождается прогрессирующим ухудшением почечных функций) • Микроскопический полиартериит не сопровождается образованием полостей в лёгких и деструктивными изменениями верхних дыхательных путей и глаз • ВИЧ – инфекция с пневмоцистной пневмонией (необходимо исследование АТ к ВИЧ) • Срединная гранулёма лица (Т – лимфома) поражает ткани лица, при биопсии гранулём не выявляют; цитостатики не эффективны, поражения лёгких и почек не выявляется • Злокачественные опухоли бронхов и лёгких следует заподозрить при отсутствии внелёгочной симптоматики; для доказательства необходима трансбронхиальная биопсия.
Диагностическая тактика. Диагноз не представляет сложностей при наличии развёрнутой клинической картины с поражением лёгких, почек, верхних дыхательных путей. При локальной и ограниченной формах ГВ существенную информацию несут биопсия и исследование антинейтрофильных АТ в крови.
Диагностические критерии (Американская коллегия ревматологов) • Воспаление слизистой оболочки носа и полости рта: язвы в полости рта, гнойные или кровянистые выделения из носа • Изменения при рентгенологическом исследовании лёгких: узелки, инфильтраты, полости • Изменения анализа мочи: микрогематурия или скопления эритроцитов • Биопсия: гранулематозное воспаление в стенке артерии или периваскулярном пространстве • Кровохарканье.
Примечание: Для диагноза необходимо наличие 2 и более критериев. Чувствительность — 88%, специфичность — 92%.
Осложнения • Перфорация перегородки носа • Потеря слуха • Почечная недостаточность.
Прогноз при выявлении
При поражении сосудов гранулематозным воспалением разрушается костная ткань лица, падает зрение и слух. Осложнениями также могут быть легочные, почечные и кишечные кровотечения, почечная недостаточность, подавление иммунной защиты из-за длительного приема цитостатиков.
Если не проводится лечение, то практически все пациенты не живут более 2 лет.
Благоприятным может быть прогноз при локальных поражениях, возможно достижение стойкого улучшения состояния. Ремиссия длится около года, затем у половины больных развивается повторная атака. У 10% заболевших отмечается прогрессирование даже на фоне проведения лечения.
Болезнь Вегенера представляет собой воспаление мелких артерий и вен. Возникает при образовании антител к собственным клеткам крови (цитоплазме нейтрофилов). Начало похоже на вирусную инфекцию, затем к поражению ЛОР-органов присоединяются симптомы пневмонии, гломерулонефрита, нарушается функционирование сердечно-сосудистой и пищеварительной систем.
Диагностика проводится с помощью исследования образцов тканей и иммунологического анализа крови. Показано длительное лечение цитостатиками в сочетании с гормонами или экстракорпоральными методами очистки крови. Болезнь склонна к прогрессированию, генерализованная форма часто имеет смертельный исход.
Лечение
ЛЕЧЕНИЕ
Общая тактика. Различают 3 фазы: индукция ремиссии, поддержание ремиссии, лечение рецидива. Индукцию ремиссии проводят активным применением ГК и цитостатических иммунодепрессантов; для поддержания ремиссии назначают цитостатические иммунодепрессанты или (при локальной форме) ко – тримоксазол. Лечение рецидива проводят аналогично индукции ремиссии.
Диета: на фоне приёма циклофосфамида необходимо обильное питьё.
Лекарственное лечение • Иммунодепрессивная терапия •• ГК ••• преднизолон 1 мг/кг/сут ежедневно (через 3–4 нед можно принимать через день), дозу постепенно снижают до отмены через 12–24 мес ••• пульс – терапия: 1000 мг метилпреднизолона в/в с интервалом 1 мес; при быстропрогрессирующем гломерулонефрите или альвеолите с кровохарканьем проводится комбинированная пульс – терапия метилпреднизолоном и циклофосфамидом •• Циклофосфамид ••• Ежедневный приём 2 мг/кг/сут (примерно 125 мг/сут) в течение не менее 1 года, затем дозу снижают каждые 2–3 мес на 25 мг ••• Пульс – терапия циклофосфамидом по 0,7 г/м2 в/в 1 р/мес на фоне приёма ГК. Количество лейкоцитов не должно быть ниже 3,0´109/л •• При непереносимости циклофосфамида или в отсутствие БПГН и кровохарканья — метотрексат 0,3 мг/кг/нед, максимально 15 мг/нед. Через 2 нед возможно постепенное повышение дозы до 20–25 мг/нед. Одновременно назначают ГК •• Азатиоприн применяют для поддержания ремиссии по 1–2 мг/кг/сут.
• Имеются сообщения о благоприятном воздействии в/в иммуноглобулина, однако доказательные сведения отсутствуют.
• При лечении деструктивных поражений верхних дыхательных путей при локальной форме ГВ применяют ко – тримоксазол 160/800 мг 3 р/сут. Имеются сообщения, что ко – тримоксазол при длительном применении снижает вероятность рецидива (160/800 3 р/нед).
Хирургическое лечение. Показана возможность успешной трансплантации почек при ГВ. Трахеостомия и наложение реанастомоза проводят при стенозирующих поражениях гортани.
Осложнения • Деструкция костей носа • Глухота в результате стойких отитов • Некротические гранулёмы в лёгких и кровохарканье • Почечная недостаточность • Трофические язвы и гангрена пальцев стопы как следствие сосудистой патологии • Пневмоцистная пневмония на фоне иммунодепрессивной терапии.
Прогноз. Иммунодепрессивная терапия позволяет добиться ремиссии у 75% больных. Рецидивы наблюдают в 22–46% случаев.
Сокращения: ГВ — гранулематоз Вегенера.
МКБ-10 • M31.3 Гранулематоз Вегенера
Причины гранулематоза Вегенера
К сожалению, причина болезни гранулематоз Вегенера до сих пор остается неизвестной. Имеется несколько гипотез развития заболевания, которые не имеют достоверных доказательств, но и не исключают друг друга. Предполагают, что механизм болезни запускается с развития гиперергической реакции на аутоантигены организма и золотистый стафилококк, присутствующий у всех людей. Не исключается и вирусное воздействие на организм.
Основная роль в патогенезе заболевания лежит в нарушении гуморального иммунитета. Происходит активное образование антител (IgA, цитоплазматических антител и т.д.) к определенным лейкоцитам человека – нейтрофилам. После взаимодействия антитела с нейтрофилом, происходит их адгезия на стенку сосуда с высвобождением активных веществ, вызывающих локализованное воспаление сосуда с его значительным поражением. На месте воспаления образуются специфические узелки – гранулемы, содержащие гигантские клетки. Чаще всего первыми поражаются органы дыхания, а затем вовлекаются другие органы и системы. Разрастаясь в сосудах, гранулемы вызывают их травматизацию и разрывы, приводя к интенсивным кровотечениям.
Причины гранулематоза Вегенера
Заболевание относится к аутоиммунному поражению сосудов, которое связано с появлением особых антител. Они вырабатываются к собственным лейкоцитам крови, а точнее – к нейтрофилам, компонентам их цитоплазмы (внутреннего содержимого клеток). Причина патологии неизвестна, как и у большинства ревматических болезней, но провоцирующими факторами могут быть:
- вирусные и бактериальные инфекции,
- облучение, в том числе и длительное нахождение на солнце,
- прием медикаментов,
- введение вакцин, сывороток, прививки,
- генетическая предрасположенность.
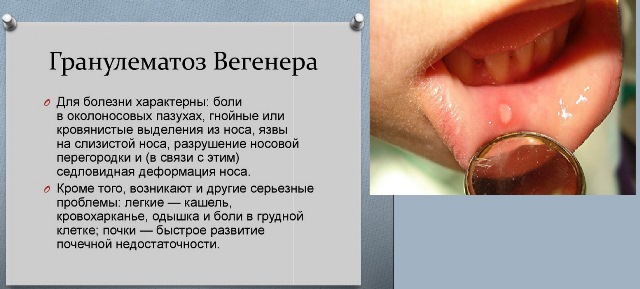
В стенке сосуда фиксируется иммунный комплекс, развивается воспалительный процесс, на смену которому приходит стадия некроза. Вокруг таких очагов скапливаются клетки иммунной системы, обладающие способностью к фагоцитозу (поглощению клеточных обломков и бактерий). В результате образуются гранулемы, представляющие собой узелок из лимфоцитов, макрофагов и гигантских клеток с множеством ядер.
Лечение гранулематоза Вегенера
Практически все аутоиммунные заболевания, в том числе и болезнь гранулематоз Вегенера относятся к неизлечимым заболеваниям, но в последние годы ученым и врачам удалось значительно улучшить качество жизни людей с этой проблемой. Если раньше продолжительность жизни пациентов была не более года, то теперь, в некоторых случаях, человек может прожить до 10 лет. Основой лечения является назначение цитостатиков с глюкокортикостероидами. Монотерапия глюкокортикостероидами несколько улучшает состояние больных, хотя и мало влияет на прогноз гранулематоза Вегенера.
Современная терапия гранулематоза Вегенера включает в себя лечение Циклофосфамидом и Преднизолоном в таблетированной форме. При этом осуществляют мониторинг лейкоцитов крови. При достижении ремиссии продолжают прием препаратов в течении года, а затем постепенно уменьшают его дозу на 25 мг каждые три месяца, при этом следя за общим состоянием пациента. Также положительный эффект оказывает инфузионная пульс-терапия Циклофосфамидом. В случае непереносимости Циклофосфамида его заменяют Метотрексатом. Положительный эффект от комбинации Метотрексата и Преднизолона довольно высокий в структуре заболеваемости. Также Метотрексат используют в качестве сдерживающего препарата при достижении ремиссии Циклофосфамидом. При рациональной терапии ремиссии достигают около 90% пациентов.
Следует помнить, что установление ремиссии не исключает повторных возможных обострений гранулематоза Вегенера, а прием данных высокотоксичных препаратов характеризуется развитием значительных осложнений, приводящих к инвалидизации больных. Циклофосфамид более безопасен, чем Метотрексат, именно поэтому он обычно и является препаратом выбора. В настоящее время ведутся работы, связанные с возможностью замещения Циклофосфамида другими менее токсичными препаратами. Положительно себя зарекомендовали Азатиоприн и Хлорбутин. Также ведутся интенсивные разработки в отношении антицитокиновой терапии, на которую возлагаются большие надежды.
Помимо непосредственного цитотоксического лечения гранулематоза Вегенера, применяют препараты, направленные на снижение риска гнойных осложнений. Как правило, эти препараты малоэффективны, но все же оказывают свое положительное действие. Применяют местные аппликации и мази антибактериальных и вяжущих веществ, используют физиотерапевтическое лечение. Плазмаферез и гемосорбция не дали значительного положительного эффекта в процессе лечении многих пациентов. Так как наибольшая смертность при данном заболевании происходит в результате развития почечной недостаточности, имеет место быть трансплантация почки.
К сожалению, не смотря на всестороннее лечение, добиться отсутствия осложнений и обратного развития заболевания невозможно. Тугоухость, снижение остроты зрения, нарушение дыхательной функции, а также визуальные изменения облика пациента значительно ухудшают его качество жизни даже при условии сформировавшейся ремиссии. Для пациента прогноз гранулематоза Вегенера напрямую зависит не только от формы заболевания, но и от начала лечения и развившихся осложнений. Чем раньше начато лечение, и чем менее запущенно заболевание, тем лучше прогноз.
Гранулематоз
1. Малая медицинская энциклопедия. — М.: Медицинская энциклопедия. 1991—96 гг. 2. Первая медицинская помощь. — М.: Большая Российская Энциклопедия. 1994 г. 3. Энциклопедический словарь медицинских терминов. — М.: Советская энциклопедия. — 1982—1984 гг .
Смотреть что такое «Гранулематоз» в других словарях:
гранулематоз — сущ., кол во синонимов: 1 • заболевание (339) Словарь синонимов ASIS. В.Н. Тришин. 2013 … Словарь синонимов
ГРАНУЛЕМАТОЗ — (granulomatosis) заболевание, сопровождающееся появлением множественных гранулем, которые распространяются по всему телу человека. См. также Гранулематоз Вегенера … Толковый словарь по медицине
гранулематоз — (granulomatosis, гранулема (основа granulomat ) + о ) общее название болезней или состояний, характеризующихся образованием гранулем … Большой медицинский словарь
Гранулематоз Вегенера — В данной статье имеется список источников или внешних ссылок, но источники отдельных утверждений остаются неясными из за отсутствия сносок. Вы мож … Википедия
ГРАНУЛЕМАТОЗ ВЕГЕНЕРА — мед. Гранулематоз Вёгенера (ГВ) системный деструктивно пролиферативный васкулит артерий и вен, характеризующийся развитием гранулематозного процесса с некрозом и рубцеванием слизистых оболочек верхних дыхательных путей, реже • лёгких, глотки и… … Справочник по болезням
гранулематоз неинфекционный некротический — (g. noninfectiosa necrotica) см. Вегенера гранулематоз … Большой медицинский словарь
гранулематоз псевдосклеродермиформный симметричный хронический — (g. pseudosclerodermiformis symmetrica chronica) см. Гранулематоз дискоидный прогрессирующий хронический … Большой медицинский словарь
гранулематоз дискоидный прогрессирующий хронический — (g. discoidea progressiva chronica, син. Г. псевдосклеродермиформный симметричный хронический) дерматоз неясной этиологии, характеризующийся образованием больших плоских инфильтрированных желтовато красных бляшек с четкими контурами,… … Большой медицинский словарь
гранулематоз доброкачественный — (g. benigna) см. Саркоидоз … Большой медицинский словарь
гранулематоз инфекционный — (g. infectiosa) Г. при некоторых инфекционных болезнях (при туберкулезе, сапе, лепре, сифилисе, брюшном и сыпном тифах и др.), обычно возникает в связи с развитием устойчивости организма к возбудителю болезни … Большой медицинский словарь
Что еще выявляют при васкулите
Кожные проявления связаны с гранулематозным воспалением сосудов кожи и подкожно-жировой клетчатки. Они разнообразны, но чаще встречаются такие варианты:
- сетчатое ливедо на нижних конечностях или туловище;
- сыпные элементы по типу крапивницы;
- геморрагическая сыпь;
- сосудистый феномен (синдром) Рейно.
Сетчатое ливедо – появление узелков в подкожно-жировой клетчатке, которые окрашены в синюшный или багровый цвет. Их расположение напоминает дерево. Обычно субъективных ощущений пациент не описывает.
Синдром Рейно проявляется в побледнении кончиков пальцев рук, сменяющимся их цианозом и гиперемией. Обычно это болезненно для пациента. Подобная симптоматика связана с нарушением регуляции просвета сосудов.
Она в основном расположена на конечностях, хотя возможно ее появление в области туловища. У половины пациентов возможно поражение глаз. Оно двухстороннее. Специфический симптом – возникновение псевдотумора глазницы.
Среди остальных проявлений можно проследить все офтальмологические нозологии:
- увеит;
- воспаление слезного мешка и слезного канала;
- воспалительные явления в конъюнктивальной оболочке;
- эписклерит;
- воспаление зрительного нерва.
Нервная система вовлекается в патологический процесс примерно в трети случаев. Интернисты обнаруживают следующие формы поражения:
- Нейропатия.
- Неврит черепно-мозновых нервов (5 и 7 пара).
- Мононеврит (в основном асимметричный).
Сердечная мышца и желудочно-кишечный тракт поражаются неспецифически. Заболевания миокарда примерно те же, что и в общей популяции.
Наличие функциональных нарушений сердца и органов желудочно-кишечного тракта требует подхода соответствующих специалистов.
Гранулематоз Вегенера диагностика
Для того чтобы верифицировать такую серьезную патологию, необходим индивидуализированный и критериальный подход.
 Важен осмотр лор-врача. Он определяет характер воспаления слизистой носа и по возможности околоносовых пазух. Обычно у грамотного специалиста не возникает проблем с выявлением этой формы воспалительного процесса.
Важен осмотр лор-врача. Он определяет характер воспаления слизистой носа и по возможности околоносовых пазух. Обычно у грамотного специалиста не возникает проблем с выявлением этой формы воспалительного процесса.
Рентгенография легких выявляет второй важный критерий заболевания – появление узлов или инфильтративных теней, которые очень склонны к распаду
Важно обращать внимание на динамику этих образований, потому что при гранулематозе Вегенера они «летучие»
Общий анализ мочи призван определить третий диагностический критерий ревматологического заболевания – гематурия (эритроциты в моче). Более 5 кровяных телец, обнаруженных в поле зрения – четкий признак гематурии.
В диагностике также важно исследование титра антинейтрофильных антител. Их типовая дифференциация позволяет прогнозировать исход заболевания и лечения
Подходы к терапии
Гранулематоз Вегенера – проблема ревматологов. Лечение его требует использования иммунодепрессантов и гормональных препаратов. Кроме того, множественность поражения диктует необходимость симптоматического лечения с учетом рекомендаций кардиолога, гастроэнтеролога, невролога, дерматолога, нефролога, пульмонолога.
Препараты, оказывающие иммунодепрессивное действие, являются цитостатиками. Их назначают курсами. Чаще всего используют Циклофосфамид.
 При лечении этим препаратом необходимо мониторировать следующие показатели:
При лечении этим препаратом необходимо мониторировать следующие показатели:
- уровень тромбоцитов;
- содержание печеночныхтрансаминаз;
- гемоглобин;
- концентрацию креатинина.
Альтернатива использованию Циклофосфамида – Метипред. Это производное глюкокортикоидных гормонов, которое оказывает мощный противовоспалительный и цитостатический эффект. В рефрактерных случаях оправданна комбинация препаратов.
При терминальном поражении почек с развитием хронической почечной недостаточности врачи вынуждены рекомендовать гемодиализ. Альтернативный вариант – перитонеальный диализ. Возможна трансплантация почек.
Прогноз заболевания без лечебных мероприятий неутешительный как для врачей, так и для пациента. Более 90% погибают еще на первом году после верификации болезни. Своевременно начатая терапия Циклофосфамидом приводит к значительной регрессии симптомов и лабораторных показателей заболевания в большинстве случаев. Пятилетняя выживаемость возрастает до 70%.


ВЫ ВСЕ ЕЩЕ ДУМАЕТЕ, ЧТО ИЗБАВИТЬСЯ ОТ ВАРИКОЗА НЕВОЗМОЖНО!?
Гранулематоз Вегенера: симптомы, диагностика и лечение
Гранулематоз Вегенера это тяжелое заболевание сосудов, которое впоследствии распространяется на многие внутренние органы человека и поражает различные системы, приводя тем самым к необратимым последствиям. По своему клиническому течению данный недуг очень похож на другие заболевания, поэтому его выявление и диагностика значительно затруднены.
Описание заболевания
Гранулематоз Вегенера относится к группе аутоиммунных васкулитов и считается воспалительным заболеванием сосудов. Изначально в стенках вен, артерий и мелких сосудов образуются гранулемы (своеобразные узелки), которые постепенно отмирают и перерождаются в соединительную ткань. Из-за происходящих изменений все сосуды утрачивают свою основную функцию, а зависящие от них органы не получают должного питания.

Данный вид гранулематоза очень долгое время не был выделен из общей группы васкулитов. Впервые заболевание было обособлено в 1936 году немецким доктором Фридрихом Вагнером, в честь которого и был назван недуг.
Васкулит (гранулематоз) Вегенера — это достаточно редкое отклонение, которое встречается всего лишь у 3-6 человек из миллиона. Статистические исследования выявили, что мужчины заболевают в 1,3 раза чаще женщин. Также отмечено, что гранулематоз чаще всего поражает людей в возрасте 35-45 лет, но может встретиться и у молодежи. У пожилых людей и детей заболевание выявлено не было.
Причины развития заболевания
Все аутоиммунные заболевания, к которым относится и гранулематоз Вегенера, появляются вследствие нарушений в работе иммунной системы, когда организм агрессивным образом реагирует на собственные клетки, провоцируя тем самым неблагоприятные последствия.
Выделяют несколько причин появления данного вида васкулита:
- Заболевание может стать осложнением после вирусных инфекций. Чаще всего данный диагноз ставят людям, которые переболели инфекционным мононуклеозом, вирусом Эпштейна-Барр, гриппом, герпесом и т. д.
- Тяжелые формы аллергических реакций и их неправильное лечение.
- Поспособствовать развитию заболевания могут излишние вмешательства в работу иммунной системы. Так, например, прием препаратов для повышения сопротивляемости организма может вызвать неправильную реакцию и привести к необратимым последствиям.
- Гранулематоз Вегенера может развиться после приема сильнодействующих препаратов, которые используют для лечения рака, туберкулеза и других серьезных заболеваний.
- Изменения в работе гормональной системы, такие как переходный возраст, беременность или менопауза, также могут повлиять на иммунитет человека.

Точную причину развития болезни Вегенера, к сожалению, еще не выявили, поэтому стоит внимательно относиться ко всем факторам, влияющим на работу иммунной системы человека.
Формы заболевания
В медицинской литературе принято различать три формы васкулита Вегенера. Они классифицируются в зависимости от локализации патологических изменений в организме:
- Локальная форма встречается в том случае, когда заболевание прогрессирует исключительно в верхних дыхательных путях, органах слуха и зрения.
- Ограниченная форма очень похожа на предыдущую, за исключением того, что при ней дополнительно поражаются лёгкие человека.
- Генерализированная форма считается самой опасной, потому что заболевание начинает распространяться на большинство внутренних органов, захватывая при этом почки.
Все описанные выше формы гранулематоза Вегенера постепенно следуют друг за другом, и если вовремя не принять меры по лечению, то заболевание может закончиться летальным исходом.
Стадии заболевания
Помимо форм гранулематоза можно выделить и стадии заболевания, по которым можно определить степень его запущенности и прогрессирования. Они следующие:
- 1 стадия — выражается в том, что у человека проходят дефектные изменения в тканях носовой перегородки и глазниц. Также можно отметить наличие гнойного или язвенного некротического риносинусита, который, в свою очередь, плавно перетекает в назофарингит и ларингит.
- 2 стадия — характеризуется вовлечением в клиническую картину заболевания лёгких.
- 3 стадия — говорит о запущенности заболевания. Гранулематоз Вегенера распространяется практически по всем внутренним органам, затрагивая преимущественно лёгкие, почки, желудочно-кишечный тракт, а также большую часть сосудов.
- Во время 4 стадии начинают проявляться осложнения, которые чаще всего выражаются в сердечной или почечной недостаточности. На данном этапе прогноз, к сожалению, неутешителен. В среднем, люди с 4 стадией болезни Вегенера живут 1-2 года.
Данная форма васкулита опасна тем, что она очень быстро прогрессирует и перетекает в серьезные осложнения, которые, в свою очередь, ведут к летальному исходу. Именно поэтому очень важно выявить заболевание как можно раньше.
Первые симптомы гранулематоза
На самой ранней стадии заболевания, когда оно только начинает распространяться по организму, симптомы гранулематоза Вегенера очень схожи с признаками обыкновенной простуды. Именно по этой причине нарушения в работе аутоиммунной системы очень сложно выявить на начальных этапах.

- У человека поднимается температура тела.
- Появляются ноющие боли в мышцах и суставах.
- Наблюдается общая слабость организма.
- Пропадает аппетит.
- Дыхание затрудняется, проявляются признаки таких заболеваний, как ринит или синусит.
- Также наблюдаются нарушения в работе органов слуха, такие как средний отит и закупорка слуховой трубы.
При наличии всех вышеописанных симптомов необходимо проводить тщательную диагностику. Это необходимо для того, чтобы более точно определить присутствие того или иного заболевания и вовремя начать правильное и эффективное лечение.
Симптомы болезни Вегенера на более поздних этапах
В среднем, начальный период заболевания длится 20-25 дней, после чего гранулематоз Вегенера переходит на новый уровень и в течение недуга вовлекаются жизненно важные органы. В зависимости от того, какой внутренний орган был поражен, наблюдаются следующие симптомы:
- Дыхательные пути — носоглотка воспаляется, на слизистой оболочке появляется множество гнойных язв, носовой хрящ приобретает неестественную форму.
- Лёгкие — обычно пациенты жалуются на одышку, боли в груди и кашель с кровью. Тем временем в самом внутреннем органе начинается воспалительный процесс, после которого в нем накапливаются гранулемы и образуются гнойные полости.
- Органы зрения — изначально наблюдается снижение качества зрения, затем глазное яблоко продвигается вперёд, что вызывает абсолютную слепоту.
- Сосуды — на поверхности кожи постепенно появляются язвы и различные высыпания. Чаще всего встречаются пурпуры и папулы, которые характерны для большей части заболеваний группы васкулитов.
- Желудочно-кишечный тракт — человек начинает ощущать боли в области живота, появляются признаки расстройства кишечника, такие как запор или диарея.
- Для гранулематоза Вегенера характерны боли в суставах.
- Почки — нарушения в работе почек происходят не сразу и говорят о поздней стадии заболевания. У человека начинают возникать симптомы почечной недостаточности, к которым относятся отсутствие аппетита, тошнота, рвота и примеси крови в моче. Данное осложнение считается самым опасным и возникает у большинства пациентов.
Гранулематоз Вегенера, фото симптомов которого можно увидеть ниже, очень быстро прогрессирует и приводит к плачевным последствиям, поэтому нужно внимательно следить за своим здоровьем, чтобы вовремя заметить и вылечить заболевание.

К какому специалисту стоит обращаться?
Гранулематозный васкулит проявляется не сразу и чаще всего пациенты изначально обращаются к терапевту. Но в том случае, когда длительный и непрекращающийся насморк не поддаётся лечению привычными каплями и спреями и сопровождается регулярными кровотечениями и гнойными выделениями, стоит заново обратиться за помощью.
Лечением болезни Вегенера занимается врач-ревматолог, но в то же время пациент дополнительно консультируется у таких специалистов, как кардиолог, нефролог, отоларинголог, офтальмолог и пульмонолог. Описываемый недуг крайне быстро прогрессирует, поэтому его лечение пройдет намного проще, если диагноз был поставлен как можно раньше.
Диагностика
Диагностика гранулематоза Вегенера проходит с использованием следующих методов:
- Общий и биохимический анализы крови будут наилучшими показателями наличия воспалительного процесса в организме, характерного для аутоиммунных заболеваний.
- Анализ мочи проводится с целью выявления распространения патологии на почки.
- Рентген грудной клетки необходим для того, чтобы визуализировать ткани лёгких. При наличии гранулематоза Вегенера в них образуется множество инфильтратов, плевральный экссудат и полости распада.
- Биопсия — это один из самых точных методов для определения данного заболевания. В ходе исследования сначала берутся образцы тканей из носовых ходов, лёгких, кожи и почек и других внутренних органов, затем их рассматривают на предмет выявления гранулематозно-некротических изменений.
- АНЦА (антинейтрофильные цитоплазматические антитела) — данный анализ лучше остальных показывает иммунный характер воспалительного процесса и помогает отсеять другие заболевания.

Болезнь Вегенера очень хорошо маскируется под другие заболевания, поэтому правильная и своевременная диагностика играет важнейшую роль в лечении заболевания.
Дифференциальная диагностика
В ходе данного вида диагностики врачи исключают другие заболевания и подтверждают наличие гранулематоза Вегенера. Учитывая, что этот недуг обладает большим количеством разнообразных и распространённых симптомов, список схожих заболеваний достаточно велик:
- другие виды васкулитов;
- злокачественные опухоли внутренних органов;
- срединная гранулема носа;
- саркоидоз;
- лимфатоидный гранулематоз;
- туберкулез;
- сифилис;
- СПИД;
- системные грибковые заболевания и т. д.
Обнаружить заболевание и поставить правильный диагноз — главная задача любого лечащего врача.
Медикаментозное лечение
Лечение гранулематоза Вегенера в первую очередь направлено на достижение ремиссии и поддержание этого состояния. Чаще всего используются следующие препараты:
- Кортикостероидные гормоны («Преднизолон», «Метилпреднизолон») — данные медикаменты используют на самой ранней стадии, с их помощью можно подавить агрессию иммунитета по отношению к собственным клеткам. При долгосрочном приеме такие медикаменты негативно воздействуют на кости.
- Иммуносупрессоры («Циклофосфамид», «Азатиоприн», «Метотрексат») — такие препараты являются основными при лечении болезни Вегенера. Единственным их недостатком будет то, что они подавляют иммунитет и снижают сопротивляемость организма.
- Экспериментальные препараты назначают тогда, когда другие методы терапии не приносят результата. Чаще всего используют «Ритуксимаб», с помощью которого можно уменьшить количество лимфоцитов, играющих важную роль в течении воспалительного процесса.

Стоит помнить, что конкретный препарат, его дозировку и способ применения назначает исключительно специалист, учитывая все особенности течения заболевания.
Дополнительные препараты
Диагноз «гранулематоз Вегенера» предполагает развитие различных осложнений, поэтому в качестве дополнительной терапии могут назначить:
- Бифосфонаты, которые снижают вероятность возникновения осложнений при приеме кортикостероидов.
- «Бактрим» или «Бисептол» — данные препараты являются хорошей мерой профилактики распространения гранулематоза на лёгкие.
- Фолиевая кислота поможет восполнить недостаток витамина В9 в организме.
Инструментальные методы лечения
Если гранулематоз Вегенера перешёл в запущенную стадию и возникли серьезные осложнения, пациенту назначают различного рода хирургические вмешательства, например:
- при стенозе дыхательных путей устанавливают трахеостому, то есть трубку, которая вводится через разрез в трахею и закрепляется на коже;
- при воспалении носовых ходов и пазух назначают ежедневное промывание изотоническим раствором;
- при нарушении работоспособности почек может потребоваться пересадка донорского органа.

Прогноз
Гранулематоз Вегенера нельзя полностью излечить, но можно добиться стойкой ремиссии. Стоит отметить, что рецидивы заболевания проявляются лишь в 50 % процентах случаев. Летальный исход возможен в том случае, если длительное время не лечить недуг. В среднем, люди с таким диагнозом живут 6-24 месяца, но при качественной терапии этот срок можно увеличить до нескольких десятков лет.
Осложнения гранулематоза выражаются в том, что у 85 % пациентов возникает почечная недостаточность, у 28 % деформируется носовая перегородка, 35 % теряют слух, а 8 % — зрение.
Болезнь Вегенера — это очень редкая патология, трудно поддающаяся лечению и вызывающая серьезные осложнения. Добиться успеха в лечении заболевания можно только с помощью компетентного и грамотного специалиста.
