Rentgenogram | Статья Опухоли печени
Общие сведения
Наиболее частые поражения печени имеют особенности накопления контраста в разные фазы болюсного усиления (представлены в таблицах).
Табл.1 (клик для увеличения)
Табл.2 (клик для увеличения)
Гемангиома печени
Гемангиомы относятся к числу наиболее часто встречающихся доброкачественных опухолей печени и выявляются у 2-7% взрослого населения.
Гистология
Выделяют два варианта гемангиом:
- Капиллярные (до 3,0-4,0см в диаметре)
- Кавернозные
Клиническая картина
Определяется размерами опухоли. Маленькие гемангиомы чаще бессимптомны и выявляются случайно при УЗИ, КТ, лапароскопии или аутопсии. Если опухоль достигает больших размеров, то могут выявляться симптомы обусловленные разрушением паренхимы печени, сдавлением сосудистых структур и желчных протоков.
Морфология
Нативное МРТ:
- гиперинтенсивный очаг на Т2(98%),
- гипоинтенсивный очаг на Т1 (100%),
- множественность поражения (10%),
- однородность структуры очага поражения на Т1 и Т2 (70%),
- масс-эффект (10-15%),
- увеличение интенсивности сигнала в Т2 при увеличении количества эхо (100%),
- неровные чёткие контуры (100%),
- периферическое субкапсуллярное расположение или по ходу ветвей воротной вены.
МРТ с контарстным усилением (динамическое контрастирование):
- усиление интенсивности сигнала на Т1 ВИ (100%),
- периферический очаговый характер контрастирования (100%),
- начало контрастирования:
- в артериальную фазу (2%)
- в портальную фазу (89%)
- в интерстициальную фазу (9%), постепенное нарастает в центре.
- наличие неконтрастируемых участков в опухоли (24%)
- эффект вымывания начинается в поздней фазе и заметен на остроченных сканах с периферии к центру.
Фокальная нодулярная гиперплазия
Фокальная нодулярная гиперплазия (ФПГ) — вторая по частоте доброкачественная опухоль печени, частота которой, по данным вскрытий, составляет 8%. Соотношение между женщинами и мужчинами, пораженными этой опухолью, составляет 2:1. Возрастной пик находится между 20 и 50 годами. Обсуждалась связь опухоли с приемом пероральных контрацептивов, однако ей больше не придается значения.
Гистологически ФНГ представляет собой регионарную гиперплазию всех компонентов печеночной ткани.
Гиперплазированный участок пронизан фиброзными септами, и, наиболее вероятно, гиперплазия начинается с сосудистой аномалии в центре этого участка («нидус»), по направлению к которому конвергируют эти септы. Описано сочетание с гемаигиомами, что поддерживает теорию сосудистой мальформации как причины развития этого заболевания.
ФНГ в 80% случаев представляет собой солитарное поражение. Оно не имеет капсулы, очертания патологического очага ровные, размеры превышают 3-5 см и могут достигать 20 см.
Печеночноклеточная аденома
Гепатоцеллюлярная аденома — редкая опухоль печени с распространенностью примерно 1 на 100 ООО, преимущественно поражающая взрослых людей в молодом и среднем возрасте с преобладанием женщин над мужчинами в соотношении 9:1.
Типы аденомы:
- I тип: аденома у пациенток, принимающих пероральные контрацептивы.
- II тип: спонтанная аденома у женщин.
- III тип: спонтанная аденома у мужчин.
- IV тип: спонтанная аденома у детей.
- V тип: аденома, сопровождающаяся метаболическими заболеваниями.
- VI тип: аденома у пациентов, лечащихся стероидными гормонами.
- VII тип: аденоматоз, множественные аденомы.
Это истинные опухоли размером до 10 см, имеющие ровные очертания и обычно покрытые капсулой. Они содержат богатые жиром гепатоциты и куиферовские клетки, но в них нет разветвлений воротной вены, желчных протоков и терминальных вен. В результате крупные опухоли нередко (до 25% случаев) осложняются кровоизлияниями, некрозом и разрывами. Купферовские клетки в аденомах лишены фагоцитарной активности, поэтому они могут захватить только небольшое количество введенных частиц окиси железа.
Помимо значительной опасности кровоизлияний, некоторые «аденомоподобные» поражения могут быть в действительности высокодифференцированным печеночноклеточным раком. Поэтому в сомнительных случаях имеются все основания для дальнейшего выяснения природы опухоли и даже хирургического удаления или аблации.
Характерные признаки при МРТ
- Аденомы изоинтенсивны или слегка гипоинтенсивны печеночной ткани на нативных МР-изображениях вследствие содержания в них жира. Уменьшение интенсивности сигнала за счет использования ИП с подавлением сигнала от жировой ткани или с сигналами от жира и воды в противофазе способствует правильному диагнозу.
- Сигнал от аденом может быть гетерогенным, с участками различной интенсивности и на Т1 и на Т2в за счет кровоизлияний и некроза.
- Аденомы без дегенеративных изменений имеют тенденцию к интенсивному центрипетальному усилению сигнала во время артериальной фазы после инъекции контраста. За этим может последовать быстрое вымывание контрастного средства вследствие наличия артериовенозных шунтов.
- Более крупные аденомы часто инкапсулированы, что затрудняет их дифференцирование от печеночноклеточного рака. В опухоли обнаруживается накопление специфических для гепатоцитов контрастных средств, например телескана, при отсроченном сканировании от 30 мин до нескольких часов после их введения. Типично отсутствие сколь-нибудь существенного накопления аденомой РЭС-специфических контрастных средств (так как купферовские клетки не активны), что может помочь дифференциальной диагностике с ФНГ
Дифференциальный диагноз
Несмотря на вышеупомянутые особенности аденом на MP-изображениях, их картина часто неоднозначна, и их трудно отличать от узловой регенераторной гиперплазии, фокальной нодулярной гиперплазии и макрорегенераторных узлов. Поэтому может оказаться необходимой биопсия, чтобы установить, нуждается ли пациент в лечении. Подобно ФНГ аденомы могут быть множественными и сопровождаться сосудистыми аномалиями — такими, как редко встречающийся синдром Лбернети. Этот синдром представляет собой аплазию воротной вены с шунтированием крови в нижнюю полую вену.
Узловая регенераторная гиперплазия (УРГ).
Хотя УРГ (частые, но ложные синонимы: узелковая или частично узелковая трансформация, милиарный аденоматоз, аденоматозная гиперплазия, диффузная узелковая гиперплазия, нецирротические узлы) отмечается при вскрытиях приблизительно в 0,6% случаев, она очень редко диагностируется клинически. Ее связывали с системными заболеваниями (например, миелопролиферативными и лимфопролиферативными синдромами, хроническими заболеваниями сосудов, синдромом Фелти, узелковым полиартериитом, склеродермией, кожным кальцинозом, синдромом Рейно, красной волчанкой) и с воздействием некоторых лекарственных средств (стероидные гормоны, химиотерапевтические средства).
УРГ ведет к узловой трансформации печени, обусловленной многочисленными очагами регенерации (нормальные гепатоциты) без фиброзного компонента. Размеры узлов колеблются от немногих миллиметров до нескольких сантиметров и могут значительно нарушать нормальную структуру печени. В зависимости от их размеров они могут не обнаруживаться или придавать узловатый вид поверхности печени, что иногда приводит к ошибочному диагнозу цирроза или метастатического поражения печени.
Даже в отсутствие фиброза и цирроза эти изменения могут вызвать компрессию периферических или центральных частей воротной вены, ведя к портальной гипертензии с варикозным расширением вен и асцитом и приводя к клиническим симптомам.
Характерные признаки при МРТ
- УРГ состоит из нормальных гепатоцитов. Ее невозможно отличить от нормальной паренхимы печени на MP-изображениях ни по характеристикам сигнала, ни по динамике усилений после контрастирования.
Гепатоцеллюлярный рак
Морфологически выделяют массивную, узловую и диффузную формы рака печени. Опухоли преимущественно кровоснабжаются за счёт печёночной артерии и чаще бывают гиперваскулярным. Иногда встречаются гиповаскулярные образования с незавершённой неоваскуляризацией.
Гистология
Гистологически определяют трабекулярный (синусоидальный), псевдожелезистый (ацинарный), компактный и скиррозный варианты (Дж. Б. Гибсон, 1983).
Морфология
Нативное МРТ:
- гиперинтенсивный очаг на Т2 (93%),
- гипоинтенсивный очаг на Т1 (95%),
- неоднородность структуры очага поражения на Т1 и Т2 (45%),
- наличие капсулы,
- масс-эффект (77%),
- перифокальный отёк (2%),
- множественность поражения (20%),
МРТ с контрастом (динамическое контрастирование):
- усиление интенсивности сигнала на Т1(100%),
- начало контрастирования:
- в артериальную фазу (77%),
- в портальную фазу (23%),
- в интерстициальную фазу,
- наличие неконтрастируемых участков в опухоли (45%),
- эффект вымывания (100%),
Клиническая картина
Клиническая картина гепатоцеллюлярного рака неспецифична: боли в верхней половине живота, лихорадка, похудание. У 50-75% больных обнаруживают метастазирование первичного рака печени. Все гематологические изменения, включая определение альфа-фетопротеина, не являются специфическими и отражают степень поражения печени.
Метастастазы в печени
Метастатическое поражение встречается значительно чаще первичных опухолей. По результатам вскрытий, метастазы в печень обнаруживаются у 20-70% онкологических больных.Метастазирование преимущественно происходит через систему воротной вены, однако кровоснабжение очагов нередко осуществляется за счёт печеночной артерии.
Наиболее часто в печень метастазируют:
- колоректальный рак,
- рак желудка
- поджелудочной железы,
- рак молочной железы,
- рак лёгких.
Морфология
Нативное МРТ:
- гиперинтенсивный очаг на Т2 (95%),
- гипоинтенсивный очаг на Т1(95%),
- неоднородность структуры очага поражения на Т1 и Т2 (83%),
- масс-эффект (25%),
- перифокальный отёк (70%),
- множественность поражения (88%).
МРТ с контрастом (динамическое контрастирование):
- усиление интенсивности сигнала на Т1 ВИ (95%),
- начало контрастирования:
- в артериальную фазу (20%),
- в портальную фазу (75%),
- в интерстициальную фазу (5%),
- наличие неконтрастируемых участков в опухоли (50%),
- эффект вымывания (85%).
Клиническая картина
Клиническая картина в большинстве случаев сходна с первичным раком печени. Распознавание метастазов значительно проще, если выявлен первичный очаг, гораздо сложнее если симптоматика связана только с поражением печени.
Литература
- «Магнитно-резонансная томография тела» MR Imaging of the Body. Эрнст Й. Руммени, Петер Раймер, Вальтер Хайндель. Издательство МЕДпресс-информ. Переводчик Григорий Кармазановский.
Похожие статьи
Что такое фокальная неодулярная гиперплазия печени и как лечится
Фокальная нодулярная гиперплазия печени в основном возникает у лиц женского пола, злоупотребляющих противозачаточными средствами, и лиц мужского пола, увлекающихся анаболиками или принимающих тестостерон.


Фокальная нодулярная гиперплазия печени может возникнуть у лиц любого возраста
Что такое фокальная нодулярная гиперплазия печени
Эта патологическая доброкачественная опухоль печени может возникнуть у лиц любого возраста, а схожесть со злокачественными новообразованиями зачастую затрудняет процесс диагностики фокальной нодулярной гиперплазии печени. Доброкачественные опухоли наподобие гиперплазии печени не требуют лечения, но несмотря на это, при подозрении такого новообразования следует обратиться к специалисту. Были известны случаи, когда гиперплазия печени имела злокачественную трансформацию, в связи с чем возникали осложнения. Одним из следствий злокачественной трансформации является очаговая гиперплазия печени, возникающая у 2-3% людей. Поводы для развития фибронодулярной гиперплазии печени до сих пор остаются тайной, но употребление гормонов часто связывают с её возникновением. Гипертрофия печени также может возникать после биохимической терапии.
Причины
Врачи называют последствия от химиотерапии при заболеваниях онкологического характера как ведущий фактор для развития узловой гиперплазии печени. Ещё имеет место быть мнение, что травмы живота могут явиться причиной появления гиперплазии. Исследования показывают, что очаговая гиперплазия появляется вследствие врожденного или приобретенного артериовенозного шунтирования. Это также подтверждается тем, что фокальная узловая гиперплазия встречается вкупе с сосудистыми новообразованиями. Гиперплазия левой доли печени сходна со злокачесвенным образованием, но в отличие от последнего, она поддается лечению медикаментами.
Симптомы
Первое время опухоль не имеет никаких симптомов, проявляются они в процессе её развития.


При гиперплазии правой доли печени образуется крупная шишка на брюшной поверхности, а кожные покровы приобретают бледно-желтый оттенок
При гиперплазии правой доли печени образуется крупная шишка на брюшной поверхности, а кожные покровы приобретают бледно-желтый оттенок, больным ощущается дискомфорт в области печени, тянущая боль, тошнота и диспепсия, а также бессилие и усталость, пропадает аппетит и происходит стремительная потеря веса. У пациента возникают проблемы с пищеварительной системой. Доброкачественные опухоли по характеру схожи с аденомой печени, но, в отличие от неё, при изучении узловой очаговой гиперплазия можно обнаружить рубцы, из которых исходят нити. Внешне это напоминает узловой пучок, отсюда и пошло название опухоли.
Диагностика
Гипертрофия печени возникает редко, но требует незамедлительного врачебного вмешательства. Узелковая гиперплазия печени наверняка может быть обнаружена только при помощи метода биопсии, так как при наличии очень маленьких узлов эхограмма может не выявить изменений. Однако, такой метод может вызвать обильное кровотечение, несмотря на настоятельные рекомендации некоторых врачей. Помимо этого, новообразования в печени можно обнаружить при помощи:
- УЗИ живота;
- магнитно-резонансная томография брюшной полости;
- компьютерная томография брюшной полости;
- лабораторные исследования;
- биохимический анализ крови.
- КТ и МРТ являются наиболее действенными и верными методами диагностики.
Лечение


Больной обязан соблюдать диету, исключающую из рациона алкоголь и ограничивающую потребление белка, сладкого, жареного, острого, копченого
Будучи доброкачественным образованием, фокальная нодулярная гиперплазия печени не требует особого лечения в тех случаях, когда не доставляет носителю дискомфорта. Таким образом, больному могут лишь прописать курс медикаментов, направленных на борьбу с соответствующими проблемами, и, конечно, отменить гормональные препараты, поспособствовавшие развитию новообразования в печени. Существует риск злокачественной трансформации ФНГ, поэтому больному рекомендуется проходить обследование на УЗИ и МРТ на протяжении курса лечения с целью предупредить увеличение размеров опухоли, чтобы вовремя могло быть оказано хирургическое вмешательство. В некоторых случаях проводится энуклиация опухоли. Поводом для этого могут послужить проблемы с оттоком желчи из-за препятствия, что замедляет кровообращение, ухудшает питание тканей и нарушает работу внутренних органов и целой системы. Операция назначается даже в тех случаях, когда фокальная нодулярная гиперплазия печени не была диагностирована, но пациенту требуется хирургическое вмешательство с целью предотвращения неизбежного роста опухоли. Также больной обязан соблюдать диету, исключающую из рациона алкоголь и ограничивающую потребление белка, сладкого, жареного, острого, копченого и т.п. Печень способна на удивление быстро регенерировать, поэтому она может полностью восстановить свои клетки даже в случае потери более половины органа.
Фитотерапия и профилактика
В случаях с гиперплазией можно делать оптимистичные прогнозы, так как печень не только имеет высокие регенеративные способности, но и низкие риски развития осложнений.
В процессе лечения больному запрещается потребление гормональных препаратов и особое внимание уделяется недопустимости травм живота. Пациент обязан проходить регулярные врачебные осмотры, вести здоровый образ жизни и следить за здоровьем. Для профилактики рекомендуется каждые полгода проходить полное обследование в больнице. Фитотерапия гиперплазии печени является достаточно эффективным методом лечения. Народные средства помогают бороться с фокальной нодулярной гиперплазией печени без медикаментозных средств. В таких случаях используются цветы календулы или ромашки, а также листья мяты, зверобой, расторопша и другие из которых можно заваривать полезные травяные чаи. Отличным лекарством является чистотел, используемый в виде порошка, настойки, припарки и т.п. Помимо этого, в пищевой рацион больного обязательно должны входить различные овощи, орехи, яблоки, шпинат, куркума и другие полезные продукты. Следует пить в больших количествах питьевую воду и зеленый чай, которые способствуют очищению организма от вредных веществ и уменьшению воспаления внутреннего органа.
Видео
Фокальная нодулярная гиперплазия печени (симптом “спиц колеса”).
Фокальная нодулярная гиперплазия печени: лечение, симптомы
Под термином фокальная нодулярная гиперплазия печени понимается патологический процесс, при котором вокруг сосудистой ткани органа образуются узловые формирования. Очаг может быть единичным, реже представлять собой сразу несколько проблемных участков. Размеры гиперплазии варьируются от 1 до 25 см в диаметре.
Особенности заболевания
Если рассматривать, что это такое фокальная нодулярная гиперплазия печени, то это заболевание можно описать, как аномальное разрастание тканей в виде узлов, внутри которых отсутствует капсула с какой-либо биологической жидкостью. Узел объединяет соединительные ткани зарубцевавшейся структуры, гепатоциты и желчные канальцы.
Различают несколько вариантов строения образований, что стало основанием для разделения на классический тип и неклассический. Первый вариант встречается в более 75%, отличается наличием гиперплазии желчных протоков, деформацией или извилистостью толстых стенок сосудов, а также аномалией дольки относительно ее структуры. Неклассический тип диагностируется реже, при его развитии практически всегда присутствует гиперплазия желчных протоков, а другие признаки могут не иметь проявления. Тип имеет дополнительное разделение на три группы и одна из их включает наличие клеток, имеющих способность трансформироваться в ткани злокачественной опухоли.
Причины
Спровоцировать заболевание могут ряд факторов и условий, при которых очаговая узловая гиперплазия начинает развиваться на поверхности печени. Этиология еще плохо изучена, но уже по имеющимся результатам исследований можно предположить следующие причины фокальной нодулярной гиперплазия печени:
- Травмы брюшной полости, механические повреждения органа.
- Гормональный сбой, который может наступать при приеме определенных лекарственных средств, контрацептивов, а также при сбоях эндокринной системы.
- Отравление организма химически активными соединениями, включая канцерогены. Такие ситуации возможны при курсе химиотерапии.
- Наследственная предрасположенность. Причина в большей степени вторичная, так же, как и беременность, приближение климакса.
Несмотря на отсутствие конкретных причин, почему начинают образовывать узлы на печени, диагностика предполагает выявление провоцирующих факторов. Именно от этих данных будет зависеть дальнейшая схема лечения.
Симптомы
 Развитие фокальной нодулярной гиперплазии печени проходит для человека чаще незаметно. Только после увеличения узла до размеров, перекрывающих проходимость сосудов, протоков, а также влияющих на функции органа, человек начинает испытывать определенные признаки заболевания. К ним относятся:
Развитие фокальной нодулярной гиперплазии печени проходит для человека чаще незаметно. Только после увеличения узла до размеров, перекрывающих проходимость сосудов, протоков, а также влияющих на функции органа, человек начинает испытывать определенные признаки заболевания. К ним относятся:
- Дискомфорт, тянущие боли с правой стороны живота, ориентировочно в правом подреберье.
- Тяжесть в районе печени (правое подреберье), бок может быть увеличен, что определяется даже при пальпации.
- Нарушения работы кишечника, причем может возникать диарея и сменяться запором. Возможна потеря аппетита, появление чувства тошноты в ряде случаев переходящего в рвоту.
Симптомы проявляются с различной интенсивностью и периодичностью, что напрямую зависит от стадии развития гиперплазии.
При запущенных стадиях наблюдаются признаки желтухи, состояние больного значительно ухудшается.
Диагностика
Определить фокальную нодулярную гиперплазию печени можно преимущественно аппаратными исследованиями, но для полной картины не обойтись и без лабораторных анализов. Комплексная диагностика заболеваний печени, а в частности, все виды гиперплазии, предполагает следующие мероприятия:
- УЗИ. Один из самых информативных метод обнаружения различных патологий. Специалист может посмотреть не только локализацию узлов, но и структурные изменения тканей органа. Проводится отдельно узи печени и всей брюшной полости. Практикуется ультразвуковое доплеровское исследование.
- МРТ или КТ. Назначается как дополнительный способ диагностики, когда нет возможности получить полные данные о протекающих изменениях в тканях органа.
- Биопсия. Хотя ФНГП относится к доброкачественным образованиям, изучить структуру узла будет нелишним, чтобы понимать состав образования и спрогнозировать возможные осложнения.
- Анализ крови, в том числе биохимический, а также ОАМ.
На усмотрение врача могут быть рекомендованы и другие специфические типы исследований, но чаще вышеперечисленных процедур уж бывает достаточно для постановки диагноза.
Лечение
Фокальная нодулярная гиперплазия печени не предполагает определенного лечения, если узел не достиг больших размеров. Также учитывается его тенденция к росту, сопутствующая симптоматика. За состоянием постоянно наблюдает путем аппаратных исследований и сдачи анализов, а также устраняют провоцирующий фактор, если на стадии диагностики удалось его установить.
Например, если принимаются гормональные контрацептивы, то их следует отменить и пересмотреть другой вид препаратов с наименьшей концентрацией гормонов, при отравлениях проводятся мероприятия по очищению организма, предотвращению дальнейшей интоксикации.
Если в образовании очаговой узловой гиперплазии врач не обнаружил сер
Фокальная нодулярная гиперплазия печени (с комментарием) — Хирургия. Журнал им. Н.И. Пирогова — 2014-08
По определению патологоанатомов, фокальная нодулярная гиперплазия печени — это доброкачественное образование, относящееся к гамартомам, которое проявляется очаговой гиперплазией печеночных клеток, формирующих узелки паренхимы, окруженные фиброзными прослойками [1]. По международной классификации болезней (МКБ-10), это заболевание включено в рубрику «Другие уточненные болезни печени», К 76.8. В международной гистогенетической классификации опухолей печени и внутрипеченочных желчных протоков она фигурирует как «очаговая узловая гиперплазия». В литературе встречаются синонимы названия этого заболевания: «фибронодулярная гиперплазия» и «фокальный цирроз печени». По нашему мнению, термины «фокальная нодулярная гиперплазия» и «фокальный цирроз» не совсем удачны. Словосочетание «фокальная нодулярная» является по сути тавтологией, так как практически означает одно и то же (от лат. focus — очаг, nodulus — узел). Термин «фокальный цирроз» точно отражает морфологическую суть заболевания, но в сознании большинства клиницистов цирроз прочно ассоциируется с диффузным поражением печени. С нашей точки зрения, именно «фибронодулярная гиперплазия» (ФНГ) является вполне приемлемым с семантической точки зрения термином, поскольку наиболее четко соответствует морфологическому субстрату болезни — узел гиперплазии гепатоцитов с фиброзом.
Еще сравнительно недавно ФНГ относили к числу редких (3%) объемных поражений печени (ОПП) [2, 5, 6]. В настоящее время вследствие активного применения современных методов визуализации печени количество выявленных больных с ФНГ (как и очаговых заболеваний печени в целом) возросло [3, 12]. По данным литературы, ФНГ в структуре очаговых заболеваний печени занимает третье место среди доброкачественных ОПП после гемангиомы и аденомы [4, 8]. Этиология и патогенез ФНГ остаются неясными [11]. Теория об участии в развитии ФНГ гормональных контрацептивов не получила подтверждения, и в настоящее время большинство исследователей считают, что ФНГ является итогом прогрессирования врожденных или приобретенных сосудистых мальформаций, приводящих к гиперплазии гепатоцитов [8, 9, 14]. Макроскопически ФНГ чаще всего определяется в виде хорошо отграниченного от ткани печени, мягкоэластического образования, иногда плотного, желтого, вишневого, белесоватого, светло-коричневого или розоватого цвета, дольчатой структуры с наличием фиброзных прослоек, отходящих, как правило, от центрально расположенного рубца.
ФНГ — образование, визуально и пальпаторно зачастую малоотличимое от злокачественной опухоли. Макроскопическая картина определяется соотношением паренхиматозного, фиброзного и сосудистого компонентов, которое бывает различным, поэтому с полной уверенностью диагноз ФНГ может быть установлен только после гистологического исследования всего удаленного препарата. ФНГ может наблюдаться в виде одного или множества фокусов.
Микроскопическая картина схожа с таковой при истинном крупноузловом циррозе печени. Отмечается гиперплазия печеночной паренхимы, разделенной на узлы фиброзными прослойками; последние образуют рубцы звездчатой формы. Гепатоциты содержат избыточное количество гликогена и жира. В фиброзных прослойках имеются мелкие желчные протоки, иногда определяется воспалительная инфильтрация. Наблюдаются аномальные сосуды с утолщенными стенками. Процесс имеет очаговый характер, ткань печени вне очага выглядит неизмененной [8, 11].
Заболевание нередко протекает бессимптомно и является случайной находкой при УЗИ печени, выполненном по другому поводу. Клинические проявления (дискомфорт, чувство тяжести) обусловлены «масс-эффектом» и мало отличаются от таковых при иных ОПП. Специфическая лабораторная симптоматика отсутствует. ФНГ не озлокачествляется и крайне редко вызывает осложнения в виде внутрибрюшного кровотечения [13]. Описаны случаи регрессии опухоли вплоть до полного ее исчезновения [10]. При подтверждении диагноза ФНГ и отсутствии осложнений ряд авторов рекомендуют динамическое наблюдение, хотя подобная тактика дискутабельна [7, 9, 10]. Лечебная тактика при ФНГ остается спорной и, кроме того, в доступной литературе нами не обнаружено сообщений о попытках проследить «естественное» течение заболевания при отказе от операции. Это побудило нас поделиться собственным опытом лечения этого заболевания.
Цель исследования — ретроспективно проанализировать частоту ФНГ среди ОПП и лечебно-диагностическую тактику при ФНГ за два временных периода: с 1996 по 2005 г. и с 2006 г. по настоящее время.
Материал и методы
За последние 17 лет в стационаре лечено 1425 больных с ОПП. Наблюдали 53 больных с ФНГ, что составило 3,6% всех больных с ОПП и 11,06% больных с доброкачественными опухолями. Возраст больных с ФНГ варьировал от 12 до 77 лет, преобладали женщины — 44 (83,2%). 47% больных обращались с характерными для ОПП на ранней стадии развития жалобами — чувство тяжести, абдоминальный дискомфорт, в основе которых лежит растяжение глиссоновой капсулы печени растущей опухолью, в остальных наблюдениях образование случайно обнаруживали при УЗИ, реже при КТ («инциденталома»). Заключительный диагноз ФНГ являлся итогом применения комплексного диагностического алгоритма ведения больных с ОПП солидной структуры [6], включающего УЗИ как метод первичного выявления и мониторинга, СКТ и МРТ как методы уточняющей диагностики, по показаниям лапароскопию, биопсию, ангиографию, лапаротомию как окончательный этап диагностики. В наших наблюдениях опухолевые узлы чаще были одиночными, и лишь у одной больной отмечено наличие двух очагов в обеих долях печени. Диаметр образований в наибольшем измерении варьировал от 3,5 до 20 см. 40 из 53 больных с ФНГ оперированы. Объем операции определялся размерами и локализацией опухоли. Расширенная левосторонняя гемигепатэктомия выполнена в 1 наблюдении, левосторонняя — в 2, правосторонняя — в 1, бисегментэктомия — в 8, атипичная резекция печени — в 16, энуклеация опухоли — в 8 наблюдениях. Эксплоративная лапаротомия произведена 3 больным, лапароскопическая холецистэктомия по поводу калькулезного холецистита с биопсией обнаруженной опухоли — 1 больному. Летальных исходов и осложнений, связанных непосредственно с операцией на печени, не было. У больной У., 18 лет, с врожденным сахарным диабетом на 10-е сутки после левосторонней гемигепатэктомии отмечена декомпенсация диабета с последующим развитием синдрома полиорганной недостаточности. У другой больной 24 лет латентно протекающая порфирия манифестировала на 8-е сутки после правосторонней гемигепатэктомии развитием тяжелой полинейропатии. Летального исхода у обоих больных удалось избежать, но потребовалось длительное интенсивное лечение в условиях реанимационного отделения. Не оперированы и находятся под наблюдением с регулярным УЗИ 12 больных. Сроки наблюдения за больными с ФНГ составили от 1 года до 13 лет.
Результаты и обсуждение
Ретроспективный анализ историй болезни с 1996 г. позволил выделить два периода, на протяжении которых тактические подходы к ведению больных с ФНГ претерпели некоторые изменения. Период с 1996 по 2005 г. характеризовался преимущественным применением УЗИ в качестве основного средства диагностики очагового заболевания печени, при этом ФНГ фигурировала в качестве «редкого» заболевания печени. Эхосемиотика ФНГ была разработана слабо, «осознанной» диагностической и лечебной тактики не было. В этих условиях сам факт обнаружения ОПП неясной этиологии определял показания к оперативному лечению, а точный морфологический диагноз ФНГ устанавливали после операции. В этот период оперированы 22 больных, причем в 3 наблюдениях выполнена эксплоративная лапаротомия. Показания к оперативному лечению выставляли довольно широко, но от удаления опухоли при подтверждении ее доброкачественного характера при предполагаемом вмешательстве большого объема воздерживались. Это дало возможность проследить «естественное» течение ФНГ. Выяснилось, что тезис о «безобидности» течения ФНГ сомнителен. Подтверждением служат два наших наблюдения, опубликованные в журнале «Хирургия» за 2005 г. [7].
По мере накопления опыта в течение второго периода, с 2006 по 2013 г., стало очевидно, что ФНГ встречается чаще, чем предполагалось. В диагностике ФНГ главное место заняли СКТ и МРТ. Стали чаще ставить показания к динамическому наблюдению больных с ФНГ (при уверенности в отсутствии злокачественной опухоли). Мы располагаем опытом наблюдения «естественного» течения ФНГ, не потребовавшего оперативного лечения, у 12 больных. При этом в 11 наблюдениях диагноз ФНГ установлен по данным неинвазивных методов диагностики (УЗИ, СКТ, МРТ), в 1 — после лапароскопической холецистэктомии с биопсией опухоли. Размер образования у этих больных был небольшим (до 5 см в диаметре), клиническая симптоматика отсутствовала. Мониторинг с регулярным УЗИ в сроки от 1 года до 7 лет выявил незначительный рост образования лишь у 3 больных, что пока исключало необходимость операции. Кроме того, анализ течения заболевания у радикально оперированных за оба периода больных позволил убедиться в том, что после хирургического лечения при контрольном обследовании, включавшем УЗИ, СКТ, признаков рецидива ФНГ не выявлено ни в одном наблюдении. В связи с этим основной задачей второго периода (с 2006 г. по настоящее время) становится определение четких показаний как к оперативному лечению, так и к динамическому наблюдению лиц с ФНГ. Примером успешной активной лечебной тактики может служить следующее наблюдение.
У больного Л., 18 лет, при УЗИ и МРТ в IV и V сегментах печени обнаружено объемное образование диаметром до 15 см. Какие-либо специфические жалобы отсутствовали, однако, учитывая молодой возраст больного, размер образования, невозможность исключения его злокачественного характера, также предыдущий «отрицательный» опыт наблюдения, мы приняли решение об операции. 12.08.10 больной оперирован. При ревизии в IV (передний сектор) и V сегментах печени имеется большое бугристое образование диаметром 15 см, выступающее над диафрагмальной и висцеральной поверхностями, мягкоэластической консистенции, темно-вишневого цвета, с белесоватыми прожилками, распространяющееся на ложе желчного пузыря, большая часть опухоли находится в левой доле (рис. 1).Рисунок 1. Интраоперационная фотография. Фибронодулярная гиперплазия IV, V сегментов печени. а — диафрагмальная поверхность печени; б — висцеральная поверхность печени.
Выполнена левосторонняя расширенная гемигепатэктомия, холецистэктомия. Гистологическое заключение: фибронодулярная гиперплазия печени (рис. 2).Рисунок 2. Микрофотография. Фибринодулярная гиперплазия. Окраска гематоксилином и эозином. Ув. 100. Послеоперационный период протекал без осложнений. За время наблюдения в течение 3 лет признаков рецидива заболевания нет. Полная социальная адаптация.
В практике хирургов-гепатологов ФНГ встречается не так редко. Следует заметить, что хирурги других специальностей, а также врачи-«визуалисты» недостаточно хорошо знакомы с этим заболеванием. На этапе амбулаторного обследования диагноз ФНГ был установлен только в 16 (30,7%) наблюдениях, что отражает как недостаточную осведомленность врачей-«визуалистов» об этом заболевании, так и объективные трудности диагностики, обусловленные вариабельностью соотношения в узле стромального, паренхиматозного и сосудистого компонентов. Чаще всего образование в печени на дооперационном этапе трактовали как гемангиому, рак печени, «объемное поражение печени неясного генеза». Исключить злокачественный характер патологического очага без операции далеко не всегда возможно, поэтому целесообразность лапаротомии как завершающего этапа диагностики в ряде наблюдений не вызывает сомнений. Целесообразность выполнения у всех больных предоперационной пункционной биопсии под контролем УЗИ или КТ представляется спорной. Часто приходится дифференцировать ФНГ со злокачественной опухолью печени, в частности гепатоцеллюлярным раком. Пункционная биопсия очага далеко не всегда информативна (репрезентативность биоптата) и окончательность гистологического заключения в таких ситуациях сомнительна. Кроме того, биопсия при раке чревата опасностью диссеминации либо имплантационного метастазирования. Мы согласны с мнением авторов, призывающих не выполнять предоперационную биопсию при подозрении на рак, поскольку этот фактор ухудшает прогноз заболевания [15]. При подозрении на гемангиому такая манипуляция в принципе противопоказана из-за угрозы внутрибрюшного кровотечения.
Исходя из нашего опыта, в настоящее время к длительному динамическому наблюдению больных даже с установленным и подтвержденным гистологически диагнозом ФНГ относимся с осторожностью. Обязательными условиями для этого следует считать возможность регулярного УЗ-мониторинга (1 раз в 6-8 мес) и достаточного комплайенса со стороны больного. Как и при большинстве ОПП, «выход» очага за пределы легкой операбельности чреват интраоперационными проблемами и тяжелым течением послеоперационного периода [6].
Таким образом, ФНГ — заболевание с неясным этиопатогенезом, неуправляемым течением и весьма неопределенным индивидуальным прогнозом. Рост опухоли может вести к смертельным осложнениям. В настоящее время представляется оптимальной следующая тактика при этом заболевании: оперативное вмешательство показано при «симптоматической» и быстрорастущей ФНГ, размерах очага свыше 5 см, невозможности исключения при полноценном обследовании его злокачественного характера. Динамическое наблюдение целесообразно при уверенности в диагнозе, небольших (менее 5 см) размерах очага, а также при общеизвестных факторах операционного риска (возраст, сопутствующие заболевания), так как опасность операции не должна превышать опасности самой болезни.
Комментарий от редколлегии
Широкое распространение и доступность современных неинвазивных методов диагностики (КТ, МРТ), а также увеличение их разрешающей способности привели к возрастанию частоты выявления бессимптомных очаговых образований печени. Подавляющее большинство из них являются доброкачественными, тем не менее перед врачом нередко встает вопрос о тактике ведения таких пациентов. Статья, посвященная фокальной нодулярной гиперплазии, одной из наиболее частых доброкачественных опухолей печени, безусловно, будет интересна хирургам-гепатологам, тем более, что русскоязычные публикации на эту тему единичны.
Для начала необходимо определиться с терминологией. В начале статьи авторы предлагают использовать термин «фибронодулярная гиперплазия». С этим можно соглашаться или нет, но для того, чтобы избежать путаницы и непонимания, лучше придерживаться международной терминологии, предложенной исследовательской группой в 1995 г. (Terminology of Nodular Hepatocellular Lesions. International Working Party. Hepatology, 1995), в которой данное образование определено как фокальная нодулярная гиперплазия (focal nodular hyperplasia) и предложены критерии, по которым его можно отличить от других регенераторных образований.
Неинвазивные методы играют главенствующую роль в диагностике ФНГ. МРТ и КТ обладают высокой чувствительностью и специфичностью, однако у ряда пациентов диагноз может оставаться сомнительным, и в этом случае оправдано выполнение биопсии, тем более, что предложены «большие» и «малые» критерии для интерпретации полученного при биопсии материала (A. Fabre и соавт., 2002). Авторы настороженно относятся к биопсии, опасаясь осложнений и имплантационного метастазирования в случае злокачественной опухоли, однако мы считаем, что для установления диагноза необходимо использовать весь арсенал имеющихся средств, и только при остающихся сомнениях прибегать к лапаротомии и резекции образования. Риски биопсии при соблюдении ряда правил считаем преувеличенными.
Мы придерживаемся сдержанной тактики ведения ФНГ, так как прогноз благоприятный: не зафиксировано случаев малигнизации, осложнения редки (описано всего несколько наблюдений разрыва опухоли с кровотечением), большинство опухолей бессимптомны, а размеры остаются стабильными в течение длительных сроков.
В связи с этим мы поддерживаем приведенные в статье показания для хирургического лечения: симптомная опухоль, ее рост, невозможность исключить злокачественное образование после всестороннего обследования. Важно отметить также, что симптомы ФНГ неспецифичны, поэтому исключение сопутствующей патологии органов брюшной полости, которая может обусловливать клиническую картину, является необходимым. Что касается рекомендации удалять образования, размер которых превышает 5 см, с этим можно не согласиться, так как на наличие симптомов влияет не только размер образования, но и его локализация и соседство окружающих органов. Кроме того, имеют значения размеры самого пациента и его органов. Например, ФНГ размером 10 см у крупного человека, расположенная интрапаренхиматозно, может никак себя не проявлять, в связи с чем необходимость резекции печени у него будет сомнительна.
Таким образом, при выборе тактики ведения у конкретного пациента следует ориентироваться на комплекс факторов, не подвергая его необоснованному риску хирургического вмешательства, так как летальность в группе пациентов с доброкачественными образованиями печени недопустима.
ФОКАЛЬНАЯ НОДУЛЯРНАЯ ГИПЕРПЛАЗИЯ ПЕЧЕНИ [симптомы, лечение]
[Фокальная нодулярная гиперплазия печени] (очаговая узловая гиперплазия печени) – очень редкое заболевание, доброкачественное новообразование, которое не содержит внутри капсулу.
Появляется из-за повышенного роста печеночных клеток. Патология схожа со злокачественными опухолевыми новообразованиями, что затрудняет диагностику у больного. Так что же такое ФНГ, каковы его причины, как нужно лечить?
Характеристика и симптомы заболевания
Существует тенденция повышения частоты ФНГ печени, что связывают не с повышением заболеваемости, а с усовершенствованием диагностических способов.
Однако новообразование бывает сложно отличить от других опухолевых процессов. Опухоль часто обнаруживается неумышленно при лапаротомии или вскрытии.
Заболевание диагностируют чаще всего у женщин 25 – 30 лет, реже в преклонном возрасте. Редко заболевание встречается у мужчин и детей.
Фокальная узловая гиперплазия печени – уплотненное новообразование овальной формы, границы четко очерчены, при этом легко определяются при компьютерной томографии.
Центр опухоли состоит из соединительной ткани, периферическая – из гепатоцеллюлярной. Очень часто внутри опухоли присутствуют кровоподтеки и омертвевшие участки.
Опухоль имеет доброкачественный характер, но есть риск перерождения в злокачественное образование. Во многом схожа с печеночной аденомой, поэтому их сложно дифференцировать.
Структура очаговой узловой гиперплазии отличается от здоровой ткани печени: при увеличенном изучении в центре находят рубец, от которого исходит пучок нитей, что придает опухоли вид узла.
Содержит определенную долю здоровых клеток вместе с желчными каналами.
Зачастую болезнь появляется и протекает долгое время бессимптомно. Часто диагностируется при проведении обследований относительно других заболеваний. Конкретные симптомы присущи менее чем 50 % больных, при этом признаки не специфичны.
Со временем наличие ФМГ может проявиться следующими признаками:
- непрерывная, тянущая боль в животе, именно в правом подреберье;
- при пальпации брюшной поверхности возможно обнаружение новообразования в случае крупных размеров гиперплазии;
- отсутствие аппетита, тошнота;
- увеличение печени с повышением температуры тела;
- печень содержит разное количество узлов в обеих своих долях;
- отличается крупными размерами узлов, что несвойственно для других новообразований.
Осложнения болезни возникают крайне редко, однако появившиеся случаи связаны с трансформацией доброкачественной опухоли в злокачественную или с повреждением тканей и кровотечением.
При запущенной болезни узлов может быть несколько, размеры достигают 4 – 6 см, что может обнаружиться при обследованиях.
В случае возникновения осложнений очаг может быстро разрастись, необходимо хирургическое вмешательство.
Причины ФНГ
Очаговая гиперплазия возникает у 2-3 % населения. В структуре доброкачественных опухолевых процессов составляет 20 – 25 %, в структуре первичных печеночных опухолей – 7 – 9 %.
Причины возникновения фокальной нодулярной гиперплазии печени до сих пор неизвестны. Одной из возможных причин возникновения заболевания считают употребление гормональных препаратов.
Особенно учитывая, что до 75 % случаев гиперплазии регистрируется у женщин детородного возраста, что объясняется приемом противозачаточных препаратов.
У мужчин провокаторами могут быть препараты тестостерона, которые назначаются для лечения пониженной половой активности у мужчин. Из этого получается, что гормональный дисбаланс может быть причиной ФНГ печени.
Видео:
Существует мнение врачей, что фибронодулярная гиперплазия может возникнуть из-за повреждения и травм области живота, в частности сосудов печени.
Еще одно мнение специалистов основано на связи появления фокальной нодулярной гиперплазии печени с проведением химиотерапевтического лечения и с возможными онкологическими заболеваниями.
В медицинской практике отмечен ряд случаев, когда ФНГ сочетаоась с различными гемангиомами.
При этом были случаи развития новообразования на фоне перерождения или врожденной патологии воротной вены, при воспалительных заболеваниях печени, тромбозе вен органа и в ряде других случаев.
На данный момент медицина придерживается теории сосудистого происхождения ОУГ. По результатам последних исследований очаговая узловая гиперплазия возникает из-за артериовенозного шунтирования – как врожденного, так и приобретенного.
В результате кровоснабжение некоторых участков тканей печени возрастает, что приводит к разрастанию тканей.
В подтверждение этой теории есть еще один факт – фокальная узловая гиперплазия зачастую встречается в комплексе с сосудистыми новообразованиями печени.
Диагностика и лечение заболевания
ФОГ можно заподозрить на этапе пальпации – в этом случае ощущается крупная шишка. Однако этот метод не точен.
Наиболее достоверными способами диагностики считаются:
- ультразвуковое исследование брюшной полости больного;
- магнитно-резонансная томография для более точного обследования заболевания пациента;
- компьютерная томография проводится для уточнения собранных данных;
- биохимический кровяной анализ;
- биопсия печеночной ткани – специальным инструментом происходит забор образцов ткани для тщательного изучения под микроскопом;
- другие лабораторные способы тестирования злокачественных образований.
Из всех методов диагностики наиболее верных два – магнитно-резонансная и компьютерная томографии.
Обследования позволяют с большей точностью определить возникновение опухолей и дифференцировать их от образований другого вида. Некоторые врачи рекомендуют пациентам открытую или лапароскопическую биопсию.
Лечение, как и диагностику, может проводить только специалист. Если заболевание протекает бессимптомно, а диагноз подтвержден на 100 %, то лечение не требуется.
Однако существует неутешительная статистика – злокачественное перерождение случается у 7 % пациентов с доброкачественным новообразованием.
Если опухоль увеличивается, сопровождается осложнениями в виде кровотечений и разрывов, то единственное возможное лечение – это хирургическое удаление пораженной ткани, но только если риски минимальны.
Если ФНГ имеет доброкачественную основу, но при этом пациент принимает гормональные медпрепараты, то настоятельно рекомендуется отменить их употребление.
Это мера позволит не только предотвратить дальнейшее развитие опухоли, но в некоторых случаях способствует ремиссии.
Необходимо регулярно проводить обследование с помощью УЗИ и МРТ, которое поможет контролировать состояние новообразования.
В случаях увеличения размера опухоли или возникновения осложнений врачом может быть назначена резекция – удаление больного участка печени.
Видео:
Повода для особого беспокойства это не дает, так как у печени высокие восстановительные способности: в медицинской практике известны прецеденты полной регенерации печеночной ткани при удалении 65 % органа.
ФНГ – доброкачественное новообразование, однако есть риск его злокачественного перерождения. Жить с патологией можно, но необходимо постоянно проходить обследования для контроля опухоли. В крайних случаях врачом может быть проведена операция по удалению пораженного участка печени.
Особое лечение ОУГ не требует. Больному необходимо скорректировать рацион – исключить алкогольные напитки, сократить количество потребляемого белка, сладкого, жареного, острого и копченого.
Для профилактики заболевания рекомендуется проходить обследование в медицинском учреждении один раз каждые полгода.
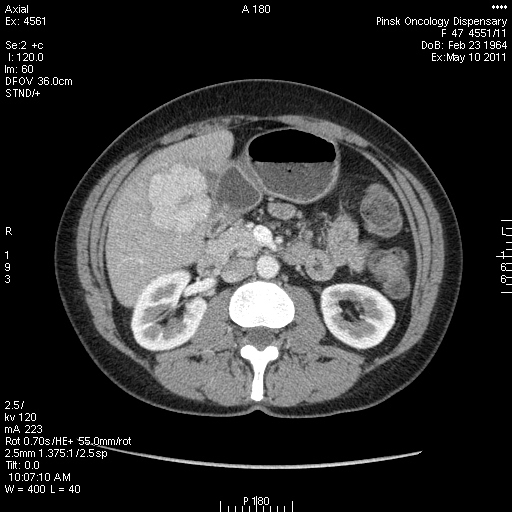
Rentgenogram | Статья Опухоли печени
Общие сведения
Наиболее частые поражения печени имеют особенности накопления контраста в разные фазы болюсного усиления (представлены в таблицах).

Табл.1 (клик для увеличения)

Табл.2 (клик для увеличения)
Гемангиома печени
Гемангиомы относятся к числу наиболее часто встречающихся доброкачественных опухолей печени и выявляются у 2-7% взрослого населения.
Гистология
Выделяют два варианта гемангиом:
- Капиллярные (до 3,0-4,0см в диаметре)
- Кавернозные
Клиническая картина
Определяется размерами опухоли. Маленькие гемангиомы чаще бессимптомны и выявляются случайно при УЗИ, КТ, лапароскопии или аутопсии. Если опухоль достигает больших размеров, то могут выявляться симптомы обусловленные разрушением паренхимы печени, сдавлением сосудистых структур и желчных протоков.
Морфология
Нативное МРТ:
- гиперинтенсивный очаг на Т2(98%),
- гипоинтенсивный очаг на Т1 (100%),
- множественность поражения (10%),
- однородность структуры очага поражения на Т1 и Т2 (70%),
- масс-эффект (10-15%),
- увеличение интенсивности сигнала в Т2 при увеличении количества эхо (100%),
- неровные чёткие контуры (100%),
- периферическое субкапсуллярное расположение или по ходу ветвей воротной вены.
МРТ с контарстным усилением (динамическое контрастирование):
- усиление интенсивности сигнала на Т1 ВИ (100%),
- периферический очаговый характер контрастирования (100%),
- начало контрастирования:
- в артериальную фазу (2%)
- в портальную фазу (89%)
- в интерстициальную фазу (9%), постепенное нарастает в центре.
- наличие неконтрастируемых участков в опухоли (24%)
- эффект вымывания начинается в поздней фазе и заметен на остроченных сканах с периферии к центру.
Фокальная нодулярная гиперплазия
Фокальная нодулярная гиперплазия (ФПГ) — вторая по частоте доброкачественная опухоль печени, частота которой, по данным вскрытий, составляет 8%. Соотношение между женщинами и мужчинами, пораженными этой опухолью, составляет 2:1. Возрастной пик находится между 20 и 50 годами. Обсуждалась связь опухоли с приемом пероральных контрацептивов, однако ей больше не придается значения.
Гистологически ФНГ представляет собой регионарную гиперплазию всех компонентов печеночной ткани.
Гиперплазированный участок пронизан фиброзными септами, и, наиболее вероятно, гиперплазия начинается с сосудистой аномалии в центре этого участка («нидус»), по направлению к которому конвергируют эти септы. Описано сочетание с гемаигиомами, что поддерживает теорию сосудистой мальформации как причины развития этого заболевания.

ФНГ в 80% случаев представляет собой солитарное поражение. Оно не имеет капсулы, очертания патологического очага ровные, размеры превышают 3-5 см и могут достигать 20 см.
Описаны множественные локализации ФНГ в сочетании с сосудистыми мальформациямн в других органах. Редко отмечаются кровоизлияние или некроз в пораженном участке печени, обычно только при больших образованиях, что может проявляться неспецифической болью в верхней половине живота.
Печеночноклеточная аденома
Гепатоцеллюлярная аденома — редкая опухоль печени с распространенностью примерно 1 на 100 ООО, преимущественно поражающая взрослых людей в молодом и среднем возрасте с преобладанием женщин над мужчинами в соотношении 9:1.
Типы аденомы:
- I тип: аденома у пациенток, принимающих пероральные контрацептивы.
- II тип: спонтанная аденома у женщин.
- III тип: спонтанная аденома у мужчин.
- IV тип: спонтанная аденома у детей.
- V тип: аденома, сопровождающаяся метаболическими заболеваниями.
- VI тип: аденома у пациентов, лечащихся стероидными гормонами.
- VII тип: аденоматоз, множественные аденомы.
Это истинные опухоли размером до 10 см, имеющие ровные очертания и обычно покрытые капсулой. Они содержат богатые жиром гепатоциты и куиферовские клетки, но в них нет разветвлений воротной вены, желчных протоков и терминальных вен. В результате крупные опухоли нередко (до 25% случаев) осложняются кровоизлияниями, некрозом и разрывами. Купферовские клетки в аденомах лишены фагоцитарной активности, поэтому они могут захватить только небольшое количество введенных частиц окиси железа.
Помимо значительной опасности кровоизлияний, некоторые «аденомоподобные» поражения могут быть в действительности высокодифференцированным печеночноклеточным раком. Поэтому в сомнительных случаях имеются все основания для дальнейшего выяснения природы опухоли и даже хирургического удаления или аблации.
Характерные признаки при МРТ
- Аденомы изоинтенсивны или слегка гипоинтенсивны печеночной ткани на нативных МР-изображениях вследствие содержания в них жира. Уменьшение интенсивности сигнала за счет использования ИП с подавлением сигнала от жировой ткани или с сигналами от жира и воды в противофазе способствует правильному диагнозу.
- Сигнал от аденом может быть гетерогенным, с участками различной интенсивности и на Т1 и на Т2в за счет кровоизлияний и некроза.
- Аденомы без дегенеративных изменений имеют тенденцию к интенсивному центрипетальному усилению сигнала во время артериальной фазы после инъекции контраста. За этим может последовать быстрое вымывание контрастного средства вследствие наличия артериовенозных шунтов.
- Более крупные аденомы часто инкапсулированы, что затрудняет их дифференцирование от печеночноклеточного рака. В опухоли обнаруживается накопление специфических для гепатоцитов контрастных средств, например телескана, при отсроченном сканировании от 30 мин до нескольких часов после их введения. Типично отсутствие сколь-нибудь существенного накопления аденомой РЭС-специфических контрастных средств (так как купферовские клетки не активны), что может помочь дифференциальной диагностике с ФНГ
Дифференциальный диагноз
Несмотря на вышеупомянутые особенности аденом на MP-изображениях, их картина часто неоднозначна, и их трудно отличать от узловой регенераторной гиперплазии, фокальной нодулярной гиперплазии и макрорегенераторных узлов. Поэтому может оказаться необходимой биопсия, чтобы установить, нуждается ли пациент в лечении. Подобно ФНГ аденомы могут быть множественными и сопровождаться сосудистыми аномалиями — такими, как редко встречающийся синдром Лбернети. Этот синдром представляет собой аплазию воротной вены с шунтированием крови в нижнюю полую вену.
Узловая регенераторная гиперплазия (УРГ).
Хотя УРГ (частые, но ложные синонимы: узелковая или частично узелковая трансформация, милиарный аденоматоз, аденоматозная гиперплазия, диффузная узелковая гиперплазия, нецирротические узлы) отмечается при вскрытиях приблизительно в 0,6% случаев, она очень редко диагностируется клинически. Ее связывали с системными заболеваниями (например, миелопролиферативными и лимфопролиферативными синдромами, хроническими заболеваниями сосудов, синдромом Фелти, узелковым полиартериитом, склеродермией, кожным кальцинозом, синдромом Рейно, красной волчанкой) и с воздействием некоторых лекарственных средств (стероидные гормоны, химиотерапевтические средства).
УРГ ведет к узловой трансформации печени, обусловленной многочисленными очагами регенерации (нормальные гепатоциты) без фиброзного компонента. Размеры узлов колеблются от немногих миллиметров до нескольких сантиметров и могут значительно нарушать нормальную структуру печени. В зависимости от их размеров они могут не обнаруживаться или придавать узловатый вид поверхности печени, что иногда приводит к ошибочному диагнозу цирроза или метастатического поражения печени.
Даже в отсутствие фиброза и цирроза эти изменения могут вызвать компрессию периферических или центральных частей воротной вены, ведя к портальной гипертензии с варикозным расширением вен и асцитом и приводя к клиническим симптомам.
Характерные признаки при МРТ
- УРГ состоит из нормальных гепатоцитов. Ее невозможно отличить от нормальной паренхимы печени на MP-изображениях ни по характеристикам сигнала, ни по динамике усилений после контрастирования.
Гепатоцеллюлярный рак
Морфологически выделяют массивную, узловую и диффузную формы рака печени. Опухоли преимущественно кровоснабжаются за счёт печёночной артерии и чаще бывают гиперваскулярным. Иногда встречаются гиповаскулярные образования с незавершённой неоваскуляризацией.
Гистология
Гистологически определяют трабекулярный (синусоидальный), псевдожелезистый (ацинарный), компактный и скиррозный варианты (Дж. Б. Гибсон, 1983).
Морфология
Нативное МРТ:
- гиперинтенсивный очаг на Т2 (93%),
- гипоинтенсивный очаг на Т1 (95%),
- неоднородность структуры очага поражения на Т1 и Т2 (45%),
- наличие капсулы,
- масс-эффект (77%),
- перифокальный отёк (2%),
- множественность поражения (20%),
МРТ с контрастом (динамическое контрастирование):
- усиление интенсивности сигнала на Т1(100%),
- начало контрастирования:
- в артериальную фазу (77%),
- в портальную фазу (23%),
- в интерстициальную фазу,
- наличие неконтрастируемых участков в опухоли (45%),
- эффект вымывания (100%),

Клиническая картина
Клиническая картина гепатоцеллюлярного рака неспецифична: боли в верхней половине живота, лихорадка, похудание. У 50-75% больных обнаруживают метастазирование первичного рака печени. Все гематологические изменения, включая определение альфа-фетопротеина, не являются специфическими и отражают степень поражения печени.
Метастастазы в печени
Метастатическое поражение встречается значительно чаще первичных опухолей. По результатам вскрытий, метастазы в печень обнаруживаются у 20-70% онкологических больных.Метастазирование преимущественно происходит через систему воротной вены, однако кровоснабжение очагов нередко осуществляется за счёт печеночной артерии.
Наиболее часто в печень метастазируют:
- колоректальный рак,
- рак желудка
- поджелудочной железы,
- рак молочной железы,
- рак лёгких.
Морфология
Нативное МРТ:
- гиперинтенсивный очаг на Т2 (95%),
- гипоинтенсивный очаг на Т1(95%),
- неоднородность структуры очага поражения на Т1 и Т2 (83%),
- масс-эффект (25%),
- перифокальный отёк (70%),
- множественность поражения (88%).
МРТ с контрастом (динамическое контрастирование):
- усиление интенсивности сигнала на Т1 ВИ (95%),
- начало контрастирования:
- в артериальную фазу (20%),
- в портальную фазу (75%),
- в интерстициальную фазу (5%),
- наличие неконтрастируемых участков в опухоли (50%),
- эффект вымывания (85%).
Клиническая картина
Клиническая картина в большинстве случаев сходна с первичным раком печени. Распознавание метастазов значительно проще, если выявлен первичный очаг, гораздо сложнее если симптоматика связана только с поражением печени.
Литература
- «Магнитно-резонансная томография тела» MR Imaging of the Body. Эрнст Й. Руммени, Петер Раймер, Вальтер Хайндель. Издательство МЕДпресс-информ. Переводчик Григорий Кармазановский.
Похожие статьи
Доброкачественные опухоли печени. Фокальная нодулярная гиперплазия
Фокальная нодулярная (очаговая узловая) гиперплазия (код по МКБ-10 — К76.8) составляет около 3% всех опухолей и опухолеподобных поражений печени у взрослых. Представляет собой опухолевидное образование, в основе которого лежит гиперплазия печёночной паренхимы, разделённое на узлы фиброзными прослойками.Считается, что ведущую роль в развитии узловой гиперплазии играет повышенная концентрация эндогенного эстрогена, поскольку данная опухоль встречается в основном у женщин детородного возраста. Есть также данные о её связи с приёмом пероральных контрацептивов с высоким содержанием эстрогенов.
Макроскопически фокальная нодулярная гиперплазия имеет вид солитарного плотного, чётко отграниченного, не имеющего капсулы узла серовато-коричневого или жёлто-коричневого цвета диаметром от 1,0 до 25 см. Узловая гиперплазия, как и гепатоцеллюлярная аденома, может быть одиночной или множественной (многоузловое поражение наблюдается у 10-20% больных). В крупных очагах на разрезе выявляется так называемый центральный рубец звёздчатой формы, от которого фиброзная ткань распространяется к периферии, разделяя узел на меньшие узелки (дольки). Звёздчатый рубец может локализоваться как в центре образования, так и эксцентрично.
Микроскопически имеются признаки дезорганизации долек печени. Звёздчатый рубец образован фиброзной тканью, включающей пролиферированные жёлчные протоки, воспалительные клеточные инфильтраты, венозные и артериальные сосуды с утолщёнными стенками. Микроскопические признаки могут напоминать цирроз с регенераторными узлами.
Диагностика
При УЗИ узловая гипертрофия печени визуализируется в виде солитарных образований с однородной, изо- или незначительно гипоэхогенной структурой округлой формы с ровным контуром. В ряде случаев выявляется «центральный рубец». Типичен гиперваскулярный характер опухоли, что заставляет проводить дифференциальный диагноз со злокачественными опухолями. Основной дифференциально- диагностический критерий по данным цветового дуплексного сканирования — наличие спектра печёночных вен в структуре фокальной нодулярной гиперплазии (рис. 59-4).

Рис. 59-4. Фокальная нодулярная гиперплазия печени (УЗИ): а — в В-режиме; б — в режиме цветового дуплексного сканирования; TUMOR — опухоль.
По данным КТ при контрастном усилении узел в большинстве случаев быстро, интенсивно и по всей площади (за исключением зон соединительнотканного рубца) накапливает контрастное вещество с пиком насыщения в артериальную фазу (рис. 59-5) и снижением интенсивности накопления контрастного вещества в венозную и отсроченную фазы.

Рис. 59-5. Компьютерная томограмма (артериальная фаза контрастирования): фокальная нодулярная гиперплазия правой доли печени.
При ангиографическом исследовании также отмечается быстрое накопление опухолью контрастного вещества в артериальную фазу, опухоль имеет чёткие контуры.
При установленном диагнозе локальной гипертрофии и бессимптомном течении возможен отказ от операции, так как данное новообразование является доброкачественным и не подвергается злокачественной трансформации. При невозможности дифференцировать данную опухоль от злокачественного поражения, а также при больших размерах образования и наличии клинической симптоматики больные с фокальной нодулярной гиперплазией подлежат радикальному хирургическому лечению. При малых и средних размерах опухоли показано выполнение экономных резекций, при больших и гигантских необходимы обширные анатомические резекции.
В.Д. Фёдоров, В.А. Вишневский, Н.А. Назаренко
