АНЕМИЯ и БЕРЕМЕННОСТЬ, АМБУЛАТОРНАЯ ПРАКТИКА
Анемии беременных – это ряд анемических состояний, возникающих во время беременности, осложняющих её течение и обычно исчезающих вскоре после родов или после её прерывания. Поскольку распространенность анемий у беременных женщин гораздо более высокая, чем у небеременных, логично предположить, что большинство этих анемий связано с самой беременностью. Выделение в МКБ-10 анемий беременных (это код О 99.0) в отдельную рубрику подчеркивает особенность этой группы анемий, заключающуюся в существовании характерных для беременности физиологических и патофизиологических изменений, которые способствуют развитию анемии.
Наиболее частыми последствиями анемий беременных являются – выкидыши, преждевременные роды, задержка внутриутробного развития плода и повышенный риск рождения маловесных новорожденных детей. Развитие анемии в 1 и 2 триместрах беременности ассоциируется с двухкратным увеличением риска преждевременных родов.
Большинство исследователей считают, что запасы железа у плода не зависят от содержания железа в организме матери. Перенос железа от матери через плаценту регулируется потребностями плода, осуществляется даже против градиента концентрации и главным образом происходит в 3 триместре беременности. Вот почему развитие дефицита железа возможно лишь у недоношенных детей.
Указанные неблагоприятные последствия анемий беременных, как правило, ассоциируются с уровнем гемоглобина < 90г/л. При уровне гемоглобина 90-110г/л во второй половине беременности прогноз для женщины и ребенка благоприятный. В то же время повышение концентрации Нb выше 120г/л в этом периоде гестации чревато высоким риском развития осложнений (в частности преэклампсии).
Любая беременность приводит к увеличению объема плазмы, которое составляет в среднем 1250 мл. Это приблизительно в 1,5 раза превышает объем плазмы у небеременных женщин. Это состояние является одной из главных причин относительного снижения уровня Нb у беременных женщин.
На сегодняшний день нижней границей нормы концентрации Нb у беременных женщин считается 110 г/л, Нb от 90 до 110г/л – это анемия 1 ст., от 70 до 90 г/л – анемия 2 ст, < 70 г/л – анемия 3 ст.
Согласно данным ВОЗ ежегодно у 35-75% беременных женщин в мире выявляется анемия. В отечественной акушерской практике распространенность дефицита железа у беременных женщин принято считать высокой.
Анемии беременных имеют мультифакторный характер, а дефицит железа является важной, но далеко не единственной причиной развития анемии во время беременности.
ФОРМЫ АНЕМИИ.
Приобретенные | Наследственные |
1. Железодефицитная 2. Постгеморрагическая 3. Фолиеводефицитная 4. Анемия воспаления 5. Гемолитическая 6. Апластическая или гипопластическая | 1. Талассемии 2. Серповидно-клеточные 3. Анемии при других гемоглобинопатиях 4. Гемолитические анемии вне гемоглобинопатий |
К наиболее частым видам анемий беременных относятся железо-дефицитная анемия (ЖДА) и фолиево-дефицитная анемия, к менее частым – апластические, мегалобластные, гемолитические анемии и талассемии.
К развитию ЖДА у беременных предрасполагают такие факторы, как часто повторяющиеся кровотечения при предлежании плаценты; анемия, существовавшая у матери пациентки во время беременности и недоношенность пациентки, а также сезонность и связанные с нею изменения состава пищи (дефицит витаминов в зимнее-весенний период).
Анемия воспаления – в последние годы растет число женщин с урогенитальными инфекциями (кольпиты, цервициты, бактериальный вагиноз, пиелонефрит и т.д.), которые часто протекают латентно. При этом около 30% беременных женщин с урогенитальными инфекциями подходит к родам в состоянии анемии, несмотря на неоднократно проводимую коррекцию препаратами железа. Эта анемия определяется как «гипохромная анмия без дефицита железа» с нормальными или повышенными запасами железа в организме.
Жалобы при анемиях во время беременности обычно выявляются редко, как правило, при наличии сопутствующей патологии. Наиболее характерными являются жалобы на слабость, головокружение, повышенную утомляемость, в более тяжелых случаях одышка, беспокойство и нарушения сознания.
Обследование и лечение на амбулаторном этапе пациенток с анемиями беременных осуществляется в соответствии с Приказом МЗ РФ от 01.11.2012г. № 572н.
Обследование на амбулаторном этапе:
1) Общеклинический анализ крови развернутый 1 раз в месяц с лейкоцитарной формулой, подсчетом ретикулоцитов и тромбоцитов.
2) ЭКГ в каждом триместре.
3) Биохимический анализ крови (общий белок, сывороточное железо, ферритин, трансферрин, билирубин общий и прямой).
4) Консультация врача-терапевта (врача-гематолога) и в дальнейшем динамическое наблюдение (1-2 раза в месяц).
5) Уточнение диагноза и решение вопроса о возможности продолжения беременности при сроке до 10 недель.
6) Пункция костного мозга (по назначению врача-гематолога).
7) КТГ и допплерометрия в динамике.
Лечение на амбулаторном этапе:
1) Диета, богатая белками, железом, витаминами и фоллатами.
2) Препараты, содержащие железо (в соответствии с Распоряжением Правительства РФ от 26 декабря 2015 г. N 2724-р, в котором указан перечень жизненно необходимых и важнейших лекарственных препаратов для медицинского применения на 2016 год) – это пероральные препараты железа 3 валентного – железа 3 гидроксид полимальтозат (мальтофер, фенюльс, феррум лек). Не рекомендуется прекращать прием препаратов железа после нормализации уровня гемоглобина.
3) Лечение основного и сопутствующих заболеваний.
Показания для госпитализации:
1) Ухудшение состояния беременной женщины, отсутствие эффекта от амбулаторного лечения осложнений беременности.
2) Плановая госпитализация для родоразрешения в сроке 38-39 недель.
Профилактика анемий беременных.
Для поддержания нормального баланса железа во время беременности необходимо, чтобы:
1. запасы железа в организме женщины к началу беременности были адекватными;
запасы железа в организме женщины к началу беременности были адекватными;
2. диета беременной содержала достаточное количество биодоступного железа для обеспечения высокого уровня кишечной абсорбции во 2 половине беременности.
Суточная потребность в железе беременной женщины оценивается как 27 мг. Более низкий уровень потребления у женщин с недостаточными запасами железа может приводить к развитию анемии. Всасывание железа значительно повышается в присутствии аскорбиновой кислоты. Поэтому наиболее полезно употребление продуктов, содержащих железо, в сочетании с пищей, обогащенной витамином С.
ВОЗ рекомендует назначение 60 мг железа в сутки всем беременным в местности, где распространенность ЖДА меньше 20% и 120 мг – там, где она превышает это значение.
Профилактика дефицита железа в период планирования беременности является идеальной формой профилактики ЖДА у беременных женщин.
Первичная профилактика ЖДА у беременных женщин направлена на уменьшение распространенности дефицита железа во время беременности и предупреждение тех неблагоприятных последствий для женщины и плода, которые он может вызывать.
Статистические данные по заболеваемости анемиями беременных в женской консультации ГБУ РО «Городской клинический родильный дом № 2» за 3 года.
Год | Закончили беременность | Анемии беременных | % |
2013 | 1792 | 475 | 26,5 |
2014 | 1803 | 382 | 21,2 |
2015 | 1782 | 462 | 26 |
Статистические данные по заболеваемости анемиями за 6 мес. 2015 года и 6 мес. 2016 г.
Закончили беременность | Анемии беременных | % | |
6 мес. | 845 | 155 | 18% |
6 мес. 2016 г. | 1118 | 250 | 22,3% |
Если проанализировать приведенные показатели заболеваемости анемией у беременных женщин за последние 3 года, то можно сказать следующее, что в 2013г. и в 2015г. % указанной патологии среди беременных женщин оставался приблизительно на одном уровне, в 2014 году отмечалось незначительное снижение данного показателя до 21,2%.
Ведение пациенток с анемией беременных в ж/к № 2.
1. Обследование пациенток с анемией беременных проводим в соответствии с Приказом МЗ РФ от 01.11.2012г. № 572н.
2. При установлении диагноза анемия беременных пациентка направляется на консультацию к врачу-терапевту ж/к.
3. При анемиях 2-3 ст. и не поддающейся коррекции анемии 1 ст. женщина направляется на консультацию к врачу-гематологу.
4. В рамках программы Родовой сертификат пациенткам с анемией беременных выписываем бесплатно пероральные препараты железа.
5. В соответствии с приказом МЗ РО от 21.01.2009г. № 54 «Об обеспечении полноценным питанием беременных женщин, кормящих матерей, а также детей в возрасте до 3 лет в Рязанской области» выдаем справки для получения ежемесячной денежной компенсации до родов беременным женщинам с диагнозом анемия 2-3 ст.
В целях профилактики анемии беременных при проведении предгравидарной подготовки, с учетом уровня исходного гемоглобина, пациенткам назначаются препараты железа.
А также в рамках занятий в «Школе беременных» женщинам с ранних сроков беременности рассказывают о необходимости полноценного, рационального питания при беременности в целях профилактики анемий.
Гемоглобин при беременности: нормы и отклонения
Многие ошибочно считают, что гемоглобин у беременных и уровень железа в крови это одно и то же. На самом деле железо всего лишь отвечает за синтез белка в костном мозге, именно он и называется гемоглобином. Его важность для жизнедеятельности организма трудно переоценить. Гормон переносит кислород и углекислый газ от наших легких к тканям и обратно. Особенно часто плохая выработка гормона происходит на 3 триместре, когда клеткам нужен дополнительный кислород из-за активного развития плода. Низкий уровень гормона в крови приводит к возникновению малокровия, также называемого анемией.
Его важность для жизнедеятельности организма трудно переоценить. Гормон переносит кислород и углекислый газ от наших легких к тканям и обратно. Особенно часто плохая выработка гормона происходит на 3 триместре, когда клеткам нужен дополнительный кислород из-за активного развития плода. Низкий уровень гормона в крови приводит к возникновению малокровия, также называемого анемией.
Чем повысить гемоглобин при беременности
Нормальное содержание гемоглобина у взрослой женщины в пределах 110-150 г/л, при беременности эти цифры слегка меняются. Причем в первом триместре он может даже повысится, за счет отсутствия месячных, а затем, когда матка и плод требуют большее количество крови, резко упасть. Важно следить за своим состоянием постоянно и не допускать чтобы анализы показали уровень гемоглобина 100 и ниже. В качестве профилактики отлично помогут продукты, повышающие гемоглобин и содержащие большое количество железа.
Что есть беременной с анемией:
- зеленые листовые овощи;
- сухофрукты;
- морепродукты;
- постное мясо;
- хлеб из муки цельного помола.
Важно понимать, что повысить гемоглобин без таблеток можно, но если ситуация слишком серьезная, то лучше обратиться за помощью к врачу. Среди методик экстренной борьбы с первыми призраками анемии: употребление специальных железосодержащих препаратов и витаминов, а также полноценное правильное питание. У беременных женщин уровень гормона влияет на правильное развитие плода и его нарушение может привести к патологиям в развитии и даже выкидышу.
Как контролировать гемоглобин беременной
Мы редко следим за своим питанием в полной мере, считая, что употребление здоровых продуктов уже итак залог крепкого здоровья. На деле же выходит, что если мы не любим какой-то конкретный продукт, вроде печени или бобовых, то исключая его из потребления, мы получает серьезный дефицит микроэлементов. Железодефицитная анемия, ранее называющаяся малокровием, возникает у всех групп населения, не зависимо от уровня жизни. Особенно опасна она для беременных, ведь низкий гемоглобин при родах, может провоцировать серьезные проблемы.
Железодефицитная анемия, ранее называющаяся малокровием, возникает у всех групп населения, не зависимо от уровня жизни. Особенно опасна она для беременных, ведь низкий гемоглобин при родах, может провоцировать серьезные проблемы.
Нормы гемоглобина по неделям сможет подсказать лечащий врач, изучивший ваш полный анамнез. Средние показатели существенно отличаются для различного возраста и телосложения рожениц. Норма гемоглобина в крови по триместрам:
- в 1-м триместре — 112–165 (среднее — 131) г/л;
- во 2-м триместре — 108–144 (среднее — 120) г/л;
- в 3-м триместре 110–140 (среднее — 112) г/л.
Гемоглобин 130 г/л считается средним уровнем и ничем не грозит матери или ребенку. Конечно хорошо, когда норма ближе к верхней границе, но это далеко не обязательное условие. Женщины с недостатком железа в крови чаще ощущают усталость, вялость и ломоту в теле. Им тяжело даются даже простые физические упражнения. Что уже говорить про работу по дому на 38 неделе беременности.
Существует также ряд факторов, которые могут усугубить риск развития ЖДС:
- малый промежуток между беременностями, что не дает организму восстановится;
- токсикозы, так как рвота снижает уровень всех микроэлементов в крови;
- многоплодная беременность, в которой расход железа втрое больше обычного;
- дисбактериоз, который ухудшает всасываемость микроэлемента.
Низкий гемоглобин симптомы
Во время беременности количество крови в организме должно регулярно увеличиваться, чтобы питать плод. Дефицит железа вызывает недостаток формирования клеток, переносящих кислород и уничтожающих избыток углекислого газа. Это в свою очередь ведет к недостаточному питанию сердца и сосудов, ухудшается кровоток, могут наблюдаться нарушения ритма, головокружения, слабость. Если у вас резко упал гемоглобин, вы легко опознаете это по общей вялости, ломкости ногтей и волос, быстрой утомляемости и возникновению отдышки.
Если у вас резко упал гемоглобин, вы легко опознаете это по общей вялости, ломкости ногтей и волос, быстрой утомляемости и возникновению отдышки.
Основное, что нужно помнить – именно организм матери гарантирует ребенку нормальный уровень гемоглобина при рождении. Перед родами ваши показатели гемоглобина должны быть не ниже 110 г/л, иначе это уже грозит серьезной анемией новорожденному. Рекомендуется начинать лечение и принимать препараты для повышения гемоглобина уже при первых симптомах развития дефицита железа.
Можно ли беременным принимать БАДы с железом
Рынок богат препаратами, направленными на поддержку организма матери и ребенка. Большинство комплексов для будущих мам содержат в своем составе не только железо, но и фолиевую кислоту и группу витаминов B. Почему важно выбрать витамины с железом именно для беременных? В них содержится все нормы веществ, рассчитанные сразу на двоих. Многие не задумываются, что потребление простых витаминов уже не удовлетворяет потребностей будущей матери. Растущий плод забирает на себя все доступные элементы и, если какие-то из них окажутся на грани дефицита, это может спровоцировать серьезные проблемы со здоровьем матери.
Так, анемия во время беременности не только негативно сказывается на состоянии женщины, но и представляет опасность для ребенка. Ослабленный организм матери может спровоцировать выкидыш, тем самым избавив себя от лишнего груза, чтобы выжить. Вовремя начатое лечение при резком падении показателей гемоглобина увеличит уровень железа в крови, насытит клетки кислородом и поможет дышать спокойно.
Какие элементы помогают усваиваться железу
Несмотря на то, что большинство комплексов и биоактивных добавок содержат оптимальное количество железа, употреблять его нужно разумно. Так существуют продукты, которые стимулируют его быструю усвояемость, а существуют и те, которые мешают. Чтобы нечаянно не сделать своему организму хуже, нужно знать простые правила сочетания.
Если вы любитель молочных продуктов, то лучше на время отказаться от чрезмерного употребление кальция и фосфора, они блокируют усвояемость железа. Также негативно влияет на процесс избыточное количество марганца и цинка. Чтобы наоборот стимулировать лучшую усвояемость метала, включите в свой рацион:
- Цитрусовые и витамин С – рекомендуется запивать таблетки цитрусовым или гранатовым соком. Регулярное употребление аскорбиновой кислоты способно улучшить усвояемость железа в более чем 5 раз.
- Витамин В6, В9 и В12 – облегчают состояние организма при анемии, укрепляют стенки сосудов и нервную систему. Помогают улучшить структуру кровяных телец и стимулируют их дополнительную выработку.
- Молибден и медь – помогают поддерживать оптимальный уровень ферментов, которые отвечают за усвояемость железосодержащих веществ, а также активно участвуют в образовании эритроцитов.
Автор:
Штатный копирайтер
Эта статья была написана опытным копирайтером в сфере здоровья и красоты.
как повысить низкий гемоглобин, симптомы и лечение анемии — клиника «Добробут»
Анемия: причины и последствия низкого гемоглобина
Анемия – заболевание крови, которое может быть вызвано недостатком поступления в организм некоторых микроэлементов. Самым распространенным видом этой патологии является железодефицитная анемия, которая связана с недостатком в организме железа. По статистике, чаще этим заболеванием страдают женщины, что связано с беременностью, кормлением грудью и менструацией. Пациентов с анемией интересует, как повысить гемоглобин в крови – именно этот вопрос и будет рассмотрен в этой статье.
Причины железодефицитной анемии
Что означает, если гемоглобин ниже нормы? Это может являться результатом недостаточного поступления в организм железа или нарушений механизма использования этого микроэлемента. Причинами железодефицитной анемии могут стать:
Причинами железодефицитной анемии могут стать:
- поступление железа из продуктов питания в организм недостаточное
- у организма повышенная потребность в железе
- нарушение процессов всасывания железа
- большая кровопотеря
- длительный прием некоторых лекарственных препаратов
- недостаток железа врожденного характера (выявляется низкий гемоглобин у новорожденного ребенка)
- алкогольная зависимость.
Причины и последствия низкого гемоглобина рассматриваются врачами одновременно, потому что эти понятия взаимосвязаны. Например, большая кровопотеря может привести к анемической коме – патологическое состояние, которое требует оказания экстренной медицинской помощи, а недостаточное поступление железа с продуктами питания может спровоцировать отставание в росте и развитии.
Степени анемии и признаки заболевания
Рассматриваемое заболевание может протекать в разной степени тяжести, каждой будут соответствовать определенный уровень гемоглобина в крови:
- легкая степень – 90 г/л и выше
- средняя степень тяжести – уровень гемоглобина опустился ниже 90 г/л, но не перешагнул границу в 70 г/л
- тяжелая степень – показатели гемоглобина составляют менее 70 г/л.
Степени анемии имеют отличительные признаки. Например, при легкой степени заболевания человек вообще не ощущает каких-либо изменений в организме, а когда уровень гемоглобина опускается ниже, то будут отмечаться:
- одышка при небольших физических нагрузках
- слабость в мышцах
- постоянное ощущение усталости
- тусклость волос, ломкость/расслоение ногтей
- частые инфекционные заболевания.
Признаки анемии у женщин при беременности – бледность кожных покровов, холодные верхние конечности, легкие головокружения, повышенная сонливость, слабость в мышцах.
Симптомы и лечение анемии тесно связаны, потому что врачи в первую очередь будут повышать уровень гемоглобина, а параллельно с этим проводить симптоматическую терапию, которая поможет восстановить общее самочувствие пациента.
Как лечат анемию
Многие знают, что есть продукты, повышающие гемоглобин, – именно они и должны стать основой при составлении меню человеку с диагностированной железодефицитной анемией. К таким «лечебным» продуктам относятся:
- творог и коровье молоко
- печень куриная, говяжья и свиная
- плоды шиповника
- чернослив
- морская капуста
- черная смородина
- мясо кролика
- яичный желток
- миндаль
- гречка
- яблоки.
Очень важно составить рациональное меню, а для этого как раз и нужно знать, какие продукты повышают гемоглобин. Но врачи подчеркивают важность полноценного питания, нельзя делать приоритетными блюда из вышеуказанных продуктов – в противном случае может произойти переизбыток железа в организме, что тоже не является нормой и приводит к тяжелым осложнениям.
В некоторых случаях врачи сталкиваются с проблемой анемии тяжелой степени, и тогда перед ними встает вопрос, как быстро поднять гемоглобин – продукты питания сделают это медленно, плавно и уверенно. Если необходимо оказать быструю помощь человеку с железодефицитной анемией, то ему назначают препараты железа – при сниженном гемоглобине они окажут быстрый эффект. Как правило, в приоритете следующие лекарственные препараты:
- Гемофер пролонгатум
- Ферро-фольгамма
- Сорбифер Дурулес
- Феррум Лек.
Нередко больным с анемией назначают аскорбиновую кислоту, фруктозу – эти медикаменты улучшают всасывание железа.
Переливание крови при низком гемоглобине проводится только в том случае, если терапия медикаментами и соблюдение диетического режима не дают положительных результатов. Обычно показаниями к такой процедуре являются сильная кровопотеря (времени на медленное восстановление уровня гемоглобина просто нет), неуклонное снижение артериального давления, предстоящие роды/хирургическое вмешательство у человека с диагностированной анемией.
Чем опасен низкий гемоглобин? При отсутствии лечения анемии происходит нарушения в работе всех органов и систем, могут поражаться ткани головного мозга, развивается сердечная и печеночная недостаточности – состояния, которые в большинстве случаев приводят к инвалидности или летальному исходу.
Всю информацию о профилактике и диагностике анемии, принципах лечения и быстром повышении уровня гемоглобина можно получить на нашем сайте https://www.dobrobut.com/.
Связанные услуги:
Кардиологический Check-up
Терапевтический стационар
Оценка эффективности терапии железодефицитной анемии у беременных препаратом Мальтофер
В статье представлены основные патогенетические механизмы развития железодефицитной анемии у беременных. Исследована эффективность терапии железодефицитной анемии у беременных препаратом Мальтофер. Показано, что терапия железодефицитной анемии у беременных и родильниц препаратом Мальтофер является высокоэффективной, приводит к нормализации показателей гемограммы, улучшению общего состояния, снижению акушерских и неонатальных осложнений.Таблица 1. Динамика гематологических и феррокинетических показателей у беременных основной группы (n = 35) (М ± m)
Таблица 2. Динамика гематологических и феррокинетических показателей у беременных группы сравнения (n = 27) (М ± m)
Динамика гематологических и феррокинетических показателей (гемоглобина, гематокрита, сывороточного железа, ферритина) у беременных обеих групп
Таблица 3. Гематологические показатели у пациенток обеих групп (n = 62) после родоразрешения (М ± m)
Введение
Железодефицитная анемия (ЖДА) – одно из наиболее распространенных осложнений при беременности, которое развивается вследствие нарушения равновесия между повышенным расходом железа и его поступлением в организм. ЖДА оказывает неблагоприятное влияние на состояние матери, плода и новорожденного [1, 2].
ЖДА оказывает неблагоприятное влияние на состояние матери, плода и новорожденного [1, 2].
Современный образ жизни и питания предрасполагает к тому, что дефицит железа весьма распространен как в развивающихся, так и в развитых странах. В странах с высоким уровнем жизни населения и более низкой рождаемостью ЖДА диагностируют у 8–20% беременных, тогда как в экономически неблагоприятных регионах частота ЖДА у беременных достигает 80% [3].
На фоне ЖДА существенно ухудшается как течение беременности и родов, так и состояние плода. У беременных с анемией значительно выше риск самопроизвольного выкидыша и преждевременных родов, хронической гипоксии и задержки внутриутробного роста плода. Роженицы чаще подвержены слабости родовой деятельности и кровотечениям, родильницы – гнойно-воспалительным процессам и другим осложнениям послеродового периода [4].
Дефицит железа во время беременности и лактации
Железо – это микроэлемент, который попадает в организм только алиментарным путем. Недостаточное поступление железа в организм возможно либо при низком его содержании в пищевом рационе, либо при общем ограничении принимаемой пищи. При сбалансированном питании в желудочно-кишечный тракт (ЖКТ) ежедневно с пищей поступает около 20–30 мг железа, из которого только 1–2 мг попадает в плазму крови. Место всасывания железа – тонкий кишечник. В пище железо находится в трехвалентном виде. Снижение всасывания железа – достаточно распространенная причина возникновения его дефицита, оно возможно при различных заболеваниях ЖКТ, таких как гастриты и энтериты, а также при резекции желудка и кишечника. Кроме того, всасывание двухвалентного железа, в отличие от трехвалентного, может снижаться при взаимодействии этого микроэлемента с определенными лекарственными средствами и пищевыми ингредиентами.
Недостаточное поступление железа в организм в результате определенного пищевого поведения и сниженного всасывания его в ЖКТ – это те причины развития железодефицитного состояния, которые не имеют гендерных различий. Остальные причины дефицита железа, а именно повышение потребности в нем при различных физиологических состояниях и хронической кровопотере, встречаются в основном у женщин, поэтому частота развития ЖДА у них в несколько раз выше, чем у мужчин. В первую очередь ЖДА наблюдается при беременности и лактации.
Остальные причины дефицита железа, а именно повышение потребности в нем при различных физиологических состояниях и хронической кровопотере, встречаются в основном у женщин, поэтому частота развития ЖДА у них в несколько раз выше, чем у мужчин. В первую очередь ЖДА наблюдается при беременности и лактации.
Потребность в железе во время беременности увеличивается на 1070 мг, расходование его распределяется следующим образом: 300 мг на формирование плода, 100 мг для плаценты и пуповины, 50 мг для увеличения размеров матки, 620 мг на обеспечение собственных потребностей и увеличения эритроцитарной массы [5]. Плод расходует железо не только для обеспечения собственного эритропоэза, но и для функционирования тканей своего организма, а в последние два месяца – для образования резервов в печени, селезенке и костном мозге. Для обеспечения этих процессов суточная потребность в железе в период беременности и нормально протекающих родов удваивается [6]. Часть требуемого количества микроэлемента компенсируется увеличением резорбции алиментарного железа в кишечнике, которая достигает 2,5–3,0 мг в сутки. Но, несмотря на это, расход железа превышает его поступление в среднем на 250 мг. В физиологических условиях эта недостаточность компенсируется выведением из депо запасов железа, что не отражается на общем состоянии и гематологических показателях. За период беременности депо железа уменьшается в среднем на 50%. При истощении запасов развивается ЖДА, чаще к третьему триместру беременности. Практически у 90% беременных ко второй половине гестационного периода отмечается дефицит железа [7].
Во время беременности в организме женщины происходят существенные изменения во многих органах и системах, в том числе затрагивающие систему крови. Например, на 50% от исходного увеличивается объем циркулирующей крови, составляя 10% массы тела женщины, тогда как вне беременности этот показатель не превышает 0,5%. Увеличение объема циркулирующей крови происходит в основном за счет прироста на 40% объема циркулирующей плазмы, тогда как объем циркулирующих эритроцитов увеличивается всего лишь на 15%. Такие изменения активируют обменные процессы в плаценте, способствуя переходу через плаценту органических веществ, электролитов, газов и т.д., улучшают обмен веществ в материнском организме, вызывая дилюцию фетальных продуктов жизнедеятельности и облегчение их выведения, предупреждают тромбообразование. Эти транзиторные изменения крови носят название олигоцитемической гиперволемии, синонимами которой являются гиперплазмия беременных, гиперволемия, гемодилюция, гидремия, псевдоанемия [8]. Закономерным результатом вышеуказанных физиологических изменений становятся снижение среднего значения гемоглобина, уменьшение количества эритроцитов приблизительно на 10%, снижение гематокрита на 5–7%, нижняя граница нормы которого устанавливается на 32–34%. Цветовой показатель при этом колеблется в пределах 0,9–1,05, а количество ретикулоцитов может повышаться.
Такие изменения активируют обменные процессы в плаценте, способствуя переходу через плаценту органических веществ, электролитов, газов и т.д., улучшают обмен веществ в материнском организме, вызывая дилюцию фетальных продуктов жизнедеятельности и облегчение их выведения, предупреждают тромбообразование. Эти транзиторные изменения крови носят название олигоцитемической гиперволемии, синонимами которой являются гиперплазмия беременных, гиперволемия, гемодилюция, гидремия, псевдоанемия [8]. Закономерным результатом вышеуказанных физиологических изменений становятся снижение среднего значения гемоглобина, уменьшение количества эритроцитов приблизительно на 10%, снижение гематокрита на 5–7%, нижняя граница нормы которого устанавливается на 32–34%. Цветовой показатель при этом колеблется в пределах 0,9–1,05, а количество ретикулоцитов может повышаться.
До настоящего времени нет единого мнения о том, считать гиперплазмию беременных физиологическим или патологическим железодефицитным состоянием. Некоторые авторы рассматривают физиологическую гидремию как самую легкую форму анемии, вызванной беременностью и не существующей вне ее. Другие авторы не считают это патологическим состоянием, в пользу чего говорит отсутствие морфологических изменений эритроцитов [9].
Допустимыми пределами физиологической гемодилюции при беременности считаются снижение показателей гемоглобина до 110 г/л, эритроцитов – до 3,6 × 1012/л, гематокрита – до 32–34%. Эти показатели у небеременных женщин считаются нормальными при значениях гемоглобина от 120 до 140 г/л, эритроцитов – 3,7–4,7 × 1012/л, гематокрита – от 36 до 42%. Дальнейшее снижение показателей красной крови в условиях повышенной потребности организма беременной в железе следует расценивать как истинную анемию [10].
Экспертами Всемирной организации здравоохранения принята следующая классификация анемии у беременных:
- анемия легкой степени тяжести – концентрация гемоглобина в крови от 90 до 110 г/л;
- умеренно выраженная анемия – концентрация гемоглобина в крови от 89 до 70 г/л;
- тяжелая анемия – концентрация гемоглобина в крови менее 70 г/л.

Во время лактации суточная потребность в железе увеличивается в десять раз. Потери железа при каждой беременности, родах и за время лактации составляют 700–900 мг (до 1 г). Дефицит железа, обусловленный беременностью и лактацией, восполняется в течение двух – четырех лет [10, 11]. Если женщина повторно рожает раньше этого срока, у нее неизбежно развивается анемия.
Клиническая картина
Клинические проявления железодефицитных состояний зависят от степени дефицита железа, скорости его развития и включают симптомы анемии и тканевого дефицита железа (сидеропению). Биологическая значимость железа определяется его участием в тканевом дыхании. В связи с этим для ЖДА у беременных характерны тканевая гипоксия и связанные с этим осложнения. В легких случаях анемии общие симптомы могут отсутствовать, поскольку компенсаторные механизмы (усиление эритропоэза, активация функций сердечно-сосудистой и дыхательной систем) удовлетворяют физиологическую потребность тканей в кислороде. Клиническая симптоматика наблюдается обычно при анемии средней тяжести и нарастает при тяжелой анемии. Она обусловлена неполным обеспечением кислородом и проявляется следующими жалобами:
- общая слабость, быстрая утомляемость;
- головокружение, головные боли, шум в ушах;
- сердцебиение, неприятные ощущения в области сердца;
- одышка;
- обмороки;
- бессонница;
- извращение вкусовых ощущений;
- нарушение глотания с ощущением инородного тела в горле (синдром Пламмера – Винсона).
Мальтофер в лечении железодефицитной анемии
При выявлении причины развития ЖДА (энтерит, алиментарная недостаточность и др.) основное лечение должно быть направлено на ее устранение. В коррекции дефицита железа и уровня гемоглобина у больных ЖДА предпочтение следует отдавать лекарственным препаратам, а не продуктам питания, содержащим железо.
В большинстве случаев для коррекции дефицита железа в отсутствие специальных показаний препараты железа назначают внутрь. Парентеральный путь введения препаратов железа у большинства беременных без специальных показаний считается нецелесообразным [11, 12].
Одним из наиболее эффективных препаратов для лечения ЖДА является Мальтофер (VIFOR (International) Inc., Швейцария). Препарат Мальтофер содержит железо в виде полимальтозного комплекса гидроокиси железа (III). Железо в гидроксид-полимальтозном комплексе находится в связанном виде, подобном состоянию железа в ферритине. Комплекс стабилен и не расщепляется в обычных физиологических условиях, не выделяет железо в виде свободных ионов, по структуре сходен с естественными соединениями железа. Его молекула имеет большую молекулярную массу – 50 кД, которая настолько велика, что ее диффузия через мембраны слизистой оболочки кишечника приблизительно в 40 раз меньше, чем у гексагидрата железа (II). Комплекс состоит из центральной решетки, образованной ядрами трехвалентного железа, окруженной массой молекул полимальтозы. Он не обладает прооксидантными свойствами, которые могут приводить к окислению липопротеидов низкой и очень низкой плотности. Кроме того, препарат не содержит декстранов, повышающих вероятность развития анафилактических реакций [2, 5, 7, 12].
Структура Мальтофера сходна с естественным соединением железа ферритином. Благодаря такому сходству железо (III) поступает из кишечника в кровь путем активного транспорта. Всосавшееся железо связывается с ферритином и хранится в организме, преимущественно в печени. Затем в костном мозге оно включается в состав гемоглобина. Существует корреляция между выраженностью дефицита железа и уровнем его всасывания (чем больше выраженность дефицита железа, тем лучше всасывание).
В связи с вышеизложенным после приема Мальтофера внутрь железо комплекса активно абсорбируется преимущественно в двенадцатиперстной и тощей кишке посредством обмена с железосвязывающими белками, находящимися в гастроинтестинальной жидкости и эпителии слизистой оболочки ЖКТ. Необходимо подчеркнуть, что из кишечника железо поступает в кровь только путем активного всасывания, что объясняет невозможность передозировки препарата и интоксикации в отличие от простых солей железа, всасывание которых происходит по градиенту концентрации. Степень абсорбции зависит не только от выраженности дефицита железа, но и от дозы препарата (чем выше доза, тем хуже абсорбция). Невсосавшаяся часть железа выводится из организма с калом [13].
Необходимо подчеркнуть, что из кишечника железо поступает в кровь только путем активного всасывания, что объясняет невозможность передозировки препарата и интоксикации в отличие от простых солей железа, всасывание которых происходит по градиенту концентрации. Степень абсорбции зависит не только от выраженности дефицита железа, но и от дозы препарата (чем выше доза, тем хуже абсорбция). Невсосавшаяся часть железа выводится из организма с калом [13].
Экспериментальное изучение влияния Мальтофера на репродукцию у животных не выявило какого-либо риска для плода. Результаты контролируемых исследований с участием беременных не продемонстрировали вредных воздействий препарата на мать и плод в первом триместре беременности. Не обнаружено доказательств тератогенного воздействия Мальтофера во время первого триместра, то есть возможность его отрицательного влияния на плод маловероятна [13].
Клинический опыт показывает, что пероральные препараты железа, особенно его простые соли, вызывают неприятные побочные явления, включающие тошноту, боли в животе, диарею и запор. Индивидуальная чувствительность к терапии железом варьируется.
Фармакокинетические и клинические исследования, проведенные с применением препарата Мальтофер, показали, что компоненты пищи и другие лекарства не снижают биодоступность железа [13]. Мальтофер может приниматься во время еды и одновременно с другими препаратами в отличие от простых солей железа, которые рекомендуется принимать минимум за час до приема пищи.
В настоящее время Мальтофер включен в протокол ведения больных ЖДА, утвержденный Минздравом России. Согласно указанному документу, продолжительность лечения клинически выраженного дефицита железа (ЖДА) составляет три – пять месяцев до нормализации уровня гемоглобина. После этого прием препарата следует продолжить в дозировке для лечения латентного дефицита железа в течение еще нескольких месяцев, а для беременных – минимум до родов для восстановления запасов железа. Продолжительность терапии латентного дефицита железа составляет один-два месяца.
Продолжительность терапии латентного дефицита железа составляет один-два месяца.
Доза препарата рассчитывается индивидуально и адаптируется в соответствии с общим дефицитом железа по следующей формуле: общий дефицит железа (мг) = масса тела (кг) × (нормальный уровень гемоглобина – уровень гемоглобина больного) (г/л) × 0,24 + железо запасов (мг).
Данные по безопасности, полученные во время клинических исследований препарата Мальтофер, свидетельствуют о низкой частоте побочных эффектов, что обеспечило большую комплаентность лечения по сравнению с препаратами простых солей железа, особенно при применении препарата у беременных, младенцев и детей. Только в редких случаях наблюдались симптомы раздражения ЖКТ, такие как чувство переполнения желудка, давление в области эпигастрия, тошнота, запор или диарея.
После нормализации уровня гемоглобина рекомендуется продолжить прием антианемических препаратов внутрь в профилактических дозах в течение шести месяцев [4, 6]. Лечение ЖДА всегда длительно, а эффективность напрямую зависит от переносимости препарата пациентом: хорошая переносимость обеспечивает высокую приверженность к лечению и, таким образом, увеличивает вероятность успеха терапии. Современные пероральные препараты железа редко вызывают значительные побочные явления, требующие отмены приема и перехода на парентеральный путь введения. Нежелательные явления на фоне применения пероральных препаратов железа обычно возникают со стороны ЖКТ: тошнота, металлический привкус во рту, запор (что, возможно, объясняется связыванием в кишечнике сероводорода, стимулирующего перистальтику), реже – диарея, анорексия.
Цель исследования
Изучение эффективности терапии железодефицитной анемии у беременных препаратом Мальтофер.
Материал и методы
Под наблюдением в течение 2016–2017 гг. находилось 62 беременных с одноплодной беременностью и ЖДА легкой степени тяжести. Критерии включения в исследование: концентрация гемоглобина от 90 до 110 г/л, сывороточного железа 12,5 мкмоль/л и ниже, ферритина ≤ 20 мкг/л, гестационный срок 28 недель и более.
Критерии включения в исследование: концентрация гемоглобина от 90 до 110 г/л, сывороточного железа 12,5 мкмоль/л и ниже, ферритина ≤ 20 мкг/л, гестационный срок 28 недель и более.
Основную группу составили 35 беременных, получавших препараты железа, группу сравнения – 27 беременных, не получавших препараты железа. Для терапии ЖДА в основной группе использовали препарат Мальтофер (железа (III) гидроксид полимальтозат, эквивалентно 100 мг железа) в дозе по одной жевательной таблетке два раза в день. Средняя продолжительность лечения составила 43,6 ± 2,4 дня. Эффективность терапии оценивали по динамике гематологических показателей и показателей обмена железа.
Всем беременным была рекомендована лечебная диета № 11, подразумевающий употребление повышенного количества белковой пищи, которая в свою очередь улучшает усвояемость железа организмом и необходима для построения гемоглобина. Кроме того, в меню беременных включались продукты, богатые микроэлементами, участвующими в кроветворении (железо, кобальт, цинк, марганец). Перечисленные микроэлементы содержатся во многих крупах, мясных продуктах, овощах и зелени. Кроме того, рекомендовалось употреблять продукты, ускоряющие всасывание железа: овощи и фрукты, богатые аскорбиновой кислотой (цитрусовые, киви, кисло-сладкие ягоды, сладкий перец, бобовые).
Пациентки обеих групп были сопоставимы по возрасту и паритету. Возраст беременных колебался от 20 до 37 лет и в среднем составил 26,4 ± 1,6 года для пациенток основной группы и 25,4 ± 2,1 года – для группы сравнения. Исходное значение гемоглобина в основной группе колебалось от 90 до 110 г/л и в среднем составило 100,3 ± 2,0 г/л, в группе сравнения – 104,2 ± 1,3 г/л.
У всех беременных до и через шесть недель после начала исследования измерялись гематологические и феррокинетические параметры: гемоглобин, гематокрит, эритроциты, сывороточное железо, сывороточный ферритин, трансферрин, а также определялся коэффициент насыщения трансферрина железом. После родов, на третьи сутки, определяли уровень гемоглобина, гематокрита, эритроцитов.
После родов, на третьи сутки, определяли уровень гемоглобина, гематокрита, эритроцитов.
Количество эритроцитов, концентрацию гемоглобина в периферической крови, гематокрит определяли на приборе Micros 60 (Франция), концентрацию железа, ферритина и трансферрина в сыворотке – на биохимическом анализаторе Коnе Ultra (Финляндия) с использованием стандартных реактивов. Коэффициент насыщения трансферрина железом, отражающий процент насыщения трансферрина железом, определяли по стандартной формуле. Статистическая обработка результатов выполнялась с использованием прикладных программ для статистической обработки Excel версия 7.0, раздел программы «Анализ данных». Различия между сравниваемыми величинами признавали статистически достоверными при уровне значимости р
Результаты и их обсуждение
При анализе осложнений беременности в первом и втором триместрах пациентки обеих групп были сопоставимы. Через естественные родовые пути произошли роды у 25 (71,4%) беременных основной группы и у 17 (63%) – группы сравнения. У всех женщин родились живые дети, из них 33 (97,1%) доношенных в основной группе и 26 (96,1%) – в группе сравнения. Средняя масса тела новорожденных составила 3420 ± 68 г в основной группе и 3359 ± 68 г в группе сравнения.
Объем кровопотери в среднем составил в основной группе 545 ± 52 мл, в группе сравнения – 558 ± 51 мл.
Кроме того, анализировался характер жалоб при беременности и после родоразрешения. Основные жалобы: слабость, шум в ушах, повышенная утомляемость, головокружение, одышка при физической нагрузке. После проведенного курса лечения препаратом Мальтофер количество жалоб у больных уменьшилось, одышка и мышечная слабость исчезли у всех пациенток основной группы. У пациенток, не принимавших препараты железа, характер жалоб не изменился. Клинический и гематологический эффекты были получены через четыре-пять недель приема препарата у 80% больных.
Количество эритроцитов, уровень гемоглобина, гематокрита, железа, трансферрина, ферритина в сыворотке крови у обследованных женщин обеих групп приведены в табл. 1 и 2, а также на рис.
1 и 2, а также на рис.
Как видно из таблиц 1 и 2, у беременных, получавших терапию анемии препаратом Мальтофер, были достоверно выше как гематологические показатели (гемоглобин и количество эритроцитов, гематокрит), так и показатели обмена железа в сыворотке (уровень сывороточного железа, сывороточного ферритина, коэффициент насыщения трансферрина железом) по сравнению с пациентками, не получавшими терапии. Для объективной оценки эффективности лечения в основной группе был подсчитан рост каждого показателя по отношению к исходному уровню, выраженный в процентах. Прирост средних значений гематологических показателей на фоне лечения составил для гемоглобина – 8,5%, для гематокрита – 9,1%, для эритроцитов – 8,6%, что соответствует удовлетворительному результату лечения.
Стоит отметить, что, по данным анализа гематологических показателей после родоразрешения, у пациенток группы сравнения были достоверно снижены все гематологические показатели (табл. 3).
Таким образом, у беременных с анемией на фоне лечения препаратом Мальтофер происходит достоверная нормализация феррокинетических показателей, что приводит к улучшению оксигенации тканей и благоприятным изменениям в организме и, как следствие, положительному клиническому эффекту.
Заключение
На основании анализа данных литературы можно сделать вывод о том, что при ЖДА неионные препараты железа, например Мальтофер, обладают выраженной терапевтической эффективностью и высокой безопасностью. Они характеризуются хорошей переносимостью со стороны ЖКТ, не взаимодействуют с компонентами пищи и применяемыми одновременно хелатными лекарственными средствами.
Эффект от лечения препаратами железа наступает постепенно, в связи с чем терапия должна быть длительной. Повышение уровня ретикулоцитов (ретикулоцитарный криз) отмечается на 8–12-й день при адекватном назначении препаратов железа в достаточной дозе, концентрации гемоглобина – к концу третьей недели. Нормализация показателей красной крови наступает только через пять – восемь недель лечения. Однако общее состояние больных улучшается гораздо раньше.
Нормализация показателей красной крови наступает только через пять – восемь недель лечения. Однако общее состояние больных улучшается гораздо раньше.
Таким образом, терапия ЖДА у беременных и родильниц препаратом Мальтофер является высокоэффективной, приводит к нормализации показателей гемограммы, улучшению общего состояния пациенток, снижению акушерских и неонатальных осложнений.
Низкий гемоглобин у ребенка
Что такое гемоглобин?
Гемоглобин — это такой очень сложный белок, который состоит из четырех отдельных протеинов — субъединиц, скрепляющим звеном в которых является атом железа (Fe). Гемоглобин содержится внутри форменных элементов крови человека — эритроцитов, которые в свою очередь составляют основной объем циркулирующей крови, а железо, входящее в состав гемоглобина, окрашивает кровь всех млекопитающих и человека в красный цвет. Единственной функцией гемоглобина является связывание атомов кислорода в легких и транспортировка этого жизненно необходимого нам элемента абсолютно во все органы и ткани.
Это, если коротко объяснять, почему человек не может жить без гемоглобина, и соответственно без железа, входящего в его состав.
Какая норма гемоглобина у ребенка?
Ребенок в норме рождается с высоким содержанием гемоглобина от 150 г\л до 200 — 240 г\л, что вызвано от части перетоком крови от матери к младенцу во время родов еще до перерезания пуповины. Но большая часть гемоглобина у новорожденного — это его собственный фетальный гемоглобин, который должен быть полностью заменен на гемоглобин «взрослого» типа к 3-м месяцам жизни ребенка. Именно поэтому к концу третьего месяца жизни младенца уровень гемоглобина снижается до 100 — 110 г\л, и этот процесс является физиологической нормой, что, как правило, не требует медикаментозного вмешательства. Достаточно рекомендовать кормящей маме не забывать каждый день есть говядину или нежирную свинину, можно баранину, а также продолжать принимать специальные витамины для беременных еще как минимум 3 месяца после родов.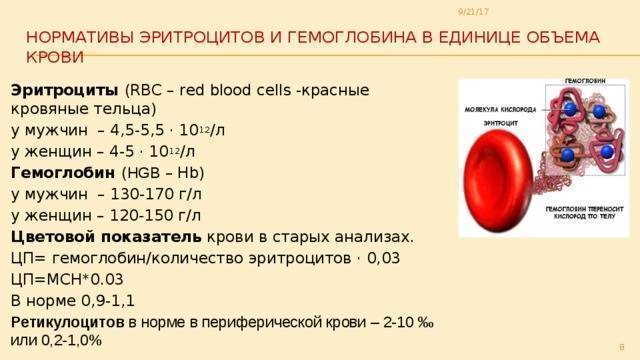
Отдельная проблема заключается в том, что ряд детишек рождается недоношенными. Поскольку эти дети родились раньше положенного природой срока, они не успели получить от мамы полную норму необходимых витаминов и микроэлементов, а значит дети, родившиеся недоношенными, также, как и дети, чьи мамы еще до и во время беременности имели низкий гемоглобин, будут находится в группе риска по развитию железодефицитной анемии. Опытный врач педиатр конечно назначит детям из перечисленных мною групп препарат железа в виде капель в профилактической дозировке с 2 — 3х недель жизни, не дожидаясь сильного снижения гемоглобина.
Начиная с возраста 6 месяцев, нижней нормой гемоглобина у ребенка является показатель в 110 г\л. Если после этого возраста ребенок имеет уровень гемоглобина, например, 100 или 95 г\л — это уже повод не только для более раннего введения мясных блюд прикорма, но и для назначения с заместительной целью препаратов железа.
Низкий гемоглобин у ребенка. Профилактика дефицита железа.
О том, в каких случаях ребенку показана профилактика именно препаратами железа, мы с вами определились в предыдущем параграфе.
Теперь коснемся вопросов рационального питания ребенка, который родился доношенным, с нормальным уровнем гемоглобина, но после 3 — 4 месяцев его гемоглобин не превысил планку в 110 г\л.
Как мы знаем, первый прикорм ребенку в норме начинают вводить в возрасте 4 — 4.5 месяцев с фруктовых и овощных пюре. Если к 5-месячному возрасту мы не видим восстановления уровня гемоглобина до 120 г\л, то с целью профилактики анемии мы можем с 5.5 — 6 месяцев начать вводить в рацион ребенка мясные пюре из говядины, телятины или конины, ягненка (в случае, если у ребенка проявилась аллергия на белок коровьего молока).
Это уже современный, научный подход, когда при угрозе развития анемии (снижение уровня эритроцитов и гемоглобина ниже допустимых значений) ребенку в качестве второго вида прикорма можно начинать вводить мясные пюре как источник наиболее хорошо усваиваемого гемового железа. И таким образом, к возрасту 7 месяцев наш ребеночек уже может получать до 50 грамм мясного пюре 1 раз в сутки, а после 6 месяцев ему можно начинать вводить специальные каши, обогащенные железом. Я думаю, что это будет более правильно, чем сразу пичкать ребенка концентратом солей железа в виде специальных капель.
И таким образом, к возрасту 7 месяцев наш ребеночек уже может получать до 50 грамм мясного пюре 1 раз в сутки, а после 6 месяцев ему можно начинать вводить специальные каши, обогащенные железом. Я думаю, что это будет более правильно, чем сразу пичкать ребенка концентратом солей железа в виде специальных капель.
Хочу еще предостеречь молодых мам на тот случай, если у ребенка будет низкий гемоглобин, от раннего введения куриных и перепелиных яиц. Вообще желток лично я рекомендую вводить не ранее 6.5 — 7 месяцев. Но в нашем случае надо знать, что яичный желток как никакой другойпродуктснижает всасывание железа в кишечнике вследствие высокого содержания холестерина. Иными словами, кормить ребенка желтком и пытаться повышать уровень железа одновременно — это значит выбрасывать «добро на ветер». Оно не попадет в организм.
И наоборот, значительно улучшает усвоение железа фруктовый прикорм и такие овощные пюре, как кабачок или тыква. Это связано с наличием в их составе витаминов С, фолиевой кислоты, которые помогают железу сохранить свою правильную валентность и попасть к нам в организм в не окисленном виде. А вот морковный сок как раз не стоит давать малышу вместе с железом.
Кроме этого, также нарушают всасывание железа молочные каши, особенно манная каша. А самое плохое, что может придумать мама грудного ребенка, это кормить его до года цельным коровьим или козьим молоком. В этом случае, если не аллергия, то железодефицитная анемия точно обеспечены, так как железо из животного молока человеческим ребенком практически не усваивается.
Лечение анемии у детей
Однако, если к 6 — 8 месяцам уровень гемоглобина никак не удается нормализовать, то дальше следует задать вопрос доктору педиатру, что делать дальше? Если доктор уверен, что это точно железодефицитная анемия, а это можно практический на 99% установить по развернутому клиническому анализу крови, подсчитав цветовой показатель, среднее содержание гемоглобина в эритроците и т. д., то единственным правильным решением является адекватно рассчитать дозу препарата, содержащего железо, и назначить такой препарат, как актиферрин или мальтофер минимум на 6 недель.
д., то единственным правильным решением является адекватно рассчитать дозу препарата, содержащего железо, и назначить такой препарат, как актиферрин или мальтофер минимум на 6 недель.
Если же у доктора педиатра нет 100% уверенности, или если длительное лечение препаратами железа в адекватной, правильно рассчитанной дозировке не приводит к нормализации гемоглобина, то в этом случае я настоятельно рекомендую обратиться на прием к детскому гематологу для установления точного диагноза и исключения наследственных (не связанных с дефицитом железа) форм анемии.
Низкий гемоглобин при беременности | Клиника МЕДЕЛ
Во время беременности количество крови в организме женщины увеличивается примерно на 20-30 %, что увеличивает запас железа и витаминов, необходимых организму для выработки гемоглобина. Гемоглобин — это белок эритроцитов, который переносит кислород к другим клеткам вашего организма.
Многим женщинам не хватает железа, необходимого во втором и третьем триместрах. Когда в организме недостаток железа, вы можете заболеть анемией.
Легкая анемия является нормальным явлением из-за увеличения объема крови.
Однако более тяжелая анемия может привести к риску развития анемии у ребенка в раннем возрасте. Кроме того, если вы страдаете анемией в течение первых двух триместров, вы подвержены большему риску преждевременных родов или рождения ребенка с низким весом. Анемия также увеличивает риск кровотечения во время родов.
Как узнать, есть ли анемия?
- У Вас многоплодная беременность;
- Часто тошнит по утрам;
- Не употребляете продукты, насыщенных железом;
- До беременности у Вас была обильная менструация;
- Чувство усталости или слабости;
- Бледность кожи;
- Быстрое сердцебиение;
- Cбивчивое дыхание;
- Проблемы с концентрацией.

Необходимо сдать анализ, чтобы проверить процент эритроцитов в вашей плазме и количество гемоглобина в вашей крови. Это показатели того, есть ли у вас риск анемии.
Хорошее питание — лучший способ предотвратить анемию. Употребление в пищу продуктов с высоким содержанием железа.
При необходимости врач назначит витамины для обеспечения достаточного количества железа и фолиевой кислоты. Вы должны получать не менее 27 мг железа каждый день.
Записаться на консультацию к врачу-гинекологу можно по телефону 8 (843) 520-20-20
Уровни материнского гемоглобина во время беременности и их связь с массой новорожденных при рождении
Иран J Ped Hematol Oncol. 2015; 5 (4): 211–217.
Опубликовано онлайн, 2015 декабрь 10.
F Moghaddam Tabrizi
1 Доцент кафедры сестринского дела и акушерства Научно-исследовательского центра репродуктивного здоровья Университета медицинских наук Урмии, Урмия, Иран.
S Barjasteh
2 Студент со степенью магистра акушерства, Студенческий исследовательский центр, Университет медицинских наук Урмия, Урмия, Иран
1 Доцент кафедры сестринского дела и акушерства Исследовательского центра репродуктивного здоровья Университета медицинских наук Урмии , Урмия, Иран.
2 Студент магистратуры акушерства, Студенческий исследовательский центр, Университет медицинских наук Урмия, Урмия, Иран
* Автор для корреспонденции: Могхаддам Табризи Ф. MD, доцент кафедры сестринского дела и акушерства Научно-исследовательского центра репродуктивного здоровья, Урмия Университет медицинских наук, Урмия, Иран. E-mail: [email protected]
Поступила в редакцию 24 июля 2015 г .; Принято 5 ноября 2015 г.
Это статья в открытом доступе, распространяемая в соответствии с условиями лицензии Creative Commons Attribution, (http: // creativecommons. org / licenses / by / 3.0 /), который разрешает неограниченное использование, распространение и воспроизведение на любом носителе при условии правильного цитирования оригинальной работы. Эта статья цитируется в других статьях PMC.
org / licenses / by / 3.0 /), который разрешает неограниченное использование, распространение и воспроизведение на любом носителе при условии правильного цитирования оригинальной работы. Эта статья цитируется в других статьях PMC.Abstract
Предпосылки
Анемия во время беременности связана с повышенным уровнем материнской и перинатальной смертности, преждевременными родами, низкой массой тела при рождении и другими неблагоприятными исходами
Материалы и методы
Проспективное исследование было проведено на 1405 иранских беременных женщинах которые доставили в течение 2015 года.У всех субъектов брали кровь для измерения гемоглобина (Hb) в течение 16-19 недель, 22-24 недель и 34-36 недель беременности. По уровню гемоглобина делится на 4 группы. Группа 1; Hb> 10,1 г / 100 мл (контрольная группа), группа 2; Hb = 8,1-10 г / 100 мл (легкая анемия) Группа 3; Hb = 6,5-8 г / 100 мл (умеренная анемия) Группа 4; Hb <6,5 г / 100 мл (тяжелая анемия). После родов новорожденных взвешивали в течение 24 часов после рождения. Сравнивали материнский гемоглобин и вес при рождении.
Результаты
Распространенность анемии составила 20,2% (Hb <10 г / дл). Из них 16,2% имели умеренную анемию (Hb = 6,5-8 г / дл) и 83,8% имели легкую анемию (Hb = 8,1-10 г / дл). Тяжелой анемии у беременных не выявлено. Уровень гемоглобина в группе без анемии снизился во втором триместре. Беременные женщины с гемоглобином менее 10 г / дл, считающиеся анемичными, рожали новорожденных с массой тела при рождении 2,6 кг, в то время как беременные женщины с более высоким уровнем гемоглобина (> 10 г / дл), считающиеся нормальными, рожали более тяжелых и нормальных детей. (3.3 кг). Тяжесть анемии в течение трех триместров была тесно связана с массой новорожденных при рождении.
Заключение
Низкие значения гемоглобина в течение трех триместров беременности были связаны с низкой массой тела при рождении в Иране. Анемия может привести к задержке внутриутробного роста.
Ключевые слова: Уровень гемоглобина, масса тела при рождении, беременность
Введение
Анемия — серьезная проблема здоровья, от которой страдают от 25% до 50% населения мира и примерно 50% беременных женщин (1).Анемия во время беременности связана с повышенным уровнем материнской и перинатальной смертности, преждевременными родами, низкой массой тела при рождении и другими неблагоприятными исходами (2). Барути в систематическом обзоре проиллюстрировал, что частота анемии в Иране составляет 4,8-17,5 процента (3).
Во время беременности анемия увеличилась более чем в четыре раза с первого по третий триместр (4). Это хорошо известный факт, что в середине триместра наблюдается физиологическое падение гемоглобина (Hb) (5). Это физиологическое падение объясняется увеличением объема плазмы и, следовательно, уменьшением вязкости крови (6), что приводит к улучшению кровообращения в плаценте (7).
Исследования показали, что концентрации гемоглобина и гематокрита (Hct) обычно снижаются в течение первого триместра и достигают самого низкого уровня в конце второго триместра и снова повышаются в третьем триместре беременности (9). Согласно классификации Всемирной организации здравоохранения (ВОЗ), беременные женщины с уровнем гемоглобина менее 11,0 г / дл в первом и третьем триместрах и менее 10,5 г / дл во втором триместре считаются страдающими анемией () (11). Анемия у беременных, пагубно влияющая на рост плода и исход беременности (12, 13).Низкая масса тела при рождении и преждевременные роды постоянно связаны с анемией во время беременности (14-17). Yi et al., Показали, что анемия, но не концентрация гемоглобина до беременности, была связана с повышенным риском преждевременных родов (18). Kozuki et al. Сообщили, что материнская анемия от умеренной до тяжелой, но не легкой степени, по-видимому, связана с задержкой внутриутробного роста (19). Улучшение пренатальной средней концентрации гемоглобина линейно увеличивало массу тела при рождении (14). В другом исследовании низкий вес при рождении и маленький для гестационного возраста увеличивались с увеличением тяжести анемии у корейских женщин (18).Haggaz et al. в метаанализе показал, что анемия на ранних сроках беременности, но не на поздних сроках беременности, была связана с несколько повышенным риском преждевременных родов и низкой массой тела при рождении (20), тогда как Ahankari et al. в исследовании систематического обзора обнаружили, что анемия на первых этапах беременности и третий триместр был связан с повышенным риском низкой массы тела при рождении, и они подчеркнули, что гемоглобин необходимо регулярно исследовать во время беременности, а женщин с низким уровнем гемоглобина следует лечить, чтобы минимизировать вредное воздействие на здоровье новорожденных (1).На основании обзора литературы, оценка уровня гемоглобина, в котором триместр следует принимать за стандарт, все еще не ясна. Таким образом, важно понимать наиболее уязвимое время для плода в связи с анемией во время беременности. Настоящее исследование было разработано для наблюдения за влиянием уровня гемоглобина в течение различных триместров беременности на исход бесплодия и рост плода.
В другом исследовании низкий вес при рождении и маленький для гестационного возраста увеличивались с увеличением тяжести анемии у корейских женщин (18).Haggaz et al. в метаанализе показал, что анемия на ранних сроках беременности, но не на поздних сроках беременности, была связана с несколько повышенным риском преждевременных родов и низкой массой тела при рождении (20), тогда как Ahankari et al. в исследовании систематического обзора обнаружили, что анемия на первых этапах беременности и третий триместр был связан с повышенным риском низкой массы тела при рождении, и они подчеркнули, что гемоглобин необходимо регулярно исследовать во время беременности, а женщин с низким уровнем гемоглобина следует лечить, чтобы минимизировать вредное воздействие на здоровье новорожденных (1).На основании обзора литературы, оценка уровня гемоглобина, в котором триместр следует принимать за стандарт, все еще не ясна. Таким образом, важно понимать наиболее уязвимое время для плода в связи с анемией во время беременности. Настоящее исследование было разработано для наблюдения за влиянием уровня гемоглобина в течение различных триместров беременности на исход бесплодия и рост плода.
Таблица I
Корректировка гемоглобина для неизвестного ВОЗ триместра (10).
| Гемоглобин (г / дл) | |
|---|---|
| Первый | -1.0 г / дл |
| Второй | -1,5 г / дл |
| Третий | -1,0 г / дл |
| Неизвестно | -1,0 г / дл |
Материалы и методы:
Это исследование проводилось в медицинских центрах, расположенных в Урмии. В конце беременности они направили в больницу для родов. В качестве субъектов настоящего исследования было зарегистрировано 1405 здоровых женщин в возрасте от 17 до 45 лет после подтверждения беременности, прошедших дородовое наблюдение в течение трех триместров беременности.Исследование было одобрено этическим комитетом Университета медицинских наук Урмии. Письменные письма о согласии были получены от всех испытуемых. Критериями включения в настоящее исследование являются беременные женщины без сахарного диабета, сердечно-сосудистых заболеваний (ССЗ), паращитовидных желез, щитовидной железы, костей, многоплодных беременностей, матерей с предлежанием плаценты и отслойкой плаценты. У всех субъектов брали кровь для измерения концентрации гемоглобина в течение 16-19 недель, 22-24 недель и 34-36 недель беременности.Выбранный метод оценки гемоглобина — цианометгемоглобин (W.H.O / UNICEF / UNO, 1998). По уровню гемоглобина. пациенты были разделены на 4 группы; Группа 1; Hb> 10,1 г / 100 мл (контрольная группа), группа 2; Hb = 8,1-10 г / 100 мл (легкая анемия) Группа 3; Hb =. 6,5-8 г / 100 мл (умеренная анемия) Группа 4; Hb <6,5 г / 100 мл (тяжелая анемия).
В конце беременности они направили в больницу для родов. В качестве субъектов настоящего исследования было зарегистрировано 1405 здоровых женщин в возрасте от 17 до 45 лет после подтверждения беременности, прошедших дородовое наблюдение в течение трех триместров беременности.Исследование было одобрено этическим комитетом Университета медицинских наук Урмии. Письменные письма о согласии были получены от всех испытуемых. Критериями включения в настоящее исследование являются беременные женщины без сахарного диабета, сердечно-сосудистых заболеваний (ССЗ), паращитовидных желез, щитовидной железы, костей, многоплодных беременностей, матерей с предлежанием плаценты и отслойкой плаценты. У всех субъектов брали кровь для измерения концентрации гемоглобина в течение 16-19 недель, 22-24 недель и 34-36 недель беременности.Выбранный метод оценки гемоглобина — цианометгемоглобин (W.H.O / UNICEF / UNO, 1998). По уровню гемоглобина. пациенты были разделены на 4 группы; Группа 1; Hb> 10,1 г / 100 мл (контрольная группа), группа 2; Hb = 8,1-10 г / 100 мл (легкая анемия) Группа 3; Hb =. 6,5-8 г / 100 мл (умеренная анемия) Группа 4; Hb <6,5 г / 100 мл (тяжелая анемия).
Вес пациентов измеряли по стандартной методике в течение 24 часов после рождения (21). Для взвешивания младенцев использовались весы-балки с точностью до 50 г.Младенцев взвешивали в минимальном количестве одежды, пока ребенок отдыхал. Из-за нормального распределения всех данных для определения различий в трех группах использовался дисперсионный анализ (ANOVA) с последующим апостериорным тестом.
Результаты
В настоящем исследовании было отобрано 1405 беременных женщин и изучены изменения концентрации гемоглобина в течение 3 триместров и ее связь с массой тела новорожденных при рождении. Демографический профиль матерей показан в. Средний возраст беременных — 26 лет.1 ± 5,8 года, возраст — от 18 до 40 лет. Большинство (41%) беременных были в возрастной группе 26-36 лет. Содержание гемоглобина в течение трех триместров беременности представлено в. Как видно, распространенность анемии составила 20,2% (Hg <11 г / дл). Из них 16,2% страдали анемией средней степени (Hg = 7-8,9 г / дл) и 83,8% имели анемию легкой степени (Hg = 9-10,9 г / дл). В настоящем исследовании тяжелой анемии у беременных женщин не выявлено. Из этого следует, что наблюдалась значительная разница в среднем уровне гемоглобина у женщин без анемии в течение трех триместров.Средний уровень гемоглобина во втором триместре значительно снизился (p <0,05) во втором триместре беременности. Уровни гемоглобина в настоящем исследовании были разделены на разные уровни на основе классификации ВОЗ. Согласно классификации Всемирной организации здравоохранения беременные с уровнем гемоглобина менее 10 г / дл в первом и третьем триместрах относились к категории женщин с анемией. Женщины с анемией в третьем триместре беременности и с уровнем гемоглобина 8.1-10 г / дл, 6,5-8 г / дл и <6,5 г / дл были классифицированы как имеющие легкую, среднюю и тяжелую анемию соответственно (ВОЗ / ЮНИСЕФ / UNO.IDA, 1998). Как показано в, беременные женщины с гемоглобином менее 10 г / дл, считающиеся анемичными, рожали новорожденных с массой тела при рождении 2,6 кг, в то время как беременные женщины с более высоким уровнем гемоглобина (> 10 г / дл), считавшимися нормальными, рожали. более тяжелым и нормальным малышам (3,3 кг). Эти данные показали, что уровень гемоглобина у беременных женщин увеличился, а также увеличилась масса новорожденных при рождении.Разные верхние индексы указывают на значительную разницу на уровне 5%, как показывает тест Post hoc Bonferroni.
Как видно, распространенность анемии составила 20,2% (Hg <11 г / дл). Из них 16,2% страдали анемией средней степени (Hg = 7-8,9 г / дл) и 83,8% имели анемию легкой степени (Hg = 9-10,9 г / дл). В настоящем исследовании тяжелой анемии у беременных женщин не выявлено. Из этого следует, что наблюдалась значительная разница в среднем уровне гемоглобина у женщин без анемии в течение трех триместров.Средний уровень гемоглобина во втором триместре значительно снизился (p <0,05) во втором триместре беременности. Уровни гемоглобина в настоящем исследовании были разделены на разные уровни на основе классификации ВОЗ. Согласно классификации Всемирной организации здравоохранения беременные с уровнем гемоглобина менее 10 г / дл в первом и третьем триместрах относились к категории женщин с анемией. Женщины с анемией в третьем триместре беременности и с уровнем гемоглобина 8.1-10 г / дл, 6,5-8 г / дл и <6,5 г / дл были классифицированы как имеющие легкую, среднюю и тяжелую анемию соответственно (ВОЗ / ЮНИСЕФ / UNO.IDA, 1998). Как показано в, беременные женщины с гемоглобином менее 10 г / дл, считающиеся анемичными, рожали новорожденных с массой тела при рождении 2,6 кг, в то время как беременные женщины с более высоким уровнем гемоглобина (> 10 г / дл), считавшимися нормальными, рожали. более тяжелым и нормальным малышам (3,3 кг). Эти данные показали, что уровень гемоглобина у беременных женщин увеличился, а также увеличилась масса новорожденных при рождении.Разные верхние индексы указывают на значительную разницу на уровне 5%, как показывает тест Post hoc Bonferroni.
Таблица II
Демографическая информация о беременных (n = 1405)
| Категория | N | Процент | |
|---|---|---|---|
| Возрастная группа (лет) | <20 | 253 | 18 |
| 20-26 | 506 | 36 | |
| 26-36 | 576 | 41 | |
| > 36 | 70 | 5 | |
| Среднее Возраст (лет) | 26. 1 ± 5,8 1 ± 5,8 | ||
| Уровень образования | |||
| ≤ Среднее | 253 | 18 | |
| Средняя школа и диплом | 674 | 48 | |
| Окончил колледж | 478 | 34 | |
| Финансовое положение | |||
| Нет проблем с деньгами | 281 | 20 | |
| Ярмарка | 717 | 51 | |
| Недостаточно | 407 | 29 |
Таблица III
Сравнение изменений концентрации гемоглобина (среднее ± стандартное отклонение) в течение трех триместров беременности
| Концентрация гемоглобина (г / дл) | ||||||
|---|---|---|---|---|---|---|
| 90 070 | Неанемичный (79. 8%) 8%) | Анемичный (20,2%) | ||||
| Триместры | n = 1121 (79,8%) | Значение p | Легкое n = 83 (83,8%) | Значение P | Умеренное n = 46 (16,2%) | Значение P |
| Первый | 10,65 ± 1,90 a | 0,035 | 9,40 ± 1,40 a | 0,082 | 8,33 ± 1,08 a | 0,042 |
| Второй | 9.395 ± 1,10 б | 9,42 ± 1,81 а | 8,38 ± 0,99 а | |||
| Третий | 11,30 ± 0,83 в | 8,99 ± 0,80 а | 7,31 ± 0,07 б | |||
Таблица IV
Классификация анемии на основе оценки гемоглобина в течение трех триместров беременности (n = 1405
| Триместры Гемоглобин | Классификация анемии † | Уровни гемоглобина dl) | Масса тела при рождении (г) |
|---|---|---|---|
| Первая | Средняя | 6. 5-8 5-8 | 2609 ± 431 a |
| Легкая | 8,1-10 | 2701 ± 512 b | |
| Нормальная | > 10,1 | 3216 ± 724 c | |
| Второй | Умеренный | 6,5-8 | 2615 ± 611 a |
| Легкий | 8,1-10 | 2697 ± 610 b | |
| Нормальный | > 10.1 | 3271 ± 504 c | |
| Третий | Умеренный | 6.5-8 | 2604 ± 634 a |
| Легкий | 8.1-10 | 2737 ± 701 b | |
| Нормально | > 10,1 | 3301 ± 623 c |
Обсуждение
Это исследование показало, что распространенность анемии среди иранских беременных женщин в Урмии составляет 20,2% (n = 1405). Другие исследования показали более высокую степень анемии во время беременности, например, 87% в Индии (22), 58,6% в Китае (23), 50% в Южной Азии (24) и 43% в Турции (25).
Другие исследования показали более высокую степень анемии во время беременности, например, 87% в Индии (22), 58,6% в Китае (23), 50% в Южной Азии (24) и 43% в Турции (25).
Низкая распространенность анемии в настоящем исследовании может быть связана с более частым употреблением добавок железа. Поскольку женщин чаще посещали для дородового наблюдения, поэтому при каждом посещении им предлагали принимать добавки. Таким образом, похоже, что в этом исследовании показатели железодефицитной анемии относительно ниже, чем в других исследованиях.По результатам, уровень гемоглобина в группе без анемии снизился во втором триместре. Снова уровень гемоглобина увеличился в третьем триместре, и было обнаружено, что он похож на первый триместр.
Это сопоставимо со средним уровнем гемоглобина, зарегистрированным во время беременности в других исследованиях (26-29), в которых они обнаружили U-образную кривую уровней гемоглобина во время беременности, с более высоким средним уровнем гемоглобина при ранних беременностях (12-16 недель) и при поздних сроках беременности (≥37 недель), чем в середине беременности (28–33 недели).Снижение среднего гемоглобина во втором триместре беременности связано с увеличением плазмы. Спад в середине триместра у матерей без анемии не наблюдался у матерей с анемией. Аналогичные результаты были получены и в других исследованиях (22, 30). Средний вес новорожденных при рождении в обеих группах матерей с анемией и без анемии находился в клинических нормальных пределах независимо от триместра. Между тремя группами в течение трех триместров наблюдались значительные различия в значениях массы тела при рождении. Более высокий уровень гемоглобина связан с более высокими значениями массы тела при рождении.Младенцы, рожденные от матерей с анемией, имели меньшую массу тела при рождении по сравнению с матерями, не страдающими анемией. Другие исследования (14, 28, 29, 32, 33) согласуются с текущим исследованием и демонстрируют важность нормального уровня гемоглобина для исхода беременности. Существует множество доказательств того, что железодефицитная анемия у матери во время беременности может приводить к низкой массе тела при рождении (34). Например, Bodeau-Livinec et al. Обнаружили, что женщины без анемии в течение третьего триместра по сравнению с женщинами с тяжелой анемией имели более высокий риск рождения с низкой массой тела после корректировки на потенциальные мешающие факторы (35).
Существует множество доказательств того, что железодефицитная анемия у матери во время беременности может приводить к низкой массе тела при рождении (34). Например, Bodeau-Livinec et al. Обнаружили, что женщины без анемии в течение третьего триместра по сравнению с женщинами с тяжелой анемией имели более высокий риск рождения с низкой массой тела после корректировки на потенциальные мешающие факторы (35).
Заключение
Это исследование показало, что низкий статус пренатального гемоглобина связан с низкой массой тела при рождении у новорожденных.
Ссылки
1. Аханкари А., Леонарди-Би Дж. Гемоглобин матери и вес при рождении: систематический обзор и метаанализ. Международный журнал медицинской науки и общественного здравоохранения. 2015; 4 (4) [Google Scholar] 2. Sukrat B, Wilasrusmee C, Siribumrungwong B, McEvoy M, Okascharoen C, Attia J и др. Концентрация гемоглобина и исходы беременности: систематический обзор и метаанализ.Международное исследование BioMed. 2013; 2013 [Бесплатная статья PMC] [PubMed] [Google Scholar] 3. Барути Э., Резазадехкермани М., Садегирад Б., Мотагипишех С., Тайери С., Араби М. и др. Распространенность железодефицитной анемии среди беременных женщин Ирана; систематический обзор и метаанализ. Журнал репродукции и бесплодия. 2010; 11 (1) [Бесплатная статья PMC] [PubMed] [Google Scholar] 4. Чанг С.С., О’Брайен К.О., Натансон М.С., Манчини Дж., Виттер ФР. Концентрация гемоглобина влияет на исход родов у беременных афроамериканских подростков.Журнал питания. 2003. 133 (7): 2348–2355. [PubMed] [Google Scholar] 5. Калайвани К. Распространенность и последствия анемии у беременных. Индийский J Med Res. 2009. 130 (5): 627–633. [PubMed] [Google Scholar] 6. Карлин А., Альфиревич З. Физиологические изменения беременности и наблюдение. Лучшие практики и исследования в области клинического акушерства и гинекологии. 2008. 22 (5): 801–823. [PubMed] [Google Scholar] 7. Тан Э.К., Тан ЭЛ. Изменения физиологии и анатомии во время беременности. Лучшие практики и исследования в области клинического акушерства и гинекологии.2013. 27 (6): 791–802. [PubMed] [Google Scholar] 8. Нестель П. Корректировка значений гемоглобина в программах обследований. Вашингтон, округ Колумбия: Международная консультативная группа по пищевой анемии, Институт питания человека ILSI; 2002. С. 2–4. [Google Scholar] 9. Laflamme EM. Концентрация материнского гемоглобина и исход беременности: исследование эффектов повышения в Эль-Альто, Боливия. Журнал медицины Макгилла. 2011; 13 (1) [Бесплатная статья PMC] [PubMed] [Google Scholar] 10. ВОЗ U; УООН. Железодефицитная анемия: оценка, профилактика и контроль.Руководство для руководителей программ. Женева: Всемирная организация здравоохранения; 2001. WHO / NHD / 01.3, 2013. [Google Scholar] 11. ВОЗ / ЮНИСЕФ / ООН; ИДА. Профилактика, оценка и контроль. Отчет о консультации ВОЗ / ЮНИСЕФ / ООН. Женева: ВОЗ; 1998. [Google Scholar] 13. Аль-Фарси Ю.М., Брукс Д.Р., Верлер М.М., Кабрал Х.Дж., Аль-Шафей М.А., Валленбург ХК. Влияние высокого паритета на возникновение анемии у беременных: когортное исследование. BMC при беременности и родах. 2011; 11 (1): 7. [Бесплатная статья PMC] [PubMed] [Google Scholar] 14. Haider BA, Olofin I, Wang M, Spiegelman D, Ezzati M, Fawzi WW.Анемия, пренатальное употребление железа и риск неблагоприятных исходов беременности: систематический обзор и метаанализ. Bmj. 2013: 346. [Бесплатная статья PMC] [PubMed] [Google Scholar] 15. Себастьян Т., Ядав Б., Джеясилан Л., Виджаяселви Р., Хосе Р. Смолл для родов в гестационном возрасте среди женщин Южной Индии: временная тенденция и факторы риска с 1996 по 2010 год. Беременность и роды BMC. 2015; 15 (1): 7. [Бесплатная статья PMC] [PubMed] [Google Scholar] 16. ван ден Брук Н. Р., Жан-Батист Р., Нейлсон Дж. П. Факторы, связанные с преждевременными, ранними и поздними преждевременными родами в Малави.PloS один. 2014; 9 (3): e. [Бесплатная статья PMC] [PubMed] [Google Scholar] 17. Брейманн С. Железодефицитная анемия при беременности.
Лучшие практики и исследования в области клинического акушерства и гинекологии.2013. 27 (6): 791–802. [PubMed] [Google Scholar] 8. Нестель П. Корректировка значений гемоглобина в программах обследований. Вашингтон, округ Колумбия: Международная консультативная группа по пищевой анемии, Институт питания человека ILSI; 2002. С. 2–4. [Google Scholar] 9. Laflamme EM. Концентрация материнского гемоглобина и исход беременности: исследование эффектов повышения в Эль-Альто, Боливия. Журнал медицины Макгилла. 2011; 13 (1) [Бесплатная статья PMC] [PubMed] [Google Scholar] 10. ВОЗ U; УООН. Железодефицитная анемия: оценка, профилактика и контроль.Руководство для руководителей программ. Женева: Всемирная организация здравоохранения; 2001. WHO / NHD / 01.3, 2013. [Google Scholar] 11. ВОЗ / ЮНИСЕФ / ООН; ИДА. Профилактика, оценка и контроль. Отчет о консультации ВОЗ / ЮНИСЕФ / ООН. Женева: ВОЗ; 1998. [Google Scholar] 13. Аль-Фарси Ю.М., Брукс Д.Р., Верлер М.М., Кабрал Х.Дж., Аль-Шафей М.А., Валленбург ХК. Влияние высокого паритета на возникновение анемии у беременных: когортное исследование. BMC при беременности и родах. 2011; 11 (1): 7. [Бесплатная статья PMC] [PubMed] [Google Scholar] 14. Haider BA, Olofin I, Wang M, Spiegelman D, Ezzati M, Fawzi WW.Анемия, пренатальное употребление железа и риск неблагоприятных исходов беременности: систематический обзор и метаанализ. Bmj. 2013: 346. [Бесплатная статья PMC] [PubMed] [Google Scholar] 15. Себастьян Т., Ядав Б., Джеясилан Л., Виджаяселви Р., Хосе Р. Смолл для родов в гестационном возрасте среди женщин Южной Индии: временная тенденция и факторы риска с 1996 по 2010 год. Беременность и роды BMC. 2015; 15 (1): 7. [Бесплатная статья PMC] [PubMed] [Google Scholar] 16. ван ден Брук Н. Р., Жан-Батист Р., Нейлсон Дж. П. Факторы, связанные с преждевременными, ранними и поздними преждевременными родами в Малави.PloS один. 2014; 9 (3): e. [Бесплатная статья PMC] [PubMed] [Google Scholar] 17. Брейманн С. Железодефицитная анемия при беременности. 2013. [Google Scholar] 18. Yi S, Han Y, Ohrr H. Анемия перед беременностью и риск преждевременных родов, низкой массы тела при рождении и родов с малым для гестационного возраста родами у корейских женщин. Европейский журнал лечебного питания. 2013. 67 (4): 337–342. [PubMed] [Google Scholar] 19. Kozuki N, Lee AC, Katz J. От умеренной до тяжелой, но не легкой, материнская анемия связана с повышенным риском малых для гестационного возраста результатов.Журнал Nutritio. 2012. 142 (2): 358–362. [PubMed] [Google Scholar] 20. Haggaz AD, Radi EA, Adam I. Анемия и низкая масса тела при рождении в западном Судане. Труды Королевского общества тропической медицины и гигиены. 2010. 104 (3): 234–236. [PubMed] [Google Scholar] 21. Xu X, Yang H, Chen A, Zhou Y, Wu K, Liu J и др. Исходы рождаемости, связанные с неформальной переработкой электронных отходов в Гуйюй, Китай. Репродуктивная токсикология. 2012; 33 (1): 94–98. [PubMed] [Google Scholar] 22. Кумар К.Дж., Аша Н., Мурти Д.С., Суджата М., Манджунатх В.Материнская анемия в различных триместрах и ее влияние на вес и зрелость новорожденного: обсервационное исследование. Международный журнал профилактической медицины. 2013; 4 (2): 193. [Бесплатная статья PMC] [PubMed] [Google Scholar] 23. Чанг С., Цзэн Л., Брауэр И. Д., Кок Ф. Дж., Ян Х. Влияние железодефицитной анемии во время беременности на умственное развитие детей в сельских районах Китая. Педиатрия. 2013; 131 (3): e755 – e763. [PubMed] [Google Scholar] 24. Сешадри С. Распространенность дефицита питательных микроэлементов, особенно железа, цинка и фолиевой кислоты, у беременных женщин в Юго-Восточной Азии.Британский журнал питания. 2001; 85 (2): S87. [PubMed] [Google Scholar] 25. Йылдыз Ю., Озгу Э, Унлу С.Б., Салман Б., Эйи ЭГИ. Взаимосвязь между гемоглобином матери в третьем триместре и массой тела / длиной тела при рождении; результаты из высшего учебного заведения в Турции. Журнал материнско-фетальной и неонатальной медицины. 2013. 27 (7): 729–732. [PubMed] [Google Scholar] 26.
2013. [Google Scholar] 18. Yi S, Han Y, Ohrr H. Анемия перед беременностью и риск преждевременных родов, низкой массы тела при рождении и родов с малым для гестационного возраста родами у корейских женщин. Европейский журнал лечебного питания. 2013. 67 (4): 337–342. [PubMed] [Google Scholar] 19. Kozuki N, Lee AC, Katz J. От умеренной до тяжелой, но не легкой, материнская анемия связана с повышенным риском малых для гестационного возраста результатов.Журнал Nutritio. 2012. 142 (2): 358–362. [PubMed] [Google Scholar] 20. Haggaz AD, Radi EA, Adam I. Анемия и низкая масса тела при рождении в западном Судане. Труды Королевского общества тропической медицины и гигиены. 2010. 104 (3): 234–236. [PubMed] [Google Scholar] 21. Xu X, Yang H, Chen A, Zhou Y, Wu K, Liu J и др. Исходы рождаемости, связанные с неформальной переработкой электронных отходов в Гуйюй, Китай. Репродуктивная токсикология. 2012; 33 (1): 94–98. [PubMed] [Google Scholar] 22. Кумар К.Дж., Аша Н., Мурти Д.С., Суджата М., Манджунатх В.Материнская анемия в различных триместрах и ее влияние на вес и зрелость новорожденного: обсервационное исследование. Международный журнал профилактической медицины. 2013; 4 (2): 193. [Бесплатная статья PMC] [PubMed] [Google Scholar] 23. Чанг С., Цзэн Л., Брауэр И. Д., Кок Ф. Дж., Ян Х. Влияние железодефицитной анемии во время беременности на умственное развитие детей в сельских районах Китая. Педиатрия. 2013; 131 (3): e755 – e763. [PubMed] [Google Scholar] 24. Сешадри С. Распространенность дефицита питательных микроэлементов, особенно железа, цинка и фолиевой кислоты, у беременных женщин в Юго-Восточной Азии.Британский журнал питания. 2001; 85 (2): S87. [PubMed] [Google Scholar] 25. Йылдыз Ю., Озгу Э, Унлу С.Б., Салман Б., Эйи ЭГИ. Взаимосвязь между гемоглобином матери в третьем триместре и массой тела / длиной тела при рождении; результаты из высшего учебного заведения в Турции. Журнал материнско-фетальной и неонатальной медицины. 2013. 27 (7): 729–732. [PubMed] [Google Scholar] 26. Форд Дж. Б., Элджерт Ф. Х., Паттерсон Дж. А. Изменения гемоглобина во время беременности: ретроспективное когортное исследование последовательных беременностей. 2014. [Google Scholar] 27.Расмуссен KM. Существует ли причинно-следственная связь между железодефицитной или железодефицитной анемией и массой тела при рождении, сроком беременности и перинатальной смертностью. Журнал питания. 2001; 131 (2): 590S – 603S. [PubMed] [Google Scholar] 28. Джеймс ТР. Концентрация гемоглобина и показатели статуса железа в трех триместрах беременности и их связь с исходом для плода. 2012. [Google Scholar] 29. Шобейри Ф., Бегум К., Назари М. Проспективное исследование статуса материнского гемоглобина у индийских женщин во время беременности и исход беременности.Исследования питания. 2006. 26 (5): 209–213. [Google Scholar] 30. Госвами Т.М., Патель В.Н., Пандья Н.Х., Мевада А.К., Десаи К.С., Соланки КБ. Материнская анемия во время беременности и ее влияние на перинатальный исход. Международный журнал биомедицинских и передовых исследований. 2014. 5 (2): 99–102. [Google Scholar] 31. Ахмад М.О., Калсум У., Сугра У, Хади У, Имран М. Влияние материнской анемии на вес при рождении. Дж. Аюб Мед Колл Абботтабад. 2011; 23 (1): 77–79. [PubMed] [Google Scholar] 32. Scholl TO. Статус материнского железа: связь с ростом плода, сроком беременности и обеспеченностью железом новорожденного.Обзоры питания. 2011; 69 (приложение 1): S23 – S29. [Бесплатная статья PMC] [PubMed] [Google Scholar] 33. Рибо Б., Аранда Н., Витери Ф., Эрнандес-Мартинес С., Каналс Дж., Ария В. Истощенные запасы железа без анемии на ранних сроках беременности связаны с повышенным риском снижения массы тела при рождении даже при ежедневном добавлении умеренного железа. Репродукция человека. 2012. 27 (5): 1260–1266. [PubMed] [Google Scholar] 34. Аллен Л.Х. Анемия и дефицит железа: влияние на исход беременности. Американский журнал лечебного питания. 2000; 71 (5): 1280–1284.[PubMed] [Google Scholar] 35. Bodeau-Livinec F, Briand V, Berger J, Xiong X, Massougbodji A, Day KP и др.
Форд Дж. Б., Элджерт Ф. Х., Паттерсон Дж. А. Изменения гемоглобина во время беременности: ретроспективное когортное исследование последовательных беременностей. 2014. [Google Scholar] 27.Расмуссен KM. Существует ли причинно-следственная связь между железодефицитной или железодефицитной анемией и массой тела при рождении, сроком беременности и перинатальной смертностью. Журнал питания. 2001; 131 (2): 590S – 603S. [PubMed] [Google Scholar] 28. Джеймс ТР. Концентрация гемоглобина и показатели статуса железа в трех триместрах беременности и их связь с исходом для плода. 2012. [Google Scholar] 29. Шобейри Ф., Бегум К., Назари М. Проспективное исследование статуса материнского гемоглобина у индийских женщин во время беременности и исход беременности.Исследования питания. 2006. 26 (5): 209–213. [Google Scholar] 30. Госвами Т.М., Патель В.Н., Пандья Н.Х., Мевада А.К., Десаи К.С., Соланки КБ. Материнская анемия во время беременности и ее влияние на перинатальный исход. Международный журнал биомедицинских и передовых исследований. 2014. 5 (2): 99–102. [Google Scholar] 31. Ахмад М.О., Калсум У., Сугра У, Хади У, Имран М. Влияние материнской анемии на вес при рождении. Дж. Аюб Мед Колл Абботтабад. 2011; 23 (1): 77–79. [PubMed] [Google Scholar] 32. Scholl TO. Статус материнского железа: связь с ростом плода, сроком беременности и обеспеченностью железом новорожденного.Обзоры питания. 2011; 69 (приложение 1): S23 – S29. [Бесплатная статья PMC] [PubMed] [Google Scholar] 33. Рибо Б., Аранда Н., Витери Ф., Эрнандес-Мартинес С., Каналс Дж., Ария В. Истощенные запасы железа без анемии на ранних сроках беременности связаны с повышенным риском снижения массы тела при рождении даже при ежедневном добавлении умеренного железа. Репродукция человека. 2012. 27 (5): 1260–1266. [PubMed] [Google Scholar] 34. Аллен Л.Х. Анемия и дефицит железа: влияние на исход беременности. Американский журнал лечебного питания. 2000; 71 (5): 1280–1284.[PubMed] [Google Scholar] 35. Bodeau-Livinec F, Briand V, Berger J, Xiong X, Massougbodji A, Day KP и др.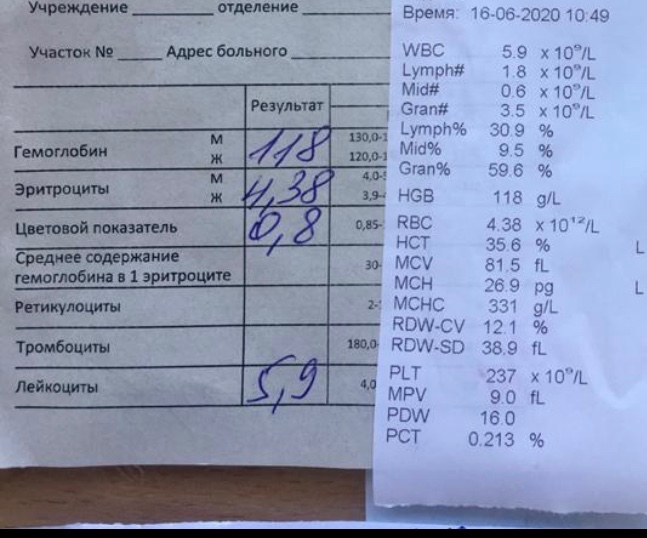 Материнская анемия в Бенине: распространенность, факторы риска и связь с низкой массой тела при рождении. Американский журнал тропической медицины и гигиены. 2011. 85 (3): 414–420. [Бесплатная статья PMC] [PubMed] [Google Scholar]
Материнская анемия в Бенине: распространенность, факторы риска и связь с низкой массой тела при рождении. Американский журнал тропической медицины и гигиены. 2011. 85 (3): 414–420. [Бесплатная статья PMC] [PubMed] [Google Scholar]Анемия при беременности. Железодефицитная анемия. Пациент
Введение
Нормальное физиологическое изменение увеличения объема плазмы вызывает гемодилюцию у беременной женщины.Хотя масса эритроцитов увеличивается, объем плазмы увеличивается непропорционально, что приводит к снижению гемоглобина (Hb) примерно до 115 г / л.
Национальный институт здравоохранения и повышения квалификации (NICE) рекомендует предлагать женщинам пройти обследование на анемию при бронировании и на 28 неделе беременности. [1] Анемия определяется как уровень гемоглобина <110 г / л при бронировании; гемодилюция приведет к дальнейшему снижению дозы во время беременности и последующему снижению способности переносить кислород.Во втором и третьем триместрах диагностический уровень анемии - уровень гемоглобина <105 г / л. В послеродовом периоде диагностический уровень составляет 100 г / л. [2]
Этиология
Железодефицитная анемия является причиной большинства идентифицируемых случаев анемии, которая характеризуется низким средним объемом клеток (MCV). Обычно это вызвано дефицитом питательных веществ или низкими запасами железа в результате предыдущей беременности или предыдущей тяжелой менструальной кровопотери. Физиологические потребности в железе во время беременности в три раза выше, чем у небеременных женщин с менструацией, и потребность в железе увеличивается по мере наступления беременности.
Менее распространенные причины
Эпидемиология
Анемия во время беременности — распространенная проблема. В Великобритании антенатальная распространенность оценивается в 24,4%. [3] Около трети женщин страдают послеродовой анемией. По оценкам, во всем мире распространенность анемии во время беременности составляет около 38% (по сравнению с 29% небеременных женщин). [4]
[4]
Презентация
Анемия во время беременности может протекать бессимптомно. Однако наиболее частыми являются следующие симптомы:
Пациент может казаться бледным.
Исследования
- Hb.
- MCV: если ≤76 fl, то вероятной причиной является дефицит железа, но, если он ниже, чем сопутствующий другим признакам анемии и повышенным количеством эритроцитов, это указывает на возможную B2-талассемию (оцените HbA2 и используйте электрофорез Hb).
- Нормальный MCV (76-96 fl) с низким уровнем гемоглобина типичен для беременности.
- Ферритин не требуется в качестве стандартного теста. Двухнедельное испытание перорального приема железа с последующим повышением уровня гемоглобина подтверждает диагноз дефицита железа. [2] Однако его следует проверять у женщин с гемоглобинопатией или у женщин с сомнительной причиной.
Ведение
[2]Плановая замена железа во время беременности в Великобритании не рекомендуется.
- Женщинам с известной гемоглобинопатией следует проверить уровень ферритина в сыворотке и предложить пероральные добавки, если уровень ферритина у них низкий (<30 мкг / л).
- Женщинам с неизвестным статусом гемоглобинопатии с нормоцитарной или микроцитарной анемией следует начать пробный прием перорального железа и следует предложить скрининг на гемоглобинопатию.
- Не страдающим анемией женщинам с повышенным риском дефицита железа следует проверять уровень ферритина в сыворотке крови на ранних сроках беременности и предлагать пероральные добавки, если уровень ферритина низкий.
- Женщинам с установленной железодефицитной анемией следует давать 100-200 мг элементарного железа в день. Им следует посоветовать правильное введение для оптимизации абсорбции. (Избегайте приема таблеток железа или продуктов, богатых железом, с веществами, которые препятствуют его усвоению, например чай, кофе и продукты, богатые кальцием.
 Витамин С усиливает усвоение.) Прием добавок должен продолжаться не менее трех месяцев и не менее шести недель после родов и должен быть направлен на восстановление запасов железа.
Витамин С усиливает усвоение.) Прием добавок должен продолжаться не менее трех месяцев и не менее шести недель после родов и должен быть направлен на восстановление запасов железа. - В Кокрановском обзоре отмечается, что, хотя терапия железом восстанавливает показатели до нормальных значений, данных об исходах мало, а побочные эффекты со стороны желудочно-кишечного тракта являются обычным явлением. [5]
- Направление к гематологу следует рассматривать при наличии значительных симптомов и / или тяжелой анемии (Hb <70 г / л), поздних сроках беременности (> 34 недель) или отсутствии ответа на исследование. перорального железа.
Талассемия
- Унаследованные заболевания крови с пониженным или отсутствующим образованием альфа- или бета-цепей глобина, содержащегося в гемоглобине (Hb).
- У женщин, являющихся носителями талассемии, симптомы могут протекать бессимптомно, если они не беременны, но при беременности они страдают большей анемией, чем обычно.
- MCV ≤80 fl требует исследования, при этом HbA2 ≥3,5% является положительным для B2-талассемии.
- В этих случаях отец ребенка должен пройти тестирование, а паре предложено генетическое консультирование.
- Образцы ворсин хориона в первой четверти беременности и забор пуповинной крови плода под контролем УЗИ во второй четверти могут использоваться для выявления большой В2-талассемии и прерывания беременности.
- Женщины с известной талассемией должны получать дородовую помощь специалиста, высокие дозы фолиевой кислоты (5 мг в день), частые ультразвуковые исследования, регулярный мониторинг гемоглобина и переливания крови. [6]
Подробнее см. В отдельной статье о талассемии.
Серповидно-клеточная анемия
[7]- Генетический дефект вызывает выработку аномального гемоглобина с продолжительностью жизни красных кровяных телец ≤15 дней. При серповидно-клеточном кризе разрушение красных кровяных телец вызывает тяжелую гемолитическую анемию и боли в костях.
 Наиболее распространенной формой является гемоглобин S, но в основном он поражает людей из Восточной и Западной Африки.
Наиболее распространенной формой является гемоглобин S, но в основном он поражает людей из Восточной и Западной Африки. - При подозрении женщины должны получать 5 мг фолиевой кислоты в день. ОАК следует регулярно проверять на 20, 28 и 32 неделе.
- Добавки железа не нужны, если уровень железа и ферритина в сыворотке не снижен. При регулярном применении добавки железа вызывают перегрузку железом, что приводит к гемохроматозу.
- Если гемоглобин падает ниже 60 г / л или наблюдается снижение на 20 г / л от исходного уровня, рассматривается вопрос о переливании.
- Регулярные профилактические переливания не рекомендуется.
- Назначьте профилактические антибиотики во время беременности и после нее. В случае криза следует назначить гепарин. Измеряйте гемоглобин каждые два часа и, если он падает ≥20 г, проводите обменное переливание крови.В одном исследовании сообщалось о значительных побочных эффектах переливания у беременных пациенток с множественными антителами к эритроцитам и рекомендовалось использовать такое лечение с осторожностью. [8] Другие меры, применяемые при серповидном кризе, включают стероиды, заместительную инфузионную терапию и кислород, но рандомизированных контролируемых испытаний недостаточно. [9]
Осложнения серповидноклеточной анемии во время беременности
- Самопроизвольный аборт может произойти у 25% женщин, страдающих серповидно-клеточной анемией, при этом перинатальная смертность составляет около 15%, что также часто связано с преждевременными родами и низкой массой тела при рождении. (30% ≤2500 г).
- Наблюдалась частота мертворождений 8–10%, и для оценки роста требуется тщательное антенатальное обследование плода, включая УЗИ пупочной артерии.
- Серповидно-клеточный криз, инсульт и тромбоэмболия легочной артерии — это дополнительные осложнения, которые могут возникнуть.
- Частые инфекции мочевыводящих путей являются обычным явлением и требуют немедленного лечения.

- Гипертония, связанная с беременностью, также считается более распространенным явлением.
Дополнительные сведения см. В отдельных статьях о серповидно-клеточной анемии и серповидно-клеточной анемии.
Осложнения
[2, 5]Доказано, что женщины с анемией во время беременности имеют более высокий риск:
- Материнская смерть.
- Смерть плода.
- Преждевременные роды.
- Младенцы с низкой массой тела при рождении.
- Сердечная недостаточность.
- У их младенцев возникли проблемы с развитием.
- Низкая работоспособность / работоспособность.
- Восприимчивость к инфекции.
Однако порог, при котором возникают эти осложнения, остается неясным.
Профилактика
В ряде исследований изучалась ценность широко распространенного рутинного использования пренатального железа. Некоторые обнаружили положительное влияние на массу тела при рождении и другие результаты. [10] Другие указывают на потенциальные неблагоприятные последствия приема добавок железа у женщин с нормальным уровнем (плацентарная недостаточность, гемохроматоз, побочные эффекты, случайное отравление детей в семье, стоимость и т. Д.). [2] В самом последнем Кокрановском обзоре говорится, что необходима дальнейшая работа в отношении наиболее безопасной дозы и режима, прежде чем ее можно будет рекомендовать. [11]
Уровень железа в третьем триместре беременности и исходы беременности у женщин без анемии; беременность неблагоприятно сказывается на избытке материнского железа | Репродукция человека
Аннотация
Проспективное обсервационное исследование было проведено на 488 женщинах с гемоглобином ≥10 г / дл на момент бронирования для изучения взаимосвязи между квартилями концентрации ферритина в сыворотке на 28–30 неделе беременности с характеристиками матери, осложнениями беременности и исходом новорожденного. Хотя не было различий в характеристиках матери или сроке беременности, размер младенца значительно и постепенно уменьшался от самого низкого до самого высокого квартиля. Несмотря на значительную разницу в частоте повторнородящих женщин, не было никакой разницы в частоте большинства осложнений, за исключением дородового разрыва плодных оболочек и поступления ребенка в неонатальное отделение. По сравнению с тремя другими квартилями, самый высокий квартиль был связан с повышенным риском преждевременных родов и неонатальной асфиксии, а самый низкий квартиль был связан со снижением риска преэклампсии, дородового разрыва плодных оболочек и поступления новорожденных в неонатальное отделение.В целом квартили ферритина коррелировали с другими параметрами статуса железа и индексами эритроцитов, а концентрация ферритина обратно коррелировала с массой тела ребенка при рождении. Наши результаты показали, что концентрация материнского ферритина в первую очередь отражает статус материнского железа, а высокий уровень связан с неблагоприятным исходом. Обоснование рутинного приема добавок железа женщинам, не страдающим анемией, необходимо пересмотреть.
Хотя не было различий в характеристиках матери или сроке беременности, размер младенца значительно и постепенно уменьшался от самого низкого до самого высокого квартиля. Несмотря на значительную разницу в частоте повторнородящих женщин, не было никакой разницы в частоте большинства осложнений, за исключением дородового разрыва плодных оболочек и поступления ребенка в неонатальное отделение. По сравнению с тремя другими квартилями, самый высокий квартиль был связан с повышенным риском преждевременных родов и неонатальной асфиксии, а самый низкий квартиль был связан со снижением риска преэклампсии, дородового разрыва плодных оболочек и поступления новорожденных в неонатальное отделение.В целом квартили ферритина коррелировали с другими параметрами статуса железа и индексами эритроцитов, а концентрация ферритина обратно коррелировала с массой тела ребенка при рождении. Наши результаты показали, что концентрация материнского ферритина в первую очередь отражает статус материнского железа, а высокий уровень связан с неблагоприятным исходом. Обоснование рутинного приема добавок железа женщинам, не страдающим анемией, необходимо пересмотреть.
Введение
Во время беременности потребности растущего плода и плаценты, а также увеличивающийся объем материнской крови и масса эритроцитов предъявляют такую потребность в запасах железа матери, что прием добавок железа в суточных дозах от 18 до 100 мг, начиная с 16 недели беременности. не смог полностью предотвратить истощение запасов железа у матери в срок (Thomsen et al., 1993; Milman et al. , 1994). Развитие железодефицитной анемии связано с повышенным риском преждевременных родов и младенцев с низкой массой тела при рождении (Ulmer and Goepel, 1988; Bhargava et al. , 1991; Scholl et al. , 1992; Hirve and Ganatra, 1994; Scholl и Hediger, 1994; Spinillo и др. , 1994; Swain и др. , 1994; Singla и др.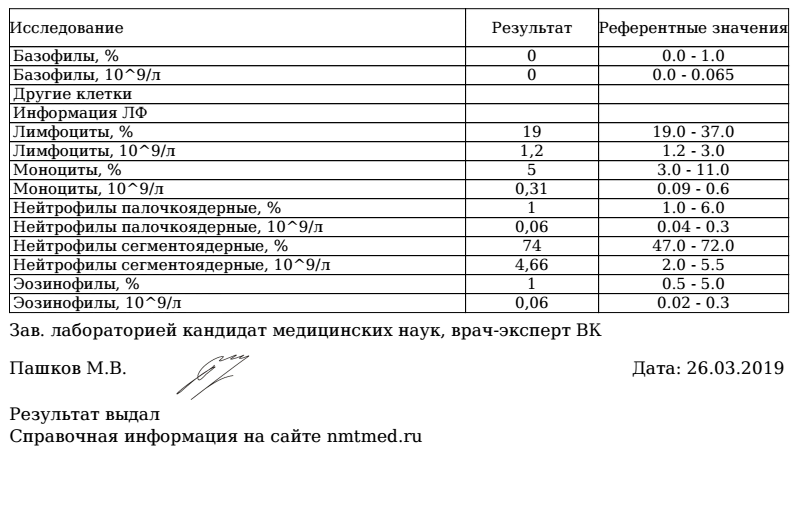 , 1997). Кроме того, у матерей, получавших добавки железа, был снижен риск преждевременных родов по сравнению с матерями без добавок (Scholl et al., 1997). Таким образом, связь между дефицитом железа у матери и преждевременными родами и задержкой роста плода, по-видимому, хорошо установлена.
, 1997). Кроме того, у матерей, получавших добавки железа, был снижен риск преждевременных родов по сравнению с матерями без добавок (Scholl et al., 1997). Таким образом, связь между дефицитом железа у матери и преждевременными родами и задержкой роста плода, по-видимому, хорошо установлена.
Лучшим параметром статуса материнского железа, доступным в настоящее время, является концентрация ферритина в сыворотке. Ферритин является основным белком-хранилищем железа, обнаруживаемым не только в селезенке, печени и костном мозге, но также в клетках слизистой оболочки тонкого кишечника, в плаценте, почках, яичках, скелетных мышцах и в циркулирующей плазме (Crichton, 1973). .Ферритин обеспечивает железо для синтеза железосодержащих белков, включая гемоглобин (Hb) и миоглобин. Его концентрация сильно коррелирует с запасами железа в костном мозге и снижается до того, как произойдут изменения насыщения трансферрина, сывороточного железа или концентрации гемоглобина, так что его измерение превосходит измерение насыщения трансферрина или концентрации сывороточного железа при диагностике железа. дефицит (Lipschitz et al. , 1974; Worwood, 1977; Puolakka et al., 1980; Канешиге, 1981; Romslo et al. , 1983). При беременности концентрация ферритина в сыворотке максимальна на сроке 12–16 недель, затем падает по мере продвижения беременности и достигает надира в третьем триместре (Puolakka et al. , 1980; Kaneshige, 1981; Milman, 1994). Пренатальные минеральные и витаминные добавки, вводимые в первом триместре, будут поддерживать более высокую концентрацию ферритина в сыворотке (Puolakka et al. , 1980; Milman et al. , 1994; Scholl et al., 1997).
Принимая во внимание тесную связь между железодефицитной анемией и преждевременными родами и младенцами с низкой массой тела при рождении, можно было ожидать, что низкая концентрация ферритина в сыворотке будет связана с этими исходами беременности.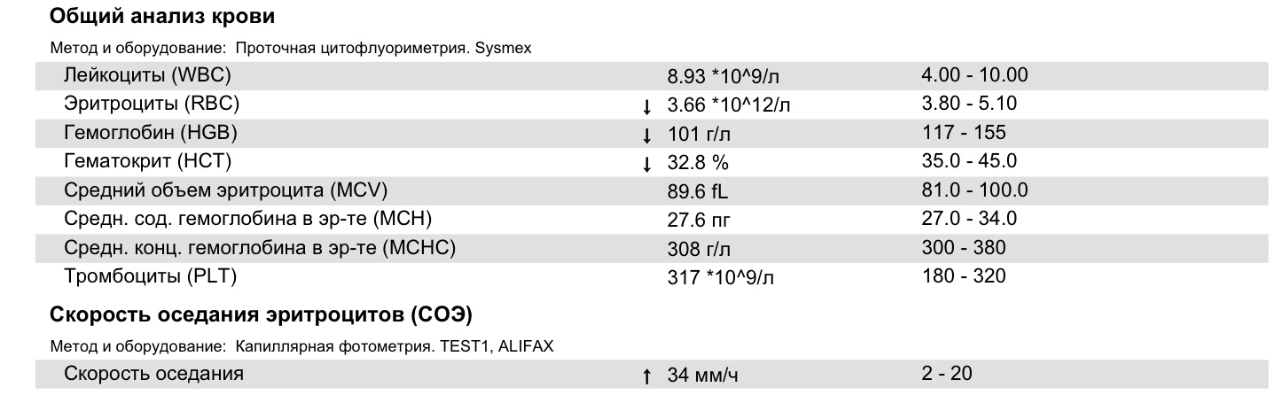 Однако недавние исследования показали, что риск преждевременных родов был повышен у женщин с высокой концентрацией ферритина в сыворотке во втором триместре, определяемой как выше медианы (Tamura et al. , 1996), в самом высоком квартиле (Goldenberg et al. ., 1996) или выше 90-го процентиля (Scholl, 1998). Было высказано предположение, что концентрация ферритина отражает клиническую, а также субклиническую инфекцию половых путей, которая позже привела к преждевременным родам (Goldenberg et al. , 1996; Tamura et al. , 1996; Scholl 1998). Это мнение подтверждается выводом о том, что повышенная концентрация ферритина была связана с неонатальным сепсисом у женщин с преждевременным разрывом плодных оболочек на сроке гестации <32 недель (Goldenberg et al., 1998).
Однако недавние исследования показали, что риск преждевременных родов был повышен у женщин с высокой концентрацией ферритина в сыворотке во втором триместре, определяемой как выше медианы (Tamura et al. , 1996), в самом высоком квартиле (Goldenberg et al. ., 1996) или выше 90-го процентиля (Scholl, 1998). Было высказано предположение, что концентрация ферритина отражает клиническую, а также субклиническую инфекцию половых путей, которая позже привела к преждевременным родам (Goldenberg et al. , 1996; Tamura et al. , 1996; Scholl 1998). Это мнение подтверждается выводом о том, что повышенная концентрация ферритина была связана с неонатальным сепсисом у женщин с преждевременным разрывом плодных оболочек на сроке гестации <32 недель (Goldenberg et al., 1998).
Тем не менее, маловероятно, что все женщины с повышенной концентрацией ферритина страдали клинической или субклинической инфекцией, и следует учитывать возможность избытка железа у матери. Несмотря на то, что существует обширная литература о дефиците железа у матери и пользе добавок железа, практически нет данных о возможном влиянии высокой концентрации железа или избытка железа на беременность. С ростом благосостояния во многих обществах и повышенным осознанием важности адекватного питания во время беременности многие беременные женщины улучшили свое диетическое потребление железа или стали принимать дополнительные добавки железа, приобретенные ими самостоятельно.Эти факторы, вероятно, объясняют снижение заболеваемости железодефицитной анемией более чем наполовину в нашей больнице за последние 3 десятилетия (Lao and Pun, 1996). Мы считаем, что у женщин, не страдающих анемией, повышенная концентрация ферритина с большей вероятностью будет отражением увеличения запасов железа у матери, если это коррелирует с другими параметрами, такими как концентрация железа в сыворотке и насыщение трансферрина, или с концентрацией гемоглобина и индексами эритроцитов. например, средний корпускулярный объем (MCV). Поэтому мы провели проспективное обсервационное исследование в группе китайских женщин, не страдающих анемией, чтобы выяснить взаимосвязь между концентрацией ферритина у матери, другими параметрами статуса железа и исходом беременности.
Поэтому мы провели проспективное обсервационное исследование в группе китайских женщин, не страдающих анемией, чтобы выяснить взаимосвязь между концентрацией ферритина у матери, другими параметрами статуса железа и исходом беременности.
Материалы и методы
Наша региональная больница обслуживает только государственных пациентов, около 5000 родов в год. При первом дородовом посещении берется кровь для определения концентрации Hb, среднего корпускулярного объема (MCV) и группы крови.Скрининг MCV проводится для выявления матерей с риском переноса признаков талассемии, и тем, у кого MCV <80 fl, будут проводиться дальнейшие исследования, включая MCV отца. Пренатальная диагностика будет выполнена, если оба результата MCV пары <80 fl. У пациенток с концентрацией гемоглобина <10 г / л на любом сроке беременности диагностируется анемия. Их дополнительно исследуют, чтобы определить причину анемии, и затем проводят соответствующее лечение. Всем пациенткам с 20 недель беременности назначают поливитаминный препарат, содержащий 29 мг элементарного железа.На 28–30 неделе снова определяют концентрацию гемоглобина и при необходимости проводят терапию железом.
В проспективном исследовании матери, которые были забронированы до 20 недель беременности с концентрацией Hb> 10 г / дл, были набраны в течение 4-месячного периода в женскую консультацию во время повторной оценки Hb на 28-30 неделе беременности. для изучения концентрации ферритина в сыворотке крови после получения информированного согласия. Для анализа крови был выбран срок беременности 28–30 недель, поскольку потребность в железе и его способность усваиваться наиболее высоки в третьем триместре (Whittaker et al., 1991), и было показано, что высокая концентрация ферритина в сыворотке крови на 28 неделе беременности связана с повышенным риском преждевременных родов (Scholl, 1998). Исследование было одобрено комитетом по этике больниц. Ни одному из этих субъектов не давали препараты железа в дополнение к обычным добавкам, поскольку они не страдали анемией.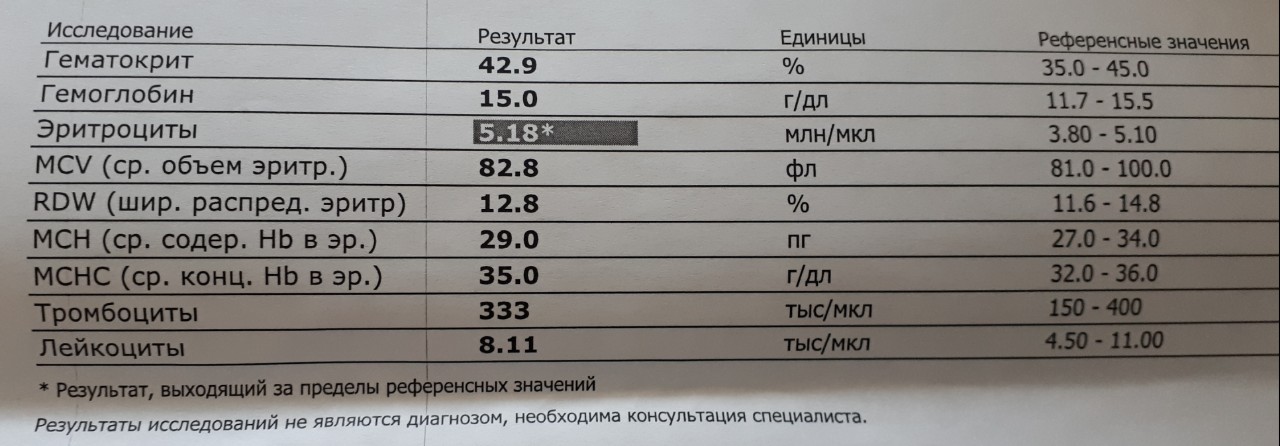 Пациенты с ранее существовавшей анемией или другими заболеваниями крови и гемоглобинопатиями, у которых могла быть очень высокая концентрация ферритина из-за проблем с его утилизацией, были исключены.
Пациенты с ранее существовавшей анемией или другими заболеваниями крови и гемоглобинопатиями, у которых могла быть очень высокая концентрация ферритина из-за проблем с его утилизацией, были исключены.
После венепункции 3 мл крови было собрано в простую бутылку и затем отправлено в лабораторию, где сыворотка была разделена на аликвоты для последующего группового анализа концентрации ферритина в сыворотке (иммуноферментный анализ микрочастиц, IMx System of Abbott Laboratories, Abbott Park , Иллинойс, США). Коэффициенты вариации внутри и между партиями составили 3,4 и 3,5% соответственно. Нормальный референсный диапазон, установленный лабораторией для женщин в пременопаузе среди местного населения, составлял 13–180 пмоль / л.Результаты определения концентрации ферритина в сыворотке крови не были известны ведущим акушерам.
После родов данные о характеристиках матери и ребенка и наличии осложнений, включая дородовое кровотечение, преэклампсию, разрыв плодных оболочек перед родами (PROM; разрыв плодных оболочек за ≥1 ч до начала родов), которые могут быть причина преждевременных родов и которые могут отражать субклиническую инфекцию половых путей, преждевременные роды (спонтанные роды до 37 полных недель беременности), преждевременные роды (роды до 37 недель беременности с преждевременными родами или без них) и асфиксию новорожденных (оценка по шкале Апгар < 7 по определению педиатров), были взяты из записей тех, кто доставил в нашу больницу для анализа.Мы провели различие между спонтанными преждевременными родами, приводящими к преждевременным родам (преждевременные роды), и всеми беременностями с преждевременными родами (преждевременными родами), чтобы определить, может ли повышенная концентрация ферритина быть связана только с преждевременными родами или преждевременными родами, или с обоими. Данные анализировали в соответствии с квартилями концентрации ферритина в сыворотке. Также была проанализирована взаимосвязь между концентрацией ферритина в сыворотке крови и показателями матери и ребенка, такими как возраст, вес и рост. Односторонний дисперсионный анализ использовался для определения различий в непрерывных переменных по отношению к квартилям ферритина, с множественным диапазоном теста Дункана, установленным на уровне 5%, чтобы идентифицировать группы, которые были разными. Для категориальных переменных использовался критерий χ 2 или точный критерий Фишера в зависимости от числа в каждой ячейке. Коэффициент корреляции Пирсона ( r ) был рассчитан для изучения взаимосвязи между частотой каждого осложнения / исхода и квартилями ферритина.Коэффициент корреляции Спирмена (ρ) использовался для корреляции концентрации ферритина в сыворотке с параметрами матери и ребенка, а множественный регрессионный анализ с использованием логарифмически преобразованных концентраций ферритина, железа и трансферрина использовался для определения, какие параметры были значимыми детерминантами исхода массы тела при рождении ребенка. Статистический анализ проводился с использованием коммерческого компьютерного пакета (SPSS / PC).
Односторонний дисперсионный анализ использовался для определения различий в непрерывных переменных по отношению к квартилям ферритина, с множественным диапазоном теста Дункана, установленным на уровне 5%, чтобы идентифицировать группы, которые были разными. Для категориальных переменных использовался критерий χ 2 или точный критерий Фишера в зависимости от числа в каждой ячейке. Коэффициент корреляции Пирсона ( r ) был рассчитан для изучения взаимосвязи между частотой каждого осложнения / исхода и квартилями ферритина.Коэффициент корреляции Спирмена (ρ) использовался для корреляции концентрации ферритина в сыворотке с параметрами матери и ребенка, а множественный регрессионный анализ с использованием логарифмически преобразованных концентраций ферритина, железа и трансферрина использовался для определения, какие параметры были значимыми детерминантами исхода массы тела при рождении ребенка. Статистический анализ проводился с использованием коммерческого компьютерного пакета (SPSS / PC).
Результаты
Из 511 набранных пациентов 488 были доставлены в нашу больницу.Распределение концентрации ферритина в сыворотке было явно искажено; значения 25-го, 50-го и 75-го квартилей составили 18, 26 и 44 пмоль / л соответственно. Число пациентов от самого низкого до самого высокого квартиля составляло 144, 116, 111 и 117 соответственно. Между четырьмя группами не было различий в возрасте, росте, весе или индексе массы тела (ИМТ) матери (Таблица I). Хотя не было разницы в сроке беременности, наблюдалось значительное снижение веса при рождении, соотношения веса при рождении (вес при рождении, деленный на среднее значение для гестации), длины макушки до пятки, а также веса плаценты, от наименьшего до наименьшего наивысший квартиль.Однако не было разницы в среднем ИМТ младенца, соотношении веса плаценты к весу при рождении (плацентарном отношении) или оценке по шкале Апгар на первой и пятой минуте.
Заболеваемость повторнородящими женщинами различалась в четырех группах, с самой высокой заболеваемостью для самого низкого и второго квартилей, за которыми следовали наивысший квартиль, а затем второй квартиль с наименьшим значением (Таблица II).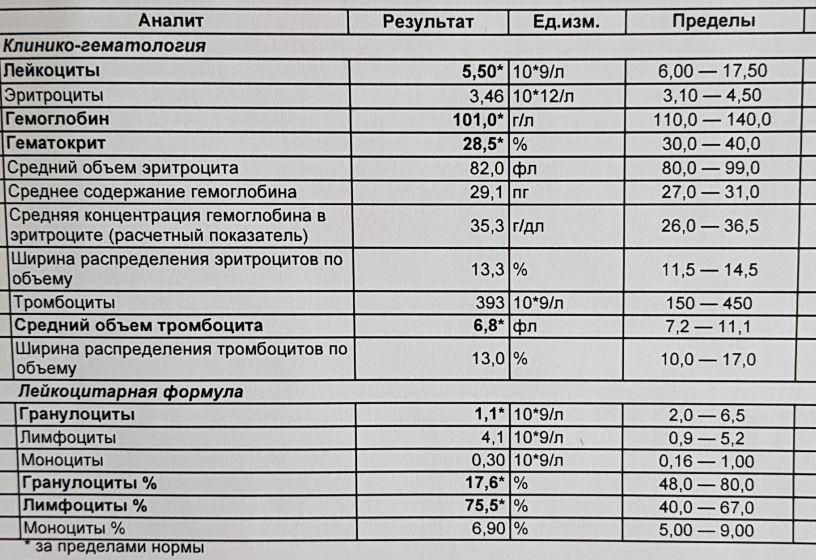 Тем не менее, не было значительных различий в частоте дородовых кровотечений, преэклампсии, преждевременных родов, преждевременных родов или кесарева сечения.Однако была повышенная частота PROM для трех более высоких квартилей по сравнению с нижним квартилем, и была слабая, но значимая линейная корреляция между частотой PROM с увеличивающимися квартилями ( r = 0,089, P = 0,041) . Самый низкий квартиль и самый высокий квартиль имели самую низкую частоту младенцев с малым для гестационного возраста (SGA, масса тела при рождении ≤10-й процентиль для местного населения). Распространенность детей с большим для гестационного возраста (LGA, масса тела при рождении> 90-го процентиля) была самой высокой в самом низком и втором квартилях и самой низкой в самом высоком квартилях, при этом наблюдалась значимая обратная корреляция с увеличением квартилей ( r = –0.110, P = 0,015). Существенной разницы по шкале Апгар <7 на пятой минуте не было. Частота госпитализации в неонатальное отделение значительно ( P = 0,029) различалась: наибольшая частота встречалась во втором нижнем квартиле, а нулевая — в самом нижнем квартиле.
Тем не менее, не было значительных различий в частоте дородовых кровотечений, преэклампсии, преждевременных родов, преждевременных родов или кесарева сечения.Однако была повышенная частота PROM для трех более высоких квартилей по сравнению с нижним квартилем, и была слабая, но значимая линейная корреляция между частотой PROM с увеличивающимися квартилями ( r = 0,089, P = 0,041) . Самый низкий квартиль и самый высокий квартиль имели самую низкую частоту младенцев с малым для гестационного возраста (SGA, масса тела при рождении ≤10-й процентиль для местного населения). Распространенность детей с большим для гестационного возраста (LGA, масса тела при рождении> 90-го процентиля) была самой высокой в самом низком и втором квартилях и самой низкой в самом высоком квартилях, при этом наблюдалась значимая обратная корреляция с увеличением квартилей ( r = –0.110, P = 0,015). Существенной разницы по шкале Апгар <7 на пятой минуте не было. Частота госпитализации в неонатальное отделение значительно ( P = 0,029) различалась: наибольшая частота встречалась во втором нижнем квартиле, а нулевая — в самом нижнем квартиле.
Поскольку группа с самым высоким квартилем, по-видимому, имела наибольшую частоту преждевременных родов и преждевременных родов, эту группу сравнивали с другими квартилями по отдельности.Не было обнаружено значительных различий в частоте дородового кровотечения, преждевременных родов, преждевременных родов или преэклампсической гипертензии, но частота PROM [ P = 0,009, относительный риск (RR) 3,06, 95% доверительный интервал (CI) 1,28–7,32] и асфиксии ( P = 0,048, ОР 7,73, 95% ДИ 0,92–65,14) по сравнению с нижним квартилем. Однако по сравнению с тремя нижними квартилями вместе взятыми, в самом высоком квартиле отмечалось увеличение частоты преждевременных родов (7.7 против 3,2%, P = 0,038, ОР 2,50, 95% ДИ 1,03–6,09) и асфиксия (5,1 против 1,6%, P = 0,032, ОР 3,30, 95% ДИ 1,04–10,43), но были нет значимых различий для дородового кровотечения (6,8 против 5,4%), преждевременных родов (4,2 против 2,4%), PROM (15,3 против 12,0%) или преэклампсии (4,2 против 3,9%).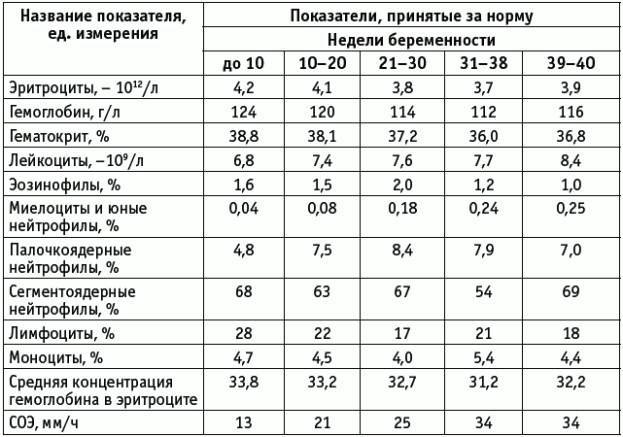
С другой стороны, когда нижний квартиль сравнивался с тремя другими квартилями вместе взятыми, частота преэклампсии была значительно ниже (0,7 против 5.2%, P = 0,019, ОР 0,127, 95% ДИ 0,016–0,964), PROM (5,6 против 15,9%, P = 0,002, ОР 0,312, 95% ДИ 0,144–0,674) и госпитализация в неонатальное отделение (0 против 4,6%, P = 0,0045). Не было различий по показателям дородового кровотечения (4,9 против 6,1%), преждевременных родов (2,8 против 2,9%), преждевременных родов (2,8 против 4,9%) и баллов по шкале Апгар <7 на первой (0,7 против 3,2%) и пятой минуте. (0 против 0,9%) или младенцы LGA (18,8 против 12,2%).
В связи с увеличением квартилей ферритина наблюдалось прогрессивное и значительное увеличение сывороточных концентраций железа и насыщения трансферрина, а также снижение концентрации трансферрина (таблица III).Хотя не было существенной разницы в концентрации гемоглобина при бронировании между четырьмя группами, концентрация гемоглобина и другие индексы эритроцитов, а также гематокрит на 28-30 неделях показали значительное прогрессивное увеличение от самого низкого квартиля к самому высокому. Однако никакой разницы в количестве лейкоцитов обнаружено не было.
В целом концентрация ферритина в сыворотке положительно коррелировала с возрастом и массой матери и обратно пропорциональна гестационному возрасту младенца, массе тела при рождении, соотношению массы тела при рождении, массе плаценты и длине макушки до пятки (Таблица IV).Пошаговый множественный регрессионный анализ проводился по следующим параметрам: вес и ИМТ матери, паритет и логарифмически преобразованные значения сывороточного ферритина, концентрации железа и трансферрина, а также насыщение трансферрина, чтобы определить, какие из этих параметров значимо коррелировали с массой тела при рождении. после корректировки на срок беременности. Существенными параметрами были вес матери ( P <0,0001), логарифмически трансформированная концентрация ферритина ( P = 0,0009) и логарифмически трансформированная концентрация трансферрина ( P = 0. 0344), и было получено следующее уравнение регрессии:
0344), и было получено следующее уравнение регрессии:
Вес при рождении = 1163 + 20 (вес матери) +
710 (логарифм трансферрина) — 231 (логарифм ферритина)
Поскольку между этими четырьмя гематокритами была значительная разница в гематокрите. квартилей, возможно, влияние на массу тела при рождении было связано с изменениями объема плазмы, независимыми от изменений запасов железа. При дальнейшем анализе гестационный возраст и масса тела при рождении достоверно коррелировали с гематокритом ( P <0.0001 и P = 0,022 соответственно). Регрессионный анализ использовался для изучения взаимосвязи между гестационным возрастом, массой матери, гематокритом и логарифмической концентрацией ферритина с массой тела при рождении. Значимые параметры для веса при рождении включали вес матери ( P <0,0001), гестационный возраст ( P <0,0001) и логарифмически трансформированную концентрацию ферритина ( P <0,0001), но не гематокрит ( P = 0,397). .
Обсуждение
Заболеваемость новорожденных с низкой массой тела при рождении имеет U-образное распределение по отношению к концентрации гемоглобина у матери, увеличиваясь как при низких, так и при высоких концентрациях гемоглобина (Murphy et al., 1986; Steer et al. , 1995). Влияние анемии на исход беременности также связано с сроком беременности на момент постановки диагноза, для низкой массы тела при рождении и преждевременных родов увеличивались с анемией, диагностированной на ранних сроках беременности, но не во время или после второго триместра, когда эффект становится обратным (Bhargava et al. , 1991; Гаспар и др. , 1993; Расмуссен и Эйан, 1993; Шолль и Хедигер, 1994). Связь между младенцами с низкой массой тела при рождении и другими неблагоприятными исходами беременности с высокой концентрацией гемоглобина во второй половине беременности, вероятно, связана с невозможностью увеличения объема плазмы, которое обычно происходит в это время, а высокий уровень гемоглобина фактически отражает гемоконцентрацию (Dunlop et al.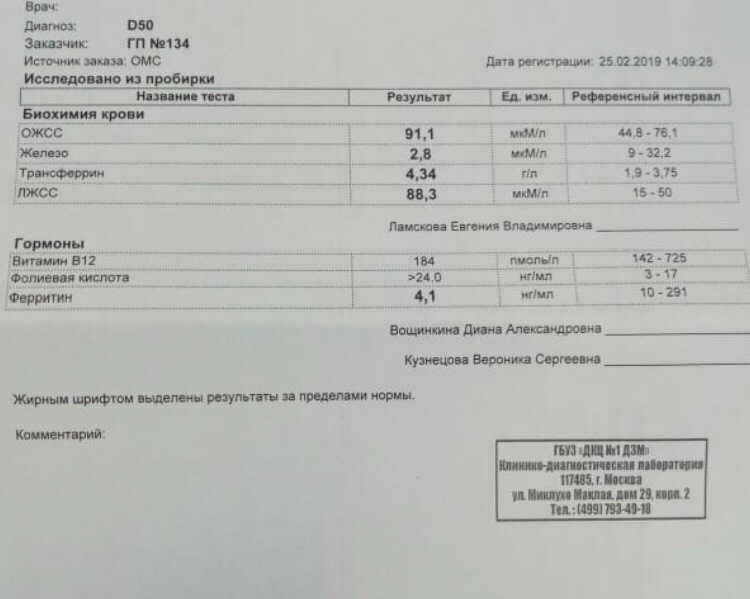 , 1978; Коллер и др. , 1979, 1980; Sagen et al. , 1984; Huisman and Aarnoudse, 1986; Lu et al. , 1991; Расмуссен и Эйан, 1993; Steer et al. , 1995). Действительно, одно исследование показало, что частота задержки внутриутробного развития и преждевременных родов существенно не различалась между гематокритом на самом высоком и самом низком квартилях (Forest et al. , 1996). Таким образом, и гемоглобин, и гематокрит не только отражают состояние питания матери, но также действуют как суррогат для других факторов, влияющих на исход беременности.
, 1978; Коллер и др. , 1979, 1980; Sagen et al. , 1984; Huisman and Aarnoudse, 1986; Lu et al. , 1991; Расмуссен и Эйан, 1993; Steer et al. , 1995). Действительно, одно исследование показало, что частота задержки внутриутробного развития и преждевременных родов существенно не различалась между гематокритом на самом высоком и самом низком квартилях (Forest et al. , 1996). Таким образом, и гемоглобин, и гематокрит не только отражают состояние питания матери, но также действуют как суррогат для других факторов, влияющих на исход беременности.
Связь между концентрацией ферритина в сыворотке матери и исходом беременности менее ясна. Раннее исследование не обнаружило связи между дефицитом железа и спонтанными преждевременными родами (Paintin et al. , 1966). Более поздние исследования показали связь между преждевременными родами с низкой (Ulmer and Goepel, 1988; Scholl et al. , 1992), а также высокой концентрацией ферритина (Goldenberg et al. , 1996, 1998; Tamura et al. , 1996; Scholl, 1998).В одном исследовании (Tamura et al. , 1996) концентрация ферритина в сыворотке обратно коррелировала с гестационным возрастом, но подобной корреляции с другими показателями дефицита железа обнаружить не удалось, а у субъектов с неадекватным статусом железа был более низкий, хотя статистически не значимо, отношение шансов для преждевременных родов. С другой стороны, минеральные и витаминные добавки повышали концентрацию ферритина на 28 неделе беременности и снижали риск преждевременных родов (Scholl et al., 1997). Тем не менее, высокая концентрация ферритина не всегда эквивалентна обильному запасу железа . Помимо инфекции половых путей (Goldenberg et al. , 1996, 1998; Tamura et al. , 1996; Scholl, 1998), концентрация ферритина в сыворотке повышается при гипертензии, вызванной беременностью, и эклампсии в результате высвобождения тканевый ферритин и изменение феррокинетики (Entman et al. , 1982; Raman et al. , 1992). В культивируемых клетках печени ферритин секретируется в ответ на железо и цитокины интерлейкин-1-β и фактор некроза опухоли-α (Tran et al., 1997). Более того, поскольку ферритин можно найти во многих тканях (Crichton, 1973), повреждение или повреждение любой из этих тканей теоретически может повысить концентрацию ферритина в сыворотке. Следовательно, вполне вероятно, что концентрация ферритина в сыворотке крови матери также действует как суррогат для других факторов, влияющих на исход беременности.
, 1982; Raman et al. , 1992). В культивируемых клетках печени ферритин секретируется в ответ на железо и цитокины интерлейкин-1-β и фактор некроза опухоли-α (Tran et al., 1997). Более того, поскольку ферритин можно найти во многих тканях (Crichton, 1973), повреждение или повреждение любой из этих тканей теоретически может повысить концентрацию ферритина в сыворотке. Следовательно, вполне вероятно, что концентрация ферритина в сыворотке крови матери также действует как суррогат для других факторов, влияющих на исход беременности.
Мы исследовали взаимосвязь между повышенной концентрацией ферритина и исходом беременности у субъектов без анемии. Поэтому мы исключили пациентов с анемией или талассемией, диагностированной до третьего триместра, чтобы устранить сопутствующие эффекты уже существовавшей железодефицитной анемии, а также увеличения запасов железа, несмотря на наличие анемии у носителей признака талассемии.Мы не смогли продемонстрировать какой-либо корреляции между концентрацией ферритина на сроке 28–30 недель беременности и статусом питания матери в начале беременности, поскольку не было значительной разницы в весе, ИМТ или гемоглобине при бронировании. Несмотря на это, у более высоких квартилей было сопутствующее увеличение других параметров статуса железа и индексов эритроцитов в дополнение к увеличению концентрации Hb. Эти ассоциации нельзя было объяснить просто наличием таких осложнений, как инфекция или преэклампсия, поскольку не удалось продемонстрировать устойчивой корреляции между квартилями ферритина и частотой этих осложнений.Кроме того, разница в частоте PROM исчезла, когда самый высокий квартиль сравнивался с другими тремя квартилями вместе взятыми, и не было никакой разницы в количестве лейкоцитов. Таким образом, у наших испытуемых концентрация ферритина, скорее всего, была отражением увеличения запасов железа во время забора крови. Это могло быть следствием повышенного потребления с пищей и / или всасывания в кишечнике. Интересно, что мы не смогли найти корреляции между квартилями ферритина и плацентарным соотношением, в отличие от предыдущего исследования (Godfrey et al., 1991), в котором соотношение плаценты коррелировало со статусом материнского железа, как показано MCV.
Интересно, что мы не смогли найти корреляции между квартилями ферритина и плацентарным соотношением, в отличие от предыдущего исследования (Godfrey et al., 1991), в котором соотношение плаценты коррелировало со статусом материнского железа, как показано MCV.
В целом исход беременности в высшем квартиле был менее благоприятным. Хотя у наших субъектов был забор крови на сроке 28–30 недель беременности, что было позже, чем в некоторых исследованиях, которые продемонстрировали связь между повышенным уровнем ферритина и преждевременными родами (Goldenberg et al. , 1996; Tamura et al. , 1996), мы еще смогли найти подобную ассоциацию.Кроме того, риск асфиксии увеличивался в квартиле с наивысшим уровнем ферритина, о чем ранее не сообщалось. Увеличение запасов материнского железа также оказало негативное влияние на вес при рождении. Поскольку значения Hb и гематокрита не демонстрировали тенденции к увеличению с увеличением квартилей, повышение вязкости крови вряд ли было основным фактором. Это согласуется с отчетом о том, что между наивысшим и самым низким квартилями гематокрита не может быть обнаружено значительных различий в распространенности задержки роста плода и преждевременных родов (Forest et al., 1996). Возможно, что помимо влияния на гемоглобин и гематокрит, изменения в метаболизме железа у матери оказывали независимое влияние на исход беременности.
Хотя клиническая ценность уровня ферритина в прогнозировании неонатального исхода может показаться ограниченной (Goldenberg et al. , 1998), результаты этого и других исследований указывают на необходимость пересмотра метаболизма железа у матери и исхода беременности. Младенцы от матерей, получающих плановую или селективную профилактику железом во время беременности, в среднем показали одинаково хорошие результаты.5 лет наблюдения (Hemminki and Merilainen, 1995). Таким образом, если повышенная концентрация ферритина отражает избыток железа у матери и связана с неблагоприятным исходом беременности, целесообразность регулярного приема препаратов железа у матерей без анемии следует пересмотреть.
Характеристики матери и ребенка в зависимости от квартилей сывороточного ферритина
| . | Квартили ферритина (пмоль / л) . | P -значение . | |||||||||
|---|---|---|---|---|---|---|---|---|---|---|---|
| . | ≤18 ( n = 144) . | 19–26 ( n = 116) . | 27–44 ( n = 111) . | > 44 ( n = 117) . | . | ||||||
| Результаты выражены в виде среднего ± стандартное отклонение. | |||||||||||
| NS = не имеет значения. | |||||||||||
| Анализ с помощью однофакторного дисперсионного анализа с использованием критерия Дункана, установленного на P = 0,05: a по сравнению с самым низким квартилем; b по сравнению со вторым по величине квартилем. | |||||||||||
| Возраст матери (лет) | 29,2 ± 5,3 | 29,3 ± 4,5 | 29,9 ± 4,4 | 30,1 ± 5,3 | NS | ||||||
| Рост (см) | 154,9 ± 5,7 | 155,0 ± 5,6 | 155.9 ± 5,1 | 155,9 ± 5,9 | NS | ||||||
| Масса (кг) | 51,6 ± 7,1 | 51,7 ± 6,8 | 53,2 ± 8,1 | 53,5 ± 7,0 | NS | ||||||
| ИМТ (кг / м 2 ) | 21,5 ± 2,7 | 21,6 ± 2,7 | 21,8 ± 3,1 | 22,0 ± 2,9 | NS | ||||||
| Срок беременности (недели) | 39,3 ± 1,4 | 39,0 ± 1,5 | 39,1 ± 1.5 | 38,9 ± 1,7 | NS | ||||||
| Длина короны до пятки (см) | 50,5 ± 2,6 | 49,0 ± 2,6 a, b | 49,9 ± 2,6 a | 49,2 ± 2,1 a , б | <0,0001 | ||||||
| Вес при рождении (г) | 3317 ± 412 | 3123 ± 482 a | 3195 ± 393 a | 3103 ± 362 a | 0,000681 | ИМТ (кг / м 2 ) | 13.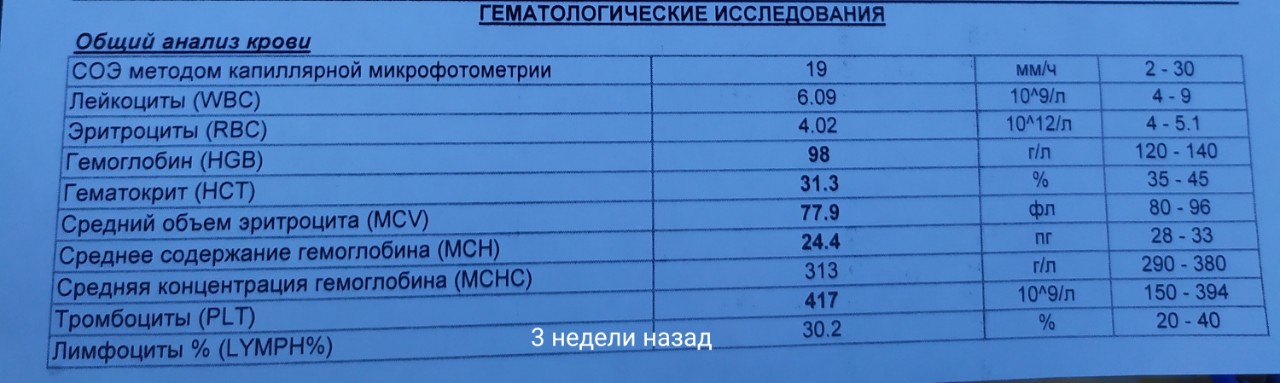 0 ± 1,2 0 ± 1,2 | 13,0 ± 1,3 | 12,9 ± 1,2 | 13,0 ± 1,0 | NS |
| Коэффициент массы при рождении | 1,07 ± 0,12 | 1,02 ± 0,14 a | 1,04 ± 0,12 | 1,02 ± 0,10 a | 0,0023 | ||||||
| Масса плаценты (г) | 615 ± 104 | 581 ± 110 a | 591 ± 102 | 574 ± 101 a | 0,0084 | ||||||
| Плацентарное соотношение | 0.186 ± 0,027 | 0,187 ± 0,026 | 0,185 ± 0,023 | 0,185 ± 0,029 | NS | ||||||
| Оценка по шкале Апгар | |||||||||||
| 1 мин. 8,8 ± 1,0 | 8,7 ± 1,3 | 8,7 ± 1,5 | NS | ||||||||
| 5 мин | 9,8 ± 0,5 | 9,8 ± 0,5 | 9,7 ± 1,1 | 9,7 ± 1.0 | NS | ||||||
| . | Квартили ферритина (пмоль / л) . | P -значение . | |||
|---|---|---|---|---|---|
| . | ≤18 ( n = 144) . | 19–26 ( n = 116) . | 27–44 ( n = 111) . | > 44 ( n = 117) . | . |
| Результаты выражены в виде среднего ± стандартное отклонение. | |||||
| NS = не имеет значения. | |||||
| Анализ с помощью однофакторного дисперсионного анализа с использованием критерия Дункана, установленного на P = 0,05: a по сравнению с самым низким квартилем; b по сравнению со вторым по величине квартилем. | |||||
| Возраст матери (лет) | 29,2 ± 5,3 | 29,3 ± 4,5 | 29.9 ± 4,4 | 30,1 ± 5,3 | NS |
| Высота (см) | 154,9 ± 5,7 | 155,0 ± 5,6 | 155,9 ± 5,1 | 155,9 ± 5,9 | NS |
| Масса (кг) | 51,6 ± 7,1 | 51,7 ± 6,8 | 53,2 ± 8,1 | 53,5 ± 7,0 | NS |
| ИМТ (кг / м 2 ) | 21,5 ± 2,7 | 21,6 ± 2,7 | 21,8 ± 3,1 | 22.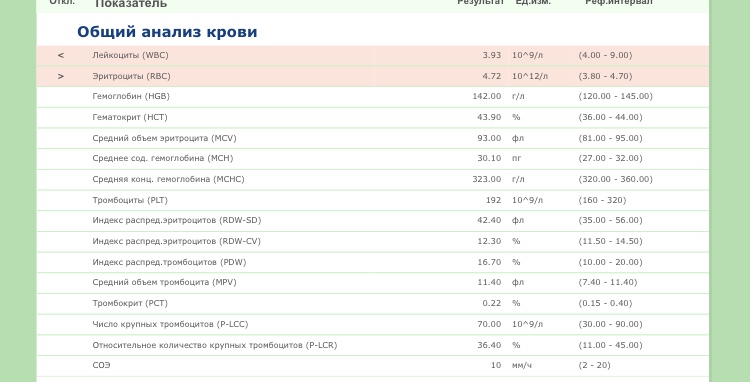 0 ± 2,9 0 ± 2,9 | NS |
| Срок беременности (недели) | 39,3 ± 1,4 | 39,0 ± 1,5 | 39,1 ± 1,5 | 38,9 ± 1,7 | NS |
| Длина коронки до пятки (см) | 50,5 ± 2,6 | 49,0 ± 2,6 a, b | 49,9 ± 2,6 a | 49,2 ± 2,1 a, b | <0,0001 |
| Масса при рождении (г) | 3317 ± 412 | 3123 ± 482 a | 3195 ± 393 a | 3103 ± 362 a | 0.0001 |
| ИМТ (кг / м 2 ) | 13,0 ± 1,2 | 13,0 ± 1,3 | 12,9 ± 1,2 | 13,0 ± 1,0 | NS |
| Соотношение массы тела при рождении | 1,07 ± 0,12 | 1,02 ± 0,14 a | 1,04 ± 0,12 | 1,02 ± 0,10 a | 0,0023 |
| Масса плаценты (г) | 615 ± 104 | 581 ± 110 a | 591 ± 102 | 574 ± 101 а | 0.0084 |
| Плацентарное соотношение | 0,186 ± 0,027 | 0,187 ± 0,026 | 0,185 ± 0,023 | 0,185 ± 0,029 | NS |
| Оценка по шкале Апгар | 8,7 ± 1,0 | 8,8 ± 1,0 | 8,7 ± 1,3 | 8,7 ± 1,5 | NS |
| 5 мин | 9,8 ± 0,5 | 9.8 ± 0,5 | 9,7 ± 1,1 | 9,7 ± 1,0 | NS |
Характеристики матери и ребенка в зависимости от квартилей сывороточного ферритина
| . | Квартили ферритина (пмоль / л) . | P -значение . | |||
|---|---|---|---|---|---|
| . | ≤18 ( n = 144) . | 19–26 ( n = 116)
. | 27–44 ( n = 111) . | > 44 ( n = 117) . | . |
| Результаты выражены в виде среднего ± стандартное отклонение. | |||||
| NS = не имеет значения. | |||||
| Анализ с помощью однофакторного дисперсионного анализа с использованием критерия Дункана, установленного на P = 0,05: a по сравнению с самым низким квартилем; b по сравнению со вторым по величине квартилем. | |||||
| Возраст матери (лет) | 29.2 ± 5,3 | 29,3 ± 4,5 | 29,9 ± 4,4 | 30,1 ± 5,3 | NS |
| Высота (см) | 154,9 ± 5,7 | 155,0 ± 5,6 | 155,9 ± 5,1 | 155,9 ± 5,9 | NS |
| Масса (кг) | 51,6 ± 7,1 | 51,7 ± 6,8 | 53,2 ± 8,1 | 53,5 ± 7,0 | NS |
| ИМТ (кг / м 2 ) | 21,5 ± 2,7 | 21.6 ± 2,7 | 21,8 ± 3,1 | 22,0 ± 2,9 | NS |
| Гестационный период (недели) | 39,3 ± 1,4 | 39,0 ± 1,5 | 39,1 ± 1,5 | 38,9 ± 1,7 | NS |
| Длина макушки до пятки (см) | 50,5 ± 2,6 | 49,0 ± 2,6 a, b | 49,9 ± 2,6 a | 49,2 ± 2,1 a, b | <0,0001 |
| Масса при рождении (г) | 3317 ± 412 | 3123 ± 482 a | 3195 ± 393 a | 3103 ± 362 a | 0.0001 |
| ИМТ (кг / м 2 ) | 13,0 ± 1,2 | 13,0 ± 1,3 | 12,9 ± 1,2 | 13,0 ± 1,0 | NS |
| Соотношение массы тела при рождении | 1,07 ± 0,12 | 1,02 ± 0,14 a | 1,04 ± 0,12 | 1,02 ± 0,10 a | 0,0023 |
| Масса плаценты (г) | 615 ± 104 | 581 ± 110 a | 591 ± 102 | 574 ± 101 а | 0. 0084 0084 |
| Плацентарное соотношение | 0,186 ± 0,027 | 0,187 ± 0,026 | 0,185 ± 0,023 | 0,185 ± 0,029 | NS |
| Оценка по шкале Апгар | 8,7 ± 1,0 | 8,8 ± 1,0 | 8,7 ± 1,3 | 8,7 ± 1,5 | NS |
| 5 мин | 9,8 ± 0,5 | 9.8 ± 0,5 | 9,7 ± 1,1 | 9,7 ± 1,0 | NS |
| . | Квартили ферритина (пмоль / л) . | P -значение . | |||
|---|---|---|---|---|---|
| . | ≤18 ( n = 144) . | 19–26 ( n = 116) . | 27–44 ( n = 111) . | > 44 ( n = 117) . | . |
| Результаты выражены в виде среднего ± стандартное отклонение. | |||||
| NS = не имеет значения. | |||||
| Анализ с помощью однофакторного дисперсионного анализа с использованием критерия Дункана, установленного на P = 0,05: a по сравнению с самым низким квартилем; b по сравнению со вторым по величине квартилем. | |||||
| Возраст матери (лет) | 29,2 ± 5,3 | 29,3 ± 4,5 | 29.9 ± 4,4 | 30,1 ± 5,3 | NS |
| Высота (см) | 154,9 ± 5,7 | 155,0 ± 5,6 | 155,9 ± 5,1 | 155,9 ± 5,9 | NS |
| Масса (кг) | 51,6 ± 7,1 | 51,7 ± 6,8 | 53,2 ± 8,1 | 53,5 ± 7,0 | NS |
| ИМТ (кг / м 2 ) | 21,5 ± 2,7 | 21,6 ± 2,7 | 21,8 ± 3,1 | 22.0 ± 2,9 | NS |
| Срок беременности (недели) | 39,3 ± 1,4 | 39,0 ± 1,5 | 39,1 ± 1,5 | 38,9 ± 1,7 | NS |
| Длина коронки до пятки (см) | 50,5 ± 2,6 | 49,0 ± 2,6 a, b | 49,9 ± 2,6 a | 49,2 ± 2,1 a, b | <0,0001 |
| Масса при рождении (г) | 3317 ± 412 | 3123 ± 482 a | 3195 ± 393 a | 3103 ± 362 a | 0. 0001 0001 |
| ИМТ (кг / м 2 ) | 13,0 ± 1,2 | 13,0 ± 1,3 | 12,9 ± 1,2 | 13,0 ± 1,0 | NS |
| Соотношение массы тела при рождении | 1,07 ± 0,12 | 1,02 ± 0,14 a | 1,04 ± 0,12 | 1,02 ± 0,10 a | 0,0023 |
| Масса плаценты (г) | 615 ± 104 | 581 ± 110 a | 591 ± 102 | 574 ± 101 а | 0.0084 |
| Плацентарное соотношение | 0,186 ± 0,027 | 0,187 ± 0,026 | 0,185 ± 0,023 | 0,185 ± 0,029 | NS |
| Оценка по шкале Апгар | 8,7 ± 1,0 | 8,8 ± 1,0 | 8,7 ± 1,3 | 8,7 ± 1,5 | NS |
| 5 мин | 9,8 ± 0,5 | 9.8 ± 0,5 | 9,7 ± 1,1 | 9,7 ± 1,0 | NS |
Осложнения беременности и исходы в зависимости от квартилей сывороточного ферритина
| . | Квартили ферритина (пмоль / л) . | χ 2 тест P -значение . | |||||||||
|---|---|---|---|---|---|---|---|---|---|---|---|
| . | ≤18 ( n = 144) . | 19–26 ( n = 116) . | 27–44 ( n = 111) . | > 44 ( n = 117) . | . | ||||||
| Результаты выражены в%. | |||||||||||
| NS = не имеет значения; ROM = разрыв плодных оболочек. | |||||||||||
Корреляция Пирсона a r = 0,089, P = 0,041, b r = –0.110, P = 0,015, c r = 0,116, P = 0,010.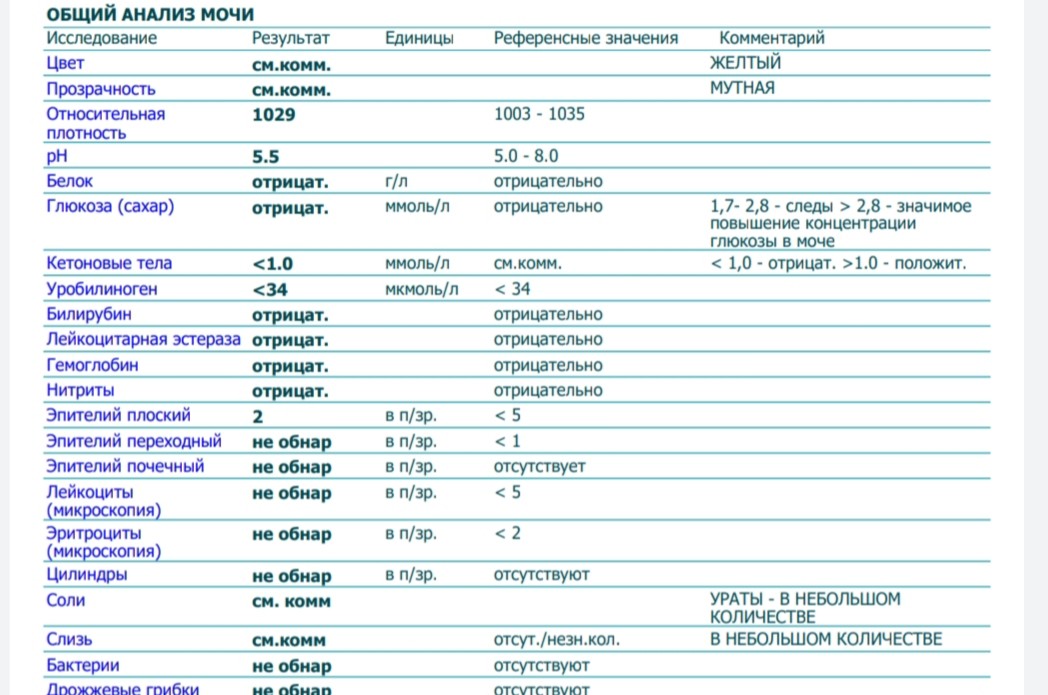 | |||||||||||
| Повторнородящие женщины | 54,9 | 37,9 | 55,9 | 47,9 | 0,021 | ||||||
| Дородовое кровотечение | 4,9 | 6,9 | ,87 | 4,9 | 6,9 | ,87 | 909 эклампсия0,7 | 6,0 | 5,4 | 4.2 | NS |
| Преждевременные роды | 2,8 | 2,6 | 1,8 | 4,2 | NS | ||||||
| Предварительные роды ROM a | 5,6 | 19,3 | 13,3 0,0 | ||||||||
| Преждевременные роды | 2,8 | 4,3 | 2,7 | 7,7 | NS | ||||||
| Кесарево сечение | 12.5 | 11,2 | 9,0 | 12,8 | NS | ||||||
| Масса новорожденного | |||||||||||
| ≤10% | 4,2 | 11,278 | 5,4 | 5,4 | |||||||
| 11–90% | 77,0 | 75,9 | 76,6 | 89,9 | 0,007 | ||||||
| > 90% b | 18.8 | 12,9 | 18,0 | 5,9 | |||||||
| Прием в детский сад | 0 | 6,0 | 2,7 | 5,1 | 0,029 | ||||||
| Оценка по шкале Апгар <7 | 78 | 78 | 25|||||||||
| 1 мин. c | 0,7 | 0,9 | 3,6 | 5,1 | 0,066 | ||||||
| 5 мин | 0 | 0.9 | 0,9 | 0,9 | NS | ||||||
| . | Квартили ферритина (пмоль / л) . | χ 2 тест P -значение . | |||
|---|---|---|---|---|---|
| . | ≤18 ( n = 144)
. | 19–26 ( n = 116) . | 27–44 ( n = 111) . | > 44 ( n = 117) . | . |
| Результаты выражены в%. | |||||
| NS = не имеет значения; ROM = разрыв плодных оболочек. | |||||
| Корреляция Пирсона a r = 0,089, P = 0,041, b r = –0,110, P = 0,015, c r = 0,116, P 0,010. | |||||
| Повторнородящие женщины | 54.9 | 37,9 | 55,9 | 47,9 | 0,021 |
| Дородовое кровотечение | 4,9 | 6,9 | 4,5 | 6,8 | NS 5,4 6,0 |
| 0,7 | 4,2 | NS | |||
| Преждевременные роды | 2,8 | 2,6 | 1,8 | 4,2 | NS |
| Prelabour ROM a | 5.6 | 19,0 | 13,3 | 15,3 | 0,010 |
| Преждевременные роды | 2,8 | 4,3 | 2,7 | 7,7 | NS |
| Кесарево сечение | 12,5 900 900 | 12,8 | NS | ||
| Вес новорожденного | |||||
| ≤10% | 4.2 | 11,2 | 5,4 | 4,2 | |
| 11–90% | 77,0 | 75,9 | 76,6 | 89,9 | 0,007 |
| > 90% b | 12,9 | 18,0 | 5,9 | ||
| Прием в детский сад | 0 | 6,0 | 2,7 | 5,1 | 0,029 |
| Оценка по шкале Апгар <7 | |||||
1 мин.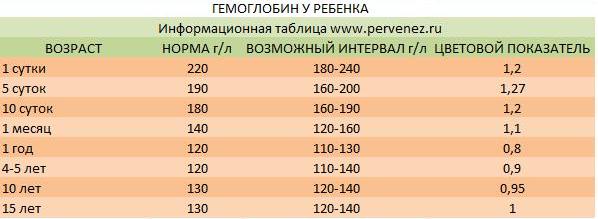 c c | 0.7 | 0,9 | 3,6 | 5,1 | 0,066 |
| 5 мин | 0 | 0,9 | 0,9 | 0,9 | NS |
Осложнения беременности и исходы в зависимости от квартилей сывороточного ферритина
| . | Квартили ферритина (пмоль / л) . | χ 2 тест P -значение . | |||||||||
|---|---|---|---|---|---|---|---|---|---|---|---|
| . | ≤18 ( n = 144) . | 19–26 ( n = 116) . | 27–44 ( n = 111) . | > 44 ( n = 117) . | . | ||||||
| Результаты выражены в%. | |||||||||||
| NS = не имеет значения; ROM = разрыв плодных оболочек. | |||||||||||
| Корреляция Пирсона a r = 0.089, P = 0,041, b r = –0,110, P = 0,015, c r = 0,116, P = 0,010. | |||||||||||
| Повторнородящие женщины | 54,9 | 37,9 | 55,9 | 47,9 | 0,021 | ||||||
| Дородовое кровоизлияние | 4,9 | 6,9 | ,87 | 4,9 | 6,9 | ,87 | 909 эклампсия0.7 | 6,0 | 5,4 | 4,2 | NS |
| Преждевременные роды | 2,8 | 2,6 | 1,8 | 4,2 | NS | ||||||
| ПЗУ предварительной работы a | 5,6 | 13,3 | 15,3 | 0,010 | |||||||
| Преждевременные роды | 2,8 | 4,3 | 2,7 | 7,7 | NS | ||||||
| Кесарево сечение | 12.5 | 11,2 | 9,0 | 12,8 | NS | ||||||
| Масса новорожденного | |||||||||||
| ≤10% | 4,2 | 11,278 | 5,4 | 5,4 | |||||||
| 11–90% | 77,0 | 75,9 | 76,6 | 89,9 | 0,007 | ||||||
| > 90% b | 18.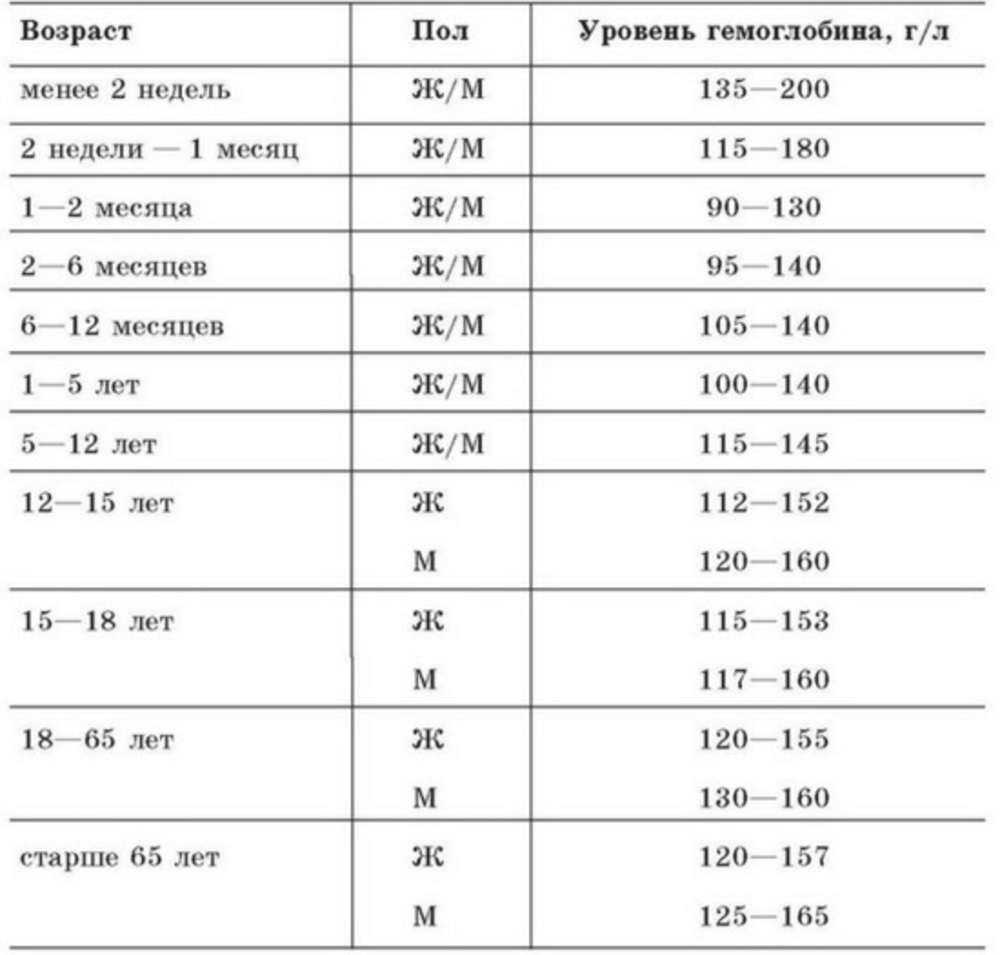 8 8 | 12,9 | 18,0 | 5,9 | |||||||
| Прием в детский сад | 0 | 6,0 | 2,7 | 5,1 | 0,029 | ||||||
| Оценка по шкале Апгар <7 | 78 | 78 | 25|||||||||
| 1 мин. c | 0,7 | 0,9 | 3,6 | 5,1 | 0,066 | ||||||
| 5 мин | 0 | 0.9 | 0,9 | 0,9 | NS | ||||||
| . | Квартили ферритина (пмоль / л) . | χ 2 тест P -значение . | |||
|---|---|---|---|---|---|
| . | ≤18 ( n = 144) . | 19–26 ( n = 116) . | 27–44 ( n = 111) . | > 44 ( n = 117) . | . |
| Результаты выражены в%. | |||||
| NS = не имеет значения; ROM = разрыв плодных оболочек. | |||||
| Корреляция Пирсона a r = 0,089, P = 0,041, b r = –0,110, P = 0,015, c r = 0,116, P 0,010. | |||||
| Повторнородящие женщины | 54.9 | 37,9 | 55,9 | 47,9 | 0,021 |
| Дородовое кровотечение | 4,9 | 6,9 | 4,5 | 6,8 | NS 5,4 6,0 |
| 0,7 | 4,2 | NS | |||
| Преждевременные роды | 2,8 | 2,6 | 1,8 | 4,2 | NS |
| Prelabour ROM a | 5.6 | 19,0 | 13,3 | 15,3 | 0,010 |
| Преждевременные роды | 2,8 | 4,3 | 2,7 | 7,7 | NS |
| Кесарево сечение | 12,5 900 900 | 12,8 | NS | ||
| Вес новорожденного | |||||
| ≤10% | 4. 2 2 | 11,2 | 5,4 | 4,2 | |
| 11–90% | 77,0 | 75,9 | 76,6 | 89,9 | 0,007 |
| > 90% b | 12,9 | 18,0 | 5,9 | ||
| Прием в детский сад | 0 | 6,0 | 2,7 | 5,1 | 0,029 |
| Оценка по шкале Апгар <7 | |||||
| 1 мин. c | 0.7 | 0,9 | 3,6 | 5,1 | 0,066 |
| 5 мин | 0 | 0,9 | 0,9 | 0,9 | NS |
Параметры железа и индексы эритроцитов по отношению к квартилям сывороточного ферритина
| . | Квартили ферритина (пмоль / л) . | Односторонний дисперсионный анализ P -значение . | |||
|---|---|---|---|---|---|
| . | ≤18 ( n = 144) . | 19–26 ( n = 116) . | 27–44 ( n = 111) . | > 44 ( n = 117) . | . |
| NS = не имеет значения. | |||||
| * Односторонний дисперсионный анализ Крускала – Уоллиса для ненормально распределенных данных. | |||||
| Тест Дункана: P <0.05 по сравнению с — это группа с наименьшим квартилем ; b вторая нижняя квартильная группа; c вторая по высоте квартильная группа. | |||||
| MCV = средний корпускулярный объем; MCH = средний клеточный гемоглобин; MCHC = средняя концентрация клеточного гемоглобина; RBC = количество эритроцитов; WBC = количество лейкоцитов. | |||||
| Ферритин сыворотки (пмоль / л) | 14,0 ± 3,6 | 22,2 ± 2,3 a | 34,5 ± 5,3 a, b | 79. 7 ± 41,2 a, b, c 7 ± 41,2 a, b, c | <0,0001 * |
| Сывороточное железо (мкмоль / л) | 9,4 ± 4,5 | 13,5 ± 6,2 a | 15,4 ± 6,7 a, b | 15,7 ± 6,1 a, b | <0,0001 * |
| Трансферрин сыворотки (мкмоль / л) | 76,2 ± 8,7 | 71,3 ± 9,0 a | 69,2 ± 9,2 a | 64,6 ± 8,3 а, б, в | <0.0001 * |
| Насыщение трансферрина (%) | 12,7 ± 6,3 | 19,3 ± 8,0 a | 22,8 ± 10,5 a, b | 24,4 ± 9,6 a, b | <0,0001 * |
| Booking Hb (г / дл) | 12,2 ± 1,0 | 12,2 ± 1,0 | 12,2 ± 1,0 | 12,2 ± 1,1 | NS |
| Hb (г / дл) в третьем триместре | 11,2 ± 0,9 | 11,7 ± 0.9 а | 11,8 ± 0,8 а | 11,7 ± 0,8 а | <0,0001 |
| MCV (фл.) | 90,3 ± 4,8 | 91,4 ± 4,1 | 92,8 ± 4,7 а, б | 93,6 ± 4,5 а, б | <0,0001 |
| МСН (пг) | 30,1 ± 1,9 | 30,6 ± 1,6 а | 30,9 ± 1,8 а | 31,4 ± 1,7 а, б | <0.0001 |
| MCHC (г / дл) | 33,3 ± 0,7 | 33,5 ± 0,6 a | 33,4 ± 0,6 | 33,5 ± 0,6 a | 0,0260 |
| Hct (%) | 33,3 ± 4,1 | 34,9 ± 2,7 a | 35,3 ± 2,4 a | 34,9 ± 2,6 a | <0,0001 |
| RBC (× 10 12 / л) | 3,72 ± 0,38 | 3,82 ± 0.33 a | 3,81 ± 0,31 a | 3,73 ± 0,33 | 0,0293 |
| WBC (× 10 9 / л) | 9,3 ± 2,1 | 9,5 ± 1,9 | 9,5 ± 2,2 | 9,8 ± 2,3 | NS |
.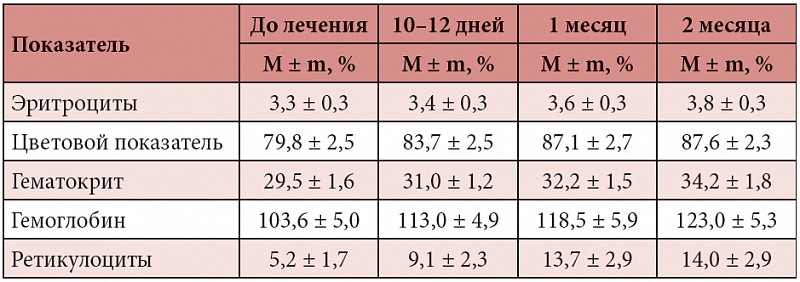 | Квартили ферритина (пмоль / л) . | Односторонний дисперсионный анализ P -значение . | |||
|---|---|---|---|---|---|
| . | ≤18 ( n = 144) . | 19–26 ( n = 116) . | 27–44 ( n = 111) . | > 44 ( n = 117) . | . |
| NS = не имеет значения. | |||||
| * Односторонний дисперсионный анализ Крускала – Уоллиса для ненормально распределенных данных. | |||||
| Тест Дункана: P <0.05 по сравнению с — это группа с наименьшим квартилем ; b вторая нижняя квартильная группа; c вторая по высоте квартильная группа. | |||||
| MCV = средний корпускулярный объем; MCH = средний клеточный гемоглобин; MCHC = средняя концентрация клеточного гемоглобина; RBC = количество эритроцитов; WBC = количество лейкоцитов. | |||||
| Ферритин сыворотки (пмоль / л) | 14,0 ± 3,6 | 22,2 ± 2,3 a | 34,5 ± 5,3 a, b | 79.7 ± 41,2 a, b, c | <0,0001 * |
| Сывороточное железо (мкмоль / л) | 9,4 ± 4,5 | 13,5 ± 6,2 a | 15,4 ± 6,7 a, b | 15,7 ± 6,1 a, b | <0,0001 * |
| Трансферрин сыворотки (мкмоль / л) | 76,2 ± 8,7 | 71,3 ± 9,0 a | 69,2 ± 9,2 a | 64,6 ± 8,3 а, б, в | <0.0001 * |
| Насыщение трансферрина (%) | 12,7 ± 6,3 | 19,3 ± 8,0 a | 22,8 ± 10,5 a, b | 24,4 ± 9,6 a, b | <0,0001 * |
| Booking Hb (г / дл) | 12,2 ± 1,0 | 12,2 ± 1,0 | 12,2 ± 1,0 | 12,2 ± 1,1 | NS |
| Hb (г / дл) в третьем триместре | 11,2 ± 0,9 | 11,7 ± 0.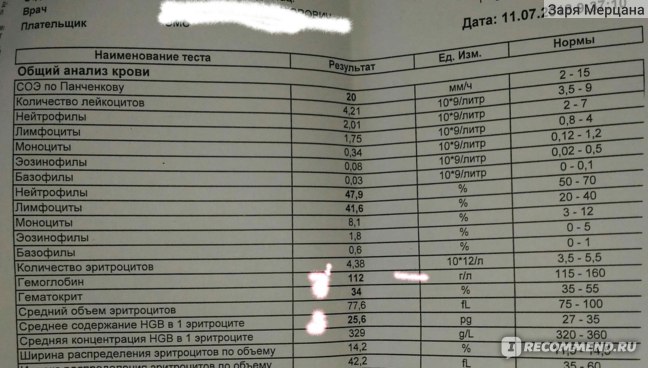 9 а 9 а | 11,8 ± 0,8 а | 11,7 ± 0,8 а | <0,0001 |
| MCV (фл.) | 90,3 ± 4,8 | 91,4 ± 4,1 | 92,8 ± 4,7 а, б | 93,6 ± 4,5 а, б | <0,0001 |
| МСН (пг) | 30,1 ± 1,9 | 30,6 ± 1,6 а | 30,9 ± 1,8 а | 31,4 ± 1,7 а, б | <0.0001 |
| MCHC (г / дл) | 33,3 ± 0,7 | 33,5 ± 0,6 a | 33,4 ± 0,6 | 33,5 ± 0,6 a | 0,0260 |
| Hct (%) | 33,3 ± 4,1 | 34,9 ± 2,7 a | 35,3 ± 2,4 a | 34,9 ± 2,6 a | <0,0001 |
| RBC (× 10 12 / л) | 3,72 ± 0,38 | 3,82 ± 0.33 a | 3,81 ± 0,31 a | 3,73 ± 0,33 | 0,0293 |
| WBC (× 10 9 / л) | 9,3 ± 2,1 | 9,5 ± 1,9 | 9,5 ± 2,2 | 9,8 ± 2,3 | NS |
Параметры железа и индексы эритроцитов по отношению к квартилям сывороточного ферритина
| . | Квартили ферритина (пмоль / л) . | Односторонний дисперсионный анализ P -значение . | |||
|---|---|---|---|---|---|
| . | ≤18 ( n = 144) . | 19–26 ( n = 116) . | 27–44 ( n = 111) . | > 44 ( n = 117) . | . |
| NS = не имеет значения. | |||||
| * Односторонний дисперсионный анализ Крускала – Уоллиса для ненормально распределенных данных. | |||||
Тест Дункана: P <0,05 по сравнению с — группа с наименьшим квартилем ; b вторая нижняя квартильная группа; c вторая по высоте квартильная группа. | |||||
| MCV = средний корпускулярный объем; MCH = средний клеточный гемоглобин; MCHC = средняя концентрация клеточного гемоглобина; RBC = количество эритроцитов; WBC = количество лейкоцитов. | |||||
| Ферритин сыворотки (пмоль / л) | 14,0 ± 3,6 | 22.2 ± 2,3 а | 34,5 ± 5,3 а, б | 79,7 ± 41,2 а, б, в | <0,0001 * |
| Сывороточное железо (мкмоль / л) | 9,4 ± 4,5 | 13,5 ± 6,2 a | 15,4 ± 6,7 a, b | 15,7 ± 6,1 a, b | <0,0001 * |
| Трансферрин сыворотки (мкмоль / л) | 76,2 ± 8,7 | 71,3 ± 9,0 а | 69,2 ± 9.2 а | 64,6 ± 8,3 а, б, в | <0,0001 * |
| Насыщение трансферрина (%) | 12,7 ± 6,3 | 19,3 ± 8,0 а | 22,8 ± 10,5 а , б | 24,4 ± 9,6 а, б | <0,0001 * |
| Booking Hb (г / дл) | 12,2 ± 1,0 | 12,2 ± 1,0 | 12,2 ± 1,0 | 12,2 ± 1,1 | NS |
| Hb в третьем триместре (г / дл) | 11.2 ± 0,9 | 11,7 ± 0,9 a | 11,8 ± 0,8 a | 11,7 ± 0,8 a | <0,0001 |
| MCV (fl) | 90,3 ± 4,8 | 91,4 ± 4,1 | 92,8 ± 4,7 а, б | 93,6 ± 4,5 а, б | <0,0001 |
| МСН (пг) | 30,1 ± 1,9 | 30,6 ± 1,6 а | 30,9 ± 1,8 а | 31.4 ± 1,7 a, b | <0,0001 |
| MCHC (г / дл) | 33,3 ± 0,7 | 33,5 ± 0,6 a | 33,4 ± 0,6 | 33,5 ± 0,6 a | 0,0260 |
| Hct (%) | 33,3 ± 4,1 | 34,9 ± 2,7 a | 35,3 ± 2,4 a | 34,9 ± 2,6 a | <0,0001 |
| RBC (× 10 12 / л) | 3.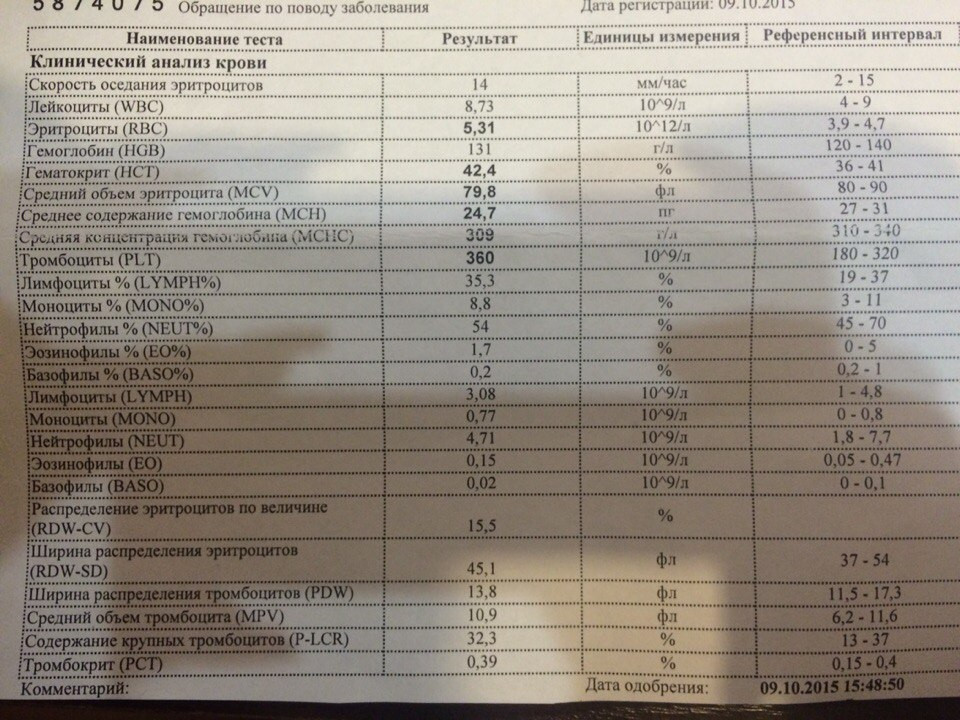 72 ± 0,38 72 ± 0,38 | 3,82 ± 0,33 a | 3,81 ± 0,31 a | 3,73 ± 0,33 | 0,0293 |
| WBC (× 10 9 / л) | 9,3 ± 2,1 | 9,5 ± 1,9 | 9,5 ± 2,2 | 9,8 ± 2,3 | NS |
| . | Квартили ферритина (пмоль / л) . | Односторонний дисперсионный анализ P -значение . | |||
|---|---|---|---|---|---|
| . | ≤18 ( n = 144) . | 19–26 ( n = 116) . | 27–44 ( n = 111) . | > 44 ( n = 117) . | . |
| NS = не имеет значения. | |||||
| * Односторонний дисперсионный анализ Крускала – Уоллиса для ненормально распределенных данных. | |||||
| Тест Дункана: P <0.05 по сравнению с — это группа с наименьшим квартилем ; b вторая нижняя квартильная группа; c вторая по высоте квартильная группа. | |||||
| MCV = средний корпускулярный объем; MCH = средний клеточный гемоглобин; MCHC = средняя концентрация клеточного гемоглобина; RBC = количество эритроцитов; WBC = количество лейкоцитов. | |||||
| Ферритин сыворотки (пмоль / л) | 14,0 ± 3,6 | 22,2 ± 2,3 a | 34,5 ± 5,3 a, b | 79.7 ± 41,2 a, b, c | <0,0001 * |
| Сывороточное железо (мкмоль / л) | 9,4 ± 4,5 | 13,5 ± 6,2 a | 15,4 ± 6,7 a, b | 15,7 ± 6,1 a, b | <0,0001 * |
| Трансферрин сыворотки (мкмоль / л) | 76,2 ± 8,7 | 71,3 ± 9,0 a | 69,2 ± 9,2 a | 64,6 ± 8,3 а, б, в | <0. 0001 * 0001 * |
| Насыщение трансферрина (%) | 12,7 ± 6,3 | 19,3 ± 8,0 a | 22,8 ± 10,5 a, b | 24,4 ± 9,6 a, b | <0,0001 * |
| Booking Hb (г / дл) | 12,2 ± 1,0 | 12,2 ± 1,0 | 12,2 ± 1,0 | 12,2 ± 1,1 | NS |
| Hb (г / дл) в третьем триместре | 11,2 ± 0,9 | 11,7 ± 0.9 а | 11,8 ± 0,8 а | 11,7 ± 0,8 а | <0,0001 |
| MCV (фл.) | 90,3 ± 4,8 | 91,4 ± 4,1 | 92,8 ± 4,7 а, б | 93,6 ± 4,5 а, б | <0,0001 |
| МСН (пг) | 30,1 ± 1,9 | 30,6 ± 1,6 а | 30,9 ± 1,8 а | 31,4 ± 1,7 а, б | <0.0001 |
| MCHC (г / дл) | 33,3 ± 0,7 | 33,5 ± 0,6 a | 33,4 ± 0,6 | 33,5 ± 0,6 a | 0,0260 |
| Hct (%) | 33,3 ± 4,1 | 34,9 ± 2,7 a | 35,3 ± 2,4 a | 34,9 ± 2,6 a | <0,0001 |
| RBC (× 10 12 / л) | 3,72 ± 0,38 | 3,82 ± 0.33 a | 3,81 ± 0,31 a | 3,73 ± 0,33 | 0,0293 |
| WBC (× 10 9 / л) | 9,3 ± 2,1 | 9,5 ± 1,9 | 9,5 ± 2,2 | 9,8 ± 2,3 | NS |
Корреляция между концентрацией ферритина в сыворотке крови и характеристиками матери и ребенка
| . | Спирмена ρ . | P -значение . | ||||
|---|---|---|---|---|---|---|
| Материнский возраст | 0,0928 | 0,041 | ||||
| Четность | –0,0388 | NS | ||||
| Высота | 0,0810 | NS | ||||
| 0,0810 | NS | |||||
| 0,09 | ||||||
| Индекс массы тела | 0,0505 | NS | ||||
| Гестационный возраст ребенка | –0. 0921 0921 | 0,041 | ||||
| Вес при рождении | –0,1554 | 0,001 | ||||
| Вес при рождении | –0,1294 | 0,004 | ||||
| Длина коронки до пятки | –0,1702 | –0,1702 | индекс массы тела | –0,0094 | NS | |
| Масса плаценты | –0,1437 | 0,001 | ||||
| Плацентарное соотношение | –0.0345 | NS |
| . | Спирмена ρ . | P -значение . |
|---|---|---|
| Материнский возраст | 0,0928 | 0,041 |
| Четность | –0,0388 | NS |
| Высота | 0,0810 | NS |
| 0,0810 | NS | NS |
| Вес | 78 | 38|
| Индекс массы тела | 0,0505 | NS |
| Гестационный возраст ребенка | –0,0921 | 0,041 |
| Вес при рождении | –0,1554 | 0,001 |
| Соотношение веса при рождении | 0,004 | |
| Длина макушки до пятки | –0,1702 | <0,001 |
| Индекс массы тела младенца | –0.0094 | NS |
| Масса плаценты | –0,1437 | 0,001 |
| Отношение плаценты | –0,0345 | NS |
Корреляция между концентрацией ферритина в сыворотке крови и характеристиками матери и ребенка
| . | Спирмена ρ . | P -значение . | ||
|---|---|---|---|---|
| Материнский возраст | 0.0928 | 0,041 | ||
| Четность | –0,0388 | NS | ||
| Высота | 0,0810 | NS | ||
| Вес | 0,0956 | 0,038 | ||
| Индекс массы тела 0,05 NS | ||||
| Гестационный возраст ребенка | –0,0921 | 0,041 | ||
| Вес при рождении | –0,1554 | 0. 001 001 | ||
| Соотношение массы тела при рождении | –0,1294 | 0,004 | ||
| Длина коронки до пятки | –0,1702 | <0,001 | ||
| Индекс массы тела ребенка | –0,0094 | 68 NS | 25 900 Место расположения вес–0,1437 | 0,001 |
| Плацентарное соотношение | –0,0345 | NS |
| . | Спирмена ρ . | P -значение . | ||||
|---|---|---|---|---|---|---|
| Материнский возраст | 0,0928 | 0,041 | ||||
| Четность | –0,0388 | NS | ||||
| Высота | 0,0810 | NS | ||||
| 0,0810 | NS | |||||
| 0,09 | ||||||
| Индекс массы тела | 0,0505 | NS | ||||
| Гестационный возраст ребенка | –0.0921 | 0,041 | ||||
| Вес при рождении | –0,1554 | 0,001 | ||||
| Вес при рождении | –0,1294 | 0,004 | ||||
| Длина коронки до пятки | –0,1702 | –0,1702 | индекс массы тела | –0,0094 | NS | |
| Масса плаценты | –0,1437 | 0,001 | ||||
| Плацентарное соотношение | –0.0345 | NS |
Ссылки
Bhargava, M., Iyer, P.U., Kumar, R. et al. (
1991
) Связь ферритина материнской сыворотки с ферритином сыворотки плода, массой тела при рождении и сроком беременности.J. Trop. Педиатр.
,37
,149
–152.Крайтон Р.Р. (
1973
) Биохимия ферритина.Br. J. Haematol.
,26
,677
–681.Данлоп В., Фернесс С. и Хилл Л.М. (
1978
) Концентрация материнского гемоглобина, гематокрит и обработка уратов в почках при беременностях, заканчивающихся рождением малолетних детей.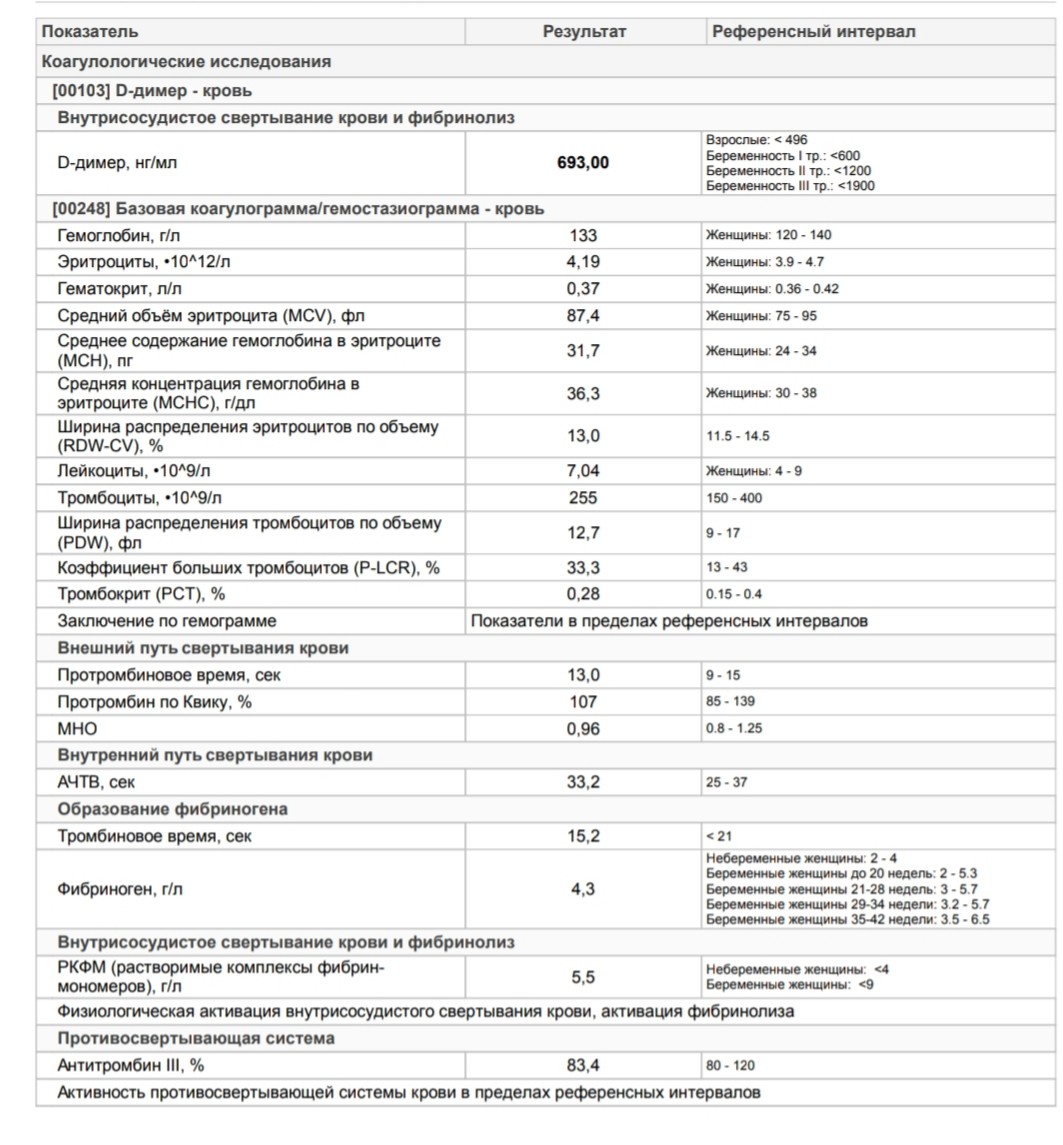
Br. J. Obstet. Gynaecol.
,85
,938
–940.Энтман, С.С., Ричардсон, Л.Д. and Killam, A.P. (
1982
) Повышенный уровень ферритина сыворотки при измененной феррокинетике токсемии беременных.Am. J. Obstet. Гинеколь.
,144
,418
–422.Forest, J.C., Mass, J. и Moutquin, J.M. (
1996
) Материнский гематокрит и альбумин как предикторы задержки внутриутробного развития и преждевременных родов.Clin. Биохим.
,29
,563
–566.Гаспар, М.Дж., Ортега, Р.М. и Морейрас, О. (
1993
) Взаимосвязь между статусом железа у беременных женщин и их новорожденных детей.Acta Obstet.Гинеколь. Сканд.
,72
,534
–537.Годфри, К.М., Редман, С.Р.Г., Баркер, Д.Дж.П. et al. (
1991
) Влияние материнской анемии и дефицита железа на соотношение веса плода к весу плаценты.Br. J. Obstet. Gynaecol.
,98
,886
–891.Гольденберг, Р.Л., Тамура, Т., ДюБард, М., и др. (
1996
) Ферритин плазмы и исход беременности.Am. J. Obstet. Гинеколь.
,175
,1356
–1359.Гольденберг, Р.Л., Мерсер, Б.М., Миодовник, М., и др. (
1998
) Ферритин плазмы, преждевременный разрыв плодных оболочек и исход беременности.Am. J. Obstet. Гинеколь.
,179
,1599
–1604.Hemminki, E. и Merilainen, J. (
1995
) Долгосрочное наблюдение за матерями и их младенцами в рандомизированном исследовании по профилактике железом во время беременности.Am. J. Obstet. Гинеколь.
,173
,205
–209.Hirve, S.S. and Ganatra, B.R. (
1994
) Детерминанты низкой массы тела при рождении: проспективное когортное исследование на уровне общины.Ind. Pediatr.
,31
,1221
–1225. Huisman, A. and Aarnoudse, J. G. (
G. (
1986
) Повышенная концентрация гемоглобина во 2-м триместре беременности, позже осложненной гипертонией и задержкой роста.Раннее свидетельство уменьшения объема плазмы.Acta Obstet. Гинеколь. Сканд.
,65
,605
–608.Kaneshige, E. (
1981
) Ферритин сыворотки как оценка запасов железа и других гематологических параметров во время беременности.Акушерство. Гинеколь.
,57
,238
–242.Коллер, О., Саген, Н., Ульштейн, М. и Ваула, Д. (
1979
) Задержка роста плода, связанная с неадекватной гемодилюцией при неосложненной беременности.Acta Obstet. Гинеколь. Сканд.
,58
,9
–13.Коллер О., Сандвей Р. и Саген Н. (
1980
) Высокий уровень гемоглобина во время беременности и риск для плодаИнт. J. Gynaecol. Акушерство.
,18
,53
–56.Лао, Т.Т. и Пун, Т.С. (
1996
) Анемия во время беременности — имеет ли смысл нынешнее определение?Eur. J. Obstet. Гинеколь. Репродукция. Биол.
,68
,53
–58.Липшиц, Д.А., Кук, Д.Д., Финч, К.А. (
1974
) Клиническая оценка сывороточного ферритина как показателя запасов железа.N. Engl. J. Med.
,290
,1213
–1216.Лу, З. М., Гольденберг, Р. Л., Кливер, С. П. и др. (
1991
) Взаимосвязь между гематокритом матери и исходом беременности.Акушерство. Гинеколь.
,77
,190
–194.Мильман, Н., Аггер, А. и Нильсен, О. (
1994
) Маркеры статуса железа и сывороточный эритропоэтин у 120 матерей и новорожденных.Acta Obstet. Гинеколь. Сканд.
,73
,200
–204.Мерфи, Дж. Ф., О’Риордан Дж., Ньюкомб, Р. Г. et al. (
1986
) Зависимость уровня гемоглобина в первом и втором триместрах от исхода беременности.Ланцет
,i
,992
–994.
Пейнтин, Д.Б., Томсон А. and Hytten, F.E. (
1966
) Уровень железа и гемоглобина во время беременности.J. Obstet. Gynaecol. Br. Commonw.
,73
,181
–190.Пуолакка, Дж., Янне, О., Пакаринен, А. и др. (
1980
) Ферритин сыворотки как мера запасов железа во время и после нормальной беременности с добавками железа и без них.Acta Obstet. Гинеколь. Сканд. Дополнение
,90
,43
–51.Раман, Л., Паваше, А.Б. и Yasodhara, P. (
1992
) Гиперферритинемия при гипертензии и эклампсии, вызванной беременностью.J. Postgrad. Med.
,38
,65
–67.Расмуссен, С. и Эйан, П. (
1993
) Уровни гемоглобина в первом и втором триместре беременности. Связь с массой тела при рождении и сроком беременности.Acta Obstet. Гинеколь. Сканд.
,72
,246
–251.Ромсло, И., Харам, К., Sagen, N. et al. (
1983
) Потребность в железе при нормальной беременности, оцениваемая по ферритину сыворотки, насыщению сывороточного трансферрина и определениям протопорфирина эритроцитов.Br. J. Obstet. Gynaecol.
,90
,101
–105.Саген, Н., Нильсен, С.Т., Ким, Х.С. et al. (
1984
) Концентрация материнского гемоглобина тесно связана с массой тела при рождении при нормальной беременности.Acta Obstet.Гинеколь. Сканд.
,63
,245
–248.Сэмюэлс, П., Мэйн, Э.К., Меннути, М.Т. et al. (
1987
) Происхождение повышенного содержания железа в сыворотке крови при гипертонии, вызванной беременностью.Am. J. Obstet. Гинеколь.
,157
,721
–725.Scholl, T.O. (
1998
) Высокая концентрация ферритина в третьем триместре: связь с очень преждевременными родами, инфекцией и статусом питания матери.Акушерство. Гинеколь.
,92
,161
–166.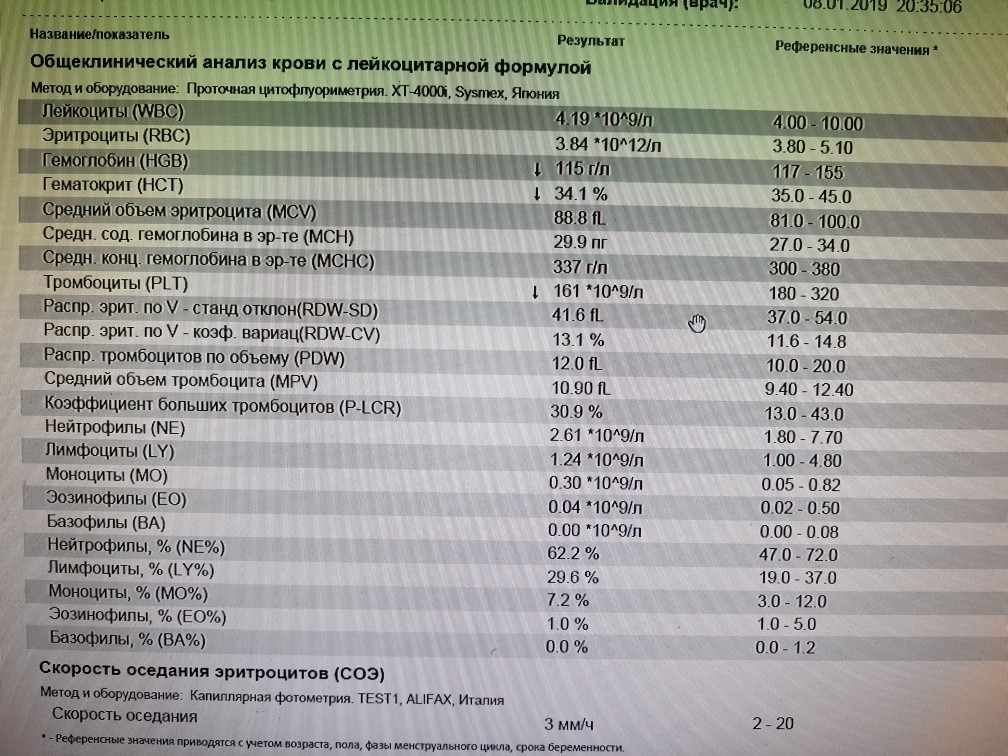
Scholl, T.O. и Хедигер, М. (
1994
) Анемия и железодефицитная анемия: сборник данных об исходе беременности.Am. J. Clin. Nutr.
,59
,492S
–500S.Scholl, T.O., Hediger, M.L., Fischer, R.L. et al. (
1992
) Анемия против дефицита железа: повышенный риск преждевременных родов в проспективном исследовании.Am. J. Clin. Nutr.
,55
,985
–988.Scholl, T.O., Hediger, M.L., Bendich, A. et al. (
1997
) Использование поливитаминно-минеральных пренатальных добавок: влияние на исход беременности.Am. J. Epidemiol.
,146
,134
–141.Сингла П.Н., Тьяги М., Кумар А. и др. . (
1997
) Рост плода при материнской анемии.Дж.Троп. Педиатр.
,43
,89
–92.Spinillo, A., Capuzzo, E., Piazzi, G et al. (
1994
) Материнские факторы высокого риска и серьезность дефицита роста у маленьких для гестационного возраста младенцев.Early Hum. Dev.
,38
,35
–43.Стир П.Дж., Алам М.А., Уодсворт Дж. и др. (
1995
) Связь между концентрацией материнского гемоглобина и массой тела при рождении в различных этнических группах.Br. J. Med.
,310
,489
–491.Swain, S., Singh, S., Bhatia, B.D. et al. (
1994
) Материнский гемоглобин, сывороточный альбумин и рост плода.Ind. Pediatr.
,31
,777
–782.Тамура, Т., Гольденберг, Р.Л., Джонстон, К.Е. et al. (
1996
) Ферритин сыворотки: предиктор ранних спонтанных преждевременных родов.Акушерство.Гинеколь.
,87
,360
–365.Thomsen, J.K., Prien-Larsen, J.C., Devantier, A et al. (
1993
) Прием малых доз железа не покрывает потребность в железе во время беременности.
Acta Obstet. Гинеколь. Сканд.
,72
,93
–98.Тран, Т.Н., Юбэнкс, С.К., Шаффер, К.Дж. et al. (
1997
) Секреция ферритина клетками гепатомы крысы и ее регуляция воспалительными цитокинами и железом.Кровь
,90
,4979
–4986.Ulmer, H.U. и Goepel, E. (
1988
) Анемия, ферритин и преждевременные роды.J. Perinat. Med.
,16
,459
–465.Whittaker, P.G., Lind, T. and Williams, J.G. (
1991
) Поглощение железа при нормальной беременности: исследование с использованием стабильных изотопов.Br. J. Nutr.
,65
,457
–463.Ворвуд, М.(
1977
). Клиническая биохимия железа.Семин. Гематол.
,14
,3
–9.© Европейское общество репродукции человека и эмбриологии
Железодефицитная анемия — BabyCentre UK
Железо важно во время беременности для вас и вашего растущего ребенка. Во время беременности вашему организму требуется больше железа, чем обычно. На протяжении всей беременности ваша акушерка будет следить за уровнем железа и назначать добавки с железом, если уровень железа у вас слишком низкий.Сколько железа мне нужно в день?
Прежде чем зачать ребенка, вам необходимо 14,8 миллиграмма (мг) железа каждый день (BDA 2017, NHS 2017a). Это довольно много, и многим женщинам сложно включить в свой рацион такое количество железа (Pavord et al 2012). Вам понадобится больше железа, чтобы оставаться здоровым по мере роста вашего ребенка (NICE 2018, Pavord et al 2012). К третьему триместру вам необходимо принимать около 30 мг железа в день (Pavord et al 2012).
Почему важно железо?
Железо важно, потому что оно нам нужно для образования кровяных телец и гемоглобина, которые помогают нашим эритроцитам накапливать и переносить кислород по нашему телу (NHS 2017a, NICE 2018). Без достаточного количества железа в крови органы и ткани вашего тела не будут получать столько кислорода, как обычно (Harper, 2018), что вредно для вас или вашего ребенка (Auerbach and Landy 2018).
Без достаточного количества железа в крови органы и ткани вашего тела не будут получать столько кислорода, как обычно (Harper, 2018), что вредно для вас или вашего ребенка (Auerbach and Landy 2018).Существуют разные типы анемии, но железодефицитная анемия наиболее распространена при беременности (Auerbach and Landy 2018, NICE 2018, Pavord et al 2012). Около четверти беременных женщин в Великобритании заболевают этим типом анемии (NICE, 2018).
У вас больше шансов заболеть железодефицитной анемией во время беременности, если:
- Запасы железа в вашем организме уже исчерпаны, что вероятно, если в вашем рационе мало железа (NICE 2018).
- У вас были обильные месячные до того, как вы забеременели (NICE 2018).
- Вы носите более одного ребенка. Дополнительные усилия по выращиванию двух или более детей могут сделать вас склонным к анемии (NCCWCH 2011, Tidy 2014).
- Вам меньше 20 лет. Это потому, что вам нужно больше железа, когда вы росли в подростковом возрасте (Powers 2018).
Нужно ли мне принимать добавки железа во время беременности?
Не обязательно. Помимо фолиевой кислоты и витамина D, вам не нужно принимать дополнительные добавки во время беременности (BMJ 2016, Pavord et al 2012), даже если вы ждете близнецов (NCCWCH 2011).Ваша акушерка проверит у вас уровень железа с помощью анализа крови на ранних сроках беременности (NCCWCH 2008, Pavord et al 2012). Она пропишет добавку железа только в том случае, если у вас слишком низкий уровень железа (NCCWCH 2008, NHS 2017b, Pavord et al 2012).
Многие женщины любят принимать поливитамины во время беременности, чтобы быть уверенными в том, что они получают достаточно питательных веществ. Однако, в зависимости от вашей диеты, поливитамины могут быть ненужными расходами.
Еда — лучший источник железа (BMJ, 2016).Старайтесь есть богатые железом блюда и закуски (NHS 2017a, Young et al 2018) большую часть дней. Употребление продуктов, богатых железом, с самого начала беременности поможет защитить вас от анемии на более поздних сроках беременности (Pavord et al 2012).
Какие продукты богаты железом?
Есть два вида продуктов, богатых железом:- Красное мясо, рыба и птица содержат железо в форме, называемой гемовым железом, которое ваше тело может легко усвоить.
- Такие продукты, как бобовые, сухофрукты, обогащенные злаки, цельнозерновой хлеб и темно-зеленые листовые овощи, содержат железо, которое называется негемным железом.Вашему организму сложнее усвоить его (BDA 2017, Schrier and Auerbach 2018).
Проросшие семена и зерна являются лучшими источниками железа, чем сушеные. Это потому, что прорастающие семена имеют более низкий уровень веществ, называемых фитатами. Фитаты затрудняют расщепление и хранение железа в организме.
Точно так же замачивание и приготовление орехов облегчает поглощение содержащегося в них железа (BDA 2017, Pavord et al 2012). А гладкое арахисовое масло, легкая закуска для беременных, содержит большое количество железа (BDA 2017).
Из всех семян, сухофруктов и орехов наибольшее содержание железа в следующих:
- семена кунжута и подсолнечника
- сушеный инжир и абрикосы
- миндаль, бразильские орехи и фундук
(BDA 2017)
Витамин С помогает организму усваивать железо из пищи (BDA 2017, Pavord et al 2012). Попробуйте выпить стакан апельсинового сока с утренними хлопьями (Паворд и др., 2012). Или сочетайте фрукты или овощи, богатые витамином С, с ингредиентами, не содержащими гемового железа.
Помимо апельсинов, хорошими источниками витамина С являются следующие:
- красный и зеленый перец
- клубника
- киви
- брокколи
- помидоры
- картофель
(NHS 2017c, ODS 2018)
- Чай и кофе из-за содержащихся в них дубильных веществ, поэтому не употребляйте их во время еды или вскоре после нее.
- Цельнозерновые злаки содержат железо, но они также являются источником фитатов.
 Поэтому старайтесь не полагаться на цельнозерновые злаки как на основной источник железа.
Поэтому старайтесь не полагаться на цельнозерновые злаки как на основной источник железа. - Антациды и ингибиторы протонной помпы (ИПП), которые вы можете принимать при изжоге или расстройстве желудка. Они содержат соли цинка и магния, которые мешают всасыванию.
- Продукты, богатые кальцием, такие как молоко или йогурт, поэтому старайтесь не употреблять их одновременно с едой, богатой железом.
(NICE 2018, Pavord et al 2012)
Продукты, которых следует избегать во время беременности
От недоваренного мяса до слишком большого количества кофеина — узнайте, какой еды и напитков следует избегать во время беременности.Другие видео о беременностиКак мне узнать, есть ли у меня анемия при беременности?
Некоторые из общих симптомов анемии:- Усталость и низкий уровень энергии.
- Бледная кожа. Если у вас темная кожа, проверьте язык и внутреннюю часть рта, чтобы убедиться, что они бледные.
- Сердцебиение.
- Головные боли.
- Головокружение.
- Одышка.
(NICE 2018, Pavord et al 2012, Tidy 2014)
Менее распространенные симптомы включают шум в ушах и необычную тягу к еде (NICE, 2018).Некоторые беременные женщины с железодефицитной анемией чувствуют себя холоднее, чем обычно, и страдают синдромом беспокойных ног (NICE 2018, Pavord et al 2012).
Может быть трудно определить, страдаете ли вы анемией (Tidy 2014), потому что некоторые признаки анемии похожи на обычные побочные эффекты беременности, например, усталость и головные боли.
Как диагностируется анемия при беременности?
Посещение всех дородовых приемов — лучший способ заболеть анемией на ранней стадии. Ваша акушерка должна проверить ваш уровень железа с помощью анализа крови при записи на прием примерно через 10 недель, а затем еще раз, когда вы примерно на 28 неделе беременности (NCCWCH 2008, Pavord et al 2012). Если вы ждете близнецов или более, ваш уровень будет снова проверен раньше, между 20 неделями и 24 неделями (NICE 2011).
Уровень железа измеряется путем вычисления количества граммов гемоглобина на литр крови. Акушерка запишет ваш уровень гемоглобина в записях по беременности и родам как Hb и отметит результат измерения в виде числа, за которым следует г / л. Ваша акушерка диагностирует анемию, если ваш уровень гемоглобина:
.- менее 110 г / л крови при записи на прием
- менее 105 г / л крови в 28 недель (NICE 2018, Pavord et al 2012)
- менее 105 г / л в период от 20 недель до 24 недель, если вы ‘ ожидают близнецов и более (NCCWCH 2011)
Ваша акушерка диагностирует тяжелую анемию, если ваш уровень гемоглобина ниже 70 г / л на любом этапе беременности (Pavord et al 2012).
Небольшое изменение уровня во время беременности — это нормально. Если вы начинаете беременность с хорошим уровнем запасов железа, у вас, скорее всего, сначала повысится уровень гемоглобина.
Затем он постепенно упадет примерно до половины вашего уровня до беременности в течение первого месяца третьего триместра (Pavord et al 2012). Это потому, что на данном этапе в вашей крови гораздо больше жидкости для разбавления красных кровяных телец (NCCWCH 2008, NICE 2018, Pavord et al 2012), а железо в вашей системе быстро перемещается и используется (Pavord et al 2012).
Позже, в третьем триместре, уровень гемоглобина может снова немного повыситься естественным образом (Pavord et al 2012). Это затрудняет решение, когда лучше всего диагностировать железодефицитную анемию во время беременности (NCCWCH 2008, NICE 2018). Ваш врач может предложить вам больше тестов, чтобы выяснить, связана ли ваша анемия с дефицитом железа, а не с дефицитом витаминов, таких как B12 или фолиевая кислота (Auerbach and Landy 2018, NICE 2018, Pavord et al 2012).
Повлияет ли анемия на здоровье моего ребенка?
Ваше тело гарантирует, что ваш ребенок получит свою долю железа до того, как вы получите его (Паворд и др., 2012).Вашему ребенку железо необходимо для развития его мозга и нервной системы (Auerbach and Landy, 2018). Так что, если у вас нет серьезной анемии, с вашим ребенком все будет в порядке (Паворд и др., 2012).
Так что, если у вас нет серьезной анемии, с вашим ребенком все будет в порядке (Паворд и др., 2012).Но вам нужно будет принимать добавки железа и особенно заботиться о себе, так как анемия может вызвать сильную усталость (Pavord et al 2012). Цель состоит в том, чтобы вернуться к нормальному уровню железа к третьему триместру, чтобы у вас было достаточно железа для вас и вашего ребенка (Auerbach and Landy, 2018).
Как лечится железодефицитная анемия?
Ваш врач или акушерка, вероятно, спросит вас, что вы ели, чтобы узнать, достаточно ли у вас нужной еды (NICE 2018).Например, если вы страдаете от утреннего недомогания, может быть трудно иметь хорошую и разнообразную диету.Если у вас уровень гемоглобина ниже нормального для вашей стадии беременности, ваш терапевт или акушерка могут назначить добавку железа, обычно 200 мг (NCCWCH 2008, 2011, NICE 2018). Некоторые типы таблеток железа, назначаемые во время беременности, также содержат фолиевую кислоту (Auerbach and Landy 2018, NICE 2018, Pavord et al 2012).
Ваша акушерка порекомендует вам принимать таблетки два раза в день натощак (NICE 2018).Она посоветует вам, как помочь вашему организму усвоить максимальное количество железа из таблеток (Паворд и др., 2012 г.):
- Принимайте таблетки примерно за час до еды.
- Запивайте таблетки напитком, богатым витамином С, например стаканом апельсинового сока.
- Не принимайте таблетки одновременно с антацидами или другими лекарствами.
(NHS 2018, Pavord et al 2012)
Могут ли таблетки железа вызывать побочные эффекты?
Таблетки железа улучшают уровень железа, но могут иметь некоторые неприятные побочные эффекты, например:Таблетки также могут сделать ваш стул темнее, чем обычно, и даже казаться черным (NHS 2018, NICE 2018).
Эти побочные эффекты обычно проходят со временем, поэтому постарайтесь набраться терпения и продолжайте принимать таблетки (NICE 2018). Ваш уровень железа должен значительно улучшиться в течение нескольких недель после их приема (Pavord et al 2012, Reveiz et al 2015). Ваша акушерка будет следить за уровнем железа, чтобы в этом убедиться. Даже после того, как ваш уровень гемоглобина вернется в норму, она посоветует продолжать прием таблеток (Pavord et al 2012).
Ваша акушерка будет следить за уровнем железа, чтобы в этом убедиться. Даже после того, как ваш уровень гемоглобина вернется в норму, она посоветует продолжать прием таблеток (Pavord et al 2012).
Если таблетки стали для вас серьезной проблемой, поговорите со своей акушеркой или врачом.Хотя таблетки железа лучше всасываются, если принимать натощак, она может предложить принимать их во время еды или после еды, чтобы облегчить дискомфорт (NHS 2018, NICE 2018).
Ваша акушерка может немного уменьшить дозу, или вы можете попробовать другой тип добавки, вызывающей меньше побочных эффектов (Auerbach and Landy 2018, NICE 2018, Pavord et al 2012).
Если у вас запор, старайтесь есть много продуктов, богатых клетчаткой, таких как фрукты и овощи. Ваш врач может также прописать мягкое слабительное, которое безопасно принимать во время беременности (NICE 2018, Pavord et al 2012).
Жидкие пищевые добавки, содержащие железо, можно купить без рецепта. Жидкие добавки популярны среди беременных женщин из-за отсутствия побочных эффектов. Но многие врачи не рекомендуют их, поскольку они не содержат достаточно железа для эффективного лечения анемии (Christides et al, 2015).
Храните добавки с железом в недоступном для детей месте, поскольку они могут быть токсичными в больших дозах и являются частой причиной случайных отравлений у детей (NICE 2018, Pavord et al 2012).
Если у вас тяжелая железодефицитная анемия, которую нельзя лечить таблетками железа, вы можете вводить железо через инъекцию или капельницу (Auerbach and Landy 2018, RCOG 2015a, b, Pavord et al 2012, Reveiz et al 2007 ). Маловероятно, что вам понадобится железо в такой форме, поскольку большинство женщин хорошо реагируют на таблетки железа, при условии, что они принимают их в соответствии с предписаниями и могут справиться с побочными эффектами (Auerbach and Landy 2018, NICE 2018, Pavord et al 2012).
Ваша акушерка направит вас в больницу для дальнейшего обследования, если лечение тяжелой анемии не помогает.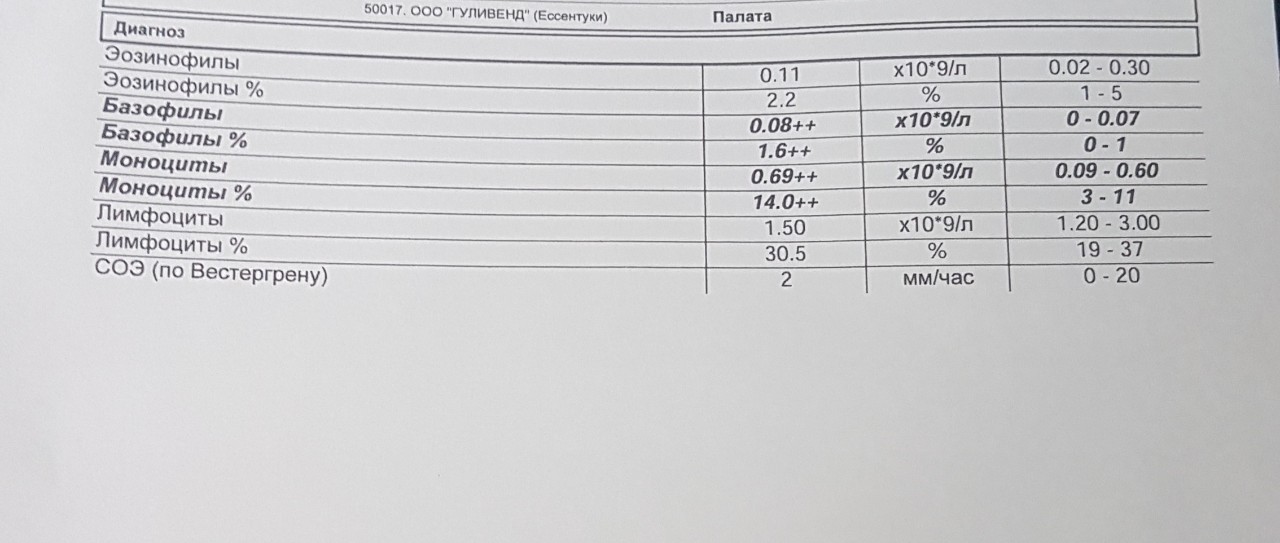 Редко тяжелая анемия вызвана таким заболеванием, как талассемия, серповидно-клеточная анемия или целиакия, или инфекцией кишечника (Auerbach and Landy 2018, Pavord et al 2012, Schrier and Auerbach 2018).
Редко тяжелая анемия вызвана таким заболеванием, как талассемия, серповидно-клеточная анемия или целиакия, или инфекцией кишечника (Auerbach and Landy 2018, Pavord et al 2012, Schrier and Auerbach 2018).
Какой бы ни была причина, важно лечить тяжелую анемию, так как это может сделать вас более склонным к осложнениям, в том числе:
- Раннее начало родов.
- Рождение маленького для свидания ребенка или ребенка с низкой массой тела при рождении.
- Рождение ребенка с низким уровнем железа, что может повлиять на его физическое и умственное развитие.
- Вы очень устали и утомлены после рождения ребенка. Многие молодые мамы находят первые недели и месяцы с младенцем утомительными. Однако, если у вас действительно низкий уровень железа, это еще больше усложняет жизнь новорожденному и может сделать вас уязвимыми для послеродовой депрессии.
(Auerbach and Landy 2018, Eckerdal et al 2016, NICE 2018, Pavord et al 2012)
Будьте уверены, что эти проблемы вряд ли возникнут, если ваша анемия будет диагностирована и лечится.
Повлияет ли у меня анемия на рождение ребенка?
Ваша акушерка или врач посоветуют вам рожать в родильном отделении больницы, если у вас анемия во время беременности (Pavord et al 2012).Это будет означать, что у вас может быть управляемый третий период родов, когда вы выталкиваете плаценту.Управляемая третья стадия снизит вероятность тяжелой кровопотери после родов, что может еще больше способствовать дефициту железа (NICE 2018).
Ваша акушерка порекомендует вам продолжать прием препаратов железа в течение шести или восьми недель после родов, чтобы поддерживать свои силы (Auerbach and Landy 2018, Pavord et al 2012).
Дополнительная информация:
Последний раз отзыв: март 2021 г.
Список литературы
Auerbach M, Landy HJ.2018. Анемия при беременности. UpToDate 23 октября BDA. 2017. Информационный бюллетень о продуктах питания: железо. Ассоциация британских диетологов Великобритании. www.bda.uk.com [по состоянию на март 2019 г.]
Ассоциация британских диетологов Великобритании. www.bda.uk.com [по состоянию на март 2019 г.]
Christides T, Wray D, McBride R, et al. 2015. Биодоступность железа из имеющихся в продаже добавок железа. Eur J Nutr 54 (8): 1345-52
BMJ. 2016. Мультивитамины и минеральные добавки для будущих мам — ненужные расходы . Британский медицинский журнал, Центр доказательств.www.bmj.com
Eckerdal P, Kollia N, Lofblad J, et al. 2016. Определение связи между обильным послеродовым кровотечением и послеродовой депрессией. PLoS One 11 (1): e014427. www.ncbi.nlm.nih.gov [По состоянию на март 2019 г.]
Harper JL. 2018. Железодефицитная анемия. Medscape. emedicine.medscape.com [По состоянию на март 2019 г.]
NCCWCH. 2008. Дородовая помощь: повседневная помощь здоровой беременной женщине. Национальный центр сотрудничества по охране здоровья женщин и детей.www.nice.org.uk [По состоянию на март 2019 г.]
NCCWCH. 2011. Многоплодная беременность: ведение беременности двойней и тройней в антенатальном периоде. Национальный центр сотрудничества по охране здоровья женщин и детей, Клинические рекомендации NICE. www.nice.org.uk [По состоянию на март 2019 г.]
NHS. 2017a. Витамины и минералы: железо. NHS, Health A-Z. www.nhs.uk [По состоянию на март 2019 г.]
NHS. 2017b. Витамины, пищевые добавки и питание при беременности. NHS, Health A-Z.www.nhs.uk [По состоянию на март 2019 г.]
NHS. 2018. Железодефицитная анемия. NHS, Health A-Z. www.nhs.uk [по состоянию на март 2019 г.]
NICE. 2011. Многоплодная беременность: дородовое наблюдение при беременности двойней и тройней. Национальный институт здравоохранения и передового опыта, Клинические рекомендации. www.nice.org.uk [по состоянию на март 2019 г.]
NICE. 2018. Анемия: дефицит железа. Национальный институт здравоохранения и качества обслуживания, Сводки клинических знаний.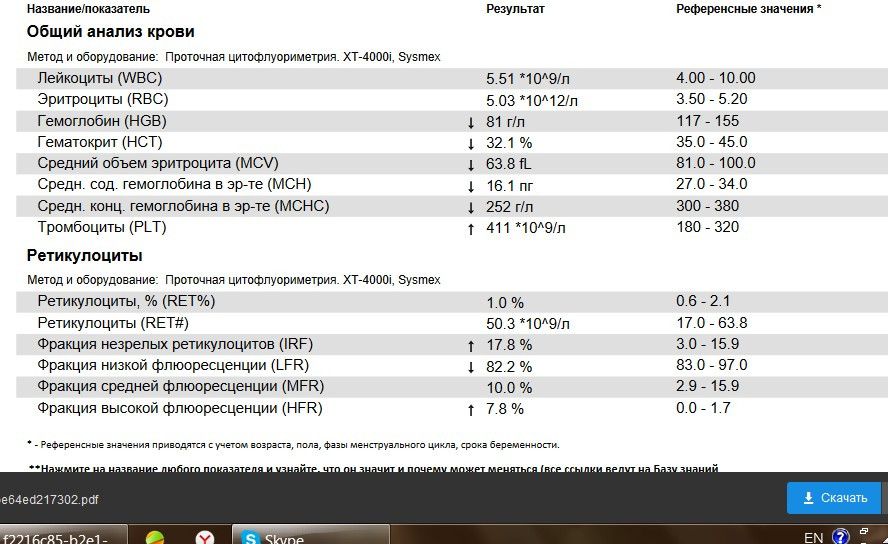 cks.nice.org.uk [По состоянию на март 2019 г.]
cks.nice.org.uk [По состоянию на март 2019 г.]
ODS. 2018. Витамин C: информационный бюллетень для специалистов в области здравоохранения . Управление пищевых добавок, Национальные институты здравоохранения. ods.od.nih.gov
Паворд С., Майерс Б., Робинсон С. и др. 2012. Руководство Великобритании по ведению дефицита железа во время беременности. Brit J Haematol 156: 588-600. onlinelibrary.wiley.com [по состоянию на март 2019 г.]
Peña ‐ Rosas JP, De ‐ Regil LM, Garcia ‐ Casal MN, et al. 2015. Ежедневный пероральный прием препаратов железа во время беременности. Кокрановская база данных систематических обзоров (7): CD004736. www.cochranelibrary.com [Доступ в марте 2019 г.]
Powers JM. 2018. Потребность в железе и дефицит железа у подростков. UpToDate 16 мая
RCOG. 2015a. Переливания крови в акушерстве. Королевский колледж акушеров и гинекологов, руководство Green-top 47. www.rcog.org.uk [Доступно в марте 2019 г.]
RCOG. 2015b. Переливание крови, беременность и роды: информация для вас. www.rcog.org.uk [По состоянию на март 2019 г.]
Reveiz L, Gyte GML, Cuervo LG, et al. 2015. Лечение железодефицитной анемии во время беременности. Кокрановская база данных систематических обзоров (10): CD003094. www.cochranelibrary.com [По состоянию на март 2019 г.]
Schrier SL, Auerbach M. 2018. Причины и диагностика железодефицитной и железодефицитной анемии у взрослых. UpToDate 05 ноя
Tidy C. 2014. Железодефицитная анемия . Patient.co.uk [По состоянию на март 2019 г.]
Young I, Parker HM, Rangan A, et al.2018. Связь между потреблением гем и негем и ферритином сыворотки у здоровых молодых женщин. Питательные вещества 10 (1): 81. www.ncbi.nlm.nih.gov [по состоянию на март 2019 г.]
Железодефицитная анемия: оценка и лечение
1. Всемирная организация здравоохранения. Железодефицитная анемия: оценка, профилактика и контроль: руководство для руководителей программ. Женева, Швейцария: Всемирная организация здравоохранения; 2001 ….
Женева, Швейцария: Всемирная организация здравоохранения; 2001 ….
2. Johnson-Wimbley TD, Грэм Д.Ю. Диагностика и лечение железодефицитной анемии в 21 веке. Терапевт Гастроэнтерол . 2011. 4 (3): 177–184.
3. Глобальная база данных ВОЗ по анемии. Распространенность анемии в мире, 1993–2005 гг. Женева, Швейцария: Всемирная организация здравоохранения; 2008.
4. Целевая группа по профилактическим услугам США. Скрининг на железодефицитную анемию, включая добавки железа для детей и беременных женщин: рекомендация Am Fam Physician . 2006. 74 (3): 461–464.
5. Ван Вранкен М. Оценка микроцитоза. Ам Фам Врач . 2010. 82 (9): 1117–1122.
6. Иоанну Г.Н., Спектор Дж., Скотт К, Рокки, округ Колумбия. Проспективная оценка клинических рекомендаций по диагностике и лечению железодефицитной анемии. Am J Med . 2002. 113 (4): 281–287.
7. Годдард А.Ф., Джеймс М.В., Макинтайр А.С., Скотт BB; Британское общество гастроэнтерологов. Рекомендации по ведению железодефицитной анемии. Кишка . 2011. 60 (10): 1309–1316.
8. Мачта АЕ, Блиндер М.А., Гроновский А.М., Чамли С, Скотт MG. Клиническая применимость растворимого рецептора трансферрина и сравнение с ферритином сыворотки в нескольких популяциях. Clin Chem . 1998. 44 (1): 45–51.
9. Кнович М.А., Стори JA, Коффман LG, Торти С.В., Torti FM. Ферритин для врача. Кровь Ред. . 2009. 23 (3): 95–104.
10. Гэллоуэй MJ, Смелли WS. Изучение статуса железа при микроцитарной анемии. BMJ . 2006. 333 (7572): 791–793.
11. Оценка уровня железа в популяциях: отчет о совместной технической консультации Всемирной организации здравоохранения / Центров по контролю и профилактике заболеваний по оценке статуса железа на уровне населения, Женева, Швейцария, 6–8 апреля 2004 г.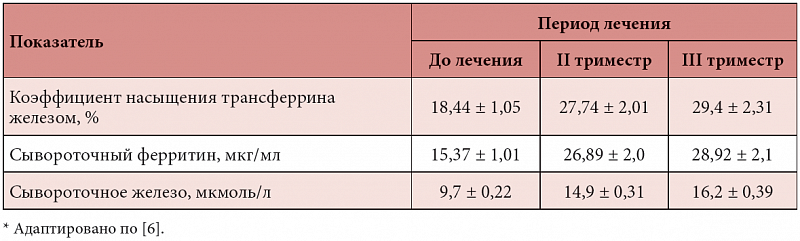 Женева: Всемирная организация здравоохранения, Центры по контролю и профилактике заболеваний; 2005 г.
Женева: Всемирная организация здравоохранения, Центры по контролю и профилактике заболеваний; 2005 г.
12. Скикне Б.С., Пуннонен К., Caldron PH, и другие. Улучшенная дифференциальная диагностика анемии хронического заболевания и железодефицитной анемии: проспективная многоцентровая оценка растворимого рецептора трансферрина и индекса sTfR / log ферритина. Ам Дж. Гематол . 2011. 86 (11): 923–927.
13. Bermejo F, Гарсиа-Лопес С. Руководство по диагностике железодефицитной и железодефицитной анемии при заболеваниях органов пищеварения. Мир J Гастроэнтерол . 2009. 15 (37): 4638–4643.
14. Центры по контролю и профилактике заболеваний. Рекомендации по профилактике и контролю дефицита железа в США. MMWR Recomm Rep . 1998; 47 (RR-3): 1–29.
15. Американский колледж акушеров и гинекологов. Практический бюллетень ACOG № 95: анемия при беременности. Акушерский гинекол . 2008. 112 (1): 201–207.
16. Бейкер Р.Д., Грир FR; Комитет по питанию Американской педиатрической академии.Диагностика и профилактика железодефицитной и железодефицитной анемии у младенцев и детей раннего возраста (0–3 года). Педиатрия . 2010. 126 (5): 1040–1050.
17. Hutton EK, Hassan ES. Позднее и раннее пережатие пуповины у доношенных новорожденных: систематический обзор и метаанализ контролируемых исследований. JAMA . 2007. 297 (11): 1241–1252.
18. Лю К, Kaffes AJ. Железодефицитная анемия: обзор диагностики, исследования и лечения. Eur J Gastroenterol Hepatol . 2012. 24 (2): 109–116.
19. Министерство здравоохранения Британской Колумбии. Дефицит железа — расследование и лечение. http://www.bcguidelines.ca/guideline_iron_deficiency.html. По состоянию на 13 ноября 2012 г.
20. Carter D,
Маор Y,
Бар-Меир С,
Авидан Б. Распространенность и прогностические признаки поражений желудочно-кишечного тракта у женщин в пременопаузе с железодефицитной анемией. Dig Dis Sci .
2008. 53 (12): 3138–3144.
Распространенность и прогностические признаки поражений желудочно-кишечного тракта у женщин в пременопаузе с железодефицитной анемией. Dig Dis Sci .
2008. 53 (12): 3138–3144.
21. Комитет американских акушеров и гинекологов по охране здоровья подростков; Комитет гинекологов Американского колледжа акушеров и гинекологов. Заключение комитета ACOG № 451: Болезнь фон Виллебранда у женщин. Акушерский гинекол . 2009. 114 (6): 1439–1443.
22. Зеленый БТ, Рокки, округ Колумбия. Эндоскопическая оценка желудочно-кишечного тракта у женщин в пременопаузе с железодефицитной анемией. Дж Клин Гастроэнтерол .2004. 38 (2): 104–109.
23. Парк Д.И., Рю Ш, О, SJ, и другие. Значение эндоскопии у бессимптомных женщин в пременопаузе с железодефицитной анемией. Dig Dis Sci . 2006. 51 (12): 2372–2376.
24. Фрейзер И.С., Langham S, Уль-Хохграбер К. Качество жизни, связанное со здоровьем, и экономическое бремя аномального маточного кровотечения. Эксперт Рев Акушер Гинеколь . 2009. 4 (2): 179–189.
25.Бюллетени комитета ACOG по практике — гинекология, Американский колледж акушеров и гинекологов. Бюллетень практики ACOG: лечение ановуляторного кровотечения. Int J Gynaecol Obstet . 2001. 72 (3): 263–271.
26. Хоппер AD, Лидс JS, Hurlstone DP, Hadjivassiliou M, Дрю К. Сандерс Д.С. Необходимы ли обследования нижних отделов желудочно-кишечного тракта у пациентов с целиакией? Eur J Gastroenterol Hepatol .2005. 17 (6): 617–621.
27. Йейтс Дж. М., Логан ЕС, Стюарт Р.М. Железодефицитная анемия в общей практике: клинические исходы в течение трех лет и факторы, влияющие на диагностические исследования. Postgrad Med J . 2004. 80 (945): 405–410.
28. Иоанну Г.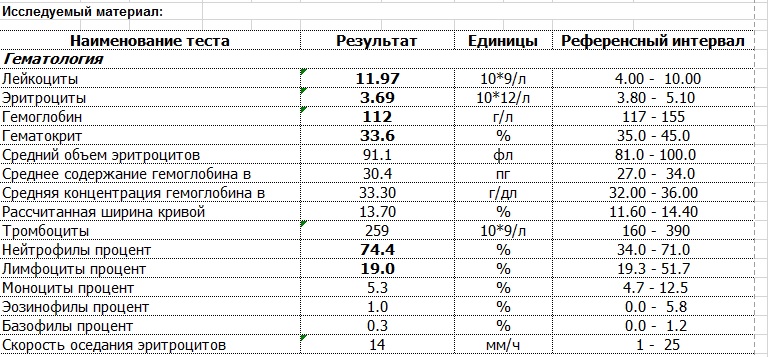 Н.,
Рокки, округ Колумбия,
Брайсон CL,
Вайс Н.С.
Дефицит железа и злокачественные новообразования желудочно-кишечного тракта: популяционное когортное исследование. Am J Med .
2002. 113 (4): 276–280.
Н.,
Рокки, округ Колумбия,
Брайсон CL,
Вайс Н.С.
Дефицит железа и злокачественные новообразования желудочно-кишечного тракта: популяционное когортное исследование. Am J Med .
2002. 113 (4): 276–280.
29. Льюис Н.Р., Скотт ББ. Систематический обзор: использование серологии для исключения или диагностики целиакии (сравнение тестов на антитела к эндомизиальной и тканевой трансглутаминазе). Алимент Фармакол Тер . 2006. 24 (1): 47–54.
30. Сидху Р., Сандерс Д.С., Моррис AJ, McAlindon ME. Рекомендации по энтероскопии тонкой кишки и капсульной эндоскопии у взрослых. Кишка . 2008. 57 (1): 125–136.
31.Аймера А.В., Шастри Г.С., Гаджера MJ, Судья Т.А. Субоптимальный ответ на сульфат железа у пациентов с дефицитом железа, принимающих омепразол. Am J Ther . 2012. 19 (3): 185–189.
32. Масловский И. Внутривенное введение железа в поликлинике. Ам Дж. Гематол . 2005. 78 (4): 261–264.
33. Silverstein SB, Роджерс GM. Варианты парентеральной терапии железом. Ам Дж. Гематол . 2004. 76 (1): 74–78.
34.Эйхбаум Кью, Foran S, Дзик С. Действительно ли глюконат железа безопаснее, чем декстран железа? Кровь . 2003. 101 (9): 3756–3757.
35. Мерфи М.Ф., Уоллингтон ТБ, Келси П., Британский комитет по стандартам в гематологии, Целевая группа по переливанию крови, и другие. Руководство по клиническому применению переливания эритроцитов. Br J Haematol . 2001. 113 (1): 24–31.
Железодефицитная анемия во время беременности: советы по профилактике
Железодефицитная анемия во время беременности: советы по профилактике
Железодефицитная анемия во время беременности может вызывать у вас слабость и усталость. Знайте факторы риска, симптомы и то, что вы можете сделать, чтобы этого избежать.
Знайте факторы риска, симптомы и то, что вы можете сделать, чтобы этого избежать.
Если вы беременны, вы подвергаетесь повышенному риску железодефицитной анемии — состояния, при котором у вас недостаточно здоровых эритроцитов для доставки необходимого количества кислорода к тканям вашего тела. Узнайте, почему возникает анемия во время беременности и что вы можете с этим поделать.
Что вызывает железодефицитную анемию во время беременности?
Ваше тело использует железо для производства гемоглобина, белка в красных кровяных тельцах, который переносит кислород в ваши ткани.Во время беременности вам нужно вдвое больше железа, чем нужно небеременным женщинам. Ваше тело нуждается в этом железе, чтобы производить больше крови, чтобы снабжать ребенка кислородом. Если у вас недостаточно запасов железа или вы получаете достаточно железа во время беременности, у вас может развиться железодефицитная анемия.
Как железодефицитная анемия во время беременности влияет на ребенка?
Тяжелая анемия во время беременности увеличивает риск преждевременных родов, рождения ребенка с низкой массой тела и послеродовой депрессии.Некоторые исследования также показывают повышенный риск младенческой смерти непосредственно до или после рождения.
Каковы факторы риска железодефицитной анемии во время беременности?
Вы подвержены повышенному риску развития анемии во время беременности, если вы:
- Имеют две близкорасположенные беременности
- Беременны более чем одним ребенком
- Частая рвота из-за утреннего недомогания
- Недостаточно железа
- Обильные менструальные выделения перед беременностью
- До беременности болели анемией
Каковы симптомы железодефицитной анемии во время беременности?
Признаки и симптомы анемии включают:
- Усталость
- Слабость
- Кожа бледная или желтоватая
- Нерегулярное сердцебиение
- Одышка
- Головокружение или дурноту
- Боль в груди
- Холодные руки и ноги
- Головная боль
Однако имейте в виду, что симптомы анемии часто похожи на общие симптомы беременности. Независимо от того, есть ли у вас симптомы, вам нужно сдать кровь на анализ на анемию во время беременности. Если вас беспокоит уровень усталости или какие-либо другие симптомы, поговорите со своим врачом.
Независимо от того, есть ли у вас симптомы, вам нужно сдать кровь на анализ на анемию во время беременности. Если вас беспокоит уровень усталости или какие-либо другие симптомы, поговорите со своим врачом.
Как можно предотвратить и лечить железодефицитную анемию во время беременности?
Витамины для беременных обычно содержат железо. Прием витаминов для беременных, содержащих железо, может помочь предотвратить и вылечить железодефицитную анемию во время беременности. В некоторых случаях ваш лечащий врач может порекомендовать отдельную добавку железа.Во время беременности вам необходимо 27 миллиграммов железа в день.
Правильное питание также может предотвратить железодефицитную анемию во время беременности. Пищевые источники железа включают нежирное красное мясо, птицу и рыбу. Другие варианты включают обогащенные железом хлопья для завтрака, чернослив, сушеные бобы и горох.
Наиболее легко усваивается железо из продуктов животного происхождения, таких как мясо. Чтобы улучшить усвоение железа из растительных источников и добавок, сочетайте их с едой или напитком с высоким содержанием витамина С, например с апельсиновым соком, томатным соком или клубникой.Если вы принимаете добавки с железом с апельсиновым соком, избегайте витаминов, обогащенных кальцием. Хотя кальций является важным питательным веществом во время беременности, кальций может снижать усвоение железа.
Как лечится железодефицитная анемия во время беременности?
Если вы принимаете витамины для беременных, содержащие железо, и у вас анемия, ваш лечащий врач может порекомендовать пройти тестирование для определения других возможных причин. В некоторых случаях вам может потребоваться обратиться к врачу, специализирующемуся на лечении заболеваний крови (гематологу).Если причиной является дефицит железа, можно предложить дополнительные добавки железа. Если у вас в анамнезе был желудочный обходной анастомоз или операция на тонком кишечнике или вы не переносите пероральное введение железа, вам может потребоваться внутривенное введение железа.
- Часто задаваемые вопросы. Часто задаваемые вопросы о беременности 001. Питание при беременности. Американский колледж акушеров и гинекологов. http://www.acog.org/Patients/FAQs/Nutrition-During-Pregnancy. Дата обращения: декабрь.9. 2016.
- Информационный бюллетень о диетических добавках: Железо. Национальные институты здоровья. http://ods.od.nih.gov/factsheets/Iron-HealthProfessional/. Проверено 9 декабря 2016 г.
- Bauer KA. Гематологические изменения во время беременности. http://www.uptodate.com/home. Проверено 9 декабря 2016 г.
- Анемия и беременность. Американское общество гематологов. http://www.matology.org/Patients/Anemia/Pregnancy.aspx. Проверено 9 декабря 2016 г.
- Что такое анемия? Национальный институт сердца, легких и крови.https://www.nhlbi.nih.gov/health/health-topics/topics/anemia. Проверено 9 декабря 2016 г.
- AskMayoExpert. Анемия при беременности. Рочестер, Миннесота: Фонд Мейо медицинского образования и исследований; 2016.
- Американский колледж акушеров и гинекологов (ACOG) Комитет по практическим бюллетеням — акушерство. Бюллетень ACOG № 95: Анемия во время беременности. Акушерство и гинекология. 2008; 112: 201. Подтверждено 2015.
Продукты и услуги
- Книга: Руководство клиники Мэйо по здоровой беременности
.
Уровни, дисбаланс, симптомы и факторы риска
Гемоглобин — это богатый железом белок в красных кровяных тельцах. Кислород, попадающий в легкие, присоединяется к гемоглобину в крови, который переносит его в ткани организма.
Когда у кого-то недостаточно эритроцитов или те, которые у него есть, не работают должным образом, организму не хватает кислорода, который ему необходим для функционирования. Это состояние называется анемией.
Здесь мы рассмотрим роль гемоглобина и то, как проверяется его уровень в крови. Мы также более подробно исследуем основные виды анемии и исследуем способы предотвращения этого состояния.
Мы также более подробно исследуем основные виды анемии и исследуем способы предотвращения этого состояния.
Каждый белок гемоглобина может переносить четыре молекулы кислорода, которые доставляются по всему телу эритроцитами. Каждой из миллиардов клеток организма нужен кислород для восстановления и поддержания себя.
Гемоглобин также помогает эритроцитам приобретать дискообразную форму, что помогает им легко перемещаться по кровеносным сосудам.
Как проверяется уровень гемоглобина?
Уровни гемоглобина измеряются с помощью анализа крови. Гемоглобин, или Hb, обычно выражается в граммах на децилитр (г / дл) крови. Низкий уровень гемоглобина в крови напрямую связан с низким уровнем кислорода.
В США анемия диагностируется, если анализ крови обнаруживает менее 13,5 г / дл у мужчины или менее 12 г / дл у женщины. У детей нормальный уровень зависит от возраста.
Высокий уровень гемоглобина может указывать на редкое заболевание крови — полицитемию.Это заставляет организм вырабатывать слишком много красных кровяных телец, из-за чего кровь становится толще, чем обычно. Это может привести к образованию тромбов, сердечным приступам и инсультам. Это серьезное пожизненное заболевание, которое может привести к летальному исходу, если его не лечить.
Высокий гемоглобин также может быть вызван обезвоживанием, курением или проживанием на большой высоте, или он может быть связан с другими состояниями, такими как болезни легких или сердца.
Низкий уровень гемоглобина обычно указывает на анемию. Существует несколько видов анемии:
- Железодефицитная анемия является наиболее распространенным типом.Эта форма анемии возникает, когда в организме человека недостаточно железа, и он не может производить необходимый гемоглобин. Анемия обычно вызывается кровопотерей, но также может быть следствием плохого усвоения железа.
 Это может произойти, например, когда кто-то перенес операцию обходного желудочного анастомоза.
Это может произойти, например, когда кто-то перенес операцию обходного желудочного анастомоза. - Анемия, связанная с беременностью, — это разновидность железодефицитной анемии, которая возникает из-за того, что беременность и роды требуют значительного количества железа.
- Витаминно-дефицитная анемия возникает, когда в рационе мало питательных веществ, таких как витамин B12 или фолиевая кислота (также называемая фолиевой кислотой).Эти анемии изменяют форму красных кровяных телец, что делает их менее эффективными.
- Апластическая анемия — это заболевание, при котором кроветворные стволовые клетки в костном мозге подвергаются атаке иммунной системы, что приводит к уменьшению количества эритроцитов.
- Гемолитическая анемия может быть результатом другого состояния или передаваться по наследству. Это происходит, когда красные кровяные тельца распадаются в кровотоке или селезенке.
- Серповидно-клеточная анемия — это наследственное заболевание, при котором уровень белка гемоглобина не соответствует норме.Это означает, что красные кровяные тельца имеют серповидную форму и жесткие, что не позволяет им проходить через мелкие кровеносные сосуды.
Анемия также может быть вызвана другими состояниями, такими как заболевание почек и химиотерапия рака, которые также могут влиять на способность организма вырабатывать красные кровяные тельца.
У новорожденных в возрасте 6-8 недель возникает временная анемия. Это происходит, когда у них заканчиваются эритроциты, с которыми они родились, но их тела не производят новых красных кровяных телец. Это состояние не окажет неблагоприятного воздействия на ребенка, если он не болен по какой-либо другой причине.
У младенцев также может быть анемия из-за слишком быстрого разрушения клеток, что приводит к пожелтению кожи, состоянию, известному как желтуха. Это часто происходит, если у матери и ребенка несовместимые группы крови.
Поделиться на Pinterest Одышка, нерегулярное сердцебиение и боль в груди могут быть симптомами низкого гемоглобина.
Типичные симптомы низкого гемоглобина:
- слабость
- одышка
- головокружение
- быстрое, нерегулярное сердцебиение
- стук в ушах
- головная боль
- холодные руки и ноги
- бледная кожа на груди
- 38 боль
Пожилые люди или люди, в рационе которых не хватает железа, могут подвергаться риску развития анемии.
Люди, которые активно занимаются спортом, также подвергаются большему риску, поскольку физическая нагрузка может привести к разрушению эритроцитов в кровотоке. Менструирующие или беременные женщины также могут подвергаться повышенному риску развития анемии.
Люди с хроническими заболеваниями, включая аутоиммунные заболевания, заболевания печени, заболевания щитовидной железы и воспалительные заболевания кишечника, могут иметь более низкий уровень гемоглобина, что увеличивает вероятность развития анемии.
Уровень гемоглобина повышается в ситуациях, когда человеку требуется больше кислорода в организме.Следовательно, кто-то, кто страдает заболеванием легких или почек, курит или страдает обезвоживанием, может подвергаться риску повышения уровня гемоглобина.
Хотя многие виды анемии невозможно предотвратить, употребление в пищу продуктов, богатых железом, таких как говядина, темно-зеленые листовые овощи, сухофрукты и орехи, может предотвратить анемию, вызванную дефицитом железа или витаминов.
Мясо и молочные продукты являются хорошими источниками витамина B12, а фолиевая кислота содержится в соках цитрусовых, бобовых и обогащенных злаках.
Американское общество гематологов рекомендует ежедневно принимать поливитамины, чтобы предотвратить алиментарную анемию.Однако пожилым людям не следует принимать добавки железа при железодефицитной анемии, если это не предписано врачом.
Отказ от курения и обильное питье могут помочь избежать высокого уровня гемоглобина.
Лечение анемии зависит от причины заболевания. Изменения в диете или пищевых добавках могут помочь людям с железодефицитной или витаминной анемией.

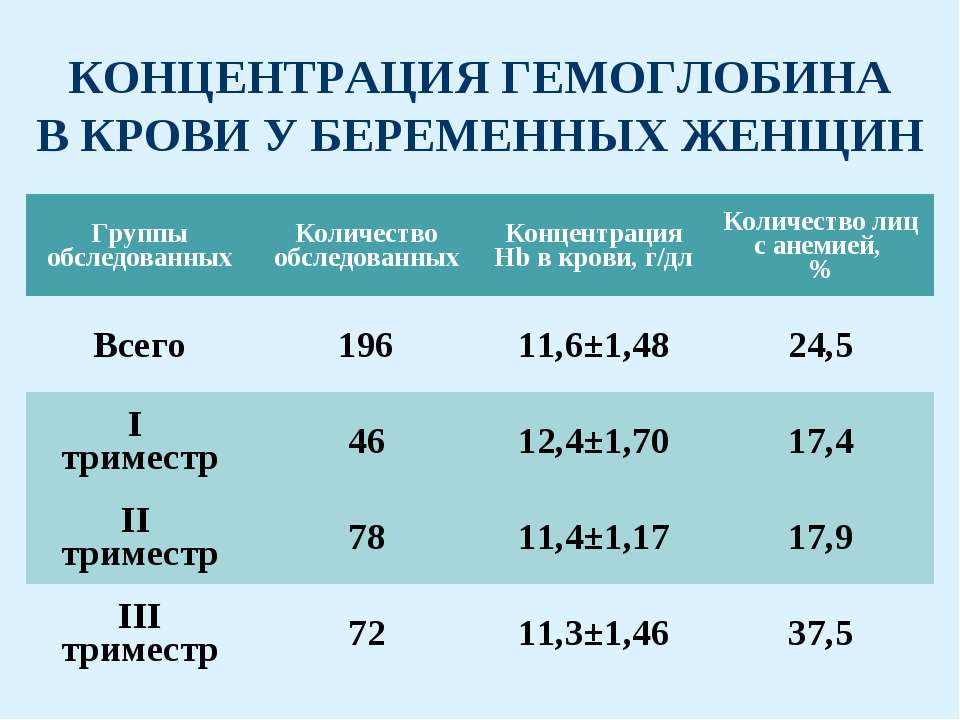 2015 г.
2015 г.
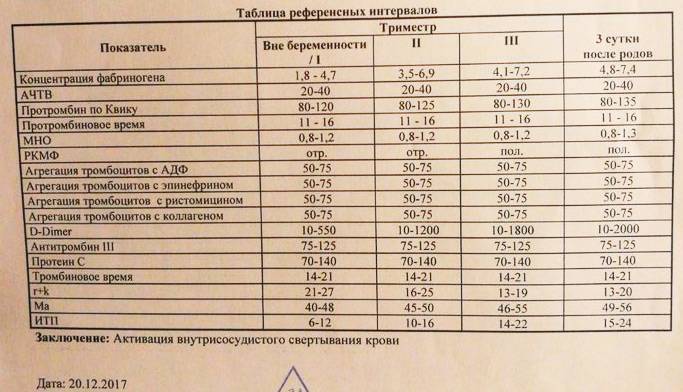
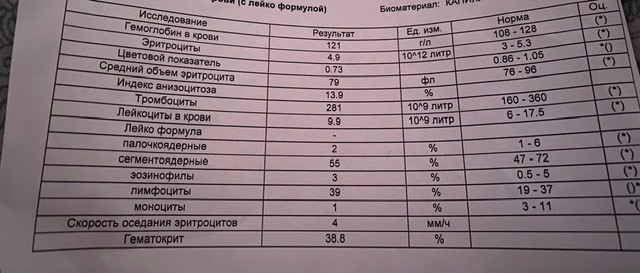 Витамин С усиливает усвоение.) Прием добавок должен продолжаться не менее трех месяцев и не менее шести недель после родов и должен быть направлен на восстановление запасов железа.
Витамин С усиливает усвоение.) Прием добавок должен продолжаться не менее трех месяцев и не менее шести недель после родов и должен быть направлен на восстановление запасов железа. Наиболее распространенной формой является гемоглобин S, но в основном он поражает людей из Восточной и Западной Африки.
Наиболее распространенной формой является гемоглобин S, но в основном он поражает людей из Восточной и Западной Африки.
 Поэтому старайтесь не полагаться на цельнозерновые злаки как на основной источник железа.
Поэтому старайтесь не полагаться на цельнозерновые злаки как на основной источник железа.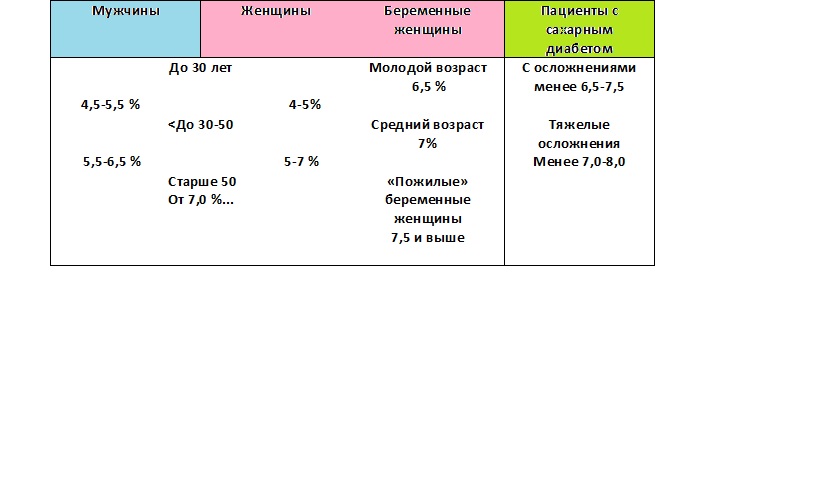 Это может произойти, например, когда кто-то перенес операцию обходного желудочного анастомоза.
Это может произойти, например, когда кто-то перенес операцию обходного желудочного анастомоза.