Фоновая ретинопатия и ретинальные сосудистые изменения — лечение фоновой ретинопатии у детей




Меню
- Болезни
- Болезни глаз
- Веки
- Колобома века
- Синдром Гунна
- Птоз верхнего века
- Трихиаз
- Блефарит
- Отек века
- Абсцесс века
- Лагофтальм
- Ячмень
- Блефароспазм
- Слезные органы
- Глаукома
- Склера
- Склерит
- Эписклерит
- Конъюнктива
- Трахома
- Конъюнктивит
- Пингвекула
- Синдром сухого глаза
- Птеригиум
- Роговица
- Кератоконус
- Дистрофия роговицы
- Кератит
- Хрусталик
- Катаракта
- Аномалии
- Афакия
- Радужная оболочка
- Иридоциклит
- Поликория
- Стекловидное тело
- Отслойка
- Деструкция
- Зрительный нерв
- Нейропатия
- Неврит
- Атрофия
- Поражение
- Сетчатка
- Отслоение
- Ретинит
- Дистрофия
- Ангиопатия
- Ретинопатия
- Глазодвигательный аппарат
- Косоглазие
- Офтальмоплегия
- Нистагм
- Рефракция
- Астигматизм
- Дальнозоркость
- Близорукость
- Анизометропия
- Экзофтальм
- Веки
- Заболевания печени
- Паренхиматозные
- Гепатит
- Гепатит A
- Гепатит B
- Гепатит C
- Гепатит D
- Гепатит E
- Гепатит G
- Лекарственные гепатиты
- Цирроз
- Фиброз
- Фокальная нодулярная гиперплазия
- Гемохроматоз
- Инфильтративные поражения
- Гранулематоз Вегенера
- Острый Лейкоз
- Лимфогранулематоз
- Лимфома
- Кальцинат
- Амилоидоз
- Некроз
- Гликогенозы
- Объемные образования в печени
- Очаговое образование печени
- Гуммы
- Увеличенная печень
- Киста
- Абсцесс
- Гемангиома
- Поликистоз
- Функциональные нарушения
- Синдром Жильбера
- Синдром Криглера-Найяра
- Синдром Ротора
- Внутрипеченочный холестаз
- Гепатит
- Гепатобилиарные
- Холангит
- Камни в печени
- Сосудистые
- Паренхиматозные
- Заболевания почек
- Альбуминурия
- Блуждающая почка
- Гидронефроз
- Гломерулонефрит
- Нефрит
- Нефритический синдром
- Нефропатия
- Нефросклероз
- Нефротический синдром
- Острая почечная недостаточность
- Пиелонефрит
- Пионефроз
- Поликистоз почек
- Почечная недостаточность
- Почечнокаменная болезнь
- Рак почки
- Симптом Пастернацкого
- Тубулопатии
- Хроническая болезнь почек
- IgA-нефропатия
- Заболевания легких
- Дыхательные пути
- Дыхательные пути
- Болезни глаз
Фоновая ретинопатия: причины и лечение
Вторичная ретинопатия — это заболевание, которое поражает сосуды сетчатки глаза и вызывает нарушение ее кровоснабжения. Данная патология может развиться на фоне различных болезней — диабета, гипертонии, атеросклероза и пр. Рассмотрим основные причины этого недуга и способы его лечения.
Фоновая ретинопатия — что это такое?
Ретинопатия — это ряд глазных заболеваний, для которых характерно поражение сосудов сетчатой оболочки глаза, в результате чего к ней не поступает кровь и кислород. Это достаточно опасное заболевание, способное привести к сильному снижению зрения и полной слепоте. Зачастую ретинопатия является вторичной патологией. Она развивается на фоне артериальной гипертензии, атеросклероза, сахарного диабета и других болезней. Поэтому она и называется фоновой. Рассмотрим основные разновидности ретинопатии, исходя из ее причин.
Гипертоническая ретинопатия — что это такое?
Данная форма ретинопатии развивается вследствие повышения артериального давления, что приводит к спазмам артериол глазного дна и поражению стенок сосудов. Выделяется 4 стадии гипертонической ретинопатии:
Гипертоническая ангиопатия: нарушения функций сетчатой оболочки, артериол и венул. Они являются обратимыми.
Гипертонический ангиосклероз, который характеризуется поражением сосудистых стенок с их уплотнением. Прозрачность сосудов заметно снижается.
Гипертоническая ретинопатия: формирование патологических очагов в тканях внутренней оболочки глаза. Появляются геморрагии, выделяется белковая жидкость, на глазном дне наблюдаются участки кислородного голодания. Зачастую развивается гемофтальм, при котором кровь попадает в стекловидное тело. Все эти процессы сопровождаются снижением остроты зрения и появлением перед глазами темных пятен. Лечение артериальной гипертензии на этой стадии приводит к регрессу ретинопатии.
Гипертоническая нейроретинопатия. На этом этапе сильно отекает диск зрительного нерва. Наблюдаются локальные отслоения сетчатки с выделением экссудата. В большинстве случаев данная форма ретинопатии развивается на фоне злокачественных типов гипертонии, почечной недостаточности и пр. Требуется экстренная помощь, так как пациент может ослепнуть.
Лечение гипертонической ретинопатии осуществляется в ходе лазерной коагуляции сетчатки и оксигенобаротерапии. Но основная терапия направлена на гипертонию. Необходимо стабилизировать артериальное давление. Постоянное его повышение будет приводить к прогрессированию ретинопатии.
Атеросклеротическая ретинопатия — что это такое и как лечится?
Ретинопатия — это сосудистое заболевание, которое может возникнуть и на фоне атеросклероза — хронической патологии, поражающей артерии и возникающей по причине нарушения обмена липидов. Данный недуг может долгое время не проявляться на органах зрения. На последней стадии ретинопатии формируются капиллярные кровоизлияния, что приводит к отложению на стенках сосудов кристаллов из экссудата. Под офтальмоскопом врач может увидеть сильное побледнение диска зрительного нерва. Происходит снижение различных зрительных функций.
Лечение атеросклеротической ретинопатии основано на терапии основной патологии, которая включает в себя прием ангиопротекторов, мочегонных, сосудорасширяющих и антисклеротических средств. При отсутствии лечения есть риск закупорки артерии внутренней оболочки глаза и атрофии зрительного нерва, что может привести к значительному снижению зрения.
Диабетическая ретинопатия
Ретинопатия как осложнение диабета развивается практически у всех диабетиков. При этом поражение сосудов наблюдается при обоих типах данного заболевания. Риск развития диабетической ретинопатии повышают следующие факторы:
- длительное течение патологии;
- полное отсутствие лечения диабета;
- почечные патологии;
- гипертония;
- анемия.
Вредные привычки (курение и злоупотребление алкоголем) также являются провоцирующими ретинопатию факторами при диабете. Заболевание прогрессирует медленно. Долгое время человек может не замечать никаких офтальмологических симптомов. Выделяется 3 клинических стадии диабетической ретинопатии:
- диабетическая ангиопатия — первичное и обратимое поражение сосудов;
- диабетическая ретинопатия: соответствует атеросклеротической и гипертонической формам заболевания на 2 и 3 стадиях;
- пролиферирующая диабетическая ретинопатия, которая характеризуется разрастанием новых сосудов в сетчатой оболочке.
Новообразовавшиеся капилляры имеют хрупкие стенки. Из-за этого возникают кровоизлияния, в том числе в стекловидное тело. Геморрагии впоследствии становятся причиной образования рубцов и отслоения сетчатки, что сопровождается сильным снижением зрения.
Диабетическая ретинопатия на разных стадиях проявляется в следующих симптомах:
- стойкое падение остроты зрения;
- образование пелены перед глазами;
- появление плавающих «мушек»;
- ухудшение зрения вблизи.
На поздней стадии происходит окончательная потеря зрительных функций, а человек становится инвалидом.
Как лечить диабетическую ретинопатию? Прежде всего необходимо следить за уровнем сахара в крови. Придется постоянно наблюдаться у эндокринолога и дважды в год посещать офтальмолога. Для улучшения состояния сетчатки назначаются ангиопротекторы, препараты для активации микроциркуляции крови и витамины. При отслойке внутренней оболочки глаза проводится лазерная коагуляция.
Диабетическая ретинопатия нередко осложняется и приводит к таким патологиям, как гемофтальм, катаракта, отслоение сетчатки. При появлении рубцов в стекловидном теле и обширных помутнений делается витрэктомия — частичное или полное его удаление. Но самое тяжелое последствие диабетической ретинопатии — это необратимая слепота.
Ретинопатия при заболеваниях крови
Болезни крови, в том числе анемия, полицитемия, лейкоз и др., способны привести к развитию ретинопатии. При этом клиническая картина болезни заметно отличается от протекания других форм данного недуга. Это зависит от того, на фоне какой именно патологии крови стали наблюдаться изменения сосудов сетчатки. Так, при полицитемии (доброкачественном опухолевом процессе) глазное дно становится ярко-красным, особенно краснеют вены сетчатой оболочки. Наблюдаются признаки тромбоза сосудов и отека диска зрительного нерва.
При анемии (низком содержании в крови эритроцитов) глазное дно под офтальмоскопом отличается бледностью, а сосуды патологически расширены. Происходят частые кровоизлияния под сетчатку или в стекловидное тело, что приводит к ее/его отслойке.
Ретинопатия, возникшая на фоне лейкоза (рака крови), сопровождается разрастанием сосудов. Они извитые и хрупкие, а потому часто лопаются, что вызывает геморрагии. Внутренняя оболочка и диск зрительного нерва отекают.
Лечение фоновых ретинопатий при патологиях крови основано на терапии основного недуга и своевременном проведении лазерной коагуляции. Но зачастую прогноз исхода заболевания является неблагоприятным.
Травматическая ретинопатия
Фоновая ретинопатия может быть следствием травмы глаза. Признаки геморрагий наблюдаются сразу. Патологический процесс развивается крайне быстро. Если не принимать никаких мер, возрастает риск атрофии зрительного нерва. Подобные изменения являются необратимыми. Человек утрачивает зрительные функции. Лечатся последствия таких травм устранением гипоксии. Необходимо восстановить питание сетчатки кровью и кислородом. Назначаются витамины и лекарства. Больной находится под постоянным наблюдением врачей.
Фоновая ретинопатия и ретинальные сосудистые изменения у детей
Ретинопатия у детей возникает достаточно часто. Причины развития патологии точно такие, как и у взрослых: диабет, травмы, болезни крови, реже — атеросклероз и гипертония. Существует и отдельная разновидность данного недуга — ретинопатия недоношенных. Она наблюдается у новорожденных в следующих случаях:
- родились на сроке до 31 недели;
- масса тела до 1,5 кг;
- после переливания крови;
- после насыщения организма кислородом.
Беременные женщины, которые страдают от заболеваний крови, диабета, гипертонии, должны постоянно обследоваться, в том числе у офтальмолога. Риск рождения ребенка с ретинопатией или развития ее впоследствии достаточно высок. Если у самой беременной обнаруживают признаки данного недуга, встает вопрос об искусственном прерывании беременности.
Ретинопатия у детей нередко становится причиной возникновения других офтальмопатологий:
- близорукости;
- косоглазия;
- глаукомы;
- амблиопии.
Также может отслоиться сетчатка, что вызывает сильное снижение зрения. Изменения сосудистого характера могут быть выявлены уже через 3-4 недели после появления ребенка на свет. Малыш находится под пристальным наблюдением специалистов. Каждые две недели его осматривает офтальмолог. Врачи контролируют процесс формирования сетчатки. Очень часто ретинопатия исчезает самостоятельно, то есть регрессирует. Иногда патология быстро прогрессирует. В таких случаях проводится лазерная коагуляция.
Особенности диагностики
Диагностикой занимаются различные специалисты в зависимости от того, что послужило причиной развития фоновой ретинопатии. Конечно, назначаются и офтальмологические методы обследования. В их числе:
- тонометрия: измерение внутриглазного давления;
- ангиография: исследование кровеносных сосудов;
- лазерное сканирование;
- УЗИ;
- периметрия — оценка полей зрения;
- офтальмоскопия — осмотр глазного дна.
Это основные процедуры. В качестве дополнительного метода может быть назначена электроретинография, позволяющая измерить электрический потенциал сетчатки.
Профилактика
Чтобы снизить риск появления осложнений, нужно придерживаться следующих правил:
- следите за уровнем сахара в крови;
- ежедневно измеряйте давление;
- не занимайтесь самолечением;
- регулярно посещайте клинику;
- старайтесь правильно питаться;
- чаще бывайте на свежем воздухе;
- принимайте витамины;
- занимайтесь физкультурой.
Перечисленные ранее заболевания (атеросклероз, гипертония, диабет и др.) вынуждают человека тщательно следить за своим здоровьем и постоянно проходить обследования. Если не делать этого, могут возникнуть осложнения, причем не только на глазах.
С целью предотвращения ретинопатии недоношенных женщины с угрозой преждевременных родов должны находиться в стационаре. В случае появления малыша раньше срока ему будет вовремя оказана медицинская помощь. При обнаружении у новорожденного ретинопатии ребенку придется до 18 лет дважды в год посещать окулиста, даже если болезнь отступила без лечения.
Фоновая ретинопатия и ретинальные сосудистые изменения
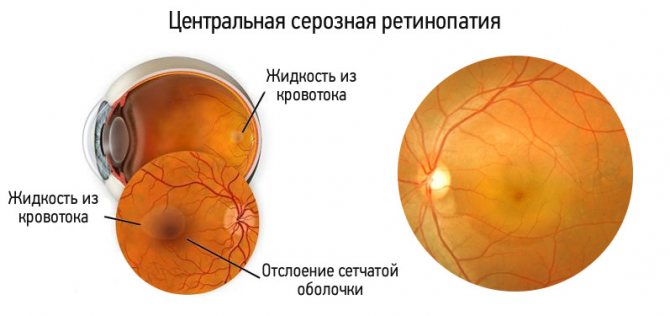
Фоновой ретинопатией называют заболевание глаз, при котором возникает поражение сосудов сетчатой оболочки, что вызывает ее дисфункцию вследствие нарушения кровоснабжения. В запущенных случаях возникшие процессы приводят к дистрофии сетчатки, патологическому изменению глазного нерва и слепоте.
Причиной возникновения фоновых ретинопатий становятся определенные заболевания и состояния, вызывающие серьезные изменения в организме. Особенно часто, патология возникает при: артериальной гипертензии, диабете, токсикозе беременных и почечной недостаточности.
Гипертоническая ретинопатия
Для гипертонической ретинопатии характерны спазмы артериол глазного дна, что провоцирует эластофиброз и гиалиноз стенок данных сосудов. Выраженность признаков ретинопатии обусловлена степенью тяжести и продолжительностью артериальной гипертензии.
В своем развитии, данный вид фоновых ретинопатий проходит четыре стадии:
- Первая стадия — гипертоническая ангиопатия, которая характеризуется обратимым нарушением функции сетчатки, артериол и венуол.
- Вторая стадия — гипертонический ангиосклероз с органическим характером поражения сосудов и уплотнением сосудистых стенок склеротическими бляшками, что значительно снижает их прозрачность.
- Третья стадия — гипертоническая ретинопатия, когда происходит формирование очагов поражений в тканях сетчатки, включая области геморрагий и плазморрагий, выделение белковой жидкости, жировых включений, участков кислородного «голодания». Зачастую развивается частичный гемофтальм. Субъективные признаки, отмечаемые пациентами, включают: ухудшение остроты зрения, образование слепых пятен в поле зрения. Проведение лечения артериальной гипертензии приводит к регрессу подобной симптоматики.
- Четвертая стадия — гипертоническая нейроретинопатия. Проявляется присоединившейся отечностью диска зрительного нерва, локальным отслоением сетчатки, выделением экссудата. Как правило, такие признаки сопровождают злокачественные типы гипертонии и патологии, сопровождающиеся почечной недостаточностью. Данная стадия фоновой ретинопатии требует экстренного лечения, иначе произойдет полная утеря зрения.
Диагностические мероприятия при гипертонической ретинопатии, включают: осмотр офтальмолога и кардиолога; проведение офтальмоскопии и флюоресцентной ангиографии. В процессе осмотра глазного дна выявляются изменения размеров сосудов сетчатки, их облитерация, смещение вен более глубоко в слои сетчатки, давление уплотнившейся артерии на область перекреста сосудов (т.н. синдром Салюса-Гунна).
Для лечения гипертонической ретинопатии применяют лазерную коагуляцию сетчатки и оксигенобаротерапию. Обязательна терапия основного заболевания – артериальной гипертензии, с назначением определенных препаратов и антикоагулянтов, проведение витаминотерапии.
Среди осложнений запущенных стадий гипертонической ретинопатии выделяют гемофтальм и закупорку вен сетчатки тромбами. Поэтому прогноз данной фоновой ретинопатии весьма серьезный: возможно тотальное снижение зрения, иногда до полной слепоты. Возникновение гипертонической ретинопатии у беременных, часто является основанием для внепланового прерывания беременности по медицинским показаниям.
Атеросклеротическая ретинопатия
Главной причиной данной патологии становится системный атеросклероз сосудов. Фазы изменений в сетчатой оболочке сходны с гипертонической фоновой ретинопатией. Отличительной особенностью можно назвать последнюю стадию заболевания, когда формируются капиллярные кровоизлияния, откладываются кристаллы застывшего экссудата по ходу сосудов, наблюдается бледность поверхности диска зрительного нерва.
В качестве методов диагностики заболевания выбирают офтальмоскопию (прямую и непрямую), ангиографию.
Лечение атеросклеротической ретинопатии сводится к терапии основного заболевания и включает назначение мочегонных, сосудорасширяющих, антисклеротических средств, ангиопротекторов, витаминов и пр.
При наступлении стадии нейроретинопатии, в программу лечения должны быть включены сеансы электрофореза протеолитических ферментов. Особо часто встречающимися осложнениями патологии, становятся закупорки артерии сетчатки, а также атрофия зрительного нерва.
Видео нашего врача по теме

Диабетическая ретинопатия
Заболевание может развиться на фоне любого из типов сахарного диабета. Однако, возникает оно далеко не у каждого заболевшего. Факторами риска развития диабетической ретинопатии, как правило, становятся:
- Длительное течение болезни.
- Отсутствие компенсации заболевания,
- Значительные колебания уровня сахара.
- Поражение почек.
- Сопутствующая гипертония.
- Лишний вес.
- Анемия.
Клиническое течение данной фоновой ретинопатии принято разделять на три стадии:
- Первая стадия — диабетическая ангиопатия.
- Вторая стадия — диабетическая ретинопатия (по характеру изменений, обе стадии аналогичны гипертонической и атеросклеротической ретинопатиям).
- Третья стадия — пролиферирующая диабетическая ретинопатия. Она характеризуется неоваскуляризацией сетчатой оболочки с разрастанием патологических сосудов. Сосуды имеют хрупкие стенки и врастая в стекловидное тело, повреждаются с возникновением кровоизлияний и возникновением глиальной ткани. Излишнее натяжение волокон стекловидного тела при этом, становится причиной отслоек сетчатки и дальнейшего развития слепоты (частичной или полной).
Среди проявлений диабетической ретинопатии на ранних стадиях, можно выделить стойкое падение остроты зрения, образование легкой пелены или плавающих беловатых пятен перед глазами. Постепенно, возникает затруднение с работой на близком расстоянии. На поздних стадиях происходит окончательная потеря зрения.
Методы диагностики заболевания включают офтальмоскопию с расширенным зрачком. При осмотре глазного дна выявляются специфические изменения сетчатки. Функции сетчатки определяются посредством периметрии, геморрагии и уплотнения выявляются при помощи ультразвуковой диагностики. Оценку электрического потенциала тканей проводят с помощью электроретинографии. Для полноты информации, назначают МРТ и ретинальную ангиографию.
Среди дополнительных исследований, врач может рекомендовать выполнение биомикроскопии и диафаноскопии глаз.
Лечение данного вида фоновой ретинопатии должно назначаться офтальмологом и диабетологом, либо эндокринологом. Пациенту необходимо тщательно контролировать уровень сахара крови, принимать определенные противодиабетические препараты.
Улучшения состояния сетчатки добиваются применением витаминов, ангиопротекторов, препаратов для активации микроциркуляции крови и пр. При отслойке сетчатой оболочки проводят экстренную лазерную коагуляцию.
Возможными осложнениями диабетической ретинопатии, становятся: гемофтальм, катаракта, рубцы и помутнения в стекловидном теле, отслойка сетчатки. При гемофтальме и рубцах стекловидного тела, нередко назначают операцию витрэктомии.

Фоновая ретинопатия при болезнях крови
К заболеваниям крови, сопровождающимся ретинопатией, можно отнести полицитемию, миеломную болезнь, анемии, лейкозы и пр. При этом, ретинопатия отличается определенной спецификой клинической картины. К примеру, если патология возникла на фоне полицитемии, осмотр глазного дна выявляет особую яркость окраса вен (насыщенный красный цвет), а глазное дно при этом имеет цианотичный оттенок. Отмечаются признаки тромбоза сосудов, а также отека диска зрительного нерва.
В случае анемии, глазное дно отличается бледностью, сосуды патологически расширены. Ретинопатия протекает с частыми кровоизлияниями (гемофтальмом) под сетчатку или в стекловидное тело. Нередко состояние сетчатки осложняется отслойкой «влажного» типа.
Когда ретинопатия возникла на фоне лейкоза, наблюдается высокая извитость сосудов, отечность сетчатки и диска зрительного нерва, мелкие геморрогии, скопление экссудата под тканью сетчатки.
Миеломная болезнь, как и макроглобулинемия Вальденстрема могут сопровождаться расширением сосудов сетчатки (вен и артерий) вследствие сгущения крови, закупоркой вен, появлением микроаневризм и кровоизлияний под сетчатку.
Лечение фоновых ретинопатий при заболеваниях крови заключается в компенсации злокачественного процесса основной патологии и проведении процедуры лазерной коагуляции сетчатки. Прогноз исхода заболевания, как правило, неблагоприятный.
Травматическая ретинопатия
При травме, ретинопатия обусловлена продолжительным сдавливанием грудной клетки, что приводит к спазму артериол, вызывающему гипоксию сетчатки с выходом внутрь отечного транссудата.
Сразу после травмы обнаруживаются признаки геморрагий, а также органических повреждений сетчатки. Зачастую состояние осложняется атрофией зрительного нерва. Последствиями травматической ретинопатии («берлиновское помутнение») обычно становятся субхориоидальные кровоизлияния, отечность нижних слоев сетчатки, вытекание жидкости в пространство между ней и сосудистой сеткой.
В качестве лечения применяют экстренное устранение явлений гипоксии, назначают витаминотерапию и гипербарическую оксигенацию.
Ретинопатия недоношенных
Патология отмечается у недоношенных младенцев и обусловлена недоразвитием сетчатой оболочки. Для завершения формирования органа, новорожденные нуждаются в зрительном покое и обеспечении местного тканевого дыхания без участия кислорода (гликолиз). Однако, с целью активации обмена веществ и завершения развития других органов такие дети нуждаются в дополнительной оксигенации, проведение которой угнетает в сетчатке процессы гликолиза.
Как правило, ретинопатия недоношенных выявляется у детей, рождение которых происходит до 31 недели беременности и вес не достигает 1,5 кг. Однако, в некоторых случаях, патология может возникать и у младенцев, перенесших переливание крови или кислородную терапию из-за преждевременных родов.
В этой связи, всех детей, относящихся к группе риска через месяц после родов проверяет врач-офтальмолог. Его консультация обязательна и в последующем каждые 2 недели, вплоть до полного формирования глазных структур. Эти меры необходимы для профилактики возникновения поздних осложнений данного вида фоновой ретинопатии — амблиопии, косоглазия, отслойки сетчатки, первичной глаукомы, и пр.
В большинстве случаев, ретинопатия недоношенных исчезает самопроизвольно без медикаментозного лечения, поэтому зачастую специалист просто выбирает выжидательную тактику. В редких случаях врач может назначить процедуру лазерной коагуляции или криоретинопексии, крайне редко — операцию удаления стекловидного тела или склеропломбирование.
Профилактика фоновых ретинопатий
Для предотвращения развития фоновых ретинопатий у взрослых требуется динамическое наблюдение и регулярное обследования пациентов, входящих в группу риска (больных гипертонией, диабетом, атеросклерозом и пр.).
С целью предупреждения ретинопатии недоношенных, беременным с угрозой преждевременных родов, показано нахождение в стационаре, что сделает возможным оказание ранней помощи новорожденному. Дети с ретинопатией новорожденных должны наблюдаться у офтальмолога вплоть до восемнадцатилетнего возраста, даже при благоприятном ее разрешении в младенчестве.

Обратившись в Московскую Глазную Клинику, каждый пациент может быть уверен, что за результаты лечения будут ответственны одни из лучших российских специалистов. Уверенности в правильном выборе, безусловно, прибавит высокая репутация клиники и тысячи благодарных пациентов. Самое современное оборудование для диагностики и лечения заболеваний глаз и индивидуальный подход к проблемам каждого пациента – гарантия высоких результатов лечения в Московской Глазной Клинике. Мы проводим диагностику и лечение у детей старше 4 лет и взрослых.
Наши врачи, которые решат Ваши проблемы со зрением:
 Фоменко Наталия Ивановна
Фоменко Наталия ИвановнаГлавный врач клиники, офтальмолог высшей категории, офтальмохирург. Хирургическое лечение катаракты, глаукомы и других заболеваний глаз.
 Яковлева Юлия Валерьевна
Яковлева Юлия ВалерьевнаРефракционный хирург, специалист по лазерной коррекции зрения (ЛАСИК, Фемто-ЛАСИК) при близорукости, дальнозоркости и астигматизме.
 Гигинеишвили Дареджан Нугзаревна
Гигинеишвили Дареджан НугзаревнаВрач ретинолог, пециалист по сетчатке глаза, проводит диагностику и лазерное лечение заболеваний сетчатки (дистрофий, разрывов, кровоизлияний).
Уточнить стоимость той или иной процедуры, записаться на прием в «Московскую Глазную Клинику» Вы можете по телефону в Москве 8 (499) 322-36-36 (ежедневно с 9:00 до 21:00) или воспользовавшись ФОРМОЙ ОНЛАЙН ЗАПИСИ.

Что такое фоновая ретинопатия и ретинальные сосудистые изменения Oculistic.ru
Фоновая ретинопатия и ретинальные сосудистые изменения характеризуются негативными процессами, поражающими сетчатку глаза, но протекающие без присутствия воспаления.
Выраженные изменения сосудистой микроциркуляции глаза возникают на фоне различных хронических заболеваний, что и послужило основанием для названия данного патологического состояния.
Своеобразие болезни заключается в том, что выразительность симптоматики напрямую зависит от клинического течения патологии, ставшей пусковым механизмом к развитию фоновой ретинопатии.
Фоновая ретинопатия и сопровождающие её ретинальные сосудистые изменения характеризуются отсутствием болевых ощущений. Однако, являясь сопутствующим признаком основного заболевания, они нередко приводят к серьёзным осложнениям, негативно отражающимся на состоянии сетчатки глаза.
Поражение ретинальных сосудов глаза хорошо поддаётся лечению при условии своевременно начатого курса терапии, направленного в первую очередь на устранение заболевания-первопричины. В обратном случае патологические изменения склонны к дальнейшему прогрессированию, что становится предпосылкой к полной потере зрения.
Разновидности ретинопатии
В основу классификации фоновых нарушений сосудов сетчатки положен принцип, учитывающий особенности основного системного заболевания. Этиологический фактор является основополагающим в названии видов патологии.
Гипертоническая ретинопатия
Вследствие стойкого повышения артериального давления наблюдаются общие изменения сосудов, что обнаруживается и на сетчатке глаза. В мелкой сосудистой сети глазного дна происходят спазмы, длительность которых зависит от продолжительности высокого уровня АД.
При функциональной форме спазм может пройти без специального лечения, однако сосуды приобретают хрупкость и ломкость.
Отсутствие лечения становится причиной дальнейшего прогрессирования патологии – развитию ангиосклероза:
- в результате сосуды становятся меньше вследствие разрастания соединительных тканей;
- сосудистые стенки утрачивают способность сокращаться и расслабляться;
- зрительный нерв претерпевает негативные изменения, проявляющиеся отёчностью.
Такое развитие патологии чревато вероятностью утраты зрительной функции.

Атеросклеротическая
На ранней стадии патологического процесса ретинальные нарушения не отличаются от гипертонической формы заболевания. Интенсивность симптоматики нарастает, приобретает своеобразие в запущенном состоянии болезни.
На этом этапе наблюдаются капиллярные кровоизлияния. В сети сосудов формируются нерастворимые отложения кристаллического типа. Зрительный диск становится бледным из-за неполноценного кровоснабжения.
Диабетическая
На фоне высокой концентрации глюкозы и присутствия метаболических нарушений ретинопатия протекает в три этапа. Симптомы и признаки при первых двух (ангиопатиии и ретинопатии) не отличаются от гипертонического и атеросклеротического типов. Третий этап – пролиферация – сопровождается появлением новых капилляров, пронизывающих стекловидное тело. Это становится причиной кровоизлияния и последующего отслоения сетчатки.

Заболевания крови
Данный тип ретинопатии данного протекает по-разному. Клинические изменения проявляются в зависимости от особенностей заболевания:
- При полицитемии наблюдается тромбоз мелких артерий, сопровождающийся отёком глазных нервов.
- Анемия провоцирует значительное расширение сосудистых просветов и кровоизлияния, ведущие к отслоению сетчатки.
- Лейкоз отражается на состоянии сосудистого русла, которое становится изогнутым, вызывая геморрагические процессы и проникновение экссудата в сетчатку глаза.
- При миеломной патологии кровь становится вязкой и густой, вследствие чего формируются микроаневризмы.
Кроме перечисленных разновидностей патологии, к негативным изменениям приводят травматические повреждения глазного яблока или последствия черепно-мозговой травмы.
Особенности заболевания у детей
Другим видом заболевания является ретинопатия недоношенных. В группе риска – дети, родившиеся с весом до полутора килограммов.
У таких деток часто развивается близорукость, косоглазие, амблиопия, глаукома. Велика вероятность отслоения сетчатки и полная потеря зрения.
Причины возникновения патологии
Основная причина развития ретинопатии – длительное нарушение состояния сетчатки, вызванное недостаточностью кровоснабжения. Оно возникает на фоне таких патологических состояний, как:
- врождённые аномалии структуры кровеносных сосудов у новорождённых;
- гипертония;
- сахарный диабет;
- атеросклероз;
- анемия;
- лейкоз;
- травмы глаза или черепа.
Кроме этих факторов, развитие ретинопатии происходит на фоне аутоиммунных заболеваний, вследствие лучевого облучения или тромбоза ретинальной вены.
Симптомы
Клиническое течение фоновой ретинопатии характеризуется проявлением общей симптоматики, наблюдаемой при всех разновидностях заболевания, ставшего первопричиной развития офтальмологической патологии.
Наиболее часто наблюдаются следующие симптомы и проявления:
- появление перед взором проплывающих пятен;
- ухудшение зрительной функции;
- кровоизлияние в стекловидное тело — гемофтальм;
- расплывчатое восприятие окружающих предметов;
- отсутствие цветового восприятия;
- появление бликов и вспышек в поле зрения.
Появление первых тревожных симптомов должно стать сигналом к посещению офтальмолога и тщательного обследования с целью выявления причины негативных проявлений и проведения адекватного терапевтического курса.
Диагностические мероприятия
Вследствие множественности заболеваний, провоцирующих ретинальные сосудистые изменения в органах зрения, для установления точного диагноза предполагается привлечение эндокринолога, офтальмолога, невропатолога, кардиолога, терапевта и педиатра.
В ходе обследования проводятся следующие процедуры:
- проверка остроты и поля зрения для определения состояния сетчатки – периметрия;
- УЗИ – проводится с целью выявления уплотнений в глазном яблоке, а также наличия рубцов, кровоизлияний и гиалиноза;
- офтальмоскопия – позволяет обнаружить изменения в сосудах глазного дна.


При необходимости более точного обследования используются такие методы, как:
- биомикроскопия;
- ангиография;
- МРТ.
Данные виды диагностики проводятся в стационарных условиях.
Лечение
Чтобы исключить негативные проявления ретинопатии, проводится терапевтический курс, направленный на лечение заболевания-первопричины:
- Для коррекции состояния при гипертонической и атеросклеротической формы ретинальных сосудистых изменений проводится нормализация АД, применяются сосудорасширяющие и спазмолитические препараты. С целью предупреждения тромбов вводятся антикоагулянты.
- С целью снижения уровня глюкозы в крови при диабетической форме рекомендуются средства, корректирующие уровень сахара.
- Лечение ретинопатии на фоне заболеваний крови предполагает длительную терапию и постоянное наблюдение у врача.
Кроме этого, обнаружение ретинопатии, вызванной любыми патологическими состояниями, предусматривает назначение:
- витаминотерапии;
- применения ангиопротекторов;
- использование средств, стабилизирующих микроциркуляцию;
- употребление антиоксидантов.
Эффективное воздействие на состояние сосудистой сетчатки оказывают сеансы электрофореза с протеолитическими ферментами.
Лазерная коагуляция оказывает благотворное влияние на сетчатку глаза в начальной стадии заболевания.
Специальные барокамеры позволяют провести процедуру, обогащающую глазные ткани кислородом.
Отсутствие положительной динамики при терапевтическом лечении становится показанием для хирургической операции – витрэктомии, радиохирургической или лазерной коагуляции сетчатки.
Выбор метода проводится с учетом возрастных особенностей и общего состояния пациента.
Возможные осложнения
Отсутствие своевременного и адекватного лечения становится предпосылкой к развитию необратимых последствий и значительных осложнений. Среди них:
- развитие тромбоза вен сетчатки и гемофтальма глаза;
- понижение функции зрительного восприятия вплоть до полной потери зрения;
- диабетическая форма ретинопатии провоцирует катаракту, отслоение сетчатки или гемофтальм.


Избежать возникновения таких серьёзных осложнений, порой приводящих к инвалидности вследствие полной утраты зрения, удаётся только при условии внимательного отношения к своему здоровью и обращения за помощью к специалистам при любых патологических проявлениях.
Профилактика
Предупреждение фоновой ретинопатии предполагает следование следующим рекомендациям:
- избегать стрессовых ситуаций, провоцирующих нестабильность артериального давления;
- соблюдать предписания специалистов при наличии хронических заболеваний, способных спровоцировать проявление ретинальных сосудистых изменений;
- остерегаться травмирования глаз и черепа;
- обогатить рацион витаминами;
- включать в меню блюда, богатые такими компонентами, как медь, хром, цинк и селен;
- регулярно наблюдаться у офтальмолога.
Соблюдение этих простых рекомендаций позволит оградить себя от вероятности развития не только ретинопатии, но и предупредить развитие других заболеваний, негативно отражающихся на состоянии зрения.
Фоновая ретинопатия: причины и лечение
Вторичная ретинопатия — это заболевание, которое поражает сосуды сетчатки глаза и вызывает нарушение ее кровоснабжения. Данная патология может развиться на фоне различных болезней — диабета, гипертонии, атеросклероза и пр. Рассмотрим основные причины этого недуга и способы его лечения.
Фоновая ретинопатия — что это такое?
Ретинопатия — это ряд глазных заболеваний, для которых характерно поражение сосудов сетчатой оболочки глаза, в результате чего к ней не поступает кровь и кислород. Это достаточно опасное заболевание, способное привести к сильному снижению зрения и полной слепоте. Зачастую ретинопатия является вторичной патологией. Она развивается на фоне артериальной гипертензии, атеросклероза, сахарного диабета и других болезней. Поэтому она и называется фоновой. Рассмотрим основные разновидности ретинопатии, исходя из ее причин.
Гипертоническая ретинопатия — что это такое?
Данная форма ретинопатии развивается вследствие повышения артериального давления, что приводит к спазмам артериол глазного дна и поражению стенок сосудов. Выделяется 4 стадии гипертонической ретинопатии:
Гипертоническая ангиопатия: нарушения функций сетчатой оболочки, артериол и венул. Они являются обратимыми.
Гипертонический ангиосклероз, который характеризуется поражением сосудистых стенок с их уплотнением. Прозрачность сосудов заметно снижается.
Гипертоническая ретинопатия: формирование патологических очагов в тканях внутренней оболочки глаза. Появляются геморрагии, выделяется белковая жидкость, на глазном дне наблюдаются участки кислородного голодания. Зачастую развивается гемофтальм, при котором кровь попадает в стекловидное тело. Все эти процессы сопровождаются снижением остроты зрения и появлением перед глазами темных пятен. Лечение артериальной гипертензии на этой стадии приводит к регрессу ретинопатии.
Гипертоническая нейроретинопатия. На этом этапе сильно отекает диск зрительного нерва. Наблюдаются локальные отслоения сетчатки с выделением экссудата. В большинстве случаев данная форма ретинопатии развивается на фоне злокачественных типов гипертонии, почечной недостаточности и пр. Требуется экстренная помощь, так как пациент может ослепнуть.
Лечение гипертонической ретинопатии осуществляется в ходе лазерной коагуляции сетчатки и оксигенобаротерапии. Но основная терапия направлена на гипертонию. Необходимо стабилизировать артериальное давление. Постоянное его повышение будет приводить к прогрессированию ретинопатии.
Атеросклеротическая ретинопатия — что это такое и как лечится?
Ретинопатия — это сосудистое заболевание, которое может возникнуть и на фоне атеросклероза — хронической патологии, поражающей артерии и возникающей по причине нарушения обмена липидов. Данный недуг может долгое время не проявляться на органах зрения. На последней стадии ретинопатии формируются капиллярные кровоизлияния, что приводит к отложению на стенках сосудов кристаллов из экссудата. Под офтальмоскопом врач может увидеть сильное побледнение диска зрительного нерва. Происходит снижение различных зрительных функций.
Лечение атеросклеротической ретинопатии основано на терапии основной патологии, которая включает в себя прием ангиопротекторов, мочегонных, сосудорасширяющих и антисклеротических средств. При отсутствии лечения есть риск закупорки артерии внутренней оболочки глаза и атрофии зрительного нерва, что может привести к значительному снижению зрения.
Диабетическая ретинопатия
Ретинопатия как осложнение диабета развивается практически у всех диабетиков. При этом поражение сосудов наблюдается при обоих типах данного заболевания. Риск развития диабетической ретинопатии повышают следующие факторы:
- длительное течение патологии;
- полное отсутствие лечения диабета;
- почечные патологии;
- гипертония;
- анемия.
Вредные привычки (курение и злоупотребление алкоголем) также являются провоцирующими ретинопатию факторами при диабете. Заболевание прогрессирует медленно. Долгое время человек может не замечать никаких офтальмологических симптомов. Выделяется 3 клинических стадии диабетической ретинопатии:
- диабетическая ангиопатия — первичное и обратимое поражение сосудов;
- диабетическая ретинопатия: соответствует атеросклеротической и гипертонической формам заболевания на 2 и 3 стадиях;
- пролиферирующая диабетическая ретинопатия, которая характеризуется разрастанием новых сосудов в сетчатой оболочке.
Новообразовавшиеся капилляры имеют хрупкие стенки. Из-за этого возникают кровоизлияния, в том числе в стекловидное тело. Геморрагии впоследствии становятся причиной образования рубцов и отслоения сетчатки, что сопровождается сильным снижением зрения.
Диабетическая ретинопатия на разных стадиях проявляется в следующих симптомах:
- стойкое падение остроты зрения;
- образование пелены перед глазами;
- появление плавающих «мушек»;
- ухудшение зрения вблизи.
На поздней стадии происходит окончательная потеря зрительных функций, а человек становится инвалидом.
Как лечить диабетическую ретинопатию? Прежде всего необходимо следить за уровнем сахара в крови. Придется постоянно наблюдаться у эндокринолога и дважды в год посещать офтальмолога. Для улучшения состояния сетчатки назначаются ангиопротекторы, препараты для активации микроциркуляции крови и витамины. При отслойке внутренней оболочки глаза проводится лазерная коагуляция.
Диабетическая ретинопатия нередко осложняется и приводит к таким патологиям, как гемофтальм, катаракта, отслоение сетчатки. При появлении рубцов в стекловидном теле и обширных помутнений делается витрэктомия — частичное или полное его удаление. Но самое тяжелое последствие диабетической ретинопатии — это необратимая слепота.
Ретинопатия при заболеваниях крови
Болезни крови, в том числе анемия, полицитемия, лейкоз и др., способны привести к развитию ретинопатии. При этом клиническая картина болезни заметно отличается от протекания других форм данного недуга. Это зависит от того, на фоне какой именно патологии крови стали наблюдаться изменения сосудов сетчатки. Так, при полицитемии (доброкачественном опухолевом процессе) глазное дно становится ярко-красным, особенно краснеют вены сетчатой оболочки. Наблюдаются признаки тромбоза сосудов и отека диска зрительного нерва.
При анемии (низком содержании в крови эритроцитов) глазное дно под офтальмоскопом отличается бледностью, а сосуды патологически расширены. Происходят частые кровоизлияния под сетчатку или в стекловидное тело, что приводит к ее/его отслойке.
Ретинопатия, возникшая на фоне лейкоза (рака крови), сопровождается разрастанием сосудов. Они извитые и хрупкие, а потому часто лопаются, что вызывает геморрагии. Внутренняя оболочка и диск зрительного нерва отекают.
Лечение фоновых ретинопатий при патологиях крови основано на терапии основного недуга и своевременном проведении лазерной коагуляции. Но зачастую прогноз исхода заболевания является неблагоприятным.
Травматическая ретинопатия
Фоновая ретинопатия может быть следствием травмы глаза. Признаки геморрагий наблюдаются сразу. Патологический процесс развивается крайне быстро. Если не принимать никаких мер, возрастает риск атрофии зрительного нерва. Подобные изменения являются необратимыми. Человек утрачивает зрительные функции. Лечатся последствия таких травм устранением гипоксии. Необходимо восстановить питание сетчатки кровью и кислородом. Назначаются витамины и лекарства. Больной находится под постоянным наблюдением врачей.
Фоновая ретинопатия и ретинальные сосудистые изменения у детей
Ретинопатия у детей возникает достаточно часто. Причины развития патологии точно такие, как и у взрослых: диабет, травмы, болезни крови, реже — атеросклероз и гипертония. Существует и отдельная разновидность данного недуга — ретинопатия недоношенных. Она наблюдается у новорожденных в следующих случаях:
- родились на сроке до 31 недели;
- масса тела до 1,5 кг;
- после переливания крови;
- после насыщения организма кислородом.
Беременные женщины, которые страдают от заболеваний крови, диабета, гипертонии, должны постоянно обследоваться, в том числе у офтальмолога. Риск рождения ребенка с ретинопатией или развития ее впоследствии достаточно высок. Если у самой беременной обнаруживают признаки данного недуга, встает вопрос об искусственном прерывании беременности.
Ретинопатия у детей нередко становится причиной возникновения других офтальмопатологий:
- близорукости;
- косоглазия;
- глаукомы;
- амблиопии.
Также может отслоиться сетчатка, что вызывает сильное снижение зрения. Изменения сосудистого характера могут быть выявлены уже через 3-4 недели после появления ребенка на свет. Малыш находится под пристальным наблюдением специалистов. Каждые две недели его осматривает офтальмолог. Врачи контролируют процесс формирования сетчатки. Очень часто ретинопатия исчезает самостоятельно, то есть регрессирует. Иногда патология быстро прогрессирует. В таких случаях проводится лазерная коагуляция.
Особенности диагностики
Диагностикой занимаются различные специалисты в зависимости от того, что послужило причиной развития фоновой ретинопатии. Конечно, назначаются и офтальмологические методы обследования. В их числе:
- тонометрия: измерение внутриглазного давления;
- ангиография: исследование кровеносных сосудов;
- лазерное сканирование;
- УЗИ;
- периметрия — оценка полей зрения;
- офтальмоскопия — осмотр глазного дна.
Это основные процедуры. В качестве дополнительного метода может быть назначена электроретинография, позволяющая измерить электрический потенциал сетчатки.
Профилактика
Чтобы снизить риск появления осложнений, нужно придерживаться следующих правил:
- следите за уровнем сахара в крови;
- ежедневно измеряйте давление;
- не занимайтесь самолечением;
- регулярно посещайте клинику;
- старайтесь правильно питаться;
- чаще бывайте на свежем воздухе;
- принимайте витамины;
- занимайтесь физкультурой.
Перечисленные ранее заболевания (атеросклероз, гипертония, диабет и др.) вынуждают человека тщательно следить за своим здоровьем и постоянно проходить обследования. Если не делать этого, могут возникнуть осложнения, причем не только на глазах.
С целью предотвращения ретинопатии недоношенных женщины с угрозой преждевременных родов должны находиться в стационаре. В случае появления малыша раньше срока ему будет вовремя оказана медицинская помощь. При обнаружении у новорожденного ретинопатии ребенку придется до 18 лет дважды в год посещать окулиста, даже если болезнь отступила без лечения.
причины у детей до года и после, лечение, ретинопатия и ретинальные сосудистые изменения
Состояние, при котором происходят патологические изменения в сосудах сетчатой оболочки глаза и отсутствуют признаки воспаления, называется ретинопатией. Она может быть самостоятельной патологией, которая возникает по неизвестным причинам, а также являться осложнением травмы, диабета, гипертонии, болезней крови. В этом случае она считается вторичной (фоновой), и ее течение зависит от степени тяжести основного заболевания.
В отдельную форму выделена ретинопатия у новорожденных, связанная с недоразвитием органа зрения, ее диагностируют у недоношенных младенцев.
📌 Читайте в этой статье
Причины развития фоновой ретинопатии и ретинальных сосудистых изменений
Вторичные изменения глазного дна при повышенном давлении, нарушении углеводного обмена, целостности сосудов или изменении состава крови возникают как проявление системной ангиопатии и помогают ранней диагностике поражений сосудов всего организма.
Сетчатая оболочка в таких случаях служит своеобразным «окном», помогающим оценить стадию заболевания, тяжесть его течения.
Основные патологии, которые приводят к развитию фоновой ретинопатии:
- гипертоническая болезнь или симптоматическое повышение давления,
- травма черепно-мозговая или глазного яблока,
- атеросклероз,
- сахарный диабет 1 и 2 типа,
- нарушение развития сосудов у младенцев,
- анемия, лейкоз, миеломатоз.
Менее распространенными являются лучевая форма, аутоиммунная и тромботическая (при закупорке кровяным сгустком центральной вены сетчатки).
Рекомендуем прочитать статью о посттромботической ретинопатии. Из нее вы узнаете о причинах развития патологии, симптомах патологии сетчатки глаза, методах диагностики и лечения.
А здесь подробнее об ангиопатии сетчатки глаза.
Симптомы заболевания у детей и взрослых
Особенности проявления обусловлены механизмом повреждения сосудов, поэтому у каждого вида ретинопатии имеются отличительные особенности. Но при всех нарушениях кровотока в сетчатой оболочке формируется типичный симптомокомплекс:
- в поле зрения возникают пятна, точки, плавающие нити,
- появляются вспышки света или искры,
- изменяется восприятие цвета,
- очертания предметов утрачивают четкость.
Если не остановлено прогрессирование причины, приведшей к повреждению сетчатки, то развивается утрата способности видеть, ее очень сложно вылечить даже оперативным путем.
Виды ретинопатии
Такое осложнение, как ретинопатия, развивается при тяжелом или длительном течении заболеваний, которые сопровождаются изменениями в стенке артерий. Ее возникновение отражает плохую степень компенсации болезни или сочетанную патологию.
Гипертоническая
Может формироваться на фоне эссенциальной (первичной) гипертонии, болезней почек, токсикоза второй половины беременности. Прогрессирование ретинопатии проходит по таким стадиям:
- Обратимый спазм артериол и мелких вен, функциональная ангиопатия.
- Уплотнение стенок сосуда, склеротические изменения.
- В сетчатке имеются отложения жиров, белков, очаги кровоизлияний, зрение снижено, перед глазами темные плавающие пятна, уменьшающиеся при стойком понижении давления. Это стадия ретинопатии.
- Ко всем признакам добавляются: отек зрительного нерва, очаги отслоения сетчатки. Исход нейроретинопатии – необратимая потеря зрения.
При осмотре глазного дна – сужение сосудов, смещение вены плотной артерией, скопление жидкости под сетчаткой.
Атеросклеротическая
Начальные стадии при этой форме ретинопатии аналогичны гипертонической, в 4 стадии (нейроретинопатии) имеются очаговые геморрагии, по ходу вен идет отложение кристаллов, диск зрительного нерва бледный.
Диабетическая
Возникает при плохо компенсированном течении сахарного диабета на поздних стадиях болезни. Первые признаки – пониженная острота зрения, появление темных пятен, которые могут иногда исчезать, работа с текстом или мелкими деталями затрудняется.
Ретинопатии способствует поражение почек, высокое давление крови, избыток веса и нарушение жирового обмена. Характеризуется разрастанием сосудов в сетчатке и кровоизлияниями в стекловидное тело. При отслойке сетчатки больные безвозвратно теряют зрение.
Смотрите на видео о ретинопатии сетчатки глаза и ее лечении:
При заболеваниях крови
В зависимости от причины могут быть такие изменения глазного дна:
- при увеличении количества эритроцитов (полицитемия) – глазное дно синюшное, вены красные, могут закупориваться тромбами, диск глазного нерва отечный;
- анемия вызывает кровоизлияния, побледнение глазного дна, сосуды венозного и артериального русла становятся равны по диаметру, происходит отслойка сетчатки из-за отека;
- при лейкозах вены извиты, есть отек сетчатой оболочки;
- при множественной миеломе имеются расширенные сосуды, аневризмы, закупорки вен тромбами, кровоизлияния.
Травматическая
Из-за резкого спазма артериол наступает кислородное голодание сетчатой оболочки, отекают глубокие слои, скапливается жидкость между ретиной и сосудистой оболочкой. Формируется так называемое Берлиновское помутнение. В дальнейшем на фоне кровоизлияний образуется соединительная ткань, развивается атрофия глазного нерва.
Ретинопатия недоношенных
Для полного развития тканей глаза требуется темнота и отсутствие кислорода, то есть биологически запрограммировано созревание клеток внутри утробы матери. При выхаживании недоношенные дети помещаются в кювез, где им подается кислород для дыхания, что губительно действует на сетчатую оболочку.
Особая опасность ретинопатии возникает для ослабленных младенцев с большим дефицитом веса. Таких детей офтальмолог осматривает каждые 10 — 15 дней.
Методы диагностики
Диагностика ретинопатииДля выявления изменений в сетчатой оболочке глаза применяют такие методы обследования:
- осмотр глазного дна после расширения зрачка;
- УЗИ выявляет кровоизлияния, уплотнения и разрастания соединительной ткани;
- электроретинография позволяет оценивать жизнеспособность сетчатой оболочки по электрическому потенциалу;
- томография при помощи лазерного сканера дает послойную картину тканей глаза;
- ангиография сетчатки уточняет распространенность поражения.
Лечение фоновой ретинопатии
Основное внимание направлено на лечение болезни, которая явилась фоном для ретинопатии. Только после достижения стадии компенсации используют специфические методы офтальмологического профиля.
У детей до года
Частичное нарушение зрения может быть обратимым, и выздоровление бывает в начальных стадиях спонтанным. При серьезных случаях используют лазерную коагуляцию или воздействие криотерапии, в исключительной ситуации показано удаление стекловидного тела.
Лазерная коагуляция сетчатки глаза при ретинопатииУ взрослых
Ретинопатию при гипертонии лечат гипотензивными препаратами, антикоагулянтами, спазмолитиками и вазоактивными средствами. Используют оксигенотерапию, витамины, прижигание лазерными лучами.
Атеросклеротические изменения сосудов лечат с применением таких групп медикаментов:
- антиагреганты,
- снижающие холестерин крови,
- расширяющие сосуды,
- ангиопротекторы,
- антиоксиданты,
- диуретики.
При выраженном нарушении зрения назначают введение протеолитических ферментов при помощи электрофореза для рассасывания соединительной ткани.
Ретинопатия при диабете корригируется специальными препаратами для снижения сахара. При тяжелом поражении сосудов пациентов переводят на интенсифицированную схему введения инсулина даже при диабете 2 типа, если не удается достигнуть компенсации таблетками. При признаках отслойки сетчатой оболочки используют лазерную коагуляцию, может быть проведена витрэктомия (удаление стекловидного тела).
Витрэктомия при лечении ретинопатииЗаболевания крови приводят к сложным нарушениям кровообращения в сетчатке, поэтому успех терапии полностью зависит от возможности достигнуть ремиссии основной патологии. Назначения препаратов и специальных методов лечения используются реже, чем при других болезнях.
Осложнения, которые могут возникнуть
При значительных поражениях ретинальных сосудов развиваются такие осложнения:
- тромбозы вен сетчатки,
- закупорка артерий,
- кровоизлияния,
- атрофия глазного нерва,
- снижение прозрачности стекловидного тела и хрусталика,
- отслоение сетчатой оболочки,
- рубцовые сращения.
У недоношенных детей в дальнейшем возникает косоглазие, глаукома, нарушение дальнего зрения, синдром ленивого глаза, слепота.
Профилактика развития заболевания
Предупредить ретинопатию и ее последствия можно только при полноценном лечении заболеваний – гипертонии, диабета, атеросклероза, болезней крови и почек, гестационной нефропатии, травм.
Для профилактики нарушений зрения у недоношенных детей используют методы для сохранения беременности, выявления факторов риска преждевременных родов. Дети с ретинопатией новорожденных находятся на диспансерном учете у окулиста до совершеннолетия.
Рекомендуем прочитать статью о гипертонической ретинопатии. Из нее вы узнаете о причинах заболевания и его симптомах, стадиях прогрессирования ретинопатии, методах диагностики и проведении лечения.
А здесь подробнее о ретинопатии недоношенных.
Фоновая ретинопатия относится к невоспалительным заболеваниям сетчатой оболочки глаза. Она является отражением системного поражения сосудов при нарушениях обмена углеводов и жиров, повышенного давления крови, гематологических и почечных патологиях, травмах.
Основными проявлениями являются появления плавающих пятен в глазу и снижение зрения вплоть до его утраты. Постановка диагноза возможна после осмотра глазного дна и ангиографии. Для лечения нужно компенсировать течение основного процесса, после этого используют сосудистые препараты, антикоагулянты, лазерную коагуляцию.
Читайте также
Ретинопатия недоношенных детей: степени, лечение…
Зачастую у детей возникает ретинопатия недоношенных, иногда она проходит сама. На 3-4 степени требуется лечение, и даже иногда операция. Последствия без вмешательства могут быть самыми печальными, вплоть до полной потери зрения.Ангиопатия: народные средства для лечения сетчатки…
Если выявлена ангиопатия, народные средства становятся дополнительным способом снизить негативные моменты и ускорить лечение сетчатки. Они также окажут помощь при диабетической ретинопатии, атеросклеротической ангиопатии.Отслоение сетчатки глаза: признаки, симптомы, чем…
Встречается отслоение сетчатки глаза преимущественно у людей пожилого возраста. Признаки — мушки, пятна, выпадение частей вида. Грозит патология слепотой, поэтому лечение должно быть начато немедленно. Это могут быть уколы, мази, операция, а также народная медицина.Увеит глаза: причины, симптомы, виды — передний…
Заболевание уевит глаза одно из самых распространенных. Причины заключаются как в травмах, так и проблемах с сосудами. Симптомы — покраснение, отек. По видам выделяют передний, задний, хронический и т.д. Лечение у детей и взрослых практически одинаковое, это капли и другие препараты.Хориоретинит глаза (центральный, серозный, очаговый)…
Воспаление оболочки, которое называют хориоретинит глаза, может быть центральным, серозным, очаговым. Причины — вирусы, бактерии, операции и прочие. Симптомы обнаруживают у ребенка и взрослого. Лечение требуется незамедлительное.Тромбоз центральной вены сетчатки, ветви: признаки…
Стремительно, буквально от пары часов до 2 дней развивается тромбоз центральной вены, который приводит к потере зрения. Признаки блокировки ветви — частичная или полная слепота. Лечение необходимо начинать срочно.
Фоновая ретинопатия и ретинальные сосудистые изменения и их лечение в Москве

 Ретинопатия – патологические изменения сосудов сетчатки глаза невоспалительного характера, приводящие к нарушению кровоснабжения в ее ткани и возникновению дистрофических процессов, что влечет за собой атрофию зрительного нерва и необратимую слепоту. Фоновыми называют патологические изменения, происходящие на фоне каких-либо системных заболеваний.
Ретинопатия – патологические изменения сосудов сетчатки глаза невоспалительного характера, приводящие к нарушению кровоснабжения в ее ткани и возникновению дистрофических процессов, что влечет за собой атрофию зрительного нерва и необратимую слепоту. Фоновыми называют патологические изменения, происходящие на фоне каких-либо системных заболеваний.
Виды ретинопатии
В офтальмологии ретинопатии принято подразделять на первичные и вторичные. И те и другие вызваны патологическими изменениями в сетчатке невоспалительного характера. К первичным ретинопатиям специалисты относят:
- Центральную серозную ретинопатию
- Острую заднюю многофокусную ретинопатию
- Наружную экссудативную ретинопатию
Вторичные ретинопатии, возникающие на фоне заболевания или патологического состояния организма, подразделяют на:
- Диабетическую
- Гипертоническую
- Травматическую
- Ретинопатию болезней крови
Кроме того, существует совершенно отдельный вид заболевания — ретинопатия недоношенных.
Причины возникновения ретинопатий
Этиология возникновения первичных ретинопатий неизвестна, поэтому их называют идиопатическими. Появление вторичных ретинопатий может быть обусловлено системным заболеванием организма, интоксикацией, серьезными травмами.
Вторичные ретинопатии зачастую являются осложнением гипертонической болезни, сахарного диабета, почечной недостаточности, системного атеросклероза, заболеаний системы крови, токсикоза при беременности, травм грудной клетки, головы, лица, глазного яблока.
Ретинопатия недоношенных – особая форма заболевания, которая связана с внутриутробным недоразвитием сетчатки. Выявляется только у новорожденных родившихся преждевременно, с небольшой массой тела (до 1500 г) и необходимостью последующего выхаживания в кислородных кувезах.
Как проявляется ретинопатия
Общим признаком всех видов ретинопатий являются нарушения зрения. Это может быть как снижение остроты зрения и сокращение его полей, так и появление перед глазами темных пятен или точек. В некоторых случаях, из-за отслойки сетчатки, перед глазами могут появляться «искры» и «молнии». Нарушения зрения при ретинопатии часто сопровождаются кровоизлияниями внутрь глаза или разрастанием сосудов, из-за чего возникает покраснение белка (диффузное или локальное). Тяжелые степени ретинальных сосудистых изменений приводят к изменению цвета зрачка и нарушению его реакции на свет. Патологический процесс нередко сопровождается болевыми ощущениями и присоединением общих симптомов: головной боли, тошноты, головокружения.
В зависимости от вида ретинопатии, симптоматика может несколько меняться.


Диагностика
Выявление ретинопатии и патологических изменений ретинальных сосудов требует проведения следующих офтальмологических исследований:
- Офтальмоскопии
- Периметрии
- Тонометрии
- УЗИ глаз
- Измерения электрического потенциала сетчатки
- Флуоресцентной ретинальной ангиографии
Перечень необходимых методов исследования утверждает лечащий врач. Для пациентов с сахарным диабетом обследование обязательно проводится дважды в год. Для беременных женщин – раз в триместр срока беременности.
Младенцы должны пройти обязательное профилактическое офтальмологическое обследование не позднее второго месяца жизни. Новорожденные, входящие в группу риска ретинопатии, проходят первое обследование в трехнедельном возрасте и затем должны обследоваться каждые две недели, пока идет формирование сетчатки.
При ретинопатии недоношенных, после проведенного лечения обследования должны повторяться каждые 2-3 недели. В случае обратного развития заболевания по завершению процесса формирования сетчатки, профилактические обследования необходимы ребенку каждые полгода, пока он не достигнет возраста 18-ти лет.
Лечение ретинопатии
Главным в лечении вторичных ретинопатий, является компенсация вызвавшего ее заболевания. Параллельно проводится непосредственное лечение ретинальных сосудистых изменений, с применением консервативных и хирургических методов. Выбор их остается на усмотрения врача после проведения диагностических исследований, в соответствии с видом и стадией выявленного заболевания.
При консервативной терапии ретинопатии лечение заключается в закапывании определенных глазных капель. Это, как правило, растворы витаминных комплексов и гормональные препараты.
Широко применяемыми хирургическими методами лечения являются лазерная и криохирургическая коагуляция сетчатой оболочки. При необходимости, может быть назначена операция витрэктомия.
В случае ретинопатии недоношенных, на ранних стадиях заболевания возможно самопроизвольное излечение, которое не отменяет обязательного наблюдения офтальмолога и педиатра. В отсутствии самопроизвольного положительного исхода заболевания, маленьким пациентам может быть проведена лазеркоагуляция сетчатки, криоретинопексия, склеропломбирование или витрэктомия.
Из физиотерапевтических методов воздействия, наибольший эффект лечения некоторых видов ретинопатии (диабетической, в том числе) показывает гипербарическая оксигенация – воздействие на ткани сетчатки кислородом под высоким давлением.


Осложнения ретинопатии
Осложнениями диабетической ретинопатии, как правило, становится пролиферация сосудов, влекущая за собой частые кровоизлияния в стекловидно тело, возникновение вторичной глаукомы, отслойки сетчатки, помутнения и рубцевание стекловидного тела и, наконец, слепоту.
Гипертоническая ретинопатия может осложняться рецидивирующим гемофтальмом, тромбозами вен сетчатки, что значительно снижает качество зрения и может грозить полной потерей зрения.
Ретинопатия является угрозой для беременности и иногда становится причиной ее искусственного прерывания.
При атеросклеротической ретинопатии частыми осложнениями становятся окклюзии вен сетчатки, способные привести к атрофии зрительного нерва.
Среди поздних осложнений ретинопатии недоношенных специалисты называют близорукость, амблиопию, косоглазие, слабовидение, глаукому, отслойку сетчатки.
Профилактика заболевания
Предупреждение ретинопатий нередко становится заботой врачей самых разных профилей. Так, в качестве профилактики возникновения этого заболевания, людям, страдающим сахарным диабетом, атеросклерозом, гипертонией, болезнями почек и заболеваниями крови необходимо обязательно проходить курсовое лечение этих патологий и постоянно наблюдаться у офтальмолога. В случае появления таких признаков ретинопатии, как снижение остроты зрения или сужения его полей, плавающих пятен или пелены перед глазами необходимо безотлагательно обращаться за медицинской помощью.
Профилактика ретинопатии недоношенных, по большей части, заключается в просвещении беременных женщин из группы риска, повышенное внимание к ведению их беременности и усовершенствование условий выхаживания младенцев, рожденных до срока. Дети, с ретинопатией недоношенных, даже в случае благополучного исхода заболевания, должны проходить ежегодные офтальмологические обследования до 18 лет.