Феномен и синдром CLC | ЦЕНТР КАРДИОЛОГИИ и ФУНКЦИОНАЛЬНОЙ ДИАГНОСТИКИ
Синдром CLC получил свое название по фамилиям ученых, описавших его – Клерка, Леви и Критеско. Другое название этого состояния – синдром LGL (Лауна-Ганонга–Левине).
МЕХАНИЗМ РАЗВИТИЯ
Чтобы желудочки сердца хорошо наполнились кровью и сократились немного позднее предсердий, природа предусмотрела на границе между ними особый фильтр – атриовентрикулярный узел. Возбуждение, попав в него, идет медленно. Лишь пройдя атриовентрикулярное соединение, электрические импульсы быстро распространяются по миокарду желудочков и вызывают их сокращение. В результате кровь выталкивается в аорту и легочный ствол.Сердце сокращается под действием импульсов, которые вырабатываются в скоплении нервных клеток, расположенном в правом предсердии, — синусовом узле. Это своеобразный аккумулятор, регулярно посылающий электрические сигналы к клеткам сердечной мышцы. Импульсы проходят по нервным путям в предсердиях, вызывая их сокращение. Во время этого процесса кровь из предсердий выдавливается в желудочки.
На прохождение по внутрипредсердным путям нервным импульсам требуется до 0,1 с. Такое же время уходит у них на преодоление атриовентрикулярного узла. Поэтому общее время от начала сокращений предсердий до выхода сигнала из атриовентрикулярного соединения и начала сокращения желудочков в норме не превышает 0,2 с. На электрокардиограмме это расстояние соответствует интервалу P-Q.
Однако у некоторых людей с рождения в сердце сформированы обходные пути для импульсов, минуя атриовентрикулярное соединение. Одним из таких дополнительных путей проведения является пучок Джеймса. Проходя по нему, возбуждение не задерживается на границе между предсердиями и желудочками. Поэтому продолжительность интервала P-Q сокращается меньше 0,11 с. Возникает феномен CLC. Это лишь электрокардиографический термин, отражающий изменения на самой записи кардиограммы.
Однако иногда импульсы, пройдя по короткому пути Джеймса, возвращаются обратно через атриовентрикулярный узел и вновь идут по этому пути.
Уайта.
ПРИЧИНЫ РАЗВИТИЯ
Феномен и синдром CLC – врожденные заболевания. Точная причина их неизвестна. Можно лишь предполагать, что она связана с вредным влиянием на плод в тот момент беременности, когда закладывается сердце и его проводящие пути. Не исключена и генетическая причина – «поломка» определенного гена, отвечающего за развитие внутрисердечных проводящих путей.
Укорочение интервала P-Q отмечается у двух из ста здоровых людей, чаще у мужчин среднего возраста. Синдром CLC также может быть вызванишемической болезнью сердца, гипертонической болезнью, инфарктом миокарда, ревматизмом, гиперфункцией щитовидной железы, гиповитаминозом В и другими состояниями, влияющими на нервные клетки и кровоснабжение сердца.
СИМПТОМЫ И ДИАГНОСТИКА
Феномен CLC проявляется укорочением интервала P-Q на электрокардиограмме и не вызывает никаких симптомов. Человек может всю жизнь прожить с такими изменениями и не почувствовать каких-либо нарушений здоровья.
Развитие синдрома CLC сопровождается появлением внезапных приступов сердцебиения – пароксизмов суправентрикулярной тахикардии. Пароксизмальные нарушения ритма сердца при этом виде предвозбуждения желудочков возникают реже, чем у пациентов с синдромом Вольфа-Паркинсона-Уайта (WPW).
Пароксизмальная наджелудочковая тахикардия клинически проявляется внезапно возникшим приступом сердцебиения с частотой сокращений сердца от 140 до 220 в минуту (чаще 150 – 180 ударов в минуту). Перед этим пациент иногда чувствует толчок в области сердца или шеи. Приступ сердцебиения может сопровождаться головокружением, шумом в голове, сжимающей болью за грудиной, обмороком. В некоторых случаях появляется потливость, вздутие живота, тошнота или даже рвота. В начале или в конце длительного пароксизма аритмии может быть обильное мочеиспускание.
Приступ можно прекратить с помощью вагусных проб – натуживания на вдохе, опускания лица в холодную воду с задержкой дыхания, массажа области каротидного синуса на шее.
В редких случаях синдром CLC может сопровождаться пароксизмальнойфибрилляцией предсердий: частым неритмичным сердцебиением.
Диагностируется синдром CLC с помощью электрокардиографии и суточного мониторирования электрокардиограммы. Кроме этих исследований рекомендовано чреспищеводное электрофизиологическое исследование сердца.
ЛЕЧЕНИЕ
Во многих случаях синдром CLC специального лечения не требует. При появлении приступа аритмии рекомендуется самостоятельно выполнить вагусные пробы, а при их неэффективности – вызвать скорую помощь. Прекратить (купировать) пароксизм суправентрикулярной тахикардии или фибрилляции предсердий можно с помощью таких средств, как натрия аденозинтрифосфат (АТФ), верапамил, бета-блокаторы, новокаинамид, амиодарон и другие.
Нужно отметить, что при разных формах тахикардии некоторые из перечисленных препаратов противопоказаны, поэтому купировать пароксизм медикаментозно должен только врач. После восстановления ритма некоторым пациентам может быть назначен прием антиаритмических препаратов для профилактики приступов.
В отделениях аритмологии восстановить нормальный ритм врач может с помощью электрической кардиоверсии. Этот метод заключается в нанесении серии электрических импульсов для прекращения кругового возбуждения.
При часто повторяющихся пароксизмах, ухудшающих качество жизни пациента, препятствующих выполнению им своих профессиональных обязанностей, проводится хирургическое лечение. Оно направлено на разрушение дополнительного пути проведения. Осуществляется такое вмешательство после внутрисердечного электрофизиологического исследования, которое проводится с помощью специального зонда, вводимого в сердце через сосуд. Операция называется «радиочастотная катетерная абляция». Это вмешательство малотравматично, после него пациент быстро возвращается к нормальной жизни.
Феномен и синдром CLC | ЦЕНТР КАРДИОЛОГИИ и ФУНКЦИОНАЛЬНОЙ ДИАГНОСТИКИ
Синдром CLC получил свое название по фамилиям ученых, описавших его – Клерка, Леви и Критеско. Другое название этого состояния – синдром LGL (Лауна-Ганонга–Левине).
МЕХАНИЗМ РАЗВИТИЯ
Чтобы желудочки сердца хорошо наполнились кровью и сократились немного позднее предсердий, природа предусмотрела на границе между ними особый фильтр – атриовентрикулярный узел. Возбуждение, попав в него, идет медленно. Лишь пройдя атриовентрикулярное соединение, электрические импульсы быстро распространяются по миокарду желудочков и вызывают их сокращение. В результате кровь выталкивается в аорту и легочный ствол.Сердце сокращается под действием импульсов, которые вырабатываются в скоплении нервных клеток, расположенном в правом предсердии, — синусовом узле. Это своеобразный аккумулятор, регулярно посылающий электрические сигналы к клеткам сердечной мышцы. Импульсы проходят по нервным путям в предсердиях, вызывая их сокращение. Во время этого процесса кровь из предсердий выдавливается в желудочки.
На прохождение по внутрипредсердным путям нервным импульсам требуется до 0,1 с. Такое же время уходит у них на преодоление атриовентрикулярного узла. Поэтому общее время от начала сокращений предсердий до выхода сигнала из атриовентрикулярного соединения и начала сокращения желудочков в норме не превышает 0,2 с. На электрокардиограмме это расстояние соответствует интервалу P-Q.
Однако у некоторых людей с рождения в сердце сформированы обходные пути для импульсов, минуя атриовентрикулярное соединение. Одним из таких дополнительных путей проведения является пучок Джеймса. Проходя по нему, возбуждение не задерживается на границе между предсердиями и желудочками. Поэтому продолжительность интервала P-Q сокращается меньше 0,11 с. Возникает феномен CLC. Это лишь электрокардиографический термин, отражающий изменения на самой записи кардиограммы.
Однако иногда импульсы, пройдя по короткому пути Джеймса, возвращаются обратно через атриовентрикулярный узел и вновь идут по этому пути.
В других случаях импульс проходит через атриовентрикулярный узел, а возвращается по пучку Джеймса. Образуется круговой ход возбуждения. В этом круге импульс циркулирует очень быстро, вызывая развитие нарушения сердечного ритма – пароксизма наджелудочковой тахикардии. При появлении таких отклонений, сопровождающихся жалобами больного и изменениями на электрокардиограмме, говорят о синдроме CLC. Таким образом, синдром CLC отличается от феномена наличием клинических проявлений. Это же относится и к феномену/синдрому Вольфа-Паркинсона-
ПРИЧИНЫ РАЗВИТИЯ
Феномен и синдром CLC – врожденные заболевания. Точная причина их неизвестна. Можно лишь предполагать, что она связана с вредным влиянием на плод в тот момент беременности, когда закладывается сердце и его проводящие пути. Не исключена и генетическая причина – «поломка» определенного гена, отвечающего за развитие внутрисердечных проводящих путей.
Укорочение интервала P-Q отмечается у двух из ста здоровых людей, чаще у мужчин среднего возраста. Синдром CLC также может быть вызванишемической болезнью сердца, гипертонической болезнью, инфарктом миокарда, ревматизмом, гиперфункцией щитовидной железы, гиповитаминозом В и другими состояниями, влияющими на нервные клетки и кровоснабжение сердца.
СИМПТОМЫ И ДИАГНОСТИКА
Феномен CLC проявляется укорочением интервала P-Q на электрокардиограмме и не вызывает никаких симптомов. Человек может всю жизнь прожить с такими изменениями и не почувствовать каких-либо нарушений здоровья.
Развитие синдрома CLC сопровождается появлением внезапных приступов сердцебиения – пароксизмов суправентрикулярной тахикардии. Пароксизмальные нарушения ритма сердца при этом виде предвозбуждения желудочков возникают реже, чем у пациентов с синдромом Вольфа-Паркинсона-Уайта (WPW).
Пароксизмальная наджелудочковая тахикардия клинически проявляется внезапно возникшим приступом сердцебиения с частотой сокращений сердца от 140 до 220 в минуту (чаще 150 – 180 ударов в минуту). Перед этим пациент иногда чувствует толчок в области сердца или шеи. Приступ сердцебиения может сопровождаться головокружением, шумом в голове, сжимающей болью за грудиной, обмороком. В некоторых случаях появляется потливость, вздутие живота, тошнота или даже рвота. В начале или в конце длительного пароксизма аритмии может быть обильное мочеиспускание.
Приступ можно прекратить с помощью вагусных проб – натуживания на вдохе, опускания лица в холодную воду с задержкой дыхания, массажа области каротидного синуса на шее.
В редких случаях синдром CLC может сопровождаться пароксизмальнойфибрилляцией предсердий: частым неритмичным сердцебиением.
Диагностируется синдром CLC с помощью электрокардиографии и суточного мониторирования электрокардиограммы. Кроме этих исследований рекомендовано чреспищеводное электрофизиологическое исследование сердца.
ЛЕЧЕНИЕ
Во многих случаях синдром CLC специального лечения не требует. При появлении приступа аритмии рекомендуется самостоятельно выполнить вагусные пробы, а при их неэффективности – вызвать скорую помощь. Прекратить (купировать) пароксизм суправентрикулярной тахикардии или фибрилляции предсердий можно с помощью таких средств, как натрия аденозинтрифосфат (АТФ), верапамил, бета-блокаторы, новокаинамид, амиодарон и другие.
Нужно отметить, что при разных формах тахикардии некоторые из перечисленных препаратов противопоказаны, поэтому купировать пароксизм медикаментозно должен только врач. После восстановления ритма некоторым пациентам может быть назначен прием антиаритмических препаратов для профилактики приступов.
В отделениях аритмологии восстановить нормальный ритм врач может с помощью электрической кардиоверсии. Этот метод заключается в нанесении серии электрических импульсов для прекращения кругового возбуждения.
При часто повторяющихся пароксизмах, ухудшающих качество жизни пациента, препятствующих выполнению им своих профессиональных обязанностей, проводится хирургическое лечение. Оно направлено на разрушение дополнительного пути проведения. Осуществляется такое вмешательство после внутрисердечного электрофизиологического исследования, которое проводится с помощью специального зонда, вводимого в сердце через сосуд. Операция называется «радиочастотная катетерная абляция». Это вмешательство малотравматично, после него пациент быстро возвращается к нормальной жизни.
Частные случаи ЭКГ — Кардиолог
Стенокардия напряжения
При классической стенокардии напряжения (стенокардия Гебердена) электрокардиографические признаки ограничены изменением конечной части желудочкового комплекса QRS и в отличие от инфаркта миокарда не наблюдается стадийной последовательности изменения сегмента S—Т и зубца Т.
Этой стенокардии свойственны разнообразные изменения конечной части желудочкового комплекса:
а) депрессия сегмента S—Т до 0,2 mV,
б) различные изменения зубца Т — уменьшение амплитуды, изоэлектричность, двухфазность или негативность.
Особо следует отметить, что указанные изменения носят очаговый характер, т.е. регистрируются в одном или двух отведениях, поскольку гипоксия имеет место в бассейне определенной веточки коронарной артерии и носит локальный характер.
К сожалению, указанные изменения ЭКГ могут наблюдаться при многих других заболеваниях и патологических состояниях, что существенно снижает диагностическую ценность ЭКГ в распознавании стенокардии.
Стенокардия Принцметала
Иногда при регистрации ЭКГ у пациентов во время ангинозного приступа или тотчас после него, на электрокардиограмме определяются признаки, свойственные острой или подострой стадии инфаркта миокарда, а именно — горизонтальный подъем сегмента S—Т выше изолинии.
Однако этот подъем сегмента сохраняется секунды или минуты, электрокардиограмма быстро возвращается к нормальной в отличие от инфаркта миокарда, при котором подъем сегмента S—Т сохраняется около месяца.
Такая картина наблюдается при особой форме стенокардии (стенокардия Принцметала) и свидетельствует о повреждении субэпикардиальных слоев миокарда, чаще всего в результате коронароспазма.
Аневризма сердца
Последовательное изменение ЭКГ при инфаркте миокарда в зависимости от стадии этого заболевания строго закономерно.
Однако в практике иногда возникают ситуации, когда ЭКГ признаки острой или подострой стадии инфаркта миокарда сохраняются длительное время и не переходят в стадию рубцевания. Иными словами, на ЭКГ довольно долго регистрируется приподнятость сегмента S—Т выше изолинии.
В этом случае говорят о «застывшей монофазной кривой», которая свидетельствует о возможном формировании постинфарктной аневризмы сердца. Эхокардиографическое исследование помогает подтвердить ее.
Тромбоэмболия легочной артерии
При тромбоэмболии легочной артерии (ТЭЛА) ЭКГ отображает резко изменившиеся условия внутрисердечной гемодинамики, конкретно — перегрузку правых отделов сердца, которая проявляется несколькими электрокардиографическими вариантами:
1. Первый ЭКГ вариант — синдром SI-QIII-TIII.
2. Второй ЭКГ вариант — остро возникшая гипертрофия правых отделов сердца.
3. Третий ЭКГ вариант — остро возникшие наджелудочковые тахиаритмии.
Синдром SI-QIII-TIII
При первом ЭКГ варианте ТЭЛА на электрокардиограмме появляются глубокие зубец S в I стандартном и зубец Q в III стандартном отведениях, а зубец Т в III стандартном отведении становится отрицательным.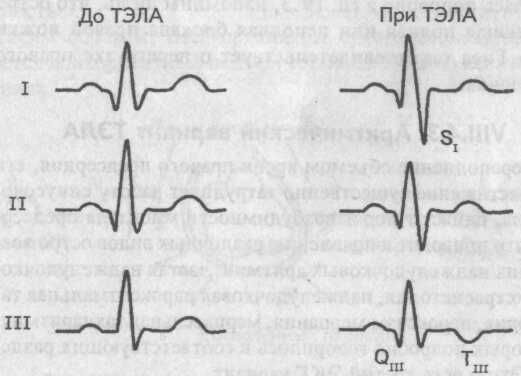
Электрокардиографический синдром SI-QIII-TIII
Особо значимыми становятся указанные изменения ЭКГ при определении их в динамике, т.е. при сопоставлении исследуемой электрокардиограммы с предыдущими, зарегистрированными ранее, до возникновения ТЭЛА.
Появление (или углубление) зубца Q в III стандартном отведении в сочетании с развивающейся негативностью зубца Т здесь же весьма напоминает ЭКГ картину при заднем (нижнем) инфаркте миокарда, что следует иметь в виду при дифференциальной диагностике ТЭЛА.
Острая перегрузка правого сердца
Резкое переполнение объемом крови правых отделов сердца, наблюдаемое при ТЭЛА, проявляется на электрокардиограмме признаками остро возникший гипертрофии этих отделов: правого предсердия и правого желудочка (второй ЭКГ вариант).
Гипертрофия правого предсердия проявляется на ЭКГ феноменом Р-pulmonale — высокий заостренный зубец Р во II стандартном отведении.
Гипертрофия правого желудочка с перегрузкой описывалась подробно выше, напомним лишь, что остро возникшая полная или неполная блокада правой ножки пучка Гиса также свидетельствует о перегрузке правого желудочка.
Аритмический вариант ТЭЛА
Переполнение объемом крови правого предсердия, его перерастяжение существенно затрудняет работу синусового узла, снижает порог возбудимости миокарда предсердия, что приводит к появлению различных видов остро возникших наджелудочковых аритмий: частая наджелудочковая экстрасистолия, наджелудочковая пароксизмальная тахикардия, пароксизм мерцания, мерцательная тахиаритмия, о которых подробно говорилось в соответствующих разделах. Это и есть третий ЭКГ вариант.
Естественно, выделенные нами три различных ЭКГ варианта ТЭЛА не охватывают все многообразие изменений кардиограммы при этой патологии. Могут быть сочетания вариантов, возможно, есть и иные проявления (подъем сегмента S—Т в V1, V2, VЗ, появление глубокого зубца S во всех грудных отведениях), однако рассмотренная нами ЭКГ картина при ТЭЛА встречается наиболее часто.
Фибринозный перикардит
Воспаление перикардиальной сорочки меняет ее электрическое состояние, что приводит к формированию так называемых «токов воспаления», которые направлены от сердца.
Поэтому любой электрод, находящийся над областью сердца, регистрирует эти «токи воспаления», направленные на него, что графически отображается на электрокардиограмме подъемом сегмента S—Т во всех отведениях. Такой содружественный подъем сегмента S—Т во всех, даже противоположных друг другу, отведениях, называется конкордантностью.
Таким образом, ЭКГ-признаком сухого перикардита является конкордантный подъем сегмента S—Т во всех отведениях.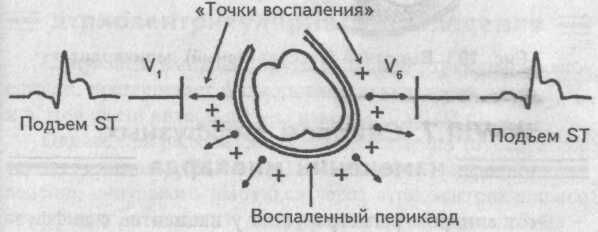
Фибринозный (сухой) перикардит
Симптоматика сухого перикардита (боль в прекардиальной области) в сочетании с ЭКГ изменениями (подъем сегмента S—Т) весьма напоминает картину инфаркта миокарда. Именно конкордантный подъем сегмента S—Т, а не дискордантность его, наблюдаемая при инфаркте, помогает правильно дифференцировать эти два заболевания.
Эксудативный перикардит
При выпотном перикардите между сердцем и его перикардиальной сорочкой накапливается жидкость, которая затрудняет проведение электрического импульса от миокарда к регистрирующим электродам. Электрический импульс доходит к ним заметно ослабленным.
Поэтому ЭКГ признаком экссудативного перикардита является значительное снижение вольтажа всех зубцов предсердно-желудочкового комплекса во всех отведениях.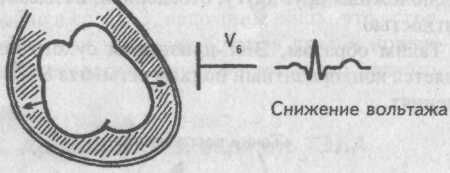
Выпотной (экссудативный) перикардит
Синдром диффузных изменений миокарда
Этот синдром регистрируется у пациентов с диффузными заболеваниями миокарда — миокардитами, дистрофиями миокарда, миокардиосклерозами.
Само название синдрома предполагает, что изменения имеют место в миокарде всех отделов сердца — предсердиях, передней, задней и боковой стенках обоих желудочков, в межжелудочковой перегородке. Следовательно, на ЭКГ эти изменения будут регистрироваться практически во всех отведениях, в отличие от очаговых изменений миокарда, ограниченных одним или двумя конкретными отведениями.
При синдроме диффузных изменений миокарда на электрокардиограмме можно увидеть:
1. Снижение вольтажа зубца R.
2. Депрессию сегмента S—Т.
3. Различные изменения зубца Т:
— снижение вольтажа,
— двухфазность,
— уплощенность,
— негативность,
— умеренное расширение.
4. Нарушения внутрижелудочковой проводимости:
— неспецифические (очаговые блокады),
— неполная блокада правой ножки пучка Гиса,
— синдром удлиненного интервала Q—Т.
Важно подчеркнуть, что эти изменения будут наблюдаться практически во всех отведениях, сохраняться несколько месяцев и далеко не во всех случаях отмечаться в полном перечисленном «ассортименте».
Синдром ускоренного атриовентрикулярного проведения
Синусовый импульс, проходя атриовентрикулярное соединение, претерпевает физиологическую задержку, и в этой связи интервал Р—Q равен 0,10+-0,02 с.
Однако при ряде заболеваний и состояний (пубертатное сердце, климакс, НЦД и др.) наблюдается ускоренное проведение синусового импульса через атриовентрикулярное соединение, что значительно укорачивает интервал Р—Q.
Указанный феномен был описан несколькими исследователями и в их честь назван синдромом Клерка—Леви—Кристеско, сокращенно — CLC (по первым латинским буквам фамилий).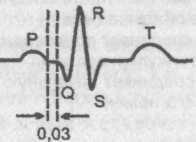
Синдромом Клерка—Леви—Кристеско
Таким образом, ЭКГ признаком синдрома CLC является укорочение интервала Р—Q при нормальной форме и продолжительности желудочкового комплекса QRS (к желудочкам импульс попадает обычным путем).
Синдромы преждевременного возбуждения желудочков
Суть различных синдромов преждевременного возбуждения желудочков заключается в том, что синусовый импульс от предсердий к желудочкам проводится одновременно двумя различным путям: по артиовентрикулярному соединению и по дополнительным проводящим пучкам. По этим дополнительным путям синусовый импульс достигает части желудочков быстрее того же импульса, который пойдет обычно — через атриовентрикулярное соединение, претерпевая в нем физиологическую задержку.
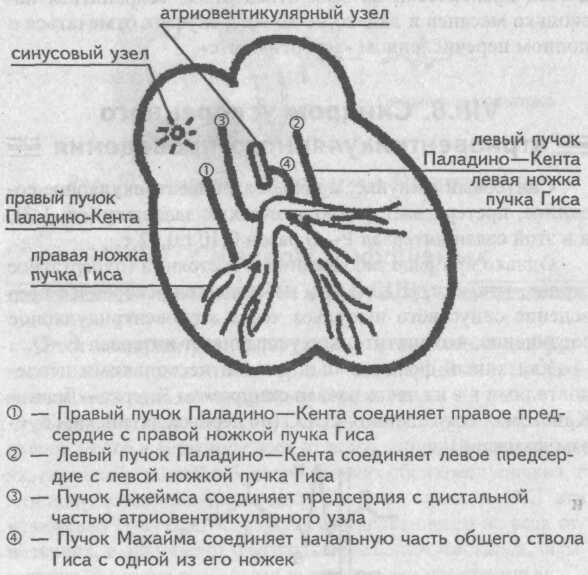
Дополнительные проводящие пучки
Иными словами, дополнительный пучок представляет собой «короткую дорогу», по которой синусовый импульс обходит стороной атриовентрикулярный узел и преждевременно активизирует часть желудочков.
Эти дополнительные пучки проводящей ткани, расположенные между предсердиями и желудочками, названы по имени авторов, которые их открыли.
Выделяют пучки Паладино—Кента правый и левый, Махайма и Джеймса. В зависимости от того, по какому из них проходит синусовый импульс к желудочкам, различают несколько синдромов преждевременного их возбуждения.
Синдром Вольфа—Паркинсона—Уайта (WPW), тип А
При этом синдроме синусовый импульс, пройдя по левому пучку Паладино—Кента, возбуждает часть левого желудочка раньше остальных частей желудочков, которые активизируется немного позднее импульсом, пришедшим по нормальному пути — через атриовентрикулярное соединение.
Следовательно, происходит:
во-первых, преждевременное, т.е. раньше, чем в норме, возбуждение желудочков, конкретно части левого желудочка, что проявляется на ЭКГ укороченным интервалом Р—Q (менее 0,10 с),
во-вторых, постепенное возбуждение мышечных слоев левого желудочка, который активируется как бы «послойно», что
приводит к формированию на ЭКГ волны дельта.
Волна дельта — это патологически измененная уширенная и зазубренная начальная часть восходящего колена зубца R,
в-третьих, не одновременное, как обычно, а последовательное возбуждение обоих желудочков — преждевременно активизируются левый желудочек, затем межжелудочковая перегородка и, наконец, правый желудочек, т.е. ход возбуждения напоминает таковой, как при блокаде правой ножки пучка Гиса.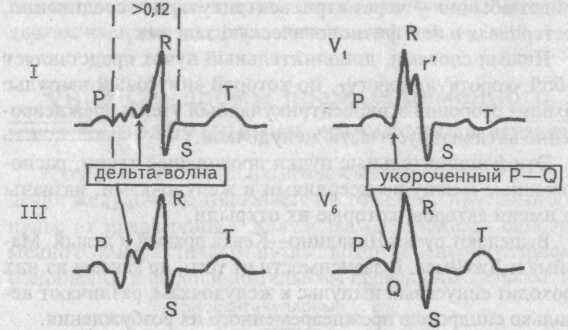
ЭКГ при синдроме WPW, тип А
Таким образом, ЭКГ признаками синдрома WPW типа А являются:
1. Укороченный, менее 0,10 с интервал Р—Q (Р—R).
2. Положительная волна дельта в отведениях от передней стенки и отрицательная дельта-волна в отведениях от задней стенки левого желудочка, напоминающая патологический зубец Q.
3. Уширение комплекса QRS более 0,12 с, деформация его, напоминающая блокаду правой ножки пучка Гиса.
Синдром Вольфа—Паркинсона—Уайта (WPW), тип В
При этом синдроме синусовый импульс, пройдя по правому пучку Паладино—Кента, активизирует часть правого желудочка раньше, чем произойдет обычное возбуждение обоих желудочков от импульса, пришедшего через атриовентрикулярное соединение.
Как и при типе A, происходит:
во-первых, преждевременное возбуждение желудочков, а именно — части правого желудочка (интервал Р—Q укорочен),
во-вторых, постепенная, послойная активация мышечных масс правого желудочка, что приводит к формированию волны дельта,
в-третьих, не одновременное возбуждение обоих желудочков: преждевременная активация сначала части правого желудочка, затем всего его, потом межжелудочковой перегородки и, наконец, левого желудочка. Такой ход возбуждения желудочков напоминает блокаду левой ножки пучка Гиса.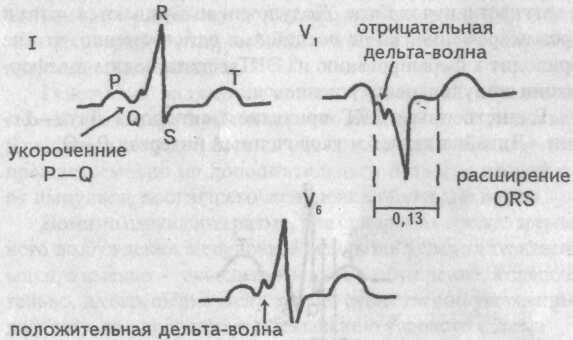
ЭКГ при синдроме WPW, тип В
Подытожим ЭКГ признаки синдрома WPW, тип В
1. Укороченный интервал Р—Q (менее 0,10 с)
2. Отрицательная волна дельта в правых грудных и положительная в левых грудных отведениях.
3. Уширение комплекса QRS более 0,12 с, деформация его, напоминающая блокаду левой ножки пучка Гиса.
Следует отметить, что существует немало как переходных форм синдрома WPW от типа А к типу В, так и их сочетание, называемое A—B типом синдрома WPW. Все это приводит к большому многообразию ЭКГ картины этого синдрома.
Синдром WPW развивается не только при функционировании дополнительных путей Паладино—Кента, но и при одновременном активировании сразу двух пучков — Джеймса и Махайма.
Активация же только одного пучка Джеймса приводит к формированию синдрома LGL.
Синдром Лаун—Геном—Ливайна (LGL)
При данном синдроме синусовый импульс проходит по пучку Джеймса, минуя атриовентрикулярное соединение, и вступает в пучок Гиса. Желудочки возбуждаются, хотя и преждевременно, но не послойно и одновременно, что не приводит к формированию на ЭКГ дельта-волны и деформации желудочкового комплекса.
Единственным ЭКГ признаком синдрома Лаун—Генон—Ливайна является укороченный интервал Р—Q.
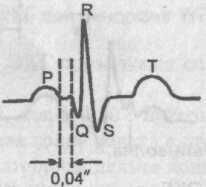
ЭКГ при синдроме Лаун—Генон—Ливайна
Такая же электрокардиографическая картина наблюдается при синдроме Клерка—Леви—Кристеско (CLC), однако суть этих схожих синдромов различна.
При синдроме Лайн—Генон—Ливайна функционирует дополнительный пучок Джеймса, позволяющий «обойти» атриовентрикулярное соединение, а при синдроме CLC синусовый импульс идет именно по атриовентрикулярному соединению, но идет сверхбыстро, не претерпевая физиологической задержки.
При функционировании пучка Махайма синусовый импульс почти проходит атриовентрикулярное соединение и лишь на выходе вступает в этот пучок, что приводит в преждевременной активации части правого или левого желудочков (в зависимости от того, к которому их них подходит этот пучок).
Электрокардиографически при этом наблюдаются:
1. Нормальной продолжительности интервал Р—Q.
2. Наличие дельта-волны.
3. Уширение желудочкового комплекса QRS более 0,12 с.
Клиническое значение синдромов преждевременного возбуждения желудочков состоит в том, что при них довольно часто развиваются наджелудочковые пароксизмальные тахикардии, которые категорически нельзя купировать антагонистами кальция.
Синдром удлиненного Q-T
Генез этих наджелудочковых тахикардии обусловлен механизмом «re-entry» (повторного входа) — желудочки возбуждаются дважды: первый раз от импульса, пришедшего преждевременно по дополнительным путям, а второй раз от импульса, достигшего желудочки обычным путем.
Помимо нарушения ритма, при синдромах преждевременного возбуждения желудочков меняются условия гемодинамики, а именно — преждевременное возбуждение, а следовательно, и сокращение желудочков, существенно укорачивает диастолу, что приводит к уменьшению ударного объема.
Электрокардиографические критерии этого синдрома определены в его названии, диагностика достаточно проста — измеряется интервал от начала зубца Р до окончания зубца Т и сопоставляется с его нормальным значением.
В норме продолжительность этого интервала около 0,40 с, но она зависит от частоты сердечных сокращений. Поэтому более точные нормативные значения этого интервала определяются по соответствующим таблицам или по формуле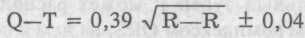
Клиническое значение удлиненного интервала Q—Т в том, что он является свидетелем электрической нестабильности миокарда и может быть предвестником развития фибрилляции или трепетания желудочков, реже — желудочковой пароксизмальной тахикардии. Внешне это проявляется приступами потери сознания и внезапной смертью.
Эту клинику независимо друг от друга описали Романе (1963) и Уорд (1964), и в честь их этот синдром называют синдром Романо—Уорда.
Еще раньше (1957) подобную клиническую картину, но в сочетании с глухонемотой описывали под названием синдрома Джервела—Ланге—Нильсена.
Атриовентрикулярный ритм
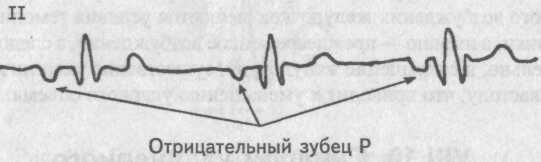
Атриовентрикулярный ритм
Этот ритм является заместительным ритмом и возможен только в случае отказа синусового узла. Основными ЭКГ признаками атриовентрикулярного ритма являются
- 1. Отсутствие синусового ритма.
- 2. Отрицательный зубец Р во II и положительный в aVR.
- 3. Частота возбуждения желудочков около 40 в мин.
- 4. Комплекс QRS обычной формы.
Отрицательный зубец Р может располагаться перед желудочковым комплексом QRS, на нем и после него. Это зависит от условий ретроградного проведения импульса пейсмекерных клеток атриовентрикулярного соединения к предсердиям. Если проведение импульса ускорено, то отрицательный зубец Р будет располагаться перед нормальным желудочковым комплексом QRS. При обычном проведении импульса отрицательный зубец Р запишется на комплексе QRS, который при этом будет слегка деформирован этим зубцом. В случае замедленного проведения атриовентрикулярного импульса отрицательный зубец Р расположатся после комплекса QRS.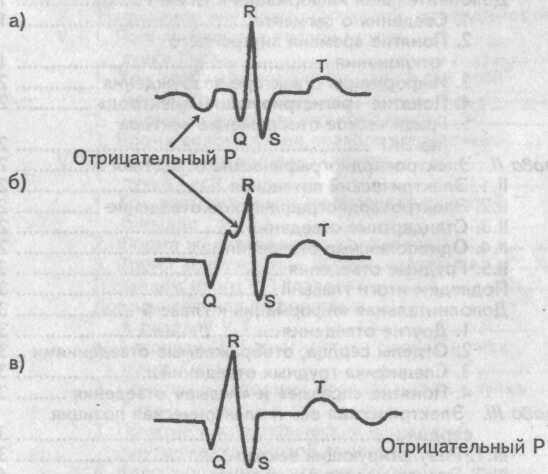
Расположение отрицательного зубца
как выглядит, отзывы, таблица, что это такое
Синдром CLC
Многие годы безуспешно боретесь с ГИПЕРТОНИЕЙ?
Глава Института: «Вы будете поражены, насколько просто можно вылечить гипертонию принимая каждый день…
Читать далее »
Сердце человека – удивительный орган, благодаря которому возможно нормальное функционирование всех органов и систем. Сокращение сердечной мышцы обеспечивается, благодаря электрическим импульсам, которые проходят через специальные пути. При наличии дополнительных путей проведения этих импульсов происходят определенные изменения, которые можно отследить с помощью электрокардиограммы (ЭКГ). При изменениях желудочкового комплекса речь идет о феномене WPW (преждевременное возбуждение желудочков). При небольших нарушениях, характеризующихся лишь сменой скорости проведения импульсов между желудочками и предсердием, диагностируется синдром CLC.
Что представляет собой заболевание
Синдром Клерка–Леви–Кристеско или CLC – патология строения сердца врожденного характера, одна из разновидностей синдрома преждевременного возбуждения желудочков. Обусловлена аномалия наличием пучка Джеймса. Благодаря этому пучку соединяется атриовентрикулярный узел с одним из предсердий. Эта особенность сопровождается передачей преждевременного импульса к желудочкам.
Диагностировать патологию удается с помощью ЭКГ. Часто синдром CLC встречается случайно у абсолютно здоровых людей, при этом какие-либо признаки у пациента отсутствуют. Известны случаи выявления данного заболевания у детей.
Особенности патологии
Предвозбуждение сердечных желудочков может протекать бессимптомно, в этом случае речь идет о «феномене предвозбуждения». При появлении признаков патологии у пациента заболевание классифицируется как «синдром предвозбуждения».
Различают несколько видов заболевания:
- Брешенмаше (атриофасцикулярный) – здесь правое предсердие соединено со стволом пучка Гиса;
- Махейма (нодовентрикулярный) – при этом правая сторона межжелудочковой перегородки связана с атриовентрикулярным узлом;
- Кента (предсердно-желудочковый) – здесь предсердия и желудочки соединены в обход атриовентрикулярного узла;
- Джеймса (атрионодальный) – импульсы проходят между нижней частью атриовентрикулярного и синоатриальным узлом.
Важно! Иногда встречается наличие нескольких путей аномального проведения импульсов. Количество таких больных составляет не более 10% от всех случаев заболевания.
Что провоцирует CLC
Для того чтобы понять, как возникает синдром CLC, следует вспомнить анатомию. Для нормального наполнения желудочков сердца кровью и их сокращения после сокращения предсердий в строении органа присутствует специальный фильтр, расположенный между ними. Этот фильтр называется атриовентрикулярным узлом. При передаче импульса в этот узел возбуждение проходит медленно, после чего передается на желудочки. Благодаря такому процессу, кровь попадает в аорту и легочный ствол.
При некоторых врожденных патологиях у человека могут присутствовать обходные пути проведения сердечных импульсов. Часто таким путем выступает пучок Джеймса и некоторые другие каналы. При этом ЭКГ показывает незначительные отклонения от нормы или сильные нарушения, например, при серьезной деформации желудочков. Синдром преждевременного возбуждения желудочков в медицинской практике имеет название WPW.
Как протекает заболевание
Патология может проявить себя в любом возрасте пациента. Длительное время болезнь способна протекать без явных признаков и симптомов. Феномен CLC сопровождается сокращением интервала P-Q во время проведения ЭКГ. При этом самочувствие пациента не нарушено, человек ведет полноценный образ жизни.
При синдроме CLC у многих больных отмечаются внезапные приступы сильного сердцебиения – пароксизмальная тахикардия. Симптомы при этом наблюдаются следующие:
- появление приступа учащенного сердцебиения. Частота сердечных сокращений составляет до 220 ударов в минуту. Начало приступа сопровождается сильным толчком в области грудины или шеи;
- головокружение;
- шум в ушах;
- повышение потливости;
- вздутие живота;
- иногда возникает тошнота, сопровождающаяся рвотой;
- обильное выделение урины в начале или в конце приступа, иногда мочеиспускание непроизвольное.
Реже патология сопровождается мерцательной аритмией предсердий, учащенным сердцебиением неритмичного характера.
Первая помощь во время приступа
Пациентам с синдромом CLC, часто испытывающим приступ повышенного сердцебиения, рекомендуется придерживаться следующих рекомендаций во время приступа:
- Выполнить массаж каротидного синуса. Воздействие на этот участок между разделением сонной артерии на внешнюю и наружную помогает нормализовать частоту сердечных сокращений.
- Мягко надавить на глазные яблоки.
- Для облегчения состояния можно опустить лицо в емкость с прохладной водой, задержав дыхание на 5 – 10 минут.
- Глубоко вдохнуть, натужиться, задержать дыхание на несколько секунд, медленно выдохнуть.
- Присесть несколько раз, напрягая все тело.
Диагностика
Главный метод диагностики синдрома CLC – электрокардиограмма. С помощью ЭКГ удается выявить следующие нарушения:
- сокращение интервалов P-Q;
- D-волна при наличии восходящей части R-зубца с одновременным снижением Q-зубца;
- появление комплекта QRS расширенного характера;
- отклонение СТ-сегмента и Т-зубца в обратную сторону от D-волны.
Большое внимание уделяется пространственной вектор-электрокардиограмме. С помощью метода удается с точностью определить месторасположение дополнительных проводимых каналов сердца.
Для более подробного исследования используют магнитокардиографию. Метод позволяет дать полную оценку деятельности сердечной мышцы. Происходит это благодаря оборудованию, регистрирующему магнитные составляющие в электродвижущей силе сердца.
Точную оценку деятельности сердечной мышцы позволяют дать такие методы инструментального исследования, как электрофизиологическое исследование сердца (ЭФИ), эндокардиальное и эпикардиальное картирование.
Особенности лечения патологии
Пациентам, у которых диагностируется бессимптомное течение патологии, особого лечения не требуется. Внимание уделяется больным, в роду у которых имелись случаи внезапной смерти. В группе риска также находятся люди, занимающиеся тяжелой физической работой, спортсмены, водолазы, летчики.
Если у больного отмечаются пароксизмы наджелудочковой тахикардии, терапия заключается в назначении медикаментозных препаратов, обеспечивающих купирование приступа. При этом обязательно учитывается характер нарушения сердечного ритма, наличие сопутствующих заболеваний сердечно-сосудистой системы.
Для избавления от ортодромной реципрокной наджелудочковой тахикардии применяются блокады, направленные на угнетение проводимости импульсов в атриовентрикулярном узле.
Медикаментозная терапия включает следующие препараты:
НАШИ ЧИТАТЕЛИ РЕКОМЕНДУЮТ!
Для лечения гипертонии наши читатели успешно используют ReCardio. Видя, такую популярность этого средства мы решили предложить его и вашему вниманию.
Подробнее здесь…
- Аденозин;
- Верапамил.
Часто для снижения проявления патологии назначаются b-адреноблокаторы, обладающие способностью расширения бронхов, артериаол и вен. Средства этой группы активируют выработку гликогенолиза печенью и скелетными мышцами, стимулируют секрецию инсулина.
При отсутствии желаемого лечебного результата врачи используют Новокаинамид, помогающий блокировать импульсы, проходящие через дополнительный атриовентрикулярный канал. Лекарство отличается относительной безопасностью и хорошим эффектом при лечении многих сердечных патологий.
Кроме вышеописанных, используются следующие медикаментозные средства:
- Амиодарон;
- Соталол;
- Пропафенон;
- Флекаинид.
Среди немедикаментозных методов лечения следует выделить трансторакальную деполяризацию и предсердную электрокардиостимуляцию. Хирургическое лечение дополнительных проводящих путей используется в особых случаях, когда консервативная терапия не дает положительного эффекта. Операция проводится открытым методом в экстренных случаях при наличии серьезной угрозы для здоровья и жизни пациента. Метод заключается в разрушении дополнительных проводимых путей сердца.
Заключение и прогноз для больного
Синдром CLC – генетическое заболевание, сопровождающееся поражением электрической системы сердечной мышцы. У многих пациентов патология протекает бессимптомно, не влияя на качество жизни. При обнаружении признаков заболевания требуется медикаментозное лечение, заключающееся в приеме определенных препаратов для поддержания нормального функционирования сердца.
При своевременной диагностике заболевания прогноз для больного довольно благоприятный. Медикаментозная терапия и соблюдение правил профилактики патологии позволяют больному вести полноценный образ жизни. К профилактическим мероприятиям относят соблюдение диеты и здорового образа жизни, исключение пагубного влияния стрессов, полноценный отдых, отказ от вредных привычек. Больным с синдромом CLC следует отказаться от трудовой деятельности, связанной с тяжелой физической работой. Не рекомендуется заниматься силовыми видами спорта. Бережное отношение к своему здоровью и четкое выполнение рекомендаций врача – важный аспект полноценной жизни людей с нарушением проводимости сердечных импульсов.
Признаки синдрома Бругада на ЭКГ
Что такое синдром преждевременного возбуждения желудочков
Гость — 16 июня, 2017 — 10:26
WPW синдром (синдром Вольфа- Паркинсона-Уайта) — это состояние, при котором в сердце существует дополнительный путь проведения импульса.
Для того чтобы понять, что такое WPW синдром сначала необходимо рассказать, как работает нормальное сердце.
Сердце состоит из предсердий и желудочков, которые сокращаются по очереди, тем самым обеспечивая кровообращение во всем организме. Работает сердце под воздействием импульсов вырабатываемых синусовым узлом.
Синусовый узел – это так называемый водитель ритма, он генерирует импульсы и является доминирующим во всей проводящей системе сердца. После того как импульс выходит из синусового узла он заставляет сокращаться предсердия, затем достигает атриовентрикулярного (АВ) узла, который расположен между предсердиями и желудочками и является единственным участком через который импульс может провестись на желудочки. На какие-то доли секунды импульс задерживается в этом узле для того чтобы предсердия успели изгнать всю кровь в желудочки. Затем импульс проводится по ножкам пучка Гиса и сокращает желудочки.
При WPW синдроме существуют обходные пути, которые позволяют импульсу достигать желудочков минуя АВ узел и таким образом частично опережать импульс двигающийся обычным путем. Пациент не может это ощутить, и признаки наличия этих путей можно выявить только на ЭКГ.
Кроме феномена WPW существует еще феномен CLC, который отличается от первого только отсутствием характерных изменений на ЭКГ, а во всем остальном абсолютно идентичен WPW.
В заключение необходимо сказать, что дополнительные пути являются врожденной аномалией и существуют гораздо чаще, чем их выявляют. В молодости они могут никак не проявляться. А с возрастом могут возникнуть некоторые условия для возникновения WPW синдрома, и в первую очередь это ухудшение проведения импульсов по основному пути.
Феномен clc кардиология что это
Синдром CLC
Многие годы безуспешно боретесь с ГИПЕРТОНИЕЙ?
Глава Института: «Вы будете поражены, насколько просто можно вылечить гипертонию принимая каждый день…
Читать далее »
Сердце человека – удивительный орган, благодаря которому возможно нормальное функционирование всех органов и систем. Сокращение сердечной мышцы обеспечивается, благодаря электрическим импульсам, которые проходят через специальные пути. При наличии дополнительных путей проведения этих импульсов происходят определенные изменения, которые можно отследить с помощью электрокардиограммы (ЭКГ). При изменениях желудочкового комплекса речь идет о феномене WPW (преждевременное возбуждение желудочков). При небольших нарушениях, характеризующихся лишь сменой скорости проведения импульсов между желудочками и предсердием, диагностируется синдром CLC.
Что представляет собой заболевание
Синдром Клерка–Леви–Кристеско или CLC – патология строения сердца врожденного характера, одна из разновидностей синдрома преждевременного возбуждения желудочков. Обусловлена аномалия наличием пучка Джеймса. Благодаря этому пучку соединяется атриовентрикулярный узел с одним из предсердий. Эта особенность сопровождается передачей преждевременного импульса к желудочкам.
НАШИ ЧИТАТЕЛИ РЕКОМЕНДУЮТ!
Для лечения гипертонии наши читатели успешно используют ReCardio. Видя, такую популярность этого средства мы решили предложить его и вашему вниманию.
Подробнее здесь…
Диагностировать патологию удается с помощью ЭКГ. Часто синдром CLC встречается случайно у абсолютно здоровых людей, при этом какие-либо признаки у пациента отсутствуют. Известны случаи выявления данного заболевания у детей.
Особенности патологии
Предвозбуждение сердечных желудочков может протекать бессимптомно, в этом случае речь идет о «феномене предвозбуждения». При появлении признаков патологии у пациента заболевание классифицируется как «синдром предвозбуждения».
Различают несколько видов заболевания:
- Брешенмаше (атриофасцикулярный) – здесь правое предсердие соединено со стволом пучка Гиса;
- Махейма (нодовентрикулярный) – при этом правая сторона межжелудочковой перегородки связана с атриовентрикулярным узлом;
- Кента (предсердно-желудочковый) – здесь предсердия и желудочки соединены в обход атриовентрикулярного узла;
- Джеймса (атрионодальный) – импульсы проходят между нижней частью атриовентрикулярного и синоатриальным узлом.
Важно! Иногда встречается наличие нескольких путей аномального проведения импульсов. Количество таких больных составляет не более 10% от всех случаев заболевания.
Что провоцирует CLC
Для того чтобы понять, как возникает синдром CLC, следует вспомнить анатомию. Для нормального наполнения желудочков сердца кровью и их сокращения после сокращения предсердий в строении органа присутствует специальный фильтр, расположенный между ними. Этот фильтр называется атриовентрикулярным узлом. При передаче импульса в этот узел возбуждение проходит медленно, после чего передается на желудочки. Благодаря такому процессу, кровь попадает в аорту и легочный ствол.
При некоторых врожденных патологиях у человека могут присутствовать обходные пути проведения сердечных импульсов. Часто таким путем выступает пучок Джеймса и некоторые другие каналы. При этом ЭКГ показывает незначительные отклонения от нормы или сильные нарушения, например, при серьезной деформации желудочков. Синдром преждевременного возбуждения желудочков в медицинской практике имеет название WPW.
Как протекает заболевание
Патология может проявить себя в любом возрасте пациента. Длительное время болезнь способна протекать без явных признаков и симптомов. Феномен CLC сопровождается сокращением интервала P-Q во время проведения ЭКГ. При этом самочувствие пациента не нарушено, человек ведет полноценный образ жизни.
При синдроме CLC у многих больных отмечаются внезапные приступы сильного сердцебиения – пароксизмальная тахикардия. Симптомы при этом наблюдаются следующие:
- появление приступа учащенного сердцебиения. Частота сердечных сокращений составляет до 220 ударов в минуту. Начало приступа сопровождается сильным толчком в области грудины или шеи;
- головокружение;
- шум в ушах;
- повышение потливости;
- вздутие живота;
- иногда возникает тошнота, сопровождающаяся рвотой;
- обильное выделение урины в начале или в конце приступа, иногда мочеиспускание непроизвольное.
Реже патология сопровождается мерцательной аритмией предсердий, учащенным сердцебиением неритмичного характера.
Первая помощь во время приступа
Пациентам с синдромом CLC, часто испытывающим приступ повышенного сердцебиения, рекомендуется придерживаться следующих рекомендаций во время приступа:
- Выполнить массаж каротидного синуса. Воздействие на этот участок между разделением сонной артерии на внешнюю и наружную помогает нормализовать частоту сердечных сокращений.
- Мягко надавить на глазные яблоки.
- Для облегчения состояния можно опустить лицо в емкость с прохладной водой, задержав дыхание на 5 – 10 минут.
- Глубоко вдохнуть, натужиться, задержать дыхание на несколько секунд, медленно выдохнуть.
- Присесть несколько раз, напрягая все тело.
Диагностика
Главный метод диагностики синдрома CLC – электрокардиограмма. С помощью ЭКГ удается выявить следующие нарушения:
- сокращение интервалов P-Q;
- D-волна при наличии восходящей части R-зубца с одновременным снижением Q-зубца;
- появление комплекта QRS расширенного характера;
- отклонение СТ-сегмента и Т-зубца в обратную сторону от D-волны.
Большое внимание уделяется пространственной вектор-электрокардиограмме. С помощью метода удается с точностью определить месторасположение дополнительных проводимых каналов сердца.
Для более подробного исследования используют магнитокардиографию. Метод позволяет дать полную оценку деятельности сердечной мышцы. Происходит это благодаря оборудованию, регистрирующему магнитные составляющие в электродвижущей силе сердца.
Точную оценку деятельности сердечной мышцы позволяют дать такие методы инструментального исследования, как электрофизиологическое исследование сердца (ЭФИ), эндокардиальное и эпикардиальное картирование.
Особенности лечения патологии
Пациентам, у которых диагностируется бессимптомное течение патологии, особого лечения не требуется. Внимание уделяется больным, в роду у которых имелись случаи внезапной смерти. В группе риска также находятся люди, занимающиеся тяжелой физической работой, спортсмены, водолазы, летчики.
Если у больного отмечаются пароксизмы наджелудочковой тахикардии, терапия заключается в назначении медикаментозных препаратов, обеспечивающих купирование приступа. При этом обязательно учитывается характер нарушения сердечного ритма, наличие сопутствующих заболеваний сердечно-сосудистой системы.
Для избавления от ортодромной реципрокной наджелудочковой тахикардии применяются блокады, направленные на угнетение проводимости импульсов в атриовентрикулярном узле.
Медикаментозная терапия включает следующие препараты:
- Аденозин;
- Верапамил.
Часто для снижения проявления патологии назначаются b-адреноблокаторы, обладающие способностью расширения бронхов, артериаол и вен. Средства этой группы активируют выработку гликогенолиза печенью и скелетными мышцами, стимулируют секрецию инсулина.
При отсутствии желаемого лечебного результата врачи используют Новокаинамид, помогающий блокировать импульсы, проходящие через дополнительный атриовентрикулярный канал. Лекарство отличается относительной безопасностью и хорошим эффектом при лечении многих сердечных патологий.
Кроме вышеописанных, используются следующие медикаментозные средства:
- Амиодарон;
- Соталол;
- Пропафенон;
- Флекаинид.
Среди немедикаментозных методов лечения следует выделить трансторакальную деполяризацию и предсердную электрокардиостимуляцию. Хирургическое лечение дополнительных проводящих путей используется в особых случаях, когда консервативная терапия не дает положительного эффекта. Операция проводится открытым методом в экстренных случаях при наличии серьезной угрозы для здоровья и жизни пациента. Метод заключается в разрушении дополнительных проводимых путей сердца.
Заключение и прогноз для больного
Синдром CLC – генетическое заболевание, сопровождающееся поражением электрической системы сердечной мышцы. У многих пациентов патология протекает бессимптомно, не влияя на качество жизни. При обнаружении признаков заболевания требуется медикаментозное лечение, заключающееся в приеме определенных препаратов для поддержания нормального функционирования сердца.
При своевременной диагностике заболевания прогноз для больного довольно благоприятный. Медикаментозная терапия и соблюдение правил профилактики патологии позволяют больному вести полноценный образ жизни. К профилактическим мероприятиям относят соблюдение диеты и здорового образа жизни, исключение пагубного влияния стрессов, полноценный отдых, отказ от вредных привычек. Больным с синдромом CLC следует отказаться от трудовой деятельности, связанной с тяжелой физической работой. Не рекомендуется заниматься силовыми видами спорта. Бережное отношение к своему здоровью и четкое выполнение рекомендаций врача – важный аспект полноценной жизни людей с нарушением проводимости сердечных импульсов.
