Застой желчи лечение и питание. Желчь не отходит. Симптомы, причины и лечение
Нарушение оттока желчи – распространенное расстройство, которое свидетельствует о развитии патологии гепатобилиарной системы. Это полиэтиологическое заболевание может возникнуть у пациентов различных возрастных групп, нередко провоцирует тяжелые обменные нарушения. Застой желчи симптомы вызывает различные, их выраженность напрямую зависит от длительности и тяжести патологии.
Синдром холестаза – что это?
Холестаз – патологическое состояние, которое провоцирует нарушение процессов пищеварения вследствие отсутствия или недостаточного поступления в 12-типерстную кишку желчи. Синдром может возникать на фоне изменения ферментативной функции печени или закупорки желчевыводящих протоков конкрементами.
Важно! Сбои в работе желудочно-кишечного тракта способны вызывать застой желчи в желудке. В таких случаях слизистая оболочка органа подвергается химическому ожогу.
Синдром холестаза может провоцировать нарушение липидного обмена, что становится причиной воспаления поджелудочной железы, печени. При отсутствии своевременной и действенной терапии заболевание нередко вызывает такие осложнения:
- Остеопороз. Причиной патологии является нарушение всасывания витаминов Д и А;
- Диспептические расстройства. Пациенты отмечают развитие диареи, которая чередуется с запорами, нарушение всасывания веществ в кишечнике. Как результат организм не способен усваивать питательные соединения в нужном объеме;
- Изменение реологических свойств желчи провоцирует образование камней и песка;
- вследствие присоединения бактериальной инфекции. В тяжелых случаях возникает панкреатит и гепатоз печени.
Почему происходит застой желчи в организме?
Выделяют следующие причины застоя желчи:
- Несбалансированное питание;
- Обострение патологий пищеварительных органов на фоне длительных и строгих диет;
- Стрессовые ситуации;
- Заболевания органов малого таза;
- Кишечные инфекции;
- Заболевания желудка: язва, гастрит;
- Злоупотребление алкоголем, курение;
- Бесконтрольное использование лекарственных средств;
- Врожденные патологии желчного пузыря;
- Гиподинамия и отсутствие физической активности;
- Генетическая предрасположенность;
- Интоксикация организма;
- Воспаление поджелудочной железы;
- Атопические диатезы;
- Гормональные нарушения.
Перечисленные провоцирующие факторы приводят к чрезмерному, несвоевременному или неполному сокращению желчного пузыря, что и провоцирует застойные явления.
Какие симптомы застоя желчи в желчном пузыре?
При застое желчи характерные симптомы развиваются постепенно по мере прогрессирования заболевания, многие пациенты не обращают на них внимания. Поэтому патологию удается определить на начальных этапах лишь в редких случаях.
Спустя некоторое время развиваются следующие признаки холестаза: хроническая усталость, слабость, сонливость, сниженный аппетит. Перечисленная симптоматика не является специфической, поэтому сложно заподозрить холестатический синдром на данном этапе. При накоплении билирубина, всасывании пигмента в кровяное русло кожа и слизистые становятся желтоватыми.
- Увеличение печени;
- Горький привкус;
- Развитие кожного зуда в области конечностей;
- Диарея или запоры;
- Появление изжоги;
- Распирающий болевой синдром в правом боку;
- Тошнота;
- Частая отрыжка.
Важно! Симптомы и лечение холестаза определяются формой и причинами заболевания.
Холестаз у беременных
Во время беременности отмечается повышение уровня прогестерона, который приводит к расслаблению гладкой внутренних органов. Как результат нарушается моторика желчного пузыря, что провоцирует замедление оттока желчи.
Выделяют такие признаки застоя желчи у беременных:
- Боль в области правого подреберья;
- Привкус горечи;
- Метеоризм;
- Тошнота.
Синдром холестаза способен продлить токсикоз у женщины до 30 недели. В таком случае потребуется придерживаться специального диетического питания. Если застойные явления не провоцируют воспаление желчного пузыря, то после родов вся симптоматика исчезает после нормализации гормонального фона.
Как протекает заболевание в детском возрасте?
Застой желчи у ребенка развивается на фоне генетической предрасположенности, врожденных пороков развития или под действием провоцирующих факторов:
- Чрезмерное употребление жирных, соленых и острых продуктов;
- Кишечные инфекции;
- Глистные инвазии;
- Прием лекарственных средств;
- Стрессовые ситуации.
Холестаз у детей младшего возраста приводит к развитию быстропроходящего болевого синдрома, локализованного в области пупка. Изменение положения тела позволяет устранить болезненность. Достаточно редко патология провоцирует развитие тошноты и рвоты.
У детей школьного возраста появляется боль в области правого подреберья, которая усиливается при погрешностях в диете, в стрессовых ситуациях. Многие пациенты отмечают появление изжоги, отрыжки, горечи во рту, снижение аппетита, запоры.
При отсутствии терапии застой желчи у ребенка может быстро перейти в острый холецистит, который характеризуется следующей клинической картиной:
Нарушение оттока желчи: симптомы, лечение, упражнения
Здоровая печень и желчный пузырь — это гарантия нормального пищеварения. Любое отклонение в их деятельности повлечет за собой нарушение оттока желчи, которое характеризуется застоем секрета в протоках органа. Трудности с секрецией могут возникнуть в любом возрасте как у мужчин, так и у женщин. А также существует группа риска в которую входят беременные.
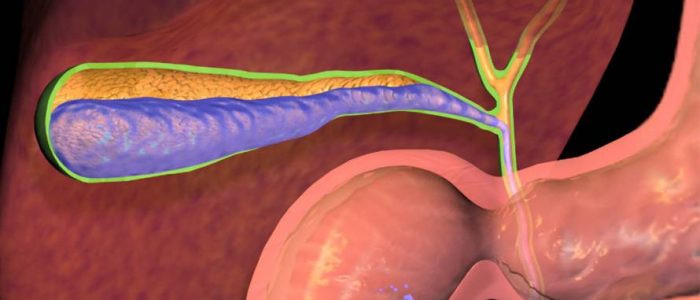
Механизм вывода желчи
Для ускорения переработки пищи в желчном пузыре происходит выделение секрета, который соединяясь с пищевым комом, проникает в кишечник. На концентрацию секрета влияет количество и качество продуктов. В процессе пищеварения она контактирует с жирами, разделяя их на частички, помогает усваиваться минеральным веществам и витаминам, очищает организм от ядов.
В интервалах между приемами пищи выделение желчи не прекращается, но она не переходит в желудок, а скапливается в желчном пузыре. При следующем поступлении еды происходит ее выделение. В каналах печени также вырабатывается секреторная жидкость, которая выводится и объединяется с желчным секретом через желчевыводящие протоки. Вместе они проникают в двенадцатиперстную кишку.
Вернуться к оглавлениюПричины нарушений
 Патологию часто диагностируют у беременных женщин.
Патологию часто диагностируют у беременных женщин.На любом отрезке продвижения секрета возможно нарушение его выведения. Может образоваться повышенный отток желчи или, наоборот, пониженный. Причин неправильной работы органов может быть несколько:
- нарушение частоты сжатий стенок желчного и его протоков;
- зажимание пузыря при беременности, воспалительных процессах и травмах;
- большое количество липидов в секрете, нарушающее жировой обмен;
- изменения гормонального фона;
- нездоровое питание;
- болезни печени;
- патологические процессы в желчном пузыре.
Вернуться к оглавлениюВозрастных рамок для развития патологии не существует. Спровоцировать ее может прием лекарств, заболевания и употребление вредной пищи.
Симптомы расстройства
 Кожные покровы приобретают неестественный желтый оттенок.
Кожные покровы приобретают неестественный желтый оттенок.Если нарушен отток желчи, она начинает скапливаться в тканях. Сложность процесса, характер его развития напрямую влияют на выраженность признаков плохого оттока секрета в организме. К ним можно отнести такие характерные проявления:
- тяжесть и боль в правом подреберье;
- желтый налет на языке;
- горечь во рту;
- желтый оттенок кожи и белков глаз;
- непрерывный, сильный зуд;
- белый цвет кала;
- темный цвет мочи.
Хроническое нарушение оттока значительный промежуток времени никак не проявляется, иногда после еды заметно вздутие живота и небольшая отрыжка. Только спустя несколько месяцев протоки не выдерживают, и оказывается желчь в крови, а нарушение дает о себе знать характерными симптомами. Признаки острой стадии появляются внезапно, они ярко выражены.
Вернуться к оглавлениюЧем опасно такое состояние?
Неправильный отток желчи в организме полностью нарушает функции желчных протоков и процесс переработки пищи. Уменьшение или прекращение поставки секрета в двенадцатиперстную кишку (холестаз) провоцирует развитие таких патологических процессов на фоне нарушения метаболизма, как:
- авитаминоз;
- остеопороз;
- желчнокаменная болезнь;
- воспаление стенок желчного пузыря;
- почечная или печеночная недостаточность.
Как диагностируют?
 Исследование установит наличие патологического процесса на ранних строках.
Исследование установит наличие патологического процесса на ранних строках.Без специальных диагностических мероприятий определить повышен или снижен отток секрета невозможно. После первичного осмотра для постановки точного диагноза врачу необходимы результаты лабораторного и инструментального обследования. Врачи назначают такие методы:
- Общий и биохимический анализ крови.
- Исследования мочи на желчный пигмент.
- Проверка крови на холестерин.
- УЗИ. Определяет отклонение от нормы по форме и размерам пузыря, присутствие камней и перегибов.
- Ультразвук с нагрузкой. Первый осмотр проводится натощак. После завтрака, через 30 минут, делают второе исследование для определения степени сокращения органа.
- Дуоденальное зондирование. Проводится забор желчи при помощи зонда, который вводится через рот или нос.
- Рентгенография и МРТ. Используется в случае запущенной формы заболевания.
Какое поможет лечение?
Чтобы результат в лечении холестаза был положительным, необходим комплексный терапевтический подход, который включает лекарственные и растительные препараты, правильный режим питания, физическую нагрузку. Комплекс процедур отличается многосторонним подходом, поэтому назначается врачом персонально, с учетом особенностей протекания болезни каждого пациента.
Вернуться к оглавлениюМедикаментозная терапия
 Препарат ускоряет процесс образования желчи.
Препарат ускоряет процесс образования желчи.Чтобы восстановить функциональные нарушения используют следующие препараты:
- Желчегонные. Помогают улучшить отток секрета:
- «Хологон»;
- «Аллохол».
- Средства, убирающие кожный зуд.
- Препараты для укрепления клеточной оболочки печени. К таковым относится «Гептрал».
- Средства для выведения токсинов из организма — «Урсофальк».
- Поливитаминные препараты для улучшения иммунной защиты.
- Ферменты, которые помогают пище лучше усваиваться.
Вернуться к оглавлениюЕсли у пациента отмечена алкогольная зависимость, ему нужно повысить эффект очищения организма от ядов специальными средствами.
Особенности питания
 Рекомендовано увеличить употребление продуктов, стимулирующих секрецию желчи.
Рекомендовано увеличить употребление продуктов, стимулирующих секрецию желчи.Корректировка рациона — важная составляющая лечения. Продуктами можно стимулировать выработку секрета, приводя в норму функции органа. Из меню убирают жареные, копченые и острые блюда, жирные продукты, алкоголь и изделия из сдобного теста. Длительные промежутки между едой нарушают движение желчи, она застаивается и становится густой. Чтобы не допустить этого, кушать нужно 5—6 раз на день небольшими порциями. Резкие перепады температур блюд (от горячей до холодной) провоцируют усиление сокращения желчных протоков, пища всегда должна быть теплой.
В меню включают продукты, которые стимулируют секрецию, к таким относятся:
- растительное масло;
- сельдерей;
- томаты;
- укроп.
Специальные упражнения
Зарядка стимулирует работу органов пищеварительной системы, улучшает состояние мышц и кровообращение. Упражнения для оттока желчи выполняются натощак, повторять их нужно не меньше 5 раз. Комплекс гимнастики может быть таким:
- Исходное положение — лежа на боку. Делая вдох, надуть живот, выдох — втянуть.
- Перевернуться на спину. На вдохе колени подтянуть к области желудка, одновременно верх туловища поднимается, голова к коленям. Выдох — исходное положение.
- «Велосипед». Имитировать ногами езду на велосипеде.
Народные средства
 Лечение народными способами лучше обговорить с доктором.
Лечение народными способами лучше обговорить с доктором.Природные компоненты не могут быть главным методом лечения нарушенного оттока желчи, это дополнение к основной терапии. Правильно заваренная трава расширяет протоки, усиливает секрецию желчи, приводит в норму функции печени. Чаще всего используют отвары в соотношении 1 ст. л. на 200 мл воды:
- Из листьев березы. Варить полчаса. 1/3 стакана остывшего отвара принимают перед едой.
- Из шиповника и крапивы. Проварить 15 мин. и настоять 45 минут.
Какие прогнозы?
Если нарушение секреции желчи обнаружено вовремя, назначено своевременное лечение и все рекомендации соблюдаются, то прогноз на выздоровление благоприятный. В запущенных случаях может понадобиться операция, на результат которой влияет множество факторов. В послеоперационный период может развиться много осложнений: нарушается метаболизм липидов, развивается анемия и снижается плотность костной ткани.
основные симптомы, признаки и народные методы лечения
Симптомы застоя желчи могут сопровождать целый ряд заболеваний, при этом представляя собой не просто уменьшение оттока желчи в канальцах печени, но и снижение выделения печенью воды, билирубина и желчных кислот. Это патология гепатобилиарной системы (печени, желчных протоков, желчного пузыря или транспортных протоков внутри или вне печени). Застой желчи не просто затрудняет работу всей пищеварительной системы, но и провоцирует сбой в процессе обмена веществ. Поскольку гастроэнтерологи отмечают все более частое появление подобного опасного явления, а данное опасное состояние требует своевременного лечения, необходимо знать основные признаки нарушения желчевыводящей системы для оказания своевременной помощи.
1 Сущность и опасности патологии
Термин холестаз, который принято употреблять для этого явления, образован от двух греческих корней: желчь и состояние. Иногда его ошибочно называют , но на самом деле это явление, которое характеризуется множественными синдромами, несколько видоизменяющимися в зависимости от того, какой характер приобретает застой желчи и какие заболевания сопровождает.
Это нарушение пищеварительного цикла, при котором не производится, или недостаточно производится нормальный отток в двенадцатиперстную кишку, желчь не поступает вовсе, или это происходит в минимальном количестве. Может быть следствием различных причин (например, перетяжки желчного протока или закупорки желчного пузыря камнями), сопровождаясь нарушениями работы печени, поджелудочной железы, кишечника и других органов. В медицине на сегодняшний день выделяется целый ряд форм и видов застоя желчи, каждый из которых может представлять угрозу пораженному организму, приводя к нарушению пищеварения и различным осложнениям: от легкого болевого синдрома до или поражения поджелудочной железы.
2 Причины, вызывающие заболевание
Холестаз обычно нельзя признать следствием одной определенной причины. В каждом конкретном случае это результат взаимодействия комплекса негативных явлений, в числе которых обязательно присутствует неправильное, несвоевременное и нерегулярное питание. К остальным причинам, являющихся, кроме случаев врожденной патологии, прямыми последствиями нарушения режима правильного питания, в современной медицине относят следующие:
- нарушение образования желчи;
- непроходимость желчных протоков печени;
- нарушение перистальтики;
- образование камней в желчном и застой из-за них в протоках;
- гастрит или язва желудка;
- панкреатит;
- патология работы нервной системы.
Множественность факторов, влияющих на появление холестаза, связана со специфической ролью желчи в процессе пищеварения. Неправильное питание приводит к тому, что желчный пузырь начинает сокращаться недостаточное количество раз, в результате чего желчь превращается в камни, а мышцы постепенно начинают утрачивать способность действовать необходимым образом, и желчный перестает выбрасывать фермент. Если же это сопровождалось какими-либо травмами органов пищеварительного тракта, то ситуация может стать и вовсе угрожающей.
3 Роль желчи в процессе пищеварения
Желчь — это секрет клеток печени, который поступает в пищеварительный тракт и участвует непосредственным образом в процессе переваривания пищи. Транспортировка этого секрета осуществляется из печени через специальные протоки в пузырь, где и хранится до того момента, когда в организм поступает пища. При поступлении еды в желудок в пузыре происходят сокращения, выбрасывающие печеночный продукт для участия в процессе переваривания пищи. Желчь выполняет несколько незаменимых функций в происходящем процессе:
- стимулирует синтез гормонов кишечника;
- активирует пищеварительный тракт и его моторику;
- способствует воспроизводству ферментов, переваривающих белки;
- участвует в выработке мицелл;
- способствует синтезу слизи;
- нейтрализует пепсин в желудочном соке;
- производит расщепление жиров.
Желчь образуется в печени непрерывно, с латентным периодом в 3-12 минут, и этот процесс находится под влиянием условных и безусловных факторов, к которым относятся: длительность нахождения пищи в желудке, кислотность его содержимого, недостаточное образование эндокринными железами гормонов, стимулирующих процесс желчеобразования, а также частота и количество приемов пищи. Этот секрет печени имеет огромное значение для нормальной жизнедеятельности организма, и любое нарушение его нормального воспроизводства, выделения и прохождения может стать причиной серьезных сбоев и неполадок в системе жизнеобеспечения. В случае таких аномалий необходима экстренная врачебная помощь и квалифицированное лечение.
4 Признаки развития недуга
Застойный процесс характеризуется целым рядом симптомов, которые условно подразделяются на общие и специфические. К общим относятся ухудшение самочувствия, нарушение привычного режима сна, слабость и вялость, дурной запах изо рта, повышенное потоотделение в некоторых случаях.
Специфические могут быть характерны и для других заболеваний желчевыводящей и пищеварительных систем, и только врач, проанализировав их совокупность, может выставить правильный диагноз. Данное заболевание может носить и бессимптомный характер, а интенсивность и последовательность проявления симптоматики зависят от индивидуальной гепатобилиарной системы каждого человеческого организма и конкретной причины, которой вызвана застойная патология. Основными специфическими симптомами принято считать:
причины, признаки, симптомы и лечение
Застой желчи — это довольно редкий патологический процесс, при котором замедляется или полностью прекращается выделение подобного вещества или его транспортировка по желчевыводящим протокам. В медицинской сфере такое нарушение также известно под названием холестаз.
Вызвать формирование подобного нарушения может широкий спектр предрасполагающих факторов, причём далеко не во всех случаях они имеют под собой патологическую основу. Однако наибольшую роль в развитии патологии играют чрезмерное пристрастие к спиртному, длительный отказ от еды и нерациональное питание.
Клиника заболевания довольно специфична и характерна для узкого круга недугов. Основу симптоматической картины составляют такие признаки застоя желчи, как сильный кожный зуд, привкус горечи во рту, болевые ощущения и тяжесть в зоне под правыми рёбрами.
Процесс диагностирования совмещает в себе большое количество лабораторных и инструментальных обследований, а также манипуляции, выполняемые непосредственно клиницистом.
Схема того, как избавиться от застоя желчи зачастую включает в себя консервативные терапевтические методики. Хирургическое лечение осуществляется по индивидуальным показаниям.
Этиология
Предрасполагающих факторов, приводящих к подобному недугу настолько много, что специалистами из области гастроэнтерологии принято разделять их на несколько групп:
- спровоцированные нарушением функционирования печени иди желчных протоков;
- вызванные недугами других внутренних органов и систем;
- физиологические, т. е. не связанные с протеканием какого-либо патологического процесса.
Первая категория причин застоя желчи может включать в себя:
- дискинезию или перегиб желчного пузыря;
- воспалительное поражение шейки этого органа;
- новообразования доброкачественного или злокачественного течения;
- формирование конкрементов в таких органах, как печень или желчный пузырь;
- образование кистозной опухоли непосредственно в общем желчном протоке или в ДПК;
- нарушение функционирования клапанной системы билиарного канала;
- склерозирующий холангит или воспалительное поражение стенок желчных путей первичной или вторичной формы;
- желчекаменная болезнь;
- сдавливание или стеноз начального отдела общего печёночного протока;
- цирроз печени или вирусное поражение этого органа;
- патологическое расширение желчных протоков;
- туберкулёз печени;
- отторжение донорского органа;
- хирургическое иссечение желчного пузыря.
Среди других заболеваний, приводящих к застою желчи у детей или взрослых, стоит выделить:
Помимо вышеуказанных факторов, застой желчи в желчном пузыре или в печени провоцирует:
- многолетнее пристрастие к спиртным напиткам и выкуриванию сигарет;
- резкое изменение характера повседневного меню;
- нерациональное питание, а именно употребление большого количества жирной и острой пищи;
- длительное влияние стрессовых ситуаций или сильнейшее эмоциональное потрясение;
- беспорядочное применение лекарственных препаратов, в частности антибактериальных веществ;
- малоподвижный образ жизни;
- генетическая предрасположенность.
Основную группу риска составляют лица старше 40 лет, однако это вовсе не означает, что патология не будет развиваться у людей другой возрастной категории. Стоит отметить, что мужчины подвержены застою желчи в большей степени, нежели женщины.

Причины холестаза
Классификация
Разделение болезни по варианту протекания подразумевает существование:
- острого застоя желчи — при этом характерная симптоматика выражается внезапно и интенсивно, что приводит к значительному ухудшению состояния человека;
- хронического застоя желчи — клинические проявления слабо выражены и нарастают постепенно, на протяжении нескольких недель или месяцев.
По локализации застоя желчи в организме выделяют такие формы патологии:
- внутрипеченочную — застойные явления локализуются в желчных протоках, расположенных внутри клеток печени;
- внепеченочную — развивается при закупорке протоков желчного пузыря.
Классификация по механизму формирования патологического процесса предполагает присутствие таких путей развития:
- парциального — происходит уменьшение объёмов выделяемой желчи;
- диссоциативного — отмечается задержка в секреции лишь некоторых компонентов желчи;
- тотального — выражается в нарушении транспортировки желчи в ДПК.
Помимо этого, застой желчи у ребёнка и взрослого может протекать в желтушной и безжелтушной форме.
Симптоматика
На степень выраженности клинических проявлений влияет несколько факторов, среди которых:
- этиологический фактор;
- тяжесть токсического поражения гепатоцитов или клеток желчевыводящих протоков;
- возрастная категория больного.
Главные симптомы застоя желчи представлены:
- постоянной тошнотой, редко приводящей к рвотным позывам;
- отрыжкой с неприятным запахом;
- горечью в ротовой полости;
- болями, тяжестью и дискомфортом в зоне под правыми рёбрами;
- расстройством сна;
- изжогой;
- неприятным запахом изо рта;
- обложенностью языка налётом, имеющим белый или жёлтый оттенок;
- нарушением акта дефекации, а именно диареей;
- иррадиацией болевых ощущений в спину;
- повышенным потоотделением;
- слабостью и вялостью;
- холелитиазом, при котором отмечается формирование конкрементов в желчном пузыре или желчных протоках.
Если заболевание протекает в желтушной форме, то вышеуказанная симптоматика дополняется такими признаками:
- приобретение кожными покровами, видимыми слизистыми оболочками и склерами желтоватого оттенка;
- необъяснимые высыпания;
- кожный зуд различной степени выраженности;
- обесцвечивание фекалий;
- потемнение урины;
- постоянная жажда.
В случаях хронического протекания недуга отмечается присутствие:
- ксантом и ксантелазм — представляют собой небольшие узелки, обладающие жёлтым или коричневым оттенком, локализующиеся в области груди, спины, локтях, а также веках;
- гиперпигментации кожи;
- повышенной кровоточивости;
- расстройства сумеречного зрения;
- понижения плотности костной ткани, отчего человек подвержен частым переломам, в том числе и патологическим;
- мышечной слабости;
- мужского и женского бесплодия;
- значительного понижения массы тела.
Всю симптоматику целесообразно относить как ко взрослым, так и к детям.

Желтый цвет лица и слизистых при застое желчи
Диагностика
Застой желчи в печени требует проведения целого комплекса лабораторных и инструментальных диагностических мероприятий. Однако, прежде всего, гастроэнтерологу стоит самостоятельно выполнить несколько манипуляций:
- изучить историю болезни — это поможет в поиске патологической причины застоя желчи;
- проанализировать жизненный анамнез — сюда стоит отнести информацию касательно питания, пристрастия к вредным привычкам и приёма медикаментов;
- провести тщательный физикальный осмотр, который в обязательном порядке должен включать в себя пальпацию передней стенки брюшной полости, при этом врач обращает внимание на реакцию пациента во время прикосновений к зоне правого подреберья. Помимо этого, очень важно оценить состояние кожи, слизистых и склер;
- детально опросить больного — это позволит клиницисту составить полную симптоматическую картину.
Больше всего диагностической информации предоставляют такие лабораторные исследования:
- биохимия крови;
- общеклинический анализ крови и урины;
- тесты для определения активности ферментов;
- микроскопические изучения биопата;
- копрограмма.
Однако основу диагностики составляют инструментальные процедуры, среди которых:
- эндоскопическая ретроградная холангиопанкреатография;
- ультрасонография печени и желчного пузыря;
- чрескожная чреспеченочная холангиография;
- МРХПГ и ПЭТ;
- биопсия;
- КТ и МРТ.

МРХПГ
Застой желчи следует дифференцировать от тех заболеваний, имеющих схожую симптоматику:
Лечение
После подтверждения диагноза пациентам прежде всего показано соблюдение щадящего рациона. Диета при застое желчи в желчном пузыре или печени обладает такими правилами:
- полный отказ от жирной и острой пищи;
- тщательное пережёвывание продуктов;
- частые и дробные трапезы;
- замена животных жиров на растительные;
- приготовление блюд путём варки и тушения, пропаривания и запекания;
- обильный питьевой режим.
За основу питания берётся диетический стол №5, подразумевающий исключение:
- спиртного и кофе;
- пряностей, майонез и острых соусов;
- маринадов и копчёностей;
- консервы и субпродуктов;
- кислых сортов ягод и фруктов;
- жареных яиц;
- мороженого и шоколада;
- кондитерских изделий;
- жирных разновидностей мяса и рыбы;
- кулинарных жиров и сала;
- наваристых и грибных бульонов;
- щавеля и шпината, лука и чеснока, редиса и редьки.
Меню должно быть обогащено желчегонными продуктами, среди которых:
- некислые соки, кисели и компоты;
- зелёный чай и какао с молоком;
- обезжиренная молочная продукция;
- ржаной и пшеничный хлеб;
- зелень, овощи и фрукты;
- каши и отварные яйца;
- домашнее варенье и мёд;
- диетическое мясо и рыба.
Все рекомендации относительно питания будут носить индивидуальный характер, отчего составляются только лечащим врачом.
Медикаментозное лечение застоя желчи направлено на приём:
- препаратов урсодезоксихолевой кислоты;
- поливитаминных средств;
- цитостатиков;
- гепатопротекторов;
- антигистаминных веществ;
- антиоксидантов.
Консервативная терапия может быть дополнена:
- физиотерапевтическими процедурами;
- массажем желчного пузыря;
- ЛФК;
- народными средствами.
Показаниями к хирургическому вмешательству выступают:
- неэффективность вышеуказанных методов лечения;
- обнаружение конкрементов или кистозных образований в желчном пузыре;
- наличие онкологических или доброкачественных опухолей;
- стеноз желчевыводящий путей.
Суть операции может заключаться в наложении анастомоза, наружном дренировании желчных протоков, вскрытии желчного пузыря или его полном иссечении.
Профилактика и прогноз
Чтобы у взрослого и ребёнка не возникло проблем с застоем желчи показано соблюдение общих профилактических мероприятий:
- ведение здорового и активного образа жизни;
- рациональное применение медикаментов, выписанных клиницистом;
- полноценное и сбалансированное питание;
- избегание стрессовых ситуаций;
- ранняя диагностика и комплексная терапия недугов, приводящих к подобному расстройству;
- регулярное посещение всех специалистов для прохождения профилактического осмотра — в особенности это необходимо лицам с генетической предрасположенностью к застою желчи.
Своевременное обнаружение, адекватная и комплексная терапия, а также выполнение рекомендаций лечащего врача — залог благоприятного исхода болезни, а именно полного выздоровления или стойкой ремиссии. Возникновение осложнений в виде цирроза, почечной недостаточности и внутренних кровоизлияний отмечается крайне редко.
Застой желчи. Симптомы и лечение у взрослых народными средствами, препаратами
Застой желчи – это симптом, указывающий на то, что желчевыводящие пути не справляются с работой. Лечение у взрослых ориентировано на устранение факторов, являющихся причиной развития заболевания.
Содержание записи:
Функции желчи в организме человека
Выработка желчи происходит в печени, но большая её часть сохраняется в желчном пузыре, который вмещает от 30 до 60 мл желчи. Иногда она концентрируется, и её содержание повышается от 5 до 20 раз.
Желчь выполняет функции:
- Пищеварительную. Помогает полному усвоению жиров, в некоторой степени белков и углеводов. Соли желчных кислот расщепляют жиры на мелкие частички, что создаёт хорошие условия для работы фермента липазы, который ускоряет процесс пищеварения.
- Активаторную. Желчные соли действуют как ускоритель для водорастворимых ферментов.
- Растворительную. Служит хорошей средой для взаимодействия жиров и расщепляющих жиры ферментов.
- Поглотительную. Помогает усваивать различные вещества, благодаря действиям желчных солей.
- Всасывательную. Жиры делаются растворимыми в водянистом содержимом кишечного канала и становятся пригодны для поглощения. Железо, кальций, витамины с помощью солей желчи быстрее усваиваются и поглощаются.
- Выводящую. С помощью желчи из организма выводятся тяжёлые металлы, желчные пигменты.
- Стимулирующую. Соли желчи стимулируют перистальтику.
- Желчегонную. Желчь действует как собственный стимулятор. Её соли самые сильные желчегонные средства. Они всасываются из кишечника, переносятся в печень и стимулируют дальнейшую секрецию желчи.

Желчь помогает поддерживать подходящий рН содержимого двенадцатиперстной кишки, нейтрализовать кислотность желудка, предотвращает вредное воздействие кислот на слизистую.
Причины застоя желчи
Холестаз – это явление, при котором желчь не может попасть из печени в двенадцатиперстную кишку. Наиболее частая причина холестаза – желчнокаменная болезнь, при которой образуются камни в желчном пузыре или его протоках.
Второй по распространённости причиной является перегиб желчного пузыря. Он может быть врождённый или приобретенный. Деформированный орган не в состоянии выполнять свои функции в полном объёме, не может выводить весь объём желчи. На третьем месте стоит паразитарное поражение печени. При глистных инвазиях, когда аскариды попадают в желчевыводящие пути, нарушается отток желчи.
Другие причины:
- Дискинезия двенадцатиперстной кишки. Она происходит в результате нарушение тонуса желчных протоков или желчного пузыря.
- Влияние стрессов, неврозов, нарушений в вегетативной нервной системе.
- Дискинезия желчного пузыря.
- Нарушение функции сфинктера Одди.
- Беременность.
- Переедание.
- Холангит.
- Алкоголизм.
Виды холестаза
В медицине выделяют 2 вида холестаза:
- Внутрипеченочный. Этиология развития болезни находятся внутри печени.
- Внепечёночный. В основе этого вида лежат механические нарушения внепечёночных протоков.
Холестаз может иметь острую стадию или принимать хроническую форму.
Внутрипечёночный холестаз имеет свои особенности и развивается по причинам:
- острого гепатита;
- алкогольного заболевания печени;
- первичного желчного холангита;
- вирусного гепатита В или С;
- приёма лекарственных средств, влияющих на печень;
- оральных контрацептивов;
- повышения гормонального уровня при беременности;

- развитие рака, затрагивающего печень.
Внепечёночное развитие происходит по причине:
- камней в желчном протоке;
- сужения желчного протока;
- рака поджелудочной железы;
- рака в желчных протоках;
- панкреатита.
Как проходит развитие холестаза?
Холестаз – это уменьшение или прекращение оттока желчи. При заболевании нарушается движение пищеварительной жидкости, вырабатываемой печенью в двенадцатиперстную кишку. Когда поток желчи останавливается, пигментный билирубин уходит в кровоток и там накапливается, отчего и происходит развитие холестаза.
В нормальном состоянии билирубин соединяется с желчью в печени и проходит через желчные протоки в пищеварительный тракт, откуда и выводится из организма. Большая часть билирубина выводится через кал, а меньшая – через мочу.
Особенности застоя желчи у беременных
Некоторые женщины испытывают в период беременности зуд в руках, ногах. Причина его появления – внутрипечёночный холестаз при беременности, при котором на нормальное течение желчи влияет большое количество гормонов. Застой желчи (симптомы и лечение у взрослых и беременных женщин имеют свои особенности) проявляется в последнем триместре, когда рост гормонов достигает своего пика.
Желчный пузырь удерживает желчь, необходимую для расщепления жиров в процессе пищеварения. Остановка потока желчи вызывает накопление желчных кислот, которые попадают в кровоток.
Этому способствуют эстроген и прогестерон, гормоны беременности. Женщины, которые вынашивают двойню, имели нарушения в печени до беременности или генетическую предрасположенность заболевания, чаще подвергаются холестазу.
При заболевании создаются риски для будущего ребёнка:
- недополучение плодом кислорода во время беременности и родов;
- возможность мертворожденного плода;
- повышенная нагрузка на печень ребёнка.
Женщины с холестазом должны находиться под пристальным вниманием врачей.
Застой желчи после удаления желчного пузыря
Если желчный пузырь заболел или удалён, он не будет поглощать жир и выделять холестерин в нужном объёме. Печень будет вырабатывать желчь, но вместо того, чтобы отправлять её в желчный пузырь для хранения, будет отправлять напрямую через протоки в тонкий кишечник.
Со временем организм приспособится к потере пузыря, но на первоначальном этапе возникают проблемы:
- Постхолецистэктомическая диарея. У 20% людей, которым удалили пузырь, появляется диарея. Это происходит по причине большого потока желчи, который проходит через тонкую кишку. Со временем процесс восстанавливается и нормализуется.
- Дисфункция сфинктера Одди. После операции возникают боли в верхней части живота, чаще после еды. Причиной является сфинктер Одди, клапан, находящийся в тонкой кишке, регулирующий поток желчи и панкреатических соков. Дисфункция возникает из-за того, что он не расслабляется должным образом. Со временем, при условии изменения привычки питания, боли проходят, проход желчи нормализуется.
Симптомы холестаза, где болит?
При холестазе наблюдаются симптомы:
- тёмная моча;
- светлый стул с неприятным запахом;
- общий зуд.
Застой желчи (симптомы и лечение у взрослых требуют повышенного внимания) влияет на превышение билирубина, отложившегося в коже. Изменившийся цвет кожного покрова указывает на появление желтухи, а тёмная моча появляется из-за избытка билирубина, выделяемого почками. Зуд вызывают продукты желчи, накапливаемые в коже.
Стул становится светлым из-за того, что блокируется проход билирубина в кишечник. В нём накапливается много жира, потому что желчь не может попасть в кишечник, чтобы помочь переварить его. Жировые отложения в фекалиях создают неприятный запах.
Симптомы холестаза, обусловленные причинами нарушений в печени:
- видимые в коже изменённые кровеносные сосуды, в виде звёздочек, паутины;
- скопление жидкости в брюшной полости.
Симптомы холестаза, обусловленные причинами, лежащими вне печени:
- прерывистая боль в верхней правой части живота, иногда отдающая в правое плечо;

- увеличенный желчный пузырь.
Застой желчи у взрослых предопределяет другие симптомы: потерю аппетита, лихорадку.
Последствия и осложнения
Нарушения потока желчи приводит к развитию хронического заболевания печени, что затрудняет её лечение. Холестерическую болезнь может осложнить остеопороз, перелом костей, появляется дефицит жирорастворимых витаминов. Застой желчи приводит к аномально повышенному уровню липидов, а это увеличивает риск сердечно-сосудистых заболеваний.
Повышается риск возникновения портальной гипертензии, что приводит к варикозному расширению вен пищевода, желудка, циррозу печени, увеличению селезёнки.
К какому врачу обратиться?
При начавшихся болях в области правого подреберья, сухости и горечи во рту, появления желтизны в склере, следует обратиться к терапевту. После первичного обследования он направит к гепатологу или гастроэнтерологу.
Диагностика и обследования
Диагностируя холестаз у людей, врач пытается определить, находится ли причина в печени или за её пределами на основании симптомов и результатов физического обследования.
Этапы диагностирования:
- Оценка врача.
- Анализ крови.
- Визуальный тест с помощью УЗИ (в том случае если по результатам анализа крови выявлены аномальности).
- Биопсия печени (по необходимости).
Повышенный уровень билирубина, холестерина, жирных кислот указывает на наличие заболевания, но не на причину его возникновения. Исследование УЗИ делается в том случае, если по результатам крови выявлены аномальности, а также может быть проведена компьютерная, магнитно-резонансная томография в дополнение к УЗИ или вместо него.
Если причина развития холестаза кроется в печени, то предлагается сделать биопсию. При закупорке желчных протоков требуется их точное изображение.
Для этого выполняются последовательные действия:
Лечение холестаза у взрослых
Терапия назначается в зависимости от вида холестаза:
- При закупорке желчных протоков назначается эндоскопия или хирургия.
- При блокировке желчи в печени назначаются различные методы лечения в зависимости от первопричины.
- Для удаления зуда назначают холестирамин.
Если причиной заболевания является гепатит, то холестаз исчезает после лечения гепатита противовирусными препаратами. Если предполагаемой причиной являются лекарственные средства, то их отменяют. Людям с холестазом рекомендуется избегать употребления токсичных для печени веществ, таких как алкоголь, лекарственные препараты.
Если печень повреждена не сильно, то предлагается приём витамина К, который улучшает свёртываемость крови. При холестазе часто назначаются добавки кальция и витамина Д. Препарат первой линии при холестатическом зуде – Колестирамин.
Для лечения холестаза используют гепатопроекторы животного и растительного происхождения:
| Наименование препарата | Способ применения |
| Прогепар | Применяется по 1–2 таб. 3 раза в сутки |
| Гепатосан | Режим дозирования назначается врачом, в зависимости от заболевания |
| Орнитин | Назначается при гепатите, циррозе, дозировку назначает врач |
| Фосфоглив | Широкий спектр действия, назначают по 2 капсулы 3 раза в день, лечение продолжается до 6 мес. |
| Карсил, растительный препарат, активное вещество – расторопша | Назначают 3 раза в день по 4 драже. |
При лечении беременных женщин все препараты, должны назначаться только по указанию врача. Для лечения минеральной плотности костей, которая нарушается при холестазе, успешно применяется бисфосфонаты.
Диета
При нарушенной функции печени требуется дробное питание. Из рациона следует исключить жиры, особенно тугоплавкие, копчёные мясо, колбасы, полуфабрикаты, консервированные продукты.
Продукты, которые необходимо включить в диету:
- Йогурт.
- Шпинат
- Черника, вишня, томаты, сладкий перец, тыква.
- Морская капуста, зелёные листовые овощи.
- Красное вино или красный виноград.
Пример диеты на 1 день
Завтрак:
- 3/4 стакана овсянки.
- 1 банан среднего размера.
- 1 чашка обезжиренного молока.
- Свежезаваренный кофе.
Обед:
- 2 ломтика цельнозернового хлеба.
- 85 г грудки индейки.
- 30 г нежирного сыра.
- Ломтик помидора с зелёным листовым салатом.
- 1 яблоко.
Ужин:
- 100 г тилапии.

- 150 г коричневого риса с 1 ч. ложкой масла.
- Горсть шпината.
- 2 крекера.
- 1/2 чашки обезжиренного йогурта с фруктами на выбор.
Перекус:
- 28 г миндаля.
- 1 чашка нежирного (1%) творога
- 10 нежирных крекеров.
Упражнения при застое желчи
При застое желчи помогают снизить холестерин плавание, гимнастика, бег трусцой, теннис, ходьба. Чтобы упражнения приносили пользу они должны быть ежедневными и проводиться в течение длительного времени.
Массаж
Массаж противопоказан в острой форме заболевания, при панкреатите. Начинать массирование следует с области спины. Основные приёмы: растирание, поглаживание, разминание тела. Массируется спина не менее 15 мин., затем переходят к поверхности грудной клетки.
Движения должны быть мягкими и нежными. Массируют эту часть не менее 5 мин., а затем переходят в область эпигастрия. Основные приёмы: поглаживания, аккуратные, нежные растирания. При отсутствии болей можно проводить массаж мышц живота.
Существует несколько специальных массажных методик:
- Методика по Огулову.

- Массаж Дубровского.
- Висцеральный массаж.
Тюбаж с минеральной водой
Процедуру не рекомендуется проводить при холелитиазе, печёночной колике, тяжёлых поражениях печени. Процедура проводится утром, натощак.
Методика проведения:
- Выпить 250 мл минеральной воды без газа. Для усиления эффекта можно добавить 1 ст. л. растительного масла.
- Лечь на правый бок, подложить под живот грелку, наполненную тёплой водой.
- После 1,5 часа следует перевернуться на другой бок, оставив грелку в первоначальном положении.
- Опорожнить кишечник и вернуться в лежачее положение, чтобы вода до конца очистила тонкий кишечник.
Тюбаж проводится не чаще 1 раза в неделю. В этот день после процедуры не следует есть тяжёлую, жирную, острую пищу, употреблять алкоголь.
Желчегонные препараты
Застой желчи (симптомы и лечение у взрослых предполагают применение желчегонных средств) лечится препаратами, усиливающими желчеобразование, помогающими выделению желчи в двенадцатиперстную кишку. В зависимости от механизма их действия, женлчегонные лекарства на две группы: усиливающие образование желчи и способствующие её выведению.
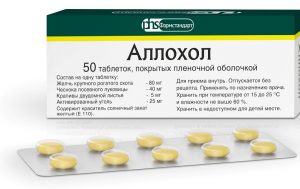
Аллохол
Препарат желчегонного действия, в составе имеется сухая желчь, сухие чеснок и листья крапивы, активированный уголь. Противопоказан людям, имеющим индивидуальную непереносимость компонентов, язвенные заболевания, дистрофию печени. Во время беременности и лактации применяется только по рекомендации врача.
Препарат принимается 3–4 раза в сутки, после приёма пищи. Доза рассчитывается лечащим врачом. Больше 3 месяцев принимать не рекомендуется.
Никодин
Препарат желчегонный, усиливающий секрецию желчи и облегчающий её выброс в кишечник. Действующее активное вещество – гидроксиметилникотинамид. Рекомендуется при дискинезии, холецистите, гепатите реактивном. С осторожностью применяется при холестазе. Суточный приём от 500 до 1000 мг разбивается на 3–4 раза.
Хофитол
Препарат растительного происхождения, имеющий в составе листья артишока. Рекомендуется при гепатите, циррозе печени, холецистите, дискинезии желчевыводящих путей.

Имеет много противопоказаний к различным видам заболеваний. Доза зависит от возраста пациента. Во время беременности препарат назначается строго по указанию врача.
Гомеопатия
Гомеопатические препараты являются подручными средствами при лечении холестаза.
К ним относятся желчегонные средства, для лечения хронического гепатита, противовоспалительные растительные средства:
- Кумивит.
- Галстена.
- Хепель.
- Полифитохол.
При лечении используются растительные препараты, содержащие: мяту перечную, крапиву двудомную, солодку голую. Сочетание корня девясила, плодов шиповника и боярышника, цветов пижмы влияет на обменные процессы в печени, усиливает желчегонный эффект.
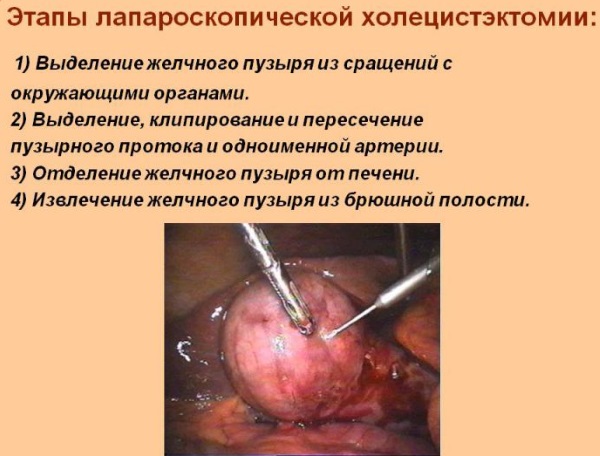
Оперативное лечение
Хирургическое разрешение холестаза проводится при помощи холецистэктомии. Традиционная операция проводится открытым способом. Ей подвергаются не более 5–8% больных.
Остальной части пациентов проводят операции с помощью лапароскопической методики, которая обеспечивает малую травматичность, хороший косметический эффект и после неё редко возникают послеоперационные осложнения. Для лечения больных с механической желтухой проводятся чрескожные эндобиллиарные вмешательства под контролем ультразвука, рентгеноскопии.
Народные рецепты от застоя желчи
Застой желчи, симптомы и лечение которой предполагают использование растительных трав, можно лечить с помощью желчегонных растений.
Одуванчик
Корень одуванчика является безопасным природным средством. Он увеличивает выработку мочи, служит естественным слабительным, очищает печень. Наибольшей целебной силой обладают молодые листья. Но и в сушеном виде он полезен.
Рецепт:
- Корни растения 1 ст.л. заварить в горячей воде, прокипятить в 250 г воды 5 мин.

- Остудить, процедить, принимать 3 раза в день по ¼ стакана, разбавив водой.
Зверобой
Настойка из цветов зверобоя помогает при дискинезии желчных путей, гепатитах, застоях желчи.
Как приготовить:
- 1 ст. л. травы заливают 200 мл воды, варят 10–15 мин.
- Отстоявшийся и процеженный раствор разбавляют водой и пьют в течение дня по 1/3 стакана за 30 мин. до еды.
Отвар зверобоя и бессмертника
Для приготовления отвара необходимо:
- Взять 4 части зверобоя и 4 части соцветий бессмертника. Залить горячей водой.
- Кипятить в течение 15 мин. Затем остудить и процедить.
- Принимать по ¼ стакана, разбавив водой, 2-3 раза в день до еды.
Перечная мята
При коликах в печени следует пить чай, заваренный на листьях мяты перечной. Отобранные, промытые листья заваривают в свежем виде или в сушёном. Пить можно в течение всего дня, 4–5 раз.
Кукурузные рыльца
Оказывают выраженное желчегонное действие. Назначаются при холецистите, холестазе. Применяется внутрь в виде отвара, который готовится из 10 гр сырья и 200 мл воды. Принимается по 40 мл каждые 4 часа.
Настой овса
Очищение печени овсом известно с давних времён.
Для этого готовится отвар:
- Цельные зёрна, не хлопья, промытого овса заливают 1,5 л кипячёной воды, кипятят в течение 30 мин.

- Отстаивают, затем используют как лечебное средство. Пить следует по 1 ст. за полчаса до еды в течение 1 месяца.
Настой ромашки
Усиливает желчеобразование, применяется при холецистите, холестазе. Отвар цветов ромашки делают из расчёта 1 ст. л. на 200 мл воды. Пьют по ½ или 1/3 стакана 3 раза в день после еды.
Шиповник
Отвар из ягод шиповника готовится следующим образом:
- 100 г ягод заливают 400 мл воды, кипятят 2–3 мин., а затем настаивают 2–3 часа. Пьют отвар вместо воды в течение всего дня. При панкреатите отвар пить не рекомендуется.
Экстракт шиповника можно купить в аптеке, он продаётся под названием Холосас. Хорошо помогает при дискинезии желчных протоков.
Лесная земляника
Растение помогает организму освободиться от застоя желчи. Из листьев, корней готовится настой. Растение заливается кипятком и настаивается как чай. Можно использовать сухие ягоды земляники лесной. Чай можно настаивать в термосе и пить в течение дня несколько раз.
Свекла
Свекольный сок предотвращает появление камней в желчном пузыре. Для этого свекольный сок разбавляют морковным в пропорции 1:2. Начинаюи пить с небольшой дозы, 1 ч. л., постепенно повышая количество выпитого сока до 120 мл в сутки.
Сок квашеной капусты
Богатый витаминами сок обладает желчегонным эффектом. Принимается в острый период холестаза и для профилактики. Начинают пить сок по 1 ст. л. в сутки, постепенно увеличивая дозу до 300 мл. Пить следует до еды, в течение 2–3 месяцев.

Большинство взрослых людей, которые не оставляют без внимания симптомы и проходят лечение на ранних стадиях, избавляются от застоя желчи. В дальнейшем поддержать печень в нормальном состоянии помогут профилактика и здоровый образ жизни.
Автор: Беляева Анна
Оформление статьи: Лозинский Олег
Видео о застое желчи
Как избавиться от застоя желчи натуральными средствами:
как его избежать и как лечить
Экология здоровья: Неприятный горький привкус во рту и отсутствие интереса к еде знакомы многим.Запорами и болезненными ощущениями в правом подреберье
Неприятный горький привкус во рту и отсутствие интереса к еде знакомы многим. Запорами и болезненными ощущениями в правом подреберье тоже удивишь разве что исключительных адептов здорового образа жизни. Эти досадные, но на первый взгляд не самые серьезные расстройства организма мы часто готовы переждать. Между тем все это может оказаться симптомами опасного нарушения работы печени и желчевыводящей системы – холестаза, а проще говоря застоя желчи.
Предлагаем разобраться, чем грозит застой желчи, откуда он приходит, как его избежать и как лечить, если диагноз уже поставлен.
Застой желчи: что это такое
Холестаз проявляется в уменьшении тока желчи в двенадцатиперстную кишку. Эта проблема может быть вызвана дисфункциями желчного пузыря, патологией желчных путей, нарушением синтеза компонентов желчи, циррозом, неправильным питанием, паразитарной инфекцией, различными нарушениями в работе нервной и эндокринной систем или другими причинами, но в любом случае первой от застоя желчи страдает печень.
Нарушения в работе этого важного органа, отвечающего в том числе за пищеварение и очистку организма, незамедлительно скажутся на общем самочувствии. Заболевшие начинают ощущать постоянную усталость, слабость и вялость. Также симптомами холестаза являются:
- желтушное окрашивание кожи, белков глаз и видимых слизистых оболочек;
- кожный зуд, особенно сильно проявляется на руках и ногах;
- боли в правом подреберье;
- периодическая тошнота и даже рвота;
- неприятный запах изо рта;
- темная моча и светлый кал;
- увеличение размера печени.
Застой желчи влечет за собой нарушение слаженной работы всей пищеварительной системы. За холестазом могут прийти и такие заболевания, как:
- цирроз печени;
- печеночная недостаточность;
- авитаминоз и остеопороз, как следствие нехватки витаминов А и D, усваиванию которых мешает болезнь;
- холецистит.
Застою желчи в желчном пузыре способствуют слишком продолжительные перерывы между приемами пищи. Следовательно, частое игнорирование завтрака, обеда или ужина автоматически может поставить вас в очередь на прием к гепатологу-гастроэнтерологу.
Рядом могут оказаться и люди, не особо увлекающиеся физкультурой и ведущие малоподвижный образ жизни. Также в группе риска по заболеванию холестазом находятся алкоголики, люди, страдающие от проблем с пищеварительным трактом, больные с камнями в желчных путях.
Иногда изменение гормонального фона у беременных женщин может повлиять на работу желчного пузыря и стать причиной холестаза. Обычно проблемы с током желчи появляются в третьем триместре беременности. Холестаз опасен как для ребенка, так и для вынашивающей его матери.
К врачу следует незамедлительно обратиться при первых же проявлениях этих симптомов, например при участившейся тошноте и пропаже аппетита.
Методы лечения застоя желчи
Холестатический синдром диагностируется по перечисленным выше клиническим признакам, с помощью УЗИ, зондирования, а также в результате лабораторных исследований. Для этого врач может назначить анализы крови и мочи, определяющие уровень билирубина, желчных кислот, щелочной фосфатазы, холестерина и других ферментов и веществ.
Лечение холестаза ведется одновременно по нескольким направлениям:
- облегчение зуда;
- борьба с застоем желчи;
- поддержка и оздоровление печени.
Зуд снимается специальными мазями и кремами, кортикостероидами или антигистаминными препаратами. Параллельно больному прописывают лекарства, отвечающие за уменьшение концентрации желчных кислот, и желчегонные препараты.
Свою эффективность показали препараты на основе урсодезоксихолевой кислоты, вытесняющие и устраняющие токсичную желчную кислоту. Для оздоровления и защиты печени могут быть рекомендованы различные гепатопротекторы, в том числе и препараты природного происхождения: «Бонджигар», «Аллохол», «ЛИВ-52», «Карсил» и другие, а также препараты из клеток печени свиньи, например «Гепатосан».
На время лечения и восстановления больному холестазом назначается диета, убирающая из рациона продукты на основе или с содержанием животных жиров, ограничивается кислое и жареное, запрещается употребление алкоголя и лекарств, оказывающих токсическое воздействие на печень. Также исключаются холодные напитки и продукты, консервы, шоколад, какао, грибы.
При отсутствии противопоказаний врач может назначить пациенту слепой тюбаж, промывающий желчные протоки и устраняющий застой желчи.
В особо тяжелых случаях врач может порекомендовать хирургическое вмешательство для расширения желчных протоков. Операция делается эндоскопическим методом через несколько проколов, что позволяет пациенту довольно быстро оправиться от лечения, а также исключает необходимость накладывать швы.
Народный подход
За 15-20 минут до еды рекомендуется выпивать чашку горячего витаминного настоя из ягод крыжовника, смородины, брусники, клюквы, калины, шиповника или боярышника. Ягоды можно заваривать вместе или чередовать. Эти вкусные и полезные напитки помогут снять спазмы в пищеварительном тракте и подготовить его к трапезе.
Нормальной работе привратников, регулирующих напор желчи, помогут продукты, содержащие кремний и германий, – их можно отличить по яркому чесночному запаху. Это и сам чеснок, черемша, а также асафетида – восточная пряность из одноименного растения.
Проблемы с током желчи в народной медицине издавна лечились травяными чаями, принимаемыми после еды. Предпочтительны горькие желчегонные травы и ягоды: горечавка, спорыш, полынь, пижма, бессмертник, душица, расторопша, цикорий, зверобой, корени и листья одуванчика, корни орегонского винограда, красная рябина и многие другие.
Стоит отметить, что многие из целебных отваров и настоев не только нормализуют отток желчи, но и оздоровляют печень, помогают ей восстанавливаться, способствуют удалению токсинов из печени и очищению крови.
В восточной медицине для лечения и профилактики застоев желчи рекомендуется трава володушки, мумие, имбирь, арника горная, а также сок алоэ.
Профилактика застоя желчи
По статистике, от холестаза страдает пятая часть населения нашей планеты. Фастфуды, отсутствие режима питания и сидячая работа, частые переживания и стрессы, – все это может стать причиной возникновения заболевания.
Есть много различных способов стимулировать работу желчного пузыря, предупреждая тем самым застой желчи:
- двигайтесь – ежедневные прогулки, бег, бассейн, занятия танцами и другие виды физкультуры не дадут застаиваться желчи;
- обязательно потратьте время на завтрак, обед и ужин, чтобы не тратить его позже на походы к гепатологу;
- ешьте меньше жирной, сладкой, соленой и острой пищи, откажитесь от алкоголя;
- старайтесь не переедать, даже здоровой пищи должно быть в меру;
- вспыльчивость и раздражительность могут провоцировать спазмы в желчном пузыре, не злитесь попусту и держите себя в руках. опубликовано econet.ru
Застой желчи после удаления желчного пузыря симптомы — Лечим печень
 Сотни поставщиков везут лекарства от гепатита С из Индии в Россию, но только M-PHARMA поможет вам купить софосбувир и даклатасвир и при этом профессиональные консультанты будут отвечать на любые ваши вопросы на протяжении всей терапии.
Сотни поставщиков везут лекарства от гепатита С из Индии в Россию, но только M-PHARMA поможет вам купить софосбувир и даклатасвир и при этом профессиональные консультанты будут отвечать на любые ваши вопросы на протяжении всей терапии. Казалось бы, после удаления желчного пузыря (холецистэктомии) все страдания больного желчнокаменной болезнью остались позади. Но, к сожалению, у некоторых появляются неприятные ощущения в правом подреберье, под ложечкой. Помимо приступов желчной (печеночной) колики возникают тошнота, отрыжка съеденной пищей, воздухом или горечью, сухость, горечь во рту, привкус жира. Нередко беспокоят лихорадка, неустойчивый стул, вздутие живота (метеоризм). Все эти симптомы не всегда связаны с поражением желчевыводящих путей и операцией, хотя подобные состояния обычно объединяют в одну группу под названиями «постхолецистэктомический синдром» или «синдром после холецистэктомии».
Желчнокаменная болезнь практически всегда сопровождается нарушениями желчеотделения и двигательной функции общего желчного протока, желудка, двенадцатиперстной и толстой кишки. Холецистэктомия избавляет больного от патологически измененного желчного пузыря, но не от сопутствующих заболеваний: воспаления желчных путей, поражения печени и поджелудочной железы. Они иногда даже обостряются после хирургического вмешательства.
Лечение больных, перенесших операцию, врач проводит дифференцированно в зависимости, скажем, от характера обменных нарушений, наличия инфекции или застоя желчи, дискинезии желчных путей.
Пациент должен знать, что пища может играть роль и болезнетворного, и лечебного фактора при патологии печени, желчевыводящей системы и других органов пищеварения. Например, очень холодная пища вызывает спазм привратника желудка, рефлекторно передающийся на желчные протоки и сфинктеры. Тугоплавкие жиры (сало, маргарин) и экстрактивные вещества (крепкие бульоны), перец, пиво, вино, сиропы, уксус, пряности при дискинезии желчных протоков могут усилить их спазм, который проявляется приступами боли в правом подреберье и подложечной области. Обильное количество пищи задерживается в желудке, что удлиняет период эвакуации ее из желудка, а значит, и период секреции и поступления желчи в кишечник. Даже этот краткий перечень неадекватных реакций желчевыводящих путей на погрешность в питании убеждает в необходимости следовать диете.
Сразу после холецистэктомии назначают диету № 5а щадящую, что помогает восстановить функциональное состояние печени, уменьшает воспалительный процесс в желчевыводящих путях и поджелудочной железе.
Первые полтора-два месяца после операции все блюда готовят в отварном виде или на пару, протертыми. Суточный рацион в это время содержит примерно 2300 килокалорий (около 100 граммов белка, 50—60— жиров, 250—280— углеводов). Поваренной соли —8 граммов, количество свободной жидкости— до полутора литров. Супы — протертые из овощей (моркови, цветной капусты, помидоров), круп (овсяной, рисовой, манной), вермишели на овощном отваре. Можно есть сухарики из пшеничного хлеба, пшеничный хлеб вчерашней выпечки, печенье из несдобного теста.
Щадящая диета рекомендует:
Мясные и рыбные блюда из нежирных говядины или курицы, рыбы (треска, судак, щука, ледяная, хек) в виде суфле, кнелей, паровых котлет, биточков, фаршированный белковым омлетом мясной, куриный и рыбный рулеты; запеканки из вермишели и лапши с вареным мясом; курицу и рыбу можно есть куском, но без кожицы.
Разрешается одно яйцо в день или белковый омлет паровой. Цельное молоко включают в рацион только при его хорошей переносимости; творог— желательно обезжиренный и пресный в виде пудингов, суфле; сметана как приправа.
Овощи (тыква, кабачки, цветная капуста, морковь, картофель) лучше есть в отварном виде, тушеные. Можно готовить протертые пудинги из моркови, моркови с творогом.
Фрукты и ягоды рекомендуются только спелые и сладкие в виде протертых компотов, киселей, муссов, желе; яблоки печеные: виноград без кожуры. Сахар, конфеты, варенье нужно резко ограничить.
Из жиров— масло сливочное, только для приготовления блюд.
Фруктовые, ягодные, овощные соки лучше пить разбавленными пополам с водой. Полезен отвар из плодов шиповника. Можно пить некрепкий чай, слабый суррогатный кофе с молоком.
Через два месяца можно переходить на диету № 5.
Она обеспечивает уже более полноценное питание, активизирует компенсаторные механизмы, стимулирует ферментативные, белково-синтезирующие процессы в печени, выведение желчи, благоприятно влияет на функции тех органов и систем, которые часто вовлекаются в патологический процесс при хронических поражениях гепато-билиарной системы. Калорийность суточного рациона увеличивается на 700-900 килокалорий— за счет жиров (80—100 граммов), углеводов (около 400). Количество свободной жидкости — до двух литров. Теперь уже разрешается есть хлеб ржаной подсушенный или вчерашней выпечки; вегетарианские или на вторичном бульоне (не чаще 3—4 раз в неделю) супы из сборных овощей, борщ, щи из свежей капусты, рассольник из овощей и свежих огурцов, свекольник, суп из перловой крупы, картофельный с фрикадельками.
На второе можно готовить бефстроганов, тефтели, плов из вываренного мяса, картофельную запеканку с вареным мясом, голубцы, фаршированные мясом и рисом, тушенное со сборными овощами отварное мясо, пирожки с мясом, плов из риса с фруктами, пудинги из риса и овощей, риса и творога, лапшу домашнюю с мясом, макароны рубленые с изюмом, макароны с томатом и сыром, вареники с творогом, ватрушки с творогом, творожники, запеченные со сметаной, суфле творожное с яблоками. Разрешаются неострые сорта сыра, понемногу свежей сметаны и сливок, варенье, мед, спелые фрукты и ягоды не кислых сортов в сыром и запеченном виде, яблочный, клубничный и молочный муссы, апельсины, мандарины, виноград, сливы, клубника, малина, смородина, земляника.
Из напитков— чай с лимоном, фруктовые соки — вишневый, абрикосовый, апельсиновый, мандариновый, овощные.
Сливочное, оливковое, подсолнечное, кукурузное масло добавлять в блюда в натуральном виде.
Но бывает, что у больного, даже если он строго соблюдает диету, состояние ухудшается. Поднимается температура тела, кал становится осветленным, жирным, прилипает к унитазу, эпизодически возникает рвота с обильной примесью желчи. После рвоты обычно наступает облегчение, уменьшается боль в правом подреберье, проходит тошнота. Такие явления свидетельствуют о нарушении оттока желчи из общего желчного протока в двенадцатиперстную кишку и в конечном счете о застое желчи.
В таких случаях надо обязательно обратиться к врачу, который назначит диету № 5 жировую для нормализации желчеотделения, улучшения двигательной функции кишечника, повышения бактерицидных свойств желчи. Эта диета физиологически полноценная с нормальным содержанием белка, увеличенным количеством жира при равном соотношении животных и растительных жиров. Простые углеводы, и прежде всего сахар, следует ограничить, исключить тугоплавкие жиры, стараться больше есть овощей, фруктов, клетчатка которых усиливает желчегонный эффект пищи, улучшает моторику кишечника, обеспечивает выведение холестерина из организма.
Состав рациона при этой диете: белки—100—110 граммов, жиры— 120 (соотношение животных и растительных 1:1), углеводы —400 (сахар 50—60), калорийность 3200—3500 килокалорий; поваренной соли 10—12 граммов; количество свободной жидкости — полтора литра. Третьи блюда готовят несладкими или на ксилите. Сливочное и растительное масло добавляют только в готовые блюда, а не в процессе кулинарной обработки.
К перечисленным ранее продуктам и блюдам можно добавить один раз в неделю нежирный мясной суп. Вегетарианские супы из сборных овощей, круп (перловой, риса), борщ, рассольник, щи вегетарианские, свекольник лучше готовить на растительном масле.
Мясные блюда— из нежирных сортов говядины, курицы, индейки, кролика в отварном, запеченном виде. Яйца и блюда из них— не более одного раза в день. Блюда из рыбы, крупяные, мучные, макаронные изделия те же, что и при обычной диете № 5.
Овощи можно использовать для приготовления салатов, гарниров. Разрешаются капуста в сметане, запеченная в молочном соусе, голубцы с овощами и рисом, запеченные или паровые, котлеты, биточки из моркови и яблок, с изюмом — запеченные, тушенные в молочном соусе, рулет из моркови и цветной капусты, пудинги из моркови, творога, кураги, а также из моркови и яблок, из кабачков, баклажанов, тыквы. Картофель, запеченный в сметане, отварной, картофельные котлеты, запеченные со сметанным соусом, с сыром. Морковь, свекла — тушенные с яблоками. Рагу из овощей: морковь, зеленый горошек, картофель, цветная капуста. Кабачки в виде пюре, тушенные в сметане, масле; помидоры свежие, фаршированные сыром, рисом. Огурцы свежие.
Спелые фрукты и ягоды не кислых сортов сырые и запеченные, а также в виде желе, муссов, киселей, компотов.
Чай некрепкий, чай с молоком, отвар шиповника, слабый кофе, соки овощные, фруктовые.
Молоко и молочные продукты те же. Из закусок разрешаются вымоченная сельдь, нежирная ветчина, докторская колбаса, паштет из мяса домашнего приготовления, неострые сорта сыра. Соусы и приправы к блюдам готовят на овощном отваре; сметанные, молочные соусы, фруктовые и ягодные сладкие подливы. Масло сливочное, топленое, оливковое, кукурузное, подсолнечное.
Диету № 5 жировую назначают обычно на 2-3 недели. При улучшении состояния больного и ликвидации признаков застоя желчи можно опять переходить на обычную диету № 5.
Перенесшие холецистэктомию часто спрашивают: как долго надо соблюдать диету? Неужели всю жизнь? Понятно, что общий для всех прогноз дать невозможно. Но если в течение полутора-двух лет после операции человек чувствует себя хорошо, то лечащий врач расширит набор продуктов и блюд и разрешит постепенно перейти к обычной пище. Но в течение двух лет после удаления желчного пузыря всем необходимо забыть о холодных и жареных блюдах, мороженом, грибах, шоколаде, сдобном тесте и кремах, чесноке, луке, маринадах и копченостях и есть 5-6 раз в день, всегда в одни и те же часы. Частый, но дробный прием пищи лучше любых лекарств обеспечивает нормальное желчеотделение. Однако за три часа до ночного сна есть нельзя. Все это позволит быстрее восстановить здоровье и избежать повторного образования камней в желчевыводящих путях.
Как устранить застой желчи.
После холецистэктомии отличным средством для поддержания в хорошем состоянии желчевыводящей системы служит так называемый слепой тюбаж минеральными водами. Начинайте с мало минерализованных вод (нарзан, московская, березовская, нафтуся, куяльник), подогретых до температуры 45—55°. Такая вода снимает спазм желчевыводящих путей, стимулирует желчеотделение, оказывает противовоспалительное действие.
Тюбаж делают утром, натощак. Лежа на спине, выпейте глотками 1—1,5 стакана подогретой минеральной воды, после чего полежите еще 10—15 минут. Если вы хорошо перенесли тюбаж, исчезло ощущение тяжести и дискомфорта в области правого подреберья, то через 5 дней повторите процедуру.
В следующий раз в стакане минеральной воды можно растворить треть чайной ложки карловарской соли или половину чайной ложки ксилита (сорбита). Увеличивать дозу соли или ксилита можно только с разрешения врача, так как более концентрированные растворы могут вызвать спазм и сильную боль в правом подреберье. А при дуодените большие концентрации карловарской соли противопоказаны из-за раздражающего влияния ее на слизистую оболочку кишки.
Промывание желчных путей минеральной водой можно делать каждую неделю практически всю жизнь.
При постхолецистэктомическом синдроме, важно не допускать застоя желчи. Для этого, помимо беззондового тюбажа, назначают желчегонные средства, стимулирующие желчевыделительную функцию печени,—желчегонный чай из бессмертника песчаного, мяты перечной, пижмы обыкновенной, шиповника и других растений. Набор лечебных трав лучше покупать в аптеке, на пачке желчегонного чая есть и рецепт его приготовления, принимают его 2 раза в день по трети стакана на протяжении 7—10 дней, потом необходим перерыв
На7—10 дней. Пить желчегонный чай можно годами, все зависит от самочувствия.
Некоторые пациенты, оперированные по поводу желчнокаменной болезни, имеют избыточную массу тела, страдают запорами. Неполное, нерегулярное опорожнение кишечника затрудняет отток желчи, способствует инфицированию желчевыделительных путей. Избавиться от запоров помогает пища, богатая растительной клетчаткой.
Суточный рацион при избыточной массе тела не должен превышать 2000—2200 килокалорий. Полезны продукты, содержащие липотропные вещества (творог, яичный белок, гречневая, овсяная каши, подсолнечное, оливковое масло), так как они способствуют образованию фосфолипидов и выведению жира из печени. В твороге, кроме того, много солей кальция, которые участвуют в ощелачивании желчи. А вот хлеб, мучные и сладкие блюда надо ограничивать. Целесообразно под контролем врача раз в 10 дней проводить разгрузочные дни: творожные, яблочные, овощные (в день надо съесть 1—1,5 килограмма яблок или овощей, 400—500 граммов творога, разделив их на несколько приемов). В этот день (лучше выходной) рекомендуется пить щелочную минеральную воду, например, боржоми (не более 0,5 литра) и обязательно ограничить физические нагрузки.
Нередко после операции по поводу желчнокаменной болезни страдает функция поджелудочной железы. Таким больным (если у них нет нарушения углеводного обмена) назначают диету 5а, о которой рассказывалось в предыдущей статье.
При сочетании желчнокаменной болезни с заболеваниями «соседних» органов приходится считаться с преобладанием тех или иных симптомов, подбирать варианты диеты. Подробные рекомендации в каждом конкретном случае дает врач.
Если возникла
Ферментная недостаточность.
Патологический процесс при желчнокаменной болезни всегда вовлекаются поджелудочная железа, печень, желудок, двенадцатиперстная кишка. Воспалительный процесс может быть маловыраженным, но после операции— удаления желчного пузыря, как правило, наступает обострение, которое продолжается иногда до 3—6 месяцев. В это время и начинает проявляться, причем, по-разному, так называемая ферментная недостаточность. Бывают снижение или потеря аппетита, плохая переносимость пищи, которая раньше легко усваивалась, горечь, сухость во рту, боль в животе, срыгивание воздухом, горечью, «тухлым», съеденной пищей, запоры и поносы. Иногда возникает рвота.
К сожалению, многие лишь первые несколько месяцев после операции придерживаются назначенной врачом диеты. Потом, особенно если человек не может пользоваться диетической столовой, он все чаще позволяет себе отступления, а то и серьезные огрехи в питании.
Если неправильно питаться, а именно всухомятку, наспех, однообразно, переедать на ночь, не отказывать себе в жареных блюдах, специях, алкоголе, то во всех этих случаях органы пищеварения вынуждены будут работать с большим напряжением. А постоянная перегрузка исчерпывает их резервные возможности, в результате разлаживаются синхронность работы органов, двигательная функция, эвакуация пищи по кишечнику. Расстраивается и выработка необходимых для пищеварения ферментов.
Иллюстрацией к тому, как возникает и проявляется ферментная недостаточность, могут быть такие примеры.
Желчнокаменная болезнь часто сочетается с хроническим гастритом в желудке, помимо соляной кислоты, вырабатываются различные ферменты. Один из них— пепсиноген — это фермент в неактивном состоянии. Под влиянием соляной кислоты желудочного сока пепсиноген превращается в пепсин — уже активный фермент, расщепляющий пищевые белки. При обострении гастрита с секреторной недостаточностью превращение неактивного пепсиногена в активный пепсин угнетается. В результате белки, не подготовленные в желудке к дальнейшему расщеплению ферментами кишечника и поджелудочной железы, желчью, плохо усваиваются и раздражают слизистую оболочку кишечника. Он стремится освободиться от чужеродных веществ— так возникают поносы, которые называют гастрогенными (причина их в плохой работе именно желудка).
Несварение пищи возникает и при обострении хронического панкреатита, который всегда сопровождается угнетением ферментативной активности поджелудочной железы. Проявляется это опоясывающей болью и так называемыми панкреатическими поносами — обильными, пенистыми, с примесью непереваренной пищи..Из-за ферментной недостаточности испражнения приобретают глинистый вид, прилипают к унитазу.
Что делать больному, если возникла ферментная недостаточность?
Во-первых, строго следовать рекомендациям врача и аккуратно принимать препараты, восполняющие недостающие ферменты. Медицинская промышленность выпускает их в достаточном количестве.
Во-вторых, тщательно соблюдать рекомендованную врачом диету. Следует также прекратить есть все, что вызывает неприятные ощущения— тошноту, боль в животе, вздутие кишечника, понос.
Как уже не раз говорилось, больному органу нужно давать передышку, чтобы быстрее ликвидировались возникшие повреждения. С вынужденным однообразием питания на время лечения необходимо смириться. Ну, а если появилась возможность расширить диету, делать это лучше под контролем врача или в условиях специализированного санатория.
Журнал «Здоровье» Г. В. ЦОДИКОВ, доктор медицинских наук, Н. А. АГАФОНОВА, кандидат мед.наук.
Source: www.liveinternet.ru






